Чем лечить остаточный кашель? | Бронхипрет®
Дата публикации: 30.05.2022 г.
Обновлено: 30.05.2022 г.
Содержание:
Причины остаточного кашля
Как лечить остаточный кашель
В каком случае лучше обратиться к специалисту
Как отличить остаточный кашель от затяжного
Остаточный кашель часто становится последним из оставшихся симптомов перенесенной простуды. Он доставляет немало неудобств: человек уже чувствует себя хорошо и хочет вернуться к обычной жизни, но все еще не может этого сделать из-за одного сохраняющегося симптома.
Кашель может возникать или усиливаться в утренние часы, после физических нагрузок и во время сна, появляться в самый неподходящий момент. Поэтому нужно принять меры для скорейшего выздоровления и не пускать дело на самотек.
Остаточный кашель может сохраняться после перенесенных ларингита, трахеита, бронхита, пневмонии и даже простой острой респираторной вирусной инфекции (ОРВИ) с образованием мокроты.
Слизистая оболочка дыхательных путей после воспаления восстанавливается не сразу: в бронхах и трахее продолжает оставаться определенное количество мокроты, а остаточный кашель — рефлекс, с помощью которого организм от нее избавляется.
Пусковым механизмом такого рефлекса может быть вдыхание холодного воздуха или пыли, физическая нагрузка, горизонтальное положение тела. Иногда кашель сохраняется без видимых причин и воздействия неблагоприятных факторов.
Справиться с остаточным кашлем организм взрослого человека способен обычно за 1−4 недели в зависимости от тяжести перенесенного заболевания, индивидуальных особенностей состояния здоровья. Поэтому при выборе препаратов для лечения важно учесть, как долго их можно использовать.
Следует помнить, что остаточный кашель, если он не является осложнением заболевания, не угрожает здоровью. Однако постоянное раздражение бронхов и трахеи может привести к их ослаблению, слизистые оболочки становятся благоприятной средой для развития новой инфекции, в результате чего организм становится уязвимым, и заболеть новой ОРВИ легче.
К тому же кашель снижает качество жизни и мешает выполнению повседневных дел, качественному сну и отдыху. Поэтому важно знать, как убрать остаточный кашель. Для этого нужно соблюдать несколько рекомендаций:
долечить заболевание, вызвавшее кашель;
пить много теплой воды;
проводить достаточно времени на свежем воздухе, очищать и увлажнять воздух дома;
исключить переохлаждение.
Ускорить выздоровление поможет вибрационный массаж и дыхательная гимнастика. Важно правильно и полноценно питаться, не забывать о физической активности по мере сил и возможностей.
Поддержать организм можно с помощью медикаментов. Многие современные препараты от кашля разрешено использовать ограниченное количество времени — до 10 дней, тогда как остаточный кашель может сохраняться дольше. Хороший вариант — прибегнуть к средствам на основе растительных компонентов, которые допустимо принимать долго.
Например, растительный лекарственный препарат Бронхипрет® содержит высокую концентрацию активного компонента эфирных масел тимьяна — тимола, обеспечивая эффект ингаляции в легких. Препарат снижает частоту и болезненность кашля, уменьшает выраженность ночного кашля, оказывает противовоспалительное действие.
Препарат снижает частоту и болезненность кашля, уменьшает выраженность ночного кашля, оказывает противовоспалительное действие.
Курс лечения составляет 10−14 дней. Бронхипрет® выпускается в форме таблеток и сиропа. Сироп разрешено принимать детям уже с 1 года.
Важно обратиться к врачу-терапевту, если на фоне остаточного кашля, уже после выздоровления, вновь повышается температура тела. При усилении кашля и учащении приступов также не стоит откладывать обращение за медицинской помощью. К другим тревожным симптомам относят боли в груди, изменение консистенции и цвета мокроты, примесь крови в мокроте.
Если лечение остаточного кашля не приносит желаемых результатов, важно обратиться к специалисту. Несмотря на то что этот защитный механизм появляется в норме и помогает дыхательной системе самоочищаться, иногда симптом говорит о развитии осложнений.
В некоторых случаях непроходящий кашель ослабляет дыхательные пути, из-за чего присоединяется вторичная инфекция, обостряется аллергия или развивается ОРВИ. Тревожными симптомами могут выступать следующие:
Тревожными симптомами могут выступать следующие:
увеличение длительности приступа кашля;
периодическое появление температуры до 37,5 °C;
боль в горле;
затрудненное отхождение мокроты, мучительные безрезультатные приступы кашля;
сильное утомление, ухудшение аппетита и пр.
Признаки общей интоксикации выступают еще одним поводом для повторного обращения к врачу.
Острый кашель, возникающий при ОРВИ, длится не более 3 недель. Сначала он может быть сухим (малопродуктивным), а впоследствии начинает активно отделяться мокрота. Уже после того как прошли основные симптомы простуды — нормализовались температура и носовое дыхание — и наступило выздоровление, кашель может сохраняться до 4 недель и более. В этом случае он называется остаточным.
Если же остаточный кашель не проходит, можно говорить о хронизации процесса — хронический кашель продолжается 8 недель и более. Требуется более детальное обследование и выявление причин недуга.
Требуется более детальное обследование и выявление причин недуга.
чем лечить остаточный влажный кашель у ребенка — 25 рекомендаций на Babyblog.ru
Муколитики: не давайте их детям
Детям младше 2-х лет давать муколитики (средства, разжижающие мокроту) запрещено. Риск побочных эффектов превышает возможные преимущества. После того, как они были запрещены во Франции (апрель 2010) в связи с возникновением тяжёлых осложнений в дыхательных путях и их установленной связи с приёмом данных препаратов, мы проинформировали итальянские власти о необходимости принять меры и в нашей стране. В конце прошлого года AIFA (Итальянское Фармакологическое Агентство) сделало это: муколитики, как в сиропе, так и в свечах, больше не должны применяться у маленьких детей. Это относится к следующим действующим веществам: ацетилцистеин, карбоцистеин, амброксол, бромгексин, собрерол, нелтенексин, эрдостеин и телместеин. Они содержатся прежде всего во многих препаратах, продающихся без рецепта, рекомендуемых и принимаемых в случае кашля, особенно влажного, для разжижения мокроты (некоторые названия: Флуимуцил, Солмукол, Лизомуцил, Флуифорт). Они не должны применяться у детей младше 2-х лет, и вообще не рекомендуются никому: на самом деле, доказательств их эффективности недостаточно. Обильное питьё, промывание носа, увлажнение воздуха позволяет получить те же эффекты безо всякого риска.
Они не должны применяться у детей младше 2-х лет, и вообще не рекомендуются никому: на самом деле, доказательств их эффективности недостаточно. Обильное питьё, промывание носа, увлажнение воздуха позволяет получить те же эффекты безо всякого риска.
Последнее предложение этого сообщения я повторяю, как попугай, уже много лет, но перекричать телевизор с его призывами избавляться от мокроты посредством замечательных лекарств очень и очень сложно.
Тем не менее, предложение с удовольствием повторю еще раз, да еще и напишу большими буквами — авось если кто не услышит, так вдруг увидит:
ОБИЛЬНОЕ ПИТЬЁ, ПРОМЫВАНИЕ НОСА, УВЛАЖНЕНИЕ ВОЗДУХА ПОЗВОЛЯЕТ ПОЛУЧИТЬ ТЕ ЖЕ ЭФФЕКТЫ БЕЗО ВСЯКОГО РИСКА.
В продолжение темы, вынесенной в заголовок. Иногда создается впечатление, что наши мамы и папы понимают только совершенно конкретные указания типа «можно» или «нельзя». Все, что требует хотя бы малейшего логического усилия, уже не срабатывает.
Вот несколько цитат из моей книги «ОРЗ»:
«Отхаркивающие средства снижают вязкость мокроты.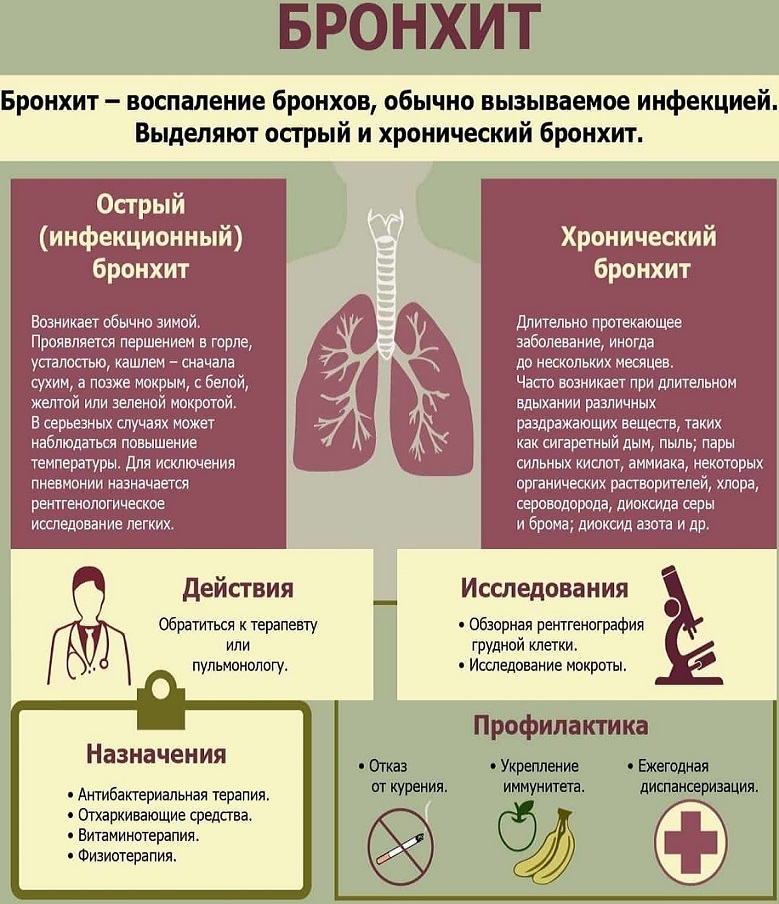 Эффективность и преимущества в сравнении с обильным питьем не доказаны…»
Эффективность и преимущества в сравнении с обильным питьем не доказаны…»
«При влажном кашле, при легких формах ОРВИ с поражением верхних дыхательных путей муколитики в большинстве случаев не нужны, более того, их назначение может спровоцировать усиление кашля».
«Поскольку кашель — один из самых распространенных симптомов, существует огромное количество лекарств для воздействия на него. Абсолютное большинство этих лекарств относится к средствам с недоказанной эффективностью, поскольку характер кашля в значительно большей степени определяется условиями, в которых находится заболевший ребенок, нежели всеми лекарствами вместе взятыми».
«Основная, стратегическая цель симптоматического лечения кашля лекарствами — сам факт лечения. Лекарства не столько облегчают кашель у ребенка, сколько обеспечивают психологический комфорт его родственников».
http://www.komarovskiy.net/blog/eshhe-raz-pro-otxarkivayushhie-sredstva.html
Нам 1,7 вчера в частной больничке «Мой доктор» педиатр ( за 1300р) назначила нам
аскорил 3мл 3р/д 5 дней
эреспал 5мл 3р/д 5 дней
+++++++++++++++++++++++
В «Мой доктор» мы попали потому что перед этим в бесплатной больнице нам поставили диагноз ОРВИ и настоятельно рекомендовали пропить курс антибиотиков, чтобы якобы кашель не перешел в пневмонию.
А ведь даже не надо быть поклонником Комаровского, чтобы знать что антибиотики не действуют на вирусы. Необоснованное назначение антибактериальных препаратов приводит к формированию устойчивых штаммов бактерий. В результате эффективность антибиотиков снижается в тех случаях, когда они действительно необходимы.
+++++++++++++++++++
И вот мы лечимся сами на основе рекомендаций полученных из интернета и виртуального доктора Комаровского .
Как известно и вам, и врачам, дети чаще всего болеют острыми респираторными вирусными заболеваниями, или сокращенно ОРВИ. У ребенка поднимается температура, он начинает кашлять, появляется насморк, может болеть горло. Чаще всего общее состояние детей при этом нарушается мало. Как только спадает температура, ребенок не желает оставаться в кровати и стремится жить обычной жизнью.
Необходимости в применении каких бы то ни было лекарственных средств при остром респираторном заболевании нет. Как говорится, нелеченый насморк проходит за семь дней, а при лечении за неделю. И в этом нет ничего плохого, так как, сами по себе, насморк и кашель являются физиологическим механизмами предусмотренными в организме человека для выздоровления.
И в этом нет ничего плохого, так как, сами по себе, насморк и кашель являются физиологическим механизмами предусмотренными в организме человека для выздоровления.
Тем не менее, каждый из нас хочет помочь своим детям, когда они болеют. И у нас есть для этого средства. Если ребенок неважно себя чувствует, и у него температура, мы укладываем его в кровать. Стараемся поить его как можно чаще, питье может быть подкисленное, особенно при высокой температуре. Питье необходимо для более быстрого снижения температуры и для облегчения откашливания. Если ребенок умеет сморкаться, и это не представляет для него проблемы, то просто покупаем ему одноразовые салфетки, которыми он пользуется однократно, а потом их выбрасывает. Это важно! Использование на протяжении всей болезни одного и того же платка негигиенично и может привести к более длительному течению насморка. Если ребенок не умеет сморкаться, то можно закапывать ему в нос «аквамарис» или «салин», а потом просто вытирать нос.
Когда болит горло, помогает теплое питье, старшие дети могут полоскать горло теплой водой. Нет никакой необходимости применять любые дезинфицирующие средства и леденцы. Но, если леденцы при рассасывании снимают неприятные ощущения в горле, то — на здоровье.
Нет никакой необходимости применять любые дезинфицирующие средства и леденцы. Но, если леденцы при рассасывании снимают неприятные ощущения в горле, то — на здоровье.
Конечно, камнем преткновения обычно является кашель, который может досаждать как самому ребенку, так и окружающим. Но когда ребенок легко откашливается, то этот кашель помогает быстрее выздороветь, поэтому «лечить» его не нужно. Если кашель навязчивый и сухой, то просто теплое питье, данное вовремя, хорошо помогает. В некоторых случаях при навязчивом сухом кашле у детей применяется противокашлевой препарат «синекод». У детей редко возникает необходимость разжижать мокроту, поэтому в муколитиках (амброгексал и его аналоги) нет нужды. Традиционные средства применяемые при кашле, так называемые, отхаркивающие, усиливают кашель и доставляют ребенку больше проблем, чем если бы вы ему ничего не давали. К тому же некоторые из них, такие как алтейка, могут вызывать рвоту.
При ОРВИ обычно повышается температура. Вопросы связанные с этим смотри здесь. http://forums.rusmedserv.com/showthread.php?t=20649
http://forums.rusmedserv.com/showthread.php?t=20649
Питание ребенка во время болезни должно быть легкоусвояемым, но если ребенок не хочет есть ничего, то не надо его заставлять. Обычно через день-два аппетит возвращается.
Малышей до года во время заболевания ОРВИ нужно как можно чаще брать на руки, делать им легкий массаж, чтобы помочь откашляться. Если у такого малыша насморк, и это мешает ему сосать, то перед кормлением можно закапать детский називин. Но не чаще трех раз в день. Не забывайте, что передозировка сосудосуживающих препаратов может привести к тяжелым последствиям. И на прощание хочу остановится на некоторых важных моментах. Большинство ринитов, фарингитов, ларингитов, ларинготрахеитов и бронхитов имеют вирусную природу и не лечатся антибиотиками. Средства «повышающие иммунитет», в том числе и витамины, не применяются для лечения ОРВИ. Единственное средство, которое должно применяться для профилактики ОРВИ — это ежегодная прививка от гриппа. А также еще один немаловажный момент ,который касается детей школьного возраста . Не стоит делать из обычного простудного заболевания достаточно большого ребенка какое-то событие .Не обязательно всей семьей сидеть у его кровати .Болезнь не должна ассоциироваться у детей с приятным ощущением собственной значимости и чувством ,что они совершили подвиг, «опять заболев». Ребенок будет стремиться выздороветь только тогда, когда состояние здоровья для него сопровождается большим психологическим комфортом ,чем состояние болезни.
Не стоит делать из обычного простудного заболевания достаточно большого ребенка какое-то событие .Не обязательно всей семьей сидеть у его кровати .Болезнь не должна ассоциироваться у детей с приятным ощущением собственной значимости и чувством ,что они совершили подвиг, «опять заболев». Ребенок будет стремиться выздороветь только тогда, когда состояние здоровья для него сопровождается большим психологическим комфортом ,чем состояние болезни.
В школу и в детский сад ребенок может быть выписан через пять-семь дней от начала заболевания. Остаточные явления в виде редкого кашля, проходящего насморка, не являются к этому препятствием. http://forums.rusmedserv.com/showthread.php?t=25432
++++++++++++++++++++++
Но, блин, самолечение — это такая ответственность для нас. Я ведь даже не знаю какое у него горло, не могу послушать его лёгкие. Я знаю что в теории мы делаем правильно, что не травим ребёнка лекарствами, но что если мы что-то упустим? Ау, врачи, вы где? Хоть один. Нам не жалко 1300р за приём отдать, если вы адекватный врач. И ведь мы живём не в 1000км от столицы нашей Родины, а всего лишь в 20км, но беспросветность медицины как в дремучем лесу.
И ведь мы живём не в 1000км от столицы нашей Родины, а всего лишь в 20км, но беспросветность медицины как в дремучем лесу.
Вывод к которому я пришла — надо было учиться на врача.
5 вещей, которые нужно знать о кашле у детей > Новости > Yale Medicine
Специалисты-педиатры объясняют, что такое затяжной кашель, и что делать
Родители знают правила. Сначала появляется насморк, затем заложенность носа, а затем, наконец, постоянный отрывистый кашель. И этот кашель может затянуться на несколько недель, еще долго после того, как исчезнут другие симптомы со стороны верхних дыхательных путей. Почему это? И что еще более важно, что с этим делать?
Мы связались с педиатрами Йельского университета, включая специалистов по неотложной медицинской помощи, аллергологии и иммунологии. Мы говорили о простуде, аллергии, астме и опасностях безрецептурных лекарств. То, что мы узнали, может помочь всем в вашем доме чувствовать себя и спать немного лучше.
№1: Не все простуды одинаковы.

Кашель обычно начинается с вирусной инфекции верхних дыхательных путей (также известной как простуда). Но иногда простуда не так драматична, как можно было бы ожидать, говорит педиатр Аннет Кэмерон, доктор медицинских наук. «У вас не обязательно есть полное бремя симптомов. Может быть просто небольшой насморк, заложенность, может быть субфебрильная температура, а потом этот кашель», — говорит она. «Кашель, как правило, длится дольше всего и может длиться до двух недель. Это когда родители приходят и спрашивают: «Почему мой ребенок кашляет, когда нет других симптомов?»
Доктор Кэмерон часто говорит им, что ответ заключается в том, что есть и другие легкие симптомы, которые они не распознают — или забыли о них, поскольку все они исчезли, за исключением кашля.
№ 2: Кашель — это защитный механизм.
Кашель — это способ защиты организма, объясняет доктор Кэмерон. «Если у вас насморк и заложенность носа, у вас может появиться постназальный синдром, который может раздражать бронхиолы (небольшие проходы в легких) и вызывать кашель», — говорит она. «Кашель — это способ очистить легкие и удалить слизь».
«Кашель — это способ очистить легкие и удалить слизь».
Карл Р. Баум, доктор медицинских наук, детский врач скорой помощи, соглашается. «Кашель — это хорошо, — говорит он. «Родители сходят с ума, когда у их ребенка очень сильный кашель, но это нормальный способ организма защитить себя. Это держит наши легкие в чистоте».
Доктор Кэмерон читает книгу своей пациентке, чтобы успокоить ее.
№ 3: Пропустите лекарство от кашля.
В соответствии с недавно пересмотренными рекомендациями Американской академии педиатрии безрецептурные лекарства от кашля и простуды не рекомендуются детям младше 6 лет. Это, объясняет доктор Кэмерон, потому что они обычно не работают, и иногда они связаны с серьезными побочными эффектами.
«Многие лекарства, отпускаемые без рецепта, содержат противоотечные и антигистаминные препараты. Деконгестанты связаны с сердечными аритмиями, а антигистаминные препараты имеют повышенный риск сонливости и угнетения дыхания», — говорит она. «Таким образом, эти лекарства, если их не дозировать в соответствии с весом или давать через определенные промежутки времени, могут быть опасными».
«Таким образом, эти лекарства, если их не дозировать в соответствии с весом или давать через определенные промежутки времени, могут быть опасными».
Вместо этого доктор Кэмерон говорит, что одной чайной ложки меда может быть достаточно. «Удивительно, насколько хорошо мед успокаивает раздраженное горло и останавливает кашель», — говорит она. Но из-за риска ботулизма этот подход не следует использовать для детей в возрасте до 1 года, предупреждает она.
Еще одна причина отказаться от лекарств от кашля, по словам доктора Баума, заключается в том, что некоторые лекарства просто подавляют кашель, а не лечат его. «Вы не доходите до сути проблемы. Это может быть астма, пневмония или даже небольшая игрушка в дыхательных путях, ведущих к легким», — говорит он. «В отделении неотложной помощи мы всегда хотим добраться до первопричины». Доктор Баум предлагает родителям всегда обсуждать свои опасения по поводу симптомов с лечащим врачом их ребенка, но они должны отвезти ребенка в отделение неотложной помощи или позвонить по номеру 9.11, если у их ребенка проблемы с дыханием.
«Вы не доходите до сути проблемы. Это может быть астма, пневмония или даже небольшая игрушка в дыхательных путях, ведущих к легким», — говорит он. «В отделении неотложной помощи мы всегда хотим добраться до первопричины». Доктор Баум предлагает родителям всегда обсуждать свои опасения по поводу симптомов с лечащим врачом их ребенка, но они должны отвезти ребенка в отделение неотложной помощи или позвонить по номеру 9.11, если у их ребенка проблемы с дыханием.
№ 4: Подумайте об аллергии.
Если кашель непрекращается и не проходит через две недели, пора задуматься о других факторах, которые могут включать аллергию, особенно если симптомы включают не только выделения из носа, но и зуд в глазах, ушах и горле.
«В этот момент мы могли бы попробовать антигистаминный препарат, чтобы посмотреть, высушит ли он некоторые выделения», — говорит доктор Кэмерон. «Кларитин и Зиртек назначают детям в возрасте от 6 месяцев, но мне не нравится давать их совсем маленьким детям, если только я не лечу аллергическую реакцию.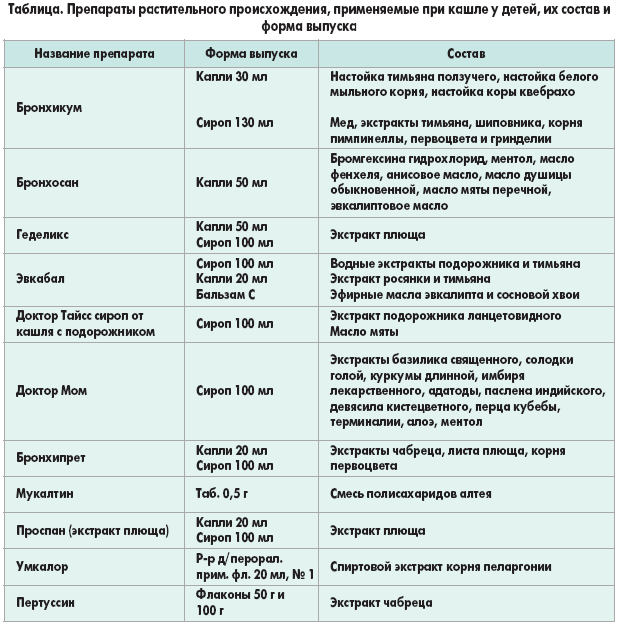 Или, если это дети старшего возраста, я хочу знать, что лечу аллергический ринит, который может быть сезонной аллергией или аллергенами окружающей среды».
Или, если это дети старшего возраста, я хочу знать, что лечу аллергический ринит, который может быть сезонной аллергией или аллергенами окружающей среды».
«Кашель, вызванный аллергией, может быть сезонным, обычно нет лихорадки или болей в теле, и он не заразен. И это может произойти только вокруг аллергического триггера, такого как кошки или пыльца деревьев», — говорит Джейсон Катандзаро, доктор медицинских наук, детский аллерголог и иммунолог. «Однако у очень маленьких детей меньше шансов получить аллергию на открытом воздухе — они не были на улице достаточно долго, чтобы подвергаться воздействию пыльцы трав, деревьев и сорняков», — объясняет он.
№ 5: Подумайте об астме.
Одним из самых явных признаков астмы является постоянный или продолжительный кашель, а также его закономерность. «Если это происходит каждый раз, когда у вашего ребенка вирусная инфекция, а кашель длится три или четыре недели, это может быть аллергия и/или астма, поскольку они могут идти рука об руку», — говорит доктор Кэмерон. «Кроме того, астма может быть генетической, поэтому проверьте свою семейную историю».
«Кроме того, астма может быть генетической, поэтому проверьте свою семейную историю».
Диагноз астмы обычно ставится во время визита педиатра вашего ребенка в кабинет врача, хотя существуют и тесты функции легких. «Вы не можете диагностировать это в первый раз, когда кто-то хрипит, но если вы видите, что каждый раз, когда у кого-то простуда, у него длительный кашель, мы могли бы порекомендовать испытать альбутерол, лекарство от астмы», — сказала она. говорит.
Чтобы узнать больше о педиатрическом отделении Йельского университета, нажмите здесь.
Другие новости от Yale Medicine
Труднокашляющий ребенок: длительный острый кашель у детей
- Список журналов
- Кашель
- т.9; 2013
- PMC3637271
Являясь библиотекой, NLM предоставляет доступ к научной литературе. Включение в базу данных NLM не означает одобрения или согласия с
содержание NLM или Национальных институтов здравоохранения.
Узнайте больше о нашем отказе от ответственности.
Включение в базу данных NLM не означает одобрения или согласия с
содержание NLM или Национальных институтов здравоохранения.
Узнайте больше о нашем отказе от ответственности.
Кашель. 2013; 9: 11.
Опубликовано в Интернете 10 апреля 2013 г. doi: 10.1186/1745-9974-9-11
1 и 2
Сведения об авторе 0002 Кашель один из наиболее распространенных симптомов, на которые пациенты обращают внимание врачей первичного звена. Кашель можно определить как острый (продолжительность <3 недель), затяжной острый кашель (продолжительностью от 3 до 8 недель) или хронический (продолжительность> 8 недель). Использование термина «длительный острый кашель» в рекомендациях по кашлю позволяет пройти период естественного разрешения, прежде чем потребуются дальнейшие исследования. Наиболее распространенными причинами являются дети с поствирусными или коклюшными заболеваниями, вызывающими кашель. Персистирующий бактериальный бронхит обычно возникает, когда первоначальный сухой острый кашель, вызванный вирусной инфекцией, становится длительным влажным кашлем, сохраняющимся еще долгое время после разрешения лихорадки. Этот кашель отвечает на завершенный курс соответствующих антибиотиков.
Персистирующий бактериальный бронхит обычно возникает, когда первоначальный сухой острый кашель, вызванный вирусной инфекцией, становится длительным влажным кашлем, сохраняющимся еще долгое время после разрешения лихорадки. Этот кашель отвечает на завершенный курс соответствующих антибиотиков.
Ключевые слова: Продолжительный острый кашель, Дети
Кашель у детей является наиболее частым симптомом, с которым обращаются к врачам общей практики, а упорный кашель обычно направляют к педиатрам для дальнейшего обследования и лечения [1]. Кашель может быть очень неприятным для родителей, особенно если он мешает повседневной деятельности и часто мешает спать как родителям, так и ребенку [2]. В то время как кашель может рассматриваться как простой неприятный симптом без каких-либо серьезных последствий, игнорирование кашля, который может быть единственным симптомом основного респираторного заболевания, может привести к запоздалой диагностике и прогрессированию серьезного заболевания или хронической респираторной заболеваемости.
Когда обычно заканчивается острый кашель
У большинства детей с острым кашлем на фоне простого насморка имеется сопутствующий бронхит, и кашель обычно проходит на 10–14 день. В одном исследовании родители оценили кашель как умеренный или сильный более чем в 80% случаев, а кашель как частый или непрерывный более чем в 70% случаев [3]. Самая продолжительная продолжительность кашля в этом исследовании составила 21 день, и изначально более 50% родителей описывали кашель как сухой, а остальные отмечали кашель как продуктивный или смешанный. Недавно Митра и др. наблюдали за течением острого ОРВИ у детей и сообщили, что кашель является вторым наиболее распространенным симптомом после насморка, встречающимся более чем у 80% детей [4]. Кашель появился после начальных 1-2 дней системного заболевания с лихорадкой и плохим самочувствием. Кашель длился в среднем 5 дней, и в этом исследовании у всех детей кашель прекратился к 20 дню. Проспективные исследования острого кашля у детей раннего возраста в общей практике показали, что около 50% выздоравливают к 10 и 9 дням.0% к 3 неделям, поэтому 10% детей все еще имеют проблемы на третьей-четвертой неделе [5,6]. Это подтверждается недавним систематическим обзором естественного течения острого кашля, в котором было подсчитано, что около четверти пациентов будут все еще плохо себя чувствовать с кашлем через 2 недели [7].
Кашель появился после начальных 1-2 дней системного заболевания с лихорадкой и плохим самочувствием. Кашель длился в среднем 5 дней, и в этом исследовании у всех детей кашель прекратился к 20 дню. Проспективные исследования острого кашля у детей раннего возраста в общей практике показали, что около 50% выздоравливают к 10 и 9 дням.0% к 3 неделям, поэтому 10% детей все еще имеют проблемы на третьей-четвертой неделе [5,6]. Это подтверждается недавним систематическим обзором естественного течения острого кашля, в котором было подсчитано, что около четверти пациентов будут все еще плохо себя чувствовать с кашлем через 2 недели [7].
Когда кашель следует называть «хроническим»
Ни в одном исследовании не было четко определено, когда кашель следует называть хроническим. В исследованиях на взрослых было установлено, что у многих пациентов, основной жалобой которых был кашель, продолжающийся более 3 недель, кашель обычно проходил спонтанно без какого-либо лечения. Однако спонтанно разрешающийся кашель был крайне редок у взрослых, которые страдали длительным кашлем, например, в течение нескольких месяцев или лет [8]. Таким образом, пациентов с относительно коротким кашлем следует рассматривать отдельно от пациентов с более длительным кашлем.
Таким образом, пациентов с относительно коротким кашлем следует рассматривать отдельно от пациентов с более длительным кашлем.
Рекомендации BTS по оценке и лечению кашля у детей определяют хронический кашель как кашель, который длится более 8 недель, а не 4 недели, рекомендованные в рекомендациях Американского колледжа врачей-пульмонологов (ACCP) [9,10]. Мысль, стоящая за решением включить промежуточный часовой пояс, определяемый как «длительный острый кашель», в это руководство заключалась в том, чтобы предоставить период для разрешения кашля для 10% нормальных детей, которые все еще кашляют при простом насморке через 2–3 недели. . Если в остальном ребенок в норме и кашель проходит, дальнейшие исследования не показаны. Были включены предупреждения о том, что выжидательная тактика не рекомендуется, если считается возможным задержание вдыхаемого инородного тела, если у ребенка уже есть признаки хронического заболевания легких или когда кашель прогрессирует (например, коклюш, оставшееся вдыхаемое инородное тело, расширяющееся новообразование средостения, коллапс долевой доли вследствие образования слизистой пробки и туберкулеза (часто с сопутствующей потерей веса). Считалось, что у большинства детей с длительным острым кашлем поствирусный синдром или заболевание, подобное коклюшу.Этот подход отражает рекомендации для взрослых где кашель, продолжающийся более 8 недель, определялся как хронический, а кашель, продолжающийся более 3 недель, но разрешающийся к 8 неделям, назывался подострым кашлем [11]. на кашель у детей определяли хронический кашель как кашель, продолжающийся более 4 недель [10,12], при этом авторы наблюдали только 13,9% от общего числа кашля у 346 детей разрешился без какого-либо конкретного диагноза, а оставшаяся выявленная первичная этиология потребовала медицинского обследования. Авторы также не обнаружили различий в продолжительности кашля или баллах по шкале кашля у детей с серьезным основным заболеванием по сравнению с детьми с менее серьезными заболеваниями.
Считалось, что у большинства детей с длительным острым кашлем поствирусный синдром или заболевание, подобное коклюшу.Этот подход отражает рекомендации для взрослых где кашель, продолжающийся более 8 недель, определялся как хронический, а кашель, продолжающийся более 3 недель, но разрешающийся к 8 неделям, назывался подострым кашлем [11]. на кашель у детей определяли хронический кашель как кашель, продолжающийся более 4 недель [10,12], при этом авторы наблюдали только 13,9% от общего числа кашля у 346 детей разрешился без какого-либо конкретного диагноза, а оставшаяся выявленная первичная этиология потребовала медицинского обследования. Авторы также не обнаружили различий в продолжительности кашля или баллах по шкале кашля у детей с серьезным основным заболеванием по сравнению с детьми с менее серьезными заболеваниями.
Теоретически такой подход может стимулировать проведение более ранних и, возможно, ненужных расследований. Тем не менее, это может подчеркнуть для врачей первичной медико-санитарной помощи и педиатров необходимость более раннего рассмотрения вопроса о лечении персистирующего бактериального бронхита (см.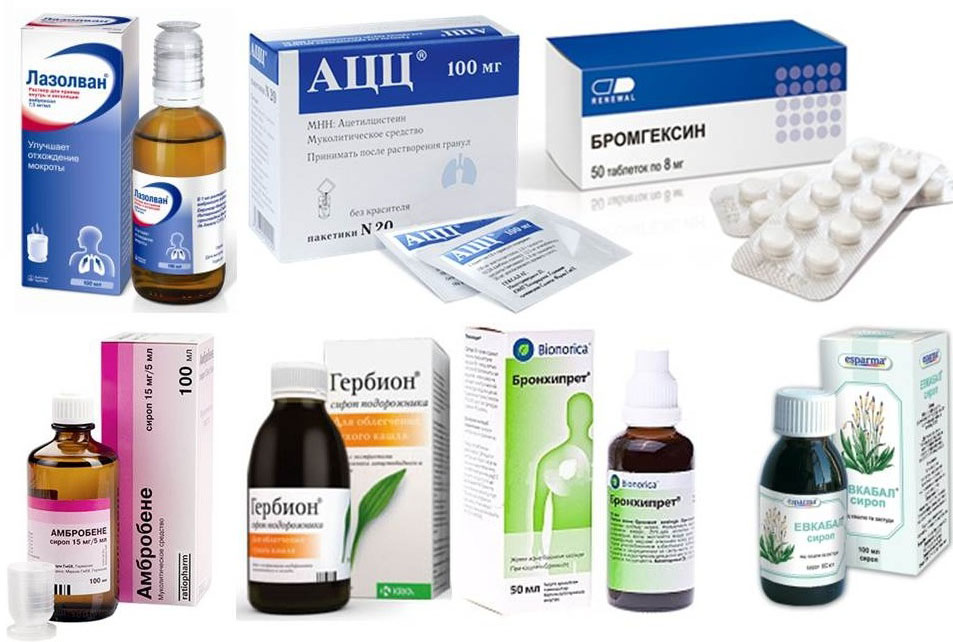 ниже). Недавнее РКИ подтвердило преимущества 2-недельного курса амоксициллина-клавуланата у детей с длительным влажным или продуктивным кашлем, длящимся более 3 недель [13].
ниже). Недавнее РКИ подтвердило преимущества 2-недельного курса амоксициллина-клавуланата у детей с длительным влажным или продуктивным кашлем, длящимся более 3 недель [13].
Каковы причины длительного острого кашля у детей
В педиатрической литературе имеется ограниченная информация о причинах и клиническом течении длительного острого кашля. Важно помнить, что причины хронического кашля у детей должны были начаться в какое-то время и пройти длительную фазу острого кашля, и о них необходимо думать, но хронический кашель не является предметом внимания этой статьи. Кроме того, многие дети испытывают рецидивирующий острый кашель/длительный острый кашель, который родители не могут сразу отличить от хронического кашля. Причины и методы лечения хронического кашля четко описаны в руководствах (9).,10). Поэтому наше намерение состоит в том, чтобы выделить некоторые из возможных причин и клинических течений длительного острого кашля, при которых следует ожидать полного разрешения.
Этиология длительного острого кашля
Наиболее частой причиной длительного острого кашля у детей является поствирусный или постинфекционный кашель. Постинфекционный кашель можно определить как кашель, который начался с симптомов, связанных с простудой, и сохраняется. Он имеет высокий уровень спонтанного разрешения без какого-либо терапевтического вмешательства.
Ниже приведены некоторые специфические причины продолжительного острого кашля:
Младенцы с острым бронхиолитом
Острый бронхиолит является распространенной острой респираторной инфекцией, особенно у детей в возрасте до 1 года. У детей клинически проявляются тахипноэ, хрипы, сухой кашель и свистящие хрипы. Симптомы обычно ухудшаются в острой фазе бронхиолита, а затем проходят через 14 дней. Хотя бронхиолит обычно является самоизлечивающимся состоянием, у значительного числа детей в послеострой фазе сохраняются стойкие респираторные симптомы, такие как кашель [14].
Действительно, в целом сухой, раздражающий кашель является наиболее распространенным симптомом бронхиолита (98% новорожденных с положительной реакцией на респираторно-синцитиальный вирус (RSV) и вызывает значительное беспокойство у родителей больных детей [14,15]. Кашель распознается родителей с менее вариабельной интерпретацией, чем другие потенциальные маркеры (увеличение работы дыхания, хрипы), поэтому сокращение продолжительности кашля можно считать важным преимуществом
Кашель распознается родителей с менее вариабельной интерпретацией, чем другие потенциальные маркеры (увеличение работы дыхания, хрипы), поэтому сокращение продолжительности кашля можно считать важным преимуществом
Систематические обзоры, изучающие терапевтические стратегии в снижении заболеваемости после острого бронхиолита, не показали, что ни применение ингаляционных глюкокортикоидов или антагонистов лейкотриенов при остром бронхиолите предотвращает появление постбронхиолитических хрипов или кашля [16]9.0003
Коклюшная инфекция
В то время как младенцы, слишком маленькие для вакцинации, подвергаются особому риску тяжелого коклюша, недавно во многих странах произошла эпидемия коклюша как причины длительного острого кашля у детей старшего возраста и подростков [17].
При отсутствии вспышки Cornia et al. определили, что 32% продолжительного острого кашля были вызваны коклюшем и что диагноз необходимо рассматривать даже при отсутствии классических симптомов коклюша [18]. Они провели систематическую оценку полезности традиционных признаков коклюша. Пароксизмальный кашель имел чувствительность 86% и специфичность 26%, послекашлевой коклюш имел чувствительность 50% и специфичность 73%, а послекашлевая рвота имела чувствительность 70% и специфичность 61%. Наличие или отсутствие коклюша или рвоты лишь незначительно увеличивало вероятность коклюша. Поскольку текущий пик в одном исследовании пришелся на детей в возрасте 8–11 лет, авторы предположили, что дети более старшего возраста были лучше защищены, поскольку они получили цельноклеточную вакцину, которая широко использовалась для младенцев до конца 19 века.90-х [19]. Более новые бесклеточные вакцины могут не защищать детей до тех пор, пока старая цельноклеточная вакцина и более новая вакцина были введены в то же время, что и паника в средствах массовой информации, возможно, снизила их использование. В общественном исследовании, в котором приняли участие дети (5–16 лет), кашляющие более 2 недель, у 37% из них были серологические признаки недавно перенесенной коклюшной инфекции, а средняя продолжительность кашля составила 112 дней (диапазон: от 38 до 191 дня).
Они провели систематическую оценку полезности традиционных признаков коклюша. Пароксизмальный кашель имел чувствительность 86% и специфичность 26%, послекашлевой коклюш имел чувствительность 50% и специфичность 73%, а послекашлевая рвота имела чувствительность 70% и специфичность 61%. Наличие или отсутствие коклюша или рвоты лишь незначительно увеличивало вероятность коклюша. Поскольку текущий пик в одном исследовании пришелся на детей в возрасте 8–11 лет, авторы предположили, что дети более старшего возраста были лучше защищены, поскольку они получили цельноклеточную вакцину, которая широко использовалась для младенцев до конца 19 века.90-х [19]. Более новые бесклеточные вакцины могут не защищать детей до тех пор, пока старая цельноклеточная вакцина и более новая вакцина были введены в то же время, что и паника в средствах массовой информации, возможно, снизила их использование. В общественном исследовании, в котором приняли участие дети (5–16 лет), кашляющие более 2 недель, у 37% из них были серологические признаки недавно перенесенной коклюшной инфекции, а средняя продолжительность кашля составила 112 дней (диапазон: от 38 до 191 дня). ) [20,21]. У детей с отрицательным результатом на коклюш (многие с микоплазменной инфекцией) также был продолжительный кашель, но он был короче, чем в группе коклюша (средняя продолжительность 58 дней, диапазон от 24 до 19 дней).2 дня). Практически у всех детей в этом исследовании кашель полностью прекратился (рис. ). Таким образом, важно отметить, что если бы было начато испытание лечения, такого как ингаляционные кортикостероиды (ICS), казалось бы, ICS работало бы, но разрешение было бы связано с естественным разрешением, которое происходит.
) [20,21]. У детей с отрицательным результатом на коклюш (многие с микоплазменной инфекцией) также был продолжительный кашель, но он был короче, чем в группе коклюша (средняя продолжительность 58 дней, диапазон от 24 до 19 дней).2 дня). Практически у всех детей в этом исследовании кашель полностью прекратился (рис. ). Таким образом, важно отметить, что если бы было начато испытание лечения, такого как ингаляционные кортикостероиды (ICS), казалось бы, ICS работало бы, но разрешение было бы связано с естественным разрешением, которое происходит.
Открыть в отдельном окне
Доля детей, продолжающих кашлять каждый день после начала заболевания, согласно серологическим данным. Воспроизведено с разрешения [20].
Лечение макролидным антибиотиком может быть полезным при коклюше, но только при назначении на ранних стадиях заболевания. Это трудно осуществить, потому что о диагнозе часто не задумываются до тех пор, пока кашель не станет хроническим, если только не известно о контакте с индексным случаем. Рекомендуется лечить только пациентов в возрасте старше 1 года в течение 3 недель от начала кашля и детей в возрасте до 1 года в течение 6 недель после начала кашля [22]. Антибиотики сокращают продолжительность заразности и, таким образом, предотвращают распространение [23]. Если диагноз пациента поставлен поздно, антибиотики не изменят течение болезни, и даже без антибиотиков пациент больше не будет распространять коклюш.
Рекомендуется лечить только пациентов в возрасте старше 1 года в течение 3 недель от начала кашля и детей в возрасте до 1 года в течение 6 недель после начала кашля [22]. Антибиотики сокращают продолжительность заразности и, таким образом, предотвращают распространение [23]. Если диагноз пациента поставлен поздно, антибиотики не изменят течение болезни, и даже без антибиотиков пациент больше не будет распространять коклюш.
Дети, выздоравливающие от осложненной острой пневмонии (например, эмпиемы)
По крайней мере, треть детей, у которых первоначально была вылечена эмпиема, все еще кашляют к 4 неделям, при этом у одной четверти в 6 месяцев этот показатель снижается примерно до 3% в 12 месяцев. Некоторые из этих пациентов имеют длительный кашель из-за остаточного заболевания, и в результате им будет полезен длительный курс антибиотиков в течение 1–4 недель после выписки или дольше [24,25].
Риносинусит
Критериями, используемыми для диагностики риносинусита у детей, являются выделения из носа с влажным или сухим кашлем или без него, продолжающиеся более 10 дней. Хронический риносинусит чаще встречается у пациентов с атопией и считается присутствующим, если симптомы сохраняются более 4–8 недель. Лицевая боль и дискомфорт не так распространены у детей по сравнению со взрослыми.
Хронический риносинусит чаще встречается у пациентов с атопией и считается присутствующим, если симптомы сохраняются более 4–8 недель. Лицевая боль и дискомфорт не так распространены у детей по сравнению со взрослыми.
Антибиотики обычно рекомендуются при остром бактериальном синусите, но два из четырех плацебо-контролируемых клинических испытаний дали отрицательный результат. Это могло быть результатом включения пациентов с аллергическими, а не инфекционными причинами или несоответствующей дозировкой антибиотиков. В двух других исследованиях применение амоксициллина и клавуланата показало значительную пользу, хотя и за счет усиления побочных эффектов [26, 27].
Оставшееся вдыхаемое инородное тело
Аспирация инородного тела (АПТ) чаще всего наблюдается у детей в возрасте до 24 месяцев [28]. Диагноз следует заподозрить, если в анамнезе имеется удушье с последующим продолжительным кашлем и неразрешающейся пневмонией. Результаты физикального осмотра и рентгенологических исследований в диагностике FBA относительно низки, но увеличиваются при позднем проявлении и при сомнительном анамнезе. Чувствительность и специфичность для каждого диагностического критерия следующие: история болезни (63% и 32%), симптомы (68% и 53%), результаты физикального обследования (70,5% и 63%), рентгенологические данные (73% и 68%). ) и триады кашля, хрипов и ослабленного дыхания (88% и 51%) соответственно [29].]. Запоздалая диагностика может быть связана с незамеченной аспирацией или недостаточной осведомленностью врача и иметь серьезные последствия, такие как хронический кашель, рецидивирующие пневмонии и, в конечном итоге, локализованные участки бронхоэктатической болезни. Немедленным лечением является эндоскопическое удаление инородного тела, и это следует делать в случае подозрения со стороны родителей или клинической картины.
Чувствительность и специфичность для каждого диагностического критерия следующие: история болезни (63% и 32%), симптомы (68% и 53%), результаты физикального обследования (70,5% и 63%), рентгенологические данные (73% и 68%). ) и триады кашля, хрипов и ослабленного дыхания (88% и 51%) соответственно [29].]. Запоздалая диагностика может быть связана с незамеченной аспирацией или недостаточной осведомленностью врача и иметь серьезные последствия, такие как хронический кашель, рецидивирующие пневмонии и, в конечном итоге, локализованные участки бронхоэктатической болезни. Немедленным лечением является эндоскопическое удаление инородного тела, и это следует делать в случае подозрения со стороны родителей или клинической картины.
Персистирующий бактериальный бронхит
Персистирующий бактериальный бронхит (ПББ) определяется как наличие хронического влажного кашля с купированием кашля соответствующими антибиотиками и отсутствием признаков, указывающих на альтернативный специфический кашель [30,31]. Описано ПБД, начинающееся в младенчестве, и размягчение дыхательных путей (трахеальное, бронхиальное) [32]. Кашель при ПБД проходит после курса антибиотиков, таких как амоксициллин-клавуланат, в течение 2 недель, но некоторым требуется более длительный курс антибиотиков в течение 4–6 недель. Если ПБД не отвечает на антибиотики или если ПБД становится рецидивирующим, то необходимы дальнейшие исследования, чтобы исключить другие состояния, такие как тонкий иммунодефицит или другие причины хронического гнойного заболевания легких [33]. Долгосрочная естественная история ПБД неизвестна. Было высказано предположение, что он может быть предшественником хронического гнойного заболевания легких с образованием бронхоэктазов, но также может быть предшественником хронической обструктивной болезни легких у взрослых. Однако, если исключить детей с иммунодефицитом, ПБД ассоциируется с усиленной, а не недостаточной врожденной иммунной системой [34]. Важно не забывать, что персистирующие эндобронхиальные инфекции возникают при других состояниях, которые, как известно, вызывают хронический кашель, включая муковисцидоз, иммунодефицит, первичную цилиарную дискинезию и рецидивирующую легочную аспирацию.
Описано ПБД, начинающееся в младенчестве, и размягчение дыхательных путей (трахеальное, бронхиальное) [32]. Кашель при ПБД проходит после курса антибиотиков, таких как амоксициллин-клавуланат, в течение 2 недель, но некоторым требуется более длительный курс антибиотиков в течение 4–6 недель. Если ПБД не отвечает на антибиотики или если ПБД становится рецидивирующим, то необходимы дальнейшие исследования, чтобы исключить другие состояния, такие как тонкий иммунодефицит или другие причины хронического гнойного заболевания легких [33]. Долгосрочная естественная история ПБД неизвестна. Было высказано предположение, что он может быть предшественником хронического гнойного заболевания легких с образованием бронхоэктазов, но также может быть предшественником хронической обструктивной болезни легких у взрослых. Однако, если исключить детей с иммунодефицитом, ПБД ассоциируется с усиленной, а не недостаточной врожденной иммунной системой [34]. Важно не забывать, что персистирующие эндобронхиальные инфекции возникают при других состояниях, которые, как известно, вызывают хронический кашель, включая муковисцидоз, иммунодефицит, первичную цилиарную дискинезию и рецидивирующую легочную аспирацию.
Значительная часть детей кашляет дольше 3 недель после простой вирусной простуды. Если во всем остальном ребенок чувствует себя хорошо, кашель сухой и нет особых признаков серьезного заболевания, а кашель проходит, то все, что рекомендуется, — это период наблюдения. Обследование требуется раньше, если есть подозрение на задержку вдыхаемого инородного тела, прогрессивно усиливающийся кашель или уже имеются признаки хронического заболевания. Если у ребенка развился продолжительный влажный кашель после того, как насморк разрешился, следует рассмотреть возможность назначения антибиотиков, поскольку у ребенка может быть персистирующий бактериальный бронхит или риносинусит. Коклюш все чаще идентифицируется как причина продолжительного острого кашля у детей старшего возраста, у которых может быть атипичный кашель, и дети, возможно, ранее были вакцинированы бесклеточной вакциной. Естественным течением кашля при коклюше или поствирусном синдроме является естественное разрешение. При использовании пробной противоастматической терапии необходимо соблюдать осторожность, чтобы не принять естественное разрешение за реакцию на терапию.
Ни MDS, ни ST не заявляют о своей заинтересованности в этом обзоре. MDS возглавлял разработку рекомендаций BTS по оценке и лечению кашля у детей.
MDS и ST совместно написали эту обзорную статью, используя литературу и свой личный клинический опыт. Все авторы прочитали и одобрили окончательный вариант рукописи.
- Черри Д.К., Берт К.В., Вудвелл Д.А. Национальное обследование амбулаторного медицинского обслуживания: резюме 2001 г. Рекламные данные. 2003;11(337):1–44. [PubMed] [Академия Google]
- Cohen HA, Rozen J, Kristal H. Влияние меда на ночной кашель и качество сна: двойное слепое рандомизированное плацебо-контролируемое исследование. Педиатрия. 2012;130(93):465–471. [PubMed] [Google Scholar]
- Де Блазио Ф., Дикпинигайтис П.В., Рубин Б.К., Де Даниэли Г., Ланата Л., Занаси А. Обсервационное исследование кашля у детей: эпидемиология, влияние на качество сна и результаты лечения. Кашель. 2012;8:1. дои: 10.1186/1745-9974-8-1. http://www.coughjournal.
 com/content/8/1/1 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
com/content/8/1/1 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] - Митра А., Ханней Д., Капур А., Бакстер Г. Естественная история острых инфекций верхних дыхательных путей у детей. Prim Health Care Res Dev. 2011;12(4):329–334. doi: 10.1017/S1463423611000193. [PubMed] [CrossRef] [Google Scholar]
- Hay AD, Wilson A, Fahey T. Продолжительность острого кашля у детей дошкольного возраста, обращающихся за первичной медико-санитарной помощью: проспективное когортное исследование. Фам Практ. 2003; 20: 696–705. doi: 10.1093/fampra/cmg613. [PubMed] [CrossRef] [Google Scholar]
- Butler CC, Hood K, Kinnersley P. Прогнозирование клинического течения подозрения на острую вирусную инфекцию верхних дыхательных путей у детей. Фам Практ. 2005;22:92–95. [PubMed] [Google Scholar]
- Хэй А.Д., Уилсон А.Д. Естественная история острого кашля у детей в возрасте 0–4 лет в учреждениях первичной медико-санитарной помощи: систематический обзор. Br J Gen Pract. 2005; 52: 401–409.
 [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar] - Kwon NH, Oh MJ, Min TH, Lee BJ, Choi DC. Причины и клиника подострого кашля. Грудь. 2006;129(5):1142–1147. doi: 10.1378/сундук.129.5.1142. [PubMed] [CrossRef] [Google Scholar]
- Shields MD, Bush A, Everard ML, McKenzie S, Primhak R. Рекомендации по оценке и лечению кашля у детей. грудная клетка. 2008; 63:1–15. doi: 10.1136/thx.2007.086215. [PubMed] [CrossRef] [Академия Google]
- Чанг АБ. Рекомендации по оценке хронического кашля в педиатрии: рекомендации ACCP по клинической практике, основанные на фактических данных. Грудь. 2006;129(1):260S–283S. doi: 10.1378/сундук.129.1_suppl.260S. [PubMed] [CrossRef] [Google Scholar]
- Ирвин Р.С., Мэдисон Дж.М. Диагностика и лечение кашля. N Engl J Med. 2000; 343:1715–1721. doi: 10.1056/NEJM200012073432308. [PubMed] [CrossRef] [Google Scholar]
- Chang AB, Robertson CF, Van Asperen PP. Многоцентровое исследование хронического кашля у детей: бремя и этиология на основе стандартизированного пути лечения.
 Грудь. 2012;142(4):943–950. doi: 10.1378/сундук.11-2725. [PubMed] [CrossRef] [Google Scholar]
Грудь. 2012;142(4):943–950. doi: 10.1378/сундук.11-2725. [PubMed] [CrossRef] [Google Scholar] - RMarchant J, Masters IB, Champion A. Рандомизированное контролируемое исследование амоксициллина клавуланата у детей с хроническим влажным кашлем. грудная клетка. 2012; 67: 689–693. doi: 10.1136/thoraxjnl-2011-201506. [PubMed] [CrossRef] [Google Scholar]
- Hall CB, Weinberg GA, Iwane MK, Blumkin AK, Edwards KM, Staat MA. Бремя респираторно-синцитиальной вирусной инфекции у детей раннего возраста. N Engl J Med. 2009;360(6):588–598. doi: 10.1056/NEJMoa0804877. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Swingler GH, Hussey GD, Zwarenstein M. Продолжительность болезни у амбулаторных детей с диагнозом бронхиолит. Arch Pediatr Adolesc Med. 2000;154(10):997–1000. [PubMed] [Google Scholar]
- Бурк Т., Шилдс М. Бронхиолит. Clin Evid (онлайн) 2011; 2011: PMID: 21486501. 11 апреля. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Cherry JD.
 Эпидемия коклюша в 2012 г. – возрождение вакциноуправляемой болезни. НЭЖМ. 2012;367(9):785–790. doi: 10.1056/NEJMp1209051. [PubMed] [CrossRef] [Академия Google]
Эпидемия коклюша в 2012 г. – возрождение вакциноуправляемой болезни. НЭЖМ. 2012;367(9):785–790. doi: 10.1056/NEJMp1209051. [PubMed] [CrossRef] [Академия Google] - Корниа П.Б., Херш А.Л., Липски Б.А., Ньюман Т.Б., Гонсалес Р., Одуволе О., Меремикву М.М., Ойо-Ита А., Удо Э.Э. Есть ли у этого кашляющего подростка или взрослого пациента коклюш? ДЖАМА. 2010;304(8):890–896. doi: 10.1001/jama.2010.1181. [PubMed] [CrossRef] [Google Scholar]
- Кляйн П.Н., Бартлетт Дж., Роухани-Рахбар А., Файерман Б., Бакстер Р. Снижение защиты после пятой дозы бесклеточной вакцины у детей. НЭЖМ. 2012;367(11):1012–1019. doi: 10.1056/NEJMoa1200850. [PubMed] [CrossRef] [Академия Google]
- Harnden A, Grant C, Harrison T. Коклюш у детей школьного возраста с постоянным кашлем: проспективное когортное исследование в первичной медико-санитарной помощи. БМЖ. 2006; 33: 174–177. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Ван К., Чалкер В., Бермингем А. Микоплазменная пневмония и респираторные вирусные инфекции у детей с постоянным кашлем в Англии.
 Ретроспективный анализ. Pediatr Infect Dis J. 2011; 30:1047–1051. doi: 10.1097/INF.0b013e31822db5e2. [PubMed] [CrossRef] [Академия Google]
Ретроспективный анализ. Pediatr Infect Dis J. 2011; 30:1047–1051. doi: 10.1097/INF.0b013e31822db5e2. [PubMed] [CrossRef] [Академия Google] - Тивари Т., Мерфи Т.В., Моран Дж. Рекомендуемые противомикробные препараты для лечения и постконтактной профилактики коклюша: Руководство CDC 2005 года. Еженедельный отчет о заболеваемости и смертности (MMWR), Центры по контролю и профилактике заболеваний, США. 2005;54(14):1–16. [PubMed] [Google Scholar]
- Heininger U. Последние новости о коклюше у детей. Expert Rev Anti Infect Ther. 2010;8(2):163–167. doi: 10.1586/eri.09.124. [PubMed] [CrossRef] [Google Scholar]
- Cohen E, Mahant S, Dell S, Traubici J, Ragone A, Wadhwa A, Connolly B, Weinstein M. Отдаленные результаты детской эмпиемы плевры: проспективное исследование. Arch Pediatr Adolesc Med. 2012;166(11):999–1004. 166. doi:10.1001/archediatrics.2012.1055. [PubMed] [Google Scholar]
- Balfour-Lynn IM, Abrahamson E, Cohen G, Hartley J, King S, Parikh D, Spencer D, Thomson AH, Urquhart D.
 Рекомендации BTS по лечению плевральной инфекции у детей. грудная клетка. 2005; 60 (Приложение 1): i1–i21. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Рекомендации BTS по лечению плевральной инфекции у детей. грудная клетка. 2005; 60 (Приложение 1): i1–i21. [Бесплатная статья PMC] [PubMed] [Google Scholar] - DeMuri GP, Wald ER. Острый бактериальный синусит у детей. НЭЖМ. 2012;367(12):1128–1134. doi: 10.1056/NEJMcp1106638. [PubMed] [CrossRef] [Академия Google]
- Поачанукун О., Нантаписал С., Чаумраттанакул У. Детский острый и хронический синусит: сравнение клинических характеристик и результатов лечения. Азиатская Пак J Аллергия Иммунол. 2012;30:146–151. [PubMed] [Google Scholar]
- Поачанукун О., Нантаписал С., Чаумраттанакул У. Диагностическая оценка аспирации инородного тела у детей: проспективное исследование. J Pediatr Surg. 2005;40(7):1122–1127. doi: 10.1016/j.jpedsurg.2005.03.049. [PubMed] [CrossRef] [Академия Google]
- Эзер С.С., Огузкурт П., Инс Э., Темиз А., Чалыскан Э., Хиксонмез А. Аспирация инородного тела у детей: анализ диагностических критериев и точное время для бронхоскопии. Педиатр Неотложная помощь.
 2011;27(8):723–726. doi: 10.1097/PEC.0b013e318226c896. [PubMed] [CrossRef] [Google Scholar]
2011;27(8):723–726. doi: 10.1097/PEC.0b013e318226c896. [PubMed] [CrossRef] [Google Scholar] - Craven V, Everard ML. Затяжной бактериальный бронхит: новое изобретение старой болезни. Арч Дис Чайлд. 2013;98(1):72–76. doi: 10.1136/archdischild-2012-302760. [PubMed] [CrossRef] [Google Scholar]
- Chang AB, Redding GJ, Everard ML. Хронический влажный кашель: затяжной бронхит, хронические гнойные заболевания легких и бронхоэктатическая болезнь. Педиатр Пульмонол. 2008;43(6):519–531. doi: 10.1002/ppul.20821. [PubMed] [CrossRef] [Google Scholar]
- Компаре М., Вайнбергер М. Затяжной бактериальный бронхит у детей раннего возраста: связь с размягчением дыхательных путей. J Педиатр. 2012;160(1):88–92. doi: 10.1016/j.jpeds.2011.06.049. [PubMed] [CrossRef] [Google Scholar]
- Lim MT, Jeyarajah K, Jones P, Pandya H, Doffinger R, Kumararratne D, Browning MJ, Gaillard EA. Дефицит специфических антител у детей с хроническим влажным кашлем. Арч Дис Чайлд. 2012;97(5):478–480.


 com/content/8/1/1 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
com/content/8/1/1 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar] Грудь. 2012;142(4):943–950. doi: 10.1378/сундук.11-2725. [PubMed] [CrossRef] [Google Scholar]
Грудь. 2012;142(4):943–950. doi: 10.1378/сундук.11-2725. [PubMed] [CrossRef] [Google Scholar] Эпидемия коклюша в 2012 г. – возрождение вакциноуправляемой болезни. НЭЖМ. 2012;367(9):785–790. doi: 10.1056/NEJMp1209051. [PubMed] [CrossRef] [Академия Google]
Эпидемия коклюша в 2012 г. – возрождение вакциноуправляемой болезни. НЭЖМ. 2012;367(9):785–790. doi: 10.1056/NEJMp1209051. [PubMed] [CrossRef] [Академия Google] Ретроспективный анализ. Pediatr Infect Dis J. 2011; 30:1047–1051. doi: 10.1097/INF.0b013e31822db5e2. [PubMed] [CrossRef] [Академия Google]
Ретроспективный анализ. Pediatr Infect Dis J. 2011; 30:1047–1051. doi: 10.1097/INF.0b013e31822db5e2. [PubMed] [CrossRef] [Академия Google] Рекомендации BTS по лечению плевральной инфекции у детей. грудная клетка. 2005; 60 (Приложение 1): i1–i21. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Рекомендации BTS по лечению плевральной инфекции у детей. грудная клетка. 2005; 60 (Приложение 1): i1–i21. [Бесплатная статья PMC] [PubMed] [Google Scholar] 2011;27(8):723–726. doi: 10.1097/PEC.0b013e318226c896. [PubMed] [CrossRef] [Google Scholar]
2011;27(8):723–726. doi: 10.1097/PEC.0b013e318226c896. [PubMed] [CrossRef] [Google Scholar]
