Синдром позвоночной артерии – диагностика и лечение Оренбург
Синдром позвоночной артерии представляет собой патологическое состояние, возникающее в результате сдавливания кровеносных сосудов и окружающих их нервных сплетений. Позвоночные артерии- парное образование, обеспечивающее головной мозг кровью на 30%, и любое сужение просвета артерии вызывает ишемию (кислородное голодание) соответствующих участков мозга ( рис №1, правая позвоночная артерия – 4).
Причины развития синдрома позвоночной артерии.
Чаще всего этому заболеванию подвержены офисные работники, проводящие много времени за компьютером и
ведущие малоподвижный образ жизни. Самой частой причиной, вызывающей сдавление позвоночной артерии,
являются дегенеративно-дистрофические изменения шейного отдела позвоночника: остеохондроз, межпозвонковые грыжи, спазм
мышц шеи.
Клинические проявления синдрома позвоночной артерии
Головная боль – основная жалоба на первой стадии заболевания. Приступ начинается с пульсирующей боли в
затылочной области, затем боль постепенно распространяется на височную и теменную области с переходом на
лоб. Помимо головных болей начинают присоединяться и другие симптомы: головокружение, шум в ушах и
снижение слуха. В тех случаях, когда причина недуга в течение продолжительного времени не устраняется,
заболевание прогрессирует и наступает следующая, ишемическая стадия. Она проявляется внезапно
возникающими приступами головокружения, потерей координации, тошнотой, рвотой, нарушением речи. Приступ
может прекратиться если больной примет горизонтальное положение. После приступа остается слабость,
ощущение разбитости, может сохраняться головная боль, шум в ушах.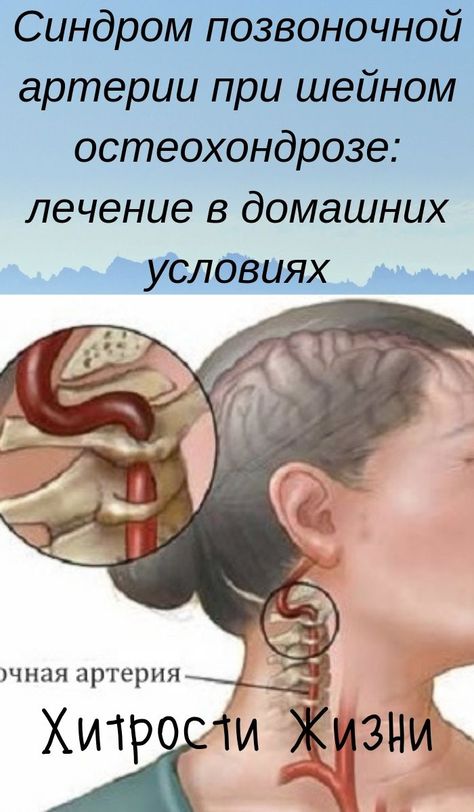
Диагностика синдрома позвоночной артерии.
Диагноз «Синдром позвоночной артерии» ставится на основании жалоб больного, и дополнительных методов исследования:
- Рентгенография – выявляет признаки остеохондроза в шейном отделе позвоночника;
- МРТ или КТ диагностика – позволяет обнаружить причину ухудшения кровотока;
- УЗИ (дуплексное сканирование позвоночных артерий) определяет участки сужения просвета сосудов.
Лечение синдрома позвоночной артерии
Эффективность лечения данной патологии напрямую зависит от своевременной диагностики и правильно выбранной тактики лечения, которое позволяет купировать не только внешние проявления заболевания, но и устраняет первопричину.
Лечение синдрома позвоночной артерии осуществляется одновременно по двум основным направлениям,
позволяющим нормализовать сосудистый кровоток и улучшить кровоснабжение головного мозга.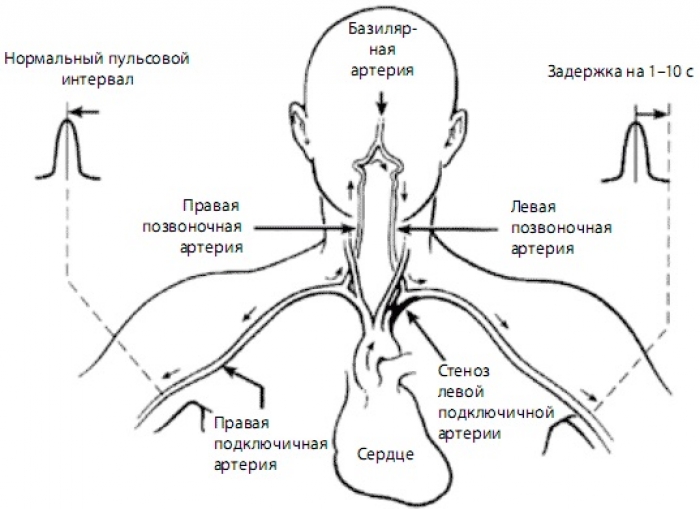
- устранение патологических процессов в шейном отделе позвоночника;
- восстановление просвета позвоночной артерии;
Медикаментозное лечение
Медикаментозное лечение подбирается индивидуально в зависимости от превалирующего симптома.
В первую очередь назначаются нестероидные противовоспалительные препараты, которые устраняют боль и уменьшают воспалительные явления.
Антиоксиданты и ноотропные препараты – улучшают обмен веществ в нервных корешках и клетках головного мозга, уменьшают гипоксию головного мозга и окружающих тканей.
Миорелаксанты – снижают повышенный тонус мышц тем самым активизируют кровообращение.
Физиотерапевтические методы лечения.
Параллельно с назначением медикаментозных препаратов назначается курс мануальной терапии, медицинского
массажа, физиотерапии.
Сеансы мануальной терапии направленны на восстановление нормального анатомического расположения структур шейного отдела позвоночника. Мануальный терапевт устраняет смещение позвонков, снимает функциональные блоки и напряжение в мышцах шейного отдела, тем самым восстанавливая кровоток по позвоночным артериям.
Лечебный массаж улучшает кровообращение и расслабляет спазмированные мышцы, сдавливающие позвоночную артерию. В профилактических целях курсы медицинского массажа рекомендуется повторять раз в 3-4 месяца.
Профилактические мероприятия.
Индивидуально составленные комплексы ЛФК (лечебная физкультура) широко применяются в восстановительный
период с целью укрепления мышц шейного отдела позвоночника и исправления осанки. Физические упражнения
помогают улучшить общее состояние здоровья пациента.
Синдром позвоночной артерии | Статьи 100med
Синдром позвоночной артерии-симптомокомплекс обусловленный, в первую очередь, поражением позвоночника и вторичным вовлечением в процесс сосудистых и нервных образований шеи. Существует несколько синонимов этой патологии: шейная мигрень, синдром Барье-Льеу, задний шейный симпатический синдром. В настоящее время является очень часто встречающейся патологией, т.к. основная часть городского населения ведет крайне малоподвижный образ жизни. Основные симптомы заболевания:
1. Нарушения со стороны органов зрения:
— снижение резкости зрения.
— боли в области глазных яблок.
— пелена или туман перед глазами
2. Нарушения со стороны органов слуха:
— шум в ушах, звон в ушах.
— головокружения, чувство шаткости походки.
3. Нарушения кровообращения головного мозга:
— астенический синдром (снижение концентрации внимания, снижение работоспособности, сонливость)
— головные боли (пульсирующие, очень часто односторонние, чувство тяжести в затылочной области, распространяются от шеи через затылок к темени и лобной области)
4.
— очень часто чувство комка в горле и першения в горле.
5. Метеочувствительность: усиление симптомов заболевания при резкой смене погоды.
У лиц младше 30 лет наблюдаются, в основном, признаки астенизации (сонливость, головные боли ,снижение концентрации внимания), у лиц старше 30 лет присоединяются начальные симптомы остеохондроза позвоночника (боли в области шеи, чувства малоподвижности шейного отдела позвоночника, хруст и щелчки при движениях головой), что облегчает диагностику.
6. Нарушения со стороны шейного отдела позвоночника:
— боли в области шейного отдела позвоночника.
— скованность и малоподвижность шейного отдела позвоночника.
— чувства хруста, щелчков и трения шейных позвонков при движениях головой.
Наиболее частые причины, которые приводят к возникновению данного синдрома или усилению его симптомов:
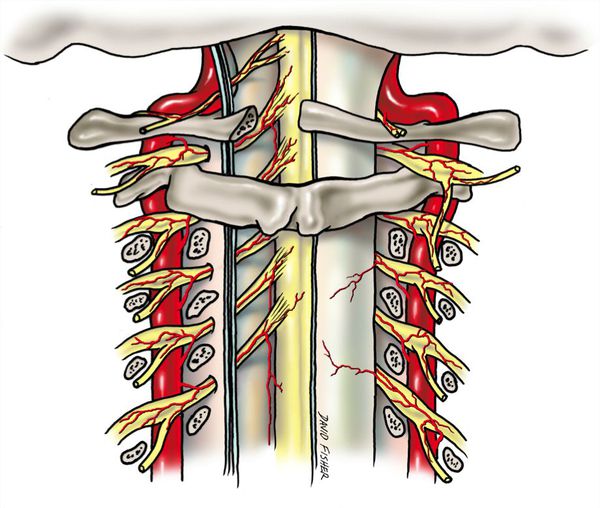
1. смещения шейных позвонков (ведет к деформации канала позвоночной артерии-который образуется между поперечными отростками 2-6 шейных позвонков)
смещения шейных позвонков (ведет к деформации канала позвоночной артерии-который образуется между поперечными отростками 2-6 шейных позвонков)
2. блоки позвоночных двигательных сегментов, ведущие к нарушению двигательного стереотипа
3. повышение мышечного тонуса-что ведет к нарушениям сосудистой проходимости, т.к. основные сосуды головного мозга проходят между мышцами шеи.
Что же приводит к этим всем причинам?
1. длительная работа за компьютером, особенно за ноутбуком
2. частая работа с гаджетами (мобильный телефон, планшет)
3. неправильное спальное место (слишком высокая подушка, слишком мягкий матрас, не соответствие спального места осанке и массе спящего человека)
4. частое вождение автомобиля.
5. не правильная организация рабочего места (высота стола и стула не соответствуют росту человека)
6. отсутствие регулярной динамической физической нагрузки (плавание, аэробика, танцы, спортзал)
отсутствие регулярной динамической физической нагрузки (плавание, аэробика, танцы, спортзал)
Что делать если вы это обнаружили у себя?
1. обратиться к врачу для более грамотной диагностики и лечения этой патологии (невролог, мануальный терапевт, физиотерапевт), пройти необходимые виды диагностики (рентген шейного отдела позвоночника, УЗИ сосудов шеи и органов шеи, если нужно — КТ и МРТ головного мозга и шейного отдела позвоночника)
2. пройти курс лечения (сосудистая терапия, лечебный массаж, мануальная терапия, физиотерапия
3. получить рекомендации по коррекции образа жизни, рабочего места, спального места, физической активности
Не игнорируйте врачей и не занимайтесь самолечением.
Синдром позвоночной артерии является одним из основных видов патологий у офисных сотрудников, ведущих малоподвижный образ жизни, особенно в условиях жизни в мегаполисе, где основную часть суток человек проводит на работе и в пути на работу и с работы. Люди постоянно сидят с опущенной вниз головой-что в итоге и ведет к смещениям шейных позвонков. В этих реалия именно мануальный терапевт способен восстановить нормальную подвижность шейного отдела позвоночника, нормализовать кровоток к головному мозгу и восстановить резкость зрения. И нужно помнить, что длительное игнорирование симптомов заболевания может сильно усугубить проблему и снизить качество жизни человека.
Люди постоянно сидят с опущенной вниз головой-что в итоге и ведет к смещениям шейных позвонков. В этих реалия именно мануальный терапевт способен восстановить нормальную подвижность шейного отдела позвоночника, нормализовать кровоток к головному мозгу и восстановить резкость зрения. И нужно помнить, что длительное игнорирование симптомов заболевания может сильно усугубить проблему и снизить качество жизни человека.
Автор статьи:
мануальный терапевт Вечкутов Борис Васильевич
Синдром ротационной позвоночной артерии – StatPearls
Дональд Д. Дэвис; Стивен М. Кейн.
Информация об авторе и организациях
Последнее обновление: 21 июня 2022 г.
Непрерывное обучение
Синдром ротационной позвоночной артерии, или «синдром охотника за луком», — очень редкий диагноз, который легко пропустить. Кроме того, симптомы очень неспецифичны и вызваны лежащими в основе анатомическими аномалиями или расстройствами.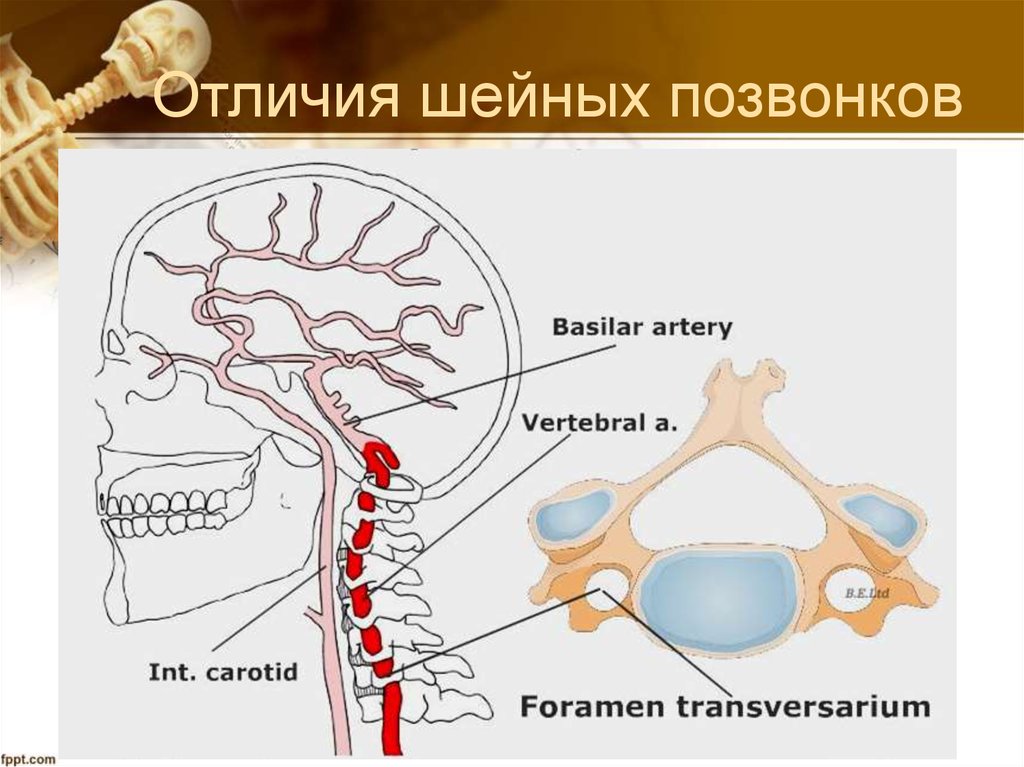
Цели:
Ознакомьтесь с соответствующей анатомией, связанной с синдромом ротационной позвоночной артерии.
Опишите патогенез синдрома ротационной позвоночной артерии.
Объясните сложность диагностики синдрома ротационной позвоночной артерии как основной причины вертебробазилярной недостаточности.
Кратко опишите важность подхода межпрофессиональной бригады к диагностике и лечению синдрома ротационной позвоночной артерии.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Синдром ротационной позвоночной артерии, или в просторечии «синдром охотника за луком», является редкой причиной вертебробазилярной недостаточности. У пациентов с синдромом охотника за луком вращение головы и шеи может привести к компрессии позвоночной артерии на атлантоаксиальном или субаксиальном уровнях позвоночника. Название «синдром охотника за луком» происходит от имени пациента, у которого развился синдром Валленберга (боковой мозговой инфаркт) во время стрельбы из лука из-за плохого кровообращения, когда голова была повернута в течение длительного времени.[1]
У пациентов с синдромом охотника за луком вращение головы и шеи может привести к компрессии позвоночной артерии на атлантоаксиальном или субаксиальном уровнях позвоночника. Название «синдром охотника за луком» происходит от имени пациента, у которого развился синдром Валленберга (боковой мозговой инфаркт) во время стрельбы из лука из-за плохого кровообращения, когда голова была повернута в течение длительного времени.[1]
Понимание анатомии позвоночной артерии имеет решающее значение для патогенеза синдрома охотника за луком. Позвоночные артерии берут начало от подключичных артерий. В большинстве случаев они входят глубоко в поперечный отросток С6 (в 7,5% случаев С7) и поднимаются через поперечные отверстия каждого шейного позвонка. Поднявшись через поперечное отверстие атланта (С1), позвоночные артерии проходят вдоль задней дуги С1 и в подзатылочный треугольник, где они входят в большое затылочное отверстие.
Этиология
В результате сложного прохождения позвоночных артерий по задней дуге атланта (С1) он подвержен компрессии и окклюзии вследствие поворота головы. Грыжа диска, остеофиты, спондилотические изменения, диссекция позвоночной артерии, шейный спондилез и любые другие анатомические или хирургические нарушения в шейно-затылочной области могут привести к окклюзии позвоночной артерии. Мышечно-сухожильная компрессия может вызвать это состояние в сочетании с синдромом выхода из грудной клетки. Остеофиты и костные шпоры являются наиболее распространенными причинами окклюзии.[3][4][5][6][7][8]
Грыжа диска, остеофиты, спондилотические изменения, диссекция позвоночной артерии, шейный спондилез и любые другие анатомические или хирургические нарушения в шейно-затылочной области могут привести к окклюзии позвоночной артерии. Мышечно-сухожильная компрессия может вызвать это состояние в сочетании с синдромом выхода из грудной клетки. Остеофиты и костные шпоры являются наиболее распространенными причинами окклюзии.[3][4][5][6][7][8]
Эпидемиология
Синдром ротационной позвоночной артерии обычно проявляется у пациентов в возрасте от 50 до 79 лет с предрасположенностью к мужчинам в соотношении примерно 2 к 1. Пожилой возраст, гипертония, остеоартрит, гиперлипидемия, диабет, курение и ишемическая болезнь сердца другие факторы риска, связанные с его диагнозом.[1][3][4][9]
Анамнез и физикальное исследование
Клинические проявления синдрома ротационной позвоночной артерии варьируются от пациента к пациенту. Как правило, они имеют анамнез, варьирующийся от преходящих ишемических атак до разрушительных инсультов заднего отдела кровообращения, которые вызываются поворотом головы и обычно разрешаются при деротации шеи. Чаще всего пациенты жалуются на головокружение, обмороки, нарушение зрения/нистагм, тошноту, синдром Горнера и другие двигательные и сенсорные нарушения, возникающие при вращении головы. К сожалению, наиболее распространенные клинические данные, о которых сообщают, не являются специфическими для синдрома охотника за луком, а скорее являются обычным явлением при нарушениях нейровестибулярной системы.][10]
Чаще всего пациенты жалуются на головокружение, обмороки, нарушение зрения/нистагм, тошноту, синдром Горнера и другие двигательные и сенсорные нарушения, возникающие при вращении головы. К сожалению, наиболее распространенные клинические данные, о которых сообщают, не являются специфическими для синдрома охотника за луком, а скорее являются обычным явлением при нарушениях нейровестибулярной системы.][10]
Обследование
Пациенты с подозрением на сосудистое заболевание вертебробазилярной системы должны пройти компьютерно-томографическую ангиографию (КТА) или магнитно-резонансную томографию (МРТ)/магнитно-резонансную ангиографию (МРА) для оценки аномалий костных структур, инфарктных поражений , стеноз позвоночной артерии. Диагностическим подтверждением является цифровая субтракционная ангиография, которая при истинном синдроме охотника за луком покажет нормальные артерии в нейтральном положении головы и стенозированные артерии или сосудистую окклюзию при вращении головы.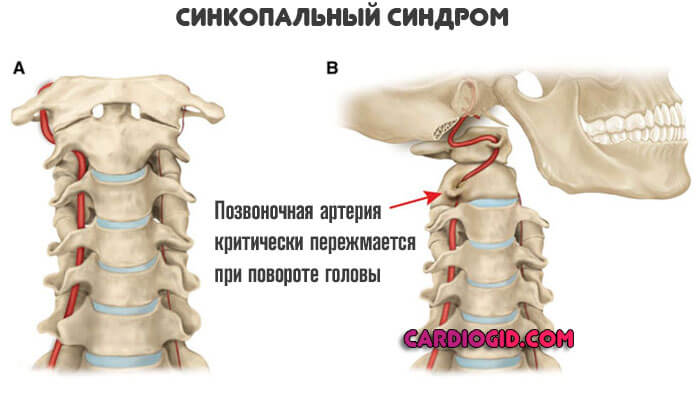 Эти сосудистые исследования считаются золотым стандартом в подтверждении диагноза синдрома охотника за луком.[1] Кроме того, электрофизиологические исследования, такие как моторные вызванные потенциалы, соматосенсорные вызванные потенциалы (ССВП) и слуховые вызванные реакции ствола мозга, служат исходной информацией до и после хирургического вмешательства.
Эти сосудистые исследования считаются золотым стандартом в подтверждении диагноза синдрома охотника за луком.[1] Кроме того, электрофизиологические исследования, такие как моторные вызванные потенциалы, соматосенсорные вызванные потенциалы (ССВП) и слуховые вызванные реакции ствола мозга, служат исходной информацией до и после хирургического вмешательства.
Лечение/управление
Синдром ротационной позвоночной артерии встречается редко, и нет единого мнения о наилучшем курсе лечения. Консервативное лечение с предотвращением вращения головы и шеи с помощью корсета или воротника является одним из вариантов, в то время как дополнительная антикоагулянтная терапия может улучшить заболеваемость.
Большинству пациентов вначале предлагается консервативное лечение, а если симптомы не улучшаются, проводится хирургическое вмешательство. Можно использовать декомпрессию и спондилодез шейного отдела позвоночника, как правило, на уровне C1-C2 или затылка-C2.[1][13][14]
Корнелиус и др. описал случай синдрома охотника за луком, вызванного динамическим стенозом позвоночной артерии. У рассматриваемого пациента в анамнезе была очаговая диссекция, и после неудачного консервативного лечения он получил лечение спиральной эмболизацией правой позвоночной артерии.[15] Поскольку существует много потенциальных причин динамической компрессии позвоночной артерии, хирургическое лечение направлено на конкретную патологию каждого пациента и не может быть стандартизировано для всех пациентов.
описал случай синдрома охотника за луком, вызванного динамическим стенозом позвоночной артерии. У рассматриваемого пациента в анамнезе была очаговая диссекция, и после неудачного консервативного лечения он получил лечение спиральной эмболизацией правой позвоночной артерии.[15] Поскольку существует много потенциальных причин динамической компрессии позвоночной артерии, хирургическое лечение направлено на конкретную патологию каждого пациента и не может быть стандартизировано для всех пациентов.
Дифференциальная диагностика
Синдром ротационной позвоночной артерии проявляется неспецифическими симптомами, соответствующими вертебробазилярной недостаточности. Чаще всего пациенты сообщают о головокружении, обмороке, нарушении зрения/нистагме, тошноте, синдроме Горнера и других двигательных и сенсорных нарушениях, возникающих при вращении головы. Пациенты часто обращаются с симптомами транзиторных ишемических атак и инсультов, которые могут иметь множество основных причин.
Как кратко упоминалось выше, синдром охотника за луком первоначально был описан у пациента, у которого развились симптомы, аналогичные латеральному медуллярному синдрому, обычно вызванному инфарктом позвоночной артерии или задней нижней мозжечковой артерии. Латеральный медуллярный синдром, или синдром Валленберга, характеризуется ипсилатеральной потерей болевой и температурной чувствительности в лице и контралатеральной потерей болевой и температурной чувствительности в теле, сопровождающейся атаксией/головокружением при походке, нистагмом, тошнотой/рвотой и дисфагией.[16]
Латеральный медуллярный синдром, или синдром Валленберга, характеризуется ипсилатеральной потерей болевой и температурной чувствительности в лице и контралатеральной потерей болевой и температурной чувствительности в теле, сопровождающейся атаксией/головокружением при походке, нистагмом, тошнотой/рвотой и дисфагией.[16]
Прогноз
Choi et al. сообщили, что из 19 пациентов с синдромом ротационной позвоночной артерии, получавших консервативное лечение, ни у одного пациента не развился инсульт заднего кровообращения в течение 37,5 месяцев наблюдения. Кроме того, у четырех пациентов симптомы исчезли в течение периода наблюдения.[17]
И наоборот, обзор Rastogi et al. сообщили только о 37% случаев благоприятного исхода у пациентов, получавших консервативное лечение.[9]
Осложнения
Повторяющиеся транзиторные ишемические атаки и инсульты вестибулярной системы могут привести к нарушению равновесия, обморокам, головокружению и длительному неврологическому дефициту.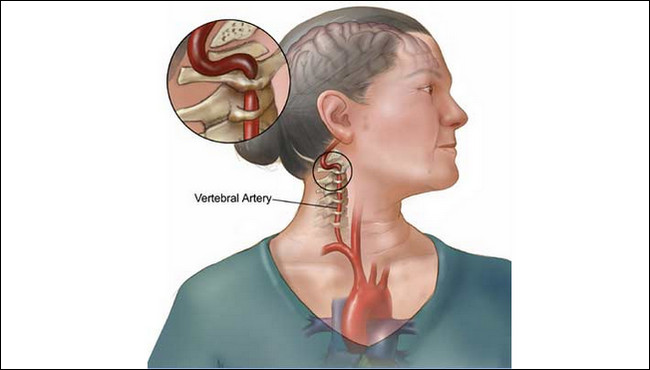 Кроме того, падения, связанные с этими атаками, могут привести к другим травмам. Пациенты, которым требуется цервикальный спондилодез, теряют значительные движения в шее, при этом атлантоаксиальный сустав отвечает за 55% вращения и 15% сгибания и разгибания.
Кроме того, падения, связанные с этими атаками, могут привести к другим травмам. Пациенты, которым требуется цервикальный спондилодез, теряют значительные движения в шее, при этом атлантоаксиальный сустав отвечает за 55% вращения и 15% сгибания и разгибания.
Сдерживание и обучение пациентов
Пациенты, которые отмечают эпизоды головокружения, обморока, тошноты, потери равновесия и других неврологических симптомов, сопровождающих вращение головы, должны быть обследованы медицинским работником на синдром ротационной позвоночной артерии, поскольку симптомы неспецифичны и могут указывают на множество различных патологий. Пациентов с синдромом охотника за луком обычно можно лечить консервативно с иммобилизацией шеи и антикоагулянтной терапией. Тем не менее, они должны проходить тщательное наблюдение под наблюдением врача-специалиста.
Улучшение результатов медицинского персонала
Синдром ротационной позвоночной артерии — это излечимое состояние, которое может привести к серьезным осложнениям, если его не лечить должным образом. Таким образом, лучше всего управлять межпрофессиональной командой. Кроме того, это представляет собой диагностическую проблему, поскольку существует множество причин позвоночно-базилярной недостаточности и других патологий, которые могут имитировать его симптомы. Таким образом, практикующие врачи, у пациентов которых проявляются симптомы ишемии мозжечка, должны быть направлены на обследование к специалисту-неврологу для постановки правильного диагноза. Нейрохирурги, сосудистые хирурги и/или ортопедические хирурги позвоночника могут играть определенную роль в хирургическом лечении синдрома ротационной позвоночной артерии, если пациенту не удается консервативное лечение.
Таким образом, лучше всего управлять межпрофессиональной командой. Кроме того, это представляет собой диагностическую проблему, поскольку существует множество причин позвоночно-базилярной недостаточности и других патологий, которые могут имитировать его симптомы. Таким образом, практикующие врачи, у пациентов которых проявляются симптомы ишемии мозжечка, должны быть направлены на обследование к специалисту-неврологу для постановки правильного диагноза. Нейрохирурги, сосудистые хирурги и/или ортопедические хирурги позвоночника могут играть определенную роль в хирургическом лечении синдрома ротационной позвоночной артерии, если пациенту не удается консервативное лечение.
Медсестры и вспомогательный медицинский персонал должны работать вместе и четко общаться между членами медицинской бригады, чтобы выполнить план управления для оптимизации результатов лечения пациентов. Поскольку последствия неправильного лечения синдрома охотника за луком могут быть серьезными, медицинские работники должны быть обучены и подготовлены для оказания помощи пациентам высочайшего качества.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Duan G, Xu J, Shi J, Cao Y. Достижения в патогенезе, диагностике и лечении синдрома охотника за луком: всесторонний обзор литературы. Интерв Нейрол. 2016 июнь;5(1-2):29-38. [Бесплатная статья PMC: PMC4934473] [PubMed: 27610119]
- 2.
Peng CW, Chou BT, Bendo JA, Spivak JM. Повреждение позвоночной артерии в хирургии шейного отдела позвоночника: анатомические особенности, лечение и профилактика. Спайн Дж. 2009 г.январь-февраль;9(1):70-6. [PubMed: 18504163]
- 3.
Йост Г.Ф., Дейли А.Т. Новый взгляд на синдром охотника за луком: 2 новых случая и обзор литературы по 124 случаям. Нейрохирург Фокус. 2015 апр;38(4):E7. [PubMed: 25828501]
- 4.
Zaidi HA, Albuquerque FC, Chowdhry SA, Zabramski JM, Ducruet AF, Spetzler RF.
 Диагностика и лечение синдрома охотника за луком: 15-летний опыт работы в неврологическом институте Барроу. Мировой нейрохирург. 2014 ноябрь;82(5):733-8. [В паблике: 24549025]
Диагностика и лечение синдрома охотника за луком: 15-летний опыт работы в неврологическом институте Барроу. Мировой нейрохирург. 2014 ноябрь;82(5):733-8. [В паблике: 24549025]- 5.
Дин Д., Мехта Г.У., Медель Р., Лю К.С. Полезность интраоперационной ангиографии при субаксиальной декомпрессии поперечного отверстия при синдроме охотника за луком. Интерв Нейрорадиол. 2013 июнь; 19 (2): 240-4. [PMC бесплатная статья: PMC3670065] [PubMed: 23693050]
- 6.
Анаизи А.Н., Сая А., Берковиц Ф., МакГрейл К. Боухантер-синдром: использование динамической магнитно-резонансной ангиографии и интраоперационной флуоресцентной ангиографии. J Нейрохирург позвоночника. 2014 янв; 20(1):71-4. [В паблике: 24138059]
- 7.
Thomas B, Barreau X, Pointillart V, Sibon I, Renou P. Эндоваскулярная эмболизация недоминантной позвоночной артерии, сдавленной остеофитом, для предотвращения повторения вертебробазилярных инфарктов. J Инсульт Цереброваскулярная дис.
 2015 сен; 24 (9): e257-9. [PubMed: 26159645]
2015 сен; 24 (9): e257-9. [PubMed: 26159645]- 8.
Healy AT, Lee BS, Walsh K, Bain MD, Krishnaney AA. Синдром охотника за луком, вторичный по отношению к двусторонней динамической компрессии позвоночных артерий. Дж. Клин Нейроски. 2015 янв;22(1):209-12. [PubMed: 25070633]
- 9.
Растоги В., Ролз А., Мур О., Викторика Б., Хан С., Сараванапаван П., Мидивелли С., Равирадж П., Ханна А., Бидари С., Хедна В.С. Редкая этиология синдрома охотника за луком и систематический обзор литературы. J Vasc Interv Neurol. 2015 июль;8(3):7-16. [Бесплатная статья PMC: PMC4535600] [PubMed: 26301025]
- 10.
Velat GJ, Reavey-Cantwell JF, Ulm AJ, Lewis SB. Интраоперационная динамическая ангиография для выявления разрешения синдрома Боу Хантера: Технический отчет о клиническом случае. Сур Нейрол. 2006 г., октябрь; 66 (4): 420-3; обсуждение 423. [PubMed: 17015129]
- 11.
Икеда Д.С., Виллелли Н., Шоу А.
 , Пауэрс С. Синдром охотника за луком, разоблаченный после жертвы контралатеральной позвоночной артерии из-за аневризматического субарахноидального кровоизлияния. Дж. Клин Нейроски. 2014 июнь; 21 (6): 1044-6. [PubMed: 24308952]
, Пауэрс С. Синдром охотника за луком, разоблаченный после жертвы контралатеральной позвоночной артерии из-за аневризматического субарахноидального кровоизлияния. Дж. Клин Нейроски. 2014 июнь; 21 (6): 1044-6. [PubMed: 24308952]- 12.
Уитмор Р.Г., Саймон С.Л., Херст Р.В., Нисенбаум Х.Л., Каснер С.Э., Загер Э.Л. Синдром охотника за луком, вызванный добавочной цервикальной оссификацией: заднебоковая декомпрессия и использование интраоперационной допплерографии. Сур Нейрол. 2007 Февраль; 67 (2): 169-71. [PubMed: 17254879]
- 13.
Go G, Hwang SH, Park IS, Park H. Компрессия ротационной позвоночной артерии: синдром охотника за луком. J Korean Neurosurg Soc. 2013 г., сен; 54 (3): 243-5. [PMC бесплатная статья: PMC3836934] [PubMed: 24278656]
- 14.
Yoshimura K, Iwatsuki K, Ishihara M, Onishi Y, Umegaki M, Yoshimine T. Инсульт охотника с луком из-за нестабильности унковертебрального отдела C 3/4 соединение. Eur Spine J.
 2011 Jul;20 Suppl 2 (Suppl 2): S266-70. [Бесплатная статья PMC: PMC3111496] [PubMed: 21279658]
2011 Jul;20 Suppl 2 (Suppl 2): S266-70. [Бесплатная статья PMC: PMC3111496] [PubMed: 21279658]- 15.
Корнелиус Дж.Ф., Джордж Б., Ндри Ока Д., Спириев Т., Штайгер Х.Дж., Хэнги Д. Синдром охотника за луком, вызванный динамическим стенозом позвоночной артерии в кранио- шейный переход — алгоритм лечения, основанный на систематическом обзоре и клинической серии. Neurosurge Rev. 2012 Jan; 35(1):127-35; обсуждение 135. [PubMed: 21789571]
- 16.
Соренсен Б.Ф. Удар охотника с луком. Нейрохирургия. 1978 г., май-июнь; 2(3):259-61. [В паблике: 732978]
- 17.
Чой К.Д., Чой Дж.Х., Ким Дж.С., Ким Х.Дж., Ким М.Дж., Ли Т.Х., Ли Х., Мун И.С., О Х.Дж., Ким Ч.И. Окклюзия ротационной позвоночной артерии: механизмы и отдаленные результаты. Гладить. 2013 июль; 44 (7): 1817-24. [PubMed: 23696552]
Вертебробазилярная недостаточность — StatPearls — NCBI Bookshelf
Continuing Education Activity
Вертебробазилярная недостаточность (ВБН) представляет собой неадекватное кровообращение в задней циркуляции головного мозга, которое кровоснабжается двумя позвоночными артериями, которые сливаются формировать базилярную артерию. Вертебробазилярная сосудистая сеть также известна как задняя циркуляция и снабжает области, включая ствол мозга, таламус, гиппокамп, мозжечок, затылочную и медиальную височные доли. Инсульт может произойти либо из-за окклюзии позвоночной или основной артерии, либо из-за эмбола, который располагается проксимальнее головного мозга. В условиях неотложной помощи VBI является важным дифференциальным диагнозом, который следует учитывать. Его проявления могут иметь общие черты с другими причинами, включая лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ). В этом упражнении рассматривается оценка и лечение вертебробазилярной недостаточности и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Вертебробазилярная сосудистая сеть также известна как задняя циркуляция и снабжает области, включая ствол мозга, таламус, гиппокамп, мозжечок, затылочную и медиальную височные доли. Инсульт может произойти либо из-за окклюзии позвоночной или основной артерии, либо из-за эмбола, который располагается проксимальнее головного мозга. В условиях неотложной помощи VBI является важным дифференциальным диагнозом, который следует учитывать. Его проявления могут иметь общие черты с другими причинами, включая лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ). В этом упражнении рассматривается оценка и лечение вертебробазилярной недостаточности и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для пострадавших пациентов.
Цели:
Просмотрите типичные результаты визуализации, связанные с вертебробазилярной недостаточностью.

Обобщите возможные варианты вторичной профилактики вертебробазилярной недостаточности.
Обзор патофизиологии вертебробазилярной недостаточности.
Объясните важность сотрудничества и общения между членами межпрофессиональной бригады для обеспечения соблюдения режима лечения для предотвращения дальнейших эпизодов и улучшения исходов у пациентов с вертебробазилярной недостаточностью.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Вертебробазилярная недостаточность (ВБН) определяется неадекватным кровотоком в заднем круге кровообращения головного мозга, снабжаемым двумя позвоночными артериями, которые сливаются, образуя базилярную артерию. Вертебробазилярные артерии кровоснабжают мозжечок, продолговатый мозг, средний мозг и затылочную кору. Когда кровоснабжение этих областей нарушено, это может привести к тяжелой инвалидности и/или смерти.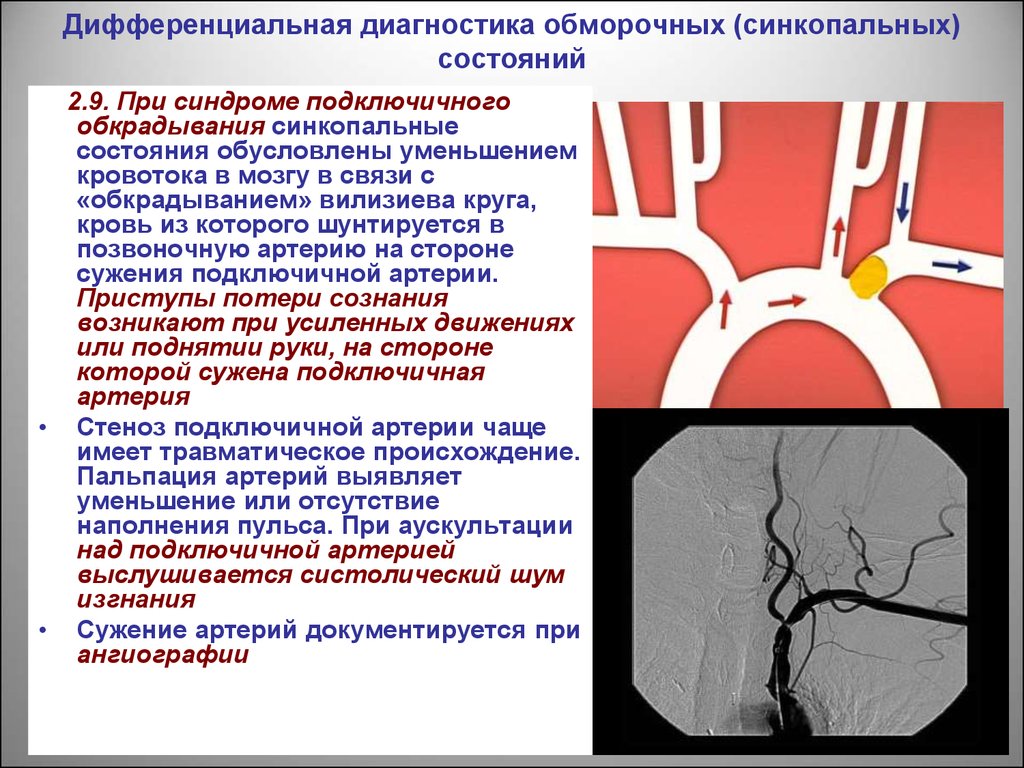 Поскольку вовлекается мозжечок, у выживших часто остаются дисфункции многих органов, включая атаксию, гемиплегию, аномалии взора, дизартрию, дисфагию и параличи черепных нервов. К счастью, у многих пациентов вовлекаются мелкие сосуды, поэтому неврологический дефицит незначителен и локализован.
Поскольку вовлекается мозжечок, у выживших часто остаются дисфункции многих органов, включая атаксию, гемиплегию, аномалии взора, дизартрию, дисфагию и параличи черепных нервов. К счастью, у многих пациентов вовлекаются мелкие сосуды, поэтому неврологический дефицит незначителен и локализован.
Термин VBI был придуман в 1950-х годах после того, как C. Miller Fisher использовал недостаточность сонных артерий для описания транзиторных ишемических атак (ТИА) на территориях, снабжаемых сонной артерией, и поэтому часто используется для описания коротких эпизодов транзиторных ишемических атак в вертебробазилярной зоне. . Вертебробазилярная сосудистая сеть, также известная как задняя циркуляция, снабжает кровью такие области, как ствол головного мозга, таламус, гиппокамп, мозжечок, затылочную и медиальную височные доли. Хотя пациенты могут первоначально не иметь симптомов, значительное накопление атеросклеротических бляшек с течением времени может привести к ишемическим явлениям. Инсульт может произойти либо из-за окклюзии позвоночной или основной артерии, либо из-за эмбола, который может располагаться проксимальнее головного мозга [1]. В условиях неотложной помощи VBI является важным диагнозом, который следует учитывать, поскольку многие симптомы могут проявляться, как и другие доброкачественные этиологии, такие как лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ).
В условиях неотложной помощи VBI является важным диагнозом, который следует учитывать, поскольку многие симптомы могут проявляться, как и другие доброкачественные этиологии, такие как лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ).
Этиология
Определенные факторы риска предрасполагают пациентов к ВБН, особенно те, которые усугубляют атеросклероз. Эти факторы риска включают курение, артериальную гипертензию, возраст, пол, семейный анамнез и генетику, а также гиперлипидемию. Кроме того, пациенты с ишемической болезнью сердца или заболеванием периферических артерий в анамнезе подвергаются повышенному риску [2]. Другие этиологические причины могут включать кардиоэмболические состояния, такие как мерцательная аритмия, инфекционный эндокардит, расслоение позвоночной артерии и состояния системной гиперкоагуляции.
Эпидемиология
Около четверти инсультов и ТИА происходят с вертебробазилярным поражением. Как и распространенность атеросклеротического заболевания, вертебробазилярная болезнь возникает в более позднем возрасте, особенно в возрасте от 7 до 8 десяти лет, с преобладанием мужского пола. Целых 25% пожилых людей страдают нарушением равновесия и повышенным риском падения в результате ВБН. Подобно другим типам синдромов инсульта, афроамериканцы более распространены, чем другие этнические группы, по множеству причин, включая генетику, более высокую распространенность гипертонии и различия в оказании медицинской помощи.
Как и распространенность атеросклеротического заболевания, вертебробазилярная болезнь возникает в более позднем возрасте, особенно в возрасте от 7 до 8 десяти лет, с преобладанием мужского пола. Целых 25% пожилых людей страдают нарушением равновесия и повышенным риском падения в результате ВБН. Подобно другим типам синдромов инсульта, афроамериканцы более распространены, чем другие этнические группы, по множеству причин, включая генетику, более высокую распространенность гипертонии и различия в оказании медицинской помощи.
Патофизиология
Как и при других типах инсульта, инфаркт может возникнуть в результате эмболии, тромбоза in situ или лакунарного заболевания, вторичного по отношению к хронической гипертензии. Обычно ВБН вызывают 2 процесса ишемии: гемодинамическая недостаточность и эмболия. В отличие от сонных артерий, эмболия позвоночных артерий встречается редко. Донорские участки для эмболии могут включать дугу аорты, место отхождения позвоночной артерии или проксимальные отделы подключичных артерий. Однако в большинстве случаев это связано с атеросклеротическим заболеванием.
Однако в большинстве случаев это связано с атеросклеротическим заболеванием.
Гемодинамический
Снижение перфузии вызывает большинство VBI. Гемодинамическая ишемия возникает из-за неадекватного кровотока через базилярную артерию, особенно у пожилых людей и больных сахарным диабетом с плохим симпатическим контролем. Симптомы имеют тенденцию быть воспроизводимыми и короткими, редко вызывая инфаркт. Чтобы возникла гемодинамическая ишемия, должна быть окклюзия обеих позвоночных артерий или основной артерии. Кроме того, должен быть неполный вклад каротидного кровообращения через заднюю соединительную артерию в виллизиев круг. Другие причины снижения перфузии включают антигипертензивные препараты, сердечную аритмию, нарушение работы кардиостимулятора и васкулит. Таким образом, необходимо провести полное обследование, включая ЭКГ, для исключения кардиогенных причин. Окклюзии других кровеносных сосудов, такие как синдром подключичного обкрадывания, также могут вызывать ВБН за счет «кражи» кровотока из ствола головного мозга, когда кровь течет по пути наименьшего сопротивления через позвоночную артерию при наличии проксимального стеноза/окклюзии подключичной артерии.
Эмболия
ВБИ может также возникать из атеросклеротических бляшек, которые впоследствии отрываются с образованием эмболов. Тем не менее, эмболы могут также развиваться в результате дефектов интимы, вторичных по отношению к травме, компрессии и, в редких случаях, вследствие фиброзно-мышечной дисплазии, аневризмы или расслоения. Возможно, до одной трети случаев происходят внутричерепно, так как дистальные эмболы формируются из поражений в подключичной, позвоночной или основной артерии. Большинство поражений, формирующихся экстракраниально, возникают из-за атеросклеротического нарастания в одной из позвоночных артерий, редко в безымянной или подключичной. В очень небольшом числе случаев тромбы могут возникать из эктатической или веретенообразной аневризмы основной артерии, которая затем может эмболизировать более дистальные ветви [3, 4, 5].
Токсикокинетика
Отличие ВБН от полушарного инсульта
Поражения в результате ВБН имеют определенные клинические признаки, позволяющие дифференцировать их от полушарных инсультов: участвует, клиническая признаки обычно ипсилатеральны по отношению к поражению, а корково-спинальные клинические признаки видны на противоположной ноге и руке из-за пересечения.

Дисфагия и дизартрия часто встречаются при ВБН
При поражении ствола головного мозга может присутствовать односторонний синдром Горнера
задействована система ular
Поражение затылочной доли приводит к зрительно-пространственным дефектам или дефектам поля зрения
В целом когнитивные нарушения и афазия (корковый дефицит) отсутствуют
Анамнез и физикальное исследование
Наиболее частые находки в анамнезе пациента, позволяющие предположить ВБН, включают факторы риска сердечно-сосудистых заболеваний, такие как атеросклероз и пожилой возраст. Следует собрать тщательный анамнез и физикальное обследование, уделяя особое внимание не только неврологическому, но и кардиальному обследованию на наличие таких состояний, как аритмия, которые также могут вызывать симптомы. Симптомы ВБН являются результатом ишемии различных отделов головного мозга, снабжаемых задним кровообращением.
Симптомы включают:
Головокружение (наиболее распространенный симптом)
Головокружение/обморок: Шестьдесят процентов пациентов с ВБН имеют по крайней мере 1 эпизод головокружения.
Дроп-атаки: пациент внезапно чувствует слабость в коленях и падает
Спутанность сознания
Дисфагия/дизартрия
Головная боль
Изменение сознания
Атаксия
Контралатеральная двигательная слабость
Потеря температуры и боли 9 0003
Недержание мочи
Если ВБН переходит в инфаркт ствола головного мозга, могут возникнуть несколько синдромов в зависимости от локализации, такие как латеральный медуллярный синдром, медиальный медуллярный синдром, синдром базилярной артерии и окклюзия лабиринтной артерии. Другими аспектами анамнеза, которые следует отметить во время физического осмотра, являются воспроизводимые симптомы при изменении положения головы, то есть обмороки при поворотах головы в стороны (синдром Боу-Хантера) или при разгибании головы [6][7][8].
Физикальное обследование
Результаты являются общими после инсульта позвоночной артерии и могут включать следующее:
Изменение уровня сознания
Гемипарез
Изменение размера зрачка и реактивности
Черепной нерв Палича (обычно похищенное нервное паралич)
ГОЗОВОЕ ОКЛЮЧЕНИЕ
Вертикальный паразол взгляда (поражение CN LLL)
Horizontal Paxy (CN 6 -resion
.0003
Паралич лицевого нерва
Бульбарный паралич (дизартрия, дисфония, дисфагия, дизартрия, лицевая слабость) поражение мозговых артерий)
Ипсилатеральная потеря температуры и лицевая боль, Синдром Горнера (часть медуллярного синдрома)
Необходимо соблюдать осторожность, чтобы исключить другие более доброкачественные состояния, которые также могут вызывать подобные симптомы, такие как лабиринтит, вестибулярный неврит и доброкачественное пароксизмальное позиционное головокружение (ДППГ). Головокружение является частым симптомом ВБН. Это также центральный симптом периферических вестибулярных расстройств, которые носят более доброкачественный характер. Особенно важно в условиях отделения неотложной помощи различать головокружение, вызванное периферическим вестибулярным расстройством, и центральное вестибулярное расстройство, чаще всего возникающее из-за вертебробазилярной недостаточности (ВБН), которая может потребовать госпитализации. Головокружение само по себе не может быть диагностировано как ТИА или ВБН. Головокружение при наличии стволовых признаков или симптомов будет диагностическим признаком ТИА вертебробазилярной области. Физикальное обследование для поиска признаков ствола мозга или аномалий черепных нервов очень важно. Наличие признаков или симптомов контралатеральной конечности полезно. Тип нистагма, такой как вертикальный нистагм или нистагм изменения направления, указывает на VBI. Тест на выдвижение головы, если он выполнен и правильно интерпретирован, может дифференцировать периферическое головокружение от центрального головокружения из-за VBI у постели больного.
Головокружение является частым симптомом ВБН. Это также центральный симптом периферических вестибулярных расстройств, которые носят более доброкачественный характер. Особенно важно в условиях отделения неотложной помощи различать головокружение, вызванное периферическим вестибулярным расстройством, и центральное вестибулярное расстройство, чаще всего возникающее из-за вертебробазилярной недостаточности (ВБН), которая может потребовать госпитализации. Головокружение само по себе не может быть диагностировано как ТИА или ВБН. Головокружение при наличии стволовых признаков или симптомов будет диагностическим признаком ТИА вертебробазилярной области. Физикальное обследование для поиска признаков ствола мозга или аномалий черепных нервов очень важно. Наличие признаков или симптомов контралатеральной конечности полезно. Тип нистагма, такой как вертикальный нистагм или нистагм изменения направления, указывает на VBI. Тест на выдвижение головы, если он выполнен и правильно интерпретирован, может дифференцировать периферическое головокружение от центрального головокружения из-за VBI у постели больного. Положительный тест на толчок головой указывает на периферическую причину головокружения.
Положительный тест на толчок головой указывает на периферическую причину головокружения.
Инсульт позвоночной артерии связан с различными синдромами в зависимости от клинических особенностей. Некоторые из этих синдромов включают:
Синдром запертого человека
Латеральный медуллярный синдром
Межъядерная офтальмоплегия
- 90 002 Инфаркт мозжечка
Медиальный мозговой синдром
Окклюзия задней мозговой артерии
Оценка
Визуализация позвоночных и основных артерий с помощью артериографии важна для диагностики и лечения. Неинвазивная КТА или МРА обычно используется для визуализации позвоночно-базилярной системы для определения стеноза или окклюзии. CTA дает хорошие изображения как внутричерепных, так и экстракраниальных сосудов [9]. Внечерепной сосуд может потребовать МРА с контрастным усилением из-за артефактов глотания. При проведении КТА необходимо соблюдать осторожность, учитывая нефротоксичность контраста и лучевую нагрузку. При нарушении функции почек МР-контраст с гадолинием может также привести к редкому осложнению нефрогенного системного фиброза (НСФ), также известному как нефрогенная фиброзирующая дермопатия (НФД). МРТ всегда является лучшим методом визуализации для проблем со стволом мозга и задней черепной ямкой, особенно при остром инфаркте ствола мозга с диффузионно-взвешенной визуализацией.
При нарушении функции почек МР-контраст с гадолинием может также привести к редкому осложнению нефрогенного системного фиброза (НСФ), также известному как нефрогенная фиброзирующая дермопатия (НФД). МРТ всегда является лучшим методом визуализации для проблем со стволом мозга и задней черепной ямкой, особенно при остром инфаркте ствола мозга с диффузионно-взвешенной визуализацией.
Другая патология, такая как кавернома ствола мозга или поражения мостомозжечкового угла, включая акустическую шванному и дермоидные/эпидермоидные кисты, которые могут быть убедительно идентифицированы с помощью МРТ. Дуплексное УЗИ также может быть использовано при аномалиях внутри позвоночной артерии, хотя его возможности ограничены. Хотя трудно визуализировать V1 и V2, дуплексное ультразвуковое исследование может обнаружить изменения скорости кровотока из-за стеноза проксимальных позвонков или подключичного обкрадывания. Для пациентов старше 45 лет обследование должно включать выявление факторов риска, которые могут вызвать ВБН, таких как уровень холестерина, липидов, сахара в крови, артериального давления и отказ от курения. Если пациент моложе 45 лет, показано дальнейшее обследование для исключения кардиоэмболической причины, гиперкоагуляционных состояний, расслоения позвонков и фиброзно-мышечной дисплазии.
Если пациент моложе 45 лет, показано дальнейшее обследование для исключения кардиоэмболической причины, гиперкоагуляционных состояний, расслоения позвонков и фиброзно-мышечной дисплазии.
Анализ крови должен включать полный общий анализ крови, электролиты, функцию почек, коагуляционный профиль, липидный профиль и функцию печени. У более молодых пациентов следует также исследовать волчаночный антикоагулянт, мутацию белка C, S и фактора V Лейдена.
ЭКГ может выявить ишемические изменения, аритмии (мерцательную аритмию) или ИМ.
Молодым пациентам также следует выполнить эхокардиографию для исключения вегетаций, пороков клапанов, шунтов справа налево или тромбов.
Лечение/управление
Как и при ишемическом инсульте переднего отдела кровообращения, лечение вертебробазилярной болезни требует оперативного вмешательства. Предыдущие транзиторные эпизоды (ТИА) могут сигнализировать о начале инфаркта в будущем. Если установлено, что причина эмболии кардиогенная, наиболее вероятно, вследствие мерцательной аритмии или механических клапанов сердца, то показана антикоагулянтная терапия. Хотя это и не так часто, расслоение позвонков, вторичное по отношению к травме, также может быть источником эмболии, которую снова лечат антитромботическими препаратами. В противном случае лечение зависит от снижения факторов риска, таких как курение, уровень холестерина и артериальная гипертензия. В острых случаях симптомы часто зависят от давления/перфузии. Может потребоваться усиление перфузии внутривенным введением жидкости и попытка избежать снижения артериального давления. В долгосрочной перспективе более строгий контроль артериального давления важен для профилактики вторичного инсульта. Подобно всем типам ишемических событий, вторичная профилактика потребует мультимодального подхода, включая контроль АД, отказ от курения, строгий контроль уровня сахара в крови, использование статинов, изменение образа жизни, включая диету и физические упражнения [10]. Хирургические возможности очень ограничены [11]. Это зависит от расположения бляшки и эффективности ремонта. Чем дистальнее окклюзия от головного мозга, тем больше вероятность того, что хирургическое вмешательство будет рассмотрено как вариант [12].
Хотя это и не так часто, расслоение позвонков, вторичное по отношению к травме, также может быть источником эмболии, которую снова лечат антитромботическими препаратами. В противном случае лечение зависит от снижения факторов риска, таких как курение, уровень холестерина и артериальная гипертензия. В острых случаях симптомы часто зависят от давления/перфузии. Может потребоваться усиление перфузии внутривенным введением жидкости и попытка избежать снижения артериального давления. В долгосрочной перспективе более строгий контроль артериального давления важен для профилактики вторичного инсульта. Подобно всем типам ишемических событий, вторичная профилактика потребует мультимодального подхода, включая контроль АД, отказ от курения, строгий контроль уровня сахара в крови, использование статинов, изменение образа жизни, включая диету и физические упражнения [10]. Хирургические возможности очень ограничены [11]. Это зависит от расположения бляшки и эффективности ремонта. Чем дистальнее окклюзия от головного мозга, тем больше вероятность того, что хирургическое вмешательство будет рассмотрено как вариант [12]. Критерии хирургического вмешательства зависят от:
Критерии хирургического вмешательства зависят от:
Двусторонний значимый стеноз ПА, т. е. стеноз более 60% В ОБЕИХ артериях. Или стеноз более 60 % в доминирующей позвоночной артерии (ПА), если контралатеральная гипоплазирована, оканчивается в задней нижней мозжечковой артерии (ЗНМА) или окклюзирована.
Симптоматическая эмболия, предположительно возникшая из-за поражения позвонка
Симптоматическая коррекция аневризмы или если аневризма больше 1,5 см, независимо от симптомов.
Существует 2 варианта хирургического лечения: открытый хирургический ремонт и эндоваскулярное лечение. Открытая хирургическая коррекция включает обходной шунт над стенозированной областью. Прямая артериальная транспозиция помещает артерию в соседний здоровый сосуд и соединяет 2 части [13]. Наиболее распространенной процедурой является эндоваскулярная коррекция, которая заключается в установке стента через катетер в паху. Затем в стенозированную позвоночную артерию помещают баллон с последующим стентированием [14].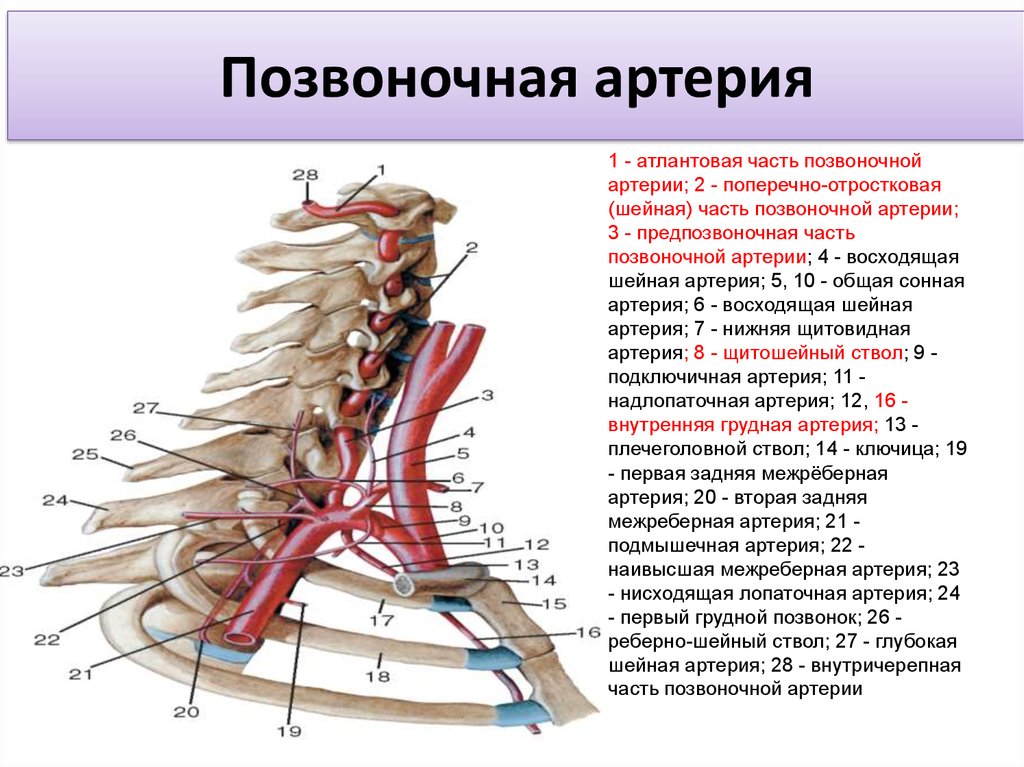
Все пациенты с инсультом позвоночной артерии должны быть госпитализированы в отделение интенсивной терапии, особенно если они гемодинамически нестабильны, имеют колеблющиеся неврологические симптомы, другие сопутствующие заболевания и являются кандидатами на тромболитическую терапию.
После стабилизации состояния пациента решение о лечении зависит от продолжительности симптомов. Если пациенты обращаются в течение 4,5 часов после появления симптомов, tPA эффективна. Антикоагулянты могут быть использованы, но нет никаких доказательств того, что они могут улучшить результаты.
Ангиопластика часто выполняется у пациентов со стенозом основной артерии, но ее роль при инсульте позвоночной артерии остается неясной.
Дифференциальный диагноз
Лабиринтит
MELAS (митохондриальная энцефалопатия, лактоацидоз и инсультоподобные эпизоды)
90 033Рассеянный склероз
Инсультное кровотечение
Инсульт ишемический
Васкулит
Тромбоз глубоких вен
Аспирационная пневмония
ИМ
Тромбоэмболия легочной артерии
Гастрит
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
- 1.
Caplan L, Chung CS, Wityk R, Glass T, Tapia J, Pazdera L, Chang HM, Dashe J, Chaves C, Vemmos K, Leary M, Dewitt L , Pessin M. Регистр инсульта заднего кровообращения медицинского центра Новой Англии: I. Методы, база данных, распределение поражений головного мозга, механизмы инсульта и исходы. Дж. Клин Нейрол.
 2005 Апрель; 1(1):14-30. [Бесплатная статья PMC: PMC2854928] [PubMed: 20396469]
2005 Апрель; 1(1):14-30. [Бесплатная статья PMC: PMC2854928] [PubMed: 20396469]- 2.
Lima Neto AC, Bittar R, Gattas GS, Bor-Seng-Shu E, Oliveira ML, Monsanto RDC, Bittar LF. Патофизиология и диагностика вертебробазилярной недостаточности: обзор литературы. Int Arch Оториноларингол. 2017 июль; 21 (3): 302-307. [Бесплатная статья PMC: PMC5495592] [PubMed: 28680502]
- 3.
Наджафи М.Р., Тогианифар Н., Абдар Исфахани М., Наджафи М.А., Моллакучакян М.Дж. Долихоэктазии вертебробазилярных артерий в виде транзиторных ишемических атак: клинический случай. АРЬЯ Атеросклера. 2016 янв; 12(1):55-8. [PMC бесплатная статья: PMC4834182] [PubMed: 27114738]
- 4.
Yuh SJ, Alkherayf F, Lesiuk H. Долихоэктазия позвоночных базилярных и внутренних сонных артерий: отчет о клиническом случае и обзор литературы. Сург Нейрол Инт. 2013; 4:153. [Бесплатная статья PMC: PMC3872646] [PubMed: 24381796]
- 5.
Лу М.
 , Каплан Л.Р. Вертебробазилярная дилатативная артериопатия (долихоэктазия). Энн Н.Ю. Академия наук. 2010 Январь; 1184: 121-33. [PubMed: 20146694]
, Каплан Л.Р. Вертебробазилярная дилатативная артериопатия (долихоэктазия). Энн Н.Ю. Академия наук. 2010 Январь; 1184: 121-33. [PubMed: 20146694]- 6.
Go G, Hwang SH, Park IS, Park H. Компрессия вращательной позвоночной артерии: синдром охотника за луком. J Korean Neurosurg Soc. 2013 г., сен; 54 (3): 243-5. [Бесплатная статья PMC: PMC3836934] [PubMed: 24278656]
- 7.
Yang YJ, Chien YY, Cheng WC. Вертебробазилярная недостаточность, связанная с шейным спондилезом. Описание случая и обзор литературы. Чанген И Сюэ За Чжи. 1992 июня; 15(2):100-4. [PubMed: 1515970]
- 8.
Buch VP, Madsen PJ, Vaughan KA, Koch PF, Kung DK, Ozturk AK. Вращательная вертебробазилярная недостаточность из-за компрессии персистирующего варианта первой межсегментарной позвоночной артерии: клинический случай. J Нейрохирург позвоночника. 2017 фев; 26 (2): 199-202. [PubMed: 27716015]
- 9.
Пашаоглу Л. Компьютерная томографическая ангиография вертебробазилярной системы при центральном головокружении.
 Медицина (Балтимор). 2017 март;96(12):e6297. [Бесплатная статья PMC: PMC5371445] [PubMed: 28328808]
Медицина (Балтимор). 2017 март;96(12):e6297. [Бесплатная статья PMC: PMC5371445] [PubMed: 28328808]- 10.
Caplan LR. Атеросклеротическое поражение позвоночных артерий шеи. Варианты лечения Curr Cardiovasc Med. 2003 г., июль; 5 (3): 251–256. [PubMed: 12777203]
- 11.
Комптер А., ван дер Ворп Х.Б., Шоневилле В.Дж., Вос Дж.А., Бойтен Дж., Недеркоорн П.Дж., Юттенбугаарт М., Ло Р.Т., Альгра А., Каппелль Л.Дж., исследователь VAST с. Стентирование по сравнению с медикаментозным лечением у пациентов с симптоматическим стенозом позвоночной артерии: рандомизированное открытое исследование фазы 2. Ланцет Нейрол. 2015 июнь; 14 (6): 606-14. [В паблике: 25908089]
- 12.
Кочак Б., Коркмазер Б., Ислак С., Кочер Н., Кизилкилич О. Эндоваскулярное лечение стеноза экстракраниальных позвоночных артерий. Мир J Радиол. 2012 г., 28 сентября; 4(9):391-400. [Бесплатная статья PMC: PMC3460226] [PubMed: 23024840]
- 13.

Прогноз
Прогноз после инсульта позвоночной артерии зависит от тяжести, возраста пациента и других сопутствующих заболеваний. Существует также 10-15% риск рецидива. Даже при незначительном инсульте заболеваемость высока. Пациенты, которые выживают, часто нуждаются в обширной реабилитации в течение многих месяцев, и даже в этом случае может присутствовать остаточный неврологический дефицит.
Существует также 10-15% риск рецидива. Даже при незначительном инсульте заболеваемость высока. Пациенты, которые выживают, часто нуждаются в обширной реабилитации в течение многих месяцев, и даже в этом случае может присутствовать остаточный неврологический дефицит.
Осложнения
Улучшение результатов медицинской бригады
Вертебробазилярная недостаточность лечится межпрофессиональной бригадой, в состав которой входит неотложная помощь врач отделения, невролог, рентгенолог, терапевт и специалист по инсульту. Большинство пациентов становятся инвалидами, а восстановление выживших может занять годы.
В то время как окончательное лечение находится под наблюдением невролога, лечащий врач и практикующая медсестра должны обучать пациентов предотвращению дальнейших эпизодов. После инсульта позвоночной артерии у большинства пациентов наблюдается значительная инвалидность, а выздоровление затягивается. Этим пациентам требуется обширная реабилитация для улучшения речи, глотания и походки. Кроме того, необходимо решить многие проблемы ухода за больными, включая тренировку кишечника и мочевого пузыря, питание, безопасность пациентов, профилактику пролежней и выполнение повседневных действий.
Этим пациентам требуется обширная реабилитация для улучшения речи, глотания и походки. Кроме того, необходимо решить многие проблемы ухода за больными, включая тренировку кишечника и мочевого пузыря, питание, безопасность пациентов, профилактику пролежней и выполнение повседневных действий.
Кроме того, пациенты часто впадают в депрессию, поэтому настоятельно рекомендуется консультация психиатра.
Пациенту следует отказаться от курения, соблюдать режим приема лекарств, поддерживать здоровый вес, контролировать уровень холестерина и регулярно заниматься физическими упражнениями. Из-за риска повторного инсульта жизненно важно последующее наблюдение. Тем, кто принимает варфарин, необходимо регулярно проверять МНО.
Речевая, профессиональная и физиотерапия являются неотъемлемой частью лечения, и большинству пациентов требуется обширная реабилитация в течение многих месяцев. Медсестра по уходу на дому часто требуется для проверки выздоровления и прогресса пациента. Вся команда должна общаться, чтобы гарантировать, что пациент получает оптимальный стандарт лечения.
Исходы у пациентов с вертебробазилярной недостаточностью зависят от тяжести инсульта, возраста, сопутствующей патологии и степени неврологического дефицита.
Контрольные вопросы
Рисунок
Анатомия позвоночной артерии. Изображение предоставлено О.Чайгасаме
Рисунок
Кровоснабжение позвоночной артерии. Предоставлено доктором Йоханнесом Соботтой (общественное достояние; https://commons.wikimedia.org/wiki/File:Sobo_19).09_3_548.png)

 Диагностика и лечение синдрома охотника за луком: 15-летний опыт работы в неврологическом институте Барроу. Мировой нейрохирург. 2014 ноябрь;82(5):733-8. [В паблике: 24549025]
Диагностика и лечение синдрома охотника за луком: 15-летний опыт работы в неврологическом институте Барроу. Мировой нейрохирург. 2014 ноябрь;82(5):733-8. [В паблике: 24549025]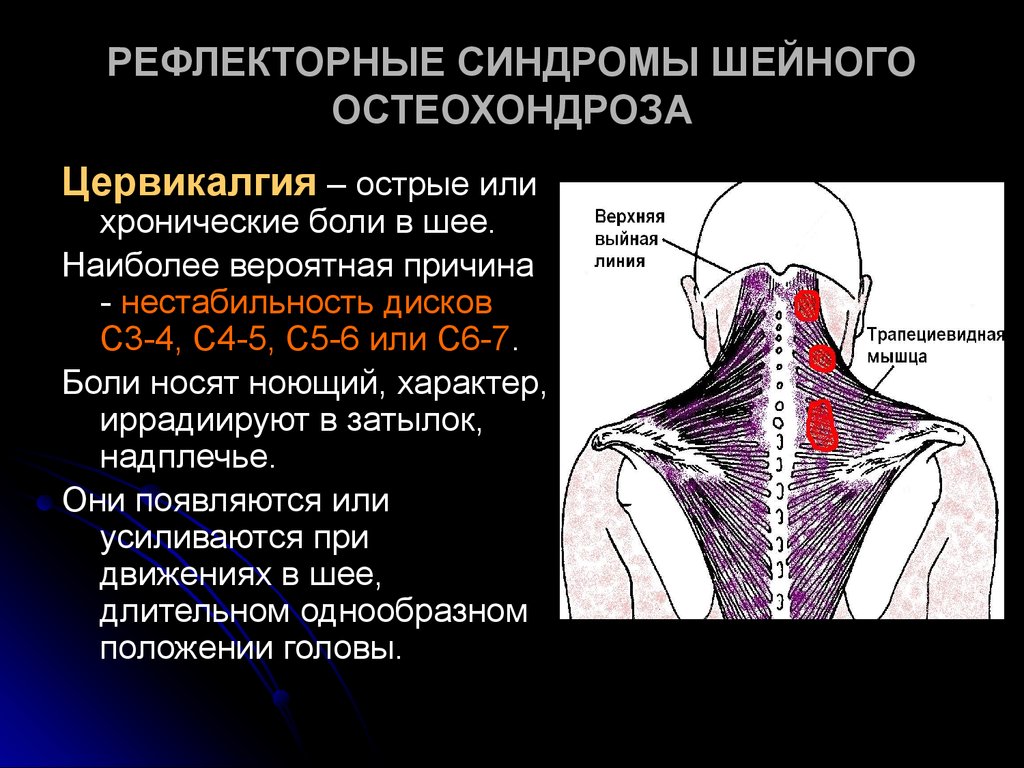 2015 сен; 24 (9): e257-9. [PubMed: 26159645]
2015 сен; 24 (9): e257-9. [PubMed: 26159645] , Пауэрс С. Синдром охотника за луком, разоблаченный после жертвы контралатеральной позвоночной артерии из-за аневризматического субарахноидального кровоизлияния. Дж. Клин Нейроски. 2014 июнь; 21 (6): 1044-6. [PubMed: 24308952]
, Пауэрс С. Синдром охотника за луком, разоблаченный после жертвы контралатеральной позвоночной артерии из-за аневризматического субарахноидального кровоизлияния. Дж. Клин Нейроски. 2014 июнь; 21 (6): 1044-6. [PubMed: 24308952] 2011 Jul;20 Suppl 2 (Suppl 2): S266-70. [Бесплатная статья PMC: PMC3111496] [PubMed: 21279658]
2011 Jul;20 Suppl 2 (Suppl 2): S266-70. [Бесплатная статья PMC: PMC3111496] [PubMed: 21279658]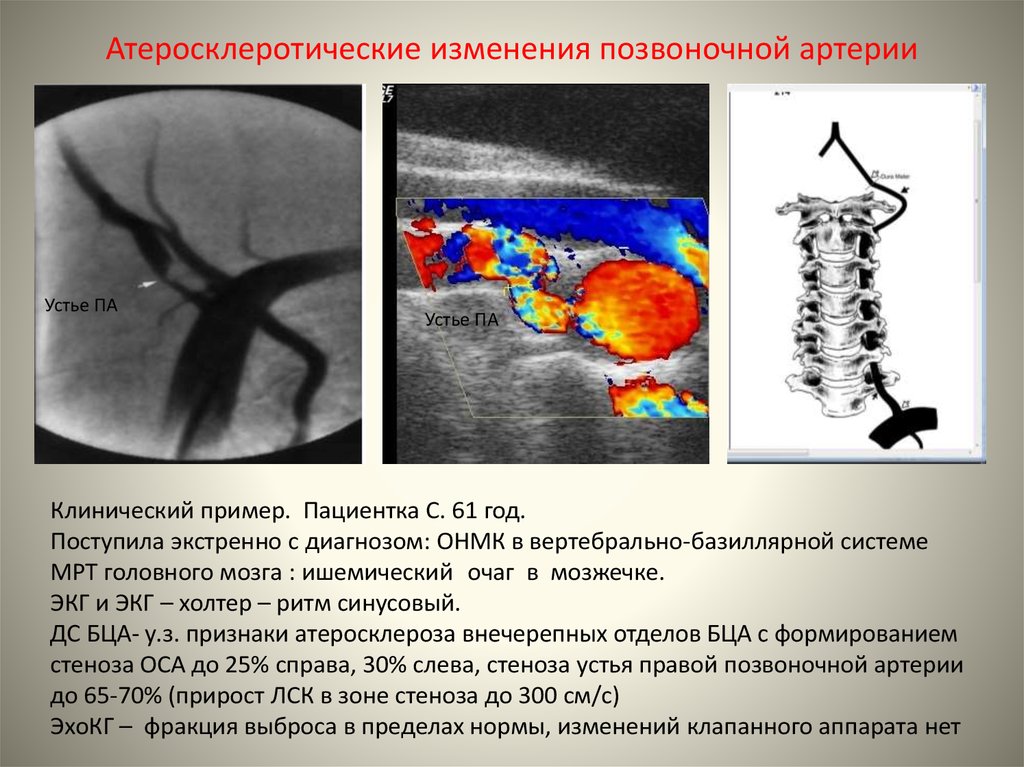

 2005 Апрель; 1(1):14-30. [Бесплатная статья PMC: PMC2854928] [PubMed: 20396469]
2005 Апрель; 1(1):14-30. [Бесплатная статья PMC: PMC2854928] [PubMed: 20396469] , Каплан Л.Р. Вертебробазилярная дилатативная артериопатия (долихоэктазия). Энн Н.Ю. Академия наук. 2010 Январь; 1184: 121-33. [PubMed: 20146694]
, Каплан Л.Р. Вертебробазилярная дилатативная артериопатия (долихоэктазия). Энн Н.Ю. Академия наук. 2010 Январь; 1184: 121-33. [PubMed: 20146694] Медицина (Балтимор). 2017 март;96(12):e6297. [Бесплатная статья PMC: PMC5371445] [PubMed: 28328808]
Медицина (Балтимор). 2017 март;96(12):e6297. [Бесплатная статья PMC: PMC5371445] [PubMed: 28328808]
