Причины головной боли, лечение головной боли, запись на прием в Нижнем Новгороде
«Спазм сосудов головного мозга»
Некоторые пациенты принимают головную боль сжимающего, давящего характера за «спазм сосудов головного мозга». Однако именно так проявляется самый распространённый вид первичной головной боли – головная боль напряжения.
Чем обусловлен в этом случае эффект спазмолитика Но-шпа? Если внимательно прочитать инструкцию к применению этого препарата, можно убедиться, что именно головная боль напряжения, а не сосудистая головная боль, является показанием к его приёму. Помимо того что Но-шпа расслабляет гладкую мускулатуру желудочно-кишечного тракта, желчевыводящих путей и мочеполовой системы, она достаточно эффективно снимает мышечное напряжение.
Что же касается кратковременного облегчения головной боли на фоне приёма сосудистых препаратов – эффект плацебо, т.е. самовнушения, никто не отменял.
«Плохие сосуды»
Понятия «плохие сосуды» в медицине не существует.
Вегетативно-сосудистая дистония
Вегетативная нервная система отвечает за работу сердца, тонус сосудов, терморегуляцию, потоотделение, мочеиспускание, работу желудочно-кишечного тракта и многое другое. Дисбаланс в работе вегетативной нервной системы приводит к колебаниям артериального давления, «перебоям» в работе сердца, потливости, диарее и даже к вегетативным кризам (паническим атакам). Однако вегетативная дистония не может быть причиной головной боли. Даже такое явление, как лабильность сосудистого тонуса (сужение или расширение), крайне важное для адаптации к условиям окружающей среды, может вызвать головокружение, но не головную боль.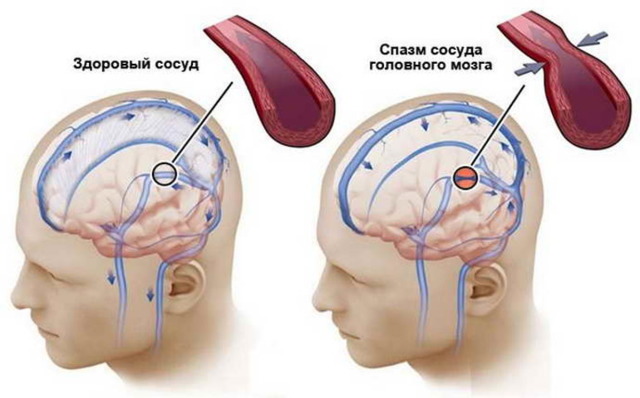
Внутричерепная гипертензия
Ещё с советских времён «повышение внутричерепного давления» считалось едва ли не основной причиной головной боли. Уже с раннего детства ребёнку ставили такой диагноз и выносили «приговор», что в будущем у него обязательно будет болеть голова. Голова действительно болела, но совершенно по другой причине, а ярлык ВЧГ оставался.
Повышение внутричерепного давления действительно сопровождается характерной головной болью (см. вторичные (симптоматические) головные боли). Но так ли часто внутричерепная гипертензия встречается на практике? К счастью – крайне редко!
Что такое спазм сосудов головного мозга
Спазм церебральных сосудов — это крайне опасное нарушение, характеризуется сокращением мышечного слоя кровеносных сосудов, в результате чего их просвет сильно сужается. Другое название этого нарушения — церебральный ангиоспазм. При этом патологическом состоянии в большинстве случаев наблюдается уменьшение просвета артерий и капилляр.
Спазм сосудов становится причиной замедления или полного блокировки кровотока. Это приводит к снижению уровня насыщения тканей кислородом и развитию ишемического процесса. Часто патология возникает у пациентов от 35 до 45 лет. Чаще это нарушение развивается у мужчин. В детском возрасте спазмы сосудов мозга наблюдаются редко. В этом случае патология может быть результатом врождённых аномалий строения церебральных сосудов. Причины возникновения патологии у взрослых людей разнообразны.
Крайне высок риск развития этой патологии у людей, страдающих остеохондрозом шеи и повышенным АД. Условия для появления церебрального ангиоспазма могут появляться при прогрессировании заболеваний щитовидной железы и почек. Часто церебральные ангиоспазмы возникают у пациентов, страдающих хроническими патологиями сердечно-сосудистой системы.
В особую группу риска появления церебрального ангиоспазма входят люди, имеющие опухоли мозга и аневризмы внутричерепных сосудов. Повышает риск развития патологии наличие в анамнезе гидроцефалии и дисциркуляторной энцефалопатии.
Часто ангиоспазм возникает на фоне прогрессирования васкулита. К факторам, повышающим риск появления спазма, относятся:
- хроническое переутомление;
- стрессы;
- переохлаждение;
- нерациональное питание;
- злоупотребление крепким чаем и кофе;
- частый приём алкоголя и табакокурение.
Клинические проявления спазма зависят от выраженности сужения сосудов. В лёгких случаях это нарушение может приводить к появлению ощущения тяжести в голове, приступов головокружения и снижению работоспособности. При спазмах церебральных сосудов может появляться тошнота.
При тяжёлых ангиоспазмах возможны провалы в памяти. У некоторых пациентов на фоне данной патологии наблюдаются множественные обмороки и потеря ориентации в пространстве. При хроническом спазме в дальнейшем наблюдается появление признаков ишемического инсульта. Для постановки диагноза пациенту требуется ангиография и магнитно-резонансная терапия. Лечение включает изменение образа жизни и использование ряда медикаментов, способствующих устранению спазма и улучшению кровообращения мозга.
Получить консультацию
врача-невролога
Лечение сильных головных болей — Семейный медицинский центр «Лейб Медик»
От метро Нахимовский проспект (5 минут пешком)
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
симптомы, причины, лечение в Санкт-Петербурге
Группа заболеваний:
Заболевания нервной системы
Спазм сосудов головного мозга — это болезнь, при которой сужается просвет между стенками сосудов. Заболевание часто встречается у жителей больших городов из-за интенсивного темпа жизни и стрессов. Спазм сосудов развивается в возрасте от 30 лет. Мужчины страдают от болезни чаще женщин.
Заболевание часто встречается у жителей больших городов из-за интенсивного темпа жизни и стрессов. Спазм сосудов развивается в возрасте от 30 лет. Мужчины страдают от болезни чаще женщин.
Раньше проблемы с сосудами головного мозга возникали в основном у пожилых людей. В последнее время болезнь всё чаще встречается среди молодых жителей больших городов. Загрязнённый воздух мегаполисов содержит много токсичных веществ. Они попадают в лёгкие и затем в головной мозг, воздействуют на сосуды головного мозга и вызывают их сужение.
Спазм сосудов головного мозга представляет собой сильное и длительное сокращение сосудов головного мозга. Спазмы возникают из-за нарушения кровоснабжения и питания головного мозга. Это серьёзное заболевание, которое без своевременного лечения может привести к инсульту.
Симптомы спазмов сосудов головного мозга
Спазмы сосудов характеризуют следующие симптомы:
- головная боль в области лба, висков, затылка или во всей голове;
- головокружения, отклонения давления от нормы;
- тошнота, боль в одной половине тела;
- шум в ушах, утомляемость, снижение работоспособности;
- потеря ориентации, нарушение памяти и речи.

Причины спазма сосудов головного мозга
Спазм сосудов возникает из-за неправильного образа жизни и других факторов:
- недосыпания, физического или нервного перенапряжения;
- курения, злоупотребления алкогольными напитками;
- стрессов, сильных эмоций, переохлаждения головы;
- постоянного употребления крепкого чая и кофе, шоколада;
- недостатка кислорода в помещении.
Ангиоспазм сосудов головного мозга вызывают следующие заболевания:
В группе риска находятся:
- люди, которые много курят и пьют;
- больные сахарным диабетом, гипертонией, стенокардией, дисциркуляторной энцефалопатией;
- люди, у которых родственники перенесли инфаркт или инсульт;
- те, кто страдает от бессонницы, перепадов давления, постоянно пьёт крепкий чай или кофе.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться.
Диагностика
Рекомендуем начать лечение спазмов сосудов головного мозга как можно раньше, чтобы избежать инсульта. Если вы заметили у себя проблемы с сосудами головного мозга, обратитесь к неврологу. Врачи наших клиник в Санкт-Петербурге поставят точный диагноз с помощью следующих методов диагностики:
Лечение спазмов сосудов головного мозга
 Консервативное лечение укрепляет сосуды и организм в целом.
Консервативное лечение укрепляет сосуды и организм в целом.Мы назначаем индивидуальный курс лечения с учётом стадии болезни, возраста, пола и особенностей организма пациента. Лечение сосудов головного мозга займёт максимум полтора месяца. Пациент посещает процедуры 2-3 раза в неделю. Облегчение наступит после первой недели лечения. Курс лечения составляется из следующих процедур:
Лечение спазмов сосудов головного мозга в клиниках «Мастерская Здоровья» в Санкт-Петербурге делает сосуды эластичнее, нормализует кровообращение, сон и работу нервной системы. После окончания курса наши врачи дадут советы, как избежать болезни в будущем.
Как быстро снять спазм сосудов головного мозга
Врачи-специалисты по сосудам головного мозга советуют для облегчения боли:
- Опустите ноги на 3 минуты в холодную воду.
- Умойтесь холодной водой, прилягте.
- Выпейте стакан тёплой воды с мёдом.
- Сделайте массаж: поглаживайте рукой лоб от переносицы к вискам, от лба до подбородка, сначала правой рукой левую сторону и наоборот.

- Поглаживайте виски кончиками пальцев кругообразными движениями.
- Разотрите коленный сустав ладонями.
- Используйте ароматерапию — капните над верхней губой масло лаванды, валерианы, жасмина или мяты.
Если боль не проходит, обратитесь к врачу.
Как укрепить стенки сосудов
Наши доктора советуют для профилактики спазмов сосудов головного мозга:
- заниматься плаванием, дыхательной гимнастикой, фитнесом, кататься на велосипеде;
- закаляться, принимать контрастный душ;
- избегать умственного и физического перенапряжения;
- отказаться от курения и алкогольных напитков;
- есть больше сырой, термически не обработанной пищи;
- пить отвары из зверобоя, шиповника, берёзы, боярышника;
- включить в рацион чеснок, зелень, бобовые, лук, каши, капусту, морковь, свёклу, тыкву, яблоки, рыбу, зелёный чай;
- исключить свинину, баранину, копчёности, жирные молочные продукты, чёрный чай, какао, кофе, шоколад, майонез и жареную пищу;
- употреблять меньше сахара и сливочного масла;
- пить не меньше полутора литров воды в день.

Запишитесь на прием сегодня
Спасибо за заявку!
Номер телефона, который вы оставили:
Если вы ошиблись, пожалуйста, отправьте заявку ещё раз.
В ближайшее время с вами свяжется наш специалист.
Он распросит о симптомах, ответит на вопросы и запишет на прием к врачу в удобное для вас время.
А пока вы можете почитать отзывы и истории лечения наших пациентов.
Спазм сосудов головного мозга: причины, симптомы, лечение
/ / /Спазм сосудов головного мозга: причины, симптомы, лечение
Отделения и центры
Методы лечения
Методы диагностики
Заболевания и симптомы
Спазм сосудов головного мозга – это сужение стенок сосудов, которое препятствует нормальному кровотоку. В начальной стадии заболевание характеризуется головокружением и головной болью, но со временем, если не принять меры, может случиться кровоизлияние в мозг или начнется процесс образования тромбов. Как распознать спазмы сосудов головного мозга, и как лечить их – читайте ниже.
В начальной стадии заболевание характеризуется головокружением и головной болью, но со временем, если не принять меры, может случиться кровоизлияние в мозг или начнется процесс образования тромбов. Как распознать спазмы сосудов головного мозга, и как лечить их – читайте ниже.
Спазм сосудов: кто в группе риска?
Распространено мнение о том, что спазм сосудов – типичная болезнь жителей больших городов – всему виной стрессы и недостаток кислорода. На самом деле, винить следует исключительно свой образ жизни: хроническое недосыпание, малая подвижность, неправильное питание, употребление алкоголя и курение. При наличии хотя бы двух факторов из вышеперечисленных к тридцати годам человек автоматически попадает в группу риска.
Спазм сосудов головного мозга может стать одним из следствий шейного остеохондроза. Задуматься об этом заболевании также стоит тем, кто страдает вегето-сосудистой дистонией, гипертонией, сердечными заболеваниями, а также наблюдает у себя нарушение работы щитовидной железы.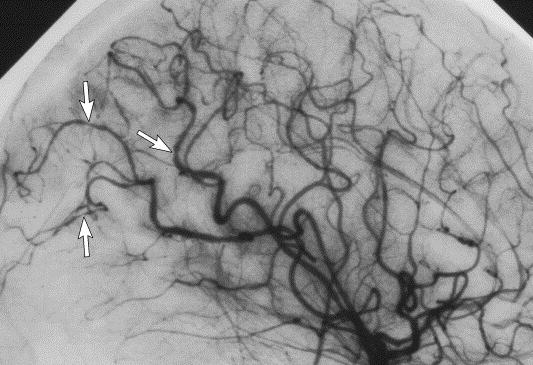
Спазм сосудов головного мозга: симптомы
Как правило, сначала заболевание характеризуется такими симптомами, как головная боль, головокружение, шум в ушах (например, после подъема по лестнице), потемнение в глазах. Беда в том, что обычно люди списывают это на плохую погоду, перепады давления или упадок сил. Если один из этих симптомов повторяется периодически, необходимо записаться на прием к врачу, который, вероятно, назначит УЗИ и МРТ.
Если не обращать внимания на первичные симптомы, в будущем у человека, страдающего спазмами головного мозга, могут появиться провалы в памяти, нарушение пространственной ориентации, нарушение речи.
Спазм сосудов: диагностика и лечение
Если вы подозреваете, что можете страдать этим заболеванием, необходимо записаться на прием к терапевту. Врач опросит вас и, скорее всего, назначит рентген, УЗИ и МРТ. По результатам исследований специалист поставит диагноз и назначит лечение. Возможно, это будет курс медикаментозной терапии, по окончании которого вам все равно придется держать под рукой таблетки, которые смогут быстро снять спазм головного мозга и избавить вас, например, от мигрени. Возможно, это будет сеанс массажа и курс физиотерапии для восстановления работы системы кровообращения.
Возможно, это будет сеанс массажа и курс физиотерапии для восстановления работы системы кровообращения.
Однако первое, что посоветует любой врач пациенту, страдающему спазмами сосудов – перейти на здоровое питание и начать вести более активный образ жизни. При нарушении работы системы кровообращения необходимо полностью исключить употребление алкоголя и курение. Кроме того, придется отказаться от жирной и острой пищи, фаст-фуда, ограничить употребление кофе и чая. Вместо этого, нужно ввести в рацион как можно большее количество фруктов и овощей, цельных злаков, растительных жиров и белков.
Интенсивные физические нагрузки людям со спазмами сосудов не рекомендованы. Однако умеренная активность принесет им огромную пользу: это могут быть пешие прогулки, езда на велосипеде, плавание. Если заболевание сопровождается наличием шейного остеохондроза, можно отправиться на занятия йогой – это один из самых эффективных способов выпрямить позвоночник и восстановить кровообращение. Разумеется, перед этим необходимо проконсультироваться со своим лечащим врачом, а инструктора в классе обязательно нужно предупредить о своем недуге.
Головная боль при сосудистых заболеваниях / Статьи / «Авиценна» в Волгограде
07/06/19
Нет, наверное, ни одного взрослого, кого бы не беспокоила головная боль. Немало и детей, страдающих головными болями. Головная боль чаще всего проявляется при таких распространенных заболеваниях, как гипертоническая болезнь, заболевания сосудов головного мозга (атеросклероз, врожденные заболевания сосудов), мигрень и т.п. Головная боль – это проявление различных изменений головного мозга, в том числе его оболочек и сосудов, и всегда требует специальных исследований для установления причин ее возникновения.
Головная боль при сосудистых заболеваниях
Иногда по характеру и локализации головной боли можно определить ее причину. Боли в затылочной области головы чаще всего обусловлены повышением артериального давления или заболеванием позвоночника. Боли одной половины головы встречаются чаще при мигрени, а лобной части головы наблюдаются при заболеваниях придаточных пазух носа, органов зрения. Утренние головные боли нередко связаны с повышением внутричерепного давления. Появление головных болей к концу рабочего дня нередко связано с переутомлением. Поговорим о сосудистых заболеваниях, как причине головной боли.
Утренние головные боли нередко связаны с повышением внутричерепного давления. Появление головных болей к концу рабочего дня нередко связано с переутомлением. Поговорим о сосудистых заболеваниях, как причине головной боли.
При неэффективном лечении головной боли, задумайтесь, нет ли у вас заболеваний магистральных сосудов, питающих головной мозг. К ним относятся: атеросклероз, извитость (вплоть до петлеобразования), аневризма и другие.
У здоровых людей кровь свободно проходит по артериям во все органы и ткани, снабжая их кислородом и другими питательными веществами. При атеросклерозе на внутренней стенке артерий откладывается жировая субстанция – холестерин. Формируется «нарост» на внутренней стенке сосуда — атеросклеротическая бляшка, суживая просвет сосуда и нарушая кровоток в органе. Развивается кислородное голодание органа, который получает кровь из пораженной артерии. При атеросклерозе также поражаются артерии сердца – развивается хроническая ишемическая болезнь сердца (клиническим проявлением ее могут быть боли в грудной клетке, аритмии, сердечная недостаточность). Как правило, провокационным моментом этого состояния является головная боль. При выраженном сужении сосуда, питающего головной мозг, возникает хроническая недостаточность кровоснабжения головного мозга. Исход ее — инсульт. Инсульт является вторым по частоте «убийцей» людей.
Как правило, провокационным моментом этого состояния является головная боль. При выраженном сужении сосуда, питающего головной мозг, возникает хроническая недостаточность кровоснабжения головного мозга. Исход ее — инсульт. Инсульт является вторым по частоте «убийцей» людей.
Характерной особенностью головной боли при поражении сосудов является ее постоянство. Головные боли при поражении сосудов головного мозга часто сопровождаются головокружением, снижением памяти, неустойчивостью походки, появлением темных «мушек» в глазах, онемением конечностей, быстрой утомляемостью, нервозностью, плохим сном, шумом в голове. К факторам риска развития атеросклероза относятся: повышенное артериальное давление, стрессовый образ жизни, гиподинамия, курение, ожирение, наличие сахарного диабета, наследственность.
Если вас мучает головная боль, вы страдаете атеросклерозом, гипертонической болезнью, имеются вышеперечисленные факторы риска, если вы дорожите своим здоровьем, если вы не хотите, чтобы печальная статистика жертв инсультов пополнилась за ваш счет – действуйте сейчас! Инсульт проще предупредить, чем лечить! Сегодня медицина готова успешно бороться с патологией магистральных сосудов.
Посетите невролога, кардиолога, окулиста! После беседы с вами и медицинского осмотра, доктор назначит необходимые диагностические, лечебные и профилактические мероприятия, а затем направит к сосудистому хирургу. Основным методом диагностики заболеваний сосудов, питающих головной мозг, является ультразвуковая диагностика (УЗИ сосудов шеи), с помощью которой можно обнаружить поражение сосудов. Огромное преимущество этой диагностики – ее точность и возможность выполнения в амбулаторных условиях. Кроме того, ультразвуковая диагностика дает информацию о поражении аорты, магистральных артерий даже в тех случаях, когда нет никаких клинических признаков того или иного заболевания. Особенно этот метод диагностики незаменим при выявлении врожденной патологии сосудов у детей, а у них ведь тоже голова может болеть.
Наряду с ультразвуковыми методами диагностики, сейчас существуют и другие методики выявления поражения сосудов. Это магнитно-резонансная ангиография, электронно-лучевая томография и ряд других. Но все они основаны на использовании дорогих аппаратов и не могут быть применены в массовом масштабе.
Но все они основаны на использовании дорогих аппаратов и не могут быть применены в массовом масштабе.
Невыясненная причина головной боли, обилие в средствах массовой информации реклам лекарственных препаратов и биологически активных добавок с инструкциями по их применению, домашних физиотерапевтических приборов – все это отдаляет время визита больного к сосудистому хирургу при уже явных признаках заболевания. Итог – врачи продолжают лечить, больные продолжают болеть.
Зная причину вашего страдания, связанную с заболеванием сосудов, вы вовремя можете обратиться к сосудистому хирургу, получить возможность восстановления нормальной проходимости сосудистого русла, избавиться от головной боли, предотвратить грозное осложнение – инсульт.
Сегодня Наряду с разработкой новых диагностических методик, совершенствования хирургической техники, включая эндоваскулярную (внутрисосудистую), методов защиты мозга от ишемии, уточнились показания к оперативному лечению. Вопрос о показания к оперативному лечению решает только сосудистый хирург, учитывая данные обследования пациента у других специалистов (невролога, кардиолога).
Надеюсь, что общими усилиями мы с вами постараемся решить проблему головной боли при заболеваниях сосудов.
Спазм сосудов головного мозга симптомы
Спазм сосудов головного мозга симптомы имеет характерные. Именно по определенным клиническим проявлениям специалисту удается поставить верный диагноз. От выраженности симптомов зависит дальнейшие мероприятия по устранению плохого самочувствия. Сегодня спазмом сосудов страдают многие люди, что обусловлено постоянными стрессами и повышенной эмоциональной нагрузкой на организм.
Как проявляется болезнь
Признаки спазма сосудов головного мозга зависят от формы болезни. Всего существует три степени развития патологии:
- Легкая.
- Средняя.
- Тяжелая.
Для первой степени характерны несильные проявления, на которые зачастую больной не обращает никакого внимания. Все симптомы возникают и проходят самостоятельно. Если игнорировать такое состояние, то заболевание перерастет в следующую форму. Для нее характерны:
Для нее характерны:
- общая слабость;
- боль в голове;
- дистрофия сосудов.
На этой стадии болезнь требует незамедлительного лечения, так как в противном случае может привести к церебрально-некротическому спазму, который характеризуется внезапным обмороком. Помимо этого наблюдается сильная головная боль, спутанность сознания, потеря остроты зрения и слуха.
Помимо этого клинические проявления могут различаться исходя из локализации спазма. Если спазм местный, то состояние пациента более стабильное. Если же спазм общий, то страдает весь организм, соответственно состояние пациента становится заметно хуже.
Обратиться к специалисту следует, как только проявились следующие признаки:
- Мигрень.
- Тошнота.
- Шум в ушах.
- Нарушение координации.
Своевременное обнаружение проблемы и начало ее лечения может остановить распространение патологии. Не стоит игнорировать постоянные головные боли, следует пройти полное обследование.
Что может помочь при первых признаках болезни
Как только обнаружились характерные клинические проявления патологии, необходимо принять меры по улучшению состояния. Резкое сужение сосудов головного мозга приводит к нарушению кровотока в органе, что в свою очередь заставляет его страдать от нехватки питательных веществ и кислорода. При кратковременном ухудшении здоровья достаточно просто прилечь и расслабиться. Обычно такой спазм возникает на фоне сильного эмоционального перенапряжения.
Спазм может быть вызван обычным переохлаждением. В экстренном случае можно принять 50 гр. крепкого алкоголя, чтобы быстро ликвидировать недомогание.
Медикаментозное лечение проблемы предполагает прием следующих лекарственных препаратов:
- Валерианка;
- Гинко билоба;
- Эуфиллин;
- Папаверин;
- Липофорд;
- Атромид.
Не стоит заниматься самолечением. Принять однократно медикамент можно только в случае экстренной помощи. Только врач может сделать все необходимые назначения, после получения результатов обследования и лабораторных исследований. Все назначения делаются индивидуально, исходя из состояния здоровья пациента и выраженности клинических проявлений болезни, а также наличия хронических болезней в анамнезе.
Только врач может сделать все необходимые назначения, после получения результатов обследования и лабораторных исследований. Все назначения делаются индивидуально, исходя из состояния здоровья пациента и выраженности клинических проявлений болезни, а также наличия хронических болезней в анамнезе.
Профилактические меры
Спазмы сосудов часто происходят на фоне неправильного образа жизни. Чтобы не допустить этой проблемы необходимо придерживаться мер профилактики, которые позволят сохранить здоровье. Помимо того, что нужно находиться как можно больше на свежем воздухе, заниматься физической активностью, отказаться от вредных привычек, требуется еще сбалансировать питание, отказаться от вредных продуктов и следить за весом.
Уровень холестерина влияет на состояние сосудистой системы, соответственно нельзя допускать его повышения. Чтобы это не произошло, необходимо правильно питаться. Питание должно состоять из следующих продуктов:
- крупы;
- овощи и фрукты;
- молочные продукты;
- ягоды;
- соки;
- нежирное мясо;
- рыба и морепродукты.

Помимо этого необходимо отказаться от жирных, копченых и слишком соленых блюд.
Правильное питание — залог здоровья не только сосудистой системы, но и всего организма в целом. Помимо сбалансированного рациона, необходимо придерживаться здорового образа жизни, тогда спазм сосудов будет не страшен. О мерах профилактики может рассказать специалист, ведь именно профилактика составляет основу лечения патологии на ранних стадиях ее развития.
Источник: http://www.boleznikrovi.com
Гиперволемия (перегрузка жидкостью): симптомы, причины и многое другое
Что такое гиперволемия?
Гиперволемия, также называемая перегрузкой жидкостью, — это состояние, при котором в вашем теле слишком много воды. Хотя в организме обычно содержится определенное количество жидкости, слишком много жидкости может нанести вред вашему здоровью.
Признаки гиперволемии включают:
- припухлость, также называемую отеком, чаще всего в ступнях, лодыжках, запястьях и лице
- дискомфорт в теле, вызывающий спазмы, головную боль и вздутие живота
- вызванное высоким кровяным давлением из-за избытка жидкости в кровотоке
- одышка, вызванная дополнительной жидкостью, попавшей в легкие и снижением вашей способности нормально дышать
- Проблемы с сердцем, потому что избыток жидкости может ускорить или замедлить частоту сердечных сокращений, повредить сердечные мышцы и увеличить размер вашего сердца
Часто проблемы с почками вызывают гиперволемию. Это связано с тем, что почки обычно уравновешивают количество солей и жидкости в организме. Когда они удерживают соль, они увеличивают общее содержание натрия в организме, что увеличивает содержание жидкости.
Это связано с тем, что почки обычно уравновешивают количество солей и жидкости в организме. Когда они удерживают соль, они увеличивают общее содержание натрия в организме, что увеличивает содержание жидкости.
К наиболее частым причинам гиперволемии относятся:
- сердечная недостаточность, особенно правого желудочка
- цирроз печени, часто вызываемый чрезмерным употреблением алкоголя или гепатитом
- почечная недостаточность, часто вызываемая диабетом и другими нарушениями обмена веществ
- нефротический синдром , расстройство, которое вызывает избыточное выведение белка с мочой
- предменструальный отек или отек, возникающий перед менструальным циклом женщины
- беременность, которое изменяет гормональный баланс женщины и может привести к задержке жидкости
Если вы верите У вас гиперволемия, обратитесь к врачу.Они могут определить, есть ли у вас это заболевание.
Сначала ваш врач проведет медицинский осмотр. К ключевым диагностическим признакам гиперволемии относятся увеличение веса и отек. Одна или несколько частей вашего тела могут выглядеть опухшими, в зависимости от того, сидели ли вы, лежали или стояли перед визитом.
К ключевым диагностическим признакам гиперволемии относятся увеличение веса и отек. Одна или несколько частей вашего тела могут выглядеть опухшими, в зависимости от того, сидели ли вы, лежали или стояли перед визитом.
Ваш врач также может провести анализ крови, чтобы проверить уровень натрия. Хотя общий уровень натрия в вашем организме будет повышен, если у вас гиперволемия, уровень натрия в крови может быть высоким, нормальным или низким.
Проведение теста на содержание натрия в моче может помочь определить, являются ли почки причиной гиперволемии или есть другая причина.
При почечной недостаточности содержание натрия в моче обычно превышает 20 миллиэквивалентов на литр (мэкв / л), тогда как в случаях сердечной недостаточности, цирроза и нефротического синдрома оно составляет менее 10 мэкв / л.
Без лечения гиперволемия может вызвать несколько осложнений, некоторые из которых опасны для жизни. К ним относятся:
- перикардит или отек тканей сердца
- сердечная недостаточность
- замедленное заживление ран
- разрушение ткани
- снижение функции кишечника
Лечение гиперволемии различается от человека к человеку в зависимости от причины состояния .
Как правило, все люди с гиперволемией получают курс диуретиков — лекарств, удаляющих излишки жидкости.
В крайних случаях врач порекомендует диализ (удаление жидкости через почки) и парацентез (удаление жидкости через живот).
Ваш врач также потребует от вас ограничить потребление натрия с пищей.
Пока вы выздоравливаете от гиперволемии, важно ежедневно взвешиваться, чтобы убедиться, что вы выводите лишнюю жидкость из организма.Большинство людей, которые придерживаются планов лечения, назначенных врачом, полностью и быстро выздоравливают. Это важно для предотвращения осложнений, которые могут навредить вашему здоровью.
Помимо контроля веса, вы можете предотвратить повторную перегрузку жидкостью:
- отслеживая потребление жидкости
- следуя рекомендациям врача по потреблению жидкости
- уменьшая жажду с помощью леденцов без сахара, чипсов льда, замороженного винограда и другие продукты с низким содержанием жидкости, утоляющие жажду
- , гарантирующие, что вы не потребляете слишком много натрия
Церебральный вазоспазм: лечение
Вообще обрабатывали нимодипина (спорный, вероятно, работает не дилатации сосудов, но и как нейропротектора, если вообще) и тройной терапии Н (гипертония, гиперволемия и гемодилюции, также спорным). Повышенный кровоток, в отличие от давления, может иметь большее значение.
Повышенный кровоток, в отличие от давления, может иметь большее значение.
После субарахноидального кровоизлияния, когда нимодипин и HHH не могут предотвратить церебральный вазоспазм, может быть выполнена баллонная ангиопластика для принудительного расширения суженных сосудов и восстановления перфузии в пораженных (ишемизированных) областях мозга. В дополнение к ангиопластике, сосудорасширяющие агенты, такие как папаверин или верапамил, можно вводить непосредственно (внутриартериально) для снятия спазма.
Гипертония, гиперволемия и гемодилюция (терапия тройным H) часто используются для предотвращения и лечения церебрального вазоспазма после аневризматического субарахноидального кровоизлияния (САК).Методы включают внутривенное введение жидкости (ЭКО) +/- инотропы / прессоры с целевыми показателями ЦВД 10-12 мм рт. Ст., PAOP 15-18 мм рт. Ст., ДИ 3-3,5 л / мин / м2, Hct 30-35%, САД 160-200 мм рт. Ст. При клипировании аневризмы 120–150 мм рт. Ст., Если не зажат. Хотя эта парадигма получила широкое признание за последние 20 лет, эффективность терапии тройным Н и ее точная роль в лечении острой фазы САК остается неопределенной. Кроме того, терапия triple-H может вызвать значительные медицинские осложнения, включая отек легких, ишемию миокарда, гипонатриемию, вымывание мозгового вещества почек, постоянные катетерные осложнения, кровоизлияние в мозг и отек мозга.
Хотя эта парадигма получила широкое признание за последние 20 лет, эффективность терапии тройным Н и ее точная роль в лечении острой фазы САК остается неопределенной. Кроме того, терапия triple-H может вызвать значительные медицинские осложнения, включая отек легких, ишемию миокарда, гипонатриемию, вымывание мозгового вещества почек, постоянные катетерные осложнения, кровоизлияние в мозг и отек мозга.
Что такое спазм сосудов? Сужение внутричерепных артерий с нарушением ауторегуляции Наблюдается у 35% пациентов с САК / разрывом церебральной аневризмы через 3-10 дней после САК, причина №1 отсроченной церебральной ишемии, обычно начинает разрешаться через 10-14 дней Наблюдается у 60% пациентов с САК но только 50% имеют симптомы
Диагноз:
- Измененный уровень сознания (сонливость, дезориентация) или новый очаговый неврологический дефицит. Может быть ГА, менингизм, лихорадка
- Дифференциал: повторное кровотечение, гидроцефалия, судороги, гипонатриемия
- Церебральная ангиография (золотой стандарт) — определение количества и местоположения вовлеченных сосудов
- Транскраниальный допплер (ТКД) — повышенная артериальная скорость (инфаркт высокого риска> 200 см / с), однако отклонения от исходного уровня обычно более полезны
Профилактика:
- Нимодипин — БКК (60 мг перорально каждые 4 часа x 21 день) — цитопротектор, снижая доступность внутриклеточного Ca в ишемических клетках
- Скорейшее удаление субарахноидальной крови
- Введение тромболитических средств (например,г.
 урокиназа)
урокиназа) - Противовоспалительные средства (стероиды или НПВП)
Обращение:
- Терапия HHH — (Гиперволемия, АГ, Гемодилюция) — спорный
- ЭКО +/- инотропы / вазопрессоры
- ЦВД 10–12 мм рт. Ст., PAOP 15–18 мм рт. Ст., ДИ 3–3,5 л / мин / м2, Hct 30–35%, САД 160–200 при клипировании аневризмы и 120–150 при отсутствии клипирования
- Осложнения: отек легких, ишемия миокарда, повторное кровотечение, разрыв новой аневризмы, вазогенный отек / геморрагический инфаркт, пораженный ГЭБ.
- HHH, рефрактерный — селективный внутриартериальный верапамил, папаверин или нитропруссид или ангиопластика
Медикаментозное лечение церебрального вазоспазма после субарахноидального кровоизлияния после аневризм | Китайский нейрохирургический журнал
Был проведен обширный поиск литературы в базе данных PubMed, Embase и SciFinder без языковых ограничений с использованием следующих терминов: (церебральный вазоспазм) И (субарахноидальное кровоизлияние при аневризме) И (лекарство ИЛИ лекарство ИЛИ фармакон) И (обзор ИЛИ животное экспериментальное ИЛИ клиническое испытание). В настоящее время наиболее распространенные препараты для профилактики и лечения церебрального вазоспазма подразделяются на следующие препараты: блокатор кальциевых каналов, фасудил, магний, статины, гормоны, ингибитор фосфоэстеразы, антагонисты эндотелина-1, оксид азота, гепарин и фибринолиз.
В настоящее время наиболее распространенные препараты для профилактики и лечения церебрального вазоспазма подразделяются на следующие препараты: блокатор кальциевых каналов, фасудил, магний, статины, гормоны, ингибитор фосфоэстеразы, антагонисты эндотелина-1, оксид азота, гепарин и фибринолиз.
Блокатор кальциевых каналов (CCB)
Нимодипин
Нимодипин представляет собой дигидропиридиновый агент, который блокирует потенциалзависимые кальциевые каналы и оказывает расширяющее действие на гладкие мышцы артерий. Это единственное одобренное FDA средство от вазоспазма с периодом полувыведения около 9 часов [6].Его положительное влияние на сердечно-сосудистую систему, скорее всего, связано с его нейропротективными свойствами по сравнению с релаксацией гладкомышечных клеток артерий [7]. Нимодипин может обеспечить благоприятные результаты в отношении ангиографического ответа и клинических исходов, а также снизить частоту осложнений. Кроме того, нимодипин может снизить риск вторичной ишемии головного мозга после аневризматического кровотечения. Безопасность и эффективность нимодипина были недавно продемонстрированы в метаанализе, проведенном в 2011 году, в котором введение нимодипина способствовало значительной профилактике ССС после разрыва аневризмы ( p <0.00001) [8].
Безопасность и эффективность нимодипина были недавно продемонстрированы в метаанализе, проведенном в 2011 году, в котором введение нимодипина способствовало значительной профилактике ССС после разрыва аневризмы ( p <0.00001) [8].
Пероральное введение нимодипина в дозе 60 мг каждые 4 часа в течение 21 дня подряд рекомендовано действующими руководящими принципами Американской ассоциации инсульта [9, 10]. Некоторые эксперты предложили схему приема нимодипина перорально в дозе 30 мг каждые 2 часа, что более эффективно для снятия спазма сосудов, особенно у пациентов с низким артериальным давлением [11]. Но его эффективность и безопасность необходимо оценить. Внутриартериальная инфузия нимодипина является эффективным и безопасным методом лечения симптоматического ССС [12, 13].В 2009 году одно проспективное рандомизированное клиническое исследование не показало различий в профилактике ишемии и улучшении прогноза при внутривенном (IV) и пероральном введении нимодипина [14]. В 2011 году Onal et al. [15] провели эксперимент на кроликах, чтобы изучить сравнительные эффекты нимодипина, вводимого несколькими путями, и их исследование показало, что селективное внутривенное введение нимодипина и интратекальная инъекция (ИТ) нимодипина были лучше, чем внутривенное и пероральное введение при хроническом вазоспазме после САК. .
[15] провели эксперимент на кроликах, чтобы изучить сравнительные эффекты нимодипина, вводимого несколькими путями, и их исследование показало, что селективное внутривенное введение нимодипина и интратекальная инъекция (ИТ) нимодипина были лучше, чем внутривенное и пероральное введение при хроническом вазоспазме после САК. .
Недавно группа рандомизированных контролируемых экспериментов показала, что местное введение нимодипина не значительно улучшает церебральный кровоток (CBF) после САК [16]. Эти результаты не согласовывались с нашими предыдущими данными, которые продемонстрировали, что местное введение нимодипина значительно облегчило сердечно-сосудистую систему после aSAH, обнаруженного с помощью транскраниального допплера (TCD).
В реальной клинической практике мы использовали нимодипин для лечения аСАГ, который был обычным для сосудистого спазма.Нерешенный вопрос состоит в том, чтобы определить, как нимодипин улучшает результаты аСАГ и его механизм ограничения отсроченной ишемии головного мозга (DCI). В будущем необходимы более фундаментальные исследования для выяснения механизма действия нимодипина.
В будущем необходимы более фундаментальные исследования для выяснения механизма действия нимодипина.
Никардипин
Никардипин — дигидропиридиновый агент, который избирательно подавляет приток ионов кальция в гладкие мышцы, что является мощным антигипертензивным препаратом. Из-за региональной избирательности в гладких мышцах сосудов головного мозга никардипин также исследовался при лечении вазоспазма после аСАГ.Однако более ранние исследования показали, что никардипин может быть связан с плохим исходом и летальностью у пациентов с сердечно-сосудистыми заболеваниями.
Никардипин IA чаще всего используется для лечения ССС после режима субарахноидального кровоизлияния (САК), который также вызывает различные осложнения, включая отек легких, длительную гипотензию и почечную недостаточность. Интересно, что с учетом тех осложнений, которые вызывает никардипин, и результатов многих исследований, показывающих, что никардипин не улучшает неблагоприятные исходы сердечно-сосудистых заболеваний, его использование в клинической практике вызывает споры./cerebrovascular-accident-502865123-575ada3c5f9b58f22ea68c7c.jpg) Следует с осторожностью использовать никардипин IA для лечения вазоспазма, и врачи должны быть готовы справиться с потенциально серьезными побочными эффектами.
Следует с осторожностью использовать никардипин IA для лечения вазоспазма, и врачи должны быть готовы справиться с потенциально серьезными побочными эффектами.
В 2005 году Hoh et al. [17] выявили значительное улучшение в исследованиях скорости ТКД ( p <0,01) и улучшение клинических исходов у 42% пациентов через четыре дня после лечения никардипином IA, и не сообщалось об осложнениях, связанных с приемом лекарств. Недавний метаанализ Huang et al. предположили, что риск неблагоприятных исходов (смерть, вегетативное состояние или зависимость) снижался при приеме никардипина у пациентов после аневризматического САК [18].
Никардипин — это БКК второго поколения дигидропиридинового типа, который был разработан приблизительно 30 лет назад. Следовательно, никардипин может действовать в нейропротекции как профилактический фактор сердечно-сосудистой системы из-за его сосудорасширяющих свойств и специфического цереброваскулярного профиля [18]. Однако, учитывая индивидуальные различия пациентов и осложнения гипотензии, клиническое применение никардипина все еще ограничено.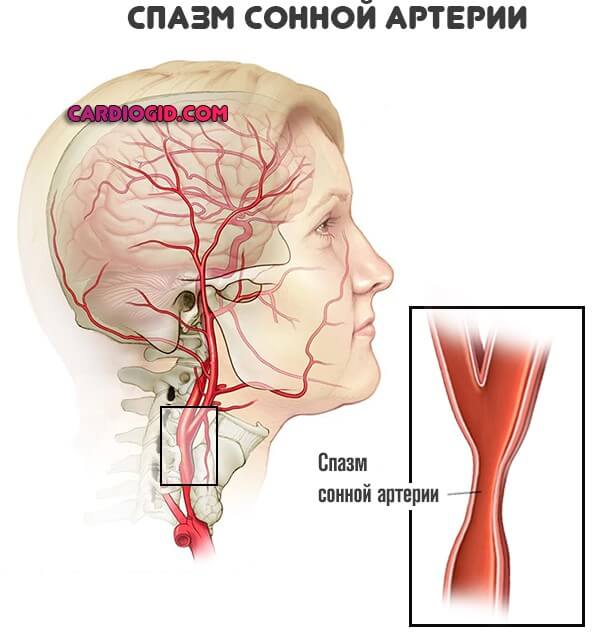 Следовательно, необходимы дополнительные крупные исследования фазы III, прежде чем этот терапевтический подход можно будет внедрить в повседневную практику.Изменение представленного заключения может быть оправдано после публикации проспективных многоцентровых клинических исследований.
Следовательно, необходимы дополнительные крупные исследования фазы III, прежде чем этот терапевтический подход можно будет внедрить в повседневную практику.Изменение представленного заключения может быть оправдано после публикации проспективных многоцентровых клинических исследований.
Верапамил
Как и нимодипин, CCB верапамил также блокирует регулируемый напряжением приток кальция в гладкомышечные клетки артерии. Однако, согласно литературным данным, верапамил долгое время использовался для лечения коронарного вазоспазма. Его использование при лечении рефрактерного коронарного спазма безопасно и эффективно, что также выгодно в доступности и невысокой цене [19, 20].Alana et al. [21] проспективно изучали пациентов со спазмом сосудов, которым была назначена церебральная ангиография с возможной внутривенной инъекцией верапамила, и их результаты опровергли более ранние сообщения о том, что верапамил не связан с системными гемодинамическими эффектами. Микеладзе и др. [22] сообщили о женском случае, когда верапамил селективно внутривенно вводился для лечения ССС после тяжелого субарахноидального паренхиматозного кровоизлияния из-за аневризмы бифуркации внутренней сонной артерии, и результат показал хорошие клинические результаты.
Хотя верапамил является БКК, он не селективен в отношении сосудистой сети головного мозга. В отношении системных гемодинамических эффектов IA верапамила существуют разногласия. Некоторые исследования не показали влияния верапамила IA на системное артериальное давление или частоту сердечных сокращений [23]. Напротив, Стюарт и др. в своем ретроспективном исследовании продемонстрировали значительное снижение среднего артериального давления через несколько часов после внутривенной инъекции верапамила [20]. Хотя внутреннее введение верапамила теоретически может облегчить сердечно-сосудистые заболевания, его клиническое применение ограничено.Кроме того, остается неизвестной продолжительность фармакологического воздействия верапамила IA на мозговое кровообращение. Требуются дополнительные исследования, чтобы оценить его преимущества в предотвращении отсроченного ишемического неврологического дефицита (DIND) после САК.
Фасудил
Фасудил гидрохлорид является ингибитором киназы Rho, который оказывает ингибирующее действие на фосфорилирование белков. Сообщалось, что различные протеинкиназы, такие как протеинкиназа C, киназа легкой цепи и Rho-киназа, могут играть решающую роль в пути передачи сигнала CVS [24].Таким образом фасудил способствует уникальному и эффективному эффекту против CVS без значительного снижения артериального давления. Предоперационное профилактическое применение противоспазматических препаратов значительно снижает интраоперационные и послеоперационные осложнения [25].
Сообщалось, что различные протеинкиназы, такие как протеинкиназа C, киназа легкой цепи и Rho-киназа, могут играть решающую роль в пути передачи сигнала CVS [24].Таким образом фасудил способствует уникальному и эффективному эффекту против CVS без значительного снижения артериального давления. Предоперационное профилактическое применение противоспазматических препаратов значительно снижает интраоперационные и послеоперационные осложнения [25].
Хуан Лю и др. [26] исследовали роль фасудила в предотвращении сердечно-сосудистых заболеваний при стентировании экстракраниальных сонных артерий. Они ретроспективно проанализировали 178 пациентов с односторонней каротидной ангиопластикой и стентированием (CAS), которым внутривенно вводили фасудила гидрохлорид в периоперационном периоде.Результаты показали, что локальный сердечно-сосудистый спазм отсутствовал у 80,9% пациентов, бессимптомный вазоспазм наблюдался у 17,4% пациентов и симптоматический вазоспазм у 1,7% пациентов с помощью DSA-визуализации.
Shin-ichi Satoh et al. [27] использовали модели собак и крыс для проверки валидационного эффекта фасудила при лечении вазоспазма и доказали эффективность. Было высказано предположение, что гидроксифасудил способствует эффективности фасудила в предотвращении сердечно-сосудистых заболеваний и гипервязкости, а также предполагалось потенциальное применение гидроксифасудила в качестве терапевтического средства для пациентов с САК.Однако Naraoka M et al. [28] использовали модель двойного кровотечения у кролика, чтобы исследовать, предотвращает ли комбинированное лечение, состоящее из питавастатина в качестве ингибитора RhoA и фасудила в качестве ингибитора Rho-киназы CVS. И результаты показали, что площадь поперечного сечения базилярной артерии значительно увеличилась только при комбинированном лечении, а раздельное применение фасудила или питавастатина не имело значительного эффекта.
Лю Гуан Цзянь и др. [29] провели систематическую оценку и метаанализ фасудила, который продемонстрировал, что частота сердечно-сосудистых заболеваний и инфаркта головного мозга значительно снижалась с помощью фасудила у пациентов с САК, а клинические исходы пациентов (по оценке по шкале результатов Глазго) были значительно улучшены. .Из-за ограниченного количества образцов и испытаний заключение по-прежнему требует дальнейшей проверки с помощью крупных рандомизированных контролируемых клинических испытаний.
.Из-за ограниченного количества образцов и испытаний заключение по-прежнему требует дальнейшей проверки с помощью крупных рандомизированных контролируемых клинических испытаний.
Магний
Сульфат магния впервые используется у беременных в преэклампсии для уменьшения сокращений гладких мышц матки. Это неконкурентный антагонист кальция с несколькими важными сосудистыми и потенциально нейропротективными эффектами [30]. Магний обладает эффектом вазодилатации, блокируя потенциал-зависимый кальциевый канал и уменьшая высвобождение глутамата, а также поступление кальция в клетку [31].Кроме того, магний также ослабляет действие различных сильнодействующих вазоконстрикторов, таких как эндотелин 1, и блокирует образование активных форм кислорода [32].
Эти потенциальные эффекты магния на вазодилатацию и, как следствие, нейрозащиту побудили некоторых исследователей изучить роль магния в предотвращении сердечно-сосудистых заболеваний и хронических сердечных приступов после САК.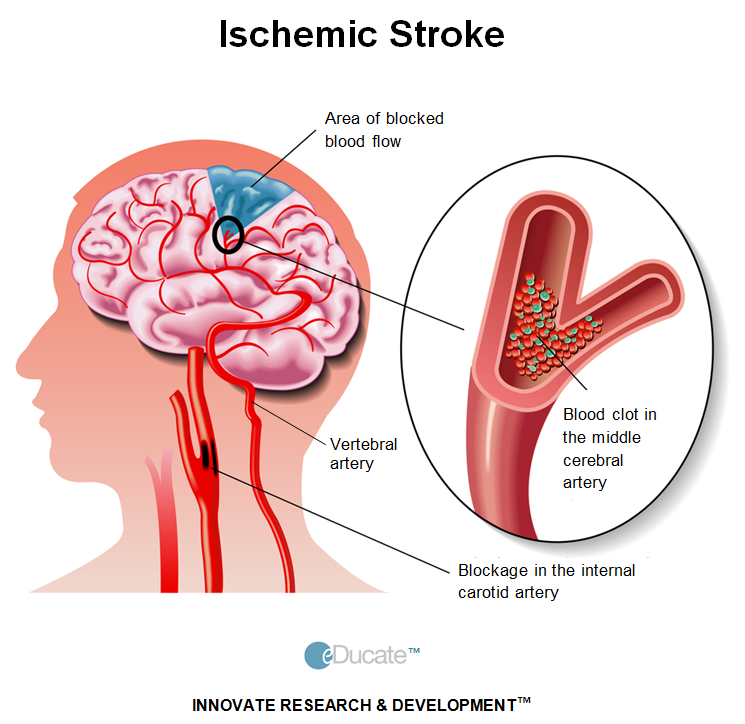 Поддержание нормального уровня магния является разумным, но использование непрерывной инфузии магния не подтверждается доказательствами [33].Опубликованное исследование показало тенденцию к увеличению процента пациентов, достигших благоприятных неврологических исходов в группе сульфата магния [34]. Однако в 2013 году один метаанализ показал, что магний не увеличивает вероятность хороших неврологических исходов (отношение рисков [ОР], 1,02; 95% доверительный интервал [ДИ], 0,97–1,07; P = 0,49; 12 исследований, n = 2345) или снизить риск церебрального инфаркта [35]. Недавно другое рандомизированное контролируемое исследование показало, что пациенты с более высокой концентрацией магния в сыворотке крови имели более низкую частоту вазоспазма, на которую указывает ангиография, но это не было статистически значимым [36].
Поддержание нормального уровня магния является разумным, но использование непрерывной инфузии магния не подтверждается доказательствами [33].Опубликованное исследование показало тенденцию к увеличению процента пациентов, достигших благоприятных неврологических исходов в группе сульфата магния [34]. Однако в 2013 году один метаанализ показал, что магний не увеличивает вероятность хороших неврологических исходов (отношение рисков [ОР], 1,02; 95% доверительный интервал [ДИ], 0,97–1,07; P = 0,49; 12 исследований, n = 2345) или снизить риск церебрального инфаркта [35]. Недавно другое рандомизированное контролируемое исследование показало, что пациенты с более высокой концентрацией магния в сыворотке крови имели более низкую частоту вазоспазма, на которую указывает ангиография, но это не было статистически значимым [36].
Эффект сульфата магния при лечении AASH не определен. Ранние исследования показали, что сульфат магния способствует лучшему исходу AASH, но недавние исследования показывают, что лечение сульфатом магния не имеет значительного эффекта. Следовательно, в будущем необходимы дальнейшие исследования с упором на клинический эффект, дозировку, побочные эффекты и т. Д.
Следовательно, в будущем необходимы дальнейшие исследования с упором на клинический эффект, дозировку, побочные эффекты и т. Д.
Статины
Статины были открыты в Японии Куродой и Акирой в 1971 г. [37]. Первоначальная цель состояла в том, чтобы выделить микробные метаболиты, способные ингибировать 3-гидрокси-3-метилглутарил-кофермент A (HMG-CoA) редуктазу, основной фермент, ответственный за синтез холестерина.Позже некоторые авторы обнаружили, что статины обладают не только снижающим холестерин эффектом, но также и некоторыми плейотропными эффектами (например, подавлением воспаления, усилением синтеза эндотелия и оксида азота) [38]. Статины — это ингибиторы HMG-CoA редуктазы, которые, по-видимому, играют важную роль в предотвращении спазма сосудов. Предлагаемый механизм действия статинов включает индукцию пути NO и расширение церебральных сосудов, что приводит к улучшению церебрального кровотока [39].
В 2005 г. два небольших рандомизированных плацебо-контролируемых исследования с участием 119 пациентов, получавших правастатин или симвастатин, показали уменьшение сужения церебральных артерий, меньшую отсрочку церебральных ишемических событий и улучшение функциональных исходов для пациентов. У пациентов, получавших симвастатин, показатели DIND были значительно снижены. Хотя многие исследования показали, что раннее лечение статинами эффективно при ССС, его широкое использование в клинической практике вызывает споры. В 2010 г. рандомизированное двойное слепое плацебо-контролируемое пилотное исследование симвастатина и систематический обзор не выявили значимого положительного эффекта статинов у пациентов с аСАГ [40]. В 2013 году другое исследование показало, что симвастатин имеет преимущество в снижении клинического спазма сосудов и смертности, а также в улучшении функциональных результатов, но это не было статистически значимым [41].Систематический обзор и метаанализ пациентов с САК не показывают преимуществ использования статинов для снижения частоты вазоспазма, что сильно отличалось от результатов предыдущего метаанализа [42]. Однако вопрос о том, является ли терапия статинами после вазоспазма субарахноидального кровоизлияния эффективной или нет, еще предстоит подтвердить.
У пациентов, получавших симвастатин, показатели DIND были значительно снижены. Хотя многие исследования показали, что раннее лечение статинами эффективно при ССС, его широкое использование в клинической практике вызывает споры. В 2010 г. рандомизированное двойное слепое плацебо-контролируемое пилотное исследование симвастатина и систематический обзор не выявили значимого положительного эффекта статинов у пациентов с аСАГ [40]. В 2013 году другое исследование показало, что симвастатин имеет преимущество в снижении клинического спазма сосудов и смертности, а также в улучшении функциональных результатов, но это не было статистически значимым [41].Систематический обзор и метаанализ пациентов с САК не показывают преимуществ использования статинов для снижения частоты вазоспазма, что сильно отличалось от результатов предыдущего метаанализа [42]. Однако вопрос о том, является ли терапия статинами после вазоспазма субарахноидального кровоизлияния эффективной или нет, еще предстоит подтвердить.
Гормоны
Эритропоэтин (ЭПО)
ЭПО представляет собой сиалогликопротеин из 165 аминокислот. Исследования по лечению ЭПО при САК немногочисленны, и большинство из них посвящено лечению анемии после САК.Ранние исследования на животных и эксперименты in vitro показали, что ЭПО играет нейропротекторную роль при церебральной ишемии [43].
Исследования по лечению ЭПО при САК немногочисленны, и большинство из них посвящено лечению анемии после САК.Ранние исследования на животных и эксперименты in vitro показали, что ЭПО играет нейропротекторную роль при церебральной ишемии [43].
Накапливается все больше свидетельств использования EPO в управлении CVS. Однако механизм действия ЭПО по уменьшению возникновения спазма сосудов остается плохо изученным. Несколько различных механизмов, таких как ограничение воспаления, ингибирование апоптоза, ограничение окислительного повреждения и активация нейрогенеза, были постулированы для объяснения нейропротекторного действия ЭПО [44, 45].
В 2010 году один обзор показал, что использование ЭПО необязательно может снизить частоту вазоспазма после САК, но может уменьшить тяжесть и его конечный результат [46]. В 2013 году рандомизированное контролируемое исследование на животных показало, что своевременного применения ЭПО при САК было достаточно для предотвращения отсроченного проксимального сердечно-сосудистого заболевания, но доз было недостаточно для улучшения микроциркуляции или демонстрации прямого нейропротекторного эффекта [47].
Лечение ЭПО при CVS после САК все еще остается на уровне экспериментов на животных, и большое количество проспективных клинических исследований отсутствует.Хотя количество обследованных пациентов меньше, этот подход к лечению может быть многообещающим вариантом в острой фазе аСАГ.
Эстроген
Эстроген, в частности 17β-эстрадиол (E2), обладает мощными сосудорасширяющими, противовоспалительными и нейрозащитными свойствами. Хотя его текущее использование остается ограниченным in vivo животными моделями экспериментального SAH, E2 имеет потенциальное терапевтическое значение для улучшения DIND, которые следуют за аневризматическим SAH [48]. E2, полученный из холестерина, является мощным сосудорасширяющим средством, способным предотвратить или обратить вспять сужение сосудов, возникающее при сердечно-сосудистых заболеваниях.Некоторые эксперименты показали, что эстроген способствует расширению сосудов с помощью трех механизмов: (1) ослабляя повышающую регуляцию рецепторов эндотелина-1 после SAH, как указано выше [49]; (2) индукция активации кальциевых ионных каналов L-типа гладкомышечных клеток; (3) снижение экспрессии индуцируемой SAH индуцируемой синтазы оксида азота (iNOS) и нормальной экспрессии эндотелиальной синтазы оксида азота (eNOS) [50] .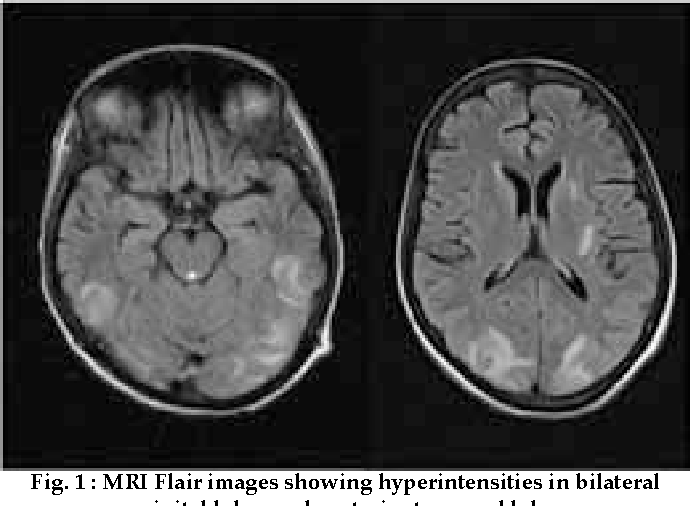
Предполагается, что E2 может обладать нейропротекторными свойствами следующим образом: (1) E2 снижает экспрессию критического провоспалительного цитокина, фактора некроза опухоли α (TNFα), за счет снижения активности c-JunN-концевой киназы (JNK) [51]; (2) E2 увеличивает экспрессию антиоксиданта тиоредоксина (Trx) зависимым от цГМФ образом [52].Trx уменьшает повреждение окислением и ингибирует апоптоз; (3) Нейроглобин (Ngb) — это белок, который регулирует гомеостаз кислорода нейронов, связываясь с кислородом с более высоким сродством, чем гемоглобин [53]. Недавно мы обнаружили, что в нейронах Ngb играет ключевую роль в индуцированном гормонами антиапоптотическом эффекте против токсичности h3O2, что может защитить ткань мозга от окислительного воспалительного повреждения [54], в то время как E2 увеличивает экспрессию Ngb. (4) E2 был обнаружен. для оказания антиапоптотических эффектов за счет активации аденозинового рецептора A2a (A2aAR) и экспрессии киназ 1 и 2 (ERK1 / 2), регулируемых внеклеточными сигналами [55]. (5) Текущие доказательства in vivo, представленные Kao et al. [56] указывает на участие сигнального пути Akt в E2-опосредованной нейропротекции.
(5) Текущие доказательства in vivo, представленные Kao et al. [56] указывает на участие сигнального пути Akt в E2-опосредованной нейропротекции.
Эстроген обладает мощными сосудорасширяющими, противовоспалительными и нейропротекторными свойствами, но его текущее использование при сердечно-сосудистых заболеваниях ограничивается экспериментальными моделями САК на животных. E2 успешно использовался в клиническом лечении CVS и DCI после SAH, но также требуется множество клинических исследований для получения надежных доказательств [48].
Ингибиторы фосфодиэстеразы
Милринон
Милринон представляет собой ингибитор фосфодиэстеразы III, который влияет на пути циклического аденозинмонофосфата (цАМФ), оказывая как инотропное, так и сосудорасширяющее действие.Его первое применение при ССС после разрыва внутричерепной аневризмы датируется 2001 годом [57]. IA milrinone — безопасное и эффективное средство для лечения сердечно-сосудистых заболеваний после аСАГ. В исследовании, изучавшем эффекты милринона у 14 пациентов, сообщалось о значительном улучшении спазма сосудов, оцененного ангиографическим контролем ( p <0,0001) [58].
Конкретный механизм действия милринона неясен. Многие авторы согласны с тем, что он может улучшить церебральную микроциркуляцию без изменения сердечного выброса. Некоторые авторы также предполагают, что милринон действует через противовоспалительный путь, облегчая сердечно-сосудистые заболевания [24].Saurabh et al. [59] сообщили о пациенте с тяжелым вазоспазмом, который лечился непрерывным внутривенным введением нимодипина в сочетании с милриноном, и был достигнут отличный результат. Таким образом, они предложили использовать более высокие дозы этих препаратов для эффективного контроля тяжелого сердечно-сосудистого заболевания.
Хотя было показано, что постоянное внутривенное введение милринона, особенно в сочетании с другими лекарственными средствами, эффективно для облегчения сердечно-сосудистых заболеваний, побочный эффект гипотонии делает его клиническое применение очень ограниченным.Этот риск препятствует благоприятному сосудорасширяющему действию на церебральный кровоток. Необходимы дополнительные проспективные исследования, чтобы выяснить, какая доза является безопасной и наиболее эффективной для пациентов.
Необходимы дополнительные проспективные исследования, чтобы выяснить, какая доза является безопасной и наиболее эффективной для пациентов.
Папаверин
Подобно милринону, папаверин является ингибитором фосфодиэстеразы. Использование папаверина в качестве сосудорасширяющего средства было вызвано наблюдением во время операции, что папаверин при нанесении непосредственно на артериальную стенку уменьшал артериальный вазоспазм во время операции по аневризме. Папаверин уже давно широко используется в процедурах терапии ИА сосудорасширяющими средствами.Однако в современной клинической практике он редко используется из-за опасений по поводу потенциальной нейротоксичности, включая преходящую или постоянную монокулярную слепоту, мидриаз, транзиторный гемипарез, судороги, некроз серого вещества, сердечную дисфункцию, остановку дыхания [60], повышение внутричерепного давления и необратимые последствия. повреждение тканей головного мозга [61]. Внутривенное введение папаверина не способствует развитию сердечно-сосудистой системы из-за его сосудорасширяющего действия на периферическую сосудистую сеть и временного характера его эффективности [62].
Осложнения папаверина делают его использование в клинической практике очень ограниченным. Поскольку папаверин снимает спазм более явно, некоторые хирурги все еще используют его для облегчения сердечно-сосудистых заболеваний во время операции. Дальнейшее клиническое использование папаверина для лечения сердечно-сосудистых заболеваний и то, какая доза папаверина может максимизировать его эффект с минимальными осложнениями, все еще требует дальнейших исследований.
Цилостазол
Цилостазол — лекарственное средство против тромбоцитов. Он подавляет фосфодиэстеразную активность тромбоцитов и гладких мышц сосудов, тем самым увеличивая свой антиагрегантный эффект и сосудорасширяющий эффект концентрации цАМФ.Niu et al. [63] провели систематический обзор и метаанализ лечения пациентов с aSAH и обнаружили, что цилостазол значительно снижает частоту симптоматических CVS ( p <0,001), тяжелых CVS ( p = 0,007), инфарктов головного мозга, связанных с CVS. ( p = 0,001) и плохие результаты, определяемые как оценка по модифицированной шкале Рэнкина не менее 3 баллов при последующем наблюдении ( p = 0,011). Основываясь на этом метаанализе, цилостазол, по-видимому, снижает заболеваемость, связанную с сердечно-сосудистыми заболеваниями, после аСАГ, не влияя на его смертность.
Основываясь на этом метаанализе, цилостазол, по-видимому, снижает заболеваемость, связанную с сердечно-сосудистыми заболеваниями, после аСАГ, не влияя на его смертность.
Цилостазол облегчает сердечно-сосудистые заболевания, но конкретный механизм неясен. Эффект подтверждается исследованием Shimamura et al. [64], в котором цилостазол используется для предотвращения фенотипической трансформации гладкомышечных клеток (SMC) наряду с необходимыми экспериментальными данными.
Чтобы победить CVS в ее сложности, необходимо разъяснить ее общий, лежащий в основе механизм. Кроме того, необходимы исследования с более длительным периодом наблюдения и более детальными функциональными измерениями, чтобы определить влияние цилостазола на нейрокогнитивные исходы после аСАГ.
Антагонисты эндотелина-1: клазосентан
Широко признано, что взаимодействие между ET-1 и NO имеет решающее значение для поддержания адекватной дилатации церебральных сосудов и достаточного церебрального кровотока во время Асы [65]. Клазосентан — одно из самых многообещающих фармакологических средств, используемых для предотвращения или купирования ССС. Исследования на животных показали, что клазосентан является конкурентным антагонистом рецептора эндотелина-1 [66]. Сообщается, что клазосентан предотвращает сердечно-сосудистые заболевания и улучшает исходы аСАГ в зависимости от дозы [67].
Клазосентан — одно из самых многообещающих фармакологических средств, используемых для предотвращения или купирования ССС. Исследования на животных показали, что клазосентан является конкурентным антагонистом рецептора эндотелина-1 [66]. Сообщается, что клазосентан предотвращает сердечно-сосудистые заболевания и улучшает исходы аСАГ в зависимости от дозы [67].
В 2013 году Шен и др. [68] исследовали, действительно ли лечение клазозентаном после аневризматической САК значительно снижает частоту DIND и DCI и улучшает результаты в метааналитическом исследовании. Результаты показали, что лечение клазосентаном после аневризматической САК значительно снижало частоту связанных с вазоспазмом DIND и DCI. Однако в последующем рандомизированном двойном слепом плацебо-контролируемом исследовании [69] было заявлено, что клазосентан существенно не снижает смертность / заболеваемость, связанную с вазоспазмом, и не улучшает функциональные исходы у пациентов с аневризматической САК, подвергшихся хирургическому клипированию.
Как средство лечения ССС после аСАГ, клазосентан все еще вызывает споры, и до его широкого применения в клинической практике еще предстоит пройти долгий путь. Необходимы дальнейшие исследования для выяснения разницы между заболеваемостью, связанной с вазоспазмом, и исходами.
Оксид азота (NO)
NO — это ключевая сигнальная молекула в регуляции мозгового кровотока. Снижение NO в крови и спинномозговой жидкости — возможный механизм, лежащий в основе ССС. Гемоглобин, высвобождаемый после разрыва аневризмы, подавляет продукцию NO эндотелиальной NO-синтазой и снижает концентрацию NO в гладкомышечных клетках, что приводит к сужению сосудов [70].Было показано, что присутствие гемоглобина и продуктов его распада нарушает передачу сигналов между эндотелием сосудов и нижележащим гладким мышечным слоем [71]. Было продемонстрировано, что NO представляет собой мощный эндогенный вазодилататор, который непосредственно действует на гладкие клетки сосудов, вызывая расслабление сосудов [72]. Кроме того, NO также выполняет нейропротекторную функцию [73].
Кроме того, NO также выполняет нейропротекторную функцию [73].
Более ранние исследования показали, что снижение метаболитов NO в спинномозговой жидкости наблюдается в течение 10 мин после аСАГ, что связано с сужением сосудов [74].Считается, что это вторично по отношению к разрушению функции NOS синтазы оксида азота гемоглобином. Снижение биодоступности NO также вызвано реакцией церебрального NO и супероксид-анионов с образованием пероксинитрита [75].
Несмотря на споры о дисфункции NO после aSAH, данные на животных показали, что повышение церебральных уровней NO либо непосредственно с использованием вдыхаемого NO, либо косвенно с использованием доноров NO имеет нейропротекторный эффект. В будущем потребуются более перспективные рандомизированные контролируемые эксперименты, и необходимы более глубокие исследования клинического применения NO, чтобы обеспечить более надежную основу для его клинического применения.
Гепарин
Гепарин — плейотропный препарат, который оказывает множество эффектов на молекулярные механизмы вторичного повреждения мозга после аСАГ, включая опосредованное эндотелином вазоконстрикцию, активность свободных радикалов и антифибротические эффекты. Недавнее исследование показало, что внутривенная инфузия низких доз гепарина у пациентов с аСАГ может уменьшить возникновение симптоматического вазоспазма и инфарктов с высокой безопасностью и эффективностью [76]. Двойное слепое рандомизированное сравнение эноксапарина с плацебо показало, что эноксапарин может снижать сердечно-сосудистые заболевания и ишемию после САК (степени I — III по Hunt Hess) [77].Однако для уменьшения или предотвращения связанных осложнений и улучшения результатов потребуются дополнительные исследования по оценке доз и безопасности гепарина после аСАГ.
Недавнее исследование показало, что внутривенная инфузия низких доз гепарина у пациентов с аСАГ может уменьшить возникновение симптоматического вазоспазма и инфарктов с высокой безопасностью и эффективностью [76]. Двойное слепое рандомизированное сравнение эноксапарина с плацебо показало, что эноксапарин может снижать сердечно-сосудистые заболевания и ишемию после САК (степени I — III по Hunt Hess) [77].Однако для уменьшения или предотвращения связанных осложнений и улучшения результатов потребуются дополнительные исследования по оценке доз и безопасности гепарина после аСАГ.
Фибринолиз
Тяжесть CVS может быть связана с объемом и распределением субарахноидальных сгустков. Внутрижелудочковый фибринолиз был клинически протестирован на более быстрое очищение субарахноидальных сгустков с начала 1990-х годов. Было продемонстрировано, что интракистернальное введение низких доз rt-PA для профилактики CVS после САК безопасно и эффективно [78].Недавно было проведено рандомизированное открытое исследование фазы II сопутствующей низкочастотной терапии движением головы и внутрижелудочковой РТ-ПА у пациентов после хирургического или эндоваскулярного лечения аСАГ с эффективным сокращением субарахноидального сгустка, несмотря на плохое влияние на рентгенографические вазоспазм, инфаркт головного мозга или неврологический исход [79]. Хотя клиренс субарахноидальных сгустков для предотвращения CVS был принят, оптимальное введение и дозировка фибринолиза еще предстоит установить.
Хотя клиренс субарахноидальных сгустков для предотвращения CVS был принят, оптимальное введение и дозировка фибринолиза еще предстоит установить.
CVS — потенциально разрушительное осложнение, которое возникает почти у половины пациентов, которые выживают в течение первых 24 часов после аСАГ из-за разрыва аневризмы головного мозга. Последующие DCI и / или DIND способствуют смерти этих пациентов. Ранняя профилактика и / или лечение ССС очень важны. В настоящее время существует множество лекарств от сердечно-сосудистых заболеваний, включая блокаторы кальциевых каналов, ингибиторы фосфодиэстеразы, антагонист эндотелина-1, гормоны, препараты оксида азота и т. Д. Введение также различное, включая пероральное, внутриартериальное введение, внутривенное введение, интратекальное введение и т.Тем не менее, пероральный прием нимодипина по-прежнему является действенным подходом к лечению CVS, который также является единственным одобренным FDA средством для лечения вазоспазма. Патогенез ССС — сложный процесс, который до сих пор не очень ясен.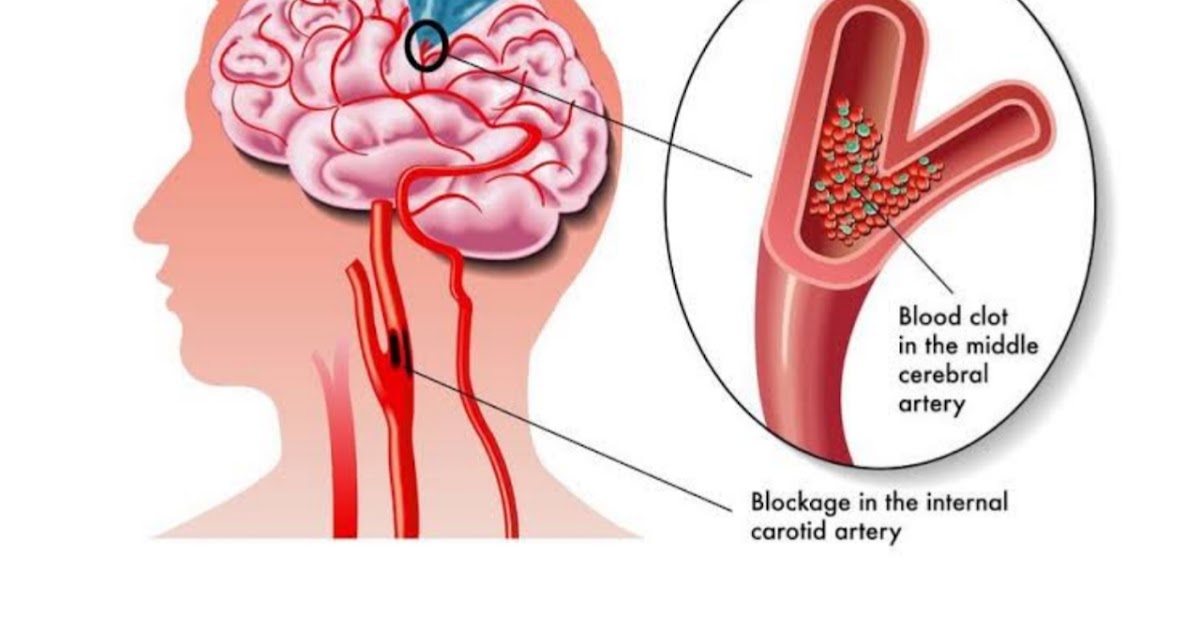 Таким образом, лечение относительно сложно. Во время клинической практики врачи редко используют одно лекарство, а комбинированное применение двух или более лекарств встречается чаще. Транслюминальная баллонная ангиопластика, вероятно, является более длительным вмешательством, и задняя мозговая артерия также поддается ангиопластике.Ангиопластику следует рассматривать как дополнительный выбор к внутриартериальной вазодилататорной терапии; ангиопластика должна проводиться для проксимальных сосудов, а сосудорасширяющая терапия более эффективна при дистальных или диффузных заболеваниях. Хотя эти доступные вазодилататоры ИА могут увеличить диаметр сосудов, убедительных доказательств улучшения клинических исходов у пациентов по-прежнему нет.
Таким образом, лечение относительно сложно. Во время клинической практики врачи редко используют одно лекарство, а комбинированное применение двух или более лекарств встречается чаще. Транслюминальная баллонная ангиопластика, вероятно, является более длительным вмешательством, и задняя мозговая артерия также поддается ангиопластике.Ангиопластику следует рассматривать как дополнительный выбор к внутриартериальной вазодилататорной терапии; ангиопластика должна проводиться для проксимальных сосудов, а сосудорасширяющая терапия более эффективна при дистальных или диффузных заболеваниях. Хотя эти доступные вазодилататоры ИА могут увеличить диаметр сосудов, убедительных доказательств улучшения клинических исходов у пациентов по-прежнему нет.
Спазм сосудов — обзор | Темы ScienceDirect
ЭПИДЕМИОЛОГИЯ
Спазм сосудов может возникнуть после любого состояния, при котором кровь откладывается в субарахноидальном пространстве.Артерии, которые проходят через спинномозговую жидкость, наполненную кровью (CSF), вероятно, больше всего страдают от вазоспазма.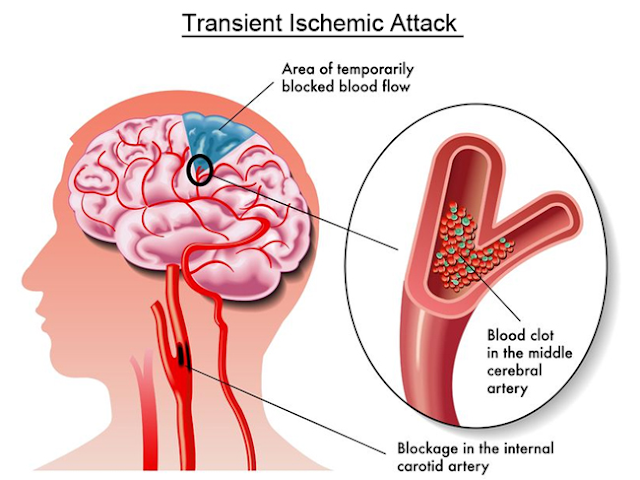 Спазм сосудов возникает после САК, чаще всего из-за разрыва аневризмы, что является наиболее частой ситуацией, при которой происходит значительное кровотечение в базальные цистерны. Однако вазоспазм также может развиться после разрыва сосудистых мальформаций головного мозга, травм и кровоизлияний, связанных с операцией на базальных цистернах. 1 Сообщалось об ангиографическом сужении артерии при туберкулезном и гнойном менингите, офтальмоплегической мигрени, гипертонической энцефалопатии, артериолярной эмболизации или удалении эмбола из средней мозговой артерии, миелографии, электросудорожной терапии и иногда в сочетании с эклампсией без разрыва. неоперированные аневризмы.В этих условиях, не связанных с САК, время, этиология, патология и патогенез вазоспазма, вероятно, отличаются от таковых при САК-индуцированном вазоспазме. 1
Спазм сосудов возникает после САК, чаще всего из-за разрыва аневризмы, что является наиболее частой ситуацией, при которой происходит значительное кровотечение в базальные цистерны. Однако вазоспазм также может развиться после разрыва сосудистых мальформаций головного мозга, травм и кровоизлияний, связанных с операцией на базальных цистернах. 1 Сообщалось об ангиографическом сужении артерии при туберкулезном и гнойном менингите, офтальмоплегической мигрени, гипертонической энцефалопатии, артериолярной эмболизации или удалении эмбола из средней мозговой артерии, миелографии, электросудорожной терапии и иногда в сочетании с эклампсией без разрыва. неоперированные аневризмы.В этих условиях, не связанных с САК, время, этиология, патология и патогенез вазоспазма, вероятно, отличаются от таковых при САК-индуцированном вазоспазме. 1
Спазм сосудов после САК начинает появляться через 3-4 дня после однократного кровотечения, достигает максимальной частоты и тяжести в период между 6 и 8 днями и обычно проходит через 12-14 дней, хотя его можно увидеть позже. 3 Частота, с которой ангиографический вазоспазм наблюдается после САК, зависит от того, когда проводится ангиография, и от других факторов, которые, как известно, влияют на развитие вазоспазма, главным образом от количества, плотности и стойкости САК.Тяжелый вазоспазм (уменьшение диаметра артерии> 50%) был продемонстрирован у 23–30% пациентов, получавших плацебо, в трех клинических испытаниях аневризматического САК. 4 5 6 Dorsch and King, 7 , просматривая мировую литературу, опубликованную после 1960 года для данных об ангиографическом вазоспазме, обнаружили, что ангиография, выполненная в течение второй недели после САК, продемонстрировала вазоспазм у 67% из 2738 пациентов.
3 Частота, с которой ангиографический вазоспазм наблюдается после САК, зависит от того, когда проводится ангиография, и от других факторов, которые, как известно, влияют на развитие вазоспазма, главным образом от количества, плотности и стойкости САК.Тяжелый вазоспазм (уменьшение диаметра артерии> 50%) был продемонстрирован у 23–30% пациентов, получавших плацебо, в трех клинических испытаниях аневризматического САК. 4 5 6 Dorsch and King, 7 , просматривая мировую литературу, опубликованную после 1960 года для данных об ангиографическом вазоспазме, обнаружили, что ангиография, выполненная в течение второй недели после САК, продемонстрировала вазоспазм у 67% из 2738 пациентов.
Вазоспазм вызывает клинические симптомы и признаки главным образом через гемодинамические механизмы.Таким образом, становится ли ангиографический вазоспазм клинически очевидным, зависит от (1) длины и тяжести сужения артерии, (2) других факторов, влияющих на церебральный кровоток (CBF), таких как артериальное давление, внутричерепное давление (ICP), объем крови. , сердечный выброс, вязкость, коллатеральное и анастомотическое кровоснабжение, и (3) метаболическая потребность мозга, на которую влияют температура, судороги и лекарства. Как правило, симптомы и признаки не развиваются, если ангиография не демонстрирует уменьшение диаметра сосудов более чем на 50%.
, сердечный выброс, вязкость, коллатеральное и анастомотическое кровоснабжение, и (3) метаболическая потребность мозга, на которую влияют температура, судороги и лекарства. Как правило, симптомы и признаки не развиваются, если ангиография не демонстрирует уменьшение диаметра сосудов более чем на 50%.
Клинический синдром, вызванный вазоспазмом, описывается как клинический или симптоматический вазоспазм или отсроченный ишемический неврологический дефицит или отсроченная церебральная ишемия . Пиковый день начала наступает через 8 дней после САК, на 1 день позже пика ангиографического вазоспазма. Двадцать восемь процентов из 3521 пациента, участвовавшего в совместном исследовании в период с 1980 по 1983 год, имели отсроченную ишемию головного мозга. 8 Подавляющее большинство из них не получали нимодипин или гемодинамическую терапию.Обзор 297 публикаций выявил отсроченный ишемический неврологический дефицит у 10 445 (32%) из 32 188 пациентов.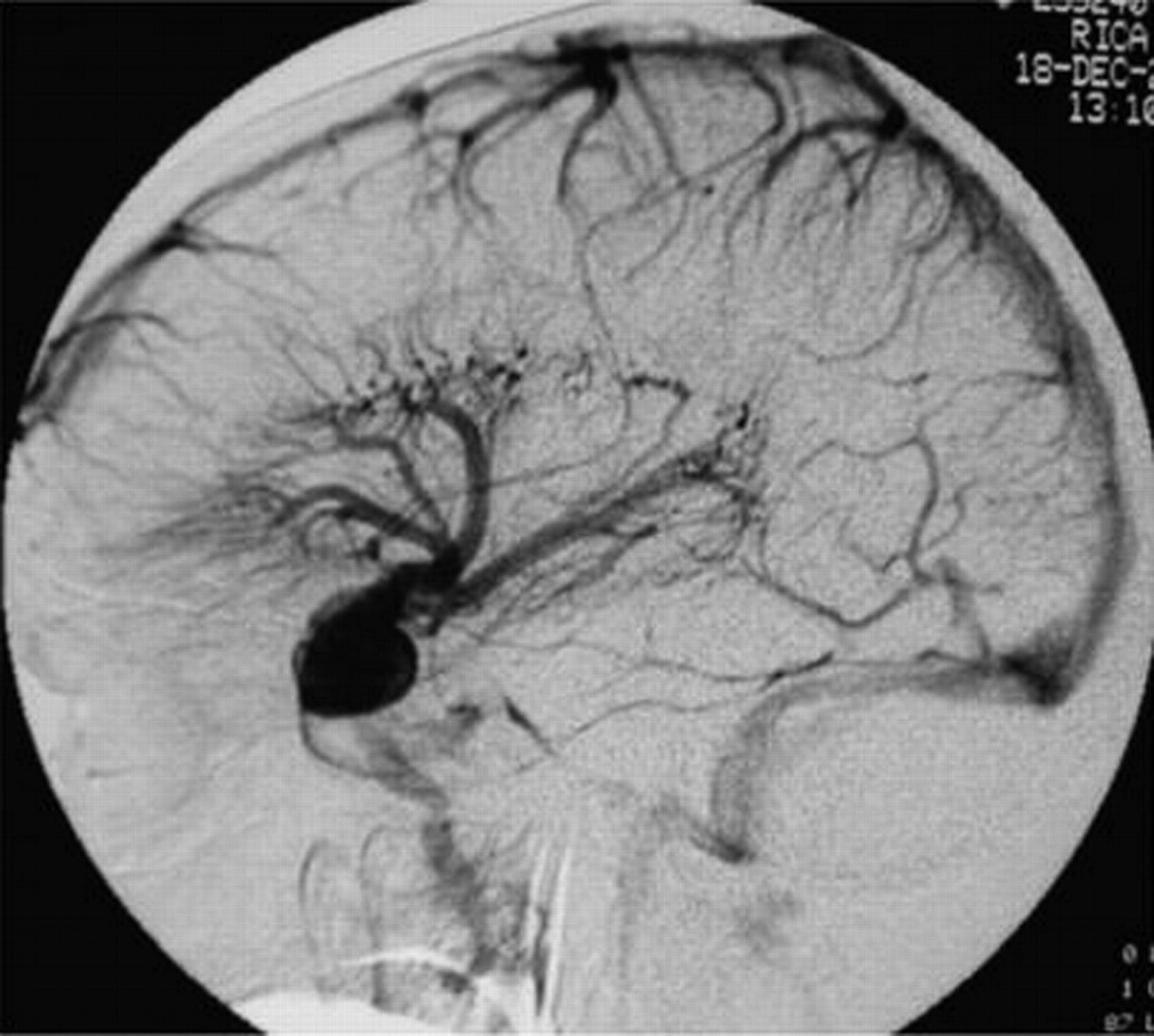 7 Тридцать четыре процента из 1500 пациентов в группах плацебо в 5 проспективных исследованиях тирилазада испытали клинический вазоспазм. 5 6 9 10
7 Тридцать четыре процента из 1500 пациентов в группах плацебо в 5 проспективных исследованиях тирилазада испытали клинический вазоспазм. 5 6 9 10
Симптоматический вазоспазм не во всех случаях переходит в инфаркт. Развитие инфаркта из-за других последствий САК затрудняет определение риска инфаркта именно из-за спазма сосудов.В одном исследовании инфаркт наблюдался при компьютерной томографии (КТ) через 3 месяца после САК у 51% пациентов, получавших плацебо, и у 48% пациентов, получавших никардипин. 11 Тридцать один процент из 902 пациентов, включенных в рандомизированное исследование в течение 48 часов после САК, имели КТ-доказательства инфаркта головного мозга через 14 дней после САК. 5
Медицинская помощь, хирургическая помощь, профилактика
Sobey CG, Faraci FM. Субарахноидальное кровотечение: что происходит с церебральными артериями ?. Clin Exp Pharmacol Physiol . 1998 25 ноября (11): 867-76. [Медлайн].
Clin Exp Pharmacol Physiol . 1998 25 ноября (11): 867-76. [Медлайн].
Vergouwen MD, Vermeulen M, van Gijn J, Rinkel GJ, Wijdicks EF, Muizelaar JP, et al. Определение отсроченной ишемии головного мозга после аневризматического субарахноидального кровоизлияния как исходящего события в клинических испытаниях и обсервационных исследованиях: предложение мультидисциплинарной исследовательской группы. Ход . 2010 Октябрь 41 (10): 2391-5. [Медлайн].
Budohoski KP, Czosnyka M, Smielewski P, Kasprowicz M, Helmy A, Bulters D, et al.Нарушение ауторегуляции головного мозга предсказывает отсроченную ишемию головного мозга после субарахноидального кровоизлияния: проспективное обсервационное исследование. Ход . 2012 декабрь 43 (12): 3230-7. [Медлайн].
Циммерманн М., Зейферт В. Эндотелин и субарахноидальное кровоизлияние: обзор. Нейрохирургия . 1998 Oct.43 (4): 863-75; обсуждение 875-6. [Медлайн].
Нейрохирургия . 1998 Oct.43 (4): 863-75; обсуждение 875-6. [Медлайн].
Cheng YW, Li WJ, Dou XJ, Jia R, Yang H, Liu XG и др. Роль эндотелина ‑ 1 и его рецепторов в церебральном вазоспазме после субарахноидального кровоизлияния. Мол Мед Реп . 2018 декабря 18 (6): 5229-5236. [Медлайн].
Крейтер К.Т., Майер С.А., Ховард Г., Кнаппертц В., Илодигве Д., Слоан М.А. и др. Оценка размера выборки для клинических испытаний вазоспазма при субарахноидальном кровоизлиянии. Ход . 2009 июль 40 (7): 2362-7. [Медлайн].
Касселл Н.Ф., Сасаки Т., Колохан А.Р., Назар Г. Церебральный вазоспазм после аневризматического субарахноидального кровоизлияния. Ход . 1985 июль-авг. 16 (4): 562-72.[Медлайн].
Claassen J, Bernardini GL, Kreiter K, Bates J, Du YE, Copeland D и др.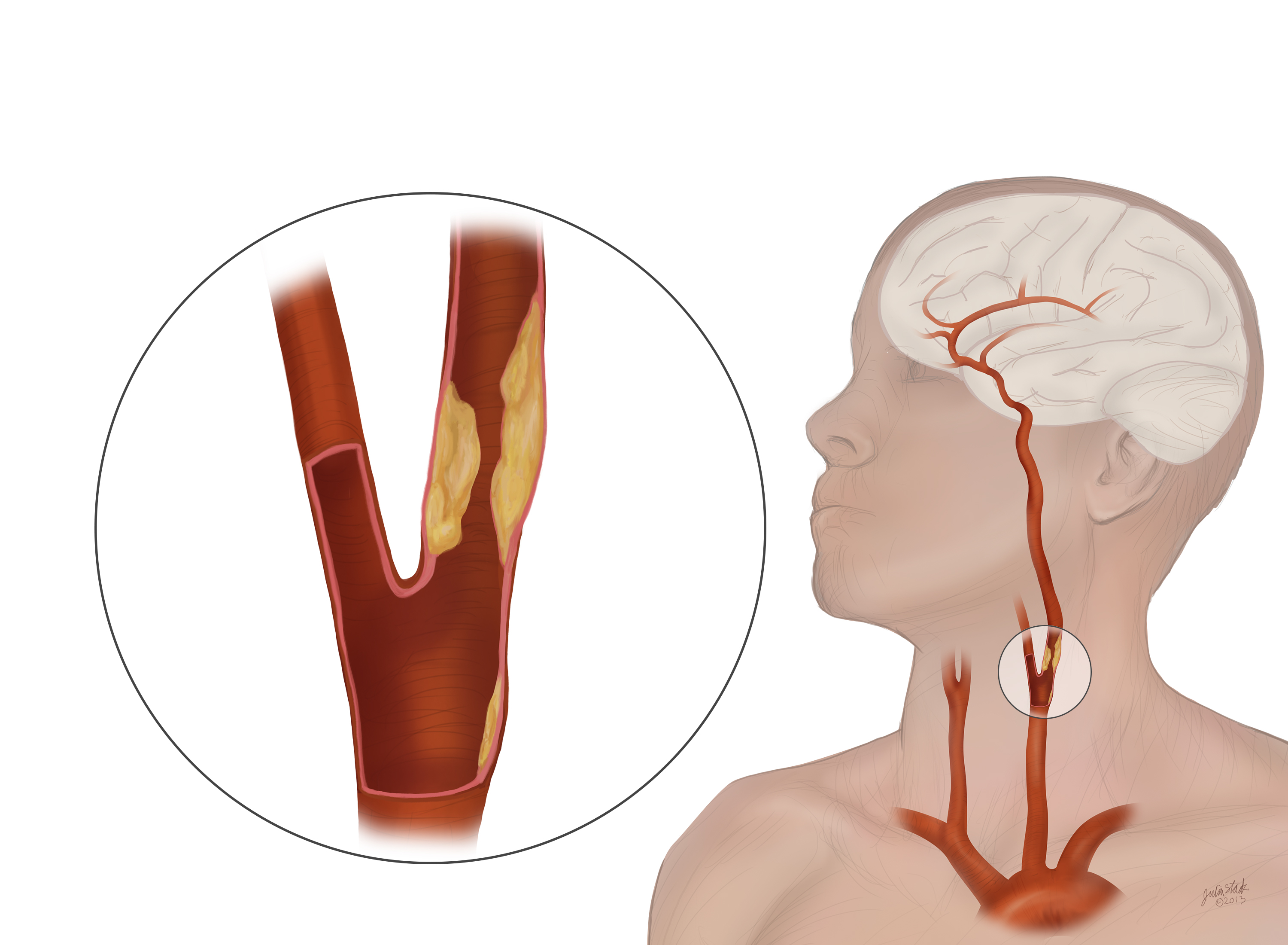 Влияние цистернальной и желудочковой крови на риск отсроченной церебральной ишемии после субарахноидального кровоизлияния: пересмотр шкалы Фишера. Ход . 2001 сентябрь 32 (9): 2012-20. [Медлайн].
Влияние цистернальной и желудочковой крови на риск отсроченной церебральной ишемии после субарахноидального кровоизлияния: пересмотр шкалы Фишера. Ход . 2001 сентябрь 32 (9): 2012-20. [Медлайн].
Frontera JA, Claassen J, Schmidt JM, Wartenberg KE, Temes R, Connolly ES Jr и др. Прогнозирование симптоматического вазоспазма после субарахноидального кровоизлияния: модифицированная шкала Фишера. Нейрохирургия . 2006 июль 59 (1): 21–7; обсуждение 21-7. [Медлайн].
Инагава Т., Яхара К., Обаяси Н. Факторы риска, связанные с церебральным вазоспазмом после аневризматического субарахноидального кровоизлияния. Neurol Med Chir (Токио) . 2014 17 июня. 54 (6): 465-73. [Медлайн].
Sarrafzadeh AS, Vajkoczy P, Bijlenga P, Schaller K. Мониторинг в нейроинтенсивной терапии — проблема обнаружения отсроченной церебральной ишемии при аневризматическом SAH высокой степени. Передний Neurol . 2014. 5: 134. [Медлайн].
Передний Neurol . 2014. 5: 134. [Медлайн].
[Рекомендации] Коннолли ES-младший и др., Совет по инсульту Американской кардиологической ассоциации, Совет по сердечно-сосудистой радиологии и вмешательствам, Совет по сердечно-сосудистому уходу, Совет по сердечно-сосудистой хирургии и анестезии, Совет по клинической кардиологии. Рекомендации по лечению аневризматического субарахноидального кровоизлияния: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Ход . 2012 июн. 43 (6): 1711-37. [Медлайн].
Вестермайер Т., Фам М., Стеттер С., Уиллнер Н., Солимози Л., Эрнестус Р.И. и др. Значение транскраниального допплера, перфузионной КТ и неврологической оценки для прогнозирования вторичной ишемии после аневризматического САК. Neurocrit Care . 2014 июн.20 (3): 406-12. [Медлайн].
Rawal S, Barnett C, John-Baptiste A, Thein HH, Krings T, Rinkel GJ. Эффективность диагностических стратегий при подозрении на отсроченную церебральную ишемию: анализ решения. Ход . 2015 Январь 46 (1): 77-83. [Медлайн].
Vulcu S, Wagner F, Santos AF, Reitmeir R, Söll N, Schöni D, et al. Повторная компьютерная томография перфузии для выявления гипоперфузии, связанной с церебральным вазоспазмом, при аневризматическом субарахноидальном кровоизлиянии. Мир нейрохирургии . 121 января 2019 г . : e739-e746. [Медлайн].
: e739-e746. [Медлайн].
Dankbaar JW, de Rooij NK, Velthuis BK, Frijns CJ, Rinkel GJ, van der Schaaf IC. Диагностика отсроченной ишемии головного мозга с различными методами КТ у пациентов с субарахноидальным кровоизлиянием с клиническим ухудшением. Ход . 2009 ноябрь 40 (11): 3493-8. [Медлайн].
Sanelli PC, Anumula N, Johnson CE, Comunale JP, Tsiouris AJ, Riina H, et al. Оценка перфузии КТ с использованием показателей отсроченной ишемии головного мозга при аневризматическом субарахноидальном кровоизлиянии. AJNR Am J Neuroradiol . 2013 Февраль 34 (2): 292-8. [Медлайн].
Мир Д.И., Гупта А., Даннинг А., Пучи Л., Робинсон К.Л., Эпштейн Н.А. и др. КТ-перфузия для обнаружения отсроченной ишемии головного мозга при аневризматическом субарахноидальном кровоизлиянии: систематический обзор и метаанализ. AJNR Am J Neuroradiol . 2014 май. 35 (5): 866-71. [Медлайн].
AJNR Am J Neuroradiol . 2014 май. 35 (5): 866-71. [Медлайн].
Такано К., Хида К., Ивааса М., Иноуэ Т., Йошимицу К. Трехмерная МРА черной крови на основе спин-эхо при обнаружении спазма сосудов после субарахноидального кровоизлияния. Дж. Магнитно-резонансная томография . 2019 Март 49 (3): 800-807. [Медлайн].
Форман Б., Клаассен Дж. Количественная ЭЭГ для обнаружения ишемии головного мозга. Crit Care . 2012 12 декабря. 16 (2): 216. [Медлайн].
Клаассен Дж., Хирш Л. Дж., Фронтера Дж. А., Фернандес А., Шмидт М., Капинос Г. и др. Прогностическое значение непрерывного мониторинга ЭЭГ у пациентов с субарахноидальным кровоизлиянием низкой степени тяжести. Neurocrit Care . 2006 г.4 (2): 103-12. [Медлайн].
Герман С. Т., Абенд Н.С., Блек Т.П., Чапман К.Э. и др., Целевая группа по непрерывной ЭЭГ для интенсивной терапии Американского общества клинической нейрофизиологии. Консенсусное заявление о непрерывной ЭЭГ у тяжелобольных взрослых и детей, часть I: показания. Дж. Клин Нейрофизиол . 2015 Апрель, 32 (2): 87-95. [Медлайн].
Т., Абенд Н.С., Блек Т.П., Чапман К.Э. и др., Целевая группа по непрерывной ЭЭГ для интенсивной терапии Американского общества клинической нейрофизиологии. Консенсусное заявление о непрерывной ЭЭГ у тяжелобольных взрослых и детей, часть I: показания. Дж. Клин Нейрофизиол . 2015 Апрель, 32 (2): 87-95. [Медлайн].
Przybycien-Szymanska MM, Ashley WW Jr. Обнаружение биомаркеров при церебральном вазоспазме после аневризматического субарахноидального кровоизлияния. J Stroke Cerebrovasc Dis . 2015. 24 июля (7): 1453-64. [Медлайн].
Йокосе Н., Сакатани К., Мурата Ю., Авано Т., Игараси Т., Накамура С. и др. Прикроватный мониторинг оксигенации церебральной крови и гемодинамики после аневризматического субарахноидального кровоизлияния с помощью количественной спектроскопии в ближней инфракрасной области с временным разрешением. Мир нейрохирургии .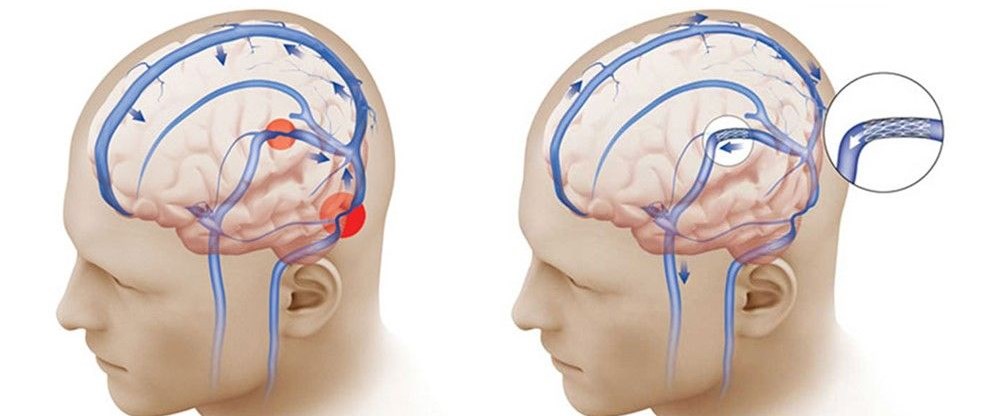 2010 май. 73 (5): 508-13. [Медлайн].
2010 май. 73 (5): 508-13. [Медлайн].
Origitano TC, Wascher TM, Reichman OH, Anderson DE.Устойчивое усиление мозгового кровотока при профилактической гипертонической гиперволемической гемодилюции (терапия «тройной Н») после субарахноидального кровоизлияния. Нейрохирургия . 1990 Nov.27 (5): 729-39; обсуждение 739-40. [Медлайн].
Egge A, Waterloo K, Sjøholm H, Solberg T., Ingebrigtsen T., Romner B. Профилактическая гипердинамическая послеоперационная инфузионная терапия после аневризматического субарахноидального кровоизлияния: клиническое, проспективное, рандомизированное, контролируемое исследование. Нейрохирургия .2001 сентябрь 49 (3): 593-605; обсуждение 605-6. [Медлайн].
Леннихан Л., Майер С.А., Финк М.Э., Бекфорд А., Пайк М.К., Чжан Х. и др. Влияние гиперволемической терапии на церебральный кровоток после субарахноидального кровоизлияния: рандомизированное контролируемое исследование. Ход . 2000, 31 февраля (2): 383-91. [Медлайн].
Ход . 2000, 31 февраля (2): 383-91. [Медлайн].
Reynolds MR, Buckley RT, Indrakanti SS, Turkmani AH, Oh G, Crobeddu E, et al. Безопасность гипертензии, индуцированной вазопрессорами, у пациентов с субарахноидальным кровоизлиянием с сосуществующими неразорвавшимися незащищенными внутричерепными аневризмами. Дж. Нейросург . 2015 Октябрь 123 (4): 862-71. [Медлайн].
Darby JM, Yonas H, Marks EC, Durham S, Snyder RW, Nemoto EM. Острая реакция мозгового кровотока на гипертензию, вызванную дофамином, после субарахноидального кровоизлияния. Дж. Нейросург . 1994 Май. 80 (5): 857-64. [Медлайн].
Meyer R, Deem S, Yanez ND, Souter M, Lam A, Treggiari MM. Современные практики профилактики и терапии тройным H у пациентов с субарахноидальным кровоизлиянием. Neurocrit Care . 2011 14 февраля (1): 24-36.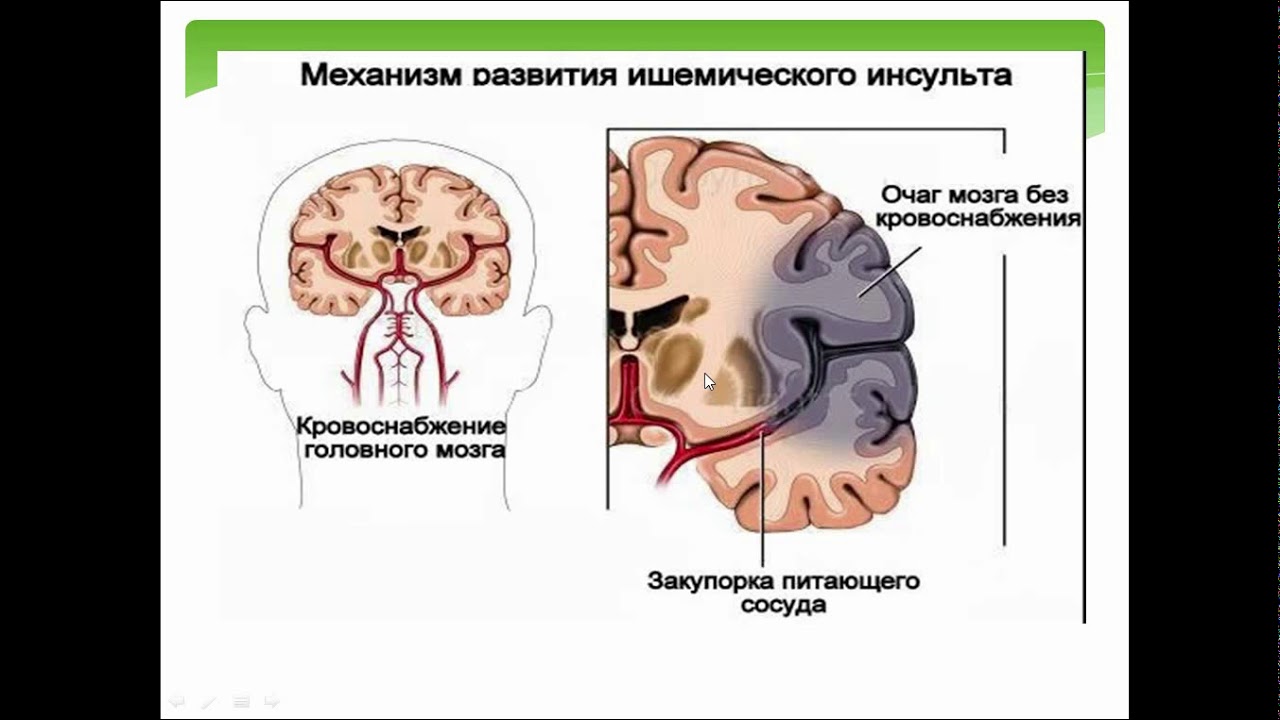 [Медлайн].
[Медлайн].
Миллер Дж., Дейси Р. Дж. Мл., Дирингер Миннесота. Безопасность гипертонической гиперволемической терапии фенилэфрином при лечении отсроченного ишемического дефицита после субарахноидального кровоизлияния. Ход . 1995 26 декабря (12): 2260-6. [Медлайн].
Komotar RJ, Schmidt JM, Starke RM, Claassen J, Wartenberg KE, Lee K и др. Реанимация и интенсивная терапия субарахноидального кровоизлияния низкой степени тяжести. Нейрохирургия . 2009 Mar.64 (3): 397-410; обсуждение 410-1. [Медлайн].
Muehlschlegel S, Dunser MW, Gabrielli A, Wenzel V, Layon AJ. Аргинин вазопрессин как дополнительный вазопрессор при рефрактерной гипертонической, гиперволемической, гемодилюционной терапии при субарахноидальном кровоизлиянии. Neurocrit Care . 2007. 6 (1): 3-10. [Медлайн].
Allen GS, Ahn HS, Preziosi TJ, Battye R, Boone SC, Boone SC и др. Церебральный артериальный спазм — контролируемое испытание нимодипина у пациентов с субарахноидальным кровоизлиянием. N Engl J Med . 17 марта 1983 г. 308 (11): 619-24. [Медлайн].
Даррант Дж. К., Хинсон Х. Спасательная терапия при рефрактерном спазме сосудов после субарахноидального кровоизлияния. Curr Neurol Neurosci Rep . 2015. 15 (2): 521. [Медлайн].
Otite F, Mink S, Tan CO, Puri A, Zamani AA, Mehregan A, et al. Нарушение ауторегуляции головного мозга связано с вазоспазмом и отсроченной церебральной ишемией при субарахноидальном кровоизлиянии. Ход . 2014 Март 45 (3): 677-82. [Медлайн].
Ход . 2014 Март 45 (3): 677-82. [Медлайн].
Янг А.М., Карри С.К., Хельми А., Будохоски К.П., Кироллос Р.В., Бултерс Д.О. и др. Фармакологическое лечение субарахноидального кровоизлияния. Мир нейрохирургии . 2015 Июль 84 (1): 28-35. [Медлайн].
Solar P, Mackerle Z, Joukal M, Jancalek R. Нестероидные противовоспалительные препараты в патофизиологии вазоспазмов и отсроченной церебральной ишемии после субарахноидального кровоизлияния: критический обзор. Нейрохирург Ред. . 2020 2 марта. [Medline].
Шен Дж., Шен Дж., Чжу К., Чжоу Х., Тиан Х., Ю. Г. Эффективность статинов при церебральном вазоспазме, смертности и отсроченной церебральной ишемии у пациентов с аневризматическим субарахноидальным кровоизлиянием: систематический обзор и мета-анализ рандомизированных контролируемых Испытания. Мир нейрохирургии . 2019 ноябрь 131: e65-e73. [Медлайн].
Мир нейрохирургии . 2019 ноябрь 131: e65-e73. [Медлайн].
Macdonald RL, Kassell NF, Mayer S, Ruefenacht D, Schmiedek P, Weidauer S, et al. Клазосентан для преодоления неврологической ишемии и инфаркта, возникающих после субарахноидального кровоизлияния (СОЗНАТЕЛЬНЫЙ-1): рандомизированное двойное слепое плацебо-контролируемое исследование по подбору доз фазы 2. Ход . 2008 ноябрь 39 (11): 3015-21. [Медлайн].
Macdonald RL, Higashida RT, Keller E, Mayer SA, Molyneux A, Raabe A, et al.Клазосентан, антагонист рецепторов эндотелина, у пациентов с аневризматическим субарахноидальным кровоизлиянием, подвергающимся хирургическому клипированию: рандомизированное двойное слепое плацебо-контролируемое исследование фазы 3 (СОЗНАНИЕ-2). Ланцет Нейрол . 2011 июл.10 (7): 618-25. [Медлайн].
Сабер Х, Десаи А.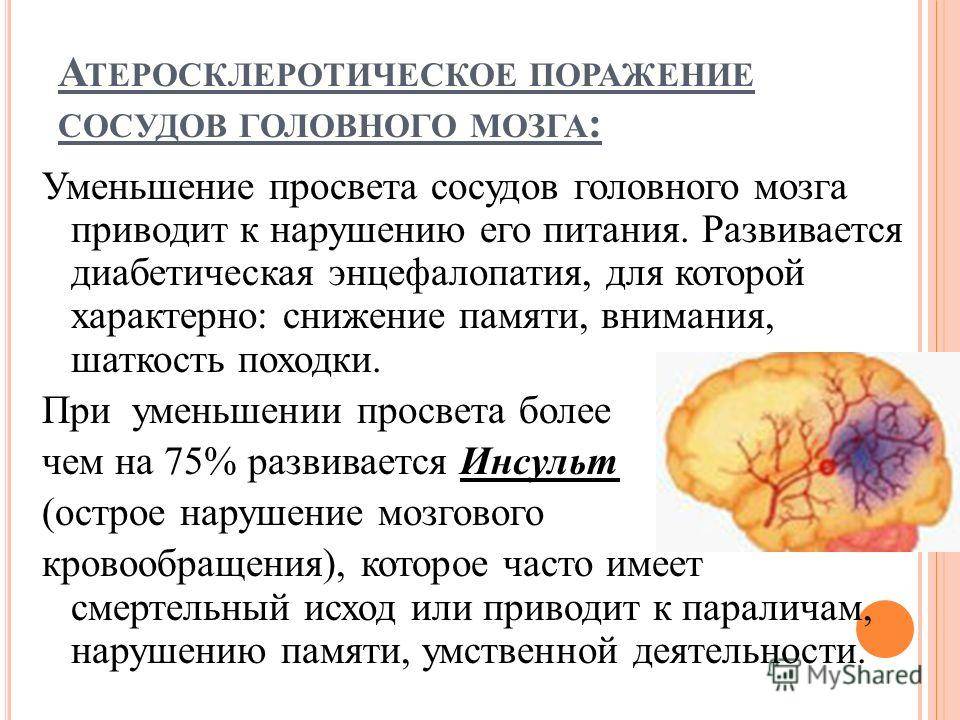 , Палла М., Мохамед В., Сераджи-Бозоргзад Н., Ибрагим М. Эффективность цилостазола в профилактике отсроченной церебральной ишемии после аневризматического субарахноидального кровоизлияния: метаанализ. J Stroke Cerebrovasc Dis . 2018 27 ноября (11): 2979-2985. [Медлайн].
, Палла М., Мохамед В., Сераджи-Бозоргзад Н., Ибрагим М. Эффективность цилостазола в профилактике отсроченной церебральной ишемии после аневризматического субарахноидального кровоизлияния: метаанализ. J Stroke Cerebrovasc Dis . 2018 27 ноября (11): 2979-2985. [Медлайн].
Чен П.Р., Булсара К., Лопес-Ривера В., Шериф Ф.Г., Санзгири А., Шет С. и др. Использование одного или нескольких сосудорасширяющих средств при лечении церебрального вазоспазма: лучше лучше, чем меньше? Acta Neurochir (Вена) . 12 июня 2020 г. [Medline].
Цогкас И., Малинова В., Шрегель К., Мильке Д., Беме Д., Роде В. и др. Ангиопластика с двухпросветным баллонным катетером Scepter C и оценка результатов после процедуры у пациентов с вазоспазмами, связанными с субарахноидальным кровоизлиянием. BMC Neurol . 2020 29 июня. 20 (1): 260. [Медлайн]. [Полный текст].
Treggiari MM, Walder B, Suter PM, Romand JA.Систематический обзор профилактики отсроченного ишемического неврологического дефицита с помощью артериальной гипертензии, гиперволемии и терапии гемодилюцией после субарахноидального кровоизлияния. Дж. Нейросург . 2003 май. 98 (5): 978-84. [Медлайн].
Ринкель Г.Дж., Фейгин В.Л., Алгра А., ван Гийн Дж. Терапия увеличения объема кровообращения при аневризматическом субарахноидальном кровоизлиянии. Кокрановская база данных Syst Rev . 18 октября 2004 г. CD000483. [Медлайн].
18 октября 2004 г. CD000483. [Медлайн].
Церебральный вазоспазм после субарахноидального кровоизлияния: основы практики, патофизиология, эпидемиология
Sobey CG, Faraci FM.Субарахноидальное кровотечение: что происходит с церебральными артериями ?. Clin Exp Pharmacol Physiol . 1998 25 ноября (11): 867-76. [Медлайн].
Vergouwen MD, Vermeulen M, van Gijn J, Rinkel GJ, Wijdicks EF, Muizelaar JP, et al. Определение отсроченной ишемии головного мозга после аневризматического субарахноидального кровоизлияния как исходящего события в клинических испытаниях и обсервационных исследованиях: предложение мультидисциплинарной исследовательской группы. Ход . 2010 Октябрь 41 (10): 2391-5.[Медлайн].
Budohoski KP, Czosnyka M, Smielewski P, Kasprowicz M, Helmy A, Bulters D, et al. Нарушение ауторегуляции головного мозга предсказывает отсроченную ишемию головного мозга после субарахноидального кровоизлияния: проспективное обсервационное исследование. Ход . 2012 декабрь 43 (12): 3230-7. [Медлайн].
Ход . 2012 декабрь 43 (12): 3230-7. [Медлайн].
Циммерманн М., Зейферт В. Эндотелин и субарахноидальное кровоизлияние: обзор. Нейрохирургия . 1998 Oct.43 (4): 863-75; обсуждение 875-6.[Медлайн].
Cheng YW, Li WJ, Dou XJ, Jia R, Yang H, Liu XG и др. Роль эндотелина ‑ 1 и его рецепторов в церебральном вазоспазме после субарахноидального кровоизлияния. Мол Мед Реп . 2018 декабря 18 (6): 5229-5236. [Медлайн].
Крейтер К.Т., Майер С.А., Ховард Г., Кнаппертц В., Илодигве Д., Слоан М.А. и др. Оценка размера выборки для клинических испытаний вазоспазма при субарахноидальном кровоизлиянии. Ход . 2009 июль 40 (7): 2362-7.[Медлайн].
Касселл Н.Ф., Сасаки Т., Колохан А.Р., Назар Г. Церебральный вазоспазм после аневризматического субарахноидального кровоизлияния. Ход . 1985 июль-авг. 16 (4): 562-72. [Медлайн].
Ход . 1985 июль-авг. 16 (4): 562-72. [Медлайн].
Claassen J, Bernardini GL, Kreiter K, Bates J, Du YE, Copeland D и др. Влияние цистернальной и желудочковой крови на риск отсроченной церебральной ишемии после субарахноидального кровоизлияния: пересмотр шкалы Фишера. Ход . 2001 сентябрь 32 (9): 2012-20.[Медлайн].
Frontera JA, Claassen J, Schmidt JM, Wartenberg KE, Temes R, Connolly ES Jr и др. Прогнозирование симптоматического вазоспазма после субарахноидального кровоизлияния: модифицированная шкала Фишера. Нейрохирургия . 2006 июль 59 (1): 21–7; обсуждение 21-7. [Медлайн].
Инагава Т., Яхара К., Обаяси Н. Факторы риска, связанные с церебральным вазоспазмом после аневризматического субарахноидального кровоизлияния. Neurol Med Chir (Токио) .2014 17 июня. 54 (6): 465-73. [Медлайн].
[Медлайн].
Sarrafzadeh AS, Vajkoczy P, Bijlenga P, Schaller K. Мониторинг в нейроинтенсивной терапии — проблема обнаружения отсроченной церебральной ишемии при аневризматическом SAH высокой степени. Передний Neurol . 2014. 5: 134. [Медлайн].
[Рекомендации] Коннолли ES-младший и др., Совет по инсульту Американской кардиологической ассоциации, Совет по сердечно-сосудистой радиологии и вмешательствам, Совет по сердечно-сосудистому уходу, Совет по сердечно-сосудистой хирургии и анестезии, Совет по клинической кардиологии.Рекомендации по лечению аневризматического субарахноидального кровоизлияния: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Ход . 2012 июн. 43 (6): 1711-37. [Медлайн].
Вестермайер Т., Фам М., Стеттер С.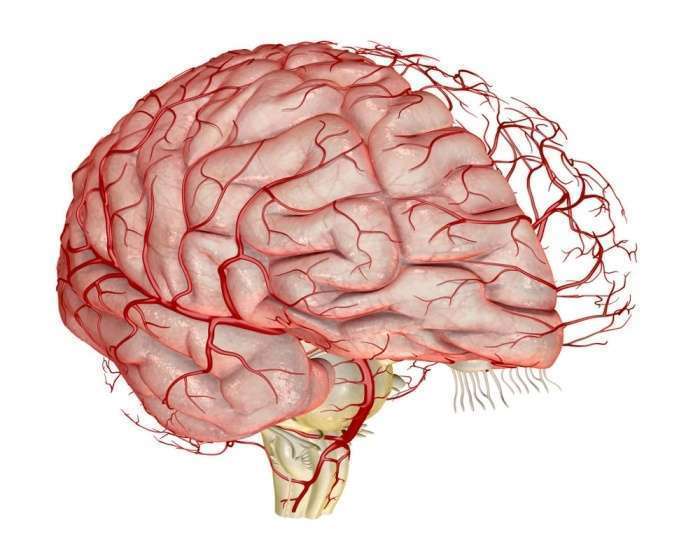 , Уиллнер Н., Солимози Л., Эрнестус Р.И. и др. Значение транскраниального допплера, перфузионной КТ и неврологической оценки для прогнозирования вторичной ишемии после аневризматического САК. Neurocrit Care .2014 июн.20 (3): 406-12. [Медлайн].
, Уиллнер Н., Солимози Л., Эрнестус Р.И. и др. Значение транскраниального допплера, перфузионной КТ и неврологической оценки для прогнозирования вторичной ишемии после аневризматического САК. Neurocrit Care .2014 июн.20 (3): 406-12. [Медлайн].
Nakae R, Yokota H, Yoshida D, Teramoto A. Транскраниальная допплерография для диагностики церебрального вазоспазма после аневризматического субарахноидального кровоизлияния: среднее соотношение скоростей кровотока в ипсилатеральных и контралатеральных средних церебральных артериях. Нейрохирургия . 2011 окт.69 (4): 876–83; обсуждение 883. [Medline].
Rawal S, Barnett C, John-Baptiste A, Thein HH, Krings T, Rinkel GJ.Эффективность диагностических стратегий при подозрении на отсроченную церебральную ишемию: анализ решения. Ход . 2015 Январь 46 (1): 77-83. [Медлайн].
Dankbaar JW, de Rooij NK, Velthuis BK, Frijns CJ, Rinkel GJ, van der Schaaf IC.Диагностика отсроченной ишемии головного мозга с различными методами КТ у пациентов с субарахноидальным кровоизлиянием с клиническим ухудшением. Ход . 2009 ноябрь 40 (11): 3493-8. [Медлайн].
Sanelli PC, Anumula N, Johnson CE, Comunale JP, Tsiouris AJ, Riina H, et al. Оценка перфузии КТ с использованием показателей отсроченной ишемии головного мозга при аневризматическом субарахноидальном кровоизлиянии. AJNR Am J Neuroradiol . 2013 Февраль 34 (2): 292-8. [Медлайн].
Мир Д.И., Гупта А., Даннинг А., Пучи Л., Робинсон К.Л., Эпштейн Н.А. и др.КТ-перфузия для обнаружения отсроченной ишемии головного мозга при аневризматическом субарахноидальном кровоизлиянии: систематический обзор и метаанализ. AJNR Am J Neuroradiol . 2014 май. 35 (5): 866-71. [Медлайн].
Такано К., Хида К., Ивааса М., Иноуэ Т., Йошимицу К. Трехмерная МРА черной крови на основе спин-эхо при обнаружении спазма сосудов после субарахноидального кровоизлияния. Дж. Магнитно-резонансная томография . 2019 Март 49 (3): 800-807. [Медлайн].
Foreman B, Claassen J.Количественная ЭЭГ для выявления ишемии головного мозга. Crit Care . 2012 12 декабря. 16 (2): 216. [Медлайн].
Клаассен Дж., Хирш Л. Дж., Фронтера Дж. А., Фернандес А. , Шмидт М., Капинос Г. и др. Прогностическое значение непрерывного мониторинга ЭЭГ у пациентов с субарахноидальным кровоизлиянием низкой степени тяжести. Neurocrit Care . 2006. 4 (2): 103-12. [Медлайн].
, Шмидт М., Капинос Г. и др. Прогностическое значение непрерывного мониторинга ЭЭГ у пациентов с субарахноидальным кровоизлиянием низкой степени тяжести. Neurocrit Care . 2006. 4 (2): 103-12. [Медлайн].
Герман С.Т., Абенд Н.С., Блек Т.П., Чапман К.Э. и др., Целевая группа по непрерывной ЭЭГ для интенсивной терапии Американского общества клинической нейрофизиологии.Консенсусное заявление о непрерывной ЭЭГ у тяжелобольных взрослых и детей, часть I: показания. Дж. Клин Нейрофизиол . 2015 Апрель, 32 (2): 87-95. [Медлайн].
Przybycien-Szymanska MM, Ashley WW Jr. Обнаружение биомаркеров при церебральном вазоспазме после аневризматического субарахноидального кровоизлияния. J Stroke Cerebrovasc Dis . 2015. 24 июля (7): 1453-64. [Медлайн].
Йокосе Н., Сакатани К., Мурата Ю., Авано Т.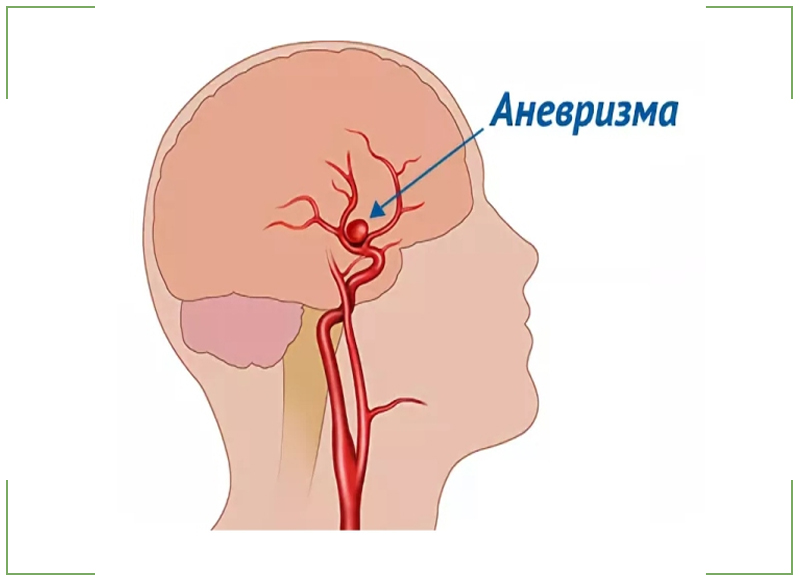 , Игараси Т., Накамура С. и др.Прикроватный мониторинг оксигенации церебральной крови и гемодинамики после аневризматического субарахноидального кровоизлияния с помощью количественной спектроскопии в ближней инфракрасной области с временным разрешением. Мир нейрохирургии . 2010 май. 73 (5): 508-13. [Медлайн].
, Игараси Т., Накамура С. и др.Прикроватный мониторинг оксигенации церебральной крови и гемодинамики после аневризматического субарахноидального кровоизлияния с помощью количественной спектроскопии в ближней инфракрасной области с временным разрешением. Мир нейрохирургии . 2010 май. 73 (5): 508-13. [Медлайн].
Origitano TC, Wascher TM, Reichman OH, Anderson DE. Устойчивое усиление мозгового кровотока при профилактической гипертонической гиперволемической гемодилюции (терапия «тройной Н») после субарахноидального кровоизлияния. Нейрохирургия . 1990 ноя.27 (5): 729-39; обсуждение 739-40. [Медлайн].
Egge A, Waterloo K, Sjøholm H, Solberg T., Ingebrigtsen T., Romner B. Профилактическая гипердинамическая послеоперационная инфузионная терапия после аневризматического субарахноидального кровоизлияния: клиническое, проспективное, рандомизированное, контролируемое исследование. Нейрохирургия . 2001 сентябрь 49 (3): 593-605; обсуждение 605-6. [Медлайн].
Нейрохирургия . 2001 сентябрь 49 (3): 593-605; обсуждение 605-6. [Медлайн].
Леннихан Л., Майер С.А., Финк М.Э., Бекфорд А., Пайк М.К., Чжан Х. и др. Влияние гиперволемической терапии на церебральный кровоток после субарахноидального кровоизлияния: рандомизированное контролируемое исследование. Ход . 2000, 31 февраля (2): 383-91. [Медлайн].
Reynolds MR, Buckley RT, Indrakanti SS, Turkmani AH, Oh G, Crobeddu E, et al. Безопасность гипертензии, индуцированной вазопрессорами, у пациентов с субарахноидальным кровоизлиянием с сосуществующими неразорвавшимися незащищенными внутричерепными аневризмами. Дж. Нейросург . 2015 Октябрь 123 (4): 862-71. [Медлайн].
Darby JM, Yonas H, Marks EC, Durham S, Snyder RW, Nemoto EM. Острая реакция мозгового кровотока на гипертензию, вызванную дофамином, после субарахноидального кровоизлияния. Дж. Нейросург . 1994 Май. 80 (5): 857-64. [Медлайн].
Дж. Нейросург . 1994 Май. 80 (5): 857-64. [Медлайн].
Meyer R, Deem S, Yanez ND, Souter M, Lam A, Treggiari MM. Современные практики профилактики и терапии тройным H у пациентов с субарахноидальным кровоизлиянием. Neurocrit Care . 2011 14 февраля (1): 24-36. [Медлайн].
Миллер Дж., Дейси Р. Дж. Мл., Дирингер Миннесота. Безопасность гипертонической гиперволемической терапии фенилэфрином при лечении отсроченного ишемического дефицита после субарахноидального кровоизлияния. Ход . 1995 26 декабря (12): 2260-6. [Медлайн].
Komotar RJ, Schmidt JM, Starke RM, Claassen J, Wartenberg KE, Lee K и др. Реанимация и интенсивная терапия субарахноидального кровоизлияния низкой степени тяжести. Нейрохирургия . 2009 Mar.64 (3): 397-410; обсуждение 410-1. [Медлайн].
Дорхаут Мис С.М., Ринкель Г.Дж., Фейгин В.Л., Альгра А., ван ден Берг В.М., Вермёлен М. и др. Антагонисты кальция при аневризматическом субарахноидальном кровоизлиянии. Кокрановская база данных Syst Rev . 18 июля 2007 г. CD000277. [Медлайн].
Allen GS, Ahn HS, Preziosi TJ, Battye R, Boone SC, Boone SC и др. Церебральный артериальный спазм — контролируемое испытание нимодипина у пациентов с субарахноидальным кровоизлиянием. N Engl J Med . 17 марта 1983 г. 308 (11): 619-24. [Медлайн].
Даррант Дж. К. , Хинсон Х. Спасательная терапия при рефрактерном спазме сосудов после субарахноидального кровоизлияния. Curr Neurol Neurosci Rep . 2015. 15 (2): 521. [Медлайн].
, Хинсон Х. Спасательная терапия при рефрактерном спазме сосудов после субарахноидального кровоизлияния. Curr Neurol Neurosci Rep . 2015. 15 (2): 521. [Медлайн].
Otite F, Mink S, Tan CO, Puri A, Zamani AA, Mehregan A, et al. Нарушение ауторегуляции головного мозга связано с вазоспазмом и отсроченной церебральной ишемией при субарахноидальном кровоизлиянии. Ход .2014 Март 45 (3): 677-82. [Медлайн].
Янг А.М., Карри С.К., Хельми А., Будохоски К.П., Кироллос Р.В., Бултерс Д.О. и др. Фармакологическое лечение субарахноидального кровоизлияния. Мир нейрохирургии . 2015 Июль 84 (1): 28-35. [Медлайн].
Solar P, Mackerle Z, Joukal M, Jancalek R. Нестероидные противовоспалительные препараты в патофизиологии вазоспазмов и отсроченной церебральной ишемии после субарахноидального кровоизлияния: критический обзор. Нейрохирург Ред. . 2020 2 марта. [Medline].
Нейрохирург Ред. . 2020 2 марта. [Medline].
Шен Дж., Шен Дж., Чжу К., Чжоу Х., Тиан Х., Ю. Г. Эффективность статинов при церебральном вазоспазме, смертности и отсроченной церебральной ишемии у пациентов с аневризматическим субарахноидальным кровоизлиянием: систематический обзор и мета-анализ рандомизированных контролируемых Испытания. Мир нейрохирургии . 2019 ноябрь 131: e65-e73. [Медлайн].
Macdonald RL, Kassell NF, Mayer S, Ruefenacht D, Schmiedek P, Weidauer S, et al.Клазосентан для преодоления неврологической ишемии и инфаркта, возникающих после субарахноидального кровоизлияния (СОЗНАТЕЛЬНЫЙ-1): рандомизированное двойное слепое плацебо-контролируемое исследование по подбору доз фазы 2. Ход . 2008 ноябрь 39 (11): 3015-21. [Медлайн].
Macdonald RL, Higashida RT, Keller E, Mayer SA, Molyneux A, Raabe A, et al.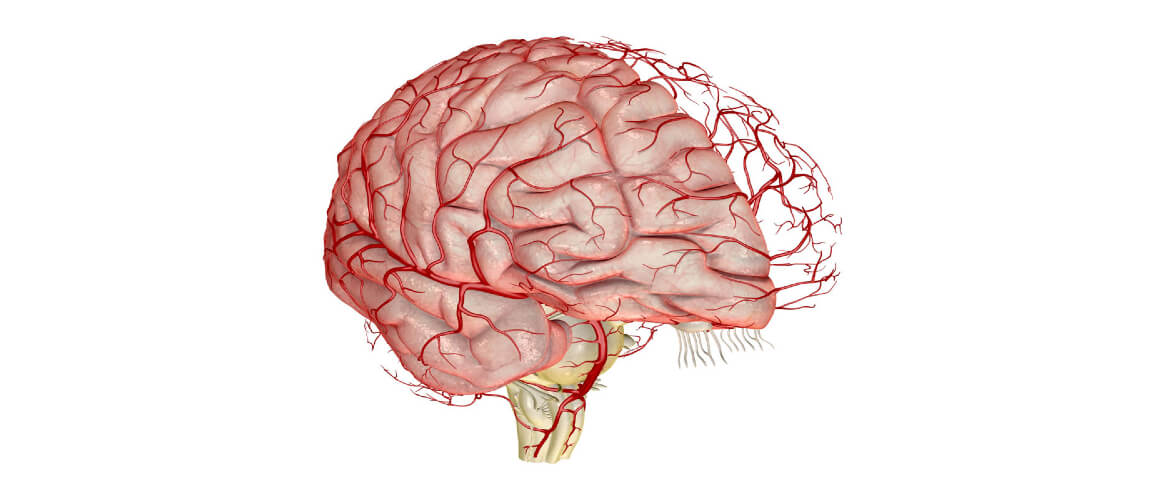 Клазосентан, антагонист рецепторов эндотелина, у пациентов с аневризматическим субарахноидальным кровоизлиянием, подвергающимся хирургическому клипированию: рандомизированное двойное слепое плацебо-контролируемое исследование фазы 3 (СОЗНАНИЕ-2). Ланцет Нейрол . 2011 июл.10 (7): 618-25. [Медлайн].
Клазосентан, антагонист рецепторов эндотелина, у пациентов с аневризматическим субарахноидальным кровоизлиянием, подвергающимся хирургическому клипированию: рандомизированное двойное слепое плацебо-контролируемое исследование фазы 3 (СОЗНАНИЕ-2). Ланцет Нейрол . 2011 июл.10 (7): 618-25. [Медлайн].
Сабер Х, Десаи А., Палла М., Мохамед В., Сераджи-Бозоргзад Н., Ибрагим М. Эффективность цилостазола в профилактике отсроченной церебральной ишемии после аневризматического субарахноидального кровоизлияния: метаанализ. J Stroke Cerebrovasc Dis . 2018 27 ноября (11): 2979-2985. [Медлайн].
Чен П.Р., Булсара К., Лопес-Ривера В., Шериф Ф.Г., Санзгири А., Шет С. и др. Использование одного или нескольких сосудорасширяющих средств при лечении церебрального вазоспазма: лучше лучше, чем меньше? Acta Neurochir (Вена) . 12 июня 2020 г. [Medline].
Цвиненберг-Ли М., Хартман Дж., Рудисилл Н., Мэдден Л.К., Смит К., Эскридж Дж. И др.Влияние профилактической транслюминальной баллонной ангиопластики на церебральный вазоспазм и исходы у пациентов с субарахноидальным кровоизлиянием III степени по Фишеру: результаты многоцентрового рандомизированного клинического исследования фазы II. Ход . 2008 июн. 39 (6): 1759-65. [Медлайн].
Treggiari MM, Walder B, Suter PM, Romand JA. Систематический обзор профилактики отсроченного ишемического неврологического дефицита с помощью артериальной гипертензии, гиперволемии и терапии гемодилюцией после субарахноидального кровоизлияния. Дж. Нейросург . 2003 май. 98 (5): 978-84. [Медлайн].
Дж. Нейросург . 2003 май. 98 (5): 978-84. [Медлайн].
Ринкель Г.Дж., Фейгин В.Л., Алгра А., ван Гийн Дж. Терапия увеличения объема кровообращения при аневризматическом субарахноидальном кровоизлиянии. Кокрановская база данных Syst Rev . 18 октября 2004 г. CD000483. [Медлайн].
Цереброваскулярные заболевания — Классификация, симптомы, диагностика и лечение
| Цереброваскулярные заболевания | Американская ассоциация неврологических хирургов |
Слово цереброваскулярное состоит из двух частей: «цереброваскулярный», обозначающий большую часть мозга, и «сосудистый», обозначающий артерии и вены.Вместе слово цереброваскулярное относится к кровотоку в головном мозге. Термин «цереброваскулярное заболевание» включает все нарушения, при которых область мозга временно или постоянно поражена ишемией или кровотечением, и один или несколько церебральных кровеносных сосудов вовлечены в патологический процесс. Цереброваскулярное заболевание включает инсульт, стеноз сонной артерии, стеноз позвонков и стеноз внутричерепного канала, аневризмы и сосудистые мальформации.
Цереброваскулярное заболевание включает инсульт, стеноз сонной артерии, стеноз позвонков и стеноз внутричерепного канала, аневризмы и сосудистые мальформации.
Ограничение кровотока может быть вызвано сужением сосудов (стенозом), образованием сгустков (тромбоз), закупоркой (эмболией) или разрывом кровеносных сосудов (кровоизлиянием).Отсутствие достаточного кровотока (ишемия) влияет на ткань мозга и может вызвать инсульт.
Приток крови к мозгу
Сердце перекачивает кровь к мозгу через две группы артерий: сонные артерии и позвоночные артерии. Сонные артерии расположены в передней части шеи, и это то, что вы чувствуете, когда измеряете пульс прямо под челюстью. Сонные артерии разделяются на внешнюю и внутреннюю артерии в верхней части шеи, при этом наружные сонные артерии снабжают кровью лицо, а внутренние сонные артерии идут в череп.Внутри черепа внутренние сонные артерии разветвляются на две большие артерии — переднюю мозговую и среднюю мозговые артерии и несколько меньших артерий — глазную, заднюю соединительную и переднюю хориоидальную артерии. Эти артерии снабжают кровью передние две трети головного мозга.
Эти артерии снабжают кровью передние две трети головного мозга.
Позвоночные артерии проходят вдоль позвоночника и не прощупываются снаружи. Позвоночные артерии соединяются, образуя единую базилярную артерию возле ствола мозга, которая расположена у основания черепа.Вертебробазилярная система отправляет множество мелких ветвей в ствол мозга и разветвляется, образуя заднюю мозжечковую и заднюю менингеальную артерии, которые снабжают заднюю треть мозга. Яремная и другие вены выводят кровь из мозга.
Поскольку мозг полагается только на два набора основных артерий для кровоснабжения, очень важно, чтобы эти артерии были здоровыми. Часто основной причиной ишемического инсульта является закупорка сонных артерий жировыми отложениями, которые называются бляшками.Во время геморрагического инсульта происходит разрыв артерии на поверхности мозга или на его поверхности, что приводит к кровотечению и повреждению головного мозга или вокруг него.
Какими бы ни были лежащие в основе заболевания и причины, крайне важно как можно скорее восстановить нормальный кровоток и кислород в мозгу. Без кислорода и важных питательных веществ пораженные клетки мозга либо повреждаются, либо погибают в течение нескольких минут. Когда клетки мозга умирают, они не могут восстанавливаться, и может произойти разрушительное повреждение, иногда приводящее к физическим, когнитивным и умственным нарушениям.
Без кислорода и важных питательных веществ пораженные клетки мозга либо повреждаются, либо погибают в течение нескольких минут. Когда клетки мозга умирают, они не могут восстанавливаться, и может произойти разрушительное повреждение, иногда приводящее к физическим, когнитивным и умственным нарушениям.
Статистика цереброваскулярных заболеваний
- По оценкам, в 2003 г. произошло 157 803 случая смерти от цереброваскулярных заболеваний; 138 397 из них были в возрасте 65 лет и старше.
- Цереброваскулярное заболевание является наиболее распространенным неврологическим событием, угрожающим жизни, в США. Внутричерепной атеросклероз является причиной примерно 40 000 таких приступов в год, что составляет 10 процентов всех ишемических инсультов.
- Инсульт — третья по значимости причина смерти в США.Из более чем 700 000 человек, пострадавших каждый год, около 500 000 — это первые атаки, а 200 000 — повторяющиеся. Около 25 процентов людей, выздоравливающих после первого инсульта, перенесут еще один инсульт в течение пяти лет.
- Инсульт является основной причиной серьезной хронической инвалидности, и сегодня в живых осталось около 5,4 миллиона человек, перенесших инсульт. По оценкам Американской кардиологической ассоциации, в 2003 г. прямые и косвенные расходы в США от инсульта составили около 51,2 миллиарда долларов.С. в одиночку.
- По последним статистическим данным Американской кардиологической ассоциации, инсульт перенесли 5 400 000 человек.
- Ежегодно около 30 000 человек в Соединенных Штатах страдают разрывом церебральной аневризмы, а у 6 процентов может быть неразорвавшаяся аневризма.
- Артериовенозные мальформации (АВМ) присутствуют примерно у 1 процента населения в целом. Риск кровотечения из АВМ составляет 4 процента в год с 15-процентной вероятностью инсульта или смерти при каждом кровотечении.
Цереброваскулярные диагностические тесты
Большинство цереброваскулярных проблем можно выявить с помощью диагностических визуализационных тестов. Эти тесты позволяют нейрохирургам просматривать артерии и сосуды в головном мозге и вокруг него, а также саму ткань мозга.
Церебральная ангиография (также называемая вертебральной ангиограммой, каротидной ангиограммой): артерии обычно не видны на рентгеновском снимке, поэтому используется контрастный краситель. Пациенту вводят местный анестетик, прокалывают артерию, обычно в ноге, и вводят иглу в артерию.Катетер (длинная узкая гибкая трубка) вводится через иглу в артерию. Затем его продвигают через основные сосуды брюшной полости и груди, пока он не будет должным образом помещен в артерии шеи. Эта процедура контролируется флюороскопом (специальным рентгеновским аппаратом, проецирующим изображение на телеэкран). Затем через катетер вводят контрастный краситель в область шеи и делают рентгеновские снимки.
Дуплекс сонной артерии (также называемый ультразвуком сонной артерии) : В этой процедуре ультразвук используется для обнаружения бляшек, сгустков крови или других проблем с кровотоком в сонных артериях.Водорастворимый гель наносится на кожу в том месте, где должен быть размещен датчик (портативное устройство, которое направляет высокочастотные звуковые волны на исследуемые артерии). Гель помогает передавать звук на поверхность кожи. Включают ультразвук и получают изображения сонных артерий и формы пульсовой волны. Нет известных рисков, и этот тест неинвазивен и безболезнен.
Компьютерная томография (компьютерная томография или компьютерная томография) : диагностическое изображение, созданное после того, как компьютер считывает рентгеновские снимки.В некоторых случаях через вену вводят лекарство, чтобы выделить структуры мозга. Плотность костей, крови и головного мозга очень разная, и их легко различить на компьютерной томографии. КТ — полезный диагностический тест для геморрагических инсультов, потому что кровь легко увидеть. Однако повреждение от ишемического инсульта может не быть обнаружено на компьютерной томографии в течение нескольких часов или дней, а отдельные артерии в головном мозге не видны. КТА (КТ-ангиография) позволяет клиницистам видеть кровеносные сосуды головы и шеи и все чаще используется вместо инвазивной ангиограммы.
Допплерография : Водорастворимый гель наносится на датчик (ручное устройство, которое направляет высокочастотные звуковые волны на исследуемую артерию или вену) и кожу над венами проверяемой конечности. Если венозная система в норме, на допплере издается «свистящий» звук. Оцениваются как поверхностная, так и глубокая венозная система. Нет известных рисков, и этот тест неинвазивен и безболезнен.
Электроэнцефалограмма (ЭЭГ) : диагностический тест с использованием небольших металлических дисков (электродов), помещаемых на кожу головы человека для регистрации электрических импульсов.Эти электрические сигналы распечатываются в виде мозговых волн.
Люмбальная пункция (спинномозговая пункция) : инвазивный диагностический тест, в котором игла используется для удаления образца спинномозговой жидкости из пространства, окружающего спинной мозг. Этот тест может быть полезен при обнаружении кровотечения, вызванного кровоизлиянием в мозг.
Магнитно-резонансная томография (МРТ) : диагностический тест, позволяющий получать трехмерные изображения структур тела с использованием магнитных полей и компьютерных технологий.Он может четко отображать различные типы нервной ткани и четкие изображения ствола и задней части мозга. МРТ головного мозга может помочь определить, есть ли признаки предшествующих мини-инсультов. Этот тест является неинвазивным, хотя некоторые пациенты могут испытывать клаустрофобию в тепловизоре.
Магнитно-резонансная ангиограмма (МРА) : Это неинвазивное исследование, которое проводится с помощью магнитно-резонансного томографа (МРТ). Магнитные изображения собираются компьютером для получения изображения артерий в голове и шее.MRA показывает настоящие кровеносные сосуды в шее и головном мозге и может помочь обнаружить закупорку и аневризмы.
Инсульт
Инсульт — это резкое прерывание постоянного притока крови к мозгу, которое вызывает потерю неврологической функции. Прерывание кровотока может быть вызвано закупоркой, приводящей к более частому ишемическому инсульту, или кровотечением в головном мозге, приводящим к более смертельному геморрагическому инсульту. Ишемический инсульт составляет около 80 процентов всех случаев инсульта.Инсульт может произойти внезапно, иногда без предупреждения или без предупреждения, и результаты могут быть разрушительными.
Симптомы инсульта
Предупреждающие знаки могут включать некоторые или все из следующих симптомов, которые обычно возникают внезапно:
- Головокружение, тошнота или рвота
- Необычно сильная головная боль
- спутанность сознания, дезориентация или потеря памяти
- Онемение, слабость в руке, ноге или лице, особенно с одной стороны
- Ненормальная или невнятная речь
- Затруднения с пониманием
- Потеря зрения или нарушение зрения
- Потеря равновесия, координации или способности ходить
Типы инсульта и лечение
Ишемический инсульт
Ишемический инсульт является наиболее распространенным типом инсульта, на который приходится подавляющее большинство инсультов.Существует два типа ишемического инсульта: тромботический и эмболический. Тромботический инсульт возникает, когда сгусток крови, называемый тромбом, блокирует артерию, ведущую к мозгу, и останавливает кровоток. Эмболический инсульт возникает, когда кусок бляшки или тромба перемещается от своего исходного места и блокирует артерию ниже по течению. Переместившийся материал называется эмболом. Какая часть мозга повреждена или поражена, зависит от того, насколько далеко ниже по течению артерии происходит закупорка.
В большинстве случаев сонные или позвоночные артерии не закупориваются полностью, и к мозгу течет небольшой поток крови.Уменьшение притока крови к мозгу лишает клетки питательных веществ и быстро приводит к нарушению работы клеток. Поскольку часть мозга перестает функционировать, возникают симптомы инсульта. Во время инсульта есть центральная область, где кровь почти полностью отсекается, и клетки умирают в течение пяти минут. Однако существует гораздо большая область, известная как ишемическая полутень, которая окружает ядро мертвых клеток. Ишемическая полутень состоит из клеток, которые повреждены и не могут функционировать, но все еще живы.Эти клетки называются холостыми, и в таком состоянии они могут прожить около трех часов.
Ишемический инсульт лечится путем устранения препятствия и восстановления притока крови к мозгу. Одним из методов лечения ишемического инсульта является одобренный FDA препарат активатор тканевого плазминогена (tPA), который необходимо вводить в течение трех часов с момента появления симптомов, чтобы он работал лучше всего. К сожалению, лишь от 3 до 5 процентов тех, кто перенес инсульт, вовремя попадают в больницу, чтобы им было назначено это лечение.Это лекарство связано с риском учащения внутричерепного кровоизлияния и не используется при геморрагическом инсульте. Для пациентов, находящихся за пределами трехчасового временного окна, возможен внутриртериальный тромболизис лекарственными средствами или механическими устройствами. Каротидная эндартерэктомия и / или стентирование шейных и внутричерепных сосудов в некоторых случаях может помочь уменьшить рецидив инсульта.
Merci Retriever, недавно одобренный FDA, представляет собой устройство в форме штопора, используемое для удаления сгустков крови из артерий пациентов, перенесших инсульт.В паху пациента делается небольшой разрез, в который вводится небольшой катетер, пока он не достигнет артерий на шее. На шее небольшой катетер внутри большего катетера проводится по артериям, пока не достигнет сгустка мозга. Merci Retriever — это прямой провод внутри небольшого катетера, который выходит за пределы сгустка и автоматически свертывается в форму штопора. Он втягивается обратно в сгусток, штопор вращается и захватывает сгусток. В шейной артерии надувается воздушный шар, перекрывая кровоток, поэтому устройство может безопасно вытащить сгусток из мозга.Сгусток удаляется через катетер шприцем.
Геморрагический инсульт
Геморрагический инсульт может быть вызван гипертонией, разрывом аневризмы или сосудистой мальформацией или осложнением приема антикоагулянтных препаратов. Внутримозговое кровоизлияние возникает при кровотечении непосредственно в ткани головного мозга, который часто образует сгусток внутри головного мозга. Субарахноидальное кровоизлияние возникает, когда кровотечение заполняет пространство спинномозговой жидкости вокруг мозга.Оба условия очень серьезные.
Геморрагический инсульт обычно требует хирургического вмешательства для снятия внутричерепного (внутри черепа) давления, вызванного кровотечением. Хирургическое лечение геморрагического инсульта, вызванного аневризмой или дефектным кровеносным сосудом, может предотвратить дополнительные инсульты. Хирургическое вмешательство может быть выполнено для закрытия дефектного кровеносного сосуда и перенаправления кровотока к другим сосудам, по которым кровь поступает в ту же область мозга.
Эндоваскулярное лечение включает в себя введение длинной тонкой гибкой трубки (катетера) в главную артерию, обычно в бедре, направление ее к аневризме или поврежденному кровеносному сосуду и введение крошечных платиновых спиралей (называемых стентами) в кровеносный сосуд через катетер.Стенты поддерживают кровеносный сосуд, чтобы предотвратить дальнейшее повреждение и дополнительные удары.
Восстановление и реабилитация — важные аспекты лечения инсульта. В некоторых случаях неповрежденные участки мозга могут выполнять функции, которые были потеряны при инсульте. Реабилитация включает физиотерапию, логопедию и трудотерапию.
Независимо от того, какой тип инсульта был перенесен, очень важно, чтобы пострадавшие получили неотложную медицинскую помощь как можно скорее для достижения наилучшего результата.Изучая признаки и симптомы инсульта и обращаясь к факторам риска превентивно, можно предотвратить разрушительные последствия этого заболевания.
Транзиторная ишемическая атака (ТИА)
ТИА — это временное цереброваскулярное событие, не оставляющее необратимых повреждений. Скорее всего, артерия головного мозга временно заблокирована, вызывая симптомы, похожие на инсульт, но закупорка смещается до того, как произойдет какое-либо необратимое повреждение.
Симптомы ТИА могут быть похожи на инсульт, но быстро проходят.Фактически, симптомы могут быть настолько расплывчатыми и мимолетными, что люди просто «отмахиваются» от них, особенно если они длятся всего несколько минут. Симптомы ТИА включают:
- Внезапное онемение или слабость лица, руки или ноги, особенно одной стороны тела
- Внезапное замешательство, проблемы с речью или пониманием
- Внезапное ухудшение зрения одним или обоими глазами
- Внезапное нарушение ходьбы, головокружение, потеря равновесия или координации
- Внезапная сильная головная боль без известной причины
Хотя лечения самой TIA не существует, важно, чтобы источник TIA был идентифицирован и надлежащим образом обработан до того, как произойдет еще одна атака.Если вы испытываете симптомы ТИА, обратитесь за неотложной медицинской помощью и немедленно сообщите об этом своему лечащему врачу. Около 30 процентов всех людей, перенесших серьезный инсульт, перенесли предшествующую ТИА, а 10 процентов всех жертв ТИА переносят инсульт в течение двух недель. Чем быстрее вы обратитесь за медицинской помощью, тем быстрее можно будет поставить диагноз и начать курс лечения. Раннее вмешательство необходимо для эффективного предотвращения серьезного инсульта. Варианты лечения пациентов с ТИА направлены на лечение болезни сонной артерии или сердечных заболеваний.
Факторы риска
Хотя инсульт чаще встречается у пожилых людей, он может возникнуть в любом возрасте. Профилактика инсульта может помочь уменьшить инвалидность и смертность от болезни. Контролируемые или излечимые факторы риска инсульта включают:
- Курение: Уменьшите риск, бросив курить. Риск может быть увеличен еще больше при использовании некоторых форм оральных контрацептивов и курильщике. Недавно появились данные о том, что длительное воздействие пассивного курения может увеличить риск инсульта.
- Высокое кровяное давление: Артериальное давление 140/90 мм рт. Ст. Или выше является наиболее важным фактором риска инсульта. Контроль артериального давления имеет решающее значение для предотвращения инсульта.
- Заболевание сонных или других артерий: Сонные артерии шеи снабжают кровью головной мозг. Сонная артерия, суженная жировыми отложениями из-за атеросклероза (скопление бляшек на стенках артерии), может быть заблокирована сгустком крови.
- История транзиторных ишемических атак (ТИА).
- Диабет: очень важно контролировать уровень сахара в крови, артериальное давление и уровень холестерина.Диабет, особенно если его не лечить, увеличивает риск инсульта и имеет много других серьезных последствий для здоровья.
- Высокий уровень холестерина в крови. Высокий уровень общего холестерина в крови (240 мг / дл или выше) является основным фактором риска сердечных заболеваний, повышающих риск инсульта.
- Отсутствие физической активности и ожирение. Отсутствие физической активности, ожирение или и то, и другое могут увеличить риск высокого кровяного давления, высокого уровня холестерина в крови, диабета, сердечных заболеваний и инсульта.
- Недавние исследования показывают, что у людей, получающих заместительную гормональную терапию (ЗГТ), в целом риск инсульта, в частности ишемического инсульта, повышается на 29 процентов.
К неконтролируемым факторам риска относятся:
- Возраст: инсульты страдают люди любого возраста, включая детей. Но чем вы старше, тем выше риск инсульта.
- Пол: Инсульт чаще встречается у мужчин, чем у женщин.
- Наследственность и раса. Риск инсульта выше, если инсульт перенес один из родителей, дедушка или бабушка, сестра или брат. Чернокожие имеют гораздо более высокий риск смерти от инсульта, чем кавказцы, отчасти потому, что они более склонны к высокому кровяному давлению, диабету и ожирению.
- Предыдущий инсульт или сердечный приступ: Те, у кого был инсульт, подвержены гораздо более высокому риску повторного инсульта. Те, у кого был сердечный приступ, также подвергаются более высокому риску инсульта.
Стеноз сонной артерии
Сонные артерии снабжают мозг богатой кислородом кровью. Зубной налет образуется, когда внутренние сонные артерии блокируются накоплением жира и холестерина. Этот процесс называется атеросклерозом. Сильная закупорка называется стенозом сонной артерии.Стеноз сонной артерии может вызвать ТИА.
Стеноз сонной артерии часто протекает бессимптомно. Врач может обнаружить это по необычному звуку, называемому шумом (BROO’e), при прослушивании сонных артерий с помощью стетоскопа. Пациенты обычно сначала проходят тщательный медицинский осмотр. Это обследование может выявить специфические неврологические, двигательные и сенсорные нарушения, которые могут дать ключ к пониманию как степени, так и локализации закупорки. Если врач подозревает стеноз, будут рекомендованы такие диагностические тесты, как ультразвуковая допплерография, дуплексная сонная артерия или церебральная ангиография.
Лечение
Лечение зависит от степени сужения и состояния пациента. Многим людям с артериями, суженными менее чем на 50 процентов, назначают лекарства, помогающие снизить риск ишемического инсульта. К ним относятся гипотензивные средства для контроля высокого кровяного давления, лекарства для снижения уровня холестерина и антикоагулянты для разжижения крови и предотвращения ее свертывания.
Хирургия
Каротидная эндартерэктомия — это процедура, при которой нейрохирург делает разрез сонной артерии и удаляет бляшку с помощью инструмента для рассечения.Удаление налета осуществляется за счет расширения прохода, что помогает восстановить нормальный кровоток. Артерия будет зашита швом или трансплантатом. Вся процедура обычно занимает около двух часов. Пациент может испытывать боль в области разреза на шее и некоторые трудности с глотанием в течение первых нескольких дней после операции. Большинство пациентов могут вернуться домой через один-два дня и вернуться к работе, как правило, в течение месяца. Избегайте вождения и ограничьте физические нагрузки в течение нескольких недель после операции.
Каротидная ангиопластика и стентирование
Альтернативная, новая форма лечения, каротидная ангиопластика и стентирование, дает определенные надежды для пациентов, которые могут подвергаться слишком высокому риску хирургического вмешательства. Стентирование сонной артерии — это процедура, при которой крошечная тонкая трубка с металлической сеткой вставляется внутрь сонной артерии, чтобы увеличить поток крови, заблокированный бляшками. Стент вводится после процедуры, называемой ангиопластикой, при которой врач вводит катетер с баллончиком в закупоренную артерию.Баллон надувается и прижимается к бляшке, сглаживая ее и повторно открывая артерию. Стент действует как каркас, предотвращающий схлопывание артерии или ее повторное закрытие после завершения процедуры.
Церебральные аневризмы
Церебральная (или краниальная) аневризма — это область, в которой кровеносный сосуд в головном мозге ослабевает, что приводит к выпячиванию или расширению части стенки сосуда. Обычно аневризмы развиваются в месте разветвления кровеносного сосуда, поскольку «вилка» структурно более уязвима.Расстройство может быть результатом врожденных дефектов или других состояний, таких как высокое кровяное давление, атеросклероз (накопление жировых отложений в артериях) или травма головы.
Аневризмы встречаются во всех возрастных группах, но заболеваемость неуклонно растет среди людей в возрасте 25 лет и старше, наиболее распространена среди людей в возрасте от 50 до 60 лет и примерно в три раза чаще среди женщин. Исход для пациентов, получавших лечение до разрыва аневризмы, намного лучше, чем для пациентов, получавших лечение после него, поэтому очень важна необходимость адекватной оценки пациентов с подозрением на аневризму головного мозга.
Неразрывные аневризмы головного мозга могут быть обнаружены неинвазивными методами, включая МРА и каротидную ангиограмму. Разрыв можно обнаружить с помощью компьютерной томографии или люмбальной пункции. Если эти тесты предполагают наличие аневризмы, может быть проведена формальная церебральная ангиография.
Люди, страдающие разрывом аневризмы головного мозга, могут иметь некоторые или все эти предупреждающие признаки: локализованная головная боль, тошнота и рвота, ригидность шеи, нечеткость или двоение в глазах, чувствительность к свету (светобоязнь) или потеря чувствительности.У многих людей с неразорвавшимися аневризмами головного мозга симптомы отсутствуют. Другие могут испытывать некоторые или все из следующих симптомов, которые могут быть возможными признаками аневризмы: паралич черепных нервов, расширенные зрачки, двоение в глазах, боль над и за глазом и локализованная головная боль.
При разрыве церебральных аневризм они обычно вызывают кровотечение в головном мозге, что приводит к субарахноидальному кровоизлиянию. Кровь также может просачиваться в спинномозговую жидкость (CSF) или области, окружающие мозг, и вызывать внутричерепную гематому (сгусток крови).Кровь может раздражать, повреждать или разрушать близлежащие клетки мозга. Это может вызвать проблемы с функциями тела или умственными способностями. В более серьезных случаях кровотечение может вызвать повреждение мозга, паралич или кому. Разрыв аневризмы головного мозга заканчивается летальным исходом примерно в 50% случаев.
Хирургия
Операция по «зажиманию» аневризмы выполняется путем трепанации черепа (хирургического вскрытия черепа) и изоляции аневризмы от кровотока с помощью одного или нескольких зажимов, что позволяет ей сдуваться.Хирургическое лечение аневризм головного мозга невозможно, если они расположены в недоступных частях мозга. Ангиография используется для визуализации закрытия аневризмы и сохранения нормального кровотока в головном мозге.
Менее инвазивный метод, не требующий операции, называемый эндоваскулярной терапией, использует микрокатетеры для доставки спиралей к участку расширенного кровеносного сосуда, который закупоривает (закрывает) аневризму изнутри кровеносного сосуда. В процедуре, называемой намоткой с помощью баллона, используется крошечный баллонный катетер, который помогает удерживать спираль на месте.В процедуре, называемой комбинированным стентом и намоткой, используется небольшая гибкая цилиндрическая сетчатая трубка, которая обеспечивает основу для намотки. Аневризмы можно лечить эндоваскулярными методами, если риск хирургического вмешательства слишком высок.
Хотя лучший метод фиксации аневризмы должен применяться в индивидуальном порядке, в целом пациентов с разрывом церебральной аневризмы следует лечить как можно скорее. Хирургические риски и результаты зависят от того, разорвалась ли аневризма, размера и расположения аневризмы, возраста пациента и общего состояния здоровья.
Послеоперационные осложнения могут включать спазм сосудов и гидроцефалию. Спазм сосудов — это внезапное сужение кровеносного сосуда, которое снижает кровоток. Гидроцефалия — это состояние, при котором избыток спинномозговой жидкости (CSF) накапливается в желудочках (полостях, содержащих жидкость) мозга и может повышать давление в голове.
Сосудистые мальформации
Термин «сосудистая мальформация» относится к аномальному соединению артерии, вены или того и другого.К ним относятся аномалии нормальных вен или артерий, ведущих непосредственно к венам. Сосудистые мальформации образуются по мере развития кровеносных сосудов головного мозга во время беременности, но прямая причина неизвестна.
Артериовенозные мальформации (АВМ)
АВМ — это клубок аномальных и плохо сформированных кровеносных сосудов (артерий и вен) с более высокой скоростью кровотечения, чем нормальные сосуды. АВМ могут возникать в любом месте тела, но АВМ мозга представляют значительный риск при кровотечении.АВМ твердой мозговой оболочки возникают в покрытии головного мозга и представляют собой приобретенное заболевание, которое может быть вызвано травмой.
АВМ обычно диагностируются с помощью МРТ и ангиографии. АВМ могут раздражать окружающий мозг и вызывать судороги или головные боли. При отсутствии лечения АВМ могут увеличиваться в размерах и разрываться, вызывая внутримозговое или субарахноидальное кровоизлияние и необратимое повреждение головного мозга. Каждый год около четырех из каждых 100 человек с АВМ испытывают кровотечение. Предотвращение разрыва сосудистых мальформаций — одна из основных причин, по которой при АВМ рекомендуется раннее нейрохирургическое лечение.
План лечения разработан так, чтобы предложить минимальный риск, но при этом самый высокий шанс стереть поражение. Доступны три типа лечения: прямое удаление с использованием микрохирургических методов, стереотаксическая радиохирургия и эмболизация с использованием нейроэндоваскулярных методов. Хотя микрохирургическое лечение дает возможность немедленного удаления АВМ, некоторые АВМ лучше всего лечить с помощью комбинации методов лечения.
Стереотаксическая радиохирургия — это минимально инвазивное лечение, при котором используется компьютерное управление для концентрации излучения на деформированных сосудах головного мозга.Это излучение вызывает закрытие аномальных сосудов. К сожалению, стереотаксическая радиохирургия обычно ограничивается поражением менее 3,5 см в диаметре, и может потребоваться до двух лет, чтобы полностью стереть поражение.
Эмболизация использует нейроэндоваскулярные методы для введения крошечных катетеров в мелкие церебральные сосуды головного мозга, которые питают АВМ. Как только катетер достигает сердцевины АВМ, можно вводить жидкий клей или частицы для закупорки частей АВМ или ее питающих артерий.Нейроэндоваскулярная терапия может сделать последующее хирургическое удаление АВМ более безопасным или уменьшить размер АВМ до объема, в котором радиохирургия обеспечивает более высокую эффективность.
Болезнь Моямоя
Болезнь Моямоя — прогрессирующее заболевание сонных артерий и их основных ветвей, которое может привести к необратимой закупорке. Название происходит от японского слова «клуб дыма» из-за появления образовавшихся поражений. Фактически, это поражает людей японского происхождения гораздо чаще, чем остальную часть населения.Это заболевание, как правило, поражает детей и взрослых в третьем-четвертом десятилетии жизни. У детей с этим заболеванием могут быть инсульты, ТИА, медленно прогрессирующее снижение когнитивных функций, судороги или непроизвольные движения конечностей. Взрослые чаще испытывают внутричерепные кровоизлияния в результате заболевания.
Есть несколько операций, которые были разработаны для этого состояния, но в настоящее время наиболее популярными являются EDAS, EMS, STA-MCA и множественные заусенцы.
Процедура EDAS (энцефалодуроартериосинангиоз) требует рассечения артерии скальпа на несколько дюймов и затем создания небольшого временного отверстия в черепе непосредственно под артерией.Затем артерия пришивается к поверхности мозга, и кость заменяется.
В хирургии EMS (энцефаломиосинангиоза) височная мышца, которая находится в области виска на лбу, рассекается и через отверстие в черепе помещается на поверхность мозга.
Другие операции включают STA-MCA (поверхностная височная артерия-средняя мозговая артерия), при которой артерия скальпа пришивается непосредственно к поверхностной артерии головного мозга, а также процедуру, при которой в черепе помещают несколько небольших отверстий (заусенцев) для допускают рост новых сосудов в головном мозге из кожи головы.
Венозные ангиомы
У пациентов с венозными ангиомами могут наблюдаться головные боли или судороги, хотя эти симптомы могут не иметь отношения к ангиомам. Чаще эти поражения протекают бессимптомно и выявляются при обследовании пациентов на предмет других состояний. Они редко кровоточат, поэтому лечение обычно не требуется. Они затрагивают примерно 2 процента населения в целом.
Вена мальформации Галена (ВГМ)
Гораздо более редким пороком развития является VGM, иногда обнаруживаемый при пренатальном тестировании или при сердечной недостаточности у младенцев.Возникающая во время эмбрионального развития, VGM представляет собой аномальную связь между артериями и глубокими дренирующими венами мозга. В нормальных условиях эти артерии и вены соединены капиллярами, которые замедляют кровоток через мозг, обеспечивая необходимый обмен кислорода и питательных веществ.
VGM имеет более толстую стенку, чем AVM, и маловероятен разрыв и кровотечение. Однако, поскольку VGM не имеет капилляров, кровь может течь очень быстро, вызывая чрезмерную нагрузку на сердце, что может привести к сердечной недостаточности.Очень важно, чтобы дети, страдающие этим заболеванием, были оценены и диагностированы экспертами, чтобы были приняты соответствующие меры лечения. Эмболизация — это предпочтительный метод лечения пациентов с ВГМ.
Глоссарий
Аневризма — Аномальное, похожее на баллон выпуклость стенки артерии.
Ангиограмма — Исследование, в котором показаны кровеносные сосуды, ведущие к головному мозгу и в нем, путем введения красителя или контрастного вещества через катетер, помещенный в артерию ноги.
Ангиография — Рентгенография кровеносных сосудов с использованием инъекции материала, непрозрачного для рентгеновских лучей, для лучшего определения сосудов.
Антикоагулянт — Любое лекарство, препятствующее свертыванию крови; разжижитель крови.
Антигипертензивное средство — Любое лекарство или другое лечение, понижающее кровяное давление.
Арахноид — Средний слой оболочек, покрывающих головной и спинной мозг.
Артериовенозный — Относится как к артериям, так и к венам.
Артерия — кровеносный сосуд, по которому кровь идет от сердца к телу.
Атеросклероз — Болезненный процесс, который приводит к накоплению жира и холестерина в кровеносных сосудах, называемых бляшками.
Мозговая атака — Другое название инсульта.
Bruit — Звук, производимый в кровеносных сосудах в результате турбулентности, возможно, из-за накопления зубного налета или повреждения сосудов.
Каротидная артерия — Основная артерия на правой и левой стороне шеи, снабжающая кровью головной мозг.
Церебральная эмболия — сгусток крови из одной части тела, который переносится кровотоком в мозг, где он блокирует артерию.
Кровоизлияние в мозг — Кровоизлияние в мозг в результате разрыва кровеносного сосуда, аневризмы или травмы головы.
Инфаркт мозга — Инсульт, вызванный прерыванием или блокированием кровотока в головном мозге; также называется ишемическим инсультом.
Церебральный тромбоз — Образование сгустка крови в артерии, которая снабжает кровью часть головного мозга.
Цереброваскулярная система — Относится к головному мозгу и кровеносным сосудам, которые его снабжают.
Цереброваскулярная окклюзия. — Закупорка или закрытие кровеносного сосуда в головном мозге.
Эндартерэктомия — Удаление жировых или холестериновых бляшек и кальцинированных отложений с внутренней стенки артерии.
Эндоваскулярный — Относится к хирургической процедуре, при которой катетер, содержащий лекарства или миниатюрные инструменты, вводится через кожу в кровеносный сосуд для лечения сосудистых заболеваний.
Гидроцефалия — состояние, при котором избыток спинномозговой жидкости (CSF) накапливается в желудочках (содержащих жидкость полостях) мозга и может повышать давление в голове.
Ишемия — Неадекватное кровообращение, как правило, из-за закупорки артерии.
Ишемический инсульт — Инсульт, вызванный прерыванием или блокированием кровотока в головном мозге.
Яремные вены — Вены, по которым кровь идет от головы к сердцу.
Зубной налет — Отложение жировых (и других) веществ во внутренней выстилке стенки артерии, которое обычно приводит к атеросклерозу.
Стент — Устройство из расширяемой металлической сетки, которое помещается (с помощью баллонного катетера) на место сужения артерии.Затем стент расширяют и оставляют на месте, чтобы артерия оставалась открытой.
Субарахноидальное кровоизлияние — Кровь в пространство под паутинной оболочкой или кровотечение в него, чаще всего в результате травмы или разрыва аневризмы.
Преходящая ишемическая атака (ТИА) — Временное нарушение кровоснабжения определенной области головного мозга; также называется мини-ударом. Обычно это длится всего несколько минут и не вызывает необратимых повреждений или инвалидности.
Вазоспазм — Спазм сосудов, уменьшающий их диаметр.
AANS не поддерживает какие-либо виды лечения, процедуры, продукты или врачей, упомянутые в этих информационных бюллетенях о пациентах. Эта информация предоставляется в качестве образовательной услуги и не предназначена для использования в качестве медицинской консультации. Любой, кому нужен конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в своем районе с помощью онлайн-инструмента AANS «Найди сертифицированного нейрохирурга».




 урокиназа)
урокиназа)