Тонзиллит у детей — причины, симптомы, диагностика и лечение тонзиллита в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика Тонзиллит – это заболевание верхних дыхательных путей, характеризующееся наличием воспалительного процесса в тканях миндалин. Диагностикой и лечением данного заболевания занимается врач-отоларинголог (ЛОР).
Описание заболевания
Под тонзиллитом понимается распространенное в детском возрасте воспалительное заболевание, при котором очаг воспаления локализуется в небных миндалинах. Наиболее часто болезнь возникает у детей 5-10 лет, однако может развиваться и в более старшем/младшем возрасте. Тонзиллит имеет инфекционную природу, то есть возникает при попадании в детский организм бактерий, вирусов и (реже) грибков.Выделяют две формы тонзиллита – острую и хроническую. Острый тонзиллит – не что иное, как привычная всем ангина. Патология характеризуется стремительным течением и ярко выраженной симптоматикой. Хроническая форма тонзиллита имеет малосимптомную клиническую картину и возникает при часто повторяющихся воспалениях миндалин или в результате недолеченной ангины.
Тонзиллит приносит ребенку значительный дискомфорт – больной страдает от сильной боли в горле, высокой температуры тела, невозможности нормально есть и пить. Кроме того при отсутствии лечения в органах и системах организма может возникнуть целый ряд осложнений: сепсис, ревматические заболевания, миокардит, пиелонефрит, васкулит и др.
Симптомы тонзиллита
Проявления тонзиллита напрямую зависят от формы течения заболевания. Так, для хронического тонзиллита характерны несильно выраженные боли в горле, дискомфорт при глотании, появление неприятного запаха изо рта, субфебрильное лихорадочное состояние (температура в пределах 37-37.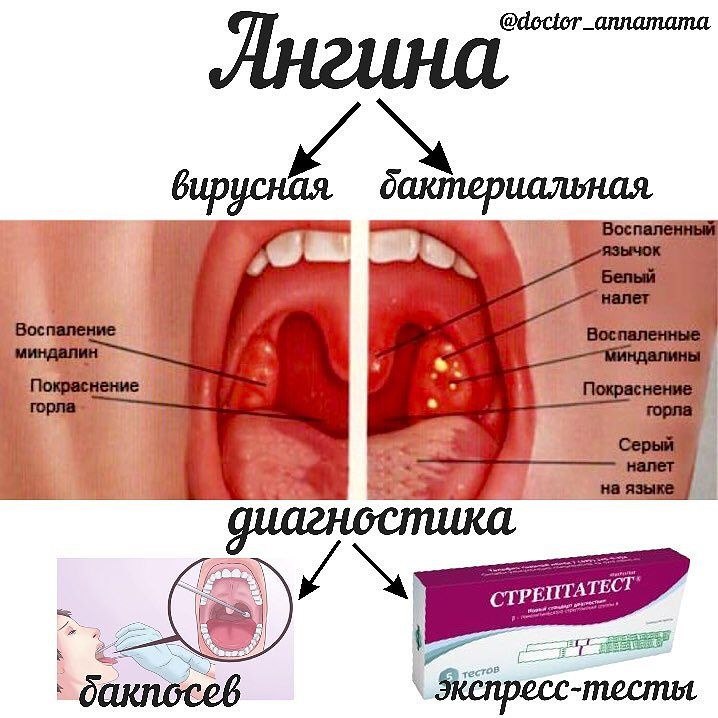 9°C).
9°C).Острая форма тонзиллита имеет большее количество характерных симптомов. О наличии у ребенка заболевания говорят следующие проявления:
- интенсивная боль в горле, усиливающаяся при глотании, употреблении пищи, разговоре;
- частичная или полная потеря голоса, охриплость;
- отечность и гиперемия миндалин;
- внезапное повышение температуры тела до 39-40°C, которая держится около недели;
- общая слабость;
- озноб;
- ломота в теле;
- увеличение лимфатических узлов.
Возникновение любых из указанных симптомов – серьезный повод, чтобы обратиться к квалифицированному врачу-отоларингологу.
Причины тонзиллита
Тонзиллит является инфекционным заболеванием, которое возникает под воздействием бактериальной, вирусной или грибковой инфекции. Чаще всего болезнь вызывают бактерии – стрептококки, стафилококки, пневмококки и гемофильная палочка. Вирусный тонзиллит может быть вызван вирусом герпеса, гриппа и парагриппа, а также энтеровирусной и аденовирусной инфекцией. В редких случаях причиной болезни являются грибки, микоплазмы и хламидии.- переохлаждение;
- авитаминоз;
- наличие хронических воспалительных заболеваний в ротовой полости и глотке – кариеса, стоматита, фарингита и др.;
- частые контакты с больными людьми;
- плохая экологическая обстановка, запыленность воздуха;
- воздействие внешних веществ-раздражителей, аллергенов.
Помимо этого, тонзиллиты часто встречаются у детей с особенностями анатомического строения лимфоидного аппарата носоглотки – глубокими и узкими лакунами миндалин, множественными щелевидными ходами и спайками, усложняющими процесс опорожнения лакун.
Диагностика тонзиллита
Тонзиллит является серьезным заболеванием, требующим своевременной диагностики и индивидуально подобранного лечения. Самолечение может принести непоправимый вред детскому здоровью, поэтому при любом подозрении на патологию верхних дыхательных путей следует показать больного опытному врачу.На первичном приеме ЛОР-врач соберет анамнез (историю болезни), уточнит симптомы заболевания, длительность их присутствия, наличие в анамнезе ранее перенесенных острых воспалительных процессов. Затем специалист переходит к осмотру глотки (фарингоскопии) и пальпации лимфатических узлов. Во время осмотра врач использует специальный инструмент – фарингоскоп, позволяющий подробно изучить состояние небных миндалин ребенка. При подозрении на наличие сопутствующих тонзиллиту заболеваний, может потребоваться консультация стоматолога, ревматолога, детского кардиолога и других врачей узкого профиля.
Для подтверждения диагноза и исключения возможных осложнений маленький пациент направляется на прохождение ряда лабораторных и инструментальных исследований:
Результаты исследований позволят специалисту выявить истинную причину заболевания, определить особенности течения болезни и наличие сопутствующих нарушений в организме ребенка.
Лечение тонзиллита
Методы проводимой терапии напрямую зависят от характера инфекции и формы заболевания. Так, при бактериальном тонзиллите пациенту назначается курс антибиотиков, при вирусной форме заболевания – противовоспалительные средства, при грибковой – противогрибковые препараты. Наименование и дозировка препарата подбирается исключительно врачом. Излишняя самостоятельность родителей может привести к необратимым последствиям.Для устранения неприятных симптомов, сопровождающих тонзиллит, пациенту могут назначаться следующие средства:
- жаропонижающие препараты в виде сиропа, таблеток или свечей;
- полоскания антисептическими растворами;
- местные обезболивающие и противовоспалительные спреи, пастилки;
- промывание лакун небных миндалин (проводится специальным шприцем под контролем специалиста).

Помимо этого в лечении ангины и хронического тонзиллита хорошо себя зарекомендовали физиотерапевтические процедуры:
В том случае, если родители больного ребенка обратились за медицинской помощью слишком поздно, и болезнь приняла необратимый характер, а консервативные методы не принесли ожидаемого результата, может потребоваться проведение хирургического лечения (тонзилэктомии).
Профилактика тонзиллита
Для того, чтобы предотвратить возникновение у ребенка тонзиллита, родителям следует придерживаться следующих правил:- Постепенно закалять детский организм.
- Обеспечивать ребенку сбалансированное здоровое питание со всеми необходимыми в детском возрасте питательными веществами.
- С самого раннего возраста знакомить ребенка с санитарными нормами – правилами мытья рук, чистки зубов и т.д.
- Своевременно устранять любые воспалительные процессы в ротовой полости и глотке.
- Избегать мест массового скопления людей в периоды эпидемий.
- Не заниматься самолечением!
В клинике для детей и подростков «СМ-Доктор» диагностикой и лечением тонзиллита занимаются специалисты с многолетним опытом работы в отоларингологии. Использование современного высокотехнологичного оборудования позволяют нашим врачам добиваться высоких результатов в лечении ЛОР-заболеваний. Записывайтесь на консультацию к квалифицированным детским отоларингологам!
Врачи-отоларингологи:
Детская клиника м.Марьина РощаМосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Казанова Анна ВладимировнаДетский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д. м.н.
м.н.
 Солнечногорск, ул. Красная
Записаться
на прием
Солнечногорск, ул. Красная
Записаться
на приемЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Хронический тонзиллит у детей — Лечение и диагностика в клинике ЕМС в Москве
Хронический тонзиллит — это длительное воспаление небных миндалин. Причинами развития хронического тонзиллита у детей могут быть наследственная предрасположенность, наличие вирусной или бактериальной инфекции, аллергия, снижение иммунитета (общего и местного), перенесенные в прошлом и, возможно, не полностью вылеченные ангины (острый тонзиллит), а также наличие источника инфекции в полости рта, например, кариеса зубов.
Попадая на миндалину, инфекция задерживается в лакунах — внутренних криптах лимфоидной ткани. У здоровой миндалины лакуны всегда чистые, здоровая лимфоидная ткань захватывает поступающий инфекционный агент и обеззараживает его, пропуская дальше воздух или пищу. Хронически больная миндалина этого делать не может. Миндалина захватывает инфекцию, но обезвредить ее не в состоянии, поэтому она скапливается в лакунах. В лакуны, которые при хроническом тонзиллите видоизменяются (расширяются и деформируются), попадают остатки пищи, бактерии, грибы, туда же стремятся лейкоциты, выпадают соли кальция, которые формируют так называемые гнойно-казеозные пробки и становятся еще большим источником инфекции. Поэтому хронический тонзиллит обычно сопровождается сопутствующим нарушением каких-либо функций организма.
Симптомы острого и хронического тонзиллита
1. &nbsh3;&nbsh3;&nbsh3;&nbsh3;&nbsh3;&nbsh3; Ангина: боли в горле, значительное повышение температуры, ухудшение самочувствия, недомогание, увеличение регионарных лимфатических узлов. При грибковой или бактериальной ангине возможно появление налета на миндалинах, вирусная ангина проявляется пузыристыми высыпаниями и отеком миндалин.
&nbsh3;&nbsh3;&nbsh3;&nbsh3;&nbsh3;&nbsh3; Ангина: боли в горле, значительное повышение температуры, ухудшение самочувствия, недомогание, увеличение регионарных лимфатических узлов. При грибковой или бактериальной ангине возможно появление налета на миндалинах, вирусная ангина проявляется пузыристыми высыпаниями и отеком миндалин.
2. Хронический тонзиллит часто протекает бессимптомно и проявляется лишь обострениями в виде ангин. Симптомами могут быть периодические неприятные ощущения или боли в горле, неприятный запах изо рта, общая слабость, недомогание, повышенная потливость, длительные повышения температуры тела до 37,1 — 37,3 градусов С°, увеличение регионарных лимфатических узлов.
При хроническом тонзиллите могут нарушаться функции «органов-мишеней» (сердце, почки, суставы). Часто это проявляется болями в суставах, артритами, артрозами, эндокардитами, перикардитами, миокардитами и другими заболеваниями. Поэтому хронический тонзиллит можно отнести к системным заболеваниям. Если хронический тонзиллит протекает с осложнениями (так называемая декомпенсированная форма тонзиллита), рекомендуется операция (удаление миндалины).
При ангине опасным местным осложнением является перитонзиллярный абсцесс, когда гной из миндалин попадает в окружающие ткани и формируется гнойник. Это острое и очень болезненное состояние, при котором противопоказано заниматься самолечением, необходимо незамедлительно обратиться к врачу. Перитонзиллярный абсцесс — показание к удалению миндалин для исключения рецидива.
Диагностика хронического тонзиллита
Визуальный осмотр. Признаки хронического тонзиллита — это спайки миндалин с дужками, наличие отделяемого (гнойного, казеозного) в&nbsh3; лакунах, изменение формы и размеров передней и задней дужек миндалин (симптом Преображенского), покраснение дужек (симптом Гизе), их отечность (Симптом Зака), увеличение регионарных лимфатических узлов.
Лабораторные исследования крови: показатели СОЭ, лейкоцитарная формула, маркеры стрептококковой инфекции (С-реактивный белок, антистрептолизин О).
Диагностика ангины
Визуальный осмотр. Покраснение и отечность миндалин, наличие налета, увеличение и болезненность регионарных лимфатических узлов.
Лабораторные исследования: посев с поверхности налетов миндалин на флору и чувствительность к антибиотикам, мазок на дифтерию (чтобы исключить или подтвердить ее наличие), клинический анализ крови.
Хронический тонзиллит у ребенка: лечение
При остром тонзиллите обязательно назначается антибактериальная терапия. Таким образом проводится не только лечение миндалин, но и исключаются осложнения, которые часто&nbsh3; возникают при ангине. Рекомендуются местная противовоспалительная антибактериальная или антисептическая терапия, обезболивающее лечение, антигистаминные препараты.
При хроническом тонзиллите консервативное лечение заключается в удалении содержимого из лакун миндалин (например, полоскание горла растворами антисептиков, солевыми растворами; применение местных антисептиков в виде таблеток для рассасывания и спреев). Консервативное лечение применяется, как правило, курсами. Кроме того назначаются полоскания противовоспалительными средствами, травяными настоями. Применяется также физиотерапия — ультрафиолетовое облучение и ультразвук на подчелюстную область с противовоспалительными препаратами.
Если консервативное лечение не дает эффекта, ангины повторяются или признаки тонзиллита остаются без изменений, назначается хирургическое лечение. Если диагностируется хронический тонзиллит, миндалины удаляются полностью.
В Европейском медицинском центре миндалины удаляются ребенку в состоянии безопасного медикаментозного сна, что избавляет от психологического дискомфорта и негативных впечатлений от посещения клиники. Одномоментно с удалением проводится коагуляция ниши, тем самым на 90% исключается риск кровотечения. Примерно через сутки после операции маленький пациент может покинуть стены клиники.
Хирургическое лечение детского тонзиллита в Детской клинике ЕМС осуществляется по современным методикам и протоколам, доказавшим свою эффективность. Для удаления миндалин используются радиоволновый нож, лазерная или высокочастотная коагуляция, биполярный пинцет. Они позволяют значительно сократить сроки пребывания в стационаре, значительно снизить риск послеоперационного кровотечения и ощутимо сократить период полного восстановления ребенка после вмешательства.
Для удаления миндалин используются радиоволновый нож, лазерная или высокочастотная коагуляция, биполярный пинцет. Они позволяют значительно сократить сроки пребывания в стационаре, значительно снизить риск послеоперационного кровотечения и ощутимо сократить период полного восстановления ребенка после вмешательства.
По медицинским показаниям в ЕМС применяются менее радикальные методы: тонзиллотомия, лакунотомия, абляция или фульгурация миндалин, лазерное воздействие. Решение о наиболее оптимальном методе лечащий врач принимает индивидуально в каждом конкретном случае в зависимости от стадии заболевания и степени распространенности патологического процесса. Если подходит несколько вариантов, преимущества каждого из них обсуждаются с родителями маленького пациента, совместно выбирается наиболее оптимальный метод.
Тонзиллит у детей — симптомы, причины возникновения, способы профилактики
Тонзиллит — заболевание, которое характеризуется воспалением одной или нескольких миндалин, чаще небных, вызванным бактериальной или вирусной инфекцией. Он является одним из самых распространенных инфекционных заболеваний верхних дыхательных путей.
Причины
- Осложнение после ангины.
- Постоянное инфицирование из кариозных зубов.
- Хроническое воспаление в области носа и его придаточных пазух, глотки.
- Стрептококки, стафилококки, реже — другие возбудители (вирусы, хламидии и т.д.).
Симптомы
- Неприятный запах изо рта, ощущение дискомфорта в горле при глотании.
- Отклонения со стороны нервной системы (плаксивость, раздражительность, нарушение сна, снижение успеваемости).
- Головная боль, головокружения.
- Субфебрилитет (температура тела 37–37,5°С).
- Осложнение в виде отита, у старших детей может возникнуть синусит.
Хронический тонзиллит опасен своими осложнениями:
- Гнойное воспаление тканей ротоглотки.

- Воспаление легких.
- Воспаление среднего уха, снижение слуха.
- Обострение аллергических заболеваний.
- Заболевание почек.
Постановке диагноза хронического тонзиллита предшествует сбор анамнеза, осмотр ребенка педиатром и детским отоларингологом, инструментальное и лабораторное обследование.
На этапе лабораторного обследования выполняется клинический забор крови и мочи, бакпосев материала из зева на флору, определение С-реактивного белка и АСЛ-О.
При декомпенсированной форме хронического тонзиллита дети должны быть проконсультированы детским ревматологом, детским кардиологом, детским нефрологом.
Для исключения других очагов инфекции в полости рта необходим осмотр ребенка детским стоматологом.
Из дополнительных исследований может потребоваться проведение ЭКГ, ЭхоКГ, УЗИ почек, рентгенографии придаточных пазух носа, посева крови на стерильность, туберкулиновых проб.
Профилактика
- Гигиена полости рта, носа.
- Увлажнение воздуха, в детском саду.
- Правильное и сбалансированное питание.
- Закаливание организма (воздушные ванны, обтирание и обливание водой, систематическое полоскание горла водой комнатной температуры).Правильное, адекватное лечение острого тонзиллита.
- Проведение профилактического курса местной санации миндалин, который обязательно нужно делать через 10-14 дней после острого тонзиллита.
Подробнее о детской оториноларингологии в клинике «ЮгМед»
Лечение острого хронического тонзиллита у взрослых и детей
Острый тонзиллит – одно из самых распространенных инфекционных ЛОР-заболеваний. Чаще всего речь идет об ангине, быстро развившемся воспалении небных миндалин (гланд). До 90% людей хотя бы раз в жизни отмечали у себя ее симптомы, причем первый эпизод болезни нередко приходится на детский возраст.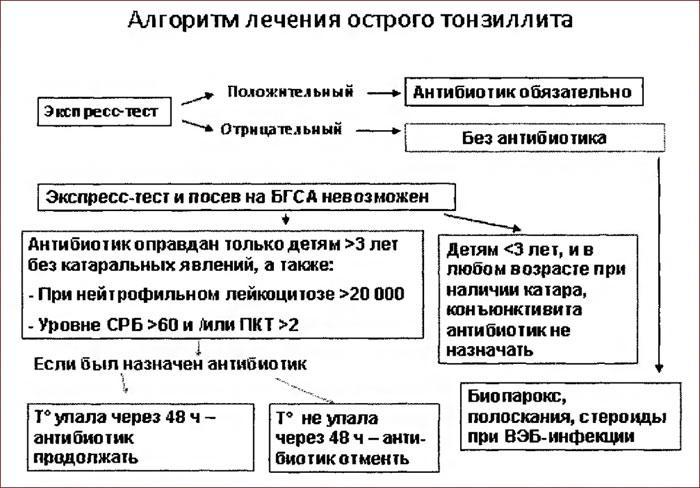
Ежегодно в РФ регистрируется большое количество острого тонзиллита, в основном в холодные сезоны. Но реальная заболеваемость в несколько раз выше, так как многие пациенты не считают ангину поводом для обращения к врачу и предпочитают самолечение. А ведь именно такой подход – основная причина высокой распространенности хронического и осложненного тонзиллита.
В медицине тонзиллитом называют воспаление одной или нескольких миндалин. Это ключевые компоненты защитного лимфоглоточного кольца Пирогова-Вальдейера, которое относится к органам иммунной системы.
Поверхность миндалин складчатая, покрыта удлиненными углублениями (криптами). Это обеспечивает длительный контакт между микроорганизмами и клетками иммунной системы, повышает качество и специфичность иммунного ответа. Даже у абсолютно здоровых людей миндалины не стерильны, в глубине их крипт и на поверхности эпителия сохраняется большое количество разнообразных микроорганизмов.
В норме такое взаимодействие не провоцирует воспалительную реакцию и протекает бессимптомно. Болезнетворные микробы своевременно уничтожаются, рост условно-патогенной флоры эффективно сдерживается, а миндалины остаются в спокойном, неизмененном состоянии.
При нарушении этого защитного механизма микроорганизмы начинают размножаться и внедряться вглубь миндалины, провоцируя ее воспаление. Такое состояние называют тонзиллитом. Он бывает острым и хроническим. Причем декомпенсация, рецидив хронического тонзиллита по симптомам напоминает острую форму болезни, и это состояние тоже называют ангиной.
Особенности острой стадии болезни
Острый тонзиллит или ангина – это быстро развившееся и непродолжительное инфекционное воспаление небных миндалин, с последующим полным регрессом симптомов и возвратом лимфоидной ткани глотки к исходному состоянию.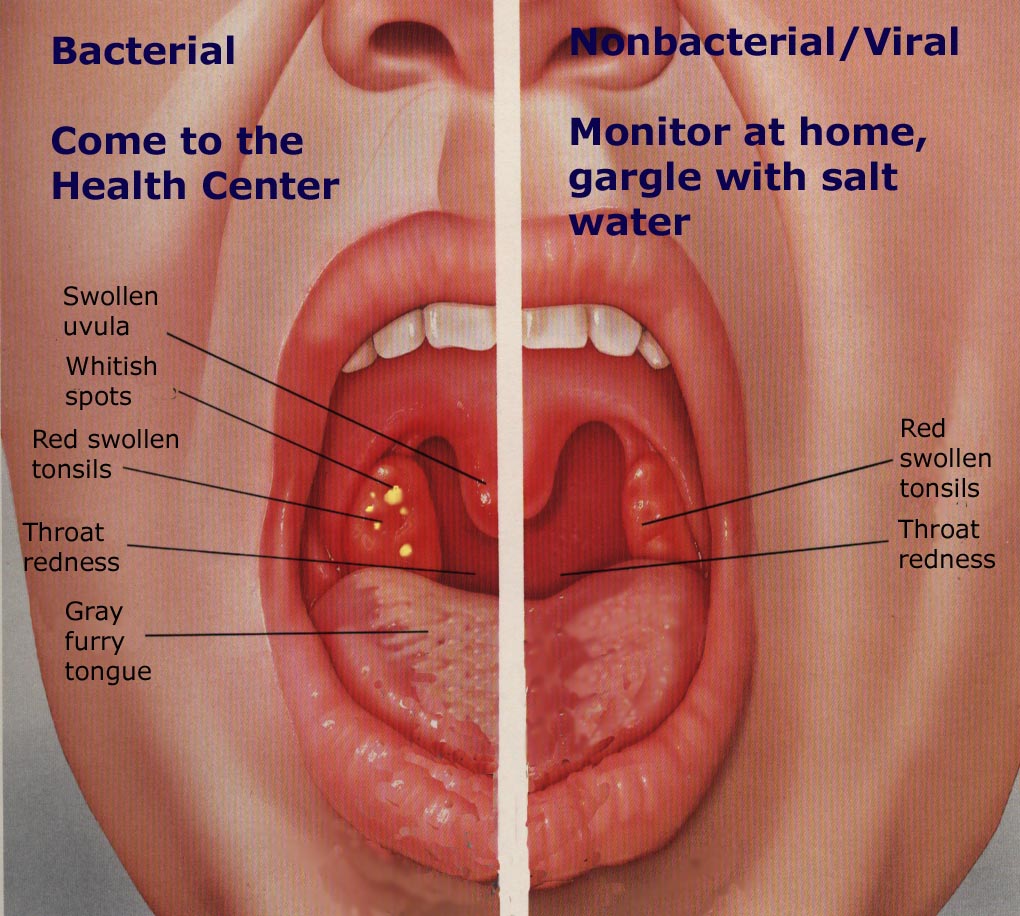 Нередко воспалительный процесс захватывает прилегающие небные дужки и слизистую оболочку глотки, что называют тонзиллофарингитом.
Нередко воспалительный процесс захватывает прилегающие небные дужки и слизистую оболочку глотки, что называют тонзиллофарингитом.
К характерным проявлениям ангины относят:
- Быстрое начало болезни, развитие основных симптомов в течение нескольких часов.
- Боль в горле. Она усиливается при глотании, а ее локализация зависит от стороны поражения.
- Покраснение, отечность, увеличение миндалины и небных дужек. При катаральной форме болезни иных изменений нет. При фолликулярной ангине на поверхности появляются белесовато-желтые, как бы просвечивающие изнутри очаги, а для лакунарной формы характерно появление налетов, гнойных пленок.
- Повышение температуры тела, признаки общей интоксикации.
- Увеличение и болезненность подчелюстных, верхнешейных лимфатических узлов.
Если лечить заболевание неправильно, гланды могут оставаться увеличенными, воспаленными и после нормализации самочувствия пациента. В их криптах сохраняются гнойные пробки, нарушается защитная функция. Сами миндалины становятся очагом инфекции, которая способна периодически активироваться и распространяться.
Как лечить острый тонзиллит
Ангина у ребенка дошкольного возраста становится поводом для обращения к врачу, а вот взрослый пациент нередко склонен к самолечению. Такой подход предрасполагает к трансформации острого тонзиллита в хроническую и осложненную форму.
Лечить это инфекционное заболевание у взрослого следует также под контролем грамотного специалиста. Это позволит не только быстро справиться с дискомфортными симптомами, но и послужит профилактикой неблагоприятного течения болезни.
Лечение острого тонзиллита обычно комплексное и может включать:
- Применение топических (местных, локальных) средств с обезболивающим, противовоспалительным, противомикробным действием.
 Это могут быть пастилки, таблетки для рассасывания, спреи, аптечные и самодельные растворы для полоскания. Лечение острого тонзиллита в домашних условиях в большинстве случаев ограничивается бессистемным применением этих средств.
Это могут быть пастилки, таблетки для рассасывания, спреи, аптечные и самодельные растворы для полоскания. Лечение острого тонзиллита в домашних условиях в большинстве случаев ограничивается бессистемным применением этих средств. - Системная антибактериальная терапия, препараты при этом назначаются в форме таблеток, суспензий для проглатывания или растворов для инъекций. Антибиотики нередко требуются даже в случае ангины при ОРВИ, для подавления активирующейся условно-патогенной бактериальной флоры.
- Физиотерапия.
- Ингаляции.
- Иммуномодулирующая терапия.
- Симптоматические средства (например, жаропонижающие, обезболивающие). Они не влияют на течение болезни и не меняют прогноз, но улучшают самочувствие пациента.
- Современные малоинвазивные методики (интратонзиллярная лазерная деструкция).
Лечение острого тонзиллита у взрослых и детей в большинстве случаев проводится консервативным путем. Но присоединение гнойных осложнений, распространение процесса на окологлоточную клетчатку может потребовать хирургического вмешательства (операции).
Консервативные способы лечения. Эффективны ли они?
Лечение острого тонзиллита у детей разного возраста и у взрослых традиционно проводится консервативным путем. Но такая терапия имеет ряд недостатков:
- Антисептические местные средства от боли в горле действуют поверхностно и непродолжительно, к тому же быстро смываются слюной. Поэтому при их использовании невозможно добиться полноценного очищения крипт миндалин, справиться с глубоко расположенными очагами воспаления.
- Местное лечение острого тонзиллита у детей нередко сопряжено с определенными сложностями.
 Родители сталкиваются с недостаточной эффективностью полосканий, негативным отношением ребенка к использованию спреев и ингаляций.
Родители сталкиваются с недостаточной эффективностью полосканий, негативным отношением ребенка к использованию спреев и ингаляций. - Применение антибиотиков сопряжено с угнетением собственной микрофлоры полости рта, кишечника, половых органов. Развивающийся при этом дисбиоз (дисбактериоз) негативно сказывается на самочувствии и пищеварении, нарушает работу иммунной системы. Поэтому многие родители предпочитают вылечивать заболевание у ребенка без применения антибиотиков, повышая риск осложнений.
- Противомикробные средства следует подбирать с учетом чувствительности выделенной из гланд микрофлоры, а необходимый для этого бактериологический анализ выполняется нескольких суток и не всегда доступен.
- Пациенты нередко завершают лечение сразу после исчезновения боли в горле, не соблюдая рекомендованные сроки антибиотикотерапии. Это чревато сохранением дремлющего инфекционного очага, создает условия для рецидива болезни и развития резистентности микрофлоры.
- В большинстве случаев не удается ограничиться применением только одного препарата, а комплексная терапия требует времени и соблюдения определенной лечебной схемы.
Полноценно вылечить острый тонзиллит означает не только избавить пациента от интоксикации и боли в горле. Грамотный врач старается добиться полноценной санации (очищения) миндалин и устранения воспалительной реакции, но консервативная терапия не всегда может обеспечить адекватное решение этой задачи.
Интратонзиллярная лазерная деструкция – лечим ангину быстро и эффективно
В 90е годы XX века профессором Сергеем Викторовичем Коренченко был запатентован и внедрен в клиническую практику инновационный метод лечения тонзиллита: интратонзиллярная лазерная деструкция. Она позволяет одномоментно ликвидировать инфекционно-воспалительные и гнойные очаги в гландах, сохраняя при этом анатомическую и функциональную целостность миндалины.
При лазерной деструкции почти мгновенно уничтожаются измененные, воспаленные ткани и бактериально-лимфоцитарные скопления в глубине крипт. Они как бы выпариваются, что не сопровождается ожогом и разрушением окружающих здоровых участков миндалин.
Почему лучше лечиться в клинике с помощью интратонзиллярной лазерной редукции?
- Сокращение сроков излечения, упрощение схемы терапии ангины.
- Улучшение прогноза заболевания, действенная профилактика гнойных осложнений.
- Минимизация риска перехода болезни в хроническую форму, предупреждение развития ревматизма и других системных осложнений.
Интратонзиллярная лазерная деструкция – бескровная, быстрая и безболезненная лечебная процедура, не оставляющая рубцов в глотке и не требующая продолжительной реабилитации. В Клинике доктора Коренченко ее применяют для лечения острого и декомпенсированного хронического тонзиллита у детей и взрослых.
Профилактика и лечение тонзиллитов у детей | #09/02
В чем заключаются трудности при лечении хронического тонзиллита?
Какие процедуры включены в комплекс профилактического лечения?
В структуре заболеваний ЛОР-органов у детей значительную часть составляют инфекционно-воспалительные заболевания небных миндалин, на долю которых приходится от 20% случаев в общей популяции и до 43% в группе часто болеющих детей.
В этиологии острых тонзиллитов (ангин) основную роль играют следующие микроорганизмы: Hemophilus influenzae, Moraxella catharralis и бета-гемолитический стрептококк, актуальность которого в становлении патологического процесса по-прежнему высока.
Остальные микроорганизмы, такие как вирусы, стрептококки других групп, нейсерии и т. д., имеют существенно меньшее значение.
д., имеют существенно меньшее значение.
Заражение происходит воздушно-капельным путем, источником является больной человек или, что более значимо для детей, посещающих дошкольные учреждения и школы, бессимптомный носитель.
Клиническая картина острого тонзиллита, как правило, довольно типична и не вызывает диагностических трудностей: отмечаются острое начало с подъемом температуры тела от субфебрилитета до выраженной гипертермии, общая слабость, головная боль, боль в горле, усиливающаяся при глотании, увеличение и болезненность тонзиллярных лимфоузлов.
При фарингоскопии картина также типичная: гиперемированные и отечные миндалины, мягкое небо, задняя стенка глотки, а также боковые столбы (в западных странах принят диагноз «тонзиллофарингит», в лакунах миндалин воспаленные гнойные фолликулы или распространенные наложения на миндалинах бело-желтого цвета (но не выходящие за пределы миндалин, то есть не распространяющиеся на дужки и мягкое небо). Налеты рыхлые, легко снимаются с поверхности миндалин. После удаления пленки миндалина не кровоточит.
Некоторые трудности может представлять диагностика катаральной ангины, когда налетов на миндалинах не отмечается. Но это несколько особый случай: в настоящее время идет дискуссия о правомерности такого диагноза, то есть ставится под сомнение существование катаральной ангины как таковой. В этих случаях предлагается ставить диагноз острого респираторного заболевания.
В клиническом анализе крови определяются изменения, типичные для воспалительного процесса.
В идеальном случае до начала терапии проводится микробиологическое исследование мазка с миндалин с определением чувствительности к антибиотикам.
Терапия острого тонзиллита остается традиционной: это антибактериальная терапия, причем препаратами выбора остаются аминопенициллины с клавулановой кислотой (амоксиклав, аугментин). Синтетические пенициллины сохраняют свое значение только при лечении острых тонзиллитов, вызванных бета-гемолитическим стрептококком. На сегодня из группы пенициллинов для орального приема наибольшее значение имеет амоксициллин, превосходящий остальные препараты этой группы по своим фармакокинетическим свойствам. Наряду с пенициллинами используются антибиотики цефалоспоринового ряда, причем предпочтение отдается препаратам первого (цефадроксил) и второго (цефуроксим, аксетил, цефаклор) поколений.
На сегодня из группы пенициллинов для орального приема наибольшее значение имеет амоксициллин, превосходящий остальные препараты этой группы по своим фармакокинетическим свойствам. Наряду с пенициллинами используются антибиотики цефалоспоринового ряда, причем предпочтение отдается препаратам первого (цефадроксил) и второго (цефуроксим, аксетил, цефаклор) поколений.
В случае непереносимости пенициллинов и цефалоспоринов применяются макролиды.
Наряду с системными антибиотиками используются и топические антисептические средства, обладающие противовоспалительным, а также обезболивающим эффектом (гексаспрей, гексорал, стопангин, тантум верде и др.).
Нерациональное лечение острого тонзиллита, в частности отказ от системной антибиотикотерапии или ее неоправданно укороченный курс, является одной из причин хронизации процесса.
Лечение хронического тонзиллита как в стадии обострения, так и в стадии ремиссии сопряжено с рядом трудностей. В частности, необходимо учитывать, что при хроническом процессе, как правило, выявляется не изолированная флора, а микст-инфекция, значительно хуже поддающаяся антибактериальной терапии. Наиболее очевидный путь лечения хронического тонзиллита — это хирургическое вмешательство — двустороняя тонзиллоэктомия. У взрослых пациентов этот путь оправдан в любом случае. А вот относительно того, следует ли удалять миндалины у детей, и если да, то с какого возраста, мнения специалистов расходятся. Это связано с тем, что лимфоглоточное кольцо выполняет защитные функции и является иммунокомпетентным органом. Поэтому значительное число педиатров считает, что, если хронический тонзиллит протекает в компенсированной форме, необходимо проводить консервативное лечение.
В стандартный комплекс профилактического консервативного лечения хронического тонзиллита входит комплекс процедур, направленных на борьбу с патогенной микрофлорой, постоянно находящейся в лакунах миндалин, улучшение дренажа миндалин, коррекцию иммунологической защиты организма.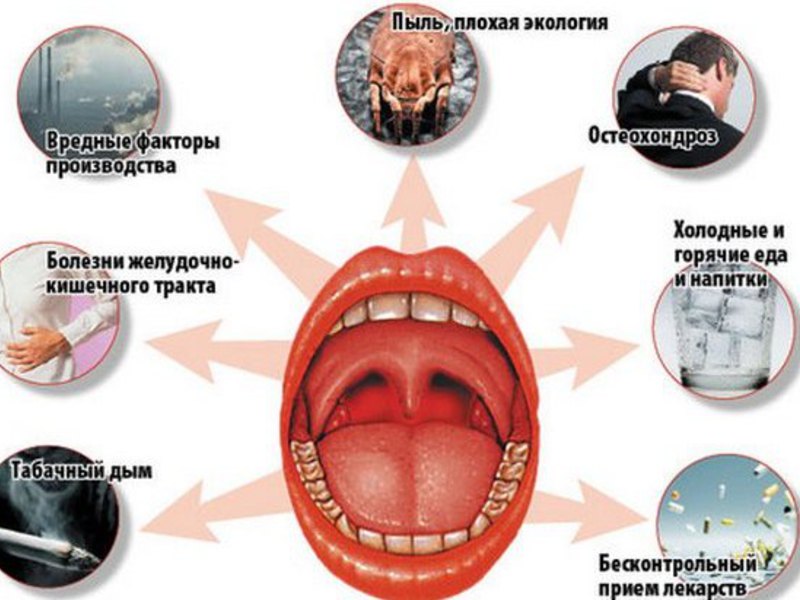 Этот комплекс включает в себя промывание лакун миндалин, смазывание миндалин антисептическими растворами, физиотерапевтические процедуры (УЗИ на подчелюстную область или лазеротерапию), применение иммуномодуляторов. Курс лечения проводится два раза в год.
Этот комплекс включает в себя промывание лакун миндалин, смазывание миндалин антисептическими растворами, физиотерапевтические процедуры (УЗИ на подчелюстную область или лазеротерапию), применение иммуномодуляторов. Курс лечения проводится два раза в год.
Наше исследование проводилось в целях выявления наиболее оптимальной схемы профилактического лечения хронического тонзиллита.
С апреля 2000 по июнь 2002 года под нашим наблюдением находились 68 детей в возрасте от 7 до 12 лет с диагнозом «хронический тонзиллит, компенсированная форма». (Дети моложе 7 лет из исследования исключались, так как контакт с ними был затруднен и, следовательно, имелись ограничения в проведении полного курса комплексной терапии.) У 24 (35%) детей заболевание протекало с обострениями в виде ангин 1 раз в год или 2 раза в три года, 6 из них имели в анамнезе паратонзиллярные абсцессы. От оперативного вмешательства все родители категорически отказались. Остальные 44 (65%) человека имели компенсированную безангинозную форму хронического тонзиллита. (В анамнезе документированного диагноза «ангина» не отмечалось.)
Все дети предъявляли жалобы на повышенную утомляемость, периодически возникающие головные боли. Родители обращали внимание на слабость, потливость, частые простудные заболевания, длительное «немотивированное» повышение температуры тела до субфебрильных значений.
При осмотре у всех детей отмечались увеличение и уплотнение подчелюстных лимфатических узлов. Болезненность отмечали 11 (16%) детей, включенных в обследование через 7-10 дней после перенесенной ангины.
У всех детей имелась незначительная гиперемия слизистой оболочки миндалин и задней стенки глотки. Передние дужки были значительно гиперемированы, инъецированы сосудами. Миндалины спаяны с дужками, с расширенными лакунами, в лакунах патологическое гнойное отделяемое. 49 (72%) человек имели миндалины II степени и 19 (23%) человек — III степени. У 10 детей отмечался гнойный запах изо рта.
У 10 детей отмечался гнойный запах изо рта.
Все дети, находившиеся под нашим наблюдением, 2 раза в год проходили курс консервативного лечения хронического тонзиллита. Через день им проводилось промывание лакун миндалин (от 8 до 10 процедур в зависимости от эффективности). Во всех случаях эти процедуры сочетались с УЗИ на подчелюстную область.
Промывания проводились растворами гексорала (10 пациентов), мирамистина (20 пациентов), октиносепта (28 пациентов). Эти препараты были выбраны в связи с тем, что они обладают широким спектром антимикробного и противогрибкового действия, не токсичны, не всасываются через неповрежденную слизистую оболочку, имеют приемлемый для детей вкус и выпускаются в форме растворов.
После проведенного лечения визуальный эффект отмечался после 5-й процедуры: миндалины сокращались в размерах, приобретали бледно-розовый цвет, лакуны оставались свободными, исчезал неприятный запах изо рта.
Помимо непосредственного воздействия на миндалины антисептическими растворами и применения физиотерапии, мы включили в комплекс профилактических процедур гомеопатические средства, обладающие противовоспалительным эффектом, направленные на укрепление лимфоидной ткани. В частности, был использован тонзилотрен — комплексный препарат, действие которого направлено на устранение симптомов воспаления, уменьшение гипертрофии небных и носоглоточной миндалин, а также регионарных лимфоузлов за счет улучшения дренажа лимфоидной ткани и иммуномодулирующего эффекта.
Препарат назначался по таблетке 3 раза в день (одновременно начались курс промываний лакун миндалин и физиотерапия) и принимался длительно, в течение 6 недель. Переносимость препарата была хорошей. 4 (6%) детям тонзилотрен пришлось отменить на 4-й день приема по просьбе родителей в связи с небольшим обострением симптомов тонзиллита.
Контроль проводился через 3 месяца после начала комплексной терапии.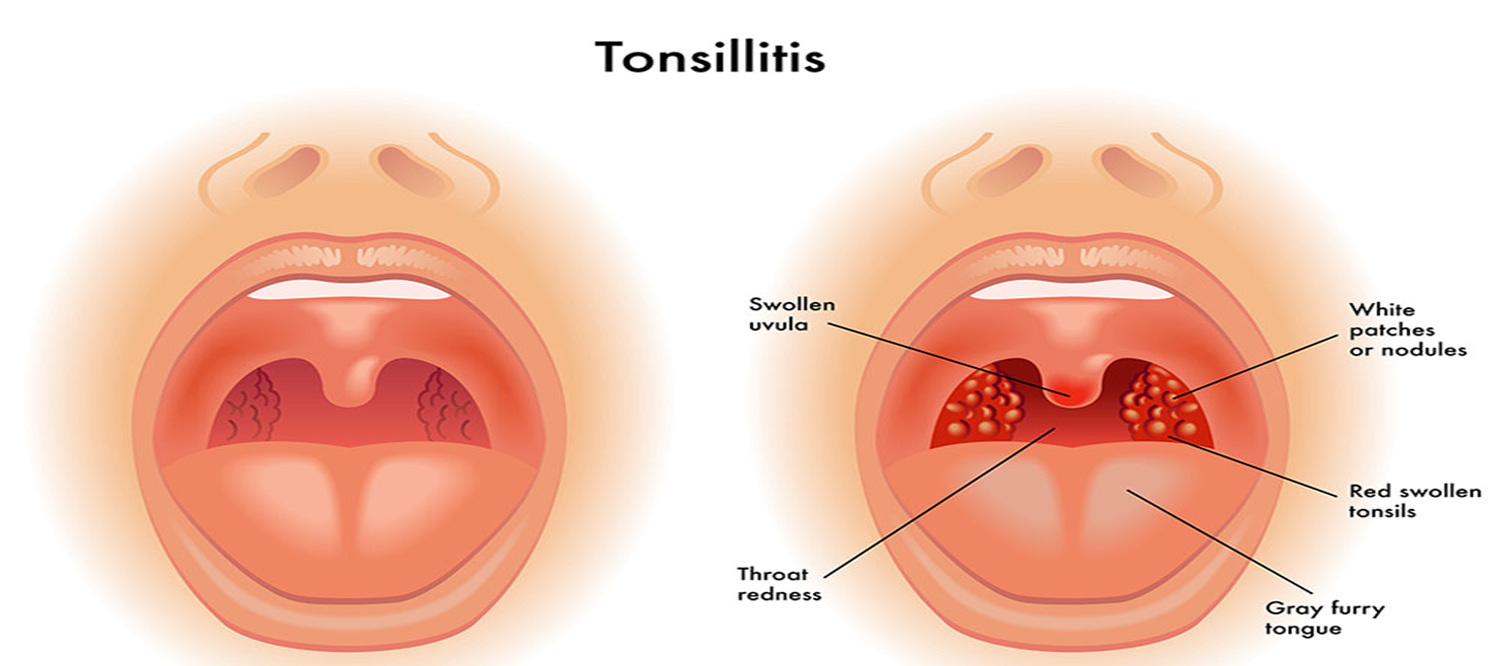 После проведения первого курса профилактического лечения из 64 детей, принимавших тонзилотрен, у 53 (83%) человек не отмечалось никаких жалоб, связанных с заболеваниями ЛОР-органов, в течение 3 месяцев. Фарингоскопическая картина оставалась удовлетворительной. 9 (14%) человек перенесли легкие ОРВИ, у 2 (3%) пациентов отмечались ОРВИ с высокой температурой и болями в горле.
После проведения первого курса профилактического лечения из 64 детей, принимавших тонзилотрен, у 53 (83%) человек не отмечалось никаких жалоб, связанных с заболеваниями ЛОР-органов, в течение 3 месяцев. Фарингоскопическая картина оставалась удовлетворительной. 9 (14%) человек перенесли легкие ОРВИ, у 2 (3%) пациентов отмечались ОРВИ с высокой температурой и болями в горле.
Через 6 месяцев (от начала первого курса) 64 человека прошли профилактическое лечение повторно в полном объеме, исключая 4 детей, не принимавших гомеопатический препарат. При контрольном осмотре, проведенном через 6 месяцев (перед следующим курсом профилактического лечения), отмечалась удовлетворительная фарингоскопическая картина, в клинических анализах крови и мочи патологических изменений не наблюдалось, ЭКГ была в пределах возрастной нормы. За отчетный период у 59 (92%) человек жалоб практически не было. 2 (3%) ребенка перенесли ОРВИ, у 1 ребенка отмечался бронхит, 2 (3%) человека перенесли фолликулярную ангину. У 1 ребенка ангина осложнилась паратонзиллярным абсцессом. От операции родители отказались.
За время наблюдения дети получили 5 курсов профилактического лечения хронического тонзиллита. За это время у детей резко снизилось количество перенесенных ОРВИ и других респираторных инфекций. У 62 (97%) человек ангины не повторялись. Фарингоскопическая картина оставалась удовлетворительной.
У 2 детей была проведена двусторонняя тонзиллоэктомия в связи с неэффективностью консервативного лечения.
Таким образом, комплексное профилактическое лечение хронического тонзиллита с включением в терапевтическую схему антисептических растворов и гомеопатических препаратов (тонзилотрена) является высокоэффективным и позволяет сохранить детям миндалины как необходимый иммунокомпетентный орган и избежать травмирующего оперативного вмешательства.
Литература
- Белов Б. С. А-стрептококковый тонзиллит: клиническое значение, вопросы антибактериальной терапии // Лечащий Врач.
 2002. № 1-2. С. 24-28.
2002. № 1-2. С. 24-28. - Караулов А. В., Сокуренко С. И., Бармотин Г. В. Принципы иммунопрофилактики и иммунотерапии рецидивирующих респираторных заболеваний // ММА им. И. М. Сеченова, поликлиника МИД РФ. М., 1999.
- Лазарев В. Н. Адаптационные реакции и их коррекция при хронических воспалительных заболеваниях верхних дыхательных путей: Автореф. дис. … докт. мед. наук. М., 1995.
- Лопатин А. С. Лечение острого и хронического фарингита // РМЖ. 2001. Т. 9. № 16-17.
- Dagnelie C. F. Sore Throat in General Practice. A Diagnostic and Therapeutic Study. Thesis. Rotterdam, 1994.
- Rice D. H. Microbiology. In: Donald P. J., Gluckman J. L., Rice D. H. Editors. The Sinuses. New York: Raven Press. 1995. C. 57-64.
В начале обострения хронического тонзиллита или в послеоперационном периоде (после тонзиллэктомии) для ускорения снятия воспалительных и болевых симптомов в полости рта имеет смысл применять топические антисептические средства. В частности, хорошо зарекомендовал себя препарат фарингосепт, обладающий выраженным антисептическим действием и выпускающийся в форме таблеток для рассасывания. Это обеспечивает удобство и безболезненность его применения, что особенно важно в послеоперационном периоде.
Тонзиллит симптомы у детей и взрослых, признаки и лечение заболевания.
Острый тонзиллит — инфекционная болезнь с признаками воспалительного процесса, поражающего различные компоненты лимфатического глоточного кольца. Обычно заболевание поражает нёбные миндалины. Возбудитель острого или хронического тонзиллита — стрептококковая, стафилококковая инфекция, реже иные микроорганизмы, вирусы.
Есть ли разница между тонзиллитом и ангиной?
Чаще понятия считают идентичными. Ангиной называют первичную острую форму инфекции или обострение хронических форм тонзиллита. Хронически протекающее воспаление миндалин ангиной не называют.
Некоторые авторитетные источники описывают ангину исключительно как острый воспалительный процесс стрептококковой природы. Вирусные, грибковые поражения миндалин называют тонзиллитом и обязательно указывают природу патологии.
Виды и признаки тонзиллита
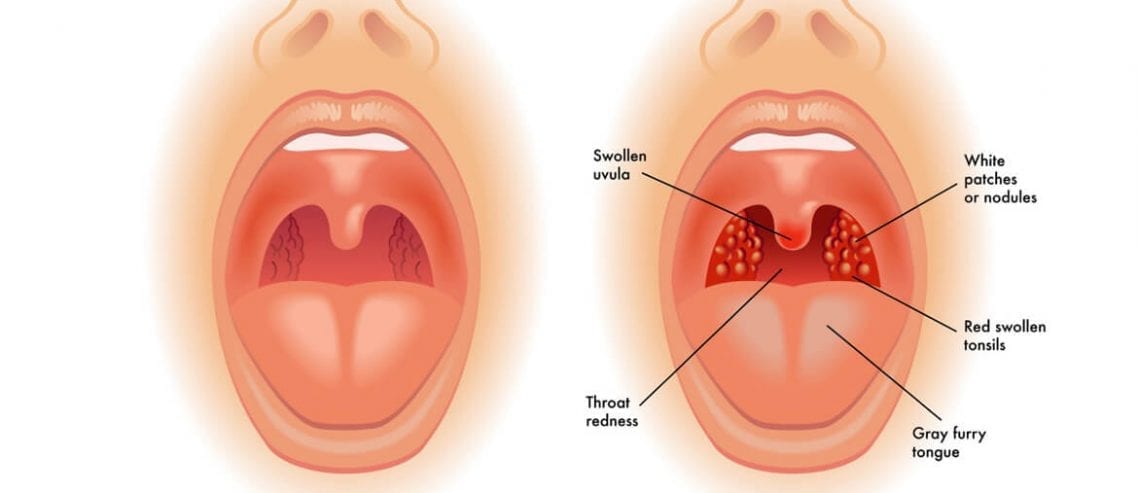
Симптоматика патологии зависит от ее вида. Острый тонзиллит у взрослых или детей, возникающий первично, характеризуется внезапным началом. Болезнь проявляется поражением компонентов лимфатического глоточного кольца — жгучей болью в горле во время глотания. Дополняется признаками интоксикации организма, резким повышением температуры тела, гиперемией, отечностью тканей.
В зависимости от формы патологии, к основным проявлениям болезни присоединяется:
- заметная припухлость, увеличение миндалин при катаральной форме;
- фибринозно-гнойный налет, покрывающий устья лакун — лакунарные формы;
- налет похожий на «звездное небо» — фолликулярная патология;
- образование сплошного налета, характерного для фибринозной формы;
- легко удаляемый серовато-желтый налет, поверхностные малоболезненные язвы под ним — язвенно-пленчатая форма.
Признаки специфических форм воспалительного процесса нестандартны:
- налет при поражениях миндалин герпетической природы имеет вид красноватых пузырьков;
- некротические поражения тканей, характерные для язвенно-некротической патологии, чрезмерно болезненны, болезнь сопровождается специфическим гнилостным запахом из ротовой полости.
У детей тонзиллит всегда протекает более тяжело. Малыши бурно реагируют на боль в горле, отказываются принимать пищу, становятся плаксивы, раздражительны. Диагностика, лечение ангины у ребенка должны быть экстренными, квалифицированными.
Диагностика
Лечение тонзиллита в Тюмени не может назначаться без уточнения диагноза. Болезненность при глотании не является главным признаком воспаления миндалин. Именно поэтому для установления правильного диагноза требуется консультация опытного отоларинголога.
Болезненность при глотании не является главным признаком воспаления миндалин. Именно поэтому для установления правильного диагноза требуется консультация опытного отоларинголога.
Для уточнения диагноза врачи ЦСМ «ВЕРА» используют:
- визуальный осмотр, сбор анамнеза, анализ клинических проявлений болезни;
- инструментальные методики — фарингоскопия;
- лабораторные анализы — мазок из зева, общий анализ крови.
Возможные осложнения
Игнорирование симптомов и лечение тонзиллита, проводимое самостоятельно, без врачебного контроля часто приводит к развитию опасных осложнений:
- абсцессу глотки — образованию полостей с гнойным содержимым;
- инфекционно-токсическому шоку;
- менингиту — воспалению оболочек головного мозга;
- сепсису — заражению крови;
- острой ревматической лихорадке и прочим патологиям.
Чтобы избежать развития опасных осложнений, нужно своевременно обращаться к врачу. При первых же признаках болезни со сходными симптомами следует прийти на прием к терапевту или отоларингологу.
Уточнить, к какому врачу обратиться с острым тонзиллитом, следует в регистратуре.
Как лечить тонзиллит (ангину)?
Лечение всех форм ангины проводится только врачом-отоларингологом консервативно. Оперативное лечение, удаление миндалин может быть рекомендовано в период стойкой ремиссии.
Врачи подбирают необходимые медикаментозные препараты в зависимости от:
- степени тяжести заболевания;
- возраста пациента;
- обнаруженного возбудителя болезни;
- обнаруженных осложнений первичной патологии.
Для устранения ангин бактериальной природы используют антибактериальную терапию, вирусной или грибковой природы — противомикробное, противовирусное или противогрибковое воздействие.
Правильно подобранные препараты используют для перорального, внутримышечного, внутривенного введения. Иногда дополнительно миндалины обрабатывают местными растворами антисептиков. Дозировки и курс лечения рассчитывается строго индивидуально для каждого пациента.
Врачи нашей клиники подробно расписывают рекомендации для каждого заболевшего. Мы заботимся о том, чтобы пациент четко понимал, что нужно делать для скорейшего выздоровления и мог следовать всем рекомендациям врача.
ТОНЗИЛЛИТ у детей и его «вкусная» профилактика!
Вот и закончились зимние каникулы, а покататься на коньках, санках, спуститься с горы на тюбинге, к сожалению, не удалось! Не удалось погрызть вкусных, хрустящих сосулек, после которых, бывает, больно глотать.
А только ли от сосулек бывает ангина и что с этим делать, спросили мы у врача — отоларинголога учреждения здравоохранения «10-я городская детская клиническая поликлиника» Ирины Феликсовны Барской.
Ангина – это «народное» название такого заболевания как острый тонзиллит, говорит Ирина Феликсовна. Его могут вызвать бактерии, вирусы и другие микробы.
Вероятность развития болезни повышается, если в организме есть постоянный источник инфекции: воспаление в полости рта, кариес, воспаление в носовых пазухах.
Симптомы тонзиллита:
- Лихорадка (повышение температуры)
- боли в горле
- неприятный запах изо рта
- затрудненное и/или болезненное глотание
- увеличение и болезненность подчелюстных лимфоузлов
- снижение / отсутствие аппетита
- слабость
Только доктор может правильно поставить диагноз и назначить индивидуальное, т.е. подходящее только тебе лечение!
Если своевременно начать лечение, острый тонзиллит быстро пройдет.
А что, кроме лекарств, может помочь выздороветь?
Поддержание в квартире благоприятных условий:
- Регулярное увлажнение воздуха в комнате.
 Так кашель, возникающий при раздражении горла, будет протекать легче.
Так кашель, возникающий при раздражении горла, будет протекать легче. - Контроль температуры воздуха. Оптимальный вариант – 20 градусов. Патогенные микроорганизмы быстрее распространяются именно в жаркой среде.
- Обильное питье сохранит организм от обезвоживания. Разрешены теплые напитки. Запрещены горячие, холодные, газированные.
- Режим питания. Исключить из рациона на период болезни твердую, жирную, острую пищу.
Заразна ли ангина? Да, заразна, поэтому с легкостью передается от одного человека к другому. Заразиться можно:
- при разговоре, кашле, чихании;
- через общие игрушки;
- предметы личной гигиены;
- через посуду;
- через телесные прикосновения.
Если острый тонзиллит вовремя не лечить, он может перейти в хроническую форму. И здесь нам без осмотра и рекомендаций доктора не обойтись!
Что же делать, чтобы не болело горлышко?
- Закаляться, повышать иммунитет! — говорит Ирина Феликсовна. Можно есть (УРА!) мороженое (оно является вкусным и полезным «лекарством» для повышения местного иммунитета гортани и миндалин. Им вполне можно не только лакомиться, но и закалять горло), пить прохладные напитки, обливаться водой, летом купаться в открытых водоемах. Но, это нужно делать только тогда, когда абсолютно здоров, постепенно и постоянно. Целесообразно принимать контрастный душ. Градус воды понижать только постепенно или эффект будет противоположным.
- Исключите контакт с больными. Правило особенно актуально в период сезонных подъемов респираторных заболеваний. Не подходите к человеку с явными признаками респираторной инфекции на расстоянии вытянутой руки. Это ваше личное пространство, не допускайте в него посторонних.
- Устраните очаги хронической инфекции. Ангина нередко беспокоит пациентов, у которых есть заболевания полости рта. Наличие кариозных зубов – одна из самых частых причин хронического тонзиллита.
 Посетите стоматолога и радуйте его своим появление не реже 1 раз в полгода! Лечению подлежат и иные инфекции: синусит, пиелонефрит, фурункулез. На борьбе с очагами бактериальной инфекции основана профилактика гнойной (лакунарной, фолликулярной) ангины.
Посетите стоматолога и радуйте его своим появление не реже 1 раз в полгода! Лечению подлежат и иные инфекции: синусит, пиелонефрит, фурункулез. На борьбе с очагами бактериальной инфекции основана профилактика гнойной (лакунарной, фолликулярной) ангины. - Чаще гуляйте на свежем воздухе, притом, в любую погоду,
- Делайте зарядку, занимайтесь спортом, танцами,
- Правильно питайтесь, т.е. рацион должен быть сбалансированный. Не забываем про овощи и фрукты, особенно, зеленого цвета, в которых много витаминов, макро- и микроэлементов.
- И, никогда не унывайте! Позитивные, веселые люди реже болеют, а если и болеют, то выздоравливают быстрее!!!
Детский тонзиллит
Миндалины и аденоиды — это лимфатические узлы, расположенные в задней части глотки и за носом. Их задача — улавливать бактерии и другие микробы, вызывающие инфекции. Однако иногда миндалины и аденоиды могут инфицироваться сами. Когда это происходит, может развиться состояние, известное как тонзиллит.
Что такое детский тонзиллит?
Глоточные миндалины (аденоиды) вашего ребенка — это две железы, видимые в задней части глотки.Миндалины помогают иммунной системе вашего ребенка защищать организм от инфекций. Когда миндалины заражаются вирусом или бактериальной инфекцией, это называется тонзиллитом — воспалением миндалин. Тонзиллит — очень распространенное детское заболевание, обычно поражающее детей школьного возраста в возрасте от четырех до шестнадцати лет.
Осложнение тонзиллита — перитонзиллярный абсцесс, который возникает, когда инфекция распространяется за миндалины. Когда это происходит, необходимо раннее лечение, поскольку опухшие ткани шеи и груди могут заблокировать дыхательные пути вашего ребенка.
Какие бывают типы детского тонзиллита?
К основным типам тонзиллита относятся:
Острый
Острые симптомы возникают внезапно.
Хроническая токсичность
Хронические симптомы тонзиллита постоянно присутствуют даже после лечения.
Рецидивирующий
Рецидив — несколько эпизодов острого тонзиллита в течение года.
Каковы признаки и симптомы детского тонзиллита?
Тонзиллит особенно часто встречается у детей.Симптомы могут включать:
- Неприятный запах изо рта
- Боль в ухе или затрудненное дыхание (аденоиды)
- Увеличенные лимфатические узлы на шее
- Лихорадка и / или озноб
- Головная боль
- Тошнота
- Царапающий голос
- Чувствительность или боль в горле, продолжающаяся более 48 часов
- Храп
- Проблемы с глотанием
- Необычная суетливость (у младенцев и детей ясельного возраста)
- Белый или желтый налет или пятна на миндалинах
Как диагностируется детский тонзиллит?
Тонзиллит — это инфекция миндалин или аденоидов.Он может быть вирусным или бактериальным. Поскольку симптомы обоих типов тонзиллита одинаковы, врач обычно выполняет тест на стрептококк, чтобы определить подходящее лечение.
Если вы подозреваете, что у вашего ребенка тонзиллит (или стрептококк), осторожно приложите ручку ложки к его языку, пока он говорит: «Аааа». Посветите ему в рот. Если миндалины (два мясистых комка на задней и боковых сторонах горла) выглядят ярко-красными или опухшими — или если боль в горле длится более 48 часов, вам следует показать ребенка врачу.Если ваш ребенок сопротивляется или еще младенец, вам следует избегать этого теста.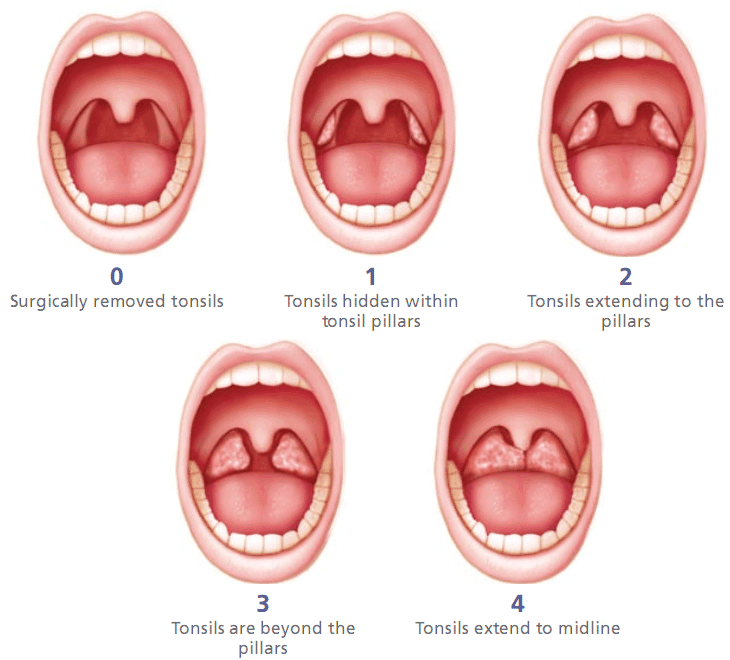
Вам также следует обратиться к врачу, если у вашего ребенка проблемы с глотанием, он очень слаб или суетлив. Вам следует немедленно обратиться за помощью, если у него проблемы с дыханием или слюнотечение.
Врач выполнит в своем кабинете процедуру, аналогичную описанной выше. Она будет искать необычные покраснения или белые пятна на миндалинах, а также опухшие или болезненные лимфатические узлы.
Врач вашего ребенка обычно может провести экспресс-тест на стрептококк в ее кабинете.Для более точного анализа она может отправить мазок из горла в лабораторию на посев на стрептококк. В этом случае результаты могут занять несколько дней.
Каковы причины детского тонзиллита?
Вирусы, бактерии, аллергены или раздражители, такие как загрязненный воздух или сигаретный дым, могут вызывать боль в горле. Грибки или хронические постназальные выделения также могут вызвать боль в горле. Тонзиллит возникает в результате бактериальной или вирусной инфекции, иногда из-за ангины. Если инфекция распространяется дальше по горлу, это называется фарингитом.
Как лечится детский тонзиллит?
Профилактика
Мытье рук и избегание больных — лучший способ избежать заражения вашего ребенка тонзиллитом.
Лекарство
Если у вашего ребенка вирусный тонзиллит, он обычно проходит сам по себе через несколько дней. Если ангина вызвала ангина, педиатр назначит антибиотики. Дети, принимающие антибиотики, обычно чувствуют себя лучше через два-три дня. Однако важно, чтобы ваш ребенок принимал точную дозировку антибиотиков в течение всего периода времени, даже если его симптомы улучшатся.
Средства, которые могут помочь при тонзиллите вашего ребенка, включают:
- Питье холодных жидкостей или теплых безвкусных жидкостей (не горячих)
- Полоскание горла теплой соленой водой
- Пастилки, содержащие бензокаин (не рекомендуются для младенцев и очень маленьких детей)
- Безрецептурные обезболивающие, такие как ибупрофен или парацетамол (НЕ аспирин, поскольку он был связан с синдромом Рея у детей)
- Сосание эскимо или поедание мороженого
Дети, принимающие антибиотики, не должны посещать школу или детский сад в течение 24 часов, чтобы предотвратить распространение стрептококковой инфекции среди других детей.
Хирургия
Если у вашего ребенка повторные инфекции, врач может порекомендовать вам тонзиллэктомию — амбулаторную операцию по удалению миндалин. Тонзиллэктомия — одна из самых распространенных и безопасных операций, проводимых сегодня детям. Обычно это занимает всего 20 минут, и ваш ребенок может пойти домой через несколько часов после операции.
Информация о здоровье детей: тонзиллит
Инфекция миндалин называется тонзиллитом. Миндалины — это железы в задней части глотки.Миндалины являются частью иммунной системы и помогают бороться с микробами во рту.
Миндалины часто заражаются вирусами или бактериями (бактериальный тонзиллит иногда называют стрептококковой ангиной). Тонзиллит распространен у детей всех возрастов и часто возникает при простуде, насморке и кашле. У подростков железистая лихорадка может вызвать тяжелые тонзиллит.
Признаки и симптомы тонзиллита
Если у вашего ребенка тонзиллит, у него могут быть некоторые из следующих симптомов:
- боль в горле
- затруднение глотания
- болезненные лимфатические узлы (железы под челюстью)
- боль в ушах (обычно называется боль, но уши должны быть проверены вашим терапевтом, так как также может быть инфекция среднего уха)
- лихорадка
- неприятный запах изо рта
- потеря аппетита
- летаргия и общее недомогание.
Дети старшего возраста также могут жаловаться на головную боль или боли в животе.
Когда обращаться к врачу
Если вы думаете, что у вашего ребенка тонзиллит впервые, покажите его терапевту. Если у вашего ребенка раньше был тонзиллит, и его состояние обычно улучшается при домашнем уходе, вам не всегда нужно обращаться к врачу.
Поскольку тонзиллит часто вызывается вирусом, ваш врач может не назначать антибиотики, поскольку они не помогут вашему ребенку.
Некоторым детям могут потребоваться антибиотики, в том числе:
- детей аборигенов и жителей островов Торресова пролива и детей с островов Тихого океана
- тех, кто ранее болел ревматическим пороком сердца (что редко в Австралии)
- детей с тяжелыми формами тонзиллита, особенно при наличии сыпи (это известна как скарлатина)
- дети, у которых есть осложнение, такое как абсцесс за миндалиной или в лимфатических узлах шеи.
При затруднении глотания некоторым детям назначают преднизолон (противовоспалительный кортикостероидный препарат), а также или вместо антибиотиков. Преднизолон уменьшает отек миндалин.
Если ваш ребенок очень плохо себя чувствует, у него текут слюни и у него затрудненное дыхание, немедленно вызовите скорую помощь. Это может означать опасное воспаление надгортанника (лоскута в горле).
Уход на дому
Большинство детей с тонзиллитом могут лечиться дома после посещения врача (при необходимости).
Вы можете заботиться о своем ребенке следующими способами:
- Убедитесь, что они много отдыхают.
- Дайте им обезболивающее, например парацетамол или ибупрофен. См. Наш информационный бюллетень «Обезболивание для детей».
- Дайте им попить. Это предотвратит обезвоживание вашего ребенка и сделает его горло менее сухим и болезненным. Ледяные столбы — хороший вариант, так как они обеспечивают дополнительную жидкость, а также успокаивают и обезболивают боль в горле.
- Нет никаких ограничений на то, что ваш ребенок может есть или пить; однако они могут предпочесть более мягкую пищу, если у них болит горло.
Ваш ребенок должен оставаться дома, пока у него не пройдет температура и он снова не сможет глотать. Обычно это три-четыре дня.
Если вам прописаны антибиотики, дайте их вашему ребенку в соответствии с указаниями и убедитесь, что вы прошли полный курс антибиотиков.
Вам следует вернуться к терапевту, если у вашего ребенка тонзиллит, и:
- затрудненное дыхание с усилением храпа во сне
- затруднение глотания и признаки обезвоживания (см. Наш информационный бюллетень Обезвоживание)
- трудности с открыванием рта
- вас беспокоит по какой-либо причине.
Ключевые моменты, которые следует запомнить
- Тонзиллит — инфекция миндалин, которая может быть вызвана вирусами или бактериями.
- Большинство детей выздоравливают после отдыха дома, снятия боли и большого количества жидкости.
- Многие дети не нуждаются в лечении антибиотиками. Антибиотики не лечат вирусы.
- Если прописаны антибиотики, обязательно завершите курс антибиотиков.
Для получения дополнительной информации
Общие вопросы, которые задают нашим врачам
Почему моего ребенка не лечат антибиотиками?
Даже если тонзиллит вызван бактериями (ангина), Обычно это инфекция, от которой ребенок может вылечиться без необходимости на антибиотики.Антибиотики не улучшают симптомы тонзиллита и у большинства детей болит горло в течение трех-четырех дней, даже если у них есть лечение антибиотиками.
Жду, поправятся ли дети без антибиотики полезны, поскольку они повышают иммунитет к инфекции и заставляют ее менее вероятно, что ваш ребенок заболеет тонзиллитом от этого типа инфекции очередной раз. Если у вашего ребенка рецидивирующие инфекции, может быть полезно изменить зубную щетку после каждого заражения, чтобы миндалины не были повторно заразился.
Как предотвратить распространение тонзиллита на другого дети в семье?
Хорошая гигиена снижает
шанс передачи инфекции другим. Хорошая гигиена включает: регулярно
тщательно мыть руки, не делясь чашками или столовыми приборами, не позволяя зубным щеткам
прикоснуться, побудить детей кашлять или чихнуть в локоть и использовать
салфетки вместо платков.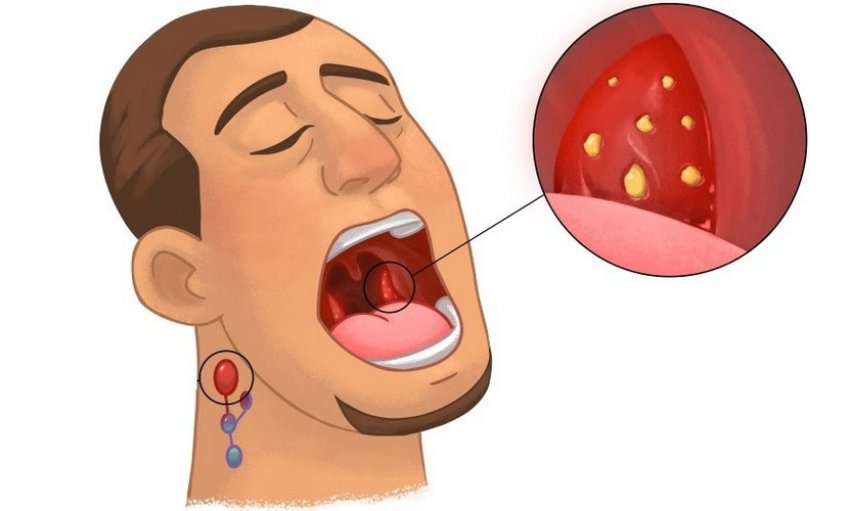 Научите ребенка выбрасывать салфетки в мусорное ведро, как
как только они ими воспользуются, а потом мыть руки.
Научите ребенка выбрасывать салфетки в мусорное ведро, как
как только они ими воспользуются, а потом мыть руки.
Разработано Королевской детской больницей. Мы признательны потребителям и опекунам RCH.
Разработано в июле 2018 года.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Детская медицина — Тонзиллит у детей
Тонзиллит — второе по распространенности заболевание в общей практике в возрастной группе 5–15 лет и восьмое по распространенности в Великобритании.
«Боль в горле» ежегодно заболевает 100 из 1000, причем тонзиллитом приходится примерно 32 из 1000 пациентов в год.
Признаки и симптомы
Термин «тонзиллит» вызывает путаницу, поскольку, хотя это паренхиматозная инфекция небных миндалин, она может возникать изолированно или как часть генерализованного фарингита.
В общей практике обычным симптомом тонзиллита является внезапно возникшая ангина с сопутствующими признаками одинофагии, гипертермии и экссудата миндалин, и чаще встречается у детей в возрасте от 5 до 15 лет.
Среди других симптомов — эритема миндалин, увеличение, передняя шейная лимфаденопатия и рефлексия оталгии, а также головная боль, неприятный запах изо рта и рвота. Тонзиллит в большинстве случаев является вирусным, а в 10–30% случаев — бактериальным.
Вирусный или бактериальный
Распространенность бактериального тонзиллита, чаще всего вызываемого бета-гемолитическими стрептококками группы А (БГСА), составляет 15–30 процентов среди детей с ангиной и 5–15 процентов среди взрослых.
Бактериальный тонзиллит может иногда вызывать ревматизм и острый гломерулонефрит, которые можно предотвратить с помощью пенициллина.Менее распространенными бактериальными патогенами являются бета-гемолитические стрептококки группы C (5 процентов) с более редкими бактериальными возбудителями, включая Mycoplasma pneumoniae и Neisseria gonorrhoeae.
Цитомегаловирусная инфекция также может приводить к клинической картине инфекционного мононуклеоза, и дифференциальный диагноз также включает токсоплазмоз, ВИЧ, гепатит А, краснуху и дифтерию.
Трудно различить вирусную и бактериальную этиологию. Быстрое тестирование на антигены и культивирование бактерий имеют низкую чувствительность и не рекомендуются (за исключением тех, кто подвержен риску осложнений БГСА-тонзиллита). 1
Анализ крови должен включать скрининг на инфекционный мононуклеоз. Диагноз тонзиллита ставят клинически. Критерии Centor помогут в диагностике или исключении GABHS-тонзиллита и определят, можно ли применять антибиотики.
Центральные критерии включают: экссудат миндалин; болезненный передний шейный лимфатический узел; отсутствие кашля и лихорадки в анамнезе. Наличие трех из этих клинических признаков предполагает, что вероятность того, что у пациента есть БГСА, составляет 40-60 процентов, поэтому пациенту может помочь лечение антибиотиками.Отсутствие трех из четырех критериев Centor предполагает, что существует 80-процентная вероятность того, что у пациента нет стрептококковой ангины и антибиотики вряд ли помогут.
Тонзиллит обычно проходит через неделю без последствий. Это, в дополнение к скудным данным исследований, сделало лечение тонзиллита спорным.
Антибиотики
Руководства NICE рекомендуют не назначать антибиотики при тонзиллите в плановом порядке. 2 Пациентам, отвечающим трем или более критериям Центора, можно назначать антибиотики, которые также рекомендуются тем, кто системно нездоров, с осложнениями (такими как ангина) или тем, кто имеет серьезный риск осложнений из-за сопутствующих заболеваний (сердце, легкие). , почечные, печеночные или нервно-мышечные заболевания, иммуносупрессия, муковисцидоз и недоношенные дети).
Пенициллин — антибиотик выбора. Следует избегать применения антибиотиков на основе ампициллина, включая коамоксиклав, в качестве лечения первой линии из-за риска возникновения неаллергической сыпи у пациентов с инфекционным мононуклеозом. Тем, у кого аллергия на пенициллин, следует предложить эритромицин.
Тем, у кого аллергия на пенициллин, следует предложить эритромицин.
Направление во вторичную помощь
Пациентов с острым тонзиллитом, которые не могут поддерживать пероральный прием, или с такими осложнениями, как перитонзиллярный целлюлит или ангина, следует направлять во вторичную помощь.
Пациенты с более чем пятью эпизодами в год, которым требуется тонзиллэктомия, могут быть направлены для получения заключения ЛОР-специалиста.
До (вверху) и после (внизу) тонзиллэктомии; одна из самых распространенных хирургических процедур
Тонзиллэктомия
Тонзиллэктомия — одна из наиболее распространенных хирургических процедур, выполняемых в Великобритании. Показания к тонзиллэктомии могут включать рецидивирующий острый или хронический тонзиллит, перитонзиллярный абсцесс и обструкцию глотки / обструктивное апноэ во сне.
Преимущества следует сопоставить с риском периоперационной заболеваемости и послеоперационного кровотечения. Руководства SIGN рекомендуют следующие показания к тонзиллэктомии:
- Ангина, вызванная тонзиллитом.
- Пять или более эпизодов боли в горле в год.
- Симптомы не менее года.
- Эпизоды боли в горле, которые выводят из строя и мешают нормальному функционированию. 1
Серьезное кровотечение представляет собой реальный риск и является причиной редких случаев смерти после тонзиллэктомии.
Доказательная база
Что касается тонзиллэктомии по сравнению с отсутствием хирургического вмешательства у взрослых, систематический обзор выявил только одно подходящее РКИ, показывающее, что операция «может быть более эффективной для снижения частоты и продолжительности боли в горле в период от пяти до шести месяцев, но мы не знаем». долгосрочные эффекты ». 3
Существует три систематических обзора по удалению миндалин у детей.
Последний систематический обзор показал, что тонзиллэктомия значительно уменьшила количество эпизодов боли в горле по сравнению с контрольной группой в течение одного-трех лет.
Однако систематический обзор пришел к выводу, что существует мало четких доказательств клинической эффективности и экономической эффективности хирургического или медицинского лечения (как у взрослых, так и у детей). 3
Недавно опубликованное РКИ, в котором изучалась экономическая эффективность тонзиллэктомии у детей по сравнению со стандартным нехирургическим лечением, показало, что тонзиллэктомия снижает вероятность эпизода ангины на 30% в первый год и на 46% во второй год. .
Хирургия также снизила среднее количество болей в горле на 33 процента в первый год и на 73 процента во второй год. Консультации терапевта также сократились, что привело к экономии 261 фунт стерлингов на предотвращенный эпизод боли в горле. 4
- Г-н Ахмад — специалист-регистратор по ЛОР, а г-н Хоторн — хирург-консультант ЛОР в больнице Университета Джеймса Кука в Северном Йоркшире.
| Вирусы, вызывающие тонзилит |
|---|
|
Ссылки
1.Шотландская межвузовская сеть рекомендаций (SIGN). 2010. Лечение ангины и показания к тонзиллэктомии. Эдинбург, ЗНАК. Доступно на сайте www.sign.ac.uk/pdf/sign117.pdf
2. КРАСИВЫЙ. Инфекции дыхательных путей — назначение антибиотиков. CG69. Лондон, NICE, 2008. Доступно по адресу www.nice.org.uk/nicemedia/live/12015/41323/41323.pdf
3. Бертон MJ, Glasziou PP. Тонзиллэктомия или адено-тонзиллэктомия в сравнении с нехирургическим лечением хронического / рецидивирующего острого тонзиллита. Кокрановская база данных Syst Rev 2009, выпуск 1. Арт. №: CD001802. DOI: 10.1002 / 14651858.CD001802.pub2.
Кокрановская база данных Syst Rev 2009, выпуск 1. Арт. №: CD001802. DOI: 10.1002 / 14651858.CD001802.pub2.
4. Lock C, Wilson J, Steen N. et al. Исследование тонзиллэктомии и адено-тонзиллэктомии у детей в Северной Англии и Шотландии (NESSTAC): прагматичное рандомизированное контролируемое исследование с параллельным нерандомизированным исследованием предпочтений. Оценка медицинских технологий 2010; 14: №13.
Тонзиллит — обзор | ScienceDirect Topics
Рис. 5.1
Тонзиллит относится к воспалению миндалин.Миндалины образуют кольцо из лимфоидной ткани (кольцо Вальдейера) в глотке, состоящее из небных миндалин, аденоидов, язычных миндалин и трубных миндалин. Однако по соглашению термины «тонзиллит» и «миндалины» часто используются, когда конкретно относятся к небным миндалинам, которые расположены между небно-язычной и небно-глоточной складками на боковых стенках ротоглотки.
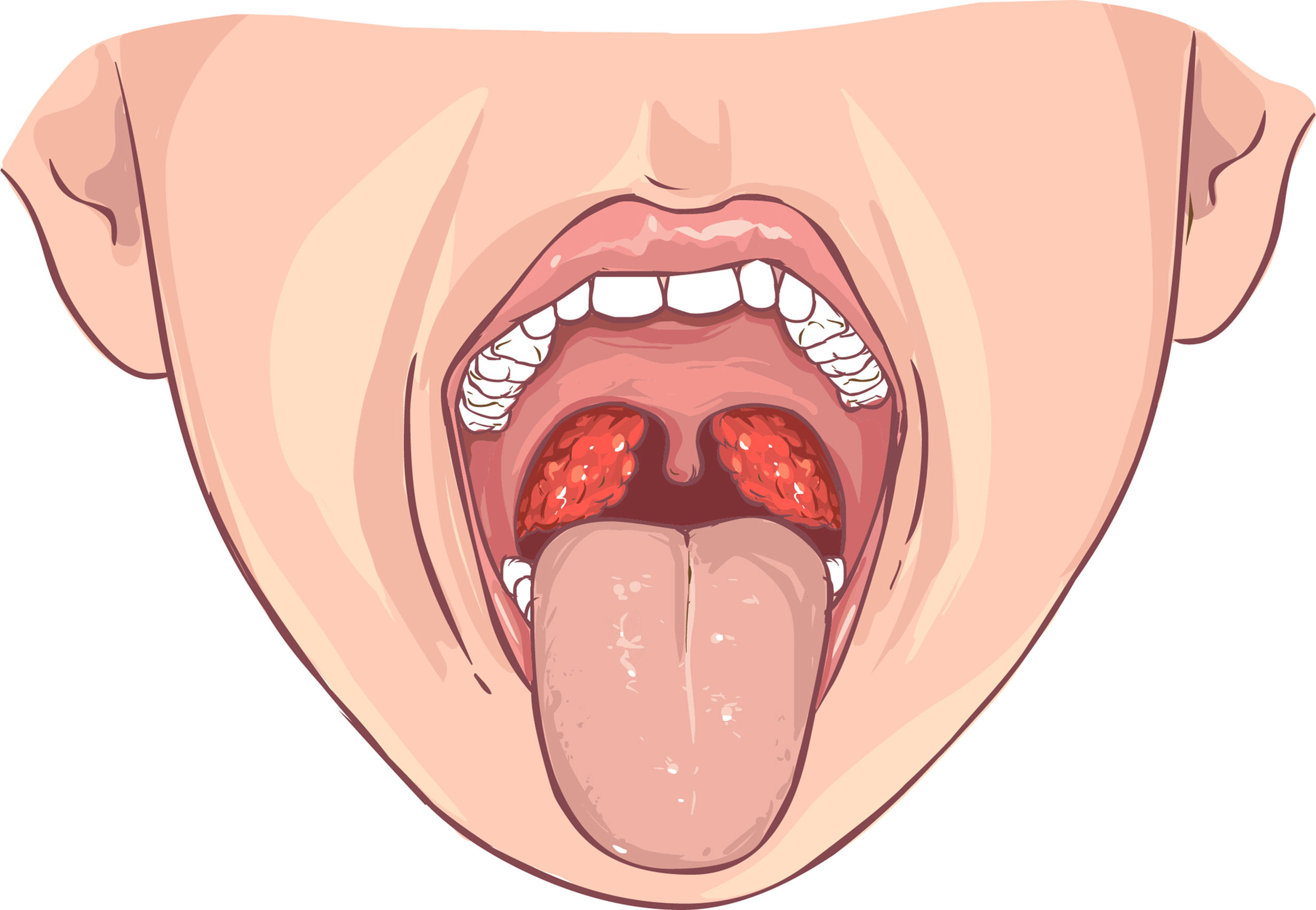
Тонзиллит может быть острым или хроническим. Острый тонзиллит в первую очередь поражает пациентов детского возраста и может быть вызван различными патогенами (например,g., Streptococcus pyogenes , Haemophilus influenza e, аденовирус, вирус гриппа, вирус парагриппа, энтеровирусы, вирус Эпштейна-Барра, вирус простого герпеса). Обычно боль в горле возникает внезапно. Другие возможные находки включают дисфагию, гиперплазию миндалин, шейную лимфаденопатию, неприятный запах изо рта, лихорадку и головную боль. При острой вирусной инфекции может возникнуть кашель, насморк и конъюнктивит. Кроме того, у детей с острым тонзиллитом иногда возникают боли в животе и рвота.Клиническое обследование обычно выявляет отек и эритему небных миндалин, иногда сопровождающиеся гноем или желто-белым экссудатом. Возможные осложнения включают обструкцию дыхательных путей и образование перитонзиллярного или парафарингеального абсцесса. Другие возможные последствия стрептококковой инфекции включают скарлатину, ревматическую лихорадку и гломерулонефрит. У пациентов с хроническим тонзиллитом может развиться шейная лимфаденопатия и тонзилолиты (см. Следующий раздел).
У пациентов с хроническим тонзиллитом может развиться шейная лимфаденопатия и тонзилолиты (см. Следующий раздел).
Экспресс-тестирование на антигены или посевы могут помочь в диагностике стрептококковой инфекции, которая обычно лечится антибиотиками (например,g., пенициллин) и поддерживающая терапия. Острый вирусный тонзиллит лечится поддерживающей терапией (т. Е. Отдыхом, жидкостями, полосканием теплой соленой водой, местными анестетиками, однократной дозой дексаметазона, ацетаминофена и / или ибупрофена). Хронический тонзиллит может поддаваться лечению антибиотиками широкого спектра действия. Тонзиллэктомия может быть рассмотрена у пациентов с рецидивирующим, стойким или тяжелым заболеванием.
Лечение тонзиллита у вашего ребенка | Детское здравоохранение
«Мамочка, у меня болит горло, когда я глотаю.”
Это не то, что родители любят слышать, и, конечно же, к этому не стоит относиться легкомысленно. Хотя ваш ребенок, возможно, просто заразился вирусом, распространенным в школе, его дискомфорт может быть более серьезным, а именно тонзиллитом.
Боль в шееТонзиллит — это инфекция миндалин. Это вызвано вирусами или какой-либо формой бактерий. Миндалины — это комки ткани по обеим сторонам задней стенки глотки, которые помогают иммунной системе защищать организм от инфекции.Когда миндалины вашего ребенка заражаются, они опухают, краснеют и имеют желтый или белый налет. Помимо боли в горле, к другим характерным признакам тонзиллита относятся лихорадка, опухшие железы на шее и проблемы с глотанием.
При первых признаках этих симптомов вам следует проконсультироваться с педиатром вашего ребенка. Сначала он осмотрит горло и шею вашего ребенка. Тогда лечение тонзиллита будет зависеть от того, вызвано ли оно вирусом или бактериями.
Определение и лечение причины Помимо осмотра вашего ребенка, врач с помощью мягкого ватного тампона возьмет образец из миндалин и задней стенки глотки вашего ребенка. Цель этого образца культуры — определить, вызывают ли бактерии стрептококки инфекцию.
Цель этого образца культуры — определить, вызывают ли бактерии стрептококки инфекцию.
Если диагностирована ангина, вашему ребенку нужно будет лечить антибиотиком, чтобы убить бактерии. Однако, если результат теста на стрептококк окажется отрицательным, то тонзиллит у вашего ребенка, скорее всего, вызван вирусом, который антибиотиками не лечит. Вместо этого вашему ребенку просто нужно будет отдохнуть в течение нескольких дней, пока его организм не справится с инфекцией, а вирус не побежит.
Если заболеванием является ангина, важно, чтобы ваш ребенок принимал антибиотики в соответствии с указаниями и выполнил весь рецепт , даже если он или она начнет чувствовать себя лучше раньше, чем позже.В противном случае инфекция может вернуться.
Если миндалины вашего ребенка сильно инфицированы или опухли настолько, что затрудняют дыхание ночью, ваш врач может порекомендовать тонзиллэктомию, и в этом случае миндалины будут удалены хирургическим путем.
До и после процедуры убедитесь, что ваш ребенок пьет много жидкости и много отдыхает. Вы можете облегчить боль ребенка при глотании, подавая ему жидкости и мягкую пищу, например супы, молочные коктейли, смузи, ледяное мороженое или мороженое.
Вы можете дать ребенку обезболивающее, например, ибупрофен или парацетамол от боли в горле. Не давайте аспирин или другие продукты, содержащие аспирин, поскольку это может подвергнуть вашего ребенка риску развития синдрома Рейеса — редкого, но, тем не менее, серьезного заболевания, вызывающего спутанность сознания, отек мозга и повреждение печени. Аспирин также не рекомендуется перед любой хирургической процедурой, так как кровотечение может усилиться из-за разжижающих кровь свойств лекарства.
Предупреждение Вирус или бактерия, вызвавшие тонзиллит у вашего ребенка, скорее всего, заразны и могут передаваться от одного человека к другому просто через кашель или чихание.Держите ребенка подальше от тех, у кого уже есть тонзиллит или боль в горле, — это в первую очередь может предотвратить их заражение.
Также убедитесь, что все в вашей семье хорошо и часто моют руки, чтобы избежать заражения вирусами. Вам также следует держать отдельно стаканы и столовые приборы вашего ребенка и мыть их в горячей мыльной воде.
Свяжитесь с нами, чтобы получить информацию о том, как вы можете сотрудничать с CHC, чтобы помочь вашему ребенку добиться максимально здорового детства.
Тонзиллит у детей — симптомы и лечение
Что такое тонзиллит?
Тонзиллит — инфекция, вызывающая воспаление (отек и покраснение) миндалин.Миндалины — это скопления ткани, по одному с каждой стороны горла, в которых задерживаются бактерии и вирусы.
Тонзиллит очень часто встречается у детей от 6 до 12 лет. Большинство детей быстро выздоравливают. Заболевание обычно длится от 4 до 6 дней. Тонзиллит заразен и распространяется при прямом контакте с инфицированными выделениями, такими как слюна, слизь и слезы.
Что вызывает тонзиллит?
Причиной часто является вирус, но бактерии также могут вызывать тонзиллит. Тонзиллит, вызванный бактериями, называется стрептококком, если он вызван бактериями Streptococcus , .
Каковы симптомы тонзиллита?
Симптомы включают боль в горле, боль и проблемы с глотанием, слюнотечение, лихорадку, боль в ухе, болезненные опухшие железы на шее и миндалины, которые выглядят опухшими и красными. Миндалины могут иметь желтый или тонкий белый налет или небольшие белые пятна. Некоторым детям трудно дышать из-за очень больших миндалин.
Как диагностируется тонзиллит?
Врач диагностирует тонзиллит, осматривая горло.Врач может использовать тампон, чтобы взять образец из горла для проверки на стрептококковые бактерии. Врач также может провести анализы крови при подозрении на другие инфекции, такие как мононуклеоз.
Как лечат тонзиллит?
Отдых и хорошее потребление жидкости — лучшее лечение. Если причиной являются бактерии, врач назначит антибиотики. Ацетаминофен или ибупрофен можно использовать при боли и лихорадке. Полоскание горла солевым раствором или другой успокаивающей жидкостью может уменьшить боль и раздражение.Холодный испаритель тумана также может помочь при кашле и раздражении.
Полоскание горла солевым раствором или другой успокаивающей жидкостью может уменьшить боль и раздражение.Холодный испаритель тумана также может помочь при кашле и раздражении.
Некоторым детям врач может предложить удаление миндалин (тонзиллэктомия). Эта операция обычно проводится при частом или длительном тонзиллите, который вызывает проблемы с дыханием.
, что можно и что нельзя делать при лечении тонзиллита:
- ОБЯЗАТЕЛЬНО убедитесь, что ваш ребенок пьет много жидкости, особенно теплой.
- Дайте ребенку полоскать горло теплой соленой водой.
- ОБЯЗАТЕЛЬНО давайте ребенку безрецептурные таблетки или жидкости, такие как ацетаминофен, от боли и лихорадки.
- ОБЯЗАТЕЛЬНО убедитесь, что ваш ребенок принимает все антибиотики.
- ОБЯЗАТЕЛЬНО соблюдайте правила гигиены, чтобы не передать инфекцию другим членам семьи. Не позволяйте ребенку есть или пить из одной посуды с другими членами семьи.
- НЕОБХОДИМО позволять ребенку постепенно увеличивать активность после того, как спадет лихорадка в течение 2–3 дней.
- НЕОБХОДИМО позвонить своему врачу, если у вашего ребенка сильно отек миндалин и ему трудно дышать.
- НЕОБХОДИМО позвонить своему врачу, если у вашего ребенка температура снизилась в течение нескольких дней, а затем внезапно вернулась.
- ОБЯЗАТЕЛЬНО звоните своему врачу, если у вашего ребенка появляются новые симптомы, такие как сыпь, тошнота, рвота, боль в груди, одышка или кашель с густой или обесцвеченной мокротой.
- НЕ давайте аспирин детям младше 16 лет. Они могут получить серьезное заболевание, называемое синдромом Рейе.
- НЕ курите и не позволяйте людям курить рядом с вашим ребенком. Курение может усугубить инфекцию и замедлить выздоровление.
- НЕ позволяйте ребенку прекращать прием антибиотиков, пока они все не закончатся.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Свяжитесь со следующими источниками:
- Американское общество инфекционных болезней
Тел . : (703) 299-0200
: (703) 299-0200
Веб-сайт: http://www.idsociety.org/ - Американская академия педиатрии
Тел .: (847) 434-4000
Веб-сайт: http://www.aap.org
Лечение детей с болью в горле антибиотиками | Инфекционные болезни | JAMA
Контекст Среди детей, страдающих ангиной, от 15% до 36% страдают фарингитом, вызванным β-гемолитическими стрептококками группы A (GABHS).Детям с болью в горле рекомендуется пройти тест на БГСА перед назначением антибиотиков. Пенициллин, амоксициллин, эритромицин и цефалоспорины первого поколения — рекомендуемые антибиотики для лечения боли в горле, вызванной GABHS.
Цели Измерить частоту назначения антибиотиков и тестирования на БГСА, а также оценить связь между тестированием и лечением антибиотиками у детей с болью в горле.
Дизайн, условия и участники Анализ посещений детей в возрасте от 3 до 17 лет с болью в горле к врачам, амбулаторным отделениям больниц и отделениям неотложной помощи в Национальном обследовании амбулаторной медицинской помощи и Обследовании амбулаторной медицинской помощи в национальных больницах , 1995–2003 гг. (N = 4158) и подмножества посещений с данными тестирования GABHS (n = 2797).
Основные показатели результатов Национальные показатели назначения антибиотиков, назначения антибиотиков, рекомендуемых и не рекомендуемых для GABHS, и тестирования GABHS.
Результаты Врачи прописали антибиотики в 53% (95% доверительный интервал [ДИ], 49% -56%) из примерно 7,3 миллиона ежегодных посещений по поводу боли в горле и нерекомендованных антибиотиков до 27% (95% ДИ, 24% — 31%) детей, получавших антибиотик. Назначение антибиотиков снизилось с 66% посещений в 1995 г. до 54% посещений в 2003 г. ( P =.01 для тренда). Это снижение было связано с уменьшением назначения рекомендованных антибиотиков (с 49% до 38%; P = 0,002). Врачи проводили тест GABHS в 53% (95% ДИ, 48-57%) посещений и в 51% (95% ДИ, 45-57%) посещений, во время которых был прописан антибиотик. Тестирование БГСА не было связано с более низким показателем назначения антибиотиков в целом (48% протестированных против 51% не тестировавшихся; P = 0,40), но тестирование было связано с более низким уровнем назначения антибиотиков детям с кодами диагноза фарингит, тонзиллит, и стрептококковая ангина (57% протестированных против 73% непроверенных; P <.001).
Врачи проводили тест GABHS в 53% (95% ДИ, 48-57%) посещений и в 51% (95% ДИ, 45-57%) посещений, во время которых был прописан антибиотик. Тестирование БГСА не было связано с более низким показателем назначения антибиотиков в целом (48% протестированных против 51% не тестировавшихся; P = 0,40), но тестирование было связано с более низким уровнем назначения антибиотиков детям с кодами диагноза фарингит, тонзиллит, и стрептококковая ангина (57% протестированных против 73% непроверенных; P <.001).
Выводы Врачи прописали антибиотики 53% детей с ангиной, что превышает максимально ожидаемую распространенность БГСА. Хотя в период с 1995 по 2003 год наблюдалось снижение доли детей, получающих антибиотики, это было связано с уменьшением назначения препаратов, рекомендованных для лечения БГСА. Хотя тестирование GABHS было связано с более низким показателем назначения антибиотиков детям с кодами диагноза фарингит, тонзиллит и стрептококковая ангина, тестирование GABHS использовалось недостаточно.
На фарингит приходится 6% обращений детей к врачам семейной медицины и педиатрам. 1 Наиболее частым проявлением острого фарингита является ангина. 2 Большинство болей в горле вызваны вирусами верхних дыхательных путей, такими как риновирус, коронавирус и аденовирус. 3 Основной бактериальной причиной боли в горле и единственной частой причиной боли в горле, требующей лечения антибиотиками, являются β-гемолитические стрептококки группы А (БГСА). 4 , 5 GABHS культивируют от 15% до 36% детей, страдающих ангиной. 6 -13
Американская академия педиатрии (AAP), Центры по контролю и профилактике заболеваний (CDC) и Американское общество инфекционных заболеваний (IDSA) рекомендуют пенициллин в качестве антибиотика выбора для детей, страдающих ангиной из-за GABHS 2 , 3,5 , но также определяют амоксициллин, эритромицин (для пациентов с аллергией на пенициллин) и цефалоспорины первого поколения в качестве приемлемых альтернатив. Кроме того, для повышения точности диагностики и сокращения ненужного лечения антибиотиками AAP, CDC и IDSA рекомендуют выполнение теста GABHS перед лечением детей антибиотиками.
Кроме того, для повышения точности диагностики и сокращения ненужного лечения антибиотиками AAP, CDC и IDSA рекомендуют выполнение теста GABHS перед лечением детей антибиотиками.
Предыдущие исследования выявили высокий уровень назначения антибиотиков детям с диагнозом фарингит 14 -16 , но не были сосредоточены на детях с основной жалобой на боль в горле, что является более клинически значимым подходом. Анализ детей с основной жалобой на боль в горле позволит сравнить частоту назначения антибиотиков и известную распространенность БГСА.Кроме того, в этих предшествующих исследованиях не измерялись изменения в частоте рекомендованных и нерекомендуемых назначений антибиотиков с течением времени и не оценивалась роль тестирования на БГСА. Чтобы измерить изменения в частоте и типе антибиотиков, назначаемых детям с основной жалобой на боль в горле, и их связи с тестированием GABHS, мы проанализировали данные Национального исследования амбулаторной медицинской помощи (NAMCS) и Национального исследования амбулаторной медицинской помощи больниц ( NHAMCS) с 1995 по 2003 год.
NAMCS и NHAMCS находятся в ведении Отдела статистики амбулаторной помощи Национального центра статистики здравоохранения CDC (NCHS). 17 -19 NAMCS собирает информацию о визитах пациентов к общественным и офисным врачебным практикам, не финансируемым из федерального бюджета, по всей территории Соединенных Штатов. NHAMCS собирает информацию о визитах пациентов в амбулаторные отделения и отделения неотложной помощи больниц как отдельные компоненты.
Опросы имеют многоэтапный вероятностный план. NAMCS имеет трехэтапную схему выборки, в которой выборка основана на географическом местоположении, практике врача в пределах географического местоположения (с разбивкой по специальности врача) и посещениях в рамках отдельных практик врача.Врачи, выбранные для участия в NAMCS в течение определенного календарного года, не могут быть отобраны повторно как минимум еще на 3 года. NHAMCS имеет четырехэтапную схему выборки, в которой выборка основана на географическом регионе, больницах в географической зоне, клиниках или отделениях неотложной помощи в больницах и посещениях пациентов в клиниках или отделениях неотложной помощи. В NHAMCS есть группа больниц, которая меняется так, что данная больница участвует каждые 15 месяцев.
NHAMCS имеет четырехэтапную схему выборки, в которой выборка основана на географическом регионе, больницах в географической зоне, клиниках или отделениях неотложной помощи в больницах и посещениях пациентов в клиниках или отделениях неотложной помощи. В NHAMCS есть группа больниц, которая меняется так, что данная больница участвует каждые 15 месяцев.
Информация о врачах (только NAMCS), больницах (только NHAMCS), пациентах и клинических данных (оба исследования) собирается при каждом выбранном посещении и записывается в формы истории болезни участвующими врачами, офисным персоналом, персоналом больницы или представителями Бюро переписи населения.Информация о пациенте включает демографические данные и страховой статус. 20 , 21 Раса и этническая принадлежность классифицируются человеком, заполнившим карточку пациента, в соответствии с обычной практикой сбора такой информации в офисе или больнице. Информация о врачах и больницах включает в себя указанную вами специальность (только в NAMCS), тип клиники (только в NHAMCS), географический регион и то, находится ли практика в сельской местности. Клинические характеристики включают до 3 причин посещения (1 «наиболее важная» и 2 «другие»; закодированы с использованием классификации причин посещения NCHS ), 3 диагноза (1 первичный и 2 вторичных диагноза; закодированы с использованием Международной классификации ). of Diseases, Девятая редакция, Клиническая модификация [ ICD-9-CM ]), до 8 лекарств и соответствующий номер класса National Drug Code Directory для каждого лекарства. 22
В NAMCS была включена переменная, указывающая на эффективность теста GABHS (посев или экспресс-тест) с 1997 по 2003 год. NHAMCS включала переменную, указывающую на эффективность теста GABHS с 1997 по 2003 год в амбулаторных отделениях больниц и с 2001 по 2003 год в больницах неотложной помощи. отделы. Ни один из обзоров не включает результаты тестов GABHS.
В ходе опросов было собрано 768 553 истории болезни с 1995 по 2003 год. 20 , 21 Уровень участия практикующих врачей в NAMCS варьировался от 63% в 1999 году до 73% в 1995 году.Уровень участия больниц, с которыми контактировали в NHAMCS, варьировался от 92% в 2003 г. до 98% в 1998 г. Контроль качества проводился с использованием двухсторонней процедуры независимой проверки для 10% записей выборки. В 2003 году ошибки кодирования для различных элементов составляли от 0,2% до 1,1% в NAMCS и от 0% до 0,7% в NHAMCS.
NCHS взвешивает каждое посещение, чтобы можно было экстраполировать национальные оценки по всем аспектам обследований. Вес посещения учитывает вероятность выбора, поправку на отсутствие ответа и другие поправки, отражающие совокупность амбулаторных посещений в США. 20 , 21
Наблюдательный совет NCHS утвердил протоколы для NAMCS и NHAMCS, включая отказ от требования информированного согласия участвующих пациентов. Конфиденциальность данных охраняется законом. 23
Мы включили посещения детей в возрасте от 3 до 17 лет (поскольку дети младше 3 лет вряд ли заболеют GABHS-фарингитом) с основной причиной посещения «симптомов, относящихся к горлу» ( Причина посещения Классификация код 1455 ; 96% сообщили о «болезненности» или «боли» в горле).В NAMCS мы включили посещения врачей по специальности педиатрия, семейная практика, общая практика, общая внутренняя медицина и неотложная медицина. В NHAMCS мы включили посещение детских клиник, клиник общей медицины и отделений неотложной помощи. Посещение педиатрических клиник мы рассматривали как посещения педиатров. Мы рассматривали посещения семейных врачей, терапевтов и терапевтов, а также поликлиники общего профиля в качестве других посещений первичного звена.Посещение врачей неотложной медицинской помощи мы рассматривали как посещения отделений неотложной помощи. Мы исключили из анализа посещения детей с основной жалобой на боль в горле с диагнозом (первичным, вторичным или третичным), который мог быть причиной назначения антибиотиков, кроме фарингита GABHS (например, средний отит, синусит, пневмония, целлюлит [ n = 660]). Всего было 4158 записей об ангинах, которые отвечали всем критериям включения и исключения.
Всего было 4158 записей об ангинах, которые отвечали всем критериям включения и исключения.
Мы идентифицировали антибиотики с помощью префикса 03 класса Национального каталога лекарственных средств («противомикробные препараты») и исключили полимиксины, аминогликозиды (которые обычно не назначаются для системного применения в амбулаторных условиях), а также антимикобактериальные, противогрибковые и противовирусные средства.Мы определили пенициллин, амоксициллин (включая ампициллин), эритромицин и цефалоспорины первого поколения как антибиотики, рекомендованные для лечения инфекции GABHS. 2 , 3,5 Мы считали, что все другие антибиотики, включая амоксициллин / клавуланат, не рекомендуются для лечения БГСА. Если за одно посещение использовалось более 1 антибиотика (1,3% записей выборки), мы учитывали каждый назначенный антибиотик в соответствующем подклассе, но мы засчитывали посещение только один раз как эпизод лечения, в котором был прописан антибиотик.Если пациент получал как рекомендованный, так и нерекомендованный антибиотик, мы считали его или ее получавшим рекомендованный антибиотик.
Мы проанализировали подмножество записей, для которых информация тестирования GABHS была доступна с 1997 по 2003 год (n = 2797). Кроме того, чтобы приблизиться к показателю качества набора данных и информации о работодателях (HEDIS), который был введен в 2004 году, мы проанализировали посещения, для которых была доступна информация о тестировании GABHS и которые имели код первичного диагноза острого фарингита ( ICD-9- CM 462), острый тонзиллит ( ICD-9-CM 463 и 465) и стрептококковая ангина ( ICD-9-CM 034, 041.0, 041.00, 041.01 и 041.09). 24 , 25 Мы также изучили дополнительный набор посещений детей с сообщениями о боли в горле, диагнозы которых не подпадали под определение меры HEDIS.
Мы рассчитали SE для всех результатов в соответствии с рекомендациями NCHS с использованием программного обеспечения SUDAAN, которое учитывает сложную структуру выборки NAMCS / NHAMCS.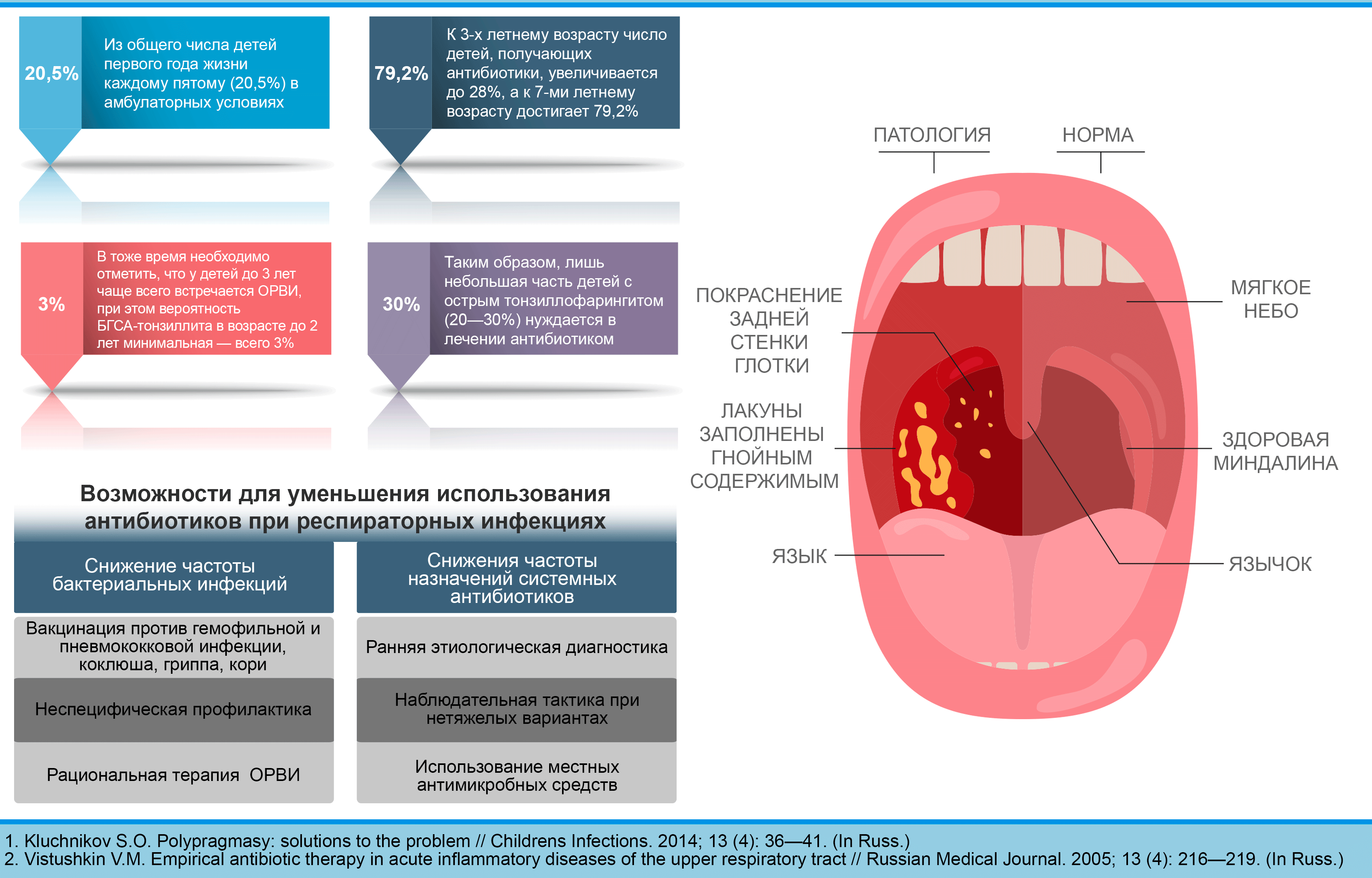 20 , 21 Все статистические тесты были основаны на оценках, которые имели относительную SE менее 30% (т. Е. SE, деленную на оценку, выраженную в процентах от оценки), и были основаны на 30 или более случаях в образец данных.Согласно NCHS, оценки с относительной SE более 30% или основанные на менее чем 30 случаях выборки могут быть ненадежными. Из-за этого ограничения и из-за небольшого размера небелых расовых групп мы разделили расовую переменную на белые и небелые категории.
20 , 21 Все статистические тесты были основаны на оценках, которые имели относительную SE менее 30% (т. Е. SE, деленную на оценку, выраженную в процентах от оценки), и были основаны на 30 или более случаях в образец данных.Согласно NCHS, оценки с относительной SE более 30% или основанные на менее чем 30 случаях выборки могут быть ненадежными. Из-за этого ограничения и из-за небольшого размера небелых расовых групп мы разделили расовую переменную на белые и небелые категории.
Мы оценивали категориальные переменные с помощью критерия χ 2 . Чтобы оценить изменения в назначении лекарств с течением времени, мы использовали тест линейной тенденции. Все статистические тесты тенденций учитывают данные за все 9 лет с 1995 по 2003 год.
Мы разработали 3 модели многомерной логистической регрессии с поправкой на демографические данные пациентов, страхование, а также информацию о врачах и больницах. Мы включили расу и этническую принадлежность, потому что ранее мы обнаружили, что расовая и этническая принадлежность связаны с различной практикой назначения лекарств при острых респираторных инфекциях. 26 , 27 Первая модель логистической регрессии включала все посещения больного горлом и назначение антибиотиков в качестве зависимой переменной (n = 4158).Вторая модель логистической регрессии включала посещения, во время которых был прописан антибиотик, а в качестве зависимой переменной были назначены нерекомендованные антибиотики (n = 2313). Эти две модели отражают нашу гипотезу о том, что врачи сначала решают, назначать ли антибиотик, а затем решают, какой антибиотик прописать. Третья модель включала посещения, для которых данные о тестировании GABHS были доступны с 1997 по 2003 год и тестировались GABHS в качестве зависимой переменной (n = 2797). Все анализы были выполнены с использованием SAS версии 9.1 (SAS Institute Inc, Кэри, Северная Каролина) и SUDAAN версии 9.0.1 с вызовом SAS (Research Triangle Institute, Research Triangle Park, NC).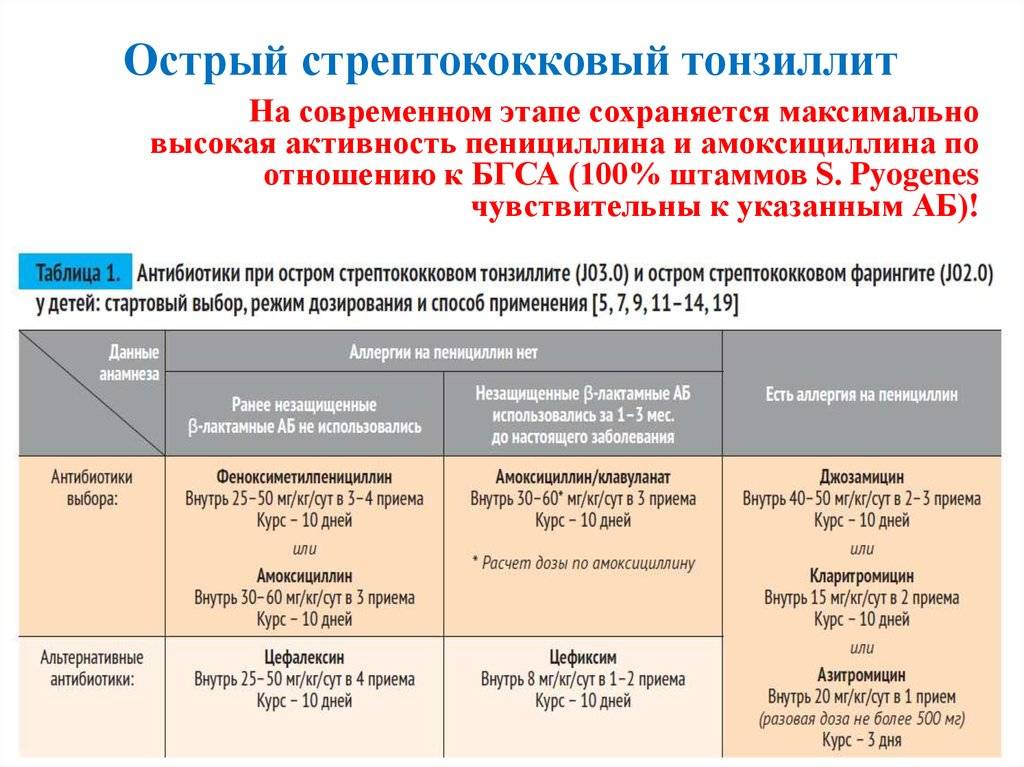 Все значения P двусторонние; P <0,05 считалось значимым.
Все значения P двусторонние; P <0,05 считалось значимым.
Частота и характеристики посещений больного горлом
После исключения посещений с сопутствующим нефарингитом и назначением антибиотиков диагнозом, по оценкам, 66 миллионов (95% доверительный интервал [ДИ], 59–73 миллиона) посещений в США детьми в возрасте от 3 до 17 лет с болью в горле. педиатрам, другим врачам первичного звена, клиникам и отделениям неотложной помощи в период с 1995 по 2003 год.Ежегодные посещения по поводу боли в горле в среднем составляли 7,3 миллиона посещений в год, в диапазоне от 6,2 миллиона посещений в 1997 году до 9,7 миллиона посещений в 2002 году. Однако не произошло значительного изменения доли всех посещений, которые были связаны с болью в горле, с течением времени, снизившись с 6,4 % посещений в 1995 г. до 5,9% в 2001 г. и увеличилось до 8,1% в 2003 г. ( P = 0,19 для тенденции).
Наиболее частыми первичными диагнозами врачей при посещениях с основной жалобой на боль в горле были острый фарингит (34% посещений), стрептококковая ангина (17%) и инфекция верхних дыхательных путей (17%) (Таблица 1).Дети с болью в горле составляли 47% мальчиков и 85% белых (Таблица 2). 56% посещений приходилось на педиатров или педиатрических клиник, 36% посещений приходилось на других терапевтов или клиник первичного звена и 9% посещений приходилось на отделения неотложной помощи.
За 9-летний период исследования врачи прописывали антибиотики в 53% посещений (95% ДИ, 49% -56%; Таблица 3). Антибиотики, рекомендованные для лечения БГСА, назначались в 38% посещений (95% ДИ, 36–41%), а нерекомендуемые антибиотики назначались в 14% (95% ДИ, 12–17%).Врачи прописали нерекомендуемые антибиотики 27% (95% ДИ, 24–31%) детей, получавших антибиотики.
Назначение антибиотиков пациентам с ангиной снизилось со временем с 66% посещений в 1995 г. до 44% посещений в 2002 г., затем увеличилось до 54% посещений в 2003 г. ( P = 0,01 для линейного тренда с 1995 по 2003 г.) (Фигура). Назначение рекомендованных антибиотиков снизилось с 49% посещений в 1995 г. до 38% посещений в 2003 г. ( P = 0,002 для тенденции), но не произошло значительных изменений в назначении нерекомендуемых антибиотиков с течением времени (с 18% в 1995 г. до 16 % в 2003 г .; P =.82 для тренда).
Врачи прописали амоксициллин (26% посещений), пенициллин (7%), цефалоспорины первого поколения (3%) и эритромицин (2%) (таблица 3). Наиболее часто назначаемыми нерекомендуемыми антибиотиками были другие цефалоспорины (6% посещений), макролиды расширенного спектра действия (5%) и амоксициллин / клавуланат (3%).
В моделировании многомерной логистической регрессии независимыми предикторами назначения любого антибиотика был календарный год (отношение шансов [OR], 0.93 в год; 95% ДИ 0,88-0,97), возраст от 6 до 11 лет (по сравнению с 3-5 лет: ОШ, 1,52; 95% ДИ, 1,10-2,11), небелая раса (против белой расы: ОШ, 0,67; 95% ДИ, 0,47 -0,94), другие посещения первичной медико-санитарной помощи (по сравнению с посещениями педиатра: OR, 1,58; 95% ДИ, 1,13-2,21), посещения отделения неотложной помощи (по сравнению с посещениями педиатра: OR, 1,60; 95% ДИ, 1,21-2,11) и южный регион (по сравнению с северо-востоком: OR, 1,61; 95% ДИ, 1,07–2,44) (таблица 2). Среди детей, получающих антибиотики, независимыми предикторами назначения нерекомендуемых антибиотиков были «другие» страховки (по сравнению с частным страхованием: OR, 0.37; 95% ДИ 0,18–0,75) и посещения отделения неотложной помощи (по сравнению с посещениями педиатра: ОШ 0,61; 95% ДИ 0,39–0,95) (Таблица 2).
Тестирование GABHS и связь с назначением антибиотиков
С 1997 по 2003 год, когда регистрировались результаты теста GABHS, врачи выполняли тест GABHS в 53% (95% ДИ, 48-57%) посещений (n = 2797). В модели многомерной логистической регрессии тестирования GABHS не было изменений в тестировании с течением времени (OR, 1,01 в год; 95% ДИ, 0,93-1,11), но независимыми предикторами тестирования GABHS были другие посещения первичной медико-санитарной помощи (по сравнению с посещениями педиатра: OR, 0,46; 95% ДИ, 0,32-0,66), посещение отделения неотложной помощи (по сравнению с посещениями педиатра: OR, 0,45; 95% ДИ, 0,29-0,70) и западный регион (по сравнению с северо-востоком: OR, 0,55; 95% ДИ, 0,34 -0,92).
В модели многомерной логистической регрессии тестирования GABHS не было изменений в тестировании с течением времени (OR, 1,01 в год; 95% ДИ, 0,93-1,11), но независимыми предикторами тестирования GABHS были другие посещения первичной медико-санитарной помощи (по сравнению с посещениями педиатра: OR, 0,46; 95% ДИ, 0,32-0,66), посещение отделения неотложной помощи (по сравнению с посещениями педиатра: OR, 0,45; 95% ДИ, 0,29-0,70) и западный регион (по сравнению с северо-востоком: OR, 0,55; 95% ДИ, 0,34 -0,92).
Врачи прописывали антибиотики в 48% посещений, во время которых они выполняли тест GABHS, и 51% посещений, во время которых они не выполняли тест GABHS ( P =.40) (таблица 4). Не было никакой связи между тестированием GABHS и назначением антибиотиков после корректировки на год исследования ( P = 0,40). Среди детей с кодом первичного диагноза острый фарингит, тонзиллит и стрептококковая ангина (n = 1799) 63% (95% ДИ, 57–69%) прошли тест GABHS. Существовала значительная разница в назначении антибиотиков между теми, кто прошел тест GABHS (57%), и теми, кто его не сделал (73%) ( P <0,001). Детям с кодом диагноза инфекция верхних дыхательных путей, неуточненная вирусная инфекция, острый бронхит и другие диагнозы тем, у кого был проведен тест GABHS, назначали антибиотик при 21% посещений по сравнению с 30% для тех, кто этого не делал (n = 998; P =.11).
В целом, врачи выполнили тест GABHS в 51% (95% ДИ, 45-57%) посещений по поводу боли в горле, при которых они прописали антибиотики. Среди детей с кодом диагноза фарингит, тонзиллит и стрептококковая ангина, получавших антибиотики (т.е. подгруппа, на которую нацелена оценка HEDIS), 57% (95% ДИ, 50% -63%) прошли тест GABHS.
Хотя от 15% до 36% детей с болью в горле страдают БГСА, 7 , 8,11 , 12 , мы обнаружили, что врачи прописывали антибиотики 53% детей с основной жалобой на боль в горле в период с 1995 по 2003 год. .Обнадеживает то, что мы обнаружили значительное снижение доли пациентов, получающих антибиотики за период исследования. Однако даже в конце периода исследования доля детей, которым прописали антибиотик, по-прежнему превышала максимально ожидаемую распространенность БГСА среди детей с ангиной.
.Обнадеживает то, что мы обнаружили значительное снижение доли пациентов, получающих антибиотики за период исследования. Однако даже в конце периода исследования доля детей, которым прописали антибиотик, по-прежнему превышала максимально ожидаемую распространенность БГСА среди детей с ангиной.
Следует отметить, что уменьшение количества выписываемых препаратов было связано с уменьшением использования препаратов, рекомендованных для лечения БГСА; Доля детей, которым назначались нерекомендуемые препараты, не изменилась.Действительно, со временем мы обнаружили тенденцию к увеличению использования нерекомендуемых антибиотиков среди детей, получающих антибиотики (OR 1,05 в год; 95% ДИ 0,97–1,12). Это согласуется с другими исследованиями, предполагающими увеличение использования препаратов широкого спектра действия (особенно кларитромицина и азитромицина среди детей) в течение периода исследования, даже несмотря на то, что общие показатели назначения антибиотиков были стабильными или снижались. 16 , 28 , 29 Это представляет особый интерес, учитывая растущую распространенность устойчивости к макролидам, обнаруживаемую у GABHS и других распространенных педиатрических патогенов, таких как Streptococcus pneumoniae . 30 -32
Врачи чаще прописывали антибиотики детям в возрасте от 6 до 11 лет, что соответствует более высокой распространенности БГСА в этой возрастной группе. 2 , 4 Другие врачи первичного звена и отделения неотложной помощи примерно на 50% реже использовали тестирование GABHS и примерно на 60% чаще выписывали антибиотики, чем педиатры. Другие врачи первичного звена и клиницисты отделений неотложной помощи, поскольку они заботятся как о взрослых, так и о детях, могли столкнуться с противоречивыми сообщениями о роли клинических критериев и тестирования GABHS у взрослых и экстраполировали этот конфликт на свое лечение детей. 6 , 9 , 10,33 -36
Дети, находящиеся в отделениях неотложной помощи, реже получали нерекомендованные антибиотики, чем дети, проходящие лечение в педиатрической практике, несмотря на более высокий процент назначения антибиотиков в отделениях неотложной помощи. Врачи реже прописывали антибиотики цветным детям, что, по-видимому, отражает чрезмерное назначение антибиотиков белым детям. Врачи на юге чаще выписывали антибиотики, что согласуется с другими анализами, показывающими более высокий уровень назначения антибиотиков и антибиотиков широкого спектра действия на юге. 14 , 37 , 38 Врачи с меньшей вероятностью прописали нерекомендуемые антибиотики детям с «другой» страховкой, небольшой группе, для которой информация о страховке была пустой или неизвестной или которые получали благотворительную помощь.
Врачи реже прописывали антибиотики цветным детям, что, по-видимому, отражает чрезмерное назначение антибиотиков белым детям. Врачи на юге чаще выписывали антибиотики, что согласуется с другими анализами, показывающими более высокий уровень назначения антибиотиков и антибиотиков широкого спектра действия на юге. 14 , 37 , 38 Врачи с меньшей вероятностью прописали нерекомендуемые антибиотики детям с «другой» страховкой, небольшой группе, для которой информация о страховке была пустой или неизвестной или которые получали благотворительную помощь.
В Соединенных Штатах, чтобы лучше направлять лечение антибиотиками детей с ангиной, AAP, CDC и IDSA рекомендуют лабораторное подтверждение БГСА перед назначением антибиотиков, 2 , 3,34 стратегия, которая была эмпирически проверена. подтверждено. 36 Поскольку большинство тестов на GABHS отрицательны, 4 , 39 можно было бы ожидать связи между тестированием GABHS и более низкими показателями назначения антибиотиков. В нестратифицированном анализе детей с болью в горле мы не обнаружили связи между проведением теста на БГСА и назначением антибиотиков. В стратифицированном анализе среди детей с диагностическим кодом инфекции верхних дыхательных путей, неуточненных вирусных инфекций, острого бронхита и других диагнозов тестирование БГСА не было связано со статистически более низкой частотой назначения антибиотиков, хотя это может частично отражать небольшую выборку. размер, «эффект пола» или назначение антибиотиков по показаниям, не связанным с фарингитом.Среди детей с кодом диагноза фарингит, тонзиллит и стрептококковая ангина — хотя частота назначения антибиотиков была выше, чем при других диагнозах, — тестирование БГСА было связано с абсолютным снижением частоты назначения антибиотиков на 16%.
Эта подгруппа наилучшим образом приближается к популяции, используемой в новом показателе HEDIS, который оценивает долю леченных антибиотиками случаев фарингита, прошедших тестирование GABHS. 24 В предыдущих исследованиях сообщалось о различных показателях тестирования среди детей с фарингитом, получавших антибиотики, от 23% до 84%. 40 , 41 В более позднем отчете, подтверждающем новую меру HEDIS в 5 планах здравоохранения, было обнаружено, что уровень тестирования составляет от 59% до 83%, что немного выше, чем у 57%, более репрезентативных на национальном уровне, найденных здесь. 25 Наш анализ показывает, что хорошие результаты по этому показателю качества, вероятно, будут связаны с более низким уровнем назначения антибиотиков.
24 В предыдущих исследованиях сообщалось о различных показателях тестирования среди детей с фарингитом, получавших антибиотики, от 23% до 84%. 40 , 41 В более позднем отчете, подтверждающем новую меру HEDIS в 5 планах здравоохранения, было обнаружено, что уровень тестирования составляет от 59% до 83%, что немного выше, чем у 57%, более репрезентативных на национальном уровне, найденных здесь. 25 Наш анализ показывает, что хорошие результаты по этому показателю качества, вероятно, будут связаны с более низким уровнем назначения антибиотиков.
В нашем анализе есть предостережения и ограничения, которые следует учитывать. Во-первых, наш анализ был ограничен детьми с основной жалобой на боль в горле.Клиницисты должны помнить, что дети могут заболеть фарингитом из-за БГСА без основной жалобы на боль в горле. В дополнительном анализе мы обнаружили, что среди детей с кодом первичного диагноза фарингит, тонзиллит и стрептококковая ангина, наиболее частыми причинами посещения были ангина (55%), лихорадка (19%), кашель (6%). и боль в ухе (2%). Во-вторых, у детей боль в горле может быть не главной жалобой, а второстепенной причиной их посещения. Наши результаты качественно не изменились при включении детей со вторым или третьим Причина посещения Классификация код «симптомы, относящиеся к горлу.”
В-третьих, NAMCS и NHAMCS зависят от полного и точного ввода клинической информации врачами, персоналом клиники, персоналом больницы и представителями Бюро переписи населения. В-четвертых, NAMCS и NHAMCS не имеют подробной клинической информации, такой как симптомы, результаты физикального обследования или аллергии пациента. Аналогичным образом, в NAMCS и NHAMCS отсутствуют данные о том, какой тип теста GABHS был проведен (например, экспресс-тест или посев), и отсутствуют результаты тестов GABHS. Из-за этого мы не могли оценить уместность проведения тестирования на БГСА, уместность диагноза или уместность назначения антибиотиков. Поскольку мы не знаем, сколько из этих тестов было посевом, у нас нет оценки частоты практики назначения антибиотиков в ожидании результата посева. Наконец, данные о тестировании GABHS были доступны только для подгруппы посещений, которые произошли во второй части периода исследования. Несмотря на эти ограничения, мы обнаружили, что врачи назначают антибиотики в количестве, превышающем ожидаемую распространенность БГСА среди детей с болью в горле, и что тестирование использовалось недостаточно, даже у детей с диагностическим кодом фарингита, тонзиллита и стрептококковой ангины, леченных антибиотиками.
Поскольку мы не знаем, сколько из этих тестов было посевом, у нас нет оценки частоты практики назначения антибиотиков в ожидании результата посева. Наконец, данные о тестировании GABHS были доступны только для подгруппы посещений, которые произошли во второй части периода исследования. Несмотря на эти ограничения, мы обнаружили, что врачи назначают антибиотики в количестве, превышающем ожидаемую распространенность БГСА среди детей с болью в горле, и что тестирование использовалось недостаточно, даже у детей с диагностическим кодом фарингита, тонзиллита и стрептококковой ангины, леченных антибиотиками.
Внимание к назначению лекарств от боли в горле было частью всесторонних попыток пропагандировать разумное назначение антибиотиков Центром контроля заболеваний и другими организациями. 5 Успешные вмешательства по продвижению разумного назначения антибиотиков включали академическую детализацию, формулярные ограничения 42 , 43 и многомерные вмешательства с участием пациентов и клиницистов. 44 -46 Другие программы оказались менее успешными. 47 , 48 Устойчивость наиболее успешных вмешательств неизвестна, поэтому необходимы более простые и менее дорогие вмешательства.Расширение использования электронных медицинских карт с интегрированной поддержкой принятия клинических решений обещает улучшить лечение острых респираторных инфекций. 49
Обследование и лечение большинства детей с болью в горле достаточно просты. Всем детям с ангиной следует предложить адекватную анальгезию парацетамолом или ибупрофеном. Врачи должны ограничить тестирование детей, которые могут иметь фарингит, связанного с БГСА: детей старше 3 лет с острым началом боли в горле, лихорадкой, головной болью, болью при глотании, болью в животе, тошнотой, рвотой или болезненной передней шейной лимфаденопатией. 2 Дети с симптомами, указывающими на вирусные инфекции, такими как насморк, конъюнктивит, охриплость голоса, кашель, передний стоматит или диарея, вряд ли болеют БГСА и, как правило, не должны проходить тестирование. Если ребенка сначала лечат антибиотиками до получения результатов теста, прием антибиотиков следует прекратить, если результат теста GABHS отрицательный. Антибиотиком выбора при фарингите, вызванном GABHS, является пенициллин, который является недорогим, узкоспектральным и универсально чувствительным к GABHS. 2
Если ребенка сначала лечат антибиотиками до получения результатов теста, прием антибиотиков следует прекратить, если результат теста GABHS отрицательный. Антибиотиком выбора при фарингите, вызванном GABHS, является пенициллин, который является недорогим, узкоспектральным и универсально чувствительным к GABHS. 2
В заключение мы обнаружили, что врачи со временем назначают антибиотики реже детям с болью в горле. Однако общая частота назначения антибиотиков по-прежнему превышает ожидаемую распространенность БГСА, и врачи продолжают без необходимости выбирать антибиотики широкого спектра действия. Ненужные назначения антибиотиков не являются доброкачественными: они увеличивают распространенность устойчивых к антибиотикам бактерий, 50 подвергают пациентов побочным эффектам лекарств, 51 , 52 и увеличивают затраты.Возможно, это уникальное явление среди инфекций верхних дыхательных путей. У клиницистов есть хорошие объективные критерии в виде тестирования на БГСА, которые помогут лечить детей с болью в горле антибиотиками. Ограничение назначения антибиотиков детям с положительным результатом теста на БГСА является достижимой целью для врачей первичного звена и важным шагом на пути к разумному использованию антибиотиков в целом.
Автор для переписки: Джеффри А. Линдер, доктор медицины, магистр здравоохранения, отделение общей медицины, Бригам и женская больница, 1620 Tremont St, BC-3-2X, Бостон, Массачусетс 02120 (jlinder @ partners.org).
Вклад авторов: Д-р Линдер имел полный доступ ко всем данным исследования, которые общедоступны в Национальном центре статистики здравоохранения, и берет на себя ответственность за точность анализа данных.
Концепция и дизайн исследования; учебное руководство : Линдер, Бейтс, Финкельштейн.
Сбор данных : Linder.
Анализ и интерпретация данных; критический пересмотр рукописи для важного интеллектуального содержания : Линдер, Бейтс, Ли, Финкельштейн.
Составление рукописи : Линдер, Бейтс.
Статистический анализ : Линдер, Бейтс, Ли.
Раскрытие финансовой информации: Не сообщалось.
Финансирование / поддержка: Это исследование было поддержано Агентством по исследованиям и качеству здравоохранения посредством присуждения премии доктору Линдеру за развитие карьеры (K08 HS014563). Д-р Ли поддержан премией Агентства медицинских исследований и развития качественной карьеры (K08 HS013908).
Роль спонсора: Агентство медицинских исследований и качества не принимало участия в разработке или проведении исследования; сбор, управление, анализ или интерпретация данных; или подготовка, рецензирование или утверждение рукописи.
1.Нэш Д.Р., Харман Дж., Уолд Е.Р., Келлехер К.Дж. Назначение антибиотиков врачами первичной медико-санитарной помощи детям с инфекциями верхних дыхательных путей. Arch Pediatr Adolesc Med . 2002; 156: 1114-111912413339Google ScholarCrossref 2.Американская академия педиатрии. Стрептококковые инфекции группы А. В: Пикеринг Л.К., изд. Красная книга: Отчет Комитета по инфекционным болезням за 2003 год . 26-е изд. Деревня Элк-Гроув, штат Иллинойс: Американская академия педиатрии; 2003
3.Бисно А. Л., Гербер М. А., Гвалтни Дж. М. мл., Каплан Е. Л., Шварц Р. Х. Практическое руководство по диагностике и лечению стрептококкового фарингита группы А. Клин Инфекция Дис . 2002; 35: 113-12512087516Google ScholarCrossref 5.Schwartz B, Marcy SM, Phillips WR, Gerber MA, Dowell SF. Фарингит — принципы разумного использования противомикробных препаратов. Педиатрия . 1998; 101: 171-174Google ScholarCrossref 6. Центор Р.М., Уизерспун Дж. М., Далтон Х. П., Броуди К. Э., Линк К. Диагностика стрептококковой ангины у взрослых в отделении неотложной помощи.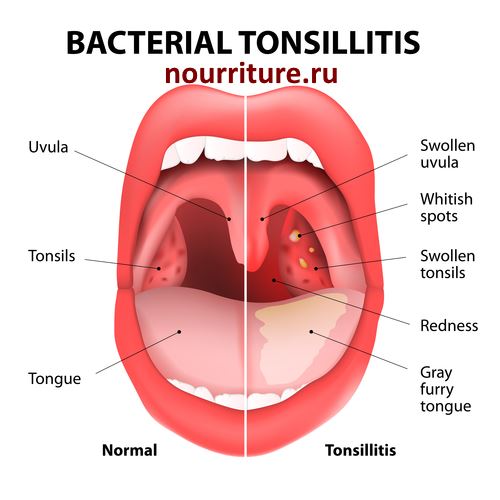 Принятие решений в медицине . 1981; 1: 239-2466763125Google ScholarCrossref 7. McIsaac WJ, White D, Tannenbaum D, Low DE. Клиническая оценка для снижения ненужного использования антибиотиков у пациентов с болью в горле. CMAJ . 1998; 158: 75-839475915Google Scholar8, McIsaac WJ, Goel V, To T, Low DE. Обоснованность оценки боли в горле в семейной практике. CMAJ . 2000; 163: 811-81511033707Google Scholar9.Komaroff AL, Pass TM, Aronson MD.
и другие. Прогнозирование стрептококкового фарингита у взрослых. J Gen Intern Med . 1986; 1: 1-73534166Google ScholarCrossref 10. Уолш Б.Т., Букхейм В.В., Джонсон Р.К., Томпкинс Р.К. Распознавание стрептококкового фарингита у взрослых. Arch Intern Med . 1975; 135: 1493-14971103766Google ScholarCrossref 11. Клякович М. Представление и лечение боли в горле в общей практике. N Z Med J . 1993; 106: 381-3838367095Google Scholar, 12. Каплан Е.Л., Топ FH-младший, Даддинг Б.А., Ваннамакер Л.В. Диагностика стрептококкового фарингита: дифференциация активной инфекции от носительства у ребенка с симптомами. J Заразить Dis . 1971; 123: 490-5015115179Google ScholarCrossref 13. Poses RM, Cebul RD, Collins M, Fager SS. Точность оценок вероятности пациентов с болью в горле, сделанных опытными врачами: значение для принятия решений. ДЖАМА . 1985; 254: 925-9293894705Google ScholarCrossref 14. Найквист А.С., Гонсалес Р., Штайнер Дж. Ф., Санде М. А.. Назначение антибиотиков детям при простуде, инфекциях верхних дыхательных путей и бронхите. ДЖАМА . 1998; 279: 875-8779516004Google ScholarCrossref 15.Маккейг Л.Ф., Бессер Р.Э., Хьюз Дж. М.. Тенденции в частоте назначения противомикробных препаратов детям и подросткам.
Принятие решений в медицине . 1981; 1: 239-2466763125Google ScholarCrossref 7. McIsaac WJ, White D, Tannenbaum D, Low DE. Клиническая оценка для снижения ненужного использования антибиотиков у пациентов с болью в горле. CMAJ . 1998; 158: 75-839475915Google Scholar8, McIsaac WJ, Goel V, To T, Low DE. Обоснованность оценки боли в горле в семейной практике. CMAJ . 2000; 163: 811-81511033707Google Scholar9.Komaroff AL, Pass TM, Aronson MD.
и другие. Прогнозирование стрептококкового фарингита у взрослых. J Gen Intern Med . 1986; 1: 1-73534166Google ScholarCrossref 10. Уолш Б.Т., Букхейм В.В., Джонсон Р.К., Томпкинс Р.К. Распознавание стрептококкового фарингита у взрослых. Arch Intern Med . 1975; 135: 1493-14971103766Google ScholarCrossref 11. Клякович М. Представление и лечение боли в горле в общей практике. N Z Med J . 1993; 106: 381-3838367095Google Scholar, 12. Каплан Е.Л., Топ FH-младший, Даддинг Б.А., Ваннамакер Л.В. Диагностика стрептококкового фарингита: дифференциация активной инфекции от носительства у ребенка с симптомами. J Заразить Dis . 1971; 123: 490-5015115179Google ScholarCrossref 13. Poses RM, Cebul RD, Collins M, Fager SS. Точность оценок вероятности пациентов с болью в горле, сделанных опытными врачами: значение для принятия решений. ДЖАМА . 1985; 254: 925-9293894705Google ScholarCrossref 14. Найквист А.С., Гонсалес Р., Штайнер Дж. Ф., Санде М. А.. Назначение антибиотиков детям при простуде, инфекциях верхних дыхательных путей и бронхите. ДЖАМА . 1998; 279: 875-8779516004Google ScholarCrossref 15.Маккейг Л.Ф., Бессер Р.Э., Хьюз Дж. М.. Тенденции в частоте назначения противомикробных препаратов детям и подросткам. ДЖАМА . 2002; 287: 3096-310212069672Google ScholarCrossref 16. Штайнман М.А., Гонсалес Р., Линдер Дж. А., Ландефельд К.С. Изменение использования антибиотиков в амбулаторной практике по месту жительства, 1991–1999 гг. Энн Интерн Мед. . 2003; 138: 525-53312667022Google ScholarCrossref 17.
ДЖАМА . 2002; 287: 3096-310212069672Google ScholarCrossref 16. Штайнман М.А., Гонсалес Р., Линдер Дж. А., Ландефельд К.С. Изменение использования антибиотиков в амбулаторной практике по месту жительства, 1991–1999 гг. Энн Интерн Мед. . 2003; 138: 525-53312667022Google ScholarCrossref 17.Woodwell DA, Cherry DK. Национальное обследование амбулаторной медицинской помощи: Резюме 2002 г .: Предварительные данные статистики естественного движения населения и здоровья: No.346 . Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения; 2004
18.Хинг Э, Миддлтон К. Обследование амбулаторной медицинской помощи национальной больницы: Резюме амбулаторного отделения 2002 года: предварительные данные статистики естественного движения населения и здоровья: № 338 . Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения; 2004
19.Маккейг Л.Ф., Берт К.В. Национальное обследование амбулаторной медицинской помощи: 2002 г. Резюме отделения неотложной помощи: предварительные данные статистики естественного движения населения и здоровья: No.335 . Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения; 2004
20.Национальный центр статистики здравоохранения. Документация по общедоступному файлу микроданных, Национальное обследование амбулаторной медицинской помощи больниц, 2003 г. Хяттсвилл, Мэриленд: Национальная служба технической информации; 2005
21.Национальный центр статистики здравоохранения. Общедоступная документация по файлам микроданных, Национальное исследование амбулаторной медицинской помощи, 2003 г. . Хяттсвилл, Мэриленд: Национальная служба технической информации; 2005
22.Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Национальный справочник кодов лекарств, издание 1995 г. . Вашингтон, округ Колумбия: Служба общественного здравоохранения; 1995
23.
42 USC §242m (2005).
25. Мангионе-Смит Р., Эллиотт М.Н., Вонг Л., Макдональд Л., Роски Дж. Измерение качества лечения стрептококкового фарингита группы А в 5 планах здравоохранения США. Arch Pediatr Adolesc Med . 2005; 159: 491-49715867126Google ScholarCrossref 26. Линдер Дж. А., Бейтс Д. В., Платт Р. Противовирусные препараты и антибиотики от гриппа в США, 1995–2002 гг. Pharmacoepidemiol Drug Saf In pressGoogle Scholar 27. Linder JA, Singer DE, Stafford RS. Связь между назначением антибиотиков и продолжительностью посещения у взрослых с инфекциями верхних дыхательных путей. Клин Тер . 2003; 25: 2419-243014604741Google ScholarCrossref 28.Stille CJ, Andrade SE, Huang SS. и другие. Более широкое использование макролидных антибиотиков второго поколения для детей в девяти планах здравоохранения в Соединенных Штатах. Педиатрия . 2004; 114: 1206-121115520097Google ScholarCrossref 29.Линдер Дж. А., Хуанг Э. С., Штейнман М. А., Гонсалес Р., Стаффорд Р. С.. Назначение фторхинолонов в США: с 1995 по 2002 год. Am J Med . 2005; 118: 259-26815745724Google ScholarCrossref 30. Хайд ТБ, Гей К., Стивенс Д.С. и другие. Устойчивость к макролидам среди инвазивных изолятов Streptococcus pneumoniae . ДЖАМА . 2001; 286: 1857-186211597287Google ScholarCrossref 31.Martin JM, Green M, Barbadora KA, Wald ER. Устойчивые к эритромицину стрептококки группы А у школьников в Питтсбурге. N Engl J Med . 2002; 346: 1200-120611961148Google ScholarCrossref 32. Кричли И.А., Сам Д.Ф., Торнсберри С., Блоссер-Миддлтон Р.С., Джонс М.Э., Карловски Дж. Чувствительность к противомикробным препаратам Streptococcus pyogenes , выделенных при респираторных инфекциях, инфекциях кожи и мягких тканей: данные наблюдения США LIBRA за 1999 г. Diagn Microbiol Infect Dis . 2002; 42: 129-13511858909Google ScholarCrossref 33. Каплан С. Дело против использования посева из горла при лечении стрептококкового фарингита. J Fam Pract . 1979; 8: 485-490. Сноу В., Моттур-Пилсон С., Купер Р. Дж., Хоффман Дж. Р. Принципы правильного применения антибиотиков при остром фарингите у взрослых. Энн Интерн Мед. . 2001; 134: 506-50811255529Google ScholarCrossref 35.Bisno AL. Диагностика ангины у взрослого пациента: действительно ли клинические критерии достаточны? Энн Интерн Мед. . 2003; 139: 150-15112859165Google ScholarCrossref 36. McIsaac WJ, Kellner JD, Aufricht P, Vanjaka A, Low DE. Эмпирическая проверка рекомендаций по лечению фарингита у детей и взрослых. ДЖАМА . 2004; 291: 1587-159515069046Google ScholarCrossref 37.Steinman MA, Landefeld CS, Gonzales R. Предикторы назначения антибиотиков широкого спектра действия при острых респираторных инфекциях в первичной медико-санитарной помощи взрослых. ДЖАМА . 2003; 289: 719-72512585950Google ScholarCrossref 38. Хуанг Э.С., Стаффорд Р.С. Национальные модели лечения инфекций мочевыводящих путей у женщин врачами амбулаторной помощи. Arch Intern Med . 2002; 162: 41-4711784218Google ScholarCrossref 39.Эбелл М. Х., Смит М. А., Барри Х. К., Айвз К., Кэри М. У этого пациента ангина? ДЖАМА . 2000; 284: 2912-291811147989Google ScholarCrossref 40. Mainous AG III, Zoorob RJ, Kohrs FP, Hagen MD. Диагностические тесты на стрептококки и антибиотики, назначаемые при тонзиллофарингите у детей. Pediatr Infect Dis J . 1996; 15: 806-8108878226Google ScholarCrossref 41, Бенин А.Л., Виткаускас Г., Торнквист Э.
и другие.
Diagn Microbiol Infect Dis . 2002; 42: 129-13511858909Google ScholarCrossref 33. Каплан С. Дело против использования посева из горла при лечении стрептококкового фарингита. J Fam Pract . 1979; 8: 485-490. Сноу В., Моттур-Пилсон С., Купер Р. Дж., Хоффман Дж. Р. Принципы правильного применения антибиотиков при остром фарингите у взрослых. Энн Интерн Мед. . 2001; 134: 506-50811255529Google ScholarCrossref 35.Bisno AL. Диагностика ангины у взрослого пациента: действительно ли клинические критерии достаточны? Энн Интерн Мед. . 2003; 139: 150-15112859165Google ScholarCrossref 36. McIsaac WJ, Kellner JD, Aufricht P, Vanjaka A, Low DE. Эмпирическая проверка рекомендаций по лечению фарингита у детей и взрослых. ДЖАМА . 2004; 291: 1587-159515069046Google ScholarCrossref 37.Steinman MA, Landefeld CS, Gonzales R. Предикторы назначения антибиотиков широкого спектра действия при острых респираторных инфекциях в первичной медико-санитарной помощи взрослых. ДЖАМА . 2003; 289: 719-72512585950Google ScholarCrossref 38. Хуанг Э.С., Стаффорд Р.С. Национальные модели лечения инфекций мочевыводящих путей у женщин врачами амбулаторной помощи. Arch Intern Med . 2002; 162: 41-4711784218Google ScholarCrossref 39.Эбелл М. Х., Смит М. А., Барри Х. К., Айвз К., Кэри М. У этого пациента ангина? ДЖАМА . 2000; 284: 2912-291811147989Google ScholarCrossref 40. Mainous AG III, Zoorob RJ, Kohrs FP, Hagen MD. Диагностические тесты на стрептококки и антибиотики, назначаемые при тонзиллофарингите у детей. Pediatr Infect Dis J . 1996; 15: 806-8108878226Google ScholarCrossref 41, Бенин А.Л., Виткаускас Г., Торнквист Э.
и другие./145897359-56a6fcfc3df78cf772914cbc.jpg) Улучшение диагностического тестирования и сокращение чрезмерного использования антибиотиков у детей с фарингитом: полезная роль электронной медицинской карты. Pediatr Infect Dis J . 2003; 22: 1043-104714688562Google ScholarCrossref 42.Solomon DH, Houton LV, Glynn RJ, Baden L, Curtis K, Schrager H. Академические детали для улучшения использования антибиотиков широкого спектра действия в академическом медицинском центре. Arch Intern Med . 2001; 161: 1897-1
Улучшение диагностического тестирования и сокращение чрезмерного использования антибиотиков у детей с фарингитом: полезная роль электронной медицинской карты. Pediatr Infect Dis J . 2003; 22: 1043-104714688562Google ScholarCrossref 42.Solomon DH, Houton LV, Glynn RJ, Baden L, Curtis K, Schrager H. Академические детали для улучшения использования антибиотиков широкого спектра действия в академическом медицинском центре. Arch Intern Med . 2001; 161: 1897-1493132Google ScholarCrossref 43. Mather JL, Bayliff CD, Reider MJ, Hussain Z, Colby WD. Влияние оговорок к формулярам на использование лекарств: контролируемое испытание. Кан Дж Хосп Фарм . 1994; 47: 111-11610135645.Gonzales R, Steiner JF, Lum A, Barrett PH Jr. Снижение использования антибиотиков в амбулаторной практике: влияние многомерного вмешательства на лечение неосложненного острого бронхита у взрослых. ДЖАМА . 1999; 281: 1512-151910227321Google ScholarCrossref 45. Финкельштейн Дж. А., Дэвис Р. Л., Доуэлл С. Ф. и другие. Снижение использования антибиотиков у детей: рандомизированное исследование с участием 12 практик. Педиатрия . 2001; 108: 1-711433046Google ScholarCrossref 46. Perz JF, Craig AS, Coffey CS. и другие.Изменения в назначении антибиотиков детям после кампании в масштабах всего сообщества. ДЖАМА . 2002; 287: 3103-310912069673Google ScholarCrossref 47.McIsaac WJ, Goel V, To T, Permaul JA, Low DE. Влияние на назначение антибиотиков повторных клинических подсказок использовать шкалу оценки боли в горле: уроки неудавшегося исследования вмешательства в сообществе. J Fam Pract . 2002; 51: 339-34411978257Google Scholar48. Белонгия Е.А., Салливан Б.Дж., Чиу PH, Мадагам Э., Рид К.Д., Шварц Б. Испытание с вмешательством на уровне сообщества, направленное на продвижение разумного использования антибиотиков и сокращение носительства у детей, устойчивых к пенициллину, Streptococcus pneumoniae .



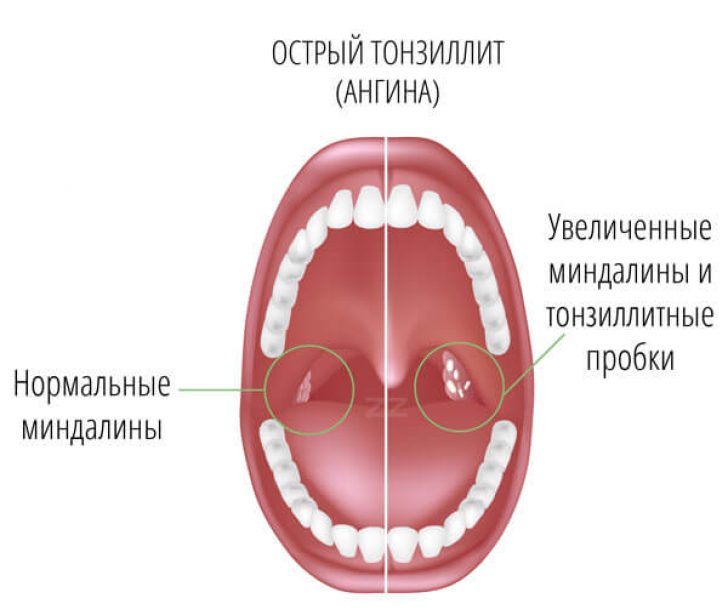
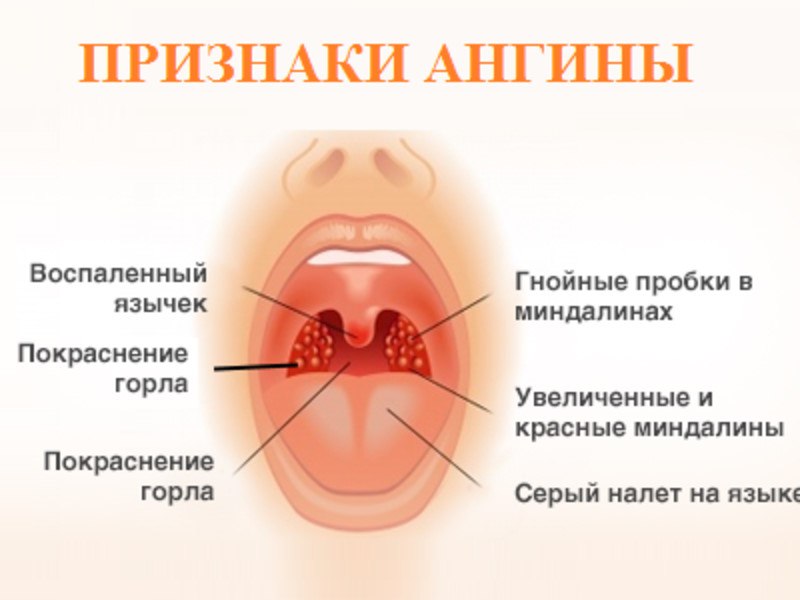 Это могут быть пастилки, таблетки для рассасывания, спреи, аптечные и самодельные растворы для полоскания. Лечение острого тонзиллита в домашних условиях в большинстве случаев ограничивается бессистемным применением этих средств.
Это могут быть пастилки, таблетки для рассасывания, спреи, аптечные и самодельные растворы для полоскания. Лечение острого тонзиллита в домашних условиях в большинстве случаев ограничивается бессистемным применением этих средств. Родители сталкиваются с недостаточной эффективностью полосканий, негативным отношением ребенка к использованию спреев и ингаляций.
Родители сталкиваются с недостаточной эффективностью полосканий, негативным отношением ребенка к использованию спреев и ингаляций. 2002. № 1-2. С. 24-28.
2002. № 1-2. С. 24-28. Так кашель, возникающий при раздражении горла, будет протекать легче.
Так кашель, возникающий при раздражении горла, будет протекать легче. Посетите стоматолога и радуйте его своим появление не реже 1 раз в полгода! Лечению подлежат и иные инфекции: синусит, пиелонефрит, фурункулез. На борьбе с очагами бактериальной инфекции основана профилактика гнойной (лакунарной, фолликулярной) ангины.
Посетите стоматолога и радуйте его своим появление не реже 1 раз в полгода! Лечению подлежат и иные инфекции: синусит, пиелонефрит, фурункулез. На борьбе с очагами бактериальной инфекции основана профилактика гнойной (лакунарной, фолликулярной) ангины. 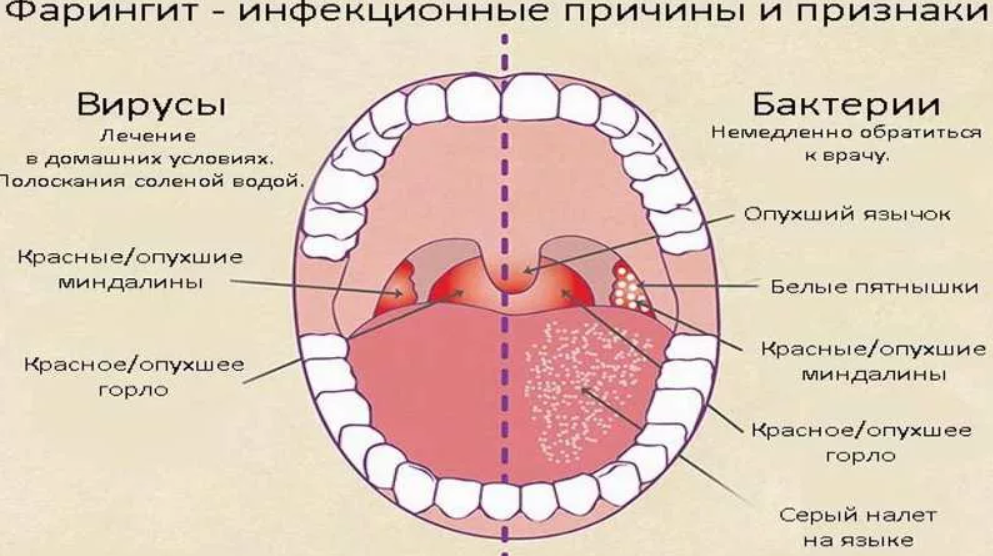 : (703) 299-0200
: (703) 299-0200 