Каплевидный гипомеланоз. Что такое Каплевидный гипомеланоз?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Каплевидный гипомеланоз – дерматологическое заболевание неясной этиологии, проявляющееся очаговым нарушением пигментации кожных покровов. Считается одним из наиболее распространенных вариантов гипомеланоза. Симптомами этого заболевания являются светлые пятна размерами до 10 миллиметров, локализующиеся на сгибательной поверхности коленного и локтевого суставов, плечах и груди. Диагностика каплевидного гипомеланоза осуществляется на основании данных дерматологического осмотра, анализа анамнеза пациента, в спорных случаях может быть произведена биопсия кожи с последующим гистологическим изучением тканей.
- Причины каплевидного гипомеланоза
- Симптомы каплевидного гипомеланоза
- Диагностика и лечение каплевидного гипомеланоза
- Прогноз и профилактика каплевидного гипомеланоза
- Цены на лечение
Общие сведения
Каплевидный гипомеланоз – очаговое нарушение пигментации кожи неясного (возможно – полиморфного) генеза, предположительно обусловленное замедленным восстановлением меланина на фоне его ускоренного разрушения ультрафиолетом и другими факторами. Это состояние является одним из наиболее распространенных вариантов гипопигментации кожных покровов, в основном поражает женщин в возрасте старше 30-40 лет. По этой причине некоторые дерматологи относят каплевидный гипомеланоз к одному из вариантов фотостарения кожи – подмечено, что воздействие ультрафиолетового изучения ускоряет развитие данного заболевания.
Каплевидный гипомеланоз
Причины каплевидного гипомеланоза
За характерную окраску кожных покровов человека отвечают меланоциты – клетки кожи, которые содержат в себе коричневый пигмент меланин, выполняющий защитную роль (поглощение ультрафиолетового излучения). От количества меланоцитов и меланина в них зависит насыщенность цвета кожи. При воздействии ряда факторов различной природы может наблюдаться недостаток этого пигмента – причиной становится либо ускоренное разрушение меланина, либо его недостаточное образование.
Достоверных данных по поводу этиологии каплевидного гипомеланоза на сегодняшний момент нет, удалось выяснить, что его развитие ускоряется при длительном пребывании на солнце. Поэтому предполагается, что роль пускового фактора может играть ультрафиолетовое излучение. Преимущественное развитие каплевидного гипомеланоза у женщин старшего возраста позволяет отнести его к разновидности фотостарения кожи, но остается неясным, почему он возникает у одних лиц и не проявляется у других. В последние годы удалось определить, что у большинства пациенток имеется одинаковый тип антигенов главного комплекса гистосовместимости (ГКГС) – HLA-DR8, что указывает на роль генетических и иммунологических факторов в развитии патологии.
Симптомы каплевидного гипомеланоза
Начало развития каплевидного гипомеланоза в большинстве случаев приходится на возраст 35-45 лет, изредка он может проявляться ранее, особенно при злоупотреблении солнечными ваннами или посещениями соляриев. Первичной локализацией гипопигментации при этом состоянии является кожа сгибательной поверхности коленных суставов – именно там появляются светлые пятна диаметром в несколько миллиметров округлой формы. Длительное время этот симптом каплевидного гипомеланоза остается единственным, большинство больных не обращаются к врачу по причине слабой выраженности проявлений и незаметной локализации поражений.
Со временем очаги гипопигментации возникают на предплечьях, сгибательной поверхности локтевых суставов, плечах. Затем каплевидный гипомеланоз распространяется на кожные покровы груди, где размер очагов поражения может достигать 1 сантиметра. Участки гипопигментации имеют округлую форму и четкие границы, обычно не сливаются между собой – клиническая картина патологии схожа с «каплями» нарушенной пигментации, рассыпанными по телу, что и дало название заболеванию. Каплевидный гипомеланоз крайне редко приводит к поражению кожных покровов на лице, ограничиваясь нижними и верхними конечностями, зоной груди, изредка распространяясь на области спины и живота. Каких-либо субъективных симптомов (кожного зуда, жжения, болезненности) при этой патологии не отмечается.
Участки гипопигментации имеют округлую форму и четкие границы, обычно не сливаются между собой – клиническая картина патологии схожа с «каплями» нарушенной пигментации, рассыпанными по телу, что и дало название заболеванию. Каплевидный гипомеланоз крайне редко приводит к поражению кожных покровов на лице, ограничиваясь нижними и верхними конечностями, зоной груди, изредка распространяясь на области спины и живота. Каких-либо субъективных симптомов (кожного зуда, жжения, болезненности) при этой патологии не отмечается.
Диагностика и лечение каплевидного гипомеланоза
Определение каплевидного гипомеланоза в дерматологии осуществляется посредством осмотра кожных покровов и расспроса больного, в спорных случаях производят соскоб или биопсию кожи с последующей микроскопией образцов. При осмотре кожи рекомендуется использовать лампу Вуда, так как с ее помощью можно выявить участки гипопигментации даже на очень светлых кожных покровах. Учитывая, что чаще всего каплевидный гипомеланоз развивается у лиц с 1-3 типами кожи, в ряде случаев на незагоревших участках очаги нарушенной пигментации без специального оборудования обнаружить очень сложно.
При расспросе выясняется, что образование участков гипопигментации при каплевидном гипомеланозе происходило без каких-либо субъективных симптомов – зуда или жжения. Дополнительными диагностическими критериями могут служить женский пол, возраст более 35 лет. Нередко резкое ускорение развития заболевания приходится на климактерический период. Гистологическое изучение производят для дифференцирования каплевидного гипомеланоза от некоторых форм лишая и других дерматологических состояний, сопровождающихся очаговым разрушением меланина. Патогистологическая картина при этой патологии обычно характеризуется неизмененной кожей с пониженным количеством или отсутствием меланоцитов в эпидермисе. Важным гистологическим подтверждением каплевидного гипомеланоза является отсутствие атрофических или воспалительных изменений кожи.
Этиотропное лечение каплевидного гипомеланоза отсутствует из-за неясности этиологии этого состояния. Применяют внутрикожные инъекции кортикостероидов непосредственно в очаги поражения, по некоторым данным это значительно замедляет их рост и тормозит развитие новых участков гипопигментации. С этой же целью используют разнообразные наружные средства на основе ретиноидов – они улучшают пигментный и общий обмен в тканях кожи и, тем самым, уменьшают проявления каплевидного гипомеланоза. Данных по поводу возможности полного устранения этого состояния на сегодняшний момент нет, для уменьшения эстетического дискомфорта от наличия пятен применяют различные маскирующие (тональные) косметические средства.
Прогноз и профилактика каплевидного гипомеланоза
Прогноз каплевидного гипомеланоза относительно выживаемости пациента, безусловно, благоприятный – это заболевание не угрожает жизни и не приводит к тяжелым осложнениям. Однако в отношении выздоровления и возвращения нормальной пигментации кожных покровов прогнозы специалистов более пессимистические – уже развившиеся очаги гипопигментации практически никогда не удается вернуть в исходное состояние.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении каплевидного гипомеланоза.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гипомеланоз. Что такое Гипомеланоз?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гипомеланоз – состояние кожных покровов, характеризующееся очаговым уменьшением количества меланина, обусловленным генетическими или некоторыми физическими (ультрафиолетовое воздействие) факторами. Основным симптомом гипомеланоза служит появление на поверхности кожи очагов гипопигментации разных размеров и интенсивности в зависимости от формы заболевания. Диагностика данного состояния осуществляется на основании результатов физикального осмотра, люминесцентного и гистологического исследования. Во многих случаях этиотропное лечение гипомеланоза невозможно, применяют разнообразные местные лекарственные, физиотерапевтические и косметологические процедуры.
Во многих случаях этиотропное лечение гипомеланоза невозможно, применяют разнообразные местные лекарственные, физиотерапевтические и косметологические процедуры.
- Причины гипомеланоза
- Классификация гипомеланоза
- Симптомы гипомеланоза
- Диагностика гипомеланоза
- Лечение и прогноз гипомеланоза
- Цены на лечение
Общие сведения
Гипомеланоз является одним из вариантов лейкодермы, при котором по различным причинам нарушается формирование меланина или меланоцитов на отдельных участках кожи. Существует множество форм этого состояния, большую роль в его развитии играют генетические особенности организма. Также в развитии некоторых разновидностей гипомеланоза доказана провоцирующая роль ультрафиолетового излучения, локального переохлаждения, приема некоторых лекарственных средств. В большинстве случаев кожные проявления являются единственным симптомом этого заболевания, но иногда они могут сопровождаться признаками дизэмбриогенеза – поражением центральной нервной системы, пороками развития костей, сердца, половых органов. Встречаемость гипомеланоза оценить довольно сложно, так как нередко больные не обращаются к дерматологу по причине слабой выраженности симптомов.
Встречаемость гипомеланоза оценить довольно сложно, так как нередко больные не обращаются к дерматологу по причине слабой выраженности симптомов.
Гипомеланоз
Причины гипомеланоза
Гипомеланоз разных типов может иметь несколько отличающиеся механизмы развития кожных проявлений. Однако в общем плане это состояние становится следствием нарушения процесса образования меланоцитов (большинство случаев идиопатического гипомеланоза), их повышенного разрушения (при каплевидном гипомеланозе) или нарушения миграции в эмбриональном периоде (гипомеланоз Ито). В результате этого на определенных участках кожных покровов формируются очаги с пониженным содержанием меланоцитов в дерме, что визуально оценивается как осветление с ровными и четкими контурами. Механизмы, которые приводят к таким процессам, досконально не изучены, в некоторых случаях описаны семейные формы гипомеланоза (что доказывает его генетическую природу), но немалую роль играют и внешние факторы среды, такие как ультрафиолетовое излучение.
Также гипомеланоз, особенно у детей, может сопровождать некоторые другие наследственные заболевания и состояния. Наиболее распространенным заболеванием такого типа является синдром Ваандербурга, при котором очаг гипопигментации формируется на голове и выглядит как участок белой кожи со светлыми волосами надо лбом. Другое заболевание – туморозная склеродермия – также характеризуется гипомеланозом в виде небольших очагов, рассыпанных по всему телу. Иногда к одной из форм заболевания относят и витилиго, однако ряд исследователей полагает, что это отдельное дерматологическое состояние, лишь внешне схожее с гипомеланозом. Основной аргумент при этом сводится к тому, что при витилиго пигмент полностью исчезает из очагов поражения кожных покровов, тогда как при гипомеланозе лишь уменьшается его количество.
Классификация гипомеланоза
Существует несколько основных разновидностей гипомеланоза, которые различаются между собой клиническими проявлениями, возрастом дебюта заболевания, причинами и другими факторами. При этом классификация учитывает только те формы этого состояния, которые являются самостоятельными заболеваниями (за исключением гипомеланоза Ито), а не сопровождают другие наследственные и иные патологии. Таким образом, выделяют следующие основные формы гипомеланоза:
При этом классификация учитывает только те формы этого состояния, которые являются самостоятельными заболеваниями (за исключением гипомеланоза Ито), а не сопровождают другие наследственные и иные патологии. Таким образом, выделяют следующие основные формы гипомеланоза:
1. Каплевидный гипомеланоз – является наиболее распространенной формой данного состояния. Он возникает преимущественно у женщин старше 30-ти лет, которые имеют 1-3 тип кожи – то есть, светлый оттенок с низким содержанием меланина. Достоверно установлено, что каплевидный гипомеланоз провоцируется длительным воздействием ультрафиолетового излучения или солнечного света. Предполагается, что эти факторы ускоряют разрушение меланоцитов на определенных участках кожи, а восполнение их потери происходит намного медленнее, из-за чего общее количество пигментных клеток в конечном итоге уменьшается. Также найдена взаимосвязь между развитием каплевидного гипомеланоза и одной из форм лейкоцитарного антигена (HLA-DR8), что может указать на участие иммунных механизмов в развитии данного состояния.
2. Гипомеланоз Ито – генетическое заболевание, преимущественно спорадического происхождения, но описаны и наследственные формы. Кожные проявления при этом состоянии выглядят как полосы зигзагообразной или волнистой формы различных размеров и локализации. Причиной гипомеланоза Ито являются нарушения процесса эмбриогенеза – миграции клеток-предшественников меланоцитов из нервной трубки в будущие ткани кожи во II-III триместре беременности. Примерно в это же время происходит и формирование центральной нервной системы, которое также нарушается. Это приводит к тому, что гипомеланоз Ито сопровождается многочисленными неврологическими нарушениями и другими пороками развития.
3. Идиопатический гипомеланоз – в дерматологии к нему относят практически все формы данного состояния с неясным происхождением. Предполагается, что это разнородная группа нарушений пигментации кожи, суть которых лежит в нарушении одного из этапов миграции или дифференцировки меланоцитов.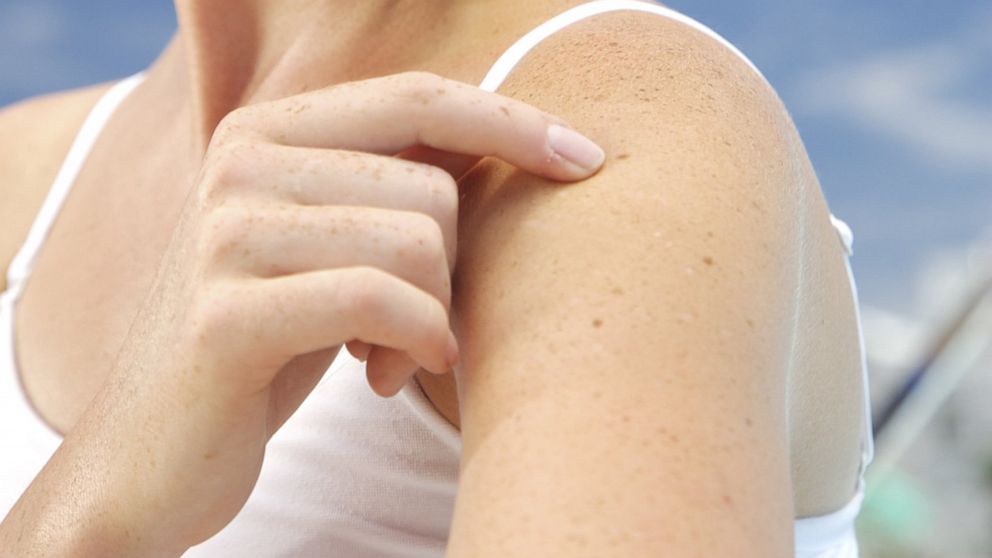 Иногда выделяют идиопатический каплевидный гипомеланоз, который схож по своим проявлениям с классической одноименной формой, но обусловлен не разрушением, а замедлением формирования новых меланоцитов.
Иногда выделяют идиопатический каплевидный гипомеланоз, который схож по своим проявлениям с классической одноименной формой, но обусловлен не разрушением, а замедлением формирования новых меланоцитов.
Некоторые дерматологи могут выделять дополнительные формы и разновидности гипомеланоза, но на сегодняшний день вышеуказанная классификация считается общепринятой.
Симптомы гипомеланоза
Общим для всех типов гипомеланоза является появление более светлых участков кожных покровов различного размера, формы и локализации. Если они располагаются на коже, имеющей волосяной покров (голова, лицо у мужчин, паховая область), то волосы на этих участках также теряют пигмент и становятся светлыми. Практически все формы заболевания (за исключением гипомеланоза Ито) сопровождаются только кожными проявлениями и не вызывают иных симптомов или поражений органов.
Каплевидный гипомеланоз возникает у женщин в возрасте 30-50 лет, которые часто подвергали кожу длительной инсоляции.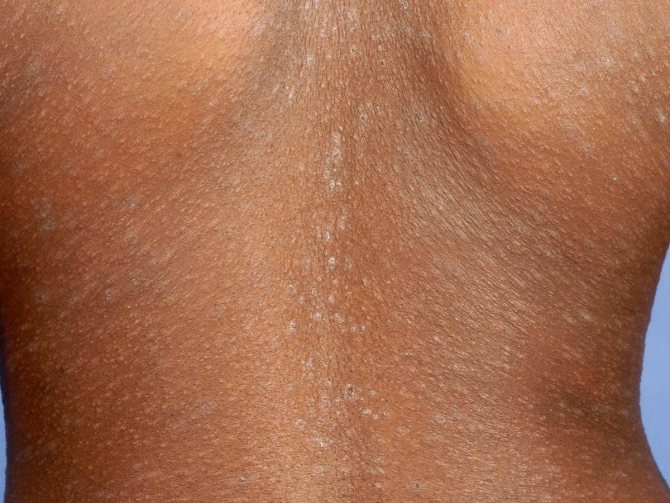 Первые очаги пониженной пигментации возникают на голенях в области разгибательной поверхности коленей, они имеют форму кругов или овалов диаметром до 1-го сантиметра. Постепенно возникают очаги на предплечьях и туловище (спина, живот, область груди), распространения гипопигментации на шею и лицо при каплевидном гипомеланозе чаще всего не происходит. Распространение очагов ускоряется при воздействии ультрафиолетового излучения (в солярии) и солнечного света, в некоторых случаях увеличение площади поражения кожи может быть обусловлено обменными нарушениями.
Первые очаги пониженной пигментации возникают на голенях в области разгибательной поверхности коленей, они имеют форму кругов или овалов диаметром до 1-го сантиметра. Постепенно возникают очаги на предплечьях и туловище (спина, живот, область груди), распространения гипопигментации на шею и лицо при каплевидном гипомеланозе чаще всего не происходит. Распространение очагов ускоряется при воздействии ультрафиолетового излучения (в солярии) и солнечного света, в некоторых случаях увеличение площади поражения кожи может быть обусловлено обменными нарушениями.
Гипомеланоз Ито зачастую возникает еще в детстве, с равной степенью вероятности поражает как мужчин, так и женщин. Участки пониженной пигментации в виде линий и зигзагов возникают по всему телу в первые недели и месяцы жизни, их размеры и интенсивность могут варьироваться у разных больных. Однако по мере роста ребенка их выраженность постепенно снижается, а в подростковом периоде они могут совсем исчезнуть. Гипомеланоз Ито более опасен своими неврологическими симптомами – эпилептическими припадками, умственной отсталостью. Судорожные приступы при этой патологии часто бывают упорными и очень плохо реагируют на традиционные противосудорожные препараты. Дети с гипомеланозом Ито могут страдать от аутизма и двигательной расторможенности. Помимо этого возможны многочисленные пороки развития скелета и других органов – макроцефалия, искривление позвоночника, деформации стоп, аномалии развития половых органов, глаз, зубов.
Судорожные приступы при этой патологии часто бывают упорными и очень плохо реагируют на традиционные противосудорожные препараты. Дети с гипомеланозом Ито могут страдать от аутизма и двигательной расторможенности. Помимо этого возможны многочисленные пороки развития скелета и других органов – макроцефалия, искривление позвоночника, деформации стоп, аномалии развития половых органов, глаз, зубов.
Идиопатический гипомеланоз характеризуется значительным разнообразием симптомов, так как у него может быть множество механизмов развития. Это могут быть небольшие округлые пятна по типу каплевидной формы (идиопатический каплевидный гипомеланоз), более обширные по площади очаги, участки осветления волос и многое другое. Возраст развития проявлений этой разновидности гипопигментации кожи также очень вариабелен – от младенчества до взрослого. Именно поэтому идиопатический гипомеланоз очень сложно дифференцировать от других состояний, сопровождающихся потерей кожных пигментов – частичного альбинизма, витилиго.
Диагностика гипомеланоза
Диагностика гипомеланоза в дерматологии производится на основании результатов осмотра пациента, в том числе при помощи лампы Вуда, а также в спорных случаях — гистологического изучения тканей участка гипопигментации. При осмотре выявляются очаги с более светлой, чем окружающая кожа, окраской и ровными четкими контурами. Последнее многими дерматологами расценивается как патогномоничный признак гипомеланоза в отличие от других форм лейкодермии. Для подтверждения этого можно произвести дополнительный осмотр с применением лампы Вуда с лупой – в ультрафиолетовых лучах намного лучше можно увидеть границу между неизмененной кожей и очагом пониженной пигментации.
Если появляется необходимость в дополнительном гистологическом исследовании, то производят биопсию кожи в очаге гипомеланоза. При микроскопическом рассмотрении будет видно уменьшение количества меланоцитов относительно нормы. Кроме того, при некоторых формах идиопатического гипомеланоза можно заметить деградацию отростков этих клеток. Это дополнительно усугубляет процессы депигментации кожи, что и является причиной развития заболевания. При гипомеланозе Ито диагностика также включает в себя МРТ головного мозга, оценку основных неврологических функций. В ряде случаев обнаруживаются очаговые изменения мозговой ткани, увеличение боковых желудочков, нарушения на электроэнцефалограмме.
Это дополнительно усугубляет процессы депигментации кожи, что и является причиной развития заболевания. При гипомеланозе Ито диагностика также включает в себя МРТ головного мозга, оценку основных неврологических функций. В ряде случаев обнаруживаются очаговые изменения мозговой ткани, увеличение боковых желудочков, нарушения на электроэнцефалограмме.
Лечение и прогноз гипомеланоза
Этиотропного лечения гипомеланоза не существует, в основном терапия сводится к попыткам устранить пигментные нарушения местными средствами. Для этого используют внутрикожные инъекции кортикостероидов (для усиления активности меланогенеза) непосредственно в очаги пониженной пигментации. Аналогично используют ретиноиды, а также препарат на основе экстракта плаценты. Последний за счет высокого содержания биогенных стимуляторов активизирует процессы образования меланоцитов. Однако эффективность всех вышеперечисленных мер неодинакова у разных больных, поэтому перспективы выздоровления от гипомеланоза довольно неоднозначны.
Прогноз гипомеланоза относительно жизни пациента благоприятный (за исключением тяжелых форм гипомеланоза Ито), однако в плане выздоровления он неопределенный. Профилактика каплевидной формы заболевания заключается в отказе от злоупотребления солнечными ваннами и посещением солярия, особенно это касается женщин со светлой кожей. В отношении других форм гипомеланоза большую роль играют генетические факторы и нарушения эмбриогенеза, поэтому их эффективной профилактики не существует.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении гипомеланоза .
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Идиопатический каплевидный гипомеланоз | DermNet
Авторы: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 2004 г.; Обновлено: Виллиан Хао Сьюен Нг, студент-медик, Ньюкаслский университет, Ньюкасл, Австралия; Доктор Пол Чи, дерматолог и директор дерматологического отделения больницы Джона Хантера и Королевского центра Ньюкасла, Ньюкасл, Австралия. Копия отредактирована Гасом Митчеллом. Июнь 2021 г.
toc-icon
Что такое идиопатический каплевидный гипомеланоз?
Идиопатический каплевидный гипомеланоз является распространенной приобретенной формой лейкодермы, которая проявляется в виде небольших плоских бледных или белых пятен на открытых солнцу конечностях.
Идиопатический каплевидный гипомеланоз
Кто болеет идиопатическим каплевидным гипомеланозом?
Идиопатический каплевидный гипомеланоз может поражать представителей обоих полов, всех рас и всех фототипов кожи. Женщины и пациенты с цветной кожей чаще всего обращаются за медицинской помощью.
Идиопатический каплевидный гипомеланоз чаще встречается с возрастом, поражая <50% людей в четвертом десятилетии (31–40 лет), 50–80% людей старше 40 лет и >90% в девятом десятилетии (81–9 лет).0 лет). О нем сообщалось нечасто у детей и подростков. Семейные случаи распространены.
Что вызывает идиопатический каплевидный гипомеланоз?
Этиопатогенез идиопатического каплевидного гипомеланоза, вероятно, является многофакторным:
- Старение кожи
- Длительное пребывание на солнце
- Генетические факторы
- Прочее — травма, аутоиммунные факторы.
Был продемонстрирован аномальный фагоцитоз кератиноцитов, приводящий к уменьшению переноса меланина из меланоцитов.
Каковы клинические признаки идиопатического каплевидного гипомеланоза?
Идиопатический каплевидный гипомеланоз обычно проявляется в виде гладких бледных (гипопигментированных) или белых (депигментированных) пятен диаметром 2–5 мм (диапазон до 1,5 см), чаще всего на открытых участках предплечий, голеней и V-образной части грудной клетки.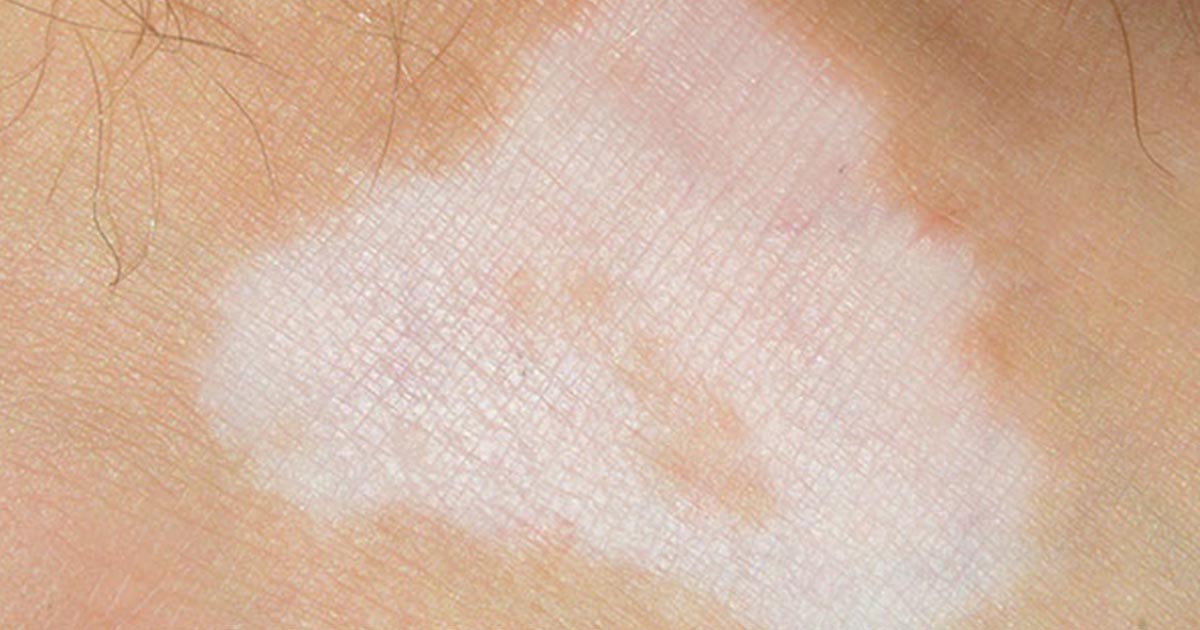 Поражения обычно множественные и бессимптомные.
Поражения обычно множественные и бессимптомные.
Идиопатический каплевидный гипомеланоз
Описаны три морфологических варианта:
- Одиночные или множественные гипопигментированные пятна на фоне солнечных повреждений кожи
- Одиночное белое звездчатое склеротическое пятно
- Маленькие гипопигментированные пятна с фестончатым краем и гиперкератотической поверхностью.
При осмотре лампой Вуда выявляется потеря пигмента.
Как клинические признаки различаются в зависимости от типа кожи?
Идиопатический каплевидный гипомеланоз более выражен на цветной коже.
Дерматоскопия идиопатического каплевидного гипомеланоза
- Четко очерченная белая бесструктурная область с «свечением»
- Отсутствие пигментной сетки
- Описаны различные узоры и формы
[более подробное описание и изображения см. в дерматоскопии идиопатического каплевидного гипомеланоза]
Макро- и дерматоскопические изображения идиопатического каплевидного гипомеланоза
Макроскопический вид
Неполяризованная дерматоскопия
Поляризованная дерматоскопия
Каковы осложнения идиопатического каплевидного гипомеланоза?
Идиопатический каплевидный гипомеланоз — доброкачественное состояние, имеющее косметическое значение. Это может повлиять на качество жизни, особенно для цветной кожи.
Это может повлиять на качество жизни, особенно для цветной кожи.
Как диагностируется идиопатический каплевидный гипомеланоз?
Идиопатический каплевидный гипомеланоз обычно является клиническим диагнозом.
Биопсия кожи может быть выполнена для исключения других состояний и гистологического исследования:
- Плоский тонкий эпидермис с корзинчатым гиперкератозом и утратой сетчатки
- Отсутствие или пониженное содержание меланина в эпидермисе
- Нормальное или сниженное количество и активность меланоцитов; крупные меланоциты с сохраненным меланином и небольшими втянутыми дендритными отростками
- Небольшие очаги задержки меланина в базальном слое; «пропустить поражения».
Как провести дифференциальную диагностику идиопатического каплевидного гипомеланоза?
- Витилиго
- Склерозирующий лишай и каплевидная форма
- Поствоспалительная гипопигментация, например, после криотерапии
- Контактная лейкодерма
Как лечить идиопатический каплевидный гипомеланоз?
Идиопатический каплевидный гипомеланоз обычно не требует лечения, за исключением подтверждения доброкачественного характера состояния.
Рекомендуется защита от солнца.
Варианты лечения:
- Криотерапия — 5 секунд, один сеанс, репигментация заметна через 4 месяца
- Местное лечение — топические стероиды, такролимус, топические ретиноиды
- Процедурные процедуры — химический пилинг, эксимерный лазер, пересадка кожи.
Каков исход при идиопатическом каплевидном гипомеланозе?
Идиопатический каплевидный гипомеланоз не вызывает спонтанной репигментации. С возрастом поражения могут медленно увеличиваться и увеличиваться в количестве.
Библиография
- Булат В., Шитум М., Маричич Г. и др. Идиопатический каплевидный гипомеланоз: всесторонний обзор. Пигментные расстройства. 2014; 1:150. дои: 10.4172/2376-0427.1000150. Журнал
- Juntongjin P, Laosakul K. Идиопатический каплевидный гипомеланоз: обзор его этиологии, патогенеза, результатов и лечения. Am J Clin Дерматол. 2016;17(4):403-11.
 doi: 10.1007/s40257-016-0195-3. ПабМед
doi: 10.1007/s40257-016-0195-3. ПабМед - Плойсангам Т., Ди-Ананлап С., Суванпракорн П. Лечение идиопатического каплевидного гипомеланоза жидким азотом: световые и электронно-микроскопические исследования. J Am Acad Дерматол. 1990;23(4 Пт 1):681-4. дои: 10.1016/0190-9622(90)70273-к. ПабМед
- Podder I, Sarkar R. Идиопатический каплевидный гипомеланоз: обзор. Пигмент внутр. 2018;5:83–90. doi: 10.4103/Pigmentinternational.Pigmentinternational_. Журнал
- Салим М.Д., Усседик Э., Пикардо М., Шох Дж.Дж. Приобретенные нарушения с гипопигментацией: клинический подход к диагностике и лечению. J Am Acad Дерматол. 2019;80(5):1233–50.e10. doi:10.1016/j.jaad.2018.07.070. ПабМед
На DermNet NZ
- Химическая лейкодерма
- Витилиго, вызванное лекарствами
- Дерматоскопия идиопатического каплевидного гипомеланоза
- Лейкодерма
- Нарушения пигментации
- Проблемы с пигментацией кожи
- Витилиго
Другие сайты
- Идиопатический каплевидный гипомеланоз — Medscape
Книги о кожных заболеваниях
- Книги о коже
- Дерматология стала проще книга
Идиопатический каплевидный гипомеланоз — StatPearls
Falon Brown; Джонатан С. Крейн.
Крейн.
Информация об авторе и организациях
Последнее обновление: 12 сентября 2022 г.
Непрерывное обучение
Идиопатический каплевидный гипомеланоз (IGH) — это доброкачественный, обычно бессимптомный лейкодермический дерматоз неясной этиологии, который обычно наблюдается у пожилых, светловолосых людей. ободранные люди, и часто остаются нераспознанными или невыявленными. Иногда IGH эстетически неприятен. Однако это не опасный процесс. Однажды появившись, поражения не исчезают. Лечение направлено на улучшение косметических свойств поражений. В этом упражнении описывается клиническая оценка идиопатического каплевидного гипомеланоза и объясняется роль команды медицинских работников в координации лечения этого состояния.
Цели:
Опишите клиническую картину идиопатического каплевидного гипомеланоза.
Опишите оценку идиопатического каплевидного гипомеланоза.
Обобщите варианты лечения идиопатического каплевидного гипомеланоза.

Обзор важности межпрофессиональной команды в диагностике и лечении идиопатического каплевидного гипомеланоза.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Идиопатический каплевидный гипомеланоз (IGH) представляет собой доброкачественный, обычно бессимптомный лейкодермический дерматоз неясной этиологии, который обычно наблюдается у пожилых людей со светлой кожей и часто остается нераспознанным или недиагностированным. [1] Иногда IGH выглядит непривлекательно. Однако это не опасный процесс. Однажды появившись, поражения не исчезают. Лечение направлено на улучшение косметических свойств поражений.
Этиология
Этиология ИГХ остается неизвестной. Существует несколько гипотез, в том числе представление о том, что это является проявлением нормального процесса старения кожи, возникает вторично по отношению к кумулятивному хроническому воздействию солнца или возникает в результате повторяющихся микротравм кожи. [2] Ни одна из этих гипотез не подтверждена.
[2] Ни одна из этих гипотез не подтверждена.
Эпидемиология
ИГХ встречается у представителей всех рас и типов кожи. Считается, что чаще встречается у светлокожих людей. Тем не менее, это может произойти в более темных типах кожи и более заметно у этих пациентов. Несмотря на предыдущее представление о том, что это чаще встречается у женщин, недавние исследования показывают равную распространенность среди мужчин и женщин.[2] Одной из возможностей этого несоответствия является повышенное восприятие косметических проблем женщинами по сравнению с мужчинами. Независимо от пола, распространенность и заболеваемость увеличиваются с возрастом. До 80% людей в возрасте старше 70 лет имеют IGH. Однако недавнее исследование показало, что до 87% пациентов в возрасте 40 лет и старше имеют по крайней мере одно поражение. Кроме того, IGH может проявляться у молодых людей в возрасте от 20 до 30 лет.[2]
Патофизиология
Патогенез IGH представляется сложным и многофакторным и, вероятно, включает как генетические факторы, так и факторы окружающей среды, учитывая чрезвычайно высокую общую заболеваемость.
Во многих исследованиях подчеркивается центральная роль воздействия солнца, хотя определенная причинно-следственная связь статистически не доказана. Интересно, что поражения редко встречаются на лице и шее (которые являются типичными местами для других актинических процессов), что предполагает многофакторную патофизиологию.
Небольшие исследования отметили более высокую распространенность этих поражений в семье пациентов с IGH по сравнению с контрольной группой, что предполагает, по крайней мере, частичный наследственный компонент патогенеза. Недавнее исследование помогло подтвердить эту теорию, в которой отмечалось, что в подгруппе пациентов с почечным трансплантатом наблюдалось статистически значимое увеличение частоты ИГХ с гаплотипом HLA-DQ3 и отрицательная связь у пациентов с HLA-DR8. гаплотип. [3]
Гистопатологическая корреляция для выяснения возможных основных механизмов заболевания также была непоследовательной. Некоторые исследования отмечают снижение общего числа меланоцитов как основной движущий фактор, в то время как другие предполагают структурные аномалии, такие как меньшее количество меланосом, уменьшение дендритов, снижение активности тирозиназы или даже дефектное поглощение кератиноцитов, а не меланоцитарный процесс. [4]
[4]
Гистопатология
Поскольку диагноз обычно можно поставить только на основании анамнеза и физикального осмотра, поражения IGH обычно не требуют гистопатологического исследования. Если запрашивается биопсия или обязательно берется образец, патологические поражения классически проявляются снижением общего количества ДОФА-положительных эпидермальных меланоцитов в базальном слое эпидермиса, хотя и не полностью отсутствуют, как при витилиго. Кроме того, наблюдается общее снижение пигментации меланина. Это лучше всего заметно при сравнении с соседним «нормальным» эпидермисом, поскольку изолированные поражения без соседней нормальной ткани для сравнения могут быть трудно различимы. Дополнительные признаки включают уплощение гребней сетчатки с атрофией эпидермиса или без нее. Эпидермальная атрофия чаще встречается на участках, не подвергающихся воздействию солнца. Может быть ортокератоз («корзиночный» гиперкератоз) или компактный ортокератоз вышележащего рогового слоя. [4]
При электронной микроскопии меланоциты, по-видимому, подвергаются дегенеративному процессу, в котором отмечается расширение эндоплазматического ретикулума и набухание митохондрий. Кроме того, было отмечено уменьшение количества меланосом и дендритов (в отличие от витилиго, при котором отмечается увеличение количества дендритов). [5]
Кроме того, было отмечено уменьшение количества меланосом и дендритов (в отличие от витилиго, при котором отмечается увеличение количества дендритов). [5]
Анамнез и физикальное исследование
ИЗГ представляет собой множественные мелкие, рассеянные, дискретные, круглые или овальные ахромные или гипохромные пятна, которые обычно имеют размер от 2 до 6 мм и медленно развиваются с годами. Изредка наблюдается примесь более крупных образований до 2,5 см. Поражения обычно гладкие, хотя сообщалось о шелушащихся и даже гиперкератотических вариантах. Поражения не имеют регулярной картины или группировки, не изменяются в размерах и не регрессируют после появления. Придаточные структуры, такие как волосяные фолликулы, не поражаются; волосы внутри поражений обычно сохраняют свой пигмент. Эти поражения чаще всего возникают на участках, подверженных воздействию солнца, таких как спина верхних и нижних конечностей, и они чаще встречаются в дистальных участках, чем в проксимальных. Однако могут поражаться и защищенные от солнца участки, в том числе туловище и редко лицо.
Обследование
Учитывая доброкачественное течение IGH, для обследования этих пациентов обычно не требуется никаких лабораторных, рентгенологических или других исследований.
Дерматоскопия может быть ценным инструментом для оценки поражений IGH. Результаты дерматоскопии. Перечисленные в порядке возникновения IGH могут иметь различную морфологию:
Амебоидные: ложноножки
Перистые: неравномерно пигментированные, с перистыми краями и беловатой центральной областью
Петалоид: полициклические края, напоминающие лепестки цветка
Небулоид: нечеткие, нечеткие границы отмечается при более старых поражениях.
Лечение / Управление
Пациенты должны быть уверены, что поражения IGH являются доброкачественными и не нуждаются в лечении. Общепринятых эффективных методов лечения этого состояния не существует.
В целом, поскольку солнечный свет, скорее всего, является способствующим или даже потенциально провоцирующим фактором, всем пациентам следует рекомендовать использование солнцезащитных средств и физических барьеров.

В дополнение к фотозащите доступны средства для косметических целей, которые по отдельности или в комбинации продемонстрировали различные перспективы. К ним относятся криотерапия, поверхностная абразия, топические стероиды, топические ретиноиды, топические ингибиторы кальциневрина, дермабразия, топические 88% фенольные, фракционные лазеры на углекислом газе, неабляционный фракционный фототермолиз с помощью фракционного иттербиевого/эрбиевого волоконного лазера с длиной волны 1550 нм и лечение эксимерным светом. Пациенты должны быть проинформированы о риске ухудшения лейкодермы при криотерапии и длительной (хотя и не постоянной) эритемы и поствоспалительной гиперпигментации при таких видах лечения, как фракционные углекислотные лазеры. Многообещающие исследования показали, что комбинация фракционного фототермолиза и местного применения ингибиторов кальциневрина может улучшить исходы. Совсем недавно исследования отметили увеличение количества меланоцитов при комбинированном микронидлинге с микроинфузией 5-фторурацила через тату-машину, что может быть многообещающим вариантом лечения.

Дифференциальная диагностика
Дифференциальная диагностика каплевидной лейкодермы широка. Подобные поражения можно увидеть при различных генерализованных дисхроматозах. Крайне важно отличить поражения IGH от витилиго на ранней стадии заболевания, потому что, в отличие от витилиго, поражения IGH не прогрессируют. Другие распространенные дерматологические состояния при дифференциальной диагностике включают отрубевидный лишай, белый лишай, пятна цвета кофе с молоком, склероз лишайников, каплевидные формы и простую поствоспалительную гипопигментацию. Каждый из них имеет отчетливое типичное распределение и связанные с ним результаты, которые довольно характерны. Некоторые из менее распространенных поражений, которые важно различать, включают ахромическую бородавку, хронический лихеноидный лишай, диссеминированный гипопигментированный кератоз, который следует за псораленом и ультрафиолетовой терапией А (ПУВА), светлоклеточный папулез и белую атрофию.
Ахромические поражения плоской бородавки более восприимчивы к кёбнеризации, и гистологически можно ожидать появления койлоцитов.
 Клинически поражения хронического лихеноидного лишая более распространены с покрывающим чешуйчатым поражением. Диссеминированные гипопигментированные кератозы возникают после ПУВА-терапии с четко очерченными маленькими гипопигментированными папулами с плоской вершиной, возникающими на туловище и конечностях с равномерным распределением. Гистологически отмечают переменный акантоз, гиперортокератоз или паракератоз и папилломатоз, а также нормальное количество меланина и меланоцитов. Светлоклеточный папулез — это редкое заболевание, которое чаще встречается у маленьких детей на лице и туловище, иногда вдоль «молочных линий». Поражения представлены множественными гипопигментированными, едва приподнятыми, маленькими папулами с плоской вершиной и пятнами. Гистологически эти поражения характеризуются большими светлыми клетками в базальном слое, которые имеют картину иммуногистохимического окрашивания, сходную со светлыми клетками Токера соска и экстрамаммарной болезнью Педжета. Как IGH, так и бледная атрофия благоприятствуют дистальным дорсальным конечностям, таким как дорсальные голени.
Клинически поражения хронического лихеноидного лишая более распространены с покрывающим чешуйчатым поражением. Диссеминированные гипопигментированные кератозы возникают после ПУВА-терапии с четко очерченными маленькими гипопигментированными папулами с плоской вершиной, возникающими на туловище и конечностях с равномерным распределением. Гистологически отмечают переменный акантоз, гиперортокератоз или паракератоз и папилломатоз, а также нормальное количество меланина и меланоцитов. Светлоклеточный папулез — это редкое заболевание, которое чаще встречается у маленьких детей на лице и туловище, иногда вдоль «молочных линий». Поражения представлены множественными гипопигментированными, едва приподнятыми, маленькими папулами с плоской вершиной и пятнами. Гистологически эти поражения характеризуются большими светлыми клетками в базальном слое, которые имеют картину иммуногистохимического окрашивания, сходную со светлыми клетками Токера соска и экстрамаммарной болезнью Педжета. Как IGH, так и бледная атрофия благоприятствуют дистальным дорсальным конечностям, таким как дорсальные голени. Однако поражения белой атрофии, как правило, возникают на месте предыдущей язвы с более угловатыми краями и, как правило, представляют собой более фарфорово-белые вдавленные атрофические рубцы с окружающим ободком телеангиэктазий.
Однако поражения белой атрофии, как правило, возникают на месте предыдущей язвы с более угловатыми краями и, как правило, представляют собой более фарфорово-белые вдавленные атрофические рубцы с окружающим ободком телеангиэктазий.Прогноз
ИЗГ — доброкачественное состояние с отличным прогнозом; однако, однажды появившись, поражения не исчезают без лечения. Как таковые, они в первую очередь представляют косметическую проблему. IGH может быть признаком кумулятивного воздействия солнца. Однако прямой корреляции до настоящего времени не проводилось.
Улучшение результатов медицинского персонала
Важно распознать идиопатический каплевидный гипомеланоз, чтобы избежать ненужного лечения. Межпрофессиональная команда состоит из поставщиков первичной медико-санитарной помощи, дерматологов и специально обученных медсестер. Если есть сомнения в диагнозе, пациенты должны быть направлены к дерматологу. Медсестры-дерматологи могут помочь с обучением пациентов. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рисунок
Гутатный гипомеланоз. Изображение предоставлено S Bhimji MD
Ссылки
- 1.
Falabella R, Escobar C, Giraldo N, Rovetto P, Gil J, Barona MI, Acosta F, Alzate A. О патогенезе идиопатического каплевидного гипомеланоза. J Am Acad Дерматол. 1987 г., 16 января (1 часть 1): 35–44. [В паблике: 3805391]
- 2.
Шин М.К., Чон К.Х., О И.Х., Чхве Б.К., Ли М.Х. Клинические особенности идиопатического каплевидного гипомеланоза у 646 человек и связь с другими аспектами фотостарения. Int J Дерматол. 2011 июль; 50 (7): 798-805. [PubMed: 21699514]
- 3.
Arrunategui A, Trujillo RA, Marulanda MP, Sandoval F, Wagner A, Alzate A, Falabella R. HLA-DQ3 связан с идиопатическим каплевидным гипомеланозом, тогда как HLA-DR8 не связан с , в группе пациентов с почечным трансплантатом. Int J Дерматол. 2002 ноябрь; 41 (11): 744-7. [В паблике: 12452995]
- 4.


 doi: 10.1007/s40257-016-0195-3. ПабМед
doi: 10.1007/s40257-016-0195-3. ПабМед


 Клинически поражения хронического лихеноидного лишая более распространены с покрывающим чешуйчатым поражением. Диссеминированные гипопигментированные кератозы возникают после ПУВА-терапии с четко очерченными маленькими гипопигментированными папулами с плоской вершиной, возникающими на туловище и конечностях с равномерным распределением. Гистологически отмечают переменный акантоз, гиперортокератоз или паракератоз и папилломатоз, а также нормальное количество меланина и меланоцитов. Светлоклеточный папулез — это редкое заболевание, которое чаще встречается у маленьких детей на лице и туловище, иногда вдоль «молочных линий». Поражения представлены множественными гипопигментированными, едва приподнятыми, маленькими папулами с плоской вершиной и пятнами. Гистологически эти поражения характеризуются большими светлыми клетками в базальном слое, которые имеют картину иммуногистохимического окрашивания, сходную со светлыми клетками Токера соска и экстрамаммарной болезнью Педжета. Как IGH, так и бледная атрофия благоприятствуют дистальным дорсальным конечностям, таким как дорсальные голени.
Клинически поражения хронического лихеноидного лишая более распространены с покрывающим чешуйчатым поражением. Диссеминированные гипопигментированные кератозы возникают после ПУВА-терапии с четко очерченными маленькими гипопигментированными папулами с плоской вершиной, возникающими на туловище и конечностях с равномерным распределением. Гистологически отмечают переменный акантоз, гиперортокератоз или паракератоз и папилломатоз, а также нормальное количество меланина и меланоцитов. Светлоклеточный папулез — это редкое заболевание, которое чаще встречается у маленьких детей на лице и туловище, иногда вдоль «молочных линий». Поражения представлены множественными гипопигментированными, едва приподнятыми, маленькими папулами с плоской вершиной и пятнами. Гистологически эти поражения характеризуются большими светлыми клетками в базальном слое, которые имеют картину иммуногистохимического окрашивания, сходную со светлыми клетками Токера соска и экстрамаммарной болезнью Педжета. Как IGH, так и бледная атрофия благоприятствуют дистальным дорсальным конечностям, таким как дорсальные голени. Однако поражения белой атрофии, как правило, возникают на месте предыдущей язвы с более угловатыми краями и, как правило, представляют собой более фарфорово-белые вдавленные атрофические рубцы с окружающим ободком телеангиэктазий.
Однако поражения белой атрофии, как правило, возникают на месте предыдущей язвы с более угловатыми краями и, как правило, представляют собой более фарфорово-белые вдавленные атрофические рубцы с окружающим ободком телеангиэктазий.

