Синдром гипервозбудимости у детей
Синдром гипервозбудимости — это функциональное расстройство, для которого характерно появление соматовегетативных нарушений и повышенной нервной возбудимости. Первые признаки болезни проявляются у новорожденных и детей 1-2 года жизни. У малышей старше 3 лет патологию выявляют гораздо реже. Тем не менее статистика говорит о том, что повышенной возбудимостью страдает около 10% школьников.
Для борьбы с этой проблемой в клинике «ЛЕКАРЬ» применяются методики лечения и профилактики, основанные на сочетании современных медицинский практики и традиционных восточных приемов. Благодаря строго индивидуальному подбору процедур это позволяет надежно устранять проявления заболевания без побочных эффектов.
Причины появления патологии
У грудничка синдром повышенной возбудимости чаще всего развивается вследствие родовых травм или осложненного течения беременности. У школьников патология обычно является следствием несвоевременного лечения в раннем возрасте. Иногда причиной становится дефицит родительского внимания или равнодушие сверстников.
Иногда причиной становится дефицит родительского внимания или равнодушие сверстников.
Распространенные причины перинатальной возбудимости:
- Травмы, полученные во время родов. Чаще всего к ним приводят слишком быстрые и стремительные роды или большой размер плода.
- Гипоксия. Дефицит кислорода во время беременности приводит к ишемии головного мозга малыша. Причиной этого чаще всего бывает плацентарная недостаточность.
- Инфекции. Дети, чьи мамы во время беременности переболели инфекционными болезнями, страдают от патологии чаще остальных.
- Воздействие тератогенных факторов. Курение и употребление алкоголя во время вынашивания малыша также способствует развитию синдрома.
- Отягощенная наследственность. Холерический темперамент и наличие психических расстройств у родителей могут быть причиной гипервозбудимости их детей.
- Болезни детского возраста. Кишечные колики, рахит и спазмофилия могут приводить к развитию повышенной возбудимости в более старшем возрасте.

Характерные симптомы
Заметить признаки гипервозбудимости у неврожденного младенца довольно просто. Малыш становится плаксивым, раздражительным, плохо спит и отказывается от груди. Врачи нередко выявляют снижение мышечного тонуса и появление патологических ритмичных движений рук и ног. При отсутствии лечения у ребенка нарушается психомоторное, речевое и умственное развитие.
Симптомы, позволяющие заподозрить патологию:
- плаксивость;
- частый отказ от кормления;
- повышенная двигательная активность;
- бессонница;
- постоянные срыгивания и рвота;
- склонность к поносам;
- тремор, хаотичные движения рук и ног;
- вегетативные расстройства.
Методы диагностики
Диагностикой и лечением патологии занимается врач-невропатолог. Опытный специалист может поставить диагноз «гипервозбудимость» уже после осмотра и обследования ребенка. Для выявление сопутствующих расстройств в работе других органов используется биорезонансная диагностика. Методика позволяет комплексно оценить состояние нервной системы малыша и понять, что вызвало проблему.
Методика позволяет комплексно оценить состояние нервной системы малыша и понять, что вызвало проблему.
Лечение гипервозбудимости у детей
Для лечения повышенной возбудимости у ребенка в нашем центре используются физиотерапия и методики восточной медицины. Давать малышу седативные препараты, нейролептики или транквилизаторы не только нежелательно, но и опасно, и токсичные аптечные лекарства лучше заменить лечебными травами (фитотерапией).
Также в такой ситуации полезны гомеопатия, иглорефлексотерапия, остеопатия, ЛФК. Не менее эффективен и точечный массаж при гипервозбудимости. При необходимости ребенку назначаются занятия с логопедом, дефектологом, психиатром, психотерапевтом или нейропсихологом.
Цены и методы лечения в нашей клинике
Для борьбы с синдромом гипервозбудимости у детей наши специалисты используют комплексную терапию, включающую психолого-педагогическую помощь. Получить более подробную информацию вы можете, записавшись на прием с помощью наших администраторов.
Синдром гипервозбудимости у детей — симптомы и лечение
Статья подготовлена при участии детского невролога Людмилы Валерьевны Филипповой
Детская гипервозбудимость — это общее название целого ряда состояний, которые характеризуются излишней двигательной активностью, беспокойством, эмоциональной неустойчивостью, проблемами со сном, и повышенной нервно-рефлекторной возбудимостью.
Данный синдром не может проявиться на пустом месте без провоцирующих факторов. Сюда можно отнести: инфекционные заболевания матери в период беременности, либо же инфекции, перенесённые ребёнком в первые недели жизни, различные родовые травмы, роды с осложнениями, гипоксия плода, токсикоз и нервное напряжение матери при беременности.
Какова картина течения данного расстройства? У ребёнка наблюдаются вспышки гнева, истерики, возникающие на ровном месте, быстрая смена настроения. Дети склонны к хулиганскому поведению. Им сложно сфокусировать своё внимание на чём-то одном длительное время. Младенцы при гипервозбудимости очень плохо спят, могут подолгу кричать, плач их монотонный.
Младенцы при гипервозбудимости очень плохо спят, могут подолгу кричать, плач их монотонный.
Несмотря на то, что признаки гипервозбудимости проявляются довольно быстро, в раннем возрасте, родители часто не обращают на них внимание.
А настораживать должны следующие симптомы: когда малыш просыпается от каждого шума и с трудом засыпает, плохо ест, ладони часто сжаты в кулачки, а кожа имеет голубоватый или красноватый оттенок из-за расположенных близко к поверхности кожи вен.
В более позднем возрасте ребёнок постоянно находится в движении, ему сложно усидеть на месте, постоянно меняет свои занятия, может быть довольно агрессивно настроен по отношению к своим сверстникам.
К сожалению, пока что не существует специальных приборов, тестов и анализов, помогающих быстро и точно диагностировать у ребёнка гипервозбудмость.
Если родители заподозрили, неладное, им стоит немедленно обратиться к врачу-педиатру или неврологу. После осмотра ребёнка и сбора подробного анамнеза, специалист может назначить УЗИ, рентгенографию шейного отдела позвоночника, электроэнцефалографию и прочие дополнительные обследования.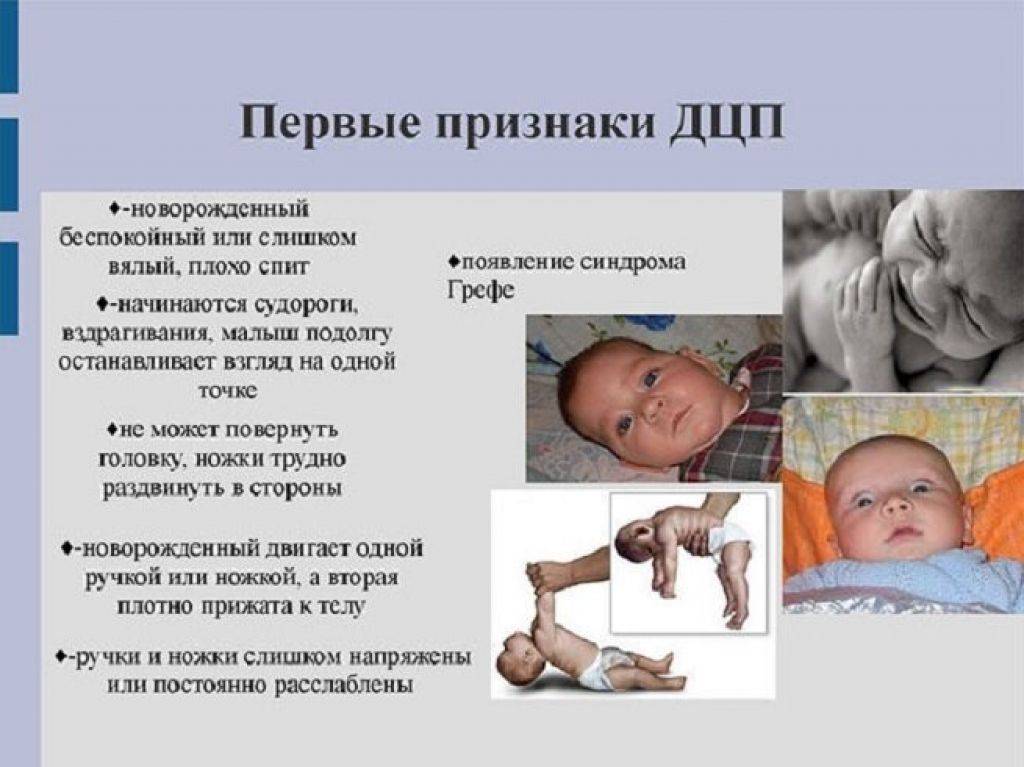
Самое главное при диагностики гипервозбудимости — определить природу заболевания, которая может быть неврологической, психологической, метаболической и прочей. От этого зависит разработка стратегии лечения с недугом.
В качестве лечения гипервозбудимости назначается приём успокаивающих нервную систему и психостимулирующих препаратов, массаж, гидротерапия, лечебная физкультура. Помимо всего прочего, таким детям необходимо соблюдать определённый распорядок дня, чаще бывать на свежем воздухе, играть в спокойной комфортной обстановке.
Чтобы сократить вероятность появления у ребёнка гипервозбудимости, следует заранее позаботиться о профилактике болезни, а именно на время беременности важно отказаться от вредных привычек, придерживаться режима питания и сна, и, конечно, находиться под постоянным врачебным наблюдением.
А если же так случилось, что малыша не удалось уберечь от недуга, крайне важно не запускать болезнь, иначе заболевание будет прогрессировать и в будущем у ребёнка может развиться стойкое невротическое расстройство. Поэтому своевременный поход к неврологу станет залогом прекрасного самочувствия и здоровья вашего реьёнка в будущем.
Поэтому своевременный поход к неврологу станет залогом прекрасного самочувствия и здоровья вашего реьёнка в будущем.
ЗАПИСАТЬСЯ НА ПРИЁМ К ДЕТСКОМУ НЕВРОЛОГУ
Миоклоническая эпилепсия в младенчестве | Epilepsy Foundation
На этой странице:
Что такое миоклоническая эпилепсия в младенчестве?
- Миоклоническая эпилепсия в младенчестве — это состояние, которое возникает у ранее здоровых детей раннего возраста. Миоклонические припадки начинаются в возрасте от 6 месяцев до 2 лет, хотя иногда в возрасте от 4 месяцев до 5 лет.
- Миоклонические судороги являются единственным типом судорог в начале, хотя нечастые фебрильные судороги могут возникать у 30% детей.
- Судороги обычно проходят в период от 6 месяцев до 5 лет после начала.
- Могут быть сопутствующие трудности в обучении, двигательные и поведенческие трудности, особенно если судороги не контролируются.
Насколько распространено это состояние?
- Это редкое состояние, на которое приходится менее 1% детских эпилепсий.
 Вероятно, это небольшая недооценка истинной частоты, и некоторые случаи могут совпадать с эпилепсией у детей с миоклонически-атоническими припадками (EMAS).
Вероятно, это небольшая недооценка истинной частоты, и некоторые случаи могут совпадать с эпилепсией у детей с миоклонически-атоническими припадками (EMAS). - Мужчины в два раза чаще поражаются, чем женщины.
- Может быть семейная история эпилепсии или семейная история фебрильных судорог.
Как ставится диагноз?
- Миоклоническая эпилепсия в младенчестве диагностируется на основании основных клинических и электроэнцефалографических (ЭЭГ) признаков.
- Сюда входят нормальные фоновые паттерны ЭЭГ. Это означает отсутствие диффузного фонового замедления или областей с фокальным замедлением.
- Могут быть свидетельства повышенного риска возникновения генерализованных припадков, то есть генерализованных спайковых или полиспайк-волнообразных разрядов, наблюдаемых между приступами.
- Во время миоклонических припадков на ЭЭГ обычно наблюдается связанный генерализованный спайк или полиспайк-волна, который длится 1-3 секунды.
- Иногда после миоклонического подергивания может наблюдаться потеря тонуса (или атония), связанная с падением.

Типы припадков
- Типичными припадками являются миоклонические припадки, которые описываются как короткие внезапные подергивания конечностей.
- Примерно у трети пациентов судороги могут быть вызваны светом различной частоты (фотосенсибилизация), а также внезапным шумом или прикосновением и чаще наблюдаются во время сонливости.
- У детей с фотосенсибилизацией могут быть судороги, которые труднее поддаются лечению.
Какое тестирование необходимо?
- ЭЭГ является ключевым компонентом диагностики.
- Можно рассмотреть МРТ головного мозга и генетическое тестирование.
В чем причина?
Предполагают генетическую причину, и имеются отчеты о случаях выявления специфических генетических изменений, включая SLC2A1 и HCN4.
Лечение
Вальпроевая кислота, как правило, является предпочтительным противосудорожным средством, хотя можно также рассмотреть и другие противосудорожные препараты широкого спектра действия.
Отдаленные результаты
- Приступы обычно проходят, хотя у некоторых людей в подростковом возрасте припадки повторяются.
- Как правило, это генерализованные тонико-клонические припадки с двусторонней скованностью конечностей и подергиваниями, хотя сообщалось и о других типах припадков. Это происходит у 10-20% детей с миоклонической эпилепсией в младенчестве.
Ссылки
- Caraballo RH, Flesler S, Pasteris MC, et al. Миоклоническая эпилепсия в младенчестве: электроклиническое и долгосрочное наблюдение за 38 пациентами. эпилепсия; 2013. 54(9)): 1605-1612.
- Campostrini G, DiFrancesco JC, Castelloti B, et al. Мутация HCN4 с потерей функции, связанная с семейной доброкачественной миоклонической эпилепсией в младенчестве, вызывает повышенную возбудимость нейронов. Фронт Мол Невроски. 2018; 11:269.
- Epilepsydiagnosis.org
Автор:
Charuta Joshi MD
Krista Eschbach MD
В понедельник, 19 октября 20209
. Обзор:
Обзор:
Elaine Wirrell Md
, Feraur,
.0006
Инфантильные спазмы: симптомы, причины и лечение
Наблюдение за каждым движением вашего ребенка обычно доставляет родителям огромную радость. Но когда у ребенка появляются признаки и симптомы серьезного неврологического заболевания, такого как инфантильные спазмы (ИС), эта радость может быстро превратиться в беспокойство.
Инфантильные спазмы — это маленькие приступы с большими последствиями. Раннее признание ведет к лучшим результатам; ожидание обращения за медицинской помощью может увеличить риск необратимого повреждения головного мозга у вашего ребенка.
Что такое инфантильные спазмы?
Инфантильные спазмы, впервые описанные вместе с группой симптомов, известных как синдром Веста, – это форма эпилепсии, которая встречается у 1 из 2 000 детей. Обычно он начинается в возрасте 2–12 месяцев и достигает пика в возрасте 4–8 месяцев.
Как выглядят инфантильные спазмы?
Хотя эти припадки могут длиться всего секунду или две, они часто случаются близко друг к другу, при этом каждый спазм происходит каждые 5-10 секунд в серии. Во время спазма тело внезапно напрягается, спина может выгибаться, а руки, ноги и голова наклоняться вперед. Тем не менее, инфантильные спазмы иногда бывает трудно заметить — возможно, только закатываются глаза или ощущается небольшой хруст в животе. Чаще всего они возникают сразу после пробуждения ребенка и редко возникают во время сна.
Родители и воспитатели, а также все, кто хочет рассказать другу или родственнику о детских спазмах: посмотрите это видео, ниже . Мы видим, как ребенок испытывает группу отдельных спазмов. Каждый спазм длится менее 1 секунды; ребенок демонстрирует выражение удивления, краткий взгляд и поднятие/разгибание обеих рук. В промежутках между спазмами ребенок выглядит нормально — это очень типично для инфантильных спазмов.
Ключевое значение имеет ранняя диагностика
Очень важно своевременно диагностировать инфантильные спазмы. Если вы подозреваете, что у вашего ребенка могут быть инфантильные спазмы, немедленно обратитесь к педиатру. Вашему ребенку может потребоваться осмотр детский невролог. Если можете, попробуйте снять на видео любые эпизоды судорог у вашего ребенка и показать его врачам вашего ребенка.
Вам могут сказать пойти в
отделение неотложной помощи, чтобы детский невролог мог осмотреть вашего ребенка. Вашего ребенка, возможно, придется госпитализировать для проведения теста, называемого мониторингом видео-электроэнцефалограммы (ЭЭГ). Видео-ЭЭГ необходимо для проверки конкретных паттернов мозговых волн во время спазмов и документирования специфических паттернов между спазмами. Детские неврологи ищут отчетливый паттерн ЭЭГ, называемый гипсаритмия . Внешний вид приступов и ЭЭГ настолько отчетливы, что в большинстве случаев диагноз инфантильных спазмов можно поставить с уверенностью. Определить причину спазмов может быть сложнее.
Внешний вид приступов и ЭЭГ настолько отчетливы, что в большинстве случаев диагноз инфантильных спазмов можно поставить с уверенностью. Определить причину спазмов может быть сложнее.
Причины инфантильных спазмов
Существует множество причин инфантильных спазмов; почти любая аномалия головного мозга или травма головного мозга могут вызвать их. Более 50 генетических/метаболических заболеваний связаны с инфантильными спазмами, и у многих пациентов есть другие нарушения, вызывающие задержку развития (например, церебральный паралич, синдром Дауна, туберозный склероз и др.) до появления спазмов.
Определение причины инфантильных спазмов очень важно, поскольку это влияет на лечение и прогноз.
Варианты лечения
Американская академия неврологии и Общество детской неврологии
рекомендуют адренокортикотропный гормон (АКТГ) в качестве первой линии терапии инфантильных спазмов. Это лекарство дается как выстрел. Первые дозы вводятся в больнице, поэтому ваш ребенок может внимательно наблюдать за любыми побочными эффектами.
В некоторых случаях детские неврологи назначают противосудорожный препарат вигабатрин. Оба препарата работают хорошо, но врач вашего ребенка обсудит с вами, какое лекарство может быть лучшим выбором для вашего ребенка.
Каковы перспективы для детей с инфантильными спазмами?
Даже после прекращения инфантильных спазмов у многих детей развиваются другие виды эпилепсии и интеллектуальное или другое нарушения развития в более позднем возрасте. Если лечение своевременное и успешное, перспективы радужнее. Нормальное развитие возможно для тех, кто развивался в правильном направлении до начала спазмов.
Дополнительная информация
Кто такой детский невролог?
Судороги и эпилепсия у детей
Физическое развитие вашего ребенка идет по плану?
Инфантильные спазмы: какие исследования проводятся? (Национальный институт неврологических расстройств и инсульта)
Примечание редактора: Статья была опубликована в знак признания Недели осведомленности о детских спазмах, чтобы помочь родителям, а также врачам и другим медицинским работникам узнать больше об этом заболевании и его лечении.


 Вероятно, это небольшая недооценка истинной частоты, и некоторые случаи могут совпадать с эпилепсией у детей с миоклонически-атоническими припадками (EMAS).
Вероятно, это небольшая недооценка истинной частоты, и некоторые случаи могут совпадать с эпилепсией у детей с миоклонически-атоническими припадками (EMAS).
