Вирусный отит — причины заболевания, симптомы, лечение, профилактика
Рейтинг статьи:
Размер шрифта:
Дата публикации:
03Ноя2020
Дата правки:
23Янв2023
Просмотров:
1089
Время прочтения:
2 минуты
Буллезный или вирусный отит – это воспалительный процесс в ухе, характеризующийся образованием небольших шариков с жидкостью, называемых буллами. Возбудителем этого заболевания является вирус гриппа.
Симптоматика: повышение температуры, слабость и недомогание, болезненность и зуд в ушах, а также возникновение пузырьков с жидким содержимым и отделение сукровицы.
Буллезный мирингит приводит к снижению слуха, вызывает головокружение, тошноту.
При первых симптомах заболевания следует незамедлительно обратиться к ЛОРу в медицинский центр «НАТАЛИ-МЕД» и не заниматься лечением самостоятельно, чтобы не вызвать осложнений.
Воспалительные процессы в среднем или наружном ухе возникают при размножении патогенных бактерий и выглядят как мелкие пузырьки и волдыри в слуховом проходе. Чем глубже расположены это волдыри, тем сложнее поддается лечению отит.
Причины возникновения вирусного отита
Чаще всего этому заболеванию подвержены дети, а также люд с ослабленным иммунитетом.
- ОРВИ и грипп
- Аденовирусы
- Стафилококк
- Вирус герпеса
- Стрептококк
- Гемофильные палочки
Эти бактерии при наличии вируса быстро размножаются и поражают ткани уха. Наибольшую опасность представляет буллезный мирингит, при котором происходит развитие папул на барабанной перепонке, которые полностью ее покрывают. У больного возникают сильные болевые ощущения до разрыва этих булл.
Диагностика
Диагностику вирусного отита проводит ЛОР в Строгино, точная диагностика – это залог эффективного лечения. Наиболее трудно выявить заболевание у грудных детей, поскольку плохое самочувствие всегда вызывает плач у ребенка.
Хороший ЛОР в Строгино должен выявить, какая инфекция вызвала это заболевание. Диагностировать вирусный отит и исключить другие вирусные инфекции (герпес, мастоидит и пр.) помогут следующие исследования:
- Анализ крови на антитела
- Отомикроскопия жидкости из булл
- Камертональная проба
- Аудиометрия
Лечение вирусного отита в медицинском центре «НАТАЛИ-МЕД»
Для лечения буллезного отита используют комплекс мер:
- Обезболивающие препараты и нестероидные противовоспалительные средства.
- Противовирусные мази и ушные капли.
- Необходима обработка уха мирамистином.
- Витаминно-минеральные комплексы для повышения иммунитета организма.
- ЛОР в Строгино вскрывает буллы и проводит обработку.
- Могут быть назначены антибиотики в особо тяжелых случаях.
- Физиотерапия.
Ни в коем случае нельзя заниматься самолечением и методами народной медицины. При буллезном отите нельзя использовать согревающие компрессы и средства.
При буллезном отите нельзя использовать согревающие компрессы и средства.
Профилактика
- Беречь себя от заражения вирусными заболеваниями, гриппом.
- Правильно питаться.
- Принимать витамины и укреплять иммунитет.
- Находиться на свежем воздухе и заниматься спортом.
- Не принимать лекарства и БАДы без назначения врача.
- Высыпаться и соблюдать распорядок дня.
- Соблюдать личную гигиену.
- Отказаться от вредных привычек.
Эти меры профилактики, а также своевременное обращение к ЛОРУ в нашу клинику в Строгино позволят уберечь вас от негативных последствий.
Услуги
Назад
Острый вирусный средний отит: этиология, диагностика, лечение | Морозова
1. Карнеева О.В., Поляков Д.П., Гуров А.В., Рязанцев С.В., Максимова Е.А., Казанова А.В. Острый средний отит. Клинические рекомендации Национальной медицинской ассоциации оториноларингологов. КР314. 2016. Режим доступа: http://glav-otolar.ru/assets/images/docs/clinicalrecomendations/KR314%20Ostryj%20srednij%20otit.pdf.
КР314. 2016. Режим доступа: http://glav-otolar.ru/assets/images/docs/clinicalrecomendations/KR314%20Ostryj%20srednij%20otit.pdf.
2. Chonmaitree T., Revai K., Grady J.J., Clos A., Patel J.A., Nair S., Fan J., Henrickson K.J.Viral upper respiratory tract infection and otitis media complication in young children. Clin Infect Dis. 2008;46(6):815–823. doi: 10.1086/528685.
3. Kalu S.U., Ataya R.S., McCormick D.P., Patel J.A., Revai K., Chonmaitree T. Clinical spectrum of acute otitis media complicating upper respiratory tract viral infection. Pediatr Infect Dis J. 2011;30(2):95–99. doi: 10.1097/INF.0b013e3181f253d5.
4. Buchman C.A., Brinson G.M. Viral Otitis Media. Current Allergy and Asthma Reports. 2003;3:335–340. doi: 10.1007/s11882-003-0094-6.
5. Chonmaitree T., Trujillo R., Jennings K., Alvarez-Fernandez P., Patel J.A., Loeffelholz M.J. et al. Acute Otitis Media and Other Complications of Viral Respiratory. Infection Pediatrics. 2016;137(4):e20153555. doi: 10.1542/peds. 2015-3555.
2015-3555.
6. Meriluoto M., Hedman L., Tanner L., Simell V., Mäkinen M., Simell S. et al. Association of human bocavirus 1 infection with respiratory disease in childhood follow-up study, Finland. Emerg Infect Dis. 2012;18(2):264–271. doi: 10.3201/eid1802.111293.
7. Nokso-Koivisto J., Pyles R.B., Miller A.L., Patel J.A., Loeffelholz M., Chonmaitree T. Viral load and acute otitis media development after human metapneumovirus upper respiratory tract infection. Pediatr Infect Dis J. 2012;31(7):763–766. doi: 10.1097/INF.0b013e3182539d92.
8. Verhoeven D., Xu Q., Pichichero M.E. Differential impact of respiratory syncytial virus and parainfluenza virus on the frequency of acute otitis media is explained by lower adaptive and innate immune responses in otitis-prone children. Clin Infect Dis. 2014;59(3):376–383. doi: 10.1093/cid/ciu303.
9. Ruohola A., Pettigrew M.M., Lindholm L., Jalava J., Räisänen K.S., Vainionpää R. et al. Bacterial and viral interactions within the nasopharynx contribute to the risk of acute otitis media. J Infect. 2013;66(3):247– 254. doi: 10.1016/j.jinf.2012.12.002.
J Infect. 2013;66(3):247– 254. doi: 10.1016/j.jinf.2012.12.002.
10. Pettigrew M.M., Gent J.F., Pyles R.B., Miller A.L., Nokso-Koivisto J., Chonmaitree T. Viral-bacterial interactions and risk of acute otitis media complicating upper respiratory tract infection. J Clin Microbiol. 2011;49(11):3750–3755. doi: 10.1128/JCM.01186-11.
11. Ruohola A., Meurman O., Nikkari S., Skottman T., Salmi A., Waris M. et al. Microbiology of acute otitis media in children with tympanostomy tubes: prevalences of bacteria and viruses. Clin Infect Dis. 2006;43(11):1417– 1422. doi: 10.1086/509332.
12. Revai K., Dobbs L.A., Nair S., Patel J.A., Grady J.J., Chonmaitree T. Incidence of acute otitis media and sinusitis complicating upper respiratory tract infection: the effect of age. Pediatrics. 2007;119(6):e1408–e1412. doi: 10.1542/peds.2006-2881.
13. Wiertsema S.P., Chidlow G.R., Kirkham L.A., Corscadden K.J., Mowe E.N., Vijayasekaran S. et al. High detection rates of nucleic acids of a wide range of respiratory viruses in the nasopharynx and the middle ear of children with a history of recurrent acute otitis media. J Med Virol. 2011;83(11):2008–2017. doi: 10.1002/jmv.22221.
J Med Virol. 2011;83(11):2008–2017. doi: 10.1002/jmv.22221.
14. Heikkinen T., Thing M., Chonmaitree T. Prevalence of various respiratory viruses in the middle ear during acute otitis media. N Engl J Med. 1999;340(4):260–264. doi: 10.1056/NEJM199901283400402.
15. Rosenfeld R.M., Shin J.J., Schwartz S.R., Coggins R., Gagnon L., Hackell J.M. et al. Clinical Practice Guideline: Otitis Media with Effusion (Update). Otolaryngol Head Neck Surg. 2016;154(1 Suppl):1–41. doi: 10.1177/0194599815623467
16. Lieberthal A.S., Carroll A.E., Chonmaitree T., Ganiats T.G., Hoberman A., Jackson M.A. et al. The Diagnosis and Management of Acute Otitis Media. Pediatrics. 2013;131(3):e964–e999. doi: 10.1542/peds.2012-3488.
17. Patel J.A., Nair S., Revai K., Grady J., Saeed K., Matalon R., Block S., Chonmaitree T. Association of proinflammatory cytokine gene polymorphisms with susceptibility to otitis media. Pediatrics. 2006;118(6):2273– 2279. doi: 10.1542/peds.2006-0764.
18. Revai K. , Patel J.A., Grady J.J., Nair S., Matalon R., Chonmaitree T. Association between cytokine gene polymorphisms and risk for upper respiratory tract infection and acute otitis media. Clin Infect Dis. 2009;15;49(2):257–261. doi: 10.1086/599833.
, Patel J.A., Grady J.J., Nair S., Matalon R., Chonmaitree T. Association between cytokine gene polymorphisms and risk for upper respiratory tract infection and acute otitis media. Clin Infect Dis. 2009;15;49(2):257–261. doi: 10.1086/599833.
19. Alper C.M., Winther B., Hendley J.O., Doyle W.J. Cytokine polymorphisms predict the frequency of otitis media as a complication of rhinovirus and RSV infections in children. Eur Arch Otorhinolaryngol. 2009;266(2):199– 205. doi: 10.1007/s00405-008-0729-2.
20. Emonts M., Veenhoven R.H., Wiertsema S.P., Houwing-Duistermaat J.J., Walraven V., de Groot R., Hermans P.W., Sanders E.A. Genetic polymorphisms in immunoresponse genes TNFA, IL6, IL10, and TLR4 are associated with recurrent acute otitis media. Pediatrics. 2007;120(4):814–823. doi: 10.1542/peds.2007-0524.
21. Nokso-Koivisto J., Pyles R.B., Miller A.L., Patel J.A., Loeffelholz M., Chonmaitree T. Viral load and acute otitis media development after human metapneumovirus upper respiratory tract infection. Pediatr Infect Dis J. 2012;31(7):763–766. doi: 10.1097/INF.0b013e3182539d92.
Pediatr Infect Dis J. 2012;31(7):763–766. doi: 10.1097/INF.0b013e3182539d92.
22. Norhayati M.N., Ho J.J., Azman M.Y. Influenza vaccines for preventing acute otitis media in infants and children. Cochrane Database Syst Rev. 2015;(3):CD010089. doi: 10.1002/14651858.CD010089.
23. Heikkinen T., Block S.L., Toback S.L., Wu X., Ambrose C.S. The efficacy of live attenuated influenza vaccine against influenza-associated acute otitis media in children. Pediatr Infect Dis J. 2013;32(6):669–674. doi: 10.1097/INF.0b013e3181faac7c.
24. Nokso-Koivisto J.P.R., Miller A., Jennings K., Loeffelholz M.J., Chonmaitree T. Role of Human Bocavirus in Upper Respiratory Tract Infections and Acute Otitis Media. J Pediatric Infect Dis Soc. 2014;3(2):98–103. doi: 10.1093/jpids/pit061.
25. Grijalva C.G., Nuorti J.P., Griffin M.R. Antibiotic prescription rates for acute respiratory tract infections in US ambulatory settings. JAMA. 2009;302(7):758–766. doi: 10.1001/jama.2009.1163.
26. Lieberthal A. S., Carroll A.E., Chonmaitree T., Ganiats T.G., Hoberman A., Jackson M.A. et al. The diagnosis and management of acute otitis media. Pediatrics. 2013;131(3):e964–e999. doi: 10.1542/peds.2012-3488.
S., Carroll A.E., Chonmaitree T., Ganiats T.G., Hoberman A., Jackson M.A. et al. The diagnosis and management of acute otitis media. Pediatrics. 2013;131(3):e964–e999. doi: 10.1542/peds.2012-3488.
27. Пальчун В.Т. Оториноларингология: национальное руководство. М.: ГЭОТАР-Медиа; 2009. 960 с.
28. Ищенко Н.В., Сергиенко А.В. Отипакс в клинической практике. Международный журнал экспериментального образования. 2016;(9-2):333. Режим доступа: http://www.expeducation.ru/ru/article/view?id=10523.
29. Marom T., Tan A., Wilkinson G.S., Pierson K.S., Freeman J.L., Chonmaitree T. Trends in otitis media-related healthcare use in the United States, 2001–2011. JAMA Pediatr. 2014;168(1):68–75. doi: 10.1001/jamapediatrics.2013.3924.
30. Yin J.K., Salkeld G., Lambert S.B., Dierig А., Heron L., Leask J. et al. Estimates and determinants of economic impacts from influenza-like illnesses caused by respiratory viruses in Australian children attending childcare: a cohort study. Influenza Other Respir Viruses. 2013;7(6):1103– 1112. doi: 10.1111/irv.12138.
2013;7(6):1103– 1112. doi: 10.1111/irv.12138.
31. Ede L.C., Loeffelholz M.J., Alvarez-Fernandez P., Pong D.L., Patel J.A., McCormick D.P., Chonmaitree T. Effect of the 2009 influenza A/h2N1 pandemic on viral respiratory infections in the first year of life. Pediatr Infect Dis J. 2012;31(11):1107–1112. doi: 10.1097/INF.0b013e31825f29db.
32. Stockmann C., Ampofo K., Hersh A.L., Carleton S.T., Korgenski K., Sheng X., et al. Seasonality of acute otitis media and the role of respiratory viral activity in children. Pediatr Infect Dis J. 2013;32(4):314–319. doi: 10.1097/INF.0b013e31827d104e.
33. Chonmaitree T., Alvarez-Fernandez P., Jennings K., Trujillo R., Marom T., Loeffelholz M.J. et al. Symptomatic and asymptomatic respiratory viral infections in the first year of life: association with acute otitis media. Clin Infect Dis. 2015;60(1):1–9. doi: 10.1093/cid/ciu714.
Средний отит: вирусы, бактерии, биопленки и вакцины
1.
Подкомитет Американской академии педиатрии по лечению острого среднего отита
. Диагностика и лечение острого среднего отита. Педиатрия
2004 г.; 113: 1451–1465. . [PubMed] [Google Scholar]
Диагностика и лечение острого среднего отита. Педиатрия
2004 г.; 113: 1451–1465. . [PubMed] [Google Scholar]
2. Розенфельд Р.М., Калпеппер Л., Дойл К.Дж. и др. Клинические рекомендации: средний отит с выпотом. Отоларингол Head Neck Surg 2004 г.; 130 (5 Дополнение): S95–S118. . [PubMed] [Google Scholar]
3. Легрос Дж. М., Хитото Х., Гарнье Ф. и др. Клиническая качественная оценка диагностики острого среднего отита в общей практике. Int J Педиатр Оториноларингол 2008 г.; 72: 23–30. . [PubMed] [Академия Google]
4. Пичичеро М.Э. Предпочтительные антибиотики для лечения острого среднего отита: сравнение практикующих педиатров, врачей общей практики и отоларингологов. Клин Педиатр (Фила) 2005 г.; 44: 575–578. . [PubMed] [Google Scholar]
5. Chonmaitree T, Revai K, Grady JJ, et al. Вирусная инфекция верхних дыхательных путей и осложнение среднего отита у детей раннего возраста. Клин заразить Dis 2008 г.; 46: 815–823. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Мандель Э.М., Дойл В.Дж., Винтер Б., Альпер К.М. Заболеваемость, распространенность и бремя СО у не отобранных детей в возрасте 1–8 лет после еженедельной отоскопии в течение сезона «простуды». Int J Педиатр Оториноларингол
2008 г.; 72: 491–499. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
Мандель Э.М., Дойл В.Дж., Винтер Б., Альпер К.М. Заболеваемость, распространенность и бремя СО у не отобранных детей в возрасте 1–8 лет после еженедельной отоскопии в течение сезона «простуды». Int J Педиатр Оториноларингол
2008 г.; 72: 491–499. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Алхо О.П., Оя Х., Койву М., Сорри М. Хронический средний отит с выпотом в младенчестве. Как часто это происходит? Как это развивается? Arch Otolaryngol Head Neck Surg 1995 год; 121: 432–436. . [PubMed] [Google Scholar]
8. Винтер Б., Альпер С.М., Мандель Э.М. и др. Временные связи между простудой, вирусами верхних дыхательных путей, обнаруженными с помощью полимеразной цепной реакции, и средним отитом у детей младшего возраста в течение типичного холодного сезона. Педиатрия 2007 г.; 119: 1069–1075. . [PubMed] [Google Scholar]
9.
Руусканен О., Арола М., Путто-Лаурила А. и др. Острый средний отит и респираторно-вирусные инфекции. Педиатр Infect Dis J
1989 год; 8: 94–99. . [PubMed] [Google Scholar]
. [PubMed] [Google Scholar]
10. Винтер Б., Дойл В.Дж., Альпер К.М. Высокая распространенность нового дебюта среднего отита во время диагностированных у родителей простудных заболеваний. Int J Педиатр Оториноларингол 2006 г.; 70: 1725–1730. . [PubMed] [Google Scholar]
11. Хейккинен Т., Руусканен О. Временное развитие острого среднего отита при инфекции верхних дыхательных путей. Педиатр Infect Dis J 1994; 13: 659–661. . [PubMed] [Google Scholar]
12. Маккензи Г.А., Карапетис Дж.Р., Лич А.Дж., Моррис П.С. Пневмококковая вакцинация и средний отит у младенцев австралийских аборигенов: сравнение двух возрастных когорт до и после введения вакцинации. BMC Педиатр 2009 г.; 9: 14. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Пироццо С., Дель Мар К. Острый средний отит. Вест Джей Мед 2001 г.; 175: 402–407. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
14.
Teele D, Klein J, Rosner B, et al. Эпидемиология среднего отита в течение первых семи лет жизни у детей в Бостоне: проспективное когортное исследование. J заразить Dis
1989; 160: 83–94. . [PubMed] [Google Scholar]
J заразить Dis
1989; 160: 83–94. . [PubMed] [Google Scholar]
15. Палму А., Эрва Э., Саволайнен Х. и др. Связь клинических признаков и симптомов с бактериальными находками при остром среднем отите. Клин заразить Dis 2004 г.; 38: 234–242. . [PubMed] [Google Scholar]
16. Фрум Дж., Калпеппер Л., Гроб П. и др. Диагностика и лечение антибиотиками острого среднего отита: отчет Международной сети первичной медико-санитарной помощи. БМЖ 1990 г.; 300: 582–586. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Криппс А.В., Отчик Д.С. Перспективы вакцины против среднего отита. Вакцины Expert Rev 2006 г.; 5: 517–534. . [PubMed] [Академия Google]
18. Леманн Д., Арумугасвами А., Элсбери Д. и др. Исследовательский проект Калгурли по отиту: обоснование, методы, характеристики населения и этические соображения. Педиатр Перинат Эпидемиол 2008 г.; 22: 60–71. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
19.
Бернштейн Дж. М. Иммунологические аспекты среднего отита.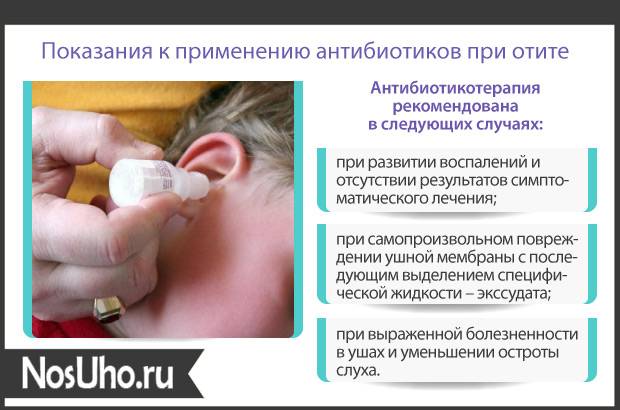 Представитель Curr Allergy Asthma
2002 г.; 2: 309–315. . [PubMed] [Google Scholar]
Представитель Curr Allergy Asthma
2002 г.; 2: 309–315. . [PubMed] [Google Scholar]
20. Стенстром С., Байландер-Грот А., Ингварссон Л. Функция евстахиевой трубы у склонных к отиту и здоровых детей. Int J Педиатр Оториноларингол 1991; 21: 127–138. . [PubMed] [Google Scholar]
21. Тоннаер Э.Л., Миланус Э.А., Малдер Дж.Дж., Керфс Дж.Х. Обнаружение бактерий в здоровом среднем ухе во время кохлеарной имплантации. Arch Otolaryngol Head Neck Surg 2009 г.; 135: 232–237. . [PubMed] [Google Scholar]
22. Фальк Б. Отрицательное давление в среднем ухе, вызванное вдыханием носа. Тимпанометрическое исследование у лиц со здоровыми ушами. J Отоларингол 1981 год; 10: 299–305. . [PubMed] [Google Scholar]
23. Хейккинен Т., Чонмейтри Т. Значение респираторных вирусов при остром среднем отите. Clin Microbiol Rev. 2003 г.; 16: 230–241. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
24.
Яно Х., Окицу Н., Хори Т. и др. Выявление респираторных вирусов в носоглоточном секрете и жидкости среднего уха у детей с острым средним отитом.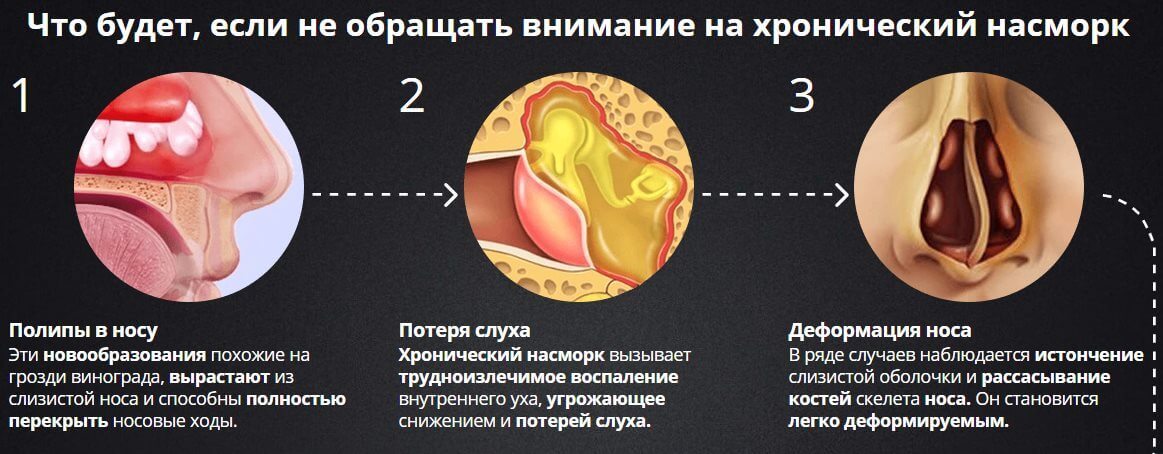
25. Альпер С.М., Винтер Б., Мандель Э.М. и др. Частота сопутствующего среднего отита при инфекциях верхних дыхательных путей специфическими вирусами. Arch Otolaryngol Head Neck Surg 2009 г.; 135: 17–21. . [PubMed] [Google Scholar]
26. Уильямс Дж., Толлефсон С., Наир С., Чонмейтри Т. Ассоциация метапневмовируса человека с острым средним отитом. Int J Педиатр Оториноларингол 2006 г.; 70: 1189–1193. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
27. Фушье Р., Риммельзваан Г., Куикен Т., Остерхаус А. Новые респираторные вирусные инфекции: метапневмовирус человека, вирус птичьего гриппа и вирусы короны человека. Curr Opin Infect Dis 2005 г.; 18: 141–146. . [PubMed] [Google Scholar]
28.
Кесебир Д., Васкес М., Вейбель С. и др. Бокавирусная инфекция человека у детей раннего возраста в США: молекулярно-эпидемиологический профиль и клинические характеристики нового респираторного вируса. J заразить Dis
2006 г.
29. Сигал Н., Лейбовиц Э., Даган Р., Либерман А. Острый средний отит — диагностика и лечение в эпоху антибиотикорезистентных микроорганизмов: обновленные клинические рекомендации. Int J Педиатр Оториноларингол 2005 г.; 69: 1311–1319. . [PubMed] [Google Scholar]
30. Чи Д.Х., Хендли Дж.О., Френч П. и др. Назофарингеальный резервуар возбудителей бактериального среднего отита и синусита у взрослых при оздоровительных и вирусных респираторных заболеваниях. Эм Джей Ринол 2003 г.; 17: 209–214. . [PubMed] [Google Scholar]
31. Вергисон А. Микробиология среднего отита: движущаяся мишень. вакцина 2008 г.; 26 Приложение 7: G5–G10. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
32. Стенфорс Л.Е., Райсанен С. Обильное прикрепление бактерий к эпителию носоглотки у детей, склонных к отитам. J заразить Dis 1992 год; 165: 1148–1150. . [PubMed] [Google Scholar]
33.
Смит-Вон Х., Бьюн Р., Надкарни М.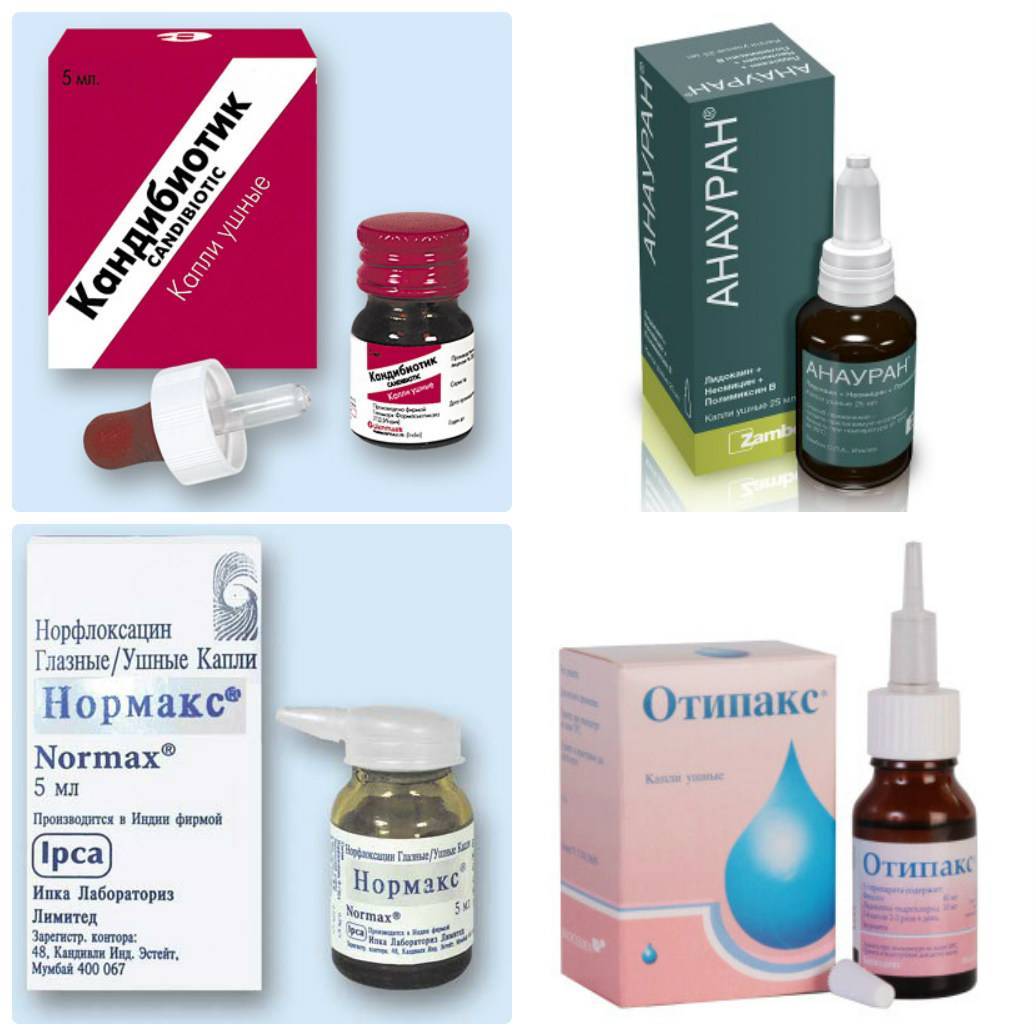 и др. Измерение бактериальной нагрузки в носу и ее связи со средним отитом. BMC Заболевание уха, носа и горла
2006 г.; 6: 10. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
и др. Измерение бактериальной нагрузки в носу и ее связи со средним отитом. BMC Заболевание уха, носа и горла
2006 г.; 6: 10. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Фаден Х. Сравнение местного иммунного ответа на нетипируемые Haemophilus influenzae (nHI) и Moraxella catarrhalis (MC) при среднем отите. Adv Exp Мед Биол 1995 год; 371Б: 733–736. . [PubMed] [Google Scholar]
35. Лич А.Дж., Босуэлл Дж.Б., Аше В. и др. Бактериальная колонизация носоглотки предсказывает очень раннее начало и персистенцию среднего отита у младенцев австралийских аборигенов. Педиатр Infect Dis J 1994 год; 13: 983–989. . [PubMed] [Google Scholar]
36. Smith-Vaughan H, Byun R, Halpin S, et al. Вмешательства по профилактике среднего отита могут быть наиболее эффективными, если они осуществляются в первые недели жизни. Int J Педиатр Оториноларингол 2008 г.; 72: 57–61. . [PubMed] [Академия Google]
37.
Килпи Т., Херва Э., Кайялайнен Т. и др. Бактериология острого среднего отита в когорте финских детей наблюдалась в течение первых двух лет жизни. Педиатр Infect Dis J
2001 г.; 20: 654–662. . [PubMed] [Google Scholar]
Педиатр Infect Dis J
2001 г.; 20: 654–662. . [PubMed] [Google Scholar]
38. Кузос С., Мюррей Р. Первичная медико-санитарная помощь аборигенам. Доказательный подход. Оксфорд: издательство Оксфордского университета, 1999. [Google Scholar]
39. Джеффрис-Стокс С., Леманн Д., Джонстон Дж. и др. Взгляд аборигенов на болезнь среднего уха в засушливой зоне Западной Австралии. J Педиатр Детское здоровье 2004 г.; 40: 258–264. [PubMed] [Академия Google]
40. Лич А.Дж., Босуэлл Дж.Б., Аше В. и др. Бактериальная колонизация носоглотки предсказывает очень раннее начало и персистенцию среднего отита у младенцев австралийских аборигенов. Педиатр Infect Dis J 1994 год; 13: 983–989. . [PubMed] [Google Scholar]
41. Гибни К.Б., Моррис П.С., Карапетис Дж.Р. и др. Клиническое течение острого среднего отита у детей австралийских аборигенов с высоким риском: продольное исследование. BMC Педиатр 2005 г.; 5: 16. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
42.
Арриета А. , Сингх Дж.
Лечение рецидивирующего и персистирующего острого среднего отита: новые возможности с помощью знакомых антибиотиков. Педиатр Infect Dis J
2004 г.; 23 (2 Дополнение): S115–S124. . [PubMed] [Google Scholar]
, Сингх Дж.
Лечение рецидивирующего и персистирующего острого среднего отита: новые возможности с помощью знакомых антибиотиков. Педиатр Infect Dis J
2004 г.; 23 (2 Дополнение): S115–S124. . [PubMed] [Google Scholar]
43. Лейбовиц Э., Гринберг Д., Пиглански Л. и соавт. Рецидивирующий острый средний отит, возникающий в течение одного месяца после завершения антибактериальной терапии: связь с первоначальным возбудителем. Педиатр Infect Dis J 2003 г.; 22: 209–216. . [PubMed] [Google Scholar]
44. Либсон С., Даган Р., Гринберг Д. и др. Назофарингеальное носительство Streptococcus pneumoniae при успешном завершении антибактериальной терапии острого среднего отита предрасполагает к раннему клиническому рецидиву. J заразить Dis 2005 г.; 191: 1869–1875. . [PubMed] [Google Scholar]
45. Лейбовиц Э. Проблема рекальцитрантного острого среднего отита: возбудители, резистентность и стратегия лечения. Педиатр Infect Dis J 2007 г.; 26 (10 Дополнение): S8–S11. . [PubMed] [Google Scholar]
46. Уотсон К., Карвилл К., Боуман Дж. и др. Бактериальное носительство верхних дыхательных путей у детей аборигенов и неаборигенов в полузасушливых районах Западной Австралии. Педиатр Infect Dis J
2006 г.; 25: 782–790. . [PubMed] [Академия Google]
Уотсон К., Карвилл К., Боуман Дж. и др. Бактериальное носительство верхних дыхательных путей у детей аборигенов и неаборигенов в полузасушливых районах Западной Австралии. Педиатр Infect Dis J
2006 г.; 25: 782–790. . [PubMed] [Академия Google]
47. Леманн Д., Уикс С., Джейкоби П. и др. Отсутствие отоакустической эмиссии предсказывает средний отит у маленьких детей аборигенов: когортное исследование детей аборигенов и неаборигенов в засушливой зоне Западной Австралии. BMC Педиатр 2008 г.; 8: 32. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. Хаусдорф В., Йотерс Г., Даган Р. и др. Многонациональное исследование пневмококковых серотипов, вызывающих острый средний отит у детей. Педиатр Infect Dis J 2002 г.; 21: 1008–1016. . [PubMed] [Академия Google]
49.
Примула Р., Петерс П., Хробок В. и др. Пневмококковые капсулярные полисахариды, конъюгированные с протеином D, для профилактики острого среднего отита, вызванного как Streptococcus pneumoniae, так и нетипируемой Haemophilus influenzae: рандомизированное двойное слепое исследование эффективности.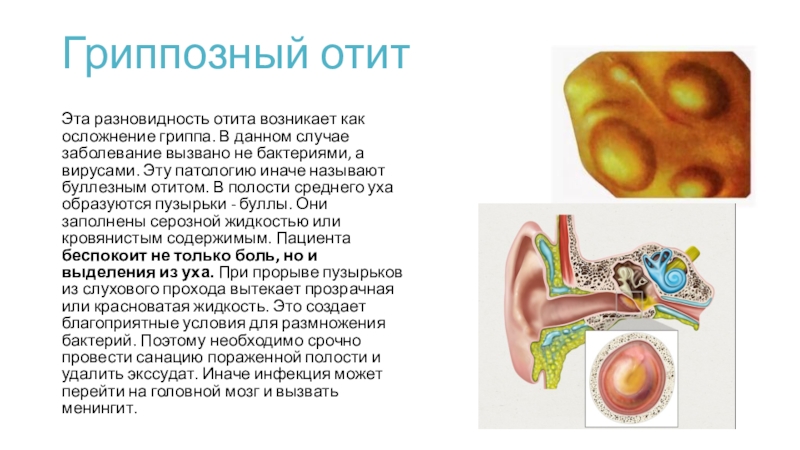 Ланцет
2006 г.; 367: 740–748. . [PubMed] [Google Scholar]
Ланцет
2006 г.; 367: 740–748. . [PubMed] [Google Scholar]
50. Блок С.Л., Хедрик Дж., Харрисон С.Дж. и др. Массовая вакцинация семивалентным пневмококковым конъюгатом значительно изменяет микробиологию острого среднего отита. Педиатр Infect Dis J 2004 г.; 23: 829–833. . [PubMed] [Google Scholar]
51. Макасси Э., Дауэс П. Биопленки и их роль в оториноларингологических заболеваниях. Дж. Ларингол Отол 2008 г.; 122: 1273–1278. . [PubMed] [Google Scholar]
52. Холл-Студли Л., Ху Ф.З., Гизеке А. и др. Прямое выявление бактериальных биопленок на слизистой оболочке среднего уха у детей с хроническим средним отитом. ДЖАМА 2006 г.; 296: 202–211. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Морияма С., Хотоми М., Шимада Дж. и др. Формирование биопленки Haemophilus influenzae, выделенной из трудноизлечимого среднего отита у детей. Аурис Насус Гортань 2009 г.; 36: 525–531. . [PubMed] [Google Scholar]
54.
Tonnaer EL, Mylanus EA, Mulder JJ, et al. Обнаружение бактерий в здоровом среднем ухе во время кохлеарной имплантации. Arch Otolaryngol Head Neck Surg
2009 г.; 135: 232–237. . [PubMed] [Google Scholar]
Arch Otolaryngol Head Neck Surg
2009 г.; 135: 232–237. . [PubMed] [Google Scholar]
55. Роланд ПС. Хронический гнойный средний отит: клинический обзор. Ухо Нос Горло J 2002 г.; 81: 8–10. . [PubMed] [Google Scholar]
56. Холл-Студли Л., Нистико Л., Самбантамурти К. и др. Характеристика матрикса биопленки, деградация при обработке ДНКазой и доказательства подавления капсулы в клинических изолятах Streptococcus pneumoniae. БМС Микробиол 2008 г.; 8: 173. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
57. Тоте К., Берге Д.В., Дешахт М. и соавт. Ингибирующая эффективность различных антибиотиков в отношении матрикса и жизнеспособной массы биопленок Staphylococcus aureus и Pseudomonas aeruginosa. Антимикробные агенты Int J 2009 г.; 33: 525–531. . [PubMed] [Google Scholar]
58.
Коутс Х., Торнтон Р., Лэнглендс Дж. и др. Роль хронической инфекции у детей со средним отитом с выпотом: доказательства внутриклеточной персистенции бактерий. Отоларингол Head Neck Surg
2008 г. ; 138: 778–781. . [PubMed] [Академия Google]
; 138: 778–781. . [PubMed] [Академия Google]
59. Клэнси Р.Л., Криппс А.В., Йенг С. и др. Реакции антител слюны и сыворотки на инфекцию Haemophilus influenzae в Папуа-Новой Гвинее. П Н Г Мед Дж 1987 год; 30: 271–276. . [PubMed] [Google Scholar]
60. Ноа Т.Л., Беккер С. Хемокины в выделениях из носа здоровых взрослых людей, экспериментально инфицированных респираторно-синцитиальным вирусом. Клин Иммунол 2000 г.; 97: 43–49. . [PubMed] [Google Scholar]
61. Куроно Ю., Шимамура К., Сигеми Х., Моги Г. Ингибирование адгезии бактерий носоглоточным секретом. Энн Отол Ринол Ларингол 1991; 100: 455–458. . [PubMed] [Google Scholar]
62. Уилан М.А., Хван В.Х., Босолей Дж. и соавт. Младенцы с рецидивирующими инфекциями и низким уровнем иммуноглобулинов: характеристика и анализ нормализации. Джей Клин Иммунол 2006 г.; 26: 7–11. . [PubMed] [Google Scholar]
63.
Агамохаммади А., Чераги Т., Гарагозиу М. и др. Дефицит IgA: корреляция между клиническими и иммунологическими фенотипами.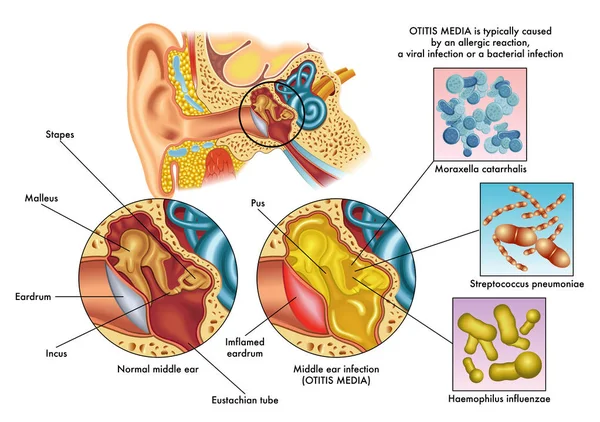 Джей Клин Иммунол
2009 г.; 29: 130–136. . [PubMed] [Google Scholar]
Джей Клин Иммунол
2009 г.; 29: 130–136. . [PubMed] [Google Scholar]
64. Яманака Н., Хотоми М., Симада Дж., Тогава А. Иммунологическая недостаточность у «склонных к отиту» детей. Энн Н.Ю. Академия наук 1997; 830: 70–81. . [PubMed] [Google Scholar]
65. Хотоми М., Яманака Н., Сайто Т. и др. Реакция антител на белок наружной мембраны Р6 нетипируемой гемофильной палочки и полисахариды пневмококковой капсулы у детей, склонных к отиту. Акта Отоларингол 1999 г.; 119: 703–707. . [PubMed] [Google Scholar]
66. Wiertsema SP, Sanders EA, Veenhoven RH, et al. Уровни антител после регулярных детских прививок при иммунологическом скрининге детей с рецидивирующим средним отитом. Джей Клин Иммунол 2004 г.; 24: 354–360. . [PubMed] [Академия Google]
67. Смирнова М., Бирчалл Дж., Пирсон Дж. Иммунорегуляторные и ассоциированные с аллергией цитокины в этиологии среднего отита с выпотом. Медиаторы 2004 г.; 13: 75–88. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
68. Альпер С., Винтер Б., Оуэн Хендли Дж., Дойл В.
Цитокиновый полиморфизм предсказывает частоту среднего отита как осложнения риновирусной и РСВ-инфекции у детей. Eur Arch Оториноларингол
2009 г.; 266: 199–205. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
Альпер С., Винтер Б., Оуэн Хендли Дж., Дойл В.
Цитокиновый полиморфизм предсказывает частоту среднего отита как осложнения риновирусной и РСВ-инфекции у детей. Eur Arch Оториноларингол
2009 г.; 266: 199–205. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. Патель Дж., Наир С., Грейди Дж., Реваи К. и др. Профили системного цитокинового ответа, связанные с острым средним отитом, вызванным респираторными вирусами. Педиатр Infect Dis J 2009 г.; 28: 407–411. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
70. Эмонтс М., Винховен Р. Х., Виртсема С. П. и соавт. Генетический полиморфизм генов иммунного ответа TNFA, IL6, IL10 и TLR4 ассоциирован с рецидивирующим острым средним отитом. Педиатрия 2007 г.; 120: 814–823. . [PubMed] [Google Scholar]
71. Гунасекера Х., Нокс С., Моррис П. и др. Спектр и лечение среднего отита у детей коренных и некоренных народов Австралии: национальное исследование. Педиатр Infect Dis J 2007 г.; 26: 689–692. . [PubMed] [Google Scholar]
72. Glasziou PP, Del Mar CB, Sanders SL, Hayem M.
Антибиотики при остром среднем отите у детей. Системная версия базы данных Cochrane
2004 г.; (2): CD000219. . [PubMed]
Glasziou PP, Del Mar CB, Sanders SL, Hayem M.
Антибиотики при остром среднем отите у детей. Системная версия базы данных Cochrane
2004 г.; (2): CD000219. . [PubMed]
73. Уильямсон И. Тернистый путь к рациональному назначению. вакцина 2008 г.; 26 Приложение 7: G11–G15. . [PubMed] [Google Scholar]
74. Роверс М.М., Глазиу П., Аппельман К.Л. и др. Антибиотики при остром среднем отите: метаанализ данных отдельных пациентов. Ланцет 2006 г.; 368: 1429–1435. . [PubMed] [Google Scholar]
75. ван Бухем Ф.Л., Петерс М.Ф., ван ‘т Хоф М.А. Острый средний отит: новая тактика лечения. БМЖ 1985 год; 290: 1033–1037. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
76. Пэн Ю, Хендерсон Дж, Бритт Х. Назначение антибиотиков в австралийской общей практике: как оно изменилось с 1990–91 по 2002–2003 годы? Респир Мед 2006 г.; 100: 2004–2011 гг. . [PubMed] [Google Scholar]
77.
Купман Л., Хоес А.В., Глаззиу П.П. и др. Антибиотикотерапия для предотвращения развития бессимптомного экссудата среднего уха у детей с острым средним отитом: метаанализ данных отдельных пациентов. Arch Otolaryngol Head Neck Surg
2008 г.; 134: 128–132. . [PubMed] [Академия Google]
Arch Otolaryngol Head Neck Surg
2008 г.; 134: 128–132. . [PubMed] [Академия Google]
78. Лич А.Дж., Моррис П.С., Мэтьюз Д.Д.; Испытание вмешательства при хроническом среднем отите — одна группа (COMIT1) . По сравнению с плацебо, антибиотики длительного действия устраняют средний отит с выпотом (OME) и предотвращают острый средний отит с перфорацией (AOMwiP) в популяции высокого риска: рандомизированное контролируемое исследование. BMC Педиатр 2008 г.; 8: 23. . [Бесплатная статья PMC] [PubMed] [Google Scholar]
79. Гуссенс Х. Европейский статус резистентности внутрибольничных инфекций. Химиотерапия 2005 г.; 51: 177–181. . [PubMed] [Академия Google]
80.
Beekmann SE, Heilmann KP, Richter SS, et al. Устойчивость к противомикробным препаратам Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis и бета-гемолитических стрептококков группы А в 2002–2003 гг. Результаты многонациональной программы надзора GRASP. Антимикробные агенты Int J
2005 г.; 25: 148–156. . [PubMed] [Google Scholar]
. [PubMed] [Google Scholar]
81. Даган Р., Клугман КП. Влияние конъюгированных пневмококковых вакцин на устойчивость к антибиотикам. Ланцет Infect Dis 2008 г.; 8: 785–795. . [PubMed] [Академия Google]
82. Федсон Д.С., Мушер Д.М., Эскола Дж. Пневмококковая вакцина. вакцина 1999 г.; 22: 553–607. [Google Scholar]
83. Veenhoven R, Bogaert D, Uiterwaal C, et al. Влияние конъюгированной пневмококковой вакцины с последующей полисахаридной пневмококковой вакциной на рецидивирующий острый средний отит: рандомизированное исследование. Ланцет 2003 г.; 361: 2189–2195. . [PubMed] [Google Scholar]
84. Ван Кемпен М., Вермейрен Дж., Ваничаутт М. и др. Пневмококковая конъюгированная вакцинация детей с рецидивирующим острым средним отитом: терапевтическая альтернатива? Int J Педиатр Оториноларингол 2006 г.; 70: 275–285. . [PubMed] [Академия Google]
85.
Янсен А., Хак Э., Винховен Р. и др. Пневмококковые конъюгированные вакцины для профилактики среднего отита. Системная версия базы данных Cochrane
2009 г. ; (2): CD001480. . [PubMed]
; (2): CD001480. . [PubMed]
86. Хикс Л.А., Харрисон Л.Х., Фланнери Б. и др. Заболеваемость пневмококковой инфекцией, вызванной серотипами непневмококковой конъюгированной вакцины (ПКВ7) в Соединенных Штатах в эпоху широко распространенной вакцинации против ПКВ7, 1998–2004 гг. J заразить Dis 2007 г.; 196: 1346–1354. . [PubMed] [Google Scholar]
87. Нигрович Л.Е., Купперманн Н., Мэлли Р.; Исследовательская группа по бактериальному менингиту Совместного исследовательского комитета педиатрической неотложной медицины Американской академии педиатрии . Дети с бактериальным менингитом, поступающие в отделение неотложной помощи в эпоху пневмококковой конъюгированной вакцины. Академия Эмердж Мед 2008 г.; 15: 522–528. . [PubMed] [Академия Google]
88. Криппс А.В., Кид Дж.М. Бактериальный средний отит: современные стратегии разработки вакцин. Иммунол Селл Биол 2003 г.; 81: 46–51. . [PubMed] [Google Scholar]
89.
Кейси Дж., Пичичеро М.Э. Изменения частоты и возбудителей острого среднего отита в 1995–2003 гг. Педиатр Infect Dis J
2004 г.; 23: 824–828. . [PubMed] [Google Scholar]
Педиатр Infect Dis J
2004 г.; 23: 824–828. . [PubMed] [Google Scholar]
90. Коэн Р. Необходимость разумного использования антибиотиков и рутинного использования вакцин. Клин микробиол инфекция 2009 г.; 15: 21–23. . [PubMed] [Академия Google]
Важность вирусов при остром среднем отите
1. Chonmaitree T, Revai K, Grady JJ, Clos A, Patel JA, Nair S, et al. Вирусная инфекция верхних дыхательных путей и осложнение среднего отита у детей раннего возраста. Клин Инфекция Дис. 2008;46(6):815–23. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Калу С.У., Атая Р.С., Маккормик Д.П., Патель Дж.А., Реваи К., Чонмейтри Т. Клинический спектр острого среднего отита, осложняющего вирусную инфекцию верхних дыхательных путей. Pediatr Infect Dis J. 2011;30(2):95–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Grijalva CG, Nuorti JP, Griffin MR. Частота назначения антибиотиков при острых инфекциях дыхательных путей в амбулаторных условиях США. ДЖАМА. 2009;302(7):758–66. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
4* Маром Т., Тан А., Уилкинсон Г.С., Пирсон К.С., Фриман Дж.Л., Чонмейтри Т. Тенденции в использовании медицинских услуг, связанных со средним отитом, в Соединенных Штатах, 2001– 2011. JAMA Педиатр. 2014;168(1):68–75. В этой статье сообщается о самой последней тенденции к снижению использования медицинских услуг, связанных со средним отитом, в основном из-за пневмококковых конъюгированных вакцин, но эта тенденция, вероятно, включает эффект вакцинации против гриппа и другие факторы. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Lieberthal AS, Carroll AE, Chonmaitree T, Ganiats TG, Hoberman A, Jackson MA, et al. Диагностика и лечение острого среднего отита. Педиатрия. 2013;131(3):e964–99. [PubMed] [Google Scholar]
6. Block SL, Heikkinen T, Toback SL, Zheng W, Ambrose CS. Эффективность живой аттенуированной гриппозной вакцины против гриппозного острого среднего отита у детей. Pediatr Infect Dis J. 2011;30(3):203–7. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
7. Heikkinen T, Block SL, Toback SL, Wu X, Ambrose CS. Эффективность интраназальной живой аттенуированной гриппозной вакцины против всех причин острого среднего отита у детей. Pediatr Infect Dis J. 2013;32(6):669–74. [PubMed] [Google Scholar]
8. Heinonen S, Silvennoinen H, Lehtinen P, Vainionpää R, Vahlberg T, Ziegler T, et al. Раннее лечение гриппа осельтамивиром у детей в возрасте 1–3 лет: рандомизированное контролируемое исследование. Клин Инфекция Дис. 2010;51(8):887–94. [PubMed] [Google Scholar]
9. Winther B, Block SL, Reisinger K, Dutkowski R. Влияние лечения осельтамивиром на заболеваемость и течение острого среднего отита у детей с гриппом. Int J Pediatr Оториноларингол. 2010;74(6):684–8. [PubMed] [Академия Google]
10. Bialek SR, Allen D, Alvarado-Ramy F, Arthur R, Balajee A, Bell D, et al. Первые подтвержденные случаи заражения коронавирусом ближневосточного респираторного синдрома (БВРС-КоВ) в Соединенных Штатах, обновленная информация об эпидемиологии инфекции БВРС-КоВ и рекомендации для населения, врачей и органов здравоохранения — май 2014 г. MMWR Morb Mortal Еженедельник 2014;63(19):431–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
MMWR Morb Mortal Еженедельник 2014;63(19):431–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Yin JK, Salkeld G, Lambert SB, Dierig A, Heron L, Leask J, et al. Оценки и детерминанты экономических последствий гриппоподобных заболеваний, вызванных респираторными вирусами, у австралийских детей, посещающих детские учреждения: когортное исследование. Грипп Другие респираторные вирусы. 2013;7(6):1103–12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Marom T., Alvarez-Fernandez PE, Jennings K, Patel JA, McCormick DP, Chonmaitree T. Острый бактериальный синусит, осложняющий вирусную инфекцию верхних дыхательных путей у детей раннего возраста. Pediatr Infect Dis J. 2014 [бесплатная статья PMC] [PubMed] [Google Scholar]
13. Ede LC, Loeffelholz MJ, Alvarez-Fernandez P, Pong DL, Patel JA, McCormick DP, et al. Влияние пандемии гриппа A/h2N1 2009 г. на вирусные респираторные инфекции на первом году жизни. Pediatr Infect Dis J. 2012;31(11):1107–12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Adams O, Weis J, Jasinska K, Vogel M, Tenenbaum T. Сравнение метапневмовируса человека, респираторно-синцитиального вируса и риновирусных инфекций дыхательных путей у детей раннего возраста, госпитализированных. J Med Virol. 2014 [бесплатная статья PMC] [PubMed] [Google Scholar]
Adams O, Weis J, Jasinska K, Vogel M, Tenenbaum T. Сравнение метапневмовируса человека, респираторно-синцитиального вируса и риновирусных инфекций дыхательных путей у детей раннего возраста, госпитализированных. J Med Virol. 2014 [бесплатная статья PMC] [PubMed] [Google Scholar]
15. Meriluoto M, Hedman L, Tanner L, Simell V, Mäkinen M, Simell S, et al. Ассоциация инфекции бокавируса человека 1 с респираторным заболеванием в последующем исследовании у детей, Финляндия. Эмердж Инфекция Дис. 2012;18(2):264–71. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Nokso-Koivisto J, Pyles RB, Miller AL, Patel JA, Loeffelholz M, Chonmaitree T. Вирусная нагрузка и развитие острого среднего отита после инфекции верхних дыхательных путей метапневмовирусом человека. Pediatr Infect Dis J. 2012;31(7):763–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17* Nokso-Koivisto JPR, Miller A, Jennings K, Loeffelholz MJ, Chonmaitree T. Роль человеческого бокавируса в инфекциях верхних дыхательных путей и остром среднем отите. J Pediatr Infect Dis Soc. 2014;3(2):98–103. Исследование, сообщающее об относительной важности бокавируса человека в ОСО среди различных распространенных респираторных вирусов. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Pediatr Infect Dis Soc. 2014;3(2):98–103. Исследование, сообщающее об относительной важности бокавируса человека в ОСО среди различных распространенных респираторных вирусов. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Verhoeven D, Xu Q, Pichichero ME. Дифференциальное влияние респираторно-синцитиального вируса и вируса парагриппа на частоту острых средних отитов объясняется более низкими адаптивными и врожденными иммунными реакциями у склонных к отитам детей. Клин Инфекция Дис. 2014;59(3):376–83. [Бесплатная статья PMC] [PubMed] [Google Scholar]
19** Руохола А., Петтигрю М.М., Линдхольм Л., Ялава Дж., Райсанен К.С., Вайнионпаа Р. и др. Бактериальные и вирусные взаимодействия в носоглотке повышают риск острого среднего отита. J заразить. 2013;66(3):247–54. В этой статье сообщается о нескольких случаях ОСО одновременно с ИВДП без бактериальной колинизации носоглотки. Они также обнаружили РСВ как значительный риск острого среднего отита при отсутствии носоглоточных бактерий. [PMC free article] [PubMed] [Google Scholar]
[PMC free article] [PubMed] [Google Scholar]
20. Pettigrew MM, Gent JF, Pyles RB, Miller AL, Nokso-Koivisto J, Chonmaitree T. Вирусно-бактериальные взаимодействия и риск острого среднего отита, осложняющего верхние дыхательные пути инфекционное заболевание. Дж. Клин Микробиол. 2011;49(11): 3750–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Ruohola A, Meurman O, Nikkari S, Scottman T, Salmi A, Waris M, et al. Микробиология острого среднего отита у детей с тимпаностомическими трубками: преобладание бактерий и вирусов. Клин Инфекция Дис. 2006;43(11):1417–22. [PMC free article] [PubMed] [Google Scholar]
22. Revai K, Dobbs LA, Nair S, Patel JA, Grady JJ, Chonmaitree T. Заболеваемость острым средним отитом и синуситом, осложняющим инфекцию верхних дыхательных путей: влияние возраст. Педиатрия. 2007;119(6): e1408–12. [PubMed] [Google Scholar]
23. Wiertsema SP, Chidlow GR, Kirkham LA, Corscadden KJ, Mowe EN, Vijayasekaran S, et al. Высокие показатели выявления нуклеиновых кислот широкого спектра респираторных вирусов в носоглотке и среднем ухе у детей с рецидивирующим острым средним отитом в анамнезе.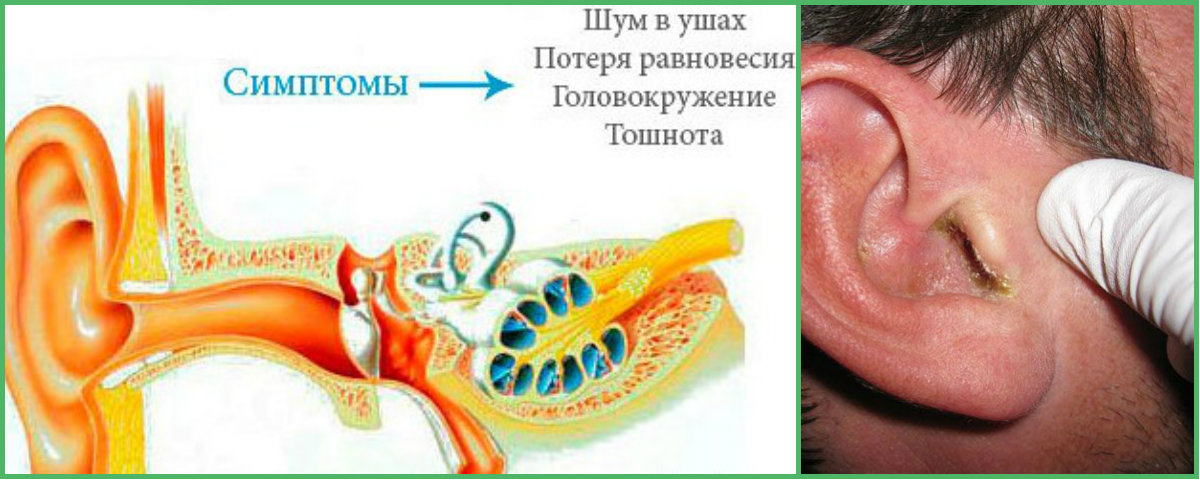 J Med Virol. 2011;83(11):2008–17. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Med Virol. 2011;83(11):2008–17. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Nokso-Koivisto J, Räty R, Blomqvist S, Kleemola M, Syrjänen R, Pitkäranta A, et al. Наличие специфических вирусов в жидкостях среднего уха и респираторных выделениях у детей раннего возраста с острым средним отитом. J Med Virol. 2004;72(2):241–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Heikkinen T, Thint M, Chonmaitree T. Распространенность различных респираторных вирусов в среднем ухе при остром среднем отите. N Engl J Med. 1999;340(4):260–4. [PubMed] [Google Scholar]
26. Stockmann C, Ampofo K, Hersh AL, Carleton ST, Korgenski K, Sheng X, et al. Сезонность острого среднего отита и роль респираторной вирусной активности у детей. Pediatr Infect Dis J. 2013;32(4):314–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
27** Chonmaitree T, Alvarez-Fernandez PE, Kristofer K, Trujillo R, Marom T, Loeffelholz MJ, et al. Симптоматические и бессимптомные респираторные вирусные инфекции на первом году жизни: Ассоциация с острым средним отитом. Клинические инфекционные заболевания. 2014 9 сентября; Это недавнее крупное проспективное исследование детей первого года жизни. В исследовании показано, что бессимптомная респираторная вирусная инфекция не приводит к ОСО, а вирусная нагрузка при ОРВИ с ОСО и без него достоверно не различается. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Клинические инфекционные заболевания. 2014 9 сентября; Это недавнее крупное проспективное исследование детей первого года жизни. В исследовании показано, что бессимптомная респираторная вирусная инфекция не приводит к ОСО, а вирусная нагрузка при ОРВИ с ОСО и без него достоверно не различается. [Бесплатная статья PMC] [PubMed] [Google Scholar]
28. Patel JA, Nair S, Revai K, Grady J, Saeed K, Matalon R, et al. Ассоциация полиморфизмов генов провоспалительных цитокинов с предрасположенностью к среднему отиту. Педиатрия. 2006;118(6):2273–9. [PubMed] [Академия Google]
29. Revai K, Patel JA, Grady JJ, Nair S, Matalon R, Chonmaitree T. Связь между полиморфизмом генов цитокинов и риском инфекции верхних дыхательных путей и острого среднего отита. Клин Инфекция Дис. 2009;49(2):257–61. [Бесплатная статья PMC] [PubMed] [Google Scholar]
30. Alper CM, Winther B, Hendley JO, Doyle WJ. Цитокиновый полиморфизм предсказывает частоту среднего отита как осложнения риновирусной и РСВ-инфекции у детей. Eur Arch Оториноларингол. 2009;266(2):199–205. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Eur Arch Оториноларингол. 2009;266(2):199–205. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Emonts M, Veenhoven RH, Wiertsema SP, Houwing-Duistermaat JJ, Walraven V, de Groot R, et al. Генетический полиморфизм генов иммунного ответа TNFA, IL6, IL10 и TLR4 ассоциирован с рецидивирующим острым средним отитом. Педиатрия. 2007;120(4):814–23. [PubMed] [Google Scholar]
32. Nokso-Koivisto J, Chonmaitree T, Jennings K, Matalon R, Block S, Patel JA. Полиморфизмы генов иммунитета и предрасположенность к среднему отиту у детей. ПЛОС Один. 2014;9(4):e93930. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Маром Т., Ноксо-Койвисто Дж., Чонмейтри Т. Вирусно-бактериальные взаимодействия при остром среднем отите. Curr Allergy Asthma Rep. 2012;12(6):551–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Binks MJ, Cheng AC, Smith-Vaughan H, Sloots T, Nissen M, Whiley D, et al. Вирусно-бактериальная коинфекция у детей коренных народов Австралии с острым средним отитом.

