Локальное уплотнение в груди — Болезни
Описание
Уплотнение в груди (уплотнение в молочных железах) представляет собой признак множества различных состояний и заболеваний молочных желез, который характеризуется ощущением изменения структуры ткани железы, обычно диффузного характера.
Обнаружение узловых образований и локальных уплотнений стоит трактовать, как наличие узловых образований в молочной железе. Стоит сказать, что уплотнение в груди — признак скорее субъективный, однако в случае его обнаружения рекомендуется провести обследование с целью определения природы этого изменения.
Причины
Уплотнение в груди может носить циклический и ациклический характер, был одно- и двухсторонним. Циклические уплотнения в молочных железах связаны с днями менструального цикла. Так во второй фазе цикла у большинства женщин происходят некоторые изменения молочных желез.
Уплотнение в данном случае имеет невыраженный характер и после менструации данный признак самостоятельно подвергается регрессу.
Уплотнение в молочных железах также наблюдается в случаях приема комбинированных оральных контрацептивов, а также иных методов гормональной контрацепции. В данном случае механизм возникновения уплотнений связан с тем, что происходит задержка жидкости в организме под действием компонентов препарата. Эти ощущения могут быть различны про степени проявления. Если же уплотнение в груди приносит определенный дискомфорт, то необходимо провести смены препарата на другой, который обладает антиминералкортикоидной активностью.
Еще из физиологических состояний, при которых наблюдаются изменения структуры тканей молочных желез, является беременность. Это лактостаз и мастит. Для лактостаза характерно локальное уплотнение участка молочной железы, а также увеличение молочной железы на стороне поражения.
Заболевания, которые характеризуются формированием уплотнений в груди – следующие:
-
Различные виды мастопатии.
-
Кисты молочной железы.
-
Опухолевые процессы молочной железы.
-
Различные подкожные новообразования, которые анатомически не связаны с молочной железой, но находятся в ее зоне.
Чаще всего, признаком мастопатии является наличие уплотнений в одной или двух молочных железах. Могут быть обширные изменения в структуре железы, что наблюдается при диффузных формах мастопатии, а могут быть единичные или множественные уплотнения в виде узелков, размер которых также может быть весьма вариабелен. В случае преобладания поражений железистой ткани при мастопатии уплотнения в начале занимают небольшой участок, и в дальнейшем наблюдается распространение процессы. Усиление симптоматики происходит непосредственно перед менструацией.
Могут быть обширные изменения в структуре железы, что наблюдается при диффузных формах мастопатии, а могут быть единичные или множественные уплотнения в виде узелков, размер которых также может быть весьма вариабелен. В случае преобладания поражений железистой ткани при мастопатии уплотнения в начале занимают небольшой участок, и в дальнейшем наблюдается распространение процессы. Усиление симптоматики происходит непосредственно перед менструацией.
Уплотнения ткани железы при кистах могут быть вызваны как самой кистой, так и изменением близлежащих тканей. В случае больших кист железы, уплотнения носят мягко-эластический характер, различных размеров и локализаций. В случае длительного процесса на первый план выходят изменения рядом расположенных тканей железы, обусловленных прогрессированием мастопатии и реактивного воспаления. Уплотнения в этом случае более выражены, имеют большие размеры.
В случае рака молочной железы уплотнения имеют нечеткие границы, бугристую поверхность, часто неподвижны и спаяны с кожей. В этих случаях, а также при наличии кровянистых выделений из сосков, изменения цвета и структуры соска и кожи, требуется быстрое обращение к врачу.
В этих случаях, а также при наличии кровянистых выделений из сосков, изменения цвета и структуры соска и кожи, требуется быстрое обращение к врачу.
Различные новообразования доброкачественной структуры, например липомы или атеромы, могут создавать иллюзия наличия уплотнений в молочной железе. Однако более тщательный осмотр позволяет определить тот факт, что образование расположено под кожей и не связано с самой молочной железой.
Диагностика
Появление новообразований в груди может наблюдаться абсолютно в любом возрасте. Только при своевременном обращении к специалисту, диагностике заболевания и соответствующем лечении возможно полное излечение опухолей злокачественного характера.
Для диагностики уплотнений применяются современные методы:
-
Маммография или рентгеновское исследование, которое дает возможность выявить уплотнение в любом участке молочной железы размером в пять микрокальцинатов.
 Следует отметить, что у особ более молодого возраста на фоне преобладания железистой ткани грудь не четко просматривается под рентгеновскими лучами.
Следует отметить, что у особ более молодого возраста на фоне преобладания железистой ткани грудь не четко просматривается под рентгеновскими лучами.
-
Ультразвуковое исследование.
-
Дуктография или метод, при котором в потоки молочных желез вводятся контрастные вещества, с помощью которых определяются внутрипотоковые новообразования.
-
Биопсия – метод, выражающийся в заборе ткани для проведения исследований. Точно определяет характер уплотнения (киста, злокачественная опухоль или фиброзно-кистозная мастопатия). Различают аспирационную, стереотактическую, ультразвуковую и хирургическую биопсию.
-
Пункция — забор материала для исследований.
Лечение уплотнения в груди
В случае диагностирования у женщины мастопатии ей рекомендуется наблюдаться у специалиста два раза в год.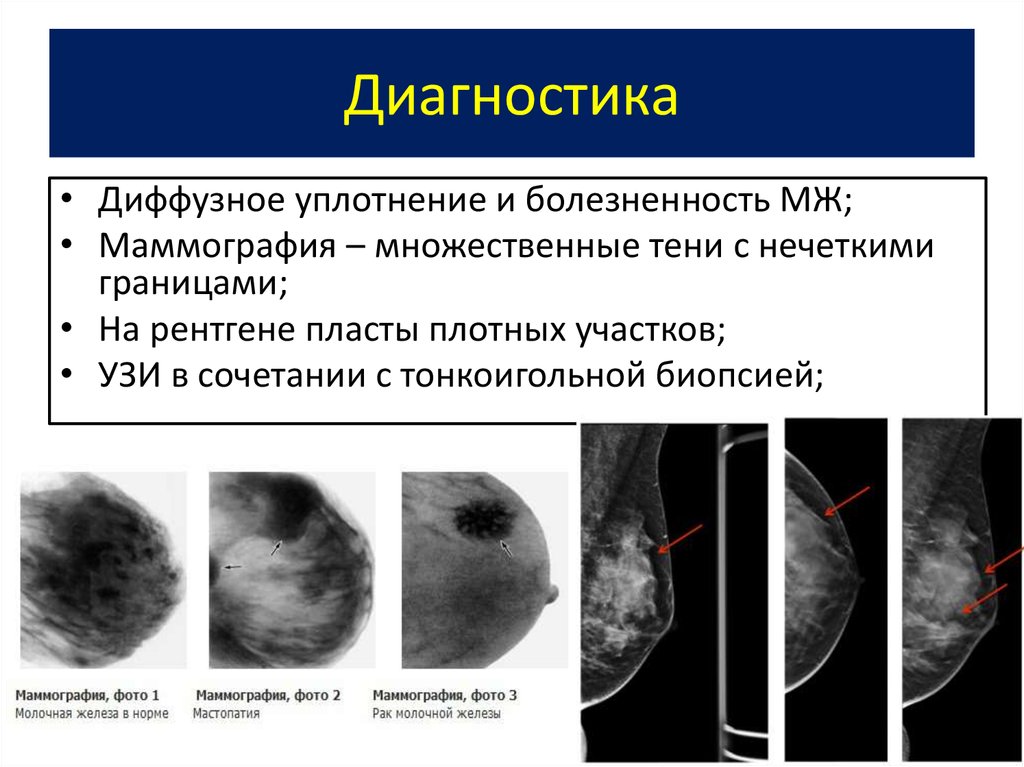
Для лечения используются гормональные и не гормональные методы терапии. При диффузной форме мастопатии лечение направлено на ликвидацию основной причины болезни, которая спровоцировала расстройство функции гипофиза и яичников. Нередко терапию начинают с лечения заболеваний женской половой сферы, восстановления функций печени и нервной системы. Гормональная терапия выражается в назначении антиэстрогенов (тамоксифен, фарестон), оральных контрацептивных препаратов, гестагенов, андрогенов, веществ, угнетающих секрецию пролактина. При узловой форме мастопатии применяют средства специфической иммунотерапии (аллергенная вакцина в постепенно повышающихся дозах для достижения ремиссии болезни), а также хирургическое лечение (в большинстве случаев), предусматривающее иссечение узлов по мере их выявления.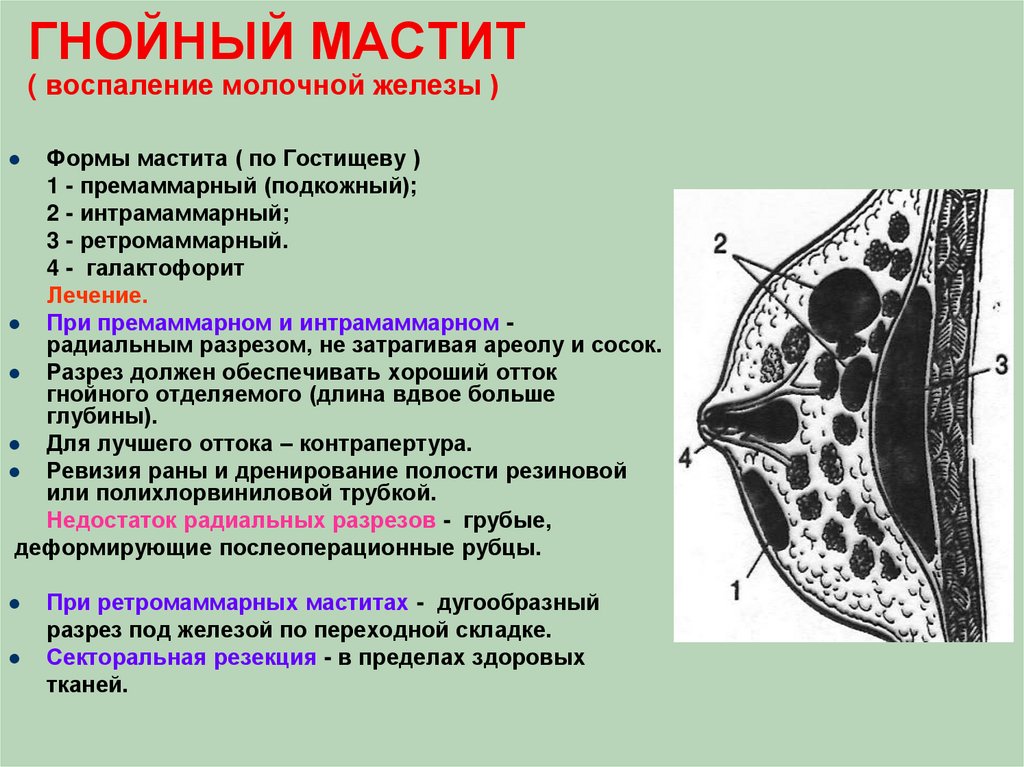
Для того чтобы заболевание не перешло в злокачественную форму, необходимо при возникновении малейших уплотнений сразу же обратится к маммологу и заниматься их лечением.
Среди методов негормонального лечения можно выделить составление персональной диеты, подбор правильного бюстгальтера, назначение противовоспалительных, нестероидных, мочегонных, а также улучшающих кровообращение средств. Также прописывают курс приема антиоксидантов, которые благоприятно сказываются на функции печени, в частности это B-кератин, фосфолипидов, цинка, селена, а также комплексы витаминов A, B, E и йод.
Самолечение
При появлении уплотнений не стоит увлекаться народными средствами лечения без предварительного посещения и консультации специалиста. В большинстве случаев именно несвоевременность обращения за медицинской помощью является причиной смертности женщин от злокачественных опухолей.
В большинстве случаев именно несвоевременность обращения за медицинской помощью является причиной смертности женщин от злокачественных опухолей.
Самоосмотр молочной железы
Самостоятельный осмотр молочных желез каждая женщина должна проводить ежемесячно, в первую неделю после месячных. Это позволит выявить малейшее уплотнение, отклонение или изменение в груди, тем самым своевременно принять необходимые меры. Любую женщину должны насторожить следующие признаки: изменение формы груди, прощупывание узелков или шишечек, в частности в подмышечных зонах, отеки тканей, складки, выпуклости, утолщения, ямочки. Любые отклонения должны стать поводом для незамедлительного обращения к врачу-маммологу.
Само обследование следует проводить, стоя перед зеркалом, подушечками пальцев. Вначале поднимаете одну руку к верху и ощупываете кончиками пальцев другой руки грудь «по спирали», в направлении от подмышек к соскам, затем — сверху вниз. Далее все те же манипуляции проводите с другой грудью. Затем необходимо делать осмотр в положении лежа. Одна рука закинута за голову, пальцами другой руки прощупать железу от основания к соску. Затем все то же самое проделать с другой грудью. После этого необходимо слегка двумя пальцами сдавить сосок, проверив тем самым на наличие выделений из него.
Далее все те же манипуляции проводите с другой грудью. Затем необходимо делать осмотр в положении лежа. Одна рука закинута за голову, пальцами другой руки прощупать железу от основания к соску. Затем все то же самое проделать с другой грудью. После этого необходимо слегка двумя пальцами сдавить сосок, проверив тем самым на наличие выделений из него.
Последствия невмешательства
Поставить правильный диагноз может только врач — самостоятельно и на ощупь невозможно определить, является ли выявленная опухоль доброкачественной или же придется пройти лечение у онколога.
С одной стороны, многих женщин успокаивает тот факт, что далеко не все новообразования в груди являются признаком рака. Но и при наличии доброкачественной опухоли необходимо лечение у врача. Иначе возможно появление серьезных проблем, вплоть до перерождения опухоли в злокачественную.
Лечение уплотнений в груди (молочной железе) в Москве
По статистике самой распространенной формой онкологии у женщин является рак молочной железы. Большинство уплотнений, обнаруженных в груди, носят доброкачественный характер и не вызывают осложнений. Определить характер новообразования может только врач. Поэтому важно регулярно проводить самостоятельный осмотр груди и посещать онколога-маммолога.
Большинство уплотнений, обнаруженных в груди, носят доброкачественный характер и не вызывают осложнений. Определить характер новообразования может только врач. Поэтому важно регулярно проводить самостоятельный осмотр груди и посещать онколога-маммолога.
Когда нужно обратиться к врачу
Большинство новообразований на ранних стадиях никак себя не проявляют. Существует ряд признаков, обнаружив которые, необходимо незамедлительно записаться на прием к врачу:
- Появление в груди комочка, шарика или другого рода уплотнения любого размера и локализации.
- Изменение положения соска и его размера при отсутствии лактации и грудного вскармливания.
- Изменение размера одной из молочных желез, появление на груди «впадинки».
- Возникновение на железе «лимонной корки», изменение цвета кожных покровов (посинения, покраснения).
- Нехарактерные выделения из соска, прозрачные или с примесью крови.
- Рост и болезненность подмышечных лимфоузлов.

- Постоянные или периодические, резкие или ноющие боли, в том числе при пальпации.
- Отечность груди, признаки воспаления, повышение температуры.
- Большое уплотнение в груди или небольшое, но активно увеличивающееся в размерах.
- Возникновение сопутствующих симптомов со стороны половых органов (боль внизу живота, сбои менструального цикла).
Почему развивается новообразование
Уплотнение в груди у женщин появляется по разным причинам и не обязательно носит злокачественный характер. В период вынашивания ребенка организм будущей мамы увеличивает производство половых гормонов, что приводит к росту молочных желез и появлению узелков. После нормализации гормонального фона, данный симптом исчезнет.
При грудном вскармливании, особенно у первородящих, наблюдаются воспаления и закупорки молочных протоков (мастит, лактостаз), что характеризуется появлением уплотнений в области груди.
На развитие новообразования влияют следующие факторы:
- Наследственная предрасположенность.

- Рост женских половых гормонов.
- Возраст старше 45 лет.
- Частые аборты.
- Длительное отсутствие родов и лактации.
- Бесконтрольный прием гормональных препаратов.
- Нарушение обменных процессов, заболевание эндокринной системы, ожирение.
- Онкология органов половой системы.
- Ранний климакс.
- Нарушение кровообращения в молочных железах вследствие ношения узкого, сдавливающего белья.
- Злоупотребление солнечными ваннами.
- Частые стрессы.
Уплотнения возникают на фоне других заболеваний: тромбофлебита, кисты, жирового некроза, мастопатии, воспалительных процессов, аденомы.
Как проходит диагностика и лечение
Диагностика новообразований включает: рентгенологическое исследование, УЗИ, маммографию, биопсию с дальнейшим лабораторным исследованием тканей.
Методы лечения зависят от причин развития образований и их характера:
- Иммунотерапия.

- Гормонотерапия.
- Хирургическое вмешательство.
- Фитотерапия.
- Витаминные комплексы.
Нестабильная стенокардия | American Heart Association
Нестабильная стенокардия, один из нескольких острых коронарных синдромов, вызывает неожиданную боль в груди и обычно возникает в состоянии покоя. Наиболее распространенной причиной является снижение притока крови к сердечной мышце из-за сужения коронарных артерий жировыми отложениями (атеросклероз), которые могут разорваться, вызывая повреждение коронарного кровеносного сосуда. Это приводит к свертыванию крови, что блокирует приток крови к сердечной мышце.
Нестабильная стенокардия требует неотложной помощи. Если у вас появился новый, усиливающийся или постоянный дискомфорт в груди, позвоните по номеру 9.11 и идите в травмпункт. У вас может быть сердечный приступ, повышенный риск тяжелой сердечной аритмии или остановки сердца, что может привести к внезапной смерти.
Узнайте о нестабильной форме стенокардии, называемой стенокардией Принцметала.
Причины нестабильной стенокардии
Сгустки крови, частично или полностью блокирующие артерию, вызывают нестабильную стенокардию. Как правило, в артерии образуются бляшки (атеросклероз), которые сужают сосуд. Налет может иметь поврежденные участки, которые облегчают образование тромбов. Стенокардия может возникать каждый раз, когда тромб блокирует кровоток в артерии. Узнайте больше о чрезмерной свертываемости крови.
Симптомы нестабильной стенокардии
Боль или дискомфорт при нестабильной стенокардии:
- Может возникнуть во время отдыха, сна или при небольшой физической нагрузке.
- Неожиданно.
- Может длиться дольше, чем стабильная стенокардия
- Обычно не проходит ни от отдыха, ни от лекарств.
- Со временем может ухудшиться.
- Может привести к сердечному приступу.
Лечение нестабильной стенокардии
Во-первых, ваша медицинская бригада должна найти закупоренную часть или части коронарных артерий, выполнив катетеризацию сердца. В этой процедуре катетер проводится через артерию на руке или ноге в коронарные артерии, а затем через катетер вводится жидкий краситель. Высокоскоростные рентгеновские фильмы фиксируют курс красителя, когда он течет по артериям, и закупорки могут быть идентифицированы путем отслеживания потока. Оценка того, насколько хорошо работает ваше сердце, также может быть проведена во время катетеризации сердца.
В этой процедуре катетер проводится через артерию на руке или ноге в коронарные артерии, а затем через катетер вводится жидкий краситель. Высокоскоростные рентгеновские фильмы фиксируют курс красителя, когда он течет по артериям, и закупорки могут быть идентифицированы путем отслеживания потока. Оценка того, насколько хорошо работает ваше сердце, также может быть проведена во время катетеризации сердца.
Посмотреть иллюстрацию катетеризации сердца(ссылка открывается в новом окне).
Затем, в зависимости от степени закупорки коронарных артерий, ваша медицинская бригада обсудит с вами следующие варианты лечения: . Эта процедура включает катетеризацию сердца с последующим использованием катетера с небольшим надувным баллоном на конце. Баллон надувают, выдавливая жировые бляшки во внутренней оболочке коронарной артерии. Затем баллон сдувается и катетер извлекается. За этой процедурой часто следует установка стента, чтобы сосуд коронарной артерии оставался открытым, чтобы улучшить приток крови к сердечной мышце.
Для получения дополнительной информации обратитесь к своему лечащему врачу.
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Последнее рассмотрение: 5 декабря 2022 г.
Связанные статьи
Острый коронарный синдром
Что такое атеросклероз?
Можно ли взаимозаменяемо использовать ацетаминофен и ибупрофен? Чем они отличаются?
Написано Джеффри Вейсгауптом
Медицинская экспертиза Джабина Бегума, доктора медицинских наук, 09 ноября 2021 г.
В этой статье
- Что такое ацетаминофен?
- Что такое ибупрофен?
- Есть ли у ацетаминофена побочные эффекты?
- Есть ли у ибупрофена побочные эффекты?
- Ибупрофен против ацетаминофена: что использовать?
И ацетаминофен, и ибупрофен являются общими названиями безрецептурных обезболивающих препаратов. Однако в организме они действуют по-разному.
Ацетаминофен, упакованный как Тайленол, облегчает боль и снижает жар. Ибупрофен, широко известный как Адвил или Мотрин, представляет собой противовоспалительное лекарство, которое используется для лечения умеренной боли при таких состояниях, как артрит и менструальные спазмы.
Поскольку оба препарата используются в качестве болеутоляющих, у вас может возникнуть вопрос, что лучше — ацетаминофен или ибупрофен.
Что такое ацетаминофен?
Ацетаминофен выпускается как Тайленол и другие торговые марки. Это жаропонижающее (антипиретик) и болеутоляющее (анальгетик).
Наиболее распространенный способ употребления ацетаминофена — пероральный или пероральный. Вы должны следовать дозировке, рекомендованной врачом или указанной на этикетке.
Ацетаминофен также присутствует в некоторых отпускаемых по рецепту лекарствах. Не используйте безрецептурную форму с лекарствами, содержащими ацетаминофен, так как передозировка может привести к летальному исходу.
Что такое ибупрофен?
Ибупрофен — болеутоляющее средство, уменьшающее воспаление в организме. Он связан с аспирином и напроксеном, который является основным ингредиентом в Aleve и Anaprox. Нестероидный противовоспалительный препарат (НПВП) уменьшает воспаление и боль при определенных состояниях, таких как боль в спине, зубная боль, головная боль, менструальные спазмы, легкие травмы и артрит.
Используйте ибупрофен, как указано на этикетке или рекомендовано врачом. Лучше всего принимать самую низкую дозу ибупрофена для лечения вашего состояния.
Есть ли у ацетаминофена побочные эффекты?
Ацетаминофен может вызвать аллергическую реакцию в организме. Признаками аллергии на ацетаминофен являются отек лица, языка, горла и губ. У вас также может развиться крапивница или затрудненное дыхание.
Признаками аллергии на ацетаминофен являются отек лица, языка, горла и губ. У вас также может развиться крапивница или затрудненное дыхание.
В некоторых редких случаях обезболивающее может вызвать летальную кожную реакцию. Это возможно даже в том случае, если у вас никогда не было побочных реакций на препарат в прошлом. Если у вас появились волдыри, сыпь, покраснение или шелушение кожи, немедленно обратитесь к врачу и прекратите прием лекарства.
Некоторые другие побочные эффекты ацетаминофена:
- Бессонница
- Головные боли
- Рвота и тошнота
- Желтуха
- Темная моча
- Потеря аппетита 9018
- Боль в верхней части желудка
Есть ли у ибупрофена побочные эффекты?
Если у вас болезнь сердца, язва желудка, астма или вы перенесли сердечный приступ, спросите своего врача, можно ли вам принимать ибупрофен. Беременные и кормящие женщины также должны проконсультироваться со своим врачом, прежде чем принимать этот препарат.
Как и на ацетаминофен, у вас может быть аллергия на ибупрофен. Признаками аллергической реакции являются отеки в области горла или лица.
Некоторые другие побочные эффекты ибупрофена:
- Изменения зрения
- Одышка при умеренной активности
- Быстрое увеличение веса
- Кожная сыпь
- Проблемы с печенью
- Употребление Nao
- Проблемы с почками1
- Кровотечение
- Головные боли и головокружение
Ибупрофен или ацетаминофен: что использовать?
Вы должны использовать ацетаминофен для снятия боли, но если у вас также есть воспаление, подумайте о том, чтобы вместо него принимать ибупрофен. Вы также можете принимать их вместе, если у вас есть боль и воспаление. Однако никогда не принимайте больше рекомендованной дозы. Если вы путаетесь между использованием ибупрофена и ацетаминофена, выберите ибупрофен при воспалительных состояниях и ацетаминофен только от боли.
Кроме того, если вы беременны, вы можете использовать ацетаминофен, так как он считается безопасным для кормящих и беременных женщин.

 Следует отметить, что у особ более молодого возраста на фоне преобладания железистой ткани грудь не четко просматривается под рентгеновскими лучами.
Следует отметить, что у особ более молодого возраста на фоне преобладания железистой ткани грудь не четко просматривается под рентгеновскими лучами.



