Влажный кашель у грудничка, как лечить у грудного ребенка
Любое патологическое состояние в организме сопровождают определенные симптомы. Так и кашель сам по себе не является болезнью, а только симптом какого-то заболевания. Поэтому чтобы избавиться от кашля, прежде всего нужно найти ту болезнь, которая стала причиной его появления, и вылечить ее.
Врач всегда обращает внимание на характер кашля — сухой или влажный. Это напрямую связано с видом и стадией заболевания, а значит, и с подходом к лечению. Дальше расскажем, когда и почему возникает влажный кашель у грудничка, чем он опасен и как с ним бороться.
Что собой представляет
Механизм появления влажного кашля у ребенка и взрослого одинаковый и очень простой — в легких вырабатывается повышенное количество слизи, которая раздражает кашлевые рецепторы, расположенные в плевре, бронхах, трахеи, гортани, глотке и в пазухах носа. В результате раздражения возникают импульсы, передающиеся в продолговатый мозг в специальный «кашлевой центр». В свою очередь он заставляет резко сокращаться мышцы дыхательных путей, в результате чего человек делает форсированный выдох через рот, который мы слышим как типичный кашель.
Это интересно! Во время кашля создается поток воздуха, скорость которого равна скорости звука!
Таким образом, кашель у грудного ребенка и у взрослого является защитной реакцией организма и предназначен для физиологического очищения дыхательных путей от посторонних вещей, например, слизи (мокроты), пыли, кусочков пищи. Обратим внимание, что отсутствие влажного кашля у детей при определенных заболеваниях (пневмония, бронхит, ОРЗ) — это плохой признак, говорящий о том, что организм по какой-то причине не способен самостоятельно избавиться от излишков секрета, что грозит спадением легких, аспирацией (удушьем), рецидивом заболевания.
Для вызова кашлевого безусловного рефлекса педиатры назначают деткам сиропы, искусственно раздражающие «кашлевой центр»
При каких заболеваниях появляется
Когда родители слышат влажный кашель у грудничка (булькающий, при котором отходит мокрота), они должны понимать, что ребенок болен. Чаще всего причиной выработки излишков слизи в легких становится инфекционные заболевания или аллергические реакции. Вредоносными агентами могут быть вирусы, бактерии, аллерген или неудовлетворительные бытовые условия. Установив причину появления симптома, врач может составить алгоритм лечения.
Основные заболевания, на определенной стадии вызывающие у детей влажный кашель:
- ринит (насморк), в том числе аллергический — когда сопельки стекают по задней стенке глотки и вызывают кашель;
- ОРЗ и ОРВИ;
- грипп;
- трахеит;
- бронхит;
- плеврит;
- пневмония;
- туберкулез.
Конечно, есть целый список редких заболеваний, симптомом которых может быть влажный кашель, например, бронхоэктазия, при которой возникают гноеродные процессы. К счастью, это скорее исключение, чем правило, поэтому в 98% случаев родителям не стоит бояться диагноза, но поход к врачу в любом случае обязателен. Особенно не стоит тянуть с визитом к доктору, если кашель сопровождается повышенной температурой.
Важно! Если у грудничка начался влажный кашель, родители в обязательном порядке должны показать его педиатру в первые 24 часа заболевания!
Обязательно нужно сказать, что есть физиологические причины влажного кашля у ребенка, не связанные с болезнью. Например, когда у малыша прорезываются зубки и наблюдается сильное слюнотечение, а также при поперхивании молоком или смесью.
Самолечение всегда опасно
Какие методы лечения видят родители, когда обнаруживают у своего ребенка влажный кашель? Как правило, они выбирают один из таких путей:
- сироп от кашля;
- отхаркивающее средство;
- одновременный прием двух типов лекарств.
Давайте подробно рассмотрим каждый вариант.
Учитывая то факт, что кашель — это защитно-приспособительная реакция умного организма, должно быть понятно, что при избытке слизи ни в коем случае нельзя поить новорожденного сиропом от кашля, искусственно его останавливая путем подавления импульсов от кашлевых рецепторов. Потому что в этом случае организм никак не сможет избавиться от мокроты и очистить трахеобронхиальное дерево от раздражающих агентов. Что произойдет? В легких и бронхах накопится слизь, нарушит циркуляцию воздуха, спровоцирует активное размножение бактерий и, как следствие, развитие осложнений. То есть в данном случае сиропы от кашля сделают только хуже.
Отхаркивающие лекарства увеличивают количество слизи, разжижая ее. Взрослым это в принципе помогает очистить легкие, но опасно для младенца: во-первых, его неокрепшие мышцы дыхательной мускулатуры просто не способны вывести излишки секрета, во-вторых, от их избытка он может захлебнуться, в-третьих, из-за близости расположения кашлевых и рвотных рецепторов малыш может бесконтрольно рвать.
Но самое опасное — одновременно дать ребенку два препарата разной направленности. Тогда отхаркивающее лекарство увеличит количество мокроты, но в это же время другой сироп отключит кашель. Что произойдет в этом случае? Слизь осядет в легких и в 95% случаев спровоцирует развитие осложнений. А все потому, что родители вовремя «помогли» ребенку, не проконсультировавшись с педиатром.
Поэтому подумайте трижды, прежде чем экспериментировать с детьми и самостоятельно назначать сироп Алтея, Пертусин, Солодку, Гербион, Доктор Мом, Пектолван, Пектолван плющ, Бромгексин, Эреспал или любое другое средство.
Важно! Сиропы от кашля и отхаркивающие — это не просто безрецептурные лекарства, а средства, прием которых требует обязательного участия доктора.
Как правильно лечить влажный кашель
Родители слышат у ребенка влажный продуктивный кашель. Что же делать в этом случае, как лечить и чем помочь кашляющему ребенку? Мамам и папам помогут три золотых правила. Первое правило — не допустить сгущение мокроты. Достичь этого просто:
- обеспечить доступ в детскую комнату свежего (не холодного!) воздуха, избегая сквозняков. Проветривание должно занимать 10-15 минут утром и после обеда, на это время рекомендуется вынести грудничка из комнаты;
- повысить уровень влажности, так как сухой воздух раздражает и без того воспаленную слизистую. Сделать это можно несколькими способами: самый простой и безопасный — использовать аэроувлажнитель. Другие варианты — развесить на батарее влажные полотенца, расставить по квартире кастрюли с водой и напустить пар от горячей воды из ванной. Выбор за вами;
- чтобы секрет не сгущался, нужно обильно поить новорожденного, причем питье должно быть в теплом виде — примерно 32-39 градусов, тогда жидкость максимально быстро всосется из желудка в кровь. Как говорит доктор Комаровский: «Отхаркивающие средства ни чем не лучше кастрюли с компотом».
Второе правило — помочь грудничку освободиться от мокроты. Это важная составляющая эффективного лечения. Сделать это можно с помощью легкого массажа грудной клетки: положить ребенка на животик на колени или подушку таким образом, чтобы ножки находились чуть выше головки, и аккуратными легкими постукиваниями пройтись от середины спинки до шейки. Есть более радикальный метод: чистым пальцем с коротким ногтем или концом чайной ложечки чуть надавить на корень языка новорожденного, чтобы вызвать рефлекторный кашель. Двухлетнего малыша научить дуть в трубочку, опущенную в стакан с теплой водой.
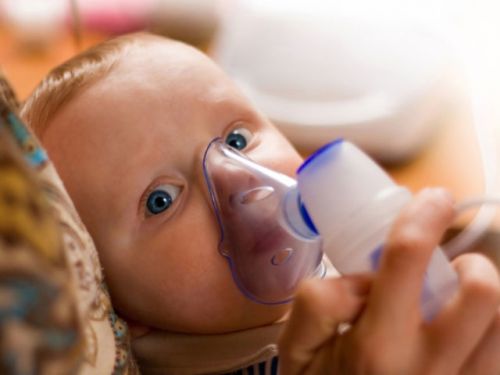
Справиться с мокротой поможет ингаляция. Для грудничков с одного месяца педиатры разрешают использовать небулайзер, это безопасно и эффективно
В качестве наполнителя используют минеральную воду Боржоми, слабый содовый раствор, обычный физиологический раствор или лекарственные препараты, назначенные доктором. Еще одной важной процедурой при влажном кашле является промывание носика для устранения скопившейся слизи и облегчения дыхания. Сделать это можно впрыскиванием специального аптечного солевого раствора (очень хорошо зарекомендовал себя Аквамарис) или закапыванием обычного физиологического раствора (по две капельки в каждую ноздрю каждые 3-4 часа).
Третье правило — проконсультироваться у педиатра. Только врач может поставить правильный диагноз и назначить адекватное лечение.
Если причиной влажного кашля признан аллергический ринит, тогда важно найти раздражающий аллерген, а для начала убрать все мягкие игрушки, животных (отдать в приют или родственникам), снять натуральные ковровые покрытия, вынести из детской комнаты цветы, особенно цветущие, использовать только специальную «детскую» и гипоаллергенную химию, регулярно (не реже одного раза в день) делать влажную уборку. Антигистаминные препараты (Супрастин, Фенистил, Эдем) облегчат состояние ребенка.
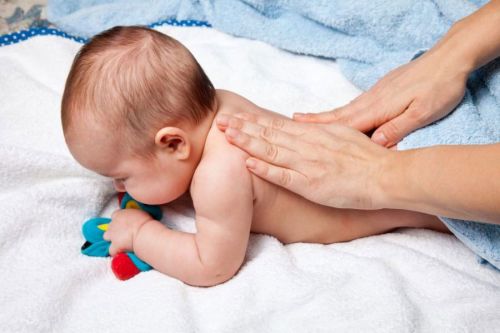
Процедуру массажа нужно делать вечером перед сном, лучше всего растирать спинку
Эффективные народные методы
Знахари предлагают лечить мокрый кашель травяными настоями, редькой с медом, теплым молоком с содой, паровыми ингаляциями, ножными ваннами, компрессами, растираниями и укутываниями. Но все эти методы не подходят для детей до одного года. Травы вообще нужно использовать с большой осторожностью, так как новорожденным они могут сильно навредить. А как сделать ножную ванну грудничку? Компрессы часто провоцируют спазмы гортани и бронхов, а укутыванием легко перегреть малыша. Поэтому из всех народных средств для совсем маленьких детей подходит только растирание.
Нельзя использовать камфорное масло, так как оно вредно для сердечка младенца. Лучшие средства: аптечные мази, изготовленные с учетом физиологии грудничков, а также любой животный жир — коровье масло, смалец, барсучий, гусиный, собачий, козий или нутриевый жир. Не рекомендуется использовать мед и прополис, так как любые продукты пчеловодства являются сильными аллергенами. Для растирки используют чайную ложку теплого жира, делая по спинке круговые легкие массажные движения в течение нескольких минут, после кожу аккуратно промакивают бумажными салфетками, ребенка одевают и укладывают спать.
Все вышеперечисленные методы помогут победить мокрый кашель у грудничка и не допустить осложнений.
Влажный кашель у грудничка без температуры: причины, лечение и профилактика
Иногда у совсем маленького ребенка может развиться влажный кашель, не сопровождающийся ростом температуры и другими характерными симптомами. Это состояние должно насторожить родителей ребенка, так как может указывать на наличие в его организме опасных для жизни заболеваний.
Влажный кашель называется продуктивным и он обычно указывает на то, что заболевание уже подходит к концу. При нем у больного вырабатывается много мокроты, которая забивает дыхательные пути, требуя их прочищения путем отхаркивания. Для малыша может быть сложно сделать это, и в этом состоит одна из причин опасности влажного кашля. Но самое важное, что этот кашель — только симптом основного заболевания, поэтому наиболее важным действием родителей на момент обнаружения симптома является быстрейшее обращение за медицинской помощью.
Возможные причины

Ребенок кашляет, температуры нет? Ищем причину
Влажный кашель у грудничка без температуры может быть свидетельством сразу нескольких заболеваний. Такой вид кашля не является самостоятельным заболеванием, это всего лишь симптом болезни, ее проявление.
Очень важно правильно поставить диагноз, для того, чтобы можно было принять соответствующие меры и грамотно провести лечение. Так как речь идет об очень маленьком ребенке, который не может ни пожаловаться на дискомфорт, ни рассказать, где именно у него болит, то диагностика заболевания выходит на первый план.
Причин у начала кашля влажного типа у грудного ребенка может быть несколько:
- Острое респираторное заболевание. В ряде случаев такая болезнь не проявляется температурой, но должны присутствовать и другие симптомы, кроме кашля. Это обычно насморк, воспаление горла, нарушение сна, отказ от еды, беспокойство и ряд других признаков болезни.
- Хроническое течение заболеваний верхних дыхательных путей. В этом случае влажный кашель появляется периодически, не сопровождаясь ростом температуры.
- Аллергическая реакция. Чаще всего появление кашля с обильной мокротой, но без роста температуры — это именно аллергия. Организм ребенка реагирует обильным выделением мокроты, пытаясь вывести аллерген из дыхательных путей. Если такие состояния будут повторяться часто, ребенок оказывается в группе риска по заболеванию бронхиальной астмой. Эта болезнь уже является хронической и очень опасной для здоровья и нормального развития малыша.
- Туберкулез. Это грозное заболевание также может проявляться на ранних стадиях как мокрый продуктивный кашель, только мокрота при нем обычно имеет зеленоватый оттенок, или же в нем видны «нитки» крови. К сожалению, в последние годы отмечается катастрофически высокий рост числа заболеваний туберкулезом, в том числе и у детей, поэтому сбрасывать со счетов эту опаснейшую хроническую болезнь не приходится.
- Заболевание желудочно-кишечного тракта. У очень маленьких детей заброс содержимого из желудка может провоцировать кашель, а кислый состав легко провоцирует обильную выработку мокроты. Ребенок покашливает, а у родителей создается впечатление, что он сильно простыл. Однако при таком состоянии температуры нет, равно как и других симптомов простудного заболевания.
Большое количество разных опасных и тяжелых в лечении заболеваний, которые могут сопровождаться влажным кашлем без температуры, говорит о необходимости быстрого проведения грамотной комплексной диагностики для установления истинной причины появления такого состояния. Только после этого можно перейти к лечению малыша.
Какой врач может помочь?

Сначала обследование, потом лечение!
К заболевшему грудничку всегда вызывается педиатр, который после обследования маленького пациента ставит предварительный диагноз и направляет его на проведение дальнейших анализов и обследований. Только после этого будет решаться вопрос о назначении профильного лечения.
В ряде сложных случаев педиатр привлекает узкого специалиста, например, аллерголога или пульмонолога, других специализированных врачей. В тех случаях, когда здоровье малыша ухудшается внезапно, например, ночью, приходится вызывать скорую помощь для оказания ряда реанимационных процедур или быстрой доставки маленького больного в клинику при симптомах, угрожающих его жизни. После ликвидации угрозы ребенка помещают в детское отделение и выполняют нужные обследования, берут анализы.
Хотя влажный кашель у грудничка без температуры редко бывает при опасных для жизни заболеваниях, например, при дифтерии, коклюше, туберкулезе, полностью исключить такую угрозу можно только после проведения комплексного обследования.
Также серьезную угрозу несет такой кашель при аллергической реакции.
Если его вовремя не диагностировать и не вылечить, то он может стать причиной развития крайне тяжелого хронического заболевания — бронхиальной астмы. А это уже совершенно другой уровень болезни и другая степень угрозы благополучию малыша.
Также влажный кашель без температуры опасен тем, что родители могут не принять его всерьез. Если его оставить без внимания и не лечить правильно, по рекомендации врача, он может с легкостью осложниться любой инфекцией, привести к развитию тяжелого обструктивного бронхита, а там и до воспаления легких недалеко. Эти заболевания очень ослабляют и истощают организм маленького ребенка, пагубно сказываясь на его развитии и плавно переходя в хронические формы. Малыш может начать отставать в умственном и физическом плане от своих здоровых сверстников, стать очень подверженному любым инфекциям, с ослабленным иммунитетом.
Методика лечения

Лечим влажный кашель отхаркивающими сиропами
Чтобы вылечить влажный кашель у грудничка без температуры, нельзя использовать препараты, которые подавляют выработку мокроты, они могут только затянуть заболевание и сделать его хроническим. В основном лечение ориентируется на уничтожение основного заболевания, которое стало причиной появления сильного кашля без температуры. При наличии аллергии применяются специальные противоаллергические препараты, разрешенные малышам, при туберкулезе используют особые антибиотики и лекарства против этого заболевания, а для облегчения кашля назначают откашливающие средства.
Также комплексное лечение включает такие процедуры, как ингаляции. Они хорошо помогают, если кашель становится удушливым, а мокрота плохо отходит. У крошек лучше всего использовать небулайзер — им и пользоваться легко, и ребенок не капризничает, и безопасных лекарств можно обойтись. Такие ингаляции делаются при помощи обычной минеральной щелочной воды (по типу Боржоми), содовым раствором или же обычным физиологическим раствором.
Больше информации о детском кашле можно узнать из видео:
В народной медицине малыша с сильным кашлем заносят в ванную, наполненную горячим паром. В такой влажной и теплой атмосфере бронхи ребенка расширяются, ему становится легче дышать и он может откашляться. Сильный кашель и приступ удушья быстро проходят. То же самое можно получить, если дать малышу подышать парами содовой воды из тазика.
Для облегчения состояния кашляющего ребенка народные лекари предлагают чаще проветривать комнату, где находится малыш, и увеличивать влажность воздуха. Для этого на отопительные приборы (радиаторы) набрасывают влажные простыни или полотенца, устанавливают емкости с чистой водой или же приобретают специальный увлажнитель воздуха.
Профилактика кашля
 Лечить влажный кашель у грудничка без температуры достаточно трудно и долго, это состояние очень ослабляет и изматывает малыша, поэтому намного проще предотвратить его появление.
Лечить влажный кашель у грудничка без температуры достаточно трудно и долго, это состояние очень ослабляет и изматывает малыша, поэтому намного проще предотвратить его появление.
Для этого можно воспользоваться простыми и понятными рекомендациями:
- Не кутайте излишне ребенка, одевая его по погоде. При чрезмерно теплой одежде он будет сильно потеть, что увеличивает риск ОРЗ, так как малыш еще не умеет регулировать температуру своего тела.
- Избегайте ходить с грудным ребенком в места массового скопления людей, особенно туда, где могут быть больные туберкулезом и другими опасными инфекционными заболеваниями.
- Во избежание развития аллергии не пользуйтесь дома опасными химикатами, отдавайте предпочтение натуральным препаратам, стирайте одежду малыша отдельно от вещей взрослых и специальными моющими средствами для детей. Содержите жилище в чистоте, чаще проводите влажную уборку.
- Регулярно купайте ребенка со специальными нейтральными детскими шампунями и средствами.
- При введении прикорма делайте это постепенно, наблюдая за реакцией ребенка, чтобы исключить аллергию.
- Не разрешайте контактировать с малышом посторонним лицам или больным.
При появлении малейших признаков заболевания вызывайте врача — лучше перестраховаться, чем потом пытаться вылечить запущенное заболевание.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
мокрота у грудничка — 25 рекомендаций на Babyblog.ru
Две недели всем дружно лечили кашель. Только у Миши был еще и насмотрк. У Варвары и Якова никаких других симптомов больше не было.
На статью наткнулась сегодня. Оригинал взят здесь https://m.facebook.com/story.php?story_fbid=448778991975931&id=100005315018999
Лечение кашля у детей. 10 летний собственный опыт.
Кашель-это рефлекторный защитный процесс, для того, чтобы освободить дыхательные пути от обильного количества слизи.
У детей до года кашель встречается у грудничков, когда слизь из носоглотки стекает по задней стенке глотки и скапливается и беспокоит детей. Крохи кашлять не умеют и все начинает клокотать (мамы до осмотра говорят, что наш ребенок хрипит). Приезжаешь на осмотр, шпателем стимулируешь горло, грудничок откашливает слизистый комок и все «хрипы» куда то исчезают. Это кашель не нужно увлажнять (откашливать), нужно сушить нос сиалоро или детский називином и почаще поить ребенка (чай, ромашка, шиповник, компот из сухофруктов без сахара). Нельзя до года назначать лазолван, эреспал, амбробене, амброгексал, АЦЦ, бромгексин. Ингаляцию с физ р-ром и минералкой тоже не получается сделать-ребенок не понимает, что от него хотят и кричит и еще больше раздражает свое горло.
Старшие дети. Болеют чаще при посещение ДДУ, школы. Как правило очень болит горло, оно воспалено и раздражено. Кашель часто сухой, приступообразный, надсадный. Нужно подавить такой кашель синекодом перед сном, чтобы ребенок спал спокойно и не тревожил сон родителей, а днем нужно увлажнить кашель-дать флюдитек по 1\2 чайной ложки и больше поить. Детям аллергикам можно дать 5 кап зиртека (подсушить нос и горло), но не пересушите! Я не рекомендую при таком кашле давать лазолван в ингаляциях (как любят назначать врачи в городских поликлиниках), этот препарат как удар кнута бьет по бронхам и ребенок начинает закашливаться. Тоже самое скажу и про препарат аскорил, амбробене-сильно расширяет бронхи, но продукцию мокроты и ее отхождение не улучшает.
Кашель при аллергии. У детей этот кашель начинается остро-реакция на шерсть домашних животных, пыльцу, пыль, краску. Нужно дать антигистаминный препарат (зиртек), синекод немного приглушить кашель. Постараться ограничить действие аллергена. Можно сделать ингаляцию с физ р-ром (10 кап беродуалом), если ребенок задыхаетс и не может сделать выдох. Часто аллергический процесс может запускаться на фоне вирусной и бактериальной инфекции (нельзя назначать системный антибиотик), это же аллергическое воспаление, а не местное. Важен осмотр врача, так как возможно подсоединение ингаляционных гормонов и уколов антигистаминов.
Кашель при подострых аденоидитах (разрастание лимфоидной ткани в носоглотке). Этот кашель как правило смешанный и по ночам, слизь течет только по задней стенке, скапливается в горле и всю ночь дети с приступами 1 раз в 30 мин кашляют. Немного откашливаются, успокаиваются, слизь снова копится и дети опять кашляют. Как же помочь? Посушить носоглотку-сиалор, восстановить проходимость -ринофлуимуцил, иногда разжижить слизистую мокроту в носоглотке -флюдитек. Если ребенок говорит в нос и дышит только через рот-необходим осмотр ЛОР врача.
Кашель при коклюше, паракокллюше, хламидийной, гемофильной, легионельной инфекциях.
Этот кашель приступообразный, неукротимый, на высоте кашля часто рвота и отхождение большого количества слизи. Нужно облегчить жизнь и дать синекод, делать ингаляции с минералкой и поставить правильный диагноз у врача и лечить состояние правильным антибиотиком, а не сидеть дома.
Моя статья несет рекомендательный характер и не является инструкцией к действию, так как конкретный эпизод болезни лечит врач, а не лекарства.
причины, опасные признаки, методы лечения
Симптомы даже самых безобидных заболеваний у грудных детей могут вызвать панику у родителей. Высокая температура тела, кашель, отсутствие аппетита и другие признаки могут указывать на простудные заболевания.
Мокрый кашель у грудничка требует отдельных лечебных мероприятий. Существуют и методы народной медицины, позволяющие ускорить выздоровление.
Основные сведения

При влажном кашле слизь из бронхов выходит наружу
Кашель является естественной рефлекторной реакцией организма на загрязнение верхних дыхательных путей инородными веществами. В дыхательных органах человека присутствуют мелкие реснички, улучшающие выведение мусорных частиц и слизи.
Возбуждение ресничек посторонними веществами приводит к ответной реакции нервной системы. Возникает рефлекторное сокращение дыхательных мышц и форсированный выдох, называемый кашлем. Это защитная функция организма.
В качестве чужеродных веществ могут выступать любые предметы, которых в норме не должно быть в дыхательном тракте. Это может быть пыль, пыльца растений, шерсть животных и другие загрязнители. Иногда у человека возникает не только кашлевой рефлекс, но и аллергическая реакция. При этом появляется раздражение стенок дыхательных путей.
Кашель может быть признаком простудного заболевания вирусной или бактериальной природы.
Патогенные микроорганизмы и выделяемые ими продукты становятся причиной возникновения кашлевого рефлекса. При этом возможно появление так называемого мокрого кашля, при котором отхаркивается слизь. Мокрый кашель указывает на избыток жидкости в дыхательных путях. Такой кашель часто возникает при ангине, гриппе, фарингите и ларингите.
Кашель не является необычным симптомом для грудных детей. Это может быть поведенческая реакция или проявление аллергии. Наличие гнойного или кровавого отделяемого требует тщательной проверки. Частый кашель также требует диагностических мероприятий. Нужно помнить, что у новорожденных повышен риск внезапной остановки дыхания (асфиксии).
Причины
Мокрый кашель у грудничка может возникать из-за многих патологических и физиологических процессов. Родители редко могут самостоятельно определить степень опасности симптома.

Кашель – это симптом целого ряда заболеваний
В большинстве случаев кашель появляется вследствие следующих причин:
- Инфекционное заболевание. Простуда, грипп, ангина и другие болезни могут стать причиной мокрого кашля у ребенка. При этом самые тяжелые симптомы наблюдаются при бактериальной инфекции. Большое количество слизи и гноя в гортани и трахее может нарушать дыхание. Как правило, бактериальные и вирусные инфекции всегда сопровождаются лихорадкой у новорожденных.
- Кислотный рефлюкс. Содержимое желудка может попадать в пищевод и даже полость рта ребенка. Такое состояние часто возникает у грудных детей в силу недостаточного развития пищеводного клапана. Кислое содержимое желудка раздражает верхние дыхательные пути и вызывает кашель. Лечебная диета может помочь избавиться от этого состояния.
- Бронхиальная астма. Это заболевание непросто диагностировать. При этом аллергия на те или иные загрязнители воздуха может проявить себя уже в первые месяцы жизни. Это опасное состояние, способное стать причиной асфиксии. При лечении в первую очередь требуется обнаружить источник аллергии и нормализовать дыхание. К распространенным источникам аллергии относят пыль, пыльцу, шерсть животных, парфюмерию и табачный дым.
- Синусит. Аллергические и воспалительные заболевания пазух носа могут вызывать мокрый кашель у грудничков. Выделение большого количества слизи в область носоглотки может стать причиной нарушения дыхания.
- Инородное тело в дыхательных путях. Грудные дети имеют привычку проглатывать мелкие предметы. При этом инородное тело небольшого размера может вызвать резкий непрерывный кашель и остановку дыхания. При подозрении на такую причину кашля требуется немедленно показать ребенка врачу.
- Аспирация. У грудных детей часто возникает отрыжка после кормления. При этом непереваренная пища может попасть в дыхательные пути и вызвать кашель и нарушение дыхания. Аспирация может также возникать на фоне рефлюкса.
- Поведенческая реакция. Многие грудные дети кашляют без видимой причины. Ребенок может кашлять во время смеха или радости.
Установление причины кашля позволяет быстро избавить ребенка от неприятного симптома.
Методы диагностики
Только врач может решить, является лишь кашель опасным признаком у конкретного ребенка. Часто достаточно общего осмотра, при котором выявляются признаки инфекционного или воспалительного заболевания.

Рентген легких назначают при подозрении пневмонии
При появлении других подозрения врач может назначить следующие дополнительные тесты:
- Рентгенография грудной клетки. Метод позволяет визуализировать легкие и обнаружить опасные признаки. Так нередко удается диагностировать пневмонию у грудных детей.
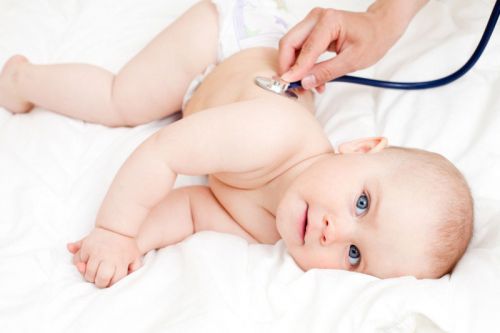
- Исследование функций легких. Врач определяет количество дыхательных движений и выслушивает легкие с помощью фонендоскопа.
- Аллергические пробы.
- Назальный мазок. Образцы слизи отправляются в лабораторию для дальнейшего исследования. Это оптимальный метод диагностики респираторно-синцитиального вируса и коклюша. Точное выявление возбудителя важно для дальнейшей диагностики.
- Эндоскопия и бронхоскопия. Методы предполагают введение гибкого устройства с камерой в дыхательные пути и органы пищеварения.
Для педиатра также важно определить свойства кашля для уточнения заболевания. Учитываются следующие критерии:
- Продолжительность и интенсивность кашля.
- Характер хрипов, сопровождающих кашель.
- Характер отделяемой слизи: цвет, консистенция и запах.
Также педиатр учитывает дополнительные симптомы. На аллергию может указывать сыпь на теле, а на инфекционное заболевание – повышение температуры тела и нарушение сознания.
Опасные признаки и когда нужен врач?
Появление следующих признаков должно быть сигналом для немедленного обращения к врачу:
- Нарушение дыхания при кашле. В тяжелых случаях наблюдается синюшность кожи.
- Появление рвоты.
- Отхаркивание алой, желтой и фиолетовой слизи. Это может быть признаком гноя или крови.
- Нарушения глотания. В этом случае ребенок будет отказываться от еды.
- Сильные хрипы.
- Лихорадочное состояние при высокой температуре тела.
Для грудных детей особенно опасны аллергические реакции, способные вызвать асфиксию в течение нескольких минут.
Медикаментозное лечение

Влажный кашель лечится отхаркивающими препаратами
Лечение будет зависеть от причины появления кашля. Назначить лечебные средства грудному ребенку может только педиатр после тщательной диагностики. Самостоятельное лечение чревато опасными последствиями.
При инфекционном заболевании врач может назначить жаропонижающие препараты. Это может быть Парацетамол,Нурофен, Панадол или Ибупрофен. Грудным детям назначать такие препараты необходимо с осторожностью. Парацетамол противопоказан для грудных детей до трех месяцев. Ибупрофен можно давать ребенку, начиная с шестимесячного возраста.
Медикаменты для лечения кашля и простуды:
- Различные сиропы от кашля, обладающие отхаркивающим действием.
- Назальные капли.
- Противовирусные и противомикробные препараты.
- При лечении детей до года нельзя применять аэрозоли, поскольку они могут вызвать рефлекторную остановку дыхания.
- Для лечения аллергии применяют препараты антигистаминной группы.
Безопасные народные средства
Количество народных рецептов, безопасных для лечения грудных детей, ограничено. Применение любого метода народной медицины требует дополнительного согласования с лечащим врачом.
Безопасные методы:
- Теплые компрессы. Местное воздействие тепла поможет организму бороться с инфекцией. Для грудных детей наиболее безопасны водяные компрессы. Небольшое полотенце смачивается в теплой воде и помещается на горло или грудь ребенка. Противопоказано использовать горчичный порошок и другие агрессивные компоненты.
- Солевые растворы. В стакан воды необходимо добавить небольшое количество соли, примерно треть чайной ложки. Таким раствором можно промывать нос с помощью спринцовки.
- Ребенку необходимо давать больше жидкости. При сильном кашле рекомендуется взять ребенка на руки и придерживать головку в приподнятом положении. Это поможет облегчить дыхание.
Больше рецептов от кашля можно узнать из видео:
Затруднение или полная остановка дыхания является самым опасным осложнением кашля у новорожденных. При этом опасен не сам кашель, а источник рефлекторной реакции. Если кашель является симптомом инфекции, то осложнением может стать переход заболевания в хроническую форму. Особенно опасна пневмония у грудных детей.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Лечение кашля у грудничка — виды кашля у грудничка, кашель у грудничка
Лекарственные сиропы детям до года
Сироп от кашля для новорожденных является практически единственным лекарственным средством, который назначается для устранения этого симптома. Таблетированная форма лекарственных препаратов маленьким детям не всегда подходит. Как правило, сиропы назначаются при сухом кашле и должны способствовать переходу его во влажный.
Ассортимент сиропов достаточно широк и конкретный из них назначается с учетом характера кашля и причины ее вызвавшей. Такие лекарственные средства применяются для лечения детей с 1 месяца. Тем не менее не допускается самолечение малышей, все препараты должны приниматься по назначению врача.
Так, в отношении детей до 1 года разрешены следующие препараты:
- Амбробене;
- Амброксол;
- Лазолван;
- Бронхикум;
- Проспан;
- Флавамед;
- Линкас.
Амбробене назначается при выраженном сухом кашле. Препарат разрешен для детей с первого дня жизни, но при условии соблюдения дозировки – не более 2,5 мг за один прием. Принимается 2 раза в сутки после еды и должен сопровождаться обильным питьем.
Амброксол имеет муколитическое действие и разжижает скопившуюся вязкую мокроту в легких. Препарат способствует быстрому отхождению мокроты при влажном кашле, особенно когда ребенок не может откашлять скопившуюся слизь. Сироп Амброксол может назначаться даже месячному ребенку.
Для лечения мокрого кашля отличным средством будет Лазолван. Прием этого сиропа будет способствовать усиленному выведению мокроты из легких. Но его можно применять только после достижения ребенком 6 месяцев. Чтобы повысить и активизировать действие препарата необходимо и запивать его достаточным количеством жидкости.
Сироп Бронхикум назначается детям старше полугода. Его основу составляют растительные компоненты, и он хорошо помогает при сухом кашле. Но лечиться им более 2 недель не рекомендуется.
Лазолван – эффективное средство, используемое в виде сиропа.
Проспан поможет эффективно устранить мокрый кашель. Это отхаркивающее средство назначается для лечения воспалительных заболеваний верхних и нижних дыхательных путей, которые сопровождаются кашлем с вязкой мокротой.
Сироп Флавамед относится к категории отхаркивающих и муколитических средств. Он назначается для лечения заболеваний дыхательных путей, как острых таких хронических, которые сопровождаются нарушением выхода мокроты. Лечение этим препаратом проводится не более 5 дней.
Сироп от кашля Линкас изготовлен на основе растительного сырья и оказывает муколитическое, противовоспалительное и отхаркивающее действие. Его прием способствует снижению интенсивности и увеличению продуктивности кашля. Назначается детям, достигшим возраста 6 месяцев. Лечение грудных детей включает медикаментозное лечение и средства народной медицины.
Физиотерапия
В связи с ограниченными возможностями применения медикаментозных средств, при лечении грудничков большое значение имеет физиотерапия.
Ингаляция
Одним из основных средств в борьбе с насморком и кашлем грудничка становится такая физиопроцедура, как ингаляция. Современная промышленность выпускает различные виды приборов для проведения ингаляций детям в домашних условиях. Новорожденным подходят ультразвуковые и компрессорные устройства.
Массаж
При помощи массажа взрослый помогает младенцу избавиться от скопившейся слизи. При влажном кашле массаж проводят в специальном дренажном положении. Малыша кладут на животик так, чтобы его попка находилась выше головы. После этого выполняют массаж. Направление движений: от зоны поясницы – к плечам и шее. Виды массажных движений: слабое похлопывание, вибрация, поглаживание, растирание. При выполнении массажа разные виды движений чередуются.
При необходимости педиатр назначает другие физиопроцедуры, которые выполняются в поликлинике: электрофорез, УВЧ-терапию.
До прихода врача необходимо
В первую очередь требуется обеспечить ребенку прохладный и влажный воздух.
Можно выйти на улицу, если позволяет погода, либо в комнате открыть окна, и развесить везде влажные пеленки, воспользоваться увлажнителем воздуха.
Если такой возможности нет, налить в ванную воды, взять ребенка на руки и побыть с ним в ванной 10-20 минут.
Если ребенок не сопротивляется, напоить его, не давать никакие средства для лечения простуды, они могут спровоцировать волнение малыша и ухудшить состояние.
Острый бронхит у детей грудного возраста отличается от бронхита у деток постарше тем, что у грудничков еще очень нежная слизистая оболочка бронхов и слизи собирается больше, а кашлевой рефлекс еще понижен.
Слизь, накапливаясь в бронхах, затрудняет дыхание малыша, и родители слышат хрипы, которые во время кашля уменьшаются или исчезают.
Так как иммунитет у грудничков еще достаточно слабый, возможно развитие осложнений, в частности пневмонии.
Поэтому в лечении деток первых месяцев жизни используют антибиотики, а врач рекомендует госпитализацию в детский стационар.
Независимо от того, назначены или нет ребенку антибиотики, лечится он дома или в больнице, малышу необходимо помочь откашлять накопившуюся мокроту.
Если получится, можно легонько надавить ложечкой на язык и малыш будет кашлять, если нет, поможет естественный способ.
Не стоит сразу успокаивать малыша, когда он заплакал, буквально минута плача наполняет его легкие кислородом, что поможет грудничку откашлять мокроту и освободить дыхательные пути.
Такое же действие оказывает громкий смех, эффект усиливается позитивными эмоциями и помогает поскорее вылечится малышу.
Родители должны знать, что повторные бронхиты опасны не только сами по себе, а и тем, что они могут привести к развитию бронхиальной астмы.
При кроме таких симптомов как кашель и повышения температуры, добавляются другие:
- слабость
- плохой аппетит или отказ от груди
- малыш часто потеет
- быстро утомляется
- наблюдается одышка
- сонливость
- может появиться синюшность вокруг ротика и носика.
При появлении таких симптомов следует незамедлительно вызвать врача, чтобы начать своевременное лечение.
О возможности развития бронхиальной астмы у ребенка следует подумать, если наблюдаются следующие симптомы:
- свистящие хрипы на выдохе
- частые бронхиты
- кашель, который усиливается ночью и заставляет ребенка просыпаться
- приступообразный кашель, который долго сохраняется после перенесенного бронхита, пневмонии или ОРЗ
Если диагноз подтвержден врачом, следует, как можно раньше начать лечение, часто назначение гормонов с помощью ингаляций вначале заболевания под постоянным наблюдением врача, позволяет побороть астму.
Кроме того, существует множество других способов излечения этого недуга.
Очень важно найти именно тот метод, который поможет ребенку поскорее вылечиться, пока болезнь не запустилась.
Среди них рекомендованы такие:
- курортное лечение
- спелеотерапия в соляных пещерах
- фитотерапия
- гомеопатия
- лечебная физкультура и массаж
Следует помнить, что в первые месяцы жизни, когда иммунитет еще не сформирован, малыш недостаточно защищен от действия вирусов и бактерий.
Но у детей, получающих грудное молоко, существуют защитные антитела к множеству инфекций, и такие малыши болеют реже и выздоравливают быстрее, чем дети на искусственном вскармливании.
Задание родителей – следить, чтобы в окружении ребенка микробов было как можно меньше, пока иммунная система малыша не окрепнет и не сформируется окончательно.
Это в полной мере достигается хорошим уходом за малышом, длительным грудным кормлением, ограничением его контактов с больными детьми и взрослыми, а также проведением профилактических прививок.
Постепенно собственная иммунная система малыша сама научится вырабатывать антитела и противостоять возбудителям инфекционных заболеваний, но ее формирование проходит поэтапно и этот процесс очень индивидуален.
Окончательное формирование иммунной системы заканчивается примерно к 3 годам.
Чем лечиться дома
Народная медицина предлагает разнообразные методы, которые успешно помогают вылечить кашель у грудничка своими силами. Рассмотрим несколько рецептов.
- Если грудной ребенок кашляет сильно и глубоко, можно воспользоваться горчичным укутыванием. Возьмите муку, горчичный порошок, любое растительное масло и натуральный мед – всего поровну. Тщательно перемешайте все ингредиенты, доведите их до кипения и нанесите готовую смесь на заранее подготовленную тряпочку. Положите тряпочку с горчичной смесью на спину и грудную клетку малыша таким образом, чтобы смесь оказалась снаружи. Сверху накройте махровым полотенцем.
- Разогрейте на сковородке поваренную соль (можно каменную, крупную) и наполните ею тканевый мешочек прямоугольной формы (размеры – 13х8 см). Положите мешочек на грудную клетку крохи и замотайте все это шерстяным шарфом. Правильное расположение целебного мешочка – диагональное: один его конец должен лежать возле правой подмышки, а второй – возле левого плеча. Желательно, чтобы ребенок носил этот мешочек в течение 2-3 часов подряд. За это время соль остынет и ее придется убрать. А вот шарф можно оставить. Такой метод можно использовать для грудничков не раньше 6-8-месячного возраста.
- Смягчить кашель у грудного ребенка можно с помощью лукового сока. Мелко нашинкуйте луковицу, добавьте к ней натуральный мед либо сахар-песок и настаивайте эту смесь примерно 3-4 часа. Принимать допустимо несколько раз в день по чайной ложечке.
Учитывайте, что средства народной медицины не обладают таким быстрым действием, как аптечные препараты. Один месяц их применения не даст очевидного результата. Поэтому приготовьтесь, что лечение «бабушкиными» рецептами растянется на несколько месяцев.
Подведем краткие итоги. Что же нужно делать, чтобы ребенок, наконец, перестал кашлять? Выздоровление наступит гораздо быстрее, если вы не будете перегревать малыша и станете давать ему достаточно жидкости. Также немаловажны ежедневные прогулки (при условии хорошего самочувствия), прохлада и нормальный уровень влажности воздуха в детской.
Лечить кашель любых форм и характера у детей, не достигших 1 года, должен под только врач. Давать малышу какие-либо лекарственные препараты без ведома доктора нельзя. Помните, что кашель должен быть качественно и полностью вылеченный, чтобы не произошел рецидив.
Если у грудничка начался кашель, но температура при этом в норме и соплей нет, это может указывать либо на коклюш, либо на аллергию. Поэтому даже если грудничок только начал покашливать, обязательно нужно сходить к педиатру. А если вы запланировали куда-то лететь, лучше все-таки отложить путешествие до полного выздоровления ребенка.
Если насморк и кашель
Кашель и сопли у грудничка могут появляться по разным причинам, в особенности он появляется перед сном. Насморк и кашель у грудничка нужно лечить сразу при первых проявлениях симптомов, чтобы болезнь не перешла в хроническую форму. Лечим кашель, сопли без большой температуры у ребенка:
- Для очистки носа нужно применить Аквамарис с морской солью в составе. Подождите пару минут после закапывания и очистите нос аспиратором.
- Когда малыш плохо дышит носом можно закапать сосудосуживающие капли (Назол бэби).
- Когда у новорожденного простуда, появился кашель можно использовать метод прогревания и массажа точек по краям крыльев носа. Педиатр всегда подскажет вам, что помогает от простудного кашля и насморка.
Лечим кашель
- В квартире воздух должен быть постоянно увлажненным (не менее 60%).
- Малышу можно давать ромашковый чай (по чайной ложке до 5 р. в день).
- Горло можно смазывать прополисной настойкой (до 3 раза в сутки).
- При сухом кашле эффективны ингаляции с эвкалиптом или содой.
Когда у грудничка кашель и насморк, ринит может появляться температура, поэтому следует немедленно направиться к доктору.
Как лечить кашель у грудничка
Практически перед всеми родителями, рано или поздно, встает вопрос: «Как лечить кашель у грудничка?»
Дело в том, что кашель является естественным продолжением ОРЗ, от которого уберечься крайне сложно. Сначала отекают слизистые поверхности и возникает сухой кашель, затем, реагируя на это, организма грудничка начинает вырабатывать больше мокроты (слизи) и кашель становится влажным. Слизь уберегает малыша от сухого кашля, но саму мокроту требуется убирать подальше от дыхательных путей, что и делается при помощи мокрого кашля.
Именно поэтому, не стоит пытаться бороться с влажным кашлем, а следует облегчить отхождение слизи (мокроты) из дыхательных путей. Для этого подойдут отвары чабреца, подорожника, солодки или отхаркивающие сиропы для самых маленьких.
Чтобы облегчить сухой кашель у грудничка ночью, достаточно ложечки подслащенного теплого молока перед сном.
Кашель у грудных детей может продолжаться дольше недели, особенно в утренние часы. Если речь идет о остаточном кашле, то его продолжительность мало зависит от принимаемых мер.
Народные средства от кашля у грудничка
Народная медицина хороша, но не для новорожденных детей. Это только на первый взгляд кажется, что средства народной медицины абсолютно безопасны. На самом же деле лекарственные растения – это настоящие медикаменты, которые нужно давать строго по рецепту, причем, не нарушая технологию приготовления.
Средствами народной медицины можно лечить только с разрешения врача. Если родителям понравился какой-то рецепт, то они должны вначале спросить у врача, можно ли давать такую самодельную микстуру ребенку или нет.
Народные средства от кашля у грудничка: яичная микстура, липовый чай, отвар ромашки с медом и другие. Для того чтобы приготовить яичную микстуру надо взять стакан молока, столовую ложку сливочного масла, столовую ложку меда, яичный желток и ¼ чайной ложки соды. Все подогреть, перемешать и принимать три раза в день. Доза зависит от возраста пациента. Если речь идет о грудном ребенке, то вначале нужно спросить у педиатра, насколько безвредно данное лекарство в вашем конкретном случае.
Что может назначить врач
Как лечить кашель у грудного ребенка? Схема лечения зависит от заболевания. Что может назначить врач, если у малыша признаки ОРВИ?
- Противовирусные препараты. Часто назначаются иммуномодулирующие лекарства с противовирусным действием. Чаще всего применяется «Виферон» в свечах, который не имеет возрастных ограничений. Его можно давать новорожденным.
- Промывание носа. Важная процедура, особенно перед сном. Если у грудничка забит нос, он дышит ртом. Это приводит к быстрому пересыханию слизистых, тогда кашель у младенца усиливается. Промывать носик нужно солевыми растворами. Можно использовать обычный физраствор: капать по 3 капли в каждую ноздрю, хоть каждый час. После промывания можно закапывать по 1 капле масляный раствор «Эктерицид», который будет покрывать слизистые тонким защитным слоем. Категорически запрещено закапывать антибактериальные капли. В редких случаях педиатр назначает сосудосуживающие препараты в нос. Обычно при ОРВИ они не применяются.
- Жаропонижающие при повышении температуры. Применяются сиропы на основе парацетамола и ибупрофена.
- Гомеопатические препараты. Широко используются в современной педиатрии при лечении ОРВИ у детей разного возраста. Популярным является гомеопатический сироп «Стодаль». Обладает отхаркивающим, бронхолитическим, легким противокашлевым действием. Его назначают при сухом и влажном кашле, также хорошо снимает бронхоспазмы.
При ОРВИ у грудничка кашель и насморк иногда бывают без температуры. Также эти симптомы могут наблюдаться при аллергических ринитах, ларингитах, фарингитах.
Подробнее о лекарствах от кашля
Чем лечить кашель у ребенка до года? Существует три больших группы препаратов для лечения кашля. Наиболее приемлемая и безопасная лекарственная форма для грудничков — сиропы и капли.
- Противокашлевые препараты. Подавляют кашлевой рефлекс, применяются при сухом, навязчивом, приступообразном кашле у детей, чаще — при коклюше. Большинство этих лекарств противопоказаны малышам до 2–3 лет. Сироп «Синекод» — препарат центрального ненаркотического действия, разрешен с 2 месяцев. Сироп «Панатус» — также препарат центрального ненаркотического действия, разрешен с 6 месяцев под строгим наблюдением врача. Дозировка назначается в зависимости от массы тела.
- Муколитические препараты. В их основе могут быть такие вещества: амброксол, бромгексин, ацетилцистеин, гидрохлорид. Способствуют разжижению густой слизи в органах дыхания. Наиболее известные торговые названия сиропов: «Лазолван», «Амбробене», «Бромгексин», «Мукосол», «Флюдитек», «Флавамед», «Мукодин». Большинство этих препаратов можно давать грудничкам, но строго по назначению врача.
- Отхаркивающие препараты. Назначаются при влажном кашле, когда вязкая слизь с трудом откашливается. Самыми безопасными для детей до года принято считать растительные отхаркивающие сиропы с экстрактом плюща и подорожника. Также в состав препаратов могут входить: тимьян, анис, солодка, алтей, девясил, душица, чабрец, багульник, мать-и-мачеха и другие травы. Однако на них могут возникать аллергические реакции. Нужно следить за состоянием ребенка. Если появилась сыпь, отечность, беспокойство, необходимо прекратить лечение и обратиться к врачу. Наиболее известные торговые названия: «Геделикс», «Доктор МОМ», «Проспан», «Бронхикум», «Др. Тайсс». Сироп «Проспан», к примеру, можно давать грудничку в 4 месяца, «Бронхикум» смело можно применять в 7 месяцев. Допустимо применение отхаркивающих препаратов и в более раннем возрасте, у новорожденных. Это решает только врач, который точно рассчитывает дозу лекарства.
Нельзя допускать передозировку растительных отхаркивающих средств, потому что это приведет к затяжному кашлю. Объем мокроты может увеличиться, а малыш будет не в силах ее откашлять. Опасным считается сочетание отхаркивающих и противокашлевых препаратов. Они не совместимы. В большинстве инструкций отхаркивающих сиропов об этом предупреждают. Подавление кашлевого центра и образование избыточной мокроты заканчиваются пневмонией.
Разновидности кашля
Кашель у грудничка бывает разным. Каждая разновидность имеет свои особенности. характеризуется отсутствием хрипов. Диагностировать причину его появления достаточно трудно. Такой симптом вызывает как ОРВИ, так и коклюш. Иногда сложно определить какого типа кашель у грудничка. Дело в том, что месячный ребенок неспособен еще отхаркивать мокроту.
Влажный кашель у грудничка является продуктивным. Он часто свидетельствует о том, что наступил период выздоровления. Нет ничего страшного, если у ребенка откашливается прозрачная слизь. Более серьезной считается густая мокрота зеленого цвета. Она говорит о развитии осложнений, присоединении бактериальной инфекции и пневмонии. Несмотря на то, какой тип кашля у новорожденных, запускать его нельзя. Иногда осложнения вылечить гораздо труднее.
Кашель без температуры у ребенка
У грудничков не всякий кашель сопровождается температурой, что еще больше пугает родителей. Изменение этих показателей говорит о наличии в организме ребенка вируса или воспалительного процесса. У некоторых детей даже при таких патологиях температура может не меняться.
В этом случае нужно срочно обратиться к педиатру. Такой кашель у грудничка говорит о развитии бронхиальной астмы, аллергическом дерматите. Иногда его провоцируют неврологические проблемы в организме грудничка
Важно как можно быстрее обратиться к врачу, если симптом имеет приступообразный характер или длится более 2 недель.
Правила лечения кашля у ребенка
Кашель у новорожденных надо лечить под контролем доктора. При первых симптомах ребенка лучше обследовать. Помимо лечения, медикаментами или другими способами, малышу нужно создать дома соответствующие условия, которые помогут ему быстрее выздороветь:
- В комнате, где пребывает грудничок, должен быть нормальный уровень влажности.
- В период, когда стоит летняя жара или начался отопительный сезон, в помещении следует использовать увлажнитель воздуха.
- На батареи необходимо положить влажное полотенце.
- Для увлажнения применяется обычная емкость с разбрызгивателем. Орошать комнату следует каждый час.
- Регулярное проветривание комнаты поможет быстрее избавиться от патогенных микроорганизмов. Делать это надо 2 раза в сутки.
- В помещении обеспечить достаточное количество кислорода.
- Грудничку следует обеспечить оптимальный питьевой режим.
- Вода поможет предупредить обезвоживание организма при повышении температуры.
- При обезвоживании организма говорит редкое мочеиспускание (1 раз в 4 часа).
- Грудное молоко считается идеальным вариантом. Утоляет жажду, укрепляет иммунитет, дает грудничку дополнительные силы для борьбы с патологией.
- Простые легкие массажные движение позволят улучшить отхождение мокроты.
- Грудничка лучше не одевать слишком тепло. В таком случае слизистые не будут быстро пересыхать.
Кашель у ребенка нельзя лечить, запирая его в помещении. Даже в этом состоянии с ним следует гулять. Свежий воздух помогает органам дыхания избавиться от патогенной микрофлоры, легкие ребенка больше раскрываются. Кроме этих действий, врач назначит определенные медикаментозные препараты для борьбы не только с самим кашлем у ребенка, но и с его причиной.
Виды кашля у грудничка
Кашель может быть патологический и физиологический. В любом случае он нужен для того, чтобы очистить дыхательные пути. Если кашель возник из-за сильного плача или того, что грудничок подавился молоком, лечить его не нужно. Помогут очистка дыхательных путей и спокойная обстановка.
Патологический кашель лечить надо, так как он свидетельствует о попадании в дыхательные пути инфекции. Виды кашля у грудничка: сухой и влажный. При сухом кашле мокрота не выделяется. Данный вид кашля может быть признаком фарингита, трахеита и бронхита. Когда по дыхательным путям начинает двигаться мокрота, кашель становится влажным, а это значит, что выздоровление близко.
У грудничка сухой кашель
ОРЗ, ОРВИ, бронхит, грипп, аденоиды, ангина, гайморит – все эти и многие другие заболевания сопровождаются кашлем. Внезапный кашель без признаков простуды свидетельствует о попадании в дыхательные пути инородного тела. Если не удастся его вынуть самостоятельно, необходимо вызвать скорую помощь, возможно, потребуется хирургическое вмешательство.
Если у грудничка сухой кашель, надо посетить педиатра. При аллергии необходимо устранить из помещения все, что может вызвать аллергию. Кашель может быть реакцией на пыль, дым, шерсть, пыльцу растений и продукты питания.
Мокрый кашель у грудничка
В межсезонье кашель посещает практически каждый дом. Холодный воздух и температурные перепады делают дыхательные пути ранимыми и беззащитными. Любая инфекция, которая вольготно себя чувствует в слякоть, цепляется на неподготовленные к холоду органы дыхания.
Мокрый кашель у грудничка – это хороший кашель, при котором мокрота вместе с болезнетворными микроорганизмами выходит наружу. Подавлять такой кашель ни в коем случае нельзя, все, что мешает дыханию должно быть эвакуировано. В это время целесообразнее использовать отхаркивающие препараты и муколитики растительного и синтетического происхождения. Самыми распространенными считаются «Доктор Мом», «Бронхикум», «Пектусин», «Проспан», «Мукалтин» и другие.
Кашель у грудничка без температуры
Кашель не всегда сопровождается высокой температурой. При ОРВИ закладывает нос, ребенок начинает дышать ртом и у него пересыхают дыхательные пути, в результате начинается кашель.
Кашель у грудничка без температуры может быть следствием плохой экологии. Спертый воздух, загазованность и табачный дым могут спровоцировать не только кашель, но и приступ удушья. Родители должны следить не только за чистотой воздуха в помещении, в котором находится ребенок, но и за уровнем влажности в нем.
Кашель и насморк у грудничка
С каждым годом окружающая среда становится все более непредсказуемой и агрессивной. Иммунитет порой просто не справляется со всеми атаками, с которыми приходится сталкиваться.
Кашель и насморк у грудничка могут возникнуть из-за болезнетворных микроорганизмов и бактерий. Когда человек дышит, он постоянно заглатывает большое количество микробов, которые только и ждут хоть небольшого ослабления иммунитета, для того чтобы заселиться и размножиться в организме. Чем слабее иммунитет, тем дольше болеет человек. Если не начать вовремя лечиться, кашель станет хроническим и тогда от него практически невозможно будет избавиться.
Кашель и хрипы у грудничка
Новорожденные чувствительны к качеству воздуха, поэтому причину кашля найти непросто. Он может возникнуть от чего угодно. Поскольку у маленьких детей узкие носовые ходы, пыль в них накапливается намного быстрее, чем у взрослых. Если взрослый человек понимает, что у него забит нос, и его нужно очистить, то ребенок этого не понимает и начинает, лишь, плакать. Кашель и хрипы у грудничка могут появиться из-за того, что забитый нос нормально не пропускает воздух. Для того чтобы решить проблему, надо поставить увлажнитель воздуха, часто делать влажную уборку, проветривать помещение и проводить много времени на воздухе.
Мокрый (влажный) кашель у грудного ребенка (как и чем лечить)
Просмотров 42.7k.
 Перед тем, как рассказать о самых важных советах о том, как вылечить мокрый кашель у грудного ребенка, нужно узнать о симптомах и причинах его появления.
Перед тем, как рассказать о самых важных советах о том, как вылечить мокрый кашель у грудного ребенка, нужно узнать о симптомах и причинах его появления.
Для тех, кто не знает, кашель разделяют на «сухой кашель» и «мокрый» (или «влажный»). Сейчас мы поговорим о мокром кашле.
Мокрый кашель у ребенка
Как правило, кашель с мокротой и у малышей, и у взрослого человека говорит о простудных заболеваниях:
- ОРВИ,
- ОРЗ,
- бронхит (который может стать хроническим при недостаточно хорошем лечении),
- ангина,
- воспаление миндалин (глоточных),
- гайморит и др.
Тем не менее, не стоит бить тревогу, если заметили разовый влажный кашель у грудного ребенка. Ведь нормальный здоровый малыш может кашлять в день до 8-10 раз. Почему? Потому что в легочные пути и гортань могут попасть частички пыли или что–либо подобное. В таком случае кашлянье служит естественным способом очищения.
Но, в другом случае, кашель является важным симптомом, по которому родители определяют необходимость начала лечения. Если с мокрым кашлем у грудного ребенка можно наблюдать:
- Повышение температуры (выше 37,5), которая не спадает на протяжении нескольких дней.
- Внезапное и резкое возникновение кашля, не исчезающего в определенный период.
- Появление одышки и нарушение дыхания.
- Удушливость.
- Появление сильной мокроты и слизи при кашле.
- Появление сыпи или другой аллергической реакции.
Тогда необходимо приступить к активным действиям. Сразу уделить внимание тому, что нельзя заниматься самолечением, потому что в большинстве случаев самолечение приведёт тяжелым последствиям и осложнениям. Поэтому сразу оформляйте вызов педиатра на дом или же самостоятельно посетите его в поликлинике.
(!) Если у ребенка высокая температура с кашлем, нужно вызвать скорую помощь.
До её приезда малыша можно растереть раствором уксуса и делать прохладные компрессы. Когда есть подозрения на аллергический кашель, необходимо проветрить помещение, убрать посторонние вещи, например, игрушки. Казало бы, чем они могут быть опасны? В них, как и в постельном белье, могут появиться клещи и пыль.
Помимо этого, обращайте внимание на внешний вид мягкой игрушки и её состав. Производителями могут использоваться дешевый материал и чрезмерное количество некачественной краски- эти факторы могут стать неприятными аллергенами для вашего малыша.
В процессе болезни и мокром кашле у ребенка, помогайте его организму освобождаться от слизи и нормализовать дыхание. Для этого, когда ребенок лежит, подкладывайте ему под голову подушку. Немного приподнятое положение обеспечит более интенсивному кашлю с выходом мокроты. Не забывайте проверять ротовую полость ребенка, чтобы очистить её от слизи.
И напоследок: почему категорически запрещается заниматься самолечением? Только врач сможет точно определить диагноз и назначить определённые вид лечения и необходимые препараты. Педиатр будет учитывать и особенности организма малыша, что в результате поможет избежать осложнений, аллергии и т.п. Будьте здоровы вы и ваши дети, независимо от возраста!
Читаем также:
Лечение мокрого кашля у ребенка: дренажный массаж
цвет мокроты, возможные заболевания и методы лечения
Заболевания дыхательных путей у грудных детей могут вызывать опасные осложнения. Такой симптом, как мокрота у грудничка, указывает на разные патологии. Родителям необходимо следить за дальнейшим состояние ребенка для выявления опасных признаков и своевременного обращения за врачебной помощью. В большинстве случаев это обычное простудное заболевание, однако иногда кашель с мокротой связан с инфекцией нижних отделов респираторного тракта.
Основные сведения

Мокрота – это слизистые выделения из дыхательных путей и легких
Выделение мокроты с кашлем является самым распространенным неспецифическим симптомом заболеваний дыхательной системы и других органов. В зависимости от других симптомов врач может предположить наличие бактериальной или вирусной инфекции, патологии желудочно-кишечного тракта или воспалительного процесса.
Сложность заключается в оценке тяжести состояния детей до года, поскольку новорожденные не могут рассказать о своих жалобах. Родителям приходится опираться на косвенные признаки и доверять мнению врачей.
Пациенты раннего возраста подвержены многочисленным патологическим влияниям. В первую очередь это связано с тем, что некоторые системы органов еще не до конца сформированы, а иммунная система не способна бороться со всеми инфекциями. Существует множество опасных бактериальных и вирусных заболеваний, возникающих именно в детском возрасте. Начальные стадии инфекций у грудных детей могут протекать бессимптомно.
Важной задачей является обнаружение самых ранних проявлений недуга и обращение к педиатру.
Чихание является абсолютно нормальным процессом. Само наличие этого рефлекса у малыша указывает на нормальное функционирование нервной системы. Слизь, содержащая пыль и другие чужеродные вещества, проникает в нижние отделы респираторного тракта, вызывает раздражение нервных рецепторов и провоцирует форсированный выдох, способствующий очищению дыхательных путей. Соответственно, родителям необходимо ориентироваться на другие, более опасные симптомы при оценке состояния ребенка.
Цвет мокроты и кашель

Цвет мокроты поможет определить ее причину
Первым диагностическим критерием является цвет мокроты, выделяющейся во время кашля. Этот показатель зависит от дополнительных компонентов, смешивающихся со слизью, поскольку в норме секрет железистых клеток дыхательных путей не имеет цвета. Мокрота может смешиваться с продуктами распада тканей, болезнетворными агентами и другими веществами.
Основные виды:
- Слизистые выделения. Вязкая слизь может скапливаться в респираторном тракте и обуславливать нарушение дыхания. В частности, такая клиническая картина наблюдается при бронхиальной астме. Мокрота при этом обычно прозрачная.
- Мокрота с алыми или темно-красными вкраплениями – опасный признак, указывающий на поражение дыхательных путей или сердечно-сосудистой системы. Такое наблюдается при пневмонии, абсцессе, туберкулезе, отеке легких и других состояниях.
- Гнойная мокрота. Выделения при этом обычно имеют зеленый цвет. Гной образуется в органах дыхательной системы при инфекционных заболеваниях, сопровождающихся разрушением тканей. Это также опасный признак.
- Слизь ржавого цвета. Такой специфический признак может быть связан со скоплением в респираторном тракте продуктов распада гемоглобина. К возможным причинам симптома следует отнести пневмонию и отек легких.
Если мокрота выделяется с кашлем, родителям следует обратить внимание на проявления этого симптома. Педиатр спросит родственников о характере и частоте кашля.
Основные виды симптома:
- Лающий кашель, характеризующийся охриплостью и свистом. Ребенок может кашлять в течение длительного времени, что значительно затрудняет работу дыхательной системы.
- Сухой кашель, не сопровождающийся выделением слизи.
- Влажный кашель с обильным выходом слизистого секрета.
- Нередко при простудных заболеваниях сухой кашель постепенно переходит во влажный, что связано с поражением слизистой оболочки органов.
Другие симптомы и диагностика

У ребенка повысилась температура или появилась одышка? – Нужен врач!
Наблюдение за поведением ребенка помогает выявить другие проявления болезни. На ранних стадиях инфекционных заболеваний дети часто становятся раздражительными и угнетенными.
Грудной ребенок может отказываться от питания, часто срыгивать пищу и лежать в определенной позе в течение длительного времени. Кашель обычно сопровождается дефицитом кислорода в крови (гипоксемии), что может сказаться на цвете кожи ребенка.
Первичные признаки:
- Повышение температуры тела (лихорадка).
- Скопление слизи в носу и насморк.
- Постепенное сгущение назальных выделений и мокроты.
- Постоянное чихание.
- Снижение активности внимания.
- Нарушение сна.
Если ребенку меньше трех месяцев, необходимо обратиться к доктору даже при невыраженных симптомах. В этом возрасте иммунная система не способна бороться с серьезными инфекциями. Даже обычная простуда может спровоцировать развитие пневмонии.
Наиболее опасные симптомы:
- Редкое мочеиспускание, отсутствие дефекации.
- Температура тела выше 38 C.
- Покраснение глаз.
- Желтушный или зеленоватый цвет глаз.
- Нарушение дыхания.
- Непрерывный кашель.
- Постоянные выделения из носа в течение нескольких дней.
- Полный отказ от грудного вскармливания.
- Рвота.
- Бледность или синюшность кожных покровов.
- Выделение кровавой мокроты с кашлем.
При обнаружении перечисленных выше признаков следует незамедлительно обратиться за врачебной помощью.
Диагностические методы, направленные на выявление опасных заболеваний у детей:
- Прослушивание легких (аускультация) с помощью фонендоскопа.
- Подсчет дыхательных движений.
- Лабораторное исследование мокроты с микробиологическим посевом.
- Серологическое исследование крови.
- Анализ крови на количество и соотношение форменных элементов.
- Биохимия крови.
- Рентгенография органов грудной полости.
- Ультразвуковое исследование органов.
Получение данных диагностических тестов даст врачу возможность назначить наиболее эффективное лечение.
Возможные заболевания

Результаты обследования и осмотра помогут установить диагноз
Существует несколько наиболее распространенных патологических состояний, связанных с поражением дыхательных путей у детей до года. Как показывает педиатрическая практика, далеко не всегда кашель с мокротой указывает на инфекцию. Выявление второстепенных признаков облегчит диагностику.
Распространенные патологические состояния:
- Грипп – инфекционное заболевание вирусной природы, поражающее верхние отделы дыхательных путей. Наиболее высокий риск возникновения недуга связан с заболеваемостью людей, контактирующих с ребенком. Обычно вирусы в первую очередь поражают слизистую оболочку горла, поэтому ранние симптомы связаны с кашлем. При несвоевременном лечении возможно возникновение оппортунистической инфекции.
- Кислотный рефлюкс – проникновение кислотного содержимого желудка в пищевод и верхние отделы респираторного тракта. Заболевание может быть обусловлено врожденными дефектами клапанов ЖКТ. Тяжелые осложнения возникают при проникновении желудочного содержимого в бронхи и легочную ткань.
- Бронхиальная астма – воспалительное заболевание бронхов, сопровождающееся скоплением слизи и нарушением дыхания. Хриплый кашель является самым распространенным симптомом. При тяжелых приступах может возникать выраженная гипоксемия.
- Аллергическая реакция – реактивные изменения в тканях, обусловленные реакцией организма на чужеродные вещества. К характерным проявлениям аллергии можно отнести покраснение кожи, резкое нарушение дыхания, отек шеи, насморк и кашель. Аллергены могут попадать в организм ребенка с пищей или вдыхаемым воздухом. Самыми распространенными аллергенами являются частички пыли, пыльца, пух, резкие запахи и компоненты синтетической одежды.
- Коклюш – острая воздушно-капельная инфекция бактериальной природы. Заболевание характеризуется появлением приступообразного кашля и лихорадки.
- Круп – воспаление респираторного тракта на фоне инфекционных заболеваний. Чаще всего болезнь встречается у детей раннего возраста. Опасным осложнением недуга является сужение гортани и нарушение дыхания.
- Пневмония – бактериальная инфекция легочной ткани. У детей до трех лет иммунная система менее активна, поэтому ранние признаки, как правило, не выражены. К поздним симптомам относят кашель с зеленой или ржавой мокротой и нарушение дыхания.
Все перечисленные заболевания на том или ином этапе своего развития могут проявляться выделением мокроты. Только врач можно точно установить причину симптома.
Безопасные методы лечения

Отхаркивающие препараты помогут разжижить и быстрее вывести мокроту
В первую очередь родители должны понять, что самостоятельное назначение любых медикаментов для лечения ребенка недопустимо. Как уже было сказано, организм новорожденного очень чувствителен к любым патологическим факторам. Многие лекарства негативно сказываются на работе кроветворной системы, печени, почек и иммунитета. Назначить препараты может только врач после тщательной диагностики.
Антибиотики – это основное назначение при инфекционных заболеваниях. Противомикробные препараты уничтожают бактериальные клетки и предотвращают развитие осложнений при простуде. Тем не менее большинство антибиотиков негативно влияет на развивающийся организм ребенка. Лекарства нарушают баланс микрофлоры кишечника, подавляют иммунитет и поражают печень. Врач может назначить такое лечение только при опасной инфекции.
Безопасное домашнее лечение:
- Промывание носа теплой водой с помощью спринцовки. В воду не следует добавлять растительные компоненты и соль, поскольку существует риск возникновения аллергии.
- Прогревание груди с помощью компрессов. Вода в компрессе не должна быть горячей. Недопустимо использование горчичников.
- Ингаляция небулайзером (после консультации педиатра).
Из видео можно узнать о том, как правильно делать дренажный массаж ребенку при кашле:
Таким образом, разрешенные домашние методы лечения направлены исключительно на облегчение состояния ребенка. Врач может назначить лекарственные средства, необходимые для устранения первопричины болезни. Если мокрота у грудничка не связана с какой-либо патологией, родители могут периодически очищать носовую полость от слизи.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Кашель
Это симптом вашего ребенка?
- Звук, издаваемый, когда кашлевой рефлекс очищает дыхательные пути от раздражителей
- Большинство кашля являются частью простуды
- Приступ или приступ кашля длится более 5 минут непрерывного кашля
- Кашель может быть сухим (без слизи) или влажным (с белой, желтой или зеленой слизью)
Причины кашля
- Простуда. Большинство кашля являются частью простуды, включая нижние дыхательные пути.Медицинское название — вирусный бронхит. Бронхи — это нижняя часть дыхательных путей, идущих к легким. Бронхит у детей всегда вызывается вирусом. Сюда входят вирусы простуды, гриппа и крупа. Бактерии не вызывают бронхит у здоровых детей.
- Инфекция носовых пазух. Точный механизм кашля неизвестен. Возможно, постназальные выделения раздражают нижнюю часть горла. Или давление в пазухе может вызвать кашлевой рефлекс.
- Аллергический кашель. Некоторые дети кашляют при вдыхании аллергического вещества. Примеры — пыльца или кошки. Аллергический кашель можно контролировать с помощью лекарств от аллергии, таких как Бенадрил.
- Астма. Астма с хрипом — самая частая причина хронического кашля у детей. У взрослых это курение.
- Вариант кашля, астма. 25% детей с астмой только кашляют и никогда не хрипят. Приступы кашля имеют те же триггеры, что и приступы астмы.
- Загрязнение воздуха Кашель. Пары любого вида могут раздражать дыхательные пути и вызывать кашель. Табачный дым — самый распространенный пример. Другие — выхлопные газы автомобилей, смог и пары краски.
- Кашель, вызванный физической нагрузкой. Бег усиливает кашель в большинстве случаев. Если воздух холодный или загрязненный, кашель еще более вероятен.
- Серьезные причины. Пневмония, бронхиолит, коклюш и посторонний предмет в дыхательных путях
Проблемы с дыханием: как определить
Проблемы с дыханием — повод немедленно обратиться к врачу.Дыхательная недостаточность — это медицинское название затрудненного дыхания. Вот симптомы, о которых следует беспокоиться:
- Схватка при каждом вдохе или затрудненное дыхание
- Плотное дыхание, так что ребенок едва может говорить или плакать
- Ребра втягиваются при каждом вдохе (это называется втягиванием)
- Дыхание стало шумным (например, хрипы)
- Дыхание намного быстрее обычного
- Губы или лицо становятся синими
Мокрота или мокрота: что нормально?
- Желтая или зеленая мокрота — нормальная составляющая лечения вирусного бронхита.
- Это означает, что слизистая оболочка трахеи (дыхательного горла) была повреждена вирусом. Это часть мокроты, которую кашляет ваш ребенок.
- Бактерии не вызывают бронхит у здоровых детей. Антибиотики не помогают при желтой или зеленой мокроте, наблюдаемой при простуде.
- Основное лечение кашля с мокротой — это пить много жидкости. Также, если воздух сухой, поможет увлажнитель. Прием теплой прозрачной жидкости также поможет облегчить приступы кашля.
Вейпинг и повреждение легких
- Поговорите со своим подростком об опасностях вейпинга.
- Вейпинг может вызвать серьезные повреждения легких. Это может стать постоянным.
- Вейпинг может даже вызвать смерть (50 в США в 2019 году).
- Вейпинг табак также вызывает никотиновую зависимость.
- По этим причинам установленный законом возраст для покупки вейп-товаров составляет 21 год в США.
- Поощряйте своего подростка не употреблять вейпинг или бросить его.
- Предупреждение: самодельные или приобретенные на улице решения для вейпинга являются наиболее опасными.
Когда звонить при кашле
Позвоните по номеру 911 сейчас
- Серьезное затруднение дыхания (с трудом при каждом вдохе, едва может говорить или плакать)
- Обморок или остановка дыхания
- Губы или лицо синюшные, когда не кашляют
- Вы думаете, что у вашего ребенка опасная для жизни Скорая помощь
Позвоните врачу или обратитесь за помощью сейчас
- Проблемы с дыханием, но не тяжелые.
- Губы или лицо стали синеватыми во время кашля
- Резкий звук при вдохе (называемый стридором)
- Свистящее дыхание (пронзительное мурлыканье или свист при выдохе)
- Дыхание намного быстрее обычного
- Невозможно перенести глубокий вдох из-за боли в груди
- Сильная боль в груди
- Закашлялся кровью
- Слабая иммунная система. Примеры: серповидноклеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
- Ребенок из группы высокого риска (например, кистозный фиброз или другое хроническое заболевание легких)
- Возраст менее 12 недель, у него высокая температура.Внимание: НЕ давайте ребенку никаких лекарств от лихорадки, пока его не осмотрят.
- Температура выше 40 ° C (104 ° F)
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Связаться с врачом в течение 24 часов
- Непрерывный кашель заклинания
- Возраст менее 6 месяцев
- Боль в ухе или дренаж уха
- Боль в пазухах (не только заложенность) вокруг скул или глаз
- Лихорадка длится более 3 дней
- Лихорадка возвращается после того, как ее не было более 24 часов
- В груди боль, даже когда не кашляет
- Вы думаете, что вашего ребенка нужно осмотреть, но проблема не срочна
Обратиться к врачу в рабочее время
- Кашель вызывает рвоту 3 или более раз
- Кашель мешает ходить домой из школы на 3 или более дней
- Также присутствуют симптомы аллергии (например, насморк и зуд в глазах)
- Насморк длится более 14 дней
- Кашель продолжается более 3 недель
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
- Кашель без других проблем
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при кашле
- Что следует знать о кашле:
- Большинство кашля — это нормальное явление при простуде.
- Откашливание слизи очень важно. Это помогает защитить легкие от пневмонии.
- Кашель — это хорошо. Мы не хотим полностью отключать способность вашего ребенка кашлять.
- Вот несколько советов по уходу, которые могут помочь.
- Домашнее лекарство от кашля:
- Цель: уменьшить раздражение или першение в горле, вызывающее сухой кашель.
- Возраст от 3 месяцев до 1 года: давайте теплые прозрачные жидкости для лечения кашля. Примеры — яблочный сок и лимонад. Количество: используйте дозу 1-3 чайных ложки (5-15 мл). Давайте 4 раза в день при кашле. Внимание: не используйте мед до 1 года.
- Возраст от 1 года: используйте мед от ½ до 1 чайной ложки (2-5 мл) по мере необходимости. Он работает как домашнее лекарство от кашля. Он может разжижить выделения и ослабить кашель. Если у вас нет меда, можно использовать кукурузный сироп. Вы также можете купить в аптеке средства от кашля, в которых есть мед.Они не работают лучше простого меда и стоят намного дороже.
- В возрасте 6 лет и старше: используйте капли от кашля, чтобы уменьшить першение в горле. Если у вас их нет, вы можете использовать леденцы. Избегайте применения капель от кашля до 6 лет. Причина: риск удушья.
- Безрецептурные лекарства от кашля (DM):
- Безрецептурные лекарства от кашля не рекомендуются. Причина: Нет доказанных преимуществ для детей и не одобрено для детей младше 6 лет. (FDA)
- Мед помогает от кашля лучше.Внимание: не используйте мед до 1 года.
- В возрасте 6 лет и старше вы можете принять решение использовать лекарство от кашля. Выберите один с декстрометорфаном (DM), например сироп от кашля Робитуссин. DM присутствует в большинстве безрецептурных сиропов от кашля.
- Когда использовать: Давайте только при сильном кашле, который мешает спать или учебе.
- DM Доза: вводить каждые 6-8 часов по мере необходимости.
- Приступы или заклинания от кашля — теплый туман и жидкости:
- Дышите теплым туманом, например, принимая душ в закрытой ванной комнате.
- Дать выпить теплой прозрачной жидкости. Примеры — яблочный сок и лимонад.
- Возраст до 3 месяцев. Не используйте теплые жидкости.
- Возраст от 3 до 12 месяцев. Давайте 1 унцию (30 мл) каждый раз. Ограничьте до 4 раз в день.
- Возраст старше 1 года. Дайте столько, сколько нужно.
- Причина: оба расслабляют дыхательные пути и отводят мокроту.
- Рвота при сильном кашле:
- При рвоте, которая возникает при сильном кашле, давайте меньшее количество за одно кормление.
- Кроме того, кормите чаще.
- Причина: Рвота от кашля чаще встречается при полном желудке.
- Поощрение жидкости:
- Постарайтесь заставить ребенка пить много жидкости.
- Цель: Следите за тем, чтобы ваш ребенок хорошо увлажнялся.
- Также он разжижает мокроту в легких. Тогда легче откашляться.
- Разжижает выделения из носа.
- Увлажнитель:
- Если воздух в вашем доме сухой, используйте увлажнитель.Причина: сухой воздух усиливает кашель.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — продукт с ибупрофеном (например, Адвил).
- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Избегайте табачного дыма:
- Табачный дым усиливает кашель.
- Возвращение в школу:
- Ваш ребенок может вернуться в школу после того, как спадет температура.
- Ваш ребенок также должен чувствовать себя достаточно хорошо, чтобы участвовать в обычных занятиях.
- В практических целях невозможно предотвратить распространение кашля и простуды.
- Дополнительные рекомендации — Лекарство от аллергического кашля:
- Лекарство от аллергии может помочь справиться с аллергическим кашлем в течение 1 часа. То же самое и с симптомами аллергии на нос.
- Полезно лекарство от аллергии короткого действия (например, Бенадрил). Рецепт не требуется.
- Давайте каждые 6-8 часов, пока кашель не пройдет.
- Чего ожидать:
- Вирусный кашель чаще всего длится от 2 до 3 недель.
- Иногда ваш ребенок откашливает много мокроты (слизи). Слизь обычно бывает серой, желтой или зеленой.
- Антибиотики не помогают.
- Позвоните своему врачу, если:
- Возникло затрудненное дыхание
- Свистящее дыхание
- Кашель длится более 3 недель
- Вы думаете, что вашему ребенку нужно осмотр
- Вашему ребенку становится хуже
И помните, обратитесь к врачу, если у вашего ребенка появится какой-либо из симптомов «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 01.10.2020
Последняя редакция: 14.08.2020
Авторские права 2000-2020. Schmitt Pediatric Guidelines LLC.
.Коклюш | KidsHealth NZ
Ключевые моменты, которые следует помнить о коклюше
- коклюш вызывает приступы кашля — каждый приступ может длиться 2–3 минуты
- Маленькие дети могут посинеть и перестать дышать из-за сильного кашля
- кашель может продолжаться 3 месяца
- коклюш очень легко передается от человека к человеку
- может вызвать серьезное заболевание, а иногда и смерть младенцев
- у детей старшего возраста и взрослых она обычно менее тяжелая, но все же вызывает у них страдания Иммунизация
- снижает риск коклюша и делает болезнь менее тяжелой у тех, кто им болеет
Что такое коклюш?
Коклюш вызывается бактериями Bordetella pertussis (поэтому болезнь иногда называют коклюшем).Эти бактерии повреждают слизистую оболочку носа, горла и дыхательных путей (трахеи и бронхов) и вызывают кашель. Кашель может длиться неделями или месяцами. «Крик» описывает звук, который некоторые дети издают после кашля.
Коклюш может вызвать очень серьезные заболевания у младенцев и маленьких детей. Дети старшего возраста обычно болеют менее тяжелыми формами заболевания, но кашель и рвота могут быть очень неприятными. У взрослых может быть просто раздражающий кашель, который продолжается намного дольше, чем обычно.
Понаблюдайте за ребенком с коклюшем.
Как поймать коклюш?
Коклюш очень легко поддается лечению. Он распространяется по воздуху каплями, поэтому кашель и контакт с слюной передают его. В среднем каждый больной коклюшем передает инфекцию 12 другим людям.
Коклюш не находится под контролем в Новой Зеландии, и это все еще проблема во всем мире. Каждые 3-5 лет случаются вспышки, от которых страдают несколько тысяч человек (в основном маленькие дети).Значительное количество младенцев в Новой Зеландии попадает в больницу. Коклюш у подростков и взрослых часто не распознается, и о нем часто не сообщают. До трети подростков и молодых людей с длительным кашлем имеют доказательства недавней инфекции коклюша.
Родители или дети старшего возраста в семье, страдающие коклюшем, могут легко передать его младенцам, которые слишком малы для того, чтобы полностью пройти курс иммунизации.
Каковы признаки и симптомы коклюша?
Коклюш поражает детей по-разному в зависимости от возраста.Чем младше ваш ребенок, тем больше риск сильно заболеть коклюшем.
Младенцы до 6 месяцев
Младенцы в возрасте до 6 месяцев обычно не кричат.
Они могут:
- перестань дышать
- посинеть с приступами сильного кашля
- простужены, затем кашляют и затрудняются дышать
- устает от кашля
- не может есть из-за кашля
- похудеть из-за затруднений при кормлении и потому, что кашель вызывает рвоту
Старшие и маленькие дети
У младенцев старшего и младшего возраста болезнь имеет 3 стадии:
Ранняя стадия коклюша
Начинается с насморка и глаз, умеренной температуры и чихания — совсем как вирусная простуда.Это длится 1-2 недели.
Вторая ступень
Далее появляется раздражающий кашель. Через неделю или две кашель усиливается, и у вашего ребенка будут приступы кашля. Они задыхаются между приступами кашля. Они становятся очень красными. Эти заклинания длятся много минут, и они могут вызвать рвоту пищей или слюну (мокроту) после кашля. Кашель часто усиливается при глотании или приеме пищи. Это очень огорчает и родителей, и ребенка.
Заключительный этап
Завершающий этап — этап длительного восстановления.Симптомы становятся менее серьезными, но кашель продолжается несколько недель.
Дети старшего возраста и взрослые
Дети старшего возраста и взрослые могут заболеть менее тяжелым заболеванием, особенно если у них ранее был коклюш. Но у большинства из них длительный раздражающий кашель, а у некоторых все же будет тяжелая болезнь.
Коклюш может вызвать ряд других проблем.
Как долго длится коклюш?
Коклюш может длиться неделями или месяцами.
Если ваш ребенок заболел обычной вирусной простудой в течение нескольких недель после выздоровления от коклюша, приступы кашля иногда возвращаются на некоторое время.
Коклюш обычно длится более короткое время:
- у взрослых
- у частично привитых детей
- у детей старшего возраста, если эффект иммунизации их младенцев начинает исчезать
Что подвергает мой ребенок риску заболеть коклюшем?
Коклюш можно заболеть в любом возрасте. Тяжелое заболевание и осложнения наиболее вероятны в:
- младенцев, слишком маленьких для первой иммунизации
- младенцев, не прошедших все прививки
- у детей с заболеваниями сердца или легких или другими заболеваниями
Как диагностируется коклюш?
Ваш семейный врач задаст несколько вопросов и осмотрит вашего ребенка.Ваш врач может диагностировать коклюш после того, как выслушает ваши объяснения симптомов вашего ребенка. Иногда коклюш сложно диагностировать.
Ваш врач может взять образец слизи («соплей») из носа вашего ребенка. Ваш врач отправит это в лабораторию. Чтобы результат вернулся, могут потребоваться дни. Ваш врач может также попросить сдать анализ крови.
Как лечится коклюш?
Антибиотики могут помочь уменьшить тяжесть заболевания, если их начать очень рано
Коклюш вызывается бактериями, но антибиотики не помогают остановить кашель, если он начался.Антибиотики могут помочь уменьшить тяжесть заболевания, но только в том случае, если они у вашего ребенка появились на очень ранней стадии заболевания. Вашему ребенку необходимо сделать их до того, как начнется кашель, и даже тогда это может иметь лишь небольшое значение. Если начать рано, антибиотики могут сократить время, в течение которого ваш ребенок заразен для других, с примерно 3 недель до 5 дней.
Нет лекарства, которое остановит кашель, если он начался
Система борьбы с инфекциями (иммунная) вашего ребенка поможет избавиться от бактерий через 3 или 4 недели без какого-либо лечения, но повреждение дыхательных трубок требует больше времени для восстановления.Не существует лекарства, которое остановит кашель, если он начался. Лекарства от кашля (средства от кашля) неэффективны и могут иметь побочные эффекты, поэтому их не рекомендуют.
Иногда вашему ребенку может понадобиться лечь в больницу
Если ваш ребенок очень маленький или очень плохо себя чувствует из-за коклюша, или у него есть какие-либо осложнения, ему, возможно, придется остаться в больнице. Иногда из-за коклюша маленькому ребенку трудно получить достаточно кислорода. Если у вашего ребенка есть какие-либо признаки этого, ему может потребоваться кислород во время или после приступов кашля.
Если ваш ребенок мало пьет, ему может потребоваться выпить жидкости от:
- капельница (в вену), или
- путем назогастрального кормления (кормление через зонд, введенный через нос или рот в желудок)
Как предотвратить коклюш?
Иммунизация
См. Страницу иммунизации против коклюша.
Тесный контакт с коклюшем
Обратитесь к врачу, если у вашего ребенка был коклюш.Вашему ребенку могут быть назначены антибиотики, если он близко контактировал с больным коклюшем (например, с братом или сестрой). Это может помочь предотвратить заражение вашего ребенка.
Очень важно обратиться к врачу, если ваш ребенок переживал коклюш, и они:
- моложе 1 года
- были преждевременными
- страдает заболеванием сердца или легких
Как я могу ухаживать за своим ребенком с коклюшем дома?
Ваш ребенок с коклюшем должен держаться подальше от людей вне семьи (особенно других детей) в течение 3 недель.Это сделано для остановки распространения инфекции. Если ваш ребенок принимает антибиотики, это время сокращается до 5 дней.
Если ваш ребенок принимает антибиотики, убедитесь, что он принимает все дозы.
Если кашель причиняет боль вашему ребенку, вы можете дать ему парацетамол, чтобы ему было комфортнее. Вы должны следовать инструкциям по дозировке на флаконе. Опасно давать больше рекомендованной дозы.
Вашему ребенку потребуется отдых вначале, когда приступы кашля вызывают больше всего неприятностей.
Поощряйте их пить жидкость и есть здоровую пищу небольшими порциями.
Каковы осложнения коклюша?
Осложнения коклюша чаще всего возникают у младенцев и детей младшего возраста. Осложнения менее вероятны у детей старшего возраста и взрослых.
К серьезным осложнениям относятся:
- остановка дыхания
- недостаток кислорода
- пневмония
- изъятий
- кровотечение в мозг, которое может вызвать повреждение головного мозга
- потеря веса из-за того, что младенцы и маленькие дети не могут удерживать достаточно еды
Коклюш у очень маленьких детей непредсказуем и может очень быстро ухудшиться.
Дети в возрасте до 1 года, находящиеся в больнице с коклюшем, имеют шанс 1 из 10 попасть в педиатрическое отделение интенсивной терапии. Если они там окажутся, у них есть 1 из 6 шансов либо умереть, либо остаться с повреждением мозга или легких.
Когда мне следует обращаться за помощью при коклюше?
Когда мне нужно обратиться к врачу?
Вам следует обратиться к семейному врачу, если ваш ребенок:
- моложе 1 года, и они контактировали с кем-то, кто болел коклюшем
- кашель, который продолжается долго без пауз, или кашель, который заканчивается рвотой
- ежедневно кашлял более 2 недель
- младше 3 месяцев и кашляет
Когда мне срочно обратиться к врачу?
Вам следует срочно обратиться к врачу, если ваш ребенок любого возраста:
- затрудненное дыхание
- выглядит нездоровым, и вы беспокоитесь
Когда мне набрать 111?
Наберите 111 в Новой Зеландии, чтобы получить неотложную медицинскую помощь (используйте соответствующий номер службы экстренной помощи в других странах), если ваш ребенок:
- синеет при кашле
- перестает дышать
- имеет изъятие
- становится очень сонным, и его нелегко разбудить
Дети с острым бронхитом обычно начинаются с насморка, кашля и лихорадки. Узнайте больше об остром бронхите в аллергологической службе Женской и детской больницы КК (KKH).
Сухой кашель, переходящий в кашель, наполненный слизью, может быть ранним признаком бронхита, инфекции дыхательных путей. Бронхит возникает при воспалении бронхов — трубок, по которым воздух поступает в легкие и из них.Это вызывает набухание слизистой оболочки бронхов и выделение слизи, что приводит к влажному кашлю, также называемому продуктивным кашлем.
Острый бронхит и хронический бронхит
Существует два типа бронхита — острый бронхит и хронический бронхит. Острый бронхит, часто встречающийся у детей, представляет собой легкое заболевание, которое обычно вызывается вирусом и проходит само по себе, как правило, через две-три недели. При более серьезном хроническом бронхите, наблюдаемом только у взрослых, особенно у курильщиков, пациент может ежемесячно страдать от повторяющегося бронхита.
Хотя острый бронхит у детей обычно вызывается вирусом, в некоторых случаях он может быть вызван другими организмами, например атипичными бактериями, такими как Mycoplasma pneumoniae или Chlamydia pneumoniae.
Симптомы острого бронхита
Острый бронхит у детей часто начинается с общих симптомов респираторной инфекции, таких как насморк, кашель и лихорадка.
«Несмотря на эти симптомы, дети с острым бронхитом обычно не выглядят слишком плохо. Ухудшение кашля, мокроты и одышки может возникнуть через несколько дней, когда инфекция перейдет в нижние дыхательные пути.Иногда ребенок может хрипеть », — говорит доцент Энн Гох, руководитель и старший консультант службы аллергии. КК Женская и детская больница (ККХ), член Группа SingHealth.
В случае ухудшения симптомов у ребенка может развиться пневмония, осложнение острого бронхита. Однако большинство детей выздоравливают без каких-либо осложнений.
Чтобы диагностировать острый бронхит у вашего ребенка, врач проведет медицинский осмотр и изучит историю болезни ребенка.Рентген грудной клетки и другие анализы могут быть выполнены, чтобы исключить более серьезные заболевания легких. Если у ребенка подозревают астму, могут быть проведены дополнительные анализы.
Лечение острого бронхита
«Лечение бронхита обычно симптоматическое. Поскольку при кашле обычно выделяется мокрота, могут быть полезны муколитики для очистки и разжижения слизи. Однако не следует назначать препараты для подавления кашля », — говорит Adj A / Prof Goh.
Можно давать антигистаминные препараты для борьбы с насморком.Антибиотики неэффективны при лечении острого бронхита, вызванного вирусом.
Питье жидкости для предотвращения обезвоживания и вдыхание влажного воздуха из увлажнителя также может помочь в лечении симптомов острого бронхита.
Эффективен ли небулайзер при лечении острого бронхита?
«Небулайзер не всегда необходим, если только ребенок не хрипит и не продемонстрировал улучшение хрипов с помощью распыления», — говорит Adj A / Prof Goh.
Можете ли вы предпринять меры для предотвращения острого бронхита?
Однозначной меры профилактики бронхита нет.Тем не менее, можно соблюдать общие правила гигиены.
Регулярное мытье рук — хороший способ предотвратить распространение инфекции. Также важно ограничить контакт с людьми, болеющими гриппом.
«Большинство случаев острого бронхита в конечном итоге разрешается без необходимости медицинского вмешательства», — говорит адъюнкт-специалист / профессор Гох.
Ссылка: R14
.
