что это такое? Как лечат головокружение?
В чем отличие протрузии от грыжи межпозвонкового диска?
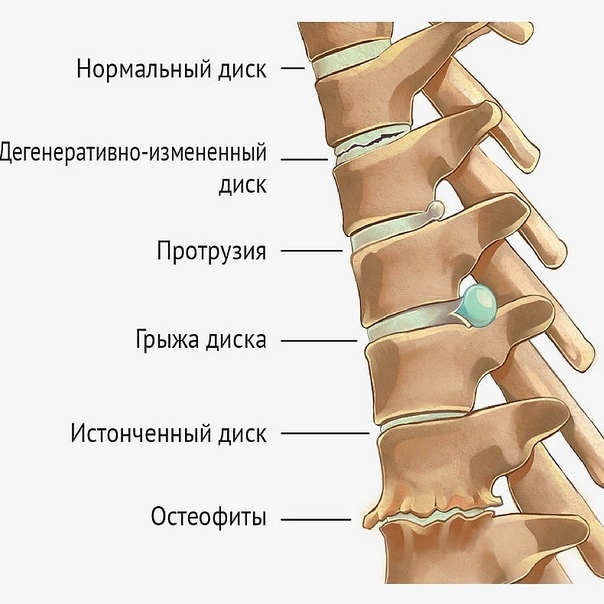
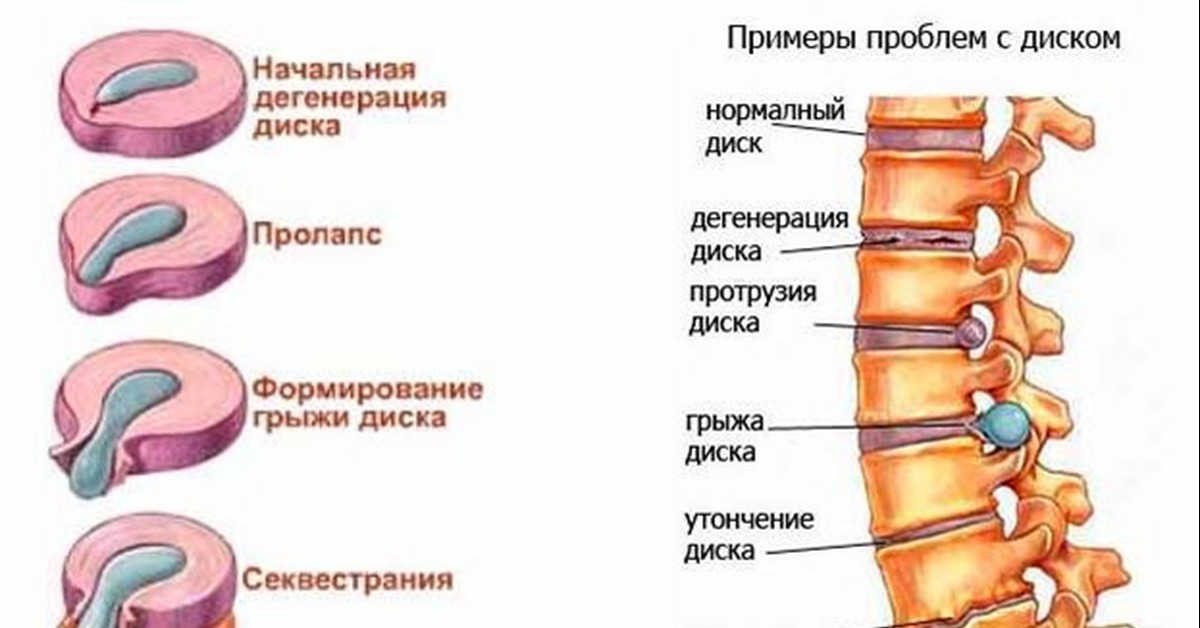
Под протрузией межпозвонкового диска мы понимается выстояние ткани межпозвонкового диска за пределы границ тела позвонка. При этом степень выстояния ткани меньше, чем основание области протрузии.
Под грыжей мы понимаем состояние, когда степень выстояния ткани межпозвонкового диска больше, чем основание (шейка грыжи).
Таким образом, отличие протрузии от грыжи состоит в степени развития патологии.
Существуют центральные, латеральные и фораминальные грыжи в зависимости от их отношения к позвоночному каналу и межпозвонковому отверстию (через которое выходит нервный корешок).
Выявлена грыжа межпозвонкового диска. Мне нужно оперироваться?
Благодаря появлению магнитно-резонансной томографии и компьютерной томографии мы имеем возможность оценить состояние межпозвонковых дисков и выявить изменения.
Формирование протрузий и грыж – «расплата» человека за прямохождение, гиподинамию, а также длительное пребывание в неудобном или нефизиологическом положении (например, сидя), нарушении эргономики рабочего места.
Известно, что с возрастом степень выраженности изменений межпозвонковых дисков нарастает, однако при этом в большинстве случаев это не требует медикаментозных назначений или хирургического лечения. У большинства людей данные изменения, будь то грыжи или протрузии, не вызывают существенных проблем. Так, в возрасте старше 75 лет более 80% пациентов имеют асимптомные грыжи.
Таким образом, само по себе наличие грыжи не является приговором. Хирургического лечения требуют лишь состояния, не поддающиеся консервативному лечению, сопровождающиеся выраженным болевым синдромом, грубыми двигательными и чувствительными расстройствами.
Абсолютным показанием к операции является лишь кауда-медуллярный синдром, связанный со сдавлением корешков выпавшей грыжей диска и сопровождающийся резкой слабостью в ногах, онемением перианальной области и нарушением удержания мочи и кала.
Меня беспокоит головокружение. К какому специалисту мне обратиться?
Прежде всего, необходимо разобраться в том, что пациент понимает под головокружением. Это могут быть:
- неустойчивость во время ходьбы и шаткость в походке;
- ощущение движения предметов вокруг себя;
- предобморочное состояние;
- чувство ускорения / смещения тела во время ходьбы.
Важно также, сопровождается ли головокружение другими симптомами:
- головной болью;
- тошнотой;
- снижением слуха;
- шумом в ушах.
Для того, чтобы разобраться в данных проблемах, целесообразно обратиться к отоневрологу. Проведя обследование, специалист определит, является ли Ваше состояние неврологическим заболеванием или Вас необходимо направить к ЛОР-специалисту.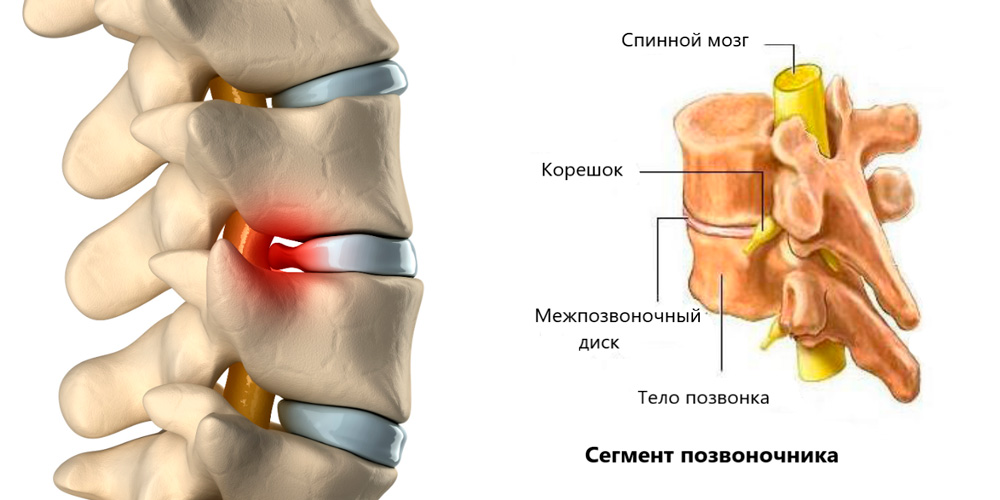
что такое, причины, диагностика, профилактика
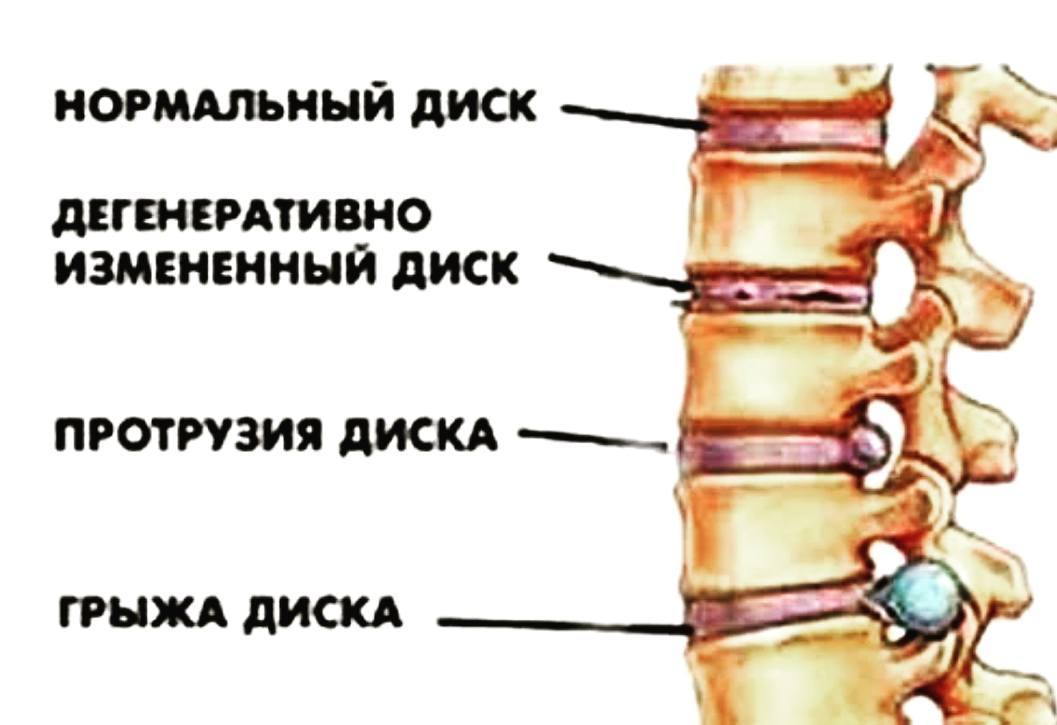
Протрузия диска — это патологическое состояние, при котором межпозвоночный диск оказывает давление на спинномозговой канал без разрыва фиброзного кольца. Формируется это состояние из-за остеохондроза — хронического невоспалительного дегенеративного заболевания позвоночника. При этом вторично страдают тела позвонков, межпозвоночные диски, суставные связки и капсулы, а также спинной мозг, его оболочки, спинномозговые корешки, их артерии и вены.
Протрузия диска. Какие причины развития этого состояния?В наше время существует ряд теорий развития этого состояния, ни одна из которых, однако, не является исчерпывающей. Существуют инволюционные, функциональные, гормональные, инфекционно-аллергические, механические и наследственные причины поражения позвоночника. Эволюционно наша адаптация к прямохождению настолько несовершенна, что давление, оказываемое на позвоночник на протяжении всей жизни, неизбежно ведет к развитию дистрофических и деструктивных изменений в опорно-двигательном аппарате.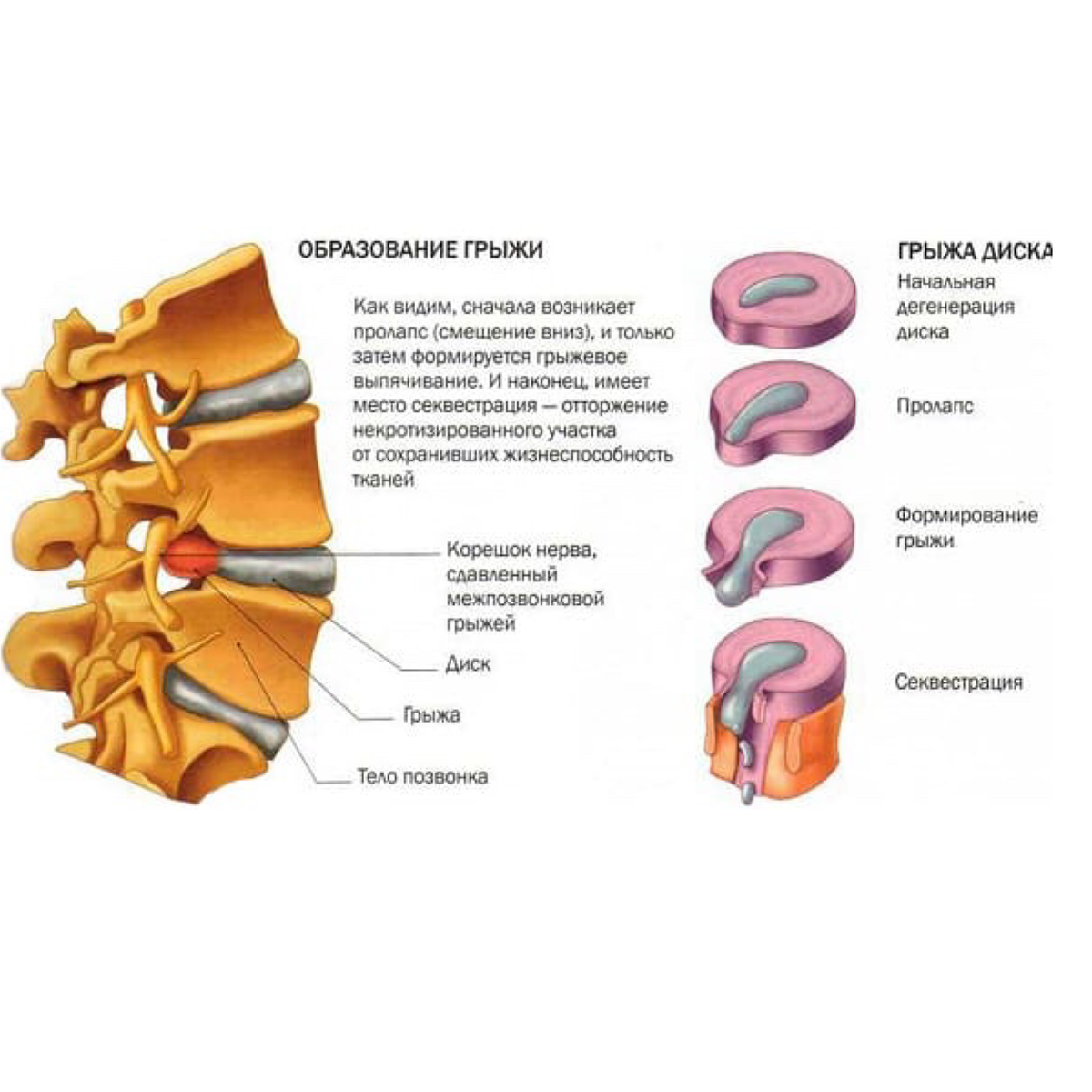
К внешним относят:
- механические нагрузки на весь позвоночник и локальные перегрузки отдельных его отделов в быту или на производстве;
- температурное влияние;
- действие инфекционных агентов.
К внутренним факторам относят:
- конституциональные варианты, например, ожирение;
- аномалии развития позвоночника;
- особенности функционирования двигательной системы (так называемый двигательный стереотип). Да, именно сохранение неправильной осанки в течение многих лет может стать одной из главных причин развития остеохондроза;
- сопутствующие заболевания (трофические нарушения нервной системы, инфекции, гормональные, сосудистые заболевания).
В каждом конкретном случае нельзя говорить о действии какого-то одного фактора.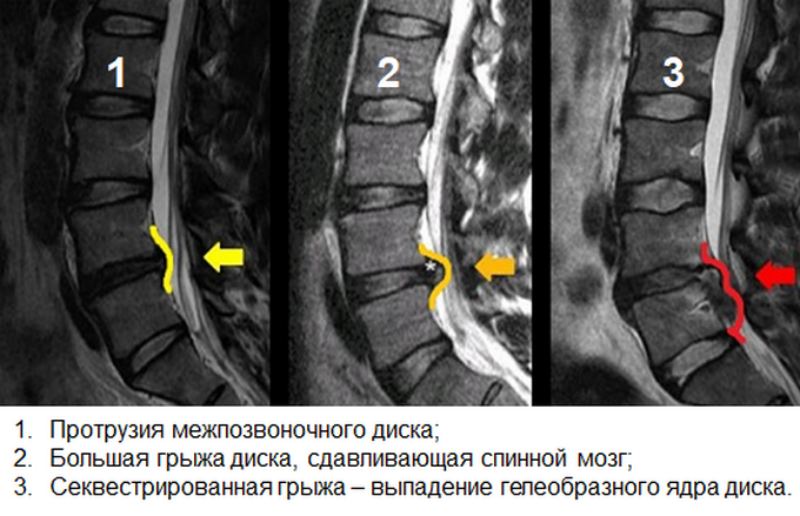 Надо учитывать особенности образа жизни, телосложения, профессии, влияния окружающей среды и наличия сопутствующих заболеваний.
Надо учитывать особенности образа жизни, телосложения, профессии, влияния окружающей среды и наличия сопутствующих заболеваний.
Вследствие вышеназванных причин развиваются дистрофические изменения позвоночника с развитием очагов дегенерации и деструкции. В ответ в организме развивается невоспалительный процесс, при котором продукты распада диска попадают в кровь и воспринимаются иммунитетом как чужеродные. Постоянно циркулируя в крови, эти агенты поражают и здоровые межпозвоночные диски, запуская непрерывную цепную реакцию. На начальном этапе эти изменения не проявляются клиническими и не вызывают у пациента болевых ощущений. Выявить их можно только с помощью специальных методов исследования: компьютерной или магнитно-резонансной томографии.
С нарастанием изменений в дисках увеличивается смещение позвонков, которые удерживаются друг относительно друга только за счет сцепления суставных отростков, мышц и связок.
А вот когда их сопротивление ослабевает, происходит выбухание межпозвоночного диска. Так формируется протрузия. Диск может выпячиваться в сторону, вперед, или назад, сжимая при этом спинной мозг и его корешки. При этом у пациента возникают вертебральные симптомы на уровне поражения: сильная ноющая либо пульсирующая боль в покое, боль при нагрузках, изменении положения тела, и много других симптомов, специфичных для разных отделов позвоночника.
Так формируется протрузия. Диск может выпячиваться в сторону, вперед, или назад, сжимая при этом спинной мозг и его корешки. При этом у пациента возникают вертебральные симптомы на уровне поражения: сильная ноющая либо пульсирующая боль в покое, боль при нагрузках, изменении положения тела, и много других симптомов, специфичных для разных отделов позвоночника.
Протрузия диска. Диагностика:
- неврологическое обследование с исследованием рефлексов и учетом вегетативных проб;
- проведение обзорной рентгенографии;
- проведение рентгенографии с функциональными пробами;
- КТ и МРТ диагностика — дают самые ценные сведения о патологии позвоночника.
Профилактика развития остеохондроза, протрузий и грыж межпозвоночных дисков
- избегать длительной статической нагрузки на позвоночник;
- избегать подъёма тяжелых грузов, не носить тяжелые вещи в одной руке;
- сохранять осанку, правильно стоять и сидеть, избегать слишком мягкой мебели;
- за рулем автомобиля, на работе, дома сидеть без напряжения — обеспечить хорошую опору для спины;
- чтобы поднять предмет с пола, опускаться на корточки, а не резко наклоняться;
- заниматься физкультурой для укрепления мышц спины;
- вести активный образ жизни.

1. Перебувати на території медичного центру пацієнти/відвідувачі можуть виключно у захисних медичних масках та бахілах (ЦКТ «Преміум» забезпечує зазначеними засобами захисту кожного пацієнта/відвідувача на безоплатній основі).
2. Перед входом до медичного центру пацієнти/відвідувачі зобов’язані здійснити дезінфікуючу обробку рук спиртовмісними дезінфікуючими засобами (засоби дезінфекції надаються пацієнтам/відвідувачам ЦКТ «Преміум» на безоплатній основі).
3. При наявності ознак хвороби (нежить, кашель, чхання, сльозотеча тощо) у пацієнта/відвідувача, персонал медичного центру має право здійснити вимірювання температури тіла безконтактними інфрачервоними термометрами.
При наявності ознак хвороби (нежить, кашель, чхання, сльозотеча тощо) у пацієнта/відвідувача, персонал медичного центру має право здійснити вимірювання температури тіла безконтактними інфрачервоними термометрами.
4. Супровід пацієнта безпосередньо до приміщень медичного центру здійснюється іншими особами лише у виключних випадках, коли пацієнт не може самостійно пересуватись та/або пройти діагностику (малолітні/неповнолітні особи, пацієнти у супроводі співробітників реанімації тощо).
5. Персонал медичного центру має право відмовити у доступі до приміщень центру та подальшому веденні пацієнта у випадках, коли на вимогу співробітника медичного центру пацієнт/відвідувач відмовляється дотримуватись заходів, передбачених Правилами внутрішнього розпорядку та/або у разі виявлення підвищеної температури тіла пацієнта/відвідувача більше 37 градусів.
6. Наполегливо рекомендуємо пацієнтам після проходження діагностичної процедури очікувати висновки за межами території медичного центру або використовувати для отримання результатів електронний сервіс «MedOffice» (medoffice.
Невиконання вказаних положень Правил загрожуватиме життю і здоров’ю населення, а отже буде причиною відмови від ведення пацієнта згідно ст. ст. 11, 29 ЗУ «Про захист населення від інфекційних хвороб» та ст. 34 Закону України «Основи законодавства України про охорону здоров’я».
Ознайомлена (-ий)
Протрузия диска Симптомы и лечение
Протрузия диска, выпячивание или грыжа диска обычно называют грыжей диска. Смещение диска — это общий описательный термин, относящийся к дегенерации или повреждению межпозвонковых дисков. Проблемы с межпозвонковыми дисками обычно приводят к болям в спине с ишиасом или без него.
Что такое межпозвонковый диск?
Диски состоят из фиброзной ткани овальной формы; они действуют как амортизаторы, разделяя позвонки в позвоночнике при воздействии физической активности. Каждый межпозвонковый диск состоит из прочного внешнего слоя, известного как фиброзное кольцо, которое защищает мягкий, полужидкий гелеобразный центр, называемый студенистым ядром.
Что такое протрузия диска?
Протрузия диска является относительно распространенной формой повреждения позвоночника и часто связана с возрастным износом в области позвоночника; хотя травмы и другие травмы также могут привести к повреждению дисков. Он описывает состояние, при котором повреждение диска вызывает его выпячивание наружу или грыжу, вступая в контакт с близлежащими спинномозговыми нервами, когда они выходят из позвоночного канала, вызывая боль и дискомфорт.
Смещение диска может означать в медицинских терминах, что пациент страдает одним из следующих заболеваний:
Протрузия диска или выпячивание диска
Внутренний гелеобразный центр диска вдавливается в его жесткую внешнюю оболочку, вызывая вздутие или выпячивание содержимого диска за пределы его нормального ограничения. Эта выпуклость может давить на спинной мозг или нервные корешки, когда они выходят из спинного мозга.
Грыжа диска (экструзия диска или секвестр)
Это когда диск разрывается; внешняя оболочка трескается или разрывается, а внутреннее пульпозное ядро просачивается наружу, сдавливая и раздражая близлежащие нервные корешки или, в некоторых случаях, сам спинной мозг.

Примечание. Выпячивание или выпячивание диска не обязательно может привести к грыже.
Почему протрузия диска вызывает боль?
Позвоночный столб состоит из позвонков, расположенных друг над другом; межпозвонковые диски лежат между соседними дисками. Позвоночник обеспечивает движение и поддержку тела, а также защищает спинной мозг, который является частью центральной нервной системы.
Центральная нервная система состоит из головного и спинного мозга; корень спинномозгового нерва — это точка, в которой нервы выходят из центральной нервной системы из спинного мозга, неся сообщения и передавая сигналы к остальному телу и от него.
Центральная нервная система отвечает за управление функциями нашего тела, включая ощущения и движения. Раздражение или сдавливание нервных корешков протрузией межпозвонкового диска может вызывать болезненные симптомы. Эти заболевания спинномозговых нервов называются в медицинской терминологии радикулопатией. Протрузия межпозвонкового диска не всегда вызывает боль, некоторые люди могут иметь протрузии диска в течение некоторого времени и совершенно не подозревать об этом.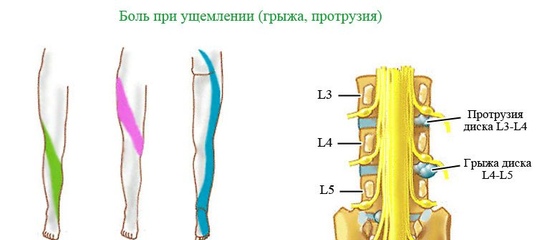 Боль возникает только тогда, когда выступающий диск сдавливает близлежащие нервы.
Боль возникает только тогда, когда выступающий диск сдавливает близлежащие нервы.
Протрузия диска может произойти в любой точке по длине позвоночника. Тем не менее, медицинские работники классифицируют заболевания, связанные с позвоночником, на три отдельные области; шейный отдел позвоночника (область шеи), грудной отдел позвоночника (средний отдел спины) и поясничный отдел позвоночника (нижняя часть спины).
Симптомы и диагностика
Боль в шейной (шейной) области
Если протрузия межпозвонкового диска раздражает нервы в области шеи, боль может ощущаться в самой шее, но может также иррадиировать в руки, плечи и даже в вплоть до рук и пальцев. На самом деле, боль в руке является одним из наиболее часто описываемых симптомов в результате грыжи межпозвонкового диска в шее. Потеря чувствительности может произойти с чувством булавок и игл. Другие симптомы включают слабость мышц руки, плеча и кисти.
Боль в грудной (середине спины) области
Протрузия диска в этой области встречается нечасто; однако, когда это происходит, протрузия, выпячивание или грыжа диска могут сдавливать близлежащие нервные корешки или даже сам спинной мозг.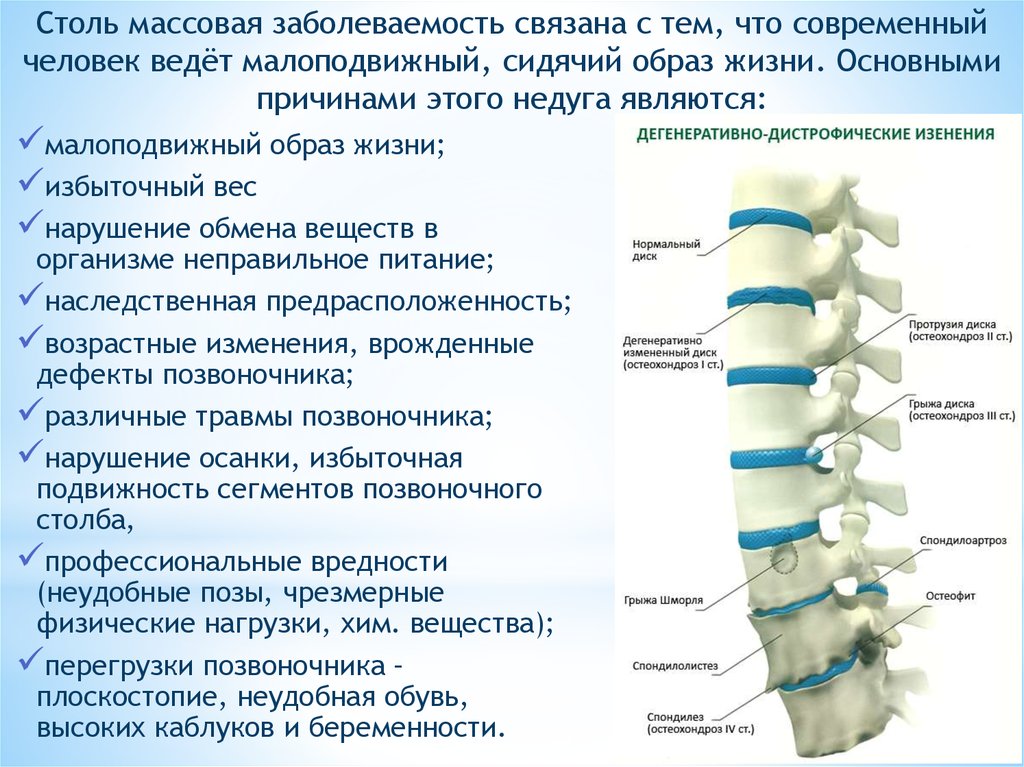 Компрессия спинного мозга требует неотложной медицинской помощи и может привести к гораздо более серьезным симптомам, таким как параплегия, недержание кишечника или мочевого пузыря. Однако сдавление нервного корешка может вызвать ряд симптомов, сходных с симптомами ишиаса. Симптомы могут включать; боль в туловище, боль в ногах, покалывание и онемение в ногах, ступнях и пальцах ног.
Компрессия спинного мозга требует неотложной медицинской помощи и может привести к гораздо более серьезным симптомам, таким как параплегия, недержание кишечника или мочевого пузыря. Однако сдавление нервного корешка может вызвать ряд симптомов, сходных с симптомами ишиаса. Симптомы могут включать; боль в туловище, боль в ногах, покалывание и онемение в ногах, ступнях и пальцах ног.
Боль в поясничной (нижней части спины) области
Когда протрузия межпозвонкового диска сдавливает нервы в нижней части спины, это обычно называют ишиасом. Симптомы ишиаса могут вызывать боль в нижней части спины, но чаще всего боль иррадиирует от спины к ногам и ощущается в ягодицах, ногах и ступнях. Покалывания и онемение также могут ощущаться в ногах вплоть до ступней и пальцев ног. Боль в ногах часто бывает более сильной, чем боль в спине, и может усиливаться при длительном сидении или во время длительных прогулок. Лежание часто облегчает боль. Необычно большие грыжи дисков поясничного отдела позвоночника могут сдавливать конский хвост, группу нервных корешков чуть ниже окончания спинного мозга.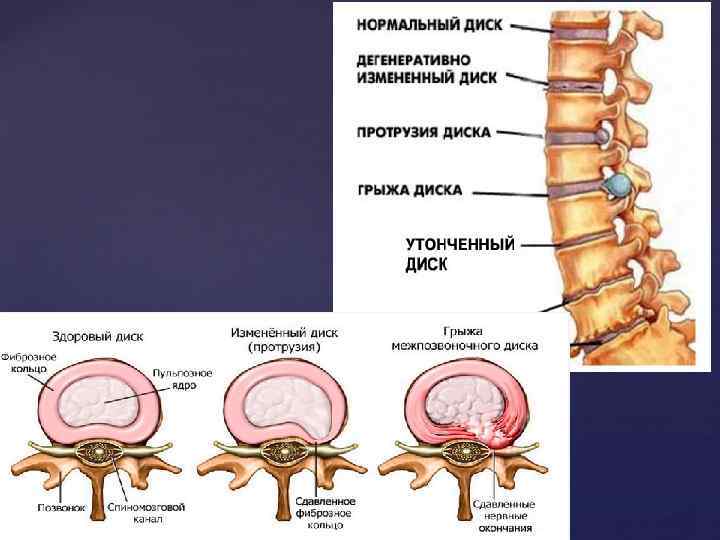 Это состояние, хотя и редкое, но очень серьезное и требует немедленной медицинской помощи.
Это состояние, хотя и редкое, но очень серьезное и требует немедленной медицинской помощи.
Правильная диагностика протрузии диска зависит от подробного анамнеза и пристального внимания врачей к симптомам, поскольку они играют жизненно важную роль в постановке диагноза. В то время как фактическая причина боли может быть результатом протрузии диска в определенной области спинного мозга, симптомы могут проявляться в другой части тела, например, в случае ишиаса, когда раздражаются нервные корешки в нижняя часть спины вызывают боли и нарушения в ногах и ступнях. После подробного изучения симптомов для подтверждения диагноза может потребоваться дополнительное обследование, такое как МРТ или КТ.
Обычные причины выступающих дисков
Спондилоз — термин, инкапсулирующий различные условия позвоночника, вызванные дегенерацией
Дегенеративное заболевание диска
Условия, связанные со спондилезом, большинство вытягивающих дисков связаны с дегенеративными состояниями, возникающими в природе. С возрастом кости начинают терять плотность, мягкие ткани, такие как мышцы, сухожилия, связки и межпозвонковые диски, обезвоживаются, теряя свою влажность и эластичность; это делает диски более склонными к повреждениям и грыжам.
С возрастом кости начинают терять плотность, мягкие ткани, такие как мышцы, сухожилия, связки и межпозвонковые диски, обезвоживаются, теряя свою влажность и эластичность; это делает диски более склонными к повреждениям и грыжам.
Неправильная осанка и повторяющиеся движения
В течение длительного периода времени неправильная осанка может способствовать возникновению различных жалоб, связанных с болью, включая повреждение межпозвонковых дисков. Работа, связанная с длительным сидением, например, работа в офисе или регулярная езда на большие расстояния, часто связана с жалобами, связанными с диском. Другие повторяющиеся движения, такие как постоянное поднятие тяжестей или определенные упражнения, такие как поднятие тяжестей, также могут повредить диски.
Травма или травма
Травма в результате несчастного случая может привести к разрыву или перелому позвонков, а также к повреждению дисков, что приведет к их протрузии или грыже.
Ожирение
Избыточный вес может вызвать нагрузку на все тело, включая диски.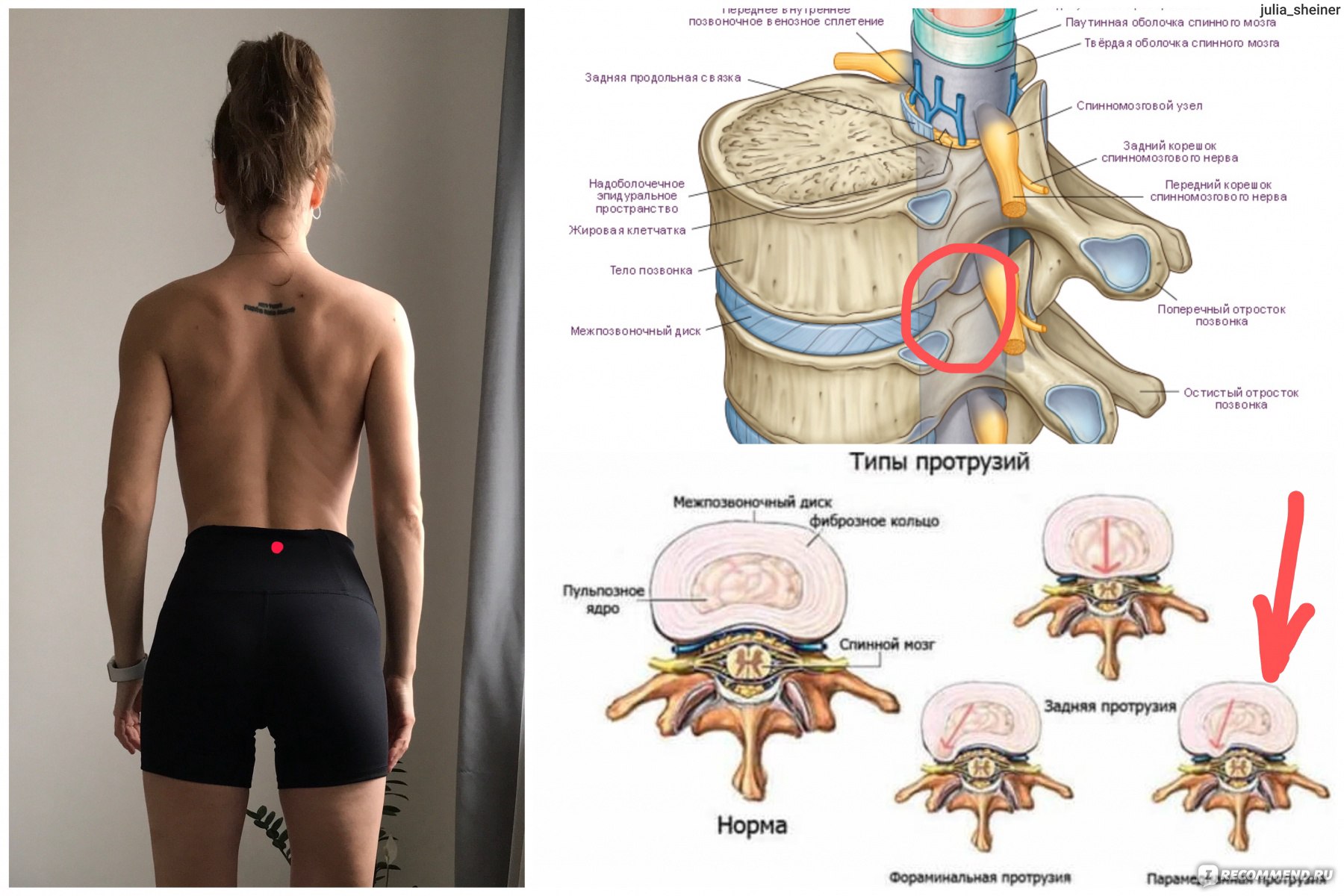
Лечение
Консервативное лечение обычно является первым шагом, поскольку в большинстве случаев симптомы улучшаются в течение нескольких недель. Консервативное лечение включает в себя сочетание обезболивающих, физиотерапии, постельного режима, если это необходимо, а также любого психологического когнитивного лечения, которое может потребоваться, чтобы помочь пациентам справиться с болью и соответствующим образом адаптировать свой образ жизни. Если симптомы сохраняются в течение более длительного периода времени, а консервативное лечение не помогло улучшить симптомы, возможно, что-то из следующего может быть вариантом:
- Хирургия спондилодеза
- Микродискэктомия для удаления протрузии диска
- Замена межпозвонкового диска протезом может использоваться в некоторых случаях, например, при лечении остеохондроза
- Традиционная открытая хирургия
Тем не менее, хирургическое вмешательство не гарантирует успеха, а также сопряжено с сопутствующими рисками.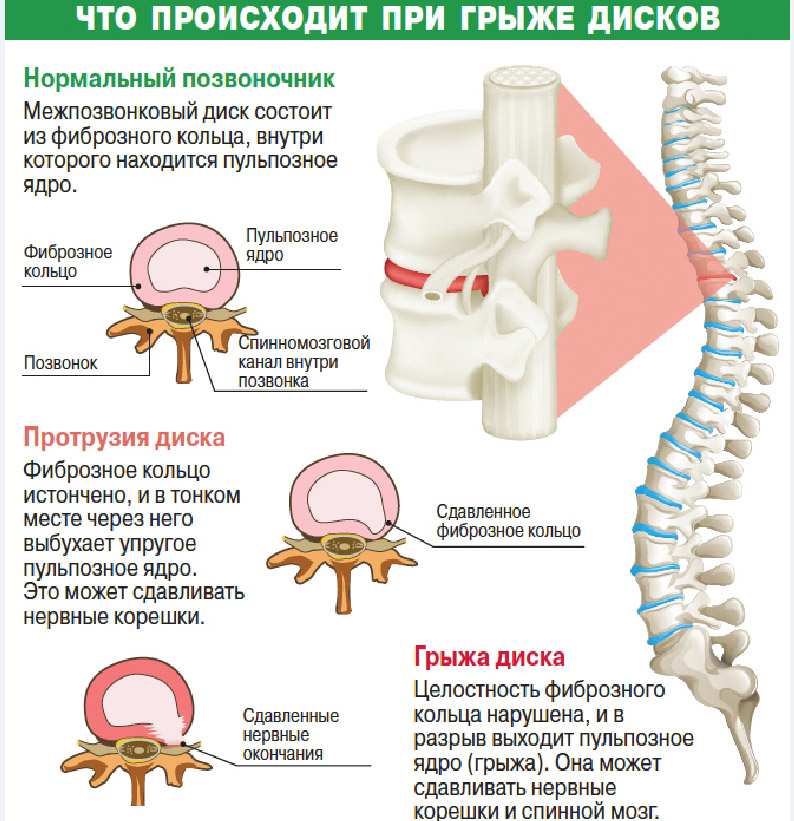
Клиники лечения боли
В их состав входят многопрофильные бригады медицинских специалистов по лечению боли, специализирующихся на состояниях, связанных с хронической болью. В состав команды входят; консультанты по обезболиванию, физиотерапевты, хирурги, психологи и другие медицинские работники; все работают вместе, чтобы разработать индивидуальные программы для удовлетворения различных потребностей пациента. При комбинированном использовании обезболивающих препаратов, физиотерапии, психологической поддержки и, при необходимости, хирургического вмешательства клиники по лечению боли могут не только помочь улучшить симптомы, но и помочь пациенту в необходимой адаптации к своему образу жизни, что позволит ему справиться с последствиями хронической боли. а также поощрение их к принятию и поддержанию активного и здорового образа жизни.
Изображение предоставлено сотрудниками Blausen.com. «Галерея Блаузен 2014». Медицинский журнал Викиверситета.
Изображение предоставлено: BruceBlaus Via Wikimedia Commons
Грыжа межпозвонкового диска — симптомы, причины, профилактика и лечение
Кости (позвонки), образующие позвоночник в спине, амортизируются дисками.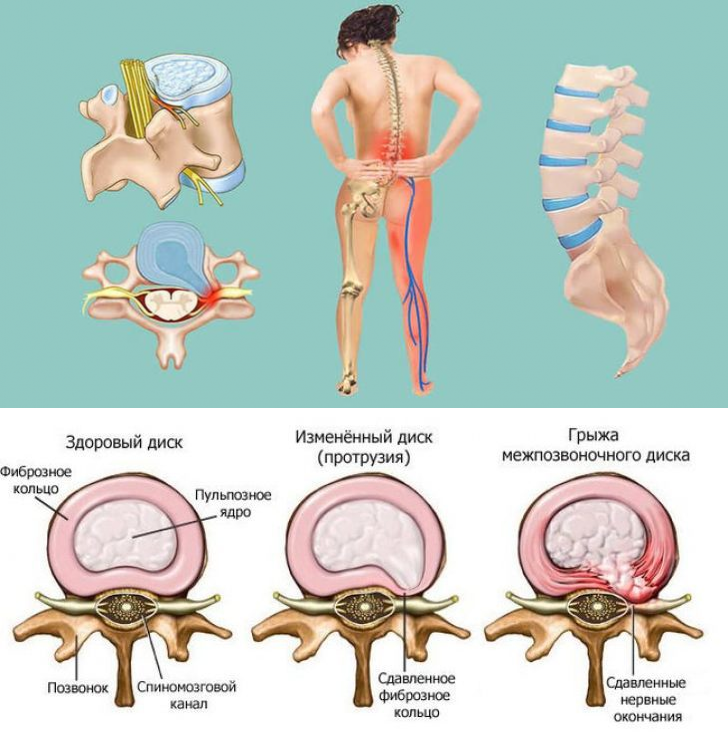 Эти диски круглые, как маленькие подушечки, с жестким внешним слоем (кольцом), окружающим ядро. Расположенные между каждым из позвонков в позвоночнике, диски действуют как амортизаторы для позвоночника.
Эти диски круглые, как маленькие подушечки, с жестким внешним слоем (кольцом), окружающим ядро. Расположенные между каждым из позвонков в позвоночнике, диски действуют как амортизаторы для позвоночника.
Грыжа межпозвоночного диска (также называемая грыжей, смещением или разрывом) представляет собой фрагмент ядра диска, который выталкивается из фиброзного кольца в позвоночный канал через разрыв или разрыв фиброзного кольца. Диски, которые становятся грыжами, обычно находятся на ранней стадии дегенерации. Позвоночный канал имеет ограниченное пространство, недостаточное для спинномозгового нерва и смещенного фрагмента грыжи диска. Из-за этого смещения диск давит на спинномозговые нервы, часто вызывая боль, которая может быть сильной.
Межпозвоночная грыжа может возникнуть в любом отделе позвоночника. Грыжи дисков чаще встречаются в нижней части спины (поясничный отдел позвоночника), но также встречаются и в области шеи (шейный отдел позвоночника). Область, в которой ощущается боль, зависит от того, какая часть позвоночника поражена.
Однократное чрезмерное напряжение или травма могут вызвать грыжу межпозвоночного диска. Однако с возрастом материал диска естественным образом дегенерирует, и связки, удерживающие его на месте, начинают ослабевать. По мере прогрессирования этой дегенерации относительно небольшое напряжение или скручивающее движение могут привести к разрыву диска.
Некоторые люди могут быть более уязвимы к проблемам с дисками и, как следствие, могут страдать грыжами межпозвоночных дисков в нескольких местах вдоль позвоночника. Исследования показали, что предрасположенность к грыжам межпозвоночных дисков может существовать в семьях с несколькими затронутыми членами.
Симптомы сильно различаются в зависимости от положения грыжи диска и размера грыжи. Если грыжа межпозвоночного диска не давит на нерв, пациент может испытывать боли в пояснице или вообще не испытывать боли. Если он сдавливает нерв, возможны боль, онемение или слабость в той области тела, к которой проходит нерв. Как правило, грыже межпозвоночного диска предшествует эпизод боли в пояснице или длительная история прерывистых эпизодов боли в пояснице.
Если он сдавливает нерв, возможны боль, онемение или слабость в той области тела, к которой проходит нерв. Как правило, грыже межпозвоночного диска предшествует эпизод боли в пояснице или длительная история прерывистых эпизодов боли в пояснице.
Поясничный отдел позвоночника (нижняя часть спины): ишиас/радикулопатия часто возникает в результате грыжи межпозвонкового диска в нижней части спины. Давление на один или несколько нервов, входящих в состав седалищного нерва, может вызвать боль, жжение, покалывание и онемение, которые иррадиируют от ягодицы в ногу, а иногда и в стопу. Обычно поражается одна сторона (левая или правая). Эта боль часто описывается как острая и похожая на удар током. Это может быть более серьезным при стоянии, ходьбе или сидении. Выпрямление ноги на пораженной стороне часто может усилить боль. Наряду с болью в ногах могут возникать боли в пояснице; однако при остром ишиасе боль в ноге часто сильнее, чем в пояснице.
Шейный отдел позвоночника (шея): Шейная радикулопатия — это симптомы сдавления нерва в шее, которые могут включать тупую или острую боль в шее или между лопатками, боль, иррадиирующую вниз по руке в кисть или пальцы, или онемение или покалывание в плече или руке. Боль может усиливаться при определенных положениях или движениях шеи.
Боль может усиливаться при определенных положениях или движениях шеи.
К счастью, большинство грыж межпозвоночных дисков не требуют хирургического вмешательства. Со временем симптомы ишиаса/радикулопатии улучшаются примерно через 9 лет.из 10 человек. Время до улучшения варьируется от нескольких дней до нескольких недель.
Общие указания
- Ограничить активность на 2–3 дня. Поощряется ходьба по мере переносимости вместе с противовоспалительными средствами, такими как ибупрофен, если они не противопоказаны пациенту. Постельный режим не рекомендуется.
- Первичная оценка в течение этого времени может привести к рассмотрению других нехирургических методов лечения, указанных ниже, таких как физиотерапия.
- Рентгенография, такая как МРТ, не рекомендуется Американским колледжем радиологии, за исключением случаев, когда симптомы присутствуют в течение шести недель.
- Также рекомендуется направление к специалисту по позвоночнику, например к нейрохирургу, если симптомы сохраняются более четырех недель.
 Специалист часто требует, чтобы расширенная визуализация, такая как МРТ, была завершена до назначения.
Специалист часто требует, чтобы расширенная визуализация, такая как МРТ, была завершена до назначения. - Срочное обследование и визуализация рекомендуются при наличии симптомов выраженной слабости в ногах/руках, потери чувствительности в генитальной/ректальной области, отсутствии контроля над мочой или стулом, метастатическом раке в анамнезе, выраженной недавней инфекции или лихорадке И радикулопатии или падение/травма, вызвавшая боль. Визуализацию также следует рассмотреть раньше при обнаружении прогрессирующего неврологического дефицита (например, прогрессирующей слабости) при осмотре.
Способы тестирования перечислены ниже. Наиболее распространенной визуализацией для этого состояния является МРТ. Для завершения оценки позвонка часто добавляют обычный рентген пораженной области. Обратите внимание, грыжу диска нельзя увидеть на обычном рентгене. КТ и миелограмма чаще использовались до МРТ, но в настоящее время их редко назначают в качестве начальной диагностической визуализации, если только не существуют особые обстоятельства, оправдывающие их использование. Электромиограмма используется редко.
Электромиограмма используется редко.
- Рентген: применение излучения для получения пленки или изображения части тела может показать структуру позвонков и очертания суставов. Рентгенологическое исследование позвоночника проводится для поиска других потенциальных причин боли, т. е. опухолей, инфекций, переломов и т. д.
- Компьютерная томография (КТ или компьютерная томография): диагностическое изображение, созданное после того, как компьютер считывает рентгеновские снимки; может показать форму и размер позвоночного канала, его содержимое и структуры вокруг него.
- Магнитно-резонансная томография (МРТ): диагностический тест, который создает трехмерные изображения структур тела с использованием мощных магнитов и компьютерных технологий; может показать спинной мозг, нервные корешки и окружающие области, а также увеличение, дегенерацию и опухоли.
- Миелограмма: Рентгенограмма позвоночного канала после инъекции контрастного вещества в окружающие пространства спинномозговой жидкости; может показать давление на спинной мозг или нервы из-за грыж межпозвоночных дисков, костных наростов или опухолей.

- Электромиограмма и исследования нервной проводимости (EMG/NCS): Эти тесты измеряют электрический импульс вдоль нервных корешков, периферических нервов и мышечной ткани. Это покажет, есть ли продолжающееся повреждение нерва, находятся ли нервы в состоянии заживления от прошлой травмы или есть ли другое место сдавления нерва. Этот тест заказывают редко.
Нехирургическое лечение
Первоначальное лечение грыжи диска обычно консервативное и нехирургическое. Врач может посоветовать пациенту поддерживать низкий уровень безболезненной активности в течение от нескольких дней до нескольких недель. Это помогает уменьшить воспаление спинного мозга. Постельный режим не рекомендуется.
Грыжу межпозвоночного диска часто лечат нестероидными противовоспалительными препаратами, если боль слабая или умеренная. Эпидуральная инъекция стероида может быть выполнена с использованием спинальной иглы под контролем рентгена, чтобы направить лекарство точно на уровень грыжи диска.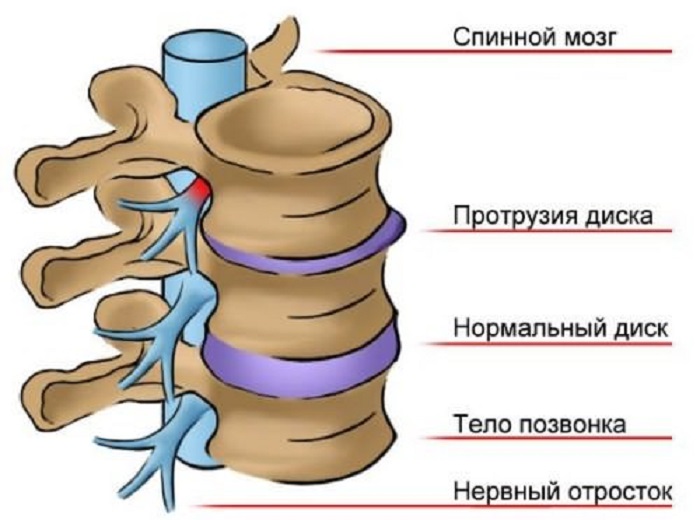
Врач может порекомендовать физиотерапию. Терапевт проведет углубленную оценку, которая в сочетании с диагнозом врача диктует лечение, специально разработанное для пациентов с межпозвоночной грыжей. Терапия может включать вытяжение таза, легкий массаж, терапию льдом и теплом, ультразвук, электрическую стимуляцию мышц и упражнения на растяжку. Обезболивающие и миорелаксанты также могут быть полезны в сочетании с физиотерапией.
Хирургия
Врач может порекомендовать операцию, если консервативные методы лечения, такие как физиотерапия и лекарства, не уменьшают или полностью не прекращают боль. Врачи обсуждают хирургические варианты с пациентами, чтобы определить правильную процедуру. Как и при любой операции, во внимание принимаются возраст пациента, общее состояние здоровья и другие факторы.
Пользу операции следует тщательно сопоставить с ее риском. Хотя большой процент пациентов с межпозвоночной грыжей сообщает о значительном облегчении боли после операции, нет гарантии, что операция поможет.
Пациент может считаться кандидатом на операцию на позвоночнике, если:
- Корешковые боли ограничивают нормальную активность или ухудшают качество жизни
- Развиваются прогрессирующие неврологические расстройства, такие как слабость и/или онемение ног
- Потеря нормальной функции кишечника и мочевого пузыря
- Трудности при стоянии или ходьбе
- Лекарства и физиотерапия неэффективны
- Состояние здоровья пациента относительно хорошее.
Хирургия поясничного отдела позвоночника
Поясничная ламинотомия — это процедура, часто используемая для облегчения болей в ногах и радикулита, вызванных грыжей межпозвоночного диска. Выполняется через небольшой разрез по центру спины над областью грыжи межпозвонкового диска. Во время этой процедуры часть пластинки может быть удалена. После разреза кожи мышцы перемещаются в сторону, чтобы хирург мог видеть заднюю часть позвонков. Между двумя позвонками делается небольшое отверстие для доступа к грыже диска. После удаления диска посредством дискэктомии может потребоваться стабилизация позвоночника. Спондилодез часто выполняется в сочетании с ламинотомией. В более сложных случаях может быть выполнена ламинэктомия.
После удаления диска посредством дискэктомии может потребоваться стабилизация позвоночника. Спондилодез часто выполняется в сочетании с ламинотомией. В более сложных случаях может быть выполнена ламинэктомия.
При хирургии искусственного диска через брюшную полость делается разрез, пораженный диск удаляется и заменяется. Лишь небольшой процент пациентов являются кандидатами на операцию по установке искусственного диска. У пациента должна быть дегенерация диска только в одном диске, между L4 и L5 или L5 и S1 (первый крестцовый позвонок). Пациент должен пройти не менее шести месяцев лечения, такого как физиотерапия, обезболивающие или ношение корсета, без улучшения состояния. Состояние здоровья пациента должно быть хорошим, без признаков инфекции, остеопороза или артрита. Если имеется дегенерация, поражающая более одного диска, или выраженная боль в ногах, пациенту не показана эта операция.
Хирургия шейного отдела позвоночника
На решение врача о проведении операции спереди (спереди) или сзади шеи (сзади) влияет точное расположение грыжи диска, а также опыт и предпочтения хирурга.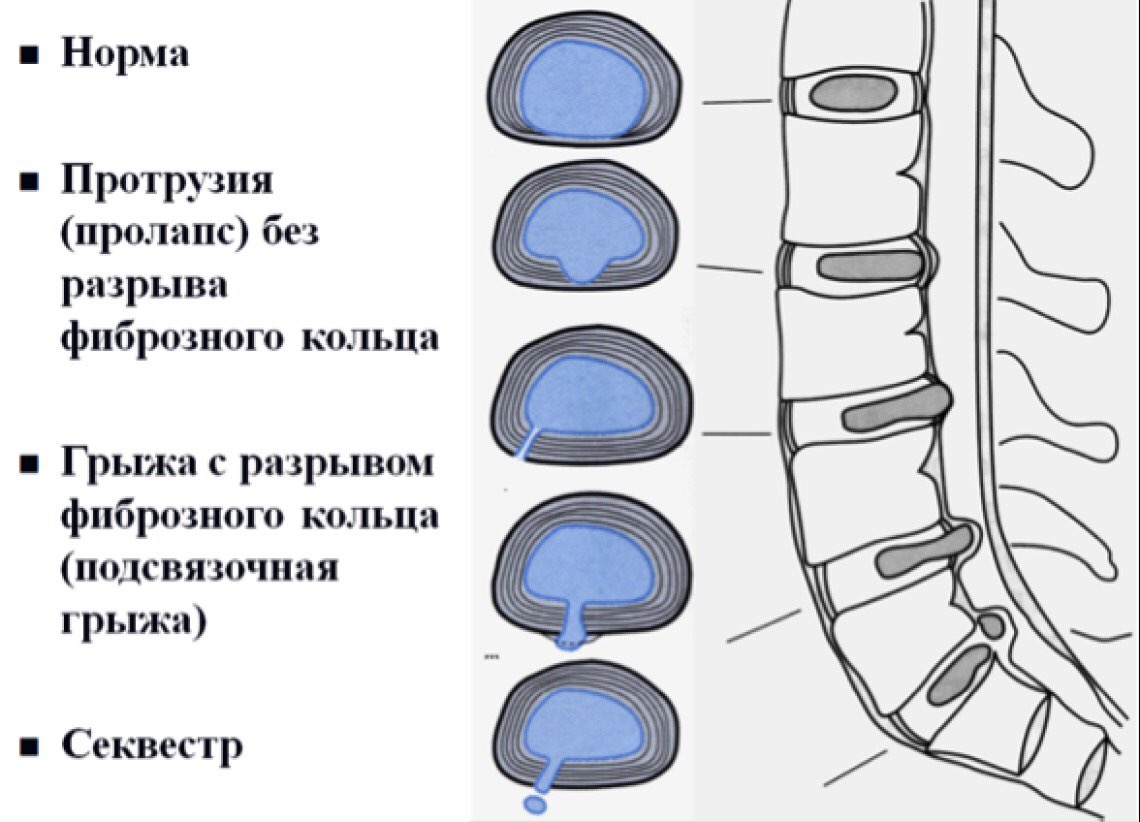 Часть пластинки может быть удалена посредством ламинотомии с последующим удалением грыжи диска для заднего доступа. Пациенты, которые являются кандидатами на заднюю операцию, часто не нуждаются в хирургическом спондилодезе. При переднем хирургическом вмешательстве после удаления диска необходимо стабилизировать позвоночник. Это достигается с помощью цервикальной пластины, межтелового устройства и винтов (инструментарий). В избранной группе кандидатов искусственный шейный диск является альтернативой спондилодезу.
Часть пластинки может быть удалена посредством ламинотомии с последующим удалением грыжи диска для заднего доступа. Пациенты, которые являются кандидатами на заднюю операцию, часто не нуждаются в хирургическом спондилодезе. При переднем хирургическом вмешательстве после удаления диска необходимо стабилизировать позвоночник. Это достигается с помощью цервикальной пластины, межтелового устройства и винтов (инструментарий). В избранной группе кандидатов искусственный шейный диск является альтернативой спондилодезу.
Врач дает конкретные инструкции после операции и обычно прописывает обезболивающие. Он или она поможет определить, когда пациент сможет возобновить обычную деятельность, такую как возвращение к работе, вождение автомобиля и занятия спортом. Некоторым пациентам могут помочь реабилитация под наблюдением или физиотерапия после операции. Дискомфорт ожидается во время постепенного возвращения к нормальной деятельности, но боль является предупредительным сигналом о том, что пациенту, возможно, нужно замедлиться.



 Специалист часто требует, чтобы расширенная визуализация, такая как МРТ, была завершена до назначения.
Специалист часто требует, чтобы расширенная визуализация, такая как МРТ, была завершена до назначения.