Пневмоторакс — Симптомы, диагностика и лечение
Последний просмотренный: 30 Март 2023
Last updated: 09 Август 2021
Пневмоторакс представляет собой скопление воздуха в плевральной полости.
Первичный спонтанный пневмоторакс возникает у молодых людей, не имеющих признаков респираторных заболеваний. У пациентов с фоновым легочным заболеванием может развиться вторичный спонтанный пневмоторакс.
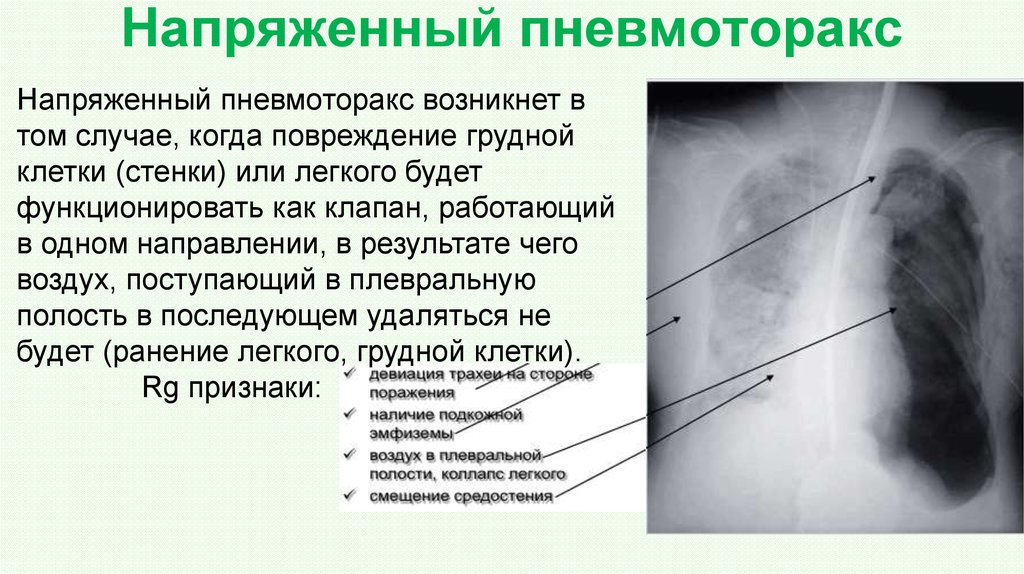
Напряженный пневмоторакс – ургентное состояние, требующее проведения немедленной декомпрессии (установление дренажа или прокол иглой) грудной клетки на стороне поражения.
Пациенты с пневмотораксом обычно жалуются на одышку и боль в груди. При напряженном пневмотораксе критическое болезненное состояние пациентов характеризуется частым затрудненным дыханием, цианозом, профузным потоотделением и тахикардией.
Терапия первой линии при пневмотораксе включает в себя наблюдение за состоянием больного с подключением кислородной терапии, чрескожной аспирации воздуха из плевральной полости, торакостомии — дренирования плевральной полости через плевральную дренажную трубку, а в некоторых случаях — видеоторакоскопии с торакостомией.
Пациенты, имеющие в анамнезе спонтанный пневмоторакс, подвергаются риску рецидива. Для ограничения вероятности рецидива используется плевродез (облитерация плевральной полости, инициируемая с помощью механического абразива, либо формирование сращений путем химического раздражения плевральной поверхности).
Определение
Пневмоторакс возникает в том случае, когда воздух получает доступ в плевральную полость и накапливается в ней.[1]Jantz MA, Pierson DJ. Pneumothorax and barotrauma. Clin Chest Med. 1994 Mar;15(1):75-91. http://www.ncbi.nlm.nih.gov/pubmed/8200194?tool=bestpractice.com
Анамнез и осмотр
Ключевые диагностические факторы
- наличие факторов риска
- боль в груди
- одышка
- ипсилатеральный гемиторакс чрезмерно расширен
- ипсилатеральный гемиторакс, обусловливающий «коробочный» перкуторный звук
- ипсилатеральное отсутствие дыхания или ослабленность дыхания
- сильная одышка
- смещение трахеи в противоположную от пневмоторакса сторону
Больше ключевые диагностические факторы
Факторы риска
- табакокурение
- Случаи пневмоторакса в семейном анамнезе.

- высокий рост и худощавое телосложение
- возраст < 40 лет
- инвазивные медицинские процедуры в недавнем прошлом
- травмы грудной клетки
- астматическое состояние
- ХОБЛ
- туберкулез
- СПИД-ассоциированная инфекция Pneumocystis jirovecii
- кистозный фиброз
- лимфангиолейомиоматоз
- Синдром Марфана
- гомоцистинурия
- первичный рак легких и метастатический рак легких
- синдром Бирта-Хогга-Дюба
- легочный гистиоцитоз из клеток Лангерганса
- болезнь Эрдгейма-Честера
Больше факторы риска
Войдите в учетную запись или оформите подписку, чтобы получить полноценный доступ к BMJ Best Practice
Диагностические исследования
Исследования, которые показаны в первую очередь
- рентгенография органов грудной клетки
Больше исследования, которые показаны в первую очередь
Исследования, проведение которых нужно рассмотреть
- КТ грудной клетки
- УЗИ органов грудной клетки
- бронхоскопия
Больше исследования, проведение которых нужно рассмотреть
Войдите в учетную запись или оформите подписку, чтобы получить полноценный доступ к BMJ Best Practice
Алгоритм лечения
Начальные
напряженный пневмоторакс
Острый
первичный спонтанный пневмоторакс и возраст пациента ≤ 50 лет
вторичный спонтанный пневмоторакс ИЛИ возраст пациента > 50 лет
Травматический пневмоторакс
пневмоторакс ex vacuo
Войдите в учетную запись или оформите подписку, чтобы получить полноценный доступ к BMJ Best Practice
Составители
Авторы
Рецензенты
Поделиться Авторы: врач, к. Оглавление:
Что такое пневмоторакс?Пневмоторакс — наличие воздуха в плевральной полости между грудной стенкой и легким, обусловленное раной грудной стенки или лёгкого с повреждением одной из веточек бронха. Обычно заболевание встречается в возрасте 20 — 40 лет. Каковы причины пневмоторакса?
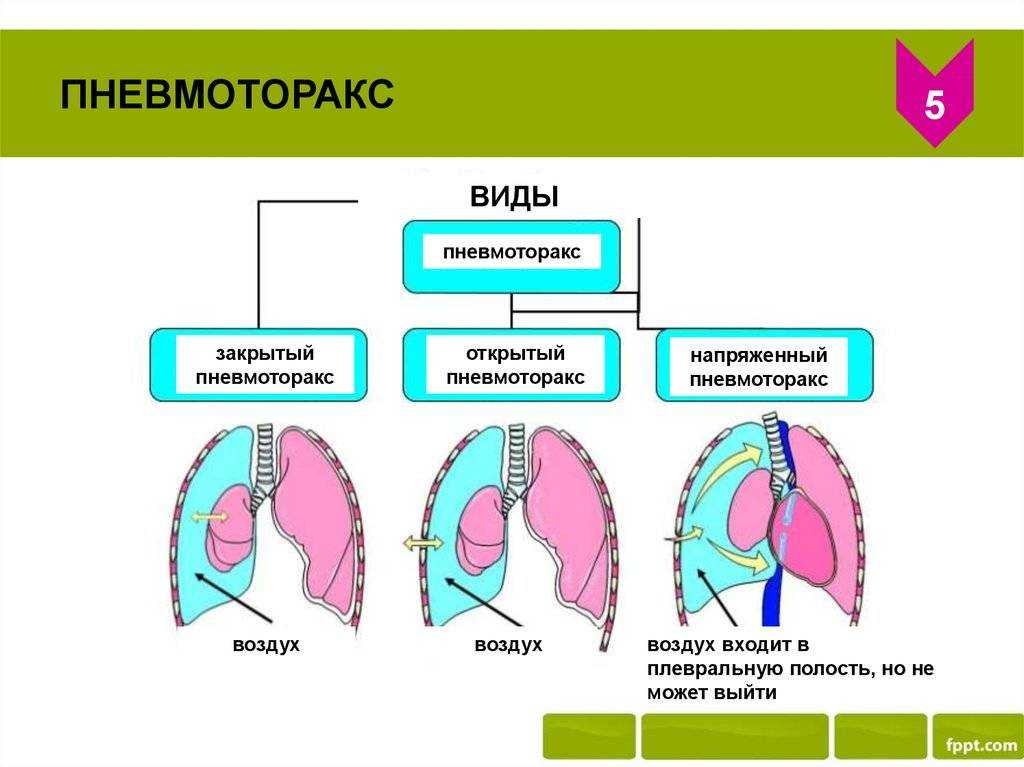
Какие виды пневмоторакса выделяют?По связи с окружающей средой различают: Закрытый пневмоторакс — в плевральную полость попадает какое-то количество газа, которое не нарастает. Сообщение с внешней средой отсутствует, поэтому поступление его прекращается. Считается самым лёгким видом пневмоторакса, поскольку воздух потенциально может самостоятельно постепенно рассосаться из плевральной полости, при этом лёгкое расправляется. Открытый пневмоторакс — наличие отверстия в грудной стенке, свободно сообщающегося с внешней средой, поэтому в плевральной полости создаётся давление, равное атмосферному. При этом лёгкое спадается, поскольку важнейшим условием для расправления лёгкого является отрицательное давление в плевральной полости. Спавшееся лёгкое выключается из дыхания, в нём не происходит газообмен, кровь не обогащается кислородом. Клапанный («напряженный») пневмоторакс — прогрессирующее накопление воздуха в плевральной полости. Возникает в случае образования клапанной структуры, пропускающей воздух в одностороннем направлении, из лёгкого или из окружающей среды в плевральную полость, и препятствующее его выходу обратно. В зависимости от объема воздуха в плевральной полости и степени спадения легкого различают полный и частичный пневмоторакс. Двусторонний полный пневмоторакс при неоказании помощи приводит к быстрому летальному исходу из-за критического нарушения дыхательной функции. Симптомы пневмотораксаКлиническая картина зависит от механизма возникновения заболевания, степени спадения легкого и причины, вызвавшей его. Болезнь начинается остро после физического напряжения, приступа кашля или без видимых причин с резкой колющей боли в грудной клетке, отдающей в шею, верхнюю конечность, иногда в верхнюю половину живота, усиливающейся при дыхании, кашле или движениях грудной клетки, затруднения дыхания, сухого кашля. При открытом пневмотораксе больной лежит на стороне повреждения, плотно прижимая рану. При осмотре раны слышен шум присасывания воздуха. Из раны может выделяться пенистая кровь. Движения грудной клетки асимметричны. ОсложненияВозникают часто (до 50% случаев). К ним относятся: внутриплевральные кровотечения вследствие надрыва легочной ткани, серозно-фибринозный пневмоплеврит с образованием «ригидного» легкого (образование шварт — тяжей из соединительной ткани , исключающих расправление легкого), эмпиема плевры (гнойный плеврит, пиоторакс). При клапанном («напряженном») пневмотораксе может развиться подкожная эмфизема (скопление небольшого количества воздуха под кожей в подкожно-жировой клетчатке). У 15 — 50% больных наблюдаются рецидивы пневмоторакса. Что можете сделать Вы?Первая помощь при пневмотораксе При подозрении на пневмоторакс следует немедленно вызвать скорую помощь или обратиться к врачу, потому что это экстренная ситуация, особенно если имеет место клапанный пневмоторакс, которая при неоказании необходимой помощи, может привести к летальному исходу. Если имеет место открытый пневмоторакс, его необходимо превратить в закрытый путём наложения не пропускающей воздух герметичной повязки («окклюзионная повязка») на открытую рану грудной клетки. Например, это можно сделать при помощи клеёнчатого материала или неповреждённой герметичной полиэтиленовой плёнки, вполне подойдет и толстая ватно-марлевая повязка. Что можете сделать врач?Ваш доктор сделает тщательный осмотр грудной клетки на предмет возможного ранения, после чего назначит все необходимые исследования, включающие, в первую очередь, рентгенографию органов грудной клетки. Лечение пневмоторакса включает:
Закрытый пневмоторакс протекает доброкачественно и постепенно рассасывается. Но иногда необходима плевральная пункция для удаления воздуха. Открытый пневмоторакс требует первоначального перевода в закрытый пневмоторакс (то есть ликвидации сообщения с внешней средой путём герметичного ушивания раны). Клапанный пневмоторакс требует хирургического вмешательства. J93 — Пневмоторакс Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению. Список использованной литературы
← Предыдущая статья Следующая статья → Читать далее Вас может заинтересовать
|
Напряженный пневмоторакс — Травмы и отравления
By
Thomas G. Weiser
Weiser
, MD, MPH, Медицинский факультет Стэнфордского университета
Полный обзор/редакция, апрель 2022 г. | Изменено в сентябре 2022 г.
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Напряженный пневмоторакс возникает, когда воздух скапливается между грудной стенкой и легкими и увеличивает давление в грудной клетке, уменьшая количество крови, возвращаемой к сердцу.
Симптомы включают боль в груди, одышку, учащенное дыхание и учащенное сердцебиение с последующим шоком.
Врачи обычно могут диагностировать напряженный пневмоторакс на основании анамнеза, симптомов и результатов обследования.
Врачи немедленно вводят большую иглу в грудную клетку, чтобы удалить воздух.
(См. также Введение в травмы грудной клетки Введение в травмы грудной клетки Травмы грудной клетки чаще всего поражают ребра, верхнюю часть живота, легкие, кровеносные сосуды, сердце, мышцы, мягкие ткани и грудину.
При обычном пневмотораксе Пневмоторакс Пневмоторакс – это наличие воздуха между двумя слоями плевры (тонкой, прозрачной, двухслойной мембраны, покрывающей легкие, а также выстилающей внутреннюю часть грудной стенки), в результате чего… читать дальше При повреждении легкого определенное количество воздуха попадает в пространство между легким и грудной стенкой (плевральная полость). Как правило, воздух перестает скапливаться. Однако при напряженном пневмотораксе воздух продолжает поступать в плевральную полость по мере того, как человек дышит, и внутри грудной клетки повышается давление. Повышение давления уменьшает количество крови, возвращающейся из организма к сердцу, потому что кровь не может пробиться в грудную клетку и вернуться к сердцу. В результате сердцу перекачивает меньше крови к телу, что приводит к шоку. Шок Шок представляет собой опасное для жизни состояние, при котором приток крови к органам снижается, что снижает доставку кислорода и, таким образом, вызывает повреждение органов, а иногда и смерть.
Сначала у людей возникают боли в груди, одышка, учащенное дыхание и ощущение учащенного сердцебиения. По мере того, как давление внутри грудной клетки увеличивается, артериальное давление падает до опасно низкого уровня (шок Шок Шок представляет собой опасное для жизни состояние, при котором приток крови к органам снижается, что снижает доставку кислорода и, таким образом, вызывает повреждение органов, а иногда и смерть. Артериальное давление обычно снижается. низкая… читать далее ), люди чувствуют слабость и головокружение, а вены шеи могут вздуться.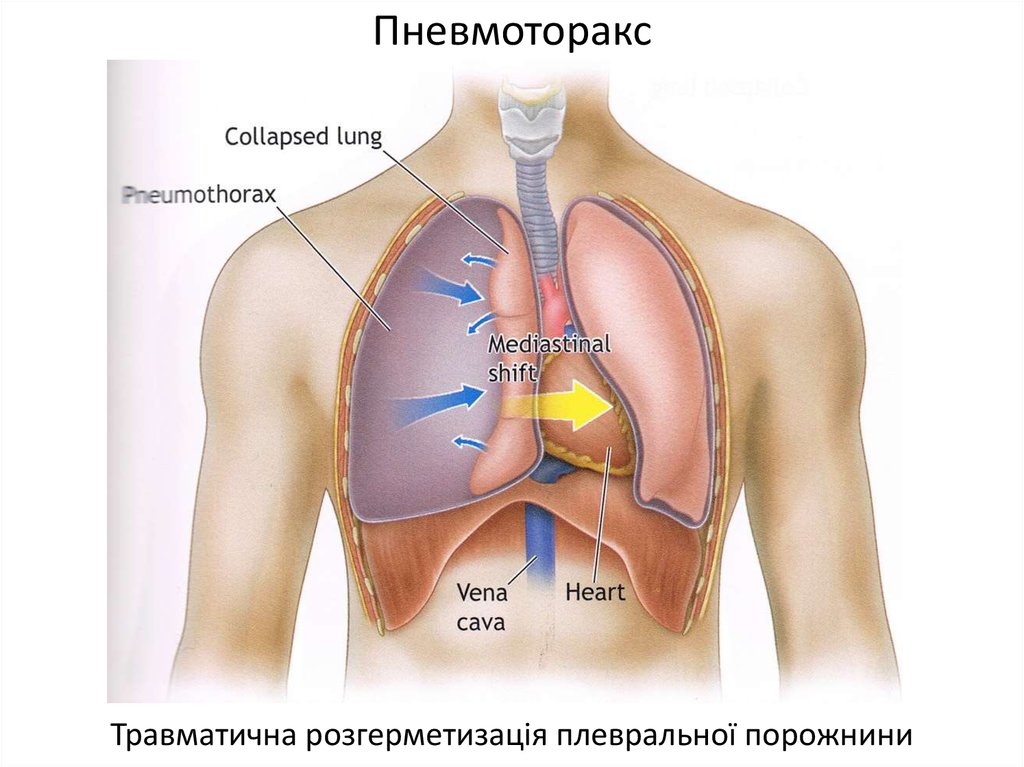
По возможности врачи диагностируют напряженный пневмоторакс на основании анамнеза, симптомов и результатов обследования. Например, одна сторона грудной клетки может выпячиваться (растягиваться), и врачи могут слышать глухой звук при постукивании по ней. Когда они прослушивают грудную клетку стетоскопом, они могут не слышать воздуха, поступающего в легкие.
Поскольку напряженный пневмоторакс требует неотложной помощи, врачи начинают лечение немедленно, а не проводят анализы.
Врачи немедленно вводят большую иглу в плевральную полость для удаления воздуха (так называемая декомпрессия иглой). Затем грудная клетка (торакостомия Вставка грудной трубки Вставка грудной трубки (также называемая трубчатой торакостомией) — это процедура, при которой трубка вставляется в пространство между легким и стенкой грудной клетки (называемое плевральной полостью). Процедура выполняется… читать больше ) вставляется трубка, чтобы продолжать дренировать воздух и позволять легкому расправиться. Обычно используется местная анестезия.
Обычно используется местная анестезия.
Авторские права © 2023 Merck & Co., Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
Проверьте свои знания
Пройди тест!Напряженный пневмоторакс — StatPearls — NCBI Bookshelf
Продолжение обучения
Пневмоторакс — это когда воздух скапливается между париетальной и висцеральной плеврой, что приводит к коллапсу легкого. Это может произойти вторично по отношению к травме (травматический пневмоторакс). Когда ему сопутствуют смещения средостения, его называют напряженным пневмотораксом. Это опасная для жизни чрезвычайная ситуация, требующая неотложного лечения. Раннее выявление этого состояния спасает жизнь как за пределами больницы, так и в современных ИТЭ. Знание необходимых процедур экстренной торакальной декомпрессии имеет важное значение для всех медицинских работников. В этом упражнении рассматриваются проявления напряженного и травматического пневмоторакса, излагаются стратегии оценки и лечения, а также подчеркивается важность раннего вмешательства и роль межпрофессиональной команды в оценке и улучшении ухода за пациентами с этим состоянием.
Знание необходимых процедур экстренной торакальной декомпрессии имеет важное значение для всех медицинских работников. В этом упражнении рассматриваются проявления напряженного и травматического пневмоторакса, излагаются стратегии оценки и лечения, а также подчеркивается важность раннего вмешательства и роль межпрофессиональной команды в оценке и улучшении ухода за пациентами с этим состоянием.
Цели:
Определить патофизиологию напряженного пневмоторакса.
Опишите соответствующую оценку напряженного пневмоторакса.
Ознакомьтесь с вариантами лечения напряженного пневмоторакса.
Объясните важность улучшения координации помощи между членами межпрофессиональной бригады для достижения наилучших результатов у пациентов с напряженным пневмотораксом.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Пневмоторакс — это коллапс легкого, когда воздух скапливается между париетальной и висцеральной плеврой внутри грудной клетки. Воздух находится вне легких, но внутри грудной полости. Это оказывает давление на легкое и может привести к его коллапсу и смещению окружающих структур. Пневмоторакс может быть травматическим или атравматическим. Травматические пневмотораксы возникают вторично по отношению к проникающим или тупым травмам или являются ятрогенными. Ятрогенный пневмоторакс — травматический пневмоторакс, возникающий в результате повреждения плевры с попаданием воздуха в плевральную полость на фоне диагностического или лечебного медицинского вмешательства. Атравматический пневмоторакс далее подразделяется на первичный (неизвестной этиологии) и вторичный (пациент с сопутствующим заболеванием легких).
Воздух находится вне легких, но внутри грудной полости. Это оказывает давление на легкое и может привести к его коллапсу и смещению окружающих структур. Пневмоторакс может быть травматическим или атравматическим. Травматические пневмотораксы возникают вторично по отношению к проникающим или тупым травмам или являются ятрогенными. Ятрогенный пневмоторакс — травматический пневмоторакс, возникающий в результате повреждения плевры с попаданием воздуха в плевральную полость на фоне диагностического или лечебного медицинского вмешательства. Атравматический пневмоторакс далее подразделяется на первичный (неизвестной этиологии) и вторичный (пациент с сопутствующим заболеванием легких).
Пневмоторакс классифицируется как простой (отсутствие смещения структур средостения), напряженный (смещение структур средостения присутствует) или открытый (воздух проходит через открытую рану грудной клетки). Напряженный пневмоторакс — редкое состояние со злокачественным течением, которое может привести к смерти, если его не лечить.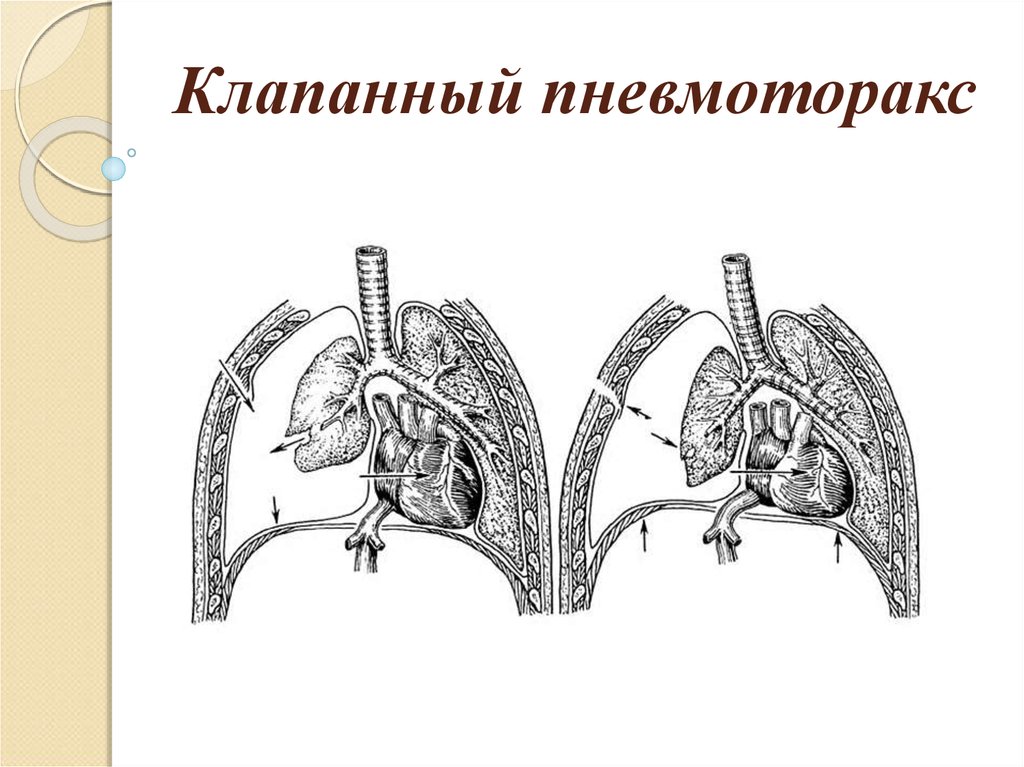 [1][2] Это тяжелое состояние, которое возникает, когда воздух задерживается в плевральной полости под положительным давлением, смещая структуры средостения и нарушая сердечно-легочную функцию. Чаще всего это встречается на догоспитальном этапе, в отделениях неотложной помощи и отделениях интенсивной терапии (ITU).[3][4][5][6]
[1][2] Это тяжелое состояние, которое возникает, когда воздух задерживается в плевральной полости под положительным давлением, смещая структуры средостения и нарушая сердечно-легочную функцию. Чаще всего это встречается на догоспитальном этапе, в отделениях неотложной помощи и отделениях интенсивной терапии (ITU).[3][4][5][6]
Раннее выявление этого состояния спасает жизнь как вне больницы, так и в современных ИТЭ. Знание необходимых процедур экстренной торакальной декомпрессии имеет важное значение для всех медицинских работников. Травматический и напряженный пневмоторакс опасны для жизни и требуют немедленного лечения.[7]
Этиология
Причины травматического пневмоторакса включают:
Ятрогенный (вызванный медицинской процедурой)
Центральная венозная катетеризация в подключичной или внутренней яремной вене
Биопсия легкого
Баротравма вследствие вентиляции с положительным давлением 0003
Установка кардиостимулятора
Бронхоскопия
Сердечно-легочная реанимация
Межреберный нерв блок[8]
Неятрогенный (вследствие внешней травмы)
Причины напряженного пневмоторакса:
Все вышеперечисленные причины могут в дальнейшем вызывать напряженный пневмоторакс, а также:
Идиопатический спонтанный пневмоторакс
Открытый пневмоторакс
- пневмоторакс к напряжению[10]
Эпидемиология
Травматические и Напряженный пневмоторакс встречается чаще, чем спонтанный пневмоторакс. Частота ятрогенного пневмоторакса в больницах США увеличивается, поскольку методы интенсивной терапии все больше зависят от вентиляции с положительным давлением и центральных венозных катетеров. Центральная венозная катетеризация увеличивает риск пневмоторакса при ее размещении во внутренней яремной или подключичной венах. Заболеваемость составляет от 1 до 13 %, но в определенных ситуациях может увеличиться до 30 %.[11] Эти цифры ниже, если процедуры выполняются под ультразвуковым контролем. Риск пневмоторакса выше при неудачном доступе к начальной вене, доступе через подключичную вену и вентиляции с положительным давлением [12]. Ятрогенный пневмоторакс обычно вызывает серьезные осложнения, но редко приводит к летальному исходу. Заболеваемость составляет от 5 до 7 на 10 000 госпитализаций.
Частота ятрогенного пневмоторакса в больницах США увеличивается, поскольку методы интенсивной терапии все больше зависят от вентиляции с положительным давлением и центральных венозных катетеров. Центральная венозная катетеризация увеличивает риск пневмоторакса при ее размещении во внутренней яремной или подключичной венах. Заболеваемость составляет от 1 до 13 %, но в определенных ситуациях может увеличиться до 30 %.[11] Эти цифры ниже, если процедуры выполняются под ультразвуковым контролем. Риск пневмоторакса выше при неудачном доступе к начальной вене, доступе через подключичную вену и вентиляции с положительным давлением [12]. Ятрогенный пневмоторакс обычно вызывает серьезные осложнения, но редко приводит к летальному исходу. Заболеваемость составляет от 5 до 7 на 10 000 госпитализаций.
В недавнем исследовании было обнаружено, что 95% эпизодов пневмоторакса являются ятрогенными; из них баротравма, вторичная по отношению к ИВЛ, составила 69,6%, из них 41,1% — напряженный пневмоторакс. Более того, установка центрального венозного катетера была причиной 13,2 % случаев [13].
Более того, установка центрального венозного катетера была причиной 13,2 % случаев [13].
Напряженный пневмоторакс может развиться в 1 – 2 % случаев, первоначально проявляющихся идиопатическим спонтанным пневмотораксом. Фактическую частоту возникновения напряженного пневмоторакса определить сложно, так как к моменту доставки пострадавших в травмпункты им уже выполнена декомпрессивная игольная торакотомия. Пациенты с травмой, как правило, имеют сопутствующий пневмоторакс или напряженный пневмоторакс в 20% случаев. При тяжелой травме грудной клетки в 50 % случаев возникает сопутствующий пневмоторакс. Частота травматического пневмоторакса зависит от размера и механизма травмы. Обзор смертей военнослужащих от торакальной травмы показывает, что до 5% боевых раненых с торакальной травмой имеют напряженный пневмоторакс в момент смерти.[9]][10][14][11][15]
Патофизиология
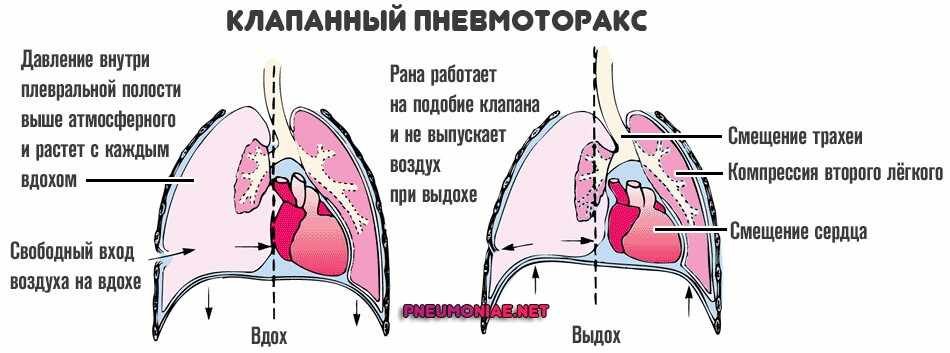
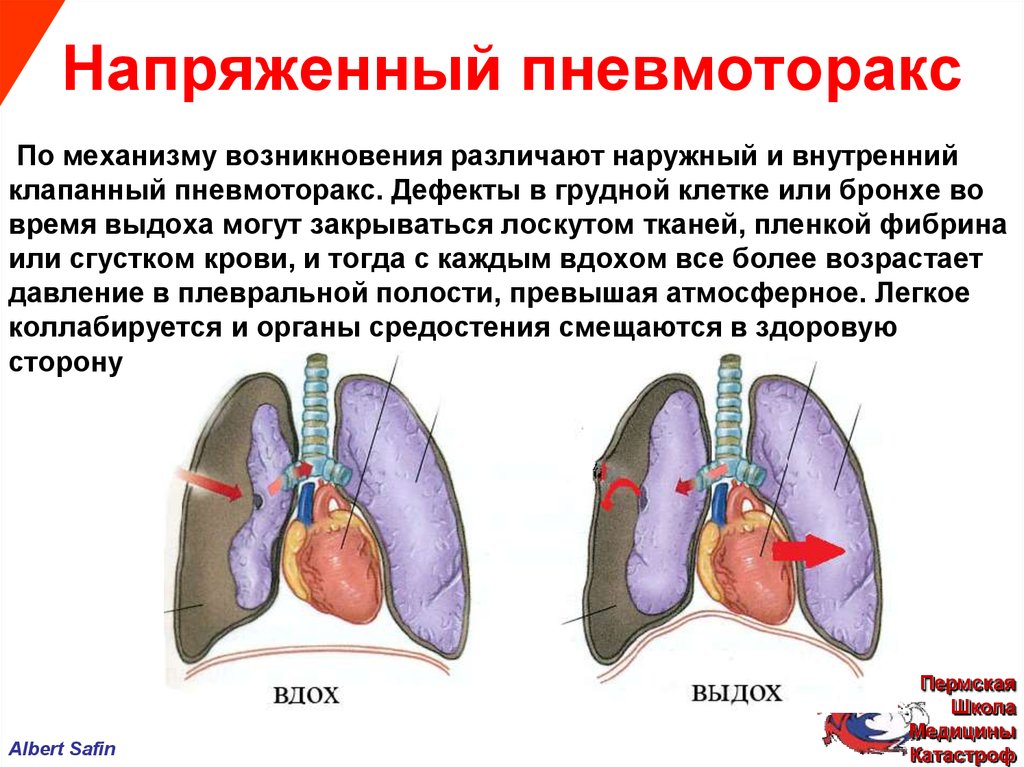
Прежде чем понять патофизиологию напряженного пневмоторакса, необходимо понять нормальную физиологию легких. Давление в плевральной полости (или внутриплевральное) отрицательно по сравнению с давлением в легких и атмосферным давлением. Легкое имеет тенденцию отступать внутрь, а грудная стенка — наружу. Этот градиент давления между легким и плевральной полостью предотвращает коллапс легкого. Во время пневмоторакса развивается сообщение между плевральной полостью и легким, что приводит к перемещению воздуха из легкого в плевральную полость.[16] Это устраняет обычно присутствующий градиент давления и вызывает прогрессирующее повышение внутриплеврального давления. Это повышение давления еще больше сжимает легкое и уменьшает его объем. Ипсилатеральное легкое не может функционировать в нормальном режиме, поэтому вентиляция снижается, что приводит к гипоксемии.[8]
Давление в плевральной полости (или внутриплевральное) отрицательно по сравнению с давлением в легких и атмосферным давлением. Легкое имеет тенденцию отступать внутрь, а грудная стенка — наружу. Этот градиент давления между легким и плевральной полостью предотвращает коллапс легкого. Во время пневмоторакса развивается сообщение между плевральной полостью и легким, что приводит к перемещению воздуха из легкого в плевральную полость.[16] Это устраняет обычно присутствующий градиент давления и вызывает прогрессирующее повышение внутриплеврального давления. Это повышение давления еще больше сжимает легкое и уменьшает его объем. Ипсилатеральное легкое не может функционировать в нормальном режиме, поэтому вентиляция снижается, что приводит к гипоксемии.[8]
Напряженный пневмоторакс часто встречается у пациентов, находящихся на искусственной вентиляции легких. Напряженный пневмоторакс возникает, когда воздух попадает в плевральную полость, но не может полностью выйти, подобно механизму одностороннего клапана через поврежденную плевру или трахеобронхиальное дерево.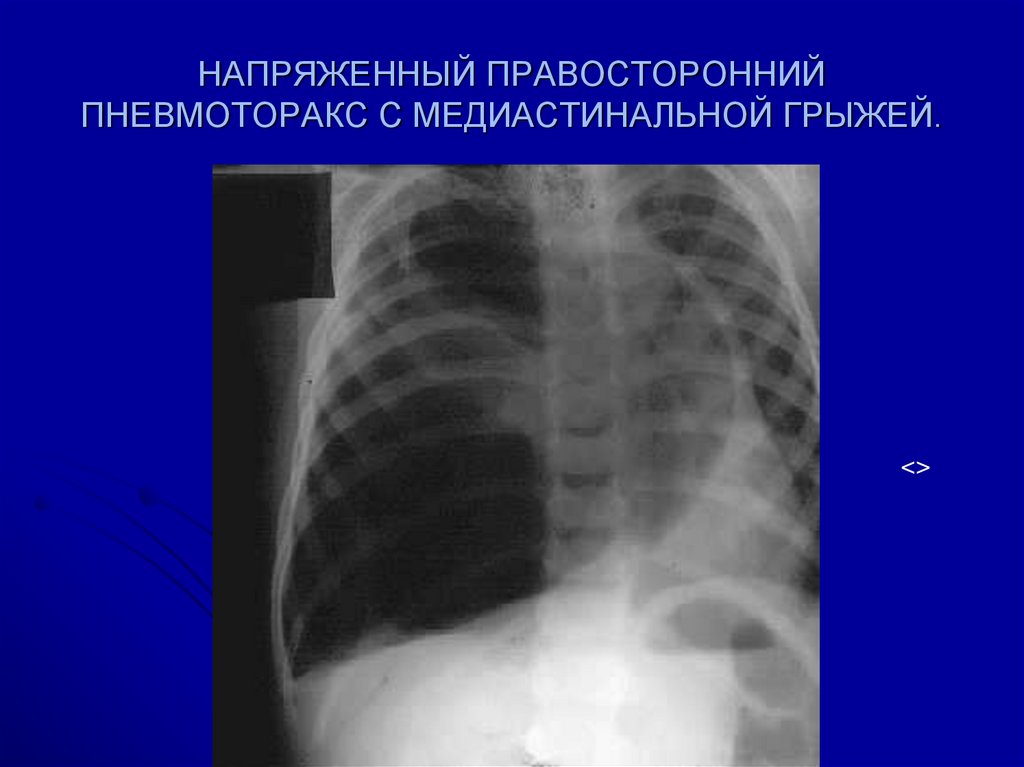 Во время вдоха во внутриплевральном пространстве скапливается значительное количество воздуха под высоким давлением, которое не может полностью выйти во время выдоха. Это приведет к коллапсу легкого на ипсилатеральной стороне. По мере повышения давления средостение смещается в противоположную сторону, что еще больше способствует гипоксемии. В тяжелых случаях повышенное давление может также сдавливать сердце, контралатеральное легкое и сосудистую сеть, что в некоторых случаях приводит к гемодинамической нестабильности и остановке сердца.[17] Это связано с нарушением сердечного наполнения и снижением венозного возврата. Гипоксемия также вызывает сужение легочных сосудов и увеличивает сопротивление легочных сосудов. В результате гипоксемия, ацидоз и снижение сердечного выброса могут привести к остановке сердца и, в конечном итоге, к смерти, если напряженный пневмоторакс не будет своевременно устранен.]
Во время вдоха во внутриплевральном пространстве скапливается значительное количество воздуха под высоким давлением, которое не может полностью выйти во время выдоха. Это приведет к коллапсу легкого на ипсилатеральной стороне. По мере повышения давления средостение смещается в противоположную сторону, что еще больше способствует гипоксемии. В тяжелых случаях повышенное давление может также сдавливать сердце, контралатеральное легкое и сосудистую сеть, что в некоторых случаях приводит к гемодинамической нестабильности и остановке сердца.[17] Это связано с нарушением сердечного наполнения и снижением венозного возврата. Гипоксемия также вызывает сужение легочных сосудов и увеличивает сопротивление легочных сосудов. В результате гипоксемия, ацидоз и снижение сердечного выброса могут привести к остановке сердца и, в конечном итоге, к смерти, если напряженный пневмоторакс не будет своевременно устранен.]
Травматический пневмоторакс развивается вторично после проникающих (например, огнестрельных, колото-резаных) или тупых травм грудной клетки. В зависимости от глубины проникающего ранения груди воздух будет поступать в плевральную полость либо через грудную стенку, либо из висцеральной плевры трахеобронхиального дерева. При травме тупым предметом может возникнуть пневмоторакс, если перелом или вывих ребра разорвет висцеральную плевру. Альтернативным механизмом является тупая травма грудной клетки, при которой повышенное альвеолярное давление может привести к разрыву альвеол, что приводит к попаданию воздуха в плевральную полость.[8]
В зависимости от глубины проникающего ранения груди воздух будет поступать в плевральную полость либо через грудную стенку, либо из висцеральной плевры трахеобронхиального дерева. При травме тупым предметом может возникнуть пневмоторакс, если перелом или вывих ребра разорвет висцеральную плевру. Альтернативным механизмом является тупая травма грудной клетки, при которой повышенное альвеолярное давление может привести к разрыву альвеол, что приводит к попаданию воздуха в плевральную полость.[8]
Анамнез и физикальное исследование
Пациенты с пневмотораксом могут быть либо бессимптомными, либо симптоматическими. При небольшом пневмотораксе у многих пациентов симптомы могут отсутствовать. Однако напряженный пневмоторакс, как правило, симптоматичен, и его признаки более впечатляющие, чем при спонтанном пневмотораксе. Иногда он также может иметь тонкое представление.
У пациентов с симптомами отмечается острая плевритная боль, которая может иррадиировать в ипсилатеральную спину или плечо.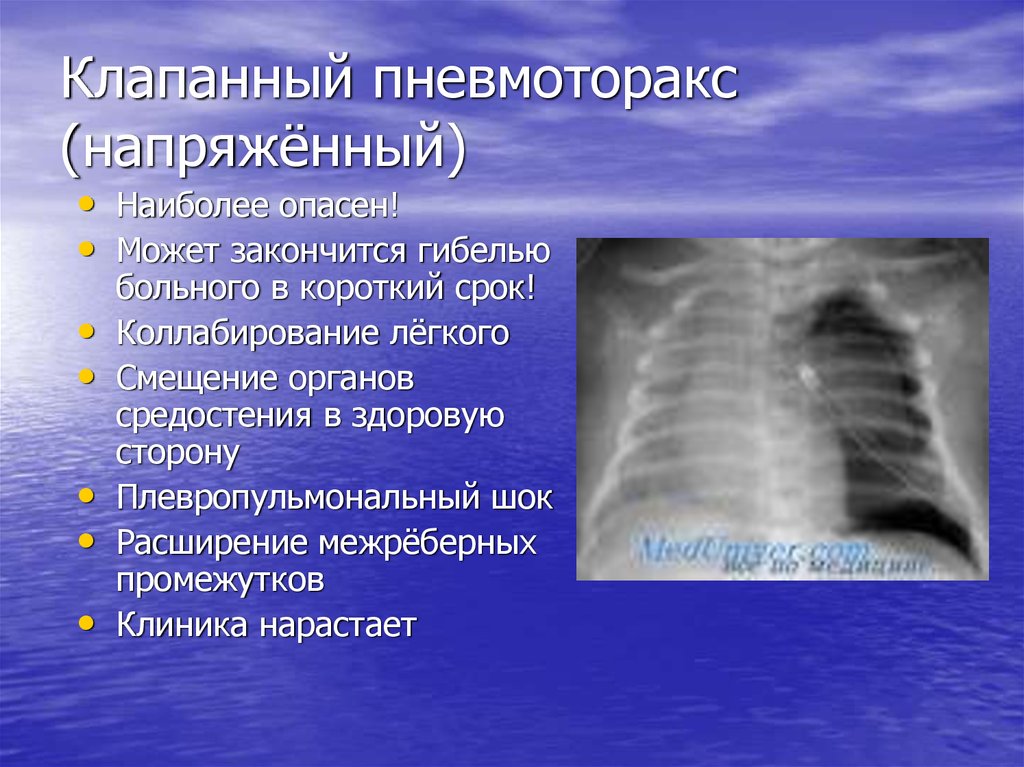 У пациентов с тяжелыми симптомами отмечается одышка. При сборе анамнеза важно отметить, был ли у пациента ранее пневмоторакс, поскольку рецидив наблюдается более чем в 15% случаев как на ипсилатеральной, так и на контралатеральной стороне.[3]
У пациентов с тяжелыми симптомами отмечается одышка. При сборе анамнеза важно отметить, был ли у пациента ранее пневмоторакс, поскольку рецидив наблюдается более чем в 15% случаев как на ипсилатеральной, так и на контралатеральной стороне.[3]
При осмотре необходимо выявить признаки дыхательной недостаточности, включая учащение дыхания, одышку и ретракции. При аускультации легких ослабление или отсутствие дыхательных шумов на ипсилатеральной стороне, ослабление тактильного дрожания, гиперрезонансные перкуторные звуки и возможное асимметричное расширение легких свидетельствуют о пневмотораксе. При напряженном пневмотораксе у больных появляются признаки гемодинамической нестабильности с гипотонией и тахикардией. Также могут присутствовать цианоз и набухание яремных вен. В тяжелых случаях или если диагноз был пропущен, у пациентов может развиться острая дыхательная недостаточность и, возможно, остановка сердца. В некоторых случаях также может наблюдаться подкожная эмфизема. Диагноз напряженного пневмоторакса должен быть поставлен немедленно посредством клинической оценки, поскольку ожидание визуализации, если она недоступна, может задержать лечение и увеличить смертность. [8][18][20]
[8][18][20]
Оценка
Первоначальная оценка, чтобы определить, является ли состояние пациента стабильным или нестабильным, требует дальнейшей оценки. Если пациент гемодинамически нестабилен и имеет острую дыхательную недостаточность, следует провести прикроватное ультразвуковое исследование для подтверждения диагноза, если оно доступно для немедленного использования. Одновременно следует стабилизировать состояние пациентов и провести полную оценку дыхательных путей, дыхания и кровообращения. Экстренная игольная декомпрессия или торакотомия плевральной полости должны быть выполнены немедленно, если диагноз сильно подозревается.
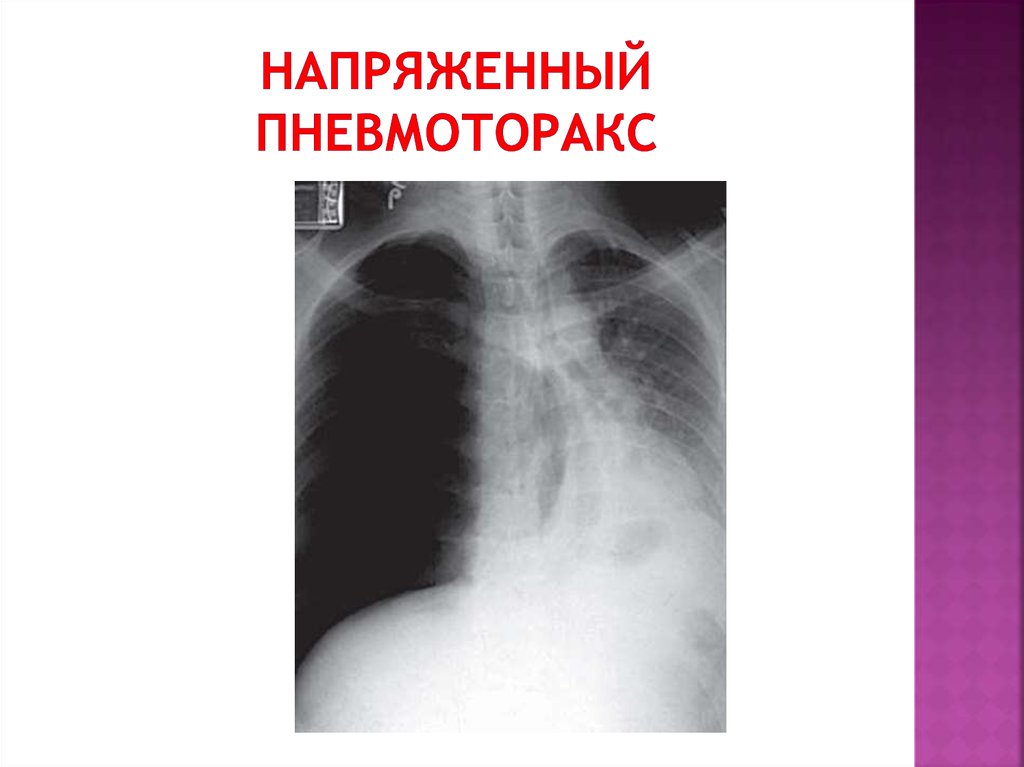
Когда пациент гемодинамически стабилен, рекомендуется рентгенологическое исследование. Первоначальная оценка включает рентгенографию грудной клетки (CXR) для подтверждения диагноза.[21]
Рентгеновская рентгенограмма может показать один или несколько из следующих признаков:
Тонкая линия, представляющая край висцеральной плевры
Полный ипсилатеральный коллапс легкого[22]
Смещение средостения в сторону от пневмоторакса при напряженном пневмотораксе
Подкожная эмфизема
Отклонение трахеи в контралатеральную сторону при напряженном пневмотораксе
Уплощение полудиафрагмы на ипсилатеральной стороне (напряженный пневмоторакс)
Компьютерная томография грудной клетки может быть выполнена, если диагноз на рентгене непонятно.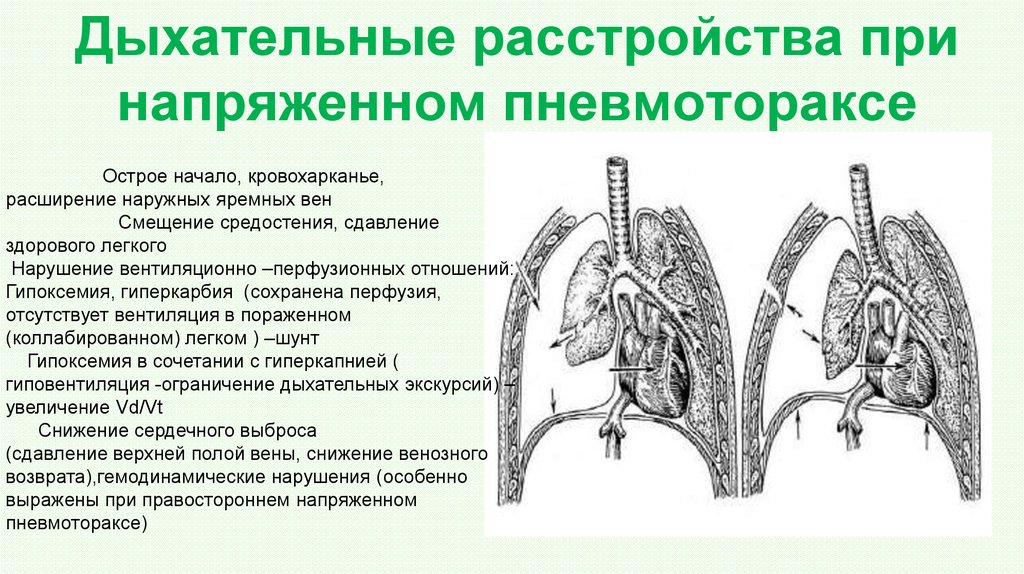 Это наиболее надежное визуализирующее исследование для диагностики пневмоторакса, но оно не рекомендуется для рутинного использования.
Это наиболее надежное визуализирующее исследование для диагностики пневмоторакса, но оно не рекомендуется для рутинного использования.
УЗИ около 94% чувствительность и 100% специфичность при опытном операторе. Это может быть использовано в качестве прикроватного метода для выявления пневмоторакса, который может быть полезен у нестабильных пациентов. Результаты УЗИ включают отсутствие скольжения легких и наличие точки в легких.[8][23][24][25][26][27]
Лечение / Управление
Напряженный пневмоторакс может возникнуть в любом месте, и лечение зависит от обстоятельств во время возникновения. Обычно его лечат в отделении неотложной помощи или отделении интенсивной терапии. Стратегии лечения зависят от гемодинамической стабильности пациента. У любого пациента с травмой грудной клетки следует оценить дыхательные пути, дыхание и кровообращение. Проникающие раны грудной клетки должны быть закрыты воздухонепроницаемой окклюзионной повязкой и чистой полиэтиленовой пленкой.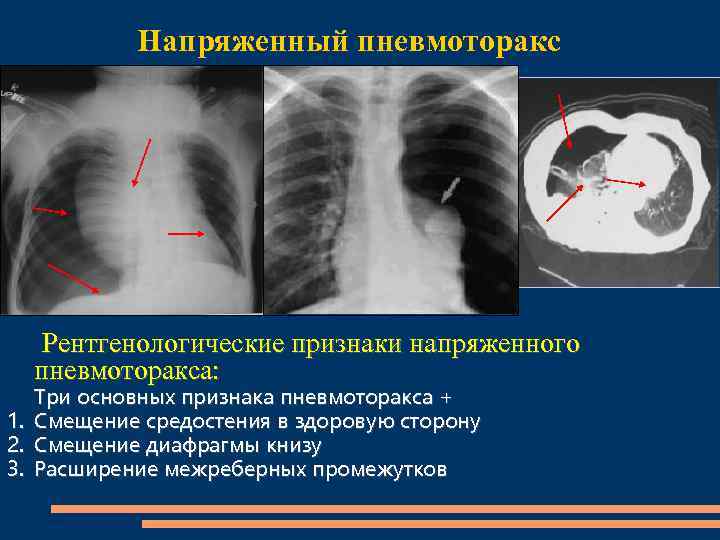 Введение 100% дополнительного кислорода может помочь уменьшить размер пневмоторакса за счет снижения парциального давления азота в альвеолах. Это создает градиент диффузии азота, что ускоряет разрешение пневмоторакса. Только 1,25% воздуха поглощается без кислорода за 24 часа. Первоначально следует избегать вентиляции с положительным давлением, так как это увеличивает размер напряженного пневмоторакса. Пациенты могут быть переведены на ИВЛ с положительным давлением после установки плевральной дренажной трубки.[8][28][29]]
Введение 100% дополнительного кислорода может помочь уменьшить размер пневмоторакса за счет снижения парциального давления азота в альвеолах. Это создает градиент диффузии азота, что ускоряет разрешение пневмоторакса. Только 1,25% воздуха поглощается без кислорода за 24 часа. Первоначально следует избегать вентиляции с положительным давлением, так как это увеличивает размер напряженного пневмоторакса. Пациенты могут быть переведены на ИВЛ с положительным давлением после установки плевральной дренажной трубки.[8][28][29]]
Если пациент гемодинамически нестабилен и клинические подозрения на пневмоторакс высоки, следует без промедления выполнить немедленную декомпрессию иглой. Декомпрессию иглой проводят во втором межреберье по среднеключичной линии над ребром с помощью ангиокатетера. Это приводит к повторному расширению спавшегося легкого. Однако риск повторного расширения легкого быстро увеличивает риск отека легких. После декомпрессии иглой проводится рентгенография и обычно устанавливается дренажная трубка.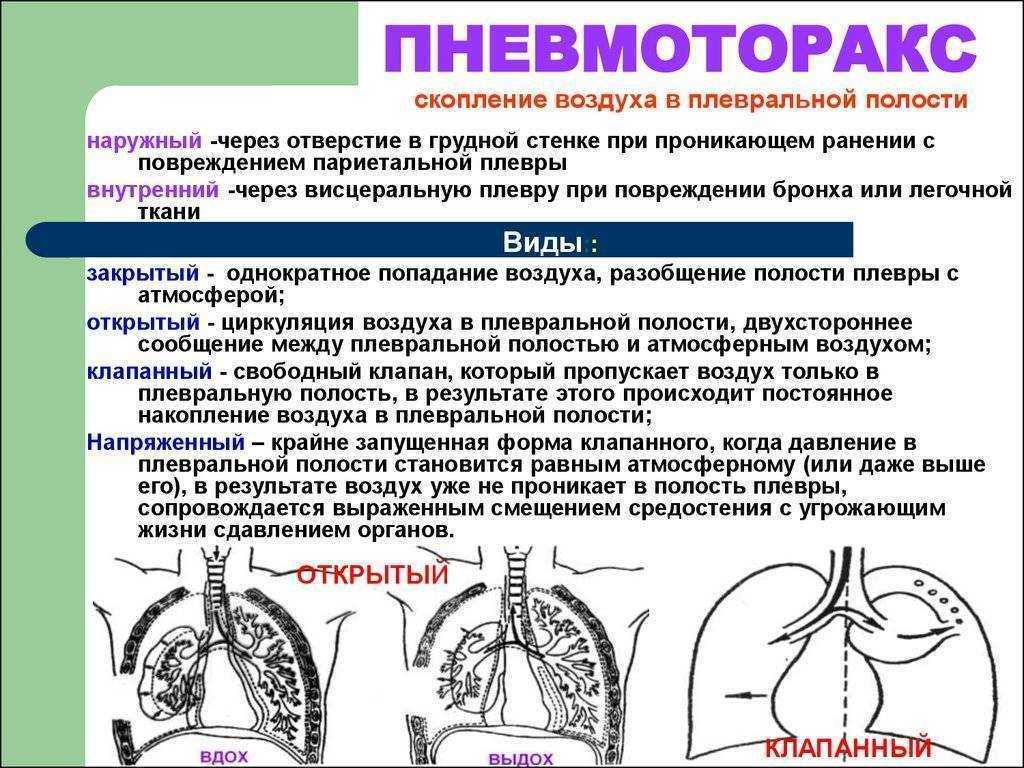 [30]
[30]
Оценка разрешения пневмоторакса обычно проводится с помощью серийной рентгенографии грудной клетки. Затем, когда состояние пациента улучшилось, легкое полностью расширилось и не видно утечек воздуха, плевральная дренажная трубка готова к удалению.
Дренажная трубка обычно проводится опытными медсестрами, респираторными терапевтами, хирургами и врачами МСЭ. В 90% случаев достаточно плевральной дренажной трубки; однако в некоторых случаях требуются хирургические вмешательства, и это может быть торакоскопическая хирургия с видеоассистированием (VATS) или торакотомия.
Пациенты, нуждающиеся в хирургическом вмешательстве, как правило, это пациенты с двусторонним пневмотораксом, рецидивирующим ипсилатеральным пневмотораксом, впервые проявляющиеся у пациентов с профессиями высокого риска, такими как пилоты и водители, и пациенты с постоянными утечками воздуха (более семи дней). При видеоассистированной торакальной хирургии (ВАТС) пневмоторакс лечат плевродезисом. Различают два вида плевродеза: механический и химический.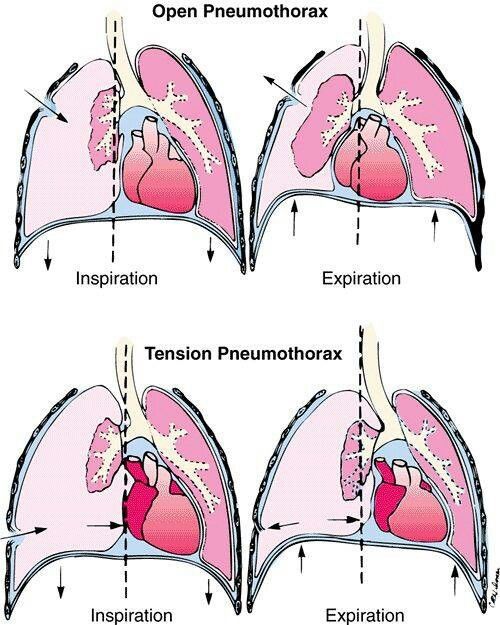 При механическом плевродезе вероятность рецидива пневмоторакса составляет менее 5%. Некоторые варианты включают абразивный блокнот, сухую марлю или удаление париетальной плевры. Варианты химического плевродеза включают тальк, миноциклин, доксициклин или тетрациклин. Химический плевродез является альтернативой, если пациент не переносит механический плевродез. Недавние исследования показали, что плевродез может снизить частоту рецидивов.
При механическом плевродезе вероятность рецидива пневмоторакса составляет менее 5%. Некоторые варианты включают абразивный блокнот, сухую марлю или удаление париетальной плевры. Варианты химического плевродеза включают тальк, миноциклин, доксициклин или тетрациклин. Химический плевродез является альтернативой, если пациент не переносит механический плевродез. Недавние исследования показали, что плевродез может снизить частоту рецидивов.
Дифференциальный диагноз
Дифференциальный диагноз напряженного пневмоторакса включает:
Легочную эмболию
Острый коронарный синдром
- 9 0002 Острое расслоение аорты
Инфаркт миокарда
Пневмония
Острый перикардит
Перелом ребра
Повреждения диафрагмы
Прогноз
Напряженный пневмоторакс необходимо лечить немедленно, чтобы избежать дальнейших осложнений и смертности.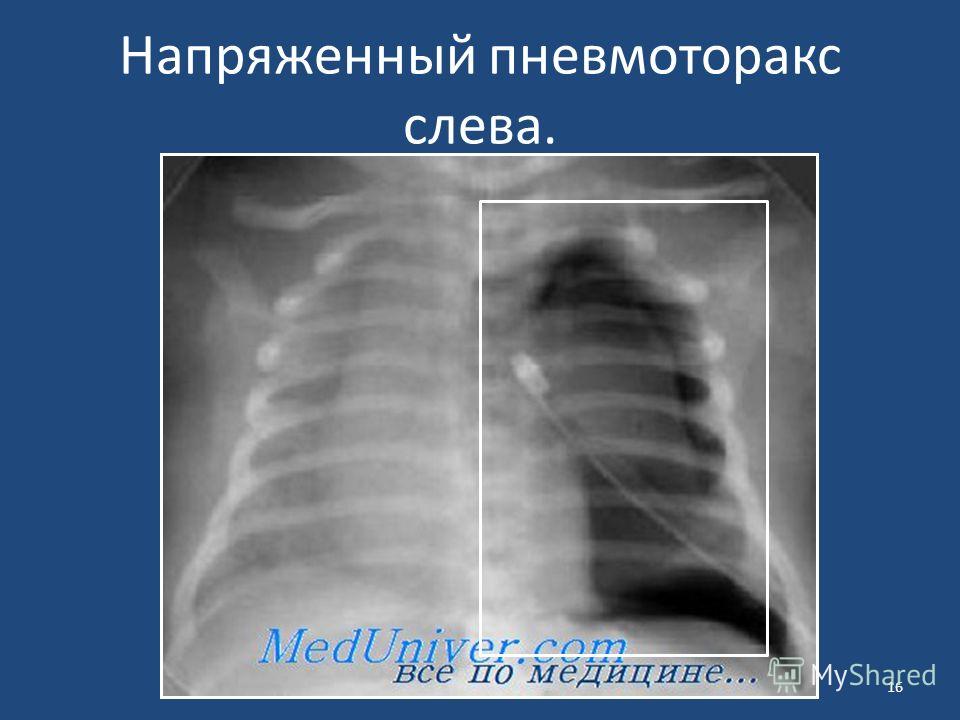 Задержка в диагностике и лечении связана с плохим прогнозом. Напряженный пневмоторакс возникает по многим причинам и быстро прогрессирует до дыхательной недостаточности, сердечно-сосудистого коллапса и, в конечном итоге, смерти, если его не распознать и не лечить. При неосложненном пневмотораксе рецидив может произойти в течение от шести месяцев до трех лет. Рецидивы чаще встречаются у курильщиков, ХОБЛ и пациентов с синдромом приобретенного иммунодефицита (СПИД).[37][38]
Задержка в диагностике и лечении связана с плохим прогнозом. Напряженный пневмоторакс возникает по многим причинам и быстро прогрессирует до дыхательной недостаточности, сердечно-сосудистого коллапса и, в конечном итоге, смерти, если его не распознать и не лечить. При неосложненном пневмотораксе рецидив может произойти в течение от шести месяцев до трех лет. Рецидивы чаще встречаются у курильщиков, ХОБЛ и пациентов с синдромом приобретенного иммунодефицита (СПИД).[37][38]
Напряженный пневмоторакс, связанный с ИВЛ, имеет тяжелые исходы и чаще приводит к смерти.[39] В другом исследовании у пациентов с напряженным пневмотораксом, связанным с процедурой, были лучшие результаты по сравнению с пневмотораксом, возникающим в ITU из-за баротравмы.[40]
Осложнения
Пневмоторакс, особенно напряженный пневмоторакс, приводит к летальному исходу; осложнениями, которые могут возникнуть вследствие пневмоторакса и трубной торакостомии, являются:
Дыхательная недостаточность или остановка дыхания
Остановка сердца
Пневмоперикард
Пневмоперитонеум
Гемоторакс 9000 3
Бронхолегочный свищ
Повреждение сосудисто-нервного пучка при трубчатой торакостомии
Боль и кожная инфекция в месте поражения трубной торакотомии
Эмпиема
Пиопневмоторакс
Консультации
Диагностика и лечение травматического и ятрогенного пневмоторакса требуют междисциплинарной координации и командной работы.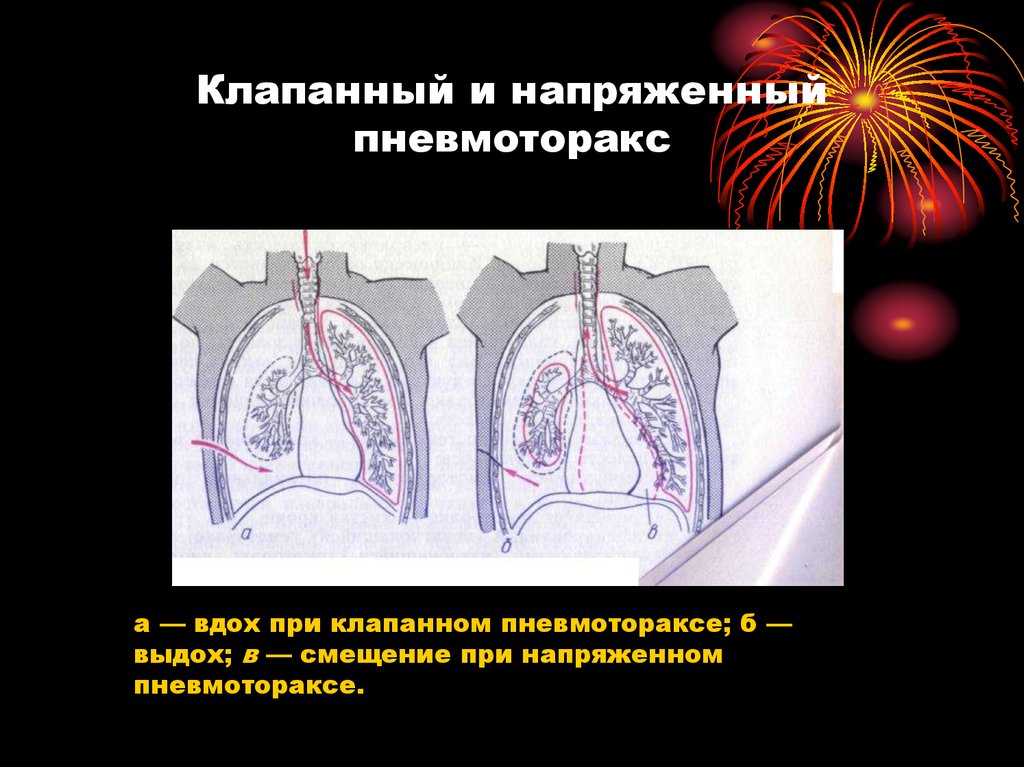 При ведении таких пациентов на борту должны быть следующие специалисты:
При ведении таких пациентов на борту должны быть следующие специалисты:
Сдерживание и обучение пациентов
После пневмоторакса пациенты должны быть обучены избегать авиаперелетов до полного разрешения или в течение как минимум двух недель после хирургического вмешательства. Аквалангистам и пилотам следует рекомендовать не нырять и не летать до полного разрешения пневмоторакса с помощью плевродеза или торакотомии.[38] Всем пациентам настоятельно рекомендуется бросить курить.
Pearls and Other Issues
Если гемодинамически нестабильный пациент с сильным клиническим подозрением на пневмоторакс, необходимо немедленно выполнить игольную декомпрессию или трубчатую торакостомию.
Если состояние пациента стабильно, то перед лечением можно провести диагностическую визуализацию (например, рентгенографию).
Тампонада сердца может клинически имитировать напряженный пневмоторакс.
Пациенты с высоким пиковым давлением на вдохе подвержены большему риску напряженного пневмоторакса.

Если пациенты становятся гемодинамически нестабильными или у них происходит остановка сердца, возникает подозрение на напряженный пневмоторакс.
Если плевральная дренажная трубка находится в неправильном положении или закупоривается, она может перестать функционировать, и пневмоторакс может повториться.
У стабильных пациентов следует применять местную анестезию или адекватную аналгезию/седацию.
Улучшение результатов медицинской бригады
Диагностика и лечение травматического и напряженного пневмоторакса требуют высокого уровня сотрудничества между членами межпрофессиональной медицинской бригады. Своевременная и точная оценка приводит к раннему вмешательству, снижающему смертность и заболеваемость. В таких ситуациях жизненно важна координация помощи, а наличие обученных и готовых к оперативным действиям членов бригады спасает жизнь. Лица, оказывающие первую помощь при развитии травматического или напряженного пневмоторакса, различаются в зависимости от ситуации и лежащей в основе этиологии.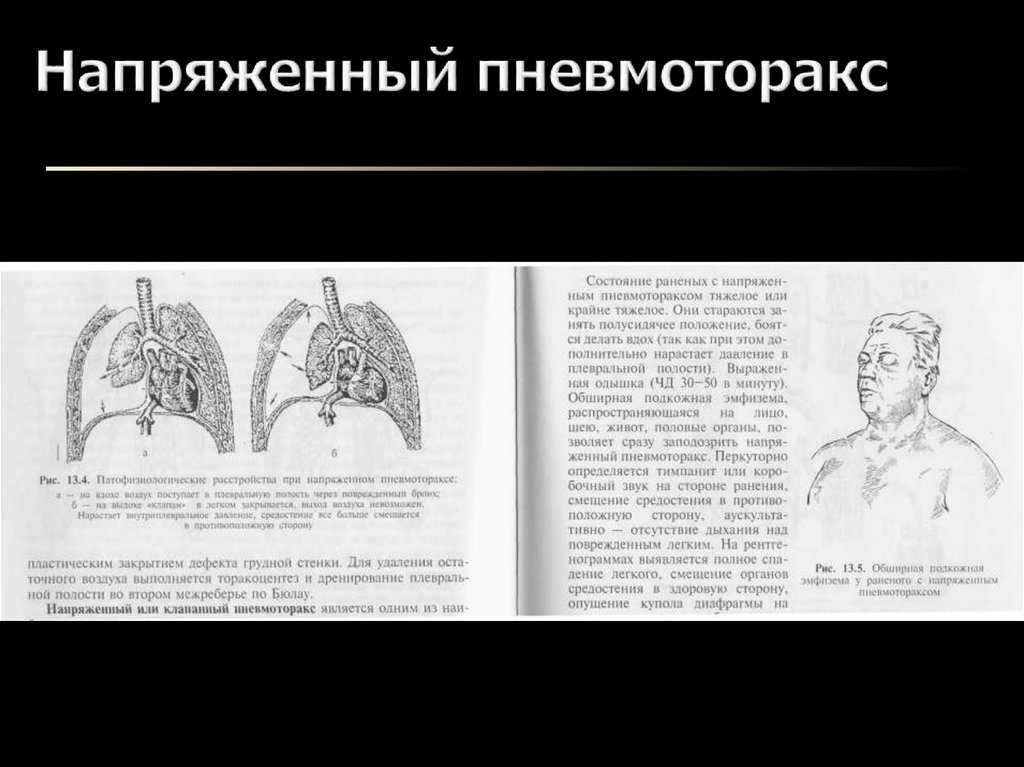 В случае травмы это обычно происходит за пределами больницы или в отделении неотложной помощи (ED). В этих случаях техники скорой медицинской помощи (EMT), медсестры неотложной помощи и поставщики услуг должны быстро распознать эту сущность и инициировать раннее вмешательство.
В случае травмы это обычно происходит за пределами больницы или в отделении неотложной помощи (ED). В этих случаях техники скорой медицинской помощи (EMT), медсестры неотложной помощи и поставщики услуг должны быстро распознать эту сущность и инициировать раннее вмешательство.
В случае ятрогенного или напряженного пневмоторакса в больнице это обычно происходит в условиях МСЭ, операционной или процедурном кабинете. Таким образом, наличие персонала, обученного экстренной оценке пневмоторакса, и наличие аварийного набора для торакотомии, интубации и стабилизации пациента имеет важное значение. Как только пациент стабилизируется, этим состоянием управляет междисциплинарная команда, и вклад каждого члена имеет решающее значение для успешных результатов лечения пациента. Сюда входят члены команды МСЭ, хирурги, медсестры, респираторные терапевты, группа рентгенологов и пульмонологи.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рисунок
Рентгенограмма грудной клетки Напряженный пневмоторакс. Предоставлено Scott Dulebohn, MD
Рисунок
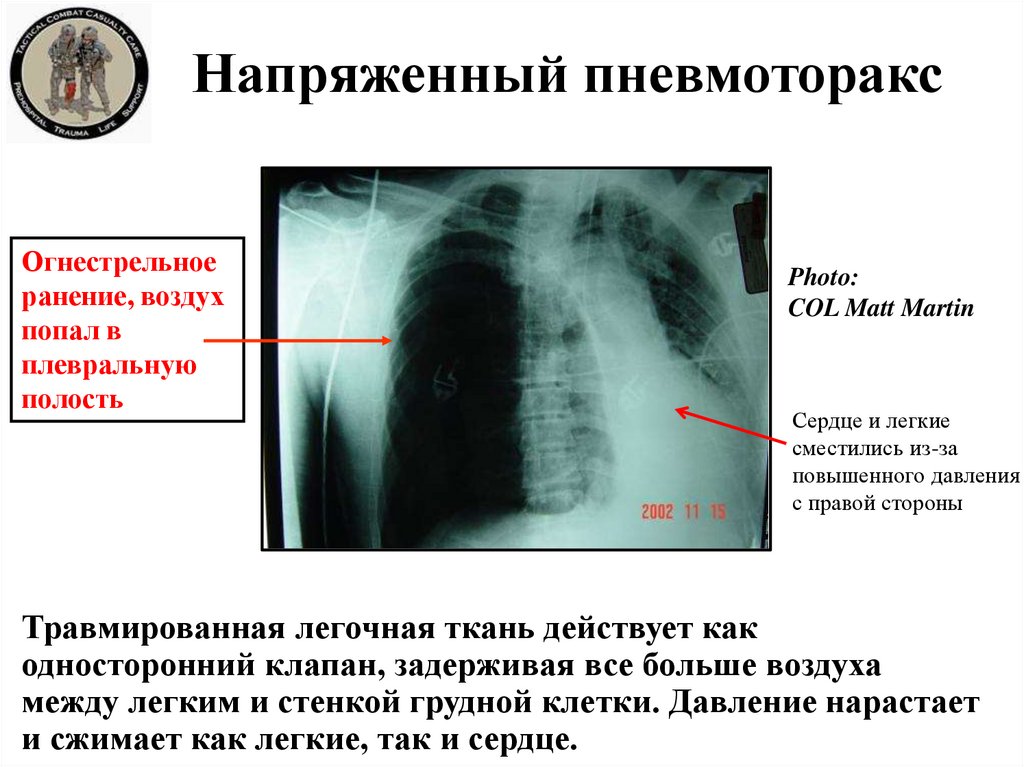
Напряженный пневмоторакс. Изображение предоставлено S.Bhimji MD
Рисунок
Левосторонний напряженный пневмоторакс. Предоставлено пользователем Викимедиа: Картиком Исвуром, (CC BY-SA 3.0 https://creativecommons.org/licenses/by-sa/3.0/)
Ссылки
- 1.
Рохас Р., Вассербергер Дж., Баласубраманиам С. Неожиданный напряженный пневмоторакс как скрытая причина неудачной реанимации. Энн Эмерг Мед. 1983 г., июнь; 12 (6): 411-2. [PubMed: 6859647]
- 2.
Подкомитет ATLS; Комитет по травмам Американского колледжа хирургов; Международная рабочая группа ATLS. Усовершенствованная система жизнеобеспечения при травмах (ATLS®): девятое издание. J Травма неотложной помощи Surg. 2013 май; 74(5):1363-6. [В паблике: 23609291]. Клинические проявления напряженного пневмоторакса: протокол систематического обзора и метаанализа.
 Системная редакция 4 января 2014 г.; 3:3. [Бесплатная статья PMC: PMC3880980] [PubMed: 24387082]
Системная редакция 4 января 2014 г.; 3:3. [Бесплатная статья PMC: PMC3880980] [PubMed: 24387082]- 4.
Кэмерон П.А., Флетт К., Каан Э., Аткин С., Дзюкас Л. Вертолетное извлечение пациентов с первичной травмой фельдшерской вертолетной службой. Aust NZ J Surg. 1993 октября; 63 (10): 790-7. [PubMed: 8274122]
- 5.
Coats TJ, Wilson AW, Xeropotamous N. Догоспитальное лечение пациентов с тяжелой травмой грудной клетки. Рана. 1995 ноябрь; 26 (9): 581-5. [PubMed: 8550162]
- 6.
Экштейн М., Суехара Д. Игольная торакостомия на догоспитальном этапе. Неотложная помощь до госпитализации. 1998 г., апрель-июнь; 2(2):132-5. [PubMed: 9709333]
- 7.
Диас Р., Хеллер Д. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 1 августа 2022 г. Баротравма и искусственная вентиляция легких. [В паблике: 31424810]
- 8.
Шарма А., Джиндал П. Принципы диагностики и лечения травматического пневмоторакса.
 J Экстренный травматический шок. 2008 Январь; 1(1):34-41. [Бесплатная статья PMC: PMC2700561] [PubMed: 19561940]
J Экстренный травматический шок. 2008 Январь; 1(1):34-41. [Бесплатная статья PMC: PMC2700561] [PubMed: 19561940]- 9.
Мелтон Л.Дж., Хеппер Н.Г., Оффорд К.П. Заболеваемость спонтанным пневмотораксом в округе Олмстед, штат Миннесота: с 1950 по 1974 год. Am Rev Respir Dis. 1979 декабрь; 120 (6): 1379-82. [PubMed: 517861]
- 10.
Гупта Д., Ханселл А., Николс Т., Дуонг Т., Эйрес Дж. Г., Страчан Д. Эпидемиология пневмоторакса в Англии. грудная клетка. 2000 г., август; 55 (8): 666-71. [Бесплатная статья PMC: PMC1745823] [PubMed: 10899243]
- 11.
Цоцолис Н., Циргогианни К., Киумис И., Питсиу Г., Бака С., Папайванноу А., Каравергу А., Рапти А., Тракада Г., Кацикояннис Н., Цакиридис К., Карапанцос Я, Карапанцу С, Барбетакис Н., Зиссимопулос А., Кухайда И., Анджелкович Д., Зарогулидис К., Зарогулидис П. Пневмоторакс как осложнение введения центрального венозного катетера. Энн Трансл Мед. 2015 март;3(3):40. [Бесплатная статья PMC: PMC4356862] [PubMed: 25815301]
- 12.

Винсон Д.Р., Баллард Д.В., Ханс Л.Г., Стивенсон М.Д., Клаг В.А., Раухвергер А.С., Рид М.Е., Марк Д.Г., Kaiser Permanente CREST Network Investigators. Пневмоторакс является редким осложнением катетеризации грудных центральных вен при внебольничных отделениях неотложной помощи. Am J Emerg Med. 2015 Январь; 33 (1): 60-6. [PubMed: 25455050]
- 13.
Эль-Навави А.А., Аль-Халавани А.С., Антониос М.А., Ньюеги Р.Г. Распространенность и факторы риска пневмоторакса среди пациентов, госпитализированных в отделение детской реанимации. Indian J Crit Care Med. 2016 авг; 20 (8): 453-8. [Бесплатная статья PMC: PMC4994124] [PubMed: 27630456]
- 14.
Тоффель М., Пин М., Людвиг С. [Торакальные хирургические аспекты тяжелораненых пациентов]. Центральный Чир. 2020 фев; 145(1):108-120. [PubMed: 32097982]
- 15.
McPherson JJ, Feigin DS, Bellamy RF. Распространенность напряженного пневмоторакса у смертельно раненых в боевых условиях.
 J Травма. 2006 март; 60 (3): 573-8. [PubMed: 16531856]
J Травма. 2006 март; 60 (3): 573-8. [PubMed: 16531856]- 16.
Roberts DJ, Leigh-Smith S, Faris PD, Blackmore C, Ball CG, Robertson HL, Dixon E, James MT, Kirkpatrick AW, Kortbeek JB, Stelfox HT. Клиническая картина пациентов с напряженным пневмотораксом: систематический обзор. Энн Сург. 2015 июнь; 261(6):1068-78. [В паблике: 25563887]
- 17.
Martin M, Satterly S, Inaba K, Blair K. Обеспечивает ли игольная торакостомия адекватную и эффективную декомпрессию напряженного пневмоторакса? J Травма неотложной помощи Surg. 2012 декабрь; 73 (6): 1412-7. [PubMed: 22 7]
- 18.
Бартон Э.Д., Ри П., Хаттон К.С., Розен П. Патофизиология напряженного пневмоторакса у свиней на ИВЛ. J Emerg Med. 1997 март-апрель;15(2):147-53. [PubMed: 9144053]
- 19.
Нельсон Д., Порта С., Саттерли С., Блэр К., Джонсон Э., Инаба К., Мартин М. Физиология и сердечно-сосудистые последствия тяжелого напряженного пневмоторакса на модели свиньи.
 J Surg Res. 2013 г., сен; 184(1):450-7. [В паблике: 23764307]
J Surg Res. 2013 г., сен; 184(1):450-7. [В паблике: 23764307]- 20.
Светлый RW. Плевральные заболевания. Дис пн. 1992 г., май; 38 (5): 266–331. [PubMed: 1572232]
- 21.
Зарогулидис П., Киумис И., Питсиу Г., Порподис К., Лампаки С., Папайванноу А., Кацикояннис Н., Зарич Б., Бранислав П., Сецен Н., Дриллис Г., Махайриотис Н, Рапти А, Зарогулидис К. Пневмоторакс: от определения к диагностике и лечению. Дж. Торак Дис. 2014 г., 6 октября (Приложение 4): S372-6. [Бесплатная статья PMC: PMC4203989] [PubMed: 25337391]
- 22.
Арао К., Масе Т., Накаи М., Секигучи Х., Абэ Ю., Куроуду Н., Обаяши О. Сопутствующий спонтанный напряженный пневмоторакс и острый инфаркт миокарда. Интерн Мед. 2019 15 апреля; 58 (8): 1131-1135. [Бесплатная статья PMC: PMC6522419] [PubMed: 30626814]
- 23.
Гордон Р. Знак глубокой борозды. Радиология. 1980 г., июль; 136 (1): 25–7. [PubMed: 7384513]
- 24.

DORNHORST AC, PIERCE JW. Легочный коллапс и консолидация; роль коллапса в образовании теней легочных полей и значение сегментов при воспалительных заболеваниях легких. Дж Фак Радиол. 1954 апр; 5(4):276-81. [PubMed: 24543591]
- 25.
Чжан М., Лю Чж., Ян Дж. Х., Ган Дж. Х., Сюй С. В., Ю XD, Цзян Г. Ю. Быстрое выявление пневмоторакса с помощью УЗИ у пострадавших с множественной травмой. Критический уход. 2006;10(4):R112. [Бесплатная статья PMC: PMC1751015] [PubMed: 16882338]
- 26.
Солдати Г., Яккони П. Обоснованность использования УЗИ в диагностике спонтанного и травматического пневмоторакса. J Травма. 2001 г., август; 51 (2): 423. [В паблике: 11493817]
- 27.
Шостак Э., Брылка Д., Крепп Дж., Пуа Б., Сандерс А. Прикроватная сонография для выявления послеоперационного пневмоторакса. J УЗИ Мед. 2013 июнь; 32 (6): 1003-9. [Бесплатная статья PMC: PMC4041153] [PubMed: 23716522]
- 28.

Валле П., Салливан М., Ричардсон Х., Бивинс Б., Томланович М. Последовательное лечение простого пневмоторакса. Энн Эмерг Мед. 1988 сен; 17 (9): 936-42. [PubMed: 3137850]
- 29.
Генри М., Арнольд Т., Харви Дж., Группа плевральных заболеваний, Комитет по стандартам лечения, Британское торакальное общество. Рекомендации BTS по лечению спонтанного пневмоторакса. грудная клетка. 2003 Май; 58 Приложение 2 (Приложение 2): ii39-52. [Бесплатная статья PMC: PMC1766020] [PubMed: 12728149]
- 30.
Домингес К.М., Экех А.П., Чорц К.М., Вудс Р.Дж., Валусимби М.С., Сакс Дж.М., Маккарти М.С. Необходима ли рутинная трубчатая торакостомия после догоспитальной игольной декомпрессии по поводу напряженного пневмоторакса? Am J Surg. 2013 март; 205(3):329-32; обсуждение 332. [PubMed: 23414956]
- 31.
Terada T, Nishimura T, Uchida K, Hagawa N, Esaki M, Mizobata Y. Как врачи скорой помощи выбирают размер плевральной дренажной трубки для травматического пневмоторакса или гемоторакса: сравнение Трубка 28Fr и меньше.
 Нагоя J Med Sci. 2020 фев;82(1):59-68. [Бесплатная статья PMC: PMC7103871] [PubMed: 32273633]
Нагоя J Med Sci. 2020 фев;82(1):59-68. [Бесплатная статья PMC: PMC7103871] [PubMed: 32273633]- 32.
Chen KC, Chen PH, Chen JS. Новые возможности лечения пневмоторакса. Эксперт Respir Med. 2020 июнь; 14 (6): 587-591. [PubMed: 32174202]
- 33.
Эгучи М., Абэ Т., Тедокон Ю., Мияги М., Кавамото Х., Накасоне Ю. [Травматическая межреберная грыжа легкого, восстановленная с помощью видеоторакоскопической хирургии; отчет о случае]. Киобу Гека. 2019 ноябрь;72(12):1038-1041. [В паблике: 31701918]
- 34.
Johnson G. Травматический пневмоторакс: всегда ли необходимо дренирование грудной клетки? J Accid Emerg Med. 1996 г., май; 13(3):173-4. [Бесплатная статья PMC: PMC1342681] [PubMed: 8733651]
- 35.
Paydar S, Ghahramani Z, Ghoddusi Johari H, Khezri S, Ziaeian B, Ghayyoumi MA, Fallahi MJ, Niakan MH , Сабетян Г., Аббаси Х.Р. , Bolandparvaz S. Удаление трубной торакостомии (плевральной трубки) у пациентов с травмами: что мы знаем? Что мы можем сделать? Бык Эмердж Травма.



 м. н., Юдинцева М. С.,
м. н., Юдинцева М. С., 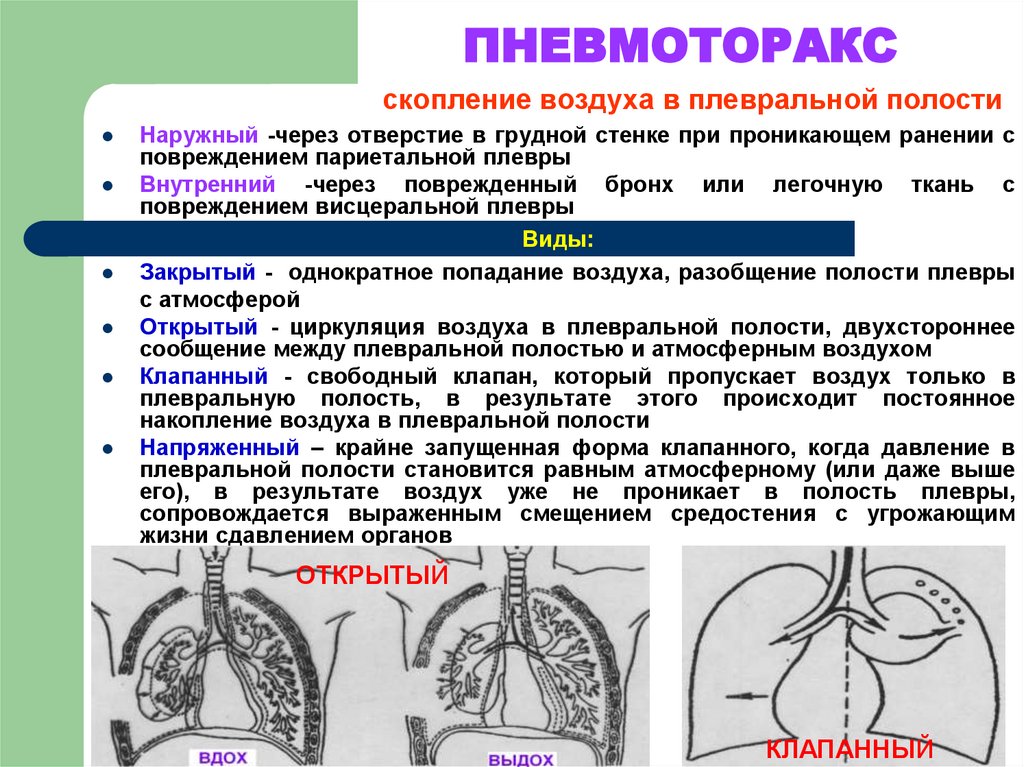
 Воздух поступает в момент вдоха, а в момент выдоха, не находя себе выхода, остаётся в плевральной полости. Для клапанного пневмоторакса характерна триада: положительное внутриплевральное давление, приводящее к выключению лёгкого из дыхания, присоединению раздражения нервных окончаний плевры, приводящее к плевропульмональному шоку; стойкое смещение органов средостения, что нарушает их функцию, прежде всего сдавливая крупные сосуды; острая дыхательная недостаточность.
Воздух поступает в момент вдоха, а в момент выдоха, не находя себе выхода, остаётся в плевральной полости. Для клапанного пневмоторакса характерна триада: положительное внутриплевральное давление, приводящее к выключению лёгкого из дыхания, присоединению раздражения нервных окончаний плевры, приводящее к плевропульмональному шоку; стойкое смещение органов средостения, что нарушает их функцию, прежде всего сдавливая крупные сосуды; острая дыхательная недостаточность.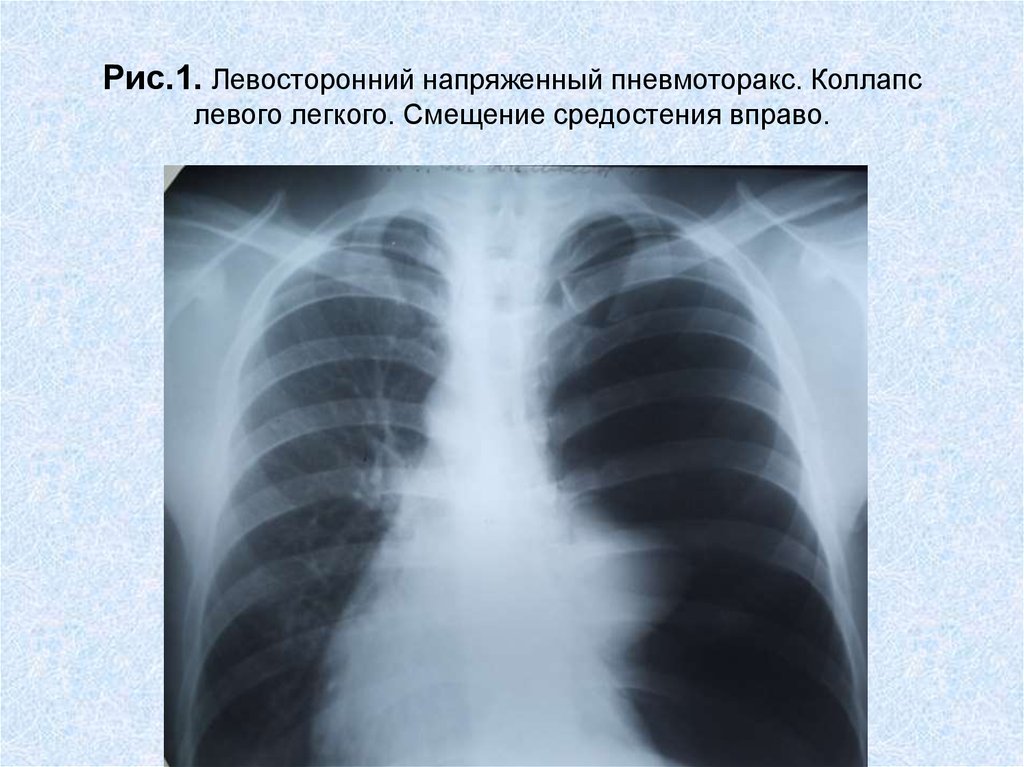 Больной дышит часто и поверхностно, имеется сильная одышка, ощущает «нехватку воздуха». Проявляется бледность или синюшность (цианоз) кожных покровов, в частности лица.
Больной дышит часто и поверхностно, имеется сильная одышка, ощущает «нехватку воздуха». Проявляется бледность или синюшность (цианоз) кожных покровов, в частности лица.

 Системная редакция 4 января 2014 г.; 3:3. [Бесплатная статья PMC: PMC3880980] [PubMed: 24387082]
Системная редакция 4 января 2014 г.; 3:3. [Бесплатная статья PMC: PMC3880980] [PubMed: 24387082]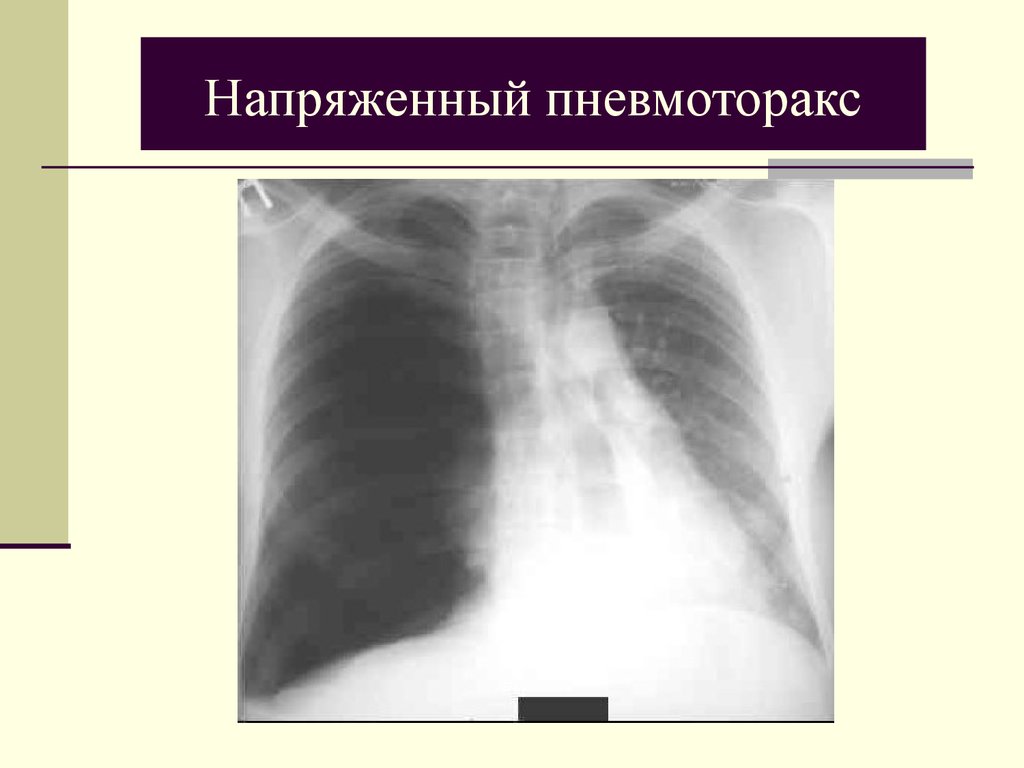 J Экстренный травматический шок. 2008 Январь; 1(1):34-41. [Бесплатная статья PMC: PMC2700561] [PubMed: 19561940]
J Экстренный травматический шок. 2008 Январь; 1(1):34-41. [Бесплатная статья PMC: PMC2700561] [PubMed: 19561940]
 J Травма. 2006 март; 60 (3): 573-8. [PubMed: 16531856]
J Травма. 2006 март; 60 (3): 573-8. [PubMed: 16531856]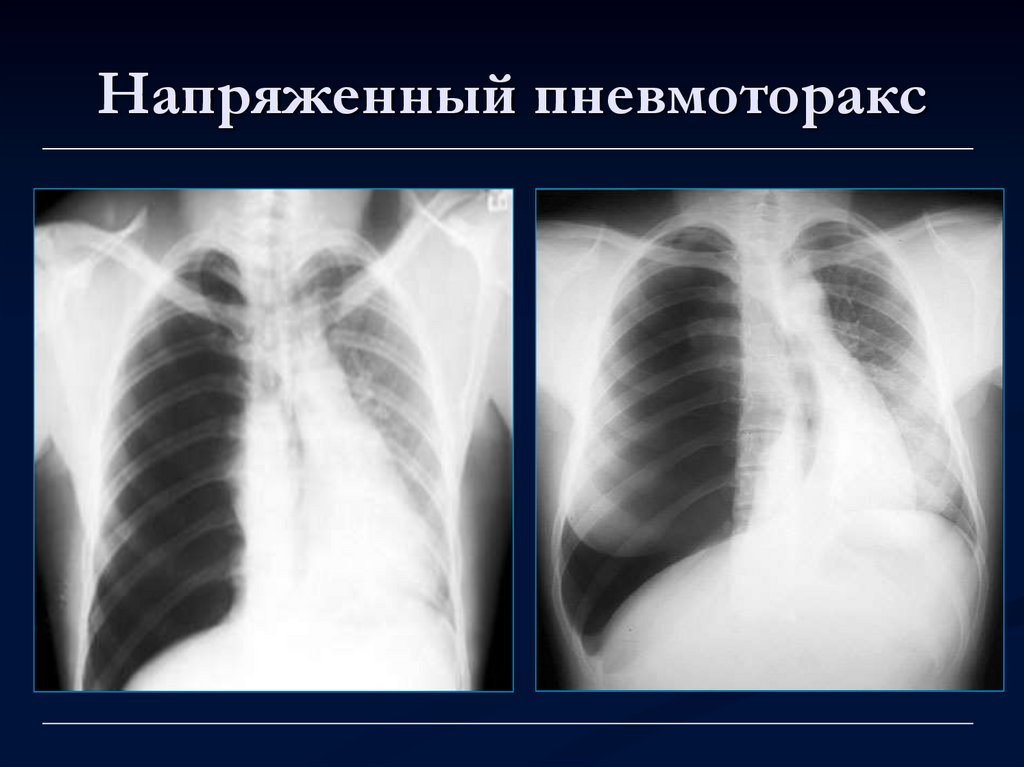 J Surg Res. 2013 г., сен; 184(1):450-7. [В паблике: 23764307]
J Surg Res. 2013 г., сен; 184(1):450-7. [В паблике: 23764307]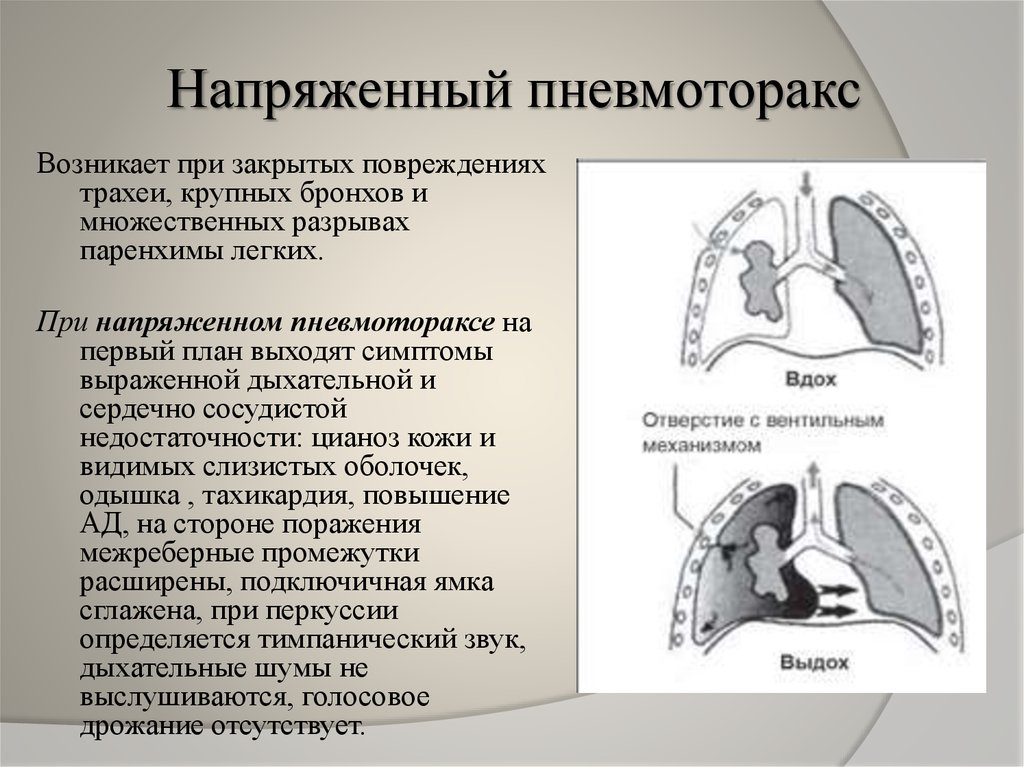
 Нагоя J Med Sci. 2020 фев;82(1):59-68. [Бесплатная статья PMC: PMC7103871] [PubMed: 32273633]
Нагоя J Med Sci. 2020 фев;82(1):59-68. [Бесплатная статья PMC: PMC7103871] [PubMed: 32273633]