Дистальный лучелоктевой сустав — e-Anatomy
ПОДПИСАТЬСЯ
ПОДПИСАТЬСЯ
Определение
English
Определение этой анатомической структуры пока отсутствует
Определение на:
English
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Галерея
Сравнительная анатомия животных
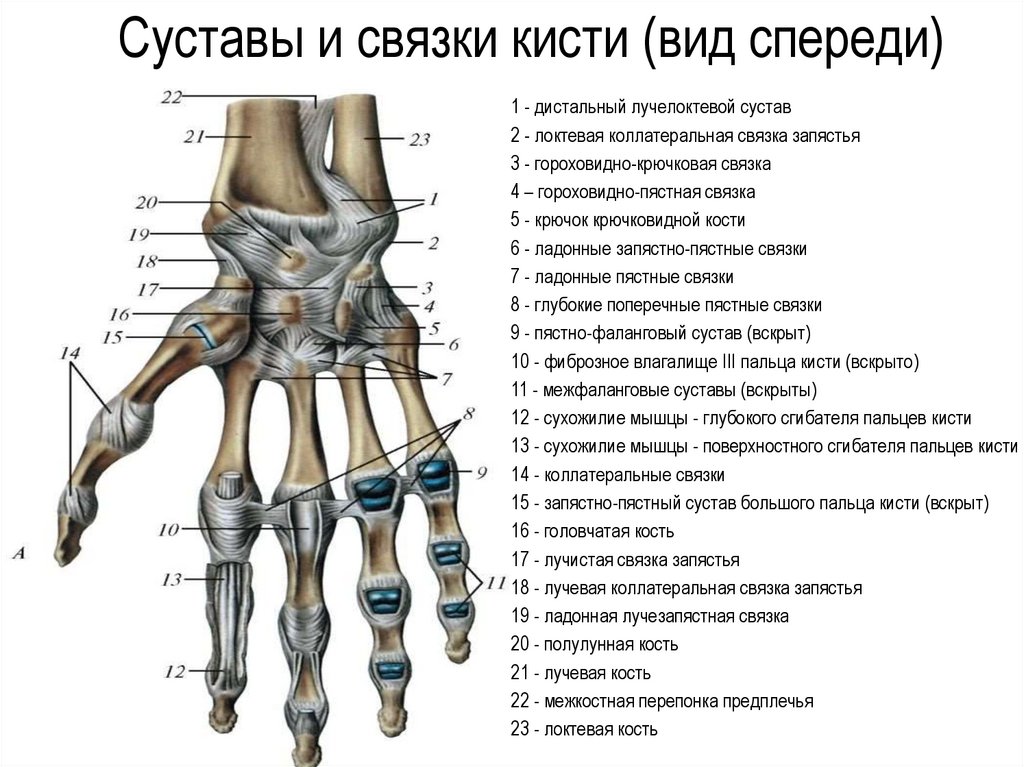
- Дистальный лучелоктевой сустав
Переводы
IMAIOS и некоторые третьи лица используют файлы cookie или подобные технологии, в частности для измерения аудитории. Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Вы можете дать, отозвать или отказаться от согласия на обработку данных в любое время, воспользовавшись нашим инструментом для настройки файлов cookie. Если вы не согласны с использованием данных технологий, это будет расцениваться как отказ от имеющего правомерный интерес хранения любых файлов cookie. Чтобы дать согласие на использование этих технологий, нажмите кнопку «Принять все файлы cookie».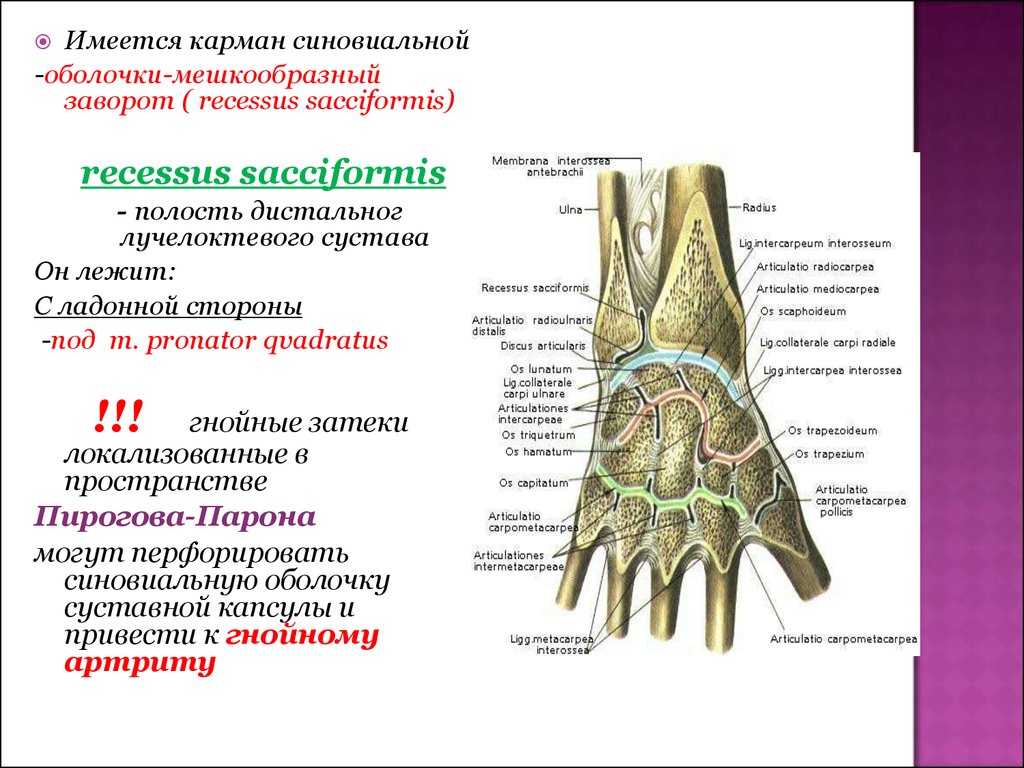
Аналитические файлы сookie
Эти файлы cookiе предназначены для измерения аудитории: статистика посещаемости сайта позволяет улучшить качество его работы.
- Google Analytics
Дистальный лучелоктевой сустав | это… Что такое Дистальный лучелоктевой сустав?
ТолкованиеПеревод
- Дистальный лучелоктевой сустав
Дистальный лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Детальнее головки локтевой кости располагается суставной диск. Он представляет собой треугольную волокнисто-хрящевую пластинку, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к шиловидному отростку локтевой кости.

Суставная капсула просторная. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis.
Дистяльный лучелоктевой сустав по форме цилиндрический с вертикальной осью вращения. Вместе с проксимальным лучелоктевым суставом он образует единое функциональное комбинированное сочленение, обеспечивающее вращение лучевой кости по отношению к локтевой кости.* * *
Дистальный лучелоктевой сустав (articulatio radioulnaris distalis)Дистальный лучелоктевой сустав (articulatio radioulnaris distalis)
Дистальный, или нижний, лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Дистальнее головки локтевой кости располагается суставной диск, discus articularis.

Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к медиальному шиловидному отростку локтевой кости.
Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава. Суставная капсула, capsula articularis, просторна.
Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis. Дистальный лучелоктевой сустав является разновидностью цилиндрического сустава — вращательный сустав, articulatio trochoidea. Вместе с проксимальным лучелоктевым суставом он образует комбинированный сустав, обеспечивающий вращение лучевой кости по отношению к локтевой кости.
Дистальный лучелоктевой сустав (articulatio radioulnaris distalis). Дистальный, или нижний, лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости.
 Дистальнее головки локтевой кости располагается суставной диск, discus articularis. Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к медиальному шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава.
Дистальнее головки локтевой кости располагается суставной диск, discus articularis. Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к медиальному шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава. Суставная капсула, capsula articularis, просторна. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis. Дистальный лучелоктевой сустав является разновидностью цилиндрического сустава — вращательный сустав, articulatio trochoidea. Вместе с проксимальным лучелоктевым суставом он образует комбинированный сустав, обеспечивающий вращение лучевой кости по отношению к локтевой кости.
Атлас анатомии человека. Академик.ру. 2011.
Игры ⚽ Поможем решить контрольную работу
- Плечевой сустав
- Локтевой сустав
Полезное
Травмы дистального лучелоктевого сустава — PMC
1. Louis DS, Jebson PJ. Эволюция дистального лучелоктевого сустава. Рука Клин. 1998; 14:155–159. [PubMed] [Google Scholar]
Louis DS, Jebson PJ. Эволюция дистального лучелоктевого сустава. Рука Клин. 1998; 14:155–159. [PubMed] [Google Scholar]
2. Shaaban H, Giakas G, Bolton M, Williams R, Scheker LR, Lees VC. Дистальный лучелоктевой сустав как несущий механизм – биомеханическое исследование. J Hand Surg Am. 2004; 29:85–95. [PubMed] [Google Scholar]
3. Hagert E, Hagert CG. Понимание стабильности дистального лучелоктевого сустава через понимание его анатомии. Рука Клин. 2010;26:459–66. [PubMed] [Google Scholar]
4. Сабо Р.М. Дистальная нестабильность лучелоктевого сустава. Инструкторский курс, лекция. 2007; 56: 79–89. [PubMed] [Google Scholar]
5. Толат А.Р., Стэнли Дж.К., Трейл И.А. Трупное исследование анатомии и стабильности дистального лучелоктевого сустава в коронарной и поперечной плоскостях. J Hand Surg Br. 1996; 21: 587–94. [PubMed] [Google Scholar]
6. Пирела-Крус М.А., Голл С.Р., Клуг М., Виндлер Д. Стресс-компьютерный томографический анализ дистального лучелоктевого сустава: диагностический инструмент для определения поступательного движения. J Hand Surg Am. 1991;16:75–82. [PubMed] [Google Scholar]
J Hand Surg Am. 1991;16:75–82. [PubMed] [Google Scholar]
7. Ekenstam F. Костная анатомия и суставные отношения вокруг дистального отдела локтевой кости. Рука Клин. 1998; 14:161–4. [PubMed] [Google Scholar]
8. Палмер А.К., Вернер Ф.В. Треугольный волокнисто-хрящевой комплекс запястья — анатомия и функции. J Hand Surg Am. 1981; 6: 153–62. [PubMed] [Google Scholar]
9. Taleisnik J, Gelberman RH, Miller BW, Szabo RM. Удерживатель разгибателей запястья. J Hand Surg Am. 1984; 9: 495–501. [PubMed] [Академия Google]
10. Shaaban H, Giakas G, Bolton M, Williams R, Wicks P, Scheker LR, et al. Несущие характеристики предплечья: Характер осевой и сгибающей силы, передаваемой через локтевую и лучевую кости. J Hand Surg Br. 2006; 31: 274–9. [PubMed] [Google Scholar]
11. Tay SC, Tomita K, Berger RA. «Признак локтевой ямки» для определения боли в локтевом запястье: анализ чувствительности и специфичности. J Hand Surg Am. 2007; 32: 438–44. [PubMed] [Google Scholar]
12. Адамс Б.Д., Бергер Р.А. Анатомическая реконструкция дистальных лучелоктевых связок при посттравматической нестабильности дистального лучелоктевого сустава. J Hand Surg Am. 2002; 27: 243–51. [PubMed] [Академия Google]
Адамс Б.Д., Бергер Р.А. Анатомическая реконструкция дистальных лучелоктевых связок при посттравматической нестабильности дистального лучелоктевого сустава. J Hand Surg Am. 2002; 27: 243–51. [PubMed] [Академия Google]
13. Иида А., Омокава С., Акахане М., Кавамура К., Такаяма К., Танака Ю. Стресс-рентгенография дистального лучелоктевого сустава для выявления повреждения лучелоктевой связки. J Hand Surg Am. 2012; 37: 968–74. [PubMed] [Google Scholar]
14. Scheker LR, Belliappa PP, Acosta R, German DS. Реконструкция тыльной связки треугольного волокнисто-хрящевого комплекса. J Hand Surg Br. 1994;19:310–8. [PubMed] [Google Scholar]
15. Адамс Б.Д. Дистальная нестабильность лучелоктевого сустава. В: Вулф С.В., Хотчкисс Р.Н., Педерсон В.К., Козин С.Х., редакторы. Оперативная хирургия кисти Грина. 6-е изд. Филадельфия: Эльзевир Черчилль Ливингстон; 2011. стр. 523–60. [Академия Google]
16. Amrami KK, Moran SL, Berger RA, Ehman EC, Felmlee JP. Визуализация дистального лучелоктевого сустава.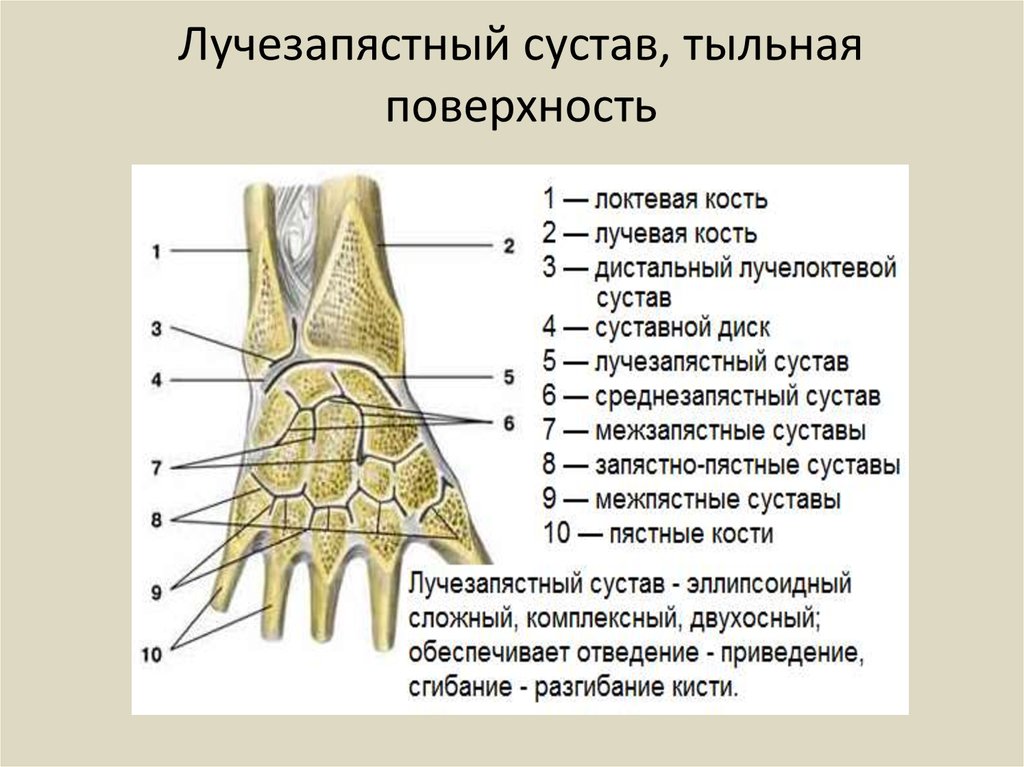 Рука Клин. 2010; 26: 467–75. [PubMed] [Google Scholar]
Рука Клин. 2010; 26: 467–75. [PubMed] [Google Scholar]
17. Маги Т. Сравнение 3-Т МРТ и артроскопии внутренней связки запястья и разрывов TFCC. AJR Am J Рентгенол. 2009; 192:80–5. [PubMed] [Google Scholar]
18. Беднар Дж.М., Остерман А.Л. Роль артроскопии в лечении травматических повреждений треугольного волокнистого хряща. Рука Клин. 1994; 10: 605–14. [PubMed] [Академия Google]
19. Melone CP, Jr, Nathan R. Травматический разрыв треугольного волокнисто-хрящевого комплекса. патологоанатомия. Clin Orthop Relat Relat Res. 1992; 275: 65–73. [PubMed] [Google Scholar]
20. Палмер А.К. Поражения треугольного волокнисто-хрящевого комплекса: классификация. J Hand Surg Am. 1989; 14: 594–606. [PubMed] [Google Scholar]
21. Ковачевич Р., Эльхассан Б.Т. Артроскопическая и открытая пластика TFCC. Рука Клин. 2010;26:485–94. [PubMed] [Google Scholar]
22. Трамбл Т. Радиальные боковые (1D) разрывы. Рука Клин. 2011; 27: 243–54. [PubMed] [Академия Google]
23. Yao J. Полностью артроскопическая коррекция разрывов периферического треугольного фиброзно-хрящевого комплекса с использованием FasT-Fix. Рука Клин. 2011; 27: 237–42. [PubMed] [Google Scholar]
Yao J. Полностью артроскопическая коррекция разрывов периферического треугольного фиброзно-хрящевого комплекса с использованием FasT-Fix. Рука Клин. 2011; 27: 237–42. [PubMed] [Google Scholar]
24. Yao J, Lee AT. Полностью артроскопическая коррекция разрывов треугольного волокнисто-хрящевого комплекса Palmer 1B с использованием устройства FasT-Fix. J Hand Surg Am. 2011;36:836–42. [PubMed] [Google Scholar]
25. Берингер Г., Шадель-Хопфнер М., Петерманн Дж., Готцен Л. Метод полной артроскопической пластики разрывов треугольного волокнисто-хрящевого комплекса Палмера 1В. Артроскопия. 2002;18:211–3. [PubMed] [Академия Google]
26. Corso SJ, Savoie FH, Geissler WB, Whipple TL, Jiminez W, Jenkins N. Артроскопическая коррекция периферических отрывов треугольного волокнисто-хрящевого комплекса запястья: многоцентровое исследование. Артроскопия. 1997; 13:78–84. [PubMed] [Google Scholar]
27. де Араужо В., Полинг Г.Г., Кузма Г.Р. Новая техника иглы Туохи для восстановления треугольного фиброхрящевого комплекса: предварительные исследования.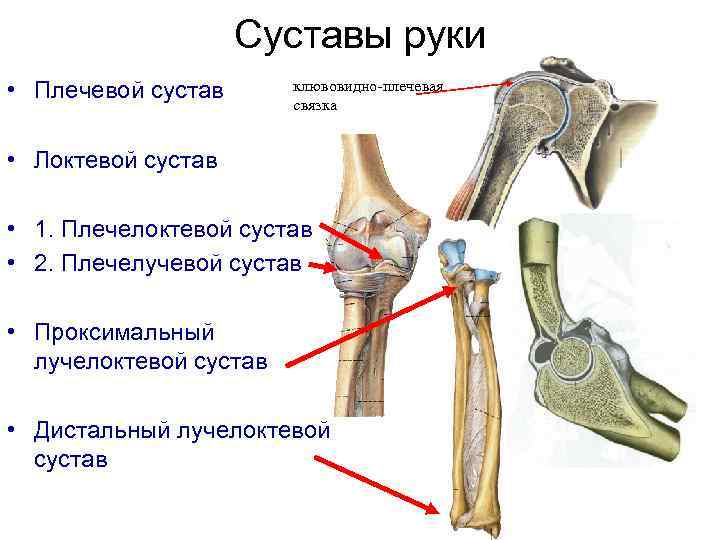 Артроскопия. 1996; 12: 699–703. [PubMed] [Google Scholar]
Артроскопия. 1996; 12: 699–703. [PubMed] [Google Scholar]
28. Geissler WB. Артроскопическая безузловая периферическая локтевая пластика TFCC. Рука Клин. 2011; 27: 273–9. [PubMed] [Google Scholar]
29. Trumble TE, Gilbert M, Vedder N. Изолированные разрывы треугольного волокнистого хряща: лечение ранней артроскопической репарацией. J Hand Surg Am. 1997; 22:57–65. [PubMed] [Google Scholar]
30. Накамура Т., Сато К., Окадзаки М., Тояма Ю., Икегами Х. Восстановление фовеальной отслойки треугольного волокнисто-хрящевого комплекса: открытые и артроскопические чрескостные техники. Рука Клин. 2011; 27: 281–90. [PubMed] [Google Scholar]
31. Garcia-Elias M, Hagert E. Хирургические доступы к дистальному лучелоктевому суставу. Рука Клин. 2010; 26: 477–83. [PubMed] [Академия Google]
32. Garcia-Elias M, Smith DE, Llusa M. Хирургический доступ к треугольному фиброзно-хрящевому комплексу. Tech Hand Up Extrem Surg. 2003; 7: 134–40. [PubMed] [Google Scholar]
33. Элланти П., Грив П.П. Острый невправимый изолированный вывих переднего дистального лучелоктевого сустава. J Hand Surg Eur Vol. 2012;37:72–5. [PubMed] [Google Scholar]
Элланти П., Грив П.П. Острый невправимый изолированный вывих переднего дистального лучелоктевого сустава. J Hand Surg Eur Vol. 2012;37:72–5. [PubMed] [Google Scholar]
34. Bruckner JD, Alexander AH, Lichtman DM. Острые вывихи дистального лучелоктевого сустава. Инструкторский курс, лекция. 1996; 45:27–36. [PubMed] [Академия Google]
35. Клейнман В.Б. Нестабильность и тугоподвижность дистального отдела лучевой кости: общие осложнения переломов дистального отдела лучевой кости. Рука Клин. 2010; 26: 245–64. [PubMed] [Google Scholar]
36. Geissler WB, Fernandez DL, Lamey DM. Повреждения дистального лучелоктевого сустава, связанные с переломами дистального отдела лучевой кости. Clin Orthop Relat Relat Res. 1996; 327: 135–46. [PubMed] [Google Scholar]
37. Pogue DJ, Viegas SF, Patterson RM, Peterson PD, Jenkins DK, Sweo TD, et al. Влияние неправильного сращения дистального перелома лучевой кости на механику лучезапястного сустава. J Hand Surg Am. 1990;15:721–7.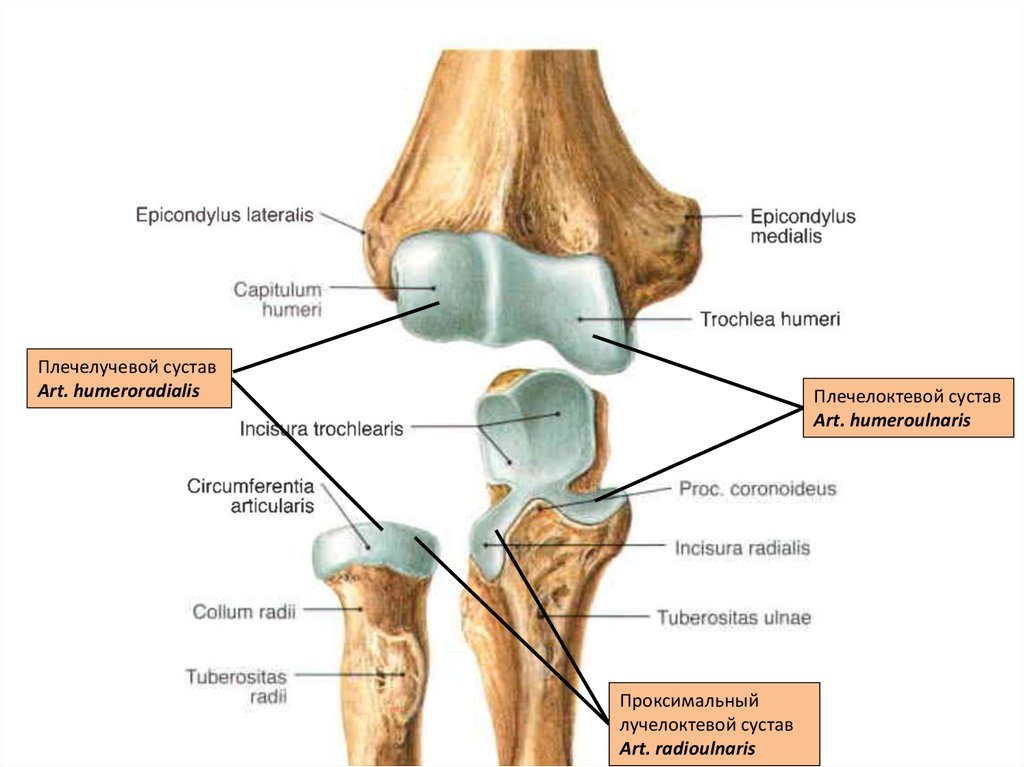 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
38. Geissler WB, Freeland AE, Savoie FH, McIntyre LW, Whipple TL. Внутрикарпальные поражения мягких тканей, связанные с внутрисуставным переломом дистального конца лучевой кости. J Bone Joint Surg Am. 1996; 78: 357–65. [PubMed] [Google Scholar]
39. Карлсен Б.Т., Деннисон Д.Г., Моран С.Л. Острые вывихи дистального лучелоктевого сустава и переломы дистального отдела локтевой кости. Рука Клин. 2010; 26: 503–16. [PubMed] [Google Scholar]
40. Fujitani R, Omokawa S, Akahane M, Iida A, Ono H, Tanaka Y. Предикторы нестабильности дистального лучелоктевого сустава при переломах дистального отдела лучевой кости. J Hand Surg Am. 2011;36:1919–25. [PubMed] [Google Scholar]
41. Frykman G. Перелом дистального отдела лучевой кости, включая последствия синдрома «плечо-рука-палец», нарушение в дистальном лучелоктевом суставе и нарушение функции нерва. Клиническое и экспериментальное исследование. Акта Ортоп Сканд. 1967; Приложение 108: 3+. [PubMed] [Google Scholar]
42. Kim JK, Koh YD, Do NH. Следует ли фиксировать перелом шиловидного отростка локтевой кости после фиксации ладонной пластиной перелома дистального отдела лучевой кости? J Bone Joint Surg Am. 2010; 92:1–6. [PubMed] [Академия Google]
Kim JK, Koh YD, Do NH. Следует ли фиксировать перелом шиловидного отростка локтевой кости после фиксации ладонной пластиной перелома дистального отдела лучевой кости? J Bone Joint Surg Am. 2010; 92:1–6. [PubMed] [Академия Google]
43. Сауэр Дж.С., Ринг Д., Матшке С., Одиж Л., Марент-Хубер М., Юпитер Дж.Б. Влияние нелеченного перелома основания шиловидного отростка локтевой кости на исход после пластино-винтовой фиксации перелома дистального отдела лучевой кости. J Bone Joint Surg Am. 2009;91:830–8. [PubMed] [Google Scholar]
44. Sasao S, Beppu M, Kihara H, Hirata K, Takagi M. Анатомическое исследование связок локтевого отдела запястья. Ручной сург. 2003; 8: 219–26. [PubMed] [Google Scholar]
45. Scheer JH, Adolfsson LE. Патомеханизмы повреждения локтевой связки запястья на модели трупного перелома дистального отдела лучевой кости. Акта Ортоп. 2011;82:360–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Хаук Р.М., Скахен Дж., 3-й, Палмер А.К. Классификация и лечение несращения локтевого шиловидного отростка. J Hand Surg Am. 1996; 21: 418–22. [PubMed] [Google Scholar]
J Hand Surg Am. 1996; 21: 418–22. [PubMed] [Google Scholar]
47. Реттиг М.Е., Раскин К.Б. Перелом-вывих Галеацци: новая классификация, ориентированная на лечение. J Hand Surg Am. 2001; 26: 228–35. [PubMed] [Google Scholar]
48. Микич З.Д. Переломо-вывихи Галеацци. J Bone Joint Surg Am. 1975; 57: 1071–80. [PubMed] [Google Scholar]
49. Bruckner JD, Lichtman DM, Alexander AH. Сложные вывихи дистального лучелоктевого сустава. Признание и управление. Clin Orthop Relat Relat Res. 1992;275:90–103. [PubMed] [Google Scholar]
50. Essex-Lopresti P. Переломы головки лучевой кости с дистальным лучелоктевым вывихом; отчет о двух случаях. J Bone Joint Surg Br. 1951; 33B: 244–7. [PubMed] [Google Scholar]
51. Эдвардс Г.С., младший, Юпитер Дж.Б. Переломы головки лучевой кости с острым дистальным лучелоктевым вывихом. Эссекс-Лопрести снова. Clin Orthop Relat Relat Res. 1988; 234: 61–9. [PubMed] [Google Scholar]
52. Адамс Б.Д. Влияние радиальной деформации на механику дистального лучелоктевого сустава. J Hand Surg Am. 1993;18:492–8. [PubMed] [Google Scholar]
J Hand Surg Am. 1993;18:492–8. [PubMed] [Google Scholar]
53. Kim JK, Yun YH, Kim DJ, Yun GU. Сравнение сросшихся и несросшихся переломов шиловидного отростка локтевой кости после фиксации ладонной пластиной переломов дистального отдела лучевой кости. Рана. 2011;42:371–5. [PubMed] [Google Scholar]
54. Адамс Б.Д., Лоулер Э. Хроническая нестабильность дистального лучелоктевого сустава. J Am Acad Orthop Surg. 2007; 15: 571–5. [PubMed] [Google Scholar]
55. Какар С., Карлсен Б.Т., Моран С.Л., Бергер Р.А. Лечение хронической дистальной лучелоктевой нестабильности. Рука Клин. 2010; 26: 517–28. [PubMed] [Академия Google]
56. Фулкерсон Дж.П., Уотсон Х.К. Врожденный передний подвывих дистального отдела локтевой кости. Отчет о случае. Clin Orthop Relat Relat Res. 1978; 131: 179–82. [PubMed] [Google Scholar]
57. Purisa H, Sezer I, Kabakas F, Tuncer S, Erturer E, Yazar M. Реконструкция связок с использованием метода Фулкерсона-Ватсона для лечения хронической изолированной нестабильности дистального лучелоктевого сустава: краткосрочные результаты .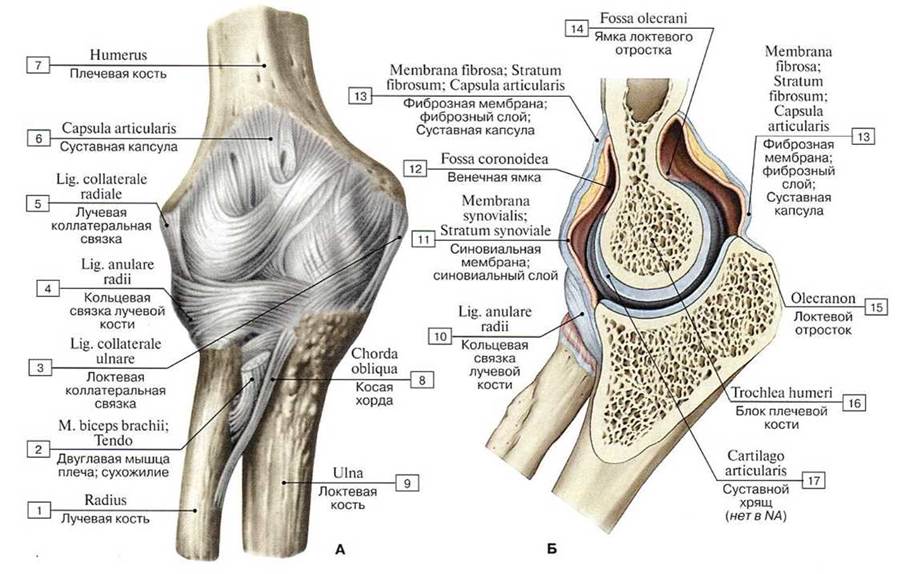 Acta Orthop Traumatol Turc. 2011;45:168–74. [PubMed] [Google Scholar]
Acta Orthop Traumatol Turc. 2011;45:168–74. [PubMed] [Google Scholar]
58. Dy CJ, Ouellette EA, Makowski AL. Капсулорафия ретинакулюма разгибателя при локтевой и дистальной лучелоктевой нестабильности: слинг Герберта. Tech Hand Up Extrem Surg. 2009 г.;13:19–22. [PubMed] [Google Scholar]
59. Стэнли Д., Герберт Т.Дж. Протез головки локтевой кости Swanson при посттравматических заболеваниях дистального лучелоктевого сустава. J Hand Surg Br. 1992; 17: 682–8. [PubMed] [Google Scholar]
60. Hui FC, Linscheid RL. Тенодез ульнотрехгранной аугментации: реконструктивная процедура при дорсальном подвывихе дистального лучелоктевого сустава. J Hand Surg Am. 1982; 7: 230–6. [PubMed] [Google Scholar]
61. Шекер Л.Р., Озер К. Связочная стабилизация дистального лучелоктевого сустава. Tech Hand Up Extrem Surg. 2004;8:239–46. [PubMed] [Google Scholar]
62. Фелдон П., Терроно А.Л., Бельский М.Р. Бесфланцевая дистальная резекция локтевой кости при треугольных разрывах волокнистого хряща и/или синдроме сдавления локтевой кости. J Hand Surg Am. 1992; 17: 731–7. [PubMed] [Google Scholar]
J Hand Surg Am. 1992; 17: 731–7. [PubMed] [Google Scholar]
63. Фелдон П., Терроно А.Л., Бельский М.Р. Процедура «вафель». Частичная дистальная локтевая резекция. Clin Orthop Relat Relat Res. 1992; 275:124–9. [PubMed] [Google Scholar]
64. Milch H. Манжетная резекция локтевой кости при неправильном сращении перелома Коллеса. J Bone Joint Surg. 1941;23:311–3. [Google Scholar]
65. Darrach W. Частичное иссечение нижнего диафиза локтевой кости по поводу деформации после перелома Коллеса. Энн Сург. 1913; 57: 53–7. [PubMed] [Google Scholar]
66. Watson HK, Brown RE. Синдром импинджмента локтевой кости после операции Дарраха: лечение путем удлиняющей остеотомии локтевой кости. J Hand Surg Am. 1989; 14 (2 часть 1): 302–6. [PubMed] [Google Scholar]
67. Ллуч А. Операция Сове-Капанджи: показания и советы по успешному хирургическому вмешательству. Рука Клин. 2010;26:559–72. [PubMed] [Google Scholar]
68. Breen TF, Jupiter JB. Тенодез локтевого разгибателя запястья и локтевого сгибателя запястья нестабильного дистального отдела локтевой кости. J Hand Surg Am. 1989; 14: 612–7. [PubMed] [Google Scholar]
J Hand Surg Am. 1989; 14: 612–7. [PubMed] [Google Scholar]
69. Tsai TM, Stilwell JH. Исправление хронического подвывиха дистального лучелоктевого сустава (тыльного отдела локтевой кости) с использованием сухожилия локтевого сгибателя запястья. J Hand Surg Br. 1984; 9: 289–94. [PubMed] [Google Scholar]
70. Sauve’ L, Kapandji M. Новая техника хирургических рецидивирующих вывихов isolees de l’extremite inferieure du cubitus. J Chirurgie. 1936;47:589–94. [Google Scholar]
71. Bowers WH. Эндопротезирование дистального лучелоктевого сустава: техника гемирезекции-интерпозиции. J Hand Surg Am. 1985; 10: 169–78. [PubMed] [Google Scholar]
72. Scheker LR. Имплантационная артропластика дистального лучелоктевого сустава. J Hand Surg Am. 2008; 33:1639–44. [PubMed] [Google Scholar]
Лучелоктевые суставы — TeachMeAnatomy
звезда звезда звезда звезда звезда
на основе 58 оценок 3 Автор(ы): Оливер Джонс
Последнее обновление : 7 ноября 2020 г.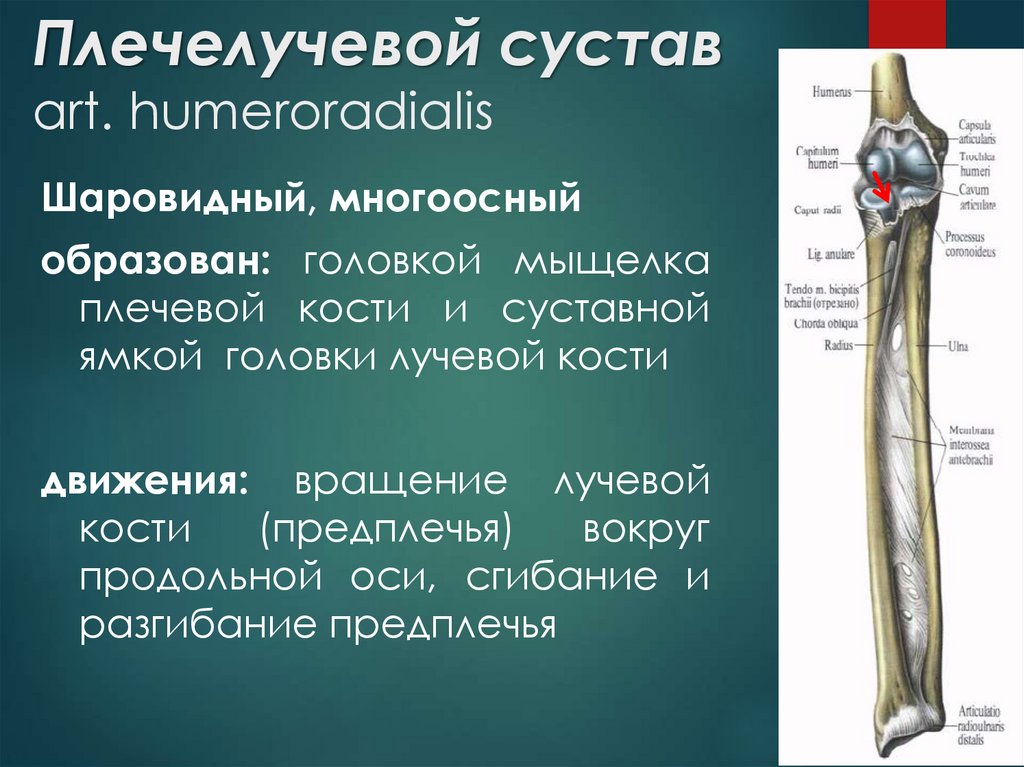
Редакции: 22
format_list_bulleted Содержание добавить удалить
- 1 Проксимальный лучелоктевой сустав
- 2 Дистальный лучелоктевой сустав
- 3 Межкостная перепонка
- 4 Клиническое значение: переломы лучевой и локтевой костей
Лучелоктевые суставы — это два места, в которых лучевая и локтевая сочленяются на предплечье: 90 003
- Проксимальный лучелоктевой сустав – расположен возле локтя. Это сочленение между головкой лучевой кости и лучевой вырезкой локтевой кости.
- Дистальный лучелоктевой сустав – расположен около запястья. Это сочленение между локтевой вырезкой лучевой кости и головкой локтевой кости.
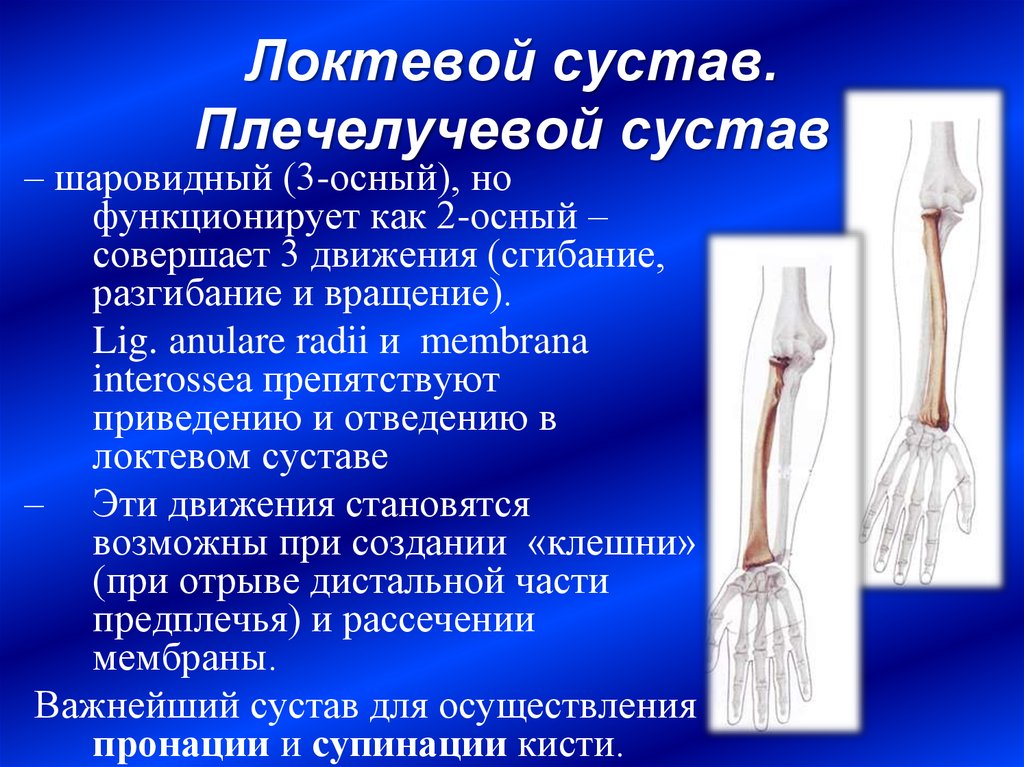
Оба эти сустава классифицируются как шарнирные, ответственные за пронацию и супинацию предплечья.
В этой статье мы рассмотрим анатомию и клинические соотношения этих суставов.
TeachMeSeries Ltd (2023)
Рис. 1. Проксимальный лучелоктевой сустав с кольцевой связкой.
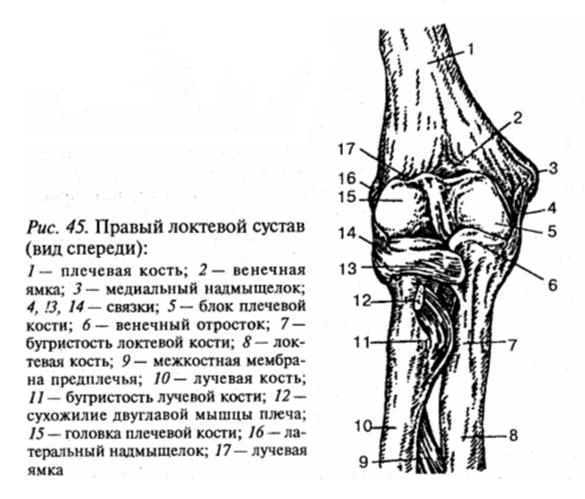
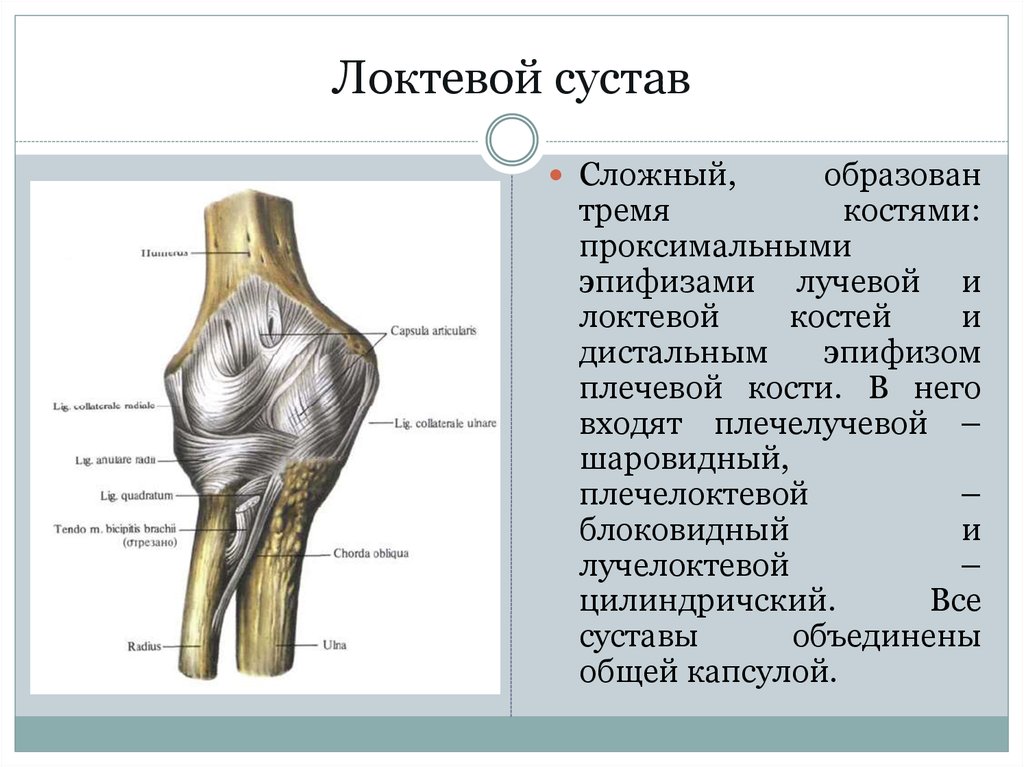
Проксимальный лучелоктевой суставПроксимальный лучелоктевой сустав расположен непосредственно дистальнее локтевой сустав и заключен в ту же суставную капсулу . Он образован сочленением между головкой лучевой кости и лучевой вырезкой локтевой кости.
Головка лучевой кости удерживается на месте кольцевой лучевой связкой , которая образует «воротник» вокруг сустава. Кольцевидная лучевая связка выстлана синовиальной оболочкой, уменьшающей трение во время движения.
Движение производится за счет вращения головки лучевой кости внутри кольцевидной связки. В этом суставе возможны два движения; пронация и супинация.
- Пронация : Производится квадратным и круглым пронатором.
- Супинация : Производится супинатором и двуглавой мышцей плеча.

Автор TeachMeSeries Ltd (2023)
Рис. 2. Сочленяющиеся поверхности проксимального лучелоктевого сустава.
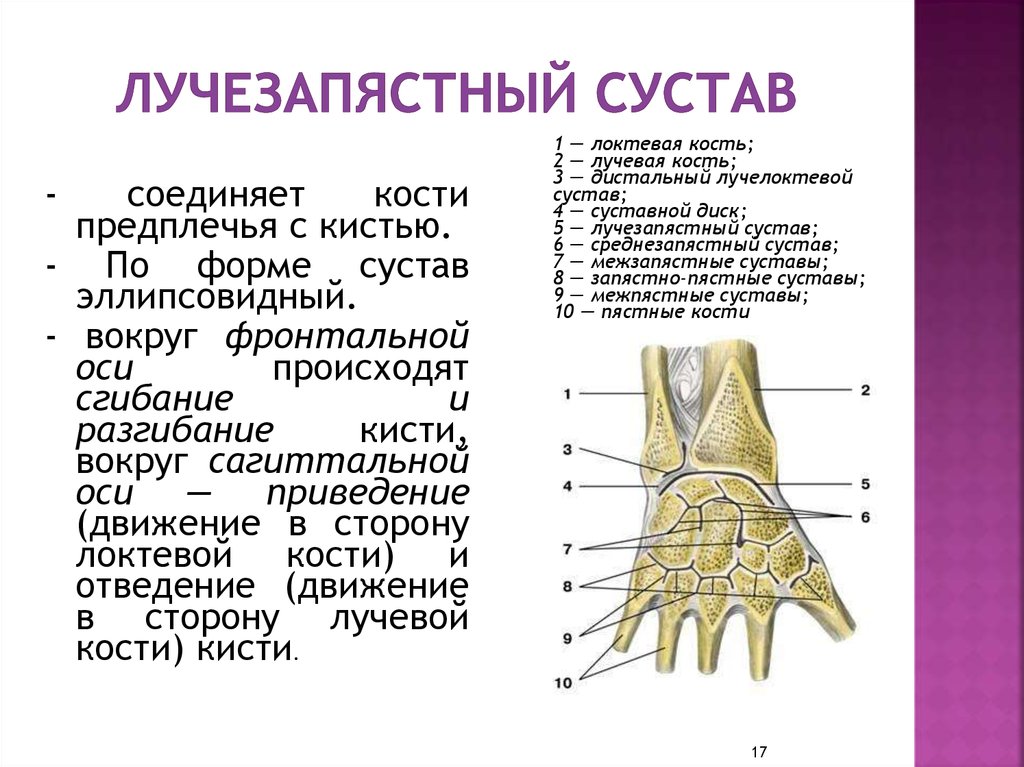
Дистальный лучелоктевой суставЭтот дистальный лучелоктевой сустав расположен непосредственно проксимальнее лучезапястного сустава . Это сочленение между локтевой вырезкой лучевой кости и локтевой головкой.
В дополнение к передней и задней связкам, укрепляющим сустав, имеется также фиброзно-хрящевая связка, называемая суставным диском . Он выполняет две функции:
- Связывает лучевую и локтевую кости вместе и удерживает их вместе во время движения в суставе.
- Отделяет дистальный лучелоктевой сустав от лучезапястного сустава.
Как и проксимальный лучелоктевой сустав, это шарнирный сустав , обеспечивающий пронацию и супинацию. Во время таких движений локтевая вырезка лучевой кости скользит вперед над головкой локтевой кости.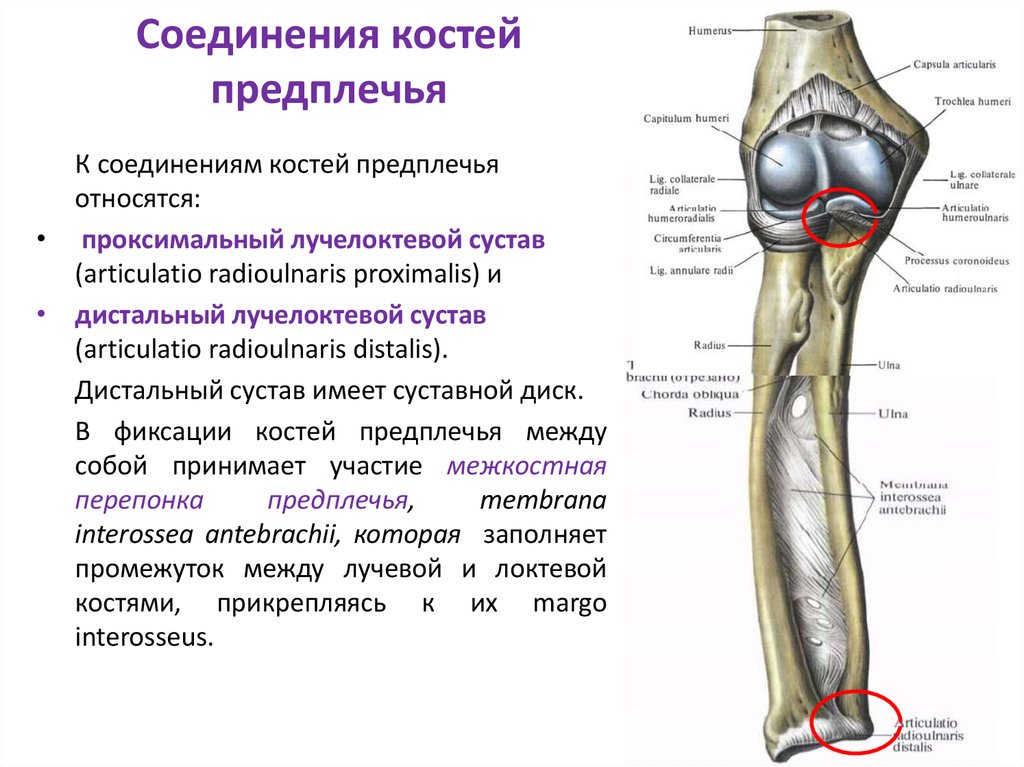
Пронация : Производится квадратным и круглым пронатором
Супинация : Производится супинатором и двуглавой мышцей плеча
Автор TeachMeS eries Ltd (2023)
Рис. 3. Суставные поверхности дистального отдела лучезапястного сустава и лучезапястного сустава суставы.
Межкостная перепонкаМежкостная перепонка представляет собой лист соединительной ткани , соединяющий лучевую и локтевую кости между лучелоктевыми суставами.
Он охватывает расстояние между медиальной границей лучевой кости и латеральной границей локтевой кости. В простыне есть небольшие отверстия, как канал для сосудистой сети предплечья.
Этот лист соединительной ткани выполняет три основные функции:
- Удерживает вместе лучевую и локтевую кости во время пронации и супинации предплечья, обеспечивая дополнительную стабильность.
- Действует как место прикрепления мышц в переднем и заднем отделах предплечья.


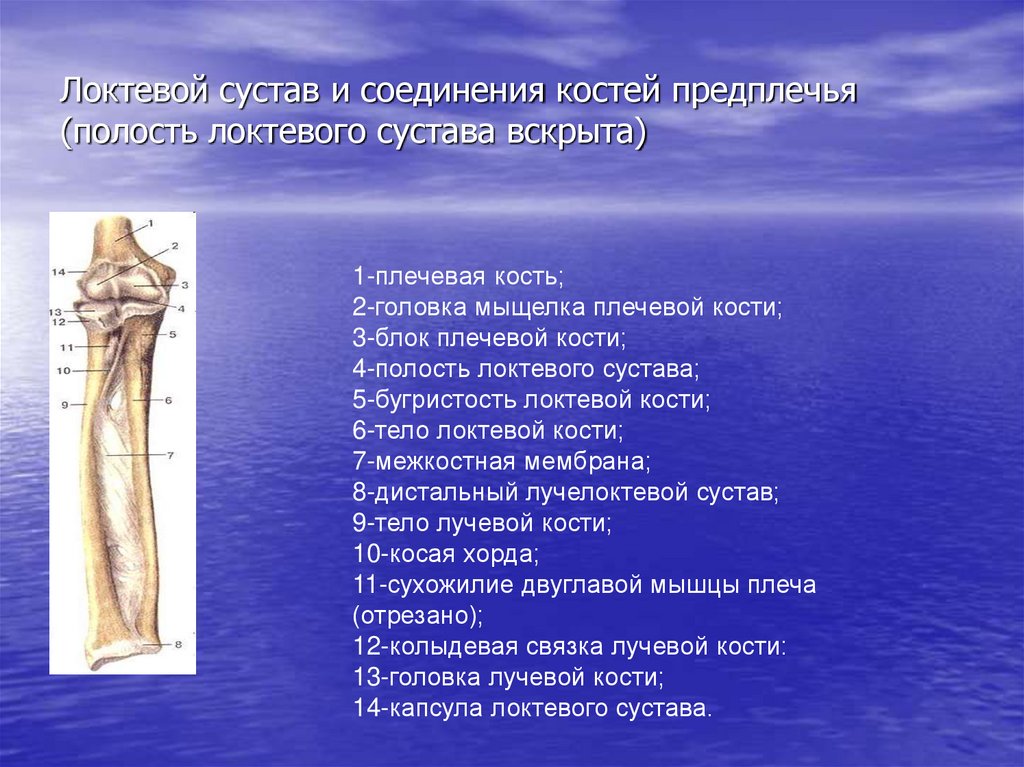
 Дистальнее головки локтевой кости располагается суставной диск, discus articularis. Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к медиальному шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава.
Дистальнее головки локтевой кости располагается суставной диск, discus articularis. Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к медиальному шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава. 

