Сосудистая киста и киста сосудистого сплетения
Сосудистая киста головного мозга
Киста – это патологическое образование в организме, имеющее чётко очерченные стенки и наполненное содержимым. Сосудистая киста головного мозга – это пузырь, наполненный жидкостью. Такой пузырь может «поселиться» в любом отделе черепа. Часто бывает так, что кисту находят при других обследованиях, изначально не связанных с мозгом, так как сама по себе она практически не тревожит человека. В других случаях сосудистая киста головного мозга сопровождается такой симптоматикой как ощущение давления внутри головы, незначительные нарушения слуха и зрения, нарушения координации движений, эпилепсия. Причины, по которым может возникать сосудистая киста головного мозга, разнообразны. К ним относятся инфекция в организме, некоторые аутоиммунные заболевания, механические повреждения, в том числе и сотрясение мозга, нарушенное кровообращение и ранее перенесённые микроинсульты. Врач должен назначить лечение, учитывая индивидуальные особенноси пациента, а также размеры и локализацию кисты.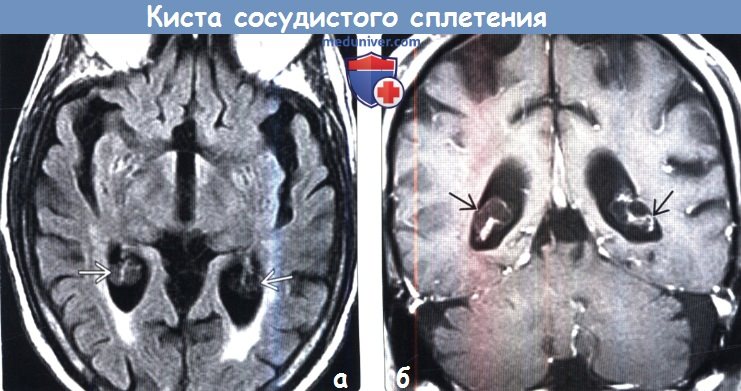
Киста сосудистого сплетения
Сосудистые плетения не имеют нервных клеток, и их функция заключается в питании головного мозга, посредством спинномозговой жидкости, которую эти сплетения и производят. В отдельных случаях, при очень быстром развитии мозга малыша всё свободное пространство между сосудистыми сплетениями заполняется этой самой жидкостью. Это и называют киста сосудистого сплетения. Киста сосудистого сплетения совершенно не влияет на мозг и его функции. Кроме такого такую патологию можно встретить как у некоторых детей старшего возраста, так и у некоторых взрослых. Как самостоятельное образование кисты сосудистых сплетений не опасны, но в сочетании с некоторыми другими патологиями могут влиять на здоровье и развитие человека.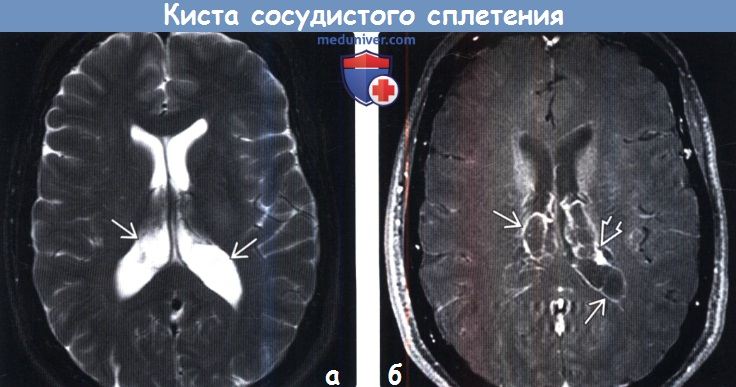
Киста сосудистого сплетения головного мозга
Киста сосудистого сплетения головного мозга – это достаточно распространённый диагноз в наше время. Следует знать, что это совершенно не опасный для человека диагноз. Чаще всего кисты сосудистых сплетений головного мозга обнаруживают у плода во время беременности или у совершенно маленьких деток сразу с первых дней жизни. Такая статистика существует потому что во время беременности женщины и в первые пол года-год после рождения делают больше всего полноценных обследований. Учитывая то, что киста сосудистого сплетения головного мозга совершенно никак не даёт знать о себе и не имеет никакой негативной симптоматики, многие люди не знают , что у них есть подобное заболевание.
Киста сосудистого сплетения головного мозга не имеет никакого влияния на работу мозга, не вызывает никаких отклонений в развитии и не нуждается в терапевтической или хирургической коррекции. Причиной таких образований могут быть осложнения при вынашивании пода или при родах. А также перенесённое матерью инфекционное заболевание незадолго до наступления беременности или непосредственно во время беременности.
[6], [7], [8], [9], [10], [11]
Кисты сосудистых сплетений у плода
Сосудистые сплетения – являются первой системой организма, которая начинает развиваться уже на шестой неделе после зачатия. В сосудистых сплетениях нет нервных клеток, но они играют важную роль в дальнейшем образовании нервных клеток мозга. Это достаточно сложные образования и наличие двух сосудистых сплетений говорит о том, что в дальнейшем две половины мозга будут адекватно развиваться.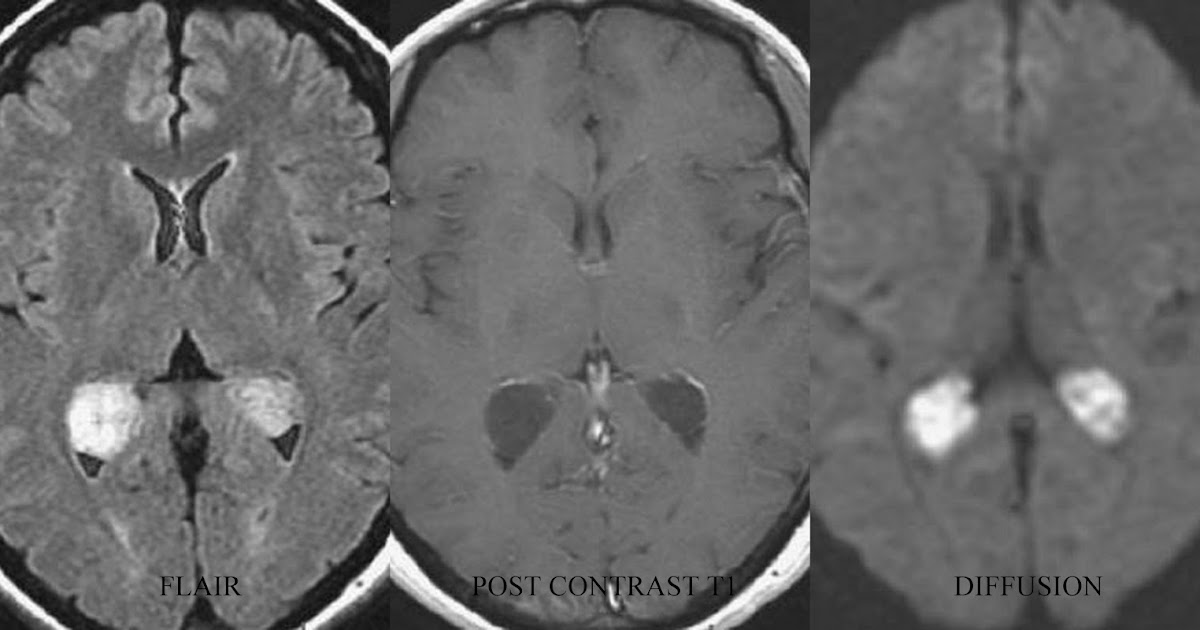 Кисты сосудистых сплетений у плода – это круглые полости, заполненные жидкостью, расположенные в области мозга в районе сосудистых сплетений. Такие образования чаще всего обнаруживаются у плода в периоде между 14й и 22й неделями. Статистика показывает, что уже к 28й неделе кисты постепенно саморассасываются и исчезают, так как к этому времени уже начинает своё развиватие мозг ребёнка и его функциональные показатели стабилизируются. На сегодняшний день кисты сосудистых сплетений у плода в медицинском мире относят к «мягким маркерам». Это патологии, при отдельном рассмотрении абсолютно безвредны и не влияют на функции организма, но могут быть связаны с повышением возможности развития других заболеваний или нарушений функциональных систем организма. Кисты сосудистых сплетений совершенно не имеют влияния на развитие плода и его самочувствие. Многие матери проявляют излишнее беспокойство, если УЗИ показывает присутствие кист сосудистых сплетений у плода, но квалифицированные врачи разъясняют, что это не страшно и нет поводов для беспокойства.
Кисты сосудистых сплетений у плода – это круглые полости, заполненные жидкостью, расположенные в области мозга в районе сосудистых сплетений. Такие образования чаще всего обнаруживаются у плода в периоде между 14й и 22й неделями. Статистика показывает, что уже к 28й неделе кисты постепенно саморассасываются и исчезают, так как к этому времени уже начинает своё развиватие мозг ребёнка и его функциональные показатели стабилизируются. На сегодняшний день кисты сосудистых сплетений у плода в медицинском мире относят к «мягким маркерам». Это патологии, при отдельном рассмотрении абсолютно безвредны и не влияют на функции организма, но могут быть связаны с повышением возможности развития других заболеваний или нарушений функциональных систем организма. Кисты сосудистых сплетений совершенно не имеют влияния на развитие плода и его самочувствие. Многие матери проявляют излишнее беспокойство, если УЗИ показывает присутствие кист сосудистых сплетений у плода, но квалифицированные врачи разъясняют, что это не страшно и нет поводов для беспокойства.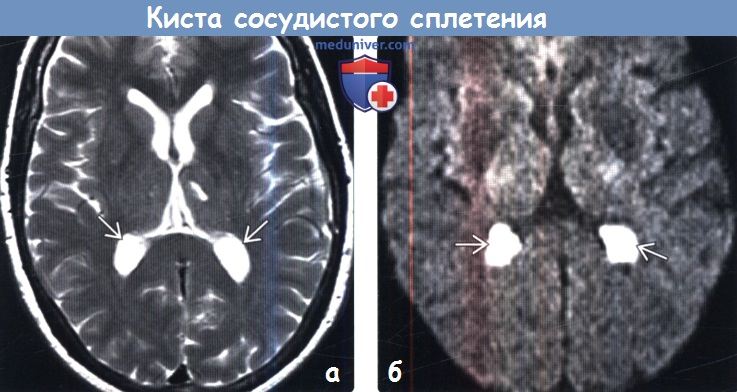
Кисты сосудистых сплетений у новорожденного
Кисты сосудистых сплетений у новорожденного в часто начинают формироваться ещё в момент внутриутробного развития. Согласно статистике, кисты сосудистых сплетений появляются на ранних сроках развития эмбриона и к более поздним срокам исчезают. Причиной того, что кисты сосудистых сплетений у новорожденного появились в более поздние периоды жизни, может быть перенесённая матерью во время беременности инфекция. Довольно часто причиной появления кист может быть обычный герпес. Также на возможность развития кисты сосудистых сплетений влияет то, как протекала беременность и как прошли роды. Обычно к первому году жизни малыша кисты проходит бесследно. Для исключения риска развития каких-либо параллельных болезней других органов, при наличии диагноза «киста сосудистых сплетений» у новорожденного следует обследоваться повторно в три месяца, в шесть месяцев и в один год. Если к тому времени киста не пройдёт самостоятельно, лечащий врач решит, как правильно поступить, исходя из результатов исследований и индивидуального развития ребёнка.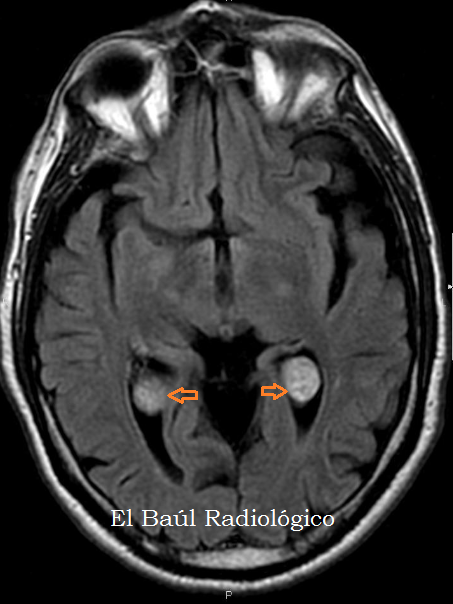
Кисты левого сосудистого сплетения
Сосудистые сплетения головного мозга являются одними из самых первых органов, которые закладываются в организме человека. Сосудистые сплетения принимают участие в непосредственном процессе производства спинномозговой жидкости, которая в дальнейшем даёт питание мозгу и отвечает за его нормальное развитие. Кисты сосудистых сплетений – это достаточно распространённый диагноз, особенно при внутриутробном развитии и у грудничков до года. Кисты левого сосудистого сплетения возникают из-за перенесённых матерью инфекционных заболеваний или проблемного вынащивания ребёнка. Киста сосудистого сплетения имеет тенденцию к образованию на любом внутричерепном участке в свободном пространстве рядом с сосудистыми сплетениями. Кисты левого сосудистого сплетения не опасны для жизни, и не требуют совершенно никакого лечения. По большей части известных случаев они исчезают сами по мере роста и стабилизации органов человека.
Многие люди очень переживают, услышав от врача этот на первый взгляд угрожающий диагноз «кисты левого сосудистого сплетения», но на самом деле все доктора утверждают, что этот диагноз не опасен и не поводов для тревоги.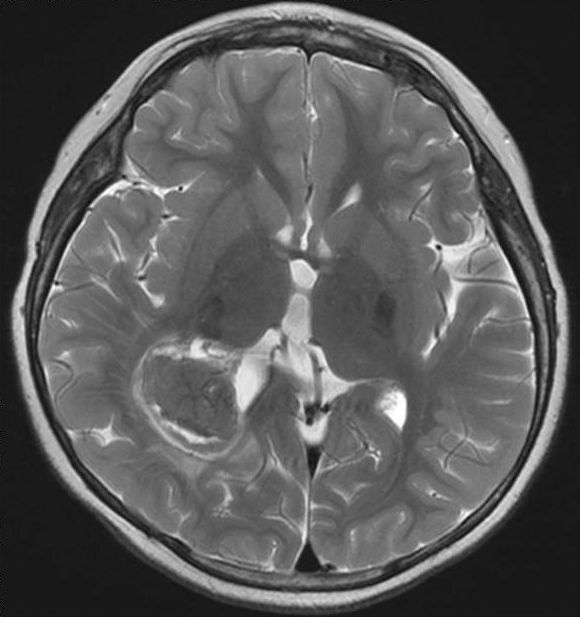
[12], [13]
Киста сосудистого сплетения слева
Киста сосудистого сплетения иногда может быть найдена у ребёнка в те периоды жизни, когда делается больше всего обследований. Как правило, это период внутриутробного развития и первый год жизни человека. Киста сосудистого сплетения слева не является страшным диагнозом и поводом для преждевременного беспокойства. В организме человека один из первых органов развиваются сосудистые сплетения. Нормальное развитие этих систем говорит о том, что в дальнейшем имеет место нормальное развитие полушарий мозга. Кисты сосудистого сплетения является так называемым «побочным эффектом» быстрого роста и развития мозга. Из-за достаточно динамичного роста свободное пространство между сосудистыми сплетениями заполняется образованиями с жидкостью внутри. Эти образования. Которые, собственно, и есть кисты сосудистого сплетения, исчезают по мере того, как развиваются все органы и мозг и организм начинает нормально функционировать.
Киста сосудистого сплетения слева не требует терапевтического вмешательства, проводятся только контрольные обследования, для возможности наблюдать динамику кисты.
Киста правого сосудистого сплетения
Сосудистые сплетения головного мозга являются одними из самых первых органов, которые закладываются в организме человека. Сосудистые сплетения принимают участие в непосредственном производстве спинномозговой жидкости, которая в дальнейшем обеспечивает питание мозга и отвечает за его нормальное развитие. Кисты сосудистых сплетений, пожалуй, самый распространённый диагноз, особенно при внутриутробном развитии и у грудничков до года. Киста правого сосудистого сплетения возникает из-за перенесённых матерью инфекционных заболеваний или проблемного вынашивания. Киста сосудистого сплетения можетпоявиться и развиваться на любом внутричерепном участке в свободном пространстве граничащим с сосудистыми сплетениями. Киста правого сосудистого сплетения не опасна для жизни, и кроме того, не требует специального лечения.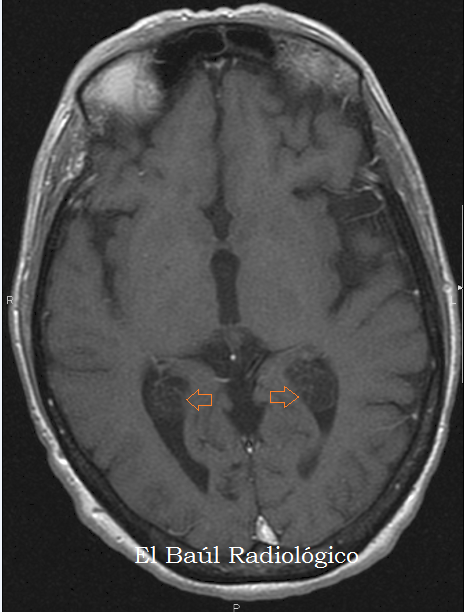
Киста сосудистого сплетения справа
Киста сосудистого сплетения может быть выявлена с помощью УЗИ ещё до рождения ребёнка при внутриутробном развитии. Иногда случается так, что жидкость, которую вырабатывают сосудистые сплетения, оказывается заблокированной среди, собственно, самих сплетений и тогда образуется специальная полость, в которой она содержится. Это и есть киста. Киста сосудистого сплетения справа может быть диагностирована как у новорожденного, так и у ребёнка младшего или старшего грудного возраста.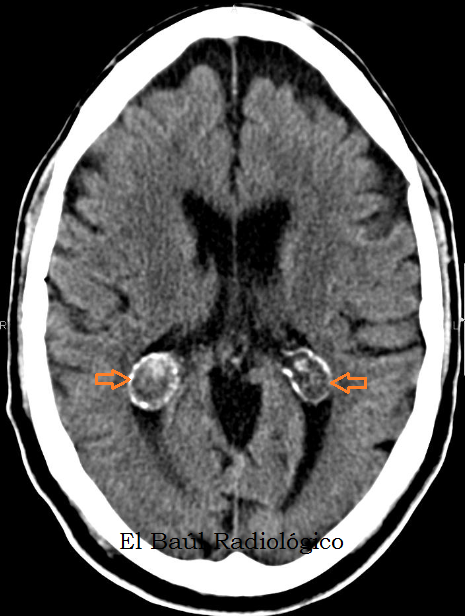 Но кисты сосудистых сплетений также могут быть и у взрослых людей. Так как эта патология никак не проявляет себя и не влечёт за собой никакой негативной симптоматики, часто взрослые люди просто не догадываются о её наличии. Киста сосудистого сплетения справа абсолютно безвредна и не влияет на психомоторную деятельность человека. Кроме того организм здорового человека самостоятельно справляется с этими кистами и потому в течение некоторого времени они проходят самостоятельно. Это говорит о том, что киста сосудистого сплетения не требует хирургического вмешательства и в большей части случае не требует даже терапевтического курса. Диагноз «киста сосудистого сплетения справа» не должен вызывать паники или неумеренного беспокойства. Для того чтобы избежать волнений стоит регулярно делать УЗИ, наблюдая за динамикой кисты.
Но кисты сосудистых сплетений также могут быть и у взрослых людей. Так как эта патология никак не проявляет себя и не влечёт за собой никакой негативной симптоматики, часто взрослые люди просто не догадываются о её наличии. Киста сосудистого сплетения справа абсолютно безвредна и не влияет на психомоторную деятельность человека. Кроме того организм здорового человека самостоятельно справляется с этими кистами и потому в течение некоторого времени они проходят самостоятельно. Это говорит о том, что киста сосудистого сплетения не требует хирургического вмешательства и в большей части случае не требует даже терапевтического курса. Диагноз «киста сосудистого сплетения справа» не должен вызывать паники или неумеренного беспокойства. Для того чтобы избежать волнений стоит регулярно делать УЗИ, наблюдая за динамикой кисты.
Кисты сосудистых сплетений у ребенка
Функция сосудистых сплетений в организме человека заключается в том, что эта система производит цереброспинальную жидкость, а также концентрирует уровень сахара в организме. Кисты сосудистых сплетений у ребёнка явление не редкое, но достаточно безопасное. Как правило, кисты сосудистых сплетений обнаруживают у новорожденных детей и младенцев грудного возраста, вплоть до одного года. По статистике у 50% наблюдаемых детей эти кисты двусторонние. В 97% случае кисты сосудистых сплетений саморазрешались за достаточно короткий период времени. В отдельных случаях. После диагностики, врачи назначают медикаментозную коррекцию, которая позволяет организму максимально быстро прийти в норму и разрушить кисты сосудистых сплетений у ребёнка.
Кисты сосудистых сплетений у ребёнка явление не редкое, но достаточно безопасное. Как правило, кисты сосудистых сплетений обнаруживают у новорожденных детей и младенцев грудного возраста, вплоть до одного года. По статистике у 50% наблюдаемых детей эти кисты двусторонние. В 97% случае кисты сосудистых сплетений саморазрешались за достаточно короткий период времени. В отдельных случаях. После диагностики, врачи назначают медикаментозную коррекцию, которая позволяет организму максимально быстро прийти в норму и разрушить кисты сосудистых сплетений у ребёнка.
Также специалисты советуют контролировать динамику кисты сосудистых сплетений посредством регулярных нейросонограмм. Наличие кисты сосудистых сплетений не влияет на развитие и функционирование мозга и организма ребёнка.
Двусторонние кисты сосудистых сплетений
Двусторонние кисты сосудистых сплетений составляют половину всех случаев диагностирования кисты. Такие кисты могут быть обнаружены при ультразвуковом исследовании у людей любого возраста, начиная с внутриутробного развития..jpg) Важно помнить, что наличие кист не оказывает никакого влияния на функции головного мозга и на общее состояние систем и органов организма. Также двусторонние кисты сосудистых сплетений не требуют лечения и, в большей части случаев, организм справляется с этим отклонением самостоятельно, постепенно разрушая кисту и восстанавливая нормальные показатели. Для полной уверенности в безопасности ситуации и для исключения наличия хромосомных патологий врачи после постановки диагноза «двусторонние кисты сосудистых сплетений» рекомендуют обратиться к специалисту-генетику. Также иногда врачи назначают коррекционные фармакологические средства, которые помогают организму справиться с кистой. При наличии двусторонней кисты сосудистых сплетений следует проводить ультразвуковое исследование каждые три месяца, чтобы наблюдать за динамикой кистозных образований и исключить параллельные патологии. Наличие двусторонней кисты сосудистых сплетений не является поводом для паники. Из-за низкого уровня квалификации некоторых специалистов, иногда при постановке подобного диагноза сразу же предлагают провести хирургическую операцию по удалению, но большинство специалистов в области медицины настаивают на том, что киста сосудистых сплетений не требует никаких вмешательств.
Важно помнить, что наличие кист не оказывает никакого влияния на функции головного мозга и на общее состояние систем и органов организма. Также двусторонние кисты сосудистых сплетений не требуют лечения и, в большей части случаев, организм справляется с этим отклонением самостоятельно, постепенно разрушая кисту и восстанавливая нормальные показатели. Для полной уверенности в безопасности ситуации и для исключения наличия хромосомных патологий врачи после постановки диагноза «двусторонние кисты сосудистых сплетений» рекомендуют обратиться к специалисту-генетику. Также иногда врачи назначают коррекционные фармакологические средства, которые помогают организму справиться с кистой. При наличии двусторонней кисты сосудистых сплетений следует проводить ультразвуковое исследование каждые три месяца, чтобы наблюдать за динамикой кистозных образований и исключить параллельные патологии. Наличие двусторонней кисты сосудистых сплетений не является поводом для паники. Из-за низкого уровня квалификации некоторых специалистов, иногда при постановке подобного диагноза сразу же предлагают провести хирургическую операцию по удалению, но большинство специалистов в области медицины настаивают на том, что киста сосудистых сплетений не требует никаких вмешательств.
Мелкие кисты сосудистых сплетений
Часто мамочек беспокоит вопрос может ли их ребёнок быть здоровым при наличии у него кист сосудистых сплетений. Ответ на этот вопрос почти однозначен – конечно, может! Важно понимать, что мелкие кисты сосудистых сплетений никак не влияют на развитие мозга и соответственно не влияют на психическое развитие человека. К сожалению, на сегодняшний день полноценно не известна природа происхождения кист сосудистых сплетений. По некоторым медицинским наблюдениям на частоту появления кист влияют определённые виды хромосомных патологий. Практика показывает, что кисты сосудистых сплетений могут встречаться как у абсолютно здоровых людей, так и у людей, которые имеют определённые отклонения от нормы в состоянии здоровья. Мелкие кисты сосудистых сплетений не являются отдельным заболеванием. Также как и не являются признаками какого-либо заболевания. Существует предположение, что такие образования возникают в результате внутриутробного инфицирования плода ещё на стадии развития. Для полного исключения любых вариантов патологических отклонений необходима консультация врача-генетика, который с помощью специальной современной программы сможет подсчитать степень риска.
Для полного исключения любых вариантов патологических отклонений необходима консультация врача-генетика, который с помощью специальной современной программы сможет подсчитать степень риска.
MEDISON.RU — УЗИ срединных кистозных структур мозга плода: полость верге и полость промежуточного паруса
Введение
Сложность оценки головного мозга плода обусловливается как многообразием различных патологий, так и вариабельностью нормы развития отдельных его структур. Современные ультразвуковые технологии позволяют существенно расширить возможности пренатальной дифференциации нормы и патологии мозга плода. Особое место современным эхографическим методикам отводится при оценке анатомии срединных структур мозга. Данная работа посвящена ультразвуковой идентификации естественных срединно расположенных кистозных структур головного мозга плода: полости Верге (ПВ) и полости промежуточного паруса. В связи с одинаковой пространственной локализацией считается, что эти полости сложно дифференцировать [1].
Полость vergae (син.: полость Верге, Verga’s ventricle, the sixth ventricle, the ventricle of Strambio, ventriculus fornicis, ventriculus triangularis, canal aqueduct) определяется в основном в период внутриутробного развития и у новорожденных. По данным литературы, во взрослой человеческой популяции эта полость встречается с частотой 1-9 % [2].
Дать однозначное анатомическое описание полости vergae сложно, так как ее картина вариабельна и зависит от вариантов анатомического соотношения мозолистого тела (МТ) и структур свода мозга [3-5].
В большинстве случаев (81 %) ПВ представлена в виде отдельной полости, расположенной кзади от полости прозрачной перегородки (ППП), что отмечается при прикреплении тела свода к корпусу МТ примерно на уровне его перешейка (77 %), не достигая валика или средней трети (4 %) (рис. 1, а, б).
Рис. 1. Ультразвуковая картина уровней прикрепления свода мозга к мозолистому телу.
а) Кпереди от перешейка мозолистого тела.
1, 2 — валик и ствол мозолистого тела, стрелка — свод мозга, ППП — полость прозрачной перегородки, * — полость Верге, V — червь мозжечка
б) На уровне перешейка.
в) На уровне валика.
г) Схематическая картина уровней прикрепления свода мозга к мозолистому телу и их встречаемость (%)..jpg)
При этих вариантах субкаллозальное пространство представлено двумя полостями. Часть полости кпереди от вертикально ориентированных столбов свода (columnae fornicis) называется ППП, тогда как кзади — ПВ [6]. При этом границами ПВ являются спереди структуры тела свода, сверху — МТ, сзади — валик МТ, снизу — комиссура гиппокампа. В коронарном сечении полость имеет примерно треугольную форму с МТ в основании [7].
При другом варианте, когда прикрепление свода происходит на уровне валика МТ (19 %) (рис. 1в), ПВ и полость ПП представлены одной каудально удлиненной и расширенной субкаллозальной полостью. Некоторые авторы отмечают, что при таком варианте развития было бы корректней все пространство называть «полостью ПП и Верге», но на практике обычно ее называют просто полость ПП [8].
Полость промежуточного паруса (cavum veli interpositi). Промежуточный парус (veli interpositi) — это верхняя стенка (крыша) третьего желудочка, которая представлена двумя слоями мягкой (сосудистой) мозговой оболочки головного мозга.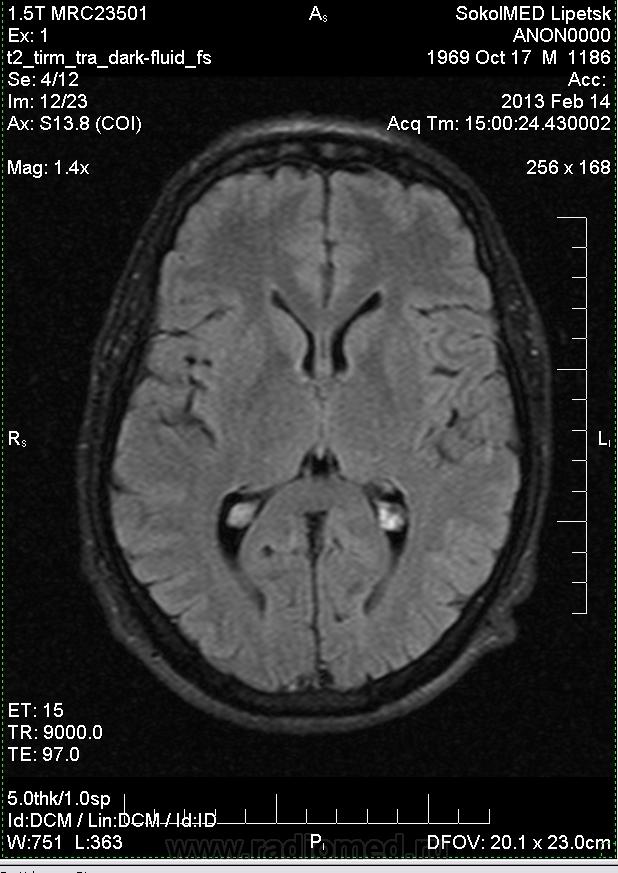 Последняя проникает в третий желудочек между затылочными долями полушарий и мозжечком, под валиком МТ и сводом. При этом верхний листок оболочки срастается с нижней поверхностью свода мозга. На уровне межжелудочковых отверстий этот листок подворачивается и переходит в нижний листок, который направляется назад, покрывая шишковидное тело и крышу среднего мозга [9]. Промежуток между складками этих двух листков мягкой мозговой оболочки в крыше третьего желудочка мозга и представляет естественную полость промежуточного паруса (рис. 2). Форма этой полости ближе к треугольной, соответственно ходу промежуточного паруса, с вершиной, обращенной кпереди. Границами ее являются: спереди — межжелудочковое отверстие (третий желудочек), сверху — столбы свода и валик МТ, снизу — внутренние церебральные вены и крыша среднего мозга, сбоку — столбы свода и таламус [10].
Последняя проникает в третий желудочек между затылочными долями полушарий и мозжечком, под валиком МТ и сводом. При этом верхний листок оболочки срастается с нижней поверхностью свода мозга. На уровне межжелудочковых отверстий этот листок подворачивается и переходит в нижний листок, который направляется назад, покрывая шишковидное тело и крышу среднего мозга [9]. Промежуток между складками этих двух листков мягкой мозговой оболочки в крыше третьего желудочка мозга и представляет естественную полость промежуточного паруса (рис. 2). Форма этой полости ближе к треугольной, соответственно ходу промежуточного паруса, с вершиной, обращенной кпереди. Границами ее являются: спереди — межжелудочковое отверстие (третий желудочек), сверху — столбы свода и валик МТ, снизу — внутренние церебральные вены и крыша среднего мозга, сбоку — столбы свода и таламус [10].
Рис.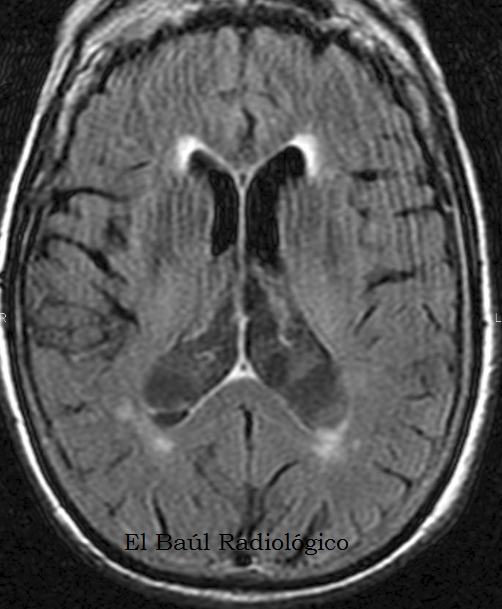 2. Сагиттальный ультразвуковой срез головного мозга плода с областью проекции полости промежуточного паруса (пунктирные линии).
2. Сагиттальный ультразвуковой срез головного мозга плода с областью проекции полости промежуточного паруса (пунктирные линии).
Обозначения: 1, 2 — валик и ствол мозолистого тела, стрелка — свод мозга, ППП — полость прозрачной перегородки, звездочка — полость Верге, V — червь мозжечка, 3v — третий желудочек.
Ранее мы описывали отдельную картину этих образований [11, 12], но полагаем, что важность дифференциальной диагностики образований мозга плода требует сравнительной характеристики ультразвуковой картины данных структур.
Материал и методы
Представлены два случая УЗИ головного мозга плода с отдельным изображением ПВ (наблюдение 1) и полости промежуточного паруса (наблюдение 2). В первом случае пациентка была направлена на исследование с диагнозом «межполушарная киста головного мозга плода», во втором — с вентрикуломегалией.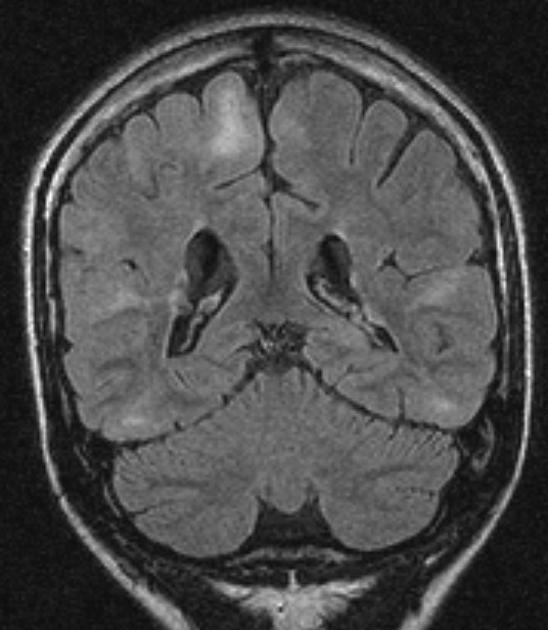 В обоих случаях беременности одноплодные, брак неродственный, заболеваний и воздействия каких-либо вредных факторов во время беременности не выявлено, соматический анамнез не отягощен. Срок беременности, по данным последнего менструального цикла, составил 33 нед в наблюдении 1 и 22 нед в наблюдении 2.
В обоих случаях беременности одноплодные, брак неродственный, заболеваний и воздействия каких-либо вредных факторов во время беременности не выявлено, соматический анамнез не отягощен. Срок беременности, по данным последнего менструального цикла, составил 33 нед в наблюдении 1 и 22 нед в наблюдении 2.
УЗИ проводилось с использованием трансабдоминального, а при необходимости и трансвагинального подходов. Применялись методики трехмерного реконструирования изображения, объемного контрастного изображения, мультиплоскостного анализа и цветового допплеровского картирования (ЦДК).
Оценка структур головного мозга плода в нашей практике всегда проводится по расширенному протоколу с изучением и аксиальных, и корональных, и сагиттальных сечений.
Клинический случай 1
При УЗИ один живой плод женского пола, с параметрами фетометрии, находящимися в пределах 33-34 нед беременности. Исследование вод, плаценты и пуповины патологии не выявило.
Исследование вод, плаценты и пуповины патологии не выявило.
В режиме 2D, на аксиальном срезе, при смещении проксимально с желудочкового среза, в проекции М-эхо, в средней трети выявлено овальное жидкостное включение размером 9,1×7,4 мм. Отмечено, что контуры образования ровные, содержимое однородное анэхогенное (рис. 3). Режим ЦДК показал отсутствие потоков. По остальным органам и структурам плода патологии при эхографии не было выявлено. Картина ППП в норме — ширина 6,4 мм.
Рис. 3. Аксиальный срез головного мозга, показывающий дополнительное межполушарное жидкостное образование (звездочка).
При анализе забранных объемных изображений в режиме 3D сравнительная оценка аксиальных сечений на различных уровнях при ультразвуковой томографии (TUI) наглядно демонстрировала, что дополнительное кистозное образование локализовалось несколько выше желудочкового среза, а ППП и третий желудочек являлись нормальными и интактными (рис. 4).
4).
Рис. 4. Томографический ультразвуковой режим, позволяющий оценить на ряде стандартных аксиальных срезов соотношение ППП, третьего желудочка и полученного образования.
Среднесагиттальный срез позволил убедиться, что картина комплекса ППП, МТ и картины структур задней затылочной ямки — без видимой патологии, а обнаруженное дополнительное кистозное образование находится непосредственно за полостью ПП, отдельно от нее и ограничено спереди сводом мозга, сверху телом, а сзади валиком МТ (рис. 5).
Рис. 5. Аксиальный и соответствующий среднесагиттальный срез трехмерной реконструкции головного мозга плода. Среднесагиттальный срез позволяет четко оценить анатомию и расположение жидкостного образования (полость Верге), ограниченного спереди сводом мозга, а сзади — валиком мозолистого тела.
Среднесагиттальный срез позволяет четко оценить анатомию и расположение жидкостного образования (полость Верге), ограниченного спереди сводом мозга, а сзади — валиком мозолистого тела.
Эта ультразвуковая картина позволила предположить, что описанная дополнительная «черная дыра» в проекции М-эхо мозга плода в данном наблюдении является отражением ПВ. Проведена объяснительная консультация, что данная картина отражает вариант нормального развития головного мозга плода.
В 38-39 нед беременности пациентка пришла на повторное УЗИ, в ходе которого отмечено нормальное развитие беременности, отсутствие патологии со стороны плода и уменьшение размеров описанной выше дополнительной полости (ПВ) в проекции срединных структур головного мозга плода до 6,1×4,3 мм.
В 39-40 нед произошли роды плодом женского пола массой 3360 г и оценкой по шкале Апгар 8-9 баллов. На момент написания данной статьи развитие ребенка нормальное.
На момент написания данной статьи развитие ребенка нормальное.
Клинический случай 2
При УЗИ один живой плод женского пола, с параметрами фетометрии, находящимися в пределах 23-24 нед беременности. Констатировано невыраженное расширение затылочного рога одного бокового желудочка (6,3 мм /9,4 мм). Других отклонений не выявлено.
При контрольном УЗИ в 26-27 нед на уровне аксиального стандартного желудочкового среза головного мозга плода в режиме 2D отмечено наличие межполушарного дополнительного вытянутого жидкостного включения (16×6,1 мм) кзади от таламуса. При этом боковые стенки ровные, задний контур нечеткий, передний полюс сужен и ориентирован к третьему желудочку, содержимое однородное анэхогенное (рис. 6). Режим ЦДК не показал наличия потоков. Из других структур отмечено наличие расширенного заднего рога одного бокового желудочка — 10,9 мм. ППП — 6 мм.
Рис. 6. Аксиальный желудочковый ультразвуковой срез головного мозга плода. Четырехконечная звездочка — дополнительное межполушарное жидкостное образование, ППП — полость прозрачной перегородки, ЗР — затылочный рог.
6. Аксиальный желудочковый ультразвуковой срез головного мозга плода. Четырехконечная звездочка — дополнительное межполушарное жидкостное образование, ППП — полость прозрачной перегородки, ЗР — затылочный рог.
Была проведена расширенная оценка структур головного мозга плода, с получением среднесагиттального и коронального срезов как в режиме 2D, так и с анализом забранных объемных изображений в режиме 3D. Среднесагиттальный срез позволил убедиться, что картина МТ и структур задней ямки — без видимой патологии (рис. 7). Выявлен вариант объединенного развития полости ПП и ПВ. На этом же срезе видно, что обнаруженное на аксиальном срезе дополнительное кистозное образование локализуется ниже валика МТ, с нижним полюсом на 4,7 мм выше от верхней границы червя. Отмечается вытянутость переднего полюса этого образования в сторону третьего желудочка. На коронарном срезе описанное жидкостное образование отображается непосредственно между боковыми желудочками головного мозга, без наличия четких смежных границ и разделения сосудистых сплетений. ЦДК показывает, что внутренняя мозговая вена проходит по нижнему краю этого жидкостного образования (рис. 8).
ЦДК показывает, что внутренняя мозговая вена проходит по нижнему краю этого жидкостного образования (рис. 8).
Рис. 7. Объемная реконструкция среднесагиттального среза головного мозга плода позволяет оценить, что ниже валика мозолистого тела, не достигая червя мозжечка, визуализируется дополнительная жидкостная полость (полость промежуточного паруса).
Рис. 8. Среднесагиттальный срез с цветовым допплеровским картированием показывает, что внутренняя мозговая вена проходит по нижней границе диагностированной кистозной полости (полость промежуточного паруса).
Эта ультразвуковая картина позволила предположить, что описанная дополнительная «черная дыра» в проекции М-эхо мозга плода в данном наблюдении является отражением расширенной полости промежуточного паруса головного мозга плода.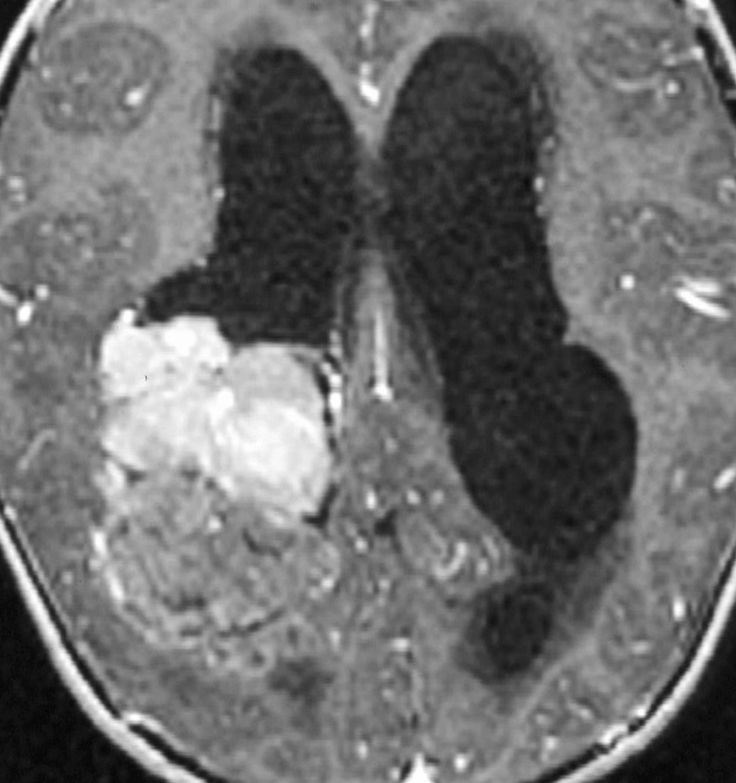
При повторном исследовании в 33-34 нед рост этой полости не отмечен — 16×6,9 мм, вентрикуломегалия также не прогрессировала — размер затылочного рога составил 10,2 мм.
В 40 нед произошли нормальные роды плодом женского пола с массой 3 900 г, развитие ребенка без особенностей.
Обсуждение
Любое дополнительное образование головного мозга плода, выявленное при пренатальной эхографии, требует проведения дифференциальной диагностики с целью определения его нозологической формы, что необходимо для проведения объективной прогностической консультации.
По расположению выявленных нами дополнительных жидкостных образований дифференциальный ряд может (или должен) включать: 1) полость Верге; 2) аневризму вены Галена; 3) субарахноидальную кисту цистерны четверохолмия; 4) кисту шишковидного тела; 5) расширенную полость промежуточного паруса [1, 13].
Рассмотрим представленные нами случаи.
Локализация описываемых межполушарных кистозных образований выше крыши четверохолмия, как показано на рисунке 2, исключала субарахноидальную кисту цистерны четверохолмия. Это подтверждает и расположение выявленного образования выше внутренних мозговых вен, тогда как киста цистерны четверохолмия должна располагаться под ними [14].
Эти же доводы позволили исключить и кисту шишковидного тела. Кроме того, форма последней предполагает наличие правильного овала, в отличие от полости промежуточного паруса, форма которой ближе к треугольной или трапециевидной [10].
Отсутствие потоков при ЦДК в кистозных образованиях в наших наблюдениях исключило аневризму вены Галена [15].
После этих рассуждений в ряду дифференциальной диагностики у нас остались две нозологии: ПВ и расширенная полость промежуточного паруса (киста сосудистой оболочки третьего желудочка). Одинаковая пространственная локализация усложняет дифференцировку этих образований при наличии только одной из них.
На стандартных аксиальных срезах дифференциальным признаком может служить оценка формы выявленного кистозного образования: ПВ имеет правильную форму, а полость промежуточного паруса ближе к треугольной, с вытянутой кпереди в сторону третьего желудочка вершиной. Наш опыт позволяет предположить, что помочь в дифференциации может и уровень расположения кистозного образования (только в случаях сохраненной анатомии МТ). Так, расширенная полость промежуточного паруса на аксиальном срезе визуализируется на уровне третьего желудочка, тогда как ПВ — на уровне или несколько выше желудочкового среза. На коронарном срезе полость промежуточного паруса отражается в контакте с телами боковых желудочков, что не является типичным при визуализации ПВ, и не имеет четкой задней границы, тогда как ПВ имеет четкий задний контур, являющийся отражением валика МТ.
Среднесагиттальное ультразвуковое сечение головного мозга плода позволяет провести окончательную дифференцировку представленных нами образований, что основано на возможности оценки границ и анатомии полости ПП, ПВ и полости промежуточного паруса, крыши четверохолмия. Если ПВ ограничена сзади валиком МТ, то полость промежуточного паруса находится ниже уровня последнего.
Итак, мы убедились, что имеем дело с полостью vergae в первом наблюдении и полостью промежуточного паруса во втором.
Следующий вопрос — как проводить пренатальное консультирование при наличии выявляемой картины этих полостей.
В литературе, посвященной ультразвуковой пренатальной диагностике, четких ответов на эти вопросы мы не нашли. В анатомии наличие полости vergae приводится как вариация развития головного мозга плода и новорожденного, которая впоследствии в большинстве случаев подвергается регрессу. Но в то же время есть описания синдромов (Cavum septum pellucidum-Cavum vergae-macrocephalyseizuresmental retardation syndrome и Hall-Riggs syndrome) с выраженной задержкой развития детей, при которых в ряду описанных признаков есть полость ПП и ПВ [16].
Что же касается полости промежуточного паруса, то у большинства плодов она также является сомкнутой и не отражается при УЗИ, но в ряде случаев она может быть расширена и визуализируется как межполушарное кистозное образование [17].
В литературе нет четких критериев для идентификации визуальной картины расширения полости от истинного кистозного образования промежуточного паруса. Некоторые авторы предлагают при расширении более 10 мм в поперечном размере на аксиальном срезе оценивать как кисту промежуточного паруса (cyst of the cavum veli interpositi) [10]. Р. Vergani и соавт. [18] сделали вывод, что межполушарные физиологические полости могут быть внутриутробно дифференцированы от патологических образований на основе местоположения, размера кисты, изменения размера в динамике и наличия или отсутствия сопутствующих аномалий.
Анализ пренатально установленных случаев, по данным авторов [17, 19], показал, что кистозное образование в проекции промежуточного паруса может вызвать гидроцефалию за счет нарушения оттока из третьего желудочка. Так, из 20 плодов с кистозными образованиями в проекции промежуточного паруса у 7 было расширение желудочковой системы, 3 из которых понадобилось оперативное вмешательство. Другие авторы сообщают о благоприятном течении и исходе этой патологии у 16 плодов из 20 [1, 20, 21].
Р. Vergani и соавт. [18] подчеркивают, что благоприятный исход отмечается в большинстве случаев при расширении имеющейся полости, а отягощенный — при наличии кистозного новообразования. К сожалению, пренатальная дифференцировка этих ситуаций не всегда возможна.
При пренатальной диагностике изолированного расширения полости промежуточного паруса прогноз для ребенка в большинстве случаев является благоприятным. Хромосомная патология отмечена только у одного плода у матери в возрасте 40 лет. Отягощающими признаками являются наличие сочетанной патологии мозга, большой размер образования и увеличение его в динамике.
Заключение
Проведение ультразвуковой дифференциальной диагностики срединных кистозных образований головного мозга является очень важной и очень сложной задачей, от результата которой зависит пренатальное консультирование и исход для плода. Решение этой задачи требует экспертного подхода с обязательным анализом среднесагиттального среза головного мозга плода.
Литература
- D’addario V., Pinto V., Rossi A.C. et al. Cavum veli interpositi cyst: prenatal diagnosis and postnatal outcome // Ultrasound. Obstet. Gynecol. 2009. 34. P. 52-54.
- Schwidde J.T. Incidence of cavum septi pellucidi and cavum vergae in 1032 human brains // Arch. Neurol. Psychiatry. 1952. 67. Р. 625-632.
- Rakic P., Yakovlev P. Development of the corpus callosum and cavum septi pellucidi in man // J. Comp. Neurol. 1968. 132. P. 45-72.
- Gray H. Anatomy of the Human Body. 20th ed. New York, NY: Bartleby. 2000.
- Illustrated Encyclopedia of Human Anatomic Variation: Opus III: Nervous System Variations of Position and Area of Fornix and Septum Pellucidum Bergman R.A., Afifi A.K., Miyauchi R.
- Callen P.W., Callen A.L., Glenn O.A., Toi A. Columns of the fornix, not to be mistaken for the cavum septi pellucidi on prenatal sonography // J. Ultrasound. Med. 2008. 27. P. 25-31.
- Mansour Ghada M Cavum vergae. 2003-01-16-12 // www.TheFetus.net
- Winter T.C., Kennedy A.M., Byrne J. et al. The Cavum Septi Pellucidi. Why Is It Important? // J. Ultrasound. Med. 2010. 29. P. 427-444.
- Сапин М.Р. Т.3. Анатомия человека. ГЭОТАР-Медиа, 2009. С. 65-66.
- Knipe H., Gaillard F. https://radiopaedia.org/articles/velum-interpositum
- Эсетов М.А., Бекеладзе Г.М., Гусейнова Э.М. Ультразвуковая анатомия головного мозга плода: варианты развития полости Верге // Пренат. Диагн. 2010. Т. 9 (1). С. 41-47.
- Эсетов М.А., Бекеладзе Г.М., Гусейнова Э.М. Эхография центральной нервной системы плода. Полость промежуточного паруса: собственное наблюдение и обзор литературы // Пренат. Диагн. 2015. Т. 14 (1). С. 46-51.
- Pilu G., Falco P., Perolo A. et al. Differential diagnosis and outcome of fetal intracranial hypoechoic lesions: report of 21cases // Ultrasound Obstet. Gynecol. 1997. 9. P. 229-236.
- Blasi I., Henrich W., Argento C., Chaoui R. Prenatal Diagnosis of a Cavum Veli Interpositi // J. Ultrasound. Med. 2009. 28. P. 683-687.
- Эсетов М.А., Бекеладзе Г.М., Гусейнова Э.М. Пренатальная диагностика сосудистой мальформации с эктазией вены Галена: возможности современных ультразвуковых технологий // Пренат. Диагн. 2010. Т. 9 (2). С. 150-156.
- Silengo M., Rigardetto R. Hall-Riggs syndrome: a possible second affected family? // J. Med. Genet. 2000. 37. P. 886-889.
- Chen C.Y., Chen F.H., Lee C.C. et al. Sonographic characteristics of the cavum velum interpositum // AJRN Am. J. Neuroradiol. 1998. 19. Р. 1631-1635.
- Vergani P., Locatelli A., Piccoli M.G. et al. Ultrasonographic differential diagnosis of fetal intracranial interhemispheric cysts // Am. J. Obstet. Gynecol. 1999. 180. Р. 423-428.
- Hertzberg B.S., Kliewer M.A., Provenzale J.M. Cyst of the velum interpositum: antenal ultrasonographic features and differential diagnosis // J. Ultrasound. Med. 1997. 16. Р. 767-770.
- Eisenberg V.H., Zalel Y., Hoffmann C. et al. Prenatal diagnosis of cavum velum interpositum cysts: significance and outcome // Prenat. Diagn. 2003. 23. Р. 779-783.
- Shah P.S., Blaser S., Toi A. et al. Cavum veli interpositi: prenatal diagnosis and postnatal outcome // Prenat. Diagn. 2005. 25. Р. 539-542.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
причины возникновения патологии головного мозга у новорожденного, ребенка, симптомы мелких кист желудочка, лечение у взрослых и детей
Сосудистое сплетение – это скопление артерий и вен, участвующих в выработке и транспортировке спинномозговой жидкости (ликвора), которая необходима для питания клеток головного мозга. При избыточной секреции происходит задержка ликвора в полости желудочков, которая на нейросонографии или МРТ выглядит, как киста. Чаще всего не проявляется клинически, у плода может рассасываться без последствий. Такие образования могут встречаться и в более старшем возрасте.
📌 Содержание статьи
Что такое киста сосудистого сплетения
Формирование кистозных структур у плода начинается с 13 недели беременности. В этот период в мягкой мозговой оболочке возникает сетчатое образование, пустые пространства которого заполнены жидкостью, поэтому на УЗИ это имеет вид кисты. По мере роста и формирования тканей головного мозга такие скопления сосудов не визуализируются.
Киста сосудистого сплетения на УЗИПоэтому, несмотря на название, по существу такие кисты у плода не являются аномалией развития, правильнее их называть псевдокистами.
По морфологическому строению киста сосудистого сплетения – это полость, в которой содержится спинномозговой ликвор. Если нет других признаков поражения органов, то последствий для развития ребенка в дальнейшем не отмечается.
Рекомендуем прочитать статью о внутричерепной гипертензии. Из нее вы узнаете о заболевании и причинах его развития, симптомах синдрома у детей и взрослых, методах диагностики и лечения, прогнозе для больных.
А здесь подробнее об опухолях сосудов.
Причины образования в головном мозге у взрослых и детей
Во взрослом возрасте практически не выявляют кисту сосудистого сплетения, так как у здорового человека нет анатомических предпосылок для ее формирования. Поэтому при обнаружении подобной структуры нужно провести углубленную диагностику для исключения мальформации сосудов, аневризмы, микроинсульта.
У детей могут (как исключение) оставаться нерассосавшиеся кисты после рождения, они также не дают признаков неврологических нарушений.
Более серьезного отношения требуют появившиеся образования головного мозга при наличии таких факторов:
- травма при родах или в постнатальном периоде,
- инфекционные болезни,
- нарушение строения костей черепа,
- аномальное развитие внутренних органов.
Почему может быть выявлена у новорожденного
Односторонние или двусторонние кисты у младенца без сопутствующих отклонений признаются одним из вариантов нормы. Если же при обследовании во внутриутробном периоде или после рождения ребенка отмечено сочетание с другими нарушениями, то это может быть признаком хромосомного дефекта – синдромов Эдвардса или Дауна. При первой патологии выявляют такие признаки:
- деформация лицевой и мозговой части черепа;
- низко расположенные уши, мочки нет, слуховой проход узкий;
- маленькая нижняя челюсть и рот;
- короткая грудина;
- пятка выступает, а свод стопы провисший;
- дефекты строения сердца – перегородок, клапанов аорты и легочного ствола.
Для синдрома Дауна характерными аномалиями развития являются:
- уплощенное лицо,
- короткий череп с плоским затылком,
- кожная складка на шее,
- короткие конечности и пальцы,
- аномальное строение ротовой полости,
- пороки развития сердца.
Классификация по местам образования и поражения
В зависимости от места выявления и множественности кистозных образований могут быть поставлены различные диагнозы. Они чаще всего не имеют клинического значения, а важны для последующего наблюдения за пациентом.
Правого желудочка или односторонняя
Если выявлена киста в одном из боковых желудочков мозга (левом или правом), то ее относят к одностороннему варианту. Обычно в таких случаях беременных женщин направляют на генетическое консультирование для предотвращения рождения ребенка с хромосомными дефектами.
Билатеральные ки
Лечение опухоли сосудистого сплетения / Allhospital.info
- Процедуры
- Лечение рака пищевода (43)
- Лечение рака шейки матки (41)
- Лечение рака кожи (14)
- Скрининг рака (23)
- Лечение рака мочевого пузыря
- 22)
- Лечение рака простаты (22)
- Лечение рака легкого (42)
- Лечение рака груди (71)
- Лечение острого лейкоза (40)
- Лечение хронического лейкоза (Хронический лейкоз) 18)
- Лечение рака почки (22)
- Лечение рака толстой кишки / кишечника (19)
- Лечение рака печени (21)
- Химиотерапия (32)
- лечение рака желчного пузыря 19)
- Лечение рака гортани (19)
- Лучевая терапия (30)
- Яичниковый баллон Лечение рака (19)
- Консультация онколога (32)
- Лечение рака яичек (13)
- Лечение рака поджелудочной железы (13)
- Лечение рака желудка (14)
- лечение (13)
- Лечение рака влагалища (13)
- Лечение рака эндометрия (12)
- Операция по лечению рака кожи Мооса (11)
- Лечение киберножом (15) lymphoma
- лечение (12)
- Лечение рака головы и шеи (14)
- Процедура Уиппла (11)
- Стадия рака (9)
- Брахитерапия (15)
- Лечение рака желчных протоков (12)
- Лечение доброкачественной опухоли мягких тканей (10)
- Лечение дисэмбриопластической нейроэпителиальной опухоли (3)
- Лечение рака полости рта (12)
- Иммунотерапия (11)
- Лечение нейробластомы (10)
- Лечение опухоли спинного мозга (10)
- Лечение ствола головного мозга (10)
- 13)
- Лечение хондробластомы (9)
- Протонная терапия (8)
- Лечение неходжкинских лимфом (7)
- Консультация по лечению множественной миеломы (6) (70008) Радиотерапия (6) )
- Процедуры
- Ринопластика (52)
- Грудные имплантаты (28)
- Липосакция (24)
- Хирургия век (29)
- Подтяжка лица (подтяжка лица) (абдоминопластика) (237)
- Уменьшение груди (28)
- Подтяжка груди (20)
- Уменьшение мужской груди (16)
- Отопластика (12)
- Лечение морщин
- 17)
- Процедуры
- Экстракорпоральное оплодотворение (ЭКО) (46)
- Искусственное оплодотворение (14)
- Консультация по ИВФ (17)
- Замораживание эмбрионов (12)
- Процедуры
- Медицинский осмотр (45)
- Обследование женского здоровья (14)
- Обследование мужского здоровья (14)
- Вакцинация (62)
- (7) Консультация врача (7)
- Абдоминальное обследование (5)
- Люмбальная пункция (5)
- Инъекция тромбоцитарной плазмы (prp) (3)
- Экстракорпоральная ударно-волновая терапия (eswt) (5)
- 9 (4)
- Медицинское заключение (1)
- Лечение синдрома Марфана (2)
- Консультация врача (3)
- Трансплантация стволовых клеток (3)
- Процедуры
- Замена тазобедренного сустава (70)
- Замена коленного сустава (30)
- Хирургия синдрома запястного канала (27)
- Хирургия связок коленного сустава (acl) (23)
- K (25)
- Хирургия мениска (21)
- Консультация ортопеда (37)
- Артроскопия тазобедренного сустава (21)
- Артроскопия плеча (20)
- Контракт Dupurey
- Лечение перелома кости (17)
- Хирургия костного мозга (16)
- Лечение перелома коленного сустава (20)
- Хирургия вращательной манжеты (12)
- Удаление доброкачественной опухоли кости (20)
- Замена плеча (17)
- Лечение перелома голеностопного сустава (18)
- Лечение перелома шейки матки 9000 8 (17)
- Лечение спускового пальца (16)
- Артроскопия голеностопного сустава (17)
- Лечение перелома бедренной кости (17)
- Лечение остеоартрита (14) g (18)
- Хирургия коленного сустава (17)
- Удаление кисты ганглия (16)
- Разрыв ахиллова сухожилия (15)
- Лечение синдрома Де Кервейна (13) (13)
- Восстановление плечевой связки (14)
- Боковое освобождение надколенника (12)
- Операция на связке коленного сустава (pcl) (13)
- Пластика надколенника (11)
- Лечение ишиаса (11)
- Хирургия стопы (13)
- Лечение остеопороза (12)
- Восстановление сухожилий (12) 9000 6
- Операция при переломе бедра (11)
- Артропластика коленного сустава (10)
- Лечение перелома (13)
- Лечение вывиха надколенника (8)
- (Внешняя фиксация перелома) Лечение аваскулярного некроза (avn) (12)
- Лечение перелома плеча (12)
- Остеотомия (8)
- Артроскопия локтя (8)
- Замена голеностопного сустава (8) стабилизация (7)
- Хирургия голеностопного сустава (8)
- Хирургия плечевого сустава (7)
- Удаление синовиума (8)
- Артропластика бедра (10) (10) Лечение косолапости )
- Ампутация конечности (10)
- Хирургия плеча (8)
- Хирургия кисти (8)
- Локоть r Замена (9)
- Пластика акромиально-ключичного сустава (7)
- Лечение вывиха плеча (7)
- Реконструкция плечевого сухожилия (7)
- Ревизионная хирургия сустава (6) декомпрессия (7)
- Стабилизация коленной чашечки (5)
- Лечение ахиллова тендинита (7)
- Лечение вывиха бедра (7)
- Лечение перелома ладьевидной кости
- 0006 (1) Лечение перелома ладьевидной кости 9000 (1) (8)
- Операция на локтевом суставе (8)
- Операция на бедре (7)
- Операция на Mpfl (медиальная надколенниковая связка) (5)
- Лечение кисты Бейкера
- (7) (7) Лечение (7)
- Лечение вывиха локтя (7)
- Артропластика плеча (7)
- Лечение защемленного нерва (6)
- Обработка абсцесса (4)
- Лечение врожденного вывиха бедра (7)
- Лечение невромы Мортона (6)
- Лечение синдрома импинджмента (50009)
- Синдром кубитального канала (6)
- Лечение растяжения связок колена (7)
- Совместная инъекция (5)
- Лечение остеомаляции (7)
- Лечение замороженного плеча (7) Лечение кокцидинии (6)
- Лечение хондромы (6)
- Лечение остеохондроза (7)
- Лечение болезни Педжета (7)
- Лечение синовэктомии в суставах 9000 (5) (5)
- Реконструкция мышц (7)
- Обработка колена прыгуна (7) 9 0005 Лечение подошвенного фасциита (5)
- Фиксация перелома плеча (6)
- Фиксация перелома плеча (6)
- Лечение ювенильного идиопатического артрита (7) (7) (7)
- Лечение деформации шейки матки (280)
- Лечение нестабильности запястья (4)
- Лечение ансеринового бурсита Pes (7)
- Лечение несовершенного остеогенеза (oi) (6) hip (5)
- Лечение локтевого сустава малой лиги (5)
- Лечение боли в локте (5)
- Лечение болезни Осгуда-Шлаттера (7)
- Лечение остеомы (6)
- Отделение лечение синдрома (4)
- Лечение растяжения локтевого сустава (7)
- Лечение деформации Бутоньерки (4) 900 09
- Удаление металлического имплантата (6)
- Замена сустава пальца ноги (5)
- Услуги протеза (6)
- Замена плюснефалангового сустава (4)
- Имплантат пальца ноги (5)
- Обработка пальцев ног молотком, когтем или киянкой (1)
- Обработка рахита (4)
- Удаление проволоки Киршнера (5)
- Обработка несоответствия длины ног (lld) (4)
- Консультация по поводу артроза (1)
- Имплантация аутологичных хондроцитов (aci) (1)
- Трохлеопластика (1)
- Операция на связке коленного сустава (mcl) (1)
- декомпрессия голени. (1)
- Процедуры
- Операция по аортокоронарному шунтированию (cabg) (28)
- Имплантация кардиостимулятора (26)
- Замена сердечного клапана (23)
- Коронарная ангиограмма
- 0009 (
- ) Консультация (90)
- Электрокардиограмма (ЭКГ или ЭКГ) (24)
- Сердечная аритмия — катетерная абляция (19)
- Закрытие дефекта межпредсердной перегородки (asd) (21)карда (21) 15)
- Закрытие дефекта межжелудочковой перегородки (vsd) (20)
- Ремонт митрального клапана (15)
- Имплантация имплантируемого кардиовертера-дефибриллятора (icd) (17)
Изолированная киста сосудистого сплетения плода
Каковы основные клинические последствия изолированной кисты сосудистого сплетения?
При выявлении кисты сосудистого сплетения необходимо оценить наличие структурных аномалий и других сонографических маркеров анеуплоидии с помощью подробного анатомического исследования плода, проводимого опытным врачом.Должно быть включено подробное обследование сердца плода (вид из четырех камер и вид оттока) и рук (на предмет «сжимания» или другого ненормального положения), а также биометрия плода для оценки ограничения внутриутробного развития. Если других сонографических отклонений нет, киста сосудистого сплетения считается изолированной.
Киста сосудистого сплетения не считается структурной или функциональной аномалией головного мозга. Большинство кист сосудистого сплетения изолированы и возникают при беременностях с низким риском. 2 Единственная значимая связь между изолированной кистой сосудистого сплетения и возможной проблемой плода — это трисомия 18. Кисты сосудистого сплетения присутствуют у 30–50% плодов с трисомией 18. Трисомия 18 характеризуется серьезными структурными аномалиями. и аномальные результаты сонографии. 3 Когда плод поражен трисомией 18, почти всегда очевидны множественные структурные аномалии, включая структурные дефекты сердца, сжатые руки, деформацию стопы стопы, ограничение роста и многоводие.Когда помимо кист сосудистого сплетения присутствует структурная аномалия, вероятность трисомии 18 составляет 37%. 4
При отсутствии сопутствующих сонографических отклонений вероятность трисомии 18 чрезвычайно низка при беременностях с низким риском. Исследования 1990-х годов показали, что риск трисомии 18 с изолированной кистой сосудистого сплетения составлял примерно от 1 из 200 до 1 из 400. 5,6
Основываясь на метаанализе 14 исследований, опубликованных до 2000 года, Ghidini et al. использование составного (+) отношения правдоподобия 7.09 (95% ДИ, 3,97–12,18) .4 Крупное одноцентровое когортное исследование (N = 1111 случаев изолированной кисты сосудистого сплетения), опубликованное в 2008 г., показало гораздо более низкий риск. 7 Учитывая значительные улучшения в технологии визуализации и скрининга на анеуплоидии в последние годы, риск трисомии 18 в условиях изолированной кисты сосудистого сплетения в настоящее время считается намного ниже.
При обнаружении изолированной кисты сосудистого сплетения чем отличается консультирование женщин с нормальным скринингом от тех, чей скрининг указывает на повышенный риск?
При консультировании женщины после пренатального выявления кисты сосудистого сплетения плода следует руководствоваться наличием или отсутствием других сонографических маркеров или структурных аномалий, результатами скрининга матери на риск трисомии 18 (если проводился) и возрастом матери (рис. 2).
У женщин с отрицательным результатом скрининга на трисомию 18 (скрининг в первом или втором триместре) и у которых при детальном ультразвуковом исследовании не выявляются другие структурные аномалии плода, обнаружение изолированной кисты сосудистого сплетения не требует дополнительных генетических исследований. Некоторые эксперты полагают, что врачу нет необходимости обсуждать такое открытие с пациентом, потому что это можно считать нормальным вариантом8. Если это обсудить, пациент может быть уверен в чрезвычайно низком риске трисомии 18.
Генетическое консультирование следует предложить женщинам, чей скрининг (например, сывороточный или комбинированный) указывает на повышенный риск трисомии 18. Если скрининг сыворотки не проводился или был отклонен, его можно провести в это время. Консультации должны включать обсуждение связи между кистами сосудистого сплетения и трисомией 18, а также должны быть предложены диагностические тесты. 9
Неинвазивное пренатальное тестирование может быть разумным вариантом для женщин, обеспокоенных связанным с процедурой риском потери беременности. 10
Ультразвуковые характеристики кист сосудистого сплетения (размер, сложность, латеральность и стойкость) не должны использоваться для дальнейшего изменения риска, потому что эти факторы существенно не влияют на вероятность трисомии 18. Наличие кисты сосудистого сплетения существенно не влияет на вероятность трисомии 18. не изменяют риск трисомии 21, и результаты не должны использоваться для изменения риска трисомии 21 у пациентки. 11
Как следует наблюдать за женщиной с анизолированной кистой сосудистого сплетения на протяжении всей беременности?
Более 90% кист сосудистого сплетения рассасываются, чаще всего к 28 неделям. 12,13 Исследования, оценивающие исходы развития нервной системы у детей-эуплоидов, рожденных после пренатального диагноза кисты сосудистого сплетения, не показали различий в нейрокогнитивных способностях, двигательной функции или поведении. 14-16
Следовательно, ни серийное дородовое ультразвуковое исследование, ни послеродовое обследование не являются клинически полезными.
ССЫЛКИ
1. Landy HJ. Ассоциация пола плода в изолированных кистах сосудистого сплетения плода.J Ultrasound Med., 1999; 18 (11): 769-771.
2. Бронстин Р., Ли В., Веттрейно И.М., Хуанг Р., Комсток С.Х. Сонография во втором триместре и трисомия 18: значение изолированных кист сосудистого сплетения после осмотра рук плода. J Ultrasound Med. 2004; 23 (2): 241-245.
3. Ниберг Д.А., Крамер Д., Реста Р.Г. и др. Результаты пренатальной сонографии трисомии 18: обзор 47 случаев. J Ultrasound Med. 1993; 12 (2): 103-113.
4. Гидини А., Стробельт Н., Локателли А., Мариани Э., Пикколи М.Г., Вергани П.Изолированные кисты сосудистого сплетения плода: роль ультразвукового исследования в установлении риска трисомии 18. Am J Obstet Gynecol. 2000; 182 (4): 972-977.
5. Гросс С.Дж., Шульман Л.П., Толли Э.А. и др. Изолированные кисты сосудистого сплетения плода и трисомия 18: обзор и метаанализ. Am J Obstet Gynecol. 1995; 172 (1 п.1): 83-87.
6. Уолкиншоу С., Пиллинг Д., Сприггс А. Изолированные кисты сосудистого сплетения — необходимость рутинного предложения кариотипирования. Prenat Diagn. 1994; 14 (8): 663-667.
7.Гетцингер К.Р., Стамилио Д.М., Дике Дж.М., Маконес Г.А., Одибо А.О. Оценка частотности и отношения вероятности хромосомных аномалий у плодов с распространенными пороками развития центральной нервной системы. Am J Obstet Gynecol. 2008; 199 (3): 285.e1-285.e6.
8. Фили Р.А., Бенасерраф Б.Р., Ниберг Д.А., Хоббинс Дж.С. Киста сосудистого сплетения и эхогенный внутрисердечный очаг у женщин с низким риском хромосомных аномалий. J Ultrasound Med. 2004; 23 (4): 447-449.
9. Американский колледж акушеров и гинекологов.Бюллетень практики ACOG No. 88, декабрь 2007 г. Инвазивное пренатальное тестирование на анеуплоидию. Obstet Gynecol. 2007; 110 (6): 1459-1467.
10. Американский колледж акушеров и гинекологов, Комитет по генетике. Мнение комитета нет. 545: неинвазивное пренатальное тестирование на анеуплоидию плода. Obstet Gynecol. 2012; 120 (6): 1532-1534.
11. Йодер П.Р., Саббага Р.Э., Гросс С.Дж., Зелоп К.М. Плод во втором триместре с изолированными кистами сосудистого сплетения: метаанализ риска трисомий 18 и 21.Obstet Gynecol. 1999; 93 (5 пт 2): 869-872.
12. ДеРоо Т.Р., Харрис Р.Д., Сарджент С.К., Денхольм Т.А., Кроу Х.С. Кисты сосудистого сплетения плода: распространенность, клиническое значение и сонографический вид. AJR Am J Roentgenol. 1988; 151 (6): 1179-1181.
13. Читкара У., Когсуэлл С., Нортон К., Уилкинс И.А., Мехалек К., Берковиц Р.Л. Кисты сосудистого сплетения у плода: доброкачественный анатомический вариант или патологическое образование? Отчет о 41 случае и обзор литературы. Obstet Gynecol. 1988; 72 (2): 185-189.
14. Bernier FP, Crawford SG, Dewey D. Результаты развития детей, у которых пренатально были обнаружены кисты сосудистого сплетения. Prenat Diagn. 2005; 25 (4): 322-326.
15. Дигиованни Л.М., Куинлан М.П., Verp MS. Кисты сосудистого сплетения: исход развития младенцев и детей раннего возраста. Obstet Gynecol. 1997; 90 (2): 191-194.
16. ДиПьетро Дж. А., Костиган К. А., Кристофало Е. А. и др. Кисты сосудистого сплетения не влияют на развитие нервной системы плода. J Perinatol. 2006; 26 (10): 622-627.
Др.Фукс — доцент кафедры медицины матери и плода Медицинского центра Колумбийского университета, Нью-Йорк, Нью-Йорк.
Это заключение было разработано Комитетом по публикациям Общества медицины матери и плода при содействии Карин М. Фукс, доктора медицины, и было одобрено Исполнительным комитетом Общества 11 февраля 2013 г. Ни доктор Фукс, ни любой член Комитета по публикациям (см. список членов 2013 г. на сайте www.smfm.org) имеет конфликт интересов, который необходимо раскрыть в отношении содержания этой статьи.
(Отказ от ответственности: медицинская практика продолжает развиваться, и индивидуальные обстоятельства могут варьироваться. Клиническая практика может разумно различаться. Это мнение отражает информацию, доступную на момент принятия для публикации, и не предназначено и не предназначено для установления исключительного стандарта перинатальной помощи . Ожидается, что данная публикация не будет отражать мнения всех членов Общества материнско-фетальной медицины.)
Инфаркт сосудистого сплетения
Резюме
Резюме: Инфаркт сосудистого сплетения может быть результатом ишемии в распределении медиальная задняя сосудистая артерия.Визуализация, взвешенная по диффузии, может показать этот необычный синдром инсульта. Обсуждаются клинические и радиологические аспекты этого редкого состояния с учетом анатомии и патофизиологии сосудистого сплетения.
Сосудистое сплетение играет ключевую роль в регуляции спинномозговой жидкости, определяя проницаемость гематоэнцефалического барьера, содержащего различные типы рецепторов и секретируя многочисленные факторы роста и трофические факторы (1). Несмотря на развитую функцию сосудистого сплетения, патологические нарушения этой структуры имеют редкое клиническое значение.Визуализация с диффузионным взвешиванием (DW) может выявить клинически бессимптомные поражения сосудистого сплетения. Мы описываем необычный случай инфаркта сосудистого сплетения из-за инсульта медиальной задней сосудистой артерии.
История болезни
54-летний мужчина с гиперпаратиреозом поступил с острой потерей правого полушария и гемипарезом без нарушения зрения. Через 30 минут эти симптомы исчезли, за исключением минимального онемения правого лица и рук. Двумя днями позже у него внезапно началась полная потеря правого полушария.При поступлении в больницу неконтрастная КТ выявила гипоаттенуированное поражение, соответствующее подостром лакунарному инсульту левого таламокапсула. Колебания тяжести гемисенсорного дефицита коррелировали с показателями артериального давления в течение нескольких дней без связанных неврологических нарушений. Визуализация DW, выполненная через 5 дней после начального появления симптомов, проиллюстрировала таламокапсульный лакунарный инфаркт из-за таламогеникулярной ишемии, поражение селезенки из-за вовлечения периклозов и ограниченный инфаркт затылочной коры из-за поражения дистальной задней мозговой артерии (рис.Инфаркт сосудистого сплетения в левом боковом желудочке также был продемонстрирован на изображениях DW (рис. 2). Карты кажущегося коэффициента диффузии (ADC) подтвердили ограниченную диффузию во всех вовлеченных областях с минимальным снижением значений ADC в поражении сосудистого сплетения (рис. 3). МР-ангиография показала сегментарную окклюзию левой задней мозговой артерии, что было подтверждено традиционной ангиографией. Наличие заметных кальцификатов сосудов и подвижных атеромат дуги аорты потребовало дальнейшего исследования с помощью КТ-ангиографии (КТА).CTA продемонстрировала кальцификацию задней мозговой артерии in situ (рис. 4). После нескольких дней антитромбоцитарной терапии и сильной гидратации его клинические симптомы исчезли, лишь с легкой потерей правого полушария.
Рис. 1. ИзображениеDW показывает рассеянные гиперинтенсивности в сосудистом распределении дистальных ветвей левой задней мозговой артерии, включая поверхностные кортикальные ветви, таламогеникулят и периклозальные артерии.
Рис. 2. ИзображениеDW показывает инфаркт сосудистого сплетения левого бокового желудочка.
Рис. 3. КартаADC показывает только минимальное снижение значений коэффициента в пределах поражения сосудистого сплетения ( стрелка ).
Рис. 4.КТ-ангиограмма выявляет кальциноз in situ левой задней мозговой артерии ( стрелка ).
Обсуждение
Насколько нам известно, инфаркт сосудистого сплетения ранее не описывался. Этот необычный паттерн ишемии, вероятно, был результатом поражения медиальной задней хориоидальной артерии, исходящей из задней мозговой артерии в непосредственной близости от перфораторов таламогена, которые вызывали таламокапсулярную лакуну (2, 3).Разрозненные инфаркты в различных дистальных ветвях задней мозговой артерии, включая медиальную заднюю хориоидальную артерию, могли незаметно развиваться в связи с прогрессирующим стенозом материнского сосуда. Вариабельность степени декрементов ADC может быть связана с разным возрастом ишемических поражений, хотя интерпретация отклонений DW хориоидного сплетения может быть ограничена присущими им различиями в отношении паренхимы мозга. Дифференциальный диагноз аномалий DW во внутрижелудочковом пространстве включает поражения сосудистого сплетения, такие как кисты и ксантогранулемы, внутрижелудочковое кровоизлияние и пиогенный вентрикулит.Нарушения DW в сосудистом сплетении могут быть вызваны множеством кист сосудистого сплетения и ксантогранулемами, хотя обычная МРТ может помочь дифференцировать эти поражения на основе внешнего вида и местоположения. Визуализированная аномалия DW в этом случае расположена в необычном для кистозного поражения месте, а ксантогранулема обычно имеет двустороннее поражение. Внутрижелудочковое кровоизлияние и пиогенный вентрикулит могут вызывать аномалии DW, хотя можно ожидать зависимого распространения в соседние структуры желудочка и соответствующих аномалий интенсивности сигнала при традиционной МРТ.Такие особенности нейровизуализации не наблюдались в этом случае, потому что аномалия DW ограничивалась фокальной областью сосудистого сплетения. Одновременное изображение мультифокальных аномалий DW в распределении родственных притоков задней мозговой артерии подтверждает диагноз инфаркта хориоидеи.
Инфаркт задней медиальной хориоидеи встречается редко, с неврологическими признаками, которые трудно отличить от соседних поражений (4). Поскольку большинство инфарктов задней мозговой артерии являются эмболическими и связаны с более проксимальной ишемией, поражение медиальной задней хориоидальной артерии может оставаться нераспознанным.
Считается, что анастомозы передней и задней хориоидальных артерий защищают сосудистое сосудистое сплетение от ишемии. Несмотря на предполагаемое обильное коллатеральное кровообращение сосудистого сплетения, недавние исследования очаговой ишемии головного мозга и гипоксически-ишемического повреждения продемонстрировали относительную уязвимость этой структуры (5, 6). Потеря апоптотических и некротических клеток в сосудистом сплетении может быть результатом гипоксически-ишемического повреждения или вторичного поражения из-за ишемии паренхимы (7).Сосудистое сплетение бокового желудочка кажется более уязвимым для ишемии по сравнению с частью этой структуры, находящейся в четвертом желудочке (8). Коллатеральный кровоток к сосудистому сплетению, вероятно, также зависит от конкретного анатомического сегмента этой структуры.
Локализованный инфаркт сосудистого сплетения, вероятно, оказывает незначительное влияние на регуляцию спинномозговой жидкости без каких-либо клинических проявлений. Теоретически изменение проницаемости гемато-ликворного барьера может усугубить отек мозга после инсульта; однако стабилизация баланса жидкости в головном мозге может быть быстро восстановлена сосудистым сплетением (9).Хотя инфаркт сосудистого сплетения может быть клинически бессимптомным, распознавание этого объекта может расширить дифференциальный диагноз внутрижелудочковых поражений за счет характерных признаков, которые могут исключить клинически значимые диагнозы.
Заключение
Все более регулярное использование DW-изображения для инсульта, вероятно, позволит выявить различные клинически скрытые паттерны инфаркта, которые могут вызвать основной инсульт или сосудистый механизм. Необычные синдромы инсульта, такие как инфаркт медиальной задней хориоидальной артерии, могут быть легко заметны на изображениях DW, что заставляет клинициста искать относительно тонкие аспекты происхождения инсульта.Инфаркт хориоидеи, продемонстрированный визуализацией DW, может иметь ограниченное клиническое значение, но может дать дальнейшее понимание патофизиологии этой сложной структуры.
Ссылки
- ↵
Chodobski A, Szmydynger-Chodobska J. Хориоидное сплетение: мишень для полипептидов и сайт их синтеза. Microsc Res Tech 2001; 52: 65–82
- ↵
Вольфрам-Габель Р., Майо К., Коритке Дж. Г., Лауд М. Васкуляризация хориоидей телец 3-го желудочка у человека [на французском]. Arch Anat Histol Embryol 1984; 67: 3–42
- ↵
Милисавлевич М.М., Маринкович С.В., Гибо Х., Пушкаш Л.Ф. Таламогенные перфораторы задней мозговой артерии: микрохирургическая анатомия. Neurosurgery 1991; 28: 523–529
- ↵
Neau JP, Bogousslavsky J. Синдром инфаркта территории задней хориоидальной артерии. Ann Neurol 1996; 39: 779–788
- ↵
Nagahiro S, Goto S, Korematsu K и др. Нарушение гематоэнцефалического барьера спинномозговой жидкостью из-за временной ишемии головного мозга. Brain Res 1994; 633: 305–311
- ↵
Rothstein RP, Levison SW. Повреждение сосудистого сплетения, эпендима и субэпендима как следствие перинатальной гипоксии / ишемии. Dev Neurosci 2002; 24: 426–436
- ↵
Li Y, Chen J, Chopp M. Пролиферация и дифференциация клеток эпендимных, субэпендимных и сосудистых сплетений в ответ на инсульт у крыс. J Neurol Sci 2002; 193: 137–146
- ↵
Palm D, Knuckey N, Guglielmo M, et al. Электролиты и ультраструктура сосудистого сплетения после преходящей ишемии переднего мозга. Am J Physiol 1995; 269: R73 – R79
- ↵
Johanson CE, Palm DE, Primiano MJ, et al. Восстановление сосудистого сплетения после преходящей ишемии переднего мозга: роль факторов роста и другие механизмы восстановления. Cell Mol Neurobiol 2000; 20: 197–216
- Получено 16 апреля 2003 г.
- Принято после пересмотра 20 мая 2003 г.
- Авторское право © Американское общество нейрорадиологов
PLOS ONE: сосудистое сплетение
Дерик Томпсон, Джордин Соренсон, […], Джон А. Ватт
Л. А. Девлин, С. А. Рэмсботтом, […], Дж. А. Сэйер
Клэр Фальтермайер, Тимоти Чай, […], Альберт Ту
Ной Б. Гросс, Настарен Абад, […], Майкл Дж. Харрингтон
Мириам Кристина Хайнен, Энн Бейблер, […], Мартин Хойслер
Наото Тани, Томоя Икеда, […], Такаки Исикава
Мелисса Э.М. Петерс, Ремко Кокелькорен, […], Пим А. де Йонг
Кента Теруя, Аюми Огума, […], Кацуми Дох-ура
Войцех Амвросий, Славомир Михалак, […], Войцех Козубски
Ману Кальяни, Кэтрин Хаселфельд, […], Хайфэй Ши
Натали Стразиэль, Рита Крейди, [.

