Планирование беременности — гормональные анализы
Комплексное обследование гормонального фона женщины, планирующей беременность, позволяющее оценить функцию яичников и исключить эндокринные заболевания, препятствующие наступлению беременности.
Синонимы русские
Гормональный фон перед беременностью.
Синонимы английские
Hormonal Checkup before Pregnancy;
Pre-pregnancy Hormonal Panel;
Preconception Hormonal Panel.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Гормоны яичников, гипофиза и гипоталамуса играют важную роль в процессе наступления и поддержания беременности и естественных родов. В норме в организме женщины репродуктивного возраста происходит циклическое и синхронизированное изменение концентрации этих гормонов, что обеспечивает подготовку ее репродуктивной системы к беременности.
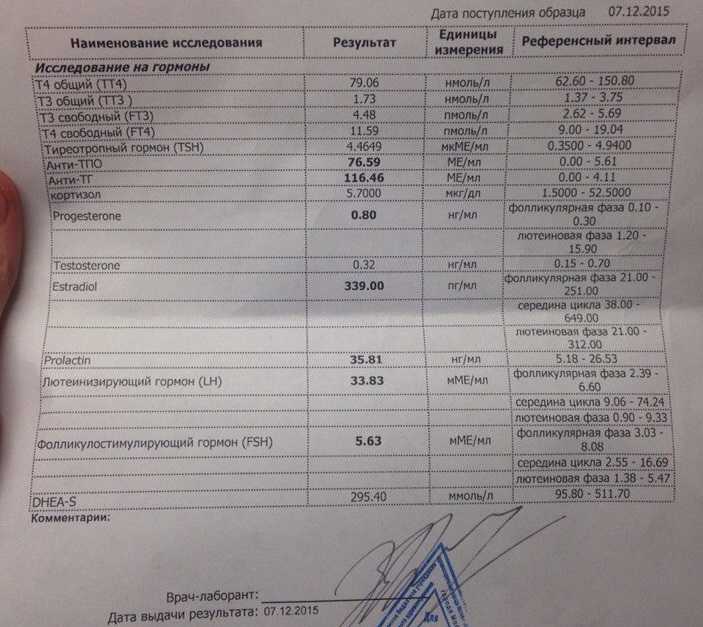
1. Анализы, позволяющие оценить функциональный овариальный резерв:
- Эстрадиол – главный половой гормон женщины репродуктивного возраста, вырабатываемый яичниками. Его основной функцией является подготовка эндометрия матки к имплантации эмбриона и развитие беременности. Нарушение выработки эстрадиола яичниками приводит к ановуляторным циклам и НМЦ и в итоге к полному прекращению менструаций. Постепенное снижение уровня эстрадиола наблюдается при естественном угасании репродуктивной функции женщины при старении.
- Фолликулостимулирующий гормон (ФСГ) – гормон аденогипофиза и хорошо известный показатель «репродуктивного возраста» женщины.
 При снижении функции яичников происходит нарастание концентрации ФСГ. Уровень ФСГ считается повышенным, если его концентрация превышает в два и более раза среднюю концентрацию ФСГ женщины репродуктивного возраста, измеренную в раннюю фолликулярную фазу.
При снижении функции яичников происходит нарастание концентрации ФСГ. Уровень ФСГ считается повышенным, если его концентрация превышает в два и более раза среднюю концентрацию ФСГ женщины репродуктивного возраста, измеренную в раннюю фолликулярную фазу. - Лютеинизирующий гормон (ЛГ) – гормон аденогипофиза, одна из ролей которого заключается в стимуляции овуляции. Так же, как и в случае с ФСГ, при снижении функции яичников уровень ЛГ возрастает. Стойкое повышение уровня ФСГ и ЛГ при снижении уровня эстрадиола свидетельствует о менопаузе. В случае наступления менопаузы в возрасте до 40 лет говорят о преждевременной недостаточности яичников (прежнее название – ранняя менопауза).
- Прогестерон – это стероидный гормон, вырабатываемый в больших количествах желтым телом яичников и при наступлении беременности плацентой. Так же, как и эстрадиол, прогестерон обеспечивает подготовку эндометрия к имплантации эмбриона и способствует развитию беременности. Уровень прогестерона исследуют для косвенной оценки процесса овуляции: низкий уровень этого гормона в лютеиновую фазу (менее 3 нг/мл) говорит об отсутствии овуляции.

2. Анализы, позволяющие исключить заболевания, приводящие к бесплодию:
- Заболевания щитовидной железы: Т4, ТТГ.
Как гипотиреоз, так и гипертиреоз могут приводить к нарушению овуляции и являться причиной бесплодия. С другой стороны, своевременная диагностика и лечение этих заболеваний позволяет полностью восстановить фертильность. Кроме того, исследование функции щитовидной железы также проводят для раннего выявления и лечения у будущей матери гипотиреоза (в том числе субклинического) – состояния, которое ассоциировано с развитием когнитивных нарушений у плода (крайний случай – кретинизм).
- Гиперандрогения и синдром поликистозных яичников (СПКЯ): тестостерон, дегидроэпиандростеронсульфат (ДЭА-SO4).
Хотя андрогены играют важную роль в репродуктивном здоровье женщины, их избыток может приводить к отрицательным последствиям. Кроме того, гиперандрогения является одним из маркеров дисрегуляции системы «гипофиз-надпочечники-яичники».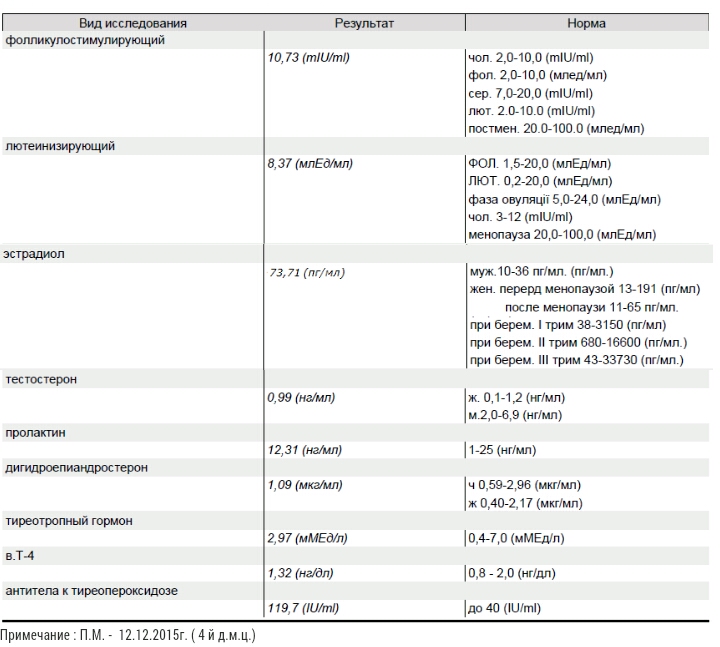 Повышение уровня тестостерона может наблюдаться при СПКЯ, врождённой гиперплазии и опухолях надпочечников, а также гормонпродуцирующих опухолях яичника и поэтому не позволяет судить об источнике гиперандрогении. В отличие от тестостерона, повышение концентрации ДЭА-SO4 – более специфический признак, указывающий на то, что источником гиперандрогении являются надпочечники.
Повышение уровня тестостерона может наблюдаться при СПКЯ, врождённой гиперплазии и опухолях надпочечников, а также гормонпродуцирующих опухолях яичника и поэтому не позволяет судить об источнике гиперандрогении. В отличие от тестостерона, повышение концентрации ДЭА-SO4 – более специфический признак, указывающий на то, что источником гиперандрогении являются надпочечники.
- Опухоль гипофиза (пролактинома): пролактин.
Пролактин – это один из гормонов аденогипофиза, по структуре схожий с гормоном роста и хорионическим соматомаммотропином. Одна из функций пролактина заключается в противодействии гонадотропным гормонам ФСГ и ЛГ. Физиологическое повышение уровня пролактина наблюдается во время беременности и кормлении грудью и имеет эволюционное значение, так как приводит к временной ановуляции и в некоторой степени «защищает» женщину от наступления следующей беременности до восстановления ее организма после родов. Заболевания, приводящие к стойкому и существенному повышению пролактина, также могут стать причиной ановуляции, в этом случае – патологической. Наиболее часто причиной гиперпролактинемии являются опухоли гипофиза (пролактинома и другие) и гипотиреоз. Своевременное выявление и коррекция этих заболеваний приводит к полному восстановлению фертильности.
Наиболее часто причиной гиперпролактинемии являются опухоли гипофиза (пролактинома и другие) и гипотиреоз. Своевременное выявление и коррекция этих заболеваний приводит к полному восстановлению фертильности.
Важно отметить, что концентрация многих гормонов женского организма сильно зависит от фазы менструального цикла, что следует учитывать при интерпретации результата этого комплексного исследования. Это особенно важно для ФСГ, ЛГ и эстрадиола (которые предпочтительнее оценивать в начале цикла – 2-3-й день) и пролактина и прогестерона (за одну неделю до наступления менструации – на 21-й день при 28-дневном цикле). Более полная информация о состоянии здоровья женщины, планирующей беременность, может быть получена при проведении дополнительных комплексных тестов («Планирование беременности – необходимые анализы» и «Планирование беременности – обязательные анализы»).
Для чего используется исследование?
- Для оценки функционального овариального резерва и исключения эндокринных причин бесплодия.

Когда назначается исследование?
- При подготовке к беременности.
Что означают результаты?
Референсные значения
- Дегидроэпиандростеронсульфат (ДЭА-SO4): http://www.helix.ru/kb/item/08-110#subj12
- Лютеинизирующий гормон (ЛГ): http://www.helix.ru/kb/item/08-111#subj12
- Прогестерон: http://www.helix.ru/kb/item/08-112#subj12
- Тироксин свободный (Т4 свободный): http://www.helix.ru/kb/item/08-116#subj12
- Тестостерон: http://www.helix.ru/kb/item/08-117#subj12
- Тиреотропный гормон (ТТГ): http://www.helix.ru/kb/item/08-118#subj12
- Фолликулостимулирующий гормон (ФСГ): http://www.helix.ru/kb/item/08-119#subj12
- Эстрадиол: http://www.helix.ru/kb/item/08-122#subj12
- Пролактин: http://www.helix.ru/kb/item/08-122#subj12
Важные замечания
- Результат комплексного анализа следует интерпретировать с учетом клинических, лабораторных и инструментальных данных;
- для получения точного результата необходимо следовать рекомендациям по подготовке к тесту.

Также рекомендуется
[40-044] Планирование беременности — здоровье партнеров (для женщин)
[40-125] Планирование беременности — здоровье партнеров (для мужчин)
[40-045] Планирование беременности — обязательные анализы
[40-047] Планирование беременности — необходимые анализы
Кто назначает исследование?
Акушер-гинеколог, врач общей практики.
Литература
- Alan H. DeCherney, Lauren Nathan, Neri Laufer. Current Diagnosis & Treatment Obstetrics & Gynecology, Eleventh Edition. McGraw-Hill Medical, 2007.
- Abigail Delaney, Jani R. Jensen, Dean Morbeck. Fertility Testing. How Laboratory Tests Contribute to Successful Infertility Treatments. Clinical Laboratory News, November 01, 2012.
Анализы при планировании беременности | Какие анализы сдать перед беременностью
Евгения
Переславль-Залесский
Список анализов, которые необходимо сдать будущим родителям перед беременностью, определяет врач.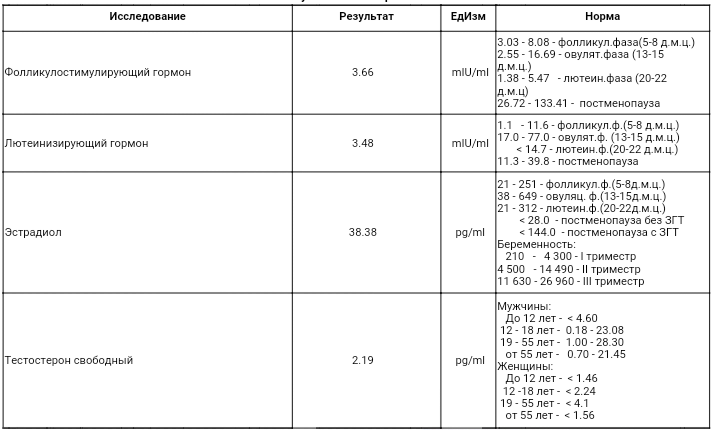 Если у пары нет проблем со здоровьем, можно обойтись минимальным количеством исследований. Однако если партнеры столкнулись с трудностями во время зачатия ребенка или пережили несколько выкидышей, им нужно подготовиться к более тщательному обследованию. Сдать анализы при планировании беременности нужно и женщине, и мужчине.
Если у пары нет проблем со здоровьем, можно обойтись минимальным количеством исследований. Однако если партнеры столкнулись с трудностями во время зачатия ребенка или пережили несколько выкидышей, им нужно подготовиться к более тщательному обследованию. Сдать анализы при планировании беременности нужно и женщине, и мужчине.
Обязательные анализы перед беременностью для обоих партнеров
Подготовка к беременности позволяет решить массу проблем, которые могут появиться при попытках зачать ребенка, во время вынашивания и родов. Однако во всем мире (в том числе и в России) в среднем только 6 беременностей из 10 оказываются запланированными. И только 4 из 100 происходят после так называемой «прегравидарной подготовки», включающей анализы при планировании беременности, корректировку образа жизни и питания. Конечно, в таких семьях процент успешных беременностей и здоровых детей выше. Поэтому если пара планирует рождение ребенка, ей нужно задуматься об этом и сдать анализы перед беременностью:
- Общий анализ мочи является показателем работы почек и состояния мочевых путей.

- Для исследования нужна средняя порция утренней мочи. Соберите ее в стерильный контейнер сразу после пробуждения и интимного душа, который необходим, чтобы избежать попадания лейкоцитов в мочу из половых путей.
- Накануне анализа исключите из рациона красящие продукты (свекла, морковь, апельсины), острые и сладкие блюда, а также не злоупотребляйте кислой и мясной пищей.
- Общий (клинический) анализ крови информирует о содержании в крови гемоглобина, лейкоцитов, тромбоцитов, скорости оседания эритроцитов. Благодаря этому исследованию можно судить о состоянии организма, наличии воспалительных процессов и многих болезней.
- Кровь берут натощак из вены или пальца.
- Перед сдачей анализа откажитесь от пищи на 8 — 12 часов. Пить можно только воду.

- Анализ группы крови и резус-фактора дает возможность оценить вероятность иммунного конфликта между матерью и плодом. В группе риска в первую очередь находятся женщины с отрицательным резус-фактором (при условии, что у потенциального отца положительный резус-фактор, и его унаследует ребенок).
- Если в прошлом у резус-отрицательной женщины были беременности, ей делали переливание крови, нужно сдать анализ на антитела: они могут осложнить вынашивание ребенка.
- Анализы на инфекции перед беременностью.
- Мазок на флору информирует о наличии воспалительных процессов и заболеваниях, передающихся половым путем (уреаплазма, микоплазма, хламидии, трихоманада). Для анализа используется секрет влагалища или мочеточника. За 2 недели перед проведением исследования нужно отказаться от приема антибиотиков, противовирусных и противогрибковых лекарств, а также вагинальных мазей, таблеток. Также за 2 — 3 дня до мазка надо исключить половые контакты и спринцевания.

- Анализ на TORCH-инфекции позволяет обнаружить токсоплазмоз, краснуху, цитомегаловирус, генитальный герпес. Эти болезни протекают практически бессимптомно, не представляет угрозы для взрослого человека, но очень опасны для эмбриона. TORCH-инфекции могут привести к серьезным порокам развития плода и выкидышу. Исследование проводят 2 способами. С помощью ПЦР-диагностики выявляют инфекцию, а с помощью иммунноферментного анализа определяют ее вид и стадию болезни.
- Анализ на ВИЧ и вирусные гепатиты. Сдача анализов перед беременностью и их своевременная диагностика может минимизировать риск заражения ребенка и осложнений во время его вынашивания.
- Мазок на флору информирует о наличии воспалительных процессов и заболеваниях, передающихся половым путем (уреаплазма, микоплазма, хламидии, трихоманада). Для анализа используется секрет влагалища или мочеточника. За 2 недели перед проведением исследования нужно отказаться от приема антибиотиков, противовирусных и противогрибковых лекарств, а также вагинальных мазей, таблеток. Также за 2 — 3 дня до мазка надо исключить половые контакты и спринцевания.
Основные анализы перед беременностью нужно пройти за 3 — 6 месяцев до предполагаемого зачатия. Если обнаружены инфекции, их надо пролечить. Если вы не болели краснухой, корью или ветряной оспой, желательно сделать прививку и только через 3 месяца после нее приступать к планированию беременности.
Анализы на гормоны перед беременностью
Обычно показанием для анализов на гормоны становятся: нерегулярный менструальный цикл, бесплодие, выкидыши. Если женщина столкнулась с одной из этих проблем, надо обратиться к гинекологу-эндокринологу и сдать комплекс анализов перед беременностью.
- Гормоны гипофиза необходимо проверить при исчезновении месячных или больших перерывах между ними. Это очень важно.
- Фолликулостимулирующий гормон стимулирует работу яичников и влияет на созревание яйцеклетки.
- Лютеинизирующий гормон запускает процесс овуляции и образования желтого тела.
- Антимюллеров гормон необходимо сдать при подозрении на снижение овариального резерва (запаса яйцеклеток). Проведение анализа рекомендуется на 2 — 3 день цикла.
- Тестостерон — мужской гормон. Он нужен женскому организму, но его избыток может привести к исчезновению овуляции, а в случае наступления беременности — к выкидышу.
 О повышенном содержании этого гормона, а также других андрогенов может сигнализировать угревая сыпь, выпадение волос на голове и избыточный их рост в нетипичных для женщины местах (на лице, груди). Анализ сдают на 7 — 9 день менструального цикла.
О повышенном содержании этого гормона, а также других андрогенов может сигнализировать угревая сыпь, выпадение волос на голове и избыточный их рост в нетипичных для женщины местах (на лице, груди). Анализ сдают на 7 — 9 день менструального цикла. - Эстрадиол регулирует менструальный цикл, управляет овуляцией и подготовкой матки к имплантации плодного яйца. Этот гормон можно сдавать в любой день цикла.
- Пролактин влияет на развитие фолликула. Отклонение от нормальных показателей может нарушить созревание яйцеклетки. Анализ делают на 5 — 6 или 18 — 22 день цикла.
- Прогестерон отвечает за подготовку матки к прикреплению оплодотворенной яйцеклетки. Дефицит прогестерона может быть причиной безуспешных попыток зачать ребенка. Оптимальное время для анализа — 19 — 23 день цикла.
Анализы на гормоны сдают утром натощак, не позднее 10 часов утра. Накануне избегайте стрессов и физических нагрузок, откажитесь от секса и горячей ванны. Все это может повлиять на уровень гормонов. Если принимаете антибиотики, гормональные препараты, БАДы, сделайте перерыв на 1- 2 недели и только после этого сдавайте кровь.
Все это может повлиять на уровень гормонов. Если принимаете антибиотики, гормональные препараты, БАДы, сделайте перерыв на 1- 2 недели и только после этого сдавайте кровь.
Если результаты исследований говорят о дисбалансе, надо приступать к лечению. В качестве терапии, нормализующей гормональный фон, врачи рекомендуют противозачаточные таблетки. После курса лечения сдайте анализы повторно.
Какие надо сдать анализы перед планированием беременности мужчине?
Список основных анализов перед беременностью для мужчины может быть расширен.
- Если пара страдает бесплодием, назначается спермограмма. Существует 2 анализа. Обычная спермограмма определяет количество сперматозоидов и их подвижность, а более подробная (спермограмма Крюгера) — их строение и способность к оплодотворению. Спермограмма требует специальной подготовки. За 2-3 дня до сдачи анализа необходимо отказаться от сексуальных контактов, посещения бани или сауны, употребления алкоголя и табака.

- Если мужчина имеет урологические проблемы, или они были в прошлом, врач может назначить анализ секрета простаты.
- Также могут понадобиться анализы на гормоны.
Генетическое обследование: анализы перед планированием беременности
Генетическое тестирование не входит в список обязательных анализов перед беременностью. Обычно к нему обращаются в случае бесплодия, причины которого выявить не удалось, неудачных попыток ЭКО, спонтанного прерывания нескольких беременностей или рождения больного ребенка. Генетические анализы не требуют специальной подготовки. Лекарства или физические перегрузки никак не скажутся на ДНК, которая необходима для исследования. Кровь из вены можно сдать в любое время вне зависимости от приема пищи. Какие анализы нужны перед беременностью, подскажет генетик.
- HLA-типирование позволяет определить совместимость мужчины и женщины. Совпадение генов HLA-системы, отвечающих за распознавание аномальных клеток, может блокировать развитие беременности.
 Это связано с тем, что материнский организм принимает HLA-антигены, полученные эмбрионом от отца, за свои больные клетки и поэтому разрушает их.
Это связано с тем, что материнский организм принимает HLA-антигены, полученные эмбрионом от отца, за свои больные клетки и поэтому разрушает их. - Анализ хромосомного набора (кариотипа) дает возможность спрогнозировать риск возникновения у ребенка аномалий. Сдать анализы перед беременностью нужно обоим партнерам. В список показаний для генетического тестирования входят: бесплодие, выкидыши, наличие у одного или обоих партнеров генетических заболеваний, планирование беременности после рождения ребенка с хромосомными аномалиями. Также этот тест рекомендуется зрелым парам. Чем старше мать и отец — тем выше вероятность сбоя в хромосомном наборе половых клеток.
- Анализ мутаций в генах фолатного цикла обычно рекомендуют женщинам, родившим ребенка с врожденными пороками развития, пережившим несколько выкидышей или имевшим осложнения беременности (преждевременная отслойка плаценты, преэклампсия). Возникшие проблемы могут объясняться мутацией, которая приводит к нарушению обмена фолиевой кислоты и синтеза аминокислот.
 В результате возникает дисбаланс, который часто оказывается роковым для развивающейся беременности. Содержание фолиевой кислоты необходимой для процессов, характеризующихся высокой скоростью образования РНК и ДНК, снижается. А уровень пагубной для беременности аминокислоты — гомоцистеина — повышается.
В результате возникает дисбаланс, который часто оказывается роковым для развивающейся беременности. Содержание фолиевой кислоты необходимой для процессов, характеризующихся высокой скоростью образования РНК и ДНК, снижается. А уровень пагубной для беременности аминокислоты — гомоцистеина — повышается. - Анализ мутаций в генах CFTR, PAH, SMN1, GJB2 необходим семьям, в которых есть больные фенилкетонурией, муковисцидозом, спинальной амиотрофией, нейросенсорной несиндромальной тухоугостью, синдромом кератита-ихтиоза-тугоухости. Генетический анализ перед беременностью дает возможность оценить вероятность рождения больного ребенка.
Подготовка к беременности требует немало времени и затрат, но это того стоит. 3 — 6 месяцев, которые пара потратит на анализы перед планированием беременности, позволят избежать многих осложнений. Ведь профилактика, как известно, всегда эффективнее, чем лечение и реабилитация.
Темы:
здоровье беременность планирование зачатие подготовка к беременности
8 Гормоны беременности, влияющие на вашу фертильность
Забеременеть не получается волшебным образом. Даже если вы и ваш партнер оба фертильны, у вас все равно есть только 25% шанс забеременеть в каждом цикле. Зачатие — это танец между вашими гормонами фертильности и гормонами вашего партнера, и если вы не обращаете внимания на данные, могут потребоваться месяцы или даже годы, чтобы понять, что не работает.
Даже если вы и ваш партнер оба фертильны, у вас все равно есть только 25% шанс забеременеть в каждом цикле. Зачатие — это танец между вашими гормонами фертильности и гормонами вашего партнера, и если вы не обращаете внимания на данные, могут потребоваться месяцы или даже годы, чтобы понять, что не работает.
Гормоны контролируют все в нашем организме, от нашего аппетита до нашего настроения и нашей фертильности, но нигде они не проявляют себя так, как во время беременности. Гормоны беременности превращают ваше тело в производителя детей и контролируют все, от роста плода до изменений в мышцах.
При попытке зачать ребенка задействованы восемь основных гормонов беременности:
- Эстроген
- Прогестерон
- лютеинизирующий гормон (ЛГ)
- фолликулостимулирующий гормон (ФСГ)
- Хорионический гонадотропин человека (ХГЧ)
- Релаксин
- Окситоцин
- Пролактин.
Большая часть того, что происходит с вашим телом во время беременности, может быть связано с этими гормонами, и в этом посте мы рассмотрим, что представляет собой каждый гормон, что он делает во время беременности и как ваши гормоны меняются в течение успешной беременности.
Гормоны беременности
Эстроген
Что такое эстроген?
Эстроген — это основной половой гормон, содержащийся в женском организме, который помогает регулировать менструальный цикл, фертильность и общее состояние здоровья. Эстроген вырабатывается фолликулами и желтым телом после овуляции.
Здоровый уровень эстрогена необходим для овуляторного менструального цикла, а эстроген играет ключевую роль во многих функциях организма. Он играет роль в формировании костей, уровне холестерина и развитии вторичных женских половых признаков, таких как грудь и лобковые волосы, не говоря уже о сердечно-сосудистых функциях и управлении настроением.
Эстроген также ежемесячно отвечает за формирование слизистой оболочки матки и помогает регулировать поток и толщину маточных слизистых выделений. Он также отвечает за формирование ткани молочной железы и остановку потока молока после отлучения от груди.
Что делает эстроген во время беременности?
Во время беременности эстроген помогает матке расти, способствует развитию плода и поддерживает слизистую оболочку матки. Эстроген также помогает регулировать другие ключевые гормоны и увеличивает кровоток, что делает его ответственным за «сияние» беременности, которое вы можете испытать. Это также способствует росту ткани молочной железы и притоку молока для грудного вскармливания.
Эстроген также помогает регулировать другие ключевые гормоны и увеличивает кровоток, что делает его ответственным за «сияние» беременности, которое вы можете испытать. Это также способствует росту ткани молочной железы и притоку молока для грудного вскармливания.
Прогестерон
Что такое прогестерон?
Гормон беременности прогестерон необходим для полноценного функционирования фаллопиевых труб, здорового периода и гарантирует, что вы сможете забеременеть и оставаться беременной до полного срока.
Кроме того, все другие женские гормоны фертильности производятся из прогестерона. Это делает его очень важным гормоном для вашей фертильности и общего состояния здоровья!
Прогестерон, который иногда называют гормоном беременности, работает на многих фронтах. От подготовки вашего тела к беременности до его роли в вашем либидо, прогестерон в первую очередь поддерживает ваше тело в зачатии и поддержании этой беременности.
Секретируемый желтым телом прогестерон в основном вырабатывается в яичниках. Желтое тело, временная железа, образующаяся в яичниках после овуляции, состоит из фолликула, в котором находится созревающая яйцеклетка, и формируется, как только яйцеклетка выходит наружу.
Желтое тело, временная железа, образующаяся в яичниках после овуляции, состоит из фолликула, в котором находится созревающая яйцеклетка, и формируется, как только яйцеклетка выходит наружу.
Небольшое количество прогестерона вырабатывается надпочечниками, расположенными над почками, а во время беременности его производство происходит в плаценте.
Что делает прогестерон во время беременности?
Прогестерон в первую очередь поддерживает ваш организм при сохранении беременности (подробнее здесь). Он делает это за счет утолщения слизистой оболочки матки для приема оплодотворенной яйцеклетки и поддержания этой слизистой оболочки на протяжении всей беременности.
Прогестерон воздействует на гладкую мускулатуру и предотвращает сокращения матки, поэтому матка не отторгает плод. Это также помогает активировать железы, участвующие в грудном вскармливании, чтобы ваша грудь была готова начать вырабатывать молоко.
Лютеинизирующий гормон (ЛГ)
Что такое лютеинизирующий гормон?
ЛГ вырабатывается в передней доле гипофиза и отвечает за запуск овуляции и развитие желтого тела в яичнике.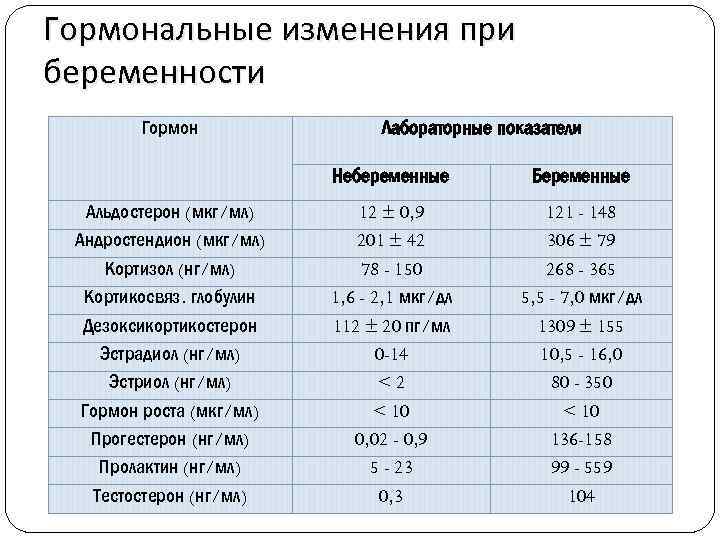 Во время овуляции уровень ЛГ резко возрастает и посылает сигнал яичнику о том, что пора выпустить яйцеклетку. ЛГ воздействует на фолликул, чтобы лопнуть и освободить яйцеклетку для оплодотворения.
Во время овуляции уровень ЛГ резко возрастает и посылает сигнал яичнику о том, что пора выпустить яйцеклетку. ЛГ воздействует на фолликул, чтобы лопнуть и освободить яйцеклетку для оплодотворения.
Что делает ЛГ во время беременности?
Основная роль ЛГ заключается в овуляции, и он не играет большой роли во время беременности. После того, как фолликул лопнул, клетки пролиферируют, и оно становится желтым телом, вырабатывающим прогестерон. На ранних сроках беременности ваш мозг переключается с выработки гормонов, поддерживающих овуляцию, на гормоны, поддерживающие беременность, поэтому ЛГ больше не нужен. Уровни ЛГ обычно падают и остаются низкими на протяжении всей беременности.
Фолликулостимулирующий гормон (ФСГ)
Что такое фолликулостимулирующий гормон?
Как следует из названия, фолликулостимулирующий гормон заставляет яичники вырабатывать яйцеклетки и эстроген, стимулируя фолликулы. Как и ЛГ, ФСГ вырабатывается передней долей гипофиза в головном мозге и помогает контролировать ваш месячный цикл.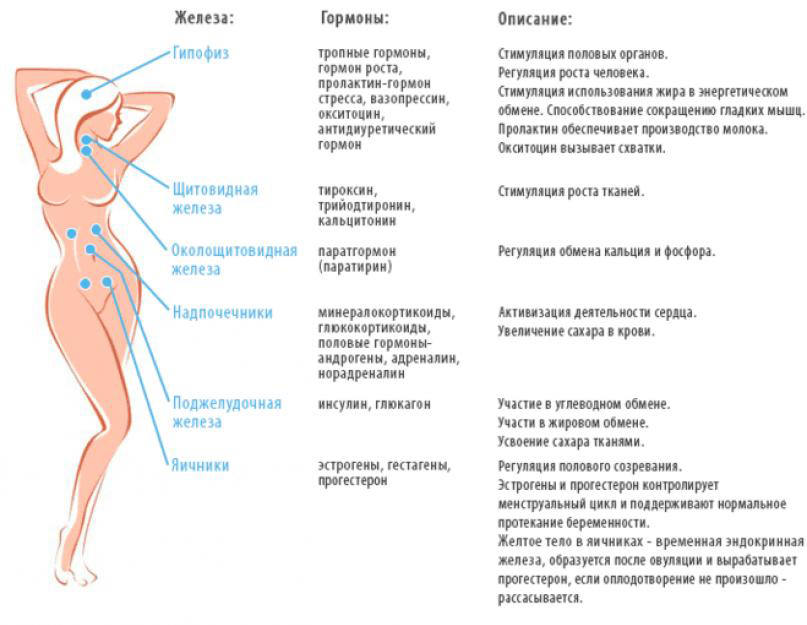 Они работают вместе, чтобы заставить фолликулы в яичниках начать созревать. Для ваших яичников важно выпустить яйцеклетку во время овуляции, потому что только яйцеклетки могут быть оплодотворены.
Они работают вместе, чтобы заставить фолликулы в яичниках начать созревать. Для ваших яичников важно выпустить яйцеклетку во время овуляции, потому что только яйцеклетки могут быть оплодотворены.
ФСГ также влияет на уровень эстрогена, который затем оказывает влияние на цервикальную слизь, что является одним из явных признаков того, что вы находитесь в пределах своего диапазона фертильности. Большую часть времени цервикальная слизь будет густой, белой или не совсем белой и кремовой. Однако во время овуляции цервикальная слизь становится эластичной и прозрачной, как по консистенции яичный белок, что помогает сперматозоидам выжить и достичь яйцеклетки. ФСГ отвечает за это важное изменение.
Что делает ФСГ во время беременности?
Если эмбрион имплантирован в стенку матки, уровень ФСГ начинает падать и остается низким на протяжении всей беременности. Поскольку во время беременности ваш цикл временно приостанавливается, уровень ФСГ в это время естественно низок.
Хорионический гонадотропин человека (HcG)
Что такое хорионический гонадотропин человека?
Также известный как ХГЧ или бета-ХГЧ и выделяющийся в основном во время беременности, это гормон беременности, который домашние тесты на беременность обнаруживают и измеряют в моче, чтобы определить положительный результат. По мере развития беременности на ранних сроках уровни ХГЧ обычно увеличиваются по предсказуемой схеме, но это не всегда так.
По мере развития беременности на ранних сроках уровни ХГЧ обычно увеличиваются по предсказуемой схеме, но это не всегда так.
Хотя он естественным образом вырабатывается в организме, и вы можете обнаружить его следовые количества в организме в другое время, на самом деле ХГЧ вырабатывается только после имплантации эмбриона в матку.
Что делает ХГЧ во время беременности?
ХГЧ вырабатывается клетками, окружающими развивающийся эмбрион, из которых в конечном итоге формируется плацента. Производство этого гормона начинается почти сразу после имплантации, и его уровень удваивается каждые 72 часа в течение первых недель беременности.
После имплантации и начала выработки ХГЧ желтое тело продолжает вырабатывать прогестерон в течение первого триместра беременности. Без прогестерона слизистая оболочка матки отслаивалась бы и препятствовала имплантации эмбриона. ХГЧ гарантирует, что этого не произойдет, гарантируя, что желтое тело продолжит производство прогестерона до тех пор, пока плацента не установится и не сможет взять на себя его производство.
В дополнение к тому, что он запускает выработку прогестерона и поддерживает рост плода, ХГЧ также поддерживает другие функции организма в течение беременности. Он способствует развитию новых кровеносных сосудов в матке, а также разглаживанию мышечных клеток в стенке матки, что имеет решающее значение для сохранения беременности. Однако основной функцией ХГЧ является запуск желтого тела для продолжения производства прогестерона и предотвращения отторжения эмбриона по иммунологическим причинам.
Релаксин
Что такое релаксин?
Релаксин — это гормон, известный своей ролью в облегчении родов (хотя исследования показывают, что он также может играть роль в развитии эндометрия). Он также вырабатывается желтым телом после овуляции, чтобы способствовать имплантации эмбриона.
Этот гормон беременности в первую очередь участвует в ослаблении связок, мышц и суставов, что способствует росту тела и родам. Что наиболее важно, по мере роста плода матка расширяется, сигнализируя о ослаблении маточных связок.
Что делает релаксин во время беременности?
Уровень этого гормона неуклонно повышается по мере развития беременности. Релаксин играет главную роль в родах, так как он воздействует на связки и суставы, чтобы ослабить их и создать пространство для их расширения во время родов. Он также воздействует на шейку матки, смягчая и удлиняя ее при подготовке к родам.
Окситоцин
Что такое окситоцин?
Этот гормон беременности, вырабатываемый гипоталамусом и секретируемый гипофизом, играет решающую роль в родах и грудном вскармливании. Он стимулирует мышцы матки сокращаться, поэтому роды начинаются и ребенок выталкивается наружу. Это также увеличивает расслабление, снижает стресс и беспокойство и играет роль в сближении.
Что делает окситоцин во время беременности?
Уровни этого гормона постепенно увеличиваются во время беременности, а затем резко увеличиваются во время родов. Это имеет смысл, учитывая его роль в стимуляции сокращений, но окситоцин также помогает продвинуть ребенка вниз и из родовых путей и ограничивает кровотечение в месте расположения плаценты. После родов окситоцин помогает уменьшить размеры матки и способствует выработке молока.
После родов окситоцин помогает уменьшить размеры матки и способствует выработке молока.
Пролактин
Что такое пролактин?
Этот гормон, названный в честь его роли в лактации, способствует выработке грудного молока, а также множеству других функций в организме. Пролактин вырабатывается гипофизом, а также маткой, иммунными клетками, мозгом, грудью и жировой тканью. Производство частично контролируется эстрогеном, и он высвобождается в больших количествах, когда новорожденный ребенок сосет грудь матери. Уровни значительно повышаются во время беременности, чтобы подготовить грудь к грудному вскармливанию.
Что делает пролактин во время беременности?
Учитывая свою роль в грудном вскармливании, пролактин подготавливает вашу грудь к началу выработки молока. Он помогает вырабатывать грудное молоко, и во время беременности его уровень может увеличиться в 10–20 раз. Во время беременности его основная задача — помочь увеличить грудь и запустить выработку молока, необходимого для кормления ребенка.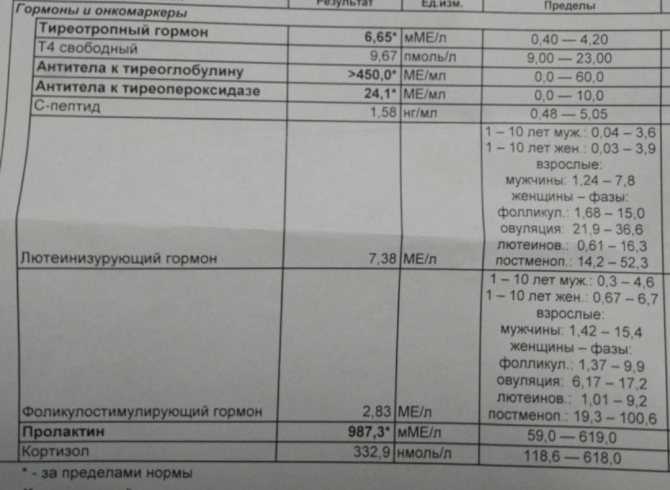
Когда начинают действовать гормоны беременности?
Гормоны всегда посылают информацию в наш организм, но гормоны беременности следуют установленному и предсказуемому графику во время здоровой беременности.
Первый триместр
В первом триместре главную роль играют прогестерон, эстроген и ХГЧ. Поскольку ХГЧ является гормоном, который указывает на беременность, он часто является первым гормоном беременности, который действительно работает, и даже отвечает за положительный результат домашнего теста на беременность. Уровни этих гормонов быстро повышаются в течение первого триместра, и вы можете начать испытывать симптомы, которых никогда раньше не испытывали.
Второй триместр
Во втором триместре вы начнете замечать увеличение релаксина, так как вашему телу необходимо приспосабливаться к растущей матке и плоду. Вы можете начать замечать новые ощущения (или боль) в мышцах и суставах, поскольку релаксин творит чудеса, чтобы расслабить ваше тело перед родами.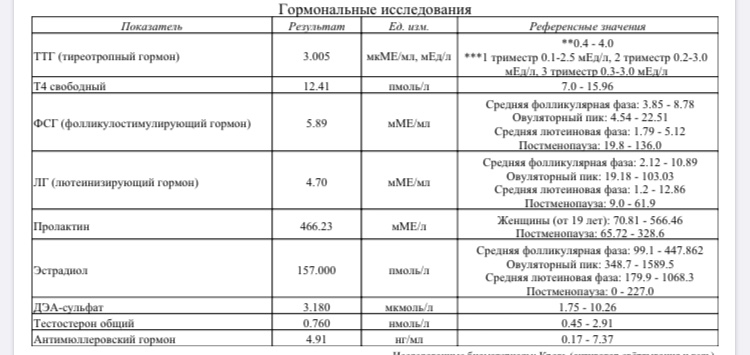 Эстроген и прогестерон будут продолжать расти, поскольку прогестерон доминирует на протяжении всей беременности.
Эстроген и прогестерон будут продолжать расти, поскольку прогестерон доминирует на протяжении всей беременности.
Третий триместр
В третьем триместре будет наблюдаться повышение уровня эстрогена, пока он не достигнет пика примерно на 32 неделе приема прогестерона. Производство пролактина будет увеличиваться, чтобы подготовить организм к лактации, и в конце беременности он почти в десять раз выше, чем в начале. Уровень окситоцина значительно возрастет, чтобы подготовиться к родам, и он полезен для чувств привязанности и материнства после родов.
Многие другие гормоны участвуют в процессе беременности, и каждый играет свою роль. Несмотря на то, что они могут показаться повсюду, эти гормоны беременности работают вместе от вашего имени в течение успешной беременности.
Понимание гормонов фертильности — Viera Fertility
Создание семьи — замечательная вещь. Это одно из самых чудесных событий в жизни пары. Чтобы зачать ребенка, многое должно произойти и быть в порядке. Одним из важнейших аспектов достижения беременности является уровень гормонов в организме женщины. Гормоны определяют, созреет ли яйцеклетка и совершит путешествие в матку, и найдет ли эмбрион безопасное место для вынашивания в матке в течение следующих девяти месяцев. Гормоны имеют прямое отношение к фертильности, беременности и проблемам, с которыми сталкиваются многие наши пациенты.
Одним из важнейших аспектов достижения беременности является уровень гормонов в организме женщины. Гормоны определяют, созреет ли яйцеклетка и совершит путешествие в матку, и найдет ли эмбрион безопасное место для вынашивания в матке в течение следующих девяти месяцев. Гормоны имеют прямое отношение к фертильности, беременности и проблемам, с которыми сталкиваются многие наши пациенты.
Что такое гормоны?
Гормоны — это химические вещества, которые выделяются в кровь нашей эндокринной системой. Эндокринная система состоит из желез, и каждая железа отвечает за различные гомеостатические функции в организме. Когда мы вступали в период полового созревания, наш гипофиз сигнализировал о росте костей, тканей и говорил телу, что пора созреть. Вилочковая железа, щитовидная железа, поджелудочная железа, яичники, яички, а также гипофиз, шишковидная железа и надпочечники ответственны за секрецию соответствующих гормонов, позволяющих нашему телу функционировать. Некоторые из этих желез могут работать со сбоями и вызывать серьезные проблемы. Гормоны, от диабета до гипертиреоза и даже бесплодия, могут вызывать у организма серьезные и эмоционально тяжелые проблемы.
Гормоны, от диабета до гипертиреоза и даже бесплодия, могут вызывать у организма серьезные и эмоционально тяжелые проблемы.
Гормоны фертильности
Существует множество гормонов, которые совместно создают идеальные условия для роста эмбриона. В Центре фертильности Viera мы проводим для наших пациентов столько тестов, сколько необходимо, чтобы выяснить, связаны ли проблемы с фертильностью с гормональной функцией. Сложная карта гормонов выделяется каждый месяц, чтобы подготовить женский организм к беременности, и существует множество факторов, которые могут сдерживать и изменять эти гормоны в их путешествии.
Фолликулостимулирующий гормон и лютеинизирующий гормон
Первые высвобождаемые гормоны называются фолликулостимулирующим гормоном и лютеинизирующим гормоном, или соответственно ФСГ и ЛГ. Эти гонадотропины секретируются гипофизом и стимулируют яичники. Всплеск ЛГ заполняет яичники и стимулирует созревание яйцеклетки. Этот взрыв запускает реакцию, которая высвобождает прогестерон и эстрадиол, чтобы начать готовить матку к возможной имплантации — но об этом чуть позже.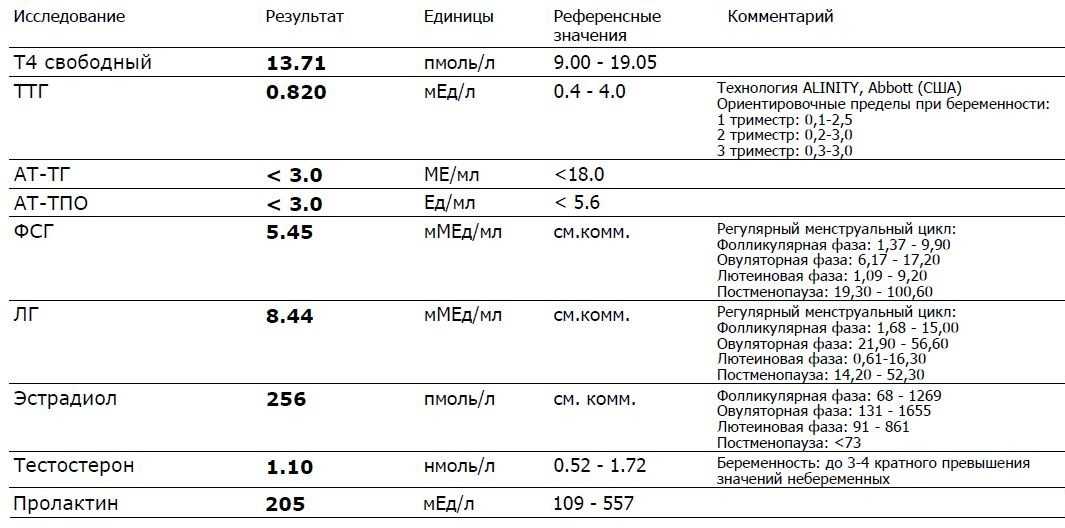 Как только начинается овуляция с этим выбросом ЛГ, ФСГ начинает работать и побуждает яичники к созреванию яйцеклетки. Когда яйцеклетка созреет, ФСГ будет отключен, а ЛГ увеличит производство и заставит созревшую яйцеклетку пройти вниз по фаллопиевой трубе, чтобы встретиться с жизнеспособной спермой.
Как только начинается овуляция с этим выбросом ЛГ, ФСГ начинает работать и побуждает яичники к созреванию яйцеклетки. Когда яйцеклетка созреет, ФСГ будет отключен, а ЛГ увеличит производство и заставит созревшую яйцеклетку пройти вниз по фаллопиевой трубе, чтобы встретиться с жизнеспособной спермой.
Высокая или низкая масса тела, чрезмерный стресс и резкие, быстрые колебания веса могут тайно нарушить выработку этих гормонов. Обычно он характеризуется нерегулярными менструациями и может быть проверен с помощью простого анализа крови.
Прогестерон, ХГЧ и hPL
Прогестерон — еще один очень важный гормон, который может определять фертильность женщины. Как только ЛГ начинает процесс овуляции, начинается выработка прогестерона. Прогестерон в первую очередь отвечает за подготовку матки к беременности. Он делает это за счет утолщения слизистой оболочки эндометрия, чтобы дать оплодотворенной яйцеклетке безопасное место для имплантации и, в конечном итоге, развития плода.

 При снижении функции яичников происходит нарастание концентрации ФСГ. Уровень ФСГ считается повышенным, если его концентрация превышает в два и более раза среднюю концентрацию ФСГ женщины репродуктивного возраста, измеренную в раннюю фолликулярную фазу.
При снижении функции яичников происходит нарастание концентрации ФСГ. Уровень ФСГ считается повышенным, если его концентрация превышает в два и более раза среднюю концентрацию ФСГ женщины репродуктивного возраста, измеренную в раннюю фолликулярную фазу.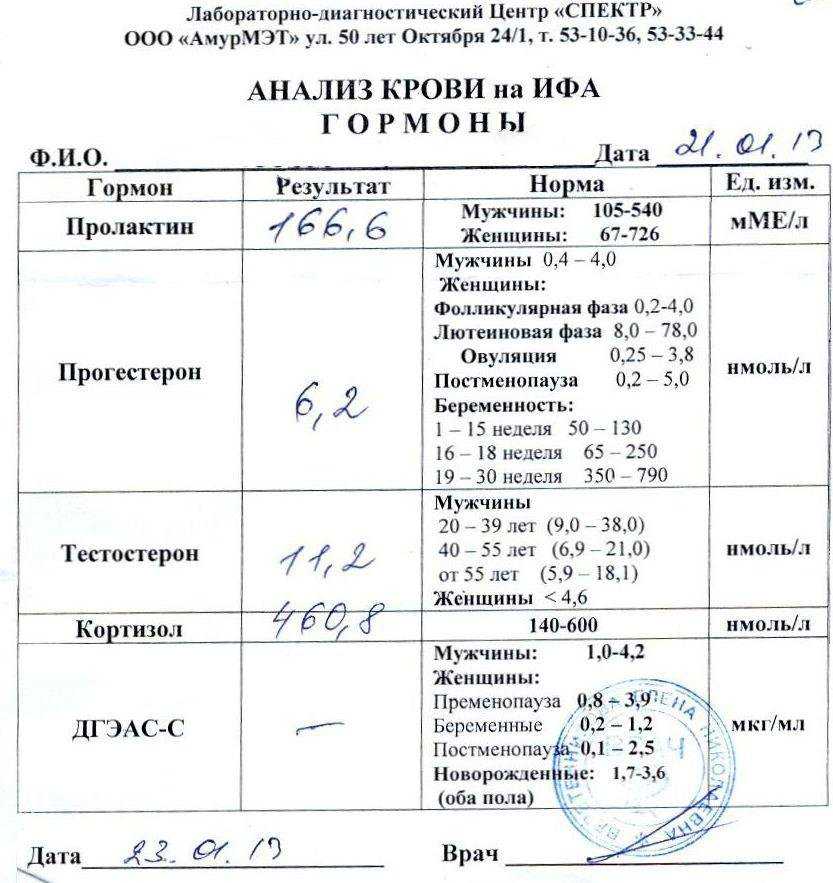
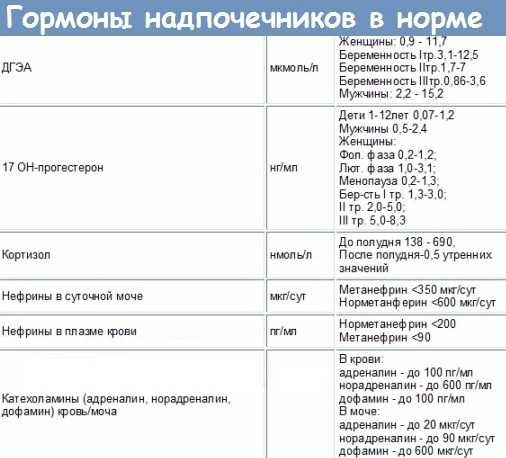



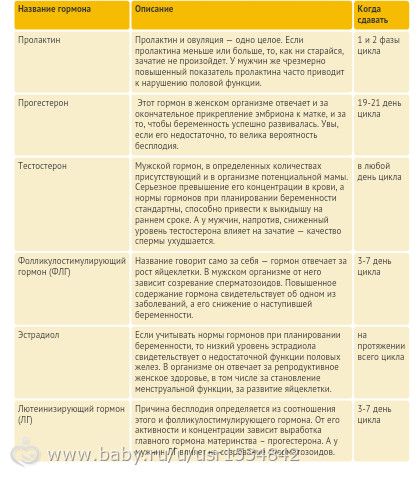
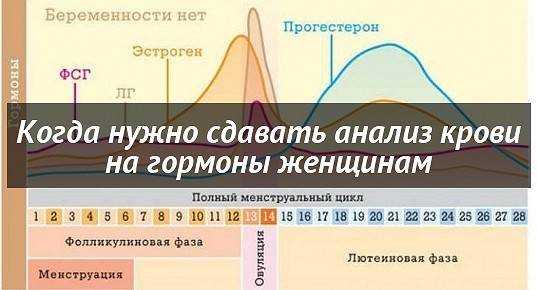 О повышенном содержании этого гормона, а также других андрогенов может сигнализировать угревая сыпь, выпадение волос на голове и избыточный их рост в нетипичных для женщины местах (на лице, груди). Анализ сдают на 7 — 9 день менструального цикла.
О повышенном содержании этого гормона, а также других андрогенов может сигнализировать угревая сыпь, выпадение волос на голове и избыточный их рост в нетипичных для женщины местах (на лице, груди). Анализ сдают на 7 — 9 день менструального цикла.
 Это связано с тем, что материнский организм принимает HLA-антигены, полученные эмбрионом от отца, за свои больные клетки и поэтому разрушает их.
Это связано с тем, что материнский организм принимает HLA-антигены, полученные эмбрионом от отца, за свои больные клетки и поэтому разрушает их.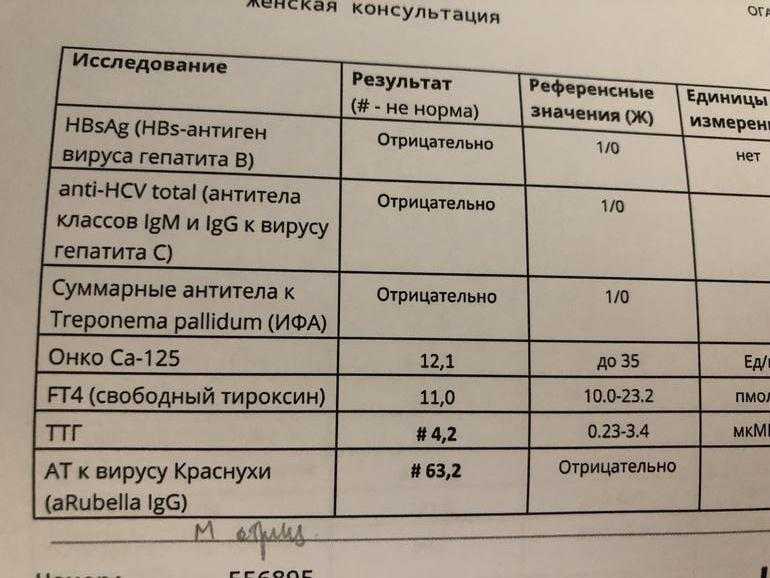 В результате возникает дисбаланс, который часто оказывается роковым для развивающейся беременности. Содержание фолиевой кислоты необходимой для процессов, характеризующихся высокой скоростью образования РНК и ДНК, снижается. А уровень пагубной для беременности аминокислоты — гомоцистеина — повышается.
В результате возникает дисбаланс, который часто оказывается роковым для развивающейся беременности. Содержание фолиевой кислоты необходимой для процессов, характеризующихся высокой скоростью образования РНК и ДНК, снижается. А уровень пагубной для беременности аминокислоты — гомоцистеина — повышается.