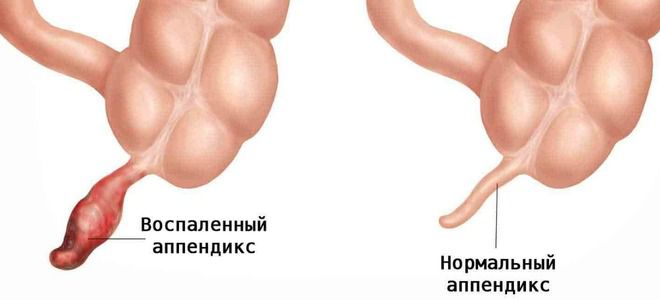
Аппендицит у детей. Причины возникновения
Аппендицит у детей – это экстренное состояние: если не оказать своевременную медицинскую помощь, то это может привести к тяжелым осложнениям и гибели ребенка.
Аппендикс находится в самом начале толстой кишки и отходит от ее отдела, который называется слепой кишкой. Операция по поводу острого аппендицита – аппендэктомия – является одним из самых распространенных хирургических вмешательств в детской хирургии.
Часто родители употребляют не совсем правильный термин «воспаление аппендицита у ребенка». Итак, прежде чем обсуждать дальше заболевание, запомним: «аппендикс» – орган, «аппендицит» – воспаление в нем.
Острый аппендицит может возникнуть в любом возрасте, но чаще у детей. Малыши до трех лет страдают им относительно редко. По данным российской Ассоциации детских хирургов, распространенность патологии в этой возрастной группе составляет 8%.
Причины
Аппендикс – небольшой отросток кишечника длиной около 10 см. В норме он находится в правой части живота снизу (так называемой подвздошной области), но его длина и положение могут варьироваться. Раньше его считали «ненужным» органом, чем-то вроде атавизма. В настоящее время известно, что он выполняет две функции:
- Это иммунный орган. В аппендиксе есть лимфоидная ткань, и он является чем-то вроде миндалин в кишечнике
- В червеобразном отростке накапливаются полезные бактерии, и он «перезагружает» кишечную микрофлору после кишечных инфекций
Если удалить аппендикс, то это никак не повлияет на работу организма и состояние здоровья. Возможно, это и к лучшему: ведь во время острого аппендицита нужно срочно ликвидировать очаг воспаления, чтобы не допустить тяжелых осложнений.
Возможно, это и к лучшему: ведь во время острого аппендицита нужно срочно ликвидировать очаг воспаления, чтобы не допустить тяжелых осложнений.
Так в чем же основные причины аппендицита у детей? Хотя заболевание и встречается очень часто, точные причины и механизмы его развития до конца не ясны. Есть несколько теорий:
- Обструктивная теория гласит, что воспаление развивается, когда просвет отростка перекрывается – чаще всего гиперплазированной лимфоидной тканью (по аналогии с увеличением аденоидов) или плотными каловыми массами. В свою очередь, к гиперплазии лимфоидной ткани может привести обезвоживание или вирусные инфекции.
- Инфекционная теория в качестве основного аргумента приводит то, что иногда случаи острого аппендицита возникают в виде своего рода вспышек.
- Наследственная теория появилась, когда было замечено, что, вероятно, риск повышен, если ранее аппендицит был диагностирован у родственников первой линии родства.

Точная причина заболевания до сих пор неясна, но это не мешает детским хирургам успешно лечить острый аппендицит у детей.
Патогенез
Согласно господствующим на данный момент представлениям, изначально проблему вызывает закупорка червеобразного отростка. В итоге в нем начинают размножаться бактерии, и он растягивается. В нем развивается венозный застой, ишемия (нарушение кровоснабжения). Это и становится причиной воспаления. В свою очередь, оно может прогрессировать до некроза и гангрены. Возникает перфорация аппендикса: в его стенке образуется сквозное отверстие. Это приводит к опасному состоянию – воспалению листков брюшины (перитониту). После перфорации симптомы на время уменьшаются, потому что в аппендиксе снижается давление. Но это мнимое улучшение.
По мере того как воспаление в аппендиксе усиливается, на его поверхности появляется воспалительная жидкость – экссудат. Она раздражает богатую нервными окончаниями тонкую оболочку внутри брюшной полости – брюшину. Из-за этого боль становится сильнее и локализуется – она более четко ощущается внизу справа. А врач во время осмотра ребенка обнаруживает симптомы раздражения брюшины.
Из-за этого боль становится сильнее и локализуется – она более четко ощущается внизу справа. А врач во время осмотра ребенка обнаруживает симптомы раздражения брюшины.
Классификация
Аппендицит бывает острым и хроническим. Чаще всего врачам приходится иметь дело с первым. Он развивается быстро. Хронический аппендицит представляет собой вялотекущее воспаление. В этой статье мы будем преимущественно говорить об остром аппендиците. Он делится на следующие типы, в зависимости от того, какие изменения происходят в червеобразном отростке:
-
Недеструктивный – его еще называют простым или катаральным. При этом воспаление поверхностное, затрагивает только слизистую оболочку. Этот тип отражает начальные этапы воспалительного процесса, и его сложнее всего диагностировать.
-
Деструктивный аппендицит делится на две разновидности:
- Флегмонозный – гнойное воспаление в аппендиксе.

- Гангренозный – когда в стенке червеобразного отростка уже развивается некроз и гангрена.
Кроме того, в зависимости от того, развились ли осложнения, выделяют две формы аппендицита:
- неосложненную
- осложненную
Симптомы
Детские хирурги часто называют острый аппендицит одним из самых простых и в то же время одним из самых сложных диагнозов. Действительно, он может скрываться под маской целого ряда других заболеваний. Если у врача возникают сомнения, то он не спешит сразу выполнить аппендэктомию, а на некоторое время оставляет его в клинике и наблюдает за его состоянием. Если симптомы усиливаются и клиническая картина становится явной – сразу проводят операцию.
Родителям важно знать, что не столько важны какие-то «особые» признаки аппендицита у детей, сколько то, в каком порядке появляются симптомы:
-
Обычно сначала начинается боль в животе.
 Поначалу ребенок не может сказать, в каком именно месте она беспокоит. В старшем возрасте спустя некоторое время боль обычно «спускается» в правую подвздошную область, а у маленького ребенка может всё время болеть весь живот или область вокруг пупка. Боли при аппендиците у детей грудного возраста сложно распознать, потому они не могут рассказать, что их беспокоит. Вместо этого ребенок становится капризным, отказывается от еды, не дает дотронуться до живота.
Поначалу ребенок не может сказать, в каком именно месте она беспокоит. В старшем возрасте спустя некоторое время боль обычно «спускается» в правую подвздошную область, а у маленького ребенка может всё время болеть весь живот или область вокруг пупка. Боли при аппендиците у детей грудного возраста сложно распознать, потому они не могут рассказать, что их беспокоит. Вместо этого ребенок становится капризным, отказывается от еды, не дает дотронуться до живота.
-
Вслед за болью приходят такие симптомы, как отказ от еды, тошнота, рвота.
-
Если после этого взрослые пытаются ощупать живот ребенка, то это оказывается для него очень болезненным.
-
Впоследствии повышается температура – обычно от 37,7 до 38,3° C.
Симптомы аппендицита у подростков распознать проще, потому что они более явные, и в старшем возрасте ребенок может подробнее о них рассказать.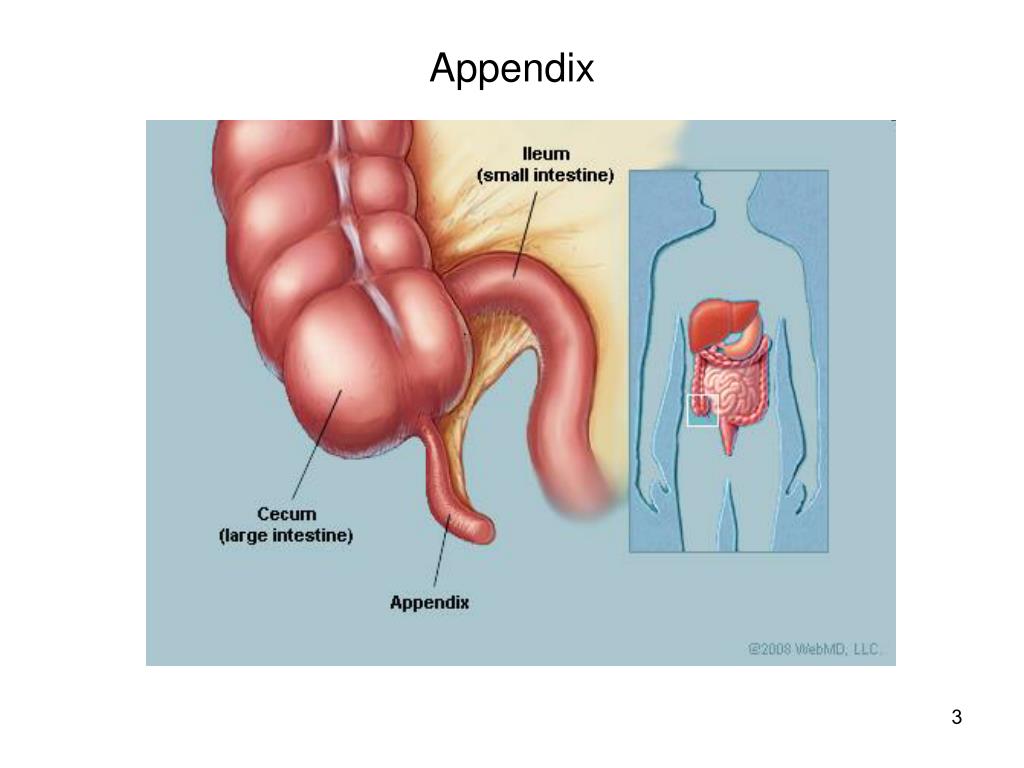
Часто острый аппендицит приходится отличать от вирусных гастроэнтеритов, и при этих заболеваниях последовательность отличается: обычно сначала появляется рвота, и уже только после нее боль в животе и частый жидкий стул. Но самодиагностикой в любом случае заниматься не следует. Необходимо сразу обратиться к врачу.
Когда необходимо обращаться к врачу?
При симптомах, перечисленных выше, лучше сразу обратиться к врачу, а если ребенок чувствует себя очень плохо – вызвать «скорую помощь». Особенно должны насторожить интенсивные и усиливающиеся боли в животе. Если симптомы не сильные, можно обратиться к педиатру: обнаружив у ребенка проявления так называемого острого живота, он сразу пригласит для его осмотра детского хирурга.
Возможные осложнения
Если не провести своевременного хирургического лечения, то аппендикс может разорваться, и это приведет к одному из двух осложнений:
- Абсцесс – ограниченное скопление гноя и очаг инфекции в брюшной полости
- Перитонит – разлитое воспаление в брюшной полости
Вероятность того, что червеобразный отросток разорвется, весьма высока: это происходит примерно у 90% детей до двух лет и у 65% детей до пяти лет.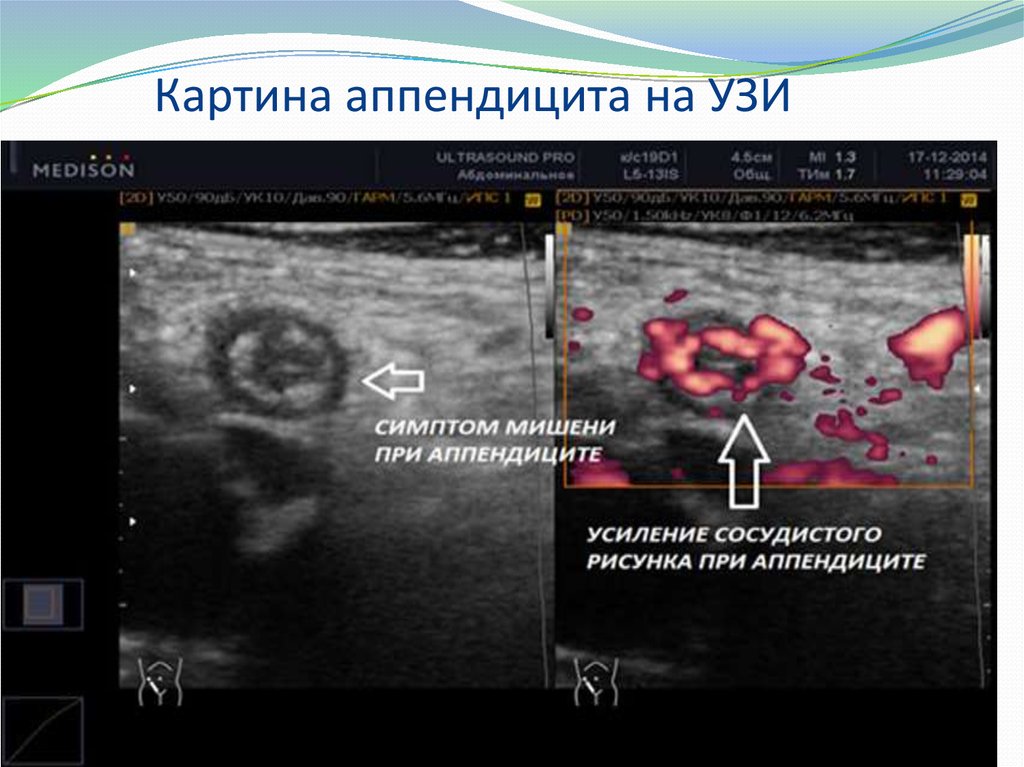 Риск перфорации аппендикса у детей в течение 24 часов от возникновения первых симптомов, по некоторым данным, составляет 7,7%, а в течение 72 часов это произойдет практически со стопроцентной вероятностью.
Риск перфорации аппендикса у детей в течение 24 часов от возникновения первых симптомов, по некоторым данным, составляет 7,7%, а в течение 72 часов это произойдет практически со стопроцентной вероятностью.
Методы диагностики
Острый аппендицит – по большей части клинический диагноз. Врач устанавливает его после осмотра ребенка. Он пальпирует (ощупывает) живот, выявляет болезненность, напряжение мышц пресса, симптомы раздражения брюшины. Самый знаменитый из этих симптомов, которому в первую очередь обучают всех студентов медицинских ВУЗов – симптом Щеткина-Блюмберга.
Если медленно надавить пальцами на брюшную стенку, а потом резко отпустить, то это приводит к тому, что раздраженные листки брюшины «отлепляются» друг от друга, и возникает сильное болевое ощущение.
Назначают общий анализ крови: в нем обнаруживают повышенный уровень лейкоцитов.
Диагностика аппендицита у детей зачастую сложна, потому что под его симптомами нередко скрываются такие заболевания, как вирусные гастроэнтериты, инвагинация кишечника, болезнь Крона, дивертикул Меккеля, поджелудочная (панкреатическая) колика, семейная средиземноморская лихорадка.
Если диагноз неясен, то могут быть назначены такие методы диагностики, как УЗИ органов брюшной полости, компьютерная томография, магнитно-резонансная томография. Как мы уже упоминали выше, при неясной клинической картине хирург может оставить ребенка в стационаре на некоторое время, понаблюдать за ним, назначить антибиотики.
При сильных сомнениях хирург, скорее всего, примет решение оперировать, и это правильно: лучше перестраховаться, чем ничего не делать и тем самым допустить угрозу для жизни пациента. Также в сомнительных случаях может быть проведена диагностическая лапароскопия: врач вводит в брюшную полость через прокол инструмент с видеокамерой (лапароскоп), осматривает ее, и это помогает разобраться, есть ли необходимость в операции.
Методы лечения
Острый аппендицит лечат путем удаления аппендикса – аппендэктомии. Его отсекают у основания, а оставшееся в кишке отверстие закрывают кисетным швом. Такую операцию проводят в экстренном порядке.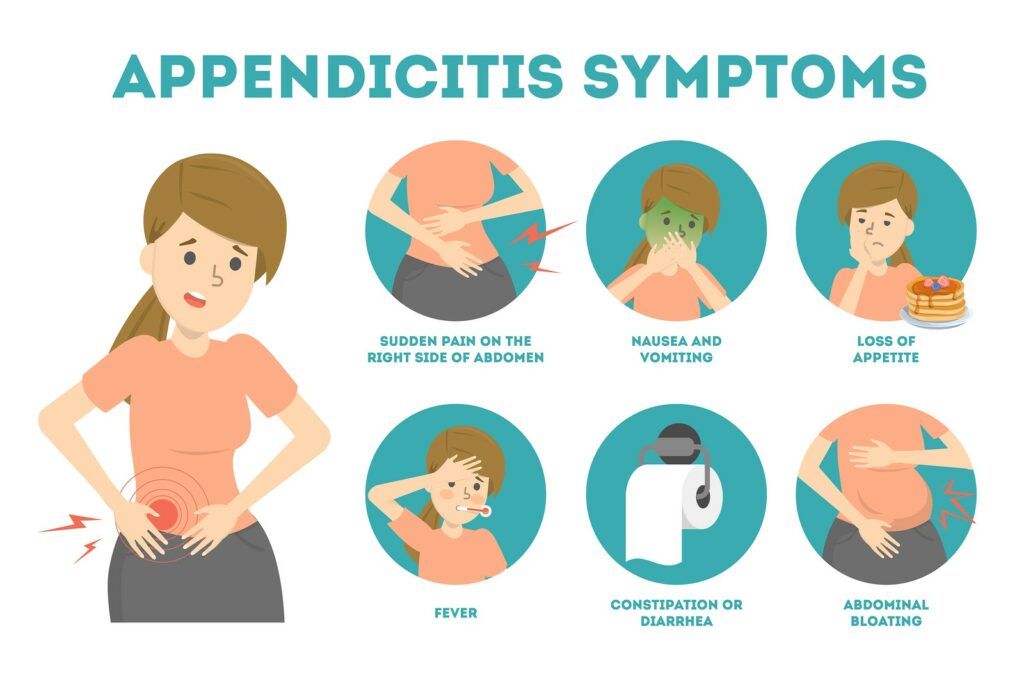 Классически она выполняется через небольшой косой разрез в правой подвздошной области, но современные хирурги всё чаще прибегают к лапароскопическим вмешательствам – через проколы в брюшной стенке. Операция может длиться от 30 минут до 1,5 часа. Ее умеет выполнять каждый детский хирург – обычно это самое первое вмешательство, которому обучают начинающих врачей данной специальности.
Классически она выполняется через небольшой косой разрез в правой подвздошной области, но современные хирурги всё чаще прибегают к лапароскопическим вмешательствам – через проколы в брюшной стенке. Операция может длиться от 30 минут до 1,5 часа. Ее умеет выполнять каждый детский хирург – обычно это самое первое вмешательство, которому обучают начинающих врачей данной специальности.
Если аппендицит был неосложненным, то ребенок проводит в стационаре одну ночь, и его выписывают домой. Если же червеобразный отросток был перфорирован, то придется провести в клинике около пяти суток и получать лечение антибиотиками.
Прогноз
Если лечение проведено своевременно, то прогноз обычно благоприятный. Погибает 0,1% детей (один из тысячи), в 3% случаев после хирургического вмешательства развиваются те или иные осложнения. Если же операция выполнена после разрыва аппендикса, то частота осложнений составляет 10–15%. Такие ситуации чаще всего встречаются у детей младше двух лет, так как у них заболевание сложнее диагностировать своевременно.
Профилактика
Так как причины развития заболевания до конца не изучены, то и специальной профилактики аппендицита не существует. Рекомендуется полноценное здоровое питание с преобладанием продуктов растительного происхождения, профилактика запоров. Нельзя бесконтрольно использовать антибиотики.
Главное
- Острый аппендицит представляет собой воспаление червеобразного отростка (аппендикса) и является одним из самых распространенных хирургических заболеваний у детей.
- Причины заболевания до конца не известны. Считается, что важную роль играет обструкция аппендикса плотными каловыми массами и гиперплазированной (увеличенной в объеме) лимфоидной тканью.
- Основные проявления острого аппендицита: боли в животе, тошнота, рвота, повышение температуры тела. Но они неспецифичны и встречаются при многих других заболеваниях.
- При подозрительных симптомах нужно сразу показать ребенка врачу.
- Лечением и диагностикой острого аппендицита занимаются детские хирурги.
 Обычно диагноз можно установить по результатам осмотра ребенка.
Обычно диагноз можно установить по результатам осмотра ребенка. - При остром аппендиците показано хирургическое удаление червеобразного отростка – аппендэктомия. Ее можно выполнить через разрез или проколы в брюшной стенке (лапароскопически).
- Прогноз благоприятный, если операция выполнена своевременно. Чем позже начато лечение, тем выше риск серьезных осложнений.
- Специальных мер профилактики не существует.
Источники:
- Смирнов А.К., Бойко А.В., Елькова Д.А. Острый аппендицит у детей // Scientist, 2022
- Бархатова Н.А. Острый аппендицит и абдоминальный сепсис у детей // Педиатрический вестник Южного Урала, 2016
- Бржозовский А.Г.Аппендицит: моногр. // Куйбышевский государственный медицинский институт, 2021
- Комаров Ф.И. Диагностика и лечение внутренних болезней // Медицина, 2017
- Колесов В.И. Острый аппендицит // Книга по Требованию, 2020
Симптомы аппендицита у детей разного возраста
Будьте очень внимательны к своим детям, к их здоровью и поведению. Иногда на первый взгляд обычные симптомы могут быть признаками серьезного заболевания, которое потребует немедленного лечения. Именно к таким заболеванием относится аппендицит.
Иногда на первый взгляд обычные симптомы могут быть признаками серьезного заболевания, которое потребует немедленного лечения. Именно к таким заболеванием относится аппендицит.
Дети до года
Считать, что у детей до года не бывает воспаления аппендикса — заблуждение.
В зону риска попадают дети старше 2-3 месяцев:
- если им неправильно или слишком рано ввели прикорм;
- если слишком часто меняют смесь;
- если есть проблемы с ЖКТ или ферментативной системой;
- если ребенку дают копченую или соленую пищу даже в очень небольших количествах;
- если наблюдается частая задержка стула, вызванная неправильным питанием.
Симптомы аппендицита у детей до года очень схожи с симптомами кишечной инфекции:
- повышение температуры до 38 или до субфебрильной;
- рвота;
- понос;
- отказ от еды, надрывный плач.
Младенец с такими симптомами должен быть немедленно осмотрен педиатром и хирургом, чтобы не пропустить обострение заболевания.
Дети до 3 лет
У детей от года до 3 лет начало заболевания начинается с изменений в поведении, и это легко заметить.
Ребенок:
- категорически отказывается даже от самой любимой еды;
- не спит;
- постоянно капризен и вял.
Самая показательная — первая ночь после начала воспаления. Ребенок не может нормально спать, кричит и капризничает, постоянно вскакивает.
Симптомы аппендицита у детей до 3 лет:
- сильная боль в животе;
- высокая температура до 40°;
- могут быть (но не обязательно) тошнота и рвота;
- возможна диарея со слизью в стуле либо задержка стула;
- боль в животе при мочеиспускании.
Объяснить, где конкретно у малыша болит, он пока не может, ему будет казаться, что болит везде. Боль проявляется следующим образом:
- при прикасанию к области пупка;
- при наклоне вправо;
- при одевании;
- при попытке лечь на правый бок;
- при приседании;
- ребенок пытается принять удобное положение и подтянуть к телу правую ножку.

Аппендицит у таких малышей возникает редко, но любая сильная боль в животе — причина проконсультироваться с врачом, не говоря уже о совокупности нескольких симптомов.
Дети старше 3 лет
Дети в этом возрасте уже в состоянии потерпеть небольшую боль. Поэтому самое начало воспалительного процесса можно не заметить. Но зато они уже могут и более точно показать, где именно болит живот. Если чуть выше пупка — это может быть началом аппендицита, а если внизу живота, справа — то это уже более серьезно. В любом случае, медлить нельзя ни минуты.
Симптомы аппендицита у детей старше 3 лет схожи с детьми младше:
- усиливающаяся боль в животе: сначала на два пальца выше пупка, потом ниже и вправо;
- высокая температура;
- неоднократная тошнота и рвота;
- задержка стула, редко диарея.
Боли проявляются следующим образом:
- сильнее проявляются, если ребенок лежит на правом боку;
- локализуется от пупка вниз и вправо;
- боль возникает даже от легкого прикосновения;
- если надавить внизу и справа живота несколькими пальцами и резко убрать их, то ребенок почувствует резкую боль.

У детей старше 7 лет, как правило, симптомы те же. Чаще всего воспаление аппендикса случается у детей 14-19 лет, реже у 9-13 лет. Но подростки более сдержанны и терпеливы, часто скрытны, боясь наказания за какую-нибудь ерунду вроде тайком съеденных чипсов, поэтому родителям необходимо рассказать детям о таком заболевании, как аппендицит и его симптомах. Чтобы ребенок не скрыл их и вовремя сигнализировал родителям о своих болях.
Любой из перечисленных выше симптомов — сигнал немедленно вызывать скорую помощь или самим везти ребенка в больницу, поскольку хирургическое вмешательство может понадобиться немедленно.
Если аппендицит у ребенка не подтвердился, вышеперечисленные симптомы все равно нельзя оставлять без внимания. Обязательно проконсультируйтесь с педиатром или гастроэнтерологом, доктор назначит лечение или дополнительные обследования ребенку.
Записаться на прием к этим специалистам в МЦ “Наша радость” можно по т. 46-22-33
46-22-33
Аппендицит | Бостонская детская больница
Как диагностируется аппендицит у детей?
Диагноз аппендицита у детей включает полную историю болезни и медицинский осмотр. Сюда также могут входить:
- УЗИ органов брюшной полости
- компьютерная томография (КТ)
Другие диагностические тесты на аппендицит у детей могут включать:
- Анализы крови: Эти анализы проводятся для оценки инфекции или для определения наличия проблем с другими органами брюшной полости, такими как печень или поджелудочная железа.
- Анализ мочи: Этот тест выявляет любую инфекцию мочевого пузыря или почек, которая может имитировать симптомы аппендицита.
Симптомы аппендицита могут напоминать другие состояния или проблемы со здоровьем. Проконсультируйтесь с врачом для постановки диагноза.
Как лечат аппендицит у детей?
Конкретное лечение аппендицита будет определено лечащим врачом вашего ребенка на основании следующего:
- степень проблемы
- возраст вашего ребенка, общее состояние здоровья и история болезни
- мнение хирурга и других медицинских работников, участвующих в уходе за ребенком
- переносимость вашим ребенком определенных лекарств, процедур или методов лечения
- ожидания по ходу проблемы
- ваше мнение и предпочтения
Из-за вероятности разрыва инфицированного аппендикса и возникновения тяжелой, опасной для жизни инфекции, поставщики медицинских услуг часто рекомендуют удалить аппендикс с помощью операции.
Что происходит во время операции по удалению аппендикса у детей?
Приложение можно удалить двумя способами:
- Открытый метод. Под анестезией делается разрез в нижней правой части живота. Хирург находит аппендикс и удаляет его. Если аппендикс разорвался, может быть установлена небольшая дренажная трубка, чтобы гной и другие жидкости, находящиеся в брюшной полости, могли стекать. Трубка будет удалена через несколько дней, когда хирург почувствует, что абдоминальная инфекция утихла.
- Лапароскопический метод. Эта процедура использует несколько небольших разрезов и камеру, называемую лапароскопом, чтобы заглянуть внутрь брюшной полости во время операции. Под анестезией инструменты, которые хирург использует для удаления аппендикса, вводятся через небольшие разрезы, а лапароскоп вводится через другой разрез. Этот метод обычно не применяется, если аппендикс разорвался.
После операции детям нельзя есть и пить в течение определенного периода времени, чтобы кишечник мог зажить.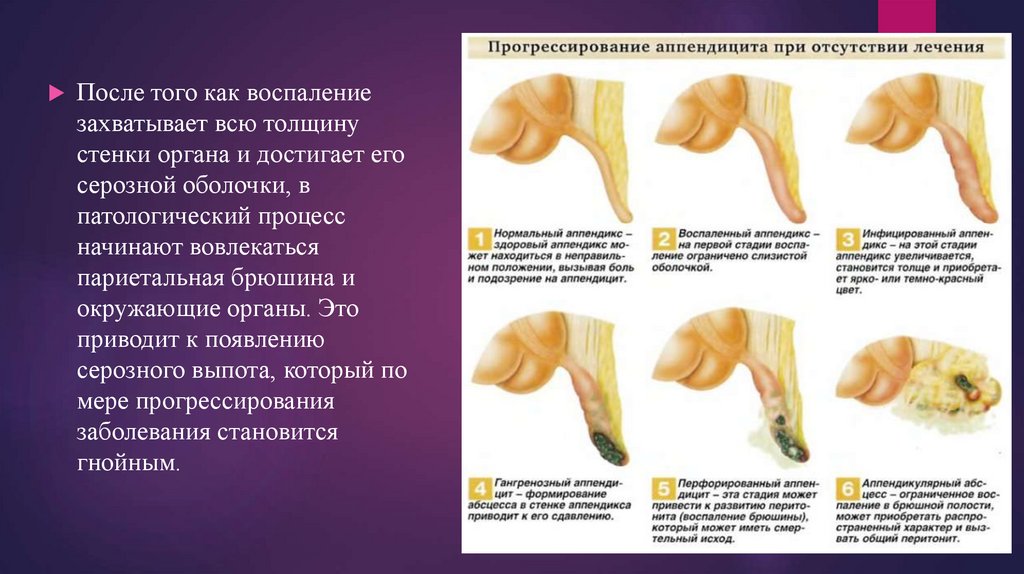 Жидкости вводятся в кровоток через небольшие пластиковые трубки, называемые капельницами, до тех пор, пока вашему ребенку не разрешат начать пить жидкость. Ваш ребенок также будет получать антибиотики и лекарства через капельницу, чтобы помочь ему чувствовать себя комфортно. Со временем детям разрешат пить прозрачные жидкости (например, воду, спортивные напитки или яблочный сок), а затем постепенно перейдут на твердую пищу.
Жидкости вводятся в кровоток через небольшие пластиковые трубки, называемые капельницами, до тех пор, пока вашему ребенку не разрешат начать пить жидкость. Ваш ребенок также будет получать антибиотики и лекарства через капельницу, чтобы помочь ему чувствовать себя комфортно. Со временем детям разрешат пить прозрачные жидкости (например, воду, спортивные напитки или яблочный сок), а затем постепенно перейдут на твердую пищу.
Всегда ли необходима немедленная операция, если у ребенка аппендицит?
Медицинские работники могут порекомендовать консервативное лечение разрыва аппендикса, если имеется локализованный абсцесс и состояние ребенка стабильно. В некоторых случаях, когда аппендикс разорвался и образовался локальный абсцесс, врач может порекомендовать не удалять аппендикс сразу. Вместо этого ваш ребенок может получать лечение внутривенными антибиотиками через внутривенный катетер (называемый периферически вводимым центральным катетером или катетером PICC) в течение примерно 10–14 дней. Это может быть сделано вместе с дренированием абсцесса под контролем КТ или УЗИ. Это позволяет устранить инфекцию и воспалительный процесс. Затем вашему ребенку будет проведена плановая интервальная аппендэктомия через шесть-восемь недель.
Это может быть сделано вместе с дренированием абсцесса под контролем КТ или УЗИ. Это позволяет устранить инфекцию и воспалительный процесс. Затем вашему ребенку будет проведена плановая интервальная аппендэктомия через шесть-восемь недель.
Ребенок, у которого разорвался аппендикс, должен оставаться в больнице дольше, чем ребенок, у которого аппендикс был удален до разрыва. Некоторым детям необходимо будет принимать антибиотики перорально в течение периода времени, указанного поставщиком медицинских услуг, после того, как они отправятся домой.
Что произойдет после выписки моего ребенка из больницы?
Ваш врач, как правило, рекомендует, чтобы ваш ребенок не поднимал тяжести, не занимался контактными видами спорта или «хулиганством» в течение нескольких недель после операции.
Если дренаж все еще на месте, когда ваш ребенок идет домой, он не должен принимать ванну или плавать, пока дренаж не будет удален. Вашему ребенку может потребоваться принимать антибиотики дома, чтобы помочь бороться с инфекцией в брюшной полости.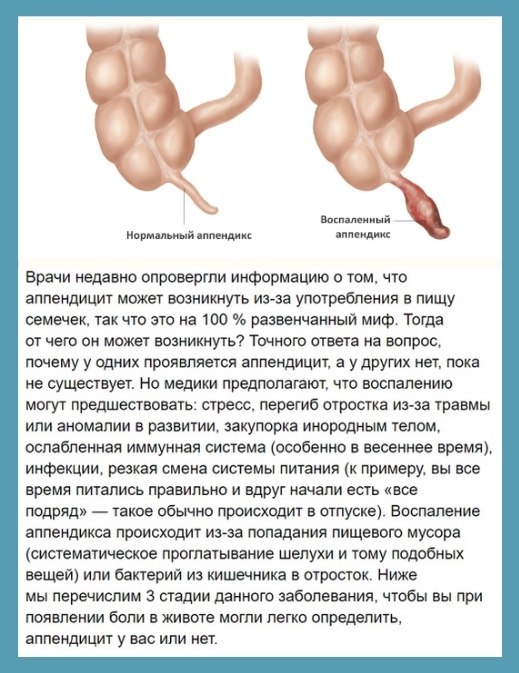 Вам выпишут рецепт на обезболивающее, чтобы ребенок мог принимать его дома, чтобы он чувствовал себя комфортно. Некоторые обезболивающие могут вызвать у ребенка запор, поэтому узнайте у своего врача или фармацевта о побочных эффектах, которые могут иметь лекарства.
Вам выпишут рецепт на обезболивающее, чтобы ребенок мог принимать его дома, чтобы он чувствовал себя комфортно. Некоторые обезболивающие могут вызвать у ребенка запор, поэтому узнайте у своего врача или фармацевта о побочных эффектах, которые могут иметь лекарства.
Движение после операции вместо лежания в постели может помочь предотвратить запор. Употребление фруктовых соков и фруктов, цельнозерновых хлопьев, хлеба и овощей после перехода на твердую пищу также может помочь при запорах. У большинства детей, которым удалили аппендикс, не будет долгосрочных проблем.
Аппендицит у детей – проблемы со здоровьем у детей
By
William J. Cochran
, доктор медицинских наук, клиника Geisinger
Полный обзор/редакция, август 2021 г. | Изменено в сентябре 2022 г.
ПОСМОТРЕТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
ПОЛУЧИТЕ БЫСТРЫЕ ФАКТЫ
Тематические ресурсы
Аппендицит – это воспаление и инфекция червеобразного отростка.
Аппендицит, по-видимому, развивается, когда аппендикс блокируется либо твердыми фекалиями (так называемыми фекалиями), либо опухшими лимфатическими узлами в кишечнике, что может происходить при различных инфекциях.
Боль обычно начинается вокруг пупка (пупка), а затем перемещается в правую нижнюю часть живота, но также может быть широко распространенной и может сделать детей раздражительными или вялыми.
Диагностика затруднена и может потребовать анализа крови, УЗИ, компьютерной томографии, магнитно-резонансной томографии или лапароскопии.
Воспаленный аппендикс обычно удаляют хирургическим путем.
(Для взрослых см. Аппендицит Аппендицит Аппендицит — это воспаление и инфекция червеобразного отростка. Часто блокировка внутри червеобразного отростка вызывает воспаление и инфицирование червеобразного отростка. Распространены боль в животе, тошнота и лихорадка… читать далее .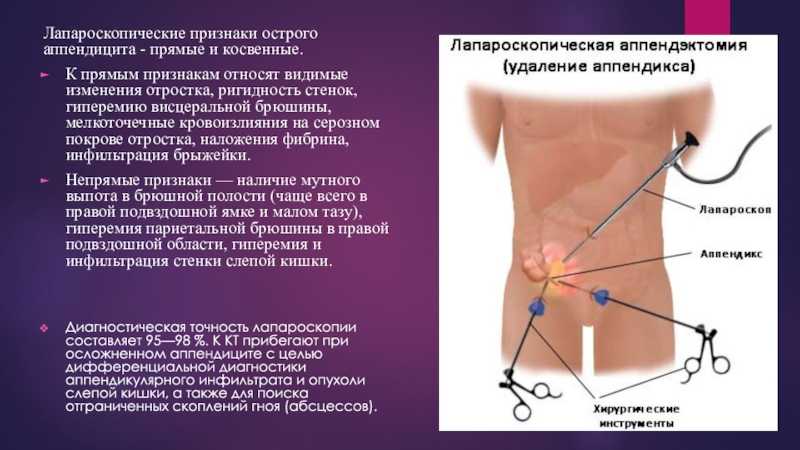 )
)
Аппендикс представляет собой небольшой участок кишечника длиной с палец, который явно не выполняет какой-либо существенной функции организма. Тем не менее, аппендицит является неотложной медицинской помощью, которая требует хирургического вмешательства. Это расстройство редко встречается у детей младше 1 года, но становится более распространенным по мере взросления детей и чаще всего встречается у подростков и взрослых в возрасте 20 лет.
ВИДЕО
Аппендицит, по-видимому, развивается, когда аппендикс блокируется твердыми фекалиями (фекалит) или опухшими лимфатическими узлами в кишечнике, что может происходить при различных инфекциях. В любом случае аппендикс набухает, и в нем размножаются бактерии. Редко проглатываемые посторонние предметы Безоары Безоары представляют собой плотно упакованные скопления частично переваренного или непереваренного материала, который может застрять в желудке или кишечнике. Массы неперевариваемых материалов могут застревать в… читать далее и инфекции, вызываемые некоторыми паразитическими червями (такими как стронгилоидоз Стронгилоидоз Стронгилоидоз – это инфекция, вызываемая круглыми червями Strongyloides stercoralis , который попадает в организм при контакте голой кожи с почвой, зараженной червем. Обычно люди… читать далее ) также могут вызывать аппендицит.
Обычно люди… читать далее ) также могут вызывать аппендицит.
Если аппендицит не распознан или не лечен, аппендикс может разорваться, создав очаг инфекции вне кишечника (абсцесс Абсцессы брюшной полости Абсцесс представляет собой очаг гноя, обычно вызванный бактериальной инфекцией. У большинства людей наблюдаются постоянная боль в животе и лихорадка , Компьютерная томография или другой визуализирующий тест могут различить абсцесс… читать далее ) или излияние содержимого кишечника в брюшную полость, вызывающее серьезную инфекцию (перитонит Перитонит Боль в животе встречается часто и часто незначительна. Сильная боль в животе, которая возникает быстро , однако почти всегда указывает на серьезную проблему.Боль может быть единственным признаком необходимости операции… читать далее ). Вероятность разрыва аппендикса зависит от возраста ребенка. Разрывы червеобразного отростка возникают примерно у 65% детей в возрасте до 5 лет и в возрасте до 9 лет.0% детей в возрасте до 2 лет.
У детей в возрасте от 2 до 3 лет порядок появления симптомов важнее, чем любой из них. Первым развивающимся симптомом является боль. Аппендицит почти всегда вызывает боль. Боль может начаться в середине живота вокруг пупка, а затем перейти в правую нижнюю часть живота. Однако боль, особенно у младенцев и детей, может распространяться, а не ограничиваться правой нижней частью живота. Маленькие дети могут быть менее способны определить конкретное место боли и могут быть очень раздражительными или апатичными.
Первым развивающимся симптомом является боль. Аппендицит почти всегда вызывает боль. Боль может начаться в середине живота вокруг пупка, а затем перейти в правую нижнюю часть живота. Однако боль, особенно у младенцев и детей, может распространяться, а не ограничиваться правой нижней частью живота. Маленькие дети могут быть менее способны определить конкретное место боли и могут быть очень раздражительными или апатичными.
После начала боли у многих детей появляется тошнота или рвота, и они не хотят есть. Затем живот болезненный, когда врач надавливает на него, обычно в области над аппендиксом. Затем развивается субфебрильная температура (от 100 до 101 ° F [от 37,7 до 38,3 ° C]), которая является распространенным симптомом. Наконец, за лихорадкой следуют результаты лабораторных анализов, которые показывают инфекцию, например, высокий уровень лейкоцитов. Этот порядок симптомов отличается от такового у детей с вирусным гастроэнтеритом Гастроэнтерит у детей Гастроэнтерит — это воспаление пищеварительного тракта, которое приводит к рвоте, диарее или тому и другому и иногда сопровождается лихорадкой или спазмами в животе. Гастроэнтерит обычно вызывается… читать далее , у которого сначала возникает рвота, а позже развиваются боль и диарея. Значительная диарея не распространена среди детей с аппендицитом.
Гастроэнтерит обычно вызывается… читать далее , у которого сначала возникает рвота, а позже развиваются боль и диарея. Значительная диарея не распространена среди детей с аппендицитом.
Диагностика аппендицита у детей может быть сложной по многим причинам. Многие заболевания могут вызывать схожие симптомы, включая вирусный гастроэнтерит Гастроэнтерит у детей Гастроэнтерит — это воспаление пищеварительного тракта, которое приводит к рвоте, диарее или тому и другому и иногда сопровождается лихорадкой или спазмами в животе. Гастроэнтерит обычно вызывается… читать далее , Дивертикул Меккеля Дивертикул Меккеля Дивертикул Меккеля представляет собой мешковидное выпячивание стенки тонкой кишки, которое присутствует у некоторых детей при рождении. У большинства детей симптомы отсутствуют, но иногда безболезненная ректальная… читать далее , инвагинация Инвагинация Инвагинация представляет собой расстройство, при котором один сегмент кишечника скользит в другой, подобно частям телескопа. Пораженные сегменты блокируют кишечник и блокируют кровоток. Причина… читать дальше и болезнь Крона Болезнь Крона Болезнь Крона — это воспалительное заболевание кишечника, при котором хроническое воспаление обычно затрагивает нижнюю часть тонкой кишки, толстую кишку или обе и может поражать любую часть… читать более . Часто дети, особенно дети младшего возраста, не имеют типичных симптомов и результатов физикального обследования, особенно когда аппендикс не находится в своем обычном положении в правой нижней части живота. Это отсутствие типичных симптомов может быть обманчивым.
Пораженные сегменты блокируют кишечник и блокируют кровоток. Причина… читать дальше и болезнь Крона Болезнь Крона Болезнь Крона — это воспалительное заболевание кишечника, при котором хроническое воспаление обычно затрагивает нижнюю часть тонкой кишки, толстую кишку или обе и может поражать любую часть… читать более . Часто дети, особенно дети младшего возраста, не имеют типичных симптомов и результатов физикального обследования, особенно когда аппендикс не находится в своем обычном положении в правой нижней части живота. Это отсутствие типичных симптомов может быть обманчивым.
Чаще всего врачи проводят УЗИ. Ультразвуковое сканирование (УЗИ) брюшной полости При ультразвуковом сканировании используются звуковые волны для получения изображения внутренних органов (см. также УЗИ). Ультразвуковое сканирование может показать размер и форму многих органов, таких как печень и… читать далее , что не подвергает ребенка воздействию радиации. Если диагноз не ясен, врачи могут провести компьютерную томографию Компьютерная томография (КТ) В компьютерной томографии (КТ), которую раньше называли компьютерной аксиальной томографией (КТ), источник рентгеновского излучения и детектор рентгеновского излучения вращаются вокруг человека . В современных сканерах детектор рентгеновского излучения обычно… читать дальше (КТ) или магнитно-резонансная томография Магнитно-резонансная томография (МРТ) В магнитно-резонансной томографии (МРТ) для получения изображения используются сильное магнитное поле и радиоволны очень высокой частоты. изображения с высокой детализацией. МРТ не использует рентгеновские лучи и обычно очень безопасна… читать далее (МРТ). Врачи, подозревающие аппендицит, обычно вводят жидкости и антибиотики внутривенно, ожидая результатов анализов крови, мочи и визуализирующих исследований.
В современных сканерах детектор рентгеновского излучения обычно… читать дальше (КТ) или магнитно-резонансная томография Магнитно-резонансная томография (МРТ) В магнитно-резонансной томографии (МРТ) для получения изображения используются сильное магнитное поле и радиоволны очень высокой частоты. изображения с высокой детализацией. МРТ не использует рентгеновские лучи и обычно очень безопасна… читать далее (МРТ). Врачи, подозревающие аппендицит, обычно вводят жидкости и антибиотики внутривенно, ожидая результатов анализов крови, мочи и визуализирующих исследований.
Если диагноз не ясен, врачи могут провести лапароскопию Лапароскопия Лапароскопия — это осмотр брюшной полости с помощью оптоволоконного инструмента, вводимого через брюшную стенку. Это хирургическая процедура, проводимая в операционной. Людям дается… читать далее , при котором через стенку живота вводится небольшой зрительный аппарат, чтобы заглянуть внутрь. Если во время лапароскопии обнаруживается аппендицит, врачи могут удалить аппендикс с помощью лапароскопа.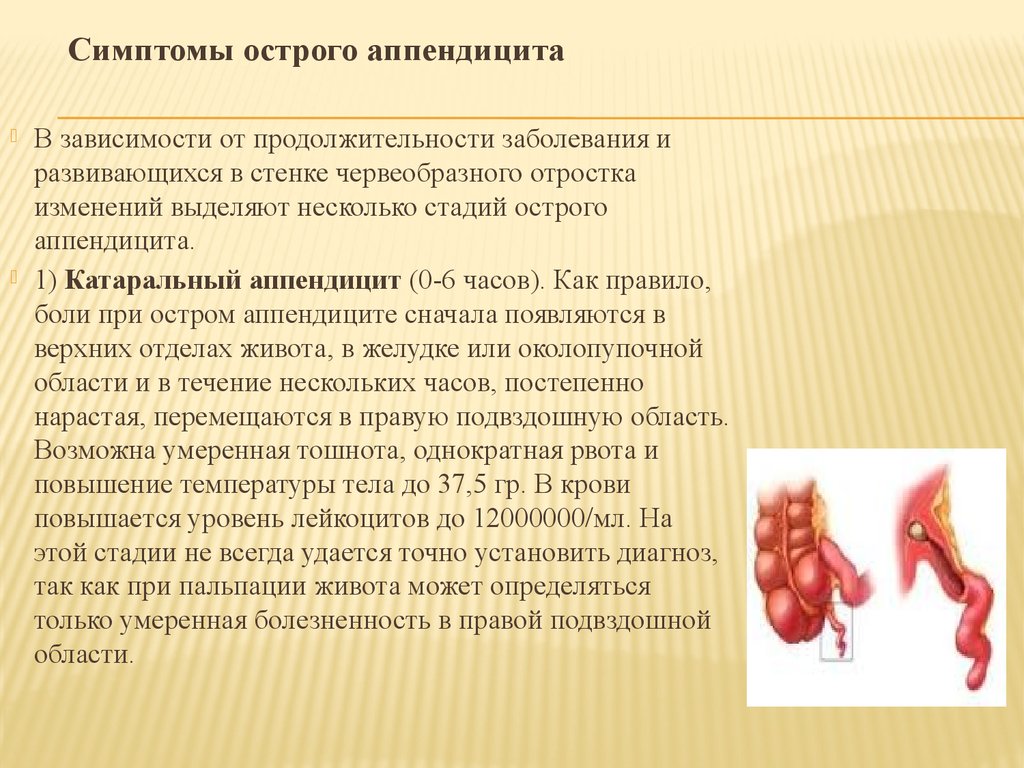 В качестве альтернативы, особенно у детей, у которых симптомы и результаты обследования не типичны для аппендицита, врачи могут просто проводить повторные медицинские осмотры. Наблюдение за тем, ухудшаются или уменьшаются симптомы и болезненность со временем, может помочь врачам решить, присутствует ли аппендицит. Врачи также отмечают порядок появления симптомов.
В качестве альтернативы, особенно у детей, у которых симптомы и результаты обследования не типичны для аппендицита, врачи могут просто проводить повторные медицинские осмотры. Наблюдение за тем, ухудшаются или уменьшаются симптомы и болезненность со временем, может помочь врачам решить, присутствует ли аппендицит. Врачи также отмечают порядок появления симптомов.
При раннем лечении общий прогноз для детей с аппендицитом очень хороший. Менее 0,1% (один из тысячи) детей умирает. Примерно у 3% детей развиваются осложнения, даже если их аппендикс не разорвался.
Если детей не лечить до разрыва аппендикса, что чаще всего происходит у детей в возрасте до 2 лет, прогноз ухудшается. Около 10-15% детей, перенесших операцию по поводу разрыва аппендикса, имеют осложнения.
Если детей не лечить, аппендицит редко может пройти сам по себе. Однако обычно невылеченный аппендицит прогрессирует и вызывает перитонит, абсцесс брюшной полости, а иногда и смерть.
Аппендэктомия
Антибиотики внутривенно
Лучшим методом лечения аппендицита является хирургическое удаление воспаленного аппендикса (аппендэктомия). Перед операцией врачи вводят антибиотики внутривенно, что снижает риск осложнений. Недавно врачи обнаружили, что аппендицит иногда можно успешно лечить только антибиотиками. Если лечение антибиотиками не помогает, делают операцию. Даже если лечение антибиотиками оказывается успешным, у детей иногда снова развивается аппендицит. Хирургическое удаление аппендикса по-прежнему является рекомендуемым методом лечения аппендицита.
Перед операцией врачи вводят антибиотики внутривенно, что снижает риск осложнений. Недавно врачи обнаружили, что аппендицит иногда можно успешно лечить только антибиотиками. Если лечение антибиотиками не помогает, делают операцию. Даже если лечение антибиотиками оказывается успешным, у детей иногда снова развивается аппендицит. Хирургическое удаление аппендикса по-прежнему является рекомендуемым методом лечения аппендицита.
Аппендэктомия является довольно простой и безопасной операцией, требующей пребывания в больнице в течение 2–3 дней у детей без осложнений, таких как разрыв аппендикса. Если аппендикс разорвался, врач удаляет его и может промыть брюшную полость жидкостью, дать антибиотики в течение нескольких дней и наблюдать за осложнениями, такими как инфекция и непроходимость кишечника. Детям с разрывом аппендикса обычно требуется дольше оставаться в больнице.
Примерно в 10% случаев хирурги обнаруживают нормальный аппендикс при аппендэктомии. Это открытие не считается врачебной ошибкой, поскольку отсрочка операции при подозрении на аппендицит может иметь серьезные последствия.


 Поначалу ребенок не может сказать, в каком именно месте она беспокоит. В старшем возрасте спустя некоторое время боль обычно «спускается» в правую подвздошную область, а у маленького ребенка может всё время болеть весь живот или область вокруг пупка. Боли при аппендиците у детей грудного возраста сложно распознать, потому они не могут рассказать, что их беспокоит. Вместо этого ребенок становится капризным, отказывается от еды, не дает дотронуться до живота.
Поначалу ребенок не может сказать, в каком именно месте она беспокоит. В старшем возрасте спустя некоторое время боль обычно «спускается» в правую подвздошную область, а у маленького ребенка может всё время болеть весь живот или область вокруг пупка. Боли при аппендиците у детей грудного возраста сложно распознать, потому они не могут рассказать, что их беспокоит. Вместо этого ребенок становится капризным, отказывается от еды, не дает дотронуться до живота.
 Обычно диагноз можно установить по результатам осмотра ребенка.
Обычно диагноз можно установить по результатам осмотра ребенка.