Гиперкинезы у детей — причины, симптомы, диагностика и лечение
Гиперкинезы у детей – аномальная двигательная активность на фоне патологического тонуса скелетной мускулатуры, возникающая при различных заболеваниях. Представляет собой излишние, неуместные подергивания, жесты, гримасы. Диагностика патологий, проявляющихся гиперкинезами, требует консультативного заключения специалистов (детского невролога, окулиста, психолога, генетика), проведения инструментальной диагностики (ЭЭГ, МРТ, ЭНМГ), биохимического и нейрохимического исследования крови. Специфическое лечение разработано лишь для некоторых болезней, сопровождающихся гиперкинезами, в остальных случаях применяется симптоматическая терапия.
Общие сведения
Гиперкинезы (лат. «чрезмерные движения») – неврологический синдром, который характеризуется непроизвольными насильственными движениями. Развивается при врожденном или приобретенном поражении структур головного мозга, отвечающих за иннервацию скелетных и мимических мышц. По данным исследований, наибольшая часть патологий, дебютирующих гиперкинезами, приходится на психические расстройства (36%), второе место по распространенности занимают аномалии развития ЦНС (24%). В 22% наблюдений причиной становятся дегенеративные заболевания, в оставшихся случаях – другие поражения нервной системы.
По данным исследований, наибольшая часть патологий, дебютирующих гиперкинезами, приходится на психические расстройства (36%), второе место по распространенности занимают аномалии развития ЦНС (24%). В 22% наблюдений причиной становятся дегенеративные заболевания, в оставшихся случаях – другие поражения нервной системы.
Гиперкинезы у детей
Причины гиперкинезов у детей
Непроизвольные двигательные акты являются симптомами различных заболеваний и патологических состояний, могут возникать сразу после рождения или появляться по мере роста ребенка. Перечень этиофакторов разнообразен, включает нарушения кровообращения, инфекции, врожденные пороки, приобретенные повреждения и пр. К основным причинам гиперкинезов у детей относят:
- Врожденные аномалии ЦНС. Развиваются вследствие структурных изменений, хромосомных и генных патологий. Включают аномалии строения мозжечка (агенезию или гипоплазию червя), синдром Арнольда-Киари, нейрофиброматоз.
- Наследственные нейродегенеративные заболевания.
 Впервые диагностируются в детском и юношеском возрасте, в последующем прогрессируют, вызывают постепенное отмирание нервной ткани. Гиперкинезы наблюдаются при нарушениях метаболизма (болезнь Галлервордена-Шпатца, Вильсона-Коновалова), хорее Гентингтона, эссенциальном треморе.
Впервые диагностируются в детском и юношеском возрасте, в последующем прогрессируют, вызывают постепенное отмирание нервной ткани. Гиперкинезы наблюдаются при нарушениях метаболизма (болезнь Галлервордена-Шпатца, Вильсона-Коновалова), хорее Гентингтона, эссенциальном треморе. - Травматические повреждения ЦНС. У новорожденных становятся результатом интранатального поражения ЦНС во время прохождения по родовым путям, в старшем возрасте могут быть следствием черепно-мозговых травм. Сопровождаются механическим разрушением клеток центральной нервной системы.
- Экзогенная интоксикация. Может обнаруживаться у детей, принимающих нейролептики, противосудорожные, дофаминергические лекарственные средства и другие препараты, способные проникать через гематоэнцефалический барьер и накапливаться в нервной ткани. При отмене препарата отмечается регрессия симптомов.
- Эндогенная интоксикация. Наблюдается при эндокринных патологиях (тиреотоксикоз), ядерной желтухе новорожденных, энцефалопатии вследствие почечной, печеночной недостаточности.
 Возможны необратимые повреждения нервной ткани эндогенными токсинами – гормонами, билирубином, продуктами распада белков.
Возможны необратимые повреждения нервной ткани эндогенными токсинами – гормонами, билирубином, продуктами распада белков. - Нарушения гемодинамики ЦНС. При острой и хронической гипоксии головного мозга вследствие анатомических или функциональных сужений просвета сосудов возникает массивная гибель нейронов. Повреждение нервных клеток, регулирующих мышечный тонус и контролирующих движения, проявляется в виде гиперкинезов.
- Инфекционно-воспалительные процессы. В результате острого воспаления ткани мозга при энцефалите, твердой мозговой оболочки при менингите погибают нервные клетки, регулирующие двигательную активность. Некоторые возбудители (вирусы герпеса, бруцеллы и другие) вызывают постепенную дегенерацию клеток и разрушение миелиновых волокон, что провоцирует гиперкинетическое расстройство.
- Чрезмерные психические нагрузки. В результате эмоционального перенапряжения (стресс, неврозы, тревожные расстройства детского периода) лимбическая система испытывает перегрузку, выделяется больше адренергических нейромедиаторов.
 Тормозное воздействие дофамина снижается, что проявляется излишними движениями.
Тормозное воздействие дофамина снижается, что проявляется излишними движениями.
Патогенез
Гиперкинетические расстройства развиваются вследствие нарушений в экстрапирамидной системе. Ее контроль осуществляется прецентральной извилиной коры больших полушарий, лимбической системой. Под воздействием различных факторов формируется гиперактивность экстрапирамидной системы вследствие дефицита ее торможения поврежденной корой и лимбической системой. Возникает дисбаланс нейромедиаторов (дофамин, норадреналин, серотонин и другие), способствующих передаче сигнала от нейрона к нейрону, искажаются первоначальные «команды» головного мозга. Еще один механизм, обуславливающий появление гиперкинезов – структурные изменения на любом из этапов передачи нервного импульса от коры к мускулатуре.
Классификация
Существует несколько классификаций данного патологического состояния. Чаще всего гиперкинезы детского возраста подразделяются на группы с учетом характера изменений мышечного тонуса, приводящих к замедлению или ускорению динамических движений:
- Гипотонические (быстрые): тики, хорея, баллизм, тремор, миоклония.
 Появление автоматических движений провоцируется снижением тонуса мускулатуры при недостаточности тормозного влияния подкорковых структур на нижележащие отделы.
Появление автоматических движений провоцируется снижением тонуса мускулатуры при недостаточности тормозного влияния подкорковых структур на нижележащие отделы. - Дистонические (медленные): спастическая кривошея, блефароспазм, атетоз, торсионная дистония. Характеризуются неестественностью поз. Тонус мышц переменчив, одни находятся в гипертонусе, тогда как другие могут быть гипо- или атоничными.
Существует также классификация, созданная с учетом патогенетического механизма развития двигательных расстройств. В зависимости от уровня поражения выделяют гиперкинезы, обусловленные патологией стриопаллидарной системы (отмечается вычурность и сложность движений), стволовых структур ЦНС (наблюдаются стереотипные тонические двигательные паттерны) и корковых структур (выявляются эписиндромы, сопровождаемые дистониями).
Симптомы гиперкинезов у детей
Непроизвольная двигательная активность нередко становится первым проявлением различных неврологических заболеваний, к которому впоследствии присоединяются другие симптомы. Общими признаками всех разновидностей гиперкинезов являются непроизвольность и навязанность движений. Двигательные акты (жесты, «движения намерений», гортанное покашливание, скрежет зубов или бруксизм, манипулятивные движения, различные стереотипии – обгрызание ногтей, яктация) естественны, но не уместны в данный момент. Ребенок не контролирует свое тело, это приводит к нарушению произвольных движений.
Общими признаками всех разновидностей гиперкинезов являются непроизвольность и навязанность движений. Двигательные акты (жесты, «движения намерений», гортанное покашливание, скрежет зубов или бруксизм, манипулятивные движения, различные стереотипии – обгрызание ногтей, яктация) естественны, но не уместны в данный момент. Ребенок не контролирует свое тело, это приводит к нарушению произвольных движений.
Тики – наиболее частые гиперкинезы детского возраста. Могут быть транзиторными (проходящими) или хроническими. Проявляются клоническими подергиваниями мимической мускулатуры, шеи, плечевого пояса, к которым иногда присоединяются вокализмы (кашель, выкрикивание отдельных звуков, смех). Носят неритмичный стереотипный характер. Тремор часто выявляется в периоде новорожденности. Характеризуется ритмичными быстрыми подергиваниями кистей и стоп, нижней челюсти, языка. Может исчезать в покое и усиливаться в стрессовых ситуациях. Хорея представляет собой хаотичные, аритмичные размашистые движения. Походка больного напоминает танцующую.
Походка больного напоминает танцующую.
Атетоз сопровождается малоамплитудными червеобразными движениями, обусловленными попеременным сокращением разных групп мышц. Локализация – дистальные отделы конечностей, мимическая мускулатура. Спастическая кривошея (тортиколлис) проявляется тоническим сокращением мышц шеи со стойким наклоном и поворотом головы в сторону. Репозиция вызывает болевые ощущения, зачастую невозможна из-за склеротического перерождения мышечной ткани. При гемибаллизме наблюдаются резкие грубоватые движения, напоминающие бросок тяжелого камня, взмах крыла птицы. Торсионная дистония характеризуется медленными вращательными движениями, похожими на вкручивание штопора. Основная локализация – мышцы шеи, туловища. Ребенок застывает в вычурных позах, его походка напоминает верблюжью. Выраженность дистонических гиперкинезов значительно уменьшается в положении лежа.
Осложнения
В число возможных осложнений данной патологии входит склерозирование мышечных структур при медленных гиперкинетических нарушениях (спастическая кривошея, торсионная дистония, идиопатический блефароспазм), следствием которого является невозможность возвращения мышцы в расслабленное состояние и вынужденное пребывание больного в статичной неестественной позе.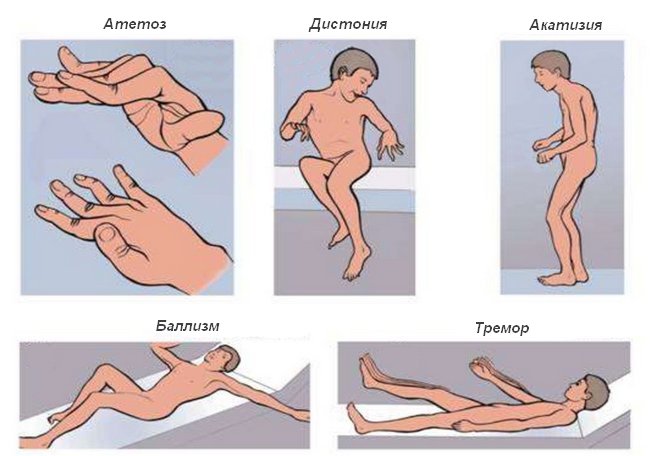 Насильственные движения нарушают социальную адаптацию, усложняют приобретение бытовых навыков, обучение. Заболевания, сопровождаемые гиперкинезами, часто осложняются когнитивными расстройствами, деградацией личности. Ребенок теряет способность усваивать новую информацию. Постепенно регрессируют приобретенные навыки (опрятности, самообслуживания).
Насильственные движения нарушают социальную адаптацию, усложняют приобретение бытовых навыков, обучение. Заболевания, сопровождаемые гиперкинезами, часто осложняются когнитивными расстройствами, деградацией личности. Ребенок теряет способность усваивать новую информацию. Постепенно регрессируют приобретенные навыки (опрятности, самообслуживания).
Диагностика
Диагностику и лечение гиперкинетических расстройств у детей осуществляет детский невролог. При появлении симптоматики необходимо комплексное обследование в условиях стационарного отделения для уточнения причин развития гиперкинезов и выраженности основной патологии. Обязательными диагностическими мероприятиями являются:
- Определение неврологического статуса. Невролог оценивает нарушения со стороны черепных нервов, рефлексов, мышечного тонуса, статики, координации, психосоматического состояния. На основании полученных данных врач может предположить наличие органического поражения, возможный уровень повреждения: кора, подкорковые структуры, мозжечок.

- Оценка психологического статуса. Психолог проводит тестирование детей старше трех лет по различным методикам. По результатам формулируются выводы о нарушениях эмоциональной сферы, когнитивном дефиците, интеллектуальном снижении.
- Консультация окулиста. Офтальмолог осматривает структуры глазного дна: диск зрительного нерва, сосудистый рисунок (расширение, извитость артерий и вен). Результаты обследования могут свидетельствовать о наличии внутричерепной гипертензии. При болезни Вильсона-Коновалова врач обнаруживает гиперпигментацию вокруг роговичной оболочки (кольцо Кайзера-Флейшера).
- Электронейрофизиологические исследования. По данным ЭЭГ врач функциональной диагностики оценивает электрическую активность головного мозга, наличие эпилептиформных паттернов. Предпочтительным является суточное исследование с видеосъемкой. При расшифровке ЭНМГ проводится дифференциальная диагностика с полинейропатиями.
- МРТ головного мозга.
 Позволяет визуализировать объемные образования, аномалии развития, очаговые изменения гемодинамики (участки ишемии, геморрагии). В ангиографическом режиме выявляются сосудистые дислокации, гипоплазии и аплазии артерий, кровоснабжающих головной мозг.
Позволяет визуализировать объемные образования, аномалии развития, очаговые изменения гемодинамики (участки ишемии, геморрагии). В ангиографическом режиме выявляются сосудистые дислокации, гипоплазии и аплазии артерий, кровоснабжающих головной мозг. - Лабораторные исследования. Включают биохимическую и нейрохимическую диагностику. Назначаются для обнаружения дисбаланса нейромедиаторов, дифференцировки различных болезней обмена, эндокринных патологий.
Лечение гиперкинезов у детей
Коррекция двигательных расстройств проводится в соответствии с клиническим протоколом лечения основного заболевания. При устранении причины гиперкинезы исчезают, однако такой результат не всегда достижим. При генетических синдромах и аномалиях развития возможна только паллиативная посимптомная помощь. Некоторые лекарственные средства способны воздействовать непосредственно на ретикулярную формацию и подкорковые структуры, корректировать двигательные нарушения.
- Препараты ДОФА. В основном применяются при треморе, торсионной дистонии. Обеспечивают кратковременный положительный эффект при некоторых дегенеративных заболеваниях. При недостаточности дофамина назначаются пожизненно.
- Противосудорожные средства. Бензодиазепины и вальпроаты используются для лечения тиков, миоклоний. Результат заметен при наличии изменений на ЭЭГ, поскольку препараты способны тормозить патологическую иннервацию от корковых структур.
- Холинолитики. Являются основой терапии при быстрых гиперкинезах. Влияют на периферическую иннервацию, снижают количество медиатора ацетилхолина в синаптической щели между нейронами, что влечет за собой уменьшение излишней двигательной активности, замедление передачи импульса.
- Ботулотоксин.
 Применяется в лечении медленных гиперкинезов (торсионная дистония, спастическая кривошея). Основной эффект – миорелаксирующий, достигается полной блокадой нервно-мышечной передачи.
Применяется в лечении медленных гиперкинезов (торсионная дистония, спастическая кривошея). Основной эффект – миорелаксирующий, достигается полной блокадой нервно-мышечной передачи.
Некоторые заболевания требуют специфической терапии. При ревматических хореических гиперкинезах тактика ведения проходит согласование с ревматологами. При склеротических изменениях для лечения спастической кривошеи иногда прибегают к хирургическим вмешательствам. При ювенильном паркинсонизме в запущенной резистентной форме, хорее Гентингтона, гемибаллизме пациентам предлагают операции по имплантации электродов, стимулирующих вентральное промежуточное ядро гипоталамуса, что позволяет контролировать гиперкинезы.
Прогноз и профилактика
Прогноз многих гиперкинезов при генетических заболеваниях, аномалиях развития неблагоприятный. Состояние больного определяется выраженностью основной патологии, нарушения движений часто сочетаются со значительным когнитивным снижением, возможна глубокая инвалидность. Некоторые гиперкинезы достаточно хорошо поддаются терапии. Специфические профилактические меры не разработаны. К общим рекомендациям относятся фиксирование изменений в поведении ребенка, своевременное обращение с жалобами к специалисту. Необходимо предупреждение травматических повреждений, нарушений гемодинамики, инфекционных болезней ЦНС.
Некоторые гиперкинезы достаточно хорошо поддаются терапии. Специфические профилактические меры не разработаны. К общим рекомендациям относятся фиксирование изменений в поведении ребенка, своевременное обращение с жалобами к специалисту. Необходимо предупреждение травматических повреждений, нарушений гемодинамики, инфекционных болезней ЦНС.
Тики у детей — причины, симптомы, диагностика и лечение
Тики у детей – внезапные повторяющиеся движения, возникающие из-за непроизвольного сокращения различных мышечных групп. Проявляются навязчивыми мимическими, моторными и вокальными действиями: морганием, зажмуриванием, подергиванием носом, ртом, плечами, пальцами, кистями, поворачиваниями головы, приседаниями, подпрыгиваниями, вздрагиваниями, покашливаниями, шумным дыханием, произнесением звуков, слов. Комплексная диагностика включает осмотр невролога, консультацию психиатра, психодиагностическое обследование. Лечение основано на соблюдении дневного режима, психотерапии, психокоррекции, приеме медикаментов.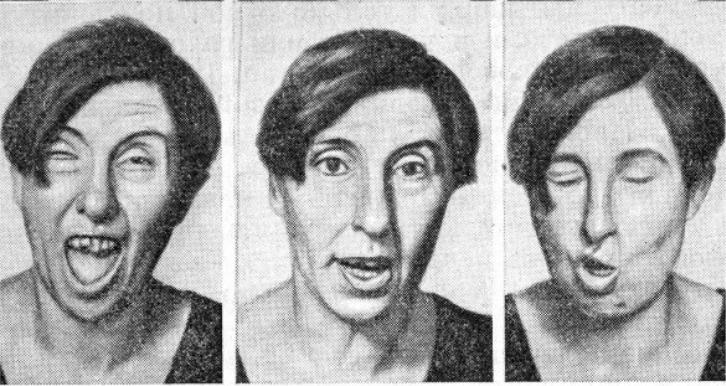
Общие сведения
Синонимичные названия тиков – тиковые гиперкинезы, нервные тики. Распространенность составляет 13% у мальчиков, 11% у девочек. Тики у детей возникают в промежутке от 2 до 18 лет. Пиковые периоды – 3 года и 7-10 лет, эпидемиологический показатель достигает 20%. Наименее вероятен дебют заболевания после 15 лет, наиболее высокий риск развития отмечается у первоклассников – кризис семи лет и начало школьного обучения становятся провоцирующими факторами «тиков первого сентября». У мальчиков заболевание протекает тяжелее и хуже поддается терапии. У значительной части пациентов выявляются сезонные и суточные обострения симптоматики, гиперкинезы усиливаются в вечернее время, осенью и зимой.
Тики у детей
Причины тиков у детей
Гиперкинезы развиваются как результат комплексного воздействия биологических и внешних факторов. С рождения у ребенка существует определенная предрасположенность (биологическая основа) к данной патологии, которая реализуется под влиянием заболеваний, стрессов и других негативных воздействий. Причины гиперкинезов у детей могут быть разделены на следующие группы:
Причины гиперкинезов у детей могут быть разделены на следующие группы:
- Нарушения внутриутробного развития. Результатом гипоксии, инфекции, родовой травмы становится дисбаланс корково-подкорковых связей. При воздействии неблагоприятных факторов он проявляется тиками.
- Отягощенная наследственность. Заболевание передается по аутосомно-доминантному типу. Поскольку мальчики болеют чаще, предполагается зависимость от пола пациентов.
- Стрессовые ситуации. Провоцирующим фактором может стать школьная дезадаптация, повышенная учебная нагрузка, увлечение компьютерными играми, семейные конфликты, развод родителей, госпитализация. Заболеваемость увеличивается во время возрастных кризисов.
- Черепно-мозговые травмы. Тики могут являться отдаленными последствиями травматического повреждения ЦНС. Наиболее характерны гиперкинезы моторного типа.
- Некоторые заболевания. Нередко длительные болезни с симптомами, включающими двигательный компонент, приводят к формированию тиков.
 Например, после респираторных инфекций наблюдаются покашливания, шмыганье носом, горловые звуки.
Например, после респираторных инфекций наблюдаются покашливания, шмыганье носом, горловые звуки. - Психоневрологические патологии. Тики развиваются у детей с синдромом дефицита внимания и гиперактивностью, церебрастеническим синдромом, тревожными расстройствами. Гиперкинезы дебютируют на фоне обострений основного заболевания.
Патогенез
Патогенетическая основа тиков продолжает исследоваться. Центральное место отводится функциям базальных ганглиев. Основные из них – хвостатое ядро, бледный шар, субталамическое ядро, черная субстанция. В норме они находятся в тесном взаимодействии с лобными долями коры больших полушарий, лимбическими структурами, зрительными буграми и ретикулярной формацией. Связь подкорковых ядер и лобных отделов, отвечающих за контроль действий, обеспечивается дофаминергической системой. Снижение уровня дофамина, нарушения нейронной передачи в подкорковых ядрах проявляются дефицитом активного внимания, недостаточной саморегуляцией двигательных актов, расстройством произвольности моторики. Функционирование дофаминергической системы нарушается в результате внутриутробного поражения ЦНС, наследственных изменений метаболизма дофамина, стрессов, ЧМТ.
Классификация
Тики у детей классифицируют с учетом нескольких факторов. По этиологии гиперкинезы разделяют на первичные (наследственные), вторичные (органические) и криптогенные (возникающие у здоровых детей). По симптоматике – на локальные, распространенные, вокальные, генерализованные. В зависимости от тяжести болезни различают единичные и серийные тики, тикозный статус. В соответствии с Международным классификатором болезней по характеру течения выделяют:
- Транзиторные тики. Носят характер локальных и распространенных гиперкинезов. Проявляются как подмигивания, лицевые подергивания. Полностью проходят в течение года.
- Хронические тики. Представлены моторными гиперкинезами. Подразделяются на три подтипа: ремиттирующий – обострения сменяются полным регрессом или локальными единичными тиками при нагрузках; стационарный – стойкие гиперкинезы на протяжении 2-4 лет; прогредиентный – отсутствие ремиссий, формирование тикозных статусов.
- Синдром Туретта. Другое название – комбинированные вокальные и множественные моторные тики. Заболевание начинается в детском возрасте, выраженность симптомов уменьшается к концу подросткового периода. В легкой форме тики продолжаются у взрослых.
Симптомы тиков у детей
Локальные (фациальные) тики – гиперкинезы, захватывающие одну группу мышц. Среди проявлений в 69% случаев наблюдаются учащенные моргания. Реже встречаются зажмуривания, подергивания плеча, крыльев носа, уголков рта, наклоны головы. Моргания устойчивы, периодически сочетаются с другими лицевыми тиками. В зажмуриваниях преобладает дистонический компонент (тонус). Отличительная черта лицевых тиков – они практически не замечаются детьми, не мешают им в повседневных делах. По тяжести клинической картины локальные тики чаще являются единичными.
При распространенных гиперкинезах патологическим движением охвачено несколько групп мышц: лицевые, мышцы головы и шеи, плечевого пояса, верхних конечностей, живота, спины. Обычно тики дебютируют морганием, позже присоединяется заведение взора, подергивания рта, зажмуривания, наклоны и поворачивания головы, подъем плеч. Течение и тяжесть симптомов различны – от единичных транзиторных до хронических с развитием тикозного статуса в обострении. Дети испытывают трудности при выполнении заданий, требующих повышенной концентрации, вызывающих эмоциональное напряжение (тревогу, страх). Возникают проблемы при письме, сборе мелких деталей конструктора, длительном чтении.
Простые вокальные тики часто представляют собой покашливания, шмыганье носом, шумные вдохи и выдохи. Реже наблюдаются повизгивания, насвистывания, проговаривание простых высоких звуков – «а», «у», «ай». В периоды обострения нервных тиков вокальные симптомы могут меняться, что ошибочно расценивается как новый дебют. Пример: ребенок покашливал, в ремиссии вокальных симптомов не наблюдалось, позже появилось шумное дыхание. Сложные вокализмы возникают у 6% пациентов с болезнью Туретта. Представляют непроизвольное произнесение отдельных слов.
Озвучивание ругательств называется копролалией. Беспрерывное повторение целых слов и обрывков – эхолалией. Вокализмы проявляются единичными, серийными и статусными тиками. Усиливаются при утомлении, после эмоциональных и умственных нагрузок, негативно сказываются на социальной адаптации ребенка – произнесение не соответствующих ситуации слов, ругательств ограничивает активность в общении, препятствует установлению новых контактов. В тяжелых случаях пациент неспособен посещать школу, общественные места.
При болезни Туретта клиническая картина определяется возрастом ребенка. Заболевание дебютирует в возрасте от 3 до 7 лет. Первично возникают лицевые тики, подергивания плеч. Гиперкинезы распространяются на верхние и нижние конечности, отмечаются повороты и запрокидывание головы, разгибание/сгибание кистей, пальцев, тонические сокращения мышц спины, живота, приседания, подпрыгивания. Через 1-2 года присоединяются вокализмы. Редко голосовые тики предшествуют моторным. Пик симптоматики наблюдается с 8 до 11 лет. Развиваются серийные, статусные гиперкинезы. При обострениях дети не могут ходить в школу, нуждаются в помощи, бытовом обслуживании. К 12-15 годам заболевание переходит в резидуальную стадию с локальными и распространенными тиками.
Осложнения
К осложнениям приводят тяжелые формы гиперкинезов – серийные тики, тикозные статусы, хроническое прогредиентное течение. У детей формируются нарушения восприятия, снижение функций произвольного внимания, затрудняется координация движений, выработка двигательных навыков. Развивается школьная неуспеваемость – пациенты с трудом осваивают письмо, плохо воспринимают новый материал, имеют проблемы с запоминанием. Отставание в учебе дополняется социальной дезадаптацией – мышечные подергивания, непроизвольные движения, вокализмы становятся причиной насмешек, отстраненности сверстников.
Диагностика
Диагностика тиков у детей проводится группой специалистов – неврологом, психиатром, психологом. Объем диагностических мероприятий определяется индивидуально при первой врачебной консультации. Полученные данные используются для дифференциальной диагностики, составления прогноза течения болезни, подбора наиболее эффективных способов лечения. Комплексное обследование включает:
- Опрос, осмотр невролога. Врач уточняет анамнез (осложнения беременности, родов, наследственную отягощенность), расспрашивает о начале заболевания, нарастании, частоте, выраженности симптомов, наличии сопутствующих неврологических патологий. При осмотре оценивает общее состояние, двигательные функции, рефлексы, чувствительность.
- Беседу с психиатром. Специалист акцентирует внимание на психическом развитии и психологических особенностях ребенка. Определяет связь дебюта гиперкинезов со стрессовой ситуацией, чрезмерными эмоциональными нагрузками, методом воспитания, семейными конфликтами.
- Психодиагностическое исследование. Психолог проводит исследование эмоционально-личностной и когнитивной сферы ребенка, используя проективные методы (рисуночные тесты), опросники, тесты на интеллект, внимание, память, мышление. Результаты позволяют предположить течение заболевания, выявить провоцирующие факторы.
- Инструментальное исследование. Дополнительно врач-невролог может назначить ЭЭГ, МРТ головного мозга. Итоговые данные необходимы для дифференциального диагноза.
Специалисты дифференцируют тики с дискинезиями, стереотипиями, компульсивными действиями. Отличительные признаки тикозных гиперкинезов: ребенок способен повторить, частично контролировать движения, симптомы редко возникают при произвольном, целенаправленном действии, их выраженность усиливается к вечеру, при усталости, утомлении, эмоциональном напряжении. При увлеченности пациента тики практически полностью исчезают.
Лечение тиков у детей
Терапия гиперкинезов реализуется в рамках комплексного дифференциального подхода. Подбор методов лечения определяется формой заболевания, выраженностью симптомов, возрастом больного. Основные задачи – сократить частоту и выраженность симптомов, улучшить социальную адаптацию ребенка, скорректировать познавательные функции. Используются следующие методы:
- Соблюдение режима дня. Предусматривает предупреждение голода, усталости, умственного и эмоционального истощения, физическую и интеллектуальную активность, следование графику приема пищи, отхода ко сну и пробуждения. Время просмотра телепередач, компьютерных игр сокращается до минимума.
- Семейная психотерапия. Причиной тиков может быть хроническая психотравмирующая ситуация, стиль воспитания. Сеансы психотерапии включают анализ внутрисемейных отношений, проработку негативного отношения к тикам. Участников обучают методам, помогающим справиться с тревогой, напряжением, проблемами ребенка.
- Индивидуальная, групповая психотерапия. Наедине с психотерапевтом пациент рассказывает о переживаниях, страхах, отношении к заболеванию. Методами когнитивно-поведенческой терапии прорабатываются комплексы, осваиваются способы релаксации, саморегуляции, позволяющие частично управлять гиперкинезами. На групповых встречах тренируются навыки общения, разрешения конфликтов.
- Психокоррекция. Занятия с психологом направлены на развитие отстающих когнитивных функций. Выполняются упражнения на коррекцию пространственного восприятия, внимания, памяти, самоконтроля. В итоге ребенок испытывает меньше трудностей при школьном обучении.
- Медикаментозное лечение. Лекарственные препараты назначаются неврологом. Подбор средств, продолжительность лечения, дозировка определяются индивидуально. Базовая терапия основана на применении противотревожных лекарств (анксиолитики, антидепрессанты) и медикаментов, уменьшающих выраженность двигательных явлений (антипсихотики). Дополнительно показаны ноотропы, сосудистые препараты, витамины.
- Физиотерапия. Сеансы оказывают успокаивающее действие, нормализуют процессы возбуждения и торможения в нервной системе, уменьшают симптомы болезни. Используется электросон, гальванизация сегментарных зон, лечебный массаж, электрофорез воротниковой зоны, озокеритовые аппликации на шейно-воротниковую зону, аэрофитотерапия, хвойные ванны.
- БОС-терапия. Метод биологической обратной связи представлен комплексом процедур, позволяющих пациенту прочувствовать и освоить управление определенной физиологической функцией. При гиперкинезах ребенок через компьютерную программу получает информацию о состоянии мышц, в процессе тренинга осваивает произвольное расслабление и сокращение.
Прогноз и профилактика
Прогноз тиков определяется тяжестью заболевания, возрастом дебюта. Благоприятный исход более вероятен у детей, заболевших в 6-8 лет, при правильном лечении гиперкинезы исчезают за 1 год. Раннее начало с первыми симптомами в 3-6 лет характерно для течения патологии до конца подросткового возраста. Профилактика заключается в организации правильного режима, чередовании отдыха и труда, сокращении времени игр на компьютере, просмотра фильмов, телепередач. Важно предупреждать ситуации стресса, своевременно лечить соматические болезни, не допуская перехода в хроническую форму.
причины, симптомы, диагностика и лечение
Гиперкинезы — избыточные насильственные двигательные акты, возникающие помимо воли больного. Включают разнообразные клинические формы: тики, миоклонии, хорею, баллизм, тремор, торсионную дистонию, лицевой пара- и гемиспазм, акатизию, атетоз. Диагностируются клинически, дополнительно назначается ЭЭГ, ЭНМГ, МРТ, КТ, дуплексное сканирование, УЗДГ церебральных сосудов, биохимия крови. Консервативная терапия требует индивидуального подбора фармпрепарата из следующих групп: холинолитики, нейролептики, вальпроаты, бензодиазепины, препараты ДОФА. В резистентных случаях возможна стереотаксическая деструкция экстрапирамидных подкорковых центров.
Общие сведения
В переводе с греческого «гиперкинез» означает «сверхдвижение», что точно отражает избыточный характер патологической двигательной активности. Гиперкинезы известны давно, описаны ещё в средние века, зачастую упоминаются в литературных источниках как «пляска святого Витта». Поскольку выявить морфологические изменения в тканях мозга не удавалось, до средины ХХ века гиперкинезы считались проявлениями невротического синдрома. Развитие нейрохимии позволило предположить связь патологии с дисбалансом нейротрансмиттеров, сделать первые шаги в изучении механизма возникновения двигательных нарушений. Гиперкинезы могут появиться в любом возрасте, одинаково распространены среди мужской и женской части населения, выступают составной частью многих неврологических заболеваний.
Гиперкинезы
Причины гиперкинезов
Гиперкинетический синдром возникает вследствие генетических нарушений, органического поражения головного мозга, интоксикаций, инфекций, травм, дегенеративных процессов, лекарственной терапии отдельными группами фармпрепаратов. В соответствии с этиологией в клинической неврологии различают следующие гиперкинезы:
- Первичные – являются следствием идиопатических дегенеративных процессов в ЦНС, имеют наследственный характер. Выделяют гиперкинезы, развивающиеся в результате избирательного поражения подкорковых структур (эссенциальный тремор), и гиперкинезы при мультисистемных поражениях: болезни Вильсона, оливопонтоцеребеллярных дегенерациях.
- Вторичные – проявляются в структуре базовой патологии, обусловленной черепно-мозговой травмой, опухолью головного мозга, токсическим поражением (алкоголизмом, тиреотоксикозом, отравлением СО2), инфекцией (энцефалитом, ревматизмом), расстройством церебральной гемодинамики (дисциркуляторной энцефалопатией, ишемическим инсультом). Могут являться побочным эффектом терапии психостимуляторами, карбамазепином, нейролептиками и ингибиторами МАО, передозировки дофаминергических средств.
- Психогенные – связаны с хронической или острой психотравмирующей ситуацией, психическими нарушениями (истерическим неврозом, маниакально-депрессивным психозом, генерализованным тревожным расстройством). Относятся к редким формам.
Патогенез
Гиперкинезы являются следствием дисфункции экстрапирамидной системы, подкорковыми центрами которой считаются полосатое тело, хвостатое, красное и чечевицеобразное ядра. Интеграционными структурами системы выступают мозговая кора, мозжечок, таламические ядра, ретикулярная формация, двигательные ядра ствола. Связующую функцию выполняют экстрапирамидные пути. Основная роль экстрапирамидной системы – регуляция произвольных движений – осуществляется по нисходящим трактам, идущим к мотонейронам спинного мозга. Воздействие этиофакторов приводит к нарушению описанных механизмов, что обуславливает появление неконтролируемых избыточных движений. Определённую патогенетическую роль играет сбой в нейротрансмиттерной системе, обеспечивающей взаимодействие различных экстрапирамидных структур.
Классификация
Гиперкинезы классифицируют по уровню поражения экстрапирамидной системы, темпу, двигательному рисунку, времени и характеру возникновения. В клинической практике для дифференциальной диагностики гиперкинетического синдрома определяющее значение имеет разделение гиперкинезов по четырем основным критериям.
По локализации патологических изменений:
- С доминирующим поражением подкорковых образований: атетоз, хорея, баллизм, торсионная дистония. Характерно отсутствие ритмичности, вариабельность, сложность движений, мышечная дистония.
- С преимущественными нарушениями на уровне ствола мозга: тремор, тики, миоклонии, лицевой гемиспазм, миоритмии. Отличаются ритмичностью, простотой и стереотипностью двигательного паттерна.
- С дисфункцией корково-подкорковых структур: диссинергия Ханта, миоклоническая эпилепсия. Типична генерализация гиперкинеза, наличие эпилептических пароксизмов.
По скорости непроизвольных движений:
- Быстрые гиперкинезы: миоклонии, хорея, тики, баллизм, тремор. Сочетаются с понижением мышечного тонуса.
- Медленные гиперкинезы: атетоз, торсионная дистония. Наблюдается повышение тонуса.
По типу возникновения:
- Спонтанные – возникающие независимо от каких-либо факторов.
- Акционные – провоцируемые произвольными двигательными актами, определённой позой.
- Рефлекторные – появляющиеся в ответ на внешние воздействия (прикосновение, постукивание).
- Индуцированные – совершаемые частично по воле пациента. До определённой степени могут сдерживаться больным.
По течению:
- Постоянные: тремор, атетоз. Исчезают только во сне.
- Пароксизмальные – появляются эпизодически в виде ограниченных по времени пароксизмов. Например, приступы миоклонии, тики.
Симптомы гиперкинезов
Основное проявление заболевания – развивающиеся помимо воли пациента двигательные акты, характеризуемые как насильственные. Гиперкинезы включают движения, описываемые больными как «происходящие в силу непреодолимого желания их совершать». В большинстве случаев избыточные движения сочетаются с симптоматикой, типичной для причинной патологии.
Тремор – ритмичные низко- и высокоамплитудные колебания, обусловленные попеременным сокращением мышц-антагонистов. Может охватывать различные части тела, усиливаться в покое или в движении. Сопровождает мозжечковую атаксию, болезнь Паркинсона, синдром Гийена-Барре, атеросклеротическую энцефалопатию.
Тики – отрывистые низкоамплитудные аритмичные гиперкинезы, захватывающие отдельные мышцы, частично подавляемые волей больного. Чаще наблюдается подмигивание, моргание, подёргивание угла рта, области плеч, повороты головы. Тик речевого аппарата проявляется произношением отдельных звуков.
Миоклонии – беспорядочные сокращения отдельных пучков мышечных волокон. При распространении на группу мышц обуславливают резкое непроизвольные движение, рывковое изменение положения тела. Аритмичные фасцикулярные подёргивания, не приводящие к двигательному акту, называют миокимиями, ритмичные подёргивания отдельной мышцы – миоритмиями. Сочетание миоклонических феноменов с эпилептическими пароксизмами формирует клинику миоклонической эпилепсии.
Хорея – аритмичные порывистые гиперкинезы, часто большой амплитуды. Базовый симптом малой хореи, хореи Гентингтона. Произвольные движения затруднительны. Типично начало гиперкинеза в дистальных отделах конечностей.
Баллизм – резкое непроизвольное вращение плеча (бедра), приводящее к бросковому движению верхней (нижней) конечности. Чаще носит односторонний характер – гемибаллизм. Установлена связь гиперкинеза с поражением люисова ядра.
Блефароспазм – спастическое смыкание век в результате гипертонуса круговой мышцы глаза. Наблюдается при болезни Галлервордена-Шпатца, лицевом гемиспазме, офтальмологических заболеваниях.
Оромандибулярная дистония – насильственное смыкание челюстей и открытие рта, обусловленное непроизвольным сокращением соответствующих мышц. Провоцируется жеванием, разговором, смехом.
Писчий спазм – спастическое сокращение мышц кисти, провоцируемое письмом. Носит профессиональный характер. Возможны миоклонии, тремор поражённой кисти. Отмечены семейные случаи болезни.
Атетоз – червеобразные замедленные движения пальцев, кистей, стоп, предплечий, голеней, мышц лица, являющиеся результатом асинхронно возникающего гипертонуса мышц агонистов и антагонистов. Характерен для перинатального поражения ЦНС.
Торсионная дистония – медленные генерализованные гиперкинезы с характерными скрученными позами тела. Чаще имеет генетическую обусловленность, реже – вторичный характер.
Лицевой гемиспазм – гиперкинезы стартуют блефароспазмом, захватывают всю мимическую мускулатуру половины лица. Аналогичное двустороннее поражение носит название лицевой параспазм.
Акатизия – двигательное беспокойство. Отсутствие двигательной активности вызывает у больных выраженный дискомфорт, что побуждает их постоянно совершать движения. Иногда проявляется на фоне вторичного паркинсонизма, тремора, лечения антидепрессантами, нейролептиками, фармпрепаратами ДОФА.
Диагностика
Гиперкинезы распознаются на основании характерной клинической картины. Тип гиперкинеза, сопутствующая симптоматика, оценка неврологического статуса позволяют судить об уровне поражения экстрапирамидной системы. Дополнительные исследования необходимы для подтверждения/опровержения вторичного генеза гиперкинетического синдрома. План обследования включает:
- Осмотр невролога. Проводится детальное изучение гиперкинетического паттерна, выявление сопутствующего неврологического дефицита, оценка психической и интеллектуальной сферы.
- Электроэнцефалографию. Анализ биоэлектрической активности головного мозга особенно актуален при миоклониях, позволяет диагностировать эпилепсию.
- Электронейромиографию. Исследование дает возможность дифференцировать гиперкинезы от мышечной патологии, нарушений нейромышечной передачи.
- МРТ, КТ, МСКТ головного мозга. Проводятся при подозрении на органическую патологию, помогают выявить опухоль, ишемические очаги, церебральные гематомы, дегенеративные процессы, воспалительные изменения. Детям во избежание лучевой нагрузки назначается МРТ головного мозга.
- Исследование мозгового кровотока. Осуществляется при помощи УЗДГ сосудов головы, дуплексного сканирования, МРТ церебральных сосудов. Показано при предположении о сосудистом генезе гиперкинеза.
- Биохимический анализ крови. Помогает диагностировать гиперкинезы дисметаболической, токсической этиологии. Пациентам моложе 50 лет рекомендуется определение уровня церулоплазмина для исключения гепатолентикулярной дегенерации.
- Консультацию генетика. Необходима в диагностике наследственных заболеваний. Включает составление генеалогического древа для определения характера наследования патологии.
Дифференциальная диагностика проводится между различными заболеваниями, клиническая картина которых включает гиперкинезы. Важным моментом является исключение психогенной природы насильственных движений. Психогенные гиперкинезы отличаются непостоянством, внезапными длительными ремиссиями, полиморфностью и изменчивостью гиперкинетического паттерна, отсутствием мышечной дистонии, положительным ответом на плацебо и резистентностью к стандартным методам лечения.
Лечение гиперкинезов
Терапия преимущественно медикаментозная, осуществляется параллельно с лечением причинного заболевания. Дополнительно используются физиотерапевтические методики, водолечение, лечебная физкультура, рефлексотерапия. Выбор препарата, купирующего гиперкинезы, и подбор дозировки осуществляется индивидуально, иногда требует длительного периода времени. Среди антигиперкинетических средств выделяют следующие группы фармпрепаратов:
- Холинолитики (тригексифенидил) – ослабляют действие ацетилхолина, участвующего в процессах передачи возбуждения. Умеренная эффективность отмечается при треморе, писчем спазме, торсионной дистонии.
- Препараты ДОФА (леводопа) – улучшают метаболизм дофамина. Применяются при торсионной дистонии.
- Нейролептики (галоперидол) – купируют чрезмерную дофаминергическую активность. Эффективны в отношении блефароспазма, хореи, баллизма, лицевого параспазма, атетоза, торсионной дистонии.
- Вальпроаты – улучшают ГАМК-ергические процессы в ЦНС. Используются в терапии миоклонии, гемиспазма, тиков.
- Бензодиазепины (клоназепам) – оказывают миорелаксирующее, противосудорожное действие. Показания: миоклония, тремор, тики, хорея.
- Препараты ботулотоксина – вводятся локально в мышцы, подверженные тоническим сокращениям. Блокируют передачу возбуждения к мышечным волокнам. Применяются при блефароспазме, геми-, параспазме.
В случаях резистентности гиперкинеза к фармакотерапии возможно хирургическое лечение. У 90% пациентов с лицевым гемиспазмом эффективна нейрохирургическая декомпрессия лицевого нерва на стороне поражения. Выраженные гиперкинезы, генерализованный тик, торсионная дистония выступают показанием к стереотаксической паллидотомии. Новым способом лечения гиперкинезов является глубинная стимуляция церебральных структур — электростимуляция вентролатерального ядра таламуса.
Прогноз и профилактика
Гиперкинезы не опасны для жизни больного. Однако их демонстративный характер зачастую формирует у окружающих негативное отношение, что отражается на психологическом состоянии пациента, ведёт к социальной дезадаптации. Выраженные гиперкинезы, затрудняющие произвольные движения и самообслуживание, инвалидизируют больного. Общий прогноз заболевания зависит от причинной патологии. В большинстве случаев лечение позволяет контролировать патологическую двигательную активность, значительно улучшить качество жизни пациента. Специфические превентивные меры не разработаны. Предупредить развитие гиперкинезов помогает профилактика и своевременное лечение перинатальных, травматических, гемодинамических, токсических, инфекционных поражений мозга.
Гиперкинезы у детей : причины, симптомы, диагностика, лечение
Симптомы гиперкинезов у детей
Основные клинические симптомы гиперкинезов у детей различаются в зависимости от типа аномалий мышечной моторики.
Для хореического гиперкинеза (хореи) характерны нерегулярные спонтанные быстрые сокращения-расслабления мускулатуры конечностей или мимических мышц лица, заставляющие быстро двигать кистями и предплечьями рук, глазами, ртом и даже носом – на фоне общего пониженного мышечного тонуса.
При ревматической хорее (хорее Сиденхема), которая является осложнением ревматического поражения оболочек и клапанов сердца, негативно влияющим на церебральные кровеносные сосуды, у детей (особенно часто у девочек) возникают различные непреднамеренные движения мышц лица (в виде гримас) и конечностей, нарушения глотания, мелкой моторики, а также эпизодические трудности при ходьбе и сохранении определенной позы.
Гиперкинез языка у детей – разновидность так называемой орофациальной дистонии, при которой эпизодически движутся мышцы языка и нижней части лица, и ребенок бессознательно выгибает и высовывает язык, как бы выталкивая его из полости рта. При этом временно нарушаются речь и глотание.
Признаками атетоидного гиперкинеза (атетоза) являются характерные бесконтрольно производимые изгибания фаланг пальцев, запястий рук, голеностопов, а также судорожные движения языка, шеи (спастическая кривошея) или торса (торсионный спазм). Нередко эти аритмичные скручивающие движения приводят к неестественным положениям тела. А в случае миоклонического гиперкинеза очень быстрые и резкие движения языка, лицевых мышц, шеи и всей головы сменяются фазой полного мышечного расслабления с элементами тремора.
Тикозный гиперкинез у детей
Тикозный гиперкинез у детей неврологи отмечают среди наиболее часто диагностируемых экстрапирамидных расстройств. При данном виде гиперкинеза наблюдаются повторяющиеся однотипные подергивания век, мигания, зажмуривание глаз, похожие на кривлянье искажения лица, повороты и наклоны головы в различных плоскостях, глотательные движения мышц гортани. Также могут быть фонические тики, когда движения сопровождаются различными непроизвольными звуками. Если ребенок волнуется, чем-то обеспокоен или напуган, движения могут учащаться. А при попытках сдержать приступ ребенок еще больше напрягается, что выливается в усиление гиперкинетической атаки.
Отдельно специалисты отмечают наследственную болезнь (синдром) Туретта; симптомы этой разновидности тикозного гиперкинеза чаще всего проявляются у детей 2-12 лет, у мальчиков почти вчетверо чаще, чем у девочек. Голова ребенка начинает дергаться в обе стороны, ребенок пожимает плечами, вытягивает шею, часто моргает (одним или обоими глазами) и открывает рот; при этом появляется вокализация: звуки типа фырканья, кашлянья, жужжания или мычания, а в очень редких случаях – повторение только что услышанного (эхолалия) или ругань (копролалия).
Несколько слов нужно сказать о невротических тиках у детей с ранее упомянутым синдромом дефицита внимания и гиперактивности (СДВГ). Детские психоневрологи утверждают, что у таких детей тик движение условно рефлекторное, то есть возникает не из-за патоморфологических изменений и нарушений функций мозговых структур, а является психогенной неврастенической реакцией. Невротический тик начинается только в определенных обстоятельствах и, как правило, направлен на привлечение внимания к себе.
При своевременной психологической помощи ребенку и правильном поведении его родителей невротический тик может через определенное время пройти, а вот тикозные гиперкинезы у детей в большинстве остаются и при взрослении.
[19], [20], [21], [22], [23], [24]
Гиперкинезы у детей с ДЦП
Гиперкинезы у детей с ДЦП вследствие дисфункции регулирующих различные сокращения мускулатуры стволовых и подкорковых отделов мозга характерны для экстрапирамидной формы данного заболевания, на которую приходится до 25% всех клинических случаев.
Кроме проблем с координацией движений, удержанием тела в вертикальном положении и устойчивости в сидячем положении, у детей с таким диагнозом постоянно возникают различные непроизвольные движения конечностей, шеи и головы атетоидные, хореатетоидные, дистонические или атетоидно-дистонические гиперкинезы. Эти чаще или реже повторяющиеся движения могут быть медленными и аритмичными либо быстрыми и достаточно ритмичными, могут иметь вид сильных толчков, рывков и скручиваний.
Атетозы проявляют себя замедленными ритмичными и часто повторяющимися корчами, в том числе конвульсивными скрючиваниями кистей и стоп. При хореических моторных невропатиях движения рук и ног регулярные быстрые и порывистые. Дистонические гиперкинезы при ДЦП затрагивают в основном мышцы шеи и туловища, что выражается в различных искривленных позах.
По словам специалистов в области педиатрической неврологии, при детском церебральном параличе гиперкинезы мимической мускулатуры и мышц конечностей начинают проявляться в 1,5-2 года.
Гиперкинезы : причины, симптомы, диагностика, лечение
Тикозный гиперкинез считается наиболее распространенным видом церебральных двигательных нарушений. Он представляет собой машинальные импульсивные движения лицевой и шейной мускулатуры, которые имеют вид частого моргания и зажмуривания глаз, стереотипных гримас, судорожных однообразных наклонов или поворотов головы и т.д. Как отмечают специалисты, данный вид гиперкинеза становится более выраженным, когда человек волнуется или находится в состоянии эмоционального перевозбуждения. Например, тикозный гиперкинез может иметь рефлекторный характер и появляться в качестве ответной реакции человека на слишком громкий звуке или внезапную вспышку света.
Также симптомы гиперкинезов этого вида могут проявляться в виде непроизвольных звуков, возникающих из-за быстрых сократительных движений мышц гортани, глотки или рта. Кстати, большинству пациентов удается на доли секунд сдерживать начало тика, но для этого приходится затрачивать огромные усилия, после чего неизбежен пароксизм (то есть приступ развивается сильнее и длится дольше). Но ни один из видов гиперкинезов, в том числе тики, не дают о себе знать в состоянии сна.
Хореиформные гиперкинезы, которые имеют и такие названия, как хореический гиперкинез, генерализованный гиперкинез или хорея, проявляются в виде аритмичных экспрессивных движений мимической мускулатуры в области бровей, глаз, рта, носа, а также мышц конечностей.
Гемифациальные спазмы или гиперкинезы лица, как правило, наблюдаются на одной стороне лица: судорожные неритмичные сокращения лицевых мышц могут варьироваться от прерывисто частых до практически постоянных. Гиперкинез всего лица называют параспазмом. Когда лицевые гиперкинезы затрагивают мышечное кольцо вокруг глаз, то человек постоянно непроизвольно зажмуривается, и в этом случае диагностируется блефароспазм. Если же сокращаются круговая или радиальные мышцы рта (с вовлечением нижнечелюстной мускулатуры), то такая патология называется орофациальная дистония или оральный гиперкинез, который визуально воспринимается как кривлянье. При нарушениях иннервации подбородочноязычной, шилоязычной и продольных мышц языка появляются гиперкинезы языка, и пациенты с данной проблемой часто помимо воли высовывают язык наружу.
Симптомы гиперкинезов хореического характера часто проявляются в пожилом возрасте при сенильной атрофии участков мозга (из-за нарушений церебрального кровообращения), при инфекциях и травмах мозга, при хореической эпилепсии Бехтерева, при генетически обусловленной болезни Гентингтона. Если довольно частые непроизвольные движения с большой амплитудой размаха появляются в конечностях с одной стороны тела, то неврологи по этим симптомам определяют баллизм, который может говорить даже об опухоли головного мозга.
Такой вид аномальной моторики, как атетоидный гиперкинез, имеет весьма характерные признаки в виде неспешных причудливых изгибаний пальцев, кислей и ступней, но спазмы нередко захватывают лицо, шею и туловище. И такие клинические случаи определяются как хореоатетоидные гиперкинезы или хореоатозы. При данных кинетических нарушениях с течением времени может развиваться значительное ограничение подвижности суставов и мышц (контрактуры).
Дрожательный гиперкинез (тремор) – это очень часто повторяющиеся, достаточно ритмичные, малоамплитудные движения головой (вверх-вниз и влево-вправо), руками (особенно кистями и пальцами), а нередко и всем туловищем. У некоторых дрожание может становиться более интенсивным в спокойном состоянии, у других – при попытках осуществления каких-либо целенаправленных действий. Типичный дрожательный гиперкинез – наиболее показательный признак болезни Паркинсона.
Гиперкинез медленного типа может появляться на фоне низкого мышечного тонуса одних мышц и спастических сокращений других, и это дистонический гиперкинез. Именно такой характер двигательной патологии отмечается у пациентов с гиперкинетическим ДЦП. Также неврологами выделяется скручивающий (торсионный) спазм или деформирующая мышечная дистония, при которой любые действия провоцируют внезапные неконтролируемые неритмичные спиралевидные движения мускулатуры шеи (спастическая кривошея) и туловища, принуждающие человека принимать весьма причудливые статические позы. И чем экстенсивнее процесс, тем выше степень двигательной ограниченности пациента, что через какое-то время приводит к постоянно деформированному пространственному положению тела.
Симптоматика, отличающая миоклонический гиперкинез, проявляется в резких и быстрых дерганьях – синхронных или последовательных ударно-точковых сокращениях одной или нескольких мышц различной локализации (в первую очередь, языка, лицевой части головы и шеи). Затем наступает мышечное расслабление, нередко сопровождаемое тремором. Значительная час
Гиперкинетический синдром | Симптомы и лечение гиперкинетического синдрома
Гиперкинетический синдром, как правило, принимает одну из четырех наиболее распространенных форм: тиков, тремора, хореи и дистонии. Интенсивность таких симптомов возрастает при произвольных движениях, при ходьбе и письме, речевой активности и в состояниях эмоционального и умственного напряжения. Посредством волевых усилий они подаются ослаблению и подавлению на короткое время. Во время сна гиперкинетический синдром также ничем себя не проявляет.
Тремор, симптомом которого является дрожание организма, представляет собой один из самых частых случаев. В треморе гиперкинетический синдром проявляет себя в виде непроизвольных ритмичных колебательных движений головы и конечностей, или всего тела. Состояние тремора может принимать один из двух видов: тремор действия (акционный) и тремор покоя. Первый тип тремора можно разделить на постуральный, который возникает во время движения и изометрический, как следствие изометрических мышечных сокращений. Тремор покоя в большей степени присущ синдрому паркинсонизма и болезни Паркинсона. Разделяют еще один вид тремора – оростатический, который может сопровождать переход тела вертикальное положение и стояние, а также тремор кинетический, селективный, возникающий только при определенных движениях, как например, во время письма – писчий тремор.
Дистония представляет собой медленные, тонические или быстрые ритмические, колоникотонические движения, которые вызывают кружение, вращение («торсионная дистония» — от латинского torsio — вращение, скручивание), сгибание и разгибание рук и ног и фиксацию в патологических позах.
Хорея проявляется в виде потока быстрых нерегулярных и хаотичных мультифокальных движений. Гиперкинетический синдром вовлекает в них дистальные отделы конечностей, мышцы туловища мимические мышцы, иногда — гортани и глотки. Мышечные сокращения заставляют непроизвольно гримасничать и кривляться, вызывает нарочитые ужимки и танцевальные движения (choreia по-гречески — пляска). Зачастую хорея выступает в качестве симптома болезни Гентингтона, что является наследственным заболеванием, которое передается по аутосомно-доминантному типу, и протекает на фоне прогрессирующей дегенерации нейронов подкорковых ядер и коры и сопровождаемого деменцией.
Тики характеризуются активацией мышц и отдельных групп мышц или части тела, вызывающей повторяющиеся неритмичные движения. Появление тиков может причинить нормальная двигательная активность, они напоминают фрагменты целенаправленных действий. Тики поддаются ослаблению вплоть до полного подавления на короткое время применением волевого усилия.
Гипотонически-гиперкинетический синдром проявляется в амиостатических симптомах, сочетаемых с ритмичным мелкоамплитудным тремором пикая. Присутствуют глазодвигательные нарушения двух следующих типов: преходящие — к которым относится диплопия и стойкие – парезы взгляда и конвергенции, нистагм, анизокория, симптом Аргайль-Робертсона. Степени пирамидных нарушений при гипотонически гиперкинетическом синдроме представлены легким гемипарезом, двусторонними патологическими знаками, также может иметь место центральный парез 7-9-10-12 нервов, чувствительных как болевая гемигиперстезия.
Гиперкинетический кардиальный синдром – это совокупность самостоятельных клинически обусловленных разновидностей симптомов вегето-сосудистой дистонии. На сегодняшний день западные медицинские специалисты отвергают само существование такой болезни, как вегето-сосудистая дистония, между тем в странах пост советского пространства вегето-сосудистая дистония считается официально признанной. Однако она не считается каким-то конкретным заболеванием, а считается комплексом всевозможных симптомов. Гиперкинетический кардиальный синдром представляет собой центрогенно обусловленное вегетативное расстройство. Гиперкинетический кардиальный синдром обусловлен высокой активностью бета-1-адренорецепторов миокарда, фоном к которой становится симпатадреналовое преобладание. Которое охарактеризовано гиперкинетическим типом кровообращения и сопровождается тремя гемодинамическими симптомами. Гиперкинетический кардиальный синдром характеризуется такими тремя гемодинамическими симптомами:
- Увеличением ударных и минутных объёмов сердца, которые во много раз больше, чем метаболические потребности тканей сердца.
- Увеличением скорости перекачивания крови в сердечных полостях.
- Учащением компенсаторного падения всего периферического сосудистого сопротивления.
Гиперкинетический синдром сердца является самостоятельной клинической разновидностью ВСД. Он принадлежит к группе вегетативных расстройств центрогенного характера. При гиперкинетическом синдроме сердца повышается активность бета-1-адренорецепторов миокарда, что вызывается и сопровождается симпатоадреналовым преобладанием. Следствием этого является формирование кровообращения по гиперкинетическому типу, при котором возникают следующие гемодинамические симптомы:
- Повышается минутный и ударный сердечный объем в степени, значительно превышающей потребности тканевого метаболизма;
- Возрастает скорость изгнания крови из сердца;
- Уменьшается общее периферическое сосудистое сопротивление компенсаторного характера.
[16], [17], [18], [19], [20], [21], [
Гиперкинез у детей: причины, симптомы, диагностика, лечение
Симптомы гиперкинеза у детей
Основные клинические симптомы гиперкинезии у детей различаются в зависимости от типа нарушения двигательной функции мышц.
Хореический гиперкинез (хорея) характеризуется нерегулярными спонтанными быстрыми сокращениями, расслаблением мускулатуры конечностей или лицевых мышц лица, что позволяет быстро двигать кистями и предплечьями рук, глазами, ртом и даже носом — против на фоне общего пониженного мышечного тонуса.
При ревматической хореи (хорея Сиденхама), которая является осложнением ревматического поражения оболочек и клапанов сердца, отрицательно влияющего на сосуды головного мозга, у детей (особенно часто у девочек) возникают различные непреднамеренные движения мимических мышц (в форма гримасы) и конечностей, мелкая моторика, а также эпизодические трудности при ходьбе и поддержании определенной осанки.
Гиперкинез языка у детей — это разновидность так называемой орофациальной дистонии, при которой мышцы языка и нижней части лица эпизодически двигаются, и ребенок неосознанно выгибает и высовывает язык, как бы выталкивая его из рот.При этом временно нарушается речь и глотание.
Признаками атетоидного гиперкинеза (атетоза) являются характерное неконтролируемое сгибание фаланг пальцев, запястий рук, лодыжек, а также судорожные движения языка, шеи (спастическая кривошея) или туловища (спазм скручивания). Часто эти аритмичные скручивающие движения приводят к неестественным положениям тела. А в случае миоклонической гиперкинезии очень быстрые и резкие движения языка, мимических мышц, шеи и всей головы сменяются фазой полного расслабления мышц с элементами тремора.
Хронический гиперкинез у детей
Брюшной тиф у детей отмечен неврологами среди наиболее часто диагностируемых экстрапирамидных расстройств. При этом виде гиперкинезии повторяются одни и те же подергивания век, моргание, моргание глаз, искажения лица, повороты и наклоны головы в различных плоскостях, глотательные движения мышц гортани. Также могут быть звуковые тики, когда движения сопровождаются различными непроизвольными звуками.Если ребенок обеспокоен, обеспокоен или напуган, движения могут стать более частыми. А при попытках сдержать приступ ребенок становится еще более напряженным, что приводит к усилению гиперкинетического приступа.
Отдельно специалисты отмечают наследственное заболевание (синдром) Туретта; Симптомы тикативного гиперкинеза этого типа чаще всего проявляются у детей 2-12 лет, у мальчиков почти в четыре раза чаще, чем у девочек. Голова ребенка начинает подергиваться в обе стороны, ребенок пожимает плечами, вытягивает шею, часто моргает (одним или обоими глазами) и открывает рот; при этом возникает вокализация: такие звуки, как фырканье, кашель, жужжание или мычание, а в очень редких случаях — повторение только что услышанного (эхолалия) или ругательства (копролалия).
Следует сказать несколько слов о невротических тиках у детей с ранее упомянутым синдромом дефицита внимания и гиперактивности (СДВГ). Детские психоневрологи утверждают, что у таких детей движение условно рефлексивное, то есть возникает не из-за патоморфологических изменений и нарушений функций структур мозга, а является психогенной неврастенической реакцией. Невротический тик начинается только при определенных обстоятельствах и, как правило, направлен на привлечение внимания к себе.
При своевременной психологической поддержке ребенка и правильном поведении его родителей невротический тик может пройти через определенное время, но у большинства детей тикозный гиперкинез сохраняется в зрелом возрасте.
[19], [20], [21], [22], [23], [24]
Гиперкинезы у детей с ДЦП
Гиперкинез у детей с церебральным параличом вследствие дисфункции, регулирующей различные сокращения мышц ствола и подкорковых отделов головного мозга, характерен для экстрапирамидной формы заболевания, на долю которой приходится до 25% всех клинических случаев.
Кроме проблем с координацией движений, удержанием тела в вертикальном положении и устойчивости в сидячем положении, у детей с атетоидным, хореатоидным, дистоническим или атето-дистоническим гиперкинезом постоянно возникают различные непроизвольные движения конечностей, шеи и головы. это диагноз. Эти более или менее повторяющиеся движения могут быть медленными и аритмичными или достаточно быстрыми и ритмичными, могут принимать форму сильных рывков, рывков и поворотов.
Атетозы проявляются в замедленных ритмических и часто повторяющихся судорогах, включая судорожные сгибания рук и ног.При хореической моторной невропатии движения рук и ног регулярные и быстрые. Дистонические гиперкинезы при церебральном параличе затрагивают в основном мышцы шеи и туловища, что выражается в различных кривых позах.
По данным специалистов в области детской неврологии, при детском церебральном параличе гиперкинезы мимических мышц и мышц конечностей начинают проявляться через 1,5-2 года.
Как распознать признаки
Поделиться на PinterestНекоторые общие черты поведения детей, такие как откашливание горла, кашель или неспособность сидеть на месте, иногда могут быть признаком тикового расстройства.Getty Images- Тиковые расстройства и синдром Туретта встречаются примерно у 1 из 100 детей.
- Многие люди с тиками испытывают физиологическое чувство, которое побуждает их делать тики.
- Комплексное поведенческое вмешательство при тиках (CBIT) используется для лечения тиков.
Осведомленность среднего человека о синдроме дефицита внимания и гиперактивности (СДВГ) и тревожности у детей за последние годы улучшилась. Однако успехи в осознании тиковых расстройств и синдрома Туретта не были столь значительными — несмотря на то, что они затрагивают примерно 1 из 100 детей.
«По-прежнему существует стигма в отношении тиков и синдрома Туретта. Мы часто видим синдром Туретта, связанный только с копролалией — техническим термином, обозначающим [непроизвольную] ругань. Однако это один из самых редких симптомов тикового расстройства », — сказала Healthline Катрина Линдси, доктор философии, детский психолог детской больницы Акрона.
Поскольку ругань и неподобающее поведение воспринимаются как наиболее убедительные признаки тиков, Линдси говорит, что многие родители могут пропустить другие, более распространенные симптомы.
«Семьи могут не осознавать, что некоторые из повседневных привычек, таких как откашливание, кашель, принюхивание или моргание, считаются наиболее распространенными тиками», — сказала она.
Чтобы лучше понять, есть ли у вашего ребенка тик, Джерри Бубрик, доктор философии, старший клинический психолог и директор службы обсессивно-компульсивных расстройств в Институте детского разума, говорит, что важно понимать, что такое тик.
Хотя тики определяются как непроизвольные движения, он часто говорит, что они являются произвольными.
«У многих людей с тиковым расстройством будет предчувствие — физиологическое ощущение, которое вы испытываете в теле, которое предшествует тикам», — сказал Бубрик Healthline.
Он говорит, что лучшее сравнение — это ощущение покалывания в носу прямо перед чиханием.
«Единственный раз, когда это приходит, это когда должно прийти чихание, и единственное, что заставляет это чувство уйти, — это чихание. Многие люди с тиковыми расстройствами будут испытывать такое ощущение в своем теле, обычно там, где тик вот-вот начнется, и выполнение тика заставляет это чувство исчезнуть », — сказал он.
Хотя нервные подергивания похожи на тики, Бубрик говорит, что разница, как правило, заключается в том, что когда человек может определить чувство в своем теле до того, как наступит тик или подергивание, и если это подергивание заставляет его чувствовать себя лучше, он испытывает тик. Если подергивание или тик не улучшает их самочувствие, причиной может быть нервная привычка.
«Важно не только поведение тика или подергивания, на которое мы смотрим, но и функция поведения, — сказал Бубрик.
Что касается аллергии, Линдси говорит, что многие аллергии могут вызывать физиологические симптомы, напоминающие тик, такие как моргание глаз, кашель, откашливание горла или фырканье.
«Часто, если родители видят эти симптомы, они могут сначала пойти к своему педиатру, а затем, когда это первоначальное вмешательство не сработает, они обратятся к специалисту. Ко мне приходит много детей, которые потратили много лет на лечение и лечение аллергии или пульмонологии, чтобы узнать, что у них все время было тиковое расстройство », — сказала она.
Сначала имеет смысл обратиться к педиатру, потому что определить причину может быть сложно, добавляет Линдси.
Например, она объясняет, что ребенок может принимать лекарства от аллергии для прочистки горла или кашля, которые, как считается, связаны с пыльцой, в осенние месяцы, но симптомы сохраняются в другое время года, когда пыльцы мало.
После посещения аллерголога и не получив облегчения, Линдси говорит: «Мы можем определить, что на самом деле [симптомы] связаны с волнением и стрессом, когда в новом учебном году не остается падений.Поэтому мы смотрим на модель поведения и на то, как долго она длилась », — сказала она.
Бубрик говорит, что дети часто испытывают временные тики в детстве в течение нескольких недель. Однако педиатр может определить, следует ли вашему ребенку обратиться к специалисту.
«Мы не можем диагностировать это как тиковое расстройство, если не знаем наверняка, что что-то медицинское не объясняет [симптомы]. Довольно часто приходится обращаться к неврологу, аллергологу или ЛОРу, чтобы убедиться, что никакие медицинские действия не вызывают симптомы.Если медицинские тесты показывают, что ничего не происходит, легче диагностировать тик », — сказал Бубрик.
Если установлено, что у ребенка может быть тик, его направляют к специалисту по охране психического здоровья, например к детскому психологу или терапевту.
Когда ребенка направляют к Линдси, она определяет, есть ли у него какие-либо сопутствующие заболевания, часто связанные с тиками, например тревожность, обсессивно-компульсивное расстройство (ОКР) или СДВГ. Затем она диагностирует тип тикового расстройства.
Она говорит, что тиковое расстройство означает, что у ребенка либо только моторные тики (любое движение тела, например, подергивание глаз или перекатывание плеч), либо только голосовые тики (все, что издает звук, например, кашель или откашливание).
Синдром Туретта — это тип тикового расстройства, при котором у ребенка имеется несколько двигательных тиков и по крайней мере один вокальный тик. Например, ребенок может перекатывать подбородок, трогать волосы и откашливаться.
«Когда я работаю с семьями, они часто думают, что синдром Туретта может быть самым серьезным из состояний.Но это неправда. Я работаю с детьми, которые не могут сидеть на стуле, потому что их двигательные тики очень плохи, но они никогда не издают ни звука », — сказала она.
Лечение тиков и синдрома Туретта одинаково — комплексное поведенческое вмешательство при тиках (CBIT), которое направлено на то, чтобы дать детям навыки управления своими тиками.
Бубрик говорит, что терапия состоит из трех фаз:
1. Тренинг осознания
Это учит ребенка понимать, как выглядит и ощущается тик, и что его вызывает.
«Это чаще встречается в классе математики из-за того, что ребенку там сложно, или потому что ребенок смеется над ним, или это происходит в стрессовых или многолюдных ситуациях?» — говорит Бубрик.
Чтобы лучше понять, что чувствует их тело, когда случается тик, Бубрик говорит, что проводит детей через то, что именно делает их тело.
«Я мог бы сказать:« Я заметил, что первое движение, которое произошло, было то, что твои глаза сильно моргнули, затем ты поднес плечо к уху, а затем ты хмыкнул.Вы заметили этот приказ? » Ребенок может сказать, что он заметил ворчание, но не глаз, поэтому я попрошу его обратить больше внимания на то, что происходит с его телом, когда у них в следующий раз будет тик », — сказал он.
2. Стратегии релаксации
Сюда входят техники глубокого дыхания и управляемая медитация.
«Никто не трогает, когда тело расслаблено во время сна. Стресс и тики — лучшие друзья. Когда вы находитесь в состоянии стресса, ваше тело становится очень напряженным, а когда оно становится очень напряженным, у вас с большей вероятностью будет тик.Это не причина и следствие, но они связаны », — сказал Бубрик.
3. Нахождение конкурирующей реакции
Это делается для того, чтобы мышцы, задействованные во время тика, использовались по-другому, когда возникает позыв к тику.
«Когда у ребенка тик, мозг… например, посылает сигналы в глаза и говорит:« Нам нужно чувствовать, что глазная мышца движется быстро, и когда мы чувствуем, что глазные мышцы быстро двигаются, мы можем двигаться дальше вместе с нашими ». день », — объяснил Бубрик.
CBIT учит упрощенным способом обмануть мозг, добавляет он.
«Вместо того, чтобы быстро закрывать глаз, мы используем ту же мышцу века, чтобы широко открыть глаз, и держим его там до тех пор, пока не пройдет желание сделать тик. Итак, мозг получает сигнал от мышц век и думает, что это не совсем то, что я имел в виду, но этого достаточно, и мы идем дальше », — сказал Бубрик. «Широко открывать глаза немного более социально приемлемо, чем быстро моргать».
И Бубрик, и Линдси говорят, что CBIT требует практики, но со временем становится легче и эффективна.
В некоторых случаях в дополнение к терапии детям могут быть прописаны лекарства.
«Специальных лекарств от тиков не существует, но иногда медработники могут использовать лекарства от тревожности или СДВГ или даже лекарства от кровяного давления, чтобы помочь детям с тиковыми расстройствами», — сказал Линдси.
Если вы беспокоитесь, что у вашего ребенка тик, оба эксперта говорят, что чем раньше вашему ребенку будет оказана помощь, тем лучше.
«И не позволяйте негативным ассоциациям и стигматизации вокруг тиков мешать вам обратиться к врачу.Родители должны знать, что они не делали ничего плохого, что могло бы оправдать это условие для их ребенка », — сказал Бубрик. «Если вашему ребенку поставлен диагноз тикового расстройства, будьте активны и учитесь, как если бы вы узнали, что у вашего ребенка такое состояние, как диабет».
Кэти Кассата — писатель-фрилансер, специализирующийся на рассказах о здоровье, психическом здоровье и поведении человека. У нее есть умение эмоционально писать и проникновенно и увлекательно общаться с читателями.Подробнее с ее работами читайте здесь .
Симптомы COVID-19 у детей: что испытывают дети?
Хотя есть заметные исключения, большинство данных свидетельствует о том, что COVID-19 гораздо менее опасен для детей, чем для взрослых и младенцев.
Знание симптомов COVID-19 у детей может помочь родителям и опекунам определить признаки, предупреждающие о чрезвычайной ситуации, и обратиться за соответствующей помощью.
В этой статье рассматриваются симптомы COVID-19 у детей, некоторые возможные осложнения и время обращения к врачу.
Поделиться на PinterestЕсли у ребенка развиваются симптомы COVID-19, его родителю или опекуну может потребоваться обратиться к педиатру.Данные из Китая и США о детях с SARS-CoV-2, вирусом, вызывающим COVID-19, показывают, что риск тяжелого заболевания у детей ниже, чем у взрослых.
Исследование 2752 случаев COVID-19 у детей показало, что трое умерли, хотя точная причина смерти в каждом случае выясняется.
Текущие данные свидетельствуют о том, что младенцы чаще госпитализируются, и некоторым из них требуется лечение в отделениях интенсивной терапии.
В Китае более 90% детей с COVID-19 не имели симптомов и имели заболевание от легкой до средней степени.
Ниже приведены некоторые симптомы, которые могут испытывать дети:
- Лихорадка: Хотя большинство взрослых сообщают о лихорадке при COVID-19, по данным Центров по контролю и профилактике заболеваний ( CDC).
- Гриппоподобные симптомы: Около 73% детей с COVID-19 страдали лихорадкой, кашлем или одышкой.У детей одышка встречается гораздо реже. Согласно одному анализу, этот симптом был у 43% взрослых и всего 13% детей.
- Симптомы со стороны дыхательных путей : У детей с легкими формами заболевания могут появиться насморк, кашель или боль в горле.
- Пищеварительные симптомы: У некоторых детей развивается рвота, диарея или тошнота.
- Изменения обоняния: Анализ 2020 года показал, что большинство взрослых с COVID-19 теряют обоняние.Исследователи не оценивали этот симптом у молодых людей, но дети также могут потерять чувство вкуса или запаха.
- Боль: У детей с COVID-19 может развиться мышечная или головная боль.
- Поведенческие изменения: Дети могут быть капризными или чаще плакать, особенно если они слишком малы, чтобы словесно выражать свои эмоции или определять свои симптомы. Некоторые дети также могут быть обеспокоены, особенно если они знают, что COVID-19 может быть опасным.
В целом симптомы COVID-19, как правило, менее выражены у детей.Дети также реже, чем взрослые, сообщают о каждом симптоме.
Дети с сопутствующими заболеваниями, такими как болезни легких, сердечные заболевания или слабая иммунная система, более подвержены серьезным осложнениям COVID-19.
В исследовании CDC, в котором оценивались симптомы COVID-19 у детей, использовались данные о госпитализации и сопутствующих заболеваниях 295 детей. В этой группе 77% госпитализированных детей имели по крайней мере еще одно заболевание. Это говорит о том, что сопутствующие заболевания являются значительным фактором риска госпитализации детей.
Однако даже среди детей из группы высокого риска риск смерти от COVID-19 очень низок. Из 2143 детей, включенных в китайское исследование CDC, умер только один 14-летний ребенок. Кроме того, как указано выше, 3 из 2572 детей в исследовании CDC умерли, хотя причина в каждом случае в настоящее время не подтверждена.
Некоторые другие потенциальные осложнения включают:
- органная недостаточность
- необходимость использования аппарата ИВЛ
- сепсис, который является тяжелой инфекцией, поражающей многие системы организма
- сердечная недостаточность
- проблемы, которые могут вызвать опасную для жизни кровь сгустки
У детей с тяжелыми симптомами они обычно появляются в течение недели после болезни.
У небольшого числа детей также развились симптомы мультисистемного воспалительного синдрома у детей (MIS-C). Этот синдром может вызывать симптомы, напоминающие симптомы синдрома токсического шока и болезни Кавасаки. Без лечения это может быть смертельным.
У детей с MIS-C могут появиться сыпь, боль в животе, налитые кровью глаза, истощение, диарея или рвота.
Следующие симптомы требуют неотложной медицинской помощи:
- спутанность сознания
- лихорадка
- давление или боль в груди
- боль в шее
- затрудненное дыхание
- синее или белое лицо, пальцы рук или ног
- невозможность бодрствовать
- сильная боль в животе
У большинства детей симптомы либо отсутствуют, либо проявляются слабо или умеренно.Этим детям не нужно идти в больницу или обращаться к врачу.
Однако родители и опекуны должны вызвать педиатра, если у их ребенка проявляются какие-либо симптомы COVID-19. Педиатр может посоветовать, какие симптомы следует учитывать, и порекомендовать лечение в домашних условиях.
В некоторых регионах ребенку может также потребоваться направление на тестирование на COVID-19.
Обратитесь к врачу, если:
- ребенок выглядит очень больным
- у него появляется сыпь
- их симптомы улучшаются, а затем снова ухудшаются
- они выздоравливают от COVID-19, но затем развиваются воспалительные симптомы, такие как сыпь , лихорадка или налитые кровью глаза
Обратитесь в отделение неотложной помощи, если ребенок:
- задыхается или показывает признаки респираторной недостаточности, такие как посинение губ, очень быстрое дыхание или затрудненное дыхание
- кажется запутанным, кажется вялым , или не может проснуться
- сообщает о давлении или боли в груди
- имеет симптомы органной недостаточности, такие как сильная боль в желудке, затрудненное мочеиспускание, неспособность двигаться без посторонней помощи или неспособность ясно мыслить
Никакие лекарства не могут вылечить COVID-19.Хотя больницы и исследователи изучают экспериментальные методы лечения, в настоящее время они доступны только для очень больных.
Большинство детей могут выздороветь с помощью домашнего лечения. Чтобы помочь ребенку с COVID-19:
- Поощряйте его отдыхать.
- Давайте им много жидкости, чтобы предотвратить обезвоживание.
- Регулярно проверяйте их, чтобы убедиться, что состояние не ухудшается.
- Спросите врача о безрецептурных обезболивающих и жаропонижающих средствах.
- По возможности оставьте их в одной части дома.Очистите и продезинфицируйте все поверхности, которых они касаются, и побуждайте других членов семьи избегать их. Также носите маску для лица при уходе за больным ребенком.
Родителям и опекунам может быть сложно следовать этим правилам при уходе за ребенком или младенцем. CDC предлагает несколько советов о том, как снизить риск, связанный с детьми.
Также может быть хорошей идеей поговорить с медицинским работником о том, как лучше всего заботиться о ребенке с подозрением на инфекцию SARS-CoV-2. Детям младше 2 лет нельзя носить маску для лица.
Сильно больным детям может потребоваться госпитализация. В больнице врачи сосредоточат внимание на лечении симптомов у ребенка. Им может потребоваться кислород, внутривенные жидкости или стероидные препараты, чтобы помочь им дышать.
В редких случаях ребенку может понадобиться вентилятор, если он не может нормально дышать самостоятельно.
Помимо самоизоляции во время болезни, эти стратегии могут замедлить распространение вируса:
- избегание общественных собраний, магазинов и общественных мероприятий
- , когда человек должен находиться рядом с другими, носить маску для лица и поддерживать расстояние 6 футов (2 метра) или более
- не выходить на улицу, если болен, даже если симптомы легкие
- частая дезинфекция дверных ручек, прилавков, пеленальных столиков и других поверхностей, к которым люди часто прикасаются
- вызов врача обратиться за медицинской помощью, так как многие могут обсудить незначительные вопросы с помощью телемеханики
Родители, опекуны и другие взрослые могут предпринять эти шаги, чтобы предотвратить распространение вируса и снизить риск заражения ребенка.
Узнайте больше о предотвращении COVID-19 здесь.
Для большинства детей, у которых развивается COVID-19, заболевание протекает в легкой форме и не представляет опасности.
Родители и опекуны с ослабленным иммунитетом или больными детьми должны принимать дополнительные меры предосторожности для их защиты, например, оставаться дома и по возможности доставлять продукты.
Инфогалактика: ядро планетарного знания
Эта статья о патологически усиленных мышечных движениях. Для получения информации о психиатрическом синдроме с детства см. Гиперкинетическое расстройство.| Гиперкинезия | |
|---|---|
Базальные ганглии и их нормальные пути. Эта схема часто нарушается при гиперкинезе. | |
| Классификация и внешние ресурсы | |
| Специальность | Ошибка Lua в модуле: Викиданные в строке 446: попытка проиндексировать поле wikibase (нулевое значение). |
| МКБ-9-CM | 333 |
| Пациент Великобритания | Гиперкинезия |
| MeSH | D006948 |
[[[d: Ошибка Lua в модуле: Викиданные в строке 863: попытка проиндексировать поле wikibase (нулевое значение). | редактировать в Викиданных]]] | |
Гиперкинез , также известный как гиперкинез , относится к увеличению мышечной активности, которое может привести к чрезмерным ненормальным движениям, чрезмерным нормальным движениям или их комбинации. [1] Слово гиперкинез происходит от греческого hyper , что означает «увеличенный», и kinein , что означает «двигаться». Гиперкинезия — это состояние чрезмерного беспокойства, которое проявляется в большом количестве расстройств, влияющих на способность контролировать двигательные движения, таких как болезнь Хантингтона.Это противоположность гипокинезии, которая относится к снижению подвижности тела, что обычно проявляется при болезни Паркинсона. Многие гиперкинетические движения являются результатом неправильной регуляции базальных ганглиев и таламокортикальных цепей. Повышенная активность прямого пути в сочетании со снижением активности непрямого пути приводит к активации таламических нейронов и возбуждению кортикальных нейронов, что приводит к увеличению двигательной активности. [2] Часто гиперкинез сопровождается гипотонией, снижением мышечного тонуса. [3] Многие гиперкинетические расстройства имеют психологическую природу и обычно проявляются в детстве. [4] В зависимости от конкретного типа гиперкинетического движения существуют различные варианты лечения, позволяющие минимизировать симптомы, в том числе различные медицинские и хирургические методы лечения.
Определение
Существуют различные термины, относящиеся к конкретным двигательным механизмам, которые способствуют дифференциальной диагностике гиперкинетических расстройств.
Согласно определению Хогана и Стернада, «поза» — это ненулевой период времени, в течение которого движения тела минимальны.Когда движение называется «дискретным», это означает, что принимается новая поза без прерывания процесса другими позами. «Ритмичные» движения — это те, которые происходят в циклах одинаковых движений. «Повторяющиеся», «повторяющиеся» и «ответные» движения характеризуют определенное положение тела или сустава, которое происходит более одного раза за период, но не обязательно циклически. [4]
Переполнение относится к нежелательным движениям, которые происходят во время желаемого движения. Это может произойти в ситуациях, когда двигательное намерение человека распространяется на близлежащие или отдаленные мышцы, уводя от первоначальной цели движения. [4] Переполнение часто связано с дистоническими движениями и может быть связано с плохой фокусировкой мышечной активности и неспособностью подавить нежелательные движения мышц. [4] Совместное сокращение относится к произвольному движению, выполняемому для подавления непроизвольного движения, например, принуждение запястья к телу, чтобы оно не могло непроизвольно уйти от тела. [4]
При оценке этих признаков и симптомов необходимо учитывать частоту повторения, могут ли движения подавляться добровольно (либо когнитивными решениями, сдерживанием или сенсорными трюками), осознание пострадавшего во время событий движения, любые побуждает совершать движения, и если пострадавший чувствует себя вознагражденным после завершения движения.Следует также отметить контекст движения; это означает, что движение может быть инициировано в определенной позе, в состоянии покоя, во время действия или во время выполнения определенной задачи. Качество движения также можно описать, наблюдая за тем, можно ли отнести это движение к категории нормального движения здорового человека или того, которое обычно не совершается ежедневно здоровыми людьми. [4]
Классификация
Основные гиперкинетические движения можно определить как любые нежелательные, избыточные движения. [4] Такие ненормальные движения можно отличить друг от друга на основании того, являются ли они ритмичными, дискретными, повторяющимися и случайными или нет, и в какой степени. При обследовании пациента с подозрением на форму гиперкинезии врач должен записать подробный медицинский анамнез, включая четкое описание движений, о которых идет речь, лекарства, прописанные в прошлом и настоящем, семейный анамнез схожих заболеваний, анамнез, включая прошлые инфекции, и любое прошлое воздействие токсичных химикатов. [5] Гиперкинезия является определяющим признаком многих детских двигательных расстройств, но отчетливо отличается как от гипертонии, так и от отрицательных признаков , которые также обычно связаны с такими расстройствами. [4] Несколько известных форм гиперкинетических движений включают:
Атаксия
Термин атаксия относится к группе прогрессирующих неврологических заболеваний, нарушающих координацию и равновесие. Атаксии часто характеризуются плохой координацией движений рук и глаз, проблемами с речью и широко поставленной неустойчивой походкой.Возможные причины атаксии могут включать инсульт, опухоль, инфекцию, травму или дегенеративные изменения мозжечка. Эти типы гиперкинетических движений можно разделить на две группы. Первая группа, наследственные атаксии, поражают мозжечок и спинной мозг и передаются от одного поколения к другому через дефектный ген. Распространенной наследственной атаксией является атаксия Фридрейха. Напротив, спорадические атаксии возникают спонтанно у людей, в семейном анамнезе которых не было таких двигательных расстройств. [6]
Атетоз
Атетоз определяется как медленное, непрерывное, непроизвольное извивающееся движение, которое не позволяет человеку сохранять стабильную позу. Это плавные, неритмичные движения, которые кажутся случайными и не состоят из каких-либо распознаваемых субдвижений. В основном они затрагивают дистальные части конечностей, но также могут поражать лицо, шею и туловище. Атетоз может возникать в состоянии покоя, а также одновременно с хореей и дистонией. В сочетании с хореей, как при церебральном параличе, часто используется термин «хореоатетоз». [4]
Хорея
Хорея — это непрерывная случайная последовательность одного или нескольких дискретных непроизвольных движений или фрагментов движений. Хотя хорея состоит из отдельных движений, многие из них часто связаны во времени, что затрудняет определение начальной и конечной точки каждого движения. Эти движения могут включать лицо, туловище, шею, язык и конечности. В отличие от дистонических движений, движения, связанные с хореей, часто бывают более быстрыми, случайными и непредсказуемыми.Движения повторяются, но не ритмичны по своей природе. Дети с хореей кажутся суетливыми и часто пытаются скрыть случайные движения, добровольно превращая непроизвольные, ненормальные движения в более нормальные, целенаправленные движения. Хорея может быть вызвана поражением базальных ганглиев, коры головного мозга, таламуса и мозжечка. Он также был связан с энцефалитом, гипертиреозом, антихолинергической токсичностью и другими генетическими и метаболическими нарушениями. [4] Хорея также является заметным движением при болезни Хантингтона. [6]
Дистония
Дистония — это двигательное расстройство, при котором непроизвольные или прерывистые мышечные сокращения вызывают скручивание или повторяющиеся движения, аномальные позы или и то, и другое. Такие аномальные позы включают инверсию стопы, локтевое отклонение запястья или лордотическое скручивание туловища. [4] Они могут быть локализованы в определенных частях тела или распространяться на множество различных групп мышц. Эти позы часто сохраняются в течение длительного времени, и их можно комбинировать во времени.Дистонические движения могут усиливать гиперкинетические движения, особенно когда они связаны с произвольными движениями. [6]
Блефароспазм — это тип дистонии, характеризующийся непроизвольным сокращением мышц, контролирующих веки. Симптомы могут варьироваться от простого частого моргания до постоянного болезненного закрывания глаз, ведущего к функциональной слепоте. [6]
Оромандибулярная дистония — это тип дистонии, при которой происходит резкое сокращение нижней части лица, в результате чего рот открывается или закрывается.Жевательные движения и необычные движения языка также могут возникать при этом типе дистонии. [6]
Дистония гортани или спастическая дисфония возникает в результате ненормального сокращения мускулов голосового аппарата, что приводит к нарушению голосового воспроизведения. У пациентов может быть ощущение напряжения-удушья в голосе или, в некоторых случаях, ощущение шепота или хрипы. [6]
Шейная дистония (БД) или спастическая кривошея характеризуется мышечными спазмами головы и шеи, которые могут быть болезненными и заставляют шею искривляться в необычное положение или позу. [6]
Судороги писателя и музыканта — это дистония, связанная с конкретной задачей, то есть она возникает только при выполнении определенных задач. Судорога писателя — это сокращение мышц кисти и / или руки, которое происходит только тогда, когда пациент пишет. Этого не происходит в других ситуациях, например, когда пациент печатает или ест. Судороги у музыканта возникают только тогда, когда музыкант играет на каком-либо инструменте, и тип судороги зависит от инструмента. Например, у пианистов могут возникать судороги во время игры, а у медных духовых инструментов — судороги или сокращения мышц рта. [6]
Гемибаллизм
Обычно вызванные повреждением субталамического ядра или ядер, движения гемибаллизма являются неритмичными, быстрыми, не подавляемыми и насильственными. Обычно они возникают в изолированной части тела, например в проксимальной части руки. [7]
Гемифациальный спазм
Гемифациальный спазм (HFS) характеризуется непроизвольным сокращением лицевых мышц, обычно происходящим только на одной стороне лица. Как и блефароспазм, частота сокращений при гемифациальном спазме может варьироваться от периодических до частых и постоянных.Односторонний блефароспазм HFS может мешать рутинным делам, таким как вождение. В дополнение к лекарствам пациенты могут хорошо реагировать на лечение ботоксом. СТС может быть следствием сдавления сосудов нервов, идущих к мышцам лица. Для этих пациентов хирургическая декомпрессия может быть жизнеспособным вариантом для улучшения симптомов. [6]
Миоклонус
Миоклонус определяется как последовательность повторяющихся, часто неритмичных, коротких, шоковых толчков, вызванных внезапным непроизвольным сокращением или расслаблением одной или нескольких мышц.Эти движения могут быть асинхронными, при которых несколько мышц сокращаются по-разному во времени, синхронными, при которых мышцы сокращаются одновременно, или раздвигающимися, при которых несколько мышц сокращаются последовательно. Он характеризуется внезапным однонаправленным движением из-за сокращения мышц, за которым следует период расслабления, в течение которого мышца больше не сокращается. Однако, когда эта фаза расслабления уменьшается, например, когда мышечные сокращения учащаются, возникает миоклонический тремор. Миоклонус часто может быть связан с судорогами, делирием, деменцией и другими признаками неврологических заболеваний и повреждения серого вещества. [4]
Стереотипы
Стереотипы — это повторяющиеся, ритмичные, простые движения, которые можно добровольно подавлять. Как и тремор, это обычно движения вперед и назад, чаще всего двусторонние. Они часто затрагивают пальцы, запястья или проксимальные части верхних конечностей. Хотя, как и тики, они могут быть вызваны стрессом и возбуждением, они не связаны со стереотипами, и эти движения можно остановить, отвлекая внимание.Зная о движениях, ребенок также может подавлять их по собственному желанию. Стереотипы часто связаны с синдромами развития, включая расстройства аутистического спектра. [4] Стереотипы довольно часто встречаются у детей дошкольного возраста и по этой причине сами по себе не обязательно указывают на неврологическую патологию. [4]
Поздняя дискинезия / поздняя дистония
Поздняя дискинезия или поздняя дистония , оба называемые «TD», относятся к широкому спектру непроизвольных стереотипных движений, вызванных длительным использованием агентов, блокирующих дофаминовые рецепторы.Наиболее распространенными типами этих средств являются антипсихотические средства и средства от тошноты. Классическая форма TD относится к стереотипным движениям рта, напоминающим жевание. Однако TD может также проявляться в виде других непроизвольных движений, таких как хорея, дистония или тики. [6]
Тики
Тик можно определить как повторяющееся, индивидуально узнаваемое, прерывистое движение или фрагменты движения, которые почти всегда подавляются на короткое время и обычно связаны с осознанием побуждения к выполнению движения.Эти ненормальные движения возникают с промежуточными периодами нормального движения. Эти движения предсказуемы, часто вызваны стрессом, возбуждением, внушением или кратковременным добровольным подавлением. Многие дети говорят, что тики могут возникать из-за сильного желания двигаться. Тики могут быть мышечными (изменение нормальной двигательной функции) или вокалом (изменение нормальной речи) по своей природе и чаще всего затрагивают мышцы лица, рта, глаз, головы, шеи или плеч. Тики также можно разделить на простые моторные тики (одно короткое стереотипное движение или фрагмент движения), сложные моторные тики (более сложные или последовательные движения с участием нескольких групп мышц) или фонические тики (включая простые короткие звуки или вокализации). [4]
Когда и моторные, и вокальные тики присутствуют и сохраняются более одного года, вероятен диагноз синдрома Туретта (TS). TS — это наследственное нейроповеденческое расстройство, характеризующееся как моторными, так и вокальными тиками. У многих людей с ТС также могут развиться навязчивые идеи, компульсии, невнимательность и гиперактивность. ТС обычно начинается в детстве. [6] До 5% населения страдает тиками, но по крайней мере у 20% мальчиков в какой-то момент своей жизни развиваются тики. [4]
Тремор
Тремор можно определить как ритмичное, возвратно-поступательное или колебательное непроизвольное движение вокруг оси сустава. Тремор симметричен относительно средней точки движения, и обе части движения происходят с одинаковой скоростью. В отличие от других гиперкинетических движений, тремор лишен как движений, связанных с рывками, так и позирования. [4]
Эссенциальный тремор (ЭТ), также известный как доброкачественный эссенциальный тремор , или семейный тремор, является наиболее распространенным двигательным расстройством.По оценкам, 5 процентов людей во всем мире страдают этим заболеванием, затрагивающим людей любого возраста, но обычно остаются в семьях. ЭТ обычно поражает кисти и руки, но также может поражать голову, голос, подбородок, туловище и ноги. Обе стороны тела, как правило, страдают одинаково. Тремор называется активным тремором, он становится заметным в руках, когда они используются. Пациенты часто сообщают, что алкоголь помогает уменьшить симптомы. Первичным лечением ЭТ обычно являются бета-адреноблокаторы.Для пациентов, которые не реагируют в достаточной степени на лекарства, глубокая стимуляция мозга и таламотомия могут быть очень эффективными. [6]
«Хлопающий тремор» или астериксис характеризуется нерегулярным движением рук, которое чаще всего проявляется при вытянутых руках и разгибании запястий. Люди с этим заболеванием напоминают хлопающих крыльями птиц. [8]
Волевой гиперкинез
Волевой гиперкинез относится к любому типу непроизвольных движений, описанных выше, которые прерывают намеченные произвольные мышечные движения.Эти движения обычно представляют собой толчки, которые возникают внезапно во время плавно скоординированной работы скелетных мышц. [9]
Дифференциальная диагностика
К заболеваниям, которые характеризуются одним или несколькими гиперкинетическими движениями как выраженными симптомами, относятся:
Болезнь Хантингтона
Гиперкинезия, а точнее хорея, является отличительным признаком болезни Хантингтона, ранее называвшейся хореей Хантингтона . Соответственно, слово chorea происходит от греческого слова khoros , что означает «танец».Степень гиперкинезии, проявляемой при заболевании, может варьироваться от одного мизинца до всего тела, напоминая целенаправленные движения, но происходящие непроизвольно. У детей ригидность и судороги также являются симптомами. [10] Другие гиперкинетические симптомы включают:
- Поворот головы для переключения положения проушины
- Движения лица, включая гримасы
- Медленные неконтролируемые движения
- Быстрые, резкие, иногда резкие подергивания рук, ног, лица и других частей тела
- Походка неустойчивая
- Аномальные рефлексы
- «Гарцующий», или широкая прогулка [11]
Заболевание далее характеризуется постепенным появлением дефектов поведения и познания, включая деменцию и дефекты речи, начиная с четвертого или пятого десятилетия жизни.Смерть обычно наступает в течение 10–20 лет после прогрессирующего ухудшения симптомов. Вызванное геном Хантингтина заболевание в конечном итоге способствует избирательной атрофии хвостатого ядра и скорлупы, особенно ГАМКергических и ацетилхолинергических нейронов, с некоторой дополнительной дегенерацией лобной и височной коры головного мозга. Считается, что нарушение передачи сигналов в сети базальных ганглиев вызывает гиперкинезию. Нет известного лекарства от болезни Хантингтона, но есть лечение, позволяющее минимизировать гиперкинетические движения.Блокаторы дофамина, такие как галоперидол, тетрабеназин и амантадин, часто эффективны в этом отношении. [12]
Болезнь Вильсона
Болезнь Вильсона (БВ) — редкое наследственное заболевание, при котором у пациентов возникают проблемы с метаболизмом меди. У пациентов с WD медь накапливается в печени и других частях тела, особенно в головном мозге, глазах и почках. При накоплении в головном мозге пациенты могут испытывать проблемы с речью, нарушение координации движений, проблемы с глотанием и выраженные гиперкинетические симптомы, включая тремор, дистонию и затруднения походки.Также часто встречаются психические расстройства, такие как раздражительность, импульсивность, агрессивность и расстройства настроения. [6]
Синдром беспокойных ног
Синдром беспокойных ног — это заболевание, при котором пациенты испытывают дискомфорт или неприятные ощущения в ногах. Эти ощущения обычно возникают вечером, когда пациент расслабляется, сидя или лежа. Пациенты чувствуют, что им нужно пошевелить ногами, чтобы облегчить ощущения, а ходьба обычно позволяет избавиться от симптомов.У многих пациентов это может привести к бессоннице и чрезмерной дневной сонливости. Это очень распространенная проблема, которая может возникнуть в любом возрасте. [6]
Точно так же синдром акатизии варьируется от умеренно компульсивных движений, обычно в ногах, до интенсивных неистовых движений. Эти движения частично произвольны, и человек обычно имеет способность подавлять их на короткое время. Как и синдром беспокойных ног, облегчение возникает в результате движения. [8]
Последствия инсульта
Множество двигательных нарушений наблюдалось после ишемического или геморрагического инсульта.Некоторые примеры включают атетоз, хорею с гемибаллизмом или без него, тремор, дистонию и сегментарный или очаговый миоклонус, хотя распространенность этих проявлений после инсульта довольно низка. Время, которое проходит между инсультом и проявлением гиперкинезии, зависит от типа гиперкинетического движения, поскольку их патологии немного различаются. Хорея, как правило, поражает пожилых жертв инсульта, а дистония — более молодых. Мужчины и женщины имеют равные шансы на развитие гиперкинетических движений после инсульта.Инсульт, вызывающий небольшие глубокие поражения базальных ганглиев, ствола головного мозга и таламуса, с наибольшей вероятностью связан с постинсультным гиперкинезом. [13]
Дентаторубрально-паллидолуйская атрофия
DRPLA — это редкое заболевание с тринуклеотидными повторами (полиглутаминовая болезнь), которое может быть ювенильным (<20 лет), ранним взрослым (20-40 лет) или поздним взрослым началом (> 40 лет). Позднее начало DRPLA у взрослых характеризуется атаксией, хореоатетозом и деменцией. ДРПЛА с ранним началом у взрослых также включает судороги и миоклонус.DRPLA с ювенильным началом проявляется атаксией и симптомами, соответствующими прогрессирующей миоклонической эпилепсии [14] (миоклонус, множественные типы припадков и деменция). Другие описанные симптомы включают цервикальную дистонию, [15] дегенерацию эндотелия роговицы [16] аутизм и устойчивое к хирургическому вмешательству обструктивное апноэ во сне. [17]
Патофизиология
Базальные ганглии расположены в среднем мозге.Причины большинства вышеупомянутых гиперкинетических движений можно отнести к неправильной модуляции базальных ганглиев субталамическим ядром.Во многих случаях возбуждающий выход субталамического ядра снижается, что приводит к уменьшению тормозящего оттока из базальных ганглиев. Без нормального сдерживающего влияния базальных ганглиев верхние мотонейроны контура, как правило, более легко активируются несоответствующими сигналами, что приводит к характерным аномальным движениям. [10]
Есть два пути, вовлекающие базальные ганглии-таламокортикальные цепи, оба из которых берут начало в неостриатуме.Прямой путь проходит во внутренний бледный шар (GPi) и сетчатую часть черной субстанции (SNr). Эти проекции являются ингибирующими, и было обнаружено, что они задействуют как ГАМК, так и вещество Р. Непрямой путь, который проецируется на внешний бледный шар (GPe), также является ингибирующим и использует ГАМК и энкефалин. GPe проецируется в субталамическое ядро (STN), которое затем возвращается к GPi и GPe через возбуждающие, глутаминергические пути. Возбуждение прямого пути приводит к растормаживанию ГАМКергических нейронов GPi / SNr, что в конечном итоге приводит к активации таламических нейронов и возбуждению корковых нейронов.Напротив, активация непрямого пути стимулирует ингибирующую проекцию GABA / энкефалина в полосатом теле, что приводит к подавлению нейрональной активности GABAerigc. Это, в свою очередь, вызывает растормаживание возбуждающих выходов STN, вызывая, таким образом, ингибирующие проекции GPi / SNr в таламус и снижая активацию кортикальных нейронов. В то время как нарушение регуляции любого из этих путей может нарушить двигательную активность, считается, что гиперкинезия является результатом повышенной активности прямого пути и снижения активности непрямого пути. [2]
Гиперкинезия возникает, когда дофаминовые рецепторы и в меньшей степени рецепторы норадреналина в коре и стволе мозга более чувствительны к дофамину или когда дофаминергические рецепторы / нейроны гиперактивны. Гиперкинезия может быть вызвана большим количеством различных заболеваний, включая нарушения обмена веществ, эндокринные нарушения, наследственные нарушения, сосудистые нарушения или травматические нарушения. Другие причины включают токсины в головном мозге, аутоиммунные заболевания и инфекции, в том числе менингит. [18]
Поскольку базальные ганглии часто имеют много связей с лобной долей мозга, гиперкинез может быть связан с нейроповеденческими или нейропсихиатрическими расстройствами, такими как изменения настроения, психоз, тревога, расторможенность, когнитивные нарушения и несоответствующее поведение. [5]
У детей первичная дистония обычно передается по наследству. Вторичная дистония, однако, чаще всего вызывается дискинетическим церебральным параличом из-за гипоксического или ишемического повреждения базальных ганглиев, ствола мозга, мозжечка и таламуса на пренатальной или младенческой стадиях развития.Хорея и баллизм могут быть вызваны повреждением субталамического ядра. Хорея может быть вторичной по отношению к гипертиреозу. Атетоз может быть вторичным по отношению к потере чувствительности в дистальных отделах конечностей; это называется псевдоатетозом у взрослых, но еще не доказано у детей. [4]
Менеджмент
Атетоз, хорея и гемибаллизм
Прежде чем назначать лекарства для этих состояний, которые часто проходят спонтанно, рекомендации указывали на улучшение гигиены кожи, хорошее увлажнение с помощью жидкости, хорошее питание и установку перил с мягкой подкладкой с использованием подходящих матрасов.Фармакологические методы лечения включают типичные нейролептические агенты, такие как флуфеназин, пимозид, галоперидол и перфеназин, которые блокируют дофаминовые рецепторы; это первая линия лечения гемибаллизма. Кветиапин, сульпирид и оланзапин, атипичные нейролептики, с меньшей вероятностью вызывают лекарственный паркинсонизм и позднюю дискинезию. Тетрабеназин действует, истощая пресинаптический дофамин и блокируя постсинаптические дофаминовые рецепторы, в то время как резерпин истощает пресинаптические запасы катехоламина и серотонина; оба этих препарата успешно лечат гемибаллизм, но могут вызывать депрессию, гипотонию и паркинсонизм.Вальпроат натрия и клоназепам оказались успешными в ограниченном количестве случаев. [13] Стереотаксическая вентральная промежуточная таламотомия и использование таламического стимулятора оказались эффективными при лечении этих состояний. [13]
Эссенциальный тремор
Лечение эссенциального тремора в Клинике двигательных расстройств Медицинского колледжа Бейлора начинается с минимизации стресса и треморгенных препаратов наряду с рекомендацией ограниченного приема напитков, содержащих кофеин, в качестве меры предосторожности, хотя кофеин не показал значительного усиления проявления симптомов. эссенциальный тремор.Было показано, что алкоголь с концентрацией в крови всего лишь 0,3% снижает амплитуду эссенциального тремора у двух третей пациентов; по этой причине его можно использовать в качестве профилактического лечения перед событиями, во время которых можно было бы смущаться появлением тремора. Регулярное и / или чрезмерное употребление алкоголя для лечения тремора крайне не рекомендуется, поскольку существует предполагаемая корреляция между тремором и алкоголизмом. Считается, что алкоголь стабилизирует нейрональные мембраны за счет усиления опосредованного рецептором ГАМК притока хлорида.На моделях эссенциального тремора на животных было продемонстрировано, что пищевая добавка 1-октанол подавляет тремор, вызванный гармалином, и снижает амплитуду эссенциального тремора примерно на 90 минут. [19]
Двумя наиболее ценными лекарствами от эссенциального тремора являются пропранолол, бета-блокатор, и примидон, противосудорожное средство. Пропранолол гораздо более эффективен при треморе рук, чем тремор головы и голоса. Некоторые бета-адреноблокаторы (бета-блокаторы) не растворимы в липидах и поэтому не могут преодолевать гематоэнцефалический барьер (за исключением пропранолола [20] ), но все же могут действовать против тремора; это указывает на то, что на механизм терапии этим препаратом могут влиять периферические бета-адренорецепторы.Механизм предотвращения тремора примидоном был значительно продемонстрирован в контролируемых клинических исследованиях. Было показано, что бензодиазепиновые препараты, такие как диазепам и барбитураты, уменьшают проявление некоторых типов тремора, включая основной вид. Контролируемые клинические испытания габапентина дали смешанные результаты в отношении эффективности против эссенциального тремора, в то время как топирамат показал свою эффективность в более крупном двойном слепом контролируемом исследовании, что привело как к более низким оценкам тремора по шкале Фана-Толоса-Марина, так и к лучшей функции и инвалидности по сравнению с плацебо. . [19]
В двух двойных слепых контролируемых исследованиях было показано, что инъекция ботулинического токсина в мышцы, используемые для создания колебательных движений эссенциального тремора, таких как сгибатели предплечья, запястья и пальцев, может уменьшить амплитуду тремора руки примерно на три месяца и что инъекции токсина могут уменьшить эссенциальный тремор в голове и голосе. Токсин также может помочь при треморе, вызывающем затруднения при письме, хотя правильно адаптированные пишущие устройства могут быть более эффективными.Из-за высокой частоты побочных эффектов использование ботулинического токсина получило только C уровня поддержки со стороны научного сообщества. [19]
В многочисленных исследованиях было показано, что глубокая стимуляция головного мозга по направлению к вентральному промежуточному ядру таламуса и, возможно, к субталамическому ядру и ядру каудальной зоны incerta снижает тремор. Было показано, что движение по направлению к вентральному промежуточному ядру таламуса снижает контралатеральный и некоторый ипсилатеральный тремор наряду с тремором мозжечкового оттока, головы, состояния покоя и тремора, связанного с ручными задачами; однако в долгосрочных исследованиях было показано, что лечение вызывает затруднения в артикуляции мыслей (дизартрию) и потерю координации и равновесия.Стимуляция моторной коры — еще один вариант, жизнеспособный в многочисленных клинических испытаниях. [13]
Дистония
Лечение первичной дистонии направлено на уменьшение таких симптомов, как непроизвольные движения, боль, контрактура, смущение, а также на восстановление нормальной осанки и улучшение функций пациента. Следовательно, это лечение не является нейрозащитным. По данным Европейской федерации неврологических наук и Общества двигательных расстройств, нет никаких научно обоснованных рекомендаций по лечению первичной дистонии антидофаминергическими или холинолитическими препаратами, хотя рекомендации были основаны на эмпирических данных.Антихолинергические препараты оказываются наиболее эффективными при лечении генерализованной и сегментарной дистонии, особенно если доза начинается с низкой и постепенно увеличивается. Генерализованную дистонию также лечат такими миорелаксантами, как бензодиазепины. Другой миорелаксант, баклофен, может помочь уменьшить спастичность, наблюдаемую при церебральном параличе, например, при дистонии ног и туловища. Лечение вторичной дистонии путем введения леводопы при дофамин-чувствительной дистонии, хелатирования меди при болезни Вильсона или прекращения приема лекарств, которые могут вызывать дистонию, оказалось эффективным в небольшом числе случаев.Физическая терапия использовалась для улучшения осанки и предотвращения контрактур с помощью подтяжек и гипсовых повязок, хотя в некоторых случаях иммобилизация конечностей может вызвать дистонию, которая по определению известна как периферически индуцированная дистония. Существует не так много клинических испытаний, которые демонстрируют значительную эффективность определенных лекарств, поэтому лечение дистонии необходимо планировать в индивидуальном порядке. [19] Ботулинический токсин B, или Myobloc, был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения цервикальной дистонии благодаря доказательной поддержке уровня А со стороны научного сообщества. [19] Хирургия, известная как GPi DBS (Globus Pallidus Pars Interna Deep Brain Stimulation), стала популярной при лечении фазовых форм дистонии, хотя случаи, связанные с позированием и тоническими сокращениями, улучшились с этой операцией в меньшей степени. Последующее исследование показало, что улучшение оценки движений, наблюдаемое через год после операции, сохранялось через три года в 58% случаев. Он также оказался эффективным при лечении шейной и черепно-шейной дистонии. [19]
Тики
Лечение тиков, присутствующих при таких состояниях, как синдром Туретта, начинается с просвещения пациента, родственника, учителя и сверстников по поводу проявления тиков. Иногда в фармакологическом лечении нет необходимости, и тики можно уменьшить с помощью поведенческой терапии, такой как терапия, направленная на избавление от привычки, и / или консультирование. Часто этот способ лечения труден, потому что он больше всего зависит от соблюдения пациентом режима лечения. Как только фармакологическое лечение будет признано наиболее подходящим, сначала следует вводить самые низкие эффективные дозы с постепенным увеличением.Наиболее эффективные препараты относятся к группе нейролептиков, таких как препараты, разрушающие моноамины, и препараты, блокирующие рецепторы дофамина. Из моноамино-разрушающих препаратов тетрабеназин наиболее эффективен против тиков и вызывает наименьшее количество побочных эффектов. Топирамат является безопасным и эффективным лекарством, не являющимся нейролептиком. [19] Инъекция ботулинического токсина в пораженные мышцы может успешно лечить тики; могут быть уменьшены непроизвольные движения и вокализации, а также опасные для жизни тики, которые могут вызвать компрессионную миелопатию или радикулопатию. [19] Доказана эффективность хирургического лечения синдрома Туретта, приводящего к выведению из строя самоповреждений. Операция по глубокой стимуляции мозга, направленная на бледный шар, таламус и другие области мозга, может быть эффективной при лечении непроизвольных и, возможно, опасных для жизни тиков. [19]
История
В 16 веке Андреас Везалий и Франческо Пикколомини были первыми, кто различал белое вещество, кору и подкорковые ядра мозга.Примерно столетие спустя Томас Уиллис заметил, что полосатое тело обычно обесцвечивалось, уменьшалось в размерах и аномально размягчалось в трупах людей, умерших от паралича. Мнение о том, что полосатое тело играет такую большую роль в двигательных функциях, было наиболее распространенным до 19 века, когда начали проводиться исследования электрофизиологической стимуляции. Например, Густав Фрич и Эдуард Хитциг выполнили их на коре головного мозга собак в 1870 году, а Дэвид Ферриер выполнил их вместе с исследованиями абляции на коре головного мозга собак, кроликов, кошек и приматов в 1876 году.В том же году Джон Хьюлингс Джексон утверждал, что моторная кора более связана с моторной функцией, чем полосатое тело, после проведения клинико-патологических экспериментов на людях. Вскоре выяснится, что теория о полосатом теле не будет полностью неверной. [21]
К концу 19 века несколько гиперкинезов, таких как хорея Хантингтона, постгемиплегический хореоатетоз, синдром Туретта, а также некоторые формы тремора и дистонии, были описаны в клинической ориентации.Однако общая патология все еще оставалась загадкой. Британский невролог Уильям Ричард Гауэрс назвал эти расстройства «общими и функциональными заболеваниями нервной системы» в своей публикации 1888 года под названием A Manual of Diseases of the Nervous System . Лишь в конце 1980-х и 1990-х годах было использовано достаточное количество моделей на животных и клинических испытаний на людях, чтобы обнаружить специфическое участие базальных ганглиев в патологии гиперкинезов. В 1998 году Вичманн и Делонг пришли к выводу, что гиперкинезия связана со снижением выработки из базальных ганглиев, а гипокинезия, напротив, связана с увеличением выработки из базальных ганглиев.Это обобщение, однако, по-прежнему оставляет потребность в более сложных моделях, чтобы различать более тонкие патологии из множества разнообразных гиперкинезов, которые все еще изучаются сегодня. [21]
Во 2 веке Гален первым определил тремор как «непроизвольное чередование движений конечностей вверх и вниз». Дальнейшая классификация гиперкинетических движений появилась в 17-18 веках Франциском Сильвием и Герардом ван Свитеном. Болезнь Паркинсона была одним из первых заболеваний, названных в результате недавней классификации гиперкинетического тремора.Вскоре последовали последующие названия других расстройств, связанных с аномальными движениями. [21]
Направления исследований
Электромиограмма здорового, невропатического и миопатического состояний соответственно.Были проведены исследования с помощью электромиографии для отслеживания активности скелетных мышц при некоторых гиперкинетических расстройствах. Электромиограмма (ЭМГ) дистонии иногда показывает быстрые ритмические всплески, но эти паттерны почти всегда могут быть созданы намеренно. В миоклонической ЭМГ в паттерне записи обычно бывают короткие, а иногда и ритмичные всплески или паузы.Когда всплески длятся 50 миллисекунд или меньше, они указывают на кортикальный миоклонус, но когда они длятся до 200 миллисекунд, они указывают на миоклонус спинного мозга или ствола мозга. Такие всплески могут происходить в нескольких мышцах одновременно довольно быстро, но при записи ЭМГ необходимо использовать высокое временное разрешение. Всплески, регистрируемые при треморе, обычно более продолжительны, чем при миоклонии, хотя некоторые типы могут длиться дольше, чем при миоклонии.В будущих исследованиях необходимо будет изучить ЭМГ на наличие тиков, атетоза, стереотипов и хореи, поскольку для этих движений сделано минимальное количество записей. Однако можно предсказать, что ЭМГ для хореи будет включать всплески, различающиеся по длительности, времени и амплитуде, в то время как для тиков и стереотипов будут использоваться модели произвольных движений. [4]
В целом исследования по лечению гиперкинезии в последнее время были сосредоточены на облегчении симптомов, а не на попытках исправить патогенез заболевания.Следовательно, сейчас и в будущем может быть полезно информировать информацию о патологии болезни посредством тщательно контролируемых, долгосрочных исследований, основанных на наблюдениях. Поскольку методы лечения подтверждаются доказанной эффективностью, которую можно повторять в нескольких исследованиях, они полезны, но врач может также учитывать, что лучшие методы лечения пациентов можно оценивать только в каждом конкретном случае. Именно взаимодействие этих двух аспектов неврологии и медицины может привести к значительному прогрессу в этой области. [19]
См. Также
Список литературы
- ↑ Энтони, Теренс (1994). Нейроанатомия и неврологический экзамен: тезаурус синонимов, похожих по звучанию несинонимов и терминов с переменным значением . Бока-Ратон, Флорида: CRC Press LLC. С. 293–294. ISBN 0-8493-8631-4 .
- ↑ 2,0 2,1 Ясса, доктор медицины, Рамси (1997). Двигательные расстройства, вызванные нейролептиками . Нью-Йорк: Издательство Кембриджского университета. С. 132–135. ISBN 0-521-43364-9 .
- ↑ Мументалер, Марко (2006). Основы неврологии: иллюстрированное руководство . Нью-Йорк, Нью-Йорк: Георг Тим Верлаг. С. 75, 132–135. ISBN 1-58890-450-4 .
- ↑ 4.00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11
4,1 4,1 4,17 4,18 Сэнгер, Теренс; и другие. (29 июня 2010 г.). «Определение и классификация гиперкинетических движений в детстве». Двигательные расстройства . 25 (11): 1538–1549.DOI: 10.1002 / mds.23088. Проверено 4 апреля 2011 г. - ↑ 5,0 5,1 Вишик, Джеффри (2005). Медико-правовые аспекты неврологии . Тусон, Аризона: Юристы и судьи Publishing Co., Inc., стр. 306–310. ISBN 1-930056-30-3 .
- ↑ 6,00 6.01 6,02 6,03 6,04 6,05 6,06 6,07 6,08 6,09 6,10 6,11 6,12 6,11 6,12 6. Программа двигательных расстройств . Регенты Мичиганского университета. Проверено 20 марта 2011 г.
- ↑
Гиперкинезия
Эта статья о гиперкинезе, патологически усиленном мышечном движении.Информацию о гиперкинезе, гиперактивности, часто наблюдаемой у детей, см. В разделе Гиперкинез.| Базальные ганглии и их нормальные пути. Эта схема часто нарушается при гиперкинезе. | |
| МКБ-9 | 333 |
|---|---|
| MeSH | D006948 |
Гиперкинез , также известный как гиперкинез , относится к увеличению мышечной активности, которое может привести к чрезмерным ненормальным движениям, чрезмерным нормальным движениям или их комбинации. [1] Слово гиперкинез происходит от греческого hyper , что означает «увеличенный», и kinein , что означает «двигаться». Гиперкинезия — это состояние чрезмерного беспокойства, которое проявляется в большом количестве расстройств, влияющих на способность контролировать двигательные движения, таких как болезнь Хантингтона. Это противоположность гипокинезии, которая относится к снижению подвижности тела, что обычно проявляется при болезни Паркинсона. Многие гиперкинетические движения являются результатом неправильной регуляции базальных ганглиев и таламокортикальных цепей.Повышенная активность прямого пути в сочетании со снижением активности непрямого пути приводит к активации таламических нейронов и возбуждению кортикальных нейронов, что приводит к увеличению двигательной активности. [2] Часто гиперкинез сопровождается гипотонией, снижением мышечного тонуса. [3] Многие гиперкинетические расстройства имеют психологическую природу и обычно проявляются в детстве. [4] В зависимости от конкретного типа гиперкинетического движения существуют различные варианты лечения, позволяющие минимизировать симптомы, в том числе различные медицинские и хирургические методы лечения.
Определение
Существуют различные термины, относящиеся к конкретным двигательным механизмам, которые способствуют дифференциальной диагностике гиперкинетических расстройств.
Согласно определению Хогана и Стернада, «поза» — это ненулевой период времени, в течение которого движения тела минимальны. Когда движение называется «дискретным», это означает, что принимается новая поза без прерывания процесса другими позами. «Ритмичные» движения — это те, которые происходят в циклах одинаковых движений.«Повторяющиеся», «повторяющиеся» и «ответные» движения характеризуют определенное положение тела или сустава, которое происходит более одного раза за период, но не обязательно циклически. [4]
Переполнение относится к нежелательным движениям, которые происходят во время желаемого движения. Это может произойти в ситуациях, когда двигательное намерение человека распространяется на близлежащие или отдаленные мышцы, уводя от первоначальной цели движения. [4] Переполнение часто связано с дистоническими движениями и может быть связано с плохой фокусировкой мышечной активности и неспособностью подавить нежелательные движения мышц. [4] Совместное сокращение относится к произвольному движению, выполняемому для подавления непроизвольного движения, например, принуждение запястья к телу, чтобы оно не могло непроизвольно уйти от тела. [4]
При оценке этих признаков и симптомов необходимо учитывать частоту повторения, могут ли движения подавляться добровольно (либо когнитивными решениями, сдерживанием или сенсорными трюками), осознание пострадавшего во время событий движения, любые побуждает совершать движения, и если пострадавший чувствует себя вознагражденным после завершения движения.Следует также отметить контекст движения; это означает, что движение может быть инициировано в определенной позе, в состоянии покоя, во время действия или во время выполнения определенной задачи. Качество движения также можно описать, наблюдая за тем, можно ли отнести это движение к категории нормального движения здорового человека или того, которое обычно не совершается ежедневно здоровыми людьми. [4]
Классификация
Непроизвольные движения, вызванные гипергликемией (гемихорея и двусторонняя дистония) у 62-летней японской женщины с диабетом 1 типа.Основные гиперкинетические движения можно определить как любые нежелательные, избыточные движения. [4] Такие ненормальные движения можно отличить друг от друга на основании того, являются ли они ритмичными, дискретными, повторяющимися и случайными или нет, и в какой степени. При обследовании пациента с подозрением на синдром Туретта
у детей — что вам нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое синдром Туретта (ТС)?
TS — это заболевание, при котором у вашего ребенка возникают тики. Тик — это когда ваш ребенок делает резкие, быстрые движения или звуки, которые он или она не может контролировать. TS начинается до 18 лет. Тики обычно наиболее сильны в возрасте от 10 до 12 лет и часто проходят в подростковом возрасте.
Что увеличивает риск СТ для моего ребенка?
Точная причина неизвестна, но может быть связана с генетическими изменениями, вызывающими проблемы с химическими веществами в мозге.Эти химические вещества влияют на нервы, которые помогают контролировать движения, поведение, эмоции и мысли вашего ребенка. Ваш ребенок с большей вероятностью будет иметь TS, если у близкого члена семьи есть TS. Это чаще встречается у мальчиков. Обратитесь к лечащему врачу вашего ребенка за дополнительной информацией о семейном анамнезе и других факторах риска TS.
Какие тики могут быть у моего ребенка?
У вашего ребенка будет как минимум 2 вида двигательных тиков и как минимум 1 вид вокального тика. Моторные и вокальные тики могут возникать одновременно, но могут происходить по отдельности.Вашему ребенку необходимо будет иметь тики в течение как минимум 1 года, прежде чем его или ее врач поставит диагноз СТ. Ваш ребенок может принимать одно из следующего несколько раз в день:
- Моторы могут быть простыми или сложными. Простые двигательные тики — это короткие, быстрые, неконтролируемые движения одной части тела. Сложные двигательные тики возникают, когда у вашего ребенка одновременно наблюдается несколько простых двигательных тиков. Общие примеры включают моргание глаз, скрежет зубами или постукивание ногами. Он или она также может укусить или ударить себя, пожать плечами или подергивать носом.
- Вокальные тики могут быть простыми или сложными. Простые вокальные тики — это когда ваш ребенок издает неконтролируемые шумы и звуки. Сложные вокальные тики — это когда ваш ребенок произносит слова или фразы, не контролируя то, что он или она говорит. Общие примеры включают лай, откашливание горла или крик. Он также может издавать сосущий звук, ругаться или говорить неуместные вещи.
Что мне нужно знать о тиках?
- Тики вашего ребенка могут усиливаться, когда он или она один, в стрессе, усталости, возбуждении или беспокойстве.
- У вашего ребенка могут появиться предупреждающие знаки еще до начала тиков, например ощущение холода, тепла, зуда, покалывания или тяжести. Когда возникает тик, эти чувства проходят.
- У вашего ребенка может быть меньше тиков, когда он или она концентрируется, выполняет какие-либо действия или спит.
- Иногда ваш ребенок может остановить возникновение тика. Это может вызвать дискомфорт или чувство давления в теле, что впоследствии вызовет множество тиков.
- По мере взросления вашего ребенка тики могут проходить сами по себе.
Какие еще проблемы могут быть у моего ребенка?
Дети с ТС с большей вероятностью также будут иметь синдром дефицита внимания с гиперактивностью (СДВГ), обсессивно-компульсивное расстройство (ОКР) или биполярное расстройство. Обратитесь к лечащему врачу вашего ребенка за дополнительной информацией об этих расстройствах. Ваш ребенок также может испытывать следующее:
- Когда другие дети дразнят или издеваются над ним
- Смущение по поводу тиков или заниженная самооценка
- Боль с определенными двигательными тиками
- Вспышки гнева, издевательства над другими детьми или животными или нанесение себе вреда
- Проблемы со сном, плохие сны или лунатизм
- Проблемы с обучением в школе
Как диагностируется TS?
Лечащий врач вашего ребенка задаст вопросы о тиках и истории здоровья вашего ребенка.Сообщите врачу, когда начались тики, как часто они возникают, насколько они серьезны и мешают ли они повседневной деятельности. Сообщите ему или ей, есть ли у члена семьи СТ или другое тиковое расстройство. Лечащий врач вашего ребенка может провести тестирование, чтобы проверить функцию мозга вашего ребенка. Он или она может проверить глаза, силу, память и способность вашего ребенка решать проблемы. Он или она также проверит наличие других состояний, таких как СДВГ, ОКР, тревожность и расстройства настроения. Это часто случается с TS. Лечение некоторых других расстройств также может улучшить тики.
Как лечится TS?
Лечение TS может не потребоваться или может быть начато позже. Лечащий врач вашего ребенка может порекомендовать посмотреть и подождать, чтобы увидеть, ухудшатся ли тики. Тики вашего ребенка могут стать слабее или исчезнуть в подростковом возрасте. Лечение может помочь сделать тики менее серьезными, но обычно не избавляет от них полностью.
- Лекарства могут быть назначены, если тики вашего ребенка болезненны, вредны или мешают ему или ей выполнять повседневные дела.Лекарства, используемые для лечения вашего ребенка, будут зависеть от того, какие еще у него заболевания. Могут быть назначены лекарства, которые помогут уменьшить тики вашего ребенка. Некоторые лекарства могут также помочь контролировать беспокойство, перепады настроения или агрессивное поведение. Некоторые лекарства также могут помочь вашему ребенку уснуть. Врач расскажет вам об общих или серьезных побочных эффектах, которые может вызвать каждое лекарство. Он или она также со временем проверит, нужно ли каждое лекарство или его можно прекратить.
- Тренинг с биологической обратной связью помогает вашему ребенку контролировать реакцию своего тела на стресс или боль.Этот тренинг может помочь уменьшить тики, помогая вашему ребенку управлять триггерами, которые могут привести к тикам.
- Когнитивно-поведенческая терапия (КПТ) помогает вашему ребенку научиться контролировать свое поведение, мысли и эмоции. КПТ может помочь вашему ребенку понять тиковое расстройство и помочь ему или ей справиться с симптомами.
- Терапия изменения привычки помогает вашему ребенку научиться новому поведению, которое заменит его или ее тики. Ваш ребенок учится распознавать, когда нарастает позыв к тику.Ваш ребенок учится выбирать действие, которое прервет тик. Ему или ей может потребоваться продержаться до 3 минут, прежде чем тик прекратится.
- Расслабляющая терапия помогает снизить физическое и эмоциональное напряжение вашего ребенка. Стресс может ухудшить TS вашего ребенка. Расслабляющая терапия может помочь вашему ребенку научиться контролировать тики. Глубокое дыхание, расслабление мышц, медитация и прослушивание музыки могут помочь вашему ребенку справиться со стрессовыми ситуациями.
Чем я могу помочь своему ребенку?
- Будьте терпеливы. Помните, что ваш ребенок не выбирает тики. Он или она не действует и не пытается вызвать проблемы с поведением. Наказание не остановит его или ее от тиков. Спокойный и терпеливый подход может помочь сделать тики менее серьезными или возникать реже.
- Помогите ребенку справиться со стрессом. У вашего ребенка может быть меньше тиков, когда он или она концентрируется, выполняет какие-либо действия или спит. Его тики могут усиливаться, когда он или она один, в стрессе, усталости, возбуждении или беспокойстве.Может помочь составить регулярный график. Например, установите время в течение дня, чтобы ребенок мог делать уроки. Это может помочь ему или ей не попытаться закончить в последнюю минуту.
- Не зацикливайтесь на тике. Тик может усиливаться, чем больше ваш ребенок думает о нем. Помогите ему или ей сосредоточиться на своих сильных сторонах и интересах. Не позволяйте тику определять вашего ребенка.
- Создайте регулярный график сна. Пусть ваш ребенок ложится спать в одно и то же время каждую ночь.Убедитесь, что он или она сможет спать не менее 8 часов. Недостаток сна может усугубить тик.
- Поощряйте ребенка как можно скорее отпустить тик. Чем дольше он или она пытается сдерживать тик, тем хуже, когда он случается. У вашего ребенка могут появиться предупреждающие знаки еще до того, как у него начнутся тики, такие как ощущение холода, тепла, зуда, покалывания или тяжести. Когда возникает тик, эти чувства проходят. Иногда ваш ребенок может предотвратить возникновение тика.Это может вызвать дискомфорт или чувство давления в его или ее теле, в результате чего у него или нее будут возникать тики.
Где я могу найти дополнительную информацию?
- Ассоциация синдрома Туретта
42-40 Bell Boulevard
Bayside, NY 11361-2820
Телефон: 1-718-224-2999
Адрес в Интернете: http://www.tsa-usa.org
Позвоните на местный номер службы экстренной помощи (911 в США) по любому из следующих номеров:
- Ваш ребенок говорит вам, что он или она чувствует желание причинить вред себе или другим.
- Ваш ребенок поранил себя или кого-то еще.
Когда мне следует немедленно обратиться за помощью?
- Ваш ребенок очень расстраивается, угрожает кому-то или прибегает к насилию. Это может включать громкие разговоры, крики или очень требовательное поведение.
- У вашего ребенка высокая температура, скованность мышц и проблемы с мышлением.
- У вашего ребенка изменилось зрение.
Когда мне следует позвонить детскому врачу?
- Ваш ребенок плохо спит или спит больше обычного.
- Ваш ребенок плохо учится в школе, впадает в депрессию или тревогу.
- У вашего ребенка мышечные спазмы (подергивания) или проблемы с ходьбой.
- У вашего ребенка появились новые тики, или тики ухудшаются, или они мешают ему или ей заниматься повседневными делами.
- У вас есть вопросы или опасения по поводу состояния вашего ребенка или ухода за ним.

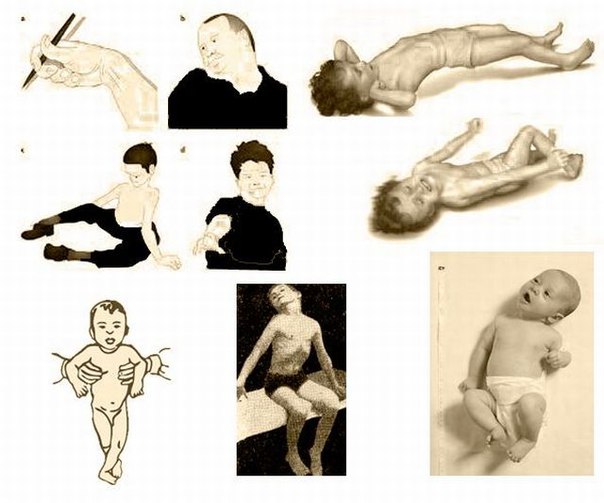 Впервые диагностируются в детском и юношеском возрасте, в последующем прогрессируют, вызывают постепенное отмирание нервной ткани. Гиперкинезы наблюдаются при нарушениях метаболизма (болезнь Галлервордена-Шпатца, Вильсона-Коновалова), хорее Гентингтона, эссенциальном треморе.
Впервые диагностируются в детском и юношеском возрасте, в последующем прогрессируют, вызывают постепенное отмирание нервной ткани. Гиперкинезы наблюдаются при нарушениях метаболизма (болезнь Галлервордена-Шпатца, Вильсона-Коновалова), хорее Гентингтона, эссенциальном треморе. Возможны необратимые повреждения нервной ткани эндогенными токсинами – гормонами, билирубином, продуктами распада белков.
Возможны необратимые повреждения нервной ткани эндогенными токсинами – гормонами, билирубином, продуктами распада белков. Тормозное воздействие дофамина снижается, что проявляется излишними движениями.
Тормозное воздействие дофамина снижается, что проявляется излишними движениями. Появление автоматических движений провоцируется снижением тонуса мускулатуры при недостаточности тормозного влияния подкорковых структур на нижележащие отделы.
Появление автоматических движений провоцируется снижением тонуса мускулатуры при недостаточности тормозного влияния подкорковых структур на нижележащие отделы.
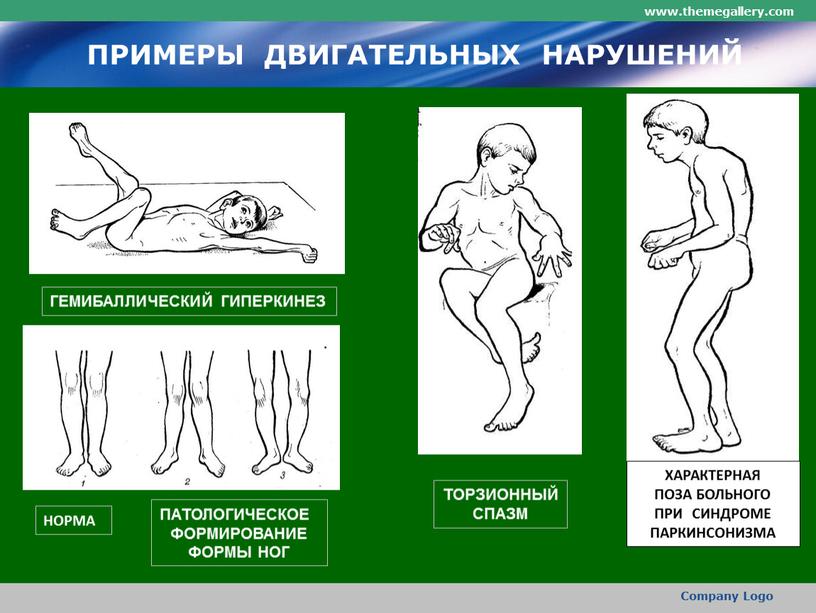 Позволяет визуализировать объемные образования, аномалии развития, очаговые изменения гемодинамики (участки ишемии, геморрагии). В ангиографическом режиме выявляются сосудистые дислокации, гипоплазии и аплазии артерий, кровоснабжающих головной мозг.
Позволяет визуализировать объемные образования, аномалии развития, очаговые изменения гемодинамики (участки ишемии, геморрагии). В ангиографическом режиме выявляются сосудистые дислокации, гипоплазии и аплазии артерий, кровоснабжающих головной мозг. Применяется в лечении медленных гиперкинезов (торсионная дистония, спастическая кривошея). Основной эффект – миорелаксирующий, достигается полной блокадой нервно-мышечной передачи.
Применяется в лечении медленных гиперкинезов (торсионная дистония, спастическая кривошея). Основной эффект – миорелаксирующий, достигается полной блокадой нервно-мышечной передачи. Например, после респираторных инфекций наблюдаются покашливания, шмыганье носом, горловые звуки.
Например, после респираторных инфекций наблюдаются покашливания, шмыганье носом, горловые звуки.