После простуды / «Здоровье школьника»
Подтверждаю Подробнее
- ИНВИТРО
- О компании
- 2008
- После простуды /…
- История
- Руководство
- Качество
- Особая этика
- Инновационная политика
- Социальная ответственность
- Технологическая политика
- Оборудование
- Путешествие пробирки
- Лабораторный комплекс ИНВИТРО
- Медицинский маркетинг
- Поставщикам
- Работа в ИНВИТРО
- Обратная связь
- Контакты
Назад к списку
После простуды / «Здоровье школьника»
Все помнят врачебную шутку: простуда, если ее лечить, проходит за семь дней. А если не лечить, то за неделю. Но если ребенок уже несколько недель шмыгает носом и кашляет, стоит забеспокоиться. Вирусы, вызывающие ОРЗ и ОРВИ, опасны тем, что оставляют в организме «метки», притягивающие болезнетворные микроорганизмы. Иммунитет ребенка, ослабленный перенесенной простудой, не в состоянии отражать все новые и новые инфекционные атаки — отсюда и осложнения. Что стоит за словами ОРЗ и ОРВИ? Оба заболевания вызываются вирусами, передающимися воздушно-капельным путем. Они сопровождаются повышением температуры (возможно даже до 40 градусов), головной и мышечной болью, ломотой в суставах, снижением активности, утомляемостью, насморком, кашлем и отсутствием аппетита. Если эти симптомы не исчезают в течение нескольких недель, врачи констатируют: болезнь дала осложнения.
А если не лечить, то за неделю. Но если ребенок уже несколько недель шмыгает носом и кашляет, стоит забеспокоиться. Вирусы, вызывающие ОРЗ и ОРВИ, опасны тем, что оставляют в организме «метки», притягивающие болезнетворные микроорганизмы. Иммунитет ребенка, ослабленный перенесенной простудой, не в состоянии отражать все новые и новые инфекционные атаки — отсюда и осложнения. Что стоит за словами ОРЗ и ОРВИ? Оба заболевания вызываются вирусами, передающимися воздушно-капельным путем. Они сопровождаются повышением температуры (возможно даже до 40 градусов), головной и мышечной болью, ломотой в суставах, снижением активности, утомляемостью, насморком, кашлем и отсутствием аппетита. Если эти симптомы не исчезают в течение нескольких недель, врачи констатируют: болезнь дала осложнения.
Почему возникают осложнения?
Первая причина неприятностей — неправильный подход к лечению заболевания. Ребенок во время болезни не должен посещать школу, ему предписывается постельный режим.
Все лечебные мероприятия ему должен назначить врач. Родителям ни в коем случае не следует давать школьнику таблетки по своему усмотрению.
Вторая причина осложнений — ослабленный иммунитет. Организм ребенка становится уязвимым для разных групп бактерий и вирусов. Если в этот период школьник перенесет стресс, переохладится или слишком устанет, недомогание не заставит себя ждать.
Как понять, что болезнь не ушла, а засела надолго? Прежде всего, насторожить вас должна головная боль. Если ребенок жалуется на постоянное давление в области лба, срочно обратитесь к отоларингологу. Необходимо
Боль может появляться и при ярком освещении или при надавливании на глазные яблоки. Хочется зажмуриться, побыть в темноте. Температура держится на уровне 37,1-37,5 и не падает даже при приеме жаропонижающих. У ребенка появились судороги, заторможенность, галлюцинации, — значит, вирус проник в центральную нервную систему, и вам срочно нужно обратиться за помощью к невропатологу.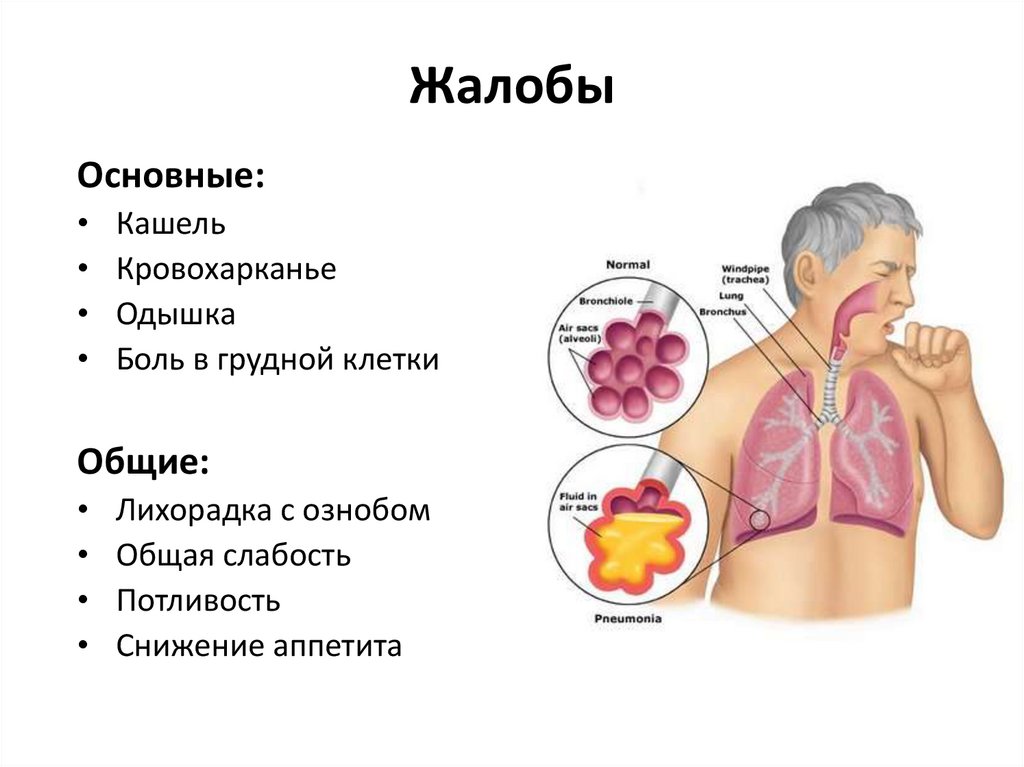
Самые частые осложнения после перенесенных ОРВИ — это пневмония, бронхит, трахеит, отит, пиелонефрит, субфебрилитет (высокая температура в течение долгого времени). О каждом из этих диагнозов надо сказать несколько слов.
Бронхит
Бронхит — это воспаление бронхов. Возбудителем заболевания являются респираторные вирусы, а также микоплазма и хламидии. Основной симптом бронхита — кашель. Сначала он бывает сухим и непродуктивным, затем появляется мокрота. Кашель возникает на фоне температуры 37,1-37,5.
Пневмония
Воспаление легких (пневмония) может начаться внезапно. Во время ОРВИ на фоне высокой температуры у ребенка появляются боли в области грудной клетки, кашель с мокротой (мокрота может быть ржавого цвета с прожилками крови), одышка, боль на вдохе. При аускультации врач слышит хрипы в легких. Боль может возникать и в области живота при постоянном кашле, когда раздражаются мышцы брюшной стенки. Школьник жалуется на слабость, потерю аппетита, иногда возникает помутнение сознания. Необходимо сделать рентгенограмму органов грудной клетки ребенка и обратиться к пульмоно¬логу за назначением антибактериальной терапии. Школьнику также показаны дыхательная гимнасти¬ка и массаж грудной клетки.
При аускультации врач слышит хрипы в легких. Боль может возникать и в области живота при постоянном кашле, когда раздражаются мышцы брюшной стенки. Школьник жалуется на слабость, потерю аппетита, иногда возникает помутнение сознания. Необходимо сделать рентгенограмму органов грудной клетки ребенка и обратиться к пульмоно¬логу за назначением антибактериальной терапии. Школьнику также показаны дыхательная гимнасти¬ка и массаж грудной клетки.
Ларингит
Это воспаление голосовых связок и гортани. Отек слизистой гортани приводит к появлению лающего кашля (ложного крупа). Ребенок шумно и трудно дышит, страдает от гипоксического состояния, ког¬да в организм не поступает достаточно кислорода. У него кружится голова, появляется одышка.
При первых же признаках ложного крупа необходимо вызвать скорую. В домашних условиях приступ можно снять горячими щелочными ингаляциями и ножной ванной. Посоветуйте ребенку меньше разговаривать. Педиатр назначит пациенту физиопроцедуры и сухие горячие компрессы на шею.
Синусит
Первыми признаками синусита — воспаления пазух носа, кроме затрудненного дыхания, являются давящие головные боли, отечность век, щек, гнусавость, гнойные выделения. Возникновение этого осложнения возможно и через некоторое время после перенесенного респираторного заболевания.
Лечение можно проводить и в домашних условиях народными средствами: прикладывать к носу разогретую в мешочке соль, гречку или сваренное горячее яйцо. Если через три дня состояние не улучшится, обратитесь к педиатру. Возможно, без антибактериальной терапии обойтись не получится. В этом случае ее желательно комбинировать с физиопроцедурами.
Отит
Обычно воспаление среднего уха развивается через несколько дней после респираторной инфекции и проявляется стреляющей, пульсирующей болью. При отите у ребенка повышается температура, пропадает аппетит, а в некоторых случаях и слух. При прободении барабанной перепонки начинается гноетечение и нужно срочно обращаться к педиатру, потому что есть опасность возникновения менингита.
Субфебрилитет
Это состояние, при котором температура тела в течение нескольких дней или даже недель после перенесенной ОРВИ держится на отметке 37,1-37,5. Как правило, это происходит, если к ОРВИ присоединяются такие инфекции, как микоплазма или хламидии. Состояние ребенка может быть удовлетворительным, но также возможна и слабость, быстрая утомляемость, снижение аппетита. Обычно температура снижается к вечеру, то есть в спокойном состоянии, и поднимается при физических нагрузках. Такое состояние очень изматывает ребенка. Необходимо выяснить, действительно ли причиной субфебрилитета являются микоплазменная и хламидийная инфекции. Для этого надо сдать анализ крови на эти виды бактерий. Если диагноз подтвердится, ребенку придется пройти курс антибактериальной терапии. Если нет, педиатр должен будет найти в организме ребенка очаг хронической инфекции (синусит, тонзиллит, катаральный отит, лимфаденит), дающий такое осложнение.
Пиелонефрит
Это инфекционно-воспалительное заболевание почек может быть вызвано как бактериями, так и вирусами. Возможна и смешанная флора. Основными жалобами при пиелонефрите являются боли в пояснице, иногда в животе, головная боль, температура 37,0-37,9. Если при анализе в моче обнаруживается белок в цифрах боль¬ше 0,140 г/л (допустимое значение), ребенка необходимо госпитализировать в стационар. Школьнику назначат постельный режим и диету с ограничением соли. Детей с пиелонефритом ставят на учет в поликлинике и делают анализ мочи каждые две недели в течение трех месяцев.
Заботьтесь о ваших детях, не допускайте осложнений. Делайте все возможное, чтоб они перенесли простуду легко. Помните, за время болезни ребенка врач должен посетить его несколько раз, даже если у пациента всего лишь температура и ринит.
Татьяна Семенченя, врач Независимой лаборатории ИНВИТРО
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
как уберечь себя от гриппа, ОРВИ и коронавирусной инфекции
Контактный центрRU EN
Версия для слабовидящих
Какие симптомы у коронавируса?
Основные симптомы коронавируса: повышенная температура тела > 37,5 °C, одышка, кашель, сухой или со скудной мокротой, слабость, ощущения заложенности в грудной клетке, также могут отмечаться боль в горле, насморк, снижение/потеря обоняния и вкуса, признаки конъюнктивита, редко диарея (3%), тошнота, головная боль, рвота. Симптомы в большинстве случаев проявляются в течение 14 дней после контакта с инфекционным больным. Коронавирус передается воздушно-капельным путем (выделение вируса происходит при кашле, чихании, разговоре) и контактно-бытовым путем (через поверхности, предметы обихода).
Симптомы в большинстве случаев проявляются в течение 14 дней после контакта с инфекционным больным. Коронавирус передается воздушно-капельным путем (выделение вируса происходит при кашле, чихании, разговоре) и контактно-бытовым путем (через поверхности, предметы обихода).
Какие меры по профилактике коронавируса существуют?
Самое важное, что можно сделать, чтобы защитить себя – это соблюдать правила личной гигиены и сократить посещения общественных и людных мест.
- Держите руки в чистоте, часто мойте их водой с мылом или используйте дезинфицирующее средство.
- Старайтесь не касаться рта, носа или глаз немытыми руками (обычно такие прикосновения неосознанно совершаются нами в среднем 15 раз в час).
- На учебе и дома регулярно очищайте и дезинфицируйте поверхности и устройства, к которым вы прикасаетесь (клавиатура компьютера или ноутбука, экран смартфона, пульты, выключатели и дверные ручки).
- Носите с собой одноразовые салфетки и всегда прикрывайте нос и рот, когда вы кашляете или чихаете.

- Не ешьте еду (орешки, чипсы, печенье и другие снеки) из общих упаковок или посуды, если другие люди погружали в них свои пальцы.
- Часто проветривайте помещения.
- По возможности, соблюдайте дистанцию не менее 1 метра при общении с коллегами, друзьями, родными и близкими.
- Если вы обнаружили симптомы, схожие с теми, которые вызывает коронавирус, оставайтесь дома и вызывайте врача.
Почему нужно использовать средства индивидуальной защиты?
Новый коронавирус – респираторный вирус (возбудитель ОРВИ). Он передается главным образом воздушно-капельным путем в результате вдыхания капель, выделяемых из дыхательных путей больного, например, при кашле или чихании, а также капель слюны или выделений из носа, поэтому эффективность использования средств индивидуальной защиты высокая. Также он может распространяться, когда больной касается любой загрязненной поверхности, например дверной ручки. В этом случае заражение происходит при касании рта, носа или глаз грязными руками.
Как правильно пользоваться маской?
- Перед тем как надеть маску, обработайте руки спиртосодержащим средством или вымойте их с мылом.
- Наденьте маску так, чтобы она закрывала нос и рот без зазоров.
- Не касайтесь маски во время использования; в случае прикосновения, обработайте руки спиртосодержащим средством или вымойте их с мылом.
- Одноразовую маску необходимо менять не реже 1 раза в 3 часа, многоразовую в соответствии с инструкцией.
- Повторное использование одноразовых масок, а также использование увлажненных масок не допускается.
- После использования снимите маску, держась за резинки сзади (не прикасаясь к передней части) и выбросьте ее в закрывающийся контейнер для отходов; затем обработайте руки спиртосодержащим средством или вымойте их с мылом.
Если есть отрицательный анализ на COVID-19 или положительный анализ на антитела, маска все равно обязательна?
Масочный режим обязателен для всех (в учебных аудиториях, лекционных залах). Смена одноразовых масок производится не реже 1 раза в 3 часа или в соответствии с инструкцией многоразовых средств индивидуальной защиты. Допускается не использовать маски:
Смена одноразовых масок производится не реже 1 раза в 3 часа или в соответствии с инструкцией многоразовых средств индивидуальной защиты. Допускается не использовать маски:
— при проведении учебных занятий творческой направленности;
— педагогам во время проведения лекций.
Что делать, если долгое время держится температура? Куда обращаться при подозрении на коронавирусную инфекцию?
При повышении температуры и наличии симптомов инфекционного заболевания, вы должны остаться дома. Если температура тела выше 38 оC необходимо вызвать СМП. Если Вы проживаете на материке при температуре тела ниже 38 оC необходимо вызвать врача на дом из поликлиники по месту проживания. Врач назначит лечение и примет решение о необходимости изоляции. Если Вы проживаете в кампусе Вам необходимо обратиться в медицинский пункт (корпус 10). Врач назначит лечение и примет решение о необходимости изоляции.
Что будет, если у студента или преподавателя обнаружат коронавирусную инфекцию: будут ли изолировать всю учебную группу/блок в общежитии?
Лица с признаками инфекции немедленно изолируются. При получении информации о подтверждении диагноза COVID-19 у студента или преподавателя, объем и перечень необходимых противоэпидемических мероприятий определяет Штаб по контролю за нераспространением коронавирусной инфекции ДВФУ.
При получении информации о подтверждении диагноза COVID-19 у студента или преподавателя, объем и перечень необходимых противоэпидемических мероприятий определяет Штаб по контролю за нераспространением коронавирусной инфекции ДВФУ.
Если у меня на входе в учебные корпуса обнаружат температуру, куда меня отправят?
При выявлении температуры выше 37,1 оC на «входном фильтре» при проведении бесконтактной термометрии необходимо обратиться в медицинский пункт (Корпус 10). Там вас временно изолируют до выяснения причин.
Рекомендации Министерства здравоохранения Приморского края:
- Главная
- Симптомы и профилактика коронавируса
- Факты и фейки
- Документы
- Полезные ссылки
- О вакцинации взрослых
Кашель, усталость и лихорадка | Европейское респираторное общество
S. De Weerdt, M. Noppen, E. De Boosere, A. Goossens, L. Remels, M. Meysman, A. Pletinckx, W. Vincken
De Weerdt, M. Noppen, E. De Boosere, A. Goossens, L. Remels, M. Meysman, A. Pletinckx, W. Vincken
European Respiratory Journal 2004 23: 786-789; DOI: 10.1183/09031936.04.00120404
- Статья
- Рисунки и данные
- Информация и показатели
В течение следующих 2 месяцев симптоматика менялась; кашель и одышка присутствовали периодически, пока пациент не начал жаловаться на боль в правом грудном отделе и сильную усталость. Вновь появилась лихорадка до 39°С, после консультации терапевта были назначены цефуроксим и парацетамол.
Лихорадка снова исчезла, но сильный кашель со слизисто-гнойной мокротой, утомляемость и боль в груди остались. После отмены антибиотика снова появилась лихорадка, и больной был госпитализирован.
В анамнезе пациент лечился в возрасте 12 лет иммунотерапией от аллергического ринита, вызванного аллергией на пыль. Особой семейной истории не было. Он никогда не курил и работал в офисе.
При клиническом осмотре: бледный, потный, худой. Артериальное давление было 125/65, пульс 100·мин -1 и температура 38,7°С. При аускультации легких дыхание ослаблено в основании правого легкого. В остальном физикальное обследование было нормальным.
Лабораторные исследования показали количество лейкоцитов 16×10 9 ·л −1 , нейтрофилов 83%, гемоглобина 131 г·л −1 , тромбоцитов 130 1×10 9 ·л -1 и CRP 120 мг·л -1 . Печеночные пробы, биохимия почек и сыворотки были в норме.
Выполнены рентгенография грудной клетки и КТ легких и средостения (рис. 1 и 2⇓⇓).
1 и 2⇓⇓).
Рис. 1.—
Рентгенография грудной клетки.
Рис. 2.—
КТ.
Гибкая бронхоскопия показала полиповидную, некротическую, сильно васкуляризированную опухоль, закупоривающую правый промежуточный бронх. Биопсию не брали, вместо этого выполняли диагностическую и лечебную ригидную бронхоскопию. Эндобронхиальная опухоль показана на рисунке 3⇓. Биопсия показана на рисунках 4 и 5⇓⇓.
Рис. 3.—
Ригидная бронхоскопия, показывающая эндобронхиальную опухоль в правом промежуточном бронхе.
Рис. 4.—
Биопсия опухоли (окраска гематоксилином и эозином). Масштабная линейка = 25 мкм.
Рис. 5.—
Биопсия опухоли (окрашивание цитоплазматического актина гладких мышц). Масштабная линейка = 25 мкм.
ПРЕЖДЕ ЧЕМ ПЕРЕВЕРНУТЬ СТРАНИЦУ, ИНТЕРПРЕТИРУЙТЕ РЕНТГЕНОГРАФИИ ГРУДНОЙ ГРУППЫ, КТ И ФОТОГРАФИИ И ПРЕДЛОЖИТЕ ДИАГНОЗ.
Интерпретация
Рентгенография грудной клетки
Рентгенография легких показывает инфильтрат базальной части правого легкого. Это вторично по отношению к эндобронхиальной опухоли, видимой на КТ (рис. 2⇑).
КТ
На КТ органов грудной клетки (рис. 2⇑) выявлена эндобронхиальная опухоль правого промежуточного бронха без инфильтрации через бронхиальную стенку. На рентгенограмме грудной клетки этого не видно.
Патология
Окрашивание гематоксилином и эозином выявило опухоль, состоящую из однородных клеток, сросшихся вместе, хотя были участки, где опухолевые клетки были разделены миксоидом фибринозной стромы.
Присутствовали сосудистые структуры. Опухолевые клетки состояли из бледной цитоплазмы с четко выраженными клеточными границами и правильными ядрами. Митозов и клеточной атипии не наблюдалось. В некоторых областях опухолевые клетки эволюционировали в гладкомышечные клетки.
Опухолевые клетки окрашивались положительно на виментин и актин и отрицательно на нейроэндокринные маркеры синаптофизин и хромогранин, цитокератин (используется для исключения эпителиальных опухолей) и cD34 и cD31 (маркеры, подчеркивающие сосудистую природу опухоли).
Диагноз: «Эндобронхиальная гломусная опухоль с сопутствующей постобструктивной пневмонией»
Клиническое течение
После биопсии с помощью жестких щипцов для коагуляции опухоли использовали лазер ND-YAG. После этого опухоль вырезали и удаляли механически кончиком бронхоскопа. Аспирирован поток постобструктивного гноя. Ножка опухоли осталась в верхнем сегменте правой нижней доли и была обработана криотерапией после взятия биопсии. В конце процедуры была проведена очищающая бронхоскопия с использованием гибкого эндоскопа.
После механической резекции опухоли эндобронхиального гломуса постобструктивная пневмония зажила, и больной выздоровел. Рентгенограмма грудной клетки полностью нормализовалась.
Через 1 месяц выполнена гибкая бронхоскопия. Ножка опухоли все еще присутствовала у входа в верхний сегмент правой нижней доли. Были взяты биопсии, и патология подтвердила персистенцию гломусной опухолевой ткани.
Через 3 месяца рентгенограмма грудной клетки остается нормальной, а симптомы отсутствуют. Ему регулярно проводят гибкую бронхоскопию.
Ему регулярно проводят гибкую бронхоскопию.
Если объем опухоли увеличивается, пациенту будет предложено новое эндоскопическое лечение.
Обсуждение
Гломусная опухоль — доброкачественная опухоль, происходящая из гломусных клеток. Эти гломусные клетки находятся в специализированной форме артериовенозного анастомоза, называемой гломусным телом, и служат для терморегуляции 1. Ультраструктурно гломоциты имеют черты гладкой мускулатуры 2. Это относительно распространенные кожные опухоли, обычно наблюдаемые в подногтевой области пальца 3. Иногда они возникают глубже в мышцах, сухожилиях, связках и надкостнице 4. Гломусные опухоли крайне редко встречаются во внутренних органах, таких как желудок, прямая кишка, сердце, матка, средостение, почки и легкие 1, 3. В дыхательных путях, трахее является наиболее частым местом поражения. Ранее было описано лишь несколько случаев эндобронхиальных гломусных опухолей 1.
Наиболее частыми симптомами гломусных опухолей легких и дыхательных путей являются кашель, кровохарканье, одышка, стридор и осиплость голоса 1, 5, 6, 8, 11.
Дифференциальный диагноз гломусной опухоли включает карциноидную опухоль и гемангиоперицитому. Иммуногистохимически гломусные опухоли окрашиваются положительно на мышечно-специфический актин и виментин 5.
Нет единого мнения относительно лечения гломусной опухоли бронхов или трахеи. Большинство гломусных опухолей трахеи лечат путем иссечения и наложения анастомоза трахеи конец в конец с хорошими результатами 6–8. При бронхиальных гломусных опухолях может быть выполнена бронхопластика, но с момента развития эндобронхиального лечения коагуляция ND-YAG выполнялась с хорошими результатами через 1 год наблюдения 11, 12. Один пациент получил адъювантную лучевую терапию после лазеркоагуляции 11, также с хорошими результатами. Результаты.
В данном случае можно поставить под сомнение первоначальное обращение и лечение, проведенное врачом общей практики, а также тот факт, что рентгенография грудной клетки не проводилась в течение 2 месяцев до его госпитализации.
После лечения его ретрообструктивной пневмонии менее инвазивное эндобронхиальное лечение было предпочтительнее открытой хирургии, поскольку опухоль была ограничена просветом и стенкой бронхов. Лазер ND-YAG впервые был использован для коагуляции васкуляризированной полипоидной части опухоли, а с помощью жесткого бронхоскопа была удалена почти вся опухоль. Криотерапию применяли на ножке опухоли из-за хорошо васкуляризированной оставшейся структуры и отсутствия критического стеноза бронха.
Лазер ND-YAG впервые был использован для коагуляции васкуляризированной полипоидной части опухоли, а с помощью жесткого бронхоскопа была удалена почти вся опухоль. Криотерапию применяли на ножке опухоли из-за хорошо васкуляризированной оставшейся структуры и отсутствия критического стеноза бронха.
Насколько известно авторам, это первый случай криотерапии гломусных опухолей. Однако через 1 месяц ножка этой опухоли все еще присутствовала, и снова биопсия подтвердила персистенцию гломусной опухоли, что позволяет предположить, что криотерапия может быть неэффективной терапией гломусной опухоли бронхов. Поскольку нормальная вентиляция верхнего сегмента нижней доли правого легкого сохраняется, больному регулярно проводили бронхоскопию и рентгенографию органов грудной клетки.
- Получено 23 сентября 2003 г.
- Принято 10 ноября 2004 г.

Список литературы
- ↵
Сатоши О., Юдзиро К., Такаши И., и др. Редкий случай бронхиальной гломусной опухоли. Дыхание 2001; 68: 95–98.
- ↵
Гертнер Э.М., Стейнберг Д.М., Хубер М., и др. Гломусные опухоли легких и средостения. Am J Surg Pathol 2000; 24: 1105–1114.
- ↵
Enzinger FM, Weiss SW. Опухоли мягких тканей Сент-Луис, CV Mosby, 1988; стр. 581–595.
- ↵
Шугарт Р.Р., Соул Э.Х. Гломусная опухоль. Surg Gynecol Obstet 1963; 117: 334–340.
- ↵
Garcia-Prats MD, Sotelo-Rodriguez MT, Ballestin C, et al. Гломусные опухоли трахеи: отчет о клиническом случае с микроскопическим, ультраструктурным и иммуногистохимическим исследованием и обзором литературы. Гистопатология 1991;19:459–464.

- ↵
Шин Д. Х., Парк С. С., Ли Д. Х., Парк М. Х., Ли Д. Д. Онкоцитарная гломусная опухоль трахеи. Сундук 1990; 98: 1021–1023.
Херд Б., Дьюар А., Фирмин Р., Леннокс С. Одна очень редкая и одна новая опухоль трахеи, обнаруженная с помощью электронной микроскопии: гломусная опухоль и ациноклеточная опухоль, напоминающая карциноидные опухоли при световой микроскопии. Торакс 1982; 37: 97–103.
- ↵
Ким Й.И., Ким Дж.Х., Су Дж.С., Хэм Э.К., Су КП. Гломусная опухоль трахеи. Рак 1989; 64: 881–886.
Koss M, Hochholzer L, Moran C. Первичная гломусная опухоль легких: клинико-патологическое и иммуногистохимическое исследование двух случаев. Мод Патол 1998; 11: 253–258.
Тан С., Токер С., Форис Н., Трамп Б. Гломангиома легкого.
 Ам Дж. Сург Патол, 1978; 103–109..
Ам Дж. Сург Патол, 1978; 103–109.. - ↵
Коскинен С.К., Ниеми П.Т., Экфорс Т.О., Сипила Дж., Валаваара Р., Дин П.Б. Гломусная опухоль трахеи. Евр Радиол 1998; 8: 364–366.
- ↵
Арапантони-Дадиоти П., Панайотидес Дж., Фатсис М., Антипас Г. Гломусная опухоль трахеи. Дыхание 1995; 62: 160–162.
Просмотреть резюме
ПредыдущийСледующий
Наверх
пациентов с коронавирусом описывают симптомы: «Лихорадка такая высокая, что у вас галлюцинации»
Утро CBS
/ Новости Си-Би-Эс
пациента с коронавирусом описывают симптомы
Пациенты с коронавирусом описывают симптомы и борются за выздоровление 05:19 Люди, заразившиеся коронавирусом, описывают такие симптомы, как высокая температура, сухой кашель и одышка. Хотя симптомы могут различаться от человека к человеку, по словам экспертов Университета Джона Хопкинса, более 79 000 человек во всем мире выздоровели от вируса.
Хотя симптомы могут различаться от человека к человеку, по словам экспертов Университета Джона Хопкинса, более 79 000 человек во всем мире выздоровели от вируса.
А. Н., которая предпочла, чтобы ее называли только инициалами, описала приступ COVID-19, который длился более двух недель.
«Извините, но это как ад. У меня уже был грипп, это даже не сравнимо. Температура такая высокая, что галлюцинации», — сказала она. «У меня все еще жар, но он медленно спадает. Сейчас у меня всего около 100,8, что является значительным улучшением».
Сначала она лечилась в больнице Сиэтла в начале марта, но ей не предложили пройти тест на COVID-19., но сказал, что медицинский персонал был обеспокоен.
«Я видела их через окно, когда они собирались войти, они были в полной панике и понятия не имели, что делают. Честно говоря, это нервировало», — сказала она.
Из дома, А.Н. позвонила на прием к телемедицине, и ей сразу же сказали явиться в клинику, где у нее взяли мазок в машине и подтвердили наличие COVID-19 менее чем за 24 часа.
«Честно говоря, с моих плеч свалился груз. Это было похоже на «Я не сумасшедшая», — сказала она.
В другой стране, но все еще госпитализированный в Риме, штат Джорджия, Клэй Бентли использовал аналогию с бейсболом, чтобы описать свое текущее состояние здоровья.
«Сегодня я почувствовал, что повернул на третью базу и направляюсь домой», — сказал он.
По его словам, симптомы у него появились на следующий день после того, как две недели назад он пел в церковном хоре. На следующий день в местной больнице ему поставили диагноз пневмония, и его отправили домой.
«Четыре дня спустя я дошел до того, что не мог встать с постели», — сказал он. «Я сказал: «Я чувствую, что вы отправите меня домой умирать», и я сказал: «Я даже почти не могу двигаться и не могу дышать. Я не могу отдышаться» 9.0003
Вернувшись в больницу, он обнаружил, что несколько других членов его церковного хора также заразились вирусом. Сейчас Бентли выздоравливает и доверяет вере и семье.
«Это очень сблизило мою семью. Я имею в виду, что они не могут дождаться, когда я вернусь домой», — сказал он. — У нас скоро будет праздник.
Чувство изоляции — это общий опыт выживших после коронавируса, которые рассказали CBS News.
«В прошлую субботу вечером у меня был кто-то, кто играл в настольную игру, и это было здорово», — сказала Элизабет Шнайдер, которая считает, что она и несколько ее друзей заразились коронавирусом во время вечеринки в Сиэтле. Она прошла тест на COVID-19после того, как ее симптомы исчезли.
«Когда у меня были самые тяжелые симптомы, я буквально просто чувствовала, что у меня другой штамм гриппа», — сказала она.
Имея опыт работы в области молекулярной биологии и опираясь на собственный опыт, она поделилась несколькими советами для тревожных.
«Если мы посмотрим на долгосрочную перспективу, я думаю, что ситуация улучшится», сказала она. «Вероятно, им станет немного хуже, прежде чем они поправятся, но все улучшится.




 Ам Дж. Сург Патол, 1978; 103–109..
Ам Дж. Сург Патол, 1978; 103–109.. 