что это, показания и противопоказания, подготовка
Главная
Статьи
Пункция плевральной полости
15 марта 2019
Пункция подразумевает под собой прокол какого-либо органа, или полости — например, патологических полостей (абсцесс, киста, гематома), костей, плевральной полости, спинномозгового канала, мочевого пузыря, брюшной полости и др.
В хирургии достаточно часто применяют пункцию плевральной полости (плевральную пункцию), или плевроцентез — как с диагностической, так и с лечебной целью. Метод проведения диагностической и лечебной плевральной пункции одинаковый, но показания различны. Каждый врач, даже не хирургической специальности, должен знать, как проводить плевроцентез. Так она может понадобиться в случае экстренной медицинской помощи при пневмо-, или гидротораксе.
Далее в статье расскажем более детально про пункцию плевральной полости, ознакомимся с показаниями и противопоказаниями к данной манипуляции, особенностях предварительной подготовки к процедуре и этапах ее проведения.
Что такое плевральная пункция. Показания и противопоказания к ее проведению
Плевральная пункция, или плевроцентез — это малоинвазивная диагностическая и лечебная манипуляция, которая заключается в проколе специальной полой иглой плевры с целью доступа к плевральной полости и ее содержимому.
Когда может понадобиться плевральная пункция? Показания к данной процедуры можно поделить на диагностические и терапевтические. Итак, диагностические показания к плевроцентезу включают следующее:
- Наличие в плевральной полости жидкости неизвестной этиологии. Это может быть транссудат, экссудат, гнойное содержимое, кровь, лимфа
- Наличие в плевральной полости воздуха
- Наличие у пациента таких симптомов, как боль при кашле или глубоком вдохе, одышка, асимметрия грудной клетки в случае исключения таких заболеваний, как сердечная недостаточность, цирроз печени и др.

К плевроцентезу (плевральная пункция) показания могут быть и терапевтическими, а именно:
- Пневмоторакс
- Гидроторакс
- Пневмогидроторакс
- Эмпиема плевры
- Хилоторакс
Существуют ли к процедуре плевральная пункция противопоказания? Как и в случае любой лечебной, или диагностической манипуляции, плевроцентез имеет свои противопоказания. Абсолютных противопоказаний к плевральной пункции нет, но в ряде случаев от нее следует воздержаться.
Итак, для проведения диагностическо-лечебной процедуры плевральная пункция противопоказания включают следующее:
- Наличие неконтролируемого, безостановочного кашля
- Анатомические особенности грудной клетки, которые не позволяют провести плевроцентез качественно
- Сопутствующие серьезные заболевания легких
- Нарушение свертываемости крови
- Инфицирование кожи в месте манипуляции
- Незначительное количество жидкости в плевральной полости
Как подготовится к плевральной пункции
Нужна ли к процедуре плевральная пункция подготовка пациента и в чем она заключается? Обычно какая-либо специальная подготовка пациента к плевральной пункции не требуется.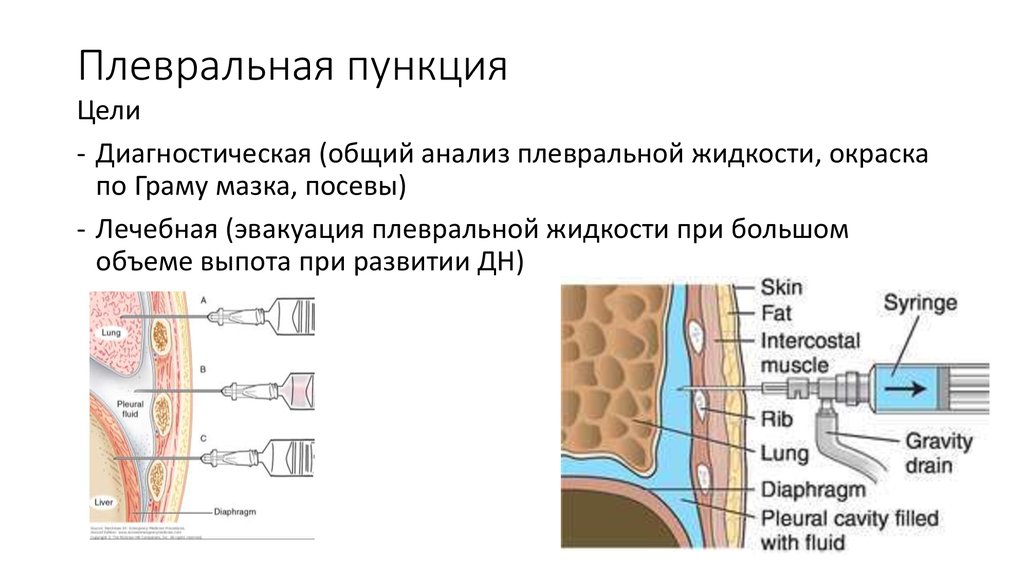
Предварительно перед процедурой рекомендуется сдать анализы крови, в частности, оценить показатели свертываемости крови, провести ЭКГ и УЗИ плевральной полости, или рентгенографию.
Последнее лучше всего делать непосредственно в день проведения пункции.
Максимально безопасно и качественно пункция может быть проведена только при условии полного спокойствия пациента.
Поэтому, если пациент страдает сильным, изнуряющим кашлем, перед плевроцентезом (плевральная пункция) подготовка должна включать прием противокашлевых средств.Кроме этого, непосредственная подготовка пациента к плевральной пункции включает:
- В день процедуры пациенту следует воздержаться от приема пищи и жидкости
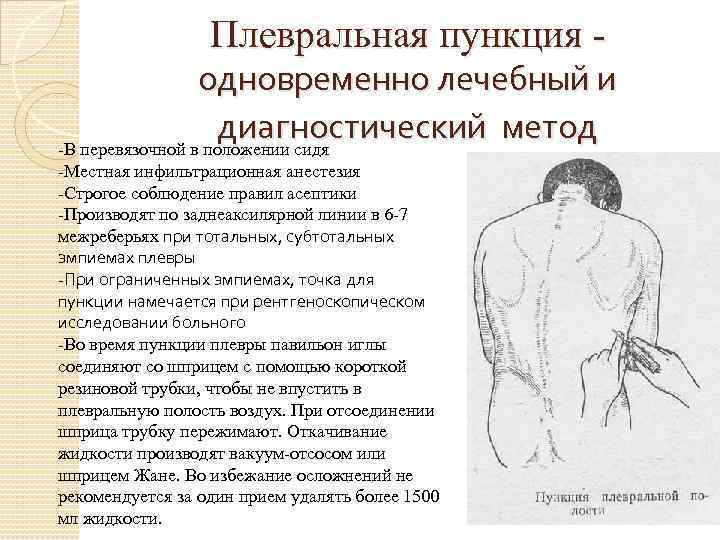
- Пациенту следует обеспечить максимально удобное положение — обычно сидя, несколько наклонившись вперед, опершись руками на стол, или спинку стула
Как проводится плевральная пункция
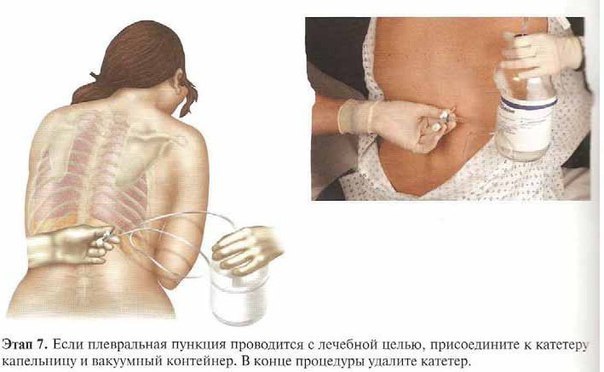
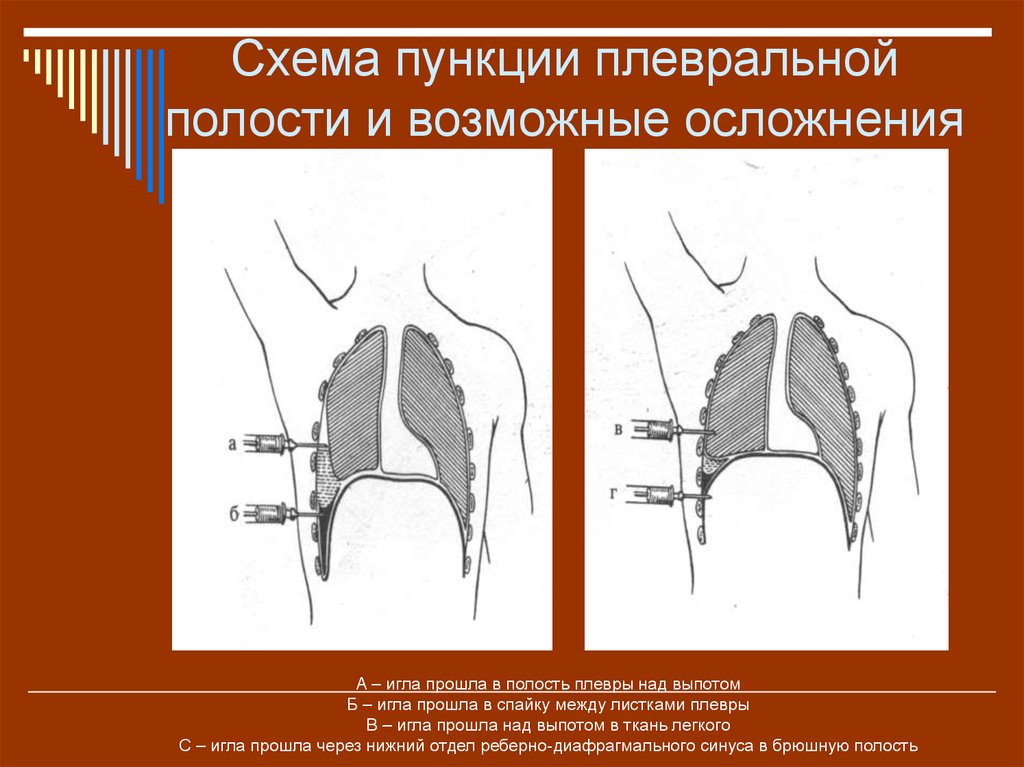
Проведение плевральной пункции не являет собой ничего сложного. Главное — правильно определить место прокола. Пунктирование плевральной полости при пневмотораксе проводиться во ІІ межреберье по среднеключичной линии, если пациент сидит, и в V-VI межреберье в положении стоя. При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
Главное — правильно определить место прокола. Пунктирование плевральной полости при пневмотораксе проводиться во ІІ межреберье по среднеключичной линии, если пациент сидит, и в V-VI межреберье в положении стоя. При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
Проведение плевральной пункции включает следующие этапы:
- Антисептическая обработка места пункции
- Анестезия
- Пункционной иглой проводится прокол по верхнему краю ребра
- Проведение иглы внутрь до появления чувства провала, которое свидетельствует о вхождении в плевральную полость
- Эвакуация жидкости. Не рекомендуется эвакуировать однократно более, чем 1000 мл жидкости
- Извлечение иглы и заклеивание прокола лейкопластырем
- Проведение контрольной рентгенографии.
Торакоцентез и плевроцентез — что это такое, техника выполнения дренирования плевральной полости, стоимость пункции грудной клетки в Москве
Содержание↓[показать]
Торакоцентез и плевроцентез – это 2 названия метода удаления жидкости из плевральной области.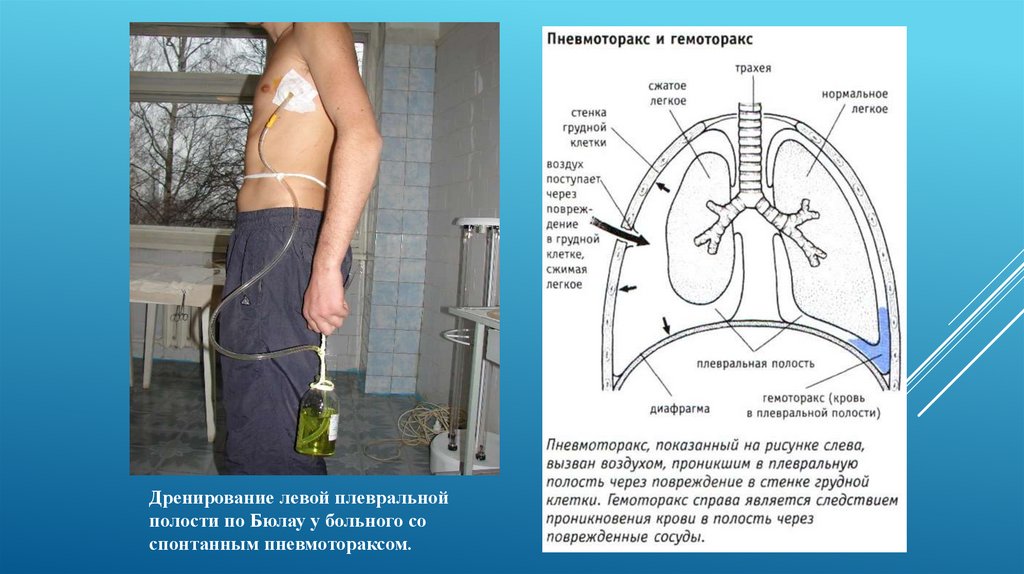 В ходе плевроцентеза врач прокалывает грудную стенку иглой или специальным инструментом (троакаром), а затем удаляет скопившийся в плевральной полости гной или жидкость. Врачи Юсуповской больницы выполняют плевроцентез как в диагностических целях, с целью определения причины появления жидкости в плевральной полости, так и с лечебной целью, для удаления экссудата или гноя.
В ходе плевроцентеза врач прокалывает грудную стенку иглой или специальным инструментом (троакаром), а затем удаляет скопившийся в плевральной полости гной или жидкость. Врачи Юсуповской больницы выполняют плевроцентез как в диагностических целях, с целью определения причины появления жидкости в плевральной полости, так и с лечебной целью, для удаления экссудата или гноя.
Прокол грудной клетки (пункция) используется в онкологии для борьбы с последствиями развития опухолевого процесса в плевре, бронхах или средостении. По мере увеличения количества жидкости у онкологических больных ухудшается общее состояние и затрудняется дыхание. После проведения торакоцентеза, позволяющего безопасно откачивать до полутора литров жидкости в сутки, восстанавливается дыхательная функция, повышается качество и продолжительность жизни пациентов.
Механическое удаление жидкости из плевральной полости путём прокола грудной клетки не влияет на причину её накопления. При новообразованиях яичников, молочной железы, лимфомах и мелкоклеточном раке лёгкого при проведении системной терапии химиопрепаратами в 30–60% случаях отток жидкости из грудной клетки нормализуется. Остальным пациентам выполняют плевроцентез.
Остальным пациентам выполняют плевроцентез.
Показания и противопоказания к проведению торакоцентеза
Торакоцентез врачи Юсуповской больницы проводят пациентам, которые страдают от дыхательной недостаточности, вызванной накоплением жидкости в плевральной полости. Частым показанием для диагностической плевральной пункции является выпот неясной природы, обнаруженный рентгенологически. Торакоцентез выполняют при инфекционных заболеваниях неустановленной природы или неэффективности антибактериальной терапии. Анализ плеврального выпота необходим для диагностики и установления стадии злокачественного новообразования. Плевральную пункцию выполняют при необычных причинах появления жидкости в плевральной полости (гемоторакс, хилоторакс или эмпиема). Иногда возникает необходимость в исследовании выпота, возникающего при системных заболеваниях (коллагенозах).
Торакоцентез с лечебной целью применяют для устранения признаков дыхательной недостаточности, вызванной массивным плевральным выпотом, введения онкологическим больным противоопухолевых препаратов в плевральную полость. Противопоказанием к выполнению плевроцентеза является нежелание или решительный отказ со стороны пациента, нестабильное состояние больного, проведение искусственной вентиляции лёгких, буллезная эмфизема лёгких.
Противопоказанием к выполнению плевроцентеза является нежелание или решительный отказ со стороны пациента, нестабильное состояние больного, проведение искусственной вентиляции лёгких, буллезная эмфизема лёгких.
Техника выполнения торакоцентеза
Для торакоцентеза медсестра должна приготовить следующий набор инструментов, оборудования и расходных материалов:
- набор для проведения местного послойного обезболивания (2 стерильных шприца 10 мл, стерильные подкожные и внутримышечные иглы, лоток с укладкой, стерильный перевязочный материал, растворы анестетика и антисептика, клеол или лейкопластырь, 2 пары стерильных перчаток, маску, противошоковый набор;
- стерильную иглу типа Дюфо или стальную иглу для пункции длиной 7- 10 см с острым срезом по косой и внутренним диаметром 1, 8 мм;
- стерильную удлинительную трубку не менее 20 см длиной из резины или поливинилхлорида, снабжённую с обеих сторон переходниками со стандартными соединителями;
- зажим, который накладывают на трубку с целью предотвращения заброса воздуха в плевральную полость;
- стерильные инструменты: пинцет и ножницы;
- штатив с набором стерильных закрывающихся пробирок, в которые производят забор содержимого плевральной полости на бактериологическое исследование.

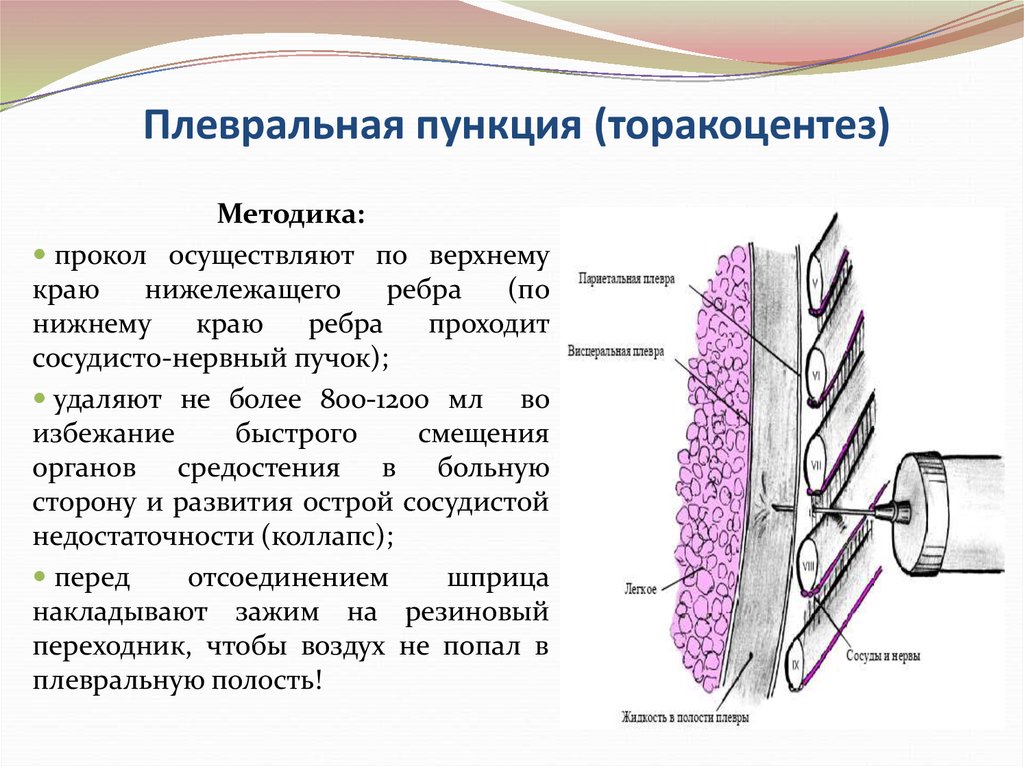
Перед проведением плевроцентеза выполняют рентгенографию органов грудной клетки. При пневмотораксе для удаления воздуха из плевральной полости проводят пункцию по среднеключичной линии во втором межреберье в положении пациента сидя или по средней подмышечной линии в 5-6 межреберье в положении пациента лёжа на здоровом боку с отведенной за голову рукой. При гидротораксе и гемотораксе пункцию грудной клетки выполняют в 6-7 межреберье по лопаточной или задней подмышечной линии. Ориентиром является нижний край лопатки.
Место пункции обрабатывают раствором антисептика. В шприц набирают 10 мл 1% раствора лидокаина. В выбранной для пункции точке внутримышечной иглой проводят послойную анестезию. Осторожно продвигают иглу в плевральную полость непосредственно над верхним краем ребра, расположенного ниже предполагаемого места прокола. Шприц держат в положении «поршень на себя». После того, как в шприце появится плевральное содержимое, иглу извлекают.
Берут иглу из набора для плевральной пункции и подсоединяют к 10 мл шприцу.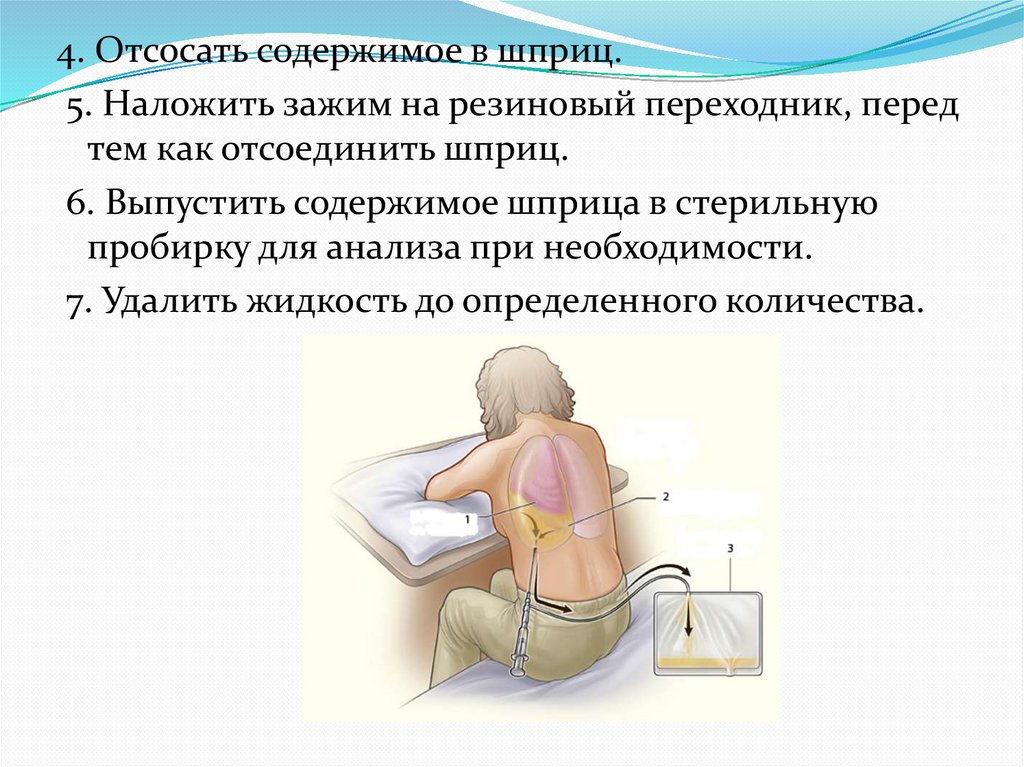 В выбранной точке медленным плавным движением прокалывают грудную стенку и париетальную плевру. При поступлении в шприц плеврального содержимого или воздуха продвижение иглы прекращают.
В выбранной точке медленным плавным движением прокалывают грудную стенку и париетальную плевру. При поступлении в шприц плеврального содержимого или воздуха продвижение иглы прекращают.
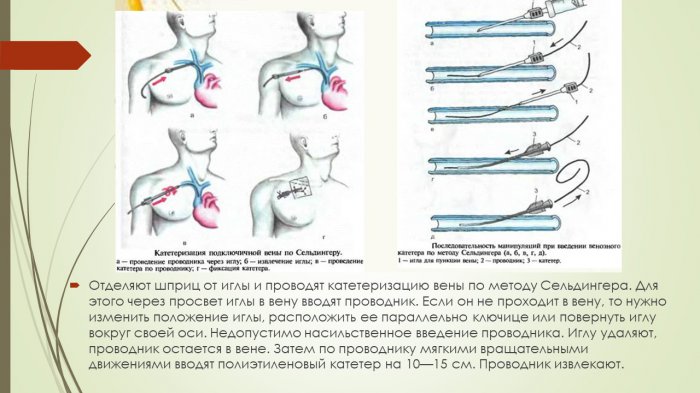
Плевральное содержимое набирают в шприц для лабораторного исследования. Через иглу проводят проводник и осуществляют катетеризацию плевральной полости. К игле можно подсоединить одноразовую систему для переливания крови. Её дальний конец подключают к отсосу низкого давления или, если содержимым плевральной полости является жидкость, просто опускают конец трубки ниже уровня пункции.
При появлении боли в результате соприкосновения иглы с плеврой, покрывающей лёгкое, прекращении выделения жидкости или воздуха иглу извлекают. Если жидкость плохо эвакуируется, меняют положение тела пациента и добиваются увеличения скорости оттока. После окончания пункции место прокола кожи обрабатывают раствором антисептика, закрывают стерильной марлевой наклейкой. В заключение проводят контрольную рентгенографию органов грудной клетки.
Осложнения торакоцентеза
После плевроцентеза редко возникают осложнения. Пневмоторакс может развиться вследствие просачивания воздуха из травмированного иглой лёгкого или через трехходовой кран. Попавший воздух удаляют из плевральной полости аспирацией через катетер. Из-за повреждения иглой межреберных сосудов может произойти кровоизлияние в грудную стенку или в плевральную полость.
Редко у пациентов возникает простой или вазовагальный обморок – кратковременный эпизод потери сознания, связанный с замедлением сердечных сокращений и резким расширением сосудов. При этом пациент не может сохранять произвольную позу. Крайне редким осложнением торакоцентеза является воздушная эмболия, инфицирование, попадание иглы в печень или селезёнку при чрезмерной глубине или низком уровне пункции. После торакоцентеза отёк конечностей развивается в результате основного заболевания, вызвавшего скопление жидкости в плевральной полости.
Запишитесь на приём, позвонив по телефону.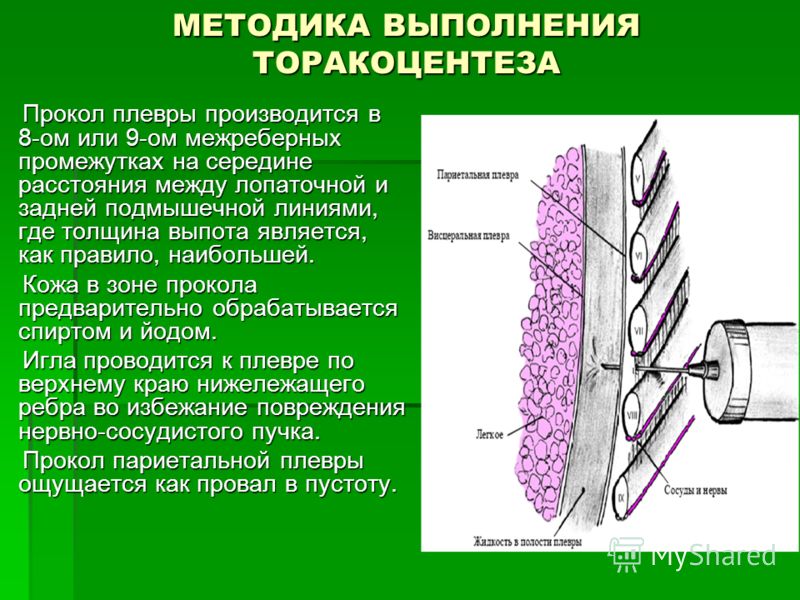 Врачи Юсуповской больницы в совершенстве владеют техникой плевроцентеза. Медицинский персонал наблюдает за пациентом после процедуры, что позволяет избежать осложнений. Стоимость торакоцентеза можно узнать у специалистов контакт-центра.
Врачи Юсуповской больницы в совершенстве владеют техникой плевроцентеза. Медицинский персонал наблюдает за пациентом после процедуры, что позволяет избежать осложнений. Стоимость торакоцентеза можно узнать у специалистов контакт-центра.
Что нужно знать парамедикам о напряженном пневмотораксе
Боб Салливан
Практический медик
Напряженный пневмоторакс представляет собой опасное для жизни состояние, которое может возникнуть при травме грудной клетки и чаще возникает при травме, связанной с отверстием в грудной стенке.
Напряженный пневмоторакс — это критическое состояние, которое может возникнуть при травме грудной клетки, когда воздух задерживается в плевральной полости, что приводит к быстрому ухудшению способности пациента поддерживать оксигенацию. Лечение может включать торакальную декомпрессию, часто называемую игольной торакостомией или игольной декомпрессией.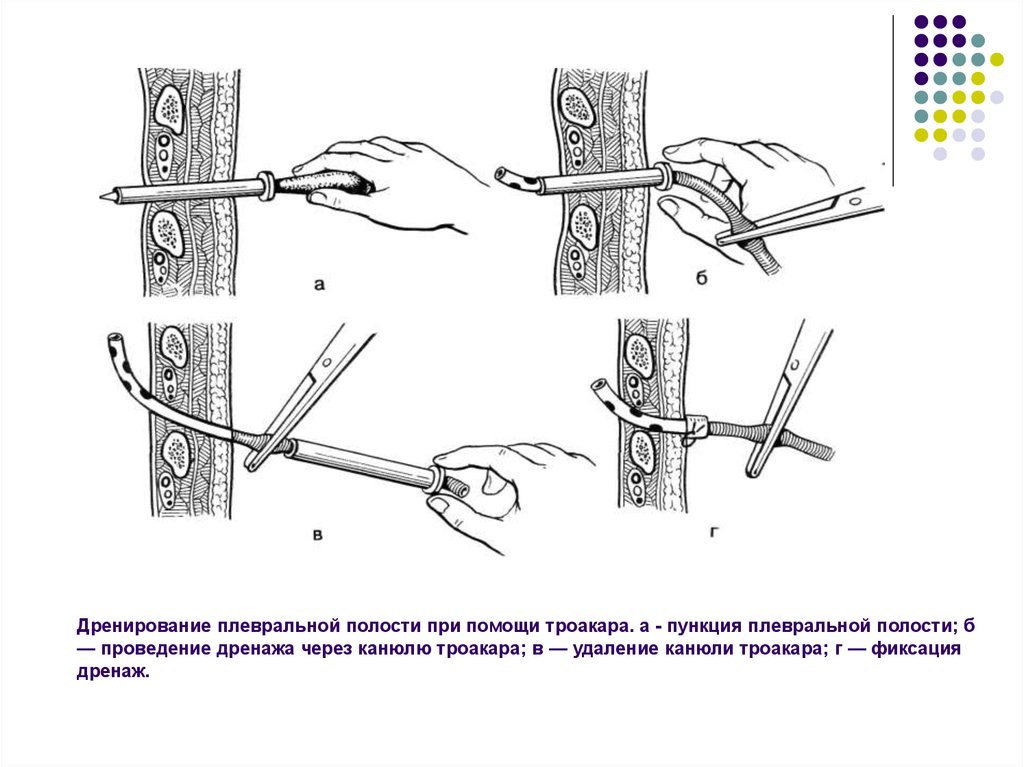
Важно быстро распознать и лечить. Это особенно верно для медиков боевых и тактических групп, которые работают в тактических условиях и могут часто сталкиваться с травмами грудной клетки. Напряженный пневмоторакс чаще возникает при травме, связанной с отверстием в грудной стенке.
Военные собрали огромное количество данных о напряженном пневмотораксе и последующем лечении. В боевых условиях напряженный пневмоторакс является второй по значимости причиной смерти, и часто его можно предотвратить.
Со временем становится доступным все больше и больше информации, которая, вероятно, улучшит выживаемость пациентов на догоспитальном этапе в городских условиях.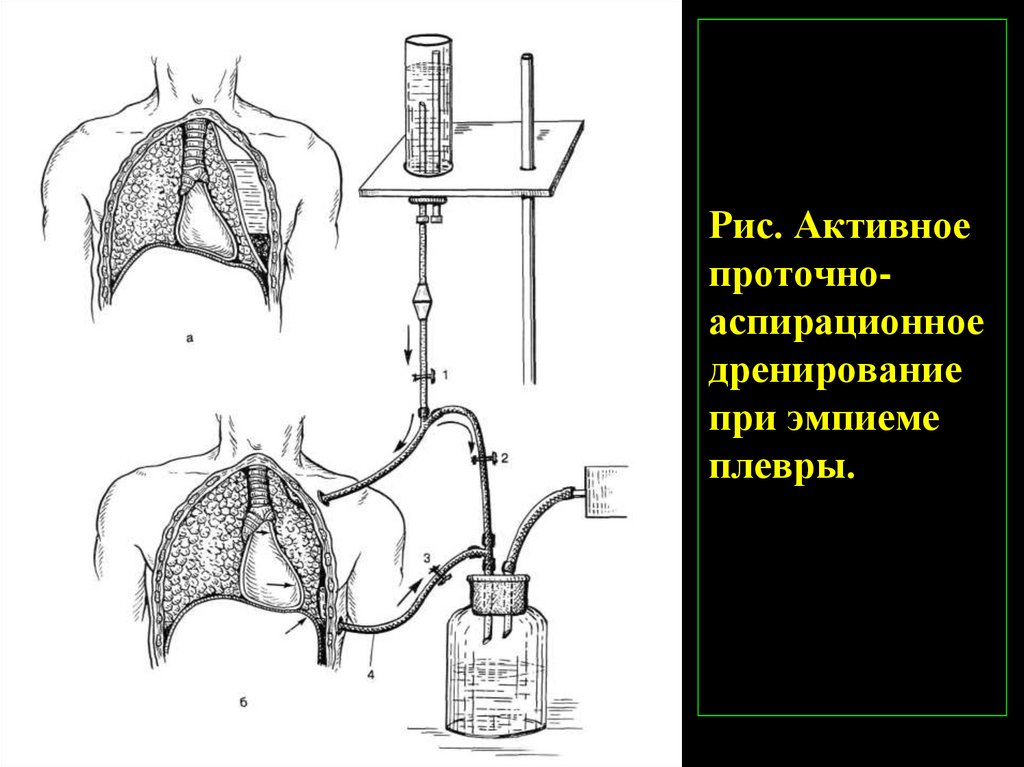 В данной статье рассматривается травматический процесс, часто приводящий к напряженному пневмотораксу, а также догоспитальное лечение.
В данной статье рассматривается травматический процесс, часто приводящий к напряженному пневмотораксу, а также догоспитальное лечение.
Любое открытое ранение грудной клетки имеет высокую вероятность развития напряженного пневмоторакса. Медицинский работник должен хорошо знать признаки, симптомы и методы лечения напряженного пневмоторакса.
Напряженный пневмоторакс: обзор травм
Пневмоторакс означает наличие воздуха в грудной полости. Это происходит, когда воздух из легких или извне попадает в плевральную полость, которая обычно занята легкими. Это называется закрытым пневмотораксом, когда грудная стенка не повреждена. При неповрежденной грудной стенке пневмоторакс может быть вызван несколькими причинами, но наиболее часто встречающаяся причина — травма, приводящая к перелому ребра, который прокалывает легкое, высвобождая воздух в плевральную полость. Признаки и симптомы закрытого пневмоторакса:
- Боль в груди
- Тахипноэ
- Одышка
В норме закрытый пневмоторакс не является опасным для жизни состоянием, если только он не переходит в напряженный пневмоторакс.
Открытый пневмоторакс возникает при наличии отверстия в грудной стенке, которое может быть результатом проникающей травмы, такой как огнестрельное или колото-резаное ранение. Это отверстие позволяет воздуху проходить снаружи тела через отверстие в грудной клетке прямо в плевральную полость. Чем больше отверстие или отверстия в грудной стенке, тем большее количество воздуха может попасть в плевральную полость.
Помните, что отверстие может быть и на спине пациента в случае входного или выходного ранения. Медицинскому работнику необходимо проверить переднюю, заднюю и боковые стороны пациента на наличие проникающих травм. Кроме того, если пациент носит бронежилет, важно проверить наличие нетипичных мест входа и выхода, которые могут возникнуть из-за отклонений из-за брони. Признаки и симптомы аналогичны закрытому пневмотораксу с добавлением сосательных или булькающих звуков, которые могут возникать над отверстием.
Послушайте еще
Серийные убийцы: острая боль в груди
Нацеленность на наиболее распространенные основные жалобы и смертельные диагнозы, которые следует учитывать на догоспитальном этапе
Симптомы напряженного пневмоторакса
Напряженный пневмоторакс возникает, когда пациент не может компенсировать, и несколько начинают происходить события, которые могут привести к смерти.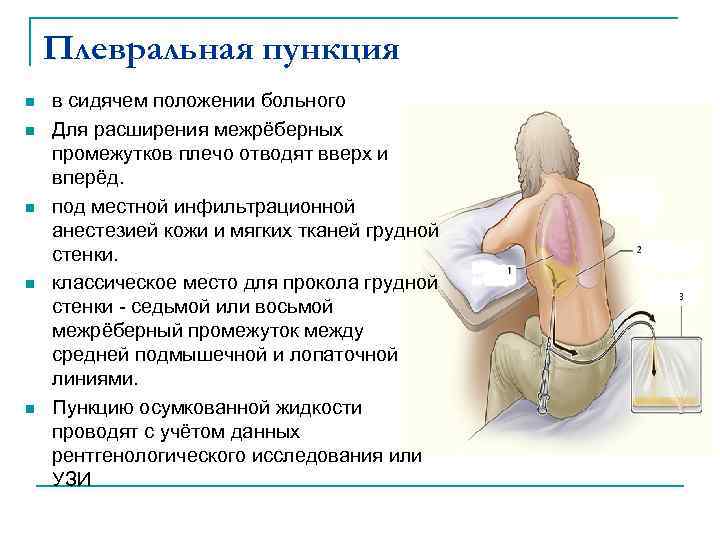 Поскольку воздух заполняет плевральную полость на вдохе через отверстие при открытом пневмотораксе, рана может действовать как односторонний клапан и не пропускать воздух. Это приводит к каскадному воздействию на пациента.
Поскольку воздух заполняет плевральную полость на вдохе через отверстие при открытом пневмотораксе, рана может действовать как односторонний клапан и не пропускать воздух. Это приводит к каскадному воздействию на пациента.
Чем больше воздуха поступает в плевральную полость, тем выше давление в полости и начинается коллапс легкого на стороне повреждения. По мере коллапса поврежденного легкого меньше воздуха, который может быть обменен для перфузии в легком. После коллапса легкого давление начинает сдавливать сердце, смещая средостение в сторону неповрежденного легкого. Эта триада коллапса легкого, смещения средостения и повторного дыхания является началом быстрого ухудшения способности пациента поддерживать оксигенацию.
По мере продолжения компрессия полой вены уменьшает приток крови к сердцу и снижает сердечный выброс. Это приводит к затрудненному дыханию и тахикардии. Будет заметно заметное смещение трахеи. Весь этот процесс приводит к опасному для жизни состоянию, известному как «напряженный пневмоторакс». Больной в этом состоянии умрет, если не будет оказано лечение.
Больной в этом состоянии умрет, если не будет оказано лечение.
Как лечить напряженный пневмоторакс
При открытом пневмотораксе лечение требует герметизации открытой раны окклюзионной повязкой. Этому часто обучают, используя вазелиновую марлю и закрепляя марлю на груди пациента липкой лентой. Однако это может быть трудным процессом в полевых условиях в зависимости от размера раны, состояния пациента и области наложения повязки.
Часто область покрыта волосами, кровью и грязью, что может способствовать сохранению целостности окклюзионной повязки. Существуют повязки, которые изготавливаются специально для ранений грудной клетки. Эти повязки имеют агрессивный и очень липкий клей, который обеспечивает надежное прилегание к груди. Некоторые из этих повязок доступны в больших размерах, чтобы соответствовать большей площади поверхности, а другие имеют один клапан, с идеей, что захваченный воздух может выходить из плевральной полости. Имеющиеся в продаже перевязочные материалы для открытых травм грудной клетки с большим успехом используются как военными, так и тактическими медиками, и должны быть частью стандартного запаса медика.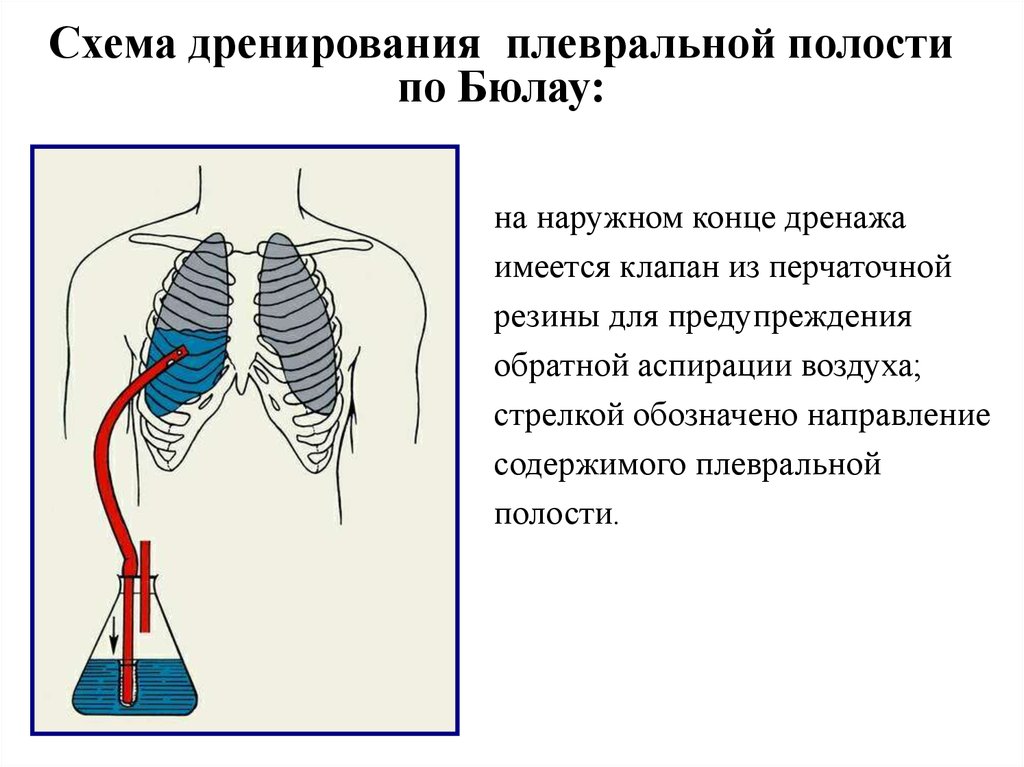
При закрытой открытой ране грудной клетки состояние больного часто может еще ухудшаться и возникать напряженный пневмоторакс. Это происходит, когда воздух просачивается из поврежденного легкого, продолжая заполнять плевральную полость воздухом, который не может выйти. Когда состояние пациента ухудшается, некоторые парамедицинские программы учат, что можно снять повязку с раны, позволяя выйти воздуху, или даже осторожно расправить рану, чтобы воздух вышел. После такой процедуры рана повторно зашивается.
Если скопившийся воздух не удаляется, следующим шагом является торакальная декомпрессия, которую часто называют игольной торакостомией или игольной декомпрессией. Это включает использование игольчатого катетера для выпуска захваченного воздуха в плевральной полости. Если у больного либо закрытый, либо открытый напряженный пневмоторакс, то для спасения больного требуется пункционная декомпрессия.
Декомпрессия иглой включает введение иглы большого диаметра во второе межреберье по среднеключичной линии.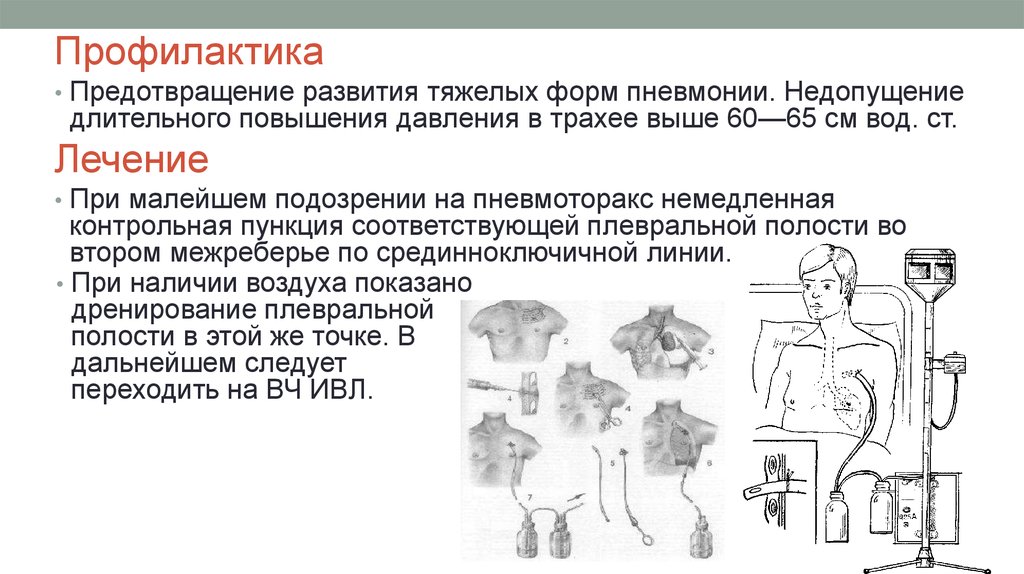 Как только это будет сделано, должно быть слышно освобождение захваченного воздуха, и когда напряжение будет снято, состояние пациента должно начать улучшаться.
Как только это будет сделано, должно быть слышно освобождение захваченного воздуха, и когда напряжение будет снято, состояние пациента должно начать улучшаться.
Оборудование для игольной декомпрессии напряженного пневмоторакса
Для успешного выполнения игольной декомпрессии важно иметь под рукой соответствующее оборудование. Последние данные свидетельствуют о том, что оптимальной иглой для лечения напряженного пневмоторакса у взрослых пациентов является игла 3,25 дюйма 14 калибра (или большего диаметра). Однако современные методики могут оказаться неэффективными для успешного лечения напряженного пневмоторакса. В этих методах для декомпрессии грудной клетки используется игла размером от 1,75 до 2 дюймов и калибром от 14 до 16. Однако недавние исследования доказывают, что такая длина иглы не обеспечивает оптимальную помощь пациентам с напряженным пневмотораксом.
В исследовании, опубликованном в Prehospital Emergency Care, использовалось компьютерное сканирование для измерения толщины стенки грудной клетки.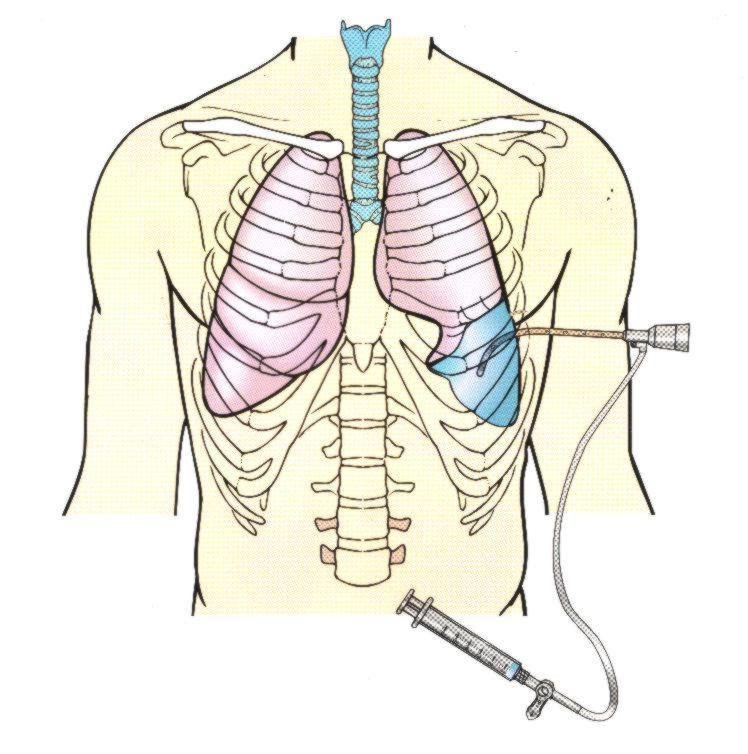 Эти измерения показали, что использование 1,75-дюймового игольчатого катетера для декомпрессии грудной клетки приведет к 50-процентному показателю отказов в зависимости от тестируемого состава тела.
Эти измерения показали, что использование 1,75-дюймового игольчатого катетера для декомпрессии грудной клетки приведет к 50-процентному показателю отказов в зависимости от тестируемого состава тела.
Аналогичное исследование, опубликованное в Journal of Trauma, показало, что использование широко распространенной практики использования 2-дюймового катетера привело к отказу чуть более чем у 35 процентов населения.
Исследование в области военной медицины показало, что игла длиной 3,25 дюйма успешно проникла в плевральную полость у 99 процентов участников исследования. Имейте в виду, что длина иглы имеет решающее значение для выпуска захваченного воздуха, и часто пациенты крупнее, чем в прошлом.
Исследования Института хирургических исследований армии США также были сосредоточены на лечении напряженного пневмоторакса. Исследования показали, что декомпрессия грудной клетки с помощью иглы 14 калибра так же эффективна, как и плевральная дренажная трубка, в облегчении напряженного пневмоторакса, и терапевтический эффект может продолжаться в течение четырех часов.
При использовании игольчатого катетера с флэш-камерой убедитесь, что камера удалена. Существуют специально изготовленные иглы, предназначенные именно для напряжённого пневмоторакса. Это предварительно упакованные 3,25-дюймовые иглы 14 калибра, которые не имеют испарительных камер. Удаление камеры гарантирует, что в ситуации сильного стресса медицинскому работнику не придется помнить о ее удалении. Сообщалось, что часто провайдер забывает снять флэш-камеру, и это приводит к сбою процедуры.
Как выполнить игольную декомпрессию при напряженном пневмотораксе
Игольную декомпрессию следует проводить только в случае напряженного пневмоторакса. При введении иглы ее следует вводить под углом 90 градусов к стенке грудной клетки. Это критическая точка, так как она будет располагать иглу прямо в плевральной полости. Если используется любой другой угол, может возникнуть вероятность поражения других структур в этой области, таких как крупные кровеносные сосуды или даже сердце.
Ниже приведены шаги для выполнения декомпрессии грудной клетки. Тем не менее, вы должны следовать своим собственным протоколам.
- Обеспечьте оксигенацию пациента, если это возможно
- Выберите правильный сайт; на стороне поражения во втором межреберье и по среднеключичной линии. Примечание: проведите воображаемую линию от соска до ключицы. Игла не должна быть ближе к середине груди, чем эта линия
- Очистите участок спиртом или раствором повидона
- Подготовьте иглу; если у него есть leur-lock или flash camera, его нужно будет снять
- Введите иглу во второе межреберье под углом 90 градусов к грудной клетке, сразу над третьим ребром. Примечание: по нижней части ребер проходят кровеносные сосуды. Убедитесь, что игла находится ближе к верхнему краю нижнего ребра в межреберье. Это предотвратит повреждение этих сосудов
- Прислушайтесь к выходу воздуха из иглы
- Удалите иглу и оставьте катетер на месте, правильно утилизировав иглу
- Закрепите катетер лентой.
 Некоторые предлагают закрыть конец катетера, но это зависит от ситуации
Некоторые предлагают закрыть конец катетера, но это зависит от ситуации - Убедитесь, что напряжение снято и состояние пациента улучшилось. Если улучшения не будет, процедуру необходимо будет повторить с другой иглой, расположенной рядом с первой иглой
- Мониторинг, затем повторная оценка состояния пациента
Напряженный пневмоторакс представляет собой опасную для жизни ситуацию. Это может быть как закрытая, так и открытая травма грудной клетки. Медицинскому работнику необходимо четко осознавать высокую вероятность напряженного пневмоторакса при наличии у больного открытой травмы грудной стенки. Хорошие навыки оценки, надлежащее оборудование и обучение эффективному облегчению напряженного пневмоторакса жизненно важны для спасения пациентов от этого критического состояния.
Подробнее
Напряженный пневмоторакс: как капнография и ультразвук могут улучшить лечение
Как использование капнографии и ультразвука при физикальном обследовании может улучшить диагностику и лечение напряженного пневмоторакса
Ссылки
возраст Д. , Розен П. Догоспитальная аспирация иглой и трубчатая торакостомия у жертв травм: шестилетний опыт работы с авиационными медицинскими бригадами. J Emerg Med. 1995; 13: 155–163.
, Розен П. Догоспитальная аспирация иглой и трубчатая торакостомия у жертв травм: шестилетний опыт работы с авиационными медицинскими бригадами. J Emerg Med. 1995; 13: 155–163.
2. Бриттен С., Палмер С.Х. Толщина стенки грудной клетки может ограничивать адекватное дренирование напряженного пневмоторакса с помощью игольчатого торакоцентеза. J Accid Emerg Med. 1996; 13:426–7.
3. Беллами Р.Ф.: «Причины смерти в обычных наземных боевых действиях: последствия для исследований по оказанию помощи раненым». Военная медицина. 149(2):55–62, 1984.
4. Экштейн М., Суехара Д. Игольная торакостомия на догоспитальном этапе. Неотложная помощь до госпитализации. 1998 год; 2:132–5
5. Холкомб Дж. Б., Макмаллин Н. Р., Пирс Л.: «Причины гибели сил специальных операций США в глобальной войне с терроризмом 2001–2004 гг.». Анналы хирургии. 245(6):986–991, 2007.
6. Людвиг Дж., Кинцле Г.Д. Пневмоторакс в большой аутопсийной популяции. Ам Джей Клин Путь. 1978;24–26.
7. Макферсон Дж. Дж., Фейгин Д. С. и Беллами Р. Ф. Распространенность напряженного пневмоторакса у смертельно раненых в боях. J Травма. 2006; 60: 573–578.
Дж., Фейгин Д. С. и Беллами Р. Ф. Распространенность напряженного пневмоторакса у смертельно раненых в боях. J Травма. 2006; 60: 573–578.
8. Меморандум. Департамент армии, Управление главного хирурга. Ведение солдат с напряженным пневмотораксом. 2006.
9. Исследование Группы данных о ранах и эффективности боеприпасов (WDMET), подготовленное Командованием материальных средств армии, хранится в Национальном военно-морском медицинском центре, Бетесда, Мэриленд. Доступ контролируется Университетом медицинских наук силовых структур, Бетесда, Мэриленд.
Первоначально эта статья была опубликована 17 января 2011 г. Она была обновлена.
Спасибо!
Об авторе
Боб Салливан, MS, NRP, работает фельдшером-инструктором в Техническом колледже Делавэра и работает поставщиком услуг на местах в Уилмингтоне, штат Делавэр. Работает в скорой помощи с 1999 года, работал фельдшером в частных, пожарных, волонтерских и муниципальных службах скорой помощи. Свяжитесь с Бобом в его блоге EMS Theory to Practice.
Свяжитесь с Бобом в его блоге EMS Theory to Practice.
- Теги
- Управление дыхательными путями
- Капнография
- Кардиотерапия
- Травма грудной клетки
- EMS Образование
- Протоколы EMS
- Тренировка EMS
- Медицинский / клинический
- Военный
- Пульсоксиметрия
- Травма
- Вентиляция
Pneumothorax — Physiopedia
Оригинальный редактор — Проект Open Physio.
Ведущие участники — Эбби Райт , Шивон Каллен , Администратор , СУЛЕЙМАН УСМАН , Эжени Лампрехт 90 187 , Ким Джексон , Нихил Бенхур Аббури , Карен Уилсон , Видья Ачарья , Клэр Нотт , Шрея Паваскар , Рэйчел Лоу и WikiSysop
Содержание
- 1 Определение
- 2 типа пневмоторакса
- 2.
 1 Первичный пневмоторакс
1 Первичный пневмоторакс - 2.2 Вторичный пневмоторакс
- 2.3 Напряженный или ненапряженный пневмоторакс
- 2.4 Травматический пневмоторакс
- 2.
- 3 Причины и факторы риска
- 4 Признаки и симптомы
- 5 Эпидемиология
- 6 Патология
- 7 Диагностика
- 7.1 Аускультация
- 7.2 Визуализация
- 8 Прогноз
- 9 Медицинское и хирургическое лечение
- 9.1 Лечение
- 9.2 Лечение рецидивирующего пневмоторакса
- 10 Физиотерапевтическое управление
- 10.1 Показания к физиотерапии
- 10.2 Цели для физиотерапии
- 10,3 Оценка результатов физиотерапии включает
- 11 Каталожные номера
Пневмоторакс слева. Этот рентгеновский снимок используется на сайте Clinicalcases.org для иллюстрации вымышленной истории болезни напряженного пневмоторакса. Обратите внимание на большую, четко очерченную область без легочных отметин, отклонение трахеи и движение сердца от пораженной стороны.
Обратите внимание на большую, четко очерченную область без легочных отметин, отклонение трахеи и движение сердца от пораженной стороны.
Пневмоторакс можно определить как наличие воздуха в плевральной полости [1] . Это происходит, когда есть нарушение поверхности легкого или стенки грудной клетки, что позволяет воздуху попадать в плевральную полость и, следовательно, вызывает коллапс легкого.
Существуют различные причины пневмоторакса, и каждый пневмоторакс классифицируется в соответствии с его причиной [2] [3] .
Первичный пневмоторакс[править | править источник]
Также называется спонтанным пневмотораксом или первичным спонтанным пневмотораксом. Он характеризуется отсутствием ясной причины или известной легочной патологии.
Могут быть сопутствующие факторы, такие как сигаретный дым, семейный анамнез, разрыв буллы (небольшие заполненные воздухом мешочки в легочной ткани), но сами по себе пневмоторакс они не вызывают.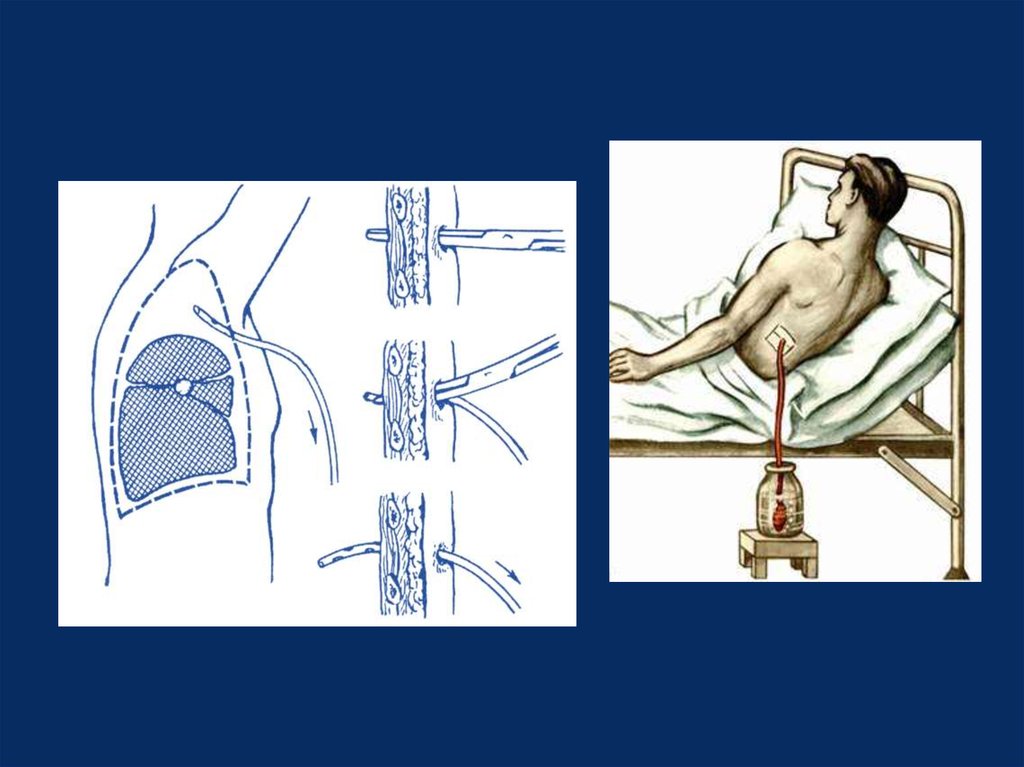
Вторичный пневмоторакс[править | править код]
Также называется неспонтанным или осложненным пневмотораксом. Это происходит в результате основной патологии легких, такой как ХОБЛ, астма, туберкулез, кистозный фиброз или коклюш.
Напряженный или ненапряженный пневмоторакс[править | править исходный код]
Пневмоторакс можно дополнительно классифицировать как напряженный или ненапряженный пневмоторакс. [4]
Напряженный пневмоторакс вызывается избыточным давлением, нарастающим вокруг легкого из-за разрыва в поверхности легкого, который пропускает воздух в плевральную полость во время вдоха, но не позволяет воздуху выходить во время выдоха. Нарушение действует как односторонний клапан. Это приводит к коллапсу легкого.
Удаление воздуха осуществляется через хирургический разрез путем введения подводного дренажа в плевральную полость. Это избыточное давление может также препятствовать эффективной работе сердца, что может привести к шоку. Ненапряженный пневмоторакс не считается тяжелым, так как не происходит постоянного скопления воздуха и, следовательно, нет повышенного давления на органы и грудную клетку.
Ненапряженный пневмоторакс не считается тяжелым, так как не происходит постоянного скопления воздуха и, следовательно, нет повышенного давления на органы и грудную клетку.
Травматический пневмоторакс[править | править код]
Другими причинами пневмоторакса могут быть травма или неправильная медицинская помощь.
Травматический пневмоторакс вызывается травмой легких. Вот некоторые из причин: колото-резаное ранение, огнестрельное ранение, автомобильная авария или любая другая травма легких. [4]
Пневмоторакс, развившийся в результате медицинской процедуры или неправильного оказания медицинской помощи, т. е. случайного прокола легкого во время операции, называется ятрогенным пневмотораксом. [4]
Причина первичного спонтанного пневмоторакса неизвестна (идиопатическая), но установленные факторы риска включают [2] [5] :
- Пол
- Курение (марихуаны или табака) и,
- Семейный анамнез пневмоторакса.

Вторичный спонтанный пневмоторакс возникает на фоне различных заболеваний легких. Наиболее распространенной является хроническая обструктивная болезнь легких (ХОБЛ), на долю которой приходится примерно 70% случаев [5] . Известными заболеваниями легких, которые могут значительно увеличить риск развития пневмоторакса, являются:
- ХОБЛ
- Муковисцидоз
- Рак легкого
- Астма
- Туберкулез
- Бактериальная пневмония: некоторые формы пневмонии, вызванные стафилококком, стрептококком и другими видами бактерий, могут вызвать коллапс легкого.
Другие травмирующие факторы также могут привести к пневмотораксу и, в конечном итоге, коллапсу легкого [4] :
- Травма или травма грудной клетки: пулевые или колото-резаные ранения, переломы ребер или удары тупым предметом могут привести к коллапсу легких.
- Некоторые медицинские процедуры: к ним относятся процедуры, при которых легкое может быть непреднамеренно проколото (аспирация иглой для дренирования жидкости из легкого, биопсия или введение большого внутривенного катетера в шейную вену).

- Деятельность, при которой происходят резкие перепады атмосферного давления: Полеты на самолете или глубоководные погружения могут привести к коллапсу легкого
- Внезапное появление боли в груди – острая боль, усиливающаяся при вдохе [6]
- Диспноэ — одышка
- Тахикардия – учащение пульса
- Тахипноэ – учащение дыхания
- Сухой кашель
- Усталость
- Признаки дыхательной недостаточности — раздувание носа, тревога, использование вспомогательных мышц
- Гипотония
- Подкожная эмфизема
Первичный спонтанный пневмоторакс чаще всего возникает у людей в возрасте от 18 до 40 лет, а вторичный спонтанный пневмоторакс чаще возникает после 60 лет. Распространенность пневмоторакса у новорожденных является потенциально серьезной проблемой и встречается примерно в 1-2% всех родов. [2]
Общая частота обращений по поводу пневмоторакса (первичного и вторичного вместе взятых) в GPRD составила 24,0/100 000 в год для мужчин и 9,8/100 000 в год для женщин. Госпитализация по поводу пневмоторакса в качестве первичного диагноза происходила при общей заболеваемости 16,7/100 000 в год и 5,8/100 000 в год для мужчин и женщин соответственно. Смертность составляла 1,26 на миллион в год для мужчин и 0,62 на миллион в год для женщин. [2]
Госпитализация по поводу пневмоторакса в качестве первичного диагноза происходила при общей заболеваемости 16,7/100 000 в год и 5,8/100 000 в год для мужчин и женщин соответственно. Смертность составляла 1,26 на миллион в год для мужчин и 0,62 на миллион в год для женщин. [2]
Плевральная полость — это область между грудной стенкой и легкими. Если воздух попадает в плевральную полость либо извне (открытый пневмоторакс), либо из легкого (закрытый пневмоторакс), легкое спадается и человеку становится трудно дышать. Ткань может образовывать односторонний клапан, который позволяет воздуху поступать в плевральную полость, но не выходить, избыточное давление может нарастать с каждым вдохом (напряженный пневмоторакс). Это приводит к сильной одышке, отклонению сердца и сдавлению полой вены, что приводит к шоку. [6]
Потеря внутриплеврального отрицательного давления может привести к коллапсу легкого. В связи с этим происходит снижение жизненной емкости легких, а также снижение РаО2, что является основным последствием пневмоторакса.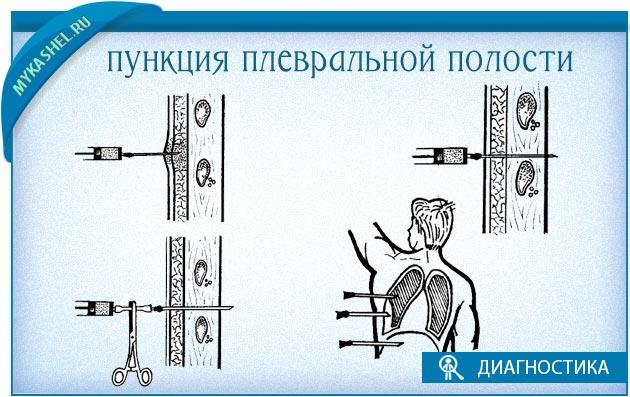 Снижение PaO2 является результатом различных факторов, таких как низкие вентиляционно-перфузионные отношения, анатомические шунты и альвеолярная гиповентиляция. У большинства пациентов с пневмотораксом также наблюдается повышение альвеолярно-артериального напряжения кислорода. [6]
Снижение PaO2 является результатом различных факторов, таких как низкие вентиляционно-перфузионные отношения, анатомические шунты и альвеолярная гиповентиляция. У большинства пациентов с пневмотораксом также наблюдается повышение альвеолярно-артериального напряжения кислорода. [6]
[7]
Первоначально необходимо провести полное медицинское и физическое обследование.
Аускультация[править | править код]
При осмотре грудной клетки с помощью стетоскопа будет отмечено ослабление или отсутствие дыхательных шумов в области пораженного легкого, что может свидетельствовать о том, что легкое не надуто в этой конкретной области [ 8] .
Гиперрезонанс (более высокие звуки, чем обычно) при перкуссии грудной клетки, что указывает на диагноз пневмоторакса.
Визуализация[править | править код]
Рентгенограмма грудной клетки будет использоваться для подтверждения диагноза пневмоторакса. [9] На рентгенограмме грудной клетки в положении лежа диагностическим признаком является глубокая борозда, которая характеризуется низким латеральным реберно-диафрагмальным углом на стороне поражения [8] . Кроме того, наличие воздуха за пределами нормальных дыхательных путей легких и движение или смещение органов в сторону от утечки воздуха в грудной полости будет свидетельствовать о наличии пневмоторакса.
[9] На рентгенограмме грудной клетки в положении лежа диагностическим признаком является глубокая борозда, которая характеризуется низким латеральным реберно-диафрагмальным углом на стороне поражения [8] . Кроме того, наличие воздуха за пределами нормальных дыхательных путей легких и движение или смещение органов в сторону от утечки воздуха в грудной полости будет свидетельствовать о наличии пневмоторакса.
Ультразвуковое сканирование также может помочь в диагностике [9] .
Диаграмма новорожденного с правосторонним напряженным пневмотораксом. Обратите внимание на отклонение трахеи влево.
До 50% пациентов, страдающих пневмотораксом, будут иметь повторный или рецидивирующий пневмоторакс. Однако после успешного лечения не бывает долгосрочных осложнений.
Медицинское и хирургическое лечение[править | править код]
Пневмоторакс — это неотложная медицинская помощь, требующая немедленного лечения после постановки диагноза [10] .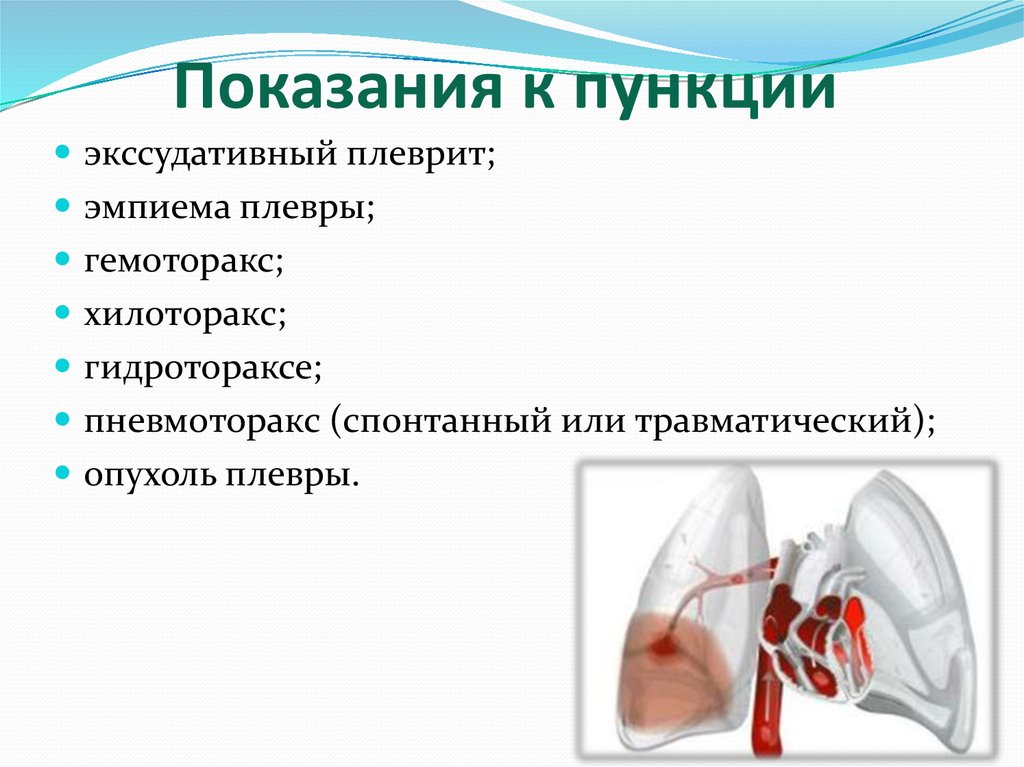 Основная цель состоит в том, чтобы уменьшить давление на легкое и позволить ему расшириться. Крайне важно попытаться предотвратить рецидив пневмоторакса.
Основная цель состоит в том, чтобы уменьшить давление на легкое и позволить ему расшириться. Крайне важно попытаться предотвратить рецидив пневмоторакса.
Лечение может определяться тяжестью симптомов и показателей:
- Острое заболевание — одышка, тахикардия, снижение насыщения кислородом,
- Наличие основного заболевания легких, такого как ХОБЛ
- предполагаемый размер пневмоторакса на рентгенограмме
- в отдельных случаях – по личному желанию заинтересованного лица.
Лечение[править | править код]
Существует множество вариантов лечения спонтанного пневмоторакса. Было показано, что вмешательство имеет сходные результаты с консервативным лечением пневмоторакса, включая меньшее количество дней, проведенных в больнице [11] [12] :
- Консервативное лечение с наблюдением до естественной резорбции воздуха в организме
- Простая аспирация [13]
- Установка плеврального дренажа.
 Одна только установка плеврального дренажа имеет очень высокую частоту рецидивов (около 65%) у пациентов с ЛАМ.
Одна только установка плеврального дренажа имеет очень высокую частоту рецидивов (около 65%) у пациентов с ЛАМ. - Вставка клапана Геймлиха (HV) — легкий односторонний клапан, предназначенный для амбулаторного лечения пневмоторакса (с межреберным катетером) [12]
- Плевродез через плевральную дренажную трубку — процедура, при которой облитерируется плевральная полость для предотвращения пневмоторакса в будущем [14] .
- Механические (с использованием физического истирания)
- Химические (с использованием талька, доксициклина, блеомицина или других средств). Хотя химический плевродез через плевральную дренажную трубку может быть успешным, это может привести к неполному плевродезу из-за неравномерного распределения химического вещества.
- Хирургия. Хирургическое лечение с использованием видеоторакоскопии (VATS) является предпочтительным подходом. [13]
[15]
Лечение рецидивирующего пневмоторакса[править | править исходный текст]
Для пациентов с рецидивирующим пневмотораксом после оперативного вмешательства существует несколько вариантов [16] . Для пациентов с полным или почти полным коллапсом легкого рекомендуется повторное хирургическое вмешательство.
Варианты включают:
- Повторите механический плевродез, если неясно, был ли первоначально выполнен соответствующий механический плевродез
- Плеврэктомия, при которой фактически удаляется плевра, покрывающая ребра.
- Химический плевродез, при котором лекарство или другой агент используется для создания воспалительной реакции, которая приводит к плевродезу. Тальк является наиболее часто используемым средством из-за его эффективности. Исторически сложилось так, что тальковый плевродез считался противопоказанием к трансплантации легких в будущем из-за интенсивной воспалительной реакции, которая делала операцию очень сложной.
 [13]
[13] - Трансплантация легких
- Коллапс легкого [17]
- Задержка мокроты [18]
- Несоответствие вентиляции/перфузии (V/Q) [19]
- Повышенная работа дыхания
- Нарушения газового состава крови
- Послеоперационный уход ITU [19]
1. Для улучшения вентиляции и повышения уровня PaO2
- Физическая активность (лестница, ходьба, аэробные упражнения средней интенсивности)
- Активный цикл дыхательных упражнений
- Методы удаления мокроты, т. е. перкуссия, помощь при кашле
- Устройства PEP
- Стимулирующая спирометрия
- Неинвазивная вентиляция легких (НИВЛ)
2. Для удаления мокроты [18]
- Постуральный дренаж
- Активный цикл дыхательных упражнений
- Перкуссия, тряска и вибрация
- Устройства PEP
- Физическая активность (ходьба по лестнице, аэробные упражнения средней интенсивности)
- Кашель и пыхтение (форсированный выдох)
- Отсасывание из дыхательных путей
3. Для уменьшения работы дыхания
Для уменьшения работы дыхания
- Положение корпуса
- Контроль дыхания
- Техники релаксации
- Использование вспомогательных мышц
4. Повышение переносимости физической нагрузки
- Ранняя мобилизация и позиционирование
- Программа поэтапных упражнений
- Дыхательные упражнения
- Частота дыхания
- Насыщение O2
- Газы артериальной крови
- Дополнительные требования к O2
- Аускультация
- Рентген грудной клетки
- Статус мобильности
- ↑ Medicinenet.com. (2009). »Пневмоторакс». Проверено 6 апреля 2009 г.из http://medicinenet.com/pneumothorax/page2.htm Oxford Concise Medical Dictionary (2002). «Пневмоторакс». (6-е изд.). Оксфорд: Издательство Оксфордского университета. стр. 544.
- ↑ 2,0 2,1 2,2 2,3 Гупта Д.
 , Ханселл А., Николс Т. и др. Эпидемиология пневмоторакса в Англии. Грудная клетка 2000; 55: 666-671
, Ханселл А., Николс Т. и др. Эпидемиология пневмоторакса в Англии. Грудная клетка 2000; 55: 666-671 - ↑ Баском, Р. (2009). »Пневмоторакс». электронная медицина. Получено 22 февраля 2009 г. с http://emedicine.medscape.com/article/424547-overview.
- ↑ 4.0 4.1 4.2 4.3 БАУМАНН, М.Х. и NOPPEN, M. Пневмоторакс. Респирология, 2004. 9: 157-164.
- ↑ 5,0 5,1 Бинтклифф О., Маскелл Н. Спонтанный пневмоторакс. БМЖ 2014; 348 :g2928
- ↑ 6,0 6,1 6,2 Roberts, D J. et al. Клиническая картина пациентов с напряженным пневмотораксом, Анналы хирургии: июнь 2015 г. — Том 261 — Выпуск 6 — стр. 1068-1078
- ↑ Medicosis Perfectionalis. Пневмоторакс | Физиология легких | Легочная медицина. Доступно по адресу: https://www.youtube.com/watch?v=ZYMcyyNMYrQ&feature=youtu.be [Последний доступ: 03/09/2019]
- ↑ 8,0 8,1 Ранкин Дж.
 Дж., Томас А. Н., Флюхтер Д. Диагностика пневмоторакса у взрослых в критическом состоянии. Медицинский журнал последипломного образования 2000;76:399–404.
Дж., Томас А. Н., Флюхтер Д. Диагностика пневмоторакса у взрослых в критическом состоянии. Медицинский журнал последипломного образования 2000;76:399–404. - ↑ 9.0 9.1 Wu Ding, Yuehong Shen, Jianxin Yang, Xiaojun He, Mao Zhang, Диагностика пневмоторакса с помощью рентгенографии и УЗИ: мета-анализ, грудная клетка, том 140, выпуск 4, 2011 г., страницы 859-86 6 ,
- ↑ Зарогулидис П., Киумис И., Питсиу Г., Порподис К., Лампаки С., Папайванноу А., Катсикояннис Н., Зарич Б., Бранислав П., Сецен Н., Дриллис Г., Махайриотис Н., Рапти А., Зарогулидис К. Пневмоторакс: от определения к диагнозу и лечение. Дж. Торак Дис. 2014 г., 6 октября (Приложение 4): S372-6.
- ↑ Simon G.A et al. Консервативное и интервенционное лечение спонтанного пневмоторакса. N Engl J Med 2020; 382:405-415
- ↑ 12,0 12,1 Бримс FJH, Маскелл Н.А. Амбулаторное лечение пневмоторакса: систематический обзор литературы. Грудная клетка 2013;68:664-669
- ↑ 13,0 13,1 13,2 Ж-М.
 Чопп, Р. Рами-Порта, М. Ноппен, П. Астул. Лечение спонтанного пневмоторакса: современное состояние. Европейский респираторный журнал, сентябрь 2006 г., 28 (3) 637–650.
Чопп, Р. Рами-Порта, М. Ноппен, П. Астул. Лечение спонтанного пневмоторакса: современное состояние. Европейский респираторный журнал, сентябрь 2006 г., 28 (3) 637–650. - ↑ Халид Ф. Алмуса и др. Лечение пневмоторакса при лимфангиолейомиоматозе: влияние на рецидивы и осложнения трансплантации легких, Грудь, 2006 г., том 129, выпуск 5, страницы 1274-1281,
- ↑ FlippedEM. Лечение напряженного пневмоторакса. Доступно по адресу: https://www.youtube.com/watch?v=ubBYHfVGzJg [последний доступ: 23 сентября 2014 г.]
- ↑ Weill D, Benden C, Corris PA, Dark JH, Davis RD, Keshavjee S et al. Консенсусный документ для выбора кандидатов на трансплантацию легких: 2014 г. — обновленная информация от Совета по легочной трансплантации Международного общества трансплантации сердца и легких. Журнал трансплантации сердца и легких. 2015 янв;34(1):1-15.
- ↑ Прайор, Дж. А. и Прасад, С. А. (2006). «Физиотерапия респираторных и сердечных заболеваний». (3-е изд.). Нью-Йорк: Черчилль Ливингстон.



 Некоторые предлагают закрыть конец катетера, но это зависит от ситуации
Некоторые предлагают закрыть конец катетера, но это зависит от ситуации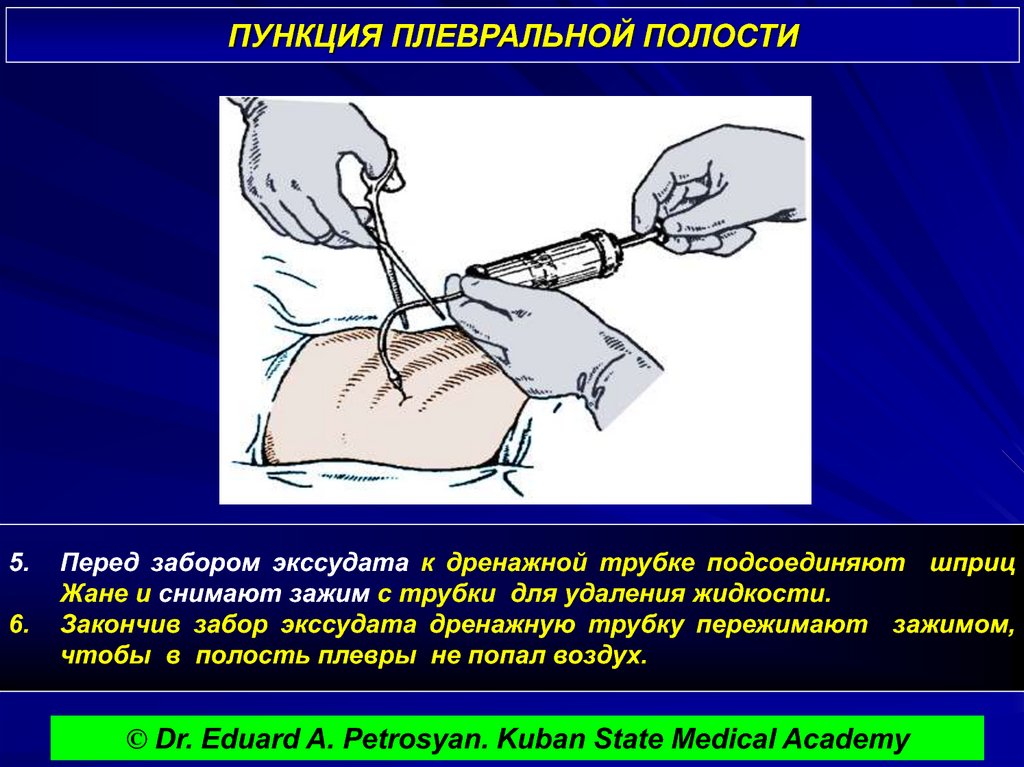 1 Первичный пневмоторакс
1 Первичный пневмоторакс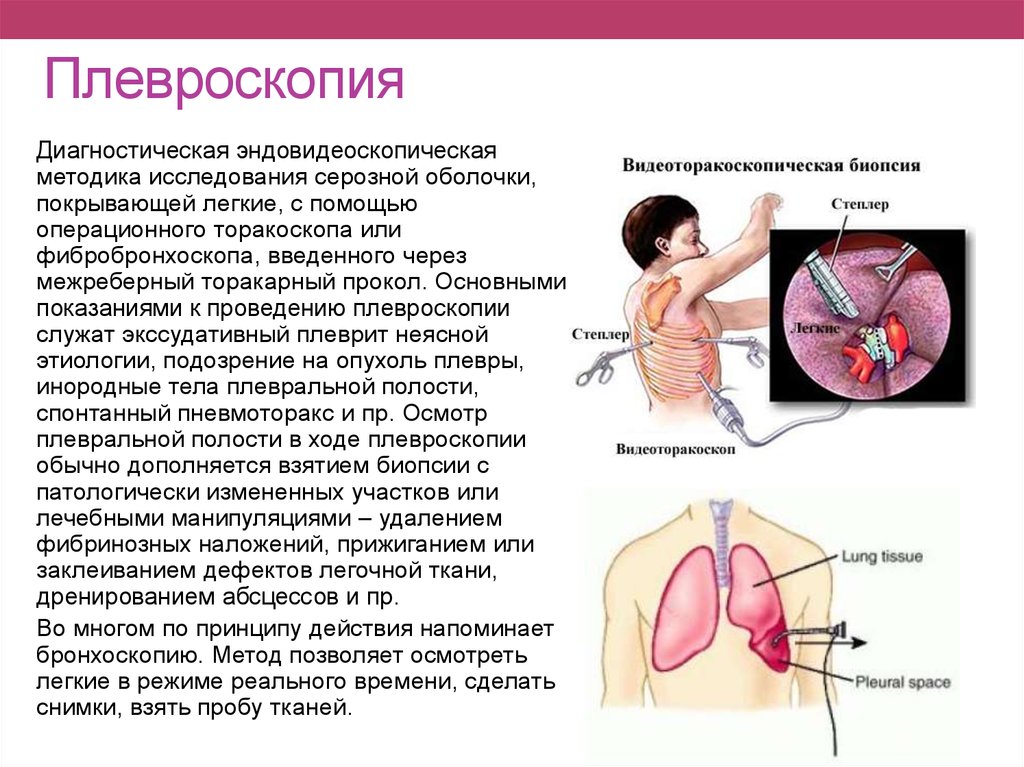
 Одна только установка плеврального дренажа имеет очень высокую частоту рецидивов (около 65%) у пациентов с ЛАМ.
Одна только установка плеврального дренажа имеет очень высокую частоту рецидивов (около 65%) у пациентов с ЛАМ.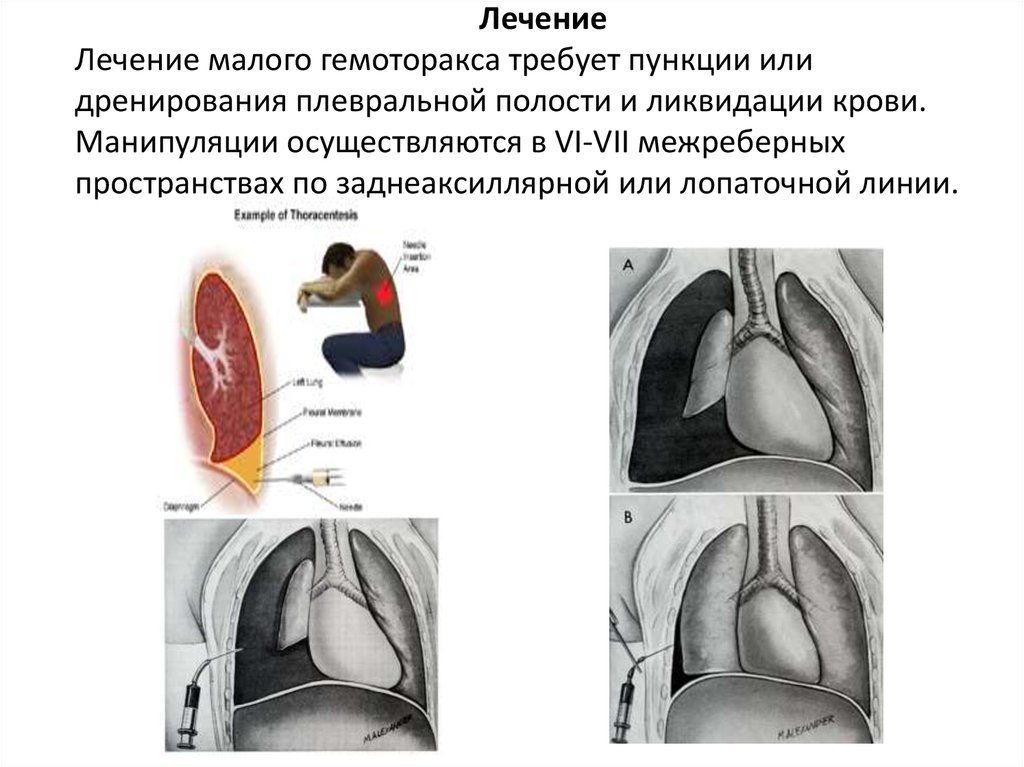 [13]
[13] 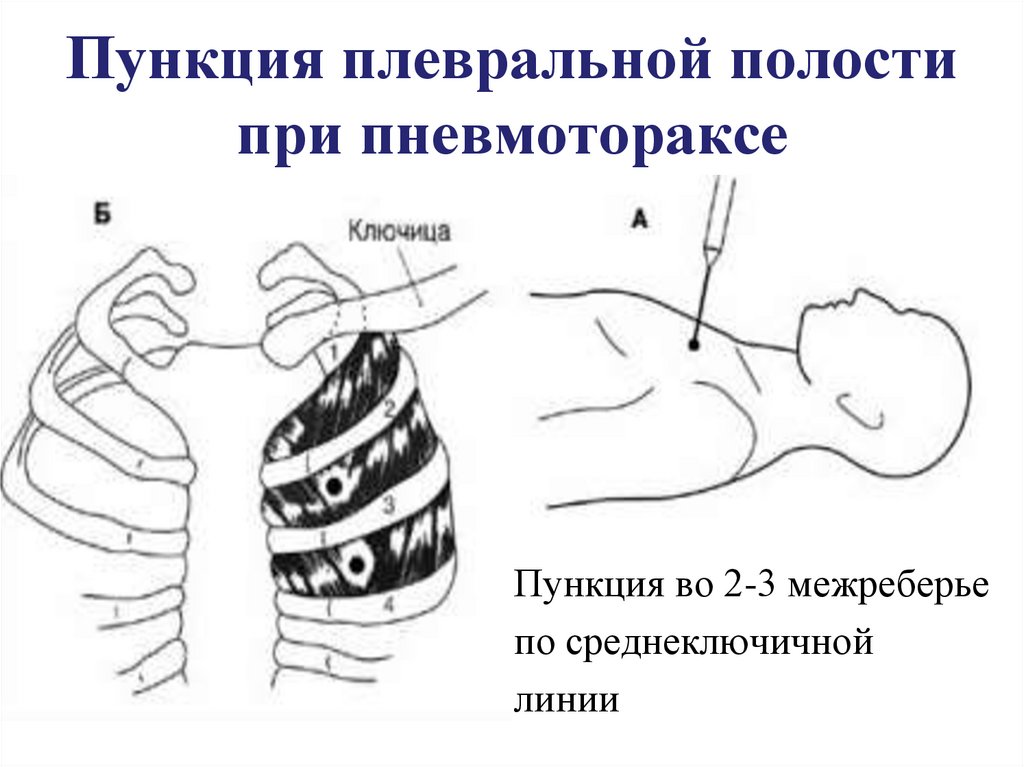 , Ханселл А., Николс Т. и др. Эпидемиология пневмоторакса в Англии. Грудная клетка 2000; 55: 666-671
, Ханселл А., Николс Т. и др. Эпидемиология пневмоторакса в Англии. Грудная клетка 2000; 55: 666-671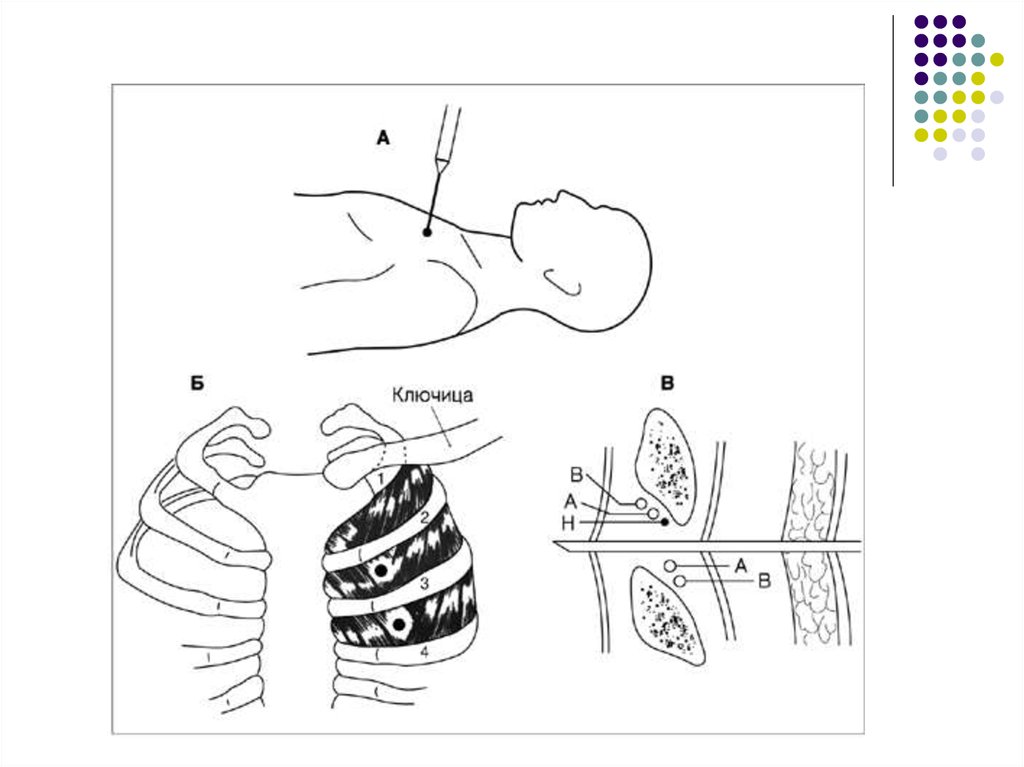 Дж., Томас А. Н., Флюхтер Д. Диагностика пневмоторакса у взрослых в критическом состоянии. Медицинский журнал последипломного образования 2000;76:399–404.
Дж., Томас А. Н., Флюхтер Д. Диагностика пневмоторакса у взрослых в критическом состоянии. Медицинский журнал последипломного образования 2000;76:399–404.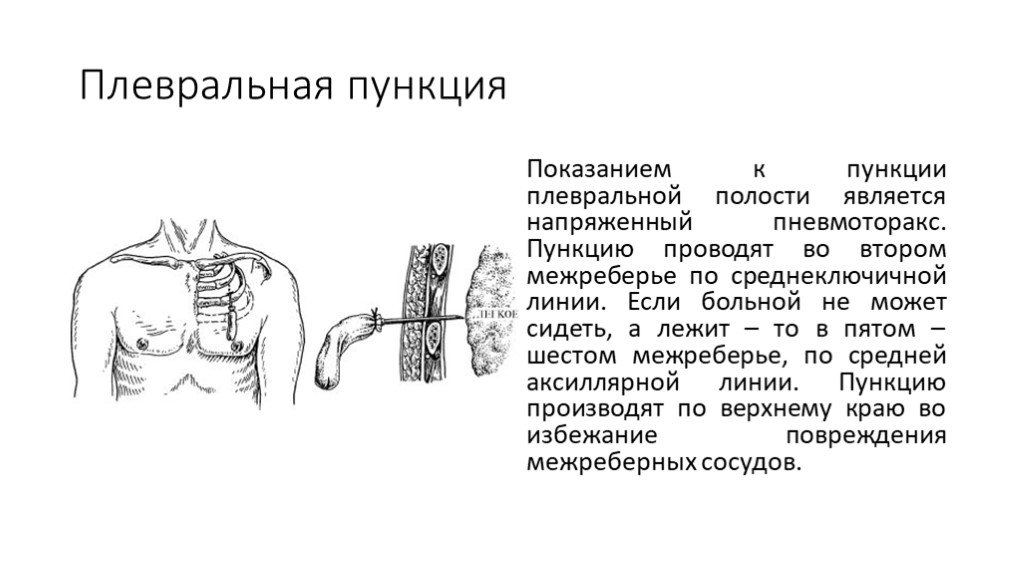 Чопп, Р. Рами-Порта, М. Ноппен, П. Астул. Лечение спонтанного пневмоторакса: современное состояние. Европейский респираторный журнал, сентябрь 2006 г., 28 (3) 637–650.
Чопп, Р. Рами-Порта, М. Ноппен, П. Астул. Лечение спонтанного пневмоторакса: современное состояние. Европейский респираторный журнал, сентябрь 2006 г., 28 (3) 637–650.
