1, 2, 3, 4 степень + таблица
Тугоухость бывает вызвана самыми разными причинами и заметно различается по степеням. Так, лечение тугоухости 2 степени ещё можно проводить с помощью консервативных средств, тогда как тугоухость 4 степени требует обязательного ношения слухового аппарата или установки специального импланта.

Как определяется степень тугоухости?
Развитие дисфункции органов слуха, различают 4 степени тугоухости. Следующая таблица демонстрирует отличительные характеристики каждой из них:
| Степени тугоухости | Восприятие речи, м | Восприятие шепота, м | Порог слышимости, Дб |
| Тугоухость 1 степени | 6-7 | 1-3 | 25-40 |
| Тугоухость 2 степени | 4 | 1 | 41-55 |
| Тугоухость 3 степени | 1 | — | 56-70 |
| Тугоухость 4 степени | <1 | — | 71-90 |
Начальную стадию вылечить достаточно легко. К тому же, если не начать лечить болезнь на 1-2 этапе, увеличиваются риски её прогрессирования, вплоть до полной потери слуха. При 3-4 степени уже определяется инвалидность из-за значительных ограничений деятельности.
В зависимости от того, на какой громкости и частоте звучания человек воспринимает звуки, специалист и определяет степень заболевания. Всего их четыре, но прежде чем подробнее поговорить о них, необходимо узнать основные звуковые параметры.
Сила звучания
Каждый звук по-своему воздействует на ухо, что зависит от его силы звучания или громкости, которая измеряется в децибелах (дБ).
При нормальном слухе ухо человека способно различать звуки в широком диапазоне, начиная с 0 дБ. Комфортное звучание не превышает 85 дБ. При более громком звучании человек испытывает дискомфорт, а уже при 120 дБ барабанные перепонки выходят «из строя» и разрываются.
Чтобы представить разницу в силе звучания различных звуков, можно рассмотреть следующие примеры:
- зимний лес в безветренную погоду – около 0 дБ;
- шелест листьев – 20-30 дБ;
- разговорная речь на спокойных тонах – 40-60 дБ;
- шум от двигателя в салоне автомобиля – 70-80 дБ;
- громкие крики – 85-90 дБ;
- раскаты грома – 100 дБ;
- шум от отбойного молотка на расстоянии в 1 м от него – около 120 дБ.
Высота звука ⚡
По высоте звука устанавливается количество колебаний звуковой волны. Параметр измеряется в герцах (Гц): чем больше герц, тем выше тон. Наши уши различают звуки, частота которых варьируется от 16 до 20 000 Гц. Всё, что меньше 16 Гц, называется инфразвуком, а выше 20 000 – ультразвуком.
Человеческое ухо не может воспринимать ни инфразвук, ни ультразвук, однако они могут влиять на организм и психическое состояние.
Человек лучше воспринимает звуки в среднечастотном диапазоне 500-10 000 Гц. Высокочастотное (до 500 Гц) и низкочастотное (более 10 000 Гц) звучание человек не слышит либо они кажутся ему очень тихими. С возрастом планка слышимости звука неумолимо уменьшается до 16 000 Гц, так что к 50 годам слух ослабевает по естественным причинам.
Что такое тугоухость 1 степени?
- Что это такое? 1 степень – утрата слуха, которая характеризуется отсутствием восприимчивости к звукам от 26 до 40 дБ;
На расстоянии в несколько метров, при условии отсутствия посторонних звуков, человек не испытывает никаких проблем со слышимостью, различает все слова в разговоре. Однако в шумной обстановке возможность слышать речь собеседников отчетливо ухудшается. Также становится тяжело слышать шепот на расстоянии больше 2 метров.
👩🏻⚕️ Тугоухость первой степени – ещё не приговор. Если своевременно обратиться к врачу, заболевание может быть полностью или частично устранено без последствий для пациента. При тугоухости первой степени еще допускается медикаментозное лечение и применение народной медицины. Высока вероятность полного восстановления слуха. Помните, что выявленные на раннем сроке нарушения слуха обратимы. Если же проблему игнорировать, тугоухость 1 степени в процессе прогрессирования перейдёт в глухоту.
2 степень тугоухости

Что это такое у человека? Тугоухость 2 степени – это невозможность человека воспринимать разговорную речь. При этом определенные звуки он улавливает, а вот разобрать их у него получается с большим трудом. Для тугоухости 2 степени характерен такой симптом, как шум в ушах. С учетом уровня поражения различают такие виды тугоухости 2 степени:
- Кондуктивная. Ее развитие связано с препятствием, которое сосредоточено на уровне наружного уха. К таким препятствиям можно отнести наружный отит, серне пробки, повреждение слуховых косточек или барабанных перепонок.
- Нейросенсорная. Для нее характерно снижение болевого порога при восприятии звуков. Пациент ощущает болезненные ощущения, когда звук превышает порог проходимости. Повлиять на развитие недуга могут патологии слухового нерва, заболевания Маньера, аутоиммунные болезни. Развитие нейросенсорной тугоухости нередко – это результат инфекционный заболеваний, к которым можно отнести корь и менингит. Возникнуть патология может на производстве, где слишком шумно, при интоксикации свинцом или ртутью.
- Смешанная. На ее развитие оказывает влияние множество факторов. Процесс лечения этой степени тугоухости не может обойтись без применения слуховых аппаратов.
Основные симптомы при острой тугоухости 2 степени:
- падение слуха – слышимость речи не более 3-х метров;
- шумы;
- боли;
- минимальное нарушение речи;
- повышенная раздражительность;
- головная боль.
Но физиология разных людей разная. Поэтому даже при острой форме иногда симптоматика проявляется слабо и наблюдается лишь:
- ухудшение слуха;
- шумы.
🚫 Тогда пациенты не торопятся к доктору и занимаются самолечением. Что в корне неправильно. При первых же неприятных ощущениях в ушной зоне надо идти к лору. В противном случае болезнь продолжает свое развитие и из хронической формы переходит в следующую стадию тугоухости, а затем — в глухоту.
Лечение второй степени
Когда человек слышит шепот на дистанции до 1 метра, а слова, произнесенные с обычной громкостью, – не далее 4 метров, можно говорить про тугоухость 2 степени. Лечение такой патологии проводится в медицинском учреждении с помощью специальных методик и аппаратных комплексов. Иногда необходимо использование слуховых аппаратов. Кстати, это нарушение слуха приводит к тому, что больной воспринимает звуковое обращение к нему только тогда, когда его повторяют несколько раз с более громкой интонацией.
В лечении тугоухости используется три метода:
- Электростимуляция слухового нерва. Подобная процедура проводится при лечении смешанной тугоухости.
- Прием лекарственных препаратов, слухопротезирование и физиотерапия. Они необходимы для лечения нейросенсорной тугоухости.
Чтобы эффективность проводимого лечения была максимальной, кроме использования различных лекарственных средств, необходимо проходить некоторые процедуры, оказывающие положительное влияние на органы внутреннего и среднего уха. Это ощутимо сократит реабилитационный период.
- Один их часто применяемых методов – рефлексотерапия (одна из разновидностей иглоукалывания). В последнее время вместо обычных игл может применяться лазерный луч. Обе процедуры сходны по характеру и результатам воздействия. Обычный курс акупунктуры состоит из 10 процедур. При необходимости лечение повторяют с перерывами в один месяц.
- Неоднократно доказывала свое положительное действие гипербарическая оксигенация. Эта процедура подразумевает следующее. Пострадавший дышит специальной воздушной смесью, в которой повышено процентное содержание кислорода. Его молекулы, попадая в организм, оказывают положительное влияние на процесс циркуляции крови в капиллярах и улучшают работу органов слуха, что ускоряет выздоровление.
При лечении тугоухости 2 степени можно получить положительный эффект, если применять такие методики, как миостимуляция и оксигенобаротерапия. Также используют лазерное влияние и иглоукалывание. Добиться положительной динамики можно при особом продувании уха и применении флюктуирующего тока.
3 степень

Тугоухость 3 степени уже является тяжелой формой нарушения слуха. Человек не только не может вести нормальный образ жизни, но и ежедневно подвергает себя опасности, выходя на улицу. Ведь он слышит только очень громкие звуки или те, источник которых находится на расстоянии не более 2-3 метров. Таким образом, он может не услышать звук приближающегося автомобиля или падающего предмета и в результате получить серьезные травмы.
Основной причиной того, что постепенно развивается приобретенная тугоухость 3 степени , – неадекватное лечение или его полное отсутствие на ранних стадиях заболевания. Особенно быстро и поначалу незаметно прогрессирует нейросенсорная тугоухость 3 степени , лечение которой обычно требует применения правильно подобранных антибиотиков.
Кроме того, что тугоухость 3 степени можно разделить на 3 типа, ей еще присуще и несколько различных видов. Рассмотрим их.
- Двусторонняя. В данном случае проблема затрагивает оба слуховых прохода. Довольно тяжелый случай. Здесь весьма высока вероятность назначения инвалидности.
- Односторонняя. Как понятно из названия, здесь поражено только одно ухо. Второе слышит прекрасно, и чаще всего человек вполне полноценно может общаться и вести нормальную жизнь. Инвалидность не назначается.
- Прелингвальная. Этим видом тугоухости страдают дети, так как она означает, что нарушения слуха начались до того, как ребенок начал говорить. Опасность здесь заключается в том, что ребенок может получить отставания в речевом и умственном развитии.
- Постлингвальная. Это большинство всех случаев тугоухости. Нарушения слуха здесь начинаются уже после того, как человек овладел речью.
Лечение третье степени
Если заболевание было запущено и развилась его 3 степень, медикаменты уже не помогут. Терапия может остановить течение патологии, но вернуть функциональность слуховых органов уже не получится. При такой степени инвалидность дается, если тугоухость двухсторонняя.
Важно при тугоухости 3 степени приложить все усилия, чтобы не допустить развития патологических процессов, особенно, если поражение органов слуха носит двусторонний характер. Если не лечить тугоухость, перешедшую на третий этап, довольно быстро она разовьется в полную и необратимую глухоту.
Тугоухость 4 степени
- 4 степень — утрата слуха, которая характеризуется отсутствием восприимчивости к звукам от 71 до 90 дБ.
Шепот на таком этапе больной не слышит вообще, а разговорную речь различает с трудом только на расстоянии не дальше 1 метра.
Нейросенсорная тугоухость 4 степени довольно быстро перерастает в полную глухоту. Пациент плохо воспринимает даже громкие звуки не далее 1 метра, а шепота не слышит совсем.
Лечение 4 степени
При диагнозе нейросенсорная тугоухость 4 степени лечение консервативными способами редко дает значительное улучшение. Это связано с тем, что либо не удается устранить причины ее развития с помощью медикаментов, либо некоторые части слухового аппарата повреждены настолько, что восстанавливать их необходимо хирургическим путем. По этой же причине нередки случаи, когда и компенсировать потери слуха при помощи стандартных слуховых аппаратов тоже не получается. Чаще всего приходится изготавливать по индивидуальному заказу внутриушные устройства с повышенной мощностью.
И третья, и четвёртая степени консервативно уже не лечатся, поскольку лекарства не помогаю – только с применением слуховых аппаратов, которые бывают:
- Карманные. Самые дешёвые, похожи на плеер. Фиксируются на одежде больного, в ухо вставляется вкладыш, который дублирует все окружающие звуки более громко и чётко. Основная часть может маскироваться под заколку, очки, затейливую брошь. Такой вариант не советуют приобретать для детей – слишком просто сорвать аппарат с одежды и повредить его, слишком он заметен.
- Заушные. Наиболее распространённые слуховые аппараты, которые применяются при значительной степени снижения слуха. Работают по тому же принципу, что карманные, но основная часть располагается за ухом больного и легко маскируется волосами. Более предпочтительны для детей.
- Внутриушные. Очень дорогой вариант, который изготавливается по слепку уха конкретного пациента. Представляет собой маленький вкладыш, который вставляется в ухо и остаётся в нём дублировать все звуки, при этом совершенно невидимый со стороны. Хорошо подходит детям, которые стесняются болезни, а для пожилых людей, страдающих рассеянностью, практически не используется – на ночь оставлять его в ухе не рекомендуется.
Оформление инвалидности
Тугоухость 4 степени дает больному право подать документы на получение 3 группы инвалидности. В самых тяжелых случаях даже возможна 2 группа, но лишь временно, пока больной не адаптируется к жизни в социуме и не освоит навыки сурдоречи.
👨🏻⚕️ Для получения инвалидности необходимо пройти полное обследование и предоставить большой комплект документов, в том числе и историю болезни.
Оформленная инвалидность дает возможность больному пользоваться некоторыми социальными льготами, получать небольшую пенсию, компенсацию за приобретение слухового аппарата и других технических средств первой необходимости. Инвалидность должна подтверждаться через переосвидетельствование примерно раз в год. Если за 4 года подряд не произошло заметных улучшений, группа может быть оставлена пожизненно.
Степени потери слуха — разбираемся в деталях
 Измерение громкости звука происходит в таких единицах, как децибелы (дБ). Частота звуковых колебаний (возможность исполнения процесса в единицу времени) измеряется в герцах (Гц).
Измерение громкости звука происходит в таких единицах, как децибелы (дБ). Частота звуковых колебаний (возможность исполнения процесса в единицу времени) измеряется в герцах (Гц).Как глаза человека являются средством визуального познания окружающего мира, так и уши позволяют слышать дорогие ему голоса, наслаждаться музыкой или принять решение об эвакуации в случае срабатывания пожарной тревоги.
Как и потеря зрения, нарушение слуха происходит индивидуально в каждом ухе и может иметь разную степень с каждой из сторон.
И ровно так же, как офтальмолог определяет уровень коррекции для подбора необходимой пары очков, специалист по слуху диагностирует степень потери слуха.
Процедура тестирования слуха предполагает определение необходимого уровня громкости для того, чтобы ухо уловило звук определённой частоты. При оценке данной возможности используются такие показатели, как дБ (децибел) и Гц (герц). Для того, чтобы понять значение и соотнести этих параметры, был подготовлен данный материал.
Измеряем звук
Измерение громкости звука происходит в таких единицах, как децибелы (дБ). Для более ясного представления о громкости звучания тех или иных явлений стоит ознакомиться со следующими значениями:
- обычная беседа – 50 дБ;
- окружающий бытовой шум – 60-70 дБ;
- эстрадный концерт – 110-120 дБ;
- звук выстрела 140-170 дБ.
Продолжительное воздействие на органы уха звуков от 85 дБ и выше способно привести к нарушениям слуха. Шумы в 120 дБ доставляют явное неудобство, а при 140 дБ достигается болевой порог.
Частота звуковых колебаний (возможность исполнения процесса в единицу времени) измеряется в герцах (Гц). Например, частота 100 Гц означает, что звуковая волна совершает 100 колебаний за одну секунду. При выявлении нарушений слуха измеряют способность уха слышать звуки в диапазоне от 250 Гц до 8000 Гц. Это обусловлено тем, что этот промежуток охватывает все речевые частоты и наиболее важен для человеческого общения.
Степени потери слуха
Специалист по аудиометрии, анализируя данные, отображаемые в дБ и Гц, выявляет нарушения, возникшие в каждом ухе. Величина этих показателей указывает на одну из следующих степеней потери слуха:
- Лёгкая потеря слуха. Не создаёт трудностей в приватной беседе. Однако возникают сложности при разборе некоторых слов в условиях постороннего шума. На графике это будет выглядеть, как возможность распознавать звуки речевых частот от 26 до 40 дБ.
- Умеренная потеря слуха. Для этой степени характерны частые переспрашивания, а так же регулярные просьбы повторить сказанное в личной беседе или по телефону. Технически это будет отображаться на уровне от 40 до 69 дБ. Эти две стадии, как правило, поддаются эффективной корректировке благодаря использованию слуховых аппаратов.
- Тяжёлая потеря слуха. Предполагает использование слухового аппарата или же обладание навыком чтения по губам для того, чтобы понять сказанное собеседником. Слышимость звуков при такой степени потери слуха составляет от 70 до 94 дБ.
- Глубокая потеря слуха. При развитии недуга до такой степени человек может слышать только очень громкие звуки. Да и те не будут отличаться чёткостью без использования специализированных средств. Некоторые предпочитаю обходиться языком жестов в подобной ситуации, ведь они не могут распознать звук ниже 95 дБ.
Как измерить потерю слуха?
Не стоит пытаться самостоятельно определить степень или вылечить развившуюся тугоухость. Так же не стоит пытаться это сделать, прибегая к помощи «чудо-приборов», продающихся на страницах газет, в телемагазинах или на неспециализированных сайтах. Оптимальным решением станет запись на приём к квалифицированному специалисту. Мы нашли центры слуха и слухопротезирования практически все всех городах РФ.
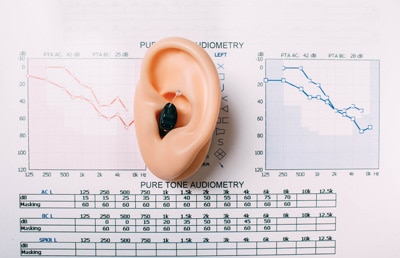
Проведя серию аудиометрических тестов для определения способностей слуха, аудиолог сделает заключение в виде аудиограммы. Это своеобразный график, отображающий самые тихие звуки, которые вы смогли услышать. Вертикальная ось указывает на громкость воспроизводимого звука определённой частоты и начинается со значения в -10 дБ. Соответственно горизонтальная шкала является показателем того, на какой частоте воспроизводился звук. На графике всегда будет находиться 2 кривые. Одна отображает слышимость правого уха, вторая – левого.
Отталкиваясь от показателей аудиограммы, в совокупности с предоставленной вами информацией об образе жизни, специалист подбирает оптимальную программу коррекции. Борьба с потерей слуха – совместная работа, помогите вашему доктору сделать вашу жизнь счастливее. Ведь тугоухость, которую не подвергли лечению, чревата развитием множества сопутствующих проблем. Среди них: депрессия, деменция и болезнь Альцгеймера.
Степени тугоухости
Тугоухость – это патологическое состояние, характеризующееся снижением слуха и затрудненным восприятием разговорной речи. Встречается достаточно часто, особенно у пожилых. Однако в наши дни намечается тенденция к более раннему развитию тугоухости, в том числе среди молодежи и детей. В зависимости от того, насколько ослаблен слух, тугоухость делится на различные степени.
Что такое децибелы и герцы
Любой звук или шум можно охарактеризовать двумя параметрами: высотой и силой звучания.
Высота звука
Высота звука определяется количеством колебаний звуковой волны и выражается в герцах (Гц): чем больше герц, тем выше тон. Например, самая первая белая клавиша слева на обычном фортепиано («ля» субконтроктавы) издает низкий звук с частотой 27,500 Гц, а самая последняя белая клавиша справа («до» пятой октавы) выдает 4186,0 Гц.
Ухо человека способно различать звуки в пределах 16–20 000 Гц. Все, что меньше 16 Гц, называют инфразвуком, а свыше 20 000 – ультразвуком. Как ультразвук, так и инфразвук человеческим ухом не воспринимаются, но могут влиять на организм и психику.
По частоте все слышимые звуки можно разделить на высоко-, средне- и низкочастотные. К низкочастотным относятся звуки до 500 Гц, к среднечастотным – в пределах 500–10 000 Гц, к высокочастотным – все звуки с частотой более 10 000 Гц. Человеческое ухо при одинаковой силе воздействия лучше слышит именно среднечастотные звуки, которые воспринимаются более громкими. Соответственно низко- и высокочастотные «слышатся» более тихими, а то и вовсе «перестают звучать». В целом после 40–50 лет верхняя граница слышимости звуков снижается с 20 000 до 16 000 Гц.
Сила звучания
 При воздействии на ухо очень громкого звука может случиться разрыв барабанной перепонки. На рисунке снизу — нормальная перепонка, вверху — перепонка с дефектом.
При воздействии на ухо очень громкого звука может случиться разрыв барабанной перепонки. На рисунке снизу — нормальная перепонка, вверху — перепонка с дефектом.Любой звук может воздействовать на орган слуха по-разному. Это зависит от его силы звучания, или громкости, которая измеряется в децибелах (дБ).
Нормальный слух способен различать звуки начиная от 0 дБ и выше. При воздействии громкого звука силой более 120 дБ возможен разрыв барабанной перепонки.
Наиболее комфортно ухо человека чувствует себя в диапазоне до 80–85 дБ.
Для сравнения:
- зимний лес в безветренную погоду – около 0 дБ,
- шелест листьев в лесу, парке – 20–30 дБ,
- обычная разговорная речь, работа в офисе – 40–60 дБ,
- шум от двигателя в салоне автомобиля – 70–80 дБ,
- громкие крики – 85–90 дБ,
- раскаты грома – 100 дБ,
- отбойный молоток на расстоянии в 1 метр от него – около 120 дБ.
Степени тугоухости относительно силы громкости
Обычно различают следующие степени потери слуха:
- Нормальный слух – человек слышит звуки в интервале от 0 до 25 дБ и выше. Он различает шелест листвы, пение птиц в лесу, тиканье настенных часов и т. п.
- Тугоухость:
- I степень (легкая) – человек начинает слышать звуки от 26–40 дБ.
- II степень (умеренная) — порог восприятия звуков начинается от 40–55 дБ.
- III степень (тяжелая) – слышит звуки от 56–70 дБ.
- IV степень (глубокая) – от 71–90 дБ.
- Глухота – это состояние, когда человек не слышит звук громкостью более 90 дБ.
Сокращенный вариант степеней тугоухости:
- Легкая степень – способность воспринимать звуки менее 50 дБ. Человек понимает разговорную речь практически в полном объеме на расстоянии более 1 м.
- Средняя степень – порог восприятия звуков начинается при громкости от 50–70 дБ. Общение друг с другом затруднено, т. к. в этом случае человек слышит хорошо речь на расстоянии до 1 м.
- Тяжелая степень – более 70 дБ. Речь обычной интенсивности уже не слышна или неразборчива у самого уха. Приходится кричать или пользоваться специальным слуховым аппаратом.
В повседневной практической жизни специалисты могут использовать и другую классификацию потери слуха:
- Нормальный слух. Человек слышит разговорную речь и шепот на расстоянии более 6 м.
- Легкая степень потери слуха. Разговорную речь человек понимает с расстояния более 6 м, однако шепот слышит уже не более чем в 3–6 метрах от себя. Пациент может различать речь даже при постороннем шуме.
- Умеренная степень потери слуха. Шепот различает на расстоянии не более 1–3 м, а обычную разговорную речь – до 4–6 м. Восприятие речи может нарушаться при постороннем шуме.
- Значительная степень потери слуха. Разговорная речь слышна не далее как на расстоянии 2–4 м, а шепот – до 0,5–1 м. Отмечается неразборчивое восприятие слов, некоторые отдельные фразы или слова приходится повторять несколько раз.
- Тяжелая степень. Шепот практически не различает даже у самого уха, разговорную речь даже при крике различает с трудом на расстоянии менее 2 м. Больше читает по губам.
Степени потери слуха относительно высоты звуков
- I группа. Пациенты способны воспринимать только низкие частоты в пределах 125–150 Гц. Они реагируют только на низкий и громкий голос.
- II группа. В этом случае становятся доступными для восприятия более высокие частоты, которые находятся в пределах от 150 до 500 Гц. Обычно становятся различимыми для восприятия простые разговорные гласные «о», «у».
- III группа. Хорошее восприятие низких и средних частот (до 1000 Гц). Такие пациенты уже слушают музыку, различают звонок в дверь, слышат почти все гласные, улавливают смысл простых фраз и отдельных слов.
- IV группа. Становятся доступными для восприятия частоты до 2000 Гц. Пациенты различают почти все звуки, а также отдельные фразы и слова. Понимают речь.
Данная классификация потери слуха важна не только для правильного подбора слухового аппарата, но и определения детей в обычную или специализированную школу для слабослышащих детей.
Диагностика снижения слуха
 Определить степень снижения слуха у пациента поможет аудиометрия.
Определить степень снижения слуха у пациента поможет аудиометрия.Наиболее точными достоверным способом выявить и определить степень снижения слуха является аудиометрия. Для этой цели пациенту надеваются специальные наушники, в которые подается сигнал соответствующих частот и силы. Если испытуемый слышит сигнал, то он дает об этом знать нажатием кнопки прибора или кивком головы. По результатам аудиометрии строят соответствующую кривую слухового восприятия (аудиограмму), анализ которой позволяет не только выявить степень снижения слуха, но и в некоторых ситуациях получить более углубленное представление о природе тугоухости.
Иногда при проведении аудиометрии не надевают наушники, а используют камертон или просто произносят определенные слова на некотором расстоянии от пациента.
Когда следует обязательно обратиться к врачу
Обратиться к ЛОР-врачу необходимо, если вы заметили следующее:
- Вы стали поворачивать голову в сторону того, кто говорит, и при этом напрягаетесь, чтобы услышать его.
- Проживающие с вами родные или пришедшие в гости друзья делают замечание по поводу того, что вы слишком громко стали включать телевизор, радио, плеер.
- Звонок в дверь звучит теперь не так отчетливо, как раньше, или вы вообще перестали его слышать.
- При разговоре по телефону вы просите собеседника говорить более громко и четко.
- Стали просить повторить то, что вам сказали еще раз.
- Если вокруг шумят, то услышать собеседника и понять, о чем он говорит, становится гораздо труднее.
Несмотря на то что причины развития тугоухости могут быть самыми разнообразными, в целом чем раньше установлен верный диагноз и начато лечение, тем лучше результаты и тем больше вероятности того, что слух сохранится еще на долгие годы.
Смотрите популярные статьи
Тугоухость 1, 2, 3 и 4 степени: лечение, инвалидность
Тугоухостью называют нарушение восприятия звуков, которое возникает вследствие патологических изменений в работе слухового аппарата человека. Люди, страдающие этим заболеванием, теряют способность воспринимать звуки низких частот, на которых осуществляется веcь процесс общения друг с другом. Со временем, в зависимости от степени тугоухости, их порог слышимости повышается все больше и больше, что может привести к полной потере слуха.
В зависимости от локализации нарушений в ухе различают три типа болезни: нейросенсорную, кондуктивную и смешанную.
Нейросенсорный тип
Нейросенсорный тип заболевания, или как его часто именуют – сенсоневральная тугоухость, характеризуется нарушениями восприятия звуков непосредственно во внутреннем ухе, где происходит передача звуковых колебаний на нерв.
Часто при данном типе заболевания патологическим изменениям подвергается не только звуковоспринимающий аппарат, но и центры слуха в височных долях головного мозга, что еще более ухудшает слышимость у больного.

Все три ушных отдела могут быть поражены болезнью
Есть множество причин для развития сенсоневральных патологических изменений как во взрослом возрасте, так и у маленьких детей. Обычно все они связаны с нарушением кровоснабжения или повышением давления во внутреннем ухе.
Кондуктивный тип
Кондуктивная тугоухость связана с нарушениями в работе звукопроводящего аппарата человека, вследствие чего не все звуковые волны достигают внутреннего уха, откуда сенсорная информация направляется для обработки в большие полушария головного мозга.

Врач в первую очередь должен определить локализацию патологии в ушном проходе
Причинами такого типа заболевания считают новообразования и патологии развития в наружном ухе или в барабанной полости.
Смешанный тип
Обычно у человека наблюдается лишь сенсоневральный либо кондуктивный тип заболевания, однако, случается и так, что нарушения наблюдаются сразу во всех отделах уха, тогда можно говорить о смешанной тугоухости.
Если для первых двух типов характерно наличие хотя бы одной причины для возникновений нарушений слуха, то при смешанном типе их обычно сразу несколько.
Стадии развития заболевания
Если у детей чаще всего различают острую стадию болезни, то с годами она имеет свойство медленно прогрессировать и переходить в хроническую тугоухость.

Дети подвергаются ухудшению слышимости ничуть не реже взрослых
В зависимости от порога слышимости (минимальный уровень звука, который способен улавливать слуховой аппарат человека) у больного принято различать 4 степени (стадии) хронического заболевания.
1-я степень
Тугоухость 1 степени характеризуется относительно небольшим снижением слышимости. От нормы в 20 Дц слуховой порог повышается лишь до 40 Дц.
На расстоянии в несколько метров, при условии отсутствия посторонних звуков, человек не испытывает никаких проблем со слышимостью, различает все слова в разговоре. Однако в шумной обстановке возможность слышать речь собеседников отчетливо ухудшается. Также становится тяжело слышать шепот на расстоянии больше 2 метров.
Проблема раннего этапа болезни в том, что человек редко замечает то, что начал хуже слышать, так как изменения в начале незначительные. Поэтому очень редко наблюдаются обращения к врачу, а ведь именно в начале легче всего замедлить прогрессирование заболевания при помощи медикаментозного лечения.
Особенно тяжело определить первую степень у ребенка, так как жалобы практически всегда отсутствуют.
2-я степень
2 степень отличается прогрессирующей потерей способности нормально слышать и изменением порога до 55 Дц включительно.
У людей на этой стадии слух начинает стремительно падать, они уже не могут нормально слышать даже при отсутствии посторонних шумов. Шепот они не могут различить на расстоянии больше метра, а обычную речь – на расстоянии больше 4 метров.
На этом этапе сильнее проявляются симптомы болезни, ведь человек часто начинает переспрашивать во время разговора, особенно по телефону. Также появляется необходимость слушать музыку или смотреть телевизор на более высокой громкости, чем раньше. У детей также начинают появляться жалобы на то, что они стали хуже слышать.
На 2-й стадии необходимо как можно быстрее обратиться к врачу. Медикаменты все еще являются эффективными, поэтому своевременное лечение может обезопасить от полной глухоты в будущем.
3-я степень
Если при первых двух стадиях больной не подвергался лечению, или же предполагаемый эфеект оно не оказало, то болезнь перерастает в тяжелую 3 степень. Порог достигает значения 70 Дц, человек полностью не слышит на расстоянии более двух метров и не различает шепот.
Эта стадия считается тяжелой формой заболевания, ведь человеку становится необычайно трудно общаться с окружающими, комфортно учиться и работать. Если начать медикаментозное лечение так поздно, то, к сожалению, ожыдаемого результата оно может не принести.
4-я степень
Самой тяжелой формой ухудшения слуха считается тугоухость 4 степени. К сожалению, она нередко перерастает в полную глухоту. По данным аудиометрии порог слышимости достигает неутешительных значений в 70 Дц, и даже самые громкие звуки слышать становится необычайно трудно.
Шепот на таком этапе больной не слышит вообще, а разговорную речь различает с трудом только на расстоянии не дальше 1 метра. Основным заданием врачей в этот период считается не дать порогу подняться до значений выше 90 Дц, ведь в таком случае ухо не сможет воспринимать звуки любой частоты и громкости. Наступит глухота.
Инвалидность и служба в армии
В соответствии с законами МОЗ инвалидность 3-й степени может получить человек с тугоухостью 3-4 степени на лучше слышащем ухе. Обычно в эту категорию попадают больные с двусторонней тугоухостью на последней стадии.

Пожилые люди часто получают инвалидность именно из-за потери слуха
Тем не менее, юношам с тяжелой стадией болезни даже в случае поражения одного уха армия противопоказана в большинстве случаев. Более подробно можно судить лишь по аудиограмме.
Часто у детей острая формая болезни прогрессирует очень быстро, и они получают инвалидность в довольно молодом возрсте. Обычно они посещают специализированные школы для детей с нарушением слуха, где им помагают выучить язык глухонемых.
Современные методы лечения
Лечение всегда напрямую зависит от степени тяжести заболевания. К сожалению, больным на тяжелой стадии медикаментозное лечение в большинстве случаев уже не помагает, им не обойтись без установки слухового аппарата.
Однако, если вовремя обратиться к врачу и начать принимать лекарства, то снижение слуха можно существенно замедлить еще на начальном этапе.
Лекарственные препараты
В современной медицине часто практикуется применение ноотропных препаратов. Они обладают выраженным антигипоксическим свойством, то есть уменьшают недостаточное насыщение крови кислородом. В результате кровоснабжение внутреннего уха улучшается и увеличивается приток питательных веществ к аккустическому нерву.

Установка кохлеарного импланта изменила жизнь миллионов людей
Также ноотропы считаются отличными нейропротекторами, они защищают миелиновую оболочку нервов, тем самым укрепляя нервную ткань в целом.
При тяжелых нарушениях слуха подобные препараты назначают внутривенно в течении 2-х недель, затем лечение продолжается еще несколько месяцев, но лекарства вводятся уже внутримышечно.
На втором месте по популярности находятся антигистаминные препараты. Все дело в том, что часто проблемы со слухом сопровождаются нарушениями в лабиринте внутреннего уха, который является главной частью вестибулярного аппарата. Антигистаминные средства помагают уменьшить давление в лабиринте, тем самым улучшая кровоотток.
Когда медикаменты больше не помагают
Действительно, на поздних этапах болезни медикаментозное лечение нередко теряет свою эффективность. Многие больные ради того, чтобы получить возможность вернуть радость общения с окружающими, начинают использовать искусственные слуховые аппараты.
К счастью, современные конструкции имеют небольшие размеры, благодаря чему они практически незаметны для окружающих, а по качеству новые аппараты намного превосходят своих предшественников.
Для тех, кому не подходит использование аппарата, врачи предлагают оперативное решение проблемы – установку кохлеарного имплантата. Эта операция подходит тем, у кого нарушения вызваны патологическими изменениями во внутреннем ухе, а именно в кортиевом органе, который воспринимает и передает звуковые колебания на слуховой нерв. Имплант полностью берет все его функции на себя, тем самым раз и навсегда решив проблемы со слышимостью у пациента.
Тугоухость — потеря слуха
Тугоухость – это потеря слуха на одно или оба уха. Для такого явления есть много причин и ухудшение слуха может возникнуть в любом возрасте, но наиболее это распространено среди людей старше 60 лет.
 Хорошей новостью является то, что существует множество различных решений данной проблемы в том числе и слуховые аппараты.
Хорошей новостью является то, что существует множество различных решений данной проблемы в том числе и слуховые аппараты.Узнав больше о симптомах, причинах, тестах, методах лечения и профилактике потери слуха, легче понять, как это влияет на вас или вашего близкого человека и что вы можете с этим сделать.
Потеря слуха – сновные факты
Согласно статистике :
- Более 5% населения мира — или 466 миллионов человек (432 миллиона взрослых людей и 34 миллиона детей) — страдают от инвалидизирующей потери слуха.
- Согласно оценкам, к 2050 году более 900 млн человек будут страдать от инвалидизирующей потери слуха.
- Примерно каждый третий человек в возрасте старше 65 лет страдает от инвалидизирующей потери слуха. Самая высокая распространенность этого состояния в данной возрастной группе отмечается в Южной Азии, Тихоокеанском регионе Азии и в Африке к югу от Сахары.
- Потеря слуха может развиваться по генетическим причинам, в качестве осложнений во время родов, а также в результате некоторых инфекционных болезней, хронических ушных инфекций, употребления некоторых лекарственных средств, воздействия чрезмерного шума и старения.
- 60% случаев потери слуха у детей вызваны предотвратимыми причинами.
- 1,1 миллиарда молодых людей (в возрасте 12-35 лет) подвергаются риску потери слуха в результате воздействия шума в местах отдыха и развлечений.
- Нерешенная проблема потери слуха обходится ежегодно в 750 миллиардов долларов США (2) в глобальных масштабах. Мероприятия по профилактике, выявлению и принятию мер в отношении потери слуха эффективны по затратам и могут обеспечить значительные преимущества для людей.
- Раннее выявление потери слуха является преимуществом для людей с потерей слуха, также им могут быть полезными слуховые аппараты, кохлеарные имплантаты и другие вспомогательные средства; субтитры и обучение языку жестов, а также другие формы помощи в обучении и социальной поддержки.
Типы потери слуха
Существует три основных типа потери слуха, подробнее о типах потери слуха.
- Кондуктивная потеря слуха вызвана механическим препятствием в наружном или среднем ухе или закупоркой ушного канала, таким как ушная сера например, которая блокирует попадание звука в барабанную перепонку. Также таким препятствием может выступать отосклероз, порок развития внешнего уха, наружный отит, опухоль. Такое нарушение слуха может быть постоянным, но чаще это временное явление и поддается лечению.
- Нейросенсорная тугоухость (сенсоневральная )является наиболее распространенным типом потери слуха. Данный тип постоянен и вызван повреждением крошечных волосковидных клеток во внутреннем ухе или слуховом нерве. Слуховой нерв несет важную информацию о громкости и частоте звука в мозг. Нейросенсорная потеря слуха является самым распространеным типом потери среди взрослых людей. Сенсоневральная потеря слуха часто приводит к трудностям в понимании речи, даже если она достаточно громкая.
- Смешанная потеря слуха формируется из факторов как нейросенсорной, так и кондуктивной потери слуха.
Симптомы потери слуха
Симптомы потери слуха могут варьироваться в зависимости от типа потери, причин и степени потери слуха.
Как правило, люди с потерей слуха могут наблюдать следующие симптомы:
- Часто просить повторить сказанное, переспрашивать.
- Желание увеличить громкость телевизора или радио.
- Трудности в понимании повседневной беседы.
- Избегать места или ситуации, которые когда-то были комфортными. Например беседа на оживленной улице.
- Возникновение чувства, что все слышишь нормально, но не понимаешь.
- Сложность общения в шумных ситуациях, таких как рестораны, оживленные семейные встречи, в машине или на групповых встречах.
- Шум в ушах или звон в ушах
Причины потери слуха
Существует множество причин потери слуха. Очень важно определить истинную причину нарушения слуха, чтобы дальнейшее лечение было правильным. Например, ушная сера, блокирующая ушной канал, вызывает временную кондуктивную потерю слуха, в то время как длительное воздействие чрезмерно громкого шума вызывает постоянную нейросенсорную потерю слуха.
Потеря слуха может быть вызвана любой из следующих причин:
- Невринома слухового нерва.
- Шумовое воздействие, например стрельба оружия.
- Травма головы.
- Пресбиакузис – возрастная потеря слуха. Рассматривается рядом исследователей как дегенеративный процесс, хотя в настоящее время обусловленность этого заболевания именно возрастными изменениями всё ещё не доказана.
- Прием ототоксичных лекарств.
- Генетические факторы.
- Заболевания, такие как болезнь Меньера, отосклероз, эпидемический паротит или аутоиммунное заболевание.
Тесты на потерю слуха
Если вы подозреваете, что у вас есть нарушение слуха, очень важно обратиться к квалифицированному специалисту по слухопротезированию. На данные момент, исследование потери слуха широко доступно, это простой процесс для пациента и абсолютно безболезненное. Врач-сурдолог начнет с тщательного изучения вашей истории и задаст вопросы о вашем образе жизни и о проблемах, с которыми вы сталкиваетесь в общении.
В первую очередь, специалист по слухопротезированию проведет визуальный осмотр вашего слухового канала и барабанной перепонки, используя специальный инструмент – отоскоп. Это позволить определить, что способствует потере слуха, например, ушная сера.
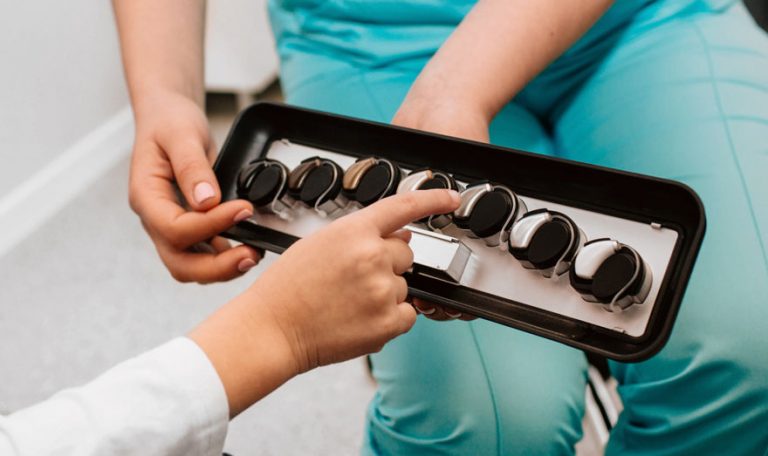
 Тест слуха с помощью аудиометра называется – тональная аудиометрия, такой тест проводит врач-сурдолог.
Тест слуха с помощью аудиометра называется – тональная аудиометрия, такой тест проводит врач-сурдолог.Исследование, позволяет определить порог слышимости (в децибелах) на типовых частот в диапазоне (125—8000 Гц).
Для полной проверки слуха во всём диапазоне частот применяется тестирование в расширенном частотном диапазоне (125—20 000 Гц).
Такое исследование полезно для определения не только степени потери слуха, но и частоты, на которую потеря слуха больше всего влияет.
Также вы можете пройти речевой тест (речевая аудиометрия). Результат речевой аудиометрии зависит не только от слуха, но и от когнитивных функций, таких как память и понимание речи.
Если специалист по слуховым аппаратам сочтет это необходимым, вас также могут попросить использовать беруши во время тестов на акустические рефлексы. Другой тест под названием тимпанометрия проверяет функцию вашей барабанной перепонки.
Результаты теста воспроизводятся на графике, называемом аудиограммой . Аудиограмма отображает самые тихие звуки, которые вы можете услышать на разных частотах. Результаты исследования позволят вашему специалисту по слухопротезированию оценить вашу потерю слуха и, при необходимости, разработать правильный план лечения.
Также существует онлайн проверка слуха. Конечно, онлайн-тест слуха не может заменить профессиональный тест, проведенный специалистом по слухопротезированию, но он может стать хорошим началом для изучения вашего нарушения слуха.
Что будет если не лечить нарушение слуха
Потеря слуха, без лечения, может иметь далеко идущие негативные последствия для вас и ваших близких, такие как:
К счастью, потеря слуха это изученное явление и часто лечится с помощью слуховых аппаратов.
Лечение потери слуха
Потеря слуха – это понятое заболевание, в котором есть много проверенных вариантов лечения. Поиск подходящего лечения является совместным процесс между вами и вашим специалистом по слухопротезированию, который учитывает следующие факторы:
- Причина потери слуха, если известно.
- Тип потери слуха.
- Ваш возраст и ваши потребности в общении.
- Ваш образ жизни.
- Ваши косметические предпочтения.
- Ваш бюджет.
Некоторые виды потери слуха, особенно кондуктивные, могут быть скорректированы с помощью хирургии.
Наиболее распространенным методом лечения нейросенсорной тугоухости являются правильно подобранные слуховые аппараты . Слуховые аппараты представлены в различных стилях, цветах, размерах, с разным технологическим уровнем и ценой.
Профилактика потери слуха
 Существуют различные способы профилактики потери слуха или остановки процесса ухудшения слуха.
Существуют различные способы профилактики потери слуха или остановки процесса ухудшения слуха.Много случаев потери слуха у взрослых связано с воздействием шума. Некоторые шумовые ситуации могут увеличить риск развития потери слуха.
Эту причину легче всего предотвратить путем ограничения воздействия громкого шума и использования средств защиты слуха, избегайте чрезмерного воздействия шума
Средства защиты органов слуха обычно выпускаются в форме берушей или наушников с шумоподавлением. Беруши для ушей сделаны из акустически непроницаемых материалов. При правильном размере и посадке в ухе, они могут обеспечить хорошую защиту слуха.
Наушники с шумоподавлением – обеспечивают большую защиту от длительного или более высокого уровня шума. Эти устройства работают, закрывая все ухо, чтобы подавлять громкие шумы.
Дети и потеря слуха
Потеря слуха вредна для людей всех возрастов, но для детей она имеет особые последствия. Поскольку для развития речи маленькие дети должны слышать, хороший слух является основой для развития устной речи, социального развития и успеха в образовании.
Большинство больниц проверяют каждого новорожденного на возможную потерю слуха . Младенцы, выявленные при скрининге, направляются на дальнейшее тестирование, чтобы подтвердить наличие потери слуха и собрать больше информации, чтобы можно было принять решение относительно вмешательства. Если у вашего ребенка потеря слуха, вам рекомендуется поговорить с детским аудиологом. Детская аудиология – это область, специализирующаяся на специфических особенностях потери слуха у младенцев и детей.
Потеря слуха у детей может быть вызвана врожденными факторами, травмой головы, лекарствами, детскими болезнями, постоянными инфекциями среднего уха, деформациями слухового прохода или неправильной работой барабанной перепонки. Лечение потери слуха у детей во многом зависит от первопричины. Как правило, выявление причины потери слуха и вмешательство до 6-месячного возраста значительно улучшает дальнейшие результаты.
Что дальше?
Мы знаем, что если у вас потеря слуха или кто-то из ваших близких страдает таким нарушением, это может вызывать подавляющие и немного запутанные чувства. Поэтому мы предлагаем вам глубже погрузиться в изучение информации на нашем сайте, пока вы не будете готовы обратиться за помощью к специалисту. Наш каталог центров по слухопротезированию поможет вам с поиском специалиста по слухопротезированию и слуховым аппаратам, аудиолога или сурдолога.
Сенсоневральная тугоухость — причины, формы, степени, признаки, диагностика, лечение
29 августа 2016 г.
Сенсоневральная тугоухость: как остановить снижение слуха
Сенсоневральная тугоухость – это снижение слуха, обусловленное заболеванием внутреннего уха, слухового нерва или центральных отделов головного мозга (ствол мозга или слуховая кора).
Сенсоневральная тугоухость заметно влияет на качество жизни пациентов, а в последние годы отмечается неуклонный рост числа больных с данной патологией.
Причины и виды сенсоневральной тугоухости
Генетически обусловленная сенсоневральная тугоухость – наследственная форма заболевания органа слуха. Согласно данным последних исследований, более 50% всех случаев врожденной и ранней детской тугоухости связаны с наследственными причинами. Считается, что каждый восьмой житель Земли является носителем одного из генов, вызывающих рецессивную тугоухость.
Самым значимым для развития тугоухости оказался ген коннексина 26 (GJB2). Только одно изменение в этом гене, которое обозначается как мутация 35delG, отвечает за 51% всех случаев в рождении ранней детской тугоухости. Известны и другие изменения в этом гене.
Благодаря проведенным исследованиям, известно, что в нашей стране каждый 46 житель является носителем мутации 35delG. Поэтому, как это ни печально, вероятность встречи носителей измененного гена достаточно высока.
Формы тугоухости
Среди всех случаев врожденной тугоухости и/или глухоты синдромальная патология составляет 20-30%, несиндромальная до 70-80%.
Несиндромальная форма тугоухости – форма тугоухости, при которой снижение слуха не сопровождается другими признаками или заболеваниями других органов и систем, которые передавались бы по наследству вместе с тугоухостью.
Синдромальная форма – тугоухость, сопровождающаяся сопутствующими синдромами (например, синдром Пендреда — это синдром, характеризующийся сочетанием нарушения слуха и функции щитовидной железы).
Приобретенная сенсоневральная тугоухость. Причины приобретенной сенсоневральной тугоухости могут быть следующими:
- Причины, связанные с беременностью матери и родами (малый вес при рождении или недоношенность, гипоксия плода, родовые травмы, болезни матери).
- Ототоксические вещества.
- Хронические отиты.
- Акустическая травма.
- Вирусные инфекции: краснуха, корь, свинка, менингит, грипп, цитомегаловирус, токсоплазмоз и др.
- Сосудистые нарушения и болезни обмена: артериальная гипертония, сахарный диабет.
- Невринома VIII пары ЧМН.
- Черепно-мозговые травмы.
- Болезнь Меньера.
- Баротравма.
- Наследственные факторы.
- Пресбиакузис.
- Шум, вибрация и др.
Также сенсоневральную тугоухость можно подразделить на прелингвальную, сформировавшуюся в доречевом периоде, и постлингвальную, возникшую уже после формирования речи.
Степени снижения слуха
| Степень | Шепотная речь | Разговорная речь |
| 1 степень: 26-40 дБ | до 3 метров | до 6 метров |
| 2 степень: 41-55 дБ | до 0,5 метра | до 3 метров |
| 3 степень: 56-70 дБ | у уха | до 0,5 метра |
| 4 степень: 71-90 дБ | не слышна | Громкая речь у уха |
Все врожденные формы тугоухости являются прелингвальными, но не все прелингвальные формы тугоухости являются врожденными. От правильности понимания данного вопроса зависят успех сурдологической реабилитации пациента и адекватный способ акустической коррекции.
Признаки тугоухости
Симптомами сенсоневральной тугоухости могут быть снижение слуха, шум в ушах, искаженное восприятие звуков, ухудшение слуха в шумной обстановке, затруднение в различении и локализации источника звуков, нарушение переносимости к небольшому шуму, а также:
- необходимость следить за губами собеседника;
- сложности общения и восприятия речи в группе людей: в театре, в кино, на лекции, в транспорте;
- ощущение, что с Вами разговаривают шепотом;
- необходимость увеличения громкости телевизора или радио;
- проблемы общения по телефону;
- постоянное переспрашивание;
- затруднение разборчивости речи собеседника, находящегося сзади.
ТЕСТ: «ХОРОШО ЛИ ВЫ СЛЫШИТЕ?»
|
|
|
|
|
|
|
|
Если хотя бы на несколько вопросов вы ответили «да», вам следует обратиться к врачу-сурдологу, который проведет все необходимые обследования. Практически любую проблему со слухом можно решить, если заметить ее вовремя.
Диагностика сенсоневральной тугоухости
Диагностика тугоухости требует комплексного подхода и обязательных инструментальных методов обследования всех отделов слухового анализатора. Прежде всего, пациент должен быть осмотрен ЛОР-врачом для исключения патологии наружного уха (серная пробка, воспаление, аномалии развития, инородные тела и др.).
Затем обязательно проведение камертональных проб, тональной пороговой аудиометрии, по показаниям возможно проведение аудиометрия в расширенном диапазоне частот (свыше 8000 Гц).
Для уточнения вида нарушения слуха показано проведение объективной диагностики состояния среднего уха и акустических рефлексов с помощью импедансометрии. Данная методика позволяет уточнить, какой механизм нарушения слуха страдает (звукопроведение или звуковосприятие), оценит состояние слухового нерва и работу проводящих путей слухового анализатора на уровне ствола мозга.
Современный метод диагностики состояния слуховой системы — отоакустическая эмиссия (задержанная и на частоте продукта искажения) оценивает работоспособность чувствительных слуховых клеток внутреннего уха, что особенно информативно для объективной диагностики слуха у детей, а у взрослых — для исключения ретрокохлеарной патологии (невринома слухового нерва и др.).
По показаниям для уточнения топики поражения слухового анализатора возможно проведение регистрации слуховых вызванных потенциалов, позволяющих оценить состояние слухового нерва и слуховых стволовых ядер разного уровня. Зачастую снижению слуха могут сопутствовать головокружение, шум и заложенность в ушах.
В ГУТА КЛИНИК имеется уникальная возможность проведения электрокохлеографии — метода регистрации вызванной активности улитки и слухового нерва, а основную ценность метод представляет для диагностики эндолимфатического гидропса – ушной водянки.
Лечение сенсоневральной тугоухости
С практической точки зрения для решения вопроса о выборе метода лечения тугоухости наиболее конструктивно подразделять тугоухость на:
- Внезапная тугоухость. Длительность от нескольких минут до нескольких часов.
- Острая тугоухость. Длительность до одного месяца.
- Подострая тугоухость. Снижение слуха до 3-х месяцев с момента возникновения снижения слуха.
- Хроническая тугоухость. Существование снижения слуха более 3-х месяцев.
Вовремя начатое лечение острой и внезапной сенсоневральной тугоухости позволяет полностью или частично восстановить слух. Лечение проводится в виде комплексного курса интенсивной терапии в условиях стационара и полного покоя, так как потеря слуха — это серьезное заболевание нервной системы.
При хронической сенсоневральной тугоухости эффективность медикаментозного лечения снижается и назначается коррекция слуха — слухопротезирование с помощью современных слуховых аппаратов.
Слухопротезирование
Слухопротезирование является единственной возможностью улучшения слуха у пациентов с хронической сенсоневральной тугоухостью. Слухопротезирование проводится с помощью современных высокотехнологичных устройств, позволяющих не только усилить звуки, но и добиться комфортного звучания в сочетании с высокой разборчивостью речи. В настоящее время существует несколько видов данных устройств. Слуховые аппараты подбирают и настраивают индивидуально на основании данных аудиометрии и субъективных ощущений пациента.
Корпус внутриушного аппарата и индивидуальный ушной вкладыш изготавливаются по форме наружного слухового прохода и ушной раковины пациента. Реабилитация слуха с помощью слуховых аппаратов — процесс длительный, требующий определенного периода привыкания (адаптации), который может растянуться у некоторых пациентов на 3-6 месяцев.
Слуховые импланты – более сложный вид слухопротезирования. Существуют импланты среднего уха, внутреннего уха, стволомозговые импланты и импланты костной проводимости.
Импланты среднего уха используются при слабой и выраженной сенсоневральной тугоухости; имплантируемое устройство предназначено, в основном, для взрослых пациентов, имеющих потерю слуха от слабой до выраженной. Функция системы заключается в трансформации звуков непосредственно в колебания цепи слуховых косточек среднего уха или в колебания жидкости улитки. Особенно хорошие результаты достигаются в случаях высокочастотной потери слуха и некоторых типах кондуктивной и смешанной тугоухости (отосклероз, аномалии развития наружного и среднего уха, состояние после перенесенного хронического отита).
Кандидаты на импланты среднего уха обычно должны иметь опыт ношения слуховых аппаратов. Имплант среднего уха обеспечивает значительные и очевидные преимущества как у пациентов, которые в силу каких-либо причин не могут носить слуховые аппараты, так и у пациентов, которые используют слуховые аппараты, но не удовлетворены результатами их использования.
Импланты внутреннего уха (кохлеарный имплант) – это медицинское устройство, разработанное для того, чтобы помочь людям с тяжелой и полной потерей слуха, которым слуховые аппараты не помогают. Функция кохлеарного импланта заключается в электрической стимуляции слухового нерва в улитке внутреннего уха. Кохлеарные импланты эффективно используются для детей и взрослых с высокой степенью потери слуха и глухотой.
Использование слухового импланта основано на том, что при сенсоневральной тугоухости наиболее часто поражены специальные клетки во внутреннем ухе (улитке). Эти клетки преобразуют звуки в электрические импульсы, передаваемые по слуховому нерву в мозг, где и возникают слуховые ощущения. Слуховой имплант заменяет погибшие клетки в ухе и прямо стимулирует слуховой нерв, благодаря чему глухой человек может слышать самые тихие звуки.
Слуховой стволомозговой имплантант представляет собой модифицированный кохлеарный имплант и предназначен для электрической стимуляции кохлеарных ядер ствола мозга пациента, страдающего заболеванием слухового нерва.
Импланты костной проводимости – при врожденной тугоухости, воспалениях среднего уха и односторонней глухоте.
В ГУТА КЛИНИК проводится инструментальная диагностика состояния слухового анализатора всем пациентам, начиная с момента новорожденности, в том числе и с помощью медикаментозного сна. Слухопротезирование проводится слуховыми аппаратами PHONAK (Швейцария) и WIDEX (Дания).
Автор
Паукова Марина Владимировна
, Сурдолог-оториноларинголог
Тугоухость 1–3 степени: лечение и симптомы
Тугоухость – неполная утеря слуха. Патология затрудняет возможность нормально общаться и характеризуется неспособностью слышать звуки, которые акцентируются близко к уху. Различают тугоухость 1–3 степени. Лечение и симптомы болезни зависят от тяжести заболевания.
Разновидности недуга
Различают 4 вида тугоухости:
- Односторонняя неполная потеря слуха распространяется на одну сторону, правое или левое ухо.
- Двусторонняя форма распространяется сразу на оба уха.
- Прелингвальный вид болезни имеет врожденную или приобретенную этиологию, которая появилась до постановки больным речи.
- Постлингвальный вид – чисто приобретенное заболевание, которое повреждает лишь слух взрослых или детей подросткового возраста.


По характеру нарушений болезнь делится на три вида.
Кондуктивная потеря слуха связана с патологическими изменениями органов слуха, и характеризуется плохой проходимостью звука через внешнее и среднее ухо. Основные преграды образовываются в наружном ухе.
Нейросенсорная или сенсоневральная тугоухость возникает вследствие потери функциональности внутреннего уха, центров слуха в головном мозге и преддверно-улитковом нерве.
Смешанная форма патологии имеет признаки первой и второй формы.
Течение недуга
По характеру течения неполная потеря слуха бывает:
- Реактивная глухота появляется резко и стремительно развивается. Лечение осуществляется на начальном этапе.
- Острая форма развивается в течение 1 месяца. При своевременном обращении к врачу, имеет благоприятный прогноз.
- Подострая форма развивается 1–3 месяца. Благоприятное выздоровление происходит в 50% случаев.
- Хроническая форма развивается очень медленно и очень тяжело поддается лечению.


Каждая разновидность заболевания делится на этапы развития звукообразующей способности. Каждая форма имеет свои отличительные признаки.
Ступени:
| Степень патологии | Восприятие речи, м | Восприятие шепота, м | Порог слышимости, дБ |
| Первая | 6–7 | 1–3 | 25–40 |
| Вторая | 4 | 1 | 41–55 |
| Третья | 1 | — | 56–70 |
| Четвертая | Меньше 1 | — | 71–90 |
Лечение тугоухости 1–2 степени происходит с легкостью, так как основные нарушения еще не развились. При 3–4 стадии больному диагностируется инвалидность по слуху и устанавливается ограничение в возможной деятельности.
Симптомы патологии
Чтобы вовремя обратиться за медицинской помощью и восстановить слух на начальной стадии, необходимо знать, какие симптомы возникают при различных формах патологии.
Первым симптомом является, прежде всего, понижение слуховых способностей. Их можно классифицировать по дальности слышимости, что и определяет форму тяжести развития патологии.
А также к потере звукообразующей способности присоединяется возникновение посторонних шумов в ушах. Они могут утихать или усиливаться без какой-либо причины. Начиная с третьей стадии тяжести, шум не уходит, поэтому при сборе анамнеза больной может жаловаться на свист в ушах, писк или звон.
При прогрессировании заболевания появляется:
- заложенность в ушах,
- головокружение,
- вестибулярные расстройства.
Симптомы являются основными критериями для назначения инвалидности по слуху.
Признаки нарушения слуха 1 степени
Тугоухость 1 степени характеризуется потерей восприятия звуков от 25 до 40 дБ. При отсутствии шумов на расстоянии нескольких метров, никакого дискомфорта и нарушения слышимости не ощущается. Но при появлении шумов, слух значительно понижается, а шепот не слышен на расстоянии от 2 м.


Нарушения при 2 степени
Тугоухость 2 степени характеризуется потерей слышимости звуков от 41 до 55 дБ. На этой стадии у больного значительно теряется слух, даже в полной тишине. На расстоянии более 1 метра не воспринимается шепот, а речь на расстоянии более 4 метров.
Проявления 3 степени
При тугоухости 3 степени назначается инвалидность, так как больной не воспринимает звуки от 56 до 70 дБ. Общение может осуществляться только со слуховым аппаратом.
Симптомы 4 степени
Тугоухость 4 степени характеризуется отсутствием слышимости звуков от 71 до 90 дБ. На этой стадии шепот не воспринимается вообще, а громкая речь слышна только на расстоянии менее 1 метра.
Диагностика патологии
При обращении за медицинской помощью, больной должен пройти несколько инструментальных исследований для подтверждения диагноза и правильности лечения тугоухости, и назначения адекватного лечения.
Речевое исследование слуха не требует каких-либо специальных аппаратов. Врач отдаляется на нужное расстояние и произносит слова с низкими звуками (нора, море и т. п.), затем с высокими (заяц, щи и т. п.). При отсутствии слышимости врач приближается на расстояние до 1 метра.
Исследование камертоном является самым простым методом диагностики патологии. С помощью аппарата с низкой и высокой частотой, определяется тип нарушения. Это может быть невозможность проведения звуков или нейросенсорная потеря слуха.
Аудиометрия проводится генераторами звука определенных частот – аудиометра. Нейросенсорная тугоухость 1 степени, 2, 3 и 4 определяется методом пороговой аудиометрии.
Диагностические методики используются для определения патологии и степени тугоухости. Только после полного исследования больному назначается необходимое лечение тугоухости.
Лечение патологии
При кондуктивной форме утери слуховых способностей с нарушением целостности барабанной перепонки или слуховых косточек, проводится оперативное вмешательство. Это может быть:
- пластика барабанной перепонки,
- санирование полости среднего уха,
- оссикулопластика.


При этой степени тугоухости можно полностью восстановить потерю слуха.
Лечение нейросенсорной тугоухости выполняется медикаментозным путем и назначается в зависимости от формы и стадии течения болезни. Больному назначаются средства, которые стимулируют снабжение крови во внутреннем ухе (Церебролизин, Пирацетам) и снимают признаки нарушения координации (Бетагистин).
Также в комплексную терапию входят физиотерапевтические процедуры и рефлексотерапия. Восстановление слуха при нейросенсорной тугоухости хронической формы выполняется методикой слухопротезирования.
В курс лечения тугоухости 2–4 степени входят следующие препараты.
Нейрометаболические стимуляторы:
Медикаментозные препараты стимулируют снабжение крови в мозге и ушах. А также они способствуют восстановлению клеток внутреннего уха и нервных корешков.
Витамины группы B:
Витаминные препараты улучшают нервную проводимость, что является неотъемлемой частью в восстановлении звукообразующей способности.
Антибиотики:
И нестероидные противовоспалительные препараты – Кетонал, Нурофен, Ибуклин. Антибактериальные группы препаратов назначаются при воспалении среднего уха вследствие гнойного отита и острых бактериальных патологиях органов слуха.
Антигистаминные и противоотечные препараты – Диазолин, Зиртек, Фуросемид. Лекарственные средства снимают отеки, понижают выработку транссудата при воспалении органов слуха.
Особенности терапии по формам
При диагнозе нейросенсорная тугоухость 3 степени больной помещается в ЛОР-неврологическое отделение стационара. Пациенту показан «охранительный» слуховой режим. Он заключается в исключение любых громких звуков:
- речи,
- музыки,
- окружающих шумов.
Лечение патологии начальной стадии имеет положительный прогноз. Нейросенсорная тугоухость 2 степени также успешно поддается лечению. Но при третьей и четвертой степени терапия очень сложная, больному назначается инвалидность по слуху, выполняется лечение сопутствующих этиологических патологий и возможно проведение операции.
После выписки из больницы пациент находится на поддерживающей лечебной схеме 2 раза в год.


Тугоухость 2 степени, 3 и 4 имеет отличительные признаки, что упрощает диагностирование заболевания и его лечение. При 1–3 степени развития болезнь имеет положительный прогноз и возможно полное восстановление слуха. При 4 степени показано хирургическое вмешательство.
Поэтому обнаружив первые симптомы глухоты, необходимо незамедлительно обратиться за помощью к квалифицированному медику, чтобы избежать прогрессирования заболевания и появления сопутствующих осложнений.
Видео: Тугоухость
Классификация потери слуха | IntechOpen
2.1 Глобальная распространенность
Ожирение среди школьников сегодня — неприятная реальность. Глобальная распространенность ожирения удвоилась с 1990 по 2015 год. Вызывает беспокойство тот факт, что во многих странах темпы роста ожирения у детей выше, чем у взрослых [5]. Во всем мире около 10% школьников в возрастных группах 5–17 лет страдают ожирением или избыточным весом [5]. Распространенность колеблется от 30% в Америке до менее 2% в Африке к югу от Сахары.Всего за три десятилетия число детей и подростков с ожирением, посещающих школу, увеличилось в 10 раз — с 11 миллионов до 124 миллионов (по оценкам 2016 года). В дополнение к этому еще 216 миллионов детей, по оценкам, имели избыточный вес, но не страдали ожирением в 2016 году [6]. Международная ассоциация по изучению ожирения (IASO) и Международная рабочая группа по ожирению (IOTF) считают, что 200 миллионов школьников во всем мире имеют избыточный вес или страдают ожирением [7]. Проблема, вероятно, начинается в раннем детстве.По оценкам отчета за 2010 год, 42 миллиона детей в возрасте до 5 лет имели избыточный вес, из них 35 миллионов проживали в развивающихся странах. В то время как распространенность детского ожирения в некоторых развитых странах может снижаться, в развивающихся странах Азии и Африки он резко возрастает. В Азии наибольшее число (15 миллионов) занимает Китай, за ним следует Индия (14 миллионов) [4]. Даже внутри стран определенные подгруппы, такие как дети мигрантов и коренное население, подвержены наибольшему риску ожирения [8].
В исследовании NCDRisC были объединены данные 2416 популяционных исследований. Сюда входят данные о 31,5 млн детей и подростков в возрасте 5–19 лет. Средний ИМТ в 1975 г. составлял 17,2 и 16,8 кг / м 2 2 для девочек и мальчиков, соответственно. Он был самым низким в Юго-Восточной Азии и Восточной Африке, а самым высоким в Полинезии, Микронезии и англоязычных регионах. Стандартизированный по возрасту средний ИМТ для детей и подростков увеличивался во всем мире с 1975 по 2016 год. Увеличение составило 0,32 кг / м 2 2 за десятилетие для девочек и 0.40 кг / м 2 за декаду для мальчиков. Средний ИМТ для девочек и мальчиков в 2016 году составил 18,6 и 18,5 кг / м 2 соответственно. Стандартизированный по возрасту средний ИМТ в 2016 году был все еще самым низким в Юго-Восточной Азии и Восточной Африке и самым высоким в Полинезии и Микронезии. Он составлял 16,9 и 17,9 кг / м 2 для девочек и мальчиков соответственно в Юго-Восточной Азии и Африке и 23,1 и 22,4 кг / м 2 для девочек и мальчиков соответственно в Полинезии и Микронезии. Регионами с наибольшим абсолютным числом детей и подростков с ожирением были Восточная Азия, Ближний Восток, Северная Африка, Южная Азия и англоязычные регионы.Прогнозируется, что если тенденции после 2000 г. сохранятся, то к 2022 г. количество детей с ожирением превысит количество детей с умеренным и тяжелым пониженным весом [3].
Пельтцер сообщил, что распространенность избыточной массы тела / ожирения среди школьников в возрасте 13–15 лет в семи странах АСЕАН (кроме Брунея) составила 9,9% [9]. Самый высокий показатель распространенности избыточной массы тела / ожирения во всех восьми странах АСЕАН был в Брунее-Даруссаламе (36,1%), за которым следует Малайзия (23,7%). Самый низкий он был в Мьянме (3,4%) и Камбодже (3.7%) [10]. Пенгпид и Пельтцер также изучили распространенность и факторы, влияющие на ожирение у детей в шести тихоокеанских островных странах Океании. Среди 10 424 детей в возрастной группе 13–16 лет распространенность избыточной массы тела и ожирения составила 24,3 и 6,1% соответственно. Исследователи использовали ИМТ> 30 кг / м 2 для определения ожирения и определили избыточный вес как ИМТ от 25 до 29,9 кг / м 2 . Поэтому их оценка может быть не совсем точной [11].
2.2 Распространенность в Индии
Индия попала в парадокс питания, когда задержка роста и недостаточный вес сосуществуют с избыточным весом и ожирением у детей.Национальное обследование здоровья семьи-4 (2015–2016 гг.) Показало, что распространенность задержки роста, истощения и недостаточного веса у детей младше 5 лет составляет 38%, 21% и 36% соответственно. В этом исследовании избыточный вес определялся как вес для роста, превышающий более чем на 2 SD медианное значение для контрольной популяции. Согласно этому определению, 2% индийских детей в возрасте до 5 лет имели избыточный вес. К сожалению, данные о детях старшего возраста в этом исследовании не представлены [12]. Распространенность избыточной массы тела / ожирения среди индийских детей-подростков выросла с 9.С 8% в 2006 г. до 11,7% в 2009 г. [13]. Лобштейн и Джексон-Лич подсчитали, что к 2025 году в Индии будет 17 миллионов детей с ожирением [14]. Об этой тенденции сообщают со всей Индии, как в городских, так и в сельских районах. Распространенность избыточной массы тела / ожирения у детей в Дели увеличилась с 16% в 2002 году до 24% в 2006 году [15]. Исследование, проведенное в городских районах Удупи на юге Индии, показало, что распространенность избыточной массы тела и ожирения среди школьников составляет 10,8 и 6,2% соответственно [16]. Другое исследование из Центральной Индии обнаружило 3.1% (95% ДИ 2,5–3,8) детей в возрасте от 10 до 17 лет имели избыточный вес и 1,2% (95% ДИ 0,8–1,8) страдали ожирением, а в целом 4,3% имели избыточный вес / ожирение [17]. Из Сурата в Западной Индии Гамит и др. сообщили, что распространенность избыточной массы тела и ожирения составляла 10,2 и 6% соответственно [18]. В Канпуре распространенность избыточного веса и ожирения составляла 4 и 2% соответственно. Авторы объясняют такую низкую распространенность по сравнению с другими исследованиями, проведенными в Северной Индии, местными диетическими привычками [19]. Систематический обзор, проведенный Gupta et al., сообщили, что распространенность избыточной массы тела среди детей в возрасте 5–19 лет колеблется от 6,1 до 25,2%, а распространенность ожирения — от 3,6 до 11,7% [20]. Khadilkar et al. в 2010 году оценили комбинированную распространенность избыточной массы тела и ожирения. составить 19,6% по классификации IOTF, а по определениям ВОЗ — 27% [21]. Среди подростков в возрасте от 10 до 17 лет процент составил 22,3 (согласно сокращению IOTF
.3 Оценка слуховой системы и ее функций | Потеря слуха: определение права на получение пособия по социальному обеспечению
аномалии уха, которые могут помочь в диагностике. При кондуктивной или смешанной тугоухости уши обычно следует исследовать с помощью отомикроскопии.
Тесты камертона (необязательно): Аудиометрические тесты обычно дают однозначное свидетельство типа потери слуха (кондуктивной, нейросенсорной или смешанной).Тем не менее тесты камертона (чаще всего тесты Вебера и Ринне с использованием вилки 512 Гц) иногда могут обеспечить полезную перекрестную проверку достоверности аудиометрических данных. Это особенно верно, если наушники-вкладыши не используются, поскольку разрушение слуховых проходов может вызвать явную (но ложную) кондуктивную потерю слуха, которая не будет отсутствовать при тестировании камертона.
Обследование головы и шеи: При хроническом среднем отите обследование шеи, носовых полостей и глотки может выявить соответствующие результаты.При врожденной тугоухости обследование лица, шеи, полости рта и глаз может способствовать выявлению наследственного или приобретенного синдрома. За этими исключениями обследование головы и шеи бывает редко.
Черепные нервы (необязательно): Функции третьего-двенадцатого черепных нервов обычно проверяются в рамках полного отологического обследования, особенно при асимметричной потере слуха.
Тесты равновесия и мозжечка (необязательно): Когда жалобы заявителя включают головокружение, неустойчивость или головокружение, отологическое обследование обычно включает наблюдение за походкой заявителя; постоянное равновесие будет рассматриваться с открытыми и закрытыми глазами.Тесты на мелкую моторику и способность определять пространственное положение частей тела без зрения часто используются для оценки функции мозжечка.
Результаты лабораторных исследований
В большинстве случаев единственными значимыми «лабораторными результатами» являются результаты аудиологического обследования. В некоторых случаях асимметричной потери слуха необходимы визуализирующие обследования, прежде чем можно будет поставить точный диагноз. В редких случаях быстро прогрессирующей или неустойчивой потери слуха могут быть полезны анализы крови на инфекцию, иммунологические нарушения или другие системные нарушения.Тесты вестибулярной функции могут помочь в диагностике при появлении симптомов головокружения или неустойчивости. При стабильной или медленно прогрессирующей симметричной тугоухости без вестибулярных симптомов лабораторные тесты (кроме аудиометрии) редко бывают полезными для диагностики или прогноза.
Диагностика
Характер потери слуха (нейросенсорная, кондуктивная или смешанная) обычно выявляется по аудиометрическим данным. Причина (ы) не всегда
.6 Влияние потери слуха на повседневную жизнь и рабочее место | Потеря слуха: определение права на получение пособия по социальному обеспечению
мероприятий по диагностике реабилитационных потребностей людей с потерей слуха и оценке реабилитационных вмешательств. В причинно-следственной цепочке, которая начинается с потери слуха и ее влияния на инвалидность и инвалидность (Всемирная организация здравоохранения, 1980), качество жизни является конечным состоянием или результатом, который является функцией всех трех (Ebrahim, 1995).Как и следовало ожидать, вопросы концептуализации и операционного определения были не менее сложными в аудиологии, чем в других областях поведения.
Глобальные показатели качества жизни, связанного со здоровьем (HRQL), служат нескольким целям как на уровне населения, так и на индивидуальном уровне. Клинически они могут быть полезны при диагностике заболевания, оценке прогноза, оценке результатов лечения и определении этиологии (Ebrahim, 1995). Примеры глобальных инструментов HRQL включают шкалу самооценки функции жизни (SELF) (Linn and Linn, 1984), профиль воздействия болезни (Bregner, Bobbitt, Carter, and Gilson, 1981), EuroQOL (The EuroQol Group, 1990). , Краткая форма исследования медицинских результатов 36 (SF-36) (Ware and Sherbourne, 1992), WHOQOL Всемирной организации здравоохранения (1993) и Dartmouth COOP Functional Health Assessment (Nelson, Wasson, Johnson, and Hays, 1996).
Имеются данные о связи между некоторыми глобальными шкалами качества жизни и степенью потери слуха. Бесс, Лихтенштейн, Логан, Бургер и Нельсон (1989) обнаружили систематическую связь между степенью нарушения слуха и баллами по физической, психосоциальной и общей шкалам профиля воздействия болезни. Аналогичным образом, Dalton et al. (2003) сообщили, что потеря слуха, нарушения слуха, о которых сообщают сами, и трудности с общением, были связаны с небольшими, но значительными различиями в качестве жизни, измеренными с помощью SF-36.
Несмотря на привлекательность таких глобальных мер, их полезность подвергалась сомнению по концептуальным и психометрическим причинам (Ebrahim, 1995), и они не оказались достаточно чувствительными для выявления клинически значимых изменений у взрослых с потерей слуха. Бесс (2000) проанализировал исследования, в которых использовался профиль воздействия болезни, SELF, SF-36 и Dartmouth COOP Functional Health Assessment для оценки результатов настройки слухового аппарата, часто в сочетании с оценками, ориентированными на общение.Преимущества амплификации обычно обнаруживались на последних показателях, но не на более общих показателях качества жизни. Такое отсутствие чувствительности понятно, учитывая множество факторов, влияющих на результаты, далеких от причинных факторов, которые нужно оценить. Возможно, по этой причине Эбрагим приходит к выводу, что для клинических целей показатели ухудшения состояния, инвалидности и инвалидности имеют преимущества перед глобальными показателями качества жизни, связанными со здоровьем. Инструменты, ориентированные на конкретное заболевание, основанные на понимании предсказуемых последствий болезни и точных целей лечения, дают больший потенциал, ipso facto, быть чувствительными к эффектам лечения.
.
