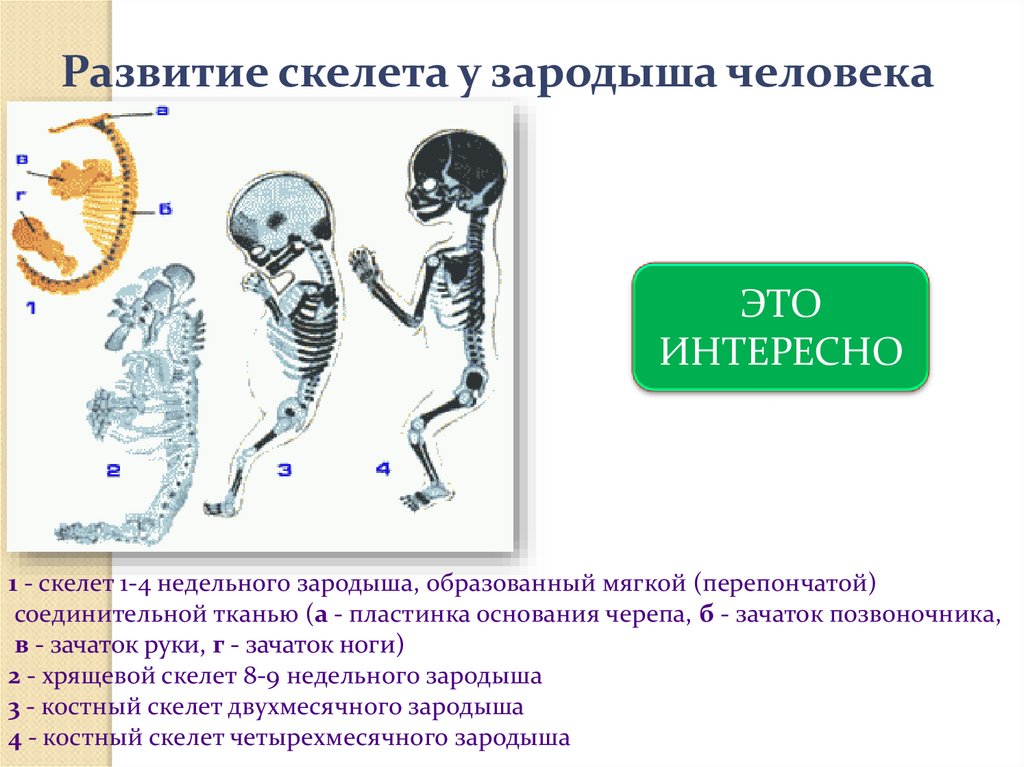
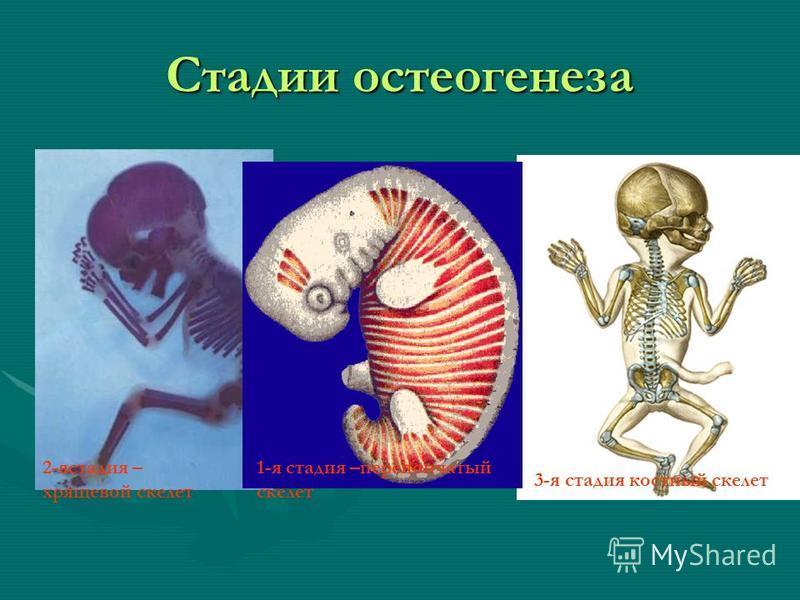
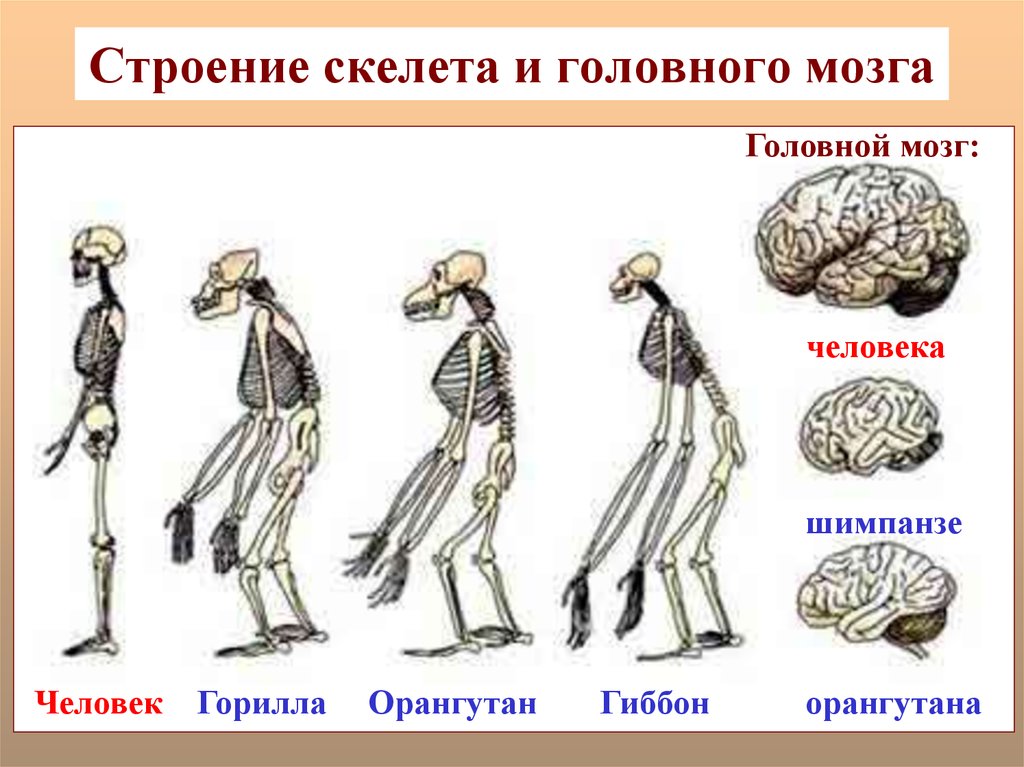
Рост и развитие костей — Studies
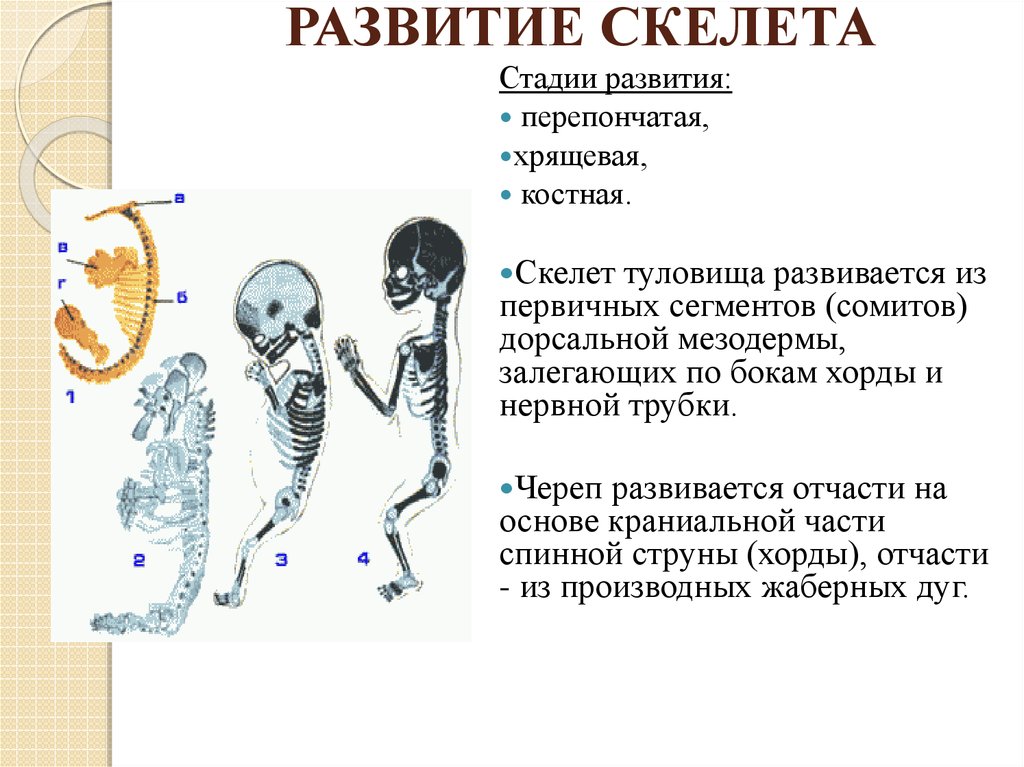
Развитие
скелета
Большинство
костей скелета проходит 3 стадии развития:
—
перепончатую,
—
хрящевую,
—
костную.
1.
Скелет развивается из мезенхимы. На ранних стадиях скелет зародыша представлен хордой. С середины 1-ого месяца утробной жизни вокруг хорды появляется сгущение
мезенхимы, которое позднее превращается в позвоночный столб, замещая хорду. В
тоже время сгущения мезенхимы появляются в других местах, образуя первичный
скелет зародыша, этот скелет представлен уплотненной мезенхимой и называется перепончатым
скелетом.
2.
Примерно в середине 2-ого месяца мезенхима превращается в гиалиновый хрящ, а
скелет называется хрящевым.
3.
С конца 2-ого начала 3-ого месяца хрящевой скелет начинает окостеневать. Хрящ
разрушается, а на его месте развивается костная ткань. В каждой кости первоначально
появляется один или несколько участков костной ткани, которые называются
точками окостенения. Они разрастаются и заменяют собой хрящ. В данных костях
Они разрастаются и заменяют собой хрящ. В данных костях
в течение продолжительного времени остаются хрящевые прослойки между диафизом
и эпифизом. Они называются эпифизарными хрящами. Клетки эпифизарных хрящей
способны размножаться, благодаря чему кость растет в длину. Полное замещениеэпифизарных хрящей костной тканью происходит к 20-25 летнему возрасту. С
этого времени рост костей в длину прекращается.
Рост
костей в толщину происходит путем отложения со стороны надкостницы новых слоев
костного вещества и заканчивается так же к 20-25 годам.
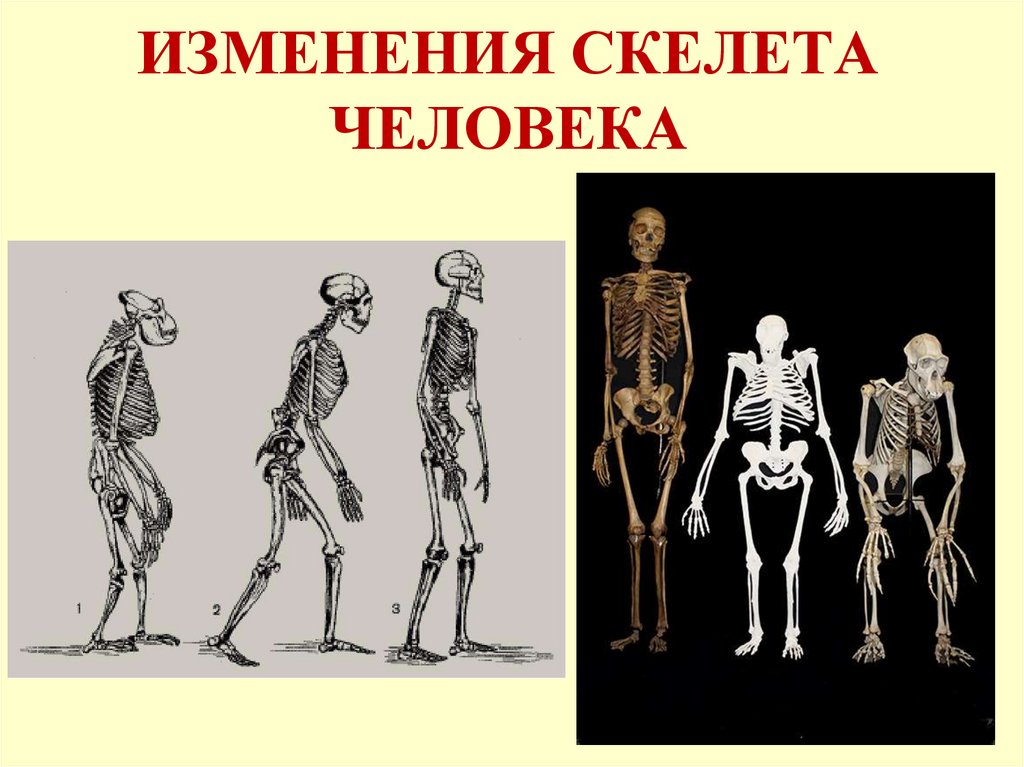
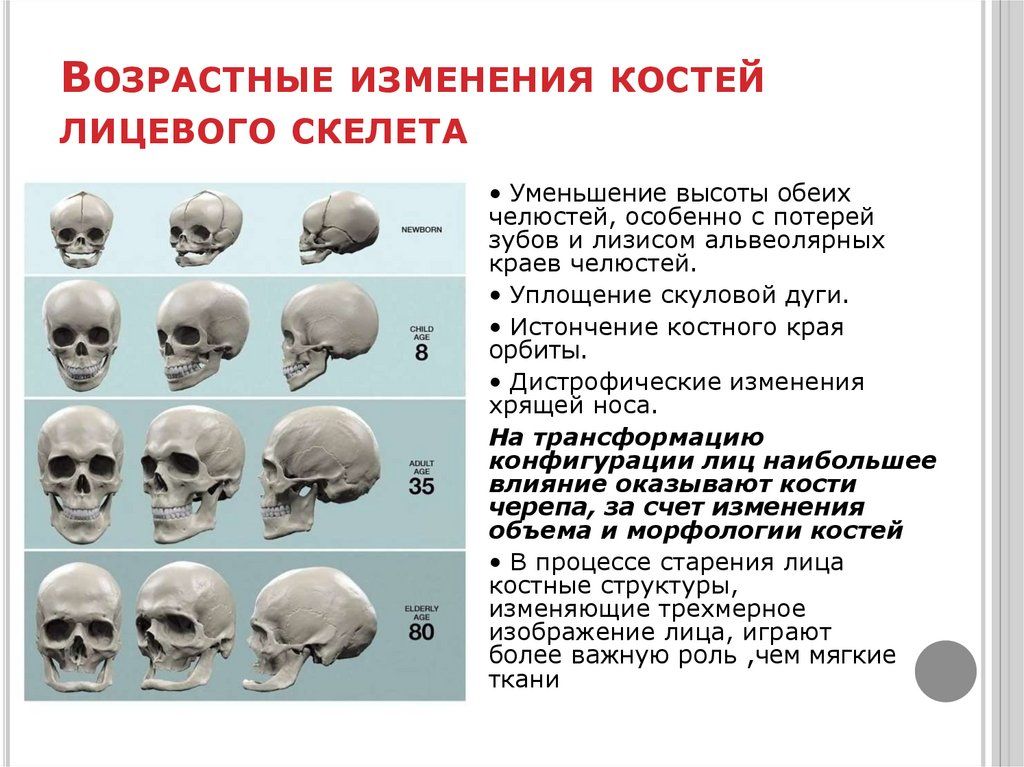
Кости
крыши черепа и кости лица, в отличие от других костей скелета в своем развитии
проходят только 2 стадии — перепончатую и костную.
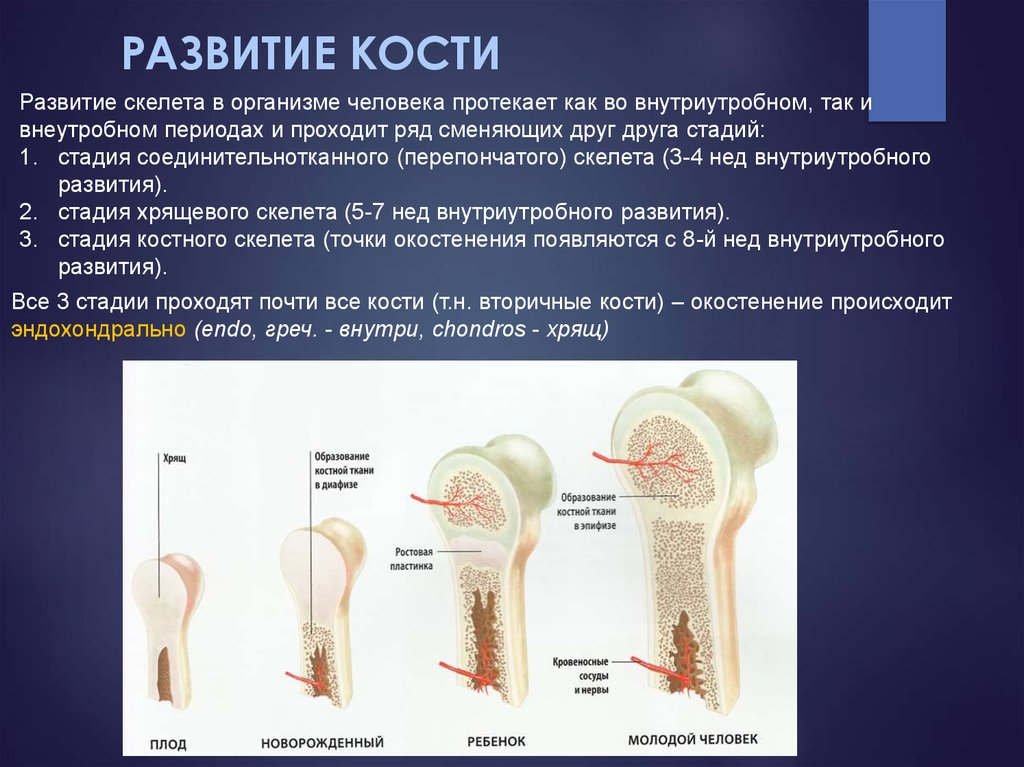
Развитие кости
Образование
любой кости происходит за счет молодых соединительнотканных клеток мезенхимного
происхождения — остеобластов, вырабатывающих межклеточное костное вещество,
играющее главную опорную роль.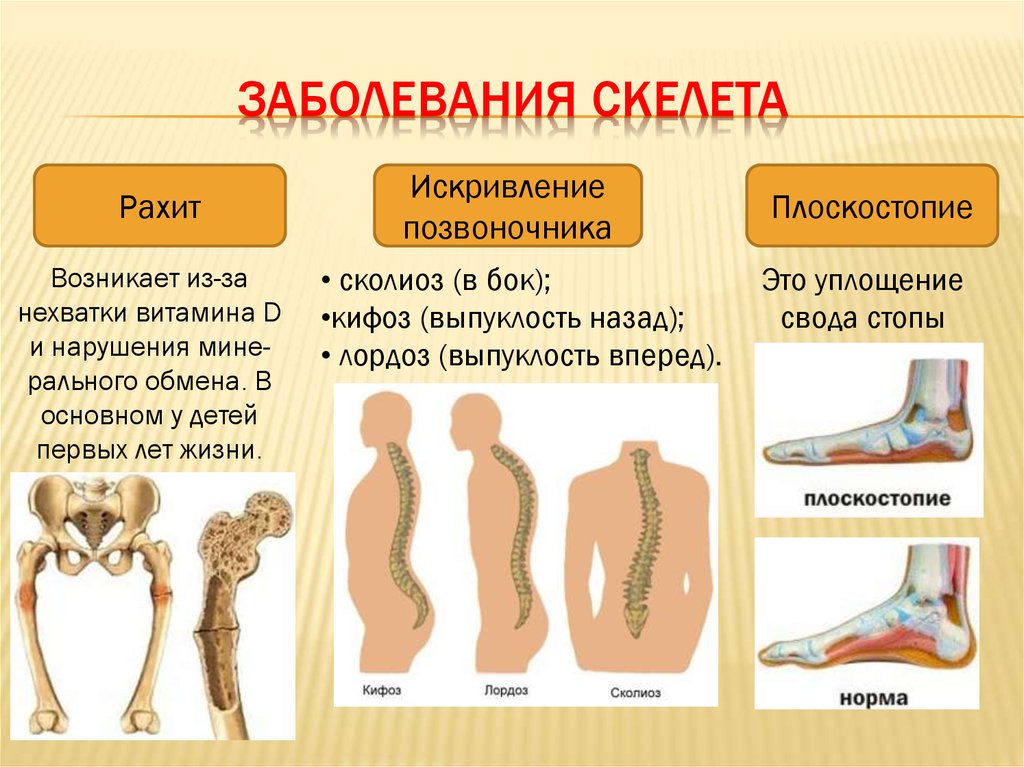
Соответственно
3-м стадиям развития скелета кости могут развиваться на почве соединительной
или хрящевой ткани. Поэтому различают следующие виды окостенения (остеогенеза):
1.
Эндесмальное (внутри
связки) — происходит в соединительной ткани первичных, покровных костей. На
участке соединительной ткани, благодаря делению остеобластов появляются
островки костного вещества (точка окостенения). Процесс окостенения распространяется
во все стороны лучеобразно путем отложения костного вещества по периферии.
Поверхностные слои соединительной ткани остаются в виде надкостницы, со стороны
которой происходит увеличение кости в толщину.
2.
Перихондральное (вокруг
хряща) — происходит на наружной поверхности хрящевых зачатков кости при участии
надхрящницы. Благодаря делению остеобластов надхрящницы, покрывающей хрящ
снаружи, на его поверхности под надхрящницей откладывается костная ткань,
которая постепенно замещает хрящевую и образует компактное костное вещество.
3.
Эндохондральное (внутри
хряща)- совершается внутри хрящевых зачатков при участии надхрящницы. Проникая
внутрь хряща вместе с сосудами, костеобразовательная ткань разрушает хрящ и
образует в центре островок костной ткани (точку окостенения). Эндохондральное
окостенение распространяется из центра к периферии и приводит к образованию
губчатого костного вещества. Происходит не прямое превращение хряща в кость, а
его разрушение и замещение костной тканью.
Развитие скелета
Сымон А.М.
Развитие скелета в пре- и постнатальном онтогенезе
В процессе филогенеза
как явление приспособления к окружающей
среде происходит последовательная
смена трех видов скелета (перепончатого,
хрящевого и костного). Эта смена типов
скелета будет повторятся и в процессе
онтогенеза человека. Эти 3 стадии развития
проходят почти все кости, за исключением
костей свода черепа, большинства костей
лицевого черепа, части ключицы, которые
возникают непосредственно на основе
соединительной ткани, минуя хрящевую
стадию.
Виды остеогенеза. (Слайд 2)
Эндесмальное окостенение, происходит в соединительной ткани первичных, покровных, костей.
Перихондральное окостенение происходит на поверхности хрящевой модели кости при участии остеобластов надхрящницы, на поверхности хрящевой модели непосредственно под надхрящницей образуется слой компактной костной ткани, которая постепенно замещает хрящевую ткань, по поверхности
Периостальное окостенение, происходит после перехода надхрящницы в надкостницу (periosteum), и дальнейшее отложение костной ткани идет за счет надкостницы. Поэтому перихондральный и периостальный остеогенезы следуют один за другим
Эндохондральное окостенение,
совершается внутри хрящевой модели,
при участии надхрящницы, которая отдает
отростки, содержащие сосуды, внутрь
хряща.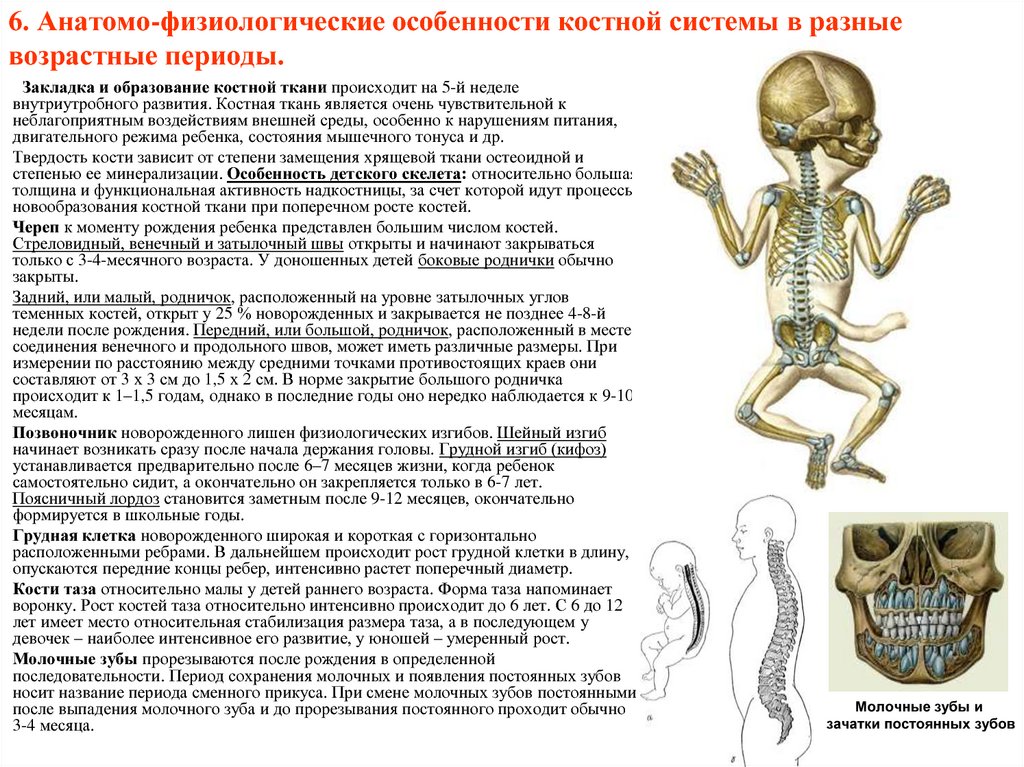
Этапы развития покровных костей. (Слайд 3)
Стадия подготовительных изменений в мезенхимальных зонах
. Эта стадия связана с тем, что мезенхимальные клетки стремятся соединится в вытянутые группы (волокна), расположенные в различных направлениях. Расположение этих групп является первым признаком окончательного структурного плана кости.Стадия формирования оссеинового остова. Стадия связана с пропитыванием и склеиванием коллагеновых волокон оссеомукоидом
Стадия отложения солей кальция. Стадия связана с преобразованием мезенхимальных клеток в остеобласты, которые в свою очередь начинают активно секретировать соединения кальция.
Стадия создания пластинок и трабекул. В ходе окостенения образуются перекладины (трабекулы).
Стадия срастания трабекул и образования первичной кости.

Этапы эндохондрального окостенения. (Слайд 4, 5)
Перепончатая стадия (такая же как и у покровных костей).
Стадия формирования хрящевой модели кости. Связана с тем что вместо оссеина мезенхимальные клетки секретируют основное вещество хрящевой ткани.
Стадия прорастания сосудов. Эта стадия связана с прорастанием из надхрящницы, в глубь хрящевой модели кровеносных сосудов, и через кровеносное русло внутрь хрящевой модели заносятся остеобласты. Одновременно с этим происходит обызвествление хрящевой ткани а также замещение надхрящницы надкостницей.
Стадия формирования первичных точек окостенения. Распространение процесса эндохондрального окостенения из центра к периферии приводит к формированию губчатого костного вещества.
Происходит не прямое превращение хряща в кость, а его разрушение и замещение новой тканью — костной.
Рост длинных трубчатых костей (Слайд 6) За счет двух процессов резорбции и преиостального окостенения
Первичный центр окостенения в диафизе и слой субпериостальной кости.
Появление вторичных центров окостенения в эпифизах длинных трубчатых костей
Образование эпифизарных хрящевых пластинок для роста кости в длину между диафизом и эпифизом, за счет этого происходит рост трубчатой кости в длину.
За счет надкостницы происходит рост молодой кости в толщину (аппозиционный рост)
Синостозирование эпифизарных пластинок.
Фаза 21-22 дней. (Схема дифференцировки мезенхимы на параксиальную, дорсальную и вентральную)
Мезодерма будет делится на параксиальную часть (вокруг хорды и нервной трубки) она же дорзальная часть (дифференцированная на сомиты) и вентральную часть несегментированную часть (мезенхима)
В
дорзальной мезодерме (сомите) выделяют
3 листка: Дерматом (наружный листок,
зачаток собственно кожи), миотом (средний
листок, зачаток скелетных мышц) и
вентромедиальный участок склеротом
(ткань дающая начало скелету).
Этапы формировании перепончатого позвонка скелета. Рис №1 на доске. Стр. 266
На ранних этапах развития позвоночному столбу предшествует спинная струна (хорда), представляющая собой расположенный по оси тела под мозговой трубкой клеточный тяж энтодермального происхождения. Расположена хорда между нервной трубкой и первичной кишкой, простираясь от хвостового конца зародыша до его головного конца.
Клетки зародышевой соединительной ткани, развиваясь из склеротома, окружают хорду и нервную трубку мягкой перепончатой оболочкой. Эта же ткань прорастает в промежутки между мускульными сегментами (миотомами) образуя межмышечные перегородки (миосепты). Утолщение этой соединительной ткани прорастает в зачатки верхней и нижней конечности и представляет собой 1-ю стадию перепончатый секлет.
У зародыша хорда существует в течение 2-х месяцев утробной жизни.
 Со второго
месяца она постепенно окружается
хрящом, перестает расти и постепенно
вытесняется последним. Лишь в промежутках
между отдельными позвонками она
сохраняется в виде четкообразных
утолщений, которые образуют студенистые
ядра межпозвоночных дисков. При развитии
позвоночника образование хряща
начинается в области тела позвонка, а
затем центры хондрофикации образуются
в реберных отростках. Эти центры быстро
увеличиваются в размерах пока не
срастутся друг с другом, образуя единый
хрящевой позвонок. К началу окостенения
хрящевые ребра отделяются от позвонков,
но сами позвонки остаются не разделенными
на части.
Со второго
месяца она постепенно окружается
хрящом, перестает расти и постепенно
вытесняется последним. Лишь в промежутках
между отдельными позвонками она
сохраняется в виде четкообразных
утолщений, которые образуют студенистые
ядра межпозвоночных дисков. При развитии
позвоночника образование хряща
начинается в области тела позвонка, а
затем центры хондрофикации образуются
в реберных отростках. Эти центры быстро
увеличиваются в размерах пока не
срастутся друг с другом, образуя единый
хрящевой позвонок. К началу окостенения
хрящевые ребра отделяются от позвонков,
но сами позвонки остаются не разделенными
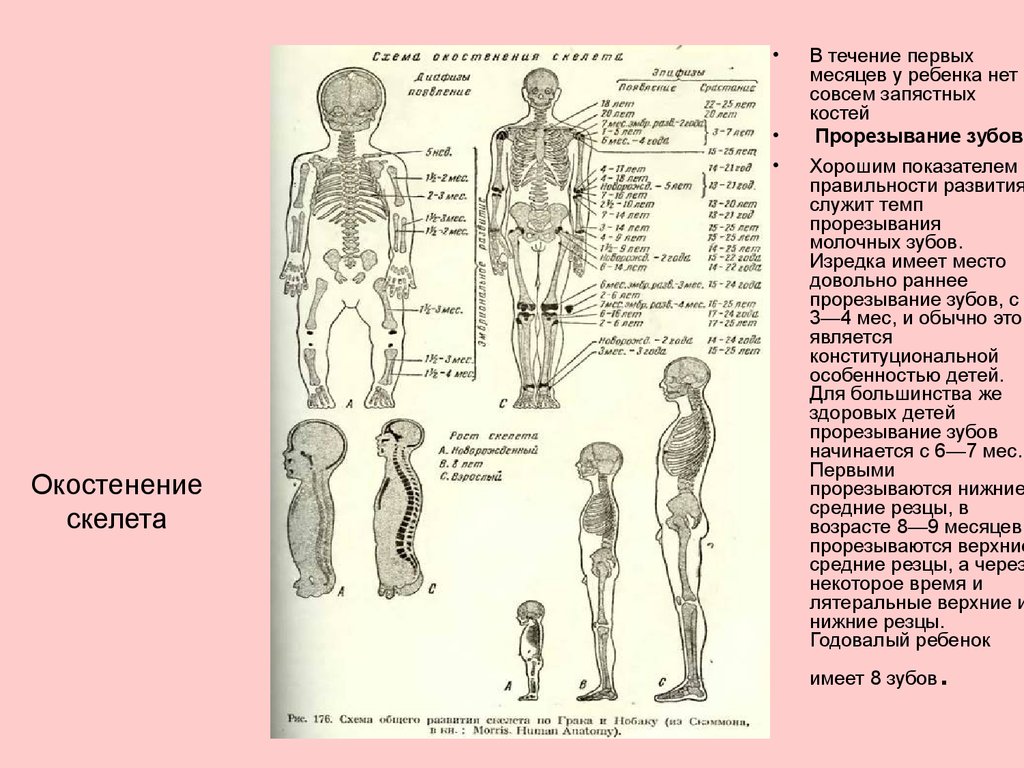
на части.Окостенение позвонков начинается в начале 3-го месяца внутриутробной жизни, до окончания полной хрящевой закладки позвонков и идет в направлении от головного конца к копчику. В каждом позвонке появляется 3 центра окостенения: по одному в обеих половинках дуги и одному в теле позвонка. Разрастание костных центров происходит очень медленно, они долго остаются спаянными хрящевыми мостиками.

Этапы окостенения позвонков
В течение 1-го года происходит срастание обеих половин дуги позвонка и образуется остистый отросток.
Дуги позвонков срастаются с их телами между 3-мя и 8-ю годами. Однако концы остистого и поперечных отростков, а также верхняя и нижняя поверхности тел позвонков долгое время остаются хрящевыми и имеют дополнительные эпифизарные центры окостенения, появляющиеся на 16-м году жизни.
Окончание роста и окостенения позвонков наблюдается к 21-25 годам
Этапы роста костей:
Неонатальный этап сосудистое русло кости разделено на ряд сосудистых районов (эпифиз, диафиз, метафиз, апофиз), которые между собой не контактируют. Сосуды не анастомозируют и слепо замкнуты.
Инфантильный этап, до начала синостозирования эпифизарных пластин, сосудистые районы еще разобщены, но в пределах каждого из них сосуды анастомозруют друг с другом.

Ювенильный этап, свойственный юношам, начинается установлением связей между сосудами эпифиза и метафиза через эпифизарный хрящ, в силу чего начинает исчезать и «замкнутость» эпифизарных, метафизарных и диафизарных сосудов.
Зрелый этап, свойственный взрослым; происходит синостозирование, и все внутрикостные сосуды составляют единую систему: они не «замкнуты» и не «конечны»
Сенильный этап, свойственный старикам; сосуды становятся тоньше и вся сосудистая сеть — менее густой.
Факторы влияющие на рост костей
Внутренние факторы:
Влияние эндокринной системы в период полового созревания.
Влияние нервной системы (трофическая функция, а также различные части ЦНС обуславливают форму костей).
Влияние кровеносной системы поскольку окостенение осуществляется вокруг кровеносных сосудов.

Внешние факторы:
Длительная и систематическая работа скелетной мускулатуры.
Биологические факторы (регион обитания, питание)
Социальные факторы.
Эмбриогенез суставов (Слайд 6)
В участке, где должен сформироваться диартроз, формируется неясно ограниченное предхрящевое скопление мезенхимы.
Мезенхима начинает уплотнятся в тех местах где должно начаться формирование суставного хряща
Надхрящница охватывает эпифизы костей и в месте где должна быть полость сустава остается только рыхлая соединительная ткань.
Рассасывание рыхлой соединительной ткани приводит к образованию полости сустава. После появления в эпифизах центров окостенения, суставные концы костей остаются покрытыми хрящом.

Капсула сустава образуется из прилегающей соединительной ткани, сконцентрированной на периферии эпифизов.
30.2A: Стадии развития костей
- Последнее обновление
- Сохранить как PDF
- Идентификатор страницы
- 8415
Хотя кость изначально формируется во время внутриутробного развития, после рождения она подвергается вторичной оссификации и ремоделируется на протяжении всей жизни.
Цели обучения
- Описать процесс и цель ремоделирования кости
Ключевые моменты
- Формирование кости на эмбриональной стадии развития происходит в результате двух процессов: внутримембранозной и эндохондральной оссификации.

- Вторичное окостенение происходит после рождения и образует эпифизы длинных костей и конечности неправильных и плоских костей.
- После начального развития кости кости ремоделируются на протяжении всей жизни, чтобы регулировать гомеостаз кальция и восстанавливать микроповрежденные кости (от повседневного стресса), а также формировать скелет в процессе роста.
Ключевые термины
- диафиз : Центральный стержень любой длинной кости.
- эпифизы : Закругленные концы длинных костей в месте соединения с соседними костью(ями).
ПРИМЕРЫ
Когда зуб потерян и не заменен, ремоделирование кости заполнит большую часть лунки. Хотя ремоделирование станет очевидным в течение нескольких недель (особенно при улыбке), этот процесс будет продолжаться в течение нескольких месяцев.
Кости представляют собой жесткие органы, составляющие часть эндоскелета позвоночных. Они поддерживают и защищают различные органы тела, производят красные и белые кровяные тельца и хранят минералы.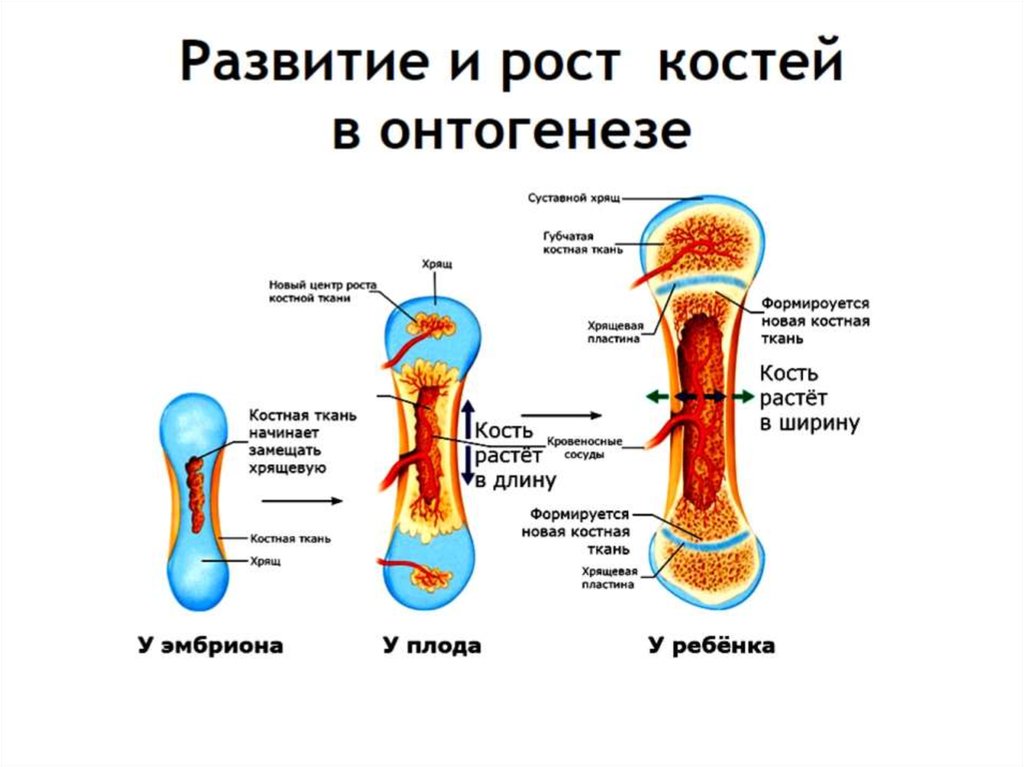 Костная ткань представляет собой тип плотной соединительной ткани, которая кажется статичной, но на самом деле постоянно ремоделируется на протяжении всей жизни организма позвоночных. Это происходит при синхронизированном действии остеокластов и остеобластов, клеток, которые реабсорбируют и депонируют кость соответственно. Ремоделирование кости также происходит в ответ на травму, например, после случайного перелома или установки зубных имплантатов.
Костная ткань представляет собой тип плотной соединительной ткани, которая кажется статичной, но на самом деле постоянно ремоделируется на протяжении всей жизни организма позвоночных. Это происходит при синхронизированном действии остеокластов и остеобластов, клеток, которые реабсорбируют и депонируют кость соответственно. Ремоделирование кости также происходит в ответ на травму, например, после случайного перелома или установки зубных имплантатов.
Начальное формирование кости
Формирование кости на эмбриональной стадии развития происходит в результате двух процессов: внутримембранозного окостенения и эндохондрального окостенения.
Внутримембранозное окостенение
Внутримембранозное окостенение в основном происходит при формировании плоских костей черепа, а также нижней, верхней и ключиц. Кость формируется из соединительной ткани, такой как мезенхима, а не из хряща. Шаги внутримембранной оссификации:
- Развитие центра окостенения
- Обызвествление
- Формирование трабекул
- Развитие надкостницы
Эндохондральное окостенение
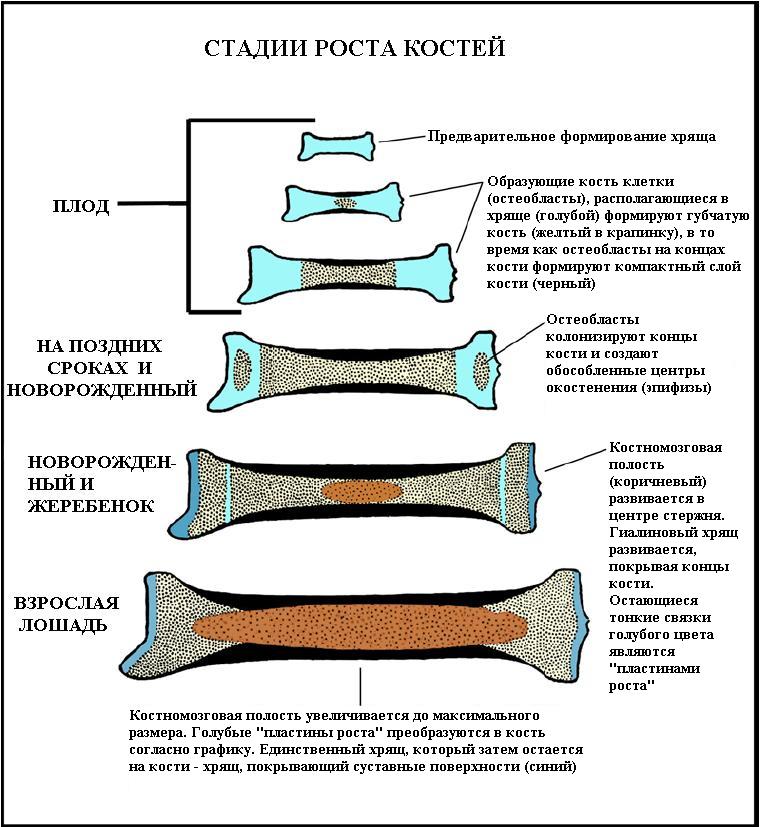
Эндохондральное окостенение начинается с точек в хряще, называемых «первичными центрами окостенения».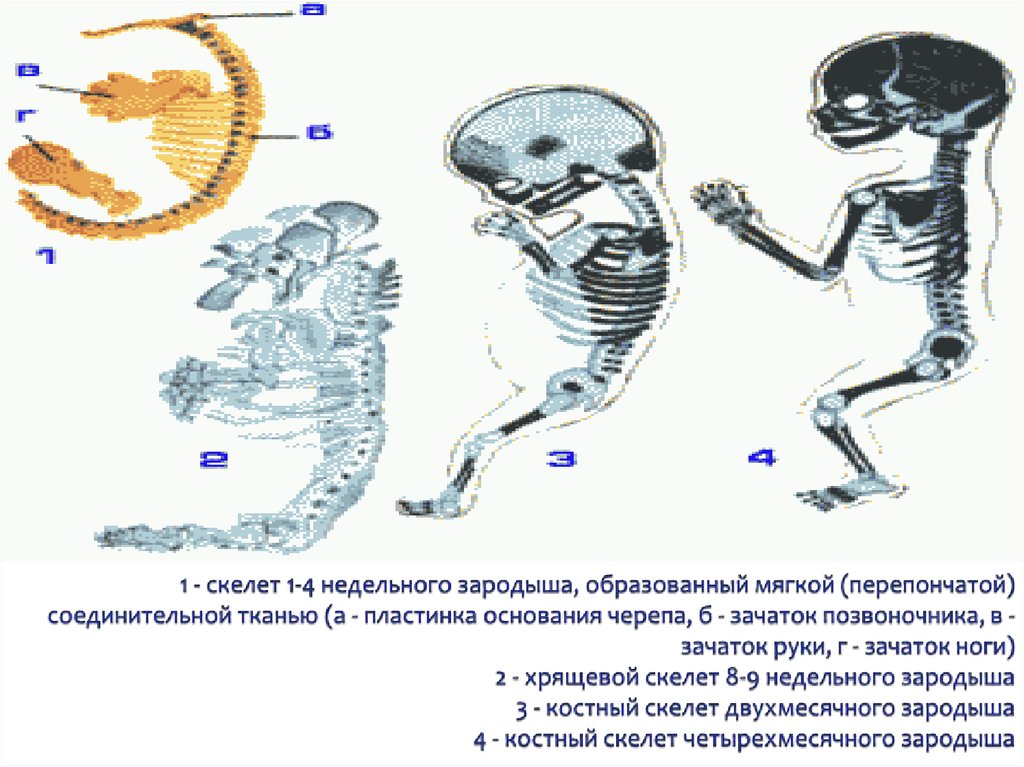 В основном они появляются во время внутриутробного развития, хотя некоторые короткие кости начинают свое первичное окостенение уже после рождения. Эти хрящевые точки ответственны за формирование диафизов длинных костей, коротких костей и некоторых частей неправильных костей.
В основном они появляются во время внутриутробного развития, хотя некоторые короткие кости начинают свое первичное окостенение уже после рождения. Эти хрящевые точки ответственны за формирование диафизов длинных костей, коротких костей и некоторых частей неправильных костей.
Вторичное окостенение происходит после рождения и образует эпифизы длинных костей и конечности неправильных и плоских костей. Диафиз и оба эпифиза длинной кости разделены зоной роста хряща (эпифизарной пластинкой). Когда ребенок достигает зрелости скелета (в возрасте от 18 до 25 лет), все хрящи замещаются костью, при этом диафиз и оба эпифиза сливаются вместе (эпифизарное закрытие).
Ремоделирование
Ремоделирование или ремоделирование костной ткани — это процесс резорбции с последующей заменой кости с небольшим изменением формы, происходящий на протяжении всей жизни человека, задолго до начального развития кости. Остеобласты и остеокласты, связанные друг с другом посредством передачи сигналов паракринными клетками, называются единицей ремоделирования кости. Ежегодно ремоделируется примерно 10% скелетной массы взрослого человека.
Ежегодно ремоделируется примерно 10% скелетной массы взрослого человека.
Период ремоделирования кости состоит из продолжительности резорбции, остеокластической реверсии (фаза, характеризующаяся переходом процессов резорбции в процессы формирования) и периодов формирования, роста и развития кости. Период ремоделирования кости относится к средней общей продолжительности одного цикла ремоделирования кости в любой точке поверхности кости.
Целью ремоделирования является регуляция гомеостаза кальция и восстановление микроповреждений от повседневного стресса, а также формирование скелета в процессе роста. Повторяющийся стресс, такой как упражнения с отягощением или заживление костей, приводит к утолщению кости в точках максимального напряжения (закон Вольфа).
Остеокласты и остеобласты : Костная ткань удаляется остеокластами, а затем остеобластами формируется новая костная ткань. Оба процесса используют передачу сигналов цитокинов (TGF-β, IGF).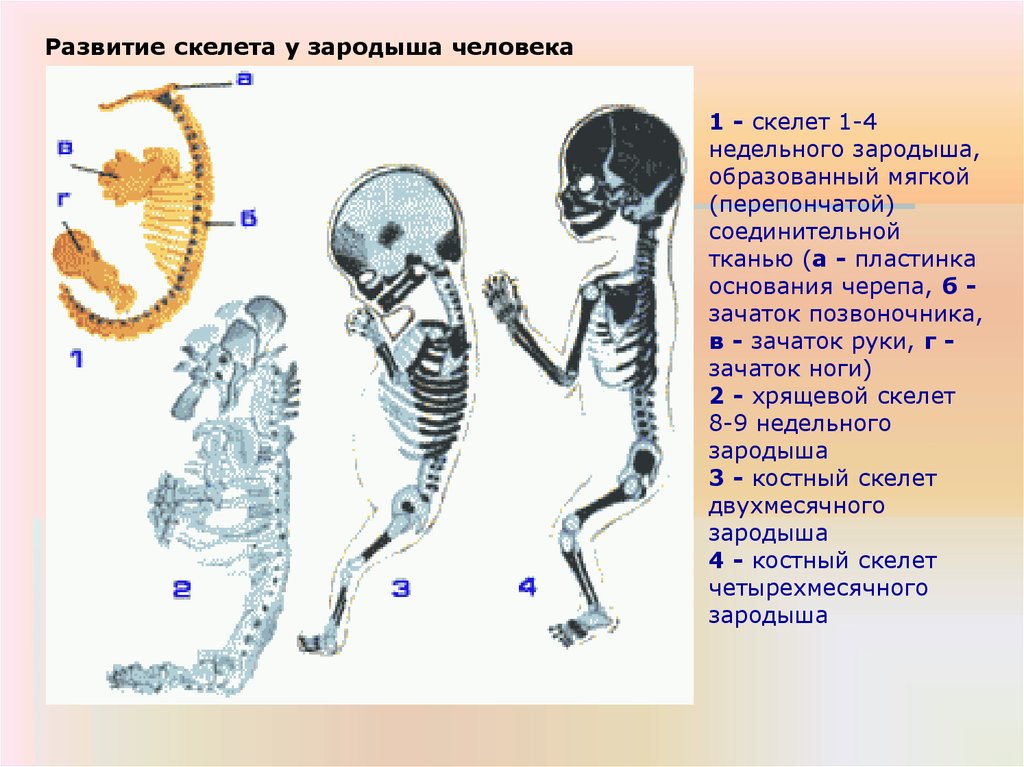
- Наверх
- Была ли эта статья полезной?
- Тип артикула
- Раздел или Страница
- Лицензия
- CC BY-SA
- Показать оглавление
- нет
- Теги
Эмбриология, окостенение костей – StatPearls
Грант Бриланд; Маргарет А. Синклер; Ритеш Г. Менезес.
Информация об авторе и организациях
Последнее обновление: 8 мая 2022 г.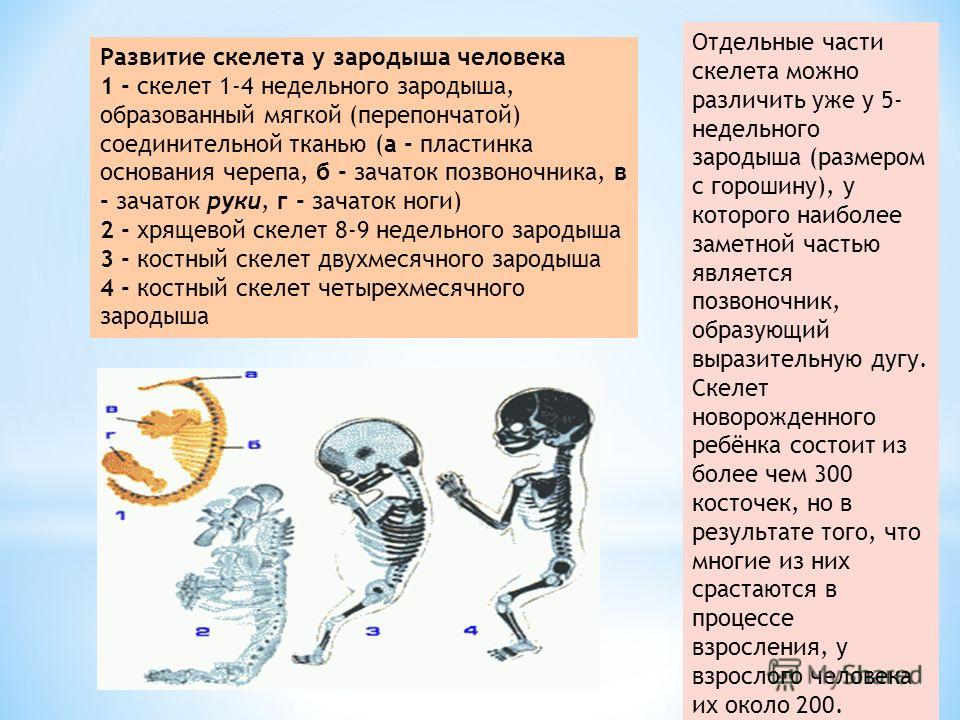
Введение
Окостенение кости или остеогенез — это процесс формирования кости. Этот процесс начинается между шестой и седьмой неделями эмбрионального развития и продолжается примерно до двадцати пяти лет; хотя это немного варьируется в зависимости от человека. Различают два типа окостенения кости: внутримембранозное и эндохондральное. Каждый из этих процессов начинается с предшественника мезенхимальной ткани, но то, как он трансформируется в кость, различается. Внутримембранозная оссификация напрямую превращает мезенхимальную ткань в кость и формирует плоские кости черепа, ключицы и большинство костей черепа. Эндохондральная оссификация начинается с превращения мезенхимальной ткани в промежуточный хрящ, который позже замещается костью и образует остаток осевого скелета и длинных костей.
Развитие
Развитие скелета можно проследить до трех производных [1]: клеток краниального нервного гребня, сомитов и мезодермы латеральной пластинки. Клетки черепного нервного гребня формируют плоские кости черепа, ключицы и кости черепа (за исключением части височных и затылочных костей.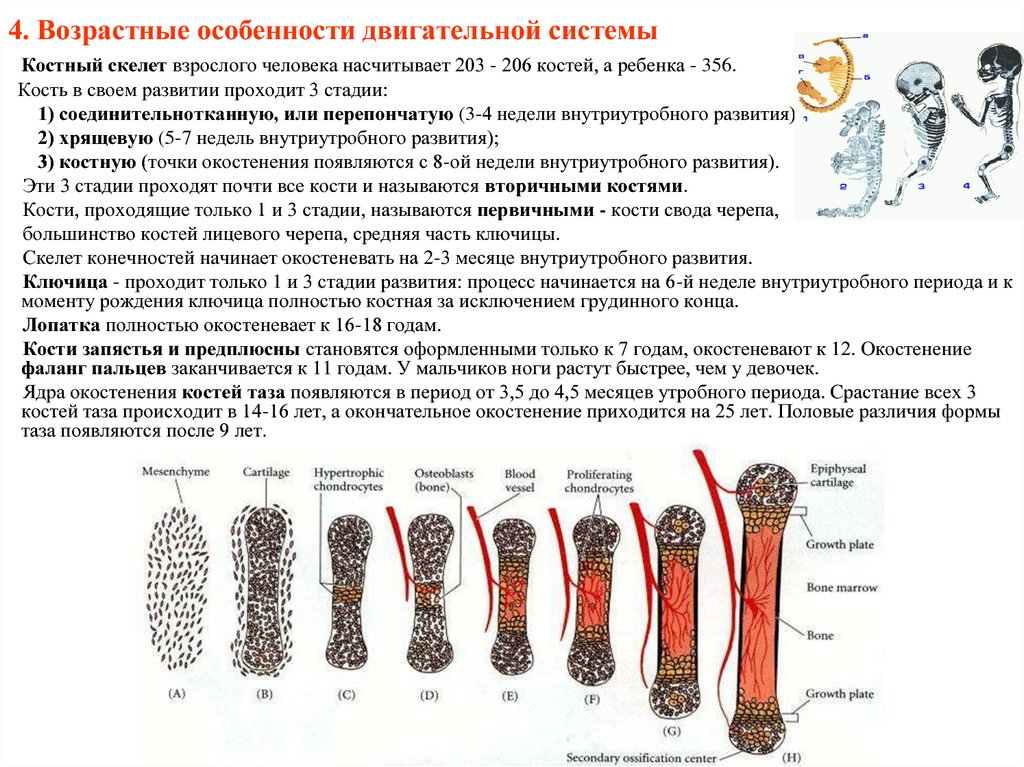 Остальную часть осевого скелета образуют сомиты. Мезодерма латеральной пластинки образует длинные кости
Остальную часть осевого скелета образуют сомиты. Мезодерма латеральной пластинки образует длинные кости
Костнообразование для развития требуется шаблон. Этот шаблон в основном представляет собой хрящ, полученный из эмбриональной мезодермы, но также включает недифференцированную мезенхиму (фиброзные мембраны) в случае внутримембранозного окостенения. Этот каркас определяет, где будут развиваться кости. К моменту рождения у большинства хрящей заменяется костью, но окостенение будет продолжаться на протяжении всего роста и до двадцати пяти лет.
Внутримембранозное окостенение
Этот процесс включает прямое превращение мезенхимы в кость. Он начинается, когда мезенхимальные клетки, происходящие из нервного гребня, дифференцируются в специализированные костеобразующие клетки, называемые остеобластами. Остеобласты группируются в кластеры и образуют центр окостенения. Остеобласты начинают секретировать остеоид, неминерализованную коллагеново-протеогликановую матрицу, которая может связывать кальций. Связывание кальция с остеоидом приводит к отвердению матрикса и захвату остеобластов. Это защемление приводит к трансформации остеобластов в остеоциты. Поскольку остеоид продолжает секретироваться остеобластами, он окружает кровеносные сосуды, образуя трабекулярную/губчатую/губчатую кость. Эти сосуды в конечном итоге образуют красный костный мозг. Мезенхимальные клетки на поверхности кости образуют мембрану, называемую надкостницей. Клетки на внутренней поверхности надкостницы дифференцируются в остеобласты и секретируют остеоид параллельно существующему матриксу, формируя таким образом слои. Эти слои вместе называются компактной/кортикальной костью [2].
Связывание кальция с остеоидом приводит к отвердению матрикса и захвату остеобластов. Это защемление приводит к трансформации остеобластов в остеоциты. Поскольку остеоид продолжает секретироваться остеобластами, он окружает кровеносные сосуды, образуя трабекулярную/губчатую/губчатую кость. Эти сосуды в конечном итоге образуют красный костный мозг. Мезенхимальные клетки на поверхности кости образуют мембрану, называемую надкостницей. Клетки на внутренней поверхности надкостницы дифференцируются в остеобласты и секретируют остеоид параллельно существующему матриксу, формируя таким образом слои. Эти слои вместе называются компактной/кортикальной костью [2].
Внутримембранную оссификацию можно обобщить за пять этапов:
Мезенхимальные клетки дифференцируются в остеобласты и группируются в центры окостенения
Остеобласты захватываются остеоидом, который они секретируют, превращаясь в остеоциты
Трабекулярная костно-надкостничная форма
Кортикальная кость формируется поверхностно по отношению к трабекулярной кости
Кровеносные сосуды образуют красный мозг
Эндохондральное окостенение
Этот процесс включает замену гиалинового хряща костью.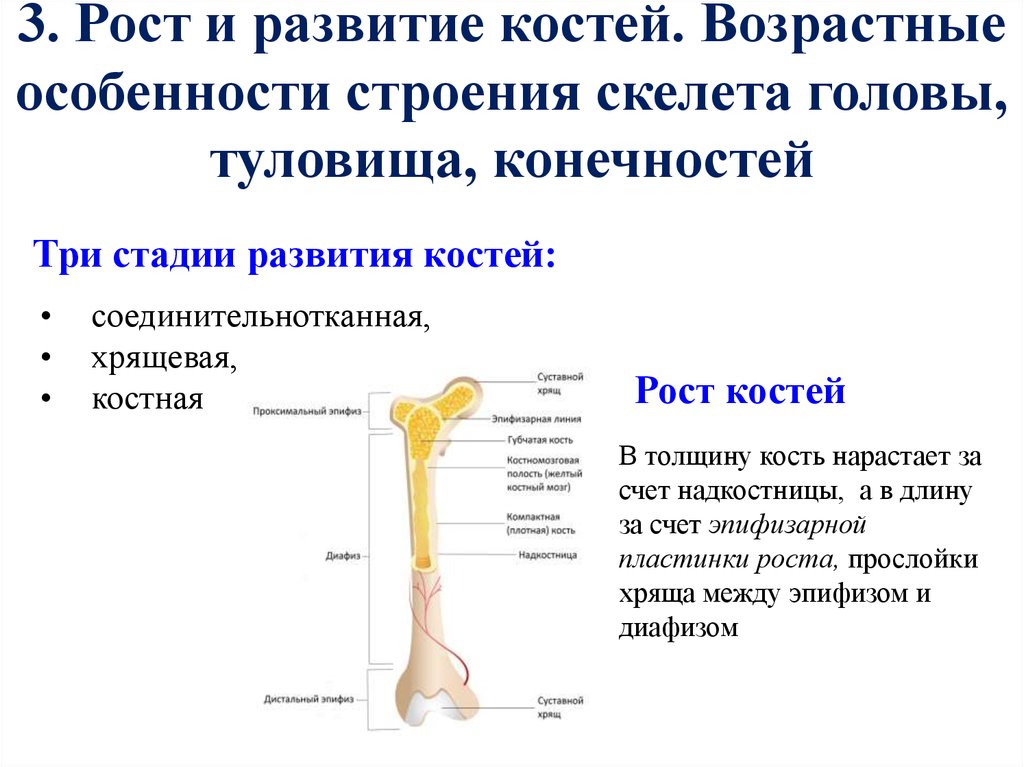 Он начинается, когда мезенхимальные клетки, происходящие из мезодермы, дифференцируются в хондроциты. Хондроциты быстро пролиферируют и секретируют внеклеточный матрикс, формируя хрящевую модель кости. Модель хряща включает гиалиновый хрящ, напоминающий по форме будущую кость, а также окружающую мембрану, называемую надхрящницей. Хондроциты вблизи центра костной модели начинают подвергаться гипертрофии и начинают добавлять коллаген X и больше фибронектина в матрицу, которую они производят; эта измененная матрица допускает кальцификацию. Кальцификация внеклеточного матрикса препятствует поступлению питательных веществ к хондроцитам и вызывает их апоптоз. В результате гибель клеток создает пустоты в хрящевом шаблоне и позволяет проникать кровеносным сосудам. Кровеносные сосуды еще больше расширяют пространства, которые со временем объединяются и становятся мозговой полостью; они также несут в себе остеогенные клетки и запускают трансформацию надхрящницы в надкостницу. Затем остеобласты создают утолщенную область компактной кости в диафизарной области надкостницы, называемую периостальным воротником.
Он начинается, когда мезенхимальные клетки, происходящие из мезодермы, дифференцируются в хондроциты. Хондроциты быстро пролиферируют и секретируют внеклеточный матрикс, формируя хрящевую модель кости. Модель хряща включает гиалиновый хрящ, напоминающий по форме будущую кость, а также окружающую мембрану, называемую надхрящницей. Хондроциты вблизи центра костной модели начинают подвергаться гипертрофии и начинают добавлять коллаген X и больше фибронектина в матрицу, которую они производят; эта измененная матрица допускает кальцификацию. Кальцификация внеклеточного матрикса препятствует поступлению питательных веществ к хондроцитам и вызывает их апоптоз. В результате гибель клеток создает пустоты в хрящевом шаблоне и позволяет проникать кровеносным сосудам. Кровеносные сосуды еще больше расширяют пространства, которые со временем объединяются и становятся мозговой полостью; они также несут в себе остеогенные клетки и запускают трансформацию надхрящницы в надкостницу. Затем остеобласты создают утолщенную область компактной кости в диафизарной области надкостницы, называемую периостальным воротником.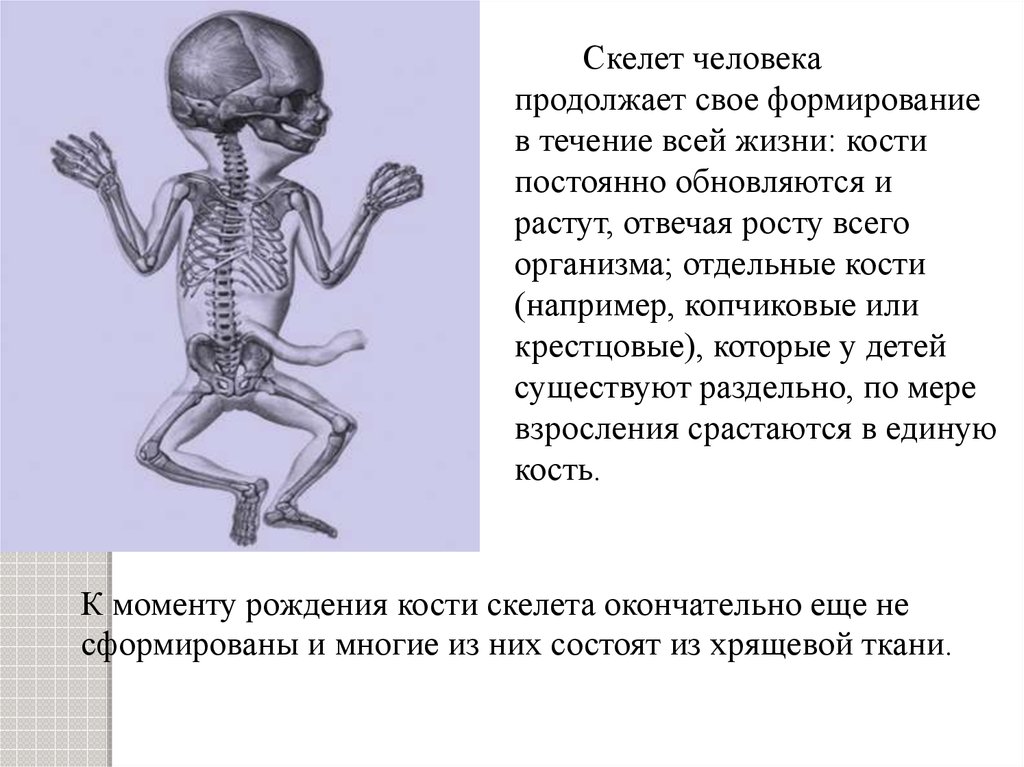 Именно здесь формируется первичный центр окостенения. В то время как кость заменяет хрящ в диафизе, хрящ продолжает пролиферировать на концах кости, увеличивая длину кости. Эти пролиферативные области становятся эпифизарными пластинками (физарными пластинками/пластинками роста), которые обеспечивают продольный рост костей после рождения и в раннем взрослом возрасте. После рождения весь этот процесс повторяется в эпифизарной области; именно здесь формируется вторичный центр окостенения [3].
Именно здесь формируется первичный центр окостенения. В то время как кость заменяет хрящ в диафизе, хрящ продолжает пролиферировать на концах кости, увеличивая длину кости. Эти пролиферативные области становятся эпифизарными пластинками (физарными пластинками/пластинками роста), которые обеспечивают продольный рост костей после рождения и в раннем взрослом возрасте. После рождения весь этот процесс повторяется в эпифизарной области; именно здесь формируется вторичный центр окостенения [3].
Пластинка роста физического тела делится на различные секции в зависимости от патологических характеристик.
Резервная зона
Место хранения липидов, гликогена, протеогликана
Пролиферативная зона
Гипертрофическая зона
Место созревания хондроцитов
Внутри гипертрофической зоны хондроциты проходят процесс трансформации.
 Хондроцит созревает и готовит матрицу для кальцификации; затем они дегенерируют, что позволяет высвобождать кальций для кальцификации матрикса.
Хондроцит созревает и готовит матрицу для кальцификации; затем они дегенерируют, что позволяет высвобождать кальций для кальцификации матрикса.
Первичная спонгиоза
Участок минерализации с образованием костной ткани
Происходит инвазия сосудов
Внутреннее моделирование с заменой волокнистой кости пластинчатой костью
Внешнее моделирование с воронкообразной конструкцией
Эндохондральное окостенение можно обобщить за пять шагов: 9002 4
Мезенхимальные клетки дифференцируются в хондроциты и формируют модель хряща для кости
Хондроциты вблизи центра модели хряща подвергаются гипертрофии и изменяют содержимое секретируемого ими матрикса, обеспечивая минерализацию
Хондро клетки подвергаются апоптозу за счет снижение доступности питательных веществ; кровеносные сосуды проникают и приносят остеогенные клетки
Первичный центр окостенения формируется в диафизарной области надкостницы, называемой периостальным воротником
Вторичные центры окостенения развиваются в эпифизарной области после рождения
Клеточный
Остеохондропрогениторные клетки
Остеохондропрогениторные клетки представляют собой мезенхимальные стволовые клетки, которые могут дифференцироваться в хондроциты или остеобласты.
 Экспрессия факторов транскрипции CBFA1/RUNX2 и OSX индуцирует дифференцировку остеобластов.[4] Экспрессия факторов транскрипции SOX9, L-SOX5 и SOX6 необходима для дифференцировки хондроцитов.
Экспрессия факторов транскрипции CBFA1/RUNX2 и OSX индуцирует дифференцировку остеобластов.[4] Экспрессия факторов транскрипции SOX9, L-SOX5 и SOX6 необходима для дифференцировки хондроцитов.Остеобласты
Остеобласты отвечают за отложение кости. Они также регулируют остеокласты. Они происходят из мезенхимальных стволовых клеток. В эмбриональном периоде они секретируют остеоид, неминерализованную матрицу, которая впоследствии кальцифицируется и образует кость. Остеобласты играют решающую роль в поддержании баланса костеобразования и резорбции. Остеобласты секретируют лиганд RANK (RANKL), который связывается с рецептором RANK на пре-остеокластах и, таким образом, индуцирует их дифференцировку. Остеобласты также секретируют остеопротегерин (OPG), который предотвращает взаимодействие RANK/RANKL путем связывания с RANKL; это предотвращает дифференцировку остеокластов. Таким образом, баланс между продукцией RANKL/OPG остеобластами определяет активность остеокластов [5].

Остеокласты
Остеокласты представляют собой многоядерные клетки, участвующие в резорбции кости.[6][7] Они происходят из макрофагов и проникают в кости через кровеносные сосуды. Каждый остеокласт имеет многочисленные отростки, которые проникают в матрикс и выделяют ионы водорода, вызывая закисление и разрушение кости. Функция остеокластов находится под жестким контролем; чрезмерная активность приводит к остеопорозу, а снижение активности приводит к остеопетрозу.
Остеоциты
Остеоциты являются наиболее многочисленными клетками, присутствующими в кости. Они образуются из остеобластов, попавших в остеоид.[8] Их основная функция — механоощущение. Остеоциты соединяются друг с другом и окружающей их средой посредством цитоплазматических процессов. Эта связь друг с другом и с окружающей средой позволяет им обнаруживать напряжение и деформацию кости. Основываясь на этой информации, остеоциты организуют ремоделирование кости.
Молекулярный уровень
Несколько факторов транскрипции участвуют в процессе формирования эндохондральной кости.
 Сокс-9регулирует хондрогенез нескольких типов коллагена, включая II, IV и XI. ПТГрП задерживает дифференцировку хондроцитов в зоне гипертрофии.
Сокс-9регулирует хондрогенез нескольких типов коллагена, включая II, IV и XI. ПТГрП задерживает дифференцировку хондроцитов в зоне гипертрофии.Формирование внутримембранной кости контролируется каноническим сигнальным путем Wnt и Hedgehog. Бета-катенин проникает в клетки, вызывая образование остеобластов. Дополнительные факторы транскрипции, участвующие в этом процессе, включают CBFA1 (Runx2), osterix (OSX) и склеростин (SOST).
Патофизиология
Ключично-черепная дисплазия (CCD) [9]
CCD возникает из-за мутации в гене CBFA1/RUNX2 (транскрипционный фактор 2, связанный с рантом), который управляет дифференцировкой остеобластов. CCD является аутосомно-доминантным заболеванием, приводящим к низкорослости, открытым родничкам и сверхкомплектным зубам
Камптомелическая дисплазия (КМД) [10] [11]
ВМД возникает из-за мутации в гене SOX9 (SRY-box 9), который управляет дифференцировкой хондроцитов. ВМД является аутосомно-доминантным заболеванием, которое приводит к искривлению длинных костей, и это состояние обычно приводит к неонатальной смерти из-за дыхательной недостаточности.

Несовершенный остеогенез (НО) [12]
НО возникает из-за мутации в генах COL1A1 (цепь альфа-1 коллагена I типа) или COL1A2 (цепь альфа-2 коллагена I типа), которые кодируют основной компонент коллагена типа 1; это аутосомно-доминантное заболевание, которое приводит к очень хрупким костям
Ахондроплазия [13]
Ахондроплазия возникает из-за мутации в гене FGFR3 (рецептор 3 фактора роста фибробластов), который способствует образованию коллагена и играет роль в окостенении кости – эта мутация препятствует адекватному формированию кости в утробе матери и приводит к укорочению роста
Акромегалия [14]
Акромегалия возникает из-за повышенного количества гормона роста и инсулиноподобного фактора роста-1. Причины акромегалии включают опухоли гипофиза и синдром МакКьюна-Олбрайта. Эти факторы оказывают анаболическое воздействие на метаболизм хрящей и костей. Увеличенные факторы вызывают как усиленный рост кости, так и дегенеративные изменения хряща, приводящие к артропатии.

Рахит [15]
Рахит чаще всего вызывается дефицитом витамина D, что приводит к размягчению и ослаблению костей у детей. Основным механизмом является недостаточная кальцификация зоны роста во время формирования кости. Симптомы болезни рахита включают искривление ног, искривление позвоночника, рахитические четки и краниотабес. Рахит приводит к нарушению апоптоза гипертрофических хондроцитов в физарной пластинке. В конечном итоге это приводит к чашевидному внешнему виду эпифизарных концов костей.
Клиническое значение
Физиальные переломы
Переломы Солтера-Харриса — это переломы эпифизарной пластинки.[16] Эти типы переломов могут привести к нарушению окостенения кости в зависимости от локализации.[17] Повреждение эпифизарной пластинки может привести к снижению продольного роста, угловой деформации и изменению механики сустава.[18] Классификация следующая [17]:
Тип I: разделение через физис
Тип II: перелом входит в плоскость физики и выходит через метафиз
Тип III: перелом входит в плоскость физики и выходит через эпифиз
Тип IV: перелом пересекает физику и простирается от метафизики до эпифиза
Тип V: перелом представляет собой размозжение
Судебно-медицинское значение
Оценка возраста плода является одной из основных задач вскрытия плода.

Судебная остеология плода:
Эмбриологический метод — одна из процедур, используемых для оценки гестационного возраста плода, которая имеет решающее значение для определения послеродовой жизнеспособности плода в судебно-медицинской практике
Судебно-медицинская экспертиза останков плода [19 ][20][21][22]:
Нередко к судебно-медицинскому эксперту обращаются для разработки судебно-медицинского профиля останков плода в различных судебно-медицинских контекстах, включая дела о криминальном аборте/убийстве плода и детоубийство.
В таких судебно-медицинских контекстах наличие или отсутствие центров окостенения помогает в оценке гестационного возраста останков плода.
Размеры различных центров окостенения также полезны при оценке возраста плода (например, линейные измерения невральной дуги атланта, диаметр дистального эпифиза бедренной кости).
Посмертная компьютерная томография (PM-CT) и простая рентгенография являются полезными методами визуализации, используемыми для оценки физического созревания костей плода.

Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Джин С.В., Сим К.Б., Ким С.Д. Развитие и рост нормального свода черепа: эмбриологический обзор. J Korean Neurosurg Soc. 2016 май; 59(3):192-6. [Бесплатная статья PMC: PMC4877539] [PubMed: 27226848]
- 2.
Percival CJ, Richtsmeier JT. Ангиогенез и внутримембранозный остеогенез. Дев Дин. 2013 авг; 242(8):909-22. [Бесплатная статья PMC: PMC3803110] [PubMed: 23737393]
- 3.
Ортега Н., Бехоник Д.Дж., Верб З. Ремоделирование матрицы во время эндохондральной оссификации. Тенденции клеточной биологии. 2004 г., 14 февраля (2): 86–93. [Статья бесплатно PMC: PMC2779708] [PubMed: 15102440]
- 4.
Высокински Д., Павловска Э., Бласиак Дж. RUNX2: главный регулятор роста костей, который может участвовать в реакции на повреждение ДНК.
 ДНК-клеточная биол. 2015 май; 34(5):305-15. [PubMed: 25555110]
ДНК-клеточная биол. 2015 май; 34(5):305-15. [PubMed: 25555110]- 5.
Xiong J, Onal M, Jilka RL, Weinstein RS, Manolagas SC, O’Brien CA. Клетки, встроенные в матрикс, контролируют образование остеокластов. Нат Мед. 2011 11 сентября; 17 (10): 1235-41. [Бесплатная статья PMC: PMC3192296] [PubMed: 21909103]
- 6.
Кларк Б. Нормальная анатомия и физиология костей. Clin J Am Soc Нефрол. 2008 ноябрь; 3 Дополнение 3 (Приложение 3): S131-9. [Бесплатная статья PMC: PMC3152283] [PubMed: 18988698]
- 7.
Бар-Шавит З. Остеокласт: многоядерная костно-резорбирующая остеоиммунная клетка гемопоэтического происхождения. Джей Селл Биохим. 2007 01 декабря; 102 (5): 1130-9. [PubMed: 17955494]
- 8.
Боневальд Л.Ф. Удивительный остеоцит. Джей Боун Шахтер Рез. 2011 фев; 26 (2): 229-38. [Статья бесплатно PMC: PMC3179345] [PubMed: 21254230]
- 9.
Ло Муцио Л., Тете С., Мастранжело Ф.
 , Каззолла А.П., Лакаита М.Г., Маргальоне М., Камписи Г. Новая мутация гена CBFA1/ RUNX2 при ключично-черепной дисплазии. Энн Клин Lab Sci. Весна 2007 г .; 37 (2): 115–20. [PubMed: 17522365]
, Каззолла А.П., Лакаита М.Г., Маргальоне М., Камписи Г. Новая мутация гена CBFA1/ RUNX2 при ключично-черепной дисплазии. Энн Клин Lab Sci. Весна 2007 г .; 37 (2): 115–20. [PubMed: 17522365]- 10.
Лефевр В., Двир-Гинзберг М. SOX9и многие аспекты его регуляции в линии хондроцитов. Подключить тканевый рез. 2017 янв;58(1):2-14. [Бесплатная статья PMC: PMC5287363] [PubMed: 27128146]
- 11.
Джайн В., Сен Б. Кампомеловая дисплазия. J Pediatr Orthop B. 2014 Sep; 23 (5): 485-8. [PubMed: 24800790]
- 12.
Раух Ф., Глорье Ф.Х. Несовершенный остеогенез. Ланцет. 2004 г., 24 апреля; 363(9418):1377-85. [PubMed: 15110498]
- 13.
Baujat G, Legeai-Mallet L, Finidori G, Cormier-Daire V, Le Merrer M. Ахондроплазия. Best Pract Res Clin Rheumatol. 2008 март; 22(1):3-18. [В паблике: 18328977]
- 14.
Lieberman SA, Björkengren AG, Hoffman AR. Ревматологические и скелетные изменения при акромегалии.
 Эндокринол Метаб Клин Норт Ам. 1992 Сентябрь; 21 (3): 615-31. [PubMed: 1521515]
Эндокринол Метаб Клин Норт Ам. 1992 Сентябрь; 21 (3): 615-31. [PubMed: 1521515]- 15.
Озкан Б. Алиментарный рахит. J Clin Res Pediatr Endocrinol. 2010;2(4):137-43. [Бесплатная статья PMC: PMC3005686] [PubMed: 21274312]
- 16.
Левин Р.Х., Томас А., Незвек Т.А., Васим М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 23 ноября 2022 г. Переломы Солтера Харриса. [В паблике: 28613461]
- 17.
Cepela DJ, Tartaglione JP, Dooley TP, Patel PN. Кратко о классификациях: классификация Солтера-Харриса педиатрических переломов тела. Clin Orthop Relat Relat Res. 2016 ноябрь;474(11):2531-2537. [Бесплатная статья PMC: PMC5052189] [PubMed: 27206505]
- 18.
Кейн Д., ДиФьори Дж., Маффулли Н. Физические травмы в детском и юношеском спорте: причины для беспокойства? Бр Дж Спорт Мед. 2006 г., сен; 40 (9): 749-60. [Бесплатная статья PMC: PMC2564388] [PubMed: 16807307]
- 19.

Хаксли А.К., Анжевин Дж.Б. Определение гестационного возраста по оценке лунного возраста в останках человеческого плода. J судебная медицина. 1998 ноябрь; 43 (6): 1254-6. [PubMed: 9846409]
- 20.
Хаксли А.К. Несоответствие гестационного возраста из-за приобретения артефакта в коллекции судебной остеологии плода в Национальном музее естественной истории, Смитсоновский институт, США. Am J Forensic Med Pathol. 2005 Сентябрь; 26 (3): 216-20. [В паблике: 16121075]
- 21.
Castellana C, Kósa F. Оценка возраста плода по размерам атланта и оси центров окостенения. Междунар. криминалистики. 2001 01 марта; 117 (1-2): 31-43. [PubMed: 11230944]
- 22.
Сакураи Т., Мичиуэ Т., Исикава Т., Ёсида С., Сакода С., Кано Т., Оритани С., Маэда Х. Посмертное КТ-исследование скелетного и зубного созревания плодов и новорожденных младенцы: серийный пример. Судебно-медицинская экспертиза Патол. 2012 декабрь; 8 (4): 351-7.


 Со второго
месяца она постепенно окружается
хрящом, перестает расти и постепенно
вытесняется последним. Лишь в промежутках
между отдельными позвонками она
сохраняется в виде четкообразных
утолщений, которые образуют студенистые
ядра межпозвоночных дисков. При развитии
позвоночника образование хряща
начинается в области тела позвонка, а
затем центры хондрофикации образуются
в реберных отростках. Эти центры быстро
увеличиваются в размерах пока не
срастутся друг с другом, образуя единый
хрящевой позвонок. К началу окостенения
хрящевые ребра отделяются от позвонков,
но сами позвонки остаются не разделенными
на части.
Со второго
месяца она постепенно окружается
хрящом, перестает расти и постепенно
вытесняется последним. Лишь в промежутках
между отдельными позвонками она
сохраняется в виде четкообразных
утолщений, которые образуют студенистые
ядра межпозвоночных дисков. При развитии
позвоночника образование хряща
начинается в области тела позвонка, а
затем центры хондрофикации образуются
в реберных отростках. Эти центры быстро
увеличиваются в размерах пока не
срастутся друг с другом, образуя единый
хрящевой позвонок. К началу окостенения
хрящевые ребра отделяются от позвонков,
но сами позвонки остаются не разделенными
на части.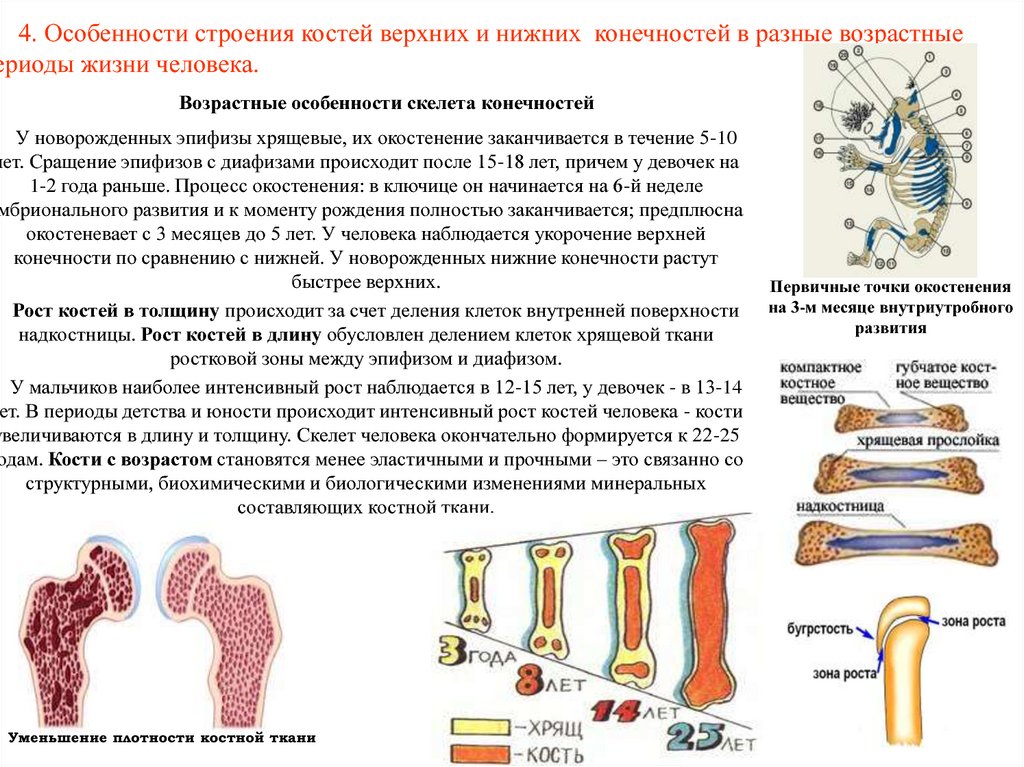
 Хондроцит созревает и готовит матрицу для кальцификации; затем они дегенерируют, что позволяет высвобождать кальций для кальцификации матрикса.
Хондроцит созревает и готовит матрицу для кальцификации; затем они дегенерируют, что позволяет высвобождать кальций для кальцификации матрикса. Экспрессия факторов транскрипции CBFA1/RUNX2 и OSX индуцирует дифференцировку остеобластов.[4] Экспрессия факторов транскрипции SOX9, L-SOX5 и SOX6 необходима для дифференцировки хондроцитов.
Экспрессия факторов транскрипции CBFA1/RUNX2 и OSX индуцирует дифференцировку остеобластов.[4] Экспрессия факторов транскрипции SOX9, L-SOX5 и SOX6 необходима для дифференцировки хондроцитов.
 Сокс-9регулирует хондрогенез нескольких типов коллагена, включая II, IV и XI. ПТГрП задерживает дифференцировку хондроцитов в зоне гипертрофии.
Сокс-9регулирует хондрогенез нескольких типов коллагена, включая II, IV и XI. ПТГрП задерживает дифференцировку хондроцитов в зоне гипертрофии.


 ДНК-клеточная биол. 2015 май; 34(5):305-15. [PubMed: 25555110]
ДНК-клеточная биол. 2015 май; 34(5):305-15. [PubMed: 25555110]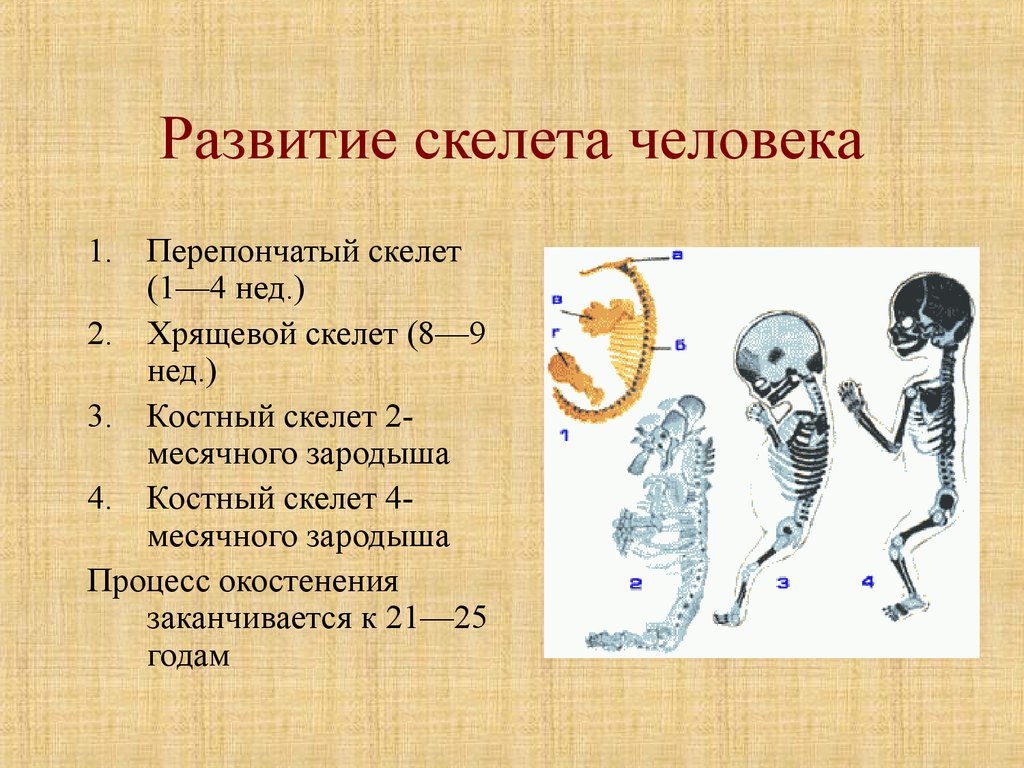 , Каззолла А.П., Лакаита М.Г., Маргальоне М., Камписи Г. Новая мутация гена CBFA1/ RUNX2 при ключично-черепной дисплазии. Энн Клин Lab Sci. Весна 2007 г .; 37 (2): 115–20. [PubMed: 17522365]
, Каззолла А.П., Лакаита М.Г., Маргальоне М., Камписи Г. Новая мутация гена CBFA1/ RUNX2 при ключично-черепной дисплазии. Энн Клин Lab Sci. Весна 2007 г .; 37 (2): 115–20. [PubMed: 17522365] Эндокринол Метаб Клин Норт Ам. 1992 Сентябрь; 21 (3): 615-31. [PubMed: 1521515]
Эндокринол Метаб Клин Норт Ам. 1992 Сентябрь; 21 (3): 615-31. [PubMed: 1521515]