Streptococcus spp. — это… Что такое Streptococcus spp.?
Стрептококк (лат. Streptococcus) — род шаровидных или овоидных аспорогенных грамположительных хемоорганотрофных факультативно-анаэробных бактерий из семейства лат. Streptococcaceae.
Отношение суммы гуанина и цитозина к общему весу оснований в молекуле ДНК равен 33—42 мол%. Типичные клетки менее 1 мкм в диаметре, располагаются попарно или цепочками, неподвижны, кроме штаммов группы D. Образуют капсулу, легко превращаются в L-форму. Питательные потребности сложные. Обычно растут на средах с добавлением крови, сыворотки крови, асцитической жидкости, углеводов. Температурный оптимум — 37°, pH 7,2-7,4. На плотных средах формируют мелкие плоские сероватые колонии, на жидких средах дают крошковатый пристеночный и придонный рост, на кровяном агаре — зоны альфа- или бетагемолиза. Встречаются и негемолитические штаммы. Ферментируют углеводы с образованием кислоты, расщепляют аминокислоты (аргинин, серин). Представители групп В и D продуцируют пигменты красного и желтого цвета. На питательных средах и в организме хозяина синтезируют внеклеточные стрептодорназу, стрептолизины, стрептокиназу, лейкоцидин, бактериоцины. Генетический обмен происходит трансформацией и трансдукцией, но не конъюгацией. Стрептококки погибают при пастеризации и действии рабочих растворов многих дезинфектантов, антисептиков, они чувствительны к пенициллину, тетрациклинам, аминогликозидам и др. препаратам. Устойчивость вырабатывается медленно. Паразиты животных, в том числе человека. Обитают в дыхательных и пищеварительных путях, особенно в полости рта, носа, в толстом кишечнике.
Принята классификация рода на основании специфического полисахарида С и поверхностных антигенов белковой природы (по Лендсфилду). По С-полисахариду выделяют серогруппы A, В, С, D … О. Экстракты С-полисахарида получают автоклавированием культуры при 1,1 атм 15 мин, обработкой её горячей соляной кислотой, азотной кислотой, формамидом, пепсином, трипсином. Серологическая специфичность связана с аминосахарами. У S. группы А, дающих матовые или слизистые колонии, на поверхности находится М-белок, который детерминирует типовую специфичность. В группе А по этому признаку выделяют 55 варов, определяемых с помощью реакции агглютинации или реакции преципитации с типоспецифическими сыворотками. М-белок обладает актифагоцитарной активностью, выраженными протективными свойствами. Вспомогательную роль в дифференциации играют также поверхностные Т и R антигены. Т-антиген термолабилен, устойчив к пепсину, трипсину и кислотам.
Виды стрептококков
- S. pyogenes (прежнее название S. haemolyticus) — бета-гемолитические S. группы А. Диаметр клеток— 0,6—1 мкм, многие штаммы образуют капсулу. Капсульные штаммы растут в виде слизистых колоний, при стоянии переходящих в матовые; бескапсульные штаммы формируют блестящие глянцевидные колонии. Не растут при 10 и 45° , в бульоне с 6,5 % хлорида натрия, при рН 9,6, в молоке с 0,1 % метиленового синего. Ферментируют глюкозу, лактозу, сахарозу, салицин, трегалозу, не ферментируют инулин, сорбит, глицерин, гиппурат натрия. Большинство штаммов продуцируют стрептолизины, стрептокиназу, стрептодорназу, некоторые — эритрогенный токсин. Обитают у человека в глотке в норме и могут вызывать различные заболевания;
- 2) S. рneumoniае — объединяют в группу пневмококковых инфекций. Возбудитель представляет собой кокки с вытянутым полюсом, располагаются попарно или короткими цепочками, неподвижны, спор не формируют, при обитании в организме образуют капсулу, хемоорганотрофы, факультативные анаэробы. Паразит дыхательных путей человека. Встречается в норме при различных заболеваниях. Вызывает острые пневмонии и бронхит у детей и взрослых ;
- 3—4) S. faecalis, S. faecies — S. группы D, которые обычно объединяются в группу энтерококков, вызывают септические процессы ;
- 5—8) S. sanguis, S. salivarius, S. mitis, S. mutans — гемолитические и негемолитические S. различных серогрупп, продуцирующие полисахариды и принимающие участие в образовании зубных бляшек, предполагается их этиологическая роль при кариесе.
- 9) S. lactis (переведен в род Lactococcus) — молочнокислый стрептококк, наиболее часто встречающаяся молочнокислая бактерия
Заболевания, вызываемые стрептококками
Литература
- Красильников А.П. Микробиологический словарь-справочник. — Мн: «Беларусь», 1986. — С. 288-289.
Wikimedia Foundation. 2010.
Стрептококковые инфекции — причины, симптомы, диагностика и лечение
Стрептококковые инфекции – группа заболеваний, включающая инфекции, вызываемые стрептококковой флорой разных видов и проявляющихся в виде поражения дыхательных путей и кожных покровов. К стрептококковым инфекциям относят стрептококковое импетиго, стрептодермию, стрептококковый васкулит, ревматизм, гломерулонефрит, рожу, ангину, скарлатину и другие заболевания. Стрептококковые инфекции опасны склонностью к развитию постинфекционных осложнений со стороны различных органов и систем. Поэтому диагностика включает не только выявление возбудителя, но и инструментальное обследование сердечно-сосудистой, дыхательной и мочевыделительной систем.
Общие сведения
Стрептококковые инфекции – группа заболеваний, включающая инфекции, вызываемые стрептококковой флорой разных видов и проявляющихся в виде поражения дыхательных путей и кожных покровов. Стрептококковые инфекции опасны склонностью к развитию постинфекционных осложнений со стороны различных органов и систем.
Характеристика возбудителя
Streptococcus – род факультативно-анаэробных грамположительных шаровидных микроорганизмов, устойчивых в окружающей среде. Стрептококки устойчивы к высушиванию, сохраняются в высушенных биологических материалах (мокрота, гной) несколько месяцев. При температуре 60 °С. погибают через 30 минут, под действием химических дезинфицирующих средств — через 15 минут.
Резервуар и источник стрептококковой инфекции – носитель стрептококковых бактерий или больной одной из форм инфекции человек. Механизм передачи – аэрозольный. Возбудитель выделяется больным при кашле, чихании, во время разговора. Заражение происходит воздушно–капельным путем, поэтому основными источниками заражения являются люди с преимущественным поражением верхних дыхательных путей (ангина, скарлатина). При этом на расстоянии более трех метров заразиться уже нельзя. В некоторых случаях возможна реализация алиментарного и контактного путей передачи (через грязные руки, зараженную пищу). Для стрептококков группы А при попадании в благоприятную питательную среду некоторых пищевых продуктов (молоко, яйца, моллюски, ветчина и др.) характерно размножение и длительное сохранение вирулентных свойств.
Вероятность возникновения гнойных осложнений при инфицировании стрептококками высока у лиц с ожогами, ранениями, беременных, новорожденных, больных после операций. Стрептококки группы В обычно вызывают инфекции мочеполовой сферы и могут передаваться при половых контактах. Новорожденные зачастую получают инфекцию в результате инфицирования околоплодных вод и при прохождении родовых путей. Естественная восприимчивость человека к стрептококковым бактериям высокая, иммунитет типоспецифический и не препятствует заражению стрептококками другого вида.
Клинические формы стрептококковой инфекции
Симптоматика стрептококковых инфекций крайне многообразны ввиду большого количества вероятных локализаций очага инфекции, видов возбудителя. Кроме того, интенсивность клинических проявлений зависит от общего состояния организма инфицированного. Стрептококки группы А склонны к поражению верхних дыхательных путей, слухового аппарата, кожи (стрептодермия), к этой группе относятся возбудители скарлатины и рожи.
Заболевания, развившиеся в результате поражения этими микроорганизмами, можно разделить на первичные и вторичные формы. Первичные формы представляют сбой воспалительные инфекционные заболевания органов, ставших воротами инфекции (фарингит, ларингит, ангина, отит, импетиго и т. д.). Вторичные формы развиваются в результате включения аутоиммунных и токсико-септических механизмов развития воспаления в различных органах и системах. К вторичным формам стрептококковых инфекций с аутоиммунным механизмом развития относятся ревматизм, гломерулонефрит и стрептококковый васкулит. Токсино-инфекционный характер носят некротические поражения мягких тканей, мета- и перитонзиллярный абсцессы, стрептококковый сепсис.
Редкие клинические формы стрептококковых инфекций: некротическое воспаление мышц и фасций, энтерит, синдром токсического шока, очаговые инфекционные поражения органов и тканей (например, абсцесс мягких тканей). Стрептококки группы В в подавляющем большинстве вызывают инфекции у новорожденных, хотя встречаются в любом возрасте. Это связано с преимущественным поражением данным возбудителем мочеполовых путей и заражением новорожденных интранатально.
Стрептококковые инфекции новорожденных проявляются в виде бактериемии (30% случаев), пневмонии (32-35%) и менингита. В половине случаев инфекция проявляется клинически в первые сутки жизни. При этом стрептококковые инфекции новорожденных протекают крайне тяжело, смертность среди заболевших составляет порядка 37%. Менингит и бактериемия могут проявиться позднее. В таком случае погибают порядка 10-20% заболевших, а у половины выживших отмечают нарушения развития.
Стрептококковые инфекции группы В нередко являются причиной послеродовых эндометритов, циститов, аднекситов у родильниц и осложнений в послеоперационном периоде при проведении кесарева сечения. Стрептококковая бактериемия кроме того может отмечаться у лиц с выраженным ослаблением иммунных свойств организма (пожилые люди, больные сахарным диабетом, синдромом иммунодефицита, злокачественными новообразованиями). Нередко на фоне протекающей ОРВИ развивается стрептококковая пневмония. Зеленящий стрептококк может быть причиной развития эндокардитов и последующих клапанных дефектов. Стрептококки группы mutans вызывают кариес.
Осложнения стрептококковых инфекций – это аутоиммунные и токсикосептические вторичные поражения органов и систем (ревматизм, гломерулонефрит, некротические миозиты и фасциты, сепсис и т. д.).
Диагностика стрептококковых инфекций
Этиологическая диагностика стрептококковой инфекции слизистой оболочки глотки и кожных покровов требует бактериологического исследования с выделением и идентификацией возбудителя. Исключением можно считать скарлатину. Поскольку в настоящее время многие виды стрептококковых бактерий приобрели определенную устойчивость к антибиотикам некоторых групп, необходимо тщательное микробиологическое исследование и осуществления теста на чувствительность к антибиотикам. Диагностика, произведенная в достаточном объеме, способствует выбору эффективной тактики лечения.
Экспресс-диагностика стрептококков группы А позволяют установить возбудителя в течение 15-20 минут с момента взятия анализа без выделения чистой культуры. Однако выявление присутствия стрептококков не всегда означает, что именно они являются этиологическим фактором патологического процесса, этот факт может говорить и об обычном носительстве. Ревматизм и гломерулонефрит практически всегда характеризуются повышением титра антител к стрептококкам уже с первые дни обострения. Титр антител к внеклеточным антигенам определяют с помощью реакции нейтрализации. При необходимости проводится обследование пораженных стрептококковой инфекцией органов: осмотр отоларинголога, рентгенография легких, УЗИ мочевого пузыря, ЭКГ и др.
Лечение стрептококковых инфекций
В зависимости от формы стрептококковой инфекции лечение проводит гинеколог, уролог, дерматолог, пульмонолог или другие специалисты. Этиологическое лечение первичных клинических форм стрептококковых инфекций заключается в назначении курса антибиотиков пенициллинового ряда, к которым стрептококки обладают довольно высокой чувствительностью. Если выявлена неэффективность антибиотика при применении его более пяти дней, препарат меняют. Желательно произвести тест культуры возбудителя на чувствительность к препаратам разных (эритромицин, азитромицин, кларитромицин, оксациллин и др.) групп с целью более надежного выбора антибиотика. Практика показывает, что препараты тетрациклинового ряда, гентамицин и канамицин неэффективны.
Патогенетическое и симптоматическое лечение зависит от клинической формы заболевания. При необходимости назначения длительных курсов антибиотикотерапии (при вторичных формах стрептококковой инфекции) нередко назначают препараты пролонгированного действия. В последнее время отмечено положительное влияние на течение заболевания применения иммуноглобулина человека и иммуностимулирующих средств.
Профилактика стрептококковых инфекций
Профилактика заражения стрептококковой инфекцией подразумевает меры личной гигиены и индивидуальное профилактики при контактах в узком коллективе с лицами, имеющими респираторные заболевания: ношение маски, обработка посуды и поверхностей, на которые могли попасть микроорганизмы, мытье рук с мылом. Общая профилактика заключается в осуществлении планомерного контроля над состоянием здоровья коллективов: профилактические осмотры в школах и детских садах, изоляция выявленных больных, адекватные лечебные мероприятия, выявление скрытых форм носительства стрептококковой инфекции и их пролечивание. Для освобождения организма от возбудителя и полного излечения ВОЗ рекомендует применение пенициллинов не менее чем в течение 10 дней.
Особое внимание необходимо уделять профилактике внутрибольничного инфицирования стрептококковой инфекцией, поскольку заражение в стационаре пациента, находящегося в ослабленном состоянии, в разы вероятнее, и течение инфекции у таких больных заметно тяжелее. Предупреждение заражения рожениц и новорожденных заключается в тщательном соблюдении санитарно-гигиенических норм и режима, разработанных для отделений гинекологии и родильных домов.
Определение чувствительности Streptococcus spp.
Для определения чувствительности стрептококков используют следующие питательные среды:
- Для методов серийных разведений в бульоне необходимо использовать бульон Мюллера-Хинтон с добавлением 2,0 — 5,0 % лизированной лошадиной крови. Кровь лизируют замораживанием-оттаиванием с последующим центрифугированием для освобождения от теней эритроцитов.
- Для методов серийных разведений в агаре и ДДМ используют агар Мюллера-Хинтон с добавлением 5 % дефибринированной бараньей крови.
Указанные добавки асептически вносят в питательную основу после автоклавирования и охлаждения до 48 — 50 °С.
Определение чувствительности Streptococcus pneumoniae
Бета-лактамные антибиотики (в частности пенициллин) являются препаратами выбора для терапии пневмококковых инфекций. В то же время критерии интерпретации результатов определения чувствительности пневмококков к этим препаратам постоянно пересматриваются в связи с появлением новых клинических и экспериментальных данных об эффективности различных бета-лактамов при пневмококковых инфекциях, вызванных штаммами с различным уровнем чувствительности к пенициллину.
Механизм резистентности S.pneumoniae к пенициллину и другим бета-лактамным антибиотикам обусловлен изменением пенициллиносвязывающих белков (ПСБ) клеточной стенки. В результате ступенчатых мутаций уменьшается сродство ПСБ к бета-лактамным антибиотикам.
При этом установлено, что при лечении инфекций дыхательных путей, вызванных штаммами S.pneumoniae с промежуточным уровнем резистентности к пенициллину, бета-лактамные антибиотики остаются клинически эффективными, но применение их при менингите приводит к неудаче терапии.
В связи с этим при разработке критериев интерпретации результатов определения чувствительности S.pneumoniae к бета-лактамным антибиотикам было проведено подразделение штаммов по источникам выделения (инфекции дыхательных путей, ликвор) и пересмотрены критерии оценки чувствительности к амоксициллину, цефотаксиму и цефтриаксону. Критерии интерпретации результатов определения чувствительности к пенициллину не пересмотрены.
Следует обратить внимание на несколько важных особенностей определения чувствительности S.pneumoniae:
- невозможность определения чувствительности к бета-лактамным антибиотикам (пенициллину, аминопенициллинам, цефалоспоринам, карбапенемам) ДДМ;
- невозможность определения чувствительности S.pneumoniae к АБП методом разведений в агаре.
Поэтому определение чувствительности пневмококков к пенициллину и другим бета-лактамным антибиотикам подразумевает последовательное (выделение S.pneumoniae из нестерильных локусов) или одновременное (при тяжелых инфекциях, выделении пневмококков из крови и ликвора) выполнение двух исследований:
- Скрининг с диском, содержащим 1,0 мкг оксациллина, с целью выявления возможной пенициллинорезистентности. Скрининговый метод позволяет разделить микроорганизмы на две группы: группу чувствительных штаммов и группу, в которую входят часть чувствительных, а также умеренно-резистентные и резистентные штаммы пневмококков.
- Определение МПК пенициллина и других бета-лактамных антибиотиков методом разведений в бульоне или с помощью Е-тестов у штаммов, отнесенных ко второй группе по результатам скрининга.
Скрининг на наличие пенициллинорезистентности у штаммов S.pneumoniae
Постановка теста
Методика проведения исследования не отличается от обычной процедуры определения чувствительности пневмококков к АБП ДДМ.
Интерпретация результатов
- При выявлении диаметра зоны подавления роста штамма пневмококка вокруг диска с 1 мкг оксациллина ≥ 20 мм, S.pneumoniae расценивается как чувствительный ко всем бета-лактамным антибиотикам.
- При выявлении диаметра зоны подавления роста < 20 мм необходимо определение МПК всех бета-лактамных антибиотиков (пенициллина, аминопенициллинов, цефалоспоринов II — IV поколенй, карбапенемов) методами серийных разведений в бульоне или с помощью Е-тестов.
Макролиды и линкозамиды
Вторыми по значимости в лечении пневмококковых инфекций являются макролидные и линкозамидные антибиотики. Оценка чувствительности S.pneumoniae к перечисленным антибиотикам возможна как диско-диффузионным методом, так и методом серийных разведений. В связи с разнообразием механизмов устойчивости S.pneumoniae к макролидам в повседневной практике могут встречаться различные варианты перекрестной резистнетности микроорганизмов к АБП этой группы.
Однако в практических целях для характеристики чувствительности S.pneumoniae к рассматриваемой группе АБП достаточно оценить чувствительность к эритромицину и клиндамицину, что позволяет дифференцировать два основных фенотипа:
- MLSB — перекрестная устойчивость ко всем макролидам, линкозамидам и стрептограминам В, обусловленная метилированием мишени действия препаратов.
- М — устойчивость к 14- и 15-членным макролидам (при сохранении чувствительности к 16-членным макролидам, линкозамидам и стрептограминам), обусловленная активным выыедением АБП.
Фторхинолоны
Традиционные фторхинолоны (пефлоксацин, офлоксацин, ципрофлоксацин и ломефлоксацин) не являются адекватными для лечения пневмококковых инфекций, соответственно, оценивать чувствительность к этим препаратам нецелесообразно. В последние годы в лечении пневмококковых инфекций важное место заняли антипневмококковые фторхинолоны (левофлоксацин, спарфлоксацин, моксифлоксацин и гатифлоксацин). Частота устойчивости к перечисленным препаратам минимальна, однако, поскольку между ними не наблюдают полной перекрестной резистентности, возникает необходимость включения в исследование всей группы.
АБП других групп
Из антибиотиков других групп для лечения пневмококковых инфекций применяют ко-тримоксазол, хлорамфеникол, тетрациклины. Однако роль перечисленных препаратов в последние годы резко снижается в связи с нарастанием устойчивости, меньшей клинической эффективностью в сравнении с бета-лактамами, макролидами и антипневмококковыми фторхинолонами, также значительным числом нежелательных эффектов.
Для лечения тяжелых пневмококковых инфекций, вызванных штаммами с высоким уровнем устойчивости к антибактериальным препаратам других групп, в ряде случаев рекомендуется ванкомицин.
Критерии интерпретации результатов определения чувствительности S.pneumoniae (пограничные значения диаметров зон подавления роста и МПК АБП) приведены в таблице 17.
Таблица 17.
Определение чувствительности Streptococcus spp. группы «viridans»
Проводить определение чувствительности штаммов стрептококков группы «viridans», выделенных из нестерильных локусов в рутинной практике нецелесообразно. У штаммов, выделенных из стерильных в норме локусов организма, необходимо, в первую очередь, исследовать чувствительность к пенициллину. Воспроизводимые результаты при определении чувствительности стрептококков группы «viridans» к пенициллину удается получить только при помощи метода серийных разведений, ДДМ не пригоден для этой цели.
Штаммы, чувствительные к этому антибиотику, следует расценивать как чувствительные ко всем бета-лактамным антибиотикам. Часть штаммов, устойчивых к пенициллину, могут сохранять чувствительность к некоторым цефалоспоринам III поколения (цефотаксиму и цефтриаксону), IV поколения (цефепиму) и карбапенемам. Однако критерии интерпретации результатов определения чувствительности в настоящее время установлены только для цефотаксима и цефтриаксона.
Определенный интерес может представлять изучение чувствительности стрептококков группы «viridans» к эритромицину и другим макролидам, клиндамицину, тетрациклину и хлорамфениколу, однако клиническое значение получаемых при этом данных не определено.
В случае сниженной чувствительности или резистентности зеленящих стрептококков к пенициллину, при выдаче результатов тестирования клиницистам целесообразно рекомендовать проведение комбинированной терапии бета-лактамами с аминогликозидами, которые проявляют синергизм при совместном применении с бета-лактамами, несмотря на отсутствие у аминогликозидов собственной значимой активности в отношении стрептококков.
Определение чувствительности бета-гемолитических стрептококков
К бета-гемолитическим стрептококкам относятся микроорганизмы, принадлежащие к различным серологическим группам по Лансфельд (А, B, C, G). Среди них наибольшее клиническое значение имеют стрептококки группы А (Streptococcus pyogenes) и группы В (Streptococcus agalactiae).
Препаратами выбора для лечения инфекций, вызванных бета-гемолитическими стрептококками, являются бета-лактамы, причем достоверных случаев устойчивости к АБП этой группы не описано. Не описана и устойчивость к ванкомицину. Следовательно, оценивать чувствительность к указанным АБП в рутинной практике нецелесообразно.
При выделении из нестерильных локусов необходимость в оценке чувствительности возникает только для S.pyogenes и S.agalactiae. Примерный перечень препаратов для определения чувствительности этих микроорганизмов включает: макролиды (эритромицин) и линкосамиды (клиндамицин). С целью мониторига антибиотикорезистентности возможно определение чувствительности к хлорамфениколу и левофлоксацину. Для бета-гемолитических стрептококков, выделенных из стерильных локусов, необходимо определять чувствительность ко всем вышеперечисленным препаратам одновременно.
Примерный перечень АБП, рекомендуемых для определения чувствительности S.pneumoniae, стрептококков группы «viridans» и бета-гемолитических стрептококков, выделенных из различных локусов организма, представлен в таблице 18.
Таблица 18.
Критерии интерпретации результатов определения чувствительности Streptococcus spp. (кроме S.pneumoniae) (пограничные значения диаметров зон подавления роста и МПК АБП) приведены в таблице 19.
Таблица 19.
Назад
СТРЕПТОКОККИ — Большая Медицинская Энциклопедия
СТРЕПТОКОККИ — бактерии рода Streptococcus, сем. Streptococcaceae.
Впервые Стрептококки обнаружены Т. Бильротом в 1874 г. при роже и раневых инфекциях.
Рис. 9. Чистая культура Streptococcus pyogenes; окраска по Граму; X 800.Стрептококки — шаровидные или овальные клетки размером 0,6—1,0 мкм, образующие цепи различной длины (цветн. рис. 9), грамположительные, факультативные анаэробы (см.). Различают бета-гемолитические (Str. hemolyticus), альфа-гемолитические (Str. viridans) и гамма-негемолитические Стрептококки. Наибольшее значение в патологии человека имеют бета-гемолитические Стрептококки, отнесенные в 1958 г. по предложению В. Д. Белякова с соавт. к экологической группе облигатных паразитов человека.
По антигенным различиям полисахаридов С. разделены Лансфилд (R. S. Lancefield) на группы. Известно 20 групп С., к-рые обозначают прописными лат. буквами (от А до V). Ряд альфа- и гамма-стрептококков не вошли ни в одну группу. С. разных групп отличаются по месту обитания в природе, патогенности для человека, характеру гемолиза и биохимическим показателям. Основной критерий в дифференциации С. — принадлежность к определенной группе. Для человека патогенны в основном бета-гемолитические С. группы А (Str. pyogenes) — возбудители ангин (см.), хронический тонзиллита (см.), скарлатины (см.), сепсиса (см.), раневых инфекций кожи и других тканей (см. Гнойная инфекция), острого гломерулонефрита (см.), ревматизма (см.), рожи (см.).
Стрептококки группы B (Str. agalactiae) вызывают мастит (см.), урогенитальные инфекции у женщин, сепсис (см.) и менингит (см.). Стрептококки групп С, G, H, F часто обнаруживают в слизистой оболочке зева человека, в т. ч. при острых респираторных заболеваниях. С. группы D, или фекальные С. (см. Энтерококки),— сапрофиты толстой кишки человека — известны также как возбудители подострого бактериального эндокардита (см.), инфекций мочевого тракта. Стрептококки групп H, N, F, К, О и зеленящие С., лишенные группового антигена, иногда обнаруживают в крови при септическом эндокардите. Не содержание группового антигена Str. mutans — один из этиол. факторов кариеса зубов у человека (см. Кариес зуба). С. других групп редко обнаруживаются у человека, они патогенны в основном для животных.
Вирулентные С. группы А имеют на поверхности капсулу, препятствующую фагоцитозу. Гиалуроновая кислота (см.), входящая в состав капсулы, не антигенна. Клеточная стенка С. состоит из трех слоев. Наружный слой содержит типоспецифические белковые Т- и М-антигены (субстанции), ряд нетипоспецифических белковых антигенов, связанных или не связанных с М-антигенами. В состав среднего слоя входит групповой полисахарид (А-полисахарид), построенный из бета-N-ацетилглюкозамина и рамнозы. Внутренний слой содержит пептидогликан, обеспечивающий ригидность клеточной стенки. Из клеточной стенки С. через капсулу выходят так наз. фимбрии, включаюшие М-антиген и липотейхоевую к-ту, обеспечивающую прилипание С. к слизистой оболочке. Цитоплазматическая мембрана С. состоит из белков и липидов, протоплазма — из ряда белков и нуклеопротеинов. У ряда культур С. обнаружены Fc-рецепторы, связывающие иммуноглобулины за счет Fc-участков, что может приводить к неспецифическим реакциям.
Среди β-гемолитических С. группы А найдено более 70 типов, представители к-рых содержат различные М-антигены. У 16 типов С. обнаружен фактор опалесценции (фактор помутнения) — типоспецифическая липопротеиназа, определение к-рой может быть использовано для типи-рования данных культур С.
Основным фактором вирулентности С. группы А является М-антиген. Вирулентные свежевыделенные от больных культуры С., содержащие М-антиген, способны расти и размножаться в крови человека. Авирулентные культуры, не содержащие М-антиген, фагоцитируются в крови человека без добавления антител против М-антигена гомологического типа. С. группы А продуцируют эритрогенный токсин, имеющий значение в патогенезе скарлатины (см.). Термостабильная фракция эритрогенного токсина стимулирует гиперчувствительность замедленного типа (см. Аллергия). Стрептококки групп А, С и G продуцируют S- и О-стреп-толпзины, вызывающие гемолиз эритроцитов. S- и О-стрептолизины разрушают также лизосомы клеток, что может привести к повреждению тканей. Антитела к S-стрептолизину не найдены, но обнаружен ингибитор в нормальных сыворотках крови. Большинством культур С. групп А, С, G синтезируется О-стрептолизин, к к-рому возникают антитела (см.). С. группы А и нек-рых других групп продуцируют дезоксирибонуклеазы 4 типов (А, В, С и D). При стрептококковых инфекциях человека высокий уровень антител обнаружен против дезоксирибонуклеазы типа В. Стрептококки группы А продуцируют гиалуронидазы двух типов (I и II). Антитела к гиалуро-нидазе типа I в высоких титрах встречаются при стрептококковых инфекциях человека. У С. группы А обнаружена никотинамидадениндинуклеотидаза — фермент, оказывающий кардиотоксическое и лейкотоксическое действие. Фибриноли-тический фермент стрептокиназу продуцирует большинство С. группы А и нек-рые культуры групп С и G; очищенные препараты стрептоки-назы применяют с терапевтической целью для растворения фибрина в экссудатах и при сосудистых тромбозах (см. Стрептолиаза). Протеиназа стрептококков группы А — протеолитический фермент, полученный в кристаллическом виде, — у экспериментальных животных поражает соединительную ткань, миокард, тимус, вилочковую железу.
Заболеваемость острыми стрептококковыми инфекциями наиболее высока в осенне-зимний период и имеет циклический характер: из менения заболеваемости отмечаются через каждые 6—7 лет. Заболеваемость гломерулонефритом в разные годы и на различных территориях зависит от распространения нефритогенных типов С. Стрептококки могут вызывать вторичную инфекцию при вирусных и других инф. процессах, поражающих верхние дыхательные пути. Ревматизм и гломерулонефрит относят к негнойным осложнениям острых стрептококковых инфекций. По другим данным, ревматизм (см.), гломерулонефрит (см.) и рожа (см.) — хрон. стрептококковые инфекции. Это подтверждается следующим: заболевание возникает после острых стрептококковых инфекций, вызванных С. группы А; постоянно обнаруживаются антитела к внеклеточным продуктам, ферментам и антигенам микробной клетки С; наличие антигенов С. в крови; резко сокращается число первых атак ревматизма при лечении острых стрептококковых инфекций пенициллином и успешно применяются дюрантные препараты пенициллина, напр, бициллин и другие, для предупреждения повторных атак.
Причина возникновения различных патол. процессов при инфицировании одним микроорганизмом — стрептококками группы А —окончательно не выяснена. Нефритогенные С., вызывающие гломерулонефрит, относятся к ограниченному числу типов, но эти типы вызывают также другие патол. процессы. Множество различных типов С. найдено при ревматизме. В то же время обнаружены различия между культурами С., выделенными при гломеруло-нефрите и ревматизме в результате определения их лизиса умеренными фагами С. Особенности ревматизма и гломерулонефрита определяются, вероятно, возникновением различных аутоиммунных процессов из-за наличия у С. и в тканях организма общих перекрестнореагирующих антигенов. Возникновение скарлатины или ангины зависит от токсикогенности С. и уровня антитоксического иммунитета (см. Скарлатина). Характер патол. процесса определяется также воротами инфекции (инфекции верхних дыхательных путей или кожи) и распространением С. в организме.
Антимикробный иммунитет к С. группы А типоспецифичен и зависит от наличия антител против М-антигена. Типовой иммунитет сохраняется длительно, и М-анти-тела обнаруживаются через 20 лет после перенесенного заболевания. Вакцины из целых микробных клеток для профилактики и лечения не применяются в связи с тяжелыми реакциями и сенсибилизирующим действием. Попытки применить для иммунизации очищенные препараты М-антигенов разных типов С. не нашли практического применения. К основным сложностям при разработке метода активной иммунизации против С. группы А относят: типовую специфичность иммунитета; распространение большого числа типов С. и частую их смену; наличие перекрестно реагирующих антигенов, способных вызвать аутоиммунные реакции.
С. разных групп, за исключением группы D, погибают при нагревании до t° 56° в течение 30 мин. Сулема (1% р-р) и фенол (5% р-р) убивают С. в течение 15 мин. Культуры С. хорошо выдерживают высушивание, особенно в белковой среде, сохраняют жизнеспособность в окружающей среде, но быстро утрачивают вирулентность. С. группы А высокочувствительны к антибиотикам пенициллинового ряда и не приобретают к ним устойчивость (см. Лекарственная устойчивость микроорганизмов). Эти антибиотики действуют бактерицидно на С. группы А и других групп, за исключением группы D. Сульфаниламиды оказывают на С. группы А бактериостатический эффект, и к ним легко вырабатывается устойчивость. Определенный процент культур С. устойчив также к эритромицину, линкомицину и нек-рым другим антибиотикам.
Для обнаружения С. на слизистых оболочках зева, носа и в гное материал, взятый тампоном, погружают в полужидкий агар на дно пробирки, где содержатся капли крови барана. После инкубации в течение 3—4 часов при t° 37° производят посев на агар с кровью барана. Идентификация (3-гемолитических С. производится на основании обнаружения на агаре характерных колоний, окруженных зоной гемолиза, и микроскопии мазков, окрашенных по Граму (см. Грама метод). Для определения группы С. применяют преципитацию в жидкой среде с использованием HCl-экстрактов, полученных из С., и сывороток крови животных, иммунизированных С. разных групп, а также коагглютинацию С. с помощью специфических антител, связанных за счет Fc-участков со стафилококком, содержащим А-белок. При использовании коагглютинации возможны ‘ перекрестные реакции между С. различных групп. Наиболее четкие результаты при идентификации С. группы А получают при использовании реакции преципитации в геле (см. Иммунодиффузия) с сыворотками крови животных, содержащими антитела к А-полисахариду после удаления антител к другим антигенам.
Типирование С. группы А по наличию Т- или М-антигенов применяется при проведении эпидемиологического анализа (см.). Определение типа по Т-антигену производят в реакции агглютинации на стекле (метод Гриффитса) с сыворотками против Т-антигена.
При определении типов по содержанию М-антигена применяют реакцию преципитации в жидкой среде с типоспецифическими адсорбированными сыворотками, содержащими М-антитела (метод Лансфилд).
Определение чувствительности к антибиотикам проводят только в том случае, если выделенные С. не относятся к группе А или при противопоказаниях к применению пенициллина, к к-рому С. группы А высокочувствительны.
См. также Бактерии, Пневмококки.
Библиография: Беляков В. Д., Ходырев А. П. и Тотолян А. А. Стрептококковая инфекция, JI., 1978, библиогр.; Вопросы иммунологии и эпидемиологии скарлатины и стрептококковых инфекций, под ред. В. И. Иоффе, Л., 1956; Детские инфекции, под ред. П. В. Смирнова, в. 1—2, М., 1950; Руководство по микробиологической диагностике инфекционных болезней, под ред. К. И. Матвеева, с. 298, М., 1973; Bergey’s manual of determinative bacteriology, ed. by R. E. Buchanan a. N. E. Gibbons, Baltimore, 1975; Pathogenic streptococci, ed. by М. T. Parker, Reed-books, 1979; Streptococci and streptococcal diseases, ed. by L. W. Wannamaker a. J. M. Matsen, N. Y., 1972.
И. М. Лямперт; М. Я. Корн (цветн. рис.).
Бактериолог о стрептококке и стрептококковой инфекции: виды, патогенность, симптоматика, лечение

Стрептококковая инфекция — ряд патологий бактериальной этиологии, имеющих разнообразные проявления. Возбудителем заболеваний является стрептококк, который можно обнаружить в окружающей среде — почве, растениях и на теле человека.
Гемолитические стрептококки становятся причиной инфекции, вызывающей разнообразные патологии — скарлатину, рожу, тонзиллит, абсцессы, фурункулы, отит, остеомиелит, эндокардит, ревматизм, гломерулонефрит, пневмонию, сепсис. Эти заболевания имеют тесную взаимосвязь благодаря общему этиологическому фактору, сходным клиническим и морфологическим изменениям, эпидемиологическим закономерностям, патогенетическим звеньям.
Группы стрептококков
По типу гемолиза эритроцитов — красных кровяных телец стрептококки делятся на:
- Зеленящие или альфа-гемолитические – Streptococcus viridans, Streptococcus pneumoniae;
- Бета-гемолитические – Streptococcus pyogenes;
- Негемолитические – Streptococcus anhaemolyticus.
Медицински значимыми являются стрептококки с бета-гемолизом:
- Streptococcus pyogenes — стрептококк группы А, который является возбудителем инфекционной ангины у детей, а также ревматизма и гломерулонефрита.

- Streptococcus pneumoniae — пневмококки – возбудители пневмонии или синусита.
- Streptococcus faecalis и Streptococcus faecies — энтерококки, являющиеся причиной эндокардита и гнойного воспаления брюшины.
- Streptococcus agalactiae — стрептококк группы В, вызывающий заболевания мочеполовой системы или послеродовое воспаление эндометрия.
Негемолитические или зеленящие стрептококки — сапрофитные микроорганизмы, довольно редко вызывающие заболевания у человека.
Отдельно выделяют термофильный стрептококк, который относится к группе молочно-кислых бактерий и используется в пищевой промышленности для приготовления молочно-кислых продуктов. Поскольку этот микроб сбраживает лактозу и другие сахара, его применяют для лечения лиц с лактазной недостаточностью. Термофильный стрептококк обладает бактерицидным действием в отношении некоторых патогенных микроорганизмов, а также используется для профилактики срыгиваний у новорожденных.
Этиология
Возбудитель стрептококковой инфекции — бета-гемолитический стрептококк, способный разрушать эритроциты крови. Стрептококки представляют собой шаровидные бактерии – грамположительные кокки, располагающиеся в мазке в виде цепочек или попарно.
Факторы патогенности микроба:
- Стрептолизин — яд, разрушающий клетки крови и сердца,
- Скарлатинозный эритрогенин — токсин, расширяющий капилляры и способствующий образованию скарлатинозной сыпи,
- Лейкоцидин — фермент, разрушающий лейкоциты и вызывающий дисфункцию иммунной системы,
- Некротоксин,
- Летальный токсин,
- Ферменты, обеспечивающие проникновение и распространение бактерий в тканях – гиалуронидаза, стрептокиназа, амилаза, протеиназа.
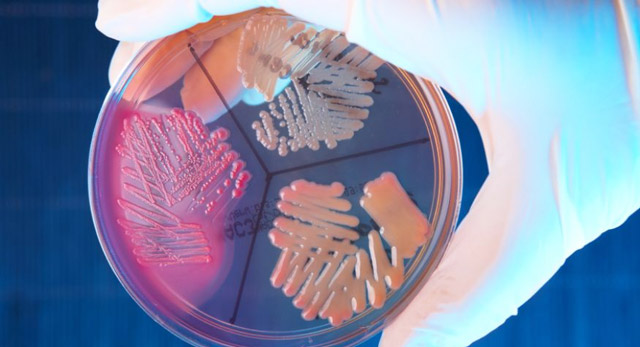
Стрептококки устойчивы к нагреванию, замораживанию, высыханию и высокочувствительны к воздействию химических дезинфектантов и антибиотиков – пенициллина, эритромицина, олеандомицина, стрептомицина. Они могут длительное время сохраняться в пыли и на окружающих предметах, но при этом постепенно утрачивают свои патогенные свойства. Энтерококки являются самыми стойкими из всех микробов данной группы.
Стрептококки — факультативные анаэробы. Эти бактерии являются неподвижными и не образуют спор. Растут они только на селективных средах, приготовленных с добавлением сыворотки или крови. В сахарном бульоне образуют придонно-пристеночный рост, а на плотных средах – мелкие, плоские, полупрозрачные колонии. Патогенные бактерии образуют зону прозрачного или зеленого гемолиза. Практически все стрептококки являются биохимически активными: они ферментируют углеводы с образованием кислоты.
Эпидемиология
Источник инфекции — больной человек или бессимптомный бактерионоситель.
 Пути заражения стрептококком:
Пути заражения стрептококком:
- Контактный,
- Воздушно-капельный,
- Пищевой,
- Половой,
- Инфицирование органов мочеполовой системы при несоблюдении правил личной гигиены.
Наиболее опасными для окружающих являются больные со стрептококковым поражением горла. Во время кашля, чихания, разговора микробы попадают во внешнюю среду, высыхают и циркулируют в воздухе вместе с пылью.
При стрептококковом воспалении кожи рук бактерии часто попадают в продукты питания, размножаются и выделяют токсины. Это приводит к развитию пищевой токсикоинфекции.
Стрептококк в носу вызывает ринит с характерной симптоматикой и упорным течением.
Стафилококковая инфекция часто развивается на фоне тяжелых хронических заболеваний:
- Эндокринной патологии,
- Хламидийной и микоплазменной инфекции,
- Дисфункции кишечника.
Стрептококковая инфекция характеризуется всеобщей восприимчивостью и сезонностью. Патогенный стрептококк поражает обычно детей и молодых людей в холодное время – осенью и зимой.
Патогенез
Стрептококк проникает в организм человека и в месте внедрения образует воспалительный очаг. С помощью ферментов и факторов патогенности микроб попадает в кровь и лимфу, разносится к внутренним органам и вызывает развитие в них патологии. Воспаление сердца, костей или легких всегда сопровождается регионарным лимфаденитом.
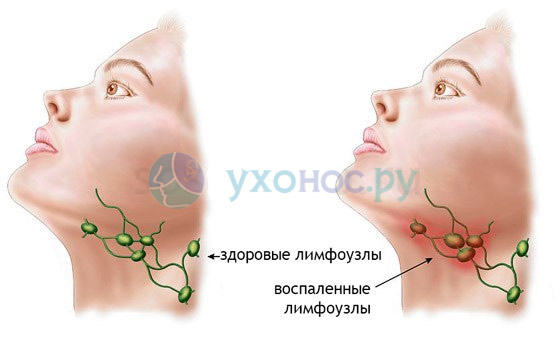
Лимфаденит
Стрептококковые токсины вызывают интоксикационный, диспепсический и аллергический синдромы, которые проявляются лихорадкой, рвотой и тошнотой, головной болью, спутанностью сознания. Клеточная оболочка бактерий воспринимается собственной иммунной системой как аллерген, что приводит к повреждению почечной ткани, сердца, суставов и развитию аутоиммунного воспаления — гломерулонефрита, ревматоидного артрита и эндокардита.
Симптоматика
Возбудителем стрептококковой инфекции является бета-гемолитический стрептококк группы А, который вызывает локализованные формы поражения ЛОР-органов – фарингит, ангину, скарлатину, аденоидит, отит, синусит.
Стрептококк у взрослых
Стрептококковая инфекция горла протекает у взрослых в виде тонзиллита или фарингита.
Фарингит – острое воспалительное заболевание слизистой глотки вирусной или бактериальной этиологии. Стрептококковый фарингит характеризуется острым началом, короткой инкубацией, интенсивной болью в горле.
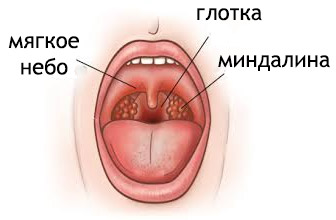
Фарингит
Заболевание начинается с общего недомогания, субфебрильной температуры, познабливания. Боль в горле бывает настолько сильной, что больные теряют аппетит. Возможно появление признаков диспепсии — рвоты, тошноты, боли в эпигастрии. Воспаление глотки стрептококковой этиологии обычно сопровождается покашливанием и охриплостью голоса.
При фарингоскопии обнаруживается гиперемированная и отечная слизистая глотки с гипертрофией миндалин и лимфоузлов, которые покрываются налетом. На слизистой оболочке ротоглотки появляются ярко-красные фолликулы, по форме напоминающие бублик. Затем возникает ринорея с мацерацией кожи под носом.
Стрептококковый фарингит длится недолго и проходит самопроизвольно. Он редко возникает у детей младше 3 лет. Обычно заболевание поражает пожилых и молодых людей, организм которых ослаблен длительно текущими недугами.
Осложнениями фарингита являются:
- Гнойный средний отит,
- Паратонзиллярный абсцесс,
- Синусит,
- Лимфаденит;
- Отдаленные очаги гнойного воспаления — артрит, остеомиелит.
Стрептококк в горле также вызывает острый тонзиллит, который при отсутствии своевременного и адекватного лечения часто становится причиной аутоиммунных заболеваний — миокардита и гломерулонефрита.
Факторы, способствующие развитию стрептококковой ангины:
- Ослабление местной иммунной защиты,
- Снижение общей резистентности организма,
- Переохлаждение,
- Негативное воздействие факторов внешней среды.
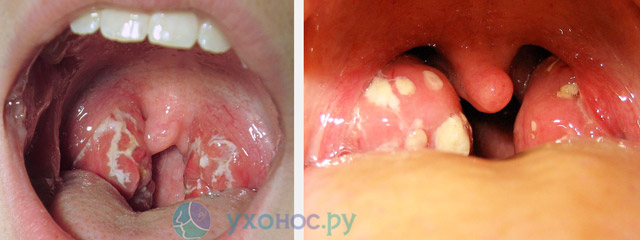
Ангина
Стрептококк попадает на слизистую миндалин, размножается, продуцирует факторы патогенности, что приводит к развитию местного воспаления. Микробы и их токсины проникают в лимфоузлы и кровь, вызывая острый лимфаденит, общую интоксикацию, поражение центральной нервной системы с появлением беспокойства, судорожного синдрома, менингеальных симптомов.
Клиника ангины:
- Интоксикационный синдром — жар, недомогание, ломота в теле, артралгия, миалгия, головная боль;
- Регионарный лимфаденит;
- Постоянная боль в горле;
- У детей диспепсия;
- Отек и гиперемия зева, гипертрофия миндалин, появление на них гнойного, рыхлого, пористого налета, легко снимающегося шпателем,
- В крови – лейкоцитоз, ускорение СОЭ, появление С-реактивного белка.
Осложнения стрептококковой ангины делятся на гнойные — отиты, синуситы и негнойные — гломерулонефрит, ревматизм, токсический шок.
Стрептококк у детей
Гемолитический стрептококк группы А у детей обычно вызывает воспаление органов дыхания, кожных покровов и органа слуха.
Болезни стрептококковой этиологии у детей условно подразделяют на 2 большие группы – первичные и вторичные.
- Первичная патология возникает при
 воспалении мест внедрения микроба — тонзиллит, фарингит, отит, импетиго.
воспалении мест внедрения микроба — тонзиллит, фарингит, отит, импетиго. - Вторичные болезни — аутоиммунные патологии различных органов и целых систем. К ним относятся ревматизм, васкулит, гломерулонефрит.
- Более редкие формы — воспаление мышечных фасций, эндокардит, сепсис.
Скарлатина— детская инфекционно-воспалительная патология, проявляющаяся лихорадкой, точечной сыпью и ангиной. Симптоматика заболевания обусловлена не самим стрептококком, а воздействием его эритрогенного токсина, выделяющегося в кровь.
Скарлатина — высококонтагиозное заболевание. Заражение происходит в основном в детских садах или школах воздушно-капельным путем от больных ангиной детей или бактерионосителей. Болеют скарлатиной обычно дети в возрасте 2-10 лет. Патология проявляется симптомами трех основных синдромов — токсического, аллергического и септического.
Формы скарлатины:
- Легкая — слабовыраженная интоксикация, длительность заболевания 5 дней;
- Среднетяжелая — более выраженные катаральные и интоксикационные симптомы, длительность лихорадки — 7 дней;
- Тяжелая форма встречается в 2 видах — токсическая и септическая. Первая характеризуется резко выраженной интоксикацией, судорогами, появлением менингиальных знаков, интенсивным воспалением горла и кожи; вторая — развитием некротической ангины, выраженным лимфаденитом, септическим воспалением миндалин, мягкого неба и глотки.
Скарлатина имеет острое начало и длится в среднем 10 дней.
Симптомы заболевания:
- Интоксикация – жар, озноб, слабость, боль при глотании, разбитость, тахикардия, учащенный пульс. Больной ребенок становится вялым и сонливым, лицо его одутловато, глаза блестят.
- Дети жалуются на жжение в глотке и испытывают трудности при проглатывании.
- Воспаленные и опухшие железы, расположенные под нижней челюстью, вызывают боль и не дают открыть рот.
- Фарингоскопия позволяет обнаружить признаки классической ангины.
- На следующий день у больного на гиперемированной коже появляется мелкоточечная розеолезная или папуллезная сыпь, которая сначала покрывает верхнюю часть туловища, а спустя пару дней — конечности. Она напоминает красную гусиную кожу.
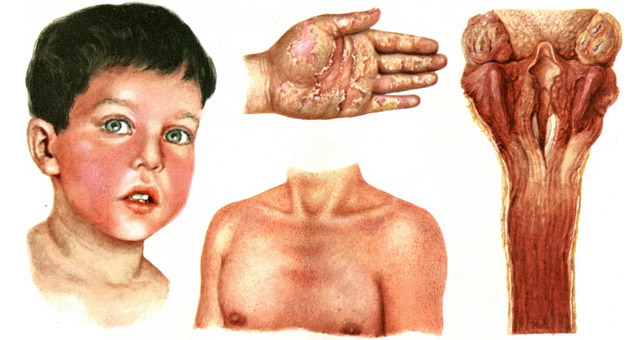
Проявления скарлатины
- Сыпь на ярко-красной коже щек сливается, и они становятся алыми.
- Носогубный треугольник у больных бледный, губы вишневые.
- Язык при скарлатине обложен, сосочки выступают над его поверхностью. Спустя 3 дня язык самоочищается, начиная с кончика, становится ярко-красным с четкими сосочками и напоминает ягоду малины.
- Симптом Пастиа — патогномоничный признак болезни, характеризующийся скоплением зудящей сыпи в естественных складках.
- Выраженная интоксикация сопровождается поражением центральной нервной системы и помутнением сознания.
К 3 дню заболевания сыпь достигает своего максимума и постепенно исчезает, температура понижается, кожа становится сухой и шершавой с выраженным белым дермографизмом. Кожа на ладонях и подошвах шелушится, начиная от ногтей, и сходит целыми пластами .
Повторное инфицирование человека, переболевшего скарлатиной, приводит к развитию ангины.
Скарлатина — заболевание, которое заканчивается благополучно при правильном и своевременном лечении антибиотиками.
Если лечение не проводилось или было неадекватным, заболевание осложняется рядом патологий — гнойным воспалением ушей, лимфоузлов, а также ревматоидной лихорадкой, миокардитом и гломерулонефритом.
Патогенные стрептококки часто поражают новорожденных. Заражение происходит интранатальным путем. У детей развивается пневмония, бактериемия, менингит. В 50% случаев клинические признаки появляются в первые сутки с момента рождения. Заболевания стрептококковой этиологии протекают крайне тяжело и часто заканчиваются летальным исходом. У новорожденных стрептококковая инфекция проявляется жаром, подкожными гематомами, кровяными выделениями изо рта, гепатоспленомегалией, остановкой дыхания.
Стрептококк у беременных
Норма условно-патогенных стрептококков в анализах отделяемого из влагалища беременной женщины – менее 104 КОЕ/мл.
Большое значение в развитии патологии беременности имеют:
- Streptococcus pyogenes — возбудитель послеродового сепсиса,
- Streptococcus agalactiae – причина инфицирования недоношенных новорожденных детей и матерей.
Streptococcus pyogenes проявляется у беременных тонзиллитом, пиодермией, эндометритом, вульвовагинитом, циститом, гломерулонефритом, послеродовым сепсисом. Возможно интранатальное заражение плода и развитие неонатального сепсиса.
Streptococcus agalactiae вызывает у беременных воспаление мочевыводящих путей, эндоментрит, а у плода — сепсис, менингит, пневмонию, неврологические расстройства.
Стрептококк при беременности передается контактным путем, что требует неукоснительного соблюдения правил асептики в родах.
Диагностика
Трудности лабораторной диагностики заболеваний, вызванных стрептококками, обусловлены сложностью этиологической структуры, биохимическими свойствами возбудителей, скоротечностью патологического процесса, недостаточным освещением современных методов диагностики в инструктивно-методической документации.
Основным диагностическим методом стрептококковой инфекции является микробиологический анализ отделяемого зева, носа, очага поражения на коже, мокроты, крови и мочи.
- Стерильным ватным тампоном берут мазок из зева, засевают исследуемый материал на кровяной агар, инкубируют сутки при 37°С и учитывают результаты. Выросшие на агаре колонии микроскопируют. Колонии с гемолизом пересевают на сахарный или кровяной бульон. Стрептококки дают в бульоне характерный придонно-пристеночный рост. Дальнейшее исследование направлено на определение серогруппы путем постановки реакции преципитации и идентификации возбудителя до вида.

- Бактериологическое исследование крови проводят при подозрении на сепсис. 5 мл крови засевают во флаконы с сахарным бульоном и тиогликолевой средой для определения стерильности. Посевы инкубируют 8 суток с двукратным высевом на кровяной агар на 4 и 8 день. В норме кровь у человека стерильна. При появлении роста на кровяном агаре проводят дальнейшую идентификацию выделенного микроба.
- Серодиагностика направлена на определение в крови антител к стрептококку.
- Экспресс-диагностика стрептококковой инфекции — реакция латекс–агглютинации и ИФА.
Проводят дифференциальную диагностику стрептококковой и стафилококковой инфекции.
Стрептококки и стафилококки вызывают одни и те же заболевания — тонзиллит, отит, фарингит, ринит, которые отличаются выраженностью клинических симптомов и тяжестью течения.
Стрептококковая ангина развивается раньше стафилококковой, протекает тяжелее и имеет серьезные последствия. Золотистый стафилококк часто становится причиной вторичного инфицирования, плохо поддается лечению и характеризуется более острыми симптомами.
Лечение
Больным скарлатиной и стрептококковой ангиной показан постельный режим, обильное питье и щадящая диета. Рекомендуют употреблять протертую, жидкую или полужидкую пищу с ограничением белка. Запрещено термическое раздражение воспаленной слизистой горла с полным исключением из рациона горячих и холодных блюд. Переходить к обычному питаю можно только после стихания острых симптомов заболевания.
Лечение стрептококковой инфекции должно быть этиологически и симптоматически обоснованным.
Этиотропная терапия
Больным проводят адекватную антибактериальную терапию. Выбор препарата определяется результатами анализа мазка из зева. После выделения возбудителя и определения его чувствительности к антибиотикам специалисты назначают лечение.
- Антибиотики пенициллинового ряда – «Ампициллин», «Бензилпенициллин»,
- «Эритромицин»,
- Современные полусинтетические пенициллины – «Амоксиклав», «Амоксициллин»,
- Макролиды – «Азитромицин», «Кларитромицин»,
- Цефалоспорины – «Цефаклор», «Цефалексин»,
- Сульфаниламиды – «Ко-тримоксазол».
Для восстановления микрофлоры кишечника используют пре- и пробиотики:
- «Линекс»,
- «Аципол»,
- «Бифиформ».
Симптоматическое лечение
- Больным детям назначают антигистаминные препараты – «Супрастин», «Диазолин», «Зодак».
- Иммуномодуляторы общего и местного действия – «Иммунал», «Имунорикс», «Имудон», «Лизобакт».
- В тяжелых случаях больным назначают стрептококковый бактериофаг. Это иммунобиологический препарат, способный лизировать стрептококки. Его применяют для лечения и профилактики различных форм стрептококковой инфекции — воспаления органов дыхания, слухового аппарата, кожных покровов, внутренних органов. Перед началом лечения необходимо определить чувствительность выделенного микроба к бактериофагу. Способ его применения зависит от локализации очага инфекции. Кроме стрептококкового бактериофага используют также комбинированный пиобактериофаг.

- Дезинтоксикационная терапия включает обильное питье — 3 литра жидкости: морсы, травяные чаи, соки, вода.
- С целью укрепления сосудистой стенки и выведения токсинов из организма показан прием витамина С.
- Полоскания горла антисептиками — фурацилином, диоксидином, отваром ромашки, шалфея, календулы, настойкой прополиса.
- Пастилки и спреи для горла – «Стрепсилс», «Мирамистин», «Гексорал».
- В домашних условиях детям, больным скарлатиной, дают теплый липовый чай, ставят на горло согревающий компресс, прикладывают холодные примочки на воспаленные глаза и голову, при боли в ушах ставят водочный компресс. Детям постарше специалисты рекомендуют полоскать больное горло теплым настоем шалфея или ромашки.
Лечение стрептококка — непростая задача, не смотря на то, что многие микробы не опасны для человека. При снижении иммунитета стрептококки становятся причиной тяжелых заболеваний.
Профилактика
Профилактические мероприятия при стрептококковой инфекции:
- Соблюдение правил личной гигиены и регулярная уборка помещения,
- Закаливание,
- Занятия спортом,
- Полноценное, сбалансированное питание,
- Борьба с вредными привычками,
- Своевременная обработка повреждений кожи антисептиками,
- Изоляция больных на время лечения,
- Текущая дезинфекция в помещении, где находился больной,
- Профилактика внутрибольничной инфекции.
Видео: стрептококк, “Доктор Комаровский”
Мнения, советы и обсуждение:
Стрептококк. Симптомы, причины, виды, анализы и лечение стрептококковой инфекции
Автор Admin На чтение 17 мин. Просмотров 1.8k. Опубликовано
Научная классификация стафилококка:Домен: Бактерии
Тип: Firmicutes (фирмикуты)
Класс: Бациллы
Порядок: Lactobacillales (Лактобациллы)
Семейство: Streptococcaceae (Стрептококковые)
Род: Стрептококки (Streptococcus)
Международное научное название: Streptococcus
 Стрептококк (лат. Streptococcus) – это бактерия шарообразной или яйцеподобной формы, принадлежащая к семейству Стрептококковые (Streptococcaceae).
Стрептококк (лат. Streptococcus) – это бактерия шарообразной или яйцеподобной формы, принадлежащая к семейству Стрептококковые (Streptococcaceae).
Стрептококки являются анаэробными паразитами не только человека, но и животных. Местом обитания и размножения стрептококковой инфекции являются органы дыхания, желудочно-кишечного тракта и мочеполовой системы мужчин и женщин, может находиться на коже. Преобладающее же количество бактерий стрептококк обычно оседает в носу, ротовой полости, горле и толстом кишечнике, иногда встречается в уретре мужского органа и влагалище женщины.
В природе, данный вид бактерий также существует в земле, на поверхности растений, грибов.
Стрептококковая инфекция является условно-патогенной микрофлорой, — она практически всегда присутствует в организме человека и не несет в себе какую-либо опасность, поскольку ее количество и пребывание в человеке контролирует иммунная система. Однако, как только человеку стоит ослабеть (стрессы, переохлаждение организма, гиповитаминоз и т.д.), бактерии сразу же начинают активно размножаться, выделять в организм большое количество продуктов своей жизнедеятельности, отравляя его, и провоцировать развитие различных заболеваний, как написано выше, преимущественно – дыхательной, пищеварительной и мочеполовой систем. И потому, основным превентивным действием против развития стрептококковой инфекции в организме, и связанных с ней заболеваний, является укрепление и поддержание нормального функционирования иммунитета. Однако не следует считать все виды стрептококков патогенными, — некоторые из них являются полезными бактериями, например — Streptococcus thermophilus, которые применяются при производстве кисло-молочной продукции – йогуртов, сметаны, моцареллы и других.
Основные способы заражения стрептококковой инфекцией – воздушно-капельный и контактно-бытовой путь.
Заболевания, которые способны вызвать стрептококки
Кроме того, стрептококковая инфекция может стать вторичной инфекцией, присоединяясь, например к стафилококковой, энтерококковой и другим видам инфекции.
Наиболее часто, заболеваниями стрептококковой этиологии болеют дети, люди преклонного возраста, а также офисные работники.
Характеристика стрептококков
Давайте немного рассмотрим краткую характеристику бактерий – стрептококк.
Стрептококк представляет собой типичные клетки, диаметр которых составляет менее 1 мкм, располагающиеся попарно или цепочками, образуя вытянутую палочку с утолщениями и утончениями, по форме напоминающую бусинки, нанизанные на цепочку. Из-за этой формы они и получили свое название. Стрептококковые клетки образуют капсулу, и способны легко превратиться в L-форму. Бактерии неподвижны, за исключением штаммов группы D. Активное размножение происходит при контакте с частичками крови, асцитической жидкости или углеводами. Благоприятная температура для нормальной жизнедеятельности инфекции +37°С, кислотно-щелочный баланс (рН) – 7,2-7,4. Живут стрептококки преимущественно колониями, образуя как бы сероватый налет. Перерабатывают (ферментируют) углеводы, образовывая кислоту, расщепляют аргинин и серин (аминокислоты), в питательной среде синтезируют внеклеточно такие вещества, как — стрептокиназа, стрептодорназа, стрептолизины, бактериоцины и лейкоцидин. Некоторые представители стрептококковой инфекции – группы В и D образовывают красные и желтые пигменты.

Стрептококковая инфекция включает в себя около 100 видов бактерий, наиболее популярными из которых являются – пневмококки и гемолитические стрептококки.
Как инактивировать стрептококк?
Бактерии стрептококки погибают при:
— их обработке растворами антисептиков и дезинфектантов;
— пастеризации;
— воздействии антибактериальных средств – тетрациклинов, аминогликозидов, пенициллинов (не применяется при инвазивной стрептококковой инфекции).
Причины стрептококка
 Как передается стрептококк? Рассмотрим наиболее популярные пути заражения стрептококковой инфекцией.
Как передается стрептококк? Рассмотрим наиболее популярные пути заражения стрептококковой инфекцией.
Условия, при которых человек начинает заболевать стрептококковыми болезнями, обычно состоят из двух частей – контакт с данной инфекцией и ослабленный иммунитет. Однако ,человек может серьезно заболеть и при обычном контакте с данным видом бактерий.
Как стрептококк может попасть в организм?
Воздушно-капельный путь. Риск заражения стрептококковой инфекцией обычно возрастает в период простудных заболеваний, когда концентрация различной инфекции (вирусы, бактерии, грибок и другие) в воздухе, преимущественно в закрытых помещениях существенно возрастает. Пребывание в офисах, общественном транспорте, выступлениях и других местах с большим скоплением людей, особенно в период ОРЗ-болезней, является основным способом заражения данными бактериями. Чиханье и кашель – это основные сигналы, которые предупреждают, что из этого помещения лучше удалиться, или хотя бы тщательно его проветривать.
Воздушно-пылевой путь. Пыль обычно состоит из мелких частичек тканей, бумаги, слущенной кожи, шерсти животных, пыльцы растений и различных представителей инфекции – вирусов, грибков, бактерий. Пребывание в запыленных помещениях, еще один фактор, повышающий риск попадание в организм стрептококковой инфекции.
Контактно-бытовой путь. Заражение происходит при совместном, вместе с болеющим человеком, использовании посуды, предметов личной гигиены, полотенца, постельного белья, кухонных принадлежностей. Риск заболевания повышается при травмировании слизистой оболочки носовой или ротовой полости, а также поверхности кожи. Очень часто, на работе, люде заражаются через использование одной чашки на несколько человек, или же питье воды из горла, из одной бутылки.
Streptococcus agalactiae и spp в мазке у женщин: норма содержания, причины, лечение
Выявление Streptococcus spp. в мазке у женщин не всегда свидетельствует о явном или скрытом течении инфекционно-воспалительного заболевания. Только при превышении значений нормы врачи подозревают развитие патологических процессов. Для обнаружения стрептококков выполняется забор слизистых выделений при гинекологическом осмотре. Затем мазок направляется на бактериологическое исследование, которое определяет наличие или отсутствие этих представителей условно-патогенной микрофлоры. При необходимости проводится лечение, но иногда микробиоценоз влагалища восстанавливается самостоятельно.
Почему в мазке появляется стрептококк
Стрептококки — представители условно-патогенного микробиоценоза. Это означает, что в небольшом количестве они всегда присутствуют в организме, практически ничем себя не проявляя. Поэтому их обнаружение в мазке из влагалища или зева не становится чем-то из ряда вон выдающимся.
Но подобное «соседство» перестает быть мирным при ослаблении иммунной защиты. Нормальное соотношение микроорганизмов нарушается:
- активизируются условно-патогенные микроорганизмы, в том числе стрептококки, начинают усиленно размножаться;
- гибнут полезные лакто- и бифидобактерии, еще более ослабляя иммунитет.
Колонизация стрептококками слизистых оболочек становится причиной развития инфекционно-воспалительного процесса. Обычно организм с ним не справляется, так что не обходится без антибиотикотерапии.
Стрептококки могут проникать в верхние дыхательные пути извне. Воздушно-капельный путь передачи традиционен для этих патогенов, особенно в прохладное время года. Заболеет женщина или нет, зависит только от функциональной активности иммунной системы. А также исходного состояния микрофлоры. Если оно оптимально, то стрептококки погибают, не успев достигнуть органов-мишеней и спровоцировать воспаление. Но стоит учесть, что именно такие бактерии наиболее опасны из-за многочисленных мутаций во внешней среде. Они устойчивы к большинству известных антисептиков и антибактериальных препаратов.
Важно:
Обнаружение стрептококков в уретральном мазке чаще всего указывает на гнойно-воспалительное или инфекционное заболевание, поразившее мочеполовую систему. Их численность всегда увеличивается при цистите, пиелонефрите, уретрите и других патологиях.
Виды микробов
Одного выявления стрептококка в мазке из горла, влагалища или мочеиспускательного канала недостаточно. Существует много видов этих бактерий, и принадлежность к одному из них часто становится определяющим критерием при составлении терапевтических схем. Некоторые стрептококки относительно безвредны, проявляют свою патогенность исключительно редко. А другие могут спровоцировать развитие заболеваний, которые пока еще не поддаются окончательному излечению.
В мазках преимущественно обнаруживаются такие условно-патогенные и патогенные микроорганизмы:
- гемолитические альфа-стрептококки, в том числе pneumoniae, thermophilus, mitis провоцируют частичное патологическое разрушение эритроцитов крови с выделением в окружающую среду гемоглобина;
- гемолитические бета-стрептококки, включая разновидности pyogenes, agalactiae, anginosus, вызывают полную гибель красных кровяных телец;
- гамма-стрептококки наименее патогенны, не оказывают влияния на жизненный цикл эритроцитов.
После обнаружения микробов в мазке устанавливается их видовая принадлежность и опасность для человека
Также в отдельную группу медики выделяют фекальные стрептококки, повышение численности которых может стать причиной сепсиса. Их выявление в любом мазке требует незамедлительного лечения.
Пути проникновения в организм
Нередко стрептококки передаются от человека к человеку фекально-оральным путем. Часть из них атакует слизистые оболочки, а другие выводятся из организма вместе с каловыми массами. Если заболевший не моет руки после посещения туалета, то с большой долей вероятности симптомы стрептококковой инфекции вскоре возникнут у окружающих его людей — членов семьи, коллег, попутчиков в общественном транспорте.
Какие еще существуют пути передачи:
- попадание слюны бактерионосителя на лицо при кашле или чихании. Именно из-за воздушно-капельной передачи случаются целые эпидемии в замкнутых коллективах — детских садах, офисах;
- незащищенный половой акт;
- контакт с предметом, к которому ранее прикасался зараженный человек.
Инфицирование взрослых женщин происходит во время ухода за больным ребенком. Вероятность такого развития событий возрастает при отказе от врачебной помощи, попытке самостоятельно справиться с инфекцией. Отмечены случаи внедрения патогенов в организм пациенток и в медицинских учреждениях вследствие некачественной обработки инструментов, перевязочного материала.
Провоцирующие факторы
Существует ряд факторов, вызывающих активизацию стрептококков, обитающих на слизистых респираторных путей или органов мочевыделительной системы. Они способствуют и более легкому проникновению патогенов из внешней среды.
Основные причины развития инфекционно-воспалительных процессов следующие:
- прием антибиотиков без назначения врача, проведения предварительных исследований, что приводит к дисбалансу микрофлоры влагалища;
- расстройства гормонального фона во время вынашивания беременности, грудного вскармливания;
- ослабление иммунной защиты в результате малоподвижного образа жизни, стрессов;
- несоблюдение правил интимной гигиены, в том числе частые спринцевания антисептиками, что приводит к гибели полезных лактобактерий;
- частая смена интимных партнеров без использования барьерных контрацептивов.
К предрасполагающим факторам относятся пожилой возраст, избыточный вес, недавние хирургические вмешательства, переохлаждение. В группу риска входят женщины в период менопаузы и проживающие в неблагоприятной экологической обстановке. Облегчает проникновение стрептококков в организм дефицит в рационе продуктов с витаминами и микро- и макроэлементами.
Болезнетворные бактерии в мазке
Мочеполовые патологи, причиной которых становится стрептококковая инфекция, можно было бы предотвратить при своевременной сдаче мазка. Инфекционные возбудители обнаруживаются независимо от того, каким путем они проникли в организм, — экзогенным или эндогенным. В последнем случае они обычно внедряются в слизистые из первичных воспалительных очагов, например, из респираторных путей, кишечника. Врачи назначают исследование не только вагинального соскоба, но и мазка из зева для оценки степени обсеменения органов патогенами.
Streptococcus agalactiae
Streptococcus agalactiae в мазке не всегда свидетельствует о наличии в мочеполовой системе воспаления. Примерно 30% женщин являются бактерионосителями. Микроорганизмы стали частью естественной вагинальной микрофлоры, не наносят никакого вреда и даже несколько сдерживают рост патогенов. Но забывать о том, что стрептококки агалактия — условно-патогенные микроорганизмы не стоит. При создании благоприятных условий они начинают размножаться, вызывая воспалительный процесс.
Численность Streptococcus agalactiae в мазке не должна превышать 104 КОЕ на миллилитр слизистого секрета. Если бактерий больше, то развилось неспецифическое воспаление.
Патологическое отклонение, требующее лечения, — показатель 105 и больше КОЕ/мл. Пока микроорганизмы размножаются, женщина не страдает от каких-либо выраженных симптомов. Они возникают после высвобождения бактериями в окружающее пространство токсичных продуктов своей жизнедеятельности.
Чаще всего симптомы интоксикации уже сопровождают цистит или уретрит, которые следующим образом:
- острой болью внизу живота;
- частыми позывами в туалет;
- резями и жжением при мочеиспускании;
- ощущением неполноценного опорожнения мочевого пузыря.

Появление большого количества стрептококков в мазке — сигнал о высокой вероятности развития инфекции
При остром течении патологии женщина страдает от головной боли, общей слабости, расстройств сна. Streptococcus agalactiae может стать причиной и бактериального вагиноза, характеризующегося тянущими болями в паху, отечностью и гиперемией половых губ, зудом и жжением промежности.
На спровоцированный патогенами инфекционный процесс указывают желтоватые или коричневатые выделения из влагалища, болезненный дискомфорт при половом контакте, стремление избегать интимных связей.
Streptococcus anginosus
Streptococcus anginosus — представитель естественной микрофлоры влагалища, незначительная часть 5% всех кокков. Оставшиеся 95%— лактобактерии, обеспечивающие местный иммунитет. При уменьшении их популяции увеличивается количество Streptococcus anginosus. Если оно превышает 105 КОЕ/мл, то медики говорят о стрептококковой инфекции. Но не только. Их численность нередко увеличивается в микробных ассоциациях, в том числе вместе с возбудителями заболеваний, передающихся половым путем.
Превышение параметров нормы в любом случае свидетельствует о дисбактериозе влагалища. Это его невоспалительное инфекционное поражение, при котором происходит замещение нормальной флоры на ассоциации анаэробов. Происходит увеличение концентрации аминов и органических кислот, сдвиг pH в щелочную сторону, изменению среды влагалища на щелочную. В комплексе все это приводит к разрушению эпителиальных клеток, повреждению слизистых и более глубоко расположенных тканей.
У беременных
Доказано, что повышенная активность стрептококков негативно воздействует на течение беременности. В клинической практике отмечены вызванные ею самопроизвольные аборты, выкидыши, преждевременные роды. Тяжелейшими осложнениями инфекции становятся гестозы, инфекционные заболевания, повреждения почечных и почечных структур. Любой из этих факторов предрасполагает к невынашиванию беременности. Своевременно обнаруженный в мазке стрептококк и адекватная антибиотикотерапия позволяют не допустить негативных последствий и заражения ребенка во время прохождения по родовым путям.
Важно:
Стрептококковая инфекция угрожает здоровью беременной, но особенно она опасна для плода недоразвитием внутренних органов, физическими дефектами, врожденными уродствами.
У мужчин
В мазке из мочеиспускательного канала, забранного у мужчин, также могут в избыточном количестве обнаруживаться стрептококки. Поражение ими урогенитального канала проявляется преимуществами характерными признаками баланитов или баланопоститов:
- головка полового члена воспаляется, краснеет;
- крайняя плоть отекает, несколько утолщается;
- из уретры выделяет желтоватая слизь;
- на половом члене формируется сыпь.
Плохое самочувствие мужчины еще более усугубляется из-за сильнейшего жжения, выраженного дискомфорта во время опорожнения мочевого пузыря. Если стрептококки внедрились в предстательную железу, то возникают сильные боли в яичках, затрудненное и учащенное мочеиспускание.
Исследование мазка
Перед сдачей мазка необходимо подготовиться. Большинство лабораторий не предъявляет строгих требований к этому этапу, лишь рекомендует за 1-2 недели отказаться от приема антибактериальных средств. Мазок у женщин берет гинеколог, специальной щеточкой собирая слизистый секрет со стенок влагалища, цервикального канала, шейки матки. Затем он распределяет его на промаркированном стекле и направляет для исследования в лабораторию.
Практикуется бактериальный посев очищенного от примеси секрета в питательную среду, предназначенную именно для стрептококков. В таких благоприятных условиях они начинают активно размножаться, формируя на поверхности специфические колонии. По их количеству специалисты лаборатории судят о виде патогена, степени обсеменения бактериями органов мочеполовой системы. Недостатком культурального метода считается долгое ожидание результатов — около недели. Но есть у него и преимущества. Только с помощью бакпосева удается выявить резистентность (устойчивость) стрептококков к тому или иному антибактериальному препарату.

Исследование мазка на наличие стрептококков выполняется с помощью бактериального посева
Еще один часто практикующийся метод исследования мазка — ПРЦ. Секрет очищается с помощью центрифуги, а затем помещается в амплификатор. Так называется прибор, охлаждающий и нагревающий пробирки с биоматериалом. Смена температур необходима для проведения репликации — многократного клонирования ДНК бактерий. ПРЦ отличается высокой точностью, чувствительностью, информативностью. Результат исследования готов в тот же день. Но вот чувствительность бактерий к антибиотикам с его помощью установить не удастся.
Расшифровка выполняется специалистами лаборатории, а трактует результаты мазка лечащий врач. Если показатели находятся в пределах нормы, то проведения лечения не требуется. В ином случае назначается курсовая антибиотикотерапия, в том числе для профилактики распространения патогенов по направлению к почкам.
Таблица основных трактовок данных исследования мазка на стрептококки:
| Результаты мазка на стрептококки | Интерпретация данных |
| 10*1-10*2 КОЕ/мл | Количество микроорганизмов в норме и не может спровоцировать развития инфекционно-воспалительного процесса |
| 10*3-10*4 КОЕ/мл | Количество бактерий в норме, безопасно при отсутствии клинических симптомов |
| 10*6-10*7 КОЕ/мл | Количество микробов высокое и может быть причиной инфекционно-воспалительного процесса |
| Сливной рост | Высокое количество условно-патогенных микроорганизмов, соответствующее острой инфекции и требующее немедленного лечения |
Практические советы
Совет №1
Стрептококковая инфекция опасна во время вынашивания ребенка, поэтому гинекологи рекомендуют сдать мазок на этапе планирования зачатия.
Совет №2
Информативность исследования будет выше, если за сутки до взятия мазка отказаться от физических нагрузок, жирной пищи, алкоголя, а также использования средств интимной гигиены с противомикробными компонентами.
Совет №3
Категорически запрещено лечить стрептококковую инфекцию народными средствами — это неизбежно закончится развитием осложнений.
Ответы на частые вопросы
Нужно ли лечение во время беременности?
Если концентрация стрептококка в мазке не превышает значений нормы и даже выявляется инфекция или воспаление, то врачи проводят щадящее лечение, которое не угрожает здоровью ребенка. Он защищен от инфекционных возбудителей плацентой, поэтому нередко кардинальные меры, например, антибиотикотерапия пенициллинами, не нужны.
Какие препараты используются для лечения?
Стрептококки не выработали резистентности к антибактериальным средствам пенициллинового ряда. Поэтому именно они становятся препаратами первого выбора в лечении инфекции. При их непереносимости или неэффективности пациенткам назначаются Эритромицин, Азитромицин, Кларитромицин.
Streptococcus spp. — это … Что такое Streptococcus spp.?
Стрептококк (лат. Streptococcus ) — род шаровидных или овоидных аспорогенных грамположительных хемоорганотрофных факультативно-анаэробных бактерий из семейства лат. Streptococcaceae .
Отношение суммы гуанина и цитозина к общему весу оснований в молекуле ДНК равенство 33—42 мол%. Типичные клетки менее 1 мкм в диаметре, располагаются попарно или цепочками, неподвижны, кроме штаммов группы D.Образуют капсулу, легко превращаются в L-форму. Питательные потребности сложные. Обычно растут на средах с добавлением крови, сыворотки крови, асцитической жидкости, углеводов. Температурный оптимум — 37 °, pH 7,2-7,4. На плотных средах формируют мелкие плоские сероватые колонии, на жидких средах дают крошковатый пристеночный и придонный рост, на кровяном агаре — зоны альфа- или бетагемолиза. Встречаются и негемолитические штаммы. Ферментируют углеводы с образованием кислоты, расщепляют аминокислоты (аргинин, серин).Представители групп В и D продуцируют пигменты красного и желтого цвета. На питательных средах и в организме хозяина синтезируют внеклеточные стрептодорназу, стрептолизины, стрептокиназу, лейкоцидин, бактериоцины. Генетический обмен происходит трансформацией и трансдукцией, но не конъюгацией. Стрептокки погибают при пастеризации и действии рабочих растворов дезинфектантов, антисептиков, они чувствительны к пенициллину, тетрациклинам, аминогликозидам и др. препаратам. Устойчивость вырабатывается медленно.Паразиты животных, в том числе человека. Обитают в дыхательных и пищеварительных путях, полости рта, носа, в толстом кишечнике.
Принята классификация специфического полисахарида поверхностных антигенов белковой природы (по Лендсфилду). По С-полисахариду выделяют серогруппы A, В, С, D… О. Экстракты С-полисахарида получают автоклавирование культуры при 1,1 атм 15 мин, обработкой ее горячей соляной кислотой, азотной кислотой, формоймидом, пепсином, трипсином.Серологическая специфичность связана с аминосахарами. У S. группы А, дающих матовые или слизистые колонии, на поверхности находится М-белок, который детерминирует характерную особенность. В группе А по этому признаку выделяют 55 варов, определяемых с помощью реакций агглютинации или реакции преципитации с типоспецифическими сыворотками. М-обладает актифагоцитарной активностью, выраженными протективными свойствами. Вспомогательная роль в дифференциации играют также поверхностные Т и R антигены.Т-антиген термолабилен, устойчив к пепсину, трипсину и кислотам.
Виды стрептококков
- S. pyogenes (прежнее название S. haemolyticus ) — бета-гемолитические S. группы А. Диаметр клеток— 0,6—1 мкм, многие штаммы образуют капсулу. Капсульные штаммы растут в виде слизистых колоний, при стоянии переходящих в матовые; бескапсульные штаммы формируют блестящие глянцевидные колонии. Не растут при 10 и 45 °, в бульоне с 6,5% хлорида натрия, при рН 9,6, в молоке с 0,1% метиленового синего.Ферментируют глюкозу, лактозу, сахарозу, салицин, трегалозу, не ферментируют инулин, сорбит, глицерин, гиппурат натрия. Большинство штаммов продуцируют стрептолизины, стрептокиназу, стрептодорназу, некоторые — эритрогенный токсин. Обитают у человека в глотке в норме и могут вызывать заболевания;
- 2) S. рneumoniае — объединяют в группу пневмококковых инфекций. Возбудитель представляет собой кокки с вытянутым полюсом, располагаются попарно короткими цепочками, неподвижны, спор не формируют, при обитании в организме образуют капсулу, хемоорганотрофы, факультативные анаэробы.Паразит дыхательных путей человека. Встречается в норме различных при заболеваниях. Вызывает острые пневмонии и бронхит у детей и взрослых;
- 3—4) S. faecalis, S. faecies — S. группы D, которые обычно объединяются в группу энтерококков, вызывающих септические процессы;
- 5-8) S. sanguis , S. salivarius , S. mitis , S. mutans — гемолитические и негемолитические S. различных серогрупп, продуцирующие полисахариды и принимающие участие в образовании бляшек, их этиологическая роль при кариесе.
- 9) S. lactis (переведен в род Lactococcus ) — молочнокислый стрептококк, наиболее часто встречающаяся молочнокислая бактерия
Заболевания, вызываемые стрептококками
Литература
- Красильников А.П. Микробиологический словарь-справочник. — Мн: «Беларусь», 1986. — С. 288-289.
Фонд Викимедиа. 2010.
.Streptococcus agalactiae и spp в мазке у женщин: нормы, причины, лечение
Выявление Streptococcus spp. в мазке у женщин не всегда свидетельствует о явном или скрытом течении инфекционно-воспалительного заболевания. Только при превышении значений нормы врачи подозревают развитие патологических процессов. Для стрептококков выполняется обнаружение за слизистых выделений при гинекологическом осмотре. Затем мазок направляется на бактериологическое исследование, которое определяет наличие или отсутствие этих представителей условно-патогенной микрофлоры.При необходимости проводится лечение, но иногда микробиоценоз влагалища восстанавливается самостоятельно.
Почему в мазке появляется стрептококк
Стрептококки — представители условно-патогенного микробиоценоза. Это означает, что в небольшом количестве они всегда присутствуют в организме, практически ничем себя не проявляют. Поэтому их обнаружение в мазке из влагалища или зева не становится чем-то из ряда вонющимся.
Но подобное «соседство» перестает быть мирным при ослаблении иммунной защиты.Нормальное соотношение микроорганизмов нарушается:
- активизируются условно-патогенные микроорганизмы, в том числе стрептококки, начинают усиленно размножаться;
- гибнутые полезные лакто- и бифидобактерии, еще более ослабляя иммунитет.
Колонизация стрептококками слизистых оболочек вызывает развитие инфекционно-воспалительного процесса. Обычно организм с ним не справляется, так что не обходится без антибиотикотерапии.
Стрептококки могут проникать в верхние дыхательные пути извне.Воздушно-капельный путь передачи традиционен для этих патогенов, особенно в прохладное время года. Заболеет женщина или нет, зависит только от функциональной активности иммунной системы. А также исходного состояния микрофлоры. Если оно оптимально, то стрептококки погибают, не успев достичь органов-мишеней и спровоцировать воспаление. Но стоит учесть, что именно такие бактерии наиболее опасны из-за проблем мутаций во внешней среде. Они устойчивы к большинству известных антисептиков и антибактериальных препаратов.
Важно:
Обнаружение стрептококков в уретральном мазке чаще всего указывает на гнойно-воспалительное или инфекционное заболевание, поразившее мочеполовую систему. Их численность всегда увеличивается при цистите, пиелонефрите, уретрите и других патологиях.
Виды микробов
Одного текущего стрептококка в мазке из горла, влагалища или мочеиспускательного канала недостаточно. Существует много видов этих бактерий, и принадлежность к одному из них часто определяется критерием при составлении терапевтических схем.Некоторые стрептококки относительно безвредны, проявляют свою патогенность исключительно редко. А могут другие спровоцировать заболевания, которые пока еще не поддаются окончательному излечению.
В мазках преимущественно проявляются такие условно-патогенные и патогенные микроорганизмы:
- гемолитические альфа-стрептококки, в том числе pneumoniae, thermophilus, mitis провоцируют частичное патологическое разрушение эритроцитов крови с выделением в нем гемоглобина;
- гемолитические бета-стрептококки, включая разновидности гноеродных, агалактических, ангинозных, вызывают полную гибель красных кровяных телец;
- гамма-стрептококки наименования патогенны, не оказывают влияния на жизненный цикл эритроцитов.

После обнаружения микробов в мазке установлена их видовая принадлежность и опасность для человека
Также в отдельной группе медики выделяют фекальные стрептококки, повышение численности которых может стать причиной сепсиса. Их выявление в любом мазке требует незамедлительного лечения.
Пути проникновения в организм
Нередко стрептококки передаются от человека к человеку фекально-оральным путем. Часть из них атакует слизистые оболочки, другие выводятся из организма вместе с каловыми массами.Заболевших не моет руки после посещения туалета, с большой долей вероятности симптомов стрептококковой инфекции возникнут у окружающих его людей — членов семьи, коллег, попутчиков в общественном транспорте.
Какие еще существуют пути передачи:
- попадание слюны бактерионосителя на лицо при кашле или чихании. Именно из-за воздушно-капельной передачи случаются целые эпидемии в замкнутых коллективах — детских садах, офисах;
- незащищенный половой акт;
- контакт с предметом, к которому ранее прикасался зараженный человек.
Инфицирование взрослых женщин происходит во время ухода за больным ребенком. Вероятность такого события возрастает при отказе от врачебной помощи, попытки справиться с инфекцией. Отмечены внедрения патогенов в организм дополнительных инструментов некаче обработки, перевязочного материала.
Провоцирующие факторы
Существуют ряд факторов, вызывающих активизацию стрептококков, обитающих на слизистых респираторных путей или органов мочевыделительной системы.Они способствуют более легкому проникновению патогенов из внешней среды.
Основные причины развития инфекционно-воспалительных процессов следующие:
- прием антибиотиков без назначения врача, предварительные исследования, что приводит к дисбалансу микрофлоры влагалища;
- расстройства гормонального фона во время вынашивания беременности, грудного вскармливания;
- ослабление иммунной защиты в результате малоподвижного образа жизни, стрессов;
- несоблюдение правил интимной гигиены, в том числе частые спринцевания антисептиками, что приводит к гибели полезных лактобактерий;
- частая смена интимных партнеров без использования барьерных контрацептивов.
К предрасполагающим фактором пожилой возраст, избыточный вес, недавние вмешательства, переохлаждение. В группу риска входят женщины в период менопаузы и проживающие в неблагоприятной экологической обстановке. Облегчает проникновение стрептококков в организм, дефицит в рационе, продуктами с витаминами и микро- и макроэлементами.
Болезнетворные бактерии в мазке
Мочеполовые патологи, причиной становится стрептококковая инфекция, можно было бы предотвратить при своевременной сдаче мазка.Инфекционные возбудители появляются независимо от того, каким путем они проникли в организм, — экзогенным или эндогенным. В последнем случае они обычно внедряются в слизистых оболочках первичных воспалительных очагов, например, из респираторных путей, кишечника. Врачи назначают исследование не только вагинального соскоба, но и мазка из зева для оценки степени обсеменения органов патогенами.
Streptococcus agalactiae
Streptococcus agalactiae в мазке не всегда свидетельствует о наличии в мочеполовой системе воспаления.Примерно 30% женщин являются бактерионосителями. Микроорганизмы стали частью естественной вагинальной микрофлоры, не наносят никакого вреда и даже несколько сдерживают рост патогенов. Но забывать о том, что стрептококки агалактия — условно-патогенные микроорганизмы не стоит. При создании благоприятных условий они начинают размножаться, вызывая воспалительный процесс.
Численность Streptococcus agalactiae в мазке не должна превышать 10 4 КОЕ на миллилитр слизистого секрета.Если бактерий больше, то развилось неспецифическое воспаление.
Патологическое отклонение, требуемое лечение, — показатель 10 5 и больше КОЕ / мл. Пока микроорганизмы размножаются, женщина не страдает от каких-либо выраженных симптомов. Они работают после высвобождения бактерии в окружающем пространство токсичных продуктов своей жизнедеятельности.
Чаще всего симптомы интоксикации уже сопровождают цистит или уретрит следующим образом:
- острой болью внизу живота;
- частыми позывами в туалет;
- резями и жжением при мочеиспускании;
- ощущением неполноценного опорожнения мочевого пузыря.

Появление большого количества стрептококков в мазке — сигнал о высокой вероятности развития инфекции
При остром течении патологии женщина страдает от головной боли, общей слабости, расстройств сна. Streptococcus agalactiae может стать причиной бактериального вагиноза, характеризующегося тянущими болями в паху, отечностью и гиперемией половых губ, зудом и жжением промежности.
На спровоцированный патогенами инфекция указывает желтоватые или коричневые выделения из влагалища, болезненный дискомфорт при половом контакте, стремление исключить интимных связей.
Streptococcus anginosus
Streptococcus anginosus — представитель естественной микрофлоры влагалища, незначительная часть 5% всех кокков. Оставшиеся 95% — лактобактерии, обеспечивающие местный иммунитет. При уменьшении их пополнения увеличивается количество Streptococcus anginosus. Если оно больше 105 КОЕ / мл, то медики говорят о стрептококковой инфекции. Но не только. Их численность нередко увеличивается в микробных ассоциациях, в том числе вместе с возбудителями заболеваний, передающихся половым путем.
Превышение параметров нормы в любом случае о дисбактериозе влагалища. Это его невоспалительное инфекционное поражение, при котором происходит нормальная жизнь флоры на ассоциации анаэробов. Происходит увеличение выбросов аминов и кислот, кислотно-щелочной кислотой, щелочной стороной, изменением среды, влагалищной на щелочную сторону. В комплексе все это приводит к разрушению эпителиальных клеток, повреждению слизистых и обширных тканей.
У беременных
Доказано, что повышенная активность стрептококков негативно воздействует на течение беременности.В клинической практике вызванные ею самопроизвольные аборты, выкидыши, преждевременные роды. Тяжелейшими осложнениями лечения гестозы, инфекционных заболеваний, повреждений почечных и почечных структур. Любой из этих факторов предрасполагает к невынашиванию беременности. Своевременно обнаруженный в мазке стрептококк и адекватная антибиотикотерапия позволяет не допустить негативных последствий и заражения во время прохождения по родовым путям.
Важно:
Стрептококковая инфекция угрожает здоровью беременной, но особенно она опасна для плода недоразвитием внутренних, физических дефектами, врожденными уродствами.
У мужчин
Мазки из мочеиспускательного канала, заболеваемости у мужчин, также в избыточном количестве обнаруживаться стрептококки. Поражение ими урогенитального канала проявляется преимуществами характерными признаками баланитов или баланопоститов:
- головка полового члена воспаляется, краснеет;
- крайняя плоть отходит, несколько утолщается;
- из уретры выделяет желтоватая слизь;
- на половом члене формируется сыпь.
Плохое самочувствие мужчины еще более усугубляется из-за сильнейшего жжения, выраженного дискомфорта во время опорожнения мочевого пузыря. Если стрептококки внедрились в предстательную железу, то возникают сильные боли в яичках, затрудненное и учащенное мочеиспускание.
Исследование мазка
Перед сдачей мазка необходимо подготовиться. Большинство лабораторий не предъявляет строгих требований к этому этапу, лишь рекомендует за 1-2 недели отказаться от приема антибактериальных средств.Мазок у женщин берет гинеколог, специальная щеточка собирая слизистый секрет со стенок влагалища, цервикального канала, шейки матки. Затем он распределяет его на промаркированном стекле и направляет для исследования в лаборатории.
бактериальный посев очищенного от примеси секрета в питательной среде, предназначенной именно для стрептококков. В таких благоприятных условиях они начинают активно размножаться, формируя на поверхности специфические колонии. По их количеству специалисты лаборатории судят о виде патогена, степени обсеменения бактериями органов мочеполовой системы.Недостатком культурального метода считается долгое ожидание результатов — около недели. Но есть у него преимущества. Только с помощью бакпосева удается выявить резистентность к стрептококков к или иному антибактериальному препарату.

Исследование мазка на наличие стрептококков выполняется с помощью бактериального посева
Еще один часто практикующий метод исследования мазка — ПРЦ. Секрет очищается с помощью центрифуги, а затем помещается в амплификатор.Так называется прибор, охлаждающий и начинающий пробирки с биоматериалом. Смена температуры необходима для проведения репликации — многократного клонирования ДНК бактерий. ПРЦ отличается высокой, чувствительностью, информативностью. Результат исследования готов в тот же день. Но вот чувствительность бактерий к антибиотикам с его помощью установить не удастся.
Расшифровка выполняется специалистами лаборатории, а трактует результаты мазка лечащий врач. Если показатели находятся в пределах нормы, то лечения не требуется.В ином назначается курсовая антибиотикотерапия, в том числе для распространения патогенов по направлению к почкам.
Таблица основных трактовок данных исследования мазка на стрептококки:
| Результаты мазка на стрептококки | Интерпретация данных |
| 10 * 1-10 * 2 КОЕ мл / количество | микроорганизм 9016 может спровоцировать развитие инфекционно-воспалительного процесса |
| 10 * 3-10 * 4 КОЕ / мл | Количество бактерий в норме, безопасно при отсутствии клинических симптомов |
| 10 * 6-10 * 7 КОЕ / мл | Количество микробов высокое и может быть причиной инфекционно-воспалительного процесса |
| Сливной рост | Высокое количество условно-патогенных микроорганизмов, соответствующее острой инфекции и требующее немедленного лечения |
Совет №1
Стрептопрептококковая инфекция время вынашивания ребенка, поэтому г инекологи рекомендуют сдать мазок на этапе планирования зачатия.
Совет №2
Информативность исследования будет выше, если за сутки до взятия мазка отказа от физических нагрузок, жирной пищи, алкоголя, а также использования интимной гигиены с противомикробными компонентами.
Совет №3
Категорически запрещено лечить стрептококковую инфекцию народными средствами — это неизбежно закончится осложнения.
Ответы на частые вопросы
Нужно ли лечение во время беременности?
Если используется стрептококка в мазке, не превышают нормы и даже выявляется инфекция или воспаление, то врачи проводят щадящее лечение, которое не угрожает здоровью ребенка.Он защищен от инфекционных возбудителей плацентой, поэтому нередко кардинальные меры, например, антибиотикотерапия пенициллинами, не нужны.
Какие препараты используются для лечения?
Стрептококки не выработали резистентность к антибактериальным средствам пенициллинового ряда. Поэтому они становятся препаратами первого выбора в инфекции. При их непереносимости или неэффективности пациенткам назначаются Эритромицин, Азитромицин, Кларитромицин.
.Определение чувствительности Streptococcus spp.
Для определения чувствительности стрептококков используют следующие питательные среды:
- Для методов серийных разведений в бульоне необходимо использовать бульон Мюллера-Хинтон с добавлением 2,0 — 5,0% лизированной лошадиной крови. Кровь лизируют замораживанием-оттаиванием с последующим центрифугированием для освобождения от теней эритроцитов.
- Для методов серийных разведений в агаре и ДДМ используйте агар Мюллера-Хинтон с добавлением 5% дефибринированной бараньей крови.
Указанные добавки асептические добавки вносят в основу основу автоклавирования и охлаждения до 48–50 ° С.
Определение чувствительности Streptococcus pneumoniae
Бета-лактамные антибиотики (в частности, пенициллин) являются препаратами выбора для терапии пневмококковых инфекций. В то же время проверяются результаты определения чувствительности препаратов постоянно пересматриваются в связи с созданием новых и экспериментальных данных об эффективности различных бета-лактамов при пневмококковых инфекциях, вызванных штаммами различных чувствительности к пенициллину.
Механизм резистентности S.pneumoniae к пенициллину и другим бета-лактамным антибиотикам обусловлен изменением пенициллиносвязывающих белков (ПСБ) клеточной стенки. В результате ступенчатых мутаций уменьшается сродство ПСБ к бета-лакным антибиотикам.
При этом установлено, что лечение инфекций дыхательных путей, вызванных штаммами S.pneumoniae с промежуточным уровнем резистентности к пенициллину, бета-лактамные антибиотики остаются клинически эффективными, но применение при их менингите приводит к неудаче терапии.
В связи с этим критерием интерпретации результатов измерений чувствительности S.pneumoniae к бета-лактамным антибиотикам было проведено подразделение штаммов по источнику выделения (инфекции дыхательных путей, ликвор) и пересмотрены оценки чувствительности к амоксициллину, цефотаксиму и цефтриаксону. Критерии интерпретации результатов определения чувствительности к пенициллину не пересмотрены.
Следует обратить внимание на несколько важных функций определения чувствительности S.pneumoniae:
- невозможность определения чувствительности к бета-лактамным антибиотикам (пенициллину, аминопенициллинам, цефалоспоринам, карбапенемам) ДДМ;
- невозможность определения чувствительности S.pneumoniae к АБП методом разведений в агаре.
Поэтому определения чувствительности пневмококков к пенициллину и другим бета-лактамным антибиотикам подразумевает последовательное (выделение S.pneumoniae из нестерильныхусов) или одновременное (при тяжелых инфекциях, выделении пневмококков из крови и ликвора) выполнение двух исследований:
- Скрининг с диском, содержащим 1,0 мкг оксациллина, с возможной пенициллинорезистентности.Скрининговый метод позволяет разделить микроорганизмы на две группы: группу чувствительных штаммов и группу, в которую входит часть чувствительных, а также умеренно-резистентные и резистентные штаммы пневмококков.
- Определение МПК пенициллина и других бета-лактамных антибиотиков методом разведений в бульоне или с помощью Е-тестов у штаммов, отнесенных ко второй группе по результатам скрининга.
Скрининг на наличие пенициллинорезистентности у штаммов S.pneumoniae
Постановка теста
Методика проведения исследования не отличается от обычных процедур определения чувствительности пневмококков к АБП ДДМ.
Интерпретация результатов
- При выявлении диаметра зоны подавления роста штамма пневмококка вокруг диска с 1 мкг оксациллина ≥ 20 мм, S.pneumoniae расценивается как чувствительный ко всем бета-лактамным антибиотикам.
- При выявлении диаметра зоны подавления роста <20 мм необходимо определение МПК всех бета-лактамных антибиотиков (пенициллина, аминопенициллинов, цефалоспоринов II - IV поколенй, карбапенемов) методы серийных разведений в бульоне или с помощью Е-тестов.
Макролиды и линкозамиды
Вторыми по значимости в лечении пневмококковых инфекций являются макролидные и линкозамидные антибиотики. Оценка чувствительности S.pneumoniae к перечисленным антибиотикам возможна как диско-диффузионным методом, так и методом серийных разведений. В связи с разнообразными механизмами устойчивости S.pneumoniae к различным вариантам перекрестной устойчивости микроорганизмов к АБП этой группы.
Практические характеристики чувствительности S.pneumoniae к рассматриваемой группе АБП достаточно оценить чувствительность к эритромицину и клиндамицину, что позволяет дифференцировать два основных фенотипа:
- MLS B — перекрестная устойчивость ко всем макролидам, линкозамидам и стрептограминам В, обусловленная метилированием мишени действия препаратов.
- М — устойчивость к 14- и 15-членным макролидам (при сохранении чувствительности к 16-членным макролидам, линкозамидам и стрептограминам), обусловленная активным выымидением АБП.
Фторхинолоны
Традиционные фторхинолоны (пефлоксацин, офлоксацин, ципрофлоксацин и ломефлоксацин) не являются адекватными для лечения пневмокковых инфекций, соответственно, оценивать чувствительность к этому препарату нецелно. В лечении пневмокококковых инфекций важное место заняли антипневмококковые фторхинолоны (левофлоксацин, спарфлоксацин, моксифлоксацин и гатифлоксацин). Частота устойчивости к перечисленным препаратам минимальна, однако, поскольку между ними не наблюдают полной перекрестной резистентности, возникает необходимость в исследовании всей группы.
АБП других групп
Из антибиотиков других групп для лечения пневмококковых инфекций применяют ко-тримоксазол, хлорамфеникол, тетрациклины. Однако перечисленных препаратов в последние годы резко снижается эффективность в сравнении с бета-лактамами, макролидами и антипневмокковыми фторхинолонами, также значительным числом нежелательных эффектов.
Для лечения тяжелых пневмокококков, вызванных штаммами с высоким уровнем устойчивости к антибактериальным препаратам других групп, в ряде случаев рекомендуется ванкомицин.
Критерии интерпретации результатов определения чувствительности S.pneumoniae (пограничные значения датчиков роста и МПК АБП) представлены в таблице 17.
Таблица 17.
Определение чувствительности Streptococcus spp. группы «viridans»
Проводить определение чувствительности штаммов стрептококков группы «viridans», выделенных из нестерильных локусов в рутинной практике нецелесообразно. У штаммов, выделенных из стерильных в норме локусов, необходимо, в первую очередь, исследовать чувствительность к пенициллину.Воспроизводимые результаты определения чувствительности стрептококков группы «viridans» к пенициллину удается получить только при помощи методов серийных разведений, ДДМ не пригоден для этой цели.
Штаммы, чувствительные к этому антибиотику, следует расценивать как чувствительные ко всем бета-лактамным антибиотикам. Часть штаммов, устойчивых к пенициллину, чувствительность к некоторым цефалоспоринам III поколения (цефотаксиму и цефтриаксону), IV поколения (цефепиму) и карбапенемам.Однако интерпретации результатов определения чувствительности в настоящее время установлены только для цефотаксима и цефтриаксона.
Определенный интерес к изучению чувствительности стрептококков группы «viridans» к эритромицину и другим макролидам, клиндамицину, тетрациклину и хлорамфениколу, однако получающееся клиническое значение при этом не определено.
В случае сниженной чувствительности или резистентности зеленящих стрептококков к пенициллину, при выдаче результатов тестирования клиницистам целесообразно рекомендовать проведение комбинированной терапии бета-лактамами с аминогликозидами, которые проявляют синергизм при совместном применении с бета-лактамами, несмотря на отсутствие у аминогозидов собственной значимой активности в отношении стрептококков. .
Определение чувствительности бета-гемолитических стрептококков
К бета-гемолитическим стрептококкам микроорганизмов, принадлежащим к серологическим группам по Лансфельд (А, B, C, G). Среди них наибольшее клиническое значение имеют стрептококки группы А (Streptococcus pyogenes) и группы В (Streptococcus agalactiae).
Препараты выбора для лечения инфекций, вызванных бета-гемолитическими стрептококками, представляют собой бета-лактамы, которые являются достоверными случаями устойчивости к АБП группы не описанных.Не описана и устойчивость к ванкомицину. Следовательно, оценивать чувствительность к указанным АБП в рутинной практике нецелно.
При выделении из нестерильных локусов необходимость в оценке чувствительности возникает только для S.pyogenes и S.agalactiae. Примерный перечень препаратов для определения чувствительности этих микроорганизмов включает: макролиды (эритромицин) и линкосамиды (клиндамицин). С целью мониторинга антибиотикорезистентности возможно определение чувствительности к хлорамфениколу и левофлоксацину.Для бета-гемолитических стрептококков, выделенных из стерильных локусов, необходимо определять чувствительность ко всем вышеперечисленным препаратом одновременно.
Примерный перечень рекомендуемых АБП для чувствительности S.pneumoniae, стрептококков группы «viridans» и бета-гемолитических стрептококков, выделенных из различных локусов организма, представлен в таблице 18.
Таблица 18.
Критерии интерпретации результатов определения чувствительности Streptococcus spp.(кроме S.pneumoniae) (пограничные значения показаний зон подавления роста и МПК АБП) приведено в таблице 19.
Таблица 19.
Назад
.

 воспалении мест внедрения микроба — тонзиллит, фарингит, отит, импетиго.
воспалении мест внедрения микроба — тонзиллит, фарингит, отит, импетиго.