Синдром Пайра. Что такое Синдром Пайра?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Синдром Пайра — врожденная аномалия толстого кишечника с хроническим обстипационно-болевым синдромом вследствие нарушения проходимости ободочной кишки при высокой фиксации ее селезеночного изгиба. Проявляется болями в левом подреберье, запорами, метеоризмом, тошнотой, рвотой. Диагностируется с помощью ирригографии, радионуклидного исследования кишечника, допплерографии абдоминальных сосудов, биопсии кишечной стенки. Для лечения используют слабительные, витаминные, противовоспалительные препараты, спазмолитики, пребиотики. При декомпенсации заболевания применяется одна из техник резекции ободочной кишки или лапароскопическое низведение ее селезеночного угла.
МКБ-10
Q43.9 Врожденная аномалия кишечника неуточненная
- Причины
- Патогенез
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение синдрома Пайра
- Прогноз и профилактика
- Цены на лечение
Общие сведения
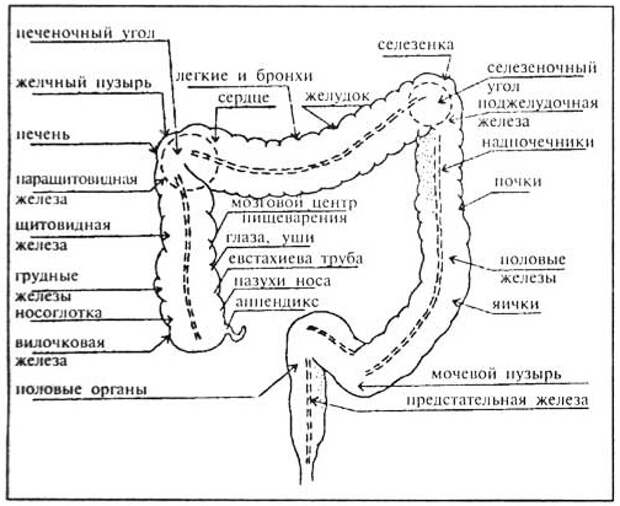
Болезнь Пайра (синдром селезеночного угла) — врожденная патология, при которой удлиненная поперечная ободочная кишка формирует патологический угол при переходе в нисходящую, из-за чего тормозится движение содержимого кишечника. Заболевание впервые было описано в работах немецкого хирурга Эрвина Пайра в 1905 году. Распространенность составляет 3,8%. Аномалия обычно манифестирует в детстве, у девочек выявляется в 3-4 раза чаще, чем у мальчиков. Синдром Пайра служит причиной около 6-7% хронических запоров. Болезнь часто сочетается с другими врожденными аномалиями толстой кишки, дополнительной хордой левого желудочка, синдромом недифференцированной дисплазии соединительной ткани, гастроптозом, нефроптозом.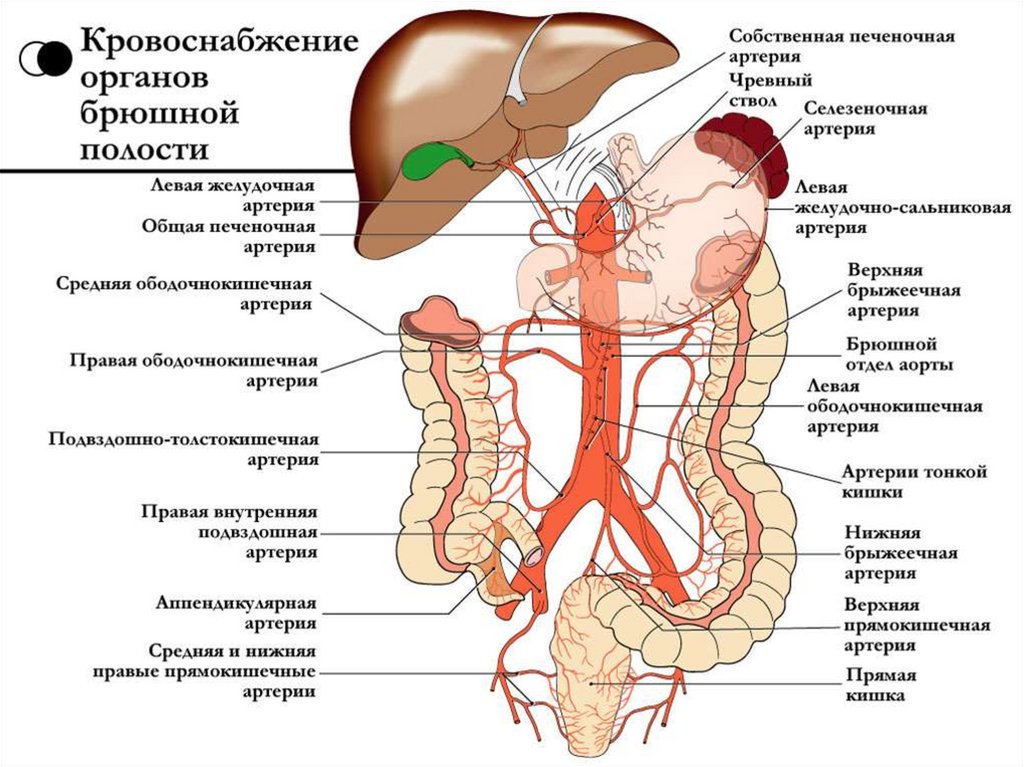
Синдром Пайра
Причины
Заболевание принадлежит к категории врожденных аномалий связочного аппарата ободочной кишки. Этиология синдрома селезеночного угла окончательно не установлена. Вероятнее всего, его возникновение вызвано сочетанием нескольких этиофакторов. По мнению специалистов в сфере гастроэнтерологии, проктологии, общей хирургии возможными причинами формирования патологического перегиба толстого кишечника в селезеночном углу считаются:
- Дизонтогенетические факторы. Аномальное укорочение диафрагмально-толстокишечной связки может быть обусловлено влиянием на плод возбудителей цитомегаловирусной инфекции, краснухи, урогенитального герпеса, энтеровирусной болезни, радиации, лекарственных препаратов и других эмбриотоксических воздействий. Подтверждением роли дизонтогенеза в развитии синдрома является сочетание патологии с другими пороками кишечника — долихоколоном, долихосигмой.
- Наследственные коллагенопатии.
 При морфологическом исследовании кишечной стенки у пациентов с болезнью Пайра определяется характерное для некоторых фибромышечных дисплазий преобладание коллагена III типа. У больных может выявляться сколиоз, килевидная деформация грудной клетки, варикозная болезнь, плоскостопие, миопия, спланхноптоз вследствие ослабления связочного аппарата брюшной полости, другие признаки синдрома слабости соединительной ткани.
При морфологическом исследовании кишечной стенки у пациентов с болезнью Пайра определяется характерное для некоторых фибромышечных дисплазий преобладание коллагена III типа. У больных может выявляться сколиоз, килевидная деформация грудной клетки, варикозная болезнь, плоскостопие, миопия, спланхноптоз вследствие ослабления связочного аппарата брюшной полости, другие признаки синдрома слабости соединительной ткани.
Патогенез
Механизм развития синдрома Пайра связан с нарушением физиологического пассажа содержимого толстого кишечника. Из-за укорочения связки, фиксирующей селезеночный угол ободочной кишки к диафрагме, возникает перегиб кишечной трубки с формированием так называемой пайеровской «двустволки». Сужение кишечного просвета препятствует свободному движению каловых масс. В результате застоя содержимого поперечная часть ободочной кишки растягивается, провисает, становится ригидной, снижается тонус продольных и циркулярных волокон ее мышечного слоя, что еще больше усугубляет моторно-эвакуаторную дисфункцию.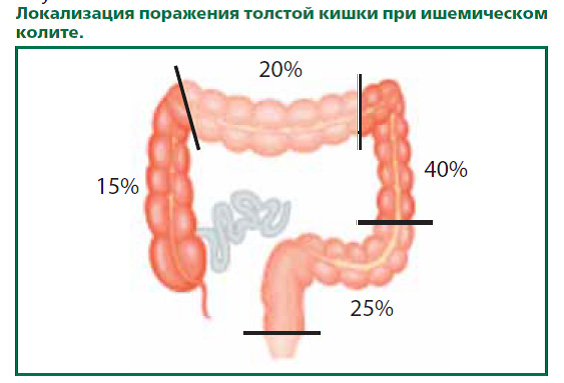
Классификация
При систематизации клинических форм синдрома Пайра учитывают ведущую клиническую симптоматику и стадию развития заболевания. С учетом преобладающих нарушений различают болевую, обстипационную и комбинированную формы патологии. Для выбора консервативного или оперативного лечения важно учитывать стадию болезни селезеночного угла:
- Компенсированная стадия. Обострения возникают редко, болевой синдром отсутствует или умеренно выражен. Для коррекции состояния достаточно диетотерапии. Отмечается у 15-16% пациентов.
- Субкомпенсированная стадия. Для поддержания удовлетворительного состояния требуется длительная или постоянная медикаментозная терапия.
 Диагностируется в 69-70% случаев.
Диагностируется в 69-70% случаев. - Декомпенсированная стадия. Консервативная терапия неэффективна. Характерна интенсивная или схваткообразная боль, копростаз, перемежающаяся непроходимость кишечника, интоксикация. Выявляется у 14-16% больных.
Симптомы
Манифестация заболевания происходит в детском, реже подростковом возрасте. Основной признак — боли в левых отделах живота, которые значительно усиливаются после приема пищи, физической нагрузки, могут иррадиировать в прекардиальную область, левую половину поясницы. Болевой синдром всегда сопровождается хроническими запорами длительностью 3-5 суток и более. У пациентов, страдающих синдромом Пайра, возникают и другие диспепсические симптомы: тошнота, периодическая рвота, чувство раннего насыщения, тяжесть в животе, метеоризм, ухудшение аппетита. Нарушения общего состояния в виде головной боли, эмоциональной лабильности, снижения трудоспособности, потери веса связаны с хронической кишечной интоксикацией организма и развиваются при декомпенсированном варианте заболевания.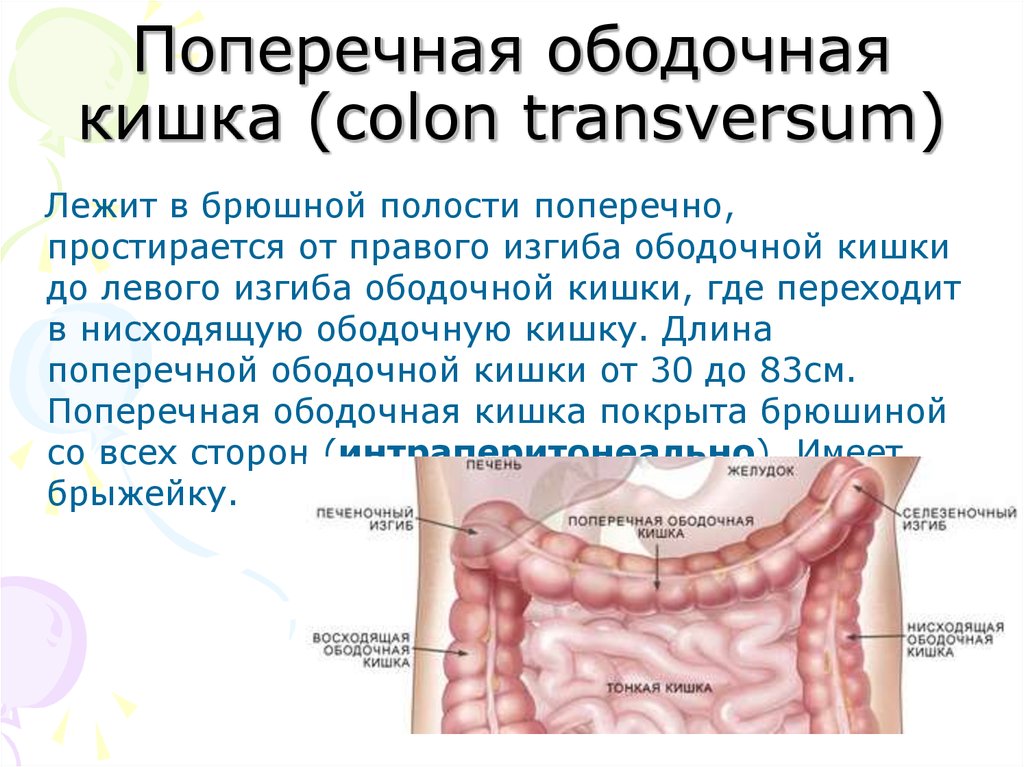
Осложнения
Болезнь Пайра может осложниться острой кишечной непроходимостью с многократной рвотой, задержкой стула и газов, прекращением перистальтики. При длительном копростазе наблюдаются ишемические повреждения стенки кишечника с ее последующим некрозом, что приводит к инфицированию брюшной полости и перитониту. Частым осложнением синдрома Пайра является рефлюкс-илеит, развивающийся у 85-86% больных вследствие постоянного забрасывания калового содержимого из слепой кишки в подвздошную. При этом отмечаются воспалительные изменения слизистой и нарушения функционирования илеоцекальной заслонки, сопровождающиеся усилением болевого синдрома. В 60-62% случаев возникает вторичный колит.
Диагностика
Постановка диагноза при синдроме Пайра зачастую затруднена, что обусловлено полиморфностью и неспецифичностью клинической картины заболевания, сходной с проявлениями других болезней пищеварительного тракта. Для обнаружения характерных признаков патологии требуется комплексное инструментальное обследование с использованием таких методов, как:
- Ирригография.
 При рентгенографии пассажа бария по толстому кишечнику визуализируются патогномоничные признаки болезни Пайра. Характерно расположение поперечной части ободочной кишки на уровне малого таза, выраженные перегибы в области селезеночного и печеночного углов, правосторонний колостаз.
При рентгенографии пассажа бария по толстому кишечнику визуализируются патогномоничные признаки болезни Пайра. Характерно расположение поперечной части ободочной кишки на уровне малого таза, выраженные перегибы в области селезеночного и печеночного углов, правосторонний колостаз. - Радионуклидное исследование. Метод используется для диагностики синдрома Пайра у детей до 15 лет. Оценка распределения изотопа по кишечнику через определенные интервалы времени подтверждает нарушения моторно-эвакуаторной функции, задержку кишечного содержимого в восходящей ободочной кишке.
- Допплерография сосудов брюшной полости. При ультразвуковом сканировании сосудов бассейна верхней брыжеечной артерии определяется снижение скорости линейного кровотока, повышение периферического сопротивления. Для болезни Пайра типичны изменения брыжеечных вен — расширение просвета, перегибы.
- Гистологическое исследование. В сомнительных случаях проводят колоноскопию с забором биоптатов стенки кишечника.
 При морфологическом анализе обнаруживают атрофические изменения мышечного слоя, диффузное замещение эпителия соединительной тканью, наличие коллагена 3-го типа в составе волокон.
При морфологическом анализе обнаруживают атрофические изменения мышечного слоя, диффузное замещение эпителия соединительной тканью, наличие коллагена 3-го типа в составе волокон.
Изменения показателей общего анализа крови (лейкоцитоз, увеличение СОЭ, снижение уровня гемоглобина и эритроцитов) выявляются только в случае декомпенсированного течения болезни Пайра. В биохимическом анализе крови может наблюдаться гипопротеинемия, сдвиг электролитного равновесия, синдром цитолиза (повышение АСТ, АЛТ, щелочной фосфатазы), увеличение концентрации азотистых соединений (креатинина, мочевины).
Дифференциальная диагностика проводится с острым аппендицитом, холециститом, гастритом, острой и хронической кишечной непроходимостью, идиопатическим мегаколоном, болезнью Гиршпрунга, опухолями кишечника, спаечной болезнью, синдромом функциональной диспепсии, хроническими кишечными инфекциями, заболеваниями почек, патологией органов репродуктивной системы у женщин.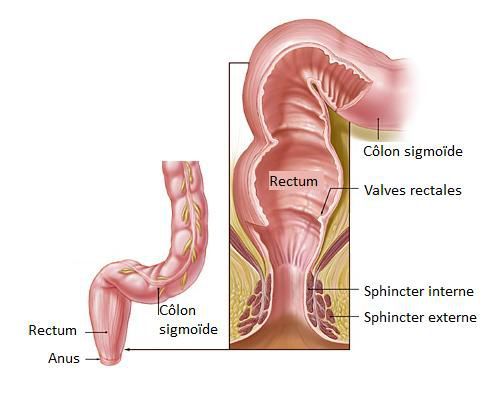
Лечение синдрома Пайра
Выбор терапевтической тактики осуществляется с учетом стадии заболевания. Больным в фазе компенсации и субкомпенсации рекомендована высококалорийная диета с употреблением пищи, содержащей небольшое количество клетчатки и стимулирующей кислотное брожение. Ограничиваются продукты, замедляющие кишечную перистальтику: крепкий чай, какао, шоколад, кофе. Полезна ЛФК с выполнением упражнений для мышечного пресса и усиления перистальтической активности. Схема консервативного лечения синдрома Пайра включает:
- Растительные слабительные средства. Применяются при невозможности нормализовать стул с помощью диетотерапии. Разжижение каловых масс и стимуляция перистальтики облегчают опорожнение кишечника, уменьшают выраженность болевого синдрома, предупреждают аутоинтоксикацию.
- Витамины группы В. Парентеральное введение водорастворимых витаминных препаратов компенсирует их недостаточность, связанную с нарушением всасывания в толстой кишке.
 Витаминотерапия также направлена на восстановление печеночных функций, которые нарушаются при кишечном эндотоксикозе.
Витаминотерапия также направлена на восстановление печеночных функций, которые нарушаются при кишечном эндотоксикозе. - М-холиноблокаторы. При расстройстве Пайра с выраженным спастическим компонентом оказывают анальгезирующий эффект за счет снижения тонуса гладкомышечных волокон. Из-за возможного угнетения моторики используются с осторожностью преимущественно при болевой форме заболевания.
- Физиотерапевтические методики. Для уменьшения интенсивности и купирования болевых ощущений показан электрофорез с новокаином на переднюю стенку живота. При резко выраженной атонии кишечника рекомендован курс ионофореза с прозерином. Эффективны парафиновые аппликации, диатермия, УВЧ-терапия, массаж живота.
По показаниям комплексную консервативную терапию дополняют противовоспалительными средствами, миотропными спазмолитиками, ферментными препаратами, пребиотиками, санаторно-курортным лечением с употреблением минеральных вод и их применением в виде лечебных микроклизм. При декомпенсированном течении болезни Пайра с прогрессированием болевого синдрома, моторно-эвакуаторных расстройств, сохраняющейся кишечной интоксикацией, неэффективностью консервативной терапии показана хирургическая коррекция. Операциями выбора являются резекция поперечной ободочной кишки с наложением коло-колоанастомоза «конец в конец» и фиксацией кишечника в анатомически правильном положении, лапароскопическое иссечение ободочно-селезеночной и ободочно-диафрагмальной связок для низведения селезеночного изгиба. При сочетании синдрома с долихосигмой выполняется левосторонняя гемиколэктомия или комбинированное вмешательство с резекцией сигмовидной кишки.
При декомпенсированном течении болезни Пайра с прогрессированием болевого синдрома, моторно-эвакуаторных расстройств, сохраняющейся кишечной интоксикацией, неэффективностью консервативной терапии показана хирургическая коррекция. Операциями выбора являются резекция поперечной ободочной кишки с наложением коло-колоанастомоза «конец в конец» и фиксацией кишечника в анатомически правильном положении, лапароскопическое иссечение ободочно-селезеночной и ободочно-диафрагмальной связок для низведения селезеночного изгиба. При сочетании синдрома с долихосигмой выполняется левосторонняя гемиколэктомия или комбинированное вмешательство с резекцией сигмовидной кишки.
Прогноз и профилактика
Исход заболевания зависит от своевременности диагностики, правильного выбора терапевтической тактики, общего состояния больного, наличия интеркуррентных расстройств. После назначения комплексной консервативной терапии стойкое улучшение состояния отмечается у 85,4% пациентов. Прогноз относительно неблагоприятный при декомпенсированных формах синдрома Пайра, требующих радикальных операций по удалению части кишечника. Меры специфической профилактики заболевания не разработаны. Для предупреждения осложнений необходимо тщательное обследование больных с кишечными симптомами неизвестной этиологии, динамическое наблюдение за пациентами с диагностированной болезнью Пайра.
Меры специфической профилактики заболевания не разработаны. Для предупреждения осложнений необходимо тщательное обследование больных с кишечными симптомами неизвестной этиологии, динамическое наблюдение за пациентами с диагностированной болезнью Пайра.
Источники
- Болезнь Пайра у детей (литературный обзор)/ Исакова В.П., Кугасова Е.А.// Электронный ресурс ИЦРОН (Инновационный центр развития образования и науки) – 2016.
- Болезнь Пайра у детей (клиника, диагностика, лечение): автореферат диссертации/ Музалев А.А. – 1991.
- Болезнь Пайра у детей/ Цуман В.Г.// Российский вестник детской хирургии, анестезиологии и реаниматологии – 2015 — Т.5, №3.
- Клиническая анатомия вариантов и аномалий толстой кишки/ Романов П.А. – 1987.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач.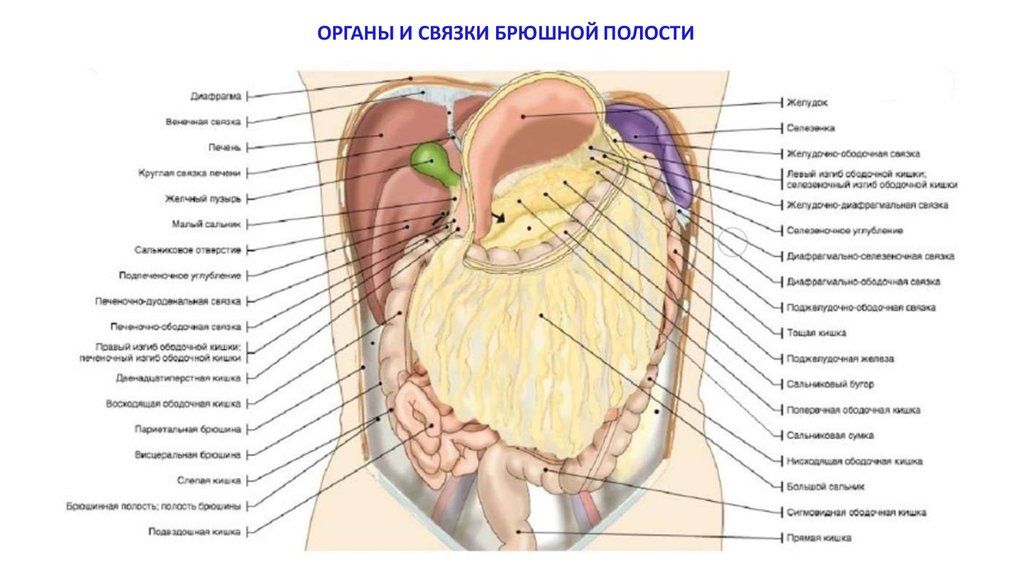 Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Патогенетические подходы в лечении синдрома раздраженного кишечника | #07/11
Синдром раздраженного кишечника (СРК) относится к функциональным заболеваниям, при которых патогенез развития симптомов не может быть объяснен органическими причинами. Согласно современным представлениям СРК является психосоциальным расстройством с нарушением висцеральной чувствительности и двигательной активности кишечника, обусловленных или снижением порога восприятия боли, или увеличением интенсивности ощущения болевых импульсов при нормальном пороге их восприятия [1].
В то же время практически при всех органических заболеваниях желудочно-кишечного тракта (ЖКТ): язвенная болезнь, гастроэзофагеальная рефлюксная болезнь, злокачественные опухоли, желчно-каменная болезнь, хронический панкреатит и др. и несколько реже других органов и систем отмечаются симптомы, свойственные СРК. Этот факт позволил ряду авторов высказать предположение о существовании синдрома перекреста СРК с другими заболеваниями или обозначить их как СРК-подобные расстройства или симптомы. Важно отметить, что принципы лечения СРК и СРК-подобных расстройств однотипны [2].
Важно отметить, что принципы лечения СРК и СРК-подобных расстройств однотипны [2].
СРК считается самым распространенным заболеванием внутренних органов. Во всем мире приблизительно 10–20% взрослого населения имеют соответствующие симптомы СРК. По данным большинства исследований женщины страдают приблизительно в 2 раза чаще мужчин. Пик заболеваемости приходится на самый активный трудоспособный возраст: 24–41 год. Симптомы СРК продолжаются в течение долгого времени, могут накладываться на другие функциональные расстройства и порой серьезно ухудшают качество жизни.
В патогенезе СРК рассматриваются следующие факторы: измененная моторика ЖКТ, висцеральная гиперчувствительность, расстройство взаимодействия в системе «головной мозг–кишка», вегетативные и гормональные сдвиги, генетические факторы и факторы окружающей среды, последствия перенесенных кишечных инфекций и психосоциальные расстройства.
Диагностические критерии СРК
Для установления диагноза СРК используются критерии диагностики Римского консенсуса III (2006 г.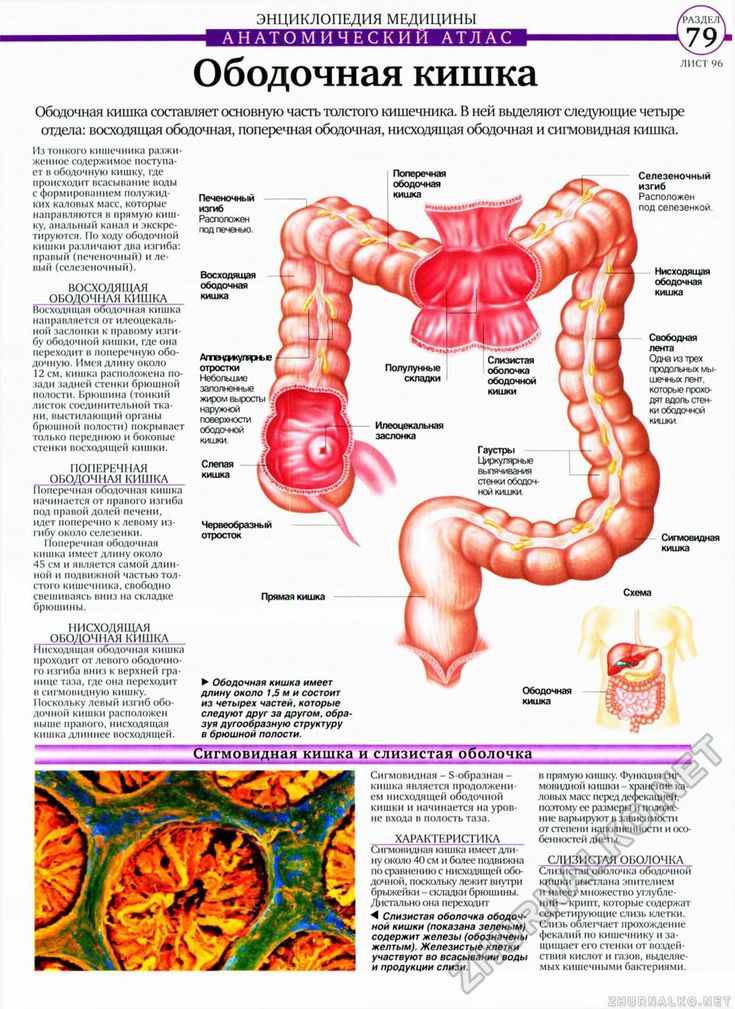 ), которые включают: наличие рецидивирующей боли в животе или дискомфорта по крайней мере 3 дня в месяц за последние 3 месяца, с началом симптомов не менее 6 месяцев, связанные с двумя или более из нижеследующих признаков:
), которые включают: наличие рецидивирующей боли в животе или дискомфорта по крайней мере 3 дня в месяц за последние 3 месяца, с началом симптомов не менее 6 месяцев, связанные с двумя или более из нижеследующих признаков:
1) улучшение после дефекации;
2) начало связано с изменением частоты стула;
3) начало связано с изменением формы стула.
Симптомы, подтверждающие диагноз, но не являющиеся частью диагностических критериев СРК, включают:
1) нарушение частоты стула: стул менее 3 раз в неделю или более 3 раз в день;
2) нарушение формы кала: твердый или бобовидный, разжиженный или водянистый;
3) натуживание на протяжении акта дефекации, или императивный позыв, или чувство неполного опорожнения;
4) выделение слизи;
5) наличие метеоризма.
Рис. Бристольская шкала формы кала |
По Римским критериям III, опираясь на Бристольскую шкалу формы кала (рис.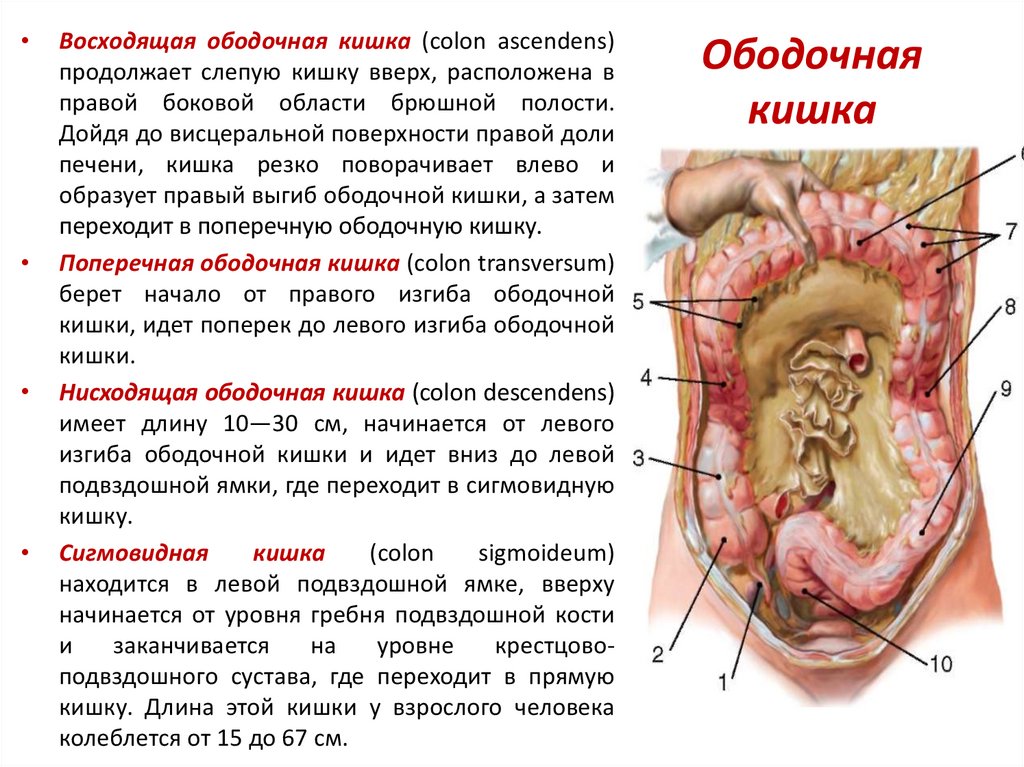 ), предлагается классифицировать пациентов с СРК на следующие группы:
), предлагается классифицировать пациентов с СРК на следующие группы:
1. СРК с преобладанием запора при наличии твердого или бобовидного кала при более 25% из общего числа опорожнений кишечника, однако допускается и наличие разжиженного (кашицеобразного) или водянистого кала при менее 25% из общего числа опорожнений.
2. СРК с преобладанием диареи, для которого характерно наличие кашицеобразного или водянистого кала при более 25% из общего числа опорожнений кишечника, однако допускается и наличие твердого или бобовидного кала при менее 25% из общего числа опорожнений кишечника.
3. Смешанный тип СРК, при котором имеет место чередование твердого или бобовидного кала и кашицеобразного или водянистого кала при 25% и более из общего числа опорожнений кишечника.
4. Неклассифицированный тип СРК — недостаточная выраженность отклонений консистенции кала для вышеуказанных типов.
Необходимо отметить, что у одного и того же больного различные подтипы СРК могут варьировать на протяжении болезни [3].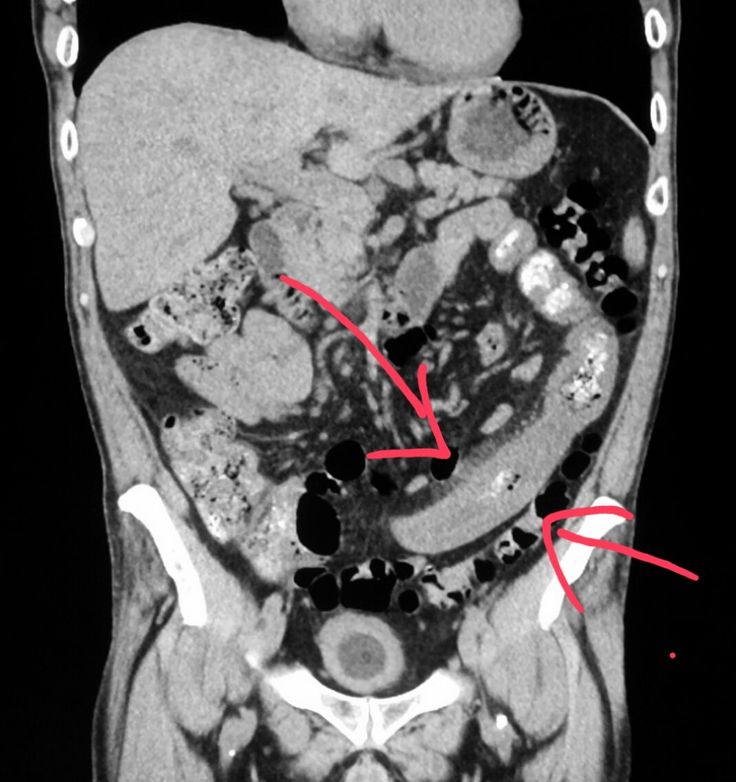
Диагноз СРК — диагноз исключения, поэтому при его установлении обязательно выявление так называемых симптомов тревоги, указывающих на более серьезную патологию (табл. 1).
Ведущий симптом СРК — абдоминальная боль
При любом из вариантов ведущим симптомом СРК является абдоминальная боль. Клинические варианты болевого абдоминального синдрома при СРК отличаются вариабельностью и многообразием. Боли в животе могут быть: тупыми, ноющими, распирающими, неопределенными, острыми, режущими, кинжальными, схваткообразными, жгучими, различной локализации и интенсивности. Наиболее частой локализацией болей является нижняя часть живота, реже прямая кишка. При выраженной интенсивности болей возможна иррадиация их в спину. Нередко боли усиливаются в вертикальном положении или появляются в левом подреберье или левой половине грудной клетки, что связано с подъемом и накоплением кишечных газов в самом высоко расположенном отделе толстой кишки — селезеночном углу.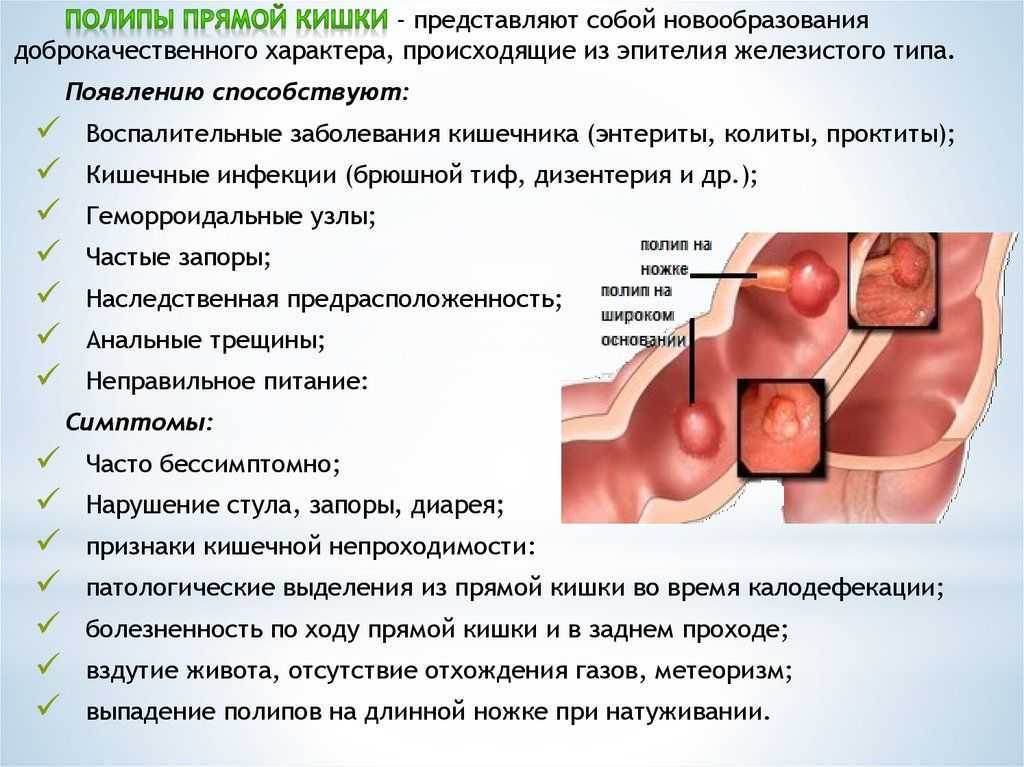 Купирование или снижение интенсивности данного типа болей наблюдается при отхождении газов, которое облегчается в положении больного лежа на животе с поднятыми вверх ягодицами, что обозначается термином «синдром селезеночного изгиба». Наличие последнего позволяет исключить кардиальную, васкулярную и легочную патологию как причину болевого синдрома. Если наблюдается связь болей с приемом пищи, то ее появление или усиление провоцируется не столько ее составными компонентами, сколько самим актом еды [4].
Купирование или снижение интенсивности данного типа болей наблюдается при отхождении газов, которое облегчается в положении больного лежа на животе с поднятыми вверх ягодицами, что обозначается термином «синдром селезеночного изгиба». Наличие последнего позволяет исключить кардиальную, васкулярную и легочную патологию как причину болевого синдрома. Если наблюдается связь болей с приемом пищи, то ее появление или усиление провоцируется не столько ее составными компонентами, сколько самим актом еды [4].
Лечение больных с СРК
Программа лечения СРК состоит из двух этапов — первичного курса и последующей базовой терапии. Целью первичного курса лечения является устранение симптомов заболевания и проверка ex juvantibus правильности постановки диагноза, что исключает необходимость дальнейшего поиска органической патологии и выполнения дополнительных диагностических процедур. Продолжительность первичного курса лечения составляет не менее 6–8 недель, базовой терапии — 1–3 месяцев. Выбор программы определяется взаимодействием нескольких факторов и зависит от ведущего симптома (боль, метеоризм, диарея, запор), его тяжести и влияния на качество жизни, а также от характера поведения пациента и его психического состояния.
Выбор программы определяется взаимодействием нескольких факторов и зависит от ведущего симптома (боль, метеоризм, диарея, запор), его тяжести и влияния на качество жизни, а также от характера поведения пациента и его психического состояния.
Больному назначают диету исключения, которая не содержит: кофеин, лактозу, фруктозу, сорбитол, уксус, алкоголь, перец, копчености, а также продукты, вызывающие чрезмерное газообразование.
Лечение больных СРК с преобладанием абдоминальной боли
Главные механизмы развития абдоминальной боли обусловлены нарушением моторики кишечника и висцеральной гиперчувствительностью. В зависимости от состояния тонуса и перистальтической активности циркулярного и продольного слоев гладкой мускулатуры формируются два типа моторных нарушений: 1) ускоренный транзит химуса по кишке, обусловленный повышением пропульсивной активности продольного мышечного слоя кишки с развитием диареи; 2) замедленный транзит кишечного содержимого за счет гипертонуса циркулярной мускулатуры (спастическая дискинезия) толстой кишки с формированием запора.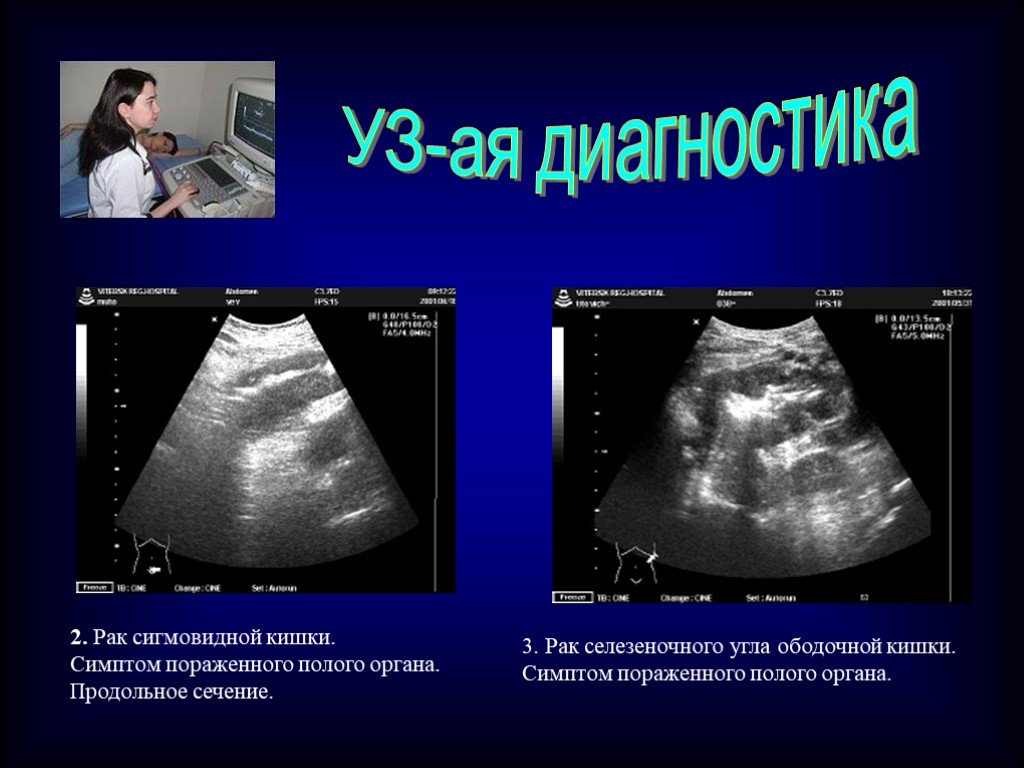 Поскольку гладкомышечный спазм является одной из основных составляющих абдоминальной боли при СРК, то препаратами выбора для снятия спазма любого генеза и купирования боли, особенно при функциональных нарушениях ЖКТ, считаются миотропные спазмолитики. Они воздействуют на конечный этап формирования гиперкинезии, независимо от ее причины и механизма.
Поскольку гладкомышечный спазм является одной из основных составляющих абдоминальной боли при СРК, то препаратами выбора для снятия спазма любого генеза и купирования боли, особенно при функциональных нарушениях ЖКТ, считаются миотропные спазмолитики. Они воздействуют на конечный этап формирования гиперкинезии, независимо от ее причины и механизма.
Двигательная функция кишечника находится под контролем многочисленных регулирующих влияний (центральной, периферической, энтеральной нервных систем и желудочно-кишечных пептидов), которые определяют нормальный тонус и сократительную активность гладких мышц кишечной стенки. В связи с этим воздействовать на гладкомышечную клетку можно различным способом.
В зависимости от основного механизма воздействия на этапы сокращения мышечного волокна выделяют следующие группы мышечных релаксантов (табл. 2). Антихолинергические средства снижают концентрацию интрацеллюлярных ионов кальция, что приводит к мышечной релаксации. Важно отметить, что степень релаксации находится в прямой зависимости от предшествующего тонуса парасимпатической нервной системы.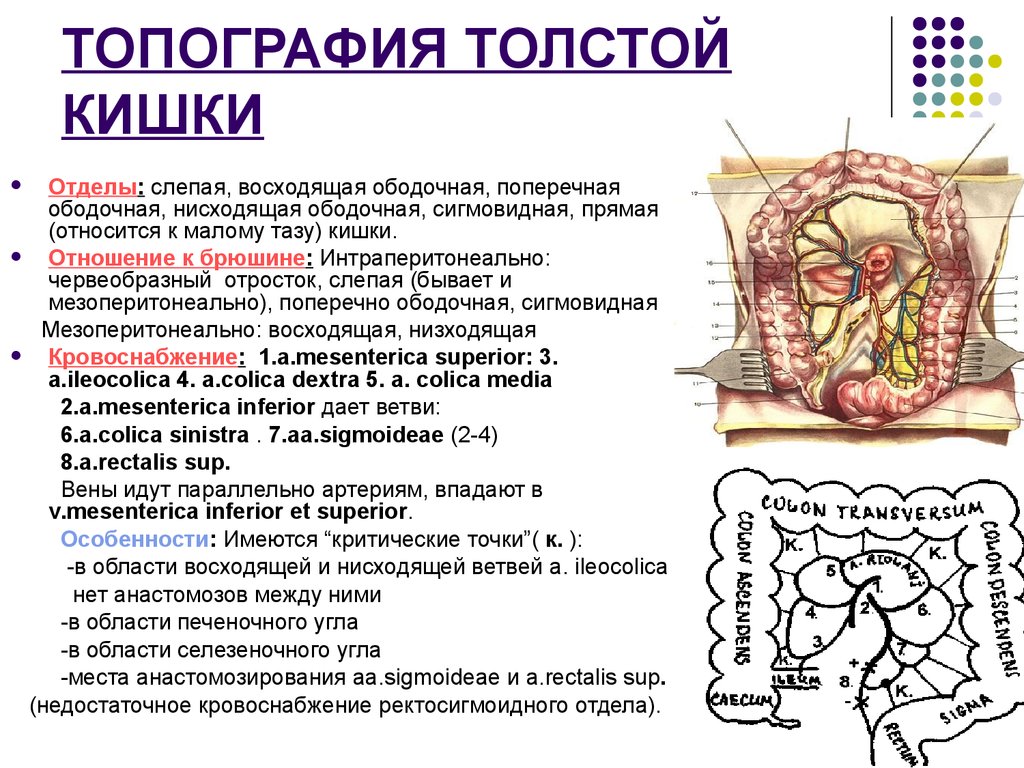 Последнее обстоятельство определяет существенные различия индивидуальной эффективности препаратов данной группы. Довольно низкая эффективность, отсутствие селективности (действие практически на всю гладкую мускулатуру, включая мочевыделительную систему, сосуды и др., а также на секреторные железы) и в связи с этим широкий спектр побочных эффектов, а также опасность развития гиперрелаксации мышечного волокна ограничивают применение антихолинергических препаратов для курсового лечения при купировании болевого синдрома у значительной части больных СРК.
Последнее обстоятельство определяет существенные различия индивидуальной эффективности препаратов данной группы. Довольно низкая эффективность, отсутствие селективности (действие практически на всю гладкую мускулатуру, включая мочевыделительную систему, сосуды и др., а также на секреторные железы) и в связи с этим широкий спектр побочных эффектов, а также опасность развития гиперрелаксации мышечного волокна ограничивают применение антихолинергических препаратов для курсового лечения при купировании болевого синдрома у значительной части больных СРК.
Блокаторы фосфодиэстеразы — миотропные спазмолитики (папаверин, дротаверин) способствуют накоплению в клетке цАМФ и уменьшению концентрации ионов кальция, что тормозит соединение актина с миозином. Эти эффекты могут достигаться ингибированием фосфодиэстеразы, или активацией аденилатциклазы, или блокадой аденозиновых рецепторов либо их комбинацией. При использовании вышеуказанной группы спазмолитиков необходимо учитывать существенные индивидуальные различия их эффективности, отсутствие селективности, развитие гипомоторной дискинезии и гипотонии сфинктерного аппарата пищеварительного тракта, особенно при длительном применении. Данные препараты используются кратковременно (от однократного приема до недели) для купирования спазма, но не для курсового лечения, направленного на купирование и профилактику рецидива заболевания.
Данные препараты используются кратковременно (от однократного приема до недели) для купирования спазма, но не для курсового лечения, направленного на купирование и профилактику рецидива заболевания.
В регуляции моторики ЖКТ существенную роль играет серотонин. Выделяют несколько подтипов серотониновых рецепторов (5-NТ1-4), однако наиболее изучены 5-NТ3 и 5-NТ4.Связывание серотонина с 5-NТ3 способствует расслаблению, а с 5-NТ4 — сокращению мышечного волокна. В то же время точные механизмы действия серотонина на мышечные волокна ЖКТ не установлены. В настоящее время из препаратов этой группы известны антагонист 5-NТ3 алосетрон, полный агонист 5-NТ4 — прукалоприд и частичный агонист 5-NТ4 — тегасерод (в России препараты не используются).
Определенное значение в регуляции моторной функции органов ЖКТ отводится эндогенным опиатам. При связывании их с µ- (Мю) и δ- (Дельта) опиатными рецепторами миоцитов происходит стимуляция, а с κ- (Каппа) — замедление моторики.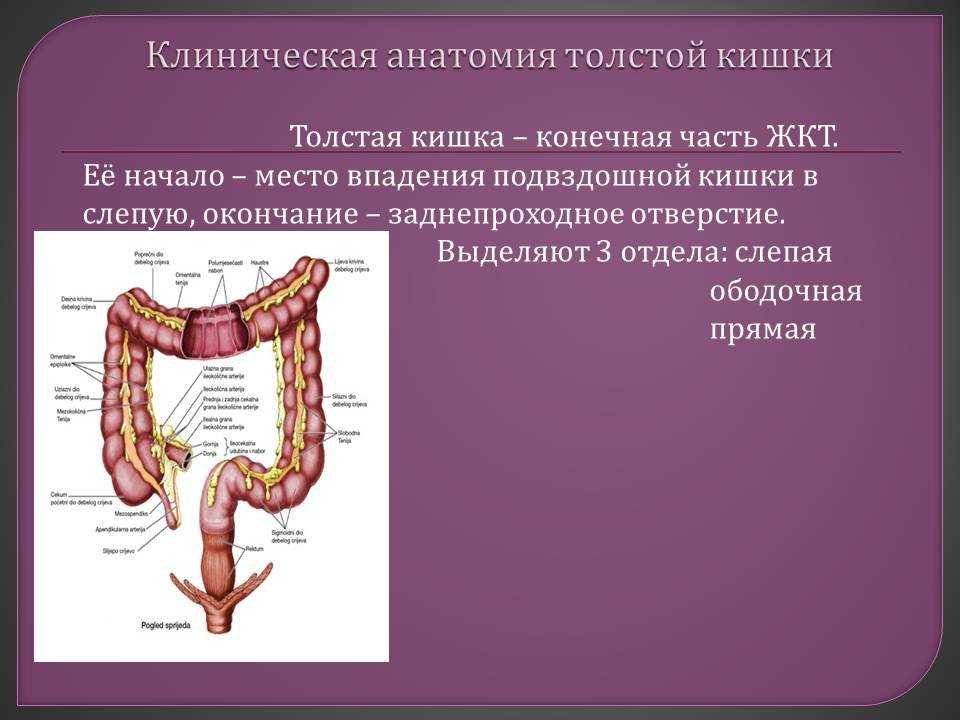 В настоящее время в лечении больных СРК используется агонист опиатных рецепторов — тримебутин (Тримедат) — регулятор моторики ЖКТ.
В настоящее время в лечении больных СРК используется агонист опиатных рецепторов — тримебутин (Тримедат) — регулятор моторики ЖКТ.
Однако при лечении пациентов с СРК предпочтение отдается миотропным спазмолитикам с селективным действием на гладкие мышечные клетки ЖКТ (мебеверин, пинаверия бромид). К группе блокаторов быстрых натриевых каналов клеточной мембраны миоцита относится препарат мебеверин (Дюспаталин), механизм действия которого сводится к блокаде быстрых натриевых каналов клеточной мембраны миоцита, что нарушает поступление натрия в клетку, замедляет процессы деполяризации и блокирует вход кальция в клетку через медленные каналы. В результате нарушается фосфорилирование миозина и прекращается сокращение мышечного волокна. Кроме того, препарат блокирует пополнение внутриклеточных депо ионами кальция, что, в конечном итоге, приводит лишь к кратковременному выходу ионов калия из клетки и ее гипополяризации, что предупреждает развитие длительной релаксации миоцита. Препарат назначается по 1 капсуле 2 раза в день за 20 минут до еды.
На конечном этапе сбалансированная работа гладкомышечного аппарата зависит от концентрации ионов кальция в цитоплазме миоцита. Ионы кальция поступают в миоцит через специализированные мембранные каналы. Открытие кальциевых каналов приводит к увеличению концентрации кальция, образованию комплекса актин–миозин и сокращению гладких мышц, а блокирование каналов сопровождается, соответственно, уменьшением концентрации кальция в миоците и его расслаблением. Ранее было обращено внимание на то, что антагонисты кальция, используемые для лечения сердечно-сосудистых заболеваний (нифедипин и верапамил), оказывали релаксирующее влияние на гладкие мыщцы ЖКТ. Это послужило поводом для создания группы современных эффективных миотропных спазмолитиков — селективных блокаторов кальциевых каналов гладких мышц ЖКТ. Классическим представителем этой группы является пинаверия бромид. Пинаверия бромид впервые был зарегистрирован в 1975 году и с тех пор во всем мире препарат ежегодно назначается примерно трем миллионам пациентов.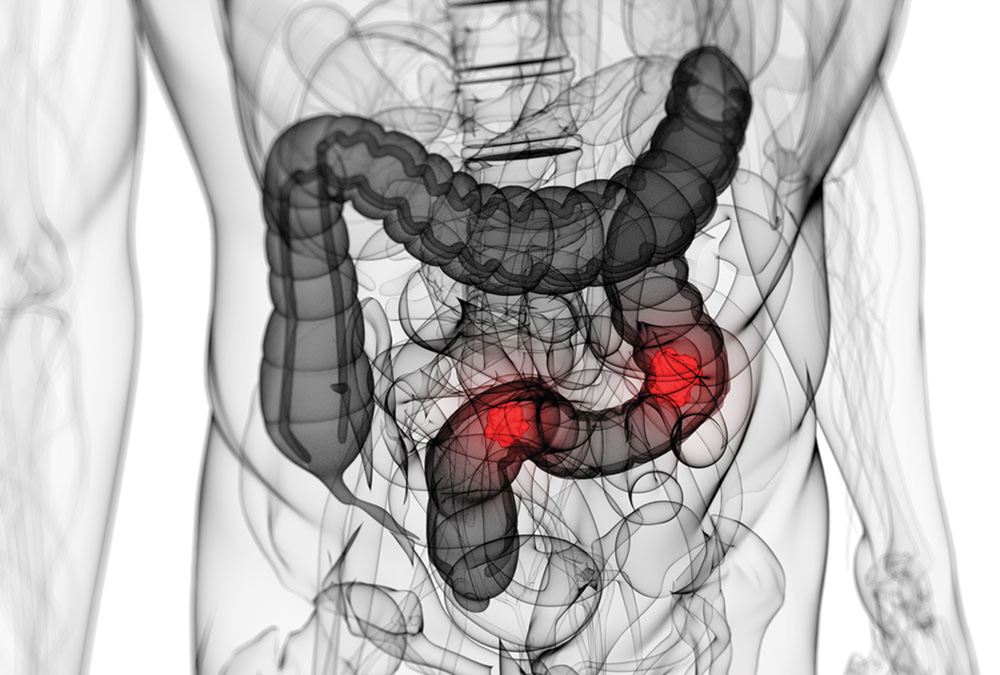 В настоящее время он реализуется более чем в 60 странах. В России препарат зарегистрирован под названием Дицетел.
В настоящее время он реализуется более чем в 60 странах. В России препарат зарегистрирован под названием Дицетел.
Дицетел является антагонистом кальция с высокоселективным спазмолитическим действием в отношении гладких мышц кишечника. Это определяет его терапевтическое применение при боли в животе, кишечной дисфункции и кишечном дискомфорте, обусловленных СРК. В настоящее время благодаря результатам электрофизиологических и фармакологических исследований идентифицировано по крайней мере четыре типа кальциевых каналов: L, T, P, N. Каналы L-типа находятся на поверхности цитоплазматической мембраны гладкомышечных клеток и состоят из нескольких субъединиц, из которых наиболее важной является альфа1-субъединица. Альфа1-субъединица канала L-типа может открываться за счет разности потенциалов на поверхности клеточной мембраны (нейрональный контроль) или опосредованно в присутствии пищеварительных гормонов и медиаторов. Исследованиями с использованием методик клонирования ДНК и полимеразной цепной реакции было продемонстрировано, что структура альфа1-субъединицы кальциевого канала клеток кишечника отличается от таковой альфа1-субъединицы кальциевых каналов в клетках других тканей. Дицетел имеет высокое сродство к изоформе альфа1-субъединицы кальциевого канала, преимущественно локализованной в клетках кишечника, что подчеркивает высокую селективность препарата в отношении данного органа мишени [5]. Таким образом, Дицетел обладает уникальным двойным терапевтическим эффектом: не только спазмолитическим действием, но и способностью снижать висцеральную чувствительность. Эти эффекты реализуются как за счет блокады потенциалзависимых и рецептор-управляемых кальциевых каналов гладкомышечных клеток толстой кишки, так и за счет снижения чувствительности рецепторов кишечной мускулатуры к гастроинтестинальным гормонам и медиаторам, таким как холецистокинин и субстанция P [6].
Дицетел имеет высокое сродство к изоформе альфа1-субъединицы кальциевого канала, преимущественно локализованной в клетках кишечника, что подчеркивает высокую селективность препарата в отношении данного органа мишени [5]. Таким образом, Дицетел обладает уникальным двойным терапевтическим эффектом: не только спазмолитическим действием, но и способностью снижать висцеральную чувствительность. Эти эффекты реализуются как за счет блокады потенциалзависимых и рецептор-управляемых кальциевых каналов гладкомышечных клеток толстой кишки, так и за счет снижения чувствительности рецепторов кишечной мускулатуры к гастроинтестинальным гормонам и медиаторам, таким как холецистокинин и субстанция P [6].
Фармакодинамика пинаверия бромида, терапевтические эффекты:
- пинаверия бромид обладает максимальным сродством к гладкомышечным клеткам толстой кишки;
- значительно укорачивает время транзита по толстой кишке, преимущественно за счет увеличения скорости пассажа через нисходящую и ректосигмоидальную зоны толстой кишки;
- при диарее препарат не увеличивает подвижность толстой кишки;
- ингибирование не усиливается при повторном стимулировании и отличается тем, что не зависит от напряжения;
- препарат можно применять в течение длительного времени, не опасаясь развития гипотонии кишечника.

На протяжении последних 20 лет эффективность Дицетела по купированию симптомов СРК при всех подтипах оценена в многочисленных многоцентровых, открытых, сравнительных и плацебо-контролируемых исследованиях как в России, так и за рубежом. Оценка эффективности Дицетела как со стороны исследователей, так и пациентов продемонстрировала высокую частоту хороших и очень хороших результатов по купированию основных симптомов СРК: абдоминальной боли, запора, диареи, вздутия живота. Препарат эффективно и быстро купирует боль, вызванную спастическими сокращениями кишечной стенки, и восстанавливает кишечный транзит.
Отмечена хорошая переносимость препарата, с минимальным количеством побочных эффектов. Метаанализ 26/23 исследований сгруппировал различные спазмолитики по наличию у них побочных реакций в сравнении с плацебо. Дицетел был признан средством, обладающим лучшей переносимостью, чем гиосцин, тримебутин, циметропия бромид, отилония бромид, эфирное масло перечной мяты, дицикломина бромид [7]. Дицетел не взаимодействует с вегетативной нервной системой и поэтому не обладает антихолинергическими побочными эффектами, тем более при использовании терапевтических доз. В связи с этим препарат может применяться у пациентов с СРК, имеющих сопутствующую гипертрофию предстательной железы, задержку мочи или глаукому. В отличие от стандартных антагонистов кальция, Дицетел в терапевтических дозах не обладает сердечно-сосудистыми эффектами. Это обусловлено очень низким уровнем его системной абсорбции, преимущественно гепатобилиарной экскрецией и высокой специфичностью в отношении как гладкомышечной ткани кишечника, так и подтипов кальциевых каналов. Дицетел назначается по 100 мг × 3 раза в день во время еды. Дицетел можно комбинировать с объемными слабительными (лактулоза, полиэтиленгликоль, псилиум) при лечении больных СРК с запорами. При СРК с преобладанием диареи эффективность Дицетела может быть увеличена комбинацией с обволакивающими препаратами и адсорбентами.
Дицетел не взаимодействует с вегетативной нервной системой и поэтому не обладает антихолинергическими побочными эффектами, тем более при использовании терапевтических доз. В связи с этим препарат может применяться у пациентов с СРК, имеющих сопутствующую гипертрофию предстательной железы, задержку мочи или глаукому. В отличие от стандартных антагонистов кальция, Дицетел в терапевтических дозах не обладает сердечно-сосудистыми эффектами. Это обусловлено очень низким уровнем его системной абсорбции, преимущественно гепатобилиарной экскрецией и высокой специфичностью в отношении как гладкомышечной ткани кишечника, так и подтипов кальциевых каналов. Дицетел назначается по 100 мг × 3 раза в день во время еды. Дицетел можно комбинировать с объемными слабительными (лактулоза, полиэтиленгликоль, псилиум) при лечении больных СРК с запорами. При СРК с преобладанием диареи эффективность Дицетела может быть увеличена комбинацией с обволакивающими препаратами и адсорбентами.
При наличии метеоризма к Дицетелу могут присоединяться препараты симетикона — диметикона, что увеличит эффективность лечения пациентов с СРК.
Лечение больных СРК с преобладанием запоров
При СРК с запорами, если отсутствует эффект диеты (увеличение потребления диетических волокон до 25 г/сут) и миотропных спазмолитиков, в схему лечения включают осмотические слабительные препараты, среди которых наилучшим образом зарекомендовали себя лактулоза, магнезиальное молочко, Псиликон-Псилиум, Макрогол 4000 и др. Раздражающие слабительные для лечения СРК с запорами противопоказаны, поскольку могут провоцировать спастические сокращения кишки и усиливать болевой синдром [8].
Лечение больных СРК с преобладанием диареи
Если у больного наблюдается незначительное увеличение частоты стула, возможно применение адсорбентов — карбоната кальция, активированного угля, дисмектита по 3 г в день в виде суспензии. Однако необходимо учитывать, что антидиарейное действие этих препаратов наступает не ранее чем через 3–5 дней. При неэффективности комбинированного назначения спазмолитиков и адсорбентов и значительном увеличении частоты стула может быть назначен Лоперамид.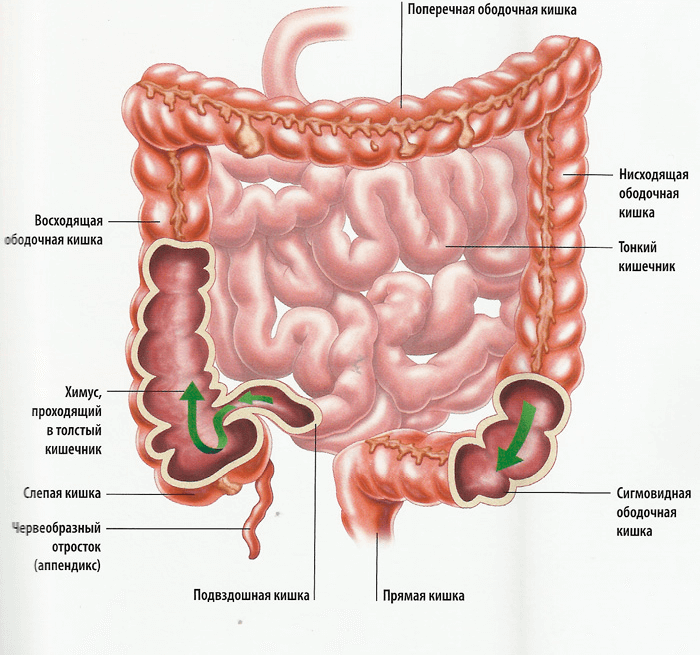 Лоперамид относится к агонистам m-опиатных рецепторов, что определяет его способность в подавлении быстрых пропульсивных сокращений кишечника и ведет к замедлению транзита каловых масс. Это сопровождается снижением пассажа жидкой части химуса, вследствие чего повышается реабсорбция жидкости и электролитов в кишечнике. Начальная доза Лоперамида для взрослых составляет 4 мг (2 капсулы). Поддерживающая доза не должна превышать максимально допустимую суточную дозу для взрослых — 16 мг (8 капсул).
Лоперамид относится к агонистам m-опиатных рецепторов, что определяет его способность в подавлении быстрых пропульсивных сокращений кишечника и ведет к замедлению транзита каловых масс. Это сопровождается снижением пассажа жидкой части химуса, вследствие чего повышается реабсорбция жидкости и электролитов в кишечнике. Начальная доза Лоперамида для взрослых составляет 4 мг (2 капсулы). Поддерживающая доза не должна превышать максимально допустимую суточную дозу для взрослых — 16 мг (8 капсул).
Лечение больных СРК с преобладанием метеоризма
Неотъемлемыми и тягостными для пациента симптомами СРК являются вздутие или ощущение абдоминального растяжения, а также отрыжка и избыточное отделение газа через прямую кишку. Данные симптомы имеют минимальную интенсивность в утренние часы и усиливаются в вечернее время. В основе их формирования лежит не столько увеличение объема внутрипросветного газа, сколько снижение толерантности к растяжению кишечной стенки. Основными причинами избыточного содержания газа в кишке является увеличение его продукции кишечной микрофлорой, замедление транзита в результате спастической дискинезии, а также нарушение всасывания кишечной стенкой в кровь, в частности, при быстром транзите в период диареи.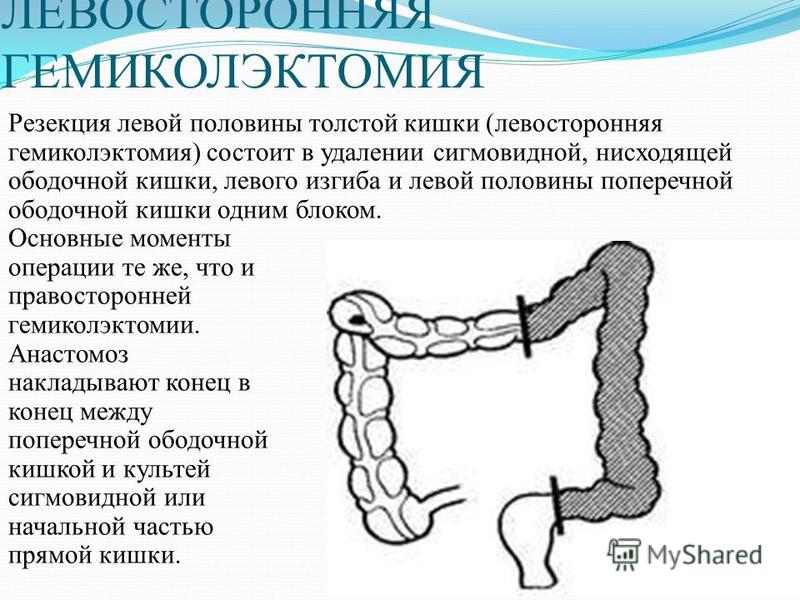
Если в клинике СРК преобладают жалобы на вздутие и метеоризм, при адекватной оценке роли газообразования в каждом конкретном случае показано назначение препаратов, механизм действия которых основан на ослаблении поверхностного натяжения пузырьков газа в пищеварительном тракте, что обеспечивает резорбцию и свободное выделение газов. Одним из таких симптоматических препаратов для уменьшения газов в кишечнике является симетикон. При метеоризме назначают по 2 капсулы симетикона 3–5 раз в сутки. Одновременное назначение спазмолитиков улучшает транзит газа по кишке. Следует учитывать, что в патогенезе избыточного газообразования существенную роль играет нарушение микрофлоры кишечника.
Коррекция кишечной микрофлоры
В последнее время накопилось большое количество данных, свидетельствующих о роли нарушения кишечной микрофлоры в формировании СРК и СРК-подобных нарушений [9]. Особенно это актуально для больных с постинфекционным СРК, у которых симптомы развились после перенесенных острых кишечных инфекций [10, 11].
Результаты экспериментальных и клинических исследований показали, что изменение состава и мест обитания кишечной микрофлоры сопровождается нарушениями двигательной активности и сенсорной чувствительности кишечника, что лежит в основе формирования симптоматики кишечной диспепсии, включающей абдоминальные боли, нарушения стула, метеоризм и др. [12, 13]. При СРК с диареей ускоренный транзит химуса по кишке, обусловленный повышением пропульсивной активности продольного мышечного слоя, сопровождается нарушением процессов гидролиза и всасывания за счет кратковременного контакта ингредиентов пищи с ферментами. Это создает условия для развития избыточного бактериального роста, повышения продукции и снижения абсорбции кишечного газа в кровь. Замедленный транзит кишечного содержимого за счет гипертонуса циркулярной мускулатуры (спастическая дискинезия) толстой кишки с развитием запора сопровождается повышением внутрипросветного давления не только в толстой, но и в тонкой кишке и двенадцатиперстной кишке, а также в желудке.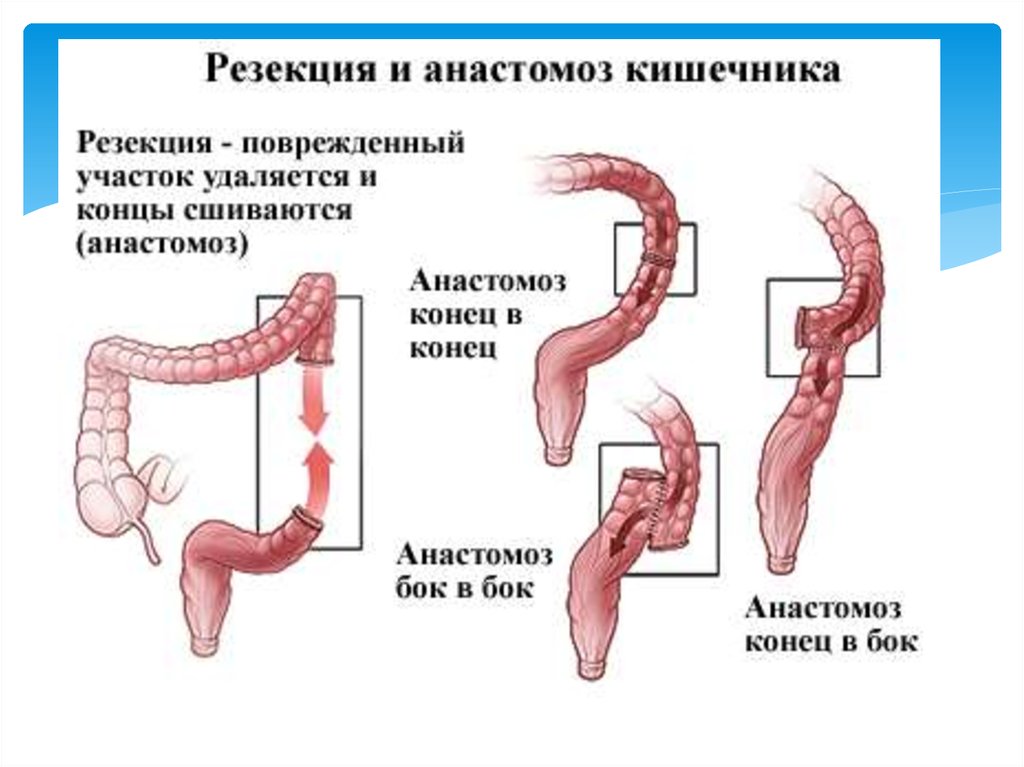 Длительный стаз кишечного содержимого приводит к нарушению количественного и качественного состава кишечной микрофлоры.
Длительный стаз кишечного содержимого приводит к нарушению количественного и качественного состава кишечной микрофлоры.
При наличии избыточного бактериального роста в кишечнике, выраженном метеоризме, при выявлении условно-патогенной микрофлоры в посевах кишечного содержимого лекарственную терапию, независимо от типа СРК, рекомендуется дополнить назначением одного или двух семидневных курсов кишечных антисептиков широкого спектра действия (Альфа-нормикс (рифаксимин), фуразолидон, нифуроксазид, Сульгин (сульфагуанидин) и др. в общепринятых дозах), со сменой препарата в очередном курсовом лечении и последующим использованием пробиотиков (Бифиформ, Линекс и др.).
Психологическое лечение
Психологическое лечение должно использоваться тогда, когда симптомы СРК рефрактерны к медикаментозному лечению или имеются свидетельства, что стрессовые и психологические факторы способствуют обострению желудочно-кишечных симптомов. Понимание больным необходимости такого лечения является важным фактором успешности терапии.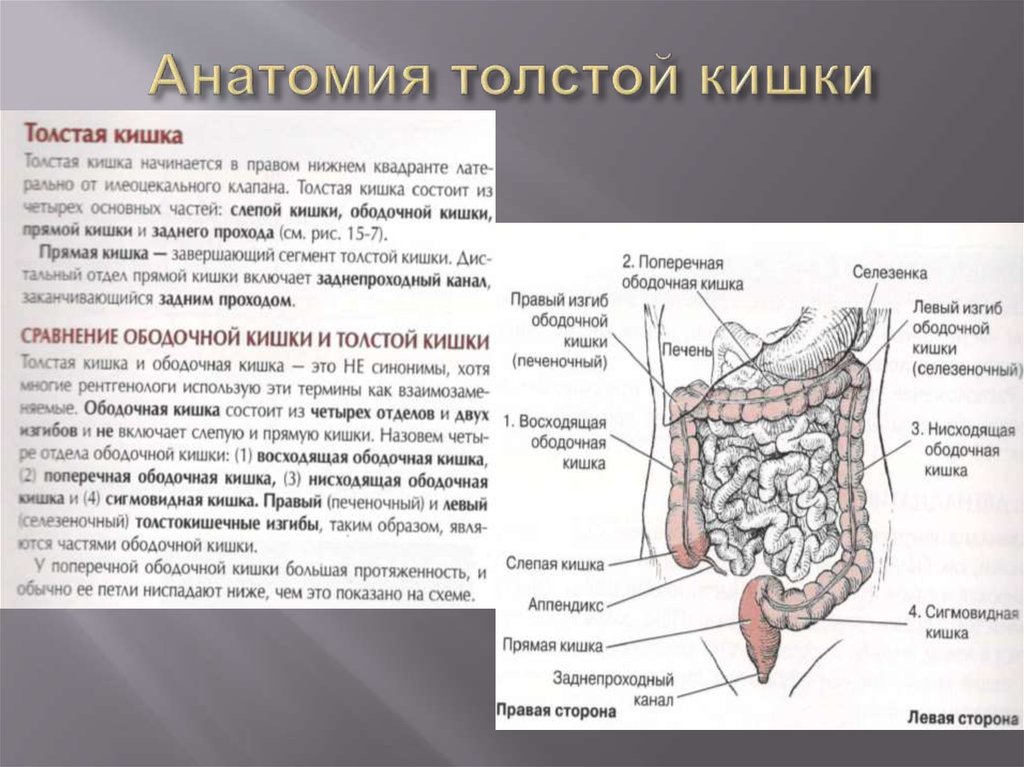 Лечение подбирается с участием психотерапевта. При СРК обычно назначаются трициклические антидепрессанты или селективные ингибиторы захвата серотонина. Целью назначения таких препаратов являются: 1) лечение психической коморбидности [14]; 2) изменение физиологии ЖКТ (висцеральной чувствительности, моторики и секреции) [15]; 3) снижение центральной перцепции боли [16]. Важно понимать, что антидепрессанты назначаются при СРК как препараты, непосредственно снижающие висцеральную гиперчувствительность, и лишь во вторую очередь для купирования депрессивных симптомов, вызываемых болью. Такая терапия должна продолжаться 6–12 месяцев до момента снижения и определения поддерживающей дозы [17].
Лечение подбирается с участием психотерапевта. При СРК обычно назначаются трициклические антидепрессанты или селективные ингибиторы захвата серотонина. Целью назначения таких препаратов являются: 1) лечение психической коморбидности [14]; 2) изменение физиологии ЖКТ (висцеральной чувствительности, моторики и секреции) [15]; 3) снижение центральной перцепции боли [16]. Важно понимать, что антидепрессанты назначаются при СРК как препараты, непосредственно снижающие висцеральную гиперчувствительность, и лишь во вторую очередь для купирования депрессивных симптомов, вызываемых болью. Такая терапия должна продолжаться 6–12 месяцев до момента снижения и определения поддерживающей дозы [17].
При СРК также используются разнообразные дополнительные лечебные процедуры — лечебная физкультура, физиотерапия, гипнотерапия, методы, основанные на принципе биологической обратной связи, и групповое межличностное лечение.
Литература
- Drossman D. A., Camilleri M.
 , Mayer E. A., Whitehead W. E. AGA technical review on irritable bowel syndrome // Gastroenterology. 2002; 123: 2108–2131.
, Mayer E. A., Whitehead W. E. AGA technical review on irritable bowel syndrome // Gastroenterology. 2002; 123: 2108–2131. - Farrokhyar F., Marshall J. K., Easterbrook B. et al. Functional Gastrointestinal Disorders and Mood Disorders in Patients with Inactive Inflammatory Bowel Disease: Prevalence and Impact on Health // Inflamm Bowel Dis. 2006; 12 (1): 38–45.
- Drossman D. A. The Functional Gastrointestinal Disorders and the Rome III Process // Gastroenterology. 2006; 130 (5).
- Яковенко Э. П., Агафонова Н. А., Яковенко А. В., Иванов А. Н., Прянишникова А. С., Краснолобова Л. П. Роль моторных нарушений в механизмах формирования клинических проявлений синдрома раздраженной кишки (СРК) и СРК-подобных нарушений // Вопросы терапии. Consilium Medicum. 2011; 1: 69–73.
- Morel N., Buryi V., Feron O., Gomez J. P., Christen M. O., Godfraind T. The action of calcium channel blockers on recombinant L-type calcium channel α1-subunits // Br J Pharmacol.
 1998; 125: 1005–1012.
1998; 125: 1005–1012. - Christen M. O. Pinaverium bromide: A calcium antagonist with selectivity for the gastrointestinal tract // Today’s Therapeutic Trends. 1995; 13 (2): 47–62.
- Poynard T., Naveau S., Mory B., Chaput J. C. Meta-analysis of smooth muscle relaxants in the treatment of irritable bowel syndrome // Aliment Pharmacol Ther. 2001; 15: 355–360.
- Ramkumar D, Rao S. S. Efficacy and safety of traditional medical therapies for chronic constipation: systematic review // Am J Gastroenterol. 2005; 100: 936–971.
- Григорьев П. Я., Яковенко Э. П. Синдром раздраженного кишечника, ассоциированный с дисбактериозом // Consilium medicum. 2003. Т. 2, № 7. С. 305–307.
- Yakovenko E., Grigoriev P., Tcherenchimediins at al. Is irritable bowel syndrome (IBS) related to altered gut flora? // Gut. 1997. Vol. 41, suppl. 3. P.A. 123.
- Парфенов А. И., Ручкина И. Н.
 , Осипов Г. А. Висмута трикалия дицитрат в лечении больных постинфекционным синдромом раздраженного кишечника // Рус. мед. журн. 2006. Т. 8, № 2. С. 78–81.
, Осипов Г. А. Висмута трикалия дицитрат в лечении больных постинфекционным синдромом раздраженного кишечника // Рус. мед. журн. 2006. Т. 8, № 2. С. 78–81. - Dunlop S. P., Jenkins D., Spiller R. S. Distinctive clinical, psychological and histological features of postinfective irritable bowel syndrome // American J Gastroenterology. 2003. Vol. 98, № 7. P. 1578–1583.
- Tazume S., Ozawa A., Yamamoto T. at al. Ecological study on the intestinal bacteria flora of patients with diarrhea // Clin Infect Dis. 1993; 16. Suppl 2: S77–S82.
- Lancaster-Smith M. J., Prout B. J., Pinto T. et al. Influence of drug treatment on the irritable bowel syndrome and its interaction with psychoneurotic morbidity // Acta Psychiatr Scand. 1982; 66: 33–41.
- Gorard D. A., Libby G. W., Farthing M. J. G. Effect of a tricyclic antidepressant on small intestinal motility in health and diarrhea-predominant irritable bowel syndrome // Dig Dis Sci.
 1995; 40: 86–95.
1995; 40: 86–95. - Mertz H., Fass R., Kodner A. et al. Effect of amitryptiline on symptoms, sleep, and visceral perception in patients with functional dyspepsia // Am J Gastroenterol. 1998; 93: 160–165.
- Onghena P., Houdenhove B. V. Antidepressant-induced analgesia in chronic non-malignant pain: a meta-analysis of 39 placebo-controlled studies // Pain. 1992; 49: 205–219.
Н. А. Агафонова, кандидат медицинских наук, доцент
Э. П. Яковенко, доктор медицинских наук, профессор
А. С. Прянишникова, кандидат медицинских наук, доцент
А. В. Яковенко, кандидат медицинских наук, доцент
А. Н. Иванов, кандидат медицинских наук, доцент
РГМУ, Москва
Контактная информация об авторах для переписки: natana_1612@mail. ru
Синдром селезеночного изгиба: симптомы, причины и лечение
Синдром селезеночного изгиба — это состояние, при котором газ задерживается внутри изгибов или изгибов толстой кишки.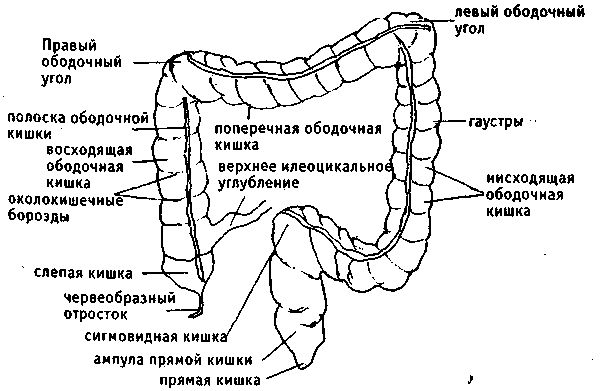 Ваш селезеночный изгиб находится в крутом изгибе между поперечной ободочной кишкой и нисходящей ободочной кишкой в верхней части живота. Он расположен рядом с селезенкой.
Ваш селезеночный изгиб находится в крутом изгибе между поперечной ободочной кишкой и нисходящей ободочной кишкой в верхней части живота. Он расположен рядом с селезенкой.
В то время как газ является нормальным явлением, синдром изгиба селезенки может вызывать чрезмерное газообразование и дискомфорт. Это состояние, считающееся хроническим расстройством пищеварения, считается подтипом синдрома раздраженного кишечника.
Общий дискомфорт, особенно в верхней левой части живота, является частым симптомом синдрома селезеночного изгиба. Но другие симптомы, которые могут возникнуть при этом состоянии, включают:
- чувство полноты
- вздутие живота или вздутие живота
- чрезмерное газообразование или метеоризм
- отрыжка
- острые спазмы или спазмы в животе 10 боль в груди 9000 0009 запор
- диарея
- лихорадка
Хотя симптомы синдрома селезеночного изгиба могут не угрожать жизни, это состояние может вызывать сильную боль.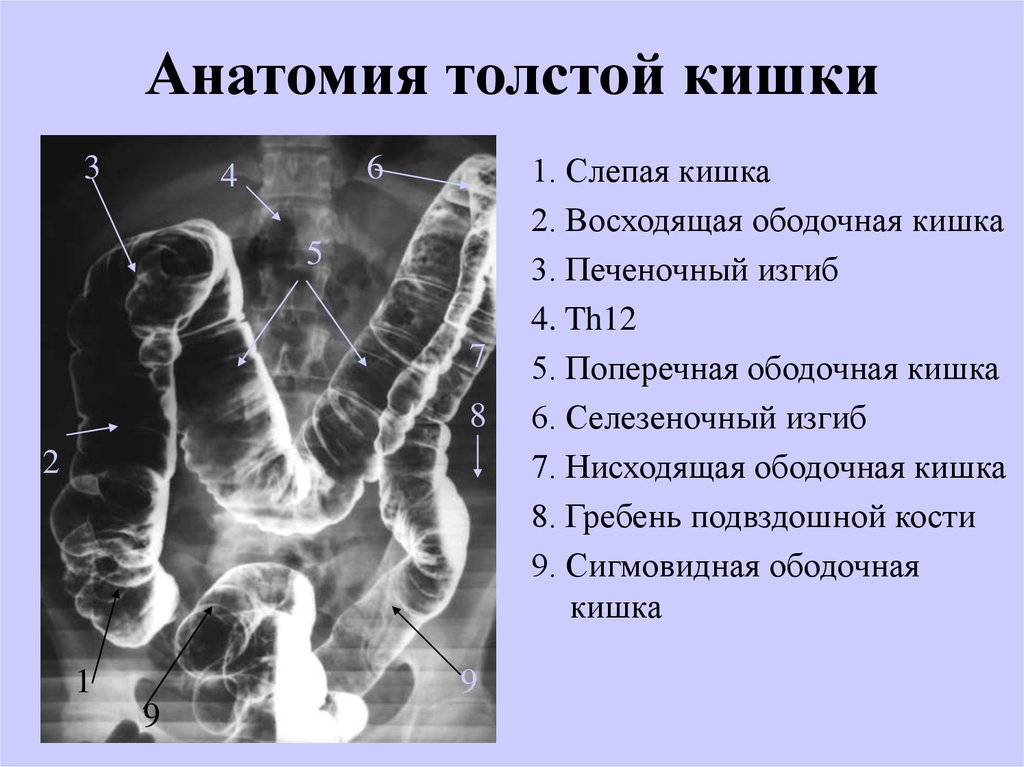 Если ваши симптомы со временем становятся невыносимыми или ухудшаются, немедленно обратитесь за медицинской помощью.
Если ваши симптомы со временем становятся невыносимыми или ухудшаются, немедленно обратитесь за медицинской помощью.
Синдром селезеночного изгиба возникает, когда газ накапливается или попадает в толстую кишку. Считается, что основной причиной этого состояния является скопление газа, из-за которого захваченный воздух давит на внутреннюю оболочку желудка и пищеварительного тракта.
В результате давление на окружающие органы может увеличиваться, вызывая боль и дискомфорт. Выведение газов может помочь облегчить боль, но в этом состоянии это может стать очень трудным.
Другие причины синдрома селезеночного изгиба включают:
- глотание воздуха
- газообразующую пищу
- жевательную резинку
- пищевое отравление
- чрезмерное употребление алкоголя 0009 желудочно-кишечные расстройства
Прежде чем рекомендовать лечение, врач исключит другие заболевания сердца и желудочно-кишечного тракта. Ваш врач проведет полное обследование ваших симптомов и просмотрит ваш текущий рацион и историю болезни.
Специального теста для диагностики синдрома селезеночного изгиба не существует. Но есть ряд диагностических процедур, которые врачи могут использовать, чтобы найти источник вашей боли. Некоторые из наиболее распространенных диагностических тестов включают:
- ирригоскопия для исследования нижних отделов желудочно-кишечного тракта
- КТ брюшной полости
- МРТ брюшной полости
- Рентгенография толстой кишки
Специального лечения для этого состояния не существует . Но с изменением образа жизни и сбалансированной диетой вы можете улучшить и устранить свои симптомы. В некоторых случаях синдром селезеночного изгиба улучшается и проходит сам по себе из-за метеоризма или постоянной дефекации.
Ваш врач может порекомендовать слабительные и другие средства, улучшающие пищеварение, чтобы уменьшить запоры и улучшить пищеварение.
Активный образ жизни может помочь пищеварению.
Изменение диеты может предотвратить симптомы синдрома селезеночного изгиба. Люди, живущие с этим расстройством пищеварения, соблюдают диету, исключая продукты, которые могут вызвать газообразование и вздутие живота. Для снижения газообразования рекомендуется диета с низким содержанием FODMAP.
Люди, живущие с этим расстройством пищеварения, соблюдают диету, исключая продукты, которые могут вызвать газообразование и вздутие живота. Для снижения газообразования рекомендуется диета с низким содержанием FODMAP.
Общие продукты, вызывающие газообразование, которых следует избегать, включают:
- чернослив
- фасоль
- брокколи
- молочные продукты
- яблоки
- лук
- кофе
- жирное мясо 9 кукуруза0 0009 картофель
- капуста
- хлеб
- брюссельская капуста
- обработанные крупы
Узнайте больше о диете с низким содержанием FODMAP.
Синдром селезеночного изгиба — это расстройство пищеварения, при котором газы накапливаются в толстой кишке. Хотя это не считается опасным для жизни состоянием, синдром изгиба селезенки может вызывать сильную боль и дискомфорт, если его не лечить.
Хотя конкретного плана лечения для предотвращения или лечения этого состояния не существует, изменение образа жизни и диеты, а также повышение осведомленности могут улучшить ваши симптомы.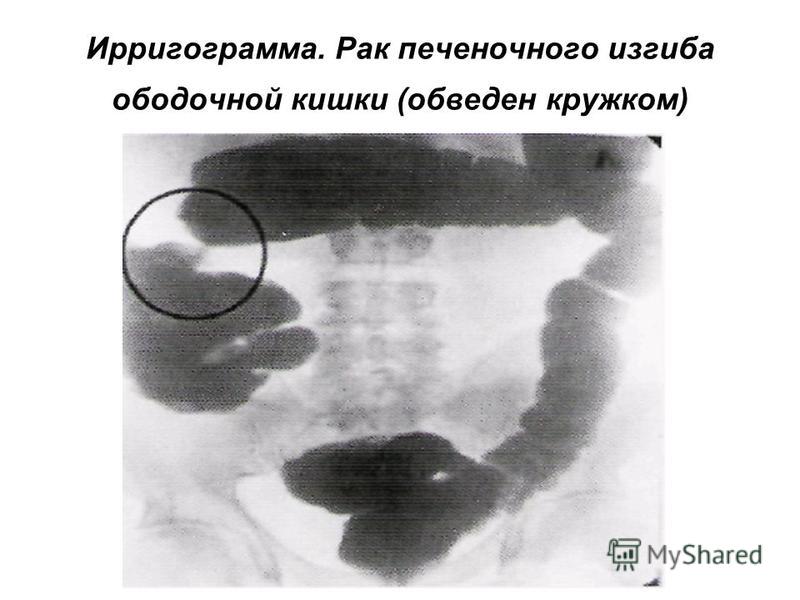
Если ваши симптомы ухудшаются или не улучшаются в течение длительного периода времени, поговорите со своим врачом. Это может указывать на более серьезное расстройство пищеварения или болезнь.
Синдром селезеночного изгиба: симптомы, причины и лечение
Синдром селезеночного изгиба — это состояние, при котором газ задерживается внутри изгибов — или изгибов — в толстой кишке. Ваш селезеночный изгиб находится в крутом изгибе между поперечной ободочной кишкой и нисходящей ободочной кишкой в верхней части живота. Он расположен рядом с селезенкой.
В то время как газ является нормальным явлением, синдром изгиба селезенки может вызывать чрезмерное газообразование и дискомфорт. Это состояние, считающееся хроническим расстройством пищеварения, считается подтипом синдрома раздраженного кишечника.
Общий дискомфорт, особенно в верхней левой части живота, является частым симптомом синдрома селезеночного изгиба. Но другие симптомы, которые могут возникнуть при этом состоянии, включают:
- чувство полноты
- вздутие живота или вздутие живота
- повышенное газообразование или метеоризм
- отрыжка
- резкие спазмы или спазмы в животе
- боль в груди
- тошнота
- запор
- диарея
- симптомы флексии
 Если ваши симптомы со временем становятся невыносимыми или ухудшаются, немедленно обратитесь за медицинской помощью.
Если ваши симптомы со временем становятся невыносимыми или ухудшаются, немедленно обратитесь за медицинской помощью.Синдром селезеночного изгиба возникает, когда газ накапливается или попадает в толстую кишку. Считается, что основной причиной этого состояния является скопление газа, из-за которого захваченный воздух давит на внутреннюю оболочку желудка и пищеварительного тракта.
В результате давление на окружающие органы может увеличиваться, вызывая боль и дискомфорт. Выведение газов может помочь облегчить боль, но в этом состоянии это может стать очень трудным.
Другие причины синдрома селезеночного изгиба включают:
- глотание воздуха
- газообразующую пищу
- жевательную резинку
- пищевое отравление
- чрезмерное употребление алкоголя
- осложнения после абдоминальной хирургии
- желудочно-кишечные расстройства
Прежде чем рекомендовать лечение, врач исключит другие сердечные и желудочно-кишечные заболевания. Ваш врач проведет полное обследование ваших симптомов и просмотрит ваш текущий рацион и историю болезни.
Ваш врач проведет полное обследование ваших симптомов и просмотрит ваш текущий рацион и историю болезни.
Специального теста для диагностики синдрома селезеночного изгиба не существует. Но есть ряд диагностических процедур, которые врачи могут использовать, чтобы найти источник вашей боли. Некоторые из наиболее распространенных диагностических тестов включают:
- ирригоскопия для исследования нижних отделов желудочно-кишечного тракта
- КТ брюшной полости
- МРТ брюшной полости
- Рентгенография толстой кишки
Специального лечения для этого состояния не существует. Но с изменением образа жизни и сбалансированной диетой вы можете улучшить и устранить свои симптомы. В некоторых случаях синдром селезеночного изгиба улучшается и проходит сам по себе из-за метеоризма или постоянной дефекации.
Ваш врач может порекомендовать слабительные и другие средства, улучшающие пищеварение, для уменьшения запоров и улучшения пищеварения.
Активный образ жизни может помочь пищеварению.
Изменение диеты может предотвратить симптомы синдрома селезеночного изгиба. Люди, живущие с этим расстройством пищеварения, соблюдают диету, исключая продукты, которые могут вызвать газообразование и вздутие живота. Для снижения газообразования рекомендуется диета с низким содержанием FODMAP.
Общие продукты, вызывающие газообразование, которых следует избегать, включают:
- чернослив
- фасоль
- брокколи
- молочные продукты
- яблоки
- лук
- кофе
- жирное мясо
- кукуруза
- горох
- картофель
- капуста
- хлеб
- брюссельская капуста
- узнать больше 9002 а 9002 крупы 9001 диета с низким содержанием FODMAP.
Синдром селезеночного изгиба — это расстройство пищеварения, при котором газы накапливаются в толстой кишке. Хотя это не считается опасным для жизни состоянием, синдром изгиба селезенки может вызывать сильную боль и дискомфорт, если его не лечить.


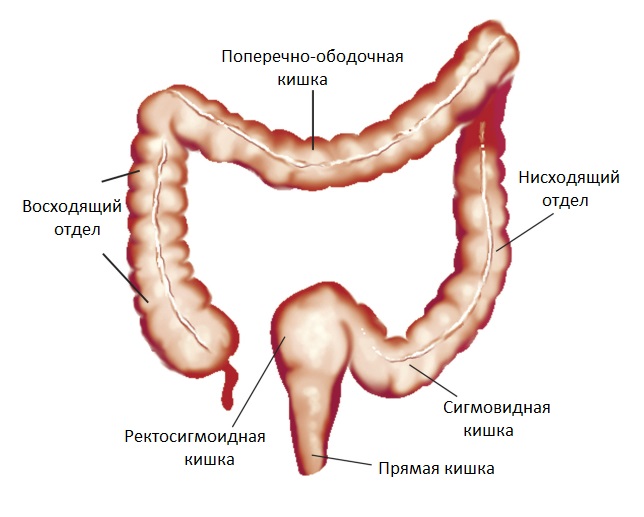 При морфологическом исследовании кишечной стенки у пациентов с болезнью Пайра определяется характерное для некоторых фибромышечных дисплазий преобладание коллагена III типа. У больных может выявляться сколиоз, килевидная деформация грудной клетки, варикозная болезнь, плоскостопие, миопия, спланхноптоз вследствие ослабления связочного аппарата брюшной полости, другие признаки синдрома слабости соединительной ткани.
При морфологическом исследовании кишечной стенки у пациентов с болезнью Пайра определяется характерное для некоторых фибромышечных дисплазий преобладание коллагена III типа. У больных может выявляться сколиоз, килевидная деформация грудной клетки, варикозная болезнь, плоскостопие, миопия, спланхноптоз вследствие ослабления связочного аппарата брюшной полости, другие признаки синдрома слабости соединительной ткани.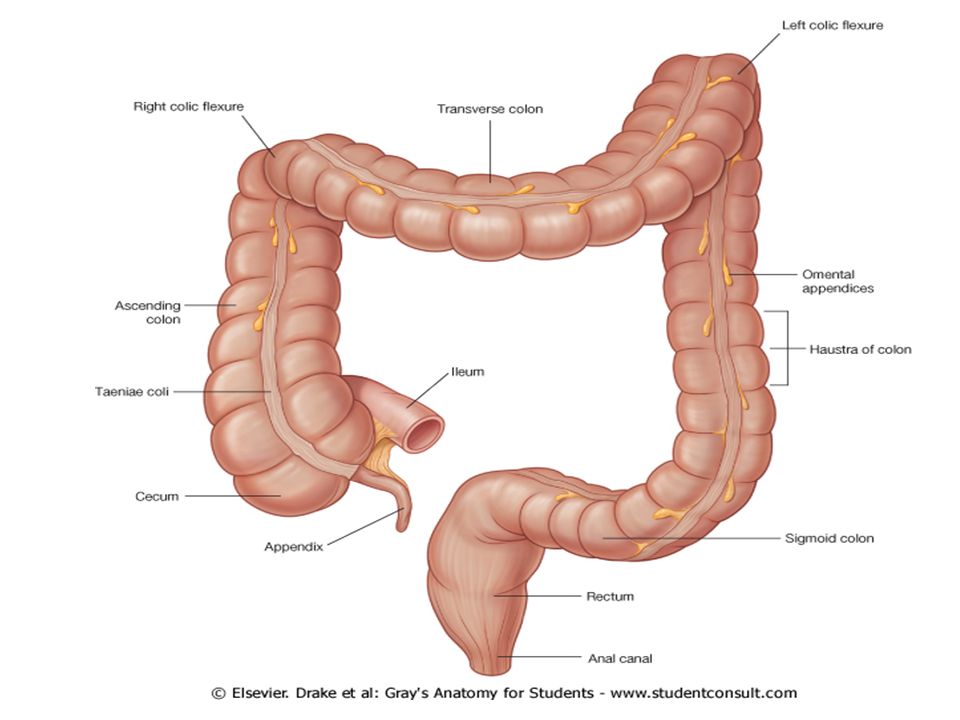 Диагностируется в 69-70% случаев.
Диагностируется в 69-70% случаев.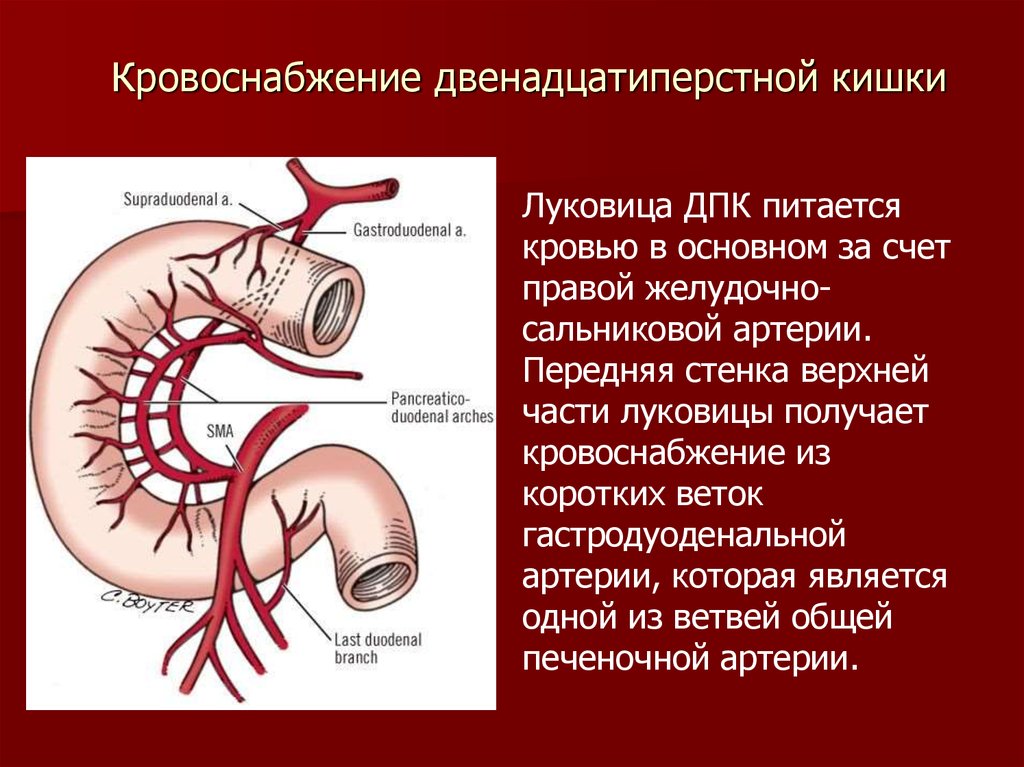 При рентгенографии пассажа бария по толстому кишечнику визуализируются патогномоничные признаки болезни Пайра. Характерно расположение поперечной части ободочной кишки на уровне малого таза, выраженные перегибы в области селезеночного и печеночного углов, правосторонний колостаз.
При рентгенографии пассажа бария по толстому кишечнику визуализируются патогномоничные признаки болезни Пайра. Характерно расположение поперечной части ободочной кишки на уровне малого таза, выраженные перегибы в области селезеночного и печеночного углов, правосторонний колостаз.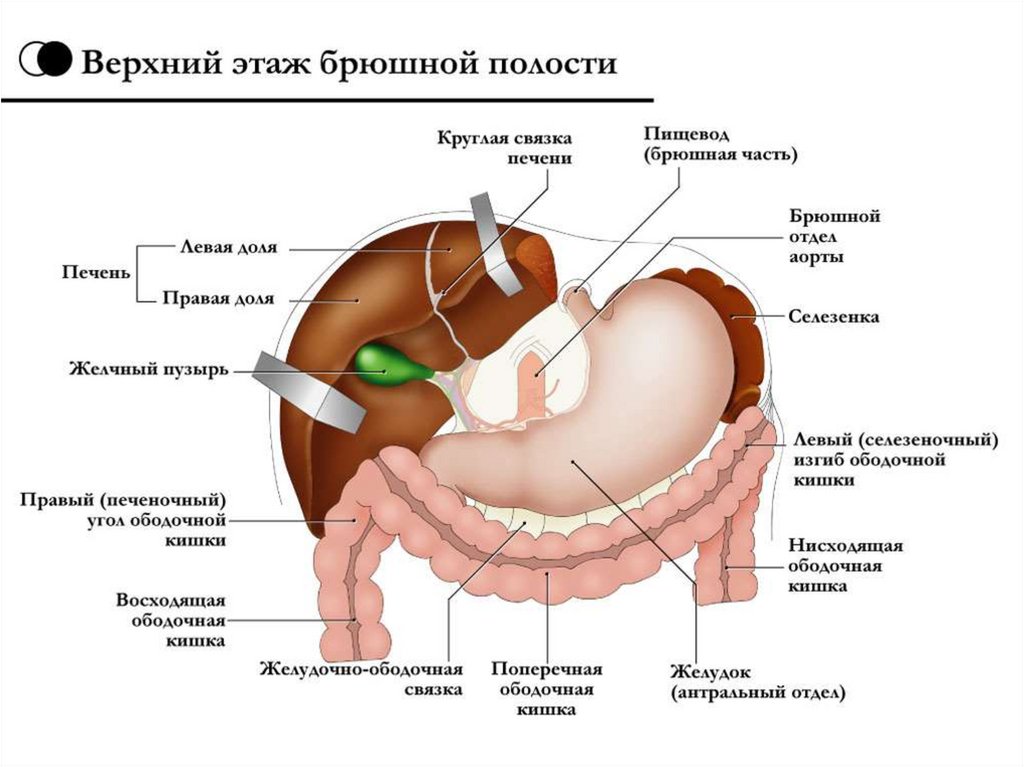 При морфологическом анализе обнаруживают атрофические изменения мышечного слоя, диффузное замещение эпителия соединительной тканью, наличие коллагена 3-го типа в составе волокон.
При морфологическом анализе обнаруживают атрофические изменения мышечного слоя, диффузное замещение эпителия соединительной тканью, наличие коллагена 3-го типа в составе волокон.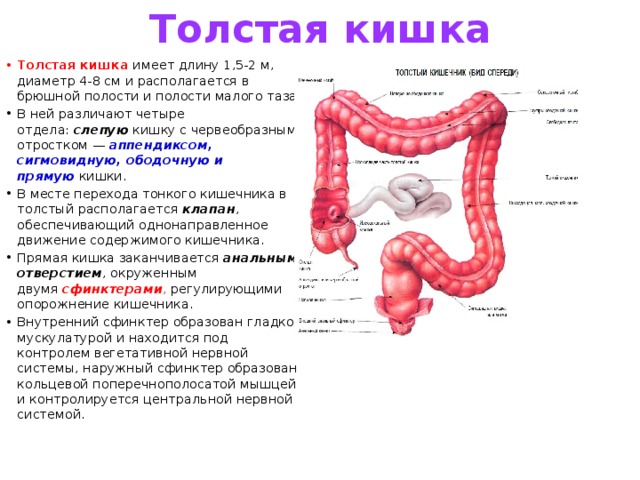 Витаминотерапия также направлена на восстановление печеночных функций, которые нарушаются при кишечном эндотоксикозе.
Витаминотерапия также направлена на восстановление печеночных функций, которые нарушаются при кишечном эндотоксикозе.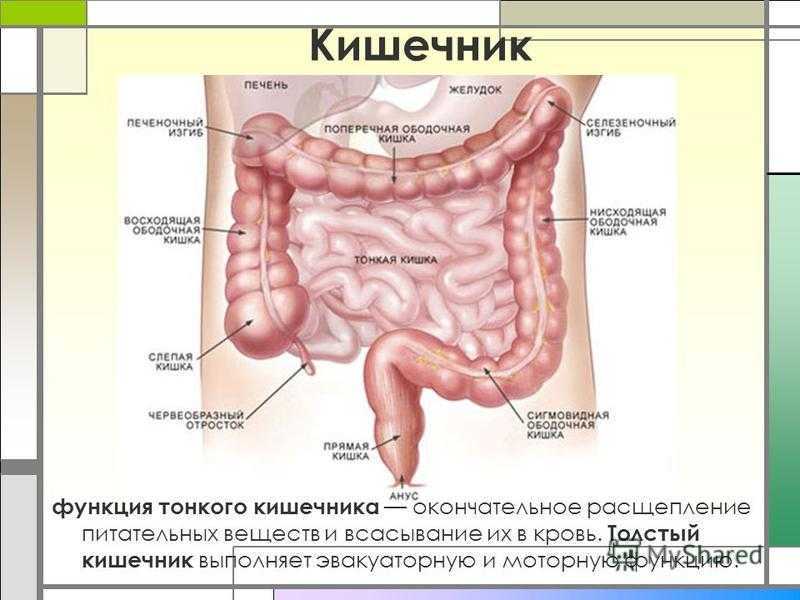
 , Mayer E. A., Whitehead W. E. AGA technical review on irritable bowel syndrome // Gastroenterology. 2002; 123: 2108–2131.
, Mayer E. A., Whitehead W. E. AGA technical review on irritable bowel syndrome // Gastroenterology. 2002; 123: 2108–2131.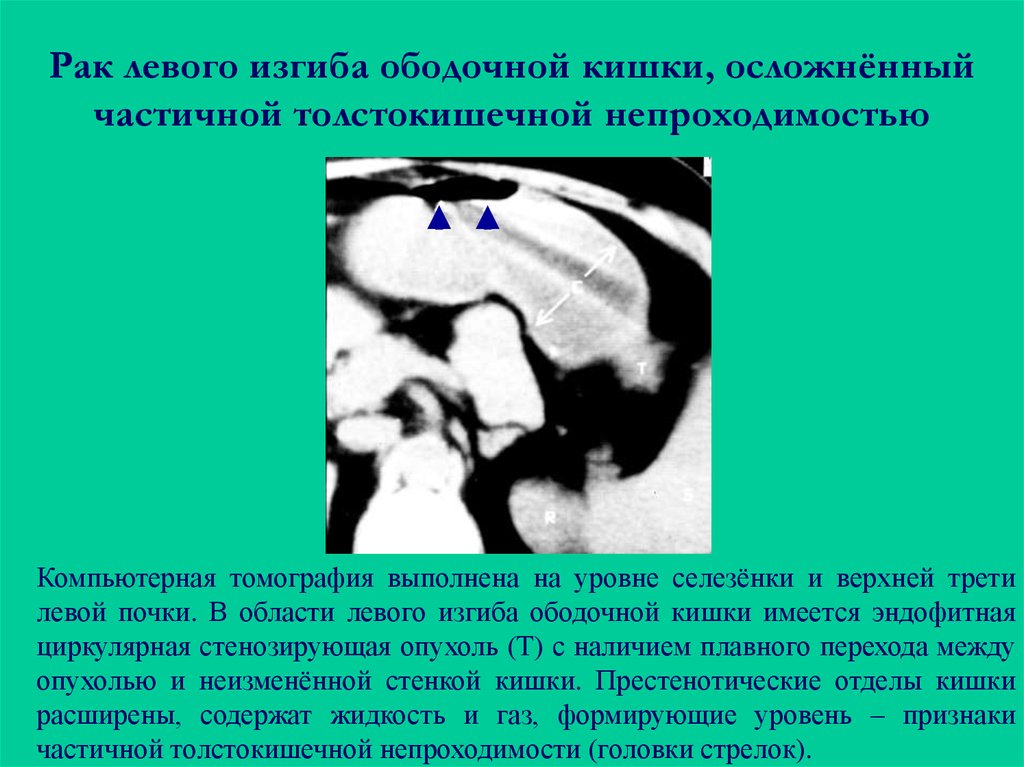 1998; 125: 1005–1012.
1998; 125: 1005–1012.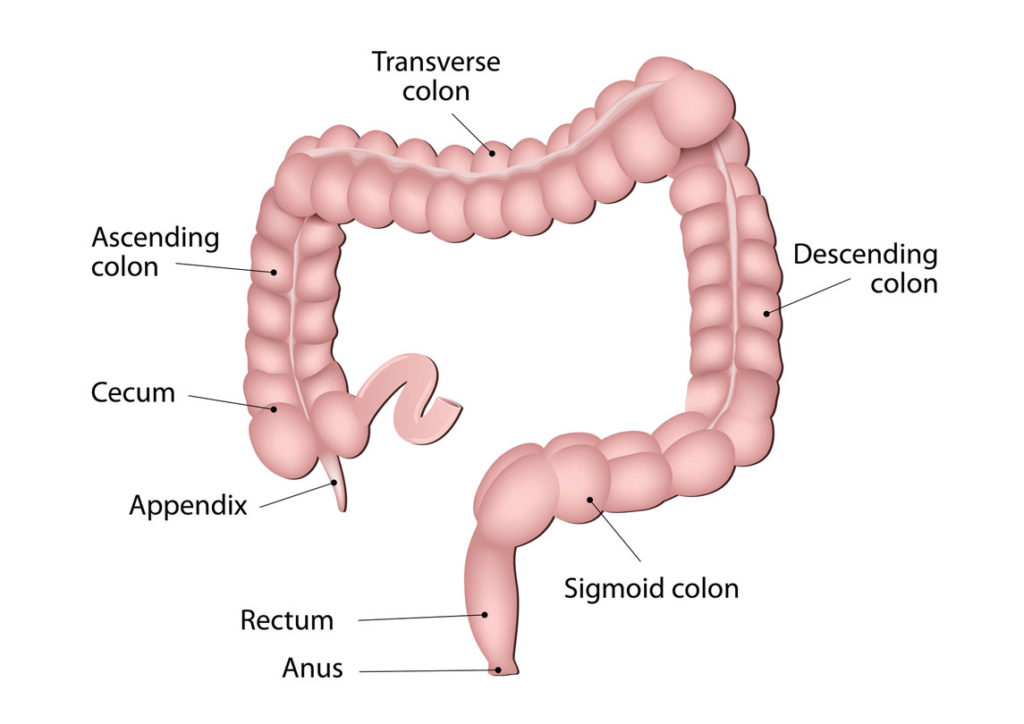 , Осипов Г. А. Висмута трикалия дицитрат в лечении больных постинфекционным синдромом раздраженного кишечника // Рус. мед. журн. 2006. Т. 8, № 2. С. 78–81.
, Осипов Г. А. Висмута трикалия дицитрат в лечении больных постинфекционным синдромом раздраженного кишечника // Рус. мед. журн. 2006. Т. 8, № 2. С. 78–81. 1995; 40: 86–95.
1995; 40: 86–95.