Возможные реакции на прививку
Вакцинация эффективнее всего понижает риск заболеваемости. Когда в организм попадают инфицированные клетки, активируются защитные механизмы. Таким способом иммунная система готовится к реальной угрозе.
Designed by Freepik
Поскольку каждая прививка вызывает иммунный ответ, реакции на попадание вируса в организм могут быть разными. К нормам относится незначительное повышение температуры, слабость и головная боль. Но иногда могут проявиться и другие специфические реакции, они представлены в таблице.
Как организм может реагировать на прививки?
Болезнь | Специфические реакции на прививку |
| Ветрянка | Боли или отеки на месте укола в течение 1-2 дней. Легкая лихорадка продолжительностью 1-3 дня, может начаться через 17-28 дней после прививки. При температуре выше 39°C дайте панадол или ибупрофен. Через 5-26 дней после прививки могут появиться 2 красных бугорка на месте укола, либо 5, разбросанных по телу. Чаще всего это длится несколько дней. Дети с такой сыпью не заразны, и могут ходить в детский сад или школу. Эта сыпь вызвана вакциной, и не распространяется на других людей. Исключение: сыпь может передаться на других, если она красного цвета и из прыщиков сочится жидкость. Такие волдыри необходимо прикрыть тканью или марлей. |
Коклюш | Место укола может покраснеть и болеть в течение 3-7 дней. Повышенная температура может держаться 24-48 часов. Легкая сонливость, раздражительность, плохой аппетит в течение 24-48 часов. Отек на месте инъекции более 10 см. Область покраснения меньше. Обычно это происходит после 4-й или 5-й дозы. Ограниченная подвижность руки не наблюдается. Отек бедра или плеч проходит за 3-7 дней без лечения. |
Гемофильная палочка типа Б | Воспаление на месте прививки, небольшая лихорадка. |
Гепатит А | Воспаление на месте укола, потеря аппетита, головная боль. Чаще всего симптомы длятся 1-2 дня. |
Гепатит Б | Болезненные ощущения, повышенная чувствительность на месте укола. В редких случаях сопровождается лихорадкой. Если у ребенка младше 2 месяцев повышается температура — срочно обратитесь к врачу. |
Вирус гриппа | Повышение температуры до 39,5°C. Лихорадка в основном наблюдается у детей младшего возраста. |
Корь | Жар может возникнуть через 6-12 дней после укола и держаться 2-3 дня. Небольшая розовая сыпь на теле (2-3 дня). Лечение не требуется, сыпь не заразна. Ребенок может посещать детский сад/школу. Медицинская помощь необходима, если сыпь: |
Менингит | Болевые ощущения в месте укола в течение 1-2 дней. Ограниченная подвижность руки, в которую введена инъекция. Жар, головная боль, боли в суставах. Вакцина не вызывает менингит. |
Свинка | Болевые ощущения на месте укола. |
Папилломавирус | Болевые ощущения на месте укола в течение нескольких дней. Легкое покраснение и воспаление на месте укола. Повышение температуры до 38-39° C. Головная боль. |
Пневмококк | Болевые ощущения, повышенная чувствительность, воспаление или покраснение в месте инъекции. Лихорадка 39° C в течение 1-2 дней при температуре 15%. |
Полиомиелит | Вакцина от полиомиелита, вводимая уколом, иногда вызывает болезненные ощущения в мышцах. |
Ротавирус | Возможен понос или рвота в течение 1-2 дней. |
Описанные выше реакции возникают редко, примерно у 3-4% привитых детей. Каждый случай необычной реакции на прививку следует рассматривать отдельно, поскольку это может быть совокупность факторов: пищевая аллергия, ОРВИ, кишечные инфекции и т.д.
ребенок не спит, аллергия, местные проявления
Прививка – это процесс введения в организм антигенного препарата. В результате такой манипуляции иммунная система активизируется и начинает продуцировать антитела к тем возбудителям, против которых провели профилактику. Это, как правило, отражается на самочувствии.
Ответ организма бывает разным: у одних наблюдаются незначительные изменения в состоянии, у других возникают тяжелые побочные эффекты. Нужно знать, какой может быть поствакцинальная реакция, когда она считается нормой, а когда требует помощи медиков.
Какая реакция на прививку считается нормой?
Прививка создает в организме состояние, похожее на легкую болезнь. В препаратах для вакцинопрофилактики содержатся убитые либо живые вирусы и бактерии, их фрагменты, анатоксины.
При попадании их в организм иммунная система начинает активизироваться и вырабатывать антитела, которые уничтожают патогенные вещества. У отдельных лиц этот процесс проходит бессимптомно. Но у большинства людей наблюдаются определенные изменения в общем самочувствии.
Допустимы такие общие поствакцинальные проявления:

- сонливость;
- гипертермия;
- подташнивание;
- ухудшение аппетита;
- головная боль;
- расстройство сна;
- беспокойство, повышенная нервная возбудимость;
- неестественный плач, длительный крик у грудничков;
- однократная рвота;
- расстройство стула.
Перечень неприятной симптоматики и ее выраженность, зависят от индивидуальных особенностей организма, качества и состава вакцины. Например, у крепких и полностью здоровых лиц, в основном не наблюдается никаких изменений в самочувствии или пару дней держится температура на уровне субфебрилитета.
У более слабых людей, имеющих в анамнезе хронические патологии, может возникать большинство перечисленных симптомов в ярко выраженной форме.
Считается, что в отдельных случаях из прививочных средств, сложнее могут переноситься АКДС, АДС и БЦЖ.Признаки местной нормальной прививочной реакции на вакцинацию
 После иммунизации наблюдаются не только определенные изменения в самочувствии, но и местные реакции. Они заключаются в появлении неприятных ощущений в месте введения препарата. Например, после вакцинации может краснеть и отекать инъекционная зона, формироваться уплотнение.
После иммунизации наблюдаются не только определенные изменения в самочувствии, но и местные реакции. Они заключаются в появлении неприятных ощущений в месте введения препарата. Например, после вакцинации может краснеть и отекать инъекционная зона, формироваться уплотнение.
Место постановки укола обычно побаливает или зудит. В любом случае это нормальная реакция организма.
Объясняется краснота тем, что после введения подкожно либо внутримышечно антигенного материала, иммунная система начинает посылать в эту зону лимфоциты, которые реагируют на инородное вещество защитной воспалительной реакцией.
Выраженность местных проявлений может быть разной. Главное, чтобы покраснение не превышало 8 см в диаметре. В течение нескольких дней после профилактики – боль, отек и гиперемия исчезнут самостоятельно.
Разные вакцины имеют свойство вызвать определенную местную реакцию:

Надо отметить, что сильная краснота в зоне постановки укола может свидетельствовать и о воспалении вследствие инфицирования. Поэтому важно уметь отличить нормальную местную реакцию от патологической. Если неприятная симптоматика сохраняется дольше трех дней, прогрессирует с каждым днем, то это побочный эффект. В таком случае нужно обращаться за медицинской помощью.
Поведение ребенка после вакцинации
Большинство родителей после иммунизации ребенка замечают определенные изменения в его поведения. Особенно они выражены после АКДС, БЦЖ, ОПВ, ИПВ. Прививки вызывают общие и местные реакции, которые могут беспокоить малыша.
Возможные изменения в поведении младенца:

- ребенок стал капризным, устраивает истерики. Это следствие нарушения сна, головной боли, повышенной температуры, перенесенного стресса после укола. Малыш, испытывая неприятные ощущения, не понимает, что с ним происходит. Поэтому он начинает вести себя беспокойно;
- малыш не может уснуть. Это объясняется сильным волнением, пережитым стрессом, легким недомоганием. Сон нередко нарушается из-за головной боли, зуда в зоне инъекции;
- младенец плачет целый день, кричит без видимых причин. Это может быть спровоцировано болью в животе, зудом в зоне прокола, повышенным внутричерепным давлением, которое выступает следствием родовой травмы. Надо отметить, что некоторые вакцины влияют на нервную систему. Например, АКДС содержит цельноклеточный коклюшный компонент, мертиолят, твин-80 и формальдегид, которые негативно отражаются на работе ЦНС;
- ребенок отказывается от еды. Это одно из частых изменений в поствакцинальный период. Ухудшение или пропадание аппетита может возникать в результате подташнивания, боли в эпигастральной зоне, высокой температуры. При таком состоянии не рекомендуется насильно кормить малыша. Лучше обеспечить ему обильное питье. Отказ от еды может наблюдаться до пяти суток после прививки;
- ребенок стал апатичным и сонливым. Такое состояние считается вполне нормальным. В поствакцинальный период малыш может испытывать слабость, общее недомогание. Иногда педиатры рекомендуют после прививки давать антигистаминное или жаропонижающее средство, побочным эффектом которого является сонливость.
Анафилактический шок и другие осложнения аллергического характера
У чувствительных лиц прививка может провоцировать аллергию. Такое состояние считается одним из опасных и обычно протекает остро.Подобное состояние не представляет угрозу и может проходить самостоятельно. Непереносимость чаще всего вызывают соли алюминия, которые присутствуют в большинстве отечественных и импортных вакцин.
Под анафилаксией понимают тяжелую генерализованную реакцию, которая развивается в течение первых двух часов после введения антигенного материала. Проявляется беспокойством, парестезиями, тахикардией, одышкой, кашлем, зудом, бледностью эпидермальных покровов, низкой температурой.
Нарушается проницаемость мембран, резко расширяются сосуды. Далее развивается отек легких и мозга. Если не оказать пострадавшему своевременно помощь, то он может умереть. По статистике, анафилаксия чаще всего развивается после АКДС, КПК, АС (вероятность составляет 1 случай на миллион).

Вакцина АКДС считается одной из самых тяжелых
Отек Квинке проявляется стремительно нарастающим скоплением жидкости в зоне лица, гортани. Прогноз зависит от своевременно оказанной медицинской помощи. Пациент находится в критическом состоянии, без грамотной терапии он может умереть вследствие асфиксии.
Чаще всего отек Квинке возникает на многокомпонентные вакцины.
Что делать, в случае возникновения осложнений?
 От развития поствакцинальных осложнений не застрахован никто. Поэтому нужно знать, что делать при возникновении побочных эффектов. Рекомендуется не предпринимать самостоятельных попыток улучшить состояние.
От развития поствакцинальных осложнений не застрахован никто. Поэтому нужно знать, что делать при возникновении побочных эффектов. Рекомендуется не предпринимать самостоятельных попыток улучшить состояние.
При появлении первых признаков осложнений, стоит обратиться к участковому доктору либо вызвать неотложную бригаду медицинской помощи (зависит от выраженности симптоматики, самочувствия).
При развитии тяжелых аллергических реакций человека госпитализируют. Если появилась крапивница, кожный зуд, сильно отекло место инъекции, то доктор назначает прием антигистаминных препаратов.
При лихорадке рекомендовано использование жаропонижающих средств. После живых прививок может развиваться вакциноассоциированная патология. В этом случае обычно проводят лечение в инфекционном отделении больницы.
Поствакцинальная и инфекционная аллергия при туберкулезе
Под поствакцинальной аллергией понимают реакцию организма на введенный антигенный материал, а под инфекционной – ответ на заражение настоящим вирусом (бактерией).Первичное туберкулезное инфицирование – это состояние, при котором имеется высокий риск развития туберкулеза.
Его диагностируют при переходе реакции Манту с отрицательной в положительную, при появлении сомнительного ответа, формировании папулы диаметром больше 1,7 см. Схожим состоянием проявляется поствакцинальная реакция на БЦЖ.
Различие состоит лишь в степени выраженности. Так, поствакцинальная аллергия протекает слабее, чем инфекционная, ее интенсивность и длительность, зависят от срока вегетирования штамма БЦЖ в организме. При туберкулиновой пробе 2 ТЕ непереносимость прививки обычно не выявляется.
Поствакцинальная саркома у домашних животных
 Домашние животные подвержены разным инфекционным патологиям. Поэтому их тоже иммунизируют. У некоторых питомцев развивается поствакцинальная саркома.
Домашние животные подвержены разным инфекционным патологиям. Поэтому их тоже иммунизируют. У некоторых питомцев развивается поствакцинальная саркома.
Опухоль обычно начинает расти после введения препаратов, содержащих соли алюминия. Данный элемент входит в состав прививок от бешенства. Воспаление в месте инъекции возникает практически у всех животных.
Но это является нормальной реакцией организма на антигенный материал. Воспалительный процесс трансформируется в онкологический крайне редко – в одном случае на 3000-4000.
Видео по теме
О возможных реакциях на прививку в Школе доктора Комаровского:
Таким образом, поствакцинальная реакция может быть нормальной и патологической. В первом случае неприятная симптоматика проходит самостоятельно, во втором требуется помощь врача.
Иммунная система реагирует на любые прививки. Но чаще всего самочувствие ухудшается после АКДС, АДС, БЦЖ и КПК. Мертиолят, твин-80, соли алюминия нередко провоцируют поствакцинальные осложнения.
Поствакцинальные реакции и осложнения
Любая вакцина может вызывать ответную реакцию организма, которая обычно не ведет к серьезным расстройствам жизнедеятельности организма. Вакцинальные реакции для инактивированных вакцин, как правило, однотипны, а для живых вакцин типоспецифичны. В тех случаях, когда вакцинальные реакции проявляются как чрезмерно-сильные (токсические), они переходят в категорию поствакцинальных осложнений.
Вакцинальные реакции принято подразделять на местные и общие.
К местным реакциям относят все проявления, возникшие в месте ведения препарата. Неспецифические местные реакции появляются в течение первых суток после прививки в виде гиперемии, не превышающей 8 см в диаметре, отека, иногда – болезненностью в месте инъекции. При введении адсорбированных препаратов, особенно подкожном, в месте введения может образоваться инфильтрат.
Местные реакции развиваются в день введения вакцины, как живой, так и инактивированной, держатся не более 2-3 суток и, как правило, не требуют назначения лечения.
Сильная местная реакция (гиперемия более 8 см, отек более 5 см в диаметре) является противопоказанием к последующему применению данного препарата.
При повторном введении анатоксинов могут развиваться чрезмерно сильные местные реакции, распространяющиеся на всю ягодицу, а иногда захватывающие поясницу и бедро. Судя по всему, эти реакции имеют аллергическую природу. При этом общее состояние ребенка не нарушается.
При введении живых бактериальных вакцин развиваются специфические местные реакции, которые обусловлены инфекционным вакцинальным процессом в месте аппликации препарата. Они появляются по истечении определенного срока после прививки, и их наличие является непременным условием для развития иммунитета. Так при внутрикожной иммунизации новорожденных вакциной БЦЖ в месте введения через 6—8 недель развивается специфическая реакция в виде инфильтрата диаметром 5—10 мм с небольшим узелком в центре и образованием корочки, в ряде случаев отмечается пустуляция. Данная реакция обусловлена внутриклеточным размножением живых аттенуированных микобактерий с остаточной вирулентностью. Обратное развитие изменений происходит в течение 2—4 месяцев, а иногда и в более длительные сроки. На месте реакции остается поверхностный рубчик размером 3—10 мм. В случае если местная реакция имеет иной характер, ребенка следует проконсультировать у фтизиатра.
К общим реакциям относят изменение состояния и поведения ребенка, как правило, сопровождающееся повышением температуры. На введение инактивированных вакцин общие реакции развиваются спустя несколько часов после прививки, их продолжительность обычно не превышает 48 час. При этом при повышении температуры до 38°С и выше они могут сопровождаться беспокойством, нарушением сна, анорексией, миалгией.
Общие вакцинальные реакции разделяют на:
• слабые – субфебрильная температура до 37,5 С, при отсутствии симптомов интоксикации;
• средней силы – температура от 37,6 С до 38,5 С, умеренно выраженная интоксикация;
• сильные – лихорадка выше 38,6 С, выраженные проявления интоксикации.
Общие реакции после иммунизации живыми вакцинами развиваются на высоте вакцинального инфекционного процесса, как правило, на 8-12 день после прививки с колебаниями с 4 по 15 день. При этом помимо вышеперечисленной симптоматики они могут сопровождаться появлением катаральных симптомов (коревая, паротитная, краснушная вакцины), кореподобной сыпи (коревая вакцина), одно или двусторонним воспалением слюнных желез (паротитная вакцина), лимфаденитом заднешейных и затылочных узлов (краснушная вакцина). Появление симптомов связано с репликацией вакцинного вируса и не имеет ничего общего с поствакцинальными осложнениями. Как правило, эти реакции проходят в течение нескольких дней после назначения симптоматической терапии.
При гипертермических реакциях возможно развитие фебрильных судорог, которые, как правило, бывают кратковременными. Частота развития судорожных (энцефалитических) реакций по данным многолетних наблюдений отечественных педиатров составляет для АКДС-вакцины 4:100 000. Введение АКДС-вакцины может также явиться причиной появления пронзительного крика, продолжающегося в течение нескольких часов и, по-видимому, связанного с развитием внутричерепной гипертензии.
При возникновении сильных общих реакций назначается симптоматическая терапия.
Что касается поствакцинальных осложнений, то такие патологические процессы как вакциноассоциированный полиомиелит (ВАП), генерализованная БЦЖ-инфекция, энцефалит после коревой прививки, менингит после живой паротитной вакцины встречаются в одном и менее случае на миллион вакцинированных. В таблице 1 приведены осложнения, имеющие причинную связь с вакцинацией.
Таблица 1. Осложнения, имеющие причинную связь с вакцинацией
|
Клинические формы осложнений |
Вакцины |
Сроки развития после прививки |
|
Анафилактический шок |
Все, кроме БЦЖ и ОПВ |
До 12 часов |
|
Тяжелые генерализованные аллергические реакции (рецидивирующий ангионевротический отек – отек Квинке, синдром Стивена-Джонсона, синдром Лайела и др.) |
Все, кроме БЦЖ и ОПВ |
До 5 дней |
|
Синдром сывороточной болезни |
Все, кроме БЦЖ и ОПВ |
До 15 дней |
|
Энцефалит |
АКДС, АДС Коревая вакцина |
До 3 дней 5-15 дней |
|
Другие поражения ЦНС с генерализованными или фокальными проявлениями: · энцефалопатия · серозный менингит
· неврит, полиневрит |
АКДС, АДС
Коревая вакцина Паротитная вакцина Инактивированные вакцины |
До 3 дней
5-15 дней 10-40 дней
до 30 дней |
|
Резидуальные судорожные состояния афебрильные судороги (появившиеся после прививки при температуре ниже 38,5° и отсутствовавшие до прививки), повторившиеся в течение первых 12 месяцев после прививки. |
АКДС, АДС Коревая, паротитная, краснушная вакцины |
До 3 дней
5-10 дней |
|
Вакцинноассоциированный полиомиелит · у привитого здорового · у привитого с иммунодефицитом |
ОПВ |
5-30 дней 5 дней — 6 мес. |
|
Тромбоцитопеническая пурпура |
Коревая вакцина |
10-25 дней |
|
Артралгия, артрит |
Краснушная вакцина |
5-40 дней |
|
Генерализованная инфекция, вызванная вакциной (генерализованный БЦЖ-ит) |
БЦЖ, БЦЖ-М |
После 6 недель |
|
Остеит (остит, остеомиелит), вызванный вакциной |
БЦЖ, БЦЖ-М |
После 6 недель |
|
Лимфаденит, келоидный рубец |
БЦЖ, БЦЖ-М |
После 6 недель |
Сам факт чрезвычайно редкого развития поствакцинальных осложнений свидетельствует о значении индивидуальной реактивности организма прививаемого в реализации побочного действия той или иной вакцины. Особенно ярко это проявляется при анализе осложнений после применения живых вакцин. Так, частота вакциноассоциированного полиомиелита у детей первого года жизни с первичным иммунодефицитом более чем в 2000 раз превышает таковую у иммунокомпетентных детей того же возраста (16.216 и 7.6 случаев на 10 млн привитых соответственно). Проведение вакцинации против полиомиелита инактивированной вакциной (ИПВ) в 3 и 4,5 месяца жизни (согласно национальному календарю прививок России) решило проблему ВАП. Такое тяжелое осложнение как генерализованная БЦЖ-инфекция, встречающееся с частотой менее 1 случая на 1 млн первично привитых, обычно развивается у детей с тяжелыми нарушениями клеточного иммунитета (комбинированные иммунодефициты, синдром клеточной иммунной недостаточности, хроническая грануломатозная болезнь и др.). Именно поэтому все первичные иммунодефициты являются противопоказанием к введению живых вакцин.
Вакциноассоциированный менингит после прививки паротитной вакцины возникает обычно в сроки с 10 по 40 день после вакцинации и мало чем отличается от заболевания серозным менингитом, вызванном вирусом эпидемического паротита. При этом помимо общемозгового синдрома (головная боль, рвота) могут определяться слабо выраженные менингеальные симпомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). В анализах спинномозговой жидкости содержится нормальное или слегка повышенное количество белка, лимфоцитарный плеоцитоз. Для проведения дифференциального диагноза с менингитами другой этиологии проводят вирусологическое и серологическое исследования. Лечение заключается в назначении противовирусных, дезинтоксикационных и дегидратационных средств.
При инъекции в область ягодицы может наблюдаться травматическое повреждение седалищного нерва, клинические признаки которого в виде беспокойства и щажения ножки, на стороне которой был сделан укол, наблюдаются с первого дня. Эти же признаки после введения ОПВ могут быть проявлением вакциноассоциированного полиомиелита.
Тромбоциотопения входит в число возможных осложнений на введение краснушной вакцины. Доказана причинно-следственная связь тромбоцитопении с введением вакцинных препаратов, содержащих вирус кори.
Для того чтобы выяснить, явилось ли ухудшение состояния ребенка следствием присоединения интеркуррентного заболевания или осложнением на прививку, необходимо тщательно собрать сведения об инфекционных заболеваниях в семье, в детском коллективе, на предмет установления очага со схожими клиническими симптомами. Одновременно с изучением анамнеза необходимо обратить внимание на эпидемиологическую ситуацию, т. е. наличие инфекционных заболеваний в окружении ребенка. Это имеет большое значение, поскольку присоединение интеркуррентных инфекций в поствакцинальном периоде отягощает его течение и может вызвать различные осложнения, а также снижает выработку специфического иммунитета.
У детей раннего возраста этими интеркуррентными заболеваниями чаще всего бывают ОРЗ (моно- и микст-инфекции): грипп, парагрипп, респираторно-синцитиальная, аденовирусная, микоплазменная, пневмококковая, стафилококковая и др. инфекции.
Если вакцинация проведена в инкубационном периоде этих заболеваний, последние могут осложниться ангиной, синуситом, отитом, синдромом крупа, обструктивным бронхитом, бронхиолитом, пневмонией и др.
В плане дифференциальной диагностики следует помнить о необходимости исключения интеркуррентной энтеровирусной инфекции (ECHO, Коксаки), которая характеризуется острым началом с подъемом температуры до 39—40 °С, сопровождается головной болью, болью в глазных яблоках, рвотой, головокружением, расстройством сна, герпетической ангиной, экзантемой, симптомами поражения менингеальных оболочек и желудочно-кишечного тракта. Заболевание имеет выраженную весенне-летнюю сезонность («летний грипп») и может распространяться не только воздушно-капельным, но и фекально-оральным путем.
В поствакцинальном периоде возможно возникновение кишечных инфекций, для которых характерно сочетание общей интоксикации со рвотой, диареей и другими проявлениями поражения желудочно-кишечного тракта. Сильное беспокойство, боли в животе, рвота, отсутствие стула требуют дифференциального диагноза с инвагинацией.
После прививки может быть впервые выявлена инфекция мочевыводящих путей, характеризующаяся острым началом, высокой температурой и изменениями в анализах мочи.
Таким образом, учитывая возможность возникновения осложнений на введение различных вакцин, следует иметь в виду, что развитие патологического процесса в поствакцинальном периоде далеко не всегда связано с вакцинацией. Поэтому диагноз поствакцинального осложнения правомерно выставлять только после того, как отвергнуты все остальные возможные причины, приведшие к развитию той или иной патологии.
Важным следует считать постоянное медицинское наблюдение за привитыми в поствакцинальном периоде, оберегать их от чрезмерных физических и психических нагрузок. Необходимо обратить внимание и на питание детей перед и после вакцинации. Это особенно важно для детей, страдающих пищевой аллергией. Они не должны получать в период вакцинации пищу, которая ранее вызывала аллергические реакции, а также продукты, не употребляемые ранее и содержащие облигатные аллергены (яйца, шоколад, цитрусовые, икра, рыба и др.).
Решающее значение играет предупреждение в поствакцинальном периоде инфекционных заболеваний. Не следует ставить перед родителями вопрос о немедленном проведении прививок перед поступлением или сразу после поступления ребенка в детское или дошкольное учреждение. В детском учреждении ребенок попадает в условия большой микробной и вирусной обсемененности, у него изменяется привычный режим, возникает эмоциональный стресс, все это неблагоприятно влияет на его здоровье и потому несовместимо с прививкой.
Определенное значение может иметь выбор времени года для проведения прививок. Показано, что в теплое время года вакцинальный процесс дети переносят легче, поскольку их организм более насыщен витаминами, столь необходимыми в процессе иммунизации. Осень и зима — пора высокой заболеваемости ОРВИ, присоединение которых в поствакцинальном периоде крайне нежелательно.
Детей, часто болеющих острыми респираторными инфекциями, лучше прививать в теплое время года, тогда как детей — аллергиков лучше прививать зимой, вакцинация их весной и летом нежелательна, поскольку возможна пыльцевая аллергия.
Имеются данные, что при проведении вакцинации с целью профилактики поствакцинальной патологии следует учитывать суточные биологические ритмы. Рекомендуется проведение прививок в утренние часы (до 12 часов).
К мерам профилактики поствакцинальных осложнений относится постоянный пересмотр календаря прививок, который осуществляется на государственном уровне, с использованием последних достижений науки в области иммунопрофилактики. Рационализацией сроков и последовательности проведения иммунизации необходимо заниматься каждому педиатру при составлении индивидуального календаря прививок. Иммунопрофилактика по индивидуальному календарю проводится, как правило, детям с отягощенным анамнезом.
В заключение следует сказать, что во избежание развития поствакцинальной патологии необходимо следовать инструкции к вакцине, где даются четкие рекомендации относительно доз, схем и противопоказаний к введению препарата.
Вакцинация не проводится в период острого инфекционного заболевания. Противопоказанием к введению живых вакцин является первичный иммунодефицит. И, наконец, патологическая реакция, непосредственно обусловленная прививкой, является противопоказанием к использованию в дальнейшем данной вакцины.
Прививки. Делать или не делать. Прогноз реакции на прививку. Лечение осложнений
Зачем нужна вакцинация? Вакцина – учебное пособие для иммунитета
Если иммунная система уже хорошо знакома с возбудителем инфекции – к нему выработаны антитела, то борьба с микробом происходит быстро и успешно, и заболевание проходит в легкой форме или его нет совсем. А если иммунная система с возбудителем не знакома, то ей нужно довольно длительное время, чтобы наработать антитела – факторы, которые как ключик к замку подойдут к этому микробу и убьют его.
Прививка – это учебное пособие для иммунитета. У каждого микроба уникальный белок, по характерной структуре которого иммунная система его и определяет. Вакцина (прививка) содержит те же белки, из которых состоит микроб. В состав вакцины, как правило, входят ослабленные или убитые микробы или вирусы, которые не в состоянии вызвать заболевание у здорового человека. Когда мы вводим вакцину и «показываем» ее иммунной системе, иммунитет как на учебном пособии учится бороться с заболеванием. Все это просто, логично и хорошо работает.
Почему не всем можно делать прививки?
В случае, когда иммунная система оказалась ослабленной, и была введена вакцина, возможны осложнения:
- Иммунитет не сможет адекватно ответить на прививку – и вакцина сработает слабо, либо не сработает совсем;
- Если иммунитет в это время борется с какой-то инфекцией, мы отвлечем его силы на борьбу с вакциной, что может вызвать заболевание, аллергию, или тяжелые осложнения;
- В случае, если при истощенном иммунитете вводится ослабленный, но живой микроб, вакцина способна вызвать заболевание. Такие осложнения возможны, например, когда ребенку делают прививку БЦЖ или вводят живую вакцину от полиомиелита.
Чем мы можем Вам помочь? Обследование перед прививками и лечение поствакцинальных осложнений
- Перед прививкой мы рекомендуем Вам:
Сделать анализ крови – прогноз индивидуальной реакции на прививку. Этот анализ с высокой точностью позволяет определить аллергию на компоненты вакцины. - В случае ослабленного иммунитета, при частых обострениях инфекций или наличии временных противопоказаний к вакцинации, мы рекомендуем провести обследование иммунитета – иммунограмму. Она покажет нарушения в работе иммунной системы.
- Пройти обследование у врача невролога-иммунолога с результатами анализов. При наличии нарушений со стороны центральной нервной системы, аллергии, других хронических заболеваний или дисбалансе иммунной системы, врач рекомендует лечение и проведет подготовку к вакцинации. Подберет подходящие именно Вам вакцины, риск осложнений будет сведен к минимуму.
Основные статьи затрат при подготовке к вакцинации – анализ крови на переносимость вакцин (зависит от количества вакцин) и иммунограмма. У нас действует одно из самых выгодных предложений по иммунограмме, ознакомиться с ним можно здесь. Стоимость консультации невролога-иммунолога можно узнать в прайс-листе.
Мы занимаемся лечением поствакцинальных осложнений. Наиболее частые осложнения после прививок, с которыми мы сталкиваемся, возникают со стороны нервной системы и иммунной системы: энцефалит, панэнцефалит, неврит зрительного нерва, паралич лицевого нерва, обострение рассеянного склероза, аллергические реакции и др. В нашей клинике работают высококвалифицированные специалисты, которые успешно лечат подобные осложнения.
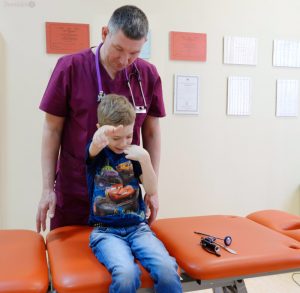 Риск осложнений после вакцинации можно свести к минимуму, если заранее пройти обследование у врача невролога-иммунолога.
Риск осложнений после вакцинации можно свести к минимуму, если заранее пройти обследование у врача невролога-иммунолога.Осложнения после прививок. Осложнения у детей после прививок
Любая вакцина небезопасна, но нужно отметить, что сами по себе прививки редко вызывают осложнения. Относительно часто встречаются побочные реакции на прививки, их разделяют на местные и общие, это нежелательные реакции организма на введенную вакцину. К местным реакциям относят покраснения, болезненность и уплотнения в месте инъекции, к общим – повышение температуры и общее недомогание. В целом, побочные реакции не считаются патологией, это нормальный ответ организма на введение чужеродного антигена, и в большинстве случаев они отражают процесс выработки иммунитета.
Побочные реакции следует отличать от осложнений после прививок. Поствакцинальные осложнения встречаются крайне редко, это тяжелая реакция организма на вакцину. Осложнения чаще всего возникают на фоне ослабленного иммунитета или в случаях, когда были нарушены правила и инструкции по вакцинации, например, техника введения вакцины, нарушение условий ее хранения или введение вакцины, несмотря на наличие противопоказаний.
Осложнения после прививки от гепатита
Вакцины против гепатита В признаны одними из самых безопасных. Но в описаниях препаратов есть ссылки на осложнения, возникающие редко или крайне редко: повышение температуры тела (выше 38,8°С), общие реакции (недомогание, утомляемость, головная боль, тошнота, рвота, головокружение, миалгия, артрит), кожная сыпь и преходящее повышение активности трансаминаз, случаи полинейропатии, неврит зрительного нерва, паралич лицевого нерва, обострение рассеянного склероза, синдром Гийена-Барре.
Осложнения после прививки АКДС
АКДС – это комбинированная вакцина против коклюша, дифтерии и столбняка. Эта вакцина считается самой опасной. Она отличается очень высоким риском осложнений и повышенной аллергенностью.
Наиболее реактогенным компонентом вакцины АКДС считается инактивированная коклюшная палочка, поскольку ее антигены имеют свойство поражать ткани головного мозга как напрямую, так и посредством иммунного ответа. Это происходит, т.к. эти же антигены имеют некоторое сходство с антигенами мозговых оболочек.
Вакцина АДСМ, АДС(М) – это, по сути, та же вакцина, но в ее состав не входит коклюшная палочка. Поэтому побочных реакций, как правило, не вызывает.
Помимо активных компонентов в состав АКДС (или других вакцин против коклюша, дифтерии и столбняка) могут входить консерванты и другие дополнительные вещества, например мертиолят, гидроксид алюминия, формальдегид или консерванты на основе ртути, представляющие опасность для ослабленного организма ребенка. Именно эти вещества, как правило, вызывают местную реакцию: покраснение, уплотнение или болезненность в месте укола.
К общим реакциям на прививку АКДС относят повышение температуры тела до 38⁰С-39⁰С.
Тяжелые реакции на АКДС: длительный пронзительный плач ребенка (constant persistent crying) – необычный (вплоть до визга) плач ребенка, как правило, непрерывно продолжающийся до 3 и более часов, температура выше 40⁰С, рвота, судороги, поствакцинальный энцефалит.
Осложнения: официальной статистики осложнений после введения вакцины АКДС нет, но в общедоступных источниках можно найти информацию о тяжелых поражениях центральной нервной системы (энцефалит, эпилепсия, паралич, гидроцефалия, аутизм, задержка развития), иммунной системы (тяжелые аллергические реакции) и других органов (пиелонефрит, лейкоз).
Все реакции чаще проявляются после повторных введений вакцины.
Осложнения после прививки полиомиелита
Для вакцинации против полиомиелита применяют два препарата: оральную живую полиомиелитную вакцину (ОПВ), содержащую ослабленные живые вирусы полиомиелита – ее капают в рот, и инактивированную полиомиелитную вакцину (ИПВ) – эта вакцина содержит убитые вирусы полиомиелита и вводится с помощью инъекций подкожно или внутримышечно.
Единственным тяжелым, но крайне редким осложнением после ОПВ является вакциноассоциированный полиомиелит. В основном, это осложнение возникает на фоне иммунодефицита или врожденных пороков развития желудочно-кишечного тракта.
После введения ИПВ реакции на прививку наблюдаются редко. Чаще всего они выражены в кратковременном повышении температуры тела и кожной реакцией в месте укола.
Осложнения после прививки от кори, паротита и краснухи (КПК, ККП)
После вакцинации КПК возможны общие и местные реакции легкой и умеренной степени. Тяжелые реакции и осложнения наблюдаются очень редко, к ним относят: пневмонию, панэнцефалит, одностороннюю глухоту, тромбоцитопению (отмечались единичные случаи).
В некоторых случаях возникают вакциноассоциированные заболевания (корь, паротит), вызванные применением живых вакцин.
Осложнения после прививки БЦЖ (туберкулеза)
Поствакцинальные осложнения после прививки против туберкулеза можно условно разделить на 4 группы:
- Местные реакции: холодный абсцесс, язва, региональный лимфаденит, келлоидный рубец.
- Остеиты, клинически протекающие как костный туберкулез, лимфадениты двух и более локализаций, единичные осложнения в виде аллергических васкулитов, красной волчанки.
- Генерализованная БЦЖ-инфекция, возникает крайне редко, в единичных случаях. В основном встречается у детей с Т-клеточным иммунодефицитом.
- Пост-БЦЖ-синдром – проявления заболевания аллергического характера: анафилактический шок, узловатая эритема, сыпи, вторичная инфекция.
Делать или не делать прививки? Как принять решение?
Прививка хороша, когда иммунитет может на неё правильно ответить. Если иммунитет истощён – вакцина сработает слабо, иммунитет ослабнет еще больше, будет риск развития осложнений.
Мы рекомендуем проверить иммунитет и состояние организма в целом перед прививками. Иммунограмма – анализ крови, который позволяет нам определить, как работает иммунитет, все ли с ним в порядке, чего не хватает, что в избытке.
Обследование иммунитета и позволит с уверенностью принять одно из решений:
- Делать прививку;
- Воздержаться от прививки;
- Привести иммунную системы в порядок и только тогда выполнить прививку.
А анализ крови на индивидуальную переносимость вакцины поможет выбрать вакцину, подходящую именно Вам.
Если Вы или члены Вашей семьи столкнулись с какими-либо проблемами вакцинации, с прививочными осложнениями, если Вы сомневаетесь в целесообразности прививки, наш врач аллерголог-иммунолог или детский иммунолог поможет Вам и Вашему ребенку.
У нас действует одно из самых выгодных предложений по иммунограмме, ознакомиться с ним можно здесь.
Прививки: реакции и осложнения — Летидор
Один из распространенных аргументов против прививок – мы не будем их делать, мы боимся осложнений. Понятно, что любая вакцина – сложный иммунопрепарат, который, по всем законам физиологии, обладает не только прямым, желательным эффектом, но и побочными действиями. Тем не менее, осложнения после вакцинации встречаются нечасто, зато родители часто путают этот термин с другим – реакциями на прививку. Попробуем разобраться в этом вопросе.
Вариант нормы
Реакция на прививку – это вариант нормального ответа организма на введенные в него вещества. Если учесть, что в некоторых случаях вводят инфекционные агенты (ослабленный патогенный вирус или особый вакцинационный штамм), то и понятие нормальности следует рассматривать именно с этой точки зрения. Ускоренная, стимулированная выработка иммунитета редко проходит бесследно, а именно эту цель преследуют вакцины.
Один из важных признаков реакции – она самостоятельно и бесследно проходит в течение 1-2 дней. Важен и фактор времени, например, подъем температуры тела через 2 недели после прививки, скорее всего, к самому иммунопрепарату уже никакого отношения не имеет.
Все реакции можно разделить на две группы: местные, то есть возникшие в месте введения препарата, а также общие, генерализованные, то есть уже упоминавшийся ответ организма в целом. К местным реакциям можно отнести локальное покраснение, отек, боль, уплотнение кожи, увеличение ближайших лимфоузлов. К общим – повышение температуры, нарушения сна, снижение аппетита, головную боль и головокружение, сыпь, у маленьких детей – немотивированный плач.
Местная реакция во многих случаях возникает не на препарат, а на сам факт инъекции. Это было показано в нескольких исследованиях. Группам добровольцев вводили физраствор или вакцину, но ни сами доктора, ни участники не знали, что конкретно вводят (это называется «двойное ослепление»). Выяснилось, что местная реакция возникала в обеих группах, хотя, по идее, в группе, получавшей физраствор, ее не должно было быть. Еще один интересный факт, установленный в ходе исследований: если человек негативно настроен к врачам, инъекциям или прививкам, вероятность развития у него местной реакции выше. Даже в том случае, если ему колют «пустышку».
Об основных вакцинах, применяемых десятилетиями, накоплено достаточно много информации: хорошо известно, какие именно реакции и с какой частотой они могут вызывать. Информацию об этом можно найти в инструкции к препаратам, на сайтах регуляторных органов (CDC – в США, EMA – в Евросоюзе, Росздравнадзор и Роспотребнадзор – в РФ) и производителей.
Например, вакцина против гепатита А вызывает временную потерю аппетита у 1 из 12 детей. Вакцина против вируса папилломы человека вызывает боль в месте введения у 9 из 10 вакцинированных. Комбинированная вакцина против кори, краснухи и ветрянки может спровоцировать появление сыпи у каждого 20-го привитого и увеличение шейных лимфоузлов у каждого 75-го.
То, что все эти реакции учтены и посчитаны, не означает, что они обязательно должны появиться с указанной частотой. Все подобные исследования – ретроспективные, то есть они фиксируют, что происходило раньше. Многолетний мониторинг показывает, что в общем и целом частота реакций на вакцины постепенно уменьшается, а резкие скачки чаще всего связаны либо с нарушением процедуры вакцинации, либо с низким качеством препарата.
как себя обезопасить ребенка. Родителям на заметку. Специалисты о прививках
Новости по теме
Нельзя забывать, что прививка является иммунобиологическим препаратом, который вводится в организм с целью формирования стойкой невосприимчивости к определенным, потенциально опасным инфекционным заболеваниям. Именно из-за своих свойств и назначения прививки способны вызывать определенные реакции со стороны организма. Вся совокупность таких реакций делится на две категории:
- Поствакцинальные реакции (ПВР).
- Поствакцинальные осложнения (ПВО).
Поствакцинальные реакции представляют собой различные изменения состояния ребенка, которые развиваются после введения вакцины и проходят самостоятельно в течение небольшого промежутка времени. Они не представляют собой угрозу и не приводят к стойкому нарушению здоровья.
Поствакцинальные осложнения – стойкие изменения в организме человека, которые произошли после введения прививки. В этом случае нарушения являются длительными, значительно выходят за рамки физиологической нормы и влекут за собой разнообразные нарушения здоровья человека. Рассмотрим подробнее возможные осложнения прививок.
К сожалению, ни одна из вакцин не является абсолютно безопасной. Все они обладают определенной степенью реактогенности, которая ограничена нормативной документацией на препараты.
Побочные явления, которые могут возникать при введении вакцин, весьма разнообразны. Факторы, способствующие возникновению побочных реакций и осложнений, можно разделить на 4 группы:
- игнорирование противопоказаний к применению;
- нарушение процедуры вакцинации;
- индивидуальные особенности состояния организма привитого;
- нарушение условий производства, правил транспортировки и хранения вакцин, плохое качество вакцинного препарата.
Но даже несмотря на возможные осложнения при введении вакцин современная медицина признает значительное преимущество их полезных свойств для снижения возможных последствий болезни по сравнению с возможным естественным заражением.
Относительный риск осложнений после вакцинаций и соответствующих инфекций
Риск осложнений после вакцинации в сотни и тысячи раз меньше, чем риск осложнений после перенесенных заболеваний. Так, например, если прививки против коклюша-дифтерии-столбняка могут вызвать энцефалопатию (поражение головного мозга) всего лишь в одном случае на 300 тыс. привитых детей, то при естественном течении этой болезни риску подобного осложнения подвергается один ребенок на 1200 заболевших детей. При этом высок риск летальности у непривитых детей при этих болезнях: дифтерия – 1 к 20 заболевшим, столбняк – 2 к 10, коклюш – 1 к 800. Вакцина против полиомиелита вызывает вялый паралич в менее чем одном случае на 160 тысяч привитых детей, в то время как риск летального исхода при заболевании — 5 – 10%.Таким образом, защитные функции прививок многократно уменьшают возможность осложнений, которые можно получить в ходе естественного течения заболевания. Любая прививка в сотни раз безопаснее заболевания, от которого она защищает.
Частота развития неспецифических вакцинальных реакций
Наиболее часто после вакцинации возникают местные реакции, которые не имеют ничего общего с осложнениями. Местные реакции (боль, припухлость) на месте прививки не требуют специального лечения. Самый большой показатель развития местных реакций – у вакцины БЦЖ – 90-95%. Примерно в 50% случаев возникают местные реакции на вакцину АКДС цельноклеточную, при этом всего лишь около 10% – на бесклеточную. Вакцина против гепатита В, которую самой первой вводят еще в роддоме, вызывает местные реакции менее чем у 5% детей. Она же способна вызвать повышение температуры выше 380 С г (от 1 до 6% случаев). Повышение температуры, раздражительность, недомогание относятся к неспецифическим системным реакциям на вакцины. Лишь цельноклеточная вакцина АКДС вызывает системные неспецифические вакцинальные реакции в 50% случаев. Для других вакцин этот показатель составляет менее 20%, во многих случаях (например, при прививке от гемофильной инфекции) – менее 10%. А возможность возникновения неспецифических системных реакций при приеме оральной вакцины против полиомиелита – менее 1%.
Ожидаемая частота развития серьезных НЯПИ
В настоящее время число нежелательных явлений (НЯ) тяжелой степени выраженности после прививок сведены к минимуму. Так, при прививке БЦЖ регистрируется 0,000019-0,000159% развития диссеминированного туберкулеза. И даже при таких минимальных значениях причина этого осложнения не в самой вакцине, а в небрежности при вакцинации, врожденных иммунодефицитах. При прививке от кори энцефалит развивается не чаще, чем в 1 случае на 1 млн доз. При вакцинации от пневмококковой инфекции вакцинами ПКВ7 и ПКВ13 не было выявлено редких и очень редких явлений тяжелой степени выраженности, хотя в мире уже введено свыше 600 млн доз этих вакцин.
В России официальный учет и контроль количества осложнений в результате вакцинации осуществляется только с 1998 года. И надо отметить, что благодаря совершенствованию прививочных процедур и самих вакцин количество осложнений существенно сокращается. По данным Роспотребнадзора, число зарегистрированных поствакцинальных осложнений уменьшилось с 323 случаев в январе-декабре 2013 года до 232 случаев за тот же период 2014 года (по всем прививкам совокупно).
Противопоказания по отдельным видам вакцин
Реакции на прививку – что такое хорошо и что такое плохо
Многие мамы проходили через ситуацию, связанную с непростым выбором – делать ребенку прививку или нет? С одной стороны, родителями руководит желание защитить ребенка от инфекционного заболевания (особенно от такого опасного, как туберкулез, столбняк или полиомиелит), с другой стороны – страх прививочных реакций и осложнений, страшилками о которых полон интернет и средства массовой информации. Давайте разберемся, что такое прививочные реакции и стоит ли их бояться.
Начнем с того, что не все реакции организма на прививки опасны и нежелательны. Очень важно, чтобы организм отреагировал на прививку формированием иммунитета – это и есть положительная ожидаемая реакция от прививки. Именно эта реакция обеспечивает защиту нашим детям от тяжелых инфекционных заболеваний и связанных с ними осложнений. В некоторых случаях иммунитет к инфекции, приобретенный при помощи прививки, защищает не только наших детей, но и наших внуков (как в случае с краснухой, прививка от которой дает 20-летнюю защиту девочке, а также препятствует внутриутробному заражению и гибели ее будущих детей).
Нежелательные реакции на прививки делятся на две группы – поствакцинальные (прививочные) реакции и осложнения вакцинации. Вероятность развития осложнения вакцинации не намного выше риска развития непредсказуемой реакции на прием любого лекарственного препарата. Так же необходимо учитывать, что тяжелые последствия инфекций (в том числе смерть и инвалидность), от которых защищает вакцина, возникают гораздо чаще и являются гораздо более опасными, чем поствакцинальные осложнения. По данным Всемирной организации здравоохранения, частота поствакцинальных осложнений колеблется от 1 случая на 15 000 доз (при использовании цельноклеточных вакцин типа АКДС) до 1 случая на 2 500 000 доз (при использовании бесклеточных вакцин и анатоксинов). Соблюдение мер предосторожности, тщательный контроль за производством, хранением и транспортировкой вакцин, правильное введение вакцин с учетом противопоказаний значительно снижает риск развития прививочных осложнений.
Прививочные реакции
Прививочные реакции (местные и общие) – это проявление нормальной реакции организма на внедрение чужеродных агентов. Местные реакции развиваются непосредственно в месте введения вакцины. Характер местной реакции зависит от типа вакцины. Так местная реакция на вакцину против дифтерии, коклюша и столбняк (АКДС) выглядит как покраснение кожи и небольшое (до 8 см в диаметре) уплотнение в месте введения препарата (инфильтрат), нередко довольно болезненное. Местная реакция на коревую вакцину имеет вид небольшого отека и покраснения кожи, после краснухи может возникать покраснение кожи и незначительнее увеличение лимфатических узлов. При капельном введении вакцин (например, после прививки от полиомиелита) местная реакция организма выражается в появлении признаков конъюнктивита, насморка или кашля. Обычно проявления местной реакции сохраняются не дольше 2-3 дней и исчезают самостоятельно.
Помощь ребенку при возникновении местной реакции на прививку. В некоторых случаях, когда местные изменения (отек, покраснение кожи, уплотнение тканей) сильно беспокоят ребенка или сохраняются в течение длительного времени, необходимо показать ребенка педиатру и обсудить с врачом применение лекарственных средств, таких, как противоаллергические препараты, мази, способствующие стиханию воспаления и рассасыванию инфильтрата.
Особым проявлением реакции организма на прививку являются аллергические реакции. Аллергические реакции на прививку могут возникнуть как при первом введении вакцины, так и при повторной вакцинации. Проявления аллергии, такие как выраженный отек и покраснение кожи в месте введения вакцины, резкий скачок температуры тела, падение артериального давления, появление сыпи, отек слизистых оболочек – могут появиться как непосредственно после введения вакцины, так и через некоторое время спустя (через 1-2 дня после прививки). Причиной развития аллергической реакции является повышенная чувствительность организма ребенка к составляющим вакцины (как правило, к ее белковым компонентам). Для осуществления контроля за аллергическими реакциями, возникающими сразу же после введения вакцины (эти реакции обычно самые тяжелые – отек Квинке или анафилактический шок), после прививки в течение получаса ребенок должен находится в медицинском учреждении, где проводилась вакцинация, под надзором медицинского персонала. Аллергические реакции на прививки возникают, как правило, у детей с уже сформированной склонностью к аллергии, поэтому важно выявлять таких детей до проведения прививки и решать вопрос о выборе наименее аллергенной вакцины и целесообразности поведения вакцинации.
Помощь ребенку при возникновении аллергической реакции на прививку. Для профилактики развития аллергических реакций на вакцинацию у детей-аллергиков рекомендуется в течение нескольких дней до и после вакцинации давать ребенку противоаллергические (антигистаминные) препараты в соответствующих возрасту дозировках, по назначению врача. Важно понимать, что противоаллергические препараты предотвращают развитие аллергии и никак не влияют на температурную реакцию организма. Здоровым детям (детям без аллергии в анамнезе) подготовка к прививке с помощью противоаллергических препаратов не нужна. Еще одним способом предотвратить развитие аллергической реакции на прививку является контроль за питанием ребенка в «околопрививочный» период. Смысл мероприятия заключается в том, чтобы не вводить в рацион ребенка новых продуктов в течение 7-10 дней до и после прививки, а также не позволять более старшим детям злоупотреблять сладостями и фаст-фудом, «заедая» стресс, связанный с уколом.
Если аллергическая реакция на прививку развилась еще в поликлинике – медицинский персонал сразу же начнет оказывать помощь ребенку. Если признаки аллергии появились дома – необходимо вызвать скорую помощь (если отмечается отек тканей лица, шеи, головы, нарушение глотания и дыхания, резкая немотивированная слабость или обморок) или срочно связаться с лечащим педиатром (при появлении покраснения кожи и кожной сыпи).
Общие прививочные реакции включают повышение температуры тела, нарушение сна и аппетита, общее недомогание, головную боль, боли в суставах и животе, тошноту и рвоту. В зависимости от степени подъема температуры общие реакции делят на слабые (температура тела не повышается выше 37,5°С, общее состояние ребенка не нарушается), средние (температура тела 37,6-38,5°С, некоторое ухудшение общего состояния) и сильные (температура свыше 38,5°С, значительное ухудшение общего состояния ребенка). Небольшое повышение температуры тела рассматривается как благоприятное явление, так как этот процесс стимулирует выработку иммунитета, что, однако, не означает, что у детей с нормальной температурой тела после прививки иммунитет в ответ на прививку не вырабатывается.
Значительное повышение температуры тела может сопровождаться развитием фебрильных судорог – подергиванием конечностей, связанным с реакцией мозга на высокую температуру. Фебрильные судороги, как правило, развиваются в первые сутки после прививки, чаще у детей в возрасте до 2 лет. Если судороги возникают на фоне нормальной и слегка повышенной температуры тела – афебрильные судороги – такое явление может указывать на ранее не диагностированное неврологическое заболевание и требует тщательного обследования ребенка у невропатолога. Повышение температуры тела и другие проявления общей прививочной реакции не должны сохраняться дольше 2-3 суток.
Так же как и в случае с местными реакциями, время появления и выраженность общих прививочных реакций различаются в зависимости от типа использованной вакцины. Так повышение температуры после введения вакцины АКДС отмечается в основном в первые сутки после прививки, после чего температура быстро нормализуется. Прививка от кори может привести к появлению общей температурной реакции на 6-12 день после вакцинации. Еще позже (на 8-16 день) может повыситься температура тела после вакцинации от паротита (свинки). Предсказать появление и степень выраженности (слабая, умеренная, сильная) местных и общих прививочных реакций невозможно, поскольку они отражают индивидуальные особенности организма ребенка. Следует также знать, что местные или общие реакции, возникшие после одной прививки, совсем не обязательно повторятся в будущем после прививок от других заболеваний.
Помощь ребенку при общих прививочных реакциях. При повышении температуры тела выше 38°С для предотвращения развития фебрильных судорог и нормализации состояния ребенка рекомендуется применение жаропонижающих средств (сиропы/суспензии или ректальные свечи). Если ранее у ребенка отмечались фебрильные судороги – прием жаропонижающих препаратов должен начинаться уже при температуре равной 37,5°С. Как правило, после снижения температуры тела до приемлемых значений состояние ребенка улучается, исчезают неприятные симптомы, такие как боль в мышцах и суставах, головная боль, тошнота. Если после приема жаропонижающего препарата температура остается высокой, состояние ребенка не нормализуется или наоборот ухудшается – необходимо вызывать скорую помощь.
В некоторых случаях врач рекомендует дать первую дозу жаропонижающего препарата сразу же по возвращению домой из поликлиники, где проводилась вакцинация, не дожидаясь подъема температуры. Дальнейший прием жаропонижающего препарата проводится по мере необходимости. Поскольку повышение температуры иногда может протекать бессимптомно, рекомендуется регулярно измерять температуру тела ребенка в течение первых нескольких дней после прививки, внимательно следить за поведением ребенка, сном и аппетитом.
При выборе жаропонижающего средства необходимо учитывать скорость действия препарата – сиропы и суспензии оказывают жаропонижающее действие, как правило, через 40-60 минут после применения, тогда как для развития жаропонижающего эффекта препарата, введенного в виде ректальных свечей, требуется больший промежуток времени.
Одним из эффективных препаратов, быстро нормализующим повышенную температуру тела у детишек после вакцинации, является препарат Бофен. Бофен содержит ибупрофен, который помимо снижения температуры тела, оказывает противовоспалительное и обезболивающее действие, что помогает снизить выраженность неприятных ощущений, связанных с повышением температуры тела, и болезненных явлений в месте введения вакцины. Бофен выпускается в виде суспензии, имеющей сладкий вкус и приятный апельсиновый запах, поэтому малыши всегда с удовольствием принимают такое лекарство. Состав препарата позволяет принимать его у детей с 3 -месячного возраста, однако при необходимости применения Бофена у детей в возрасте до 7 лет рекомендуется предварительная консультация врача (также как при использовании любого другого лекарственного средства). Доза Бофена, необходимая для устранения прививочных реакций, зависит от возраста и массы тела малыша, поэтому перед применением препарата необходимо внимательно ознакомиться с инструкцией. Необходимость в приеме жаропонижающих препаратов после вакцинации сохраняется, как правило, не более 3 дней.
Важно помнить о возможности совпадения времени выполнения прививки и развития острой респираторной инфекции (ОРВИ) – в этом случае температура тела будет сохраняться дольше 3 дней и сопровождаться кашлем, насморком, жидким стулом. В этой ситуации необходимо своевременно выяснить какое заболевание вызывает развитие симптомов, и начать лечение малыша.
Несмотря на то, что прививочная реакция является нормальной реакцией организма ребенка на вакцинацию, риск развития сильной прививочной реакции можно снизить. Для этого необходимо соблюдать правило, которое гласит, что делать прививки можно только здоровым детям. Перед тем, как давать разрешение на прививку, педиатр должен побеседовать с мамой, провести осмотр малыша, измерить температуру тела, проанализировать результаты лабораторных исследований. Только после того, как будут исключены все состояния, являющиеся противопоказаниями к вакцинации, можно быть уверенным, что прививка не принесет никакого вреда организму маленького человека. Берегите здоровье!
Внимание!Самолечение может быть опасно для Вашего здоровья.
При приеме препарата возможны побочные эффекты:
Со стороны желудочно-кишечного тракта: тошнота, рвота, ощущение дискомфорта или боль в эпигастрии, слабительный эффект, возможно возникновение эрозивно-язвенных поражений.
Аллергические реакции: кожные высыпания, зуд, крапивница, обострение бронхиальной астмы и прочие.
Пред применением необходимо ознакомиться с инструкцией и проконсультироваться с врачом.
Хранить в недоступном для детей месте.
Свид. № UA/10184/01/01 от 03.11.2009
МОДУЛЬ 3 — Реакции на вакцины
Реакция на вакцину — это реакция человека на присущие вакцине свойства, даже если вакцина была приготовлена, обработана и введена правильно. Из 5 причин AEFI, описанных на предыдущей странице, реакции на вакцины включают реакций, связанных с вакцинами, и реакций, связанных с дефектом качества вакцины .
Реакции на вакцины можно разделить на две группы:
Незначительные реакции
Тяжелые реакции — это термин, включающий серьезные реакции, но также включающий другие тяжелые реакции.
Тяжелые реакции
Ключевой момент
Общество плохо переносит побочные реакции на вакцины. Поэтому вакцины лицензируются только в том случае, если частота тяжелых реакций очень редка и когда сообщается только о незначительных, самоограничивающихся реакциях.
В идеале вакцины не вызывают побочных реакций или вызывают лишь незначительные (т.е. нетяжелые) побочные реакции.
Вакцинация вызывает иммунитет, заставляя иммунную систему реципиента реагировать на антигены, содержащиеся в вакцине.Местные и системные реакции, такие как боль или жар, могут возникать как часть иммунного ответа. Кроме того, другие компоненты вакцины (например, адъюванты Адъювант Фармакологический агент (например, соль алюминия, эмульсии масло-в-воде), который модифицирует действие других агентов, таких как лекарство или вакцина, при незначительном прямом действии когда вводится сам по себе.Адъюванты часто включают в вакцины для усиления иммунного ответа реципиента на поставляемый антиген при минимальном введении инородного материала., стабилизаторы Стабилизаторы Соединения, которые помогают вакцине сохранять свою эффективность во время хранения. Стабильность вакцины очень важна, особенно там, где холодовая цепь ненадежна. Факторами, влияющими на стабильность, являются температура и pH, а также консерванты. Консерванты Соединения, которые добавляют во флаконы с многодозовой вакциной для предотвращения роста бактерий и грибков. Наиболее часто используемый продукт — тиомерсал (соединение, содержащее ртуть). Может запускать реакции. Успешная вакцина сводит к минимуму даже незначительные реакции, вызывая наилучший возможный иммунный ответ.
Частота реакций на вакцины, которые могут наблюдаться с некоторыми из наиболее часто используемых вакцин, и способы их лечения перечислены ниже. Эти реакции обычно возникают в течение одного или двух дней после иммунизации (за исключением сыпи после вакцинации против кори, которая может возникнуть в течение 6–12 дней после иммунизации) и сохраняются от одного до нескольких дней. 26
Ключевой момент
Тяжелые аллергические реакции (например, анафилаксия) могут быть опасными для жизни.Медицинские работники, которые делают вакцинацию, должны знать признаки аллергических реакций и быть готовы к немедленным действиям.
.Архив вакцинации — Реакция на вакцину
сотрудниками TVR
11-летняя девочка умерла 30 августа 2020 г. после вакцинации против ВПЧ (папилломавирусная инфекция) от рака шейки матки в…
от Кейт Рейнс
Основные моменты истории Еще до того, как вакцина против COVID-19 была представлена общественности в США,С., ожидания на это…
Джозеф Меркола, DO | Приглашенный писатель
Мнение | Когда ваше тело заражено вызывающим болезнь вирусом, таким как грипп, вирус «распространяется» в окружающую среду,…
, Барбара Касерес,
Каждую весну четыре биофармацевтических компании собирают 500 000 атлантических крабов-подковообразных, которые приползают к пляжам в центре Атлантического океана и…
сотрудниками TVR
За последние несколько месяцев было проведено множество опросов, в ходе которых американцев спрашивали, получат ли они вакцину от COVID-19, было…
сотрудниками TVR
(фото: соучредители NVIC Барбара Ло Фишер и Кэти Уильямс) Изучение темы «Защита здоровья и автономии в 21 веке»,…
.Вакцина 6-в-1: побочные эффекты — NHS
Вакцина 6-в-1 очень безопасна, но, как и все лекарства, у некоторых младенцев будут побочные эффекты. Обычно побочные эффекты легкие и непродолжительные. У большинства младенцев вообще не будет никаких проблем.
Распространенные реакции на вакцину 6-в-1
Побочные эффекты, о которых чаще всего сообщают после вакцинации 6-в-1, примерно у 1 из 10 детей:
- боль, покраснение и припухлость в месте инъекции
- лихорадка (высокая температура выше 38 ° С) — чаще встречается при второй и третьей дозах
- рвота
- ненормальный плач
- Раздражительность
- потеря аппетита
Редкие побочные эффекты после вакцины 6-в-1
Другие возможные, но гораздо более редкие побочные эффекты, о которых сообщается менее чем у 1 из 10 000 детей, включают:
- Плач необычный высокий
- припадков
Аллергическая реакция на вакцину 6-в-1
Очень редко у ребенка будет тяжелая аллергическая реакция (анафилаксия) после вакцины 6-в-1.Это происходит менее чем в 1 случае из 100 000, и это может произойти с любой вакциной.
Анафилаксия — это серьезное заболевание, но весь персонал, занимающийся вакцинацией, обучен справляться с анафилактическими реакциями на месте. Младенцы, получившие лечение, быстро поправляются.
Что делать, если у вашего ребенка поднялась температура (высокая температура)
Если у вашего ребенка поднимается температура (высокая температура) после вакцинации 6-в-1, держите его в прохладе:
- убедитесь, что на не слишком много слоев одежды или одеял.
- предлагает дополнительные напитки (если вы кормите грудью, ваш ребенок может кормить чаще)
Вы также можете дать им детский парацетамол, чтобы снизить температуру.Подробнее о лекарствах для детей.
Позвоните своему терапевту или 111, если в любой момент температура вашего ребенка поднимется выше 38 ° C.
Что делать, если у вашего ребенка серьезные побочные эффекты
Обратитесь к врачу, если ваш ребенок очень плохо себя чувствует или вы беспокоитесь о его здоровье после вакцинации.
Если у вашего ребенка случился приступ или какая-либо серьезная проблема со здоровьем, когда он вернулся домой после вакцинации, немедленно позвоните терапевту или вызовите скорую помощь.
Судороги могут выглядеть очень тревожными, но младенцы обычно быстро от них выздоравливают.
Если вас беспокоит, как ваш ребенок отреагировал на предыдущую дозу вакцины 6-в-1, поговорите с терапевтом, медсестрой или патронажной сестрой.
Подробнее о побочных эффектах вакцины у младенцев
В этой брошюре NHS рассказывается об общих реакциях на вакцинацию у младенцев и детей младшего возраста до 5 лет (PDF, 118 КБ).
Прочтите Безопасна ли вакцинация? узнать больше.
Мониторинг безопасности вакцины 6-в-1
В Великобритании безопасность вакцин контролируется с помощью системы желтых карточек Агентством по регулированию в области лекарственных средств и медицинских товаров (MHRA) и Комиссией по лекарственным средствам для человека.
Большинство реакций на вакцины 6-в-1, о которых сообщалось через схему желтых карточек, были незначительными, такими как сыпь, высокая температура, рвота, покраснение или отек в месте инъекции.
Узнайте, как сообщить о побочном эффекте вакцины.
.Побочные эффекты прививки от столбняка: Реакции на вакцину
Столбняк — редкое, но потенциально опасное заболевание, вызывающее скованность и напряжение мышц. Вакцина против столбняка защищает людей, которые могут контактировать с бактериями, вызывающими заболевание. Как и в случае с любой вакциной, это может вызвать побочные эффекты.
Столбняк возникает в результате бактериальной инфекции. По данным Центров по контролю и профилактике заболеваний (CDC), столбняк убивает каждого десятого человека, заболевшего этим заболеванием.
Бактерии, вызывающие столбняк, чаще всего встречаются в таких веществах, как пыль, почва или навоз. Они часто попадают в организм через травмы, включая царапины или порезы.
Поделиться на PinterestЛюди, которые могут контактировать с бактериями, вызывающими столбняк, должны получить вакцину.Вакцины — это разновидность лекарств, и, как и в случае с другими лекарствами, всегда существует возможность побочных эффектов.
С учетом сказанного, большинство людей, получивших прививку от столбняка, не испытывают никаких симптомов.
Наиболее частые побочные эффекты прививки от столбняка включают:
Серьезные побочные эффекты встречаются нечасто, но все же могут возникать у некоторых людей.
Ниже мы перечисляем некоторые из наиболее частых побочных эффектов, которые могут возникнуть у людей после прививки от столбняка:
Боль в месте инъекции
Наиболее частым побочным эффектом является боль в месте инъекции. По данным CDC, это происходит примерно у восьми из 10 человек. Эта боль проявляется в легкой реакции организма человека на инъекцию, и она должна исчезнуть в течение нескольких дней.
Покраснение или отек
Некоторые люди могут испытывать немного более интенсивную реакцию на инъекцию, в результате чего их кожа вокруг места инъекции становится красной и опухшей.
По данным CDC, каждый четвертый человек испытывает покраснение или припухлость. Могут помочь безрецептурные обезболивающие, включая ибупрофен (Адвил) или ацетаминофен (Тайленол).
Легкая лихорадка
Хотя это встречается реже, чем другие распространенные побочные эффекты, у некоторых людей в ответ на прививку от столбняка может развиться субфебрильная температура.Лихорадка должна исчезнуть без вмешательства, но, опять же, безрецептурные препараты могут помочь облегчить симптомы.
Головная боль
Некоторые люди испытывают головную боль после прививки от столбняка. В этом побочном эффекте обычно нет ничего серьезного, и безрецептурные препараты могут облегчить симптомы.
Усталость или утомляемость
Люди, получившие прививку от столбняка, могут впоследствии чувствовать усталость или общую утомляемость. Обычно это реакция на вакцинацию, поскольку организм накапливает энергию для создания иммунитета.
По оценке CDC, каждый четвертый человек будет испытывать усталость. Для человека может быть лучше позволить этим симптомам развиваться и как можно больше отдыхать.
Боль в суставах или озноб
Вакцина Tdap, которая защищает от столбняка, дифтерии и коклюша, иногда применяется в качестве альтернативы вакцине от столбняка и дифтерии, а также может вызывать у человека болезненные ощущения в суставах или озноб по всему телу. .
По оценкам CDC, это может происходить примерно в одном из 10 случаев, но симптомы обычно не мешают повседневной жизни.В этих случаях также могут помочь безрецептурные препараты.
Некоторые побочные эффекты классифицируются как умеренные, то есть они могут мешать чьей-либо повседневной деятельности, но не требуют медицинского вмешательства.
Лихорадка
Люди могут испытывать лихорадку как реакцию на прививку от столбняка. Однако CDC считает это относительно редким явлением.
Хотя симптомы могут вызывать недомогание, они обычно не требуют медицинской помощи.Обильное питье и отдых должны помочь ускорить выздоровление.
Тем не менее, любой человек, у которого температура держится более двух дней, или у кого есть признаки обезвоживания, должен обратиться за медицинской помощью.
Тошнота, рвота или диарея
Поделиться на PinterestНекоторые формы вакцины против столбняка могут вызывать тошноту, рвоту или диарею.Некоторые формы вакцины против столбняка, например вакцина Tdap, могут вызывать желудочно-кишечные симптомы, включая тошноту, рвоту или диарею.
По оценке CDC, от одного до трех человек из 100 будут иметь умеренные желудочно-кишечные симптомы после вакцинации Tdap.
Лучше всего пить много жидкости, отдыхать и есть простую пищу, чтобы избежать дальнейшего обострения желудочно-кишечной системы.
Обычно симптомы со временем проходят.
Сыпь или опухшие железы
Иногда у человека может появиться сыпь или другая кожная реакция после прививки от столбняка. В результате инъекции железы в их теле могут опухнуть.Этот побочный эффект встречается нечасто и проходит сам по себе.
Отек руки
У некоторых людей может наблюдаться более сильный отек руки, в которую они получили инъекцию.
По оценке CDC, каждый 500 человек может испытывать отек всей руки после инъекции вакцины Tdap. Однако он описывает это как умеренный эффект, который обычно не требует медицинского вмешательства.
Ниже приведены некоторые более серьезные побочные эффекты, которые могут возникнуть в результате прививки от столбняка и могут потребовать медицинской помощи.
Отек и сильная боль, покраснение или кровотечение
В редких случаях после инъекции может возникнуть отек, покраснение и сильная боль. Кожа может сломаться и кровоточить в ответ на вакцину. Это происходит вокруг места инъекции и требует медицинской помощи.
Тяжелая аллергическая реакция
Существует также редкая возможность возникновения у человека тяжелой аллергической реакции на вакцину. По оценке CDC, эта форма реакции случается менее чем в одном случае на 1 миллион.
Симптомы аллергической реакции включают:
- затрудненное дыхание или глотание
- зуд в горле, ступнях или руках
- крапивница
- отек лица, глаз или дыхательных путей
- внезапная сильная усталость
- учащенное сердцебиение
Реакция начинается через несколько минут до нескольких часов после инъекции и требует немедленной медицинской помощи.
Противостолбнячная вакцина не вызывает аутизм.
Хотя люди выражают озабоченность по поводу возможных серьезных побочных эффектов вакцин, отчасти это беспокойство может быть вызвано дезинформацией. Как заявляет Министерство здравоохранения и социальных служб США, исследования показывают, что вакцины не приводят к аутизму.
Медицинские исследователи постоянно следят за вакцинами, и любые доказательства связи вакцинации с тяжелыми формами инвалидности или другими проблемами со здоровьем могут привести к тому, что медицинские власти примут незамедлительные меры безопасности.
Существует несколько различных типов прививок от столбняка.Производители часто упаковывают прививку от столбняка с другими аналогичными вакцинами, чтобы предотвратить более одного типа заболеваний. Эти вакцины могут быть следующими:
Tdap: Вакцина Tdap предотвращает столбняк, а также предотвращает дифтерию и коклюш или коклюш.
DTaP: Вакцина DTaP — это форма, которую врачи часто используют для лечения маленьких детей. Он предотвращает столбняк, дифтерию и коклюш.
Td или DT: Прививки Td и DT предотвращают столбняк и дифтерию, и врачи используют их как бустерные прививки от столбняка.Срок в 10 лет — это самый длинный срок, на который человек может обходиться без ревакцинации от столбняка.
Поделиться на PinterestЛюбой, кто испытал сильную боль после предыдущей вакцины против столбняка, должен обсудить свои варианты с врачом.Некоторым людям следует избегать прививки от столбняка. Всем, у кого в прошлом когда-либо была тяжелая аллергическая реакция на вакцины от столбняка, следует избегать повторной прививки от столбняка.
Большинство людей получают прививку от столбняка в детстве, поэтому полезно, если люди знают о каких-либо реакциях, которые у них были в молодости.
Всем, у кого в детстве возникли серьезные осложнения после прививки от столбняка, такие как судороги или кому, следует избегать прививки от столбняка в будущем.
Люди с определенными заболеваниями могут также проявлять осторожность, когда собираются сделать прививку от столбняка, и им следует поговорить со своим врачом, чтобы обсудить возможные варианты.
Людям следует проявлять осторожность, если они когда-либо испытывали:
- сильную боль или отек после прививки от столбняка
- припадки
- состояния нервной системы
- синдром Гийена-Барре, при котором иммунная система атакует нервные клетки
Некоторые вакцины против столбняка могут представляют опасность для здоровья людей с любой из этих проблем.Врачи могут посоветовать им, как им следует позаботиться, чтобы избежать болезней, от которых защитит вакцина.
Люди всегда должны обсуждать с врачом любые проблемы со здоровьем или состояния, которые у них есть, до вакцинации.
Побочные эффекты прививки от столбняка нечасты, легки и обычно проходят сами по себе в течение нескольких дней. Большинство людей думают, что вероятность возникновения побочных эффектов намного меньше, чем риск таких состояний, как столбняк.
В редких случаях у людей может быть тяжелая реакция на вакцины, и им следует избегать их, но эти реакции встречаются нечасто.Прививка от столбняка — безопасный и эффективный способ предотвращения столбняка и других опасных заболеваний, возникающих в большинстве случаев.
Всем, кого беспокоит вакцина или возможные побочные эффекты, следует поговорить со своим врачом.
.
