лечение, операция по удалению опухоли в СПб, цена
Злокачественная опухоль щитовидной железы, происходящая из клеток тиреоидного эпителия. Рак щитовидной железы является достаточно редкой опухолью в человеческом организме (около 1 %), однако, это самая частая злокачественная опухоль эндокринной системы.
Подавляющее большинство злокачественных опухолей щитовидной железы относятся к группе онкологических заболеваний, которые имеют относительно хороший прогноз и могут быть полностью излечены при своевременном и правильном лечении.
Причины рака щитовидной железы
В большинстве случаев причина карциномы щитовидной железы неизвестна. Появление части опухолей щитовидной железы у детей может быть связано с ионизирующим излучением. После аварии на Чернобыльской АЭС заболеваемость раком щитовидной железы среди детей выросла в 34 раза. В некоторых случаях семейного рака (медуллярная карцинома в рамках синдрома множественных эндокринных неоплазий) причиной является мутация в RET-протоонкогене 10 хромосомы.
По своему происхождению карциномы щитовидной железы делятся на две большие группы:
-
Из фолликулярного эпителия (так называемые А- и В-клетки щитовидной железы). Из фолликулярного эпителия могут образовываться дифференцированный и недифференцированный (анапластический) рак щитовидной железы. К дифференцированным ракам относятся папиллярная и фолликулярная карциномы щитовидной железы. Среди всех карцином щитовидной железы чаще всего возникает папиллярный рак, который встречается примерно в 80% случаев. На втором месте по частоте находится фолликулярная карцинома (около 15% случаев). Отличительной особенностью этих опухолей является очень медленный рост и хороший прогноз для жизни при своевременном выявлении и правильно проведенном лечении.
-
Из парафолликулярного эпителия (С-клетки щитовидной железы).
 Из С-клеток щитовидной железы возникает медуллярная карцинома щитовидной железы. Эта опухоль может быть спорадической (случайно возникшей) в 75% случаев или семейной (изолированной или в рамках синдрома множественной эндокринной неоплазии) – в 25%. Нередко медуллярная карцинома наследуется не как отдельное заболевание, а в виде одной из частей синдрома множественной эндокринной неоплазии – патологии, приводящей к появлению опухолей сразу нескольких эндокринных желез. Поэтому при выявлении медуллярной карциномы проводится дополнительное обследование, направленное на поиск возможных опухолей надпочечников и околощитовидных желез.
Из С-клеток щитовидной железы возникает медуллярная карцинома щитовидной железы. Эта опухоль может быть спорадической (случайно возникшей) в 75% случаев или семейной (изолированной или в рамках синдрома множественной эндокринной неоплазии) – в 25%. Нередко медуллярная карцинома наследуется не как отдельное заболевание, а в виде одной из частей синдрома множественной эндокринной неоплазии – патологии, приводящей к появлению опухолей сразу нескольких эндокринных желез. Поэтому при выявлении медуллярной карциномы проводится дополнительное обследование, направленное на поиск возможных опухолей надпочечников и околощитовидных желез.
Диагностика рака щитовидной железы
- УЗИ щитовидной железы и лимфатических узлов шеи,
- тонкоигольная аспирационная биопсия (ТАБ),
- определение уровня кальцитонина в крови (для пациентов с подозрением на медуллярную карциному щитовидной железы).
Лечения рака щитовидной железы
Общепринятая схема лечения дифференцированного рака щитовидной железы начинается с операции, которая в большинстве случаев должна выполняться в объеме полного удаления щитовидной железы, а также удаления всех пораженных опухолью лимфатических узлов.
Чаще всего, вторым этапом пациенту проводится терапия радиоактивным йодом для уничтожения маленьких, не видимых глазом, очагов опухоли в лимфатических узлах или других органах, и удаления небольших участков ткани щитовидной железы, которые могли сохраниться после операции. После радиойодтерапии проводится сканирование всего тела пациента, которое помогает выявить возможные очаги опухоли в других органах (например, в легких, печени, костях). После операции и терапии радиоактивным йодом назначается пожизненная заместительная или супрессивная (подавляющая дальнейший возможный рост опухоли) терапия гормонами щитовидной железы.
Пациентам с медуллярной карциномой щитовидной железы проводится тиреоидэктомия с удалением лимфатических узлов вдоль трахеи (центральная группа лимфоузлов шеи), а при наличии других пораженных лимфоузлов — выполняется также и их удаление. После операции проводится повторное определение уровня кальцитонина в крови. Возвращение этого показателя к нормальным значениям свидетельствует о полном удалении опухоли.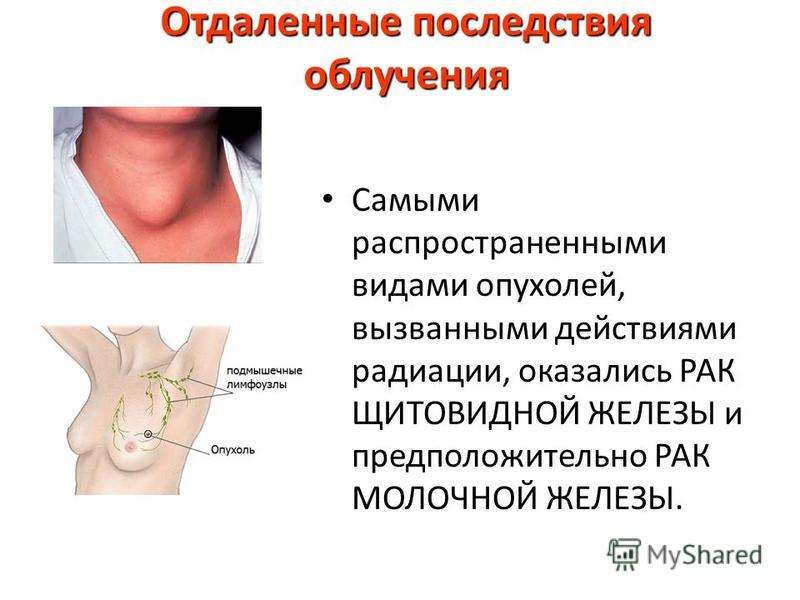 При сохранении повышенных значений кальцитонина требуется дополнительное обследование для поиска других очагов опухоли. Радиойодтерапия таким пациентам не показана, так как эта опухоль не накапливает йод. Фактически, единственным методом лечения данных больных является хирургический, поэтому важно вовремя и правильно прооперировать этого пациента.
При сохранении повышенных значений кальцитонина требуется дополнительное обследование для поиска других очагов опухоли. Радиойодтерапия таким пациентам не показана, так как эта опухоль не накапливает йод. Фактически, единственным методом лечения данных больных является хирургический, поэтому важно вовремя и правильно прооперировать этого пациента.
Современные подходы к лечению рака щитовидной железы
Новости 27/11/2020
142
Рак щитовидной железы может поразить любого человека, независимо от его пола и возраста. Но, как правило, болеют люди старше 30 лет, а женщины в 3 раза чаще, чем мужчины. Рак коварен, но если ситуация не запущена, а лечение проведено в полном объеме, в большинстве случаев от него удается полностью вылечиться.
О методах лечения рака щитовидной железы рассказывает врач-онколог, радиолог, специалист по лечению опухолей щитовидной железы Первой онкологической больницы города Москвы, д.м.н. Дмитрий Юрьевич Семин.
Щитовидная железа расположена на передней части шеи. Она обхватывает трахею, и состоит из левой и правой доли и перешейка. Своим видом этот миниатюрный эндокринный орган напоминает распростершую в полете крылья бабочку. Но, несмотря на свой малый размер и элегантную внешность, эта железа – настоящая труженица. Ведь она ежедневно контролирует работу всего организма. Без участия этого гормонально активного органа, вырабатывающего тиреоидные гормоны, не обходится практически ни один жизненно важный процесс. Щитовидная железа задействована в белковом, углеводном и жировом обменах, кроме того, регулирует деятельность сердечно-сосудистой системы и контролирует постоянство температуры тела. Но, увы, как и все органы, она тоже может быть поражена опухолевым процессом: как доброкачественным, так и злокачественным.
Доброкачественные опухоли в тканях щитовидной железы (аденомы) растут медленно и не метастазируют. Раковые клетки, наоборот, размножаются быстро и бесконтрольно, распространяясь по лимфатическим сосудам по всему организму.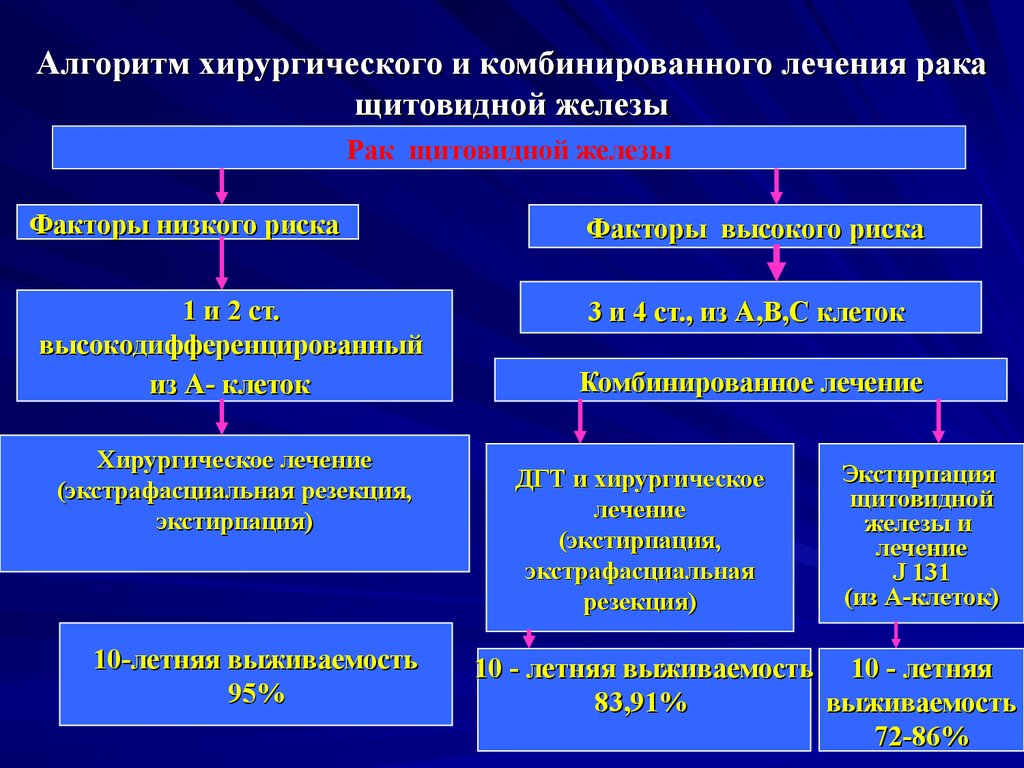 Этот механизм характерен для любых видов рака. Но именно у опухолей щитовидной железы есть свои особенности.
Этот механизм характерен для любых видов рака. Но именно у опухолей щитовидной железы есть свои особенности.
Опухоли щитовидной железы отличаются от всех других
И главное отличие состоит в том, что в большинстве случаев это заболевание протекает довольно благоприятно. Более 90% пациентов при своевременном обнаружении болезни и правильной терапии могут быть полностью вылечены. При достижении клинической ремиссии они могут вернуться к своей привычной жизни: работать, заводить семьи, рожать детей.
И еще одна необычная особенность рака щитовидной железы – в том, что в отличие от большинства других видов опухолей, которые наиболее агрессивно протекают в молодом возрасте, в этом случае все происходит наоборот. Чем моложе пациент, тем лучше прогноз. И, наоборот, у пожилых людей рак щитовидной железы протекает более агрессивно. Но, конечно, не все зависит только от возраста. Многое – еще и от вида рака, стадии процесса, и, конечно, опыта и квалификации врача и оснащенности клиники.
Стадий – меньше, прогноз – лучше
Чтобы правильно спланировать лечение, врач должен определить диагноз и стадию заболевания. При этом он всегда опирается на данные УЗИ и данные аспирационной пункционной биопсии. С их помощью он оценивает: размер опухоли, ее расположение и морфологический состав, а также распространенность опухолевого процесса.
Стадия болезни определяется на основании международной системы классификации опухолей TNM. У большинства видов рака – 4 стадии. Но в случае с РЩЖ может быть и иначе. Ведь при двух видах (папиллярном и фолликулярном раке) выделяется всего 2 стадии. Причем, тут имеет значение и возраст: у пациентов моложе 55 лет и не имеющих отделенных метастазов определяется 1 стадия. Если возраст старше или уже есть метастазы – то 2 стадия. А вот у медуллярного и анапластического раков – 4 стадии, как у всех остальных видов онкологии.
Удаление – целиком или частично?
Главный метод лечения РЩЖ – хирургический. Операцию можно делать в любое время года, подготовка к ней стандартная. Оперировать разрешено даже беременных, начиная со второго триместра, но можно и подождать до родов. Доказано, что это безопасно.
Операцию можно делать в любое время года, подготовка к ней стандартная. Оперировать разрешено даже беременных, начиная со второго триместра, но можно и подождать до родов. Доказано, что это безопасно.
Операции бывают двух видов. При тиреоидэктомии удаляют всю железу полностью, а при гемиотиректомии – частично (одну долю и перешеек). Лимфоузлы удаляются, если есть признаки метастазов по результатам биопсии.
Какой объем операции выбрать, решает хирург совместно с пациентом, обсудив все плюсы и минусы того или иного выбора. Но, например, при медуллярном раке вариантов быть не может, требуется удалить полностью всю железу. Да и при папиллярном раке тиреоидэктомия – стандартная операция. К тому же у нее очень много плюсов. Так, при удалении всей ткани железы исключается местный рецидив опухоли в оставшиеся ткани. После такой операции возникает возможность пройти лечение радиоактивным йодом (а после частичного удаления – нет). Наконец, только после тиреоидэктомии можно по уровню тиреоглобулина и уровню антител к тиреоглобулину отслеживать развитие рецидива.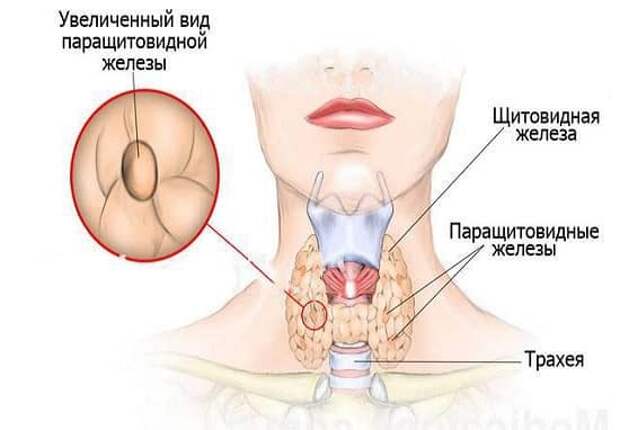 А после гемиотиректомии это невозможно.
А после гемиотиректомии это невозможно.
Но у радикальной операции есть и минус: это необходимость пожизненного приема химически синтезированного аналога гормонов ЩЖ (в таблетках). После частичного удаления органа такое лечение тоже назначается, но на время, а не навсегда.
Но даже тем, кто не хотел бы всю жизнь принимать заместительную гормонотерапию, порой приходится выбирать полное удаление органа. Ведь показаний для гемиотиректомии при папиллярном раке мало: размер опухоли не должен превышать 2 см. и не должно быть метастазов в регионарные узлы. К сожалению, выявить все очаги опухоли до операции часто не представляется возможным, зачастую они обнаруживаются только при последующем гистологическом исследовании тканей.
Сегодня также возможно выполнение щадящих миниинвазивных видео-ассистированных операций. Разрез в этом случае будет очень маленький, риск травмирования окружающих тканей и сосудов, а значит и риск воспаления – минимален. Даже дренаж не используется. А уже на следующий день можно покидать стационар.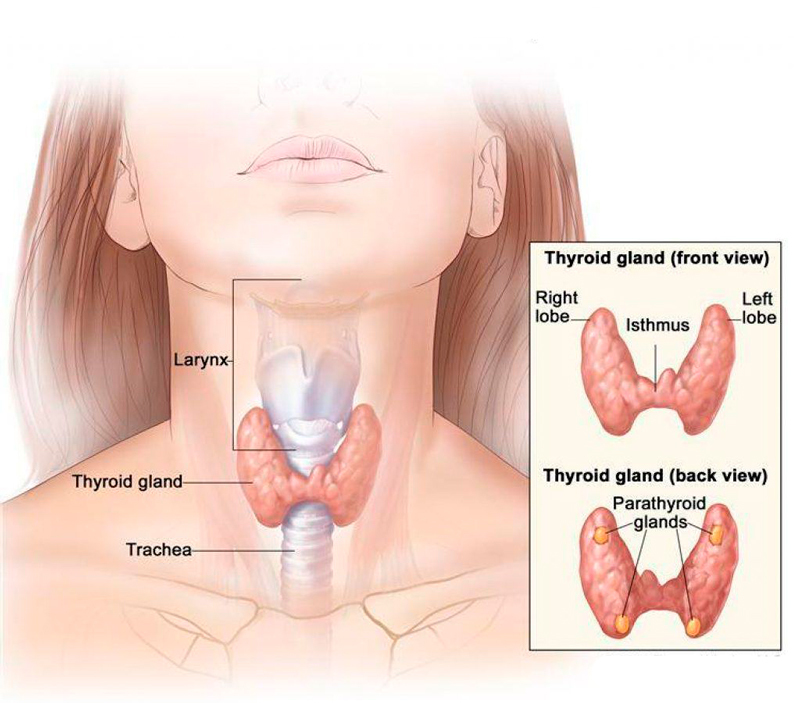 Но возможность таких вмешательств может быть ограничена: размерами узла и самой щитовидной железы, а также морфологической формой опухоли и массой противопоказаний. Минимально инвазивные операции не делают при тиреотоксикозе (повышенной активности ЩЖ), ожирении, загрудинном распространении опухоли, перенесенных операциях на шее.
Но возможность таких вмешательств может быть ограничена: размерами узла и самой щитовидной железы, а также морфологической формой опухоли и массой противопоказаний. Минимально инвазивные операции не делают при тиреотоксикозе (повышенной активности ЩЖ), ожирении, загрудинном распространении опухоли, перенесенных операциях на шее.
После операции могут возникнуть осложнения. Например, повреждение возвратного гортанного нерва и гипопаратериоз (снижение функции паращитовидных желез, регулирующих фосфорно-кальциевый обмен). Первое осложнение проявляется в изменении голоса (он становится осиплым, хриплым или очень тихим). Для профилактики второго осложнения после операции назначают препараты кальция и витамин D. Но чаще всего оба эти явления имеют непродолжительный характер.
Для группы высокого риска
Радиойодтерапия при РЩЖ назначается не всем и не всегда. К тому же некоторые виды карцином (например, медуллярный рак) изначально не чувствительны к этому виду лечения. А если опухоль менее 2 см и нет признаков ее прорастания сквозь капсулу, и нет множественных метастазов, то радиойодтерапия и не нужна.
А если опухоль менее 2 см и нет признаков ее прорастания сквозь капсулу, и нет множественных метастазов, то радиойодтерапия и не нужна.
Если же опухоль больше 2 см и имеются метастазы, или имеет место семейный вариант папиллярного рака, то применение радиойодтерапии возможно. Но врач может ограничиться и динамическим наблюдением.
Однако, если пациент из группы высокого риска (у него большая опухоль, или она вышла за пределы органа, или метастазами поражено большое число регионарных узлов шеи или других органов), то без радиойодтерапии не обойтись. Она может проводиться отсрочено, в течение полугода после операции.
Болезнь, увы, может вернуться даже после комплексного лечения. Как через несколько месяцев, так и через десятки лет. Но чаще – в течение 3-5 лет. Рецидивы бывают местные и отдаленные (метастазы появляются в легких, костях и даже головном мозге). Поэтому все пациенты требуют пожизненного динамического наблюдения. Оно включает в себя УЗИ ЩЖ, рентгенографию легких и оценку опухолевых маркеров (контроль гормонального фона).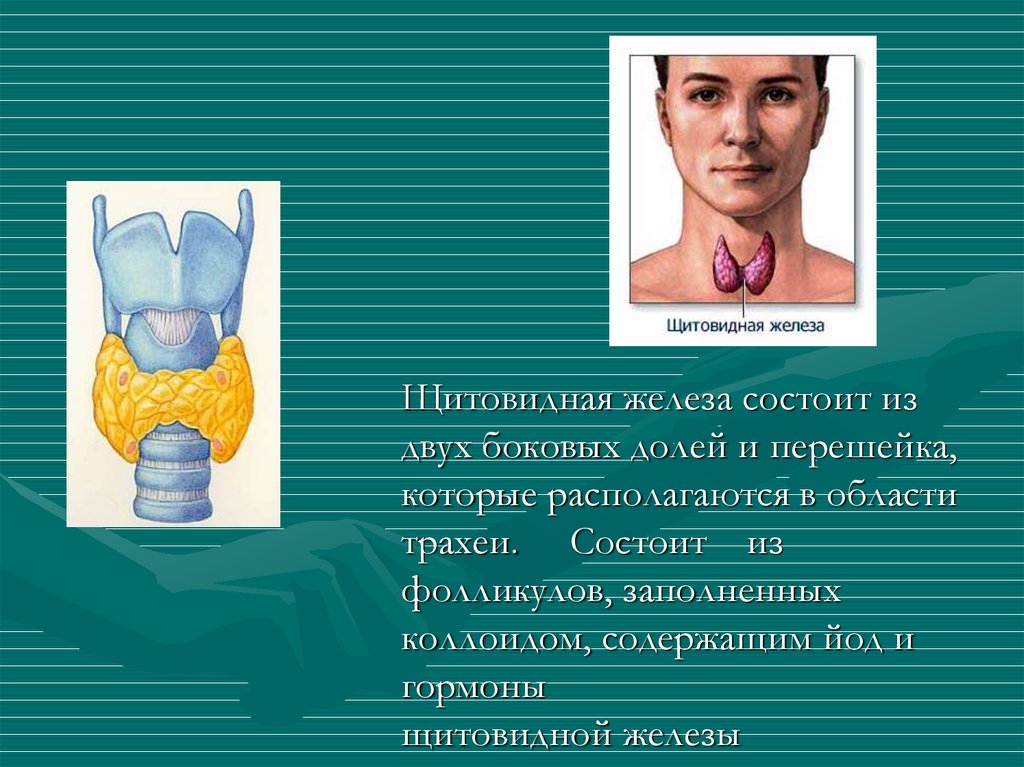 Первые два года после операции контроль осуществляется раз в полгода, затем – раз в 1-3 года.
Первые два года после операции контроль осуществляется раз в полгода, затем – раз в 1-3 года.
Выживание | Рак щитовидной железы | Исследование рака Великобритании
Выживание зависит от многих факторов. Никто не может сказать вам точно, сколько вы проживете.
Ниже приведены общие статистические данные, основанные на больших группах людей. Помните, они не могут сказать вам, что произойдет в вашем конкретном случае.
Ваш врач может предоставить вам дополнительную информацию о вашем прогнозе. Вы также можете поговорить об этом с информационными медсестрами Cancer Research UK по бесплатному телефону 0808 800 4040, с 9до 17:00, с понедельника по пятницу.
Выживаемость при всех типах и стадиях рака щитовидной железы
Статистических данных по выживаемости при раке щитовидной железы по стадиям в Великобритании нет. Статистика выживаемости доступна для каждой стадии рака щитовидной железы в Англии. Эти статистические данные относятся к людям, которым был поставлен диагноз в период с 2013 по 2017 год.
1 год выживаемости
- 90 из каждых 100 мужчин (90%) выживают после рака щитовидной железы не менее 1 года после постановки диагноза
- Более 90 из каждых 100 женщин (более 90%) выживают после рака щитовидной железы в течение как минимум 1 года после постановки диагноза
5-летняя выживаемость
- Почти 85 из каждых 100 мужчин (почти 85%) выживают после рака щитовидной железы не менее 5 лет
- 90 из каждых 100 женщин (90%) выживают после рака щитовидной железы не менее 5 лет после постановки диагноза
10-летняя выживаемость
- Около 85 из каждых 100 человек (около 85%) переносят рак в течение 10 и более лет после постановки диагноза
Откуда эта информация
Выживаемость рака по стадиям на момент постановки диагноза для Англии, 2019 г.
Управление национальной статистики
Эти цифры относятся к чистой выживаемости людей, которым был поставлен диагноз в период с 2013 по 2017 год.
Чистая выживаемость оценивает количество людей, которым пережить свой рак, а не подсчитывать количество людей с диагнозом рака, которые все еще живы. Другими словами, это выживаемость больных раком с учетом того, что некоторые люди умерли бы от других причин, если бы у них не было рака.
Выживаемость при различных типах рака щитовидной железы
Приведенная ниже статистика выживаемости взята из крупного европейского исследования. Они основаны на данных о людях, проходивших лечение в Великобритании и Ирландии в период с 2000 по 2007 год. Лечение со временем улучшается, поэтому у людей, прошедших курс лечения сейчас, прогноз может быть лучше.
При раке щитовидной железы наиболее важным фактором, влияющим на выживаемость, является тип и стадия рака щитовидной железы.
Папиллярный рак щитовидной железы
Более 85 из каждых 100 мужчин (более 85%) выживают после рака в течение 5 и более лет после постановки диагноза.
Почти 95 из 100 женщин (почти 95%) переносят рак в течение 5 и более лет после постановки диагноза.
Фолликулярный рак щитовидной железы
Около 85 из каждых 100 мужчин (около 85%) переживают рак в течение 5 или более лет после постановки диагноза.
Почти 90 из каждых 100 женщин (почти 90%) переживут рак в течение 5 и более лет после постановки диагноза.
Медуллярный рак щитовидной железы
Почти 70 из каждых 100 мужчин (почти 70%) переносят рак в течение 5 и более лет после постановки диагноза.
Около 75 из каждых 100 женщин (около 75%) переживают рак в течение 5 и более лет после постановки диагноза.
Анапластический рак щитовидной железы
Около 5 из каждых 100 мужчин (около 5%) переживут рак в течение 5 или более лет после постановки диагноза.
Около 5 из каждых 100 женщин (около 5%) переживают рак в течение 5 и более лет после постановки диагноза.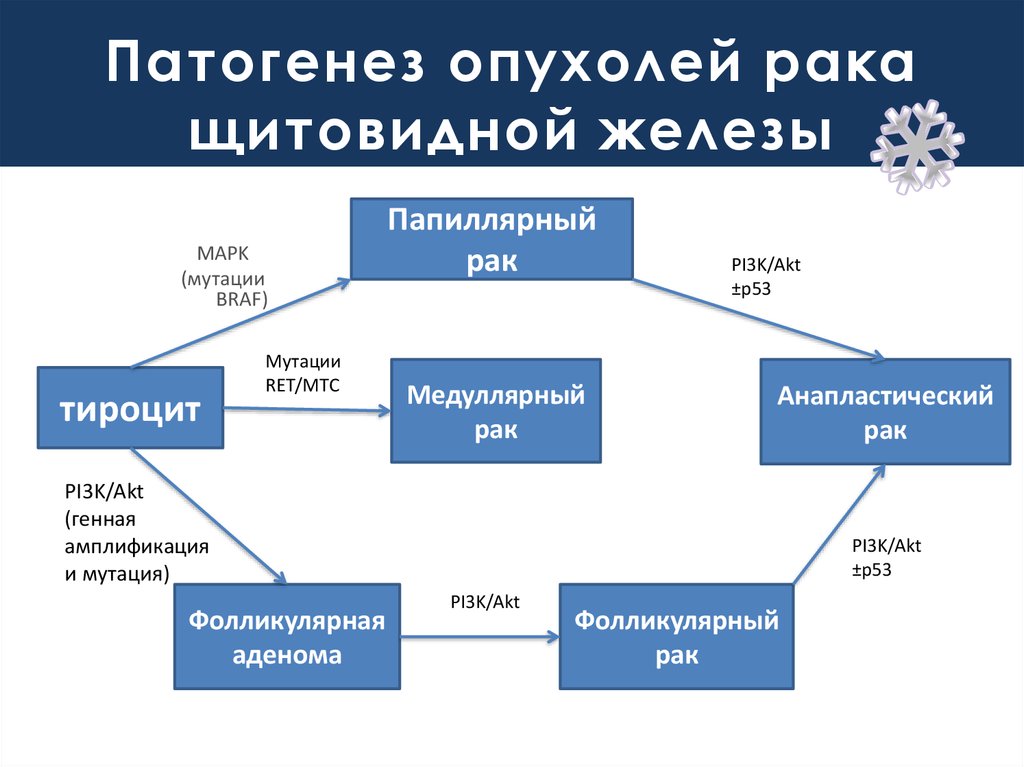
Откуда эта информация
Выживаемость 86 690 пациентов с раком щитовидной железы: популяционное исследование в 29 европейских странах от EUROCARE-5
L Dal Maso и др.
Европейский журнал рака (май 2017 г.), том 77, страницы 140–152
Эти статистические данные относятся к относительной выживаемости. Относительная выживаемость учитывает, что некоторые люди умрут не по причинам, связанным с раком. Это дает более точную картину выживаемости рака.
Что влияет на выживаемость?
Ваш прогноз зависит от типа и стадии рака щитовидной железы на момент постановки диагноза. Стадия означает, насколько она велика и распространилась ли она. Результат обычно лучше, когда рак находится на ранней стадии.
Вероятность вашего выживания также зависит от вашего возраста. Выживание лучше у молодых мужчин и женщин.
Если у вас есть другие заболевания, это может повлиять на лечение, которое вы можете получить. Это также может повлиять на ваше вероятное выживание.
Это также может повлиять на ваше вероятное выживание.
Об этой статистике
Термины «выживание в течение 1 года» и «выживание в течение 5 лет» не означают, что вы проживете только 1 или 5 лет.
Управление национальной статистики (ONS) и исследователи собирают информацию. Они наблюдают за тем, что происходит с людьми, больными раком, спустя годы после постановки диагноза. 5 лет — это общий срок для измерения выживаемости. Но некоторые люди живут гораздо дольше.
Пятилетняя выживаемость — это число людей, которые не умерли от рака в течение 5 лет после постановки диагноза.
Выживаемость 86 690 пациентов с раком щитовидной железы: популяционное исследование в 29 европейских странах по данным EUROCARE-5
Л Даль Мазо и другие
Европейский журнал рака, 2017 г. Том 77, страницы 140–152
Выживаемость рака по стадиям на момент постановки диагноза для Англии, 2019 г.

Управление национальной статистикиВлияние возраста и пола на выживаемость при папиллярном раке щитовидной железы
Дж. Йонклаас и другие
Журнал клинической эндокринологии и обмена веществ, 2012 г. 97(6):E878-87
Последняя проверка:
11 мая 2021 г.
Срок следующей проверки:
13 мая 2024 г.
Распечатать страницу
Рак щитовидной железы: виды лечения
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете о различных методах лечения, которые врачи используют для людей с раком щитовидной железы. Используйте меню для просмотра других страниц.
В этом разделе описаны виды лечения, также известные как терапия, которые являются стандартом лечения рака щитовидной железы. «Стандарт лечения» означает лучшие из известных методов лечения. При принятии решения о плане лечения вам рекомендуется обсудить с врачом возможность проведения клинических испытаний. Клиническое испытание — это научное исследование, в ходе которого проверяется новый подход к лечению. В ходе клинических испытаний врачи узнают, является ли новое лечение безопасным, эффективным и, возможно, лучшим, чем стандартное лечение. Клинические испытания могут тестировать новое лекарство, новую комбинацию стандартных методов лечения или новые дозы стандартных лекарств или других методов лечения. Клинические испытания подходят для всех стадий рака. Ваш врач может помочь вам рассмотреть все возможные варианты лечения. Узнайте больше о клинических испытаниях в разделах «О клинических испытаниях» и «Последних исследованиях» данного руководства.
При принятии решения о плане лечения вам рекомендуется обсудить с врачом возможность проведения клинических испытаний. Клиническое испытание — это научное исследование, в ходе которого проверяется новый подход к лечению. В ходе клинических испытаний врачи узнают, является ли новое лечение безопасным, эффективным и, возможно, лучшим, чем стандартное лечение. Клинические испытания могут тестировать новое лекарство, новую комбинацию стандартных методов лечения или новые дозы стандартных лекарств или других методов лечения. Клинические испытания подходят для всех стадий рака. Ваш врач может помочь вам рассмотреть все возможные варианты лечения. Узнайте больше о клинических испытаниях в разделах «О клинических испытаниях» и «Последних исследованиях» данного руководства.
Как лечится рак щитовидной железы
Во многих случаях группа врачей работает вместе, чтобы создать общий план лечения пациента, который сочетает в себе различные виды лечения. Это называется мультидисциплинарной командой. При раке щитовидной железы в эту команду могут входить хирург, онколог, онколог-радиолог, рентгенолог, врач ядерной медицины и эндокринолог. В бригады по оказанию помощи при онкологических заболеваниях входят различные другие специалисты в области здравоохранения, такие как помощники врачей, практикующие медсестры, медсестры онкологических отделений, социальные работники, фармацевты, консультанты, диетологи, логопеды и другие.
При раке щитовидной железы в эту команду могут входить хирург, онколог, онколог-радиолог, рентгенолог, врач ядерной медицины и эндокринолог. В бригады по оказанию помощи при онкологических заболеваниях входят различные другие специалисты в области здравоохранения, такие как помощники врачей, практикующие медсестры, медсестры онкологических отделений, социальные работники, фармацевты, консультанты, диетологи, логопеды и другие.
Рак щитовидной железы обычно лечится одним или комбинацией методов лечения. Ниже перечислены распространенные виды лечения, используемые при раке щитовидной железы, после чего приводится описание распространенных методов лечения рака в зависимости от стадии заболевания (см. Стадии).
Варианты лечения и рекомендации зависят от нескольких факторов, включая тип и стадию рака щитовидной железы, возможные побочные эффекты, предпочтения пациента и общее состояние здоровья. Найдите время, чтобы узнать о вариантах лечения, и обязательно задавайте вопросы о вещах, которые неясны. Поговорите со своей медицинской командой о целях каждого лечения и о том, что вы можете ожидать во время лечения. Такие переговоры называются «совместным принятием решений». Совместное принятие решений — это когда вы и ваши врачи работаете вместе, чтобы выбрать лечение, соответствующее целям вашего лечения. Совместное принятие решений особенно важно при раке щитовидной железы, поскольку существуют различные варианты лечения.
Поговорите со своей медицинской командой о целях каждого лечения и о том, что вы можете ожидать во время лечения. Такие переговоры называются «совместным принятием решений». Совместное принятие решений — это когда вы и ваши врачи работаете вместе, чтобы выбрать лечение, соответствующее целям вашего лечения. Совместное принятие решений особенно важно при раке щитовидной железы, поскольку существуют различные варианты лечения.
Лечение рака часто выбирают на основе руководств, рекомендованных группой опытных врачей. Хотя в большинстве случаев рак щитовидной железы излечим, могут быть разные мнения о том, как лечить рак щитовидной железы, особенно в отношении того, какую комбинацию методов лечения использовать и когда проводить лечение. Пациентам рекомендуется получить второе мнение перед началом лечения, потому что они должны быть довольны выбранным планом лечения и должны спросить о клинических испытаниях.
Узнайте больше о принятии решений о лечении.
- Хирургия
- Гормональное лечение
- Терапия радиоактивным йодом (радиойодом)
- Внешняя лучевая терапия
- Химиотерапия
- Таргетная терапия
- Химиотерапия или таргетная терапия как часть вашего плана лечения
- Физические, эмоциональные и социальные последствия рака
- Варианты лечения по стадиям
- Метастатический рак щитовидной железы
- Ремиссия и вероятность рецидива
- Если лечение не помогает
Хирургия
Хирургия — это удаление опухоли и некоторого количества окружающей здоровой ткани во время операции, называемой операцией. Операцию также можно назвать резекцией. Это основное лечение для большинства людей с раком щитовидной железы. Хирург-онколог — это врач, который специализируется на лечении рака хирургическим путем. В зависимости от размера узла щитовидной железы, общие хирургические варианты включают:
Операцию также можно назвать резекцией. Это основное лечение для большинства людей с раком щитовидной железы. Хирург-онколог — это врач, который специализируется на лечении рака хирургическим путем. В зависимости от размера узла щитовидной железы, общие хирургические варианты включают:
Лобэктомия. Эта операция удаляет долю щитовидной железы с раковым узлом.
Почти тотальная тиреоидэктомия. Эта операция, также называемая субтотальной тиреоидэктомией, представляет собой операцию по удалению большей части щитовидной железы. Остается небольшое количество ткани щитовидной железы.
Тотальная тиреоидэктомия. Эта операция удаляет всю щитовидную железу.
Существуют различные хирургические методы, которые можно использовать для тиреоидэктомии:
Стандартная тиреоидэктомия.
 Во время стандартной тиреоидэктомии хирург делает небольшой надрез (или надрез) у основания или середины шеи. Это дает хирургу прямой доступ к щитовидной железе пациента для проведения операции. В некоторых онкологических центрах предлагаются новые хирургические методы для уменьшения или предотвращения образования рубцов на шее.
Во время стандартной тиреоидэктомии хирург делает небольшой надрез (или надрез) у основания или середины шеи. Это дает хирургу прямой доступ к щитовидной железе пациента для проведения операции. В некоторых онкологических центрах предлагаются новые хирургические методы для уменьшения или предотвращения образования рубцов на шее.Эндоскопическая тиреоидэктомия. Во время эндоскопической тиреоидэктомии хирург делает один небольшой разрез. Операция аналогична стандартной тиреоидэктомии, за исключением того, что для руководства процедурой используются эндоскоп и видеомонитор, а не хирургическая лупа, которая представляет собой специальные очки.
Роботизированная тиреоидэктомия. Хирург делает разрез в другом месте, например, в подмышечной впадине, по линии роста волос на шее, во рту или на груди, а затем использует роботизированный инструмент для выполнения тиреоидэктомии.
 Роботизированная тиреоидэктомия не является рекомендуемой операцией при раке щитовидной железы.
Роботизированная тиреоидэктомия не является рекомендуемой операцией при раке щитовидной железы.
Не все хирургические варианты рекомендуются для всех пациентов. Поговорите со своим врачом о наилучшем подходе к лечению.
При наличии признаков или риска распространения рака на лимфатические узлы шеи хирург может также выполнить диссекцию шеи. Это операция по удалению лимфатических узлов на шее. Рассечение шеи также называют лимфаденэктомией.
Как правило, осложнения операции на щитовидной железе могут включать повреждение близлежащих паращитовидных желез, которые помогают регулировать уровень кальция в крови, чрезмерное кровотечение или раневые инфекции. Если нервы гортани повреждаются во время операции, это может вызвать временную или постоянную охриплость или «хриплый» голос.
Без щитовидной железы организм перестает вырабатывать гормон щитовидной железы, необходимый для функционирования организма. Заместительная гормональная терапия (см. ниже), обычно принимаемая ежедневно в виде таблеток, является лучшим решением. Пациенту, возможно, также придется принимать добавки с витамином D и кальцием, если функция паращитовидной железы снижена после операции.
Пациенту, возможно, также придется принимать добавки с витамином D и кальцием, если функция паращитовидной железы снижена после операции.
Если опухоль нельзя удалить хирургическим путем, ее называют нерезектабельной или неоперабельной. Затем врач порекомендует другие варианты лечения.
Перед операцией поговорите со своей медицинской бригадой о возможных побочных эффектах конкретной операции, которую вам предстоит сделать, и о том, что вас может ожидать во время выздоровления. Узнайте больше об основах онкологической хирургии.
Вернуться к началу
Гормональное лечение
Пациенты, проходящие хирургическое лечение, обычно нуждаются в терапии гормонами щитовидной железы. В дополнение к замене гормона, который необходим организму, препараты гормона щитовидной железы могут замедлить рост любых оставшихся дифференцированных раковых клеток.
Заменитель гормона щитовидной железы представляет собой левотироксин (Levothroid, Levoxyl, Synthroid, Tirosint, Unitroid и другие торговые марки). Левотироксин обычно выпускается в виде таблеток, которые следует принимать ежедневно в одно и то же время перед едой, чтобы организм получал стабильная поставка. Заместительную гормональную терапию щитовидной железы обычно назначает врач-эндокринолог, специализирующийся на лечении проблем с гормонами, железами и эндокринной системой.
Левотироксин обычно выпускается в виде таблеток, которые следует принимать ежедневно в одно и то же время перед едой, чтобы организм получал стабильная поставка. Заместительную гормональную терапию щитовидной железы обычно назначает врач-эндокринолог, специализирующийся на лечении проблем с гормонами, железами и эндокринной системой.
Кроме того, обязательно поговорите со своим врачом обо всех других лекарствах, которые вы принимаете, включая пищевые добавки, такие как железо или кальций, чтобы избежать взаимодействия с заменой гормона щитовидной железы. Узнайте больше о советах по правильному приему лекарств.
Таблетки для щитовидной железы могут иметь несколько побочных эффектов. Иногда у некоторых пациентов появляется сыпь или выпадают волосы в течение первых месяцев лечения.
Гипертиреоз — это состояние, при котором вырабатывается слишком много гормонов щитовидной железы. Это может вызвать потерю веса, боль в груди, учащенное сердцебиение, нерегулярное сердцебиение, судороги, диарею, чувство жара, потливость и потерю костной массы или остеопороз.
Гипотиреоз — это состояние, при котором вырабатывается слишком мало гормонов щитовидной железы. Это может вызвать усталость, увеличение веса, сухость кожи и волос и ощущение холода.
Требуемое количество, называемое дозой, гормона щитовидной железы различно для каждого пациента и типа опухоли, и оно может меняться по мере старения человека или изменения веса человека. Врач будет контролировать уровень гормонов щитовидной железы с помощью регулярных анализов крови. Поговорите со своим врачом о том, какие признаки могут означать, что пришло время скорректировать дозу гормональной добавки.
Узнайте больше об основах гормональной терапии.
Вернуться к началу
Терапия радиоактивным йодом (радиойод)
Щитовидная железа поглощает почти весь поступающий в организм йод. Таким образом, тип лучевой терапии, называемый радиоактивным йодом (также называемый I-131 или RAI), может найти и разрушить клетки щитовидной железы, не удаленные хирургическим путем, и те, которые распространились за пределы щитовидной железы.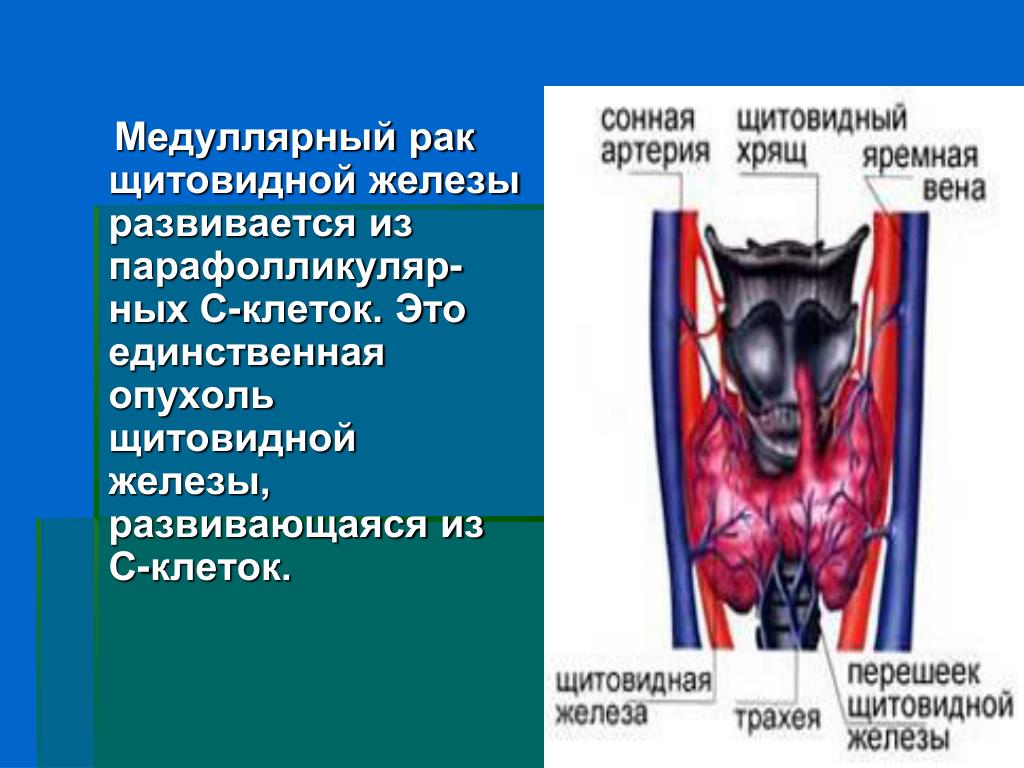 Врачи, назначающие терапию радиоактивным йодом, обычно являются эндокринологами или специалистами в области ядерной медицины.
Врачи, назначающие терапию радиоактивным йодом, обычно являются эндокринологами или специалистами в области ядерной медицины.
Лечение радиоактивным йодом подходит для некоторых пациентов с папиллярным, фолликулярным и раком из клеток Гертле. Радиоактивный йод используется для лечения людей с дифференцированным раком щитовидной железы, который распространился на лимфатические узлы или отдаленные органы. Небольшая тестовая доза может быть введена перед полным лечением, чтобы убедиться, что опухолевые клетки поглотят I-131. Пациентам с медуллярным раком щитовидной железы (MTC) или анапластическим раком щитовидной железы не следует лечить I-131.
Терапия I-131 назначается в виде жидкости или таблеток. Люди, которые получают I-131 для уничтожения раковых клеток, могут быть госпитализированы на 2-3 дня, в зависимости от нескольких факторов, включая введенную дозу. Пациентам рекомендуется пить жидкости, чтобы помочь I-131 быстро пройти через тело. В течение нескольких дней большая часть радиации исчезла. Поговорите со своим врачом о способах ограничения радиационного облучения других людей, включая детей, которые могут находиться рядом с вами во время этого лечения и в последующие дни.
Поговорите со своим врачом о способах ограничения радиационного облучения других людей, включая детей, которые могут находиться рядом с вами во время этого лечения и в последующие дни.
При подготовке к терапии I-131 после операции пациентов обычно просят соблюдать диету с низким содержанием йода в течение 2-3 недель. В дополнение к диете с низким содержанием йода пациентов попросят либо временно прекратить прием таблеток, замещающих гормоны щитовидной железы, либо получить инъекции рекомбинантного тиреотропного гормона (тироген) во время приема заместительной гормональной терапии. Если гормональную терапию прекратить в период подготовки, у пациента, вероятно, возникнут побочные эффекты гипотиреоза (см. выше).
Важно обсудить с врачом возможные краткосрочные и долгосрочные последствия терапии I-131. В первый день лечения у больных может наблюдаться тошнота и рвота. При определенных обстоятельствах в местах скопления радиоактивного йода могут возникнуть боль и отек. Поскольку йод концентрируется в ткани слюнных желез, у пациентов может наблюдаться отек слюнных желез. Это может привести к сухости во рту, иногда называемой ксеростомией.
Это может привести к сухости во рту, иногда называемой ксеростомией.
Большие или кумулятивные дозы радиоактивного йода могут вызвать бесплодие, то есть физическую неспособность иметь детей, особенно у мужчин. Рекомендуется избегать беременности в течение как минимум 1 года после лечения I-131. Существует риск вторичного рака при использовании I-131 (см. Последующее наблюдение). Иногда пациентам может потребоваться повторное лечение с течением времени. Однако существует максимальная общая доза радиоактивного йода, допустимая с течением времени, и после ее достижения это может помешать дальнейшему использованию этого лечения.
Вернуться к началу
Внешняя лучевая терапия
Внешняя лучевая терапия — это еще один тип лучевой терапии, при котором высокоэнергетическое рентгеновское излучение подается из аппарата вне тела для уничтожения раковых клеток. Врач, специализирующийся на дистанционной лучевой терапии, называется онкологом-радиологом. Схема (график) дистанционной лучевой терапии обычно состоит из определенного количества процедур, проводимых в течение установленного периода времени. При лечении рака щитовидной железы лучевая терапия обычно проводится амбулаторно, либо в больнице, либо в клинике, 5 дней в неделю в течение примерно 5–6 недель.
При лечении рака щитовидной железы лучевая терапия обычно проводится амбулаторно, либо в больнице, либо в клинике, 5 дней в неделю в течение примерно 5–6 недель.
При раке щитовидной железы дистанционная лучевая терапия используется только в определенных обстоятельствах, как правило, когда рак щитовидной железы на более поздних стадиях распространился на критические области шеи, такие как трахея, гортань или пищевод. Лучевая терапия обычно назначается после операции, и лечение концентрируется на определенной области, воздействуя только на раковые клетки в этом месте. Лучевая терапия обычно не используется для лечения рака щитовидной железы у молодых пациентов.
Побочные эффекты зависят от дозировки и области лечения и могут включать покраснение кожи, одинофагию (болезненное глотание), кашель, периодическую охриплость, тошноту и утомляемость. Большинство побочных эффектов исчезают вскоре после окончания лечения.
Узнайте больше об основах дистанционной лучевой терапии.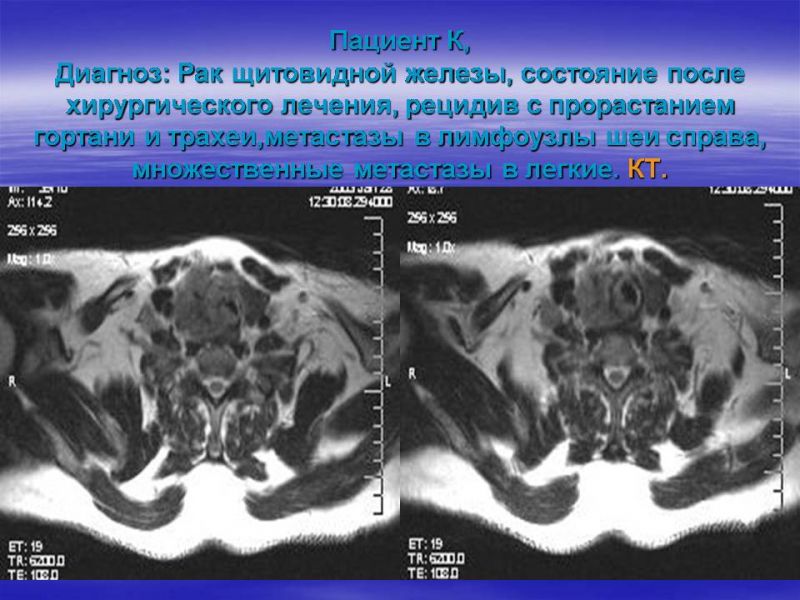
Вернуться к началу
Лекарственная терапия
В план лечения могут входить лекарства для уничтожения раковых клеток. Лекарства могут вводиться через кровоток, чтобы достичь раковых клеток по всему телу. Когда лекарство вводится таким образом, это называется системной терапией. Лекарства также могут вводиться локально, то есть когда лекарство наносится непосредственно на опухоль или хранится в одной части тела.
Это лечение обычно назначается медицинским онкологом, врачом, который специализируется на лечении рака лекарствами.
При использовании лекарства часто вводятся через внутривенную (IV) трубку, вводимую в вену с помощью иглы, или в виде таблеток или капсул, которые проглатываются (перорально). Если вам дают пероральные лекарства, обязательно спросите у своей медицинской бригады, как безопасно хранить их и обращаться с ними.
Типы лекарств, используемых при раке щитовидной железы, включают:
Химиотерапия
Таргетная терапия
Каждый из этих видов терапии обсуждается ниже более подробно. Человек может одновременно принимать только 1 вид лекарств или комбинацию лекарств. Их также можно назначать в рамках плана лечения, включающего хирургическое вмешательство и/или лучевую терапию.
Человек может одновременно принимать только 1 вид лекарств или комбинацию лекарств. Их также можно назначать в рамках плана лечения, включающего хирургическое вмешательство и/или лучевую терапию.
Лекарства, используемые для лечения рака, постоянно оцениваются. Разговор с врачом часто является лучшим способом узнать о лекарствах, назначенных вам, их назначении и их возможных побочных эффектах или взаимодействии с другими лекарствами. Также важно сообщить своему врачу, если вы принимаете какие-либо другие рецептурные или безрецептурные лекарства или добавки. Травы, добавки и другие лекарства могут взаимодействовать с лекарствами от рака, вызывая нежелательные побочные эффекты или снижая эффективность. Узнайте больше о своих рецептах, используя базы данных лекарств с возможностью поиска.
Химиотерапия
Химиотерапия — это использование лекарств для уничтожения раковых клеток, обычно путем предотвращения роста, деления и образования новых клеток. Схема или график химиотерапии обычно состоит из определенного количества циклов, проводимых в течение установленного периода времени.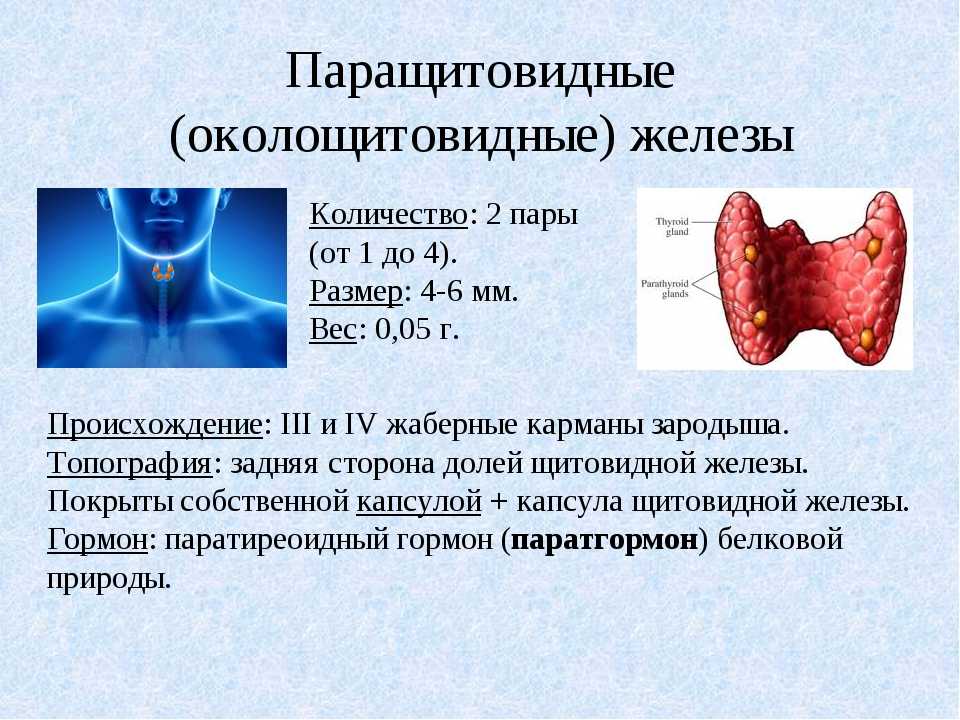 Пациент может получать 1 лекарство за раз или комбинацию разных лекарств одновременно.
Пациент может получать 1 лекарство за раз или комбинацию разных лекарств одновременно.
Побочные эффекты химиотерапии зависят от индивидуальных особенностей и применяемой дозы, но могут включать утомляемость, риск инфицирования, тошноту и рвоту, выпадение волос, потерю аппетита и диарею. Эти побочные эффекты обычно исчезают после окончания лечения. Узнайте больше об основах химиотерапии.
Вернуться к началу
Таргетная терапия
Таргетная терапия — это лечение, направленное на специфические гены, белки или тканевую среду, способствующие росту и выживанию рака. Этот тип лечения блокирует рост и распространение раковых клеток и ограничивает повреждение нормальных клеток. Узнайте больше об основах таргетной терапии.
Не все опухоли имеют одинаковые мишени. Чтобы найти наиболее эффективное лечение, ваш врач может провести тесты для определения генов, белков и других факторов в вашей опухоли. Это помогает врачам лучше подбирать каждому пациенту наиболее эффективное лечение, когда это возможно. Кроме того, научные исследования продолжают узнавать больше о конкретных молекулярных мишенях при различных типах рака щитовидной железы и новых методах лечения, направленных на них.
Кроме того, научные исследования продолжают узнавать больше о конкретных молекулярных мишенях при различных типах рака щитовидной железы и новых методах лечения, направленных на них.
Для папиллярного и фолликулярного рака щитовидной железы Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило несколько целевых методов лечения: выше) не работает.
Ленватиниб (Lenvima, E7080) одобрен для лечения дифференцированного рака щитовидной железы на более поздних стадиях, когда хирургическое вмешательство, лечение I-131 или оба эти метода не помогли.
Ларотректиниб (Витракви) одобрен для редких случаев папиллярного и фолликулярного рака щитовидной железы, которые имеют мутацию слияния генов NTRK .
Энтректиниб (Розлитрек) одобрен для лечения опухолей щитовидной железы с мутацией слияния генов NTRK .
Пралсетиниб (Гавректо) и селперкантиниб (Ретевмо) одобрены для лечения редких случаев прогрессирующего метастатического RET fusion-позитивного рака щитовидной железы, требующего системной терапии.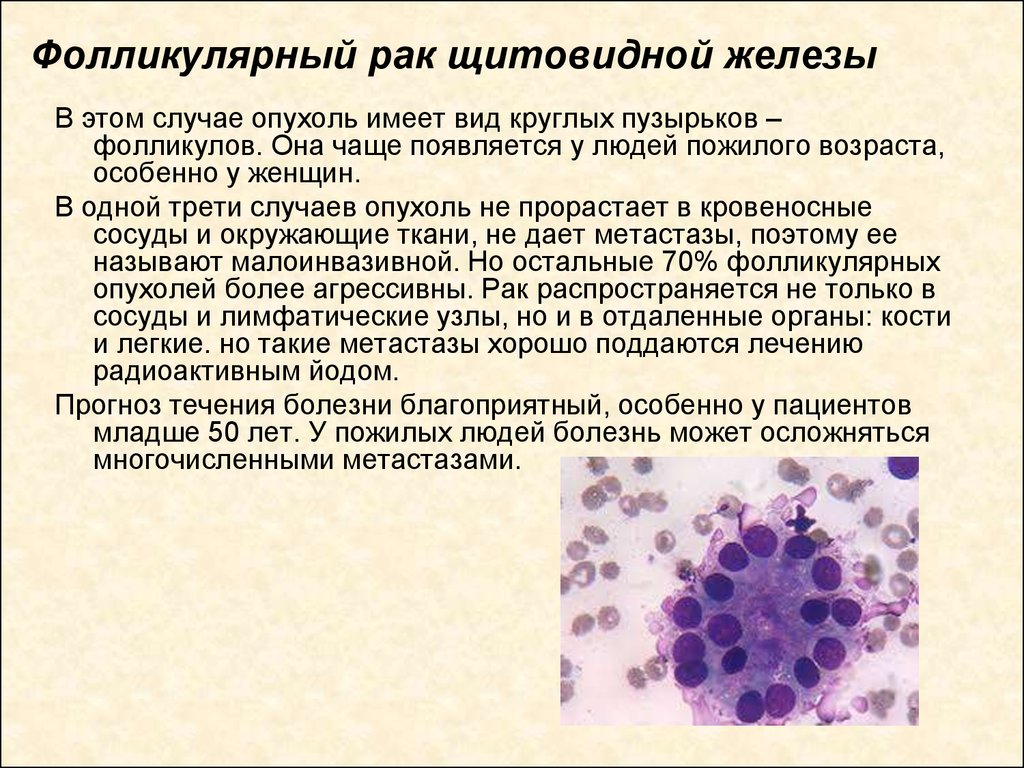 Селперкантиниб может влиять на уровень тромбоцитов, определенных ферментов и белков в организме. Эти уровни необходимо контролировать каждые 2 недели в течение первых 3 месяцев лечения, а затем каждый месяц после этого.
Селперкантиниб может влиять на уровень тромбоцитов, определенных ферментов и белков в организме. Эти уровни необходимо контролировать каждые 2 недели в течение первых 3 месяцев лечения, а затем каждый месяц после этого.
Для МРЩЖ варианты таргетной терапии, одобренные FDA, включают:
Вандетаниб (Caprelsa, zd6474) — тип ингибитора тирозинкиназы, который одобрен для лечения МРЩЖ, когда его нельзя удалить хирургическим путем, если заболевание ухудшается, или если MTC распространился на другие части тела. Людям, принимающим вандетаниб, могут потребоваться дополнительные анализы крови из-за возможных серьезных побочных эффектов. Анализы крови будут использоваться для контроля сывороточных уровней калия, кальция, магния и тиреотропного гормона (ТТГ) (см. Диагноз), чтобы регулярно проверять реакцию организма на это лекарство.
Кабозантиниб (Cometriq, Cabometyx, XL184) — это тип ингибитора тирозинкиназы, одобренный для лечения метастатического МРЩЖ.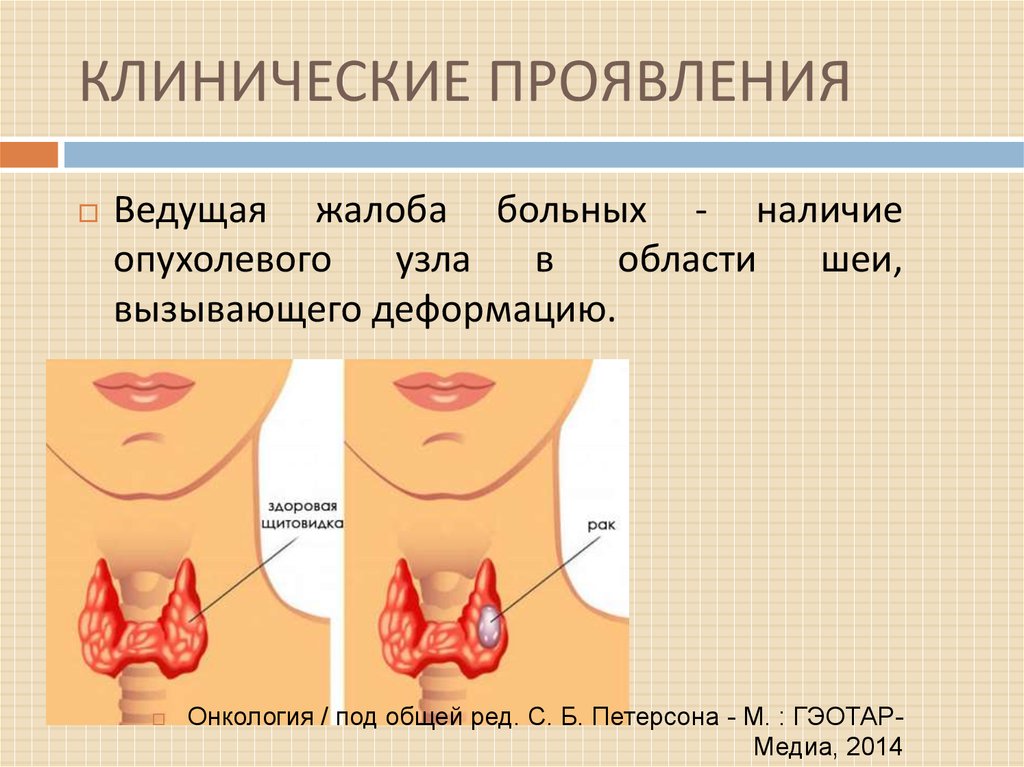 Он также одобрен для лечения дифференцированного рака щитовидной железы, который прогрессировал после предшествующего лечения с помощью терапии, нацеленной на VEGFR, у людей, которые не могут получать лечение радиоактивным йодом.
Он также одобрен для лечения дифференцированного рака щитовидной железы, который прогрессировал после предшествующего лечения с помощью терапии, нацеленной на VEGFR, у людей, которые не могут получать лечение радиоактивным йодом.
Пралсетиниб и селперкатиниб (см. выше) также одобрены для лечения людей с распространенным или метастатическим RET -мутантным МРЩЖ.
Для лечения анапластического рака щитовидной железы существует 1 таргетная терапевтическая комбинация, одобренная FDA:
Дабрафениб (Тафинлар) и траметиниб (Мекинист) одобрены для лечения людей с анапластическим раком щитовидной железы со специфической мутацией гена BRAF . Дабрафениб является ингибитором BRAF, а траметиниб — ингибитором MEK. Эта комбинация в настоящее время является стандартом лечения анапластического рака щитовидной железы, который не может быть удален хирургическим путем или распространился на отдаленные участки.
Перед началом любого целевого лечения поговорите со своим врачом о возможных побочных эффектах каждого конкретного лекарства и о том, как их можно контролировать. Общие побочные эффекты таргетной терапии включают проблемы с кожей, диарею, усталость, проблемы с кровяным давлением, запор, тошноту и рвоту.
Общие побочные эффекты таргетной терапии включают проблемы с кожей, диарею, усталость, проблемы с кровяным давлением, запор, тошноту и рвоту.
Вернуться к началу
Химиотерапия или таргетная терапия как часть вашего плана лечения
В настоящее время использование другой системной химиотерапии и таргетной терапии для лечения рака щитовидной железы определяется на индивидуальной основе и чаще всего дано в рамках клинического испытания. См. последние исследования для получения дополнительной информации.
Узнайте больше об основах подготовки к лечению. Лекарства, используемые для лечения рака, постоянно оцениваются. Разговор с врачом часто является лучшим способом узнать о лекарствах, назначенных вам, их назначении и их возможных побочных эффектах или взаимодействии с другими лекарствами. Узнайте больше о своих рецептах, используя базы данных лекарств с возможностью поиска.
Вернуться к началу
Физические, эмоциональные и социальные последствия рака
Рак щитовидной железы и его лечение вызывают физические симптомы и побочные эффекты, а также эмоциональные, социальные и финансовые последствия. Управление всеми этими эффектами называется паллиативной или поддерживающей терапией. Это важная часть вашего ухода, которая включена в лечение, направленное на замедление, остановку или устранение рака.
Управление всеми этими эффектами называется паллиативной или поддерживающей терапией. Это важная часть вашего ухода, которая включена в лечение, направленное на замедление, остановку или устранение рака.
Паллиативная помощь направлена на улучшение вашего самочувствия во время лечения путем управления симптомами и поддержки пациентов и их семей с другими, немедицинскими потребностями. Любой человек, независимо от возраста, типа и стадии рака, может получить этот вид помощи. И часто она работает лучше всего, когда ее начинают сразу после постановки диагноза рака. Люди, получающие паллиативную помощь одновременно с лечением рака, часто имеют менее тяжелые симптомы, лучшее качество жизни и сообщают, что они более удовлетворены лечением.
Паллиативное лечение широко варьируется и часто включает медикаментозное лечение, изменения в питании, методы релаксации, эмоциональную и духовную поддержку и другие методы лечения. Вы также можете получить паллиативное лечение, аналогичное тому, которое предназначено для избавления от рака, например, химиотерапию, хирургическое вмешательство или лучевую терапию.
Перед началом лечения поговорите со своим врачом о целях каждого лечения в рекомендуемом плане лечения. Вам также следует рассказать о возможных побочных эффектах конкретного плана лечения и вариантов паллиативной помощи. Многим пациентам также помогают беседы с социальным работником и участие в группах поддержки. Спросите своего врача об этих ресурсах.
Во время лечения ваша медицинская бригада может попросить вас ответить на вопросы о ваших симптомах и побочных эффектах и описать каждую проблему. Обязательно сообщите медицинскому персоналу, если у вас возникла проблема. Это помогает медицинскому персоналу лечить любые симптомы и побочные эффекты как можно быстрее. Это также может помочь предотвратить более серьезные проблемы в будущем.
Узнайте больше о важности отслеживания побочных эффектов в другой части этого руководства. Узнайте больше о паллиативной помощи в отдельном разделе этого сайта.
Вернуться к началу
Варианты лечения по стадиям
Почти все виды рака щитовидной железы лечат хирургическим путем.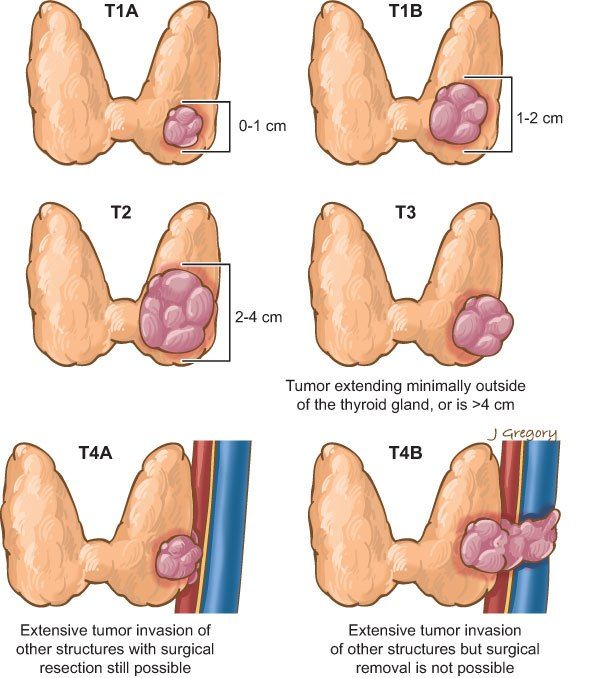 Если рак щитовидной железы находится только в тканях шеи, как в щитовидной железе, так и в лимфатических узлах, хирургическое вмешательство обычно является первым методом лечения. Пациентов с более поздней стадией заболевания также можно лечить хирургическим путем, но сначала можно провести другие виды лечения. Клинические испытания могут быть рекомендованы на любой стадии в качестве варианта лечения.
Если рак щитовидной железы находится только в тканях шеи, как в щитовидной железе, так и в лимфатических узлах, хирургическое вмешательство обычно является первым методом лечения. Пациентов с более поздней стадией заболевания также можно лечить хирургическим путем, но сначала можно провести другие виды лечения. Клинические испытания могут быть рекомендованы на любой стадии в качестве варианта лечения.
Гормональная терапия и терапия радиоактивным йодом назначаются только при папиллярном, фолликулярном раке и раке щитовидной железы из клеток Гюртле. МРЩЖ и анапластический рак щитовидной железы не лечат радиоактивным йодом или терапией гормонами щитовидной железы.
Стадия I: Хирургия, гормонотерапия, возможна терапия радиоактивным йодом после операции
Стадия II: Хирургия, гормонотерапия, возможна терапия радиоактивным йодом после операции
Стадия III: Хирургия, гормонотерапия, возможно радиоактивная йодтерапия или дистанционная лучевая терапия после операции
Стадия IV: Хирургия, гормональная терапия, терапия радиоактивным йодом, дистанционная лучевая терапия, таргетная терапия и химиотерапия.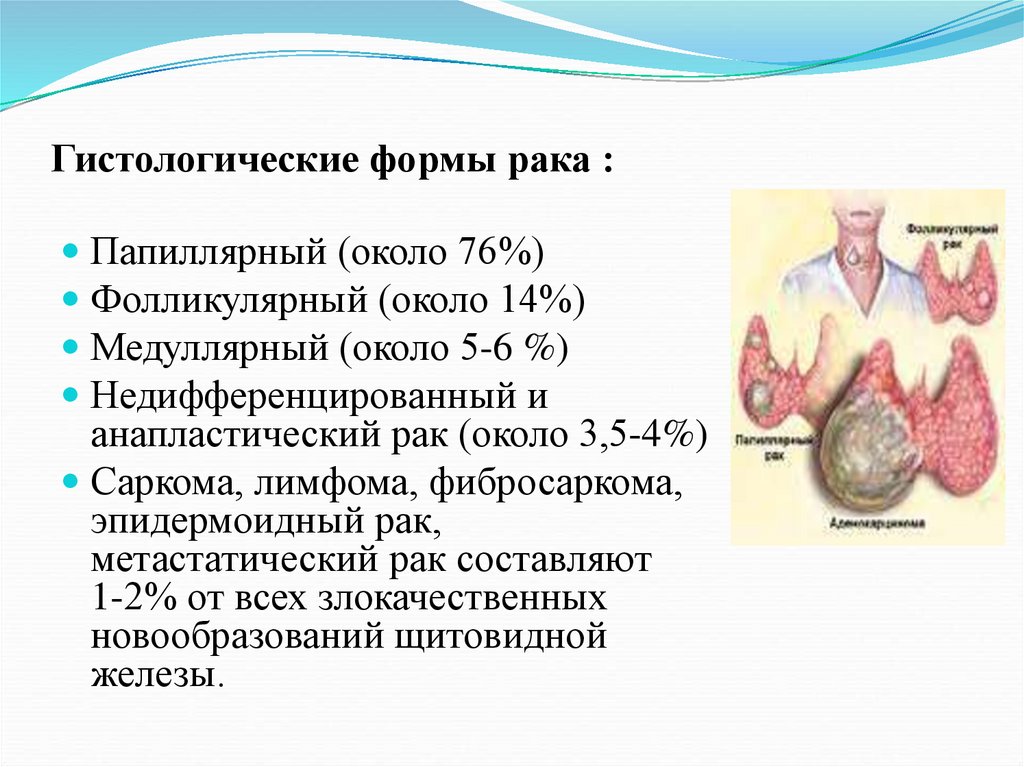 Лучевая терапия также может использоваться для уменьшения боли и других проблем. Дополнительную информацию см. ниже в разделе «Метастатический рак щитовидной железы».
Лучевая терапия также может использоваться для уменьшения боли и других проблем. Дополнительную информацию см. ниже в разделе «Метастатический рак щитовидной железы».
Вернуться к началу
Метастатический рак щитовидной железы
Если рак распространился за пределы щитовидной железы на другие органы, такие как кости или легкие, это называется метастатическим раком щитовидной железы или раком щитовидной железы IV стадии. Кроме того, все анапластические опухоли щитовидной железы классифицируются как стадия IV на момент постановки диагноза, независимо от размера, локализации или распространения опухоли.
Если диагностирован рак щитовидной железы IV стадии, рекомендуется проконсультироваться с врачами, имеющими опыт лечения этого заболевания. У врачей могут быть разные мнения о наилучшем стандартном плане лечения. Клинические испытания также могут быть вариантом. Узнайте больше о получении второго мнения перед началом лечения, чтобы вам было комфортно с выбранным планом лечения.
Ваш план лечения может включать комбинацию хирургического вмешательства, гормональной терапии, терапии радиоактивным йодом, дистанционной лучевой терапии, таргетной терапии и химиотерапии. Также могут быть рекомендованы клинические испытания новых подходов к лечению. Паллиативная помощь также будет иметь важное значение для облегчения симптомов и побочных эффектов.
Для большинства людей диагноз метастатического рака вызывает сильный стресс и тяжело переносится. Вам и вашей семье предлагается обсудить свои чувства с врачами, медсестрами, социальными работниками или другими членами вашей медицинской бригады. Также может быть полезно поговорить с другими пациентами, например, через группу поддержки или другую программу поддержки равных.
Вернуться к началу
Ремиссия и вероятность рецидива
Ремиссия – это когда рак не может быть обнаружен в организме и симптомы отсутствуют. Это также можно назвать отсутствием признаков болезни или НЭД.
Ремиссия может быть временной или постоянной. Эта неопределенность заставляет многих людей беспокоиться о том, что рак вернется. Хотя многие ремиссии являются постоянными, важно поговорить с врачом о возможности возвращения рака. Понимание вашего риска рецидива и вариантов лечения может помочь вам чувствовать себя более подготовленным, если рак вернется. Узнайте больше о том, как справиться со страхом повторения.
Если рак возвращается после исходного лечения, это называется рецидивом рака. Он может вернуться в том же месте (так называемый местный рецидив), поблизости (региональный рецидив) или в другом месте (отдаленный рецидив).
Если повторение произойдет, снова начнется новый цикл тестирования, чтобы узнать о нем как можно больше. После того, как это тестирование будет сделано, вы и ваш врач обсудите варианты лечения.
Часто план лечения включает лечение, описанное выше, например хирургическое вмешательство, терапию радиоактивным йодом, таргетную терапию, дистанционную лучевую терапию, гормональную терапию и химиотерапию. Однако их можно использовать в другой комбинации или давать в другом темпе. Ваш врач может предложить клинические испытания, в которых изучаются новые способы лечения рецидивирующего рака щитовидной железы. Какой бы план лечения вы ни выбрали, паллиативная помощь будет иметь важное значение для облегчения симптомов и побочных эффектов.
Однако их можно использовать в другой комбинации или давать в другом темпе. Ваш врач может предложить клинические испытания, в которых изучаются новые способы лечения рецидивирующего рака щитовидной железы. Какой бы план лечения вы ни выбрали, паллиативная помощь будет иметь важное значение для облегчения симптомов и побочных эффектов.
Люди с рецидивирующим раком иногда испытывают такие эмоции, как неверие или страх. Вам рекомендуется поговорить с лечащим врачом об этих чувствах и спросить о службах поддержки, которые помогут вам справиться с ними. Узнайте больше о борьбе с рецидивом рака.
Вернуться к началу
Если лечение не помогает
Выздоровление от рака щитовидной железы не всегда возможно. Если рак нельзя вылечить или контролировать, болезнь можно назвать запущенной или неизлечимой.
Этот диагноз вызывает стресс, и для некоторых людей трудно обсуждать запущенный рак. Тем не менее, важно вести открытый и честный разговор с лечащим врачом, чтобы выразить свои чувства, предпочтения и опасения. Медицинская команда обладает специальными навыками, опытом и знаниями для поддержки пациентов и их семей и всегда готова помочь. Чрезвычайно важно убедиться, что человеку комфортно физически, он свободен от боли и получает эмоциональную поддержку.
Медицинская команда обладает специальными навыками, опытом и знаниями для поддержки пациентов и их семей и всегда готова помочь. Чрезвычайно важно убедиться, что человеку комфортно физически, он свободен от боли и получает эмоциональную поддержку.
Люди с раком на поздних стадиях, которым осталось жить менее 6 месяцев, могут рассмотреть вопрос об уходе в хоспис. Хосписная помощь предназначена для обеспечения наилучшего качества жизни людей, находящихся на грани смерти.
Вам и вашей семье рекомендуется обсудить с медицинским персоналом варианты хосписного обслуживания, в том числе хосписное обслуживание на дому, в специальном хосписном центре или в других медицинских учреждениях. Сестринский уход и специальное оборудование могут сделать пребывание дома подходящим вариантом для многих семей. Узнайте больше о расширенном планировании лечения рака.
После смерти близкого человека многим людям нужна поддержка, чтобы справиться с утратой. Узнайте больше о горе и утрате.

 Из С-клеток щитовидной железы возникает медуллярная карцинома щитовидной железы. Эта опухоль может быть спорадической (случайно возникшей) в 75% случаев или семейной (изолированной или в рамках синдрома множественной эндокринной неоплазии) – в 25%. Нередко медуллярная карцинома наследуется не как отдельное заболевание, а в виде одной из частей синдрома множественной эндокринной неоплазии – патологии, приводящей к появлению опухолей сразу нескольких эндокринных желез. Поэтому при выявлении медуллярной карциномы проводится дополнительное обследование, направленное на поиск возможных опухолей надпочечников и околощитовидных желез.
Из С-клеток щитовидной железы возникает медуллярная карцинома щитовидной железы. Эта опухоль может быть спорадической (случайно возникшей) в 75% случаев или семейной (изолированной или в рамках синдрома множественной эндокринной неоплазии) – в 25%. Нередко медуллярная карцинома наследуется не как отдельное заболевание, а в виде одной из частей синдрома множественной эндокринной неоплазии – патологии, приводящей к появлению опухолей сразу нескольких эндокринных желез. Поэтому при выявлении медуллярной карциномы проводится дополнительное обследование, направленное на поиск возможных опухолей надпочечников и околощитовидных желез.

 Во время стандартной тиреоидэктомии хирург делает небольшой надрез (или надрез) у основания или середины шеи. Это дает хирургу прямой доступ к щитовидной железе пациента для проведения операции. В некоторых онкологических центрах предлагаются новые хирургические методы для уменьшения или предотвращения образования рубцов на шее.
Во время стандартной тиреоидэктомии хирург делает небольшой надрез (или надрез) у основания или середины шеи. Это дает хирургу прямой доступ к щитовидной железе пациента для проведения операции. В некоторых онкологических центрах предлагаются новые хирургические методы для уменьшения или предотвращения образования рубцов на шее. Роботизированная тиреоидэктомия не является рекомендуемой операцией при раке щитовидной железы.
Роботизированная тиреоидэктомия не является рекомендуемой операцией при раке щитовидной железы.