Что делать при низком пульсе
30 марта 2022 Ликбез Здоровье
Либо вы хорошо тренированный спортсмен, либо пора идти к врачу.
Краткую версию статьи можно послушать. Если вам так удобнее, включайте подкаст.
Что такое низкий пульс
Пульс вообще — это колебания стенок кровеносных сосудов, которые происходят, когда сердце сокращается. Это не постоянная величина, у человека она может меняться даже в течение дня. Сердце бьётся чаще, когда мы занимаемся спортом, едим или волнуемся. Когда спим, орган работает медленнее.
Кардиологи считают частоту пульса от 60 до 100 ударов в минуту нормальной для взрослых. Если же сердце сокращается реже 60 ударов в минуту, это низкий пульс, или брадикардия.
Выясните ❤️
- Как измерить пульс
Почему низкий пульс может быть опасен
Брадикардия не всегда сигнализирует о проблемах. У здоровых молодых людей, особенно если они много занимаются спортом, в покое или во сне пульс может составлять от 40 до 60 ударов в минуту. Но если это не про вас, то брадикардия может быть опасной.
У здоровых молодых людей, особенно если они много занимаются спортом, в покое или во сне пульс может составлять от 40 до 60 ударов в минуту. Но если это не про вас, то брадикардия может быть опасной.
Раз сердце сокращается редко, это означает, что оно перекачивает меньше крови, обогащённой кислородом. Это приводит к неприятным симптомам:
- слабости,
- головокружению,
- боли в груди,
- усталости,
- одышке даже при лёгких нагрузках,
- проблемам с памятью,
- обмороку.
Сами по себе эти проявления ухудшают качество жизни. Если же сердце постоянно и в течение долгого времени работает медленно, то кровь может скапливаться в сердечных камерах. А это вызывает уже сердечную недостаточность — хроническое состояние, при котором орган не справляется с нагрузкой и не удовлетворяет потребности организма.
Почему пульс становится низким
Причин может быть много. Если немного углубиться в анатомию, то частоту пульса контролирует синусовый узел — это группа особенных клеток, которая отвечает за работу всех сердечных отделов. Поражение узла приводит к брадикардии. Но все внутренние органы находятся под управлением вегетативной нервной системы. Она отдаёт сигналы: когда нужно ускориться и усилить работу, а когда, наоборот, отдохнуть. Брадикардия возникает, если сигналы нервной системы замедляются или блокируются. Этот процесс ещё называется блокадой сердца.
Поражение узла приводит к брадикардии. Но все внутренние органы находятся под управлением вегетативной нервной системы. Она отдаёт сигналы: когда нужно ускориться и усилить работу, а когда, наоборот, отдохнуть. Брадикардия возникает, если сигналы нервной системы замедляются или блокируются. Этот процесс ещё называется блокадой сердца.
Вот что относят к причинам брадикардии врачи:
- Старение сердечной ткани. Брадикардия чаще всего встречается у мужчин и женщин старше 65 лет.
- Повреждение тканей сердца из-за болезней или инфарктов.
- Врождённые заболевания сердца.
- Воспаление сердечной ткани (миокардит).
- Осложнение после операции.
- Эндокринологические заболевания, такие как гипотиреоз.
- Дисбаланс химических веществ в крови, таких как калий или кальций.
- Обструктивное апноэ сна (остановки дыхания во сне, например при храпе).
- Некоторые лекарства.
Вся наша сердечно-сосудистая система зависит ещё и от образа жизни. Поэтому курение, употребление алкоголя, постоянный стресс и сидячий образ жизни — тоже факторы риска. Это, конечно, скучные сведения, но так и есть.
Поэтому курение, употребление алкоголя, постоянный стресс и сидячий образ жизни — тоже факторы риска. Это, конечно, скучные сведения, но так и есть.
Что делать при низком пульсе
Если вы не испытываете никаких неприятных симптомов, а просто видите, что фитнес-браслет говорит о низком пульсе, то ничего особенного делать не надо. Продолжайте тренироваться и прислушиваться к себе.
Если же вы замечаете, что низкий пульс связан со слабостью и головокружениями, если вы храпите или вы старше 65 лет, то стоит проверить здоровье сердца. Для начала нужно обратиться к специалисту — терапевту или кардиологу — и понять, в чём причина низкого пульса.
Для этого врач может направить на обследования:
- Электрокардиограмму.
- Суточный мониторинг ЭКГ.
- Ультразвуковое исследование сердца.
- Нагрузочное тестирование.
- Осмотр профильных узких специалистов — эндокринолога, нефролога, кардиолога, ревматолога — и анализы по их назначениям.
От результатов обследований зависит дальнейшая тактика. Кому-то потребуется изменение образа жизни, кому-то придётся употреблять лекарства, а кому-то нужны и более серьёзные вмешательства, вплоть до установки кардиостимулятора.
Кому-то потребуется изменение образа жизни, кому-то придётся употреблять лекарства, а кому-то нужны и более серьёзные вмешательства, вплоть до установки кардиостимулятора.
Единственный случай, когда нужно действовать немедленно, это обморок. Если пульс замедлился настолько, что кто-то рядом с вами потерял сознание, уложите человека так, чтобы обеспечить прилив крови к голове. Для этого нужно приподнять ноги на 30 см выше головы. Обеспечьте свободное дыхание, дайте понюхать нашатырный спирт. Если обморок длится дольше минуты, звоните в скорую.
Запомните 🩺
- Первая помощь при обмороке: что можно и нельзя делать
Как повысить пульс без врача
К сожалению, способов не так уж и много. Брадикардия появляется из-за причин, которые мы мало контролируем, и никакие народные методы не изменят сердечный ритм на постоянной основе.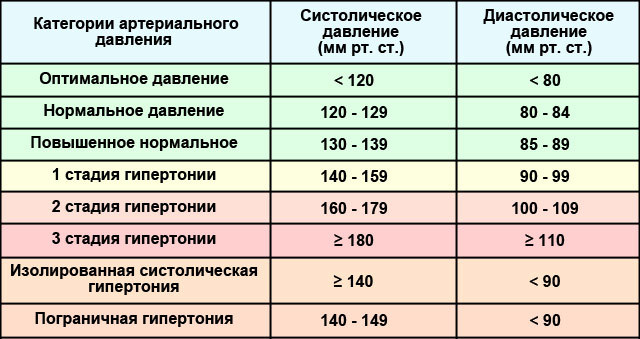 Именно доктор должен принимать решение о лечении. А без назначений специалиста можно только заниматься здоровьем в целом.
Именно доктор должен принимать решение о лечении. А без назначений специалиста можно только заниматься здоровьем в целом.
- Регулярно тренироваться. Минимум — это 30 минут лёгкой активности в день. Достаточно хорошей прогулки на свежем воздухе, если про зарядку и спортзал думать не хочется.
- Есть здоровую пищу. Здесь тоже известен рецепт. 400–500 г свежих овощей и фруктов каждый день, поменьше соли и сахара.
- Поддерживать здоровый вес. При соблюдении первых двух пунктов задача становится не такой уж сложной.
- Не курить. Пить в меру.
- Справляться со стрессом. Сильные эмоции влияют на частоту сердечных сокращений.
- Контролировать артериальное давление и уровень холестерина. Как это сделать, мы рассказывали отдельно.
Читайте также ❤️❤️❤️
- Что делать, если болит сердце: 5 способов, которые помогут быстро
- Как понизить давление: 4 быстрых способа, которые наверняка сработают
- Как повысить давление: 5 быстрых способов, которые точно помогут
- Как снизить холестерин: 9 простых правил
- 11 признаков того, что у вас может случиться остановка сердца
Брадикардия — когда сердце сокращается редко
Брадикардия — это слишком медленный пульс.
Важно отграничивать патологию от нормы, ведь далеко не всегда редкий пульс говорит о проблемах с вашим сердцем. Если с самого детства у вас пульс 50-60 ударов в минуту и никакой патологии обнаружено не было, а чувствуете вы себя прекрасно – скорее всего с вами всё нормально.
Это особенно характерно для людей, которые активно занимаются спортом: тренированное сердце гораздо эффективнее проталкивает кровь по сосудам – из-за этого сердце у спортсменов в покое бьется достаточно редко (вплоть до 40 ударов в минуту).
Когда же стоит насторожится?
Во-первых, если сердце у вас всегда билось с частотой 70-90 ударов в минуту, а тут внезапно стало биться с частотой 40-50 или ниже.
Во-вторых, если появились такие симптомы, как потемнение в глазах, шаткость походки или потери сознания – т.е. признаки того, что сердце не справляется со своей работой и кровь в мозг поступает с задержкой.
Самая частая причина, почему сердце внезапно стало биться редко – это патология синусового узла, места, где рождается электрический импульс и откуда он идёт, возбуждая всё сердце.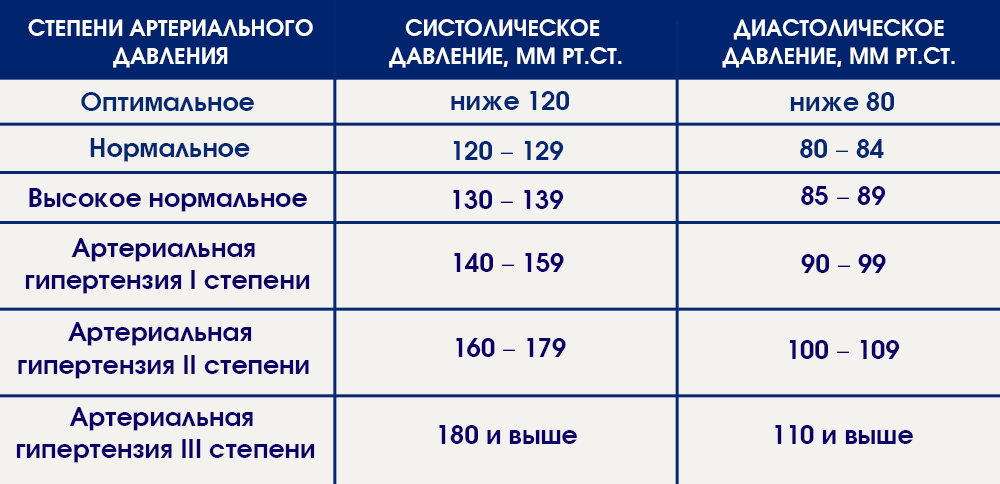 Называется это – синдромом слабости синусового узла (СССУ) и причин у него масса (начиная от атеросклероза коронарных сосудов, заканчивая инфекционным поражением сердца – миокардитом). Диагностируется этот синдром просто – достаточно сделать ЭКГ. Лечение: имплантация под кожу электрического кардиостимулятора (ЭКС) – устройства, которое искусственно будет генерировать импульс и работать за синусовый узел. Размеры его более чем скромные, а вес не превышает 45 грамм, срок службы от 5 до 10 лет. Раз в год профилактический осмотр, и перепрограммирование (если требуется). Необходимо отметить, что одним из ведущих российских специалистов по проблеме СССУ является научный консультант нашего Центра профессор В.А. Шульман.
Называется это – синдромом слабости синусового узла (СССУ) и причин у него масса (начиная от атеросклероза коронарных сосудов, заканчивая инфекционным поражением сердца – миокардитом). Диагностируется этот синдром просто – достаточно сделать ЭКГ. Лечение: имплантация под кожу электрического кардиостимулятора (ЭКС) – устройства, которое искусственно будет генерировать импульс и работать за синусовый узел. Размеры его более чем скромные, а вес не превышает 45 грамм, срок службы от 5 до 10 лет. Раз в год профилактический осмотр, и перепрограммирование (если требуется). Необходимо отметить, что одним из ведущих российских специалистов по проблеме СССУ является научный консультант нашего Центра профессор В.А. Шульман.
Вторая основная причина – это повреждение проводящих путей сердца, когда импульс от предсердий не доходит до желудочков. Называется это – АВ-блокада. Возникает она по тем же причинам, что и СССУ. АВ-блокада бывает 3-х степеней, которые различаются по глубине повреждения: 1-я степень – импульс проходит, но с задержкой, 2-я степень – импульс проходит не всегда и 3-я – импульс вообще не проходит.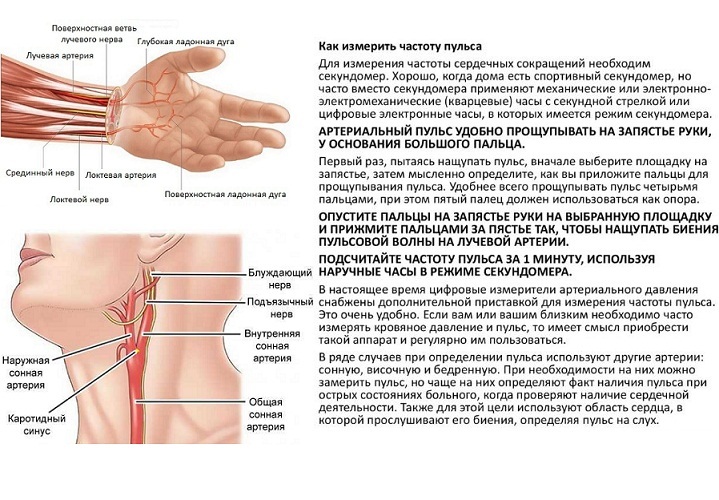 Страшнее всего именно 3-я степень, потому что предсердия и желудочки начинают сокращаться независимо друг от друга (каждый в своём ритме), что в итоге приводит к неэффективному кровообращению и повышает риск внезапной остановки сердца. В плане симптомов, диагностики и лечения АВ-блокада очень похожа на СССУ: редкий пульс, слабость, потеря сознания; снять ЭКГ обычно достаточно для диагностики, лечится имплантацией ЭКС.
Страшнее всего именно 3-я степень, потому что предсердия и желудочки начинают сокращаться независимо друг от друга (каждый в своём ритме), что в итоге приводит к неэффективному кровообращению и повышает риск внезапной остановки сердца. В плане симптомов, диагностики и лечения АВ-блокада очень похожа на СССУ: редкий пульс, слабость, потеря сознания; снять ЭКГ обычно достаточно для диагностики, лечится имплантацией ЭКС.
И, наконец, третья основная причина брадикардии – гипотиреоз или снижение работы щитовидной железы. Дело в том, что избыток гормонов щитовидки заставляет сердце сокращаться с повышенной скоростью, а их недостаток приводит к брадикардии.
Для диагностики нужно всего лишь сдать кровь на ТТГ (обычно, когда у человека выявили брадикардию, то ЭКГ и анализ крови на ТТГ ему назначают сразу) и всё встанет на свои места. Лечение – заместительная терапия. Как правило, недостаток гормонов щитовидной железы это результат такого заболевания, как аутоимунный тиреодидит, которое постепенно поражает щитовидную железу. К счастью, в 21 веке гормоны щитовидной железы давным давно синтезированы и человеку будет достаточно принимать их в виде таблеток, что очень удобно (в отличии от инсулина, который можно только колоть)
К счастью, в 21 веке гормоны щитовидной железы давным давно синтезированы и человеку будет достаточно принимать их в виде таблеток, что очень удобно (в отличии от инсулина, который можно только колоть)
Итого:
— Брадикардия может быть в норме, особенно у спортсменов.
— Если пульс стал меньше 60 (хотя до этого был 70-80), и\или у вас появились жалобы на слабость, вялость, потемнение в глазах или даже потери сознания – это может свидетельствовать о серьёзных проблемах в сердце (например, поврждение проводящих систем сердца) или гормональной дисфункции (проблемы с щитовидной железой).
— Для диагностики нужно сделать ЭКГ, сдать анализы крови на ТТГ и проконсультироваться с врачом.
Применительно ко взрослым — пульс менее 60 ударов считается брадикардией. Брадикардия обычно становится следствием целого спектра сопутствующих заболеваний. При выраженных проявлениях брадикардии у больного наблюдаются: слабость, боли в области сердца, холодный пот, головокружение, полуобморочные состояния или полная потеря сознания.
В основном брадикардия может быть вызвана двумя причинами: неспособностью синусового узла генерировать импульсы (так называемый синдром слабости синусового узла СССУ) и плохим проведением этих импульсов.
Часто брадикардия бывает следствием ишемической болезни сердца, артериальной гипертензии, миокардитов, приёма некоторых лекарственных препаратов, эндокринных заболеваний, повышения уровня калия в крови, повышения внутричерепного давления и др.
Методы диагностики брадикардии:
— Электрокардиография
— Холтеровское мониторирование
— Электрофизиологическое исследование
— ЭКГ по телефону
ВАЖНО!
Нарушения ритма сердца прекрасно диагностируют и лечат все кардиологи нашего Центра.
Миокардит | Американская кардиологическая ассоциация
Что такое миокардит?
Миокардит — это серьезное, хотя и редкое состояние, при котором воспаление развивается в миокарде или среднем мышечном слое стенки сердца.
Миокардит может ослабить сердце и его электрическую систему. В результате снижается способность сердца перекачивать кровь.
Состояние может быть острым и быстро разрешаться. Или он может быть хроническим, длящимся дольше двух недель. В тяжелых случаях миокардит может привести к инсульту, сердечному приступу, сердечной недостаточности или смерти.
Часто причина миокардита неизвестна. Обычно вирусная инфекция (например, простуда или грипп), бактериальная инфекция (например, дифтерия или стрептококк) или грибковая инфекция (например, кандидоз) могут привести к миокардиту. Лекарства, аутоиммунные заболевания и токсические вещества также могут вызывать его.
Каковы симптомы миокардита?
Люди с миокардитом не всегда имеют симптомы. Другие имеют легкие или тяжелые признаки, такие как:
- Усталость
- Одышка
- Лихорадка
- Боль в груди
- Жесткое, учащенное или нерегулярное сердцебиение
- Головокружение или обморок
- Гриппоподобные симптомы, включая головную боль, ломоту в теле, боль в суставах или боль в горле
В некоторых случаях миокардит может напоминать сердечный приступ.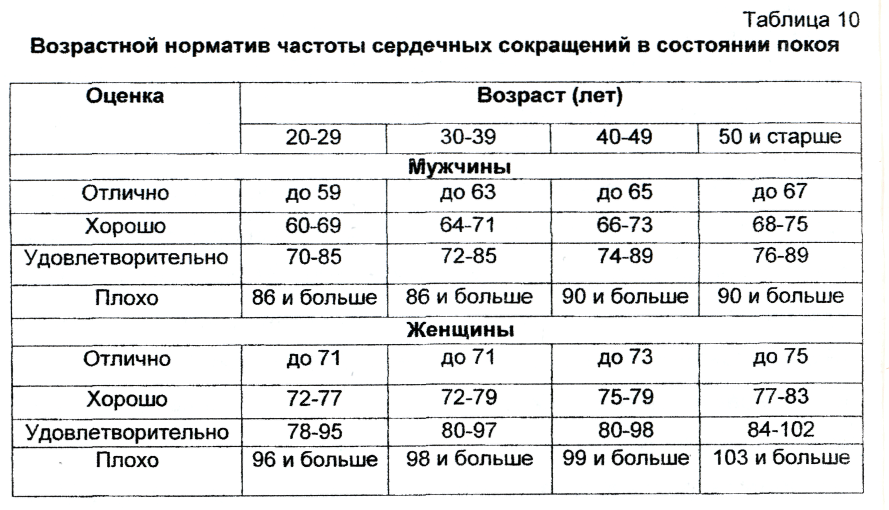 Немедленно обратитесь за неотложной медицинской помощью при необъяснимой боли в груди или одышке.
Немедленно обратитесь за неотложной медицинской помощью при необъяснимой боли в груди или одышке.
Как диагностируется и лечится миокардит?
Для диагностики миокардита требуется медицинский работник. Пациенты часто проходят медицинский осмотр и делятся своей медицинской и семейной историей. Кроме того, для диагностики состояния используются другие процедуры, в том числе:
- Анализы крови
- МРТ (магнитно-резонансная томография)
- Рентген грудной клетки
- ЭКГ/ЭКГ (электрокардиограмма)
- Эхокардиограф
- Катетеризация сердца и биопсия
Лечение миокардита нацелено на симптомы и основную причину, если она известна. Людям с легким миокардитом может потребоваться только отдых и лекарства. Пациентам с тяжелыми случаями могут потребоваться пожизненные лекарства, имплантированные устройства или другие операции.
Сохранение здоровья
Надлежащая работа сердца может быть поддержана изменением образа жизни.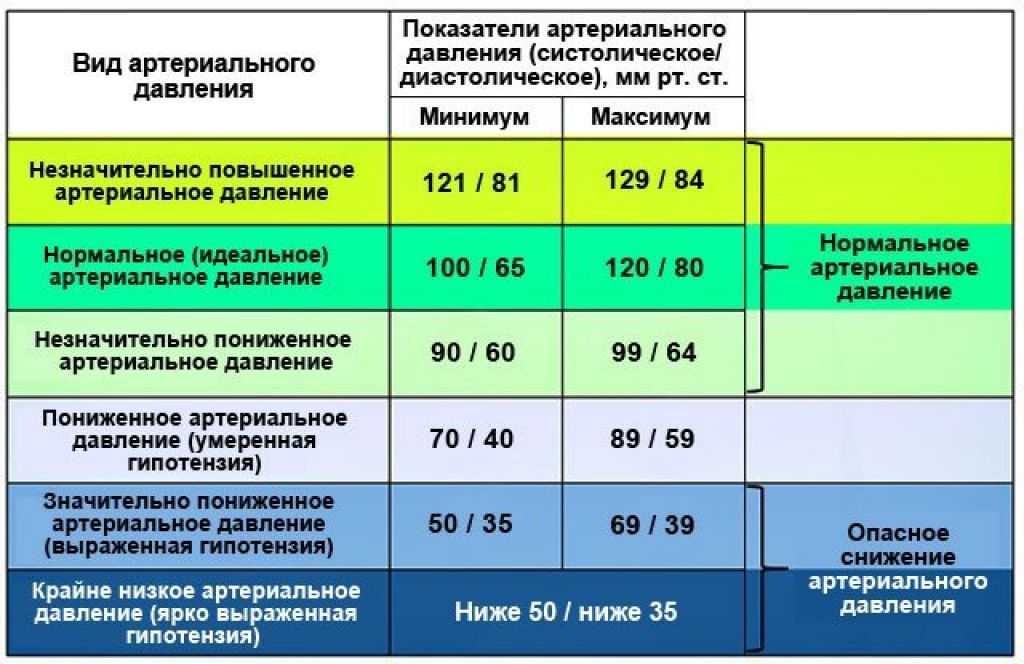 Некоторые из них включают снижение потребления натрия, отказ от алкоголя и отказ от курения. Пациентам с миокардитом часто советуют избегать спортивных соревнований, пока присутствует активное воспаление.
Некоторые из них включают снижение потребления натрия, отказ от алкоголя и отказ от курения. Пациентам с миокардитом часто советуют избегать спортивных соревнований, пока присутствует активное воспаление.
Миокардит и COVID-19
Организации здравоохранения, такие как Центры по контролю и профилактике заболеваний (CDC), продолжают следить за тем, не связан ли миокардит с COVID-19. Исследователи опубликовали несколько исследований по миокардиту и COVID-19.случаев и вакцин с начала пандемии. Вот некоторые из них:
- Международное исследование, опубликованное в апреле 2022 года, показало, что примерно у 3 из каждых 1000 пациентов, госпитализированных из-за инфекции COVID-19, развился острый миокардит. В исследовании использовались данные за первые 15 месяцев пандемии, до того, как вакцины против COVID-19 стали широко доступны. Среди тех, кто был госпитализирован с COVID-19 и диагностирован миокардит, те, у кого также развилась пневмония, с большей вероятностью нуждались в аппарате ИВЛ для дыхания и имели повышенный риск смерти.

- Исследование, проведенное в декабре 2021 года, показало, что у большинства подростков и молодых людей с подозрением на миокардит после вакцинации против COVID-19 наблюдаются легкие симптомы и быстрое выздоровление. Но в исследовании отмечается, что информация о долгосрочных результатах отсутствует и необходимы дальнейшие исследования.
- регистрировался чаще, чем ожидалось. Большинство случаев подозрения на миокардит в этом исследовании развились после второй дозы и были среди мужчин в возрасте от 12 до 39 лет.лет. Несмотря на эти случаи, в исследовании говорится, что преимущества вакцины против COVID-19 перевешивают редкий риск миокардита.
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Последнее рассмотрение: 27 сентября 2022 г.
Связанные статьи
Стенокардия (боль в груди)
Что такое сердечный приступ?
Что такое сердечная недостаточность?
Что вам нужно знать о том, как апноэ во сне влияет на ваше сердце
Храп может не давать вам уснуть, нарушить цикл сна и распорядок дня и даже навредить вашим отношениям. Но больше, чем просто раздражение, храп может привести к опасным для жизни последствиям.
Если вы когда-либо просыпались от внезапного храпа — или если ваш партнер подтолкнул вас, чтобы вы перевернулись — возможно, у вас может быть апноэ во сне, которое связано с высоким кровяным давлением, аритмией, инсультом и сердечная недостаточность.
Разве апноэ во сне — это не просто причудливое название храпа?
Вовсе нет.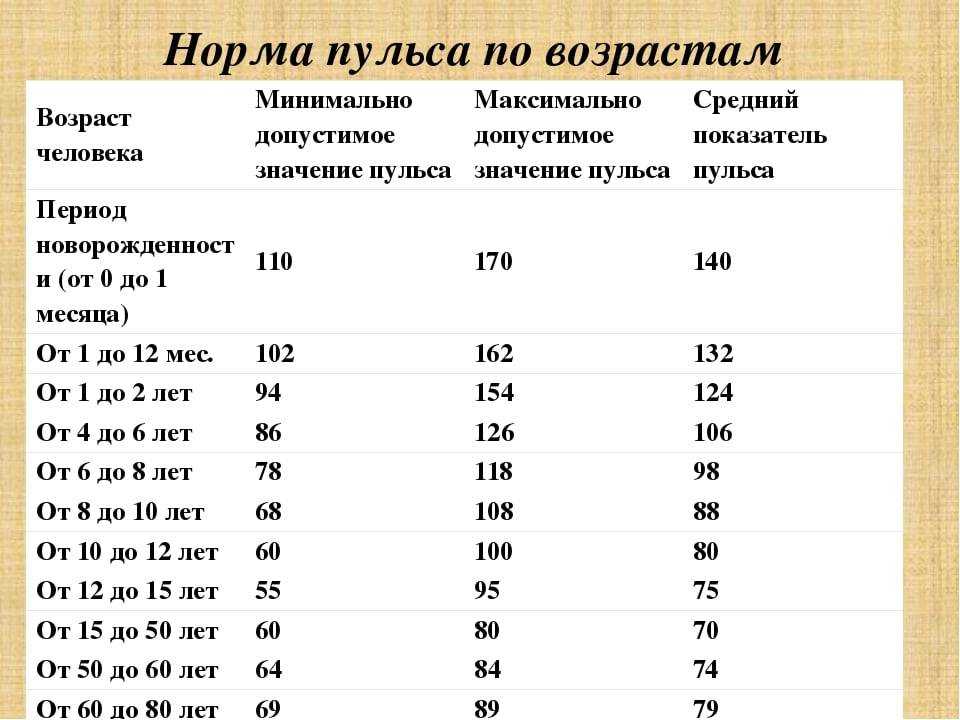 Храп — это раздражающий звук, который возникает, когда воздух проходит через расслабленные ткани горла во время сна. Апноэ во сне — это расстройство, при котором дыхание человека неоднократно начинается и останавливается во время сна.
Храп — это раздражающий звук, который возникает, когда воздух проходит через расслабленные ткани горла во время сна. Апноэ во сне — это расстройство, при котором дыхание человека неоднократно начинается и останавливается во время сна.
Не каждый, кто храпит, страдает апноэ во сне, но многие из тех, кто страдает апноэ во сне, храпят регулярно и громко. Каждый пятый взрослый страдает по крайней мере легкой формой апноэ во сне; он поражает больше мужчин, чем женщин.
Наиболее распространенным типом является обструктивное апноэ во сне (СОАС), при котором вес на верхнюю часть грудной клетки и шею способствует блокированию потока воздуха. Менее распространенный тип, центральное апноэ во сне (CSA), возникает, когда мозг не может посылать регулярные сигналы диафрагме для сокращения и расширения. CSA был связан с инсультом ствола головного мозга.
Почему это так важно?
Людям с ОАС становится трудно держать верхние дыхательные пути открытыми во время сна, потому что вес подавляет мышцы, удерживающие их открытыми.
Когда поток воздуха прекращается, организм выделяет гормоны стресса, которые со временем могут привести к сердечным заболеваниям — основной причине смерти в США — инсульту и высокому кровяному давлению. Это также может увеличить риск диабета 2 типа, проблем с печенью и метаболического синдрома.
Это также связано с ожирением, и эксперты говорят, что это может быть частью порочного круга, в котором лишение сна, которое оно вызывает, может привести к еще большему ожирению, что, в свою очередь, ухудшит состояние.
Кто в опасности?
Люди с избыточным весом особенно подвержены риску СОАС, поскольку жировые отложения вокруг верхних дыхательных путей могут привести к тому, что мышцы дыхательных путей со временем потеряют тонус, что приведет к затрудненному дыханию.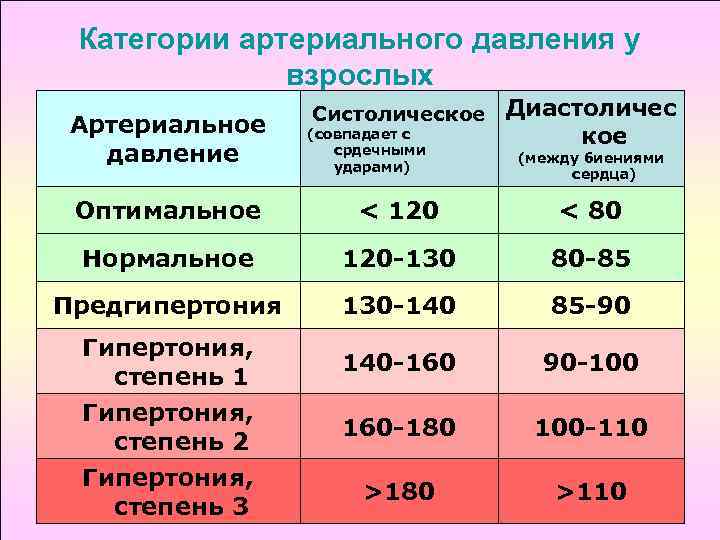
Мужчины чаще страдают апноэ во сне, чем женщины, и оно значительно чаще встречается у пожилых людей. Также может быть повышенный риск для людей с семейной историей апноэ во сне, курильщиков или пьющих.
Какие признаки?
Помимо громкого храпа и внезапной остановки дыхания или одышки во время сна (которое, очевидно, наблюдал кто-то другой), симптомы могут показаться похожими на симптомы любого нарушения сна:
- Пробуждение с сухостью во рту
- Утренние головные боли
- Проблемы со сном или чрезмерная сонливость
- Раздражительность или проблемы с концентрацией внимания во время бодрствования
Как я могу знать наверняка?
Ваш врач может оценить ваши симптомы, но вам может понадобиться специалист по сну для проведения тестов, таких как ночной мониторинг вашего дыхания, чтобы диагностировать ваше состояние и определить его тяжесть.


