классификация по МКБ 10. Уход и реабилитация лежачих пациентов в Москве
Содержание↓[показать]
Пролежни – это дегенеративный язвенный процесс в мягких тканях, сопровождающийся их постепенным омертвением. Пролежни (МКБ 10 код – L89) возникают у пациентов с ограниченной двигательной активностью на фоне длительного пребывания в статичной позе лежа на спине, животе или сидя в инвалидном кресле. Наиболее подвержены образованию повреждений на коже лежачие пациенты пожилого возраста с нарушениями периферического кровообращения.
Диагностика пролежней в Юсуповской производится в несколько этапов, основываясь на данных по Международной Классификации болезней (пролежни – код по МКБ 10 — L89) и анамнезе пациента. Наши врачи грамотно подходят к постановке диагноза и оценке состояния пролежней, назначая лечение по индивидуальным показателям.
Причины развития пролежней
На фоне нарушенного кровообращения и циркуляции лимфы в верхних слоях кожи развивается застой, который провоцирует возникновение некроза. Процесс омертвения мягких тканей может развиться быстрее на фоне следующих заболеваний или особенностей организма:
Процесс омертвения мягких тканей может развиться быстрее на фоне следующих заболеваний или особенностей организма:
- хронические заболевания дыхательной системы, сахарный диабет, нарушение работы сердечно-сосудистой системы и нервной трофики тканей при серьезных травмах спинного мозга;
- пожилой возраст. У пожилых людей способность кожных покровов к регенерации существенно снижается, происходит замедление обменных процессов. Кожа становится тоньше и хуже выполняет барьерную функцию между внешними раздражителями и костями. Это существенно увеличивает возможность возникновения пролежневых язв при условии постоянного нахождения в статичном положении;
- тучность человека или напротив, слишком маленькая масса тела. Большой вес способствует еще большему давлению тела на подлежащую поверхность, где находится человек, а низкий процент подкожной жировой клетчатки не обеспечивает достаточную функцию защиты мышц, сухожилий и костей от источников давления извне;
- малый процент потребления белковой пищи.
 Белки участвуют во всех клеточных обменных процессах в организме человека. У лежачих пациентов в случае их недостачи кожа теряет эластичность, клетки не возобновляются как прежде и возникает некроз тканей;
Белки участвуют во всех клеточных обменных процессах в организме человека. У лежачих пациентов в случае их недостачи кожа теряет эластичность, клетки не возобновляются как прежде и возникает некроз тканей; - трение. Трение, например, об простыни возникает на фоне постоянных передвижений пациента другими людьми. Механические повреждения способствуют образованию повреждений на коже, включая и пролежневые язвы;
- высокая влажность тела. Влажная среда является благоприятной для появления некроза тканей, а также присоединения побочных инфекций. Наиболее часто влажность появляется на фоне повышенной потливости или недержания мочи и кала;
- снижение чувствительности кожных покровов. Когда пациент не чувствует определённый участок тела, диагностировать болезнь гораздо тяжелее, поскольку субъективные ощущения играют важную роль в оценке пролежня;
- курение.
Категории пролежней – пролежни МКБ
В современной медицине пролежни классифицируются не по степеням, а по категориям. Существует четыре категории пролежней:
Существует четыре категории пролежней:
- 1 категория. На месте сдавливания тканей образуется локальное покраснение (венозная эритема) розового или синюшного цвета, не проходящая даже после прекращения сдавливания. Повышается температура тела, возможны головные боли или головокружения. Чувствительность кожных покровов обострена;
- 2 категория. Целостность кожных покровов нарушается, возникает неглубокая рана, затрагивающая эпидермис. Ложе раны имеет желтоватый или белый цвет;
- 3 категория. Язва достигает слоев дермы, мышц и сухожилий, задевается подкожная жировая клетчатка. Края раны приобретают серый цвет, на ложе пролежня присутствует спрут или некротические массы;
- 4 стадия. Кожный покров обнажается до капсульно-связывающего аппарата и костей. Рана имеет спрут или нагноение в случае присоединения вторичной инфекции.
Чаще всего пролежни формируются на местах непосредственного контакта костных или мышечных выступов с твердой поверхностью. Если пациент лежит на спине, этими местами являются: лопатки, пятки, затылок, локти, ягодицы, крестец (пролежень крестца код по МКБ — L89) и область икр. Если пациент лежит на спине, есть риск появления пролежней в районе лобка, коленей, подвздошной кости и подбородка.
Если пациент лежит на спине, этими местами являются: лопатки, пятки, затылок, локти, ягодицы, крестец (пролежень крестца код по МКБ — L89) и область икр. Если пациент лежит на спине, есть риск появления пролежней в районе лобка, коленей, подвздошной кости и подбородка.
Профилактика пролежней
Несмотря на возможное наличие внутренних заболеваний, способствующих появлению пролежней, решающим фактором в их развитии становится некачественный уход за пациентом. Регулярная профилактика пролежней, которая может осуществляться в стенах стационара Юсуповской больницы, обеспечивает лежачему больному безопасное пребывание в клинике. Наш медицинский персонал всегда качественно и заботливо подходит к уходовым манипуляциям за пациентами, делая все для того, чтобы они чувствовали себя комфортно.
К основным профилактическим действиям от пролежней относятся следующие пункты:
- регулярная смена положения больного. Переворачивать пациента для восстановления кровотока в мягкие ткани необходимо раз в час;
- использование вспомогательных принадлежностей, таких как резиновый подкладной круг, надувные подушки или противопролежневый матрас.
 Противопролежневый матрас с помощью специального механизма обеспечивает периодический массаж всех зон тела, не позволяя образоваться застою или пережатию кровеносных капилляров. Подкладной круг используют в местах соприкосновения кожи с поверхностью. Полость внутри круга позволяет ране не контактировать с кроватью, не нарушая микроциркуляцию и позволяя регенеративному процессу проходить быстрее. Надувные подушки используются для сидячих пациентов;
Противопролежневый матрас с помощью специального механизма обеспечивает периодический массаж всех зон тела, не позволяя образоваться застою или пережатию кровеносных капилляров. Подкладной круг используют в местах соприкосновения кожи с поверхностью. Полость внутри круга позволяет ране не контактировать с кроватью, не нарушая микроциркуляцию и позволяя регенеративному процессу проходить быстрее. Надувные подушки используются для сидячих пациентов; - качественная гигиена пациента, проведение обеззараживающих и уходовых манипуляций. Обеззараживание пролежней производится мягкими антисептическими препаратами, назначаемыми лечащим врачом, после чего накладывается специальная повязка с ранозаживляющими мазями. Личная гигиена лежачего больного состоит из регулярной смены нательного и постельного белья, а также памперсов, если у человека имеются нарушения мочевыводящей функции или недержание кала. Мыть пациента следует ежедневно под теплой проточной водой с использованием мягких моющих средств.

Юсуповская больница в Москве предоставляет услуги лучших врачей столицы, которые берутся даже за самые тяжелые случаи. Во врачебной практике мы используем только проверенные лекарственные средства, которые дают наилучший эффект. Клиника оснащена новейшим оборудованием высочайшего качества, которое позволяет провести диагностику заболеваний максимально точно. Для записи на консультацию к доктору следует позвонить по телефону Юсуповской больницы или заполнить форму обратной связи на сайте.
Пролежни — МКБ-10 | Medum.ru
В МКБ-10 термин «Пролежни» считается нозологическим синонимом диагноза Декубитальная язва (L89).
Ниже приведён список действующих веществ, относящихся к коду L89 МКБ-10 (наименования фармакологических групп и перечень торговых названий, связанных с этим кодом).
- Действующие вещества
- Амикацин
Фармакологическая группа: Аминогликозиды
- Аминитрозол + Сульфаниламид
Фармакологические группы: Прочие синтетические антибактериальные средства в комбинации с другими препаратами, Сульфаниламиды в комбинации с другими препаратами
- Бетакаротен + Витамин E + Менадион + Ретинол
- Борная кислота + Нитрофурал + [Коллаген]
Фармакологическая группа: Коагулянты (в том числе факторы свёртывания крови), гемостатики в комбинации с другими препаратами
- Гелиомицин
Фармакологическая группа: Прочие антибиотики
- Гидроксиметилхиноксалиндиоксид + Биен
Фармакологические группы: Прочие синтетические антибактериальные средства в комбинации с другими препаратами, Регенеранты и репаранты в комбинации с другими препаратами
- Гидроксиметилхиноксалиндиоксид + Тримекаин
Фармакологическая группа: Прочие синтетические антибактериальные средства в комбинации с другими препаратами
- Грамицидин
Фармакологическая группа: Прочие антибиотики
- Грамицидин С
Фармакологическая группа: Прочие антибиотики
- Дёготь берёзовый
Фармакологические группы: Антисептики и дезинфицирующие средства, Дерматотропные средства
- Дёготь
- Дёготь + Трибромфенолята висмута и висмута оксида комплекс
Фармакологические группы: Антисептики и дезинфицирующие средства в комбинации с другими препаратами, Регенеранты и репаранты в комбинации с другими препаратами
- Декспантенол
Фармакологические группы: Витамины и витаминоподобные средства, Дерматотропные средства, Офтальмологические препараты, Регенеранты и репаранты
- Декспантенол + Хлоргексидин
Фармакологические группы: Антисептики и дезинфицирующие средства в комбинации с другими препаратами, Дерматотропные средства в комбинации с другими препаратами
- Декстраномер
- Депротеинизированный гемодериват
Фармакологические группы: Антигипоксанты и антиоксиданты, Ангиопротекторы и корректоры микроциркуляции, Регенеранты и репаранты
- Диоксометилтетрагидропиримидин
Фармакологические группы: Анаболики, Регенеранты и репаранты, Стимуляторы гемопоэза
- Диэтилбензимидазолия трийодид
- Дуба кора
Фармакологические группы: Антисептики и дезинфицирующие средства, Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
- Йод + [Калия йодид + Алкилсульфонат + Фосфорная кислота]
Фармакологическая группа: Антисептики и дезинфицирующие средства в комбинации с другими препаратами
- Каланхоэ побегов сок
Фармакологическая группа: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
- Каланхоэ препарат
Фармакологическая группа: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
- Калия перманганат
Фармакологическая группа: Антисептики и дезинфицирующие средства
- Кальция глюконат + Натрия алгинат + Нитрофурал
Фармакологическая группа: Дерматотропные средства в комбинации с другими препаратами
- Камфора
Фармакологические группы: Антисептики и дезинфицирующие средства, Местнораздражающие средства, Седативные препараты, Стимуляторы дыхания
- Ксантинола никотинат
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Антиагреганты, Вазодилататоры, Корректоры нарушений мозгового кровообращения, Никотинаты
- Мафенид
Фармакологическая группа: Сульфаниламиды
- Метилурацил + Облепихи масло + Сульфаэтидол
Фармакологические группы: Антисептики и дезинфицирующие средства в комбинации с другими препаратами, Регенеранты и репаранты в комбинации с другими препаратами
- Метронидазол Фармакологическая группа: Прочие синтетические антибактериальные средства
- Натрия тетраборат
Фармакологическая группа: Антисептики и дезинфицирующие средства
- Нафталанская нефть
Фармакологические группы: Антисептики и дезинфицирующие средства, Дерматотропные средства, Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
- Нафтидрофурил
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Вазодилататоры, Корректоры нарушений мозгового кровообращения
- Нитрофурал
Фармакологическая группа: Прочие синтетические антибактериальные средства
- Пентоксифиллин
Фармакологические группы: Аденозинергические средства, Ангиопротекторы и корректоры микроциркуляции, Антиагреганты
- Пихты сибирской терпены
Фармакологическая группа: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
- Повидон-йод
Фармакологические группы: Антисептики и дезинфицирующие средства, Макро- и микроэлементы
- Повидон-Йод + Калия йодид
Фармакологическая группа: Антисептики и дезинфицирующие средства в комбинации с другими препаратами
- Полимиксин В
Фармакологическая группа: Прочие антибиотики
- Салициловая кислота + Хлорамфеникол + Этанол
Фармакологические группы: Антисептики и дезинфицирующие средства в комбинации с другими препаратами, Прочие синтетические антибактериальные средства в комбинации с другими препаратами
- Сульфадиазин серебра
- Сульфадиазин
Фармакологическая группа: Сульфаниламиды
- Сульфатиазол серебра
Фармакологические группы: Антисептики и дезинфицирующие средства, Сульфаниламиды
- Танин
Фармакологические группы: Дерматотропные средства, Детоксицирующие средства, включая антидоты, Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства
- Тинидазол + Ципрофлоксацин
Фармакологические группы: Прочие синтетические антибактериальные средства в комбинации с другими препаратами, Хинолоны/фторхинолоны в комбинации с другими препаратами
- Трипсин
Фармакологическая группа: Ферменты и антиферменты
- Трипсин + Химотрипсин
Фармакологическая группа: Ферменты и антиферменты в комбинации с другими препаратами
- Фентоламин
Фармакологические группы: Альфа-адреноблокаторы, Вазодилататоры
- Химотрипсин
Фармакологическая группа: Ферменты и антиферменты
- Хинифурил
Фармакологическая группа: Антисептики и дезинфицирующие средства
- Хлорамфеникол
Фармакологические группы: Амфениколы, Офтальмологические препараты
- Цетримид
Фармакологическая группа: Антисептики и дезинфицирующие средства
- Цинка гиалуронат
Фармакологические группы: Антисептики и дезинфицирующие средства, Регенеранты и репаранты
- Цинка оксид
Фармакологические группы: Антисептики и дезинфицирующие средства, Дерматотропные средства
- Алоэ древовидного листьев сок + Календулы лекарственной цветков экстракт + Клещевины обыкновенной семян масло + Ромашки аптечной цветков экстракт + Эвкалипт
- Тетраборат натрия
Фармакологическая группа: Антисептики и дезинфицирующие средства
- Дёготь берёзовый + Трибромфенолята висмута и Висмута оксида комплекс
Фармакологические группы: Антисептики и дезинфицирующие средства в комбинации с другими препаратами, Регенеранты и репаранты в комбинации с другими препаратами
- Депротеинизированный гемодериват крови телят
Фармакологические группы: Антигипоксанты и антиоксиданты, Ангиопротекторы и корректоры микроциркуляции, Регенеранты и репаранты
Поделиться этой страницей
Пролежни | Дерматология | JAMA
Пролежень — это повреждение кожи в результате постоянного давления вследствие нарушения подвижности. Давление приводит к уменьшению кровотока и в конечном итоге вызывает гибель клеток, разрушение кожи и развитие открытой раны. Пролежни могут возникать у людей, прикованных к инвалидной коляске или лежащих в постели, иногда даже через короткое время (от 2 до 6 часов). Если условия, приводящие к пролежням, не будут быстро устранены, локальное повреждение кожи будет распространяться на более глубокие слои ткани, затрагивая мышцы, сухожилия и кости. Общие сайты включают крестец (копчик), спина, ягодицы, пятки, затылок и локти. При отсутствии адекватного лечения открытые язвы могут стать источником боли, инвалидности и инфекции. В выпуске JAMA от 23/30 августа 2006 г. есть статья о профилактике пролежней.
Давление приводит к уменьшению кровотока и в конечном итоге вызывает гибель клеток, разрушение кожи и развитие открытой раны. Пролежни могут возникать у людей, прикованных к инвалидной коляске или лежащих в постели, иногда даже через короткое время (от 2 до 6 часов). Если условия, приводящие к пролежням, не будут быстро устранены, локальное повреждение кожи будет распространяться на более глубокие слои ткани, затрагивая мышцы, сухожилия и кости. Общие сайты включают крестец (копчик), спина, ягодицы, пятки, затылок и локти. При отсутствии адекватного лечения открытые язвы могут стать источником боли, инвалидности и инфекции. В выпуске JAMA от 23/30 августа 2006 г. есть статья о профилактике пролежней.
Стадии повреждения кожи
Надлежащая стадия раны поможет определить объем медицинской помощи и лечения.
Стадия 1
Кожа может покраснеть, как синяк. Целостность кожи остается неповрежденной — разрывов и надрывов нет, но в этом месте высок риск дальнейшего разрушения. Крайне важно, чтобы область была определена быстро, так как при правильном лечении эти язвы заживут в течение 60 дней.
Крайне важно, чтобы область была определена быстро, так как при правильном лечении эти язвы заживут в течение 60 дней.Стадия 2
Кожа лопается, стирается и образует язву.Стадия 3
Язва ухудшается и распространяется под поверхность кожи, образуя небольшой кратер. На этом этапе боли может не быть из-за повреждения нерва. Риск гибели тканей и инфицирования высок.Стадия 4
Пролежни прогрессируют с обширным поражением более глубоких тканей (мышц, сухожилий и костей). Серьезные осложнения, такие как остеомиелит (инфекция кости) или сепсис (инфекция, передающаяся через кровь).
Профилактика и лечение пролежней
Профилактика пролежней имеет ключевое значение, поскольку лечение может быть затруднено. Планы профилактики требуют поддержания кожи в чистоте и увлажнении, частой осторожной смены положения тела (с правильным подъемом, не трением поверхностей), использования специальных матрасов или подставок, лечения других сопутствующих заболеваний и соблюдения здорового питания. Облегчение или снижение давления на область имеет важное значение. После появления язвы дополнительные варианты лечения могут включать:
Облегчение или снижение давления на область имеет важное значение. После появления язвы дополнительные варианты лечения могут включать:
Местный уход за язвами, включая поддержание надлежащего водного баланса и использование антибактериальных повязок
Хирургическое вмешательство с целью пересадки мышечных лоскутов и кожных трансплантатов у некоторых пациентов
Для получения дополнительной информации
Национальные институты здравоохранения
http://www.nih.govНациональная консультативная группа по пролежням
http://www.npuap.orgАссоциация содействия развитию Wound Care
http://www.aawcone.org/patientresources.shtml
Информируйте себя
Чтобы найти эту и предыдущие страницы пациентов JAMA, перейдите по ссылке на страницу пациента на веб-сайте JAMA по адресу http: //www.jama.com. Многие из них доступны на английском и испанском языках. Предыдущая страница пациента о пролежнях была опубликована в выпуске от 8 января 2003 г.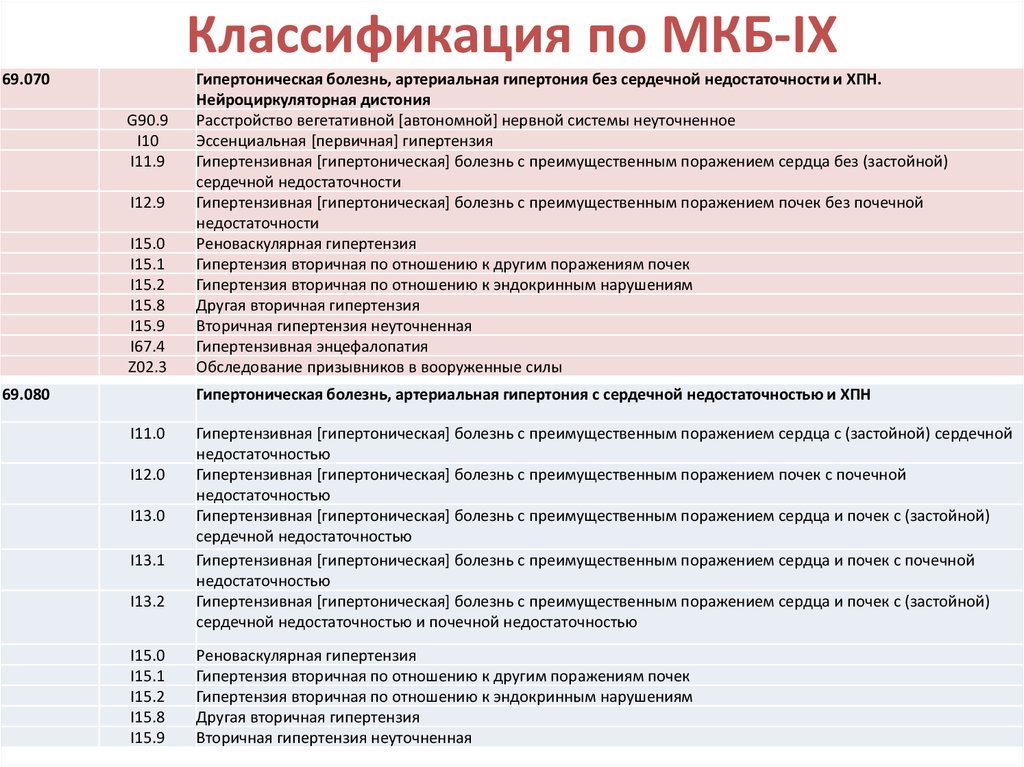
Источники: Национальные институты здравоохранения, Национальный консультативный совет по пролежням, Ассоциация развития лечения ран, Американская академия семейных врачей
Страница пациента JAMA является государственной службой JAMA Информация и рекомендации, представленные на этой странице, подходят в большинстве случаев, но они не заменяют собой медицинский диагноз. Для получения конкретной информации о вашем личном состоянии здоровья JAMA предлагает вам проконсультироваться с врачом. Эта страница может быть скопирована в некоммерческих целях врачами и другими медицинскими работниками для предоставления пациентам. По вопросам приобретения тиражей звоните по телефону 203/259.-8724.
ТЕМА: ЗАБОЛЕВАНИЯ КОЖИ
Остеомиелит при пролежнях — Академия врачей по заживлению ран
Пятница, 8 января 2021 г. (1 комментарий)Автор: Katerina Oikonomou MD, PhD, FAPWHc
Делиться |
Остеомиелит при пролежневых язвах
Катерина Ойконому MD, PhD, FAPWHc
Медицинская школа Икана на горе Синай
Пролежни развиваются в результате длительного внешнего давления на область мягких тканей, которая обычно находится выше костного выступа. Наиболее частыми локализациями пролежней являются пятки, седалищная кость, большой вертел и крестец. Пролежни продолжают оставаться причиной заболеваемости у пожилых пациентов с ограниченной подвижностью, у пациентов в критическом состоянии с длительной госпитализацией и у пациентов с травмой спинного мозга [1].
Наиболее частыми локализациями пролежней являются пятки, седалищная кость, большой вертел и крестец. Пролежни продолжают оставаться причиной заболеваемости у пожилых пациентов с ограниченной подвижностью, у пациентов в критическом состоянии с длительной госпитализацией и у пациентов с травмой спинного мозга [1].
Пролежни классифицируются на основе степени разрушения ткани и глубины. Национальная консультативная группа по пролежням (NPUAP) (2007 г.) является одной из наиболее часто используемых систем стадирования пролежней. В этой системе стадия 1 относится к участку кожи с эритемой. Стадия 2 характеризуется потерей поверхностного слоя кожи и обнажением дермы. На стадии 3 наблюдается потеря всей толщины кожи, иногда могут обнажаться подкожные слои. На 4 стадии обнажаются более глубокие структуры, такие как мышцы, сухожилия, кости. Нестадированные пролежневые повреждения обнаруживаются при наличии струпа и невозможности визуализации более глубоких структур. В ряде таких язв струп остается интактным. В случаях, когда струп может покрывать флюктуацию, струп часто иссекают для удаления некротической ткани. В этом случае можно визуализировать более глубокие ткани и получить стадирование, в противном случае, когда язва не визуализируется, язву диагностируют как нестадированную. При глубоких повреждениях тканей наблюдаются участки кожи с насыщенным красным или темным оттенком [2].
В случаях, когда струп может покрывать флюктуацию, струп часто иссекают для удаления некротической ткани. В этом случае можно визуализировать более глубокие ткани и получить стадирование, в противном случае, когда язва не визуализируется, язву диагностируют как нестадированную. При глубоких повреждениях тканей наблюдаются участки кожи с насыщенным красным или темным оттенком [2].
Одним из наиболее частых осложнений пролежней является инфекция. Потеря кожного барьера и микробная контаминация являются первоначальными факторами патогенеза инфекции. В существующих язвах бактериальная колонизация начинается с контаминации местной бактериальной флорой и часто с прямого фекального загрязнения, что представляет собой общую проблему при язвах ягодичных и крестцовых язв [3]. Высокая бактериальная нагрузка и образование биопленок приводят к замедлению заживления ран [4-5]. Эти факторы в сочетании с дефицитом иммунитета хозяина приводят вначале к местной инфекции, которая может быть поверхностной и распространяться только на окружающую кожу и мягкие ткани. При пролежнях 4 стадии инфекции могут распространяться на более глубокие структуры, такие как мышцы, сухожилия и кости.
При пролежнях 4 стадии инфекции могут распространяться на более глубокие структуры, такие как мышцы, сухожилия и кости.
Клиническое определение распространенности инфицированных тканей определяет дальнейшее лечение. Обычно локализованная эритема, экссудат и нагноение мягких тканей в незаживающей язве проявляются целлюлитом или инфекцией кожи и мягких тканей. Некротические мышцы или носовые пазухи при хронической язве, множественные инфекции кожи и мягких тканей, замедленное заживление ран могут свидетельствовать о более глубокой инфекции или остеомиелите. Системные проявления более глубоких инфекций могут включать лихорадку, озноб, общее недомогание. Лабораторные данные о повышенных маркерах воспаления и лейкоцитозе также могут свидетельствовать о более глубоких инфекциях.
Остеомиелит может поражать до 17-32% пациентов с инфицированными пролежнями [6,7]. Диагноз остеомиелита при пролежнях основывается на клинических характеристиках, лабораторных параметрах (таких как воспалительные маркеры СОЭ и СРБ) и исследованиях изображений, при этом МРТ является методом выбора. Биопсия кости подтверждает диагноз остеомиелита и предоставляет полезную информацию о микробиологии и гистопатологии.
Биопсия кости подтверждает диагноз остеомиелита и предоставляет полезную информацию о микробиологии и гистопатологии.
Интересно, что хотя в повседневной клинической практике считается, что наличие обнаженной кости соответствует остеомиелиту, исследования показывают, что при пролежнях 4 стадии с обнаженной костью гистология подтверждает остеомиелит менее чем в половине случаев [8].
У пациентов с клиническим подозрением на остеомиелит, связанный с пролежнями, МРТ является золотым стандартом для оценки поражения костей и выявления абсцессов или скоплений [9,10]. Обычные рентгенограммы обладают низкой чувствительностью при выявлении остеомиелита. КТ можно использовать в тех случаях, когда МРТ противопоказана, а также для оценки наличия костных секвестров и оберток при хроническом остеомиелите [11]. Ядерные исследования обладают высокой чувствительностью при обнаружении воспаления, но одним из недостатков является то, что они не могут отличить мягкие ткани от вовлечения костей или дегенеративных изменений, что приводит к высокой частоте ложноположительных результатов [12-13].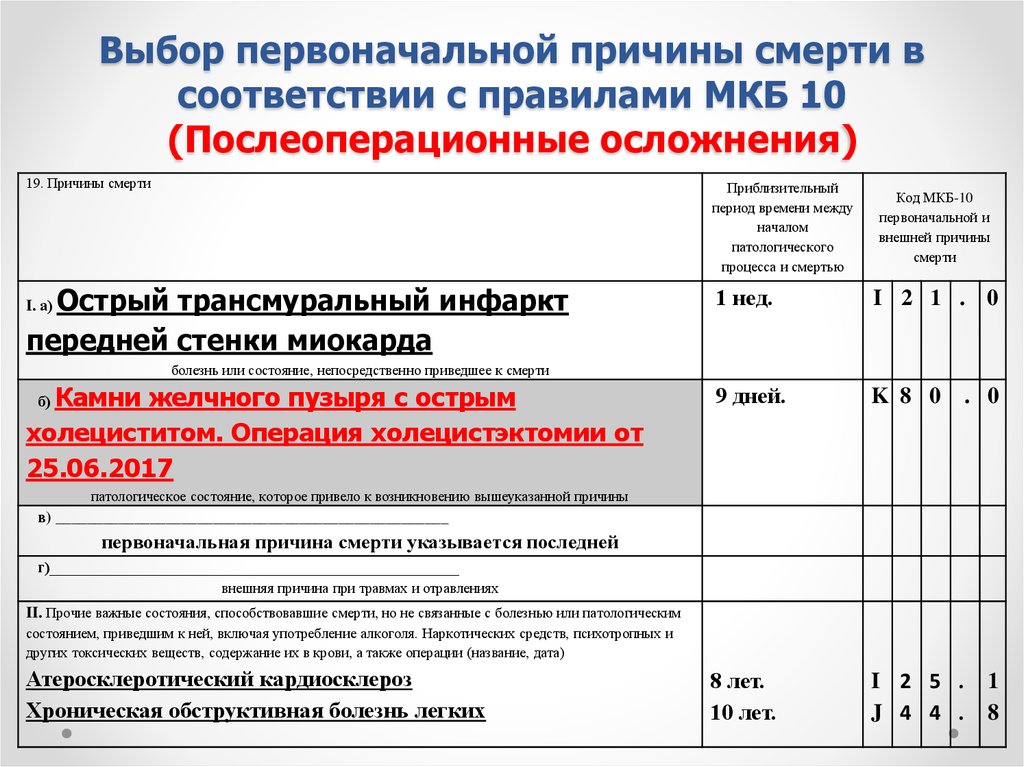
Наиболее распространенными возбудителями остеомиелита, связанного с пролежнями, являются Staphylococcus aureus, виды Streptococcus, Enterobacteriaceae и анаэробы. Анаэробные организмы редко извлекаются из культур. Сообщалось также о необычных организмах, таких как Nocardia или Fusobacterium [6, 14-16].
Идентификацию возбудителя и оценку чувствительности к противомикробным препаратам проводят с помощью микробиологического исследования. Посев крови может иметь высокие результаты у пациентов с системными проявлениями, сепсисом или бактериемией, связанными с инфекцией пролежней. Поскольку колонизация пролежней является распространенным явлением, следует избегать поверхностных посевов мазков. Следует проводить забор глубоких тканей и костей с биопсией. В исследовании микробиология 72 пролежней оценивалась с помощью поверхностного мазка, аспирации иглой и глубокого посева тканей. Присутствие микроорганизмов было более распространенным в посевах мазков, а не в игле при аспирации глубоких тканей [17]. Кроме того, поверхностные мазки могут не включать несколько организмов, которые не являются возбудителями фактической инфекции. В ретроспективном исследовании поверхностных мазков для посева почти две трети хирургических образцов содержали больше видов, чем поверхностные мазки [18].
Кроме того, поверхностные мазки могут не включать несколько организмов, которые не являются возбудителями фактической инфекции. В ретроспективном исследовании поверхностных мазков для посева почти две трети хирургических образцов содержали больше видов, чем поверхностные мазки [18].
Лечение остеомиелита, связанного с пролежнями, заключается в полной санации всей некротизированной кости и ткани, лечении антибиотиками и соответствующем закрытии лоскутом.
Антимикробное лечение должно быть адаптировано на основе микробиологических данных, полученных из анамнеза пациента и биопсии кости. Перед назначением антибиотиков следует провести биопсию кости или глубокий посев тканей. Если пациенты гемодинамически стабильны и не имеют сепсиса, следует проводить эмпирическую антибиотикотерапию. Соответствующие начальные эмпирические схемы антибиотикотерапии при остеомиелите, связанном с пролежнями, должны включать, по крайней мере, защиту от грамположительных антибиотиков, в том числе защиту от MRSA и широкую защиту от грамотрицательных бактерий и псевдомонад.
При пролежнях крестца с фекальным загрязнением также показано анаэробное покрытие. У пациентов с нормальной функцией почек разумный выбор антибиотиков будет включать следующие схемы: ванкомицин (15 мг/кг каждые 12 часов для охвата MRSA) в сочетании с пиперациллином-тазобактамом (3,375 г каждые 6 часов для грамотрицательных, псевдомонадных и анаэробных препаратов), или с цефтазидимом (2 г каждые 8 часов для грамотрицательных и псевдомонадных возбудителей) плюс метронидазол (500 мг каждые 8 часов для анаэробных возбудителей). Другие альтернативы для защиты от MRSA включают линезолид и даптомицин. Линезолид можно использовать как часть внутривенного или перорального режима, в то время как даптомицин является альтернативой внутривенному введению у пациентов, которые не переносят ванкомицин или имеют нарушения функции почек.
Данные об оптимальной продолжительности лечения антибиотиками при пролежнях ограничены. При поверхностных инфекциях кожи и мягких тканей предпочтительны более короткие курсы (1-2 недели).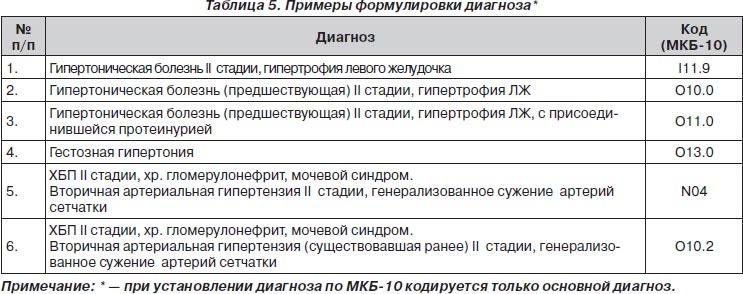 При остеомиелите обычно назначают 6-недельный курс антибиотиков с тщательным мониторингом динамики СОЭ и СРБ. Эти воспалительные маркеры предоставляют информацию об ответе на лечение и/или возможном продлении курса, если они остаются повышенными. Было предложено, чтобы продолжительность антибактериальной терапии составляла 2 недели при остеомиелите, ограниченном поверхностной костной корой (большинство случаев основано на литературе) [8,19].] или 4–6 недель при поражении костного мозга [7,20]. Схемы антибиотикотерапии могут вводиться перорально или внутривенно.
При остеомиелите обычно назначают 6-недельный курс антибиотиков с тщательным мониторингом динамики СОЭ и СРБ. Эти воспалительные маркеры предоставляют информацию об ответе на лечение и/или возможном продлении курса, если они остаются повышенными. Было предложено, чтобы продолжительность антибактериальной терапии составляла 2 недели при остеомиелите, ограниченном поверхностной костной корой (большинство случаев основано на литературе) [8,19].] или 4–6 недель при поражении костного мозга [7,20]. Схемы антибиотикотерапии могут вводиться перорально или внутривенно.
Хирургическое лечение остеомиелита может быть вариантом лечения у отдельных пациентов. Выбор хирургического или консервативного лечения зависит от многих факторов, в том числе распространенности инфекции, общего состояния больного, социально-экономических факторов. Одной из основных целей хирургического лечения остеомиелита является удаление биопленки и повышение концентрации циркулирующих антибиотиков. Существуют различные подходы, включая использование фиксирующих устройств, местных систем доставки противомикробных препаратов, устройств с отрицательным давлением и использование кожных трансплантатов [21].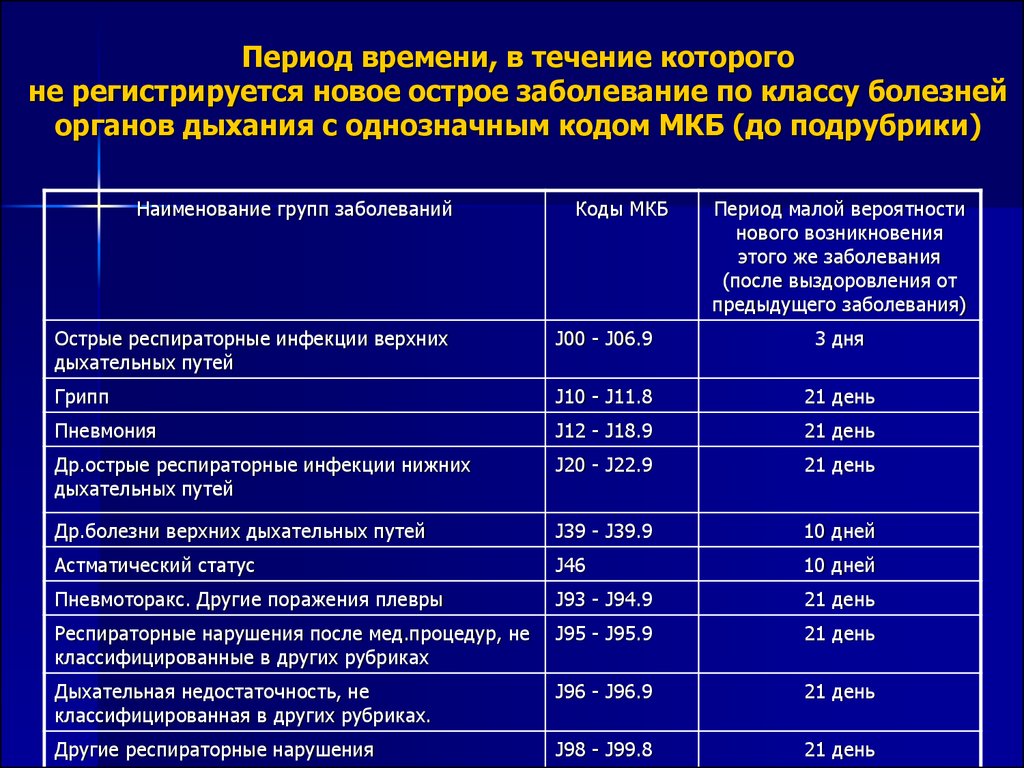 Во время хирургических процедур берутся образцы кости и окружающих тканей для микроскопической оценки и посева, которые впоследствии будут определять антимикробное лечение с соответствующими схемами [22-24]. Резекция кости должна привести к четким краям, что подтверждается микроскопическим исследованием кости [25].
Во время хирургических процедур берутся образцы кости и окружающих тканей для микроскопической оценки и посева, которые впоследствии будут определять антимикробное лечение с соответствующими схемами [22-24]. Резекция кости должна привести к четким краям, что подтверждается микроскопическим исследованием кости [25].
Для закрытия хирургической раны используется несколько процедур. Применение соответствующей процедуры зависит от клинического состояния пациента, характеристик и локализации раны, целей лечения и предпочтений пациента. [26]. Прямое закрытие раны, как правило, невозможно, и закрытие раны влечет за собой использование кожных трансплантатов, кожных лоскутов или кожно-мышечных лоскутов, часто в качестве поэтапной процедуры. Перед любыми этапами закрытия рану следует очистить от некротических тканей и успешно вылечить любые инфекционные осложнения. Колостомия является соображением при пролежнях крестца для предотвращения фекального загрязнения, но ее эффективность сомнительна [27] для конкретного отдела. Рецидив язвы после закрытия раны, по оценкам, происходит в 13-61% [28-30].
Рецидив язвы после закрытия раны, по оценкам, происходит в 13-61% [28-30].
Местный уход за раной остается важным при остеомиелите, связанном с пролежнями. Стратегии разгрузки и адекватный контроль боли должны быть реализованы в дополнение к выявлению местных факторов, способствующих боли, таких как ишемия, инфекция или повреждение кожи. Питание должно быть оптимизировано, так как больные с хроническими пролежнями находятся в катаболическом состоянии. Следует поощрять отказ от курения [26,28].
Правильный выбор повязок и дополнительные методы лечения, такие как лечение ран отрицательным давлением или использование гипербарического кислорода, могут способствовать заживлению ран и образованию грануляционной ткани [31-34].
В крупном когортном исследовании пациентов с крестцовым остеомиелитом 105 пациентов получали только антибиотики, 55 получали как антибиотики, так и хирургическую санацию, а 7 пациентов получали кожно-мышечный лоскут [35]. Пациенты, получавшие комбинированный медикаментозный и хирургический подход, имели более низкие показатели повторной госпитализации в течение следующих 12 месяцев.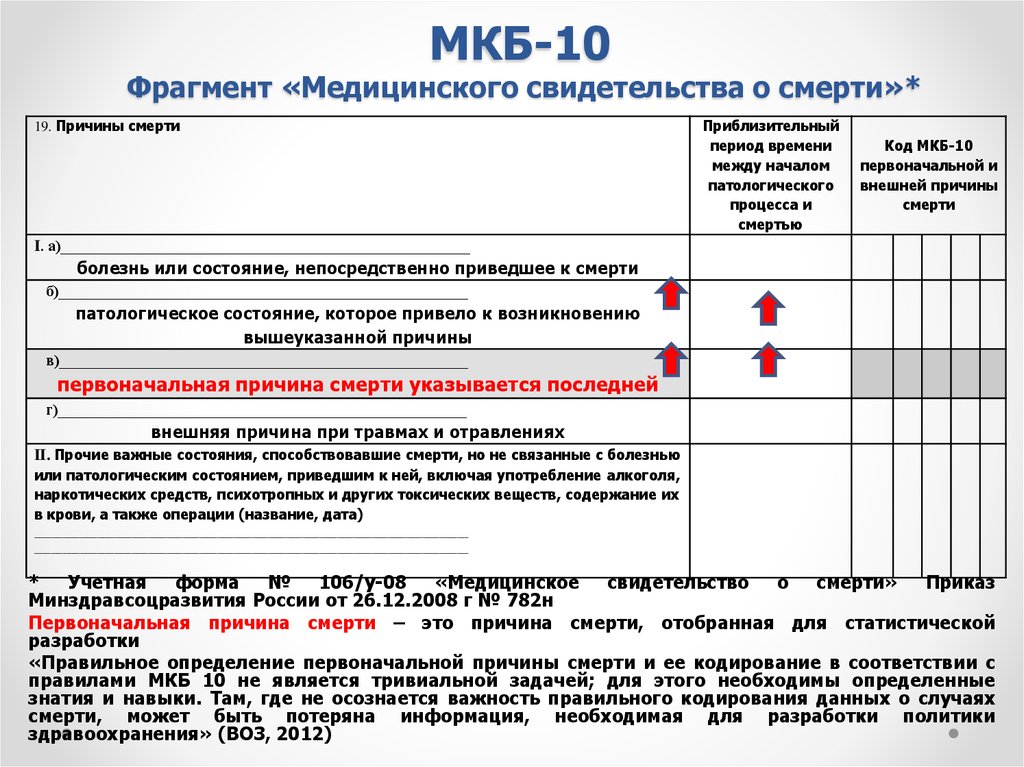
В другом исследовании сообщалось о 70 случаях инфицирования пролежней крестца у 31 пациента [14]. Всем больным проведена хирургическая санация и назначена антибактериальная терапия. Единственным фактором, связанным с клиническим рецидивом инфекции, был возраст. Продолжительность антибиотиков
не предсказал рецидива.
Другое исследование Firriolo et al. включало 24 пациента с 30 пролежнями крестца, всем из которых было выполнено закрытие лоскутом [36]. Около 50% больных имели рецидив язвы, что было связано с несоблюдением консервативных мероприятий [37].
Резюме
Инфекции пролежней являются распространенной проблемой со значительной заболеваемостью и смертностью и длительным пребыванием в больнице. Распространенность инфекции колеблется от инфекции кожи и мягких тканей до вовлечения более глубоких структур. Остеомиелит следует заподозрить в случаях хронических язв с незаживающей или обнаженной костью. В случаях незаподозренного остеомиелита МРТ остается предпочтительным методом визуализации, в то время как данные микробиологического и гистопатологического исследования могут подтвердить диагноз и направить лечение. Комбинированный медикаментозный и хирургический подход с применением по показаниям дополнительных методов лечения дает наилучшие результаты в лечении остеомиелита.
Комбинированный медикаментозный и хирургический подход с применением по показаниям дополнительных методов лечения дает наилучшие результаты в лечении остеомиелита.
Данные о длительности применения антибиотиков при остеомиелите пролежней ограничены. 6-недельный курс пероральных или внутривенных антибиотиков широкого спектра кажется разумным подходом. Тщательный мониторинг воспалительных маркеров коррелирует с активностью заболевания и дает дополнительные рекомендации по продолжительности антибиотикотерапии. Было показано, что комбинированный медицинский и хирургический подход связан с более низкой частотой рецидивов и лучшими результатами, однако для принятия решений, основанных на фактических данных, необходимы дальнейшие рандомизированные контролируемые испытания.
Ссылки
1. Гарибальди Р.А., Бродин С., Мацумия С. Инфекции среди пациентов в домах престарелых: политика, распространенность, проблемы. N Engl J Med 1981; 305:731.
2.https://cdn. ymaws.com/npuap.siteym.com/resource/resmgr/npuap_pressure_injury_stages.pdf
ymaws.com/npuap.siteym.com/resource/resmgr/npuap_pressure_injury_stages.pdf
3.Thomas DR. Профилактика и лечение пролежней: что работает? что не так? Клив Клин J Med 2001; 68:704.
4.Белый RJ, Резка KF. Критическая колонизация — концепция под пристальным вниманием. Лечение стомированных ран 2006 г .; 52:50.
5. Гулд Л., Абадир П., Брем Х. и др. Восстановление и заживление хронических ран у пожилых людей: состояние и будущие исследования. J Am Geriatr Soc 2015; 63:427.
6. Шугарман Б., Хоуз С., Мушер Д.М. и др. Остеомиелит под пролежнями. Arch Intern Med 1983; 143:683.
7. Даруиш Р.О., Лэндон Г.К., Клима М. и др. Остеомиелит, связанный с пролежнями. Arch Intern Med 1994; 154:753.
8.Türk EE, Tsokos M, Delling G. Оценка степени и типа остеомиелита при пролежневых язвах крестца на поздних стадиях на основе вскрытия: гистопатологическое исследование. Arch Pathol Lab Med 2003; 127:1599.
9.Simpfendorfer CS. Рентгенологический подход к скелетно-мышечным инфекциям. Infect Dis Clin North Am 2017; 31:299.
Infect Dis Clin North Am 2017; 31:299.
10. Erdman WA, Tamburro F, Jayson HT, et al. Остеомиелит: особенности и подводные камни диагностики с помощью МРТ. Радиология 1991; 180:533.
11.Пинеда К., Варгас А., Родригес А.В. Визуализация остеомиелита: современные представления. Infect Dis Clin North Am 2006; 20:789.
12.Аль-Шейх В., Сфакианакис Г.Н., Мнаймнех В. и др. Подострые и хронические инфекции костей: диагностика с использованием In-111, Ga-67 и Tc-9Сцинтиграфия костей 9m MDP и рентгенография. Радиология 1985; 155:501.
13. Kolindou A, Liu Y, Ozker K, et al. In-111 WBC визуализация остеомиелита у пациентов с фоновыми аномалиями сканирования костей. Клин Нукл Мед 1996; 21:183.
14.Jugun K, Richard JC, Lipsky BA, et al. Факторы, связанные с неэффективностью лечения инфицированных пролежней. Энн Сург, 2016 г .; 264: 399–403.
15.Guiral J, Refolio C, Carrero P, Carbajosa S. Крестцовый остеомиелит, вызванный Nocardia asteroides. Отчет о случае. Acta Orthop Scand 1991; 62:389–90.
Acta Orthop Scand 1991; 62:389–90.
16. Луи С., Тули Д., Бриггс С. Эмфизематозный остеомиелит: отчет о болезни и обзор литературы. Int J Infect Dis 2012; 16:e216–20.
17.Руденский Б., Липшиц М., Исааксон М., Зонненблик М. Инфицированные пролежни: сравнение методов идентификации бактерий. Южный Мед J 1992; 85:901.
18.Хейм Б., Римарейкс Ф., Лорта-Джейкоб А., Николя-Шанойн М.Х. Бактериологическое исследование инфицированных пролежней у больных с травмой спинного мозга и влияние на антибактериальную терапию. Спинной мозг 2004; 42:230.
19.Льюис В.Л. мл., Бейли М.Х., Пулавски Г. и соавт. Диагностика остеомиелита у больных с пролежнями. Plast Reconstr Surg 1988; 81:229.
20. Канавезе Ф., Самба А., Руссе М. Патологические переломы у детей: диагностика и варианты лечения. Orthop Traumatol Surg Res 2016; 102:S149.
21. Черни Г 3-й. Хирургическое лечение остеомиелита. Plast Reconstr Surg. 2011 Январь; 127 Дополнение 1:190S-204S.
22.Перри К. Р., Пирсон Р.Л., Миллер Г.А. Точность посевов материала мазка с поверхностной поверхности раны и пункционной биопсии в предоперационной оценке остеомиелита. J Bone Joint Surg Am. 1991; 73: 745–749.
Р., Пирсон Р.Л., Миллер Г.А. Точность посевов материала мазка с поверхностной поверхности раны и пункционной биопсии в предоперационной оценке остеомиелита. J Bone Joint Surg Am. 1991; 73: 745–749.
23. Пацакис М.Дж., Уилкинс Дж., Кумар Дж., Холтом П., Гринбаум Б., Ресслер Р. Сравнение результатов бактериальных культур из разных участков при хроническом остеомиелите длинных костей: проспективное исследование. J Bone Joint Surg Am. 1994; 76: 664–666.
24.McLorinan GC, Glenn JV, McMullan MG, Patrick S. Propionibacterium
Загрязнение раны акне во время операции на позвоночнике. Clin Orthop Relat Relat Res. 2005; 437:74–82.
25. Сакс Б.Л., Шаффер Дж.В. Остеомиелит большеберцовой и бедренной костей: критическая оценка эффективности техники Папино в проспективном исследовании (статья № 214). Представлено на 50-м ежегодном собрании Американской академии хирургов-ортопедов, Анахайм, Калифорния; 1983.
26. Бауэр Дж., Филлипс Л.Г. Статья MOC-PSSM CME: Пролежни.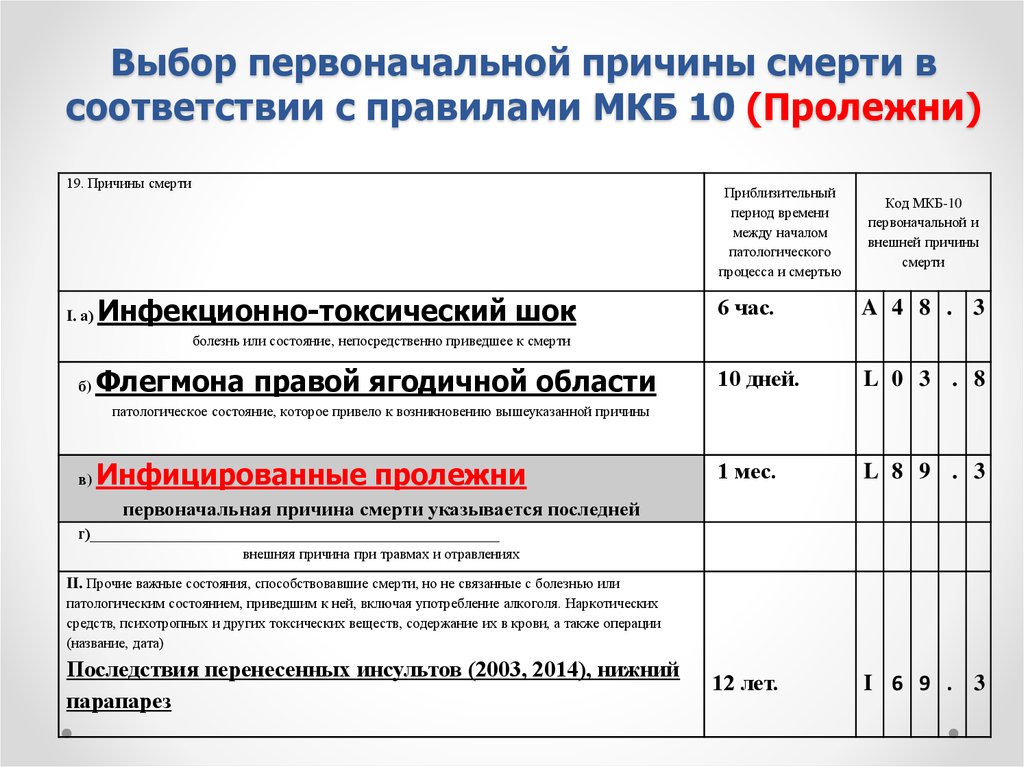 Plast Reconstr Surg 2008; 121:1.
Plast Reconstr Surg 2008; 121:1.
27. Дешмух Г.Р., Баркель Д.К., Сево Д., Хергенродер П. Использование или неправильное использование колостомы для лечения пролежней. дис толстой кишки прямой кишки 1996; 39:737.
28. Ниази З.Б., Зальцберг К.А., Бирн Д.В., Фибек М. Рецидив начальной пролежневой язвы у лиц с травмами спинного мозга. Adv Wound Care 1997; 10:38.
29.Диса Дж.Дж., Карлтон Дж.М., Голдберг Н.Х. Эффективность оперативного лечения больных с пролежнями. Plast Reconstr Surg 1992; 89:272.
30.Мандрекас А.Д., Масторакос Д.П. Лечение пролежней кожно-мышечными лоскутами: пятилетний опыт. Энн Пласт Сург 1992; 28:167.
31.Горс Г.Дж., Месснер Р.Л. Улучшение заживления пролежней с помощью гидроколлоидных повязок. Арка Дерматол 1987; 123:766.
32.Ubbink DT, Westerbos SJ, Evans D, et al. Местное отрицательное давление для лечения хронических ран. Кокрановская система базы данных, ред. 2008 г.; :CD001898.
33.Ванг С., Швайцберг С., Берлинер Э. и др. Гипербарический кислород для лечения ран: систематический обзор литературы. Arch Surg 2003; 138:272.
и др. Гипербарический кислород для лечения ран: систематический обзор литературы. Arch Surg 2003; 138:272.
34.Кранке П., Беннетт М.Х., Мартин-Сент-Джеймс М. и др. Гипербарическая оксигенация при хронических ранах. Кокрановская система баз данных, ред. 2012 г.; :CD004123.
35. Бодавула П., Лян С.Ю., Ву Дж., ВанТассел П., Маршалл Дж. Остеомиелит таза, связанный с пролежнями: забытое заболевание? Открытый форум Infect Dis 2015; 2: из v112.
36.Firriolo JM, Ganske IM, Pike CM, et al. Отдаленные результаты реконструкции лоскутом при пролежнях у детей. Энн Пласт Сург 2018; 80:159–63.
37.Гудман К.М., Коэн В., Армента А., Торнби Дж., Нетшер Д.Т. Оценка результатов и переменных лечения пролежней у 48 ветеранов с травмами спинного мозга. Энн Пласт Сург 1999; 42: 665–72.
Катерина Ойконому, доктор медицинских наук, FAPWHc, в настоящее время проходит повышение квалификации в качестве научного сотрудника по гериатрической медицине в Медицинской школе Икан на горе Синай, больница Маунт Синай в Нью-Йорке.

 Белки участвуют во всех клеточных обменных процессах в организме человека. У лежачих пациентов в случае их недостачи кожа теряет эластичность, клетки не возобновляются как прежде и возникает некроз тканей;
Белки участвуют во всех клеточных обменных процессах в организме человека. У лежачих пациентов в случае их недостачи кожа теряет эластичность, клетки не возобновляются как прежде и возникает некроз тканей; Противопролежневый матрас с помощью специального механизма обеспечивает периодический массаж всех зон тела, не позволяя образоваться застою или пережатию кровеносных капилляров. Подкладной круг используют в местах соприкосновения кожи с поверхностью. Полость внутри круга позволяет ране не контактировать с кроватью, не нарушая микроциркуляцию и позволяя регенеративному процессу проходить быстрее. Надувные подушки используются для сидячих пациентов;
Противопролежневый матрас с помощью специального механизма обеспечивает периодический массаж всех зон тела, не позволяя образоваться застою или пережатию кровеносных капилляров. Подкладной круг используют в местах соприкосновения кожи с поверхностью. Полость внутри круга позволяет ране не контактировать с кроватью, не нарушая микроциркуляцию и позволяя регенеративному процессу проходить быстрее. Надувные подушки используются для сидячих пациентов;
 Крайне важно, чтобы область была определена быстро, так как при правильном лечении эти язвы заживут в течение 60 дней.
Крайне важно, чтобы область была определена быстро, так как при правильном лечении эти язвы заживут в течение 60 дней.