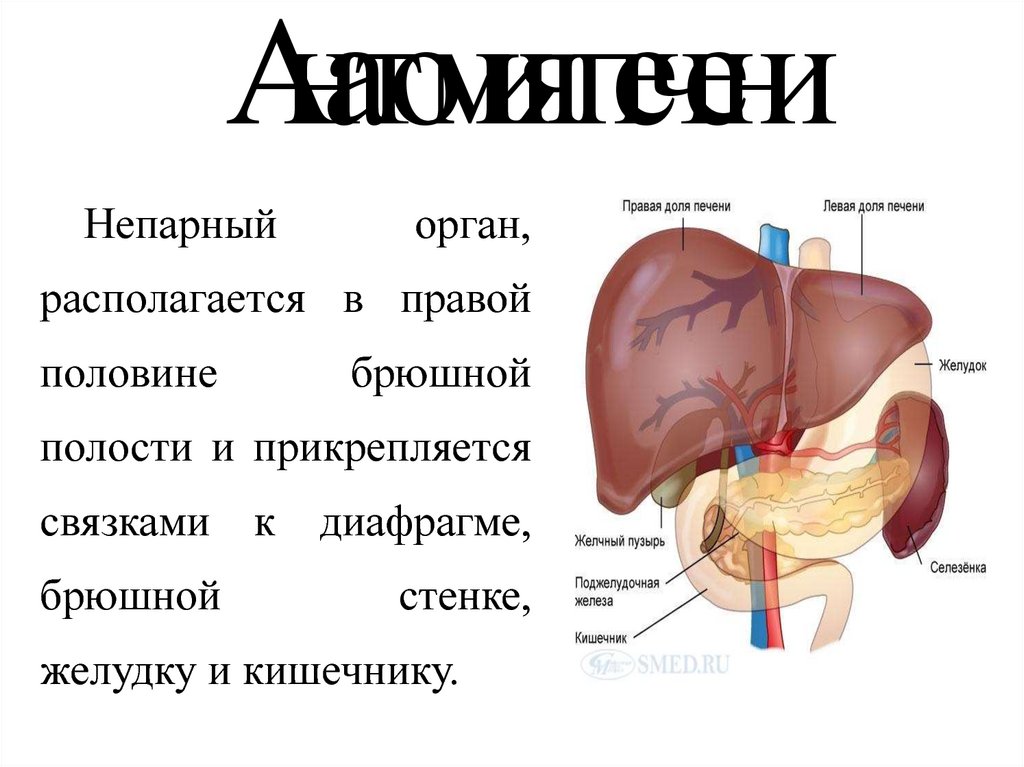
Что делать, если увеличена печень
У взрослого человека печень в среднем весит около двух килограммов. Орган совмещает сразу несколько функций, принимает участие в циркуляции крови, переваривании пищи. Работа печени связана с многочисленными обменными процессами: желчным, жировым, белковым, водно-солевым, витаминным.
Печень обеззараживает, защищает, выполняет выделительные функции, обеспечивающие автономную скоординированную работу организма. При малейших неполадках, пагубном воздействии токсических веществ орган изменяется в размерах, перестает выполнять свою работу.
Даже незначительное увеличение размеров печени является симптомом ряда патологических состояний. Благодаря ранней диагностике и адекватной терапии удается предотвратить возникновение ряда осложнений. Чтобы доктор назначил правильную терапию, важно собирать все данные относительно состояния организма.
Почему увеличивается печень
Процесс увеличения печени не является заболеванием, а указывает на его развитие. Данное состояние медики называют гепатомегалией. Причин его существует множество, в первую очередь длительное злоупотребление алкогольными напитками, ряд заболеваний.
Данное состояние медики называют гепатомегалией. Причин его существует множество, в первую очередь длительное злоупотребление алкогольными напитками, ряд заболеваний.
У ребенка
Если увеличение размеров печени наблюдается у новорожденного ребенка, какого-либо лечения не предусмотрено, гепатомегалия сама проходит в течение месяца. Причины явления следует искать в организме матери, если у нее имеется сахарный диабет, другие тяжелые эндокринные заболевания, в основной массе случаев у малыша определяется увеличение фильтрующего органа.
Медики считают нормой, если у ребенка до семилетнего возраста печень увеличена на 1 сантиметр. Однако по мере взросления орган должен постепенно приобрести стандартные размеры. Если этого не произошло, возможно, у ребенка в организме:
- имеются воспалительные процессы;
- нарушен обмен веществ;
- развивается онкология.
Среди других причин повреждение печени в результате контакта с медикаментозными препаратами, токсическими веществами. Предрасполагающим фактором к изменению размеров органа могут послужить проблемы с желчными протоками.
Предрасполагающим фактором к изменению размеров органа могут послужить проблемы с желчными протоками.
Само по себе увеличение объемов печени не считается критичным. Но если гепатомегалия сопровождена другими симптомами, это является показанием для детальной диагностики всего организма.
У взрослого
Говоря о взрослых пациентах, изменение размеров печени связывают с употреблением спиртного, циррозом, инфекциями, кишечными заболеваниями. Печень увеличена и выпирает при гепатите, отравлении, жировом гепатозе, нарушении обмена железа, меди.
Другими причинами медики называют:
- наследственность;
- онкологические заболевания;
- диффузный зоб;
- поликистоз.
Примечательно, что левая доля увеличивается реже, чем правая. Это обуславливается меньшей нагрузкой на нее. Проблемы с правой долей говорят о заболеваниях поджелудочной железы.
Некоторые патологические состояния свидетельствуют о неправильном образе жизни пациента, другие же требуют срочного врачебного вмешательства. Игнорирование гепатомегалии грозит крайне серьезными проблемами с организмом.
Игнорирование гепатомегалии грозит крайне серьезными проблемами с организмом.
Большое распространение получили инфекционные заболевания, особенно гепатит А. Первые симптомы проявляются как обычная простуда или грипп. Диагноз становится очевидным после изменения размеров печени, изменения цвета склер.
Основные симптомы проблем с печенью
Вместе с увеличением размеров печени у пациента отмечается зуд и желтушность кожных покровов, такие признаки говорят о расстройстве оттока желчи. Аналогичными симптомами проявляются камни в желчных канальцах, склерозирующий холангит, билиарный цирроз. Патологии сопровождаются болями под правым ребром, увеличением общей температуры тела.
Поскольку клетки печени не имеют нервных окончаний, даже тяжелые поражения и заболевания не проявляются болевым синдромом. Болезненность в правом подреберье в редких случаях спровоцирована повреждениями желчного пузыря, каналец, кишечника.
Нечастыми, но значимыми признаками болезней печени медики называют:
- зуд;
- увеличение селезенки;
- желтушность слизистой.

Изменение цвета кожных покровов говорит об остром периоде гепатита, циррозе. Подобными симптомами манифестируют склерозирующий холангит, билиарный цирроз.
Неспецифическими симптомами становятся расширение мелких кровеносных сосудов, покраснение ладоней, гладкий язык, дрожание верхних конечностей, укорочение сухожилий сгибателей пальцев рук.
Свидетельством заболеваний печени являются увеличение размеров молочных желез у мужчин, нарушение роста волос под мышками, на подбородке, появление плоских доброкачественных наростов.
Такие признаки чаще всего диагностируют у пациентов, у кого изменения в печени происходят из-за злоупотребления алкогольными напитками.
Признаки увеличения органа
Слегка увеличенная печень не дает никаких особых ощущений, болезненности. Превышение объема органа более чем на 2 сантиметра сопровождается возникновением дискомфортных ощущений под правым ребром, пожелтением кожных покровов, слизистых оболочек.
Также появляются признаки изменения со стороны органов пищеварительной системы: тошнота, изжога, отрыжка, нарушение стула. Не исключаются психологические проблемы, повышается нервозность, раздражительность, может появиться бессонница. К перечисленной симптоматике могут присоединяться и другие признаки, характерные для определенной болезни.
Не исключаются психологические проблемы, повышается нервозность, раздражительность, может появиться бессонница. К перечисленной симптоматике могут присоединяться и другие признаки, характерные для определенной болезни.
Человек может даже не чувствовать изменения размеров фильтрующего органа. Бывает, что появляется слабый дискомфорт, в:
- брюшной полости;
- правом подреберье.
Характер ощущений может быть различным, от колющих, ноющих до пульсирующих болей.
Когда естественные восстановительные процессы не помогают справиться с поврежденными клетками, это станет признаком печеночной недостаточности и цирроза. К основным симптомам присоединяются повышение чувствительности десен, носовые кровотечения, понижение интеллектуальных способностей, быстрое насыщение даже от мизерных порций пищи.
Как диагностировать гепатомегалию?
При посещении доктора первым делом производится визуальный осмотр, простукивание, ощупывание передней брюшной стенки. Это позволяет определить рельеф и границы печени. Врача интересует информация, касающаяся перенесенных заболеваний, операций, травм, изменений стула, нарушения пищеварения.
Это позволяет определить рельеф и границы печени. Врача интересует информация, касающаяся перенесенных заболеваний, операций, травм, изменений стула, нарушения пищеварения.
Благодаря сбору подробного анамнеза медики могут установить первопричину гепатомегалии. Когда есть подозрение на серьезные заболевания, обязательно назначаются:
- лабораторные анализы;
- инструментальные исследования;
- диагностические процедуры.
Для понимания картины врачу необходимы результаты всех исследований.
Анализы
Пациенту рекомендовано сдать образец крови для определения маркеров вирусных гепатитов, белка, билирубина, протромбинового индекса. Анализ может включать исследование по 6-15 показателям.
Поскольку причиной нарушения работы, изменения размеров печени могут послужить глистные инвазии, также сдают анализ кала на яйцеглист. Для максимально точного и быстрого определения наличия паразитов можно вместо кала сдать кровь из локтевой вены.
Исследования
Потребуется удостовериться в целостности желчевыводящих путей, для этого пациентам необходимо пройти магнитно-резонансную томографию.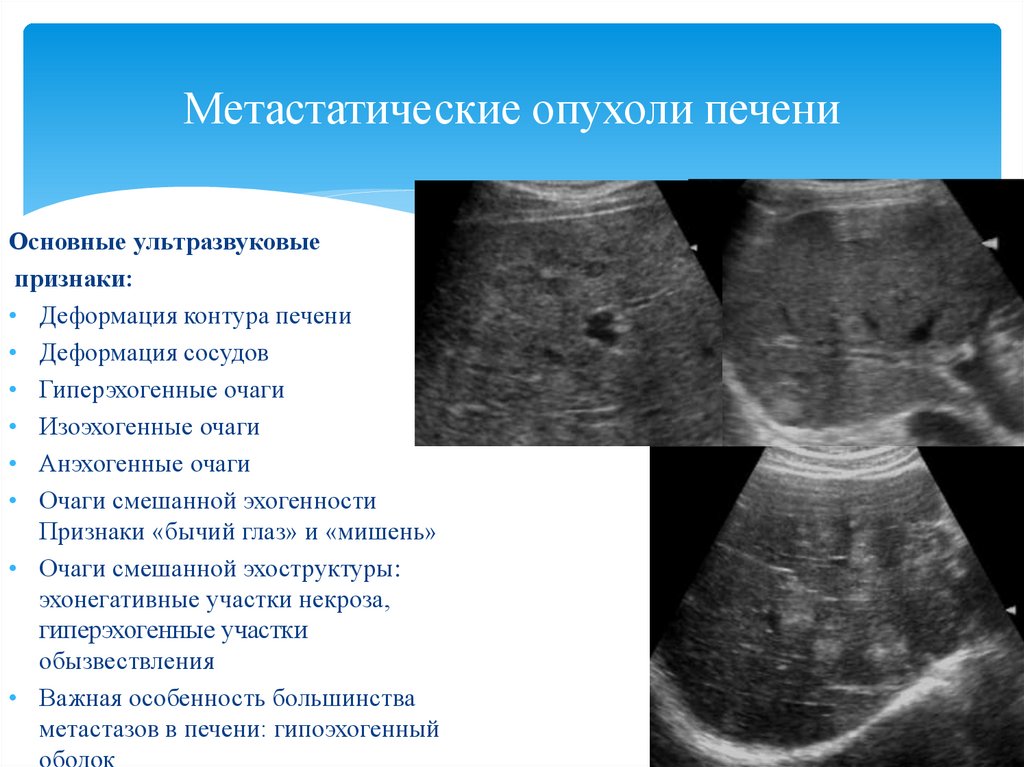 При подозрении на злокачественные новообразования в печени проводится биопсия печеночной ткани.
При подозрении на злокачественные новообразования в печени проводится биопсия печеночной ткани.
Для точного представления размеров, положения и остальных характеристик печени потребуется ультразвуковое исследование. Доктор благодаря УЗИ увидит состояние, в котором пребывают:
- желчный пузырь;
- лимфатические узлы;
- внутрипеченочные вены.
Определяется соотношение частей железы, насколько орган выпирает из-под реберной дуги.
Не менее важная информация относительно структуры печени, эхогенности, плотности. Дополнительно проводится диагностика состояния поджелудочной железы, селезенки. В качестве вспомогательного метода проверки организма рекомендована лапароскопия. Методика позволяет установить состояние гепатобилиарной системы.
Способы лечения гепатомегалии
Как было сказано, увеличение печени является просто симптомом, указывающим на развитие заболевания или нарушения в организме. Если в ходе диагностики установлена патология, провоцирующая гепатомегалию, все силы необходимо направить именно на борьбу с ней.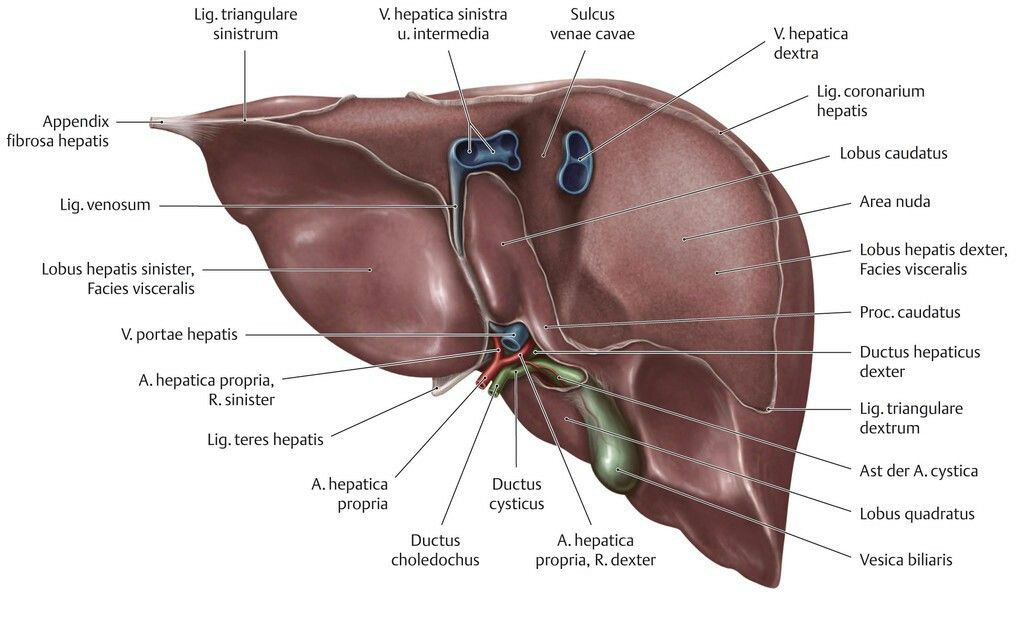
Благодаря комплексному подходу удается снизить нагрузку на печень, качественно облегчить ее работу. При увеличении органа врачи советуют максимально сократить употребление углеводов, жиров, жареных, острых блюд.
Кушают мелкими порциями и часто. Сильно увеличенная печень говорит о запущенных заболеваниях и патологических процессах. В таком случае требуется соблюдать щадящий режим, снизить интенсивность физических нагрузок.
Медикаменты
Одними только лекарственными препаратами уменьшить размеры печени не получится, но при разумном подходе оказывается положительное воздействие на весь организм. Наиболее действенными и популярными препаратами против патологии стали:
- Овесол;
- Галстена;
- Эссенциале;
- Гепатамин.
Овесол улучшает состояние желчных путей, очищает печень. При курсовом приеме Эссенциале поддерживается правильная работа сердечной мышцы, кровеносных сосудов, снижается показатель низкоплотного холестерина крови.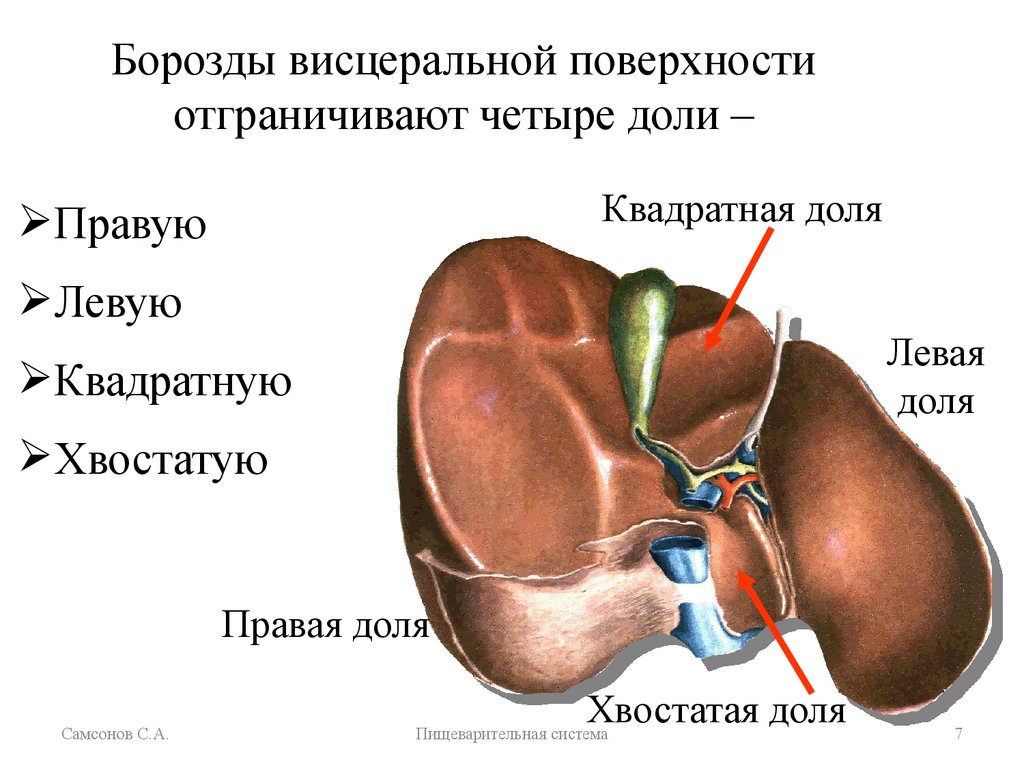
Таблетки Гепатамин необходимы для восстановления функционирования органа, Галстена рекомендована для лечения гепатита, профилактики появления камней в желчных протоках. Против агрессивного воздействия токсических веществ назначают эффективный препарат Лив-.
Операция
Хирургическое вмешательство практикуется при наличии злокачественных новообразований, кистах. Предусмотрено проведение открытой операции и удаление части печени. В ходе лечения практикуется эмболизация сосудов, перекрытие доступа кислорода к опухоли. Постепенно наблюдается отмирание новообразования.
При сложных случаях предусмотрена трансплантация органа. Так как печень имеет способность восстанавливаться, вполне достаточно пересадить только часть органа. Донором может ближайший родственник, подходящий по ряду параметров.
Диета
Незаменимым проводником лечения гепатомегалии является диета.
Для снижения размеров печени из питания убирают жирную, острую, соленую пищу. Категорически запрещены алкогольные напитки, кофеин.
В питании должны присутствовать продукты, богатые:
- минеральными веществами;
- витаминами;
- аминокислотами.
Для лучшего переваривания едят дробно и часто. При некоторых серьезных заболеваниях именно диета становится намного эффективнее медикаментов.
Чтобы не нагружать печень, стоит не употреблять бобовые, копчености, щавель, шпинат, редьку и редис. Лучше исключить сладости, мороженое, белый хлеб и шоколад. Вредно кушать острые соусы, пить газировки. При умеренном употреблении пищи прогноз на будущее улучшается.
Последствия заболеваний печени, профилактика
Первые признаки проблем с печенью редко вызывают опасения. Если не начать лечение или оно проводится неправильно, пациента ждут серьезные последствия. В самом начале патологического процесса происходит постепенное скапливание жиров, по мере прогрессирования болезни отмечается перерождение тканей, нарушение адекватного функционирования органа. Однако это не все возможные проблемы.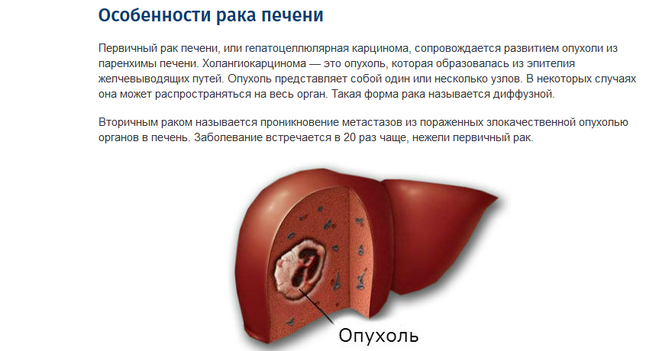
К примеру, при любых стадиях цирроза у пациента увеличивается уровень давления в воротной вене. В результате развивается варикозное расширение вен, в том числе пищевода и желудка, итогом недуга станет кровотечение и летальный исход.
Последствия заболеваний печени могут быть весьма серьезными. По этой причине крайне важно своевременно проводить профилактику. Поскольку болезни печени становятся следствием неправильного образа жизни, предусмотрена корректировка режима, рациона, степени физической активности.
Положительно отражается на фильтрующем органе отказ от употребления алкогольных напитков. Огромное значение имеет соблюдение правил личной и половой гигиены, укрепление общего иммунитета.
Почему печень увеличена — что делать и как лечить?
Увеличена печень – тревожный сигнал, требующий обследования всего организма и самой железы.
В норме, при весе до 1500 г, ее размеры достаточно постоянны. Информация о том, что печень увеличена может у Вас появиться после УЗИ или томографии (тогда будет также понятно и какая конкретно доля больше нормы), а также после простого осмотра у врача. Железа при пальпации не должна выступать из-под реберной дуги и тем более — беспокоить человека – быть болезненной при осмотре.
Железа при пальпации не должна выступать из-под реберной дуги и тем более — беспокоить человека – быть болезненной при осмотре.
Орган выполняет около 30 различных функций, поэтому даже незначительные отклонения от нормы должны восприниматься серьезно – необходимо установить, почему увеличена печень, и устранить ее. Если речь не идет об опухоли или острой инфекции, то это, как правило вполне реально сделать с помощью натуральных средств
Топ 10 причин увеличения печени
Увеличение печени – это не болезнь, а синдром, указывающий на наличие каких-либо патологий организма или самой железы. Орган болезненно реагирует на влияние негативных факторов внутренней и внешней среды, и может увеличиваться в размерах при определенных заболеваниях и состояниях.
ТОП 10 главных причин из-за которых происходит увеличения печени у взрослых:
- Гепатит или цирроз.
- Онкология.
- Ожирение печени (стеатоз, жировой гепатоз).
- Застой желчи.
- Алкогольная интоксикация.

- Нарушение обмена веществ.
- Болезнь Вильсона (нарушение метаболизма меди) и Болезнь Гоше (накопление глюкоцереброзида в печени и других органах).
- Инфекционные заболевания (гепатит, мононуклеоз, лептоспироз, боррелиоз).
- Последствия лечения антибиотиками, гормонами, психотропными, противоопухолевыми препаратами, цитостатиками.
- Патология сердечно-сосудистой системы, например, сердечная недостаточность.
Причины увеличения печени могут быть различны. Синдром может наблюдаться в период беременности, во время длительного приема медикаментозных препаратов или регулярного переедания тяжелой пищей.
Железа может увеличиться вследствие травмы, образования кисты или отравления токсичными веществами.
Как правило, это явление сопровождается рядом характерных симптомов, подтверждающих факт наличия патологии.
Увеличена печень у ребенка
У грудных детей увеличение печени может быть связано с желтухой новорожденного. Она не нуждается в лечении, так как проходит в течении месяца.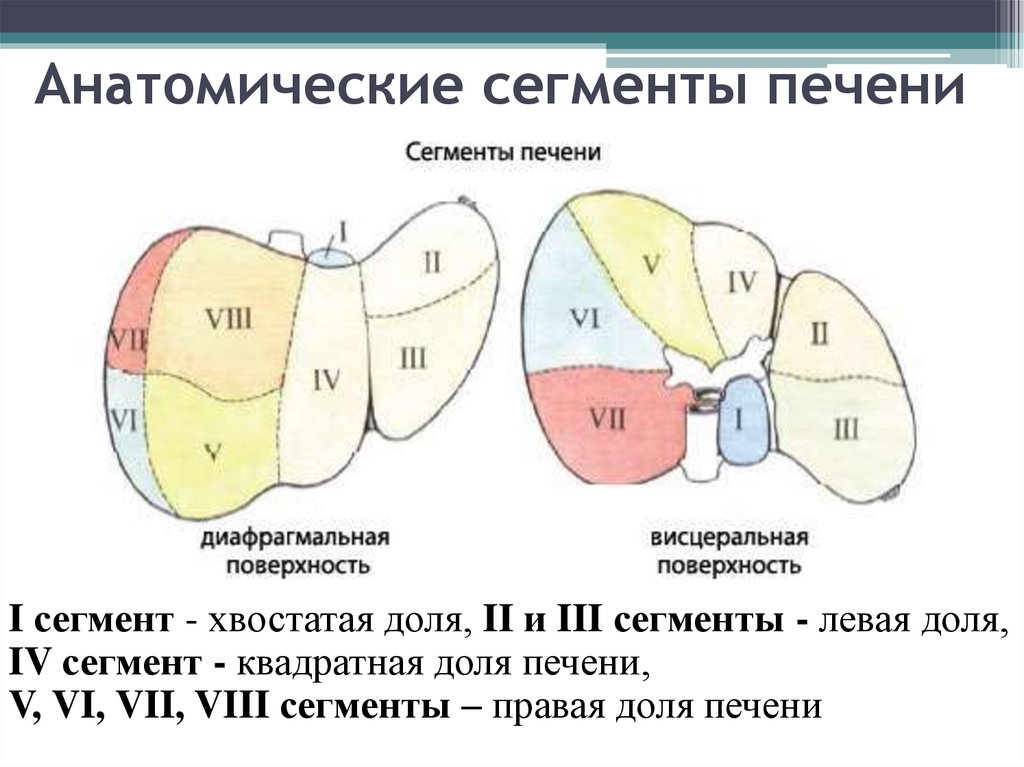 Причинами этого состояния могут быть родовые травмы, диабет и другие нарушения в работе эндокринной системы у матери.
Причинами этого состояния могут быть родовые травмы, диабет и другие нарушения в работе эндокринной системы у матери.
У ребенка в возрасте до 7 лет гепатомегалия – вполне нормальное физиологическое явление. Считается нормой, если печень у малыша незначительно выступает за края ребер (на 1–2 см). По мере роста ребенка, печень обретает нормальные размеры. В любом случае, врач наиболее точно определит, нуждается ли ребенок в лечении.
У детей увеличение печени может указывать на следующие заболевания:
- Воспалительные процессы в организме;
- Врожденные ТОРЧ инфекции;
- Поражение печени токсинами или лекарственными препаратами;
- Патология обмена веществ;
- Нарушения работы желчевыводящих путей, закупорка желчных протоков;
- Метастазы или опухоли.
Поводом для беспокойства является увеличение печени у детей в сочетании с другими «сигналами опасности»: повышение температуры, венозная сеть на животе, рвота, высыпания на коже, потеря веса, снижение аппетита, желтушность слизистых. При появлении этих признаков педиатр назначает консультацию гепатолога, инфекциониста, гастроэнтеролога. Для выявления точной причины увеличения печени необходим целый ряд анализов и ультразвуковое исследование.
При появлении этих признаков педиатр назначает консультацию гепатолога, инфекциониста, гастроэнтеролога. Для выявления точной причины увеличения печени необходим целый ряд анализов и ультразвуковое исследование.
Симптомы при увеличенной печени
Необходимо отметить, что печень, один из немногих органов, который не имеет нервных окончаний. Поэтому в большинстве случаев больной не наблюдает каких-либо симптомов.
Любые патологии, которые связаны с этим органом, диагностируются на поздних стадиях, когда первопричинный фактор затрагивает другие органы или системы организма, что, в свою очередь, приводит к интенсивному проявлению клинической картины.
На начальных этапах увеличение печени не проявляется. Больного изредка могут беспокоить боли или дискомфорт в области расположения органа. По мере усугубления основного заболевания, клиническая картина может проявляться следующим образом:
- дискомфорт в области правого подреберья;
- ощущение тяжести, даже при минимальном объёме употребления пищи или жидкости;
- отрыжка, которая сопровождается неприятным запахом;
- изжога;
- нарушения в функционировании ЖКТ – частые запоры, приступы диареи без видимой на то причины;
- тошнота, редко с приступами рвоты;
- пожелтение кожных покровов и слизистых;
- «печёночные ладони»;
- раздражительность, резкая смена настроения;
- нарушение сна — сонливость или, напротив, бессонница.

Если увеличение печени обусловлено сердечно-сосудистой недостаточностью, к общей клинической картине могут добавиться такие характерные признаки:
- повышенное артериальное давление;
- повышенное потоотделение;
- тахикардия;
- боль в области грудной клетки, ощущение сдавленности.
Нередко увеличенная печень — это признак желчнокаменной болезни. В таком случае могут проявляться следующие возможные симптомы:
- тяжесть в правом подреберье;
- боль за грудиной;
- рвота желчью, которая не приносит облегчения;
- каловые массы обесцвечены, нередко содержат в себе непереваренные частички пищи;
- пожелтение кожи.
Нужно понимать и то, что симптомы не всегда точно указывают на один определённый недуг.
Точно определить, проявлением какой болезни является та или иная симптоматика и почему увеличена печень, можно только после проведения диагностики.
Поэтому самостоятельно сопоставлять симптомы и принимать лечение нельзя, так как это может только усугубить течение недуга и привести к необратимым патологическим процессам.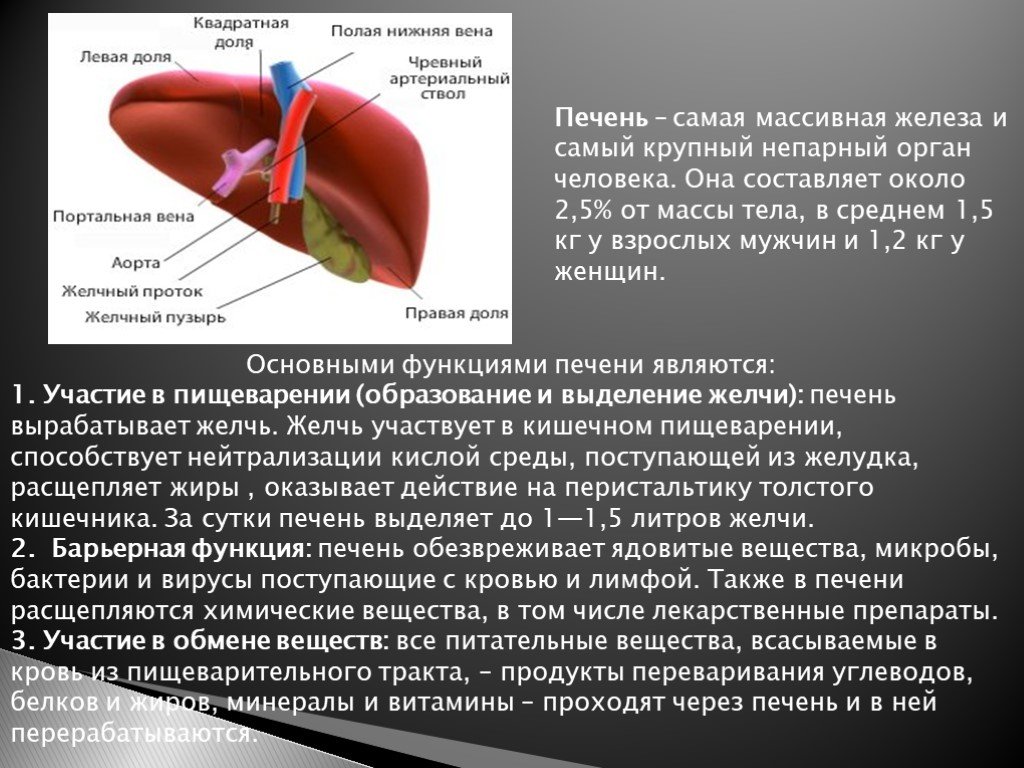
Лечение при увеличенной печени
Лечение увеличенной печени происходит в зависимости от ее причины увеличения.
Когда никаких заболеваний организма, к счастью, не выявлено, но рамки определяемых размеров печени все равно находятся далекими от нормы, доктор рекомендует пересмотреть образ жизни, питание, бросить вредные привычки и, при необходимости, похудеть.
Важно также избегать стрессовых для организма ситуаций (голодания, нервных стрессов), правильно распределять время для работы и отдыха, заниматься посильным физическим трудом.
Может быть назначено лечение, опирающееся на три фактора:
- Препараты для печени – гепатопротекторы и желчегонные препараты;
- Соблюдение диеты;
- Ограничение больших физических нагрузок.
Примерное меню
Для удобства и наглядности режим питания расписан на неделю.
- 7.30 – овсянка на молоке, зеленый или черный чай.
- 10.30 – хурма или яблоко, сок.
- 13.00 – порция отварного или приготовленного на пару мяса или рыбы.

- 15.30 – вареная морковь, запеченное яблоко.
- 17.30 – овощи, приготовленные на пару.
- 19.00 – любой фрукт.
- 7.30- овсяное или диетическое печенье, чай из трав.
- 10.30 – запаренные сухофрукты.
- 13.00 – нежирный суп из птицы, отрубной или ржаной хлеб.
- 15.30 – сухое печенье с соком.
- 17.30 – кефир или нежирный творог.
- 19.00 – свежие овощи.
- 7.30– стакан молока или кефира.
- 10.30 – овсяное печенье, травяной чай или отвар из шиповника.
- 13.00 – куриные или рыбные котлеты, приготовленные на пару.
- 15.30 – пюре из тыквы.
- 17.30 – сырники с фруктами или ягодами.
- 19.00 – овсяное печенье и сок.
- 7.30– молочная рисовая каша, некрепкий черный чай с медом, сухое печенье.
- 10.30 – компот из сухофруктов или кисель из ягод.
- 13.00 – вареная рыба, сухарик.
- 15.30 – сок и галетное печенье.
- 17.30 – овощная запеканка, отрубной хлеб.

- 19.00 – травяной чай.
- 7.30- блюда из макарон, чай.
- 10.30 – печенье, яблочный сок.
- 13.00 – гречневый суп с курицей, отрубной или ржаной хлеб.
- 15.30 – один цитрус или яблоко.
- 17.30 — молочная каша, чай с овсяным печеньем.
- 19.00 – отвар шиповника, печенье.
- 7.30 – рисовая или гречневая каша, зеленый чай.
- 10.30 – печень курицы или индюка, фруктовый салат.
- 13.00 – нежирный бульон из курицы или говядины, отрубной хлеб.
- 15.30 – свежие овощи.
- 17.30 – молочная каша.
- 19.00 – черный чай с мармеладом.
- 7.30– сырники из нежирного творога, чай с лимоном и медом.
- 10.30 – любой сок, печенье сухое или овсяное.
- 13.00 — курица с овощами, приготовленная на пару.
- 15.30 – овсяное печенье, отвар шиповника.
- 17.30 – простокваша или кефир.
- 19.00 — вареные овощи.
Любую диету необходимо обговорить с врачом, который даст все необходимые рекомендации.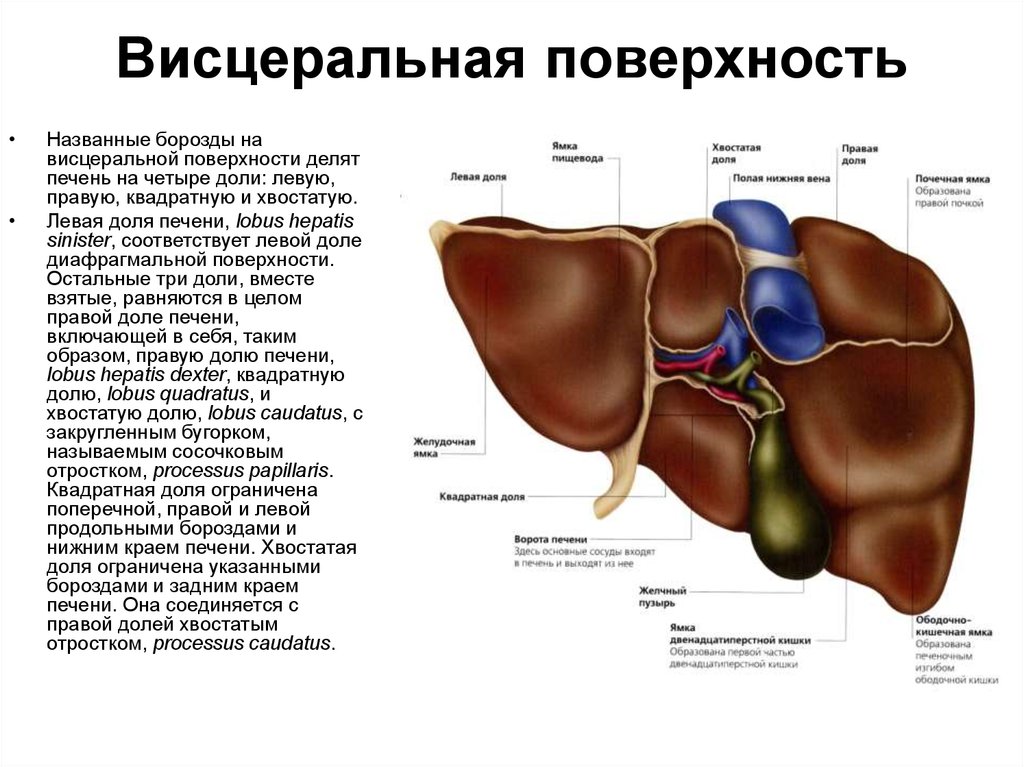 При увеличенной печени питание должно быть оптимально сбалансированным. Поэтому, периодически необходимо корректировать и разнообразить диету.
При увеличенной печени питание должно быть оптимально сбалансированным. Поэтому, периодически необходимо корректировать и разнообразить диету.
При сильном увеличении печени фруктовые и овощные соки желательно разбавлять кипяченой водой в пропорции :. Алкоголь, кофе, шоколад, кондитерские изделия, соль, перец, уксус – главные враги печени.
При любых заболеваниях печени противопоказаны бобовые в любом виде, орехи, газированные напитки.
Прогноз и осложнения
Увеличение печени говорит о существовании в организме серьезной патологии, требующей врачебного вмешательства. Последствия игнорирования этой проблемы в 1/3 случаев приведет к серьезным осложнениям вплоть до отказа органа работать.
Чем грозит увеличение печени и насколько это опасно? Вирусные и инфекционные гепатиты обратимы, своевременно начатое лечение обычно заканчивается выздоровлением и возвращением размеров органа обратно в пределы нормы. Поражения, вызванные токсическими веществами, в частности алкоголем, обычно являются необратимыми.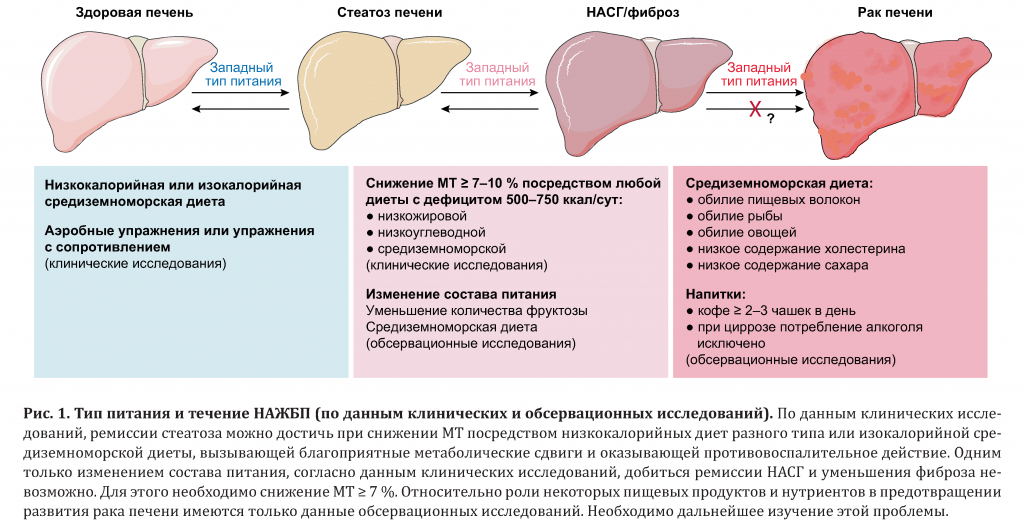 Не будет позитивным прогноз в отношении жировых гепатозов и скоротечных форм гепатитов.
Не будет позитивным прогноз в отношении жировых гепатозов и скоротечных форм гепатитов.
Предотвратить заболевание печени поможет переход на правильное питание, отказ от вредных привычек, урегулирование половой жизни, своевременное обращение к врачу при первых симптомах заболевания.
Что делать, если увеличена печень, как ее лечить и какие симптомы бывают
увеличена печень
Увеличенная хотя бы немного печень, является симптомом многих заболеваний. Оперативная диагностика и лечение поможет предотвратить серьезные осложнения. Поэтому важно собрать все данные о состоянии организма, чтобы внимательно проанализировать их для разработки эффективного курса лечения.
Диагностика
Установить, от чего увеличивается печень и в каком она состоянии – главные задачи диагностики. Для их решения, пациенту рекомендуются следующие методы обследования.
- — Первичный осмотр, перкуссия, пальпация железы и органов брюшной полости.
- — Биохимический анализ крови и мочи.

- — Ультразвуковое исследование органов брюшной полости.
- — МРТ брюшной полости.
- — Компьютерная томография.
- — Биопсия тканей печени (при подозрении на опухоль или цирроз).
- Из анализов полезную информацию дают: АлАТ, АсАТ, С-реактивный белок
- при воспалении, ГГТП – при внутрипеченочном застое, щелочная фосфатаза, билирубин, общий белок, мочевина – говорят о возможном типе обменного нарушения.
Питание и диета
Что делать, если увеличена печень? В первую очередь нужно пересмотреть свои пищевые привычки. Качество рациона питания напрямую влияет на функции печени и здоровье человека в целом.
Поэтому соблюдение диеты является неотъемлемым требованием не только в период лечения синдрома, но и на протяжении всей последующей жизни пациента.
Для этого рекомендуется придерживаться следующих рекомендаций.
— Питаться часто, маленькими порциями – до 6 раз в день.
— Средний интервал между приемами пищи – 3 – 4 часа.
— Ужин – не позднее 19.00.
— Исключить из рациона питания жирную, жареную, копченую, консервированную, сладкую, соленую, острую и пряную пищу. А также продукты питания с химическими добавками – красители, загустители, консерванты и проч.
- — Сократить потребление жиров и углеводов – не более 50 г и 70 г соответственно.
- — Отказаться от жиров животного происхождения в пользу растительных жиров.
- — Предпочтительные способы термической обработки продуктов – варка, запекание, приготовление на пару.
- Как правило, пациентам с синдромом назначают диету №5 по Певзнеру. К разрешенным продуктам питания относятся овощи, фрукты, кисломолочные продукты, нежирная рыба, обезжиренное мясо птицы, крупы, сухофрукты, растительные масла.
Общее правило при больной «печенке» — количество мяса в разных формах нужно уменьшать. Но точный ответ по рекомендованному количеству белка в отдельных случаях: при циррозе или гепатите должен дать специалист, после того как увидит результат биохимического анализа.
Что добавить к рациону? Однозначно всем – растительные волокна, природные витамины и минералы с антиоксидантными свойствами и аминокислоты из растительного белка. Эту задачу можно решить с помощью зеленого коктейля НутриДетокс.
- Как Вы уже возможно поняли, для того чтобы понять стоит ли сейчас использовать натуральные средства для профилактики увеличения печени, нужно ответить на простой вопрос:
- — если оно связано с острой инфекцией или опухолью, то — лечимся у врача и потом восстанавливаемся после химического лечения или даже операции.
- — если проблема в застое желчи, побочных действиях лекарств, последствиях неправильного питания, перенесенных ранее инфекций, то чтобы избежать развития синдрома, помимо диеты, используем натуральные средства.
Самое простое, что можно делать – устранить застой желчи, поддержать гепатоциты, например с помощью легендарного гепатопротектора со столетней историей Лайвер 48 (Маргали). По данным тестов, уменьшение размеров происходит уже в первый месяц приема, но более стабильного результата можно добиться за 60 дней.
Более глубокий вариант – учесть все связанные органы и включить их в программу детокса. Когда Вы очищаете организм на уровне и кишечника и печени и крови и также восстанавливаете микрофлору кишечника, то чувствуете себя лучше.
Не игнорируйте профилактические осмотры. Не стесняйтесь задавать волнующие вопросы – используйте для этого форму обратной связи нашего сайта.
Есть ли симптомы, по которым можно понять, что у человека увеличена печень?
— Специфических симптомов как таковых нет. Могут быть неспецифические, например, неприятные ощущения или ощущение инородного тела в правом боку, колющие ощущения в правом подреберье, изжога, отрыжка, неприятный привкус во рту, нарушение, разжижение стула, потемнение мочи. Все эти признаки могут свидетельствовать не только о заболевании печени, но и о совсем других болезнях.
. Признаки и симптомы увеличения печени
Если печень увеличена совсем немного, в большинстве случаев это не вызывает вообще никаких симптомов. Но при сильной гепатомегалии печени могут появляться:
Но при сильной гепатомегалии печени могут появляться:
- Ощущение полноты в области печени;
- Абдоминальный дискомфорт;
- В зависимости от конкретной причины увеличения печени – симптомы первичных заболеваний. Это могут быть желтуха, усталость и слабость, тошнота, потеря веса.
В ходе медицинского обследования врач может обнаружить увеличение печени с правой стороны живота. Чтобы точно установить причину гепатомегалии печени, могут проводиться самые разные анализы, исследования и тесты:
- Анализы крови для проверки на ферменты печени и другие нарушения, связанные с заболеваниями печени;
- Компьютерная томография, МРТ или УЗИ для визуальной оценки состояния печени;
- ЭРХПГ – обследование для обнаружения проблем с желчными протоками;
- Биопсия печени – взятие небольшого образца тканей печени дл исследования под микроскопом и проверки на рак или жировую дистрофию печени.
Увеличена печень – причины, связанные с патологией
Значительное количество патологических процессов, протекающих в гепатоцитах приводят к увеличению размеров органа.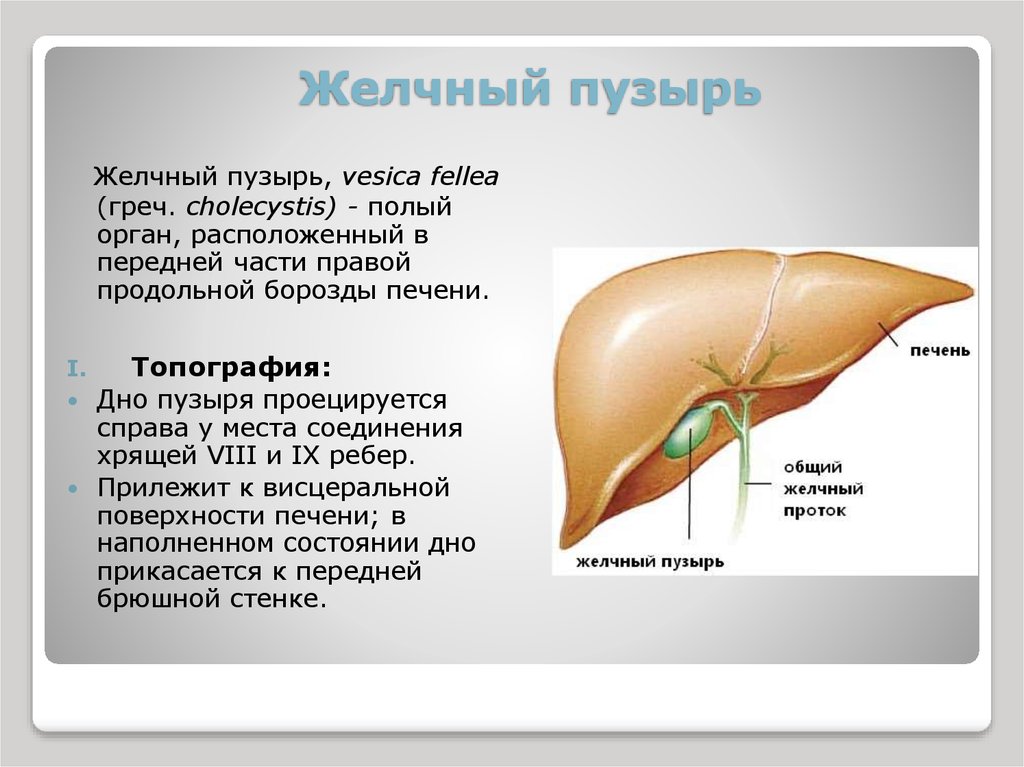 К таким заболеваниям относятся:
К таким заболеваниям относятся:
- Вирусные гепатиты с пероральным (гепатит А) и парентеральным (гепатит В, С, Д) путем передачи возбудителя.
- Паразитарные поражения – паразитирование некоторых гельминтов приводит к обнаружению того, чтоувеличена доля печени(к таким гельминтозам относятся эхинококкоз, альвеококкоз).
- Абсцесс – формирование ограниченной полости, заполненной гноем на фоне развития инфекционного процесса, вызванного гноеродными бактериями.
- Нарушение оттока желчи на фоне развития желчно-каменной болезни или дискинезии полых структур гепатобилиарной системы.
Достоверное выяснение патологических причин специалисты первого хирургического отделения больницы проводят при помощи дополнительных методик диагностики, включающих УЗИ, биохимический анализ крови, выявление маркеров вирусных гепатитов.
Ультразвуковое исследование печени
Заболевания печени диагностируются с помощью ультразвукового сканирования. Оно помогает установить не только тип заболевания, но и его характер, степень тяжести, составить план лечения или скорректировать, если лечение уже идет.
Оно помогает установить не только тип заболевания, но и его характер, степень тяжести, составить план лечения или скорректировать, если лечение уже идет.
УЗИ – не причиняющий дискомфорта информативный метод, который показывает проблемы с печенью и подходит для обследования пациентов всех возрастов, включая беременных и кормящих мам.
УЗИ печени проводится и как отдельное исследование, и в комплексе с обследованием иных органов брюшной полости. Комплексную диагностику рекомендуется проходить ежегодно с профилактической целью. Вместе с печенью исследуются желчный пузырь, селезенка, поджелудочная железа, почки, надпочечники и забрюшинное пространство.
Обследование назначает лечащий врач, а проводят врачи-диагносты, знающие, как делается УЗИ печени, и проводящие процедуру с учетом индивидуальных показателей пациента и в максимально комфортных условиях.
Хороший специалист знает обо всех тонкостях процедуры и на что обращать внимание при проведении УЗИ печени. Во-первых, это получение общих данных о состоянии здоровья пациента, а также о состоянии органа (плотность, структура, патологические изменения, параметры и пр.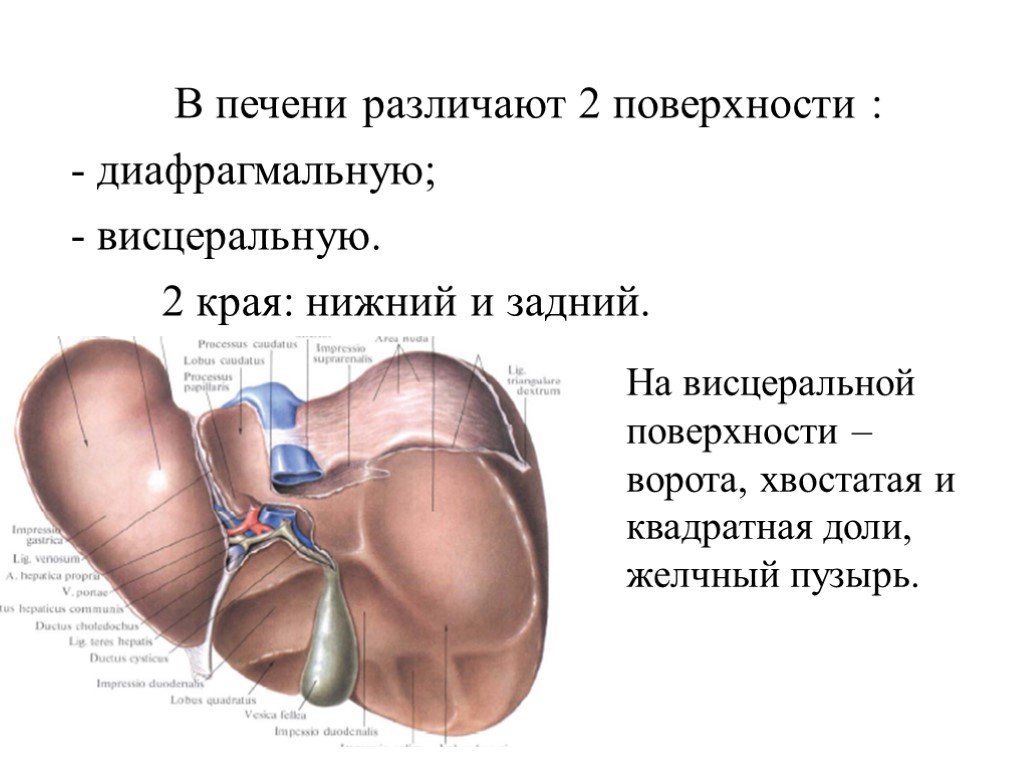 ).
).
Методика дает много информации: помогает уточнить диагноз, установить размеры органа и сформировать пакет данных по его состоянию. Для диагноста важно заметить наличие или отсутствие патологических изменений.
Чтобы заметить эти изменения в печени, врач на УЗИ в ходе обследования пациентаоценивает косой поперечный размер органа, а также смотрит на работу желчевыводящих путей и сосудов. Если исследование выполняется на современном высокоточном диагностическом оборудовании, оно дает точные результаты за 15–20 минут.
Что выявляет УЗИ печени и какие проблемы определяет врач при проведении исследования? Кроме того что специалист оценивает размеры и состояние органа, также на УЗИ печени можно выявить:
- структурное строение органа;
- уплотнения – кисты, гемангиомы, злокачественные опухоли и пр.;
- воспалительные и патологические процессы;
- травмирование;
- паразитарные болезни и онкологию;
- портальную гипертензию, неалкогольную жировую дистрофию и другие заболевания.

Можно ли увидеть гепатит (острого и хронического характера) и фиброзные измененияпри УЗИ печени, определить гемангиому, липому и кисту или выявить цирроз и жировой гепатоз, абсцесс и аденому? Можно. Специалист делает это, оценивая состояние органа и наличие отклонений в структуре окружающих тканей, кровеносных сосудов и лимфоузлов и т.д.
Ультразвуковая диагностика требуется при неясной клинической картине, когда врачу нужно поставить точный или скорректировать имеющийся диагноз. Опираясь на полученные данные, доктор продумывает и назначает эффективное лечение и контролирует его. Зачем делают УЗИ печени при контроле лечения? Этот метод наиболее безопасен, дает минимальную лучевую нагрузку, поэтому можно просто, эффективно и безопасно для пациента осуществлять контроль и отслеживать динамику лечения.
Кроме того что УЗИ показывает метастазы, фиброз, цирроз, гепатит и видны другие болезни печени; также эту процедуру делают в качестве подбора оптимального метода для проведения пункционной биопсии.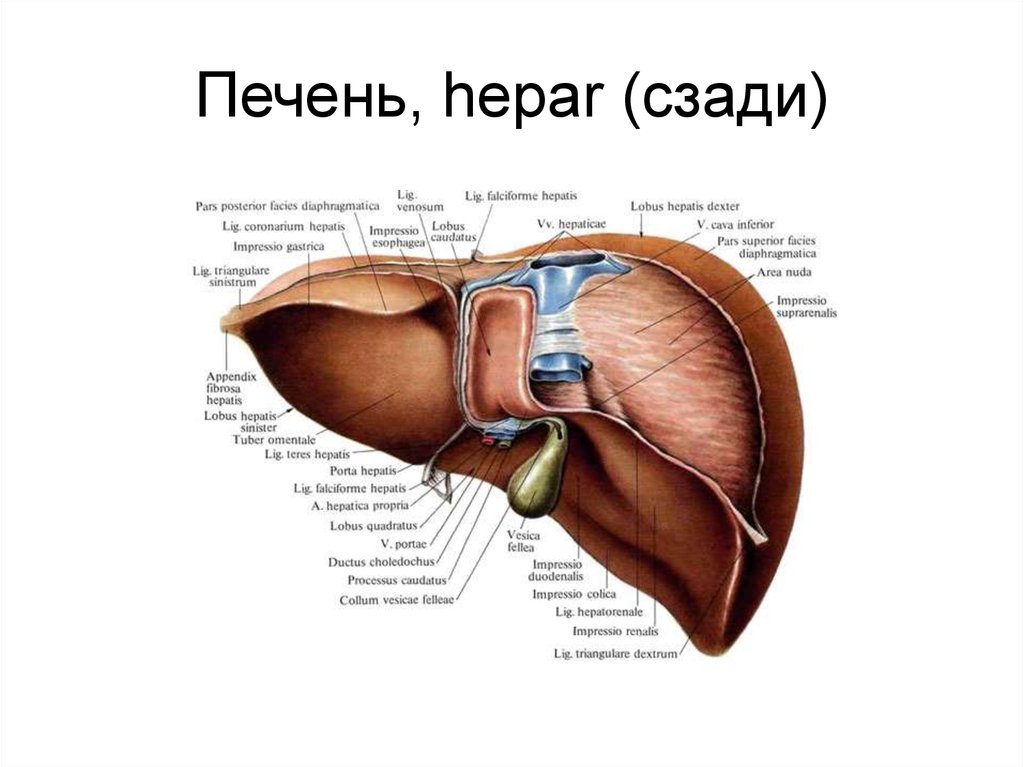
Показания к проведению УЗИ печени
Основными симптомами к назначению данного метода диагностики печени считаются:
- постоянная горечь во рту;
- тяжесть в желудке;
- тошнота;
- повышение температуры тела;
- газообразование и болезненность в месте расположения печени;
- подозрения на онкологию, инфекции, воспалительные и функциональные патологии;
- желтизна кожи и зуд кожного покрова;
- отклонения по печеночным показателям (определяются по общему анализу крови).
Сканирование назначают при:
- травмах и ушибах живота;
- приеме антибиотиков на постоянной основе;
- подозрении на рак печени;
- алкоголизме;
- в качестве одного из методов комплексной диагностики (часто в гинекологии).
Специалисты рекомендуют делать УЗИ печени и почек, а также проходить комплексное диагностирование организма и состояния брюшной полости, чтобы вовремя выявить заболевания и начать лечение.
Противопоказания
УЗИ печени относится к числу простых в проведении процедур и проходит как в процессе лечения, так в ходе профилактической диагностики. Серьезных противопоказаний диагностика не имеет. Исключение составляют пациенты с открытыми и гноящимися ранами, которые расположены в области печени.
Также УЗИ не проводится при сильных болях у пациента, вследствие чего он не может принять нужное положение для осуществления сканирования. Иногда УЗИ не проводится беременным на поздних сроках, поскольку матка увеличена и давит на соседние органы, что иногда служит причиной нечеткой картинки.
Для чего нужно УЗИ печени?
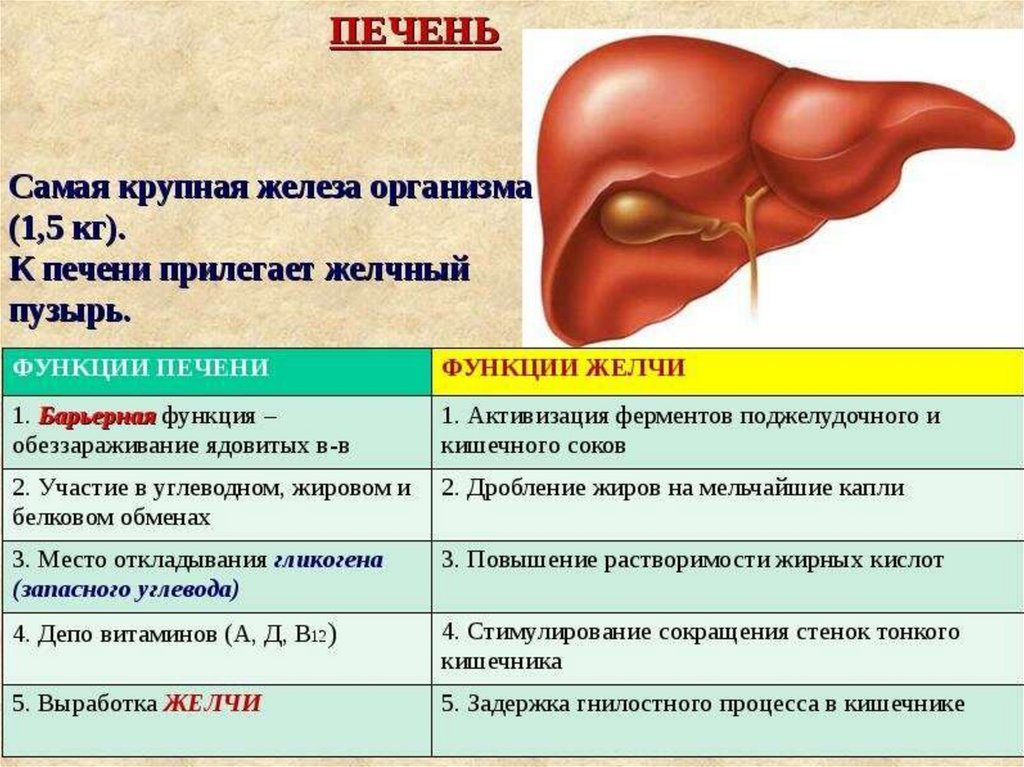
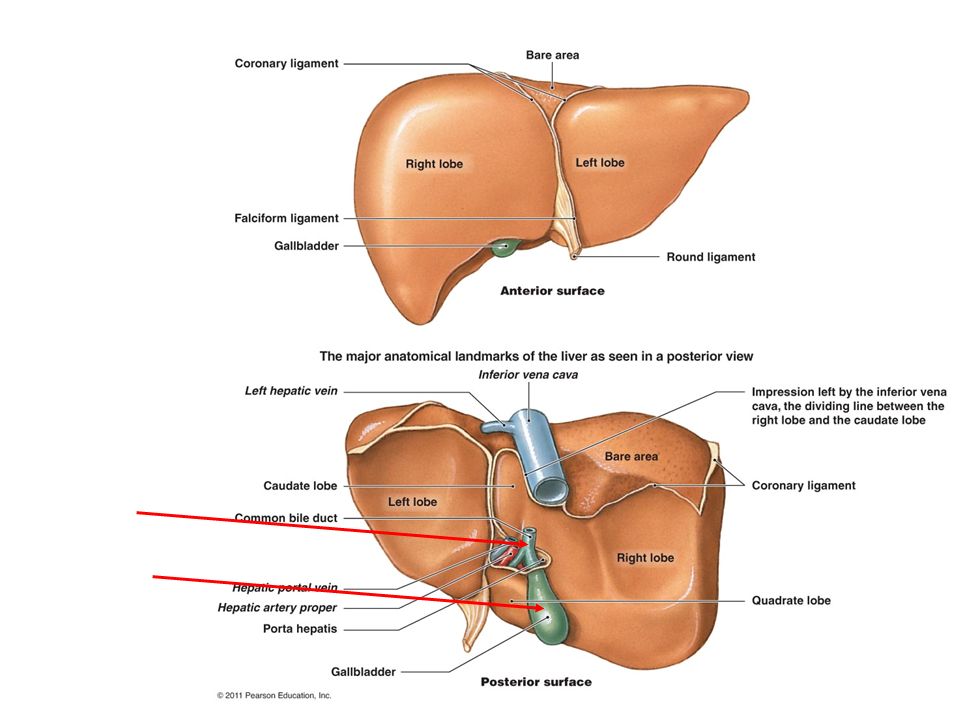
Печень является одним из самых крупных органов, ее вес в среднем составляет около 1,5 кг. Располагается печень в правом верхнем квадранте живота.
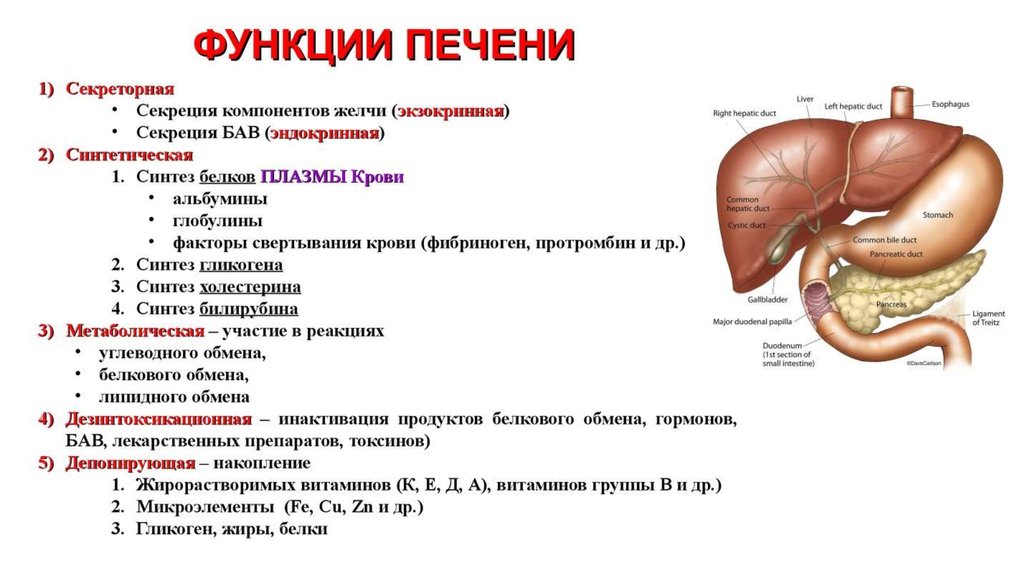
По своему функционалу печень выполняет ряд очень нужных для человека задач и действий: синтез белков, биологически активных соединений, обезвреживание вредных веществ, которые попадают в организм, участие в свертывании крови, выведение продуктов обмена жизнедеятельности, выработка веществ для нормального здорового пищеварения, например, желчи.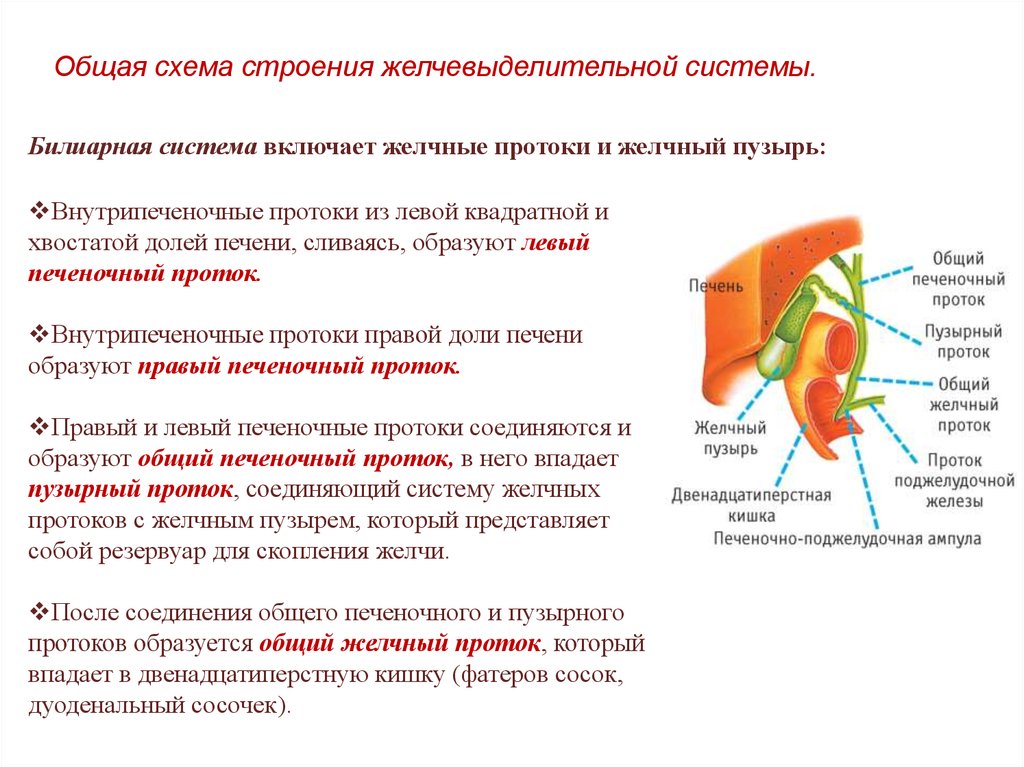
УЗ-обследование существенно повышает точность и быстроту диагностики большого количества заболеваний, в том числе таких серьезных как стеатоз (жировая дистрофия печени), острая и хроническая форма гепатита, наличие патологических очагов, новообразований и кальцинатов и пр. У ультразвукового сканирования есть преимущества – высокая разрешающая способность, доступность метода и быстрое получение результатов, которые дают исчерпывающую информацию.
Как часто можно делать УЗИ печени, зависит от диагноза и клинической картины. Поскольку этот метод безопасен, то возможно частое обращение к данному виду диагностирования.
Виды УЗИ печени
Покажет ли УЗИ печени гепатит С, цирроз, рак и прочие проблемы, во многом зависит от того, как проведено обследование.
Если говорить в общем, то это стандартная процедура УЗИ, которая проводится в специальном кабинете по классической схеме. Сначала пациенту необходимо раздеться по пояс, далее диагностика проводится либо в положении на правом боку или на спине, когда пациент лежит на кушетке, либо в положении стоя. Как и при диагностике и исследовании заболеваний других органов, УЗИ печени проводится с использованием геля и специальных датчиков, которые испускают ультразвуковые импульсы с разными частотами.
Как и при диагностике и исследовании заболеваний других органов, УЗИ печени проводится с использованием геля и специальных датчиков, которые испускают ультразвуковые импульсы с разными частотами.
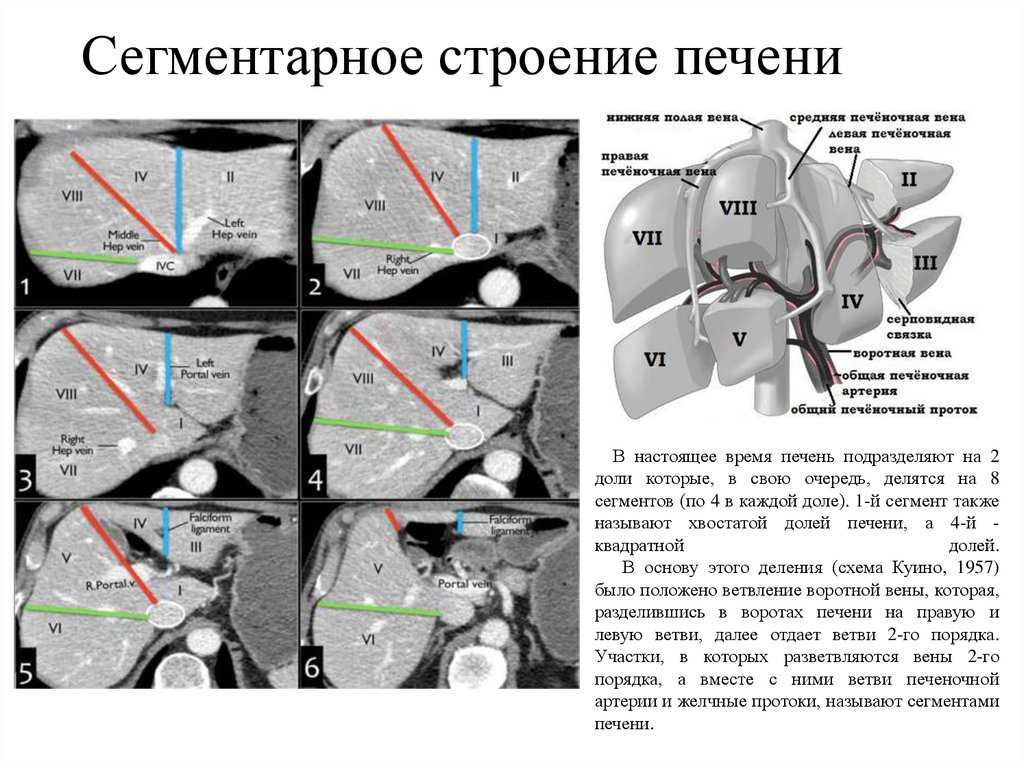
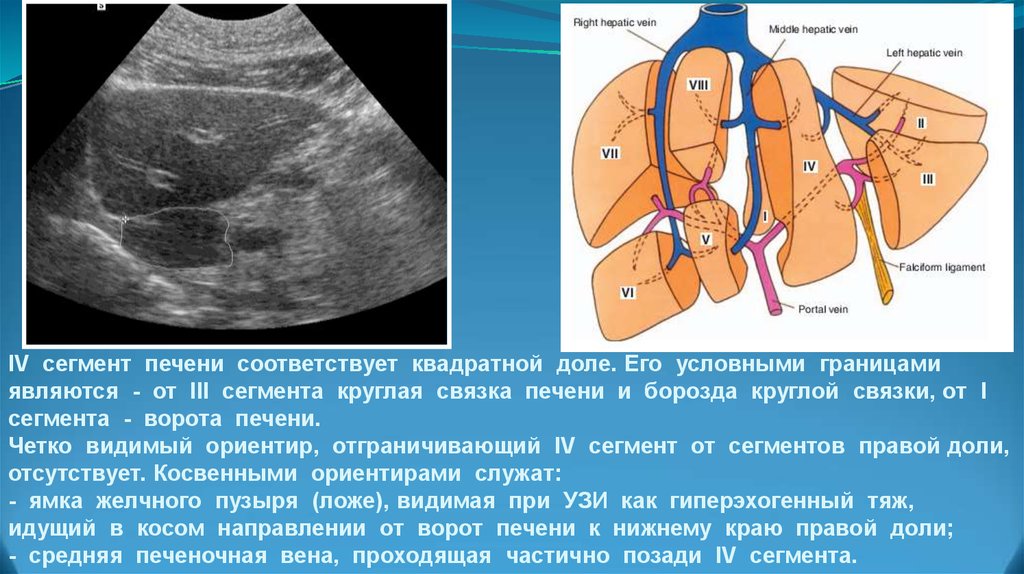
В зависимости от задач на обследование и последующего лечения, врач-диагност делает подреберный, продольный или поперечный срез печени. Очень важной частью исследования является сегментарное строение печени. Большое значение имеет то, в какой части органа появилось поражение, и УЗИ должно дать очень точную картинку этой области. Если же данного метода диагностики недостаточно, то врач назначает дополнительные обследования и анализы.
Как правильно подготовиться к УЗИ печени?
При подготовке к диагностированию каждому пациенту обеспечивается индивидуальный подход. Об особенностях данной диагностической методики подробно консультирует врач на приеме, исходя из индивидуальных показателей и особенностей обращения пациента.
Одним из пунктов подготовки пациента к УЗИ печени, а также почек может стать назначение перед исследованием курса абсорбентов и ферментов. Первые способствуют выведению шлаков, вторые уменьшают газообразование. Такая подготовка к обследованию УЗИ печени требуется для того, чтобы внутренние процессы в организме не повлияли на качество проведения процедуры и точность результатов.
Первые способствуют выведению шлаков, вторые уменьшают газообразование. Такая подготовка к обследованию УЗИ печени требуется для того, чтобы внутренние процессы в организме не повлияли на качество проведения процедуры и точность результатов.
Если у человека наблюдается лишний вес, то для такого пациента подготовкой к процедуре УЗИ печени будет курс клизм. В целом данное обследование не требует какой-то сложной подготовки, но есть рекомендации, которых специалисты рекомендуют придерживаться.
Как готовиться к УЗИ печени?
- За несколько дней до исследования необходимо исключить из употребления ряд продуктов: бобовые, белокочанную капусту, свежие овощи и фрукты, сухофрукты, хлеб и свежую выпечку, молоко и кисломолочные продукты, жирные мясо и рыбу. Что еще нужно делать перед УЗИ печени кроме диеты, так это исключить употребление любой жидкости, кроме питьевой воды.
- Также требуется исключить использование жевательной резинки и лекарственных средств.

- Запрещается курение, также за несколько дней.
- Если нет строгих индивидуальных противопоказаний, то УЗИ печени делается натощак, при этом последний раз покушать можно за 6 или 8 часов до диагностики.
У пациентов закономерно возникает вопрос: что можно есть на протяжении этого времени? Допустимо употребление зерновых каш, нежирного мяса и рыбы, которые желательно готовить без масла, варить или запекать. Также можно есть вареные яйца, но не более одного в день, и легкий сыр.
Кушать рекомендуется 4–5 раз в течение дня, небольшими порциями. Если возникают проблемы с работой ЖКТ, можно принять препараты для нормализации его функционирования, но об этом лучше проконсультироваться с врачом.
Проведение УЗИ у мужчин и женщин
У взрослых мужчин и женщин печень обладает одинаковыми параметрами, за исключением индивидуальных случаев. Поэтому диагностика не имеет кардинальных различий. Врач изучает форму, размеры, однородность, контуры и состояние вен органа.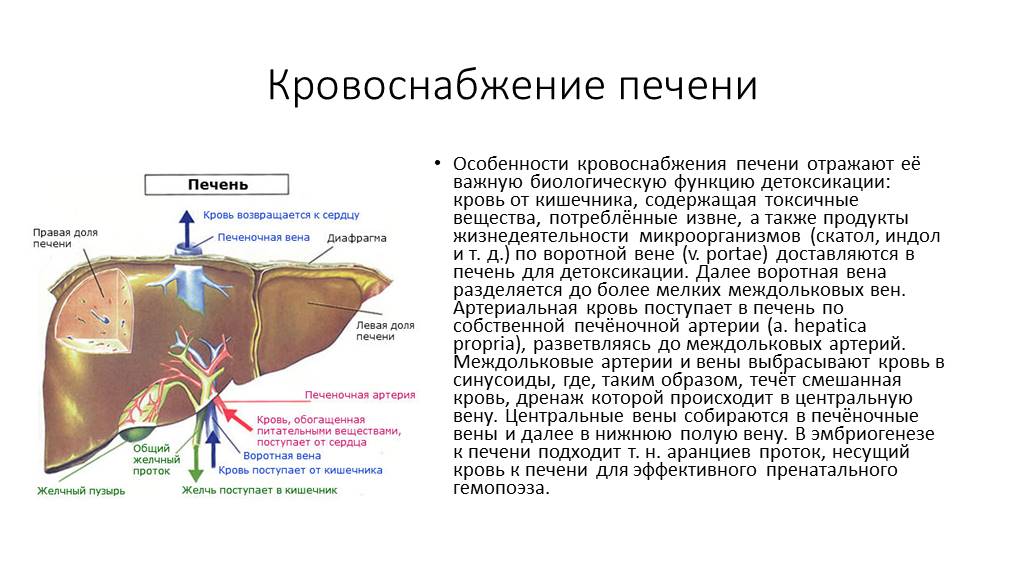
Что касается подготовительных мероприятий, то при отсутствии индивидуальных показаний мужчины и женщины должны соблюдать стандартные правила подготовки, описанные выше. УЗИ выполняется строго натощак и с соблюдением специальной диеты. Если обследование назначено на послеобеденное время, то допустим легкий завтрак из разрешенных продуктов, но не позднее чем за 6–7 часов до процедуры.
Как подготовить к УЗИ печени ребенка?
В этом вопросе важен возраст ребенка. Подробнее о подготовке рассказывает врач на консультации, но есть общие рекомендации. Одна из них действует для всех детей до 15 лет, а именно: если подготовка к УЗИ печени требуется для ребенка, то в этом процессе допускается (в отличие от взрослых) исключение специальной диеты до исследования.
Также есть свои особенности по возрастным группам:
- Младенцам до года допустимо одно кормление до процедуры, но за час до прохождения диагностики нельзя давать ребенку воду.
- Детям до 3 лет нельзя есть за 4 часа до процедуры.
 Что можно и что нельзя кушать перед УЗИ печени, рассказывает лечащий доктор. Также следует придерживаться правил по питью – воду и другие жидкости за 40–60 минут до посещения диагностического кабинета пить нельзя.
Что можно и что нельзя кушать перед УЗИ печени, рассказывает лечащий доктор. Также следует придерживаться правил по питью – воду и другие жидкости за 40–60 минут до посещения диагностического кабинета пить нельзя. - Детям от 3 до 14 лет важен аспект приема пищи. В последний раз покушать можно за 6–8 часов до диагностирования. Незадолго до непосредственно обследования нельзя пить. Чтоконкретно можно и нельзя есть перед УЗИ печени, также следует уточнить у лечащего врача.
Подготовка индивидуальна и зависит от общей информации и данных по состоянию здоровья ребенка. Сама процедура может проводиться в присутствии родителей, которые поддерживают ребенка или помогают, придерживая его. Детей обследуют не только в положении лежа на спине, но и на правом или левом боку и даже сидя.
Можно ли делать УЗИ печени при беременности?
Ультразвуковое исследование – один из самых безвредных способов диагностирования самых разных заболеваний и проверки самых разных систем.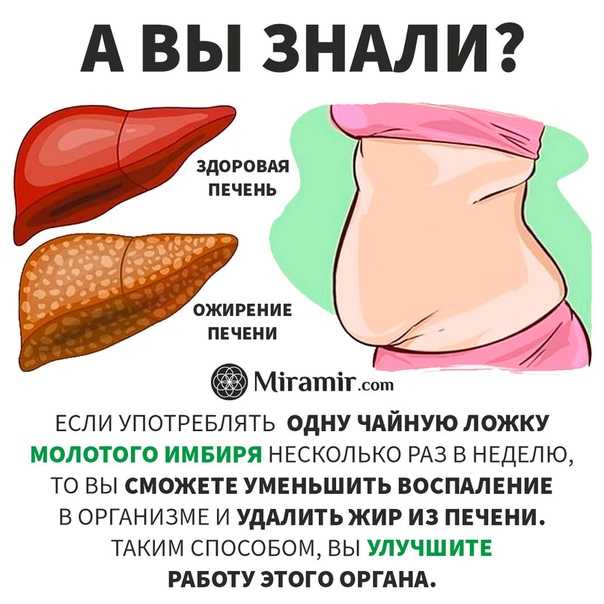 Можно ли делать УЗИ печени беременным и как подготовиться к исследованию, зависит от индивидуального состояния будущей мамы и отсутствия противопоказаний – смотря по общему состоянию здоровья и течению беременности. После 27 недели УЗ-диагностику назначают редко, поскольку увеличенная матка сдавливает органы, что отражается на точности картинки.
Можно ли делать УЗИ печени беременным и как подготовиться к исследованию, зависит от индивидуального состояния будущей мамы и отсутствия противопоказаний – смотря по общему состоянию здоровья и течению беременности. После 27 недели УЗ-диагностику назначают редко, поскольку увеличенная матка сдавливает органы, что отражается на точности картинки.
В целом подготовка к УЗИ печени у беременных не отличается от того, как готовятся другие пациенты, но для женщин в положении также действует диета по питанию, хоть и более щадящая и допускающая послабления. Как приготовиться к УЗИ печени и можно ли пить воду перед процедурой, подробно расскажет врач. Если пациентка может потерпеть, то на некоторое время в день процедуры потребуется отказаться от приема пищи. Чаще всего беременным УЗИ назначают на самые ранние приемы.
Рекомендации перед УЗИ печени для пациентов с заболеваниями
Исходя из диагноза пациенту даются послабления в подготовке. Например, людям с сахарным диабетом разрешен легкий завтрак. Как правило, врачи рекомендуют выпить подслащенный чай или съесть несколько сухариков.
Как правило, врачи рекомендуют выпить подслащенный чай или съесть несколько сухариков.
О чем нужно предупредить врача?
Доктор сам уточнит наличие или отсутствие противопоказаний, но рекомендуется сообщить о следующем:
- Была ли ирригоскопия или рентген верхних отделов ЖКТ, и использовался ли контраст за два – три дня до УЗИ печени. Контраст содержит барий, который может повлиять на качество полученных данных.
- Проводилась ли недавно гастро- или колоноскопия. В этом случае также стоит подождать несколько дней, прежде чем идти на УЗИ.
Любые индивидуальные особенности сообщаются лечащему врачу.
Расшифровка результатов УЗИ печени и нормы
По результатам исследования врач определяет норму размера органа, основные параметры, в том числе по методу Курлова, что позволяет говорить о возможной патологии.
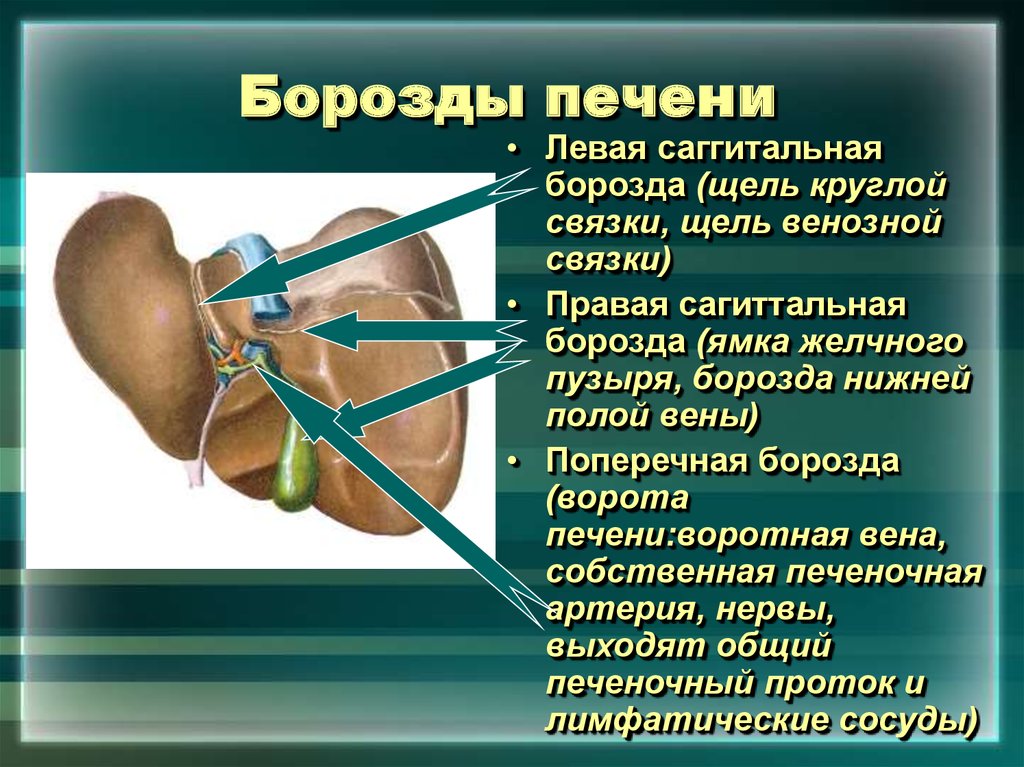
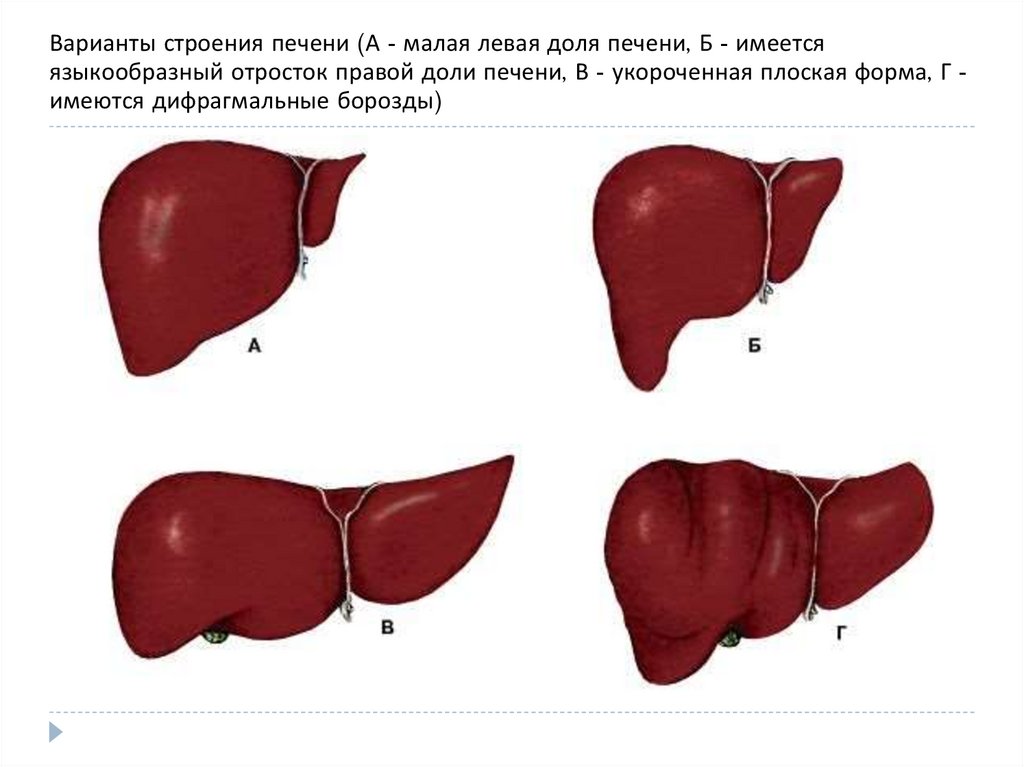
В норме печень располагается в верхней части правого подреберья, прикрывается диафрагмой и делится на четыре доли – правая, левая, квадратная и хвостатая.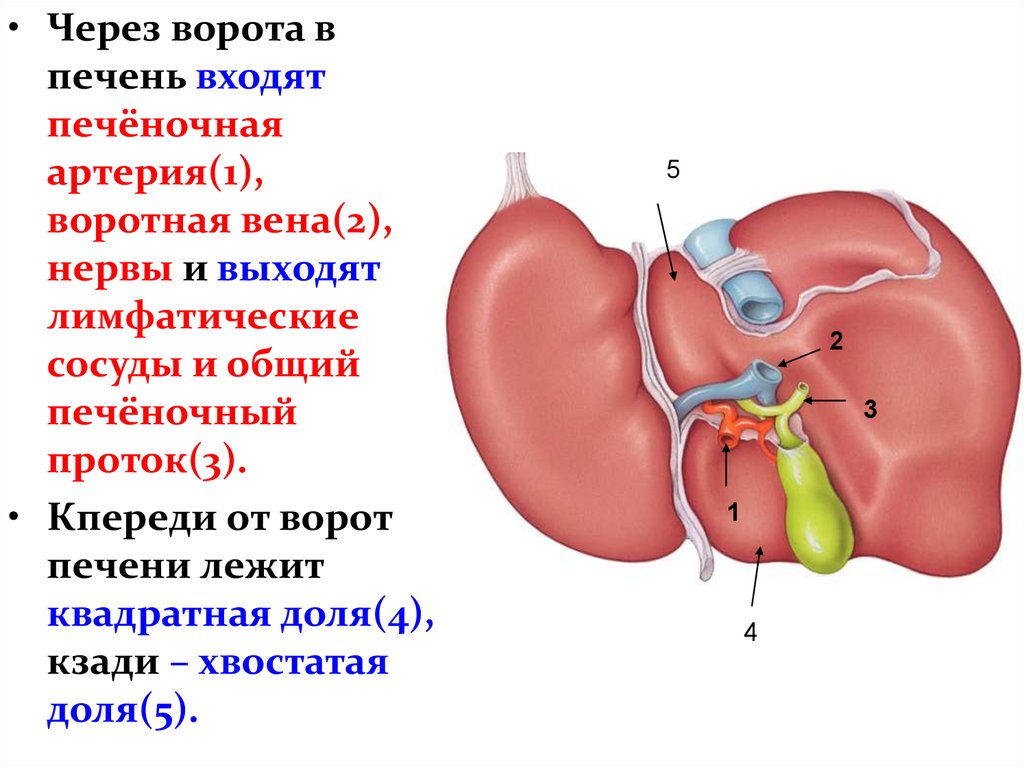 Деление важно при диагностике патологий и заболеваний.
Деление важно при диагностике патологий и заболеваний.
Каковы нормальные размеры печени и другие параметры у взрослого здорового человека (мужчины и женщины), знает врач и по показаниям УЗИ определяет отклонения от нормы, расшифровывая значение показателей в протоколе исследования.
Оценка состояния органа дается по следующим параметрам:
- размер, структура, расположение;
- состояние кровеносных сосудов, желчного пузыря и почечных протоков;
- описание контуров;
- эхогенность.
В результате на УЗИ определяются эхогенные, очаговые и диффузные образования и изменения в печени.
На что указывают отклонения?
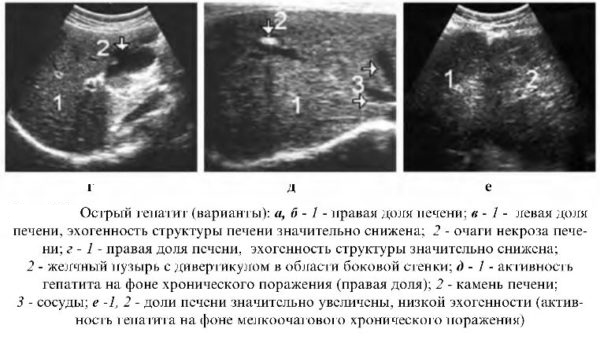
- На наличие воспалительных процессов (например, гепатита) указывает тот факт, что на УЗИ печень увеличена.
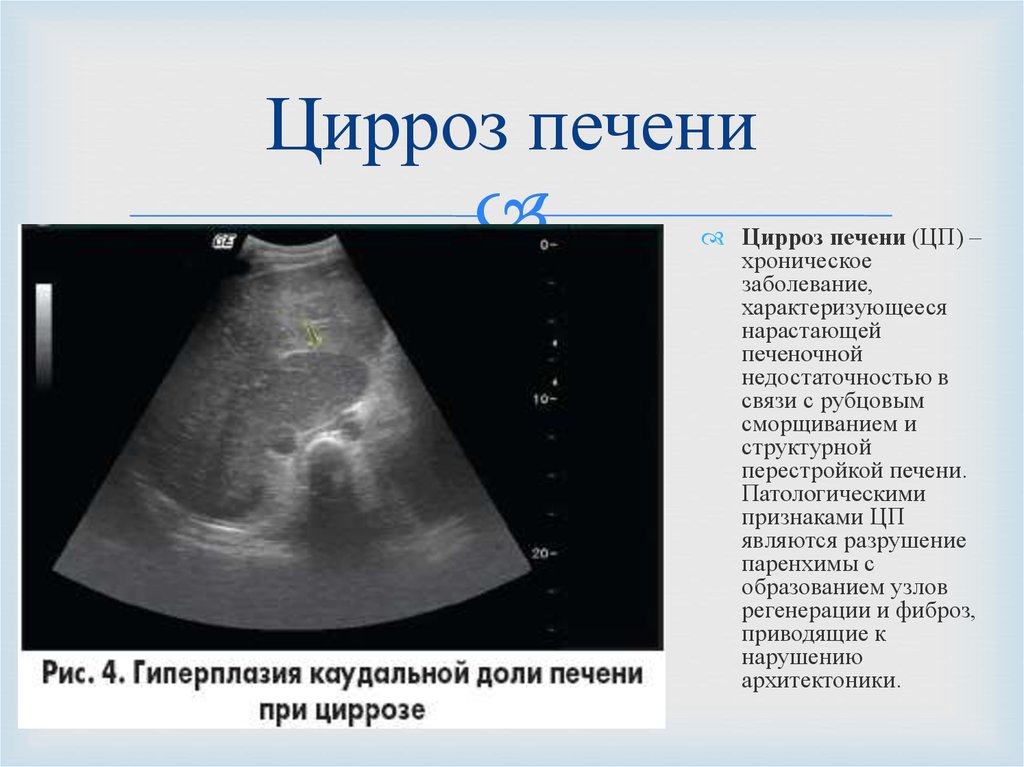
- Об уменьшении размера органа говорит возможное развитие цирроза.
- Если на УЗИ в структуре печени присутствует неоднородность (повышенная эхогенность, зернистость), это указывает на процесс образования в органе фиброзной ткани.

- Увеличенный в диаметре общий желчный проток на УЗИ – признак плохого оттока желчи, наличия камней, хронического воспалительного процесса или опухоли в печени.
- Увеличенная в диаметре портальная вена – симптом плохого кровотока в тканях печени, что скорее всего связано с развитием цирроза.
- Диагностирование на УЗИновообразований в печени указывает на возможную онкологию или инфекции.
- О наличии патологического процесса говорят одно или несколько отклонений от нормы.
Расшифровка и нормы у детей и беременных
У беременных основную трудность при исследовании печени составляет увеличение в размерах матки, что может стать препятствием для получения четкой картинки. Поэтому УЗИ печени редко проводят на сроках более 27 недель.
Норма размера здоровой печени на УЗИ у взрослых мужчин и женщин отличается от нормальных показателей у детей и зависит от возраста ребенка:
- У детей до года правая доля должна быть не более 60 мм и по мере взросления ребенка увеличиваться на 6 мм каждый год.

- В 15 лет размер правой доли здоровой печени составляет 10 см, в совершеннолетнем возрасте – 12 см.
- Левая доля у детей до года должна быть размером 32–40 см и расти на 2 мм в год.
- В период с 15 до 18 лет левая доля должна достигнуть размера 5 см.
Вне зависимости от возраста, печень у детей должна иметь однородную структуру и завершаться воротной веной. Расшифровкой УЗИ и определением отклонений от нормы у детей (увеличение печени у ребенка, появление уплотнений и новообразований) занимается, так же как у взрослых мужчин и женщин, врач.
После проведения исследования как взрослым, так и детям врач-диагност дает заключение, с которым пациент отправляется к лечащему врачу, который уже по результатам ставит диагноз. Также отвечает на вопросы и детям и взрослым, почему увеличена печень, почему она уплотненная, рассказывает и показывает (если необходимо) наличие эхинококковой кисты на снимке УЗИ и прочих новообразований и т.д.
При необходимости врач назначает дополнительные исследования, чтобы подтвердить или скорректировать диагноз.
Сколько стоит сделать УЗИ печени?
Расценки зависят от ценовой политики клиники, которая оказывает услуги. В Центре Репродукции «Генезис», где можно сделать УЗИ печени и пройти другие диагностические процедуры, услуги оказываются по доступным ценам, регулярно предоставляется возможность дополнительно снизить стоимость обследований за счет скидок и акций.
Клиника оснащена самым современным оборудованием, прием ведут опытные, высококвалифицированные специалисты. Записаться на консультацию или уточнить информацию по услугам можно по телефону или через сайт.
Гепатомегалия (увеличение печени): симптомы, причины и лечение
Несколько состояний могут вызывать увеличение печени, включая заболевания или повреждения печени, рак и застойную сердечную недостаточность. Медицинский термин для увеличенной печени — гепатомегалия.
Печень – один из самых важных органов в организме. Он удаляет токсины из крови, поддерживает пищеварение и помогает регулировать гормоны и уровень холестерина.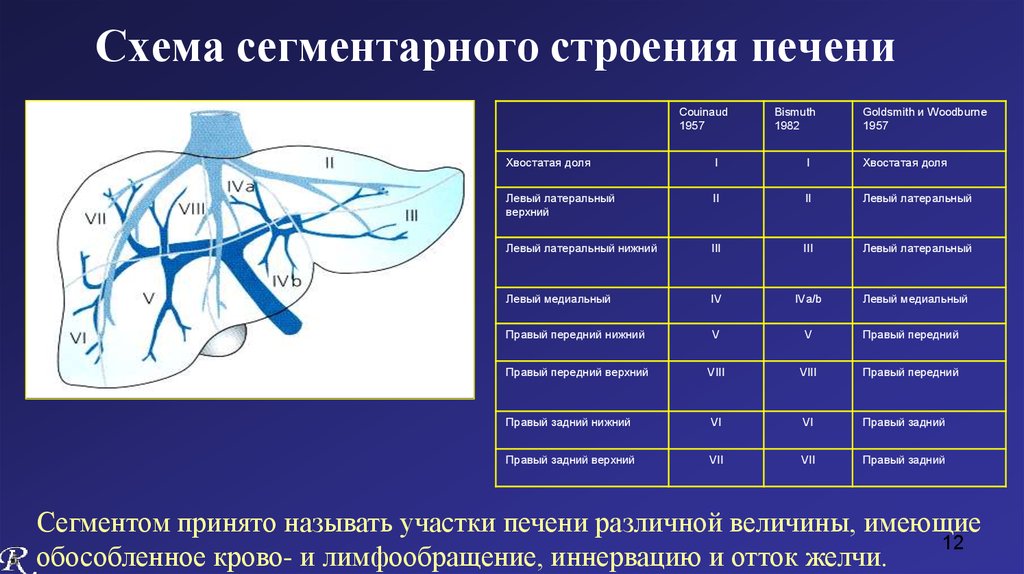 Всего печень выполняет более 500 жизненно важных функций.
Всего печень выполняет более 500 жизненно важных функций.
В этой статье вы узнаете о гепатомегалии, включая симптомы, возможные причины и варианты лечения.
Гепатомегалия — это медицинский термин, обозначающий увеличение печени. Это симптом основного заболевания, а не само заболевание.
Когда печень значительно увеличивается, человек может ощущать переполнение правой стороны тела или ощущать некоторый дискомфорт в этой области.
Люди могут также испытывать некоторые сопутствующие симптомы основной проблемы с печенью. К ним могут относиться:
- зуд
- тошнота
- усталость
- темная моча
- изменение характера стула
- необъяснимая потеря веса
- лихорадка
Существует много возможных причин гепатомегалии. Некоторые из наиболее распространенных включают:
- Гепатит: Гепатит — это медицинский термин, обозначающий воспаление печени. Обычно это происходит в результате вирусной инфекции или вызванного алкоголем повреждения печени.
 Состояние может быть острым или хроническим.
Состояние может быть острым или хроническим. - Алкогольное заболевание печени (ALD): Чрезмерное употребление алкоголя может привести к накоплению жировых клеток в печени, что врачи называют стеатозом. Стеатоз может нарушать способность печени выполнять свои жизненно важные функции. В тяжелых случаях ALD может привести к тяжелому рубцеванию печени или циррозу.
- Неалкогольная жировая болезнь печени (НАЖБП): Это состояние также вызывает стеатоз. В отличие от ALD, это не результат чрезмерного употребления алкоголя. Обычно это связано с другими заболеваниями, такими как диабет или диета с высоким содержанием жиров и холестерина.
- Рак печени: Рак, возникающий в печени, известен как первичный рак печени, а те, которые распространяются в печень из других частей тела, известны как вторичный рак печени. Каждый год около 41 260 человек в Соединенных Штатах получают диагноз первичного рака печени.
- Сердечная недостаточность: Воротная вена — это вена, которая обеспечивает кровью печень.
 Сердечная недостаточность может вызвать проблемы с кровообращением, которые увеличивают давление на воротную вену. Со временем это может привести к увеличению печени. Некоторые врачи называют проблемы с печенью, связанные с сердцем, сердечной печенью.
Сердечная недостаточность может вызвать проблемы с кровообращением, которые увеличивают давление на воротную вену. Со временем это может привести к увеличению печени. Некоторые врачи называют проблемы с печенью, связанные с сердцем, сердечной печенью.
Стеатоз печени — медицинский термин, обозначающий накопление жира в печени. Печень обычно не хранит жир. Однако к этому могут привести следующие факторы:
- ожирение
- повышенный уровень жира в крови или гиперлипидемия
- резистентность к инсулину
- сахарный диабет 2 типа
- расстройство, связанное с употреблением алкоголя
- гепатит С
- сбор подробного анамнеза
- прикосновение или легкое постукивание по животу, чтобы измерить размер и консистенцию печени и проверить, чувствительна ли она к прикосновению
- назначение анализов крови для выявления инфекций и проверки уровни различных ферментов печени
- заказ визуализирующих исследований, таких как КТ, УЗИ или МРТ
- взятие образца или биопсия ткани печени для дальнейшего анализа
- Гепатит А: Специфического лечения гепатита А не существует. Большинство людей полностью выздоравливают в течение нескольких недель или месяцев, не нуждаясь в противовирусном лечении. В редких случаях у людей развивается острая печеночная недостаточность, и может потребоваться трансплантация.
- Гепатит B: В большинстве случаев острого гепатита B лечение не требуется, если только у человека нет других состояний, которые подвергают его риску осложнений. Лечение хронического гепатита В может включать противовирусные препараты для уменьшения повреждения печени и увеличения долгосрочной выживаемости.
- Гепатит С: Хронические инфекции гепатита С требуют лечения противовирусными препаратами прямого действия. Лечение обычно занимает 12–24 недели, в зависимости от степени поражения печени.
- Гепатит D: Людям с гепатитом D требуется лечение пегилированным интерфероном альфа.
 Этот препарат помогает замедлить прогрессирование заболевания. Людям с терминальной стадией заболевания печени может потребоваться пересадка печени.
Этот препарат помогает замедлить прогрессирование заболевания. Людям с терминальной стадией заболевания печени может потребоваться пересадка печени. - контролируемая медицинская детоксикация
- поведенческая терапия, такая как когнитивно-поведенческая терапия или терапия повышения мотивации
- семейная терапия
- групповая терапия
- лечение любых сопутствующих или коморбидных психических заболеваний
- внесение изменений в диету, в том числе снижение потребления холестерина и жиров
- достижение или поддержание умеренного веса
- контроль уровня сахара в крови
- контроль основных заболеваний, таких как диабет 2 типа
- химиотерапию
- лучевую терапию
- иммунотерапию
- операцию по удалению опухоли
- трансплантацию печени помочь справиться с состоянием и предотвратить дальнейшие осложнения. Вот некоторые примеры:
- Изменение изменений в образе жизни, таких как:
- Отказ от курения
- Избегание алкоголя
- Избегание или ограничение кофеина
- Управляющий стресс
- Достигание умеренного веса, если необходимо
- , физически активно
. - Изменение изменений в образе жизни, таких как:
- прием лекарств, таких как:
- ингибиторы ангиотензинпревращающего фермента (АПФ)
- блокаторы рецепторов ангиотензина 2
- бета-блокаторы
- диуретики
- перенесшие операцию по устранению аномалий или закупорки артерий
9 стеатоз может способствовать гепатомегалии, поэтому у человека может быть и то, и другое одновременно.
Диагностика гепатомегалии обычно включает несколько этапов. В этом может участвовать врач:
Лечение гепатомегалии зависит от основной причины.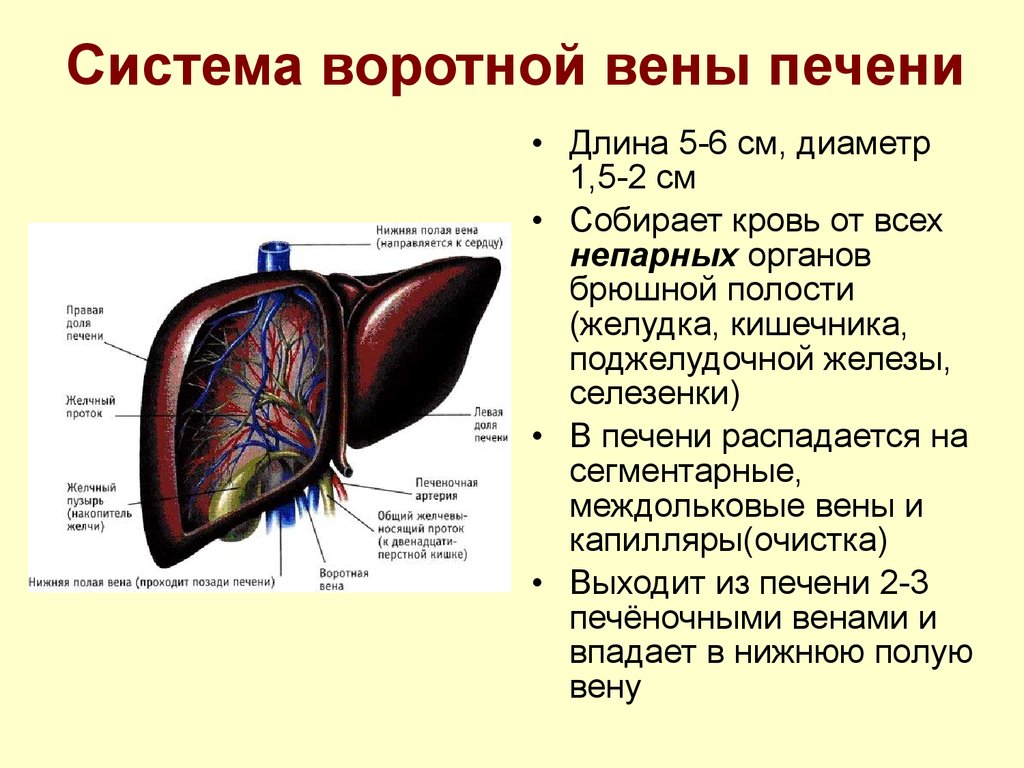
Гепатит
Тип гепатита определяет варианты лечения. Различные методы лечения включают:
ALD
Лечение ALD направлено на лечение алкогольного расстройства. Он может включать одно или несколько из следующих действий:
НАЖБП
Лечение НАЖБП частично зависит от основной причины. Возможные варианты лечения включают:
Рак
Лечение рака печени частично зависит от того, является ли рак первичным или вторичным.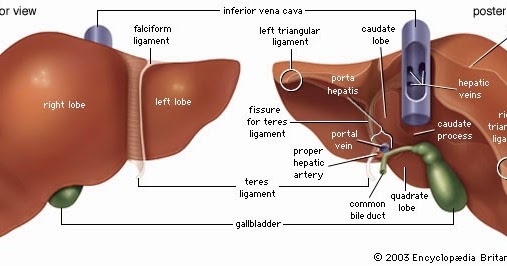 Другие факторы, которые следует учитывать, включают размер и стадию рака. Некоторые потенциальные варианты лечения включают:
Другие факторы, которые следует учитывать, включают размер и стадию рака. Некоторые потенциальные варианты лечения включают:
У некоторых людей во время беременности может наблюдаться гепатомегалия.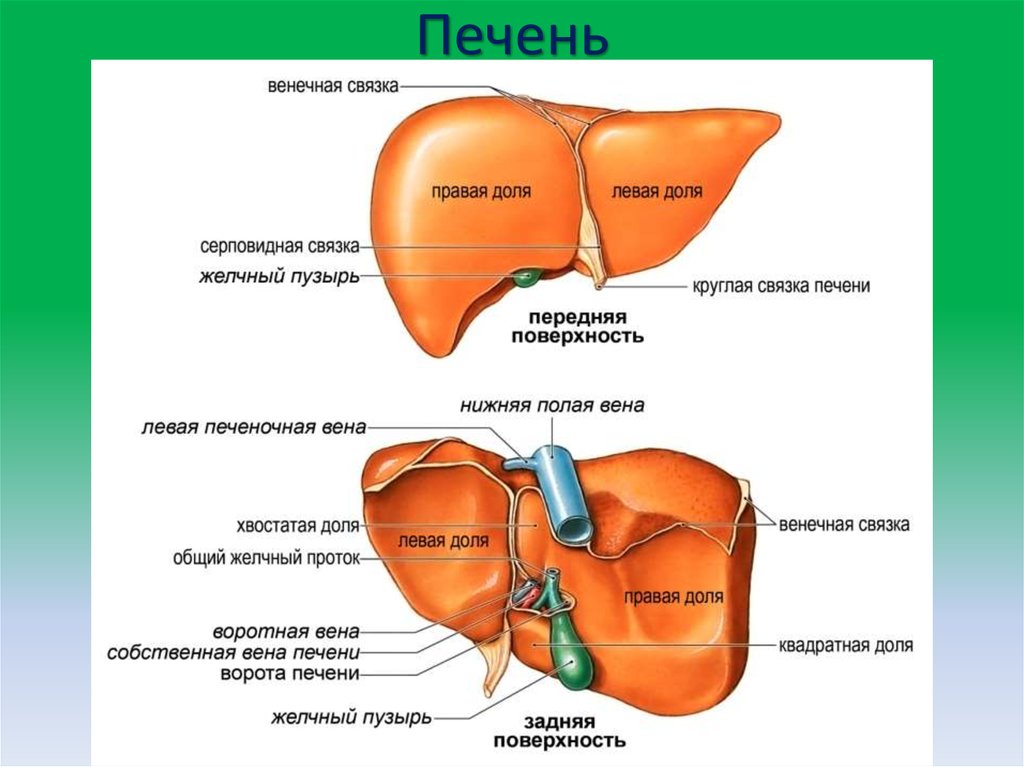 Некоторые из причин могут серьезно повлиять на здоровье беременной и плода.
Некоторые из причин могут серьезно повлиять на здоровье беременной и плода.
Инфекции гепатита В у младенцев могут быть тяжелыми или даже опасными для жизни. Примерно в 90% случаев острого гепатита В инфекция передается от беременной к ребенку. Вероятность передачи ниже при хроническом гепатите В, встречающемся в 10–20% случаев.
Беременные с ALD или NAFLD имеют повышенный риск развития осложнений.
У детей может развиться гепатомегалия в результате НАЖБП или неалкогольного стеатогепатита (НАСГ). Последний является более продвинутой формой НАЖБП.
Дети с этим заболеванием обычно не испытывают никаких внешних симптомов. Когда симптомы действительно возникают, они, как правило, включают усталость и дискомфорт в верхней правой части живота.
Исследователи пока не знают, что вызывает НАЖБП у детей. Однако, по-видимому, это чаще встречается у детей со следующими состояниями:
- ожирение
- повышенное содержание липидов
- резистентность к инсулину
- диабет 2 типа или преддиабет
- гепатит С
Степень опасности небольшого увеличения печени зависит от причины увеличения.
Для людей с НАЖБП небольшое увеличение печени вряд ли представляет серьезную угрозу для здоровья. Однако это может указывать на то, что человеку следует подумать о внесении некоторых изменений в образ жизни.
Однако при определенных условиях слегка увеличенная печень может стать значительно увеличенной и поврежденной печенью без лечения. К таким условиям относятся:
- расстройство, связанное с употреблением алкоголя
- гепатит B, C и D
- рак
Это основная причина гепатомегалии, а не сама гепатомегалия, которая может вызвать осложнения. Например, если у кого-то есть НАЖБП, у него повышен риск различных осложнений, включая:
- сердечно-сосудистые заболевания
- диабет 2 типа
- метаболический синдром
- высокое кровяное давление
- аномальные уровни холестерина и триглицеридов в крови
Если у кого-то есть повреждение печени, это может вызвать скопление жидкости в брюшной полости.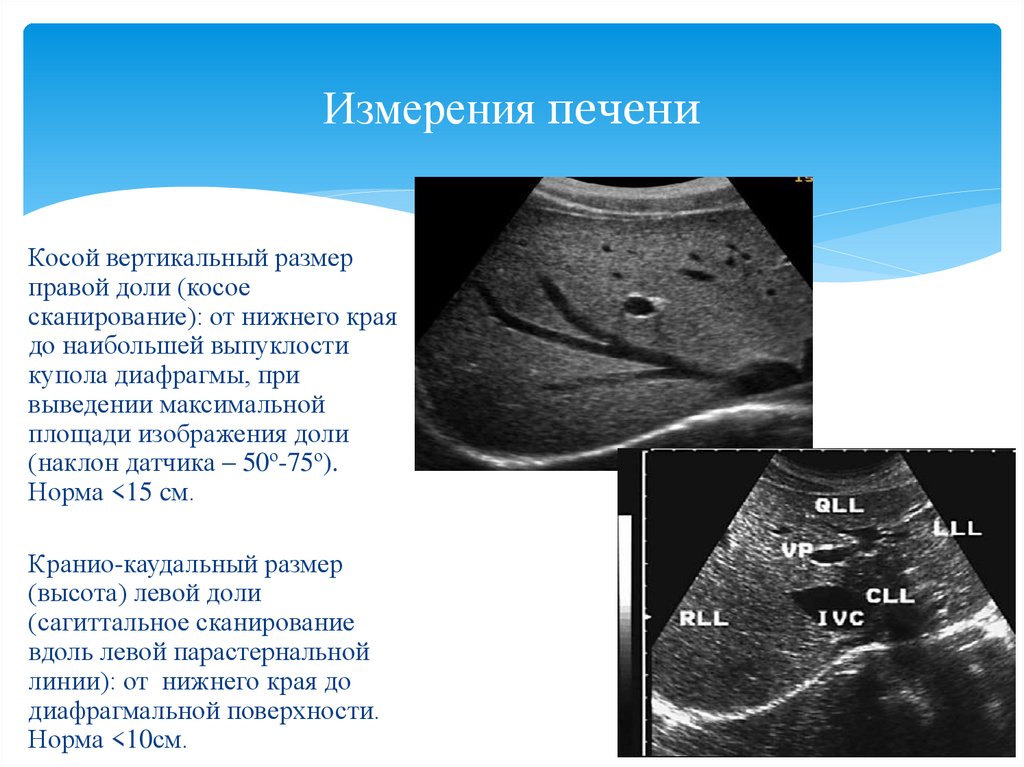 Медицинское название этого состояния – асцит. Альбумин также может просачиваться из кровеносных сосудов в брюшную полость.
Медицинское название этого состояния – асцит. Альбумин также может просачиваться из кровеносных сосудов в брюшную полость.
Небольшое количество брюшной жидкости обычно не вызывает симптомов. Однако умеренные количества вызывают увеличение веса и вздутие живота. Большие количества могут привести к тому, что живот станет узким, опухшим и дискомфортным.
Отек может также вызвать давление на желудок и легкие, что может повлиять на аппетит и дыхание.
Гепатомегалия обычно не вызывает никаких симптомов. Фактически, заболевания печени, которые приводят к гепатомегалии, могут значительно прогрессировать, не вызывая вообще никаких симптомов.
В связи с этим человек должен обратиться к врачу, если он:
- испытывает какие-либо симптомы увеличения печени
- у него появляются любые другие новые или необычные симптомы
- есть состояния, повышающие риск развития заболевания печени, такие как расстройство, связанное с употреблением алкоголя
- мог вступить в контакт с кровью, содержащей вирус гепатита
Прогноз для людей с гепатомегалией зависит от причины гепатомегалии и степени поражения печени.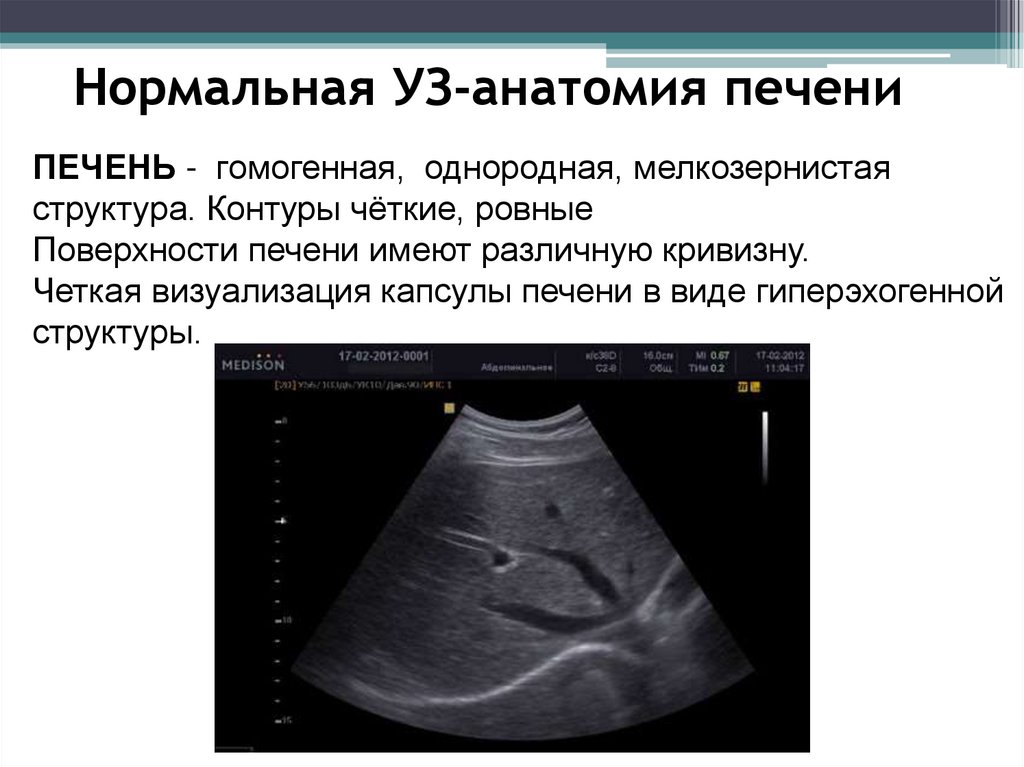 Например, люди с гепатитом А обычно выздоравливают без лечения.
Например, люди с гепатитом А обычно выздоравливают без лечения.
Люди с ранней стадией НАЖБП также могут иметь положительный прогноз. Слегка поврежденная печень часто может восстанавливаться, если человек рано вносит необходимые изменения в образ жизни.
Людям с другими формами поражения печени необходимо обсудить с врачом свои индивидуальные прогнозы.
Лучший способ предотвратить гепатомегалию — это хорошо заботиться о печени, что люди могут сделать, используя:
- умеренное использование лекарств
- избегание комбинирования лекарств без разрешения врача
- употребление алкоголя в умеренных количествах, если вообще
- ограничение воздействия токсичных веществ, таких как химические вещества в чистящих средствах и красках
- недопущение совместного использования средств личной гигиены, таких как бритвы или пинцеты
- недопущение совместного использования игл
- использование барьерных методов контрацепции во время секса, таких как презервативы
- соблюдение сбалансированной диеты с низким содержанием насыщенных жиров
- регулярные физические упражнения
- достижение или поддержание умеренного веса
- посещение врача для тщательного планового медицинского осмотра
Гепатомегалия — это медицинский термин, обозначающий увеличение печени.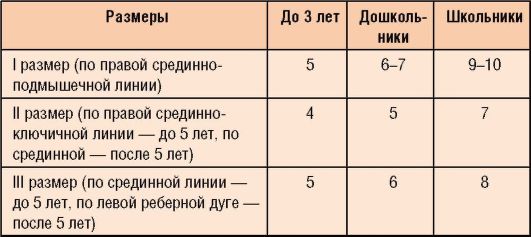 Это может быть признаком основного заболевания. Некоторые состояния, которые могут вызвать гепатомегалию, включают жировую болезнь печени, расстройство, связанное с употреблением алкоголя, гепатит и рак.
Это может быть признаком основного заболевания. Некоторые состояния, которые могут вызвать гепатомегалию, включают жировую болезнь печени, расстройство, связанное с употреблением алкоголя, гепатит и рак.
Человек может иметь гепатомегалию и не знать об этом. Однако, если печень значительно увеличивается, человек может испытывать дискомфорт или ощущение полноты в верхней правой части живота.
Некоторые заболевания печени поддаются лечению, если человек обнаруживает их и обращается за лечением на ранних стадиях. Любой, кто беспокоится о здоровье своей печени, должен обратиться к врачу для постановки диагноза.
Гепатомегалия: причины, симптомы и лечение
Что такое гепатомегалия?
Гепатомегалия — увеличение печени. Ваша печень является самым большим внутренним органом. Помогает вашему телу:
- переваривать жиры
- хранить сахар в виде гликогена
- бороться с инфекциями
- вырабатывать белки и гормоны
- контролировать свертываемость крови
- расщеплять лекарства и токсины
 Если вы пожертвуете часть своей печени, она восстановится до своего первоначального размера. Пересаженная часть также будет расти.
Если вы пожертвуете часть своей печени, она восстановится до своего первоначального размера. Пересаженная часть также будет расти.Если у вас увеличена печень, это может означать, что у вас:
- заболевание печени
- рак, например лейкемия
- генетическое заболевание
- аномалии сердца и кровеносных сосудов
- инфекция
- tox
Многие симптомы, вызывающие гепатомегалию, могут нарушать функцию печени и помогать организму.
Хотя гепатомегалия всегда является поводом для медицинского обследования, не все основные состояния считаются неотложными состояниями. Запишитесь на прием к врачу, если у вас есть признаки или симптомы увеличения печени.
Увеличенная печень сама по себе может не иметь никаких симптомов. Но если увеличение печени вызвано заболеванием, у вас могут возникнуть серьезные симптомы, такие как:
- желтуха или пожелтение кожи и глаз
- мышечные боли
- утомляемость
- зуд
- тошнота
- рвота 9
- абдоминальная боль или образование
- плохой аппетит
- отек стоп и голеней
- легкие кровоподтеки
- потеря веса
- Увеличение размера живота
Любой из этих симптомов требует осмотра врачом.
Немедленно позвоните по номеру 911 или обратитесь за неотложной медицинской помощью, если у вас:
- сильная боль в животе
- лихорадка и желтуха
- рвота с кровью или кофейной гущей
- одышка
- черный, дегтеобразный стул с кровью или ярко-красный стул
Эти симптомы считаются неотложными состояниями.
Гепатомегалия часто является признаком того, что ткань в печени не функционирует должным образом. Прием некоторых лекарств, таких как амиодарон и статины, также может вызвать повреждение печени.
Общие причины включают:
- метастатический рак или рак, который начинается в других органах и распространяется на печень
- неалкогольная жировая болезнь печени (НАЖБП) или накопление жира в печени не из-за алкоголя
- сердце и кровь аномалии сосудов или состояния, при которых блокируются вены, которые дренируют печень или приносят к ней кровь
- рак печени или рак, развивающийся внутри печени
- цирроз, или раннее повреждение и рубцевание печени из-за токсинов, таких как алкоголь
- вирусный гепатит (чаще всего А, В или С) или различные инфекции печени, каждая из которых вызвана вирусом
- алкогольная болезнь печени или ряд поражений печени, которые включают жировые отложения, воспаление и рубцевание вследствие употребления алкоголя
Застойная сердечная недостаточность также может привести к обратному забросу крови в печеночные вены.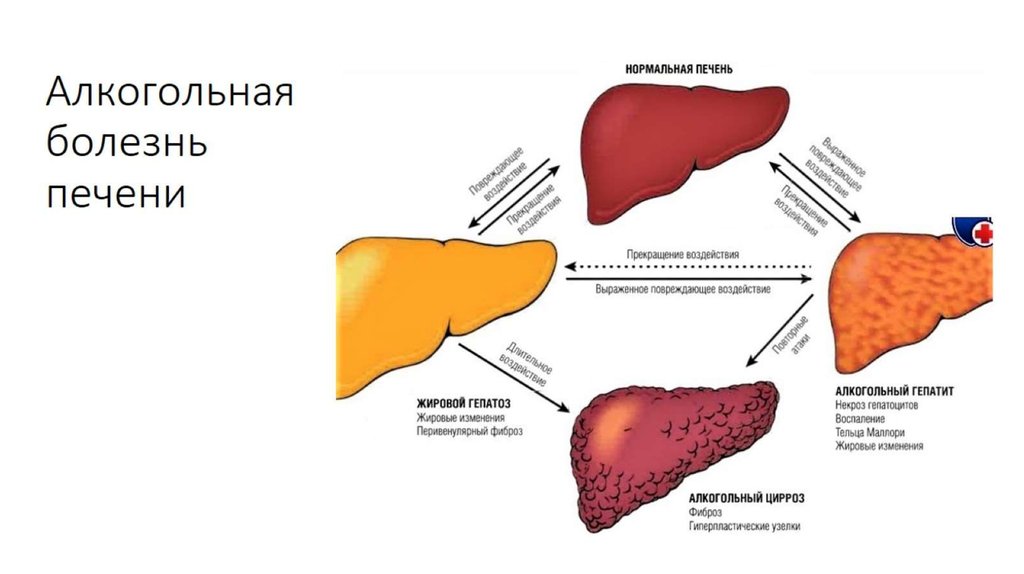 Это вены, которые помогают отводить кровь от печени. Когда они отступают, печень становится перегруженной и увеличивается в размерах. Это называется застойной гепатомегалией.
Это вены, которые помогают отводить кровь от печени. Когда они отступают, печень становится перегруженной и увеличивается в размерах. Это называется застойной гепатомегалией.
Менее распространенные причины гепатомегалии включают:
- лимфому, или рак крови в лимфатической системе
- лейкемию, или разновидность рака крови костного мозга
- множественную миелому, или разновидность рака крови костного мозга специфический для плазматических клеток
- гемохроматоз, или накопление железа в печени
- Болезнь Вильсона, или накопление меди в печени
- Болезнь Гоше, или заболевание, вызывающее накопление жировых веществ в печени
- токсический гепатит или воспаление печени вследствие химического отравления
- закупорка желчных протоков или желчного пузыря или застой желчи и воспаление в печени, часто из-за камней в желчном пузыре
- печеночные кисты или заполненные жидкостью мешочки в печени из-за различных причины
Некоторые инфекции и определенные медицинские состояния могут вызывать новообразования в печени. Новообразования в печени могут быть доброкачественными (не рак) или злокачественными (рак). Как правило, любой рост приводит к увеличению размера печени.
Новообразования в печени могут быть доброкачественными (не рак) или злокачественными (рак). Как правило, любой рост приводит к увеличению размера печени.
Некоторые люди генетически подвержены большему риску гепатомегалии. Вы можете подвергаться большему риску, если у вас или членов вашей семьи в анамнезе:
- аутоиммунные заболевания, особенно те, которые поражают печень
- воспалительные заболевания кишечника
- хронические заболевания печени
- рак печени
- серповидно-клеточная анемия
- ожирение
Факторы образа жизни также могут повышать риск развития гепатомегалии. Эти факторы образа жизни включают в себя:
- чрезмерное употребление алкоголя
- татуировки, переливание крови и незащищенный секс, которые подвергают вас риску заражения ВИЧ и гепатитом В и С
- поездки в зарубежные страны, связанные с риском заражения малярией и омела белая
Поговорите со своим врачом, если у вас есть опасения по поводу риска развития гепатомегалии. Всегда сообщайте своему врачу о любых безрецептурных или травяных добавках, которые вы принимаете.
Всегда сообщайте своему врачу о любых безрецептурных или травяных добавках, которые вы принимаете.
Ваша печень представляет собой треугольный орган. Он расположен под диафрагмой, под нижним краем правой грудной клетки. У вас может быть увеличена печень, если ваш врач может почувствовать это во время медицинского осмотра. Типичную печень нельзя прощупать пальцами.
Размер и вес вашей печени естественным образом увеличиваются с возрастом. Печень у детей обычно измеряют по размаху, проходящей через ее самую толстую часть сверху вниз. Взрослые печени измеряют по длине.
Исследование 2003 года использовало ультразвук для оценки среднего диаметра печени взрослого человека. Приведенные ниже данные были получены от 2080 человек в возрасте от 18 до 88 лет. В этом исследовании только у 11 процентов печень была больше 16 сантиметров (см).
Средний размер печени зависит от возраста и может составлять:
- 6,4 см для детей от 1 до 3 месяцев
- 7,6 см для детей от 4 до 9 месяцев
- 8,5 см для детей от 1 до 5 лет
- 10,5 см для детей от 5 до 11 лет
- 6 6 лет от 19,5 до 12,1 см 0015 13,5 см +/- 1,7 см для взрослых женщин
- 14,5 см +/- 1,6 см для взрослых мужчин
Форма тела, вес и пол также могут влиять на размер вашей печени. Ваш врач примет это во внимание при обследовании печени на наличие возможных признаков гепатомегалии.
Ваш врач примет это во внимание при обследовании печени на наличие возможных признаков гепатомегалии.
Чтобы выяснить причину гепатомегалии, врач может назначить различные анализы, например:
- общий анализ крови для проверки аномального числа клеток крови
- ферменты печени для оценки функции печени
- рентген брюшной полости, неинвазивное рентгенологическое исследование для оценки органов брюшной полости
- компьютерная томография для получения изображений с высоким разрешением брюшной полости
- МРТ для получения изображений определенных органов брюшной полости с высоким разрешением
- УЗИ, использование звуковых волн для оценки печени и других органов брюшной полости
Если врач подозревает более серьезное состояние, он может порекомендовать биопсию печени . Биопсия печени — это хирургическое исследование, при котором врач берет небольшой образец печени для микроскопического исследования.
Вероятность ощущения увеличения печени маловероятна.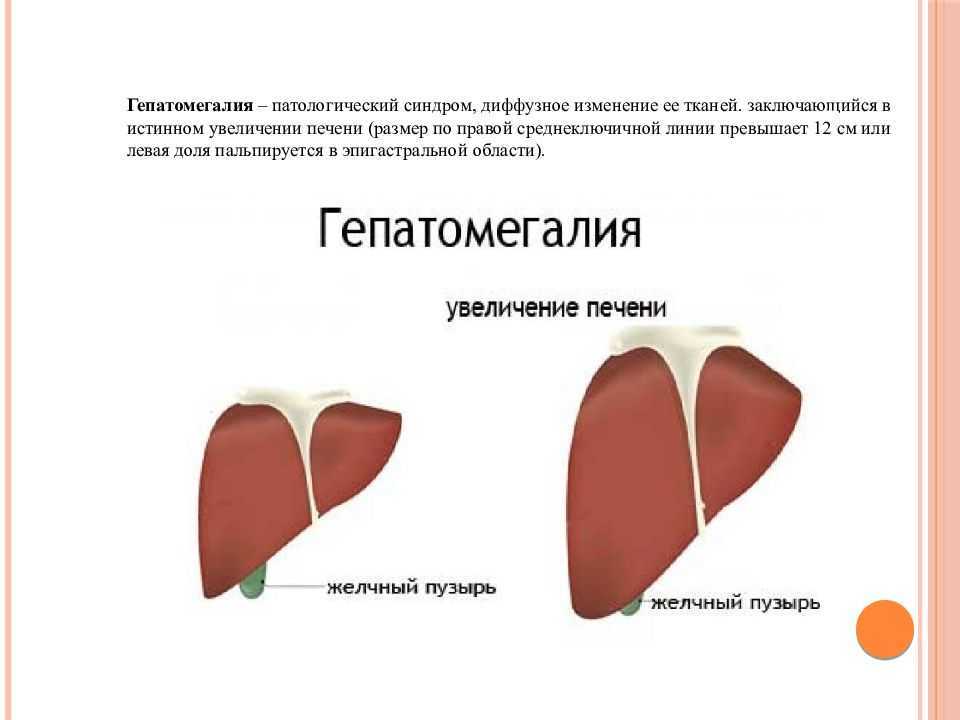 Но поскольку повреждение печени может привести к скоплению жидкости в брюшной полости, вы можете заметить, что ваш желудок выпячивается сильнее, чем обычно.
Но поскольку повреждение печени может привести к скоплению жидкости в брюшной полости, вы можете заметить, что ваш желудок выпячивается сильнее, чем обычно.
Вы также можете испытывать другие симптомы, такие как желтуха, потеря аппетита и боль в животе. Запишитесь на прием к врачу, если вы считаете, что у вас могут быть признаки или симптомы гепатомегалии.
Ваша печень является жизненно важным органом. Лучший способ управлять здоровьем вашей печени — это следовать инструкциям вашего врача относительно здорового образа жизни. Это может включать в себя больше физических упражнений, меньшее употребление алкоголя и сбалансированное питание.
Варианты лечения зависят от основного заболевания, вызывающего увеличение печени. Некоторые из методов лечения, которые порекомендует ваш врач, могут включать:
- лекарства и методы лечения печеночной недостаточности или инфекций, таких как гепатит С
- химиотерапия, хирургическое вмешательство или облучение при раке печени метастатический рак
- лечение лимфомы или лейкемии, в зависимости от типа, степени распространения и общего состояния здоровья
- отказ от употребления алкоголя или любых других наркотиков
Как только ваш врач подтвердит гепатомегалию, он обычно рекомендует изменить образ жизни для здоровья вашей печени. К ним относятся:
К ним относятся:
- воздержание от употребления алкоголя
- здоровое питание
- регулярные физические упражнения
- снижение веса при избыточном весе
Многие факторы образа жизни могут вызывать гепатомегалию. Управление этими факторами может снизить риск увеличения печени.
Вот что вы можете сделать:
- Ведите здоровый образ жизни и поддерживайте здоровый вес.
- Контролируйте уровень сахара в крови, если у вас диабет.
- Ограничьте употребление алкоголя или подумайте о том, чтобы вообще не пить. Ваш врач сможет сказать вам, если ваше потребление является чрезмерным.
- Поговорите со своим врачом, прежде чем принимать витаминные добавки, так как они могут взаимодействовать с вашей печенью.
- Обсудите со своим врачом любые травяные добавки, которые вы рассматриваете. Многие травы, продаваемые для предотвращения беспокойства, снижения веса или наращивания мышечной массы, могут повредить вашу печень.




 Что можно и что нельзя кушать перед УЗИ печени, рассказывает лечащий доктор. Также следует придерживаться правил по питью – воду и другие жидкости за 40–60 минут до посещения диагностического кабинета пить нельзя.
Что можно и что нельзя кушать перед УЗИ печени, рассказывает лечащий доктор. Также следует придерживаться правил по питью – воду и другие жидкости за 40–60 минут до посещения диагностического кабинета пить нельзя.
 Состояние может быть острым или хроническим.
Состояние может быть острым или хроническим.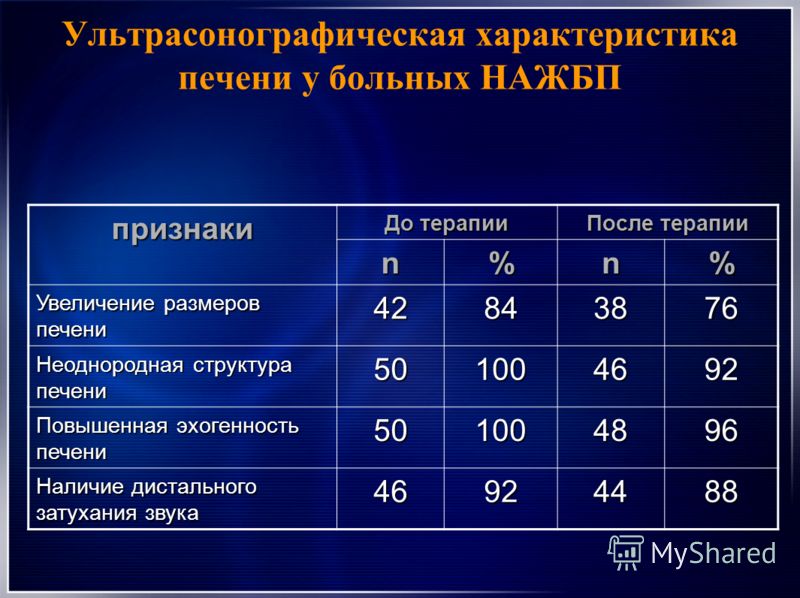 Сердечная недостаточность может вызвать проблемы с кровообращением, которые увеличивают давление на воротную вену. Со временем это может привести к увеличению печени. Некоторые врачи называют проблемы с печенью, связанные с сердцем, сердечной печенью.
Сердечная недостаточность может вызвать проблемы с кровообращением, которые увеличивают давление на воротную вену. Со временем это может привести к увеличению печени. Некоторые врачи называют проблемы с печенью, связанные с сердцем, сердечной печенью. Этот препарат помогает замедлить прогрессирование заболевания. Людям с терминальной стадией заболевания печени может потребоваться пересадка печени.
Этот препарат помогает замедлить прогрессирование заболевания. Людям с терминальной стадией заболевания печени может потребоваться пересадка печени.