Плеоморфная аденома гортани
Плеоморфная аденома — самая частая эпителиальная опухоль слюнных желез, составляющая более 50% опухолей этой локализации. Почти в 90% случаев она локализуется в околоушной железе [1, 2].
Опухоль встречается чаще у людей старше 40 лет, но может наблюдаться в любом возрасте. У женщин она бывает в 2 раза чаще, чем у мужчин. Растет опухоль медленно (10—15 лет). Опухоль представляет собой узел округлой или овальной формы, иногда бугристой, плотноватой или эластической консистенции, размером до 5—6 см. Опухоль окружена тонкой капсулой. На разрезе ткань опухоли белесоватая, часто ослизненная, с мелкими кистами [1, 2].
Гистологически опухоль чрезвычайно разнообразна, за что и получила название плеоморфной аденомы. Эпителиальные образования имеют структуру протоков, солидных полей, отдельных гнезд, анастомозирующих между собой тяжей, построенных из клеток округлой, полигональной, кубической, иногда цилиндрической формы. Часты скопления клеток миоэпителия вытянутой веретенообразной формы со светлой цитоплазмой.
Лечение плеоморфной аденомы хирургическое. Рецидивы опухоли возможны и чаще бывают после энуклеации опухоли, что, вероятно, обусловлено наличием вариантов плеоморфной аденомы, когда на отдельных участках опухоли капсула может отсутствовать или опухоль имеет дивертикулы в окружающую узел ткань. Лучевая терапия неэффективна [1, 2].
По данным литературы, плеоморфная аденома встречается также в органах дыхания [4—7]. При этом поражение опухолью гортани встречается очень редко [8, 9]. В литературе описано 27 наблюдений плеоморфной аденомы гортани [10].
Опухоль может возникать в любом отделе гортани, в основном встречались поражение надгортанника и подголосового отдела гортани [8, 9, 11, 12].
Клиническая картина: жалобы на одышку, дисфония и дисфагия. Проблемы с дыханием в начале заболевания не сильно выражены, но с увеличением размеров опухоли могут возникать и в состоянии покоя [8—12].
Методом выбора лечения плеоморфной аденомы гортани является радикальное хирургическое удаление опухоли. Для этого используют различные подходы: боковую, подподъязычную, трансподъязычную фаринготомию, ларингофиссуру с резекцией части гортани, при больших поражениях гортани ларингэктомию [8—12].
По данным литературы, возможны рецидивы заболевания. В большинстве случаев рецидивы возникали в течение первых двух лет. Основной причиной рецидива опухоли считается неполное ее удаление [8—12].
Есть данные об озлокачествлении процесса, регионарном и отдаленном метастазировании [5].
Лучевая терапия плеоморфной аденомы гортани применятся в редких случаях, например, при неполном удалении опухоли по данным морфологического исследования удаленного материала или при абсолютных противопоказаниях к операции [10]. Приводим собственное клиническое наблюдение плеоморфной аденомы гортани.
Приводим собственное клиническое наблюдение плеоморфной аденомы гортани.
В ГБУЗ МО МОНИКИ им. М.Ф. Владимирского в течение 5 лет наблюдается пациент Р., 1939 года рождения, житель Московской области с диагнозом: плеоморфная аденома гортани. Из анамнеза известно, что охриплость наблюдалась с лета 2008 г. К врачам не обращался. В июне 2009 г. появились и стали прогрессивно нарастать жалобы на затруднение дыхания и одышку. С диагнозом стеноз гортани был госпитализирован в ЛОР-отделение по месту жительства, в срочном порядке проведена трахеостомия. Была выявлена опухоль гортани, переведен в ЛОР-отделение ГБУЗ МО МОНИКИ им. М.Ф. Владимирского.
Объективно: на передней поверхности шеи в типичном месте имеется трахеостома с установленной трахеостомической трубкой. Фиброларингоскопия: определяется опухоль больших размеров, занимающая весь просвет гортани, начиная от ее вестибулярного отдела. Определить зону роста опухоли невозможно. Слизистая оболочка над опухолью розовая, местами с бугристой поверхностью (рис. 1).
1).
Рис. 1. Эндофотография гортани. Определяется опухоль больших размеров, занимающая весь просвет гортани.
При компьютерной томографии шеи до и после внутривенного болюсного введения низкоосмолярного йодсодержащего контрастного препарата в количестве 100 мл установлено: на уровне всех трех этажей гортани определяется дополнительное мягкотканное образование с четкими и неровными контурами, негомогенной структуры с очагами пониженной плотности, размером 38×18×14 мм. В каудальном направлении опухоль распространяется до нижнего края дуги перстневидного хряща, в краниальном — влево и кзади, достигая левого грушевидного синуса, проникая в превертебральное пространство без признаков деструкции подлежащей костной ткани (рис. 2).
Рис. 2. Компьютерная томограмма гортани. а — сагиттальная проекция; б — аксиальная. На всех трех уровнях определяется опухоль размером 38×18×14 мм. В каудальном направлении опухоль распространяется до нижнего края дуги перстневидного хряща, в краниальном — влево и кзади, достигая левого грушевидного синуса.
Проведена ларингофиссура с экспресс-биопсией резецированной части гортани, пораженной опухолью (рис. 3). Заключение гистологического исследования: фрагменты слизистой оболочки выстланы многослойным плоским эпителием с разрастаниями плеоморфной аденомы слюнной железы. Учитывая распространенность опухоли, проведено хирургическое вмешательство: ларингэктомия. Заключение гистологического исследования операционного материала: плеоморфная аденома слюнной железы с преобладанием миоэпителиального компонента.
Рис. 3. Резецированная часть гортани, пораженная плеоморфной аденомой.
В настоящее время пациент наблюдается без рецидива опухоли в течение 5 лет.
Особенностями клинического наблюдения являются редкая встречаемость гортанной локализации плеоморфной аденомы слюнной железы; большая распространенность опухоли, что потребовало проведения ларингэктомии; 5-летний период наблюдения без рецидива.
Авторы заявляют об отсутствии конфликта интересов.
причины, симптомы, диагностика и лечение
Патологии, к которым может применяться адронная терапия
Хотите направить ваш случай на оценку? Нажмите здесь
Плеоморфная аденома — это доброкачественная опухоль, поражающая большие слюнные железы, в частности, околоушную железу (85% случаев) и подчелюстную железу (5% случаев), а также малые слюнные железы (10% случаев). Опухоли слюнных желез — довольно редкое заболевание, составляющее менее 3% всех опухолей головы и шеи.
Плеоморфная аденома, в большинстве случаев проявляющаяся как одностороннее заболевание, состоит из эпителиальных и миоэпителиальных клеток в строме смешанного, слизистого или хондроидного типа. Она обладает волокнистой капсулой различной толщины, чья целостность должна сохраняться при хирургическом вмешательстве. Это новообразование известно также как смешанная опухоль, поскольку она обладает как железистыми, так и соединительными гистологическими характеристиками.
Опухоль составляет 80% всех опухолей околоушной железы и чаще всего поражает женщин.
Причины появления плеоморфной аденомы
Причины появления плеоморфной аденомы пока неизвестны, факторы риска её появления не до конца определены. Кроме возраста, факторы риска могут быть связаны с курением, алкоголизмом, диетой, богатой жирной пищей и ранее пройденной радиотерапией в области лица и шеи.Симптомы плеоморфной аденомы
Плеоморфная аденома обычно проходит бессимптомно, за исключением тенденции роста вплоть до достижения значительных размеров. Поэтому симптоматика обычно зависит от размера опухоли и сдавливания окружающих структур.
Можно выявить некоторые общие симптомы:
Изменения поверхности кожи
Невралгии VII черепного нерва
Проблемы со слухом
Проблемы с жеванием
Проблемы с глотанием
Парез
Поэтому симптоматика обычно зависит от размера опухоли и сдавливания окружающих структур.
Можно выявить некоторые общие симптомы:
Изменения поверхности кожи
Невралгии VII черепного нерва
Проблемы со слухом
Проблемы с жеванием
Проблемы с глотанием
ПарезДиагностика плеоморфной аденомы
После осмотра области врач может прописать ряд тестов, призванных определить природу новообразования. В частности: УЗИ Компьютерная томография (КТ) Ядерная магнитно-резонансная томография (ЯМРТ) Биопсия Тонкоигольная аспирационная биопсия По результатам проведения необходимых тестов врач может подтвердить диагноз плеоморфной аденомы.Лечение плеоморфной аденомы
Лечение данного заболевания призвано гарантировать полное удаление массы (во избежание возможных рецидивов) и поддержания целостности близлежащих анатомических структур, гарантируя наилучший эстетический и функциональный результат. В случае плеоморфной аденомы показано хирургическое удаление, несмотря на наличие риска повреждения нерва и последующего пареза половины лица. В случае невозможности полностью удалить опухоль хирургическим путем широко применяется радиотерапия, эффективная как дополнительное средство лечения.
В случае невозможности полностью удалить опухоль хирургическим путем широко применяется радиотерапия, эффективная как дополнительное средство лечения.Плеоморфная аденома околоушной железы: отчет о клиническом случае с обзором литературы
Ethiop J Health Sci. 2015 апрель; 25(2): 189–194.
doi: 10.4314/ejhs.v25i2.13
, 2 , 1 , 2 , 2 и 2
доброкачественные опухоли слюнных желез, поражающие преимущественно поверхностную долю околоушной железы. «Плеоморфность» опухоли можно объяснить ее эпителиально-соединительнотканным происхождением. Опухоль чаще встречается у женщин в возрасте 30–50 лет. Медленно прогрессирующий бессимптомный отек является обычным проявлением опухоли. Хирургическое иссечение опухолевой массы составляет основу лечения, при этом особое внимание уделяется сохранению лицевого нерва.
Детали случая
Этот клинический случай призван пролить свет на интересный случай плеоморфной аденомы околоушной железы у 50-летней пациентки. У больного наблюдался медленно прогрессирующий бессимптомный отек левой половины лица. Особое внимание уделяется подробному обзору литературы.
У больного наблюдался медленно прогрессирующий бессимптомный отек левой половины лица. Особое внимание уделяется подробному обзору литературы.
Заключение
Новообразования слюнных желез могут возникать в любом месте, где присутствует слюнная ткань. Плеоморфная аденома — наиболее частая опухоль слюнной железы, характеризующаяся разнообразными гистоморфологическими признаками. Ранняя диагностика и план лечения включают в себя тщательный сбор анамнеза, клиническое обследование в сочетании с рентгенологическими и гистопатологическими данными.
Ключевые слова: Доброкачественные опухоли слюнных желез, Плеоморфные аденомы, Паротидэктомия. ). Преимущественно ПА локализуется в околоушных железах (85%), малых слюнных железах (10%) и поднижнечелюстных железах (5%) (2). В большинстве случаев опухоли возникают в поверхностной доле. Однако в отдельных случаях могут поражаться глубокая доля околоушной железы (3) и парафарингеальное пространство. Небольшие опухоли слюнных желез часто встречаются на небе, затем на губе, щеке, языке и дне рта (4). ПА обычно проявляется в виде медленно прогрессирующего бессимптомного отека околоушной железы без вовлечения лицевого нерва (5). Их лучше всего лечить путем широкого местного иссечения с хорошим запасом прочности и последующим наблюдением в течение не менее 3–4 лет (6).
ПА обычно проявляется в виде медленно прогрессирующего бессимптомного отека околоушной железы без вовлечения лицевого нерва (5). Их лучше всего лечить путем широкого местного иссечения с хорошим запасом прочности и последующим наблюдением в течение не менее 3–4 лет (6).
Больная 50-ти лет обратилась в поликлинику с основной жалобой на медленно растущую, безболезненную припухлость левой половины лица в течение 5 лет. Припухлость изначально была небольшого размера и со временем постепенно увеличивалась, достигая настоящего размера. Прошлый медицинский и хирургический анамнез не способствовал этому. При внеротовом клиническом осмотре выявлена выраженная асимметрия лица. На левой стороне лица визуализировалась хорошо очерченная, овоидная, многодольчатая припухлость 8 × 10 см в диаметре. Припухлость имела верхненижнее распространение от левой скуловой дуги примерно на 1 см ниже нижнего края нижней челюсти и переднезаднее распространение от средней области тела до заднего края нижней челюсти.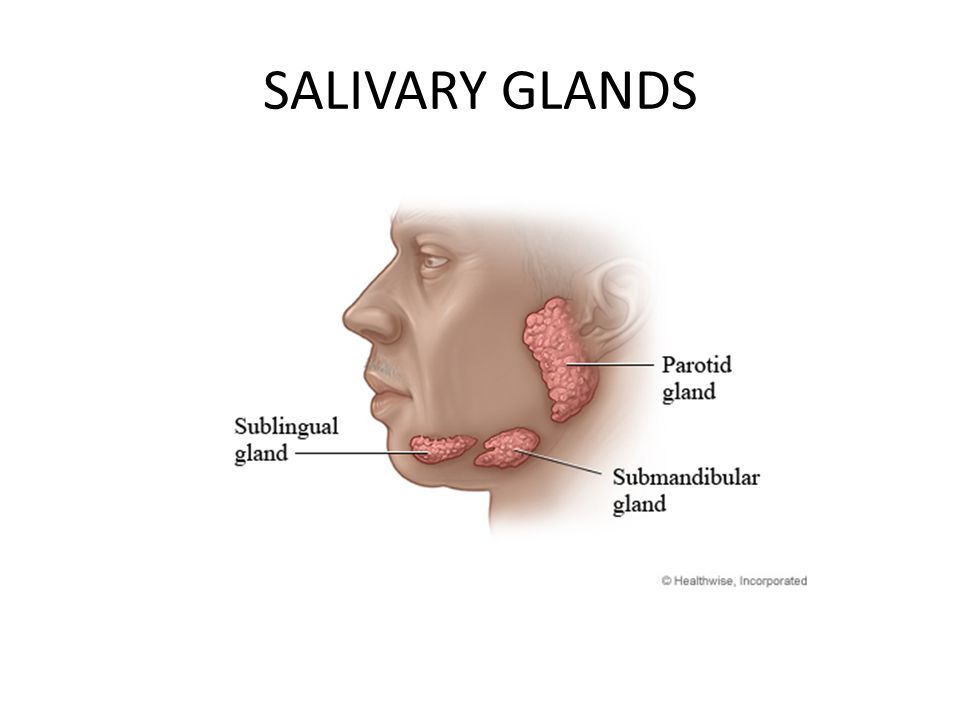 Левая мочка уха несколько вывернута. Также наблюдалось исчезновение складок на коже и набухшие вены ().
Левая мочка уха несколько вывернута. Также наблюдалось исчезновение складок на коже и набухшие вены ().
Открыть в отдельном окне
(A) Фронтальный вид и (B) Боковой вид лица, показывающий левосторонний отек лица.
Припухлость плотной консистенции, безболезненная, теплая при пальпации. Его фиксировали к нижележащим структурам и вышележащей коже. При осмотре движения лица и глаз были нормальными. Внутриротовое клиническое обследование без особенностей. Учтен предварительный диагноз: доброкачественная опухоль левой околоушной железы. Наиболее вероятными дифференциальными диагнозами считались плеоморфная аденома, опухоль Уортина и неврома лицевого нерва (опухоль оболочки нерва). Опухоль Уортина обычно наблюдается у пожилых мужчин с курением в анамнезе, не вызывает выворота мочки уха, локализуется в нижней части околоушной железы (около угла нижней челюсти), а в 10–15% случаев наблюдается двустороннее поражение. Доброкачественная опухоль из оболочки нерва в околоушной железе представляет трудности в дооперационной диагностике из-за низкой частоты встречаемости (от 0,2% до 1,5%). Кроме того, предоперационная диагностика опухоли околоушной железы как невромы без сопутствующей дисфункции лицевого нерва представляется затруднительной.
Кроме того, предоперационная диагностика опухоли околоушной железы как невромы без сопутствующей дисфункции лицевого нерва представляется затруднительной.
Панорамное рентгенографическое исследование не выявило отклонений. Магнитно-резонансная томография (МРТ) выявила большое (6,1 × 2,3 × 4,9 см), четко очерченное, дольчатое, гетерогенное поражение, включающее левую верхнюю деснево-щечную борозду, левую ретромолярную область и двусторонние крыловидные мышцы сзади. Поражение распространялось вверх до подвисочной ямки с инфильтрацией подвисочной клетчатки и вызывало искривление заднелатеральной стенки левой верхнечелюстной пазухи и латерально упиралось в жевательную мышцу. Поражение на Т1-взвешенных МР-изображениях выглядело гипоинтенсивным и гиперинтенсивным на Т2-взвешенных МР-изображениях ().
Открыть в отдельном окне
(A) Аксиальная МРТ — Т1-взвешенное изображение, показывающее гипоинтенсивное поражение. (B) Аксиальная МРТ — Т2-взвешенное изображение, показывающее гиперинтенсивное поражение.
Ультрасонография левой околоушной железы показала гипоэхогенную область. Тонкоигольная аспирационная цитология (FNAC) была выполнена под местной анестезией и показала смешанные элементы эпителиальной, миоэпитециальной и мезенхимальной ткани.
После получения информированного согласия больного произведено иссечение верхней доли левой околоушной железы вместе с опухолевым образованием. В левой преаурикулярной области был выполнен модифицированный разрез по Блеру; рассекали подкожную мышцу и поверхностный мышечно-апоневротический слой. Ветви периферических нервов были идентифицированы и сохранены после ретроградного доступа. Нервы отделяли от подлежащей околоушной железы. Опухоль резецировали после отделения от лицевого нерва и жевательной мышцы ()
Открыть в отдельном окне
(A) Тупая диссекция с обнаженной опухолевой массой. (B) Интраоперационная процедура, показывающая отделение опухолевой массы от нервных пучков.
Размеры удаленной опухоли составляли 8 см × 10 см × 12 см. Вес иссеченной массы составил 1,8 килограмма (). Гистопатология выявила хорошо капсулированную высококлеточную массу с вкраплениями эпителиальных клеток и миоэпителиальных клеток, содержащих эозинофильную цитоплазму. Наличие слизистого материала между опухолевыми клетками придавало миксоматозный фон. Также были замечены хондроидные и протоковые области вместе с жиром и остеоидом (4). В качестве вероятного гистологического дифференциального диагноза рассматривались плеоморфная аденома, миоэпителиома и аденоидно-кистозная карцинома. Наличие хондромиксоидных очагов наряду с железисто-протоковой дифференцировкой исключало гистологический диагноз миоэпителиомы. Отсутствие инфильтративного характера роста и периневральной инвазии исключали аденоидно-кистозную карциному. Характерные особенности хондромиксоидных очагов и железисто-протоковой дифференцировки подтвердили диагноз плеоморфной аденомы левой околоушной железы.
Вес иссеченной массы составил 1,8 килограмма (). Гистопатология выявила хорошо капсулированную высококлеточную массу с вкраплениями эпителиальных клеток и миоэпителиальных клеток, содержащих эозинофильную цитоплазму. Наличие слизистого материала между опухолевыми клетками придавало миксоматозный фон. Также были замечены хондроидные и протоковые области вместе с жиром и остеоидом (4). В качестве вероятного гистологического дифференциального диагноза рассматривались плеоморфная аденома, миоэпителиома и аденоидно-кистозная карцинома. Наличие хондромиксоидных очагов наряду с железисто-протоковой дифференцировкой исключало гистологический диагноз миоэпителиомы. Отсутствие инфильтративного характера роста и периневральной инвазии исключали аденоидно-кистозную карциному. Характерные особенности хондромиксоидных очагов и железисто-протоковой дифференцировки подтвердили диагноз плеоморфной аденомы левой околоушной железы.
Открыть в отдельном окне
(A) Общий образец резецированной опухолевой массы. (B) Масса опухоли 1,89 кг.
(B) Масса опухоли 1,89 кг.
Открыть в отдельном окне
(A) Микрофотография, показывающая эпителиальные клетки в пластах и тяжах с хондромиксоидной стромой. (10X) (B) Микрофотография, показывающая характерные особенности плеоморфной аденомы, включая островки и тяжи эпителия в миксоидной строме. (40X)
Пациент периодически наблюдался в течение 3 лет, рецидивов и осложнений за этот период не наблюдалось ().
Открыть в отдельном окне
(A) Послеоперационный вид лица. (B) Боковой вид, показывающий отсутствие рецидива поражения после наблюдения в течение 3 лет.
Всемирная организация здравоохранения (1972) определила ПА как четко очерченную опухоль, характеризующуюся плеоморфным или смешанным видом. Наблюдается смешение четко распознаваемого эпителиального компонента со мукоидным, миксоидным и хондроидным компонентом (7). Хотя поражение имеет несколько гистологических особенностей из-за различных соединений с миксоидным или хондроидным матриксом, оно обычно считается доброкачественным новообразованием (8,9).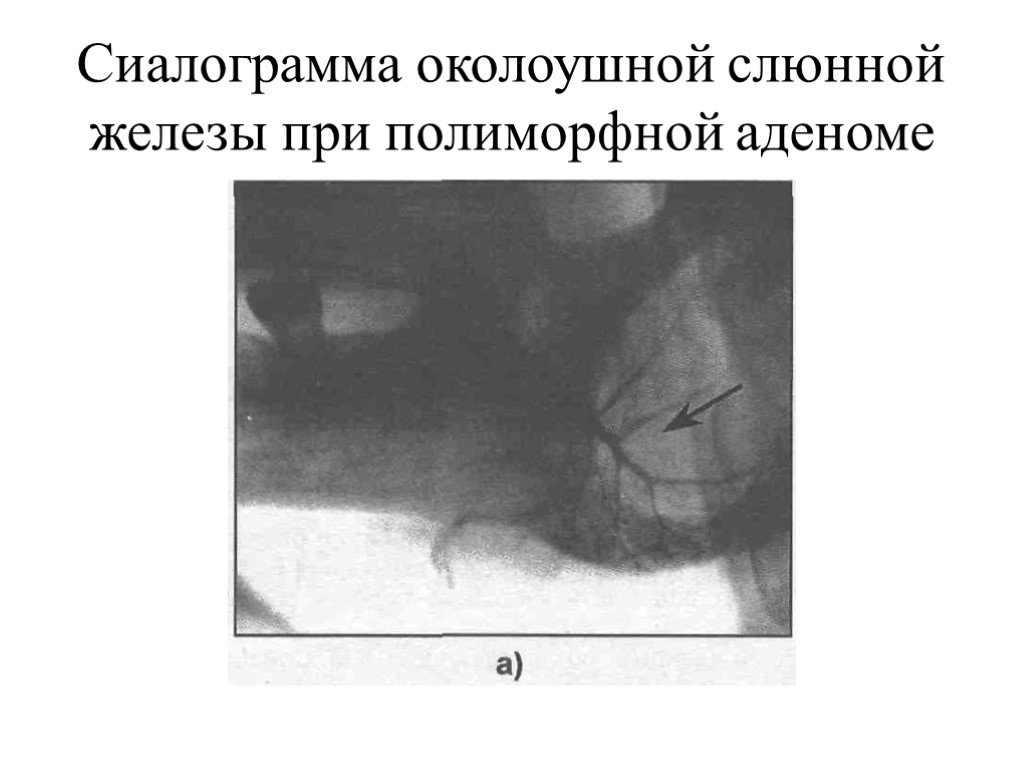 ).
).
Точная этиология неясна, хотя заболеваемость увеличивается через 15–20 лет после облучения. Несколько исследований предполагают связь опухоли с обезьяньим вирусом 40 (SV 40) (10).
Плеоморфные аденомы, как правило, обнаруживаются при обычном медицинском осмотре в виде бессимптомного образования. ПА имеет железистое происхождение в области головы и шеи и обычно проявляется в виде подвижной, медленно прогрессирующей, бессимптомной плотной припухлости, не вызывающей изъязвления слизистой оболочки (11). Размер большинства этих опухолей после удаления составляет 2–6 см (12). Тем не менее, большая опухоль может быть видна как единое узелковое образование неправильной формы, растягивающее кожу или слизистую оболочку (13). Опухоль может весить от нескольких граммов до более чем 8 килограммов (14). Околоушная железа PA обычно видна ниже мочки уха и выше угла нижней челюсти. Слабость лицевого нерва является нечастым признаком опухолей околоушной железы, хотя большие запущенные опухоли могут проявляться слабостью лицевого нерва (15, 16). Оральное ретротонзиллярное образование/опухоль парафарингеального пространства может быть признаком в случаях вовлечения глубоких долей (17).
Оральное ретротонзиллярное образование/опухоль парафарингеального пространства может быть признаком в случаях вовлечения глубоких долей (17).
На основании клинико-патологических и иммуногистохимических особенностей 60 случаев ПА в Бразилии, Alves et al. Сообщалось, что опухоль обычно появлялась между 3-м -м и 5-м -м десятилетием жизни, и 37/60 (62%) пораженных пациентов были женщинами (18).
Нашей пациенткой была 50-летняя женщина, у которой в течение 5 лет наблюдалась медленно увеличивающаяся многодольчатая бессимптомная опухоль на левой стороне лица. Отек вызывал растяжение кожи с видимыми набухшими венами и легким отклонением мочки левого уха. Движения глаз и лица были нормальными, что свидетельствовало о сохранности функции лицевого нерва. Макроскопически удаленная опухолевая масса имела размеры 8 × 10 × 12 см в диаметре и весила 1,8 кг. Особенности в данном случае соответствовали ранее опубликованной литературе.
Методы визуализации, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), существенно помогают в диагностике. МРТ предпочтительнее из-за лучшего очерчивания мягких тканей, подробного описания границ опухоли и взаимоотношений опухоли с окружающими структурами (5).
МРТ предпочтительнее из-за лучшего очерчивания мягких тканей, подробного описания границ опухоли и взаимоотношений опухоли с окружающими структурами (5).
Результаты МРТ в данном случае указывали на большое четко очерченное гетерогенное поражение, которое выглядело гипоинтенсивным на Т1-взвешенном МРТ-изображении и гиперинтенсивным на Т2-взвешенном МРТ-изображении. Ультразвуковая визуализация помогает дифференцировать кистозные поражения от солидных образований околоушной железы, а также используется для оценки внутрикапсулярных и внекапсулярных опухолей. ЛА были идентифицированы с помощью ультразвука на основании их четких краев и полициклической формы (19).).
Ультрасонографические данные данного случая показали гипоэхогенную область в левой околоушной железе. FNAC — это надежная процедура, которая может помочь хирургу выбрать правильный хирургический доступ (20, 21). Процедура обычно выполняется после диагностической визуализации, чтобы исключить сосудистое поражение, хотя это не диагностический инструмент первого выбора (22).
В данном случае показан комбинированный паттерн эпителиальных, миоэпитециальных и мезенхимальных компонентов на FNAC. Гистопатология представляет различные морфологические паттерны, показывая эпителиальные и миоэпителиальные клетки с вкраплениями областей мезенхимальной дифференцировки. Эпителиальные клетки обычно образуют протокоподобные структуры, связанные с непротоковыми клетками, имеющими различные формы и формы. В стромальном компоненте оценивается миксоидная, хрящевая, гиалиновая или костная дифференцировка. Строма представлена смесью железистого эпителия и мезенхимоподобной ткани в различных пропорциях (13).
Поскольку плеоморфная аденома имеет разнообразную гистопатологическую картину, гистопатологически ее можно спутать с миоэпителиомой, аденоидно-кистозной карциномой, мукоэпидермоидной карциномой и базально-клеточной аденомой.
Миоэпителиомы можно рассматривать как вариант плеоморфной аденомы, но без типичных признаков железисто-протоковой дифференцировки (23). Другой характерной особенностью миотелиомы является отсутствие хондромиксоидных или хондроидных очагов (24). Хондромиксоидные очаги и железисто-протоковые дифференцировки являются отличительной чертой плеоморфных аденом.
Другой характерной особенностью миотелиомы является отсутствие хондромиксоидных или хондроидных очагов (24). Хондромиксоидные очаги и железисто-протоковые дифференцировки являются отличительной чертой плеоморфных аденом.
Аденоидная кистозная карцинома демонстрирует эпителиальную и миоэпителиальную дифференцировку в трех формах: крибриформной, тубулярной и солидной (25). Тем не менее, характер инфильтративного роста и тенденция к периневральной инвазии являются характерными чертами аденоидно-кистозной карциномы.
Промежуточные клетки мукоэпидермоидной карциномы сходны с базальными/миоэпителиальными клетками плеоморфной аденомы. Хотя промежуточные клетки способны продуцировать внеклеточный материал, им не хватает способности создавать миксохондроидную строму. Кроме того, плоскоклеточная дифференцировка (при наличии плеоморфной аденомы) обычно хорошо развита и может демонстрировать ороговение. Эта особенность менее очевидна при карциноме (26).
Базально-клеточная аденома является подтипом плеоморфной аденомы и ранее называлась мономорфной аденомой. Опухоль можно гистологически отличить от плеоморфной аденомы по отсутствию хондромиксоидной стромы и наличию однородного базалоидного эпителиального рисунка.
Опухоль можно гистологически отличить от плеоморфной аденомы по отсутствию хондромиксоидной стромы и наличию однородного базалоидного эпителиального рисунка.
Гистопатологические признаки в данном случае показали характерные признаки плеоморфной аденомы. Отчетливо видна хорошо капсулированная клеточная масса из слоев и островков эпителиальных клеток и округлых миоэпителиальных клеток, наряду с миксоматозным фоном и протоковой архитектурой.
Агрессивность и протяженность опухолевого образования и его связь с лицевым нервом являются важными критериями, определяющими выбор лечения плеоморфной аденомы околоушной железы. Энуклеация, энуклеорезекция и поверхностная или тотальная паротидэктомия с сохранением лицевого нерва составляли основу хирургического лечения (27).
В данном случае верхняя доля левой околоушной железы с опухолевым образованием была удалена с максимальной осторожностью для сохранения ветвей лицевого нерва. Плеоморфные аденомы требуют тщательного лечения, так как они склонны к рецидивированию и злокачественной трансформации.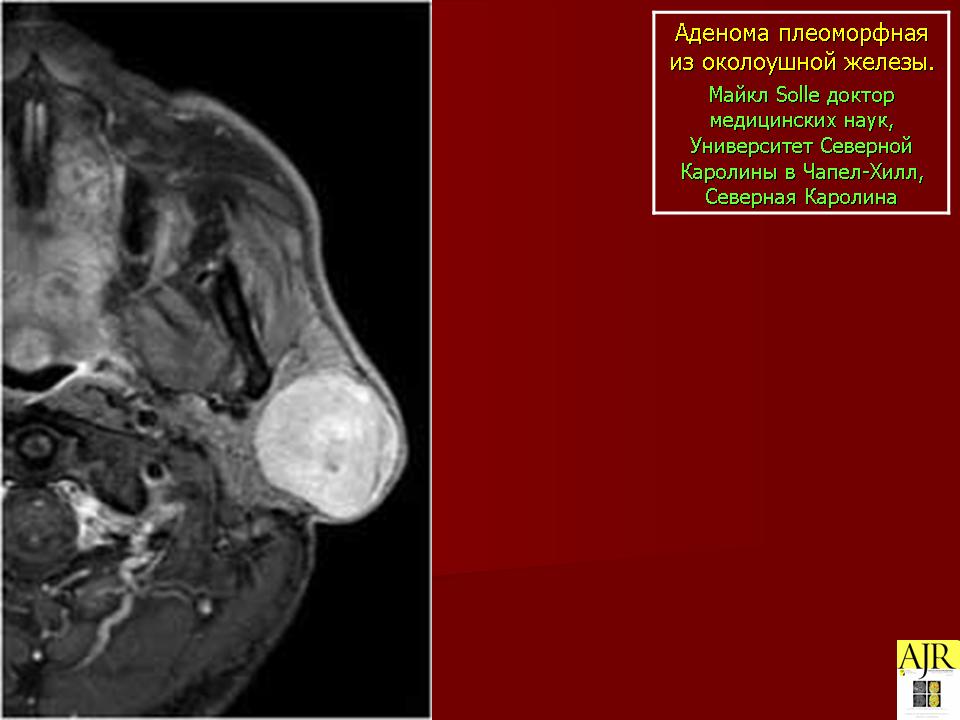 Разрыв капсулы и последующее выпячивание опухоли во время иссечения являются определяющими факторами риска рецидива. До 10% случаев показывают злокачественную трансформацию, а признаки, предсказывающие злокачественные изменения, включают пожилой возраст, массивный размер опухоли, длительное образование опухоли, появление в поднижнечелюстной слюнной железе и гиалинизированную соединительную ткань (28).
Разрыв капсулы и последующее выпячивание опухоли во время иссечения являются определяющими факторами риска рецидива. До 10% случаев показывают злокачественную трансформацию, а признаки, предсказывающие злокачественные изменения, включают пожилой возраст, массивный размер опухоли, длительное образование опухоли, появление в поднижнечелюстной слюнной железе и гиалинизированную соединительную ткань (28).
Пациент в данном случае находился под тщательным наблюдением в течение 3 лет, при этом признаков рецидива не наблюдалось.
1. Калифано Дж., Эйзеле Д.В. Доброкачественные новообразования слюнных желез. Отоларингол Clin North Am. 1999; 32: 861–873. [PubMed] [Google Scholar]
2. Луна М.А. Слюнные железы. В: Pilch BZ, редактор. Хирургическая патология головы и шеи. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2001. стр. 284–349. [Google Scholar]
3. Морита Н., Мията К., Сакамото Т., Вада Т. Плеоморфная аденома в парафарингеальном пространстве: отчет о трех случаях. J Oral Maxillofac Surg. 1995;53:605–610. [PubMed] [Google Scholar]
J Oral Maxillofac Surg. 1995;53:605–610. [PubMed] [Google Scholar]
4. Vicente OP, Marques NA, Aytes LB, Escoda CG. Опухоли малых слюнных желез: клинико-патологическое исследование 18 случаев. Med Oral Patol Oral Cir Bucal. 2008;13(9):582–588. [PubMed] [Google Scholar]
5. Sergi B, Limongelli A, Scarano E, Fetoni AR, Paludetti G. Гигантская плеоморфная аденома околоушной железы глубокой доли с вовлечением парафарингеального пространства. Отчет о трех случаях и обзор диагностических и терапевтических подходов. Acta Otorhinolaryngol Ital. 2008; 28: 261–265. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Аггарвал А., Сингх Р., Шейх С., Паллагатти С., Сингла И. Плеоморфная аденома малой слюнной железы: история болезни. RSBO Revista Sul-Brasileira de Odontologia. 2012;9:97–101. [Google Scholar]
7. Трейгер Дж., Розен М.Б. Смешанная опухоль щеки; отчет о случае. Oral Surg Oral Med Oral Pathol. 1965; 19: 711–714. [PubMed] [Google Scholar]
8. Berdal P, Hall JG. Парафарингеальный рост опухолей околоушной железы. Acta Otolaryngol Suppl. 1969; 263: 164–166. [PubMed] [Академия Google]
Парафарингеальный рост опухолей околоушной железы. Acta Otolaryngol Suppl. 1969; 263: 164–166. [PubMed] [Академия Google]
9. Карр Р.Дж., Бауэрман Дж.Е. Обзор опухолей глубокой доли околоушной слюнной железы. Br J Oral Maxillofac Surg. 1986; 24: 155–168. [PubMed] [Google Scholar]
10. Martinelli M, Martini F, Rinaldi E, Caramanico L, Magri E, Grandi E, et al. Последовательности обезьяньего вируса 40 и экспрессия онкобелка вирусного большого Т-антигена в плеоморфных аденомах околоушных желез человека. Ам Джей Патол. 2002;161(4):1127–1133. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Dalati T, Hussein MR. Ювенильная плеоморфная аденома щеки: клинический случай и обзор литературы. Диагностическая патология. 2009 г.;4(32):1–5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Beunting JE, Smith TL, Holmes DK. Гигантская плеоморфная аденома околоушной железы: клинический случай и обзор литературы. Ear Nose Throat, J. 1998;77(8):643, 637–638, 640. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
13. Ellis GL, Auclair PL. Опухоли слюнных желез (Атлас опухолевой патологии) 3-я серия. Выпуск 17. Вашингтон, округ Колумбия: Вооруженные силы Института патологии; 1996. [Google Scholar]
14. Guerriere CN, Goff JJ, Cummings GH, Auber AE. Необычно большая солидная опухоль околоушной железы. Энн Пласт Сург. 1999;43(5):529–532. [PubMed] [Google Scholar]
15. Silva SJ, Costa GT, Filho ACB, Faria PR, Loyola AM. Метахронная двусторонняя плеоморфная аденома околоушной железы. Оральная хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтология. 2006;101(3):333–338. [PubMed] [Google Scholar]
16. Takahama A, Jr, Perez DEC, Magrin J, Almeida OP, Kowalski LP. Гигантская плеоморфная аденома околоушной железы. Med Oral Patol Oral Cir Bucal. 2008;13(1):58–60. [PubMed] [Академия Google]
17. Хаким А.Х., Хазарика Б., Прадхан С.А., Каннан Р. Первичная плеоморфная аденома малой слюнной железы в парафарингеальном пространстве. Всемирный журнал хирургической онкологии. 2009;7(85):1–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Всемирный журнал хирургической онкологии. 2009;7(85):1–4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Алвес Ф.А., Перес Д.Е., Алмейда О.П., Лопес М.А., Ковальски Л.П. Плеоморфная аденома поднижнечелюстной железы: клинико-патологические и иммуногистохимические особенности 60 случаев в Бразилии. Arch Otolaryngol Head Neck Surg. 2002; 128:1400–1403. [PubMed] [Академия Google]
19. Биалек Е.Ю., Якубовски В., Карпинска Г. Роль УЗИ в диагностике и дифференциации плеоморфных аденом. Арка Отоларингол. Хирургия головы и шеи. 2003; 129: 929–933. [PubMed] [Google Scholar]
20. Contucci AM, Corina L, Sergi B, Fadda G, Paludetti G. Корреляция между тонкоигольной аспирационной биопсией и гистологическими данными в околоушных массах. Личный опыт. Acta Otorhinolaryngol Ital. 2003; 23: 314–318. [PubMed] [Google Scholar]
21. Sergi B, Contucci AM, Corina L, Paluteddi G. Значение тонкоигольной аспирационной цитологии масс околоушной железы. Ларингоскоп. 2004;114:789. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
22. Yousem DM, Sack MJ, Scanlan KA. Биопсия поражений парафарингеального пространства. Радиология. 1994; 193: 619–622. [PubMed] [Google Scholar]
23. Дардик И. Миоэпителиома: определения и диагностические критерии. Ультраструктура Патол. 1995 г., сентябрь-октябрь; 19 (5): 335–345. [PubMed] [Google Scholar]
24. Sciubba JJ, Brannon RB. Миоэпителиома слюнных желез: отчет о 23 случаях. Рак. 1982;49(3):562–572. [PubMed] [Google Scholar]
25. Санто П.А., Луна М.А., Тортоледо М.Е., Уайт Р.А. Гистологическая классификация аденоидно-кистозной карциномы слюнных желез. Рак. 1984;54:1062–1069. [PubMed] [Google Scholar]
26. Льюис Дж. Э., Олсен К. Д., Себо Т. Дж. Карцинома ex плеоморфная аденома: патологоанатомический анализ 73 случаев. Хум Патол. 2001; 32: 596–604. [PubMed] [Google Scholar]
27. Mehle ME, Krause DH, Wood BG, Benninger SM, Eliachar I, Levine HL, et al. Поражение лицевого нерва после операции на околоушной железе по поводу доброкачественного заболевания. Опыт фонда Кливлендской клиники. Ларингоскоп. 1993; 103: 386–388. [PubMed] [Google Scholar]
Опыт фонда Кливлендской клиники. Ларингоскоп. 1993; 103: 386–388. [PubMed] [Google Scholar]
28. Zarbo RJ. «Неоплазия слюнных желез: обзор для практикующего патологоанатома» Современная патология. 2002;15(3):298–323. [PubMed] [Google Scholar]
Плеоморфная аденома — StatPearls — NCBI Bookshelf
Мария Р. Бохари; Джошуа Грин.
Информация об авторе и организациях
Последнее обновление: 4 июля 2022 г.
Непрерывное образование
Плеоморфная аденома, наиболее распространенная опухоль слюнной железы, также известна как доброкачественная смешанная опухоль (СКМ) из-за ее двойного происхождения из эпителиальные и миоэпителиальные элементы. Это самая распространенная из всех опухолей слюнных желез, составляющая до двух третей всех опухолей слюнных желез. Это задание описывает патофизиологию и проявления племорфной аденомы и подчеркивает роль межпрофессиональной команды в ее лечении.
Цели:
Определите этиологию плеоморфной аденомы.

Просмотрите представление о плеоморфной аденоме.
Опишите доступные варианты лечения и ведения плеоморфной аденомы.
Опишите стратегии межпрофессиональной бригады для улучшения ухода и результатов у пациентов с плеоморфной аденомой.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Плеоморфная аденома, наиболее распространенная опухоль слюнной железы, также известная как доброкачественные смешанные опухоли (BMT), из-за ее двойного происхождения из эпителиальных и миоэпителиальных элементов. Это самая распространенная из всех опухолей слюнных желез, составляющих до двух третей всех опухолей слюнных желез.[1][2][3]
Этиология
Этиология плеоморфной аденомы неизвестна, но заболеваемость этой опухолью увеличивается в последние 15-20 лет в связи с воздействием радиации. Одно исследование предполагает, что онкогенный обезьяний вирус (SV40) может играть роль в возникновении или прогрессировании плеоморфной аденомы. Предшествующее облучение головы и шеи также является фактором риска развития этих опухолей. [4]
Предшествующее облучение головы и шеи также является фактором риска развития этих опухолей. [4]
Эпидемиология
Плеоморфная аденома — наиболее распространенное доброкачественное новообразование слюнных желез. В большинстве исследований она составляет 45-75% всех опухолей слюнных желез; ежегодная заболеваемость составляет примерно два-три с половиной случая на 100 000 населения. Плеоморфная аденома встречается у лиц всех возрастов; однако это наиболее распространено в третьем-шестом десятилетии жизни. Частота плеоморфной аденомы несколько выше у женщин, чем у мужчин (соотношение 2:1). Плеоморфные аденомы составляют 70-80% доброкачественных опухолей слюнных желез и особенно часто встречаются в околоушной железе. [5] Плеоморфная аденома преимущественно поражает поверхностную долю околоушной железы. Распределение среди различных слюнных желез следующее :
Орученительная железа: 84%
Субэндиральная железа: 8%
Незначительные варианты.
 Идентификация Adlomopylocal 90 -й. Он характеризуется смешанной пролиферацией полигональных эпителиальных и веретенообразных миоэпителиальных клеток в вариабельном матриксе стромы мукоидного, миксоидного, хрящевого или гиалинового происхождения. Эпителиальные элементы обычно представляют собой полигональные, веретенообразные или звездчатые клетки, которые могут образовывать протокообразные структуры, листы, скопления или переплетающиеся нити. Протоки и канальцы обычно имеют наружную оболочку в дополнение к внутреннему кубовидному слою эпителиальных клеток. Это внешний слой (или слои) миоэпителиальных клеток, который сливается с окружающей стромой, которая также содержит диспергированные или слипшиеся клетки миоэпителиальных элементов. Могут быть обнаружены участки плоскоклеточной метаплазии и эпителиальные жемчужины. Опухоль лишена истинной капсулы и окружена фиброзной псевдокапсулой различной толщины. Опухоль распространяется через нормальную железистую паренхиму в виде пальцевидных псевдоподий.
Идентификация Adlomopylocal 90 -й. Он характеризуется смешанной пролиферацией полигональных эпителиальных и веретенообразных миоэпителиальных клеток в вариабельном матриксе стромы мукоидного, миксоидного, хрящевого или гиалинового происхождения. Эпителиальные элементы обычно представляют собой полигональные, веретенообразные или звездчатые клетки, которые могут образовывать протокообразные структуры, листы, скопления или переплетающиеся нити. Протоки и канальцы обычно имеют наружную оболочку в дополнение к внутреннему кубовидному слою эпителиальных клеток. Это внешний слой (или слои) миоэпителиальных клеток, который сливается с окружающей стромой, которая также содержит диспергированные или слипшиеся клетки миоэпителиальных элементов. Могут быть обнаружены участки плоскоклеточной метаплазии и эпителиальные жемчужины. Опухоль лишена истинной капсулы и окружена фиброзной псевдокапсулой различной толщины. Опухоль распространяется через нормальную железистую паренхиму в виде пальцевидных псевдоподий. Эти микроскопические расширения объясняют высокий риск рецидива в случаях лечения простой энуклеацией или хирургической резекцией, выполненной с неадекватными хирургическими краями.
Эти микроскопические расширения объясняют высокий риск рецидива в случаях лечения простой энуклеацией или хирургической резекцией, выполненной с неадекватными хирургическими краями.Гистопатология
Гистология выявит пролиферацию миоэпителиальных и эпителиальных клеток протоков. Также отмечается заметное увеличение стромальных компонентов. Опухоль обычно плохо инкапсулирована.
Анамнез и физикальное исследование
Плеоморфная аденома в основном представляет собой одиночное подвижное медленно растущее безболезненное образование, которое может присутствовать в течение многих лет. Симптомы и признаки в основном зависят от размера, местоположения и возможности злокачественной трансформации. В околоушной железе признаки слабости лицевого нерва возникают при больших размерах опухоли или при ее злокачественном изменении. Плеоморфная аденома в глубокой доле околоушной железы может проявляться в виде оральной ретротонзиллярной или парафарингеальной массы, которая видна или обычно пальпируется.
 Быстрое увеличение опухолевого узла должно вызывать подозрение на злокачественные изменения. Небольшие опухоли слюнных желез могут проявляться различными симптомами, включая дисфагию, осиплость голоса, одышку, трудности при жевании и носовое кровотечение в зависимости от локализации опухоли.
Быстрое увеличение опухолевого узла должно вызывать подозрение на злокачественные изменения. Небольшие опухоли слюнных желез могут проявляться различными симптомами, включая дисфагию, осиплость голоса, одышку, трудности при жевании и носовое кровотечение в зависимости от локализации опухоли.Оценка
Диагноз ставится как при взятии образца ткани, так и при рентгенографическом исследовании. Процедуры взятия образцов тканей, включая тонкоигольную аспирацию (FNA) и толстоигольную биопсию, которые можно проводить в амбулаторных условиях. Эти процедуры связаны с очень низкой скоростью посева опухоли.[6][7]
FNA может определить, является ли опухоль злокачественной по своей природе, с приблизительной чувствительностью 90%. Биопсия центральной иглы является более инвазивной, но обеспечивает более точную гистологическую типизацию опухоли с диагностической точностью около 97%. Иммуногистохимия может помочь в определении различных клеточных компонентов.
При КТ-исследовании плеоморфная аденома обычно выглядит как однородное шаровидное образование с ровными краями или дольками однородной плотности мягких тканей.
 Некроз можно увидеть в больших массах. Обычны небольшие очаги кальцификации. Опухоли меньшего размера показывают раннее гомогенное заметное усиление, в то время как в случае больших опухолей усиление менее выражено и задерживается.
Некроз можно увидеть в больших массах. Обычны небольшие очаги кальцификации. Опухоли меньшего размера показывают раннее гомогенное заметное усиление, в то время как в случае больших опухолей усиление менее выражено и задерживается.МРТ аналогична КТ; меньшие образования кажутся хорошо очерченными и гомогенными, тогда как более крупные опухоли кажутся гетерогенными.
T1: обычно низкой интенсивности.
Т2: обычно очень высокой интенсивности (особенно миксоидного типа) 6 часто имеет обод сниженной интенсивности сигнала на Т2-взвешенных изображениях, представляющих окружающую фиброзную капсулу.
T1 C+ (Gd): обычно демонстрирует однородное усиление.
Наличие либо гипоинтенсивности Т2, либо нечетких границ после введения контраста может быть простым МРТ-тестом на злокачественность околоушных опухолей с чувствительностью и специфичностью 0,70 и 0,73 соответственно.
Постконтрастные изображения STIR помогают очертить периневральное распространение опухоли в случае злокачественных изменений.

Ультразвуковые плеоморфные аденомы обычно имеют гипоэхогенную текстуру. Обычно они имеют отчетливую дольчатую границу с задним акустическим усилением или без него. Биопсия под ультразвуковым контролем или FNA являются минимально инвазивными и экономически эффективными процедурами.
Ангиография (DSA) также может быть рассмотрена.
Лечение/управление
От ранее проведенной процедуры энуклеации отказались из-за высокой частоты рецидивов. В настоящее время плеоморфную аденому околоушной железы лечат либо поверхностной (операция Пати), либо тотальной паротидэктомией, причем последняя является более частой операцией из-за меньшей частоты рецидивов. Для сохранения лицевого нерва требуется тщательная техника. Опухоли поднижнечелюстных желез лечат с помощью простой процедуры иссечения с сохранением прилегающего нерва, включая нижнечелюстную ветвь тройничного нерва, подъязычный нерв и язычный нерв.[8]
При исследовании малых слюнных желез должен быть отступ 5 мм.
 Эти опухоли не прорастают в надкостницу. Таким образом, резекция кости не требуется. Когда возникают рецидивы ложа опухоли, они проявляют значительную резистентность к лечению, при этом варианты лечения включают только мониторинг, хирургическое вмешательство и лучевую терапию.
Эти опухоли не прорастают в надкостницу. Таким образом, резекция кости не требуется. Когда возникают рецидивы ложа опухоли, они проявляют значительную резистентность к лечению, при этом варианты лечения включают только мониторинг, хирургическое вмешательство и лучевую терапию.Плеоморфные аденомы имеют небольшой риск злокачественной трансформации. Злокачественный потенциал пропорционален времени, в течение которого поражение находится на месте (1,5% в первые пять лет, 90,5% через 15 лет). Поэтому иссечение оправдано почти во всех случаях. Другие факторы риска злокачественных новообразований включают пожилой возраст, лучевую терапию, большие размеры и рецидивирующие опухоли.
Дифференциальная диагностика
Дифференциальная диагностика плеоморфной аденомы включает опухоль Уортина, метастазы в околоушные узлы, шванномы лицевого нерва, миоэпителиомы, мукоэпидермоидную и аденоидную кистозную карциному, а также большое разнообразие других новообразований, неспецифических для слюнных желез.
 Гистопатология остается золотым стандартом в дифференциации их всех.
Гистопатология остается золотым стандартом в дифференциации их всех.Улучшение результатов работы команды здравоохранения
Плеоморфная аденома околоушной железы не является распространенным поражением. Однако большинство пациентов обращаются к врачу первичного звена с жалобами на безболезненное образование на половине лица. Таким образом, поставщики первичной медико-санитарной помощи и практикующие медсестры должны иметь некоторое представление о дифференциальной диагностике таких поражений и делать соответствующие направления. Идеальным методом лечения плеоморфных аденом является хирургическое иссечение. Несмотря на то, что поражение доброкачественное, сообщается о частоте рецидивов 7-15%. Все пациенты, которым проводится удаление этого образования, должны быть проинформированы о возможном повреждении лицевого нерва, которое может произойти, если опухоль находится в непосредственной близости от нерва. При повреждении лицевого нерва пациента необходимо обучить программе ухода за глазами и использованию смазывающих капель для предотвращения кератопатии.
 Настоятельно рекомендуется обратиться к офтальмологу. В зависимости от серьезности повреждения нерва для полного восстановления функции век могут потребоваться месяцы или годы. [9](Уровень V)
Настоятельно рекомендуется обратиться к офтальмологу. В зависимости от серьезности повреждения нерва для полного восстановления функции век могут потребоваться месяцы или годы. [9](Уровень V)Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Mc Loughlin L, Gillanders SL, Smith S, Young O. Роль адъювантной лучевой терапии в лечении рецидивирующей плеоморфной аденомы околоушной железы: систематический обзор. Eur Arch Оториноларингол. 2019 февраль; 276(2):283-295. [PubMed: 30426229]
- 2.
Lee JH, Kang HJ, Yoo CW, Park WS, Ryu JS, Jung YS, Choi SW, Park JY, Han N. PLAG1, SOX10 и Myb Экспрессия при доброкачественных и злокачественных новообразованиях слюнных желез. J Pathol Transl Med. 2019 янв;53(1):23-30. [Бесплатная статья PMC: PMC6344797] [PubMed: 30424592]
- 3.
Мешрам Г.
 Г., Каур Н., Хура К.С. Педиатрическая плеоморфная аденома околоушной железы: клинический случай, обзор литературы и новые терапевтические цели. Дети (Базель). 2018 сен 18;5(9)) [Бесплатная статья PMC: PMC6162389] [PubMed: 30231590]
Г., Каур Н., Хура К.С. Педиатрическая плеоморфная аденома околоушной железы: клинический случай, обзор литературы и новые терапевтические цели. Дети (Базель). 2018 сен 18;5(9)) [Бесплатная статья PMC: PMC6162389] [PubMed: 30231590]- 4.
Гюндюз А.К., Йешилташ Ю.С., Шилдс CL. Обзор доброкачественных и злокачественных опухолей слезной железы. Курр Опин Офтальмол. 2018 сен; 29 (5): 458-468. [PubMed: 30028745]
- 5.
Жан К.И., Хаджа С.Ф., Флэк А.Б., Дэй Т.А. Доброкачественные опухоли околоушной железы. Отоларингол Clin North Am. 2016 Апрель; 49 (2): 327-42. [PubMed: 27040584]
- 6.
Като Х., Кавагути М., Андо Т., Мизута К., Аоки М., Мацуо М. Плеоморфная аденома слюнных желез: общие и необычные особенности КТ и МРТ. Jpn J Radiol. 2018 авг; 36 (8): 463-471. [В паблике: 29845358]
- 7.
Шэлли С., Чанд Н., Аггарвал А., Гарг Л.Н., Ядав В., Ядав А. Диагностическая точность тонкоигольной аспирационной цитологии при поражениях полости рта и слюнных желез: клинико-патологическое исследование.


