Нейрогенная дисфункция мочевого пузыря (у детей), не классифицированная в других рубриках > Архив — Клинические протоколы МЗ РК
Диагностические критерии
Жалобы и анамнез: ночное недержание мочи, редкое или частое мочеиспускание.
Физикальное обследование: боли в области мочевого пузыря.
Лабораторные исследования: лейкоцитоз, ускоренное СОЭ, бактериурия, лейкоцитурия, эритроцитурия, протеинурия.
Инструментальные исследования:
1. УЗИ почек: признаки пиелонефрита, признаки цистита, неровность контуров мочевого пузыря, наличие остаточной мочи; при допплерографии сосудов почек — почечный кровоток не нарушен.
2. Внутривенная урография — функция почек сохранена, признаки пиелонефрита с различной степенью деструктивных изменений.
3. Цистография — контуры мочевого пузыря неровные, нечеткие, признаки нейрогенной дисфункции мочевого пузыря, наличие остаточной мочи.
Цистография — контуры мочевого пузыря неровные, нечеткие, признаки нейрогенной дисфункции мочевого пузыря, наличие остаточной мочи.
4. Цистоскопия — признаки хронического цистита различных форм, малый объем и зияние задней уретры.
5. Ретроградная цистометрия — выявление степени и типа нейрогенной дисфункции мочевого пузыря.
6. Урофлоуметрия — снижение восходящего и нисходящего сегментов, падение объемной скорости кровотока мочи, увеличение времени мочеиспускания.
Показания для консультации специалистов: невропатолога и окулиста для оценки изменений микрососудов глаза.
Тактика лечения: консервативное лечение — в зависимости от типа нейрогенной дисфункции и характера изменения слизистой мочевого пузыря.
Минимум обследования при направлении в стационар:
1. ОАМ.
2. ОАК.
3. Проба Зимницкого.
4.
5. УЗИ почек.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит.
2. Определение креатинина, остаточного азота, мочевины.
3. Расчет скорости клубочковой фильтрации по формуле Шварца.
4. Определение общего белка, сахара.
5. Определение АЛТ, АСТ, холестерина, билирубина, общих липидов.
6. Общий анализ мочи.
7. Посев мочи с отбором колоний.
8. Анализ мочи по Нечипоренко.
9. Анализ мочи по Зимницкому.
10. УЗИ органов брюшной полости.
11. Внутривенная урография.
12. Допплерография сосудов почек.
13. Цистография.
14. Цистоскопия.
15. Ретроградная цистометрия.
Дополнительные диагностические мероприятия:
1. Урофлоуметрия.
Урофлоуметрия.
2. Электромиография.
Нейрогенный мочевой пузырь — причины, симптомы, диагностика и лечение
Нейрогенный мочевой пузырь – это дисфункция мочевого пузыря, обусловленная врожденной или приобретенной патологией нервной системы. В зависимости от состояния детрузора дифференцируют гипер- и гипорефлекторный тип патологии. Заболевание может проявляться поллакиурией, недержанием мочи или ее патологической задержкой. Диагностика синдрома заключается в полном невролого-урологическом обследовании (анализы, урография, УЗИ почек и мочевого пузыря, урофлоурометрия, цистография и цистоскопия, сфинктерометрия, рентгенография и МРТ позвоночника, МРТ головного мозга и пр.). Лечение может включать немедикаментозную и лекарственную терапию, катетеризацию мочевого пузыря, оперативное вмешательство.
Общие сведения
Нейрогенный мочевой пузырь — достаточно распространенное состояние в клинической урологии, связанное с невозможностью осуществления произвольно-рефлекторного накопления и выделения мочи из-за органического и функционального поражения нервных центров и путей, регулирующих данный процесс. Расстройства мочеиспускания имеют социальный аспект, поскольку могут ограничивать физическую и психическую активность человека, создавать проблему его социальной адаптации в обществе.
Расстройства мочеиспускания имеют социальный аспект, поскольку могут ограничивать физическую и психическую активность человека, создавать проблему его социальной адаптации в обществе.
Патология часто сопровождается миофасциальным синдромом, синдромом тазовой венозной конгестии (венозного застоя). Более чем в 30% случаев наблюдается развитие вторичных воспалительно-дистрофических изменений со стороны мочевыделительной системы: пузырно-мочеточникового рефлюкса, хронического цистита, пиелонефрита и уретерогидронефроза, приводящих к артериальной гипертензии, нефросклерозу и хронической почечной недостаточности, что может грозить ранней инвалидизацией.
Нейрогенный мочевой пузырь
Причины
Сбой, происходящий на любом этапе сложной многоуровневой регуляции процесса мочеиспускания, может привести к развитию одного из многочисленных клинических вариантов нейрогенного мочевого пузыря. У взрослых синдром связан с повреждением головного и спинного мозга (при инсульте, сдавлении, хирургическом вмешательстве, переломе позвоночника), а также с воспалительно-дегенеративными и опухолевыми заболеваниями нервной системы — энцефалитом, рассеянным энцефаломиелитом, полинейропатией, полирадикулоневритом, туберкуломой, холестеатомой и т. д.
д.
Нейрогенный мочевой пузырь у детей может иметь место при врожденных дефектах развития ЦНС, позвоночника и мочевыделительных органов, после перенесенной родовой травмы. Недержание мочи может быть вызвано снижением растяжимости и емкости мочевого пузыря вследствие цистита или неврологических заболеваний.
Классификация
Выделяют гиперрефлекторный нейрогенный мочевой пузырь, проявляющийся в фазу накопления гиперактивностью детрузора (при надсегментарных поражениях нервной системы) и гипорефлекторный — со сниженной активностью детрузора в фазу выделения (при поражении сегментарно-периферического аппарата регуляции мочеиспускания). Синдром может иметь в основе рассинхронизацию деятельности детрузора и сфинктера мочевого пузыря (внутренняя и наружная детрузорно-сфинктерная диссинергия).
Симптомы
Синдром нейрогенного мочевого пузыря может иметь постоянные, периодические или эпизодические проявления, а многообразие его клинических вариантов определяется различием уровня, характера, степени тяжести и стадии поражения нервной системы. Типичными для гиперактивного варианта патологии являются поллакиурия, в т. ч. никтурия, императивные позывы и недержание мочи. Преобладание тонуса детрузора ведет к значительному повышению внутрипузырного давления при малом количестве мочи, что при слабости сфинктеров вызывает императивные позывы и учащенное мочеиспускание.
Типичными для гиперактивного варианта патологии являются поллакиурия, в т. ч. никтурия, императивные позывы и недержание мочи. Преобладание тонуса детрузора ведет к значительному повышению внутрипузырного давления при малом количестве мочи, что при слабости сфинктеров вызывает императивные позывы и учащенное мочеиспускание.
Гиперактивный тип синдрома характеризуется спастическим состоянием и опорожнением при накоплении менее 250 мл мочи; отсутствием или малым объемом остаточной мочи, затруднением произвольного начала и самого акта мочеиспускания; появлением вегетативных симптомов (потливости, подъема артериального давления, усиления спастики) перед микцией в отсутствии позывов; возможностью спровоцировать мочеиспускание раздражением области бедра и над лобком. При наличии ряда неврологических нарушений может возникать неконтролируемое стремительное выделение большого объема мочи – «церебральный незаторможенный мочевой пузырь».
Относительное преобладание тонуса сфинктеров при детрузорно-сфинктерной диссинергии выражается полной задержкой мочи, мочеиспусканием при натуживании, наличием остаточной мочи. Гипоактивный нейрогенный мочевой пузырь проявляется снижением или отсутствием сократительной активности и опорожнения при полном и даже переполненном пузыре в фазу выделения.
Гипоактивный нейрогенный мочевой пузырь проявляется снижением или отсутствием сократительной активности и опорожнения при полном и даже переполненном пузыре в фазу выделения.
Из-за гипотонии детрузора нет повышения внутрипузырного давления, необходимого для преодоления сопротивления сфинктера, что ведет к полной задержке или вялому мочеиспусканию, натуживанию во время микции, наличию большого (до 400 мл) объема остаточной мочи и сохранению ощущения наполненности пузыря. При гипотоничном растянутом мочевом пузыре возможно недержание мочи (парадоксальная ишурия), когда при переполнении органа происходит механическое растяжение внутреннего сфинктера и неконтролируемое выделение мочи каплями или небольшими порциями наружу.
Осложнения
Денервация вызывает развитие выраженных трофических нарушений и осложнений в виде интерстициального цистита, приводящего к склерозированию и сморщиванию мочевого пузыря. В мочевыводящих путях могут формироваться камни, нарушающие отток мочи, провоцирующие развитие инфекции.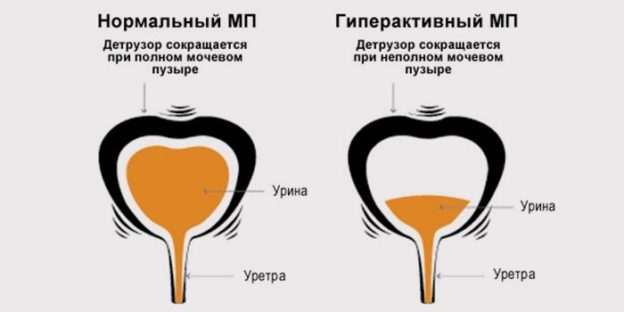 В случае спазма сфинктера может возникать пузырно-мочеточниковый рефлюкс (обратный заброс мочи в мочеточники и почки, приводящий к воспалению). Синдром часто сопровождается функциональными невротическими расстройствами, которые в дальнейшем могут стать определяющими.
В случае спазма сфинктера может возникать пузырно-мочеточниковый рефлюкс (обратный заброс мочи в мочеточники и почки, приводящий к воспалению). Синдром часто сопровождается функциональными невротическими расстройствами, которые в дальнейшем могут стать определяющими.
Диагностика
Для диагностики необходимо провести тщательный сбор анамнеза, лабораторное и инструментальное обследование. В опросе родителей ребенка с нейрогенным мочевым пузырем выясняют, как протекали роды, имеется ли наследственная предрасположенность к заболеванию. Для исключения воспалительных заболеваний мочевыделительной системы выполняют анализ крови и мочи — общий, по Нечипоренко, функциональную пробу Зимницкого, биохимическое исследование мочи и крови.
Основными методами инструментальной диагностики синдрома являются УЗИ почек и мочевого пузыря, цистоскопия, МРТ, рентгенологическое исследование мочевыводящих путей (обычная и микционная уретроцистография, экскреторная урография, восходящая пиелография, радиоизотопная ренография), уродинамические исследования (цистометрия, сфинктерометрия, профилометрия, урофлоуметрия).
При отсутствии заболеваний со стороны мочевыделительной системы проводят неврологическое обследование для выявления патологии головного и спинного мозга с применением электроэнцефалографии, КТ, МРТ, рентгенографии черепа и позвоночника. Осуществляется дифференциальная диагностика с гипертрофией простаты, стрессовым недержанием мочи у пожилых людей. При невозможности установить причину заболевания говорят о нейрогенном мочевом пузыре с неясной этиологией (идиопатическом).
Лечение нейрогенного мочевого пузыря
Терапия проводится совместно врачом-урологом и неврологом; ее план зависит от установленной причины, типа, степени выраженности дисфункции мочевого пузыря, сопутствующей патологии (осложнений), эффективности ранее проведенного лечения. Применяют немедикаментозное, медикаментозное и хирургическое лечение, начиная с менее травматичных и более безопасных лечебных мероприятий.
Гиперактивный вариант лучше поддается лечению. Используют лекарственные средства, снижающие тонус мышц мочевого пузыря, активизирующие органное кровообращение и устраняющие гипоксию: антихолинергические препараты (гиосцин, пропантелин, оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты кальция (нифедипин), альфа-адреноблокаторы (фентоламин, феноксибензамин).
Используют лекарственные средства, снижающие тонус мышц мочевого пузыря, активизирующие органное кровообращение и устраняющие гипоксию: антихолинергические препараты (гиосцин, пропантелин, оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты кальция (нифедипин), альфа-адреноблокаторы (фентоламин, феноксибензамин).
В последнее время довольно перспективным в лечении гиперрефлексии, детрузорно-сфинктерной диссенергии и инфравезикальной обструкции считают применение инъекций ботулотоксина в стенку мочевого пузыря или уретры, внутрипузырное введение капсаицина и резинфератоксина. В дополнение назначают препараты на основе янтарной кислоты, L-карнитин, гопантеновая кислота, N-никотиноил-гамма-аминобутировая кислота, коферментные формы витаминов, обладающие антигипоксическим и антиоксидантным действием.
Параллельно применяют немедикаментозные методы лечения нейрогенного мочевого пузыря: лечебную физкультуру (специальные упражнения для тазовых мышц), физиотерапию (электростимуляцию, лазеротерапию, гипербарическую оксигенацию, диадинамотерапию, тепловые аппликации, ультразвук), тренировку мочевого пузыря, нормализацию режима питья и сна, психотерапию.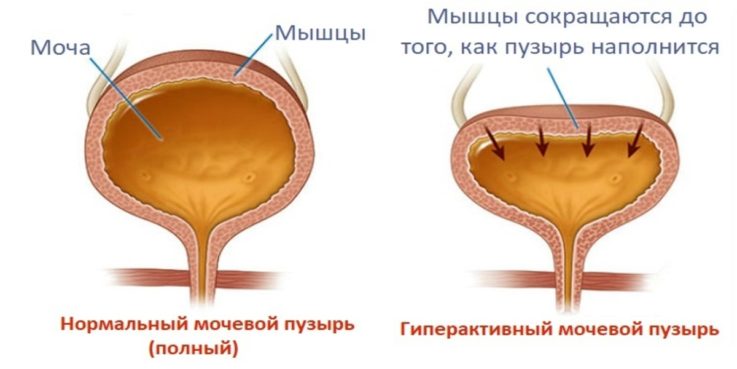
Гипоактивный вариант болезни труднее поддается терапии. Имеющиеся застойные явления в мочевом пузыре создают риск присоединения инфекции, развития вторичных поражений мочевой системы. В лечении нейрогенного синдрома с признаками гипотонии важно обеспечение регулярного и полного опорожнения мочевого пузыря (с помощью принудительных мочеиспусканий, наружной компрессии (прием Креде), методами физиотерапии, тренировки мышц мочевого пузыря и тазового дна, периодической или постоянной катетеризацией).
В качестве медикаментозной терапии применяют непрямые и М-холиномиметики (бетанехол хлорид, дистигмина бромид, ацеклидин, галантамин), позволяющие усиливать моторику мочевого пузыря, снижать его эффективный объем и количество остаточной мочи. Индивидуально назначают альфа-адреноблокаторы (феноксибензамин — при внутренней детрузорно-сфинктерной диссинергии, диазепам и баклофен — при внешней детрузорно-сфинктерной диссинергии), альфа-симпатомиметики (мидодрин и имипрамин — в случае недержания мочи при напряжении).
При медикаментозной терапии нейрогенного мочевого пузыря для профилактики мочевых инфекций необходимы контроль количества остаточной мочи и прием антибактериальных препаратов (нитрофуранов, сульфаниламидов), особенно пациентам с пузырно-мочеточниковым рефлюксом.
Хирургическое эндоскопическое вмешательство при гипотонии органа заключается в трансуретральной воронкообразной резекции шейки мочевого пузыря, обеспечивающей в дальнейшем возможность опорожнения слабым нажатием снаружи. При гиперрефлекторном варианте (со спастикой тазового дна и детрузорно-сфинктерной диссинергией) проводят надрез наружного сфинктера, что снижает напор мочеиспускания, а в последующем — гиперреактивность детрузора, увеличивая вместимость пузыря.
Также возможно оперативное увеличение мочевого пузыря (с использованием пластики тканей), ликвидация пузырно-мочеточникового рефлюкса, постановка цистостомического дренажа для опорожнения мочевого пузыря.
Нейрогенный мочевой пузырь у детей: лечение у женщин и мужчин, симптомы
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
Нейрогенный мочевой пузырь: причины, симптомы и лечение
Дата обновления: 2019-05-14
Под понятием «нейрогенный мочевой пузырь» подразумевают дисфункцию мочевого пузыря, появляющуюся по причине приобретенных или врожденных пороков нервной системы. Различают два типа этого заболевания: гипорефлекторный и гиперрефлекторный, каждый из них определяется по состоянию детрузора. Нейрогенный мочевой пузырь, симптомы которого доставляют больным много неудобств, диагностируется путем целого перечня медицинских исследований. Прежде всего, назначается полный спектр неврологических и урологических обследований. Лечение нейрогенного мочевого пузыря проходит путем медикаментозной и немедикаментозной терапии, иногда прибегают к катетеризации мочевого пузыря, в некоторых случаях требуется хирургическое вмешательство.
Различают два типа этого заболевания: гипорефлекторный и гиперрефлекторный, каждый из них определяется по состоянию детрузора. Нейрогенный мочевой пузырь, симптомы которого доставляют больным много неудобств, диагностируется путем целого перечня медицинских исследований. Прежде всего, назначается полный спектр неврологических и урологических обследований. Лечение нейрогенного мочевого пузыря проходит путем медикаментозной и немедикаментозной терапии, иногда прибегают к катетеризации мочевого пузыря, в некоторых случаях требуется хирургическое вмешательство.
Такая дисфункция встречается довольно часто, она проявляется в отсутствии возможности осуществления произвольно-рефлекторного накопления, а также выделения мочи, спровоцированных функциональными, а также органическими поражениями нервных путей, центров, отвечающих за контроль этих процессов.
Нейрогенный мочевой пузырь, причины возникновения заболевания которого не всегда ясны, характеризуется расстройствами, заставляющими человека отказываться от многих проявлений социальной активности и радостей жизни, нарушающими его взаимоотношения с социумом.
Часто на фоне этого синдрома наблюдаются также синдром венозного застоя в тазовой части, миофасциальный синдром. Нередко вместе с ним появляются различные изменения мочевыделительной системы дистрофического или воспалительного характера. К примеру, пиелонефрит, уретерогидронефроз, пузырно-мочеточниковый рефлюкс, провоцирующие тяжелые заболевания, такие как хроническая почечная недостаточность, артериальная гипертензия, нефросклероз.
Причины возникновения синдрома нейрогенного мочевого пузыря
Причиной нейрогенного мочевого пузыря нередко является сбой, случившийся на одном из множества уровней регуляции мочеиспускательного процесса. Среди взрослого населения оба варианта этого синдрома нередко возникают в результате травм спинного, головного мозга, вызванных инсультом, оперативным вмешательством, сдавливанием, переломом позвоночника. Также его причиной могут стать заболевания нервной системы, в основном, воспалительно-дегенеративного характера, опухоли, к примеру, туберкулома, полинейропатия поствакцинального, диабетического или токсического происхождения, холестеатома, рассеянный энцефаломиелит и энцефалит, полирадикулоневрит.
Также его причиной могут стать заболевания нервной системы, в основном, воспалительно-дегенеративного характера, опухоли, к примеру, туберкулома, полинейропатия поствакцинального, диабетического или токсического происхождения, холестеатома, рассеянный энцефаломиелит и энцефалит, полирадикулоневрит.
Нейрогенный мочевой пузырь распространен среди детей. Синдром может быть последствием родовой травмы или врожденных нарушений в мочевыделительных органах, врожденных проблемах с ЦНС. После перенесенных заболеваний неврологического характера, а также цистита может снизиться эластичность мочевого пузыря, уменьшиться его вместительность, что провоцирует недержание мочи при синдроме нейрогенного мочевого пузыря.
Симптоматика нейрогенного мочевого пузыря
Распространенным симптомом гиперрефлексии детрузора, появляющейся при повреждениях, локализующихся выше центра мочеиспускания, считается более частое мочеиспускание, чем обычно. Также возникает странгурия (учащенное, затрудненное мочеиспускание, при котором возникают болевые ощущения), императивное недержание мочи. В проявлении признаков нейрогенного мочевого пузыря нет налаженной системы. Этот факт особенно сказывается на социальной активности пациентов, которые испытывают неловкость при их возникновении и страх, что симптомы проявятся в самый неподходящий момент.
Также возникает странгурия (учащенное, затрудненное мочеиспускание, при котором возникают болевые ощущения), императивное недержание мочи. В проявлении признаков нейрогенного мочевого пузыря нет налаженной системы. Этот факт особенно сказывается на социальной активности пациентов, которые испытывают неловкость при их возникновении и страх, что симптомы проявятся в самый неподходящий момент.
Такие симптомы являются проявлением потери или уменьшения произвольного контроля над мочеиспусканием, а также угасания адаптационной функции детрузора. В результате в мочевом пузыре не может накопиться необходимый объем мочи, при этом самостоятельный мочеиспускательный акт сохраняется.
Если поражение приходится на область над крестцом, возникает гиперрефлексия детрузора, а иногда и императивное недержание мочи (например, при церебральных нарушениях). Особенность спинальных повреждений заключается еще и в том, что страдают ретикулоспинальные пути, которые играют роль в синергетической интеграции активности детрузора, а также уретрального сфинктера. Поэтому появляется непроизвольное сокращение детрузора и сокращение сфинктера уретры. При этом мочеиспускание задерживается, повышается давление внутри пузыря.
Поэтому появляется непроизвольное сокращение детрузора и сокращение сфинктера уретры. При этом мочеиспускание задерживается, повышается давление внутри пузыря.
При таких поражениях спинного мозга возникает частое мочеиспускание, также бывает императивное мочеиспускание, а иногда и императивное недержание мочи, при этом зачастую наблюдается странгурия. Также популярным симптомом становится прерывистое мочеиспускание, проходящее с промежутками. При прерывании струи возникает боль в промежности и нижней части живота. В такой ситуации мочевой пузырь опорожняется не полностью, а остаточная моча может привести к различным воспалениям в мочевом пузыре и мочевых путях. В случае с такими поражениями поперечнополосатый сфинктер расслабляется не на 100%, может возникнуть его паралич, что приведет к сфинктерному недержанию мочи.
Если поражение возникает непосредственно в районе крестца, развивается угасание рефлекторного сокращения, детрузора, также способность к сокращению теряет поперечнополосатый уретральный сфинктер. В таких ситуациях у человека могут исчезнуть позывы к мочеиспусканию. Если при отсутствии позыва пациент не проводит регулярное принудительное опорожнение пузыря, он переполняется, возникает недержание мочи. Также как вариант может наблюдаться затруднение процесса мочеиспускания, оно может проходить в виде тонкой струи, при этом пузырь полностью не опустошается. В случаях крестцовых поражений нейрогенный мочевой пузырь, лечение которого не провели вовремя, может стать причиной различных заболеваний и нарушений, таких как пузырно-мочеточниковый рефлюкс, хроническая почечная недостаточность, пиелонефрит и др.
В таких ситуациях у человека могут исчезнуть позывы к мочеиспусканию. Если при отсутствии позыва пациент не проводит регулярное принудительное опорожнение пузыря, он переполняется, возникает недержание мочи. Также как вариант может наблюдаться затруднение процесса мочеиспускания, оно может проходить в виде тонкой струи, при этом пузырь полностью не опустошается. В случаях крестцовых поражений нейрогенный мочевой пузырь, лечение которого не провели вовремя, может стать причиной различных заболеваний и нарушений, таких как пузырно-мочеточниковый рефлюкс, хроническая почечная недостаточность, пиелонефрит и др.
Серьезные нарушения возникают при любой денервации мочевого пузыря. Заболевание часто сочетается с циститом, который становится причиной склерозирования мочевого пузыря и его микроциста (сморщивания). В случае возникновения такого осложнения зачастую приходится прибегать к увеличению размера мочевого пузыря оперативным путем.
Обнаружили симптомы данного заболевания?Звоните
Наши специалисты проконсультируют Вас!
Диагностика нейрогенного мочевого пузыря
Нейрогенный мочевой пузырь, симптомы которого очень разнообразные и сложные, плохо поддается диагностике. В этом случае для проведения правильного лечения нужно не только поставить диагноз, но и уточнить патогенез заболевания, уточнить, какие именно изменения в каких органах и системах произошли.
В этом случае для проведения правильного лечения нужно не только поставить диагноз, но и уточнить патогенез заболевания, уточнить, какие именно изменения в каких органах и системах произошли.
В первую очередь, специалист внимательно анализирует анамнез пациента. Это помогает узнать о характере расстройств мочеиспускания, определить, есть ли еще какие-либо симптомы: общее недомогание, чувство жажды, нарушения зрения, а также расстройство кишечника. Также необходимо прояснить информацию о том, какова динамика мочеиспускательных расстройств. Постановку диагноза упростят данные о заболеваниях нервной системы, в частности тех, которые сопровождаются параличом нижней части туловища, наличии травм головы, позвоночника, спинномозговых грыж.
На приеме врач осматривает пациента, оценивая его внешний вид. К примеру, иногда проявляется неуверенность в походке, человек переваливается с боку на бок (ее называют «утиной»). Также специалист проводит исследование рефлексов и чувствительности. Визуальный осмотр и пальпирование дают возможность выявить наличие свищей крестцового канала, спинномозговых грыж, недоразвитие копчика или крестца и прочие дефекты. Проблемы с процессами мочеиспускания и дефекации могут выдать запах, пятно на белье, гипертрофия крайней плоти. Также важно оценить состояние мочевого пузыря (растянутость), проверить болезненность почек, определить наличие или отсутствие атонии сфинктера.
Визуальный осмотр и пальпирование дают возможность выявить наличие свищей крестцового канала, спинномозговых грыж, недоразвитие копчика или крестца и прочие дефекты. Проблемы с процессами мочеиспускания и дефекации могут выдать запах, пятно на белье, гипертрофия крайней плоти. Также важно оценить состояние мочевого пузыря (растянутость), проверить болезненность почек, определить наличие или отсутствие атонии сфинктера.
Среди лабораторных исследований обязательным считается общий анализ мочи, анализ по Нечипоренко, проба по Зимницкому. Также назначают общий анализ крови (он помогает выявить анемию), различные биохимические исследования крови, дающие возможность выявить сбои в электролитном обмене, встречающиеся при хронической почечной недостаточности, проводят клиренсовые пробы.
Важным аспектом в диагностике синдрома являются рентгенологические исследования:
- Обзорная рентгенография (позволяет оценить величину контуров почек и мочевого пузыря, выявить расщепление спинномозгового канала в пояснично-крестцовом отделе, недоразвитие копчика, крестца, подтвердить наличие или отсутствие спинномозговых грыж и различных деформаций).

- Микционная и обычная уретроцистография (позволяет определить смещение мочевого пузыря, сужение или расширение уретры, ложные дивертикулы, пузырно-мочеточниково-лоханочные рефлюксы и др. нарушения).
- Экскреторная урография (дает возможность заметить изменение размера чашечно-лоханочной системы, оценить деятельность почек).
- Восходящая пиелография (к ней прибегают редко).
- Радиоизотопная ренография (оценка состояния и функционирования почек).
Также проводят ультразвуковое сканирование, различные уродинамические исследования (цистометрия, урофлоуметрия, сфинктерометрия, профилометрия).
Нейрогенный мочевой пузырь, причины которого, несмотря на проведенные исследования, остались неизвестными, называют идиопатическим.
Лечение нейрогенного мочевого пузыря
После постановки диагноза «нейрогенный мочевой пузырь» невролог и уролог проводят лечение одновременно. Терапия зависит от уровня нарушений, наличия осложнений, фоновых заболеваний, а также продолжительности дисфункции и результатов предыдущего лечения.
Терапия зависит от уровня нарушений, наличия осложнений, фоновых заболеваний, а также продолжительности дисфункции и результатов предыдущего лечения.
Заболевание предусматривает медикаментозную, немедикаментозную терапию, хирургическое вмешательство. Начинается лечение с самых щадящих методов.
Если говорить о типах дисфункции, то гиперактивный вариант лечится лучше. Обычно помогают лекарственные препараты, снимающие напряжение мышц мочевого пузыря, улучшающие местное кровообращение. Чаще всего назначают трициклические антидепрессанты (например, мелипрамин), различные альфа-адреноблокаторы, нифедипин в качестве антагониста кальция и антихолинергические препараты («Пропантелин», «Бускопан», «Оксибутинин»).
К немедикаментозным способам лечения относят ЛФК для тренировки тазовых мышц, стабилизацию питьевого режима и распорядка дня, физиотерапию, психотерапевтические методы.
Гипоактивный тип дисфункции сопряжен с риском возникновения различных инфекций. При его лечении требуется регулярно принудительно опорожнять мочевой пузырь, иногда прибегают к катетеризации. Среди лекарственных препаратов эффективны различные холиномиметики, улучшающие моторику мочевого пузыря, уменьшая объем остаточной мочи. Бывают необходимы альфа-симпатомиметики, альфа-адреноблокаторы. Обязательным является прием антибактериальных препаратов.
При гипотонии нейрогенного мочевого пузыря нередко приходится применять хирургическое вмешательство. К примеру, проводят трансуретральную воронкообразную резекцию шейки мочевого пузыря, которая даст возможность избавляться от содержимого мочевого пузыря, нажимая на него. В случае гиперактивного нейрогенного мочевого пузыря осуществляют надрез наружного сфинктера, благодаря этому уменьшается напор, а со временем корректируется функция детрузора.
При этом синдроме также хирургическим методом увеличивают мочевой пузырь, применяя пластику тканей, устраняют пузырно-мочеточниковый рефлюкс, устанавливают цистостомический дренаж, обеспечивающий опорожнение мочевого пузыря.
Для профилактики возникновения синдрома специалисты рекомендуют следить за частотой мочеиспусканий, частотой позывов, интенсивностью струи при мочеиспускании. При малейших нарушениях, а также появлении ощущения, что мочевой пузырь опустошается не полностью, необходимо записаться на прием к урологу и невропатологу. Такие мероприятия помогут выявить развитие синдрома на ранней стадии, избежать оперативного вмешательства.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Нейрогенная дисфункция мочевого пузыря — причины, симптомы, лечение
Длительная или острая боль в проекции органов мочеполовой системы, наличие крови в моче или сперме, болезненное, частое или затрудненное мочеиспускание – все эти симптомы являются поводом обратиться к врачу тибетской медицины
Насунов Санал Юрьевич, доктор тибетской медицины, к.м.н.:
– Тибетская медицина связывает все воспалительные заболевания мочеполового тракта с состоянием почек – избытком в них «жара» или «холода». Именно состояние почек и мочевыводящих путей отражает общее состояние здоровья человека. Постоянные рецидивы инфекций мочевыделительной системы указывают на ослабленную иммунную систему, ставят под удар репродуктивную функцию.
А иммунитет, с точки зрения тибетской медицины, зависит от равновесного, гармоничного состояния всех трех дошей организма: Ветра, Слизи, Желчи.
Стрессы, переутомление, переохлаждения и инфекции приводят к серьезным урологическим проблемам, способным нанести непоправимый удар здоровью мужчин, провоцирующим такие грозные осложнения, как бесплодие и рак. Итак, на что следует обратить особое внимание?
Почечная колика
Чаще всего почечная колика возникает в связи с внезапным нарушением оттока мочи по мочеточнику. Мочеточник может быть закупорен камнем, слизистой пробкой (с точки зрения тибетской медицины воспаление слизистых тканей всегда связано с увеличением Слизи в организме, что препятствует нормальному кровотоку, суживает просвет канала), сгустком крови, может быть сдавлен снаружи (например, опухолью).
Боль может быть и следствием спазма из-за сильного нервного напряжения. Почечная лоханка вмещает около 5 мл мочи, которая обычно выделяется со скоростью 0,5 мл в минуту. Нетрудно представить, что при нарушениях оттока мочи уже через 10 минут объем лоханки увеличится в 2 раза.
В результате почечная ткань сдавливается между нерастяжимой капсулой и увеличивающейся лоханкой. Нарушается кровообращение, наступает гипоксия (ишемия) почечной ткани. Замедление кровотока чаще всего связано с тем, что в почках «поселился» холод. Это связано как с внешним, так и с внутренним переохлаждением (злоупотреблением холодной, «иньской» пищей).
Происходит сгущение «холодной» крови, в ней накапливаются шлаки, что ведет к застою кровообращения, накоплению слизи. Все эти причины приводят к нестерпимо острой и независящей от положения тела боли – почечной колике. Ее также могут сопровождать учащенное мочеиспускание, перепад артериального давления, рвота, повышение температуры тела.
Ноющая боль в области почек
Постоянная или периодическая тупая, ноющая боль обычно не вызывает у пациентов больших опасений. И зря. Именно тупыми болями характеризуются многие серьезные урологические заболевания – опухоль почки, гидронефроз, большие кисты почек, мочекаменная болезнь, туберкулез почек. Если почечная колика «прошла сама по себе», а затем появились постоянные тупые боли в пояснице, это может указывать на постепенную гибель почки в результате так и неразрешившегося оттока мочи, накопления «холода».
Боль в области мочевого пузыря
Возникает при воспалении слизистой оболочки мочевого пузыря, а также при его переполнении в результате задержки мочи. При камнях мочевого пузыря боль связана с движением. Боль также может быть связана с мочевым пузырем, иметь отраженный характер при заболеваниях почек, предстательной железы и прямой кишки. Боль в области мочеиспускательного канала Эти боли могут зависеть и не зависеть от мочеиспускания.
При воспалении мочеиспускательного канала – уретрите – боль может появляться в начале, конце, на протяжении всего акта мочеиспускания, после которого еще долго может оставаться чувство жжения. При опухоли мочеиспускательного канала, инородных телах в нем, боль обычно не связана с мочеиспусканием.
Боль в области промежности
Ноющие боли, колика, легкое онемение в области промежности характерны для заболеваний предстательной железы. Они могут усиливаться при дефекации, отдавать в мошонку, половой член, крестец. Постоянные боли могут быть признаком простатита, рака простаты или наличия в ней камней.
Боль в области мошонки
Если боли усиливаются при движении, отдают в пах, поясницу, можно заподозрить острый воспалительный процесс в органах мошонки. Для хронических, долго текущих заболеваний характерна тупая периодическая боль, иногда могут наблюдаться чувство тяжести в мошонке, изменение цвета мошонки, ее отек. Часто встречаются отраженные боли, не связанные с изменением органов мошонки, особенно при простатите.
Учащенное мочеиспускание
Емкость мочевого пузыря у мужчин в норме составляет 250–300 мл. Позывы на мочеиспускание человек ощущает уже при его наполнении примерно наполовину. Сам процесс полностью контролируется сознанием. Здоровый человек может прервать мочеиспускание, задержать его, вызвать позыв.
Учащенное мочеиспускание возникает чаще всего при заболеваниях шейки мочевого пузыря и мочеиспускательного канала, при простатите или аденоме предстательной железы. Причиной может быть сильное волнение или переохлаждение ног или поясничной области.
Затрудненное мочеиспускание
Это одна из частых жалоб у мужчин, особенно среднего и старшего возраста. Замедляется скорость выделения мочи и увеличивается время мочеиспускания. Струя мочи становится вялой, тонкой, может раздваиваться и разбрызгиваться. Иногда требуется помощь мышц брюшного пресса для продолжения мочеиспускания. Этот симптом чаще встречается при сужениях мочеиспускательного канала, его воспалении (уретрите) вследствие патологического накопления слизи, мелких камнях, при опухолях предстательной железы.
Затрудненное мочеиспускание с болью и постоянными позывами – это когда у больного возника ют спастические, резко болезненные сокращения мочевого пузыря с небольшим выделением мочи. Часто остается ощущение неполного опорожнения мочевого пузыря.
Причиной этого симптома может быть опухоль и туберкулез мочевого пузыря, простатит, рак предстательной железы. Длительная или острая боль в проекции органов мочеполовой системы, наличие крови в моче или сперме, болезненное, частое или затрудненное мочеиспускание – все эти симптомы являются поводом обратиться к врачу тибетской медицины. При лечении мужских заболеваний главный акцент делается на меридиан почек
Недержание мочи
Непроизвольное выделение мочи без позывов к нему – недержание мочи. При истинном недержании моча не удерживается ввиду ослабления сфинктеров мочевого пузыря (внутренний сфинктер образован мышцами шейки мочевого пузыря, наружный – мышцами таза).
Бывает еще и ложное недержание мочи, возникающее при дефектах стенки мочевого пузыря, мочеиспускательного канала, мочеточника врожденного или приобретенного характера.
Ночное недержание мочи (энурез) – непроизвольное мочеиспускание во сне, обычно связано с нарушением формирования рефлекса на мочеиспускание. Чаще встречается в детском возрасте по причине невроза и «холода почек», наследственной предрасположенности.
Неудержание мочи
Это выделение мочи из мочевого пузыря в результате неудержимого позыва к мочеиспусканию. Может возникать при заболеваниях предстательной железы, нарушении иннервации мочевого пузыря, вследствие длительных стрессов, паралича, психических заболеваний.
Задержка мочеиспускания
Бывает острой и хронической. Острая задержка наступает внезапно. Ощутив позыв на мочеиспускание, больной пытается помо читься, но безрезультатно. Мочевой пузырь переполняется, позывы резко болезненны, появляются сильные боли внизу живота.
Причина задержки мочи чаще всего – камень мочеиспускательного канала или мочевого пузыря, рак или аденома предстательной железы. Острая задержка мочеиспускания возникает также после сильного нервного потрясения, после оперативного вмешательства, в результате повреждений головного или спинного мозга.
Когда мочевой пузырь опорожняется не полностью, возникает хроническая задержка мочеиспускания. В этом случае часть мочи постоянно остается в мочевом пузыре (остаточная моча), постепенно увеличиваясь и приводя к ослаблению мышц мочевого пузыря.
Примесь крови в моче (гематурия)
Является очень грозным симптомом, который может свидетельствовать о возможных тяжелых заболеваниях почек и других органов мочеполовой системы: рак, туберкулез, поликистоз почек и т.д. Но чаще всего причиной гематурии является наличие и движение камней в почках, мочеточниках или мочевом пузыре.
Необходимо всегда помнить, что примесь крови в моче не возникает просто так. Даже однократное ее появление – грозный сигнал неблагополучия в организме и требует консультации врача.
Тибетская медицина располагает многовековым опытом диагностики и лечения заболеваний почек и мочевыводящих путей. В ее арсенале – большое количество методов лечения не только отдельных симптомов, но и восстановления и оздоровления всего организма.
По вопросам лечения болезней почек и мочевыводящих путей обращайтесь к врачам-консультантам сети клиник «Наран».
клинические рекомендации, протоколы лечения » Энцикломедия
Автономная дизрефлексия – это внезапная и усиленная реакция вегетативной нервной системы на различные стимулы у пациентов с травмой или нарушением функции спинного мозга на уровне T6 сегмента или выше него. Она определяется как повышение систолического артериального давления > 20 мм рт. ст. от исходного уровня. Автономная дизрефлексия может сопровождаться симптомами (головная боль, нечеткое зрение, заложенность носа, пилоэрекция, гиперемия лица, повышенное потоотделение выше уровня поражения (вазодилатация), бледность и холодная кожа (вазоконстрикция) ниже уровня поражения или бессимптомно.
Асептическая периодическая катетеризация – это периодическая катетеризация, которая выполняется с соблюдением стерильных условий. Предполагает дезинфекцию гениталий, применение стерильных катетеров и инструментов/перчаток.
Гиперактивный мочевой пузырь (также ургентный синдром или синдром ургентности — учащенного мочеиспускания) – это синдром, включающий в себя несколько симптомов, таких как ургентность, обычно в сочетании с учащенным мочеиспусканием и ноктурией, иногда сопровождаемая недержанием мочи.
Дневник мочеиспусканий – это регистрация времени и объемов мочеиспускания, эпизодов НМ, использования прокладок, а также прочей информации, включая потребление жидкости, степень ургентности и недержания мочи (НМ).
Катетеризация – это техника опорожнения мочевого пузыря или кишечного резервуара для мочи, предполагающая использование катетера.
Катетеризация длительная – это установка постоянного катетера, который остается в мочевом пузыре, резервуаре или кондуите на период времени больший, чем одно опорожнение.
Недержание мочи – это любая непроизвольная утечка мочи.
Нейрогенная дисфункция нижних мочевыводящих путей (НДНМП) – это нарушение функции нижних мочевыводящих путей, развивающееся вторично к подтвержденному нарушению иннервации.
Периодическая катетеризация – это опорожнение мочевого пузыря или мочевого резервуара при помощи катетера с последующим его удалением. Может выполняться в виде «самокатетеризации», когда манипуляция осуществляется самим пациентом, либо выполняется другим лицом (врачом, медсестрой или родственником).
Периодическая самостоятельная катетеризация (самокатетеризация) – это катетеризация мочевого пузыря, которая выполняется самим пациентом.
Стрессовое недержание мочи – это непроизвольное выделение мочи из уретры при физическом усилии, чихании и/или кашле.
Ургентное недержание мочи – это непроизвольное выделение мочи из уретры, сопровождаемая ургентным, повелительным позывом к мочеиспусканию.
Чистая периодическая катетеризация – это проведение катетеризации мочевого пузыря с соблюдением «чистых» условий. Предполагает использование одноразовых или многоразовых катетеров.
Критерии оценки качества медицинской помощи
№ | Критерии качества | Уровень убедительности рекомендаций | Уровень достоверности доказательств | ||
| 1. | Собран анамнез, в том числе включающий в себя информацию о начале неврологического заболевания, появлении урологических симптомов с акцентом на ранее имевшиеся или сохраняющиеся симптомы, включая функцию мочеиспускания, кишечника, сексуальную функцию | 5 | С | ||
| 2. | Заполнен дневник мочеиспусканий и проведен его анализ у пациентов с сохраненным мочеиспусканием | 4 | С | ||
| 3. | Выполнена оценка рефлексов в урогенитальной зоне, в особенности бульбокавернозного рефлекса и анального рефлекса | 5 | С | ||
| 4. | Выполнено комплексное уродинамическое обследование | 5 | С | ||
| 5. | Назначена медикаментозная терапия ургентного недержания мочи и гиперактивности детрузора | 1 | А | ||
6. | Пациентам, которые не могут полностью опорожнить мочевой пузырь, назначена периодическая катетеризация мочевого пузыря, проведено обучение пациента самостоятельной катетеризации мочевого пузыря | 3 | В | ||
7. | При ургентном недержании мочи, рефрактерном к приему медикаментов, или при выраженных побочных эффектах выполнено внутридетрузорное введение ботулинического токсина | 2 | A | ||
8. | Отсутствие гнойно-септических осложнений в период госпитализации и отсутствие повторных операций за время госпитализации | 5 | С | ||
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
УДД | Расшифровка |
1 | Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа |
2 | Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований с применением мета-анализа |
3 | Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования |
4 | Несравнительные исследования, описание клинического случая |
5 | Имеется лишь обоснование механизма действия или мнение экспертов |
Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
УДД | Расшифровка |
1 | Систематический обзор РКИ с применением мета-анализа |
2 | Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ с применением мета-анализа |
3 | Нерандомизированные сравнительные исследования, в т.ч. когортные исследования |
4 | Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль» |
5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
УУР | Расшифровка |
A | Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными) |
B | Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными) |
C | Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными) |
Нейрогенный мочевой пузырь Код Icd 10
Коды купоновБесплатная доставка Amazon- Amazon Hunter
- Купонов Черной пятницы
- Купонов на День подарков
- Купонов Cyber Monday
- Купонов на День Благодарения
- Автомобильная промышленность
- Одежда
- Принадлежности
- Красота и личная гигиена
- Путешествие
- Здоровье
- Спортивные товары
- Электроника
- Образование и обучение
- Домашние животные
- Коды купонов
- Бесплатная доставка
- Amazon
Амазонка
Нейрогенный мочевой пузырь
Врожденные аномалии, такие как менингомиелоцеле и заболевания / повреждение центральной, периферической или вегетативной нервной системы, могут вызывать нейрогенную дисфункцию мочевого пузыря, которая при отсутствии лечения может привести к прогрессирующему повреждению почек, неблагоприятным физическим последствиям, включая пролежни и мочевыводящие пути. инфекции, а также психологические и социальные последствия, связанные с недержанием мочи.Комплексная программа переподготовки мочевого пузыря, которая включает соответствующее образование, обучение, лекарства и хирургические вмешательства, может смягчить неблагоприятные последствия нейрогенной дисфункции мочевого пузыря и улучшить как количество, так и качество жизни. Целями переобучения мочевого пузыря при нейрогенной дисфункции мочевого пузыря являются профилактика недержания мочи, инфекций мочевыводящих путей, чрезмерного растяжения детрузора и прогрессирующего повреждения верхних мочевых путей из-за хронического чрезмерного давления на детрузор. Понимание физиологии и патофизиологии мочеиспускания необходимо для выбора подходящих фармакологических и хирургических вмешательств для достижения этих целей.Также представлены перспективы потенциальных вариантов фармакологической, хирургической и регенеративной медицины для лечения нейрогенной дисфункции мочевого пузыря.
1. Общие сведения
Нормальное мочеиспускание подразумевает правильное функционирование как мочевого пузыря, так и уретры. Детрузор с нормальной податливостью и физиологически компетентный сфинктер уретры необходимы для поддержания удержания мочи. Любое повышение абдоминального давления, которое по своей природе вызывает повышение давления в мочевом пузыре, обычно нейтрализуется еще большим повышением уретрального давления.
Нормальное мочеиспускание включает пассивное наполнение мочевого пузыря под низким давлением во время фазы накопления мочи, в то время как мочеиспускание требует координации сокращения детрузора с расслаблением внутреннего и внешнего мочевого сфинктера. Этот процесс мочеиспускания контролируется центральной нервной системой, которая координирует активацию симпатической и парасимпатической нервной системы с соматической нервной системой для обеспечения нормального мочеиспускания с удержанием мочи [1].
Дисфункция мочеиспускания может быть результатом любых механических или физиологических дефектов в системе мочеиспускания, которые приводят к неспособности мочевого сфинктера соответствующим образом увеличивать (или уменьшать) свое давление в ответ на повышенное давление в мочевом пузыре.Повреждение или заболевания центральной, периферической и вегетативной нервных систем могут привести к нейрогенной дисфункции мочевого пузыря.
Нейрогенная дисфункция мочевого пузыря может осложнять ряд неврологических состояний. В США нейрогенный мочевой пузырь поражает 40–90% людей с рассеянным склерозом, 37–72% людей с паркинсонизмом и 15% пациентов с инсультом [2]. Гиперрефлексия детрузора наблюдается у 50–90% людей с рассеянным склерозом, а еще у 20–30% имеется арефлексия детрузора.Более 200 000 человек имеют травмы спинного мозга, и 70–84% из них имеют хотя бы некоторую степень дисфункции мочевого пузыря [3]. Дисфункция мочевого пузыря также часто встречается при расщеплении позвоночника, которым страдает примерно 1 человек на 1000 живорождений. Пузырно-мочеточниковый рефлюкс может возникать у 40% детей с расщелиной позвоночника к 5 годам, и до 61% молодых людей с расщелиной позвоночника испытывают недержание мочи [4]. Менее распространенные причины нейрогенного мочевого пузыря включают сахарный диабет с вегетативной невропатией, последствия хирургии таза и синдром конского хвоста из-за патологии поясничного отдела позвоночника.
Manack et al. [3] изучили страховые и аптечные претензии почти 60 000 пациентов с нейрогенным мочевым пузырем за 4-летний период и обнаружили, что частота инфекций нижних мочевых путей составляет 29–36%, задержка мочи — 9–14%, а задержка мочи — 6–11%. частота обструкции мочевыводящих путей. Инфекции верхних мочевых путей были отмечены в 1,4–2,2% когорты нейрогенного мочевого пузыря, и серьезные системные заболевания также были диагностированы в этой группе, включая сепсис у 2,6–4,7% и острую почечную недостаточность у 0,8–2%.2%. Пациенты с нейрогенным мочевым пузырем в среднем посещали 16 офисов и 0,5 отделения неотложной помощи в год, примерно треть из них приводила к госпитализации.
Нейрогенный мочевой пузырь с гиперактивностью детрузора может вызвать недержание мочи, которое не только приводит к смущению, депрессии и социальной изоляции, но также может привести к пролежням кожи, эрозиям уретры и повреждению верхних мочевых путей [5].
2. Анатомия и физиология мочевого пузыря
Прежде чем рассматривать вопросы управления мочевым пузырем, необходимо изучить основы нейроанатомии и нейрофизиологии верхних и нижних мочевых путей.Нормальное произвольное мочеиспускание включает наполнение, хранение и опорожнение мочевого пузыря [1]. Почки получают почти 25% сердечного выброса, фильтруя 180 л в день, хотя только примерно 1 л в день выводится с мочой. Этот фильтрат по мочеточникам попадает в мочевой пузырь. Мочеточники, длина которых составляет примерно 25–30 см, проходят через стенку мочевого пузыря наискосок в мочеточниково-пузырном соединении, образуя односторонний клапан, который предотвращает ретроградный рефлюкс мочи в почки на этапах наполнения и опорожнения мочевого пузыря.Этот механизм одностороннего клапана остается работоспособным только до тех пор, пока наклонный ход мочеточников сохраняется через стенку мочевого пузыря. Мочевой пузырь хранит мочу в системе низкого давления с нормальной емкостью 400–500 см3. Анатомически мочевой пузырь делится на детрузор (также известный как «тело» или «купол» мочевого пузыря), который состоит из гладких мышц, и основание, которое включает треугольник и шейку мочевого пузыря, которые тесно связаны с тазовым дном. На выходе из мочевого пузыря расположены два сфинктера уретры: внутренний (гладкомышечный) сфинктер в шейке мочевого пузыря и проксимальной части уретры и внешний (поперечно-полосатая мышца) сфинктер перепончатой уретры.У женщин менее сложный механизм мочевого сфинктера, окружающий более короткую уретру.
Регуляция мочеиспускания включает механизмы коры, подкорки, ствола головного мозга, спинного мозга и мочевого пузыря (см. Рисунок 1). Корковые контролирующие области в лобных и поясных извилинах, а также в подкорковых областях оказывают тормозящее влияние на мочеиспускание на уровне моста и возбуждающее влияние на наружный мочевой сфинктер. Это позволяет произвольно контролировать мочеиспускание, так что обычно опорожнение мочевого пузыря может быть отложено до тех пор, пока не будут выбраны подходящее время и место для мочеиспускания.
Понтинный центр мочеиспускания (PMC, также известный как ядро Баррингтона или М-область) необходим для координации мочеиспускания. Это достигается за счет того, что PMC модулирует противоположные эффекты парасимпатической и симпатической нервных систем на нижние мочевыводящие пути. На стадии опорожнения мочевого пузыря PMC посылает возбуждающее воздействие на крестцовый спинной мозг, вызывая сокращение детрузора, одновременно оказывая тормозящее влияние на грудопоясничный мозг, вызывая расслабление внутреннего мочевого сфинктера.Общий эффект заключается в эвакуации содержимого мочевого пузыря. Напротив, во время фазы накопления мочевого пузыря ингибирование PMC вызывает подавление крестцового отдела спинного мозга, что вызывает релаксацию детрузора, одновременно передавая возбуждающее воздействие на грудопоясничный мозг, вызывая сокращение внутреннего сфинктера уретры. Общий эффект состоит в том, чтобы обеспечить наполнение / хранение мочи в мочевом пузыре. Подробнее об этих механизмах будет сказано ниже.
Считается, что восходящая сенсорная информация о состоянии наполнения мочевого пузыря достигает периакведуктального серого вещества (ПАГ), где затем передается через гипоталамус и таламус в переднюю часть поясной извилины, островок и префронтальную кору.Эти области мозга подавляют PAG, который сам возбуждает PMC. Гипоталамус оказывает возбуждающее влияние на ПАГ. Когда происходит сознательное решение о мочеиспускании, префронтальная кора головного мозга блокирует PAG, в то время как одновременно гипоталамус стимулирует PAG. Общий результат — возбуждение PMC, вызывающее мочеиспускание.
Спинальные нейроны, участвующие в регуляции мочеиспускания, расположены в дорсальной комиссуре, поверхностном дорсальном роге и парасимпатическом ядре.Интернейроны посылают ростральные проекции, но также служат для регулирования сегментарных рефлексов позвоночника. Глутамат служит возбуждающим передатчиком на уровне позвоночника, в то время как глицин и -аминомасляная кислота (ГАМК) являются тормозными нейротрансмиттерами.
Три смешанных сенсорных и двигательных нерва (гипогастральный, тазовый и половой нервы) иннервируют нижние мочевыводящие пути. Поджелудочный нерв несет иннервацию симпатической вегетативной нервной системы, тазовый нерв несет иннервацию парасимпатической вегетативной нервной системы, а половой нерв несет иннервацию соматической нервной системы в нижние мочевыводящие пути.
Как показано на рисунке 1, иннервация симпатической нервной системы нижних мочевыводящих путей возникает от уровня спинного мозга T11-L2 до синапса в нижнем брыжеечном и гипогастральном сплетениях, а затем продолжается через гипогастральные нервы к -адренергическим рецепторам в шейке мочевого пузыря и проксимальный отдел уретры, а также -адренергические рецепторы на дне мочевого пузыря. Симпатические нервные волокна также иннервируют парасимпатические ганглии в стенке детрузора и оказывают тормозящее действие на эти ганглии.Активация грудопоясничного симпатического оттока вызывает выброс норэпинефрина в нижних мочевых путях, что приводит к расслаблению детрузора и сокращению шейки мочевого пузыря (внутреннего сфинктера).
Иннервация парасимпатической нервной системы нижних мочевыводящих путей возникает из ядра детрузора на уровне спинного мозга S2 – S4 (см. Рис. 1), которое проходит через тазовые нервы к холинергическим парасимпатическим нейронам в ганглиях детрузора. Ацетилхолин, высвобождаемый при активации этих нейронов, вызывает сокращение детрузора за счет активации мускариновых рецепторов M2 и M3, хотя рецепторы M1 также присутствуют в предсостоящих нервных окончаниях.Парасимпатическая иннервация в проксимальном отделе уретры вызывает высвобождение там оксида азота, что вызывает расслабление гладких мышц уретры. Активация крестцового парасимпатического оттока производит ацетилхолин и оксид азота в нижних мочевых путях, что приводит к сокращению детрузора и расслаблению проксимального отдела уретры.
Соматическая иннервация нервной системы к наружному сфинктеру уретры возникает из полового ядра (Онуфа) на уровне спинного мозга S2 – S4, которое затем проходит через половой нерв к поперечно-полосатым мышцам сфинктера.Супраспинальные центры, которые обычно находятся под произвольным контролем, оказывают возбуждающее влияние на половое ядро во время стадии наполнения мочевого пузыря, вызывая сокращение внешнего сфинктера уретры и тазового дна, чтобы помочь поддерживать удержание мочи, в то время как во время стадии опорожнения мочевого пузыря это нисходящее влияние подавляется, вызывая уретральное и мочеиспускание. релаксация тазового дна, которая способствует опорожнению мочевого пузыря.
Афферентная информация о состоянии наполнения мочевого пузыря передается от сенсорных волокон в плотных субуротелиальных и мышечных сплетениях.Некоторые сенсорные волокна могут проходить через уротелий в полость мочевого пузыря для передачи как физических, так и химических раздражителей. Подавляющее большинство этих сенсорных афферентов являются миелинизированными A
Симптомы, причины, тесты и лечение
Что такое нейрогенный мочевой пузырь?
Когда неврологические заболевания (нервная система) влияют на мочевой пузырь, это называется нейрогенным мочевым пузырем. Есть два основных типа проблем с контролем мочевого пузыря, которые связаны с нейрогенным мочевым пузырем.В зависимости от пораженных нервов и характера повреждения мочевой пузырь становится либо гиперактивным (спастическим или гиперрефлексивным), либо недостаточным (вялым или гипотоническим).
Что такое мочевой пузырь?
Мочевой пузырь — полый орган, расположенный в тазу или нижней части живота. Мочевой пузырь выполняет две важные функции:
- Хранит мочу.
- Удаляет мочу из организма через сложную коммуникационную цепь в спинном и головном мозге.
Недержание мочи возникает, когда человек не может контролировать поток мочи.Хранение мочи может быть проблемой, если мочевой пузырь не может полностью опорожниться или если он начинает опорожняться до того, как человек дойдет до ванной (состояние, известное как гиперактивный мочевой пузырь). Утечка может произойти, если мочевой пузырь не может опорожниться (недержание мочи из-за переполнения), если сфинктер, контролирующий мочеиспускание, не работает (стрессовое недержание) или если спазмы мочевого пузыря заставляют мочевой пузырь сжиматься до того, как человек дойдет до туалета (непреодолимое недержание мочи).
Что вызывает нейрогенный мочевой пузырь?
Нейрогенный мочевой пузырь может быть врожденным (присутствует при рождении).Врожденные дефекты, которые могут вызвать нейрогенный мочевой пузырь, включают:
- Расщелина позвоночника (миеломенингоцеле) : Это заболевание возникает, когда позвоночник плода не полностью развивается в течение первого месяца беременности. Младенцы, рожденные с миеломенингоцеле, часто страдают параличом или слабостью, которая влияет на работу мочевого пузыря.
- Агенезия крестца : это состояние, при котором части нижнего отдела позвоночника отсутствуют.
- Детский церебральный паралич : Детский церебральный паралич — это группа хронических (долгосрочных) заболеваний, которые ослабляют способность человека контролировать движения и осанку.Эти расстройства возникают в результате травмы двигательных областей мозга. Проблема, вызывающая церебральный паралич, может возникнуть, когда ребенок еще находится в утробе матери или после рождения. Детский церебральный паралич не всегда обнаруживается на первом году жизни ребенка.
Неврогенный мочевой пузырь может быть вызван различными заболеваниями, в том числе следующими:
- Ход
- Болезнь Паркинсона
- Рассеянный склероз
- Травмы спинного мозга
- Операции на позвоночнике
- Эректильная дисфункция
- Травмы / несчастные случаи
- Опухоли центральной нервной системы
- Отравление тяжелыми металлами
Каковы симптомы нейрогенного мочевого пузыря?
Самый частый симптом нейрогенного мочевого пузыря — неспособность контролировать мочеиспускание.Другие симптомы включают:
- Слабая или капающая струя мочи
- Частое мочеиспускание (мочеиспускание восемь или более раз в день)
- Позывы (чувство или необходимость немедленно помочиться)
- Болезненное мочеиспускание, которое может означать инфекцию мочевыводящих путей
Последний раз проверял медицинский работник Cleveland Clinic 05.10.2016.
Ссылки
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Нейрогенный мочевой пузырь | Университет здравоохранения штата Юта
Лечебная терапия
Часто первой линией терапии для пациентов с неотложными позывами, частыми и утечками из нейрогенного мочевого пузыря является использование нескольких лекарств, известных как антихолинергические препараты.Эти лекарства расслабляют мочевой пузырь и уменьшают подтекание и позывы к мочеиспусканию при спазмах мочевого пузыря или гиперактивности. Антихолинергические препараты известны тем, что вызывают побочные эффекты, и часто пациентам приходится переходить с одного лекарства на другое, чтобы найти то, которое хорошо переносится. Лечение антихолинергическими препаратами может быть всем, что требуется пациентам, у которых нет сильно сокращенного мочевого пузыря с высоким давлением.
Инъекции ботулинического токсина
Ботулинический токсин — это лекарство, которое используется для паралича мышцы мочевого пузыря.Этот препарат использовался во многих областях, а в последнее время его применяли при гиперактивном мочевом пузыре и нейрогенном мочевом пузыре. Лекарство вводится в мышцу мочевого пузыря в рамках процедуры, проводимой в клинике. Лекарство снижает активность мышц мочевого пузыря и может уменьшить количество утечки при спазмах мочевого пузыря и устранить опасное давление в мочевом пузыре. К сожалению, лекарство действует от шести до восьми месяцев, после чего его нужно снова ввести в мочевой пузырь.Один из побочных эффектов — когда мышца мочевого пузыря полностью парализуется и не сокращается эффективно. Это временно, потому что лекарство действует только от шести до восьми месяцев, однако в течение этого периода пациентам может потребоваться катетеризация, чтобы опорожнить мочевой пузырь. По этой причине этот подход лучше всего использовать, когда пациенты знакомы с самокатетеризацией.
Увеличение мочевого пузыря
Когда мочевой пузырь сильно сокращен и в нем возникает давление, которое может привести к почечной недостаточности, операция по увеличению объема мочевого пузыря часто является лучшим методом лечения.Эта операция известна как увеличение мочевого пузыря или энтероцистопластика. В этой операции пластырь из кишечника опускается до мочевого пузыря и используется для резкого увеличения объема мочевого пузыря. Это устраняет проблемы со спазмами мочевого пузыря и недержанием мочи, а также создает большой резервуар низкого давления для мочи. Пациентам необходимо выполнить периодическую катетеризацию, чтобы опорожнить эти мочевые пузыри через уретру. Если пациенты не могут катетеризовать уретру из-за рубцевания, боли или трудностей с локализацией уретры, для катетеризации можно создать трубку тонкого кишечника, которая выходит в пупок или нижнюю часть живота.Эта кишечная трубка называется трубкой Монти или трубкой Митрофанофа. Это ненавязчивая стома, для которой требуется мешок для стомы или какие-либо внешние приспособления. Обычно эта трубка создается во время увеличения мочевого пузыря. Пациенты катетеризируют эту небольшую стому для опорожнения мочевого пузыря от четырех до шести раз в день. Объем мочевого пузыря после увеличения обычно составляет около 500 мл.
Отвод мочи
В некоторых случаях мочевой пузырь невозможно восстановить с помощью операции по увеличению. Некоторые мочевые пузыри настолько сжаты, что увеличение их объема нецелесообразно.Также у других пациентов могут быть проблемы, такие как свищ из мочевого пузыря, опухоли в мочевом пузыре или лучевое поражение, которое настолько серьезное, что мочевой пузырь не подходит для использования для реконструкции. В этих случаях необходимо обойти мочевой пузырь и пациенты должны пройти курс лечения. Существует много типов отведения мочи, которые варьируются от создания нового мочевого пузыря из сферы кишечника до создания простого канала для отвода мочи от почек к стоме кишечника на коже.
Симптомы и причины нейрогенного мочевого пузыря
- Оплатите счет
- Портал для пациентов MyChildren
- Международные посетители
- Способы помощи
- Карьера
- Пожертвовать
- Пожертвовать
- Пациентам
- Для профессионалов здравоохранения
- Программы и услуги
- Условия и лечение
- Исследование
- Инновации
Нейрогенный мочевой пузырь: симптомы, причины и лечение
Что такое нейрогенный мочевой пузырь?
Ваш мочевой пузырь зависит от мышц, которые сокращаются и расслабляются, когда вы готовы к мочеиспусканию.Ваш мозг обычно регулирует этот процесс, но иногда сообщение о том, что вам нужно помочиться, не отправляется из мозга в мочевой пузырь. Это состояние, известное как нейрогенный мочевой пузырь. Лечение этого состояния может помочь вам восстановить контроль.
Нейрогенный мочевой пузырь приводит к потере контроля над способностью к мочеиспусканию. Это может привести к слишком частому или недостаточному мочеиспусканию, что может иметь пагубные последствия.
Симптомы нейрогенного мочевого пузыря включают:
- струйку при мочеиспускании
- неспособность полностью опорожнить мочевой пузырь
- напряжение во время мочеиспускания
- потеря контроля над мочевым пузырем
- усиление инфекций мочевыводящих путей (ИМП) мочеиспускание
- трудности с определением наполнения мочевого пузыря
Обратитесь к врачу, если у вас есть эти или другие симптомы, связанные с мочеиспусканием.
Нейрогенный мочевой пузырь — это заболевание, вызванное неправильной работой нервов на пути между мочевым пузырем и мозгом. Это может быть связано с заболеванием головного мозга или повреждением нерва мочевого пузыря.
Примеры заболеваний головного мозга, которые могут вызывать нейрогенный пузырь:
К состояниям, влияющим на мышцы мочевого пузыря, относятся:
Если ваш врач считает, что у вас может быть нейрогенный пузырь, он проверит ваши мышцы мочевого пузыря и нервную систему. Лечение основного заболевания может облегчить симптомы.
Поскольку это состояние приводит к потере ощущения мочеиспускания, ваш мочевой пузырь может заполниться сверх обычной емкости и протечь. Но ваш мочевой пузырь может не опорожняться полностью. Это называется задержкой мочи.
Задержка мочи увеличивает риск ИМП. Если моча остается в мочевом пузыре или почках слишком долго, может возникнуть инфекция.
Частые инфекции мочевыводящих путей и почек могут со временем привести к их повреждению. В конечном итоге это может привести к почечной недостаточности, которая может быть фатальной.
В дополнение к просмотру вашей истории болезни и проведению медицинского осмотра ваш врач может порекомендовать различные диагностические тесты, чтобы определить, есть ли у вас нейрогенный мочевой пузырь. Они могут включать:
- цистометрограмму для проверки функции и емкости мочевого пузыря
- электромиографию для проверки мышечного тонуса и координации мочевого пузыря
- томографию спинного и головного мозга
- визуализацию почек и мочевого пузыря
Ваш врач, вероятно, порекомендует различные методы лечения .
Они могут посоветовать вам регулярно мочиться, чтобы избежать переполнения мочевого пузыря. Ваш врач может также попросить вас вести дневник для записи любых случаев утечки. Это может помочь вам определить лучшие интервалы для мочеиспускания. Они также могут предложить такие методы лечения, как упражнения Кегеля и укрепление мышц тазового дна.
Электростимуляционная терапия
Другой вариант лечения — электростимуляционная терапия. Эта терапия предполагает размещение небольших электродов на мочевом пузыре.При стимуляции электроды могут посылать импульсы в мозг, сообщая ему, что вам нужно помочиться.
Лекарства
Не существует лекарств для лечения или контроля нейрогенного мочевого пузыря. Однако некоторые лекарства могут уменьшать или усиливать мышечные сокращения. Это помогает обеспечить правильное опорожнение мочевыводящих путей.
Катетеризация
В некоторых случаях ваш врач может порекомендовать катетеризацию для обеспечения полного опорожнения мочевого пузыря. Этот безболезненный процесс включает введение в мочевой пузырь тонкой пластиковой трубки для выделения мочи.Однако эта процедура сопряжена с риском увеличения ИМП. Ваш врач может назначить антибиотики в низких дозах, чтобы минимизировать риск ИМП.
Хирургия
Ваш врач может вставить в ваше тело искусственный сфинктер, который сжимает уретру, чтобы предотвратить утечку мочи, который затем можно вручную освободить, чтобы позволить опорожнение мочевого пузыря. Другие хирургические варианты включают операцию по восстановлению мочевого пузыря, которая может помочь контролировать мочевой пузырь.
Медицинские производители продолжают выпускать новые изобретения, такие как петли для мочевого пузыря, для уменьшения симптомов и улучшения контроля над мочевым пузырем.


