Лекарство при боли в спине Налгезин. Обладает обезболивающим действием
Чаще всего боль возникает в нижней части спины, но также может распространиться и вдоль всего позвоночника. Из-за неправильной осанки мы часто испытываем боль в шейном отделе позвоночника.
Боль в нижней области спины периодически испытывают 25% людей в возрасте от 30 до 50 лет, и вероятность ее повторения с возрастом увеличивается.
Боль в позвоночнике обычно не является симптомом каких-либо заболеваний, а зачастую является следствием плохих привычек, например, неправильной осанки. В связи тем, что мы не воспринимаем эту боль всерьез, ситуация со временем усугубляется. Примерно в 5% случаев болезненные ощущения в спине приводят к развитию серьезного заболевания.
Боль в области шеи чаще всего является следствием длительного напряжения шейного (затылочного) отдела позвоночника из-за неправильной осанки, неправильного положения за рабочим столом или постоянного мышечного напряжения.
Какова причина возникновения боли в спине?
Острая боль, которая продолжается до шести недель, является следствием механических воздействий, таких как:
- неправильная осанка, малоподвижный образ жизни
дефекты осанки, длительные перегрузки мышц повышают риск возникновения боли - деформация мышц спины и связок
повреждение ткани приводит к высвобождению факторов воспаления, которые воздействуют на нервные окончания в месте воспаления, что приводит к развитию боли. - чрезмерные нагрузки
чрезмерная физическая активность может привести к повреждению тканей. Повреждение тканей вызывает секрецию воспалительных факторов, которые являются причиной боли. - избыточная масса тела
избыточный вес перегружает позвоночник, что приводит к развитию хронической боли в спине. - беременность
увеличивается давление на спину и поясницу в результате растущей матки. Это может привести к возникновению боли.
Это может привести к возникновению боли.
Хроническая боль в нижней части спины появляется в случае:
- ревматических заболеваний
боль вызвана воспалением (артрит), поражением хрящевой ткани суставных поверхностей (артрозы). - выпадения межпозвоночного диска (пролапс)
выпадение межпозвоночного диска приводит к нарушению целостности ткани, сдавлению нервных окончаний. - сужения позвоночного канала (стеноз позвоночного канала)
если спинномозговой канал сужается, боль может возникать из-за давления на спинномозговые нервы. - остеопороза
боль развивается вследствие трещин, переломов, вызванных остеопорозом; повреждение тканей приводит к секреции воспалительных факторов, которые усиливают болевые ощущения. - заболеваний внутренних органов и инфекций
заболевания внутренних органов и инфекции приводят к развитию воспаления, секреции воспалительных факторов, что приводит к возникновению боли
Как облегчить боль в спине?
Если у Вас болит спина, необходим перерыв в физической активности, но не более, чем на 1-2 дня. Длительный период гиподинамии может привести к снижению мышечного тонуса, в следствие чего увеличится нагрузка на костную систему, что приведет к усилению боли. Поэтому очень важно поддерживать физическую форму.
Длительный период гиподинамии может привести к снижению мышечного тонуса, в следствие чего увеличится нагрузка на костную систему, что приведет к усилению боли. Поэтому очень важно поддерживать физическую форму.
Для облегчения боли в спине следует:
- исключить чрезмерные нагрузки, которые могут усугубить состояние и усилить боль
- чередовать холодные и теплые компрессы
- снизить избыточную массу тела
- делать регулярные упражнения для растяжки и укрепления мышц спины
- делать массаж
- Анальгетик Налгезин
Вы должны срочно обратиться к врачу, если боль связана с:
- затруднениями при мочеиспускании и дефекации
- онемением конечностей, промежности или половых органов
- нарушением способности поддерживать равновесие и передвигаться
- высокой температурой
- потерей веса
Также, консультация врача необходима, если:
- боль становится сильнее и не проходит в течение 4-6 недель
- боль очень сильная, возникает в период покоя, нарушает сон
Ваша боль в спине — Ravijuhend
Боль в пояснице — это боль, которая возникает в области между нижними ребрами и ягодичными складками и может распространяться на одну или обе ноги. Почти у всех людей могут быть боли в пояснице на определенном этапе их жизни — это совершенно нормально и почти всегда проходит само-собой. Более 90% болей в пояснице являются так называемой неспецифической болью в пояснице с хорошим прогнозом, что означает, что она не вызвана каким-либо опасным заболеванием или ущемлением корешка нерва. Неспецифическая боль в пояснице обычно вызывается небольшими изменениями мягких тканей, такими как мышечное напряжение мышц и чувствительность тканей, окружающих позвоночник. Очень редко, только в 0,9% случаев, боль в пояснице вызвана серьезным заболеванием, таким как перелом позвоночника, опухоль, инфекция, системное воспалительное ревматическое заболевание или другое заболевание (см. Опасные признаки). Эти состояния отличаются от неспецифических болей в пояснице и обычно могут быть выявлены вашим врачом при помощи опроса, обследования и, при необходимости, анализа крови.
Почти у всех людей могут быть боли в пояснице на определенном этапе их жизни — это совершенно нормально и почти всегда проходит само-собой. Более 90% болей в пояснице являются так называемой неспецифической болью в пояснице с хорошим прогнозом, что означает, что она не вызвана каким-либо опасным заболеванием или ущемлением корешка нерва. Неспецифическая боль в пояснице обычно вызывается небольшими изменениями мягких тканей, такими как мышечное напряжение мышц и чувствительность тканей, окружающих позвоночник. Очень редко, только в 0,9% случаев, боль в пояснице вызвана серьезным заболеванием, таким как перелом позвоночника, опухоль, инфекция, системное воспалительное ревматическое заболевание или другое заболевание (см. Опасные признаки). Эти состояния отличаются от неспецифических болей в пояснице и обычно могут быть выявлены вашим врачом при помощи опроса, обследования и, при необходимости, анализа крови. При сильных болях в спине может и не быть никаких видимых повреждений или повреждений тканей — ваша спина просто стала чувствительной. Даже при небольших изменениях система болевых рецепторов может активироваться и вызывать чувство боли. К факторам, которые могут повлиять на ваши болевые ощущения, относятся настроение и уровень стресса, предыдущие болевые ощущения, качество сна, образ жизни и общее физическое здоровье.
При сильных болях в спине может и не быть никаких видимых повреждений или повреждений тканей — ваша спина просто стала чувствительной. Даже при небольших изменениях система болевых рецепторов может активироваться и вызывать чувство боли. К факторам, которые могут повлиять на ваши болевые ощущения, относятся настроение и уровень стресса, предыдущие болевые ощущения, качество сна, образ жизни и общее физическое здоровье.Боль в пояснице обычно уменьшается в течение периода от нескольких дней до 2-3 недель, но иногда это занимает больше времени. Боль в пояснице может повториться, но это не значит, что есть серьезный повод для беспокойства. Иногда боль в пояснице с хорошим прогнозом тоже может длиться долго. Постоянной, т.е. хронической болью в пояснице считается боль, которая длится более 12 недель. Почему наш мозг и система болевых рецепторов в какой-то момент решают, что боль останется, даже если нет повреждений — мы, к сожалению, не знаем. Более длительная боль в пояснице может быть связана с нашим собственным мышлением или поведением, которые препятствуют выздоровлению.
Мысли, из-за которых выздоровление может проходить медленно:
|
Обследования позвоночника (рентген, компьютерная или магнитно-резонансная томография) обычно не помогают найти причину неспецифической боли в пояснице. Обследование не изменяет скорость выздоровления от болей в пояснице и план лечения. Многие из изменений, найденных в ходе обследований, могут напугать вас, но на самом деле они весьма распространены, встречаются у многих людей и не вызывают боли.
 В то же время у обследований, выполняемых «на всякий случай», существуют риски, которых лучше избегать. Например, ионизирующее излучение от рентгеновских лучей и компьютерного обследования увеличивает риск развития рака. Кроме того, изменения, наблюдаемые в ходе обследования, могут вызвать сильный стресс, беспокойство и тревогу, даже если они незначительны. Человек может начать верить, что его спина повреждена и нуждается в защите, из-за этого увеличивается страх боли, мышцы становятся еще более напряженными и движение все больше затрудняется. Вышеприведенное, в свою очередь, усложняет выздоровление и увеличивает вероятность необходимости проведения ненужной операции. Обследования с визуализацией важны для принятия решения о необходимости проведения хирургического лечения или выявления серьезных причин болей в спине — таких как опухоли, инфекции и переломы позвонков. Только у очень небольшой группы людей (менее 1%) имеются серьезные заболевания, которые вызывают боль в спине, и ваш врач может их распознать.
В то же время у обследований, выполняемых «на всякий случай», существуют риски, которых лучше избегать. Например, ионизирующее излучение от рентгеновских лучей и компьютерного обследования увеличивает риск развития рака. Кроме того, изменения, наблюдаемые в ходе обследования, могут вызвать сильный стресс, беспокойство и тревогу, даже если они незначительны. Человек может начать верить, что его спина повреждена и нуждается в защите, из-за этого увеличивается страх боли, мышцы становятся еще более напряженными и движение все больше затрудняется. Вышеприведенное, в свою очередь, усложняет выздоровление и увеличивает вероятность необходимости проведения ненужной операции. Обследования с визуализацией важны для принятия решения о необходимости проведения хирургического лечения или выявления серьезных причин болей в спине — таких как опухоли, инфекции и переломы позвонков. Только у очень небольшой группы людей (менее 1%) имеются серьезные заболевания, которые вызывают боль в спине, и ваш врач может их распознать.
Не все причины болей в спине могут быть распознаны в ходе обследований. Очень важными являются факторы риска образа жизни!
Схема-пример необходимости проведения обследования
В случае неспецифической боли в пояснице обследования в фазе острой боли (до 6 недель) обычно не требуются.
Для облегчения боли в спине вы можете многое сделать сами. Боль может быть пугающей, и страх перед ней — вполне естественным, но избегание физической активности, боязнь и нежелание покидать постель, как правило, способствуют сохранению боли.
При нормальной или неспецифической боли в пояснице физическая активность не вредит спине. Боль проходит быстрее, если вы останетесь физически активными и будете продолжать заниматься повседневными делами так долго, насколько это возможно, несмотря на боль. Обезболивающие также помогут вам быстрее восстановиться. Ограничьте (но не исключайте) такие действия, которые усиливают вашу боль, но в то же время постепенно увеличивайте объем другой физической активности.
Обычные ежедневные занятия включают в себя посещение работы, домашние бытовые дела и досуг. Продолжение нормальной жизни в максимально возможной степени отвлечет вас от боли, и ваша спина не ослабеет и не будет затекать.
Если действительно необходимо взять больничный лист, он должен быть краткосрочным и его целью должно быть скорейшее возвращение на работу, если возможно хотя бы на неполный рабочий день.
Когда боль утихнет, вы можете попробовать более активные упражнения для спины. В случае более сложных состояний необходимо восстановительное лечение.
Есть и другие способы лечения боли, кроме физической активности: достаточно высыпаться, отказаться от курения, справиться со стрессом и достигнуть нормального веса.
Советы по выздоровлению от болей в спине:
- При болях в спине необходимо двигаться и постепенно увеличивать нагрузку
- Не бойтесь боли, потому что боль не обязательно означает опасную травму или повреждение
- Если у вас болит спина, расслабьтесь, дышите спокойно, двигайтесь и попробуйте двигаться спиной как обычно
- Движение и нагрузки делают вашу спину сильной и здоровой
- Ваша деятельность в свободное время не является опасной для спины.

- Безопасными являются наклоны вперед.
- Постарайтесь вернуться на работу как можно скорее
- Регулярно двигайтесь, если вы почувствовали себя лучше
- Хороший ночной сон, нормализация веса и отказ от курения помогут вам избавиться от болей в спине
- Отказ от курения помогает сохранить вашу спину здоровой
Не терпите боль! Чем раньше вы сможете контролировать боль, тем быстрее выздоровеете. Когда боль стихает, вы также можете увеличить свою физическую активность!
Обезболивающие средства должны использоваться для лечения боли в пояснице в течение короткого времени. Немедленное облегчение боли эффективно способствует выздоровлению и позволяет быстрее восстанавливать повседневный ритм жизни. Если боль не проходит через 5–7 дней, даже если вы принимаете обезболивающие и сохраняете активность, поговорите со своим семейным врачом.
Если боль не проходит через 5–7 дней, даже если вы принимаете обезболивающие и сохраняете активность, поговорите со своим семейным врачом.
 Эти лекарства могут вызвать побочные эффекты — такие как тошнота, рвота, запор и сонливость. Поэтому употребление опиоидов может повлиять на вашу способность выполнять действия, требующие концентрации, например, вождение автомобиля. Опиоиды чаще принимают в течение короткого времени, пока боль еще сильная, а НПВП не оказывают эффекта или противопоказаны. Опиоиды могут быть необходимы при очень сильных болях в спине, при этом не стоит бояться, что от их кратковременного употребления может возникнуть зависимость.
Эти лекарства могут вызвать побочные эффекты — такие как тошнота, рвота, запор и сонливость. Поэтому употребление опиоидов может повлиять на вашу способность выполнять действия, требующие концентрации, например, вождение автомобиля. Опиоиды чаще принимают в течение короткого времени, пока боль еще сильная, а НПВП не оказывают эффекта или противопоказаны. Опиоиды могут быть необходимы при очень сильных болях в спине, при этом не стоит бояться, что от их кратковременного употребления может возникнуть зависимость.В схему лечения боли иногда добавляются другие препараты, действующие на для нервную систему. Также для лечения боли в пояснице используются антидепрессанты, особенно в случае хронической боли. В человеческом мозге между механизмом хронической боли и механизмом регуляции настроения или стресса существует много общего. Поэтому антидепрессанты могут входить в схему лечения хронической боли не потому, что у вас депрессия или сильный стресс, а потому что антидепрессанты снимают боль с помощью других механизмов.
- Обезболивающие препараты следует принимать внутрь (таблетки), применение инъекций или других препаратов не требуются.
- Первоначально обезболивающие следует принимать регулярно, через равные промежутки времени.
- Обезболивающие препарат(ы) подбирается индивидуально в зависимости от выраженности боли, сопутствующих заболеваний и т.д.
- Лекарства следует принимать в определенном правильном количестве (оптимальная доза), то есть не слишком мало и не слишком много
- Лечение боли является постепенным, то есть, если одно лекарство не уменьшает боль, то в схему лечения включаются более эффективные лекарства
- Одни и те же типы обезболивающих средств не комбинируются друг с другом. Например, ибупрофен, входящих в группу НПВП не используются в сочетании с диклофенаком из той же группы.

- Не принимайте несколько лекарств с одним и тем же действующим веществом, так как это может вызвать опасную передозировку.
- Сообщите своему врачу или медсестре, если у вас были или есть желудочно-кишечные заболевания, кровотечения, астма, заболевания печени, почек и сердца или аллергия на лекарства.
В случае хронической боли, схема лечения боли должна быть пересмотрена. Иногда необходимо улучшить другие аспекты лечения (реабилитация, когнитивно-поведенческая терапия и т.д.) и пересмотреть схему лечения боли.
Обсудите со своим семейным врачом дополнительные методы лечения.
Когда возникает острая боль в спине, вы можете сначала самостоятельно попробовать найти позы тела, облегчающие боль и движение. Тогда восстановительное лечение обычно не требуется. Когда первоначальная боль утихнет, рекомендуется продолжить выполнение упражнений.
При необходимости врач направит вас к физиотерапевту, который обучит вас упражнениям и убедится, что они доступны вам и правильно выполняются. Люди с кажущимися большими сильными мышцами часто удивляются, узнав, что определенные мышцы на самом деле слабы и их необходимо тренировать отдельно.
Физиотерапевт создаст подходящую для вас программу упражнений. В дальнейшем вы должны заниматься упражнениями самостоятельно. Умеренные физические упражнения и уход за мышцами обеспечат ослабление или устранение вашей боли, а также уменьшат риск повторения приступов боли или превращение боли в хроническую.
Вы также можете попробовать выполнять упражнения в воде. Это может быть полезно для восстановления, так как людям с проблемами спины рекомендуется заниматься спортом в воде и плавать.
Если ваша боль не проходит при использовании первоначальных легких методов или продолжает вас тревожить в течение более 8 недель, вам нужна сложная комплексная реабилитация. Для этого ваш семейный врач направит вас к врачу восстановительного лечения (реабилитологу), который составит для вас индивидуальный план лечения. Врач-реабилитолог использует комбинированную терапию и в нее, при необходимости, в дополнение к физиотерапевту, включается и другие члены реабилитационной команды специалистов — таких как трудотерапевт, клинический психолог и врач-специалист по лечению боли.
Часто требуется дополнительная помощь с использованием пассивной терапии, в которой сам человек не принимает активного участия, такой как электротерапия, терапия с растяжением, мануальная терапия и массаж. Тем не менее, главным ключевым аспектом успешного лечения считается активность самого пациента и дальнейший процесс восстановления, улучшения и поддержания физической формы. Однако мануальная терапия, иглоукалывание и массаж в сочетании с физическими упражнениями также могут облегчить боль. Электротерапия и использование ортезов при болях в пояснице не рекомендуются.
Однако мануальная терапия, иглоукалывание и массаж в сочетании с физическими упражнениями также могут облегчить боль. Электротерапия и использование ортезов при болях в пояснице не рекомендуются.
В фазе очень острой боли в спине согревающие кремы и теплые процедуры (такие как парафин и лечебные грязи) следует использовать в начале с осторожностью, поскольку они могут усилить боль в спине. В большинстве случаев они хорошо подходят для фазы ослабления боли и хронической боли.
В случае хронической боли в спине, ваше реабилитационное лечение может занять больше времени, в рамках этого физиотерапевт разработает индивидуальную программу упражнений, которая будет учитывать особенности вашего состояния. В ходе выздоровления упражнения могут постепенно становиться более интенсивными.
В случае постоянных болей в пояснице ваш лечащий врач или врач-реабилитолог могут рассмотреть вопрос о направлении вас к клиническому психологу, который будет использовать различные методы лечения и научит вас, как лучше жить с вашей болью.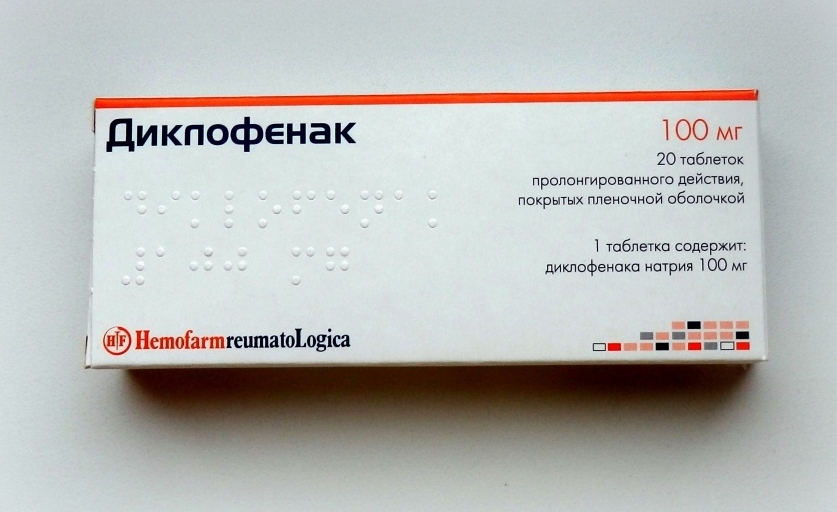 Если настроение у вас упало и лекарства не помогли, иногда необходимо обратиться к психиатру, чтобы снять депрессию.
Если настроение у вас упало и лекарства не помогли, иногда необходимо обратиться к психиатру, чтобы снять депрессию.
Упражнения, поддерживание позвоночника в движении и укрепление мышц уменьшают боль и предотвращают повторение боли, т.е. физическая активность играет важную роль в лечении болей в пояснице. Поэтому регулярная физическая активность должна быть верным спутником вашей жизни в будущем.
Уже в период первого проявления боли в пояснице, рекомендуется начать заниматься аэробными тренировками в течение первых 2 недель, а затем продлить тренировочный период. Если боль утихает, нужно добавить упражнения для спины. По мере улучшения физической формы можно начать тренировку мышц всего тела.
Вы должны заниматься аэробными тренировками дольше и чаще. Дополнительные тренировки можно проводить и в выходные. Растяжка является частью тренировок, она снимает мышечное напряжение и очень важно для тяжелых упражнений с высокой нагрузкой и пожилых людей.

- Аэробная тренировка:
— 30 минут минимум 5 дней в неделю с умеренными физическими нагрузками
- Если у вас избыточный вес, то при хорошем самочувствии вам следует продолжать тренировки.
- Упражнения для людей с избыточным весом — это тренировки с умеренными нагрузками продолжительностью не менее 60 минут и не менее 5 дней в неделю.
- Тренировка мышц — 8-12 раз для всего тела, каждое упражнение для больших групп мышц 2-3 раза в неделю
- Растяжка не менее 3 дней в неделю, и также упражнения на растяжку проведение рекомендуется после каждой тренировки
Упражнения пилатеса и упражнения из восточных традиций — таких как тайцзи и йога, очень эффективны при регулярных тренировках для лечения хронической боли и профилактики болей в спине. Эти упражнения одновременно укрепляют мышцы и восстанавливают эластичность тканей и подвижность позвоночника.
Во время тренировок вы должны в начале отслеживать свое самочувствие, чтобы предотвратить неподходящие вам позы.
При необходимости обратитесь к врачу, врачу-реабилитологу или физиотерапевту за советом относительно подходящих для вас упражнений.
Обязательно обратитесь за советом в случае наличия остеопороза, нестабильности позвоночника, далеко развившегося остеоартрита или других серьезных проблем с суставами, а также если вам было проведено эндопротезование коленного и тазобедренного суставов.
Если боль все же сохраняется несмотря ни на что, вам будет полезно научиться жить со своей болью.
- Сохраняй физическую активность
- Если вам нужно долго сидеть, вставайте каждые 15 минут — потягивайтесь, ходите и используйте большие группы мышц
- Используйте лестницу
- Сойдите на одну остановку раньше и пройдите ее пешком
- Танцуйте каждый раз, когда звучит хорошая музыка, хотя бы полминуты
- Обзаведитесь хорошими инструментами для уборки и уходу за садом, они должны быть удобны для работы с вертикальном положении.
 Меняйте руки и сторону тела
Меняйте руки и сторону тела - Приобретите специальный терапевтический резиновый мяч (фитбол) или подставку для балансировки, устанавливаемую на кресло, чтобы смотреть телевизор, сидя на них. Совершайте небольшую прогулку или выполните упражнения на растяжку в течение каждой рекламной паузы
- Прекратите смотреть телевизор или пользоваться компьютером каждые четверть часа, смените место для сидения или позу.
- Сделайте перерыв в будничной деятельности или в работе, если вы испытываете боль
- Не затягивайте выполнение работы до тех пор, пока иссякнут твои силы, а заканчивайте на 5-10 минут раньше и отдыхай
- При необходимости используйте средства для напоминаний
|
 Боли в пояснице сопровождаются трудностями при опорожнении или контроле мочевого пузыря или кишечника
Боли в пояснице сопровождаются трудностями при опорожнении или контроле мочевого пузыря или кишечника2. Боли в пояснице сопровождаются онемением вокруг гениталий или обеих ног
3. Боли в пояснице сопровождаются возникновением чувства слабости в ноге/ногах, которое нарастает с каждым днем
4. Боль в спине является результатом более серьезной травмы
5. Постоянная очень сильная боль в спине, которая не уменьшается после приема обезболивающих
6. Общее плохое самочувствие с болью в пояснице, эпизоды с повышением температуры или необъяснимая потеря веса
7. Сильная усиливающаяся боль, необъяснимая потеря веса, ранее диагностированное злокачественное новообразование
Быстрое купирование боли методом инъекционной терапии (блокадами) в Москве
Показания к проведению лечебно-медикаментозной блокады
Блокады помогают купировать (снять) болевые синдромы, связанные с патологией нервов, суставов, мышц и сухожилий, не поддающиеся обычному лечению анальгетиками в виде таблеток и внутримышечных инъекций.
Мы применяем блокады для лечения такой патологии, как:
- остеоартроз суставов;
- остеохондроз позвоночника;
- плечелопаточный периартроз;
- ревматоидный артрит;
- артроз височно-нижнечелюстного сустава;
- защемление седалищного нерва;
- мышечно-тонический синдром;
- туннельный синдром карпального канала;
- боль в суставах различной этиологии;
- радикулит;
- протрузии дисков позвоночника;
- головная боль;
- мигрень;
- невриты и невралгии.
Виды блокад
Специалисты Клинического госпиталя на Яузе выполняют локальные и сегментарные (паравертебральные) блокады.
Локальные блокады
Локальные блокады проводят непосредственно в зоне поражения, патологического процесса. Локальные блокады подразделяются на:
- периартикулярные блокады — инъекции делаются в околосуставные ткани;
- периневральные блокады — инъекции в каналы, где проходят нервы.

Сегментарные (паравертебральные) блокады
Паравертебральная блокада выполняются в области определенного сегмента позвоночного столба. Механизм действия процедуры основан на том, что каждый сегмент позвоночника (спинной мозг) и спинномозговые нервы отвечают за функционирование определенных органов. Таким образом инъекции лекарственных препаратов позволяют купировать болевой синдром при различных заболеваниях.
В том числе высокой эффективностью отличаются паравертебральная блокада с дипроспаном и паравертебральная блокада с гиалрипайером. Паравертебральная блокада с дипроспаном, современным медикаментозным препаратом, отличается высокой результативностью благодаря сочетанию противовоспалительного эффекта, быстрому действию и стойкому эффекту. Блокада с гиалрипайером, хондропротектором нового поколения, успешно применяется в терапии болевых синдромов различной этиологии.
Какие препараты используются для блокад
Для проведения лечебно-медикаментозной блокады могут быть использованы местные анестетики (такие, как лидокаин, новокаин), стероидные препараты (дипроспан, кеналог), хондропротекторы (гиалрипайер), сосудистые препараты.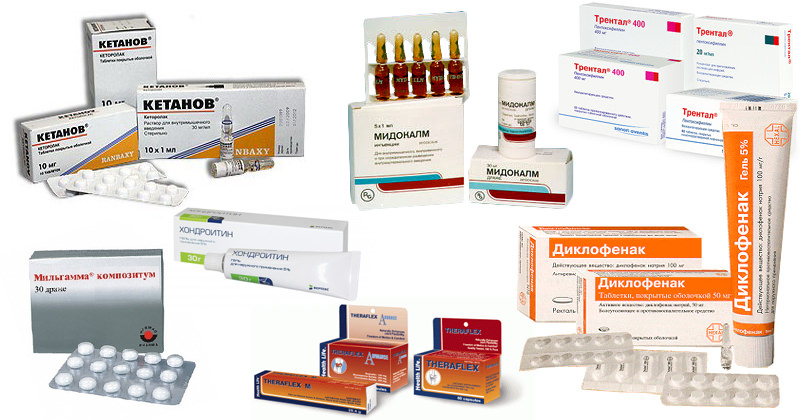
Препарат врач подбирает в индивидуальном порядке с учетом возраста пациента, причины боли, ее характера, интенсивности и продолжительности.
Купирование болей с применением ботулотоксинов
В Клиническом госпитале на Яузе для купирования болевого синдрома с успехом применяется ботулинотерапия. Мы работаем с лекарственными формами ботулотоксина — ботокс, ксеомин, диспорт. Данный метод оказывает положительное воздействие даже в тех случаях, когда медикаментозная терапия не эффективна. Ботулинотерапия расширяет терапевтические возможности врачей: мы лечим заболевания, которые раньше не поддавались терапии. В нашей клинике ботулинотерапия используется в том числе при:
Эффективность ботулотоксина объясняется тем, что препарат блокирует выработку так называемых медиаторов боли.
Механизм действия блокады
При проведении блокады лекарство вводится непосредственно к генерирующему болевые ощущения нервному корешку, напряженной мышце. Это:
- блокирует боль,
- снимает спазм мышц,
- улучшает питание тканей.

Почти всегда боль проходит на кончике иглы (то есть сразу после проведения инъекции).
Этапы лечения
- Консультация невролога, вертебролога, нейрохирурга.
- Обследование для выявления причин боли (лучевая диагностика — КТ, МРТ, лабораторные исследования) и для выявления противопоказаний к лечению блокадами.
- Индивидуально подбирается препарат или препараты для лечения: анестетики для блокады нервных стволов, гормональные препараты для терапии суставных болей. По показаниям в инъекцию добавляются витамины, препараты продленного действия (депо).
- В условиях операционной проводится инъекция, при необходимости процесс контролируется визуально с помощью электронно-оптического преобразователя (Си-дуги).
- Количество блокад в курсе лечения определяется индивидуально. Обычно оно составляет от 3 до 7 процедур. Интервал между инъекциями составляет 3–4 дня. Улучшение чаще всего наступает уже после первой блокады.

При неэффективности курса блокад или при наличии противопоказаний в Клиническом госпитале на Яузе проводится радиочастотная денервация — коагуляция нерва, блокирующая болевые импульсы. Метод не имеет противопоказаний, может быть применен в преклонном возрасте и на фоне соматических проблем.
Противопоказания к проведению блокад
- Аллергическая реакция на препараты, использующиеся для блокады.
- Инфекционные заболевания, сепсис, поражение кожи в месте инъекции.
- Декомпенсированные заболевания сердечно-сосудистой системы, аритмии.
Если Вас или Ваших близких мучает боль, обратитесь в Клинический госпиталь на Яузе. Наши специалисты обязательно Вам помогут от нее избавиться.
Почему мы
- Врачи. В Клиническом госпитале на Яузе работают специалисты разных профилей, которые помогут при разных причинах возникновения боли.
- Экспертность. Экспертное качество диагностики обеспечивается аппаратурой мирового класса и высоким уровнем подготовки специалистов.
 Результаты обследований отделения лучевой диагностики принимаются во всех странах мира.
Результаты обследований отделения лучевой диагностики принимаются во всех странах мира. - Индивидуальный подход. Эффективное избавление от боли обеспечивается детальным изучением особенностей каждого пациента, точной диагностикой причин болевого синдрома и индивидуальным подбором оптимального метода лечения, проводимыми нашими специалистами.
- Точность. Профессиональный уровень наших докторов, качественное инновационное оборудование госпиталя позволяют проводить блокады под визуальным рентген-контролем, гарантируя точность и эффективность лечения.
- Эффективность. В арсенале наших докторов лучшие из признанных в мире методов избавления от боли — блокады с обезболивающими и противовоспалительными средствами, с депонированием препаратов, блокады фасеточных суставов, радиочастотная денервация, позволяющие избавить Вас боли практически в любом случае.
- Мы ценим Ваше время. Все консультации, диагностические и лечебные процедуры проходят в рамках нашего госпиталя, что экономит время и силы наших пациентов.

- Не оказывается системного действия на организм. Местное введение препарата в терапевтических дозах не вызывает системных эффектов, поскольку его молекулы не проникают через гематоэнцефалический барьер.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом неврологом, к.м.н. Акуловой Е.М., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Боль в спине: обзор обезболивающих препаратов
В этом году лето ждали, пожалуй, как никогда, чтобы забыть о дистанционном обучении и разъехаться по дачам. Но, если домашняя самоизоляция нас несколько ограничивала в движении, то предоставленная свобода, загородный отдых, поездки и возможности для активного отдыха могут стать причинами для травм и болей в спине.
В статье рассмотрим причины болей в спине, причинах и симптомах, как её устранить и какими средствами воспользоваться.
Боль в спине
Позвоночник — важнейшая часть нашего тела, на котором, буквально, держится жизнь. Внутри него и от него проходят сотни нервных волокон, которые связаны с внутренними органами, мышцами, связками и головным мозгом. При “естественном износе” в совокупности с нагрузками и травмами эта “деталь” рано или поздно начинает давать сбои в работе: заклинило шею, прострелила поясница, онемели лопатки, истирание межпозвоночных дисков, протрузии, грыжи, защемления, остеохондроз.
Больная спина лишает нормальной подвижности, сковывает движения, причиняет дискомфорт и даже страдания. В этом случае важно быстро оказать помощь и принять меры для устранения неприятных симптомов.
Как снять боль в спине
Расскажем о наиболее часто встречающихся в практике причинах и видах боли в спине, а также о методах снятия болевого синдрома.
Истирание межпозвоночного диска
Или истончение межпозвоночных дисков — хрящей, которые действуют как прокладка между костями позвоночника и амортизатор. Истирание может иметь как естественное течение, то есть усугубляться с возрастом, а может быть следствием заболеваний и патологий:
Истирание может иметь как естественное течение, то есть усугубляться с возрастом, а может быть следствием заболеваний и патологий:
- избыточная масса тела
- сидячая работа и малоподвижный образ жизни
- чрезмерная и неравномерная нагрузка на позвоночный столб
- частые воспаления мышц возле позвоночного столба
- недостаток жидкости в организме, неправильное питание, вследствие чего организм недополучает достаточное количество витаминов и минералов
- нарушения осанки
- разрешительные процессы в суставах нижних конечностей
- косолапость, плоскостопие, полая стопы и другие виды нарушения постановку ноги при ходьбе и занятиях спортом
Истирание межпозвоночного диска — частый спутник и одна из причин остеохондроза. Характер болей может быть очень разнообразным: тупые, ноющие боли, возникающие в результате сдавливания нервных окончаний, отходящих от спинномозговых нервов. Иногда появляется желание, в буквальном смысле слова, встряхнуть позвоночник, как белье после стирки, потянуться, расправиться, чтобы не испытывать тянущего ощущения, давления, покалывания в местах патологии.
Иногда появляется желание, в буквальном смысле слова, встряхнуть позвоночник, как белье после стирки, потянуться, расправиться, чтобы не испытывать тянущего ощущения, давления, покалывания в местах патологии.
Лечением в этом случае должен заниматься только специалист, но для облегчения неприятных ощущений подойдет систематическое использование массажных ковриков и аппликаторов (аппликатор Кузнецова), массажных роллеров и валиков, лекарственные средства:
Остеохондроз
Начало остеохондроза протекает незаметно. Деформация, истирание и обезвоживание межпозвоночного диска провоцирует появление микротрещин и потерю эластичности. Все, что может ощущать человек на начальном этапе — дискомфорт между лопаток и в шее при длительной неподвижности, желание потянуться, прострелы при интенсивных нагрузках, резких движениях.
Часто эти боли можно принять за сердечный приступ или боли в сердце. Главные отличия сердечной боли от невралгии:
при невралгии происходит резкое защемление грудины с невозможностью сделать вдох, покашлять, повороты и любые движения тела становятся болезненными. Боль невралгического характера нарастает при пальпации в районе ее распространения. Зона локации невралгии утрачивает чувствительность
Боль невралгического характера нарастает при пальпации в районе ее распространения. Зона локации невралгии утрачивает чувствительность
В таких ситуациях облегчить состояние могут:
Протрузия
Это осложненная стадия остеохондроза, при котором происходит выпирание контура диска за пределы физиологических границ при сохранении целостности фиброзной оболочки. Протрузия — это ещё обратимое состояние. Если расслабить мышцы поясницы, она за несколько часов исчезает. Для этих целей подойдет мануальная терапия, всё те же массажные коврики и аппликаторы для спины, массажные вакуумные банки. Правда банками дозволительно массировать только мышцы вдоль позвоночника без захвата самого позвоночника. Быстро расслабить мышцы можно горячим 10-минутным душем.
Чаще боль локализуется в области шейного отдела и поясницы. Объясняется это тем, что в шее и в поясничном отделе позвоночника проходит наибольшее количество нервных окончаний и две крупные артерии. Из-за чего могут мучить частые головные боли (характерные в принципе для любых патологий, связанных с позвоночником) и головокружения (из-за недостаточности кровообращения и кислорода в головном мозге).
Из-за чего могут мучить частые головные боли (характерные в принципе для любых патологий, связанных с позвоночником) и головокружения (из-за недостаточности кровообращения и кислорода в головном мозге).
Поэтому для облечения именно “позвоночных” головных болей подойдут: таблетки баралгин, найз, ибупрофен, миг, новиган, пенталгин. А также:
Грыжа позвоночника
В зависимости от тяжести течения заболевания, может потребоваться как наблюдение и терапевтическое лечение, так и хирургическое вмешательство. Однако, чтобы не довести дело до ножа, лучшее, что можно делать — максимально сдерживать патологию и добиться устойчивой ремиссии.
Стоит помнить о том, что грыжа позвоночника не принадлежит к возрасту и затронуть может человека даже в юном возрасте. Провоцирующие факторы разрушения и дегенерации межпозвоночного диска и, как следствие, грыжи до конца не ясны и не изучены. Среди многочисленных причин существенное и главенствующее значение имеют генетический и наследственный факторы. Остальное в руках самого человека. Но даже при неблагоприятном генетическом прогнозе, грыжа — не приговор.
Среди многочисленных причин существенное и главенствующее значение имеют генетический и наследственный факторы. Остальное в руках самого человека. Но даже при неблагоприятном генетическом прогнозе, грыжа — не приговор.
Болевой синдром при грыже — настоящее страдание для тех, кому не посчастливилось заиметь этот диагноз. Часто проявляется внезапно, очень ярко и резко, с парализацией движения, острая, кинжальная, с трудом переносимая. Одними ковриками и физкультурой тут не обойтись.
Экстренно снять боль при грыже позвоночника можно
При сильнейших болях, когда человек становится практически обездвижен, следует делать внутримышечные инъекции, используя:
Чаще всего лекарства рецептурные и перед применением важно либо проконсультироваться со специалистом, либо обратиться в неотложную службу.
Другие причины болей в спине
Так или иначе, деструктивные изменения позвоночника имеют одно общее начало — остеохондроз, который позже развивается в фасеточный синдром, радикулит, люмбаго и другие заболевания.
Фасеточный синдром
По-другому — артроз позвоночных костей и суставов. При котором происходят дегенеративные изменения в костной ткани, характерные для любого другого вида артрозов. Причины возникновения артроза позвоночника распространенные: спондилит — разрушение тканей позвоночника, имеющее воспалительный и инфекционный характер, ожирение и нарушение обмена веществ в организме; артрит по ревматоидному типу; воспалительные процессы в тканях и суставах, травмы.
Спутником фасеточного синдрома — постоянное воспаление в зоне локации заболевания. Но воспаление может постепенно распространяться и на близлежащие ткани. Поэтому важно точно диагностировать патологию и начать своевременную терапию.
Остеофиты
Это патологические наросты на костной ткани. Разрастается костная ткань по краю кости, при этом процесс этот может затрагивать не только позвоночник. Остеофиты на костях стопы, к примеру, имеют второе название — пяточная шпора.
Разрастаясь со временем остеофиты лишают подвижности и вызывают болевые ощущения, потому что растут в форме характерного шипа.
Причиной появления остеофитов могут становиться различные нарушения в обмене веществ. Костные разрастания часто возникают вследствие больших нагрузок на сустав, что приводит к разрушению хрящевой ткани. Также причиной может стать прямая травма сустава или позвоночника.
На сегодняшний день остеофиты удаляются только хирургическим путём. Местнодействующие средства и инъекции способны облегчить состояние лишь на время.
Воспаление, миозит
Миалгия — патология мышечного и сухожильного характера. Любое воспаление, миалгия — это не самостоятельные заболевания, а всегда являются следствием.
При лечении миалгии стараются комбинировать симптоматический и этиологический подход. Проще всего справиться с миалгией с помощью полноценного отдыха, анальгетиков и расслабляющих процедур, которые приносят быстрое облегчение. Воспалительный процесс и острые боли купируются нестероидными противовоспалительными средствами: найз, кетонал, нурофен. При инфекционном происхождении миалгии назначают антивирусные или антибактериальные препараты и обильное питье для быстрого выведения микробных токсинов из организма.
Воспалительный процесс и острые боли купируются нестероидными противовоспалительными средствами: найз, кетонал, нурофен. При инфекционном происхождении миалгии назначают антивирусные или антибактериальные препараты и обильное питье для быстрого выведения микробных токсинов из организма.
После устранения болевого синдрома переходят к физиотерапевтическим процедурам, которые активизируют местный обмен веществ и ускоряют регенерацию. В число рекомендуемых методик входят: микротоки; ИК-терапия; магнитотерапия с помощью аппарата Алмаг; лечебный массаж.
Аппарат Алмаг из этого списка является наиболее доступным средством для домашней физиотерапии.
Подробнее про аппарат Алмаг и Алмаг Плюс здесь…
Радикулит и люмбаго
Радикулит — механическое защемление одного или нескольких спинномозговых нервных корешков, которое возникает вследствие происходящих в позвоночнике и опорно-двигательном аппарате патологических процессов.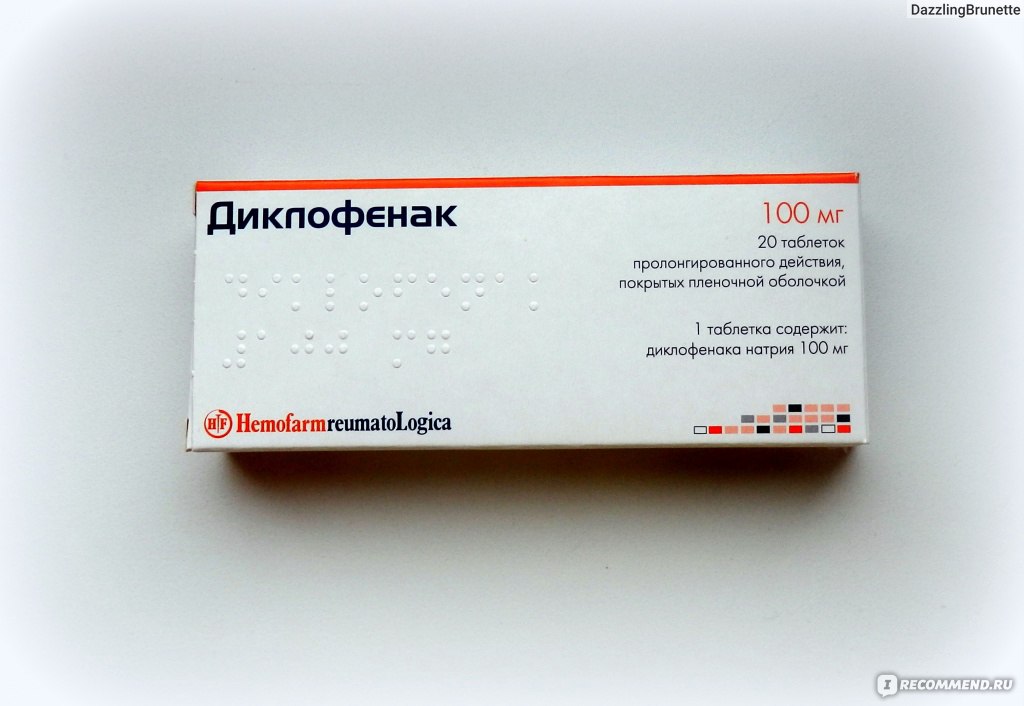 К таким патологиям относится, кроме остеохондроза, сколиоз, кифоз, лордоз (виды искривлений).
К таким патологиям относится, кроме остеохондроза, сколиоз, кифоз, лордоз (виды искривлений).
- Иногда развитие радикулита провоцируют грипп, туберкулез, ревматизм, сифилис, цереброспинальный менингит, клещевой энцефалит, опухоли. Но подобные первопричины требуют врачебного наблюдения.
-
Лечение радикулита в домашних условиях подразумевает применение местно сухого тепла или холода (при экстренной первой помощи). В качестве местно тепла — подходит предложение местнораздражающих и местноразогревающих мазей: салвисар, финалгон
- Обезболиванию может также способствовать фиксация нижней половины туловища (с помощью плотной круговой повязки или поясничного бандажа). Варианты фиксирующих поясов: фиксатор пояснично-крестцовый ORTO, фиксатор поясничный
- А также в лечении радикулита важен щадящий малоподвижный режим, но не более 3-5 дней.
-
Мануальная терапия, лечебная гимнастика и физиотерапия, специальные тренажеры и массажеры для домашнего использования обязательно подключаются только по мере снижения болевых симптомов, не в острый период течения заболевания.
Люмбаго
Часто люмбаго путают с радикулитом из-за очень похожих симптомов — появляется боль, внезапная, острая, пульсирующая, которая локализуется в поясничном отделе позвоночника. Больной «застывает» в той позе, в которой его настиг приступ, и принимает вынужденное полусогнутое положение. Сильный болевой синдром может продолжаться от нескольких минут до нескольких часов. Характерная причина возникновения острых прострелов в поясничной части спины (люмбаго) — физические нагрузки, как следствие, смещение позвонков и межпозвонковых дисков. А также, перегрев поясницы или переохлаждение. Одной из причин рецидивирующих прострелов может быть межпозвоночная грыжа в неоперабельной стадии, которая сдавливает нервные корешки.
Одной из причин рецидивирующих прострелов может быть межпозвоночная грыжа в неоперабельной стадии, которая сдавливает нервные корешки.
Профилактика болей в спине
Сложно назвать профилактику заболеваний спины профилактикой. Потому что это, в идеале, — это образ жизни, который по умолчанию подразумевает уход за собой во всех смыслах: физкультура, питание, ортопедические стельки и корректоры стопы, ежегодные курсы витаминов и массажа и полный антистресс режим.
Будьте здоровы!
Лечение боли в пояснице — Новая Больница
Боль, прострелы, постоянная тяжесть, Вам знакомы такие ощущения в спине?
Безобидная тянущая боль часто бывает признаком опасного заболевания. В нашей статье мы разберем все причины заболевания.
Время чтения 7 минут, уделите их своему здоровью.
Причины
1. Заболевания позвоночника и костей таза.- Остеохондроз (поражение межпозвонковых дисков (протрузии, грыжи дисков)
- Спондилит (воспалительное заболевание позвоночника)
- Спондилоартроз (артроз межпозвонковых суставов)
- Спондилез (костные разрастания)
- Спондилоартрит (воспаление в межпозвонковых суставах)
- Миозит (воспаление в мышцах)
- Остеопроз (снижение плотности костной ткани ) с компрессионными переломами позвонков и других костных структур
- Травма позвоночника и костей таза (переломы, трещины)
- Сакроилеит (воспаление в крестцово-подвздошных суставах)
- Опухоли костных структур и мягких тканей
2.
 Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе.
Отраженная боль в поясничном отделе, связана с заболеваниями органов брюшной полости и малого таза (воспалительные заболевания и опухоли) эта боль часто сопровождается болью в животе.Характер боли может быть различным:
- Острая – это боль возникшая быстро, внезапно
- Хроническая — боль более 2 месяцев, возникает при прогрессировании заболеваний позвоночника
- При воспалительных патологиях мочеполовой системы, органов брюшной полости (при хроническом гастрите, панкреатите, холецистите, энтероколите)
Интенсивность боли
от дискомфорта до выраженного болевого синдромаПри острой и интенсивной боли в животе с иррадиацией в поясничный отдел всегда надо исключать хирургическую патологию, которая требует неотложного оперативного вмешательства ( желудочно-кишечные кровотечения, аппендицит, перитонит и др).
Интенсивная боль в поясничном отделе позвоночника
Может быть рефлекторной ( спазм мышц, обусловленный раздражением рецепторов в паравертебральных мышцах ). Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны.
Человеку больно кашлять, чихать, все движения соповождаются болью. При сдавлении нервного корешка ( протрузией диска, грыжей диска) боль распространяется на нижние конечности, чаще с одной стороны.
Миофасциальный синдром
Обусловлен раздражением болевых рецепторов в мышцах и фасциях. Происходит формирование триггеров ( болевых узлов) в мышцах, болевой синдром хронический , часто рецидивирующий.
Любая травма мягких тканей или костных структур также сопровождается интенсивным болевым синдромом.
В каких случаях нужно обращаться к врачу?
Любой случай возникновения боли в поясничном отделе требует обращения к врачу.Это поможет выявить причину боли и принять меры.
Боль у мужчин, женщин
При заболеваниях половой системы, болевой синдром отличается у мужского и женского пола.Для мужчин при патологии простаты характерна тянущая, ноющая боль, часто сопровождается нарушением мочеиспускания.
У женщин симптом чаще бывает острым, выраженным. При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.
При апоплексии яичника или внематочной беременности боль нестерпимая. Обычно интенсивнее синдром на пораженной стороне.
При эндометриозе, миоме матки – ощущения ноющие, тянущие.
Если боль связана с патологией позвоночника, интенсивность боли не зависит от пола. Замечено, что мужчины обращаются к врачу позднее.
Осмотр специалистов
- вертеброневролог
- гастроэнтеролог
- нейрохирург
- хирург
- гинеколог
- уролог
- ревматолог
- онколог
Лабораторные методы
- общий анализ крови (для исключения восполительного процесса уровень лейкоцитов, СОЭ), исключение анемии (уровень гемоглобина)
- общий анализ мочи: исключения восполительного процесса в мочевом пузыре, почках (бактерии ,лейкоциты, эритроциты)
- анализ кала на скрытую кровь
- биохимия крови: ревмотологические пробы для исключения системного восполения (СРБ, РФ, мочевая кислота), оценка функции печени (алт аст билирубин) оценка функции почек (креатинин мочевина), функции поджелудочной железы (амилаза) и др.

Инструментальные методы исследования
- рентгенография поясничного отдела позвоночника и костей таза обзорная рентгенография брюшной полости (исключение кишечной непроходимости)
- УЗИ органов брюшной полости и малого таза
- ФГДС
- колоноскопия
- МРТ (КТ) поясничного отдела позвоночника, МРТ (КТ) поясничного отдела с контрастированием
- МРТ (КТ) органов брюшной полости и малого таза , МРТ (КТ) органов брюшной полости и малого таза с контрастированием
Лечение
При выявлении опухоли ,в зависимости от локализации и характера опухоли определяется тактика лечения, оперативное вмешательство или др. (наблюдение и лечение в нейрохирургическом, хирургическом стационаре , онкологическом диспансере)Медикаментозное лечение
Заболевания позвоночника (чаще в рамках остеохондроза):- НПВС
- миорелаксанты
- опиоидные анальгетики
- мочегонные препараты
- сосудистые препараты
- антибактериальные препараты
- лечебно-медикаментозная блокада с новокаином, лидокаином и дипроспаном
Немедикаментозные методы
В основном используются при лечении заболеваний позвоночника- физиотерапия (магнитолазер, магнитотерапия, СМТ с новокаином и др)
- иглорефлексотерапия
- аппаратное вытяжение поясничного отдела позвоночника
- мануальная терапия
- массаж
- бальнеотерапия (аппликации грязевые, озокерит)
- ЛФК
Профилактика заболеваний желудочно-кишечного тракта: диета, режим питания, режим труда и отдыха.

Если у вас боль в поясничном отделе обращайтесь в многопрофильную клинику «Новая больница». Мы поможем выявить причину и выбрать тактику лечения.
В нашей больнице есть все специалисты и все методы диагностики представленные в этой статье. Также есть отделения стационара: гастроэнтерологическое отделение и городской вертебрологический центр.
Используются все методы лечения, кроме хирургического. Вы можете наблюдаться, проводить обследование и лечение амбулаторно, т.е вне стационара.
Цены на лечение Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
25 лет
успешной работы
> 20
медицинских направлений
1400
ежедневно оказываемых услуг
Наши специалисты
Андрей Андреевич
Морозов
Зав. отделением
отделением
Колобов
Врач — невролог
Наталья НиколаевнаУланова
Врач — невролог
Леонид ФедоровичКонюхов
Врач — невролог
Елена ВикторовнаБарсукова
Врач — невролог
Людмила АрдольфовнаТабаринцева
Врач — невролог
Юлия МихайловнаМальцева
Врач — невролог
Мария ВладимировнаПравдина
Врач — невролог
Британским врачам рекомендуют прописывать от хронической боли антидепрессанты вместо обезболивающих
Автор фото, Getty Images
Национальный институт передового опыта в здравоохранении рекомендовал врачам Англии и Уэльса не назначать обычные обезболивающие, включая парацетамол и ибупрофен, пациентам с хроническими болями, не вызванными конкретным заболеванием или травмой.
Институт работает при министерстве здравоохранения Англии и занимается анализом и оценкой лечебных практик.
Эксперты советуют использовать взамен антидепрессанты, иглоукалывание и психотерапию.
По их мнению, нет достаточных доказательств того, что парацетамол и ибупрофен хорошо помогают в подобных случаях, зато их длительное применение может оказаться вредным.
Институт также настоятельно порекомендовал не выписывать таким больным опиоиды.
В выпущенной им инструкции хроническая боль определена как «не объясняемая другим диагнозом и продолжающаяся либо регулярно повторяющаяся дольше трех месяцев». Самыми распространенными ее случаями являются головная боль и боль в спине.
По оценкам института, от нее страдают от одной трети до половины жителей Соединенного Королевства.
«Говорите открыто, но тактично»
Это первая рекомендация института, отдельно посвященная хронической боли как особому состоянию организма.
Не имеется достаточных доказательств эффективности парацетамола для лечения людей, чьей проблемой является боль сама по себе, а препараты семейства, включающего ибупрофен, «не оказывают воздействия на качество жизни пациентов с болями и психологическими расстройствами», утверждает комитет готовивших ее экспертов.
Оба препарата при длительном употреблении вредят желудку и печени.
К числу лекарств с недоказанной эффективностью комитет отнес также препараты на основе каннабиса.
Наряду с антидепрессантами и акупунктурой институт советует лечащим врачам рассмотреть целесообразность назначения больному нескольких сеансов познавательной терапии, чтобы помочь ему принять свое состояние как неизбежность.
По словам ректора Королевского колледжа врачей общей практики профессора Мартина Маршалла, это «знаменует радикальный поворот от фармакологии к альтернативной терапии».
«Большинство пациентов не желают принимать лекарства долгое время, и лечащие врачи также не хотят этого, но до последнего времени лекарства нередко рассматривались как единственное облегчение», — говорит он.
«Перенос внимания на альтернативные методы потенциально способен принести пациентам большую пользу, при условии доступности этих методов», — полагает профессор Маршалл.
В инструкции института для лечащих врачей особо подчеркнута необходимость общаться с пациентами откровенно, но с эмпатией.
При отсутствии диагноза «нормальные результаты анализов порой воспринимаются пациентами как недооценка их болезненного состояния со стороны врача».
причины возникновения и методы лечения
21.12.2020Мы все боимся боли. Она тревожит, приносит дискомфорт, выводит из строя, а порой причиняет невыносимые страдания. А вот врачи древности называли боль «цепным псом организма». Ведь именно она сигнализирует, что необходима срочная помощь. Но что делать, если «пес» сорвался с цепи?
Наш эксперт – врач-невролог, доцент кафедры нервных болезней лечебного факультета Первого МГМУ им. И. М. Сеченова, кандидат медицинских наук Наталья Вахнина.
Боль – это важный защитный механизм. Недаром люди, с рождения лишенные болевых ощущений, как правило, не доживают и до 3 лет. Но если боль долго игнорировать или лечиться неправильно, она станет хронической. В этом случае она перестает быть полезной, и от нее уже будет очень нелегко избавиться. К тому же у каждого 2-3-го пациента с хронической болью развиваются депрессия или тревожные расстройства.
Многоликая и загадочная
По времени боль бывает транзиторной (длится совсем недолго), острой (может беспокоить, пока больное место не заживет, но не свыше 1,5 месяца) и хронической (продолжается свыше 3 месяцев). Ее силу неврологи измеряют по особой шкале (от 0 до 10). Этот показатель субъективный и зависит только от ощущений пациента.
А вот найти место, где болит, не всегда легко, ведь боль бывает как местной, так и иррадиирующей (например, при стенокардии она может отдавать под лопатку или в руку, а при болезнях тазовых органов — в спину). А еще она бывает отраженной — в этом случае болит тот участок кожи, который иннервируется из того же участка спинного мозга, что и внутренний орган — истинный источник патологии. Кроме того, боль может различаться и по виду. Она бывает ноцицептивной, нейропатической и психогенной.
А еще она бывает отраженной — в этом случае болит тот участок кожи, который иннервируется из того же участка спинного мозга, что и внутренний орган — истинный источник патологии. Кроме того, боль может различаться и по виду. Она бывает ноцицептивной, нейропатической и психогенной.
Что вас беспокоит?
Ноцицептивная боль – самая частая (до 80% случаев)
Причины. Самые частые – это воспаление, механическая травма или ожог (термический и химический). Боль в спине, головные боли при похмелье или спазмы в животе при месячных также относятся к этой категории. Такую боль вызывает раздражение периферических болевых рецепторов, расположенных практически во всех органах и тканях.
Жалобы. Пациенты описывают эту боль словами «сжимающая», «ноющая», «пульсирующая», «режущая».
Чем лечить? Главное – исключить опасную боль, связанную с повреждением внутренних органов. Если же какой-то серьезной причины не предполагается, необходимо принять нестероидный противовоспалительный препарат или анальгетик. Но и чрезмерный прием лекарств опасен. Если пить обезболивающие при головной боли чаще 3 раз в неделю, это может вызвать лекарственно-индуцированную головную боль. С такой справиться гораздо сложнее.
Но и чрезмерный прием лекарств опасен. Если пить обезболивающие при головной боли чаще 3 раз в неделю, это может вызвать лекарственно-индуцированную головную боль. С такой справиться гораздо сложнее.
Нейропатическая боль (до 8% случаев)
Причины. Травма нерва или хронические заболевания (сахарный диабет, алкоголизм, невралгия тройничного нерва, опоясывающий лишай и другие). Фантомную боль после ампутации конечности тоже можно отнести к нейропатической. Такая боль вызвана повреждением нервной системы, из-за которого повышается активация путей проведения боли.
Жалобы. На «жгучую», «режущую», «колющую», «стреляющую» боль. При этом повышается чувствительность к болевым стимулам, что медики называют гиперестезией. В таком случае человек может остро реагировать даже на соприкосновение тела с простыней или мягкой одеждой. Симптомы могут усиливаться во время отдыха (не дают спать), но уменьшаться при физической активности. Но может все происходить и наоборот.
Чем лечить? Противосудорожные препараты (габапентин, тебантин, прегабалин), антидепрессанты (амитриптилин, дулоксетин), витамины группы В.
Психогенная боль
Причины. Сильный стресс и психические расстройства. Депрессия, тревога, неврастения, шизофрения и другие. В этом случае никакой неврологической или соматической причины нет, а боль, тем не менее, есть.
Жалобы. Отличаются огромным разнообразием. Боли по описанию могут быть вычурными, ни на что не похожими. Больные используют необычные метафоры для описания своей боли («как будто черви ползают под кожей», «словно кто-то пальцами перебирает мозги» и т. п.)
Чем лечить? Антидепрессанты (амитриптилин, дулоксетин), транквилизаторы, нейролептики. Из немедикаментозных способов — психотерапия.
С каждым бывает
Неспецифические – скелетно-мышечные боли (СМБ) составляют примерно треть от всех острых и хронических болевых синдромов.
Причина. Остеохондроз. А среди триггеров — стрессы, переохлаждение, высокие нагрузки или, наоборот, гиподинамия.
Жалобы. На боли в поясничном и крестцовом отделах позвоночника, ягодице, шее и области над плечами. У половины пациентов болит сразу в нескольких областях одновременно. Но боль в нижней части спины (БНЧС) стоит на 1-м месте (имеется у 80% людей), а в шейном отделе позвоночника (цервикалгия) — на 4-м (ее хотя бы однажды испытывали 2 из 3 людей, а 30-50% взрослых людей сталкиваются с ней ежегодно).
Чем лечить? Приемом нестероидных противовоспалительных препаратов (НПВП) в местных формах или в таблетках и миорелаксантов (лекарств, снимающих мышечный спазм, который усиливает боль). Нередко можно обойтись только НПВП.
Среди 200 препаратов этой группы выделяются лекарства, содержащие диклофенак и другие активные вещества. Диклофенак при длительном или частом применении, особенно у людей с проблемами ЖКТ, может давать осложнения (язвы и прободение желудка, внутренние кровотечения), а также повышать артериальное давление, усиливать отеки. Более предпочтительны препараты на основе ацеклофенака (аэртал, ацеклагин, аленталь).
Более предпочтительны препараты на основе ацеклофенака (аэртал, ацеклагин, аленталь).
При недостаточной эффективности НПВП требуются миорелаксанты (мидокалм, калмирекс, сирдалуд). Они применяются курсом (1-2 недели). При выраженной боли лечение начинают с инъекций, затем переходят на таблетки.
Спешить нельзя помедлить
У пациентов с болью есть два крайних подхода: сразу же бежать к доктору или длительно игнорировать ее. Вторая реакция, конечно, опаснее.
По мнению врачей, действовать надо так: если где-то заболело не очень сильно и причина очевидна и неопасна, достаточно принять анальгетик или нестероидный противовоспалительный препарат и, если через 1-2 дня не полегчало, идти к врачу (терапевту или неврологу).
Исключение – острая боль в животе или грудной клетке. При таких симптомах надо немедленно вызывать скорую помощь, так как это может быть симптомом очень опасного заболевания (аппендицит, инфаркт, разрыв аневризмы и прочее). Особенно опасно принимать анальгетики при боли в животе. Ведь так можно «смазать» картину заболевания и дотянуть до развития смертельных осложнений, таких как перитонит или прободение язвы.
Особенно опасно принимать анальгетики при боли в животе. Ведь так можно «смазать» картину заболевания и дотянуть до развития смертельных осложнений, таких как перитонит или прободение язвы.
К неврологу не нужно сразу нести никаких результатов исследования. Ведь для каждого из них есть свои показания, и врач сам назначит, что нужно: рентген, МРТ, КТ или другие исследования. Однако в 90% случаев ничего этого и не понадобится. Опытному врачу часто достаточно осмотреть и опросить пациента, выяснив локализацию, иррадиацию, давность, интенсивность и характер боли, чтобы определиться с причиной боли и назначить лечение.
Опасный момент
Иногда неврологу приходится направлять больного на дообследование или консультацию к другим специалистам (психиатру, хирургу, ревматологу, гинекологу, онкологу и др.). Это происходит нечасто — опасные причины боли встречаются не чаще чем в 5% случаев. Тем не менее это бывает, и хороший невролог знает, на что обратить внимание.
Например, нетипично, когда на сильную боль в спине, возникшую без явной причины, жалуется пожилой человек или пациент, с наличием онкологического заболевания в анамнезе – в этом случае лучше перестраховаться и отправить его на КТ или МРТ, чтобы исключить рак или его рецидив. Необходимо также исключить остеопороз, лечением которого занимаются эндокринологи. Кстати, врач обязательно задаст вопрос и о постоянно принимаемых лекарствах: ведь, например, кортикостероиды ведут к развитию остеопороза.
У молодых людей до 20 лет сильные скелетно-мышечные боли, возникшие без травм, тоже редкость – в этом случае не помешает консультация ревматолога. Наличие резкого похудения, повышенной температуры и других тревожных симптомов также нельзя обойти вниманием. А еще подозрительно, когда боль в спине не утихает в покое (что нехарактерно для обычного «прострела»).
ВАЖНО
Ощущение боли очень субъективно. Есть факторы, которые усиливают это переживание или, наоборот, снижают. Чем сильнее ощущается боль, тем выше риск ее перехода в хроническую форму. Боль усиливают:
Чем сильнее ощущается боль, тем выше риск ее перехода в хроническую форму. Боль усиливают:
— гиподинамия;
— бессонница;
— страх, тревога;
— пессимизм;
— недоверие врачу;
— социальная изоляция;
— пассивная позиция.
Источник: Аргументы и факты
лекарств от боли в спине
Примерно каждый четвертый американец испытал боль в пояснице в течение последних трех месяцев, что делает ее одним из наиболее распространенных типов боли и самой частой причиной инвалидности у взрослых в возрасте до 45 лет.
Хотя обезболивающие могут На самом деле это не излечивает травму спины, это может облегчить боль и открыть окно для других методов лечения, таких как физиотерапия, чтобы получить шанс подействовать.
Есть несколько категорий и типов лекарств от боли в спине; в зависимости от того, насколько серьезны ваши симптомы, как долго они у вас наблюдаются, где они находятся и какие побочные эффекты вы можете терпеть.
Противовоспалительные препараты
Первым лекарством выбора для большинства людей с болью в спине является отпускаемое без рецепта нестероидное противовоспалительное средство (НПВП), такое как ибупрофен (мотрин) или напроксен (алев), говорит Дже Чжон, доктор медицины, доцент кафедры ортопедии Медицинской школы Дэвида Геффена Калифорнийского университета в Лос-Анджелесе. «Они считаются более мягкими анальгетиками и будут первым уровнем лечения», — говорит он.
Продолжение
Тайленол (парацетамол), хотя и не является нестероидным противовоспалительным препаратом, также является распространенным безрецептурным обезболивающим, используемым для лечения боли в спине.
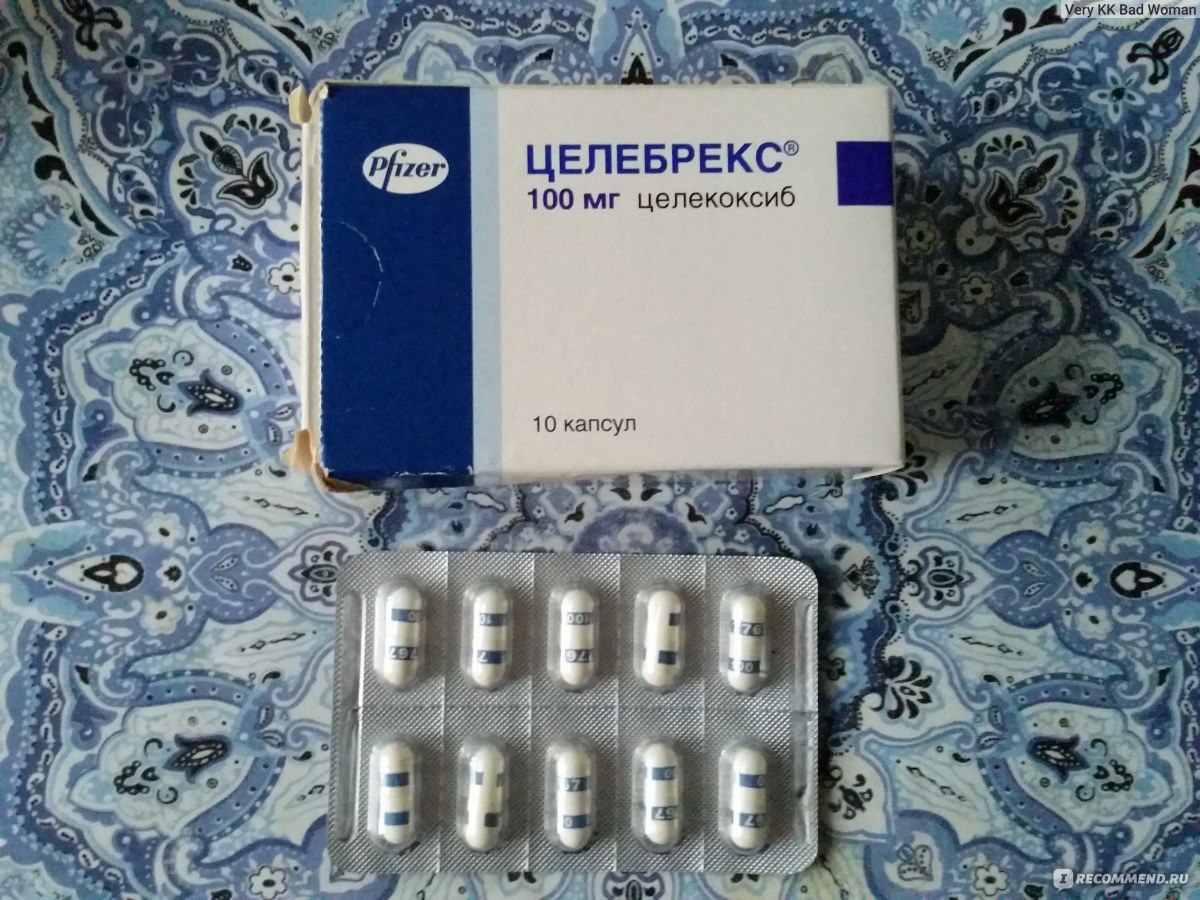
Существуют также НПВП, отпускаемые только по рецепту, такие как целекоксиб (Целебрекс), диклофенак (Вольтарен), мелоксикам (Мобик) и набуметон (Релафен).
Хотя эти лекарства относятся к более мягкой части спектра обезболивающих, они все же имеют побочные эффекты, особенно если вы принимаете их в более высоких дозах в течение длительного времени. Побочные эффекты НПВП могут включать желудочно-кишечные проблемы, язвы и повреждение почек, в то время как ацетаминофен может повлиять на печень.
Побочные эффекты НПВП могут включать желудочно-кишечные проблемы, язвы и повреждение почек, в то время как ацетаминофен может повлиять на печень.
Юнг говорит, что пациенты говорили ему, что они принимают от 6 до 8 ибупрофенов ежедневно в течение шести месяцев.«Это может быть проблемой, — говорит он. — В мире боли все, что дольше трех месяцев, считается хронической болью. Итак, если вы принимали нестероидные противовоспалительные препараты или парацетамол для снятия боли в спине в течение трех или более месяцев, вам следует обратиться к врачу, чтобы хотя бы узнать, принимаете ли вы правильные лекарства в правильной дозе ».
Вы также можете получить противовоспалительное средство в виде крема для местного применения, который можно наносить непосредственно на спину. Хотя технически они могут вызывать те же побочные эффекты, что и пероральные препараты, риск не такой, потому что они не влияют на все ваше тело, — говорит Юнг.
Продолжение
Другие местные лекарства, которые можно использовать от боли, содержат такие ингредиенты, как капсаицин, камфора, ментол и эвкалиптовое масло.
Мышечные релаксанты
Если безрецептурные обезболивающие или НПВП, отпускаемые по рецепту, не снимают боль в спине, ваш врач может порекомендовать добавить миорелаксант. К этим лекарствам относятся:
«Есть много торговых марок в одной категории», — говорит Юнг. Они помогают снять мышечные спазмы, вызывающие боль в спине.
Миорелаксанты могут быть особенно полезны при острых травмах (например, при напряжении спины во время игры в баскетбол), — говорит Юнг. Например, каризопродол (Сома) значительно уменьшил боль в спине и улучшил функцию после трех дней лечения, согласно результатам клинических испытаний, представленных на ежегодном собрании Американской академии медицины боли в 2010 году.
Большинство из этих препаратов имеют схожие побочные эффекты, из которых наиболее частым является сонливость. «Они могут быть довольно успокаивающими», — говорит Юнг.«Если вы никогда не пробовали их раньше, не управляйте тяжелой техникой или водите машину, пока не узнаете, как они влияют на вас. Я обычно назначаю их пациентам ночью, чтобы посмотреть, как они отреагируют».
Я обычно назначаю их пациентам ночью, чтобы посмотреть, как они отреагируют».
Продолжение
Опиоиды
Некоторым пациентам НПВП и миорелаксантов недостаточно. Людям с длительной хронической болью в спине, особенно после нескольких операций, иногда назначают опиоидные или наркотические препараты. Фактически, одно исследование показало, что до 70% пациентов с болями в спине получают опиоиды, что, по мнению некоторых экспертов, вероятно, слишком много.
Эти препараты действуют на болевые рецепторы в головном мозге и нервных клетках, облегчая боль. Юнг говорит, что существуют более мягкие версии с более коротким действием, такие как викодин (ацетаминофен и гидрокодон) и тайленол с кодеином — с чего большинство людей начинают — а также более сильные препараты, такие как морфин.
Их наиболее частые побочные эффекты включают:
Есть еще шаг между НПВП и миорелаксантами и более классическими опиоидными или наркотическими средствами. По словам Юнга, трамадол (торговые марки Rybix, Ryzolt или Ultram) также действует на опиоидные рецепторы в головном мозге, но он слабее, чем морфин или гидрокодон, поэтому его нельзя регулировать как контролируемое вещество. «Так что это более мягкий подход, и пациенты, которые не хотят переходить на наркотики, часто думают, что это хороший вариант», — говорит он.
«Так что это более мягкий подход, и пациенты, которые не хотят переходить на наркотики, часто думают, что это хороший вариант», — говорит он.
Продолжение
Однако в некоторых случаях наркотики могут быть необходимы. «Я видел пациентов, перенесших несколько операций на спине и принимавших морфин в течение 10 лет, и это единственный способ справиться со своей болью», — говорит Юнг.
Но следует соблюдать осторожность. Фактически, длительное употребление опиоидов может усилить боль в спине . «Сейчас появляются данные о том, что длительный прием этих лекарств в достаточно высоких дозах может изменить нервную систему, так что вы действительно сильнее почувствуете боль.Я стараюсь не поощрять хроническое употребление, хотя некоторые люди просто не могут перестать принимать эти лекарства в достаточной степени, чтобы функционировать ».
Кортикостероиды
Подобно противовоспалительным препаратам, кортикостероиды также могут снимать воспаление и облегчать боль в спине. Их можно принимать перорально или в виде инъекций в спину.
Их можно принимать перорально или в виде инъекций в спину.
«Стероиды — самые сильные противовоспалительные средства, которые есть в нашем арсенале», — говорит Юнг. Короткий курс пероральных стероидов можно было бы даже попробовать перед приемом опиоидов, если у кого-то в течение нескольких недель наблюдалась серьезная боль в спине, без облегчения от НПВП и миорелаксантов.Это может успокоить воспаление, прежде чем оно станет хроническим.
Продолжение
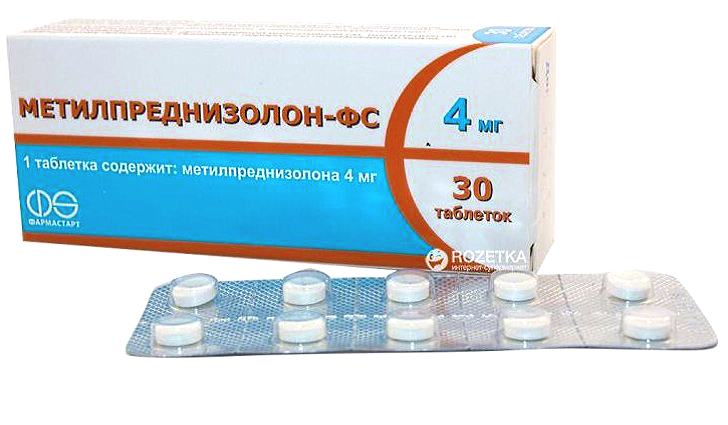
Для достижения этой цели, по словам Юнга, он часто прописывает дозу медрола (метилпреднизолона). Пациент принимает 24 мг в первый день, затем снижает дозу на 4 мг каждый день в течение пяти или шести дней. «Это может сократить болевой цикл», — говорит Юнг.
Кортикостероидные препараты также можно вводить в пространство вокруг нервных корешков позвоночника или в фасеточные суставы, которые являются суставами позвоночника, в которых может развиться артрит.«Это доставляет мощное лекарство прямо к источнику боли, насколько это возможно, и сводит к минимуму побочные эффекты от приема системных таблеток», — говорит Юнг.
Насколько безопасны инъекции стероидов? «В медицинском сообществе принято считать, что делать около трех инъекций в год безопасно, — говорит Юнг. Побочные эффекты чрезмерного употребления стероидов включают потерю костной массы, увеличение веса и нарушение способности организма перерабатывать сахар в крови. «Я буду встречаться с пациентами, которые скажут мне, что делали инъекцию каждые два месяца.На мой взгляд, это уже слишком.
Продолжение
Адъювантная терапия
Зачем вам принимать антидепрессант или противосудорожное средство от боли в спине? Потому что они могут быть очень эффективны при определенном типе боли, вызванной нервными проблемами.
«Некоторые антидепрессанты, такие как Цимбалта [дулоксетин], и противосудорожные препараты, такие как Лирика [прегабалин] или Нейронтин [габапентин], оказались полезными при нервных симптомах», — объясняет Юнг.Другой класс антидепрессантов, известный как трициклические препараты, включая амитриптилин (Элавил) и нортриптилин (Пэмелор), также может быть назначен для лечения хронической боли в спине. «Поэтому, если у вас защемлен нерв в спине с болью, которая распространяется по ноге, одно из этих лекарств может быть очень эффективным, чтобы успокоить нервное раздражение и облегчить жгучую боль, онемение и покалывание, которые часто возникают».
«Поэтому, если у вас защемлен нерв в спине с болью, которая распространяется по ноге, одно из этих лекарств может быть очень эффективным, чтобы успокоить нервное раздражение и облегчить жгучую боль, онемение и покалывание, которые часто возникают».
Хотя они несколько различаются, антидепрессанты и противосудорожные препараты, используемые для лечения боли в спине, имеют довольно схожие списки побочных эффектов.К наиболее частым побочным эффектам этих препаратов относятся:
Продолжение
Если у вас возникнут какие-либо из этих более серьезных побочных эффектов, обратитесь к врачу:
- Аллергические реакции, такие как крапивница, зуд и отек
- Изменения сердечного ритма
- Судороги
- Спутанность сознания или галлюцинации
- Неспособность сидеть на месте
- Агрессия, перепады настроения или другие существенные изменения поведения
- Мысли о самоубийстве
Какие бы лекарства вы ни принимали от боли в спине, Юнг говорит, что их делать нельзя. ваш единственный способ облегчения.
ваш единственный способ облегчения.
«Если у пациента была боль всего несколько дней, я не хочу поражать его химическими веществами — он может просто поправиться самостоятельно. С болью, которая длилась три месяца и более, мы стараемся использовать более одного лекарства, чтобы облегчить их боль », — говорит он. «Мы должны вовлечь пациентов в их лечение. Физическую терапию следует использовать на ранней стадии. Лучше научить пациента выполнять упражнения в сочетании с другими методами лечения, чем просто давать ему таблетки ».
Боль в спине — Диагностика и лечение
Диагноз
Врач осмотрит вашу спину и оценит вашу способность сидеть, стоять, ходить и поднимать ноги.Ваш врач также может попросить вас оценить вашу боль по шкале от нуля до 10 и поговорить с вами о том, насколько хорошо вы справляетесь с болью.
Эти оценки помогают определить, откуда исходит боль, сколько вы можете двигаться, прежде чем боль заставит вас остановиться, и есть ли у вас мышечные спазмы. Они также могут помочь исключить более серьезные причины боли в спине.
Они также могут помочь исключить более серьезные причины боли в спине.
Если есть основания подозревать, что конкретное заболевание вызывает боль в спине, ваш врач может назначить один или несколько тестов:
- Рентген. Эти изображения показывают расположение ваших костей и показывает, есть ли у вас артрит или переломы. Сами по себе эти изображения не покажут проблем со спинным мозгом, мышцами, нервами или дисками.
- МРТ или КТ сканирование. На этих сканированных изображениях можно увидеть грыжу межпозвоночных дисков или проблемы с костями, мышцами, тканями, сухожилиями, нервами, связками и кровеносными сосудами.
- Анализы крови. Они могут помочь определить, есть ли у вас инфекция или другое заболевание, которое может вызывать вашу боль.
- Сканирование костей. В редких случаях ваш врач может использовать сканирование костей для поиска опухолей костей или компрессионных переломов, вызванных остеопорозом.

- Исследования нервов. Электромиография (ЭМГ) измеряет электрические импульсы, производимые нервами, и реакцию ваших мышц. Этот тест может подтвердить компрессию нерва, вызванную грыжей межпозвоночного диска или сужением позвоночного канала (стеноз позвоночного канала).
Дополнительная информация
Показать дополнительную информациюЛечение
Большинство болей в спине проходит в течение месяца домашнего лечения.Однако все разные, а боли в спине — сложное состояние. У многих боль не проходит в течение нескольких месяцев, но только у некоторых наблюдается стойкая, сильная боль.
Возможно, вам понадобятся безрецептурные болеутоляющие и использование тепла. Постельный режим не рекомендуется.
Продолжайте заниматься спортом столько, сколько сможете. Попробуйте легкие занятия, например прогулки и повседневные занятия. Прекратите деятельность, которая усиливает боль, но не избегайте активности из-за страха боли. Если домашние процедуры не работают через несколько недель, ваш врач может порекомендовать более сильные лекарства или другие методы лечения.
Если домашние процедуры не работают через несколько недель, ваш врач может порекомендовать более сильные лекарства или другие методы лечения.
Лекарства
В зависимости от типа боли в спине ваш врач может порекомендовать следующее:
- Обезболивающие, отпускаемые без рецепта. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил, Мотрин IB и др.) Или напроксен натрия (Алив), могут помочь облегчить боль в спине.Принимайте эти лекарства только по указанию врача. Чрезмерное употребление может вызвать серьезные побочные эффекты. Если болеутоляющие средства OTC не уменьшают вашу боль, ваш врач может порекомендовать рецепт НПВП .
- Миорелаксанты. Если боль в спине от легкой до умеренной не уменьшается с помощью болеутоляющих средств OTC , ваш врач может также назначить миорелаксант.
 Миорелаксанты могут вызвать головокружение и сонливость.
Миорелаксанты могут вызвать головокружение и сонливость. - Местные болеутоляющие. Эти продукты доставляют обезболивающие через кожу через кремы, мази, мази или пластыри.
- Наркотики. Препараты, содержащие опиоиды, такие как оксикодон или гидрокодон, можно использовать в течение короткого времени под тщательным наблюдением врача. Опиоиды плохо справляются с хронической болью, поэтому в вашем рецепте обычно хватает таблеток на срок менее недели.
- Антидепрессанты. Некоторые типы антидепрессантов, в частности дулоксетин (Cymbalta) и трициклические антидепрессанты, такие как амитриптилин, облегчают хроническую боль в спине независимо от их влияния на депрессию.
Физиотерапия
Физиотерапевт научит вас упражнениям, которые увеличат вашу гибкость, укрепят мышцы спины и живота и улучшат осанку. Регулярное использование этих методов поможет предотвратить возвращение боли. Физиотерапевты также расскажут, как изменить свои движения во время эпизода боли в спине, чтобы избежать обострения болевых симптомов, оставаясь при этом активным.
Хирургические и другие процедуры
Процедуры, используемые для лечения боли в спине, могут включать:
- Инъекции кортизона. Если другие меры не уменьшают вашу боль, и если ваша боль распространяется вниз по ноге, ваш врач может ввести кортизон — сильное противовоспалительное средство — плюс обезболивающее в пространство вокруг спинного мозга (эпидуральное пространство). Инъекция кортизона помогает уменьшить воспаление вокруг нервных корешков, но облегчение боли обычно длится всего месяц или два.
- Радиочастотная нейротомия. В этой процедуре тонкая игла вводится в кожу так, чтобы кончик находился рядом с участком, вызывающим боль.Радиоволны проходят через иглу, чтобы повредить близлежащие нервы, что мешает доставке болевых сигналов в мозг.
- Имплантированные нервные стимуляторы. Имплантированные под кожу устройства могут подавать электрические импульсы на определенные нервы, чтобы блокировать болевые сигналы.

- Хирургия. Если у вас неослабевающая боль, связанная с иррадиацией в ногах, или прогрессирующая мышечная слабость, вызванная сдавлением нерва, вам может помочь операция.Эти процедуры обычно предназначены для лечения боли, связанной со структурными проблемами, такими как сужение позвоночника (стеноз позвоночного канала) или грыжа межпозвоночного диска, которая не поддается лечению.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Альтернативная медицина
Ряд альтернативных методов лечения могут облегчить симптомы боли в спине. Всегда обсуждайте преимущества и риски со своим врачом, прежде чем начинать новую альтернативную терапию.
- Хиропрактика. Хиропрактик манипулирует вашим позвоночником, чтобы облегчить вашу боль.
- Иглоукалывание. Практикующий иглоукалывание вводит тонкие стерилизованные иглы в кожу в определенных точках тела.Растущее количество научных данных указывает на то, что иглоукалывание может быть полезно при лечении боли в спине.
- Чрескожная электрическая стимуляция нервов (TENS). Устройство с батарейным питанием, помещенное на кожу, доставляет электрические импульсы в болезненный участок. Исследования показали смешанные результаты относительно эффективности TENS .
- Массаж. Если боль в спине вызвана напряжением или переутомлением мышц, может помочь массаж.
- Йога. Существует несколько видов йоги — обширная дисциплина, которая включает в себя выполнение определенных поз или поз, дыхательные упражнения и техники расслабления.
 Йога может растянуть и укрепить мышцы и улучшить осанку, хотя вам может потребоваться изменить некоторые позы, если они усугубят ваши симптомы.
Йога может растянуть и укрепить мышцы и улучшить осанку, хотя вам может потребоваться изменить некоторые позы, если они усугубят ваши симптомы.
Подготовка к приему
Если боль в спине не проходит, несмотря на лечение в домашних условиях, обратитесь к врачу. Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Составьте список:
- Ключевая личная информация, , включая факторы психического или эмоционального стресса в вашей жизни
- Ваши симптомы, и когда они начались
- Все лекарства, витамины и другие добавки , которые вы принимаете, включая дозы
- Вопросы, которые следует задать своему врачу
Возьмите с собой члена семьи или друга, если это возможно, чтобы помочь вам запомнить полученную информацию.
В случае болей в спине вам следует задать врачу следующие вопросы:
- Какая у меня самая вероятная причина боли в спине?
- Мне нужны диагностические тесты?
- Какой подход к лечению вы рекомендуете?
- Если вы рекомендуете лекарства, каковы возможные побочные эффекты?
- У меня другие заболевания. Как мне лучше всего управлять ими вместе?
- Как долго мне понадобится лечение?
- Какие меры по уходу за собой мне следует попробовать?
- Что я могу сделать, чтобы предотвратить повторение боли в спине?
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам вопросы, в том числе:
- Когда у вас начались боли в спине?
- Вы когда-нибудь травмировали спину?
- Боль постоянная?
- Влияет ли боль на вашу способность функционировать? Если да, то сколько?
- Есть ли у вас другие признаки или симптомы помимо боли в спине?
- Вы занимаетесь тяжелой физической работой?
- Вы регулярно занимаетесь спортом? Какими видами деятельности вы занимаетесь?
- Как часто вы чувствуете депрессию или беспокойство?
- Ты хорошо спишь?
- Какие методы лечения или ухода за собой вы пробовали до сих пор? Что-нибудь помогло?
Августа21, 2020
Топ-3 безрецептурных средства от боли в спине (плюс четвертое)
Когда вы прогуливаетесь по проходам без рецепта в аптеке, не поражаетесь ли вы бесчисленным множеством вариантов? Вам интересно, какие обезболивающие работают лучше всего? Адвил лучше мотрина?
Лекарства от боли в спине и шее Сохранить Лекарства, отпускаемые без рецепта, — это только один из видов лекарств, обычно используемых для лечения боли в спине.
См. Лекарства от боли в спине и шее
Если вы спросите: «Что мне принимать при болях в спине?» Ваш фармацевт может порекомендовать эти продукты для краткосрочного использования:
объявление
1. Тайленол (ацетаминофен)
Тайленол (торговая марка) — это ацетаминофен (дженерик). Наиболее распространенными сильными сторонами являются обычная сила (325 мг) и дополнительная сила (500 мг). Регулярный прием высоких доз парацетамола может быть тяжелым для печени и не очень помогает при воспалении, но в целом помогает при боли.Максимальная рекомендуемая доза — две сильнодействующих тайленола три раза в день или 3000 мг в день.
См. Потенциальные риски и осложнения, связанные с приемом ацетаминофена
2. Адвил / Мотрин (ибупрофен)
Эти две марки содержат один и тот же активный ингредиент, ибупрофен. Плюс в том, что, в отличие от ацетаминофена, это нестероидный противовоспалительный (НПВП) препарат, поэтому он обладает противовоспалительными свойствами. Минус в том, что ибупрофен обычной дозы может исчезнуть из вашего организма через 4-6 часов.Кроме того, он может быть тяжелым для желудка, поэтому его следует принимать во время еды. Ибупрофен продается без рецепта в дозировке 200 мг. Если вы обнаружите, что это противовоспалительное средство вашего выбора, существуют рецептурные дозировки: 400 мг, 600 мг и 800 мг. Максимальная суточная доза составляет 2400 мг / день (по назначению врача). Если вы принимаете высокие дозы ибупрофена, может быть дешевле получить рецепт от врача, потому что ваша страховка может покрыть его.
Минус в том, что ибупрофен обычной дозы может исчезнуть из вашего организма через 4-6 часов.Кроме того, он может быть тяжелым для желудка, поэтому его следует принимать во время еды. Ибупрофен продается без рецепта в дозировке 200 мг. Если вы обнаружите, что это противовоспалительное средство вашего выбора, существуют рецептурные дозировки: 400 мг, 600 мг и 800 мг. Максимальная суточная доза составляет 2400 мг / день (по назначению врача). Если вы принимаете высокие дозы ибупрофена, может быть дешевле получить рецепт от врача, потому что ваша страховка может покрыть его.
См. Типы НПВП
3.Алеве (напроксен)
Aleve — торговая марка непатентованного препарата напроксена. Плюс напроксена перед ибупрофеном в том, что он действует от 8 до 12 часов. Минус в том, что, как и ибупрофен, напроксен — это НПВП, который плохо действует на желудок, и его следует принимать во время еды. Дозы, отпускаемые без рецепта, составляют 220 мг, а отпускаемые по рецепту дозы доступны в более высоких дозах (наиболее распространенная доза по рецепту — 500 мг). Как и ибупрофен, ваша страховка может покрывать дозу напроксена по рецепту, если вы сочтете, что это работает лучше всего для вас.
Как и ибупрофен, ваша страховка может покрывать дозу напроксена по рецепту, если вы сочтете, что это работает лучше всего для вас.
См. Потенциальные риски и осложнения при приеме НПВП
Хорошо, эти три НПВП — наиболее очевидный выбор. Но вы хотите узнать еще один продукт, который рекомендуют многие фармацевты? —
См. Общие НПВП при боли в спине и шее
объявление
Doan’s
Doan’s — это еще один вид НПВП, применяемый на протяжении нескольких поколений. Активным ингредиентом Doan’s является тетрагидрат салицилата магния. Большой плюс Doan’s в том, что он присутствует на рынке более 100 лет.Минус в том, что он так же вреден для желудка, как ибупрофен и напроксен.
См. Видео
«Противовоспалительные препараты для снятия боли в спине» Все еще не знаете, что принимать при боли в спине? Не стесняйтесь задать вопрос своему фармацевту. Мы фанаты химии, которые любят говорить о том, как и почему работает медицина. Нам нравится выходить на несколько минут из-за прилавка, чтобы помочь вам выбрать лучшее средство от вашего недуга.
Всегда консультируйтесь со своим врачом или фармацевтом перед приемом безрецептурных лекарств и прочтите этикетку на упаковке.Все лекарства имеют побочные эффекты, лекарственные взаимодействия, предупреждения и меры предосторожности. Обратитесь за консультацией к врачу и никогда не превышайте рекомендованные на упаковке дозировки.
Подробнее:
О целебрексе (целекоксибе), ингибиторе ЦОГ-2
Распространенные способы лечения боли в спине и шее с помощью миорелаксантов
Варианты лечения боли в пояснице
По данным Национального института неврологических расстройств и инсульта (NINDS), боль в пояснице чрезвычайно распространена, особенно у взрослых в возрасте от 30 до 50 лет.Дискомфорт в пояснице может быть хроническим или постоянным. Это также может быть внезапное и непродолжительное состояние, известное как острая боль.
Причины боли в пояснице включают:
Варианты лечения боли в пояснице широко варьируются в зависимости от причины заболевания. Читайте дальше, чтобы узнать больше.
Дайте отдых пояснице, чтобы уменьшить боль. В зависимости от тяжести ваших симптомов это может просто означать снижение уровня активности на пару дней.
Постельный режим больше не рекомендуется для лечения боли в пояснице, за исключением коротких периодов времени.
Лежа на спине, подложив подушку под колени, вы сможете удерживать спину в нейтральном положении.
Вы также можете почувствовать некоторое облегчение, лежа на полу, согнув колени под углом 90 градусов и опираясь на стул.
Однако не стоит слишком долго отдыхать. Многие случаи боли в пояснице проходят в течение нескольких дней.
Более длительные периоды бездействия могут привести к ослаблению мышц.
Снимите боль в пояснице горячим или холодным компрессом.Согласно NINDS, данные свидетельствуют о том, что использование тепла и пакетов со льдом может повысить вашу подвижность и уменьшить боль.
Положите пакет со льдом или замороженными овощами на болезненные участки поясницы, чтобы уменьшить воспаление. Обязательно заверните пакет со льдом в полотенце, чтобы защитить кожу от обморожений. Вы можете безопасно использовать лед несколько раз в день по 20 минут или около того.
Переключитесь на тепло после нескольких дней холодовой обработки в виде грелки или теплой ванны. Тепло ослабит напряженные мышцы, вызывающие боль.
Выключайте грелку перед сном, чтобы снизить риск ожога.
Безрецептурные обезболивающие — это неинвазивный вариант лечения боли в спине. Такие лекарства, как напроксен, ибупрофен и ацетаминофен, наиболее эффективны для уменьшения боли и отека, связанных с мышечной болью в пояснице.
Однако безрецептурные препараты с меньшей вероятностью облегчат симптомы, вызванные сдавлением нервов или проблемами с дисками. Позвоните своему врачу, если ваша спина не почувствует себя лучше после нескольких дней отдыха, горячих или холодных компрессов и безрецептурных анальгетиков.
Ваш врач может прописать более сильные лекарства для облегчения хронической боли в пояснице, которой не помогают безрецептурные препараты.
Антидепрессанты, наркотики, такие как кодеин, и противосудорожные препараты могут использоваться для лечения боли в пояснице.
Нервную боль, такую как ишиас, которая возникает из-за выпуклого диска в нижней части спины, может быть трудно лечить пероральными препаратами. При этом типе дискомфорта могут вводиться кортикостероиды и анестезирующие препараты, чтобы уменьшить воспаление.
Кортикостероиды можно вводить внутримышечно, принимать перорально или вводить при рентгеноскопии (как эпидуральная инъекция стероидов — ESI). Как только опухоль нерва уменьшится, вы обычно почувствуете некоторое облегчение.
Упражнение может быть последним, о чем вы думаете, когда болит спина. Однако физическая активность — это эффективный способ быстрее избавиться от болей и болей.
Основные упражнения, такие как наклоны таза и мосты, укрепляют мышцы живота и спины, которые поддерживают позвоночник.Чем сильнее становятся эти мышцы, тем меньше у вас болей в пояснице.
Исследования Национального центра дополнительной и альтернативной медицины (NCCAM) показывают, что люди, которые практиковали адаптированные позы йоги, испытывали меньше боли и инвалидности, и их настроение улучшалось через шесть месяцев.
Плавание и ходьба — отличные способы сохранить здоровье спины и здоровый вес. Избыточный вес играет определенную роль в возникновении болей в пояснице, поскольку оказывает большее давление на суставы.
Если боль в спине не поддается лечению обычными методами, возможно, вам придется рассмотреть альтернативные варианты.
Traction использует систему отягощений, чтобы выровнять позвоночник и, возможно, помочь соскользнувшим дискам вернуться на место.
Ультразвук включает массаж мягких тканей вокруг травмы спины звуковыми волнами, которые согревают мышцы, заставляя их расслабляться и быстрее заживать.
Чрескожная электрическая стимуляция нервов (ЧЭНС) — это электронная стимуляция нервов с помощью электродов, помещенных на кожу.
Электричество блокирует болевые сигналы, которые проходят по нервным путям.
Спросите своего врача об этих методах лечения.
Альтернативная медицина при болях в пояснице включает использование хиропрактики и акупунктуры.
хиропрактики практика вручную перепрофилировании позвоночника и другие слабые или поврежденные участки опорно-двигательного аппарата.
Иглоукалывание — это древнее китайское искусство лечения болезней и травм путем манипулирования точками давления.
Тонкие иглы стерилизуются и вставляются в вашу кожу в определенных точках тела, чтобы уменьшить боль и изменить ваш жизненный дух, что в акупунктуре называется «ци».
Относительно немногим людям требуется операция по поводу хронической сильной боли в спине. Однако это остается вариантом, если другие методы лечения не приносят облегчения.
Небольшие фрагменты диска, которые отломились или распались, можно удалить хирургическим путем, чтобы снизить давление на нервные пути.
Поврежденные или аномальные позвонки, вызывающие боль в пояснице, могут срастаться, чтобы выпрямить спину и помочь вам восстановить подвижность.
Хирургия спины, как и любая другая хирургическая процедура, сопряжена с риском. Его используют только в крайнем случае, за исключением случаев потери контроля над кишечником или мочевым пузырем или неврологических нарушений.
Анальгетики, нестероидные противовоспалительные препараты, ингибиторы циклооксигеназы II, миорелаксанты, опиоиды
Heuch I, Hagen K, Heuch I, Nygaard O, Zwart JA. Влияние индекса массы тела на распространенность боли в пояснице: исследование HUNT. Позвоночник (Phila Pa 1976) .2010 г., 1. 35 (7): 764-8. [Медлайн].
Manfre L, Van Goethem J, Hodler J, Kubik-Huch RA, von Schulthess GK. Люмбаго. Заболевания мозга, головы и шеи, позвоночника 2020–2023 гг .: диагностическая визуализация . 2020. [Medline]. [Полный текст].
Институт улучшения клинических систем. Боль в пояснице у взрослых. Блумингтон, Миннесота: Институт улучшения клинических систем; . Сентябрь 2005 г.
Национальный центр обмена информацией.Перечень рекомендаций по лечению боли в пояснице. По состоянию на 29 декабря 2005 г. Доступно по адресу: http://www.guidelines.gov. [Полный текст].
Philadelphia Panel, основанные на фактических данных клинические практические рекомендации по избранным реабилитационным вмешательствам при боли в пояснице. Phys Ther . 2001 октябрь 81 (10): 1641-74. [Медлайн]. [Полный текст].
Bigos SJ, Boyer OR, Braen GR. Острые проблемы с поясницей у взрослых. Руководство по клинической практике, Краткое справочное руководство № 14.Агентство общественного здравоохранения, Агентство политики и исследований в области здравоохранения. Роквилл, Мэриленд: . Департамент здравоохранения и социальных служб. 1994.
Десятилетие костей и суставов. Веб-сайт США Bone and Joint Decade. По состоянию на 28 декабря 2005 г. Доступно по адресу: http://www.usbjd.org/index.cfm. [Полный текст].
Датта С., Ли М., Фалько Ф.Дж. и др. Систематическая оценка диагностической точности и терапевтической полезности вмешательств на фасеточных суставах поясницы. Врач по обезболиванию .2009 март-апрель. 12 (2): 437-60. [Медлайн]. [Полный текст].
Руперт М.П., Ли М., Манчиканти Л. и др. Оценка вмешательств на крестцово-подвздошных суставах: систематическая оценка литературы. Врач по обезболиванию . 2009 март-апрель. 12 (2): 399-418. [Медлайн].
Lambeek LC, van Mechelen W., Knol DL, et al. Рандомизированное контролируемое исследование комплексной помощи для снижения инвалидности в результате хронической боли в пояснице на работе и в личной жизни. BMJ .16 марта 2010 г. 340: c1035. [Медлайн]. [Полный текст].
Peng T, Perez A, Pettee Gabriel K. Ассоциация избыточного веса, ожирения и боли в пояснице у взрослых в США: перекрестное исследование национального опроса по вопросам здоровья 2015 года. J Manipulative Physiol Ther . 2018 17 февраля [Medline].
Чен С.М., Лю М.Ф., Кук Дж., Басс С, Ло СК. Сидячий образ жизни как фактор риска боли в пояснице: систематический обзор. Int Arch Occup Environ Health .2009 Июль 82 (7): 797-806. [Медлайн].
Ривиноя А.Е., Паананен М.В., Таймела С.П. и др. Спорт, курение и избыточный вес в подростковом возрасте как предикторы ишиаса в зрелом возрасте: 28-летнее последующее исследование когорты новорожденных. Am J Epidemiol . 2011 15 апреля 173 (8): 890-7. [Медлайн].
Yang H, Haldeman S. Факторы, связанные с поведением, связанные с болью в пояснице у взрослого населения США. Позвоночник (Phila Pa 1976) . 2016 26 апреля.[Медлайн].
Раастад Дж., Рейман М., Който Р., Ледбеттер Л., Гуд А. П.. Связь между рентгенографическими особенностями поясничного отдела позвоночника и болью в пояснице: систематический обзор и метаанализ. Сыворотка семенного артрита . 2015 Апрель, 44 (5): 571-85. [Медлайн].
Баумбауэр К.М., Рамеш Д., Перри М. и др. Вклад генотипа и экспрессии COMT и BDNF в риск перехода от острой к хронической боли в пояснице. Клин Дж. Боль .2020 19 февраля. [Medline].
Hand L. Боль в пояснице — главная причина инвалидности во всем мире. Медицинские новости Medscape от WebMD. 24 марта 2014 г. Доступно по адресу http://www.medscape.com/viewarticle/822492. Доступ: 29 марта 2014 г.
Хой Д., Марч Л., Брукс П. и др. Глобальное бремя боли в пояснице: оценки из исследования Global Burden of Disease 2010. Энн Рум Дис . 2014 Июнь 73 (6): 968-74. [Медлайн].
Дрисколл Т., Джеклин Г., Орчард Дж. И др.Глобальное бремя профессиональной боли в пояснице: оценки из исследования Global Burden of Disease 2010. Энн Рум Дис . 2014 июнь 73 (6): 975-81. [Медлайн].
Hurwitz EL, Randhawa K, Yu H, Cote P, Haldeman S. Глобальная инициатива по уходу за позвоночником: краткое изложение глобального бремени исследований боли в пояснице и шее. Eur Spine J . 2018 26 февраля. [Medline].
Маллиаропулос Н., Бикос Г., Меке М., Цифунтудис И., Пайн Д., Коракакис В.Механическая боль в пояснице у элитных легкоатлетов: наблюдательное когортное исследование. J Back Musculoskelet Rehabil . 2017 3 августа. 30 (4): 681-9. [Медлайн].
Cocchiarella L, Андерссон, GBJ. Руководства AMA по оценке постоянного обесценения. 5 изд . 2000.
Сертпойраз Ф, Эйигор С., Караполат Х и др. Сравнение изокинетических упражнений и стандартных упражнений у пациентов с хронической болью в пояснице: рандомизированное контролируемое исследование. Clin Rehabil . 2009 23 марта (3): 238-47. [Медлайн].
Кумар С., Шарма В.П., Шукла Р. и др. Сравнительная эффективность двух мультимодальных процедур в мужской и женской подгруппах с болью в пояснице (часть II). J Back Musculoskelet Rehabil . 2010 г., 1. 23 (1): 1-9. [Медлайн].
van Middelkoop M, Rubinstein SM, Verhagen AP, et al. ЛФК при хронической неспецифической боли в пояснице. Best Practices Clin Rheumatol .2010 24 апреля (2): 193-204. [Медлайн].
Long A, Donelson R, Fung T. Имеет ли значение, какое упражнение? Рандомизированное контрольное испытание упражнений при боли в пояснице. Позвоночник . 2004 г., 1 декабря. 29 (23): 2593-602. [Медлайн].
Michaelson P, Holmberg D, Aasa B, Aasa U. Упражнения с высокой нагрузкой и упражнения для контроля моторики с низкой нагрузкой в качестве вмешательств для пациентов с механической болью в пояснице: рандомизированное контролируемое исследование с периодом наблюдения 24 месяца. J Rehabil Med . 2016 28 апреля. 48 (5): 456-63. [Медлайн].
Juni P, Battaglia M, Nuesch E, et al. Рандомизированное контролируемое исследование спинальной манипулятивной терапии при острой боли в пояснице. Энн Рум Дис . 2009 Сентябрь 68 (9): 1420-7. [Медлайн].
Хилл Дж. С., Уайтхерст Д. Г., Льюис М. и др. Сравнение стратифицированной первичной медико-санитарной помощи при боли в пояснице с современной передовой практикой (STarT Back): рандомизированное контролируемое исследование. Ланцет . 2011 29 октября. 378 (9802): 1560-71. [Медлайн].
Tilbrook HE, Cox H, Hewitt CE, et al. Йога при хронической боли в пояснице: рандомизированное исследование. Энн Интерн Мед. . 2011 г. 1. 155 (9): 569-78. [Медлайн].
Шерман К.Дж., Черкин Д.К., Веллман Р.Д. и др. Рандомизированное испытание, сравнивающее йогу, растяжку и книгу по уходу за собой при хронической боли в пояснице. Arch Intern Med . 2011 12 декабря 171 (22): 2019-26. [Медлайн].
Бен-Ами Н., Чодик Г., Мировский Ю., Пинкус Т., Шапиро Ю. Повышение рекреационной физической активности у пациентов с хронической болью в пояснице: прагматичное контролируемое клиническое испытание. Дж Ортоп Спорт Физ Тер . 2017 Февраль 47 (2): 57-66. [Медлайн].
Bade M, Cobo-Estevez M, Neeley D, Pandya J, Gunderson T, Cook C. Эффекты мануальной терапии и упражнений, направленных на бедра у пациентов с болью в пояснице — рандомизированное контролируемое исследование. J Eval Clin Pract . 2017 27 января. [Medline].
Epter RS, Helm S, Hayek SM и др. Систематический обзор чрескожного адгезиолиза и лечения хронической боли в пояснице при синдроме после поясничной хирургии. Врач по обезболиванию . 2009 март-апрель. 12 (2): 361-378. [Медлайн].
Верещягина К., Амброзайтис К.В., Спакаускас Б. Измерения качества жизни, связанного со здоровьем, и оценка боли у предоперационных пациентов с болью в пояснице. Медицина (Каунас) . 2009. 45 (2): 111-22. [Медлайн].
Сонеджи Н., Бхатия А, Сейб Р., Тамбер П., Диссанаяке М., Пэн П.В. Сравнение рентгеноскопии и ультразвукового контроля для инъекции в крестцово-подвздошный сустав у пациентов с хронической болью в пояснице. Болевой Практик . 2015 19 мая. [Medline].
[Рекомендации] Chou R, Loeser JD, Owens DK, et al. Интервенционная терапия, хирургия и междисциплинарная реабилитация при боли в пояснице: научно обоснованное руководство по клинической практике Американского общества боли. Позвоночник . 2009 1 мая. 34 (10): 1066-77. [Медлайн].
Chen CP, Wong AM, Hsu CC и др. Ультразвук как инструмент скрининга для продолжения каудальных эпидуральных инъекций. Arch Phys Med Rehabil . 2010 Март 91 (3): 358-63. [Медлайн].
van Tulder MW, Scholten RJ, Koes BW, et al. Нестероидные противовоспалительные препараты при болях в пояснице. Кокрановская база данных Syst Rev . 2000. CD000396.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США.Выпуск новостей FDA. FDA разрешает Cymbalta для лечения хронической скелетно-мышечной боли. Доступны на. Доступно на http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm232708.htm .. Дата обращения: 5 ноября 2010 г.
Mehling WE, Gopisetty V, Acree M, et al. Острая боль в пояснице и первичная медико-санитарная помощь: как определить выздоровление и хронификацию ?. Позвоночник (Phila Pa 1976) . 2011 15 декабря. 36 (26): 2316-23. [Медлайн]. [Полный текст].
Имагама С., Мураками Х., Кайто Т. и др.Влияние фоновых факторов на результаты фармакологической терапии хронической боли в пояснице: общенациональное многоцентровое проспективное исследование. Дж. Ортоп Ски . 2020 28 февраля. [Medline].
Джеффри С. FDA одобрило комбинацию оксикодона и налоксона, предотвращающую злоупотребление. Медицинские новости Medscape от WebMD. 23 июля 2014 г. Доступно по адресу http://www.medscape.com/viewarticle/828812. Доступ: 27 июля 2014 г.
Мелвилл Н. Нет разницы при инъекционном подходе при боли в пояснице.Медицинские новости Medscape от WebMD. 10 марта 2014 г. Доступно по адресу http://www.medscape.com/viewarticle/821717. Доступ: 24 марта 2014 г.
Снова в действии: обновленные рекомендации по лечению боли в пояснице | Спина и позвоночник | Профилактика
Та тупая боль, когда вы идете на утреннюю пробежку. Резкая боль при поднятии тяжелого ящика. Для некоторых людей боль в спине — это просто раздражение, которое приходит и уходит. Для других это может стать разрушительным препятствием в повседневной жизни.
Боль в спине затрагивает 80 процентов людей в какой-то момент их жизни.Ежегодно боль в пояснице вызывает около 149 миллионов рабочих дней в США и обходится от 100 до 200 миллиардов долларов — в основном из-за потери заработной платы и производительности.
Как сообщала New York Times в феврале 2017 года, Американский колледж врачей и Американское общество боли выпустили обновленные рекомендации по лечению боли в спине, которые аналогичны научно обоснованным подходам, которые мы использовали в Юго-Западном Юго-Западном штате Юго-Западный университет в течение многих лет. Многие люди ожидают, что их боль исчезнет с помощью посещения врача и рецепта лекарств.Но мы знаем, что боль в спине работает не так. А в условиях бушующей в Америке эпидемии опиоидов назначение лекарств в качестве средства первой линии от боли в спине — не самый безопасный подход для пациентов.
Боль в пояснице часто можно устранить, оставаясь активным — без обезболивающих. Но бывают случаи, когда этого недостаточно. Давайте обсудим, когда вам может понадобиться посетить врача, а когда справиться с болью в спине дома.
Когда вам нужен врач при болях в спине?
Большинство болей в спине длится всего несколько дней или недель.Мы называем это острой болью в спине и обычно не требует посещения врача. Вы можете быть жесткими или иметь проблемы с ходьбой, но обычно это нормально. Однако , если у вас есть какие-либо из следующих симптомов наряду с болью в спине, немедленно обратитесь к врачу:- Онемение в руке или ноге
- Проблемы с контролем кишечника или мочевого пузыря
- Слабость в руке или ноге
Запишитесь на прием к нашей команде позвоночника.
Когда группа оценивает пациентов с сильной болью в спине, мы часто рекомендуем физиотерапию и обезболивающие — тогда мы больше не видим пациентов, потому что их боль в спине прошла сама по себе. Сохранение или активный образ жизни под руководством врача может значительно облегчить сильную боль в спине.
Примите активное участие в лечении хронической боли в пояснице
Хронической боли в пояснице — это боль, которая длится 12 недель и более. Эта боль вряд ли пройдет сама по себе без лечения. Однако в обновленных рекомендациях врачам рекомендуется начинать с лечения, отличного от лекарств.Несколько лет назад одним из наиболее рекомендуемых способов лечения хронической боли в спине был постельный режим. Теперь мы знаем, что постельный режим — одно из худших средств лечения боли в спине. На самом деле, это может усилить боль.Сегодня при хронической боли в спине мы рекомендуем как можно больше поддерживать нормальный уровень активности. Упражнения могут уменьшить боль и улучшить функции у пациентов с хронической болью в пояснице.
Если боль не проходит, мы рекомендуем назначить обследование у физиотерапевта. Физиотерапевт научит вас выполнять специальные упражнения для растяжения и укрепления позвоночника, которые помогут облегчить боль.
Лечение боли в пояснице без лекарств
Мы можем использовать несколько методов лечения, чтобы облегчить боль пациентов.Среди нефармацевтических методов, которые мы могли бы изначально использовать:- Иглоукалывание
- Поведенческое лечение боли для улучшения реакции пациентов на боль
- Грелки
- Массаж
- Спинальные манипуляции, которые включают ручную регулировку позвоночника суставы
Противовоспалительные препараты для лечения боли в пояснице
Если состояние пациентов не улучшается при немедикаментозном лечении, мы можем найти лекарства для облегчения боли.Нестероидные противовоспалительные препараты или НПВП — это первые лекарства, которые мы пробуем для лечения хронической боли в пояснице, когда немедикаментозные методы лечения не работают. Вот некоторые примеры НПВП, отпускаемых без рецепта:- Аспирин
- Ибупрофен (например, Адвил или Мотрин)
- Напроксен (например, Алив)
Одно лекарство, которое больше не является рекомендацией для лечения боли в спине первой линии, — это ацетаминофен (тайленол). Ацетаминофен раньше был привлекательной альтернативой ибупрофену и другим НПВП, потому что он имеет сравнительно меньше побочных эффектов, но результаты 2015 года показали, что ацетаминофен неэффективен для лечения боли в пояснице. Тем не менее, некоторым пациентам это может быть полезно, и это безопасная альтернатива для пациентов, которые не могут принимать НПВП.
Опиоиды для лечения боли в пояснице
Более сильные лекарства, такие как опиоидные болеутоляющие, раньше были подходом к лечению боли в спине. Сегодня мы рекомендуем опиоиды только в самых тяжелых случаях.Опиоиды вызывают несколько побочных эффектов, включая сонливость, тошноту, затрудненное дыхание и запор. Любой из них может вызвать беспокойство, но опиоиды имеют дополнительный серьезный риск вызвать привыкание. Люди, употребляющие опиоидные обезболивающие, подвергаются серьезному риску развития зависимости и физической зависимости от наркотиков, что может привести к передозировке и даже смерти.Вот почему Центры по контролю и профилактике заболеваний выпустили рекомендации, в которых рекомендуется по возможности избегать использования опиоидных обезболивающих. Если нам необходимо использовать опиоиды, мы используем самую низкую эффективную дозу в течение кратчайшего времени, чтобы минимизировать риск для пациента.
Мы знаем, что это изменение может расстроить пациентов, которые в прошлом лечились опиоидами или другими сильными обезболивающими. Но мы здесь, чтобы на первое место поставить благополучие наших пациентов. Это означает, что мы должны сначала попробовать более безопасные подходы к лечению, прежде чем рассматривать потенциально опасные обезболивающие.Если ваша боль в спине достигла точки, при которой потенциально необходимы опиоидные препараты, внимательно обсудите риски и преимущества со своим врачом.
Когда может наступить время для операции на спине
В большинстве случаев пациенты не нуждаются в операции для лечения боли в пояснице. Хирургия почти всегда является последним средством. Но бывают случаи, когда это необходимо.Например, мы можем рассмотреть возможность хирургического вмешательства, если у пациента есть один из упомянутых выше симптомов, требующих немедленного обращения к врачу: онемение в руке или ноге, проблемы с контролем кишечника или мочевого пузыря или слабость в руке или ноге.Это могут быть признаки неврологического заболевания. К другим симптомам неврологического состояния относятся проблемы с использованием рук или частые падения в дополнение к боли в спине.
Механические проблемы или проблемы с физической структурой позвоночника также являются состояниями, которые мы можем исправить хирургическим путем. Механические проблемы часто проявляются одним из следующих способов:
- Боль в спине, которая усиливается при движении, сидении или стоянии определенным образом, в отличие от постоянной боли
- Деформация или другие структурные проблемы со спиной
- Боль это значительно хуже, когда мы стоим или сидим прямо и поддерживаем вес тела
Как правильно лечить
Большинство случаев боли в пояснице сравнимы с простудой. Они оба обычно проходят сами по себе, и ни одному из них, чтобы поправиться, обычно не нужны лекарства. Регулярные упражнения и немедикаментозное лечение, а не сильнодействующие лекарства, часто являются нашими лучшими инструментами для лечения этой боли.В зависимости от уникальной ситуации и состояния каждого пациента консервативные методы лечения и безрецептурные болеутоляющие могут не решить основную проблему. В этих случаях ответом могут быть более сильные лекарства или, возможно, операция. Наша цель — предоставить правильное лечение правильного состояния для правильного пациента в нужное время.
Времена изменились, и практика медицины со временем меняется. По мере того как мы узнаем больше о боли в пояснице и о том, как она действует, мы продолжим уточнять наши рекомендации по лечению.Но наша цель остается той же: использование доказательной медицины для безопасного и эффективного облегчения боли в спине.
Боль в спине? Лечение, которое работает
Многим из миллионов американцев, страдающих хронической болью в пояснице, советуют принимать только ацетаминофен. Проблема? Это мало помогает облегчить их дискомфорт. Исследование, опубликованное в British Medical Journal, подтверждает это: исследователи пришли к выводу, что тайленол и другие продукты, содержащие ацетаминофен, были не более эффективны, чем плацебо, для более чем 1800 человек, страдающих острой болью в пояснице.Обезболивающие, отпускаемые по рецепту, могут принести облегчение в краткосрочной перспективе, но из-за их серьезных побочных эффектов врачи все более неохотно назначают их. Но хорошие новости заключаются в том, что новые методы лечения без лекарств набирают обороты, потому что они более эффективны.
Физическая терапия и упражнения в настоящее время являются рекомендованными методами лечения первой линии, и их следует регулярно использовать, даже если прописаны лекарства. В глобальном обзоре рекомендаций Национального института здравоохранения по лечению боли в пояснице, проведенном в 2018 году, рекомендуется немедикаментозное и неинвазивное лечение, включая использование обучения пациентов и рекомендации пациентам оставаться активными перед применением каких-либо лекарств или операций.
Боль в спине обычно начинается с мышечных спазмов — изнуряющей боли в течение коротких периодов времени — обычно вызванной не травматическими событиями, а легкими изменениями.
«Около 80% всех взрослых в какой-то момент испытывают отключающую боль в пояснице. Это самая частая причина инвалидности, связанной с работой, и причина большинства пропущенных рабочих дней », — говорит Роуленд Хазард, доктор медицины, заслуженный профессор ортопедии Медицинской школы Гейзеля в Дартмуте, Ганновер, Нью-Гэмпшир.
Более четверти взрослого населения — фигура Dr.Риск составляет 30% — сообщалось о боли в пояснице в течение последних 3 месяцев.
Острая боль в спине может выражаться в скованности или напряжении мышц. Это часто очень болезненно, обычно бывает внезапно от движения, такого как наклонение или скручивание. Это также может быть обострение длительной или хронической травмы спины. Обычно он проходит через три-шесть месяцев, и лечение, такое как физиотерапия, может облегчить боль и способствовать выздоровлению.
Если по прошествии шести месяцев боль все еще остается значительной, это считается хроническим.Хроническая боль в пояснице может означать низкий уровень дискомфорта с обострением острой боли. Если эпизоды боли в спине становятся частыми и интенсивными, врачи могут направить пациентов к хирургу-ортопеду или хирургу-ортопеду или заказать магнитно-резонансную томографию (МРТ) или другой вид визуализации. Они могут узнать, что их особая разновидность боли является результатом спондилита (тип артрита, поражающего позвоночник), стеноза позвоночника (сужения промежутков между костями позвоночника, что может оказывать давление на спинной мозг и нервы) , артрит или остеохондроз.
Почему появляются диагнозы боли в спине
Хотя это очень распространенная проблема со здоровьем, боль в спине сложно лечить. Даже при наличии в распоряжении врача сложных инструментов визуализации, таких как МРТ, часто нет четкого анатомического диагноза.
«Мы тратим миллиарды долларов каждый год на лечение, МРТ, опиоиды и операции для людей с болями в спине», — говорит доктор Хазард. «В то же время есть разрыв. Люди не чувствуют себя лучше.’
«Многие изображения имеют ложные срабатывания. Выявятся вещи, связанные с возрастом, но не являющиеся причиной травмы человека », — говорит доктор Хазард. «Замешательство и разочарование возникают из-за того, что трудно поставить конкретный диагноз».
Чтобы улучшить результаты лечения, врачи начинают менять подходы к боли в спине. Это уже не симптом, а болезнь сама по себе. Позвоночник сложен, и боль может иметь очевидную причину, например защемление нерва или грыжу межпозвоночного диска.
Но это также может быть симптомом других заболеваний, протекающих с пациентом. Например, ожирение и малоподвижный образ жизни также могут стать причиной болей в пояснице.
«Примерно за последние 10 лет приливная волна исследований показывает, что сидячий образ жизни оказывает гораздо большее влияние, чем считалось ранее», — говорит Стивен Уэст, LMT, массажист из Боулдера, штат Колорадо. «И эффекты восьмичасового сидения в день в среднем не преодолеваются простыми тренировками в течение одного-двух часов в день.”
Лучшие варианты безмедикаментозного лечения боли в спине
По мере того, как медикаменты становятся жизнеспособным средством от боли в спине, альтернативные методы лечения, такие как физиотерапия, укрепление кора, упражнения и массаж, стали эффективными стратегиями. (См. MedShadow для боли в спине, сначала попробуйте немедикаментозные меры)
«Лекарства не имеют большой репутации», — говорит д-р Хазард. «Интенсивная реабилитация делает. Это мультидисциплинарный подход, называемый функциональной реабилитацией, который включает в себя трудотерапию, физиотерапию (PT), физическую подготовку, консультирование и обучение управлению болью.”
Доктор Томас цитирует PT как самое раннее вмешательство, которое он рекомендует своим пациентам попробовать, наряду с изменениями образа жизни, такими как потеря веса и отказ от курения.
Массаж
Исследование 2011 года, опубликованное в Annals of Internal Medicine Massage, показало, что участники массажных групп сообщали о более значительном среднем улучшении боли и функциональных возможностей по сравнению с участниками группы обычного ухода, которая включала ряд вариантов: прием обезболивающих или миорелаксантов, посещение врачей или хиропрактики, физиотерапия, или просто ничего не делать.Однако клинически значимой разницы между релаксацией (шведский язык) и структурным массажем с точки зрения облегчения инвалидности или симптомов не наблюдалось.
Работа с мягкими тканями может быть удивительно эффективным средством облегчения боли, — говорит Вест. Он рекомендует найти практикующего опыт работы с патологией опорно-двигательного аппарата и проблем. (См. Раздел MedShadow «Подходит ли мне терапевтический массаж?»)
Физиотерапия
Исследование, опубликованное в феврале 2009 года, рекомендует, чтобы в большинстве случаев симптоматического остеохондроза поясничного отдела позвоночника, частой причины боли в пояснице, наиболее эффективным лечением была физиотерапия в сочетании с противовоспалительными препаратами.Физические упражнения и мануальная терапия, включая манипуляции с позвоночником, а также обучение пациентов использованию соответствующей механики тела, имеют хороший послужной список.
В глобальном обзоре руководств по лечению боли в пояснице в 2018 г. исследователи пришли к выводу, что физиотерапия и упражнения являются лечением первой линии и должны использоваться регулярно. Они рекомендуют немедикаментозное и неинвазивное лечение, включая обучение пациентов и совет им оставаться активными.
Виктор Гувер, 47-летний инженер из Корпус-Кристи, штат Техас, который почти ежедневно страдает от болей в спине в течение примерно двух десятилетий, говорит, что он перепробовал все, чтобы облегчить их. По его словам, лучше всего работает валик из поролона. Пенные валики, популярные среди физиотерапевтов, развязывают узлы в ваших мышцах, разрушая спайки и помогая заживить ткани.
«Это похоже на агрессивную физиотерапию», — говорит Гувер. «Для меня это сработало лучше, чем растяжка или легкие упражнения, и я делаю это несколько раз в неделю перед сном.С точки зрения пользы, ничто другое не длится так долго ».
Некоторые физиотерапевты могут попробовать чрескожную электрическую стимуляцию нервов (TENS) при кратковременной боли. Лечение, которое стимулирует нервы вокруг позвоночника в попытке изменить сигналы, отправляемые на рецепторы боли в вашем мозгу, безболезненно, но не было доказано, что это эффективное лечение хронической боли в пояснице.
Упражнения и йога
«Профилактика, безусловно, лучший способ предотвратить боль в спине», — говорит Уэст.И не сидеть очень важно. Вам не следует сидеть более 20 минут без перерыва на движение и выработать стратегию, как не сидеть в течение длительного времени, даже с учетом времени, которое вы проводите за рулем.
Если еще слишком поздно для профилактики, упражнения с малой нагрузкой помогут уменьшить боль. Ходьба и плавание — два вида занятий, которые не вызывают раздражения, которые рекомендуют врачи и физиотерапевты. Также обратите внимание, что мышцы живота в тонусе необходимы для здоровья спины (они помогают создать естественный «пояс», который помогает поддерживать ваш позвоночник): пилатес, йога или специальные целевые упражнения (например, «плавательные» движения, укрепляющие мышцы спины), которые поддерживают ваш позвоночник — хороший способ сохранить силу кора и усилить осознание выравнивания.Эрик Волк, 43 года, отец-домосед и маркетолог, работающий неполный рабочий день, который живет в Лионе, штат Колорадо, описывает йогу как «массаж для бедняков, потому что вы должны делать работу самостоятельно, без помощи массажиста».
Исследования показывают, что йога может принести пользу людям с болями в пояснице. Анализ 12 исследований, в которых приняли участие более 1000 участников с болями в пояснице, сравнивали йогу с физиотерапией или обучением пациентов.
Согласно анализу, опубликованному в Кокрановском обзоре, по сравнению с отсутствием упражнений, йога может улучшить функцию спины, а также может немного уменьшить симптомы боли в пояснице в первые шесть-12 месяцев.
Результаты также показали, что йога может вызвать усиление боли в спине у некоторых людей. Около 5% участников йоги испытали усиление боли в спине, хотя это может быть аналогично риску побочных эффектов от других поз упражнений, ориентированных на спину.
«Наши результаты показывают, что упражнения йоги могут незначительно уменьшить симптомы боли в пояснице», — заявила автор обзора Сьюзан Виланд, доктор медицины, профессор Медицинской школы Университета Мэриленда. «На данный момент у нас есть доказательства от низкого до среднего качества о влиянии йоги до шести месяцев в качестве упражнения для людей с хронической болью в пояснице.”
В идеале, правильное положение тела, лучшая защита от болей в спине, должно быть интегрировано во все движения, включая повседневные действия, такие как ходьба, подъем, наклоны и работа в саду.
Расслабление и медитация
Есть некоторые свидетельства того, что психологические техники, включая гипноз, медитацию и биологическую обратную связь, могут быть эффективным дополнением к программе лечения хронической боли; спросите совета или направления к врачу или физиотерапевту.
На самом деле, исследования показывают, что немедикаментозные методы лечения, такие как осознанность и когнитивно-поведенческая терапия (КПТ), могут быть более эффективными, чем лекарства, и без побочных эффектов.
Исследователи изучили 21 клиническое испытание, в котором приняли участие 2000 человек. В этих испытаниях они сосредоточились на КПТ и снижении стресса на основе осознанности в качестве лечения хронической боли. Последний предполагает медитацию и простые позы йоги.
Пациенты, участвовавшие в исследованиях, испытывали боль в результате артрита, фибромиалгии и поражения височно-нижнечелюстного сустава (ВНЧС), которое затрагивает челюсть. Некоторые имели дело с болями в пояснице.
Результаты, опубликованные в журнале Evidence-Based Mental Health, показали, что изменения в физическом функционировании, интенсивности боли и депрессии были лучше у тех, кто занимался когнитивно-поведенческой терапией и внимательностью, по сравнению с теми, кто принимал лекарства.Однако исследователи отметили, что эти эффекты были «небольшими».
Обычно назначаемые лекарства от боли в спине и их побочные эффекты
Лекарства могут быть полезны в течение коротких периодов времени, но каждая подгруппа имеет много вредных побочных эффектов, особенно при длительном применении. Назначение обезболивающих при болях в спине становится все более спорным и делается с большей неохотой, чем в предыдущие десятилетия.
Для лечения боли в пояснице используется широкий спектр лекарств, от безрецептурных (OTC) до рецептурных.Многие лекарства небезопасны во время беременности, плохо взаимодействуют с другими лекарствами и приводят к серьезным побочным эффектам, таким как повреждение печени или язвы желудочно-кишечного тракта и кровотечение. Ниже приведены пять основных типов лечения боли в пояснице с помощью лекарств:
Нестероидные противовоспалительные препараты (НПВП)
Этот класс лекарств снимает боль и воспаление и включает в себя безрецептурные препараты, такие как ибупрофен и напроксен натрия, а также ингибитор ЦОГ-2 целекоксиб, отпускаемый только по рецепту.Не рекомендуется длительное использование НПВП из-за риска раздражения желудка, язв, изжоги, диареи, задержки жидкости и, в редких случаях, дисфункции почек и сердечно-сосудистых заболеваний.
Одно исследование, в котором рассматривались данные 65 испытаний НПВП, показало, что НПВП эффективны для краткосрочного облегчения симптомов у пациентов с острой и хронической болью в пояснице без ишиаса (давление на седалищные нервы вниз по ногам, вызывающее боль). Однако размеры эффекта были небольшими.Последующий обзор исследований, посвященных НПВП при болях в пояснице, показал аналогичные результаты. А обзор 35 исследований, проведенных учеными из Сиднейского университета в Австралии, показал, что только каждый шестой человек, принимающий НПВП, действительно чувствует какую-либо пользу от этого. Исследователи проанализировали исследования, в которых изучалось влияние НПВП на облегчение боли в спине. Кроме того, у тех, кто принимал НПВП, в 2 ½ раза чаще возникали побочные эффекты со стороны желудочно-кишечного тракта по сравнению с теми, кто принимал плацебо.
Исследования показывают, что рецептурный ингибитор ЦОГ-2, целекоксиб, оказывается не более эффективным, чем ибупрофен или напроксен, но имеет меньше побочных эффектов.В ходе 10-летнего исследования, проведенного компанией Pfizer, производителем целекоксиба бренда Celebrex, более 24000 человек получали целебрекс, ибупрофен или напроксен. У людей, принимающих ибупрофен, риск почечной недостаточности на 64% выше, чем у тех, кто принимает целекоксиб. У тех, кто принимал целекоксиб, также было меньше язв и желудочно-кишечных кровотечений по сравнению с теми, кто принимал НПВП.
Взаимодействие НПВП
И в свете потенциальных лекарственных взаимодействий, многие лекарства нельзя принимать вместе с НПВП.Например, пациенты с нерегулярным сердцебиением, принимающие препараты для разжижения крови, а также НПВП, с гораздо большей вероятностью испытают сильное кровотечение и инсульт, чем пациенты, не принимающие обезболивающие. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов потребовало следующих изменений во всех продуктах с напроксеном (Aleve и др.): Перед применением проконсультируйтесь с врачом или фармацевтом, если вы принимаете аспирин от теплового приступа или инсульта, поскольку напроксен может уменьшить это преимущество аспирина.
Исследователи изучили результаты исследования, в котором участвовало более 18000 пациентов, и сравнили прадакса (дабигатран) с варфарином, оба препарата, разжижающие кровь, у пациентов с фибрилляцией предсердий, нерегулярным, а иногда и учащенным сердцебиением, которое может увеличить риск сердечной недостаточности или инсульта.Из этого числа 12,5% использовали НПВП, такие как ибупрофен или напроксен, во время испытания.
Результаты, опубликованные в Журнале Американского колледжа кардиологии, показали, что частота кровотечений была значительно выше, независимо от того, какой антикоагулянт использовался, у тех, кто также принимал НПВП. Кроме того, пациенты, принимавшие и разбавитель крови, и НПВП, с большей вероятностью перенесли инсульт и нуждались в госпитализации. Однако показатели смертности были одинаковыми независимо от того, принимал пациент НПВП или нет.
Комбинация препаратов для измерения артериального давления, в частности ингибиторов ангиотензинпревращающего фермента (АПФ), блокаторов рецепторов ангиотензина (БРА) и диуретиков, с НПВП также может вызвать проблемы. Эти лекарства действуют на почки, которые в некоторых случаях являются источником гипертонии. «НПВП замедляют функцию почек, что, в свою очередь, может влиять на действие лекарств от кровяного давления», — объясняет Хизер Фри, PharmD, AAHIVP, представитель Американская ассоциация фармацевтов. «НПВП также могут увеличивать задержку жидкости, что может еще больше затруднить перекачку крови обратно к сердцу, вызывая нагрузку на почки и сердце и подвергая пациента большему риску осложнений.”
Еще одно свидетельство рисков лекарственного взаимодействия содержится в исследовании, опубликованном в Gastroenterology. В исследовании с участием 113 835 пациентов с кровотечением из верхних отделов желудочно-кишечного тракта и без того высокий риск желудочно-кишечного кровотечения, связанного с НПВП, значительно увеличивался при приеме в сочетании с кортикостероидами, диуретиками или антикоагулянтами. Исследователи определили, что неселективные НПВП, такие как ибупрофен, увеличивают кровотечение из верхних отделов ЖКТ больше, чем ингибиторы ЦОГ-2 или аспирин в низких дозах.
Анальгетические препараты
Обезболивающие, специально разработанные для облегчения боли, включают безрецептурный ацетаминофен и аспирин.Результаты неоднозначны — облегчение обычно бывает небольшим или незначительным, учитывая риск гипертонии и других побочных эффектов. Фактически, причина номер один острой печеночной недостаточности — это слишком большое количество ацетаминофена. Либо однократная высокая передозировка, либо максимальная дозировка в течение нескольких дней может привести к повреждению или отказу печени.
Стремясь снизить риск приема слишком большого количества ацетаминофена, который также сочетается с другими ингредиентами в сотнях безрецептурных препаратов от кашля, простуды, гриппа и других продуктов, FDA приняло меры по просвещению общественности и повышению безопасности потребителей при использовании Наркотик.Например, инициатива FDA по безопасному использованию предназначена для предотвращения повреждения печени и смерти младенцев, когда родители случайно дают им концентрированную формулу парацетамола, разработанную для детей старшего возраста. Или когда родитель дает вторую дозу слишком рано из-за неправильного чтения инструкций или простой родительской усталости.
И ацетаминофен, и ибупрофен могут вызывать потерю слуха у некоторых пожилых женщин при длительном применении. Исследователи из бостонской больницы Бригама и женщин изучили данные более чем 54 000 женщин в возрасте от 48 до 73 лет, которые приняли участие в исследовании здоровья медсестер.Они проанализировали информацию об использовании ацетаминофена, ибупрофена и аспирина, а также о самооценке потери слуха.
Исследователи сообщили в Американском эпидемиологическом журнале, чем дольше женщины использовали ибупрофен или парацетамол, тем выше риск потери слуха. Не было значимой связи между потерей слуха, продолжительностью и обычной дозой аспирина.
«Хотя степень повышенного риска потери слуха при использовании анальгетиков была умеренной, учитывая, насколько часто используются эти лекарства, даже небольшое увеличение риска может иметь важные последствия для здоровья», — говорится в заявлении главного автора Гэри Кёрхана, доктора медицины.«Предполагая причинно-следственную связь, это будет означать, что примерно 5,5% случаев потери слуха у этих женщин может быть вызвано использованием ибупрофена или парацетамола».
С другой стороны, ацетаминофен, по-видимому, снижает вероятность сопереживания другим людям, страдающим от боли. К такому выводу пришли результаты исследования, опубликованного в журнале Social Cognitive and Affective Neuroscience, проведенного Университетом штата Огайо. В двух экспериментах они обнаружили, что когда субъекты, принимавшие парацетамол, узнавали о несчастьях других, они думали, что эти люди испытывали меньше боли и страданий по сравнению с теми, кто не принимал обезболивающее.
Исследователи заявили, что не совсем уверены, почему парацетамол притупляет сочувствие по отношению к другим. «Эти результаты показывают, что боль других людей не кажется вам такой большой проблемой, когда вы принимаете ацетаминофен», — сказал Доминик Мишковски, доктор философии, соавтор исследования и доцент кафедры психологии Колледжа искусств Университета Огайо. Наук. «Ацетаминофен снижает эмпатию, а также действует как болеутоляющее».
Опиоиды, отпускаемые по рецепту
Анальгетики также включают рецептурные опиоиды, такие как кодеин, оксикодон, гидрокодон и морфин.
«Опиоиды как группа подвергают людей риску толерантности и зависимости», — говорит Сантош Томас, доктор медицинских наук, специализирующийся на ортопедической хирургии позвоночника в клинике Кливленда в Огайо. «Их следует использовать в сочетании с каким-либо другим вмешательством. Опиоиды отключают сигналы в мозг и могут притупить боль, но они не решают проблему ».
Стоит задуматься над вопросом, оправдывают ли опиоиды риск. В исследовании 2018 года исследователи обнаружили, что прием опиоидов не приносит большего облегчения, чем плацебо, но сопровождается множеством побочных эффектов.Изучив около 100 исследований с участием опиоидов при хронической боли, исследователи заявили, что умеренные преимущества опиоидов имеют тенденцию уменьшаться со временем, но имеют неприятные побочные эффекты, такие как запор и рвота. По их словам, еще большее беспокойство вызывает повышенный риск физической зависимости при длительном употреблении. (См. «3 шага от обезболивания к героину» MedShadow). Метаанализ показал, что по сравнению с плацебо, у 12% большего числа пациентов, принимавших опиоиды, наблюдалось облегчение боли, у 8% улучшалось физическое функционирование и у 6% пациентов улучшался сон.
Доктор Томас рекомендует опиоиды длительного действия (LAO), а не опиоиды короткого действия (SAO), потому что LAO более постепенно высвобождают лекарство в кровоток, чтобы не вызывать быстрое повышение или снижение уровней сыворотки.
В прошлом докторам было трудно назначать опиоиды, говорит доктор Хазард, поскольку не существовало фиксированных рекомендаций по дозировке. Но в 2016 году Центры по контролю и профилактике заболеваний (CDC) разработали Руководство CDC по назначению опиоидов при хронической боли, которое включает контрольный список для медицинских работников при рассмотрении вопроса о назначении опиоидов.
В 2017 году Национальные академии наук, инженерии и медицины выпустили отчет для Управления по контролю за продуктами и лекарствами (FDA), в котором содержится призыв к новому плану действий по борьбе с эпидемией злоупотребления опиоидами. В отчете содержится призыв к новому плану действий, который потребует от FDA, других федеральных агентств, правительств штатов и местного самоуправления, поставщиков медицинских услуг и других организаций здравоохранения совместно работать над долгосрочными усилиями.
Рекомендациивключали содействие более разумному назначению опиоидов, расширение доступа к лечению от злоупотребления опиоидами, предотвращение большего числа смертей от передозировки и расходование дополнительных средств на исследования, чтобы лучше понять боль и разработать альтернативы, не вызывающие привыкания.
В отчете рекомендовалось улучшить информирование о рисках и преимуществах опиоидов как для населения в целом, так и для медицинских работников. Обучение по вопросам боли должно быть обязательным для врачей, которые лечат людей, страдающих от боли, в то время как базовая подготовка по лечению расстройств, связанных с употреблением опиоидов, должна быть предоставлена другим специалистам здравоохранения. Лица, выписывающие рецепты, и фармацевты также должны быть обучены распознавать пациентов, которые подвергаются риску злоупотребления или передозировки, и как им помочь.
В 2018 году, следуя рекомендациям Академий, FDA одобрило для медицинских работников Стратегию оценки и снижения риска опиоидных анальгетиков для снижения риска злоупотребления, неправильного употребления, зависимости, передозировки и смерти из-за рецептурных опиоидных анальгетиков.
Помимо очевидных рисков повышенной толерантности к наркотикам, злоупотребления ими и зависимости, доктор Хазард говорит, что другими распространенными побочными эффектами опиоидов являются головные боли, седативный эффект, запор, гипогонадизм, снижение времени реакции и нарушение рассудительности. По словам Хазарда, для длительного употребления опиоидов вам необходимо поддерживать постоянные отношения со своим поставщиком. Согласно исследованию, посвященному лабораторным тестам пациентов, более половины американцев злоупотребляют своими лекарствами, отпускаемыми по рецепту, включая сильнодействующие опиоидные обезболивающие.Компания Quest Diagnostics проверила более 3,4 миллиона лабораторных тестов, проведенных в период с 2011 по 2016 год с использованием рецептурных лекарств, и обнаружила, что 52% этих образцов указывают на неправильное использование, например, несоблюдение предписаний врача. По сути, «каждый второй американец дал положительный результат теста на ненадлежащее употребление опиоидов и других отпускаемых по рецепту лекарств», — говорится в заявлении директора Quest Ф. Леланда МакКлюра.
Более 33000 образцов были протестированы Quest на предмет употребления опиоидов, бензодиазепинов (разновидность транквилизаторов) и алкоголя в прошлом году.Результаты показали, что более 20% протестированных были положительными как на опиоиды, так и на бензодиазепины, 10% были положительными на прием опиоидов и алкоголя, а 3% были положительными на прием всех 3. Поскольку и опиоиды, и бензодиазепины могут замедлять центральную нервную систему организма. системы, в совокупности возможны затрудненное дыхание, проблемы с сердцем и даже риск летальной передозировки.
В обновлении 2019 года, в котором было проанализировано 4,4 миллиона лабораторных тестов за 2018 год, Quest обнаружил, что тенденции злоупотребления рецептурными лекарствами, возможно, стабилизировались, но предстоит еще долгий путь.Признаки злоупотребления проявляются в 51% результатов тестов, при этом 24% положительных результатов тестирования на смешивание наркотиков.
Практически во всех штатах теперь есть программы мониторинга рецептурных препаратов для отслеживания рецептов на опиоиды и другие контролируемые вещества, и эти программы оказались успешными в сокращении употребления опиоидов. В исследовании 2019 года исследователи из Weill Cornell Medicine в Нью-Йорке изучили данные о рецептах на опиоиды, предоставленные государственными программами с 2011 по 2016 год. Они обнаружили, что в штатах, где действуют программы мониторинга рецептурных препаратов, наблюдалось 8 баллов.Сокращение на 92% количества рецептов на опиоиды, а также на 4,27% меньше госпитализаций и на 17,75% меньше посещений отделений неотложной помощи в связи с употреблением опиоидов. По оценкам исследователей, это может привести к сокращению примерно на 12 000 госпитализаций и 39 000 обращений в отделения неотложной помощи. В штатах, которые не требовали, чтобы лица, выписывающие рецепты и распространители опиоидов, регистрировались и использовали эти программы, не наблюдалось сокращения употребления опиоидов в этих областях.
Подробнее об опиоидах от MedShadow
Опиоиды
Обезболивающие предупреждают от опиоидов
Использование vs.Злоупотребление: обоюдоострый меч опиоидов
Почему опиоиды более опасны для пожилых людей
Опиоиды, часто назначаемые пациентам в избытке
Опиоиды: неправильный ответ при хронической боли
Противосудорожные препараты
Лекарства, используемые в основном для лечения судорог, могут быть полезны при лечении людей с радикулопатией и корешковой болью, болью, вызванной повреждением нервов. Они работают, вызывая изменения электрических сигналов в мозгу. Для лечения хронической боли чаще всего используются противосудорожные препараты: карбамазепин (Тегретол), габапентин (Нейронтин).Общие побочные эффекты включают головокружение, сонливость, увеличение или снижение веса, расстройство желудка, потерю аппетита, кожную сыпь или чувство растерянности, депрессию и головные боли.
Антидепрессанты
Трициклические препараты, ингибиторы обратного захвата серотонина и норэпинефрина обычно назначают при хронической боли в пояснице для облегчения боли, помощи со сном и уменьшения депрессии. Антидепрессанты могут увеличивать количество нейромедиаторов в спинном мозге, что снижает болевые сигналы. В исследовании 2018 года трициклического антидепрессанта амитриптилина, принимаемого в низкой дозе при хронической боли в пояснице, пациенты испытали улучшение инвалидности через три месяца и незначительное улучшение интенсивности боли через шесть месяцев.Исследователи пришли к выводу, что амитриптилин может быть эффективным средством лечения хронической боли в пояснице, особенно если единственной альтернативой является опиоид.
Как и противосудорожные препараты, седативный эффект связан с одним из самых больших рисков. Другие общие побочные эффекты включают сухость во рту, запоры, помутнение зрения, увеличение веса, проблемы с мочеиспусканием и сексуальные проблемы. Реже некоторые из этих препаратов могут вызывать проблемы с сердцем и легкими. Проблемы со сном и желудком не являются редкостью через две-четыре недели после начала лечения.(См. Статью MedShadow «Как справиться с побочными эффектами антидепрессантов»)
Эпидуральные инъекции стероидов
Инъекции стероидов — обычно используемый краткосрочный метод лечения боли в пояснице, связанной с воспалением. Обезболивание, как правило, носит временный характер, и существует низкий риск спинномозговой инфекции и повреждения нервов, а также более частая сильная головная боль. В исследовании 2012 года пациенты, получавшие стероидные препараты, не чувствовали значительного облегчения боли ни в краткосрочной, ни в долгосрочной перспективе, а также исследователи не обнаружили существенной разницы в облегчении боли, когда сравнивали пациентов, получавших инъекции стероидов, с пациентами, которые этого не делали.В исследовании 2013 года, опубликованном Anesthesiology, эпидуральные уколы от боли в спине, по-видимому, одинаково эффективны с физиологическим раствором (неактивное плацебо) и стероидными растворами.
И в исследовании, опубликованном в 2017 году в Annals of Internal Medicine, инъекции стероидов для облегчения боли в пояснице давали только краткосрочное облегчение. Исследователи из Франции обследовали 145 пациентов, жаловавшихся на боли в пояснице. В среднем они страдали от болей в спине шесть лет. Некоторым из участников сделали инъекцию стероидов, другие не получили лечения.Пациентов попросили оценить степень их боли в начале исследования и снова через один, три, шесть и 12 месяцев.
Через месяц после лечения 55% тех, кто получил инъекцию, испытали меньшую боль в пояснице по сравнению с 33%, которые не получали инъекцию. Однако через 12 месяцев после начала исследования не было никакой разницы в результатах боли между теми, кто получил инъекцию, и теми, кто этого не сделал. Кроме того, через 12 месяцев в обеих группах наблюдались схожие показатели воспаления диска, более низкое качество жизни, большее беспокойство и депрессия, а также использование обезболивающих.
Хирургия
Многие врачи отговаривают пациентов от хирургического лечения хронической боли в спине. Хирургическое лечение следует рассматривать как крайнее средство, говорит доктор Томас, и рассматривать его только после того, как все другие методы лечения не принесли облегчения. Даже в этом случае операция не дает значительного улучшения для всех и сопряжена с серьезными рисками.
Два основных типа хирургии включают наиболее распространенные операции на пояснице: декомпрессия (включая ламинэктомию и дискэктомию) и слияние.
- Спинальная ламинэктомия Ламинэктомия (иногда называемая декомпрессией) выполняется, когда стеноз позвоночного канала вызывает сужение позвоночного канала, вызывающее боль, онемение или слабость. Хирург удаляет часть или всю позвоночную кость (пластинку), чтобы снять компрессию спинного мозга и снять давление на нервы. Сообщаемые результаты различаются, но исследование, проведенное в 2016 году в Frontiers in Surgery, сообщает, что около 64% таких операций оказываются успешными.
- Дискэктомия При дискэктомии хирурги удаляют поврежденный участок грыжи межпозвоночного диска.Ламинэктомия и дискэктомия часто выполняются вместе, и их комбинация является одним из наиболее распространенных способов снятия давления на нервный корешок из-за грыжи межпозвоночного диска или костной шпоры.
Фольк впервые испытал боль в спине в 17 лет. Сейчас ему 43 года, и он перенес две операции ламинэктомии / дискэктомии. Его первое, когда ему было 29 лет, считалось успехом. Однако диск ослаб и был поврежден — несколько лет спустя у него была рецидивирующая грыжа диска. Спустя шесть лет после второй операции его спина все еще была в плохой форме.Его врач рекомендует спондилодез, но Фолк опасается, что более инвазивная операция может в конечном итоге привести к ухудшению состояния диска.
- Спондилодез Спинной спондилодез используется для укрепления позвоночника и предотвращения болезненных движений у людей с остеохондрозом или спондилолистезом (после ламинэктомии). Спондилолистез — это соскальзывание позвонка, которое чаще всего возникает у основания позвоночника. Спинной диск между двумя или более позвонками удаляется, а соседние позвонки «сращиваются» костными трансплантатами и / или металлическими приспособлениями, закрепленными винтами.По данным Медицинского центра Университета Рочестера, успех зависит от многих факторов, но скорость улучшения после операции может достигать от 60% до 90%. К примеру, курение снижает шансы на успех операции на спине.
Курение сигарет вызывает ряд проблем у пациентов, которым выполняется спондилодез, в том числе значительно снижает вероятность успешного спондилодеза (так называемого несращения или псевдоартроза). «Мы не будем оперировать курильщиков с проблемами позвоночника из-за более высокой частоты отказов, — говорит д-р.Томас.
Обратите внимание, что сращение позвоночника может привести к некоторой потере гибкости позвоночника и требует длительного периода восстановления, чтобы позволить костным трансплантатам вырасти и срастить позвонки вместе. Процедура также была связана с ускорением дегенерации диска на смежных уровнях позвоночника. Также стоит отметить: в отчете, опубликованном в журнале Spine в 2019 году, отмечалось, что количество выполненных операций по слиянию позвоночника выросло на 62% в период с 2004 по 2015 год. В отчете делается вывод о том, что этот показатель больше всего увеличился в отношении сколиоза и спондилолистеза, которые считаются относительно эффективными.Скорость слияния с другими, как правило, менее эффективными, немного снизилась.
Для получения дополнительной информации
Дополнительная литература
.
 Это может привести к возникновению боли.
Это может привести к возникновению боли. д.
д.
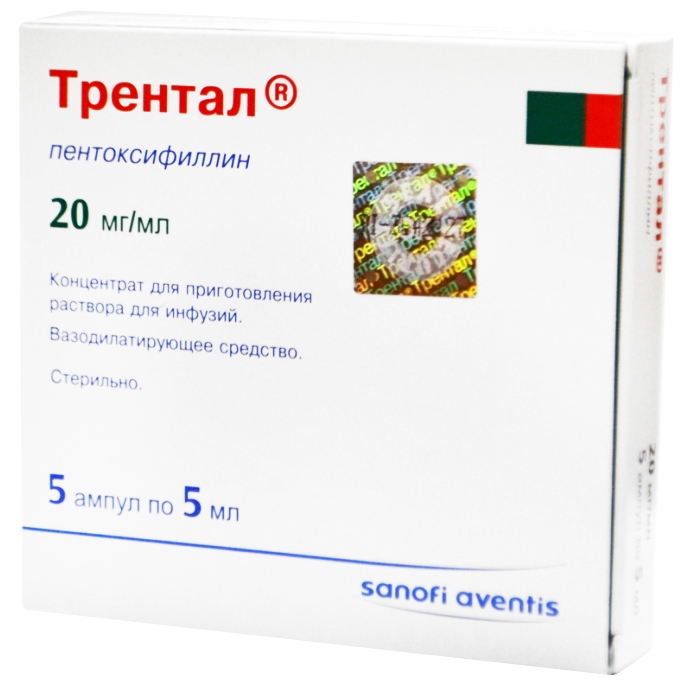
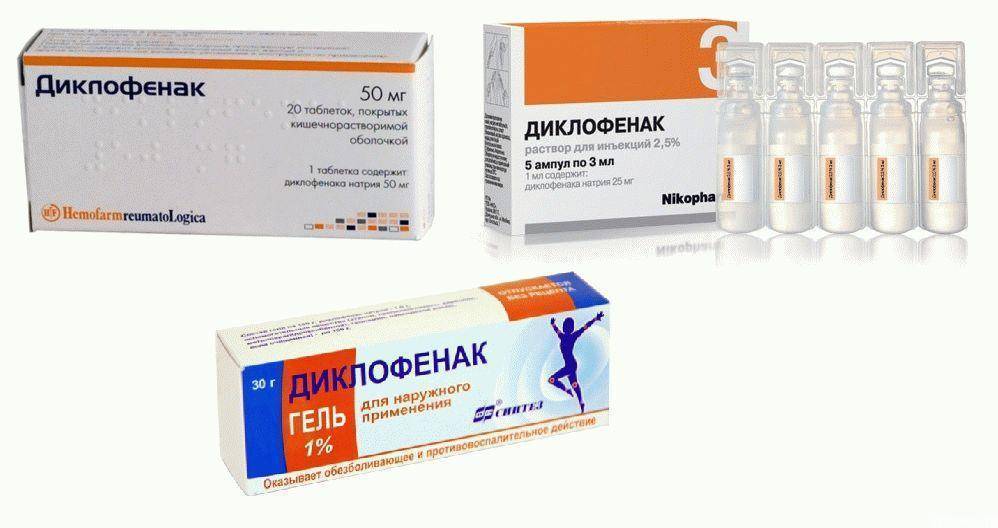 Меняйте руки и сторону тела
Меняйте руки и сторону тела Двигайтесь, будьте активными, работайте и делайте то, что важно для вас
Двигайтесь, будьте активными, работайте и делайте то, что важно для вас 


 Результаты обследований отделения лучевой диагностики принимаются во всех странах мира.
Результаты обследований отделения лучевой диагностики принимаются во всех странах мира.


 Миорелаксанты могут вызвать головокружение и сонливость.
Миорелаксанты могут вызвать головокружение и сонливость.
