Кровохарканье — причины, диагностика и лечение
Общая характеристика кровохарканья
Причины и механизмы развития кровохарканья (гемоптизиса) в целом аналогичны этиологии и патогенезу легочного кровотечения (гемоптоэ). Разница между этими состояниями, главным образом, количественная: при откашливании небольшого количества крови (менее 50 мл в сутки) принято говорить о кровохаркании, при выделении большего объема – о кровотечении.
Возникновению гемоптизиса может предшествовать упорный кашель, гипертонический криз, интеркуррентные заболевания. Спровоцировать данный симптом может активная физическая нагрузка, тепловые и водные процедуры, например, парение в бане, парафинотерапия, общие ванны и лечебные души. Также началу кровохарканья нередко способствуют метеорологические факторы: повышение атмосферного давления, холодная или жаркая погода.
Обычно кровохарканье начинается внезапно. Во время очередного откашливания мокроты пациент замечает в ней следы крови. Некоторые больные отмечают предвестники кровохарканья: першение (щекотание) и клокотание (бульканье) в горле, загрудинную боль, иногда – неприятное тепло, разливающееся по грудной клетке. На фоне затрудненного дыхания возникает кашель с выделением крови. При этом ощущается солоноватый привкус крови во рту и ее специфический запах.
Кровь при гемоптизисе выделяется периодически, не при каждом кашлевом приступе. В одних случаях кровохарканье имеет вид прожилок в слюне или мокроте, в других ‒ отдельных плевков алой (свежей) либо темной (старой) крови. Если выделение алой крови повторяется при кашле систематически, считается, что у больного началось легочное кровотечение. Во время эпизода кровохарканья пациент бледнеет, выглядит испуганным, чувствует слабость во всем теле, головокружение. Хронические и рецидивирующие приступы гемоптизиса приводят к анемизации.
Причины кровохарканья
Опухоли легких и бронхов
Гемоптизис нередко отмечается при различных опухолевых процессах дыхательных путей, хотя и не является обязательным симптомом бронхолегочных неоплазий. Кровохарканье может быть вызвано прорастанием опухолью сосудов бронхиальной стенки, сдавлением и узурацией крупных артериальных стволов быстро растущим новообразованием, распадом опухолевой массы, содержащей новообразованные сосуды. Треть пациентов с опухолевыми заболеваниями впервые обращается к врачу именно по причине рецидивирующего кровохарканья. Данный признак может указывать на следующие неопластические процессы:
- Бронхогенный рак. Откашливание крови, как правило, появляется на фоне другой симптоматики и носит умеренный характер. Чаще возникает при центральном (экзофитном), реже – при периферическом раке легкого. Кровохарканью предшествует мучительный кашель рефлекторного генеза, на фоне которого в бронхиальном секрете обнаруживается алая кровь в виде отдельных кровяных нитей (прожилок) либо сгустков. Иногда кровянистая мокрота напоминает «малиновое желе». Эпизоды кровохарканья повторяются неоднократно. Сопутствующие симптомы – одышка, боль в груди, надсадный кашель, потеря веса. Может развиваться клиника обтурационной пневмонии. Молниеносные терминальные кровотечения случаются у 5-8% пациентов и связаны с изъязвлением ветвей легочной артерии. Рак легкого необходимо исключать при повторных эпизодах кровохарканья у мужчин старше 40 лет с длительным стажем курения и хроническим бронхитом в анамнезе.
- Аденома бронха. Бронхоаденома имеет обильную васкуляризацию, часто растет в просвет бронхов, вызывая упорный сухой кашель со свистящим дыханием. Рецидивирующее кровохарканье является ранним и постоянным симптомом аденомы (встречается у 80% пациентов). Диагноз бронхоаденомы вероятен у женщин молодого возраста с повторяющимися сегментарными и долевыми пневмониями, кашлевыми пароксизмами и гемоптизисом.
- Гемангиома легкого. Весьма опасным является кровохарканье при гемангиомах легкого. Эти сосудистые опухоли могут протекать бессимптомно или сопровождаться торакалгией, одышкой. Кровохарканье возникает беспричинно или на фоне физического усилия, кашля, инсоляции. Плевки крови имеют алый цвет, мокрота, как правило, не выделяется. Гемоптизис неоднократно рецидивирует. Изъязвление и разрыв крупной гемангиомы может осложниться фатальным кровотечением. На ангиоматоз внутренних органов косвенно указывает наличие множественных телеангиэктазий на теле пациента.
- Другие опухоли легких. Боле редкие причины кровохарканья – плазмоцитома, саркома легкого, бронхиолоальвеолярный рак. Возможно развитие кровохаркания при метастатическом поражении легких, прорастании мезотелиомы плевры. Наряду со злокачественными новообразованиями, осложняться кровохарканьем могут гамартомы легких, тератомы средостения и др. Клиника неспецифична – кашель с кровянистой мокротой. Исключение составляет бронхиолоальвеолярный рак, при котором с кашлем выделяется большой объем (около 1 литра за сутки) водянистой слизистой мокроты с кровяными примесями.
Туберкулез легких
Гемоптизис считается патогномоничным признаком туберкулезной инфекции и встречается почти у 80% фтизиатрических пациентов. Более половины случаев кровохарканья туберкулезной этиологии приходится на фиброзно-кавернозный и цирротический туберкулез легких, от 15 до 25% — на диссеминированный, около 10% — на инфильтративно-пневмонический вариант, порядка 5% — на туберкуломы. У больных пожилого возраста кровохарканье возникает вдвое чаще, чем у молодых.
При кровохаркании туберкулезный больной откашливает слизисто-гнойную мокроту с ярко-красными кровяными включениями или отдельные плевки чистой крови. При длительном нахождении крови в полости каверны ее цвет становится темно-коричневым или ржавым. Во время кашля больные ощущают жжение груди и могут точно указать пораженную сторону и источник гемоптизиса. О начале легочного кровотечения сигнализирует обильное откашливание алой пенящейся крови или кровяных сгустков.
Кровохарканье туберкулезной этиологии обычно хроническое или рецидивирующее, повторяющееся на протяжении всего периода болезни и даже после излечения (при остаточных изменениях в легких — посттуберкулезном пневмосклерозе, бронхоэктазах). Для обозначения таких форм тубинфекции во фтизиатрии используется термин «гемоптоическая чахотка». Кроме кровохарканья, для клиники туберкулеза характерны постоянный кашель, лихорадка, ночная потливость, похудение.
Пневмонии
С кровохарканьем протекают различные морфологические (долевая, геморрагическая, атипичная) и этиологические формы пневмонии (пневмококковая, клебсиеллезная, стафилококковая). Вначале пациента беспокоят общие симптомы – слабость, лихорадочно-интоксикационный синдром, ознобы, одышка. Кашель с кровохарканьем присоединяется уже в развернутой фазе пневмонии. При различных видах воспаления легких кровохарканье имеет свои отличия:
- Крупозная пневмония. При долевой пневмококковой плевропневмонии кровохарканье наблюдается у 40% пациентов. Оно необильно, возникает на 2-3 сутки от начала болезни, что соответствует стадии красного опеченения в легких (пропотевание эритроцитов в альвеолярный экссудат). Примесь крови придает мокроте коричневатый, бурый оттенок ‒ для обозначения характера отделяемого из бронхиального дерева при долевой пневмонии используется термин «ржавая мокрота».
- Пневмония Фридлендера. Течение заболевания острое и крайне тяжелое: типичны выраженная лихорадка, интоксикация, боли в боку на вдохе, наличие геморрагий на коже и слизистых оболочках. Для фридлендеровской пневмонии патогномоничен навязчивый кашель с вязкой слизисто-кровянистой мокротой, имеющей неприятный запах пригоревшего мяса. Геморрагические вкрапления придают мокроте вид, напоминающий «смородиновое желе». Выделение обильной кровавой мокроты связано с образованием множественных полостей деструкции в легочной ткани, заполненных экссудатом.
- Геморрагическая пневмония. Чаще имеет гриппозную этиологию, встречается также при кори, натуральной оспе, легочных формах сибирской язвы и чумы. Появление крови в мокроте при данных нозологиях является следствием инфекционно-токсического поражения стенок капиллярной сети. При геморрагической пневмонии откашливается обильный пенистый секрет, окрашенный в ярко-красный цвет. Другие типичные признаки – цианоз, тяжелая дыхательная недостаточность, гипотензия, другие геморрагические проявления.
- Нагноительные заболевания легких. Бактериальные деструкции легких часто являются исходом пневмоний. При абсцессе или гангрене легкого кровохарканье является следствием повреждения сосудов при прорыве гноя из патологического очага в дренирующий бронх. При этом гнойная мокрота с кровянистой примесью откашливается полным ртом, имеет зловонный запах. Выражены боли в грудной клетки, лихорадочный синдром, интоксикация, одышка. При расплавлении бронхиальных артерий кровохарканье имеет высокий риск перехода в профузное легочное кровотечение.
«Кровавая мокрота» также встречается при ряде других пневмоний. Так, приступообразный мучительный кашель с отделением мокроты ржаво-коричневого цвета отмечается при бензиновой пневмонии. Примесь крови в слизисто-гнойном секрете может обнаруживаться при легочном воспалении орнитозной и микоплазменной этиологии. Геморрагические осложнения в виде кровохарканья, желудочных кровотечений, гематурии характерны для легионеллезной пневмонии. В целом же, кровохарканье не является специфическим признаком пневмонии, поэтому при его обильном или упорном характере необходимо искать другие причины, прежде всего – туберкулез и рак легкого.
Заболевания бронхов
Кашель любой этиологии относится к наиболее частым факторам, провоцирующим кровохарканье. Кашлевые пароксизмы сопровождают различные заболевания легких и сердечно-сосудистой системы, но прежде всего, ассоциируется с патологией трахеобронхиального дерева. Установлено, что около 60-70% случаев кровохарканья обусловлены тем или иным поражением бронхов:- Бронхиты. В структуре причин кровохарканья составляют 15%. Кровохарканьем осложняются как острые, так и хронические бронхиты в фазе обострения. Разрыву мелких сосудов способствует надсадный сильный кашель. Кровянистые примеси обычно минимальные, имеют характер отдельных прожилок. Кашель беспокоит преимущественно по утрам, типично отхождение вязкой мокроты слизисто-гнойного или гнойного характера.
- Бронхоэктазы. Обусловливают более 30% случаев кровохарканья, являясь исходом хронической пневмонии и бронхита, легочного абсцесса, кавернозного туберкулеза. Источником гемоптизиса при бронхоэктазиях служат бронхиальные артерии (чаще среднедолевая артерия). Кровохарканье возникает в период обострения воспалительных явлений (обычно осенью и весной) на фоне обильного откашливания гнойной мокроты. Чаще имеет вид кровянистых прожилок, однако описаны случаи массивных легочных кровотечений.
- Инородные тела дыхательных путей. Аспирация инородных тел – частая причина кровохарканья в детской популяции. В этом плане наиболее опасны мелкие остроконечные предметы, фиксирующиеся в бронхах. Они вызывают постоянную травматизацию слизистой, образование пролежней, рецидивирующее воспаление бронхов. Инородные тела бронхов проявляются приступами коклюшеподобного кашля с кровохарканием, стридорозным дыханием, одышкой.
- Бронхолитиаз. Относится к случаям инородных тел бронхов эндогенного происхождения. Образование бронхиальных камней – бронхолитов — может обусловливать упорные, часто повторяющиеся эпизоды кровохаркания. При бронхолитиазе в откашливаемом кровяном секрете можно обнаружить крошкообразную белую массу, представляющую собой фрагменты известкового бронхолита.
- Бронхиальные свищи. Кровохарканье чаще осложняет бронхо-пищеводные свищи. На данную патологию указывает кашель, возникающий во время еды, откашливание частиц только что съеденной пищи, сопровождающееся удушьем и цианозом. Наряду с кровохарканием, возможна рвота с примесью крови.
Грибковые и паразитарные инвазии
Гемоптизисом осложняются легочные формы различных гельминтозов. В подобных случаях развитие геморрагического синдрома может быть обусловлено миграцией паразитов через легкие (шистосомоз, аскаридоз, стронгилоидоз), образованием кист и очагов деструкции (парагонимоз, эхинококкоз). Кашель возникает приступообразно, нередко сопровождается бронхоспазмом, одышкой. Мокрота слизистая или слизисто-гнойная с вкраплениями крови. При микроскопии в секрете бронхов могут определяться личинки гельминтов. По мере прогрессирования паразитарного очага в легких кровохарканье усиливается вплоть до гемоптоэ.
С явлениями кровохарканья протекают некоторые грибковые инвазии: актиномикоз, кандидоз, аспергиллез органов дыхания. Развитию геморрагической симптоматики способствует прорастание мицелия, выделение грибками протеолитических ферментов, расплавляющих легочную ткань. Кровохарканье чаще необильное, эпизодическое, в виде включений крови в откашливаемом секрете. Клиническую картину дополняет надсадный кашель, повышенная температура тела, одышка. Верификации диагноза и вида пневмомикоза способствует обнаружение грибка в секрете и бронхиальных смывах.
Эндометриоз легких
Для легочной формы эндометриоза типично кровохарканье, которое повторяется во время месячных. Объем гемоптизиса варьирует от небольшого до значительного, приводящего к анемии, и не зависит от менструальной кровопотери. В мокроте могут присутствовать обрывки эндометриоидной ткани. Кровохарканье возобновляется не каждую менструацию, степень его выраженности также различается от цикла к циклу.
Во время беременности кровохарканье прекращается, однако после медаборта откашливание кровянистой мокроты может стать более регулярным и обильным. Кроме кашля и гемоптизиса, эндометриоз легких сопровождается ноющими или колющими болями в груди. Все проявления типичны для женщин репродуктивного возраста.
Травмы бронхов и легких
Откашливание крови может быть связано с прямым механическим повреждением дыхательных путей, при котором происходит нарушение целостности бронхиальных и легочных артерий, пропитыванием паренхимы легких кровью. При этом в генезе кровохарканья всегда четко прослеживается связь с воздействием травмирующего фактора. Гемоптизис может возникать сразу после травмы или отсрочено, быть однократным или сохраняться несколько суток.
- Эндобронхиальные манипуляции. Потенциально возможные ятрогенные причины кровохарканья – травмирование слизистой бронха жестким тубусом бронхоскопа, биопсийными щипцами или иглой при заборе тканевых образцов. Во всех перечисленных случаях сразу после процедуры откашливается свежая кровь. Обычно кровохарканье выражено незначительно или умеренно, проходит самостоятельно либо быстро купируется гемостатической терапией, повторно не развивается.
- Повреждения ткани легкого. Кровохарканьем осложняются переломы ребер, ножевые и огнестрельные ранения, разрывы бронха, размозжение легкого. При этом на первый план выходят боли в грудной клетке и другие признаки торакальной травмы (подкожная эмфизема, резкая одышка, плевропульмональный шок), а кровохаркание дополняет клиническую картину лишь у трети больных. В зависимости от характера травмы проводятся консервативные мероприятия или диагностическая торакотомия.
Сердечно-сосудистая патология
Кардиоваскулярные заболевания, протекающие с легочной гипертензией (ЛГ) и левожелудочковой недостаточностью, чаще других осложняются гемоптизисом. В первом случае механизм кровохарканья связан с разрывом артериовенозных бронхолегочных анастомозов и мелких склерозированных альвеолярных сосудов; во втором — с застойными явлениями в системе малого круга кровообращения, выходом транссудата и эритроцитов в альвеолы.
- Легочная гипертензия. Кровохарканье характерно для всех заболеваний, сопровождающихся ЛГ: митрального стеноза, врожденных пороков сердца (дефектов перегородок, ОАП, комплекса Эйзенменгера и ряда других), миксомы левого предсердия. В клинике легочной гипертензии преобладаеют боли за грудиной, одышка, цианоз, отеки конечностей. Кровохарканье (слабо выраженное или умеренное) развивается на фоне непродуктивного кашля.
- ТЭЛА. Кровохарканье сопровождает 20-30% случаев тромбоэмболии ЛА, протекающих с развитием инфаркта легкого. Типичный клинический вариант инфаркт-пневмонии характеризуется одышкой, более выраженной в вертикальном положении, болью колющего характера в боковых отделах грудной клетки, лихорадкой. Кровохарканье при ТЭЛА имеет характер кровяных вкраплений или сгустков на поверхности скудно откашливаемой мокроты.
- Отек легких. Кардиогенный отек легких может возникать при остром инфаркте миокарда, миокардитах, аритмиях. В развернутой стадии выделяется пенистая мокрота, окрашенная кровью в розоватый цвет. Отеку легких сопутствует выраженное удушье, приступы кашля. Стремительно нарастает цианоз, лицо становится одутловатым. Больной испытывает жуткий страх смерти, жадно ловит воздух ртом. На расстоянии слышится его клокочущее дыхание.
- Аневризма ЛА. Разрыв аневризмы легочной артерии приводит к летальному кровотечению. Однако предвестником этого грозного осложнения нередко служит кровохарканье, которое постепенно нарастает в течение нескольких недель или дней. Оно может возникать либо беспричинно, либо вследствие физического напряжения или усиления кашля.
Наследственные и врожденные заболевания
Генетические и врожденные дефекты не играют ведущей роли в структуре этиофакторов гемоптизиса. Как правило, легочные геморрагические проявления развиваются вторично, на фоне морфологических и функциональных изменений в легких. Реже, например, при ангиодисплазиях, причиной кровохарканье становится первичная неполноценность стенок сосудов легких.
- Муковисцидоз. Респираторная форма муковисцидоза протекает с явлениями хронической пневмонии, на фоне которой формируются бронхоэктазы, пневмосклероз, легочное сердце. Эти факторы становятся определяющими в патомеханизме кровохарканья. Заболеванию сопутствует постоянный кашель с густой мокротой, одышка, деформация грудной клетки и фаланг пальцев. Легочное кровотечение возникает редко.
- Наследственная телеангиэктазия. Геморрагический синдром – типичное проявление синдрома Рандю–Вебера–Ослера. Кровохарканье возникает спонтанно, без видимых причин. Кроме гемоптизиса, типичны носовые, желудочные кровотечения, кровоточивость ангиом и телеангиэктазий на слизистой губ, полости рта и различных участках кожи.
- Пороки развития легких. Гипоплазия, секвестрация, кисты осложняются кровохарканьем в связи с развитием воспаления или абсцедирования. Кровянистые включения появляются в периоды обострения на фоне откашливания гнойного бронхиального секрета, интоксикации, фебрилитета. При прорыве легочной кисты в бронх существует угроза легочного кровотечения, аспирационной пневмонии и асфиксии.
Аутоиммунные заболевания
Синдром кровохарканья может сопровождать клинику васкулитов, протекающих с поражением легочных сосудов: синдрома Гудпасчера, гранулематоза Вегенера, аллергической пурпуры (болезни Шенлейн–Геноха). Для системных васкулитов характерны полиорганные поражения (кожный, суставной, почечный, легочный и др. синдромы), склонность к геморрагиям. Кровохарканье носит рецидивирующий характер, может прогрессировать в легочное кровотечение. Иногда гемоптизис сопутствует саркоидозу, болезни Бехчета, узелковому полиартерииту и другим аутоиммунным патологиям.
Иммунокомплексный механизм, предположительно, лежит и в основе идиопатического гемосидероза легких, характеризующегося рецидивирующими альвеолярными кровоизлияниями. Этот фактор и определяет клинику заболевания – постоянный сухой кашель, во время которого отхаркиваются плевки крови без примесей, одышка. При длительном кровохаркании развивается анемический синдром (головокружение, слабость, мушки перед глазами). Заболевание манифестирует в детском возрасте.
Болезни крови
Гематологические нарушения, как причины кровохарканья, встречаются сравнительно редко. В этих случаях гемоптизис обусловлен либо патологией различных звеньев гемостаза, либо ятрогенными факторами – неправильным назначением и применением кроверазжижающих медикаментов. Среди состояний, осложняющихся кровохарканием, рассматриваются:
- Коагулопатии. Кровохарканье может являться симптомом гемофилии, болезни Виллебранда, тромбоцитопении и мн. др. При этом отмечаются самопроизвольные кровотечения различных локализаций (десневые, носовые, желудочно-кишечные, маточные), постоянные синяки на коже, гемартрозы. Кровохарканье имеет рецидивирующее спонтанное течение, часто возникает гемоптоэ.
- Лейкоз. Лейкемическая инфильтрация приводит к множественным кровоизлияниям в ткань легкого, обусловливающим развитие кровохарканья. При этом клиническая картина очень напоминает очаговую пневмонию, в мокроте отмечается примесь крови, реже наблюдается интенсивное окрашивание бронхиального секрета кровью. Для клиники острого лейкоза патогномоничны другие кровотечения, повышенная температура, резкая слабость, боль в теле, лимфаденопатия.
- Осложнения антикоагулянтной терапии. Геморрагические осложнения наблюдаются при передозировке антикоагулянтов непрямого и прямого действия: фенидиона, гепаринов, варфарина, ривароксабана и др. Микрогеморрагические проявления включают наличие в мокроте прожилок крови, примесь эритроцитов в моче (гематурию), кратковременные носовые кровотечения, субконъюнктивальные кровоизлияния.
Обследование
Многообразие причин кровохарканья ставит перед медицинскими специалистами серьезные диагностические задачи, которые должны быть решены в кратчайшие сроки. Предположительно определить ведущие этиофакторы помогает внимательное изучение анамнеза, оценка данных внешнего осмотра и аускультативного исследования. Первичная диагностика проводится терапевтами и пульмонологами, в дальнейшем с учетом причины кровохарканья курация пациента может осуществляться фтизиатром, ревматологом, онкологом. Для получения объективных данных при кровохаркании используются:
- Рентген ОГК. Полипозиционная рентгенография легких позволяет обнаружить причину кровохарканья в трети случаев. При этом могут выявляться туберкулезные инфильтраты или каверны, воспалительные фокусы при пневмонии, очаговые изменения при опухолях легкого, кисты при паразитарных инвазиях и т.д. Детализировать характер изменений сосудистого и бронхолегочного рисунка помогают рентгенконтрастные методики – бронхография, ангиопульмонография (АПГ), бронхиальная артериография.
- Компьютерная томография. КТ легких имеет более высокую диагностическую точность по сравнению с Rg грудной клетки – источник кровотечения выявляется в 77% случаев (включая небольшие новообразования, сегментарные ателектазы, бронхоэктазы, аномалии развития легких). Проведение МСКТ легких с болюсным внутривенным контрастированием дает возможность дополнительной оценки состояния бронхиальных артерий и сосудов малого круга.
- Фибробронхоскопия. Информативна для обнаружения эндобронхиальной патологии как источника кровохарканья. Бронхоскопия позволяет одномоментно выполнить целый ряд диагностических и лечебных задач: провести биопсию, осуществить забор мокроты, извлечь инородное тело, удалить эндобронхиальную опухоль, прижечь кровоточащий сосуд.
- Исследование крови. Для оценки степени кровопотери и уровня анемии рекомендуется проведение общего анализа крови с определением уровня гемоглобина и эритроцитов. При подозрении на инфекционные процессы, онкогематологические заболевания информативно исследование лейкоцитарной формулы. С целью выявления нарушений свертывания крови изучаются параметры коагулограммы (ПТИ, АЧТВ, фибриноген), количество тромбоцитов. При выраженных признаках дыхательной недостаточности выполняется определение показателей КЩС, газового состава артериальной крови.
- Исследование бронхиального секрета. Микроскопически мокроту с примесями крови исследуют на наличие атипичных клеток, микобактерий туберкулеза, личинок паразитов, грибков. Для идентификации инфекционного возбудителя выполняется посев на питательные среды свободно откашливаемого секрета бронхов или смывных вод, полученных в ходе бронхоскопии.
- Диагностические операции. Торакоскопия или эксплоративная торакотомия проводятся в тех случаях, когда источник кровохарканья не удается выявить ни одним из вышеописанных методов, в анамнезе имеются указания на травму легкого либо отмечается тенденция к усилению кровохарканья. Цель вмешательства ‒ интраоперационная ревизия, выявление источника кровотечения и его ликвидация.
- Исследование сердца. С помощью ЭхоКГ обнаруживаются кардиальные пороки и вторичные изменения миокарда при легочной гипертензии. Запись ЭКГ необходима для подтверждения ТЭЛА (регистрируются признаки острого легочного сердца — перегрузка правого желудочка).
Кровохарканье в процессе диагностики дифференцируют с кровотечением из варикозных вен пищевода, желудка. При гемоптизисе кровь откашливается с мокротой, чаще имеет алый цвет, щелочную реакцию. Длительность кровохарканья – от нескольких часов до нескольких суток. Кровохарканье никогда не случается во сне, без отхаркивания выделение крови из дыхательных путей наружу невозможно.
При кровотечении из ЖКТ кровь выделяется с рвотными массами («кофейная гуща»), рвота обильная и кратковременная, реакция крови кислая, характерен дегтеобразный стул. Пищеводное кровотечение сопровождается отрыжкой, выделяемая кровь имеет бурый цвет, сгустки, неприятный кислый запах. Иногда за кровохарканье ошибочно принимают кровотечения из носа или десен.
Бронхоскопия при кровохаркании
Симптоматическое лечение
Первоочередные лечебные мероприятия направлены на остановку кровохарканья и предотвращение его прогрессирования в легочного кровотечение. Если кровохарканье началось дома, необходимо вызвать бригаду СМП и не оставлять больного одного до приезда медиков. Необходимо уложить пациента в кровать, придать ему полусидячее положение или приподнять головной конец. Нужно постараться успокоить больного, убедить его спокойно дышать, не разговаривать, не форсировать кашель. Для обеспечения достаточного доступа кислорода следует расстегнуть одежду, извлечь зубные протезы, открыть окно или дать кислород через носовой катетер.
Разрешается положить пациенту на грудь пузырь со льдом или предложить глотать кусочки льда с интервалом 15-20 минут. Из лекарственных средств допустим прием легких транквилизаторов при излишнем возбуждении, противокашлевых средств при упорном кашле, гипотензивных препаратов при повышенном АД, периферических вазодилататоров (нитросорбида) под язык. Симптоматическая терапия при кровохарканье на догоспитальном этапе включает введение с гемостатической целью раствора аминокапроновой кислоты, кальция хлорида, транексамовой кислоты внутривенно, инъекции викасола внутримышечно.
До прекращения кровохарканья категорически запрещается:
- любая физическая активность
- горячее питье, прием любой пищи
- употребление алкоголя, курение
- ингаляции и тепловые процедуры
- прием отхаркивающих и кроверазжижающих препаратов.
Внимание (это важно)!
Следует помнить, что даже небольшое однократное или периодически повторяющееся кровохарканье может явиться предвестником массивного легочного кровотечения. Аспирация или заглатывание больным части крови, выделяющейся из различных отделов дыхательных путей, зачастую делает затруднительной оценку истинных масштабов кровопотери. Даже единичный эпизод кровохарканья – повод для незамедлительного обращения врачу и тщательного всестороннего обследования.
Редкие заболевания легких | |
| Диффузный амилоидоз легких | Умеренное рецидивирующее кровохарканье, медленно прогрессирующая одышка, кашель, нарушение дыхания. |
| Буллезная эмфизема | Периодическое кровохарканье, одышка, ослабление дыхания, цианоз, расширенные межреберные промежутки, бочкообразная грудная клетка. |
| Гемосидероз легких | Выделение кровянистой мокроты с кашлем и даже легочные кровотечения. Также диагностируется одышка при нагрузке и вне таковой, головокружение, мелькание мушек перед глазами, шум в ушах. |
| Аспирация инородного тела | Кровохарканье на фоне затруднения и угнетения дыхания вплоть до аспирации. |
| Силикоз | Необильное кровохарканье, кашель чаще сухой, а также одышка при нагрузке, боль в груди. Длительный контакт с кварцевыми соединениями в анамнезе. |
Врожденные аномалии бронхолегочной системы | |
| Муковисцидоз | Кровохарканье на фоне бронхоэктазов. Имеется семейный анамнез по данному заболеванию, недостаточность поджелудочной железы, связанная с внешней секрецией и обструктивная болезнь легких. |
| Бронхиальные кисты (разрыв или инфицирование) | Мокрота слизисто-гнойного характера, нередко с примесью крови, гипертермия, общая слабость, боль в груди. При разрыве полости кисты возникает пневмоторакс. |
| Гипоплазия легочных сосудов | В редких случаях выделение мокроты с кровью при кашле. Характерна одышка, затруднение дыхания. |
| Наследственная геморрагическая телеангиэктазия | Кровь в мокроте вне приступов кашля и с кашлем. Наблюдаются множественные кровоизлияния в кожу и слизистые, желудочно-кишечные кровотечения, железодефицитная анемия крови. |
Заболевания сердца и сосудов | |
| Сердечный отек легкого | Пенистая мокрота, окрашенная кровью. Наблюдается значительная одышка. |
| Эмболия (закупорка) легочной артерии на фоне инфаркта легкого | Мокрота с алой кровью через 1-2 суток после эмболии. Возникают боли в грудной клетке и повышение температуры. |
| Митральный стеноз | Кровохарканье с кашлем на фоне физической нагрузки, которому сопутствует одышка. |
| Аневризма аорты (разрыв или надрыв) | Умеренные повторяющиеся легочные кровотечения либо профузное кровотечение. Часто приводит к летальному исходу. |
Прочие редкие заболевания и причины | |
| Системная красная волчанка (волчаночный пневмонит) | Легочные геморрагии, проявляющиеся кровохарканьем. Поражение чаще двухстороннее. СКВ в анамнезе. |
| Гранулематоз Вегенера | Откашливание мокроты с кровью, кашель мучительный. Возникают гнойные риниты, синуситы, трахеиты, абсцессы легкого с гипертермией, общей интоксикацией, одышкой и болью в грудной клетке. |
| Синдром Гудпасчера | Внутрилегочные кровоизлияния, приводящие к постоянному кровохарканью, усиливающаяся на фоне этого одышка, кашель, а также бледность кожи, лихорадка, боль в грудной клетке, значительная потеря трудоспособности, похудание. Патология почек. |
| Эндометриоз у женщин | Почему кровохаркание может быть при этой патологии? Это связано с прорастанием эндометрия в легочной ткани. Возникает кровохарканье и даже пневмоторакс в период менструального кровотечения. |
| Болезни крови (лейкоз, тромбоцитопении) | Кровоизлияния в легочную ткань приводит к выделению крови вместе с мокротой. Характерны кровоизлияния в кожу и слизистые, снижение иммунитета, слабость, потеря аппетита, увеличение лимфоузлов, увеличение селезенки и печени. |
| Узелковый полиартериит | Кровоизлияния в легкие и геморрагический выпот в плевральной полости приводят к тому, что с мокротой выходит кровь. Возникают бронхиты и бронхопневмонии различной локализации. Характерно: повышение температуры тела, тахикардия, потливость и потеря массы тела. |
| Саркоидоз | В мокроте присутствуют прожилки крови при поражении лимфатической системы легких. Наблюдается затрудненное дыхание, одышка, мучительный кашель, сыпь и эритема на лице, руках, голенях, потеря веса, слабость, потливость. |
Мокрота в горле с кровью вследствие медицинских манипуляций | |
| Бронхоскопия, трансбронхиальная биопсия,пункция легкого,катетеризация артерии | Кровохарканье по утрам, на следующий день после медицинского вмешательства либо сразу после такового возникает вследствие микротравматизации бронхиальной и легочной ткани. Кровохарканье непродолжительное и заканчивается самопроизвольно. |
| Операции на бронхах и легких | Выделение мокроты с кровью в течение некоторого восстановительного периода. Необильное кровохарканье с постепенной регрессией. |
Идиопатическое кровохарканье (с невыясненной причиной) | |
| Вероятные причины – бронхит или бронхоэктазы, не поддающиеся диагностике | Диагностируется примерно у 20 % пациентов из общей массы с подобным симптомом. Требуется углубленное обследование и медицинское наблюдение. |
Кровь не в мокроте, а из близлежащих органов и тканей | |
| Кровь из десны, губы, языка, носоглотки | Наблюдается мокрота в горле или слюна, окрашенная кровью, но откашливаемая мокрота без примесей крови. |
Кровь в мокроте по утрам при отхаркивании во рту и горле
Обо всех нарушениях в своем состоянии организм человека сигнализирует изменениями самочувствия – их проявлениями становятся симптомы патологических процессов. Симптомом неблагополучия в дыхательной системе может быть появление крови в мокроте по утрам. Безусловно, далеко не в каждом случае появление таких жалоб свидетельствует о развитии серьезного заболевания, но оставлять без внимания появление крови во рту по утрам нельзя. Своевременная консультация опытного специалиста и диагностика помогут установить истинную причину появления прожилок крови в мокроте и назначить адекватное лечение.
Причины появления кровохаркания
Образование и выделение мокроты является защитной реакцией организма – с помощью слизи дыхательная система очищается от вредных веществ, попадающих в нее с вдыхаемым воздухом, пыли, микроорганизмов и вирусов, которые способны вызывать воспалительные заболевания. Нормальным объемом мокроты пульмонологи считают выделение 50 мл слизи – этого количества человек практически не замечает.
Если отхаркивается больший объем отделяемой мокроты, и в ней появляются патологические примеси, неприятный запах, то эти признаки свидетельствуют о заболевании респираторной системы или органов, которые расположены в непосредственной близости к органам дыхания. После сна количество слизи всегда увеличивается – изменение положения тела (переход от горизонтального к вертикальному) и физические нагрузки стимулируют очищение дыхательной системы – и с мокротой, которая скапливается за время ночного сна, выделяется кровь.
Мокрота с кровью по утрам может свидетельствовать о заболеваниях органов дыхания (на всем протяжении), верхних отделов пищеварительной системы, а также о серьезных нарушениях в свертывающей системе. К относительно безопасным причинам кровохаркания можно отнести появление незначительной примеси крови при случайном повреждении слизистой оболочки полости рта, но в этом случае слизь окрашена в красноватый оттенок неравномерно и при отстаивании кровь всегда оказывается на поверхности слизи.
Болезни органов дыхания
Появление кровохаркания может быть симптомом следующих заболеваний:
- бронхита и трахеита – при кашле может повреждаться мелкий кровеносный сосуд в трахее или бронхах;
- деструктивного процесса в легочной ткани – отхаркивание крови может быть первым проявлением туберкулеза легких;
- злокачественного новообразования легких – для центрального рака легких характерна мокрота в виде «малинового желе»;
- онкологических процессов в верхних дыхательных путях (горле, гортани, трахее, бронхах), но в этом случае чаще развивается кровотечение разной степени выраженности;
- абсцесса легкого – пациент отмечает, что с утра выделяется большое количество гнойной мокроты с прожилками крови;
- обширной крупозной пневмонии – в этом случае при отхаркивании выделяется «ржавая мокрота»;
- тромбоэмболии легочной артерии – часто исходом ТЭЛА средних и мелких ветвей становится инфаркт легкого;
- массивной травмы грудной клетки, которая сопровождается повреждением легочной ткани.
Заболевания органов дыхания чаще всего сопровождаются выделением мокроты с кровью
Болезни, которые не связаны с системой пищеварения
Кровянистые выделения могут появляться при травмах слизистой оболочки верхних отделов пищеварительного тракта – при горизонтальном положении тела кровь может затекать в дыхательные пути и накапливаться там, и неизбежный в таком случае утренний кашель будет сопровождаться выделением слизи с примесью крови. При инородном теле полости носа и горла часто травмируется слизистая оболочка – в этом случае возможно стекание крови в расположенные ниже отделы дыхательной системы, что вызывает сильный приступ кашля с красноватой мокротой.
Заболевания органов пищеварения могут сопровождаться появлением крови в мокротеКакие обследования помогут выявить причину кровохаркания
Часто человек задает вопрос: «Я отхаркиваюсь по утрам мокротой с примесью крови, почему появился этот симптом?» Ответить на него помогает своевременное обращение за медицинской помощью. Если пациент помнит обстоятельства, спровоцировавшие появление крови изо рта, то ему может понадобиться осмотр отоларинголога, пульмонолога, фтизиатра, онколога. Если кровохаркание проявилось среди полного благополучия, то можно обратиться к терапевту (семейному врачу), и первичная консультация квалифицированного специалиста поможет определиться с программой необходимого обследования.
Для диагностики заболеваний, которые сопровождаются появлением крови в мокроте по утрам, могут использоваться:
- Лабораторные анализы – клинический анализ крови и мокроты, бактериологический посев мокроты, исследование мокроты на микобактерию туберкулеза, онкоцитологические тесты.
- Рентгенологическое исследование органов дыхания.
- Компьютерная томография.
- Эндоскопическая диагностика – осмотр при помощи специальной аппаратуры полости носа, гортани и глотки, бронхоскопия, фиброгастроскопия.
- Коагулограмма (исследование свертывающей системы крови).
Кровохаркание может быть проявлением ряда серьезных заболеваний, большинство из которых может быть излечимо при раннем выявлении и соблюдении рекомендаций доктора относительно методов лечения.
причины, опасные признаки, методика лечения и осложнения
Кровь в мокроте встречается при многих серьезных заболеваниях дыхательных путей. В некоторых случаях причины утреннего кровохарканья не опасны для жизни, но игнорировать этот симптом не стоит, так как риск осложнений и серьезных заболеваний всегда высок. Своевременная диагностика и лечение помогут избежать серьезных осложнений и нежелательных последствий.
Причины и возможные заболевания

Кровь в мокроте по утрам – тревожный признак, который может указывать на опасное заболевание нижних дыхательных путей
В любом случае вне зависимости от серьезности причин кровохарканья необходимо обратиться к врачу и выявить эти причины достоверно, пройти диагностику и лечение. Своевременное обращение к врачу поможет не только избежать неприятных последствий, но и в некоторых случаях сохранить жизнь больному.
Стоит обратить внимание, в каком количестве и в каком виде выделяется кровь и мокрота. Если кровохарканье появляется не только по утрам, а крови много, обратиться к врачу нужно в тот же день.
Кровь в мокроте по утрам может появляться и по физиологическим причинам, но чаще это тревожный признак серьезного заболевания:
- Разрыв сосуда бронха. При сильном и надрывном кашле или перенапряжении может лопнуть сосуд в бронхах. Сосуды становятся хрупкими и при лечении некоторыми препаратами. В этом случае крови будет немного, она исчезнет сама через пару дней.
- Туберкулез. При туберкулезе кровохарканье встречается очень часто. Это заразное заболевание, вызываемое палочкой Коха. Вначале появляется просто надрывный кашель, затем поднимается температура и начинает выделяться мокрота с кровью. Выявить туберкулез можно с помощью флюорографии.
- Рак легких. Одна из самых пугающих и нежелательных причин появления крови в мокроте. Новообразование в легких вызывает одышку, кашель, кровохарканье, потерю веса. Считается, что рак легких – один из самых смертоносных. Причиной его возникновения в 80% случаев считают пристрастие к сигаретам. Заболевание характеризуется высокой летальностью и высокой скоростью образования метастазов.
- Инфаркт легкого. Это заболевание возникает в результате образования тромбов в легочных венах. При этом заболевании кровохарканье может быть обильным и длиться несколько дней. У больного появляется одышка, боль в груди.
- Острая пневмония. Пневмония (воспаление легких) далеко не всегда сопровождается выделением мокроты с кровью, однако при острой форме может наблюдаться сильная одышка, выделение мокроты ржавого цвета или с небольшими прожилками крови.
- Абсцесс легкого. Абсцесс, как известно, сопровождается гнойным процессом, поэтому мокрота будет иметь неприятный запах, вид гноя, но могут наблюдаться и прожилки крови.
Особенности симптоматики, опасные признаки
 Стоит помнить, что любое кровохарканье является достаточной причиной для обращения к врачу. Это сам по себе очень тревожный симптом, указывающий на то, что сосуды легкого или бронха повреждены.
Стоит помнить, что любое кровохарканье является достаточной причиной для обращения к врачу. Это сам по себе очень тревожный симптом, указывающий на то, что сосуды легкого или бронха повреждены.
Кровохарканье имеет свои разновидности. Но наблюдать за ним должен врач, не стоит ждать, пока количество выделяемой крови увеличится, чтобы обратиться за медицинской помощью. Когда появляется кровь в мокроте:
- Истинное кровохарканье. Истинным называется кровохарканье, при котором кровь выделяется непосредственно из легких. Кровь появляется при кашле вместе с мокротой и составляет не более 50 мл.
- Ложное кровохарканье. В этом случае кровь никак не связана с легкими. Она может появляться при кашле, но источник кровотечения будет в пищеводе, слизистой носа или желудке, полости рта.
- Кровотечение. При кровотечении выделение крови значительно увеличено в объеме. Кровь может быть алой, чистой или смешанной с мокротой и выделяться в количестве до 100 мл за один раз.
- Профузное кровотечение. При профузном кровотечении потеря крови ощутима. В этом случае кровь выделяется в количестве от полулитра и более. При этом бронхи наполняются кровью очень быстро, поэтому вероятность летального исхода очень высока.
Кровохарканье часто сопровождается и другими симптомами, на которые следует обратить внимание. Например, повышенная температура тела, лихорадка часто являются признаками инфекции, туберкулеза, пневмонии, воспалительного процесса в легких.
Также опасным признаком является боль в груди при кровохаркании.
Она может появляться при многих заболеваниях и указывает на повреждение легочных тканей. Боль появляется при абсцессе и инфаркте легкого, онкологических заболеваниях. Стоит отметить и частоту кровохарканья. Если она появляется часто и усиливается, это признак серьезного повреждения сосудов и тканей легких. Он требует немедленной медицинской помощи.
При кровохарканье нередко появляются и признаки анемии: слабость, бледность, головокружение, сонливость, повышенная потливость. Любые потери крови ощутимы и нежелательны для организма. Также опасным признаком является появление гноя в мокроте. Если мокрота белого или зеленоватого цвета, имеет неприятный цвет и густую консистенцию, нужно немедленно обратиться к врачу.
Медикаментозные препараты

Методику лечения патологии назначает врач в зависимости от причины ее возникновения
Медикаменты назначаются только врачом после обследования. Само кровохарканье является лишь симптомом заболевания, а лечение будет зависеть от этого заболевания. При кровохаркании нужно обращаться к терапевту, фтизиатру или онкологу. Чаще всего пациент обращается к терапевту, а он уже после начального обследования направляет к более узкому специалисту.
Препараты нельзя принимать без рекомендации врача и обследования, так как поставить себе диагноз самостоятельно невозможно. Неправильное лечение может не только не помочь, но и навредить.
Как правило, лечение направлено на устранение причин кровохаркания, а также на восстановление нормального функционирования легких, бронхов, сосудов, предупреждение асфиксии:
- Противокашлевые препараты. Нередко назначаются препараты на основе кодеина, чтобы подавить кашлевой рефлекс. Несмотря на отхождение мокроты, приступы кашля не могут быть полезны при кровотечении. Они еще больше повреждают и раздражают бронхи, могут усилить кровохарканье.
- Замещение плазмы. Если потеря крови велика, врач назначить процедуру переливания плазмы, чтобы поддержать работу организма.
- Гемостатики. При кровохаркании назначаются кровеостанавливающие препараты типа Дицинона, Этамзилата. Они помогают остановить кровотечение, улучшает кровоток и проницаемость сосудов. При легочных кровотечения их часто вводят внутривенно или внутримышечно.
- Обезболивающие препараты. При кровохарканье нередко бывает болевой синдром, поэтому пациенту назначаются обезболивающие препараты типа Анальгина. При сильной боли назначаются наркотические препараты.
- Антибиотики. Антибактериальные препараты часто назначаются при туберкулезе и прочих заболеваниях, вызванных бактериями. Лечение туберкулеза длительное и непростое, поэтому антибиотики часто назначаются сильные: Стрептомицин, Рифабутин, Изониазид (противотуберкулезный препарат).
- Химиотерапия. Противоопухолевые препараты назначаются при раке легких и других серьезных заболеваниях, при которых риск появления новообразований очень велик. Химиотерапия проводится курсами и нередко тяжело переносится больными из-за побочных эффектов, но при онкологических заболеваниях это единственное эффективное лечение.
Народные методы лечения

Лечение кашля с кровью должно быть комплексным, включая медикаментозные и народные средства
Вылечить народными рецептами легочное кровотечение не представляется возможным. Они назначаются врачом в качестве дополнительной терапии, для поддержания работы организма.
Инфекционная природа кровотечения требует обязательно приема медикаментов, поэтому заниматься самолечением не рекомендуется. Любые средства народной медицины при кровохаркании должны быть согласованы с врачом.
Народные рецепты:
- Отвар кровохлебки. Это растение обладает антимикробным и противовоспалительным действием, помогает остановить кровотечение и восстановить силы организма. Отвар принимают небольшими порциями, не больше столовой ложки, но часто, до 7 раз в день. Стоит помнить, что эта трава противопоказана при беременности.
- Цикорий. Для лечения лучше использовать не порошок, а растение в натуральном виде. Цикорий обладает успокоительным и противовоспалительным средством. Однако это средство не подойдет людям с серьезными заболеваниями сердечно-сосудистой системы. Цикорий разжижает кровь, предотвращает образование тромбов, но может усилить кровотечение при неправильном применении.
- Корни герани. Отвар из корня герани обладает противовоспалительным действием, укрепляет сердечно-сосудистую систему. Ложку измельченных корней заливают кипятком, настаивают, остужают и процеживают. Пить нужно по глотку каждые 2 часа. Нельзя применять корень герани при беременности.
- Сок редьки. Редька не только богата витаминами, но и обладает выраженным антибактериальным действием. Сок редьки прикладывают к гнойным ранам и язвам, при легочном кровотечении его рекомендуется применять внутрь.
- Тысячелистник. Настой тысячелистника помогает снять воспаление и ускорить восстановление тканей, уничтожить болезнетворные бактерии. Он улучшает свертываемость крови, при этом предотвращает образование тромбов. Настой тысячелистника нужно пить по полстакана каждые полчаса в течение дня.
- Лед. Это скорее меры экстренной помощи, чем народное лечение. Вылечить таким образом ничего не получится, но можно уменьшить кровопотерю до приезда скорой помощи. Для этого нужно либо рассасывать лед, либо просто приложить к грудной клетке холодную грелку и принять полулежачее положение.
Возможные осложнения

Запущенный кашель с кровью может спровоцировать развитие очень опасных для жизни последствий
Кровохарканье может привести к различным нежелательным осложнениям. Тяжесть последствий зависит от состояния больного, диагноза и стадии заболевания. Говорить об осложнениях можно только после постановки диагноза.
Так, например, к осложнениям туберкулеза можно отнести спонтанный пневмоторакс. Он возникает, когда целостность легкого нарушается и воздух поступает в плевральную полость. При малом пневмотораксе больного просто наблюдают в стационаре, пока воздух в плевральном полости не рассосется. При более тяжелых формах требуется оперативное вмешательство для восстановления работы легкого.
Также у больных туберкулезом нередко встречается сердечно-легочная недостаточность.
При этом состоянии снижается сократительная способность сердца, а легкие не могут обеспечить организм кислородом. У больного наблюдается одышка, синюшность кожных покровов, слабость, боль в правом подреберье. Такое состояние ослабляет организм и ухудшает качество жизни больного.
Пневмония также может давать различные осложнения. Одно из них – множественная деструкция легких. Она возникает при бактериальной пневмонии и сопровождается множественными гнойными очагами воспаления в легких. При тяжелом течении пневмонии в легких образуются небольшие полости, которые могут нагнаиваться.
Полезное видео — От чего бывает кашель с кровью:
Некоторые легочные заболевания, сопровождаемые кровохарканием, могут осложняться отеком легких. Это тяжелое и опасное состояние. Оно может развиваться постепенно и возникать ночью или же появляться резко и развиваться быстро. Если отек развивается молниеносно, чаще всего спасти пациента невозможно. При медленном развитии отека его можно снять.
Легочные заболевания могут осложняться дистресс-синдромом. Острый респираторный дистресс-синдром возникает в результате отека легкого и сопровождается сильной дыхательной недостаточностью. Из-за нехватки кислорода страдают все органы, в том числе головной мозг. Дистресс-синдром начинается с одышки, учащения сердцебиения, кашля с мокротой и кровью, а затем начинается острая нехватка воздуха, шумное дыхание, падает артериальное давление. Это тяжелое состояние, которое может привести к коме и смерти пациента.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Поделись с друзьями! Будьте здоровы!
Причины мокроты с кровью утром, при простуде, бронхите, в мокроте прожилки крови
Часто возникают ситуации, когда во время кашля, при отхаркивании мокроты, в ней присутствует кровь в виде сгустков или прожилок. Такая мокрота свидетельствует о серьезных заболеваниях, связанных с дыхательными органами. В этих случаях, нужно немедленно обратиться за врачебной помощью и пройти обследование, чтобы, как можно скорее установить причины данного симптома и назначить необходимое лечение.
Диагностические мероприятия проводятся с помощью рентгенографии грудной клетки и бронхоскопии. Кровь и мокроту отправляют на исследование.
Кровь в мокроте при кашле
Наличие крови в отхаркиваемой мокроте указывает на патологии в организме. Кровь светлого цвета может появиться в небольшом количестве, когда повреждаются мелкие кровеносные сосуды. Такие повреждения образуются из-за повышенного давления при откашливании. Темно-красный цвет, собирающейся в виде прожилок или сгустков, может быть симптомом туберкулеза или, даже, рак легких.

Исследования показали, что мокрота с кровью во время кашля может появляться при любых заболеваниях органов дыхательной системы. Поэтому, обследование имеет первостепенное значение для выявления причин данной патологии.
Перед началом обследования устанавливается, что поступление крови идет именно из органов дыхания. В ней отсутствуют примеси и неприятный запах, цвет, преимущественно, светло-розовый. При желудочном кровотечении, цвет более темный, а во время кашля наблюдаются позывы к рвоте. Одновременно с мокротой могут выделяться остатки пищи и прочее содержимое желудка.
Причины крови в мокроте
При наличие кровохарканья, лечащий врач определяет причину данного явления. Возможные причины:
- При воспалении бронхов кровохарканье появляется в 65% случаев. Острый или хронический бронхит отличается частыми и сильными приступами кашля. Именно тогда появляются кровяные прожилки, в основном, в утренние часы.
- Появление в мокроте крови ярко-алого цвета характерно для пневмонии или абсцесса легкого. Одновременно, повышается температура, наступает слабость, понижается иммунитет.
- Небольшое количество крови в мокроте наблюдается при ларингите, трахеите и тонзиллите.
- Для туберкулеза характерен длительный кашель, во время которого мокрота отделяется в небольшом количестве. Она имеет розовый цвет или красные прожилки.
- При раке легкого долго не наблюдаются клинические проявления. Но, через определенное время, у больного возникает кашель, повторяющийся приступами. В это же время, в мокроте появляются прожилки или сгустки крови. Состояние больного резко ухудшается.
- Декомпенсация при сердечно-сосудистых заболеваниях часто приводит к развитию легочной гипертензии. Из-за этого, в легких застаивается кровь, после чего, она и появляется в мокроте во время кашля.
- Серьезную угрозу жизни для больного представляет легочное кровотечение. В результате, во время кашля возникает обильное кровотечение, сопровождающееся одышкой и болями в грудной клетке. В таких случаях требуется срочная госпитализация.
Кровь в мокроте по утрам
Если по утрам наличие крови при отхаркивании стало систематическим, значит, велика вероятность серьезных нарушений в работе внутренних органов. Такие кровотечения связаны с верхними дыхательными путями. Часто, их диагностируют, как легочные или туберкулезные, хотя причины могут быть другими.

Обычно, по утрам, кровь выходит в количестве одного или двух плевков. При этом, наличие кашля, вовсе необязательно. Цвет крови, чаще темный, а сама она густая. На выходе образуется плотный комок с содержанием гноя или слизи. Данный вид кровохарканья не имеет легочного происхождения. Причины кроются в миндалинах или носоглотке. Могут иметь место капиллярные кровотечения из десен. В результате, в ночное время происходит скопление крови в области верхних дыхательных путей, отчего она и появляется утром.
При визуальном осмотре кровяных выделений, можно сделать предварительное заключение о наличии или отсутствии туберкулеза.
В мокроте прожилки крови
Мокрота с кровью отхаркивается в тех случаях, когда повреждены кровеносные сосуды. Таким образом, кровь попадает в просвет бронхов и, в конечном итоге, происходит ее откашливание. Если такое проявление случается крайне редко, то оно не представляет опасности для здоровья. Скорее всего, это связано с повреждением сосуда во время резкого, интенсивного откашливания и может означать нехватку витаминов в организме.
Если прожилки крови появляются регулярно, это значит, что необходимо комплексное обследование, проводимое в стационарных условиях. Поводом к такому обследованию служат следующие симптомы, появляющиеся вместе с кровяными прожилками:
- Слабый аппетит, приводящий к снижению веса.
- Человек ощущает слабость и усталость.
- Даже в спокойном состоянии присутствует одышка, а кашель становится продолжительным.
- Затяжной кашель сопровождается интенсивными болями в груди.
Таким образом, необходимый курс лечения назначается только после полного обследования.
Мокрота с кровью при бронхите
Присутствие крови в мокроте во время кашля чаще свидетельствует о наличии серьезных заболеваний, связанных с дыхательной системой. Такой болезнью является хронический бронхит, протекающий в обостренной форме. Чтобы установить точную причину, необходимо знать симптомы, характерные для этого заболевания. Поэтому, при появлении крови в мокроте, необходимо срочно обратиться к врачу, чтобы выявить причины данного симптома и пройти тщательное обследование.

При остром бронхите, присутствует мокрый кашель. Иногда, в мокроте можно увидеть следы крови, а у больного повышается температура. Хронический бронхит характеризуется длительным кашлем, который держится свыше трех месяцев. При физических нагрузках возникает одышка.
В то время, когда хронический бронхит обостряется, в мокроте, кроме густых гнойных выделений, присутствуют алые прожилки крови. Поэтому, только после комплексного обследования, назначается курс терапии, направленный на устранение причины заболевания.
Мокрота с кровью при простуде
Причина появления крови может быть в повреждениях мелких кровеносных сосудов, которые легко лопаются во время простудного кашля. В этом случае, кровотечение не представляет никакой опасности для организма больного.

Тем не менее кровь, присутствующая в мокроте, указывает на наличие более серьезных патологических процессов, протекающих в человеческом организме. Кровь в мокроте обнаруживается как во время простуды, так и при наличии заболеваний, которые тесно с ней связаны.
- Часто кровохарканье наблюдается при бронхите, когда, одновременно происходит повышение температуры. В результате, состояние больного резко ухудшается. Опасность представляют хронические формы болезни, и в периоды обострения. В это время, кроме крови, в мокроте появляются гнойные выделения.
- Прожилки крови в мокроте могут присутствовать и при бронхоэктатической болезни по причине длительного изнуряющего кашля. Кроме того, у больного появляется одышка, повышается температура, наступает слабость.
3 причины кровохарканья. От чего бывает кашель с кровью
ПредыдущаяЛечение кашляПершение в горле и кашель
СледующаяЛечение кашляКашель после или во время еды
13 причин кашля с кровью: от безобидных до смертельно опасных
Этот симптом — из тех, которые не стоит игнорировать.
Если, прикрыв рот рукой при кашле, вы обнаружили на ладони кровь, и тем более если такие эпизоды повторяются, консультация с врачом обязательна!
А в некоторых случаях медицинская помощь потребуется срочно.
Когда надо немедленно обратиться за помощью
Набирайте 103, 112 или обращайтесь в ближайшее отделение неотложной помощи, если :
- кашель с кровью начался после падения или травмы грудной клетки;
- крови при кашле много — 2 и более чайных ложек;
- кроме мокроты, кровь появилась в стуле или моче;
- кровохарканье (так называется процесс выделения крови с мокротой) сопровождается другими симптомами — болью в груди, сильным головокружением, лихорадкой, одышкой.
Такие признаки говорят о серьёзных нарушениях в верхних дыхательных путях, лёгких или сердечно‑сосудистой системе. Если немедленно не обратиться за помощью, можно умереть.
К счастью, кровохарканье сигнализирует об опасных состояниях далеко не всегда.
Сейчас читают 🔥
Откуда берётся кровь в мокроте
Вот несколько наиболее распространённых причин , из‑за которых могут возникнуть сгустки крови при откашливании.
- Бронхит. Это самая популярная причина кашля с кровью. И она же — одна из наиболее безопасных. Кровохарканье, вызванное бронхитом, не угрожает здоровью и быстро проходит по мере лечения основного заболевания.
- Слишком сильный и затянувшийся кашель, который раздражает горло. Напряжённые попытки прокашляться могут привести к разрыву мелких кровеносных сосудов в слизистой гортани. Это неприятно, но не опасно.
- Воспаления придаточных пазух носа. Гайморит, фронтит способны спровоцировать небольшое кровотечение. Кровь стекает в носоглотку и может стать заметна при откашливании.
- Приём лекарств, разжижающих кровь. К ним относится в том числе популярный аспирин.
- Инородный предмет, попавший в дыхательные пути.
- Пневмония или другие лёгочные инфекции.
- Туберкулёз.
- Хроническая обструктивная болезнь лёгких. Это не одно конкретное заболевание, а обобщающий термин . Его используют в ситуациях, когда по каким‑то причинам ограничивается поступление воздуха в лёгкие и из них.
- Рак лёгких. Он, а также другие опухоли бронхолёгочной системы становятся причиной кровохаркания в 20% случаев.
- Травмы лёгкого или бронхов.
- Тромбоэмболия лёгочных артерий. Так называют повреждение лёгочной ткани, которое происходит из‑за закупорки одной из артерий тромбом.
- Васкулит (воспаление стенок кровеносных сосудов) в лёгких.
- Тяжёлые болезни сердечно‑сосудистой системы. К ним относятся инфаркт миокарда, кардиомиопатии, пороки сердца. При проблемах с сердцем в лёгочных кровеносных сосудах резко повышается давление, что может вызвать разрыв сосудистых стенок.
Что делать, если у вас мокрота с кровью
Если кровь впервые появилась после приступа сильного кашля на фоне простуды, не переживайте. Скорее всего, речь идёт максимум о бронхите или гайморите. Однако навестить терапевта или лора всё-таки стоит: специалист поставит точный диагноз и пропишет необходимые лекарства. Заодно он предложит вам сделать рентген органов грудной клетки, чтобы наверняка убедиться в отсутствии причин для беспокойства.
Если же с простудой вы справились или её не было вовсе, а кровь в мокроте продолжает появляться, придётся пройти дополнительные исследования. Их назначит всё тот же терапевт или отоларинголог — после того, как расспросит вас о самочувствии, образе жизни, вредных привычках (например, курении).
Постарайтесь рассказывать о симптомах максимально подробно. Это важно для постановки предварительного диагноза. Например, если у вас, кроме кровохарканья, появилась одышка, специалист заподозрит сердечно‑сосудистые проблемы — ту же сердечную недостаточность или стеноз митрального клапана. Если вы отметили, что у вас в последнее время снизился вес, речь может идти о туберкулёзе или опухолях бронхолёгочной системы.
Чтобы подтвердить или опровергнуть тот или иной предварительный диагноз, врач даст вам направление на одно из исследований :
- Компьютерную томографию (КТ) грудной клетки. В рамках этого анализа медик увидит, в каком состоянии находятся органы дыхательной системы и сердце.
- Бронхоскопию. Врач пропустит бронхоскоп (тонкую гибкую трубку с камерой на конце) через нос или рот в дыхательные пути, чтобы обнаружить кровоточащие участки.
- Клинический анализ крови. Прежде всего он нужен для определения количества белых и красных кровяных телец в вашей крови — они являются маркерами всевозможных воспалений. Кроме того, врача заинтересует уровень тромбоцитов — частиц, которые говорят о том, как быстро кровь сворачивается при повреждениях сосудов, то есть с какой скоростью образуются тромбы.
- Общий анализ мочи.
- Посев мокроты. Этот анализ позволяет обнаружить в мокроте инфекционные микроорганизмы.
- Лёгочную ангиографию. Это тест для оценки кровотока в лёгких.
- Пульсоксиметрию. Вам наденут на палец зонд, который измерит уровень кислорода в крови.
Как только медик определит наиболее вероятную причину кровохарканья, вам назначат лечение. Каким оно будет, зависит от основного заболевания. Например, при пневмонии или туберкулёзе помогут антибиотики. Если кровотечение вызвано воспалением, вам пропишут препараты‑стероиды. Если речь об опухоли, могут потребоваться химиотерапия или хирургическое вмешательство.
Читайте также 😷💉🦠
Отхаркивание кровью: причины и методы лечения
 Кровохарканье – откашливание мокроты с примесью крови. Это тревожный сигнал, требующий незамедлительного обращения к врачу.
Кровохарканье – откашливание мокроты с примесью крови. Это тревожный сигнал, требующий незамедлительного обращения к врачу.
Этот симптом сигнализирует о кровотечении в органах дыхательной системы и предупреждает о патологиях, опасных для жизни.
Виды кровохарканья
При отхаркивании крови требуется установить не только причину патологического состояния, но и его разновидность. Специалисты выделяют четыре типа:
- Истинное кровохарканье. Из бронхов выделяется вязкая слизь и кровь. Её оттенок варьирует от насыщенно-алого до тёмно-коричневого.
- Профузное кровотечение. Пациент теряет большое количество крови (500 мл и более). В отделяемом присутствуют прожилки слизи. Это тяжёлое состояние, требующее госпитализации.
- Среднее кровотечение. Из бронхов отделяется мокрота с ярко-алой кровью. Общий объём потери составляет менее 500 мл.
- Малое кровотечение. Пациент откашливает чистую кровь без мокроты или слизь с прожилками крови и пеной. Общий объём кровопотери – около 100 мл.

С кровью
В мокроте прожилки крови
Иногда в обычной на вид мокроте визуализируются небольшие кровяные вкрапления. Общий объём потери крови не велик, состояние пациента стабильно. В этом случае слизь с прожилками может свидетельствовать о локальном повреждении оболочки бронхов или гортани. Такое возможно, когда человек беспрестанно откашливается и травмирует капилляры слизистых.
Кровь в мокроте по утрам
Человек может харкаться кровью не постоянно, а лишь в определённое время суток. Если проблема беспокоит в утренние часы после сна, то это может свидетельствовать о следующих состояниях:
- разрыв мелкого капилляра на слизистой дыхательных путей;
- повреждение в полости рта;
- заболевания носоглотки.
Кровь в мокроте по утрам иногда наблюдается после проведённой накануне диагностической или лечебной процедуры – бронхоскопии или пункции.
Причины появления выделений в слизи при откашливании
Кровь в мокроте может появляться по разным причинам. Часть из них – относительно безопасные состояния, не угрожающие жизни пациента. Так, кровохарканье нередко наблюдается на фоне травм грудной клетки. Похожая клиническая картина проявляется у заядлых курильщиков. В других случаях оно служит симптомом каких-либо заболеваний, нуждающихся в лечении.
Болезни легких, вызывающие кровь в мокроте при кашле
Пациент может отхаркивать кровью при следующих патологиях.
- Бронхит и бронхиальная астма. Кашель беспокоит пациента преимущественно по утрам. Из бронхов выделяется слизисто-гнойная жёлтая или зеленоватая мокрота, часто с кровью. Среди прочих симптомов называют повышение температуры, затруднённое дыхание, недомогание, хрипы в груди.
- Глистные инвазии. Чем сильнее повреждается слизистая, тем обильнее кровотечение. Мокроты может быть очень мало. Иногда в отделяемом визуализируются не только кровяные прожилки, но и личинки паразитов. Дополнительные симптомы гельминтоза – слабость, сыпь на коже, потеря веса.
- Кандидоз. Это поражение лёгочной ткани грибками из рода Кандида. На ранних этапах откашливается вязкая мокрота. Позже в ней появляются прожилки крови. Пациент жалуется на общую слабость, лихорадку, боли за грудиной.
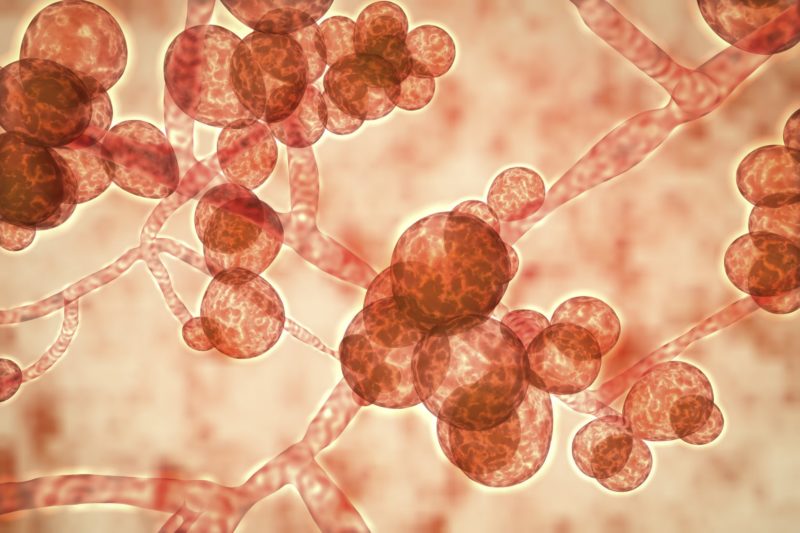
Кандидоз
- Муковисцидоз. Это врождённое состояние, сопровождающееся нарушением секреции. Слизь, выделяемая железами, скапливается в бронхиолах. При воспалительных процессах этот секрет сгущается, а пациента беспокоит кашель с отделением мокроты с прожилками крови.
- Аутоиммунные заболевания. Признаки подобных нарушений – отхаркивание крови, слабость, головокружение.
- Телеангиоэктазия. Это заболевание сопряжено с повреждением кровеносных сосудов слизистой, выстилающей дыхательные пути. Точные причины поражения капилляров до конца не изучены. Пациент при такой болезни страдает от анемии. Его беспокоит отхаркивание малого количества крови.
- Легочный абсцесс. Это состояние, сопровождающееся гнойными процессами в тканях лёгких. При этом откашливается мокрота с зелёными прожилками и кровью. При прорыве полостей с гноем выделяется большое количество жёлто-зелёной слизи с включениями пены.
Болезни угрожающие жизни пациента
Выделение крови с мокротой может служить признаком опасных для жизни патологий.
- Онкологические заболевания. При формировании злокачественных опухолей беспокоит постоянный кашель. Иногда отхаркивается чистая кровь. Её цвет – коричневый или красный. Прочие тревожные симптомы – упадок сил, утрата работоспособности, плохой аппетит, снижение веса.
- Туберкулёз. Характерный признак болезни – откашливание слизисто-гнойной мокроты с кровяными сгустками и плевки чистой алой кровью. При туберкулёзе наблюдаются повышение температуры до субфебрильных значений, усиленное ночное потоотделение, выпадение волос, снижение веса.
- Тромбоэмболия легочной артерии. Первый признак – отхаркивание слизи с кровью. Далее при отсутствии помощи может открыться полноценное кровотечение. Человек ощущает боль за грудиной, интенсивность которой нарастает при подъёмах или наклонах.
- Дисфункция кардиоваскулярных структур. В этом случае наблюдается небольшое количество отхаркиваемой крови. Кашля нет, температура тела в норме. Из дополнительных симптомов – упадок сил и одышка.
- Кардиогенный отек легких. Это следствие инфаркта миокарда. Из бронхов отделяется пенистая мокрота розового цвета. Пациента беспокоит удушье, клокочущее дыхание.
Самостоятельно определить причину отхаркивания с кровью невозможно.
К какому врачу обращаться за помощью?
При кашле с кровью требуется диагностика – первичный осмотр у терапевта. Дополнительно понадобятся консультации пульмонолога, фтизиатра и онколога.

У врача
Экстренный осмотр врача и госпитализация необходимы, если наблюдаются следующие симптомы:
- обильное кровотечение;
- нестерпимые боли за грудиной;
- лихорадка и жар.
Даже если крови совсем немного, а самочувствие расценивается как нормальное, не стоит затягивать с визитом к врачу.
Диагностика причин появления кашля с кровью
Отхаркивающаяся вместе с мокротой кровь может сигнализировать о нескольких различных патологиях. По этой причине пациенту назначают ряд исследований, включающий:
- рентген;
- флюорографию;
- ЭКГ;
- компьютерную томографию.
Исследуется и сама мокрота. Важно изучить характер выделений, их цвет, объём, наличие включений помимо крови. Весь комплекс диагностических процедур направлен на установление причины кровохарканья. Только после этого врач сможет подобрать адекватную схему терапии.
Лечение кашля и мокроты с кровью
При появлении сгустков или небольших прожилок крови в мокроте обязательна медикаментозная терапия. Пациенту назначают препараты из четырёх фармакологических групп.
- Кровеостанавливающие. Важно остановить потерю крови, пока она не приобрела масштабный характер. С этой задачей эффективно справляются Этамзилат и аминокапроновая кислота в виде инъекций.
- Обезболивающие. Для снятия неприятных ощущений можно принимать Кетанов, Кетарол, Парацетамол. В тяжёлых случаях при госпитализации используют Морфин.
- Антибиотики. Эти препараты нужны для подавления патогенной микрофлоры в дыхательных путях. Эффективны многие антибиотические средства из группы пенициллинов и цефалоспоринов, однако перед назначением проводят тест на чувствительность.
- Противоопухолевые. При выявлении новообразований в дыхательных путях проводят химиотерапию. Для лечения используют 5-Фторурацил, Доксорубицин и их аналоги.
Заключение
Отхаркивание крови нельзя игнорировать, так как этот симптом почти всегда говорит о серьёзных нарушениях. Важно своевременно диагностировать заболевание и начать лечение. Дополнительно следует уделить внимание профилактическим мерам. Регулярные врачебные осмотры, прогулки на свежем воздухе и отказ от курения – всё это позволит сохранить здоровье дыхательной системы.
Что нужно знать
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое кровохарканье?
Кровохарканье — кровохарканье. Это происходит, когда кровеносные сосуды в дыхательных путях или легких ослабляются или ломаются и начинают кровоточить. У вас может появиться небольшое или большое кровотечение в мокроте (слюне).
Что вызывает кровохарканье?
- Инфекция, например бронхит, пневмония, туберкулез (ТБ), ВИЧ или грипп
- Заболевание, такое как рак легких или болезнь сердца или легких
- Травма горла или груди, сила при рвоте, кашле или удушье каким-либо предметом
- Обезболивающие или противовоспалительные препараты, которые не принимаются в соответствии с указаниями
- Курение сигарет или употребление запрещенных наркотиков, например кокаина
Как диагностируется причина кровохарканья?
Ваш лечащий врач может проверить образцы вашей крови или мокроты на наличие признаков инфекции.Он может использовать прицел для проверки кровотечения в дыхательных путях и легких. Он также может собирать образцы жидкости или тканей. Для проверки наличия повреждений грудной клетки могут быть сделаны рентгеновские снимки или компьютерная томография. Вам могут дать контрастную жидкость, чтобы врачу было легче увидеть изображения. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастную жидкость.
Как лечится кровохарканье?
Ваш лечащий врач вылечит состояние, вызывающее кровохарканье. Вам может понадобиться любое из следующего:
- Лекарства можно давать для борьбы с бактериальной инфекцией или для контроля кашля.Вам также может потребоваться лекарство, чтобы замедлить или остановить кровотечение.
- Промывание носа и горла солевым раствором может помочь уменьшить или остановить кровотечение.
- Эмболизация бронхиальной артерии — это процедура введения лекарства в поврежденный кровеносный сосуд. Лекарство поможет остановить кровотечение.
- Хирургия может потребоваться, чтобы остановить сильное кровотечение, если другие методы лечения не работают. Также может быть проведена операция для поиска и устранения других проблем с дыхательными путями.
Что я могу сделать, чтобы справиться с кровохарканьем?
- Будьте осторожны с лекарствами. Некоторые лекарства, например НПВП, повышают риск кровотечения. Травяные добавки также увеличивают риск. Примеры травяных добавок: чеснок, гинкго и женьшень. Прежде чем принимать какие-либо лекарства, отпускаемые без рецепта, спросите своего врача.
- Не курите и не ходите в задымленные места. Дым может ухудшить кровохарканье. Никотин и другие химические вещества в сигаретах и сигарах также могут вызывать повреждение легких.Обратитесь к своему врачу за информацией, курите ли вы в настоящее время и нуждаетесь в помощи, чтобы бросить курить. Электронные сигареты или бездымный табак все еще содержат никотин. Перед использованием этих продуктов проконсультируйтесь со своим врачом.
Когда мне следует немедленно обратиться за помощью?
- У вас появилась новая или усиливающаяся боль в груди или одышка.
- У вас усиливается кровотечение или вы кашляете с большим количеством крови.
- Вы не можете остановить рвоту.
- У вас настолько кружится голова, что вы думаете, что можете упасть или упасть в обморок.
- У вас боль или отек ног.
- Ваши ноги и руки кажутся холодными или бледными.
Когда мне следует связаться с поставщиком медицинских услуг?
- У вас новая или усиливающаяся одышка.
- У вас жар.
- Вы худеете, не стараясь.
- Вы чувствуете себя более слабым и усталым, чем обычно.
- У вас кашель, который не проходит или усиливается.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, защищенной авторским правом. Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Подробнее о Hemoptysis
Сопутствующие препараты
.PPT — Презентация PowerPoint по кровохарканью, скачать бесплатно
Кровохарканье Кристен Дип, FNP-S SUNY IT
Что такое кровохарканье? • Определяется как отхождение мокроты с кровью. • Пациенты обычно сообщают о кашле с кровью или мокротой с прожилками или с оттенком крови. • Кровохарканье может быть свежей ярко-красной кровью, застарелой кровью или проявляться в виде медленного или явного кровотечения. При обильном кровотечении могут присутствовать тромбы.• Кровь может поступать из носа, рта, горла и дыхательных путей. • Часто людей путают кровохарканье с гематемезисом, то есть рвотой кровью. (Данфи, Винланд-Браун, Портер и Томас, 2011 г.).
Патофизиология • Воспаление слизистой трахеобронхиальной оболочки составляет около 80% случаев кровохарканья. • Незначительные эрозии слизистых оболочек могут быть вызваны инфекциями мочевого пузыря и бронхитом. • Бронхоэктатическая болезнь • ТБ • Эндобронхиальное воспаление из-за саркоидоза. (Данфи, Винланд-Браун, Портер и Томас, 2011 г.).
Патофизиология • Бронхогенная карцинома может поражать слизистую оболочку, тогда как метастатический рак легких редко приводит к кровохарканью. Опухоли легких составляют около 20% случаев кровохарканья, но кровохарканье редко встречается у детей со злокачественными новообразованиями. • Нарушения свертываемости крови и чрезмерная антикоагулянтная терапия. • Травма грудной клетки • Муковисцидоз • Повреждение легочной сосудистой сети • Абсцесс легкого • Некротические пневмонии, например, вызванные клебсиеллой • Аспергилломы (мицетома) — грибковый клубок в легких • Инфаркт легкого, вторичный к эмболизации (Uphold & Graham, 2003).
Патофизиология • Повышение легочного капиллярного давления • Отек легких • Митральный стеноз • Гранулематоз Вегенера • Синдром хорошего пастбища • АВМ • Идиопатическое (криптогенное) кровохарканье — нормальная или бронхоскопическая рентгенография грудной клетки и нелокализационная волоконная рентгенография; У 90% пациентов кровохарканье проходит через 6 месяцев (Uphold & Graham, 2003).
Патофизиология кровохарканья у детей • Диагностика может быть затруднена, поскольку дети склонны глотать мокроту.Кровохарканье может оставаться незамеченным, пока не станет значительным. • Этиология столь же разнообразна, как и у взрослых. • Лечение обычно такое же, как и у взрослых. • Причины включают: • Бронхоэктаз • ТБ • ИБС • AV-порок • Аспирация инородного тела • CF • Носоглоточное кровотечение • Связанное с трахеостомией • Новообразование • Искусственное кровохарканье • DIC (Gaude, 2010).
Причины кровохарканья Макро кровохарканье Кровохарканье Любая из причин макроскопического кровохарканья URI Хронический бронхит Саркоидоз Бронхогенная карцинома ТБ Инфаркт легкого Отек легких Идиопатический легочный гемосидероз (Jr., 2009) • ТБ (с полостным заболеванием) • Бронхоэктаз • Бронхиальная аденома • Бронхогенная карцинома • Аспергилломы • Некротическая пневмония • Абсцесс легкого • Ушиб легкого • АВМ • Наследственная геморрагическая телеангиэктазия • Нарушение кровотечения или чрезмерная антикоагулянтная терапия альвеолярными препаратами
Заболеваемость • Кровохарканье может развиться у любого человека, но у детей это случается редко. • Заболеваемость трудно отличить, потому что кровохарканье — это симптом, а не болезнь.Тщательное расследование каждой причины кровохарканья все равно не даст точной частоты, потому что кровохарканье случается не у всех пациентов, страдающих данным заболеванием.
Факторы риска • ХОБЛ • Курение • Воздействие асбеста, мышьяка, никеля и хрома в окружающей среде • Антикоагулянтная терапия или болезнь свертывания крови в анамнезе • Пациенты с ослабленным иммунитетом — повышают риск новообразований, туберкулеза и саркомы Капоши. • История рака груди, толстой кишки или почек (Bidwell & Pachner, 2005).
Клиническая картина • Основная жалоба: «Кашель с кровью». • Мокрота с оттенком кашля или откровенная кровь. • Носовое кровотечение и отхождение мокроты без кашля обычно происходит из верхних дыхательных путей. • Бронхоэктазия — иногда мокрота с неприятным запахом и кровянистым оттенком. Pt. обычно имеет хронический кашель, который может усиливаться в положении лежа. Может присутствовать одышка, повышение температуры тела, плеврит. • Опухоли легких — часто встречаются у людей старше 40 лет и у курильщиков. Изменение характера кашля.Кровохарканье может сопровождать боль в груди. (Апхолд и Грэм, 2003).
Клиническая картина • Мокрота от пневмонии имеет красно-коричневый или красно-зеленый цвет и смешана с гноем. Pt. может иметь лихорадку, плевритную боль в груди и недомогание (Uphold & Graham, 2003). • URI, острый синусит, острый бронхит и абсцесс легкого, продуктивный кашель (Bidwell & Pachner, 2005). • Инфаркт легкого, вторичный по отношению к легочной эмболии — внезапное появление плевритной боли с кровохарканьем.Часто присутствуют потоотделение и обмороки. Другие признаки включают тахипноэ, тахикардию, хрипы, лихорадку, шок, четвертый тон сердца, шум трения плевры или цианоз (Uphold & Graham, 2003). • Отек легких — розовая пенистая мокрота. Присутствуют потоотделение, тахипноэ и тахикардия. Могут присутствовать JVD, гепатомегалия и отек голеностопного сустава (Uphold & Graham, 2003). • Аспирация инородного тела часто встречается у детей младше 4 лет. Признаки включают кашель, локальное свистящее дыхание и местное ослабление или отсутствие звуков дыхания с одной стороны (Uphold & Graham, 2003).
Клиническая картина • Стеноз митрального клапана, ХСН, дисфункция левого желудочка — одышка при физической нагрузке, утомляемость, ортопноэ, пароксизмальная ночная одышка, пенистая розовая мокрота. • Бронхоэктазия или абсцесс легкого — хроническое заболевание легких в анамнезе, рецидивирующий нижний или нижний отдел легких. инфекция тракта, кашель с обильным выделением гнойной мокроты. • Снижение веса — эмфизема, рак легких, туберкулез, бронхоэктазы, абсцесс легкого и ВИЧ. (Бидвелл и Пахнер, 2005).
Дифференциальный диагноз • Кровохарканье — это симптом, а не диагноз.• Все причины кровохарканья считаются дифференциальным диагнозом. • Желудочно-кишечное кровотечение. Гастрит, язва желудка или язвенной болезни, а также варикозное расширение вен пищевода могут вызывать тошноту, рвоту (кровью) и мелену. Факторы риска включают алкоголизм, стресс, бактериальные и вирусные инфекции, хроническое употребление НПВП и злокачественную анемию. (Уайтхерст-Кук, 2013).
Социальные / экологические аспекты • Курение увеличивает риск развития ХОБЛ, включая эмфизему и хронический бронхит.Курение также ослабляет иммунную систему, делая пациентов более восприимчивыми к развитию бактериальных и вирусных инфекций. • Половой анамнез может помочь врачу определить, нужно ли проходить тестирование на ВИЧ. Менструальный анамнез также может помочь определить, нужно ли женщинам обследоваться на предмет злокачественных новообразований гинекологии. • История путешествий — риск заражения туберкулезом или другими паразитарными инфекциями. (Бидвелл и Пахнер, 2005).
Диагностическое обследование • Полный анамнез и физическое обследование могут помочь в выборе направления лечения. Первоначальная оценка должна быть направлена на обнаружение источника кровотечения и определение основной причины.• Рентген грудной клетки — может помочь определить, есть ли у пациента сердечная недостаточность, коллапс легкого, пневмония, кистозный фиброз, эмфизема, отек легких, сломанные ребра, пневмоторакс, врожденный порок сердца, проблемы с сердечными клапанами или рак (Mayo Clinic, 2011) . • Компьютерная томография полезна для дальнейшего исследования аномалий на рентгенограмме грудной клетки. Может обнаруживать аномалии, не видимые на рентгеновском снимке, а также наличие опухолей, избыток жидкости вокруг легких, эмболию легочной артерии, туберкулез, ХОБЛ, бронхоэктазы, пневмонию, врожденные аномалии и интерстициальные заболевания легких («Компьютерная томография-грудная клетка», 2013 г.) .
(Mayo Clinic, 2013).
КТ рака легкого
Диагностическое обследование • Бронхоскопия — это процедура, которая позволяет врачу заглянуть внутрь бронхов и бронхиол легких. • При бронхоскопии можно обнаружить опухоли, признаки инфекции, избыток слизи в дыхательных путях, место кровотечения и закупорку. (Национальный институт сердца, легких и крови [NHLBI], 2012 г.).
(Mayo Clinic, 2013)
Лабораторные исследования • Общий анализ крови, PT, INR, PTT и ESR.• Окраска мокроты по Граму. • Кислотно-быстрое окрашивание • Цитология мокроты • PPD • Тестирование на ВИЧ (Uphold & Graham, 2003).
Управление • Основное внимание уделяется прекращению кровотечения, профилактике аспирации и лечению основных причин. • Дыхательные пути, дыхание и кровообращение являются наивысшими приоритетами при обследовании пациентов.
Ведение • Немассивное кровохарканье, не возникающее • Рентген грудной клетки • Общий анализ крови с дифференциалом • Посев мокроты на кислотоустойчивые бациллы при подозрении на туберкулез.• C&S мокроты при пневмонии и абсцессе легкого. • КТ и МРТ могут обнаружить любые аномалии, нераспознанные на рентгенограмме грудной клетки. (Бидвелл и Пахнер, 2005).
Ведение • Обильное кровохарканье — более 600 мл крови / 24 часа. • Считается опасным для жизни и требует неотложной медицинской помощи. • Требуется немедленное лечение, операция или бронхоскопия. • Лечение должно быть сосредоточено на управлении кардиореспираторными параметрами, коррекции гипоксии, стабилизации артериального давления и, при необходимости, переливаниях крови.Хирургическое вмешательство • Эмболизация бронхиальной артерии • Хирургическая лобэктомия или пневмонэктомия
Фармакологическое лечение • Антибиотики для лечения основных бактериальных или грибковых инфекций. • Противотуберкулезные препараты. • Химиотерапия или лучевая терапия при раке легких. • Стероиды при воспалительных заболеваниях.
Осложнения кровохарканья • Асфиксия • Шок • Анемия • Почечная недостаточность • Ателектаз • Легочная инфекция
Последующее наблюдение / направление • Минимальное кровохарканье, связанное с респираторной инфекцией, должно наблюдаться через 2-3 дня если мокрота по-прежнему окрашена в кровь (Uphold & Graham, 2003).• Наличие более чем минимального количества мокроты с оттенком крови требует последующего наблюдения через 12-48 часов (Uphold & Graham, 2003). • Пациенты с не массивным кровохарканьем, нормальной рентгенологией грудной клетки и относящиеся к группе низкого риска могут лечиться в амбулаторных условиях. • Пульмонологическое рецидивирующее или необъяснимое кровохарканье, ХОБЛ, кистозный фиброз. • Гематологический / онкологический диагноз злокачественного новообразования или нарушение свертывания крови. • Кардиологическая застойная сердечная недостаточность, врожденный порок сердца или стеноз митрального клапана
Образование • Пациенты и их родственники должны быть проинформированы о причинах кровохарканья (Dunphy et al., 2011). • О любых изменениях цвета, количества и консистенции откашливаемой крови следует сообщать врачу. О любом увеличении количества следует немедленно сообщать (Dunphy et al., 2011). • Отказ от курения • Если прописаны антибиотики, принимайте все лекарства в соответствии с указаниями врача. • Пневмококковая вакцина. • Правильное мытье рук для предотвращения распространения инфекции. • Направление на веб-сайт Американской ассоциации легких.
Обзор литературы • Вся найденная литература по кровохарканью очень похожа.В каждой статье рассматривались процессы заболевания, связанные с кровохарканьем, включая оценку, лечение и устранение симптомов и заболеваний. • Не было четкого и краткого числа, позволяющего различать легкое, умеренное и тяжелое кровохарканье. Каждый автор использовал свое определение, но все утверждали, что массивное кровохарканье следует рассматривать как опасное для жизни состояние.
Вопросы • При лечении кровохарканья основное внимание уделяется: a) прекращению кровотечения b) лечению основной причины c) профилактике аспирации d) всем вышеперечисленным 2) Основному воспалительному заболеванию слизистой трахеобронхиальной оболочки _____% случаев кровохарканья? а) 25% б) 60% в) 80% г) 12%
Вопросы 3) В чем разница между кровохарканьем и кровохарканьем? а) Кровохарканье — это откашливание гнойной мокроты, гематемезис — это откашливание крови.б) Кровохарканье — это рвота кровью, рвота возникает после того, как вы порезались во время антикоагулянтной терапии. в) Кровохарканье — это рвота кровью, гематемезис — это кровохарканье. г) Кровохарканье — это кашель с кровью, гематемезис — это рвота кровью. 4) Что не является причинным фактором кровохарканья? a) язва желудка b) пневмония c) гранулематоз Вегенера d) мицетома
Вопросы 5) Носовое кровотечение и отхаркивание крови без кашля обычно возникают в результате: a) кишечного кровотечения b) нижнего респираторного источника c) верхнего респираторного источника d ) Желудочное кровотечение. 6) Какие из следующих признаков и симптомов обычно наблюдаются у пациентов с недиагностированным абсцессом легкого? a) Кровохарканье, лихорадка, обморок b) Кровохарканье, лихорадка, тахикардия, одышка при физической нагрузке c) Кровохарканье, отек лодыжек, JVD d) Кровохарканье, рецидивирующие инфекции нижних дыхательных путей, обильное количество гнойной мокроты
70004 Вопросы является ли приоритетом номер один, когда пациент обращается с основной жалобой на «кашель с кровью»? а) Убедитесь, что измерены рост и вес. б) Дыхательные пути, дыхание и кровообращение не нарушены. в) Принесли ли они на прием образец мокроты? г) Показатели жизнедеятельности 8) Какие наиболее важные социальные / экологические аспекты вы хотите учесть при заполнении анамнеза пациента? a) Сексуальный анамнез b) Воздействие асбеста в окружающей среде c) История путешествий d) Все вышеперечисленное
Вопросы 9) Пациент обращается в скорую помощь с жалобами на кровохарканье, внезапное начало плевритной боли.При осмотре вы замечаете, что у пациента тахипноэ, тахикардия, потливость, цианоз, лихорадка и 4-й тон сердца. Какое ваше первое предположение? a) Абсцесс легкого b) Инфаркт легкого, вторичный по отношению к легочной эмболии c) Пневмония d) Хронический бронхит 10) Какие лабораторные исследования можно назначить для диагностики причины кровохарканья? а) Исследования щитовидной железы, липидная панель. b) Печеночная панель, BMP, HgA1C c) CMP, уровень ХГЧ d) Общий анализ крови, СОЭ, PT, PTT, INR
Ссылки Bidwell, J.Л. и Пахнер, Р. В. (2005). Кровохарканье: диагностика и лечение. Американский семейный врач 72 (7), 1253-1260. Получено с http://www.aafp.org/afp/2005/1001/p1253.html Компьютерная томография грудной клетки (2013). Получено от 6 октября 2013 г. с сайта www.radiologyinfo.org/en/info.cfm?pg=chestct Corey, R. (2009). Кровохарканье. Клинические методы: анамнез, физикальные и лабораторные исследования (3-е изд.). Получено с http://www.ncbi.nlm.nih.gov/books/NBK360/ Devine, S.T. И Липпманн, М. (2006). Лечение массивного кровохарканья.Респираторные неотложные состояния. Бока-Ратон, Флорида: Тейлор и Фрэнсис Групп. Данфи, Л.М., Винланд-Браун, Дж. Э., Портер, Б.О., и Томас, Д.Дж. (2011). Первичная помощь: искусство и наука передового медсестринского дела (3-е изд.). Филадельфия, Пенсильвания: F.A. Davis Company. Гауд, Г.С. (2010). Кровохарканье у детей. Индийская педиатрия 47 (3), 245-254. Горолл, А.Х., и Малли, младший, А.Г. (2009). Первичная медицина: офисная оценка и ведение взрослого пациента. Филадельфия, Пенсильвания: Липпинкотт, Уильямс и Уилкинс.Клиника Мэйо (2011). Рентген грудной клетки. Получено с сайта www.mayoclinic.com/health/chest-x-rays/MY00297
Ссылки Национальный институт сердца, легких и крови (2012). Что такое бронхоскопия? Получено с сайта www.nhlbi.nih.gov/health/health-topics/topics/bron/ Национальной медицинской библиотеки (2011 г.). Синдром Гудпасчера. Получено с http://www.nlm.nih.gov/medlineplus/ency/article/000142.htm Uphold, C.R. & Graham, M.V. (2003). Клинические рекомендации в семейной практике (4-е изд.). Гейнсвилл, Флорида: Barmarrae Books, Inc. Wise, C.M. (2013). Гранулематоз Вегенера. В F.J. Domino (21-е изд.). 5-минутная клиническая консультация, 2013 г. Филадельфия, Пенсильвания: Lippincott, Williams, & Wilkins. Уайтхерст-Кук, М. (2013). Гастрит. В F.J. Domino (21-е изд.). 5-минутная клиническая консультация 2013. Филадельфия, Пенсильвания: Lippincott, Williams, & Wilkins.
крови в мокроте утром при откашливании | Ответы врачей
Самые популярные ответы врачей, основанные на вашем поиске:
34-летний мужчина спросил:
Опыт 35 лет Детская пульмонология
Холодный воздушный туман: Увлажнение воздуха улучшает выведение слизи из дыхательных путей. Избегайте курения и обратитесь к врачу, чтобы обсудить возможность исключения злокачественных новообразований.
54-летняя женщина спросила:
51-летний опыт Ядерная медицина
Rexray: Тот факт, что рентгеновский снимок дал отрицательный результат 2 месяца назад, не означает, что он все еще отрицательный или изначально был неправильно прочитан.потому что поражение было очень маленьким. Если кровохарканье (… Подробнее31-летний мужчина спросил:
38-летний опыт внутренних болезней
Хорошо: любой тип аномального кровотечения может быть серьезной причиной. Проконсультируйтесь с врачом первичной медико-санитарной помощи для уточнения диагноза и лечения или ухо, нос и горло Док … Подробнее24-летняя женщина спросила:
24-летний опыт внутренних болезней
Наверное, нормально: Катерина, я бы не сказала, что вам НЕ следует обращаться к врачу по этому поводу. кровь не является поводом для серьезного беспокойства.Это может произойти в … ПодробнееЖенщина, 51 год, спросила:
Опыт работы 62 года Общая хирургия
Может быть серьезным: посоветуйтесь с ЛОР врачом в ближайшее время.
Мужчина 33 лет спросил:
.Утренняя аллергия: причины, лечение и профилактика
Заложенный нос, чихание, постназальное выделение жидкости, кашель, насморк — все это обычные реакции на аллерген.
Аллергия может вспыхнуть в любое время года, особенно весной, летом и осенью. А если вы живете с ними, вы можете сталкиваться с неприятными симптомами весь день, каждый день.
Однако у некоторых людей симптомы аллергии проявляются только по утрам, и в этом случае они будут в порядке до конца дня.
Звучит знакомо?
Если это так, не позволяйте аллергии испортить вам начало дня. Вот несколько причин появления симптомов аллергии по утрам, а также способы предотвратить чихание, кашель и другие симптомы.
Иногда симптомы аллергии возникают из-за аллергического ринита или сенной лихорадки. Симптомы возникают, когда иммунная система чрезмерно реагирует на аллергены в воздухе, вызывая отек и воспаление в носу.
Эта реакция иммунной системы может вызвать вышеупомянутые симптомы, а также вызвать другие симптомы, такие как:
- заложенность носа
- хрипы
- головные боли
- слезящиеся глаза
К аллергенам, вызывающим утренние симптомы, относятся:
1.Пыльца
Если у вас аллергия на пыльцу, вы, скорее всего, заметите ухудшение ее симптомов утром.
Это потому, что количество пыльцы достигает максимума утром. Итак, если вы находитесь на улице в это время дня — гуляете с собакой, собираетесь на пробежку ранним утром или готовитесь к работе — вы можете начать сопеть, чихать и кашлять при выходе на улицу.
2. Пылевые клещи
Аллергия также может вспыхнуть по утрам, если у вас аллергия на пылевых клещей.Это микроскопические насекомые, которые живут в домах, и, к сожалению, спальня — их горячая точка.
Они имеют тенденцию жить и размножаться на матрасах, подушках, постельных принадлежностях и мебели. Пылевые клещи не кусают и не распространяют болезни. Но если вы спите в постели, зараженной клещами, вы можете каждое утро просыпаться с симптомами аллергии.
3. Перхоть домашних животных
Перхоть домашних животных — еще один провоцирующий фактор утренней аллергии, особенно если ваш питомец спит в вашей кровати или спальне. Даже когда домашние животные не спят с вами, их шерсть может скапливаться на вашей подстилке и застревать на ковре.
4. Плесень
Домашняя плесень также может усугубить симптомы аллергии по утрам, особенно если ваша спальня находится в непосредственной близости от ванной комнаты или рядом с местом заражения плесенью.
Однако симптомы аллергии по утрам возникают не только из-за аллергенов. Неаллергический ринит также может вызывать утренние симптомы аллергии, такие как заложенность носа, насморк, чихание и кашель.
Аллергический ринит и неаллергический ринит вызывают похожие симптомы. Разница в том, что неаллергический ринит не затрагивает иммунную систему.Скорее, другие раздражители и факторы вызывают симптомы, подобные аллергии. Эти факторы включают:
1. Сильный запах
Если вы используете ароматизированные гели для душа, эфирные масла или лосьон перед сном, эти запахи могут вызвать раздражение кровеносных сосудов в носу, что приведет к заложенности носа и увеличению выработки слизи. Это может вызвать боль в горле, кашель и насморк.
Ночное воздействие этих раздражителей может привести к тому, что вы проснетесь с симптомами аллергии. Вы также можете проснуться с симптомами, если чувствительны к моющему средству, которое используете для стирки постельного белья.
2. Лекарства
Некоторые лекарства также могут вызывать неаллергический ринит по утрам. Иногда кровеносные сосуды в носу расширяются из-за побочного действия некоторых лекарств, таких как ибупрофен, аспирин, седативные средства и лекарства для снижения высокого кровяного давления. При приеме перед сном эти лекарства могут вызвать заложенность носа и насморк по утрам.
3. Кислотный рефлюкс
Кислотный рефлюкс — это когда желудочная кислота снова попадает в горло. Сон плоско или на спине может усугубить рефлюкс и вызвать раздражение горла.Это может привести к боли в горле, постназальному выделению жидкости и кашлю по утрам. Симптомы часто улучшаются с течением дня.
4. Гормональные изменения
Гормональные изменения, вызванные беременностью, менструацией и применением оральных контрацептивов, также могут вызывать неаллергический ринит. Это связано с тем, что изменение уровня гормонов может увеличить выработку слизи и вызвать изменения слизистой оболочки, что приводит к заложенности носа, насморку и чиханию.
Гормональные изменения могут вызывать симптомы аллергии в течение всего дня.Или у вас может быть духота по утрам, вызванная воздействием аллергена или раздражителя во время сна.
Вот несколько советов по предотвращению появления симптомов аллергии по утрам, будь то аллергический ринит или неаллергический ринит.
- Не спите с домашними животными и не позволяйте им лежать на вашей кровати. Купайте домашних животных не реже одного раза в неделю, чтобы уменьшить количество аллергенов в доме.
- Уберите ковер из спальни и замените его паркетом или плиткой.
- Используйте осушитель, чтобы снизить уровень влажности в спальне до уровня ниже 50 процентов.Это помогает убить пылевых клещей.
- Накройте матрас и подушку чехлом, защищающим от пылевых клещей.
- Принимайте антигистаминные препараты на ночь перед сном.
- Очищайте твердые поверхности от пыли не реже одного раза в неделю, чтобы в спальне не было беспорядка, чтобы уменьшить скопление пыли.
- Пылесосьте ковер не реже одного раза в неделю с помощью пылесоса с фильтром HEPA. Стирать постельное белье, в том числе простыни и наволочки, один раз в неделю в горячей воде (не менее 130 ° F или 54 ° C).
- Не спите с открытыми окнами.Это поможет избавиться от пыльцы в спальне.
- Поднимите изголовье кровати на шесть-восемь дюймов, чтобы уменьшить обратный ток желудочной кислоты во время сна.
- Запланируйте профессиональное тестирование плесени, чтобы проверить качество воздуха в доме.
Симптомы аллергии по утрам также могут нарушить качество вашего сна ночью. Обратитесь к врачу, если вы не можете справиться с симптомами аллергии самостоятельно или если у вас серьезные симптомы.
Для определения причины симптомов и исключения других проблем может потребоваться рецептурное лекарство или тест на аллергию.
Не позволяйте утренним аллергиям расстраиваться. Если вы имеете дело с сенной лихорадкой или неаллергическим ринитом, приведенные выше советы помогут положить конец чиханию, заложенности носа и другим симптомам аллергии, и вы проснетесь отдохнувшим и готовым к работе.
.
