Kандидоз — Лечебно-диагностический центр «Медицина»
Kандидоз
Кандидоз — это поражение кожи, слизистых оболочек и ногтей условно-патогенными дрожжеподобными грибами рода Candida.Многочисленные варианты дрожжевых поражений разделяют на кандидозы поверхностные и системные. Из поверхностных наиболее часто встречаются поражения крупных складок (паховых, подмышечных и т.д.), межпальцевые дрожжевые эрозии, кандидоз углов рта (кандидозная заеда), кандидозное поражение половых органов (молочница).
Дрожжевое поражение ногтей возникает чаще в сочетании с поражением гладкой кожи или слизистых оболочек, но возможно и изолированное поражение.
Наиболее тяжелая форма кандидоза — это системный или висцеральный кандидоз, протекающий с поражением внутренних органов.
В настоящее время отмечается рост заболеваемости кандидозом людей разного возраста и пола. Причины этого явления разнообразны.
Поскольку весь род Candida относится к условным-патогенам и грибы могут находиться на коже и слизистых абсолютно здоровых людей, то для возникновения заболевания недостаточно их присутствия. Решающее значение имеет состояние организма человека.
На первый план выступают болезни обмена веществ (сахарный диабет, ожирение, нарушение белкового обмена), сопутствующие инфекционные процессы (бактериальные, вирусные, грибковые), болезни системы крови, онкологические заболевания и т.д., то есть любые процессы, угнетающие иммунную защиту организма.
Одной из частых причин развития кандидозной инфекции является дисбактериоз кишечника, возникающий как следствие широкого и бесконтрольного употребления антибактериальных препаратов. Нельзя забывать о том, что при лечении такими препаратами уничтожаются не только болезнетворные бактерии, но и вся полезная микрофлора, заселяющая кишечник. Массово гибнут полезные кишечные палочки, бифидо- и лактобактерии, играющие огромную роль в состоянии иммунной системы организма и тормозящие размножение бактериальной, грибковой и вирусной инфекции.
Кандидозный вульвовагинит, именуемый в народе «молочницей», и сопровождающийся жжением, зудом и творожистыми выделениями, очень часто возникает именно на фоне лечения антибактериальными препаратами и тут все понятно: гибнут перекись образующие лактобактерии, составляющие 95 — 98% всех микроорганизмов, населяющих слизистые оболочки половых органов здоровой женщины, а вместо них активно растут и развиваются дрожжеподобные грибы рода кандида, даря дамам «незабываемые» ощущения. Кстати, именно лактобактерии, продуцирующие перекись водорода и молочную кислоту, являются естественной защитой слизистых оболочек женских половых органов от любой (бактериальной, вирусной, грибковой) инфекции и их снижение или полное отсутствие наносит значительный урон женскому здоровью. Замена нормальной флоры влагалища на условно-патогенную и грибковую не проходит бесследно: появляются выделения с неприятным запахом, дискомфорт и произносится диагноз
Нельзя оставить без внимания и вирусные инфекции. На фоне папилломатоза слизистых вульвы и влагалища, а также герпесвирусных заболеваний, свидетельствующих о нарушении местной иммунной защиты и микрофлоры, происходит развитие кандидоза и бактериального вагиноза, протекающих упорно. Лечение в таких условиях протекает трудно и не всегда так быстро, как хотелось бы.
Возвращаясь к теме кандидозного вульвовагинита, хочется отметить, что молочница — одно из наиболее часто встречающихся заболеваний с которыми на практике приходится сталкиваться врачам дерматовенерологам, акушерам-гинекологам. Имея большой опыт в диагностике и лечении данного заболевания, могу утверждать, что пациентки с рецидивами кандидоза нуждаются в обследовании, исключающем наличие инфекций, передающихся преимущественно половым путем, кала на дисбактериоз и проведение количественного анализа микрофлоры влагалища с целью ее коррекции.
Что касается мужчин, то кандидозное поражение половых органов встречается у них гораздо реже, чем у женщин, что связано с анатомо-физиологическими особенностями мужского организма. Однако сопутствующие заболевания, нерациональное лечение антибиотиками, особенности сексуального поведения в сочетании с беспорядочными половыми связями и отсутствием должной профилактики инфекций, передаваемых половым путем, приводит к росту кандидозного поражения мужских гениталий.
Есть еще один аспект проблемы кандидоза. Дело в том, что дрожжи, как и все грибы, поражающие кожу и слизистые, обладают выраженными сенсибилизирующими свойствами, а значит ведут к формированию аллергических реакций, осложняя тем самым процесс лечения.
И в заключение хочу дать некоторые рекомендации по профилактике кандидоза.
Никогда самостоятельно или по рекомендации знакомых или работников аптеки не применяйте такие лекарственные препараты, как антибиотики, гормоны и цитостатики. Вред от такого «лечения» неизбежен. Любое лечение должно назначаться и контролироваться специалистом.
Применение антибактериальных препаратов должно сопровождаться употреблением пре- и пробиотиков, способствующих росту нормальной микрофлоры или содержащих полезные бактерии.
Если Вам поставили диагноз «кандидоз» или «молочница», то назначить лечение и наблюдать за Вами должен врач дерматовенеролог или акушер-гинеколог. Не «покупайтесь» на телевизионную рекламу или рекомендации по лечению из интернета. Системное и местное лечение должно учитывать все звенья инфекционного процесса с учетом результатов обследований, только в этом случае можно добиться успеха.
Ваша Е.И. Жукова — врач дерматовенеролог.
Виды грибковых инфекций, лечение грибковых инфекций
Под термином грибковые инфекции в дерматологии понимают острое или хроническое заболевание, вызванное грибковой флорой, которая может быть как патогенной для человека, так и условно- патогенной, то есть вызывающей патологический процесс при определенных обстоятельствах снижения сопротивляемости со стороны организма человека.
Мир грибов чрезвычайно широк и многообразен. Известно около 400 видов грибков, которые могут вызвать заболевание у человека, поражая как кожу и слизистые оболочки, так и внутренние органы, причиняя тяжелый ущерб здоровью человека- носителя инфекции.
В последние годы, ввиду массового, бесконтрольного применения населением антибактериальных средств, иммуносупрессоров, роста заболеваний, связанных с нарушением иммунитета и различных эндокринопатий, грибковые инфекции получили самое широкое распространение.
Классификация грибковых инфекций
Существует классификация грибковых инфекций Н.Д.Шеклакова:
- Кератомикозы (разноцветный лишай, пьедра и др.)
- Дерматофитии (эпидермофития, трихофития, микроспория, рубромикоз и др.)
- Кандидоз (поверхностный кандидоз кожи и слизистых оболочек, висцеральный кандидоз)
- Глубокие микозы (споротрихоз, хромомикоз)
- Псевдомикозы (эритразма, актиномикоз).
Однако во многих странах мира принята классификация грибковых заболеваний по локализации патологического процесса:
- Tinea pedis — микоз стоп.
- Tinea corporis — микоз гладкой кожи туловища.
- Tinea cruris — микоз паховый.
- Tinea capitis — микоз волосистой части головы.
- Tinea unguim — онихомикоз.
- Tinea manum — микоз кистей.
- Tinea barbae — микоз лица.
Источником заражения при грибковой инфекции может быть как больной человек или животное, так и обсемененные грибками предметы повседневного обихода, продукты сельхохозяйственной жизнедеятельности. Часто при грибковой инфекции человек выступает сам, как непосредственный носитель и хозяин инфекции, наступившей в результате общего снижения иммунитета и развившейся из условно-патогенной флоры, которая присутствует на коже в норме и при условии здорового иммунитета не вызывает заболевание..jpg) Таким образом, присутствие на коже грибковой инфекции может быть свидетельством общего нарушения состояния здоровья у пациента. Часто грибковые заболевания сопутствуют такому заболеванию, как сахарный диабет.
Таким образом, присутствие на коже грибковой инфекции может быть свидетельством общего нарушения состояния здоровья у пациента. Часто грибковые заболевания сопутствуют такому заболеванию, как сахарный диабет.
Поражение кожи при грибковой инфекции может носить как локализованный, так и распространенный характер, выраженность субъективной симптоматики может колебаться от полного отсутствия любых субъективных симптомов, до выраженных зуда и болезненности мест поражений, нарушающих привычный образ жизни пациента, приводящих к снижению качества жизни человека.
Для лабораторной диагностики грибковых инфекций используются методы микроскопический и культуральный, кроме того используется ПЦР диагностика.
Наибольший удельный вес в повседневной практике врача дерматовенеролога получили различные кандидозы, поражение кожи и ногтевых пластинок дрожжевыми грибками рода Candida. При этой грибковой инфекции могут поражаться складки крупные на теле человека и мелкие на руках и стопах, поражение может носить распространенный характер, нередко проявление кандидоза аногенитальной зоны. Часто при кандидозе страдают ногтевые пластинки, развивается онихомикоз. Вторыми по частоте обращения за медицинской помощью являются эпидермофитии с поражением крупных складок кожи, и третьими- руброфитии с преимущественным поражением кожи стоп. Достаточно часто встречаются по- прежнему в человеческой популяции грибковые инфекции, сопровождающиеся поражением волос: трихофитии и микроспории.
Наличие длительно текущей грибковой инфекции у человека является основанием для проведения комплексного обследования пациента, направленного на изучение причины снижения кожного иммунитета. Своевременная терапия противогрибковыми препаратами должна проводиться с учетом выявленной сопутствующей патологии, приведшей к развитию грибковой инфекции у пациента.
УРО-ПРО: лечение грибковых инфекций
Длительный успешный опыт ведения пациентов с различными грибковыми инфекциями специалистами дерматологами в клинике Уро-Про, индивидуальный подбор лекарственной терапии и разработка мер по локализации инфекции, активное участие в решении задач по лечению при взаимном сотрудничестве врача и пациента, является гарантом полного выздоровления пациента, со снижением риска повторного заражения грибковой инфекцией.
- Запишитесь на прием сейчас
Запишитесь на приём, позвонив по телефону (863) 227-72-72
или заполнив форму online.
Кандидоз — ПроМедицина Уфа
Кандидоз – грибковое заболевание, преимущественно поражающее кожу и слизистые оболочки, реже внутренние органы. Различают кандидоз дыхательной, пищеварительной, мочеполовой систем. При резком ослаблении иммунитета может развиваться генерализованный кандидоз (кандидозный сепсис).Мочеполовой кандидоз у мужчин проявляется воспалением полового члена (покраснение, отечность, покрытие сероватым налетом и эрозиями, зуд, жжение и боль в области головки пениса). Возможны кандидозный уретрит и цистит. У женщин возникает поражение наружных половых органов и влагалища. Без своевременного лечения кандидоз принимает хроническое рецидивирующее течение.
Причины
Причины кандидоза у мужчин имеют много общего с факторами вызывающими это заболевание у женщин. Все они приводят к ослаблению естественной защиты организма:
— Заболевания эндокринных желез: надпочечников, щитовидной железы
— Сахарный диабет и другие нарушения углеводного обмена
— ВИЧ и другие иммунодефицитные состояния
— Затяжные стрессы и переутомление
— Недавно перенесенное тяжелое инфекционное заболевание
— Длительный курс антибиотиков или цитостатиков, лекарств, угнетающих иммунитет
— Использование кортикостероидных кремов
— Смена климата
— Диета, богатая углеводами
— Дисбактериоз
— Мелкие травмы слизистой, вызванные натиранием, химическим или термическим раздражением
— Ослабление местного иммунитета после венерических болезней
Если мужчина, на которого воздействует один или несколько таких факторов, будет иметь незащищенный половой контакт с женщиной, больной молочницей, то шансы заразиться очень высоки. Инкубационный период, то есть время от заражения до появления первых симптомов, длится от 4 дней до двух месяцев. Чаще всего он составляет 2-3 недели. Однако при низком уровне иммунитета молочница может быть вызвана и кандидами, которые раньше были частью его собственной микрофлоры мужчины.
Инкубационный период, то есть время от заражения до появления первых симптомов, длится от 4 дней до двух месяцев. Чаще всего он составляет 2-3 недели. Однако при низком уровне иммунитета молочница может быть вызвана и кандидами, которые раньше были частью его собственной микрофлоры мужчины.
Симптомы
Кандидоз может протекать в виде следующих форм: кандидоз гладкой кожи и ее придатков, кандидоз слизистой полости рта, урогенитальный кандидоз, висцеральный кандидоз, хронический генерализованный кандидоз.
При кандидозе кожи и ее придатков чаще всего очаги располагаются в крупных складках: пахово-бедренных, межъягодичных, подмышечных впадинах, под молочными железами. Может поражаться кожа в межпальцевых складках, чаще у детей и взрослых, страдающих тяжелыми заболеваниями – на коже ладоней, стоп, гладкой коже туловища и конечностей.
Очаги в крупных складках выглядят как мелкие 1-2 мм пузырьки, которые вскоре вскрываются с образованием эрозий. Эрозии увеличиваются в размерах, сливаются, образуя большие участки повреждения. Очаги кандидоза имеют неправильную форму, темно-красную окраску, вокруг очага – полоска отслаивающегося эпидермиса. Вне складок очаги имеют вид красных пятен с шелушением в центре, изредка вокруг очага могут появляться мелкие пузырьки.
В межпальцевых складках кистей очаги кандидоза чаще всего появляются у людей, имеющих длительный контакт с водой. Очаги возникают чаще на кистях между 3-4 и 4-5 пальцами, появляются зуд, жжение, трещины, очаги эрозии темно-красного цвета. На ладонях и стопах кандидоз выглядит как очаги шелушения, отслоения эпидермиса или как очаги избыточного ороговения с бороздами, имеющими грязно-коричневую окраску. Поражение ногтей при кандидозе складывается из поражения околоногтевого валика: появляется припухлость, покраснение вокруг ногтя, валик становится утолщенным, кожа истончается, шелушится. Поражение ногтя происходит в связи с нарушением его питания из-за поражения околоногтевого валика: ногти истончаются, отделяются от ложа (выглядят как бы постриженными с боков), приобретают желто-коричневую окраску.
Среди всех локализаций кандидоза в желудочно-кишечном тракте,
кандидоз слизистой полости рта
занимает первое место.Кандидозный стоматит часто возникает у новорожденных, у людей пользующихся зубными протезами. Из-за типичного симптома – белых творожистых налетов в полости рта эту форму кандидоза называют «молочницей». В начале заболевания стоматитом появляются небольшие очаги покраснения и отека слизистой щек, десен, языка. Очаги могут сливаться, образуя зоны обширных повреждений. Вскоре, на фоне этих очагов появляются белые творожистые налеты: вначале небольшие – 1-3 мм увеличиваются, сливаются, образуя пленки различной формы и величины.
Пленки легко снимаются, обнажая гладкую, блестящую насыщенно-красную поверхность. Повышения температуры, воспаления лимфатических узлов при кандидозе полости рта не бывает. При хроническом течении стоматита налеты становятся грубыми, более плотно прилежат к пораженной слизистой оболочке, после снятия под ними остаются эрозии. Язык увеличивается в размерах, покрывается глубокими бороздами, на дне которых можно увидеть желто-белый налет. Кандидоз углов рта или кандидозная заеда обычно возникает в результате распространения процесса из полости рта, имеет вид эрозии или трещины серовато-белой окраски с четкими границами. Кандидоз губ проявляется синюшностью красной каймы губ, шелушением в виде сероватых пластинок. Кожа губ истончается, собираясь в складки.
Кандидоз кишечника часто возникает после длительного лечения современными антибиотиками и проявляется дискомфортом, вздутием живота, поносом.
Кандидоз мочеполовой системы (урогенитальный кандидоз) проявляется чаще всего в виде вульвовагинита (также «молочница») у женщин и баланитом в сочетании с уретритом у мужчин.
При вульвовагините, на фоне жжения и зуда, появляются творожистые выделения из половых путей, во влагалище и его преддверии появляются очаги гиперемии (покраснения) с белесыми пятнами, вокруг очагов могут появляться пузырьки. Зуд усиливается во второй половине дня и во время сна, после водных процедур и длительной ходьбы, во время менструаций.
При баланите головка полового члена становится красной, появляются эрозии с белесым налетом, зуд.
Диагностика
Несмотря на яркость клинических проявлений, уточнение диагноза кандидоза без лабораторной диагностики не представляется возможным. С этой целью используются следующие дополнительные методы исследования:
1) Микроскопическое исследование мазков, полученных из влагалища и/или мочеиспускательного канала. Лаборант для лучшего выявления кандид окрашивает мазки по методике Грама
2) Культуральный метод, который подразумевает высевание кандид на специальных средах. Биологически материалом является отделяемого из влагалища и мочеиспускательного канала.
3) ПЦР-диагностика позволяет идентифицировать конкретный вид грибов рода Кандида. В данном случае использующиеся ДНК-зонды выявляют уникальные фрагменты нуклеиновых кислот, которые характерны для того или иного вида дрожжеподобных грибков. Обычно это исследование показано при неэффективности проводимого лечения, когда грибки проявляют устойчивость к применяющимся антимикотическим препаратам.
Лечение
Лечение кандидоза
направлено на устранение факторов, способствующих возникновению кандидоза. При поражении кожи проводится местное лечение открытым способом с применением противогрибковых мазей.При поражениях слизистых оболочек используют противогрибковую суспензию. При поражении слизистой оболочки ЖКТ противогрибковые препараты могут вводиться перорально, внутривенно и в виде ректальных свечей.
При урогенитальных кандидозах антифунгальные препараты вводят в виде таблетированных форм, вагинальных шариков, таблеток и мазей. При висцеральной и диссеминированной формах кандидоза противогрибковые препараты назначают внутривенно в виде капельных вливаний.
В упорных случаях наряду с антибиотикотерапией используют поливалентную вакцину из культур Candida, антигистаминные препараты, растворы йодида натрия или калия внутрь, витамины группы В, аскорбиновую кислоту.
Кандидоз и его симптомы
Кандидозом называются заболевания кожи, слизистых оболочек и внутренних органов, возбудителем которых являются дрожжеподобные грибки рода Кандида, включающие порядка 170 разновидностей. Грибки, входящие в эту группу можно обнаружить практически повсюду: в почве, овощах, предметах интерьера и т.д.
Дети, беременные женщины и пожилые люди наиболее подвержены вероятности появления кандидозов.
Источником заражения грибками чаще всего можно именовать собственную флору организма, но от поражения извне никто не застрахован.
Можно переболеть следующими видами кандидоза: кожи и ее придатков, слизистой рта, висцеральный кандидоз, урогенитальный кандидоз и хронический генерализованный кандидоз.
Кандидоз кожи и ее придатков располагается в крупных складках: межъягодичных, пахово-бедренных, подмышечных впадинах и под молочными железами. Поражение может достигнуть межпальцевых складок. Очаги заражения в крупных складках похожи на небольшие пузырьки, которые в дальнейшем вскрываются и образуют эрозии, создающие большие участки повреждений. Поврежденные части кожи имеют темно-красные оттенки и неправильную форму. Появление образований в складках кистей наиболее характерно для людей, имеющих долгий контакт с водой.
Кандидозный стоматит характерен для новорожденных и пожилых людей, использующих зубные протезы. Основным симптомом является наличие белого налета в полости рта. При формировании заболевания образуются отеки щек, языка, десен. При хроническом стоматите налеты становятся более грубыми и плотно прилегают к пораженной слизистой оболочке. Для лечения можно купить бензилпенициллина соль, которая имеет широкий спектр воздействия.
К висцеральной форме кандидоза можно отнести кандидоз желудка, развивающийся параллельно с язвенной болезнью. Грибок, размещаясь на язвенных или эрозивных повреждениях, замедляет процесс восстановления и вызывает кровоточивость и боль.
Наличие кандидоза кишечника часто вызвано длительным приемом антибиотиков. Типичными симптомами являются дискомфорт, вздутие живота и диарея. Для постановки точного диагноза при указанных симптомах необходимо изучить состав кишечной флоры.
Урогенитальный кандидоз наиболее характерен для женщин и проявляется в форме вульвовагинита или «молочницы». Для лечения этой грибковой инфекции можно купить гинезол-7 вагинальные свечи, которые просты в применении и избавят от лишних проблем.
Читать еще:Инфаркт
Гастрит
Дополнительная информация:
Ранняя диагностика заболеваний – залог успешного выздоровления
Забота о близких.
Кандидоз
Кандидоз
Кандидоз — поражение кожи, слизистых оболочек, ногтевых пласти¬нок и внутренних органов, вызванное дрожжеподобными грибами рода Candida.
Этиология. Дрожжеподобные грибы рода Candida (Monilia) относятся к несовершенным грибам — дейтеромицетам (анаскоспоровым) и представляют самостоятельный род. Наиболее распространен в каче¬стве возбудителя вид С. albicans.
Клиническая картина. Многочисленные клинические варианты дрожжевых поражений разделяют на кандидозы поверхностные (канди¬доз гладкой кожи и слизистых оболочек, кандидозные онихии и парони-хии) и системные, или висцеральные. Хронический генерализованный (гранулематозный) кандидоз некоторые авторы считают промежуточ-ной формой между поверхностным и висцеральным кандидозом. Отдель¬но выделяются кандидамикиды — вторичные аллергические сыпи.
Поверхностный кандидоз включает
поражение гладкой кожи, слизис¬тых
оболочек, онихии и паронихии. Заболевание
гладкой кожи чаще начинается с поражения
крупных складок (интертригинозный
канди¬доз), где сначала формируются
эритематозно-отечные очаги с везикула¬ми,
серопапулами, пустулами, эрозиями с
мокнутием. Участки поражения имеют
четкие фестончатые края, окаймленные
подрытым венчиком отслаивающегося
эпидермиса. Поверхность эрозий гладкая,
блестящая, местами мацерированная с
белесоватым налетом. По пери¬ферии
основных очагов в результате аутоинокуляции
рассеяны отдельно расположенные,
ограниченные отечно-эритематозные
пятна, се-ропапулы, везикулы, пустулы.
При распространении воспаления с крупных
складок на прилегающие участки возникает
кандидоз глад¬кой кожи. Выделяют
эритематоз-нур и везикулезную формы.
Пре¬обладание эритематозно-отечных
очагов застойно-ливидной окрас¬ки с
эрозивными участками, мок¬нутием
свойственно эритематоз-ной форме.
Преобладание серопа
Поверхность эрозий гладкая,
блестящая, местами мацерированная с
белесоватым налетом. По пери¬ферии
основных очагов в результате аутоинокуляции
рассеяны отдельно расположенные,
ограниченные отечно-эритематозные
пятна, се-ропапулы, везикулы, пустулы.
При распространении воспаления с крупных
складок на прилегающие участки возникает
кандидоз глад¬кой кожи. Выделяют
эритематоз-нур и везикулезную формы.
Пре¬обладание эритематозно-отечных
очагов застойно-ливидной окрас¬ки с
эрозивными участками, мок¬нутием
свойственно эритематоз-ной форме.
Преобладание серопа
пул, везикул, пузырей, пустул на фоне отечно-эритематозной, воспа¬ленной кожи свойственно везикулезной форме кандидоза.
Межпальцевые дрожжевые эрозии кистей или стоп между III и IV или IV и V щльцами кистей и/или стоп наблюдаются у детей школьного возраста и взрослых. В группу риска входят работники кондитерских производств или имеющие контакт с овощами и фруктами. У них возни¬кают очаги мацерации с отечно-застойной гиперемированной кожей, окаймленные подрытым отслоившимся ободком эпидермиса. По пери¬ферии основного очага наблюдаются отсевы в виде серопапул и везикул.
Кандидоз слизистых оболочек формируется в полости рта, на генита¬лиях. Клинические варианты процесса соответствуют особенностям локализации. Кандидоз слизистых оболочек полости рта (молочница) проявляется белесоватым «творожистым» налетом, крошковатой или легко снимающейся пленкой. После их удаления иногда выявляется эри¬тема, в редких случаях — эрозивная поверхность. Поражение слизистой оболочки рта может сочетаться с поражением языка, углов рта, красной каймы губ, миндалин.
Кандидоз углов рта (кандидозная заеда)
и кандидозный хейлит неред¬ко сочетаются
с дрожжевым поражением слизистой
оболочки рта, кан-дидозным глосситом,
но могут формироваться и самостоятельно.
Процесс чаще возникает у детей и лиц
пожилого возраста (заниженный прикус).
Глубокая складка в углах рта и постоянная
мацерация этих участков кожи слюной у
детей, жующих жевательную резинку, и
сни¬женный прикус у лиц, имеющих зубные
протезы, создают благоприят¬ные условия
для возникновения дрожжевой заеды. Кожа
в углах рта становится воспаленной,
мацерированной, влажной, покрытой белым,
легко снимающимся налетом, после удаления
которого обнажается красная гладкая
эрозированная поверхность.
Кожа
в углах рта становится воспаленной,
мацерированной, влажной, покрытой белым,
легко снимающимся налетом, после удаления
которого обнажается красная гладкая
эрозированная поверхность.
Дрожжевые паронихии и онихии чаще сочетаются с поражением глад¬кой кожи или слизистых оболочек, йо возможно и изолированное пора¬жение. Паронихии проявляется отеком, инфильтрацией, гиперемией валиков ногтя, отсутствием надногтевой кожицы (эпонихиум). Около¬ногтевой валик как бы надвигается на поверхность ногтя. Нередко паро¬нихии и онихии существуют одновременно. Внедрение грибов происходит с боковых участков околоногтевого валика, поэтому свободный край ногтя остается непораженным. Боковые края ногтя деформируются: они как бы срезаны. Поверхность ногтя также деформируется, имеет неодинаковую толщину. В острой стадии заболевания процесс сопро¬вождается болезненностью, иногда зудом. Кандидозный вульвовагинит, баланит и баланопостит развиваются изолированно или вместе с другими формами кандидоза. У девочек вуль-виты и вульвовагиниты сочетаются с уретритом, у мальчиков возможны баланиты и баланопоститы. При развитии кандидозного вульвита или вульвовагинита появляются диффузные отечно-гиперемированные очаги с белым точечным крошковатым налетом. Налет легко удаляется, и под ним обнажается эрозивная поверхность с серозным или серозно-гемор-рагическим отделяемым. Заболевание сопровождается зудом и болез¬ненностью, особенно выраженными при мочеиспускании.
Хронический генерализованный (гранулематозный) кандидоз формиру¬ется в результате истощающих заболеваний у лиц с врожденным или приобретенным иммунодефицитом, тяжелыми эндокринными рас¬стройствами. Переходу дрожжевой инфекции в хроническую форму способствуют лечение антибиотиками, длительное применение корти-костероидных гормонов, иммуносупрессоров.
Кандидоз висцеральный (системный)
Случаи распространенных комбинированных
кандидозов с поражением внутренних
органов, с развитием дрожжевого сепсиса
стали регистри¬ровать во всех странах
в связи с широким применением антибиотиков. Высказывают мнение, что в патогенезе
висцеральных кандидозов имеет значение
дисбактериоз с угнетением жизнедеятельности
грамотрица-тельных палочек и кокков. В
организме здорового человека антагонисты
дрожжеподобных грибов рода Candida сдерживают
их развитие.
Высказывают мнение, что в патогенезе
висцеральных кандидозов имеет значение
дисбактериоз с угнетением жизнедеятельности
грамотрица-тельных палочек и кокков. В
организме здорового человека антагонисты
дрожжеподобных грибов рода Candida сдерживают
их развитие.
Клиника и течение. При висцеральных кандидозах наиболее часто поражены слизистые оболочки дыхательных путей, желудочно-кишечно¬го тракта, мочеполовых органов. Описаны дрожжевые поражения сер¬дечно-сосудистой и нервной систем, почек, печени, селезенки, бронхов и легких (пневмония), мозговой ткани, мышцы сердца, кровеносных сосудов и других органов. Висцеральный кандидоз может привести к септическому состоянию, которое иногда возникает и без предшест¬вующего поражения внутренних органов. О дрожжевом поражении внутренних органов следует думать тогда, когда заболевание принимает затяжное, вялое течение (пневмония, энтерит, колит, миокардит и др.), отмечается субфебрильная температура, неэффективны обычные методы лечения, состояние ухудшается при применении антибиотиков. Заподозрить висцеральныи кандидоз нередко помогает дрожжевое поражение видимых слизистых оболочек (особенно полости рта), ногтевых валиков и ногте¬вых пластинок, которое часто сопровождает поражения внутренних органов. Реже в этих случаях поражаются различные участки кожного покрова. Окончательно вопрос решается на основании результатов лабо¬раторных исследований.
Диагностика. Кандидоз диагностируют путем обнаружения дрожже¬подобных грибов в материале из очага поражения.
Лечение. При всех формах кандидоза следует прежде всего устра¬нить факторы, способствующие возникновению заболевания. Лече¬ние должно быть комплексным и включать противогрибковые препа¬раты системного и наружного действия, общеукрепляющие средства, а также санитарно-гигиенические мероприятия. При поражении глад¬кой кожи и складок проводят общее лечение противокандидозными препаратами.
Из антимикотиков системного действия
наиболее эффективным (и наиболее
токсичным) остается амфотерицин В.
Дифлюкан (флюконазол) назначают взрослым по 400 мг/сут
Итроконазол дают взрослым по 100—200 мг ежедневно во время еды.
Пимафуцин — полиеновый антибиотик из группы макролидов. При¬меняется в таблетках по 100 мг 4 раза в день (от 10 дней до нескольких месяцев).
Анкотил (флуцитозин) назначают внутрь и внутривенно в суточной дозе 37,5—50 мг/кг 6 ч, суточная доза составляет 150—200 мг/кг.
Нистатин
Для местного лечения рекомендуют производные азоловых соедине¬ний — клотримазол, кетоконазол, миконазол, изоконазол и др. в виде кремов или мазей.
При мокнутии можно накладывать на очаги пасту Лассара пополам с левориновой, микогептиновой или другими противодрожжевыми мазями.
При поражении слизистых оболочек рта назначают взрослым 20%, детям 10% раствор тетрабората натрия (буры) в глицерине, 1—2% водные и спиртовые растворы анилиновых красителей. Можно применять лево-рин в таблетках для сосания, содержащих 250 000-500 000 ЕД антибиотика.
Профилактика предусматривает проведение санитарно-гигиенических мероприятий, выявление профессиональных дрожжевых поражений у работников овощных баз, кондитерских производств, в сельском хозяйстве и быту.
Лечение диабета и ожирения у лиц с нарушенным обменом веществ, заболеваний желудочно-кишечного тракта, вегетоневроза, общеукрепля¬ющая терапия ослабленных больных, лиц, перенесших тяжелые инфек¬ции, устранение нарушений витаминного баланса — все это является профилактикой поверхностного
Анализы при кандидозе — цена на исследование в Санкт-Петербурге в «СМ-Клиника»
Кандидоз (молочница) ― это инфекционное заболевание, вызываемое условно-патогенными грибками рода Candida. В норме эти микроорганизмы присутствуют у большинства здоровых людей, но на фоне сниженного иммунитета, когда происходит активное размножение грибка, кандидоз развивается на слизистых оболочках (ротовая полость, половые органы), на гладкой коже, ногтях, в кишечнике (грибковая разновидность дисбактериоза), а также на внутренних органах (висцеральный, или системный кандидоз).
Наиболее часто встречается кандидоз мочеполовой системы (урогенитальный кандидоз), который может сопровождаться бактериальными инфекциями и, как следствие, давать осложнения: цистит, пиелонефрит, абсцессы в почках. Без адекватного лечения это может привести к развитию почечной недостаточности.
Симптомы
Часто урогенитальный грибок протекает бессимптомно. Однако некоторые его проявления должны вас насторожить.
У женщин:
- зуд и жжение наружных половых органов;
- отечность и покраснение;
- белые творожистые выделения;
- болевые ощущения при половом акте.
Самые частые клинические формы кандидоза у женщин:
- вульвит;
- вагинит;
- уретрит;
- цистит.
У мужчин:
- зуд и жжение головки полового члена;
- белый налет и выделения:
- боль при половом акте и мочеиспускании.
У мужчин кандидоз проявляется в форме:
- уретрита;
- баналопостита;
- цистита;
- эпидидимита;
- простатита.
Грибковые инфекции мочевого пузыря, мочевыводящих путей и почек проявляются:
- частым мочеиспусканием,
- ложными позывами,
- болью в надлобковой области.
Диагностика
Исследование предполагает выделение и идентификацию вида грибка рода Candida. Наиболее распространенный анализ – соскоб с задней части влагалища (для женщин) или из уретры (для мужчин) и его микроскопическая диагностика. Кроме того, применяется также метод ПЦР, который обладает высокой чувствительностью и специфичностью, позволяя достоверно выявить наличие возбудителя в биоматериале, а также посев с определением чувствительностью к антимикотическим препаратам
Подготовка к анализу
Для мужчин и женщин желательно за 2 суток воздержаться от половых контактов, даже защищенных. Перед исследованием нельзя мочиться 2–3 часа, чтобы не смыть микрофлору, патогенные микроорганизмы и клетки с поверхности уретры. Женщинам рекомендуется сдавать анализ до менструации или через 2 дня после ее окончания.
Женщинам рекомендуется сдавать анализ до менструации или через 2 дня после ее окончания.
Накануне обследования не следует выполнять спринцевание и подмываться. За 3-5 дней необходимо исключить применение жиросодержащих вагинальных препаратов (свечи, кремы, вагинальные таблетки). Не рекомендуется проведение анализа на фоне приема антибиотиков и антибактериальной терапии (общей/местной).
Уважаемые пациенты!
Возможна сдача анализов без предварительной расширенной подготовки:
кандидоз висцеральный — это… Что такое кандидоз висцеральный?
- кандидоз висцеральный
- (с. visceralis) К., протекающий с поражением внутренних органов, чаще дыхательных путей и пищеварительного тракта.
Большой медицинский словарь. 2000.
- кандидоз
- кандидоз генерализованный
Смотреть что такое «кандидоз висцеральный» в других словарях:
Кандидоз — Не следует путать с дрожжами использующимися человеком при приготовлении хлеба, пива, вина или кваса. Иное название этого понятия «Молочница»; см. также другие значения. Кандидоз … Википедия
Влагалищный кандидоз — Кандидоз Candida albicans выращенная на агаре МКБ 10 B37. МКБ 9 … Википедия
Кандида — Кандидоз Candida albicans выращенная на агаре МКБ 10 B37. МКБ 9 … Википедия
Кандидомикоз — Кандидоз Candida albicans выращенная на агаре МКБ 10 B37.
 МКБ 9 … Википедия
МКБ 9 … ВикипедияВиферон — Действующее вещество ›› Интерферон альфа 2 (Interferon alpha 2) Латинское название Viferon АТХ: ›› L03AB01 Интерферон альфа, естественный Фармакологические группы: Иммуномодуляторы ›› Противовирусные средства Нозологическая классификация (МКБ 10) … Словарь медицинских препаратов
МКБ-10: Класс I — Международная классификация болезней 10 го пересмотра (МКБ 10) Класс I Некоторые инфекционные и паразитарные болезни Класс II Новообразования Класс III Болезни крови, кровет … Википедия
МКБ-10: Класс A — Международная классификация болезней 10 го пересмотра (МКБ 10) Класс I Некоторые инфекционные и паразитарные болезни Класс II Новообразования Класс III Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм Класс … Википедия
МКБ-10: Класс B — Международная классификация болезней 10 го пересмотра (МКБ 10) Класс I Некоторые инфекционные и паразитарные болезни Класс II Новообразования Класс III Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм Класс … Википедия
МКБ-10: Код A — Международная классификация болезней 10 го пересмотра (МКБ 10) Класс I Некоторые инфекционные и паразитарные болезни Класс II Новообразования Класс III Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм Класс … Википедия
МКБ-10: Код B — Международная классификация болезней 10 го пересмотра (МКБ 10) Класс I Некоторые инфекционные и паразитарные болезни Класс II Новообразования Класс III Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм Класс … Википедия
Хирургическая патология и диагностика инвазивной инфекции висцерального дрожжевого грибка: два клинических случая и обзор литературы | World Journal of Emergency Surgery
Мы сообщили о двух случаях у пациентов, перенесших абдоминальную хирургию, у которых развился системный кандидоз, и у которых клинические симптомы улучшились после начала терапии эхинокандином 70/50 мг / день. Молочница полости рта и кандидоз пищевода являются наиболее частыми проявлениями инфекции Candida в желудочно-кишечном тракте, с редким поражением толстой и прямой кишки.Несмотря на высокую концентрацию Candida spp. в нижних отделах желудочно-кишечного тракта инфекция не возникает при нормальных обстоятельствах из-за врожденных защитных механизмов.
Молочница полости рта и кандидоз пищевода являются наиболее частыми проявлениями инфекции Candida в желудочно-кишечном тракте, с редким поражением толстой и прямой кишки.Несмотря на высокую концентрацию Candida spp. в нижних отделах желудочно-кишечного тракта инфекция не возникает при нормальных обстоятельствах из-за врожденных защитных механизмов.
В этой рукописи мы описали поражения брюшной полости, вызванные инфекцией Candida albicans . В предыдущем описании случая мы описали вегетирующее поражение желудка Candida albicans у иммунокомпетентного пациента, эндоскопически имитирующее неоплазию [11]. В этом исследовании сообщается о двух новых случаях грибковой инфекции брюшной полости у пациентов, перенесших операцию на брюшной полости.
Кандидозные поражения желудочно-кишечного тракта по-прежнему трудно диагностировать из-за распространенности колонизации без сопутствующей инфекции, неспецифических симптомов и различных проявлений.
В наших двух случаях, несмотря на то, что посев крови был отрицательным на дрожжи, гистологический анализ, выполненный с использованием специальных гистохимических красителей, и посев образцов или дренажной жидкости позволили нам идентифицировать это.
Хотя доступны новые, быстрые и чувствительные методы диагностики инвазивных грибковых заболеваний [12], гистопатологическое исследование остается одним из основных диагностических инструментов в микологии, поскольку позволяет быстро и предположительно идентифицировать грибковые инфекции [13, 14].
Новые грибковые, инвазивные висцеральные кандидозы и бактерии с множественной лекарственной устойчивостью, поражающие полые внутренности желудочно-кишечного тракта, являются патологиями для абдоминальной хирургии [11, 14, 15].
Minali et al. сообщили, что кандидоз желудка выявлялся в 0,96% эндоскопий верхних отделов кишечника [16]. Кроме того, Гупта описал смертельный случай перфорации желудка, при котором биопсия выявила гифы гриба [17].
В случае наших пациентов системное лечение эхинокандином привело к существенному улучшению их клинического состояния и благоприятному исходу, несмотря на наличие нескольких факторов риска, таких как диабет и / или повторное вмешательство.
В первом случае лихорадка исчезла после лечения противогрибковыми препаратами после операции по поводу рака прямой кишки, что наводило на мысль о фунгемии, и авторы предположили, что грибковая флора, которая обычно колонизирует слизистую желудка, может при определенных условиях разрастаться, что приводит к поражению слизистой оболочки пищеварительного тракта в различных сайтов и независимо от места операции [18].
Фактически, нашему пациенту была сделана резекция прямой кишки по поводу новообразования, но через 2 месяца потребовалось повторное хирургическое вмешательство из-за некроза желудка, когда наблюдались диффузные дрожжи.
Во втором случае, когда причиной операции была сложная послеоперационная грыжа, мы полагаем, что наличие кандиды произошло из-за суперинфекции кишечной ткани, которая подверглась некротической дегенерации из-за механических причин. Однако кожный абсцесс, прилегающий к осложненной послеоперационной грыже, где также наблюдались многочисленные гифы, мог быть первичным абсцессом из-за чрезмерного роста диссеминированного кишечного грибка. В обоих случаях раннее обнаружение Candida albicans с помощью культуры и гистологии позволило нам начать правильный терапевтический подход с эхинокандином, что привело к быстрому улучшению клинического состояния пациентов.
В одном исследовании Ears et al. Микоз кишечника наблюдался в 109 (4,35%) из 2517 случаев, изученных с 1960 по 1964 год [19].
В Японии Tsukamoto et al. сообщили, что микоз кишечника присутствовал в 196 (5,9%) из 3339 случаев, зарегистрированных с 1971 по 1983 год [20]. В этих сообщениях наиболее часто поражаемым органом был пищевод, за которым следовали желудок, тонкий кишечник и толстый кишечник [17, 20].
Хотя присутствие Candida spp. В интраабдоминальных образцах связано с повышенной смертностью в определенных подгруппах пациентов, оба наших пациента с поражением Candida albicans имели благоприятный исход после лечения эхинокандином.
Использование эхинокандинов оправдано их низкой способностью развивать резистентность, что делает эти молекулы особенно эффективными и надежными. Текущие руководства рекомендуют их для лечения таргетной кандидемии [2, 6, 21].
Предыдущие исследования продемонстрировали важность эхинокандина у пациентов, которые недавно перенесли абдоминальную операцию, у которых наблюдаются рецидивирующие перфорации желудочно-кишечного тракта, несостоятельность анастомоза, вентиляция легких, госпитализация на срок более 3 дней, лечение антибиотиками широкого спектра действия и которым установлен ЦВК. [22, 23].
Необходимы дальнейшие исследования для определения чувствительности и специфичности этого анализа для диагностики грибковой инфекции до появления других клинических или лабораторных признаков инвазивной грибковой инфекции.
Разработка модели кандидоза слизистой оболочки желудочно-кишечного тракта с распространением на висцеральные органы
РЕЗЮМЕ
Были проведены исследования по разработке модели на мышах, которая имитирует картину кандидоза слизистой оболочки с последующим диссеминированным заболеванием, наблюдаемым у пациентов, получавших цитотоксическую химиотерапию.Исследования развития показали, что подавление мышей 5-фторурацилом, начинающееся за 3 дня до инфекции и вводимое каждые 7 дней после этого, требовало антибактериального лечения, но приводило к воспроизводимой модели. Candida albicans , введенный с питьевой водой, привел к инфекции полости рта на 3-й день, которая значительно увеличилась с 10-го по 15-й день, и инфекции слизистой оболочки с 4 до 7 log 10 Candida КОЕ в пищеводе, желудке, тонком кишечнике и слепой кишке . Распространение в печень происходило и составляло 100% на 5-15 дни; у меньшего числа животных была инфекция почек. Среднее значение КОЕ в почках или печени составляло 2 или 3 log 10 КОЕ, соответственно, на 15 день; несмотря на это, через 21 день после заражения смертность была низкой. В качестве демонстрации полезности модели для тестирования противогрибковой активности ежедневное лечение итраконазолом в дозе 10 или 50 мг / кг значительно снизило распространение в печень и почки и уменьшило КОЕ на языке по сравнению с контролем. В целом, эти исследования показывают, что несмертельная модель кандидоза слизистой оболочки полости рта и желудочно-кишечного тракта с диссеминацией может быть создана у мышей.Эффективность лекарств при лечении локализованной инфекции и в профилактике или лечении диссеминированной инфекции может быть изучена.
Среднее значение КОЕ в почках или печени составляло 2 или 3 log 10 КОЕ, соответственно, на 15 день; несмотря на это, через 21 день после заражения смертность была низкой. В качестве демонстрации полезности модели для тестирования противогрибковой активности ежедневное лечение итраконазолом в дозе 10 или 50 мг / кг значительно снизило распространение в печень и почки и уменьшило КОЕ на языке по сравнению с контролем. В целом, эти исследования показывают, что несмертельная модель кандидоза слизистой оболочки полости рта и желудочно-кишечного тракта с диссеминацией может быть создана у мышей.Эффективность лекарств при лечении локализованной инфекции и в профилактике или лечении диссеминированной инфекции может быть изучена.
Кандидоз слизистых оболочек полости рта и кишечного тракта представляет собой серьезную проблему для различных групп пациентов. К группе повышенного риска относятся больные СПИДом и пациенты, получающие иммуносупрессивную терапию (например, химиотерапию рака или высокие дозы стероидов). Ранее мы сообщали о модели кандидоза слизистой оболочки орогастроинтестинального тракта, которая близко имитирует клинические проявления, наблюдаемые у пациентов со СПИДом, и продемонстрировали ее полезность для изучения терапевтических средств (5, 7).Хотя эта модель весьма полезна, она не приводит к перемещению Candida albicans через слизистую оболочку кишечника, чтобы вызвать диссеминированное заболевание (5, 7).
Считается, что диссеминированный кандидоз у больных химиотерапией рака возникает в результате перемещения C. albicans через слизистую оболочку кишечника, поврежденную химиотерапевтическим лечением. Ранее сообщалось о мышиной модели кандидоза желудочно-кишечного тракта, имитирующей эту ситуацию и приводящей к системному распространению и смерти (35).Однако наши попытки воспроизвести эту модель привели к минимальному распространению и почти нулевой летальности из-за Candida albicans . Кроме того, другие ранее сообщали о непоследовательном распространении или отсутствии диссеминации из тканей кишечника на аналогичных моделях (3, 9, 10, 34, 45, 46).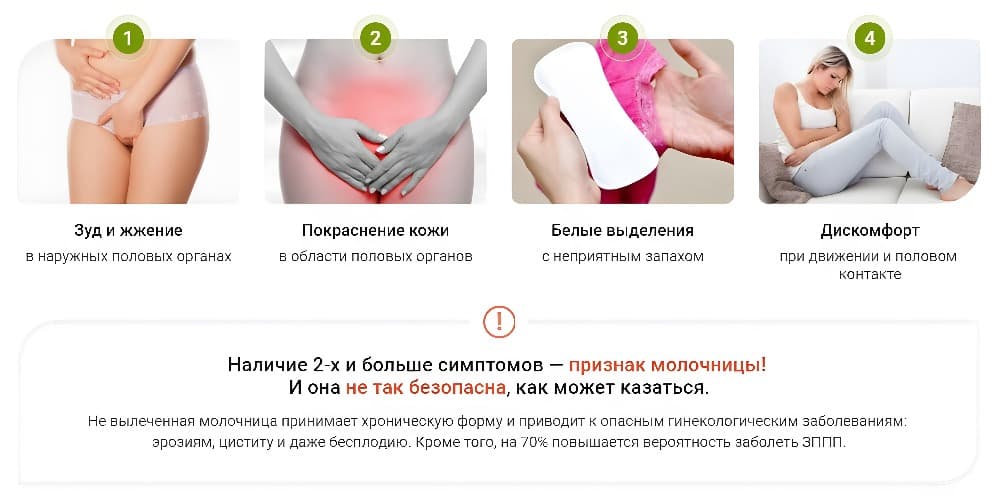 Целью настоящих исследований было дальнейшее развитие и стандартизация модели диссеминированного заболевания, возникающего в результате транслокации в результате колонизации кишечника, индуцирующего заболевание слизистой оболочки полости рта, и определение применимости этой модели для изучения терапевтического вмешательства.
Целью настоящих исследований было дальнейшее развитие и стандартизация модели диссеминированного заболевания, возникающего в результате транслокации в результате колонизации кишечника, индуцирующего заболевание слизистой оболочки полости рта, и определение применимости этой модели для изучения терапевтического вмешательства.
(Эти данные были представлены ранее [KV Clemons, GM Gonzalez, G. Singh, J. Imai, M. Espiritu, R. Parmar и DA Stevens, Abstr. 7th Am. Soc. Microbiol. Conf. Candida Candidiasis, abstr. 132C, 2004].)
МАТЕРИАЛЫ И МЕТОДЫ
Мыши. Во всех исследованиях использовали женских мышей CD-1 (Charles River Laboratories, Portage, Mich.). Возраст животных составлял 7 недель в эксперименте 1 и 5 недель в других экспериментах. Мышей содержали в клетках группами по пять человек с использованием стерильных подстилок, им давали стерилизованный корм и подкисленную воду с антибиотиками или без них ad libitum.
Приготовление инокулята. Candida albicans штамм № 5, штамм, который хорошо охарактеризован в отношении его свойств in vivo, использовался во всех исследованиях (4-7, 12, 23, 40, 41). Были приготовлены инокуляты и проведено заражение мышей, как описано ранее (5, 7). Вкратце, организмы выращивали в стерильных флаконах, каждая из которых содержала 100 мл бульона SAAMF (15), и инкубировали в течение 48 часов при 35 ° C на вращающемся шейкере. C. albicans собирали центрифугированием, один раз промывали физиологическим раствором, а затем суспендировали в физиологическом растворе.Клетки подсчитывали с помощью гемацитометра и разведения делали в стерильной воде. Конечный посевной материал составлял> 10 8 клеток / мл. Жизнеспособность определяли методом гальваники.
Заражение мышей. Бутылки с водой удаляли за 8 ч перед заменой суспензией инокулята C. albicans (5, 7). Мышам давали возможность пить из этой суспензии в течение 24 часов, после чего суспензию инокулята удаляли и заменяли питьевой водой с антибиотиками или без них (день 0). Дозы антибиотиков рассчитывались исходя из предположения, что мыши выпивают 5 мл воды в сутки.
Дозы антибиотиков рассчитывались исходя из предположения, что мыши выпивают 5 мл воды в сутки.
Иммунодепрессанты. 5-Фторурацил (5-FU) для инъекций (ICN Pharmaceutical, Коста-Меса, Калифорния), вводимый внутривенно, циклофосфамид (Cytoxan; Mead Johnson, Princeton, NJ), вводимый внутрибрюшинно, и триамцинолона ацетонид (Kenalog; Bristol-Myers Squibol-Myers Squibol-Myers Squibol-Myers Squibol-Myers Squibol-Myers Squibol-Myers Squibol-Myers Squibol-Myers Squibol-Myers). ., Princeton, NJ), вводимые подкожно. Дозировки и режимы варьировались в зависимости от дизайна эксперимента.
Терапевтические исследования.В двух отдельных исследованиях изучалась эффективность противогрибковой терапии. Мышам вводили 10 или 50 мг / кг итраконазола (ICZ) с циклодекстрином или только циклодекстрином через желудочный зонд один раз в день, приготовленные, как описано ранее (16, 17). Тампоны из альгината кальция смачивали в суспензии 1% клотримазола в полиэтиленгликоле 400 (объем тампонов оценивается от 20 до 50 мкл), которую наносили катанием тампона на поверхности полости рта два раза в день в третьем эксперименте. Все виды лечения проводились в течение 10 дней, начиная с 4-го дня после инфицирования.
Параметры оценки. Показатели выживаемости и КОЕ использовались для оценки установления инфекции. КОЕ определяли путем количественного посева на гомогенаты тканей, которые включали определенную длину пищевода, желудка, тонкой кишки, слепой кишки (5, 7), а также печени и почек (6, 12, 23, 38). КОЕ, присутствующие в полости рта, определяли с помощью мазка с поверхности ротовой полости умерщвленных мышей тампоном из альгината кальция, помещения тампона в фосфатно-солевой буфер для его растворения и высвобождения организма и серийного посева разведений.Нижний предел обнаружения КОЕ для образцов ткани составляет примерно 10 КОЕ на образец (весь орган или образец ткани) и примерно 5 КОЕ на образец, взятый из полости рта.
Статистический анализ. Различия в выживаемости определялись с помощью лог-рангового критерия, а различия в сравнительных КОЕ определялись с помощью U-критерия Манна-Уитни.
РЕЗУЛЬТАТЫ
Оптимизация иммуносупрессивного режима. В трех предварительных экспериментах изучалась взаимосвязь дозы и режима 5-ФУ с кишечником и диссеминированным заболеванием (суммировано в таблице 1).
ТАБЛИЦА 1.Определение начальной дозы 5-ФУ для установления желудочно-кишечной инфекции, вызываемой Candida albicans
Эти информативные исследования послужили основой для экстраполяции четвертого, обширного исследования. Мыши не получали 5-ФУ или получали внутривенную инъекцию 200 мг 5-ФУ / кг массы тела за 3 дня до заражения (день -3), а последующие дозы вводили каждые 5, 7 или 13 дней. Смертность подсчитывалась через 20 дней заражения (рис. 1). Большинство смертей произошло у мышей при более частом введении 5-ФУ (рис.1). Вскрытие трупов животных, которые умерли или были умерщвлены на протяжении всего исследования, и количественный посев гомогенатов почек показали значительную бактериальную инфекцию у тех, кто получал 5-ФУ каждые 5 или 7 дней. Для тех, у кого действительно наблюдалась некоторая кандидозная инфекция, log 10 КОЕ был ниже (т. Е. 2,58 и 3,49 log 10 КОЕ), чем то, что можно было бы ожидать в случае смерти от инфекции на основании предыдущих исследований системной кандидозной инфекции (6 , 12, 23, 38). Ни одно животное, не получавшее 5-ФУ, погибло. Извлечение Candida из различных тканей на 20-й день показано на рис.2. Хотя все выжившие мыши были инфицированы Candida в одной или нескольких тканях, включая те, которые не получали 5-ФУ, диссеминация из желудочно-кишечного тракта произошла у нескольких животных (рис. 2).
РИС. 1. Оптимизация иммуносупрессии для установления желудочно-кишечной инфекции, вызванной C. albicans . График Каплана-Мейера кумулятивной смертности мышей CD-1, инфицированных перорально C. albicans и не получавших лечения ( n = 11), или групп из 10 мышей, получавших 5-ФУ каждые 5, 7 или 13 дней (каждые 5 дней и т. д.), начиная с дня −3. Обработка 5-ФУ (200 мг / кг) вводилась внутривенно в боковую вену хвоста.
д.), начиная с дня −3. Обработка 5-ФУ (200 мг / кг) вводилась внутривенно в боковую вену хвоста.
Оптимизация иммуносупрессии для установления желудочно-кишечной инфекции, вызванной C. albicans . Показаны диаграммы рассеяния КОЕ C. albicans , выделенных на 20 день после заражения из пищевода, желудка, тонкого кишечника, слепой кишки, почек и печени выживших мышей, инфицированных перорально C. albicans и обработанных, как описано в легенда к рис.1. Каждая точка данных представляет собой логарифм 10 КОЕ на весь орган (6, 12, 23, 38) или фиксированную длину органа (5, 7). Значение 0 указывает на то, что грибковая нагрузка была ниже обнаруживаемых уровней анализа. Животные, умершие до завершения исследования, не включались в анализ. Полоса представляет собой среднее значение группы.
Дополнительные антибактериальные препараты и влияние других иммуносупрессивных схем. Результаты предыдущего эксперимента показали, что причиной смерти была вторичная бактериальная инфекция.Чтобы уменьшить размножение бактерий в кишечнике с целью уменьшения вторичных инфекций, была добавлена эмпирически подобранная схема приема антибиотиков. Все мыши получали гентамицин в дозе 0,2 мг / мл, клиндамицин в дозе 1 мг / мл и ванкомицин в дозе 1 мг / мл, добавленные в стерильную питьевую воду, начиная с дня -3, ежедневно в свежем виде. Имипенем / циластин вводили ежедневно в дозе 5 мг / мышь подкожно (за 3 дня до контрольного заражения), а затем внутрибрюшинно. Были протестированы четыре группы по 10 мышей. Одна группа не получала 5-ФУ.Трем группам вводили 5-ФУ в дозе 200 мг / кг внутривенно за 2 дня до инфицирования. Последующее введение 5-ФУ составляло либо 200 мг / кг каждые 7 дней, 150 мг / кг каждые 7 дней плюс циклофосфамид в дозе 200 мг / кг каждые 5 дней, либо 5-ФУ в дозе 200 мг / кг каждые 7 дней плюс 1 мг триамцинолона. каждые 7 дней.
Смертность отслеживали в течение 20 дней после инфицирования, результаты представлены на рис. 3. Большинство смертей произошло в группах, получавших 5-ФУ в комбинации с циклофосфамидом или триамцинолоном. Были проведены вскрытия трупов животных, погибших во время исследования; почки удаляли для контроля распространения, и количественные культуры высевали на кровяной агар для определения количества жизнеспособных КОЕ в органе.Культуры показали распространение Candida albicans у всех мышей, за исключением нескольких бактерий (<2–3 log 10 КОЕ на орган) и отсутствие бактерий в группе, получавшей 5-ФУ в дозе 200 мг / кг каждые 7 дней. Нагрузка на почки у извлеченных C. albicans была низкой; т.е. у мышей, получавших 5-ФУ плюс циклофосфамид, диапазон log 10 КОЕ составлял от 1,20 до 4,70 log 10 КОЕ, а у мышей, получавших 5-ФУ плюс триамцинолон, диапазон log 10 КОЕ составлял от 2,30 до 5.08 журнал 10 КОЕ. Таким образом, смерть могла быть вызвана токсичностью режима иммунодепрессантов, а не C. albicans , где мы ожидаем, исходя из предыдущих исследований (6, 12, 23, 38), что должно быть 7 log 10 КОЕ или больше у животных, умерших от инфекции Candida .
3. Большинство смертей произошло в группах, получавших 5-ФУ в комбинации с циклофосфамидом или триамцинолоном. Были проведены вскрытия трупов животных, погибших во время исследования; почки удаляли для контроля распространения, и количественные культуры высевали на кровяной агар для определения количества жизнеспособных КОЕ в органе.Культуры показали распространение Candida albicans у всех мышей, за исключением нескольких бактерий (<2–3 log 10 КОЕ на орган) и отсутствие бактерий в группе, получавшей 5-ФУ в дозе 200 мг / кг каждые 7 дней. Нагрузка на почки у извлеченных C. albicans была низкой; т.е. у мышей, получавших 5-ФУ плюс циклофосфамид, диапазон log 10 КОЕ составлял от 1,20 до 4,70 log 10 КОЕ, а у мышей, получавших 5-ФУ плюс триамцинолон, диапазон log 10 КОЕ составлял от 2,30 до 5.08 журнал 10 КОЕ. Таким образом, смерть могла быть вызвана токсичностью режима иммунодепрессантов, а не C. albicans , где мы ожидаем, исходя из предыдущих исследований (6, 12, 23, 38), что должно быть 7 log 10 КОЕ или больше у животных, умерших от инфекции Candida .
Использование дополнительных антибактериальных схем и других иммуносупрессивных схем. Показан график Каплана-Мейера кумулятивной смертности мышей CD-1, инфицированных перорально C.albicans и давали антибиотики. Мыши не получали иммунодепрессантов, 5-FU, 5-FU плюс циклофосфамид (CTX) или 5-FU плюс стероид (триамцинолон). В каждой группе было по 10 мышей.
Восстановление организмов на 20-й день (рис. 4, группа без иммунодепрессантов) предполагает, что только антибиотики приводят к распространению C. albicans , предположительно за счет первоначального усиления Candida пролиферации кишечника. Антибиотики в сочетании с 5-ФУ вызвали колонизацию слизистой оболочки желудочно-кишечного тракта и распространение C.albicans во внутренние органы (почки и печень) в значительно большей степени, чем только антибиотики (пищевод и желудок, P <0,001; тонкий кишечник, P = 0,004; слепая кишка, P = 0,035; почки, ). P = 0,0003; печень, P = 0,0007). В этих двух группах летальность к 20-му дню постинфекции была минимальной. Эти группы показывают, что, несмотря на возможные опасения, что некоторые смерти могли быть вызваны распространением бактерий в предыдущих экспериментах, при соответствующем иммуносупрессивном режиме плюс антибиотики можно было создать удовлетворительную модель диссеминированного кандидоза кишечника.
P = 0,0003; печень, P = 0,0007). В этих двух группах летальность к 20-му дню постинфекции была минимальной. Эти группы показывают, что, несмотря на возможные опасения, что некоторые смерти могли быть вызваны распространением бактерий в предыдущих экспериментах, при соответствующем иммуносупрессивном режиме плюс антибиотики можно было создать удовлетворительную модель диссеминированного кандидоза кишечника.
Использование дополнительных антибактериальных схем и других иммуносупрессивных схем. Показаны диаграммы рассеяния КОЕ C. albicans , выделенных из различных органов на 20-й день после инфицирования. Каждая точка данных представляет собой log10 КОЕ на весь орган (6, 12, 23, 38) или фиксированную длину органа (5, 7). Столбики представляют средние значения группы. Все мыши получали режим антибиотиков. Группы такие же, как те, что описаны в легенде к фиг. 3. NI, без иммунодепрессанта.
Инфекция полости рта и распространение из кишечника. Результаты предыдущего эксперимента показали, что будет полезна схема приема 5-ФУ каждые 7 дней. Кроме того, было определено, что включение режима антибиотиков для предотвращения вторичных бактериальных инфекций является ценным. Целью этого эксперимента было изучить возникновение колонизации слизистой оболочки полости рта и определить скорость распространения из кишечного тракта в почки и печень.
В одной части исследования изучались уровни заражения и распространения.Этим мышам давали 200 мг / кг 5-ФУ каждые 7 дней, начиная со дня -2, как и раньше; использовалась та же схема лечения антибиотиками. Когорты из пяти предварительно назначенных мышей были отобраны на 1, 3, 5, 7 и 10 дни после инфицирования. Мышей умерщвляли, язык протирали стерильным тампоном из альгината кальция и удаляли почки и печень.
На рис. 5 представлены результаты определения КОЕ для слизистой оболочки полости рта, почек и печени мышей в разное время после инфицирования. КОЕ были выделены из слизистой оболочки полости рта всех пяти мышей на 3-й день заражения и от трех из пяти мышей на 1-й день постинфекции. Уровень инфицирования оставался постоянным с 3-го по 10-й день и значительно увеличился с 10-го по 15-й день примерно в 10 раз (рис. 5). Небольшие (примерно 1 мм или меньше) желтовато-белые бляшки можно было наблюдать на слизистых оболочках, особенно на вентральной поверхности языка, уже на 5-й день после инфицирования.
Уровень инфицирования оставался постоянным с 3-го по 10-й день и значительно увеличился с 10-го по 15-й день примерно в 10 раз (рис. 5). Небольшие (примерно 1 мм или меньше) желтовато-белые бляшки можно было наблюдать на слизистых оболочках, особенно на вентральной поверхности языка, уже на 5-й день после инфицирования.
Распространение C. albicans из кишечника после перорального заражения C. albicans . Показано извлечение C. albicans из языка, почек и печени инфицированных мышей.Мышам вводили 5-ФУ в дозе 200 мг / кг каждые 7 дней. Образцы были взяты в различные указанные дни после заражения. «Без лечения» означает отсутствие противогрибковой терапии.
Скорость распространения из кишечного тракта мышей оказалась наиболее стабильной для печени. Только три из пяти мышей имели КОЕ в печени на 1-й или 3-й день постинфекции. У всех мышей было выделено КОЕ из печени на 5-15 дни, при этом количество КОЕ на 15 день значительно выше, чем в дни 1-7. Инфекция в печени, по-видимому, не прогрессировала, поскольку количество КОЕ в дни не различалось С 7 по 15 (рис.5).
В почках меньшее количество животных имело извлекаемые КОЕ. Только две мыши имели КОЕ на 3-й день после инфицирования, и ни у одной из мышей не было КОЕ в почках на 1-й или 5-й день. В более позднее время у некоторых мышей не было извлекаемых КОЕ: 1 из 5 мышей на 7-й день, 3 из 5 мышей на 10-й день, и 4 из 10 мышей на 15-й день. Таким образом, скорость распространения почек оказалась не более 60%, тогда как для печени она была 100% (рис. 5).
Терапевтические исследования. Было проведено три различных терапевтических исследования, чтобы изучить применимость модели в качестве инструмента для изучения противогрибковой терапии для устранения колонизации полости рта и колонизации желудочно-кишечного тракта и предотвращения распространения из кишечного тракта во внутренние органы.ICZ был выбран как представитель лекарств, используемых в клинической медицине для профилактики кишечника.
Первоначальное исследование противогрибковой терапии было проведено для определения эффективности препарата против оральной колонизации и предотвращения распространения. Мышей подавляли иммунитет, лечили антибиотиками и инфицировали, как описано выше для предыдущего эксперимента. Четыре группы мышей ( n = 10 мышей на группу) не получали противогрибковую терапию, ICZ в дозе 10 или 50 мг / кг или циклодекстрин, начиная с 4 дня в течение 10 дней.На 15 день всех мышей умерщвляли CO 2 , почки и печень удаляли для определения КОЕ и мазали с языка каждой мыши.
Ни одна из мышей ни в одной группе не умерла во время исследования. Лечение мышей 10 или 50 мг / кг ICZ перорально показало эффективность ICZ. Обе схемы значительно снизили КОЕ языка на 15-й день ( P <0,02 или 0,0002), при этом 6 из 10 мышей получили 50 мг / кг ICZ, не имея обнаруживаемых КОЕ, по сравнению с 4 из 10 мышей, которым вводили 10 мг / кг ICZ и 0. из 10 мышей, не получавших лечения или разбавителя циклодекстрина (рис.6).
РИС. 6. ЭффектICZ-терапии на выделение C. albicans из языка, почек и печени инфицированных мышей в образцах, взятых на 15-й день после инфицирования. Режимы приема 5-ФУ были такими же, как те, которые описаны в легенде к фиг. 5. Без лечения, без лечения; циклодекс, циклодекстрин.
Обработка ICZ также уменьшила распространение в печень и почки по сравнению с контролем (рис. 6). У восьми из 10 мышей, получавших ICZ в дозе 10 мг / кг, не было обнаруживаемой инфекции почек.В отношении печени лечение ICZ также было эффективным по сравнению с контролем ( P <0,0004), а доза 50 мг / кг избавила 5 из 10 мышей от инфекции. Не было существенной разницы в эффективности между двумя дозировками ICZ в любом органе. Только 14% и 50% мышей имели бактериальные колонии, присутствующие в почках и печени, соответственно, на 15-й день, но только 11% органов имели> 3 log 10 бактериальных КОЕ.
Второе противогрибковое терапевтическое исследование было проведено для проверки воспроизводимости модели в терапевтических исследованиях. Условия эксперимента и группы доз были такими же, как и в предыдущем эксперименте. В ходе этого эксперимента 5 из 10 мышей, получавших циклодекстрин, умерли между 12 и 15 днями; в других группах мышей не погибло. Смертельные случаи были связаны с инфекцией Candida , поскольку бактериальные КОЕ в почках и печени были <3 log 10 КОЕ. В целом количество КОЕ Candida , выделенных из языка, почек и печени выживших животных, было выше, чем в предыдущем эксперименте, в 10-100 раз и свидетельствовало о том, что смерть могла быть вызвана грибковой инфекцией ( Инжир.7). Что касается эффективности ICZ, он снова уменьшил колонизацию и распространение.
Условия эксперимента и группы доз были такими же, как и в предыдущем эксперименте. В ходе этого эксперимента 5 из 10 мышей, получавших циклодекстрин, умерли между 12 и 15 днями; в других группах мышей не погибло. Смертельные случаи были связаны с инфекцией Candida , поскольку бактериальные КОЕ в почках и печени были <3 log 10 КОЕ. В целом количество КОЕ Candida , выделенных из языка, почек и печени выживших животных, было выше, чем в предыдущем эксперименте, в 10-100 раз и свидетельствовало о том, что смерть могла быть вызвана грибковой инфекцией ( Инжир.7). Что касается эффективности ICZ, он снова уменьшил колонизацию и распространение.
Второе терапевтическое исследование действия ИЦЗ. Показано извлечение C. albicans из языка и тканей инфицированных мышей. Режимы 5-ФУ были такими же, как описаны в легенде к фиг. 5. Образцы были взяты на 15-й день после инфицирования. Столбики представляют собой медианы групп (не показаны для группы циклодекстрина, где погибла половина животных).
Для языка ICZ в дозе 10 или 50 мг / кг был эффективен по сравнению с контролем ( P = 0.0001), но результаты с этими дозами не различались (рис. 7). Одно животное из каждой схемы приема лекарств не имело извлекаемых КОЕ из языка. Хотя во втором терапевтическом эксперименте у меньшего числа животных не было колонизации языка, чем в первоначальном терапевтическом эксперименте, эти результаты аналогичны и указывают на эффективность ICZ, хотя и не чувствительны к дозе в этом диапазоне доз. Точно так же ICZ (оба режима дозирования) уменьшали распространение из тканей кишечника в почки ( P = 0.001) и печени ( P ≤ 0,0005) по сравнению с необработанными контролями; то же самое было и для сравнений с контрольной группой циклодекстрина, если смерти назначен худший исход, чем выживаемость с любым остаточным бременем (20, 39), со значениями P ≤0,003 и ≤0,0004, соответственно (исключение составляет ICZ при 50 мг / кг по сравнению с необработанным контролем в почках). Однако, в отличие от первого терапевтического эксперимента с противогрибковыми препаратами, ни у одного животного не было инфекции ни в одном органе (рис.7).
Однако, в отличие от первого терапевтического эксперимента с противогрибковыми препаратами, ни у одного животного не было инфекции ни в одном органе (рис.7).
КОЕ, остающееся в тканях желудочно-кишечного тракта, показало, что обе дозы ICZ значительно снижали КОЕ Candida от 10 до 100 раз во всех четырех тканях по сравнению с теми, которые были обнаружены без лечения или циклодекстрина ( P ≤ 0,003 для все сравнения). Слепая кишка, а затем и желудок, по-видимому, являются наиболее трудными для уменьшения колонизации тканями. Ни одно животное не было свободным от Candida ни в одной из четырех тканей желудочно-кишечного тракта (фиг. 7).
В третьем противогрибковом терапевтическом эксперименте, который использовался для изучения применимости модели для исследования терапевтических агентов против заболеваний слизистой оболочки полости рта, мышей лечили местным агентом, суспензией 1% клотримазола в полиэтиленгликоле 400, дважды в день.Суспензия клотримазола значительно снизила среднюю КОЕ, извлеченную из языка, в 30 раз по сравнению с необработанной контрольной группой ( P = 0,014). Также было отмечено, что количество бляшек было меньше, а также меньше у обработанных животных, чем у контрольных.
ОБСУЖДЕНИЕ
Лечение пациентов высокими дозами иммунодепрессантов, антибактериальными антибиотиками широкого спектра действия или химиотерапией рака способствует распространенности кандидоза (1, 2, 8, 21, 24, 25, 28, 32).Лечение очищения колонизированной слизистой оболочки полости рта или желудочно-кишечного тракта может быть затруднительным, и у этих пациентов может развиться диссеминированное заболевание, вероятно, желудочно-кишечного происхождения. Таким образом, наличие модели, имитирующей эти проявления, становится ценным для изучения терапии, а также патогенеза. Результаты наших исследований показывают, что полезная и воспроизводимая модель кандидоза слизистой оболочки полости рта и колонизации кишечника с последующим распространением в печень и почки может быть создана у взрослых мышей с ослабленным иммунитетом.
Здесь мы описали девять экспериментов. В ходе наших исследований мы определили, что тщательный контроль различных параметров имеет решающее значение. Определение соответствующего режима иммуносупрессии было необходимо для обеспечения воспроизводимых показателей диссеминации, при этом количество КОЕ в почках и печени показывало некоторое прогрессирование заболевания со временем. Кроме того, иммуносупрессивный режим не мог быть настолько суровым, чтобы быть смертельно токсичным, что отражено в результатах с использованием 5-ФУ плюс циклофосфамид или триамцинолон, и не мог быть слишком безобидным, как при назначении 5-ФУ каждые 13 дней.Мы обнаружили, что включение схемы приема антибиотиков широкого спектра действия необходимо для снижения потенциального неправильного толкования смертей как вызванных C. albicans , как продемонстрировали ранние эксперименты, в которых смерти, по-видимому, не были вызваны C. albicans , а скорее были из-за вторичной бактериальной инфекции. Эффекты различных иммуносупрессивных режимов, антибиотиков и других факторов на колонизацию кишечника, а в некоторых случаях на распространение и течение болезни ранее сообщалось другими исследователями (10, 14, 19, 22, 26, 30, 31, 33, 34, 36, 37, 47).Хотя кандидозная инфекция других критических органов, не изученных, таких как мозг или сердце, может быть альтернативным объяснением бактериальной инфекции или токсичности иммунодепрессантов как причины смерти в наших исследованиях, прогрессирующие инфекции в других органах не наблюдаются после внутривенного введения Candida. (6, 12, 23, 38) или по результатам макроскопических исследований.
Чтобы определить применимость нашей модели в изучении эффективности лекарств в предотвращении или лечении диссеминированной инфекции, мы провели исследования эффективности с использованием ICZ.Наши результаты продемонстрировали, что ICZ продемонстрировал эффективность в снижении нагрузки на ткани кишечника C. albicans , а также системную эффективность в предотвращении или уменьшении нагрузки на почки и легкие. Эта кишечная эффективность аналогична эффективности, о которой ранее сообщали другие, использующие другие конфигурации моделей желудочно-кишечного кандидоза на грызунах, где продемонстрировали эффективность азолы и триазолы (5, 7, 11, 13, 14, 27, 42-44). Параметры, которые мы выбрали для создания модели, и план наших экспериментов были важны для успеха исследований эффективности.Тщательная оценка и контроль возникновения вторичных бактериальных инфекций с использованием режима антибиотиков широкого спектра действия наряду с нелетально токсичным иммуносупрессивным режимом и завершение эксперимента на 15-й день перед смертью имели решающее значение. Выполняя наши исследования таким образом, можно быть уверенным, в отличие от моделей, конечной точкой которых является смертность (35), что исследуемый противогрибковый препарат влияет на грибковую инфекцию.
Эта кишечная эффективность аналогична эффективности, о которой ранее сообщали другие, использующие другие конфигурации моделей желудочно-кишечного кандидоза на грызунах, где продемонстрировали эффективность азолы и триазолы (5, 7, 11, 13, 14, 27, 42-44). Параметры, которые мы выбрали для создания модели, и план наших экспериментов были важны для успеха исследований эффективности.Тщательная оценка и контроль возникновения вторичных бактериальных инфекций с использованием режима антибиотиков широкого спектра действия наряду с нелетально токсичным иммуносупрессивным режимом и завершение эксперимента на 15-й день перед смертью имели решающее значение. Выполняя наши исследования таким образом, можно быть уверенным, в отличие от моделей, конечной точкой которых является смертность (35), что исследуемый противогрибковый препарат влияет на грибковую инфекцию.
Наша модель также полезна для изучения эффективности лекарств против инфекций полости рта.Мы продемонстрировали стойкое инфицирование и восстановление дрожжевых грибков на слизистой оболочке полости рта инфицированных мышей. Либо пероральная терапия ICZ, либо местная терапия клотримазолом значительно снизили количество C. albicans на слизистой оболочке полости рта, а также количество и размер хорошо наблюдаемых бляшек. Другие ранее сообщали о моделях орогастрального заболевания у грызунов и использовали эти модели для изучения патогенности и эффективности лекарств (18, 26, 29).
В целом, наши исследования позволили нам разработать модель орогастроинтестинального кандидоза у взрослых мышей, поражающего слизистую оболочку полости рта и все ткани желудочно-кишечного тракта.Модель оказалась последовательной и разумно воспроизводимой при восстановлении бремени и тканевых инфекций, в отличие от нашего опыта с ранее описанными моделями (35). Эти качества позволили изучить эффективность препарата. Различия в грибковой нагрузке между экспериментами, возможно, отражают метод инициации инфекции, поскольку инокулят, получаемый каждым животным, точно не контролируется и зависит от того, сколько животное пьет; эти вариации подчеркивают важность контроля в каждом исследовании. Воспроизводимость серьезности инфекции, вероятно, была бы более жесткой от эксперимента к эксперименту, если бы вводили инокулят через желудочный зонд; однако это потеряло бы то преимущество, к которому мы стремились, а именно простоту и легкость повторных экспериментов. Худший результат, связанный с циклодекстрином в одном эксперименте, остается необъяснимым.
Воспроизводимость серьезности инфекции, вероятно, была бы более жесткой от эксперимента к эксперименту, если бы вводили инокулят через желудочный зонд; однако это потеряло бы то преимущество, к которому мы стремились, а именно простоту и легкость повторных экспериментов. Худший результат, связанный с циклодекстрином в одном эксперименте, остается необъяснимым.
Кроме того, модель приводит к последовательному распространению в почки и печень через 15 дней, что происходит уже через 3 дня, особенно в печени.Таким образом, модель также оказывается полезной для изучения распространения, а также для изучения патогенеза и лекарственной терапии или иммуномодуляции. Наконец, использование другого режима иммуносупрессии до инфицирования может оказаться полезным для изменения этой модели на модель, которая может привести к смертности из-за распространения C. albicans из кишечного тракта во внутренние органы. Исследования, представленные на рис. 3, показали, что эта цель может быть достигнута. Дополнительные предварительные исследования (данные не показаны) с подавлением циклофосфамида и триамцинолона также предполагают эту возможность.Дальнейшие исследования проводятся для уточнения такой модели.
СНОСКИ
- Получено 30 апреля 2006 г.
- Принято 13 мая 2006 г.
- Авторские права © Американское общество микробиологии, 2006 г.
ССЫЛКИ
- 1.5
90a303 9030 Х. Пинчовский. 1993. Инвазивный кандидоз при гранулоцитопении. Последние результаты Cancer Res.132 : 137-145.
- 2.↵
Анаисси, Э.J., and G.P. Bodey. 1990. Грибковые инфекции у онкологических больных. Фармакотерапия 10 : 164S-169S.
- 3.↵
Бендель, К. М.
 , С. М. Визнер, Р. М. Гарни, Э. Чебелински и К. Л. Уэллс. 2002. Колонизация слепой кишки и системное распространение Candida albicans у мышей, получавших антибиотики и дексаметазон. Педиатр. Res.51 : 290-295.
, С. М. Визнер, Р. М. Гарни, Э. Чебелински и К. Л. Уэллс. 2002. Колонизация слепой кишки и системное распространение Candida albicans у мышей, получавших антибиотики и дексаметазон. Педиатр. Res.51 : 290-295. - 4.↵
Клемонс, К. В., Дж. Л. Спироу, Р.Пармар, М. Эспириту и Д. А. Стивенс. 2004. Генетическая предрасположенность мышей к вагиниту Candida albicans коррелирует с чувствительностью хозяина к эстрогену. Заразить. Иммун. 72 : 4878-4880.
- 5.↵
Клемонс, К. В. и Д. А. Стивенс. 2001. Эффективность равуконазола при лечении кандидоза слизистых оболочек у мышей SCID. Противомикробный. Агенты Chemother.45 : 3433-3436.
- 6.↵
Клемонс, К.В. и Д. А. Стивенс. 2001. Эффективность производного партрицина SPA-S-753 против системного кандидоза мышей. J. Antimicrob. Chemother.47, : , 183-186.
- 7.↵
Клемонс, К. В. и Д. А. Стивенс. 2000. Лечение орогастроинтестинального кандидоза у мышей SCID только флуконазолом или в комбинации с рекомбинантным фактором, стимулирующим колонии гранулоцитов, или интерфероном-γ. Med. Mycol.38 : 213-219.
- 8.№
Коул, Г. Т., А. А. Халава и Э. Дж. Анаисси. 1996. Роль желудочно-кишечного тракта при гематогенном кандидозе: от лаборатории до постели больного. Clin. Заразить. Dis.22 (Дополнение 2) : S73-S88.
- 9.↵
DeMaria, A., H. Buckley, and F. von Lichtenberg. 1976. Кандидоз желудочно-кишечного тракта у крыс, получавших антибиотики, кортизон и азатиоприн. Заразить. Immun.13 : 1761-1770.
- 10.№
Ekenna, O., and R. J. Sherertz. 1987. Факторы, влияющие на колонизацию и распространение Candida albicans из желудочно-кишечного тракта мышей.
 Заразить. Иммун. 55 : 1558-1563.
Заразить. Иммун. 55 : 1558-1563. - 11.↵
Лесть, А. М., Г. К. Абруццо, К. Дж. Гилл, Дж. Г. Смит и К. Бартизал. 1996. Новая модель колонизации ротоглотки и желудочно-кишечного тракта Candida albicans у мышей с дефицитом Т-лимфоцитов CD4 + для оценки противогрибковых агентов.Противомикробный. Агенты Chemother.40 : 1604-1609.
- 12.
Хэнсон, Л. Х., А. М. Перлман, К. В. Клемонс и Д. А. Стивенс. 1991. Синергия между цилофунгином и амфотерицином B на мышиной модели кандидоза. Противомикробный. Агенты Chemother.35 : 1334-1337.
- 13.↵
Hector, R. F., and J. E. Domer. 1983. Контроль системного распространения Candida albicans с помощью кетоконазола в желудках мышей, получавших цитарабин.J. Infect. Дис.147 : 946-950.
- 14.↵
Herrera, C., and M. N. Guentzel. 1982. Мыши со стойкими желудочно-кишечными заболеваниями Candida albicans в качестве модели противогрибковой терапии. Противомикробный. Агенты Chemother.21 : 51-53.
- 15.↵
Hoeprich, P., and P. Finn. 1972. Обфускация активности противогрибковых антимикробных средств питательными средами. J. Infect. Дис. 126 : 353-361.
- 16.
Хостетлер, Дж. С., Л. Х. Хэнсон и Д. А. Стивенс. 1992. Влияние циклодекстрина на фармакологию противогрибковых пероральных азолов. Противомикробный. Агенты Chemother. 36, : , 477-480.
- 17.↵
Хостетлер, Дж. С., Л. Х. Хэнсон и Д. А. Стивенс. 1993. Влияние гидроксипропил-бета-циклодекстрина на эффективность перорального итраконазола при диссеминированном криптококкозе мышей. J. Antimicrob.
 Chemother.32 : 459-463.
Chemother.32 : 459-463. - 18.↵
Камай Ю., М. Кубота, Т. Хосокава, Т. Фукуока и С. Г. Филлер. 2001. Новая модель кандидоза ротоглотки у мышей. Противомикробный. Агенты Chemother.45 : 3195-3197.
- 19.↵
Kinsman, O. S., and K. Pitblado. 1989. Candida albicans. Колонизация желудочно-кишечного тракта и инвазия у мышей: эффект дозирования антибактериальных препаратов, противогрибковой терапии и иммуносупрессии. Mycoses32 : 664-674.
- 20.↵
Лачин, Дж. М. 1999. Анализ худших оценок с информативно пропущенными наблюдениями в клинических испытаниях. Контролируемая клин. Trials20 : 408-422.
- 21.↵
Махфуз Т. и Э. Анаисси. 2003. Профилактика грибковых инфекций у хозяина с ослабленным иммунитетом. Curr. Opin. Расследование. Наркотики4 : 974-990.
- 22.↵
Мараки, С., Д. Бафалукос, И.Хатциниколау, Г. Дацерис и Г. Самонис. 1998. Колонизация кишечника мышей дрожжами: эффекты метилпреднизолона и антибиотиков. Гепато-гастроэнтерология 45 : 119-122.
- 23.↵
Моррисон, К. Дж. И Д. А. Стивенс. 1990. Сравнительные эффекты цилофунгина и амфотерицина B на экспериментальный кандидоз мышей. Противомикробный. Агенты Chemother. 34, : 746-750.
- 24.↵
О’Брайен, С. Н., Н. М. Блейлевенс, Т. Х. Махфуз и Э. Дж. Анаисси. 2003. Инфекции у больных гематологическим раком: последние разработки. Гематология1 : 438-472.
- 25.↵
Паппас, П. Г., Дж. Х. Рекс, Дж. Д. Собель, С. Г. Филлер, В. Э. Дисмукес, Т. Дж. Уолш и Дж. Э. Эдвардс. 2004. Руководство по лечению кандидоза.
 Clin. Заразить. Дис.38 : 161-189.
Clin. Заразить. Дис.38 : 161-189. - 26.↵
Полак, А. 1998. Экспериментальные модели в противогрибковой химиотерапии.Mycoses41 : 1-30.
- 27.↵
Поннувел, К. М., К. П. Рама и Т. Менон. 1993. Системный и желудочно-кишечный кандидоз новорожденных мышей как модель противогрибковой терапии. Индийский J. Exp. Биол.31 : 450-452.
- 28.↵
Рекс, Дж. Х., Т. Дж. Уолш и Э. Дж. Анаисси. 1998. Грибковые инфекции у ятрогенно инфицированных хозяев. Adv. Междунар. Med.43 : 321-371.
- 29.№
Самаранаяке, Ю. Х., и Л. П. Самаранаяке. 2001. Экспериментальный кандидоз полости рта на животных моделях. Clin. Microbiol. Ред. 14 : 398-429.
- 30.↵
Samonis, G., E. J. Anaissie, and G. P. Bodey. 1990. Действие противомикробных агентов широкого спектра действия на колонизацию дрожжевыми грибами желудочно-кишечного тракта мышей. Противомикробный. Агенты Chemother.34 : 2420-2422.
- 31.↵
Самонис, Г., Х. Анастассиаду, М. Дассиу, Я. Целентис и Г. П. Бодей. 1994. Действие антибиотиков широкого спектра действия на колонизацию желудочно-кишечного тракта мышей Candida albicans . Противомикробный. Агенты Chemother.38 : 602-603.
- 32.↵
Samonis, G., and D. Bafaloukos. 1992. Грибковые инфекции у онкологических больных: обостряющаяся проблема. In Vivo6 : 183-193.
- 33.↵
Самонис, Г., М. Дассиу и Х. Анастассиаду. 1994. Антибиотики, влияющие на колонизацию желудочно-кишечного тракта мышей дрожжами. J. Chemother.6 : 50-52.
- 34.
 ↵
↵Самонис, Г., Н. К. Кариотакис, Э. Дж. Анаисси, Э. Барбунакис, С. Мараки, Ю. Целентис и Г. П. Бодей. 1996. Влияние циклофосфамида и цефтриаксона на колонизацию желудочно-кишечного тракта мышей Candida albicans . Противомикробный. Агенты Chemother.40 : 2221-2223.
- 35.↵
Сандовски-Лосица, Х., Л. Барр-Неа и Э. Сегал. 1992. Системный кандидоз со смертельным исходом желудочно-кишечного происхождения: экспериментальная модель на мышах, пострадавших от противоракового лечения. J. Med. Вет. Mycol.30 : 219-231.
- 36.↵
Sandovsky-Losica, H., and E. Segal. 1990. Взаимодействие Candida albicans со слизистой оболочкой желудочно-кишечного тракта мышей от животных, получавших метотрексат и 5-фторурацил: адгезия и профилактика in vitro.J. Med. Вет. Mycol.28 : 279-287.
- 37.↵
Sandovsky-Losica, H., and E. Segal. 1989. Взаимодействие Candida albicans со слизистой оболочкой желудочно-кишечного тракта мышей: влияние облучения на приверженность in vitro. J. Med. Вет. Mycol.27 : 345-352.
- 38.↵
Селитренников, К. П., Л. Алекс, Т. К. Миллер, К. В. Клемонс, М. И. Саймон и Д. А. Стивенс. 2001. COS-1, предполагаемая двухкомпонентная гистидинкиназа Candida albicans , является фактором вирулентности in vivo.Med. Mycol.39 : 69-74.
- 39.↵
Shih, W. 2002. Проблемы с отсутствием данных и информативной цензурой в клинических испытаниях. Curr. Контрольные испытания Кардиоваск. Med.3 : 4.
- 40.↵
Стивенс, Д. А., Л. Кальдерон, М. Мартинес, К. В. Клемонс, С. Дж. Уилсон и К. П. Селитренников. 2002. Зеаматин, клотримазол и никкомицин Z в терапии модели вагинита Candida .
 J. Antimicrob. Chemother.50 : 361-364.
J. Antimicrob. Chemother.50 : 361-364. - 41.↵
Stiller, R. L., J. E. Bennett, H. J. Scholer, M. Wall, A. Polak и D. A. Stevens. 1983. Корреляция результатов теста на чувствительность in vitro с ответом in vivo: терапия флуцитозином на модели системного кандидоза. J. Infect. Дис.147 : 1070-1077.
- 42.↵
Thienpont, D., J. Van Cutsem, and M. Borgers. 1980. Кетоконазол при экспериментальном кандидозе.Rev. Infect. Дис.2 : 570-577.
- 43.
Thienpont, D., J. van Cutsem, and D. A. Gough. 1978. Лечение кандидоза желудочно-кишечного тракта миконазолом у предрасположенных морских свинок и у обычных мышей. Mykosen21 : 417-424.
- 44.↵
Troke, P. F., R. J. Andrews, K. W. Brammer, M. S. Marriott и K. Richardson. 1985. Эффективность UK-49,858 (флуконазол) против Candida albicans экспериментальных инфекций у мышей.Противомикробный. Агенты Chemother.28 : 815-818.
- 45.↵
Wingard, J. R., J. D. Dick, W. G. Merz, G. R. Sandford, R. Saral и W. H. Burns. 1982. Различия в вирулентности клинических изолятов Candida tropicalis и Candida albicans у мышей. Заразить. Immun.37 : 833-836.
- 46.
Wingard, J. R., J. D. Dick, W. G. Merz, G. R. Sandford, R. Saral и W. H. Burns. 1980. Патогенность Candida tropicalis и Candida albicans после инокуляции желудочно-кишечного тракта мышам. Заразить. Иммун. 29 : 808-813.
- 47.↵
Вонг Б., К. Л. Брауэр, Дж. Р. Клеменс и С. Беггс. 1990. Влияние кандидоза желудочно-кишечного тракта, антибиотиков, диетического арабинита и кортизона ацетата на уровни d-арабинита метаболита Candida в сыворотке крови и моче крыс.
 Заразить. Иммун. 58 : 283-288.
Заразить. Иммун. 58 : 283-288.
Инвазивный кандидоз — проект EMCrit
Вы здесь: Домашняя страница / IBCC / Инвазивный кандидоз, Джош Фаркас
СОДЕРЖАНИЕвведение
(назад к содержанию)
Candida в реанимации
- Большинство культур Candida представляют колонизацию (например, в моче или особенно в мокроте).Таким образом, существует серьезный риск чрезмерного лечения кандидоза человека. Однако Candida иногда вызывает серьезные инвазивные инфекции, которые следует лечить агрессивно.
- Подход к Candida основан в первую очередь на месте, где он изолирован, и клиническом контексте.
- Если Candida культивируется от пациента, всегда возникает вопрос, как классифицировать эту положительную культуру:
- (1) Колонизация (e.г., большинство культур из мокроты и мочи).
- (2) Инвазивный кандидоз:
- (2a) Кандидемия без глубокого или висцерального поражения (например, инфекция центральной линии).
- (2b) Глубокое или внутреннее поражение без кандидемии (например, абсцесс брюшной полости).
- (2c) Кандидемия плюс глубоко укоренившееся или висцеральное поражение (например, абсцесс брюшной полости, засевающий кровь, или кандидемия, приводящая к метастатической инфекции других органов).
- (1) Общие характеристики пациента:
- Иммуносупрессия (нейтропения, злокачественные новообразования, трансплантация органов, стероиды, диабет).
- (2) Приобретение кандидозной колонизации:
- Антибиотики широкого спектра действия.
- Пациенты в ОИТ> 1 недели.

- Известная колонизация (например, культура Candida из нескольких мест).
- (3) Нарушение анатомических барьеров:
- Абдоминальная хирургия, перфорация желудочно-кишечного тракта, несостоятельность анастомоза, некротический панкреатит.
- Катетеры для длительного пребывания (особенно для гемодиализа и парентерального питания).
- Мукозит, вызванный химиотерапией.
- Бернс.
- Кандидемия — это относительно вялотекущий процесс, который не вызывает быстрого развития септического шока.
- В 1970-х-1990-х годах обсуждалась необходимость лечения кандидемии (поскольку инфекция не казалась слишком агрессивной, и единственной противогрибковой терапией, доступной в то время, был амфотерицин, который относительно токсичен). Лишь в начале 1990-х стало общепринятым мнение, что кандидемия требует лечения у пациентов, не страдающих нейтропенией.(31585478)
- Впоследствии, возможно, в связи с влиянием Руководства по выживанию при сепсисе, наблюдалось усиление стресса в отношении лечения кандидемии на ранней стадии . Это породило практику упреждающей или эмпирической терапии для пациентов с возможной кандидемией.
- Однако многочисленные РКИ, в которых изучалась концепция превентивной или эмпирической терапии Candida, не обнаружили какой-либо пользы от этой практики. пациенты с внутрибольничным сепсисом и множественными очагами колонизации Candida.(27706483) Между тем, резистентность Candida становится все более серьезной проблемой (вероятно, из-за широкого эмпирического использования противогрибковых средств). Следовательно, теперь мы, кажется, отклоняем от от превентивной терапии. Будем надеяться, что маятник окажется где-то посередине (например, при быстром лечении известной кандидемии без эмпирического покрытия ряда пациентов ОИТ с противогрибковым покрытием).

- Поскольку Candida является преимущественно внутрибольничным патогеном, устойчивость к может быстро стать серьезной проблемой (поскольку в больнице имеется относительно небольшой пул организмов Candida).Несколько исследований показали заметное увеличение резистентности Candida менее чем за десять лет. У нас есть только несколько лекарств, эффективных против Candida, и если их применять без разбора, они быстро станут неэффективными.
клинические проявления кандидемии
(к оглавлению)
общие проявления
- Лихорадка, резистентная к антибактериальной терапии (хотя, очевидно, неспецифическая).(31585478)
- Могут возникать поражения кожи, чаще всего эритематозные папулы с бледными везикулярными центрами (рисунок выше). Они могут прогрессировать до некротических бляшек и напряженных геморрагических пузырей. (30102951)
- 💡 Для установления диагноза можно использовать пункционную биопсию.
- Эндофтальмит встречается крайне редко. Это связано с воспалением всего глаза (рисунок ниже).
- Хориоретинит встречается редко, потенциально вызывает изменения зрения и светочувствительность.Для интубированного или обтюбированного пациента для обнаружения требуется осмотр расширенного глаза.
диагностика кандидемии
(вернуться к содержанию)
посев крови
- Посев крови не очень чувствителен к кандидемии.
- ⚠️ Даже единичный посев крови с положительным результатом на «дрожжи» или Candida следует считать представлением кандидемии и немедленно лечить как таковую.
- Это анализ сыворотки на компонент клеточной стенки нескольких грибов (включая Candida, Aspergillus, Pneumocystis, Fusarium, Trichosporon).
 Это может показаться неспецифическим, но среди пациентов отделения интенсивной терапии единственными нозокомиальными грибковыми инфекциями, которые обычно связаны с положительностью BDG, являются Candida spp., Pneumocystis spp. Или Aspergillus spp. (31585478) Их обычно можно дифференцировать в зависимости от клинического контекста, особенно грудной клетки. визуализация:
Это может показаться неспецифическим, но среди пациентов отделения интенсивной терапии единственными нозокомиальными грибковыми инфекциями, которые обычно связаны с положительностью BDG, являются Candida spp., Pneumocystis spp. Или Aspergillus spp. (31585478) Их обычно можно дифференцировать в зависимости от клинического контекста, особенно грудной клетки. визуализация:- Положительный результат BDG без дыхательной недостаточности указывает на кандидозную инфекцию.
- Положительный BDG с диффузными помутнениями матового стекла на снимках грудной клетки предполагает, что Pneumocystis spp. (подробнее здесь ).
- Положительный результат BDG с узловатыми и полостными помутнениями на снимках грудной клетки предполагает наличие Aspergillus spp. (подробнее здесь ).
- Чувствительность и специфичность БДГ при кандидемии составляет ~ 80% (с меньшей эффективностью при очаговых внутрибрюшных инфекциях). Это делает БДГ потенциально полезным для пациентов с сепсисом в ОИТ с подозрениями на кандидемию. Однако, если BDG широко применяется к пациентам с низкой предтестовой вероятностью заражения Candida, это приведет к высокому уровню ложноположительных результатов.(29376927)
- Использование порогового значения> 80 пг / мл может улучшить чувствительность , потенциально обеспечивая наилучшие общие характеристики теста.
- Использование порогового значения> 200–250 пг / мл улучшит специфичность .
- Ложноположительные результаты BDG могут быть вызваны сильной колонизацией Candida или плесенью, гемодиализом, инфузиями альбумина, введением продуктов крови и повязками из целлюлозы. (33044240)
Обследование после постановки диагноза кандидемия
(вернуться к содержанию)
Последующие посевы ежедневно или через день для определения клиренса.Это определит продолжительность антибактериальной терапии.
- Факторы риска кандидозного эндокардита могут включать следующее: (33044240)
- Внутривенное употребление наркотиков.
- Стойкие положительные посевы крови в течение нескольких дней, несмотря на терапию антибиотиками.
- Гемодиализ.
- Внутрисердечное оборудование (протезы клапанов сердца, кардиостимуляторы).
- Структурные аномалии сердечных клапанов (например, перенесенный эндокардит).
- Новые симптомы сердечной недостаточности, или блокады сердца, или эмболических явлений.
- В целом, частота эндокардита составляет ~ 3-4%. (30
4) Спорный вопрос, всем ли пациентам с кандидемией требуется эхокардиография. (33044240) В целом, трансторакальная эхокардиография кажется разумной, учитывая, что эта процедура безопасна и дает положительный результат. существенно влияют на менеджмент. Однако чреспищеводную эхокардиографию, вероятно, следует использовать выборочно (например,g., для пациентов из группы повышенного риска — особенно если трансторакальные изображения плохие).
- Исторически рекомендовалось офтальмологическое обследование, хотя нет научных доказательств, подтверждающих эту практику: (33044240)
- (1) Обследование расширенных глаз может гипердиагностировать кандидозный хориоретинит у пациентов с неспецифическим хориоретинитом. Современные исследования сообщают о частоте эндофтальмита <1%, в отличие от более ранних исследований.(30998819)
- (2) Медицинское лечение кандидемии должно быть адекватным для лечения эндофтальмита, поэтому диагностика эндофтальмита вряд ли улучшит результаты. Эхинокандины не проникают в глаз оптимальным образом, но, тем не менее, клинически эффективны. Инвазивные методы лечения эндофтальмита (например, витрэктомия или внутриглазные инъекции антибиотиков) представляются опасными и не основаны на доказательствах .

- Консультация офтальмолога не нужна пациентам, у которых нет симптомов: (30998819)
лечение кандидемии
(вернуться к содержанию)
удаление оборудования и управление исходным кодом
- Центральные линии и другое оборудование следует удалить.
- Любые очаги инфекции должны быть очищены или дренированы, если это возможно.
- Если источник кандидозной инфекции неизвестен , рассмотрите возможность проведения компьютерной томографии брюшной полости и таза, чтобы исключить потенциальные очаги инфекции (например, обструкцию мочевыводящих путей или патологию желудочно-кишечного тракта).
- Эхинокандины (каспофунгин, микафунгин или анидулафунгин) являются предпочтительными препаратами первой линии для лечения кандидемии в отделениях интенсивной терапии (из-за широкого спектра действия, отличной переносимости, небольшого количества лекарственных взаимодействий, фунгицидной активности и активности против биопленок). ).
- Все эхинокандины обладают одинаковой эффективностью, поэтому выбор обычно зависит от того, какое лекарство доступно в конкретной больнице.
- Подробнее об эхинокандинах здесь .
- Если эхинокандины не переносятся или недоступны, вариантом второй линии для покрытия Candida широкого спектра может быть азол расширенного спектра (с наилучшими доказательствами для вориконазола ). (16243088) Амфотерицин — еще один эффективный вариант, ценой значительно большей токсичности.
- После того, как вид Candida известен, противогрибковая терапия может быть снижена до флуконазола, если вид чувствителен к нему (таблица выше).
- Некоторые центры могут проводить тестирование чувствительности с использованием собственной грибковой культуры пациента.
 Однако большинство больниц полагаются только на идентификацию видов, чтобы определить, какое противогрибковое средство использовать.
Однако большинство больниц полагаются только на идентификацию видов, чтобы определить, какое противогрибковое средство использовать.
- Некоторые центры могут проводить тестирование чувствительности с использованием собственной грибковой культуры пациента.
- ⚠️ Эхинокандины более эффективны (особенно для биопленок), поэтому деэскалация рекомендуется только после после , когда пациент клинически стабилизируется (обычно после пяти или более дней терапии и выведения Candida из крови).(329) Кроме того, деэскалацию не следует проводить, если есть остаточные внутрисосудистые аппаратные средства, такие как постоянные центральные линии. (30
4)
- Неосложненная кандидемия:
- Это определяется как отсутствие диссеминированных заболеваний, абсцессов или эндокардита.
- Лечение должно продолжаться 14 дней после первого отрицательного посева крови .
- Кандидозный эндокардит или глубоко расположенные инфекции (например,g., абсцессы брюшной полости) могут потребовать более длительных или более сложных схем лечения антибиотиками. Это выходит за рамки данной главы; рассмотрите возможность консультации с инфекционистами и хирургами.
внутрибрюшная инфекция
(вернуться к содержанию)
клиническая картина
- Кандида может возникать в контексте полимикробных внутрибрюшных инфекций (например, после перфорации кишечника, несостоятельности анастомоза или некротического панкреатита).
- Часто это связано с образованием абсцесса или перитонитом.
- Посев крови обычно отрицательный (например, с чувствительностью ~ 20%).
- Бета-D-глюкан имеет лучшую чувствительность, чем посев крови, но остается далек от совершенства (~ 65%).
- Выращивание Candida из брюшного дренажа не доказывает инвазивную инфекцию, так как это может просто отражать колонизацию.
- Культура гнойного материала может дать наибольший урожай, если это возможно (например,g.
 , хирургическим или чрескожным).
, хирургическим или чрескожным).
- Пациентам с диагнозом кандидозная внутрибрюшная инфекция (например, на основании положительных результатов посева) показана противогрибковая терапия. Это то же самое, что и терапия кандидемии (например, обычно начиная с эхинокандина и затем переходя к азолу; подробнее об этом выше ).
- Часто требуется дренирование или обработка инфицированной ткани (контроль источника). В частности, эхинокандины могут плохо проникать в брюшные абсцессы, поэтому продолжающаяся антибактериальная терапия без санации раны может просто отобрать устойчивые к лекарствам организмы.
Кандидозная пневмония?
(вернуться к содержанию)
- Кандида, выделенная из мокроты, почти всегда представляет собой колонизацию, а не инфекцию.
- Истинная кандидозная пневмония встречается чрезвычайно редко:
- Это происходит у пациентов с глубокой иммуносупрессией из-за гематогенного распространения в легкие.
- На снимках видны множественные легочные узелки
- Политика не сообщать о Candida в респираторных образцах была связана со снижением стоимости и продолжительности пребывания, что подчеркивало, что чрезмерная обработка респираторных культур может быть вредной.(14662955)
кандидурия
(вернуться к содержанию)
основы
- Кандидурия может возникать двумя путями.
- (1) Восходящая инфекция , локализованная в мочевом пузыре — это более обычная и небольшая важности. При отсутствии хирургического вмешательства или обструкции мочевыводящих путей восходящая инфекция вряд ли будет прогрессировать дальше (например, в кровь).
- (2) Нисходящая инфекция , которая возникает в результате кандидемии — это менее распространено, но критически важно (поскольку оно отражает диссеминированную кандидемию) .

- Обычно следует избегать посева мочи у пациентов интенсивной терапии, у которых установлен функциональный катетер Фолея (обсуждается далее в главе о инфекциях мочевыводящих путей, ассоциированных с катетером ). Это позволит избежать гипердиагностики как бактериальных, так и кандидозных «инфекций мочевыводящих путей».
- Обследуйте наличие болезненности реберно-позвоночного канала (хотя это может быть затруднительно у пациентов в отделении интенсивной терапии).
- Общий анализ мочи:
- Анализ мочи, показывающий слепки, состоящие из кандидозных элементов, указывает на пиелонефрит.
- Отсутствие лейкоцитов в моче свидетельствует против инвазивной инфекции, но наличие лейкоцитов неспецифично.
- Посев крови для оценки кандидемии не требуется всем пациентам с кандидурией. Их следует выполнять, если есть клинические опасения относительно возможной кандидемии (например, стойкая лихорадка, сепсис).
- Ультрасонография почек может быть рассмотрена, если есть опасения относительно возможности обструкции или почечного абсцесса (например, стойкая кандидурия, урологическая непроходимость в анамнезе или диабет).
- Уровень бета-D-глюкана в сыворотке может быть полезен для оценки системного поражения. Однако колонизация может привести к слегка повышенному уровню, поэтому при интерпретации этого теста требуется осторожность.
- При отсутствии хирургического вмешательства кандидурия вряд ли перерастет в кандидемию.Следовательно, системная противомикробная терапия обычно не требуется. Единственными показаниями к антимикробной терапии могут быть:
- Нейтропения: лечите эхинокандином, как указано выше при кандидемии.
- В ожидании урологической операции: лечите флуконазолом 400 мг в день.
- Рекомендуется заменить катетер Фолея (или удалить его).

- 🦓 Примечание : При отсутствии обструкции мочевыводящих путей или глубокой иммуносупрессии это было бы редким явлением в отделении интенсивной терапии.Прежде чем поставить этот диагноз, рассмотрите другие возможности диагностики.
- Урологические вмешательства:
- Рекомендуется заменить катетер Фолея.
- Рассмотрите возможность удаления или замены нефростомических трубок или стентов.
- Устранение непроходимости мочевыводящих путей, если таковая имеется.
- Антибактериальная терапия:
- Эхинокандины и липосомальный амфотерицин не полезны при инфекциях мочевыводящих путей из-за плохого проникновения с мочой.
- Организмы, чувствительные к флуконазолу: флуконазол перорально 200-400 мг / день в течение двух недель.
- Candida glabrata:
- При цистите: дезоксихолат AmB 0,3-0,6 мг / кг ежедневно в течение 1-7 дней или флуцитозин перорально 25 мг / кг каждые 6 часов 7-10 дней.
- При пиелонефрите: дезоксихолат AmB 0,3–0,6 мг / кг в день в течение 1–7 дней с пероральным приемом флуцитозина 25 мг / кг каждые 6 часов или без него.
- Candida krusei: дезоксихолат AmB 0,3-0,6 мг / кг ежедневно в течение 1-7 дней.
подкаст
(назад к содержанию)
Следуйте за нами в iTunes
вопросы и обсуждения
(вернуться к содержанию)
Чтобы эта страница оставалась небольшой и быстрой, вопросы и обсуждение этого сообщения можно найти на другой странице. здесь .
- Если посев крови положительный на дрожжи, не откладывайте терапию в ожидании консультации с инфекционистом.
- Обеспечьте быстрое удаление любого оборудования (например, центральных линий), если есть доказательства кандидемии.

- Избегайте лечения пациентов, у которых колонизированы Candida в моче или мокроте.
- 14662955 Баренфангер Дж., Аракере П., Круз Р.Д. и др.Улучшение результатов, связанных с ограничением идентификации Candida spp. в респираторном секрете. J Clin Microbiol. 2003 декабрь; 41 (12): 5645-9. DOI: 10.1128 / jcm.41.12.5645-5649.2003 [PubMed]
- 16243088 Куллберг Б.Дж., Собель Д.Д., Рунке М. и др. Вориконазол по сравнению с режимом амфотерицина B с последующим флуконазолом при кандидемии у пациентов без нейтропении: рандомизированное исследование не меньшей эффективности. Ланцет. 2005 22-28 октября; 366 (9495): 1435-42. DOI: 10.1016 / S0140-6736 (05) 67490-9 [PubMed]
- 18626047 Schuster MG, Edwards JE Jr, Sobel JD, et al.Сравнение эмпирического флуконазола с плацебо для пациентов отделения интенсивной терапии: рандомизированное исследование. Ann Intern Med. 15 июля 2008 г .; 149 (2): 83-90. DOI: 10.7326 / 0003-4819-149-2-200807150-00004 [PubMed]
- 24550378 Ostrosky-Zeichner L, Shoham S, Vazquez J, et al. MSG-01: рандомизированное двойное слепое плацебо-контролируемое исследование профилактики каспофунгином с последующей превентивной терапией инвазивного кандидоза у взрослых из группы высокого риска в условиях интенсивной терапии. Clin Infect Dis. 2014 Май; 58 (9): 1219-26.DOI: 10.1093 / cid / ciu074 [PubMed]
- 26270686 Knitsch W, Vincent JL, Utzolino S и др. Рандомизированное плацебо-контролируемое исследование превентивной противогрибковой терапии для профилактики инвазивного кандидоза после желудочно-кишечных операций по поводу интраабдоминальных инфекций. Clin Infect Dis. 2015 1 декабря; 61 (11): 1671-8. DOI: 10.1093 / cid / civ707 [PubMed]
- 2 6679628 Pappas PG, Kauffman CA, Andes DR, et al.
 Руководство по клинической практике лечения кандидоза: обновление 2016 г., подготовленное Американским обществом инфекционных болезней.Clin Infect Dis. 2016 15 февраля; 62 (4): e1-50. DOI: 10.1093 / cid / civ933 [PubMed]
Руководство по клинической практике лечения кандидоза: обновление 2016 г., подготовленное Американским обществом инфекционных болезней.Clin Infect Dis. 2016 15 февраля; 62 (4): e1-50. DOI: 10.1093 / cid / civ933 [PubMed] - 27706483 Timsit JF, Azoulay E, Schwebel C, et al; Испытательная группа ЭМПИРИКУС. Эмпирическое лечение микафунгином и выживание без инвазивной грибковой инфекции у взрослых с сепсисом, приобретенным в отделении интенсивной терапии, кандидозной колонизацией и множественной органной недостаточностью: рандомизированное клиническое испытание EMPIRICUS. ДЖАМА. 2016, 18 октября; 316 (15): 1555-1564. DOI: 10.1001 / jama.2016.14655 [PubMed]
- 29376927 Клэнси С.Дж., Шилдс РК, Нгуен М.Х.Инвазивный кандидоз в различных группах пациентов: включение некультуральных диагностических тестов в стратегии рационального управления. Дж. Фунги (Базель). 2016 6 февраля; 2 (1): 10. DOI: 10.3390 / jof2010010 [PubMed]
- 30102951 Шилдс Б.Э., Розенбах М., Браун-Джоэл З., Бергер А.П., Форд Б.А., Ванат К.А. Ангиоинвазивные грибковые инфекции, поражающие кожу: история вопроса, эпидемиология и клинические проявления. J Am Acad Dermatol. 2019 апр; 80 (4): 869-880.e5. DOI: 10.1016 / j.jaad.2018.04.059 [PubMed]
- 30
4 Martin-Loeches I, Antonelli M, Cuenca-Estrella M, et al.Рабочая группа ESICM / ESCMID по практическому лечению инвазивного кандидоза у пациентов в критическом состоянии. Intensive Care Med. 2019 июн; 45 (6): 789-805. DOI: 10.1007 / s00134-019-05599-w [PubMed] - 30998819 Бреаззано М.П., Дэй HR-младший, Блох К.С. и др. Полезность офтальмологического скрининга пациентов с кандидозными инфекциями кровотока: систематический обзор. JAMA Ophthalmol. 1 июня 2019 г .; 137 (6): 698-710. DOI: 10.1001 / jamaophthalmol.2019.0733 [PubMed]
- 31585478 Bassetti M, Giacobbe DR, Vena A, Wolff M.
 Диагностика и лечение кандидемии в отделении интенсивной терапии. Semin Respir Crit Care Med. 2019 август; 40 (4): 524-539. DOI: 10.1055 / s-0039-1693704 [PubMed]
Диагностика и лечение кандидемии в отделении интенсивной терапии. Semin Respir Crit Care Med. 2019 август; 40 (4): 524-539. DOI: 10.1055 / s-0039-1693704 [PubMed] - 32000280 Гонсалес-Лара М.Ф., Остроски-Цайхнер Л. Инвазивный кандидоз. Semin Respir Crit Care Med. 2020 фев; 41 (1): 3-12. DOI: 10.1055 / s-0040-1701215 [PubMed]
- 329 Логан С., Мартин-Лоечес И., Биканик Т. Инвазивный кандидоз в отделениях интенсивной терапии: проблемы и направления на будущее. Intensive Care Med.2020 Ноябрь; 46 (11): 2001-2014. DOI: 10.1007 / s00134-020-06240-x [PubMed]
- 33044240 Peçanha-Pietrobom PM, Colombo AL. Помните о пробелах: проблемы в клиническом ведении инвазивного кандидоза у пациентов в критическом состоянии. Curr Opin Infect Dis. 2020 декабрь; 33 (6): 441-448. DOI: 10.1097 / QCO.0000000000000684 [PubMed]
Интернет-книга интенсивной терапии — это онлайн-учебник, написанный Джошем Фаркасом (@PulmCrit), доцентом кафедры легочной медицины и реанимации Университета Вермонта.
Кандидоз — AMBOSS
Последнее обновление: 30 июня 2020 г.
Резюме
Candida albicans является наиболее частой причиной кандидоза и почти всегда появляется в небольших количествах на здоровой коже, в полости ротоглотки, а также в желудочно-кишечном и мочеполовом трактах. . У иммунокомпетентных людей C. albicans обычно вызывает незначительные локализованные инфекции, включая молочницу (поражающую ротовую полость), вагинальные дрожжевые инфекции (при наличии основного дисбаланса pH) и инфекции интертригинозных участков кожи (например.g., подмышечные или ягодичные складки). Более распространенные и системные инфекции могут возникать у лиц с ослабленным иммунитетом (например, новорожденные, диабетики и пациенты с ВИЧ), причем наиболее часто поражается пищевод (кандидозный эзофагит). Локализованный кожный кандидоз можно лечить местными противогрибковыми средствами (например, клотримазолом). Более распространенные и системные инфекции требуют системной терапии флуконазолом или каспофунгином.
Более распространенные и системные инфекции требуют системной терапии флуконазолом или каспофунгином.
Этиология
Возбудитель
- Наиболее часто встречается: Candida albicans (C.albicans)
- Другие виды Candida: C. krusei, C. glabrata, C. tropicalis, C. parapsilosis [1]
C. albicans почти повсеместно встречается в небольших количествах у здоровых взрослых, но может вызывать заболевания в некоторых случаях. — пациенты из группы риска, особенно с ослабленным иммунитетом.
Каталожные номера: [2] [3] [4] [5] [6] [7]
Патофизиология
- Местная инфекция: нарушение баланса местной флоры (напр.g., вызванный применением антибиотиков) → местное разрастание C. albicans → местная кожно-слизистая инфекция (например, инфекция ротоглотки, вагинит)
- Системная инфекция: местная кожно-слизистая инфекция → нарушение кожного / слизистого барьера или транслокация (внутривенная катетеризация, восходящая инфекция при пиелонефрите или резорбция через ЖКТ) → прямое вторжение в кровоток (кандидемия) → распространение на висцеральные ткани → диссеминированная инфекция органов (например, пиелонефрит , эндокардит)
Каталожные номера: [2] [8] [9] [10]
Клинические особенности
Локальная кожно-слизистая
- Инфекции кожи и ногтей: эритематозные пятна и сателлитные поражения
- Ротоглотка (молочница полости рта)
- Псевдомембранозный кандидоз
- Белый налет в полости рта, который можно соскрести, уступив место красным, воспаленным или кровоточащим участкам.

- Ощущение ваты во рту, потеря вкуса и в некоторых случаях боль во время еды
- Трещины в уголках рта
- Белый налет в полости рта, который можно соскрести, уступив место красным, воспаленным или кровоточащим участкам.
- Псевдомембранозный кандидоз
- Кандидозный эзофагит
- Другое
Системный кандидоз
Ссылки: [2] [8] [12] [13] [14] [15]
Диагностика
Подозрение на диагноз, основанное на клинической картине, требует подтверждения с помощью дополнительных тестов.
Каталожные номера: [16]
Лечение
Лечение местной кожно-слизистой инфекции
Лечение системной инфекции
- Показания: системное лечение предпочтительнее в следующих случаях
- Препарат выбора: каспофунгин внутривенно; или микафунгин (эхинокандины) в течение 2 недель после исчезновения симптомов и документально подтвержденного выведения C. albicans
- Альтернативы
- Флуконазол: у пациентов, которые не находятся в критическом состоянии и в случае возникновения резистентности маловероятно.
- Амфотерицин B: из-за токсичности показан только при непереносимости, ограниченной доступности или устойчивости к альтернативам.
Ссылки: [2] [15] [16] [17] [18] [19]
Список литературы
- Агабеги СС, Агабеги ЭД.
 Шаг вперед в медицину .
Липпинкотт Уильямс и Уилкинс
; 2013
Шаг вперед в медицину .
Липпинкотт Уильямс и Уилкинс
; 2013 - Kauffman CA. Обзор инфекций Candida. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/overview-of-candida-infections . Последнее обновление: 5 января 2016 г. Дата обращения: 22 марта 2017 г.
- Bow EJ, Evans G, Fuller J et al. Канадские клинические рекомендации по инвазивному кандидозу у взрослых. Может ли заразить Dis Med Microbiol . 2010; 21 год (4): p.e122-e150.
- Kauffman CA. Эпидемиология и патогенез кандидемии у взрослых. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/epidemiology-and-pathogenesis-of-candidemia-in-adults . Последнее обновление: 4 января 2017 г. Дата обращения: 22 марта 2017 г.
- Мухаммад Акбар Ага, Шахин Акбар Ага, Шахин Шарафат, Мухаммад Навед уз Зафар, Мухаммад Рафик Ханани, Мухаммад Амир Мирза.Candida Glabrata: новая угроза для людей с ослабленным иммунитетом. Гомальский журнал медицинских наук . 2011 г. .
- Варфоломей Г.А., Роду Б., Белл Д.С. Кандидоз полости рта у больных сахарным диабетом: тщательный анализ. Уход за диабетом . 1987; 10 (5): с.607-612.
- Циркель Дж., Клинкер Х., Кун А. и др. Эпидемиология инфекций кровотока Candida у пациентов с гематологическими злокачественными новообразованиями или солидными опухолями. Med Mycol . 2012; 50 (1): с.50-55. DOI: 10.3109 / 13693786.2011.587211. | Открыть в режиме чтения QxMD
- Берман Дж. Candida albicans. Курр Биол . 2012; 22 (16): стр. R620-R622. DOI: 10.1016 / j.cub.2012.05.043. | Открыть в режиме чтения QxMD
- Кандидозные инфекции рта, горла и пищевода.
 https://www.cdc.gov/fungal/diseases/candidiasis/thrush/index.html .
Обновлено: 4 августа 2017 г.Доступ: 12 января 2019 г.
https://www.cdc.gov/fungal/diseases/candidiasis/thrush/index.html .
Обновлено: 4 августа 2017 г.Доступ: 12 января 2019 г. - Альсомали М.И., Арнольд М.А., Франкель В.Л. и др. Проблемы «классического» кандидоза пищевода. Ам Дж. Клин Патол . 2017; 147 (1): с.33-42. DOI: 10.1093 / ajcp / aqw210. | Открыть в режиме чтения QxMD
- Такаши Уэда и др .. Частота возникновения эндофтальмита или поражения желтого пятна и необходимость рутинного офтальмологического обследования у пациентов с кандидемией. PLOS One .2019 г. .
- Castell DO. Медикаментозный эзофагит. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. http://www.uptodate.com/contents/medication-induced-esophagitis . Последнее обновление: 8 ноября 2016 г. Дата обращения: 9 января 2017 г.
- Kauffman CA. Клинические проявления кандидоза ротоглотки и пищевода. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/clinical-manifestations-of-oropharyngeal-and-esophageal-candidiasis .Последнее обновление: 27 января 2016 г. Дата обращения: 22 марта 2017 г.
- Кандидоз кожных складок. http://www.dermnetnz.org/topics/candidiasis-of-skin-folds/ . Обновлено: 1 января 2013 г. Доступ: 22 марта 2017 г.
- Kauffman CA. Кандидозные опрелости. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/candidal-intertrigo . Последнее обновление: 29 апреля 2015 г. Дата обращения: 22 марта 2017 г.
- Паппас П.Г., Кауфман К.А., Андес Д.Р. и др. Руководство по клинической практике лечения кандидоза: обновление 2016 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis . 2015; 62
(4): p.
 e1-50.
DOI: 10,1093 / cid / civ933. | Открыть в режиме чтения QxMD
e1-50.
DOI: 10,1093 / cid / civ933. | Открыть в режиме чтения QxMD - Kauffman CA. Лечение кандидемии и инвазивного кандидоза у взрослых. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/treatment-of-candidemia-and-invasive-candidiasis-in-adults .Последнее обновление: 4 января 2017 г. Дата обращения: 22 марта 2017 г.
- Kauffman CA. Лечение кандидоза ротоглотки и пищевода. В: Сообщение TW, под ред. Дата обновления . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/treatment-of-oropharyngeal-and-esophageal-candidiasis . Последнее обновление: 8 февраля 2016 г. Дата обращения: 22 марта 2017 г.
- Руководство по лечению заболеваний, передающихся половым путем, 2015 г. — Вульвовагинальный кандидоз. https: //www.cdc.gov / std / tg2015 / Candidiasis.htm . Обновлено: 4 января 2015 г. Доступ: 12 января 2019 г.
- Fischer C. Мастер доски USMLE Step 2 CK . Kaplan Publishing ; 2015 г.
- Маркс Дж. Дж. Младший, Миллер Дж. Дж. Принципы дерматологии Lookbill и Marks . Сондерс Эльзевир ; 2013
- Hidalgo JA. Кандидоз. Кандидоз .Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/213853 . Обновлено: 4 ноября 2014 г. Дата обращения: 22 марта 2017 г.
Идентификация видов и оценка лекарственной чувствительности Candida, выделенной от пациентов с висцеральным кандидозом методами дисковой диффузии и микроразбавления
5 -я Международная конференция по ПАРАЗИТОЛОГИИ И МИКРОБИОЛОГИИ
12-13 июля 2018 г. Париж, Франция
Джамал Хашеми
Тегеранский университет медицинских наук, Иран
Плакаты и принятые тезисы : J Bacteriol Parasitol
Аннотация : Предпосылки: в последние годы повсеместное распространение инфекций Candida изолятов, устойчивых к обычным лекарственным средствам, и отсутствие надлежащей диагностики. приводит к неудачам в лечении.Учитывая наличие образца чувствительности, определяемого для изолятов Candida, для выбора
соответствующий препарат, необходимо использовать методы определения лекарственной чувствительности грибкового агента. Поэтому мы решили
изучить несколько противогрибковых препаратов с использованием метода дисковой диффузии и микроразбавления против видов Candida.
Методы: в этом исследовании 48 клинических изолятов Candida были идентифицированы с помощью различных тестов, таких как зародышевые трубки, культивирование на
CHROM агар Candida, агар кукурузной муки-Tween 80 и ПЦР.Тест их чувствительности к амфотерицину B, миконазолу, эконазолу,
флуконазол и каспофунгин принимались в соответствии со стандартным дисковым диффузионным CLSI-M 44 A и CLSI M27A3 для микроразведений.
Результаты: исследование показало, что 98% изученных Candida были чувствительны к амфотерицину B, 85% — к миконазолу, 85% — к
эконазол, 69% были чувствительны к флуконазолу, а 100% изолированных — к каспофунгину. Нет устойчивости к амфотерицину
B и каспофунгин наблюдались, и некоторые изоляты были устойчивы к миконазолу, эконазолу и флуконазолу соответственно, а некоторые
изоляты показали дозозависимую чувствительность.Заключение: мы обнаружили, что изученные Candida имели самые высокие показатели чувствительности к каспофунгину и амфотерицину B.
азолы наиболее чувствительны соответственно к миконазолу, эконазолу и затем к флуконазолу. Candida albicans имеет самый высокий
чувствительность к каспофунгину и амфотерицину B, а также высокая чувствительность к флуконазолу, миконазолу и эконазолу.
приводит к неудачам в лечении.Учитывая наличие образца чувствительности, определяемого для изолятов Candida, для выбора
соответствующий препарат, необходимо использовать методы определения лекарственной чувствительности грибкового агента. Поэтому мы решили
изучить несколько противогрибковых препаратов с использованием метода дисковой диффузии и микроразбавления против видов Candida.
Методы: в этом исследовании 48 клинических изолятов Candida были идентифицированы с помощью различных тестов, таких как зародышевые трубки, культивирование на
CHROM агар Candida, агар кукурузной муки-Tween 80 и ПЦР.Тест их чувствительности к амфотерицину B, миконазолу, эконазолу,
флуконазол и каспофунгин принимались в соответствии со стандартным дисковым диффузионным CLSI-M 44 A и CLSI M27A3 для микроразведений.
Результаты: исследование показало, что 98% изученных Candida были чувствительны к амфотерицину B, 85% — к миконазолу, 85% — к
эконазол, 69% были чувствительны к флуконазолу, а 100% изолированных — к каспофунгину. Нет устойчивости к амфотерицину
B и каспофунгин наблюдались, и некоторые изоляты были устойчивы к миконазолу, эконазолу и флуконазолу соответственно, а некоторые
изоляты показали дозозависимую чувствительность.Заключение: мы обнаружили, что изученные Candida имели самые высокие показатели чувствительности к каспофунгину и амфотерицину B.
азолы наиболее чувствительны соответственно к миконазолу, эконазолу и затем к флуконазолу. Candida albicans имеет самый высокий
чувствительность к каспофунгину и амфотерицину B, а также высокая чувствительность к флуконазолу, миконазолу и эконазолу.
грибковых инфекций | Sepsis Alliance
Грибы нас окружают. Их микроскопические споры можно найти на земле и в воздухе.Большинство этих грибов безвредны, однако некоторые виды могут вызывать у некоторых людей серьезные грибковые инфекции.
Грибковые инфекции могут возникать в любом месте вашего тела, но чаще всего они начинаются на вашей коже. Большинство из них вызывают некоторый дискомфорт, например покраснение и зуд на коже, но их можно легко лечить с помощью лекарств, отпускаемых без рецепта или по рецепту. Иногда эти кожные инфекции не заживают и усугубляются, что может вызвать сепсис. Когда грибок вдыхается и попадает в ваш организм или попадает в него другим путем, повышается риск заражения, особенно если у вас ослаблена иммунная система.Люди с ослабленной иммунной системой более склонны к развитию сепсиса при грибковых инфекциях, чем люди с нормальной иммунной системой.
Иногда эти кожные инфекции не заживают и усугубляются, что может вызвать сепсис. Когда грибок вдыхается и попадает в ваш организм или попадает в него другим путем, повышается риск заражения, особенно если у вас ослаблена иммунная система.Люди с ослабленной иммунной системой более склонны к развитию сепсиса при грибковых инфекциях, чем люди с нормальной иммунной системой.
Сепсис, который иногда ошибочно называют заражением крови, является смертельной реакцией организма на инфекцию. Сепсис убивает и выводит из строя миллионы и требует раннего подозрения и лечения для выживания.
Сепсис и септический шок могут быть результатом инфекции в любом месте тела, например пневмонии, гриппа или инфекций мочевыводящих путей. Во всем мире одна треть людей, у которых развивается сепсис, умирает.Многие из тех, кто выживает, остаются с последствиями, изменяющими жизнь, такими как посттравматическое стрессовое расстройство (ПТСР), хроническая боль и усталость, дисфункция органов (органы не работают должным образом) и / или ампутации.
Примеры грибковых инфекций
По данным Центров по контролю и профилактике заболеваний (CDC), на Земле существует примерно 1,5 миллиона различных видов грибов. Известно, что около 300 человек вызывают болезни. Грибы живут на открытом воздухе в почве, на растениях и деревьях. Они также могут жить на поверхностях в помещении и на коже человека.К наиболее известным типам грибковых инфекций относятся:
- Стопа спортсмена
- Вагинальная дрожжевая инфекция
- «Джок зуд»
- Стригущий лишай
К наиболее распространенным типам грибов, вызывающих серьезные или опасные для жизни инфекции, относятся:
- Aspergillus , вызывающий аспергиллез. Чаще всего поражает людей с заболеваниями легких или ослабленной иммунной системой
- Кандида , вызывающая кандидоз, также называемый молочницей.Если он попадает в систему крови, это называется инвазивным кандидозом.

- Histoplasma , вызывающая гистоплазмоз, когда споры попадают в легкие. Большинство людей, которые вдыхают споры, не заболеют, но могут вызвать серьезные заболевания, особенно среди людей с ослабленной иммунной системой.
- Pneumocystis jirovecii , вызывающая пневмонию p neumocystis (PCP). Этот гриб обычно вызывает серьезные заболевания у людей с ослабленной иммунной системой, особенно с нарушением иммунной системы, вызванным ВИЧ / СПИДом или применением кортикостероидов.
В 2012 году в некоторых частях США произошла вспышка грибкового менингита. Этот тип менингита не заразен, но был вызван инъекциями зараженных стероидов в позвоночник.
Каковы симптомы грибковой инфекции?
Симптомы грибковой инфекции зависят от того, какая часть тела поражена. Например:
- Вагинальная дрожжевая инфекция обычно вызывает зуд и гнилостные выделения из влагалища.
- Грибковая инфекция на коже может вызвать покраснение, зуд, шелушение и отек.
- Грибковая инфекция в легких может вызывать кашель, жар, боль в груди и мышечные боли.
Профилактика
Многие грибковые инфекции можно предотвратить, приняв определенные меры предосторожности. Например, чтобы снизить риск развития атлетической стопы, важно, чтобы ноги были чистыми и сухими. Если вы гуляете в раздевалке, бассейне или общем душе, надевайте шлепанцы или сандалии, чтобы ваша кожа не касалась пола. Чтобы снизить риск заражения вагинальными дрожжевыми грибками, важно носить «дышащее» нижнее белье, избегать использования ароматических спреев или порошков и соблюдать правила гигиены.
Чтобы предотвратить вдыхание спор, которые могут вызвать инфекцию легких, наденьте маску при работе в зоне, где споры грибка могут раздуться и попасть в воздух, которым вы дышите, например, в курятниках или других местах, где могут быть птицы или летучие мыши. помет, а также гниющая растительность, которая может произойти, когда вы работаете в саду.
Лечение
Грибковые инфекции лечат противогрибковыми препаратами, специфичными для конкретного грибка, вызвавшего инфекцию.Их можно использовать в форме крема или мази, суппозитория или таблеток. Грибковые инфекции, вызывающие сепсис, лечат внутривенными противогрибковыми препаратами. Обычные антибиотики не используются при грибковых инфекциях, потому что они неэффективны.
Если вы подозреваете сепсис, позвоните в службу 9-1-1 или обратитесь в больницу и скажите своему врачу: «МЕНЯ ОБЕСПЕЧИВАЕТ СЕПСИС».
Информация, представленная здесь, также доступна в виде Информационного руководства по сепсису, которое является загружаемым форматом для упрощения печати.
Хотели бы вы поделиться своей историей о сепсисе или прочитать о других, перенесших сепсис? Посетите «Лица сепсиса», где вы найдете сотни историй выживших и дань уважения тем, кто умер от сепсиса.
Обновлено 3 марта 2021 г.
Эпидидимит, вызванный Candida glabrata
Новая инфекция у пациентов с диабетом?
Висцеральный кандидоз редко встречается у пациентов с диабетом 2 типа (1). Здесь мы обсуждаем шестой известный случай грибкового эпидидимита у пациента с диабетом и только второй, вызванный Candida glabrata .Два случая эпидидимита, вызванного C . glabrata были описаны у пациентов без диабета, один — у ВИЧ-инфицированного человека (2), а другой — у пациента с постоянной катетеризацией (3).
81-летний пациент с диабетом 2 типа, который принимал инсулин дважды в день, был госпитализирован с перемежающейся лихорадкой и спутанностью сознания в течение предыдущих 2 дней. В анамнезе был выявлен инсульт двумя годами ранее, который привел к постоянной катетеризации мочи, а также к нескольким коротким курсам пероральных антибиотиков.Информации о его предыдущем контроле диабета не было. Физикальное обследование показало лихорадку (37,8 ° C), тахикардию 100 ударов в минуту, а также теплое, увеличенное, эритематозное, уплотненное и болезненное левое полушарие. Лабораторные тесты показали нормохромную и нормоцитарную анемию (гематокрит 31,7%), лейкоцитоз (17 800 / мкл), гипергликемию (363 мг / дл) и гиперкреатинемию (1,9 мг / дл). Ультразвук мошонки выявил твердую неоднородную массу с повышенной васкуляризацией над левым яичком, тогда как правое яичко было нормальным.Формы бутовых дрожжей были распознаны при микроскопии мочи, и посев мочи дал 5 × 10 5 КОЕ / см 3 из C . glabrata .
Лабораторные тесты показали нормохромную и нормоцитарную анемию (гематокрит 31,7%), лейкоцитоз (17 800 / мкл), гипергликемию (363 мг / дл) и гиперкреатинемию (1,9 мг / дл). Ультразвук мошонки выявил твердую неоднородную массу с повышенной васкуляризацией над левым яичком, тогда как правое яичко было нормальным.Формы бутовых дрожжей были распознаны при микроскопии мочи, и посев мочи дал 5 × 10 5 КОЕ / см 3 из C . glabrata .
Пациенту начали принимать флуконазол в дозе 200 мг внутривенно. b.i.d., и, в связи с сохранением клинических симптомов, через 3 дня ему была выполнена эпидидимоорхиэктомия слева, дренирование абсцесса и хирургическое иссечение tunica vaginalis и вышележащей кожи и мышцы dartos. Гистология показала полостной абсцесс и острое воспаление придатка яичка, которое распространилось на вышележащие слои кожи без поражения яичка.На стенке абсцесса присутствовали многочисленные псевдогифы, которые были положительными на p -аминосалициловую кислоту (PAS).
Посев гноя на среду Сабуро дал C. glabrata . Идентификация и тестирование противогрибковых препаратов проводились, как описано в другом месте (3). C. glabrata имела промежуточную чувствительность к флуконазолу и к другим противогрибковым средствам. После хирургического иссечения пациенту было продолжено внутривенное введение в течение 7 дней.При выписке пациенту назначили пероральный флуконазол в дозе 200 мг два раза в день. на 10 дополнительных дней. Через три месяца у пациента не было рецидива.
Поиск в Medline с 1966 по 2000 год выявил пять случаев грибкового эпидидимита, связанного с диабетом 2 типа (5,6,7,8,9), которые имели несколько общих характеристик с данным случаем. Постоянная катетеризация и прежний прием антибиотиков являются основными предрасполагающими факторами. Заражение, вызываемое C. albicans или C.glabrata и вовлечение одного или обоих эпидидимов может сопровождаться или не сопровождаться поражением яичка и формированием абсцесса. Диагностика основана на распознавании грибов либо по гистологии, либо по культурам стекающего гноя, либо по обоим данным. Поскольку посев мочи всегда приводит к появлению грибков, это указывает на ретроградное распространение как ответственный механизм, который включает эпидидимы. Лечение состоит из хирургического дренирования и введения противогрибковых препаратов, в основном флуконазола, в течение 10–30 дней, даже если изолированные виды имеют промежуточную чувствительность к флуконазолу, как в настоящем отчете о клиническом случае.
Диагностика основана на распознавании грибов либо по гистологии, либо по культурам стекающего гноя, либо по обоим данным. Поскольку посев мочи всегда приводит к появлению грибков, это указывает на ретроградное распространение как ответственный механизм, который включает эпидидимы. Лечение состоит из хирургического дренирования и введения противогрибковых препаратов, в основном флуконазола, в течение 10–30 дней, даже если изолированные виды имеют промежуточную чувствительность к флуконазолу, как в настоящем отчете о клиническом случае.
В заключение, хотя это случается редко, любой больной диабетом с воспалением мошонки и ранее принимавшим антибиотики должен помнить о возможности развития грибкового эпидидимита.
Сноски
Адресная переписка с Н. Кациламбросом, доктором медицины, профессором внутренней медицины, медицинским директором первого отделения пропедевтической медицины, 5 Doryleou St., GR 115 21 Афины, Греция. Эл. Почта: giamarel {at} internet.gr.
Ссылки
- ↵
Joshi N, Caputo GM, Weitekamp MR, Karchmer AW: Инфекции у пациентов с сахарным диабетом.N Engl J Med 341: 1906–1912, 1999
- ↵
Swartz DA, Harrington P, Wilcox R: кандидозный эпидидимит, леченный кетоконазолом (письмо). N Engl J Med 319: 1485, 1988
- ↵
Lyne JC, Flood HD: Двусторонний эпидидимоорхит с абсцессом. Урология 46: 412–414, 1995
Мейс Дж., Петру М., Билле Дж., Эллис Д., Гиббс Д., Глобальная группа по надзору за противогрибковыми заболеваниями: глобальная оценка чувствительности видов Candida к флуконазолу с помощью диска диффузия.Diagn Microbiol Infect Dis 26: 215–222, 2000
- ↵
Гордон Д.Л., Мэддерн Дж .: Лечение кандидозного эпидидимоорхита пероральным флуконазолом (письмо). Med J Aust 156: 744, 1992
- ↵
Docimo SG, Rukstalis DB, Rukstalis MR, Kang J, Cotton D, DeWolf WC: Candida эпидидимит: недавно выявленная оппортунистическая эпидидимальная инфекция.

 МКБ 9 … Википедия
МКБ 9 … Википедия , С. М. Визнер, Р. М. Гарни, Э. Чебелински и К. Л. Уэллс. 2002. Колонизация слепой кишки и системное распространение Candida albicans у мышей, получавших антибиотики и дексаметазон. Педиатр. Res.51 : 290-295.
, С. М. Визнер, Р. М. Гарни, Э. Чебелински и К. Л. Уэллс. 2002. Колонизация слепой кишки и системное распространение Candida albicans у мышей, получавших антибиотики и дексаметазон. Педиатр. Res.51 : 290-295.  Заразить. Иммун. 55 : 1558-1563.
Заразить. Иммун. 55 : 1558-1563.  Chemother.32 : 459-463.
Chemother.32 : 459-463. Clin. Заразить. Дис.38 : 161-189.
Clin. Заразить. Дис.38 : 161-189.  ↵
↵ J. Antimicrob. Chemother.50 : 361-364.
J. Antimicrob. Chemother.50 : 361-364.  Заразить. Иммун. 58 : 283-288.
Заразить. Иммун. 58 : 283-288.

 Это может показаться неспецифическим, но среди пациентов отделения интенсивной терапии единственными нозокомиальными грибковыми инфекциями, которые обычно связаны с положительностью BDG, являются Candida spp., Pneumocystis spp. Или Aspergillus spp. (31585478) Их обычно можно дифференцировать в зависимости от клинического контекста, особенно грудной клетки. визуализация:
Это может показаться неспецифическим, но среди пациентов отделения интенсивной терапии единственными нозокомиальными грибковыми инфекциями, которые обычно связаны с положительностью BDG, являются Candida spp., Pneumocystis spp. Или Aspergillus spp. (31585478) Их обычно можно дифференцировать в зависимости от клинического контекста, особенно грудной клетки. визуализация:
 Однако большинство больниц полагаются только на идентификацию видов, чтобы определить, какое противогрибковое средство использовать.
Однако большинство больниц полагаются только на идентификацию видов, чтобы определить, какое противогрибковое средство использовать. , хирургическим или чрескожным).
, хирургическим или чрескожным).


 Руководство по клинической практике лечения кандидоза: обновление 2016 г., подготовленное Американским обществом инфекционных болезней.Clin Infect Dis. 2016 15 февраля; 62 (4): e1-50. DOI: 10.1093 / cid / civ933 [PubMed]
Руководство по клинической практике лечения кандидоза: обновление 2016 г., подготовленное Американским обществом инфекционных болезней.Clin Infect Dis. 2016 15 февраля; 62 (4): e1-50. DOI: 10.1093 / cid / civ933 [PubMed] Диагностика и лечение кандидемии в отделении интенсивной терапии. Semin Respir Crit Care Med. 2019 август; 40 (4): 524-539. DOI: 10.1055 / s-0039-1693704 [PubMed]
Диагностика и лечение кандидемии в отделении интенсивной терапии. Semin Respir Crit Care Med. 2019 август; 40 (4): 524-539. DOI: 10.1055 / s-0039-1693704 [PubMed]
 Шаг вперед в медицину .
Липпинкотт Уильямс и Уилкинс
; 2013
Шаг вперед в медицину .
Липпинкотт Уильямс и Уилкинс
; 2013 https://www.cdc.gov/fungal/diseases/candidiasis/thrush/index.html .
Обновлено: 4 августа 2017 г.Доступ: 12 января 2019 г.
https://www.cdc.gov/fungal/diseases/candidiasis/thrush/index.html .
Обновлено: 4 августа 2017 г.Доступ: 12 января 2019 г. e1-50.
DOI: 10,1093 / cid / civ933. | Открыть в режиме чтения QxMD
e1-50.
DOI: 10,1093 / cid / civ933. | Открыть в режиме чтения QxMD
