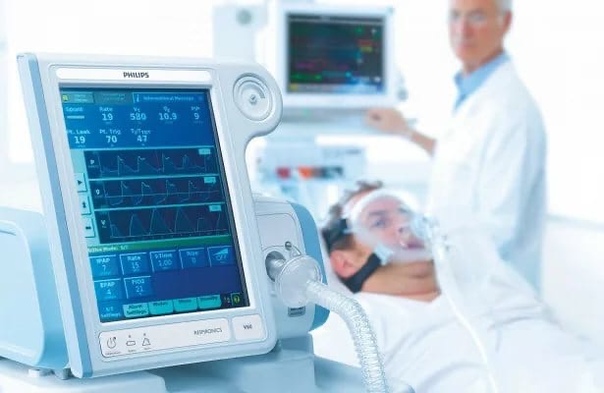
Ивл показания и противопоказания
Жизнь и здоровье человека – самые большие ценности на Земле. Никакие богатства и материальные вещи не помогут вернуть утрату близкого человека. Существует множество экстренных ситуаций и состояний здоровья, напрямую угрожающих человеческой жизни (аварии, чрезвычайные происшествия, внезапная остановка дыхания или сердца).
В таких случаях огромное значение имеют своевременные реанимационные действия. До приезда скорой помощи их часто вынуждены оказывать очевидцы на месте происшествия. Любое промедление грозит смертельным исходом.
Одной из главных составляющих реанимации является искусственная вентиляция легких – поддержание в организме человека жизни путем вдувания воздуха.
- Режимы проведения процедуры
- Виды оборудования для ИВЛ
Основные показания и способы проведения ИВЛ
Искусственная вентиляция легких проводится по жизненным показаниям. Реанимационные действия следует начинать только при наличии совокупности признаков, указывающих на клиническую смерть. Если присутствует хотя бы 1 признак жизни, ИВЛ проводить запрещено.
Если присутствует хотя бы 1 признак жизни, ИВЛ проводить запрещено.
Признаками клинической смерти можно считать:
- отсутствие дыхания (легко определить с помощью зеркала),
- отсутствие сознания (человек не реагирует на голос),
- отсутствие пульса на сонной артерии (расположить 3 пальца с левой и правой стороны шеи на уровне кадыка),
- зрачок не реагирует на свет (определяется направленным пучком света).
Способы искусственной вентиляции легких относятся к экстренным и их применение предполагает достижение главной цели – возвращение человека к жизни, что возможно лишь при:
- восстановлении сердцебиения и дыхания,
- улучшении кислородного обмена,
- предотвращении гибели мозговых клеток.
Искусственная вентиляция легких чаще всего необходима при:
- инсульте,
- черепно-мозговых травмах,
- утоплении,
- массивных кровотечениях,
- травматическом шоке,
- отеке легких,
- апноэ,
- лекарственном отравлении и передозировке,
- отравлении газом и дымом,
- судорогах и при эпилептическом приступе,
- тяжелых формах пневмонии (в комплексном лечении),
- трахеобронхиальной непроходимости.

Итак, что такое искусственная вентиляция легких?
Естественный газообмен легких представляет собой смену вдохов (фаз высокого объема) и выдохов (фаз низкого объема), искусственный – восстановление данной способности человеческого организма посредством посторонней помощи.
Методика проведения искусственной вентиляции легких предполагает проведение реанимационных действий в строго определенной последовательности, которую нельзя нарушать. Существует несколько техник ИВЛ, каждая из которых имеет свой порядок проведения (Табл. 1).
Таблица 1 – Методы искусственной вентиляции легких
| Название техники | Алгоритм действий |
|---|---|
| Рот в рот |
|
| Рот в нос | Производите те же действия, что и при предыдущей технике с одним отличием: делайте вдохи в нос пострадавшего при плотно закрытом рте. Методика актуальна при травмах челюсти, судорогах и спазмах. |
| Использование С-образной трубки |
|
Данные техники применимы до оказания медицинской помощи, не требуют специального медицинского образования и просты в исполнении.
Аппаратные режимы и типы искусственной вентиляции легких
Аппаратная вентиляция легких проводится только специалистами при помощи специальной аппаратуры в условиях стационара после проведения клинических исследований: измерения частоты дыхания, наличия сознания, измерения дыхательного объема. Типы ИВЛ, проводимой при использовании аппаратуры, классифицируются по механизму действия (Табл. 2).
Типы ИВЛ, проводимой при использовании аппаратуры, классифицируются по механизму действия (Табл. 2).
Таблица 2 – Типы аппаратной искусственной вентиляции легких
| Тип режима | Основные характеристики | Показания |
|---|---|---|
| ИВЛ с контролем по объему | Представляет собой доставку фиксированного объема воздуха в легкие, независимо от респираторного давления | Гипоксемическая дыхательная недостаточность |
| ИВЛ с контролем давления | Объем воздуха не фиксированный, а зависит от разницы между рабочим давлением аппарата и давлением в легких пациента, а также от длительности вдоха и дыхательных усилий человека | Бронхоплевральный свищ, детский возраст (пациентам, которым не могут обеспечить герметичность) |
Режимы проведения процедуры
Режимы искусственной вентиляции легких различаются по способу применения оборудования:
- Контролируемая (принудительная) ИВЛ – все параметры (объем воздуха, частота дыхания, давление в легких) задает аппарат.
 Актуальна для пациентов с отсутствием дыхания.
Актуальна для пациентов с отсутствием дыхания. - Синхронизированная принудительная ИВЛ – искусственное обеспечение дыхания с п
Шокирующий дневник реаниматолога о спасении больных с коронавирусом
Краткое содержание:
«Пациентов привозят с синей кожей, в глазах у них страх смерти
Врач подробно расписал, как Covid-19 поражает организм, что нужно делать, чтобы избежать аппарата ИВЛ, как приходится откачивать больных, и почему те впадают в кому
Реаниматолог больницы Святого Георгия Антон Георгиев знает о коронавирусе все. В отличие от многих экспертов, которых теперь стало сотни, он не теоретик, а практик. Врач работает с тяжелыми больными с самого начала эпидемии Covid-19 в России. Он сам перенес эту болезнь, излечился и снова борется с инфекцией. «КП» публикует дневник медика, в котором он подробно рассказывает, что происходит в стенах реанимации.
«СИНИЕ ГУБЫ — ОДИН ИЗ СИМПТОМОВ ТЯЖЕЛОГО ТЕЧЕНИЯ»
Многие врачи говорят, что в средствах защиты очень неудобно. Да, это действительно так. Все свои потребности приходится откладывать. В чистую зону мы выходим только раз в 9 часов, чтобы умыться, сделать все гигиенические процедуры. Сейчас почти лето, а в костюмах жарко — потеем. Маски давят на уши и лицо, ссадины появляются, но ничего страшного. Работа такая.
Да, это действительно так. Все свои потребности приходится откладывать. В чистую зону мы выходим только раз в 9 часов, чтобы умыться, сделать все гигиенические процедуры. Сейчас почти лето, а в костюмах жарко — потеем. Маски давят на уши и лицо, ссадины появляются, но ничего страшного. Работа такая.
К нам в реанимацию привозят только тяжелых пациентов. С низкой сатурацией (насыщение крови кислородом). Скорая помощь доставляет таких больных, минуя стационар прямо в реанимацию. В первую очередь мы смотрим давление, пульс, сатурацию, измеряем дыхательную недостаточность. Всех подключаем к кислороду, некоторых приходится переводить на ИВЛ. Проводим анализы, корректируем параметры искусственной вентиляции легких, антибактериальной терапии.
У тяжелых пациентов высокая температура, высокая частота дыхания 30 раз в минуту и больше, синие губы и кашель. Из-за недостатка кислорода у некоторых синий кончик носа, синие пальцы, да и весь пациент слегка синеват, цвет кожи у них даже ближе к серому. Одни могут говорить, а другие — задыхаются настолько, что уже не могут произнести ни слова. Таких мы сразу переводим на аппарат ИВЛ. У них одышка 35-40 вдохов в минуту. У человека просто не остается сил. Они хрипят, громко дышат, взглядом ищут помощь. В их глазах страх смерти.
Одни могут говорить, а другие — задыхаются настолько, что уже не могут произнести ни слова. Таких мы сразу переводим на аппарат ИВЛ. У них одышка 35-40 вдохов в минуту. У человека просто не остается сил. Они хрипят, громко дышат, взглядом ищут помощь. В их глазах страх смерти.
«ВИРУС МОЖЕТ СРАЗИТЬ ЛЕГКИЕ ЗА 2 ЧАСА»
Основная мишень коронавируса — легкие. Вся остальная патология начинается из-за недостатка кислорода. От этого страдают все органы. В целом это называется синдром полиорганной недостаточности.
В легких сначала поражаются маленькие альвеолы. Чем большая часть легких поражена, тем хуже в них газообмен. Воздух просто не проходит через отекшие, толстые мембраны — альвеоциты. У человека слышны хрипы, иногда даже на расстоянии. Мокрота появляется, но чаще всего не в первые сутки. Потому что пациенты высушены, пьют мало воды. Когда начинаем инфузионную терапию, даем бронхоразжижающие препараты, тогда начинает появляться мокрота. У одних желтая, у других — желтая с гнойным осадком. У людей с астмой и бронхитом болезнь протекает тяжелее. Потому что у них изначально хуже газообмен.
У людей с астмой и бронхитом болезнь протекает тяжелее. Потому что у них изначально хуже газообмен.
Ухудшение может происходить очень быстро. Человек может неделю хорошо себя чувствовать, никуда не обращаться. А потом за два-три часа происходит резкое нарастание дыхательной недостаточности. Это реакция организма – иммунный ответ. Поражение легких при этом может за сутки увеличивается с 20 до 60-70 процентов. Да, пациент действительно может ничего не чувствовать. А по компьютерной томографии у него легкие уже поражены на 30-40 процентов.
Как понять, что вирус начинает «съедает» легкие, если симптомов нет? При легком поражении легких небольшая одышка появляется при физнагрузках. Потом болезнь прогрессирует — одышка появляется даже когда человек в покое. При тяжелом поражении появляется чувство нехватки воздуха. И это может привести к коме. Нет кислорода, наступает дыхательный ацидоз — окисление крови. Нарушаются функции внутренних органов: почки к этому чувствительнее всего, потом идет печень и, естественно, мозг. Мозг испытывает гипоксию, начинается отмирание нейронов. Человек может даже потерять сознание и так и не прийти в себя.
Мозг испытывает гипоксию, начинается отмирание нейронов. Человек может даже потерять сознание и так и не прийти в себя.
У многих есть вопрос – как чувствуют себя легкие после коронавируса. Тут я вас больше обрадую, чем огорчу. После тяжелого течения коронавируса легкие восстанавливаются! Будут небольшие фиброзные изменения. Но все дыхательные функции восстановятся. Одышка уйдет, физнагрузку человек будет переносить нормально. Прошедшую болезнь будет видно только по рентгену. Но так и после обычной пневмонии бывает.
«ПОСЛЕ АППАРАТА ИВЛ ВЫЖИВАЮТ НЕ ВСЕ»
Зачем нужен аппарат ИВЛ? Когда человек часто дышит, он расходует свои силы. Не может адекватно контролировать объем воздуха, поступающего в легкие. Да и в атмосферном воздухе только 21 процент кислорода. А на аппарате ИВЛ мы создаем любой объем, который нужен при каждом вдохе, процент кислорода может ставить от 21 до 100 процентов. Все зависит от анализов.
Основное отличие коронавируса от других болезней при тяжелом течении – это то, что выставляются очень жесткие параметры ИВЛ. Больных Covid-19 потом тяжело от них отлучить. Если при обычном заболевании можно через сутки или даже 12 часов снимать больного с аппарата, то при коронавирусе в среднем человек лежит не меньше недели. Есть те, кто и больше двух-трех недель проводят на ИВЛ. Все зависит от особенностей организма.
Больных Covid-19 потом тяжело от них отлучить. Если при обычном заболевании можно через сутки или даже 12 часов снимать больного с аппарата, то при коронавирусе в среднем человек лежит не меньше недели. Есть те, кто и больше двух-трех недель проводят на ИВЛ. Все зависит от особенностей организма.
Не все пациенты «снимаются» с ИВЛ. Процентную статистику не скажу, но большая часть не выживает. Лучше всего ИВЛ переносят молодые. У них более эластичные легкие. Есть и другие примеры. Вот недавно пациентка больше 10 дней лежала на ИВЛ. Ей 52 года, помогло наше лечение и ее желание вылечиться. Она была очень активная. В постели занималась гимнастикой, слушала все рекомендации. Сейчас мы ее уже сняли с аппарата.
Тяжелее всего болезнь на ИВЛ переносят те, кто страдает сахарным диабетом и ожирением. Масса тела давит на легкие. Плюс при отлучении от ИВЛ худой начинает сам быстрее поворачиваться, поднимать руки, присаживаться, садиться и вставать. Это очень важно. Лучше всего болезнь переносят люди от 18 до 45 лет. У них организм более податлив к терапии. Иммунная система работает на прежнем уровне. Легкие еще молодые. Тяжелее всего болезнь протекает у пожилых людей.
У них организм более податлив к терапии. Иммунная система работает на прежнем уровне. Легкие еще молодые. Тяжелее всего болезнь протекает у пожилых людей.
«ПОСЛЕ КОМЫ ПАЦИЕНТЫ В ПАНИКЕ»
Как я сказал уже, многих пациентов удается вывести из комы. У некоторых из них возникает паника. Человек не понимает, что происходит. Приходится объяснять, что он в реанимации, что не надо сопротивляться аппарату ИВЛ. После этого люди успокаиваются, просят пустить к ним родственников. Они никогда не рассказывают, что он пережил. Это просто обычный сон. И ничего по этому поводу не может рассказать. Все зависит от препаратов. Некоторые видят сны – кто-то радужные, кто-то страшные.
Если человек сам не может говорить из-за тяжелого течения болезни, но он в сознании, то мы используем переписки. Даем ему бумажку с блокнотами. Они в основном просят передать родственникам, что у них все хорошо. Спрашивают, как долго им вентилироваться. Спрашивают врачебный прогноз. Бывают и более простые диалоги с больными. Мы задаем вопросы. Они отвечают морганием: один раз — да, два раза — нет.
Мы задаем вопросы. Они отвечают морганием: один раз — да, два раза — нет.
Лечение больных коронавирусом проходит так: даем антибиотики, противовирусные препараты, проводим инфузионную терапию, ставим капельницы. Проводим респираторную терапии, даем препараты разжижающие кровь. Могу сказать, что препараты помогают. Пациентов после них переводят из реанимации в отделение с улучшением.
От переливания плазмы эффект происходит не сразу. Она нужна в основном тяжелым пациентам. Будем изучать этот процесс, смотреть. Сейчас идет отток пациентов со средним и тяжелым течение болезни. У них больше всего антител. Поэтому создаются списки, планируется вызывать доноров на сдачу плазмы.
Дам вам совет, что нужно делать, чтобы избежать аппарата ИВЛ в случае заболевания. Надо надувать обычный воздушный шарик. Несколько раз в день по 5-10 минут. С тренированными легкими, с дыхательной гимнастикой будет проще перенести болезнь. Если заразился, то эта тренировка тоже имеет смысл.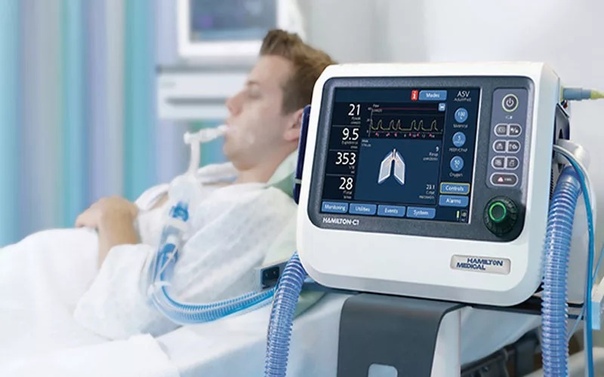
И напоследок. Есть странное мнение, мол, к курильщикам болезнь не пристает. Пристает точно так же, как и к тем, кто не курил. Скажу больше: у курильщиков коронавирус должен протекать хуже.
Кто бы что ни говорил, но иммунитет определяет, как у вас будет протекать заболевание. Все дело в том, что хороший иммунитет будет препятствовать распространению инфекции. Я переболел в самом начале эпидемии, лечился в Боткинской больнице. Мы тогда уже работали с Covid-19. Я сразу понимал, что болезнь тяжелая, поэтому принимал все меры профилактики. Даже двоих детей с женой переселил в другую квартиру и жил один. К счастью, заболевание у меня прошло быстро. Только три дня была температура 39 градусов, кашель и озноб. А потом все симптомы прошли. Потери обоняния у меня не было. Но у многих моих знакомых, кто заболел коронавирусом позже, действительно пропали обоняние и вкус на неделю.
Исповедь пациентки на ИВЛ: боль страшная, протащило по самому дну
— Мария, что с тобой произошло?
— Мне сделали довольно сложную операцию на брюшной полости в Израиле. Всё прошло достаточно успешно, но потом появилось осложнение – послеоперационная грыжа, Потребовалось ещё одно, на этот раз несложное, вмешательство. В Израиле с койки поднимают быстро, буквально через сутки. Когда я встала, меня пронзила резкая боль, врач дал обезболивающее, и на следующее утро меня выписали из больницы. А вечером я уже кричала от боли. Потом уже мне рассказали, что произошла врачебная ошибка – во время операции образовалась дырка в кишке. Начался сепсис. Подруга позвонила хирургу, он, видимо, сразу понял, что случилась, потому что встречал меня у входа в больницу с каталкой наготове. Я сразу попала на операционный стол. Последнее, что видела уходящим сознанием – сине-зелёное лицо медбрата, который пытался найти мою вену. Меня погрузили в медикаментозную кому, которая продолжалась две недели. За это время мне сделали 8 операций.
Всё прошло достаточно успешно, но потом появилось осложнение – послеоперационная грыжа, Потребовалось ещё одно, на этот раз несложное, вмешательство. В Израиле с койки поднимают быстро, буквально через сутки. Когда я встала, меня пронзила резкая боль, врач дал обезболивающее, и на следующее утро меня выписали из больницы. А вечером я уже кричала от боли. Потом уже мне рассказали, что произошла врачебная ошибка – во время операции образовалась дырка в кишке. Начался сепсис. Подруга позвонила хирургу, он, видимо, сразу понял, что случилась, потому что встречал меня у входа в больницу с каталкой наготове. Я сразу попала на операционный стол. Последнее, что видела уходящим сознанием – сине-зелёное лицо медбрата, который пытался найти мою вену. Меня погрузили в медикаментозную кому, которая продолжалась две недели. За это время мне сделали 8 операций.
— Люди, прошедшие через такое испытание, рассказывают про необычные видения, в которых стирались грани между реальностью и галлюцинациями. Ты что-нибудь видела?
Ты что-нибудь видела?
— Потом уже, когда всё было позади, я разговаривала с людьми, которые находились на ИВЛ. Одна знакомая спросила: «А ты тоже видела голубое небо, свет, слышала музыку?» Нет, меня протащило по самому дну. Помню жуткие видения, когда невозможно было понять, что происходило наяву, а что – грезилось!
После первого видения я выдернула трубки. Мне привиделось, что моего сына Мишу убили на войне. Трубки вставили обратно и привязали меня к койке. Во второй раз я усыпила внимание медиков, отвязалась, перекрестилась и, сказав, как православный христианин: «Господи, если на это есть твоя воля…», опять выдернула трубки. Последнее, что помню: подбегает мальчик в кипе и пытается разжать мне зубы, чтобы заставить дышать, а я их стискиваю. Говорю ему: «Зачем?», а он отвечает: «Если тебя Бог спас, значит, зачем-то это нужно…»
— Снова были чудовищные кошмары?
— Кошмары являлись часто, но иногда они становились просто непереносимыми. Я явственно слышала, как персонал, стоя надо мной, решал, что меня надо отключить от аппаратуры, поддерживающей жизнедеятельность. Вроде бы чужой язык, но ты почему-то всё понимаешь. В соседней палате, видимо, кто-то кричал от боли, а мне казалось, что это пытают моего сына, заставляя его подписать согласие на мою эвтаназию. Всё было так мучительно, что в какой-то момент я начала сдаваться, понимая: это конец. Но связь с миром, сегодня близкими людьми не прерывалась даже тогда. Теперь я знаю, как это важно. В самый тяжёлый день моя подруга написала на моей странице в Facebook: «Машка, не смей умирать!»
Я явственно слышала, как персонал, стоя надо мной, решал, что меня надо отключить от аппаратуры, поддерживающей жизнедеятельность. Вроде бы чужой язык, но ты почему-то всё понимаешь. В соседней палате, видимо, кто-то кричал от боли, а мне казалось, что это пытают моего сына, заставляя его подписать согласие на мою эвтаназию. Всё было так мучительно, что в какой-то момент я начала сдаваться, понимая: это конец. Но связь с миром, сегодня близкими людьми не прерывалась даже тогда. Теперь я знаю, как это важно. В самый тяжёлый день моя подруга написала на моей странице в Facebook: «Машка, не смей умирать!»
— Маша, а боль в бессознательном состоянии слышишь?
— Боль была чудовищная. Я даже не думала, что боль бывает такой разнообразной. Самое ужасное: ты не можешь ничего, ни пошевелиться, ни сказать, что тебе больно или холодно. О тебе заботятся, дают лекарства, моют, кормят, но они же не знают, что в этот момент ты не хочешь есть, а надо, чтобы укрыли ноги, потому что зябко.
— Помнишь, как стала дышать сама?
— Когда вывели из комы, я не могла дышать сама. Это было не сразу, а постепенно. Всего две недели в небытии, и тебя надо всему учить заново: поднимать руки, шевелить пальцами, дышать. Чувствуешь дикую слабость и постоянно засыпаешь.
— Когда восстановился голос?
— Примерно через месяц. Первое время приносили бумагу, и я пыталась что-то написать, но пальцы не слушались, получались каракули. Приходилось использовать язык мимики и жестов!
— Чего хотелось больше всего?
— Пить. Я была на искусственном питании, и мне только смачивали рот.
— Сколько времени заняло восстановление?
— Меня вернули из небытия 16 апреля 2015-го года. В тот год это совпало с Пасхой. Это мой второй день рождения. Значит, уже прошло пять лет. Но до конца мне не выздороветь никогда, я – инвалид. Психологически тоже. Сложно было найти волю ещё раз начать жить. Теперь точно знаю, что означает выражение лежать лицом к стенке. Оно дословно значит именно это. Ты лежишь лицом к стене, ни о чём не думаешь и ничего не хочешь. Периодически я ставила перед собой простые цели – встать, умыться, причесаться, но ничего не делала. Сейчас есть благотворительные фонды, которые разрабатывают программы выхода после тяжёлой болезни не только для больных, но и для их родственников. Но тогда ничего такого не было. Родные помнят тебя прежним: весёлым, активным, а ты уже другой. Начинаются срывы, причём с обеих сторон. К счастью, у меня любящий сын, который всегда был безгранично терпеливым и преданным. Он помог мне сделать первые шаги обратно.
Теперь точно знаю, что означает выражение лежать лицом к стенке. Оно дословно значит именно это. Ты лежишь лицом к стене, ни о чём не думаешь и ничего не хочешь. Периодически я ставила перед собой простые цели – встать, умыться, причесаться, но ничего не делала. Сейчас есть благотворительные фонды, которые разрабатывают программы выхода после тяжёлой болезни не только для больных, но и для их родственников. Но тогда ничего такого не было. Родные помнят тебя прежним: весёлым, активным, а ты уже другой. Начинаются срывы, причём с обеих сторон. К счастью, у меня любящий сын, который всегда был безгранично терпеливым и преданным. Он помог мне сделать первые шаги обратно.
Комментарий врача анестезиолога-реаниматолога Александра Назарова:
— Искусственная вентиляция лёгких (ИВЛ) – метод лечения, применяемый в ситуации, когда в силу тех или иных причин больной человек не в состоянии полноценно обеспечить снабжение своего организма кислородом. По сути, это метод полного или частичного замещения временно утраченной жизненно важной функции организма.
По сути, это метод полного или частичного замещения временно утраченной жизненно важной функции организма.
Расстройства сознания, которые описывает Мария, возникают у многих пациентов, находящихся в критическом состоянии. Однако виновницей этих расстройств ИВЛ как таковая не является. Дело в том, что особенности физиологии клеток головного мозга (нейронов) таковы, что они весьма чувствительны ко всякого рода патологическим воздействиям. В ситуации Марии с большой долей вероятности доминировали две причины: во-первых, воздействие на нейроны токсинов, выделяемых микроорганизмами.
Во-вторых, одним из звеньев развития критических состояний является тромбообразование в мельчайших сосудах органов человека, и в том числе в сосудах головного мозга. Следствием этого становится кислородное голодание, или, как говорят реаниматологи, гипоксия клеток головного мозга – клетки просто не получают достаточного кровоснабжения. Вопрос о роли в развитии нарушений психики препаратов, применяемых с целью медикаментозной седации, по сию пору является предметом оживлённой дискуссии среди реаниматологов.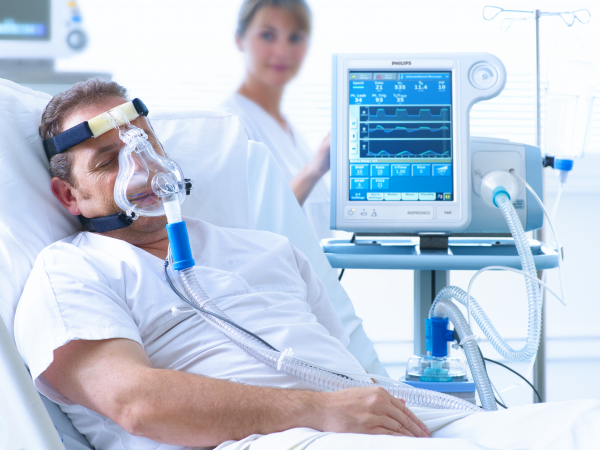
— Почему человек испытывает в этом состоянии боль?
— Боль испытывают не все и не всегда. Опять же – здесь нет вины ИВЛ как таковой. В случае Марии боль была результатом переносимого ей острого перитонита – тяжёлой хирургической патологии. В ситуации, когда пациент не способен говорить и жаловаться на самочувствие, назначение обезболивающих препаратов не всегда простая задача, т.к. в медицине по сию пору не существует достоверных объективных критериев наличия боли у человека.
Все рутинно используемые реаниматологами симптомы – увеличение частоты сердечных сокращений, повышение артериального давления, изменение цвета и влажности кожных покровов – подвержены изменениям вследствие очень и очень многих причин. Профилактического же введения обезболивающих препаратов многие реаниматологи стараются избегать по причине того, что наркотические препараты, наиболее эффективные в этой ситуации, вызывают угнетение собственного дыхания больного.
— Слышит ли человек, что происходит рядом?
— Если человек находится в медикаментозной седации, он не слышит ничего. Но есть два исключения из правил: во-первых, в случае поверхностной седации человек может слышать и запоминать какие-то обрывки фраз и разговоров, во-вторых, в некоторых ситуациях реаниматологи вынуждены при проведении ИВЛ вводить мышечные релаксанты – препараты, выключающие дыхательную мускулатуру пациента. К сожалению, эти препараты выключают не только дыхательную, но и всю скелетную мускулатуру. А сознание эти препараты не выключают. И поэтому, когда введение препаратов для медикаментозной седации почему-либо прекратилось или скорость их введения значительно уменьшена, а мышечные релаксанты продолжают действовать, возникает ситуация «всё слышу, но не могу и пальцем пошевелить». Ситуация абсолютно не смертельная, но субъективно весьма тягостная и неприятная.
— Тяжёлые больные с COVID-19 тоже попадают на ИВЛ. Есть ли какие-то особенности?
— ИВЛ не является методом лечения коронавирусной инфекции.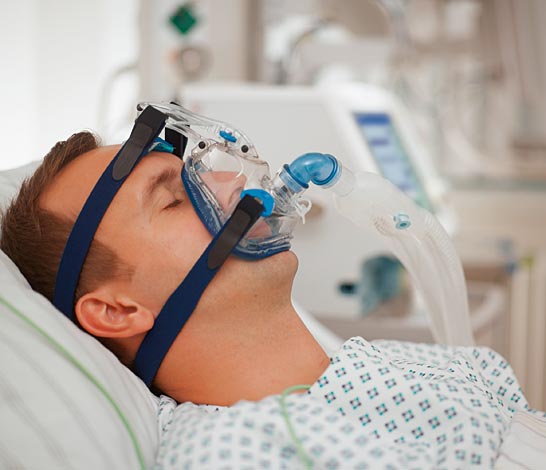 Это попытка продержать человека живым до того момента, когда его лёгкие восстановятся до той степени, которая позволит ему вновь дышать самостоятельно. Конечно, ИВЛ при коронавирусной пневмонии имеет свои особенности, но это интересно лишь врачам-реаниматологам. Из нюансов можно, пожалуй, отметить очень быстрое, порой молниеносное развитие дыхательной недостаточности, требующей ИВЛ, а также широкое применение положения пациентов лёжа на животе, которое серьёзно улучшает насыщение крови кислородом
Это попытка продержать человека живым до того момента, когда его лёгкие восстановятся до той степени, которая позволит ему вновь дышать самостоятельно. Конечно, ИВЛ при коронавирусной пневмонии имеет свои особенности, но это интересно лишь врачам-реаниматологам. Из нюансов можно, пожалуй, отметить очень быстрое, порой молниеносное развитие дыхательной недостаточности, требующей ИВЛ, а также широкое применение положения пациентов лёжа на животе, которое серьёзно улучшает насыщение крови кислородом
ожидания и реальность — Про Паллиатив
СодержаниеCPAP-аппараты НИВЛ
НИВЛ с большим количеством параметров
Комбинированные аппараты НИВЛ
Привыкание к аппарату НИВЛ
Осложнения при использовании аппарата НИВЛ
Искусственная вентиляция легких и инфекции
НИВЛ — неинвазивная вентиляция легких — назначается при различных заболеваниях: от синдрома обструктивного апноэ сна до нейро-мышечных заболеваний.
Неинвазивная вентиляция легких представляет собой способ поддержания дыхания с помощью аппарата для вентиляции легких без инвазивного доступа. Иначе говоря, через маску, специальные носовые канюли, мундштук.
Сами аппараты для НИВЛ условно делятся на три категории в зависимости от заболеваний, при которых они используются. К первой категории относятся аппараты только для лечения синдрома обструктивного апноэ сна (СОАС), функционал которых довольно ограничен, зато они очень просты в использовании. Их часто называют CPAP-аппараты.
CPAP-аппараты НИВЛ
СОАС в тяжелой степени — одно из заболеваний, при которых используется НИВЛ. Дело в том, что во время сна мышцы глотки расслабляются, в процессе прохождения воздуха стенки глотки вибрируют, и мы слышим храп. Однако у части людей колебания стенок глотки настолько велики, что они полностью смыкаются, не пропуская воздух в легкие. Опасно ли это? Конечно! Наступает гипоксия, то есть недостаток кислорода. И продолжается она до тех пор, пока человек не проснется, чтобы хотя бы частично восстановить тонус мышц глотки. Однако сон становится поверхностным, происходит грубое нарушение фаз сна. Человек просыпается невыспавшимся, с головной болью.
Дело в том, что во время сна мышцы глотки расслабляются, в процессе прохождения воздуха стенки глотки вибрируют, и мы слышим храп. Однако у части людей колебания стенок глотки настолько велики, что они полностью смыкаются, не пропуская воздух в легкие. Опасно ли это? Конечно! Наступает гипоксия, то есть недостаток кислорода. И продолжается она до тех пор, пока человек не проснется, чтобы хотя бы частично восстановить тонус мышц глотки. Однако сон становится поверхностным, происходит грубое нарушение фаз сна. Человек просыпается невыспавшимся, с головной болью.
Но это лишь часть проблемы, с которой сталкивается организм при СОАС. Другая часть связана с тем, что гипоксия создает повышенную нагрузку на сердечно-сосудистую систему, а значит, происходят ночное повышение артериального давления до значительных цифр, нарушения ритма и многое другое. Конечно, страдает весь организм.
Частые периоды апноэ во время сна, ночные пробуждения — все это стресс для организма, и он может привести к необратимым изменениям в организме.
И в целом все это приводит к значительному ухудшению качества жизни и даже к сокращению ее продолжительности. Именно поэтому при СОАС показано использование так называемой CPAP-терапии (от английского “continuous positive airway pressure” — непрерывное положительное давление в дыхательных путях). В аппаратах НИВЛ для этой терапии врач выставляет это положительное давление, которое является постоянным. То есть от аппарата НИВЛ к пациенту будет поступать воздух с постоянной интенсивностью потока. Кроме того, в новых моделях аппаратов появляются дополнительные функции для облегчения выдоха или возможности установки времени до начала действия терапевтического уровня давления. Такие аппараты укомплектованы увлажнителем и системой обогрева вдыхаемого воздуха. Положительное давление не позволяет стенкам глотки смыкаться, а значит, препятствует апноэ.
Один из наших пациентов с СОАС тяжелой степени после настройки ему аппарата с тревогой воскликнул: «Боже мой, теперь я подсажен на аппарат и буду использовать его пожизненно!». В этом есть доля правды. Для достижения терапевтического эффекта при СРАР-терапии нужно использовать НИВЛ как минимум 4 часа за ночь и около 5 ночей в неделю, то есть не каждый день. Однако после привыкания к аппарату постепенно улучшается качество жизни. Что вы предпочтете — мучаться от разрушительного действия гипоксии на организм или спать в маске с аппаратом, высыпаясь и не страдая от последствий недостатка кислорода?
В этом есть доля правды. Для достижения терапевтического эффекта при СРАР-терапии нужно использовать НИВЛ как минимум 4 часа за ночь и около 5 ночей в неделю, то есть не каждый день. Однако после привыкания к аппарату постепенно улучшается качество жизни. Что вы предпочтете — мучаться от разрушительного действия гипоксии на организм или спать в маске с аппаратом, высыпаясь и не страдая от последствий недостатка кислорода?
У такой терапии есть противопоказания, например, частые воспалительные заболевания околоносовых пазух или частые носовые кровотечения. Поэтому показания к использованию определяет только врач, параметры работы аппарата выставляет тоже врач после обследования, которое называется полисомнография. На это исследование вас направляет ваш врач, оно проводится во время сна пациента и помогает определить степень тяжести СОАС.
НИВЛ с большим количеством параметров
Вторая категория аппаратов для НИВЛ отличается тем, что в них можно выставить большее количество параметров (давление вдоха, давление выдоха, чувствительность триггера, соотношение вдоха к выдоху и другие). Эта категория аппаратов предназначена для пациентов с хронической обструктивной болезнью легких (ХОБЛ), нейро-мышечными заболеваниями, при дыхательных нарушениях у пациентов с деформациями грудной клетки. Используя НИВЛ в этих случаях, мы хотим добиться улучшения газообмена и уменьшения нагрузки, которую испытывает дыхательная мускулатура.
Эта категория аппаратов предназначена для пациентов с хронической обструктивной болезнью легких (ХОБЛ), нейро-мышечными заболеваниями, при дыхательных нарушениях у пациентов с деформациями грудной клетки. Используя НИВЛ в этих случаях, мы хотим добиться улучшения газообмена и уменьшения нагрузки, которую испытывает дыхательная мускулатура.
Рассмотрим подробнее.
Трахея человека переходит в два главных бронха, те, в свою очередь, разветвляются на бронхи более мелкие — первого, второго порядков и так далее, до тех пор, пока не переходят в воздушные пузырьки-альвеолы, в которых и происходит обмен кислорода и углекислого газа.
При ХОБЛ воспаление, фиброз и чрезмерное выделение воспалительной жидкости в просвете мелких бронхов вызывают обструкцию, то есть закупорку, сужение бронхов. В результате этого возникают «воздушные ловушки» — препятствия для выхода воздуха из легких в фазу выдоха, а затем развивается гиперинфляция легких.
Что это такое? Дело в том, что вдох у нас происходит активно, потому что мы подключаем диафрагму и межреберные мышцы, а выдох в обычном состоянии пассивен, то есть воздух просто выходит из грудной клетки благодаря разнице давлений. Так вот при вдохе воздух, встречая суженный бронх, все равно проходит через него, мы своим активным вдохом как бы «проталкиваем» воздух. А во время выдоха за счет того, что он пассивен, воздух выходит обратно из бронхов лишь частично. И таким образом новая порция воздуха, которая поступит во время вдоха, суммируется с той частью воздуха, которую пациент не смог полностью выдохнуть. Это и создает гиперинфляцию, то есть перераздутие альвеол. Выраженная обструкция и перераздутие альвеол в комбинации с нарушением сократительной способности дыхательных мышц приводят к повышению нагрузки на дыхательные мышцы. Результатом является снижение объема вдоха (особенно при физической нагрузке), появляются одышка и ограничение переносимости физической нагрузки. Перечисленные факторы вызывают нарушение сократительной способности дыхательных мышц и нарушение газообмена — гипоксемия (снижение содержания кислорода в крови) и гиперкапния (повышение содержания углекислого газа в крови). Дыхательная гимнастика при БАСВидео-инструкция благотворительного фонда помощи людям с БАС, болезнью двигательного нейрона и другими нейромышечными заболеваниями «Живи сейчас»
Перечисленные факторы вызывают нарушение сократительной способности дыхательных мышц и нарушение газообмена — гипоксемия (снижение содержания кислорода в крови) и гиперкапния (повышение содержания углекислого газа в крови). Дыхательная гимнастика при БАСВидео-инструкция благотворительного фонда помощи людям с БАС, болезнью двигательного нейрона и другими нейромышечными заболеваниями «Живи сейчас»
Назначая НИВЛ при ХОБЛ, мы помогаем вдоху, тем самым уменьшая нагрузку на дыхательную мускулатуру и увеличивая содержание кислорода в крови. И способствуем более эффективному выдоху, что обеспечивает выведение углекислого газа из организма. То есть мы нормализуем газообмен, а значит, улучшаем работу всего организма в целом.
Меня нередко спрашивают: «А как часто использовать НИВЛ при ХОБЛ?». НИВЛ необходимо использовать в ночное время и хотя бы несколько часов днем. При этом пациенты сразу отмечают позитивные изменения: облегчение одышки, лучшую переносимость физической нагрузки, улучшение сна, облегчение отхождения мокроты (потому что уменьшается мышечная нагрузка на дыхательную мускулатуру), то есть в конечном итоге — улучшение качества жизни.
Один из наших пациентов, 78-летний мужчина с ХОБЛ, после использования аппарата в течение месяца сказал мне: «Мне стало легче просыпаться, и уменьшилась одышка, когда я играю с внуком». Улучшение налицо!
Однако для использования НИВЛ при ХОБЛ существуют свои показания, которые определяет врач. Если сказать коротко, при наличии признаков нарушения газообмена, которые определяются врачом на основании жалоб пациента, осмотра, анализа артериальной крови на газовый состав, назначается респираторная поддержка в виде НИВЛ.
Боковой амиотрофический склероз (БАС) — еще одно заболевание, при котором можно использовать аппараты НИВЛ второй категории. Это нейродегенеративное заболевание, сопровождающееся гибелью центральных и периферических двигательных нейронов и постепенной утратой жизненно важных функций, в том числе и дыхания. С течением времени дыхательные мышцы у пациентов с БАС ослабевают и наблюдается нарушение газообмена. Ввиду недостаточного вдоха уменьшается содержание кислорода в крови и постепенно накапливается углекислый газ, возникает все та же гиперкапния. Однако наш организм компенсирует ее учащенным дыханием, то есть одышкой. Но одышка утомляет, истощает человека.
Однако наш организм компенсирует ее учащенным дыханием, то есть одышкой. Но одышка утомляет, истощает человека.
Одна из наших пациенток с БАС, страдающая одышкой, едва могла говорить из-за нее. После ночи, проведенной на НИВЛ, она смогла поговорить с супругом, не прерываясь на каждом слове, потому что одышка уменьшилась.
Кроме того, пациентка отметила, что утренняя головная боль, сопровождавшая ее на протяжении последних нескольких месяцев, теперь практически не беспокоит.
Более того, ввиду ослабевания мышц глотки у пациентов с БАС может развиться СОАС, о котором мы говорили выше, поэтому НИВЛ становится жизненно необходим. Физическая терапия при БАС: в чем отличия от ЛФК?Врач-невролог Тимур Иванов — о том, что дает физическая терапия и как правильно пациенту с неврологическими проблемами ей заниматься
Применяя НИВЛ у этой группы пациентов, мы также ожидаем улучшение качества жизни. Однако многие из них, когда встает вопрос о показаниях к неинвазивной вентиляции легких, отказываются от этого варианта.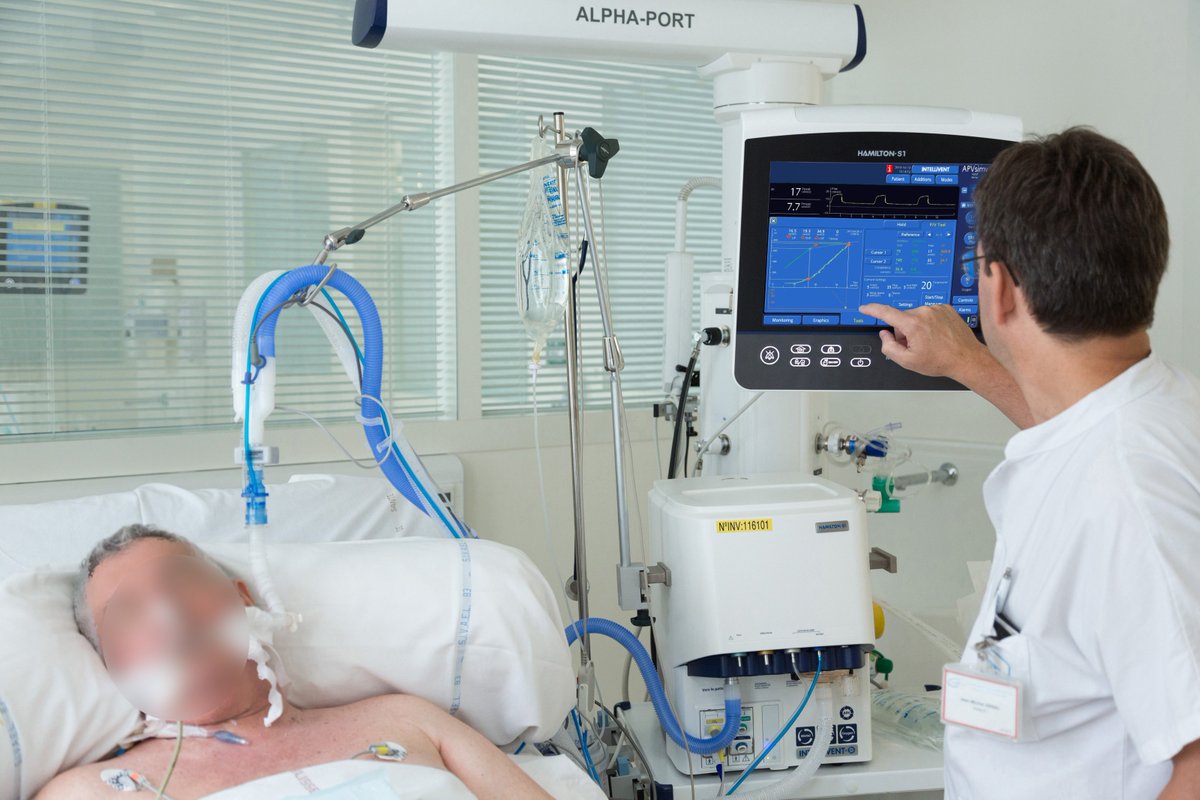 На это решение влияет множество факторов, характерных для этой категории пациентов. Например, возникающие трудности с проглатыванием слюны. Она стекает по щеке, и это крайне неприятно для пациента, тем более если он в маске: чтобы вытереть слюну, маску надо снимать. Конечно, существуют препараты, уменьшающие гиперсаливацию (повышенное количество слюны в ротовой полости вследствие нарушения ее сглатывания), однако далеко не все соглашаются их применять. Другая проблема: часто такие пациенты ввиду слабости лицевой мускулатуры не могут закрыть рот, и тогда воздух, подаваемый аппаратом, поступая через рот, создает дискомфорт. Из-за слабости мышц глотки вход в пищевод остается неприкрытым, и во время сеансов НИВЛ возникает аэрофагия, то есть попадание значительного количество воздуха в желудок.
На это решение влияет множество факторов, характерных для этой категории пациентов. Например, возникающие трудности с проглатыванием слюны. Она стекает по щеке, и это крайне неприятно для пациента, тем более если он в маске: чтобы вытереть слюну, маску надо снимать. Конечно, существуют препараты, уменьшающие гиперсаливацию (повышенное количество слюны в ротовой полости вследствие нарушения ее сглатывания), однако далеко не все соглашаются их применять. Другая проблема: часто такие пациенты ввиду слабости лицевой мускулатуры не могут закрыть рот, и тогда воздух, подаваемый аппаратом, поступая через рот, создает дискомфорт. Из-за слабости мышц глотки вход в пищевод остается неприкрытым, и во время сеансов НИВЛ возникает аэрофагия, то есть попадание значительного количество воздуха в желудок.
Существует другая крайность: когда пациенты с бульбарной формой БАС настаивают на НИВЛ. Однако в силу того, что при этой форме болезни существует значительный риск аспирации, мы рассказываем пациенту о возможности искусственной вентиляции легких через трахеостому, что предотвратит возможные осложнения, к которым может привести НИВЛ.
Комбинированные аппараты НИВЛ
И, наконец, третья категория аппаратов. Это еще более сложно устроенные, так называемые «комбинированные» аппараты НИВЛ, которые могут быть использованы как для инвазивной, так и для неинвазивной вентиляции. Они обладают большими габаритами и предусматривают различные режимы как неинвазивной, так и для инвазивной вентиляции. А учитывая, что контуры (специальные трубки, которые идут от аппарата к маске или трахеостоме) для инвазивной и неинвазивной вентиляции разные, то эти аппараты имеют специальную съемную панель, позволяющую присоединить разные виды контуров.
Зачем нужны такие приборы, если мы говорим только о неинвазивной вентиляции легких? Дело в том, что есть ряд заболеваний, таких, например, как БАС, при которых дыхательная функция угасает постепенно, и мы понимаем, что сначала может потребоваться неинвазивная вентиляция, а позже — инвазивная (вентиляция через трахеостому). У нас наблюдалась пациентка с бульбарной формой БАС, которая была на подобранном нами комбинированном аппарате НИВЛ почти год, затем возник эпизод тяжелой дыхательной недостаточности, ее отвезли в стационар, где была наложена трахеостома, и дыхание осуществлялось уже через нее. Пациентка поступила к нам в центр, и в итоге мы выписали ее на том же аппарате, изменив лишь конфигурацию и настройки.
Пациентка поступила к нам в центр, и в итоге мы выписали ее на том же аппарате, изменив лишь конфигурацию и настройки.
Привыкание к аппарату НИВЛ
У всех ли пациентов, использующих НИВЛ, наблюдаются позитивные изменения?
Часто люди думают, что при использовании НИВЛ сразу наступит улучшение самочувствия, а сам аппарат совершенно не будет ощущаться. Впоследствии это действительно так, но в первое время к аппарату необходимо привыкнуть.
Об этом мы всегда предупреждаем. Что это значит? Это, например, как начать спать с наложенной на плечо манжетой для измерения артериального давления и настроить аппарат так, чтобы он измерял вам давление каждые два часа. Само присутствие манжеты будет неприятно, будет раздражать, сдавливание плеча при измерении будет доставлять дискомфорт, при этом если еще добавить сигналы тревог, которые могут возникать, когда, например, давление выше нормы, так и вовсе не поспишь! Но такое измерение при преимущественно ночном повышении давления позволит понять возможную причину и назначить терапию.
Так и с аппаратом вентиляции легких. Пациент ложится спать или днем садится смотреть телевизор и при этом ощущает на лице маску, от нее тянется контур к аппарату, и нужно еще придумать, куда его поставить. Одна из наших пациенток, находящихся дома на НИВЛ, рассказала мне об одном инциденте. Когда она уже почувствовала, что привыкает к аппарату, и решила вздремнуть, не снимая маски, в комнату прокрался ее британский кот. Его ничуть не испугал новый предмет, эта «шумящая коробочка», а наоборот, она его сразу заинтересовала. Одно движение лапой, и кот чуть не уронил аппарат. Благо, внук вовремя вошел и успел поймать аппарат буквально на лету!
Проходит время и пациент привыкает к НИВЛ. Домой на инвазивной вентиляции легких — не страшно ли это?Заведующая отделением респираторной поддержки рассказывает, как готовится выписка домой человека, нуждающегося в искусственной вентиляции легких
Осложнения при использовании аппарата НИВЛ
Конечно, при назначении НИВЛ мы ожидаем достижения положительного эффекта, и он, скорее всего, не заставит себя ждать, однако обязательно нужно говорить и о возможных осложнениях, ведь они существуют. К ним относятся:
К ним относятся:
- пролежни от длительного прилегания маски,
- раздражение кожи,
- дискомфорт на выдохе из-за постоянного поступления воздуха,
- сухость слизистой и заложенность носа,
- ночные пробуждения от возможных сигналов прибора.
Пролежни возникают в месте наибольшего давления маски там, где прослойка подкожной жировой клетчатки тонка и под ней сразу располагается кость. Чаще таким местом является переносица, однако при постоянном ношении маски пролежни могут возникать во всех местах ее прилегания к коже. Для предотвращения возникновения пролежней используются маски носовые, ротоносовые с лобным упором, благодаря которому сила давления на переносицу уменьшается. Однако сам лобный упор, несмотря на то, что в качественных масках он выполнен в виде мягкой силиконовой подушки, тоже может стать причиной пролежня. Многие выходят из ситуации, подкладывая что-нибудь мягкое под прилегающие части маски — вату, мягкий пластырь.
Если же пролежни уже образовались, необходимо заменить маску на полнолицевую. А лучше иметь две разные маски, например, носовую и ротоносовую, и чередовать их. Существует также проблема с фиксирующими ремешками. Дело в том, что со временем они растягиваются, и пациенту приходится затягивать ремешки еще сильнее, что создает неравномерное и сильное давление.
А лучше иметь две разные маски, например, носовую и ротоносовую, и чередовать их. Существует также проблема с фиксирующими ремешками. Дело в том, что со временем они растягиваются, и пациенту приходится затягивать ремешки еще сильнее, что создает неравномерное и сильное давление.
Сам поток воздуха, который подает аппарат, может также приносить дискомфорт в первое время.
Ввиду особой конфигурации контура аппаратов НИВЛ выдыхаемый пациентом воздух попадает в атмосферу либо через отверстие в маске, либо через отверстие на контуре, что даже может помешать пациенту заснуть из-за шума, который возникает при этом. Но этот дискомфорт также проходит по мере привыкания к аппарату.
Воздух, который подается пациенту, проходит через увлажнитель, встроенный в аппарат. Однако, несмотря на это, в первое время все равно может наступать сухость слизистых и заложенность носа. Чтобы избежать этого, можно дополнительно орошать носовые полости физиологическим раствором.
Еще одна проблема заключается в том, что не все аппараты снабжены системой обогрева потока воздуха, подаваемого пациенту.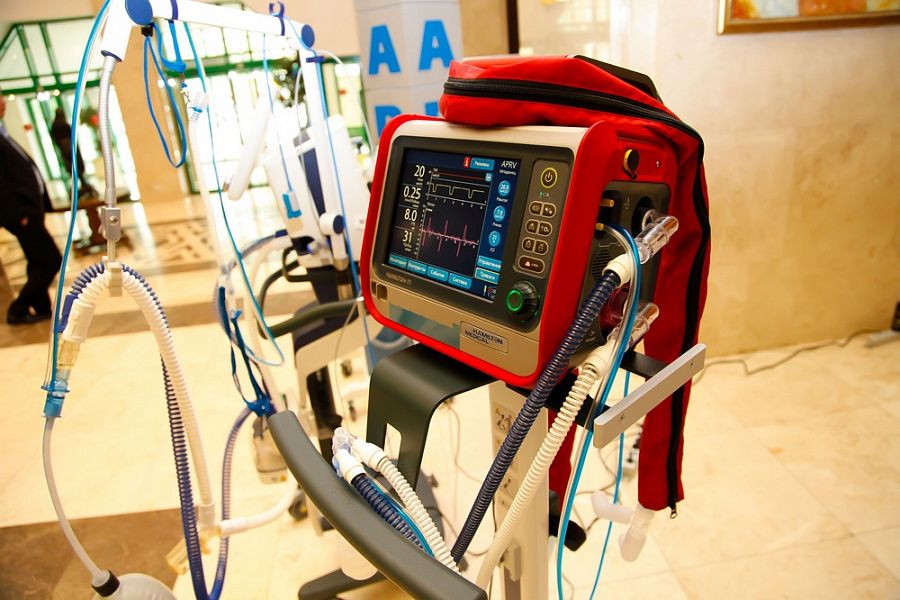 Одна из наших пациенток буквально физически ощущала холод во всем теле, используя аппарат без обогрева воздуха. В обычных условиях, например, зимой мы с вами тоже дышим холодным воздухом, однако он согревается в носовых полостях. Из-за того, что поток воздуха, подаваемый аппаратом, сильнее, чем тот, который мы вдыхаем в обычных условиях, сами, у пациентки и возникло ощущение, что «слишком холодно». Так вот для лучшей адаптации пациента и придумали обогрев воздуха в аппаратах.
Одна из наших пациенток буквально физически ощущала холод во всем теле, используя аппарат без обогрева воздуха. В обычных условиях, например, зимой мы с вами тоже дышим холодным воздухом, однако он согревается в носовых полостях. Из-за того, что поток воздуха, подаваемый аппаратом, сильнее, чем тот, который мы вдыхаем в обычных условиях, сами, у пациентки и возникло ощущение, что «слишком холодно». Так вот для лучшей адаптации пациента и придумали обогрев воздуха в аппаратах.
Сигналы тревог от правильно настроенного аппарата могут возникать из-за смещения маски, загибания контура или в случае, когда в аппарат активирован счетчик технического обслуживания.
Если сигналы тревог возникают, то пациент или его родственник могут позвонить нам в диспетчерскую службу по телефону 8-499-940-19-50. И диспетчер свяжет их с врачом. При необходимости врач выезжает к пациенту домой.
Искусственная вентиляция легких и инфекции
Один из часто задаваемых вопросов: «Можно ли пользоваться аппаратом НИВЛ при простуде?» Однозначно — да. Этим вы дадите возможность организму быстрее восстановиться, поскольку будут работать положительные эффекты от НИВЛ.
Этим вы дадите возможность организму быстрее восстановиться, поскольку будут работать положительные эффекты от НИВЛ.
Однако чтобы было легче использовать аппарат, например, при заложенности носа, не стоит спать на спине, лучше выбрать положение на боку.
Во время сна на боку действие силы тяжести естественным образом помогает открыть дыхательные пути. Если вы всегда спите на спине, используйте дополнительные подушки, чтобы приподнять голову. Кроме того, обязательно всегда используйте НИВЛ только включив увлажнитель, желательно с подогревом. Увлажнители с подогревом восстанавливают уровень влажности слизистых оболочек дыхательных путей и носовых пазух, смягчая крайне неприятные ощущения, сопровождающие переполнение верхних дыхательных путей. Используйте противоотечные препараты в виде назальных спреев. Рекомендации для пациентов, получающих респираторную поддержку дома во время пандемии COVID-19Что делать, если установлена трахеостома, как часто обрабатывать и менять расходники для устройств искусственной вентиляции легких, о чем позаботиться, если все-таки нужно обратиться в больницу
Во многих аппаратах НИВЛ сейчас есть режим APAP (автоматическое положительное давление в дыхательных путях). В начале статьи мы упоминали CPAP-аппараты, которые относятся к первой категории. Так вот в режиме CPAP аппарат обеспечивает постоянный поток положительного давления через дыхательную систему, в то время как АPAP использует уникальные алгоритмы, обеспечивающие постоянное давление на уровнях, которые автоматически регулируются. То есть аппарат в этом режиме в процессе работы сам будет регулировать давление воздуха, так что все, что от вас потребуется — это спать. Когда вы больны, необходимость в большем или меньшем давлении зависит от того, насколько хорошо вы дышите, поэтому APAP-аппарат в этом случае будет наиболее подходящим для вас вариантом.
В начале статьи мы упоминали CPAP-аппараты, которые относятся к первой категории. Так вот в режиме CPAP аппарат обеспечивает постоянный поток положительного давления через дыхательную систему, в то время как АPAP использует уникальные алгоритмы, обеспечивающие постоянное давление на уровнях, которые автоматически регулируются. То есть аппарат в этом режиме в процессе работы сам будет регулировать давление воздуха, так что все, что от вас потребуется — это спать. Когда вы больны, необходимость в большем или меньшем давлении зависит от того, насколько хорошо вы дышите, поэтому APAP-аппарат в этом случае будет наиболее подходящим для вас вариантом.
Если используется назальная маска, замените ее на ротоносовую маску.
Кроме того, регулярная очистка вашего оборудования для CPAP-терапии может помочь предотвратить инфицирование в будущем. Это особенно актуально во время распространения вирусных и бактериальных инфекций, в том числе и коронавирусной. Когда вы больны, микробы обитают внутри и снаружи вашей маски, и когда вам становится лучше, есть шанс повторно подхватить инфекцию.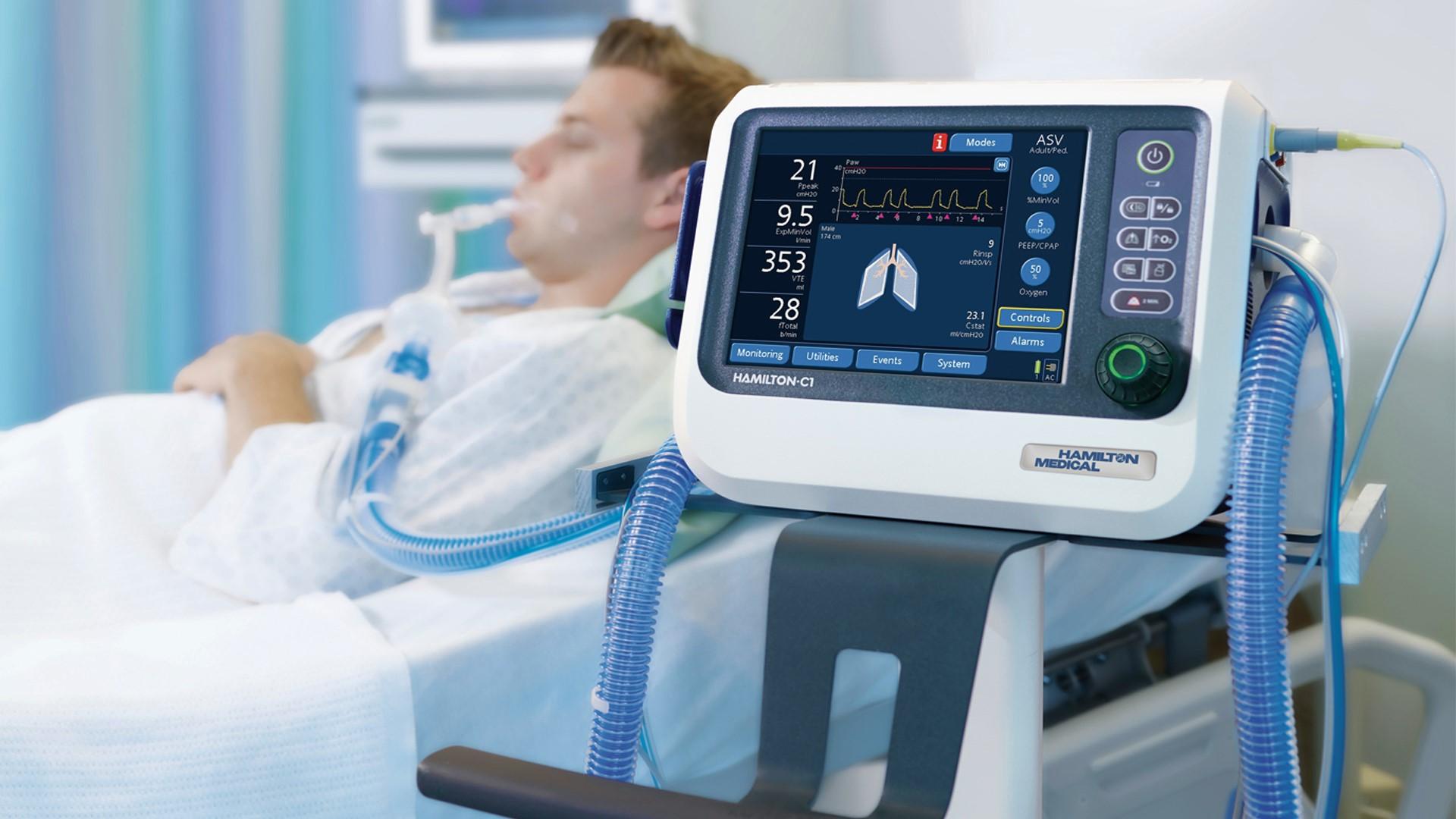 Вот почему во время болезни так важно соблюдать более строгий график очистки аппарата, маски и контура.
Вот почему во время болезни так важно соблюдать более строгий график очистки аппарата, маски и контура.
Промывать маску необходимо каждый день — это очень важно, так как в ней скапливаются бактерии. Очень важно также ежедневно промывать силиконовую подушку (это та часть, которая прилегает к лицу). Саму маску без ремней необходимо мыть раз в неделю. Ремни необходимо мыть по степени загрязнения и только холодной водой, так как иначе они будут растягиваться.
Маску можно мыть мыльным раствором или специальными дезинфицирующими средствами, которые есть в продаже в специализированных магазинах. Сам прибор нужно протирать дезинфицирующими салфетками, а контур, если он многоразовый, промывать мыльным раствором: тщательно его промыть и дождаться полного высыхания для дальнейшего использования. Во время сушки нужно пользоваться другим контуром. В ЦПП мы обычно выдаем два контура на месяц, если пациент зависим от НИВЛ.
Так совпадают ли ожидания и реальность, если мы говорим о неинвазивной вентиляции легких? Чаще всего — да, но при условии, что врач дал пациенту полную информацию о процессе привыкания к аппарату, об осложнениях, которые могут возникнуть, и их профилактике. Тогда улучшение состояния обязательно произойдет! Выбор — всегда за пациентом.
Тогда улучшение состояния обязательно произойдет! Выбор — всегда за пациентом.
Подробно о том, как ухаживать за маской для НИВЛ, рассказывается в этом видеоролике. Его подготовил фонд помощи пациентам с боковым амиотрофическим склерозом «Живи сейчас».
Текст подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов» для портала Про паллиатив pro-palliativ.ru — просветительского проекта о паллиативной помощи благотворительного фонда «Вера».
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
На сегодня известно, что COVID-19 протекает у разных людей по разным сценариям. Одни могут и вовсе не заметить, что заразились, другие — перенести болезнь в легкой и среднетяжелой форме. К счастью, таких случаев большинство — более 80%. Но есть и тяжелые пациенты, требующие особого внимания медиков, те, которые нуждаются в кислородной поддержке. В каких случаях пациентов с дыхательной недостаточностью переводят на ИВЛ и как потом отлучают от аппарата, в интервью БЕЛТА рассказала доцент кафедры анестезиологии и реаниматологии БелМАПО Ольга Светлицкая.
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
— Пневмония разной этиологии, в том числе ковидная, может развиться в любые сроки в пределах трех недель от момента инфицирования. Но в тех случаях, когда речь идет именно о ее тяжелом течении, чаще всего это пятый-восьмой день. Наиболее грозное осложнение пневмонии, ассоциированной с COVID-19, — острый респираторный дистресс-синдром (ОРДС) — развивается в течение семи дней от начала заболевания. Временной интервал в неделю от момента воздействия фактора до развития клинической картины — один из четких диагностических маркеров ОРДС.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
— Бывает, когда у человека поражены легкие, но он до какого-то момента этого не чувствует и ни на что не жалуется. Эта категория пациентов вызывает опасения, потому что в любой момент может наступить ухудшение. Поэтому все бригады скорой медицинской помощи, приемные покои больниц укомплектованы пульсоксиметрами для измерения содержания кислорода в крови — на сегодня это один из главных способов диагностики поражения легких при ковидной инфекции. Если сатурация 95-100%, значит, кровь достаточно насыщена кислородом. Показатель 94% и ниже свидетельствует о том, что кислород из альвеол не переходит в кровь и функция легких нарушена. Человеку выполняют КТ или рентген, чтобы оценить состояние его легких.
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
На самом деле возможности гаджетов ограничены, тем не менее они позволяют сориентироваться. Мы сравнивали результаты на одном из смартфонов с теми, которые показало реанимационное оборудование, — разница плюс-минус 1-2%. Пришли к выводу, что не стоит полностью полагаться на показания гаджетов, ведь измерение сатурации имеет критически важное значение для жизни, но их возможности вполне можно использовать. Если насыщение крови кислородом сильно снизилось, к тому же имеются повышенная температура и кашель, есть все основания обратиться к доктору.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— Все зависит от того, насколько снижена сатурация. Если показатель упал ниже 95%, требуются как минимум поворот на живот, в так называемую прон-позицию, и кислородотерапия. Меньше 85% — из приемного покоя сразу забираем в реанимацию, человек чаще всего попадает на ИВЛ. Решение принимает врач-анестезиолог-реаниматолог. Благодаря переводу на аппаратную поддержку многим пациентам удается пережить жизнеугрожающее состояние. Если заблаговременно заметить негативные изменения в легких, можно обойтись кислородотерапией и лежанием на животе.
— Последние американские исследования показывают высокий уровень смертности среди пациентов с COVID-19, при лечении которых использовалась искусственная вентиляция легких. На ваш взгляд, ИВЛ — это последний шанс на спасение?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Нужно понимать, что пациенты с пневмонией на ИВЛ — это априори тяжелые пациенты. Значительно отягощает течение заболевания и повышает риски неблагоприятного исхода развитие острого респираторного дистресс-синдрома как наиболее грозного осложнения COVID-19. Однако ОРДС на самом деле не является специфическим синдромом при COVID-ассоциированной пневмонии. Его может вызвать целый ряд хирургических и терапевтических патологий, в том числе пневмонии иного происхождения. Сам по себе перевод на ИВЛ не лечит ни ОРДС, ни пневмонию, но позволяет у критически тяжелого пациента смоделировать процесс дыхания, а в это время лечить основную патологию, тем самым дать время органам и системам восстановиться после шокового состояния.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
— ИВЛ — это крайняя степень респираторной поддержки. К счастью, среди пациентов с COVID-ассоциированной пневмонией не очень большой процент нуждающихся в искусственной вентиляции легких. Вовремя начатая подача увлажненной воздушной смеси с повышенным содержанием кислорода через носовые катетеры или с помощью лицевой маски позволяет очень большому количеству пациентов справиться с этим состоянием и поправиться просто на кислородотерапии.
Еще один метод, который мы активно используем в реанимационных отделениях, — это прон-позиция, когда пациентов укладывают на живот. Изменяются вентиляционно-перфузионные отношения в легких, в результате лучше вентилируются те их части, которые плохо снабжались кислородом в положении на спине. Это улучшает переход кислорода из альвеол в кровь, то есть оксигенацию. Два этих простых метода позволяют лечить достаточно большой процент людей с тяжелыми пневмониями.
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на живот были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
К слову, с помощью носовых катетеров мы можем увеличить содержание кислорода во вдыхаемом воздухе до 40%, с помощью лицевой маски немного больше — до 50-60%. Аппарат ИВЛ позволяет выставить любое содержание кислорода. Если у человека очень тяжелое повреждение легких, это может быть и 70%, и 80%, и даже больше. Человек будет получать столько кислорода, сколько ему необходимо.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
Анализ газового состава артериальной крови — это практический рутинный навык анестезиолога-реаниматолога. Иначе специалист не смог бы подтвердить свою квалификацию по завершении интернатуры.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
Другое дело, что мы столкнулись с некоторыми особенностями респираторного дистресс-синдрома при COVID-ассоциированной пневмонии. У 70-80% пациентов мы не видим той картины повреждения легких, которая была при гриппозном ОРДС. Нарушение оксигенации в большей степени связано не с самим повреждением легких, а с нарушением перфузии — текучести крови по легочным сосудам, поэтому пациентам с COVID-19 свойственны тромбозы.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
Мы подошли с другой стороны к лечению таких пациентов — жестко контролируем коагуляционные параметры крови и степень выраженности воспаления. На сегодня все пациенты с ковидной пневмонией обязательно получают препараты, разжижающие кровь. В целом это хорошо сказывается на течении заболевания, у таких пациентов меньше случаев ухудшения состояния.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Читала, что человек на ИВЛ может контролировать свое состояние, а в тех случаях, когда чувствует, что может дышать сам, — попросить на время отключить его от аппарата. Такое возможно?
— Так отключают от аппарата после непродолжительной вентиляции, например, после операций, а в отношении респираторного дистресс-синдрома это маловероятно. Абсолютно все пациенты с пневмониями при переводе на искусственную вентиляцию легких находятся в медикаментозном сне (это не кома, а глубокий сон). Дело в том, что интубация трахеи — болезненная и неприятная процедура. При тяжелых пневмониях глубокий медикаментозный сон длится минимум 48 часов, чтобы организм смог адаптироваться. Человеку нужен полный покой, это позволяет его органам и тканям начать восстанавливаться.
Контролируют состояние пациента доктора. У нас не было такого прецедента, чтобы, как в фильме, человек проснулся, щелкнул пальцем и сказал, что будет дышать самостоятельно. Задача врача — заново научить его дышать. Это слаженная работа команды — и моя как врача-реаниматолога, и реабилитолога, и медсестры.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
— У нас сейчас очень хорошее респираторное оборудование, аппараты могут либо полностью дышать за пациента, либо поддерживать его собственное дыхание. Человека можно отключать от ИВЛ после того, как начинают уходить признаки заболевания, вызвавшего необходимость в аппаратной поддержке. Например, если у пациента с тяжелой пневмонией снизилась температура, улучшились анализы крови, у нас появляются основания утверждать, что он идет на поправку. Мы снижаем дозу лекарственных препаратов, которые вызывали медикаментозный сон, и начинаем будить — очень осторожно, чтобы человек не испугался.
По мере того, как человек просыпается, аппарат фиксирует попытки вдохов. Устанавливается такой режим вентиляции, который поддерживает самостоятельное дыхание человека, постепенно приучая его дышать заново. На ИВЛ пациент будет находиться еще несколько дней. Все это время мы будем с ним разговаривать, ждать того момента, когда он сможет задышать сам. До пандемии разрешали приходить родственникам. Это оказывало очень благотворный эффект: видя знакомое лицо, человек приободрялся, у него появлялось желание скорее поправиться. Сейчас пациентам, конечно, сложнее. Проснуться в реанимации — это уже стресс для любого. Сейчас же, приходя в себя, человек видит вокруг медицинский персонал в защитных костюмах, респираторах, щитках.
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
— Тяжесть и распространенность пневмонии и исход зависят от вирусной нагрузки, иммунитета и наличия хронических заболеваний. Первая задача — не попасть в категорию с потенциально тяжелым течением пневмонии. Каждый человек должен проанализировать, есть ли у него или членов его семьи факторы риска (возраст, наличие хронических заболеваний). Чаще тяжело болеют пациенты с сахарным диабетом, патологией почек, сердечно-сосудистой системы, иммунодефицитами, возрастные, люди с ожирением.
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.
Соблюдайте меры социального дистанцирования. Например, в магазинах перед кассами появились специальные разметки. Я радуюсь, когда в торговом центре слышу, что кто-то обращает внимание других на важность соблюдения дистанции. Это мелкая мера, но она позволяет снизить вероятность попадания вируса в организм. Конечно, нельзя забывать и о тщательном мытье рук. Чаще проветривайте помещения — это «вымывает» вирусы из воздуха.
Если человек имеет хронические заболевания, самое время начать соблюдать рекомендации врача, если вы этого еще не сделали. При наличии сердечно-сосудистых заболеваний следует четко придерживаться назначений врачей-кардиологов, в том числе принимать лекарственные препараты, при сахарном диабете — выполнять предписания эндокринологов.
Кроме того, важно высыпаться, правильно питаться. Даже встретившись с вирусом, у вас будут силы как можно легче перенести инфекцию. Белорусы, особенно люди до 40 лет, склонны к самостоятельному лечению, часто переносят болезни на ногах. Сегодня не та ситуация, чтобы с температурой, кашлем и другими симптомами заниматься самолечением. Позднее обращение за медпомощью — первый шаг к тяжелому течению инфекции. Чем дольше человек терпит гипоксию, недостаток кислорода в крови, не зная об этом, тем тяжелее будет протекать заболевание и тем тяжелее окажется повреждение всех органов. В связи с этим самый главный вывод — начните заботиться о себе.
Нашли ошибку в тексте? Выделите ее, и нажмите Ctrl+Enter
Что такое исследование тканей плода? И почему это важно для медицины?
Врачи и ученые осуждают решение администрации Трампа сократить финансирование исследований с использованием тканей плода, заявляя, что этот материал необходим для спасающих жизнь медицинских исследований.
В среду администрация объявила, что резко сократит федеральные расходы на медицинские исследования, в которых используются «ткани плода, полученные от плановых абортов». Этот шаг повлияет на многомиллионные исследовательские проекты в Национальных институтах здравоохранения и Калифорнийском университете в Сан-Франциско.
Сторонники решения администрации сравнили исследование с рынком, который занимается «абортированными частями тела ребенка». Такой язык может вызвать инстинктивную реакцию. Однако исследователи категорически не согласны с таким описанием и говорят, что проекты исследования тканей плода тщательно проверяются.
«Существует неправильное представление о том, что исследования тканей плода — это дикая природа, Дикий Запад, — сказала Элли Дехони, вице-президент по политике и поддержке некоммерческой группы Research! America, которая выступает за научные исследования.
«К каждому гранту на исследование нужно очень внимательно относиться. Если проект попадает в разряд, это означает, что ученые, не участвующие в исследованиях, верят в то, что у развития науки есть благая цель, — сказал Дехони NBC News.
Действительно, Американская медицинская ассоциация, поддерживающая исследования тканей плода, разработала подробный этический кодекс проведения таких исследований.
Сэм Хогуд, ректор Калифорнийского университета в Сан-Франциско, сказал, что исследования университета с использованием тканей плода для поиска лекарства от ВИЧ — теперь приостановленные действиями администрации — основаны на надежных научных данных.«UCSF осуществлял соответствующий надзор и соблюдал все законы штата и федеральные законы», — сказал он в заявлении.
Почему в исследованиях используются ткани плода?
Ученые используют ткань плода в качестве источника фетальных клеток. Эти клетки использовались для исследований с 1930-х годов, а правительство финансировало такие исследования с 1950-х годов, когда они были использованы для создания одного из крупнейших медицинских достижений 20-го века: вакцины против полиомиелита.
С тех пор фетальные клетки использовались в сотнях тысяч других исследовательских проектов.Ученые использовали их для создания других вакцин, таких как вакцина против краснухи, и для улучшения широкого спектра методов, используемых в медицине, таких как оплодотворение in vitro. Они также используются для изучения врожденных дефектов, болезней глаз, болезни Паркинсона и Альцгеймера, СПИДа и травм спинного мозга.
Ученые говорят, что клетки плода превосходят взрослые клетки главным образом потому, что они могут трансформироваться в любую клетку тела. Они также быстро размножаются и не имеют такого же иммунного ответа, как взрослые клетки.
Это означает, что исследователи могут вводить их лабораторным мышам для изучения болезней человека без риска отторжения клеток иммунной системой животных.
Запрет или строгое ограничение на исследования тканей плода было бы «катастрофой», — сказал доктор Элиас Замбидис, детский онколог из Johns Hopkins, который занимается исследованиями стволовых клеток.
Зачем помещать ткани [плода] в ящик для биологических опасностей? Почему бы не использовать его для помощи другим?
Замбидис сказал, что он много думал о медицинской этике исследования тканей плода.«Я понимаю, что в споре есть две стороны, и я лично уважаю обе стороны», — сказал он NBC News.
«Но зачем класть эту ткань в ящик для биологически опасных материалов?» — спросил Замбидис. «Почему бы не использовать это, чтобы помочь другим?»
«Если вы установите, что используете ткань, которая не причиняет вреда живому существу, и может спасти жизни или восстановить здоровье и функции, это важная работа», — сказал Дехони.
Замбидис согласился. «Исследования тканей плода абсолютно спасают пациентов», — сказал он.
Есть ли эффективные альтернативы?
В декабре прошлого года NIH объявил об инициативе стоимостью 20 миллионов долларов, направленной на поиск альтернатив тканям плода для исследовательских целей. В рамках объявления в среду Министерство здравоохранения и социальных служб заявило, что «обеспечит финансирование и ускорение усилий по разработке таких альтернатив».
Некоторые исследователи, в том числе сотрудники лаборатории Замбидиса в Johns Hopkins, уже используют одну потенциальную альтернативу: индуцированные плюрипотентные стволовые клетки или iPS-клетки.Они не происходят из тканей плода; они происходят из клеток кожи или крови и были перепрограммированы обратно в эмбриональное состояние.
Но ячейки iPS — не идеальная замена. Эксперты говорят, что клетки еще не готовы к использованию в качестве эффективных альтернатив фетальным клеткам. Действительно, Замбидис называет их «плохой ксерокопией», но предсказывает, что наука будет продолжать развиваться, так что однажды они будут работать так же хорошо, как и клетки плода.
«Наш святой Грааль — создавать альтернативы фетальным стволовым клеткам.Но этого не произойдет завтра », — сказал Замбидис.
Фетальные клетки продолжают оставаться золотым стандартом в определенных типах исследований, и, действительно, любые разработанные альтернативы должны быть сопоставимы по качеству и функциям. Это одна из причин, по которой фетальные клетки по-прежнему необходимы, поэтому ученые могут увидеть, как новые технологии сочетаются с ними.
«Что бы ни было следующим лучшим вариантом, его все равно придется сравнивать с золотым стандартом», — сказал он. FACEBOOK
Эрика ЭдвардсЭрика Эдвардс — писатель и репортер новостей о здоровье и медицине для NBC News и «СЕГОДНЯ».»
Диагностика | Медицина | Британника
Исторические аспекты
Традиционно диагноз определялся как искусство определения болезни по ее признакам и симптомам. Раньше было доступно несколько диагностических тестов, чтобы помочь врачу, который зависел от истории болезни, наблюдения и обследования. В 20-м веке в медицине произошло множество технологических достижений, которые привели к развитию широкого спектра диагностических тестов и новых методов изображения тканей.Эти разработки значительно повысили способность врачей ставить точные диагнозы.
В V веке до нашей эры, во времена греческого врача Гиппократа, возник значительный интерес к медицине и личной гигиене. Греки признали целебное действие купания, свежего воздуха, хорошей диеты и физических упражнений. Древние римляне также признали влияние этих факторов на здоровье и даже добились значительных успехов в снабжении и очистке воды и улучшении санитарных условий.Сегодня сбалансированное питание, чистый воздух и вода, а также физические упражнения по-прежнему считаются важными факторами для поддержания здоровья. Древние греки также ввели представление о том, что болезнь возникает в результате дисбаланса между четырьмя жидкостями тела: кровью, мокротой, желтой и черной желчью. Они подчеркнули ценность наблюдения, включая телесные признаки и выделения. Однако основное внимание уделялось прогнозированию исхода заболевания (то есть прогнозу), а не его диагностике. Репутация врача зависела от точных прогностических навыков, предсказывающих, кто выздоровеет, а кто умрет, или как долго продлится болезнь.
Сэкономьте 50% на подписке Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сегодняГиппократу приписывают установление этической основы поведения врача, а дипломированные врачи до сих пор произносят клятву Гиппократа. В его трудах документально подтверждена ценность объективной оценки всех аспектов симптомов, диеты, режима сна и привычек пациента. Ни одно открытие не считалось незначительным, и врачей поощряли задействовать все свои чувства — зрение, слух, обоняние, вкус и осязание — для постановки диагноза.Эти принципы верны и сегодня.
Гален Пергамский (129 г. н. Э. — ок. 216) считается самым влиятельным врачом после Гиппократа из-за его обширных исследований в области анатомии и физиологии. Его объемные труды обеспечивали ему высший авторитет в этих областях вплоть до 16 века. Как первый невролог-экспериментатор, он описал черепные нервы и симпатическую нервную систему. Он наблюдал структурные различия между артериями и венами.Одна из его самых важных демонстраций заключалась в том, что по артериям течет кровь, а не воздух, как учили на протяжении 400 лет. Однако многие из его взглядов содержали заблуждения, которые оставались неизменными на протяжении веков. Его описание сердца, его камер и клапанов, в котором он утверждал, что кровь проходит из правого желудочка в левый через невидимые поры в межжелудочковой перегородке, задержало открытие кровообращения на 14 веков. Истинная природа кровообращения не была признана до начала 17 века, когда английский врач Уильям Харви опубликовал свои выводы в книге Exercitatio Anatomica de Motu Cordis et Sanguinis in Animalibus (1628; Anatomical Exercise on the Motion of the Heart and Sanguinis). Кровь в животных или просто De Motu Cordis ).
Одним из величайших достижений в диагностике было изобретение сложного микроскопа в конце 16 века голландским оптиком Хансом Янсеном и его сыном Захариасом. В начале 17 века итальянский философ, астроном и математик Галилей сконструировал микроскоп и телескоп. Полезность микроскопов в биологических науках и для диагностических целей впервые была реализована в конце 17 века, когда голландский микроскопист Антони ван Левенгук стал первым человеком, который увидел простейшие и бактерии, и первым, кто описал красные кровяные тельца (эритроциты).Он также продемонстрировал капиллярный анастомоз (сеть) между артериями и венами, что подтвердило правильность исследований Харви по кровообращению.
Еще один прорыв в диагностической медицине произошел, когда ртутный термометр, изобретенный в 1714 году немецким физиком Даниэлем Фаренгейтом, стал широко использоваться в качестве клинического инструмента в середине 19 века. Первоначально он был 25,4 см (10 дюймов) в длину, и для регистрации температуры потребовалось пять минут. Современный клинический термометр был представлен английским врачом сэром Томасом Клиффордом Олбуттом в 1866 году.Термометр был популяризирован немецким врачом Карлом Августом Вундерлихом, который ошибочно полагал, что у каждой болезни есть свой характерный характер лихорадки.
Еще одним значительным достижением в медицине, значительно улучшившим возможности диагностики заболеваний грудной клетки и сердца, стало изобретение в 1816 году французским врачом Рене-Теофилем-Гиацинтом Лаэннеком стетоскопа. Перед этим исследовали легкие и сердце, приложив ухо к грудной стенке. Первоначальная конструкция стетоскопа Лаэннека состояла из деревянного цилиндра и была монофонической, передавая звук только в одно ухо.Это устройство позволило Лаэннеку диагностировать такие заболевания, как туберкулез, на более ранней стадии, чем это было возможно раньше. Его деревянный стетоскоп был заменен в конце 19 века моделями с резиновыми трубками; позже вошли в употребление бинауральные стетоскопы, передающие звук в оба уха. Резиновые бинауральные устройства сегодня широко используются.
Современные стетоскопы сделаны из резиновых трубок и являются бинауральными, передавая звуки из груди пациента в оба уха врача.
ХуджиЕще одним важным диагностическим средством, разработанным в 19 веке, был офтальмоскоп, инструмент для исследования внутренних частей глаза.Офтальмоскоп был разработан в 1850 году немецким ученым и философом Германом фон Гельмгольцем, который был известен своими познаниями в области физики и математики. Офтальмоскоп состоит из сильного света, который можно направить в глаз с помощью небольшого зеркала или призмы. Свет отражается от сетчатки и обратно через маленькое отверстие, через которое исследователь видит нестереоскопическое увеличенное изображение структур в задней части глаза. С помощью этого устройства можно легко исследовать сетчатку и ее кровеносные сосуды.Внутренний глаз может предоставлять информацию не только о заболеваниях глаза, но и о сердечно-сосудистых нарушениях и осложнениях сахарного диабета.
Пожалуй, величайший современный инструмент анатомической диагностики — рентгеновский снимок, открытый в 1895 году немецким физиком Вильгельмом Конрадом Рентгеном. Рентген обнаружил, что непрозрачные объекты, подвергшиеся воздействию ионизирующего излучения, можно визуализировать на экране, покрытом флуоресцентным материалом, что он продемонстрировал, создав фотографическое изображение костей человеческой руки.С тех пор знания о рентгеновских лучах, иногда называемых рентгеновскими лучами, и о различных формах излучения были применены для разработки компьютерной аксиальной томографии (CAT), магнитно-резонансной томографии (MRI) и других методов визуализации, которые чрезвычайно полезны в современном мире. диагностические инструменты.
Подготовка врачей также претерпела значительные изменения со времен древнегреческих врачей. На протяжении многих веков, особенно в период между поздним средневековьем и концом 19 века, врачей обучали с помощью лекций, и их редко обучали непосредственно у постели пациента.Эту практику изменил канадский врач сэр Уильям Ослер, когда он был профессором медицины в Медицинской школе Университета Джона Хопкинса в Балтиморе, штат Мэриленд, США. Один из самых известных врачей начала 20 века, он ввел практику инструктирования студентов у постели больного. Он подчеркнул важность сбора точного анамнеза, тщательного обследования и пристального наблюдения за поведением пациента, чтобы собрать ключи для постановки диагноза, прежде чем прибегать к лабораторным исследованиям.
Уильям Ослер, у постели пациента, профессор медицины в Университете Джонса Хопкинса, 1888–1904 гг.
Предоставлено Библиотекой Ослера, Университет Макгилла, МонреальВопросы для разговора на ESL — Здоровье (I-TESL-J)
Вопросы для разговора на ESL — Здоровье (I-TESL-J) Часть разговорных вопросов для ESL Classroom.- Вы посещаете оздоровительный спа-центр или тренажерный зал?
- Вы боитесь игл?
- Ты здоров?
- Здоровы ли родители?
- Считаете, что нужно худеть?
- Вы всегда едите здоровую пищу?
- У вас легко появляются синяки?
- Простужаетесь ли вы чаще, чем раз в год?
- Считаете ли вы алкоголь наркотиком?
- Вы много пьете?
- Вы едите много овощей?
- Вы едите много фруктов?
- Вы ешьте овощи каждый день?
- У вас когда-нибудь болит голова?
- Вы знаете кого-нибудь, кто страдает от мигрени?
- Вы когда-нибудь читали журналы или новостные статьи о здоровье? Если да, то какие темы вы считаете наиболее интересными?
- Вы занимаетесь спортом?
- Какие упражнения вы делаете?
- Как часто вы занимаетесь спортом?
- Ходите ли вы на регулярные медицинские осмотры?
- Вы ходите к стоматологу дважды в год?
- У вас много стресса?
- Вы обычно обращаетесь к одному врачу или любому доступному врачу?
- Есть ли у вас аллергия?
- Есть ли у вас шрамы?
- Где они?
- Хотите показать их классу?
- Вы знаете кого-нибудь, кто страдает болями в спине?
- Вы знаете кого-нибудь с вставными зубами?
- Часто ли вы едите фастфуд?
- Вы курите?
- Если да, то вы курите более двух сигарет в день?
- Как вы думаете, курение не вредит вашему здоровью?
- Принимаете ли вы лекарства, когда заболели?
- Принимаете ли вы витамины или минеральные добавки?
- Вы принимаете витамины?
- Считаете ли вы, что держать кошку дома — вредно для здоровья?
- Как вы думаете, ядерная энергия безопасна?
- Как вы думаете, домашние животные полезны для здоровья человека?
- Считаете ли вы, что табачные компании должны нести разумную ответственность за пристрастие человека к никотину?
- Считаете ли вы, что у вас избыточный вес?
- Как вы думаете, доживете до глубокой старости? Почему или почему нет?
- Как вы думаете, вы станете хорошим хирургом? Почему или почему нет?
- Вы просыпаетесь с помощью будильника?
- Вы обычно высыпаетесь?
- Следите за своим весом? Какие продукты вы считаете полезными?
- Вы когда-нибудь были госпитализированы?
- (Были ли вы когда-нибудь в больнице?)
- Были ли вы когда-нибудь у иглотерапевта? Что вы думаете об акупунктуре?
- Вы когда-нибудь ломали кость?
- Вы когда-нибудь обжигались горячей водой?
- Сдавали ли вы когда-нибудь кровь?
- У вас когда-нибудь был синяк под глазом?
- Были ли у вас брекеты на зубы?
- Были ли у вас швы?
- Вы когда-нибудь вывихивали лодыжку?
- Вы когда-нибудь принимали снотворное, чтобы заснуть?
- Как уменьшить стресс в своей жизни?
- Как вы себя чувствуете в последнее время?
- Сколько часов вы спите за ночь?
- Сколько часов вы обычно спите?
- Как часто вы едите нездоровую пищу?
- Какую нездоровую пищу вы едите?
- Как часто вы занимаетесь спортом?
- Как часто вы простужаетесь?
- (Как часто вы простужаетесь?)
- Как часто вы болеете в течение одного года?
- Как часто вы ходите к врачу?
- Как часто в вашем районе собирают мусор?
- Как вы порекомендуете лечить простуду?
- Если компания продает населению продукт, который, как ей известно, причиняет вред или вызывает привыкание, должны ли они нести ответственность за использование этого продукта, даже если правительство одобряет это?
- Если вы курите, сколько вам было лет, когда вы начали курить?
- Если бы вы были президентом Кореи, что бы вы сделали для улучшения здоровья корейцев?
- Следует ли запретить курение в ресторанах?
- Что люди могут делать, чтобы сохранить здоровье?
- Какие вещи вызывают стресс?
- Как можно справиться со стрессом?
- Какие способы вы знаете, чтобы лично сохранить свое здоровье?
- Какая болезнь пугает вас больше всего? Зачем?
- Что вы делаете, чтобы оставаться здоровым?
- (Что вы делаете, чтобы оставаться здоровым?)
- Что вы делаете, если не можете заснуть?
- Что вы думаете об аборте? Почему одни люди его поддерживают, а другие против?
- Что вы думаете о старении?
- Какая, по вашему мнению, самая серьезная проблема со здоровьем в Корее?
- Что вы думаете о косметической хирургии? Вы знаете кого-нибудь, кто перенес косметическую операцию? Вы бы когда-нибудь думали о косметической операции?
- Какие напитки вы считаете полезными? Какие напитки вы считаете вредными для здоровья?
- Какие продукты вы считаете полезными? Какие продукты вы считаете вредными для здоровья?
- Как лучше всего найти врача, если вы новичок в этом районе?
- Как лучше всего бросить курить?
- Какая самая ужасная авария в вашей жизни?
- Каков средний возраст жителей вашей страны
- Какое загрязнение является наиболее опасным?
- Во сколько вы ложились спать, когда были ребенком?
- Как лучше всего бросить курить?
- Какая у вас самая высокая температура?
- Какая у вас группа крови?
- Когда вы в последний раз принимали ванну?
- Когда вы в последний раз ходили к стоматологу?
- Когда вы в последний раз ходили к врачу?
- Когда вы в последний раз были в больнице?
- Когда вы в последний раз болели?
- Когда вы учились в старшей школе, сколько дней в школе вы пропускали из-за болезни?
- Как вы думаете, кто несет ответственность за ваше здоровье — вы сами, ваши родители или ваш врач и медицинские работники?
- Кто самый здоровый человек в вашей семье? Кто наименее здоров?
- Почему люди курят?
- Не могли бы вы пожертвовать свои органы после смерти?
- Как работает система здравоохранения в вашей стране?
- Что вы думаете о системе здравоохранения в этой стране?
- Как можно улучшить медицинское обслуживание?
- Вы были в больнице с тех пор, как приехали сюда?
- Что вы знаете о вирусе SARS?
- Что вы знаете о СПИДе?
- Что вы знаете о насморке?
- Что такое альтернативная медицина?
- Вы когда-нибудь занимались альтернативной медициной?
- Какими методами лечения или лекарствами вы следуете при простуде?
- какое лекарство вы предпочитаете принимать во время болезни?
- Как часто вы убираете в ванной?
- Вы убираете так же часто, как ваши родители убирали, когда вы были ребенком?
- Кто из родителей делал / делает большую часть уборки в вашем доме?
- Сколько вам было лет, когда вы начали помогать с посудой / стиркой / уборкой пылесосом / вытиранием пыли /?
- Были ли обязанности разделены поровну между мужчинами и женщинами?
- Люди в вашей стране обычно пользуются дезодорантом?
- Как часто люди в вашей стране принимают душ?
- Разрывали ли вы отношения из-за того, что ваш партнер убирал слишком много или слишком мало?
- Разрывали ли вы когда-нибудь отношения из-за того, что ваш партнер не соблюдал гигиену?
- Вам нравится убирать? Какой вид уборки вам нравится больше всего?
- Как часто вы чистите зубы?
- Вы когда-нибудь заметали что-нибудь под коврик?
- Используете ли вы сильные чистящие средства, такие как отбеливатель и нашатырный спирт?
- Вы когда-нибудь покупали чудо-очиститель из телевизионного рекламного ролика?
- Как лучше всего вывести пятна?
- Какие альтернативные методы лечения вы знаете?
- Пробовали ли вы когда-нибудь альтернативные методы лечения?
- Как вы думаете, традиционная медицина — хорошая альтернатива современной медицине?
- В каких обстоятельствах следует использовать традиционную или альтернативную медицину?
- Как вы думаете, традиционные методы лечения совместимы с современной медициной? Почему или почему нет?
- Каковы преимущества или недостатки современной медицины?
- Каковы преимущества или недостатки традиционной медицины?
- На что вы жалуетесь?
- Что с тобой?
- Есть аппетит?
- Как давно вы болеете?
- Есть ли у вас боли в затылке?
- Сколько времени прошло с тех пор, как тебе стало плохо?
- Есть ли у вас горечь во рту?
- Чувствуете тошноту?
- Вы хорошо спите?
- Трудно глотать?
- Нужно ли нам есть столько нездоровой пищи, сколько мы?
- Вы когда-нибудь осознавали во сне, что это сон; и смогли ли вы изменить события в этом сне?
- Как вы думаете, делает ли правительство все возможное, чтобы предотвратить болезни?
- Что вы думаете об оздоровительных учреждениях и их программах?
- Как вы справляетесь со стрессом?
Если вы можете придумать еще один хороший вопрос для этого списка, добавьте его.


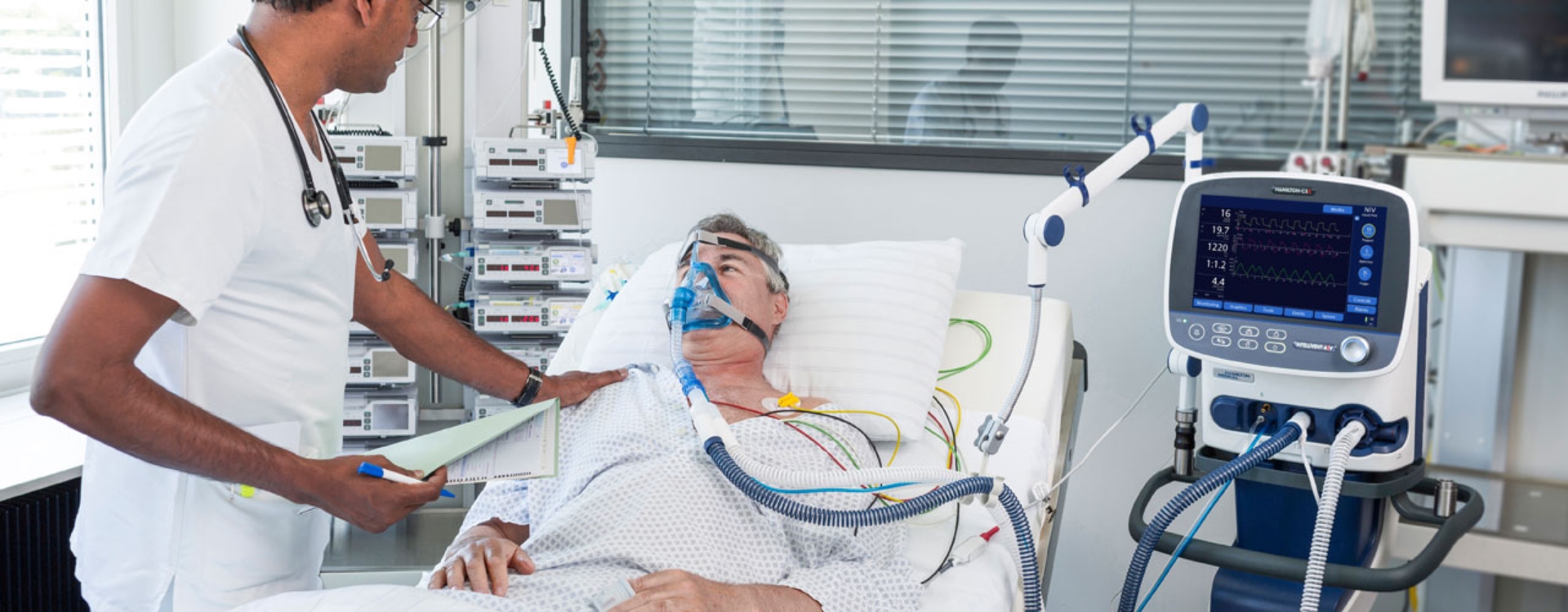 Актуальна для пациентов с отсутствием дыхания.
Актуальна для пациентов с отсутствием дыхания.