Билиарный рефлюкс-гастрит. Что такое Билиарный рефлюкс-гастрит?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
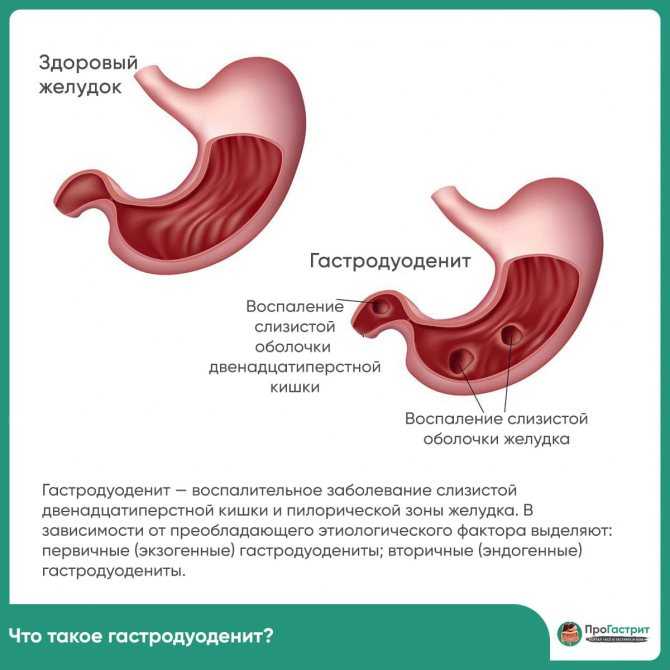
Билиарный рефлюкс-гастрит – это воспаление слизистой оболочки желудка в результате ее повреждения желчью, ретроградно поступающей из кишечника. Заболевание проявляется тупой болью, чувством тяжести в верхнем квадранте живота, которые усиливаются после принятия пищи. Возникает отрыжка, тошнота и рвота, метеоризм, расстройство стула. Диагностические мероприятия включают осмотр гастроэнтеролога, проведение ФГДС, рентгенконтрастного исследования желудка, суточной pH-метрии. Лечение предполагает комплексное назначение производных урсодезоксихолевой кислоты, антацидных, противосекреторных препаратов, прокинетиков совместно с диетическим питанием и ведением здорового образа жизни.
МКБ-10
K29 Гастрит и дуоденит
- Причины
- Патогенез
- Классификация
- Симптомы рефлюкс-гастрита
- Осложнения
- Диагностика
- Лечение билиарного рефлюкс-гастрита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Билиарный (желчный) рефлюкс-гастрит является хроническим заболеванием ЖКТ, при котором желчь, поступающая в 12-перстную кишку, забрасывается в желудок, вызывая воспалительные изменения его слизистой оболочки. В норме желудок имеет кислую среду, а тонкий кишечник — щелочную. Желчные кислоты совместно с щелочным дуоденальным содержимым, попадая в полость желудка, не только повреждают слизистую оболочку, но и влияют на его кислотность, нарушая процесс переваривания пищи. Патология преимущественно поражает лиц среднего возраста, у детей практически не встречается. В общей структуре воспалительных заболеваний ЖКТ распространенность рефлюкс-гастрита составляет 5%.
Билиарный рефлюкс-гастрит
Причины
Развитие билиарного рефлюкс-гастрита во многом определяется образом жизни. Основными предрасполагающими факторами выступают злоупотребление алкоголем, ожирение, курение, частые стрессы. Во время беременности, за счет смещения органов брюшной полости кверху, увеличивается риск билиарного рефлюкса. Среди причин возникновения болезни выделяют:
- Заболевания желудочно-кишечного тракта. Билиарный рефлюкс возникает на фоне хронического дуоденита, хронического гастрита, онкологических заболеваний желудка и 12-перстной кишки. Повышенное давление в кишечнике в результате постоянного поднятия тяжестей или натуживания способствует ослаблению пилорического сфинктера и попаданию желчи в полость органа. При гастроптозе желудок находится ниже или на уровне 12-перстной кишки, что также способствует билиарному рефлюксу.
- Операции на желудке и желчевыводящих путях. Больные, перенесшие резекцию желудка по Бильрот I и Бильрот II, пластические операции на привратнике, холецистэктомию и реконструктивные вмешательства на желчных протоках, в большей степени подвержены возникновению билиарного рефлюкса.

- Заболевания желчевыводящих путей. Дискинезия желчевыводящих путей, нарушение тонуса сфинктера Одди, хронический холецистит могут способствовать избыточному выбросу желчи в 12-перстную кишку и билиарному рефлюксу в желудок.
- Прием некоторых медикаментов. Длительное применение лекарственных препаратов (НПВС, нитраты, бета-блокаторы, транквилизаторы и др.) может ослаблять тонус сфинктера, создавая условия для ретроградного заброса желчи.
Патогенез
Во время пищеварения химус продвигается в нисходящем направлении: из желудка в 12-ПК, затем из тонкого кишечника в толстый. За счет моторики кишечника, слаженной работы сфинктеров обеспечивается нормальное переваривание пищи. В норме при поступлении пищи в тонкую кишку пилорический сфинктер смыкается, а в 12-ПК через сфинктер Одди по общему желчному протоку поступает желчь. При билиарном забросе агрессивное содержимое 12-ПК попадает в желудок, вызывает раздражение и воспаление его слизистого слоя.
В состав рефлюксата входит желчь, состоящая из желчных кислот, пигментов и энзимов, полупереваренная пища, пропитанная щелочной средой кишки, и ферменты поджелудочной железы. Желчные кислоты способствуют растворению мембран эпителия, что вызывает необратимые метаболические изменения в клетках — развивается некробиоз. В ответ на воспаление появляется отечность собственной пластинки слизистой органа. Морфологическая трансформация характеризуется пролиферацией слизистых клеток с последующим разрастанием эпителия. На месте некротизированных участков формируются эрозии.
Классификация
Исходя из остроты процесса, выделяют острое и хроническое течение билиарного рефлюкс-гастрита. По объему поражения различают очаговую и диффузную форму заболевания. В последнем случае воспалительный процесс равномерно охватывает всю слизистую органа. Очаговая форма встречается чаще и характеризуется поражением отдельных участков желудка. По типу повреждения в современной гастроэнтерологии выделяют следующие виды патологии:
- Поверхностный.
 Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением.
Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением. - Эрозивный. Возникают поверхностные дефекты, не выходящие за пределы слизистой оболочки. Эрозии могут увеличиваться в размерах и поражать подслизистый и мышечный слои органа, формируя язвы.
- Атрофический. Является наиболее опасной формой рефлюкс-гастрита, создающей основу для дальнейшей малигнизации. Слизистая оболочка истончается, а атрофированные стенки органа становятся гиперчувствительными к любым агрессивным средам, в т. ч. к желудочному соку.
Симптомы рефлюкс-гастрита
Клиническая картина болезни вариабельна и зависит от масштаба и глубины поражения стенки желудка. Основным симптомом заболевания является боль, локализованная в правом подреберье или эпигастрии, иррадиирущая в позвоночник.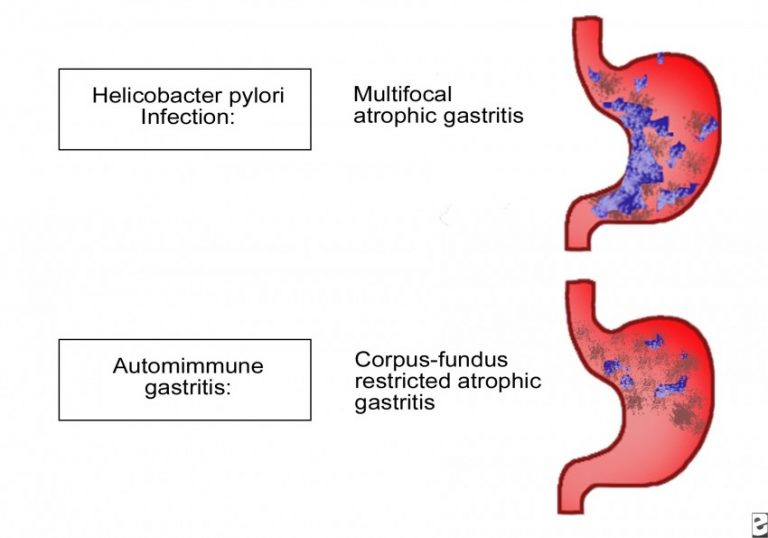
Диспепсический синдром проявляется тошнотой, метеоризмом, отрыжкой кислым, рвотой с большим количеством желудочного сока. У пациентов появляется нестабильность стула: запор сменяется диареей. Ввиду того, что при заболевании нарушается процесс усвоения веществ из пищи, у больных отмечается снижение массы тела, появляются «заеды» в уголках рта, анемия, сухость и бледность кожных покровов. При длительном течении болезни развивается постоянная слабость, нарушение сна, раздражительность.
Осложнения
Продолжительное течение гастрита на фоне билиарного рефлюкса может привести к периодическому забросу содержимого желудка в пищевод с развитием эзофагита. При попадании желудочного сока на голосовые связки или в трахею возникает рефлекторный ларингоспазм, который при отсутствии экстренных мер вызывает асфиксию.
Диагностика
Для правильной постановки диагноза билиарный рефлюкс-гастрит необходимо проведение комплексной диагностики ЖКТ. Осмотр гастроэнтеролога включает физикальное обследование, сбор анамнеза жизни и заболевания. При осмотре специалист обращает внимание на особенности возникновения болей и их интенсивность, наличие сопутствующей хронической патологии (холецистит, панкреатит и др.) и образ жизни пациента. Для подтверждения диагноза требуется проведение дополнительных исследований:
Дифференциальная диагностика патологии проводится с другими заболеваниями, имеющими схожую симптоматику: язвенной болезнью желудка и двенадцатиперстной кишки, хроническим гастритом, холециститом, желчнокаменной болезнью, панкреатитом.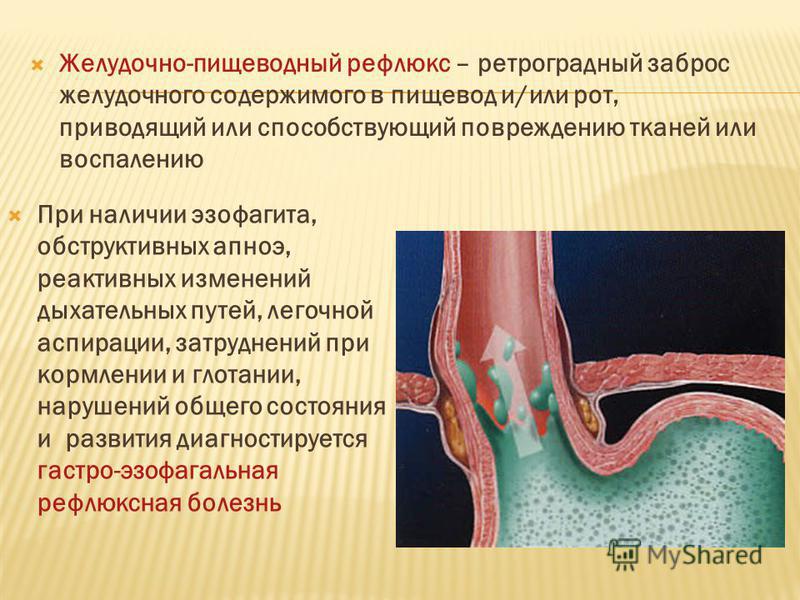 Инструментальные методы исследования позволяют провести дифференциальную диагностику с дуодено-гастральным рефлюксом, характеризующимся забросом содержимого 12-ПК в желудок.
Инструментальные методы исследования позволяют провести дифференциальную диагностику с дуодено-гастральным рефлюксом, характеризующимся забросом содержимого 12-ПК в желудок.
Лечение билиарного рефлюкс-гастрита
Лечение болезни направлено на нормализацию пищеварительной функции, восстановление нормального тонуса сфинктеров и желчного пузыря, уменьшение воспаления и предотвращение осложнений. Важную роль в терапии играет диетическое питание. Пациентам назначается щадящая диета, которая предполагает употребление небольших порций легкой, полужидкой пищи 5-6 раз в сутки. Последний прием пищи должен происходить за 2-3 часа до сна.
Предпочтение отдается свежим, вареным или тушеным блюдам: овощным бульонам, паровым котлетам, запеченным овощам, нежирному творогу, кашам, сваренным на воде. Рекомендовано исключить жареную, острую, грубую пищу, газированные и алкогольные напитки, белый и ржаной хлеб. Следует обратить внимание на поведенческие рекомендации: не принимать горизонтальное положение непосредственно после еды, избегать переедания, поднятия тяжестей, сильных эмоциональных потрясений и стрессов.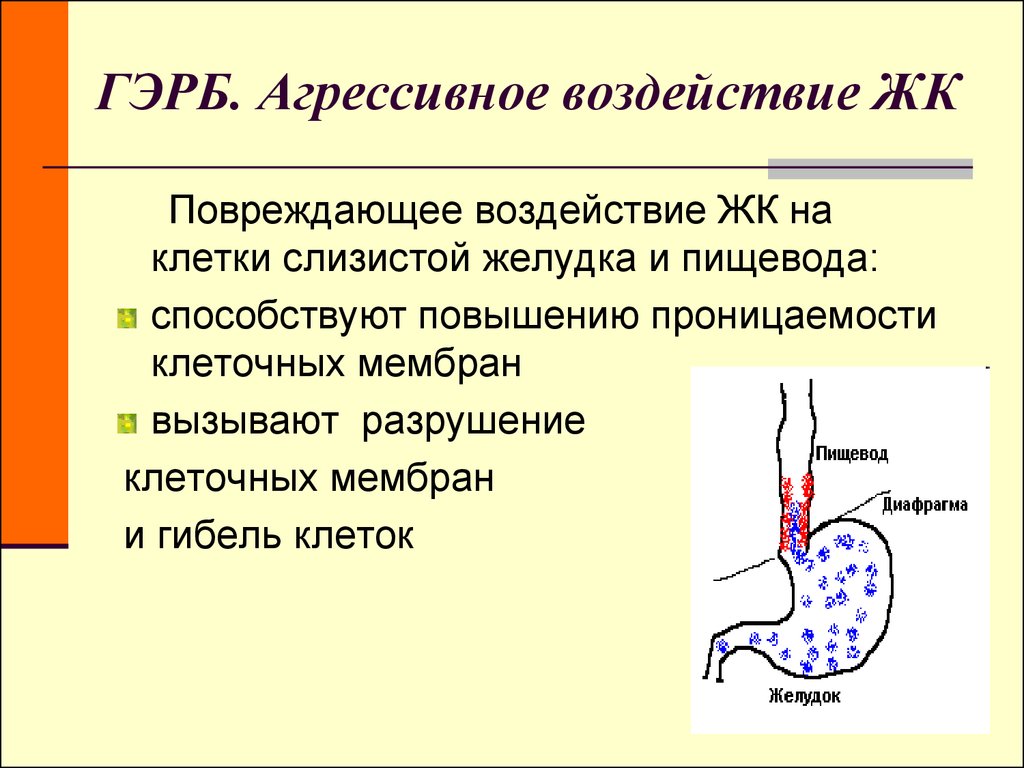 Во время сна пациентам лучше находиться в положении с приподнятым головным концом.
Во время сна пациентам лучше находиться в положении с приподнятым головным концом.
Медикаментозная терапия включает назначение препаратов урсодезоксихолевой кислоты, которые, связываясь с желчными кислотами, образуют безопасные комплексы, тем самым предотвращая повреждение мембран эпителиоцитов. Для восстановления нормального пассажа химуса по желудку и тонкому кишечнику применяют прокинетики. Для уменьшения раздражения слизистой органа, вызванного билиарным забросом, назначают ингибиторы протонной помпы. При повышенной кислотности используют антацидные препараты. Симптоматически назначают спазмолитические, обезболивающие, противосекреторные средства. На начальных этапах болезни хорошим эффектом обладает физиотерапия (амплипульстерапия, магнитотерапия, УВЧ и др.).
Прогноз и профилактика
При своевременной дифференциации диагноза и грамотном лечении прогноз благоприятный. Соблюдение всех врачебных рекомендаций, применение медикаментозной терапии совместно с диетой улучшает качество жизни пациентов и уменьшает количество эпизодов билиарного рефлюкса. Отсутствие лечения и развитие осложнений может повлечь за собой опасные для жизни последствия (перитонит, ЖК-кровотечение, сепсис). Профилактика заболевания заключается в ведении правильного образа жизни, предполагающего отказ от вредных привычек, употребление качественной, свежей и диетической пищи, соблюдение режима сна и отдыха, уменьшение стрессов, пешие прогулки на свежем воздухе, занятия гимнастикой и скандинавской ходьбой под руководством специалистов.
Отсутствие лечения и развитие осложнений может повлечь за собой опасные для жизни последствия (перитонит, ЖК-кровотечение, сепсис). Профилактика заболевания заключается в ведении правильного образа жизни, предполагающего отказ от вредных привычек, употребление качественной, свежей и диетической пищи, соблюдение режима сна и отдыха, уменьшение стрессов, пешие прогулки на свежем воздухе, занятия гимнастикой и скандинавской ходьбой под руководством специалистов.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении билиарного рефлюкса-гастрита.
Источники
- Билиарный рефлюкс-гастрит: этиология, патогенез и современные принципы терапии / Тельных Ю.В., Абгаджава Э.З., Коньков М.Ю. // Клиническая медицина — 2016 — Т.94, №6
- Дуоденогастральный рефлюкс как причина развития рефлюкс-гастрита / Галиев Ш.З., Амиров Н.Б. // Вестник современной клинической медицины – 2015.- Т.8. — №2
- Клиническая гастроэнтерология / Якубчик Т.
 Н. – 2014
Н. – 2014 - Практическая гастроэнтерология / Ахмедов В.А. — 2011
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рефлюкс гастрит: симптомы и лечение
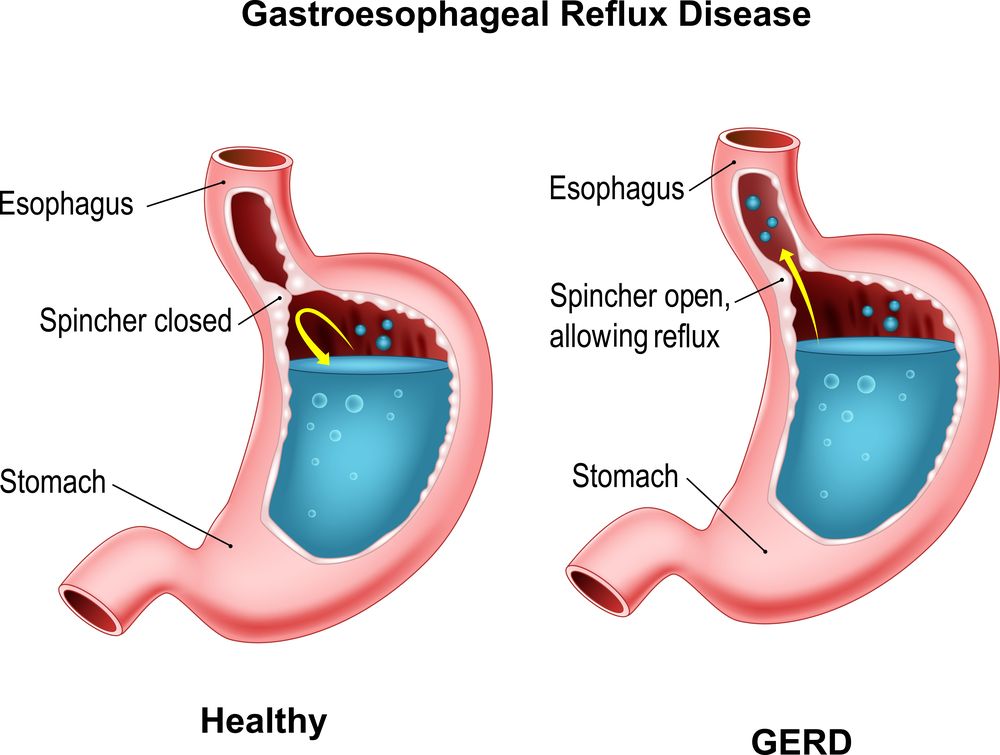
Заброс желчи в желудок, или билиарный рефлюкс-гастрит – распространенная болезнь пищеварительной системы, приводящая к воспалительному поражению слизистой оболочки органа. Чаще всего она не является изолированным состоянием, а сопровождает разнообразные патологии ЖКТ и печени. При хроническом течении вызывает повреждения желудочного эпителия, в результате которых нарушается процесс переваривания пищи.
Почему возникает рефлюкс-гастрит
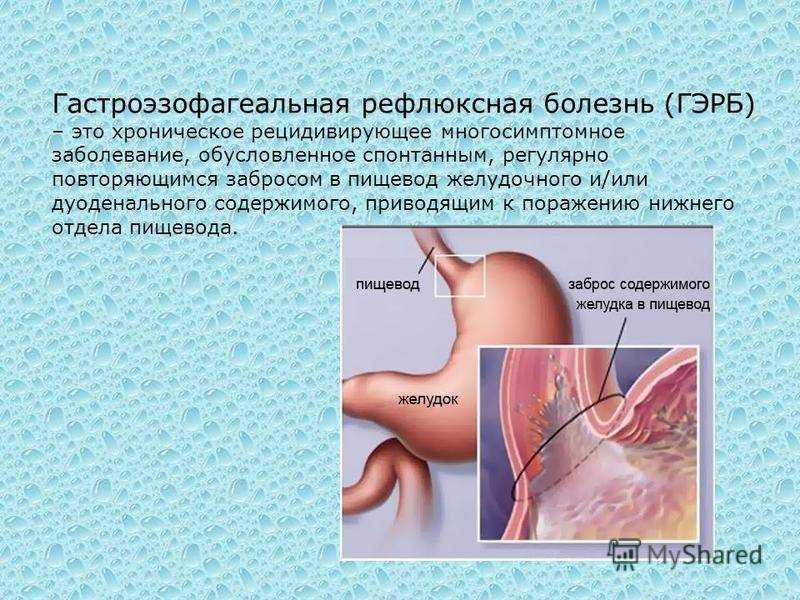
При нормальной работе пищеварительной системы желчь не попадает в желудок: в двенадцатиперстной кишке ее удерживает пилорический сфинктер (привратник). Если секрет печени преодолевает барьер, значит в работе ЖКТ имеются проблемы. При попадании желчных кислот только в желудок, говорят о дуоденогастральном или билиарном рефлюкс-гастрите, если агрессивному воздействию подвергается также пищевод – о дуоденогастроэзофагеальном.
Если секрет печени преодолевает барьер, значит в работе ЖКТ имеются проблемы. При попадании желчных кислот только в желудок, говорят о дуоденогастральном или билиарном рефлюкс-гастрите, если агрессивному воздействию подвергается также пищевод – о дуоденогастроэзофагеальном.
Содержимое двенадцатиперстной кишки помимо полупереваренной пищи, ферментов и пигментов, содержит желчные кислоты. Попадая в желудок и смешиваясь с панкреатическим соком, они становятся причиной необратимых изменений в клетках эпителия. Воспаление приводит к формированию язвы или эрозий.
Причины рефлюкс-гастрита
Заброс желчи в желудок и пищевод происходит вследствие несостоятельности пилорического сфинктера, дисбаланса моторной функции пищеварительной системы, врожденных или приобретенных дефектов анатомии кишечника.
Подобные состояния, в свою очередь, являются результатом:
- Заболеваний ЖКТ и желчевыводящих путей. Чаще всего рефлюкс возникает на фоне хронического гастрита, язвы или дуоденита.
 Также забросу желчи способствуют дискинезии желчевыводящих путей, функциональные расстройства сфинктера Одди, холецистит, панкреатит.
Также забросу желчи способствуют дискинезии желчевыводящих путей, функциональные расстройства сфинктера Одди, холецистит, панкреатит. - Повышенного давления в кишечнике. Дуоденальная гипертензия приводит к замедлению эвакуации пищи из желудка, избыточному растяжению его стенок и ослаблению привратника. Провоцируют подобные состояния опущения внутренних органов, грыжи, глистные инвазии, частые подъемы тяжестей, опухоли и кисты.
- Операционных вмешательств. Пациенты, которые перенесли резекцию желудка, пластику или удаление привратника, холецистэктомию, хирургическую реконструкцию желчных протоков, чаще сталкиваются с диагнозом «рефлюкс-гастрит».
- Бесконтрольного приема медикаментов. Тонус пилорического сфинктера может снижаться на фоне длительного лечения определенными препаратами, обеспечивая условия для возникновения рефлюкса и хронического гастрита. В эту категорию входят противовоспалительные нестероидные средства, органические нитраты, бета-адреноблокаторы, психотропные, спазмолитики.

К факторам риска, способствующим развитию гастрита с рефлюксом, относят курение, увлечение спиртными напитками, злоупотребление острыми и жирными блюдами, лишний вес, несбалансированное и нерегулярное питание, малоподвижный образ жизни.
Как проявляется хронический рефлюкс-гастрит
В зависимости от причины, которая вызвала болезнь, ее симптомы могут быть слабо или ярко выраженными. Более активным с точки зрения клинических проявлений считается рефлюкс-гастрит, возникающий на фоне воспалительных процессов в ЖКТ. При нарушениях моторики и функций сфинктера симптоматика заболевания может быть смазанной, из-за чего лечение не всегда назначается своевременно.
К основным признакам рефлюкс-гастрита относят:
- изжогу, тошноту, кислую отрыжку, горечь во рту, рвоту с большим количеством желудочного сока;
- схваткообразные боли в верхней области живота, усиливающиеся после еды;
- повышенное газообразование, ощущение тяжести в желудке, расстройства стула.

Из-за нарушений процесса всасывания питательных веществ у человека, страдающего от патологического заброса желчи, снижается вес и аппетит, образуются покраснения (заеды) в уголках губ, может развиться анемия, ухудшиться состояние волос, ногтей, кожи. При хроническом течении заболевания без лекарственной поддержки наблюдается быстрая утомляемость, раздражительность, проблемы со сном.
Осложнения гастрита с рефлюксом желчи
Билиарная форма заболевания может со временем перерастать в дуоденогастроэзофагеальную, помимо желудка, затрагивая пищевод. В результате развивается эзофагит, который сопровождается жгучей болью за грудиной и нарушениями глотания. Заброс желудочного содержимого в трахею провоцирует рефлекторный спазм гортани, который опасен асфиксией (удушьем).
Постоянный рефлюкс на фоне хронического гастрита может стать причиной язвенной болезни желудка, что повышает риск кровотечений, перитонита, прободения, сепсиса. Эрозии, возникающие из-за агрессивного воздействия желчных кислот, часто приводят к озлокачествлению участков слизистой.
Как диагностировать гастрит, связанный с рефлюксом желчи?
Для оценки состояния слизистой желудка пациенту назначают ФГДС. Проверка целостности органа проводится методом рентгенографии с контрастированием. pH-метрия призвана отследить показатели уровня кислотности желудочного сока в разное время суток, в первую очередь после приема пищи и ночью.
Дополнительно могут назначаться лабораторные исследования для обнаружения воспалительных процессов и осложнений (ОАК, кал на скрытую кровь, биохимический анализ). При продолжительном течении болезни показан тест на Helicobacter pylori.
Чем лечить рефлюкс-гастрит?
Терапевтические мероприятия направлены на улучшение работы пищеварительного тракта, сфинктеров и желчного пузыря, устранение последствий воспаления и профилактику осложнений.
Медикаментозная терапия при рефлюкс-гастрите включает:
- Препараты урсодезоксихолевой кислоты (Урсаклин). Предупреждают повреждение эпителия желудка благодаря нейтрализации желчных кислот и образованию безопасных соединений.

- Прокинетики. Используются в лечении гастритов с рефлюксом, вызванным нарушениями моторики. Помогают восстановить нормальное продвижение пищи по пищеварительному тракту.
- Ингибиторы протонной помпы. Уменьшают раздражение эпителия, связанное с агрессивным воздействием желудочного сока.
- Антациды. Особенными по механизму действия являются комбинированные по составу антациды, в которые входит альгинат натрия в сочетании с кислотоснижающими компонентами (АльгиноМАКС). Альгинат натрия формирует на поверхности желудочного содержимого, так называемый «плот», который не позволяет забрасываться кислому содержимому желудка в пищевод и тем самым предотвращает раздражение слизистой пищевода — рефлюкс-эзофагит.
Симптоматически при рефлюкс-гастрите может быть показан прием спазмолитиков, обезболивающих, антисекреторных лекарств. На начальной стадии патологии эффективны физиотерапевтические процедуры (УВЧ, CMT и магнитотерапия).
Диета при гастрите с рефлюксом желчи
Важную роль в лечении заболевания отводят организации правильного питания. Пациентам, страдающим забросом желчи в желудок, показана щадящая диета, в которой преобладают вареные и тушеные блюда, а также продукты без термической обработки:
Пациентам, страдающим забросом желчи в желудок, показана щадящая диета, в которой преобладают вареные и тушеные блюда, а также продукты без термической обработки:
- супы на основе овощного бульона;
- суфле и котлеты, приготовленные на пару;
- творог небольшой жирности, каши на воде;
- запеченные, свежие и отварные овощи.
Питаться необходимо полужидкими блюдами дробными порциями 5-6 раз в день. Из рациона исключают острую, жареную, плохо перевариваемую пищу, спиртное, газировку, ржаной хлеб и сдобу. Ужин должен быть не позднее чем за 2-3 ч до сна. После еды нельзя ложиться, а спать лучше с приподнятым изголовьем. Для профилактики осложнений рефлюкс-гастрита следует избегать переедания, стрессов, интенсивных эмоций, ношения тяжестей.
Хронический гастрит: причины, симптомы и диагностика
Хронический гастрит — это состояние, при котором воспаляется слизистая оболочка желудка. В отличие от острого гастрита, при котором раздражение в слизистой оболочке желудка появляется быстро, хронический гастрит развивается постепенно, и от него труднее избавиться.
Хронический гастрит обычно улучшается при лечении, но может потребоваться постоянный мониторинг. Длительное воспаление может стать эрозивным, изнашивающим слизистую оболочку желудка и приводящим к дальнейшим проблемам со здоровьем.
Слизистая оболочка желудка полна желез, которые вырабатывают желудочную кислоту и ферменты, расщепляющие пищу и защищающие вас от инфекции. Поскольку желудочная кислота является абразивной, слизистая оболочка также выделяет защитную слизь, наполненную белком, которая покрывает желудок. В случае гастрита этот слой слизи повреждается, позволяя кислотам желудка достигать и раздражать слизистую оболочку.
При воспалении слизистая оболочка желудка изменяется и теряет часть своих защитных клеток. Это также может вызвать раннее насыщение. Это когда ваш желудок чувствует себя полным после того, как вы съели всего несколько кусочков пищи.
Хронический гастрит имеет ряд возможных причин, некоторые из которых совпадают с возможными причинами острого гастрита.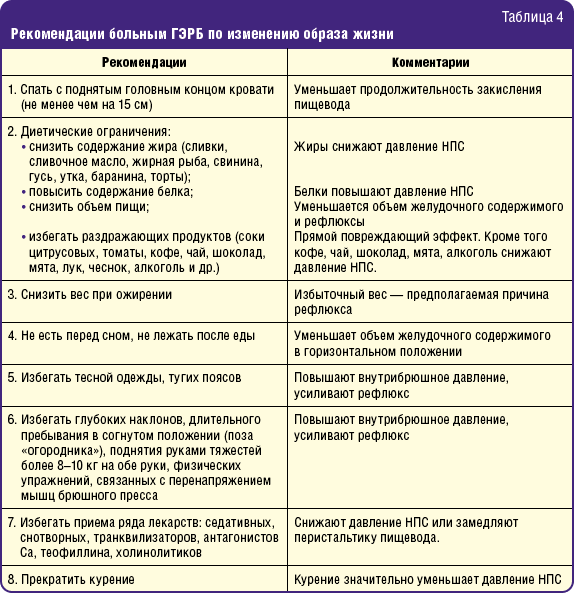
Следующие факторы могут вызвать раздражение слизистой желудка и привести к хроническому гастриту:
- бактериальная инфекция, чаще всего Helicobacter pylori бактерии
- чрезмерное употребление алкоголя
- желчный рефлюкс лекарства, отпускаемые без рецепта, могут раздражать слизистую оболочку желудка при частом использовании)
- стресс
- радиация
- некоторые заболевания, такие как диабет или почечная недостаточность
- ослабленная иммунная система
Хронический гастрит делится на три типа в зависимости от связанных причин:
- система, разрушающая клетки желудка. И это может увеличить риск дефицита витаминов, анемии и рака.
- Тип B , наиболее распространенный тип, вызывается H. pylori бактерий и может вызывать язвы желудка, язвы кишечника и рак.
- Тип C вызывается химическими раздражителями, такими как нестероидные противовоспалительные препараты (НПВП), алкоголь или желчь.
 И это также может вызвать эрозию слизистой оболочки желудка и кровотечение.
И это также может вызвать эрозию слизистой оболочки желудка и кровотечение.
Другие типы гастрита включают гигантский гипертрофический гастрит, который может быть связан с дефицитом белка. Существует также эозинофильный гастрит, который может возникать наряду с другими аллергическими состояниями, такими как астма или экзема.
Хронический гастрит не всегда проявляется симптомами. But people who do have symptoms often experience:
- upper abdominal pain
- indigestion
- bloating
- nausea
- vomiting
- belching
- loss of appetite
- weight loss
Internal signs and symptoms
Chronic gastritis может привести к появлению других проблем со здоровьем внутри желудка.
В некоторых случаях раздражение слизистой оболочки желудка связано с ростом желудочных полипов, небольших образований ткани внутри желудка. Чаще всего они появляются при хроническом гастрите типа В.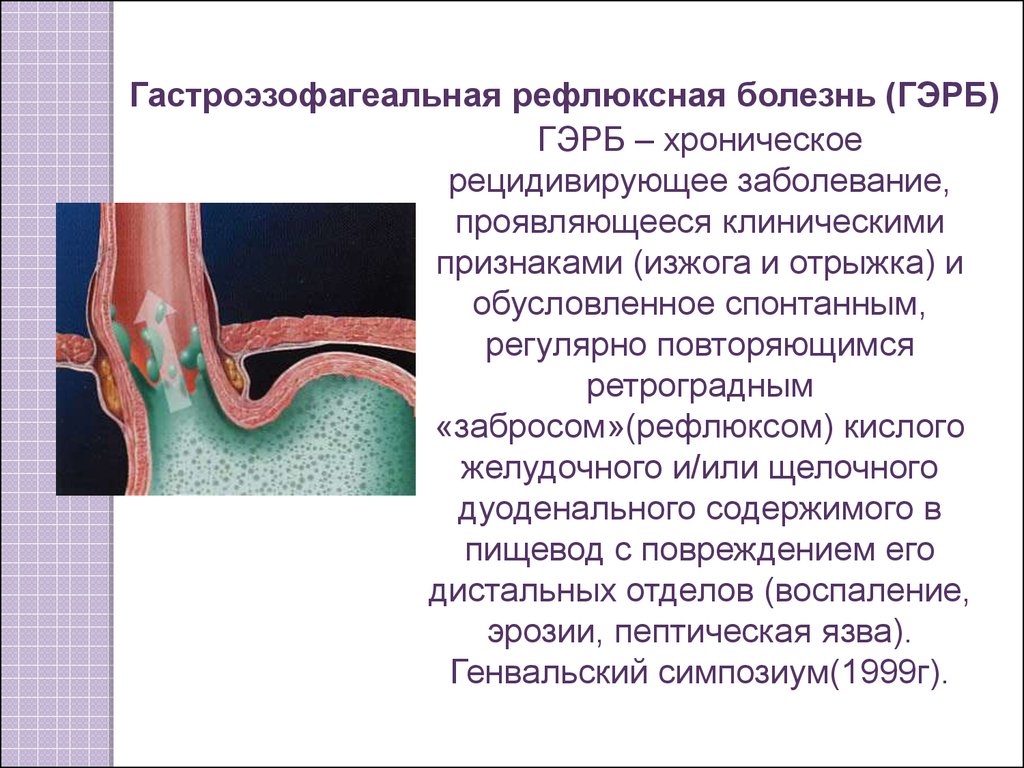 Типы полипов, связанные с хроническим гастритом, могут указывать на более высокий риск развития рака желудка.
Типы полипов, связанные с хроническим гастритом, могут указывать на более высокий риск развития рака желудка.
Многие полипы желудка полностью доброкачественные и проходят после лечения. Если ваш врач обнаружит полипы, он может выбрать биопсию и проверить образец ткани на всякий случай. Существует много различных видов полипов, и большинство из них, как правило, не имеют серьезных последствий.
Язвы, называемые пептическими язвами, также могут появляться при хроническом гастрите. Часто встречаются пептические язвы, а более крупные язвы желудка могут вызывать боль в животе. К счастью, лекарства, используемые для лечения хронического гастрита, также дают шанс заживлению пептической язвы.
Риск развития хронического гастрита увеличивается, если ваш образ жизни и диетические привычки вызывают изменения в слизистой оболочке желудка. Может быть полезно избегать:
- диеты с высоким содержанием жиров
- диеты с высоким содержанием соли
- курения
Длительное употребление алкоголя также может привести к хроническому гастриту.
Стрессовый образ жизни или травматический опыт также могут снизить способность вашего желудка защищать себя. Кроме того, ваш риск увеличивается, если у вас есть аутоиммунное заболевание или определенные заболевания, такие как болезнь Крона.
Раздражение желудка встречается часто, но не всегда является симптомом хронического гастрита. Позвоните своему врачу, если раздражение желудка длится дольше недели или если вы регулярно испытываете общие симптомы хронического гастрита.
Немедленно обратитесь за медицинской помощью, если произойдет любое из следующего:
- рвота с кровью
- учащенное сердцебиение
- затрудненное дыхание или глотание
- крайняя сонливость
- внезапная потеря сознания
- спутанность сознания
Хронический гастрит повышает риск кровотечения в желудке и тонкой кишке. Также немедленно обратитесь за медицинской помощью, если у вас черный стул, рвота чем-то похожим на кофейную гущу или постоянная боль в животе.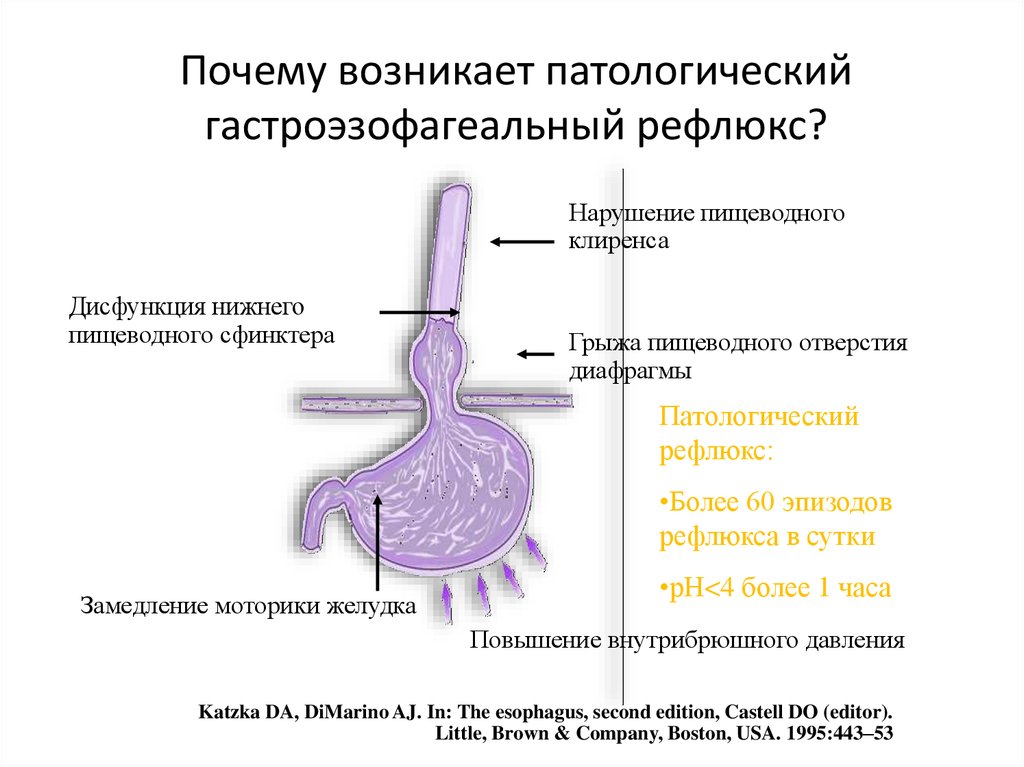
Ваш врач спросит о вашей истории болезни и симптомах. Также может потребоваться ряд анализов, в том числе:
- анализ на бактерии, вызывающие язву желудка
- анализ кала на наличие желудочного кровотечения
- анализ крови и тест на анемию
- эндоскопия, при которой камера, прикрепленная к длинной трубке, вводится в рот и спускается в пищеварительный тракт самые распространенные способы лечения хронического гастрита. Ваш конкретный план лечения будет зависеть от типа вашего хронического гастрита.
Если у вас тип А, ваш врач, скорее всего, решит проблемы, связанные с недостатком питательных веществ. Если у вас тип B, ваш врач будет использовать противомикробные препараты и препараты, блокирующие кислоту, чтобы разрушить 9 клеток.0016 Бактерии H. pylori . Если у вас тип C, ваш врач, скорее всего, посоветует вам прекратить прием НПВП или алкоголя, чтобы предотвратить дальнейшее повреждение желудка.
Лекарства
Ваш врач может прописать вам лекарства, снижающие кислотность желудка.
 Наиболее распространенными препаратами для снижения кислотности желудочного сока являются:
Наиболее распространенными препаратами для снижения кислотности желудочного сока являются:- антациды, включая карбонат кальция (Rolaids и Tums)
- ингибиторы протонной помпы, такие как омепразол (Prilosec)
Уменьшение или отмена аспирина и подобных препаратов рекомендуется для уменьшения желудка раздражение.
Симптомы хронического гастрита иногда могут пройти через несколько часов, если гастрит вызывает обострение лекарствами или алкоголем. Но обычно хронический гастрит исчезает дольше.
Без лечения хронический гастрит может сохраняться годами.
Диета
Ваш врач может порекомендовать изменить ваш рацион, чтобы уменьшить раздражение желудка. Вам может быть рекомендовано избегать следующего:
- диеты с высоким содержанием соли
- диеты с высоким содержанием жиров
- алкоголь, включая пиво, вино или спиртные напитки
- диета с высоким содержанием красного мяса и мясных консервов
Обычно рекомендуемые продукты включают:
- все фрукты и овощи
- продукты с высоким содержанием пробиотиков, такие как йогурт и кефир
- нежирное мясо, такое как курица, индейка и рыба
- растительные белки, такие как бобы и тофу
- цельнозерновые макароны, рис и хлеб
Некоторые продукты могут помочь вашему желудку избавиться от H.
 pylori и облегчить ваши симптомы:
pylori и облегчить ваши симптомы:- Чеснок может обладать антимикробными свойствами, которые особенно эффективны против бактерий H. pylori .
- Клюква может убить бактерии, а также изменить способ взаимодействия с желудком.
- Имбирь может блокировать рост бактерий.
- Куркума может способствовать заживлению язв и блокировать рост бактерий.
Хотя эти альтернативные методы лечения могут помочь, они не устраняют необходимость обращения к врачу при тяжелых симптомах.
Ваше выздоровление от хронического гастрита зависит от основной причины заболевания.
Если хронический гастрит продолжается без лечения, увеличивается риск язвы желудка и желудочного кровотечения.
По мере того, как гастрит изнашивает слизистую оболочку желудка, она ослабевает и часто вызывает изменения в клетках, что может привести к раку желудка. Неспособность вашего желудка усваивать витамины также может вызвать дефицит, который мешает вашему телу образовывать эритроциты или влияет на нервную функцию.
 Это может привести к анемии.
Это может привести к анемии.Атрофический гастрит
При отсутствии лечения хронический гастрит может ухудшиться и стать реклассифицированным как атрофический гастрит. Гастрит считается атрофическим, если раздражение слизистой оболочки желудка сохраняется в течение длительного времени, около нескольких лет.
Гастрит, вызванный факторами окружающей среды, такими как алкоголь, НПВП и стресс, обычно не становится атрофическим, так как лечение в первую очередь зависит от прекращения определенного поведения.
Вы можете контролировать осложнения гастрита, следя за своим питанием и уровнем стресса. Ограничение употребления алкоголя и использование НПВП, таких как ибупрофен, напроксен и аспирин, также могут помочь предотвратить это состояние. Надлежащая гигиена также может помочь вам избежать 9Инфекция 0016 H. pylori .
4 вещи, которые каждый должен знать о гастрите
19 окт. 2021 г.
ДиетыСтатьиГЭРБ
Обычный пациент может не знать точно, что такое гастрит.
 Хотя слово «газ» является частью названия состояния, оно не имеет ничего общего с метеоризмом. Пациенты также путают гастрит с кислотным рефлюксом или ГЭРБ, более тяжелой формой кислотного рефлюкса. Однако, хотя гастрит и кислотный рефлюкс связаны с воспалением, они связаны с воспалением различных областей пищеварительного тракта. Хотя гастрит может повлиять на качество жизни пациентов, если его не лечить и не диагностировать, он может вызвать проблемы со здоровьем в будущем, а невылеченный гастрит также может быть фактором риска развития рака желудка. Читайте дальше, чтобы узнать некоторые быстрые факты о гастрите и о том, следует ли вам проконсультироваться с гастроэнтерологом.
Хотя слово «газ» является частью названия состояния, оно не имеет ничего общего с метеоризмом. Пациенты также путают гастрит с кислотным рефлюксом или ГЭРБ, более тяжелой формой кислотного рефлюкса. Однако, хотя гастрит и кислотный рефлюкс связаны с воспалением, они связаны с воспалением различных областей пищеварительного тракта. Хотя гастрит может повлиять на качество жизни пациентов, если его не лечить и не диагностировать, он может вызвать проблемы со здоровьем в будущем, а невылеченный гастрит также может быть фактором риска развития рака желудка. Читайте дальше, чтобы узнать некоторые быстрые факты о гастрите и о том, следует ли вам проконсультироваться с гастроэнтерологом.#1: Гастрит — это воспаление желудка
Если вам интересно, что такое гастрит, то это воспаление слизистой оболочки желудка. Его путают с кислотным рефлюксом, потому что кислотный рефлюкс подобен, но вместо этого это воспаление пищевода. Эти два состояния также имеют некоторые общие симптомы.
Каковы симптомы гастрита? Различают два вида гастрита: острый и хронический. Острые случаи больше связаны с чем-то в окружающей среде (например, злоупотребление алкоголем, употребление острой пищи), в то время как бактериальная инфекция Heliobacter pylori часто вызывает хронические случаи. Если гастрит не лечить, со временем он может вызвать язву и кровотечение в желудке, особенно при хроническом гастрите.
Различают два вида гастрита: острый и хронический. Острые случаи больше связаны с чем-то в окружающей среде (например, злоупотребление алкоголем, употребление острой пищи), в то время как бактериальная инфекция Heliobacter pylori часто вызывает хронические случаи. Если гастрит не лечить, со временем он может вызвать язву и кровотечение в желудке, особенно при хроническом гастрите.У некоторых пациентов гастрит вообще не вызывает никаких симптомов, в то время как у других могут возникать симптомы, влияющие на качество их жизни, например боль в животе. Общие симптомы включают:
- Ощущение переполнения в верхней части живота после еды
- Тошнота и рвота
- Боль или боль в животе, уменьшающиеся во время еды
- Нарушение пищеварения
Если у вас тяжелый тип хронического гастрита, известный как эрозивный гастрит, который является предшественником рака желудка, ваши симптомы могут включать черный дегтеобразный стул и кровь в рвотных массах. Если вы испытываете любой из этих симптомов гастрита, вам следует немедленно обратиться к врачу.
Если вы испытываете любой из этих симптомов гастрита, вам следует немедленно обратиться к врачу.
#2: Вам могут понадобиться несколько типов тестов для диагностики гастрита
Первая группа диагностических тестов для проверки на гастрит обычно включает анализы крови, анализы кала и иногда дыхательный тест. При дыхательном тесте вы проглатываете радиоактивное вещество, а затем дышите в дыхательный мешок. Затем содержимое мешка проверяется на наличие H. pylori , бактерия, вызывающая гастрит.
Если первоначальный раунд тестов указывает на гастрит или другое желудочно-кишечное расстройство, ваш врач может назначить дополнительные тесты, такие как эндоскопия верхних отделов кишечника или рентген. Если вам сделали рентген, вы проглотите барий перед тестом, чтобы убедиться, что пораженные участки вашего желудочно-кишечного тракта «загораются» на рентгеновском снимке, чтобы врач мог видеть пораженные участки. Чаще всего у вас будет верхняя эндоскопия. Это амбулаторная процедура, при которой вас подвергают легкой анестезии, а врач вводит через горло длинную тонкую трубку. К концу этой трубки прикреплена камера, чтобы врач мог видеть содержимое желудка и пищевода. Во время этого теста ваш врач может взять небольшой образец ткани (биопсия), чтобы определить, что вызывает у вас дискомфорт.
Это амбулаторная процедура, при которой вас подвергают легкой анестезии, а врач вводит через горло длинную тонкую трубку. К концу этой трубки прикреплена камера, чтобы врач мог видеть содержимое желудка и пищевода. Во время этого теста ваш врач может взять небольшой образец ткани (биопсия), чтобы определить, что вызывает у вас дискомфорт.
Двумя основными причинами гастрита являются злоупотребление нестероидными противовоспалительными препаратами (НПВП) или бактериальная инфекция ( H. pylori ). Оба они значительно ослабляют слизистую оболочку желудка, что является признаком гастрита. Такие заболевания, как болезнь Крона и саркоидоз, также могут вызывать гастрит из-за воспаления, связанного с этими состояниями.
№ 3. Факторов риска развития гастрита много, но многие из них можно контролировать
У каждого пациента разные причины гастрита. Однако некоторые образы жизни повышают риск развития гастрита, например:
- Чрезмерное употребление алкоголя
- Употребление табака (особенно курение)
- Чрезмерное употребление НПВП
Существуют также факторы риска развития гастрита, которые вы не можете контролировать, например, воспалительная реакция организма или старение; однако оба они являются факторами риска развития гастрита. Также может быть трудно контролировать, заразитесь ли вы бактериальной инфекцией или нет, но это причина номер один гастрита. Лучший способ защититься от H. pylori — часто мыть руки. H. pylori может передаваться от человека к человеку или через зараженную пищу или воду.
Также может быть трудно контролировать, заразитесь ли вы бактериальной инфекцией или нет, но это причина номер один гастрита. Лучший способ защититься от H. pylori — часто мыть руки. H. pylori может передаваться от человека к человеку или через зараженную пищу или воду.
При правильном лечении симптомы гастрита можно купировать. Тем не менее, ваш лечащий врач должен найти основную причину гастрита, чтобы иметь возможность лечить его должным образом. Например, если H. pylori вызвал ваш гастрит, вам нужны антибиотики, чтобы вылечить инфекцию. Другие распространенные методы лечения гастрита включают:
- Ингибиторы протонной помпы, которые блокируют выработку кислоты
- Блокаторы гистамина (h3), которые также блокируют выработку кислоты
- Антациды, которые снижают кислотность желудка пейте меньше или вообще избегайте алкоголя, бросьте курить, избегайте острой и раздражающей пищи, переключитесь с НПВП на анальгетики, такие как тайленол, соблюдайте диету и режим физических упражнений.

#4: Вы можете облегчить симптомы гастрита и обострения с помощью диеты
Ваш врач может также посоветовать вам внести некоторые изменения в образ жизни и диету, чтобы предотвратить гастрит или облегчить симптомы во время обострения. Some of the foods you should be avoiding on a gastritis diet include:
- Acidic fruits and vegetables, such as tomatoes
- Corn and corn products
- Alcohol
- Coffee and other caffeinated beverages
- Dairy products
- Garlic
- Fried eggs
- Fatty foods
- Soda and carbonated beverages
- Smoked and processed meats
The list of foods on the “approved list” при гастрите диета тоже длительная. Вы можете употреблять такие продукты, как:
- Моллюски и морепродукты (не жареные)
- Яйца и яичные продукты (не жареные)
- Beans and legumes
- Low-acid vegetables, such as cucumber or carrots
- Berries, such as strawberries and blueberries
- Peppermint
- Foods robust in probiotics, such as yogurt, квашеная капуста или кимчи
- Рис
- Цельнозерновые продукты
- Постное мясо и птица
случаев, может предотвратить случаи острого гастрита.



 Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением.
Происходит постепенное поражение эпителия слизистого слоя желудка. Поврежденные клетки замещаются кишечным эпителием, возникает кишечная метаплазия. Для данной формы характерно продолжительное хроническое течение с возможным злокачественным перерождением.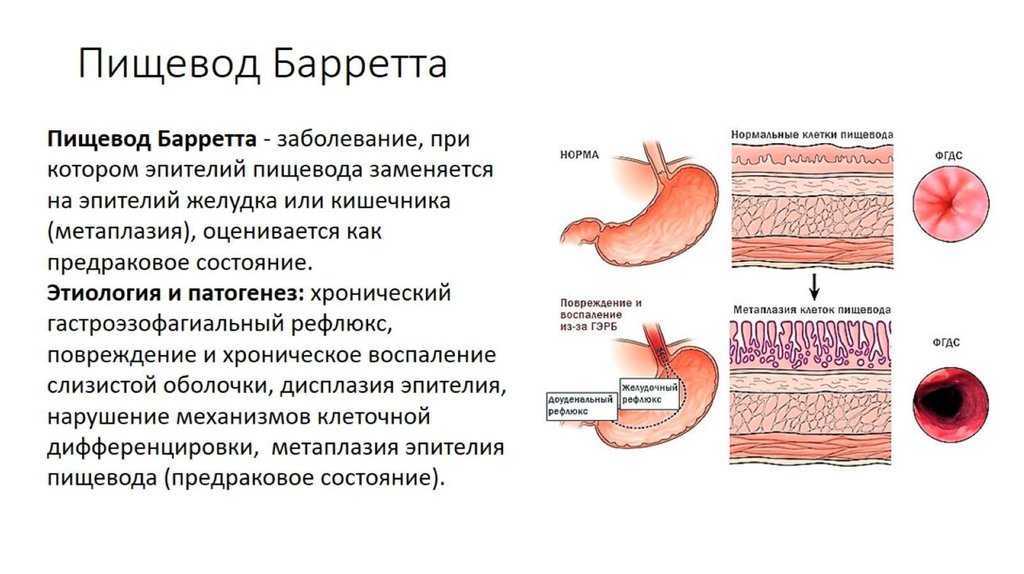 Н. – 2014
Н. – 2014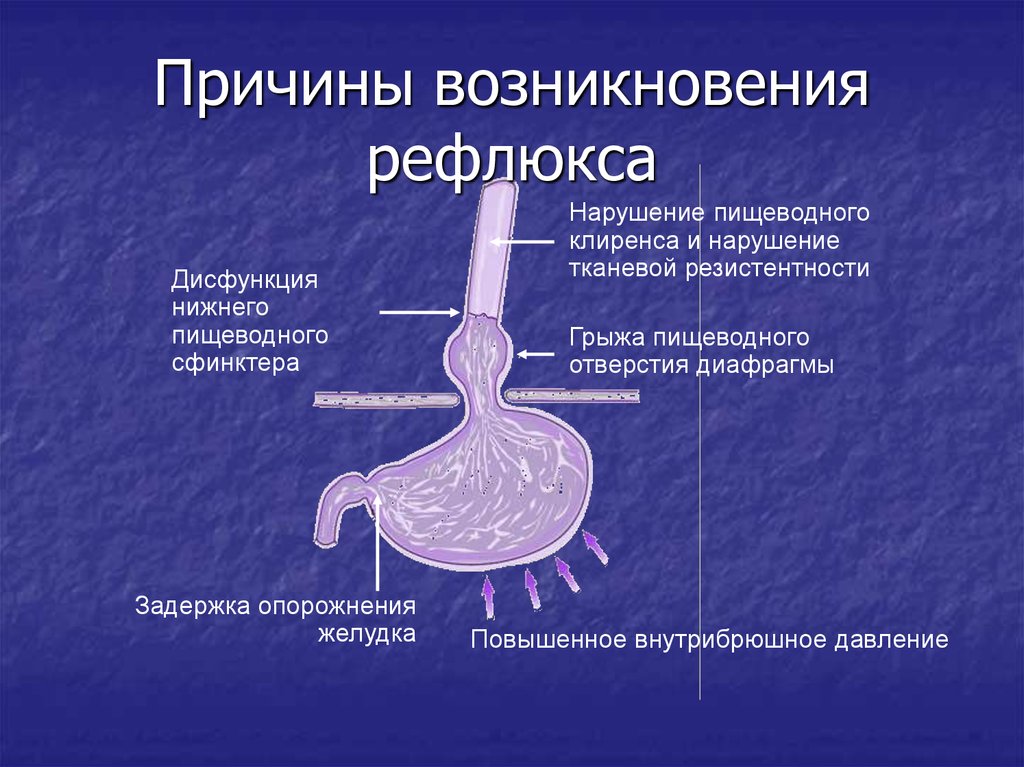 Также забросу желчи способствуют дискинезии желчевыводящих путей, функциональные расстройства сфинктера Одди, холецистит, панкреатит.
Также забросу желчи способствуют дискинезии желчевыводящих путей, функциональные расстройства сфинктера Одди, холецистит, панкреатит.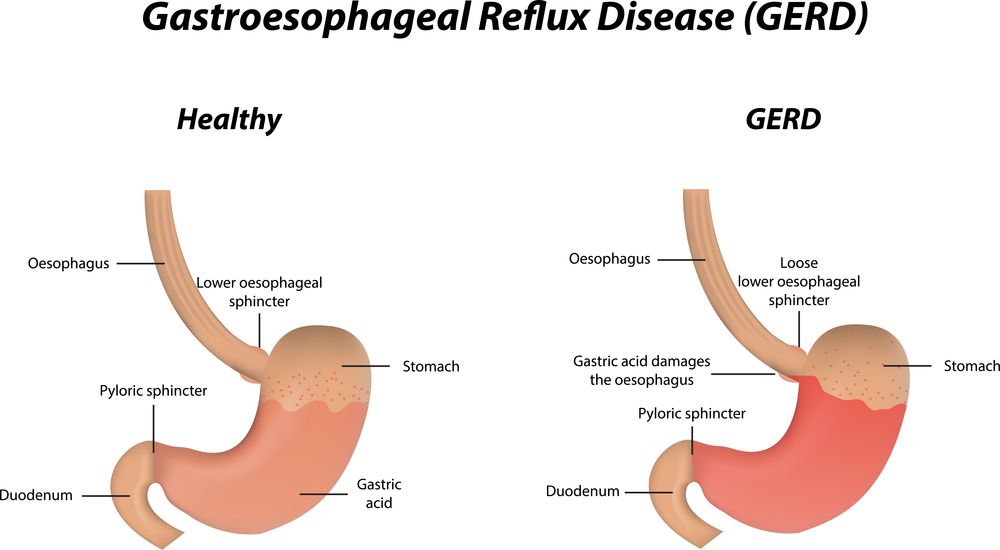
 И это также может вызвать эрозию слизистой оболочки желудка и кровотечение.
И это также может вызвать эрозию слизистой оболочки желудка и кровотечение. Наиболее распространенными препаратами для снижения кислотности желудочного сока являются:
Наиболее распространенными препаратами для снижения кислотности желудочного сока являются: pylori и облегчить ваши симптомы:
pylori и облегчить ваши симптомы: Это может привести к анемии.
Это может привести к анемии. Хотя слово «газ» является частью названия состояния, оно не имеет ничего общего с метеоризмом. Пациенты также путают гастрит с кислотным рефлюксом или ГЭРБ, более тяжелой формой кислотного рефлюкса. Однако, хотя гастрит и кислотный рефлюкс связаны с воспалением, они связаны с воспалением различных областей пищеварительного тракта. Хотя гастрит может повлиять на качество жизни пациентов, если его не лечить и не диагностировать, он может вызвать проблемы со здоровьем в будущем, а невылеченный гастрит также может быть фактором риска развития рака желудка. Читайте дальше, чтобы узнать некоторые быстрые факты о гастрите и о том, следует ли вам проконсультироваться с гастроэнтерологом.
Хотя слово «газ» является частью названия состояния, оно не имеет ничего общего с метеоризмом. Пациенты также путают гастрит с кислотным рефлюксом или ГЭРБ, более тяжелой формой кислотного рефлюкса. Однако, хотя гастрит и кислотный рефлюкс связаны с воспалением, они связаны с воспалением различных областей пищеварительного тракта. Хотя гастрит может повлиять на качество жизни пациентов, если его не лечить и не диагностировать, он может вызвать проблемы со здоровьем в будущем, а невылеченный гастрит также может быть фактором риска развития рака желудка. Читайте дальше, чтобы узнать некоторые быстрые факты о гастрите и о том, следует ли вам проконсультироваться с гастроэнтерологом. Различают два вида гастрита: острый и хронический. Острые случаи больше связаны с чем-то в окружающей среде (например, злоупотребление алкоголем, употребление острой пищи), в то время как бактериальная инфекция Heliobacter pylori часто вызывает хронические случаи. Если гастрит не лечить, со временем он может вызвать язву и кровотечение в желудке, особенно при хроническом гастрите.
Различают два вида гастрита: острый и хронический. Острые случаи больше связаны с чем-то в окружающей среде (например, злоупотребление алкоголем, употребление острой пищи), в то время как бактериальная инфекция Heliobacter pylori часто вызывает хронические случаи. Если гастрит не лечить, со временем он может вызвать язву и кровотечение в желудке, особенно при хроническом гастрите.

