Глоточная миндалина — e-Anatomy — IMAIOS
ПОДПИСАТЬСЯ
ПОДПИСАТЬСЯ
Определение
English
Определение этой анатомической структуры пока отсутствует
Определение на:
English
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Я даю согласие на уступку прав, связанных с моим участием в проекте, в соответствии с Правила и условия пользования сайтом.
Галерея
Сравнительная анатомия животных
- Глоточная миндалина
Переводы
IMAIOS и некоторые третьи лица используют файлы cookie или подобные технологии, в частности для измерения аудитории. Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Файлы cookie позволяют нам анализировать и сохранять такую информацию, как характеристики вашего устройства и определенные персональные данные (например, IP-адреса, данные о навигации, использовании и местонахождении, уникальные идентификаторы). Эти данные обрабатываются в следующих целях: анализ и улучшение опыта пользователя и/или нашего контента, продуктов и сервисов, измерение и анализ аудитории, взаимодействие с социальными сетями, отображение персонализированного контента, измерение производительности и привлекательности контента. Для получения дополнительной информации ознакомьтесь с нашей политикой конфиденциальности: privacy policy.
Вы можете дать, отозвать или отказаться от согласия на обработку данных в любое время, воспользовавшись нашим инструментом для настройки файлов cookie. Если вы не согласны с использованием данных технологий, это будет расцениваться как отказ от имеющего правомерный интерес хранения любых файлов cookie. Чтобы дать согласие на использование этих технологий, нажмите кнопку «Принять все файлы cookie».
Аналитические файлы сookie
Эти файлы cookiе предназначены для измерения аудитории: статистика посещаемости сайта позволяет улучшить качество его работы.
- Google Analytics
Возрастные изменения глоточной миндалины у взрослых
Аденоидные вегетации относятся к самой распространенной патологии верхних дыхательных путей у детей. В детском возрасте наблюдается физиологическое увеличение аденоидной ткани, которая достигает максимальных размеров к 3—7 годам. В более старшем возрасте происходит обратное развитие аденоидов, а к 16—20 годам аденоиды полностью атрофируются [1, 2].
По данным ряда авторов, аденоиды встречаются и у взрослых, вызывая ряд клинически значимых симптомов [1—5]. Частота встречаемости гипертрофии аденоидов у взрослых колеблется от 2,5 до 18,8%. Наиболее часто данная патология встречается у мужчин (62,3%). Важно отметить, что частота обнаружения аденоидов у взрослых достоверно уменьшалась с возрастом.
Повсеместное внедрение эндоскопических методов осмотра носоглотки и более широкое применение компьютерной томографии являются основными причинами более частого выявления аденоидных вегетаций у взрослого контингента больных [8, 9].
В настоящее время существует множество методик удаления аденоидных вегетаций: классическая аденотомия с использованием различных вариантов аденотомов, шейверная аденотомия, а также аденотомия с использованием физических методов воздействия на ткань глоточной миндалины (ультразвук, диатермокоагуляция, холодно-плазменная хирургия, лазерные методики).
Самым распространенным осложнением аденотомии является кровотечение из носоглотки, которое может развиваться как во время операции, так и в раннем и позднем послеоперационных периодах.
По данным H. Valtonen [8] и С.Е. Ильинского [9], степень выраженности кровотечения во время проведения аденотомии напрямую зависит от возраста пациента.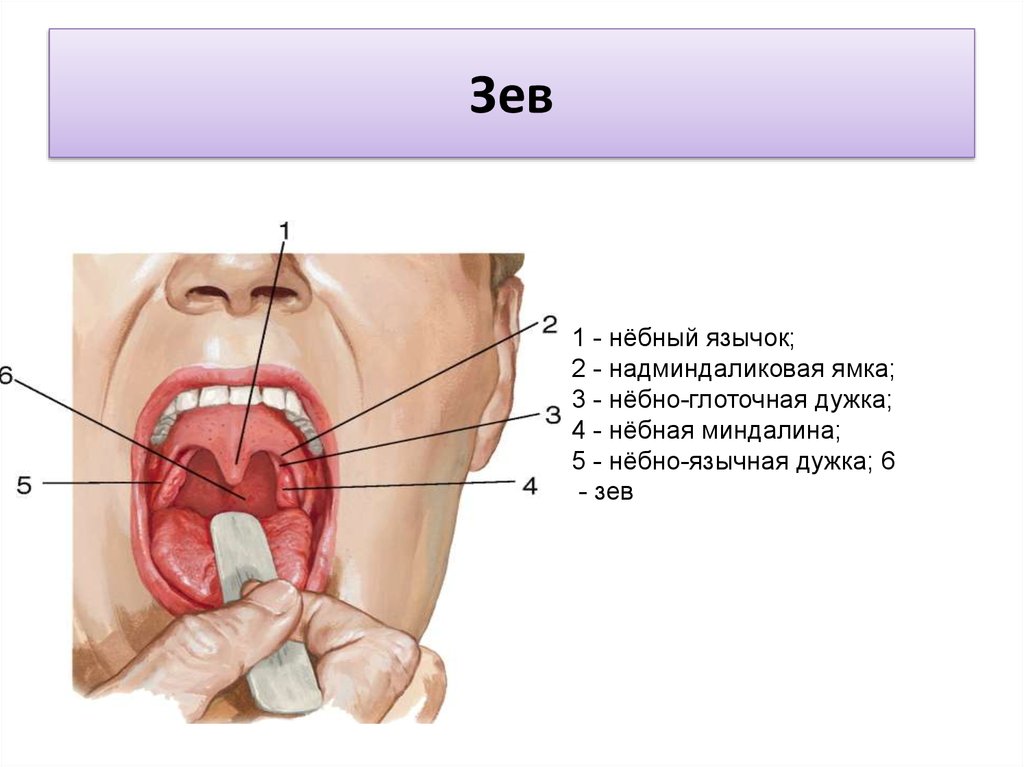
В литературе имеется множество исследований, посвященных особенностям гистологического строения аденоидной ткани. Известно, что микроскопически глоточная миндалина состоит из шести слоев. Выделяют слой покровного эпителия, базальную мембрану, лимфоидный слой, представленный лимфатическими фолликулами и диффузной лимфатической тканью, заключенной в тонкопетлистую строму из переплетенных коллагеновых и эластических волокон, сосудистый слой и слой соединительной ткани [11]. Гистологическая картина аденоидной ткани у взрослых и детей имеет отличия [4, 5, 12].
Учитывая факт изменения объема кровопотери во время проведения аденотомии в зависимости от возраста пациента, а также недостаточное освещение в литературе вопроса сосудистой организации аденоидной ткани, было проведено собственное исследование.
Цель исследования — изучить возрастные особенности сосудистой организации аденоидной ткани.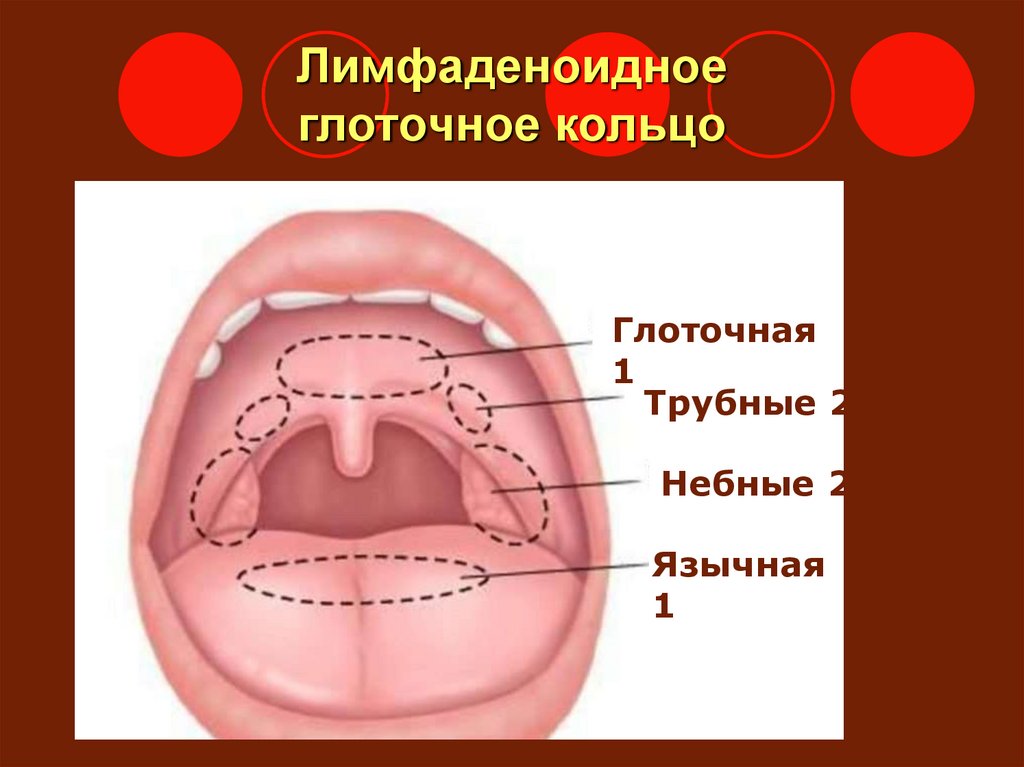
Пациенты и методы
Проведено обследование и лечение 46 пациентов (29 мужского пола, 17 — женского в возрасте от 7 до 42 лет) с аденоидными вегетациями II—III степени, проходивших плановое хирургическое лечение в НИКИО им. Л.И. Свержевского и ДГКБ № 9 им. Г.Н. Сперанского. Критерии включения: наличие аденоидных вегетаций с клинически значимыми симптомами. Критерии исключения: аденотомия в анамнезе, аденоидит, сахарный диабет, заболевания крови, прием медицинских препаратов, влияющих на систему гемостаза, неконтролируемая артериальная гипертензия, обострение хронического синусита, аллергический риносинусит.
Перед проведением хирургического лечения проводился сбор жалоб, анамнеза, осмотр ЛОР-органов по общепринятой методике. Пациентам детского возраста от 7 до 12 лет диагноз ставили на основании рентгенологического исследования носоглотки в боковой проекции, у взрослых больных проводили компьютерную томографию полости носа и околоносовых пазух (спиральный компьютерный томограф Brilliance СТ 40, «Philips», Германия) с толщиной среза 0,5 мм.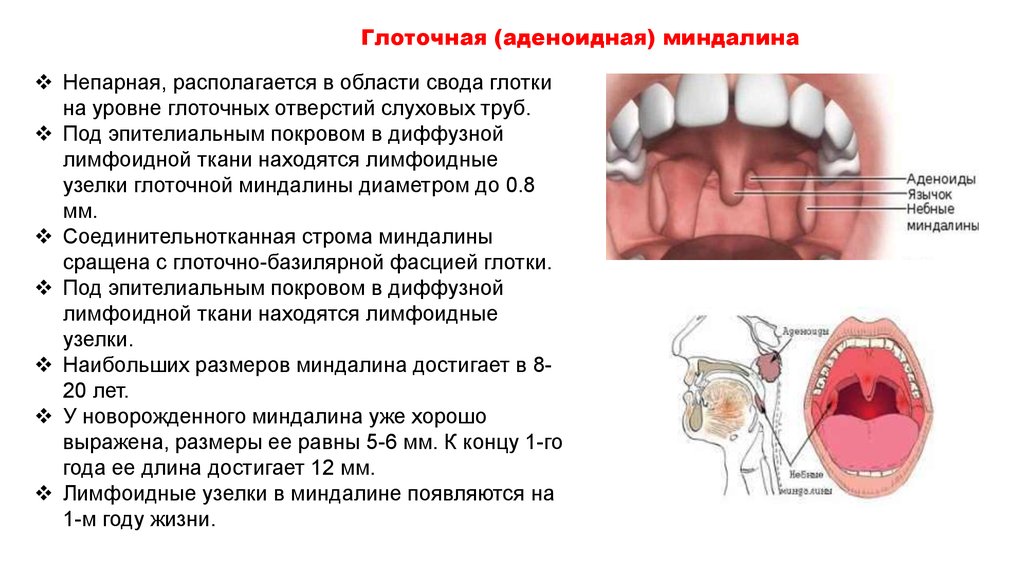 Перед оперативным лечением проводилось эндоскопическое исследование полости носа и носоглотки. Жесткая оптика Karl Storz 0° и 30° диаметром 2,7 мм использовалась у пациентов с 18-летнего возраста. Детям проводился осмотр носоглотки ринофиброскопом Karl Storz 2,5´270 мм.
Перед оперативным лечением проводилось эндоскопическое исследование полости носа и носоглотки. Жесткая оптика Karl Storz 0° и 30° диаметром 2,7 мм использовалась у пациентов с 18-летнего возраста. Детям проводился осмотр носоглотки ринофиброскопом Karl Storz 2,5´270 мм.
Все пациенты были объединены в две группы: 1-я группа — 25 пациентов в возрасте от 7 до 12 лет; 2-я группа — 21 пациент от 18 до 42 лет .
Пациентам обеих возрастных групп производили аденотомию инструментом Бекмана под эндотрахеальным наркозом. Визуальный контроль операции осуществляли посредством эндоскопии носоглотки 0° и 30° оптикой.
Гистологическое исследование проводили на кафедре патологической анатомии МГМСУ им. А.И. Евдокимова. Биоптаты фиксировали в 10% нейтральном формалине и по общепринятой методике заливали в парафиновые блоки, из которых изготавливали гистологические срезы толщиной 3—4 мкм и окрашивали их гематоксилином и эозином. В дальнейшем исследование проводилось посредством световой микроскопии с увеличением 100, 200, 400.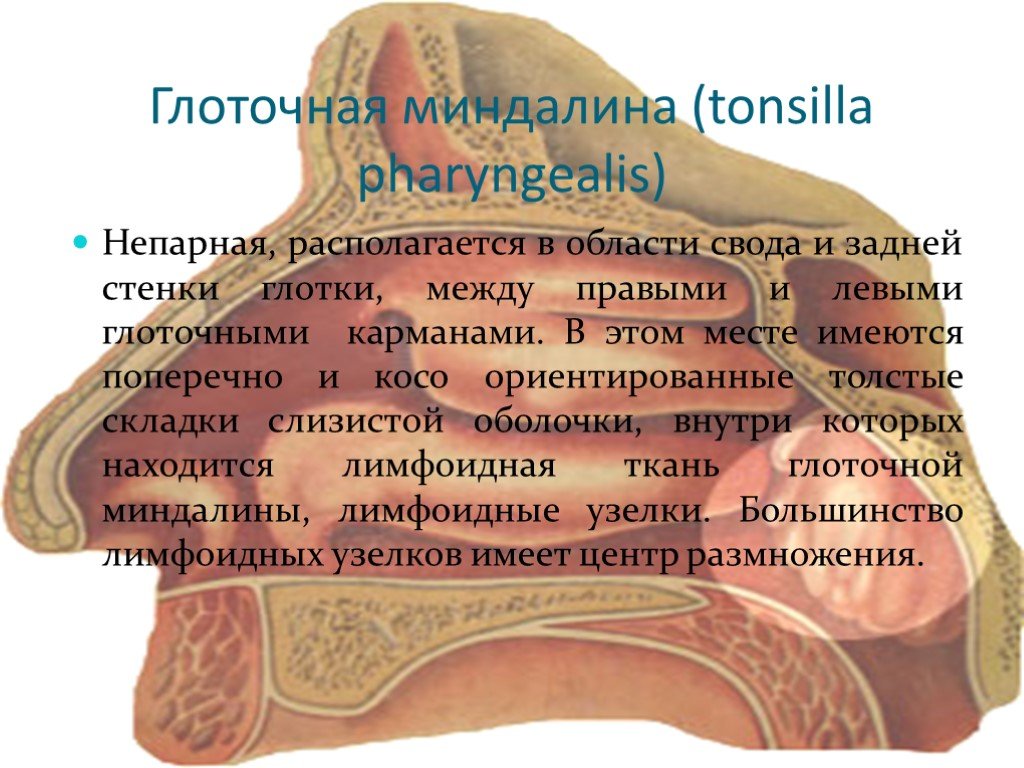
В работе мы придерживались разделения ткани аденоидов на три зоны: периферическую, среднюю и базальную.
При гистологическом исследовании проводилось изучение состояния стромы и сосудистого русла аденоидной ткани. Во 2-й группе проводилось гистологическое исследование не только самих аденоидов, но и подлежащих тканей.
Результаты и обсуждение
Периферическая зона аденоидных вегетаций у больных 1-й группы практически не содержит соединительной ткани и характеризуется выраженным и полнокровным микроциркуляторным руслом, границы крупных округлых долек плохо различимы.
Периферическая зона у больных 2-й группы состоит из долек преимущественно небольшой величины (примерно в 2 раза меньше, чем в 1-й группе), разделенных соединительнотканными септами с множеством мелких полнокровных сосудов, особенно вен и венул. Такие склерозированные септы отличают эту группу от наблюдений в 1-й группе. По-прежнему выражена сеть микроциркуляторного русла, однако отдельные артериолы и капилляры склерозированы и гиалинизированы.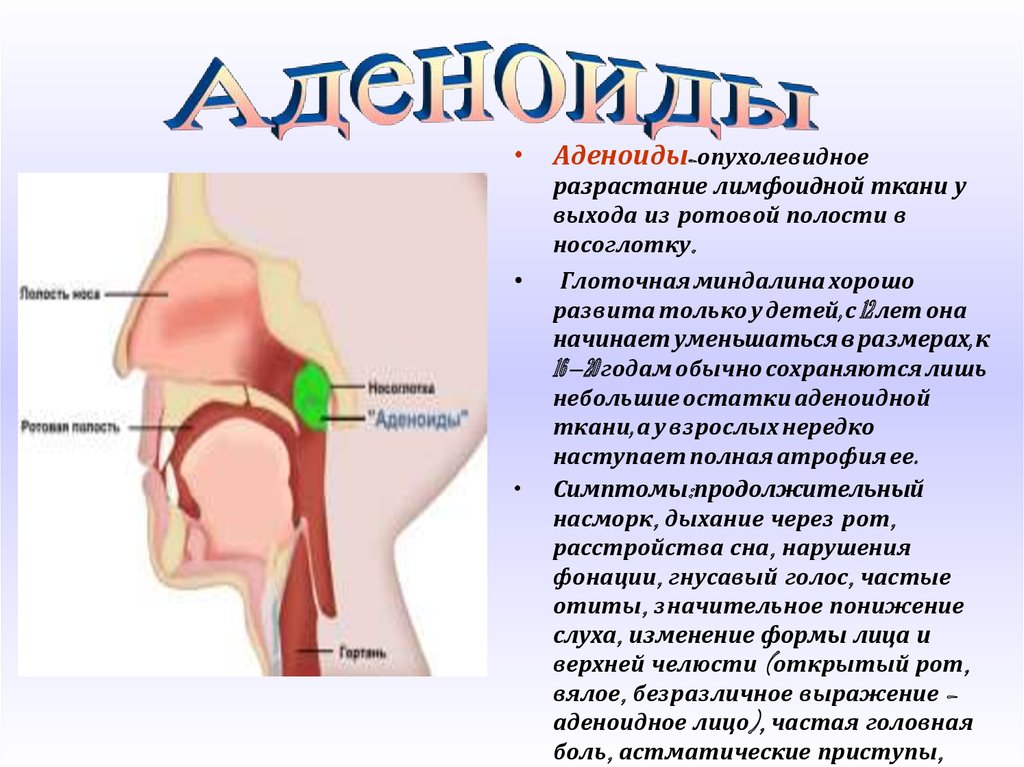
Средняя зона у больных 1-й группы отличается большим числом мелких полнокровных сосудов, благодаря линейным скоплениям которых визуализируются границы долек лимфоидной ткани. Соединительнотканные прослойки не выражены. Склероз прослоек и стенок сосудов не определяется.
У больных 2-й группы средняя зона отличается большими размерами, четкими междольковыми границами со склерозом и скоплениями полнокровных, склерозированных сосудов.
Базальная зона у пациентов 1-й группы представлена рыхлой соединительной тканью с множеством мелких сосудов с расширенным просветом, в отдельных наблюдениях местами с начальными признаками склероза их стенок. В строме базальной части — диффузный лимфоидный инфильтрат, не формирующий каких-либо структур.
Во 2-й группе больных выявлены существенные изменения базальной зоны, в свете прогноза интраоперационной геморрагии. Отмечается нарастание склероза стромы, склероза и гиалиноза стенок сосудов разного калибра, преимущественно вен с кавернозным расширением просвета и ригидными стенками. В склерозированной строме — диффузный лимфоидный инфильтрат, который формирует обширные скопления в крае резекции, распространяющиеся в подлежащий соединительнотканный слой (рис. 1, а, б на цветной вклейке).
В склерозированной строме — диффузный лимфоидный инфильтрат, который формирует обширные скопления в крае резекции, распространяющиеся в подлежащий соединительнотканный слой (рис. 1, а, б на цветной вклейке).
Рис. 1. Больной Н., 18 лет (2-я группа). Лимфоидная ткань, базальная зона. а: 1 — склероз стромы, 2 — выраженный склероз стенок сосудов микроциркуляторного русла, расширенных венул и мелких вен; б: 1 – склероз и гиалиноз стенок сосудов разного калибра, преимущественно вен с кавернозно расширенным просветом. Окраска гематоксилином и эозином. Ув. 400.
Для пациентов 2-й группы в крае резекции ткани аденоидов характерно скопление множества кавернозно расширенных венозных сосудов со склерозированными стенками и феномен «погружения» лимфоидной ткани в глубь склерозированного соединительнотканного слоя аденоидов с хорошо развитым микроциркуляторным руслом. Это явление подтверждается гистологическим исследованием подлежащих тканей после выполненной аденотомии. Лимфоидная ткань представлена как В-зависимыми зонами (лимфоидными фолликулами с крупными активными светлыми центрами), так и Т-зависимыми (рис. 2 на цветной вклейке).
2 на цветной вклейке).
Рис. 2. Больной К., 18 лет (2-я группа). Биоптат из подлежащих тканей после выполненной аденотомии. Феномен «погружения» лимфоидной ткани в глубь соединительнотканного слоя аденоидов. 1 — кавернозно расширенные вены с ригидными склерозированными стенками. Лимфоидная ткань представлена как В-зонами — лимфоидными фолликулами с крупными активными светлыми центрами (2), так и Т-зонами (3). Окраска гематоксилином и эозином. Ув. 100.
Заключение
В 1-й группе больных (дети от 7 до 12 лет) гистологическая картина аденоидной ткани (независимо от зоны исследования) характеризуется разветвленной сетью сосудов без признаков склероза. Во 2-й группе базальный слой аденоидов характеризуется выраженным склерозом и гиалинозом стенок сосудов разного калибра с кавернозно расширенным просветом и фиброзом стромы. В биоптатах подлежащих тканей из области резекции аденоидной ткани нами впервые был обнаружен феномен «погружения» лимфоидной ткани в глубь соединительнотканного слоя с обилием полнокровных, кавернозно расширенных вен с ригидными склерозированными стенками.
Оба обнаруженных феномена — кавернозной трансформации венозных сосудов и «погружения» лимфоидной ткани с хорошо развитой сетью микроциркуляторного кровеносного русла в глубь соединительнотканного слоя, могут повышать риск кровотечения при аденотомии у пациентов старше 18 лет.
Выводы
1. Сосуды аденоидных вегетаций имеют четкие возрастные особенности, которые наиболее ярко проявляются с 18-летнего возраста и характеризуются развитием склероза и гиалиноза с формированием кавернозно расширенных полнокровных вен с утолщенными ригидными стенками.
2. У пациентов старше 18 лет отмечается морфологическая перестройка соединительнотканного (базального) слоя, а именно впервые обнаруженный феномен «погружения» лимфоидной ткани с хорошо развитым микроциркуляторным руслом, что может повышать риск интраоперационного кровотечения при аденотомии в этой возрастной группе.
Авторы заявляют об отсутствии конфликта интересов.
Анатомия, голова и шея, небные миндалины (фауциальные миндалины) — StatPearls
Nuwan Meegalla; Брайан В. Даунс.
Даунс.
Информация об авторе и организациях
Последнее обновление: 11 июня 2022 г.
Введение
Небные (или фауциальные) миндалины, обычно называемые миндалинами, представляют собой пучки лимфатической ткани, расположенные в боковой части ротоглотки. Они сидят в перешейке зева, ограничены спереди небно-язычной дугой, а сзади — небно-глоточной дугой. Обе эти анатомические границы, окруженные слизистой оболочкой, непрерывны с крышей ротовой полости и образованы небно-язычной мышцей и небно-глоточной мышцей соответственно. Небные миндалины также служат компонентом кольца Вальдейера, которое в дополнение к небным миндалинам состоит из аденоидов, трубной миндалины и язычной миндалины. Как правило, когда воспаление и инфекция отсутствуют, эти структуры имеют розовый цвет.
Структура и функция
Расположенные билатерально на латеральной стороне ротоглотки и вблизи входа в желудочно-кишечный тракт и верхние дыхательные пути, небные миндалины вступают в контакт с различными вдыхаемыми или проглатываемыми патогенами и другими материалами, которые могут попасть в организм через рот.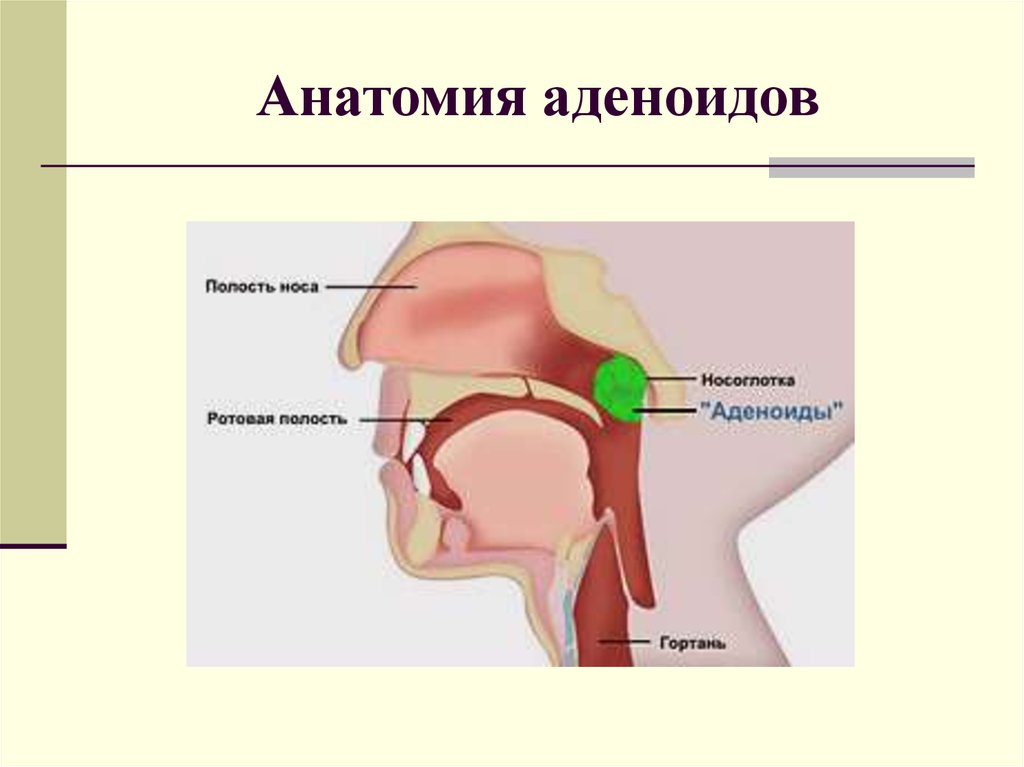 Как лимфоидная ткань, связанная со слизистой оболочкой, небные миндалины служат первичной лимфатической тканью ротоглотки.[2] В этой ткани находятся В-клетки, которые могут пройти процесс созревания и продуцировать все изотипы иммуноглобулинов (IgA, IgD, IgE, IgG и IgM).[2] Недавние исследования показали, что, как и вилочковая железа, миндалины экспрессируют промежуточные продукты развития Т-клеток, которые напоминают таковые в тимусе и костном мозге.[3]
Как лимфоидная ткань, связанная со слизистой оболочкой, небные миндалины служат первичной лимфатической тканью ротоглотки.[2] В этой ткани находятся В-клетки, которые могут пройти процесс созревания и продуцировать все изотипы иммуноглобулинов (IgA, IgD, IgE, IgG и IgM).[2] Недавние исследования показали, что, как и вилочковая железа, миндалины экспрессируют промежуточные продукты развития Т-клеток, которые напоминают таковые в тимусе и костном мозге.[3]
Небные миндалины состоят приблизительно из 15 крипт, имеющих большую площадь внутренней поверхности. Фолликулярный зародышевый центр, зоны мантии, экстрафолликулярная область и ретикулярный эпителий крипт играют ключевую роль в иммунологической регуляции этой лимфоидной ткани, ассоциированной со слизистой оболочкой.[4] Гистологический анализ показал наличие крипт, выстланных неороговевающими многослойными плоскими клетками.
У человека начальная часть, известная как эпителий миндалин, подвергается воздействию внешней (глоточной) среды.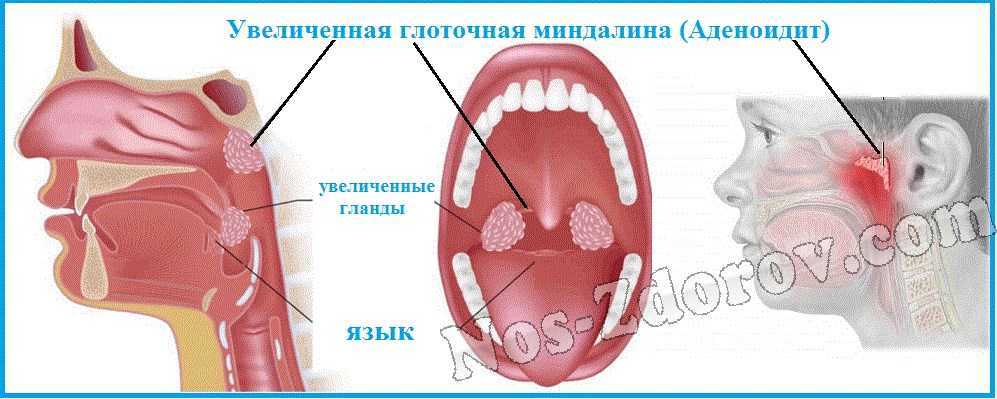 Из-за своего стратегического расположения этой ткани часто требуется больше крови, чтобы помочь в иммунных реакциях на распространенные заболевания, такие как вирусные инфекции верхних дыхательных путей. Миндалины также имеют специализированные поверхностные клетки захвата антигена, называемые М-клетками, которые позволяют поглощать антигены, продуцируемые патогенами. М-клетки передают информацию о присутствии чужеродного патогена, после чего начинается иммунный каскад.
Из-за своего стратегического расположения этой ткани часто требуется больше крови, чтобы помочь в иммунных реакциях на распространенные заболевания, такие как вирусные инфекции верхних дыхательных путей. Миндалины также имеют специализированные поверхностные клетки захвата антигена, называемые М-клетками, которые позволяют поглощать антигены, продуцируемые патогенами. М-клетки передают информацию о присутствии чужеродного патогена, после чего начинается иммунный каскад.
Эмбриология
Развитие небных миндалин начинается на четырнадцатой неделе беременности.[6] Мононуклеарные блуждающие клетки вскоре мигрируют в мезенхиму. Крипты пролиферируют в соединительную ткань и инфильтрируются Т-лимфоцитами на 16-й неделе [6]. Развивающиеся небные миндалины считаются первыми участками В-клеток в лимфоидной ткани плода. Эта серия этапов развития небных миндалин возникает из 2-го глоточного кармана.
Кровоснабжение и лимфатическая система
Сосудистое питание
Кровоснабжение небных миндалин осуществляется за счет сосудистой сети, которая ответвляется от нескольких крупных сосудов, все из которых в основном являются притоками наружной сонной артерии.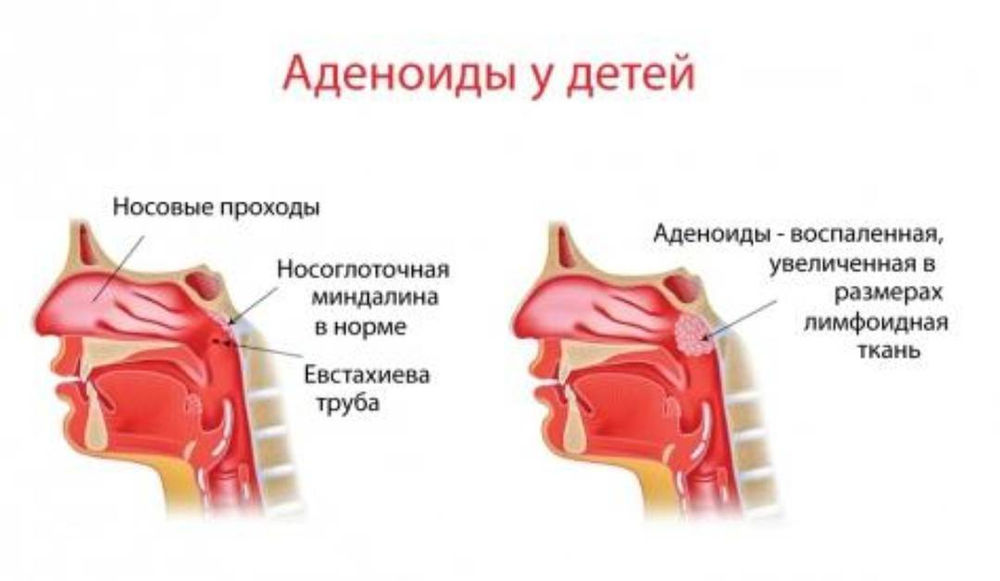 Дорсальная язычная артерия, восходящая небная артерия, миндалиновая ветвь лицевой артерии, восходящая глоточная артерия и малая небная артерия обеспечивают кислородом и другими питательными веществами небные миндалины.
Дорсальная язычная артерия, восходящая небная артерия, миндалиновая ветвь лицевой артерии, восходящая глоточная артерия и малая небная артерия обеспечивают кислородом и другими питательными веществами небные миндалины.
Венозный отток небных миндалин осуществляется перитонзиллярным сплетением вен. Это сплетение впадает в глоточную и язычную вены, а эти вены в конечном итоге впадают во внутреннюю яремную вену.
Лимфатика
Небные миндалины впадают в яремно-двубрюшный узел, узел глубоких шейных лимфатических узлов, расположенный ниже угла нижней челюсти.
Нервы
Иннервация небных миндалин обеспечивается малым небным нервом, который отходит от верхнечелюстной ветви тройничного нерва и миндалиновых ветвей языкоглоточного нерва.
Хирургические аспекты
Тонзиллэктомия — это хирургическая процедура, при которой небные миндалины удаляются из миндалиновой ямки.
Показания к тонзиллэктомии
Инфекционный
Тонзиллэктомию следует рассматривать у пациентов, у которых[7][8][7]:
были рецидивирующие инфекции горла с семью документированными случаями за последний год
Минимум пять документированных случаев инфекции горла в каждый из предыдущих 2 лет
Минимум три документально подтвержденных инфекции горла в каждый из последних 3 лет или положительная культура на бета-гемолитический стрептококк группы А
Рецидивирующий или хронический фаринготонзиллит, перитонзиллярные абсцессы, миндалиновые камни и неприятный запах изо рта являются другими обстоятельствами, при которых тонзиллэктомия может быть рекомендованным курсом действий
Гиперпластический/неопластический
Показания к тонзиллэктомии включают различные гиперпластические и опухолевые процессы. Некоторые из них включают гиперплазию аденотонзиллярной ткани, связанную с обструктивным апноэ во сне, задержкой развития или аномальным зубочелюстным ростом.[8] Опасения по поводу злокачественного процесса могут быть еще одним показанием к тонзиллэктомии.[8]
Некоторые из них включают гиперплазию аденотонзиллярной ткани, связанную с обструктивным апноэ во сне, задержкой развития или аномальным зубочелюстным ростом.[8] Опасения по поводу злокачественного процесса могут быть еще одним показанием к тонзиллэктомии.[8]
Возможные осложнения, связанные с тонзиллэктомией
Наиболее частым осложнением тонзиллэктомии является послеоперационное кровотечение, которое является причиной большинства летальных исходов после тонзиллэктомии. Значительные факторы риска послеоперационного кровотечения включают пожилой возраст, хронический тонзиллит в анамнезе, чрезмерную интраоперационную кровопотерю и повышенное среднее артериальное давление.[9]]
Языкоглоточный нерв иннервирует заднюю треть языка и обеспечивает общую чувствительность и вкус. Нерв проходит мимо небных миндалин и может быть растянут или поврежден во время тонзиллэктомии. Последствия этой травмы могут проявляться в снижении или потере общей чувствительности или вкуса в задней трети языка.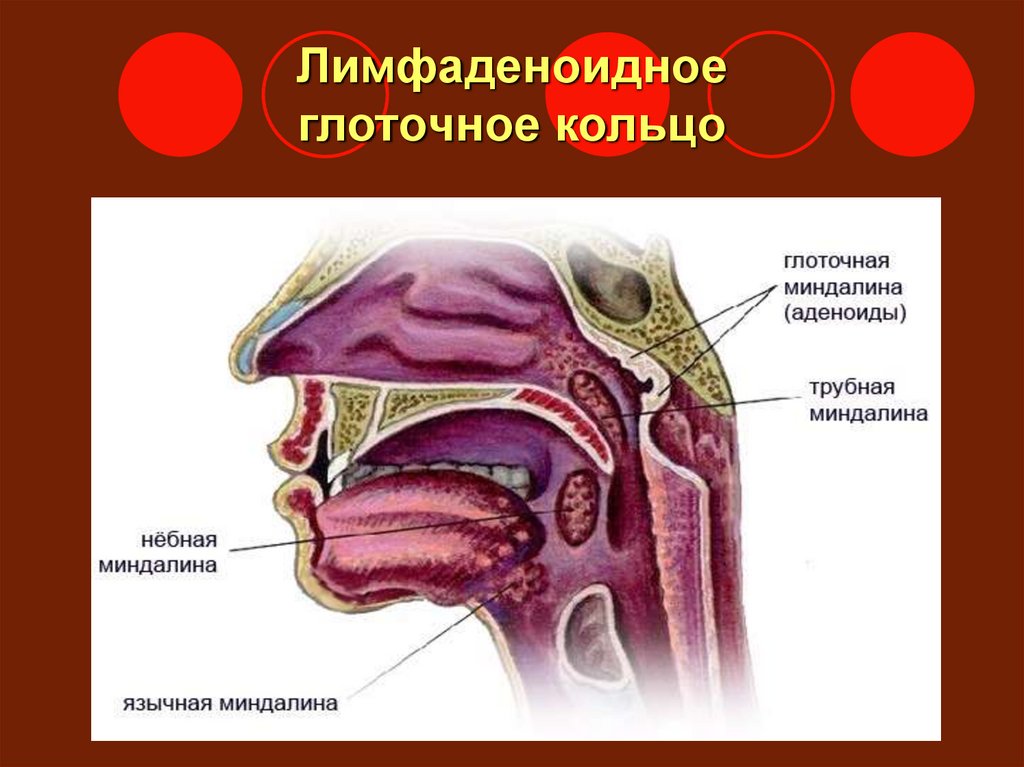 [10]
[10]
Клиническое значение
Из-за своего анатомического расположения вблизи входов в дыхательные пути и желудочно-кишечный тракт небные миндалины подвергаются воздействию множества экзогенных инородных тел. Функция этой ткани как вторичного лимфоидного органа, по-видимому, по своей сути обеспечивает метод длительного воздействия инфекционного материала или других антигенов. Эти два свойства могут играть роль в риске инфекции, к которой небные миндалины кажутся предрасположенными. В настоящее время до сих пор неясно, является ли гипертрофия миндалин результатом персистирующей инфекции.
Было показано, что перитонзиллярные абсцессы являются основной причиной инфекций глубоких отделов шеи у взрослого населения.[11] Это состояние встречается в основном у молодых взрослых и основывается преимущественно на клинической основе. Общие симптомы этого состояния включают лихорадку, боль в горле, тризм, дисфагию, перитонзиллярную выпуклость, отклонение язычка и голос «горячая картошка». Лечение состоит из разреза и дренирования, антибиотиков и поддерживающей терапии. Использование кортикостероидов помогло уменьшить симптомы и сократить время заживления.[11] Если перитонзиллярный абсцесс не диагностируется и не лечится быстро, могут возникнуть такие осложнения, как аспирация, обструкция дыхательных путей и распространение в заглоточное пространство.[11]
Лечение состоит из разреза и дренирования, антибиотиков и поддерживающей терапии. Использование кортикостероидов помогло уменьшить симптомы и сократить время заживления.[11] Если перитонзиллярный абсцесс не диагностируется и не лечится быстро, могут возникнуть такие осложнения, как аспирация, обструкция дыхательных путей и распространение в заглоточное пространство.[11]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Рот, полость рта, желобовидные сосочки, глоточно-небная дуга, небная миндалина, языко-небная дуга, щечный отдел, щечный перешеек, грибовидные сосочки. Предоставлено Gray’s Anatomy Plates
Рисунок
Тонзиллит. Изображение предоставлено S Bhimji MD
References
- 1.
Masieri S, Trabattoni D, Incorvaia C, De Luca MC, Dell’Albani I, Leo G, Frati F. Роль кольца Вальдейера в иммунологическом ответе на аллергены.
 Curr Med Res Opin. 2014 фев; 30 (2): 203-5. [PubMed: 24127824]
Curr Med Res Opin. 2014 фев; 30 (2): 203-5. [PubMed: 24127824]- 2.
Йович М., Аврамович В., Влахович П., Савич В., Величков А., Петрович В. Ультраструктура небной миндалины человека и ее функциональное значение. Ром Джей Морфол Эмбриол. 2015;56(2):371-7. [PubMed: 26193201]
- 3.
МакКлори С., Хьюз Т., Фрейд А.Г., Бриерчек Э.Л., Мартин С., Тримболи А.Дж., Ю Дж., Чжан Х., Леоне Г., Нуово Г., Калиджури М.А. Доказательства поэтапной программы развития экстратимических Т-клеток в миндалинах человека. Джей Клин Инвест. 2012 г., апрель; 122(4):1403-15. [Статья бесплатно PMC: PMC3314444] [PubMed: 22378041]
- 4.
Тан X, Хори С., Осамура Р.Ю., Цуцуми Ю. Эпителий ретикулярных крипт и внутриэпителиальные лимфоидные клетки в гиперпластической небной миндалине человека: иммуногистологическое исследование анализ. Патол Инт. 1995 января; 45(1):34-44. [PubMed: 7704242]
- 5.
Като А., Халс К.Е.
 , Тан Б.К., Шлеймер Р.П. Клетки линии В-лимфоцитов и дыхательная система. J Аллергия Клин Иммунол. 2013 г., апрель; 131(4):933-57; викторина 958. [Бесплатная статья PMC: PMC3628816] [PubMed: 23540615]
, Тан Б.К., Шлеймер Р.П. Клетки линии В-лимфоцитов и дыхательная система. J Аллергия Клин Иммунол. 2013 г., апрель; 131(4):933-57; викторина 958. [Бесплатная статья PMC: PMC3628816] [PubMed: 23540615]- 6.
von Gaudecker B, Müller-Hermelink HK. Развитие небной миндалины человека. Сотовые Ткани Res. 1982;224(3):579-600. [PubMed: 6981458]
- 7.
Randel A. Руководство AAO-HNS по тонзиллэктомии у детей и подростков. Ам семейный врач. 01 сентября 2011 г.; 84 (5): 566-73. [PubMed: 21888309]
- 8.
Darrow DH, Siemens C. Показания к тонзиллэктомии и аденоидэктомии. Ларингоскоп. 2002 г., август; 112 (8, часть 2, приложение 100): 6–10. [PubMed: 12172229]
- 9.
Myssiorek D, Alvi A. Кровотечение после тонзиллэктомии: оценка факторов риска. Int J Pediatr Оториноларингол. 1996 г., сен; 37 (1): 35–43. [В паблике: 8884405]
- 10.
Тринидад А., Филпотт К.М. Двусторонний паралич языкоглоточного нерва после тонзиллэктомии: очень редкое и тяжелое осложнение обычной процедуры.
 Ж Ларынгол Отол. 2015 г., апрель; 129(4):392-4. [PubMed: 25697260]
Ж Ларынгол Отол. 2015 г., апрель; 129(4):392-4. [PubMed: 25697260]- 11.
Галиото, Нью-Джерси. Паратонзиллярный абсцесс. Ам семейный врач. 2017 15 апреля; 95 (8): 501-506. [PubMed: 28409615]
Миндалины и глотка – клинические методы
Определение
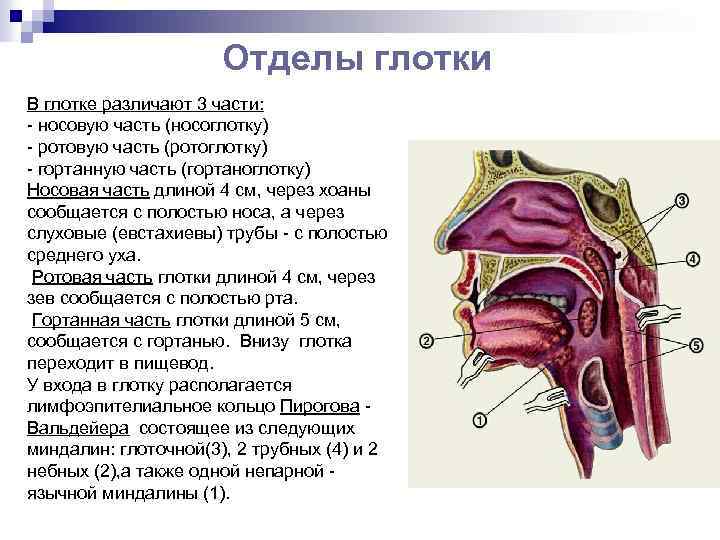
Глотка – это пространство, разделяемое дыхательной системой и пищеварительным трактом. Она делится на три области: носоглотку, ротоглотку и гортаноглотку. Носоглотка целиком относится к дыхательным путям и располагается позади носа. Спереди носоглотка определяется задними хоанами носа, сверху – передней и нижней стенками клиновидной пазухи, сзади – телами позвонков шейного отдела позвоночника. Носоглотка открывается внутрь в ротоглотку между дистальным краем мягкого неба и задней стенкой глотки. Лимфоидная ткань, известная как аденоиды или глоточные миндалины, занимает задне-верхнюю поверхность носоглотки и является частью более крупного скопления лимфоидной ткани, известного как кольцо Вальдейера.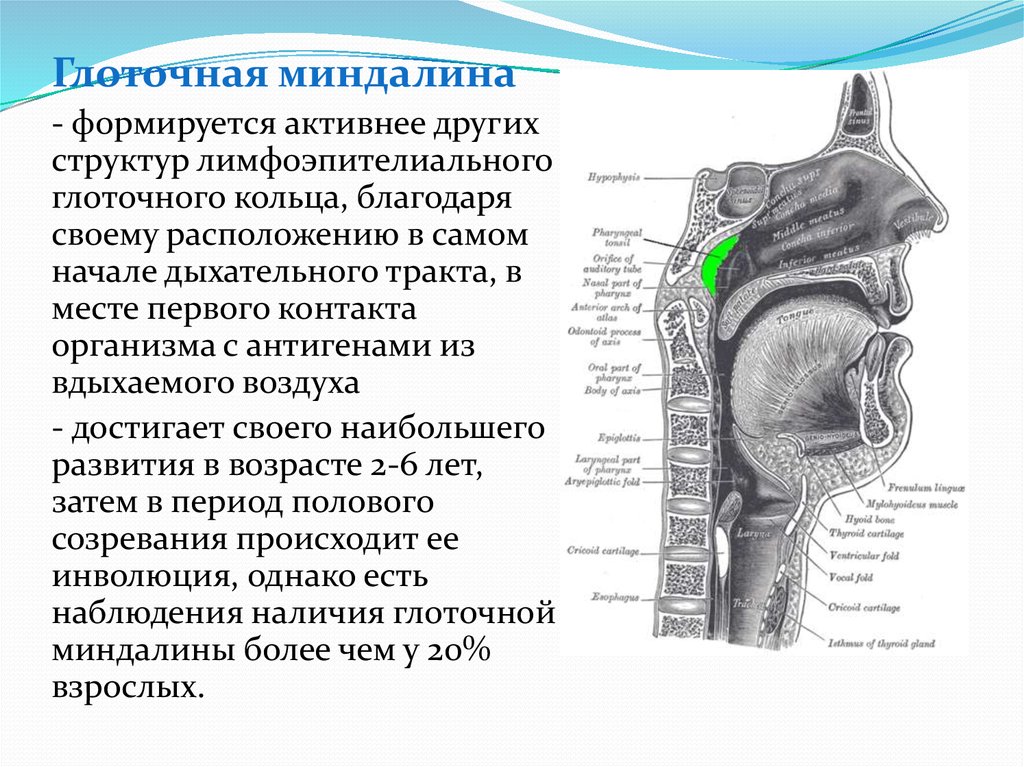 Ротоглотка открывается спереди в ротовую полость и изнутри в гортаноглотку на уровне основания языка. Боковые стенки заняты зевовыми или небными миндалинами, которые лежат между двумя складками ткани: передней небной дужкой, или нёбно-язычной складкой, и задней дужкой, или нёбно-глоточной складкой. Гортаноглотка простирается от основания языка до верхушки грушевидных пазух. Пириформные пазухи представляют собой углубления, образованные между гортанью и щитовидными хрящами гортани, поскольку они выходят за пределы гортани. Пириформные пазухи служат для направления пищи из гортаноглотки в пищевод.
Ротоглотка открывается спереди в ротовую полость и изнутри в гортаноглотку на уровне основания языка. Боковые стенки заняты зевовыми или небными миндалинами, которые лежат между двумя складками ткани: передней небной дужкой, или нёбно-язычной складкой, и задней дужкой, или нёбно-глоточной складкой. Гортаноглотка простирается от основания языка до верхушки грушевидных пазух. Пириформные пазухи представляют собой углубления, образованные между гортанью и щитовидными хрящами гортани, поскольку они выходят за пределы гортани. Пириформные пазухи служат для направления пищи из гортаноглотки в пищевод.
Методика
Осмотр носоглотки затруднен и требует специального оборудования. Самый простой способ — использовать маленькое зеркало (№0 или №1), налобный фонарь и шпатель. Язык плотно прижимают языковой лопаткой, и пациента просят дышать через нос. Зеркало располагают в горле так, чтобы была видна небольшая часть носоглотки. Затем осторожно поворачивают зеркало, чтобы осмотреть все участки носоглотки.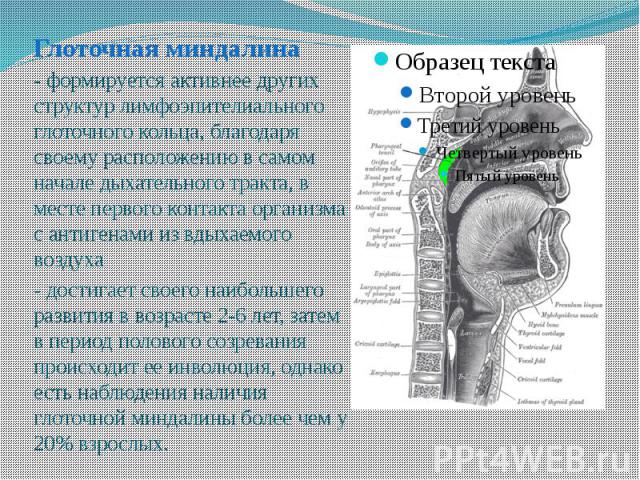 Следует соблюдать осторожность, чтобы не коснуться задней стенки глотки, так как это вызовет рвотный позыв пациента. Небольшой оптоволоконный эндоскоп — еще один метод, часто используемый для осмотра носоглотки. Зонд вводится через нос после того, как он был обезболен местным анестетиком, в носоглотку. и все районы проверены. Даже когда носоглотку можно увидеть любым методом, наличие слизи, которая затемняет поверхность слизистой оболочки, и неровная поверхность аденоидной ткани затрудняют интерпретацию.
Следует соблюдать осторожность, чтобы не коснуться задней стенки глотки, так как это вызовет рвотный позыв пациента. Небольшой оптоволоконный эндоскоп — еще один метод, часто используемый для осмотра носоглотки. Зонд вводится через нос после того, как он был обезболен местным анестетиком, в носоглотку. и все районы проверены. Даже когда носоглотку можно увидеть любым методом, наличие слизи, которая затемняет поверхность слизистой оболочки, и неровная поверхность аденоидной ткани затрудняют интерпретацию.
Ротоглотку осматривают язычковой лопаткой при хорошем освещении. Языковая пластинка располагается в центре языка на стыке передних двух третей и задней трети языка. Язык плотно вдавлен, обнажая глотку. Врач должен отметить наличие или отсутствие небных миндалин и их размер. Миндалины имеют неровную поверхность с глубокими криптами, которые часто заполнены эпителиальными остатками или лимфоцитами, особенно при инфицировании. Экзаменатор также должен отметить симметрию небно-миндалиновой области. Выпячивание одной стороны с контралатеральным смещением язычка может свидетельствовать о перитонзиллярном абсцессе или парафарингеальной опухоли. Задняя стенка глотки является местом скопления лимфоидной ткани, которая распространяется по поверхности. Эта лимфоидная ткань становится более гипертрофированной при инфекциях верхних дыхательных путей и имеет вид «булыжной мостовой».
Выпячивание одной стороны с контралатеральным смещением язычка может свидетельствовать о перитонзиллярном абсцессе или парафарингеальной опухоли. Задняя стенка глотки является местом скопления лимфоидной ткани, которая распространяется по поверхности. Эта лимфоидная ткань становится более гипертрофированной при инфекциях верхних дыхательных путей и имеет вид «булыжной мостовой».
Гортаноглотку осматривают с помощью зеркала (№4 или №5) и фары. Пациент находится в положении «принюхивания», слегка наклонившись вперед. Язык высунут и удерживается пальцами исследователя. Марлевая губка, наложенная на кончик языка, обеспечивает лучший захват, когда язык осторожно вытягивается вперед. Зеркало осторожно вводят в рот и располагают слева или справа от язычка под мягким небом. Затем одним движением поднимается небо, и зеркало отражается в гортаноглотке. Пациента просят произнести «и-и-и-и», что напрягает мускулатуру гортани и заставляет надгортанник двигаться вперед, обнажая эндогортань. Опять же, следует соблюдать осторожность, чтобы не коснуться задней стенки глотки, потому что это вызовет рвотный позыв у пациента.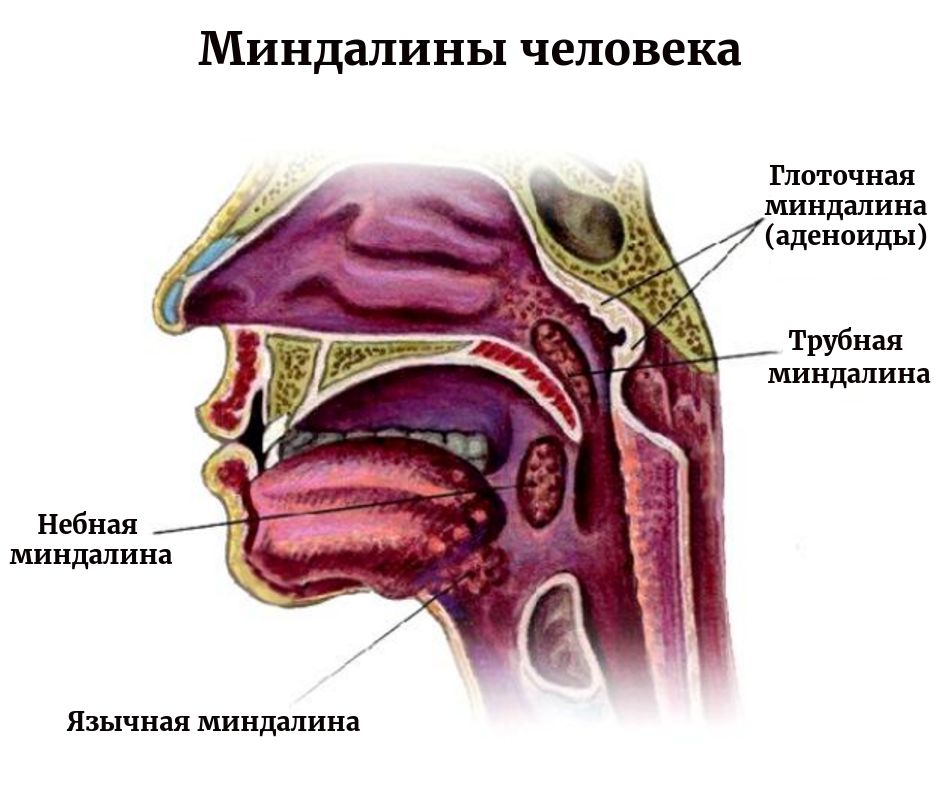 Если рвотные позывы представляют собой проблему, местный анестетик, распыленный на заднюю стенку глотки, уменьшит ее. Врач должен осмотреть всю гортаноглотку, включая надгортанник, грушевидные пазухи и гортань. Следует отметить движение и симметричность голосовых связок, а также любую неровность слизистой оболочки гортани. Настоящие голосовые связки покрыты плоским эпителием, а не респираторным эпителием, как остальная часть гортани, и по-разному отражают свет, придавая связкам белую окраску. Иногда можно осмотреть трахею до киля, и клиницист должен быть готов к любой возможной обструкции дыхательных путей или повреждению подскладочного пространства.
Если рвотные позывы представляют собой проблему, местный анестетик, распыленный на заднюю стенку глотки, уменьшит ее. Врач должен осмотреть всю гортаноглотку, включая надгортанник, грушевидные пазухи и гортань. Следует отметить движение и симметричность голосовых связок, а также любую неровность слизистой оболочки гортани. Настоящие голосовые связки покрыты плоским эпителием, а не респираторным эпителием, как остальная часть гортани, и по-разному отражают свет, придавая связкам белую окраску. Иногда можно осмотреть трахею до киля, и клиницист должен быть готов к любой возможной обструкции дыхательных путей или повреждению подскладочного пространства.
Фундаментальная наука
Роль глотки как канала для пищеварительного и дыхательного тракта приводит к ее контакту с внешней средой и делает ее восприимчивой к различным присутствующим там аллергенам, микроорганизмам и канцерогенным веществам. Воспаление глотки обычно вызывает боль или боль в горле за счет сенсорной иннервации, обеспечиваемой в основном блуждающим нервом.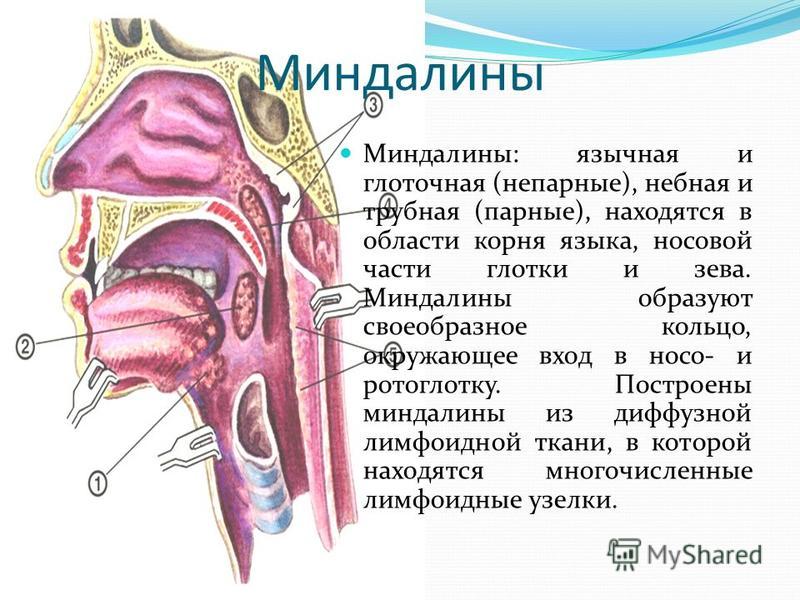 Боли в горле часто сопровождаются оталгией, которая фактически является рефлекторной болью, обусловленной сопутствующей вагусной иннервацией наружного уха.
Боли в горле часто сопровождаются оталгией, которая фактически является рефлекторной болью, обусловленной сопутствующей вагусной иннервацией наружного уха.
Многие симптомы и физические признаки в глотке обусловлены лимфоидной тканью, известной как кольцо Вальдейера, которая часто встречается в этой области. В носоглотке гипертрофия аденоидной ткани может вызывать заложенность носа и препятствовать постназальному оттоку слизи, образующейся в носу и придаточных пазухах. Это может привести к инфекциям среднего уха и носовых пазух. В ротоглотке лимфоидная ткань, известная как небные миндалины, имеет глубокие крипты на поверхности, которые могут содержать бактерии и выделения, которые могут привести к тонзиллиту. Размер миндалин может сильно различаться. Сам по себе размер не имеет особого патологического значения, так как он сильно зависит от возраста пациента и наличия воспаления и инфекции. В целом миндалины у детей довольно сильно выделяются; увеличение миндалин продолжается до полового созревания, после чего миндалины имеют тенденцию к атрофии.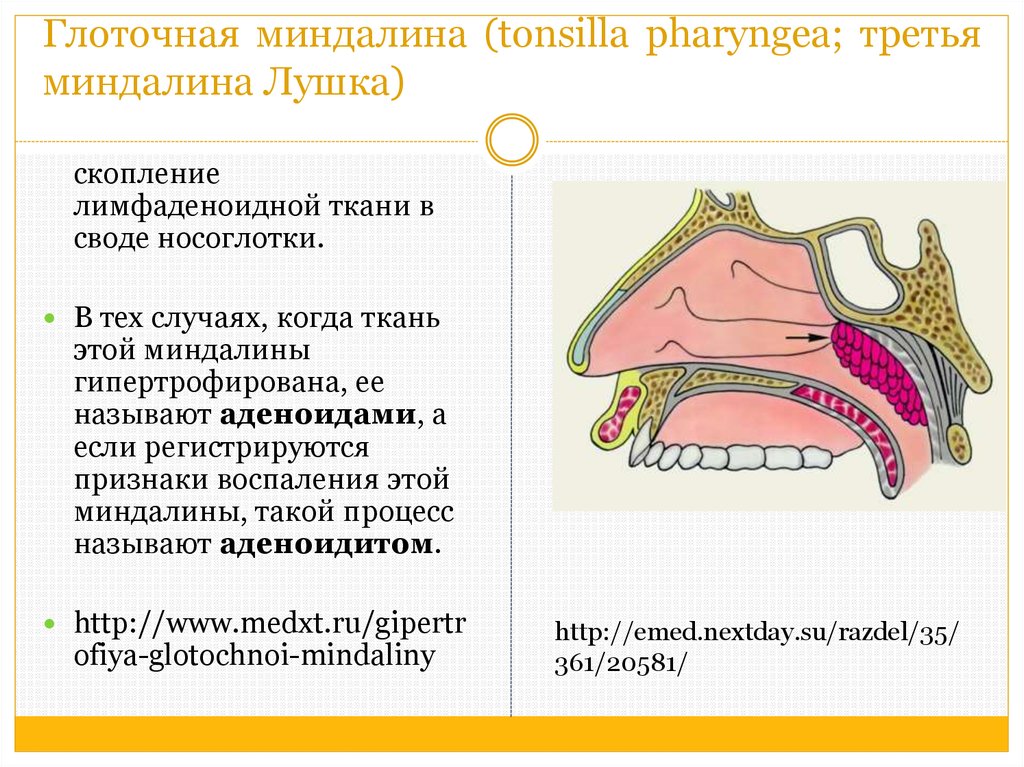 Гипертрофия миндалин по истечении этого времени часто встречается у лиц с аллергией верхних дыхательных путей или у лиц с рецидивирующим тонзиллитом. Лимфоидная ткань на основании языка или язычных миндалинах также может инфицироваться или гипертрофироваться и вызывать боль или ощущение «кома в горле» при заполнении валлекулярного пространства. Гортаноглотка обычно лишена лимфоидной ткани.
Гипертрофия миндалин по истечении этого времени часто встречается у лиц с аллергией верхних дыхательных путей или у лиц с рецидивирующим тонзиллитом. Лимфоидная ткань на основании языка или язычных миндалинах также может инфицироваться или гипертрофироваться и вызывать боль или ощущение «кома в горле» при заполнении валлекулярного пространства. Гортаноглотка обычно лишена лимфоидной ткани.
Клиническое значение
Боль в горле является одной из наиболее частых жалоб в кабинетах врачей. Дифференциальный диагноз будет включать воспаление, вызванное аллергией, инфекцию, вызванную вирусными или бактериальными агентами, физическое раздражение, вызванное постназальным дренажом, рефлюкс-эзофагитом или новообразованием. Диагноз зависит от интеграции информации, полученной при анамнезе, физическом осмотре и лабораторных данных, таких как посев из горла или глотание бария.
Острый фарингит обычно имеет вирусное происхождение, но может быть вызван бета-стрептококком группы А.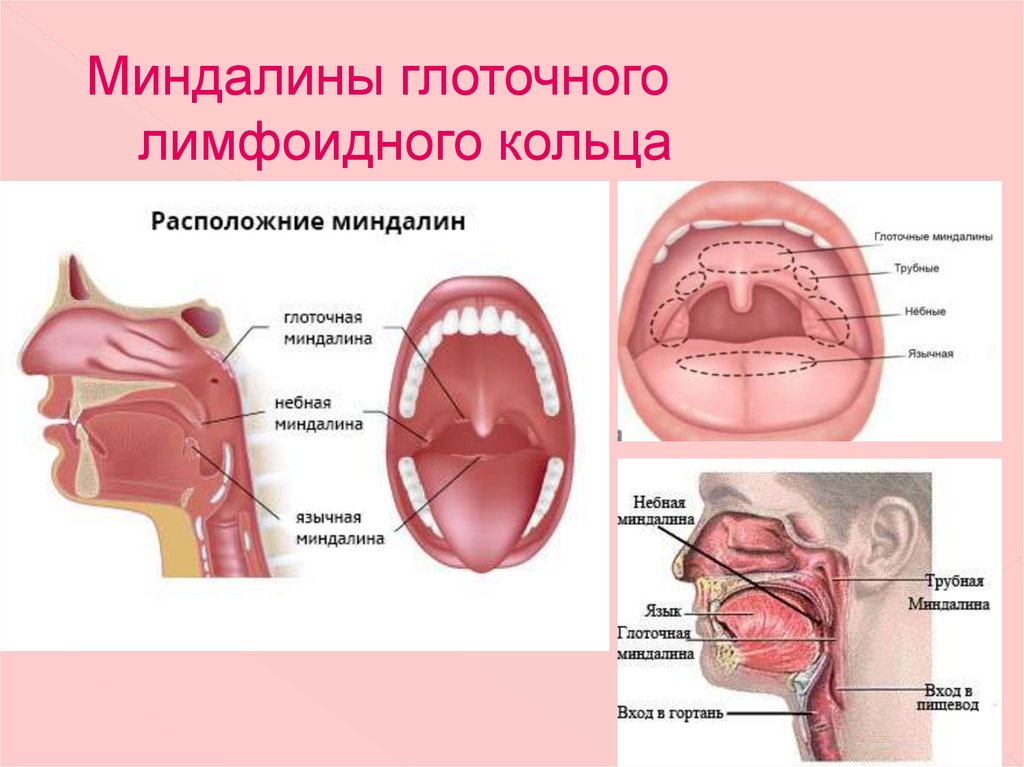

 Curr Med Res Opin. 2014 фев; 30 (2): 203-5. [PubMed: 24127824]
Curr Med Res Opin. 2014 фев; 30 (2): 203-5. [PubMed: 24127824] , Тан Б.К., Шлеймер Р.П. Клетки линии В-лимфоцитов и дыхательная система. J Аллергия Клин Иммунол. 2013 г., апрель; 131(4):933-57; викторина 958. [Бесплатная статья PMC: PMC3628816] [PubMed: 23540615]
, Тан Б.К., Шлеймер Р.П. Клетки линии В-лимфоцитов и дыхательная система. J Аллергия Клин Иммунол. 2013 г., апрель; 131(4):933-57; викторина 958. [Бесплатная статья PMC: PMC3628816] [PubMed: 23540615]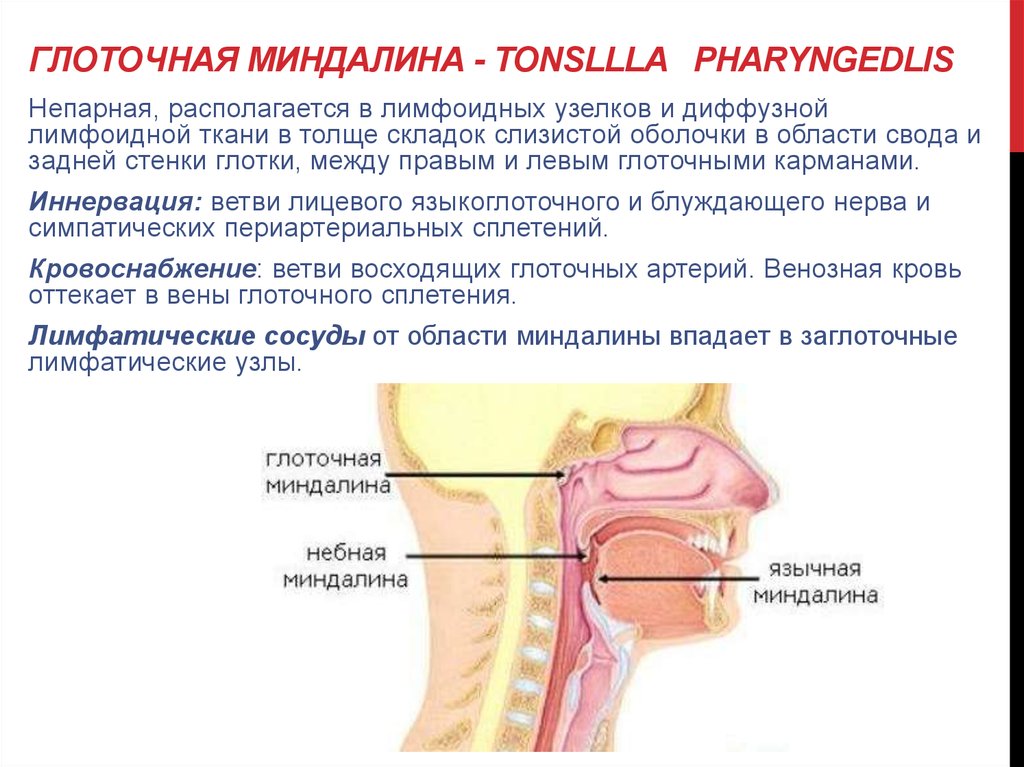 Ж Ларынгол Отол. 2015 г., апрель; 129(4):392-4. [PubMed: 25697260]
Ж Ларынгол Отол. 2015 г., апрель; 129(4):392-4. [PubMed: 25697260]