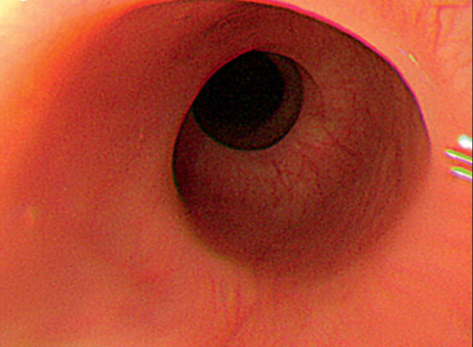
Спазм пищевода — причины, симптомы, диагностика и лечение
Спазм пищевода – периодически возникающие дискоординированные конвульсивные сокращения мышечного слоя пищевода на фоне сохранной функции и тонуса нижнего эзофагеального сфинктера. Является одной из разновидностей дискинезии пищевода. Клинически проявляется болями за грудиной, нарушением глотания, изжогой и срыгиванием. Диагностика заболевания включает рентгенографию пищевода с контрастированием, эзофагеальную манометрию; для дифференциальной диагностики назначается ЭГДС, внутрипищеводная рН-метрия. Цели лечения — регулировка режима питания, профилактика перепадов внутрибрюшного давления, нормализация тонуса гладкой мускулатуры пищевода.
Общие сведения
Спазм пищевода – эпизодические функциональные расстройства эзофагеальной перистальтики, сопровождающиеся спазмированием стенок пищевода. Данная патология занимает первое место среди всех заболеваний пищевода. Является наиболее частой причиной дисфагии с загрудинными болями. Болеют чаще женщины в возрасте 30-70 лет, с возрастом уровень заболеваемости растет, а половые различия сглаживаются. Диффузный эзофагоспазм выявляется у 3% пациентов, которым проводят эндоскопическое исследование в связи с патологией пищеварительного тракта. Тем не менее, скудость клинической картины часто приводит к тому, что пациенты не обращаются за медицинской помощью. Кроме того, спазм пищевода нередко принимают за гастроэзофагеальную рефлюксную болезнь. Диагностикой и лечением заболевания занимаются врачи-эндоскописты, гастроэнтерологи, хирурги.
Является наиболее частой причиной дисфагии с загрудинными болями. Болеют чаще женщины в возрасте 30-70 лет, с возрастом уровень заболеваемости растет, а половые различия сглаживаются. Диффузный эзофагоспазм выявляется у 3% пациентов, которым проводят эндоскопическое исследование в связи с патологией пищеварительного тракта. Тем не менее, скудость клинической картины часто приводит к тому, что пациенты не обращаются за медицинской помощью. Кроме того, спазм пищевода нередко принимают за гастроэзофагеальную рефлюксную болезнь. Диагностикой и лечением заболевания занимаются врачи-эндоскописты, гастроэнтерологи, хирурги.
Спазм пищевода
Причины
Точные причины возникновения спазма пищевода неизвестны. Первичный спазм пищевода является самостоятельным заболеванием, которое развивается на фоне психических (стрессы) и неврологических (поражение межмышечных нервных волокон пищевода) расстройств. Поражение нейронов может быть обусловлено воздействием токсинов, бактерий и вирусов как на сами нервные волокна в пищеводе, так и на головной мозг (менингоэнцефалит). Чаще всего спазм возникает в самых проксимальных и дистальных отделах пищевода, так как они имеют наиболее богатую иннервацию.
Чаще всего спазм возникает в самых проксимальных и дистальных отделах пищевода, так как они имеют наиболее богатую иннервацию.
Некоторые исследователи в области гастроэнтерологии предполагают связь спазма пищевода с дефицитом окиси азота, которая нужна для передачи информации в нейросинапсах. Патогенез данного заболевания схож с ахалазией кардии; более того – при прогрессировании двигательных расстройств возможен переход диффузного спазма в ахалазию (эта патология характеризуется повышением тонуса нижнего эзофагеального сфинктера, которое сопровождается нарушением его расслабления). Связано это с тем, что длительно существующие функциональные спазмы, особенно не подвергающиеся коррекции, приводят к формированию органических изменений в тканях (дегенерация миоцитов и нервных узлов, фиброз тканей и др.).
Вторичный спазм пищевода развивается на фоне другой патологии (эзофагит, язва либо рак пищевода) из-за рефлекторных реакций слизистой оболочки, чувствительность которой повышается по вине патологического процесса. Также возможно внезапное развитие спазма пищевода у здорового человека при глотании слишком больших порций пищи, употреблении очень горячей, холодной либо сухой еды, крепких алкогольных напитков, при поспешном питании.
Также возможно внезапное развитие спазма пищевода у здорового человека при глотании слишком больших порций пищи, употреблении очень горячей, холодной либо сухой еды, крепких алкогольных напитков, при поспешном питании.
Спазмы пищевода разделяют на легкие, непостоянные, острые либо хронические, локальные (поражаются сфинктеры пищевода) и диффузные (задействуется вся мышечная оболочка).
Симптомы спазма пищевода
Клиническая картина спазма пищевода зависит от локализации и формы патологического процесса. Наиболее типичными признаками любой из форм заболевания являются загрудинные боли и нарушение глотания. Боль пациенты чаще всего связывают с глотанием пищи и слюны, хотя она может возникнуть и спонтанно. Стрессы приводят к усугублению боли. Возможна иррадиация болевых ощущений в лопатки, плечи, нижнюю челюсть, спину. Чаще всего приступ длится не более часа, хотя не исключается и более длительная его продолжительность. Обычно пациенты описывают свои ощущения как чувство давления за грудиной. На фоне приема спазмолитиков боль ослабевает или исчезает.
На фоне приема спазмолитиков боль ослабевает или исчезает.
Дисфагия может развиться на фоне приема как твердой, так и жидкой пищи. Чаще всего она непостоянна и возникает одновременно с болью. Изжога беспокоит каждого пятого пациента, а срыгивание пищи отмечается только на фоне очень сильных спазмов или значительного скопления пищевых масс в пищеводе.
Спазмирование верхнего сужения пищевода (наиболее частая форма патологии) чаще всего возникает у пациентов, склонных к истерии, неврозам, перепадам настроения. Клинически проявляется давящей болью за грудиной, тошнотой, кашлем, покраснением лица, страхом и волнением. Спазм пищевода может возникать остро, либо его проявления нарастают постепенно, перемежаясь периодами ремиссии. Интермиттирующий характер патологии приводит к тому, что пациент становится беспокойным, питается нерегулярно, боится возврата симптомов, а это еще больше усугубляет патологические проявления спазма пищевода.
Хронический спазм в области верхнего сужения чаще всего развивается у пожилых пациентов с дефектами зубного ряда, нарушением жевания, склонных к проглатыванию больших непережеванных кусков пищи; особенно если в анамнезе имеются указания на острый спазм пищевода. В клинической картине преобладают неприятные ощущения за грудиной, затруднения при прохождении твердой пищи, необходимость запивать водой каждый глоток. Постоянная непроходимость пищевода приводит к формированию его компенсаторного расширения над спазмированным участком.
В клинической картине преобладают неприятные ощущения за грудиной, затруднения при прохождении твердой пищи, необходимость запивать водой каждый глоток. Постоянная непроходимость пищевода приводит к формированию его компенсаторного расширения над спазмированным участком.
Спазм нижних отделов пищевода и кардии также может быть острым и хроническим. Острый спазм проявляется болями в эпигастрии и за грудиной, ощущением задержки пищевых масс над желудком; запивание пищи водой не приносит облегчения. Отдельно рассматривается несфинктерный спазм пищевода (синдром Баршоня-Тешендорфа), при котором одновременно поражается несколько отделов органа на всем протяжении. Пациенты предъявляют жалобы на эпизодические эпизоды дисфагии (от пары минут до нескольких недель), сопровождающиеся загрудинной болью, срыгиванием слизи. Патология часто возникает на фоне язвенной, желчнокаменной болезни; для нее характерно повышение аппетита.
Диагностика спазма пищевода
Постановка диагноза «спазм пищевода» требует исключения органических и механических причин патологии. К наиболее достоверным методам диагностики относят рентгенографию пищевода, эзофагеальную манометрию и эндоскопическое исследование.
К наиболее достоверным методам диагностики относят рентгенографию пищевода, эзофагеальную манометрию и эндоскопическое исследование.
Примерно у половины пациентов рентгенологическое исследование не выявляет признаков патологии. На эзофагоспазм указывают некоординированные спастические сокращения мышц пищевода, из-за чего орган приобретает вид штопора, четок, псевдодивертикулов. Контрастная эзофагография при спазме верхнего сужения пищевода демонстрирует задержку контраста на уровне перстневидного хряща. При хроническом спазме контраст скапливается в области супрастенотического расширения. Для синдрома Баршоня-Тешендорфа характерно выявление кольцевидных спазмированных участков на всем протяжении пищевода. От ахалазии кардии спазм пищевода отличается нормальным прохождением контраста через нижний пищеводный сфинктер.
ЭГДС при спазме пищевода имеет меньшее диагностическое значение, чаще применяется для дифференциального диагноза. Эзофагоскопия при спазме верхнего сужения затруднена, обычно ввести фиброскоп в просвет пищевода удается только после тщательной инфильтративной анестезии слизистой оболочки. При наличии хронического спазма слизистая оболочка гиперемирована, возможно выявление рубцовых стриктур и деформаций. При спазме нижнего отдела пищевода проведение фиброскопа в желудок затруднено из-за скопившихся пищевых масс, слизистая оболочка не изменена.
При наличии хронического спазма слизистая оболочка гиперемирована, возможно выявление рубцовых стриктур и деформаций. При спазме нижнего отдела пищевода проведение фиброскопа в желудок затруднено из-за скопившихся пищевых масс, слизистая оболочка не изменена.
Результат эзофагеальной манометрии у части больных может не отличаться от нормы. У остальных пациентов могут обнаружиться спастические волнообразные сокращения мышц пищевода с повышением давления в нем более 30 мм.рт.ст., перемежающиеся с нормальной пищеводной перистальтикой. Для дифференциации с ГЭРБ может назначаться внутрипищеводная рН-метрия.
Лечение спазма пищевода
Терапия спазма пищевода включает медикаментозные и немедикаментозные методы. Рекомендуется соблюдение строгого режима питания, употребление большого количества жидкости. Следует исключить из рациона слишком холодные и горячие блюда, алкоголь, грубую клетчатку, газированные напитки. Для предупреждения повышения уровня давления в брюшной полости пациенту нужно избегать переедания, наклонов туловища, подъема тяжестей.
Медикаментозное лечение включает в себя введение спазмолитиков и препаратов, нормализующих эзофагеальную перистальтику. С этой целью назначают нитраты, антихолинергические средства, блокаторы кальциевых каналов. Большинству пациентов рекомендуют принимать седативные препараты для предупреждения спазма пищевода.
Прогноз и профилактика
Спазм пищевода обычно ухудшает качество жизни больного даже при отсутствии тяжелых осложнений. Прогноз зависит от многих факторов: формы, локализации и степени тяжести заболевания, возраста пациента, длительности симптомов до момента обращения за медицинской помощью. Профилактика спазма пищевода вторична, заключается в лечении фоновых заболеваний, ежегодном эндоскопическом обследовании. Для предупреждения рецидивов рекомендуют санаторно-курортное лечение.
что это. Симптомы, диагностика, лечение
Эзофагоспазм — это нарушение моторики пищевода в виде спазма его нижнего отдела.
Симптомы эзофагоспазма
При первичном эзофагоспазме предполагаются расстройства нервной регуляции моторики пищевода.
Основными клиническими проявлениями эзофагоспазма являются дисфагия, загрудинные боли и психогенные признаки.
Дисфагия
Дисфагия описывается больными как ощущения сдавливания, «кома» или застревания пищи в пищеводе. Эти ощущения могут быть непостоянными, иногда при каждом приеме пищи. Затруднение прохождения пищи может быть как при приеме жидкой, особенно холодной, так и твердой пищи, причем твердая пища проходит легче, чем жидкая, большие порции лучше малых.
Это отличает эзофагоспазм от ахалазии и рака пищевода. Проявления дисфагии усиливаются при быстрой еде, волнении, стрессовых ситуациях и задержка пищи может ощущаться ниже гортани в виде «кома» при спазме глоточно-пищеводного сфинктера.
Загрудинные боли
Загрудинные боли у некоторых людей могут быть чаще, чем дисфагия. Они напоминают боль при стенокардии – ощущение давления, иррадиация в левую руку, плечо, положительное действие нитратов, но в отличие от стенокардии эта боль не связана с физической нагрузкой, а чаще возникает во время еды или сразу после еды.
Психогенные признаки
При эзофагоспазме наблюдается слабость, усталость, раздражительность, тревога, нарушения сна. Иногда улучшение самочувствия в утренние часы и ухудшение в вечернее время.
Диагностика эзофагоспазма
Диагностическими методами исследования эзофагоспазма являются рентгеноскопия или рентгенография пищевода с контрастным веществом, при котором выявляются затруднения продвижения контраста, спазмы, сужения пищевода.
Эзофагастроскопия, которая обычно у этих больных затруднена при выраженном спазме, позволяет выявить изменения слизистой пищевода при эзофагоспазме и других поражениях пищевода. Положительная проба с приемом нитратов.
Эзофагоспазм. Лечение, питание, прогноз
Питание — нестрогое, механическое и химическое щажение, кушать надо часто.
Лечение проводится амбулаторно.
Для быстрого устранения спазмов пищевода под язык используются нитараты (например нитроглицерин 1 табл или 3 капли 1% раствора на сахар или воду).
Для длительного лечения назначаются нитраты пролонгированного действия – нитросорбид 10-20 мг 3-4 раза в день за 40 минут до еды.
Местноанестезирующие средства: новокаин по 1 ст. ложке 0,25-0,5% раствора 3-4 раза в сутки за 15-30 минут до еды.
Психотерапия (консультация специалиста), прием психотропных средств.
Курсы щелочных минеральных вод – Боржоми, Ессентуки 4, Славяновская и др.
Прогноз при эзофагоспазме в большинстве случаев благоприятный при систематическом лечении и эффективности лечения основного заболевания.
Спазм пищевода симптомы и лечение
Спазм пищевода проявляется нарушением двигательной активности. Непроходимость появляется в одном или нескольких участках. Основные симптомы поражения – трудности с глотанием и боль за грудиной. Эзофагоспазм пищевода − патологическое состояние, при котором наблюдается эпизодическое нарушение перистальтики. Из-за этого повышается давление в кардии, происходит непроизвольное сокращение стенок органа.
Анатомические особенности
Пищевод – полая трубка, соединяющая глотку с желудком. Еда по нему продвигается автоматически, с помощью рефлекторных сокращений мускулатуры. Длина пищевода – 22-30 см. Полая трубка начинается в нижней области шеи, проходит за грудиной и открывается в желудок. В начале и конце органа есть соединительные клапаны в виде колец – сфинктеры. Они рефлекторно пропускают еду в пищевод и затем – в желудок.
Твердая пища продвигается по каналу 6-9 секунд. При ее глотании полость пищевода расширяется, внутренние складки разглаживаются. Жидкость проходит в течение 2-3 секунд.
При внезапном спазме мышцы сильно сокращаются. Это приводит к частичному сжатию или полному закрытию просвета. Непроизвольные движения мышц пищеводной трубки провоцирует болезненные ощущения.
Нарушение моторики обычно возникает на входе или выходе эластичной трубки в сегменте верхнего и нижнего сфинктеров. Именно в этих зонах расположено больше всего нервных окончаний. Несфинктерные спазмы пищевода могут наблюдаться в разных его частях. Зачастую они происходят из-за болезней желудочно-кишечного тракта.
Несфинктерные спазмы пищевода могут наблюдаться в разных его частях. Зачастую они происходят из-за болезней желудочно-кишечного тракта.
Причины
Спазмы делятся на два вида: первичные и вторичные. Их различают по происхождению. Если приступ вызван нарушениями в работе нервных окончаний, речь идет о первичном спазме. Чаще всего его причина – спешка во время еды, травма пищевода горячей, холодной, острой пищей. Когда сужение связано с каким-либо заболеванием, диагностируют вторичный спазм пищевода.
Существует ряд факторов, провоцирующих приступ:
- острые инфекционные заболевания – грипп, бронхит, скарлатина, корь;
- интоксикация на фоне отравления;
- высокая температура тела, сопровождающаяся судорогами;
- стресс;
- невроз;
- паническая атака;
- переутомление;
- попадание инородного тела в просвет органа;
- снижение мышечного тонуса тканей, выстилающих стенки полости;
- травмирование грубой, горячей или холодной пищей;
- зубные протезы;
- облучение;
- гормональный сбой;
- старение организма;
- ожог слизистой оболочки;
- самовнушение.

В этих случаях ослабление двигательной активности происходит однократно, носит эпизодический характер.
Систематическое нарушение перистальтики могут вызвать изменения в органе, сопряженные с хроническими заболеваниями. Вызвать эзофагоспазм могут следующие патологии:
- гастрит;
- язва желудка или двенадцатиперстной кишки;
- рефлюкс;
- камни в желчном пузыре;
- грыжа отверстия диафрагмы;
- опухоль пищевода, средостения;
- метастазы в грудном отделе позвоночника;
- воспаление сосудов – васкулит;
- менингит;
- остеохондроз;
- поражение периферической нервной системы.
Имеющиеся заболевания провоцируют устойчивую форму состояния. Спазм пищевода становится регулярным явлением, если человек не лечит основную причину приступов. В группе риска люди с повышенной нервной возбудимостью, гипертонией.
Сокращение мускулатуры пищевода в зоне кардии обычно встречается у женщин от 18 до 35 лет. Возникновению общих спазмов подвержены лица обоих полов после 45 лет.
Возникновению общих спазмов подвержены лица обоих полов после 45 лет.
Клинические проявления
Приступ может длиться несколько секунд, часов или дней. Дискомфорт проявляется ощущением кола в горле или за грудиной. Боль острая или режущая иррадиирует в руки, спину, нижнюю челюсть, уши. Любая нагрузка приводит к сжимающему дискомфорту. Во время приступа трудно разогнуться. Спазм пищевода иногда путают со стенокардией. Чтобы отличить эти два состояния, нужно принять пищу. Если у человека спазм в пищеводе, любую еду будет трудно проглотить.
Боль локализуется в диафрагме, между лопаток. Внезапный дискомфорт возникает во время еды, проглатывания слюны. Приступ может случиться при выполнении физических упражнений и даже в состоянии покоя или сна.
Дисфагия (невозможность глотать) распространяется не только на твердую, но и на жидкую пищу. Боль и трудности с прохождением еды могут появляться отдельно друг от друга. Особенности проявлений зависят от вида приступа и его происхождения.
Типы состояний
Нарушение двигательной активности может носить острый или долговременный характер. Хроническая форма проявляется чувством сдавленности в области гортани. Пища с трудом продвигается. Человек вынужден постоянно ее запивать, чтобы облегчить глотание.
Хронические спазмы наблюдаются у людей, склонных к повышенной тревожности, а также у лиц с нарушением жевательной функции.
В зависимости от причины происхождения, непроизвольное сужение пищевода бывает нескольких видов. Распространенные формы:
- Кардиоспазм – расширение трубчатой полости на всем протяжении с резким сужением кардиального отрезка. Поверхность стенок меняет структуру. Происхождение кардиоспазма не изучено до конца. Большинство медиков склоняется к тому, что патология возникает из-за отсутствия рефлекса на раскрытие входного сфинктера.
- Вертеброгенный эзофагоспазм. Приступ случается при остеохондрозе шейного или грудного отдела позвоночника.
 Спазм возникает из-за защемления нервных окончаний. Такую патологию называют корешковым синдромом. Она возникает при сдавливании нервов спинного мозга.
Спазм возникает из-за защемления нервных окончаний. Такую патологию называют корешковым синдромом. Она возникает при сдавливании нервов спинного мозга.
Типы спазмов по площади вовлечения в процесс:
Они различаются по симптоматике.
Деформацию трубки пищевода в разных отделах распознают по признакам:
- Приступ начинается с сильной боли в грудной клетке и верхней части живота. Неприятные ощущения доходят до гортани. Боль иногда отдает в нижнюю челюсть, плечи.
- Нарушается глотание. Твердая пища проходит лучше, чем пюреобразные блюда и напитки.
- После восстановления двигательной активности пищевода происходит срыгивание. Длительность приступа – от 3 минут до нескольких часов.
Диффузный спазм происходит из-за нарушения координации гладких мышц по всей протяженности пищевода. При этом сохраняется нормальный тонус нижнего клапана.
Диффузный эзофагоспазм не имеет связи с употреблением пищи, жидкости. Главная особенность такой деформации – интенсивные боли.
На рентгеновском снимке пищевод по форме напоминает четки или штопор.
Спазм происходит в определенном сегменте органа. Пища не может двигаться из-за препятствия. При сегментарном спазме в процесс вовлечены отдельные участки полости. Признаки состояния:
- возникают трудности при проглатывании продуктов с грубой клетчаткой и даже однородной пищи;
- боль умеренная, локализуется в нижней части пищевода.
Особенности приступа – дискомфорт начинается и угасает постепенно, боли умеренные.
Неврологический спазм
Затруднения глотания обычно появляются при приеме пищи, напитков. Характерные признаки приступа во время еды:
- еда застряла в пищеводной трубке;
- непроизвольная рвота;
- отделяемые массы состоят из непереваренного содержимого без примесей слизи, желудочного сока.
Спазм при глотании приводит к обратному движению еды, которое человек не в состоянии контролировать. Гладкие и поперечные мышцы пищевода резко сжимаются, затрудняется дыхание.
Причины судорожного сжатия – нервное потрясение, испуг, затяжная депрессия, тревога. Спазм может случиться без связи с приемом еды. Пищевод сжимается на нервной почве. Боли локализованы в груди, средостении. В связи с этим многие люди путают непроизвольное сокращение мышц с сердечным приступом. Выраженность дискомфорта бывает разной по интенсивности. Боль может проявляться ощущением сдавленности, жжения или сжатия.
Как снять спазм пищевода в домашних условиях
Чтобы избавиться от боли, нужно сделать несколько мелких глотков теплой жидкости. Обычно человек в состоянии это сделать. Из напитков лучше пить молоко, отвар ромашки или мяты. Жидкость способствует снятию боли и продвижению застрявшей пищи.
Снять спазм, локализованный в области пищевода, помогут дыхательные упражнения. Их выполняют 3-5 минут, используя технику брюшного дыхания. Нужно сделать глубокий вдох. При этом живот максимально надувается. После этого дыхание задерживают на 3 секунды. Чтобы контролировать процесс, руку кладут на живот. Выдыхать нужно маленькими порциями через сжатые губы. При этом живот должен сдуваться и немного втягиваться. Упражнение повторяют 3 раза.
Выдыхать нужно маленькими порциями через сжатые губы. При этом живот должен сдуваться и немного втягиваться. Упражнение повторяют 3 раза.
Чтобы снять приступ, принимают таблетку Нитроглицерина. Ее кладут под язык. Нитроглицерин расслабляет гладкую мускулатуру.
В качестве скорой помощи при спазмах вводят внутримышечно или внутривенно укол Атропина. Этот прием иногда используют в качестве диагностического теста. Если после укола боль стихла через час, но снова появилась через 2 часа, причина непроходимости – функциональные нарушения.
Если приступы периодически повторяются, можно воспользоваться домашними рецептами:
- При неврологическом спазме принимают препараты на основе целебных растений – настойку валерианы, пустырника, пиона. Эти средства обладают умеренным седативным и спазмолитическим эффектом. Пустырник или валериану разводят в 100 мл воды. Дозировка – 15 капель. Средства принимают за 30 минут до приема еды 3 раза в день.

- Расслабляющие ванны с добавлением травяных отваров. Целебный эффект при спазмировании оказывают успокаивающие травы – валериана, мелисса, липовый цвет, пустырник. Расслабляющим эффектом обладает также настой из веток сосны, пихты. Помимо отвара, в воду можно добавлять эфирные масла чайного дерева, апельсина, иланг-иланга. Ванну принимают 15-20 минут. Оптимальная температура воды – 37-40°C.
Домашние методы эффективны, если причина эзофагоспазма – нервное перенапряжение, стресс. Когда патология приобретает хроническую форму, нужно установить ее причину. Для этого обращаются к врачу-гастроэнтерологу. Методы диагностики включают фиброскопию, рентген пищевода с введением контрастного вещества.
Лечение
Для устранения спазма принимают препараты, расслабляющие гладкую мускулатуру пищевода: Но-Шпа, Дротаверин, Церукал. Их пьют за 30 минут до еды. Лечение спазмов, в зависимости от причины и характера проявлений, может включать препараты:
- антидепрессанты – Тразодон;
- успокоительные средства – Ново-Пассит, экстракт валерианы, настойка пустырника;
- блокаторы кальциевых каналов– Дилтиазем, Нифедипин;
- местные анестетики на основе новокаина;
- обволакивающие медикаменты для снижения раздражения слизистой – Алмагель, Симетикон;
- М-холинолитики – Атропин;
- прокинетики – Церукал, Домперидон.

Если приступ вызван эзофагитом, гастроэзофагеальной рефлюксной болезнью (ГЭРБ), назначают антациды – Гевискон, Ренни. Их принимают, чтобы защитить слизистую оболочку пищевода от раздражения желудочным соком и желчью.
Чтобы восстановить функции нервной системы, назначают курс электрофореза. Процедуры проводят с использованием гальванического тока, который обеспечивает поступление ионов лекарственных веществ. В данном случае показаны активные вещества: сульфат магния, хлорид кальция, новокаин. Для нормализации рефлекторных процессов также применяют гальванический воротник по Щербаку. Длительность курса физиотерапии зависит от причины и вида непроходимости пищевода.
Если острый спазм не поддается медикаментозному лечению, проводят бужирование. Такой вид устранения непроходимости подразумевает расширение пищеводной трубки с применением зонда. Чтобы устранить спазм, может потребоваться 2-3 процедуры.
В случаях, когда нарушение двигательной активности возникает из-за болезней пищеварения, назначают курс терапии, направленной на восстановление органов ЖКТ.
Существуют альтернативные методы лечения. К ним относят иглоукалывание и наркоз.
Хирургическое иссечение мышц (эзофагомиотомию) проводят в тяжелых ситуациях. В 8 из 10 случаев операция приносит человеку облегчение.
Диета
Питание играет большую роль в профилактике и лечении непроизвольных сокращений мышц. Диета основана на принципах:
- Меню состоит из паровых блюд с однородной консистенцией. Из рациона исключают грубую клетчатку, газированные напитки, алкоголь, кофе, шоколад, соусы, острые приправы.
- Принимать пищу нужно в теплом виде. Слишком холодные или горячие блюда травмируют пищевод.
- Ужинать лучше за 3 часа до сна, чтобы снизить риск рефлюкса.
- Важно соблюдать режим дня. Есть нужно в определенные часы 4-5 раз в день маленькими порциями.
- Исключить из меню продукты, которые могут вызвать спазм.
Чтобы предупредить повторные приступы, рекомендуется заниматься спортом, пройти курс общего массажа. Ощутимый эффект приносит отдых на курортах с минеральными водами, прием витаминов и седативных средств.
Ощутимый эффект приносит отдых на курортах с минеральными водами, прием витаминов и седативных средств.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Транспортировка пищи из ротовой полости в желудок проходит через пищевод. Если перистальтика гладкой мускулатуры функционирует нормально, то пищевой комок легко и быстро добирается до желудка. В случае нарушения ее деятельности происходит спазм. Пища с трудом движется по пищеводу, вызывая болевые ощущения. Индивида беспокоит тяжесть и давление в горле, груди в результате спазма пищевода. Как его снимать и чем облегчить состояние? Об этом и пойдет речь в статье.
Если перистальтика гладкой мускулатуры функционирует нормально, то пищевой комок легко и быстро добирается до желудка. В случае нарушения ее деятельности происходит спазм. Пища с трудом движется по пищеводу, вызывая болевые ощущения. Индивида беспокоит тяжесть и давление в горле, груди в результате спазма пищевода. Как его снимать и чем облегчить состояние? Об этом и пойдет речь в статье.
Общая информация
Эзофагоспазм, или по-другому спазм пищевода – это болезнь, в результате которой время от времени возникает сбой перистальтики, т. е. в нижнем пищеводном сфинктере происходит повышение давления и спастические сокращения его стенок. Выставляют диагноз на основании диагностических мероприятий, которые включают в себя: pH- и манометрию пищевода, рентгенографию, эндоскопию. Заболевание проявляется загрудинными болями, отрыжкой, дисфагией, изжогой. Лечение в основном консервативное, направленное на снижение внутрибрюшного давления и миотонуса пищевода, а также показано диетическое питание.
Распространенные виды эзофагоспазма
Зачастую на практике встречается два вида спазма пищевода:
Известны следующие варианты эзофагоспазма:
- Идиопатический, зачастую его называют первичным – органические изменения нервной системы.
- Рефлекторный, или по-другому вторичный – является спутником язвенных поражений органов пищеварения, грыжи пищеводного отверстия диафрагмы, желчнокаменной болезни, т. е. тех патологий, при которых поражается слизистая оболочка пищевой трубки.
Другие виды эзофагоспазма
В медицинской практике встречаются и иные разновидности спазма пищевода:
- На нервной почве – для него характерно лихорадочное сокращение мышц по причине психического расстройства (депрессии), нарушения сна, стресса, повышенной склонности к тревожности, страху. Приступ по времени длится всего несколько минут.
- При глотании – указывают на такой спазм следующие симптомы: ощущение комка в горле сопровождает паническую атаку; при судорогах возникает чувство удушья; при резких неожиданных звуках начинаются рвотные позывы; при неврозоподобном состоянии спазм способен помешать проглотить даже слюну; частыми спутниками невроза считаются приступы тошноты и рвоты; в области грудной клетки болевые ощущения по типу кардиалгии, причем интенсивность их непостоянна и меняется от незначительных до резких.

- Кардиоспазм – бывает острым и хроническим. Для острого – характерны боли за грудиной и в области эпигастрия; чувство, что пищевой ком задерживается над желудком. При этом употребление воды не приносит облегчения. По окончании приступа возникает срыгивание или отрыжка. При легком волнении боль усиливается. Поздно начатая терапия опасна резкой потерей веса, пищеводной рвотой. Не исключается развитие воспаления легких. Одной из основных причин спазма пищевода, симптомы которого описаны выше, считается длительно текущее язвенное поражение. Главными провокаторами являются табакокурение, вдыхание ядовитых паров, употребление крепкого алкоголя.
- Нижних отделов – при таком спазме расширяется на всей протяженности трубка органа.
- Несфинктерный – поражается одновременно несколько его отделов на всем протяжении. Индивиды жалуются на срыгивание слизью, боль за грудиной, эпизоды дисфагии, длительность которых – от нескольких секунд до нескольких недель.
Спазм пищевода возникает и при иных аномалиях. Например, как симптом он наблюдается при туберкулезе, сифилисе, скарлатине, воспалении плевры или аорты.
Например, как симптом он наблюдается при туберкулезе, сифилисе, скарлатине, воспалении плевры или аорты.
Эзофагоспазм при беременности
В период ожидания малыша появление спазмов в пищеводе, причины которого будут рассмотрены ниже, встречается довольно часто. Несмотря на то что вынашивание крохи — это естественный процесс, в некоторых случаях возможно появление патологических состояний. Изменение положения диафрагмы и гормональный дисбаланс способствуют задержке пищи в пищеводе и провоцируют рвоту. На возникновение ГЭРБ оказывает влияние сбой в работе мускулатуры желудка и моторики пищеводных сокращений. Кроме того, в результате повышения кислотности пищеварительного сока, которое характерно для этого периода, в пищевод забрасывается кислое содержимое, вызывая его химический ожог. На практике эзофагит встречается у каждой пятой беременной женщины. Клиническая картина:
- жжение, возникающее в щеках и языке;
- кашель, возможны ощущения сильной нехватки воздуха;
- охриплость, нарушения голоса;
- отрыжка, изжога, болевые ощущения в области груди и некоторые другие явления, связанные с поражением пищевода;
- метеоризм, чувство распирания в желудке.

Причины
Зачастую спазмы возникают на выходе или входе пищевода, так как в этих местах много нервных окончаний, и они первыми откликаются на сбой.
Основные причины спазма пищевода, симптомы и лечение которого рассмотрены в этой статье, следующие:
- нарушение проглатывания;
- отравление химическими веществами;
- наличие инородного тела;
- язвенные поражения желудка или двенадцатиперстной кишки;
- очень холодная, горячая, сухая или твердая пища;
- воздействие концентрированных органических или минеральных кислот;
- обострение гастроэзофагеальной болезни;
- незначительные травмы стенок пищевода, появившиеся в результате проглатывания инородного тела или употребления жесткой пищи;
- воспалительные процессы во внутренних органах, расположенных рядом с пищеводом;
- инфекционные недуги, например, скарлатина, краснуха и другие;
- нервные болезни;
- неправильно подобранный зубной протез;
- патологии межреберных нервов;
- употребление крепких спиртосодержащих напитков;
- чрезмерные эмоциональные нагрузки, переутомление.

Перед тем как приобрести устойчивую форму, эзофагоспазм возникает периодически и связан с переутомлением, испугом, нервным перевозбуждением, жаром или недосыпанием. Недуг переходит в хроническую форму, когда блуждающий нерв воспален, нервные окончания, находящиеся около пищевода, поражены, имеются нарушения ЦНС, т. е. наблюдается постоянное давление на мышцы пищеводной трубки.
Признаки спазма пищевода
При употреблении как твердой, так и жидкой пищи возникает дисфагия. Она появляется сразу с болью и имеет нерегулярный характер. Изжога встречается у каждого пятого индивида. Сильные спазмы и большой объем пищевого кома в пищеводе провоцирует срыгивание.
Преимущественно встречается спазм верхнего сужения пищевода у лиц, предрасположенных к резким сменам настроения, неврозоподобным состояниям или истерикам, т. е. нервный спазм пищевода. Проявляется он тошнотой, кашлем, болью за грудиной давящей природы, волнением, чувством страха, покраснением лица. Спазмические явления образуется остро или постепенно нарастают. Перемежающийся характер болезни способствует следующему: индивид становится беспокойным, опасаясь возвращения симптомов, питается нерегулярно и тем самым ухудшает ситуацию.
Спазмические явления образуется остро или постепенно нарастают. Перемежающийся характер болезни способствует следующему: индивид становится беспокойным, опасаясь возвращения симптомов, питается нерегулярно и тем самым ухудшает ситуацию.
Хронический спазм верхнего сужения пищевода характерен для возрастных индивидов с нарушением жевания, дефектами зубов. У таких больных затруднено прохождение твердой пищи, за грудиной отмечаются неприятные ощущения, имеется потребность запивать жидкостью каждое заглатывание пищи. Постоянная непроходимость пищевода ведет к образованию его компенсаторного расширения на спазмированном участке.
Лечебные мероприятия
После подтверждения диагноза индивидов интересует вопрос о том, как снять спазмы желудка и пищевода. Если не выявлена точная причина недуга, то медики не рекомендуют проводить лечение самостоятельно. Терапия подразумевает использование:
- лекарств;
- физиотерапевтических процедур;
- соблюдение диеты;
- изменение образа жизни;
- лекарственных трав.

Если имеется основное заболевание ЖКТ, провоцирующее эзофагоспазм, то первоначально лечение следует начинать с него, чтобы предупредить появление новых приступов. Далее рассмотрим более подробно, чем лечить спазм пищевода рефлекторный. Для этого применяют препараты разных фармакологических групп:
- Антациды, или противокислотные – защищают слизистую пищеварительного канала.
- Стимуляторы моторики ЖКТ – содействуют прохождению комка пищи благодаря улучшению перистальтики мышечной трубки.
- Спазмолитики – убирают спазм.
- Альгинаты – обволакивают слизистую, защищая ее от агрессивной соляной кислоты.
- Седативные – успокаивающее действие на ЦНС.
- Антидепрессанты, транквилизаторы и лекарства, нормализующие сон – назначают при необходимости.
- Анальгетики и анестетики – оказывают местный обезболивающий эффект.
- Витамины группы B.
Вышеперечисленные медикаменты, дозы и схемы лечения подбирает лечащий доктор индивидуально.
Рассмотрим, как снять спазмы желудка и пищевода с помощью физиотерапевтического лечения. Оно направлено на нормализацию функций нервной системы и включает:
- Электрофорез с анестетиком – на пораженный орган воздействует постоянный электрический ток совместно с лекарственным средством, что позволяет ослабить болевые ощущения.
- Радоновые ванны – благодаря им снижается чувствительность нервных окончаний.
- Гальванизация – посредством электродов подается ток с постоянной частотой, небольшой силы и малого напряжения. В результате чувствительность нервных волокон ослабевает. Этот метод особо эффективен при спазме пищевода, который возник на фоне остеохондроза.
- Теплые ванны с отварами лекарственных трав, обладающих седативным действием.
- Индуктотерапия – воздействие высокочастотного электромагнитного поля с преобладанием магнитной составляющей. Исключительность этой манипуляции в том, что в мышечном слое образуется тепло, в итоге снижается тонус и устраняется спазм пищевода.
 Как его снимать можно еще? Особо важна физическая активность, т. е. выполнение несложных упражнений, направленных на укрепление позвоночного столба и нормализацию работы ЦНС.
Как его снимать можно еще? Особо важна физическая активность, т. е. выполнение несложных упражнений, направленных на укрепление позвоночного столба и нормализацию работы ЦНС.
Фитотерапевтическое лечение подразумевает использование лекарственного растительного сырья, обладающего разными эффектами:
- противовоспалительный – девясил;
- седативный – пион, валериана, пустырник;
- спазмолитический – ромашка, шалфей, мята.
К альтернативным методам лечения относится:
- Иглорефлексотерапия. Курс лечения – до десяти дней, трижды в год.
- Медицинская гипнотерапия.
- Психотерапевтические способы – пескотерапия, аутогенная тренировка по Шульцу, арт-терапия.
Массаж определенных точек, которые находятся на срединной линии груди – это еще один нестандартный способ лечения спазма пищевода. Как его снимать этим методом? Расположение точек следующее:
- под шейной ямкой;
- между грудью;
- между первой и второй точкой (на равном расстоянии от каждой).

Эти зоны массируют косточками пальцев, делая вращательные движения по часовой стрелке в течение пяти минут. Отмечается, что при выполнении этой манипуляции у индивида появляются сильные болевые ощущения. Существует мнение, что это нормальное явление, и по истечении двадцати минут интенсивного воздействия на эти точки боль полностью исчезнет.
Все вышеперечисленные способы дают хороший результат.
Действия при спазме пищевода
Как его снимать? В случае появления загрудинной боли надо успокоиться и прилечь. Если в течение пяти минут не прошел спазм, то выполняют следующие действия:
- При возникновении боли во время приема пищи выпить стакан обычной воды.
Главное – это справиться с паникой и помнить, что угрозы жизни нет.
Правильное питание
Лечение спазмов в пищеводе, причины которого выяснены, невозможно без правильно подобранного рациона. К основным принципам диетического питания относится:
- Принимать пищу комнатной температуры не более пяти – шести раз в день, последний ее прием – не менее чем за три часа до сна.

- Нельзя переедать.
- Блюда готовят на пару, варят и тушат.
- Пища не должна оказывать раздражающего действия на слизистую желудка и пищевода. Предпочтительнее ее употреблять в пюреобразном состоянии.
- Под запретом крепкие напитки, специи, маринады, консервы, горячие, холодные и острые блюда.
Способы лечения эзофагоспазма
Для лечения диффузного спазма пищевода применяют различные методы:
- Дробное питание – до шести раз в день маленькими порциями. Тщательное пережевывание пищи. Не принимать горизонтальное положение в течение двух часов после еды.
- Фармакотерапия – она носит вспомогательный характер и направлена на устранение симптомов.
- Расширение кардии специальными дилататорами – применяют пневматические или механические медицинские изделия. В желудок вводят зонд, на конце которого имеется специальный баллон. При попадании его в зону нижнего сфинктера, начинают накачивать воздух, а далее извлекают. В результате происходит расширение необходимого участка пищеварительного канала.

- Оперативное вмешательство – оно показано в случае неэффективности предыдущего способа.
- Использование рецептов травников – употребление настоев, принятие травяных ванн.
Для лечения симптомов диффузного спазма пищевода показана консервативная терапия:
Кроме того, индивидам рекомендуют физиотерапевтические процедуры: электрофорез, радоновые ванны, индукто- и микроволновое лечение. Обязательна любая двигательная активность.
Основными преимуществами считаются:
- медленное высвобождение;
- постоянная концентрация лекарства в крови в течение 15–18 часов;
- избирательное действие;
- отсутствие нежелательных реакций, присущих другим спазмолитическим средствам;
- не накапливается в организме и может использоваться длительный период;
- в пожилом возрасте не требует корректировки дозы.
- Уменьшает проницаемость мышечных клеток кишечника.
- Закрывает канал входа ионов натрия в клетку.
- Препятствует обратному захвату норадреналина.

- Оказывает анальгезирующее действие.
- Расслабляет гладкую мускулатуру кишечника.
- Способствует лучшему впитыванию жидкостей.
- Улучшает работу кишечного тракта.
- Устраняет колики, спазмы и боль.
Прием этого медикамента позволяет купировать симптомы и при этом сохранить естественную перистальтику ЖКТ. Он показан при всех видах расстройств пищеварительной системы, которые сопровождаются спастическими болями.
Нетрадиционная медицина
Как снять спазм пищевода в домашних условиях? Такой вопрос нередко задают доктору. Оказывается, если известна причина, вызвавшая такое состояние, то справиться с этой проблемой вполне можно самостоятельно, используя следующие эффективные способы:
- Настои из семян льна и аниса или мяты и подорожника. Для приготовления напитка берут по 10 граммов каждого лекарственного растительного сырья и заливают 500 мл воды. Перед употреблением процеживают и добавляют мед.
- Если спазм вызван стрессовыми ситуациями, то рекомендуется перед едой пить не более пятнадцати капель настойки пустырника, пиона или валерианы.
- Хорошо успокаивают и убирают спазмы ванны с добавлением травяной смеси, в состав которой входит мелисса, пустырник, цветки липы, валериана и одного из масел (чайное дерево, апельсин или иланг-иланг). Продолжительность процедуры не более двадцати минут.
- Дыхательные упражнения, которые выполняют медленно. Они помогают предотвратить дальнейшее развитие сокращения мышц.
Теперь вы знаете, как снять спазм пищевода в домашних условиях.
Рекомендации пациентам
При возникновении эзофагоспазма желательно посетить врача-гастроэнтеролога. Он назначит необходимые обследования для исключения его вторичной природы. При подтверждении все усилия направляют на врачевание болезни, которая провоцирует спастическое состояние. Если причина кроется в сбое работы нервной системы, то осуществляются мероприятия по ее нормализации. Чаще всего показана личностно-ориентированная терапия. Кроме того, хороший эффект дает санаторно-курортное лечение в Крыму и на Черноморском побережье.
Как снять спазм пищевода в домашней обстановке? Следующие советы будут полезны как при сегментарном, так и диффузном спазме:
- Дать индивиду теплой воды. Такой простой способ помогает в большинстве случаев. Приступ проходит, боли прекращаются.
- Если причина спазма – это стрессовая ситуация, то пациенту показаны успокоительные средства на основе трав.
Самостоятельно использовать медикаменты не рекомендуется, так как все они имеют противопоказания, побочные эффекты.
Прогноз и профилактика
Спазм пищевода, с симптомами и причинами развития которого вы ознакомились, прочитав статью, снижает качество жизни индивида, в том числе и при отсутствии серьезных последствий. На прогноз оказывают влияние такие факторы, как степень тяжести болезни, возраст пациента, продолжительность симптомов до момента обращения за помощью к медикам.
Профилактика – это ежегодное обследование, которое проводится специальным оптическим прибором эндоскопом, а также лечение сопутствующих недугов ЖКТ. Всем пациентам показана медицинская реабилитация для предупреждения рецидивов.
Спазмы желудка и пищевода причины
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Спазм пищевода – это заболевание, которое связано с нарушением двигательной функции гладкой мускулатуры пищевода. Приступы болезни проявляются невозможностью проглотить пищу и болью за грудиной.
По статистике спазмы сфинктеров пищевода чаще возникают у молодых женщин в возрасте 18-35 лет. После 45 количество мужчин и женщин, страдающих от его проявлений одинаково.
Причин, которые могут вызвать спазм множество, от острой пищи и стрессов, до инфекционных заболеваний.
Анатомия пищевода
Пищевод представляет собой эластичную трубку, которая соединяет глотку с желудком. Ее длина составляет около 25 см. Пищевод начинается в нижнем отделе шеи, проходит за грудиной и открывается в желудок. Он расположен перед позвоночником и имеет 4 небольших изгиба.
По своему ходу пищевод прилегает к трахее, аорте, бронху, бронхопищеводной мышце, нервным стволам, выходящим из позвоночника, диафрагме.
Ширина просвета пищевода не одинакова. Орган имеет три сужения и два расширения. Сужения находятся там, где глотка переходит в пищевод, возле аорты и диафрагмы.
Также есть два сфинктера, которые представляют собой утолщение мышц в виде кольца. Эти участки особо богаты нервными окончаниями. Они находятся в начале и на конце, где пищевод переходит в желудок. Их функция пропустить пищу сначала в пищевод, а потом в желудок.
В спокойном состоянии внутри пищевода имеются желобки, разделенные возвышениями. Такое строение помогает жидкости стекать в желудок. При глотании твердой пищи складки пищевода разглаживаются и просвет расширяется
Пищевод состоит из трех слоев:
- Слизистая оболочка имеет вид гладкого многослойного эпителия. Его железы выделяют секрет, который облегчает продвижение пищи в желудок. Ниже находится подслизистая основа из клеток соединительной ткани.
- Мышечная оболочка состоит из внутреннего циркулярного и наружного продольного слоя гладких мышц. Внутренний слой отвечает за сужение пищевода, а наружный за его расширение.
- Адвентициальная оболочка представлена рыхлой и эластичной соединительной тканью. Снаружи трубка покрыта брюшиной.
Основная функция мышечной оболочки состоит в совершении продвигающих движений. Благодаря чему проглоченная порция пищи двигается от глотки к желудку. В норме мы не осознаем и не ощущаем эти движения, они происходят автоматически. Но во время спазма пищевода, мышцы сильно сокращаются. Просвет сужается или полностью закрывается. Это вызывает болезненные ощущения.
Причины спазма пищевода
Непроизвольное сокращение мышц – спазм может быть вызван самыми разнообразными причинами.
- Твердая или горячая пища
- Микротравмы, вызванные мелкими косточками или жесткой пищей
- Крепкие алкогольные напитки, которые обжигают слизистую
- Неправильно подобранные зубные протезы, из-за чего пища недостаточно пережевывается
- Воспаление межреберного нерва, который отвечает за работу пищевода
- Инфекционные заболевания: корь, скарлатина, грипп
- Менингоэнцефалиты – воспаления оболочек головного мозга
- Очаг воспаления в органе возле пищевода
- Инородное тело, застрявшее в пищеводе
- Стрессы
Также причиной спазма пищевода может стать заболевание, которое сопровождается воспалением его слизистой оболочки: эзофагит, язва желудка и двенадцатиперстной кишки, желчекаменная болезнь, грыжа пищевого отверстия диафрагмы, гастроэзофагеальная рефлюксная болезнь при которой происходит заброс содержимого желудка в пищевод.
Спазм пищевода разделяют на:
- Первичный, вызванный нарушением работы нервных окончаний
- Вторичный (рефлекторный), вызванный сопутствующими заболеваниями.
Симптомы спазма пищевода
Спазм может возникать на входе или в конце пищевода, в области сфинктеров. Эти участки богаты нервными окончаниями и поэтому первыми реагируют на нарушения работы нервной системы. Также их задача не пропустить в пищеварительный тракт неподходящую пищу. Поэтому они могут сократиться от слишком горячего чая или жесткого куска мяса. В других случаях может сократиться мускулатура на всем протяжении пищевода.
У одних пациентов боль может быть острой и режущей. Другие испытывают ее в виде кола или комка за грудиной. Такие ощущения могут ошибочно быть приняты за боли в сердце. Неприятные ощущения могут длиться от нескольких секунд до 20-30 минут, а в некоторых случаях до часа.
Признаки спазма пищевода
- Боль в грудной клетке за грудиной, между лопаток
- Невозможность глотать твердую или жидкую пищу – дисфагия
- Боль отдает в спину, уши, нижнюю челюсть, руки
- Сжимающая боль в груди , которая возникает при нагрузке
Затруднение глотания может быть связано с приемом не только твердой, но и жидкой пищи. Иногда боль и дисфагия возникают отдельно друг от друга.
Боли могут появиться во время еды, при выполнении активных физических действий, в состоянии покоя, при проглатывании слюны или даже во сне.
Спазм пищевода может быть острый или хронический. Хроническая форма развивается в том случае, если по какой-то причине нарушено жевание и у людей с повышенной тревожностью. При этом возникает неприятное ощущение сдавленности в верхней части пищевода и необходимость запивать даже жидкие блюда.
Разделяют два вида спазма пищевода
- Диффузный спазм пищевода. Он возникает в том случае, когда нескоординирована робота гладких мышц на всем протяжении пищевода.
- Сегментарный спазм пищевода. Сильное сокращение мускулатуры произошло на определенном участке. При этом пища не может пройти дальше.
Лечение спазма пищевода
Для эффективного лечения спазма пищевода необходимо установить причину, которая его вызывает, и устранить ее. Для этого требуется провести тщательное обследование у гастроэнтеролога, сделать фиброскопию и рентгеновский снимок пищевода с контрастными веществами.
Для снятия симптомов спазма можно использовать такие препараты: Папаверина гидрохлорид или Но-шпа, Церукал, Атропина сульфат. Их необходимо принимать за полчаса до еды.
Также помогает избежать проявлений болезни прием успокаивающих средств (экстракт валерианы, Ново-Пассит) и антидепрессантов (Тразодон), которые снимают тревожность и чувство страха. Хороший эффект дает и лечение гипнозом.
Довольно быстрое действие оказывает прием нитроглицерина под язык.
Способствуют ослаблению симптомов и уменьшению сокращений мышц антагонисты кальция: Нифедипин, Дилтиазем.
При сильных болях перед едой назначают местноанестезирующие препараты Новокаин, Анестезин.
Также рекомендуют принимать обволакивающие средства, которые защищают слизистую оболочку от раздражений и травматизации: Симетикон, Алмагель.
Антацидные средства применяют в том случае, когда соляная кислота забрасывается из желудка и обжигает слизистую пищевода. Эти препараты (Гидрат окиси алюминия, Трисиликат магния) помогают нейтрализовать ее действие.
В качестве скорой помощи используют атропин. Его вводят внутримышечно или внутривенно. Если боль исчезла только через час после укола, а через два снова появилась, то это свидетельствует о том, что непроходимость пищевода носит функциональный характер.
Для нормализации работы нервной системы назначают курс физиотерапевтических процедур — электрофорез новокаина, кальция хлорида или магния сульфата на область шейных симпатических нервных узлов, а также гальванический воротник по Щербаку.
В некоторых случаях, когда острый спазм пищевода не удается снять с помощью медикаментов, проводят бужирование. Это процедура расширения отверстия пищевода с помощью стального зонда. Она проходит под контролем рентгенологического оборудования. Для полного выздоровления может потребоваться 2-3 сеанса. Параллельно проводится противовоспалительная терапия. Такие меры позволяют избежать перехода острого процесса в хронический.
Лечение спазма пищевода народными методами
Для того чтобы избавиться от спазмов рекомендуют регулярно пить такой отвар:
- одна столовая ложка поджаренного льняного семени
- одна чайная ложка плодов аниса
- одна столовая ложка пчелиного меда
- 600 мл воды
Довести до кипения, остудить до 40 градусов. Пить отвар теплым в течение дня.
Другой действенный рецепт. 5 столовых ложек подорожника и 1 л воды кипятить на маленьком огне полчаса. Добавить 300 г меда, 1 чайную ложку семян сельдерея и кипятить еще 10 минут. Полученный сироп пить на голодный желудок по столовой ложке.
Хорошее спазмолитическое действие оказывает настойка красавки. В небольшом количестве воды развести 10 капель настойки. Пить 3 раза в день до еды.
Мощный успокаивающий эффект дают хвойные ванны. Температура воды должна быть комфортной. Принимайте ванну 10-15 минут, 10 дней подряд.
Надолго избавиться от спазмов пищевода поможет курортотерапия. Морской воздух и купания в соленой воде – мощное средство борьбы с этой болезнью. Прогулки по пляжу должны продолжаться не менее 3 часов, 14 дней подряд.
Диета при спазме пищевода
Важную роль в предупреждении приступов играет правильное питание. Пища должна быть диетической и не раздражать слизистую пищевода и желудка. Основу рациона составляют вареные, тушеные и приготовленные на пару блюда, желательно полужидкие. Рекомендуется, есть 4-5 раз в день небольшими порциями. Необходимо принимать пищу не спеша, чтобы не заглатывать воздух и тщательно пережевывать еду.
Исключаются алкогольные и газированные напитки, жирные, острые и жареные блюда, кислые продукты и грубая клетчатка (яблоки, капуста, редис). Избегайте слишком холодных и горячих блюд и напитков.
Также людям, страдающим спазмом пищевода, необходимо придерживаться режима дня. Необходимо питаться в одно и то же время. Также очень важна нормальная физическая активность. Сидячий образ жизни и недостаток физических нагрузок способны ухудшить ситуацию. Умеренные занятия спортом и общий массаж – прекрасное средство для борьбы с этой болезнью.
Профилактика спазма пищевода
Лечением спазма пищевода занимается врач-гастроэнтеролог. Он проводит обследование, ставит диагноз, назначает схему приема лекарств. Если возникновение спазма вызвано другими хроническими болезнями, то основное внимание будет направлено на их устранение.
В том случае, когда причина в нарушении функционирования нервной системы, то профилактика будет ориентирована на нормализацию ее работы. Тогда к лечению может подключиться невропатолог. Он назначает прием витаминов, успокаивающих средств.
Мощным профилактическим средством является курортотерапия. Иногда для полного выздоровления требуется 2-3 курса лечения. Для таких больных рекомендован отдых на морском побережье или лечение гидрокарбонатно-натриевыми минеральными водами (Боржоми, Поляна-квасова). Такие источники есть в Приморском крае, в Грузии, на Украине и на Кавказе.
Почему спазм пищевода возникает на нервной почве?
Поскольку одна из причин возникновения спазма – это нарушение в работе нервной системы, то этой болезни больше подвержены мнительные и эмоциональные личности. Часто заболевание развивается у людей, страдающих неврозом, депрессией или находящихся в стрессовом состоянии. Сильные эмоциональные переживания негативно влияют на здоровье человека.
За иннервацию пищевода отвечает Х пара черепных нервов, которая вызывает его сужение и симпатический нерв, который вызывает расслабление мускулатуры. Обычно они работают слажено и сбоя не возникает. Но при сильных эмоциональных нагрузках этот баланс нарушается, и преобладают процессы сужения. В результате этого возникает спазм пищевода.
Спазм иногда вызван самовнушением. В этом случае говорят о психосоматическом заболевании, когда психическое состояние нарушает работу различных органов и вызывает серьезные заболевания.
Как снять спазм пищевода (первая помощь)?
Если вы ощутили внезапный приступ боли за грудиной, прежде всего, необходимо успокоиться. Чаще всего спазм пищевода проходит в течение нескольких минут.
- Если спазм пищевода возник во время еды, то попробуйте запить пищу негазированным напитком комнатной температуры.
- Сделайте дыхательное упражнение. Мысленно считайте от 1 до 4 и в это время делайте вдох. Задержите дыхание на секунду и сделайте такой же медленный выдох.
- Положите под язык нитроглицерин или примите успокоительное (Персен). Выпейте чай из ромашки, мяты или мелисы.
- Если под рукой не нашлось лекарства, попробуйте пососать мятный леденец, подойдет и жвачка с интенсивным ментоловым вкусом.
- Если вышеперечисленные меры не помогают, то рекомендуется сделать укол атропина.
Спазм пищевода явление довольно неприятное и болезненное. Однако в большинстве случаев не опасное для жизни. Поэтому, если у вас возникли признаки этого заболевания – не паникуйте. Ведь страх и тревожность, это факторы, которые могут вызвать повторный приступ. Доверьте лечение этой болезни врачу и придерживайтесь его рекомендаций.
Почему происходит спазм пищевода при остеохондрозе?
Вторичный спазм пищевода при остеохондрозе еще называют вертеброгенным эзофагоспазмом. Он возникает при грудном и шейном остеохондрозе рефлекторно, за счет ущемления нервного корешка.
Все внутренние органы, в том числе пищевод и желудок, получают иннервацию от спинного мозга. Вегетативные нервы регулируют работу органов, их секрецию, сокращения. Симптомы со стороны пищевода и желудка, вызванные остеохондрозом, зачастую сложно отличить от симптомов других заболеваний. Установить правильный диагноз и назначить лечение может только врач после осмотра и обследования.
Какие можно выполнять физические упражнения, снимающие спазм пищевода?
Умеренные физические нагрузки могут помочь уменьшить симптомы спазма пищевода. Например, полезно заниматься йогой, бегом, спортивной ходьбой. Главное – не переборщить. За более подробными рекомендациями обратитесь к лечащему врачу.
Каковы факторы риска спазма пищевода?
Спазмы пищевода чаще возникают у людей, имеющих некоторые факторы риска:
- Возраст от 60 до 80 лет.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
- Повышенное кровяное давление.
- Склонность к депрессии, повышенной тревожности.
- Частое употребление очень горячих или холодных напитков, алкоголя.
Как подготовиться к визиту к врачу, если у вас спазм пищевода?
Что лучше сделать перед визитом к врачу?
- Вам нужно будет рассказать доктору обо всех беспокоящих вас симптомах. Чтобы ничего не забыть, лучше выпишите их на листок бумаги. Перечислите даже те симптомы, которые, как вам кажется, не связаны с пищеводом.
- Вспомните, что обычно вызывает у вас симптомы? Что вы обычно едите/пьете, когда у вас возникает спазм?
- Составьте список всех лекарств, витаминных препаратов и биологически активных добавок, которые вы принимаете сейчас или закончили принимать недавно.
- Вспомните, какие у вас есть хронические заболевания, какие болезни вы перенесли недавно. Это может быть важно.
- Подумайте, какие события из вашей личной жизни могут быть связаны с заболеванием. Например, если вы часто испытываете стрессы – это один из факторов, который способен приводить к спазмам пищевода и усилить их.
- Запишите все вопросы, которые вы хотите задать врачу. В кабинете доктора вы можете растеряться и что-то забыть. Пусть блокнот с «напоминалками» будет под рукой, не стесняйтесь заглядывать в него.
Какие вопросы может задать врач?
- Когда вы начали испытывать симптомы? Насколько они сильные?
- Симптомы беспокоят постоянно, или только время от времени?
- Что улучшает/ухудшает ваше состояние?
- Возникают ли у вас боли в груди?
- Если возникала боль в груди, отдавала ли она в руку, челюсть, шею, сопровождалась ли одышкой, тошнотой и другими симптомами?
- Ваши симптомы возникают во время еды? Связаны ли они с каким-то конкретным видом пищи?
- Возникают ли у вас после еды такие симптомы, как кисловатый привкус во рту и жжение в груди?
- Есть ли у вас сложности с проглатыванием пищи? Приходилось ли из-за этого менять рацион питания?
Какие вопросы вы можете задать врачу?
- Что, скорее всего, является причиной моих симптомов?
- Какие исследования и анализы необходимы в моем случае? Нужно ли как-то специально к ним готовиться?
- Мое заболевание, скорее всего, временное или хроническое?
- Какие продукты мне можно употреблять, чтобы облегчить симптомы? От какой пищи мне лучше отказаться?
- Что будет включать мое лечение? С какой целью вы назначаете мне эти препараты и процедуры?
Какие методы диагностики применяются при спазме пищевода?
Каких рекомендаций нужно придерживаться пациентам, страдающим спазмом пищевода?
- Избегайте триггеров. Составьте список продуктов питания и напитков, которые вызывают у вас спазмы пищевода. Вы также можете спросить у врача, какие продукты стоит исключить из рациона.
- Принимайте теплую пищу. Не ешьте и не пейте слишком горячее и холодное.
- Избегайте стрессов. Даже если спазмы пищевода начали возникать у вас не на нервной почве, стресс все равно усиливает их и делает более частыми. Существует много способов управления стрессом. Если вы не можете справиться самостоятельно – обратитесь к психологу.
Спазм пищевода и как его снимать, симптомы и лечение, препараты
Здоровье 21 апреля 2019Транспортировка пищи из ротовой полости в желудок проходит через пищевод. Если перистальтика гладкой мускулатуры функционирует нормально, то пищевой комок легко и быстро добирается до желудка. В случае нарушения ее деятельности происходит спазм. Пища с трудом движется по пищеводу, вызывая болевые ощущения. Индивида беспокоит тяжесть и давление в горле, груди в результате спазма пищевода. Как его снимать и чем облегчить состояние? Об этом и пойдет речь в статье.
Общая информация
Эзофагоспазм, или по-другому спазм пищевода – это болезнь, в результате которой время от времени возникает сбой перистальтики, т. е. в нижнем пищеводном сфинктере происходит повышение давления и спастические сокращения его стенок. Выставляют диагноз на основании диагностических мероприятий, которые включают в себя: pH- и манометрию пищевода, рентгенографию, эндоскопию. Заболевание проявляется загрудинными болями, отрыжкой, дисфагией, изжогой. Лечение в основном консервативное, направленное на снижение внутрибрюшного давления и миотонуса пищевода, а также показано диетическое питание.
Распространенные виды эзофагоспазма
Зачастую на практике встречается два вида спазма пищевода:
- Диффузный, симптомы которого проявляются сбоем двигательной активности, при этом эпизодически возникают спастические некоординированные сокращения гладкой мускулатуры пищевой трубки. При этом тонус мышц сохраняется, как и рефлекторное раскрытие в период глотания. В области грудины и желудка возникает сильная боль, которая распространяется на плечо и даже челюсть. Сильные болевые ощущения беспокоят индивида в покое и в ночное время, т. е. они не связаны с приемом пищи. Когда сокращение прекращается, то появляется срыгивание. Расстройство глотания более выражено при употреблении жидкости или приеме пищи мягкой консистенции. Приступ длится от нескольких мину до нескольких часов.
- Сегментарный (пищевод «щелкунчика») – при этом виде сокращение гладкой мускулатуры происходит с большей интенсивностью на определенных участках пищевода и желудка. Спазм проявляется следующим образом. Появление боли при проглатывании жидкостей. Дисфалгией, которая появляется при употреблении пюреобразной пищи, каши, творога. Трудности с глотанием присутствуют при проглатывании продуктов, обогащенных растительной клетчаткой. Длительность спазма – несколько секунд. В некоторых случаях его продолжительность увеличивается до трех часов. Болевые ощущения умеренные и быстро проходят. Приступы начинаются внезапно, постепенно их интенсивность снижается.
Известны следующие варианты эзофагоспазма:
- Идиопатический, зачастую его называют первичным – органические изменения нервной системы.
- Рефлекторный, или по-другому вторичный – является спутником язвенных поражений органов пищеварения, грыжи пищеводного отверстия диафрагмы, желчнокаменной болезни, т. е. тех патологий, при которых поражается слизистая оболочка пищевой трубки.
Другие виды эзофагоспазма
В медицинской практике встречаются и иные разновидности спазма пищевода:
- На нервной почве – для него характерно лихорадочное сокращение мышц по причине психического расстройства (депрессии), нарушения сна, стресса, повышенной склонности к тревожности, страху. Приступ по времени длится всего несколько минут.
- При глотании – указывают на такой спазм следующие симптомы: ощущение комка в горле сопровождает паническую атаку; при судорогах возникает чувство удушья; при резких неожиданных звуках начинаются рвотные позывы; при неврозоподобном состоянии спазм способен помешать проглотить даже слюну; частыми спутниками невроза считаются приступы тошноты и рвоты; в области грудной клетки болевые ощущения по типу кардиалгии, причем интенсивность их непостоянна и меняется от незначительных до резких.
- Кардиоспазм – бывает острым и хроническим. Для острого – характерны боли за грудиной и в области эпигастрия; чувство, что пищевой ком задерживается над желудком. При этом употребление воды не приносит облегчения. По окончании приступа возникает срыгивание или отрыжка. При легком волнении боль усиливается. Поздно начатая терапия опасна резкой потерей веса, пищеводной рвотой. Не исключается развитие воспаления легких. Одной из основных причин спазма пищевода, симптомы которого описаны выше, считается длительно текущее язвенное поражение. Главными провокаторами являются табакокурение, вдыхание ядовитых паров, употребление крепкого алкоголя.
- Нижних отделов – при таком спазме расширяется на всей протяженности трубка органа.
- Несфинктерный – поражается одновременно несколько его отделов на всем протяжении. Индивиды жалуются на срыгивание слизью, боль за грудиной, эпизоды дисфагии, длительность которых – от нескольких секунд до нескольких недель.
Спазм пищевода возникает и при иных аномалиях. Например, как симптом он наблюдается при туберкулезе, сифилисе, скарлатине, воспалении плевры или аорты.
Эзофагоспазм при беременности
В период ожидания малыша появление спазмов в пищеводе, причины которого будут рассмотрены ниже, встречается довольно часто. Несмотря на то что вынашивание крохи — это естественный процесс, в некоторых случаях возможно появление патологических состояний. Изменение положения диафрагмы и гормональный дисбаланс способствуют задержке пищи в пищеводе и провоцируют рвоту. На возникновение ГЭРБ оказывает влияние сбой в работе мускулатуры желудка и моторики пищеводных сокращений. Кроме того, в результате повышения кислотности пищеварительного сока, которое характерно для этого периода, в пищевод забрасывается кислое содержимое, вызывая его химический ожог. На практике эзофагит встречается у каждой пятой беременной женщины. Клиническая картина:
- жжение, возникающее в щеках и языке;
- кашель, возможны ощущения сильной нехватки воздуха;
- охриплость, нарушения голоса;
- отрыжка, изжога, болевые ощущения в области груди и некоторые другие явления, связанные с поражением пищевода;
- метеоризм, чувство распирания в желудке.
Причины
Зачастую спазмы возникают на выходе или входе пищевода, так как в этих местах много нервных окончаний, и они первыми откликаются на сбой.
Основные причины спазма пищевода, симптомы и лечение которого рассмотрены в этой статье, следующие:
- нарушение проглатывания;
- отравление химическими веществами;
- наличие инородного тела;
- язвенные поражения желудка или двенадцатиперстной кишки;
- очень холодная, горячая, сухая или твердая пища;
- воздействие концентрированных органических или минеральных кислот;
- обострение гастроэзофагеальной болезни;
- незначительные травмы стенок пищевода, появившиеся в результате проглатывания инородного тела или употребления жесткой пищи;
- воспалительные процессы во внутренних органах, расположенных рядом с пищеводом;
- инфекционные недуги, например, скарлатина, краснуха и другие;
- нервные болезни;
- неправильно подобранный зубной протез;
- патологии межреберных нервов;
- употребление крепких спиртосодержащих напитков;
- чрезмерные эмоциональные нагрузки, переутомление.
Перед тем как приобрести устойчивую форму, эзофагоспазм возникает периодически и связан с переутомлением, испугом, нервным перевозбуждением, жаром или недосыпанием. Недуг переходит в хроническую форму, когда блуждающий нерв воспален, нервные окончания, находящиеся около пищевода, поражены, имеются нарушения ЦНС, т. е. наблюдается постоянное давление на мышцы пищеводной трубки.
Признаки спазма пищевода
«Ком в горле застрял» – обычно такой фразой индивид описывает свои ощущения при такой проблеме. Клиника зависит от формы и расположения патологического процесса. Типичные симптомы любой формы недуга – это нарушение глотания, загрудинные боли, которые возникают при проглатывании слюны и пищи, но могут быть и спонтанные. Стрессовые ситуации усугубляют неприятные ощущения. Кроме того, боль отдает в спину, плечи, нижнюю челюсть, лопатки. Длительность приступа – около шестидесяти минут. В некоторых случаях его продолжительность дольше. После приема спазмолитических средств боль стихает.
При употреблении как твердой, так и жидкой пищи возникает дисфагия. Она появляется сразу с болью и имеет нерегулярный характер. Изжога встречается у каждого пятого индивида. Сильные спазмы и большой объем пищевого кома в пищеводе провоцирует срыгивание.
Преимущественно встречается спазм верхнего сужения пищевода у лиц, предрасположенных к резким сменам настроения, неврозоподобным состояниям или истерикам, т. е. нервный спазм пищевода. Проявляется он тошнотой, кашлем, болью за грудиной давящей природы, волнением, чувством страха, покраснением лица. Спазмические явления образуется остро или постепенно нарастают. Перемежающийся характер болезни способствует следующему: индивид становится беспокойным, опасаясь возвращения симптомов, питается нерегулярно и тем самым ухудшает ситуацию.
Хронический спазм верхнего сужения пищевода характерен для возрастных индивидов с нарушением жевания, дефектами зубов. У таких больных затруднено прохождение твердой пищи, за грудиной отмечаются неприятные ощущения, имеется потребность запивать жидкостью каждое заглатывание пищи. Постоянная непроходимость пищевода ведет к образованию его компенсаторного расширения на спазмированном участке.
Лечебные мероприятия
После подтверждения диагноза индивидов интересует вопрос о том, как снять спазмы желудка и пищевода. Если не выявлена точная причина недуга, то медики не рекомендуют проводить лечение самостоятельно. Терапия подразумевает использование:
- лекарств;
- физиотерапевтических процедур;
- соблюдение диеты;
- изменение образа жизни;
- лекарственных трав.
Если имеется основное заболевание ЖКТ, провоцирующее эзофагоспазм, то первоначально лечение следует начинать с него, чтобы предупредить появление новых приступов. Далее рассмотрим более подробно, чем лечить спазм пищевода рефлекторный. Для этого применяют препараты разных фармакологических групп:
- Антациды, или противокислотные – защищают слизистую пищеварительного канала.
- Стимуляторы моторики ЖКТ – содействуют прохождению комка пищи благодаря улучшению перистальтики мышечной трубки.
- Спазмолитики – убирают спазм.
- Альгинаты – обволакивают слизистую, защищая ее от агрессивной соляной кислоты.
- Седативные – успокаивающее действие на ЦНС.
- Антидепрессанты, транквилизаторы и лекарства, нормализующие сон – назначают при необходимости.
- Анальгетики и анестетики – оказывают местный обезболивающий эффект.
- Витамины группы B.
Вышеперечисленные медикаменты, дозы и схемы лечения подбирает лечащий доктор индивидуально.
Рассмотрим, как снять спазмы желудка и пищевода с помощью физиотерапевтического лечения. Оно направлено на нормализацию функций нервной системы и включает:
- Электрофорез с анестетиком – на пораженный орган воздействует постоянный электрический ток совместно с лекарственным средством, что позволяет ослабить болевые ощущения.
- Радоновые ванны – благодаря им снижается чувствительность нервных окончаний.
- Гальванизация – посредством электродов подается ток с постоянной частотой, небольшой силы и малого напряжения. В результате чувствительность нервных волокон ослабевает. Этот метод особо эффективен при спазме пищевода, который возник на фоне остеохондроза.
- Теплые ванны с отварами лекарственных трав, обладающих седативным действием.
- Индуктотерапия – воздействие высокочастотного электромагнитного поля с преобладанием магнитной составляющей. Исключительность этой манипуляции в том, что в мышечном слое образуется тепло, в итоге снижается тонус и устраняется спазм пищевода. Как его снимать можно еще? Особо важна физическая активность, т. е. выполнение несложных упражнений, направленных на укрепление позвоночного столба и нормализацию работы ЦНС.
Фитотерапевтическое лечение подразумевает использование лекарственного растительного сырья, обладающего разными эффектами:
- противовоспалительный – девясил;
- седативный – пион, валериана, пустырник;
- спазмолитический – ромашка, шалфей, мята.
К альтернативным методам лечения относится:
- Иглорефлексотерапия. Курс лечения – до десяти дней, трижды в год.
- Медицинская гипнотерапия.
- Психотерапевтические способы – пескотерапия, аутогенная тренировка по Шульцу, арт-терапия.
Массаж определенных точек, которые находятся на срединной линии груди – это еще один нестандартный способ лечения спазма пищевода. Как его снимать этим методом? Расположение точек следующее:
- под шейной ямкой;
- между грудью;
- между первой и второй точкой (на равном расстоянии от каждой).
Эти зоны массируют косточками пальцев, делая вращательные движения по часовой стрелке в течение пяти минут. Отмечается, что при выполнении этой манипуляции у индивида появляются сильные болевые ощущения. Существует мнение, что это нормальное явление, и по истечении двадцати минут интенсивного воздействия на эти точки боль полностью исчезнет.
Все вышеперечисленные способы дают хороший результат.
Действия при спазме пищевода
Как его снимать? В случае появления загрудинной боли надо успокоиться и прилечь. Если в течение пяти минут не прошел спазм, то выполняют следующие действия:
- При возникновении боли во время приема пищи выпить стакан обычной воды.
- Выполнить от четырех до шести раз следующее упражнение – глубоко вдохнуть, буквально секунды на две задержать дыхание и медленно выдохнуть.
- Принять успокоительное средство. В случае его отсутствия приготовить чайный напиток с мятой или рассосать мятный леденец.
- Если предыдущие манипуляции не дали результата, то показана инъекция «Атропина».
Главное – это справиться с паникой и помнить, что угрозы жизни нет.
Правильное питание
Лечение спазмов в пищеводе, причины которого выяснены, невозможно без правильно подобранного рациона. К основным принципам диетического питания относится:
- Принимать пищу комнатной температуры не более пяти – шести раз в день, последний ее прием – не менее чем за три часа до сна.
- Нельзя переедать.
- Блюда готовят на пару, варят и тушат.
- Пища не должна оказывать раздражающего действия на слизистую желудка и пищевода. Предпочтительнее ее употреблять в пюреобразном состоянии.
- Под запретом крепкие напитки, специи, маринады, консервы, горячие, холодные и острые блюда.
Способы лечения эзофагоспазма
Для лечения диффузного спазма пищевода применяют различные методы:
- Дробное питание – до шести раз в день маленькими порциями. Тщательное пережевывание пищи. Не принимать горизонтальное положение в течение двух часов после еды.
- Фармакотерапия – она носит вспомогательный характер и направлена на устранение симптомов.
- Расширение кардии специальными дилататорами – применяют пневматические или механические медицинские изделия. В желудок вводят зонд, на конце которого имеется специальный баллон. При попадании его в зону нижнего сфинктера, начинают накачивать воздух, а далее извлекают. В результате происходит расширение необходимого участка пищеварительного канала.
- Оперативное вмешательство – оно показано в случае неэффективности предыдущего способа.
- Использование рецептов травников – употребление настоев, принятие травяных ванн.
Для лечения симптомов диффузного спазма пищевода показана консервативная терапия:
- «Омепразол», «Панкреатин» – для снижения кислотности.
- «Церукал» – подавление приступов тошноты и рвоты.
- «Ренни», «Альмагель» – защита слизистых оболочек от агрессивного воздействия кислоты.
- «Нифедипин» – для нормализации тонуса мускулатуры и снятия спазмов.
- «Анестезин», «Новокаин» – для обезболивания.
- «Атропин» – для внутривенного или внутримышечного введения для оказания срочной помощи.
Кроме того, индивидам рекомендуют физиотерапевтические процедуры: электрофорез, радоновые ванны, индукто- и микроволновое лечение. Обязательна любая двигательная активность.
«Дюспаталин»: механизм действия, преимущества
Под воздействие лекарства попадает только сфинктер Одди и гладкая мускулатура пищеварительного тракта, что отличает его от иных спазмолитиков. «Дюспаталин» снимает спазм пищевода, по которому затруднено движение пищевого кома, а также нормализует естественную функцию пищеварительного тракта, т. е. медикамент не оказывает отрицательного влияния на работу кишечника, та как не полностью подавляет сокращения и не нарушает нормальную перистальтику.
Основными преимуществами считаются:
- медленное высвобождение;
- постоянная концентрация лекарства в крови в течение 15–18 часов;
- избирательное действие;
- отсутствие нежелательных реакций, присущих другим спазмолитическим средствам;
- не накапливается в организме и может использоваться длительный период;
- в пожилом возрасте не требует корректировки дозы.
Таким образом, препарат «Дюспаталин» снимает спазм пищевода благодаря последовательному запуску следующих процессов:
- Уменьшает проницаемость мышечных клеток кишечника.
- Закрывает канал входа ионов натрия в клетку.
- Препятствует обратному захвату норадреналина.
- Оказывает анальгезирующее действие.
- Расслабляет гладкую мускулатуру кишечника.
- Способствует лучшему впитыванию жидкостей.
- Улучшает работу кишечного тракта.
- Устраняет колики, спазмы и боль.
Прием этого медикамента позволяет купировать симптомы и при этом сохранить естественную перистальтику ЖКТ. Он показан при всех видах расстройств пищеварительной системы, которые сопровождаются спастическими болями.
Нетрадиционная медицина
Как снять спазм пищевода в домашних условиях? Такой вопрос нередко задают доктору. Оказывается, если известна причина, вызвавшая такое состояние, то справиться с этой проблемой вполне можно самостоятельно, используя следующие эффективные способы:
- Настои из семян льна и аниса или мяты и подорожника. Для приготовления напитка берут по 10 граммов каждого лекарственного растительного сырья и заливают 500 мл воды. Перед употреблением процеживают и добавляют мед.
- Если спазм вызван стрессовыми ситуациями, то рекомендуется перед едой пить не более пятнадцати капель настойки пустырника, пиона или валерианы.
- Хорошо успокаивают и убирают спазмы ванны с добавлением травяной смеси, в состав которой входит мелисса, пустырник, цветки липы, валериана и одного из масел (чайное дерево, апельсин или иланг-иланг). Продолжительность процедуры не более двадцати минут.
- Дыхательные упражнения, которые выполняют медленно. Они помогают предотвратить дальнейшее развитие сокращения мышц.
Теперь вы знаете, как снять спазм пищевода в домашних условиях.
Рекомендации пациентам
При возникновении эзофагоспазма желательно посетить врача-гастроэнтеролога. Он назначит необходимые обследования для исключения его вторичной природы. При подтверждении все усилия направляют на врачевание болезни, которая провоцирует спастическое состояние. Если причина кроется в сбое работы нервной системы, то осуществляются мероприятия по ее нормализации. Чаще всего показана личностно-ориентированная терапия. Кроме того, хороший эффект дает санаторно-курортное лечение в Крыму и на Черноморском побережье.
Как снять спазм пищевода в домашней обстановке? Следующие советы будут полезны как при сегментарном, так и диффузном спазме:
- Дать индивиду теплой воды. Такой простой способ помогает в большинстве случаев. Приступ проходит, боли прекращаются.
- Если причина спазма – это стрессовая ситуация, то пациенту показаны успокоительные средства на основе трав.
Самостоятельно использовать медикаменты не рекомендуется, так как все они имеют противопоказания, побочные эффекты.
Прогноз и профилактика
Спазм пищевода, с симптомами и причинами развития которого вы ознакомились, прочитав статью, снижает качество жизни индивида, в том числе и при отсутствии серьезных последствий. На прогноз оказывают влияние такие факторы, как степень тяжести болезни, возраст пациента, продолжительность симптомов до момента обращения за помощью к медикам.
Профилактика – это ежегодное обследование, которое проводится специальным оптическим прибором эндоскопом, а также лечение сопутствующих недугов ЖКТ. Всем пациентам показана медицинская реабилитация для предупреждения рецидивов.
Источник: fb.ruДиффузный спазм пищевода — Здоровое сердце
Не знаете, что означает диффузный спазм пищевода? Прокрутите вниз, чтобы узнать больше о причинах, симптомах и лечении этого заболевания.
Пищевод, также известный как пищевод, представляет собой трубку, по которой проглоченную пищу переносят изо рта в желудок. Проглоченная пища вместе со слюной выталкивается из этой трубки с помощью волнообразных сокращений мышц. Этот процесс с медицинской точки зрения называется перистальтикой.Такая серия скоординированных волнообразных сокращений необходима для продвижения пищи из одной части пищеварительного тракта в другую. Следовательно, это очень важная часть процесса пищеварения.
В отсутствие таких последовательных волнообразных сокращений движение пищи из пищевода в желудок неизбежно нарушается. Термин «спазм пищевода» относится к внезапному и непроизвольному сокращению мышц пищевода.
Хотите написать для нас? Что ж, мы ищем хороших писателей, которые хотят распространять информацию.Свяжитесь с нами, и мы поговорим …
Давайте работать вместе!
Диффузный спазм пищевода (DES) и пищевод «щелкунчик» являются подтипами спазмов пищевода и относятся к категории нарушений моторики пищевода. Спазмы пищевода — это аномальные мышечные сокращения, которые влияют на последовательные волнообразные сокращения, которые способствуют перемещению принятой пищи из пищевода в желудок.
В то время как DES относится к нескоординированным сокращениям мышц пищевода, пищевод щелкунчика относится к хорошо скоординированным сокращениям под высоким давлением, которые могут иметь место в пищеводе, независимо от наличия или отсутствия пищи в пищеводе.В этой статье мы рассмотрим причины, симптомы и методы лечения диффузных или дистальных спазмов пищевода.
Диффузный спазм пищевода
Причины и симптомы
Хотя точная причина DES до сих пор неизвестна, и это состояние считается идиопатическим, медицинские эксперты полагают, что воспаление пищевода из-за отрыжки желудочной кислоты по направлению к пищеводу может сделать человека восприимчивым к этому состоянию. Структурные аномалии, такие как утолщение гладкой мускулатуры стенки пищевода или нарушение работы нижних мышц сфинктера пищевода, также могут подвергать человека повышенному риску развития этого состояния.Считается, что оксид азота играет жизненно важную роль в облегчении расслабления и сокращения мышц, и, таким образом, нарушение пути оксида азота может повлиять на процесс перистальтики.
Что касается симптомов DES, то может возникнуть ощущение комка в горле из-за затруднения приема пищи. Дисфагия или затруднение глотания обычно являются прямым результатом аномальных и нерегулярных сокращений пищевода. Также могут возникнуть изжога и боли в груди.Поскольку человек может столкнуться с большими трудностями при глотании пищи, он может даже страдать от потери аппетита.
При отсутствии своевременной медицинской помощи спазмы пищевода могут даже перерасти в ахалазию. Это заболевание, которое характеризуется неспособностью пищевода расслабиться вместе с неспособностью нижнего пищеводного сфинктера открываться и продвигать пищу вниз в желудок. Таким образом, существует большая потребность в выявлении основной причины и лечении спазмов пищевода как можно раньше.
Лечение
Определенные заболевания, такие как сахарный диабет, алкогольная нейропатия, амилоидоз, беспокойство, склеродермия и кислотный рефлюкс, могут повышать риск дистального спазма пищевода. Поэтому очень важно проводить диагностические тесты для постановки диагноза. Для оценки состояния пищевода могут проводиться манометрия пищевода, рентгенографические исследования глотания бария, ультразвук и другие методы визуализации. Изменение диеты может оказаться полезным для пациентов, страдающих кислотным рефлюксом.
Поскольку употребление очень горячей или холодной пищи и напитков может вызвать ненормальные схватки, пациент должен воздерживаться от употребления таких продуктов. Когда дело доходит до лекарственной терапии, врачи обычно используют симптоматический подход. Для облегчения определенных симптомов, которые может испытывать пациент, могут быть рекомендованы лекарства. Могут быть рекомендованы блокаторы кальциевых каналов, антидепрессанты или нитраты. Если лекарственная терапия не дает желаемых результатов, можно ввести инъекцию ботулинического токсина в желудочно-пищеводный переход.
В тяжелых случаях для лечения симптоматического диффузного спазма пищевода может быть рекомендовано хирургическое вмешательство. Прогноз хороший, если это состояние диагностируется и лечится на ранних стадиях. При раннем лечении уменьшается вероятность того, что такие спазмы перерастут в ахалазию.
Хотите написать для нас? Что ж, мы ищем хороших писателей, которые хотят распространять информацию. Свяжитесь с нами, и мы поговорим …
Давайте работать вместе!
Затруднение при глотании пищи, боль в груди, изжога и множество других симптомов, возникающих из-за этого состояния, можно контролировать с помощью лекарственной терапии.Изменение диеты также может помочь снизить частоту таких эпизодов. В тяжелых случаях для лечения этого нарушения моторики пищевода могут потребоваться хирургические процедуры, такие как дилатация пищевода или миотомия пищевода. Как и в случае с любым другим заболеванием, своевременная диагностика не только поможет в успешном лечении симптомов, но и предотвратит повторение таких эпизодов в будущем.
Спазм пищевода — что вам нужно знать
- Учетные записи
- Спазм пищевода
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое спазм пищевода?
Спазм пищевода — это внезапное болезненное сжатие нижней части пищевода. Пищевод — это трубка, по которой пища и жидкости проходят изо рта в желудок.
Что вызывает спазм пищевода?
Причина спазма пищевода не выяснена. Это может быть вызвано проблемами с нервами, которые контролируют движение пищевода при глотании.Спазм пищевода может быть обычным явлением среди членов семьи. Слишком горячая или слишком холодная пища может увеличить частоту спазмов пищевода. Спазмы также могут возникать сами по себе.
Каковы признаки и симптомы спазма пищевода?
У вас может быть любое из следующего:
- Проблемы при глотании: Пища может застрять в пищеводе.
- Боль в груди: Вы можете испытывать боль или дискомфорт в груди, которые начинаются за грудиной (грудиной).Боль может распространяться на руки, челюсть или спину. Он может быть легким или тяжелым. Это также может ухудшиться во время еды.
- Изжога: Это чувство жжения в груди или горле, вызванное желудочной кислотой, которая попадает в горло. Это может оставить во рту горький привкус, и это может быть хуже после еды или когда вы ложитесь.
Как диагностируется спазм пищевода?
Вы можете получить следующие тесты:
- Манометрия: Ваш лечащий врач осторожно вставит трубку в горло и вниз в желудок.На трубке есть датчики, которые измеряют давление в пищеводе. Это давление показывает силу спазмов при глотании. Тест также показывает, насколько хорошо пища и жидкости движутся по пищеводу при глотании.
- Эндоскопия: Ваш лечащий врач осторожно вставит эндоскоп (длинную трубку с маленькой камерой на конце) в ваше горло, чтобы проверить, нет ли проблем с формой пищевода. Ваш лечащий врач также может проверить толщину вашего пищевода.Образцы ткани пищевода могут быть взяты и отправлены в лабораторию для анализа.
- Рентгеновский снимок с проглатыванием бария: Рентген брюшной полости — это изображение желудка и пищевода. Вы выпьете густую жидкость под названием барий, чтобы улучшить видимость пищевода и желудка на рентгеновском снимке. Следуйте инструкциям вашего лечащего врача до и после рентгеновского обследования.
Как лечить спазм пищевода?
С помощью лечения ваши спазмы, боль и проблемы с глотанием могут уменьшиться.За дополнительной информацией об этих и других методах лечения спазмов пищевода обратитесь к своему врачу:
- Лекарство:
- Лекарство от боли: Это лекарство помогает снять или уменьшить боль, вызванную спазмами.
- Релаксанты гладких мышц: Это лекарство может помочь вашим мышцам и пищеводу расслабиться, чтобы вам было легче глотать. Это также может уменьшить вашу боль и проблемы с глотанием.
- Ингибиторы протонной помпы: Это лекарство может помочь снизить кислотность желудка и предотвратить изжогу.
- Инъекции ботулинического токсина: Это лекарство вводится в виде уколов в пищевод для расслабления мышц. Ваш лечащий врач может использовать прицел в качестве ориентира для инъекций.
- Операция: Вам может потребоваться операция, если другие методы лечения не улучшат ваши симптомы.
- Расширение: Расширители для расширения пищевода аккуратно вводятся через зонд в пищевод.
- Миотомия: Мышцы пищевода разрезаются, чтобы расширить область и позволить пище и жидкостям перемещаться в желудок.
Какие еще методы лечения может предложить мой лечащий врач?
Запросите дополнительную информацию о следующем:
- Биологическая обратная связь: Биологическая обратная связь — это вид терапии, который помогает вам контролировать реакцию вашего организма на стресс или боль. Ваш лечащий врач будет использовать электроды (провода) на разных частях вашего тела, например, на груди, чтобы контролировать реакцию вашего тела. Это может помочь вам узнать, как уменьшить боль или спазмы.
- Расслабляющая терапия: Стресс может вызвать боль, привести к болезни и замедлить заживление.Релаксационная терапия учит, как избавляться от физического и эмоционального стресса. Глубокое дыхание, расслабление мышц и музыка — это некоторые формы расслабляющей терапии.
Когда мне следует связаться с поставщиком медицинских услуг?
- Ваши симптомы не улучшаются даже после лечения.
- У вас сильная боль при глотании.
- Вы худеете, не стараясь.
- У вас есть вопросы о вашем состоянии или уходе.
Когда мне следует немедленно обратиться за медицинской помощью или позвонить по номеру 911?
- У вас текут слюни или возникают проблемы с глотанием.
- Вы задыхаетесь, задыхаетесь или рветесь.
- У вас боль при глотании.
- У вас появилась новая или усилилась боль в груди и одышка.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер.Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом. Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Узнать больше о спазме пищевода
Сопутствующие препараты
Клинические коды МКБ-10 CM (внешние)
диффузный спазм пищевода Википедия
Диффузный спазм пищевода ( DES ), также известный как дистальный спазм пищевода , представляет собой состояние, характеризующееся нескоординированными сокращениями пищевода, которые могут вызвать затруднение глотания) (дисфагитация). В некоторых случаях это может вызвать такие симптомы, как боль в груди, похожие на болезнь сердца.Во многих случаях причина DES остается неизвестной.
Определенные отклонения от нормы на рентгеновских изображениях обычно наблюдаются при DES, такие как «штопор» пищевода или «четки пищевода», хотя эти находки не являются уникальными для этого состояния. Специализированное тестирование, называемое манометрией, может быть выполнено для оценки двигательной функции пищевода, что может помочь выявить патологические паттерны сокращения мышц в пищеводе, которые указывают на DES. Лечение DES состоит в основном из лекарств, таких как агенты, подавляющие кислотность (например, ингибиторы протонной помпы), блокаторы кальциевых каналов, гиосцина бутилбромид или нитраты.Только в очень редких случаях можно рассмотреть возможность хирургического вмешательства. Люди с ДЭС чаще страдают гастроэзофагеальной рефлюксной болезнью (ГЭРБ), нервно-мышечными заболеваниями и дегенеративными неврологическими расстройствами.
Признаки и симптомы []
DES проявляется периодически возникающими затруднениями при глотании твердой пищи и жидкости (дисфагия) и атипичной болью в груди. Боль в груди может казаться похожей на боль в груди (стенокардия), поэтому часто показано возможное наличие сердечного заболевания. [2]
Причины []
Причины диффузного спазма пищевода не выяснены. [1] Однако считается, что многие случаи вызваны неконтролируемыми сигналами головного мозга, поступающими к нервным окончаниям. Таким образом, подавляющие препараты часто являются терапией первой линии, например, назначаются антидепрессанты и противоэпилептические препараты. Также сообщалось, что очень холодные или горячие напитки могут вызвать спазм пищевода. Некоторым людям помогает избегающая терапия, но это не было доказано с медицинской точки зрения. [ необходима цитата ] Пищевая аллергия или непереносимость также могут быть причиной, по которой спазмы могут возникать в течение нескольких часов или дней после употребления оскорбительных продуктов.
Диагноз []
Штопор на вид пищевода.Некоторые рентгенологические находки наводят на мысль о DES, такие как появление «штопора пищевода» или «четки пищевода» на рентгеновском снимке с глотанием бария, хотя эти находки не являются уникальными для DES. [2]
Лечение []
Некоторые могут испытать мгновенное облегчение, выпив кока-колу.Если спазмы вызваны пищевой непереносимостью, рекомендуется элиминационная диета. Для лечения DES используются несколько препаратов, включая нитроглицерин, гиосцина бутилбромид, блокаторы кальциевых каналов, гидралазин и лекарства от тревожности. [2] Кислотоподавляющая терапия, такая как ингибиторы протонной помпы, часто является терапией первой линии.
Процедуры []
Ботулинический токсин, который ингибирует высвобождение ацетилхолина из нервных окончаний, вводимый выше нижнего сфинктера пищевода, также может использоваться при лечении DES.Небольшие исследования показали пользу от эндоскопической баллонной дилатации у некоторых пациентов, но все вышеперечисленное имеет низкий процент успеха в лечении этого состояния; Хотя лечение помогает некоторым больным, оно не помогает всем. [3] В очень редких случаях можно рассмотреть возможность хирургического вмешательства. [2]
Эпидемиология []
Болеет примерно 1 на 100 000 человек в год. [1]
См. Также []
Список литературы []
Внешние ссылки []
СМИ, связанные с диффузным спазмом пищевода на Викискладе?
Ахалазия и диффузный спазм пищевода: спектр результатов и дополнительная роль исследований бария и манометрии
Марк С.Левин, доктор медицины
Доктор Левин заведующий отделением радиологии желудочно-кишечного тракта Радиология, больница Пенсильванского университета и Профессор радиологии и советник декана Университета Медицинская школа Пенсильвании, Филадельфия, Пенсильвания. Он также на редколлегия журнала.
Ахалазия и диффузный спазм пищевода (DES) — два из наиболее распространенных хорошо известные нарушения моторики пищевода, диагностированные с помощью бария этюды и манометрия.Классически ахалазия характеризуется: неполное расслабление нижнего сфинктера пищевода (НПС) с отсутствие перистальтики в теле пищевода, 1-3 тогда как DES характеризуется нормальной релаксацией LES с периоды нормальной перистальтики чередуются с периодами ослабления или отсутствие перистальтики и ненормальные одновременные сокращения. 4-6 Однако у некоторых пациентов с ахалазией наблюдается полное расслабление LES, тогда как другие с DES имеют неполное расслабление LES, поэтому важно знать о различных перестановках эти нарушения моторики пищевода.У пациентов с ахалазией также важно дифференцировать первичную или идиопатическую форму заболевания от вторичной формы, вызванной злокачественной опухолью вовлечение гастроэзофагеального перехода. Цель этого статья представляет собой обзор спектра клинических, рентгенографических и манометрические данные у пациентов с ахалазией (в том числе первичной и вторичная ахалазия) и DES, а также обсудить относительные роли исследований бария и манометрии в диагностике этих пищеводных нарушения моторики.
Первичная ахалазия
Первичная ахалазия — это идиопатическое состояние, при котором потеря ганглиозных клеток в мышечно-кишечных сплетениях пищевод. 7,8 Это нарушение моторики приводит к отсутствию перистальтики в тело пищевода и неполное расслабление LES.
Клинические данные
Первичная ахалазия обычно развивается у людей молодого или среднего возраста. взрослые <50 лет. 9 Ахалазия — коварное заболевание, которое медленно прогрессирует в течение период многих лет. В результате больные обычно присутствует длительная дисфагия, средняя продолжительность которой составляет От 4 до 5 лет на момент постановки диагноза. 9,10 Большинство пациентов могут поддерживать свое питание с небольшая потеря веса, если таковая имеется. 9 Реже у этих людей может появиться боль в груди, регургитация непереваренной пищи или повторяющееся аспирация пневмонии. 3-5 Поскольку симптомы вызваны неполным расслаблением НПС, эти пациенты обычно имеют выраженный клинический ответ на процедуры для улучшения функции LES, включая эндоскопический баллон дилатация LES, инъекции ботулотоксина в гастроэзофагеальный переход и, при необходимости, лапароскопический или открытый хирургическая миотомия. 1-5
Манометрические штекеры
Первичная ахалазия классически характеризуется манометрией: отсутствует перистальтика в теле пищевода и неполная расслабление НПС, часто сопровождающееся повышенным НПВ в покое давления (например, гипертонический LES). 1-3 Однако у некоторых пациентов с ахалазией неперистальтический сокращения пищевода и другие имеют нормальную функцию LES по манометрии. «Сильная» ахалазия, частый вариант ахалазии. который характеризуется одновременным, неэффективным, относительно сокращений большой амплитуды, было установлено, что как 30% всех случаев ахалазии. 11,12 Степень релаксации LES по манометрии не является надежным критерием диагностики этого состояния, так как некоторые пациенты с обнаружены типичные клинические и рентгенологические признаки ахалазии получить полное расслабление LES на манометрии. 13-15 Поэтому важно знать спектр манометрические данные у этих пациентов.
Результаты рентгенографии
Первичная ахалазия при исследовании бария характеризуется расширенный, вялый пищевод с отсутствием первичной перистальтики в тело пищевода и нарушение открытия LES, вызывая плавное, коническое, похожее на клюв сужение дистального отдела пищевода на уровне или непосредственно рядом с гастроэзофагеальным переходом (рис. 1). 3,16,17 У пациентов с сильной ахалазией исследования бария также могут выявить повторяющиеся неперистальтические сокращения пищевода, которые проявляется в виде множественных вмятин на столбике с барием, которые меняются по размеру и форме при рентгеноскопии. В зависимости от степени LES дисфункции, стоячий столб бария обычно развивается в пищевода, с опорожнением бария в желудок только после столбец достигает критической высоты. У пациентов с более длительная дисфагия, пищевод становится все больше расширенный (иногда со значительной задержкой жидкости и мусора), в конечном итоге принимая извилистую или так называемую «сигмовидную» конфигурацию (Рисунки 2 и 3). 16,17
Сравнение бария и манометрии
В различных исследованиях было показано, что от 20% до 30% пациенты с типичными признаками ахалазии при исследованиях бария имеют полное расслабление LES и, в некоторых случаях, нормальное LES давление покоя по манометрии (Рисунок 4). 13-15 Несмотря на различные манометрические данные, дисфагия в этих у людей обычно проходит после эндоскопического или хирургического лечения для ахалазии.Таким образом, некоторые пациенты с ахалазией при исследованиях бария может не иметь доказательств дисфункции LES при манометрии. Эти наблюдения поднимают вопросы о роли манометрии в пациенты с дисфагией и подозрением на ахалазию. Если барий изучает выявить типичные признаки ахалазии, такие пациенты, вероятно, могут быть лечение без манометрии, без затрат, неудобство и дискомфорт этой процедуры. Тем не менее, манометрия все еще может потребоваться пациентам с клинически подозрение на ахалазию с неоднозначными или отрицательными рентгенографическими экзамены.Следовательно, у пациентов с типичными рентгенологическими результаты ахалазии, исследование бария может быть использовано для руководства лечение без манометрии. Если рентгенологические данные сомнительны, однако манометрию следует проводить для определенный диагноз. 15
Вторичная ахалазия
Вторичная ахалазия (также известная как псевдоахалазия) вызывается: злокачественная опухоль в области пищеводно-желудочного перехода, 18–23 или, реже, доброкачественными заболеваниями, такими как болезнь Шагаса. 24 Установлено, что почти у 75% пациентов со вторичной ахалазией основная карцинома кардии, 20 но вторичная ахалазия также может быть вызвана карциномой пищевода или другими злокачественными опухолями, метастазирующими в гастроэзофагеальный переход, включая рак легкого, груди, поджелудочная железа, матка, яичник, толстая кишка и простата. 18,21-23
Клинические данные
Поскольку вторичная ахалазия обычно вызывается злокачественными опухолью, пораженные люди, как правило, пожилые пациенты (> 60 лет возраста), с недавним началом дисфагии (продолжительность <6 месяцев) и существенная потеря веса. 25 Эти клинические параметры разительно контрастируют с параметрами первичного ахалазия, которая обычно возникает у молодых людей с длительная дисфагия и незначительная потеря веса или ее отсутствие. 9,10 Следовательно, клиническая картина чрезвычайно полезна в дифференцировать первичную и вторичную формы заболевания в пациенты с рентгенологическими или манометрическими признаками ахалазии. Тем не менее, эти клинические параметры частично совпадают. сообщил. 26,27 В различных исследованиях от 28% до 38% пациентов с первичным ахалазия обнаружена у лиц старше 60 лет, 26,27 поэтому возраст пациента не является безошибочным критерием для дифференциации первичный от вторичной ахалазии.
Манометрические штекеры
Манометрические данные при вторичной ахалазии могут быть неотличимы от первичной ахалазии.При эндоскопии однако продвигать эндоскоп в желудка у пациентов со вторичной ахалазией, чем у тех, с первичной ахалазией из-за окружающего оболочки опухоли гастроэзофагеальный переход. 20,27,28 Таким образом, это наблюдение должно повысить эффективность врача-эндоскописта. подозрение на вторичную ахалазию.
Результаты рентгенографии
У пациентов со вторичной ахалазией исследования бария обычно выявить отсутствие первичной перистальтики в теле пищевода с помощью коническое, похожее на клюв сужение дистального отдела пищевода возле гастроэзофагеальный переход, имитирующий внешний вид первичного ахалазия (рисунок 5).Однако другие рентгенологические находки (например, эксцентриситет, узловатость, изгиб, выпрямление или плечи суженного дистального сегмента) должно вызывать беспокойство по поводу возможность вторичной ахалазии (рис. 6). 18,21,22,29 Хотя эти классические признаки вторичной ахалазии присутствуют только в небольшом проценте случаев исследователи недавно обнаружили что суженный дистальный сегмент пищевода составляет> 3,5 см в 80% случаев пациенты со вторичной ахалазией, но редко превышают 3.5 см в пациенты с первичной ахалазией (рисунки 6 и 7). 10 Таким образом, длина суженного сегмента оказывается единственной лучший критерий для дифференциации первичной ахалазии от вторичной ахалазия по исследованиям бария. Кроме того, пищевод имеет тенденцию быть значительно более расширен при первичной ахалазии, чем при вторичной ахалазия, 10 предположительно из-за более постепенного течения болезни, позволяет пищеводу постепенно расширяться в течение лет.
Когда ахалазия обнаруживается при исследованиях бария, это чрезвычайно важно оценить кардиальное и глазное дно желудка, чтобы исключить злокачественная опухоль на уровне пищеводно-желудочного перехода как причина эти выводы. Может проявляться развитая опухоль кардии. при исследованиях бария полиповидным или изъязвленным образованием в этой области или инфильтрирующим или скиррозным поражением дна желудка (Рисунок 5B). 18,20,29 У других пациентов исследования бария могут выявить утолщенные, дольчатые складки и неправильные участки узловатости или изъязвления, искажающие или стереть нормальную сердечную розетку, 29 поэтому для обнаружения этих поражения.Тем не менее, кардия и глазное дно не могут быть адекватно оценены рентгенологическими исследованиями у многих пациентов со вторичным ахалазия из-за задержки опорожнения бария из пищевода (так что, как ни парадоксально, желудок опорожняется быстрее, чем наполняется барий). 10 Поэтому радиологи должны знать об ограничениях исследования бария при оценке кардии и глазного дна у пациентов с подозрение на ахалазию.
Компьютерная томография
Компьютерная томография (КТ) может выявить асимметричное утолщение дистальная стенка пищевода, образование мягких тканей в области кардии или аденопатия средостения у пациентов с вторичной ахалазией. 30 Напротив, КТ обычно выявляет небольшую стенку пищевода или ее отсутствие. утолщение и отсутствие признаков образования в кардии у пациентов с первичная ахалазия. 30-32 Следовательно, КТ может быть чрезвычайно полезной для дифференциации первичной ахалазия от вторичной ахалазии, когда клиническая или рентгенологические данные неоднозначны. КТ также может быть полезен при определение места первичной опухоли или других доказательств метастатическое заболевание у пациентов со вторичной ахалазией, вызванное: отдаленные новообразования.
Диффузный спазм пищевода
Некоторые исследователи полагают, что DES — отдельный пищеводный нарушение моторики, характеризующееся периодически аномальными перистальтика пищевода с нормальной функцией LES. Однако, другие считают, что со временем он может прогрессировать до классической формы ахалазии с отсутствующей перистальтикой в теле пищевода и нарушение расслабления LES. 33,34 Было высказано предположение, что дегенерация блуждающего нерва в парасимпатическая система — это основной путь развития развитие как DES, так и ахалазии. 34
Клинические данные
Пациенты с DES, обычно с болью в груди, дисфагия или и то, и другое. 4,5 Когда у пациентов с ДЭС возникает боль в груди из-за высокой амплитуды сокращения пищевода, лекарства, такие как блокаторы кальциевых каналов, нитраты длительного действия и холинолитики уменьшают амплитуду этих сокращений, иногда облегчение симптомов пациента. 4 Однако недавние исследования показали, что дисфагия является более распространенным явлением. обнаруживается у пациентов с ДЭС, по крайней мере, частично из-за высокого частота дисфункции LES у этих людей (см. обсуждение результатов манометрии и рентгенографии в этой статье). 35 У таких пациентов может наблюдаться заметное облегчение дисфагии от эндоскопическая баллонная дилатация LES или инъекция ботулинический токсин в желудочно-пищеводном соединении. 35-37
Манометрические штекеры
Диффузный спазм пищевода характеризуется манометрией: периодически аномальная первичная перистальтика, связанная с паттерн повторяющихся, одновременных, неэффективных сокращений различной амплитуды. 4-6 Однако манометрические исследования также показали, что DES часто связаны с дисфункцией LES и что более одной трети у этих пациентов наблюдается неполное расслабление НПС во время глотание. 38 Другое родственное состояние, сильная ахалазия (см. Обсуждение achalasia), может очень напоминать DES с ассоциированным LES дисфункция при манометрии, кроме пациентов с ахалазия не имеет эпизодов нормальной перистальтики, тогда как пациенты с DES есть несколько эпизодов нормальной перистальтики. 11,12 В прошлом некоторые исследователи даже сомневались в существовании сильной ахалазии как отдельного заболевания, вместо этого выдвигая гипотезу о том, что ахалазия и DES представляют собой противоположные концы спектр сопутствующих нарушений моторики пищевода, с ахалазия, возникающая как переходная фаза между DES и ахалазия. 34
Результаты рентгенографии
Классическое описание DES по исследованиям бария включает наличие повторяющихся, одновременных, облитерирующих просвет неперистальтические сокращения, которые разделяют пищевод, производя характерный «штопор», «четки» или «шашлык» кебаб »(рис. 8). 16,17,39 Однако в недавнем исследовании неперистальтические сокращения были обнаружены при исследованиях бария у <15% всех пациенты с DES. 35 Вместо этого у большинства пациентов наблюдались неперистальтические сокращения различной степени. величина, которая не уничтожила просвет пищевода (рис. 9). Таким образом, радиологи должны признать, что степень тяжести неперистальтические сокращения могут различаться у пациентов с DES и отсутствие «штопора пищевода» по исследованиям бария никоим образом исключает этот диагноз.
Хотя традиционно считается, что DES не связан с Дисфункция LES при исследованиях бария, 17,39 Недавняя литература предполагает, что большинство пациентов с DES нарушили открытие LES при исследованиях бария с конусом, клювообразное дистальное сужение пищевода, обычно связанное с с ахалазией (рисунок 10). 35 В недавнем исследовании почти две трети всех пациентов с DES были при исследованиях бария было обнаружено нарушение открытия LES. 35 Таким образом, следует признать, что DES характеризуется рентгенологически — частая дисфункция LES с неперистальтическим схватки разной степени тяжести, а не классический штопор появление на бариевых исследованиях.
Хиатальные грыжи чаще встречаются у пациентов с DES и ассоциированная дисфункция LES, чем у пациентов с ахалазией (рис. 10).В одном исследовании 89% пациентов с DES и нарушением открытия LES имел грыжи пищеводного отверстия диафрагмы при исследованиях бария. 35 Хотя грыжи пищеводного отверстия диафрагмы редко встречаются у пациентов с ахалазией, другое исследование показало повышенную частоту грыж пищеводного отверстия диафрагмы у пациенты с ахалазией в возрасте> 50 лет. 40 Таким образом, более высокая частота грыж пищеводного отверстия диафрагмы у пациентов с DES и дисфункция LES может быть связана с более старым возрастом этих лиц.
Сравнение бария и манометрии
Хотя могут быть расхождения между результатами по барию исследований и манометрии при оценке DES, большинство пациентов с нарушение открытия LES по исследованиям бария или неполное расслабление НПС на манометрии, которым проводилось эндоскопическое лечение баллонная дилатация или инъекции ботулотоксина в гастроэзофагеальный переход положительный ответ на терапию. 35 Эти данные свидетельствуют о том, что исследования бария и манометрии позволили дополнительные роли в оценке пациентов с DES. Радиологи и гастроэнтерологи должны знать о рентгенографические и манометрические особенности дисфункции LES у пациентов с DES, так что они могут направлять правильное лечение этих лиц.
Заключение
Исследования бария и манометрия дополняют друг друга в оценка ахалазии и DES.Кроме того, этот мотор отклонения от нормы следует рассматривать как противоположные стороны спектра связанные нарушения моторики пищевода, у многих пациентов комбинированные рентгенологические и манометрические признаки ахалазии и DES.
Вернуться в начало .

 Спазм возникает из-за защемления нервных окончаний. Такую патологию называют корешковым синдромом. Она возникает при сдавливании нервов спинного мозга.
Спазм возникает из-за защемления нервных окончаний. Такую патологию называют корешковым синдромом. Она возникает при сдавливании нервов спинного мозга. На рентгеновском снимке пищевод по форме напоминает четки или штопор.
На рентгеновском снимке пищевод по форме напоминает четки или штопор.





 Как его снимать можно еще? Особо важна физическая активность, т. е. выполнение несложных упражнений, направленных на укрепление позвоночного столба и нормализацию работы ЦНС.
Как его снимать можно еще? Особо важна физическая активность, т. е. выполнение несложных упражнений, направленных на укрепление позвоночного столба и нормализацию работы ЦНС.