симптомы и лечение. Где находится?
Невралгии и невриты приносят массу дискомфорта больному. Колющая или режущая боль, онемение и прострелы – вот что беспокоит человека, у которого ишиас.
Содержание этой статьи
Воспаление седалищного нерва, симптомы и лечение которого еще недавно были у людей зрелого возраста, теперь помолодело. Малоподвижный образ жизни, отсутствие физической нагрузки на организм, неправильное питание провоцирует заболевание в более раннем возрасте. Как выявить болезнь и правильно ее лечить, вот что беспокоит больных.
Зачем нужен данный нерв и где он находится?
Седалищный нерв считается самым крупным нервом в организме человека. У взрослого диаметр нерва может достигать 1 см. Где находится седалищный нерв должен знать каждый. Он начинается в малом тазу и через отверстие в подвздошной кости выходит из нее. Проходя между мышцами ягодицы, идет под нижним краем ягодичных мышц на бедро. Далее он проходит по задней поверхности бедра и разветвляется на более мелкие отростки. Таким образом, седалищный нерв тянется от поясничного отдела и до кончика большого пальца.
Таким образом, седалищный нерв тянется от поясничного отдела и до кончика большого пальца.
Защемление седалищного нерва – это воспаление самого крупного в организме человека нерва, отличающееся сильными болями. Медицинское название данной патологии – ишиас.
Если при поднятии тяжести или резком движении произошел прострел, то это следствие защемления кончиков седалищного нерва, а называется данная проблема – люмбаго с ишиасом.
Разблокировка седалищного нерва. Видео:
Причины воспаления
Если болит седалищный нерв, то на это есть свои причины. Боль возникает вследствие защемления нервных корешков, в результате чего развивается воспаление, болевые ощущения начинаются в области поясницы и отдают по всей ноге. Причинами представленной патологии являются:
- Межпозвонковая грыжа.
 Разрыв фиброзного кольца приводит к смещению позвонков, наблюдается сдавливание окончаний нерва и их воспаление. Болевой синдром при этом говорит о запущенности заболевания, пациенту может грозить хирургическая операция.
Разрыв фиброзного кольца приводит к смещению позвонков, наблюдается сдавливание окончаний нерва и их воспаление. Болевой синдром при этом говорит о запущенности заболевания, пациенту может грозить хирургическая операция. - Артроз или хондроз костей. Образования, которые нарастают в местах соединения позвонков, сдавливают отростки рассматриваемого нерва и вызывают воспаление.
- Смещение позвонков в результате травм позвоночного столба или врожденного дефекта.
- Инфекционное заболевание, особенно недолеченное.
- Отравления и интоксикации. Их подразделяют на два вида: внутренние, происходят на фоне сахарного диабета, и внешние, здесь токсины попадают в организм с едой или питьем.
- Резкое переохлаждение организма.
- Различные опухоли.
- Воспалительный процесс в грушевидной мышце.
- Нередко патология развивается при беременности – нарушение центра тяжести часто провоцирует защемление рассматриваемого нерва.
- Постоянные стрессы, депрессии и нервное перенапряжение.

- Тяжелая физическая работа.
- Частые запоры.
Необходимо отметить, что воспалительный процесс не является самостоятельной болезнью – это реакция на некоторые развивающиеся нарушения в организме.
Защемление седалищного нерва: симптомы и лечение
Признаки воспаления седалищного нерва отличаются в зависимости от тяжести поражения, очага воспаления, продолжительности и характера. При этом больной страдает от следующих симптомов:
- Болевой синдром. Нервные корешки имеют огромное количество рецепторов, поэтому любое повреждение их вызывает резкую боль. Обычно поражение охватывает одну сторону, двухсторонний ишиас диагностируется очень редко. Болевой синдром возникает в ягодице и отдает в нижнюю конечность. Если область поражения большая, то боль может доходить до стопы и даже пальцев ног.

- Ограниченность в движении. Боль усиливается при малейшем напряжении, ходьбе, наклонах туловища, кашле, проявляется даже при дыхании.
- Онемение конечностей. Довольно часто ишиас провоцирует полное или частичное онемение ног.
Болевой синдром может иметь разную интенсивность, от легкой до самого резкой. Обычно она простреливающего вида, схожая с ударом тока.
Что делать при защемлении седалищного нерва?
Сначала нужно установить правильный диагноз – это делается по клиническим проявлениям и выраженным характерным симптомам. Выявить место поражения нерва и степень выраженности воспаления можно аппаратными исследованиями:
- Рентгенография. Определяет нарушения и повреждения в строении позвоночника.

- КТ – компьютерная томография. Это высокотехнологическая методика рентгенографического исследования, способная послойно сканировать тканевые компоненты и давать более точную картину места нахождения очага воспаления.
- МРТ – магнитно-резонансная томография. Более информативный метод послойного исследования тканей.
- УЗИ – ультразвуковое исследование. Метод позволяет визуализировать структуру мягких тканей. Он легко определяет наличие опухолей, вызывающих воспаление нерва.
Метод УЗИ считается самым эффективным в постановке диагноза и безопасности. Также он обладает некоторыми преимуществами над другими: не несет лучевого воздействия, во время лечения можно применять много раз, нет противопоказаний, хорошо видны мелкие элементы тканей.
Как лечить седалищный нерв?
Обычно врач назначает комплексное лечение, учитывая степень поражения, симптоматику, выяснив причину и запущенность проблемы. Комплексная терапия ишиаса включает:
- Медикаментозное лечение.

- Лечебную гимнастику и специальные упражнения.
- Физиотерапевтическую терапию, иногда радиологию.
- Прием гомеопатических препаратов – специальные крема и мази помогают снять боль и воспаление.
- Лечение народными средствами.
Зачастую назначенная терапия помогает быстро справиться с воспалением седалищного нерва. Лечение проводится комплексное, под наблюдением врача.
Лечение традиционными методами
Как лечить защемление седалищного нерва медикаментозным методом – сначала необходимо снять боль обезболивающими препаратами, для чего используется анальгин или средства с выраженным направлением действия. К таким препаратам относятся:
- Темпалгин – устраняет болевой синдром благодаря содержанию в нем легкого транквилизатора – темпидина.

- Седальгин – кодеин и парацетамол, входящие в состав препарата, действуют бодряще на нервные окончания и снимают воспаление.
- Баралгин – благодаря действию спазмолитиков убирается воспаление и снимается спазм седалищного нерва.
- Пенталгин.
Для лечения обязательно применяются нестероидные средства. Это могут быть таблетки, уколы в период резких болей, мази:
- Диклофенак в таблетках. Устраняет боль, отечность, воспаление. Инъекции представленного средства более эффективны, но они вызывают побочные реакции на печень и почки. Вот почему их назначают с минимальным интервалом в 12 часов.
- Мовалис в виде таблеток. Довольно сильное средство, быстро устраняющее боли и воспаление. Поскольку средство имеет значительные побочные действия, пьют под наблюдением медиков не более 5 дней.
- Нурофен, Ибупрофен, Найз – менее сильные, но необходимы для снятия напряжения с мышц, устранения воспаления и спазма.
- Кортикостероиды – требуются при продолжительном наличии симптомов.
 Это гормональные препараты, устраняющие отечность и воспаление данного нерва.
Это гормональные препараты, устраняющие отечность и воспаление данного нерва. - Витамины и витаминно-минеральные комплексы. Особенно хорошо помогают витамины списка В и Е. Назначаются также средства, улучшающие метаболизм и кровообращение.
Для беременных назначаются другие лекарственные средства, поскольку многие препараты наносят вред и матери, и младенцу. Более безопасные для них – это обезболивающие свечи и гомеопатические средства.
Необходимо отметить, что кроме медикаментозного лечения в период обострения больному ничего делать нельзя. Он должен соблюдать постельный режим, мало двигаться, вставать только по необходимости, прикладывать лед и грелку, чередуя их.
После того как обострение пройдет, пациенту необходимо проводить полноценное лечение. Кроме того, ему показано санаторное лечение грязями, радоновыми и сероводородными ваннами, вытяжки в бассейне.
Лечебная гимнастика
При стихании острых болей следует начать выполнять упражнения для седалищного нерва. Выбирать рекомендуется простые упражнения и выполнять их медленно и плавно, совершенно не напрягаясь. Эффективными в этой ситуации считаются следующие упражнения:
Выбирать рекомендуется простые упражнения и выполнять их медленно и плавно, совершенно не напрягаясь. Эффективными в этой ситуации считаются следующие упражнения:
- Велосипед, который делается в положении лежа на полу.
- Вращательные движения тазом.
- Хождение по полу на ягодицах.
- Растяжки в любой форме их исполнения.
Занятия ЛФК улучшат кровообращение в области поясницы и ягодиц, облегчат общее состояние больного.
Физиотерапевтические процедуры
Невралгия седалищного нерва лечится и физиотерапевтическими процедурами. При этом показаны следующие мероприятия:
- электрофорез;
- фонофорез;
- различные компрессы;
- прогревающие мероприятия.
Они назначаются в комплексе с медикаментозной терапией. Таким образом быстрее снимается воспаление, потому что улучшается циркуляция крови на пораженных участках. Все назначения производит врач, количество сеансов и их интенсивность.
Лечебный массаж рекомендуется делать только после снятия обострения. Он хорошо помогает улучшению кровообращения, восстанавливает мышцы, устраняет боли, повышает проводимость нерва. Улучшение от массажа обычно наступает через 10 процедур. Необходимо с каждой процедурой наращивать интенсивность воздействия.
Ишиас: симптомы и лечение в домашних условиях
Ишиас – это серьезная патология, и к ней необходимо относиться соответственно. Помимо медицинской помощи и иных процедур, можно проводить лечение седалищного нерва в домашних условиях.
Чтобы избавиться от ишиаса потребуется много времени, поэтому стоит набраться терпения и настойчивости.
Дома разрешается делать массаж больной ягодицы и ноги ежедневно или через день. Также будет полезно принимать горячие ванны по два раза в день при сильных болях. Терапия ишиаса требует выполнения некоторых рекомендаций:
Фарингит: симптомы и лечение у взрослых и детей. — здесь больше полезной информации.
Нельзя сидеть дольше двух часов – необходимо делать перерыв, походить или полежать.
Ступни при посадке на стул необходимо ставить ровно.
Спину всегда следует держать прямо, не сутулиться.
Во время сна спине следует давать отдых. Чтобы снять напряжение, необходимо спать на боку, а ноги согнуть в коленях.
Рекомендуется сбросить лишний вес.
Нельзя носить туфли на высоких каблуках.
Пить витамины группы В.
Нельзя поднимать тяжелые предметы – это поможет избежать рецидива заболевания. Важно не пренебрегать полноценным сном, отдых должен быть здоровым и регулярным.
Рецепты народной медицины
Терапия воспаления на дому предполагает применение рецептов народной медицины. Самыми популярными способами лечения в домашних условиях являются:
Самыми популярными способами лечения в домашних условиях являются:
Вас заинтересует эта статья — Народные средства от кашля для детей и взрослых.
- Лечебные ванны. Снимают напряжение с мышц, нормализуют нервную систему и укрепляют мышцы. Хорошей целебной ванной считается хвойная с добавлением натертого хрена и с отваром дягиля.
- Компрессы. Они прогревают мышцы на воспаленном участке. Довольно действенными считаются компресс из натертой черной редьки, лепешка из ржаного теста.
- Настои и отвары. Настои используются для устранения болевых ощущений, а отвары останавливают воспалительный процесс. С недугом помогают справиться такие растения, как календула, ромашка, конский каштан, березовые почки.
- Барсучий или медвежий жир. Растирание больного участка данными компонентами помогает снятию воспаления.
- Стоун-терапия. Это процедура, заменяющая лечение парафином. Необходимо разогреть камни до определенной температуры и разложить их вокруг воспаленного участка, подложив под них тканевую салфетку.

Начинать лечение средствами народной медицины можно только при условии, что обострение миновало.
Как вылечить седалищный нерв в домашних условиях, применяя народные рецепты? Лечиться данным способом можно только посоветовавшись с врачом.
Народные рецепты просты и доступны в применении и в использовании средств. Некоторые наиболее эффективные рецепты представляются следующим образом:
- Настойка лаврового листа. В 200 мл водки поместить 20 лавровых листочков и поставить в темное место на 3 дня. Готовый настой втирать в воспаленный участок. Улучшение наступает через 3-4 сеанса.
- Медовая лепешка. Из стакана муки и ложки меда слепить лепешку и приложить ее на больное место. Накрыть лепешку пленкой и обмотать теплым шарфом.
- Настой из ростков картофеля. Набрать стакан ростков, добавить к ним два стакана водки и поместить в темное место на две недели. Готовый настой втирать в проблемный участок по утрам. Закутать это место теплой шалью.
Ишиас вылечить несложно, но на это уйдет много времени, в результате чего терпением следует запастись немалым.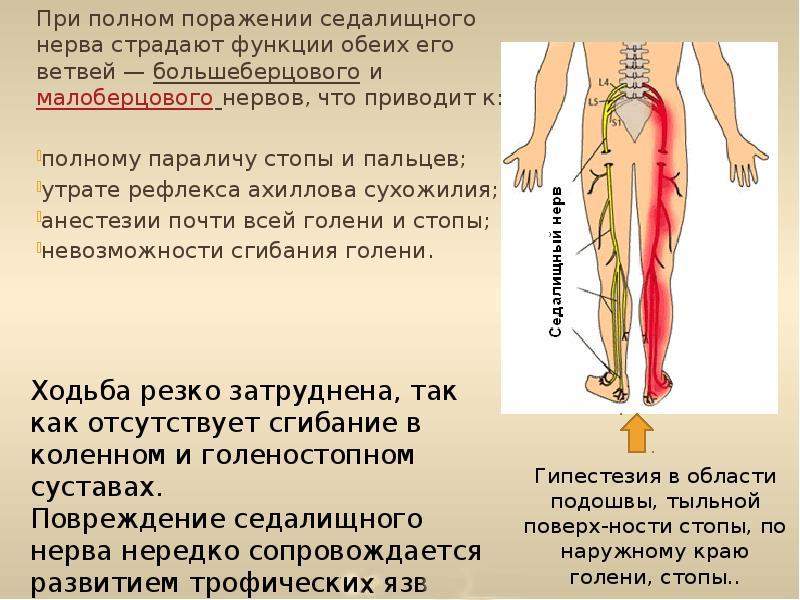 Необходимо выполнять рекомендации врача и не делать того, что осложнит заболевание.
Необходимо выполнять рекомендации врача и не делать того, что осложнит заболевание.
Понравилась статья – 19 ? Покажите её друзьям:
HealFolk.ru
Лечение ишиаса в домашних условиях: народные методы, комплекс упражнений ЛФК
Седалищный нерв – самый крупный в нашем организме, он может достигать в диаметре 1 см. Отвечает за подвижность нижних конечностей и проходит от поясничной зоны по ягодицам, бедрам и голеням вплоть до стопы. Ввиду своего большого диаметра и протяженности седалищный нерв часто подвергается защемлениям, которые случаются при наличии проблем опорно-двигательного аппарата. Защемление седалищного нерва называется ишиас и проявляется сильной болью в ногах, а иногда даже и полным обездвиживанием.
Как предотвратить ишиас? Какие причины и симптомы этой болезни? Как лечить ее в домашних условиях? Узнаете из этой статьи.
Ишиас – это следствие различных нарушений в организме. Это могут быть проблемы опорно-двигательного аппарата, инфекционные заболевания, травмы позвоночника.
Самый распространенный источник проблем – это малоподвижный или сидячий образ жизни. Отсюда возникают разнообразные проблемы с позвоночником, которые и могут в дальнейшем привести к защемлению седалищного нерва.
Заболевания, вызывающие ишиас:
- межпозвоночная грыжа. Выпячивание ядра диска из костного кольца приводит к сдавливанию нервных корешков, через которые проходит седалищный нерв;
- туберкулез, грипп и ряд других заболеваний инфекционной природы. Происходит отравление нерва токсинами, которые выделяют микроорганизмы – источники проблемы;
- отравление свинцом, мышьяком, ртутью, алкоголем на фоне уже имеющихся воспалений;
- остеохондроз. При наличии этого заболевания происходит формирование остеофитов – наростов на позвонках, которые и могут вызвать защемление нервов;
- онкологические заболевания;
- опухоли спинного мозга и окружающих его тканей.
Возраст пациентов, страдающих ишиасом, может быть и 25, и 55 лет. Зачастую при неправильном образе жизни или травмах болезнь склонна проявляться в молодом возрасте, но большинство случаев наблюдается у людей в возрасте после 40 лет.
Главным симптомом ишиаса является резкая боль. Приступ случается внезапно и может привести к утрате подвижности. Боль тянется от поясницы, затрагивает всю заднюю поверхность ног и иногда может доходить до пятки. Так как нерв, начинаясь в поясничном отделе, расходится на разветвления, боли могут наблюдаться в обеих ногах или только в одной конечности. Характер болевого синдрома может быть разным, все зависит от причины нарушения. Это может быть постоянная острая боль или ее периодические приступы.
Другие симптомы:
- нарушение контроля опорожнения кишечника и мочевого пузыря;
- искривление осанки, изменение походки;
- снижение подвижности нижних конечностей или их полное обездвиживание.
В случае приступа ишиаса больному следует оказать первую помощь. Для этого его нужно положить на твердую поверхность на живот, под грудь подложить подушку, освободить нижнюю часть тела от давящей одежды. Необходимо нанести на поясничный отдел противовоспалительную мазь. Использование грелок, согревающих компрессов или препаратов запрещено, так как это может усилить воспаление.
Для диагностики ишиаса больному стоит отправиться на обследование к врачу-неврологу. На приеме проверяются реакции нервных окончаний в участке голеностопа, надколенника и берцовой кости, ступней. При наличии нарушений седалищного нерва реакции будут слабовыраженными или вовсе отсутствовать.
Также пациента просят поднять прямую ногу вверх, сильные боли, которые не дают полностью выполнить такое движение, свидетельствуют о нарушениях. При визуальном осмотре об ишиасе говорит изменение цвета кожи над участком защемления, а также нарушение походки, так как тело подстраивается под определенное положение, в котором боль не так выражена.
Проводится аппаратная диагностика:
- рентген. Малоинформативный способ, позволяет выявить признаки разрушения позвонков или межпозвонковых дисков, которые могли вызвать защемление;
- МРТ. Наиболее предпочтительный вариант, дающий полную картину. Позволяет оценить состояние не только костей, но и мышц, нервов, сосудов.
На основании собранной информации больному может быть поставлен диагноз “ишиас” и назначено лечение.
В домашних условиях можно выполнять целый комплекс мероприятий, направленных на лечение ишиаса. Перед проведением любых манипуляций проконсультируйтесь с врачом.
Медикаментозная терапия
При наличии ишиаса назначают целый ряд препаратов для снятия боли и устранения спазма.
Группы препаратов:
- НПВС. Необходимы для снятия симптомов воспаления, применяются в виде препаратов для перорального приема, мазей, гелей или инъекций;
- миорелаксанты. Назначаются для расслабления мышц в месте защемления, что позволяет восстановить кровообращение и снять боль;
- диуретики. Нужны для выведения лишней жидкости из организма, что помогает снять отечность;
- витамины группы В. Помогают улучшить кровоток и ускорить регенерацию тканей.
Народные средств
Средства народной медицины на основе растительного или животного сырья способны оказывать мощное действие и при этом вызывают меньше побочных эффектов, чем медицинские препараты. Перед применением рецептов рекомендуем убедиться в отсутствии аллергии.
Хвойная ванна
На 1 стакан молодой хвои понадобится 1,5 л кипятка. Хвою заливают кипятком, варят в течение 10 минут, после чего настаивают 4 часа. Для приготовления ванны нужно добавить 1 л настоя на 1,5 ведра воды. Вода должна быть теплой, не холодной и не горячей. Принимать хвойную ванну стоит в течение 20 мин, повторять 2 раза в неделю.
Сок редьки
Натрите редьку на терке или измельчите в блендере вместе с кожурой. Отожмите из измельченного корнеплода сок, смешайте его с медом 3:1. Полученную смесь легкими движениями втирают в поясничную область. Затем ее нужно укутать на 50-60 мин.
Медовая лепешка
Смешайте мед с мукой так, чтобы получилась густая масса, пригодная для лепки. Слепите из меда лепешку толщиной 1 см. Приложите ее к больному месту, накройте полиэтиленом и укутайте шарфом.
Лавровая растирка
Возьмите 20 шт. лаврового листа, залейте 220 мл водки, настаивайте в течение 3 дней в темном месте. Втирайте в больной участок.
Восковое прогревание
Разогрейте воск на водяной бане до мягкого состояния. Уложите его в марлю или пищевую пленку, наложите компресс на поясницу и укутайте чем-то теплым.
Обертывание
Приготовьте раствор из 3 л воды, 100 г соли, 50 г столового уксуса. Раствор должен быть прохладным. Намочите в растворе простыню, обернитесь ей, накройтесь сверху теплым одеялом, полежите так 45-90 мин.
Растирка из меда и редьки
Возьмите 1 ст.л крупной соли, 1 ст.л меда, 5 ст.л сока редьки, 250 мл спирта. Смешайте ингредиенты и втирайте в больной участок.
Физиотерапия
Для лечения ишиаса используются многие подходы физиотерапии. Это может быть иглоукалывание, гирудотерапия, парафинотерапия, магнитотерапия. Все процедуры проводятся по назначению врача в специализированных центрах.
<
Лечебная физкультура
Занятия гимнастикой при ишиасе в домашних условия помогу снять спазм с нерва и предотвратить повторное защемление. Однако не рекомендуется выполнять упражнения в период рецидива, когда боль нестерпима, наблюдается отек поясницы и повышенная температура. Сначала снимите приступ препаратами, а затем переходите к обязательной части лечения — физкультуре.
Упражнения:
- Лягте ровно на спину, под шею положите валик так, чтобы позвоночник был идеально прямым. Подтяните колено к груди и задержитесь в таком положении на 5-10 секунд. Выпрямитесь, повторите со второй ногой.
- Согните ноги в коленях и подтяните их к себе. Старайтесь тянуть как можно ближе к подбородку, чтобы почувствовать, как растягивается позвоночник. Зафиксируйтесь на 3-5 секунд, расслабьтесь, повторите.
- В положении лежа закиньте одну ногу на другую, как вы делаете, сидя на стуле. Отклоните ноги вправо, одновременно поворачивая голову и отводя левую руку влево. Зафиксируйтесь, выполните в противоположном направлении.
- Отведите прямые руки за голову, вытяните носки. Тянитесь кончиками пальцев и носками ног в разные стороны, вытягивая позвоночник.
- Встаньте на колени, сядьте на пятки. Упритесь лбом в пол так, чтобы живот лежал на ногах, руки расположите вдоль тела так, чтобы ладони были на уровне бедер и смотрели вверх. Зафиксируйтесь на 3-5 секунд.
- Из предыдущего положения вытяните руки перед собой, затем выпрямите и отведите назад одну ногу. Зафиксируйтесь в таком положении на 3-5 секунд, повторите со второй ногой.
- Из предыдущего положения подожмите под себя обе ноги, опираясь на вытянутые вперед руки, растягивайте позвоночник, ягодицы при этом должны касаться пяток, а руки и лоб – пола.
Важным условием во время лечебной физкультуры при защемлении седалищного нерва является отсутствие боли и резких движений. Как только вы почувствовали, что вам стало плохо или какое-либо из упражнений приносит дискомфорт, откажитесь от него.
Массаж
Как и при выполнении ЛФК, любое разминание рекомендуется только в стадии ремиссии, когда боли не так сильно беспокоят человека. Во время массажа прорабатывают поясничную зону и ягодицы.
После массажа должно чувствоваться тепло и расслабление, если есть болевой синдром, значит процедура была выполнена неправильно. При этом во время массажа может чувствоваться боль, так как массажист работает со скованными спазмом мышцами.
- Обработайте поясницу и ягодицы массажным маслом. Поставьте ребра ладоней на поясничную область. Выполните активные “пилящие” движения по направлению к ягодицам и по ⅓ ягодиц.
- Установите большой палец на точку в поясничной зоне, где заканчивается позвоночник, выполните легкие вибрирующие движения пальцем.
- Нащупайте на крестце костные выемки с двух сторон. Сожмите пальцы руки в кулак, установите костяшки в точки этих выемок и слегка проработайте их с левой и правой стороны.
- Так как причиной защемления седалищного нерва может быть спазм мышц, задача массажиста обнаружить его. Для этого нужно помассировать руками область ягодицы и бедра, чтобы почувствовать твердый, спазмированный участок. В месте спазма пациент будет чувствовать сильную боль. Для снятия спазма пациент вдыхает и задерживает дыхание, а массажист двумя пальцами глубоко надавливает на участок со спазмом в течение нескольких секунд. Завершается снятие спазмов поглаживающими движениями перпендикулярно спазмированной мышце.
- Поставьте три пальца на поясницу, слегка разведя их, проведите скользящим движением по подвздошной кости, над и под ней. Выполните в две стороны.
- Завершается массаж легкими поглаживающими движениями области поясницы и ⅓ ягодицы.
В дополнение к ручному массажу может использоваться гидро- или вакуумный массаж.
Если причиной ишиаса стали другие нарушения в позвоночнике, например, остеохондроз или грыжа, то необходимо уделить внимание лечению и этих проблем.
Самая лучшая профилактика ишиаса – это активный образ жизни. Правильное распределение нагрузок, чередование покоя и подвижности поможет защитить свой опорно-двигательный аппарат не только от ишиаса, но и от широкого списка других заболеваний.
Меры профилактики:
- если у вас сидячая работа, выполняйте легкую разминку каждые 1-2 часа. Встаньте, слегка пройдитесь, сделайте наклоны корпусом. Такая разминка в течение 10-15 минут поможет свести на нет любые негативные влияния малой подвижности;
- не поднимайте тяжести. Если все же этого не избежать, выполняйте поднятия грузов правильно и используйте поддерживающий бандаж;
- спальное место должно быть правильным: в меру жестким, ровным, рекомендуется спать на боку;
- включите в рацион больше продуктов, содержащих витамин В, или купите подходящий комплекс в аптеке после консультации с врачом;
- женщинам стоит отказаться от ношения каблуков выше 4 см.
Эти простые рекомендации помогут предотвратить появление ишиаса или исключить повторное обострение уже при наличии такого заболевания.
Ишиас – следствие серьезных изменений в поясничном отделе, что привели к защемлению седалищного нерва. Потому и лечение должно быть комплексным. Для снятия первых симптомов ишиаса используют медицинские препараты, в дальнейшем же для поддержания нормального состояния опорно-двигательного аппарата требуется массаж и лечебная физкультура. Специально для профилактики и лечения ишиаса был разработан тренажер Древмасс.
Это конструкция из чистого дерева, состоящая из рамы и набора гладких роликов. Каждый ролик имеет определенный диаметр и такую форму, которая позволяет воздействовать именно на околопозвоночные мышцы. Диаметр ролика прямо пропорционален силе воздействия, которую он оказывает. Самый главный, активный ролик большего диаметра устанавливается в зону, которую нужно проработать сильней всего. В случае с ишиасом это зона поясницы. Для выполнения упражнений вы ложитесь спиной на тренажер, фиксируетесь за ручки и выполняете прокаты спиной. Активный ролик разминает поясницу, поменяв положение, можно проработать копчик, зону ягодиц и бедер.
При помощи универсального тренажера Древмасс вы выполняете одновременно и лечебную физкультуру, и массаж. Меняя положение роликов, вы можете использовать его для лечения таких заболеваний, как остеохондроз, грыжа, сколиоз, радикулит. Также занятия с Древмасс – это эффективная профилактика любых заболеваний опорно-двигательного аппарата.
Как действует тренажер:
- снимает спазмы с мышц;
- активизирует кровообращение;
- плавно вытягивает позвоночник, что способствует восстановлению межпозвоночных дисков.
Тренажер выполнен в разных вариациях с различным количеством роликов, чтобы каждый желающий смог подобрать модель по своему росту. Выраженный терапевтический эффект подтвержден отзывами пользователей, а также патентом Минздрава.
Никакие препараты и народные средства не заменят собой лечебный эффект массажа и правильной зарядки. Позаботьтесь о своем здоровье с тренажером-массажером Древмасс.
С пожеланием здоровья,
Ваша команда Drevmass
Заказать звонок
Воспаление седалищного нерва — симптомы и лечение ишиаса
Невриты, невралгии доставляют массу неприятностей: онемение, колющую, режущую боль, прострелы. Воспаление седалищного нерва симптомы и лечение которого констатировали ранее у людей 40 – 60 лет, стремительно молодеет. Сидячий образ жизни, отсутствие физических нагрузок, неправильное питание становятся предпосылками развития ишиаса. Лечение воспаления седалищного нерва – процесс длительный, который во многом зависит от правильной поставки диагноза и определения причин болевого приступа.
Причины возникновения заболевания
Воспаление седалищного нерва, иначе ишиас, является болевым синдромом, который возникает в районе поясницы, отдает по всей ноге. Всем известный радикулит – одно из проявлений ишиаса. Седалищный нерв самый большой в теле человека, очень чувствительный благодаря наличию специальных волокон. Начинается в пояснично-крестцовом отделе, проходит по поверхности ягодицы, бедренной части, а в голени расходится на более мелкие отростки до кончиков пальцев.
Ущемление или воспаление седалищного нерва вызывается сдавливанием корешков нервных окончаний. Становится последствием ряда причин:
- Межпозвонковая грыжа. В результате разрыва фиброзного кольца, предохраняющего студенистое ядро – амортизатор позвоночника во время движения – последнее перестают нормально функционировать, происходит смещение. При выпячивании позвонка, как на фото выше, сдавливаются нервные окончания седалищного нерва, возникает воспаление. Опасность состоит в том, что болевой фактор на фоне грыжи – сигнал запущенности заболевания, которое в отдельных случаях может потребовать оперативного вмешательства.
- Остеофиты костей — артрозы и хондрозы. Это наросты, образующиеся в месте соединения костей (позвонков). Они защемляют корешки седалищного нерва, вызывая воспаление.
- Смещение позвонков относительно друг друга (спондилолистез). Часто является последствием травм позвоночника либо врожденных дефектов.
- Перенесенные инфекционные заболевания, зачастую невылеченные до конца.
- Отравления, интоксикации. Бывают двух типов:
- внутренние – под влиянием сахарного диабета;
- внешние – при попадании ОВ в организм с пищей, напитками.
- Опухоли.
- Переохлаждение.
- Воспаление грушевидной мышцы.
- Беременность. Смещение центра тяжести при вынашивании ребенка часто становится причиной болей в пояснично-крестцовом отделе.
- Стрессы, нервные переживания, депрессии.
Основные симптомы
Разнообразие причин возникновения воспаления седалищного нерва предопределяет отличие симптоматики заболевания. Главным общим симптомом является боль, а такие симптомы как повышенная температура, слабость, дают подсказку об инфекционной или вирусной причине обострения ишиаса. При хроническом остеоартрозе, разрушении суставной сумки, смещении дисков, межпозвоночной грыжи характерны острые рецидивы с ярко выраженной стреляющей болью, которая постепенно опускается по ноге до колена, а затем к ступне.
Постоянная ноющая, периодами жгучая боль в положении покоя на начальном этапе болезни затихает. Если своевременно не начать лечение, воспалительный процесс никуда не исчезнет: симптомы могут немного ослабеть, переместившись вниз по ноге. Онемение конечностей, покалывание, при этом отсутствие боли в пояснице – симптомы запущенного ишиаса, несвоевременное лечение которого иногда приводит к необходимости хирургического вмешательства.
Что делать и как лечить воспаление седалищного нерва
Ярко выраженные симптомы или первые предвестники болезни – повод обязательно обратиться к специалисту. Необходимо поставить точный диагноз, ведь особенности лечения будут зависеть от выявленных причин воспаления седалищного нерва. Рентген или компьютерная томограмма, МРТ или электронейромиография помогут точно установить чем вызван ишиас.
Одновременно невролог обследует степень поражения седалищного нерва, проводя специальные тесты на двигательные рефлексы:
- ахиллесова сухожилия,
- коленного сустава,
- проверяет присутствие симптомов Лассена (боль по задней поверхности бедра и голени при подъеме вверх и вперед ровной ноги самостоятельно), Бонне (та же процедура, только ногу поднимает врач).
Сопоставив симптомы, выяснив причину заболевания, степень поражения нервных окончаний и запущенность воспаления, специалист назначает комплексное лечение, которое включает:
- Медикаментозное лечение.
- Назначение комплекса физических упражнений, массажей и специальной терапии.
- Физиотерапия и радиология (в редких случаях).
- Гомеопатическое лечение. Специальные гомеопатические мази, крема помогут снять болевой симптом, уменьшить воспаление седалищного нерва.
- Народная средства.
Медикаментозное лечение
Чем лечить воспаление седалищного нерва? Первой помощью при резком обострении ишиаса станут обезболивающие лекарства:
- анальгин;
- производные с выраженной направленностью действия:
- темпалгин – симптомы боли стихают в результате действия темпидина – легкого транквилизатора;
- седальгин – кодеин и парацетамол бодряще воздействуют на нервную систему, снимая воспаление нервных корешков;
- баралгин – спазмолитики в составе убирают мышечное воспаление, снимая спазм седалищного нерва;
- пенталгин.
Обязательными при лечении ущемления седалищного нерва будут нестероидные противовоспалительные препараты (НПВС)– таблетки, инъекции при сильных болях, мази:
- Диклофенак (таблетки) – обезболит и снимет воспаление, боль, отечность. Уколы при воспалении седалищного нерва этого препарата более эффективны, но повышается степень влияния побочного действия на печень и почки. Поэтому внутримышечно, внутривенно их назначает врач с минимальным промежутком 12 часов.
- Мовалис – очень мощный препарат, быстро убирающий симптомы боли. Оперативно снижает воспаление седалищного нерва. Наличие значительных побочных эффектов вызывает прием таблеток под наблюдением врача не более 5 дней.
- Ибупрофен, найз, нурофен – НПВС с менее выраженным действием. Хороши тем, что воздействуют на периферическую нервную систему, снимая воспаление, и мышцы – расслабляя и убирая спазмы.
- Кортикостероиды – назначаются при длительных не отпускающих болевых симптомах. Это гормональные средства, снимающие отеки, воспаления седалищного нерва.
Беременным женщинам врач порекомендует особенное лечение воспаления седалищного нерва. Прием большинства лекарственных препаратов в этот период негативно сказывается на здоровье будущей мамочки и ребенка, поэтому без консультаций с врачом использовать лекарства категорически запрещено. Самым щадящим лекарственным средством будут обезболивающие препараты — свечи. Гомеопатия также станет одним из возможных и безопасных вариантов лечения.
Физические упражнения
Острый период воспаления седалищного нерва в большинстве случаев длится от 5 до 10 дней. На это время необходимо обеспечить снижение физической нагрузки и покой пояснично-крестцовому отделу, иначе говоря, больше находится в горизонтальном положении, желательно на твердой ортопедической поверхности. Утихание симптомов не является основанием для увеличения спортивных нагрузок.
Невропатолог определяет время, когда возможно приступить к лечению хронической ишиалгии лечебной гимнастикой и физическими упражнениями. На основании выявленных причин воспаления седалищного нерва, симптомов проявления, врач-физиотерапевт разрабатывает специальную программу. Для беременных она составляется врачебной комиссией, куда обязательно входят гинеколог, терапевт, физиотерапевт. Полезными будут занятий йогой, пилатесом, плавание.
Массаж и рефлексотерапия
Использование массажа, как метода лечения, при острых симптомах воспаления седалищного нерва очень аккуратное: поглаживание и легкое растирание. Когда боль затихает, можно применять более интенсивные техники – разминание и похлопывание. Хорошим подспорьем станут эфирные масла и согревающие мази. Результатом станет улучшение притока крови к ущемленным нервным окончаниям, снятие зажатости, спазмов мышц, стимулирование выработки эндорфинов, уменьшение отечности.
Методы рефлексотерапии – иглоукалывание, мануальная точечная терапия – убирают болевые симптомы воспаления седалищного нерва. Длительное лечение иглами (до 3 месяцев) способно не только убрать проявление заболевания, но и справиться на долгое время с причинами его обострения. Онкология, кожные повреждения, беременность – противопоказания к применению этого вида терапии.
Блокада
В отдельных случаях проявления симптомов ишиалгии, когда НПВС и анальгетики не действуют, врач назначает новокаиновые блокады. Этот препарат блокирует нервные импульсы седалищного нерва, убирая симптомы воспаления. Нервное поведение (возбуждение или апатия), невозможность двигаться, ощущение боли как стоя, так и лежа – основания для назначения блокады анестетиками.
Как снять воспаление народными средствами
Разогревающие мази помогут снять воспаление седалищного нерва в домашних условиях. Скипидарная, камфорная мазь, пчелиный воск – прекрасно согреют воспаленное место, улучшат приток крови к нервным окончаниям, уберут спазм. Настойка на красном перце и водке, применяемая как компресс, улучшает проводимость седалищного нерва и способствует выработке гормонов – эндорфинов. Травяные настои из календулы, полевого хвоща, чабреца и калины (по 2 ст. ложки) на пол-литра воды необходимо закипятить и в остуженном виде принимать ежедневно 3 раза в день по 100 мл перед едой.
Профилактика защемления или воспаления нерва
Крепкие мышцы спины – залог здоровья седалищного нерва и возможность избежать рецидивов болезни. Лечебная гимнастика и умеренные физические нагрузки, занятия йогой, пилатесом станут эффективным средством предупреждения ишиаса. Ровная спина и стройная осанка при движении, в сидячем положении в течение дня – основа здорового позвоночника и отсутствия воспаления нервных отростков.
При первых симптомах, ранее возникшем приступе женщинам необходимо отказаться от каблуков. Плавание на спине, лечение аква-аэробикой укрепят мышцы спины. Переохлаждение – еще один друг радикулитов, артрозов и воспалений седалищного нерва. Теплая одежда по погоде, закрытая поясница и ноги в тепле – важные условия профилактики ишиалгии.
К какому врачу обратиться для диагностики ишиаса
Определить симптомы воспаления седалищного нерва, провести диагностику и выяснить причину возникновения заболевания поможет невролог или невропатолог. При назначении лечения возможно понадобится консультация:
- гинеколога – если пациентка беременна;
- хирурга, ортопеда – когда возникает вопрос об оперативном вмешательстве;
- физиотерапевта – при назначении физиопроцедур.
Видео
Специальная гимнастика поможет снять напряжение в поясничном отделе позвоночника, уменьшить нагрузку на седалищный нерв. Как профилактика ишиалгии, отдельные упражнения йоги разблокируют ущемленные нервные окончания, укрепят мышцы спины, ягодиц, ног. Для выполнения вам понадобится гимнастический коврик и желание привести здоровье в порядок. Большинство элементов гимнастики выполняются лежа на спине или в позе «кошки». Посмотрите наше видео и повторяйте за инструктором комплекс движений. Уже через неделю вы отметите отсутствие дискомфорта в районе поясницы.
Разблокировка седалищного нерва | Sciatica pain relief Смотреть видео
Отзывы
Анна Васильева, 38лет: Боль в районе поясницы беспокоила последние пять лет. Ночной отдых, сон на спине приносили всегда облегчение. Занимаюсь фитнесом, поэтому не могла и подумать о возможном приступе ишиаса. Два месяца назад проснулась ночью от резкой, стреляющей боли. Утром помазала поясницу согревающей мазью и пошла на работу. В итоге попала в больницу. Врач диагностировал грыжу межпозвоночных дисков. Лечение было долгим: блокада, ибуфен сняли боль. Потом месяц сеансов иглотерапии и санаторное лечение. Симптомы ушли. Ношу обувь без каблука, занимаюсь лечебной гимнастикой на фитболе.
Игорь Сергеевич, 60лет: В прошлом месяце поехал с друзьями на рыбалку и сильно перемерз. Через пару дней ощутил, что не могу нормально двигать левой ногой. Поясница не болела, поэтому не обратил внимание на симптомы, думал – растяжение связок. Когда нога стала все больше неметь, а в пояснице появилось ощущение жжения, обратился к терапевту. Он направил меня к неврологу. Определили воспаление седалищного нерва. Хорошо помогли диклофенак и УВЧ-прогревание. Сейчас хожу на сеансы массажа. Чувствую себя лучше, но при долгом хождении еще появляется дискомфорт.
Алина, тренер по спортивной гимнастике, 29лет: В 15 лет была травма позвоночника – упала с бревна. Результатом стало смещение позвонков. Молодой организм быстро восстановился, но на всю жизнь остались периодические приступы боли в спине и защемления седалищного нерва. Для профилактики два раза в год езжу в «спинальный» санаторий. Озокеритовые ванны, грязелечение, массажи не дают разболеться. Если приступы, а за все время было два, очень сильные, врач назначает блокаду и лечение кортикостероидами, т.к. другие препараты не помогают.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Защемление седалищного нерва: симптомы и лечение. Уколы при защемлении седалищного нерва
Седалищный нерв начинается с пояснично-крестцового отдела, а затем, спускаясь по ноге, делится на большеберцовый и малоберцовый нервы. При защемлении седалищного нерва больной испытывает сильную боль и дискомфорт в обеих ногах. Это приводит к тому, что человек практически не может передвигаться, ощущает резкий дискомфорт. Симптомы и лечение защемления седалищного нерва, уколы и другие методы будут рассмотрены ниже.
Сущность проблемы
Защемление – это поражение корешков спинномозговых нервов, расположенных в пояснично-крестцовом отделе позвоночника. Нередко заболевание называют ишиасом или ревматизмом. Патология довольно распространена и встречается у 15-20 % людей, которым за 40. Основным признаком защемления является боль, которая изначально локализуется в ягодице, а затем распространяется по всей задней части ноги.
Такая боль может быть двух видов – поверхностной и глубокой:
- Поверхностная, или дизестезическая боль возникает в случае поражения малых нервных волокон. По характеру болевые ощущения можно описать как боль от ожога или от электрического разряда, саднящая, жгучая или стреляющая.
- ГлубокаяЮ или трункальная боль развивается при сдавливании спинномозгового корешка. Охарактеризовать такой тип ощущений можно как ноющая, тянущая и режущая боль.
Причины
При защемлении седалищного нерва симптомы и лечение (уколами или таблетками) взаимосвязаны. Причин, по которым может развиться патология, много, но основными из них являются:
- Грыжа межпозвоночного диска.
- Травмы позвоночника со смещением позвонков.
- Поясничный остеохондроз, который распространяется и на область крестца.
- Различные образования, развивающиеся в районе позвоночника и седалищного нерва.
- Подъем тяжестей и другие тяжелые физические нагрузки.
- Воспалительный процесс в органах малого таза.
- Нарыв в области седалищного нерва.
- Рассеянный склероз.
- Туберкулез костей, краснуха, малярия и другие инфекционные заболевания.
- Тромбообразование.
- Переохлаждение поясничного отдела.
- Воспаление мышц, расположенных в области ягодиц.
- Беременность. В связи с тем, что плод постоянно растет, матка начинает оказывать давление на соседствующие органы, в результате чего может произойти ущемление нервного столба.
Помимо основных причин существует ряд факторов, которые могут спровоцировать защемление или воспаление седалищного нерва:
- Избыточная масса тела.
- Сахарный диабет, подагра.
- Дефицит витаминов и минеральных веществ.
- Интоксикация организма вследствие отравления производными этанола, в частности при злоупотреблении алкоголем, и солями тяжелых металлов.
- Герпетические высыпания, локализованные именно в области седалищного нерва.
- Малоподвижный образ жизни, в основном у работников, находящихся длительное время в одной позе – водители или люди, постоянно работающие за компьютером.
Симптомы
Основным признаком является боль, которая начинается от поясницы, спускается к ягодицам и дальше по задней части ноги до икры. Защемление обычно происходит только с одной стороны, очень редко патология поражает сразу оба нерва. Кроме болевых ощущений существует и ряд других симптомов, характерных для защемления седалищного нерва:
- Ощущение жжения по всей протяженности нерва, больной при этом испытывает боль как при термическом ожоге.
- При защемлении седалищного нерва онемение ноги является также одним из характерных симптомов. Незадолго до онемения больной испытывает сильную слабость в пораженной ноге.
- Во время болевых признаков защемления могут возникать покалывания на пораженной ноге.
- У мужчин приступ защемления седалищного нерва по симптомам напоминает обострение простатита, при этом болевые и неприятные ощущения возникают в районе малого таза.
- Симптомы защемления седалищного нерва усиливаются в положении сидя или когда больной только пытается сесть.
- Во время защемления нарушается функциональность колена, стоп и фаланг пальцев ноги. Появляются трудности в движениях, хромота на пораженную ногу, больной не может долго стоять на одном месте.
- Часто при защемлении может наблюдаться сильная потливость ног.
- При чихании, кашле и напряжении мышц болевые ощущения усиливаются.
- Повышение температуры тела, но не более 38 °С.
- В тяжелых случаях может наблюдаться недержание мочи, запоры и полное обездвижение пациента.
Диагностика
При подозрении на защемление необходимо сразу обратиться к неврологу. Для того чтобы установить диагноз, врачу достаточно выслушать жалобы пациента и оценить состояние согласно синдромам Легаса, Бонне и Сикара:
- Синдром Легаса. Больному сложно поднять ногу, находясь в положении лежа на спине.
- Синдром Бонне. Пациент испытывает затруднения в попытках сесть с вытянутой ногой.
- Синдром Сикара. В результате усиления болевых ощущений больной не может согнуть стопу в тыльном направлении.
Для того чтобы установить причину развития защемления седалищного нерва, необходимо проведение дополнительных обследований:
- С помощью рентгенограммы можно подтвердить или опровергнуть костные перемены в позвоночнике, а также обнаружить остеохондроз, стеноз и спондилолистез.
- Компьютерная томография помогает разглядеть искривление позвоночника. Если есть противопоказания к проведению КТ, рекомендовано заменить его на магнитно-резонансную томографию.
- Ультразвуковое исследование помогает определить наличие межпозвоночной грыжи.
- Если есть подозрение на наличие злокачественной опухоли, то проводится радиоизотопное сканирование позвоночного столба.
- Общий и биохимический анализ крови.
Первая помощь
При защемлении седалищного нерва симптомы и лечение (уколы и другие методы) определяет врач, но первую помощь должны оказать близкие. При подозрении необходимо сразу вызвать бригаду скорой помощи. До приезда врача нужно постараться облегчить состояние больного:
- Больного нужно успокоить и положить на ровную поверхность, при этом он должен сам принять ту позу, в которой ему будет комфортно, до приезда специалиста.
- Если нет никаких противопоказаний, то следует сразу применить противовоспалительные препараты: «Ибупрофен», «Найз», «Диклофенак». При защемлении седалищного нерва эти препараты оказывают и противовоспалительное, и обезболивающее действие.
- По возможности не передвигать больного, если это причиняет ему сильную боль и дискомфорт, так как это может привести к сдавливанию нерва и спровоцировать развитие отека.
Медикаментозная терапия
Лечение и препараты при защемлении седалищного нерва должны применяться строго по назначению врача. В противном случае самолечение может привести к негативным последствиям. Врач должен разъяснить больному, какие уколы делают при защемлении седалищного нерва, какие препараты используются для перорального применения и другие методы терапии.
Подбор лекарственных препаратов должен осуществляться в зависимости от того, насколько сильно выражена патология, причин заболевания и общего состояния больного:
- При воспалении седалищного нерва обезболивающие препараты назначаются в соответствии с тем, насколько сильные боли испытывает больной. В основном это «Трамадол», «Парацетамол». Часто назначают уколы «Кеторола».
- Такие глюкокортикостероиды, как «Дексаметазон» и «Преднизалон» оказывают и обезболивающее, и противовоспалительное действие.
- Медикаментозное лечение защемления седалищного нерва включает в себя и прием витаминов и витаминных комплексов, которые способствуют улучшению работы нервной системы. К таким препаратам относятся витамины группы B, «Комбилипен», «Мильгамма».
- Миорелаксанты и спазмолитики — «Папаверин», «Дротаверин» — способствуют снятию спазмов во время приступа.
- Для противодействия воспалительным процессам назначаются нестероидные противовоспалительные препараты – «Ибупрофен», «Диклофенак», «Индометацин». Нестероидные препараты применяются только во время обострения заболевания и в период острой фазы.
В медикаментозной терапии чаще всего применяются наружные препараты при защемлении седалищного нерва в виде мазей и кремов. Их также назначает специалист. Уколы «Кеторола» тоже имеют положительный эффект.
Физиотерапия
Физиотерапевтические процедуры обдают эффективностью при лечении воспаления седалищного нерва. Данный метод заключается в воздействии на пораженный нерв при помощи физических факторов, используемых при процедуре – ультразвук, ультрафиолетовое и лазерное излучение, электрофорез.
При физиотерапии устраняется болевой синдром, спадает отечность, улучшается кровоснабжение пораженного органа. Проводиться физиотерапевтические процедуры могут как в период ремиссии, так и во время обострений заболевания.
Лечебная физкультура
При защемлении седалищного нерва симптомы и лечение (уколами или другими способами) взаимосвязаны. Также можно воспользоваться упражнениями. Важно помнить о том, что все упражнения, входящие в комплекс лечебной физкультуры, можно выполнять только в состоянии ремиссии:
- Лечь на спину на пол и прислониться к стене ногами, угол при этом должен составлять 90°. Находиться в таком положении нужно не менее десяти минут. Упражнение выполнять по два раза в день.
- Сидя на пятках, стараться максимально отвести руки за спину, а затем вернуться в исходное положение.
- Лежа на полу, согнуть ноги в коленях, на выдохе обхватить колени руками, а на вдохе прижать их ко лбу.
- Приседания с ногами, расставленными на уровне ширины плеч.
- «Велосипед» – начинать упражнение нужно с медленного темпа, постепенно наращивая его.
- Вращения бедрами. Выполнять упражнение нужно медленно и плавно, не совершая никаких резких движений.
- Ходьба на ягодицах – двигаться нужно и вперед, и назад.
Лечение народными средствами
Терапия средствами народной медицины при лечении защемления седалищного нерва может применяться в комплексе с медикаментозной и физиотерапией. Перед применением народной методов следует предварительно проконсультироваться с лечащим врачом:
- Черная редька и мед. Применение данного средства эффективно устраняет болевой синдром. Для его приготовления необходимо промыть, очистить и измельчить на терке одну черную редьку среднего размера. Из полученной кашицы нужно выжать сок и перемешать его с медом в пропорции 3:1. Готовым средством растирают пораженный участок по несколько раз в день до полного исчезновения болей.
- Настой из осины. Средство помогает при сильных болевых ощущениях и восстанавливает поврежденные ткани. Для приготовления нужно измельчить несколько листьев осины и заварить одну столовую ложку на литр кипятка. Настаивать средство нужно на протяжении одного часа, затем процедить и пить весь день. Настой нужно обязательно принимать на голодный желудок.
- Ржаная мука. Из данного продукта готовится компресс, который нужно накладывать только в период ремиссии. В небольшое количество муки добавить немного воды и сделать тесто, раскатать в лепешку и приложить к пораженному участку, сверху накрыть полиэтиленовой пленкой и укутаться во что-нибудь теплое. Такой противовоспалительный компресс можно держать на протяжении всей ночи.
- Хвойная ванна. Лечение хвойными ваннами не рекомендуется проводить в период обострений, только во время ремиссии. Для приготовления нужно в 5 литров воды положить молодые побеги сосновой или еловой хвои и кипятить в течение получаса. По истечении назначенного срока средство нужно остудить и процедить, а затем залить в ванну с теплой водой. Лежать в хвойной ванне следует не менее 30 минут. Проводить процедуру нужно ежедневно до полного купирования болевого синдрома и воспаления.
Возможные последствия и прогноз
Своевременное обращение к врачу и адекватная терапия гарантирует полное излечение от заболевания. Если лечение не начато вовремя, то это может грозить следующими негативными последствиями для пациента:
- Сильная боль, которая со временем сложнее поддается купированию. Вследствие сильной и затяжной боли может нарушиться сон и начаться бессонница.
- Нарушение менструального цикла. В более тяжелых случаях патология может привести к бесплодию.
- Парез или полное обездвижение больного.
- Трудности в опорожнении мочевого пузыря и дефекации.
Профилактика
Чем лечить седалищный нерв (лекарствами и другими методами), понятно, но как обстоит дело с профилактикой? Профилактические мероприятия по предотвращению развития защемления седалищного нерва включают в себя ряд рекомендаций, которые нужно соблюдать и в том случае, если заболевание все же дало о себе знать. Таким образом, можно предотвратить развитие обострений и осложнений:
- Необходимо своевременно лечить все инфекционные заболевания и болезни позвоночника.
- Не переохлаждаться и избегать тяжелых физических нагрузок.
- Стараться избегать всевозможных травм и повреждений спины и позвоночного столба.
- Спать только на твердой поверхности.
- Во время сидения следить за тем, чтобы осанка была ровной.
- Не сидеть на протяжении нескольких часов в одной позе, через каждые час или полтора нужно вставать и разминаться.
- Плавание в бассейне. Однако важно помнить о том, что в период обострений тренировки в бассейне лучше всего отложить.
При защемлении седалищного нерва лечение (препаратами и другими методами) должно подбираться врачом. Патология легко поддается устранению, если терапия подобрана правильно и своевременно. Самолечение защемления может привести к осложнениям и неприятным последствиям, поэтому очень важно при возникновении первых же симптомов заболевания обращаться к специалисту. О том, какие уколы делают при защемлении седалищного нерва, должен думать врач.
лечение в домашних условиях, профилактика недуга
Пояснично-крестцовая радикулопатия или ишиас – заболевание с мучительной симптоматикой. Сжатие крупного нерва, исходящего из поясничной области, проходящего по ягодицам, ноге до пятки и пальцев, вызывает сильную боль.
Что делать, если произошло защемление седалищного нерва? Лечение в домашних условиях возможно при отсутствии осложнений. Нужно обследоваться, исключить воспаление важного отдела чувствительной ткани, остановить мощный болевой синдром, устранить факторы, на фоне которых происходит компрессия.
[contents]
Причины возникновения патологии
Сдавление самого протяженного нерва провоцирует раздражение нервных клеток. Несмотря на то, что внешняя оболочка не повреждена, компрессия негативно сказывается на состоянии участка, возникает мучительная боль по ходу нерва, беспокоят «прострелы» в пояснице, с которыми невозможно справиться без применения уколов мощных обезболивающих.
Основная причина – сдавление нерва в щели грушевидной мышцы или области межпозвоночных дисков. При пояснично-крестцовой радикулопатии (второе название – ишиас) крупный нерв может воспалиться, развивается радикулит.
Основные причины защемления седалищного нерва:
Узнайте инструкцию по применению мази Цель Т для облегчения болевого синдрома в спине и позвоночнике.
Продуло спину: чем лечить в домашних условиях и как предотвратить развития осложнений? Ответ прочтите по этому адресу.
Клиническая картина
Характерные признаки и симптомы защемления седалищного нерва:
- боль: острая, пульсирующая либо ноющая. Особенность болевого синдрома при ишиасе – распространение мучительных ощущений по ходу крупного нерва: от поясницы до фаланг пальцев ног;
- «прострелы» – характерный признак поражения седалищного нерва. Периодически возникает очень сильная боль, быстро пронизывающая проблемный участок сверху вниз;
- в зоне ягодиц, бедер, пальцев ног и задней поверхности бедра кожа теряет чувствительность, часто «бегают мурашки»;
- боль нарастает при выполнении различных движений, в положении «сидя». Простые действия: кашель, чихание, поднятие небольшого веса, перемещение туловища при попытке сесть и встать также усиливает болевой синдром;
- быстро нарастает мышечная слабость, пациенту сложно передвигаться, дискомфорт ощущается даже лежа на кровати и в положении «сидя»»;
- нарушение иннервации при компрессии нерва провоцирует проблемы с передвижением: появляется перемежающаяся хромота, человек медленно ходит, слабо передвигая ноги, корпус наклонен вперед.
На заметку! В большинстве случаев развивается одностороннее защемление нервной ткани, поражение важного элемента с двух сторон медики выявляют редко. При тяжелой форме патологии болезненность проявляется периодически, на протяжении длительного периода.
Диагностика
При защемлении крупного нерва проявления патологии настолько выражены, что врачу несложно поставить диагноз. Боль распространяется по ходу важного нервного ответвления, на этом же участке и соседних тканях появляется чувство жжения, онемение тканей, мышцы слабые, походка шаркающая.
Для уточнения диагноза специалист предлагает пройти:
- рентген поясничной и тазовой области;
- ультразвуковое обследование пояснично-крестцовой-зоны;
- магнитно-резонансную томографию этой же области.
Важно:
- при подозрении на радикулит (воспаление нервной ткани с ярко-выраженной негативной симптоматикой), нужен анализ крови для уточнения уровня СОЭ;
- при подозрении на развитие инфекционного воспаления в органах таза нужно сдать биохимический анализ крови, сделать тест для выявления возбудителя и чувствительности бактерий к антибиотикам.
Методы лечения в домашних условиях
Что делать при защемлении седалищного нерва? При выявлении патологии важно разобраться, на фоне какого заболевания происходит избыточное давление на нервную трубку. Только после устранения причин компрессии можно снизить силу болевого синдрома либо уменьшить отрицательную симптоматику.
При отсутствии осложнений невролог разрешает лечение без помещения пациента в стационар.
Основные задачи терапии:
- избавить человека от мучительных болей,
- вернуть возможность привычного передвижения,
- предупредить рецидивы патологии.
Наиболее активного воздействия на пораженный участок можно добиться, если сочетать домашние методы лечения с проведением физиопроцедур. Когда мучительные боли утихнут, пациент сможет передвигаться, чтобы сесть в автомобиль, обязательно нужно начать лечебные сеансы в физкабинете. Электрофорез с Гидрокортизоном, точечный массаж, иглоукалывание, прогревание УВЧ, другие процедуры положительно влияют на состояние проблемного участка.
Общие рекомендации
Как действовать:
- в первые дни после начала приступа лежать в постели. Обязательное условие, чтобы снизить болевой синдром и давление на пораженный участок;
- нельзя переохлаждаться;
- постель должна быть твердой;
- нельзя сидеть в мягком кресле;
- меньше двигаться;
- не поднимать тяжести;
- принимать все лекарства, назначенные врачом;
- носить согревающий пояс или корсет для поясницы. Приятное тепло и легкий массаж обеспечивают изделия из неопрена, собачьей и овечьей шерсти;
- если выявлен воспалительный процесс в седалищном нерве, то нельзя прогревать пораженную область, пока не пройдет острый период;
- уколы мощных анальгетиков, глюкокортикостероидов и НПВС делать строго по схеме, чтобы избежать побочных эффектов;
- пройти полный курс терапии, не отказываться от приема препаратов, даже если боль слегка утихла.
Врачи не рекомендуют делать массаж при защемлении седалищного нерва: болевой синдром усиливается при дополнительном давлении. Для устранения мучительных ощущений полезно делать точечный массаж: воздействовать на рефлексогенные точки. Можно пригласить на дом квалифицированного специалиста для проведения сеансов рефлексотерапии, пройти курс иглоукалывания. При таком подходе к лечению воздействие происходит на определенные точки, без повышения компрессии в зоне прохождения седалищного нерва.
Врач вертебролог: что он лечить и при каких симптомах необходимо обращаться к специалисту? У нас есть ответ!
О характерных симптомах и методах лечения гиперлордоза поясничного отдела позвоночника прочтите по этому адресу.
На странице https://vse-o-spine.com/bolezni/drugie/lechenie-radikulita-doma.html можно узнать о том, как лечить радикулит в домашних условиях при помощи средств народной медицины.
Лекарственные препараты
Для устранения боли, воспаления, мышечных спазмов назначают комплекс лекарственных средств:
- миорелаксанты. Препараты этой группы расслабляют напряженные мышцы поясницы, ягодиц, бедер, снижают риск судорог, уменьшают болезненность на фоне защемления крупного элемента. Сирдалуд, Баклосан, Баклофен, Тизанидин, Мидокалм, Толперизон;
- НПВС. Компоненты лекарственных средств активно подавляют воспалительный процесс, уменьшают отечность тканей. Снижение давления на проблемный участок уменьшает защемление нерва, слабеет болевой синдром. Врачи рекомендуют новое поколение препаратов НПВС селективного действия: Мелоксикам, Нимесулид, Найз, Мовалис, Целебрекс, Целекоксиб, Ксефокам. Традиционные препараты неизбирательного действия: Индометацин, Ибупрофен, Кетопрофен, Напроксен, Диклофенак, Нимесил;
- разогревающие мази от боли в пояснице назначают при отсутствии воспаления. Хороший эффект дают составы с пчелиным и змеиным ядом, экстрактом жгучего перца. Эффективные наименования: Випросал, Апизартрон, Вирапин, Финалгон, Никофлекс, Капсикам. Можно использовать перцовый пластырь для поясницы. Хорошо помогает домашняя мазь из камфорного спирта и топленого сала;
- инъекции стероидных препаратов. Многим пациентам в первые несколько суток после развития приступа помогают только медикаментозные блокады позвоночника на основе сильнодействующих препаратов. Сочетание кортикостероидов (Преднизолон, Гидрокортизон, Бетаметазон) с анестетиками (Лидокаин, Ультракаин, Прокаин, Ксилокаин, Новокаин) купирует мучительные боли. Чем короче курс стероидных средств, тем ниже риск осложнений. Оптимальный вариант – через два-пять дней перейти на таблетки или еще несколько суток проводить новокаиновые блокады без применения ГКС.
Для активного воздействия на пораженный участок в первые дни назначают уколы при защемлении седалищного нерва или медикаментозную блокаду на основе анестетиков (Новокаин, Прокаин, Лидокаин) и глюкокортикостероидов. Хороший эффект дают уколы Мильгамма и Тригамма для устранения мышечного спазма. Уменьшить воспаление помогает Диклофенак и Напроксен в виде инъекций. Дополнительно нужно наносить гель или мазь категории НПВП по ходу седалищного нерва. Спустя 2–4 дня уколы нужно заменить таблетками (суспензией, ректальными свечами), чтобы избежать тяжелых побочных реакций. Важно знать: одними наружными средствами не избавиться от мучительных болей, обязательно нужны системные формы препаратов.
Как предупредить обострения
Если пациент хотя бы раз в жизни сталкивался с таким явлением, как «прострел» на фоне поясничной радикулопатии, то он должен соблюдать правила профилактики, чтобы не допустить рецидивов.
Важные моменты:
- не перенапрягать поясницу;
- отказаться от работы, связанной с переноской грузов;
- не поднимать тяжелые сумки, распределять вес на две руки;
- избегать сквозняков, одеваться по погоде: переохлаждение провоцирует неинфекционное воспаление мышц, спазмы, на фоне которых создается избыточное давление на седалищный нерв;
- курсами принимать витамины группы В (Неуробекс Нео, Неовитан, Нейрорубин, Нейромультивит, Комбилипен Табс) для сохранения нервной регуляции, дополнительного питания нейронов;
- избегать прыжков, резких поворотов, рывков, беречь поясницу от ударов;
- не заниматься травмоопасными видами спорта;
- для профилактики негативных проявлений подобрать удобный, достаточно жесткий стул, приобрести ортопедический матрац;
- отказаться от крепкого кофе, алкоголя, курения. Ухудшение состояния костной ткани, эластичных элементов в позвонках усиливает риск разрушения структур, что повышает вероятность защемления нервных корешков, компрессии седалищного нерва;
- после купирования приступа дважды в год посещать невролога, обследоваться, чтобы предупредить рецидивы. Если причина болевого синдрома кроется в межпозвоночной грыже, спондилолистезе или остеохондрозе, то периодически нужны визиты к вертебрологу или травматологу-ортопеду.
Прогноз при защемлении нерва зависит от вида патологии, на фоне которой появляются сильные боли и мучительные прострелы. Если негативная симптоматика развивается как следствие давления напряженных мышц (при спазмах), то терапия проходит успешно, рецидивы случаются редко, пациент достаточно быстро возвращается к полноценной жизни. При межпозвоночной грыже ситуация более сложная: периодически возникают проявления невралгии, при нагрузке на позвоночник раздражение нерва усиливается, приступы повторяются при прогрессировании заболевания вертеброгенной природы. Полностью избавиться от мучительной симптоматики уже нельзя.
Приступ невралгии при поражении седалищного нерва сложно спутать с проявлениями других заболеваний. При ишиасе зону от поясницы до стоп пронзают мучительные «прострелы». После купирования боли нужно устранить причины, на фоне которых происходит раздражение важного нерва.
В следующем ролике показано эффективное упражнение при острых болях, которое быстро снимает защемление седалищного нерва:
Защемление седалищного нерва – причины, признаки, лечение, препараты
Защемление седалищного нерва – это заболевание, при котором происходит сжатие нерва без повреждения его оболочки, провоцирующее раздражение нервной ткани.
Седалищный нерв является самыми крупным и длинным в организме и состоит из чувствительных и двигательных волокон. Свое начало он берет в поясничном отделе позвоночника, в области малого таза. Из крестцового отдела через специальные отверстия ветви нерва выходят в таз, тянутся под ягодичные мышцы и разветвляются на мелкие отростки, пронизывающие бедренные и ягодичные мышцы. Ниже подколенной ямки происходит разветвление нерва на пару крупных отростков, которые обеспечивают чувствительность суставов, мышц и кожных покровов.
Патология может сопровождаться болями разной локализации и интенсивности. При этом симптомы защемления седалищного нерва у женщин в 80% случаев локализуются с правой стороны, а у мужчин – с левой.
Причины защемления седалищного нерва
К причинам защемления седалищного нерва относят:
- Остеохондроз. При этом заболевании нарушаются обменные процессы в тканях, в результате чего позвонки деформируются, зазоры между ними уменьшаются, а нервы могут защемляться.
- Механические повреждения позвоночника и тазобедренного сустава.
- Грыжи в области поясничного отдела позвоночника. При разрушении фиброзного кольца происходит выпячивание пульпозного ядра, которое давит на нервные окончания.
- Переохлаждение.
- Доброкачественные или злокачественные опухоли, располагающиеся в области позвоночника.
- Инфекции мочевыводящих путей.
- Спондилолистез. Позвонки смещаются взад или вперед по отношению к соседним позвонкам, что приводит к защемлениям нервных окончаний.
- Нарушения работы нервной системы.
- Синдром Рейтера. Заболевание, при котором происходит одновременное поражение суставов, мочеполовых органов и глаз.
- Туннельный синдром. В результате генетических, эндокринных или системных заболеваний нервные стволы захватываются в естественных каналах, образованных костями, мышцами и сухожилиями, и происходит их травматизация.
- Инфекционные болезни.
- Смещение межпозвонковых дисков при поднятии тяжестей или резких движениях.
Еще одной причиной защемления седалищного нерва считается депрессия или стрессовые ситуации. Человек может контролировать тонус ягодичных мышц, мышц спины и грушевидной мышцы только частично, он может их напрягать. Функцию расслабления выполняют структуры мозга, которые отвечают за эмоциональную сферу жизни.
Даже короткий мощный всплеск негативных эмоций может вызвать длительный спазм и защемление седалищного нерва. Эмоциональное расслабление приводит и к расслаблению мышц.
К факторам, влияющим на развитие заболевания, относят:
- Занятия тяжелыми видами спорта.
- Тяжелый физический труд, подъем и перенос тяжестей.
- Переохлаждение.
- Инфекционные заболевания: опоясывающий лишай, туберкулез.
- Нарушения работы иммунной системы.
- Беременность.
- Пожилой возраст.
- Отравления химическими веществами, лекарствами.
- Системные заболевания.
- Алкоголизм или наркомания.
- Нарушение обмена веществ или кровообращения.
Симптомы защемления седалищного нерва
Если защемление седалищного нерва спровоцировано переохлаждением, стрессовой ситуацией или воспалительными процессами в области мочеполовой системы, то при своевременном и правильном лечении есть возможность полностью избавиться от заболевания.
Существуют следующие признаки защемления седалищного нерва в области бедра или малого таза:
- Болевые ощущения. Могут носить различный характер, бывают режущими, колющими, острыми, стреляющими. В большинстве случаев имеют приступообразный характер. Боль зарождается в области поясницы и пронизывает конечность до ступни. В тяжелых случаях болевые ощущения могут быть невыносимыми, пациент не может двигаться, любое самое незначительное движение вызывает острый приступ боли, что иногда приводит к потере сознания. При наклоне вперед болевые ощущения слегка уменьшаются, но разогнуться при этом очень трудно.
- Нарушения при ходьбе. Человек не может стать на пораженную конечность, поскольку это приводит к появлению или усилению боли. Признаком защемления седалищного нерва в результате повышенного тонуса мышц является специфическая походка (выпрямленная нога при ходьбе выносится вперед).
- Повышение температуры тела. При защемлении седалищного нерва температура редко поднимается выше 38 °C. В некоторых случаях в области пораженного нерва кожные покровы могут быть горячими. В дальнейшем в области стопы кожа становится холодной и синеет.
- Нарушение сгибания. Сгибание ноги в коленном суставе затрудняется и сопровождается сильными болевыми ощущениями.
- Изменение цвета кожных покровов. По ходу нерва может происходить покраснение кожных покровов. В дальнейшем возможно появление синюшного оттенка.
- Отек. В некоторых случаях покраснение сопровождается отеком.
Симптомы защемления седалищного нерва в области прохождения его через грушевидную мышцу:
- Тупая, ноющая, постоянная боль в крестцово-подвздошном, тазобедренном суставе и ягодице. Она усиливается, когда человек стоит, ходит или делает полуприседание. Болевые ощущения уменьшаются, если пациент садится с разведенными ногами или лежит.
- Появление ощущения зябкости, жжения и одеревенения по ходу пораженного нерва (наиболее выражены в области защемления нерва).
- Уменьшение поверхностной чувствительности кожных покровов.
- Спазм сосудов ноги, в результате чего возникает хромота, при этом кожные покровы бледнеют. После того как человек останавливается, садится или ложится, приступ проходит, но вскоре повторяется.
- Обнаружение плотной и болезненной грушевидной мышцы при пальпации.
Читайте также:1. Кардио тренировки дома
2. Лечение физиотерапией
3. Как справиться с состоянием невроза
Диагностика
Для того чтобы диагностировать защемление седалищного нерва, необходимо обратиться за помощью к неврологу. Врач проводит обследование, определяя снижение или отсутствие коленного рефлекса, слабость четырехглавых мышц и изменение чувствительности передней части бедра.
К инструментальным методам исследования при защемлении седалищного нерва относится:
- Рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Ультразвуковое исследование органов мочеполовой системы.
Лабораторные анализы:
- Общий анализ крови.
- Биохимический анализ крови.
- Общий анализ мочи.
Поскольку признаки защемления седалищного нерва достаточно разнообразны, проводится дифференциальная диагностика с такими заболеваниями как:
- Радикулопатия (воспаление или защемление корешков спинномозговых нервов).
- Аневризма подвздошной бедренной или подколенной артерии.
- Опухоль или гематома в области органов малого таза.
Лечение
Лечение проводят под контролем врача-невролога. Дозировка препаратов, схема лечения и его длительность определяется после очной консультации. При остром воспалении в первое время больному показан постельный режим и ограничение двигательной активности.
Применяемые препараты для лечения защемления седалищного нерва:
- Нестероидные противовоспалительные средства. Уменьшают воспалительный процесс и интенсивность болевых ощущений.
- Миорелаксанты. Снижают тонус скелетной мускулатуры, устраняют мышечное напряжение, что способствует восстановлению подвижности в пораженной области.
- Витамины группы В. Отвечают за нормальное функционирование нервной системы и играют большую роль в клеточном метаболизме.
- Кортикостероиды. Используют для устранения воспалительного процесса.
- Производные пурина. Улучшают микроциркуляцию в зонах нарушенного кровообращения.
В зависимости от интенсивности болевых ощущений и тяжести состояния пациента препараты применяют в виде таблеток, инъекций и внутривенных капельных вливаний.
Патология может сопровождаться болями разной локализации и интенсивности. При этом симптомы защемления седалищного нерва у женщин в 80% случаев локализуются с правой стороны, а у мужчин – с левой.
В комплексном лечении используют физиотерапевтические методы:
- Электрофорез.
- Парафиновые ванны.
- Ультравысокочастотная терапия.
- Водные процедуры.
- Массаж.
В домашних условиях пациент может выполнять лечебную гимнастику на расслабление и растяжение крестцовой и поясничной зон. Также возможно применение аппликатора Кузнецова.
Осложнения
Защемление седалищного нерва может привести к таким последствиям:
- Недержание мочи.
- Самопроизвольная дефекация.
- Искривление осанки.
- Атрофия мышц.
- Паралич конечности.
Прогноз
Прогноз зависит от того, что именно стало причиной заболевания. Если защемление седалищного нерва спровоцировано переохлаждением, стрессовой ситуацией или воспалительными процессами в области мочеполовой системы, то при своевременном и правильном лечении есть возможность полностью избавиться от заболевания.
В том случае если защемление нерва вызвано позвоночными грыжами или остеохондрозом, прогноз неблагоприятный. Болезнь переходит в хроническую форму.
Профилактические меры
Для того чтобы избежать защемления седалищного нерва, необходимо придерживаться следующих правил:
- Избегать переохлаждений.
- Следить за весом тела.
- Регулярно делать зарядку.
- Избегать чрезмерных физических нагрузок.
- Следить за осанкой.
- Избегать использования мягких матрасов для сна.
Видео с YouTube по теме статьи:
Как лечить защемление седалищного нерва? (с иллюстрациями)
Лечение защемления седалищного нерва часто включает использование льда, тепла, обезболивания с помощью лекарств, надлежащей поддержки и постельного режима. Определенные виды упражнений и растяжки также могут использоваться для облегчения и лечения этого состояния. Несколько причин ишиаса могут потребовать хирургического вмешательства.
При защемлении седалищного нерва может потребоваться тепло, холод и лекарства.Защемление седалищного нерва обычно возникает из-за того, что что-то оказывает давление на какую-то часть седалищного нерва, самую длинную в теле. Связанная с этим боль известна как ишиас. Есть много причин ишиаса; большинство из них относительно легкие и обычно проходят чуть более чем через месяц.
Постельный режим рекомендуется при защемлении седалищного нерва.Человек, страдающий защемлением седалищного нерва, может использовать лед в течение первых двух дней боли. Тепло также может быть эффективным для облегчения боли, вызванной ишиасом, особенно если мышечные спазмы возникают вместе с болью. Мышечные спазмы могут усилить чувство боли и даже могут быть причиной защемления нерва. Тепло часто может расслабить мышцы и уменьшить боль, которую испытывает человек.
Некоторые типы упражнений могут быть выполнены для облегчения боли, связанной с защемлением седалищного нерва.Некоторые лекарства, отпускаемые без рецепта, могут использоваться для облегчения боли, связанной с ишиасом.Это могут быть противовоспалительные препараты, такие как ибупрофен или аспирин. Если они не работают, врач может прописать рецептурные болеутоляющие, противовоспалительные препараты или миорелаксанты. В крайних случаях ишиаса может потребоваться инъекция кортикостероидов.
Если седалищный нерв раздражается, это может вызвать боль и онемение в ноге.Те, кто страдает защемлением седалищного нерва, могут обнаружить, что им трудно сидеть в мягком кресле, потому что им это больно. Это потому, что необходима твердая поддерживающая поверхность, чтобы человек не усугубил состояние еще больше. Жесткий стул и матрас могут помочь удерживать мышцы и суставы вдоль седалищного нерва там, где они должны быть.
Иногда врачи рекомендуют постельный режим.Лежание на твердом матрасе с подушкой под ногами может облегчить боль, которую человек испытывает при защемлении седалищного нерва. Однако слишком частый постельный режим может быть тяжелым для мышц, вызывая их слабость. По этой причине обычно рекомендуются определенные виды упражнений и растяжек. Эти упражнения и растяжки могут расслабить мышцы, исправить положение позвонков и уменьшить боль, связанную с проблемами седалищного нерва.
Операция обычно является крайней мерой, но в некоторых случаях она необходима.Врачи обычно начинают обсуждать операцию, если проблема, вызывающая ишиас, является серьезной и вызывает другие проблемы, такие как потеря контроля над мочевым пузырем. Еще одна причина для операции — если все другие методы лечения боли в седалищном нерве не сработали.
Для лечения защемления седалищного нерва можно использовать безрецептурные обезболивающие, такие как ибупрофен.Как избавиться от боли в седалищном нерве в домашних условиях
Как узнать, что у вас болит седалищный нерв!
Если вы чувствуете боль от поясницы к бедрам, распространяющуюся ниже колен, возможно, вы страдаете ишиасом. Ишиас можно понимать как боль, а иногда и онемение, а также слабость, которая распространяется по седалищному нерву.
Что это за седалищный нерв? Давайте разберемся с этим, чтобы лучше понимать боль при ишиасе.
Что такое седалищный нерв?
Седалищный нерв — самый большой нерв в вашем теле. Он проходит с обеих сторон нижней части позвоночника глубоко в заднюю часть бедра. Затем он спускается к стопе и таким образом соединяет спинной мозг с ногами и мышцами стопы.
Седалищный нерв состоит из пяти нервов. Эти пять нервов образуют группу на передней поверхности грушевидной мышцы, расположенной сзади. Эти пять нервов затем становятся одним большим нервом, называемым седалищным нервом.
Седалищный нерв обеспечивает чувствительность и силу вашей ноге. Он также играет роль в рефлексах ног. При повреждении седалищного нерва вы можете столкнуться со слабостью мышц, а также онемением или покалыванием в ноге, лодыжке, стопе, а иногда и пальцах ног.
Синдром седалищной вырезки и грушевидной мышцы
Говоря о седалищном нерве, уместно упомянуть также седалищную вырезку и грушевидную мышцу. На самом деле есть две седалищные выемки, большая седалищная выемка и меньшая седалищная выемка.Большая седалищная выемка — это большая глубокая выемка, расположенная на заднем крае седалищной кости, которая образует нижнюю и заднюю части бедренной кости. Эта большая седалищная выемка дает проход к грушевидной мышце и многим другим сосудам, нервам и мышцам на их пути от таза к ягодичной области. Из них грушевидная мышца имеет большое значение при попытке понять боль в седалищном нерве.
Грушевидная мышца расположена глубоко в бедре и проходит в непосредственной близости от седалищного нерва.Когда эта грушевидная мышца становится напряженной или опухшей, это приводит к раздражению седалищного нерва, что, в свою очередь, приводит к боли, напоминающей боль при ишиасе, покалыванию и онемению. Иногда это называют синдромом грушевидной мышцы. Чтобы облегчить боль, похожую на ишиас, необходимо растягивать грушевидную мышцу. Мы обсудим такое растяжение грушевидной мышцы, когда узнаем о растяжении седалищного нерва для облегчения боли в седалищном нерве.
Теперь, когда мы знаем, что такое седалищный нерв, давайте узнаем больше о ишиасе, его причинах, симптомах и средствах лечения.
Что такое радикулит?
Ишиас можно определить как боль в нижней конечности, вызванную защемлением седалищного нерва в нижней части спины. Это та боль, которая поражает вашу спину, бедро и внешнюю сторону ноги от ягодиц до ступни. Обычно она ощущается в одной ноге и иногда бывает невыносимой.
Каковы причины боли при ишиасе?
Ишиас возникает из-за раздражения корешков нижнего поясничного и пояснично-крестцового отделов позвоночника.Обычно, когда седалищный нерв защемляется, возникает боль при ишиасе. Ниже приведены причины такого защемления седалищного нерва.
- Грыжа или выпуклость диска в позвоночнике.
- Разрастание кости на позвонках.
- Стеноз поясничного отдела позвоночника, который можно понимать как сужение позвоночного канала в нижней части спины.
- Дегенеративная болезнь диска. Это можно понимать как дегенерацию по крайней мере одного из межпозвонковых дисков позвоночника.Диски действуют как подушки между позвонками.
- Спондилолистез. Это состояние, при котором один позвонок скользит вперед по другому позвонку, вызывая ишиас.
- Боль в седалищном нерве при беременности также является обычным явлением.
- Опухоль также может привести к радикулиту, хотя это случается редко.
- Иногда такие заболевания, как диабет, также повреждают седалищный нерв, уступая место боли при ишиасе.
Другие незначительные причины ишиаса могут включать избыточный вес, отсутствие физических упражнений, ношение высоких каблуков, сон на очень мягком матрасе и т. Д.На самом деле, это не прямые причины боли при ишиасе, но могут ухудшить состояние боли в пояснице при ишиасе.
Симптомы боли в седалищном нерве
Обычно боль в седалищном нерве поражает только одну сторону тела. Однако эта боль в основном распространяется от нижней части позвоночника к ягодицам и по задней части ноги. Общие симптомы боли при ишиасе приведены ниже.
- Боль в спине, особенно в пояснице или ноге, усиливающаяся от длительного сидения.
- Жжение или покалывание в ноге. У разных людей это может быть слабая или острая боль. Жжение тоже ощущается далеко не всеми.
- Слабость и / или онемение в ноге или стопе.
- Затруднение при движении ногой или ступней.
- Постоянная боль с одной стороны спины
- Иногда кажется, что это толчок или удар электрическим током
- У некоторых людей может быть боль в одной части ноги и онемение в другой.
Если это легкая боль, она пройдет через некоторое время.Однако, если боль длится более недели или усиливается с каждым днем, вам следует обратиться к врачу. Тяжелые симптомы ишиаса также включают внезапную сильную боль в пояснице или ноге, а также онемение или мышечную слабость там. В таком случае проконсультируйтесь с врачом. Если вы столкнулись с проблемами при контроле над кишечником или мочевым пузырем, вам следует немедленно обратиться за медицинской помощью.
Какое лечение дает врач при ишиасе?
Вначале врачи назначают лекарства для подавления боли в седалищном нерве и пораженных участках.Таким образом, вы можете рассчитывать на получение противовоспалительных препаратов, миорелаксантов, наркотиков и даже трициклических антидепрессантов и противосудорожных препаратов.
Иногда блокада седалищного нерва также проводится для диагностики и лечения боли в седалищном нерве. Для этого вводится смесь местного анестетика и стероида. После инъекции вы можете почувствовать, как будто ваша боль сильно уменьшилась. Это происходит из-за местного анестетика. Как только действие этого анестетика пройдет, вы можете почувствовать усиление боли в течение нескольких дней.Именно через несколько дней ваше состояние начинает улучшаться.
После начального обезболивания ваш врач может назначить программу реабилитации, которая может включать упражнения для исправления осанки, а также для укрепления мышц.
Операция проводится в редких случаях боли в седалищном нерве. Операция обычно проводится только тогда, когда защемление седалищного нерва приводит к значительной слабости, недержанию кишечника или мочевого пузыря. Это также может быть сделано, когда все другие методы лечения не справляются с вашей болью и она постоянно ухудшается.Хирурги удаляют костную шпору или часть грыжи межпозвоночного диска, которая может давить на защемленный седалищный нерв.
Средства для избавления от боли в седалищном нерве
Иглоукалывание и упражнения могут значительно облегчить боль в седалищном нерве.
Иглоукалывание седалищного нерва
Если вы решите сделать иглоукалывание при боли в седалищном нерве, вам всегда следует обращаться к специалисту, потому что выполнение этого самостоятельно может привести к дальнейшим осложнениям. Когда вы пойдете к специалисту по иглоукалыванию, он вставит вам иглы в кожу в определенных точках.Иглоукалывание помогает перепрограммировать мышцы, чтобы они оставались расслабленными. Это фактически делает ваше тело способным к самоисцелению. Тем не менее, это специализированный предмет, которым должен заниматься лицензированный иглотерапевт. Что вы можете сделать, чтобы помочь себе, так это выполнить точечный массаж в тех точках, где это наиболее полезно для облегчения боли при ишиасе.
Как делать точечный массаж для снятия боли при седалищном нём
Облегчение седалищного нерва — это то, что вам нужно, когда вы испытываете сильную боль из-за ишиаса. Акупрессура может дать вам это облегчение.Акупрессуру можно рассматривать как метод альтернативной медицины, как и иглоукалывание. Разница только в том, как надавить на точки на теле. В то время как акупунктура использует иглы, точечный массаж использует физическое давление на точки тела для устранения засоров, которые могут вызывать боль и другие неудобства в вашем теле. Давление можно прикладывать руками, локтем или другими устройствами. Например, технику точечного массажа для снятия седалищного нерва, которую вы собираетесь прочитать ниже, можно выполнять кулаками или с помощью теннисного мяча.
Получите это:
- Мяч теннисный (по желанию) — 1
Сделать это:
- Лягте прямо на спину.
- Сожмите ладони в кулаки.
- Поместите оба кулака под нижнюю часть спины, при этом костяшки пальцев прижимают мышцы нижней части спины.
- Удерживайте позицию на минуту.
- Теперь перевернитесь на бок, на который болит.
- Поместите кулак или теннисный мяч под ягодицу.Эта точка является точкой акупрессуры GB 30 и является одной из основных точек разгрузки седалищного нерва.
- Когда вы помещаете кулак или теннисный мяч под эту точку GB 30, вам должно быть очень больно в этот момент. Это очень важно для снятия нагрузки с седалищного нерва.
- Удерживая это положение, закройте глаза и несколько минут глубоко дышите.
- Когда вы почувствуете, что болезненность уменьшается в этой точке, отрегулируйте кулак или мяч, чтобы оказать давление на другие узкие точки в этой области.
- Делая это в течение 1-2 минут в каждой точке, двигайтесь, чтобы надавить на другие точки ноги, чтобы избавиться от болезненного седалищного нерва.
- С помощью рук и пальцев надавите на точку за пределами голени, чуть ниже и перед головкой малоберцовой кости. Малоберцовая кость или кость голени — это внешняя и обычно меньшая из двух костей между коленом и лодыжкой. Его голова находится ниже уровня коленного сустава. Это акупрессурная точка GB 34, точка миорелаксанта.
- Пусть давление будет на этой точке GB 34 в течение нескольких минут.
- Теперь нажмите на другую точку, точку GB 40. Он расположен в большой выемке прямо перед внешней лодыжкой. Сильно нажмите на эту точку в течение нескольких минут.
- Затем перейдите к другому пункту, пункту GB 41. Он расположен между 4 -й и 5 -й плюсневыми костями, чуть ниже того места, где кости начинают сужаться на вершине стопы. Плюсневые кости — это группа из пяти длинных костей стопы.Они нумеруются со стороны большого пальца стопы — первой, второй, третьей, четвертой и пятой плюсневых костей. Давить нужно между четвертой и пятой плюсневыми костями в течение 1-2 минут.
Упражнения от боли при седалищном нерве
Упражнения необходимы, чтобы мышцы спины и позвоночник оставались достаточно сильными, чтобы поддерживать спину. Когда вы недостаточно тренируетесь или двигаете телом, мышцы ослабляются. Это ослабление мышц приводит к травмам и растяжению спины, которые затем вызывают боль.Физические упражнения также поддерживают здоровье межпозвоночных дисков. Если вы недостаточно двигаете их, они не смогут циркулировать жидкости, а также питательные вещества, которые помогают им оставаться здоровыми и предотвращают давление на седалищный нерв.
Упражнения от боли в седалищном поясе, упомянутые здесь, укрепляют мышцы живота и спины, так что вы можете получить хорошую поддержку для спины и облегчить боль в спине, вызванную седалищным нервом. Их можно назвать укрепляющими упражнениями при боли в седалищном нём. Вам также следует сделать несколько упражнений на растяжку, чтобы расслабить напряженные мышцы и сделать их гибкими.Из этой статьи вы также узнаете о некоторых растяжках седалищного нерва, которые помогут вам избавиться от боли в седалищном нервах. Однако всегда делайте упражнения после консультации с врачом. Он также может порекомендовать вам некоторые специальные упражнения для седалищного нерва на основе диагноза вашего состояния.
Общие рекомендации по упражнениям для седалищного нерва
- Не начинайте тренировку, если вы испытываете обострение седалищного нерва или приступ острой боли в спине. Перед началом упражнений проконсультируйтесь со своим врачом или специалистом по позвоночнику.
- Сделайте упражнения своей привычкой. Выполняйте эти упражнения ежедневно, а не только до тех пор, пока вы не избавитесь от боли. Если вы не можете делать их ежедневно, по крайней мере, делайте эти упражнения 4 дня в неделю. Это предотвратит любые вспышки в будущем.
Упражнения для укрепления мышц живота
1. Наклон таза
- Лягте на спину на пол.
- Согните ноги в коленях, слегка приблизив ступни к бедрам.
- Держите ступни параллельно, а руки по сторонам
- Напрягите мышцы нижней части живота, потянув пупок и нижнюю часть спины к полу, пытаясь согнуть спину.Не используйте мышцы ягодиц или ног.
- Задержитесь в этом положении пять секунд
- Повторить 5-10 раз.
2. Согните багажник
- Лягте на пол, на спину.
- Согните ноги в коленях, приблизив ступни к бедрам.
- Держите руки скрещенными на груди.
- Теперь, используя мышцы верхнего отдела живота, слегка приподнимите туловище над полом.
- Не поднимайте голову и шею; нужно приподнять только грудь примерно на 15 градусов.
- Удерживать позицию 5 секунд
- Медленно опустите туловище на пол.
- Повторить 5-10 раз.
3. Поднимите ноги под водой
- Встаньте внутри бассейна у его боковой стенки, придерживая рукой край.
- Медленно поднимите одну ногу вперед. Держи прямо.
- Теперь медленно опуститесь, чтобы привести его в исходное положение.
- Повторить с другой ногой.
- Сделайте по пять раз обеими ногами.
4. Приседания с гимнастическими мячами
- Возьмите мяч для упражнений.
- Сядьте на этот мяч, держа ступни на полу, руки прямо над головой.
- Теперь отклонитесь назад, согнув бедра и направив пальцы ног к земле.
- Удерживать позицию 5 секунд
- Теперь медленно сядьте, опуская пятки на пол.
- Повторить 5-10 раз.
Растягивание седалищного нерва для укрепления мышц спины
Как вы теперь знаете, седалищный нерв проходит от задней части таза через ягодицы к обеим ногам и ступням.Эти растяжки седалищного нерва помогут мобилизовать седалищный нерв, а также увеличат гибкость нижней части спины. Вначале оставайтесь нежными по отношению к себе и двигайтесь настолько далеко, насколько можете, не чувствуя боли. Постепенно с практикой вы сможете больше растягиваться. Делайте эти растяжки хотя бы раз в день.
1. Растяжка от колена до груди
Получите это:
- Мат (опционально)
- Маленькая плоская подушка — 1
Сделать это:
- Лягте спиной на пол или на коврик.
- Держите подушку под головой.
- Согните колени.
- Держите ноги прямо на полу. Они должны быть на ширине плеч.
- Расслабьте верхнюю часть тела и аккуратно опустите подбородок.
- Теперь согните одно из колен вверх и поднесите его к груди.
- Удерживайте колено обеими руками.
- Постепенно увеличивайте растяжку в соответствии с вашим уровнем комфорта, насколько это возможно.
- Задержитесь в этом положении примерно полминуты, глубоко дыша.
- Верните ногу в исходное положение.
- Повторить с другой ногой.
- Сделайте трижды обеими ногами.
2. Растяжка для мобилизации седалищного нерва и подколенных сухожилий
Получите это:
- Мат (опционально)
- Маленькая плоская подушка — 1
Сделать это:
- Лягте спиной на пол или на коврик.
- Держите подушку под головой.
- Согните колени.
- Держите ноги прямо на полу. Они должны быть на ширине плеч.
- Расслабьте верхнюю часть тела и аккуратно опустите подбородок.
- Теперь согните одно колено к груди.
- Обеими руками удерживайте подколенное сухожилие ниже колена.
- Медленно выпрямите колено, приближая ступню к верхней части тела.
- Не прижимайте поясницу к полу, когда вы вытягиваете ногу.
- Также растягивайте только насколько можете.Немедленно прекратите, если почувствуете боль или другое ощущение, например покалывание или онемение.
- Удерживайте позицию 30 секунд. Все это время продолжайте глубоко дышать.
- Теперь снова согните колено и вернитесь в исходное положение.
- Повторить с другой ногой.
- Сделать 2–3 раза обеими ногами.
3. Растяжка спины
- Лягте прямо на живот, пальцы ног касаются земли.
- Держите руки ближе к груди, ладони смотрят вниз, ближе к лицу.
- Поднимите лицо и грудь, чтобы опереться на локти.
- Держа шею вытянутой (однако не сгибайте ее назад), выгните спину вверх, надавливая на руки.
- Растягивайтесь только до тех пор, пока вам не станет комфортно.
- Ваше тело от нижней части живота будет все время оставаться на земле.
- Вы почувствуете легкое растяжение мышц живота, когда вы выгибаетесь вот так.
- Удерживайте примерно 5-10 секунд.
- Вернитесь в исходное положение.
- Повторить 8-10 раз.
4. Растяжка подколенного сухожилия
Получите это:
Сделать это:
- Стой прямо.
- Поднимите одну ногу на ступеньке или табурете. Держите ногу прямо.
- Ваши пятки будут касаться ступеньки, а пальцы ног будут указывать прямо вверх.
- Теперь наклонитесь вперед, сохраняя спину прямой. Положите руки на колено вытянутой ноги
- Задержитесь в этом положении на 30 секунд, глубоко дыша.
- Теперь повторите с другой ногой.
- Повторить 2–3 раза обеими ногами.
5. Растяжка ягодиц для ягодиц
Получите это:
- Мат (опционально)
- Маленькая плоская подушка — 1
- Полотенце (по желанию)
Сделать это:
- Лягте спиной на пол или на коврик.
- Держите подушку под головой.
- Согните левую ногу.
- Поднимите правую ногу и положите ее на левое бедро.
- Возьмитесь за левое бедро и потяните его на себя. Если вы не можете этого сделать, натяните полотенце вокруг бедра.
- Не поднимайте ягодицы, держите копчик касанием пола, а бедра прямыми. Держите таз прямо.
- Вы почувствуете растяжение правой ягодицы.
- Задержитесь на 30 секунд, глубоко дыша.
- Повторить с правой ногой.
- Сделать 2–3 раза обеими ногами.
- Это движение растягивает и помогает удлинить грушевидную мышцу.
Ниже приведены еще несколько растяжек грушевидной мышцы. Если вы помните, иногда вы можете ощущать боль в седалищном нерве из-за сжатой и опухшей грушевидной мышцы.
6. Растяжка мышц грушевидной мышцы для облегчения боли в седалищном суставе
- Лягте на спину.
- Согните оба колена.
- Ноги должны стоять на полу.
- Поднимите правое колено к груди.
- Удерживая это колено левой рукой, потяните его к левому плечу как можно дальше.
- Удерживайте 30 секунд.
- Вернуться в исходное положение.
- Повторить с левой ногой.
- Сделать 2–3 раза обеими ногами.
Регулярно выполняя эти упражнения и растягиваясь каждый день, вы не только уменьшите, но и предотвратите боль в седалищном нерве.
Причины и лечение симптомов защемления седалищного нерва
Профилактика и лечение основных симптомов защемления седалищного нерва
Защемление седалищного нерва — это патологическое состояние, связанное с механическим сдавливанием нервного ствола из позвоночного канала.
Седалищный нерв — самый большой нерв во всем теле человека, он отвечает за моторику, чувствительность и трофику нижних конечностей, тазовой области и нижней части тела. Его функция зависит от взаимодействия всех частей тела во время движения.
Основные причины ущемления седалищного нерва
Есть несколько причин защемления, точное определение которого играет ведущую роль при назначении лечения.
Для этого проводятся диагностические исследования, начиная с анамнеза и рентгенографии позвоночника.
После исследования костных изменений проводится магнитно-резонансная томография и компьютерная томография. При подозрении на опухоль проводится сцинтиграфия почек (рентгенологическое исследование) позвоночника.
Причины:
Остеохондроз возникает в результате разрушения межпозвоночных дисков, которое вызывает смещение позвонков. Вы получаете постоянную нагрузку на поясницу, что вызывает защемление;
Грыжа межпозвонкового диска — локализуется в поясничном отделе и представляет собой деформацию фиброзного кольца межпозвонковых дисков, которая стимулирует выпадение волос с травмой и потерей амортизационной способности.Приводит к ущемлению спинномозговых нервов, образующих седалищный нерв;
Протрузия межпозвонкового диска — осложнение остеохондроза, которое возникает из-за грыжи диска, что увеличивает вероятность защемления;
Беременность — это трансформация позвоночника, возникающая в результате роста плода и нарушения кровотока в области малого таза, чрезмерной физической нагрузки на поясницу и вывиха внутренних органов в брюшной полости.
Травма седалищного нерва и позвоночника, а также инфекционные процессы в поясничной области или окружающих мягких тканях — возможные причины защемления седалищного нерва.
В группу риска входят лица с тромбозом глубоких вен, болезнью Лайма и синдромом Рейтера. Существует ряд провоцирующих факторов, среди которых переохлаждение, статическая нагрузка поясничного отдела, слабость поясничных мышц, малоподвижный образ жизни и неправильный обмен веществ.
Симптомы и признаки болезни
Ортопед Дикуль: «Препарат Penny — №1 для восстановления нормального кровоснабжения суставов. Спина и суставы будут как в 18 лет, в день хватит мазать… Читать дальше
Симптомы защемления седалищного нерва разнообразны по степени тяжести.
Заболевание может протекать с постепенным нарастанием симптомов и без выраженной боли или, наоборот, сопровождаться сильной постоянной болью.
Часто боль локализуется в ягодицах одной рукой, но может отдавать в голень, ступню или пальцы ног. Вместо болевого синдрома может наблюдаться онемение или покалывание.
Характерным симптомом защемления седалищного нерва является невозможность выполнять основные движения: сгибание ног, переворот в положении лежа и даже кашель.
Визуально наблюдается характерное смещение складок ягодиц вниз, наблюдается специфическая походка (опора делается на здоровую конечность, и больной подымается).В сидячем положении симптомы болезни усиливаются.
Симптомы:
- Сильная боль — при ущемлении корней седалищного нерва боль возникает в пояснично-крестцовой области, которая проходит в области ягодиц и нижней конечности с места;
- Мышечная слабость и снижение физической активности — возникает из-за сильнейшей боли;
- Нарушение чувствительности кожи в области иннервации — «мурашки по коже», жжение, ощущение холода.
План лечения раздавливания медикаментов и ручных компонентов
Для лечения защемления седалищного нерва невролог должен назначить необходимые диагностические тесты (рентген, УЗИ, МРТ или КТ, анализ мочи и крови).
Суть лечения направлена на блокаду сердечных заболеваний, улучшение обменных процессов и устранение воспалительного процесса. После стихания острого периода заболевания проводится физиотерапия.
Основные принципы лечения:
- Лекарство
Включает препараты, уменьшающие боль и снимающие воспаление, нестероидные противовоспалительные средства, основные действующие вещества в которых диклофенак, нимесулид, ибупрофен. Таблетки и мази выпускаются под торговыми марками Диклоберл, Вольтарен, Нимесил, Ибуфен, Нурофен.
Таблетки принимают внутрь и мази наносят на кожу в области локализации боли 3-4 раза в сутки. В случае недостижения предполагаемого результата при медикаментозной терапии, препарат заменяют другим из той же группы.
При блокаде седалищного нерва назначаются инъекции анестетиков (новокаина) с гормональной терапией в области воспаления корешков спинного мозга, образующих седалищный нерв.
- Массаж
Для массажа не обязательно знать анатомию и расположение нервных стволов, а следует акцентировать внимание на болезненных точках.Пациент может проводить массаж самостоятельно, только после консультации с врачом.
Есть два вида массажа, которые можно использовать при этом заболевании: классический и мануальный.
Классический массаж выполняется при механическом воздействии на мышцы и ткани тела. Совершенное вращательное движение, постукивание или похлопывание. Проводятся сеансы для улучшения кровообращения, снятия напряжения и нормализации сократительной функции мышц.
Когда ручной массаж — это серия движений, имеющих функциональное значение.Этот вид массажа может выполнять только специалист, знающий тот или иной способ воздействия на мышцы, снимающий боль и восстанавливающий мышечную активность.
- Лечебная физкультура и упражнения
Лечебная гимнастика при ущемлении позволяет снизить интенсивность боли. Специальная техника, направленная на растяжение мышц и сухожилий тыльной поверхности бедра.
Необходимые укрепляющие упражнения, формирующие мышцы, поддерживающие правильную осанку.
Укрепление мышц позвоночника и бедра — основной способ предотвратить повреждение седалищного нерва.
О том, что такое профилактика болезней
Во избежание поражения седалищного нерва необходимо укреплять мышцы спины, необходимо следить за осанкой при сидении и ходьбе.
Для укрепления мышечных тканей выполните комплексное упражнение. Нужно избегать переохлаждения и подъема тяжестей.
Женщинам, у которых часты боли в пояснице, нужно отказаться от высоких каблуков.
Эффективность лечения зависит от сроков его начала. Поэтому при появлении первичных признаков ущемления нерва как можно скорее отправляйтесь на консультацию к терапевту или неврологу.
Видеокурс упражнений при невралгии седалищного нерва
Посмотрите видео со специальными упражнениями, разработанными экспертами-физиотерапевтами
.

 Разрыв фиброзного кольца приводит к смещению позвонков, наблюдается сдавливание окончаний нерва и их воспаление. Болевой синдром при этом говорит о запущенности заболевания, пациенту может грозить хирургическая операция.
Разрыв фиброзного кольца приводит к смещению позвонков, наблюдается сдавливание окончаний нерва и их воспаление. Болевой синдром при этом говорит о запущенности заболевания, пациенту может грозить хирургическая операция.

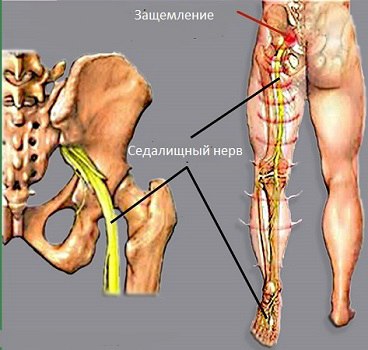

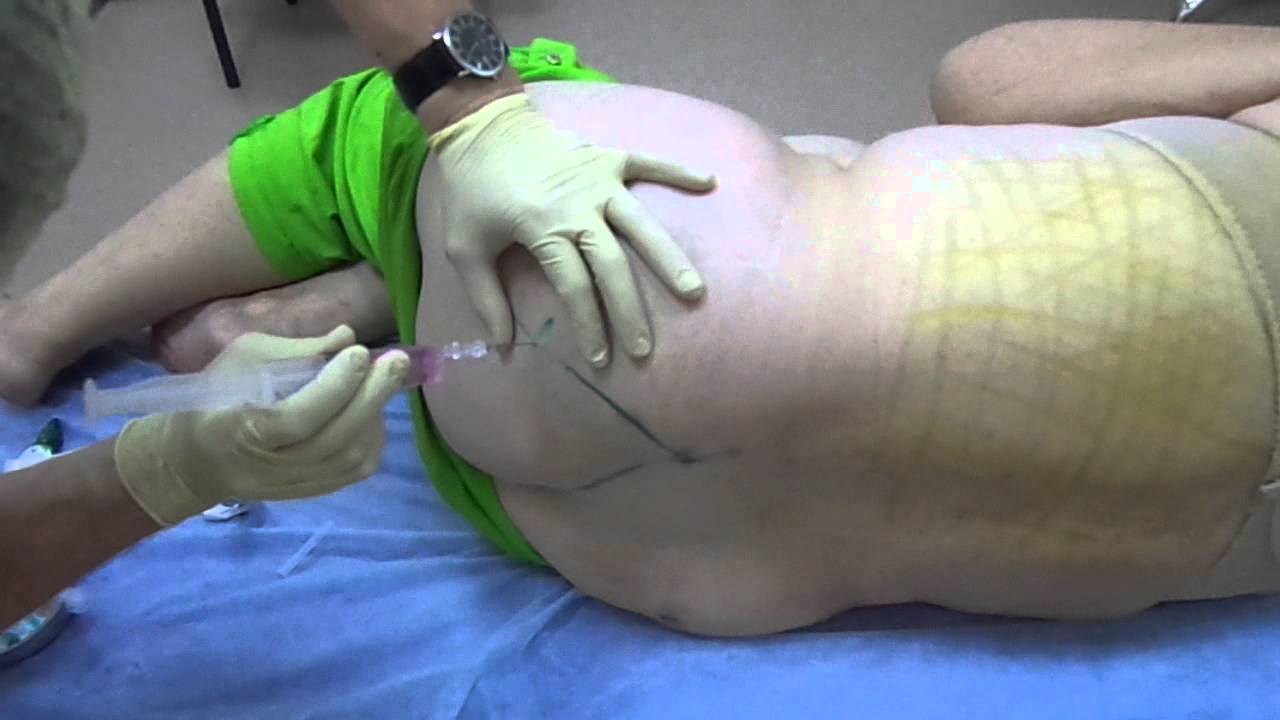 Это гормональные препараты, устраняющие отечность и воспаление данного нерва.
Это гормональные препараты, устраняющие отечность и воспаление данного нерва.
