Что такое МЦД и как ее лечить? | Архив
Ваш ребенок плохо запоминает стихи, путает правую и левую стороны, не умеет застегивать пуговицы, часто капризничает? Это далеко не всегда означает, что у малыша скверный характер, и он непослушен. Зачастую это свидетельство небольшой органической дисфункции мозга, которую врачи обозначают термином МЦД (минимальная церебральная дисфункция), и малышу необходим невролог.
Посещайте врача до беременности
— Если у ребенка диагноз МЦД (он ставится после того, как малышу исполнился год), значит, в период беременности мамы, скорее всего, наблюдалась гипоксия плода. Гипоксию же, в свою очередь, могут вызвать самые разные проблемы со здоровьем у беременной женщины: сахарный диабет, болезни щитовидной железы, сердца, мочеполовые инфекции, спешно залеченные во время беременности, перенесенные первичное и вторичное бесплодие, анемия, токсикозы, — говорит Елена Никишина, детский невролог Клиники семейного врача Ставропольского краевого клинического диагностического центра.
— Елена Николаевна, каковы основные симптомы МЦД?
— Они самые различные. Это быстрая утомляемость ребенка, проблемы с вниманием и запоминанием, нарушение адаптации в детском коллективе. Малыш может быть расторможен или, наоборот, недостаточно активен.
Дети нередко заикаются, не выговаривают отдельные звуки, путают слоги.
Поскольку у таких ребят наблюдается слабость и напряжение мышц шеи, довольно частое явление — головные боли и боли в позвоночнике.
Характер у ребенка с МЦД бывает сложным, он может произвести впечатление невоспитанного, несдержанного и капризного. Частые симптомы — тики, нарушения сна, энурез, энкопрез, истерические реакции, плохая переносимость транспорта, запаздывание формирования навыков опрятности.
При этом ребенок может обладать неплохим интеллектом, однако испытывать трудности, скажем, при завязывании шнурков, на занятиях спортом, танцами, при обучении катанию на велосипеде.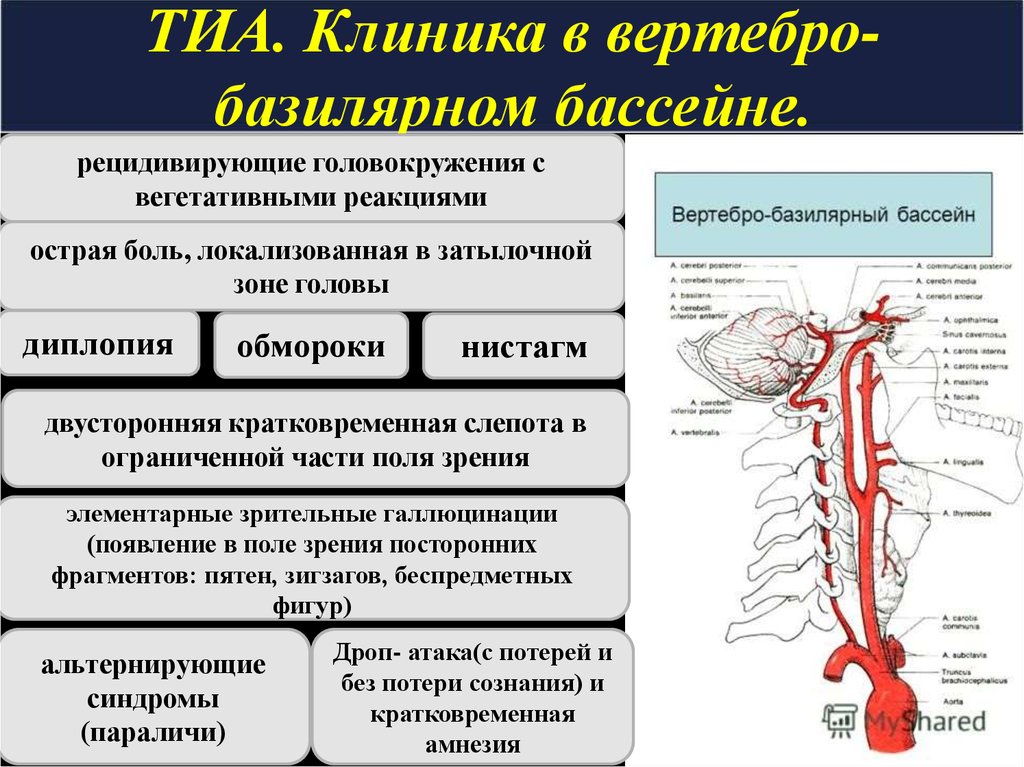
— Что предлагает современная медицина для лечения этого недуга?
— В первую очередь, необходима, конечно же, консультация детского невролога с проведением необходимых обследований функций мозга.
Причем чем раньше мама приведет на прием к специалисту своего ребенка, тем лучше. Для того же, чтобы максимально нейтрализовать симптомы, применяются ноотропные, седативные средства, корректоры поведения, ЛФК, массаж и др. Зачастую помимо лечения невролога необходимы наблюдение и занятия у психолога, логопеда.
Спектр лечебных средств широк, однако здоровье ребенка в данном случае во многом зависит от поведения его родителей.
Не перегружайте дошколят
— И что же в данном случае можно посоветовать мамам и папам?
— В первую очередь, таким деткам необходим режим дня. Лучше всего, если малыш посещает детский сад. Если же вы по каким-то причинам временно не водите его в садик, старайтесь максимально придерживаться распорядка дня, установленного в дошкольном учреждении. За два часа до сна желательно выключить телевизор.
Если же вы по каким-то причинам временно не водите его в садик, старайтесь максимально придерживаться распорядка дня, установленного в дошкольном учреждении. За два часа до сна желательно выключить телевизор.
Таких детишек нельзя перегружать. Типичная ошибка родителей — стремление «напичкать» дошкольника большим количеством знаний. Как бы ни хотелось вам, дорогие родители, видеть свого малыша развитым и эрудированным, лучше до школы его поберечь. Потерпите годик-два, полечите своего ребенка и не переутомляйте его, пока он ходит в садик. Нежелательны занятия на компьютере. Если переусердствовать с дошкольным обучением, у ребенка могут появиться большие проблемы, когда он пойдет в первый класс. В запущенных случаях таких детей даже приходится переводить на индивидуальное обучение. Главный показатель готовности к школе — это не набор приобретенных знаний, а психоэмоциональное и физическое здоровье.
— Если не лечить МЦД в раннем детстве, чем это может «аукнуться» в подростковом возрасте?
— Эмоционально-воле-выми нарушениями, церебрастеническим синдромом, снижением познавательных способностей, нарушениями социальной адаптации, патологией влечений, неврозами, вегето-сосудистой дистонией.
— Можно ли таким детям заниматься спортом, какие кружки им лучше посещать?
— Поскольку, как я уже говорила, у таких деток частенько бывают проблемы с шейными мышцами и позвонками, им нежелательно заниматься различными видами борьбы, силовыми видами спорта, пока мышцы еще слабы. Лучше уделите внимание совместным прогулкам, общефизической подготовке, отдайте своего ребенка на плавание. А кружки старайтесь выбрать те, что по вкусу вашему малышу.
- Недетская ноша. Сколько должен весить портфель, чтобы не испортилась осанка →
- Управа на «плохиша». Нужна ли справка от психиатра для школы и детсада →
- В класс — не в первый раз →
невропатолог, к.м.н., доцент Маруллина Валентина Ивановна.
Минимальная мозговая дисфункция является наиболее распространенной формой нервно-психических нарушений в детском возрасте. При ММД наблюдается задержка развития тех систем мозга, которые обеспечивают такие функции как речь, внимание, память. По общему интеллектуальному развитию дети с таким нарушением находятся на уровне нормы, но при этом испытывают значительные трудности в школьном обучении, социальной адаптации. Вследствие поражения, недоразвития определенной части коры головного мозга у детей нарушается формирование навыков письма (дисграфия), чтения (дислексия), счета (дискалькулия). Иногда эти нарушения встречаются в изолированном виде, но чаще они сочетаются между собой.
По общему интеллектуальному развитию дети с таким нарушением находятся на уровне нормы, но при этом испытывают значительные трудности в школьном обучении, социальной адаптации. Вследствие поражения, недоразвития определенной части коры головного мозга у детей нарушается формирование навыков письма (дисграфия), чтения (дислексия), счета (дискалькулия). Иногда эти нарушения встречаются в изолированном виде, но чаще они сочетаются между собой.
Наиболее распространенным вариантом ММД является гиперактивное расстройство с дефицитом внимания. Причем уже в раннем возрасте у многих детей с этим диагнозом обнаруживается гипервозбудимость: как правило, с первых месяцев жизни, иногда – с 6-8 месячного возраста. Несмотря на правильный режим и уход, достаточное количество пищи, дети беспокойны, у них отмечается беспричинный немотивированный плач. Он сопровождается избыточной двигательной активностью, вегетативными реакциями в виде покраснения, мраморности кожных покровов, усиленной потливости, учащения дыхания, сердцебиения. Во время крика можно наблюдать повышения мышечного тонуса, тремор подбородка, рук. Практически у всех детей с синдромом гипервозбудимости наблюдается нарушение сна. Оно выражается в затрудненном длительном засыпании, частом и раннем пробуждении, вздрагивании даже при незначительной силе звука, стереотипных движениях во сне (качание головой, сосание пальца), а также появляется сонливость, возбуждение в течение дня, нарушается чередование сна и бодрствования. Частым симптомом гипервозбудимости являются трудности с кормлением. Дети плохо берут грудь, беспокойны во время кормления. Отмечается предрасположенность к срыгиванию, рвоте, жидкий стул чередуется с запорами. В возрасте от 1 года до 3-х лет детей с ММД отличает двигательное беспокойство, нарушение сна, аппетита, слабая прибавка в весе, отставания в психоречевом и моторном развитии. К 3-м годам обращают внимание на повышенную утомляемость, отвлекаемость, моторную неловкость, импульсивность, упрямство, негативизм. В младшем возрасте у них нередко наблюдается задержка в формировании навыков опрятности (недержание мочи, кала во сне и в дневное время).
Во время крика можно наблюдать повышения мышечного тонуса, тремор подбородка, рук. Практически у всех детей с синдромом гипервозбудимости наблюдается нарушение сна. Оно выражается в затрудненном длительном засыпании, частом и раннем пробуждении, вздрагивании даже при незначительной силе звука, стереотипных движениях во сне (качание головой, сосание пальца), а также появляется сонливость, возбуждение в течение дня, нарушается чередование сна и бодрствования. Частым симптомом гипервозбудимости являются трудности с кормлением. Дети плохо берут грудь, беспокойны во время кормления. Отмечается предрасположенность к срыгиванию, рвоте, жидкий стул чередуется с запорами. В возрасте от 1 года до 3-х лет детей с ММД отличает двигательное беспокойство, нарушение сна, аппетита, слабая прибавка в весе, отставания в психоречевом и моторном развитии. К 3-м годам обращают внимание на повышенную утомляемость, отвлекаемость, моторную неловкость, импульсивность, упрямство, негативизм. В младшем возрасте у них нередко наблюдается задержка в формировании навыков опрятности (недержание мочи, кала во сне и в дневное время). Как правило, нарастание симптомов происходит, когда ребенок начинает посещать детский сад или школу. Увеличение нагрузок на ребенка может приводить к нарушению поведения в виде упрямства, непослушания, замедляется психоречевое развитие. Для детей этого возраста характерна школьная дезадаптация. Трудности психологического характера могут вызвать психосоматические нарушения, проявления вегето-сосудистой дистонии.
Как правило, нарастание симптомов происходит, когда ребенок начинает посещать детский сад или школу. Увеличение нагрузок на ребенка может приводить к нарушению поведения в виде упрямства, непослушания, замедляется психоречевое развитие. Для детей этого возраста характерна школьная дезадаптация. Трудности психологического характера могут вызвать психосоматические нарушения, проявления вегето-сосудистой дистонии.
Таким образом, если в дошкольном возрасте у детей с ММД наблюдается гипервозбудимость или, наоборот, рассеянность, то у школьников на первый план выступают проблемы обучения, нарушения поведения, психоэмоциональная неустойчивость, неуверенность в себе, страхи, вспыльчивость, агрессивность. В подростковом возрасте нарушение поведения нарастает, появляются трудности во взаимоотношениях, ухудшается успеваемость, появляется так называемый дух «бунтарства» (отрицания авторитетов, нарушение семейных и общественных правил поведения). Проявляется тяга к употреблению алкоголя, наркотиков.
Поэтому усилия специалистов (неврологов, психологов) должны быть направлены на своевременное выявление и коррекцию минимальной мозговой дисфункции у ребенка, сведение к минимуму факторов, усугубляющих проявления ММД и способных трансформировать эти проявления из «минимальных» в весьма драматичные.
Болезнь минимальных изменений (БМИ) — симптомы, причины и лечение
- Английский
- Испанский
Многие заболевания могут повлиять на функцию почек, поражая и повреждая клубочки — крошечные фильтрующие элементы внутри почек, где очищается кровь. Условия, которые влияют на ваши клубочки, называются гломерулярными заболеваниями. Одно из этих условий болезнь минимальных изменений ( MCD). Болезнь минимальных изменений — это заболевание, при котором повреждаются клубочки. Заболевание получило свое название из-за того, что повреждения невозможно увидеть под обычным микроскопом. Его можно увидеть только под очень мощным микроскопом, называемым электронным микроскопом . Болезнь с минимальными изменениями является наиболее частой причиной нефротического синдрома у детей. Это также наблюдается у взрослых с нефротическим синдромом, но встречается реже. У лиц с БМИ признаки и симптомы нефротического синдрома проявляются гораздо быстрее, чем при других гломерулярных заболеваниях.
Его можно увидеть только под очень мощным микроскопом, называемым электронным микроскопом . Болезнь с минимальными изменениями является наиболее частой причиной нефротического синдрома у детей. Это также наблюдается у взрослых с нефротическим синдромом, но встречается реже. У лиц с БМИ признаки и симптомы нефротического синдрома проявляются гораздо быстрее, чем при других гломерулярных заболеваниях.
У взрослых заболевание обычно вторично (вызвано другим заболеванием или лекарством). У детей БМИ обычно является первичной (или идиопатической, что означает, что точная причина неизвестна). Если у вас есть вторичные причины БМИ, заболевание может возникнуть или быть связано с:
- Аллергическими реакциями
- Использование некоторых обезболивающих, называемых нестероидными противовоспалительными препаратами (НПВП)
- Опухоли
- Инфекции, вызванные вирусом
Вы можете заметить следующие признаки и симптомы БМИ:
- Пенистая моча из-за просачивания большого количества белка в мочу, называемая протеинурией
- Отек частей тела, таких как лодыжки и вокруг глаз, из-за скопления жидкости в организме, называемый отеком
- Увеличение веса из-за жидкости, от которой организм не может избавиться
- Нефротический синдром : Набор симптомов, которые возникают вместе и влияют на ваши почки.
 К ним относятся:
К ним относятся:- Отек частей тела, таких как ноги, лодыжки или вокруг глаз (отек)
- Большое количество белка в моче (протеинурия)
- Потеря белка в крови
- Высокий уровень жира или липидов в крови (высокий уровень холестерина)
Всегда обращайтесь к врачу, если у вас возникли какие-либо из этих признаков и симптомов.
Как диагностируется болезнь минимальных изменений?Первыми подсказками являются признаки и симптомы. Ваш поставщик медицинских услуг может провести тесты, чтобы помочь понять причину ваших симптомов и подобрать для вас подходящее лечение.
Эти тесты:
- Анализ мочи: Анализ мочи поможет найти белок и кровь в моче.
- Анализ крови: Анализ крови поможет определить уровни белка, холестерина и отходов в крови.
- Скорость клубочковой фильтрации (СКФ): Будет сделан анализ крови, чтобы узнать, насколько хорошо ваши почки фильтруют отходы из вашего тела.

- Биопсия почки: В этом тесте крошечный кусочек вашей почки удаляется с помощью специальной иглы и исследуется под микроскопом.
Если при биопсии почки под обычным микроскопом выявляются незначительные повреждения или их отсутствие, тогда можно поставить диагноз БМИ, если будут замечены другие симптомы, такие как белок в моче и отек. Поскольку БМИ является наиболее частой причиной нефротического синдрома у детей, их сначала лечат от БМИ, прежде чем делать биопсию. Большинство людей получат ответ менее чем через 8 недель. Если белок в моче исчезает, врачи могут назвать болезнь стероид-чувствительным нефротическим синдромом вместо БКД. Если лечение не улучшает их симптомы в течение нескольких месяцев, проводится биопсия, чтобы выяснить, есть ли другая причина их симптомов.
Как лечить болезнь минимальных изменений у детей? MCD обычно легче поддается лечению, чем другие гломерулярные заболевания. План лечения нефротического синдрома у детей с MCD обычно включает в себя тип препарата, называемый кортикостероидом, часто называемый стероидами.
У детей, которые не реагируют на традиционное лечение, возникает так называемый стероидрезистентный нефротический синдром или СРНС. Лечение СРНС включает другие комбинации препаратов. Детям с СРНС рекомендуется принимать лекарства от артериального давления (ингибиторы АПФ или БРА). Эти два препарата контролируют высокое кровяное давление и снижают количество белка в моче.
Как лечить болезнь минимальных изменений у взрослых?Лечение нефротического синдрома у взрослых с MCD обычно проводится с помощью кортикостероидов, часто называемых стероидами. Вы можете заметить, что вам становится лучше в течение нескольких недель или раньше, хотя взрослому может потребоваться больше времени, чтобы отреагировать, чем ребенку. Важно придерживаться плана лечения до тех пор, пока не закончатся все лекарства; даже если ваши симптомы исчезнут раньше
Если вы женщина и хотите иметь детей, вам следует поговорить со своим лечащим врачом, чтобы узнать, как лекарства, которые вам дают, влияют на этот процесс.
При симптомах отека (отек) ваш лечащий врач может дать вам:
- Ингибиторы АПФ или БРА
- Мочегонные средства (мочегонные таблетки)
- Ограничьте потребление натрия (соли) в своем рационе
Почечная недостаточность встречается редко, если у вас болезнь с минимальными изменениями. Почти все дети и взрослые выздоравливают от БМИ и в долгосрочной перспективе избегают рецидивов. Однако у некоторых могут возникать рецидивы белка в моче, которые часто можно лечить так же, как и первый эпизод.
Сохранить этот контент:
Этот контент полезен?
Наверх:
Последнее рассмотрение: 29.06.2020
Этот контент полезен?
Болезнь минимальных изменений — StatPearls
Непрерывное обучение
Болезнь минимальных изменений (БМИ) является одной из наиболее частых причин идиопатического нефротического синдрома у детей. В прошлом MCD называли «нулевой болезнью» или «липоидным нефрозом». У взрослых MCD очень похож. Очаговый сегментарный гломерулосклероз (ФСГС) под световой микроскопией. Однако электронная микроскопия демонстрирует аномалии в подоцитах или эпителиальных клетках клубочков как при БМИ, так и при фокально-сегментарном гломерулосклерозе (ФСГС).
В прошлом MCD называли «нулевой болезнью» или «липоидным нефрозом». У взрослых MCD очень похож. Очаговый сегментарный гломерулосклероз (ФСГС) под световой микроскопией. Однако электронная микроскопия демонстрирует аномалии в подоцитах или эпителиальных клетках клубочков как при БМИ, так и при фокально-сегментарном гломерулосклерозе (ФСГС).
Цели:
Определите этиологию болезни с минимальными изменениями.
Опишите оценку болезни с минимальными изменениями.
Обзор доступных вариантов лечения болезни с минимальными изменениями.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Болезнь минимальных изменений (БМИ) является одной из наиболее частых причин идиопатического нефротического синдрома у детей. На его долю приходится 70% к 90% детей старше одного года с нефротическим синдромом по сравнению с 10-15% взрослых с нефротическим синдромом. [1] Болезнь минимальных изменений характерна для протеинурии, которая приводит к отеку и истощению внутрисосудистого объема, с хорошим ответом на стероиды. Болезнь с минимальными изменениями была обозначена как «поражение с минимальными изменениями», «нулевая болезнь» и «липоидный нефроз» (описание капель липидов в моче, видимых при световой микроскопии).[2] Болезнь с минимальными изменениями имеет особенно хороший прогноз у детей.
[1] Болезнь минимальных изменений характерна для протеинурии, которая приводит к отеку и истощению внутрисосудистого объема, с хорошим ответом на стероиды. Болезнь с минимальными изменениями была обозначена как «поражение с минимальными изменениями», «нулевая болезнь» и «липоидный нефроз» (описание капель липидов в моче, видимых при световой микроскопии).[2] Болезнь с минимальными изменениями имеет особенно хороший прогноз у детей.
Этиология
Болезнь с минимальными изменениями в основном идиопатическая (первичная), но может развиваться вторично под воздействием других агентов:
Инфекции: туберкулез, сифилис, микоплазма, эрлихиоз, вирус гепатита С
Аллергия: укусы пчел и медуз, кошачья шерсть, грибы, ядовитый плющ, пыльца амброзии, домашняя пыль
Лекарственные препараты: НПВП, литий, антибиотики (ампициллин, цефалоспорины), иммунизация и гамма-интерферон
Другие гломерулярные заболевания: ассоциированные с IgA-нефропатией, СКВ, СД 1 типа и ВИЧ
, новообразования: новообразования: включая лейкемию, ходжкинскую и неходжкинскую лимфому
Минимальные изменения заболевания
4 имеет заболеваемость от 2 до 7 новых случаев на 100 000 детей.
 Точная распространенность неизвестна; однако, по оценкам, это составляет от 10 до 50 случаев на 100 000 детей. Преобладание мужчин (2 к 1) отмечается в детстве, которое исчезает в подростковом возрасте. Болезнь с минимальными изменениями не распространена среди взрослых, и точная заболеваемость неизвестна.[2]
Точная распространенность неизвестна; однако, по оценкам, это составляет от 10 до 50 случаев на 100 000 детей. Преобладание мужчин (2 к 1) отмечается в детстве, которое исчезает в подростковом возрасте. Болезнь с минимальными изменениями не распространена среди взрослых, и точная заболеваемость неизвестна.[2]Патофизиология
Болезнь с минимальными изменениями проявляется нефротическим синдромом, характеризующимся повышенной проницаемостью почечной мембраны и потерей белка (в первую очередь альбумина) вследствие повреждения барьера клубочковой фильтрации (GFB). GFB состоит из фенестрированного эндотелия (внутренний слой), базальной мембраны клубочков (средний слой) и наружного эпителиального слоя, состоящего из подоцитов. Подоциты представляют собой эпителиальные клетки с крупными клеточными телами и длинными ножками, которые проходят параллельно снаружи капилляров клубочков. Пространство между ножными отростками перемежается межклеточными соединениями, называемыми щелевыми диафрагмами.
Клубочковая фильтрация зависит как от размера, так и от заряда. Актиновый цитоскелет подоцитов обеспечивает поддержку ГБМ и регулирует поток через базальную мембрану в зависимости от гидростатического давления, размера молекулы и молекулярного заряда.[3] Апикальная и просветная мембраны щелевых диафрагм и подоцитов покрыты сиалогликопротеином (подокаликсином), который способствует отталкиванию отрицательно заряженных молекул, таких как альбумин. Два внешних слоя клубочковой базальной мембраны состоят из протеогликанов сульфата гепарина, которые также заряжены отрицательно и способствуют избирательности заряда барьера.[4] Нарушение этого барьера приводит к протеинурии, наблюдаемой при нефротическом синдроме.
Патогенез БМИ точно не известен, но считается, что он многофакторный. Несколько исследований были сосредоточены на целостности и биологии подоцитов. Поскольку актиновый цитоскелет подоцитов поддерживает целостность подоцитов, поддерживая тело клетки и отростки ножек, регуляция потока через базальную мембрану контролируется серией взаимодействий. В результате было предложено несколько теорий для объяснения причины протеинурии при БМИ. Некоторые из предложенных опубликованных теорий включают дисфункцию/нарушение регуляции Т-клеток, что приводит к высвобождению цитокинов и усилению регуляции белков, таких как CD80 и C-mip, которые влияют на целостность подоцитов, системные циркулирующие факторы, которые нарушают функцию подоцитов, и активацию В-клеток ( подозрение на эффективность моноклональных антител против CD-20, таких как ритуксимаб).[5][6][7]
В результате было предложено несколько теорий для объяснения причины протеинурии при БМИ. Некоторые из предложенных опубликованных теорий включают дисфункцию/нарушение регуляции Т-клеток, что приводит к высвобождению цитокинов и усилению регуляции белков, таких как CD80 и C-mip, которые влияют на целостность подоцитов, системные циркулирующие факторы, которые нарушают функцию подоцитов, и активацию В-клеток ( подозрение на эффективность моноклональных антител против CD-20, таких как ритуксимаб).[5][6][7]
Гистопатология
Световая микроскопия образцов биопсии почек у пациентов с БМИ показывает минимальные изменения или их отсутствие; однако электронная микроскопия выявляет стирание отростков ножек подоцитов. Чтобы добавить к загадке, иммунофлуоресцентное окрашивание образцов биопсии является отрицательным, и иммунные комплексы не очевидны.
Анамнез и физикальное исследование
Каждому пациенту с отеком и протеинурией необходимо собрать точный анамнез и провести тщательное физикальное обследование. Протеинурия и отек могут быть симптомами других состояний, таких как сахарный диабет, побочные эффекты лекарств или системная красная волчанка. Также важно учитывать возраст пациента, семейный анамнез и недавние заболевания.
Протеинурия и отек могут быть симптомами других состояний, таких как сахарный диабет, побочные эффекты лекарств или системная красная волчанка. Также важно учитывать возраст пациента, семейный анамнез и недавние заболевания.
Пациенты с MCD обычно имеют отек периорбитальной области, мошонки, половых губ и/или нижних конечностей. При осмотре у пациентов может наблюдаться анасарка, перикардиальный или плевральный выпот, асцит и боль в животе. У пораженного человека наблюдается истощение внутрисосудистого объема и, возможно, олигурия, что может привести к острому повреждению почек, что чаще всего отмечается у взрослых. У детей часто бывают тяжелые инфекции (сепсис, пневмония и перитонит) из-за истощения иммуноглобулина.[8] Болезнь минимальных изменений у взрослых проявляется гематурией, острым повреждением почек и артериальной гипертензией.
Оценка
Гломерулонефрит связан со многими диагнозами, которые различаются по гистопатологии или клинической картине.[9] Для установления этиологии гломерулонефрита необходимо определить, имеется ли у больного нефритический или нефротический синдром. Нефритический синдром связан с гематурией, протеинурией и гипертонией. Нефротический синдром связан с тяжелой протеинурией, гипоальбуминемией, периферическими отеками, гиперлипидемией и тромботическими заболеваниями. Статус жидкости у больных с нефротическим синдромом чередуется между гиповолемией и гиперволемией. Пациентов с гиповолемией можно отнести к «недополненным» из-за потери альбумина из-за протеинурии. Гипоальбуминемия приводит к снижению онкотического давления и секвестрации жидкости в интерстициальном пространстве.[10] Гипоальбуминемия и низкое онкотическое давление индуцируют рефлексы через юкстагломерулярный аппарат, чтобы компенсировать внутрисосудистые потери жидкости за счет увеличения абсорбции натрия и задержки воды. Пациенты с MCD обычно гиповолемичны (недостаточно наполнены).
Нефритический синдром связан с гематурией, протеинурией и гипертонией. Нефротический синдром связан с тяжелой протеинурией, гипоальбуминемией, периферическими отеками, гиперлипидемией и тромботическими заболеваниями. Статус жидкости у больных с нефротическим синдромом чередуется между гиповолемией и гиперволемией. Пациентов с гиповолемией можно отнести к «недополненным» из-за потери альбумина из-за протеинурии. Гипоальбуминемия приводит к снижению онкотического давления и секвестрации жидкости в интерстициальном пространстве.[10] Гипоальбуминемия и низкое онкотическое давление индуцируют рефлексы через юкстагломерулярный аппарат, чтобы компенсировать внутрисосудистые потери жидкости за счет увеличения абсорбции натрия и задержки воды. Пациенты с MCD обычно гиповолемичны (недостаточно наполнены).
Гиперволемия (переполнение), связанная с нефротическим синдромом, возникает из-за дисрегуляции канальцев, что увеличивает абсорбцию натрия и задержку воды. У этих больных гипоальбуминемия и снижение онкотического давления не являются причиной отеков. Поэтому важно понимать объемный статус каждого пациента, прежде чем начинать терапию, направленную на устранение отека.
Поэтому важно понимать объемный статус каждого пациента, прежде чем начинать терапию, направленную на устранение отека.
У детей MCD является наиболее частой причиной идиопатического нефротического синдрома. Болезнь с минимальными изменениями является третьей наиболее частой причиной идиопатического нефротического синдрома у взрослых после фокально-сегментарного гломерулярного склероза и мембранозной нефропатии. Ранняя биопсия почки имеет решающее значение для постановки диагноза MCD у взрослых.[1]
У детей БКД в первую очередь является клиническим диагнозом, и биопсия требуется только при наличии атипичных клинических признаков:
Возраст начала заболевания до 1 года или старше 12 лет C3
Выраженная гипертензия
Повышенный креатинин
Почечная недостаточность без гиповолемии
Положительный анамнез или серология на вторичные причины
Стероидная резистентность[2]
Можно ожидать успешного ответа на стероиды у детей, как проявляться с типичными клиническими проявлениями БМИ и каковы:
Нормальная функция почек
+/- Микрогематурия
Базовые лаборатории:
Анализ мочи/микроскопия мочи : Щуп покажет протеинурию 3+/4+.
 Тест-полоска для анализа мочи и анализ мочи (UA) часто являются первоначальными тестами, используемыми для скрининга MCD. При БМИ моча обычно выглядит пенистой вследствие протеинурии, а микроскопия показывает овальные жировые тела и жировые цилиндры. Дисморфные эритроциты, акантоциты, аномальные цилиндры и протеинурия — признаки, указывающие на повреждение клубочков, которое не часто наблюдается при БМИ.[9] Имейте в виду, что щуп для мочи имеет свои ограничения. Индикаторная полоска не может определить степень или тип протеинурии, поскольку она в первую очередь определяет альбумин, а не низкомолекулярные белки.[11] Ложноположительные результаты теста отмечаются при наличии слизи, крови, гноя, щелочности или концентрации.[12] Для количественного определения белка в моче требуется сбор мочи за 24 часа.
Тест-полоска для анализа мочи и анализ мочи (UA) часто являются первоначальными тестами, используемыми для скрининга MCD. При БМИ моча обычно выглядит пенистой вследствие протеинурии, а микроскопия показывает овальные жировые тела и жировые цилиндры. Дисморфные эритроциты, акантоциты, аномальные цилиндры и протеинурия — признаки, указывающие на повреждение клубочков, которое не часто наблюдается при БМИ.[9] Имейте в виду, что щуп для мочи имеет свои ограничения. Индикаторная полоска не может определить степень или тип протеинурии, поскольку она в первую очередь определяет альбумин, а не низкомолекулярные белки.[11] Ложноположительные результаты теста отмечаются при наличии слизи, крови, гноя, щелочности или концентрации.[12] Для количественного определения белка в моче требуется сбор мочи за 24 часа.Сбор мочи: Точечное соотношение белок/креатинин более 200 мг/ммоль у детей и отношение белок/креатинин >300–350 мг/ммоль у взрослых соответствует нефротическому синдрому, как и сбор мочи за 24 часа.
 это показывает, что общий белок от 3 до 3,5 г/24 часа у взрослых. Отчет об измерении выхода белка в г/м2/час учитывает различия в массе тела. Измерение 40 мг/м2/час или более (1 г/м2/24 часа) указывает на протеинурию, соответствующую нефротическому синдрому у детей. Микроскопическая гематурия присутствует у 10-30% взрослых.[13]
это показывает, что общий белок от 3 до 3,5 г/24 часа у взрослых. Отчет об измерении выхода белка в г/м2/час учитывает различия в массе тела. Измерение 40 мг/м2/час или более (1 г/м2/24 часа) указывает на протеинурию, соответствующую нефротическому синдрому у детей. Микроскопическая гематурия присутствует у 10-30% взрослых.[13]Полная метаболическая панель (CMP): CMP демонстрирует низкий уровень общего белка, низкий уровень альбумина (часто <2,5 г/дл) и низкий уровень общего кальция (ионизированный кальций связывается с альбумином, а уровень альбумина низкий).
Общий анализ крови (ОАК): ОАК покажет гемоконцентрацию и тромбоцитоз. Это видно из-за сокращения внутрисосудистого объема из-за секвестрации жидкости в интерстициальное пространство.
Уровни общего холестерина и триглицеридов: Они повышены из-за увеличения синтеза липопротеинов в печени в результате низкого онкотического давления.[3]
Лаборатории для исключения вторичных причин:
Антинуклеарные антитела
Серологические тесты на гепатит В и С
Серологический тест на сифилис (например, экспресс-реагин плазмы)
- 92 (или 2 мг/кг) вводят ежедневно в течение 4-6 недель (максимальная доза 60 мг/день) или 40 мг/м2/(или 1,5 мг/кг) через день в течение 2-5 месяцев.
 Снижайте дозу на 5 мг/м2 до 10 мг/м2 каждую неделю в течение еще четырех недель, затем прекратите с минимальной продолжительностью 12 недель [14].
Снижайте дозу на 5 мг/м2 до 10 мг/м2 каждую неделю в течение еще четырех недель, затем прекратите с минимальной продолжительностью 12 недель [14].Взрослые
Начальное лечение преднизолоном составляет 1 мг/кг в день или 2 мг/кг/кг через день (максимум 80 мг/день или 120 мг через день) в течение 4–16 недель. Медленно снижайте дозу в течение 6 месяцев после ремиссии[13].
Пациенты с рецидивом демонстрируют следующее
Стероидорезистентность отмечается как персистенция протеинурии у детей после 4 недель приема преднизолона и после 16 недель у взрослых.
Возникают частые рецидивы, которые определяются как два или более рецидивов в течение первых шести месяцев заболевания или четыре или более рецидивов в течение любых 12 месяцев терапии или менее чем через две недели после прекращения приема стероидов
Рецидив нефроза > 2+ протеинурия в течение 3 дней подряд затем 1,5 мг/кг через день в течение 4 недель, затем прекратить или уменьшить дозу в течение 4-8 недель.

При частых рецидивах/ стероидозависимых (стероидсберегающие средства)
Циклофосфамид: доза 2 мг/кг/сут в течение 8–12 недель (следует начинать после достижения ремиссии при приеме стероида) – потенциальная гонадная токсичность, алопеция, угнетение функции костного мозга.
Циклоспорин: В дозе от 4 до 5 мг/кг/день, обычно в течение 1-2 лет. Уровни следует контролировать через 1-2 недели. Стремитесь к минимуму от 70 до 150. Может вызывать нефротоксичность, гирсутизм, гипертензию и гиперплазию десен.
При непереносимости вышеуказанных препаратов можно дать :
Микофенолата мофетил (ММФ): Дозы от 500 до 1000 мг два раза в день в течение 1 – 2 лет. Следует контролировать лейкопению.[14]
Ритуксимаб (химерное моноклональное антитело): 375 мг в неделю от 1 до 4 доз.[15] Побочные эффекты, такие как молниеносный миокардит, легочный фиброз, смертельные инфекции Pneumocystis jirovecii , язвенный колит и аллергические реакции.
 [2]
[2]
Дифференциальная диагностика
Дифференциальный диагноз включает:
Сердечная: сердечная недостаточность
Печеночная: печеночная недостаточность, гепатоцеллюлярный цирроз 07
Почки: острый гломерулонефрит, почечная недостаточность
Иммунная: ангионевротический отек, анафилаксия
Лимфатическая: первичная/вторичная лимфедема, врожденная лимфедема
Эти диагнозы проявляются отеком, вторичным по отношению к снижению внутрисосудистого онкотического давления.
Прогноз
Болезнь с минимальными изменениями имеет очень хороший прогноз для всех возрастов, если есть ответ на кортикостероидную терапию. Первичная заболеваемость связана с побочными эффектами лекарств.[2]
Осложнения
Эти осложнения в основном вторичны по отношению к обширной протеинурии, наблюдаемой при этом заболевании.
Дети и взрослые с БМИ подвержены риску развития таких осложнений, как:
Гиповолемия
Инфекции (пневмония, перитонит, сепсис): Вторичные по отношению к потере иммуноглобулинов (IgG) и факторов комплемента с мочой.
 Также снижается опсонизация капсулированных организмов.
Также снижается опсонизация капсулированных организмов.Венозная тромбоэмболия: из-за снижения антитромбина III, протеина S, плазминогена и увеличения протромботических факторов.[11]
Гиперлипидемия
Острое повреждение почек: От истощения внутрисосудистого объема.
Сдерживание и обучение пациентов
Пациенты с острым и активным заболеванием должны иметь в своем рационе мало натрия, а также им следует рекомендовать ограничить потребление жидкости.
Улучшение результатов медицинского персонала
Болезнь с минимальными изменениями часто встречается как наиболее частая причина нефротического синдрома у детей и является третьей по частоте причиной нефротического синдрома у взрослых. Междисциплинарная команда, включающая нефролога, фармацевта, первичную медико-санитарную помощь и медсестру, необходима для выявления, диагностики и оптимизации терапии. У детей МКД имеет отчетливые клинические признаки.
 Однако у взрослых клинические признаки могут различаться. Важно распознавать эти клинические и лабораторные данные, связанные с БМИ, чтобы адаптировать и оптимизировать терапию в подгруппах БМИ.
Однако у взрослых клинические признаки могут различаться. Важно распознавать эти клинические и лабораторные данные, связанные с БМИ, чтобы адаптировать и оптимизировать терапию в подгруппах БМИ.Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Waldman M, Crew RJ, Valeri A, Busch J, Stokes B, Markowitz G, D’Agati V, Appel G. Болезнь с минимальными изменениями у взрослых: клинические характеристики, лечение, и результаты. Clin J Am Soc Нефрол. 2007 май; 2(3):445-53. [PubMed: 17699450]
- 2.
Виварелли М., Масселла Л., Руджеро Б., Эмма Ф. Болезнь минимальных изменений. Clin J Am Soc Нефрол. 2017 07 февраля; 12 (2): 332-345. [Бесплатная статья PMC: PMC5293332] [PubMed: 27940460]
- 3.
Downie ML, Gallibois C, Parekh RS, Noone DG. Нефротический синдром у младенцев и детей: патофизиология и лечение.
 Педиатр Int Child Health. 2017 ноябрь;37(4):248-258. [PubMed: 28914167]
Педиатр Int Child Health. 2017 ноябрь;37(4):248-258. [PubMed: 28914167]- 4.
Бертелли Р., Бонанни А., Кариди Г., Канепа А., Гиггери Г.М. Молекулярные и клеточные механизмы протеинурии при болезни с минимальными изменениями. Front Med (Лозанна). 2018;5:170. [Бесплатная статья PMC: PMC6004767] [PubMed: 29942802]
- 5.
Frank C, Herrmann M, Fernandez S, Dirnecker D, Böswald M, Kolowos W, Ruder H, Haas JP. Доминантные Т-клетки при идиопатическом нефротическом синдроме у детей. почки инт. 2000 г., февраль; 57(2):510-7. [PubMed: 10652027]
- 6.
Fiser RT, Arnold WC, Charlton RK, Steele RW, Childress SH, Shirkey B. Подмножества T-лимфоцитов при нефротическом синдроме. почки инт. 1991 ноябрь; 40 (5): 913-6. [PubMed: 1762295]
- 7.
Кара-Фуэнтес Г., Клапп В.Л., Джонсон Р.Дж., Гарин Э.Х. Патогенез протеинурии при идиопатической болезни с минимальными изменениями: молекулярные механизмы. Педиатр Нефрол.
 2016 декабря; 31 (12): 2179-2189. [PubMed: 27384691]
2016 декабря; 31 (12): 2179-2189. [PubMed: 27384691]- 8.
Шалхуб Р.Дж. Патогенез липоидного нефроза: нарушение функции Т-клеток. Ланцет. 1974 г., 07 сентября; 2 (7880): 556-60. [PubMed: 4140273]
- 9.
Ханна Р. Клиническая картина и лечение гломерулярных заболеваний: гематурия, нефритический и нефротический синдром. Мо Мед. 2011 янв-февраль;108(1):33-6. [Бесплатная статья PMC: PMC6188440] [PubMed: 21462608]
- 10.
Эллис Д. Патофизиология, оценка и лечение отека при нефротическом синдроме у детей. Фронт Педиатр. 2015;3:111. [Бесплатная статья PMC: PMC4707228] [PubMed: 26793696]
- 11.
Витери Б., Рейд-Адам Дж. Гематурия и протеинурия у детей. Pediatr Rev. 2018 Dec;39(12):573-587. [Бесплатная статья PMC: PMC6494107] [PubMed: 30504250]
- 12.
Уч Б., Клаус Г. Анализ мочи у детей и подростков. Dtsch Arztebl Int. 12 сентября 2014 г.; 111(37):617-25; викторина 626.


 К ним относятся:
К ним относятся:
 Тест-полоска для анализа мочи и анализ мочи (UA) часто являются первоначальными тестами, используемыми для скрининга MCD. При БМИ моча обычно выглядит пенистой вследствие протеинурии, а микроскопия показывает овальные жировые тела и жировые цилиндры. Дисморфные эритроциты, акантоциты, аномальные цилиндры и протеинурия — признаки, указывающие на повреждение клубочков, которое не часто наблюдается при БМИ.[9] Имейте в виду, что щуп для мочи имеет свои ограничения. Индикаторная полоска не может определить степень или тип протеинурии, поскольку она в первую очередь определяет альбумин, а не низкомолекулярные белки.[11] Ложноположительные результаты теста отмечаются при наличии слизи, крови, гноя, щелочности или концентрации.[12] Для количественного определения белка в моче требуется сбор мочи за 24 часа.
Тест-полоска для анализа мочи и анализ мочи (UA) часто являются первоначальными тестами, используемыми для скрининга MCD. При БМИ моча обычно выглядит пенистой вследствие протеинурии, а микроскопия показывает овальные жировые тела и жировые цилиндры. Дисморфные эритроциты, акантоциты, аномальные цилиндры и протеинурия — признаки, указывающие на повреждение клубочков, которое не часто наблюдается при БМИ.[9] Имейте в виду, что щуп для мочи имеет свои ограничения. Индикаторная полоска не может определить степень или тип протеинурии, поскольку она в первую очередь определяет альбумин, а не низкомолекулярные белки.[11] Ложноположительные результаты теста отмечаются при наличии слизи, крови, гноя, щелочности или концентрации.[12] Для количественного определения белка в моче требуется сбор мочи за 24 часа. это показывает, что общий белок от 3 до 3,5 г/24 часа у взрослых. Отчет об измерении выхода белка в г/м2/час учитывает различия в массе тела. Измерение 40 мг/м2/час или более (1 г/м2/24 часа) указывает на протеинурию, соответствующую нефротическому синдрому у детей. Микроскопическая гематурия присутствует у 10-30% взрослых.[13]
это показывает, что общий белок от 3 до 3,5 г/24 часа у взрослых. Отчет об измерении выхода белка в г/м2/час учитывает различия в массе тела. Измерение 40 мг/м2/час или более (1 г/м2/24 часа) указывает на протеинурию, соответствующую нефротическому синдрому у детей. Микроскопическая гематурия присутствует у 10-30% взрослых.[13] Снижайте дозу на 5 мг/м2 до 10 мг/м2 каждую неделю в течение еще четырех недель, затем прекратите с минимальной продолжительностью 12 недель [14].
Снижайте дозу на 5 мг/м2 до 10 мг/м2 каждую неделю в течение еще четырех недель, затем прекратите с минимальной продолжительностью 12 недель [14].
 [2]
[2] Также снижается опсонизация капсулированных организмов.
Также снижается опсонизация капсулированных организмов. Однако у взрослых клинические признаки могут различаться. Важно распознавать эти клинические и лабораторные данные, связанные с БМИ, чтобы адаптировать и оптимизировать терапию в подгруппах БМИ.
Однако у взрослых клинические признаки могут различаться. Важно распознавать эти клинические и лабораторные данные, связанные с БМИ, чтобы адаптировать и оптимизировать терапию в подгруппах БМИ. Педиатр Int Child Health. 2017 ноябрь;37(4):248-258. [PubMed: 28914167]
Педиатр Int Child Health. 2017 ноябрь;37(4):248-258. [PubMed: 28914167] 2016 декабря; 31 (12): 2179-2189. [PubMed: 27384691]
2016 декабря; 31 (12): 2179-2189. [PubMed: 27384691]
