Боль и тяжесть в левом подреберье — что делать, методы диагностики
На болезненные ощущения в левом подреберье жалуются многие люди. У одних — недолгий приступ, у других — постоянный симптом, мешающий работать и отдыхать. Факторов, провоцирующих боли, множество — от простого переедания до острых состояний, требующих экстренной госпитализации. Мультифакторная этиология болевого синдрома затрудняет выбор метода и тактики лечения, поэтому пациенту рекомендовано тщательное обследование.
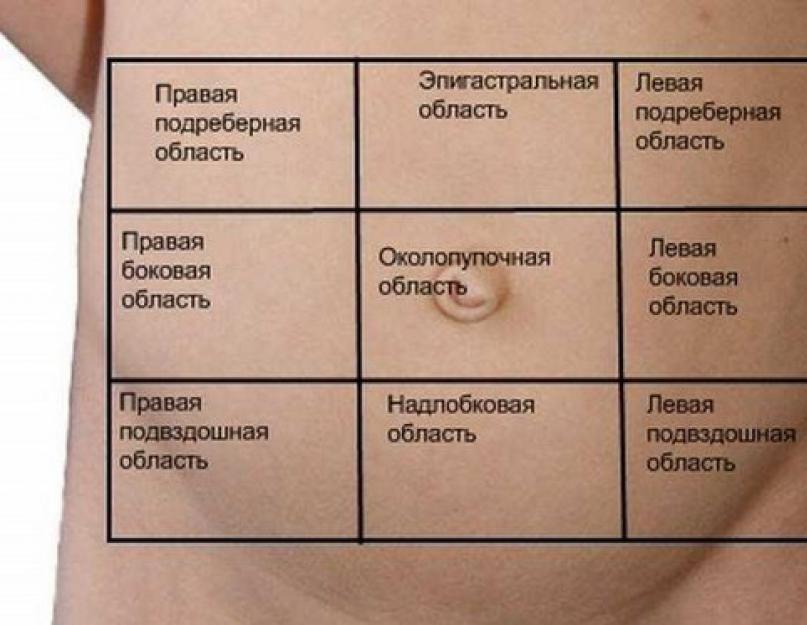
Левое подреберье: краткая анатомия
Ребра — система из 24 плоских костей, которая поддерживает позвоночник, защищает внутренние органы. В левостороннем подреберье с лицевой стороны сосредоточены функционально значимые висцелярные органы:
- селезенка — отвечает за гемопоэз (кроветворение), утилизацию «отработавших» кровяных клеток, хранение и фильтрацию крови, синтез иммуноглобулинов;
- свод желудка — принимает активное участие в пищеварении, поскольку содержит железы, продуцирующие желудочный сок;
- отрезок диафрагмы — главной дыхательной мышцы, функционально связанной с легкими;
- поджелудочная железа — выполняет одновременно выработку гормонов (инсулина, глюкагона, соматостатина и др.
 ) и секрецию панкреатического сока.
) и секрецию панкреатического сока.
Чуть выше располагается сердце, чуть ниже — фрагмент тонкой кишки, а также нисходящая и сигмовидная кишки. Приблизительно на этом же уровне находится левая почка с мочеточником.
Виды и характер болевого синдрома
Висцеральные боли проводят вегетативные симпатические и парасимпатические нервные волокна, иннервирующие миокард, органы брюшной полости, мочеполовой системы. При возбуждении болевых рецепторов сигнал поступает к центральной нервной системе.
По патогенезу болевой синдром в левом подреберье может быть:
- Спастическим. Возникает при повреждении, переутомлении, дистрофии мышечной ткани или при устойчивом напряжении гладкой мускулатуры висцелярных органов.
- Вертеброгенным. Вызывается неврологическими нарушениями, повреждением корешков спинномозговых нервов.
- Дистензионным. Провоцируется растяжением фиброзных капсул, высоким давлением в полых абдоминальных органах.
- Перитонеальным. Обуславливается раздражением брюшины в ответ на развитие воспалительных заболеваний.

- Сосудистым. Связан с нарушениями гемодинамики и трофики тканей.
Дифференцировать патогенез часто удается по характеру ощущений. Например, дистензионный синдром проявляется ноющей и низкоинтенсивной болью, вертеброгенному свойственны резкие простреливающие боли, спастическому — распирающие и напряженные. Для перитонеального синдрома характерны острые боли, отдающие в соседние органы. Сосудистый может возникнуть внезапно или длительное время беспокоить регулярными болевыми ощущениями, не сопровождаемыми другими симптомами.
Возможные причины
Болезненные ощущения под левыми ребрами вызывают любые значимые структурные изменения и функциональные сбои, происходящие в абдоминальных органах. Нередко появляются отраженные (иррадиирующие) боли, связанные с повреждением или нарушением работы смежных с ЖКТ систем организма.
Не считается патологией пульсация под левым ребром в последнем триместре беременности. Такая симптоматика вызвана сжатием магистрального венозного ствола из-за давления, которое оказывает плод.
Проблемы с позвоночником
Ключевые причины отраженных вертеброгенных болей в левом подреберье — прогрессирующие дегенеративные изменения суставов, хрящей и костных тканей грудного отдела позвоночного столба. Самая частая патология — остеохондроз и его осложнения — протрузии, грыжи межпозвонковых дисков. Изменения характеризуются деструкцией оболочки межпозвонковых дисков. Из-за ее разрушения смещается баланс гелеобразной внутридисковой жидкости (пульпозного ядра), а также сужается пространство, разделяющее соседние позвонки. Сдвигаясь со своих физиологических позиций, они пережимают корешки спинальных нервов. Компрессия отражается болезненностью, ограничивает двигательную активность.
Межреберная невралгия
Боль возникает внезапно, опоясывая торс по проекции межреберных нервов. Она усиливается при попытке покашлять, глубоко вдохнуть, сменить положение тела. Триггером может стать сжатие (защемление) спинномозговых корешков или воспалительная реакция на «проснувшийся» герпес. Попав в организм однажды, вирус остается в нем до конца жизни. После курсового лечения исчезают только симптомы, но не сама болезнь. Реактивацию герпетической инфекции запускают снижение иммунитета, респираторные инфекции, общее или локальное переохлаждение.
Попав в организм однажды, вирус остается в нем до конца жизни. После курсового лечения исчезают только симптомы, но не сама болезнь. Реактивацию герпетической инфекции запускают снижение иммунитета, респираторные инфекции, общее или локальное переохлаждение.
Заболевания поджелудочной железы
Болезненно протекают:
- Панкреатит — воспаление, сопряженное с деструкцией тканей поджелудочной железы. При острой форме болезни перитонеальные боли сосредоточены в эпигастрии, левом подреберье, иррадиируют под лопатку, в руку, сопровождаются гипертермией до 38-39℃, метеоризмом, диареей, тошнотой, рвотой (часто с желчью). Хронический панкреатит протекает волнообразно. В периоды ремиссии беспокоят тяжесть, болезненность после еды. Симптомы рецидива практически идентичны проявлениям острой формы воспаления. Обострение провоцируют погрешности в диете, особенно употребление спиртных напитков. Опасным осложнением панкреатита является панкреонекроз — отмирание клеток железы.
- Злокачественная опухоль, локализованная в протоках поджелудочной железы.
 Разрастаясь, она пережимает нервные волокна, вызывая боли в левой верхней части живота.
Разрастаясь, она пережимает нервные волокна, вызывая боли в левой верхней части живота. - Панкреолитиаз — кальцинаты в протоках и паренхиме железы. Пациенты жалуются на жгучие опоясывающие боли в животе, иррадиирующие под лопатку.
Доброкачественные опухоли поджелудочной — гастринома, инсулинома, глюкагонома — обычно формируются безболезненно. Дискомфорт появляется при разрастании новообразования до крупных размеров.
Болезни желудочно-кишечного тракта
Раздражение нервных волокон, иннервирующих ЖКТ, вызывают острые и хронические воспаления, а также дефекты слизистой оболочки.
Вероятные причины болезненности слева под ребрами:
- Диспепсия — расстройство пищеварения. Связано с неправильным питанием, стрессами, приемом лекарств и другими причинами, в результате которых повышается чувствительность висцеральных рецепторов. Диспепсия проявляется затруднительным болезненным перевариванием еды, частыми приступами тошноты, тяжестью в левостороннем подреберье и под ложечкой.

- Гастрит — острое или хроническое воспаление желудочного эпителия с нарушением кислотопродуцирующей функции. Развивается под воздействием инфекционных, химико-токсических, психоневрологических, аутоиммунных факторов. Пациентов регулярно беспокоят подреберные, эпигастральные боли, тошнота, изжога, отрыжка.
- Гастроэзофагеальный рефлюкс — обратное движение пищи (заброс) из желудка в пищевод. Причинами являются несостоятельность кардиального сфинктера, нарушение перистальтики. Проявляется диспепсией, тяжестью, горько-кислым привкусом во рту, болью в левом подреберье. Симптоматика обостряется после еды и физических нагрузок.
- Язвенная болезнь желудка и двенадцатиперстной кишки — глубокий локальный дефект слизистого слоя. В большинстве случаев возникает из-за заражения бактериями Helicobacter pylori. Неинфекционными причинами могут стать стрессы, запущенный гиперацидный гастрит, алкоголизм, нездоровое питание. В периоды обострения болезнь проявляется острой и режущей болью в подложечной зоне.
 Усиление перитонеального болевого синдрома отмечается после еды или в голодном состоянии. Особенно интенсивную болезненность вызывают прободная язва с перфорацией желудочной стенки и пенетрирующая язва, захватывающая смежные ткани.
Усиление перитонеального болевого синдрома отмечается после еды или в голодном состоянии. Особенно интенсивную болезненность вызывают прободная язва с перфорацией желудочной стенки и пенетрирующая язва, захватывающая смежные ткани.
Подреберные боли, чувство тяжести после еды, прогрессирующая потеря веса, извращение вкуса могут указывать на рак желудка, болезнь Менетрие, доброкачественные опухоли — лейомиому, липому, ангиому, невриному, фиброму.
Терапевтические и хирургические патологии селезенки
Появление дистензионного, перитонеального или сосудистого болевого синдрома инициируют:
- Спленомегалия — вторичная патология, выраженная разрастанием паренхимы селезенки. Структурным изменениям сопутствуют метаболические расстройства, гематобластозы, аутоиммунные болезни, вирусные, бактериальные, протозойные инфекции. При хронических патологиях печени распространенным симптомом является гепатоспленомегалия — синхронное увеличение селезеночных и печеночных размеров.
 В зависимости от основного заболевания боли могут быть сильными приступообразными или умеренными ноющими.
В зависимости от основного заболевания боли могут быть сильными приступообразными или умеренными ноющими. - Травма. Механическому повреждению брюшной полости часто сопутствует разрыв селезенки вместе с капсулой (или без нее). Состояние характеризуется внутрибрюшным кровотечением, сильнейшими болями под левыми ребрами, кратковременной потерей сознания. Незначительное облегчение пациент испытывает лежа на левом боку с поджатыми ногами.
- Тромбоз (закупорка тромбом) селезеночной вены. Патогенетически он связан с циррозом печени, новообразованиями и воспалениями поджелудочной, системным тромбофлебитом. Основные симптомы венозной патологии — острые боли в боку слева, кровавая рвота, дегтеобразный стул.
- Инфаркт — некроз (отмирание) тканей селезенки вследствие закупорки селезеночной вены. Состояние характеризуется яркой болевой симптоматикой в левом подреберье, обильной рвотой, гипертермией.
- Абсцесс — формирование внутри селезенки полости с гнойным содержимым. Сопровождается нарастающей слабостью, высокой температурой, интенсивной болезненностью слева, усиливающейся при движении и дыхании.

- Врожденная анатомическая аномалия — синдром селезеночного угла (болезнь Пайра). Проявляется тяжестью, давлением, чувством переполненности в левой верхней части живота, болями в области сердца, отдающими в плечо, руку, под лопатку.
- Периспленит — воспаление селезеночной соединительнотканной капсулы. Интенсивные левосторонние боли отдают в лопатку, позвоночник, солнечное сплетение.
Болезни легких
В передние ребра слева может отдавать боль, сопровождающая левосторонние воспаления:
- одной или нескольких долей легкого и его оболочки — плевропневмония;
- плевральных легочных листков с отложением фибрина или скоплением выпота в плевральной полости — плеврит.
При острой пневмонии надрывный кашель травмирует альвеолы, вызывает мышечное напряжение, раздражает нервные волокна. При плеврите, пытаясь глубоко вдохнуть, человек ощущает резкие кинжальные боли в боку и спине, которые слабеют, если пациент ложится на левый бок. Самый частый триггер легочных воспалительных патологий — инфицирование респираторными вирусами или бактериями (стрептококком, стафилококком, пневмококком, клебсиеллой и т. д.).
д.).
Более серьезной причиной болезненности могут быть метастатические очаги в легких, возникающие при перемещении злокачественных клеток из другого органа.
Кардиологические нарушения
Торакалгия (острая боль в грудной клетке) и жжение — верные признаки инфаркта миокарда. Нарастающая торакалгия иррадиирует в шею, брюшное нервное сплетение, левое подреберье. Параллельно появляются экстремальная слабость, одышка, потливость с ознобом, нарушение координации, головокружение. Стремительно учащается сердцебиение, появляется тревожность, вызванная страхом смерти. 85% некроза связано с закупоркой коронарных артерий холестериновыми наростами — коронарным атеросклерозом, препятствующим кровоснабжению миокарда. Это приводит к замене функциональной ткани соединительнотканными волокнами, не несущими рабочей нагрузки. При полной непроходимости артерии работа сердца останавливается. Некротические изменения миокарда угрожают пациентам с хроническими кардиологическими патологиями — сердечной недостаточностью, стенокардией, ишемической болезнью сердца.
Поддиафрагмальный абсцесс
Гнойное образование, сформировавшееся между куполом диафрагмы и смежными с ней органами брюшной полости. Кроме интенсивного болевого синдрома в подреберье и эпигастрии проявляется одышкой, слабостью, кашлем. Нагноение вызывают внутрибрюшные инфекционно-воспалительные процессы, ятрогенная инфекция, постоперационные осложнения.
Дополнительные причины
Отраженные боли в подреберной области могут быть спутниками патологий почек. Нестерпимые рези называют почечной коликой. Она возникает во время движения камней при почечнокаменной болезни. Иногда болезненность слева под ребрами появляется после спортивных тренировок. Из-за перегрузок межлопаточной мускулатуры в тканях накапливается молочная кислота, которая при распаде вызывает чувство жжения.
К каким врачам обращаться?
Острые нестерпимые боли в левом подреберье требуют экстренного врачебного вмешательства, поэтому лучше вызвать Скорую помощь. Жизнеугрожающими состояниями считаются:
- инфаркт миокарда;
- прободение язвы;
- абсцесс селезенки;
- почечные колики;
- открытые и закрытые травмы абдоминальной области;
- тромбоз селезеночной вены.

При регулярных болевых приступах нужно записаться на прием к терапевту. В стандартное первичное обследование входят:
- Сбор симптоматических жалоб, данных о состоянии преморбидного фона.
- Физикальный осмотр — пальпация, аускультация, перкуссия.
- Анализы крови — общий клинический, биохимический. Внимание уделяют значениям амилазы, липазы, С-реактивного белка, глюкозы, СОЭ, лейкоцитов.
- Общий анализ мочи, копрограмма.
По результатам первичной диагностики могут потребоваться дополнительные исследования, а также консультации узких специалистов — кардиолога, гастроэнтеролога, вертебролога, невролога, диетолога и др.
Методы диагностики
В общий диагностический комплекс могут входить:
- УЗИ брюшной полости и забрюшинного пространства. Врач оценивает структуру, расположение, размеры, контуры, эхогенность, морфологию абдоминальных органов. Исследование хорошо выявляет воспаление, гнойные и полые новообразования, участки некроза паренхимы, спленомегалию.

- ФГДС (фиброгастродуоденоскопия). Определит язвы, эрозии, воспаление слизистой желудка, злокачественные или доброкачественные опухоли, дисфункцию сфинктеров.
- Лучевая диагностика. Для исключения/подтверждения патологического состояния диафрагмы, легочных болезней, а также оценки состояния грудного отдела позвоночника выполняют рентген грудной клетки. Для диагностики прободной и пенетрирующей язв, опухолевых образований назначают рентген желудка с контрастом. Более информативным методом является томография (КТ или МРТ) брюшной полости.
- ЭКГ, ЭхоКГ. Оценивают функциональные возможности сердца.
- Сцинтиграфия селезенки — метод радионуклидной диагностики, основанный на считывании излучения, исходящего из органа. Определяет абсцессы, гематомы, некоторые виды новообразований, функциональные и структурные изменения селезенки.
- Электронейромиография (ЭНМГ). Применяют для диагностики неврологических нарушений.
При сомнительных результатах проводят лапароскопию. Малоинвазивная операция позволяет хирургу тщательно осмотреть внутренние органы, обеспечивает доступ для забора тканей на гистологическое исследование.
Малоинвазивная операция позволяет хирургу тщательно осмотреть внутренние органы, обеспечивает доступ для забора тканей на гистологическое исследование.
Что делать при появлении боли и тяжести?
Попытки самостоятельно справиться с болевыми ощущениями — неоправданный риск для жизни. При наличии температуры, рвоты, одышки, чувства нехватки воздуха отказ от медицинской помощи может привести к фатальным последствиям.
При удовлетворительном состоянии доврачебная помощь заключается в коррекции рациона. Пока не поставлен диагноз, не назначено лечение, пациенту следует придерживаться щадящей диеты: отказаться от жирного мяса, консервов, острых, соленых, копченых продуктов, алкогольных напитков. За основу можно взять лечебное питание «Стол №5».
Лечение при боли и тяжести в левом подреберье
Терапия зависит от диагностированного заболевания (нарушения).
Для снятия болевой симптоматики могут быть назначены спазмолитики, нестероидные противовоспалительные препараты.
Инфекционно-воспалительные процессы лечат антибиотиками разных фармакологических групп. Нестерпимые боли при межреберной невралгии купируют, проводя паравертебральную медикаментозную блокаду анестетиками и кортикостероидами.
При гастритах, рефлюксе, язве важно снизить кислотность желудочного сока и уничтожить бактерий Helicobacter pylori. Эффективно работают антациды, ингибиторы протонной помпы (ИПП), медикаменты, содержащие висмут.
При обострении панкреатита применяют комбинацию панкреатических энзимов с пробиотиками, диетотерапию.
При острых состояниях показано хирургическое вмешательство:
- эндоскопическое дренирование, некрэктомия, резекция тканей, эндоскопическое удаление конкрементов — операции, выполняемые при заболеваниях поджелудочной железы;
- резекция паренхимы или спленэктомия (полное удаление) — требуется при патологиях селезенки;
- плевральная пункция (торакоцентез) или дренирование — при экссудативном плеврите;
- коронарная ангиопластика, аортокоронарное шунтирование — для восстановления кровоснабжения миокарда;
- хирургическое вскрытие и дренирование гнойника — выполняют при поддиафрагмальном абсцессе;
- закрытие перфорации (тампонада, прикрытие сальником, ушивание), иссечение язвы, резекция желудка — показаны при прободной язве.

Прогноз зависит от своевременного обращения за медицинской помощью. Не нужно терпеть боль, затягивать с визитом к врачу.
Что болит под ребрами с левой стороны: органы, симптомы, помощь
Боль в левом подреберье может быть связана с самыми разными причинами. «Виноваты» в неприятных ощущениях могут быть и почки, и желудок, и кишечник, и даже легкие с сердцем. Важно понять, почему появилась боль, когда идти к врачу и как не пропустить действительно опасную ситуацию.
Теги:
Проблемы со здоровьем
Боль
пищеварение
Действительно, при болях в левом подреберье одни причины оказываются совсем безобидными не требуют обращения к врачу. Другие же достаточно серьезны – без оказания медицинской помощи в этом случае точно не обойтись.
Болит слева под ребрами: когда ситуация угрожает жизни
Сперва разберемся с действительно серьезными проблемами, при которых оказать помощь нужно как можно скорее.
Сердечный приступ
При подозрении на инфаркт – сердечный приступ – необходимо обратиться к врачу как можно быстрее.
Самые распространенные симптомы инфаркта: сдавливающая боль за грудиной, боли в руках и ногах. Болевые ощущения также могут распространяться в челюсть, отдавать в спину или в шею.
Другие распространенные симптомы:
- сильная усталость;
- внезапное головокружение;
- тошнота, несварение, изжога;
- одышка;
- потливость.
Стенокардия
Еще одно нарушение, застрагивающее работу сердца – стенокардия. При ней также возникает давящая боль в груди, которая может распространяться в область плечей, в челюсть, отдавать в спину, в бок.
Дополнительные признаки стенокардии:
- одышка;
- головокружение;
- тошнота;
- рвота.
Стенокардия не является самостоятельным заболеванием – это симптом, который указывает на возможные проблемы с сердцем, например, ишемическую болезнь сердца.
Перикардит
Воспаление оболочки, окружающей сердце, может быть вызвано разными причинами. В зависимости от тяжести воспаления и продолжительности симптомов различают несколько типов перикардита – от острого, длящегося не более 3 недель, до хронического, который затягивается на месяцы.
Симптомы перикардита:
- острая боль в центре груди или слева, которая может усиливаться при дыхании;
- сильная слабость;
- кашель;
- отек ног или увеличение живота;
- короткое дыхание в положении лежа;
- повышение температуры.
Боль слева под ребрами из-за проблем с пищеварением
Газообразование
В процессе пищеварения образуется газ, который может на некоторое время застрять в пищеварительном тракте. Это будет сопровождаться болями в животе, спазмами, вздутием живота.
Справиться с этим можно, если скорректировать диету, исключив молочные продукты, жареное, газировку. Кроме того, рекомендуется есть небольшими порциями, отказаться от жвачки или использования трубочки для напитков. Если справиться с газообразованием не удается, врач может рекомендовать медикаменты.
Если справиться с газообразованием не удается, врач может рекомендовать медикаменты.
Запор
О запоре говорят, когда человек ходит в туалет «по большому» реже трех раз в неделю, либо, когда его стул твердый и с трудом проходит по пищеварительному тракту. Запор – распространенная причина болей в животе, особенно часто с ней сталкиваются дети.
Для борьбы с запором может быть рекомендовано изменение образа жизни и характера питания – в рацион стоит добавить больше клетчатки, кроме того, врач может прописать лекарства, улучшающие процесс дефекации.
Изжога
Распространенное состояние, при котором возникает боль в груди и под ребрами. Пациентов мучает не только боль, но и ощущение жжения.
Для лечения могут быть назначены препараты, а также стоит снизить вес, изменить рацион, отказаться от жирной и острой пищи.
Синдром воспаленного кишечника
Это хроническое заболевание, точные причины возникновения которого неизвестны. Пациенты испытывают боль в животе, которая сопровождается спазмами. Так они могут столкнуться с запором или диареей.
Пациенты испытывают боль в животе, которая сопровождается спазмами. Так они могут столкнуться с запором или диареей.
Кроме того, среди признаков выделяют:
- вздутие живота;
- ощущение незаконченности дефекации и позывы к дефекации;
- стул с примесью слизи.
Иные причины, по которым может болеть живот под ребрами слева
Есть и другие состояния, способные вызывать боль в левом подреберье.
Камни в почках
Кроме болезненных ощущений пациенты также сталкиваются с другими признаками:
- боль при мочеиспускании;
- боль в спине;
- тошнота и рвота;
- кровь в моче.
Панкреатит
Панкреатитом называют воспаление поджелудочной железы. Различают острый и хронический панкреатит, симптомы каждой из этих форм различаются.
Острый панкреатит:
- боль в животе, отдающая в спину;
- боль в животе, усиливающаяся после еды;
- напряжение в животе;
- высокая температура;
- тошнота и рвота;
- учащенный пульс.

Хронический панкреатит:
- боль в верхней части живота;
- потеря веса;
- маслянистый стул.
Пневмония
Инфекция, затрагивающая легкие, может вызвать пневмонию – воспаление легких. Среди самых распространенных симптомов:
- высокая температура;
- озноб;
- кашель;
- головная боль;
- одышка;
- острая боль в груди при кашле и дыхании;
- сильная усталость
Пневмония также может сопровождаться болями в подреберье.
Перелом ребер
Ребра могут оказаться сломаны в результате травмы. Люди, страдающие остеопорозом, сталкиваются с переломами чаще, чем остальные – для них может хватить даже незначительного удара.
- боль в груди;
- боль, которая усиливается при дыхании;
- невозможность вздохнуть глубоко;
Эндокардит
Эндокардит – воспаление внутренней оболочки сердца, которое может быть связано с разными причинами. Кроме болезненных ощущение под ребрами эндокардит может сопровождаться следующими симптомами:
Кроме болезненных ощущение под ребрами эндокардит может сопровождаться следующими симптомами:
- сердечная недостаточность;
- повышение температуры;
- усталость;
- потеря веса;
- тупая боль в животе;
- ощущение наполненности желудка даже после незначительного количества съеденной пищи.
Аппендицит
Несмотря на то, что аппендицит – воспаление аппендикса – локализован справа, боль может распространяться по всему животу, в левом подреберье она ощущаться также может, хотя это случается довольно редко.
Причин болей в животе может быть множество: в любом случае, если боль усиливается, не снимается анальгетиками, а состояние ухудшается – это повод для обращения к врачу и выяснения причин.
Фото: Shutterstock
Почему у вас болит грудь при дыхании?
Тупая или острая боль при вдохе или выдохе может варьироваться от легкой до сильной, а также может затруднять дыхание. Это может быть признаком серьезного заболевания, требующего немедленной медицинской помощи.
Некоторые факторы могут затруднить дыхание, например, положение вашего тела или качество воздуха.
Немедленно обратитесь за неотложной медицинской помощью при любой необъяснимой боли в груди или затрудненном дыхании. Кроме того, поговорите с врачом, если у вас есть хроническое заболевание, которое приводит к периодическим приступам болезненного дыхания.
Возможна неотложная медицинская помощь
Болезненное дыхание может быть признаком неотложной медицинской помощи или симптомом серьезного заболевания. Даже если вы думаете, что причина незначительна, встреча с врачом может помочь убедиться, что не происходит что-то более серьезное.
В некоторых случаях травма грудной клетки, например ожог или ушиб, может вызвать болезненное дыхание. В других случаях причина может быть неясной, и вам нужно будет посетить врача для осмотра.
Состояния, вызывающие болезненное дыхание, могут сильно различаться по степени тяжести и включать краткосрочные заболевания, а также более серьезные проблемы с легкими или сердцем.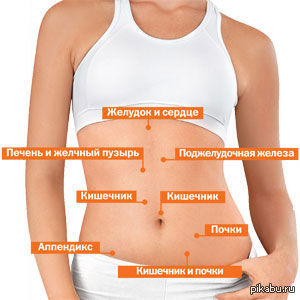
Инфекционные причины
Несмотря на то, что обычная простуда может вызывать свистящее дыхание и незначительные проблемы с дыханием, болезненное дыхание может быть связано с более серьезными заболеваниями.
Глубокий вдох может быть болезненным, или у вас могут возникнуть трудности с дыханием в положении лежа, в зависимости от причины.
Некоторые заболевания, которые могут вызывать болезненное дыхание, включают:
- пневмонию, легочную инфекцию, вызванную вирусом, грибком или бактерией
- туберкулез, серьезную бактериальную легочную инфекцию
- плеврит, воспаление слизистой оболочки легких или грудной клетки, часто вызванное инфекцией
- бронхит, инфекция или воспаление дыхательных путей в легких
- опоясывающий лишай, болезненная инфекция, вызванная реактивацией вируса ветряной оспы
COVID-19
Боль в груди при дыхании может быть симптомом COVID-19. Если боль в груди связана с COVID-19, у вас могут возникнуть другие симптомы, такие как:
- лихорадка или озноб
- усталость
- миалгия (мышечная боль)
- потеря вкуса и обоняния
- боль в горле
другие симптомы COVID-19. Немедленно обратитесь за неотложной медицинской помощью.
Немедленно обратитесь за неотложной медицинской помощью.
Болезненное дыхание также может быть симптомом пост-COVID-19 состояния или длительного COVID. Это означает, что симптом может проявиться через 3 месяца или дольше после заражения COVID-19.диагноз.
Повреждения и заболевания легких
Повреждения и заболевания легких также могут вызывать болезненное дыхание. В отличие от краткосрочных заболеваний, эти состояния могут вызывать длительные проблемы с дыханием.
Вы, вероятно, почувствуете боль при вдохе и выдохе, и ваше дыхание может стать более поверхностным. Более глубокое дыхание может вызвать приступы кашля наряду с болью.
Некоторые из возможных причин включают:
- хроническую обструктивную болезнь легких (ХОБЛ), группу заболеваний легких, наиболее распространенной из которых является эмфизема
- астма
- отравление химическими веществами или дымом
- сломанные ребра
- легочная эмболия, закупорка одной из легочных артерий
- пневмоторакс, коллапс легкого
- эмпиема, скопление инфицированных гной в подкладке вашего грудная полость
- костохондрит, воспаление соединений между ребрами, грудиной и позвоночником, вызывающее боль в груди
Заболевания сердца и другие проблемы с сердцем
Болезнь сердца – еще одна возможная причина болезненного дыхания.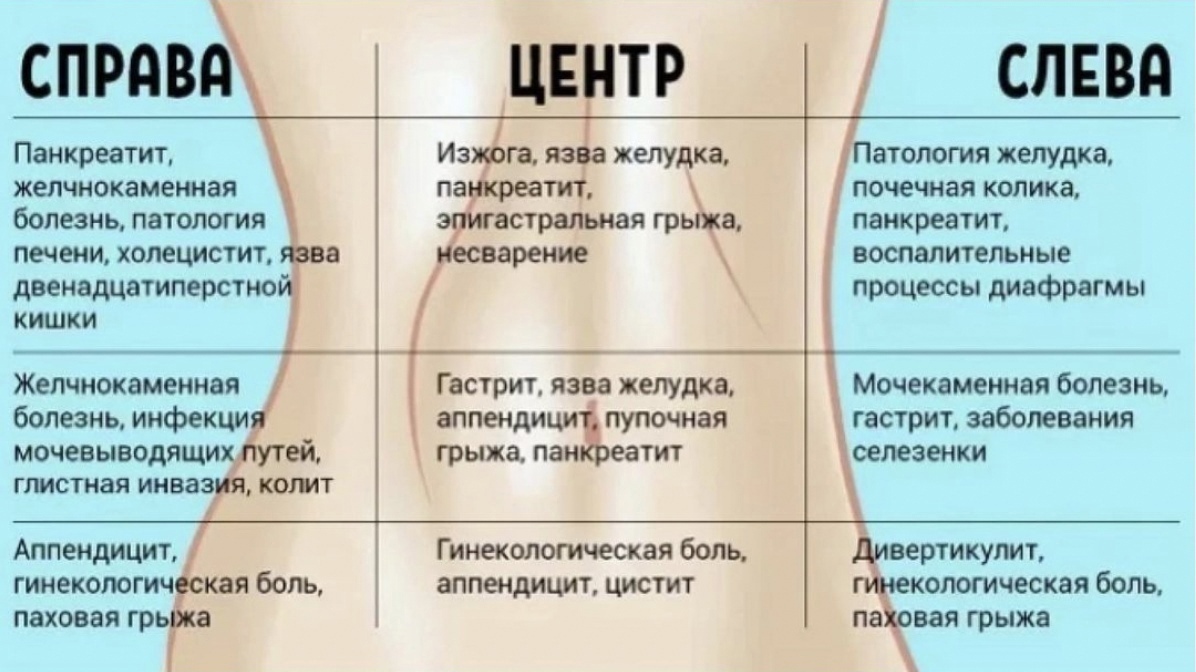 В таких случаях у вас, вероятно, будет одышка и дискомфорт при дыхании.
В таких случаях у вас, вероятно, будет одышка и дискомфорт при дыхании.
Около 26 процентов людей с проблемами, связанными с сердцем, такими как сердечный приступ, могут обратиться за медицинской помощью только из-за затрудненного дыхания.
Типы сердечных заболеваний, которые могут способствовать болезненному дыханию, включают:
- стенокардию, когда приток крови к сердцу снижается
- сердечный приступ, когда приток крови к сердцу блокируется
- сердечная недостаточность, когда ваше сердце не может нормально перекачивать кровь
- миокардит, когда воспаляется сердечная мышца
- перикардит, когда воспаление сумки, окружающей сердце, вызывает острую боль
Боль в груди, связанная с сердцем, также может причина:
- ощущение жжения
- головокружение
- тошнота
- потливость
- боль, отдающая в шею, челюсть, руку или плечо
- боль в верхней части живота
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
ГЭРБ возникает, когда кислое содержимое желудка попадает обратно в пищевод. Это распространенное заболевание, которое затрагивает примерно 1 из 5 человек в Соединенных Штатах.
Это распространенное заболевание, которое затрагивает примерно 1 из 5 человек в Соединенных Штатах.
Основным симптомом ГЭРБ является изжога, но вы также можете испытывать:
- тошноту
- неприятный запах изо рта
- затрудненное глотание
ГЭРБ также связана со многими состояниями, которые могут вызывать болезненное дыхание, такими как астма и ХОБЛ.
Паническая атака
Паническая атака — это внезапный приступ сильного страха или дискомфорта. Симптомы панической атаки часто напоминают болезни сердца или нарушения дыхания. Интенсивность обычно достигает пика в течение 10 минут или меньше.
В дополнение к болезненному дыханию могут возникнуть:
- учащение пульса или сердцебиение
- потливость
- дрожь
- одышка
- головокружение 900 27 головокружение
- дереализация, когда вы теряете чувство реальности
Позвоните в службу экстренной помощи или обратитесь в ближайшее отделение неотложной помощи, если вы испытываете боль в груди при дыхании, наряду с любым из следующих симптомов:
- потеря сознания
- одышка
- учащенное дыхание
- раздувание носа у детей или младенцев
- нехватка воздуха или ощущение, будто вы не можете набрать достаточно воздуха
- одышка
- удушье
- спутанность сознания
- чрезмерное потоотделение
- бледность или бледность кожи
- посинение кожи, губ, пальцев рук или ног (цианоз)
- головокружение
- кашель кровь
- лихорадка
врач проведет тщательную оценку, чтобы определить причину вашего болезненного дыхания. Они спросят о вашей:
Они спросят о вашей:
- полной истории болезни
- семейном анамнезе легочных и сердечных заболеваний
- любые другие симптомы, которые могут у вас возникнуть
Они также спросят вас, где болит дыхание, и что облегчает или не облегчает боль, например, изменение положения или прием лекарств.
Ваш врач, скорее всего, назначит несколько анализов, чтобы определить причину вашего болезненного дыхания. Эти тесты могут включать:
- рентгенографию грудной клетки
- компьютерную томографию
- анализы крови и мочи
- электрокардиограмму (ЭКГ)
- пульсоксиметрию
- эхокардиограмму
- проверка функции легких
После того, как ваш врач установит причину вашего болезненного дыхания, он обсудит с вами возможные варианты лечения. Ваш врач может также направить вас к специалисту, если он не может определить причину вашей боли.
Лечение болезненного дыхания зависит от причины. В то время как вы можете лечить бактериальную пневмонию с помощью антибиотиков, другие состояния могут потребовать антикоагулянтных препаратов или даже хирургического вмешательства.
В то время как вы можете лечить бактериальную пневмонию с помощью антибиотиков, другие состояния могут потребовать антикоагулянтных препаратов или даже хирургического вмешательства.
Такие состояния, как астма и эмфизема, обычно требуют длительного ухода, включая дыхательные процедуры и режим приема лекарств, отпускаемых по рецепту.
Изменение положения
Вы можете почувствовать облегчение боли при дыхании после изменения положения тела, особенно если у вас ХОБЛ. Вы можете попробовать приподнять голову с помощью подушки, если боль возникает, когда вы лежите.
Обязательно сначала поговорите с врачом о своих симптомах, чтобы не откладывать лечение.
Если вы сидите, попробуйте:
- поставить ноги на пол
- слегка наклониться вперед
- поставить локти на колени или на стол
- расслабление мышц шеи и плеч
Если вы стоите, вы можете попробовать:
- стоя, ноги на ширине плеч
- прислонившись бедрами к стене
- расслабив плечи и откинув голову на руках
- слегка наклонившись вперед, положив руки на бедра
Краткосрочные решения
Помимо лекарств, существуют другие профилактические меры и краткосрочные решения, которые могут помочь.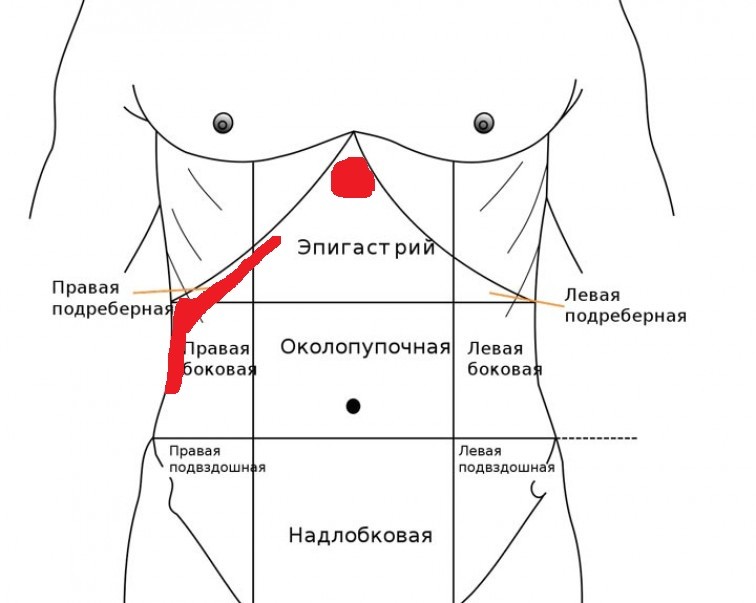 Но, как всегда, важно обратиться к врачу, если по какой-либо причине у вас возникли проблемы с дыханием. Они могут предоставить точный диагноз и план лечения.
Но, как всегда, важно обратиться к врачу, если по какой-либо причине у вас возникли проблемы с дыханием. Они могут предоставить точный диагноз и план лечения.
Сядьте и сосредоточьтесь на своем дыхании, это может помочь, если дыхание становится болезненным во время повседневной деятельности. Сообщите своему врачу, если ваше болезненное дыхание уменьшится после отдыха.
Если болезненное дыхание мешает вашим тренировкам, попробуйте более легкие упражнения, такие как тай-чи или йога. Аспекты медитации и концентрации внимания в этих тренировках также могут помочь вам расслабиться, улучшая ваше дыхание.
Длительная респираторная помощь
Вы можете снизить риск заболеваний легких, уменьшив воздействие:
- сигаретный дым
- загрязнение окружающей среды
- токсины на рабочем месте
- выхлопные газы
Если у вас астма или ХОБЛ, важно следовать своему плану лечения, чтобы уменьшить проблемы с дыханием. Спросите своего врача, могут ли помочь определенные дыхательные упражнения.
Диафрагмальные (глубокие) техники дыхания могут со временем помочь улучшить дыхание и уменьшить боль.
Профилактика факторов риска сердечно-сосудистых заболеваний также может помочь предотвратить сопутствующие заболевания и последующие симптомы. Вы можете снизить риск сердечного приступа, стенокардии и других форм сердечных заболеваний, если:
- , пытаясь похудеть, если применимо
- , снижая ваше артериальное давление
- Снижение уровня холестерина
- , ежедневные
- Снижение вашего потребления, насыщенные жиры и транс -жиры
- . часто трудно, но врач может помочь вам составить план отказа от курения, который будет работать для вас
- управление диабетом, если у вас диабет
Ранее существовавшие случаи сердечно-сосудистых заболеваний должны находиться под наблюдением врача. Убедитесь, что вы принимаете все лекарства, как предписано, и сообщите своему врачу, если ваше болезненное дыхание ухудшится.
Q:
Могу ли я что-нибудь сделать, чтобы временно прекратить боль?
Читатель Healthline
A:
Существует множество средств, которые могут временно облегчить боль при дыхании. Если у вас известное заболевание легких, такое как астма или ХОБЛ, попробуйте использовать дыхательные процедуры, ингаляторы или другие лекарства, назначенные врачом.
Если у вас известное заболевание легких, такое как астма или ХОБЛ, попробуйте использовать дыхательные процедуры, ингаляторы или другие лекарства, назначенные врачом.
Если это новая проблема, попробуйте изменить положение, например, сесть прямо или лечь на левый бок. Также может помочь медленное дыхание. Также может помочь доза антацида, такого как Tums, или обезболивающего ацетаминофена (Tylenol).
В конечном счете, ваше болезненное дыхание необходимо правильно диагностировать, чтобы вы могли получить правильное лечение.
Judith Marcin, MD Ответы представляют мнения наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
Было ли это полезно?
Боль в груди при дыхании может быть результатом внезапных или краткосрочных проблем или может быть симптомом хронического заболевания. Важно обратиться к врачу, чтобы поставить точный диагноз.
Долгосрочные решения проблемы болезненного дыхания зависят от вашего диагноза. Вам также доступны краткосрочные решения, но сначала поговорите со своим врачом. Разные причины требуют разного лечения.
Независимо от причины, если ваши симптомы появились внезапно, немедленно обратитесь в службу экстренной помощи.
Что она делает, расположение, боль и многое другое
Селезенка фильтрует кровь, а также хранит эритроциты, тромбоциты и лейкоциты. Но если селезенка удалена, другие части лимфатической системы могут взять на себя эти функции.
Селезенка является частью лимфатической системы вашего тела. Лимфатическая система помогает удалять клеточные отходы, поддерживать баланс жидкости, а также создавать и активировать лейкоциты, борющиеся с инфекцией, для иммунной системы. Обзор исследований 2016 года показал, что селезенка также отвечает за выработку веществ, которые играют важную роль в воспалении и заживлении.
Селезенка находится в верхней левой части живота. Он расположен за ребрами, под диафрагмой, а также над и позади желудка.
Он расположен за ребрами, под диафрагмой, а также над и позади желудка.
Этот продолговатый орган в форме кулака фиолетового цвета и весит у здоровых людей от 2,5 до 7 унций. Она может стать значительно больше, когда человек болен или травмирован. Ваша селезенка участвует в иммунном ответе вашего организма и в переработке старых клеток крови.
Одной из основных функций селезенки является фильтрация вашей крови. Он влияет на количество эритроцитов, которые переносят кислород по всему телу, и на количество тромбоцитов, которые являются клетками, помогающими крови свертываться. Он делает это, разрушая и удаляя аномальные, старые или поврежденные клетки.
В селезенке также хранятся эритроциты, тромбоциты и борющиеся с инфекцией лейкоциты.
Функция
Селезенка играет важную роль в реакции иммунной системы. Когда он обнаруживает бактерии, вирусы или другие микроорганизмы в вашей крови, он производит лейкоциты, называемые лимфоцитами, для борьбы с инфекциями, которые они вызывают.
Поделиться на Pinterest
Селезенка расположена в верхней левой части живота. Его можно найти рядом с желудком и за левыми ребрами.
Увеличение селезенки может быть вызвано многими различными состояниями, особенно заболеваниями, вызывающими слишком быстрый распад клеток крови. Например, избыточное разрушение клеток крови может привести к перегрузке селезенки и вызвать ее увеличение.
Другие состояния, вызывающие увеличение селезенки, включают:
- бактериальные, вирусные и паразитарные инфекции, такие как сифилис, туберкулез, эндокардит, мононуклеоз (моно) и малярия
- рак крови, такой как болезнь Ходжкина, лейкемия и лимфома
- заболевания печени, такие как цирроз
- гемолитическая анемия
- нарушения обмена веществ, такие как болезнь Гоше и болезнь Нимана-Пика
- тромб в вене селезенки или печени или саркоидоз
- повреждение или травма селезенки
- киста, абсцесс или доброкачественная опухоль селезенки
Когда селезенка увеличивается, она не может фильтровать кровь так же эффективно, как раньше. Он может случайно отфильтровать нормальные эритроциты и тромбоциты, оставив в организме меньше здоровых клеток крови. Тот же обзор исследований 2016 года, приведенный выше, показал, что увеличение селезенки, которое приводит к разрушению слишком большого количества клеток крови, является состоянием, называемым гиперспленизмом.
Он может случайно отфильтровать нормальные эритроциты и тромбоциты, оставив в организме меньше здоровых клеток крови. Тот же обзор исследований 2016 года, приведенный выше, показал, что увеличение селезенки, которое приводит к разрушению слишком большого количества клеток крови, является состоянием, называемым гиперспленизмом.
Увеличенная селезенка сначала может не вызывать симптомов. В конце концов, это может стать болезненным. Если ваша селезенка увеличивается слишком сильно, она может разорваться. Селезенка также может быть повреждена или разорвана сразу после сильного удара по животу, перелома ребра или другого несчастного случая. Это может привести к удалению селезенки.
Некоторые проблемы с селезенкой, такие как увеличение селезенки, могут быть выявлены при медицинском осмотре, проводимом врачом.
Ваш врач может также провести ультразвуковое исследование или компьютерную томографию (КТ) для оценки размера вашей селезенки.
Анализ крови также можно использовать для оценки функции печени или определения высокого уровня лейкоцитов в организме, что может указывать на инфекцию.
Магнитно-резонансная томография (МРТ) также может обнаруживать опухоли и кисты или использоваться для мониторинга кровотока через селезенку.
Трудно защитить здоровье селезенки. Хотя многие причины увеличения селезенки, такие как рак или аномалии клеток крови, могут быть неизбежны, Национальная служба здравоохранения Соединенного Королевства сообщает, что существует множество вариантов лечения других проблем с селезенкой, в том числе:
- Бдительное ожидание. Если в настоящее время у вас нет никаких симптомов, ваш врач может предложить подождать, чтобы посмотреть, исчезнут ли проблемы с селезенкой сами по себе. Они могут порекомендовать переоценить ваше состояние через несколько месяцев или раньше, если у вас появятся симптомы.
- Лекарства. Некоторые лекарства, такие как антибиотики, могут использоваться для лечения любых основных проблем, которые могут вызывать увеличение селезенки.
- Изменение диеты и образа жизни.
 Внесение изменений в диету и образ жизни может помочь улучшить состояние при определенных состояниях, вызывающих проблемы с селезенкой, например при циррозе печени или ревматоидном артрите. Как правило, это включает в себя употребление большого количества продуктов, богатых питательными веществами, ограничение потребления натрия и регулярную физическую активность.
Внесение изменений в диету и образ жизни может помочь улучшить состояние при определенных состояниях, вызывающих проблемы с селезенкой, например при циррозе печени или ревматоидном артрите. Как правило, это включает в себя употребление большого количества продуктов, богатых питательными веществами, ограничение потребления натрия и регулярную физическую активность. - Хирургия. В тяжелых случаях может потребоваться удаление селезенки, особенно если увеличение селезенки вызывает серьезные осложнения или другие варианты лечения ограничены.
Существует также несколько способов предотвратить увеличение селезенки, например, избегать инфекций или травм, которые могут ее повредить. Вот несколько советов, которые вы можете попробовать:
- Не делитесь личными вещами, такими как столовое серебро, зубные щетки или напитки, с другими людьми, особенно если вы знаете, что они больны такой инфекцией, как моно.
- Если вы играете в футбол или другие контактные виды спорта, надевайте защитное снаряжение, в том числе набивку, чтобы защитить селезенку и другие органы от травм.

- Используйте презерватив или другой барьерный метод при половом акте с новым непроверенным партнером, чтобы защитить себя от инфекций, передающихся половым путем.
- Если вы употребляете алкоголь, делайте это умеренно, чтобы защитить печень и избежать цирроза.
- Пристегивайтесь ремнем безопасности, когда едете за рулем или в автомобиле.
Если у вас развилась увеличенная селезенка, подумайте о том, чтобы следовать плану лечения, рекомендованному вашим врачом. Старайтесь избегать контактных видов спорта и других видов деятельности с высокой ударной нагрузкой до получения разрешения от врача.
Национальная служба здравоохранения говорит, что вы можете жить без селезенки. Это важный орган, но не необходимый. Если он поврежден болезнью или травмой, его можно удалить без угрозы для жизни. Операция по удалению селезенки называется спленэктомией.
Ваши лимфатические узлы и печень могут выполнять многие важные функции селезенки. Тем не менее, организация выше также говорит, что без селезенки у вас будет больше шансов заболеть определенными инфекциями.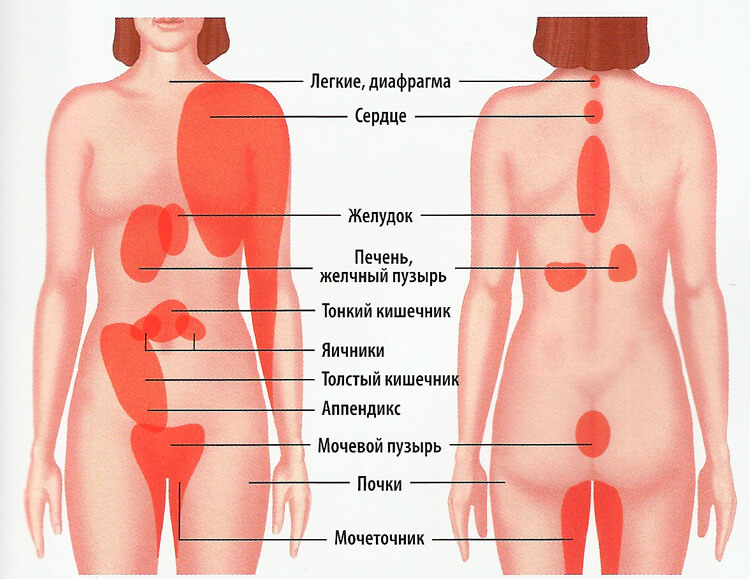 И если вы заболеете, вам может потребоваться больше времени, чем обычно, чтобы выздороветь.
И если вы заболеете, вам может потребоваться больше времени, чем обычно, чтобы выздороветь.
Центры по контролю и профилактике заболеваний сообщают, что в зависимости от вашего возраста и общего состояния здоровья ваш врач, скорее всего, порекомендует вам сделать следующие прививки:
Хотя селезенка не является большим органом, она играет много важных функций в организме. Он помогает удалить старые и поврежденные клетки крови и производит клетки, борющиеся с инфекциями, чтобы защитить ваше здоровье. Селезенка также вырабатывает определенные вещества, играющие важную роль в воспалении и заживлении.
Инфекции и травмы могут повредить селезенку и вызвать ее увеличение или даже разрыв. Если повреждение обширное, может потребоваться операция по удалению селезенки.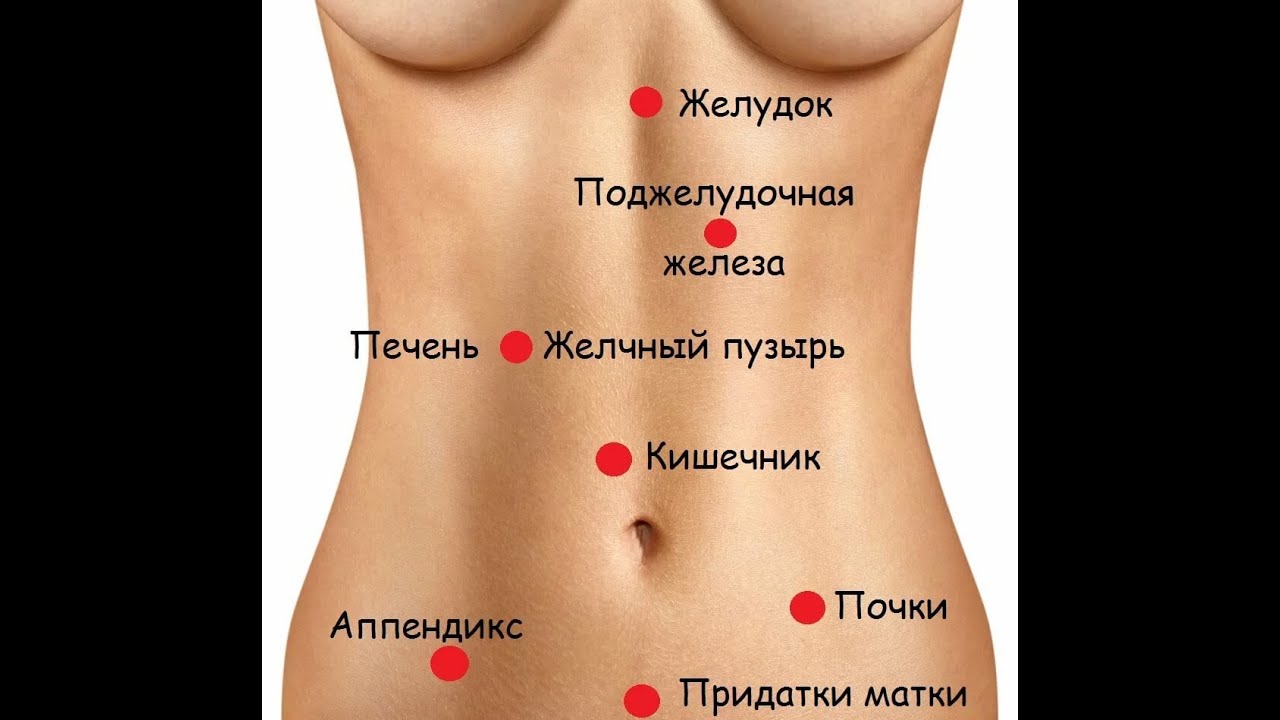

 ) и секрецию панкреатического сока.
) и секрецию панкреатического сока.
 Разрастаясь, она пережимает нервные волокна, вызывая боли в левой верхней части живота.
Разрастаясь, она пережимает нервные волокна, вызывая боли в левой верхней части живота.
 Усиление перитонеального болевого синдрома отмечается после еды или в голодном состоянии. Особенно интенсивную болезненность вызывают прободная язва с перфорацией желудочной стенки и пенетрирующая язва, захватывающая смежные ткани.
Усиление перитонеального болевого синдрома отмечается после еды или в голодном состоянии. Особенно интенсивную болезненность вызывают прободная язва с перфорацией желудочной стенки и пенетрирующая язва, захватывающая смежные ткани. В зависимости от основного заболевания боли могут быть сильными приступообразными или умеренными ноющими.
В зависимости от основного заболевания боли могут быть сильными приступообразными или умеренными ноющими.


 Внесение изменений в диету и образ жизни может помочь улучшить состояние при определенных состояниях, вызывающих проблемы с селезенкой, например при циррозе печени или ревматоидном артрите. Как правило, это включает в себя употребление большого количества продуктов, богатых питательными веществами, ограничение потребления натрия и регулярную физическую активность.
Внесение изменений в диету и образ жизни может помочь улучшить состояние при определенных состояниях, вызывающих проблемы с селезенкой, например при циррозе печени или ревматоидном артрите. Как правило, это включает в себя употребление большого количества продуктов, богатых питательными веществами, ограничение потребления натрия и регулярную физическую активность.