Лечение холецистита | Добромед
Воспаление желчного пузыря возникает как осложнение желчнокаменной болезни, реже встречается бескаменная форма заболевания. У 40% пациентов возникают опасные осложнения: панкреатит, перфорация желчного, перитонит, механическая желтуха. Хроническое воспаление нередко становится причиной рака. Ответ на вопрос, как лечить воспаление желчного пузыря (холецистит), зависит от особенностей течения болезни, сопутствующих патологий, возраста пациента и наличия противопоказаний. Основными методами выбора являются медикаментозное и хирургическое лечение.
Опасность заболевания
Различают калькулезный и некалькулезный холецистит. Первая форма – это осложнение желчнокаменной болезни (ЖКБ). Причиной патологии являются камни. Образования долгое время могут не беспокоить человека, однако в любой момент конкременты начинают мигрировать в область головки желчного пузыря и в протоки. Повреждения слизистой, нарушение оттока желчи, повышение давления в органе приводят к развитию воспалительного процесса. Желчнокаменная болезнь и калькулезный холецистит чаще встречаются у женщин. К причинам относят гормональные сбои, прием пероральных контрацептивов, беременность, эмоциональность. Ожирение, быстрое похудение, строгие диеты и голодание также способствуют развитию ЖКБ и нарушению моторики пузыря.Физиологической причиной развития ЖКБ являются изменение состава желчи, нарушение моторики желчного пузыря и сфинктеров протоков.Бескаменная форма холецистита более опасна, чаще переходит в осложнения. Причины холецистита могут быть связаны с травмой, ожогами, родами, хирургическим вмешательством, инфекцией. В зону риска попадают пациенты на парентеральном (искусственном) питании и люди, практикующие голодание.Некалькулезный холецистит чаще встречается у мужчин и имеет инфекционную природу. Заболевание более опасно, чем воспаление, связанное с ЖКБ. Бескаменный холецистит сложнее диагностируется, быстро переходит в осложнения и имеет высокий показатель смертности.
Желчнокаменная болезнь и калькулезный холецистит чаще встречаются у женщин. К причинам относят гормональные сбои, прием пероральных контрацептивов, беременность, эмоциональность. Ожирение, быстрое похудение, строгие диеты и голодание также способствуют развитию ЖКБ и нарушению моторики пузыря.Физиологической причиной развития ЖКБ являются изменение состава желчи, нарушение моторики желчного пузыря и сфинктеров протоков.Бескаменная форма холецистита более опасна, чаще переходит в осложнения. Причины холецистита могут быть связаны с травмой, ожогами, родами, хирургическим вмешательством, инфекцией. В зону риска попадают пациенты на парентеральном (искусственном) питании и люди, практикующие голодание.Некалькулезный холецистит чаще встречается у мужчин и имеет инфекционную природу. Заболевание более опасно, чем воспаление, связанное с ЖКБ. Бескаменный холецистит сложнее диагностируется, быстро переходит в осложнения и имеет высокий показатель смертности.
| Форма воспаления | Характерный признак |
|---|---|
| Катаральная | Воспаление слизистой оболочки органа |
| Флегмонозная | Гнойное воспаление |
| Гангренозная | Отмирание тканей желчного |
| Эмфизематозный | Воспаление с образованием газа |
Катаральная наименее опасна.
Хронический холецистит часто возникает после острого, характеризуется умеренными симптомами. Человек может жаловаться на тяжесть в правом боку, нарушения пищеварения, непереносимость жирной пищи. Стертая симптоматика даже острого воспаления характерна для пожилых людей и пациентов с сахарным диабетом.Легкое течение болезни обманчиво. В дальней перспективе заболевание может стать причиной онкологии.
Диетотерапия
Рацион и режим питания напрямую влияют на функционирование билиарной системы. При заболеваниях желчного пузыря и печени назначают лечебную диету №5. Основными правилами такого питания являются дробность и рациональность. Энергетическая ценность рациона должна отвечать индивидуальным потребностям организма. Отличием лечебного питания является отсутствие желчегонных продуктов и трудноусвояемой пищи. Жиры полностью не исключаются, предпочтительнее их потреблять в виде растительного и сливочного масел. Исключаются простые углеводы, увеличивается количество клетчатки.
Важно есть каждые два с половиной часа и перед сном. Голод более 4 часов негативно сказывается на состоянии желчного пузыря. Объемы порций должны соответствовать физиологическим потребностям человека. Важно избегать переедания. Погрешности в питании при ЖКБ и хроническом холецистите могут стать причиной обострения.
- жирные мясо и рыба, субпродукты, наваристые бульоны;
- алкоголь;
- крепкий кофе и чай, газированные напитки, неразведенные кислые соки;
- овощи с высоким содержанием щавелевой кислоты и эфирных масел: свежий чеснок и лук, редис, репа, редька, щавель, шпинат, белокочанная капуста;
- кислые фрукты, ягоды;
- ржаной хлеб, сдоба, десерты с кремом;
- шоколад, какао, снеки, орехи, грибы;
- бобовые, кукурузная, пшенная крупа.
Ограничены способы готовки: жареные и пассированные блюда исключаются, предпочтение отдается отварной и паровой пище. Если ЖКБ протекает без симптомов, можно допускать тушение и запекание.
В период обострения холецистита диета становится более строгой. Во время приступа пациенту показан голод в течение одного-двух дней. После купирования приступа назначается диета №5а. Пища измельчается и перетирается, предпочтительны каши и вегетарианские супы-пюре. Блюда подаются теплыми, исключается холодная и горячая пища, которая может вызвать спазм сфинктера Одди. Помимо запретов диеты №5, из рациона исключаются свежие овощи и фрукты. Допускается только варка и готовка на пару. Соль и сахар максимально ограничиваются. Через две недели после стихания приступа больной может перейти на основную диету.
Терапия минеральными водами
Питьевое лечение холецистита благоприятно влияет на функционирование печени, эффективно улучшает состав желчи, способствует нормализации моторики желчного пузыря, очищает билиарную систему от воспалительной жидкости. Лечиться этим способом можно в санатории и дома. Полезны воды низкой и средней минерализации с содержанием ионов магния, натрия, хлора, органическими веществами. Выбор зависит от состояния пищеварительной системы. При холецистите рекомендуют принимать теплую и горячую воду до 45 градусов.
Полезны воды низкой и средней минерализации с содержанием ионов магния, натрия, хлора, органическими веществами. Выбор зависит от состояния пищеварительной системы. При холецистите рекомендуют принимать теплую и горячую воду до 45 градусов.
Обычно лечение начинается с порции 50–100 мл три раза в день за 1–1,5 часа до приема пищи. В течение первой недели разовую дозу постепенно увеличивают до 250 мл. Курс терапии составляет 35–40 дней. Перерыв между лечением минеральными водами должен быть длительным, не менее 4 месяцев.При нарушении моторики желчного пузыря и застое желчи быстро помогают питьевые тюбажи. Пациент утром натощак выпивает стакан теплой минеральной воды, затем выполняет комплекс упражнений лечебной физкультуры. После этого пьет еще 200 мл воды и ложится с грелкой на правый бок. При правильно проведенной процедуре быстро уменьшаются боли, тошнота, горечь во рту. В домашних условиях тюбажи проводят 1–3 раза в месяц, под наблюдением врачей – 1–2 раза в неделю. Такое лечение противопоказано при ЖКБ. При калькулезной форме холецистита не рекомендуются тюбажи и минеральные воды, обладающие выраженным желчегонным действием или с высоким уровнем минерализации. После холецистэктомии лечиться этим способом можно через 3–4 месяца дома, но под наблюдением врача.
При калькулезной форме холецистита не рекомендуются тюбажи и минеральные воды, обладающие выраженным желчегонным действием или с высоким уровнем минерализации. После холецистэктомии лечиться этим способом можно через 3–4 месяца дома, но под наблюдением врача.
Медикаментозное лечение
Приступ острого холецистита требует срочной госпитализации в хирургическое отделение. На основании результатов обследования врачи решают вопрос о необходимости проведения холецистэктомии. Операция может проводиться в экстренном порядке, через 2–3 дня или через несколько недель, когда пациент пройдет медикаментозная терапия и полное обследование.Лекарственная терапия направлена на уменьшение выраженности холецистита и симптоматическое лечение. Применяются следующие группы препаратов:
- антибиотики, курс лечения составляет 7–10 дней, выбор препарата зависит от результатов посева секрета желчного пузыря, учитывается способность лекарства проникать в желчь и накапливаться в ней;
- противовоспалительные и обезболивающие препараты, спазмолитики.

В 85% случаев приступ острого холецистита проходит без хирургического вмешательства. Однако у 30% в течение первых трех месяцев случается рецидив. Характер заболевания зависит от состава, размера и формы камней. Мелкие конкременты диаметром менее 5 мм могут пройти через желчные протоки в кишечник. Чаще желчевыводящие пути перекрываются камнями, что служит причиной обострения ЖКБ.Большие камни повреждают головку желчного пузыря, могут привести к появлению пролежней и повреждений слизистой органа. В редких случаях конкременты переходят в двенадцатиперстную кишку и могут вызвать кишечную непроходимость.
Л.П. Ковалева в статье «Современные аспекты хронической формы холецистита» поднимает проблему использования антибиотиков при острой форме холецистита. Назначение препаратов должно быть после получения результатов посева желчи и выявления инфекции. Прием антибиотиков и обезболивающих в начале приступа может смазать картину симптомов опасных осложнений.
Среди медиков нет единого мнения о том, как правильно лечить воспаление желчного. Так, спорным вопросом является назначение холеретических и холекинетических препаратов. Лекарства направлены на усиление моторики билиарного тракта и более интенсивную выработку желчи. Это базовые средства в терапии хронического холецистита.
В состав терапии заболевания в период ремиссии врач может назначить курс транквилизаторов. Лекарства эффективно восстанавливают нервные механизмы регуляции желчного пузыря и протоков. У всех пациентов, страдающих от хронического холецистита, наблюдаются нарушения в эмоциональной сфере: повышенная тревожность, нарушения сна, склонность к депрессии. Особенно подобные симптомы выражены у женщин. Отрицательные эмоции и стрессы провоцируют обострение заболевания.В период ремиссии можно лечиться методами фитотерапии, которые направлены на улучшение секреторных функций печени, нормализацию моторики билиарного тракта и снятия воспаления. Терапию можно проводить дома после консультации врача..gif)
Оперативное лечение
Хронический калькулезный холецистит – показание к плановому удалению желчного пузыря (холецистэктомии). При развитии осложнений ЖКБ может проводиться экстренная операция.Стандартным лечением является лапароскопия. Операция выполняется через проколы в области живота. Такой способ имеет меньший риск осложнений, более короткий восстановительный период. У пациента остаются малозаметные следы, которые выгодно отличаются от шрама после традиционной полостной операции.
Лапароскопия длится от полутора до двух часов. Уже на вторые, третьи сутки пациент выписывается. Послеоперационный период проходит достаточно легко, может сопровождаться умеренными болями. Осложнения встречаются в 0,1 % случаев. Обычно они связаны с техническими ошибками, неправильно поставленным диагнозом. Холецистэктомия позволяет полностью вылечить холецистит у 60% больных.
Холецистэктомия позволяет полностью вылечить холецистит у 60% больных.
- хронический калькулезный холецистит;
- повторяющиеся случаи печеночной колики;
- желчный пузырь заполнен камнями более чем наполовину;
- обструктивная желтуха.
Операция позволяет избежать опасных осложнений: перитонита, острого панкреатита, перфорации пузыря, гангрены, онкологии.
Чрескожная холецистостомия
Помимо лапароскопии, существуют альтернативные малоинвазивные операции, которые позволяют сохранить действующий пузырь. Чрескожная холецистостомия показана пациентам с противопоказаниями к лапароскопии. Иногда процедура становится подготовкой к удалению органа.Под контролем УЗИ врач вводит тонкий катетер в пузырь через прокол в области живота. Из органа откачивается воспалительная жидкость, желчь и гной. Катетер позволяет доставить лекарственные средства непосредственно в зону воспаления. В экстренных случаях процедура позволяет избежать экстренной операции, дает время для подготовки к плановой холецистэктомии.
Холецистостомия может применяться как основной метод лечения у больных с противопоказаниями к хирургическому вмешательству и людей, которые отказываются от операции. Катетер оставляется на все время лечения. В сочетании с медикаментозной терапией метод позволяет полностью вылечить холецистит.
Холецистит — Клиника 29
Холецистит — воспаление желчного пузыря — одно из наиболее частых осложнений желчнокаменной болезни. Основные принципы развития воспалительного процесса в стенке желчного пузыря: наличие микрофлоры в просвете пузыря и нарушения оттока желчи.
Ведущим фактором развития острого холецистита является нарушение оттока желчи из желчного пузыря, что возникает при закупорке камнем шейки желчного пузыря или пузырного протока. Второстепенное значение в развитии острого воспаления имеет нарушение кровоснабжения стенки желчного пузыря при атеросклерозе висцеральных ветвей брюшной аорты и повреждающее действие панкреатического сока на слизистую оболочку желчного пузыря при рефлюксе секрета поджелудочной железы в желчные протоки.
Причины развития холецистита
Холецистит происходит по причине образования камней в желчном пузыре. Это приводит к застою желчи и заражению кишечной микрофлорой. Периодически возникающие и проходящие воспаления приводят к изменению стенки желчного пузыря с развитием в нем хронического воспалительного процесса (хронический калькулезный холецистит).
По течению холецистит может быть острым и хроническим.
Острый холецистит
Основные признаки острого холецистита: приступообразные боли в правой половине живота, иррадиирующие в правое плечо, лопатку; тошнота и рвота; озноб и повышение температуры тела; возможны желтуха и зуд кожного покрова.
Опасное осложнение острого холецистита — перитонит.
Хронический холецистит
Хронический холецистит может быть бескаменным и калькулёзным, от латинского слова «calculus», что значит «камень». Калькулёзный холецистит является одним из результатов желчно-каменной болезни.
Хронический холецистит проявляется тошнотой, тупой болью в правом подреберье и другими неприятными ощущениями, возникающими после еды. В диагностике холецистита важную роль играют данные лабораторных исследований, холецистохолангиография и УЗИ.
Наиболее частым осложнением калькулезного холецистита является печёночная колика. Если в желчевыводящие пути попадает некрупный (менее 1см) камень, он препятствует нормальному оттоку желчи, при этом в кровь поступают желчные пигменты и развивается желтуха.
Симптомы колики очень похожи на начало острого холецистита. Тем не менее, болевой синдром при печёночной колике более выражен и возникает, как правило, ночью или рано утром.
Спустя некоторое время проявляется симптоматика желтухи: происходит пожелтение склер и кожи — появляется своеобразный лимонно-жёлтый цвет, моча темнеет и становится похожа на пиво, а кал заметно светлеет, вплоть до белизны.
Больные в таком состоянии подлежат экстренной госпитализации.
Хронический холецистит может быть следствием острого, но может возникнуть и самостоятельно.
Лечение
Консервативное лечение холецистита и других воспалительных заболеваний желчных путей направлено главным образом на подавление инфекции (для этого применяются антибиотики и другие противомикробные препараты), а также на усиление оттока желчи (специальная диета, желчегонные и спазмолитические средства, дуоденальное зондирование).
Значительную роль при консервативном лечении холецистита играет диета с исключением механически и химически раздражающей пищи.
При остром холецистите и отсутствии эффекта консервативной терапии применяют хирургическое лечение. При хроническом течении заболевания операция (холецистэктомия) производится по определённым показаниям после тщательного комплексного обследования больного.
При функциональных нарушениях жёлчного пузыря (дискинезия) операция не показана.
Прогноз
Прогноз условно благоприятный, при адекватно проведенном лечении трудоспособность будет полностью сохранена. Наибольшую опасность могут представлять осложнения, связанные с разрывом жёлчного пузыря и развитием перитонита. В случае его развития даже при адекватном лечении возможен летальный исход. Также необходимо большое внимание уделять наблюдениям лечащего врача, так как клиническая динамика имеет свои особенности в каждом конкретном случае.
Наибольшую опасность могут представлять осложнения, связанные с разрывом жёлчного пузыря и развитием перитонита. В случае его развития даже при адекватном лечении возможен летальный исход. Также необходимо большое внимание уделять наблюдениям лечащего врача, так как клиническая динамика имеет свои особенности в каждом конкретном случае.
Консультация по платным услугам
Показать телефоны
Обзор холелитиаза и холецистита для фармацевтов
US Pharm. 2020:45(12):ГС-2-ГС-10.
АННОТАЦИЯ: В Соединенных Штатах приблизительно 20 миллионов человек имеют камни в желчном пузыре, называемые желчнокаменной болезнью, причем у женщин вероятность их возникновения в два-три раза выше, чем у мужчин. Желчнокаменная болезнь — дорогое для системы здравоохранения заболевание органов пищеварения; боль, связанная с этим, является частой причиной посещения отделений неотложной помощи. У больных хроническим желчнокаменной болезнью может развиться холецистит, который может быть острым или хроническим. Камни в желчном пузыре чаще всего диагностируют с помощью УЗИ. Лечение зависит от симптомов пациента, других сопутствующих заболеваний и общего состояния здоровья. Лечение желчнокаменной болезни может включать хирургическое вмешательство или медикаментозное лечение пероральными желчными кислотами. Лечение холецистита зависит от клинической картины пациента и тяжести состояния.
У больных хроническим желчнокаменной болезнью может развиться холецистит, который может быть острым или хроническим. Камни в желчном пузыре чаще всего диагностируют с помощью УЗИ. Лечение зависит от симптомов пациента, других сопутствующих заболеваний и общего состояния здоровья. Лечение желчнокаменной болезни может включать хирургическое вмешательство или медикаментозное лечение пероральными желчными кислотами. Лечение холецистита зависит от клинической картины пациента и тяжести состояния.
C холелитиаз , широко известный как желчнокаменная болезнь, определяется как наличие одного или нескольких желчных камней в общем желчном протоке. 1,2 Желчные камни представляют собой затвердевшие отложения пищеварительной жидкости, желчи , и могут различаться по размеру и форме. 3 У пациентов могут быть камни в желчном пузыре размером с песчинку или размером с мяч для гольфа; у пациентов может быть один огромный желчный камень, сотни крошечных камней или смесь обоих размеров. 3 Желчные камни состоят из холестерина и билирубината кальция. 1
3 Желчные камни состоят из холестерина и билирубината кальция. 1
Холестериновые желчные камни составляют около 80% случаев желчнокаменной болезни. 1 Типы желчных камней описаны в ТАБЛИЦА 1 .
У пациентов с хроническими камнями в желчном пузыре может развиваться прогрессирующий фиброз и потеря моторной функции желчного пузыря, что приводит к холециститу , воспалению желчного пузыря. 4,5 Холецистит может быть острым или хроническим, с повторяющимися эпизодами острого воспаления, которые могут привести к хроническому холециститу , наиболее частому осложнению, связанному с камнями в желчном пузыре. 5 Желчнокаменная болезнь связана с 90-95% случаев хронического холецистита. 1,5 Ограниченные данные свидетельствуют о том, что у лиц с хроническим холециститом повышен риск развития рака желчного пузыря, возможно, из-за того, что оба состояния связаны с воспалением.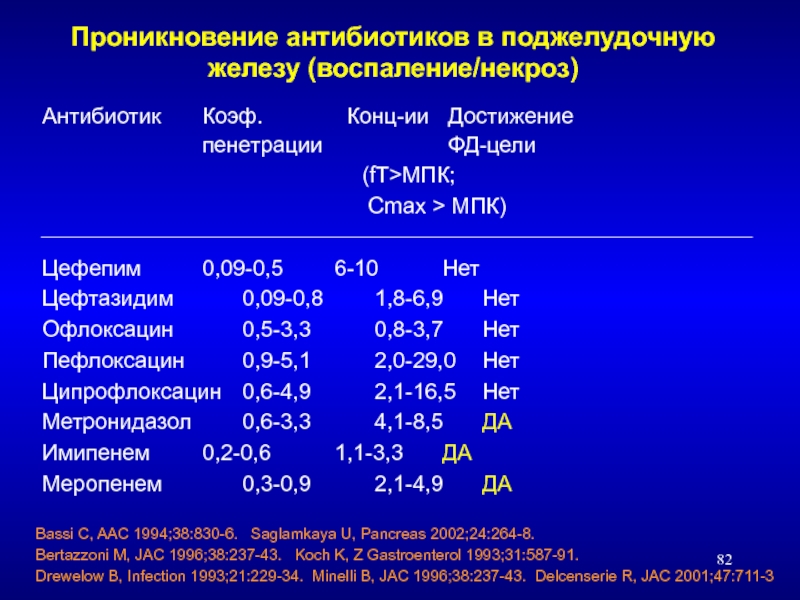 6,7
6,7
В Соединенных Штатах Третье национальное обследование состояния здоровья и питания показало, что 20 миллионов человек — примерно 6,3 миллиона мужчин (6%) и 14,2 миллиона женщин (9%) — больны желчнокаменной болезнью. . 8,9 Самая высокая заболеваемость зарегистрирована среди мужчин и женщин латиноамериканского происхождения, 8,9% и 26,7% соответственно; за ними следуют белые мужчины и женщины неиспаноязычного происхождения, 8,6% и 16,6% соответственно; и неиспаноязычные чернокожие мужчины и женщины, 5,3% и 13,9%, соответственно. 8.9 Заболеваемость желчными камнями, по-видимому, выше всего у лиц североевропейского происхождения, а также у латиноамериканцев и коренных американцев; заболеваемость ниже среди азиатов и афроамериканцев. 10,11
Желчнокаменная болезнь является наиболее частым диагнозом в условиях стационара среди пациентов с заболеваниями желудочно-кишечного тракта и печени. 12,13 Также является одним из самых дорогостоящих заболеваний органов пищеварения для системы здравоохранения и наиболее частой причиной смерти от незлокачественных заболеваний желудочно-кишечного тракта. 9
12,13 Также является одним из самых дорогостоящих заболеваний органов пищеварения для системы здравоохранения и наиболее частой причиной смерти от незлокачественных заболеваний желудочно-кишечного тракта. 9
Приблизительно у 500 000 человек имеются симптомы или осложнения желчнокаменной болезни, требующие холецистэктомии , удаления желчного пузыря. 1 Боль, вызванная камнями в желчном пузыре, является одной из наиболее частых причин обращения в отделение неотложной помощи; определение того, какие пациенты нуждаются в хирургическом вмешательстве, иногда может быть сложной задачей для клиницистов. 14 Одно исследование показало, что каждый пятый пациент, обратившийся в отделение неотложной помощи с болью в желчном пузыре и отправленный домой для плановой операции, вернулся в отделение неотложной помощи в течение 30 дней, что потребовало холецистэктомии; частота хирургических осложнений увеличивалась со временем до операции. 14
14
Частота образования холестериновых камней в желчном пузыре растет одновременно с увеличением некоторых метаболических нарушений, таких как резистентность к инсулину и диабет 2 типа, распространение висцерального ожирения из-за избыточного веса и ожирения, а также метаболический синдром. 15
Факторы риска Факторы риска желчнокаменной болезни могут быть классифицированы как генетические или экологические, а также подразделяются на модифицируемые и немодифицируемые. 1,2,16 Фактором риска, помимо этнической принадлежности, является и пол. Женщины более склонны к образованию холестериновых камней в желчном пузыре по сравнению с мужчинами, особенно в репродуктивном возрасте, с наибольшей распространенностью, 73%, в возрасте от 25 до 34 лет. 17 В репродуктивном возрасте распространенность камней в желчном пузыре у женщин может быть в два-три раза выше, чем у мужчин, вероятно, из-за присутствия эстрогена, который усиливает секрецию желчного холестерина. 17 Дополнительные факторы риска описаны в ТАБЛИЦА 2 .
17 Дополнительные факторы риска описаны в ТАБЛИЦА 2 .
Пациенты с желчнокаменной болезнью могут остаться недиагностированными, поскольку большинство случаев (80%) часто протекают бессимптомно и обычно выявляются случайно при рутинной визуализации других состояний брюшной полости. 18-20 По оценкам, у 10% пациентов в течение 5 лет после постановки диагноза камни в желчном пузыре разовьются симптомы; У 20% пациентов в течение 20 лет разовьются симптомы и, возможно, клинически значимые осложнения. 1,19
Желчнокаменная болезнь обычно диагностируется с помощью УЗИ. 2,5,21 Лабораторные тесты обычно бесполезны, поскольку результаты часто нормальные, если не развиваются осложнения. 2 При проведении визуализации для других диагностических целей бессимптомные камни в желчном пузыре и билиарный сладж часто обнаруживаются случайно; по оценкам, от 10% до 15% желчных камней кальцинированы и заметны на обычных рентгенограммах. 2,5
2,5
Как правило, пациентам с бессимптомной желчнокаменной болезнью не требуется лечение, если только не возникает проблема. Выжидательная тактика рекомендуется при бессимптомных камнях; рекомендуемые методы лечения симптоматических камней включают лапароскопическую холецистэктомию или, иногда, растворение камня с использованием урсодезоксихолевой кислоты (УК). 2,13
Операция: Если операция оправдана, она может быть выполнена лапароскопическим или открытым способом. Лапароскопическая холецистэктомия считается методом выбора. 2,14 Открытая операция может быть предложена при наличии сопутствующего рака желчного пузыря. 1,22 Поддерживающая терапия для тех, кто подвергается хирургическому вмешательству, может включать внутривенное введение жидкостей, обезболивание и внутривенное введение антибиотиков. 5,23 Антибиотики часто назначают профилактически для защиты от сепсиса и раневой инфекции. 23 Когда показана эмпирическая антибактериальная терапия, выбранный противомикробный препарат должен воздействовать на наиболее частые возбудители Enterobacteriaceae , включая грамотрицательные палочки и анаэробы. 23 В некоторых случаях пациенты могут отказаться от операции по таким причинам, как беспокойство по поводу операции, расходы на здравоохранение, потеря производительности и/или опасения по поводу рисков плановой операции. 2
23 Когда показана эмпирическая антибактериальная терапия, выбранный противомикробный препарат должен воздействовать на наиболее частые возбудители Enterobacteriaceae , включая грамотрицательные палочки и анаэробы. 23 В некоторых случаях пациенты могут отказаться от операции по таким причинам, как беспокойство по поводу операции, расходы на здравоохранение, потеря производительности и/или опасения по поводу рисков плановой операции. 2
Пероральные желчные кислоты: Для пациентов, которые отказываются от хирургического вмешательства, или для тех, кто может подвергаться более высокому хирургическому риску из-за других сопутствующих заболеваний или пожилого возраста, клиницисты могут решить использовать пероральные желчные кислоты. 1,2 Важно отметить, что медикаментозное лечение камней в желчном пузыре за последние несколько лет сократилось. 1 Медикаментозная терапия, которая используется отдельно или в комбинации, может включать пероральную терапию желчными солями, такую как UA, которая часто используется при рентгенонегативных холестериновых камнях в желчном пузыре у пациентов с нормальной функцией желчного пузыря. 1 Экстракорпоральная ударно-волновая литотрипсия также может быть использована, особенно у пациентов с некальцинированными холестериновыми камнями в желчном пузыре, но с нормальной функцией желчного пузыря. 1
1 Экстракорпоральная ударно-волновая литотрипсия также может быть использована, особенно у пациентов с некальцинированными холестериновыми камнями в желчном пузыре, но с нормальной функцией желчного пузыря. 1
Оптимальными кандидатами для пероральных желчных агентов являются пациенты со следующим: 24
• Небольшой размер камня (<1 см)
• Минимальная кальцификация камня и высокая концентрация холестерина
• Незначительные симптомы неосложненного желчного пузыря каменная болезнь (желчная колика)
• Открытый пузырный проток
• Хорошая концентрационная функция слизистой оболочки желчного пузыря
В дополнение к UA другим доступным пероральным желчным агентом является хенодезоксихолевая кислота (Chenodiol). Наиболее часто назначаемым пероральным желчевыводящим средством является UA, растворяющий желчные камни за счет солюбилизации холестерина с поверхности и центра желчного камня. 24 Этот препарат имеет более безопасный профиль побочных реакций по сравнению с хенодезоксихолевой кислотой. 24,25
24,25
Использование хенодезоксихолевой кислоты ограничено, поскольку она связана с дозозависимой диареей, гепатотоксичностью, гиперхолестеринемией и лейкопенией. 25 Хенодезоксихолевая кислота также имеет предупреждение FDA в штучной рамке, указывающее, что из-за ее потенциальной гепатотоксичности, низкой частоты ответа в некоторых подгруппах пациентов, получавших хенодезоксихолевую кислоту, и повышенной частоты холецистэктомии в других подгруппах, получавших хенодезоксихолевую кислоту, хенодиол не является подходит для лечения многих пациентов с камнями в желчном пузыре. 25 Хинодезоксихолевая кислота должна быть зарезервирована для тщательно отобранных пациентов, а лечение должно сопровождаться систематическим мониторингом изменений функции печени. Он также противопоказан при беременности (категория X). 25
UA обычно назначают в дозе от 8 мг/кг до 10 мг/кг в день в два-три приема; использование за 24 месяцев не было установлено. 24,26,27 Введение в разделенных дозах способствует сохранению секреции печеночной желчной кислоты в течение ночи, уменьшает секрецию перенасыщенной желчи и увеличивает скорость растворения конкрементов. 24,26,27 Пациенты должны контролировать функцию печени ежемесячно в течение первых 3 месяцев и каждые 6 месяцев в дальнейшем или по медицинским показаниям. 24,26,27 Этот препарат не следует применять с антацидами на основе алюминия или секвестрантами желчных кислот. Однако, если эти препараты необходимы, пациентам следует рекомендовать введение антацидов на основе алюминия через 2 часа после приема УК и принимать УК за 1 час до или через 4–5 часов после приема секвестрантов желчи. 26,27 Наиболее распространенные побочные эффекты, связанные с этим агентом, включают головную боль, головокружение, диарею, диспепсию, тошноту/рвоту, боль в спине и инфекции верхних дыхательных путей. 26,27 UA препарат при беременности отнесен к категории В, и с осторожностью следует применять женщинам, кормящим грудью.
24,26,27 Введение в разделенных дозах способствует сохранению секреции печеночной желчной кислоты в течение ночи, уменьшает секрецию перенасыщенной желчи и увеличивает скорость растворения конкрементов. 24,26,27 Пациенты должны контролировать функцию печени ежемесячно в течение первых 3 месяцев и каждые 6 месяцев в дальнейшем или по медицинским показаниям. 24,26,27 Этот препарат не следует применять с антацидами на основе алюминия или секвестрантами желчных кислот. Однако, если эти препараты необходимы, пациентам следует рекомендовать введение антацидов на основе алюминия через 2 часа после приема УК и принимать УК за 1 час до или через 4–5 часов после приема секвестрантов желчи. 26,27 Наиболее распространенные побочные эффекты, связанные с этим агентом, включают головную боль, головокружение, диарею, диспепсию, тошноту/рвоту, боль в спине и инфекции верхних дыхательных путей. 26,27 UA препарат при беременности отнесен к категории В, и с осторожностью следует применять женщинам, кормящим грудью. 26,27
26,27
Холецистит обычно диагностируется с помощью анализов крови, ультразвука живота, эндоскопического ультразвука, КТ или гепатобилиаза, холестиграфа, если результаты ультразонографии являются ультразонографическими результатами ультразонографии. 5 Отличительные признаки острого холецистита на УЗИ включают увеличение желчного пузыря, утолщение стенки желчного пузыря, наличие перихолецистической жидкости и болезненность, вызванную ультразвуковым датчиком над желчным пузырем (сонографический симптом Мерфи). 21
Острый холецистит: Острый холецистит — это внезапное воспаление желчного пузыря, которое развивается в течение нескольких часов, как правило, из-за того, что желчный камень закупоривает пузырный проток. 5 Симптомы включают боль и болезненность в правом подреберье; пациенты могут также иметь лихорадку, озноб, тошноту и рвоту. 5 Большинство пациентов (≥95%) с острым холециститом имеют желчнокаменную болезнь. 5 Факторы риска холецистита считаются аналогичными факторам риска желчнокаменной болезни. 1,2
5 Факторы риска холецистита считаются аналогичными факторам риска желчнокаменной болезни. 1,2
У пожилых пациентов симптомы холецистита могут быть нечеткими (например, анорексия, рвота, недомогание, слабость), а лихорадка может отсутствовать. 5 Хотя острый холецистит проходит спонтанно у 85% пациентов без лечения, локализованная перфорация или другая проблема развивается у 10%. 5 Острый холецистит также можно спутать с другими заболеваниями, такими как язвенная болезнь, синдром раздраженного кишечника и болезни сердца. 1 Хронический и острый панкреатит также может имитировать холецистит. 1
Хронический холецистит: Хронический холецистит — длительное воспаление желчного пузыря. 28 Повторяющиеся эпизоды острого холецистита могут привести к хроническому холециститу и вызвать утолщение и сморщивание стенки желчного пузыря, что приводит к нарушению депонирования желчи. Основным симптомом хронического холецистита обычно является перемежающаяся боль. Боль в верхней части живота, часто локализующаяся в правом подреберье, является наиболее распространенным симптомом. 28 Однако у некоторых людей заболевание может протекать бессимптомно. Может присутствовать болезненность в верхней части живота, но лихорадки обычно нет. Лихорадка свидетельствует об остром холецистите. 28 Как только эпизоды начинаются, они, вероятно, повторяются. 22
Основным симптомом хронического холецистита обычно является перемежающаяся боль. Боль в верхней части живота, часто локализующаяся в правом подреберье, является наиболее распространенным симптомом. 28 Однако у некоторых людей заболевание может протекать бессимптомно. Может присутствовать болезненность в верхней части живота, но лихорадки обычно нет. Лихорадка свидетельствует об остром холецистите. 28 Как только эпизоды начинаются, они, вероятно, повторяются. 22
Острый бескаменный холецистит (ОАК): ОАК — воспалительное заболевание желчного пузыря без признаков желчных камней или обструкции пузырных протоков. 28 По оценкам, от 2% до 15% случаев холецистита являются бескаменными и обычно возникают у очень больных госпитализированных пациентов. Точный причинный механизм не ясен. 29 Бескаменный холецистит коррелирует с более высоким уровнем смертности, оцениваемым в 45%, отчасти из-за серьезных сопутствующих заболеваний и поздней диагностики. 29 На его долю приходится от 5% до 10% холецистэктомий, выполненных по поводу острого холецистита. 5
29 На его долю приходится от 5% до 10% холецистэктомий, выполненных по поводу острого холецистита. 5
Факторы риска развития ААС включают серьезное заболевание (например, серьезное хирургическое вмешательство, ожоги, сепсис или травму), длительное голодание или полное парентеральное питание, оба из которых предрасполагают к застою желчи, шоку, васкулиту и иммунный дефицит. 5 Пациенты с ОКХ часто имеют сепсис и находятся в отделении интенсивной терапии. У них часто наблюдается внезапное появление симптомов сильной боли в правой верхней части живота; также может присутствовать ощутимо растянутый желчный пузырь. Лейкоциты обычно, но не всегда, повышены. 29
Лечение Лечение холецистита часто зависит от клинических проявлений, тяжести состояния и наличия или отсутствия осложнений. 30 Неосложненные случаи часто лечат амбулаторно с применением соответствующих анальгетиков; антибиотики, такие как левофлоксацин (500 мг перорально 1 раз в сутки) и метронидазол (500 мг перорально 2 раза в сутки), для обеспечения профилактического воздействия на наиболее распространенные микроорганизмы. Пациенты должны получать жизненно важную последующую помощь, и им следует рекомендовать обращаться к своему лечащему врачу с любыми проблемами. В сложных случаях может потребоваться хирургический подход. 30
Пациенты должны получать жизненно важную последующую помощь, и им следует рекомендовать обращаться к своему лечащему врачу с любыми проблемами. В сложных случаях может потребоваться хирургический подход. 30
Операция: Стандартным хирургическим лечением хронического холецистита является плановая лапароскопическая холецистэктомия, которая связана с низкой заболеваемостью и может выполняться в амбулаторных условиях. 1 Открытая холецистэктомия требует госпитализации и более длительного периода восстановления. 1 Открытая холецистэктомия часто предлагается пациентам, которые не являются кандидатами на лапароскопию, например, пациентам с обширными предшествующими операциями и спайками. 1 У некоторых пациентов, состояние здоровья которых делает холецистэктомию слишком сложной, может быть выполнена более минимальная процедура, холецистостомия , которая включает введение трубки в желчный пузырь. 1
1
Антибиотики: Антибиотики, используемые для лечения острого холецистита, эмпирически воздействуют на грамотрицательные кишечные микроорганизмы и включают схемы внутривенного введения (например, цефтриаксон 2 г каждые 24 часа плюс метронидазол 500 мг каждые 8 часов; пиперацилл в/в тазобактам 4 г каждые 6 часов или тикарциллин/клавуланат по 4 г каждые 6 часов). 5 Пациенты должны пройти скрининг на аллергию на лекарственные средства и противопоказания перед введением.
Болезнь желчного пузыря — обычное явление в США. К счастью, в большинстве случаев можно эффективно лечить без осложнений. Фармацевты должны быть готовы ответить на вопросы пациентов о заболеваниях желчного пузыря (см. , ТАБЛИЦА 3, , материалы для обучения пациентов).
Фармацевты могут сыграть важную роль в выявлении пациентов, которые могут быть подвержены риску, или пациентов с признаками желчнокаменной болезни и холецистита. Они также могут побудить этих пациентов обращаться за дальнейшей помощью к своему основному поставщику медицинских услуг, когда это оправдано. Фармацевты могут информировать пациентов о типичных клинических проявлениях, связанных с симптоматической желчнокаменной болезнью и холециститом, а также о связанных с ними факторах риска. Фармацевты могут распознавать фармакологические агенты и медицинские состояния, которые могут увеличить риск заболевания желчного пузыря у пациента, и соответственно давать клинические рекомендации. В случаях, когда необходимо обезболивание, они также могут дать клинические рекомендации относительно надлежащего обезболивания, особенно после холецистэктомии. Кроме того, фармацевты могут напомнить пациентам, чтобы они обсуждали свои опасения со своим лечащим врачом относительно того, как снизить риск с помощью правильного питания, снижения веса, если это необходимо, контроля сопутствующих заболеваний и реализации стратегий по снижению других поддающихся изменению факторов риска заболевания желчного пузыря.
Фармацевты могут информировать пациентов о типичных клинических проявлениях, связанных с симптоматической желчнокаменной болезнью и холециститом, а также о связанных с ними факторах риска. Фармацевты могут распознавать фармакологические агенты и медицинские состояния, которые могут увеличить риск заболевания желчного пузыря у пациента, и соответственно давать клинические рекомендации. В случаях, когда необходимо обезболивание, они также могут дать клинические рекомендации относительно надлежащего обезболивания, особенно после холецистэктомии. Кроме того, фармацевты могут напомнить пациентам, чтобы они обсуждали свои опасения со своим лечащим врачом относительно того, как снизить риск с помощью правильного питания, снижения веса, если это необходимо, контроля сопутствующих заболеваний и реализации стратегий по снижению других поддающихся изменению факторов риска заболевания желчного пузыря.
Содержание этой статьи предназначено только для информационных целей. Содержимое не предназначено для замены профессиональной консультации. Вы полагаетесь на любую информацию, представленную в этой статье, исключительно на свой страх и риск.
Вы полагаетесь на любую информацию, представленную в этой статье, исключительно на свой страх и риск.
1. Heuman D. Камни в желчном пузыре (желчнокаменная болезнь). Медскейп. Обновлено 1 апреля 2019 г. https://emedicine.medscape.com/article/175667-overview. По состоянию на 30 сентября 2020 г.
2. Линденмейер С. Желчнокаменная болезнь. Профессиональная версия руководства Merck. Обновлено в марте 2020 г. www.merckmanuals.com/professional/hepatic-and-biliary-disorders/gallbladder-and-bile-duct-disorders/cholelithiasis. По состоянию на 30 сентября 2020 г.
3. Национальный институт диабета, болезней органов пищеварения и почек. Определение и факты о камнях в желчном пузыре. www.niddk.nih.gov/health-information/digestive-diseases/gallstones/definition-facts. По состоянию на 1 октября 2020 г.
4. Джонс М., Вейр С.Б., Гассемзаде С. Желчные камни (желчнокаменная болезнь). StatPearls. Национальный центр биотехнологической информации. Обновлено 10 сентября 2020 г. www.ncbi.nlm.nih.gov/books/NBK459370/. По состоянию на 1 октября 2020 г.
www.ncbi.nlm.nih.gov/books/NBK459370/. По состоянию на 1 октября 2020 г.
5. Линденмейер С. Острый холецистит. Руководство Merck Professional Edition онлайн. Пересмотрено в марте 2020 г. www.merckmanuals.com/professional/hepatic-and-biliary-disorders/gallbladder-and-bile-duct-disorders/acute-cholecystitis?query=Cholecystitis. По состоянию на 1 октября 2020 г.
6. Гетце К.О. Рак желчного пузыря: рогностические факторы и варианты лечения. Мир J Гастроэнтерол . 2015;21(43):12211-12217.
7. Американское онкологическое общество. Факторы риска рака желчного пузыря. Отредактировано 12 июля 2018 г. www.cancer.org/cancer/gallbladder-cancer/causes-risks-prevention/risk-factors.html. По состоянию на 1 октября 2020 г.
8. Эверхарт Дж. Э., Харе М., Хилл М., Маурер К. Р. Распространенность и этнические различия заболеваний желчного пузыря в США. Гастроэнтерология . 1999;117(3):632-639.
9. Асперти А.М., Рейс П., Диниз М.А. и соавт. Самая низкая распространенность желчнокаменной болезни в Северной и Южной Америке — исследование, основанное на вскрытии. Клиники (Сан-Паулу) . 2016;71(7):365-369.
Клиники (Сан-Паулу) . 2016;71(7):365-369.
10. Шаффер Э.А. Эпидемиология и факторы риска желчнокаменной болезни: изменилась ли парадигма в 21 веке? Curr Gastroenterol Rep . 2005;7(2):132-140.
11. Американская гастроэнтерологическая ассоциация. Желчные камни. https://gastro.org/practice-guidance/gi-patient-center/topic/gallstones/?hilite=%27gall%27%2C%27stones%27. По состоянию на 1 октября 2020 г.
12. Marschall HU, Einarsson C. Желчнокаменная болезнь. J Интерн Мед. 2007;261(6):529-542.
13. Абрахам С., Риверо Х.Г., Эрлих И.В. и др. Хирургическое и нехирургическое лечение камней в желчном пузыре. Ам семейный врач. 2014;89(10):795-802.
14. Клиника Майо. Экстренная операция на желчном пузыре: нужна ли она вам или вы можете позволить себе подождать? ScienceDaily. www.sciencedaily.com/releases/2014/08/140811124424.htm. По состоянию на 1 октября 2020 г.
15. Портинкаса П., Молина-Молина Э., Гаррути Г., Ван Д.К. Критические аспекты желчнокаменной болезни. J Crit Care Med (Тыргу Муреш) . 2019;5(1):6-18.
J Crit Care Med (Тыргу Муреш) . 2019;5(1):6-18.
16. Афдал Н., Закко С.Ф. Камни в желчном пузыре: эпидемиология, факторы риска и профилактика. До настоящего времени. Обновлено 30 сентября 2020 г. По состоянию на 1 октября 2020 г.
17. Wang HH, Liu M, Clegg DJ и др. Новое понимание молекулярных механизмов, лежащих в основе эффектов эстрогена на образование холестериновых камней в желчном пузыре. Биохим Биофиз Акта . 2009;1791(11):1037-1047.
18. Tanaja J, Lopez R, Meer J. Желчнокаменная болезнь. StatPearls. Национальный центр биотехнологической информации. Обновлено 10 августа 2020 г. www.ncbi.nlm.nih.gov/books/NBK470440/. По состоянию на 1 октября 2020 г.
19. Стинтон Л.М., Шаффер Э.А. Эпидемиология заболеваний желчного пузыря: желчнокаменная болезнь и рак. Кишечная печень. 2012; 6(2):172-187.
20. Lee JY, Keane MG, Pereira S. Диагностика и лечение желчнокаменной болезни. Практик. 2015;259(1783):15-19.
21. Ибрагим М., Сарвепалли С. , Моррис-Стифф Г. и соавт. Камни в желчном пузыре: наблюдать и ждать или вмешиваться? Клив Клин Дж Мед . 2018;85(4):323-331.
, Моррис-Стифф Г. и соавт. Камни в желчном пузыре: наблюдать и ждать или вмешиваться? Клив Клин Дж Мед . 2018;85(4):323-331.
22. Линденмейер С. Хронический холецистит. Пересмотрено в марте 2020 г. Руководство Merck, профессиональная версия, онлайн-издание. www.merckmanuals.com/professional/hepatic-and-biliary-disorders/gallbladder-and-bile-duct-disorders/chronic-cholecystitis. По состоянию на 1 октября 2020 г.
23. Vollmer C Jr. Лечение острого калькулезного холецистита. До настоящего времени. Обновлено в октябре 2020 г. www.uptodate.com/contents/treatment-of-acute-calculous-cholecystitis#h2937215. По состоянию на 1 октября 2020 г.
24. Закко С. Обзор нехирургического лечения камней желчного пузыря. До настоящего времени. Обновлено 5 декабря 2018 г. 150&usage_type=default&display_rank=2#H687420107. По состоянию на 1 октября 2020 г.
25. Lexicomp. (н.д.). Хенодезоксихолевая кислота (хенодиол): Информация о лекарствах. UpToDate [база данных подписки]. www.uptodate. com/contents/chenodeoxycholic-acid-chenodiol-drug-information?search=chenodiol. По состоянию на 31 октября 2020 г.
com/contents/chenodeoxycholic-acid-chenodiol-drug-information?search=chenodiol. По состоянию на 31 октября 2020 г.
26. Урсодиол. Медскейп. https://reference.medscape.com/drug/actigall-urso-forte-ursodiol-342072#4. По состоянию на 1 октября 2020 г.
27. Lexicomp. (н.д.). Урсодезоксихолевая кислота (урсодиол): информация о препарате. UpToDate [база данных подписки]. www.uptodate.com/contents/ursodeoxycholic-acid-ursodiol-drug-information?search=management%20of%20gallbladder%20disease&topicRef=670&source=see_link#F13966873. По состоянию на 31 октября 2020 г.
28. NORD (Национальная организация по редким заболеваниям). Острый холецистит. Опубликовано в 2020 г. https://rarediseases.org/rare-diseases/cholecystitis/. По состоянию на 30 сентября 2020 г.
29. Tazuma S, Unno M, Igarashi Y, et al. Основанные на доказательствах клинические рекомендации по желчнокаменной болезни, 2016 г. J Гастроэнтерол . 2017;2(3):276-300.
30. Блум А. Лечение и лечение холецистита. Медскейп. Обновлено 12 марта 2019 г. https://emedicine.medscape.com/article/171886-treatment. По состоянию на 1 октября 2020 г.
Медскейп. Обновлено 12 марта 2019 г. https://emedicine.medscape.com/article/171886-treatment. По состоянию на 1 октября 2020 г.
Чтобы прокомментировать эту статью, обращайтесь по адресу [email protected].
Антимикробная терапия острого холецистита: Токийское руководство
Введение
Острый холецистит состоит из различных патологических состояний, начиная от легких случаев, которые облегчаются пероральным приемом противомикробных препаратов или которые разрешаются даже без применения противомикробных препаратов, до тяжелых случаев, осложненных билиарным перитонитом, каждое из которых требует различной стратегии лечения. Решения о противомикробной терапии должны основываться на знании вероятных инфекционных микроорганизмов, фармакокинетики/фармакодинамики и побочных реакциях/эффектах доступных агентов, а также на результатах местного тестирования чувствительности к противомикробным препаратам (локальная антибиотикограмма). Тяжесть заболевания и воздействие противомикробных препаратов в анамнезе также являются ключевыми факторами при выборе подходящей терапии. После того, как предполагаемые антимикробные агенты выбраны и назначены, их следует заменить на более подходящие агенты, основываясь на выявленных организмах и результатах тестирования их чувствительности. Следует избегать непрерывного использования неоправданно широкого спектра действия агентов, чтобы предотвратить появление устойчивости к противомикробным препаратам. Кроме того, следует периодически строго оценивать продолжительность терапии, чтобы избежать излишне длительного применения противомикробных препаратов.
После того, как предполагаемые антимикробные агенты выбраны и назначены, их следует заменить на более подходящие агенты, основываясь на выявленных организмах и результатах тестирования их чувствительности. Следует избегать непрерывного использования неоправданно широкого спектра действия агентов, чтобы предотвратить появление устойчивости к противомикробным препаратам. Кроме того, следует периодически строго оценивать продолжительность терапии, чтобы избежать излишне длительного применения противомикробных препаратов.
В этой статье мы обсуждаем тактику медикаментозного лечения острого холецистита, включая антимикробную терапию. При обширном поиске литературы мы столкнулись с тем фактом, что было очень мало рандомизированных контролируемых испытаний (РКИ) противомикробной терапии острого холецистита. Таким образом, мы предлагаем основанные на консенсусе и активности in vitro рекомендации по эмпирической антимикробной терапии острого холецистита. Текст организован в формате вопросов и рекомендаций.
Q1. Какие микробиологические исследования необходимо провести при остром холецистите?
Посевы желчи и крови следует проводить при любой возможности, особенно в тяжелых случаях (рекомендация В).
Клиническая значимость микробного исследования при остром холецистите зависит от тяжести заболевания. Хотя большинство легких и умеренных случаев излечимы без микробной информации, билиарная инфекция связана с послеоперационными осложнениями и более высокими показателями смертности у пациентов с тяжелыми случаями или билиарными камнями. Положительный посев желчи коррелирует с прогрессированием холецистита в тяжелую форму (уровень 2b–3b). посев и тест на чувствительность. Образец стенки желчного пузыря следует отправить отдельно для посева и, при необходимости, для гистопатологии. Должны быть получены только аэробные культуры. Частота положительных результатов бактериального посева при остром холецистите и других заболеваниях желчевыводящих путей представлена в таблице 1 (уровень 2b–3b)3–8.
Q2. Как следует применять противомикробные препараты у больных острым холециститом?
Антимикробные препараты следует назначать больным с диагнозом острый холецистит, за исключением пациентов с легким течением (рекомендация А).
Пациенты с легкой формой заболевания, с небольшими болями в животе и легкими проявлениями воспаления (близко имитирующие желчную колику), могут наблюдаться и лечиться пероральными противомикробными препаратами или даже наблюдаться без противомикробных препаратов. У этих пациентов рекомендуется назначение нестероидных противовоспалительных препаратов (НПВП), как описано ниже.
При ранней холецистэктомии антимикробная терапия может считаться профилактической, поскольку сама инфекция удаляется хирургическим путем.
Q3. Эффективно ли назначение НПВП больным с приступом желчной колики для профилактики развития острого холецистита?
Пациентам с приступом желчной колики рекомендуется назначение НПВП для предотвращения развития острого холецистита (рекомендация А).
НПВП, такие как диклофенак или индометацин, следует использовать при лечении из-за их обезболивающего действия и ингибирования высвобождения простагландинов из стенки желчного пузыря. РКИ применения НПВП (75 мг диклофенака внутримышечно) у пациентов с приступом желчной колики показало, что НПВП уменьшали боль у пациентов и предотвращали прогрессирование заболевания до острого холецистита (уровень 1b)9.Хотя сообщалось, что НПВП эффективно улучшают функцию желчного пузыря у пациентов с хроническим холангитом (уровень 3а), на сегодняшний день нет сообщений, показывающих, что прием НПВП после начала острого холецистита облегчает течение заболевания.
Q4. Какие важные факторы следует учитывать при выборе противомикробных препаратов?
- (1)
Антимикробная активность в отношении бактерий-возбудителей
- (2)
Тяжесть острого холецистита
- (3)
Наличие/отсутствие почечной и печеночной дисфункции
- (4)
История применения противомикробных препаратов пациентом в анамнезе
- (5)
Характеристика местной чувствительности (антибиограмма)
Доза противомикробных препаратов должна быть снижена у пациентов со сниженной функцией почек. Поскольку большинство цефалоспоринов, пенициллинов, аминогликозидов и карбапенемов выводятся почками, пациентам со сниженной функцией почек следует уменьшить дозу. Сэнфордское руководство по антимикробной терапии (2006)11 и Гудман и Гилман Фармакологические основы терапии 12 рекомендуют оценивать функцию почек по следующей формуле:
Поскольку большинство цефалоспоринов, пенициллинов, аминогликозидов и карбапенемов выводятся почками, пациентам со сниженной функцией почек следует уменьшить дозу. Сэнфордское руководство по антимикробной терапии (2006)11 и Гудман и Гилман Фармакологические основы терапии 12 рекомендуют оценивать функцию почек по следующей формуле:
Прогнозируемый клиренс креатинина по креатинину сыворотки (×0,85 для женщин) = (140 − возраст)(оптимальная масса тела, кг)/(72 × креатинин сыворотки, мг/дл)
где оптимальная масса тела мужчин 50,0 кг + 0,9 кг/см (150 см и выше), а оптимальная масса тела женщин 45,5 кг + 0,91 кг/см (150 см и выше)
Доза препарата должна быть скорректирована у пациентов со сниженной функцией почек. Следует ознакомиться с руководством Sanford по антимикробной терапии и Goodman and Gilman по фармакологическим основам терапии (рекомендация A).
Коррекция дозы цефтриаксона у пациентов с почечной дисфункцией не требуется. Напротив, коррекция дозы цефтриаксона может быть показана пациентам с тяжелой печеночной недостаточностью.11
Напротив, коррекция дозы цефтриаксона может быть показана пациентам с тяжелой печеночной недостаточностью.11
Если у пациентов имеется билиарная непроходимость, которая блокирует кишечно-печеночную циркуляцию желчи, ввиду того факта, что введение противомикробных препаратов широкого спектра действия, таких как цефалоспорины третьего и четвертого поколения, может заменить кишечные микроорганизмы и нарушить всасывание витамина К, что может привести к кровотечению, витамин К вводят внутривенно по мере необходимости.
Q5. Следует ли считать проникновение в желчь или стенку желчного пузыря важным при выборе терапевтических противомикробных препаратов при остром холецистите?
Существует распространенное мнение, особенно в Японии, что для антимикробной терапии следует выбирать противомикробные препараты с отличным проникновением в стенку желчного пузыря. Были некоторые споры о том, следует ли учитывать проникновение в желчный пузырь при выборе антимикробных агентов. Однако клинических или экспериментальных данных, подтверждающих это, нет. Для справки в таблице 2 показаны противомикробные препараты с хорошей проникающей способностью через стенку желчного пузыря (уровень 3b–4)13–16.
Однако клинических или экспериментальных данных, подтверждающих это, нет. Для справки в таблице 2 показаны противомикробные препараты с хорошей проникающей способностью через стенку желчного пузыря (уровень 3b–4)13–16.
Полноразмерная таблица
Полезность проникновения через стенку желчи для выбора терапевтических противомикробных препаратов при остром холецистите до сих пор остается спорной. На Токийском международном консенсусном совещании консенсус по этому вопросу достигнут не был (рис. 1). Подробности смотрите в разделе «Обсуждение».
Рис. 1 Клинический вопрос: «Следует ли учитывать проникновение противомикробных препаратов в желчевыводящие пути при их выборе при остром холецистите средней или тяжелой степени?» Ответы на Международной консенсусной встрече. Ответы японских и зарубежных участников дискуссии показали, что 78% (21/27) и 39%% (9/23) соответственно ответили «Да» на вопрос
Ответы японских и зарубежных участников дискуссии показали, что 78% (21/27) и 39%% (9/23) соответственно ответили «Да» на вопрос
Изображение в натуральную величину
Q6. Каковы результаты клинических испытаний антимикробной терапии острого холецистита?
В трех РКИ оценивалось влияние противомикробных препаратов на пациентов с острым холециститом (таблица 3) (уровень 2b)17–19, и все они продемонстрировали, что недавно разработанные противомикробные препараты по эффективности и полезности эквивалентны ампициллину и аминогликозиду. , который считался стандартной схемой лечения холецистита в 1980 (уровень 4–5).20,21 Таким образом, согласно имеющимся клиническим исследованиям, для лечения острого холецистита рекомендуются пиперациллин, ампициллин и аминогликозид, а также несколько цефалоспоринов (рекомендация А).
Таблица 3 Сравнительные клинические испытания противомикробных препаратов при холециститеПолная таблица
Однако только одно РКИ было посвящено только острому холециститу. Кроме того, антимикробные препараты, широко применяемые в настоящее время при остром холецистите, в том числе ингибиторы пенициллина/β-лактамазы, карбапенемы и цефалоспорины третьего и четвертого поколения, в этих РКИ не тестировались. В связи с этим в Токийских рекомендациях мы рекомендуем альтернативные схемы противомикробных препаратов, как указано ниже. Консенсус по этим рекомендациям был достигнут на Международном консенсусном совещании.
Кроме того, антимикробные препараты, широко применяемые в настоящее время при остром холецистите, в том числе ингибиторы пенициллина/β-лактамазы, карбапенемы и цефалоспорины третьего и четвертого поколения, в этих РКИ не тестировались. В связи с этим в Токийских рекомендациях мы рекомендуем альтернативные схемы противомикробных препаратов, как указано ниже. Консенсус по этим рекомендациям был достигнут на Международном консенсусном совещании.
Q7. Каковы современные рекомендации по антимикробной терапии при остром холецистите?
Антимикробные препараты следует выбирать в соответствии с оценкой степени тяжести.
Эмпирически назначаемые противомикробные препараты следует заменить на более подходящие агенты в соответствии с выявленными возбудителями и результатами тестирования их чувствительности.
Антимикробные препараты следует выбирать на основе оценки тяжести в соответствии с рекомендациями Американского общества инфекционистов (IDSA) (уровень 4)22 для осложненных интраабдоминальных инфекций. Но доказательств, подтверждающих это мнение, очень мало. Адекватные дозы противомикробных препаратов должны быть определены в каждой стране; вопрос стоимости не рассматривается в Токийских руководящих принципах. Подробности см. в разделе «Обсуждение на Токийском международном совещании по достижению консенсуса».
Но доказательств, подтверждающих это мнение, очень мало. Адекватные дозы противомикробных препаратов должны быть определены в каждой стране; вопрос стоимости не рассматривается в Токийских руководящих принципах. Подробности см. в разделе «Обсуждение на Токийском международном совещании по достижению консенсуса».
Эмпирически вводимые противомикробные препараты следует заменить на более подходящие в соответствии с выявленными возбудителями и результатами тестирования их чувствительности. Существует очень мало доказательств, подтверждающих это мнение; однако на Токийском международном совещании по консенсусу был достигнут консенсус в поддержку этой концепции с японскими и зарубежными экспертами (рис. 2).
Рис. 2 Клинический вопрос: «Следует ли заменить эмпирически назначаемые противомикробные препараты на более подходящие в соответствии с выявленными возбудителями и их чувствительностью к противомикробным препаратам?» Ответы на Международной консенсусной встрече. Ответы японских и зарубежных участников дискуссии показали, что 100% (28/28) и 39%% (20/23), соответственно, ответили «да» на вопрос
Ответы японских и зарубежных участников дискуссии показали, что 100% (28/28) и 39%% (20/23), соответственно, ответили «да» на вопрос
Легкий (I степень) острый холецистит
Легкий (I степень) острый холецистит часто вызывается одним кишечным микроорганизмом, например Escherichia coli , поэтому рекомендуется монотерапия одним из противомикробных препаратов, перечисленных в таблице 4. Поскольку, вероятно, будут обнаружены кишечные микроорганизмы, продуцирующие β-лактамазу, которые устойчивы к пенициллину и цефазолину, рекомендуется использование ингибиторов пенициллина/β-лактамазы, таких как пиперациллин/тазобактам23 или ампициллин/сульбактам.
Таблица 4 Антибактериальные препараты при легком остром холецистите (степень I)Полноразмерная таблица
Пациенты с легким острым холециститом, с относительно легкой болью в животе и легкими воспалительными изменениями по лабораторным данным и визуализирующим исследованиям, близко имитирующим желчную колику, могут наблюдаться с пероральными противомикробными препаратами или даже без противомикробных препаратов.
При остром холецистите средней степени тяжести (степень II) в качестве препаратов первого выбора эмпирически рекомендуются пенициллины широкого спектра действия, цефалоспорины второго поколения и оксацефемы. Больным с тяжелым (III степень) острым холециститом, часто инфицированным множественными и/или резистентными микроорганизмами (уровень 2b–3b), в качестве препаратов первый выбор. В зависимости от особенностей местной чувствительности (антибиограммы) при неэффективности препарата первого выбора можно использовать фторхинолоны и карбапенемы.
Таблица 5 Антибактериальные препараты при остром холецистите средней тяжести (степень II) и тяжелой (степень III)Полная таблица
появление резистентных бактерий.
Следует отметить, что соотношение пиперациллина и тазобактама в Японии (4 : 1) отличается от того, которое используется в США (8 : 1).
В каждой стране противомикробные препараты должны выбираться из доступных агентов, которые соответствуют концепциям и критериям, обсужденным выше и согласованным на этом Согласительном совещании.
Q8. Каков правильный режим дозирования противомикробных препаратов?
На основании фармакокинетики и фармакодинамики существует значительная разница между США и Японией в режимах дозирования противомикробных препаратов. Чтобы дать практические рекомендации по противомикробной терапии, этот вопрос, несмотря на то, что он является внутренним в Японии, необходимо обсудить здесь, а также на Совещании по достижению консенсуса.
Что касается внутрияпонских вопросов, касающихся режимов дозирования противомикробных препаратов, то сначала будут обсуждаться основные принципы противомикробной терапии.
Антимикробная терапия подразделяется на три типа в зависимости от цели применения противомикробных препаратов. Это предполагаемая или эмпирическая терапия, окончательная или специфическая терапия и профилактика. Презумптивная терапия – это применение противомикробных препаратов при подозрении на инфекцию, а возбудители еще не идентифицированы или когда ожидаются результаты микробиологических исследований. После того, как будут получены результаты микробиологического исследования, терапия должна быть соответствующим образом изменена на то, что называется «категорической терапией или специфической терапией». Наконец, «профилактика» включает либо первичную, либо вторичную профилактику ожидаемых инфекций в будущем. Следует отметить, что в наших рекомендациях обсуждается и предоставляется предполагаемая или эмпирическая терапия инфекции желчевыводящих путей.
Презумптивная терапия – это применение противомикробных препаратов при подозрении на инфекцию, а возбудители еще не идентифицированы или когда ожидаются результаты микробиологических исследований. После того, как будут получены результаты микробиологического исследования, терапия должна быть соответствующим образом изменена на то, что называется «категорической терапией или специфической терапией». Наконец, «профилактика» включает либо первичную, либо вторичную профилактику ожидаемых инфекций в будущем. Следует отметить, что в наших рекомендациях обсуждается и предоставляется предполагаемая или эмпирическая терапия инфекции желчевыводящих путей.
После выбора подходящих противомикробных препаратов следует определить режимы дозирования на основе их фармакокинетики и фармакодинамики для достижения наилучших клинических результатов и предотвращения возникновения устойчивости к противомикробным препаратам. Andes et al.27 классифицировали противомикробные агенты по их бактерицидному характеру. Они зависят либо от времени, либо от концентрации. Агенты, зависящие от времени, — это агенты, на бактерицидную активность которых влияет время, превышающее минимальную ингибирующую концентрацию (время> МИК), то есть продолжительность времени, в течение которого бактерии подвергаются воздействию противомикробной концентрации выше МИК. Для этих агентов временные интервалы введения противомикробных препаратов имеют решающее значение для получения соответствующего клинического ответа. С другой стороны, для агентов, зависящих от концентрации, пиковая концентрация в очаге инфекции важна для достижения соответствующего клинического ответа или бактерицидной активности. Препараты, зависящие от времени, включают β-лактамы, а препараты, зависящие от концентрации, с пролонгированным стойким эффектом включают фторхинолоны, кетолиды и аминогликозиды. Агенты, зависящие от концентрации, с умеренным или длительным стойким эффектом включают макролиды.
Они зависят либо от времени, либо от концентрации. Агенты, зависящие от времени, — это агенты, на бактерицидную активность которых влияет время, превышающее минимальную ингибирующую концентрацию (время> МИК), то есть продолжительность времени, в течение которого бактерии подвергаются воздействию противомикробной концентрации выше МИК. Для этих агентов временные интервалы введения противомикробных препаратов имеют решающее значение для получения соответствующего клинического ответа. С другой стороны, для агентов, зависящих от концентрации, пиковая концентрация в очаге инфекции важна для достижения соответствующего клинического ответа или бактерицидной активности. Препараты, зависящие от времени, включают β-лактамы, а препараты, зависящие от концентрации, с пролонгированным стойким эффектом включают фторхинолоны, кетолиды и аминогликозиды. Агенты, зависящие от концентрации, с умеренным или длительным стойким эффектом включают макролиды.
В Японии, в целом, для большинства доступных агентов одобрены значительно меньшие дозы в день по сравнению с практикой в Соединенных Штатах. Более того, в Японии временные интервалы введения лекарств, зависящих от времени, таких как β-лактамы, по-видимому, не определяются их периодом полураспада.
Более того, в Японии временные интервалы введения лекарств, зависящих от времени, таких как β-лактамы, по-видимому, не определяются их периодом полураспада.
Эти факты свидетельствуют о том, что в Японии режимы дозирования противомикробных препаратов следует пересмотреть и/или пересмотреть, чтобы обеспечить наилучшую доступную терапию для достижения наилучших клинических результатов для пациентов. Чтобы обеспечить соответствующие режимы дозирования, следует учитывать различия в размерах тела у азиатов, европеоидов и других этнических групп. На консенсусном совещании было решено, что следует указывать дозы на килограмм (размер тела), а не абсолютное число общих доз каждого агента. Подробности см. в разделе «Обсуждение на Токийском международном совещании по достижению консенсуса».
Обсуждение на Токийском международном консенсусном совещании
Внебольничные или внутрибольничные желчные инфекции
Генри Питт (США): Мы должны говорить о внебольничных или внутрибольничных инфекциях. Бактериология пациента с холециститом/холангитом de novo с последним, у которого, скорее всего, есть камни, представляет собой один спектр, который обычно представляет собой E. coli, Klebsiella Enterococcus, Enterobacter , но было ясно, что у этой подгруппы пациентов был другой спектр. бактериология с гораздо более устойчивыми микроорганизмами, большим количеством дрожжей и большей устойчивостью к метициллину Staphylococcus aureus (MRSA) и такие вещи, как устойчивые к ванкомицину Enterococcus (VRE), которые могут вызвать проблемы. Так что мы должны принять это во внимание и здесь; что может быть холангит/холецистит de novo, а затем есть еще одна группа больных, у которых инфекции госпитального типа.
Бактериология пациента с холециститом/холангитом de novo с последним, у которого, скорее всего, есть камни, представляет собой один спектр, который обычно представляет собой E. coli, Klebsiella Enterococcus, Enterobacter , но было ясно, что у этой подгруппы пациентов был другой спектр. бактериология с гораздо более устойчивыми микроорганизмами, большим количеством дрожжей и большей устойчивостью к метициллину Staphylococcus aureus (MRSA) и такие вещи, как устойчивые к ванкомицину Enterococcus (VRE), которые могут вызвать проблемы. Так что мы должны принять это во внимание и здесь; что может быть холангит/холецистит de novo, а затем есть еще одна группа больных, у которых инфекции госпитального типа.
Продолжительность антимикробной терапии
Генри Питт: Я думаю, в частности, при остром холецистите, если вы делаете холецистэктомию, вы часто можете обойтись очень коротким курсом, особенно если это легкий случай, что означало большую часть случаев.
Джозеф С. Соломкин (США): Еще одно замечание, которое я хотел бы отметить, просто чтобы передать наш опыт в Северной Америке, заключается в том, что все больше внимания уделяется сокращению продолжительности терапии и внутривенному введению. переход на рот очень полезен, если вы заинтересованы в более быстрой отправке пациентов домой; это также уменьшает проблему необходимости иметь внутривенное введение. на месте, и медсестра, чтобы дать вливание.
Билиарная пенетрация
На Международной консенсусной встрече 78% (21/27) и 39% (9/23), соответственно, японских и иностранных экспертов ответили «да» на клинический вопрос: «Следует ли считать проникновение противомикробных препаратов в желчь важным при их выборе при умеренном или тяжелом остром холецистите?» (см. рис. 1).
Steven Strasberg (США): Причина, по которой важность проникновения желчевыводящих путей в Японии и за рубежом (особенно в Соединенных Штатах) значительно различается, по-видимому, связана со стратегиями лечения в обеих странах. В США холецистэктомию, как правило, проводят сразу после постановки диагноза, так что зачастую можно обойтись очень коротким курсом, а проникновение желчи для них не так важно.
В США холецистэктомию, как правило, проводят сразу после постановки диагноза, так что зачастую можно обойтись очень коротким курсом, а проникновение желчи для них не так важно.
Нагаи (Япония): При остром холецистите хорошая проникающая способность противомикробного препарата ерунда; это то, что я говорю своим жителям.
Выбор лекарств на основе оценки тяжести заболевания
Джозеф С. Соломкин: Идея о том, что более серьезно больные пациенты должны получать разные антибиотики, и это идея, которую мы включили в рекомендации IDSA, и я думаю, что она также предлагается здесь; нужно понимать, что существует очень мало реальных доказательств, которые работают. Я думаю, что очень важно знать, что на самом деле очень мало доказательств того, что это так. Очень разумно просто использовать подход, который нацелен на организм отдельно от тяжести заболевания, и я думаю, что это один из вопросов, который можно поставить перед этой группой, чтобы ответить на вопрос, должны ли эти рекомендации основываться на тяжести или нет.
Дозировка и стоимость лекарств
Джозеф С. Соломкин: Если вы рекомендуете, чтобы эти рекомендации включали то, что я бы назвал дозировкой для Северной Америки; или что бы вы порекомендовали? Кроме того, осознание нормативных вопросов, касающихся дозирования лекарств.
Харуми Гоми (Япония): Это критическая точка; Режимы дозирования являются критическим моментом микробной терапии, и я лично считаю, что дозы должны быть включены в Руководство. Затем, что касается юридических вопросов, я думаю, что это наша внутренняя проблема, и нам нужно обратиться к правительству или нам нужно предпринять какие-то действия, чтобы сделать эти противомикробные препараты доступными для японских пациентов.
Sheung-Tat Fan (Китай): Мне интересно, следует ли дозу выражать в единицах массы тела — в килограммах — а не в абсолютном количестве. Я вижу, что между азиатами и американцами есть разница в размерах тела, так что разница может быть. Мы должны быть более реалистичными; это означает, что мы должны говорить о массе тела, а не об абсолютном количестве.