Паратонзиллярный абсцесс горла – симптомы, диагностика и лечение флегмонозной ангины у взрослых
Паратонзиллярный абсцесс горла – симптомы, диагностика и лечение флегмонозной ангины у взрослыхКлиника хирургии
› ЛОР-Хирургия
› Паратонзиллярный абсцесс и все о нем
Записаться онлайн
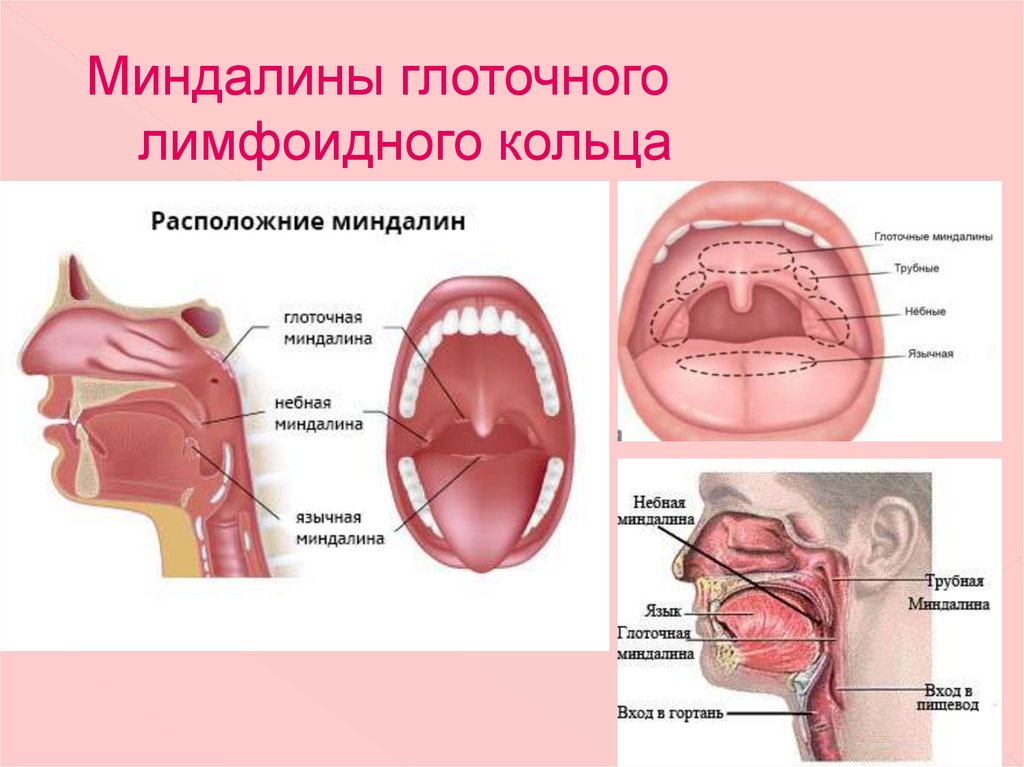
Общая информация
Паратонзиллярным абсцессом называют воспалительный процесс, остро развивающийся в окружающей небные миндалины клетчатке. Воспаление вызывают стафилококковые или стрептококковые патогенные микроорганизмы. В большинстве случаев абсцесс возникает на фоне острого тонзиллита или как осложнение хронической формы заболевания. Абсцесс, протекающий в легкой форме, характеризуется болью и легкой отечностью тканей. При тяжелых формах развивается сильный отек, который может спровоцировать затруднения при глотании, дыхании, речи.
Виды паратонзиллярного абсцесса
По месту развития воспалительного процесса выделяют несколько форм паратонзиллярного абсцесса.
- Передний (передне-верхний) абсцесс. Возникает в большинстве случаев. Воспаление локализуется между передней небной дужкой и верхней областью миндалины, откуда инфекция попадает в околоминдалинную клетчатку.
- Задний абсцесс. В этом случае гнойник располагается между миндалиной и задней небной дужкой.
- Нижний абсцесс. Место воспаления находится ниже миндалины, а абсцесс не сопровождается ярко выраженными симптомами.
- Боковой абсцесс. Эта форма встречается очень редко. Полость с гнойным содержимым располагается в ткани снаружи от миндалины. При боковом абсцессе велик риск попадания гноя в ткани шеи и грудной клетки.
Кроме того, паратонзиллярный абсцесс может быть одно- или двусторонним. Чаще диагностируют первый вариант.
Оториноларингологи успешно лечат все формы паратонзиллярного абсцесса, применяя различные методики в зависимости от клинической ситуации.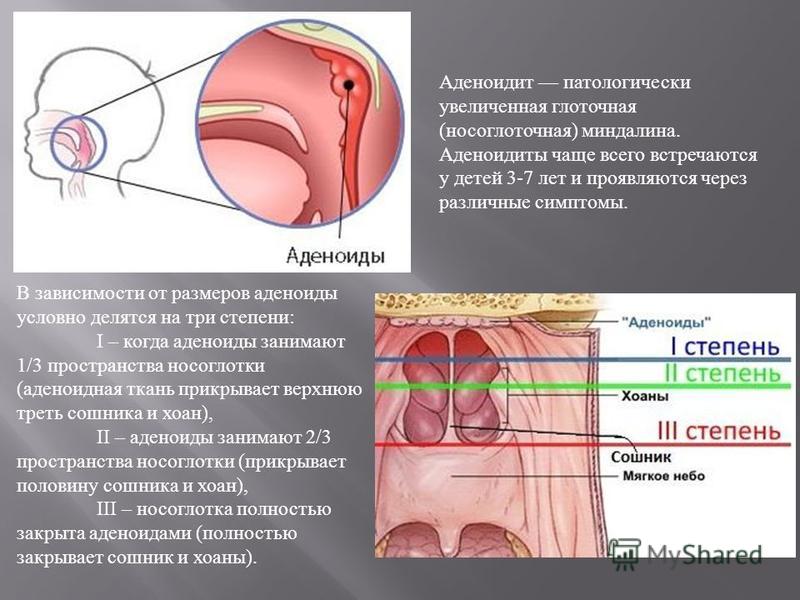
Симптомы
Как правило, паратонзиллярный абсцесс развивается на 3–5 сутки после начала ангины или обострения хронического тонзиллита и в большинстве случаев сопровождается ярко выраженными симптомами, среди которых:
- сильная боль в горле, которая может отдавать в ухо или зубы;
- ощущение кома в горле, затруднения при глотании даже жидкости;
- повышение температуры тела до критических цифр – 39–40 С;
- затруднения при открытии рта в результате спазмов жевательных мышц;
- боль в области шеи при повороте или наклоне головы;
- увеличение подчелюстных лимфоузлов с одной или с обеих сторон;
- общее недомогание: головная боль, слабость.
Диагностика
Для того чтобы выбрать верную тактику лечения, оториноларингологи Центра проводят ряд диагностических процедур. В первую очередь врач вас осмотрит и соберет подробный анамнез. Кроме того, специалист обязательно проведет фарингоскопию и ларингоскопию.
Оперативное лечение паратонзиллярного абсцесса
При неэффективности консервативной терапии паратонзиллярный процесс подлежит обязательному хирургическому лечению. Врачи применяют наиболее эффективные методики, способствующие быстрому выздоровлению и предотвращающие развитие рецидива. Выбор способа хирургического вмешательства индивидуален и основывается на данных диагностики.
Вскрытие паратонзиллярного абсцесса. Эта процедура оптимальна на начальной стадии заболевания и чаще всего проводится амбулаторно. Вскрытие выполняется под местной анестезией. Врач рассекает стенку гнойника и удаляет содержимое полости. Затем вскрытую полость тщательно промывают антисептическим раствором и при необходимости ушивают. Сразу после оттока гноя состояние больного значительно улучшается: снижается температура, ослабевают болевые ощущения.
Абсцесс-тонзиллэктомия. Комплексная операция, подразумевающая одновременное вскрытие абсцесса и удаление небных миндалин. Показаниями к такому хирургическому вмешательству могут служить сложные формы абсцесса, рецидивы заболевания, развитие осложнений, хронический тонзиллит. В зависимости от ситуации специалист удаляет одну или обе миндалины. Если позволяет ситуация, врач сначала вскрывает абсцесс, а затем проводит тонзиллэктомию. При затрудненном доступе к месту воспаления сначала может быть выполнена тонзиллэктомия. Оперирующие оториноларингологи Центра практикуют классический способ удаления миндалин.
Комплексная операция, подразумевающая одновременное вскрытие абсцесса и удаление небных миндалин. Показаниями к такому хирургическому вмешательству могут служить сложные формы абсцесса, рецидивы заболевания, развитие осложнений, хронический тонзиллит. В зависимости от ситуации специалист удаляет одну или обе миндалины. Если позволяет ситуация, врач сначала вскрывает абсцесс, а затем проводит тонзиллэктомию. При затрудненном доступе к месту воспаления сначала может быть выполнена тонзиллэктомия. Оперирующие оториноларингологи Центра практикуют классический способ удаления миндалин.
Хирургическое вмешательство проводится под общим обезболиванием — наркозом. Специальным инструментом врач иссекает ткани миндалины и ушивает миндалиновую нишу. Для снижения кровопотери в ходе операции специалисты применяют аппарат «Сургитрон». Благодаря радиоволновому излучению коагулируются сосуды и ускоряется процесс заживления тканей.
Позаботьтесь о своем здоровье и доверьте лечение паратонзиллярного абсцесса профессионалам.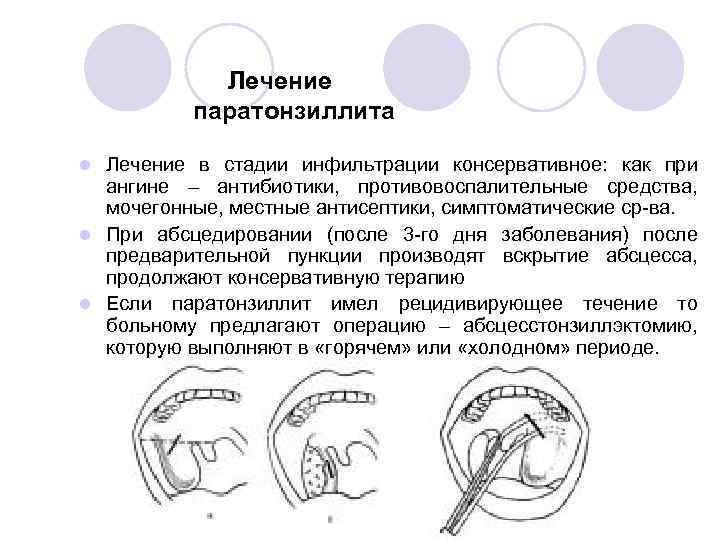
Вид оперативного вмешательства ЛОР-хирурги выбирают исходя из стадии заболевания и сопутствующих патологий:
- Вскрытие абсцесса. Амбулаторная операция, в ходе которой оториноларинголог рассекает полость с гноем, тщательно удаляет содержимое и обрабатывает ткани дезинфицирующим раствором.
- Вскрытие абсцесса и тонзиллэктомия. Эта комплексная операция направлена на удаление гнойного содержимого и небных миндалин, провоцирующих развитие воспалительного процесса.
Подробнее
Реабилитация после лечения паратонзиллярного абсцесса
Хирургическое лечение паратонзиллярного абсцесса – процедура, которая не требует длительного пребывания в стационаре. Если проводилось только вскрытие гнойника, под местной анестезией, то уже через пару часов вы сможете отправиться домой. Если вместе с удалением абсцесса была выполнена тонзиллэктомия, вас выпишут на следующий день.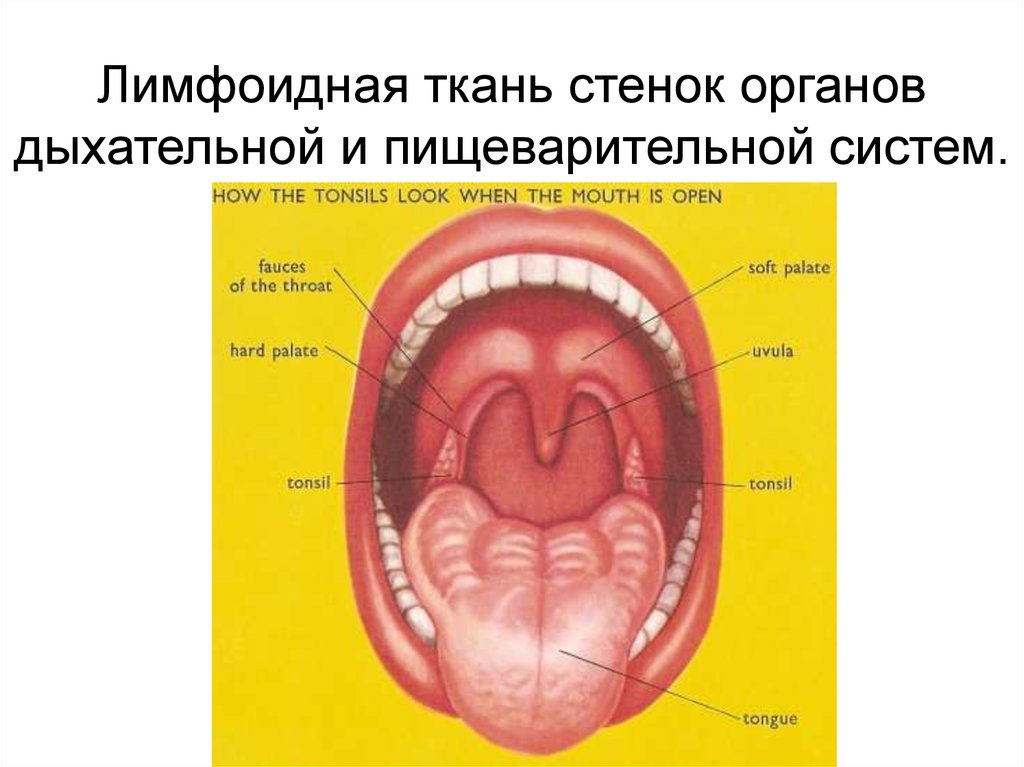
Восстановление после хирургического лечения занимает 1–2 недели. На этот период следует отказаться от очень горячей или холодной пищи и напитков, алкоголя, курения, тепловых процедур в области шеи и горла. После операции врач назначит вам день контрольного визита, чтобы оценить процесс заживления тканей.
Перейти в раздел лицензии Перейти в раздел правовая информация
This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.
Паратонзиллярный абсцесс: причины, методы лечения, принципы профилактики
Паратонзиллярный абсцесс – это воспалительное заболевание мягких тканей, окружающих небные миндалины. Состояние опасное и имеющее ряд грозных осложнений и тяжелых для пациента последствий.
Содержание
- Причины и формы заболевания
- Клиническая картина
- Методы лечения паратонзиллярного абсцесса
- Принципы профилактики болезни
Как было сказано ранее, паратонзиллярный абсцесс – это острое воспалительное заболевание околоминдаликовой клетчатки, в которой образуется участок воспаление, где со временем начинает скапливаться гнойное содержимое.
В подавляющем большинстве случаев (более чем у 80% пациентов) паратонзиллярный абсцесс развивается на фоне хронического воспалительного процесса в нёбных миндалинах. Самое большое количество случаев регистрируется в возрастном диапазоне от 15 до 30 лет. При этом мужчины и женщины одинаково часто сталкиваются с этой болезнью. Примечательно то, что примерно у 15% людей наблюдаются рецидивы данной патологии.
Паратонзиллярный абсцесс крайне опасен своими осложнениями. При несвоевременном обращении за медицинской помощью он может приводить к вторичному воспалению клетчаточных пространств шеи или средостения. Несколько реже эта патология становится причиной сепсиса, воспалительного поражения головного мозга, эрозивного кровотечения. Однако в целом при правильно выбранной тактике лечения прогноз благоприятный.
В основе возникновения данного патологического процесса лежит воздействие бактериальной флоры. В подавляющем большинстве случаев в качестве возбудителя выступают пиогенные стрептококки, золотистые стафилококки, реже – гемофильная или кишечная палочка, пневмококковая флора и др.
В качестве предрасполагающих факторов можно рассматривать снижение уровня иммунной защиты, например, вследствие переохлаждения, систематическое курение и так далее.
В зависимости от расположения абсцесса принято выделять несколько форм, а именно:
- передняя форма, диагностируется более, чем у 70% пациентов — воспалительный очаг локализуется между передней небной дужкой и верхней частью миндалины, откуда инфекция попадает в паратонзиллярную клетчатку;
- задняя форма стоит на втором месте по распространенности — очаг гнойного воспаления располагается между миндалиной и задней небной дужкой;
- нижняя форма — очаг воспаления расположен ниже самой миндалины, плохо виден при обычном осмотре и не сопровождается ярко выраженными характерными симптомами;
- боковая форма паратонзиллярного абсцесса является самой редкой и при этом самой тяжелой — абсцесс располагается за нижней третью небной дужки между небной и язычной миндалиной.

Основным клиническим проявлением является чрезвычайно выраженная боль в горле, определяемая чаще всего с одной стороны. Стоит заметить, что в некоторых случаях у пациентов отмечается двусторонняя локализация воспалительного процесса. Болевой синдром усиливается при проглатывании слюны, постепенно он начинает иррадиировать в область нижней челюсти и уха.
В обязательном порядке присоединяется общий интоксикационный синдром. Он характеризуется фебрильной лихорадкой, ознобами, слабостью, недомоганием, снижением аппетита и т.д. Также клиническая картина дополняется увеличением регионарных лимфоузлов, увеличением количества слюны, неприятным запахом изо рта.
Еще одним специфическим симптомом является тонический спазм жевательной группы мышц. Пациент вынужден ограничивать движения шеей, так как они сопровождаются сильной болью.
У достаточно большого количества людей спустя несколько суток наблюдается самостоятельное вскрытие абсцесса — это проявляется в самочувствии пациента уменьшением болевого синдрома, снижением температуры тела, некоторым облегчением состояния. Однако стоит заметить, что достаточно часто очаг гнойного воспаления вскрывается не полностью и произвольного выздоровления не происходит, а также абсцесс может не вскрыться самостоятельно, что чревато прогрессирующим ухудшением состояния пациента.
Однако стоит заметить, что достаточно часто очаг гнойного воспаления вскрывается не полностью и произвольного выздоровления не происходит, а также абсцесс может не вскрыться самостоятельно, что чревато прогрессирующим ухудшением состояния пациента.
Этапы развития паратонзиллярного абсцесса:
I этап — отмечается отек околоминдаликовой клетчатки, отмечается дискомфорт в горле, но общее состояние пациента зачастую не страдает;
II этап — инфильтрационный — период когда вместо отека мягких тканей в паратонзиллярной клетчатке начинают скапливаться воспалительные элементы крови, начинают разворачиваться и нарастать все процессы, присущие воспалению; именно в этот период начинают появляться характерные для паратонзиллярного абсцесса симптом;
III этап — абсцедирующий — это этап, когда очаг гнойного воспаления .
Он устанавливается тогда, когда образовалась непосредственно сама гнойная полость.
Суть данной патологии заключается в образовании гнойной полости в области околоминдаликовой клетчатки.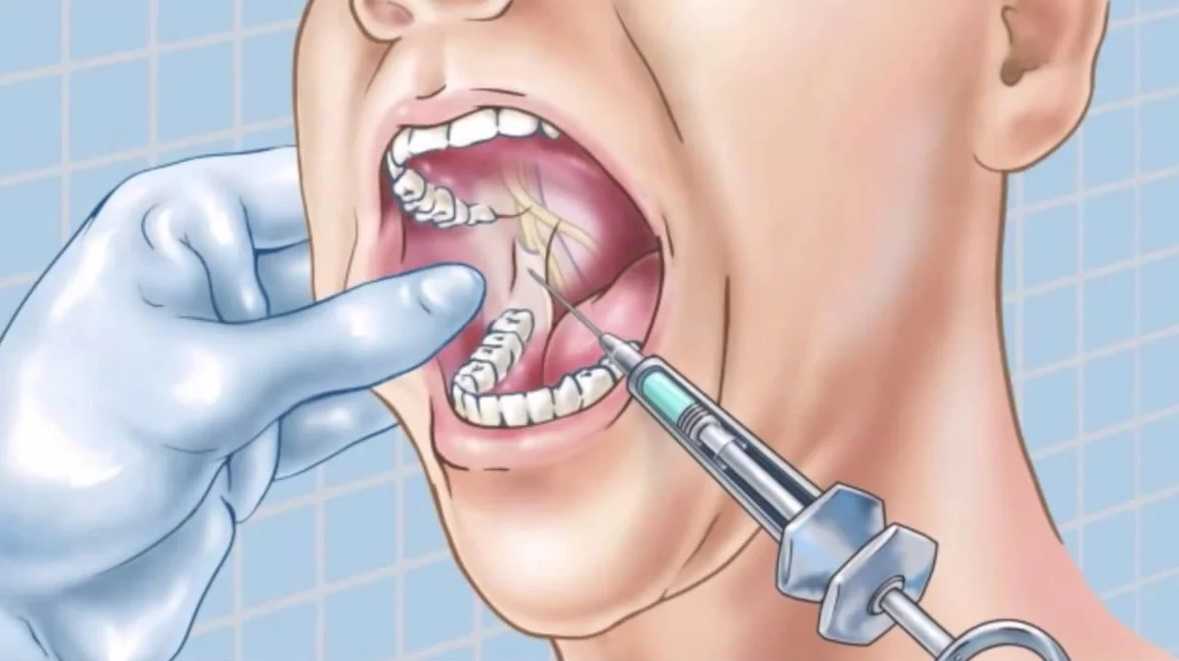 Основным клиническим проявлением при таком патологическом процессе является чрезвычайно выраженная боль в горле, дополняющаяся общей интоксикацией организма. В этой статье мы поговорим о том, что же такое паратонзиллярный абсцесс и чем он угрожает?
Основным клиническим проявлением при таком патологическом процессе является чрезвычайно выраженная боль в горле, дополняющаяся общей интоксикацией организма. В этой статье мы поговорим о том, что же такое паратонзиллярный абсцесс и чем он угрожает?
Диагностика паратонзиллярного абсцесса складывается из объективного осмотра, дополняющегося фарингоскопией. Именно фарингоскопия позволяет обнаружить гнойник и оценить его локализацию. Дополнительно показаны общий анализ крови, бактериологический посев для определения возбудителя. Исключить осложнения можно с помощью различных инструментальных методом, например, УЗИ.
В первую очередь, при таком заболевании необходимо назначить антибактериальные препараты, выбираемые на основании чувствительности выделенной флоры. Для купирования симптомов используются средства с обезболивающим и жаропонижающим действием, проводятся дезинтоксикационные мероприятия. Местная терапия сводится к полосканию горла антисептическими растворами. В том случае, если гнойная полость уже образовалась, рекомендуется провести ее хирургическое вскрытие с последующим дренированием.
В том случае, если гнойная полость уже образовалась, рекомендуется провести ее хирургическое вскрытие с последующим дренированием.
Лечение при этой болезни может включать в себя не только консервативные, но и хирургические методы. Выбор тактики будет зависеть от своевременности обращения за медицинской помощью.
Принципы профилактикиДля профилактики развития этой болезни необходимо своевременно санировать имеющиеся инфекционные очаги в области ротоглотки, повышать уровень иммунной защиты и так далее.
Паратонзиллярный абсцесс Информация | Гора Синай
Ангина; Абсцесс — перитонзиллярный; Тонзиллит — абсцесс
Паратонзиллярный абсцесс представляет собой скопление инфицированного материала в области вокруг миндалин.
 Это важная часть иммунной системы. Когда люди говорят о опухших железах на шее, они обычно имеют в виду опухшие лимфатические узлы. Обычными областями, где можно легко прощупать лимфатические узлы, особенно если они увеличены, являются пах, подмышки (подмышечные впадины), над ключицей (надключичные), на шее (шейные) и на затылке чуть выше линии роста волос (затылочные). ).
Это важная часть иммунной системы. Когда люди говорят о опухших железах на шее, они обычно имеют в виду опухшие лимфатические узлы. Обычными областями, где можно легко прощупать лимфатические узлы, особенно если они увеличены, являются пах, подмышки (подмышечные впадины), над ключицей (надключичные), на шее (шейные) и на затылке чуть выше линии роста волос (затылочные). ).Структуры горла включают пищевод, трахею, надгортанник и миндалины.
Причины
Паратонзиллярный абсцесс — осложнение тонзиллита. Это чаще всего вызывается типом бактерий, называемых бета-гемолитическим стрептококком группы А.
Паратонзиллярный абсцесс чаще всего возникает у детей старшего возраста, подростков и молодых людей. Состояние редкое сейчас, когда антибиотики используются для лечения тонзиллита.
Симптомы
Воспаление одной или обеих миндалин. Инфекция может распространиться на область вокруг миндалин. Затем он может распространиться на шею и грудь. Отекшие ткани могут блокировать дыхательные пути. Это опасная для жизни неотложная медицинская помощь.
Инфекция может распространиться на область вокруг миндалин. Затем он может распространиться на шею и грудь. Отекшие ткани могут блокировать дыхательные пути. Это опасная для жизни неотложная медицинская помощь.
Абсцесс может прорваться (прорваться) в горло. Содержимое абсцесса может попасть в легкие и вызвать пневмонию.
Симптомы перитонзиллярного абсцесса включают:
- Лихорадку и озноб
- Сильные боли в горле, обычно с одной стороны
- Боль в ушах на стороне абсцесса
- Затрудненное открывание рта и боль при открывании рта
- Проблемы с глотанием
- Слюнотечение или невозможность глотать слюну
- Отек лица или шеи
- Лихорадка
- Головная боль
- голос
- Нежные железы челюсти и горла
- Ригидность шеи
Обследования и анализы
Осмотр горла часто показывает припухлость с одной стороны и на нёбе.
Небный язычок в задней части глотки может быть смещен в сторону от опухоли. Шея и горло могут быть красными и опухшими с одной или обеих сторон.
Могут быть выполнены следующие анализы:
- Аспирация абсцесса с помощью иглы
- КТ
- Эндоскопия с оптоволоконным кабелем для проверки наличия закупорки дыхательных путей
Лечение
Инфекцию можно лечить с помощью антибиотиков, если она обнаружена на ранней стадии. Если образовался абсцесс, его необходимо дренировать иглой или вскрыть. Прежде чем это будет сделано, вам дадут обезболивающее.
Если инфекция очень тяжелая, миндалины будут удалены одновременно с дренированием абсцесса, но это бывает редко.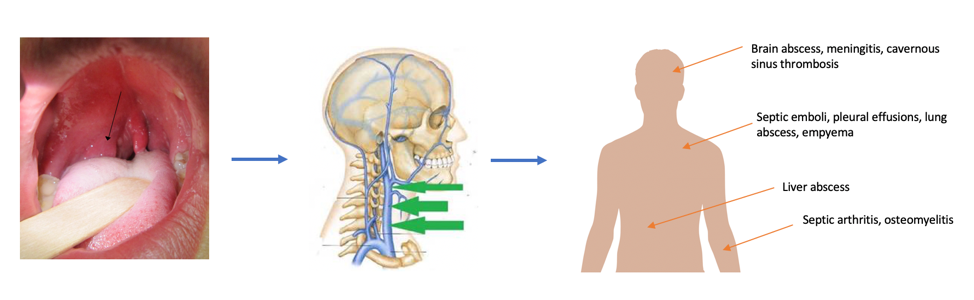 В этом случае у вас будет общая анестезия, поэтому вы будете спать и не будете чувствовать боли.
В этом случае у вас будет общая анестезия, поэтому вы будете спать и не будете чувствовать боли.
Перспективы (прогноз)
В большинстве случаев перитонзиллярный абсцесс проходит при лечении. Инфекция может вернуться в будущем.
Возможные осложнения
Осложнения могут включать:
- Обструкцию дыхательных путей
- Целлюлит челюсти, шеи или грудной клетки
- Эндокардит (редко)
- Жидкость вокруг легких (плевральный выпот)
- Воспаление вокруг сердца
- Сепсис (инфекция в крови)
Когда обращаться к медицинскому работнику
Немедленно свяжитесь со своим лечащим врачом, если у вас был тонзиллит и у вас появились симптомы перитонзиллярного абсцесса.
Обратитесь к своему врачу, если у вас есть:
- Проблемы с дыханием
- Проблемы с глотанием
- Боль в груди
- Постоянная лихорадка
- Симптомы, которые ухудшаются
Профилактика
Быстрое лечение тонзиллита, особенно если он вызван бактериями, может помочь предотвратить это состояние.
Паппас, Д.Е., Хендли, Д.О. Заглоточный абсцесс, латеральный глоточный (парафарингеальный) абсцесс и перитонзиллярный целлюлит/абсцесс. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Нельсон Учебник педиатрии.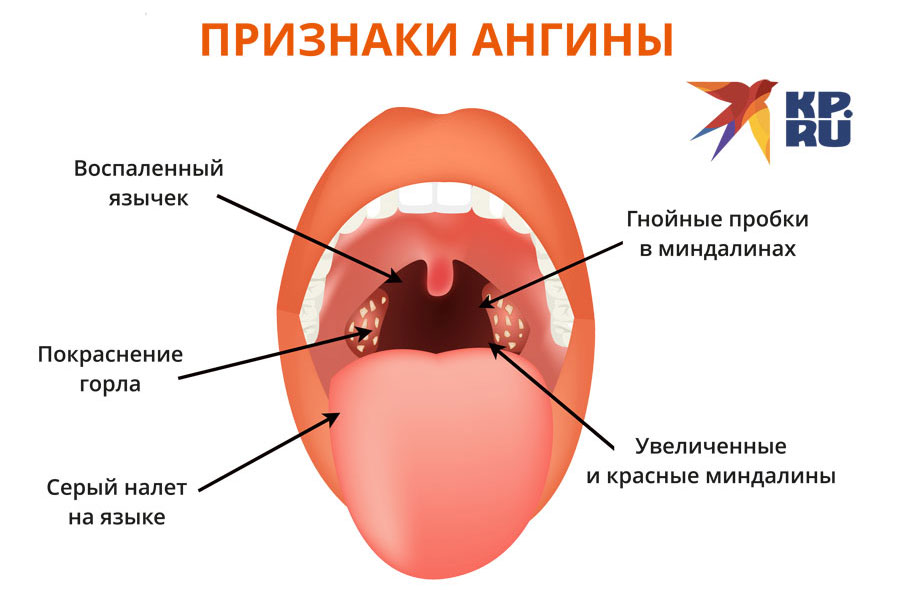 21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 410.
21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 410.
Рогински М.А., Атчинсон П.Р. Инфекции верхних дыхательных путей. В: Стены РМ, изд. Неотложная медицина Розена: концепции и клиническая практика . 10-е изд. Филадельфия, Пенсильвания: Elsevier; 2023: глава 61.
Заработная плата РК. Дренаж перитонзиллярного абсцесса. В: Fowler GC, изд. Процедуры Пфеннингера и Фаулера для первичной медико-санитарной помощи. 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 206.
Последняя проверка: 29.11.2022
Рецензию сделал: Йозеф Шаргородский, доктор медицины, магистр здравоохранения, Медицинский факультет Университета Джона Хопкинса, Балтимор, Мэриленд. Также рецензировали Дэвид С. Дагдейл, доктор медицинских наук, медицинский директор, Бренда Конауэй, главный редактор, и A.D.A.M. Редакционная коллегия.
Паратонзиллярный абсцесс | ААФП
НИКОЛАС Дж. ГАЛИОТО, MD
ГАЛИОТО, MD
Am Семейный врач. 2017;95(8):501-506
Раскрытие информации об авторе: Нет соответствующей финансовой принадлежности.
Паратонзиллярный абсцесс — наиболее распространенная глубокая инфекция головы и шеи, возникающая в основном у молодых людей. Диагноз обычно ставится на основании клинической картины и осмотра. Симптомы и результаты обычно включают лихорадку, боль в горле, дисфагию, тризм и «горячий голос». Дренирование абсцесса, антибактериальная терапия и поддерживающая терапия для поддержания гидратации и контроля боли являются краеугольными камнями лечения. Большинство пациентов могут лечиться в амбулаторных условиях. Перитонзиллярные абсцессы являются полимикробными инфекциями, и антибиотики, эффективные против стрептококка группы А и оральных анаэробов, должны быть терапией первой линии. Кортикостероиды могут помочь уменьшить симптомы и ускорить выздоровление. Своевременное распознавание инфекции и начало терапии важны для предотвращения потенциально серьезных осложнений, таких как обструкция дыхательных путей, аспирация или проникновение инфекции в глубокие ткани шеи. Пациенты с перитонзиллярным абсцессом обычно впервые встречаются в амбулаторных условиях первичной помощи или в отделении неотложной помощи. Семейные врачи с соответствующей подготовкой и опытом могут диагностировать и лечить большинство пациентов с перитонзиллярным абсцессом.
Своевременное распознавание инфекции и начало терапии важны для предотвращения потенциально серьезных осложнений, таких как обструкция дыхательных путей, аспирация или проникновение инфекции в глубокие ткани шеи. Пациенты с перитонзиллярным абсцессом обычно впервые встречаются в амбулаторных условиях первичной помощи или в отделении неотложной помощи. Семейные врачи с соответствующей подготовкой и опытом могут диагностировать и лечить большинство пациентов с перитонзиллярным абсцессом.
Паратонзиллярный абсцесс является наиболее распространенной глубокой инфекцией головы и шеи, с ежегодной заболеваемостью 30 случаев на 100 000 человек в Соединенных Штатах. 1–3 Эта инфекция может встречаться во всех возрастных группах, но самая высокая заболеваемость приходится на взрослых в возрасте от 20 до 40 лет. 1,2 Паратонзиллярный абсцесс чаще всего является осложнением стрептококковой ангины; однако четкая корреляция между этими двумя состояниями не была задокументирована. 4
4
| Clinical recommendation | Evidence rating | References |
|---|---|---|
| Some type of drainage procedure is appropriate treatment for most patients who present with a peritonsillar abscess. | C | 6 , 7 , 13 |
| Антибиотики широкого спектра действия, эффективные против стрептококков группы А и пероральных анаэробов, следует рассматривать как первую линию после дренирования абсцессов может быть достаточно. | C | 9 , 12 , 17 , 18 |
Кортикостероиды могут быть полезны для уменьшения симптомов периацессов и ускорения выздоровления. | Б | 3 , 15 , 26 |
Анатомия
Две небные миндалины лежат на боковых стенках ротоглотки в углублении между передней небной дужкой (небно-язычной дугой) и задней небной дужкой (небно-глоточной дугой). Миндалины формируются в последние месяцы беременности и растут неравномерно, достигая наибольшего размера к шести-семи годам жизни ребенка. Миндалины обычно начинают постепенно инволютировать в период полового созревания, и после 65 лет ткани миндалин остается мало. 5 Каждая миндалина имеет на своей поверхности ряд крипт и окружена капсулой между ней и прилежащей мышцей-констриктором, через которую проходят кровеносные сосуды и нервы. Паратонзиллярный абсцесс представляет собой локализованную инфекцию, при которой гной скапливается между фиброзной капсулой миндалин и верхним констриктором глотки. 6,7
Этиология
Паратонзиллярный абсцесс традиционно рассматривался как последняя стадия континуума, которая начинается как острый экссудативный тонзиллит, который прогрессирует до флегмоны и, в конечном итоге, абсцесса. Однако это предполагает тесную связь между перитонзиллярным абсцессом и стрептококковым тонзиллитом. Поскольку возникновение перитонзиллярного абсцесса равномерно распределяется в течение года, а стрептококковый тонзиллит, как правило, носит сезонный характер, роль стрептококкового тонзиллита в этиологии перитонзиллярного абсцесса ставится под сомнение. 8
Однако это предполагает тесную связь между перитонзиллярным абсцессом и стрептококковым тонзиллитом. Поскольку возникновение перитонзиллярного абсцесса равномерно распределяется в течение года, а стрептококковый тонзиллит, как правило, носит сезонный характер, роль стрептококкового тонзиллита в этиологии перитонзиллярного абсцесса ставится под сомнение. 8
Образование абсцесса может происходить не в самих миндалинах. Некоторые теории предполагают, что железы Вебера способствуют образованию перитонзиллярных абсцессов. 4,9 Эта группа мелких слизистых слюнных желез расположена в пространстве чуть выше миндалины на мягком небе и соединена протоком с поверхностью миндалины. 9 Эти железы очищают область миндалин от мусора и помогают переваривать частицы пищи, застрявшие в криптах миндалин. Если железы Вебера воспаляются, может развиться локальный целлюлит. По мере прогрессирования инфекции проток на поверхности миндалин закупоривается окружающим воспалением. В результате некроз тканей и образование гноя вызывают классические признаки и симптомы перитонзиллярного абсцесса. 4,9 Эти абсцессы обычно формируются в пределах мягкого неба, чуть выше верхнего полюса миндалины, что совпадает с типичной локализацией перитонзиллярного абсцесса. 4 Отсутствие этих абсцессов у пациентов, перенесших тонзиллэктомию, подтверждает теорию о том, что железы Вебера могут способствовать патогенезу перитонзиллярных абсцессов. 4 Другие клинические факторы, связанные с формированием перитонзиллярных абсцессов, включают серьезное заболевание пародонта и курение. 10
В результате некроз тканей и образование гноя вызывают классические признаки и симптомы перитонзиллярного абсцесса. 4,9 Эти абсцессы обычно формируются в пределах мягкого неба, чуть выше верхнего полюса миндалины, что совпадает с типичной локализацией перитонзиллярного абсцесса. 4 Отсутствие этих абсцессов у пациентов, перенесших тонзиллэктомию, подтверждает теорию о том, что железы Вебера могут способствовать патогенезу перитонзиллярных абсцессов. 4 Другие клинические факторы, связанные с формированием перитонзиллярных абсцессов, включают серьезное заболевание пародонта и курение. 10
Клинические проявления
Пациенты с перитонзиллярным абсцессом выглядят больными и жалуются на недомогание, лихорадку, прогрессирующее усиление болей в горле и дисфагию. 7 Сопутствующая боль в горле заметно более выражена на пораженной стороне и часто локализуется в ухе на ипсилатеральной стороне. Физикальное обследование обычно выявляет тризм с затрудненным открыванием рта вследствие воспаления и спазма жевательных мышц. 11 Глотание может быть затруднено и болезненно. 11,12 Сочетание одинофагии и дисфагии часто приводит к застою слюны и последующему слюнотечению. Больные часто говорят приглушенным или «горячим голосом». На пораженной стороне пальпируется выраженный болезненный шейный лимфаденит. При осмотре ротоглотки выявляется напряженная припухлость и эритема передней небной дужки и мягкого неба, покрывающих инфицированную миндалину. Миндалина обычно смещена книзу и медиально с контралатеральным отклонением язычка 11 (Рисунок 1 1 ) .
11 Глотание может быть затруднено и болезненно. 11,12 Сочетание одинофагии и дисфагии часто приводит к застою слюны и последующему слюнотечению. Больные часто говорят приглушенным или «горячим голосом». На пораженной стороне пальпируется выраженный болезненный шейный лимфаденит. При осмотре ротоглотки выявляется напряженная припухлость и эритема передней небной дужки и мягкого неба, покрывающих инфицированную миндалину. Миндалина обычно смещена книзу и медиально с контралатеральным отклонением язычка 11 (Рисунок 1 1 ) .
Наиболее частые данные анамнеза и результаты физикального обследования у пациентов с перитонзиллярным абсцессом приведены в таблице 1 4,7,11,12 Возможные осложнения перитонзиллярного абсцесса приведены в таблице 2 . 13 При неадекватном лечении могут возникнуть опасные для жизни осложнения из-за обструкции верхних дыхательных путей, разрыва абсцесса с аспирацией гноя или дальнейшего распространения инфекции в глубокие ткани шеи, подвергая риску неврологические и сосудистые структуры.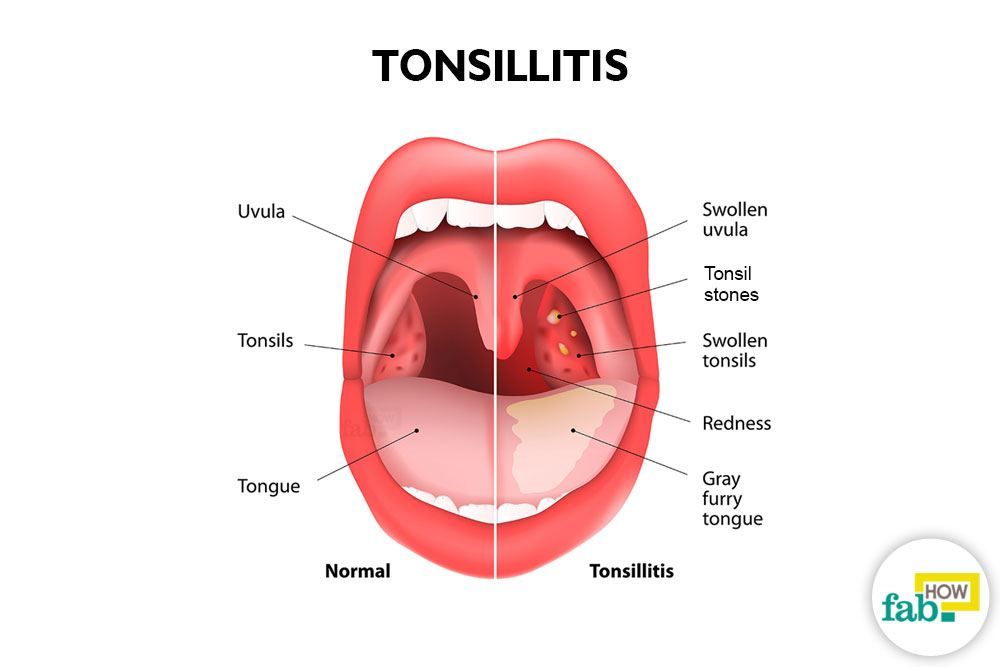 7,13
7,13
| Symptoms |
| Dysphagia |
| Fever |
| Malaise |
| Odynophagia |
| Otalgia (ipsilateral) |
| Severe sore горло, хуже с одной стороны |
| Результаты физикального обследования |
| Шейный лимфаденит |
| Слюнотечение |
| Erythematous, swollen soft palate with uvula deviation to contralateral side and enlarged tonsil |
| Muffled voice (“hot potato” voice) |
| Rancid or foul-smelling breath (fetor) |
| Trismus |
| Обструкция дыхательных путей |
| Аспирационный пневмонит или абсцесс легкого вследствие разрыва перитонзиллярного абсцесса |
| Распространение инфекции в глубокие ткани шеи или верхнего средостения |
| Угрожающие жизни кровоизлияния вследствие эрозии или септического некроза в оболочку сонной артерии |
| по стрептококкам группы А |
Диагностика
Диагноз перитонзиллярного абсцесса обычно основывается на клинической картине и физикальном обследовании. Другие состояния, которые следует учитывать при дифференциальной диагностике, включают перитонзиллярный целлюлит, заглоточный абсцесс, ретромолярный абсцесс, инфекционный мононуклеоз, эпиглоттит (особенно у детей) и новообразования (лимфому или карциному). 4,6,11,13 В нескольких ретроспективных исследованиях сообщалось об инфекционном мононуклеозе как коинфекции в 1,5–6% случаев перитонзиллярного абсцесса, 13 , что делает его возможным альтернативным диагнозом и сопутствующим заболеванием. Особенно это касается подростков и молодых людей. Тестирование на инфекционный мононуклеоз должно основываться на анамнезе пациента, результатах обследования (например, спленомегалия, лимфаденопатия, двусторонняя инфекция миндалин) и клинических подозрениях. Если подтвержден инфекционный мононуклеоз, следует избегать применения амоксициллина из-за сопутствующей лекарственной сыпи. 13
Другие состояния, которые следует учитывать при дифференциальной диагностике, включают перитонзиллярный целлюлит, заглоточный абсцесс, ретромолярный абсцесс, инфекционный мононуклеоз, эпиглоттит (особенно у детей) и новообразования (лимфому или карциному). 4,6,11,13 В нескольких ретроспективных исследованиях сообщалось об инфекционном мононуклеозе как коинфекции в 1,5–6% случаев перитонзиллярного абсцесса, 13 , что делает его возможным альтернативным диагнозом и сопутствующим заболеванием. Особенно это касается подростков и молодых людей. Тестирование на инфекционный мононуклеоз должно основываться на анамнезе пациента, результатах обследования (например, спленомегалия, лимфаденопатия, двусторонняя инфекция миндалин) и клинических подозрениях. Если подтвержден инфекционный мононуклеоз, следует избегать применения амоксициллина из-за сопутствующей лекарственной сыпи. 13
Пациенты с перитонзиллярным целлюлитом часто имеют симптомы, сходные с перитонзиллярным абсцессом, что затрудняет дифференциальную диагностику между состояниями. При перитонзиллярном целлюлите область между миндалиной и ее капсулой эритематозна и отечна, без видимой области флюктуации или образования гноя. Часто эти два состояния отличаются отсутствием гноя при аспирации иглой, что указывает на флегмону. Если наличие абсцесса остается неопределенным после аспирации иглой, может быть полезным рентгенологическое исследование. Компьютерная томография (КТ) с контрастным усилением может быть использована для демонстрации наличия и степени абсцесса (Рисунок 2 1 ) . В качестве альтернативы, несколько небольших исследований показали, что внутриротовое ультразвуковое исследование, если оно доступно, может точно идентифицировать и отличить абсцесс от целлюлита. 13,14
При перитонзиллярном целлюлите область между миндалиной и ее капсулой эритематозна и отечна, без видимой области флюктуации или образования гноя. Часто эти два состояния отличаются отсутствием гноя при аспирации иглой, что указывает на флегмону. Если наличие абсцесса остается неопределенным после аспирации иглой, может быть полезным рентгенологическое исследование. Компьютерная томография (КТ) с контрастным усилением может быть использована для демонстрации наличия и степени абсцесса (Рисунок 2 1 ) . В качестве альтернативы, несколько небольших исследований показали, что внутриротовое ультразвуковое исследование, если оно доступно, может точно идентифицировать и отличить абсцесс от целлюлита. 13,14
При подозрении на распространение инфекции за пределы перитонзиллярного пространства или наличии осложнений, затрагивающих латеральное пространство шеи, требуется КТ или магнитно-резонансная томография (МРТ). 13 Боковые инфекции шеи следует заподозрить, если имеется отек или уплотнение ниже угла нижней челюсти или медиальное выпячивание стенки глотки. Помимо точной диагностики перитонзиллярного абсцесса, КТ может выявить потенциальное нарушение проходимости дыхательных путей и продемонстрировать распространение инфекции на смежные глубокие пространства шеи. МРТ превосходит КТ для определения мягких тканей и, следовательно, лучше выявляет осложнения глубоких инфекций шеи, такие как тромбоз внутренней яремной вены или эрозия абсцесса в оболочку сонной артерии. 13 К недостаткам МРТ относятся более длительное время сканирования, более высокая стоимость и возможность возникновения клаустрофобии. 13
Помимо точной диагностики перитонзиллярного абсцесса, КТ может выявить потенциальное нарушение проходимости дыхательных путей и продемонстрировать распространение инфекции на смежные глубокие пространства шеи. МРТ превосходит КТ для определения мягких тканей и, следовательно, лучше выявляет осложнения глубоких инфекций шеи, такие как тромбоз внутренней яремной вены или эрозия абсцесса в оболочку сонной артерии. 13 К недостаткам МРТ относятся более длительное время сканирования, более высокая стоимость и возможность возникновения клаустрофобии. 13
Лечение
Дренаж, антибактериальная терапия и поддерживающая терапия для поддержания гидратации и контроля боли являются краеугольными камнями лечения перитонзиллярного абсцесса. 15 Основываясь на этих краеугольных камнях, ключевые клинические вопросы включают: (1) Каков наилучший метод дренирования абсцесса? (2) Какие антибиотики следует назначать после дренирования? (3) Можно ли лечить пациента амбулаторно? и (4) Учитывая отек и воспаление, связанные с перитонзиллярным абсцессом, полезны ли адъювантные кортикостероиды? На рис. 3 показан основной подход к лечению пациентов с перитонзиллярным абсцессом.
3 показан основной подход к лечению пациентов с перитонзиллярным абсцессом.
ДРЕНАЖ
Некоторые виды дренирующих процедур подходят для большинства пациентов с перитонзиллярным абсцессом. 6,7,13 Исключения составляют небольшие абсцессы (менее 1 см) без приглушенности голоса, слюнотечения или тризма. Основные процедуры включают аспирацию иглы, разрез и дренирование или немедленную тонзиллэктомию (во время поступления или вскоре после этого). Большинство исследований, сравнивающих различные хирургические методы, показали, что все они были одинаково эффективны для лечения перитонзиллярного абсцесса, и не было статистически значимых различий в результатах лечения пациентов. 6,13 Неотложное хирургическое лечение перитонзиллярного абсцесса эволюционировало от немедленной тонзиллэктомии до первичных разрезов и дренирования или пункционной аспирации. 6 Перитонзиллярная аспирация — это метод, который хорошо подходит семейным врачам с соответствующей подготовкой. Дренаж или аспирация должны выполняться в условиях, позволяющих справиться с возможными осложнениями со стороны дыхательных путей, и за пациентом можно наблюдать в течение нескольких часов после этого, чтобы обеспечить адекватное пероральное потребление жидкости. 1 В таблице 3 описана техника аспирации перитонзиллярного абсцесса иглой. 16 Врачи должны помнить о важных анатомических соотношениях при выполнении аспирации иглой (рис. 4) . Если врачу неудобно аспирировать абсцесс, в ожидании консультации отоларинголога следует ввести соответствующие антибиотики и внутривенные жидкости.
Дренаж или аспирация должны выполняться в условиях, позволяющих справиться с возможными осложнениями со стороны дыхательных путей, и за пациентом можно наблюдать в течение нескольких часов после этого, чтобы обеспечить адекватное пероральное потребление жидкости. 1 В таблице 3 описана техника аспирации перитонзиллярного абсцесса иглой. 16 Врачи должны помнить о важных анатомических соотношениях при выполнении аспирации иглой (рис. 4) . Если врачу неудобно аспирировать абсцесс, в ожидании консультации отоларинголога следует ввести соответствующие антибиотики и внутривенные жидкости.
| Убедитесь, что настройка подходит для лечения осложнений со стороны дыхательных путей. |
| Убедитесь в наличии достаточного освещения и всасывания. |
| Попросите пациента сесть немного вперед и на уровне глаз врача. |
Аккуратно пропальпируйте мягкое небо, чтобы локализовать флуктуирующую область.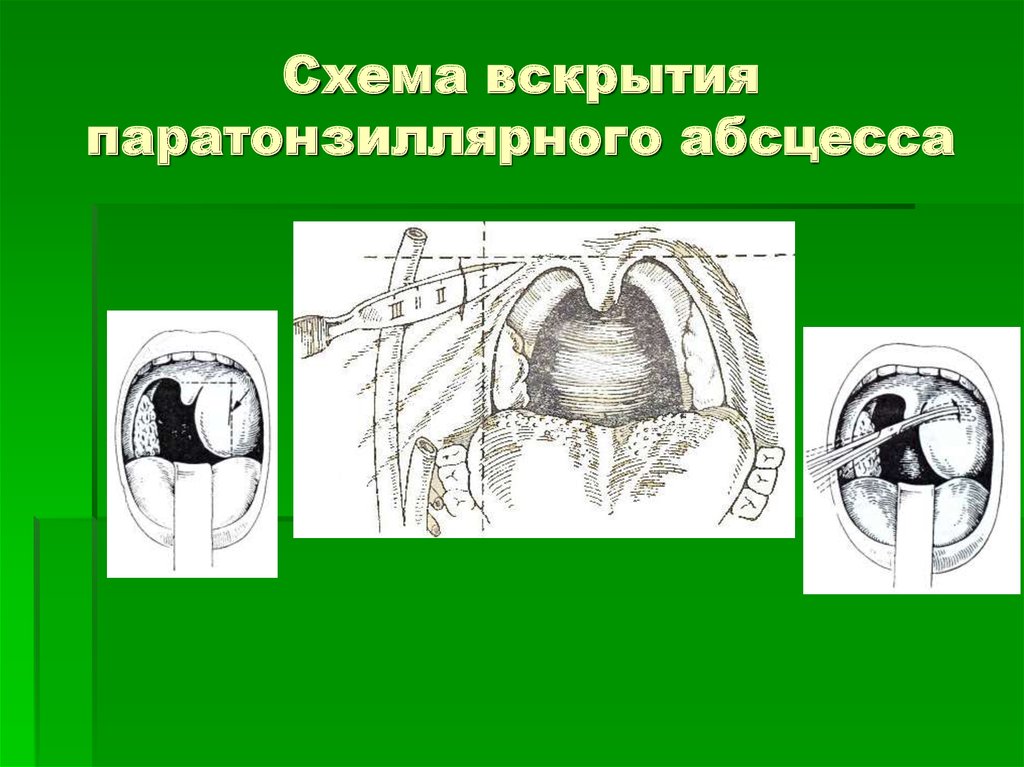 |
| Нанесите местный анестетик с помощью спрея цетакаина. |
| Подождите несколько минут, пока подействует местный анестетик, затем наберите от 6 до 10 мл 1–2 % лидокаина с адреналином. |
| С помощью иглы 25 калибра длиной 1 ½ дюйма введите местную анестезию в слизистую оболочку, покрывающую флуктуирующую область. |
| Втяните язык с помощью фиксатора языка. |
| Вставьте спинномозговую иглу 18-го калибра, прикрепленную к шприцу объемом 10 мл, в область максимальной флюктуации и выполните аспирацию. |
| Не вводите иглу более чем на 8 мм. |
| Если гной положительный, аспирируйте до тех пор, пока гной не вернется. |
Если гной отрицательный, извлеките иглу и направьте немного ниже; Имейте в виду, что сонная артерия проходит на 2 см кзади и латеральнее миндалины, и чем ниже направлена игла, тем выше риск ее прокола. |
| Если аспирация не удалась, выполните визуализацию для подтверждения наличия абсцесса; организовать консультацию отоларинголога для возможного разреза и дренирования по мере необходимости. |
Несмотря на то, что немедленная тонзиллэктомия больше не проводится рутинно, ее следует рассматривать у пациентов с серьезными показаниями к ней, особенно у пациентов с рецидивирующим тонзиллитом в анамнезе, поскольку частота рецидивов у этих пациентов достигает 40% по сравнению с 10–15%. для среднего пациента. 6,7,13 Тонзиллэктомия также может быть предпочтительна у детей, поскольку у них вероятны рецидивирующие эпизоды тонзиллита и они могут не переносить дренажные процедуры под местной анестезией. 11,13
АНТИБИОТИЧНАЯ ТЕРАПИЯ
Перитонзиллярные абсцессы представляют собой полимикробную смесь аэробных и анаэробных бактерий. Стрептококк группы А и группа Streptococcus milleri (подгруппа зеленящих стрептококков) являются наиболее часто выделяемыми аэробами, выделяемыми из культуры, тогда как Fusobacterium necrophorum является преобладающим анаэробом. 1,9,17 Общие микроорганизмы, связанные с перитонзиллярным абсцессом, перечислены в таблице 4 . 8–10,17 Начальная эмпирическая антибактериальная терапия должна включать противомикробные препараты, эффективные против стрептококков и оральных анаэробов. 12,13 Существует почти универсальная чувствительность стрептококков к пенициллину, и в нескольких исследованиях показана клиническая эффективность внутривенного введения только пенициллина после адекватного дренирования абсцесса. 18 Однако растет беспокойство по поводу полимикробной природы перитонзиллярных абсцессов. Отчеты о посеве демонстрируют более чем 50% резистентность к пенициллину среди патогенов, отличных от стрептококка, обнаруживаемых при перитонзиллярном абсцессе, что привело к рутинному использованию антибиотиков широкого спектра действия в качестве терапии первой линии. 12,13,18 Следует избегать макролидов вследствие устойчивости к Fusobacterium .
1,9,17 Общие микроорганизмы, связанные с перитонзиллярным абсцессом, перечислены в таблице 4 . 8–10,17 Начальная эмпирическая антибактериальная терапия должна включать противомикробные препараты, эффективные против стрептококков и оральных анаэробов. 12,13 Существует почти универсальная чувствительность стрептококков к пенициллину, и в нескольких исследованиях показана клиническая эффективность внутривенного введения только пенициллина после адекватного дренирования абсцесса. 18 Однако растет беспокойство по поводу полимикробной природы перитонзиллярных абсцессов. Отчеты о посеве демонстрируют более чем 50% резистентность к пенициллину среди патогенов, отличных от стрептококка, обнаруживаемых при перитонзиллярном абсцессе, что привело к рутинному использованию антибиотиков широкого спектра действия в качестве терапии первой линии. 12,13,18 Следует избегать макролидов вследствие устойчивости к Fusobacterium .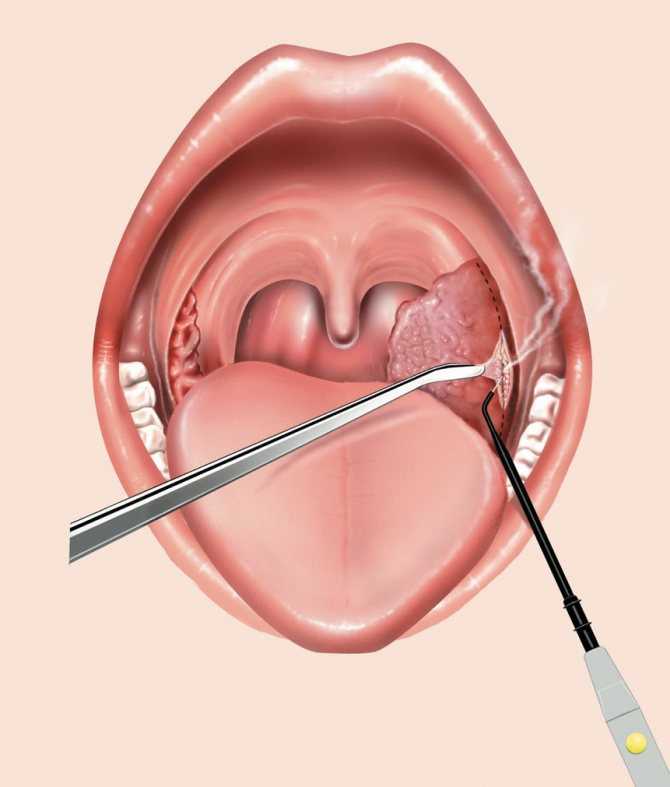 8 В таблице 5 перечислены рекомендуемые режимы противомикробной терапии. 9,13,19–21
8 В таблице 5 перечислены рекомендуемые режимы противомикробной терапии. 9,13,19–21
| Aerobic bacteria |
| Corynebacterium |
| Group A streptococcus |
| Staphylococcus aureus |
| Streptococcus milleri группа (S. intermedius, S. anginosus, S. constellatus) |
| Анаэробные бактерии |
| Bacteroides |
| Fusobacterium |
| Peptostreptococcus |
| Prevotella |
| Внутренняя терапия |
| Penicillin G, 10 миллионов единиц каждые 6 часов, плюс метронидазол (флагил), 500 мг каждые 6 часов |
| Цефалоспорины третьего поколения (например, цефтриаксон, 1 г каждые 12 часов) плюс метронидазол, 500 мг каждые 6 часов ) |
| Если аллергия на пенициллин, то клиндамицин, 900 мг каждые 8 часов |
| Если вызывает беспокойство MRSA, то ванкомицин, 1 г каждые 12 часов плюс метронидазол, 500 мг каждые 6 часов 81543 900 Перорально | 91543 90 терапия
| Пенициллин VK, 500 мг каждые 6 часов, плюс метронидазол, 500 мг каждые 6 часов |
| амоксициллин/клавиланат (oegmentin), 875 мг. [Омницеф], 300 мг каждые 12 часов) плюс метронидазол, 500 мг каждые 6 часов |
| Клиндамицин, от 300 до 450 мг каждые 8 часов |
| 12 часов плюс метронидазол по 500 мг каждые 6 часов |
СТАЦИОНАРНЫЙ ПРОТИВ.
 АМБУЛАТОРНОЕ ЛЕЧЕНИЕ
АМБУЛАТОРНОЕ ЛЕЧЕНИЕ Пациентов с перитонзиллярным абсцессом можно лечить амбулаторно, но в небольшом проценте случаев может потребоваться госпитализация. 22,23 Наиболее частыми причинами госпитализации являются обезвоживание, неспособность контролировать прием жидкости через рот, проблемы с дыхательными путями (целует миндалины) и неэффективность амбулаторного лечения. 13,15 Другие сопутствующие заболевания, требующие стационарного лечения, включают сахарный диабет, иммуносупрессивное заболевание, хроническое применение иммунодепрессантов (включая длительное применение кортикостероидов) или признаки сепсиса. 13,22,23 Частота осложнений выше у пациентов в возрасте 40 лет и старше по сравнению с более молодыми пациентами. 24,25 Пребывание в больнице в среднем от двух до четырех дней для всех пациентов. 13,19 Если принято решение об амбулаторном лечении, пациенты должны наблюдаться в течение нескольких часов после дренирования абсцесса, чтобы убедиться, что они переносят пероральные жидкости, антибиотики и обезболивающие препараты. Пациенты должны продолжать находиться под тщательным наблюдением, а последующее посещение запланировано в течение 24–36 часов.
Пациенты должны продолжать находиться под тщательным наблюдением, а последующее посещение запланировано в течение 24–36 часов.
ДОПОЛНИТЕЛЬНАЯ ТЕРАПИЯ КОРТИКОСТЕРОИДАМИ
Острые симптомы перитонзиллярного абсцесса возникают в результате воспаления и отека мягкого неба. Хотя кортикостероиды использовались для лечения отека и воспаления при других отоларингологических заболеваниях, их использование в качестве части схемы лечения перитонзиллярного абсцесса широко не изучалось. В двух небольших исследованиях изучалось, ускорит ли добавление однократной дозы кортикостероидов, вводимых внутримышечно или внутривенно (метилпреднизолон, от 2 до 3 мг на кг до 250 мг, или дексаметазон, 10 мг). 15,26,27 Пациенты, получавшие кортикостероиды, сообщали об уменьшении боли и улучшении потребления жидкости через рот в течение 12–24 часов по сравнению с пациентами, не получавшими кортикостероиды. Эти различия исчезли через 48 часов. Эмпирическое использование кортикостероидов для лечения перитонзиллярного абсцесса, по-видимому, ускоряет выздоровление, что подтверждается более коротким пребыванием в больнице и более быстрым исчезновением боли. Однако необходимы дополнительные исследования, прежде чем рутинное использование кортикостероидов будет включено в протоколы лечения. 3,13,15,26,27
Однако необходимы дополнительные исследования, прежде чем рутинное использование кортикостероидов будет включено в протоколы лечения. 3,13,15,26,27
ОСЛОЖНЕНИЯ
Перитонзиллярный абсцесс обычно впервые встречается в условиях первичной медико-санитарной помощи. Своевременное распознавание инфекции и начало терапии важны для предотвращения потенциально серьезных осложнений (Таблица 2) . 13 При отсутствии у врача опыта лечения перитонзиллярного абсцесса или возникновении осложнений или вопросов во время лечения следует обратиться к отоларингологу.
Эта статья обновляет предыдущие статьи на эту тему от Galioto 1 и Штайер. 28
Источники данных: Поиск в PubMed был завершен в Clinical Queries с использованием ключевых терминов перитонзиллярный абсцесс, тонзиллит, диагностика, лечение, ведение, микробиология, бактериология, использование стероидов при перитонзиллярном абсцессе, антибиотики для лечения абсцессы головы и шеи и осложнения перитонзиллярного абсцесса.