Лечение рефлюкс-эзофагита у больных с кардиофундальными, субтотальными и тотальными грыжами пищевого отверстия диафрагмы
Воспалительные изменения в области пищевода, диагностированные при эндоскопическом исследовании, в 90% случаев сочетаются с грыжей пищеводного отверстия диафрагмы (ГПОД) [1]. У 5—10% таких пациентов можно обнаружить кардиофундальную, субтотальную или тотальную желудочную грыжи [2], которые в современной литературе [3] все чаще объединяются понятием «большая грыжа пищеводного отверстия диафрагмы». У 8—20% пациентов длительно текущий рефлюкс-эзофагит на фоне таких грыж может приводить к тяжелым осложнениям: оккультному кровотечению из эрозий пищевода с развитием гемодинамически значимой анемии, стенозу пищевода или цилиндроклеточной метаплазии пищевода [4]. Особого внимания заслуживают кардиальный синдром и симптомы бронхолегочных осложнений. В литературе [5] также описаны такие грозные осложнения, как перфорация или массивное кровотечение из язвы Кея (язва герниальной части желудка), которые в 26% случаев могут привести к смерти больного.
Проблема выбора классификации ГПОД спорная.
Цель исследования — сравнение результатов оперативного лечения пациентов с кардиофундальными, субтотальными и тотальными ГПОД, которым сформирована фундопликационная манжета по нашей методике или гастропликационная манжета по методике Н.Н. Каншина в модификации А.Ф. Черноусова.
Материал и методы
В исследование включены 85 пациентов с кардиофундальной (48), субтотальной (30), тотальной (2) и параэзофагеальной (5) ГПОД по классификации Б.В. Петровского, Н.Н. Каншина [6], которые проходили лечение в Клинике факультетской хирургии № 1 Сеченовского университета с 2006 по 2017 г.
В группе наблюдения преобладали женщины — 66 (77,6%). Средний возраст 62,8±7,55 (41—83) года. Индекс массы тела в среднем составил 30,3 кг/м Лапароскопическую операцию выполнили 33 больным, из лапаротомного доступа — 52 больным.
Лапароскопическую операцию выполнили 33 больным, из лапаротомного доступа — 52 больным.
Вне зависимости от выбранного доступа обязательным являлось создание симметричной антирефлюксной фундопликационной манжеты по нашему методу или гастропликационной манжеты по Н.Н. Каншину в модификации А.Ф. Черноусова [7] (рис. 1, 2). Рис. 2. Полностью мобилизованный пищевод подготовлен к наложению антирефлюксной манжеты (интраоперационная фотография). Рис. 1. Низведение мягким зажимом грыжевого содержимого из грудной полости в брюшную через пищеводное отверстие диафрагмы, расширенное до единого пищеводно-аортального окна (интраоперационная фотография).
У 30 (35,2%) пациентов обнаружен обширный дефект в области пищеводного отверстия диафрагмы, который образовался из-за прогрессирующей атрофии медиальных ножек диафрагмы с формированием единого пищеводно-аортального окна (рис. 3). Рис. 3. Сформированные гастропликационные манжеты частично располагаются в грудной полости (интраоперационная фотография).
Ни в одном из оперативных вмешательств не использовали аллотрансплантаты для закрытия дефекта пищеводного отверстия диафрагмы. Заднюю крурорафию выполнили 55 (64,7%) пациентам, у 4 (2,8%) пациентов пищеводное отверстие диафрагмы дополнительно ушито слева от пищевода.
У 20 (23,5%) пациентов прогрессирующие осложнения рефлюкс-эзофагита привели к смене симптомов изжоги дисфагией в связи с развитием пептической стриктуры или из-за сдавления пищевода содержимым грыжи, присоединялись симптомы нарушения эвакуации из желудка, находившегося в грудной полости. Им часто сопутствовали признаки компрессии заднего средостения и анемия. Двум больным понадобилась установка назогастрального зонда эндоскопически для декомпрессии желудка в предоперационном периоде.
У 13 (15,3%) пациентов выявлены признаки оккультного желудочного кровотечения с развитием клинически значимой анемиии со снижением уровня гемоглобина менее 80 г/л.
У 11 (12,9%) пациентов в анамнезе отмечены тяжелые жизнеугрожающие осложнения, связанные с наличием кардиофундальной, субтотальной или тотальной ГПОД: интенсивный болевой синдром, потребовавший госпитализации у 3 (3,5%), кровотечение на фоне эрозии или язвы Кея у 8 (9,4%).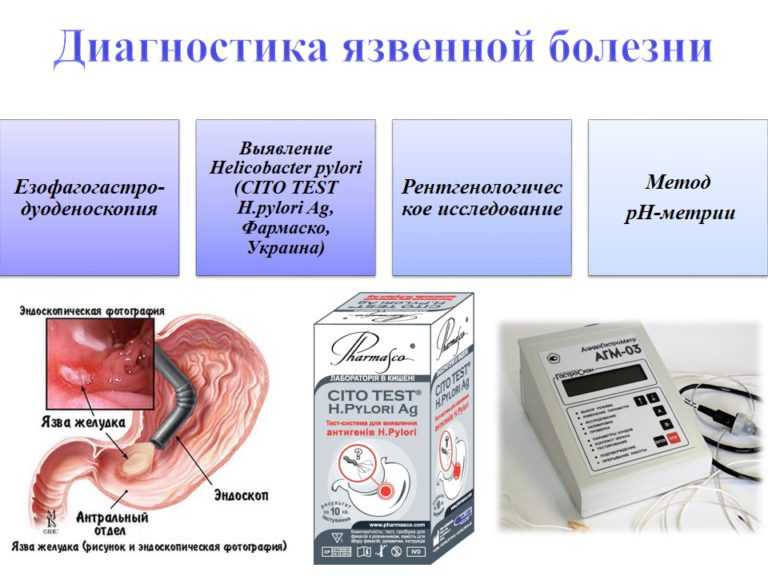 У 12 (14,1%) пациентов ранее были проведены операции на органах брюшной полости. Основные жалобы пациентов представлены в табл. 1. Таблица 1. Основные симптомы у пациентов с грыжами пищеводного отверстия диафрагмы
У 12 (14,1%) пациентов ранее были проведены операции на органах брюшной полости. Основные жалобы пациентов представлены в табл. 1. Таблица 1. Основные симптомы у пациентов с грыжами пищеводного отверстия диафрагмы
У 43 (50,6%) пациентов на фоне длительно текущего рефлюкс-эзофагита (в среднем более 10 лет) развились внепищеводные проявления заболевания, которые часто усугубляли течение сопутствующих заболеваний сердечно-сосудистой системы (табл. 2). Таблица 2. Сопутствующие заболевания, диагностированные у пациентов с кардиофундальными, субтотальными и тотальными грыжами пищеводного отверстия диафрагмы
Гастрокардиальный синдром, который проявлялся жгучей болью в области грудины по типу стенокардии во время или незадолго после приема пищи, установлен у 33 (38,8%) пациентов. У 11 (12,9%) пациентов отмечен длительный анамнез безуспешного консервативного стационарного лечения в связи с этими жалобами.
Бронхолегочный синдром, которому свойственно наличие сухого кашля, поперхивания, одышки, некорригируемой бронхиальной астмы или развитие пневмонии неясной этиологии в анамнезе, удалось выявить у 15 (17,6%) пациентов.
Пациентка Р., 79 лет, с кардиофундальной ГПОД и 15-летним анамнезом рефлюкс-эзофагита до поступления в наш стационар была госпитализирована в торакальное отделение с диагнозом: двусторонний парез гортани, стеноз гортани III степени, выполнена операция — трахеостомия. Можно предположить, что длительно текущий рефлюкс-эзофагит вызвал у пациентки бронхолегочный синдром, который проявился стенозом гортани на фоне длительного рефлюкса желудочного содержимого.
Результаты и обсуждение
У 21 (24,7%) пациента с кардиофундальной или субтотальной ГПОД ранее рентгенологически или эндоскопически обнаружена кардиальная ГПОД. Следует отметить, что в ряде случаев наблюдают постепенное развитие патологического процесса, т. е. не исключен переход кардиальной грыжи в кардиофундальную или другие виды ГПОД. Средняя длительность течения рефлюкс-эзофагита у этих больных составила 7,9 года.
Мы сравнили две группы пациентов: с кардиальными ГПОД и кардиофундальными, субтотальными и тотальными ГПОД. Удалось выяснить, что пациенты во 2-й группе в среднем старше на 10 лет.
Можно предположить, что длительно текущий рефлюкс-эзофагит приводит к укорочению пищевода [8] и образованию кардиальной ГПОД. На фоне прогрессирующего с возрастом снижения тонуса нижнего пищеводного сфинктера, особенно на фоне укорочения пищевода, развития мышечной атрофии и появления факторов, которые повышают внутрибрюшное давление (запор, висцеральное ожирение, беременность в анамнезе), риск развития кардиофундальной грыжи только возрастает [9].
Возраст пациентов не повлиял на выбор доступа оперативного вмешательства: средний возраст при лапаротомии составил 62,4±9,2 года, при лапароскопии — 63,6±11,6 года (
Лапароскопическая операция произведена 33 (38,8%) больным, 52 (61,2%) пациента оперированы из лапаротомного доступа. Задняя крурорафия выполнена 55 (64,7%) пациентам, она оказалась эффективной во всех случаях.
На выбор доступа чаще всего влияли необходимость симультантной операции на фоне выраженного адгезивного процесса в брюшной полости, противопоказания для наложения карбоксиперитонеума, желание пациента. Возраст и пол не влияли на выбор доступа.
При укорочении пищевода I степени выполнено 20 фундопликаций (эндоскопически — 11) и 64 гастропликации (эндоскопически — 22), преимущественно при укорочении пищевода II степени.
Средний срок нахождения в стационаре после оперативного лечения из лапаротомного доступа составил 7,3 койко-дня; пациенты, которым было проведено эндовидеохирургическое вмешательство, находились в стационаре 5,8 койко-дня.
Интраоперационные осложненияУ 6 пациентов, которым была сделана лапаротомия, во время оперативного лечения возникли осложнения: травма плевры у 2, диффузное диапедезное кровотечение из переднего края диафрагмальной поверхности селезенки у 1, диффузная кровоточивость тканей у 1, образование малого дефекта стенки желудка в области малой кривизны у 1, разволокнение мышечной оболочки нижнегрудного отдела пищевода на протяжении 3 см у 1. Все осложнения купированы во время операции.
Все осложнения купированы во время операции.
Несмотря на более сложное с технической точки зрения эндовидеохирургическое лечение, доля интраоперационных осложнений при лапаротомии и лапароскопии сравнительно одинакова и составляет около 10%.
Вне зависимости от доступа отмечены осложнения I—II степени по классификации Clavien—Dindo: после лапароскопии у 12,1% больных, после лапаротомии у 11,5% (табл. 3). Таблица 3. Список осложнений в раннем послеоперационном периоде Все они купированы консервативным путем. У 2 пациенток с субтотальной ГПОД после лапароскопического лечения развились осложнения IIIb степени, которые потребовали проведения повторного оперативного вмешательства.
Гастродуоденостаз встретился у 3 (9%) пациентов, которые оперированы эндовидеохирургически, и только у 1 (1,9%) пациента после лапаротомии. Внеслизистую пилоропластику применяли только при лапаротомии у 22 (42,3%) пациентов, это позволило снизить количество осложнений в этой группе. В настоящее время применение при необходимости баллонной дилатации привратника позволяет успешно купировать признаки гастродуоденостаза в послеоперационном периоде у пациентов после эндовидеохирургического лечения.
В настоящее время применение при необходимости баллонной дилатации привратника позволяет успешно купировать признаки гастродуоденостаза в послеоперационном периоде у пациентов после эндовидеохирургического лечения.
Острый реактивный панкреатит отмечен только после открытых операций у 2 пациентов. Можно предположить, что это связано с большой травматичностью данного доступа.
К другому типу осложнений можно отнести развитие дисфагии на фоне гиперфункции манжеты, которая встретилась у 1 пациентки после лапаротомии. Это состояние удалось купировать двумя курсами дилатации пищевода. После лапароскопического вмешательства у 1 пациентки выявлены признаки дисфагии, резистентной к баллонной дилатации, купированной в ходе повторного оперативного вмешательства. После лапаротомии сделали крурорафию и рефундопликацию. После мобилизации манжеты снят один шов из области крурорафии, а также 2 проксимальных циркулярных верхних шва в области манжеты. Для профилактики гастростаза выполнена внеслизистая пилоропластика. Интраоперационно определено, что причиной дисфагии являлось избыточное сдавление пищевода из-за крурорафии. У больной с субтотальной грыжей, дисфагией из-за транслоцированного в заднее средостение желудка, вторичной атонией пищевода и супрастенотическим расширением до 4—5 см отмечены также признаки нарушения моторики пищевода, которые тоже могли приводить к развитию дисфагии. Крурорафия с сужением пищеводного отверстия диафрагмы до 3—4 см на фоне компрометированной моторики пищевода оказалась чрезмерной у этой пациентки.
Интраоперационно определено, что причиной дисфагии являлось избыточное сдавление пищевода из-за крурорафии. У больной с субтотальной грыжей, дисфагией из-за транслоцированного в заднее средостение желудка, вторичной атонией пищевода и супрастенотическим расширением до 4—5 см отмечены также признаки нарушения моторики пищевода, которые тоже могли приводить к развитию дисфагии. Крурорафия с сужением пищеводного отверстия диафрагмы до 3—4 см на фоне компрометированной моторики пищевода оказалась чрезмерной у этой пациентки.
Только у 1 пациентки после лапароскопической антирефлюксной операции мы столкнулись с миграцией антирефлюксной манжеты в средостение и развитием острого расширения желудка. Этому способствовала техническая ошибка — неполное иссечение грыжевого мешка. В раннем послеоперационном периоде больной произведена повторная операция — лапаротомия, иссечение грыжевого мешка, низведение содержимого рецидивной грыжи и задняя крурорафия. Дальнейший послеоперационный период протекал без осложнений.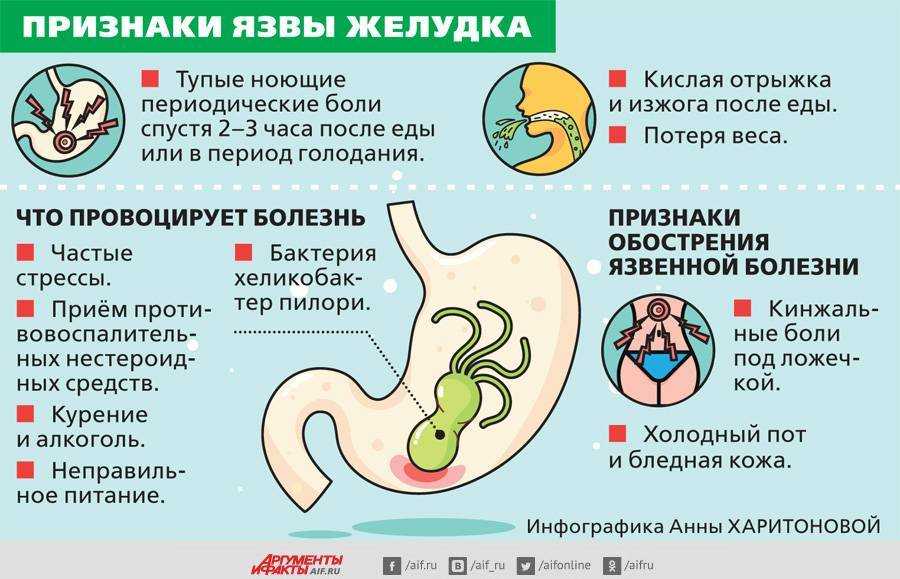
Рутинной послеоперационной диагностической процедурой является рентгенологическое исследование желудочно-кишечного тракта с взвесью сульфата бария для контроля функции (гипо- или гиперфункция) и расположения сформированных манжет. Обычно это делается на 3-и и 7-е сутки всем пациентам. Порционное поступление контраста из пищевода в желудок достигнуто у 84 (98,8%)пациентов.
Несмотря на исследования в этой области [10, 11], к сожалению, не существует единого общепризнанного метода антирефлюксного оперативного вмешательства при лечении кардиофундальных и субтотальных ГПОД. Получили распространение способы коррекции пищеводного отверстия диафрагмы с помощью сетчатых аллотрансплантатов [12]. Далее некоторые хирурги дополнительно делают гастропексию при лечении ГПОД [13] с целью обязательного «удержания» манжеты в брюшной полости, забывая, что главной задачей оперативного лечения при ГПОД является купирование признаков рефлюкса и дисфагии, что достигается созданием адекватно функционирующего антирефлюксного барьера.
Преимущества эндовидеохирургического доступа доказаны для лечения кардиальных грыж, использование этого метода при кардиофундальных и субтотальных ГПОД остается спорным. Предметом непрекращающихся обсуждений также является вопрос об этапах операции и самого подхода к решению проблемы грыж этого типа.
В своей практике мы придерживаемся нескольких правил: адекватно функционирующая антирефлюксная манжета может частично располагаться в грудной полости, а задняя крурорафия используется только для профилактики рецидива, возможного возникновения параэзофагеальной грыжи в послеоперационном периоде.
Главной задачей оперативного лечения ГПОД также является купирование признаков изжоги или развившейся дисфагии, создание адекватно функционирующего антирефлюксного барьера вне зависимости от его расположения выше или ниже диафрагмы.
Опыт повторных антирефлюксных операций [6] подтверждает опасность применения сетчатых аллотрансплантатов, которые практически неизбежно вызывают протрузию стенки рядом расположенного полого органа. Сегодня все чаще в зарубежных публикациях появляются сообщения об осложнениях, связанных с установкой сетчатых имплантатов в раннем и позднем послеоперационном периодах, которые в ряде случаев приводят к большим, травматичным и даже калечащим повторным операциям [14, 15].
Сегодня все чаще в зарубежных публикациях появляются сообщения об осложнениях, связанных с установкой сетчатых имплантатов в раннем и позднем послеоперационном периодах, которые в ряде случаев приводят к большим, травматичным и даже калечащим повторным операциям [14, 15].
Нам также приходилось оперировать повторно больных, которым ранее в других учреждениях установили сетчатый имплант. Поскольку короткий пищевод после операции обязательно будет стремиться к дальнейшему укорочению, мы оперируем не короткий пищевод, а рефлюкс-эзофагит. Правильно созданная фундопликационная манжетка одинаково надежно предупреждает желудочно-пищеводный рефлюкс, находясь в брюшной и в грудной полостях. Главное в предупреждении рецидива рефлюкс-эзофагита — ушить медиальные ножки диафрагмы так, чтобы оставить возможность для дальнейшего укорочения пищевода и свободного движения фундопликационной манжеты.
При жесткой фиксации пищевода и манжетки к диафрагме при рентгенологическом исследовании в послеоперационном периоде можно отметить, как при каждом глотке поднимается купол диафрагмы вместе с пришитым пищеводом и манжеткой, что неизбежно приводит к травматизации и нарушению функции последней.
Заднюю крурорафию как метод профилактики развития параэзофагеальной грыжи мы выбрали как основной на фоне единого пищеводно-аортального окна. Не отмечено ни одного случая, когда свести узловыми швами медиальные ножки диафрагмы во время проведения задней крурорафии не представлялось возможным. Крурорафия была эффективна после всех проведенных оперативных вмешательств. У 35% пациентов необходимости в сведении медиальных ножек диафрагмы одиночными швами не выявлено. Дополнительное сужение пищеводного отверстия диафрагмы у этих пациентов могло привести к сжатию манжеты, ее деформации и, как следствие, к нарушению ее функции и ранней послеоперационной дисфагии.
Что касается выбора способа наложения антирефлюксной манжеты, то, по нашему мнению, оптимальным вариантом лечения рефлюкс-эзофагита у больных с вышеописанными типами ГПОД является формирование полной фундопликационной или гастропликационной симметричной манжеты по нашему методу в зависимости от степени укорочения пищевода. Правильно сформированная таким способом манжета успешно корригирует рефлюкс-эзофагит вне зависимости от расположения ее выше или ниже диафрагмы. В нашем исследовании у 1/3 пациентов манжета частично располагалась выше диафрагмы, и признаков ее ущемления ни в раннем, ни в позднем послеоперационном периоде не выявлено. Исходя из этого, практика, при которой производится фиксация манжеты и/или пищевода к диафрагме, нецелесообразна и даже опасна с точки зрения возможного соскальзывания антирефлюксной манжеты и последующего нарушения ее функции.
Правильно сформированная таким способом манжета успешно корригирует рефлюкс-эзофагит вне зависимости от расположения ее выше или ниже диафрагмы. В нашем исследовании у 1/3 пациентов манжета частично располагалась выше диафрагмы, и признаков ее ущемления ни в раннем, ни в позднем послеоперационном периоде не выявлено. Исходя из этого, практика, при которой производится фиксация манжеты и/или пищевода к диафрагме, нецелесообразна и даже опасна с точки зрения возможного соскальзывания антирефлюксной манжеты и последующего нарушения ее функции.
Таким образом, классификация Б.В. Петровского и Н.Н. Каншина (1967) используется нами как наиболее адекватная с точки зрения этиопатогенеза. По нашему мнению, в ней наиболее полно отражены процессы развития ГПОД. Использование ее в клинической практике целесообразно не только с точки зрения исследовательской деятельности, но и для определения тактики лечения. Оптимальный метод антирефлюксной операции у больных кардиофундальными, субтотальными и тотальными ГПОД при укорочении пищевода — формирование полной симметричной манжеты с удлинением пищевода с помощью гастропликации при необходимости. Главной задачей оперативного лечения при грыжах пищеводного отверстия диафрагмы является купирование изжоги или дисфагии, создание адекватно функционирующего антирефлюксного барьера, а не «удержание» манжеты в брюшной полости. Правильно сформированная манжета может выполнять свою функцию, даже если частично располагается в грудной полости. Методы жесткой фиксации манжеты к окружающим тканям являются ошибочными и могут привести к тяжелым послеоперационным осложнениям. Задняя крурорафия — наиболее целесообразный и безопасный метод восстановления пищеводного отверстия диафрагмы в плане развития послеоперационных осложнений. Наш опыт свидетельствует, что она всегда выполнима вне зависимости от размеров пищеводного отверстия диафрагмы. Период госпитализации после лапароскопического вмешательства короче, а частота интраоперационных и послеоперационных осложнений у двух видов доступов сопоставима. Вне зависимости от доступа антирефлюксная манжета одинаково эффективна у всех прооперированных пациентов.
Главной задачей оперативного лечения при грыжах пищеводного отверстия диафрагмы является купирование изжоги или дисфагии, создание адекватно функционирующего антирефлюксного барьера, а не «удержание» манжеты в брюшной полости. Правильно сформированная манжета может выполнять свою функцию, даже если частично располагается в грудной полости. Методы жесткой фиксации манжеты к окружающим тканям являются ошибочными и могут привести к тяжелым послеоперационным осложнениям. Задняя крурорафия — наиболее целесообразный и безопасный метод восстановления пищеводного отверстия диафрагмы в плане развития послеоперационных осложнений. Наш опыт свидетельствует, что она всегда выполнима вне зависимости от размеров пищеводного отверстия диафрагмы. Период госпитализации после лапароскопического вмешательства короче, а частота интраоперационных и послеоперационных осложнений у двух видов доступов сопоставима. Вне зависимости от доступа антирефлюксная манжета одинаково эффективна у всех прооперированных пациентов. Наложение эффективной антирефлюксной манжеты по методу А.Ф. Черноусова для лечения рефлюкс-эзофагита у пациентов с кардиофундальными, субтотальными и тотальными ГПОД эндовидеохирургически выполнимо и эффективно.
Наложение эффективной антирефлюксной манжеты по методу А.Ф. Черноусова для лечения рефлюкс-эзофагита у пациентов с кардиофундальными, субтотальными и тотальными ГПОД эндовидеохирургически выполнимо и эффективно.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Черноусов А.Ф. — https://orcid.org/0000-0001-8792-1459
Хоробрых Т.В. — https://orcid.org/0000-0001-5769-5091
Ветшев Ф.П. — https://orcid.org/0000-0001-6589-092X
Осминин С.В. — https://orcid.org/0000-0002-9950-6575
Короткий В.И. — https://orcid.org/0000-0002-1359-5379; e-mail: [email protected]
Абдулхаккимов Н.М. — https://orcid.org/0000-0002-8324-2376
Чесарев А.А. — https://orcid.org/0000-0001-7577-7592
Салихов Р. — https://orcid.org/0000-0003-1090-2123
Автор, ответственный за переписку: Короткий В. И. — e-mail: [email protected]
И. — e-mail: [email protected]
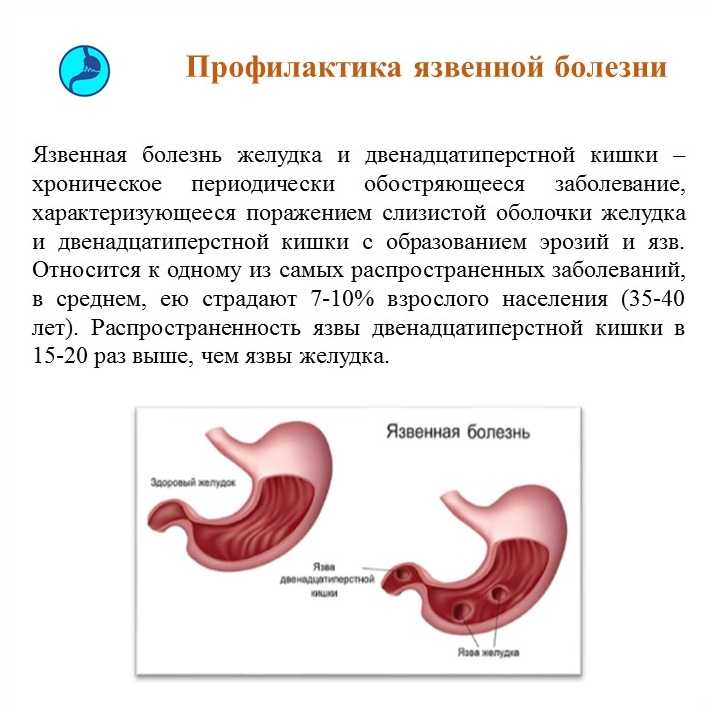
Шок от фастфуда: подростки в Москве доводят себя до прободной язвы
Москва 5257
Поделиться
Столичные гастроэнтерологи бьют тревогу. В Морозовской детской больнице с начала года зафиксирован четвертый случай язвы, вызванной поеданием детьми фастфуда, два из них были осложнены образованием сквозных повреждений стенок желудка. То, что еще 3–4 года назад считалось большой редкостью для детского возраста, — данное осложнение встречалось чаще у 40–60-летних, — теперь, увы, стало тенденцией в детской клинической практике. О ее причинах мы поговорили с главным детским гастроэнтерологом Москвы, заведующей гастроэнтерологическим отделением Морозовской детской клинической больницы Тамарой СКВОРЦОВОЙ.
То, что еще 3–4 года назад считалось большой редкостью для детского возраста, — данное осложнение встречалось чаще у 40–60-летних, — теперь, увы, стало тенденцией в детской клинической практике. О ее причинах мы поговорили с главным детским гастроэнтерологом Москвы, заведующей гастроэнтерологическим отделением Морозовской детской клинической больницы Тамарой СКВОРЦОВОЙ.
На днях в отделение неотложной и абдоминальной хирургии Морозовской детской больницы Департамента здравоохранения Москвы поступил 17-летний подросток с подозрением на острый аппендицит. Парня мучили непрекращающиеся, постепенно усиливающиеся боли в животе. Клиническая картина соответствовала воспалительному процессу в брюшной полости — перитониту, который в 15–20 процентах заканчивается летальным исходом.
Во время диагностической лапароскопии доктора выявили у тинейджера 5-миллиметровое отверстие в желудке — прободную язва, которая и явилась причиной воспалительного процесса. К счастью, экстренно проведенная хирургическая операция по ушиванию язвы, которая длилась полтора часа, завершилась успешно, и на седьмые сутки пациент был выписан домой в удовлетворительном состоянии.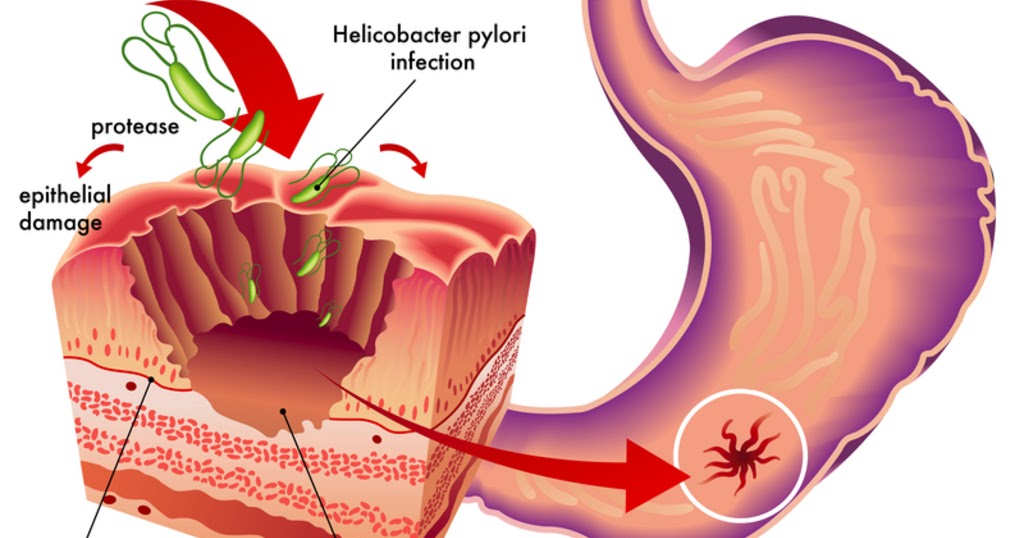
Все это можно было бы считать обычным случаем из жизни Морозовской больницы, если бы не одно но… Прободная язва в детской и подростковом возрасте, по словам Тамары Скворцовой, — это крайне редкий диагноз, — раньше он насчитывал 1,5% от всей абдоминальной (затрагивающей органы брюшной полости) хирургической патологии. В 2019 году только в Морозовской больнице это уже второй случай, еще было два случая острой язвы, не осложненной перфорацией.
Примечательно, что все пациенты — подростки — в беседе с врачом рассказали, что любят фастфуд. Врачи, ссылаясь на слова пациентов, называют два, пожалуй, самых популярных среди москвичей ресторанов быстрого питания.
— Почти все рассказывали, что были любителями фастфуда, наведывались в ресторан по два-три раза в неделю, — говорит Тамара Андреевна. — Как правило, к нам попадают пациенты, злоупотреблявшие в больших количествах острой, жареной, жирной пищей из меню фастфудов.
— У них, наверное, были слабые желудки с детства?
— Среди попавших к нам в этом году с обострением не было ни одного из числа тех, кого мы наблюдаем с раннего детства.
— Чем можно объяснить учащение острых патологических случаев? Раньше ведь тоже был фастфуд.
— Рестораны быстрого питания стали доступны широким массам населения, доступная цена и разнообразное меню. Увеличилась частота посещения, в том числе семейного. Прибавьте к этому острые приправы, всевозможные специи, пищевые добавки, сладкую газировку.
— Может, пристрастие к фастфудам связано с тем, что мамы перестали готовить правильные обеды дома?
— Скорее всего, дело в том, что некогда дорогие рестораны быстрого питания стали более доступны. В них всегда можно посидеть компанией, никаких ограничений. Вот после таких перееданий подростков чаще всего и привозят к нам.
— Наверное, после операции по поводу прободной язвы пациент пообещал никогда не приближаться к точке быстрого питания?
— После таких операций, да и после обострения язвенной болезни или гастрита наши пациенты вынуждены в течение длительного времени соблюдать строгую диету. Малейшая погрешность, особенно в первое время может привести к сильным болям, тошноте. После прободной язвы диету многим приходится соблюдать длительное время.
Малейшая погрешность, особенно в первое время может привести к сильным болям, тошноте. После прободной язвы диету многим приходится соблюдать длительное время.
Чтобы избежать проблем с желудком, питание детей и подростков должно быть сбалансированным и термически правильно обработанным, — напоминает гастроэнтеролог. — Мы рекомендуем не употреблять острую, копченую, жареную и жирную еду в больших количествах. Лучше всего для перекусов подходят орехи, фрукты, кефир, йогурты и горький шоколад.
Подписаться
Авторы:
- Наталья Веденеева
Москва Дети Здравоохранение
Опубликован в газете «Московский комсомолец» №28026 от 19 июля 2019
Заголовок в газете: Юные жертвы фастфуда
Что еще почитать
Что почитать:Ещё материалы
В регионах
В Париже показали фильм о жизни российского Крыма
Фото 48979
Крымфото: МК в Крыму
Посадите лук китайским способом: вырастет на удивление крупным и сочным
20323
КалмыкияНе ешьте это: одну из частей яблок врачи назвали смертельно опасной
9563
ПсковАмериканский журналист сравнил Крым с Техасом
Фото Видео 9467
КрымДенис Проничев фото: crimea.
 mk.ru
mk.ruСкандал в Щелково: вдов и матерей погибших бойцов чиновники не пустили к памятнику
Фото 8494
Московская областьЕлена БЕРЕЗИНА
Кто такие ЧВК “Рёдан”, и что они делают в Карелии
5263
КарелияВладимир Поспелов
В регионах:Ещё материалы
ОЦЕНКА ПАЦИЕНТОМ РЕЗУЛЬТАТА ОПЕРАЦИИ ПО УДОБСТВУ ЯЗВЕННОЙ ЯЗВЫ
- title={ОЦЕНКА ПАЦИЕНТОМ РЕЗУЛЬТАТА ХИРУРГИИ ЯЗЕННОЙ ЯЗЕНКИ},
автор = {Элизабет Лорна Кей и Алистер Э.
 Филип и Уильям П. Смолл и Дж. Нейлсон и М. А. Хендерсон},
журнал={Ланцет},
год = {1975},
объем = {305},
страницы = {29-31}
}
Филип и Уильям П. Смолл и Дж. Нейлсон и М. А. Хендерсон},
журнал={Ланцет},
год = {1975},
объем = {305},
страницы = {29-31}
} - Э. Кей, А. Филип, М. А. Хендерсон
- Опубликовано 4 января 1975 г.
- Медицина
- The Lancet
View on Elsevier
doi.org оценка пациентами исхода с целью оценки, дополняющая клиническую оценку более биомедицинских аспектов исхода.Изменения в восприятии здоровья пациентов, выздоравливающих после переломов.
- S. McKenna, J. Mcewen, S. Hunt, E. Papp
Медицина
Общественное здравоохранение
- 1984
очень реальная опасность того, что эффективность и действенность без комплексных средств оценки качества могут быть не более чем «новой одеждой императора», если упрощенно применять их к хирургическим результатам.
Spätresultate der Mesenterialplikatur nach Childs-Phillips zur Therapie und Prophylaxe des Dünndarmileus
- G.
 Sclabas, G. Heller, A. Lüdin, E. Odstrcilik, J. Ammann
Sclabas, G. Heller, A. Lüdin, E. Odstrcilik, J. Ammann Medicine
Der Chirurg
- 1997
Мнение о наличии перитонита , а также частичная пликация допустимы и требуют консервативного лечения.
Prospektive, kontrollierte Studien in der Chirurgie. Kontroverse Standpunkte zur Motivierung und Durchführung
- W. Lorenz, H. Rohde
Медицина, философия
Klinische Wochenschrift
- 2005
Резюме Противоречивые аспекты проспективных контролируемых исследований в хирургии могут быть обнаружены на различных этапах в ходе этой исследовательской работы, например, в мотивации, планировании и выполнении, а также…
Почему местные врачи успешно лечат?
Общий опыт пациентов после субоптимальных результатов лечения: последствия хирургического лечения эпилепсии
- Динуша К.
 Фернандо, А. Макинтош, П. Бладин, Сара Дж. Уилсон
Фернандо, А. Макинтош, П. Бладин, Сара Дж. Уилсон Медицина, психология
Эпилепсия и поведение
- 2014
- М. Кроуфорд, А. Кессель
Медицина, Психология
Международный журнал социальной психиатрии
- 1999
Утверждается, что использование количественных и часто упрощенных методов измерения удовлетворенности пациентов недооценивается недовольство многих пациентов.
Прокладки и трусы при недержании мочи.
Пятьдесят одну пациентку с недержанием мочи попросили сравнить два различных сочетания трусов и прокладок, используемых для амбулаторного лечения их недержания, и трусы Kanga явно предпочли трусы Sandra.
Рациональное обоснование терапевтических решений
- В. Кард
Экономика
- 1980
Рациональное обоснование терапевтических решений может быть разработано с использованием теории вероятности и принятия решений.
 Набор методов лечения и их результаты или последствия, которые являются состояниями здоровья, имеют…
Набор методов лечения и их результаты или последствия, которые являются состояниями здоровья, имеют…ПОКАЗАНЫ 1–10 ИЗ 13 ССЫЛОК
СОРТИРОВАТЬ ПОРелевантности Наиболее влиятельные статьиНедавность
Результаты контролируемого исследования Leeds-York по плановой хирургии язвы двенадцатиперстной кишки за пять-восемь лет.
Сообщается о результатах такого контролируемого испытания нескольких различных типов плановых операций по поводу язвы двенадцатиперстной кишки, которое проводилось в Лидсе и Йорке в течение последних девяти лет.
Прогнозирование успеха или неудачи операции на желудке
- I. McColl, J. Drinkwater, I. Hulme-Moir, S. Donnan
Медицина, психология
Британский журнал хирургии
- 1971
С помощью опросника личности Айзенка и тщательного интервью оказалось возможным предсказать исход операции по поводу язвы двенадцатиперстной кишки с точки зрения удовлетворенности пациента .
 Успех был…
Успех был…Стволовая ваготомия и пилоропластика.
В настоящее время кажется уместным перевести вазэктомию на более подходящий уровень и рассматривать ее просто как процедуру планирования семьи наравне с введением внутриматочной контрацепции, но без сопутствующих рисков перфорации матки, тазовой инфекции, или необходимость регулярной замены внутриматочного противозачаточного средства.
СОВРЕМЕННЫЕ ТЕНДЕНЦИИ В ХИРУРГИИ
- Дж. Мейсон
Экономика
- 1936
Человек, пытающийся указать тенденции в той или иной конкретной человеческой деятельности, должен до известной степени принять на себя роль пророка — и принять на себя роль это деликатная вещь; для событий обязательно потребуется…
Двусторонняя селективная ваготомия для профилактики постваготомической диареи.
Гидроксикортикостероиды плазмы при патологических и физиологических состояниях у человека, доктор медицинских наук, и Фридман, М.
 , (1965).
, (1965).THE APPROACH TO GASTRIC SURGERY
- W. Ogilvie
Medicine
- 1938
A study of peptic ulcer with special reference to the results of partial gastrectomy
- K. McKeown
Medicine
- 1962
Современная оперативная хирургия
- Ġ. Turner, L. Rogers
Медицина
- 1955
Хроническая язва двенадцатиперстной кишки
- C. Wastell
Медицина
- 1972
Результаты резекции желудка по поводу язвенной болезни.
- C. N. Pulvertaft
Медицина
Ланцет
- 1952
Язвы роговицы у кошек | VCA Animal Hospitals
Что такое роговица?
Роговица – это прозрачная блестящая оболочка, из которой состоит поверхность глазного яблока.
 Чтобы понять язву роговицы, нужно сначала узнать, как устроена роговица.
Чтобы понять язву роговицы, нужно сначала узнать, как устроена роговица.Роговица состоит из трех слоев, каждый из которых представляет собой высокоспециализированные клетки кожи. Эпителий — самый наружный слой, очень тонкий слой клеток (обычно толщиной 5-6 рядов). Под эпителием находится строма , , основной поддерживающий слой роговицы, а самый глубокий слой — это десцеметова мембрана. Поскольку все эти слои прозрачны, их невозможно увидеть без специальных красителей, окрашивающих определенные клетки и выделяющих их при рассмотрении ткани под микроскопом.
«Поскольку все эти слои прозрачны, их невозможно увидеть без специальных красителей, которые окрашивают определенные клетки и выделяют их…»
Проникновение или эрозия через несколько слоев самого наружного эпителия роговицы называется простой язвой роговицы , истирание или эрозия. Глубокая или сложная язва роговицы – это более глубокая эрозия через весь эпителий в строму. При язве роговицы жидкость из слез всасывается в строму, придавая глазу мутный вид.
 Десцеметоцеле образуется, если язва проходит через строму до уровня десцеметовой оболочки. Десцеметоцеле — тяжелое заболевание. Если десцеметова оболочка разрывается, жидкость внутри глазного яблока вытекает, глаз разрушается и происходит непоправимое повреждение.
Десцеметоцеле образуется, если язва проходит через строму до уровня десцеметовой оболочки. Десцеметоцеле — тяжелое заболевание. Если десцеметова оболочка разрывается, жидкость внутри глазного яблока вытекает, глаз разрушается и происходит непоправимое повреждение.Что вызывает язвы роговицы?
Существует несколько причин язв роговицы у кошек, наиболее распространенной из которых является травма. Язва может образоваться в результате тупой травмы, например, когда кошка трется глазом о шероховатую поверхность, или пореза, например, царапины кошачьим когтем, или контакта с острым предметом, например шипом. Второй по частоте причиной является химический ожог роговицы. Это может произойти при попадании в глаза раздражающих шампуней, других жидкостей, химикатов или пыли.
Другие причины язв роговицы включают бактериальные инфекции, вирусные инфекции и другие заболевания. Эти состояния могут возникать в глазах или развиваться вторично по отношению к заболеванию в других частях тела.
 Примеры других заболеваний включают:
Примеры других заболеваний включают:- Эпителиальная дистрофия (редко у кошек)
- Стромальная дистрофия мэнской породы (отек роговицы и серьезные аномалии глаз приводят к этому заболеванию, которое, как полагают, наследуется у мэнских кошек) сухой кератоконъюнктивит, KCS или «сухой глаз» (редко у кошек)
- Эндокринные заболевания (например, сахарный диабет и болезнь Кушинга)
Каковы клинические признаки язвы роговицы?
Язва роговицы очень болезненна. В ответ на эту сильную боль большинство кошек трет пораженный глаз лапой, ковром или мебелью. Они будут щуриться, быстро моргать или держать веки плотно закрытыми, чтобы защитить глаза. Иногда выделения скапливаются в уголках глаз или стекают по лицу.
Как диагностируется язва роговицы?
Поверхностные ссадины роговицы, как правило, не видны без помощи специального оборудования и красителей. Язвы роговицы обычно обнаруживаются с помощью окрашивания флуоресцеином. Каплю этого красителя оранжевого цвета помещают на роговицу. Краситель прилипнет к изъязвленным участкам и станет зеленым.
Краситель прилипнет к изъязвленным участкам и станет зеленым.
После окрашивания хорошо видны большие язвы, в то время как крошечные язвы можно наблюдать с помощью специальных офтальмологических ламп и фильтров. Это самый основной тест и может быть единственным необходимым тестом, если язва острая и очень поверхностная. Если язва хроническая или очень глубокая, будут взяты образцы, чтобы увидеть, какая бактериальная инфекция присутствует (посев), и изучить клетки под микроскопом (гистология) перед нанесением красителя или любого другого лекарства.
Как лечить язву роговицы?
Лечение зависит от наличия эрозии роговицы, язвы роговицы или десцеметоцеле.
Простые язвы или ссадины роговицы обычно заживают в течение трех-пяти дней. Лекарства используются для предотвращения бактериальных инфекций (глазные капли или мазь с антибиотиком) и для облегчения спазмов или боли (обычно глазные капли или мазь с атропином). Капли с антибиотиком эффективны только в течение нескольких часов, поэтому их нужно применять часто; мази действуют немного дольше, но все же требуют применения каждые несколько часов. Для достижения наилучших результатов антибиотик следует наносить каждые четыре-шесть часов. С другой стороны, эффекты атропина длятся много часов, поэтому этот препарат используется каждые 12-48 часов по мере необходимости для расширения зрачка.
Для достижения наилучших результатов антибиотик следует наносить каждые четыре-шесть часов. С другой стороны, эффекты атропина длятся много часов, поэтому этот препарат используется каждые 12-48 часов по мере необходимости для расширения зрачка.
«Поскольку кошки плохо носят повязки на глаза, может потребоваться хирургическое вмешательство, чтобы защитить травму и обеспечить адекватное заживление.»
При наличии глубокой язвы роговицы или десцеметоцеле необходимо принять меры для защиты глаза и ускорения заживления. Поскольку кошки плохо носят глазные повязки, может потребоваться хирургическое вмешательство, чтобы защитить травму и обеспечить адекватное заживление. Хирург часто сшивает третье веко над язвой или сшивает веки вместе на несколько дней. В некоторых случаях мертвые или умирающие клетки могут накапливаться по краям язвы и препятствовать заживлению; если это произойдет, для заживления потребуется хирургическая обработка, называемая кератэктомией (удаление мертвой и умирающей ткани роговицы). Ваш ветеринар выберет наиболее подходящую хирургическую технику или комбинацию методов для вашей кошки.
Ваш ветеринар выберет наиболее подходящую хирургическую технику или комбинацию методов для вашей кошки.
Может ли эрозия роговицы перейти в язву или десцеметоцеле?
Да. Ветеринары часто назначают местные антибиотики широкого спектра действия при простых ссадинах роговицы и поверхностных язвах. Несмотря на это лечение, эрозии или изъязвления иногда могут сохраняться или ухудшаться. Поскольку это может произойти и привести к слепоте, вашу кошку следует повторно осмотреть после двух-трех дней лечения, чтобы убедиться, что заживление идет хорошо. Если заживление не идет нормально или развиваются осложнения, ваш ветеринар порекомендует дополнительное лечение или операцию.
Есть ли у каких-либо глазных препаратов побочные эффекты?
Кошка иногда может быть чувствительна к офтальмологическим препаратам. Если после введения лекарства боль у вашей кошки усилилась, прекратите прием и обратитесь к ветеринару.
Кошка с язвой роговицы обычно испытывает значительный дискомфорт в глазах, поэтому она держит веки плотно закрытыми. Атропин снимает боль, но также широко расширяет зрачок. Это означает, что кошка очень чувствительна к свету в этом глазу и может щуриться или держать глаз плотно закрытым при воздействии яркого света. Расширение зрачков может сохраняться в течение нескольких дней после прекращения приема лекарства.
Атропин снимает боль, но также широко расширяет зрачок. Это означает, что кошка очень чувствительна к свету в этом глазу и может щуриться или держать глаз плотно закрытым при воздействии яркого света. Расширение зрачков может сохраняться в течение нескольких дней после прекращения приема лекарства.
Почему мой кот обильно пускает слюни и зажимает рот лапой после введения лекарства для глаз?
Глазные препараты могут вытекать через слезные протоки и попадать в рот. Некоторые глазные лекарства имеют неприятный вкус; атропин особенно горький. Чрезмерное и резкое слюнотечение может произойти, если лекарство попадет в рот вашей кошки либо из-за стекания по слезным каналам, либо из-за слизывания с лап. Это не реакция на наркотики, а реакция на ужасный вкус. Слюнотечение прекратится через короткое время. Однако, как только это произойдет, вашей кошке может быть сложнее принимать лекарства в будущем, если она предвкушает их снова.
«Чрезмерное и резкое слюнотечение может произойти, если лекарство попадет в рот вашей кошки либо в результате стекания по слезным каналам, либо при слизывании с лап.»
Что еще я могу использовать, чтобы контролировать боль?
Местный анестетик часто используется для обезболивания роговицы, чтобы можно было проводить диагностические тесты. Однако эти препараты токсичны для эпителия роговицы и препятствуют заживлению. Они безопасны для одноразового использования при осторожном использовании. Атропин обычно назначают для лечения боли при язве роговицы. Некоторым кошкам будет полезно использовать нестероидные противовоспалительные препараты (НПВП) или другие обезболивающие препараты, такие как габапентин, кодеин или бупренорфин. Ваш ветеринар обсудит это с вами и определит соответствующее лечение для состояния вашего питомца.
Как я узнаю, что лечение завершено?
Лучший способ определить, что роговица зажила, — это повторить тест окрашивания флуоресцеином. Ваш ветеринар будет проводить этот тест с интервалом от одного до семи дней, в зависимости от тяжести состояния и прогресса заживления. НИКОГДА не прекращайте лечение самостоятельно.

 mk.ru
mk.ru Филип и Уильям П. Смолл и Дж. Нейлсон и М. А. Хендерсон},
журнал={Ланцет},
год = {1975},
объем = {305},
страницы = {29-31}
}
Филип и Уильям П. Смолл и Дж. Нейлсон и М. А. Хендерсон},
журнал={Ланцет},
год = {1975},
объем = {305},
страницы = {29-31}
}  Sclabas, G. Heller, A. Lüdin, E. Odstrcilik, J. Ammann
Sclabas, G. Heller, A. Lüdin, E. Odstrcilik, J. Ammann Фернандо, А. Макинтош, П. Бладин, Сара Дж. Уилсон
Фернандо, А. Макинтош, П. Бладин, Сара Дж. Уилсон Набор методов лечения и их результаты или последствия, которые являются состояниями здоровья, имеют…
Набор методов лечения и их результаты или последствия, которые являются состояниями здоровья, имеют… Успех был…
Успех был… , (1965).
, (1965). Чтобы понять язву роговицы, нужно сначала узнать, как устроена роговица.
Чтобы понять язву роговицы, нужно сначала узнать, как устроена роговица. Десцеметоцеле образуется, если язва проходит через строму до уровня десцеметовой оболочки. Десцеметоцеле — тяжелое заболевание. Если десцеметова оболочка разрывается, жидкость внутри глазного яблока вытекает, глаз разрушается и происходит непоправимое повреждение.
Десцеметоцеле образуется, если язва проходит через строму до уровня десцеметовой оболочки. Десцеметоцеле — тяжелое заболевание. Если десцеметова оболочка разрывается, жидкость внутри глазного яблока вытекает, глаз разрушается и происходит непоправимое повреждение. Примеры других заболеваний включают:
Примеры других заболеваний включают: »
»