причины, степени, признаки, диагностика, лечение, последствия.
В организме человека вилочковая железа (тимус) расположена в верхнем отделе грудной клетки. Она состоит из двух плотно прилегающих друг к другу сращенных долей, имеет мягкую консистенцию, серо-розовый цвет. У новорожденных детей тимус весит до 15 грамм. Рост тимуса продолжается у детей до окончания полового созревания, у взрослого вилочковая железа имеет массу 25-37 граммов. Далее наступает инволюция, к старости этот орган почти полностью атрофируется.
Основное предназначение тимуса — это продуцирование и «обучение» Т-лимфоцитов, передовой гвардии иммунной системы. Если в работе железы появляются сбои, то иммунная система работает плохо.
Тимомегалия (лат. thymus — тимус; megalia — увеличение) – это состояние, при котором отмечается значительное увеличение размеров центрального органа иммунной системы – вилочковой железы.
Тимомегалия у ребенка: что это такое и насколько это опасно, степени тимомегалии?
Гиперплазия (тимомегалия) тимуса может протекать без видимых клинических проявлений, если увеличение железы незначительно.
Степени тимомегалии
Степень развития тимомегалии определяют по внешнему виду тимуса и итогам специальных измерений, по результатам которых определяют кардиотимикатарокальный индекс (ККТИ).
В эндокринологии выделяют 3 степени разрастания тимуса:
- ККТИ на уровне 0,33-0,37 – 1 степень.
- ККТИ на уровне 037-0,42 — 2 степень.
- ККТИ превышающий 0,42 — 3 степень.
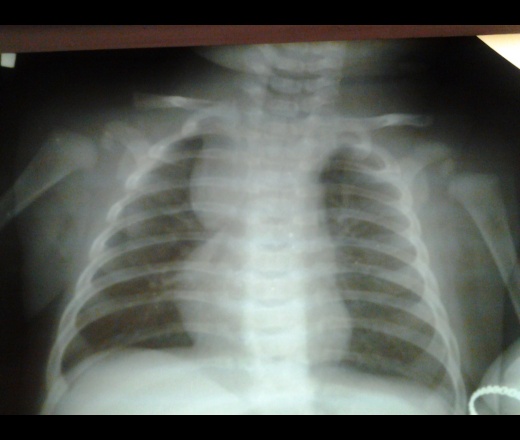
Определяют степень развития тимомегалии по площади тени железы, обнаруживаемой на рентгенограмме. В норме тень вилочковой железы не должна выходить за пределы тени сосудистого пучка и сердца. Чем ниже опускается тень вилочковой железы на рентгенограмме, тем выше показатель ККТИ и тем больше степень заболевания тимомегалией.
В норме тень вилочковой железы не должна выходить за пределы тени сосудистого пучка и сердца. Чем ниже опускается тень вилочковой железы на рентгенограмме, тем выше показатель ККТИ и тем больше степень заболевания тимомегалией.
Признаки тимомегалии у новорожденных, детей до года и старше – правильная диагностика и как распознать заболевание?
Статистика заболеваний тимомегалией у детей разного возраста
Чаще всего тимомегалия диагностируется у детей в самом раннем возрасте. От 13 до 34% грудных детей страдают этой болезнью, от года до трех лет уже 3-12%, а после шести лет больных процент ничтожно мал. Чаще всего после 6 лет дети перерастают эту патологию. Непонятно почему, но страдают разрастанием тимуса чаще мальчики, чем девочки.
По каким признакам можно распознать тимомегалию у грудного малыша?
В группе риска дети, рождающиеся с весом 4,5 кг и больше. Мамам таких богатырей следует быть особенно внимательными и наблюдать, нет ли у их ребенка признаков, свойственных больным тимомегалией:
- Бледность кожных покровов, на груди просматривается венозная сеточка.

- Субфебрильная температура (37-38©) без признаков простуды.
- Цианоз при плаче и кашель без симптомов ОРЗ.
- Частое срыгивание.
Признаки тимомегалии у детей старше года:
- Увеличены лимфоузлы, аденоиды, миндалины, задняя стенка носоглотки.
- Гипергидроз (испарина, пот), холодные конечности.
- Гипотония (пониженное давление).
- Лишний вес. Ожирение.
- Эффект мраморной кожи.
Дети с ярко выраженной тимомегалией выглядят одинаково, так как у них:
- широкие — спина, ступни ног, ладони, лицо;
- мягкие, округлые формы тела;
- мускулатура развита слабо;
- кожа бледная;
- аппетит повышенный и, как следствие, ожирение.
Диагностика тимомегалии
Допустим все или некоторые признаки тимомегалии есть у ребенка. Что делать? Надо идти со своими опасениями к участковому педиатру. После осмотра специалист или развеет ваши опасения, или направит к эндокринологу и иммунологу на консультацию. А дальше все по протоколу:
А дальше все по протоколу:
- рентгеновское исследование грудной клетки;
- УЗИ вилочковой железы;
- УЗИ брюшной полости и надпочечников.
- анализ крови.
Степень тимомегалии определяют по рентгенограмме. Проводятся так же и лабораторные исследования. Как правило, при тимомегалии анализы показывают значительное снижение Т-лимфоцитов и снижение уровня гормонов, вырабатываемых тимусом.
Причины возникновения тимомегалии у детей – наследственность или образ жизни?
- Дети с тимомегалией рождаются чаще всего у женщин, тяжело переносивших беременность, переболевших в 1-ом триместре беременности инфекционными заболеваниями, ранее искусственно прерывавших беременность. Часто это заболевание наблюдается у детей поздно рожающих женщин, а также страдающих нефропатией и токсикозом.
- Большое влияние на возникновение данного заболевания оказывает рентгеновское облучение плода, прием медикаментов, употребление алкоголя и курение во время беременности.

- Тяжелые роды, асфиксия при родах и при внутриутробном развитии, недоношенность плода — все это тоже способствуют развитию тимомегалии.
- Не следует сбрасывать со счетов и наследственную предрасположенность к данному заболеванию.
Лечение тимомегалии у ребенка — как можно ускорить выздоровление?
Детей с 1-ой стадией тимомегалии не лечат, в обычном понимании этого слова. Они состоят на учете у эндокринолога и иммунолога, периодически проходят обследование, им назначается диета, обогащенная аскорбиновой кислотой или витамином С, рекомендуется избегать контактов в больными детьми.
Дети со 2-ой стадией, как правило, часто болеющие инфекционными заболеваниями, принимают курсами адаптогены и биостимуляторы, такие как женьшень, элеутерококк, лимонник китайский, которые поддерживают их иммунную систему. В случае обострения применяют лекарственные препараты группы глюкокортикоидов. В тяжелых случаях и перед операцией им назначают преднизон и гидрокоризон. Дозировка и схема приема назначается лечащим врачом каждому ребенку индивидуально.
Дозировка и схема приема назначается лечащим врачом каждому ребенку индивидуально.
Родители детей, страдающих тимомегалией, должны соблюдать ряд правил, чтобы облегчить состояние ребенка и способствовать его выздоровлению:
- Соблюдать все предписания врачей, вовремя и в полном объеме обеспечить ребенку медикаментозное лечение.
- Уделять особое внимание профилактике простудных заболеваний, сократить до минимума контакты с больными людьми во время эпидемий гриппа и других инфекционных заболеваний, понимая, что иммунная система ребенка работает со сбоями из-за проблемы с тимусом.
- Оберегать ребенка от стрессов, создать ему благоприятную психологическую обстановку.
В основном после 6 лет вилочковая железа приходит в норму, и ребенок становится абсолютно здоров. Но иногда для лечения тимомегалии может потребоваться хирургическое вмешательство.
Можно ли делать прививки при тимомегалии?
Для чего делаются прививки? Очевидно для того, чтобы выработать иммунитет к тем или иным инфекциям.
- Вакцинация детям с 1-ой степенью увеличения вилочковой железы не противопоказана. Но должна предваряться витаминотерапией и гипоаллергенной диетой.
- Вакцинация детей, страдающих тимомегалией 2-ой степени, проводится только по показанию врача и ей предшествует гипосенсибилизирующая терапия. Это значит, что под кожу ребенку вводится вакцина в микродозе и проводится наблюдение, как реагирует организм ребенка на те, или иные штаммы. Только окончательно убедившись, что ребенок стабильно переживет вакцинацию, делается прививка в полном объеме.
- Вакцинация детям с тимомегалией 3-ей степени противопоказана, кроме вакцины против полиомиелита.
 Родителям следует помнить, что нельзя оставить ребенка незащищенным от таких серьезных заболеваний, как корь, столбняк, дифтерит. Следует быть в тандеме с врачами, лечащими вашего ребенка.
Родителям следует помнить, что нельзя оставить ребенка незащищенным от таких серьезных заболеваний, как корь, столбняк, дифтерит. Следует быть в тандеме с врачами, лечащими вашего ребенка.
Последствия тимомегалии у детей – проходит ли она бесследно?
Тимомегалия заболевание достаточно серьезное, но она поддается лечению. Поэтому, если вовремя обратили на это внимание, вовремя провели грамотную диагностику и адекватное лечение, то можно рассчитывать на то, что эта болезнь минует без последствий.
К шести годам размеры вилочковой железы придут в норму, и от болезни не останется и следа. Но возможно и другое развитие событий, если ребенок болел тимомегалией 3-ей степени и пострадали надпочечники, то возможны различные виды аллергии, ожирение из-за приема гормональных препаратов. К сожалению, еще долго ребенок может страдать часто инфекционными заболеваниями из-за сниженного иммунитета.
Поделитесь с друзьями:что это такое, симптомы, лечение
Тимомегалия или синдром Платтера – патологическое состояние, характеризующееся гиперплазией вилочковой железы, сочетающейся со снижением ее функции, гистологическое строение органа не меняется. Клиническая картина определяется степенью увеличения тимуса.
Клиническая картина определяется степенью увеличения тимуса.
Тимомегалия – патологическое состояние, характеризующееся гиперплазией вилочковой железы и снижением ее функции
При небольшом увеличении железы клиника отсутствует. Если же размеры тимуса превышены значительно, развиваются синдромы компрессии торакальных органов, лимфопролиферации, иммунодефицита, возникают эндокринные нарушения. Диагноз устанавливается на основании осмотра пациента детским иммунологом и педиатром, данных рентгена грудной клетки, ультразвукового обследования вилочковой железы. Кроме того, исследуется кровь на содержание гормонов и состояние Т-лимфоцитов. Активная терапия проводится только в случае значительного увеличения тимуса.
Увеличение вилочковой железы, как и обратное ему состояние – гипоплазия тимуса, требует должного внимания со стороны родителей и врача.
Тимус: его роль в организме
Тимус – основное звено в иммунной системе у детей. Железа ответственна за пролиферацию и дифференцировку Т-лимфоцитов, которые затем проникают во вторичные лимфоидные органы (лимфоузлы, селезенку).
Железа ответственна за пролиферацию и дифференцировку Т-лимфоцитов, которые затем проникают во вторичные лимфоидные органы (лимфоузлы, селезенку).
Кроме того, тимус выделяет большое количество биологически активных веществ, которые регулируют соотношение Т- и В-лимфоцитов крови, стимулируют клеточный иммунитет, усиливают фагоцитоз. Гормоны вилочковой железы стимулируют процессы регенерации и кроветворения, улучшают клеточный метаболизм, способствуют росту организма и половому созреванию.
Тимомегалия: формы патологии
Гиперплазия вилочковой железы вызывается как органической, так и функциональной патологией
Различают две формы органического увеличения тимуса:
- Первичное – характеризуется гипертрофией со сниженной функцией железы. Это приводит к патологии органов внутренней секреции и разрастанию лимфоидной ткани.
- Приобретенное – возникает в результате поражения других органов, чаще при заболеваниях головного мозга, надпочечников, гипоталамуса.

Функциональные формы тимомегалии развиваются на фоне различных острых состояний – бронхита, трахеита, тонзиллита. После болезни размеры тимуса восстанавливаются.
Какие факторы могут привести к увеличению тимуса
Тимомегалия – часто встречающееся состояние в детском возрасте. К формированию патологии могут привести многие факторы. Наиболее важными из них являются:
- наследственная предрасположенность;
- неблагоприятное антенатальное воздействие – гестозы у матери, инфекции во время гестации, наличие выкидышей и прерывание предшествующих беременностей;
- перинатальная патология – родовые травмы, гипоксия, гемолитическая болезнь, сепсис новорожденных.
Клинические проявления тимомегалии
При небольшом увеличении тимуса никаких симптомов болезни нет. Когда имеется выраженная гиперплазия, появляются характерные черты тимико-лимфатического состояния.
Делая вывод о том, что это такое и насколько опасным является, стоит учесть характер патологии и выраженность симптомов. Избыточное образование лимфоидной ткани может сочетаться с расстройствами нейро-эндокринной и сердечно-сосудистой систем.
Избыточное образование лимфоидной ткани может сочетаться с расстройствами нейро-эндокринной и сердечно-сосудистой систем.
Тимус – основное звено в иммунной системе у детей.
При осмотре пациентов до года обращают внимание на следующие признаки:
- паратрофия – повышенный вес и избыточное отложение подкожного жира у грудничков;
- бледность кожи и пастозность;
- свистящее шумное дыхание;
- вегетативная лабильность – гипергидроз, длительный субфебрилитет, преходящие приступы аритмии.
У малышей старшего возраста отмечаются следующие симптомы:
- генерализованное увеличение периферических лимфоузлов, спленомегалия, разрастание лимфоидной ткани глоточного кольца;
- врожденные пороки развития и аномалии;
- вегетативные расстройства – гипотония, аритмии, коллаптоидные состояния;
- эндокринопатический синдром – ожирение, недоразвитие половых органов.

Как диагностируется патология
Если возникает подозрение на увеличение вилочковой железы, ребенок должен быть осмотрен педиатром, а также иммунологом. После этого его направляют на дополнительное обследование.
Лабораторная диагностика включает определение:
- общего количества Т-клеток, а также их число в субпопуляциях;
- число и зрелость В-клеток;
- количество иммуноглобулинов по классам;
- уровень гормонов гипофиза, щитовидной и паращитовидной желез.
Специальные методы обследования:
- Рентген грудной клетки проводят, чтобы выявить увеличение вилочковой железы и определить кардио-тимико-торакального индекс (КТТИ). На нормальной рентгенограмме тимус не виден, его закрывают сердце и сосудистый пучок. Если тень железы визуализируется, то по ней определяют КТТИ и степень увеличения.
- Ультразвуковое исследование вилочковой железы позволяет более точно определить объем органа.

- УЗИ надпочечников помогает выявить воспалительный или опухолевый процесс.
Комплексное обследование – залог постановки правильного диагноза и выбора оптимальной лечебной тактики.
Врачебная тактика при лечении тимомегалии
Если увеличение тимуса незначительное, то пациент не нуждается в специфической терапии. В этих случаях врачебное вмешательство ограничивается простыми рекомендациями:
- в детское меню должны быть включены легко усваиваемые продукты с высоким содержанием аскорбиновой кислоты, для грудничков обязательно грудное вскармливание;
- необходимо всячески избегать стрессовых ситуаций, ребенок должен находиться в спокойной, дружеской атмосфере;
- исключить контакты с инфекционными больными.
Пациентам с третьей степенью гиперплазии обычно назначается консервативная терапия. Хирургические способы лечения применяются редко, они допустимы только при прямой угрозе жизни пациента.
Детям с третьей степенью тимомегалии чаще назначается консервативное лечение
Курс фармакотерапии назначает врач-иммунолог. Чаще всего это:
- Глюкокортикоиды – применяются в стрессовых ситуациях и перед операцией, обычно длительность курса составляет 5-10 дней, но при тяжелом течении болезни возможен и более продолжительный прием.
- Вещества, стимулирующие синтез кортикостероидов (глицирам, аскорбиновая и пантотеновая кислоты) – назначаются курсами, лечение индукторами прекращают после достижения пациентом шестилетнего возраста.
- Биостимуляторы и адаптогены – препараты женьшеня, элеутерококка, китайского лимонника. Принимаются 1 раз в квартал, дозировки и длительность терапии определяются индивидуально.
- Для коррекции иммунных нарушений назначаются препараты вилочковой железы.
Порядок проведения медицинских прививок при синдроме Платтера
При небольших степенях увеличения вилочковой железы вакцинация проводится по общему календарю прививок. За 3-5 дней до процедуры назначаются антигистаминные средства и диета с исключением высокоаллергенных продуктов. Часто и длительно болеющим детям рекомендуют предварительно пройти терапию препаратами тимуса.
За 3-5 дней до процедуры назначаются антигистаминные средства и диета с исключением высокоаллергенных продуктов. Часто и длительно болеющим детям рекомендуют предварительно пройти терапию препаратами тимуса.
При гиперплазии тимуса высокой степени прививки противопоказаны до того момента, пока железа не придет в норму.
Заключение
Иммунология – сравнительно молодая наука, поэтому многие аспекты, касающиеся иммунной системы, остаются спорными и малоизученными.
Одной из актуальных проблем детской иммунологии является увеличение вилочковой железы. Это состояние известно в медицинской литературе под различными названиями: персистирующий тимус, синдром Платтера, конституционная гиперплазия тимуса, тимомегалия. Даже простое перечисление терминологических обозначений говорит о различных подходах ученых к изучению роли увеличения вилочковой железы в педиатрии. Некоторые вообще не считают увеличение тимуса патологией, относя состояние к аномалиям конституции.
Конечно, многие положения концепции тимико-лимфатического состояния безнадежно устарели и не соответствуют действительности. Но считать детей с увеличением вилочковой железы совершенно здоровыми не допустимо.
В русской медицинской литературе принят термин тимомегалия или синдром Платтера, подразумевающий врожденную нейро-иммуно-эндокринную дисфункцию, ассоциированную с увеличением вилочковой железы.
Тимомегалия – понятие собирательное, включающее в себя как безобидные, так и опасные состояния. Она бывает врожденной, приобретенной, стойкой или транзиторной, может стать результатом пролиферации нормальных лимфоцитов или злокачественного разрастания лимфоидной ткани. Поэтому все дети с увеличенной вилочковой железой должны быть под диспансерным наблюдением врача.
Читайте в следующей статье: гипертрофия миндалин у детей
что такое у взрослых, код по МКБ 10
Тимомегалия у взрослых – патологическое увеличение массы и объема вилочковой железы (тимуса), которое может быть вызвано внешними или внутренними причинами. У детей тимомегалия является вариантом нормы и, вопреки утверждениям сторонников антипрививочного движения, не приводит к серьезным осложнениям. Методы диагностики и лечения увеличенного тимуса зависят от основного заболевания. В международной классификации болезней (МКБ-10) тимомегалия обозначается кодом E32.0.
У детей тимомегалия является вариантом нормы и, вопреки утверждениям сторонников антипрививочного движения, не приводит к серьезным осложнениям. Методы диагностики и лечения увеличенного тимуса зависят от основного заболевания. В международной классификации болезней (МКБ-10) тимомегалия обозначается кодом E32.0.
Что такое тимомегалия?
Тимомегалия – это увеличение тимуса вследствие заболеваний или приема лекарственных средств
Вилочковая железа – лимфоидный орган, в котором происходит созревание, дифференцировка и развитие Т-лимфоцитов. Размер тимуса зависит от возраста. В детстве он достигает своего максимального размера со средним весом 30 г. После полового созревания начинается инволюция (уменьшение) органа, при котором ткань тимуса постепенно заменяется жиром.
Микроскопически тимусную ткань можно разделить на корковое и мозговое вещество. Тимус является единственным из лимфоидных органов, который можно назвать лимфоэпителиальным. Основная его задача – развитие и дифференциация Т-клеток. Тимус является своего рода учебным центром для них: незрелые клетки, которые образуются в костном мозге, мигрируют через кровеносные сосуды в тимус. Из коры тимоциты мигрируют в направлении костного мозга. Т-клетки созревают и получают Т-клеточный рецептор, который способен распознавать антигены.
Тимус является своего рода учебным центром для них: незрелые клетки, которые образуются в костном мозге, мигрируют через кровеносные сосуды в тимус. Из коры тимоциты мигрируют в направлении костного мозга. Т-клетки созревают и получают Т-клеточный рецептор, который способен распознавать антигены.
При созревании проводится различие между положительным и отрицательным отбором. В начале проводится положительный: отбираются клетки, которые способны взаимодействовать с человеческим лейкоцитарным антигеном. Затем следует отрицательный отбор: уничтожаются те клетки, которые взаимодействуют с тканями тела. Только 5-10% всех Т-клеток выживают. Они проникают в кровь, чтобы колонизировать вторичные лимфоидные органы. Помимо иммунной функции, тимус также действует как гормональная железа. Гормональные вещества – тимозин, тимопоэтин и тимулин – влияют на созревание иммунных клеток в лимфатических органах.
Тимомегалия – это увеличение тимуса вследствие заболеваний или приема лекарственных средств. У взрослых это второй наиболее распространенный тип опухоли средостения. Более свежие данные, по-видимому, указывают на то, что тимомегалии встречаются с большей частотой по сравнению с нейрогенными опухолями.
У взрослых это второй наиболее распространенный тип опухоли средостения. Более свежие данные, по-видимому, указывают на то, что тимомегалии встречаются с большей частотой по сравнению с нейрогенными опухолями.
У пациентов моложе 20 лет или старше 40 лет примерно 1/3 опухолей средостения являются злокачественными, тогда как у пациентов в возрасте 20-40 лет – примерно ½.
Классификация
Врачи выделяют первичную (врожденную) и вторичную (приобретенную) тимомегалию. При врожденной форме вилочковая железа развита правильно, но увеличена в размерах. Приобретенная форма развивается вследствие злокачественных новообразований, васкулитов, гипокортицизма, поражения надпочечников и других заболеваний.
В онкологии различают доброкачественную и злокачественную тимому. По удельному весу лимфоидных клеток различают лимфоэпителиальную, эпителиальную и лимфоидную тимому
.Стадии тимомы определяются по классификации Масаоки:
- I стадия: опухоль изолирована от окружающих тканей.

- II стадия: новообразование прорывается через соединительнотканную капсулу.
- III стадия: наблюдаются многочисленные свидетельства вторжения опухоли в смежный орган или структуру (перикард, легкие, крупные сосуды, включая полую вену).
- IVA стадия: распространение опухоли наблюдается в плевре или перикарде.
- IVB стадия: имеются данные о гематогенных или лимфогенных метастазах.
Симптомы
Проявления синдрома увеличения тимуса бывает только при его выраженном и резком увеличении – незначительные стадии увеличения ни каких симптомов не дают
Опухоли и кисты средостения могут вызывать как местные, так и системные симптомы. Доброкачественные новообразования и кисты могут вызывать местные эффекты. У взрослых может возникать обструкция дыхательных путей, пищевода или правого сердца и больших вен. Симптомы зависят от органа, на который давит новообразование.
Злокачественные опухоли средостения могут вызывать все те же локальные эффекты, что и доброкачественные поражения.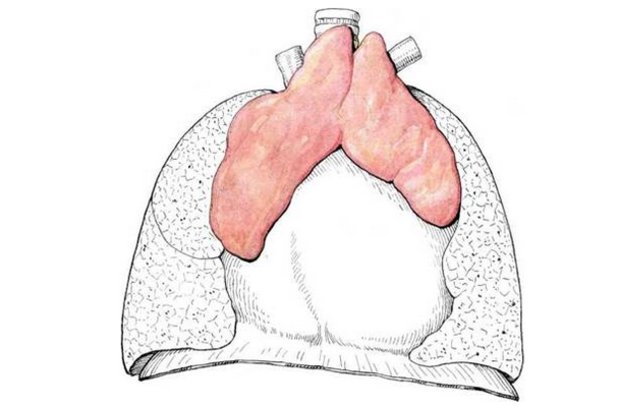 Местные структуры, которые наиболее часто поражаются опухолями, включают легкие, пищевод, верхнюю полую вену, плевру, грудную стенку и любые смежные внутригрудные нервы.
Местные структуры, которые наиболее часто поражаются опухолями, включают легкие, пищевод, верхнюю полую вену, плевру, грудную стенку и любые смежные внутригрудные нервы.
Патофизиологические изменения, которые могут быть вызваны проникновением опухоли в другие структуры, – обструктивная пневмония и кровохарканье, нарушения глотания, синдром верхней полой вены и плевральный выпот. Изменения могут также включать различные неврологические аномалии, такие как синдром Хорнера, параплегия, диафрагмальный паралич и боль в спине.
Тимомы могут вызывать системные эффекты. Многие из этих проявлений связаны с биологически активными веществами, продуцируемыми определенными новообразованиями.
Наиболее распространенным системным проявлением, связанным с тимомой, является миастения. Она возникает у 10-50% пациентов. У многих пациентов присутствует высокий уровень антител к антиацетилхолиновым рецепторам. Установлено, что только около 10-15% пациентов, страдающих миастениями, имеют тимому. У подавляющего большинства пациентов с миастенией, у которых нет тимомы, обнаружена гиперплазия тимуса. Приблизительно 10-20% пациентов с миастенией не имеют злокачественных новообразований.
У подавляющего большинства пациентов с миастенией, у которых нет тимомы, обнаружена гиперплазия тимуса. Приблизительно 10-20% пациентов с миастенией не имеют злокачественных новообразований.
Причины
Тимомы развиваются из кортикальных или медуллярных эпителиальных клеток тимуса. Они считаются гистологически доброкачественными опухолями. Тимомы по большей части эпителиального происхождения, хотя можно найти несколько других необычных типов клеток. Существуют тимомы с низкой – дифференцированная плоскоклеточная карцинома, базалоидная карцинома, мукоэпидермомическая карцинома – и очень высокой степенью злокачественности – нейроэндокринная карцинома, лимфоэпителиомальные опухоли, анапластические недифференцированные опухоли.
Гиперплазия тимуса представляет собой аномальный рост вилочковой железы. Фолликулярная или лимфоидная гиперплазия тимуса часто встречается в сочетании с аутоиммунными нарушениями, особенно у пациентов с миастениями. Массивная или идиопатическая гиперплазия – это редкое доброкачественное состояние, выявленное у детей и характеризующееся выраженным увеличением вилочковой железы.
Кисты тимуса могут быть врожденными или приобретенными. Они могут встречаться на шее и в переднем средостении. Тимолипомы являются доброкачественными новообразованиями тимуса, состоящими из хорошо дифференцированной жировой и тимусной ткани. Из-за большой доли жировой ткани в этих опухолях они иногда классифицируются как мезенхимальные.
Нервно-мышечные, гематологические, иммунодефицитные, аутоиммунные, эндокринные, почечные и кожные расстройства также могут вызывать тимомегалию. Нервно-мышечные синдромы, помимо миастении, включают миотоническую дистрофию, синдром Итона-Ламберта и миозит. К гематологическим синдромам относят аплазию костного мозга, эритроцитоз, панцитопению, мегакариоцитопению, Т-клеточный лимфоцитоз, острый лейкоз и множественную миелому. Иммунодефицитные синдромы включают синдром гипогаммаглобулинемии и Т-клеточной недостаточности.
Единственная зарегистрированная аномалия костной ткани, которая может вызывать тимомегалию – гипертрофическая остеоартропатия. Коллагеновые заболевания и аутоиммунные расстройства включают системную красную волчанку, ревматоидный артрит, полимиозит, миокардит, синдром Шегрена и склеродермию. Эндокринные расстройства включают гиперпаратиреоз, тиреоидит Хашимото, болезнь Аддисона и хемодектому. Дерматологические заболевания, которые вызывают тимомегалию – пемфигус и хронический кандидоз слизистых.
Коллагеновые заболевания и аутоиммунные расстройства включают системную красную волчанку, ревматоидный артрит, полимиозит, миокардит, синдром Шегрена и склеродермию. Эндокринные расстройства включают гиперпаратиреоз, тиреоидит Хашимото, болезнь Аддисона и хемодектому. Дерматологические заболевания, которые вызывают тимомегалию – пемфигус и хронический кандидоз слизистых.
Чем грозит тимомегалия?
Боль при глотании – распространенное осложнение при тимомегалии у взрослых
Тимома обычно вызывает осложнения только на последней стадии. Симптомы обычно возникают, когда опухоль смещает или надавливает на соседнюю ткань. Наиболее распространенные осложнения:
- Кашель в течение длительного времени.
- Одышка.
- Трудности с глотанием.
- Паралич шейного нерва.
- Сердечная дисфункция.
- Мышечная слабость и быстрая утомляемость.
Диагностика основного заболевания
Вначале врач проводит физический осмотр пациента и собирает анамнез. Чтобы диагностировать тимому, может потребоваться рентгенография. Поскольку тимомы обычно вызывают симптомы только на поздней стадии, большинство из них обнаруживаются случайно во время рентгенологического обследования по другим причинам.
Чтобы диагностировать тимому, может потребоваться рентгенография. Поскольку тимомы обычно вызывают симптомы только на поздней стадии, большинство из них обнаруживаются случайно во время рентгенологического обследования по другим причинам.
Последующая компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) позволяет врачу определить, где именно расположена опухоль. Врач может увидеть на этих изображениях, насколько она велика. Также обследования помогают выявить вторичные опухоли – метастазы.
Гистологическое исследование образца ткани может определить доброкачественность или злокачественность новообразования. Если есть подозрение на злокачественную тимому, гистологическое исследование подтверждает диагноз. Однако из-за расположения тимуса иногда бывает трудно получить образец ткани. Обычно это происходит только в контексте терапии, при которой врач удаляет опухоль при операции.
Новые диагностические методы, такие как позитронно-эмиссионная томография (ПЭТ), могут помочь в выявлении специфических новообразований. ПЭТ продемонстрировала в исследованиях способность дифференцировать доброкачественные тимомегалии от злокачественных тимом.
ПЭТ продемонстрировала в исследованиях способность дифференцировать доброкачественные тимомегалии от злокачественных тимом.
Лечение
У больных с опухолями на более поздних стадиях радиотерапия проводится почти всегда
Хирургическое удаление тимомы – лечение первой линии. Операция может быть выполнена с помощью различных областей доступа и зависит от размера опухоли. Удаление всех лимфатических узлов в области оттока опухоли необходимо только при злокачественной тиммое. В целом тимомы очень редко дают метастазы в лимфатических узлах. Вероятность возникновения метастазов составляет 1,8%. Однако во всех случаях необходимо удалить видимые и аномально увеличенные лимфоузлы.
Категорически запрещено заниматься самолечением. Схему терапии должен составить врач. Пациентам необходимо следовать всем рекомендациям специалиста, чтобы избежать развития вторичных осложнений.
В некоторых случаях операция невозможна или бесполезна:
- Слишком большая опухоль.
- Появление дочерних новообразований (метастазов), образовавшихся в отдаленных областях тела.
- Серьезные сопутствующие заболевания (сердечная недостаточность, почечная или печеночная дисфункция).
Пациентам с неоперабельным раком рекомендуется пройти радио- или химиотерапию. Лучевая терапия является неотъемлемой частью лечения любой тимомы. Существуют споры относительно использования лучевой терапии у пациентов с опухолями I стадии. У больных с опухолями на более поздних стадиях радиотерапия проводится почти всегда. Схемы химиотерапии на основе цисплатина часто рекомендуются для пациентов с неоперабельной III стадией заболевания
Лучевая терапия и химиотерапия не были признаны полезными при лечении нейроэндокринных злокачественных опухолей тимуса. В отдельных исследованиях сообщалось, что лучевая терапия помогает замедлить развитие опухоли.
Прогноз
Для профилактики и своевременного выявления тимомегалии, следует проходить КТ грудной клетки каждые 12 месяцев
Прогноз после резекции средостенной опухоли сильно варьируется в зависимости от типа поражения. После резекции средостенных кист и доброкачественных опухолей он обычно благоприятный. Прогноз после лечения злокачественных опухолей средостения зависит от типа поражения, его распространенности и состояния здоровья пациента.
Тимомы обычно не являются доброкачественными новообразованиями. Показатели выживаемости для I стадии составляют 95-97% через 5 лет и 80-95% через 10 лет. При II стадии 5-летняя выживаемость составляет 60-70%, а 10-летняя – 40-50%. Согласно современным данным, уровень выживаемости при III стадии составляет менее 60% через 5 лет и 14% через 10 лет. При IVA стадии 5-летняя выживаемость составляет 40%, а 10-летняя – 0%.
Плоскоклеточная карцинома тимуса встречается довольно редко, в литературе описано менее 200 случаев. Прогноз считается благоприятным в случаях хорошо дифференцированных плоскоклеточных опухолей. Плохо дифференцированные опухоли имеют неблагоприятный прогноз.
Как и при многих других типах опухолей, не существует надежных методов предотвращения тимомегалии. Рекомендуется проходить регулярные профилактические осмотры каждые три месяца в первые два года после постановки диагноза. Компьютерную томографию грудной клетки следует выполнять каждые 12 месяцев для выявления местных рецидивов.
Если возникают дополнительные симптомы – лихорадка, ночная потливость, резкая потеря веса, рекомендуется срочно обратиться за медицинской консультацией. В некоторых случаях симптомы могут указывать на злокачественное новообразование из лимфоидной ткани. Не рекомендуется откладывать визит к врачу, поскольку позднее начало лечения во многих случаях усугубляет состояние пациента.
16 причин, 3 вида, 4 группы симптомов, 2 подхода к лечению
Знаете ли вы, что тимус — один из самых главных органов ребёнка, а нарушения в его работе ведут к необратимым в будущем последствиям? Как распознать и вылечить заболевание тимуса, если признаков практически нет? Если вы будете внимательны, то увидите, что это не так трудно, как кажется.
Своевременное обращение к врачу, раннее выявление с помощью современных методов диагностики, следование рекомендациям специалиста и правильно назначенное лечение позволяют без последствий для здоровья ребёнка справиться с данным состоянием.
Патологическое состояние тимуса в виде увеличения его размеров называется тимомегалия. Тимус (вилочковая железа) – это орган, функции которого наиболее активны в детском возрасте. В связи с этим настороженность родителей должна касаться, в большей степени детей грудного возраста (тимомегалия у детей до года) и детей раннего детского возраста (от 1 года до 3 лет).
Чем опасна тимомегалия?
Ещё в 1960 году учёными и врачами было доказано, что тимус – это центральный орган иммунной системы ребёнка. Вилочковая железа вырабатывает клетки – ответственные за иммунитет ребёнка (Т-лимфоциты) и оказывает действие на работу эндокринной и иммунной системы организма.
Однако начало развития тимомегалии, как правило, протекает без выраженных клинических изменений, которые позволили бы родителям заподозрить ухудшение здоровья ребёнка. Количество людей, владеющих информацией о развитии и функционировании тимуса в норме, не велико, в связи с чем распознать патологию данного органа становится очень непростой задачей для населения.
Причины развития тимомегалии
Причины разнообразны и во многом относятся ещё к периоду беременности матери. Врачи делят все причины развития тимомегалии на две группы, которые также могут комбинироваться между собой.
Эндогенные (возникающие внутри самого организма)
- Недоношенность и незрелость ребёнка при рождении.
- Долгий безводный период родов или длительный период прохождения ребёнка по родовым путям, в связи с чем у новорождённого возникает длительный недостаток кислорода.
- Травмы ребёнка в процессе рождения (родовые травмы).
- Нарушения дыхательной системы у малыша (врождённые и приобретенные заболевания дыхательной системы, а также длительное нахождение ребёнка на искусственной вентиляции легких).
- Наличие у грудного ребёнка длительно (более 3 недель) не проходящей и интенсивной желтухи.
- Перенесённые ребёнком ранее тяжёлые бактериальные инфекции.
- Врождённые нарушения лимфатической и эндокринной системы (лимфатико-гипопластический диатез).
- Нарушения предыдущих беременностей матери (выкидыши, аборты).
- Поздняя беременность матери (после 40-45 лет).
- Токсикозы во время беременности (преэклампсия, эклампсия).
- Наличие резус-конфликта (положительный резус-фактор крови у ребёнка и отрицательный у матери).
- Наличие инфекций у мамы до или во время беременности.
Экзогенные (возникающие вне организма)
Неблагоприятное воздействие внешней среды на мать во время беременности или ребёнка после рождения (длительное воздействие высокой или низкой температуры, повышенного или пониженного барометрического давления, ионизирующее излучение, попадание в организм едких и токсичных веществ, в том числе курение и употребление алкоголя матерью).
По результатам многих научных исследований подтверждён факт генетической обусловленности тимомегалии. Данная патология тимуса связана с HLA-антигенами В15; 18; 27, которые выявляли при генетическом исследовании у лиц с тимомегалией.
Классификации тимомегалии
- Врождённая (первичная) – железа сформирована правильно, но больше нормального размера.
- Приобретенная (вторичная) – вследствие нарушения функций других желёз. Возможно не просто увеличение железы, но и неправильное развитие формы и структуры железы.
- Приобретенная (функциональная) – увеличение и нарушение работы вилочковой железы, которое сопровождает вирусные (ОРВИ) или бактериальные (пневмония) заболевания.
Выделяют 3 степени увеличения тимуса. Их определяют в результате измерений размеров железы и уровня контура железы на рентгенограмме и высчитывают кардио-тимико-торакальный индекс (ККТИ).
- Тимомегалия 1 степени у детей – значение ККТИ 0,33-0,37.
- Тимомегалия 2 степени у детей – значение ККТИ 0,38-0,42.
- Тимомегалия 3 степени у детей – значение ККТИ 0,43-3.
Проявления тимомегалии
У каждого ребёнка проявления индивидуальны и их можно определить при второй, а чаще всего только при третьей степени тимомегалии. Можно выделить 4 основные группы признаков (синдромов).
Синдром сдавления тимусом жизненно важных органов, расположенных рядом
Сдавление трахеи: одышка, шум при дыхании, храпение, кашель, реже приступы удушья.
Сдавление блуждающего нерва – замедление ритма сердца, обмороки, срыгивания и рвота, сиплый плачь и голос.
Сдавление сосудов – отек шеи, расширение сосудов шеи и груди.
причины, симптомы, степени, лечение, профилактика
Вилочковую железу называют центральным органом иммунной системы, а также железой, продуцирующей внутренний секрет. Именно здесь клетки-предшественники превращаются в Т-лимфоциты, которые принимают непосредственное участие в клеточном и гуморальном иммунитете. К тому же, в качестве секрета из этой железы выделяется порядка 20 веществ. Сюда можно отнести разнообразные гормоны и компоненты, требующиеся для нормального обмена веществ.
Максимальная масса тимуса достигается в период новорожденности, так как от веса ребенка этот орган занимает более 4 %. Рост может проходить на протяжении первых 15 лет жизни ребенка, но затем отмечается возрастная инволюция. В результате железистая ткань превращается в соединительную и жировую.
Причины
Тимомегалия у детей, МКБ-10 которой Е32, развивается по причине наличия экзогенных и эндогенных факторов, а в отдельных случаях они могут сочетаться друг с другом. Достаточно часто данная патология имеет непосредственную связь с отягощенным акушерским анамнезом матери. Речь идет об абортах и выкидышах, а также сильном токсикозе в период беременности и наличии резус-конфликта. Современные врачи не отменяют негативного влияния лекарственных препаратов и алкоголя на вилочковую железу, что в дальнейшем приведет к развитию тимомегалии.
Как выглядят дети?
Если вилочковая железа увеличилась совсем незначительно, могут не наблюдаться клинические проявления. В этом случае говорят о синдроме увеличенной вилочковой железы. Развернутая симптоматика болезни наблюдается при значительном ее увеличении.
Детей с диагнозом «тимомегалия» можно выделить из-за характерных фенотипических особенностей:
- форма тела округлая;
- слабо развитая мускулатура;
- черты лица очень крупные;
- глаза и волосяной покров светлые;
- увеличенными размерами отличаются поперечные параметры тела, особенно такие части, как плечи и грудная клетка, а также ладони и стопы, которые постоянно стынут;
- лимфатические узлы увеличены;
- кожа бледная, на ней проступает рисунок, похожий на мраморный, присутствует слабо выраженная пигментация и сыпь.
Признаки
Дети с таким заболеванием отличаются повышенным аппетитом, у них часто встречается ожирение или избыточный вес.
Болезнь сопровождают иные заболевания. Прежде всего, это эндокринно-обменные патологии, которые проявляются в виде дисфункции щитовидной железы или гипокортицизмом, гипопаратиреозом. Может развиваться сахарный диабет. Обнаруживаются грыжи: паховые или пупочные.
Тимомегалию сопровождает изменение давления, что приводит к артериальной гипотонии, аритмии. Провоцируют болезнь и такие отклонения, которые связаны со сдавливанием жизненно важных органов. Это в первую очередь:
- Трахея. В этом случае возникает постоянный кашель, беспокоит одышка, появляется шумное дыхание с хрипами.
- Блуждающий нерв. Его раздражение приводит к брадикардии, дисфонии, коллапсам.
- Набухание вен шеи, цианоз.
Отмечается недоразвитие половых органов. Девочки страдают от гипоплазии матки и влагалища, у мальчиков может быть выявлен фимоз или крипторхизм.
Увеличенными бывают аденоиды и миндалины. Часто случаются ОРВИ, которые сопровождаются сильным кашлем.
Как распознать?
Распознать тимомегалию у детей до года можно по таким признакам:
- рождаются они обычно с большим весом;
- может обнаружиться врожденный дефект бедренной части;
- вес может колебаться: или резко увеличен, или происходит его уменьшение;
- определяются все признаки рахита;
- кожный покров бледный, но во время плача приобретает синюшный оттенок;
- наблюдаются слишком частые срыгивания;
- повышенная потливость;
- в области груди заметна венозная сеточка;
- возникает кашель без видимых причин, если грудничка держать в горизонтальном положении, он усиливается;
- долгое время держится повышенная температура, до 38 градусов;
- наблюдается аритмия.
Также отмечается нарушение последовательного прорезывания зубов, ребенок отстает в речевом развитии, поздно начинает ходить.
Как определяются степени тимомегалии у детей
В детской эндокринологии стадию развития тимомегалии выявляют методом специальных измерений и по внешнему состоянию вилочковой железы, согласно показаниям рентгенограммы.
Для диагностирования тимомегалии у ребенка применяют кардиотимикоторакальный индекс (КТТИ). Этот показатель рассчитает доктор, опираясь на показания рентгенограммы. Необходимо измерить отношение площади сосудистого пучка в районе раздвоения трахеи на размер грудной полости в районе диафрагмы.
Также в детской эндокринологии есть вариант выявления стадии болезни, ориентирующийся на площадь тени железы, которую есть возможность зафиксировать рентгеном.
Условно у человека существует три анатомические части грудной клетки. Степень тимомегали у больного ребенка обуславливается тем, которую область детской грудной клетки затрагивает уровень разрастания вилочковой железы.
Какие показатели?
Выделяют следующие степени разрастания тимуса:
- 1 степень. Показатель ККТИ в пределах 0,33-0,37 единиц, вилочковая железа в области верхней трети грудной клетки.
- 2 степень. Показатель ККТИ в пределах 0,37-0,42 единиц, орган занимает область не более 2/3 детской грудной клетки.
- 3 степень. Показатель ККТИ выше 0,42 единиц, железа занимает площадь 2/3 и более области грудной клетки.
Диагностика
Одними из самых объективных методов распознавания тимомегалии считаются исследования с помощью рентгенодиагностики и УЗИ. Осмотр, пальпация и перкуссия применяются на первоначальном этапе постановки диагноза. Немаловажным фактором при этом является опыт врача.
При установлении тимомегалии с помощью рентгенодиагностики должно учитываться, что стандартно теневая видимость тимуса не выходит за предел теневой проекции сердца ребенка и сосудистого пучка. Такое положение касается детей разного возраста.
Исследования, проведенные учеными, выявили предельные нормы веса и объема тимуса, выход за пределы которых, является проявлением тимомегалии. Наиболее точно данные показания устанавливаются с помощью УЗИ, во время которого предметом исследования является вилочная железа, органы брюшной полости и надпочечники. Проведенное УЗИ тимуса определяет степень заболевания.
При этом проводятся лабораторные исследования крови на превышение нормы Т-лимфоцитов, гормонов, назначается кардиограмма.
Исследования данного заболевания выявили понижение иммунитета детского организма и высокую подверженность ребенка ОРВИ, поэтому при постановке диагноза изучается анамнез ребенка.
О проблеме
Тимус или вилочковая железа – орган лимфоцитопоэза, в котором формируются лимфоидные клетки, отвечающие за работу иммунной системы ребенка. Вилочковая железа в детском возрасте имеет максимальный размер. Тимомегалия – заболевание, связанное с увеличением размера и веса названного органа, она проявляется у детей с самого раннего возраста.
Детей с тимомегалией, как уже говорилось, отличает избыточный вес, повышенный аппетит, недостаток развития мышечной ткани, изменение и недоразвитие форм половых органов, нарушение в процессах прорезывания молочных зубов, задержка в развитии, дефекты речи.
Вилочковая железа сдавливает жизненно важные органы ребенка, что может проявляться во вздутии вен на шее, одышке, кашле и синюшном цвете кожи. В некоторых случаях болезнь может протекать без каких-либо ярко выраженных симптомов.
Как проходит терапия?
Медикаментозное лечение тимомегалии у детей, симптомы которой выше, назначает врач-педиатр, исходя из степени и тяжести заболевания и на основании заключений иммунолога и эндокринолога. В медицинской практике терапевтическое лечение легких форм тимомегалии не производится. Ребенку рекомендовано придерживаться сбалансированного питания, не подвергаться стрессам и беречься от простудных заболеваний, регулярно посещать педиатра. Новорожденным показано грудное вскармливание.
На второй стадии заболевания назначают прием адаптогенов и биостимуляторов на основе растительных компонентов, способных повышать сопротивляемость организма к вредным факторам окружающей среды.
В некоторых случаях назначают препараты на основе вытяжки из вилочковой железы крупного рогатого скота.
При развитии у ребенка надпочечниковой недостаточности, вводятся инъекции растворов калия и сердечных гликозидов.
В последней стадии болезни и в предоперационный период, назначают прием стероидных гормонов глюкокортикоидов: преднизалона и гидрокортизона. Дозировка подбирается индивидуально.
Для того чтобы не спровоцировать перерождение тимомегалии в более серьезные заболевания, необходим регулярный контроль за состоянием здоровья ребенка, проведение назначенного лечения.
Профилактика
Чаще всего у ребенка к шести годам формируется вилочковая железа нормального размера, но все же ребенок должен находиться на учете у таких врачей, как педиатр, иммунолог и эндокринолог, а также проходить регулярные профилактические обследования.
Профилактикой болезни может быть правильное и тщательное планирование и проведение родовой деятельности, а это – ведение здорового образа жизни, до планирования ребенка и во время беременности, прохождение всех нужных обследований как во время беременности, так и после, уже новорожденному. Желательное кормление ребенка грудью, так как в молоке матери находится большое количество антител и прочих полезных веществ, благодаря которым, будет проходить правильное развитие ребенка.
Во время вскармливания грудью, мать должна избегать стресса и нездорового образа жизни. Если же ребенок находится на искусственном вскармливании, то стоит обратиться к врачу, который посоветует качественную смесь.
В доме нужно соблюдать правильный микроклимат, часто проводить влажную уборку и проветривать. Если же у ребенка увеличена вилочковая железа, то родителям необходимо оградить его от стрессовых ситуаций, а также от контактов с инфицированными людьми.
Вилочковая железа увеличена у грудничка: что делать?
С тем, что увеличена вилочковая железа у грудничка, сталкиваются многие родители. Этот орган именно в младенческом возрасте максимально задействован в выполнении своих функций. Так, специалисты уделяют ему особенное внимание, если речь идет о детях до года. Однако и сами родители могут по определенным признакам заподозрить у малыша увеличение вилочковой железы и срочно обратиться к педиатру, который назначит диагностическое обследование и схему терапии.
Что такое вилочковая железа?
В медицинской науке данный орган называют тимусом. Он располагается в грудной клетке, несколько прилегая к ее верхней части. Это орган, который состоит из двух долей. Закладка тимуса начинается еще в середине первого триместра беременности, а максимум его формирования приходится на первый год человеческой жизни. В этот же период железа по максимуму выполняет свои основные функции. В дальнейшем рост тимуса начинает стабилизироваться, а примерно после 20 лет вилочковая железа постепенно инволирует, однако полностью функционировать не перестает. Орган относится к эндокринной и иммунной системам.
Основные функции
Основные функции тимуса связаны с ориентированием специфических иммунных клеток, которые относятся к категории Т-лимфоцитов. Их предшественники проникают в вилочковую железу из костного мозга и подвергаются полному или частичному дозреванию. Именно на этом основана иммунная функция вилочковой железы.
В эндокринную функцию включается не только выделение элементов, влияющих на формирование Т-лимфоцитов, но и создание некоторых гормонов, определяющих взаимодействие нейроэндокринной и иммунной систем. Вилочковая железа при этом взаимодействует с надпочечниками, паращитовидной, щитовидной и половыми железами, гипофизом, что определяет правильное развитие и функционирование организма.
То, что увеличена вилочковая железа у грудничка (тимомегалия), может существенно повлиять на осуществляемые ею функции. Поэтому медицинской науке очень важны причины, которые вызывают разрастание тимуса, чтобы в дальнейшем можно было избежать развития подобного процесса или своевременно начать наблюдение, лечение.
Причины возникновения тимомегалии
Ученым на сегодняшний день до конца не понятно, почему может быть увеличена вилочковая железа у грудничка. Однако выявлены предположительные причины возникновения данного патологического явления у младенцев. К ним медики отнесли несколько факторов:
- Заболевания инфекционного характера в период беременности, в том числе туберкулез и сифилис.
- Употребления алкогольных напитков и некоторых опасных веществ в период вынашивания.
- Недоношенность.
- Радиационное облучение плода.
- Осложненные роды.
- Наличие генетической предрасположенности.
- Резус-конфликт.
- Рахит, аллергия, неправильное питание ребенка.
- Перенесение грудничком инфекционных заболеваний.
- Операционные вмешательства.
Кроме вышеуказанных причин, которые могут приводить к тимомегалии, родителям необходимо знать признаки данной патологии, при возникновении которых следует обратиться к доктору.
Как проявляется то, что вилочковая железа увеличена у грудничка?
Симптомы патологии
Родители могут самостоятельно обнаружить первые признаки патологического процесса, которые становятся свидетельством того, что у их ребенка увеличена в размерах вилочковая железа. К таким симптомам относятся:
- резкое изменение веса ребенка;
- большой вес при рождении;
- слишком частые случаи заболевания ОРВИ;
- кашель, который не связан с инфекционными патологиями органов дыхания и часто возникает или нарастает в момент, когда грудничок находится в горизонтальном положении, например, во время сна;
- бледность, мраморность кожи;
- увеличение лимфоидной ткани;
- синюшный оттенок кожных покровов в период плача или иного напряженного состояния;
- возникновение сосудистой сетки в области груди у ребенка;
- отклонения в сердечных ритмах;
- пищевая аллергия и прочие дерматиты (на первом году жизни чаще всего наблюдается развитие атопического дерматита).
Лимфоидный диатез
Наличие данных симптомов свидетельствует о вероятности такого патологического явления, как лимфоидный диатез, который всегда сопровождается увеличением роста вилочковой железы. Однако и они не являются строгими показателями патологий тимуса. В любом случае, лучше проконсультироваться с педиатром, который для выяснения причин патологии назначит необходимые диагностические процедуры.
Когда увеличена вилочковая железа у грудничка, симптомы и лечение взаимосвязаны.
Диагностика заболеваний вилочковой железы у младенцев
На осмотре специалист визуально может определить только выраженное увеличение вилочковой железы у ребенка, а также заподозрить это при наличии указанных выше симптомов. Для наиболее точной постановки диагноза проводится два основных вида обследования:
- Рентгенография с оценкой расположения тени тимуса и определения индекса ККТ. Если показатель последнего не превышает значения 0,33, то считается, что вилочковая железа имеет нормальные размеры. ККТ от высшей границы нормы до 0,40 является признаком первой степени увеличения размеров тимуса. Показатель индекса более 0,4 выступает значением выраженной тимомегалии.
- УЗИ вилочковой железы на сегодняшний день предпочтительнее рентгена, что обусловлено с безопасностью данной диагностической процедуры для грудничка и возможностью наблюдения за динамикой изменения размеров. При УЗИ оцениваются масса и размеры вилочковой железы в соответствии с массой тела грудничка и его возрастом.
Ставить диагноз с учетом результатов проведенных исследований может только врач-педиатр, иммунолог или эндокринолог. Эти же специалисты в дальнейшем могут назначить дополнительные анализы для изучения иммунного статуса и прочие обследования, а также назначают лечение.
Классификация тимомегалии
Выделяются первичная (врожденная) и вторичная (приобретенная) тимомегалия. При врожденной форме данной патологии железа сформирована правильно, но увеличена в размерах, и это сопровождается уменьшением ее секреторных функций, дисфункцией нейроэндокринной системы и гиперплазией лимфоидной ткани.
Увеличение железы может иметь функциональный характер (к примеру, при пневмонии, ОРВИ и других заболеваниях). В подобных случаях после выздоровления иммуно-гормональные показатели и размер тимуса приходят в норму.
Также известна органическая тимомегалия, которая обусловлена непосредственным поражением данного органа.
Итак, вилочковая железа увеличена у грудничка, что делать?
Лечение
В настоящее время вопросы ведения грудничков с тимомегалией и необходимости осуществления корригирующего лечения разработаны недостаточно. Тем не менее, общепринято считать, что при малосущественном увеличении тимуса специальных терапевтических мероприятий не требуется. Рекомендуют при этом рациональное питание, грудное вскармливание, ограничение стрессовых ситуаций и контактов с людьми во время инфекционных заболеваний.
Объем медикаментозного лечения, когда увеличена вилочковая железа у грудничка, определяется врачом-иммунологом, который наблюдает ребенка с тимомегалией. Болеющим детям каждые несколько месяцев показан прием биостимуляторов и адаптогенов (пантокрин, женьшень, элеутерококк, лимонник китайский). В целях иммунокоррекции применяется экстракт тимуса рогатого скота. Два раза в год до 5-6-летнего возраста малышу назначаются курсы применения индукторов продуцирования глюкокортикоидов (этимизол, аммония глицирризинат).
При стрессах, тяжелых заболеваниях, а также перед хирургическими вмешательствами грудничкам с тимомегалией назначают глюкокортикоиды (гидрокортизон, преднизолон).
Частым симптомом патологии является мучительный кашель. Особенно он проявляет себя во время сна.
Если увеличена вилочковая железа у грудничка, как прекратить кашель ночью, важно выяснить заранее.
Для этого назначаются медицинские средства, которые купируют кашлевой рефлекс. Они воздействуют на кашлевые рецепторы, которые отвечают за развитие данного симптома, и с помощью таких средств можно значительно облегчить состояние ребенка в период болезни.
Прививки
Если увеличена вилочковая железа у грудничка, можно ли ставить прививку?
Во время приема некоторых медикаментов, назначенных для терапии увеличения тимуса, следует отказаться от вакцинации. Ставить прививку ребенку в этом случае нельзя, поскольку в организме происходит развитие воспалительного процесса и снижение иммунной защиты, поэтому прививку ребенок может перенести очень тяжело. От вакцинации в это время у него могут возникнуть серьезные осложнения.
Мы рассмотрели, что делать, когда увеличена вилочковая железа у грудничка. Что это такое, теперь понятно.
Чему учатся дети в 1 классе
Родителям трудно успевать за учебным графиком наших детей. Когда они должны знать свои математические факты? К какому возрасту они должны уметь читать простые книги по главам? Идут ли они по плану на уровне своего класса, или нам нужно помочь им наверстать упущенное?
Это все вопросы, которые мы рассматриваем в нашей серии статей о том, чему дети учатся в каждом классе. Сегодня мы продолжаем 1 класс.
Немного предыстории
1 класс — это когда ваш ребенок поступает в большую школу.Они присоединятся к детям постарше на детской площадке на перемене, они впервые пообедают в кафетерии и научатся проверять свои социальные навыки. Это также год «ага» для обучения. Их навыки чтения улучшатся, они будут расшифровывать слова и предложения, чтобы понимать истории, математика станет более сложной, поскольку они разовьют способность понимать, что на самом деле означают числа, а их уроки естествознания и социальных исследований заставят их исследовать за пределами своего собственного мира.
В социальном плане в этом году ожидается, что дети будут более ответственными.Ожидается, что они будут следовать правилам, понимать и выполнять школьные распорядки (например, находить свой класс и ходить в туалет самостоятельно), а также будут ожидать, что они смогут независимо работать над определенными задачами во время урока.
Чтение
Это год, когда ваш ребенок учится читать. Некоторые дети будут свободно читать к концу класса, другие сделают серьезные шаги в направлении чтения самостоятельно. Учителя знакомят своих учеников с множеством разных видов письма — рассказами, стишками, новостями, сборниками фактов и т. Д.Первоклассники начинают понимать, что знания приходят от чтения.
В 1 классе ваш ребенок сможет распознавать основные слова, писать, знать звуковое соответствие большинства букв алфавита. Они будут опираться на фонематическую осведомленность с помощью более сложных звуков, таких как бленды и диграфы, и изучать стратегии декодирования / озвучивания слов, которых они не знают.
В письме дети изучают способ самовыражения на бумаге, часто изобретая орфографию, когда начинают понимать письменный язык.Учителя попросят ваших детей вести дневник, писать рассказы и работать над простыми проектами по изучению фактов — все для того, чтобы они попрактиковали свои навыки письма.
Математика
По мере того, как дети переходят в первый класс, они начинают заниматься решением проблем, операциями и чувством чисел. Выучив основные числа, они теперь узнают о числах, превышающих те, которые они могут сосчитать, они решают простые задачи сложения и вычитания — часто работая с физическими объектами — и учатся считать по 2, 5 и 10.
Они также начнут изучать время и деньги, а также основные геометрические формы в 2D и 3D.
Наука
Как и математика, наука выводит первоклассников на новый уровень, предлагая им сосредоточиться на поиске закономерностей в мире природы. Они изучат множество тем, например, магниты, животных и растения. Они будут следить за жизненным циклом насекомого, часто бабочки. Они также завершат проекты, посвященные погодным условиям, их вкладу в круговорот воды и тому, как круговорот воды поддерживает жизнь.Они также могут начать изучать некоторые основы физики: экспериментировать с движением и тем, как тянуть и толкать объекты.
Общественные науки
В 1 классе учащиеся выходят за рамки своего внимания «я» и «как я отношусь» к своему окружению к более конкретному пониманию своей семьи, школы и сообщества, того, как районы образуют города, города образуют государства, а государства образуют до наций. Популярная производственная практика для 1 класса — это посещение библиотеки, чтобы узнать, как работает это государственное учреждение, и научиться брать книгу самостоятельно.
Учите науку — обучающие видеоуроки для детей 1 класса
Наука — 1 класс
Наука, если ее преподавать в яркой форме, навсегда останется в памяти молодых. Нет такого предмета, который мог бы возбудить у ребенка любопытство. Чрезвычайно важно обеспечить, чтобы ребенку передавались правильные знания, и это также должно быть правильно оценено.
Уроки, выбранные для 1-го класса, были сделаны с учетом вышеизложенного.Они просты и по делу. Они делают изучение науки еще более интересным.
Целью уроков является знакомство с разными местами и предоставление небольшой информации об этом месте как о добавлении ценности ребенку, которое плодородный ум ребенка впитает, как губка. Мы начинаем уроки с Шотландии — Живые и неживые существа. В этом уроке интересно объясняются характеристики живых и неживых существ, а затем ребенку предлагается определить их с помощью различных занимательных упражнений.
Урок о жизненном цикле растений представляет викинг Олаф. Он объясняет различные стадии роста растения. Затем знания ребенка проверяются с помощью различных упражнений, таких как добавление недостающего этапа, порядок этапов и т. Д.
Звуки представлены Полом в Антарктиде. Ребенка учат распознавать разные звуки. Вам просто нужно нажать на радио рядом с Полом, чтобы ваш ребенок услышал звук. Затем ребенок может нажать на картинку, которая соответствует звуку.Речь также идет о звуках общения, приятных звуках. В этом уроке также рассказывается о различных звуках опасности, таких как звук пожарной машины, машины скорой помощи и плачущего ребенка, которые могут подготовить ребенка к невзгодам.
В обстановке Бермудского треугольника ребенку показываются сходства и различия между людьми и животными. Какие действия похожи, а какие отличаются, различие в еде и привычках питания, частях тела, особенностях и т. Д. Также преподается очень интересно.Юмор присущ упражнениям, в которых такие утверждения, как «лягушки едят пиццу из большой тарелки» и «птицы умеют готовить еду», используются для того, чтобы ребенок мог сказать, верно ли это или нет.
Здоровье и гигиена преподаются на уроке «Играй и оставайся в форме», который проводится на Ямайке. С помощью упражнений «подготовка к серфингу», «здоровый завтрак», «очистка после серфинга» и «как мне поддерживать себя в форме и здоровье» ребенок узнает о важности здорового питания и физических упражнений, чтобы быть в форме.
В Рио-де-Жанейро, месте, выбранном для этого урока, ребенок узнает о детенышах животных. На этом уроке ребенок узнает, какие животные откладывают яйца, а какие рождают детей. Разум ребенка испытывают с помощью упражнений на выбор правильного ребенка, привычки питания и птичники.
Вашему ребенку наверняка понравится изучать науку на этих уроках. Ему или ей тоже понравится изучать концепции. Итак, приступайте!
Перейти к видеоурокам естествознания в 1 классе »
Типы опухолей головного и спинного мозга у детей
В головном и спинном мозге может возникать множество различных типов опухолей.Когда врачи пытаются выяснить, как лучше всего лечить опухоль и каков вероятный прогноз (перспективы), важны несколько факторов.
Тип опухоли (в зависимости от типа клетки, с которой она начинается): Опухоли могут образовываться практически в любом типе ткани или клетки головного или спинного мозга. Некоторые опухоли содержат разные типы клеток. Различные типы опухолей, как правило, возникают в определенных частях головного или спинного мозга и имеют тенденцию к определенному росту. (Наиболее распространенные типы опухолей головного и спинного мозга у детей описаны ниже.)
Степень опухоли: Некоторые типы опухолей головного и спинного мозга с большей вероятностью прорастут в близлежащие ткани (и будут расти быстрее), чем другие. Опухоли головного и спинного мозга обычно делятся на 4 степени (с использованием римских цифр от I до IV), в основном на основании того, как опухолевые клетки выглядят под микроскопом. Чем выше оценка, тем быстрее будет расти опухоль:
- Опухоли низшей степени (степень I или II) имеют тенденцию расти медленнее и с меньшей вероятностью прорастают (вторгаются или инфильтрируют) в близлежащие ткани.
- Опухоли более высокой степени (степень III или IV) имеют тенденцию к быстрому росту и с большей вероятностью прорастают в близлежащие ткани. Эти опухоли часто требуют более интенсивного лечения.
Изменения генов в опухолевых клетках: Даже для определенного типа опухоли изменения в генах опухолевых клеток могут быть разными. Например, многие типы опухолей теперь делятся на основе того, есть ли в клетках мутации в одном из генов IDH . Для определенного типа опухоли те, у кого есть мутации IDH , как правило, имеют лучший прогноз, чем те, у кого нет мутации.Другие генные мутации также могут быть важны для определенных типов опухолей.
Местоположение опухоли: Расположение опухоли в головном и спинном мозге может повлиять на симптомы, которые она вызывает, а также на то, какое лечение может быть лучшим. Опухоли головного мозга у детей чаще возникают в нижних частях мозга, таких как мозжечок и ствол мозга, чем у взрослых. Но они могут начаться и в верхних частях мозга.
Глиомы
Глиомы не являются специфическим типом опухоли.Глиома — это общий термин для группы опухолей, которые начинаются в глиальных клетках (поддерживающих клетках головного мозга). К глиомам можно отнести ряд опухолей, в том числе:
- Астроцитомы (в том числе глиобластомы)
- Олигодендроглиомы
- Эпендимома
- Глиомы ствола головного мозга
- Глиомы зрительного нерва
Около половины всех опухолей головного и спинного мозга у детей составляют глиомы.
Астроцитомы
Астроцитомы — это опухоли, которые начинаются в клетках, называемых астроцитами , своего рода глиальной клетке, которая помогает поддерживать и питать нервные клетки.
Некоторые астроцитомы могут широко распространяться по всему головному мозгу и смешиваться с нормальной тканью мозга, что может затруднить их хирургическое удаление. Иногда они распространяются по путям спинномозговой жидкости (CSF). Они очень редко распространяются за пределы головного или спинного мозга.
Как и другие опухоли головного мозга, астроцитомы часто группируются по степени злокачественности.
Астроцитомы низкой степени злокачественности (I или II степени) имеют тенденцию к медленному росту и являются наиболее распространенным типом у детей.Некоторые типы, известные как неинфильтрирующие астроцитомы , представляют собой опухоли I степени, которые имеют тенденцию к очень медленному росту и не прорастают (инфильтрируют) в близлежащие ткани, поэтому они часто имеют хороший прогноз.
- Пилоцитарные астроцитомы — это опухоли I степени, которые имеют тенденцию медленно расти и редко прорастают в близлежащие ткани. Чаще всего они возникают в мозжечке, но также могут возникать в зрительном нерве, гипоталамусе, стволе мозга или других областях. На их долю приходится почти 1 из 5 опухолей головного мозга у детей.
- Гигантоклеточные субэпендимные астроцитомы (SEGA) встречаются в желудочках (пространствах головного мозга). Это опухоли I степени, которые имеют тенденцию медленно расти и редко прорастают в близлежащие ткани. Эти опухоли почти всегда связаны с наследственным заболеванием, называемым туберозным склерозом.
- Диффузные астроцитомы также являются медленнорастущими опухолями, но это опухоли II степени, которые могут прорастать в близлежащие ткани, что затрудняет их хирургическое удаление.Хотя эти опухоли считаются низкосортными, со временем они становятся более агрессивными и быстро растут.
- Плеоморфные ксантоастроцитомы (PXA) — это опухоли II степени, которые имеют тенденцию к медленному росту, и большинство из них можно вылечить только хирургическим путем.
- Глиомы зрительного нерва — это астроцитомы, которые начинаются в зрительных нервах (нервах, ведущих от глаз к мозгу). Обычно они растут медленно и часто связаны с наследственным заболеванием, называемым нейрофиброматозом 1 типа.Эти опухоли редко бывают смертельными, но они могут вызвать потерю зрения и повреждение близлежащих тканей мозга.
Астроцитомы высокой степени злокачественности (III или IV степени) имеют тенденцию быстро расти и распространяться в окружающую нормальную ткань мозга. К ним относятся:
- Глиобластомы , которые являются наиболее быстрорастущим типом астроцитомы (степень IV).
- Анапластические астроцитомы , относящиеся к III степени.
Олигодендроглиомы
Эти опухоли начинаются в клетках головного мозга, называемых олигодендроцитами (тип глиальных клеток, вырабатывающих жировое вещество, которое помогает нервным клеткам посылать электрические сигналы).Это опухоли II степени, которые имеют тенденцию к медленному росту, но большинство из них могут прорасти в близлежащие ткани мозга и не могут быть полностью удалены хирургическим путем. Олигодендроглиомы редко распространяются по проводящим путям спинномозговой жидкости и еще реже распространяются за пределы головного или спинного мозга. Как и астроцитомы, со временем они могут стать более агрессивными.
Только около 1% опухолей головного мозга у детей представляют собой олигодендроглиомы.
Эпендимома
Около 5% опухолей головного мозга у детей представляют собой эпендимомы.Эти опухоли начинаются в эпендимных клетках, выстилающих желудочки или центральный канал спинного мозга. Они могут варьироваться от опухолей довольно низкой степени злокачественности (медленнорастущих) до опухолей III степени (быстрорастущих), которые называются анапластическими эпендимомами .
Эпендимомы могут распространяться по проводящим путям спинномозговой жидкости, но не выходят за пределы головного или спинного мозга. Эти опухоли могут блокировать отток спинномозговой жидкости из желудочков, в результате чего желудочки становятся очень большими — состояние, называемое гидроцефалией .
В отличие от астроцитом и олигодендроглиом, эпендимомы обычно не прорастают в нормальную ткань мозга. В результате некоторые (но не все) эпендимомы можно удалить и вылечить хирургическим путем. Но поскольку они могут распространяться по эпендимным поверхностям и проводящим путям спинномозговой жидкости, лечение их иногда может быть затруднено.
Глиомы ствола головного мозга
Глиома ствола головного мозга — это глиома любого типа, которая начинается в стволе головного мозга. Этот термин относится к местоположению опухоли, а не к типу клетки, в которой она начинается.
- Небольшое количество глиом ствола головного мозга встречается в виде опухолей с очень четкими краями (так называемые фокальные глиомы ствола головного мозга ).
- Чаще всего глиомы ствола головного мозга растут диффузно по всему стволу головного мозга (где опухолевые клетки распространяются по нормальной ткани), а не как очаговая опухоль (где опухолевые клетки сгруппированы вместе). Они называются диффузными срединными глиомами . Эти опухоли чаще всего возникают в мосту, где их называют диффузными внутренними глиомами моста (DIPG) .Эти опухоли трудно поддаются лечению.
Примерно от 10% до 20% опухолей головного мозга у детей представляют собой глиомы ствола головного мозга. Почти все эти опухоли представляют собой какой-либо тип астроцитомы.
Эмбриональные опухоли
Эти опухоли возникают в ранних формах нервных клеток центральной нервной системы. От 10% до 20% опухолей головного мозга у детей — это эмбриональные опухоли. Они чаще встречаются у детей младшего возраста, чем у детей старшего возраста, и редко встречаются у взрослых. Эмбриональные опухоли имеют тенденцию к быстрому росту и часто распространяются по путям спинномозговой жидкости.
Медуллобластомы — наиболее распространенный тип эмбриональных опухолей. Эти опухоли начинаются в мозжечке. Существует несколько различных типов медуллобластом, в зависимости от того, как опухолевые клетки выглядят под микроскопом, и от того, какие генные мутации имеют эти клетки. Некоторые типы медуллобластомы, как правило, выглядят лучше, чем другие, и теперь врачи пытаются определить, как это может повлиять на лечение.
Медуллобластомы часто поддаются эффективному лечению и, как правило, имеют лучшую перспективу, чем эмбриональные опухоли в других частях мозга.
Другие, менее распространенные типы эмбриональных опухолей включают:
- Медуллоэпителиома
- Атипичная тератоидная / рабдоидная опухоль (ATRT)
- Эмбриональная опухоль с многослойными розетками
В прошлом многие эмбриональные опухоли назывались примитивными нейроэктодермальными опухолями (PNET) .
Опухоли шишковидной железы
Некоторые виды опухолей возникают в шишковидной железе (небольшая железа в середине мозга).Наиболее частыми (и наиболее быстрорастущими) из них являются пинеобластомы и . Эти опухоли трудно поддаются лечению.
Опухоли зародышевых клеток , которые описаны ниже, также могут начинаться в шишковидной железе.
Краниофарингиомы
Эти медленно растущие опухоли начинаются выше гипофиза, но ниже самого мозга. На их долю приходится около 4% опухолей головного мозга у детей. Эти опухоли могут давить на гипофиз и гипоталамус, вызывая гормональные проблемы.Поскольку краниофарингиомы начинаются очень близко к зрительным нервам, они также могут вызывать проблемы со зрением. Из-за этого их трудно полностью удалить, не повредив зрение ребенка или гормональный баланс.
Смешанные глиальные и нейрональные опухоли
Некоторые опухоли, которые развиваются у детей и молодых людей (и редко у пожилых людей), имеют компоненты как глиальных, так и нейрональных клеток. У них довольно хороший кругозор.
- Дизэмбриопластические нейроэпителиальные опухоли (DNET) , как правило, медленно растут (степень II), и большинство из них можно вылечить только хирургическим путем.
- Ганглиоглиома — это тип опухоли степени I, которая имеет как зрелые нейроны, так и глиальные клетки. Большинство из них можно вылечить только хирургическим вмешательством или хирургическим вмешательством в сочетании с лучевой терапией.
Опухоли сосудистого сплетения
Эти редкие опухоли начинаются в сосудистом сплетении, области, из которой вырабатывается спинномозговая жидкость (ЦСЖ) в желудочках головного мозга. Большинство из них доброкачественные ( папиллом сосудистого сплетения, ) и поддаются хирургическому лечению.Однако некоторые из них являются злокачественными ( карцином сосудистого сплетения, ).
Шванномы (неврилеммомы)
Эти опухоли начинаются в шванновских клетках, которые окружают и изолируют черепные нервы и другие нервы. Шванномы обычно доброкачественные. Они часто образуются возле мозжечка на черепном нерве, отвечающем за слух и равновесие, и в этом случае их называют вестибулярными шванномами или акустическими невриномами . Они также могут развиваться на спинномозговых нервах, сразу после того, как нерв выходит из спинного мозга.В этом случае опухоль может давить на спинной мозг, вызывая слабость, потерю чувствительности и проблемы с кишечником и мочевым пузырем.
Эти опухоли у детей встречаются редко. Когда у ребенка обнаруживаются шванномы, особенно если есть опухоли с обеих сторон головы, это часто означает, что у ребенка есть наследственный опухолевый синдром, такой как нейрофиброматоз 2 типа (см. Факторы риска опухолей головного и спинного мозга у детей).
Другие опухоли, начинающиеся в головном мозге или около него
Менингиомы
Эти опухоли начинаются в мозговых оболочках, слоях ткани, которые окружают внешнюю часть головного и спинного мозга.Менингиомы вызывают симптомы, давя на головной или спинной мозг. У детей они встречаются гораздо реже, чем у взрослых.
Менингиомы почти всегда доброкачественные и обычно излечиваются хирургическим путем. Однако некоторые из них расположены очень близко к жизненно важным структурам головного мозга и не могут быть вылечены только хирургическим вмешательством.
Менингиомам часто присваивают степень в зависимости от внешнего вида опухолевых клеток.
- Менингиомы I степени , которые больше всего похожи на нормальные клетки, составляют большинство менингиом.
- Менингиомы II степени (атипичные) выглядят немного более ненормально.
- Менингиомы III степени (анапластические или злокачественные) , которые выглядят наиболее аномально, составляют от 1% до 3% менингиом.
Менингиомы высокой степени злокачественности с большей вероятностью вернутся после лечения, а некоторые менингиомы III степени могут распространяться на другие части тела.
Хордомы
Эти опухоли возникают в кости у основания черепа или на нижнем конце позвоночника.Хордомы возникают не в центральной нервной системе, но они могут повредить близлежащие части головного или спинного мозга, надавив на них. Эти опухоли имеют тенденцию возвращаться, если их не удалить полностью, что вызывает еще больший ущерб. Обычно они не передаются на другие органы. Хордомы гораздо чаще встречаются у взрослых, чем у детей. Подробнее об этих опухолях см. Рак костей.
Опухоли зародышевых клеток
Эти редкие опухоли развиваются из половых клеток, которые обычно образуют яйцеклетки у женщин и сперматозоиды у мужчин.Во время нормального развития до рождения половые клетки попадают в яичники или яички и развиваются в яйцеклетки или сперматозоиды. Но иногда некоторые половые клетки не перемещаются туда, где должны, и оказываются в аномальных местах, таких как мозг. Затем они могут развиться в опухоли зародышевых клеток, подобные тем, которые могут образовываться в яичниках или яичках.
Зародышевые опухоли нервной системы обычно возникают у детей, чаще всего в эпифизе или над гипофизом. Эти опухоли иногда можно диагностировать без биопсии путем измерения определенных химических веществ в спинномозговой жидкости (CSF) или крови.
Типы опухолей половых клеток включают:
- Герминома s (наиболее распространенный тип опухоли половых клеток ЦНС)
- Хориокарциномы
- Эмбриональная карцинома
- Тератомы
- Опухоли желточного мешка (опухоли энтодермального синуса)
Нейробластомы
Эти опухоли нервных клеток занимают третье место по распространенности у детей.Но нейробластомы редко развиваются в головном или спинном мозге; большинство из них развиваются из нервных клеток в брюшной полости или груди. Этот тип рака чаще всего встречается в раннем младенчестве. Для получения дополнительной информации см. Нейробластома.
Лимфомы
Лимфомы — это злокачественные опухоли, которые возникают в клетках, называемых лимфоцитами , — лейкоцитами, которые являются частью иммунной системы. Большинство лимфом возникают в других частях тела, но небольшая часть начинается в центральной нервной системе (ЦНС) и называется первичными лимфомами ЦНС .Эти опухоли у детей встречаются редко. Для получения дополнительной информации о детских лимфомах см. Неходжкинская лимфома у детей.
Опухоли гипофиза
Опухоли, возникающие в гипофизе, почти всегда доброкачественные (не злокачественные). Но они все равно могут вызывать проблемы, если вырастают достаточно большими, чтобы давить на близлежащие структуры, или если они производят слишком много гормонов. Эти опухоли чаще встречаются у подростков, чем у детей младшего возраста. Для получения дополнительной информации см. Опухоли гипофиза.
Рак, распространяющийся на мозг из других частей тела
Иногда обнаруживается, что опухоли в головном мозге метастазируют (распространяются) из какой-либо другой части тела.Опухоли, которые начинаются в других органах, а затем распространяются на мозг, называются метастатическими или вторичными опухолями головного мозга (в отличие от первичных опухолей головного мозга, которые начинаются в головном мозге). Это важно, потому что метастатические и первичные опухоли головного мозга часто лечат по-разному.
У детей метастатические опухоли головного мозга встречаются гораздо реже, чем первичные опухоли головного мозга. Детские лейкозы иногда могут распространяться на спинномозговую жидкость головного и спинного мозга. Когда это происходит, рак по-прежнему считается лейкемией (раковые клетки в спинномозговой жидкости являются лейкозными клетками), поэтому врачи используют методы лечения, направленные на лейкоз.Для получения дополнительной информации см. Детский лейкоз.
Тревожные признаки учебной проблемы
Что общего у слез, рифм, рассказов и схватывания карандаша?
Не отвечаю. Только представьте себе эту сцену: 18-месячный мальчик падает на землю и рыдает над потерянным воздушным шаром. Нормально, правда? Может быть, это не очень весело для человека, пытающегося объяснить, что человек, работающий на воздушном шаре, закрыл свою стойку на день. Но это могло вызвать сочувственную улыбку у прохожего.Мы понимаем, что малыши будут малышами. А теперь представьте того же ребенка, который разрывается от слез, потому что из ее руки выскользнул воздушный шар восемь лет спустя . Не та же ситуация, несмотря на то, что это один и тот же человек, испытывающий точно такое же разочарование. Прошло время, и с ним изменились наши ожидания в отношении надлежащего поведения.
Когда истерика превращается из трудно диагностируемой? Все мы знаем, что смысл поведения в корне меняется с возрастом ребенка.Но когда дело касается наших детей, это может быть трудно увидеть. Как родители, до краев наполненные беспокойством и любовью к нашим постоянно меняющимся детям, мы легко попадаем в ловушку недоумения: это нормально? Должна ли она все еще делать это? Ее брат никогда этого не делал — может, у нее проблема.
Общий фактор в приведенном выше списке прачечных? Все может свидетельствовать о том, что ребенок борется с проблемой обучения или поведения. Так говорит Стивен Э. Кертис, автор книги Понимание загадочного поведения вашего ребенка и лицензированный детский клинический психолог, специализирующийся на оценке и лечении детей с эмоциональными, поведенческими проблемами, проблемами развития и обучения.Он предложил рассказать мне о первых признаках и симптомах неспособности к обучению детей от дошкольного до старшего школьного возраста.
Нормальное поведение детей дошкольного возраста варьируется от очень цивилизованного до совершенно глупого или что-то вроде диких животных. Как вы можете наблюдать за такими сложными маленькими существами, которые обычно не читают и не занимаются математикой, и знать, у кого из них будут проблемы с обучением в будущем?
Одна из первых вещей, на которую вы хотите обратить внимание, это то, может ли ребенок слушать рассказы и понимать язык.Большинство нарушений обучаемости связаны с языком, поэтому это лучшее место для начала. Еще один ранний индикатор — это отсутствие способности различать фонемы — основные звуки, из которых состоят слова. Если детям трудно понять эти различия, они подвергаются риску.
Шепелявка — одна из тех вещей, которые распространены, но также являются красным флагом. Если дети шепелявят, это может быть связано с частыми инфекциями уха, поэтому они буквально не слышат. Если это продолжается слишком долго, у них могут возникнуть проблемы с различением звуков.Поэтому, когда у детей возникают проблемы с речью, вы всегда должны проверять их уши. Это может быть верхушка айсберга. Это может быть двигательная проблема или когнитивная проблема из-за непонимания определенных звуков.
Еще один красный флаг не обращает внимания. Некоторым детям кажется, что их мысли постоянно блуждают, и когда вы видите такое поведение — особенно когда оно связано с невниманием к историям — это может быть большим признаком. Если они всегда направляются в уголок для переодевания во время рассказа или тупо смотрят на вас, когда вы с ними разговариваете, это может сигнализировать о том, что у них проблемы с обработкой речи.Дети сообразительны — у них свежий мозг, жаждущий информации, поэтому, когда они не проявляют любопытства, это может быть признаком того, что они просто не понимают.
Один из простых способов проверить языковой уровень вашего ребенка — прочитать ему рассказ и спросить, о чем он. Если они невежественны, это указывает на проблему с языком и обучением.
Еще один признак проблемы — если они супергиперактивны. Если их оставить наедине с собой, они разорвут это место. Что касается детей с AD / HD, вы заметите, что даже до того, как у них возникнут проблемы с обучением, они не обращают внимания на вещи; они не могут замедлиться.Несмотря на то, что эти дети умны в других отношениях, им трудно учиться, потому что они не могут сидеть на месте.
Детский сад: не рано ли заболеть расстройством чтения?
Каковы основные предупреждающие знаки для детей в детском саду? Справедливо ли судить о них по успеваемости, ведь некоторые дети развиваются медленнее?
Детский сад — это время, чтобы начать изучать основы, поэтому, хотя они все могут не читать, есть определенные критерии, о которых следует помнить.Они должны выучить алфавит, а также звуки букв. Они должны учиться считать. Им также следует развивать мелкую моторику: научиться копировать слова, вырезать из бумаги фигуры. Большинство воспитанников тоже начинают читать простые слова. Наконец, родители должны продолжать проверять способность своих детей понимать истории.
Это основные индикаторы: есть ли у них свои звуки, цифры и буквы? Конечно, вы можете не слышать от учителя много, если ваш ребенок не достигает этих показателей.Раньше я учила учителей общеобразовательных школ. Их учили философии «подожди и посмотри», но исследования показывают, что если вы поймаете это раньше, вы получите лучшие результаты. С языком вам нужно заняться рано, иначе дети останутся в пыли. Например, дошкольник и детсадовец выучат фонемы лучше, чем первоклассник и второклассник]. Когда вы пойдете в первый и второй класс, вы начнете заниматься чтением содержания, и поэтому детям, которые все еще пытаются научиться читать, приходится труднее.
В общеобразовательных школах бытует мнение, что обучение чтению похоже на осмос — и это правда! Большинство детей учатся читать и писать без особых инструкций. Около 80 процентов учатся так, но остальные 20 процентов учатся иначе. Им нужно его разбить и научить этому.
Ясно, что мы можем повлиять на эти 20 процентов с помощью раннего вмешательства. С интенсивным обучением они могут встать на путь раньше, чем их самооценка упадет.
Детский сад — это также возраст, когда некоторым детям трудно читать, потому что они плохо видят.Иногда их глаза не отслеживают или не сосредотачиваются на странице. Если у вашего ребенка проблемы с ранним чтением, стоит также проверить его глаза.
Родители первоклассников обычно наблюдают, как их дети выполняют больше домашних заданий и сталкиваются с множеством новых академических требований. Внезапно вы можете обнаружить, что у вас есть ребенок, который любит читать и ненавидит математику или любит сложные научные идеи, но не может написать предложение из трех слов.
Стандарты для первого класса сильно различаются в зависимости от района, но в этом возрасте дети должны читать слова и простые предложения.На этом этапе им необходимо изучить свою акустику — способность произносить слова. И к концу первого класса у них должно быть достаточное количество слов, скажем, 100.
В первые несколько месяцев первого класса не у всех детей есть это, но к январю или февралю, если они не читают, вы начинаете сильно волноваться.
Вы также хотите, чтобы у них была мелкая моторика — они должны уметь копировать слова, писать свое имя, делать простые рисунки и держать карандаши. Если им сложно взять карандаш и что-то записать, это красный флаг.
Еще один предупреждающий знак — это дети, которые разочарованы, злы и невнимательны. Это может быть не «отыгрывание», а поведенческая реакция на то, что их просят сделать.
На этом этапе дети должны уметь слушать учителей и следовать многоступенчатым инструкциям. Это также возраст, когда они начинают организовываться. (Хотя многие мальчики не самоорганизуются в молодом возрасте.) Еще один критерий — возможность спокойно сидеть в кругу времени.
Во втором классе дети должны писать как длинные предложения, так и короткие абзацы.Также важно, чтобы они развивали словесное выражение. Они должны иметь возможность говорить о себе и о том, что они изучают.
Можете ли вы доверить школе оценку вашего ребенка?
Поговорка гласит, что в третьем, четвертом и пятом классе ученики переключаются с «учиться читать» на «читать, чтобы учиться». Что происходит в этой возрастной группе, что указывает на проблемы с обучением для родителей или учителей?
Красные флажки для третьего и четвертого классов фактически аналогичны таковым для младших классов, но ожидания выше.Например, если дети не могут посещать занятия, не могут сидеть в классе, если они начинают испытывать эмоциональные и поведенческие реакции или им не нравится школа, все это может быть тревожным сигналом. Если они не проявляют настойчивости в выполнении сложных для них дел, они могут внезапно перестать следовать правилам.
В этом возрасте вы можете увидеть снижение школьной мотивации. Многие дети, которые раньше не были идентифицированы как имеющие проблемы с обучением, все эти годы активно получали компенсацию. Они могут очень ловко прятать вещи.Я вспоминаю одного четвероклассника, который умел все притворяться — он читал на первом уровне, но никто не знал. Есть много исполнителей прикрытия. Многие из этих привлекательных, представительных детей учатся сбивать людей с толку.
[К пятому классу] у детей начинаются проблемы, если они не развивают настойчивость. Дети должны знать, что часть обучения означает работу над тяжелыми вещами. Я действительно не могу достаточно подчеркнуть, насколько важна настойчивость. Я знал одного ребенка с синдромом Дауна, который был настолько живуч — кто застрял с ним и застрял с ней — она закончила чтение на уровне своих сверстников.С другой стороны, есть дети, у которых есть интеллект, но они сдаются. Родители вносят свой вклад в это, потому что не хотят, чтобы их дети расстраивались — если вы считаете, что все обучение доставляет удовольствие, они не будут работать над тяжелыми вещами.
Родители должны знать тесты. К четвертому классу большинство детей могут читать вслух и писать самостоятельно.
Если вас беспокоит, что у вашего ребенка проблемы с обучением, но вы ничего не слышали от учителя, следует ли считать, что все в порядке?
Я не знаю, как это сказать, но я бы не стал доверять какой-либо школе дать точную оценку навыков вашего ребенка.Ты родитель. Есть много подготовленных учителей, которые могут упустить проблемы. Если бы это был я как родитель, я бы начал процесс оценки своего ребенка, но тогда я, вероятно, получил бы некоторую помощь извне.
Что происходит в средней школе? Каковы признаки того, что ваш ребенок может бороться с чем-то, помимо огромного перехода из начальной школы?
Один из главных признаков — неспособность справиться со своими сложными графиками. На данный момент у них несколько учителей, и это время, когда у детей с LD внезапно возникают проблемы с организацией и сдачей домашних заданий.
С детьми с AD / HD и ADD вы начинаете слышать о социальных проблемах. То же самое и с расстройством Аспергера, тонкой формой аутизма. Вы можете заметить, что у вашего ребенка много проблем в классе и за его пределами. В начальной школе у вас есть милые и мягкие учителя, которые могут адаптироваться к стилю обучения вашего ребенка. В средней школе они могут быть не такими терпимыми, если ваш ребенок, например, не может работать в группах или не понимает нюансов социализации или прагматического языка.Это может стать для них проблемой в учебе. Конечно, здесь больше социальной политики, и некоторым детям может быть сложнее с этим. «Нам всем нужно ладить» уделяется меньше внимания, чем в начальной школе.
Действительно ли есть дети, которым не ставят диагноз до средней или даже средней школы?
Иногда я вижу родителей, которые обучали своих детей на дому или отрицают, что что-то не так. Иногда бывает так, что ребенку сложно заводить друзей.
Иногда становятся очевидными более тонкие проблемы. Дети могут не пройти достаточно низкие тесты, чтобы претендовать на услуги [ранее], но теперь они борются с написанием, организацией и выполнением задач вовремя. Внезапно они оказываются под грудой работы, которую им нужно сделать.
В средней школе иногда спусковым крючком является процесс подачи заявления в колледж. Трудно поступить в институт. Дети начинают терять интерес к школе — они употребляют наркотики — и возникает беспокойство по поводу поступления в колледж.
Видите ли вы, как дети в старшей школе приходят на экзамен?
Однозначно. На самом деле мы ставим диагноз многим людям в течение первого года обучения в колледже.
Теоретически первый год в колледже труднее, чем в средней школе. Некоторые трудолюбивые дети тратят все эти часы, поэтому они доживают до средней школы, а затем колледж — это больше, чем они могут выдержать. Вдруг они задаются вопросом: а есть ли у меня проблемы?
Иногда они узнают, что у них медленные процессоры или что они не выучили акустику.Им удалось выяснить содержание из контекста, и они так много работали, но они не знают, как озвучивать, иначе они поймут, что у них нет основ записывать записи. Они скажут: «Моим карандашом сложно что-либо формировать». Есть такие умные работяги, которые могут закончить среднюю школу, но на самом деле они неспособны к обучению.
Поделиться в Pinterest
Обновлено: 31 октября 2019 г.
Сахарный диабет 1 типа у детей — Симптомы и причины
Обзор
Диабет 1 типа у детей — это состояние, при котором организм вашего ребенка больше не вырабатывает важный гормон (инсулин).Вашему ребенку необходим инсулин, чтобы выжить, поэтому недостающий инсулин необходимо восполнить инъекциями или инсулиновой помпой. Сахарный диабет 1 типа у детей раньше назывался ювенильным диабетом или инсулинозависимым диабетом.
Диагноз диабета 1 типа у детей может быть сложным, особенно вначале. Внезапно вы и ваш ребенок — в зависимости от его возраста — должны научиться делать инъекции, считать углеводы и контролировать уровень сахара в крови.
Детский диабет 1 типа неизлечимо, но с ним можно справиться.Достижения в области мониторинга уровня сахара в крови и введения инсулина улучшили контроль уровня сахара в крови и улучшили качество жизни детей с диабетом 1 типа.
Продукты и услуги
Показать больше товаров от Mayo ClinicСимптомы
Признаки и симптомы диабета 1 типа у детей обычно развиваются быстро и могут включать:
- Повышенная жажда
- Частое мочеиспускание, возможно ночное недержание мочи у приученного к туалету ребенка
- Сильный голод
- Непреднамеренная потеря веса
- Усталость
- Раздражительность или изменения поведения
- Дыхание с фруктовым запахом
Когда обращаться к врачу
Обратитесь к врачу вашего ребенка, если вы заметили какие-либо признаки или симптомы диабета 1 типа.
Причины
Точная причина диабета 1 типа неизвестна. Но у большинства людей с диабетом 1 типа иммунная система организма, которая обычно борется с вредными бактериями и вирусами, по ошибке разрушает продуцирующие инсулин (островковые) клетки поджелудочной железы. Генетика и факторы окружающей среды, по-видимому, играют роль в этом процессе.
Как только островковые клетки поджелудочной железы разрушаются, ваш ребенок вырабатывает мало инсулина или не вырабатывает его совсем.Инсулин выполняет важную работу по перемещению сахара (глюкозы) из кровотока в клетки организма. Сахар попадает в кровоток при переваривании пищи.
Без достаточного количества инсулина сахар накапливается в кровотоке вашего ребенка, что может вызвать опасные для жизни осложнения, если его не лечить.
Факторы риска
Факторы риска диабета 1 типа у детей включают:
- Семейная история. Любой человек, один из родителей или братьев и сестер с диабетом 1 типа, имеет несколько повышенный риск развития этого заболевания.
- Генетика. Определенные гены указывают на повышенный риск диабета 1 типа.
- Гонка. В США диабет 1 типа чаще встречается среди белых детей неиспаноязычного происхождения, чем среди детей других рас.
- Определенные вирусы. Воздействие различных вирусов может вызвать аутоиммунное разрушение островковых клеток.
Осложнения
Диабет 1 типа может поражать основные органы вашего тела.Поддержание уровня сахара в крови, близкого к норме, в течение большей части времени может значительно снизить риск многих осложнений.
Осложнения могут включать:
- Болезни сердца и сосудов. Диабет увеличивает риск развития у вашего ребенка таких состояний, как сужение кровеносных сосудов, высокое кровяное давление, болезни сердца и инсульт в более позднем возрасте.
- Повреждение нерва. Избыток сахара может повредить стенки крошечных кровеносных сосудов, питающих нервы вашего ребенка.Это может вызвать покалывание, онемение, жжение или боль. Повреждение нервов обычно происходит постепенно в течение длительного периода времени.
- Повреждение почек. Диабет может повредить многочисленные крошечные скопления кровеносных сосудов, которые фильтруют отходы из крови вашего ребенка.
- Повреждение глаз. Диабет может повредить кровеносные сосуды сетчатки, что может привести к проблемам со зрением.
- Остеопороз. Диабет может привести к более низкой, чем обычно, минеральной плотности костей, увеличивая риск развития остеопороза у взрослого ребенка.
Профилактика
В настоящее время нет известного способа предотвратить диабет 1 типа, но это очень активная область исследований. Исследователи работают над:
- Профилактика диабета 1 типа у людей с высоким риском заболевания, и недавно было определено по крайней мере одно лекарство, которое может замедлить развитие состояния.
- Предотвращение дальнейшего разрушения островковых клеток у людей, которым впервые поставлен диагноз.
Врачи могут обнаружить антитела, ассоциированные с диабетом 1 типа, у детей с высоким риском заболевания.Эти антитела можно обнаружить за месяцы или даже годы до появления первых симптомов диабета 1 типа, но в настоящее время нет известного способа замедлить или предотвратить заболевание при обнаружении антител. Также важно знать, что не у всех с этими антителами развивается диабет 1 типа.
Хотя вы ничего не могли сделать, чтобы предотвратить диабет 1 типа у вашего ребенка, вы можете помочь своему ребенку предотвратить его осложнения:
- Помогать ребенку максимально контролировать уровень сахара в крови
- Научить ребенка важности здорового питания и регулярной физической активности
- Планирование регулярных посещений врача-диабетолога вашего ребенка и ежегодного осмотра глаз, начинающегося не позднее, чем через пять лет после постановки диагноза диабета или к 10 годам
Янв.30, 2020
Психические заболевания у детей: узнайте признаки
Психическое заболевание у детей: узнайте признаки
У детей могут развиваться те же психические заболевания, что и у взрослых, но их симптомы могут отличаться. Знайте, на что обращать внимание и чем вы можете помочь.
Персонал клиники МэйоРодителям бывает сложно определить психическое заболевание у детей. В результате многие дети, которым могло бы помочь лечение, не получают необходимой помощи.Узнайте, как распознать у детей тревожные признаки психического заболевания и как вы можете помочь своему ребенку.
Что такое психическое заболевание?
Психическое здоровье — это общее благополучие того, как вы думаете, регулируете свои чувства и ведете себя. Психическое заболевание или расстройство психического здоровья определяется как модели или изменения в мышлении, чувствах или поведении, которые вызывают дистресс или нарушают способность человека функционировать.
Психические расстройства у детей обычно определяются как задержки или сбои в развитии соответствующего их возрасту мышления, поведения, социальных навыков или регуляции эмоций.Эти проблемы беспокоят детей и мешают им нормально функционировать дома, в школе или в других социальных ситуациях.
Препятствия к лечению детских психических расстройств
Может быть трудно понять расстройства психического здоровья у детей, потому что нормальное детское развитие — это процесс, который требует изменений. Кроме того, симптомы расстройства могут различаться в зависимости от возраста ребенка, и дети могут быть не в состоянии объяснить, что они чувствуют или почему они ведут себя определенным образом.
Обеспокоенность по поводу стигмы, связанной с психическим заболеванием, использованием лекарств, а также стоимостью или материально-техническими трудностями лечения также может помешать родителям обратиться за помощью к ребенку, у которого есть подозрение на психическое заболевание.
Распространенные расстройства у детей
Психические расстройства у детей — или расстройства развития, которыми занимаются специалисты в области психического здоровья, — могут включать следующее:
- Тревожные расстройства. Тревожные расстройства у детей — это стойкие страхи, беспокойства или беспокойство, которые мешают им участвовать в игре, школе или типичных социальных ситуациях, соответствующих возрасту.Диагнозы включают социальную тревогу, генерализованную тревогу и обсессивно-компульсивные расстройства.
- Расстройство дефицита внимания / гиперактивности (СДВГ). По сравнению с большинством детей того же возраста, дети с СДВГ испытывают трудности с вниманием, импульсивным поведением, гиперактивностью или некоторым сочетанием этих проблем.
- Расстройство аутистического спектра (РАС). Расстройство аутистического спектра — это неврологическое заболевание, которое проявляется в раннем детстве, обычно в возрасте до трех лет.Хотя степень тяжести ASD варьируется, ребенок с этим расстройством испытывает трудности в общении и взаимодействии с другими людьми.
- Расстройства пищевого поведения. Расстройства пищевого поведения определяются как озабоченность идеальным телосложением, беспорядочные мысли о весе и потере веса, а также небезопасное питание и диета. Расстройства пищевого поведения — такие как нервная анорексия, нервная булимия и переедание — могут привести к эмоциональной и социальной дисфункции и опасным для жизни физическим осложнениям.
- Депрессия и другие расстройства настроения. Депрессия — это стойкое чувство печали и потери интереса, которое нарушает способность ребенка функционировать в школе и взаимодействовать с другими. Биполярное расстройство приводит к резким перепадам настроения между депрессией и экстремальными эмоциональными или поведенческими пиками, которые могут быть неосторожными, рискованными или небезопасными.
- Посттравматическое стрессовое расстройство (ПТСР). PTSD — это продолжительное эмоциональное расстройство, тревога, тревожные воспоминания, кошмары и деструктивное поведение в ответ на насилие, жестокое обращение, травмы или другие травмирующие события.
- Шизофрения. Шизофрения — это расстройство восприятия и мыслей, из-за которого человек теряет связь с реальностью (психоз). Чаще всего проявляясь в подростковом возрасте до 20 лет, шизофрения приводит к галлюцинациям, заблуждениям и расстройствам мышления и поведения.
Каковы признаки психического заболевания у детей?
Предупреждающие признаки того, что у вашего ребенка может быть психическое расстройство, включают:
- Постоянная грусть — две и более недель
- Отказ от социальных взаимодействий или отказ от них
- Нанесение вреда самому себе или разговоры о причинении себе вреда
- Разговоры о смерти или самоубийстве
- Вспышки или сильная раздражительность
- Неконтролируемое поведение, которое может быть опасным
- Резкие изменения настроения, поведения или личности
- Изменения в пищевых привычках
- Потеря веса
- Затруднения со сном
- Частые головные боли или боли в животе
- Проблемы с концентрацией внимания
- Изменения успеваемости
- Избегать школы или пропускать ее
Что мне делать, если я подозреваю, что у моего ребенка психическое заболевание?
Если вас беспокоит психическое здоровье вашего ребенка, проконсультируйтесь с его лечащим врачом.Опишите поведение, которое вас беспокоит. Поговорите с учителем вашего ребенка, близкими друзьями, родственниками или другими опекунами, чтобы узнать, заметили ли они изменения в поведении вашего ребенка. Поделитесь этой информацией с врачом вашего ребенка.
Как медицинские работники диагностируют психические заболевания у детей?
Психические расстройства у детей диагностируются и лечатся на основе признаков и симптомов, а также того, как это состояние влияет на повседневную жизнь ребенка. Чтобы поставить диагноз, врач вашего ребенка может порекомендовать, чтобы ваш ребенок прошел обследование у специалиста, такого как психиатр, психолог, клинический социальный работник, психиатрическая медсестра или другой специалист в области психического здоровья.Оценка может включать:
- Полный медицинский осмотр
- История болезни
- История физической или эмоциональной травмы
- Семейный анамнез физического и психического здоровья
- Обзор симптомов и общих проблем с родителями
- Хронология развития ребенка
- Академическая история
- Интервью с родителями
- Беседы и наблюдения за ребенком
- Стандартные тесты и анкеты для детей и родителей
«Диагностическое и статистическое руководство по психическим расстройствам» (DSM), руководство, опубликованное Американской психиатрической ассоциацией, предоставляет критерии для постановки диагноза, основанные на природе, продолжительности и влиянии признаков и симптомов.Еще одним широко используемым диагностическим руководством является Международная классификация болезней (МКБ) Всемирной организации здравоохранения.
Диагностика психического заболевания у детей может занять время, потому что маленькие дети могут иметь проблемы с пониманием или выражением своих чувств, а нормальное развитие варьируется. Со временем врач может изменить или уточнить диагноз.
Как лечат психические заболевания у детей?
Общие варианты лечения детей с психическими расстройствами включают:
- Психотерапия. Психотерапия, также известная как разговорная терапия или поведенческая терапия, представляет собой способ решения проблем психического здоровья путем разговора с психологом или другим специалистом в области психического здоровья. С маленькими детьми психотерапия может включать игровое время или игры, а также обсуждение того, что происходит во время игры. Во время психотерапии дети и подростки учатся говорить о мыслях и чувствах, как реагировать на них и как учиться новому поведению и навыкам совладания.
- Лекарства. Врач вашего ребенка или психиатр может порекомендовать лекарство — например, стимулятор, антидепрессант, успокаивающее, антипсихотическое средство или стабилизатор настроения — как часть плана лечения. Врач объяснит риски, побочные эффекты и преимущества медикаментозного лечения.
Как я могу помочь своему ребенку справиться с психическим заболеванием?
Вы будете играть важную роль в поддержке плана лечения вашего ребенка. Для ухода за собой и своим ребенком:
- Узнайте о болезни.
- Рассмотрите возможность семейного консультирования, при котором все участники рассматриваются как партнеры в плане лечения.
- Обратитесь к специалисту по психическому здоровью вашего ребенка за советом о том, как реагировать на ребенка и справляться с трудным поведением.
- Запишитесь на программы обучения родителей, особенно те, которые предназначены для родителей детей с психическими заболеваниями.
- Изучите методы управления стрессом, которые помогут вам спокойно реагировать.
- Найдите способы расслабиться и повеселиться со своим ребенком.
- Хвалите сильные стороны и способности вашего ребенка.
- Работайте со школой вашего ребенка, чтобы обеспечить необходимую поддержку.
- Использование руководства. В кн .: Диагностическое и статистическое руководство по психическим расстройствам DSM-5. 5-е изд. Американская психиатрическая ассоциация; 2013. https://dsm.psychiatryonline.org. Проверено 20 января 2020 г.
- Нормально или нет: когда обращаться за помощью. Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/Normality-022.aspx. Проверено 22 января 2020 г.
- Что такое детские психические расстройства? Центры по контролю и профилактике заболеваний. https://www.cdc.gov/childrensmentalhealth/basics.html. Проверено 28 января 2020 г.
- Kliegman RM, et al. Психосоциальная оценка и интервью. В: Учебник педиатрии Нельсона. 21-е изд. Эльзевир; 2020. https://www.clinicalkey.com. Проверено 27 января 2020 г.
- Рирдон Т. и др. В чем, по мнению родителей, есть препятствия и факторы, способствующие доступу к психологической помощи при проблемах с психическим здоровьем у детей и подростков? Систематический обзор качественных и количественных исследований.Европейская детская и подростковая психиатрия. 2017; DOI: 10.1007 / s00787-016-0930-6.
- Беспокойство и дети. Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/The-Anxious-Child-047.aspx. Проверено 22 января 2020 г.
- Синдром дефицита внимания с гиперактивностью (СДВГ). Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/Children-Who-Cant-Pay-Attention-Attention-Deficit-Hyperactivity-Disorder-006.aspx. Проверено 22 января 2020 г.
- Расстройства аутистического спектра. Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/The-Child-With-Autism-011.aspx. Проверено 22 января 2020 г.
- Депрессия у детей и подростков. Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/The-Depressed-Child-004.aspx. Проверено 22 января 2020 г.
- Биполярное расстройство у детей и подростков.Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/Bipolar-Disorder-In-Children-And-Teens-038.aspx. Проверено 22 января 2020 г.
- Комплексное психиатрическое обследование. Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/Comprehensive-Psychiatric-Evaluation-052.aspx. Доступно 22 января 2020 г.
- Психотерапия для детей и подростков: Определение.Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/What-Is-Psychotherapy-For-Children-And-Adolescents-053.aspx. Проверено 22 января 2020 г.
- Психиатрические препараты для детей и подростков: Часть I — Как используются лекарства. Американская академия детской и подростковой психиатрии. https://www.aacap.org/AACAP/Families_and_Youth/Facts_for_Families/FFF-Guide/Psychiatric-Medication-For-Children-And-Adolescents-Part-I-How-Medications-Are-Used-021.aspx. Проверено 22 января 2020 г.
- Научитесь помогать своему ребенку и своей семье. Национальный альянс по психическим заболеваниям. https://www.nami.org/find-support/family-members-and-caregivers/learning-to-help-your-child-and-your-family. Проверено 24 января 2020 г.
.



 Родителям следует помнить, что нельзя оставить ребенка незащищенным от таких серьезных заболеваний, как корь, столбняк, дифтерит. Следует быть в тандеме с врачами, лечащими вашего ребенка.
Родителям следует помнить, что нельзя оставить ребенка незащищенным от таких серьезных заболеваний, как корь, столбняк, дифтерит. Следует быть в тандеме с врачами, лечащими вашего ребенка.