Острый панкреатит: современная классификация и общие принципы лечения
В.Е. ВОЛКОВ, Л. И. ЧЕРКЕСОВ,
С.В. ВОЛКОВ, Н.Н. ЧЕСНОКОВА
ОСТРЫЙ ПАНКРЕАТИТ: СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ
И ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Чувашский государственный университет имени И.Н. Ульянова, Чебоксары
Представлен ретроспективный анализ лечения 461 больного острым панкреатитом за 2009-2013 гг. Отечная (интерстициальная) форма острого панкреатита установлена у 378 (82%) пациентов, некротическая форма – у 83 (18%) пациентов. Дана оценка клинических исследований по идентификации локальных жидкостных скополений с учетом международной классификации острого панкреатита (2012). Общая летальность больных острым панкреатитом составила 6, 1%, при некротической форме панкреатита – 32, 1%.
Ключевые слова: острый панкреатит, классификация, диагностика, локальные перипанкреатические жидкостные скопления, лечение.
Острый панкреатит ‒ одно из наиболее распространенных заболеваний органов брюшной полости, объединяемых термином «острый живот».
Актуальность проблемы диагностики и лечения острого панкреатита обусловлена достаточно высокой летальностью, которая при некротической форме составляет 35-40% [2, 3]. Развитие различных осложнений, утяжеляет течение и ухудшает прогноз. У 20-30% пациентов острый панкреатит, неуклонно прогрессируя, приводит к развитию некроза ткани поджелудочной железы. При этом в 40-70% случаев уже через 3 недели с момента заболевания происходит инфицирование очагов некроза, что является ведущей причиной смерти больных острым панкреатитом. Необходимо отметить, что острым панкреатитом в большинстве случаев заболевают лица трудоспособного возраста. Высокие экономические затраты на лечение госпитализированных больных свидетельствуют о практической значимости данной проблемы.
Цель: уточнить практическую значимость новой международной классификации острого панкреатита и представить критерии ранней диагностики локальных перипанкреатических жидкостных скоплений.
Материалы и методы исследования. Проведен ретроспективный анализ лечения 461 больного острым панкреатитом, находящихся на стационарном лечении в хирургическом отделении БУ «Больница скорой медицинской помощи» Минздрава Чувашии за 2009-2013 гг. Из 461 больного отечная форма острого панкреатита отмечена у 378 (82%) пациентов, некротическая форма – у 83 (18%) пациентов.
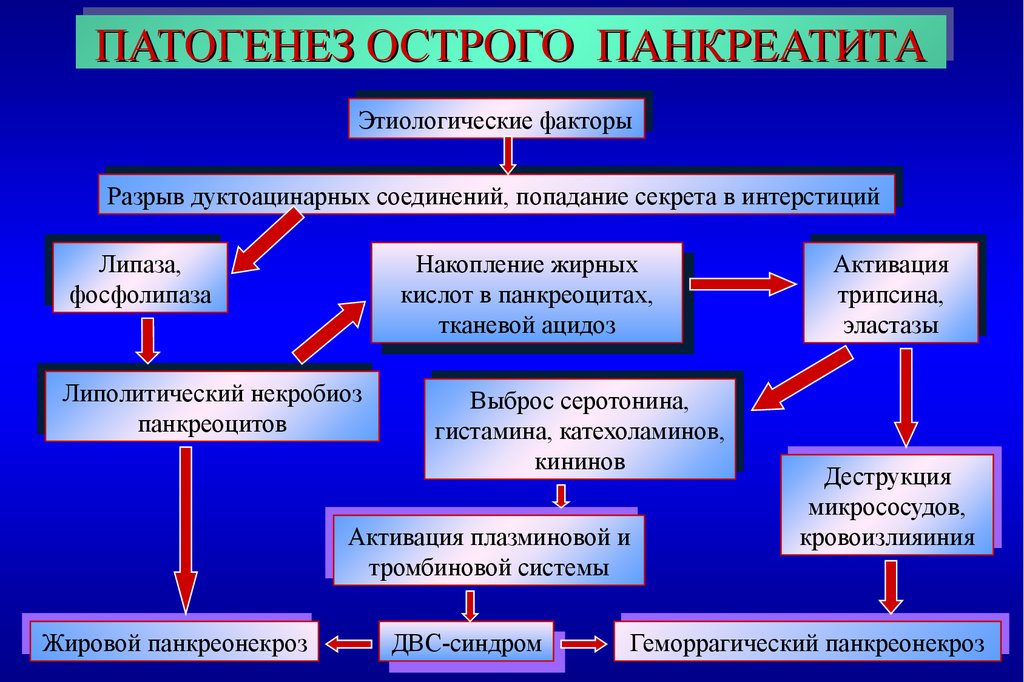
Результаты и их обсуждение. Острый панкреатит ‒ системное полиэтиологическое заболевание, которое возникает в результате воздействия активированных ферментов на ткань поджелудочной железы с развитием отека или ограниченного, или обширного некроза. Основными этиологическими факторами заболевания являются злоупотребление алкоголем и его суррогатами, а также желчекаменная болезнь. При этом в последние годы острый панкреатит, развивающийся вследствие употребления алкоголя, наблюдается в среднем в 50-70% случаев, тогда как панкреатит билиарного происхождения ‒ в 40% случаев.
Основными звеньями патогенеза острого панкреатита являются обструкция панкреатического протока с развитием внутрипротоковой гипертензии, а также активизация ферментов поджелудочной железы на фоне усиленной панкреатической секреции. Блокада большого дуоденального сосочка желчными конкрементами является фактором механической обструкции, что препятствует нормальному оттоку секрета поджелудочной железы. Употребление алкоголя приводит к спазму сфинктера Одди, отеку слизистой оболочки и усилению внешнесекреторной функции железы за счет повышенной секреции соляной кислоты. Внутрипротоковая гипертензия приводит к повреждению клеточных и субклеточных мембран, гиперсекреции и активации протеолитических ферментов, в первую очередь, трипсина, с выходом их в интерстициальное пространство и развитием аутолиза ткани поджелудочной железы.
- На основании морфологических признаков повреждения поджелудочной железы и клинических особенностей течения заболевания Рабочей Группой специалистов по изучению острого панкреатита в 2012 г. была предложена новая международная классификация острого панкреатита [5], которая включает следующие формы:
- Отечная форма (интерстициальный панкреатит).
- Асептический панкреонекроз.
- Инфицированный панкреонекроз.
- Фазы развития панкреонекроза:
- Доинфекционная;
- Инфекционная.

- Стадии панкреонекроза:
- Ранняя;
- Поздняя.
- Степень тяжести острого панкреатита:
- Легкая степень;
- Средняя степень;
- Тяжелая степень.
- Виды локальных осложнений острого панкреатита:
- Острое перипанкреатическое жидкостное скопление;
- Панкреатическая псевдокиста;
- Острое некротическое скопление;
- Отграниченный некроз.
Интерстициальный панкреатит характеризуются воспалительным отеком ткани поджелудочной железы вследствие попадания в интерстиций небольшого количества активных ферментов, тогда как при панкреонекрозе возникают очаги деструкции ткани с развитием множественных кровоизлияний. Инфицирование зон некроза приводит к развитию инфицированного панкреонекроза и возникновению инфекционных осложнений.
Острый панкреатит легкой степени тяжести характеризуется отсутствием органной недостаточности, локальных и системных осложнений.
Острый панкреатит средней тяжести характеризуется наличием транзиторной (преходящей) органной недостаточности с длительностью течения менее 48 ч или возникновением локальных и системных осложнений.
Тяжелая форма острого панкреатита характеризуется наличием персистирующей органной недостаточности с длительностью течения более 48 ч.
Локальные осложнения острого панкреатита могут возникать как в доинфекционную, так и в инфекционную фазу развития заболевания и, как правило, утяжеляют его течение.
Острое перипанкреатическое жидкостное скопление в большинстве случаев наблюдается в первые четыре недели от начала развития острого панкреатита и обычно состоит из того или иного количества экссудата без наличия некротических масс, образующегося вследствие воспалительного отека паренхимы поджелудочной железы, выхода панкреатического сока через сеть концевых панкреатических протоков. Чаще всего данный тип скопления остается стерильным и рассасывается самостоятельно на фоне проводимого лечения.
Длительность существования острого перипанкреатического жидкостного скопления (более четырех недель) и отграничение его от окружающих тканей грануляционной или фиброзной тканью завершается образованием другого локального осложнения острого панкреатита ‒ псевдокисты.
Острое некротическое скопление чаще всего возникает на фоне деструктивного процесса в поджелудочной железе. В отличие от указанных выше жидкостных образований данный тип скопления характеризуется наличием жидкости и некротического детрита. При отграничении острого некротического скопления от окружающих тканей появляется возможность формирования отграниченного некроза.
Оценивая в целом новую международную классификацию острого панкреатита (2012), следует отметить отсутствие в ней нередко встречающихся локальных гнойно-септических осложнений этого заболевания, многие из которых таят опасность развития таких опасных осложнений, как распространенный гнойный перитонит, гнойный плеврит, сепсис и септический шок, острая полиорганная недостаточность. С учетом этих данных мы различаем следующие локальные гнойно-септические осложнения острого некротического панкреатита:<> – Панкреатический гнойный инфильтрат;
С учетом этих данных мы различаем следующие локальные гнойно-септические осложнения острого некротического панкреатита:<> – Панкреатический гнойный инфильтрат;
– Абсцесс сальниковой сумки;
– Гнойно-некротическая секвестрация поджелудочной железы и забрюшинной клетчатки;
– Инфицированная псевдокиста;
– Острое перипанкреатическое скопление жидкости;
Необходимо отметить, что более чем в 50% случаев отмечается сочетание локальных и распространенных гнойно-септических осложнений, утяжеляющих течение отсрого некротического панкреатита.
- Раннее распознавание острого панкреатита является залогом его эффективного лечения и благоприятного исхода. Согласно Международным рекомендациям 2012 г., диагностическими критериями острого панкреатита является триада признаков:
- Интенсивная абдоминальная боль опоясывающего характера с локализацией преимущественно в эпигастральной области;
- Увеличение уровня амилазы или липазы в 2-3 раза по сравнению с нормой;
- Характерные признаки поражения поджелудочной железы по данным УЗИ, КТ, МРТ.

Основными лабораторными признаками, свидетельствующими о вторичном инфицировании зон панкреатического некроза, являются нейтрофильный лейкоцитоз со сдвигом лейкоформулы влево, увеличение концентрации С-реактивного белка, прокальцитонина. На современном этапе целесообразно определение концентрации провоспалительных цитокинов ‒ ИЛ-1, ИЛ-6, TNF-альфа, трипсиноген-активированного белка, эластазы полиморфно-ядерных нейтрофилов, повышенный уровень которых свидетельствует о тяжелом течении острого панкреатита.
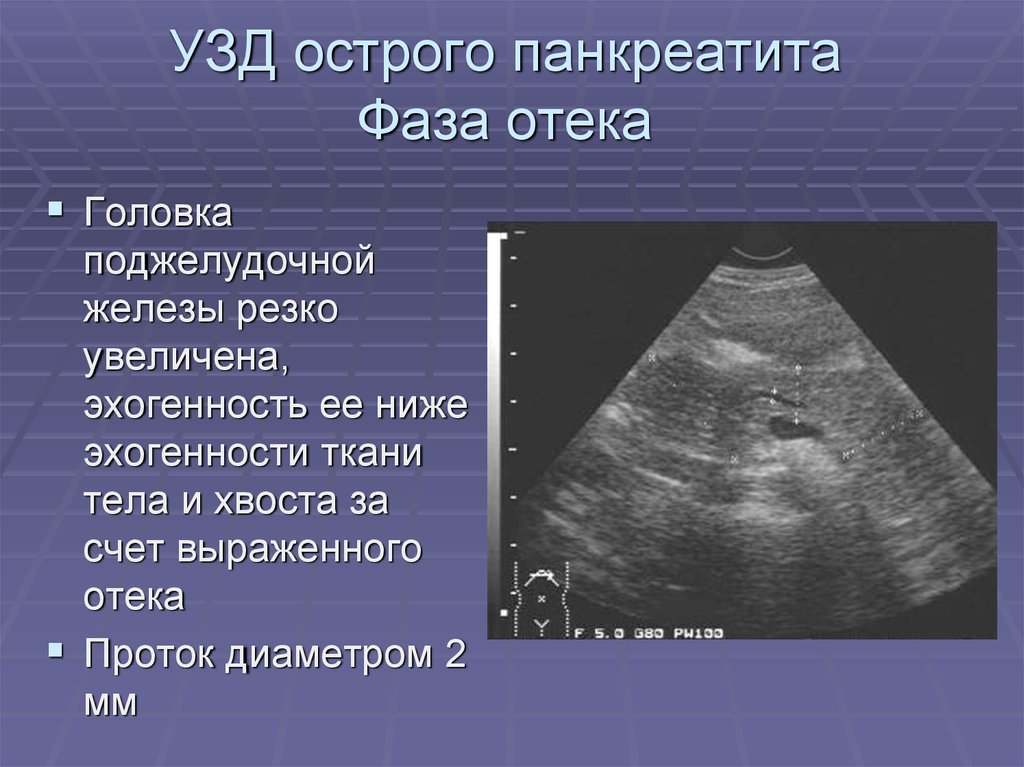
Наиболее информативными инструментальными методами диагностики острого панкреатита являются УЗИ, КТ, МРТ органов брюшной полости. УЗИ остается одним из наиболее доступных и информативных методов исследования. Эта безопасная неинвазивная методика позволяет выявить этиологический фактор острого панкреонекроза (конкременты желчевыводящих путей), отек и участки некроза поджелудочной железы, позволяет дифференцировать жидкостные образования. Но «золотым стандартом» диагностики на современном этапе является компьютерная томография органов брюшной полости.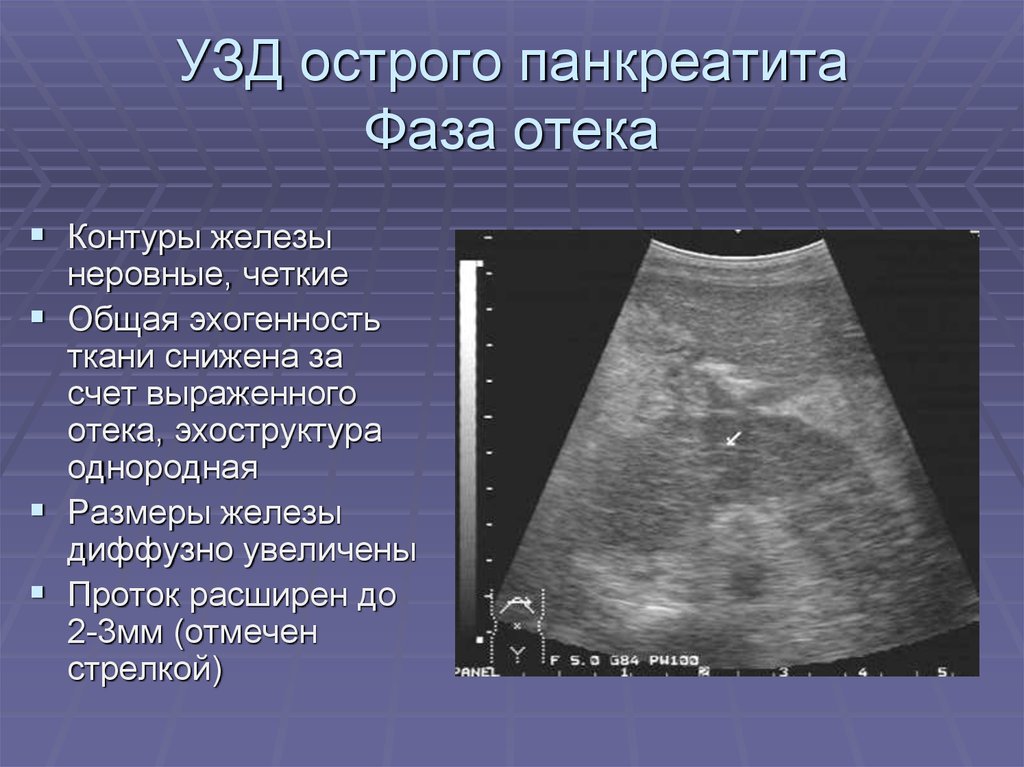 Данная методика позволяет четко визуализировать увеличение поджелудочной железы, очаги некроза, а также наличие осложнений, с высокой достоверностью разграничивать жидкостное скопление от плотных некротических масс. Наличие пузырьков газа в зоне деструкции, определяемое при КТ-исследовании, свидетельствует об инфицировании данного очага.
Данная методика позволяет четко визуализировать увеличение поджелудочной железы, очаги некроза, а также наличие осложнений, с высокой достоверностью разграничивать жидкостное скопление от плотных некротических масс. Наличие пузырьков газа в зоне деструкции, определяемое при КТ-исследовании, свидетельствует об инфицировании данного очага.
В настоящее время применяется дифференцированный подход к выбору лечебной тактики при остром панкреатите: от различных вариантов консервативного лечения в ранние сроки заболевания до разнообразных хирургических вмешательств при распространенных инфицированных формах панкреонекроза [1, 4].
Основными принципами консервативного лечения больных с острым панкреатитом являются:
‒ снижение панкреатической секреции, что достигается проведением тотального парентерального питания в течение первых 2-4 суток, декомпрессия желудка в течение 1-2 суток с помощью назогастрального зонда, назначение блокаторов Н2-рецепторов гистамина или ингибиторов протонной помпы, 5-фторурацила, соматостатина;
‒ инфузионная и дезинтоксикационная терапия с помощью введения коллоидных и кристаллоидных растворов внутривенно: от 3 до 5 литров и более в течение 3-7 дней;
‒ улучшение реологических свойств крови введением гепарина, реополиглюкина и т. д.;
д.;
‒ антибиотикотерапия с использованием препаратов широкого спектра действия (препараты выбора ‒ карбапенемы, цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом). Показаниями к хирургическому лечению панкреонекроза являются наличие инфекционных осложнений, а также стойкая или прогрессирующая полиорганная недостаточность, сохраняющиеся симптомы системной воспалительной реакции независимо от факта инфицирования при проведении базисной консервативной терапии.
Использование консервативного и оперативного метода лечения позволило получить общую летальность у анализируемой группы больных панкреатитом в среднем 6, 1%, а при осложненных некротических формах ‒ 32, 1%.
- Литература
- Багненко С.Ф. Острый панкреатит современное состояние проблемы и нерешенные вопросы / С.Ф. Багненко, В.Р. Гольцов // Альманах института хирургии им. А.В. Вишневского, 2008. Т. 3 ‒ № 3 . ‒ С. 104-112.
- Волков В.Е. Острый некротический панкреатит / В.
 Е. Волков, С.В. Волков // Изд-во Чуваш. ун-та. 2009. ‒ 240 с.
Е. Волков, С.В. Волков // Изд-во Чуваш. ун-та. 2009. ‒ 240 с. - Волков В.Е. Ранняя диагностика и лечение локальных гнойно-септических осложнений у больных острым некротическим панкреатитом: учебное пособие / В.Е. Волков, Н.Н. Чеснокова, С.В. Волков // Чебоксары: Изд-во Чуваш. ун-та, 2015. – 60 с.
- Савельев В.С. Панкреонекрозы / В.С. Савельев, М.И. Филимонов, С.З. Бурневич // М.: Мед. Информ. Агенство, 2008. – 264 с.
- Banks P.A. Classification of acute pancreatitis – 2012 : Revision of the Atlanta classification and definitions by international consensus / P. Banks, T.L. Bollen, C. Dervenis et al. // Gut. – 2013. ‒ № 62 (1), P. 102-111.
СВЕДЕНИЯ ОБ АВТОРАХ:
Волков Владимир Егорович
заведующий кафедрой хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», доктор медицинских наук, профессор
Черкесов Леонид Ильич
профессор кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», кандидат медицинских наук
И.Н. Ульянова», кандидат медицинских наук
Волков Сергей Владимирович
профессор кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова», доктор медицинских наук
Чеснокова Наталия Николаевна
аспирант кафедры хирургических болезней ФГБОУ ВО «Чувашский государственный университет им. И.Н. Ульянова»
Панкреатит: признаки, симптомы, лечение — МедКом
Причины возникновения заболевания
Известен целый ряд факторов, под влиянием которых развивается панкреатит:
- Заболевания желчного пузыря. При формировании непроходимости в желчевыводящих путях в железе происходит несвойственная органу патологическая химическая реакция. Наблюдается активный процесс скопления веществ и выработка ферментов, которые разрушают ткани самого органа. При панкреатите отек тканей может усугубиться кровоизлияниями и тогда лечение будет более продолжительным.
- Интоксикационные процессы. Панкреатит может сформироваться при частом употреблении алкоголя, воздействии химических веществ, употреблении растительной пищи, которая обработана вредными пестицидами, а также продуктов с высоким содержанием химических добавок.

- Нарушение баланса жирового обмена. Это частое следствие переедания, при котором выработка ферментов усиливается в несколько раз.
- Заболевания желудка и двенадцатиперстной кишки, на фоне которых протоки железы закупориваются выбросами кишечного содержимого, и развивается панкреатит.
- Воздействие определенных групп лекарственных средств.
- Длительные аллергические реакции.
- Травма железы.
Также провоцировать панкреатит могут острые инфекционные процессы: гнойные воспаления, свинка, ветрянка, дизентерия. При генетической наследственности вероятность заболеть панкреатитом увеличивается в несколько раз.
Симптомы панкреатита
Признаки панкреатита на начальной стадии легко можно спутать с симптомами серьезного отравления. Это связано с длительным процессом разрушения органа ферментами и всасыванию токсичных веществ в кровь. Панкреатит приводит к появлению следующих симптомов:
- Внезапное появление сильных болей.
 Режущие или ноющие ощущения могут тревожить на постоянной основе. Степень болезненности при панкреатите на протяжении дня меняется и при достижении пика может возникнуть болевой шок.
Режущие или ноющие ощущения могут тревожить на постоянной основе. Степень болезненности при панкреатите на протяжении дня меняется и при достижении пика может возникнуть болевой шок. - Колебания давления, рост температуры. Степень проявления этих симптомов будет зависеть от интенсивности панкреатита.
- Изменение оттенка кожи. Первоначально лицо человека становится очень бледным, а затем оттенок сменяется на землисто-серый.
- Рвота. Симптомы усугубляются тем, что после выхода рвотных масс состояние человека не улучшается и облегчение не наступает. При рассмотрении вышедшей массы можно заметить непереваренную пищу, а при многократно повторяющейся рвоте — желчь.
- Сухость во рту, отрыжка.
- Вздутие по причине остановки работы кишечника.
- Нарушение стула. Панкреатит может быть причиной возникновения запора или обратного процесса — диареи пенистым содержимым.
- Проявление желтизны на коже и склерах глаз. Механическая желтуха вызвана непроходимостью желчного протока.

Вне зависимости от формы заболевания основным признаком при панкреатите являются ярко выраженные боли в животе. От того, какой участок органа поражен, будет зависеть локализация болезненных очагов.
Диагностика заболевания
При выявлении признаков панкреатита следует незамедлительно обратиться к гастроэнтерологу для дальнейшего обследования и назначения лечения. На первичном приеме лечащий врач проведет краткий опрос относительно жалоб пациента, определит степень испытываемой боли и другие симптомы.
Следующим шагом будет сдача анализа крови. При развитии воспалительного процесса будет обнаружено повышение СОЭ и уровня лейкоцитов. По результатам биохимического анализа крови удастся определить повышение панкреатических ферментов. Для лабораторных исследований понадобится сдача анализа мочи, по которому можно определить уровень амилазы.
После изучения анализов пациент будет направлен на УЗИ. Информативность данного метода очень высока, она позволяет визуально оценить состояние органа и его размеры. При наличии отклонений приступают к УЗИ других органов для определения возможных причин развития заболевания и определения способов лечения панкреатита. В случае осложнений назначается более детальная диагностика — МРТ или КТ, а также введение зонда в главный желчный проток.
При наличии отклонений приступают к УЗИ других органов для определения возможных причин развития заболевания и определения способов лечения панкреатита. В случае осложнений назначается более детальная диагностика — МРТ или КТ, а также введение зонда в главный желчный проток.
Способы лечения
Основу лечения панкреатита составляет комплексный подход, который заключается в строгом соблюдении лечебной диеты и медикаментозной терапии. При панкреатите вводится полный запрет на употребление жирной, копченной, слишком соленой пищи, а в первые дни острого приступа пациенту может быть назначено полное голодание. Это необходимо для прекращения выработки ферментов и дальнейшего эффективного лечения. Допускается только употребление воды.
Для лечения панкреатита врач назначает лекарственные препараты:
- Средства для снятия боли и спазмов.
- Лечение h3-блокаторами гистаминовых рецепторов.
- Ферментные и антиферментные средства. Ферментная терапия при панкреатите позволяет стимулировать усвояемость полезных веществ и предоставить временный отдых для органа.
 Антиферментные средства блокируют развитие отека и снижают интоксикацию организма.
Антиферментные средства блокируют развитие отека и снижают интоксикацию организма. - При обострении боли используются средства, подавляющие выработку желудочного сока. Лечение ими непродолжительное, после чего процесс пищеварения необходимо будет нормализовать.
- Сорбенты.
- Противовоспалительные средства.
Для максимальной разгрузки органа могут также использоваться антибиотики, оказывающие подавляющее действие на воспалительный процесс, вызванный панкреатитом.
Основным принципом профилактики панкреатита считается поддержание правильного режима питания, ответственный подход к составлению ежедневного рациона и устранение вредных привычек. Следует помнить о важности своевременного обращения к специалисту при появлении характерных симптомов панкреатита и соблюдения рекомендаций лечащего врача. Только в комплексе с назначенной диетой удастся эффективно подавить воспалительный процесс и лечить заболевание.
Ранняя фаза острого панкреатита: оценка и лечение
1. Spanier B, Bruno MJ, Dijkgraaf MG. Заболеваемость и смертность от острого и хронического панкреатита в Нидерландах: общенациональное когортное исследование, связанное с записью, за 1995-2005 годы. Мир J Гастроэнтерол. 2013;19:3018–3026. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Spanier B, Bruno MJ, Dijkgraaf MG. Заболеваемость и смертность от острого и хронического панкреатита в Нидерландах: общенациональное когортное исследование, связанное с записью, за 1995-2005 годы. Мир J Гастроэнтерол. 2013;19:3018–3026. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Сато К., Симосегава Т., Масамунэ А., Хирота М., Кикута К., Кихара Ю., Курияма С., Цудзи И., Сатох А., Хамада С. Общенациональное эпидемиологическое исследование острый панкреатит в Японии. Поджелудочная железа. 2011;40:503–507. [PubMed] [Академия Google]
3. Робертс С.Е., Акбари А., Торн К., Аткинсон М., Эванс П.А. Заболеваемость острым панкреатитом: влияние социальной депривации, употребления алкоголя, сезонных и демографических факторов. Алимент Фармакол Тер. 2013; 38: 539–548. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Shen HN, Lu CL, Li CY. Эпидемиология острого панкреатита с первой атакой на Тайване с 2000 по 2009 год: общенациональное популяционное исследование. Поджелудочная железа. 2012; 41: 696–702. [PubMed] [Google Scholar]
Поджелудочная железа. 2012; 41: 696–702. [PubMed] [Google Scholar]
5. Оскарссон В., Садр-Азоди О., Орсини Н., Андрен-Сандберг О., Волк А. Высокая гликемическая нагрузка с пищей увеличивает риск острого панкреатита, не связанного с желчнокаменной болезнью: проспективное когортное исследование. . Клин Гастроэнтерол Гепатол. 2014;12:676–682. [PubMed] [Академия Google]
6. Филипп В., Хубер В., Хагемес Ф., Лоренц С., Матейс Ю., Прейнфальк С., Шустер Т., Липпл Ф., Саугель Б., Шмид Р.М. Заболеваемость острым панкреатитом не увеличивается во время Октоберфеста, но выше, чем ранее описано в Германии. Клин Гастроэнтерол Гепатол. 2011;9:995–1000.e3. [PubMed] [Google Scholar]
7. Frey CF, Zhou H, Harvey DJ, White RH. Заболеваемость и смертность от острого билиарного, алкогольного и идиопатического панкреатита в Калифорнии, 1994-2001 гг. Поджелудочная железа. 2006; 33: 336–344. [PubMed] [Академия Google]
8. Ядав Д., Ловенфелс А.Б. Тенденции в эпидемиологии первой атаки острого панкреатита: систематический обзор. Поджелудочная железа. 2006; 33: 323–330. [PubMed] [Google Scholar]
Поджелудочная железа. 2006; 33: 323–330. [PubMed] [Google Scholar]
9. Banks PA. Эпидемиология, естественное течение и предикторы исхода заболевания при остром и хроническом панкреатите. Гастроинтест Эндоск. 2002; 56:S226–S230. [PubMed] [Google Scholar]
10. Yadav D, Ng B, Saul M, Kennard ED. Взаимосвязь тенденций исследования ферментов поджелудочной железы в сыворотке крови с диагнозом острого панкреатита. Поджелудочная железа. 2011;40:383–389. [PubMed] [Google Scholar]
11. Салиграм С., Ло Д., Сол М., Ядав Д. Анализ административных данных больниц с использованием диагностических кодов приводит к переоценке случаев острого панкреатита. Клин Гастроэнтерол Гепатол. 2012;10:805–811.e1. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Peery AF, Dellon ES, Lund J, Crockett SD, McGowan CE, Bulsiewicz WJ, Gangarosa LM, Thiny MT, Stizenberg K, Morgan DR, et al. Бремя желудочно-кишечных заболеваний в США: обновление 2012 г. Гастроэнтерология. 2012;143:1179–1187. e1-e3. [Бесплатная статья PMC] [PubMed] [Google Scholar]
e1-e3. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Павлидис П., Крайтон С., Леммих Смит Дж., Моррисон Д., Аткинсон С., Винколл Д., Остерманн М. Улучшение исхода тяжелого острого панкреатита в отделении интенсивной терапии. Crit Care Res Pract. 2013;2013:897107. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Banks PA, Freeman ML. Практические рекомендации при остром панкреатите. Am J Гастроэнтерол. 2006; 101: 2379–2400. [PubMed] [Google Scholar]
15. Lowenfels AB, Maisonneuve P, Sullivan T. Изменение характера острого панкреатита: эпидемиология, этиология и прогноз. Curr Gastroenterol Rep. 2009 г.;11:97–103. [PubMed] [Google Scholar]
16. Mounzer R, Whitcomb DC. Генетика острого и хронического панкреатита. Курр Опин Гастроэнтерол. 2013; 29: 544–551. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Папахристу Г.И. Прогнозирование тяжелого острого панкреатита: современные знания и новые идеи. Мир J Гастроэнтерол. 2008; 14:6273–6275.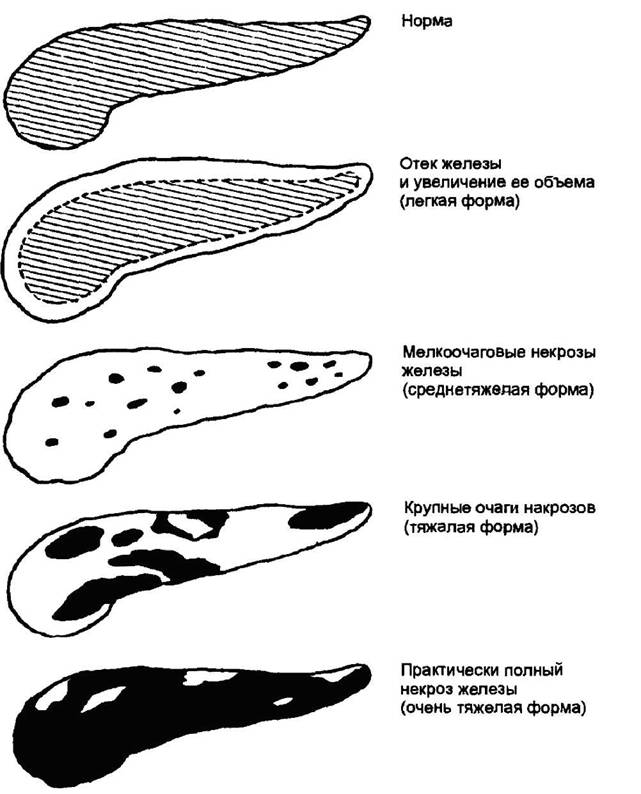 [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
18. Leser HG, Gross V, Scheibenbogen C, Heinisch A, Salm R, Lausen M, Rückauer K, Andreesen R, Farthmann EH, Schölmerich J. Повышение уровня интерлейкина в сыворотке Концентрация -6 предшествует острофазовому ответу и отражает тяжесть течения острого панкреатита. Гастроэнтерология. 1991;101:782–785. [PubMed] [Google Scholar]
19. Zhang H, Neuhöfer P, Song L, Rabe B, Lesina M, Kurkowski MU, Treiber M, Wartmann T, Regnér S, Thorlacius H, et al. Транс-сигнализация IL-6 способствует поражению легких и летальному исходу, связанному с панкреатитом. Джей Клин Инвест. 2013; 123:1019–1031. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Van Laethem JL, Marchant A, Delvaux A, Goldman M, Robberecht P, Velu T, Devière J. Интерлейкин 10 предотвращает некроз при экспериментальном остром панкреатите у мышей. Гастроэнтерология. 1995;108:1917–1922. [PubMed] [Google Scholar]
21. Лесина М., Верманн С.М., Нойхёфер П. , Сонг Л., Алгюль Х. Интерлейкин-6 при воспалительных и злокачественных заболеваниях поджелудочной железы. Семин Иммунол. 2014;26:80–87. [PubMed] [Google Scholar]
, Сонг Л., Алгюль Х. Интерлейкин-6 при воспалительных и злокачественных заболеваниях поджелудочной железы. Семин Иммунол. 2014;26:80–87. [PubMed] [Google Scholar]
22. Hoque R, Malik AF, Gorelick F, Mehal WZ. Стерильная воспалительная реакция при остром панкреатите. Поджелудочная железа. 2012;41:353–357. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Gullo L, Migliori M, Oláh A, Farkas G, Levy P, Arvanitakis C, Lankisch P, Beger H. Острый панкреатит в пяти европейских странах: этиология и смертность . Поджелудочная железа. 2002; 24: 223–227. [PubMed] [Академия Google]
24. Халонен К.И., Леппаниеми А.К., Пуолаккайнен П.А., Лундин Дж.Е., Кемппайнен Э.А., Хиетаранта А.Дж., Хаапиайнен Р.К. Тяжелый острый панкреатит: прогностические факторы у 270 последовательных пациентов. Поджелудочная железа. 2000; 21: 266–271. [PubMed] [Google Scholar]
25. Кханна А.К., Мехер С., Пракаш С., Тивари С.К., Сингх У., Сривастава А., Диксит В.К. Сравнение показателей Ranson, Glasgow, MOSS, SIRS, BISAP, APACHE-II, CTSI, IL-6, CRP и прокальцитонина в прогнозировании тяжести, органной недостаточности, некроза поджелудочной железы и смертности при остром панкреатите.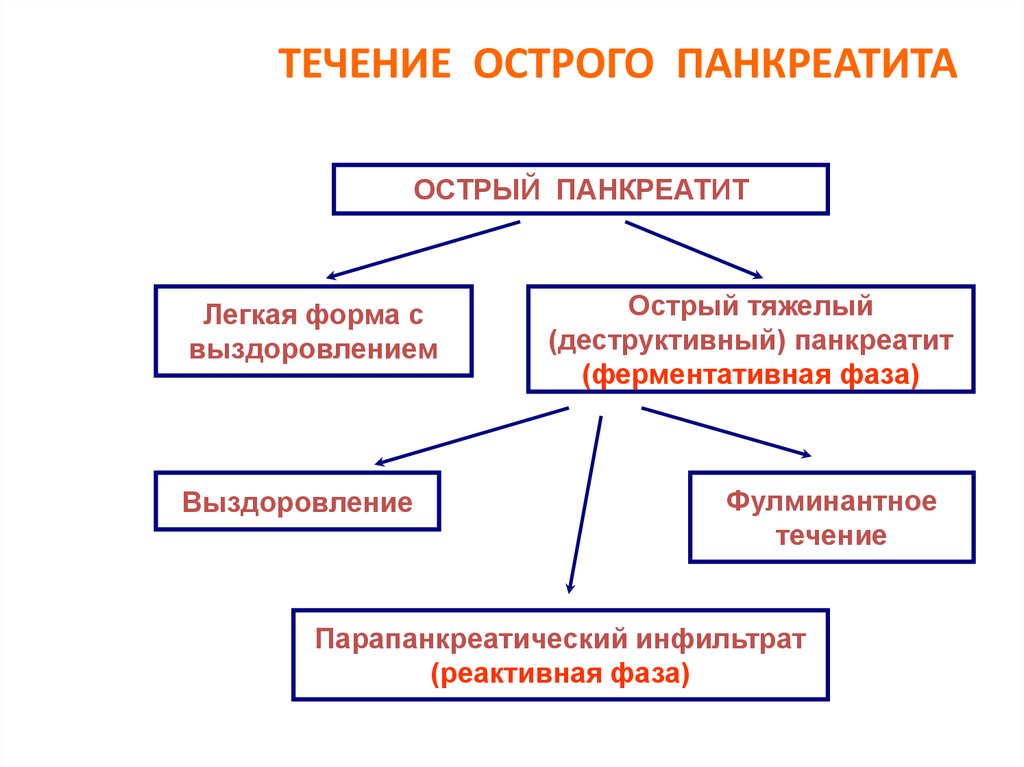 HPB Surg. 2013;2013:367581. [Бесплатная статья PMC] [PubMed] [Google Scholar]
HPB Surg. 2013;2013:367581. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Санчес-Лосада Р., Акоста-Росеро А.В., Чапа-Асуэла О., Уртадо-Лопес Л.М. [Этиология определения тяжести острого панкреатита] Gac Med Mex. 2003; 139: 27–31. [PubMed] [Google Scholar]
27. Санчес-Лосада Р., Камачо-Эрнандес М.И., Вега-Чавахе Р.Г., Гарса-Флорес Дж.Х., Кампос-Кастильо С., Гутьеррес-Вега Р. [Острый панкреатит: пятилетний опыт Генеральная больница Мексики] Gac Med Mex. 2005; 141:123–127. [PubMed] [Google Scholar]
28. Fan ST, Choi TK, Lai CS, Wong J. Влияние возраста на смертность от острого панкреатита. Бр Дж Сур. 1988;75:463–466. [PubMed] [Google Scholar]
29. Birgisson H, Möller PH, Birgisson S, Thoroddsen A, Asgeirsson KS, Sigurjónsson SV, Magnússon J. Острый панкреатит: проспективное исследование его заболеваемости, этиологии, тяжести и смертности в Исландии. . Евро J Surg. 2002; 168: 278–282. [PubMed] [Google Scholar]
30. Otsuki M, Matsuno S, Shimosegawa T, Williams JA, Go VL. Международный симпозиум: механизм панкреатита — между больничным и лабораторным. Поджелудочная железа. 2002; 24: 391–407. [PubMed] [Академия Google]
Международный симпозиум: механизм панкреатита — между больничным и лабораторным. Поджелудочная железа. 2002; 24: 391–407. [PubMed] [Академия Google]
31. Такеяма Ю. Долгосрочный прогноз острого панкреатита в Японии. Клин Гастроэнтерол Гепатол. 2009;7:С15–С17. [PubMed] [Google Scholar]
32. Арата С., Такада Т., Хирата К., Ёсида М., Маюми Т., Хирота М., Йоко М., Хирота М., Кирияма С., Секимото М. и др. Панкреатит после ЭРХПГ. J Hepatobiliary Pancreat Sci. 2010;17:70–78. [PubMed] [Google Scholar]
33. Easler J, Muddana V, Furlan A, Dasyam A, Vipperla K, Slivka A, Whitcomb DC, Papachristou GI, Yadav D. Портоспленомезентериальный венозный тромбоз у пациентов с острым панкреатитом связан с панкреатитом. некроз и обычно имеет доброкачественное течение. Клин Гастроэнтерол Гепатол. 2014; 12:854–862. [PubMed] [Академия Google]
34. Ницше С.Дж., Джеймисон Н., Лерх М.М., Майерле Дж.В. Медикаментозный панкреатит. Best Pract Res Clin Gastroenterol. 2010; 24:143–155. [PubMed] [Google Scholar]
35. Fortson MR, Freedman SN, Webster PD. Клиническая оценка гиперлипидемического панкреатита. Am J Гастроэнтерол. 1995;90:2134–2139. [PubMed] [Google Scholar]
Fortson MR, Freedman SN, Webster PD. Клиническая оценка гиперлипидемического панкреатита. Am J Гастроэнтерол. 1995;90:2134–2139. [PubMed] [Google Scholar]
36. Ван Д.Б., Ю Дж., Фулчер А.С., Тернер М.А. Панкреатит у больных с разделяющейся поджелудочной железой: особенности визуализации на МРТ и МРХПГ. Мир J Гастроэнтерол. 2013;19: 4907–4916. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Whitcomb DC. Генетические факторы риска заболеваний поджелудочной железы. Гастроэнтерология. 2013; 144:1292–1302. [Бесплатная статья PMC] [PubMed] [Google Scholar]
38. DiMagno MJ, DiMagno EP. Новые достижения в лечении острого панкреатита. Курр Опин Гастроэнтерол. 2007; 23: 494–501. [Статья PMC бесплатно] [PubMed] [Google Scholar]
39. Löhr JM, Dinter D, Diehl SJ, Haas SL, Veeser M, Pfützer R, Retter J, Schönberg SO, Düber C, Keim V, et al. Быстрое прогрессирование аневризмы селезенки из-за сегментарного артериального медиолиза: редкая причина острого панкреатита. Панкреатология. 2013; 13: 553–556. [PubMed] [Академия Google]
Панкреатология. 2013; 13: 553–556. [PubMed] [Академия Google]
40. Бэнкс П.А., Боллен Т.Л., Дервенис С., Гусен Х.Г., Джонсон К.Д., Сарр М.Г., Циотос Г.Г., Веге С.С. Классификация острого панкреатита-2012: пересмотр классификации Атланты и определений на международном уровне. Кишка. 2013;62:102–111. [PubMed] [Google Scholar]
41. Gunjaca I, Zunic J, Gunjaca M, Kovac Z. Уровни циркулирующих цитокинов в модели острого панкреатита SIRS/CARS могут помочь в клинической оценке тяжести заболевания. Воспаление. 2012; 35: 758–763. [PubMed] [Академия Google]
42. Изенманн Р., Рау Б., Бегер Х.Г. Ранний тяжелый острый панкреатит: характеристика новой подгруппы. Поджелудочная железа. 2001; 22: 274–278. [PubMed] [Google Scholar]
43. Cobb JP, O’Keefe GE. Исследования травм в геномную эру. Ланцет. 2004; 363:2076–2083. [PubMed] [Google Scholar]
44. Бесселинк М.Г., ван Сантвоорт Х.К., Бурмистер М.А., Ньювенхуйс В.Б., ван Гур Х., Деджонг Ч.Х., Шаафердер А.Ф., Гусен Х. Г. Время и влияние инфекций при остром панкреатите. Бр Дж Сур. 2009; 96: 267–273. [PubMed] [Академия Google]
Г. Время и влияние инфекций при остром панкреатите. Бр Дж Сур. 2009; 96: 267–273. [PubMed] [Академия Google]
45. Phillip V, Schuster T, Hagemes F, Lorenz S, Matheis U, Preinfalk S, Lippl F, Saugel B, Schmid RM, Huber W. Период времени от начала боли до госпитализации и осведомленности пациентов при остром панкреатите . Поджелудочная железа. 2013;42:647–654. [PubMed] [Google Scholar]
46. Swaroop VS, Chari ST, Clain JE. Тяжелый острый панкреатит. ДЖАМА. 2004; 291:2865–2868. [PubMed] [Google Scholar]
47. Keim V, Teich N, Fiedler F, Hartig W, Thiele G, Mössner J. Сравнение липазы и амилазы в диагностике острого панкреатита у пациентов с болью в животе. Поджелудочная железа. 1998;16:45–49. [PubMed] [Google Scholar]
48. Американская гастроэнтерологическая ассоциация (AGA) Институт клинической практики и экономического комитета «Лечение острого панкреатита»; Совет управляющих института AGA. Заявление о медицинской позиции Института AGA по острому панкреатиту. Гастроэнтерология. 2007;132:2019–2021. [PubMed] [Google Scholar]
Гастроэнтерология. 2007;132:2019–2021. [PubMed] [Google Scholar]
49. Руководство рабочей группы IAP/APA по острому панкреатиту. Доказательные рекомендации IAP/APA по ведению острого панкреатита. Панкреатология. 2013;13:e1–15. [PubMed] [Академия Google]
50. Мартинес Х., Санчес-Пая Х., Паласон Х.М., Суасо-Барахона Х., Роблес-Диас Г., Перес-Матео М. Является ли ожирение фактором риска при остром панкреатите? Метаанализ. Панкреатология. 2004; 4:42–48. [PubMed] [Google Scholar]
51. Lankisch PG, Weber-Dany B, Hebel K, Maisonneuve P, Lowenfels AB. Оценка безвредного острого панкреатита: клинический алгоритм быстрой начальной стратификации нетяжелого заболевания. Клин Гастроэнтерол Гепатол. 2009;7:702–705; викторина 607. [PubMed] [Google Scholar]
52. Оскарссон В., Мехраби М., Орсини Н., Хаммарквист Ф., Сегерсвард Р., Андрен-Сандберг А., Садр Азоди О. Проверка оценки безвредного острого панкреатита в прогнозировании нетяжелого течения острого панкреатита. Панкреатология. 2011; 11: 464–468. [PubMed] [Google Scholar]
2011; 11: 464–468. [PubMed] [Google Scholar]
53. Ranson JH, Rifkind KM, Roses DF, Fink SD, Eng K, Spencer FC. Прогностические признаки и роль оперативного лечения при остром панкреатите. Хирургический гинекологический акушер. 1974; 139: 69–81. [PubMed] [Академия Google]
54. Юнг Ю.П., Лам Б.Я., Ип А.В. Система APACHE лучше, чем система Ranson, в прогнозировании тяжести острого панкреатита. Гепатобилиарная система поджелудочной железы Dis Int. 2006; 5: 294–299. [PubMed] [Google Scholar]
55. Imrie CW, Benjamin IS, Ferguson JC, McKay AJ, Mackenzie I, O’Neill J, Blumgart LH. Одноцентровое двойное слепое исследование терапии трасилолом при первичном остром панкреатите. Бр Дж Сур. 1978; 65: 337–341. [PubMed] [Google Scholar]
56. Knaus WA, Zimmerman JE, Wagner DP, Draper EA, Lawrence DE. APACHE-острая физиология и оценка хронического состояния здоровья: система классификации, основанная на физиологии. Крит Уход Мед. 1981;9:591–597. [PubMed] [Google Scholar]
57. Граванте Г., Гарсеа Г., Онг С.Л., Меткалф М.С., Берри Д.П., Ллойд Д.М., Деннисон А.Р. Прогнозирование смертности при остром панкреатите: систематический обзор опубликованных данных. Панкреатология. 2009; 9: 601–614. [PubMed] [Google Scholar]
Граванте Г., Гарсеа Г., Онг С.Л., Меткалф М.С., Берри Д.П., Ллойд Д.М., Деннисон А.Р. Прогнозирование смертности при остром панкреатите: систематический обзор опубликованных данных. Панкреатология. 2009; 9: 601–614. [PubMed] [Google Scholar]
58. Wu BU, Johannes RS, Sun X, Tabak Y, Conwell DL, Banks PA. Раннее прогнозирование смертности при остром панкреатите: крупное популяционное исследование. Кишка. 2008; 57: 1698–1703. [PubMed] [Академия Google]
59. Чо Ю.С., Ким Х.К., Чан Э.К., Ём Ч.О., Ким С.И., Ю Ч.И., Ким Ю.Дж., До К.Р., Ким С.С., Че Х.С. Полезность прикроватного индекса тяжести острого панкреатита для раннего прогнозирования тяжести и смертности при остром панкреатите. Поджелудочная железа. 2013; 42: 483–487. [PubMed] [Google Scholar]
60. Bone RC, Balk RA, Cerra FB, Dellinger RP, Fein AM, Knaus WA, Schein RM, Sibbald WJ. Определения сепсиса и органной недостаточности и рекомендации по использованию инновационных методов лечения сепсиса. Комитет консенсусной конференции ACCP/SCCM. Американский колледж врачей-пульмонологов/Общество реаниматологии. Грудь. 1992;101:1644–1655. [PubMed] [Google Scholar]
Американский колледж врачей-пульмонологов/Общество реаниматологии. Грудь. 1992;101:1644–1655. [PubMed] [Google Scholar]
61. Боллен Т.Л., Сингх В.К., Маурер Р., Репас К., ван Эс Х.В., Бэнкс П.А., Мортеле К.Дж. Сравнительная оценка радиологических и клинических систем оценки в раннем прогнозировании тяжести острого панкреатита. Am J Гастроэнтерол. 2012; 107: 612–619. [PubMed] [Google Scholar]
62. Balthazar EJ, Ranson JH, Naidich DP, Megibow AJ, Caccavale R, Cooper MM. Острый панкреатит: прогностическое значение КТ. Радиология. 1985; 156: 767–772. [PubMed] [Академия Google]
63. Бальтазар Э.Дж., Робинсон Д.Л., Мегибов А.Дж., Рэнсон Д.Х. Острый панкреатит: значение КТ в установлении прогноза. Радиология. 1990; 174: 331–336. [PubMed] [Google Scholar]
64. Боллен Т.Л., Сингх В.К., Маурер Р., Репас К., ван Эс Х.В., Бэнкс П.А., Мортеле К.Дж. Сравнительная оценка модифицированного индекса тяжести КТ и индекса тяжести КТ в оценке тяжести острого панкреатита. AJR Am J Рентгенол.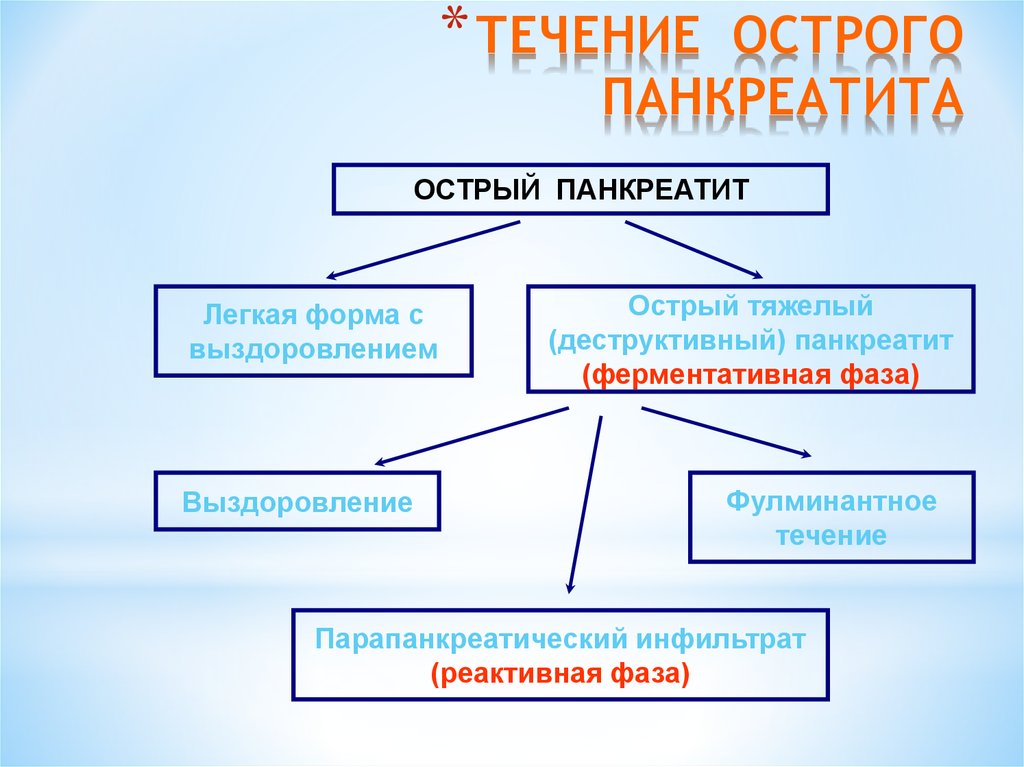 2011; 197: 386–392. [PubMed] [Google Scholar]
2011; 197: 386–392. [PubMed] [Google Scholar]
65. Тан В., Чжан С. М., Сяо Б., Цзэн Н. Л., Пан Х. С., Фэн З. С., Сюй XX. Магнитно-резонансная томография в сравнении со шкалой острой физиологии и хронической оценки состояния здоровья II в прогнозировании тяжести острого панкреатита. Евр Дж Радиол. 2011; 80: 637–642. [PubMed] [Академия Google]
66. Браун А., Орав Дж., Бэнкс П.А. Гемоконцентрация является ранним маркером органной недостаточности и некротизирующего панкреатита. Поджелудочная железа. 2000; 20: 367–372. [PubMed] [Google Scholar]
67. Lankisch PG, Mahlke R, Blum T, Bruns A, Bruns D, Maisonneuve P, Lowenfels AB. Гемоконцентрация: ранний маркер тяжелого и/или некротизирующего панкреатита? Критическая оценка. Am J Гастроэнтерол. 2001;96:2081–2085. [PubMed] [Google Scholar]
68. Ган С.И., Романьоло Дж. Гематокрит при поступлении: простой, полезный и ранний предиктор тяжелого панкреатита. Dig Dis Sci. 2004;49: 1946–1952. [PubMed] [Google Scholar]
69. Knoefel WT, Kollias N, Warshaw AL, Waldner H, Nishioka NS, Rattner DW. Микроциркуляторные изменения поджелудочной железы при экспериментальном панкреатите различной степени тяжести у крыс. Операция. 1994; 116: 904–913. [PubMed] [Google Scholar]
Knoefel WT, Kollias N, Warshaw AL, Waldner H, Nishioka NS, Rattner DW. Микроциркуляторные изменения поджелудочной железы при экспериментальном панкреатите различной степени тяжести у крыс. Операция. 1994; 116: 904–913. [PubMed] [Google Scholar]
70. Bassi D, Kollias N, Fernandez-del Castillo C, Foitzik T, Warshaw AL, Rattner DW. Нарушение панкреатической микроциркуляции коррелирует с тяжестью острого экспериментального панкреатита. J Am Coll Surg. 1994;179: 257–263. [PubMed] [Google Scholar]
71. Mann O, Kaifi J, Bloechle C, Schneider CG, Yekebas E, Kluth D, Izbicki JR, Strate T. Терапевтическая малообъемная реанимация сохраняет микроциркуляцию поджелудочной железы при остром экспериментальном панкреатите различной степени тяжести. у крыс. Панкреатология. 2009; 9: 652–661. [PubMed] [Google Scholar]
72. Муддана В., Уиткомб Д.С., Халид А., Сливка А., Папахристу Г.И. Повышенный сывороточный креатинин как маркер панкреонекроза при остром панкреатите. Am J Гастроэнтерол. 2009 г.;104:164–170. [PubMed] [Google Scholar]
2009 г.;104:164–170. [PubMed] [Google Scholar]
73. Lipinski M, Rydzewski A, Rydzewska G. Ранние изменения уровня креатинина в сыворотке и расчетной скорости клубочковой фильтрации предсказывают панкреонекроз и смертность при остром панкреатите: креатинин и рСКФ при остром панкреатите. Панкреатология. 2013;13:207–211. [PubMed] [Google Scholar]
74. Wu BU, Johannes RS, Sun X, Conwell DL, Banks PA. Ранние изменения азота мочевины крови позволяют прогнозировать смертность при остром панкреатите. Гастроэнтерология. 2009 г.;137:129–135. [PubMed] [Google Scholar]
75. Ву Б.У., Баккер О.Дж., Папахристу Г.И., Бесселинк М.Г., Репас К., ван Сантвоорт Х.К., Муддана В., Сингх В.К., Уиткомб Д.К., Гузен Х.Г. и др. Азот мочевины крови при ранней оценке острого панкреатита: международное проверочное исследование. Arch Intern Med. 2011; 171: 669–676. [PubMed] [Google Scholar]
76. Pongprasobchai S, Jianjaroonwong V, Charatcharoenwitthaya P, Komoltri C, Tanwandee T, Leelakusolvong S, Pausawasdi N, Srikureja W, Chainuvati S, Prachayakul V, et al. Скорость оседания эритроцитов и С-реактивный белок для прогнозирования тяжести острого панкреатита. Поджелудочная железа. 2010;39: 1226–1230. [PubMed] [Google Scholar]
Скорость оседания эритроцитов и С-реактивный белок для прогнозирования тяжести острого панкреатита. Поджелудочная железа. 2010;39: 1226–1230. [PubMed] [Google Scholar]
77. Hjalmarsson C, Stenflo J, Borgström A. Комплекс ингибиторов активированного белка C-белка C, пептид активации карбоксипептидазы B и C-реактивный белок как предикторы тяжелого острого панкреатита. Панкреатология. 2009; 9: 700–707. [PubMed] [Google Scholar]
78. Cardoso FS, Ricardo LB, Oliveira AM, Canena JM, Horta DV, Papoila AL, Deus JR. Прогностическая точность С-реактивного белка при остром панкреатите: время измерения и точки отсечки. Eur J Гастроэнтерол Гепатол. 2013; 25: 784–789.. [PubMed] [Google Scholar]
79. Rau B, Steinbach G, Gansauge F, Mayer JM, Grünert A, Beger HG. Потенциальная роль прокальцитонина и интерлейкина 8 в прогнозировании инфицированного некроза при остром панкреатите. Кишка. 1997; 41: 832–840. [Бесплатная статья PMC] [PubMed] [Google Scholar]
80. Rau BM, Kemppainen EA, Gumbs AA, Büchler MW, Wegscheider K, Bassi C, Puolakkainen PA, Beger HG. Ранняя оценка инфекций поджелудочной железы и общий прогноз при тяжелом остром панкреатите с помощью прокальцитонина (ПКТ): проспективное международное многоцентровое исследование. Энн Сург. 2007; 245:745–754. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Ранняя оценка инфекций поджелудочной железы и общий прогноз при тяжелом остром панкреатите с помощью прокальцитонина (ПКТ): проспективное международное многоцентровое исследование. Энн Сург. 2007; 245:745–754. [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Аммори Б.Дж., Беккер К.Л., Кайт П., Снайдер Р.Х., Найлен Э.С., Уайт Д.К., Ларвин М., МакМахон М.Дж. Предшественники кальцитонина в прогнозировании тяжести острого панкреатита в день поступления. Бр Дж Сур. 2003; 90: 197–204. [PubMed] [Google Scholar]
82. Пиндак Д., Паррак В., Печан Дж., Ваврекка А., Кузела Л., Фукс Д., Ирсакова Дж. Клиническое значение прокальцитонина в прогнозировании тяжести и исхода острого панкреатита. Гепатогастроэнтерология. 2003; 50 Приложение 2:ccviii–ccccix. [PubMed] [Академия Google]
83. Kim BG, Noh MH, Ryu CH, Nam HS, Woo SM, Ryu SH, Jang JS, Lee JH, Choi SR, Park BH. Сравнение оценки BISAP и прокальцитонина сыворотки для прогнозирования тяжести острого панкреатита. Корейский J Intern Med. 2013; 28:322–329. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2013; 28:322–329. [Бесплатная статья PMC] [PubMed] [Google Scholar]
84. Модрау И.С., Флойд А.К., Торлациус-Уссинг О. Клиническая ценность прокальцитонина в ранней оценке острого панкреатита. Am J Гастроэнтерол. 2005; 100:1593–1597. [PubMed] [Академия Google]
85. Lankisch PG, Blum T, Bruns A, Dröge M, Brinkmann G, Struckmann K, Nauck M, Maisonneuve P, Lowenfels AB. Имеет ли прогностическое значение уровень глюкозы в крови, измеренный при поступлении в стационар у больного с острым панкреатитом? Панкреатология. 2001; 1: 224–229. [PubMed] [Google Scholar]
86. Раджаратнам С.Г., Мартин И.Г. Уровень глюкозы в сыворотке при поступлении: точный предиктор исхода желчнокаменного панкреатита. Поджелудочная железа. 2006; 33:27–30. [PubMed] [Google Scholar]
87. Pezzilli R. Фармакотерапия острого панкреатита. Эксперт Опин Фармаколог. 2009 г.;10:2999–3014. [PubMed] [Google Scholar]
88. Fisher JM, Gardner TB. «Золотые часы» лечения острого панкреатита. Am J Гастроэнтерол. 2012;107:1146–1150. [PubMed] [Google Scholar]
2012;107:1146–1150. [PubMed] [Google Scholar]
89. Wall I, Badalov N, Baradarian R, Iswara K, Li JJ, Tenner S. Снижение смертности при остром панкреатите, связанное с ранней агрессивной гидратацией. Поджелудочная железа. 2011;40:547–550. [PubMed] [Google Scholar]
90. Гарднер Т.Б., Веге С.С., Чари С.Т., Петерсен Б.Т., Топазян М.Д., Клейн Дж.Э., Пирсон Р.К., Леви М.Дж., Сарр М.Г. Более высокая скорость начальной инфузионной терапии при тяжелом остром панкреатите снижает внутрибольничную смертность. Панкреатология. 2009 г.;9:770–776. [PubMed] [Google Scholar]
91. Warndorf MG, Kurtzman JT, Bartel MJ, Cox M, Mackenzie T, Robinson S, Burchard PR, Gordon SR, Gardner TB. Ранняя инфузионная терапия снижает заболеваемость больных острым панкреатитом. Клин Гастроэнтерол Гепатол. 2011; 9: 705–709. [Бесплатная статья PMC] [PubMed] [Google Scholar]
92. Haydock MD, Mittal A, Wilms HR, Phillips A, Petrov MS, Windsor JA. Инфузионная терапия при остром панкреатите: никто не знает.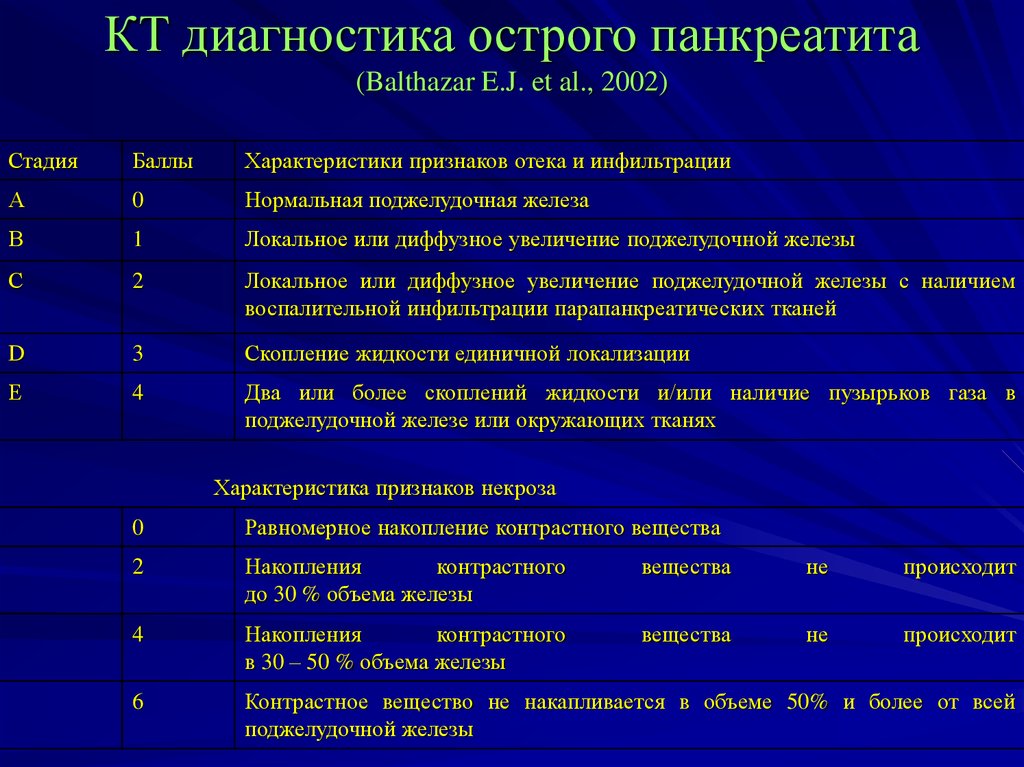 Энн Сург. 2013; 257:182–188. [PubMed] [Академия Google]
Энн Сург. 2013; 257:182–188. [PubMed] [Академия Google]
93. Ву Б.У., Хванг Дж.К., Гарднер Т.Х., Репас К., Деле Р., Ю С., Смит Б., Бэнкс П.А., Конвелл Д.Л. Раствор Рингера с лактатом уменьшает системное воспаление по сравнению с физиологическим раствором у пациентов с острым панкреатитом. Клин Гастроэнтерол Гепатол. 2011;9:710–717.e1. [PubMed] [Google Scholar]
94. Du XJ, Hu WM, Xia Q, Huang ZW, Chen GY, Jin XD, Xue P, Lu HM, Ke NW, Zhang ZD и др. Реанимация гидроксиэтилкрахмалом снижает риск внутрибрюшной гипертензии при тяжелом остром панкреатите. Поджелудочная железа. 2011;40:1220–1225. [PubMed] [Академия Google]
95. Reddy N, Wilcox CM, Tamhane A, Eloubeidi MA, Varadarajulu S. Лечение панкреатита после ERCP на основе протокола. J Гастроэнтерол Гепатол. 2008; 23: 385–392. [PubMed] [Google Scholar]
96. Sarr MG. Ранняя жидкостная «реанимация/терапия» при остром панкреатите: какая жидкость? Какая ставка? По каким параметрам оценивать эффективность? Энн Сург. 2013; 257:189–190. [PubMed] [Google Scholar]
2013; 257:189–190. [PubMed] [Google Scholar]
97. Neoptolemos JP, Carr-Locke DL, London NJ, Bailey IA, James D, Fossard DP. Контролируемое исследование экстренной эндоскопической ретроградной холангиопанкреатографии и эндоскопической сфинктеротомии в сравнении с консервативным лечением острого панкреатита, вызванного камнями в желчном пузыре. Ланцет. 1988;2:979–983. [PubMed] [Google Scholar]
98. Tse F, Yuan Y. Стратегия ранней рутинной эндоскопической ретроградной холангиопанкреатографии по сравнению со стратегией раннего консервативного лечения при остром желчнокаменном панкреатите. Cochrane Database Syst Rev. 2012;5:CD009779. [PubMed] [Google Scholar]
99. Pezzilli R, Uomo G, Gabbrielli A, Zerbi A, Frulloni L, De Rai P, Castoldi L, Cavallini G, Di Carlo V. Проспективное многоцентровое исследование по лечению острого панкреатита в Италии. Копать печень Dis. 2007;39: 838–846. [PubMed] [Google Scholar]
100. Эббехой Н., Фриис Дж., Свендсен Л.Б., Бюлов С. , Мэдсен П. Лечение острого панкреатита индометацином. Контролируемое двойное слепое исследование. Scand J Гастроэнтерол. 1985; 20: 798–800. [PubMed] [Google Scholar]
, Мэдсен П. Лечение острого панкреатита индометацином. Контролируемое двойное слепое исследование. Scand J Гастроэнтерол. 1985; 20: 798–800. [PubMed] [Google Scholar]
101. Li JY, Yu T, Chen GC, Yuan YH, Zhong W, Zhao LN, Chen QK. Энтеральное питание в течение 48 часов после поступления улучшает клинические исходы острого панкреатита за счет уменьшения осложнений: метаанализ. ПЛОС Один. 2013;8:e64926. [Бесплатная статья PMC] [PubMed] [Google Scholar]
102. Yi F, Ge L, Zhao J, Lei Y, Zhou F, Chen Z, Zhu Y, Xia B. Метаанализ: полное парентеральное питание по сравнению с полным энтеральным питанием при прогнозируемом тяжелом остром панкреатите. Интерн Мед. 2012; 51: 523–530. [PubMed] [Google Scholar]
103. Ammori BJ, Becker KL, Kite P, Snider RH, Nylén ES, White JC, Barclay GR, Larvin M, McMahon MJ. Предшественники кальцитонина: ранние маркеры дисфункции кишечного барьера у пациентов с острым панкреатитом. Поджелудочная железа. 2003; 27: 239–243. [PubMed] [Академия Google]
104. Рахман С.Х., Аммори Б.Дж., Холмфилд Дж., Ларвин М., МакМахон М.Дж. Гипоперфузия кишечника способствует нарушению кишечного барьера при тяжелом остром панкреатите. J Gastrointest Surg. 2003;7:26–35; обсуждение 35-6. [PubMed] [Google Scholar]
Рахман С.Х., Аммори Б.Дж., Холмфилд Дж., Ларвин М., МакМахон М.Дж. Гипоперфузия кишечника способствует нарушению кишечного барьера при тяжелом остром панкреатите. J Gastrointest Surg. 2003;7:26–35; обсуждение 35-6. [PubMed] [Google Scholar]
105. Dervenis C, Smailis D, Hatzitheoklitos E. Бактериальная транслокация и ее профилактика при остром панкреатите. J Hepatobiliary Pancreat Surg. 2003; 10: 415–418. [PubMed] [Google Scholar]
106. Шарма В.К., Хауден К.В. Профилактическое введение антибиотиков снижает сепсис и смертность при остром некротическом панкреатите: метаанализ. Поджелудочная железа. 2001; 22:28–31. [PubMed] [Академия Google]
107. Bassi C, Larvin M, Villatoro E. Антибиотикотерапия для профилактики инфекции панкреонекроза при остром панкреатите. Cochrane Database Syst Rev. 2003;(4):CD002941. [PubMed] [Google Scholar]
108. Виллаторо Э., Мулла М., Ларвин М. Антибиотикотерапия для профилактики инфицирования панкреонекроза при остром панкреатите. Cochrane Database Syst Rev. 2010;(5):CD002941. [Статья бесплатно PMC] [PubMed] [Google Scholar]
Cochrane Database Syst Rev. 2010;(5):CD002941. [Статья бесплатно PMC] [PubMed] [Google Scholar]
109. Wittau M, Mayer B, Scheele J, Henne-Bruns D, Dellinger EP, Isenmann R. Систематический обзор и метаанализ антибиотикопрофилактики при тяжелом остром панкреатите. Scand J Гастроэнтерол. 2011;46:261–270. [PubMed] [Академия Google]
110. Jiang K, Huang W, Yang XN, Xia Q. Настоящее и будущее антибиотиков для профилактики тяжелого острого панкреатита. Мир J Гастроэнтерол. 2012; 18: 279–284. [Бесплатная статья PMC] [PubMed] [Google Scholar]
111. Джафри Н.С., Махид С.С., Минор К.С., Идштейн С.Р., Хорнунг К.А., Галандюк С. Мета-анализ: профилактика антибиотиками для предотвращения перистомальной инфекции после чрескожной эндоскопической гастростомии. Алимент Фармакол Тер. 2007; 25: 647–656. [PubMed] [Google Scholar]
Исследование острого панкреатита последней стадии
1. Лопес Мартин А., Каррильо Алькарас А. Окислительный стресс и острый панкреатит. Преподобный Эсп Энферм Коп. 2011; 103: 559–562. [PubMed] [Google Scholar]
2011; 103: 559–562. [PubMed] [Google Scholar]
2. Икетани Х., Ито Т., Томиока Н., Хоаши Дж., Инохара Т., Мацуура С. [Обзор методов лечения рака шейки матки в университетской больнице Эхимэ] Нихон Ган Чирио Гаккай Ши. 1986; 21: 2179–2184. [PubMed] [Google Scholar]
3. Bordejé Laguna L, Lorencio Cárdenas C, Acosta Escribano J. [Руководство по специализированной нутритивной и метаболической поддержке у пациентов в критическом состоянии. Обновлять. Консенсус Испанского общества интенсивной терапии и коронарных отделений-Испанского общества парентерального и энтерального питания (SEMICYUC-SENPE): тяжелый острый панкреатит] Med Intensiva. 2011; 35 Приложение 1:33–37. [PubMed] [Академия Google]
4. Бушар Дж., Маседо Э., Мехта Р.Л. Дозирование заместительной почечной терапии при остром повреждении почек: уроки, извлеченные из клинических испытаний. Am J почек Dis. 2010; 55: 570–579. [PubMed] [Google Scholar]
5. van Santvoort HC, Besselink MG, Bakker OJ, Hofker HS, Boermeester MA, Dejong CH, van Goor H, Schaapherder AF, van Eijck CH, Bollen TL, et al. Пошаговый подход или открытая некрэктомия при некротическом панкреатите. N Engl J Med. 2010; 362:1491–1502. [PubMed] [Академия Google]
Пошаговый подход или открытая некрэктомия при некротическом панкреатите. N Engl J Med. 2010; 362:1491–1502. [PubMed] [Академия Google]
6. Грейнджер Дж., Ремик Д. Острый панкреатит: модели, маркеры и медиаторы. Шок. 2005; 24 Дополнение 1:45–51. [PubMed] [Google Scholar]
7. де Бо А.С., Голди А.С., Росс Дж.А., Картер Д.К., Фирон К.С. Концентрация медиаторов воспаления в сыворотке крови, связанная с органной недостаточностью у пациентов с острым панкреатитом. Бр Дж Сур. 1996; 83: 349–353. [PubMed] [Google Scholar]
8. Pooran N, Indaram A, Singh P, Bank S. Цитокины (IL-6, IL-8, TNF): ранние и надежные предикторы тяжелого острого панкреатита. Дж. Клин Гастроэнтерол. 2003; 37: 263–266. [PubMed] [Академия Google]
9. Bhatia M. Апоптоз против некроза при остром панкреатите. Am J Physiol Gastrointest Liver Physiol. 2004; 286:G189–G196. [PubMed] [Google Scholar]
10. Cao Y, Adhikari S, Clément MV, Wallig M, Bhatia M. Индукция апоптоза крамбеном защищает мышей от острого панкреатита через противовоспалительные пути. Ам Джей Патол. 2007; 170:1521–1534. [PMC free article] [PubMed] [Google Scholar]
Ам Джей Патол. 2007; 170:1521–1534. [PMC free article] [PubMed] [Google Scholar]
11. Gu H, Werner J, Bergmann F, Whitcomb DC, Büchler MW, Fortunato F. Некровоспалительная реакция ацинарных клеток поджелудочной железы в патогенезе острого алкогольного панкреатита. Клеточная смерть Дис. 2013;4:e816. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Zhang H, Neuhöfer P, Song L, Rabe B, Lesina M, Kurkowski MU, Treiber M, Wartmann T, Regnér S, Thorlacius H, et al. Транс-сигнализация IL-6 способствует поражению легких и летальному исходу, связанному с панкреатитом. Джей Клин Инвест. 2013; 123:1019–1031. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Абу-Хилал М., Макфейл М.Дж., Маршан Л., Джонсон К.Д. Малоновый диальдегид и супероксиддисмутаза как потенциальные маркеры тяжести течения острого панкреатита. JOP. 2006; 7: 185–192. [PubMed] [Академия Google]
14. Sajewicz W, Milnerowicz S, Nabzdyk S. Антиоксидантная защита плазмы крови у больных панкреатитом. Поджелудочная железа. 2006; 32: 139–144. [PubMed] [Google Scholar]
Поджелудочная железа. 2006; 32: 139–144. [PubMed] [Google Scholar]
15. Sweiry JH, Mann GE. Роль оксидативного стресса в патогенезе острого панкреатита. Scand J Gastroenterol Suppl. 1996; 219:10–15. [PubMed] [Google Scholar]
16. Бэнкс П.А., Боллен Т.Л., Дервенис С., Гусен Х.Г., Джонсон К.Д., Сарр М.Г., Циотос Г.Г., Веге С.С. Классификация острого панкреатита-2012: пересмотр классификации Атланты и определений на международном уровне. Кишка. 2013;62:102–111. [PubMed] [Академия Google]
17. Cochior D, Constantinoiu S, Copăescu C, Şerbănoiu D, Birlă R, Boeriu M. Клиническое значение детерминантной классификации тяжести острого панкреатита. Хирургия (Букур) 2013; 108: 631–642. [PubMed] [Google Scholar]
18. Sarr MG. 2012 пересмотр Атлантской классификации острого панкреатита. Пол Арк Мед Вэн. 2013; 123:118–124. [PubMed] [Google Scholar]
19. Виндзор Дж.А., Петров М.С. Острый панкреатит реклассифицирован. Кишка. 2013;62:4–5. [PubMed] [Академия Google]
20. Маунзер Р., Лангмид С.Дж., Ву Б.У., Эванс А.С., Бишесари Ф., Муддана В., Сингх В.К., Сливка А., Уиткомб Д.К., Ядав Д. и соавт. Сравнение существующих систем клинической оценки для прогнозирования стойкой органной недостаточности у пациентов с острым панкреатитом. Гастроэнтерология. 2012;142:1476–1482; викторина е15-е16. [PubMed] [Google Scholar]
Маунзер Р., Лангмид С.Дж., Ву Б.У., Эванс А.С., Бишесари Ф., Муддана В., Сингх В.К., Сливка А., Уиткомб Д.К., Ядав Д. и соавт. Сравнение существующих систем клинической оценки для прогнозирования стойкой органной недостаточности у пациентов с острым панкреатитом. Гастроэнтерология. 2012;142:1476–1482; викторина е15-е16. [PubMed] [Google Scholar]
21. Vincent JL, Moreno R, Takala J, Willatts S, De Mendonça A, Bruining H, Reinhart CK, Suter PM, Thijs LG. Шкала SOFA (Оценка органной недостаточности, связанной с сепсисом) для описания дисфункции/отказов органов. От имени Рабочей группы по проблемам, связанным с сепсисом, Европейского общества интенсивной терапии. Интенсивная терапия Мед. 1996;22:707–710. [PubMed] [Google Scholar]
22. Деллинджер Э.П., Форсмарк К.Е., Слой П., Леви П., Марави-Пома Э., Петров М.С., Шимосегава Т., Сиривардена А.К., Уомо Г., Уиткомб Д.К., и соавт. Детерминантная классификация тяжести острого панкреатита: международная междисциплинарная консультация. Энн Сург. 2012; 256:875–880. [PubMed] [Google Scholar]
Энн Сург. 2012; 256:875–880. [PubMed] [Google Scholar]
23. Марави Пома Э., Зубия Оласкоага Ф., Петров М.С., Наварро Сото С., Лапласа Сантос С., Моралес Алава Ф., Дарнелл Мартин А., Горрайс Лопес Б., Боладо Консехо Ф., Каси Вильярройя М., и другие. SEMICYUC 2012. Рекомендации по интенсивной терапии острого панкреатита. Мед Интенсив. 2013; 37: 163–179.. [PubMed] [Google Scholar]
24. Johnson CD, Abu-Hilal M. Стойкая органная недостаточность в течение первой недели как маркер летального исхода при остром панкреатите. Кишка. 2004;53:1340–1344. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Thoeni RF. Пересмотренная Атлантская классификация острого панкреатита: ее значение для рентгенолога и влияние на лечение. Радиология. 2012; 262:751–764. [PubMed] [Google Scholar]
26. Страмбу В., Брэтуку М., Раду П., Йорга С., Гарофил Д., Куйбак А., Попа Ф. Роль визуализационных доказательств при нагноении поджелудочной железы. Хирургия (Букур) 2012; 107: 687–69. 2. [PubMed] [Google Scholar]
2. [PubMed] [Google Scholar]
27. Cheung MT, Li WH, Kwok PC, Hong JK. Хирургическое лечение панкреонекроза: к меньшему и более позднему. J Hepatobiliary Pancreat Sci. 2010;17:338–344. [PubMed] [Google Scholar]
28. Constantinoiu S, Cochior D. [Техника открытой тампонады малого мешка при инфицированном тяжелом остром панкреатите] Chirurgia (Bucur) 2009;104:591–596. [PubMed] [Google Scholar]
29. Popa F, Brãtucu M, Radu P, Iorga C, Garofil D, Cuibac A, Strambu V. Остатки сепсиса, решающий фактор в исходе нагноившегося панкреатита. Хирургия (Букур) 2013; 108: 7–12. [PubMed] [Академия Google]
30. Варндорф М.Г., Курцман Дж.Т., Бартел М.Дж., Кокс М., Маккензи Т., Робинсон С., Бурхард П.Р., Гордон С.Р., Гарднер Т.Б. Ранняя инфузионная терапия снижает заболеваемость больных острым панкреатитом. Клин Гастроэнтерол Гепатол. 2011; 9: 705–709. [PMC free article] [PubMed] [Google Scholar]
31. Eckerwall G, Olin H, Andersson B, Andersson R. Жидкостная реанимация и нутритивная поддержка при тяжелом остром панкреатите в прошлом: чему мы научились и как мы можем это сделать лучше? Клин Нутр.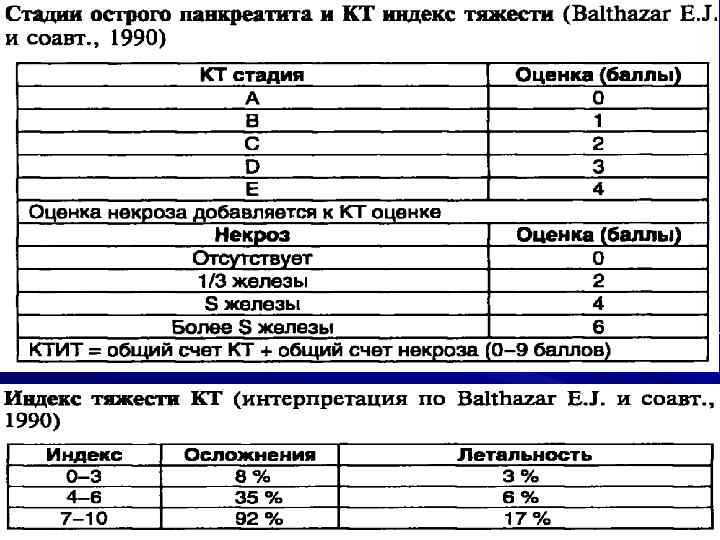 2006;25:497–504. [PubMed] [Google Scholar]
2006;25:497–504. [PubMed] [Google Scholar]
32. Такеда К., Такада Т., Каварада Й., Хирата К., Маюми Т., Ёсида М., Секимото М., Хирота М., Кимура Й., Исаджи С. и др. Руководство JPN по лечению острого панкреатита: медикаментозное лечение острого панкреатита. J Hepatobiliary Pancreat Surg. 2006; 13:42–47. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Perner A, Haase N, Guttormsen AB, Tenhunen J, Klemenzson G, Åneman A, Madsen KR, Møller MH, Elkjær JM, Poulsen LM, et al. Гидроксиэтилкрахмал 130/0,42 по сравнению с ацетатом Рингера при тяжелом сепсисе. N Engl J Med. 2012; 367: 124–134. [PubMed] [Академия Google]
34. Рейнхарт К., Пернер А., Спрунг К.Л., Яшке Р., Шортген Ф., Йохан Гроенвельд А.Б., Бил Р., Хартог К.С. Консенсус рабочей группы ESICM по объемной коллоидной терапии у пациентов в критическом состоянии. Интенсивная терапия Мед. 2012; 38: 368–383. [PubMed] [Google Scholar]
35. Гарднер Т.Б., Веге С.С., Пирсон Р.К., Чари С.Т. Жидкостная реанимация при остром панкреатите. Клин Гастроэнтерол Гепатол. 2008; 6: 1070–1076. [PubMed] [Google Scholar]
Клин Гастроэнтерол Гепатол. 2008; 6: 1070–1076. [PubMed] [Google Scholar]
36. де-Мадария Э., Солер-Сала Г., Санчес-Пая Х., Лопес-Фонт И., Мартинес Х., Гомес-Эсколар Л., Семпере Л., Санчес-Фортун К., Перес-Матео М. Влияние инфузионной терапии на прогноз острого панкреатита: проспективное когортное исследование. Am J Гастроэнтерол. 2011; 106:1843–1850. [PubMed] [Академия Google]
37. Mao EQ, Tang YQ, Fei J, Qin S, Wu J, Li L, Min D, Zhang SD. Инфузионная терапия тяжелого острого панкреатита в стадии острого ответа. Chin Med J (англ.) 2009; 122: 169–173. [PubMed] [Google Scholar]
38. Tavernier B, Robin E. Оценка жидкостной реакции при повышенном внутрибрюшном давлении: сохранить индексы, но изменить пороги. Критический уход. 2011;15:134. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Malbrain ML, Reuter DA. Оценка жидкостной реакции при пассивном подъеме ноги у пациентов с повышенным внутрибрюшным давлением: имейте в виду, что не вся кровь возвращается! Крит Уход Мед. 2010;38:1912–1915. [PubMed] [Google Scholar]
2010;38:1912–1915. [PubMed] [Google Scholar]
40. Frossard JL, Steer ML, Pastor CM. Острый панкреатит. Ланцет. 2008; 371: 143–152. [PubMed] [Google Scholar]
41. Haney JC, Pappas TN. Некротизирующий панкреатит: диагностика и лечение. Surg Clin North Am. 2007; 87: 1431–1436, ix. [PubMed] [Google Scholar]
42. Петров М.С., ван Сантвоорт Х.К., Бесселинк М.Г., ван дер Хейден Г.Дж., Виндзор Дж.А., Гусен Х.Г. Энтеральное питание и риск смертности и инфекционных осложнений у больных тяжелым острым панкреатитом: метаанализ рандомизированных исследований. Арка Сур. 2008; 143:1111–1117. [PubMed] [Академия Google]
43. Аль-Омран М., Албалави З.Х., Ташканди М.Ф., Аль-Ансари Л.А. Энтеральное и парентеральное питание при остром панкреатите. Cochrane Database Syst Rev. 2010;(20):CD002837. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Gianotti L, Meier R, Lobo DN, Bassi C, Dejong CH, Ockenga J, Irtun O, MacFie J. Рекомендации ESPEN по парентеральному питанию: поджелудочная железа. Клин Нутр. 2009; 28: 428–435. [PubMed] [Google Scholar]
Клин Нутр. 2009; 28: 428–435. [PubMed] [Google Scholar]
45. McClave SA, Chang WK, Dhaliwal R, Heyland DK. Нутритивная поддержка при остром панкреатите: систематический обзор литературы. JPEN J Parenter Enteral Nutr. 2006; 30: 143–156. [PubMed] [Академия Google]
46. Баррето С.Г., Карати С.Дж., Шлойте А.С., Туули Дж., Сакконе Г.Т. Октреотид сводит на нет преимущества галантида при лечении острого панкреатита, вызванного церулеином, у мышей. HPB (Оксфорд) 2010; 12:403–411. [Бесплатная статья PMC] [PubMed] [Google Scholar]
47. Tian H, Zhang X, Wu C, Chen L, Ying R, Ye J, Yu B, Ye Q, Pan Y, Ma M, et al. Влияние байкалина и октреотида на уровень ФНО-альфа в сыворотке и апоптоз во многих органах крыс с тяжелым острым панкреатитом. Воспаление. 2009 г.;32:191–201. [PubMed] [Google Scholar]
48. Woeste G, Wullstein C, Meyer S, Usadel KH, Hopt UT, Bechstein WO, von Dobschuetz E. Октреотид ослабляет нарушение микроциркуляции при постишемическом панкреатите при введении до индукции ишемии. Трансплантация. 2008; 86: 961–967. [PubMed] [Google Scholar]
Трансплантация. 2008; 86: 961–967. [PubMed] [Google Scholar]
49. Гюлер О., Актуран С., Кисли Э., Долапчи И., Кайдере М., Акова А. Острый панкреатит, бактериальная транслокация и различные схемы лечения октреотидом: экспериментальное исследование. Серж сегодня. 2009 г.;39:876–883. [PubMed] [Google Scholar]
50. Paran H, Mayo A, Paran D, Neufeld D, Shwartz I, Zissin R, Singer P, Kaplan O, Skornik Y, Freund U. Лечение октреотидом пациентов с тяжелым острым панкреатитом. Dig Dis Sci. 2000;45:2247–2251. [PubMed] [Google Scholar]
51. Zhang XP, Zhang L, Yang P, Zhang RP, Cheng QH. Защитные эффекты байкалина и октреотида при полиорганном поражении при тяжелом остром панкреатите. Dig Dis Sci. 2008; 53: 581–591. [PubMed] [Академия Google]
52. Omata F, Deshpande G, Tokuda Y, Takahashi O, Ohde S, Carr-Locke DL, Jacobs JL, Mine T, Fukui T. Метаанализ: соматостатин или его аналог длительного действия, октреотид, для профилактики -ЭРХПГ панкреатит. J Гастроэнтерол. 2010;45:885–895. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
53. Иноуэ К., Хирота М., Кимура Ю., Кувата К., Омурая М., Огава М. Дополнительные доказательства того, что эндотелин является важным медиатором панкреатической и кишечной ишемии при тяжелом остром панкреатите. Поджелудочная железа. 2003; 26: 218–223. [PubMed] [Академия Google]
54. Такеда К., Миками Ю., Фукуяма С., Эгава С., Сунамура М., Исибаши Т., Сато А., Масамунэ А., Мацуно С. Ишемия поджелудочной железы, связанная со спазмом сосудов на ранней стадии острого некротизирующего панкреатита у человека. Поджелудочная железа. 2005; 30:40–49. [PubMed] [Google Scholar]
55. Zhou MT, Chen BC, Sun HW, Jin YP, Yang FJ, Zhang X, Andersson R, Zhang QY. Исправление: непрерывная регионарная артериальная инфузия фторурацила и октреотида ослабляет тяжелый острый панкреатит на модели собак. ПЛОС Один. 2013:8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Джонсон Р.М., Бароне Р.М., Ньюсон Б.Л., Дас Гупта Т.К., Найхус Л.М. Лечение экспериментального острого панкреатита 5-фторурацилом (5-ФУ) Am J Surg. 1973; 125: 211–222. [PubMed] [Google Scholar]
1973; 125: 211–222. [PubMed] [Google Scholar]
57. Кинами Ю., Миядзаки И., Кавамура М., Сугии М., Сакане Ю. Клинические эффекты противоопухолевых препаратов при заболеваниях поджелудочной железы в качестве ингибиторов синтеза белка. Гастроэнтерол Jpn. 1976; 11: 123–132. [PubMed] [Google Scholar]
58. Bielecki K, Wiedmann M, Meyer F, Kimura W, Mössner J. Влияние 5-фторурацила на секрецию и синтез пищеварительных ферментов поджелудочной железы: исследования изолированных ацинусов поджелудочной железы и перфузированной поджелудочной железы, полученных из нормальных крыс и от крыс с острым некротизирующим панкреатитом. Поджелудочная железа. 1994;9:518–525. [PubMed] [Google Scholar]
59. Бейли Дж., Шапиро М.Дж. Абдоминальный компартмент-синдром. Критический уход. 2000; 4: 23–29. [Бесплатная статья PMC] [PubMed] [Google Scholar]
60. Malbrain ML. Абдоминальное давление у больных в критическом состоянии: измерение и клиническая значимость. Интенсивная терапия Мед. 1999; 25:1453–1458. [PubMed] [Google Scholar]
1999; 25:1453–1458. [PubMed] [Google Scholar]
61. Мур А.Ф., Харгест Р., Мартин М., Деликата Р.Дж. Внутрибрюшная гипертензия и синдром абдоминального компартмента. Бр Дж Сур. 2004;91:1102–1110. [PubMed] [Google Scholar]
62. Сугрю М. Внутрибрюшное давление: время для рекомендаций по клинической практике? Интенсивная терапия Мед. 2002; 28: 389–391. [PubMed] [Google Scholar]
63. Дамбраускас З., Парселюнас А., Малецкас А., Гулбинас А., Бараускас Г., Пундзиус Дж. Интервенционное и хирургическое лечение абдоминального компартмент-синдрома при тяжелом остром панкреатите. Медицина (Каунас) 2010;46:249–255. [PubMed] [Google Scholar]
64. Раденкович Д.В., Баец Д., Иванцевич Н., Бумбасиревич В., Милич Н., Еремич В., Грегорич П., Карамаркович А., Караджич Б., Миркович Д. и соавт. Декомпрессивная лапаротомия с временным закрытием брюшной полости по сравнению с чрескожной пункцией с установкой абдоминального катетера у пациентов с синдромом абдоминального компартмента при остром панкреатите: предпосылки и дизайн многоцентрового рандомизированного контролируемого исследования. BMC Surg. 2010;10:22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
BMC Surg. 2010;10:22. [Бесплатная статья PMC] [PubMed] [Google Scholar]
65. Де Лаэт И.Е., Равитс М., Видтс В., Валк Дж., Де Ваэле Дж.Дж., Мальбрейн М.Л. Современные представления о внутрибрюшной гипертензии и синдроме абдоминального компартмента: откройте брюшную полость и держите ее открытой! Langenbecks Arch Surg. 2008; 393: 833–847. [PubMed] [Google Scholar]
66. Mentula P, Hienonen P, Kemppainen E, Puolakkainen P, Leppäniemi A. Хирургическая декомпрессия при абдоминальном компартмент-синдроме при тяжелом остром панкреатите. Арка Сур. 2010; 145:764–769. [PubMed] [Академия Google]
67. Mayer AD, McMahon MJ, Corfield AP, Cooper MJ, Williamson RC, Dickson AP, Shearer MG, Imrie CW. Контролируемое клиническое исследование перитонеального лаважа для лечения тяжелого острого панкреатита. N Engl J Med. 1985; 312: 399–404. [PubMed] [Google Scholar]
68. Рэнсон Дж. Х., Берман Р. С. Продолжительный перитонеальный лаваж уменьшает панкреатический сепсис при остром панкреатите. Энн Сург. 1990;211:708–716; обсуждение 716-718. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Энн Сург. 1990;211:708–716; обсуждение 716-718. [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. Cole L, Bellomo R, Journois D, Davenport P, Baldwin I, Tipping P. Высокообъемная гемофильтрация при септическом шоке у человека. Интенсивная терапия Мед. 2001;27:978–986. [PubMed] [Google Scholar]
70. Joannes-Boyau O, Rapaport S, Bazin R, Fleureau C, Janvier G. Влияние высокообъемной гемофильтрации на гемодинамические нарушения и исход при септическом шоке. АСАИО Дж. 2004; 50: 102–109. [PubMed] [Google Scholar]
71. Брендолан А., Д’Интини В., Риччи З., Бонелло М., Ратанарат Р., Сальватори Г., Бордони В., Де Кал М., Андрикос Э., Ронко С. Импульсная высокообъемная гемофильтрация. Int J Artif Organs. 2004; 27: 398–403. [PubMed] [Google Scholar]
72. Ратанарат Р., Брендолан А., Пиччинни П., Дэн М., Сальватори Г., Риччи З., Ронко С. Импульсная высокообъемная гемофильтрация для лечения тяжелого сепсиса: влияние на гемодинамику и выживаемость. Критический уход. 2005;9:R294–R302. [PMC free article] [PubMed] [Google Scholar]
2005;9:R294–R302. [PMC free article] [PubMed] [Google Scholar]
73. Pupelis G, Plaudis H, Zeiza K, Drozdova N, Mukans M, Kazaka I. Ранняя непрерывная вено-венозная гемофильтрация в лечении тяжелого острого панкреатита, осложненного -абдоминальная гипертензия: ретроспективный обзор 10-летнего опыта. Энн Интенсивная терапия. 2012;2 Приложение 1:S21. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74. Nordback I, Paajanen H, Sand J. Проспективная оценка протокола лечения пациентов с тяжелым острым некротизирующим панкреатитом. Евро J Surg. 1997;163:357–364. [PubMed] [Google Scholar]
75. Nordback I, Sand J, Saaristo R, Paajanen H. Раннее лечение антибиотиками снижает потребность в хирургическом вмешательстве при остром некротическом панкреатите — одноцентровое рандомизированное исследование. J Gastrointest Surg. 2001; 5:113–118; обсуждение 118-120. [PubMed] [Google Scholar]
76. Dubner H, Steinberg W, Hill M, Bassi C, Chardavoyne R, Bank S. Инфицированный панкреонекроз и перипанкреатические скопления жидкости: случайный ответ на антибиотики и медикаментозное лечение у трех пациентов. Поджелудочная железа. 1996;12:298–302. [PubMed] [Google Scholar]
Поджелудочная железа. 1996;12:298–302. [PubMed] [Google Scholar]
77. Adler DG, Chari ST, Dahl TJ, Farnell MB, Pearson RK. Консервативное лечение инфицированного некроза, осложняющего тяжелый острый панкреатит. Am J Гастроэнтерол. 2003; 98: 98–103. [PubMed] [Google Scholar]
78. Брэдли Э.Л., Декстер Н.Д. Лечение тяжелого острого панкреатита: хирургическая одиссея. Энн Сург. 2010; 251:6–17. [PubMed] [Google Scholar]
79. Beger HG, Isenmann R. Хирургическое лечение некротизирующего панкреатита. Surg Clin North Am. 1999;79:783–800, ix. [PubMed] [Google Scholar]
80. Busquets J, Fabregat J, Pelaez N, Millan M, Secanella L, Garcia-Borobia F, Masuet C, Martinez-Garcia L, Lopez-Borao J, Valls C, et al. Факторы, влияющие на смертность у пациентов, перенесших операцию по поводу острого панкреатита: важность перипанкреатической ткани и инфекции жидкости. Поджелудочная железа. 2013;42:285–292. [PubMed] [Google Scholar]
81. Rodriguez JR, Razo AO, Targarona J, Thayer SP, Rattner DW, Warshaw AL, Fernández-del Castillo C. Хирургическая обработка и закрытая тампона при стерильном или инфицированном некротизирующем панкреатите: понимание показаний и результаты у 167 пациентов. Энн Сург. 2008;247:294–299. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Хирургическая обработка и закрытая тампона при стерильном или инфицированном некротизирующем панкреатите: понимание показаний и результаты у 167 пациентов. Энн Сург. 2008;247:294–299. [Бесплатная статья PMC] [PubMed] [Google Scholar]
82. Banks PA, Freeman ML. Практические рекомендации при остром панкреатите. Am J Гастроэнтерол. 2006; 101: 2379–2400. [PubMed] [Google Scholar]
83. Рау Б., Уль В., Бухлер М.В., Бегер Х.Г. Хирургическое лечение инфицированного некроза. Мир J Surg. 1997; 21: 155–161. [PubMed] [Google Scholar]
84. Юсуф М., Маккаллион К., Даймонд Т. Лечение тяжелого острого панкреатита. Бр Дж Сур. 2003; 90: 407–420. [PubMed] [Академия Google]
85. Виндзор Дж.А. Минимально инвазивная панкреонекрозэктомия. Бр Дж Сур. 2007; 94: 132–133. [PubMed] [Google Scholar]
86. Фриман М.Л., Вернер Дж., ван Сантвоорт Х.К., Барон Т.Х., Бесселинк М.Г., Виндзор Дж.А., Хорват К.Д., ван Зонненберг Э., Боллен Т.Л., Веге С.С. Вмешательства при некротическом панкреатите: резюме междисциплинарной консенсусной конференции.



 Е. Волков, С.В. Волков // Изд-во Чуваш. ун-та. 2009. ‒ 240 с.
Е. Волков, С.В. Волков // Изд-во Чуваш. ун-та. 2009. ‒ 240 с.
 Режущие или ноющие ощущения могут тревожить на постоянной основе. Степень болезненности при панкреатите на протяжении дня меняется и при достижении пика может возникнуть болевой шок.
Режущие или ноющие ощущения могут тревожить на постоянной основе. Степень болезненности при панкреатите на протяжении дня меняется и при достижении пика может возникнуть болевой шок.
 Антиферментные средства блокируют развитие отека и снижают интоксикацию организма.
Антиферментные средства блокируют развитие отека и снижают интоксикацию организма.