Пеленочный дерматит у детей с онкологическими заболеваниями
Пеленочный дерматит, или опрелости, — это раздражение кожи под подгузником, в том числе на ягодицах, бедрах, животе и в паху. Это состояние также известно как дерматит, вызванный недержанием, т.е. раздражение кожи при контакте с мочой или фекалиями.
Пеленочный дерматит часто встречается у маленьких детей, особенно у грудных детей в возрасте от 9 до 12 месяцев. Однако он может возникнуть в любом возрасте. Опрелости доставляют дискомфорт и причиняют боль. При отсутствии должного лечения может образоваться инфекция.
К признакам пеленочного дерматита относятся маленькие розовые или красные точки, покраснение, воспаленная кожа или волдыри. Кожа может чесаться или болеть.
Три простых правила для профилактики и лечения опрелостей
- 1 — проветривайте кожу
- 2 — используйте мазь или крем для защиты кожи
- 3 — промывайте кожу
Причины пеленочного дерматита
Опрелости возникают, когдакожаконтактирует с влагой, мочой, фекалиями и другими раздражителями либо подвергается трению.
- Влага
- Моча или стул
- Диарея
- Новая пища, вызывающая изменения в пищеварительной системе
- Трениеchafing,or rubbing
- Кожные раздражители или аллергические реакции (зачастую от мыла, моющего средства, влажных салфеток или лосьона)
- Бактерии
- Антибиотики, вызывающие кандидоз(грибок,которыйразвиваетсяв тепле и при высокой влажности) или диарею
- Методы лечения рака, в том числе химиотерапия и лучевая терапия
- Лекарственные препараты, выводящиеся из организма с мочой и стулом
Дети с онкологическими заболеваниями подвержены дополнительным факторам риска образования пеленочного дерматита. Различные методы лечения рака, такие как химиотерапия, могут способствовать появлению пеленочного дерматита из-за выведения лекарственных препаратов из организма с мочой и стулом. Лучевая терапиятакжеможет повысить чувствительность кожи к раздражению. Прием стероидных препаратов или ослабленный иммунитет тоже относятся к факторам риска.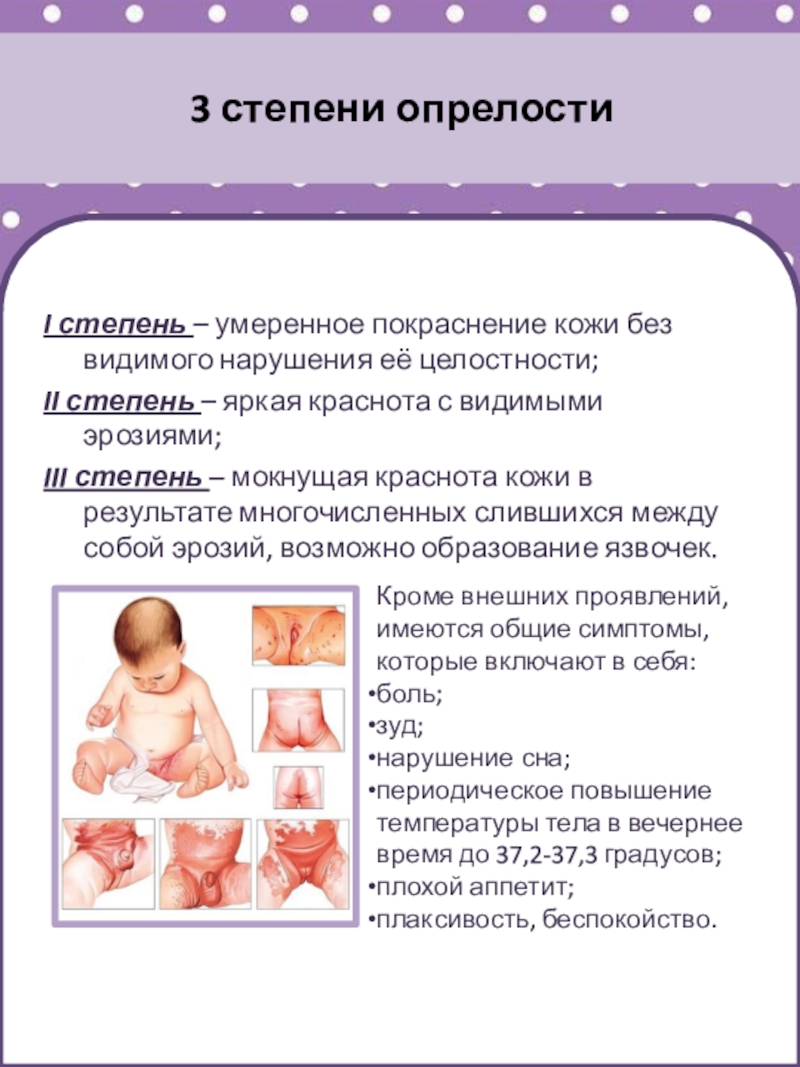
У детей более старшего возраста может наблюдаться недержание мочи или кала, вызванное болезнью, приемом лекарственных препаратов или инфекцией. Таким пациентам может потребоваться носить подгузники или «подгузники-трусики», что повышает риск дерматита.
Лечение пеленочного дерматита
Метод лечения пеленочного дерматита зависит от симптомов, возраста ребенка, состояния здоровья и выраженности сыпи. В обязательном порядке сообщайте врачу о любых признаках раздражения кожи. Перед началом использования нового продукта для кожи посоветуйтесь с врачом или медсестрой.
Лечащий врач может рекомендовать один из следующих вариантов лечения опрелостей:
- Некоторое время не носить подгузники
- Чаще менять подгузники
- Использовать мазь или крем для защиты кожи
- Использовать противогрибковый крем для лечения кандидоза
Профилактика пеленочного дерматита
Во время лечения рака важно принимать меры для профилактики пеленочного дерматита.
- Регулярно проверяйте подгузники и меняйте их по мере необходимости. При высоком риске образования опрелостей подгузники следует проверять хотя бы каждые 2 часа, а при диарее или во время инфузионной терапии даже чаще.
- Бережно очищайте кожу ребенка. Сразу же мойте кожу с мягким мылом или протирайте мягкой влажной салфеткой. Избегайте продуктов с содержанием спирта или с отдушками. Не трите кожу с усилием. Каждый раз бережно проводите салфеткой движением сверху вниз. Сушите кожу, промокая полотенцем.
- Используйте мазь или крем, рекомендованные врачом. Нанесите на кожу защитный барьерный крем. Всегда уточняйте у медицинского специалиста, но, как правило, рекомендуются средства с содержанием оксида цинка и/или вазелина. Нанесите средство несколькими тонкими слоями. Мазь должна полностью покрывать затронутый участок кожи. Ни в коем случае не втирайте средство.
- Избегайте детских присыпок. Средство в виде порошка можно случайно вдохнуть, что может привести к проблемам с дыханием и заболеваниям легких.

- Не давайте ребенку проводить в подгузнике все время. Периодически снимайте подгузник, чтобы проветрить кожу, уменьшить влажность под ним и избежать лишнего трения.
- Регулярно проверяйте состояние кожи ребенка. Ежедневно проверяйте состояние кожи ребенка, в том числе под подгузником. У пациентов с высоким риском раздражения кожи проверку следует проводить чаще. Дети более старшего возраста могут неохотно соглашаться на такие проверки. Тем не менее, регулярный осмотр состояния кожи крайне важен, поскольку позволяет заметить первые признаки раздражения.
- Сообщайте врачу о любых признаках раздражения или воспаления.
- Убедитесь, что все, кто ухаживает за ребенком, знают правила ухода за кожей.
Существуют самые разные причины возникновения сыпи под подгузником. Отличить один вид сыпи от другого может быть сложно, но при этом они могут требовать разных вариантов лечения.
- Пеленочный дерматит, вызванный раздражением, представляет собой наиболее часто встречающийся тип опрелостей.
 Он возникает в результате раздражения, как правило, при контакте с мочой или фекалиями. Симптомы могут варьироваться от легкого раздражения до сильного покраснения, лоснящейся и/или шелушащейся кожи. Зачастую он наблюдается на ягодицах, бедрах, животе и талии.
Он возникает в результате раздражения, как правило, при контакте с мочой или фекалиями. Симптомы могут варьироваться от легкого раздражения до сильного покраснения, лоснящейся и/или шелушащейся кожи. Зачастую он наблюдается на ягодицах, бедрах, животе и талии. - Пеленочный дерматит, вызванный кандидозом (молочницей) возникает в результате кандидоза, который развивается, если опрелости не лечить. На коже могут наблюдаться темно-красные воспаленные пятна. Возможно образование наполненных жидкостью гнойничков. Зачастую они возникают на коже вокруг бедер и гениталий. Иногда у ребенка также может наблюдаться оральный кандидоз (молочница).
К другим видам сыпи относятся аллергические реакции, себорея и бактериальная инфекция.
Обратитесь к медицинскому специалисту, если:
- На коже ребенка образуются крупные язвы, волдыри, прыщи, нарывы или корка
- Состояние ребенка не улучшилось за последние сутки
- Сыпь кровоточит, становится ярко-красной или твердеет, а также если сыпь распространяется за пределы участка кожи под подгузником
- Ребенок не может спать из-за сыпи
- Ухудшается самочувствие
—
Дата изменения: июнь 2018 г.
Чем лечить опрелость в паху у ребенка и почему она появляется?
Опрелость – воспалительная болезнь, которая возникает при длительном контакте с влагой, трении (интертриго), аллергических реакциях. Очаги локализуются в кожных складках – межпальцевых пространствах, подмышечных впадинах, паховой области, межъягодичной впадине. Раздражение кожи чревато септическим (инфекционным) воспалением. Опрелость в паху у ребенка диагностируется детским дерматологом или педиатром. Выраженность симптомов варьируется от легкого раздражения и покраснения до мокнутия с поверхностными трещинами и эрозиями.
Содержание
- Что это такое – опрелость
- Причины появления
- Испражнения
- Неправильное пользование подгузниками
- Неправильный уход и купание
- Трение
- Аллергия на средства по уходу и еду
- Перегрев
- Кожные инфекции
- Различия по степени поражения
- Как и чем лечить опрелости
- Ванночки
- Мази
- Присыпки
- Масла
- Другие методы
- Чего делать не следует
- Как не допустить раздражения кожи
Что это такое – опрелость
Опрелость в паху ребенка – распространенная дерматологическая проблема, которая встречается преимущественно в грудном возрасте. У младенцев эпидермис тоньше, чем у взрослых. Из-за рыхлости защитного слоя создаются благоприятные условия для размножения болезнетворных микроорганизмов – простейших, бактерий, вирусов, грибков.
У младенцев эпидермис тоньше, чем у взрослых. Из-за рыхлости защитного слоя создаются благоприятные условия для размножения болезнетворных микроорганизмов – простейших, бактерий, вирусов, грибков.
Интертриго – локальное воспаление кожи, вызванное постоянным трением, контактом с раздражающими веществами. Даже незначительное механическое воздействие на ткани при купании или пеленании чревато раздражением. Детская кожа склонна к повреждению и мацерации (пропитыванию влагой), отечности.
Как выглядит опрелость в области паха:
- кожные складки приобретают красный оттенок;
- без лечения в паху образуются трещинки и кровоточащие изъязвления;
- очаг воспаления покрываются темно-бурым налетом;
- опрелости имеют резкий гнилостный запах.
Из-за недостаточной вентиляции кожи в паху возникают условия для размножения бактерий. При септическом воспалении кожных складок диагностируют инфекционное интертриго.
Причины появления
Избыток влаги – ключевая причина опрелости в зоне паха у детей.
Также к причинам подверженности детской кожи раздражению относят:
- недоразвитость гидролипидной мантии кожи;
- избыточную потливость;
- склонность к аллергии;
- слабый местный иммунитет;
- рыхлость эпидермиса.
Воспаление кожных складок паха провоцируется множеством внешних факторов. Их исключение предупреждает дерматологические проблемы, пиодермию и сепсис у детей.
Испражнения
Очаги воспаления кожи в паху возникают в местах раздражения мочой и калом. Детские испражнения содержат множество биохимических веществ:
- амины;
- скатол;
- аммиак;
- липазу;
- сероводород;
- тиолы и т.д.
Продукты жизнедеятельности при длительном контакте с пахом вызывают раздражение. Часто опрелости появляются именно тогда, когда начинает вводиться прикорм из фруктовых пюре, соков. Это свидетельство того, что организм ребенка пока не справляется с новой пищей.
Это свидетельство того, что организм ребенка пока не справляется с новой пищей.
Неправильное пользование подгузниками
В 45-50% случаев опрелости в паху у новорожденных мальчиков связаны с неправильным пользованием памперсами. Они состоят из синтетических материалов, которые задерживают влагу. При нечастой смене моча перестает впитываться в подгузники. Из-за этого кожа постоянно находится в контакте с раздражающими веществами. Многие педиатры вообще рекомендуют отказаться от одноразовых подгузников в пользу хлопчатобумажных ползунков и пеленок.
Неправильный уход и купание
Покраснение и зуд в интимной зоне – один из признаков неправильного ухода за детской кожей. Гиперемия тканей в паху часто связана с:
- использованием мочалок с грубой поверхностью;
- нетщательным подмыванием ребенка;
- недостаточным высушиванием кожи.
После водных процедур нужно дождаться полного высыхания кожных складок. Также необходимо использовать гигроскопичные присыпки, которые препятствуют опрелостям.
Трение
К возможным причинам раздражения также относят длительный контакт кожи с:
- тесной одеждой;
- подгузниками;
- змейками и швами на одежде.
Постоянное трение приводит к раздражению мягких тканей в паху, отеку и воспалению. При несвоевременном лечении опрелостей часто присоединяются бактериальные инфекции.
Аллергия на средства по уходу и еду
Аллергия на продукты питания и детскую косметику – одна из ключевых причин покраснения кожных складок в паху. Некачественные присыпки и кремы содержат раздражающие компоненты – спирты, парабены, консерванты и т.д. Они провоцируют аллергическую реакцию и воспаление.
Определить наличие у малыша данного заболевания мама может самостоятельно, поскольку кожа имеет характерный опрелый вид, и принять соответствующие меры. Если же у ребенка в паху сильная опрелость, лечение должен назначать врач.Часто опрелости возникают у грудных детей при переводе их на искусственное вскармливание или при введении прикорма.
Перегрев
Сильные опрелости связаны с чрезмерным укутыванием ребенка, которое провоцирует избыточную потливость. Трение влажной кожи в области паха приводит к раздражению, отеку и воспалению. Чтобы предотвратить опрелости, рекомендуется одевать новорожденных в легкую одежду из воздухопроницаемых тканей – льна, хлопка.
Кожные инфекции
В группу риска входят младенцы, которые страдают кожными патологиями:
- импетиго;
- себорейной экземой;
- пеленочным дерматитом;
- кандидамикозом;
- аллергодерматозом.
В зависимости от провоцирующих факторов, дерматологи выделяют аллергическую, дрожжевую, себорейную, бактериальную и другие виды опрелостей в паху.
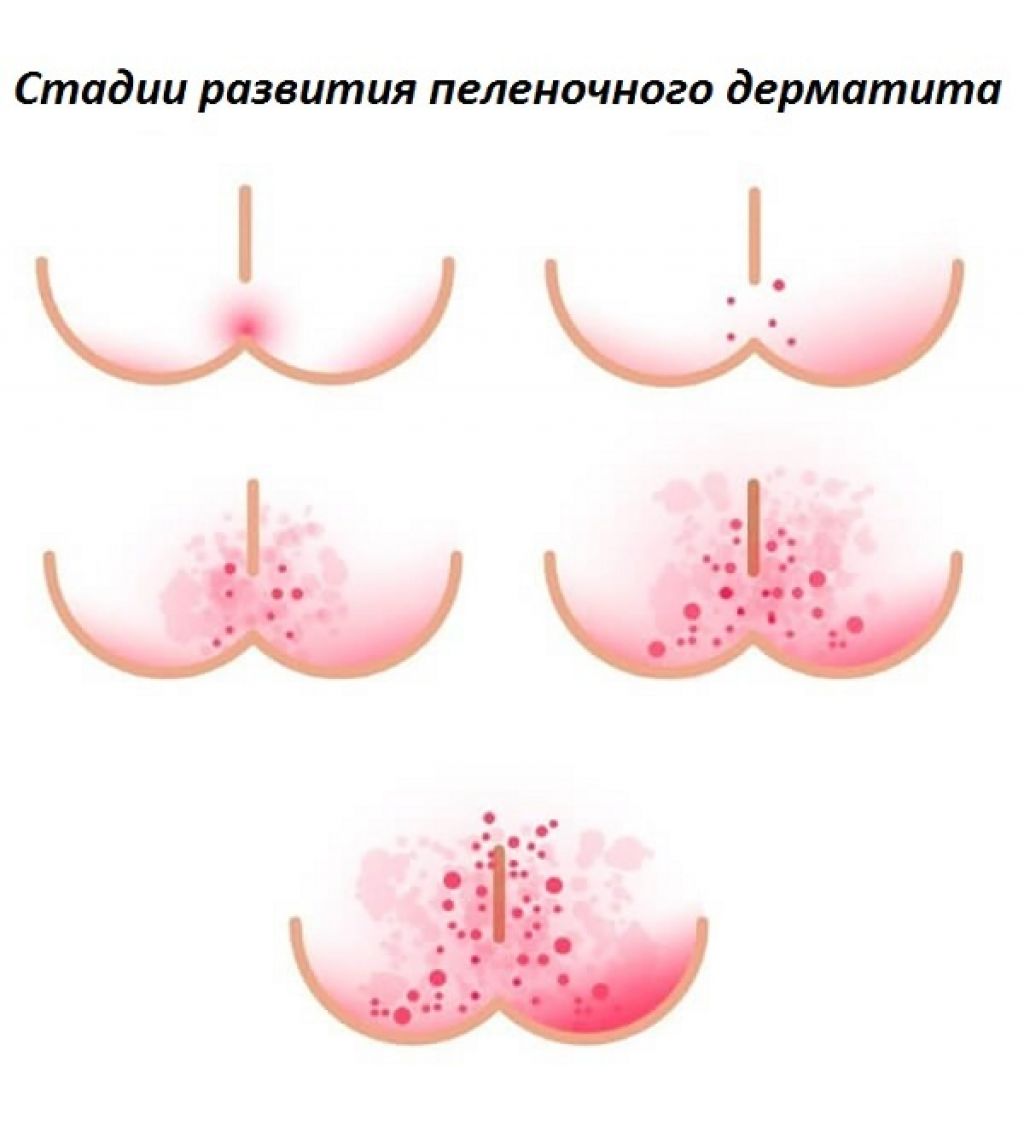
Различия по степени поражения
Степень поражения кожных покровов в паху определяются выраженностью симптоматики. В дерматологии и педиатрии выделяют такие стадии опрелостей:
- Первая (начальная). При опрелостях легкой степени у ребенка целостность эпидермиса не нарушена.
 Отмечается легкая гиперемия и раздражение мягких тканей. При адекватном лечении симптомы исчезают через 2-3 дня.
Отмечается легкая гиперемия и раздражение мягких тканей. При адекватном лечении симптомы исчезают через 2-3 дня. - Вторая. Кожные складки в паху приобретают ярко-красный оттенок. В местах наибольшего трения возникают эрозии, трещинки. Кожа огрубевает, на ней образуются мелкие гнойнички.
- Третья. При опрелостях третьей степени кожные покровы багровеют. Образуются кровоточащие язвы с отслоением эпидермиса. Из-за сильных болей ребенок становится плаксивым, плохо спит.
При опрелостях 2 и 3 степени необходимо показать младенца дерматологу или педиатру. Гнойники в паху указывают на инфекционное воспаление, вызванное стафилококками или стрептококками. При запоздалом лечении местная инфекция быстро распространяется. Если не устранить провоцирующие факторы, в воспаление вовлекаются здоровые ткани. При попадании инфекции в кровь есть риск сепсиса, смертельно опасного осложнения.
Как и чем лечить опрелости
Особенности терапии определяются степенью раздражения кожных складок в паху. Чтобы узнать, как избавиться от опрелости, обращаются к педиатру.
Чтобы узнать, как избавиться от опрелости, обращаются к педиатру.
При отсутствии бактериальных инфекций назначаются симптоматические средства – антисептики, ранозаживляющие, противовоспалительные мази, присыпки и т.д. Гнойники в паху лечат противомикробными гелями, линиментами.
Ванночки
Лечение опрелостей 1 и 2 степени проводят средствами альтернативной медицины. Теплые ванны с отварами противовоспалительных трав снимают раздражение, ускоряют регенерацию эпидермиса в паху. Для этих целей используются:
- кора дуба;
- аптечная ромашка;
- череда;
- листья эвкалипта;
- березовые почки.
4 ст. л. сырья заливают 1 л воды и кипятят 5 минут. Процеженный отвар смешивают с водой в ванне. Также для борьбы с опрелостями используют слабый раствор марганцовки. Порошок добавляют в теплую воду, оттенок которой должен стать бледно-розовым. Длительность процедуры составляет 5-7 минут. Ванночки делают ежедневно до исчезновения симптомов.
Порошок добавляют в теплую воду, оттенок которой должен стать бледно-розовым. Длительность процедуры составляет 5-7 минут. Ванночки делают ежедневно до исчезновения симптомов.
Мази
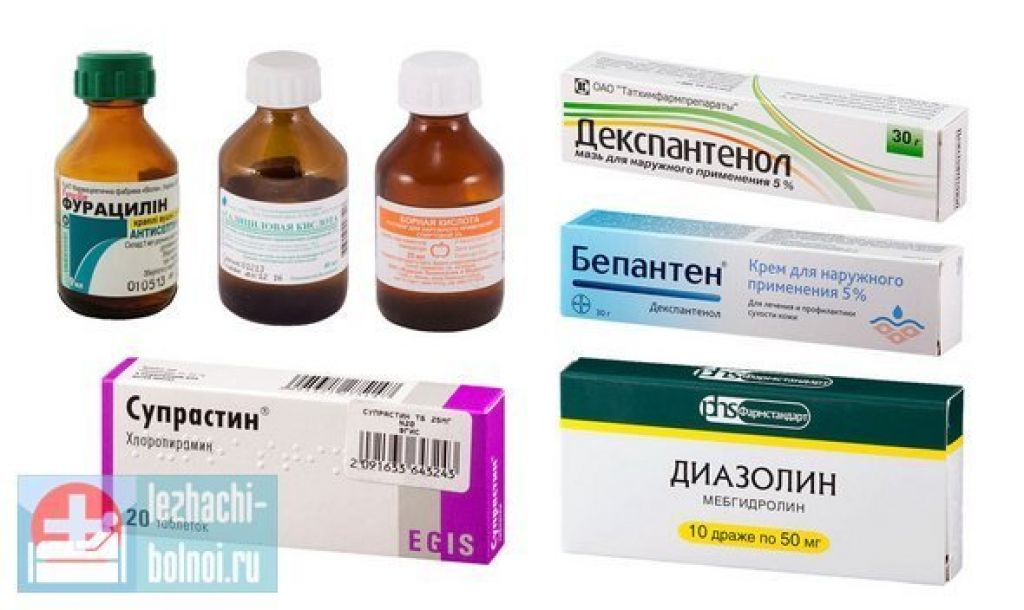
Аптечные мази помогают убрать опрелости у новорожденного за 3-7 дней. Рекомендуется мазать область паха после водных процедур до 2 раз в сутки. Наносятся препараты исключительно на сухую кожу тонким слоем.
Лучшие мази и кремы при опрелостях:
- Бепантен – стимулирует регенерацию кожи в паху, снимает раздражение;
- Нистатиновая мазь – уничтожает инфекционные опрелости, вызванные грибками рода Кандида;
- Д-Пантенол – ускоряет восстановление слизистых и кожи при раздражении;
- Цинковая мазь – подсушивает мокнутие, предупреждает инфекционное воспаление;
- Деситин – смягчает и подсушивает мягкие ткани при пеленочном дерматите.
Некоторые мази не используются при гнойно-некротических изменениях в области паха. Поэтому перед их применением консультируются с детским дерматологом.
Присыпки
Гигроскопичная присыпка – лучшее средство от опрелостей. Используется для лечения и профилактики раздражения в паху у ребенка. Препарат содержит минеральный тальк, абсорбенты и противовоспалительные добавки. Они предупреждают скопление влаги в кожных складках и избыточное трение кожи.
Чтобы убрать опрелости у новорожденных, используются присыпки:
- Капитошка;
- Бюбхен;
- Джонсон;
- Карапуз;
- Ландер.
Присыпками пользуются не более 2 раз в сутки после гигиенических процедур. Педиатры не советуют обрабатывать кожу слишком часто. Это чревато закупоркой потовых и сальных желез, которая приводит к гнойным высыпаниям.
Масла
Натуральные масла с антисептическими свойствами смягчают кожные покровы, уменьшают потливость и раздражение. Используются для профилактики и лечения опрелостей 1 степени. Выраженными лечебными свойствами обладает детская косметика на основе миндального, персикового и кокосового масел.
Чтобы справиться с опрелостями, используют BoNaRo, Johnson’s baby. Маслом обрабатывают раздраженную кожу в области паха 2 раза в сутки. Рекомендуется использовать косметические средства после водных процедур не более 2 раз в сутки. В течение часа после обработки нежелательно надевать на ребенка подгузники или синтетическую одежду.
Маслом обрабатывают раздраженную кожу в области паха 2 раза в сутки. Рекомендуется использовать косметические средства после водных процедур не более 2 раз в сутки. В течение часа после обработки нежелательно надевать на ребенка подгузники или синтетическую одежду.
При грибковом воспалении кожных покровов используют масло облепихи. Оно содержит витамины, флавоноиды и кислоты, которые обладают антиоксидантными, противовоспалительными свойствами. Очаги воспаления обрабатывают 2-3 раза в день.
Другие методы
Лечить опрелости в паху у ребенка нужно в соответствии с рекомендациями детского дерматолога. Обычно для устранения симптомов не прибегают к использованию специальных средств. Но в случае септического воспаления тканей врач назначает противомикробные или антибактериальные препараты – Банеоцин, Эритромициновую, Титановую, Синтомициновую мази.
Опасность опрелости в быстром переходе одной стадии в другую. При бездействии за несколько часов небольшая краснота может смениться сильным раздражением. Жара, высокая влажность воздуха ухудшают прогноз.
Жара, высокая влажность воздуха ухудшают прогноз.При опрелостях 2 и 3 степени рекомендованы физиотерапевтические процедуры. Ультрафиолетовое облучение паха предупреждает проникновение инфекции в поврежденный эпидермис. Если болезнь вызвана диатезом или пеленочным дерматитом, назначают десенсибилизирующие (противоаллергические) препараты – Локоид, Постеризан, Гидрокортизон и т.д.
Чего делать не следует
В надежде ускорить выздоровление родители часто совершают ошибки, которые только усугубляют состояние ребенка. Чтобы предотвратить у младенца осложнения, нужно отказаться от:
- Обработки изъязвлений крахмалом. При контакте с поврежденными тканями паха порошок образует корки. Они только усиливают трение в кожных складках, из-за чего эпидермис травмируется еще больше.
- Масляных салфеток. Нельзя использовать салфетки с масляной пропиткой для протирания области паха. Это чревато еще большим раздражением, отеком.
- Частого купания. Водные процедуры совершают не более 2-3 раз в сутки.
 Чтобы предупредить опрелости, кожу тщательно высушивают полотенцем или бумажными салфетками.
Чтобы предупредить опрелости, кожу тщательно высушивают полотенцем или бумажными салфетками.
При покраснениях в паху следует показать ребенка педиатру. Врач определит причину раздражения и назначит адекватное лечение.
Как не допустить раздражения кожи
Чтобы предупредить раздражение кожи у девочки или мальчика грудного возраста, нужно соблюдать правила гигиенического ухода:
- подгузники меняют с периодичностью в 3 часа и после каждой дефекации;
- после смены пеленки область паха протирают влажными салфетками, обрабатывают присыпкой;
- не менее 3-4 раз в сутки устраивают воздушные ванны;
- для грудных детей выбирают свободное нательное белье из натуральных материалов;
- одежду стирают только детскими гипоаллергенными порошками.
При введении прикорма необходимо отслеживать реакцию детской кожи на новые продукты. В случае обнаружения опрелостей ребенка показывают педиатру. Своевременная терапия предотвращает еще большее повреждение тканей и осложнения.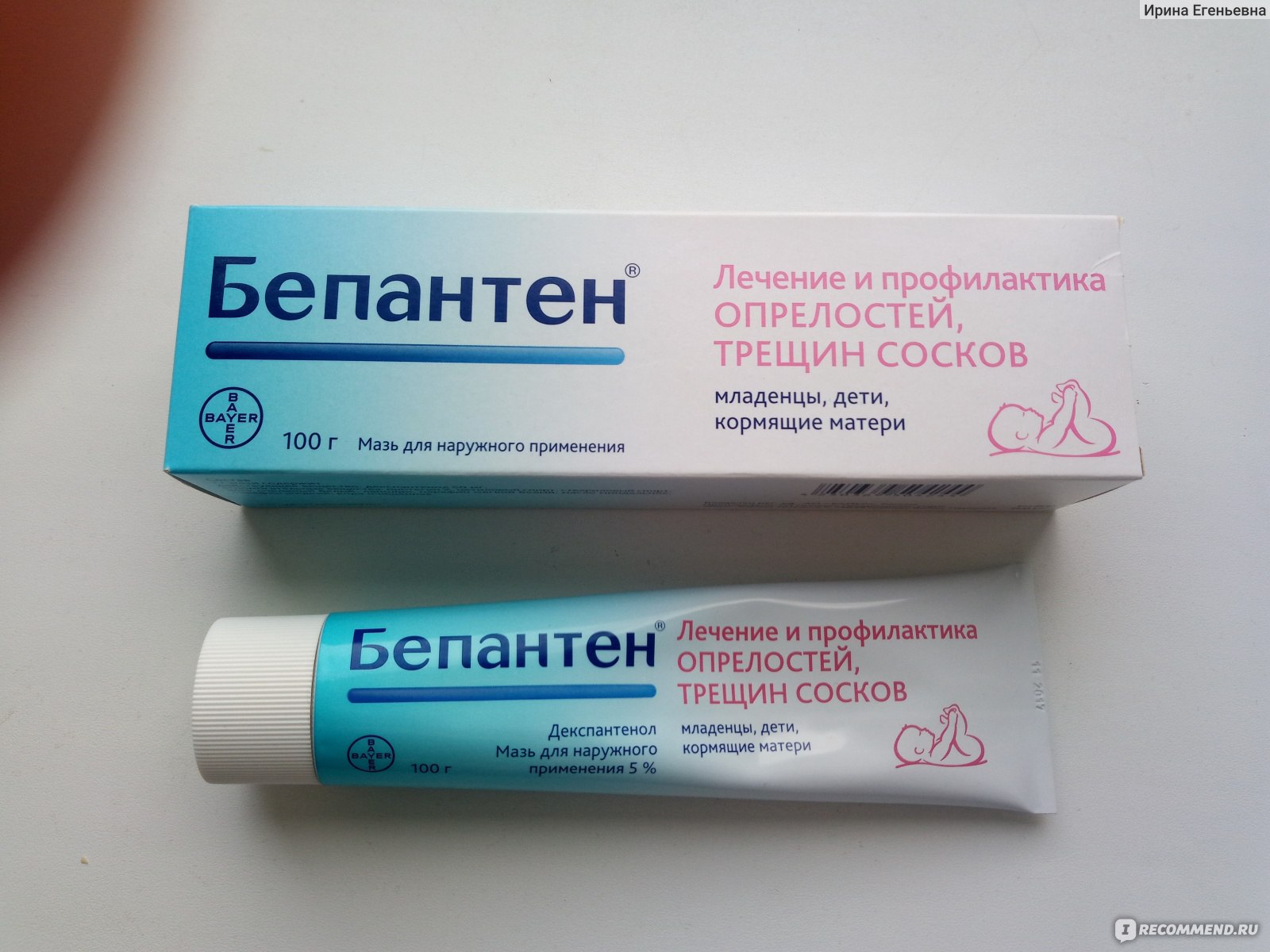
Сыпь на половых органах: причины, лечение и перспективы
Сыпь на половых органах может быть вызвана некоторыми инфекциями, паразитами, аллергиями и аутоиммунными состояниями. Врач может помочь определить конкретную причину и лучший способ лечения или контроля симптомов.
Сыпь на половых органах — это кожный симптом, который может быть вызван рядом проблем со здоровьем и может появиться на любой части половых органов.
Сыпь обычно красноватого цвета, может быть болезненной или зудящей, а также может включать бугорки или язвы.
Если вы испытываете какую-либо кожную сыпь, которую вы не можете объяснить, вам следует обратиться к врачу или другому медицинскому работнику для диагностики и лечения.
Существует множество возможных причин сыпи на половых органах: от инфекций, которые легко поддаются лечению, до инфекций, передающихся половым путем (ИППП), аллергии и аутоиммунных заболеваний.
Одними из наиболее частых причин генитальной сыпи являются инфекции:
- Зуд, грибковая инфекция или стригущий лишай в паховой области.
 Сыпь красная, зудящая и чешуйчатая, на ней могут образоваться волдыри.
Сыпь красная, зудящая и чешуйчатая, на ней могут образоваться волдыри. - Опрелости, дрожжевая инфекция, поражающая младенцев из-за теплой и влажной среды в подгузниках. Он красный и чешуйчатый и может включать шишки или волдыри.
- Молочница влагалища — инфекция, поражающая влагалище и часто возникающая в результате приема антибиотиков. Это вызывает зуд, покраснение, отек и белые выделения из влагалища.
- Контагиозный моллюск, вирусная инфекция, поражающая кожу и проявляющаяся в виде твердых изолированных круглых бугорков. Они могут быть зудящими и воспаленными.
- Баланит, воспаление крайней плоти или головки полового члена, которое обычно вызывается бактериальным или грибковым ростом и чаще возникает у тех, у кого половой член не подвергался обрезанию. Это приводит к зуду, покраснению и выделениям.
Еще одной возможной причиной сыпи на половых органах могут быть заражение паразитами:
- Лобковые вши — крошечные насекомые. Они откладывают яйца в области гениталий и чаще всего передаются от человека к человеку половым путем.
 Заражение лобковыми вшами вызывает зуд, а иногда и язвы.
Заражение лобковыми вшами вызывает зуд, а иногда и язвы. - Платяные вши отличаются от лобковых вшей и крупнее. Живут в одежде и на коже, питаются кровью. Они вызывают зудящую сыпь на коже.
- Чесотка — это зудящая кожная сыпь, вызываемая очень мелкими клещами. Они проникают в кожу и вызывают сильный зуд, особенно ночью.
Другими возможными причинами сыпи на половых органах являются аллергии и аутоиммунные заболевания:
- Контактный дерматит — это распространенный тип сыпи, возникающий при контакте кожи с аллергеном или раздражителем, например агрессивным химическим веществом. Латекс является аллергеном, который может вызывать сыпь в области гениталий, потому что он обычно используется в презервативах.
- Псориаз является распространенным кожным заболеванием. Причина неизвестна, но врачи подозревают, что это аутоиммунное заболевание. Он может вызывать розоватую, чешуйчатую, зудящую сыпь на любом участке тела. Псориаз также может вызывать язвы в области полового члена.

- Красный плоский лишай встречается реже, но также вызывает зудящие кожные высыпания. Врачи не уверены в точной причине, но считается, что это связано с аллергеном или аутоиммунным заболеванием. В области гениталий красный плоский лишай может вызывать язвы.
ИППП являются еще одной возможной причиной генитальной сыпи и могут включать:
- Генитальный герпес, вирус, вызывающий болезненные волдыри в области гениталий.
- Генитальные бородавки, вызванные вирусом папилломы человека (ВПЧ). Они маленькие, телесного цвета и могут вызывать зуд.
- Сифилис, бактериальная инфекция, передающаяся половым путем. Это вызывает сыпь, которая может быть где угодно на теле. Сыпь не обязательно зудит.
Прежде чем лечить сыпь на половых органах, врачу необходимо установить ее причину.
Вы можете связаться с лечащим врачом в вашем районе с помощью инструмента Healthline FindCare.
Процесс диагностики может включать некоторые или все из следующих действий:
Медицинский осмотр
Врач осмотрит особенности сыпи, включая любые поражения или бородавки. Сообщите им о любых необычных покраснениях или выделениях.
Сообщите им о любых необычных покраснениях или выделениях.
Они также осмотрят другие участки кожи, которые могут быть поражены. Например, они могут изучить перепонки ваших пальцев, чтобы найти чесотку.
Анализ мазка
Врачи могут брать мазок из влагалища и любых выделений вокруг полового члена вместе с поражениями.
Соскоб кожи или биопсия
Врач может назначить соскоб кожи или биопсию, при котором соскабливают или удаляют часть бородавки, часть поражения или клетки кожи.
Ткань соскоба или биопсии исследуют под микроскопом. Полученные данные потенциально могут быть использованы для диагностики таких состояний, как псориаз, чесотка и грибковые инфекции.
Анализ крови
Некоторые причины высыпаний на половых органах, такие как герпес и сифилис, можно выявить с помощью анализа крови.
Существуют домашние диагностические тесты, которые можно использовать для проверки на ИППП, хотя они могут быть не такими надежными, как тесты, проводимые врачом. Если вы используете домашний диагностический тест и получаете положительный результат, попросите врача перепроверить результаты и как можно скорее обратитесь за медицинской помощью.
Если вы используете домашний диагностический тест и получаете положительный результат, попросите врача перепроверить результаты и как можно скорее обратитесь за медицинской помощью.
Лечение сыпи на половых органах зависит от основной причины.
Однако, независимо от причины, зуд сыпи можно лечить безрецептурными (OTC) кремами, такими как гидрокортизон.
Врач может также прописать вам крем для уменьшения симптомов при лечении основного заболевания.
Некоторые кожные инфекции излечиваются без лечения, если пораженный участок остается чистым и сухим.
Вот некоторые другие заболевания и методы лечения, которые может порекомендовать врач:
Молочница влагалища
Их можно лечить безрецептурными или отпускаемыми по рецепту лекарствами, такими как пероральные противогрибковые препараты.
Сифилис
Сифилис лечится антибиотиками.
Генитальные бородавки
Эти бородавки лечат рецептурными препаратами. Врач также может удалить видимые бородавки, заморозив их жидким азотом или удалив их хирургическим путем.
Генитальный герпес
Генитальный герпес пока нельзя вылечить, но с этим заболеванием можно справиться с помощью лекарств.
Лобковые и платяные вши
От вшей можно избавиться с помощью лечебной промывки, которую наносят непосредственно на место заражения, оставляют на необходимое время и смывают.
Для предотвращения повторного заражения следует стирать одежду и постельное белье в горячей воде.
Чесотка
Чесотку можно лечить с помощью лечебных кремов или лосьонов, прописанных врачом.
Аллергические реакции
Устранение аллергена позволит избавиться от сыпи и предотвратить будущие вспышки.
Аутоиммунные расстройства
Хотя аутоиммунные расстройства неизлечимы, некоторые лекарства, например, подавляющие иммунную систему, могут помочь контролировать симптомы или состояния кожи, вызванные этими расстройствами.
Красный плоский лишай, возникающий при аутоиммунных заболеваниях
Его можно лечить безрецептурными антигистаминными препаратами или рецептурными кремами для кожи, инъекциями кортикостероидов или таблетками.
Профилактика генитальной сыпи, особенно рецидивирующей генитальной сыпи, во многом зависит от причины самой сыпи.
Для предотвращения сыпи, вызванной ИППП, вы можете:
- Всегда использовать барьерные методы, защищающие от ИППП, такие как презервативы и коффердамы.
- Принимайте лекарства для лечения ранее существовавших заболеваний, таких как герпес.
Для предотвращения сыпи от аллергических реакций вы можете:
- Принимать антигистаминные препараты при повышенном риске.
- Избегайте аллергенов, которые вызывают реакцию.
Сбалансированное питание и образ жизни помогут вам оставаться в наилучшей форме, что укрепит вашу иммунную систему и поможет ей бороться с инфекциями, вызывающими сыпь на половых органах.
Если вас что-то беспокоит, обратитесь к врачу.
Для большинства людей с сыпью прогноз очень хороший.
В большинстве случаев можно устранить основную причину, и сыпь исчезнет. При правильном уходе паразиты и инфекции, которые не являются ИППП, можно вылечить и предотвратить с помощью соблюдения правил гигиены.
При правильном уходе паразиты и инфекции, которые не являются ИППП, можно вылечить и предотвратить с помощью соблюдения правил гигиены.
Неизлечимые состояния, такие как генитальный герпес или аутоиммунные заболевания, можно успешно лечить с помощью правильных лекарств.
Сифилис, если его выявить на ранней стадии, можно легко вылечить пенициллином. Если он будет обнаружен позже, могут потребоваться дополнительные курсы антибиотиков.
Сыпь на половых органах: причины, лечение и перспективы
Сыпь на половых органах может быть вызвана некоторыми инфекциями, паразитами, аллергиями и аутоиммунными состояниями. Врач может помочь определить конкретную причину и лучший способ лечения или контроля симптомов.
Сыпь на половых органах — это кожный симптом, который может быть вызван рядом проблем со здоровьем и может появиться на любой части половых органов.
Сыпь обычно красноватого цвета, может быть болезненной или зудящей, а также может включать бугорки или язвы.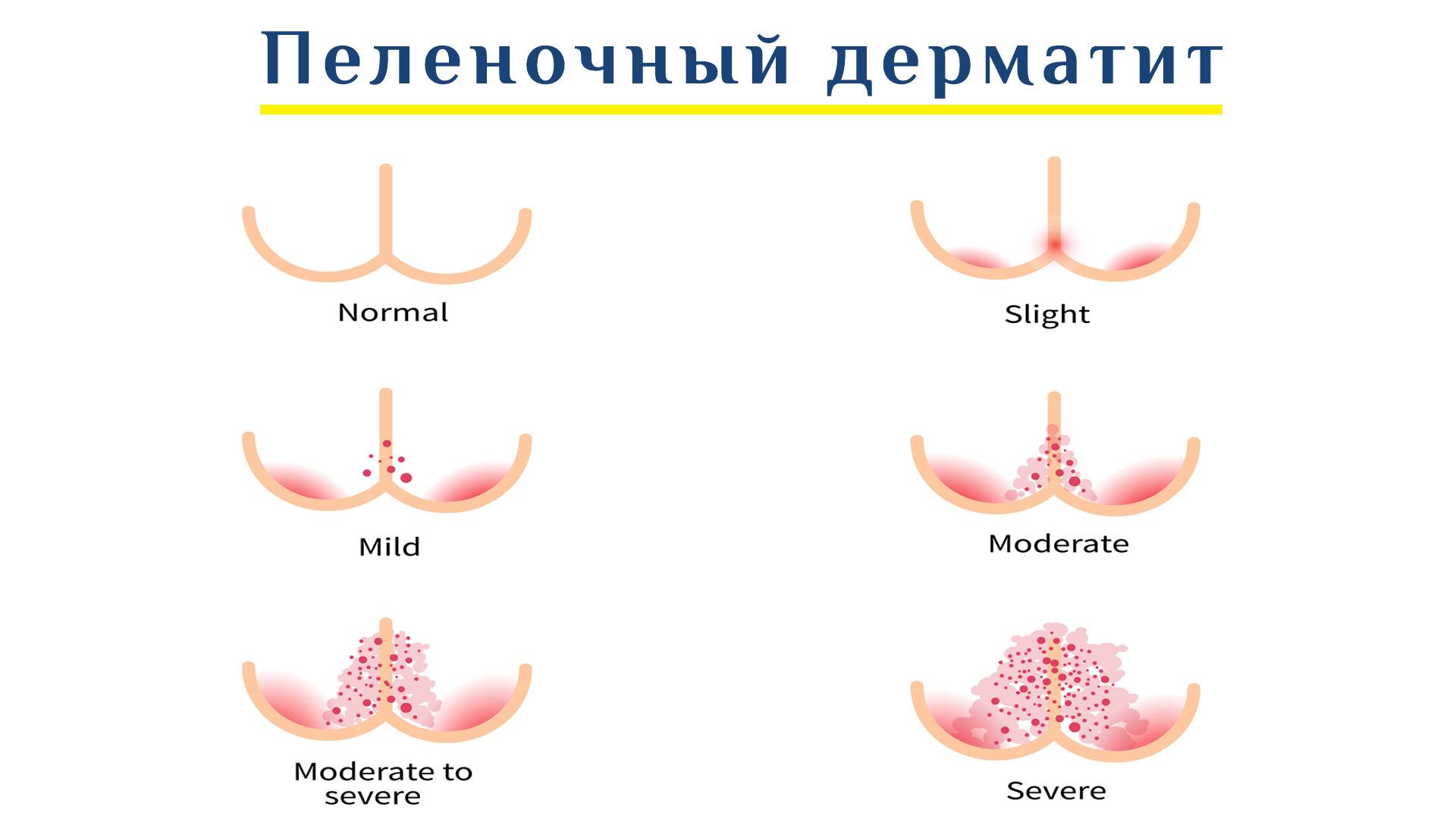
Если вы испытываете какую-либо кожную сыпь, которую вы не можете объяснить, вам следует обратиться к врачу или другому медицинскому работнику для диагностики и лечения.
Существует множество возможных причин сыпи на половых органах: от инфекций, которые легко поддаются лечению, до инфекций, передающихся половым путем (ИППП), аллергии и аутоиммунных заболеваний.
Одними из наиболее частых причин генитальной сыпи являются инфекции:
- Зуд, грибковая инфекция или стригущий лишай в паховой области. Сыпь красная, зудящая и чешуйчатая, на ней могут образоваться волдыри.
- Опрелости, дрожжевая инфекция, поражающая младенцев из-за теплой и влажной среды в подгузниках. Он красный и чешуйчатый и может включать шишки или волдыри.
- Молочница влагалища — инфекция, поражающая влагалище и часто возникающая в результате приема антибиотиков. Это вызывает зуд, покраснение, отек и белые выделения из влагалища.
- Контагиозный моллюск, вирусная инфекция, поражающая кожу и проявляющаяся в виде твердых изолированных круглых бугорков.
 Они могут быть зудящими и воспаленными.
Они могут быть зудящими и воспаленными. - Баланит, воспаление крайней плоти или головки полового члена, которое обычно вызывается бактериальным или грибковым ростом и чаще возникает у тех, у кого половой член не подвергался обрезанию. Это приводит к зуду, покраснению и выделениям.
Еще одной возможной причиной сыпи на половых органах могут быть заражение паразитами:
- Лобковые вши — крошечные насекомые. Они откладывают яйца в области гениталий и чаще всего передаются от человека к человеку половым путем. Заражение лобковыми вшами вызывает зуд, а иногда и язвы.
- Платяные вши отличаются от лобковых вшей и крупнее. Живут в одежде и на коже, питаются кровью. Они вызывают зудящую сыпь на коже.
- Чесотка — это зудящая кожная сыпь, вызываемая очень мелкими клещами. Они проникают в кожу и вызывают сильный зуд, особенно ночью.
Другими возможными причинами сыпи на половых органах являются аллергии и аутоиммунные заболевания:
- Контактный дерматит — это распространенный тип сыпи, возникающий при контакте кожи с аллергеном или раздражителем, например агрессивным химическим веществом.
 Латекс является аллергеном, который может вызывать сыпь в области гениталий, потому что он обычно используется в презервативах.
Латекс является аллергеном, который может вызывать сыпь в области гениталий, потому что он обычно используется в презервативах. - Псориаз является распространенным кожным заболеванием. Причина неизвестна, но врачи подозревают, что это аутоиммунное заболевание. Он может вызывать розоватую, чешуйчатую, зудящую сыпь на любом участке тела. Псориаз также может вызывать язвы в области полового члена.
- Красный плоский лишай встречается реже, но также вызывает зудящие кожные высыпания. Врачи не уверены в точной причине, но считается, что это связано с аллергеном или аутоиммунным заболеванием. В области гениталий красный плоский лишай может вызывать язвы.
ИППП являются еще одной возможной причиной генитальной сыпи и могут включать:
- Генитальный герпес, вирус, вызывающий болезненные волдыри в области гениталий.
- Генитальные бородавки, вызванные вирусом папилломы человека (ВПЧ). Они маленькие, телесного цвета и могут вызывать зуд.
- Сифилис, бактериальная инфекция, передающаяся половым путем.
 Это вызывает сыпь, которая может быть где угодно на теле. Сыпь не обязательно зудит.
Это вызывает сыпь, которая может быть где угодно на теле. Сыпь не обязательно зудит.
Прежде чем лечить сыпь на половых органах, врачу необходимо установить ее причину.
Вы можете связаться с лечащим врачом в вашем районе с помощью инструмента Healthline FindCare.
Процесс диагностики может включать некоторые или все из следующих действий:
Медицинский осмотр
Врач осмотрит особенности сыпи, включая любые поражения или бородавки. Сообщите им о любых необычных покраснениях или выделениях.
Они также осмотрят другие участки кожи, которые могут быть поражены. Например, они могут изучить перепонки ваших пальцев, чтобы найти чесотку.
Анализ мазка
Врачи могут брать мазок из влагалища и любых выделений вокруг полового члена вместе с поражениями.
Соскоб кожи или биопсия
Врач может назначить соскоб кожи или биопсию, при котором соскабливают или удаляют часть бородавки, часть поражения или клетки кожи.
Ткань соскоба или биопсии исследуют под микроскопом. Полученные данные потенциально могут быть использованы для диагностики таких состояний, как псориаз, чесотка и грибковые инфекции.
Анализ крови
Некоторые причины высыпаний на половых органах, такие как герпес и сифилис, можно выявить с помощью анализа крови.
Существуют домашние диагностические тесты, которые можно использовать для проверки на ИППП, хотя они могут быть не такими надежными, как тесты, проводимые врачом. Если вы используете домашний диагностический тест и получаете положительный результат, попросите врача перепроверить результаты и как можно скорее обратитесь за медицинской помощью.
Лечение сыпи на половых органах зависит от основной причины.
Однако, независимо от причины, зуд сыпи можно лечить безрецептурными (OTC) кремами, такими как гидрокортизон.
Врач может также прописать вам крем для уменьшения симптомов при лечении основного заболевания.
Некоторые кожные инфекции излечиваются без лечения, если пораженный участок остается чистым и сухим.
Вот некоторые другие заболевания и методы лечения, которые может порекомендовать врач:
Молочница влагалища
Их можно лечить безрецептурными или отпускаемыми по рецепту лекарствами, такими как пероральные противогрибковые препараты.
Сифилис
Сифилис лечится антибиотиками.
Генитальные бородавки
Эти бородавки лечат рецептурными препаратами. Врач также может удалить видимые бородавки, заморозив их жидким азотом или удалив их хирургическим путем.
Генитальный герпес
Генитальный герпес пока нельзя вылечить, но с этим заболеванием можно справиться с помощью лекарств.
Лобковые и платяные вши
От вшей можно избавиться с помощью лечебной промывки, которую наносят непосредственно на место заражения, оставляют на необходимое время и смывают.
Для предотвращения повторного заражения следует стирать одежду и постельное белье в горячей воде.
Чесотка
Чесотку можно лечить с помощью лечебных кремов или лосьонов, прописанных врачом.
Аллергические реакции
Устранение аллергена позволит избавиться от сыпи и предотвратить будущие вспышки.
Аутоиммунные расстройства
Хотя аутоиммунные расстройства неизлечимы, некоторые лекарства, например, подавляющие иммунную систему, могут помочь контролировать симптомы или состояния кожи, вызванные этими расстройствами.
Красный плоский лишай, возникающий при аутоиммунных заболеваниях
Его можно лечить безрецептурными антигистаминными препаратами или рецептурными кремами для кожи, инъекциями кортикостероидов или таблетками.
Профилактика генитальной сыпи, особенно рецидивирующей генитальной сыпи, во многом зависит от причины самой сыпи.
Для предотвращения сыпи, вызванной ИППП, вы можете:
- Всегда использовать барьерные методы, защищающие от ИППП, такие как презервативы и коффердамы.
- Принимайте лекарства для лечения ранее существовавших заболеваний, таких как герпес.
Для предотвращения сыпи от аллергических реакций вы можете:
- Принимать антигистаминные препараты при повышенном риске.



 Он возникает в результате раздражения, как правило, при контакте с мочой или фекалиями. Симптомы могут варьироваться от легкого раздражения до сильного покраснения, лоснящейся и/или шелушащейся кожи. Зачастую он наблюдается на ягодицах, бедрах, животе и талии.
Он возникает в результате раздражения, как правило, при контакте с мочой или фекалиями. Симптомы могут варьироваться от легкого раздражения до сильного покраснения, лоснящейся и/или шелушащейся кожи. Зачастую он наблюдается на ягодицах, бедрах, животе и талии. Отмечается легкая гиперемия и раздражение мягких тканей. При адекватном лечении симптомы исчезают через 2-3 дня.
Отмечается легкая гиперемия и раздражение мягких тканей. При адекватном лечении симптомы исчезают через 2-3 дня. Чтобы предупредить опрелости, кожу тщательно высушивают полотенцем или бумажными салфетками.
Чтобы предупредить опрелости, кожу тщательно высушивают полотенцем или бумажными салфетками. Сыпь красная, зудящая и чешуйчатая, на ней могут образоваться волдыри.
Сыпь красная, зудящая и чешуйчатая, на ней могут образоваться волдыри. Заражение лобковыми вшами вызывает зуд, а иногда и язвы.
Заражение лобковыми вшами вызывает зуд, а иногда и язвы.
 Они могут быть зудящими и воспаленными.
Они могут быть зудящими и воспаленными. Латекс является аллергеном, который может вызывать сыпь в области гениталий, потому что он обычно используется в презервативах.
Латекс является аллергеном, который может вызывать сыпь в области гениталий, потому что он обычно используется в презервативах. Это вызывает сыпь, которая может быть где угодно на теле. Сыпь не обязательно зудит.
Это вызывает сыпь, которая может быть где угодно на теле. Сыпь не обязательно зудит.