первые признаки и симптомы, рак молочной железы 2 стадии, причины и стадии женского рака груди
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают
«>наследственными и приобретенными.Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.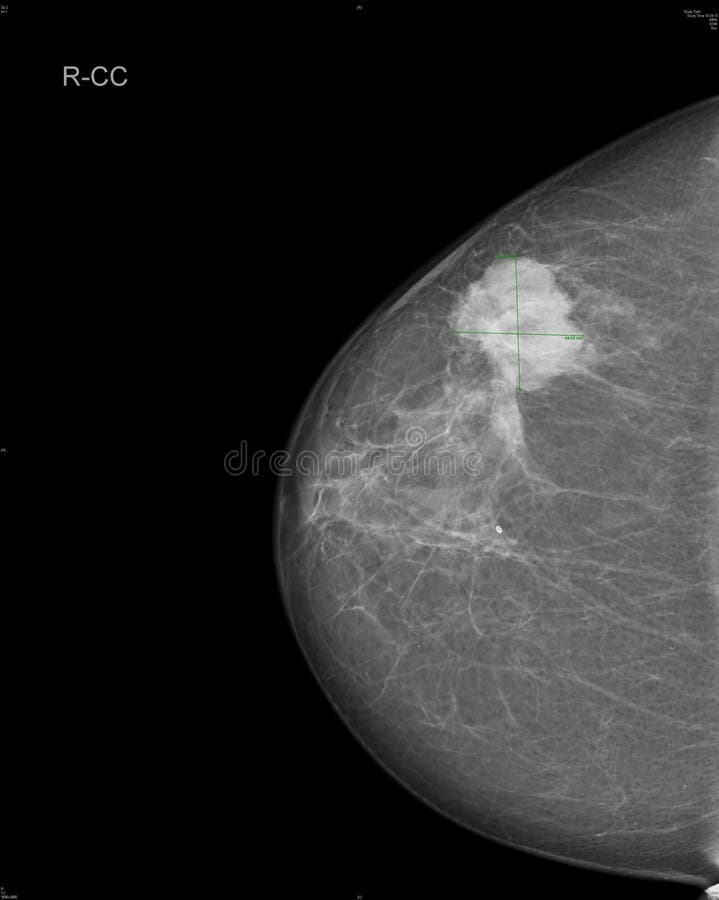
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.

- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
- «Площадка» — происходит уплощение кожи над опухолью, образовать в данном месте кожную складку невозможно.
- «Умбиликация» — кожа над местом поражения сморщена и втянута.
- «Лимонная корка» — характерный вид грудной железы вследствие лимфостаза.
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.

- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
В зависимости от проявлений заболевания, выделяют разные клинические формы рака молочной железы. В 75–80% случаев встречается узловая форма. На ранних стадиях единственным симптомом, как правило, является безболезненное уплотнение в молочной железе. Если разделить грудь на четыре части горизонтальной и вертикальной линиями, то в половине случаев опухоль будет находиться в верхненаружной части.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.

- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Сбор анамнеза
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Осмотр
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
Диагностика злокачественной опухоли
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография | УЗИ молочных желез |
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов. При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию. Высокая чувствительность — точная диагностика до 90% случаев рака. Возможность обнаружить микрокальцинаты до 0,5 мм. | Безопасность — нет воздействия на организм рентгеновскими лучами. Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет). Позволяет отличать кисты (полости с жидкостью) от плотных опухолей. Позволяет оценить состояние регионарных лимфатических узлов. Хорошо подходит для контроля положения иглы во время биопсии. |
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
Окончательный диагноз устанавливают по результатам биопсии. Получить опухолевую ткань можно разными способами:
- Нужно обязательно исследовать выделения из соска — в них могут быть обнаружены опухолевые клетки.
- При тонкоигольной биопсии в опухоль вводят иглу под контролем УЗИ или маммографии.
- Во время трепанобиопсии (CORE-биопсии) используют специальный инструмент, напоминающий толстую полую иглу.
 Он позволяет получить больше количество ткани и более детально ее исследовать.
Он позволяет получить больше количество ткани и более детально ее исследовать. - При биопсии «пистолет-игла» иглу вводят точно в нужное место с помощью специального пистолета.
- Стереотаксическая вакуум-биопсия практически так же точна, как биопсия опухоли во время хирургического вмешательства, но ее можно выполнить под местной анестезией, не прибегая к общему наркозу. Процедуру проводят с помощью пистолета Bard Magnum и вакуум-аппарата.
- Эксцизионная биопсия проводится во время хирургического вмешательства. На исследование отправляют всю опухоль.
- Сентинель-биопсия — исследование сторожевого лимфатического узла во время операции. Оно помогает разобраться, распространилась ли опухоль в регионарные лимфатические узлы, и стоит ли их удалять.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:
В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани.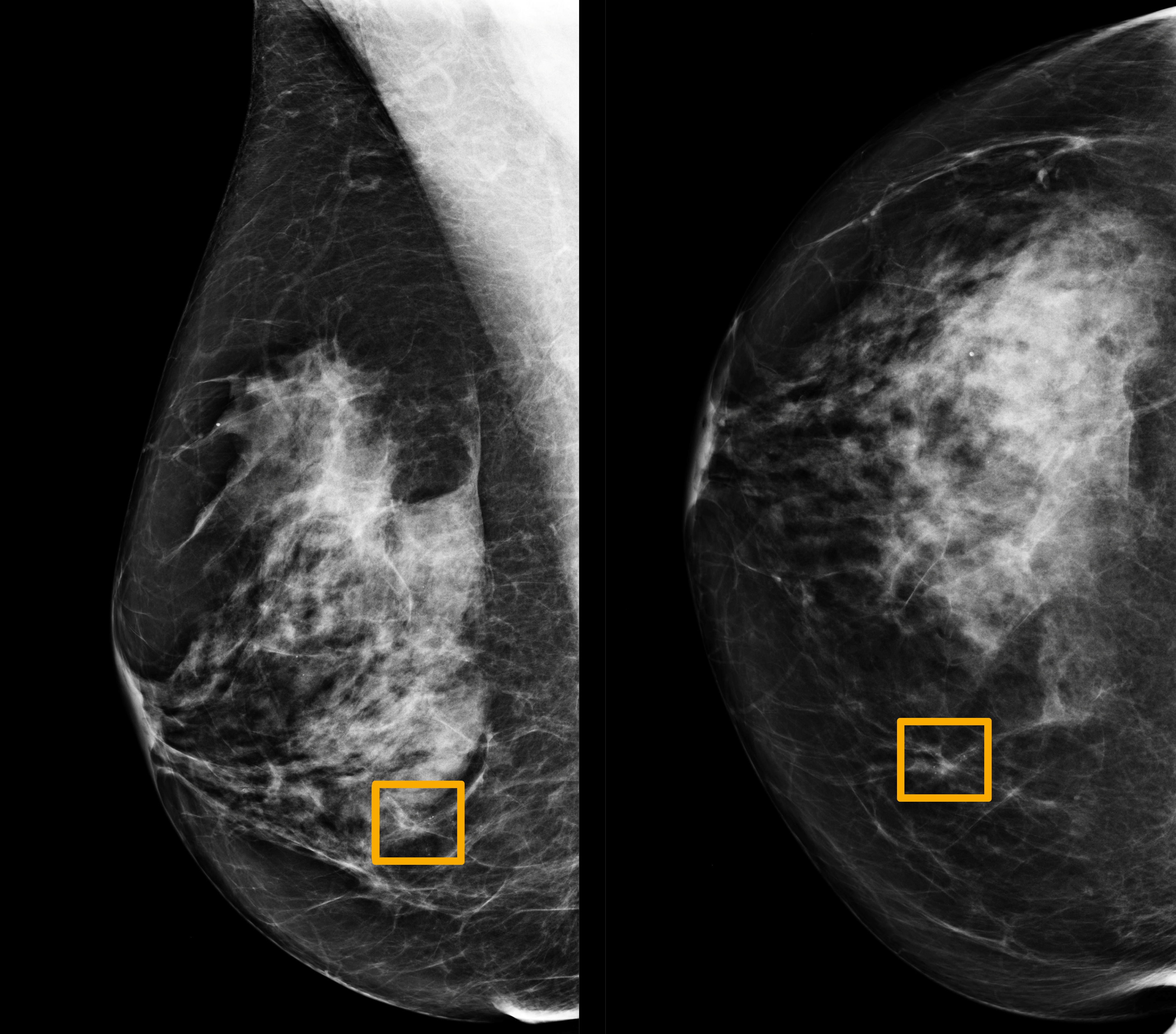 В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
Оценка степени распространения рака в организме
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:
- УЗИ и биопсию лимфатических узлов.
- Компьютерную томографию и МРТ — они помогают оценить размеры, расположение опухоли, очаги в других органах.

- Метастазы в печени диагностируют с помощью УЗИ.
- Очаги в легких и костях помогает выявить рентгенография.
- ПЭТ-сканирование — современный «золотой стандарт» диагностики метастазов злокачественных опухолей.
Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
- Tis — «рак на месте», который находится в клетках, выстилающих молочные протоки или дольки, и не вторгается в соседние ткани. Это может быть дольковая, протоковая карцинома или рак Педжета.

- T1 — диаметр опухоли в наибольшем измерении составляет менее 2 см.
- T2 — 2–5 см.
- T3 — более 5 см.
- T4 — опухоль, которая проросла в стенку грудной клетки, кожу, или воспалительный рак.
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.

- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Хирургический метод
Оперативный метод является доминирующим в лечении рака молочной железы. При раннем выявлении опухоли возможно проведение органосохраняющей операции — секторальной резекции. Выполнение такого вмешательства сопровождается повышенным риском местного рецидивирования, в связи с чем его комбинируют с другими методами, например, лучевой терапией.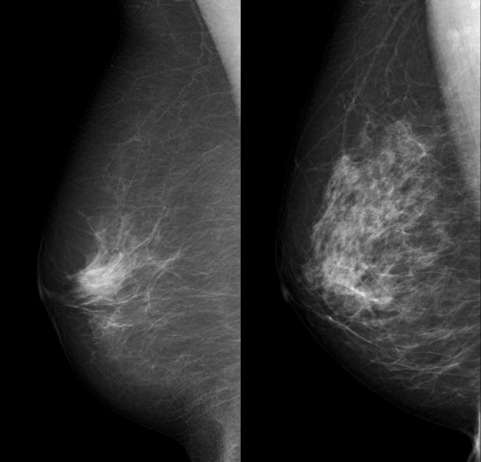
На более поздних стадиях рак груди лечится с применением мастэктомии — удаления всей молочной железы вместе с ближайшими лимфатическими узлами. Врач также может принять решение об удалении второй молочной железы, если велик риск развития и в ней злокачественной опухоли.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевая терапия
С целью улучшения непосредственных и отдаленных результатов оперативного вмешательства при раке молочной железы, в качестве вспомогательного метода используется лучевая терапия. Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.
Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.
Химиотерапия
Для лечения рака груди применяются химиопрепараты до или после хирургического вмешательства с целью полного излечения больной, для продления жизни и улучшения ее качества, либо для уменьшения объема операции. Каждый из химиотерапевтических препаратов оказывает действие только на клетки в определенной фазе клеточного цикла. Поэтому наиболее эффективно назначение полихимиотерапии — сочетания нескольких лекарственных средств, которые имеют разную эффективность и механизм действия.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.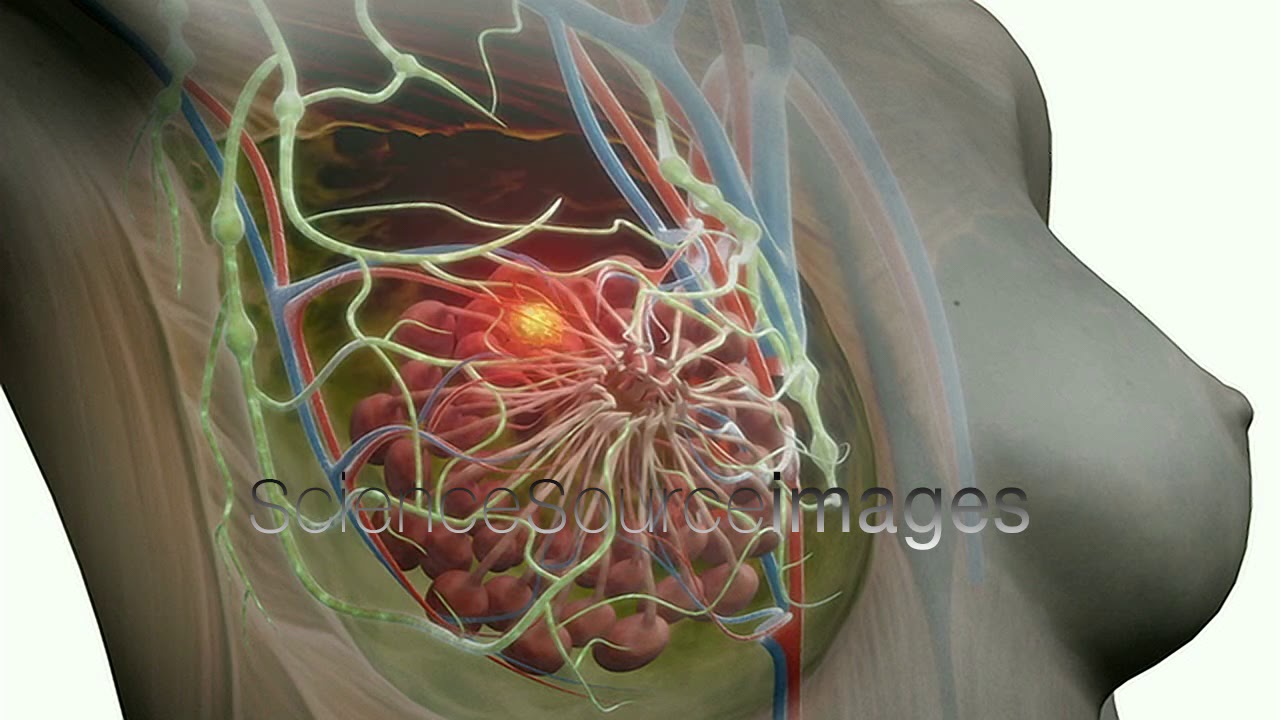
Лекарственная терапия: гормональные и таргетные препараты
Злокачественная опухоль молочной железы признается гормоночувствительной, если более 10% клеток в ее составе имеют рецепторы к эстрогену или прогестерону. В этом случае лечить рак груди следует с использованием гормональной терапии. Чем больше опухоль имеет гормональных рецепторов, чем эффективнее будет такое лечение.
В состав этого вида терапии входят несколько методов, которые останавливают выработку гормонов и блокируют их поступление к новообразованию. На сегодняшний день все шире используются препараты из группы нестероидных антигормонов, которые воздействуют только на опухоль и не затрагивают механизмы гормонообразования во всем организме. Терапия гормональными препаратами назначается как в послеоперационном периоде с целью снижения риска рецидивирования, так и в качестве самостоятельного лечения неоперабельных опухолей молочной железы для контроля над их ростом.
Для лечения рака молочной железы применяют также таргетную терапию — препараты против определенных молекул-мишеней в опухолевых клетках, минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения.
Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения.
Прогноз при раке молочной железы
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться Тем не менее, в будущем возможен рецидив.»>ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами и учитывает индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
Первые признаки рака груди у женщин на ранней стадии, ранняя диагностика рака молочной железы
Первые признаки рака груди появляются при крупной опухоли, ранний рак обнаруживается только при обследовании. Идеальный интервал между осмотрами — полгода, потому что за год рак может перейти в другую стадию.
Строение молочных желез и развитие рака
Молочная железа состоит из крошечных протоков с комплексами клеток на конце. Несколько микроскопических структур образуют более крупную дольку. Три десятка долек составляют долю с идущим к соску протоком. Пятнадцать долей и есть молочная железа, причём количество и расположение их индивидуально.
Три десятка долек составляют долю с идущим к соску протоком. Пятнадцать долей и есть молочная железа, причём количество и расположение их индивидуально.
Между дольками располагается жировая ткань, которую удерживают соединительнотканные тяжи, протягивающиеся от плотной капсулы, ею железа окутана со всех сторон. Вся грудь пронизана лимфатическими сосудами, несущими лимфу в подмышечные лимфоузлы.
Функция молочной железы — выработка молока для вскармливания, завершение репродуктивного периода приводит к её инволюции — уменьшению объёма железистой ткани в пользу жировой.
Симптомы и первые признаки рака молочной железы
Ранний рак груди чаще всего обнаруживают при обследовании — УЗИ, маммографии или МРТ, потому что никаких симптомов он не даёт. Признак один — наличие новообразования. Определяемая на ощупь опухоль, как минимум соответствует 2 стадии, рак до 1 см прощупывается только в «возрастной» груди почти при полном отсутствии железистой паренхимы.
Доброкачественные узелки в железе и начальный рак малоразличимы, на ощупь карциномы плотнее и не гладкие, границы не такие чёткие, как формируемые капсулой фиброаденомы или кисты.
По мере роста новообразования грудь меняется, утрачивая симметричность формы. В норме у большинства женщин левая железа чуть больше, но обе симметричные. Деформация груди с втяжением или выбуханием говорит о наличии опухоли. В здоровой железе сосок цилиндрический, равномерно возвышается над ареолой, не фиксируясь одним бочком к коже, при раке он деформирован и фиксирован.
Типичный признак — изменения кожи над опухолью. Это может быть плотная и не разглаживающаяся складчатость, «лимонная корочка» или язвочка, длительно существующее безболезненное покраснение с утолщением кожи.
Даже крупные карциномы груди не вызывают боли, поскольку иннервация органа очень скромна. Рак начинает болеть, когда в процессе задействована кожа, мышцы и лимфоколлекторы. Доброкачественная мастопатия, наоборот, вызывает целый букет симптомов в определённые периоды менструального цикла.
Уплотнение и увеличение доли молочной железы с отеком и покраснением кожи характерно для инфильтративной карциномы.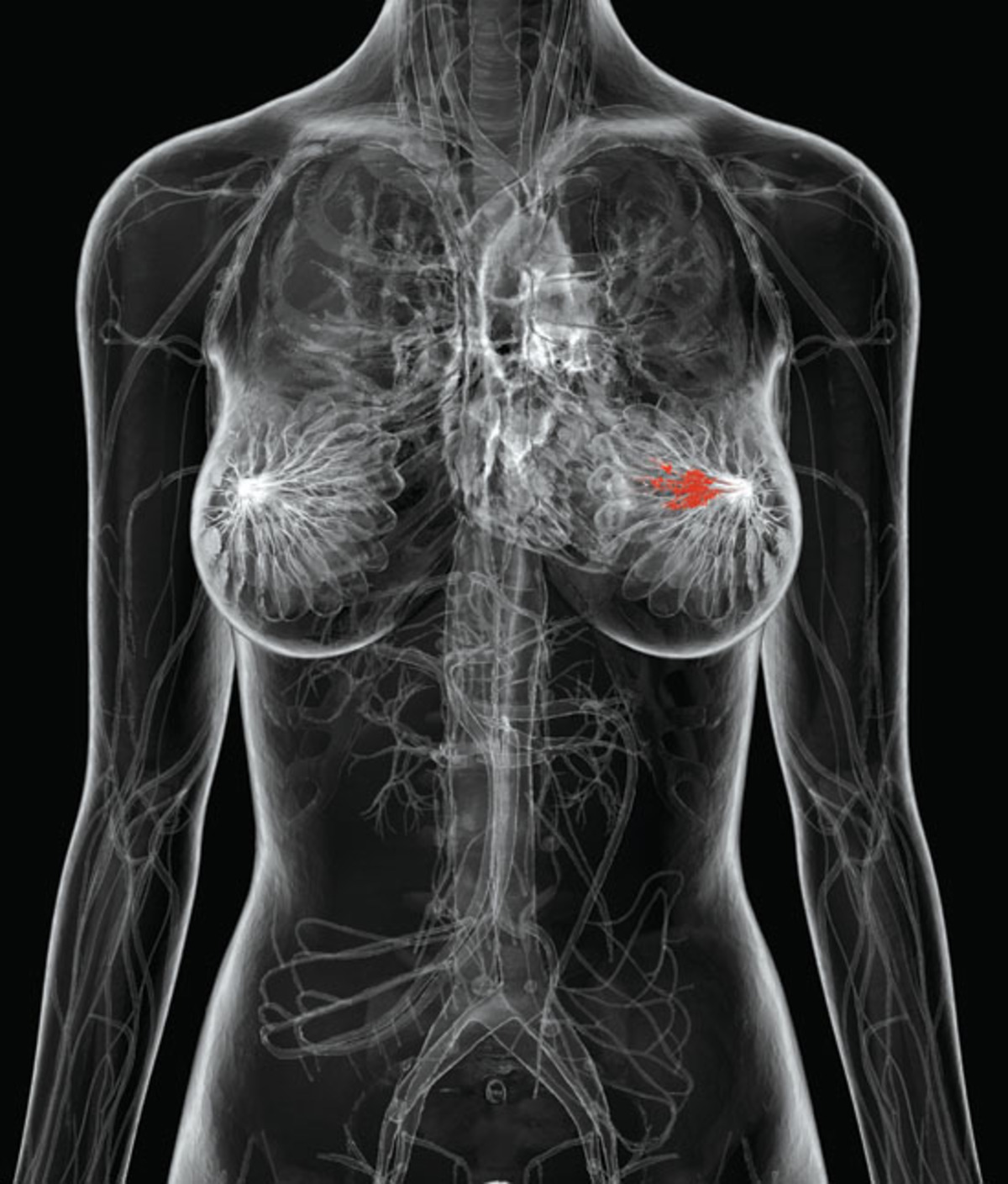 Такая форма заболевания сопровождается болью, особенно сильной при метастатическом поражении лимфоузлов с образованием конгломерата, сдавливающего сосуды и нервы.
Такая форма заболевания сопровождается болью, особенно сильной при метастатическом поражении лимфоузлов с образованием конгломерата, сдавливающего сосуды и нервы.
Сравнение схожих симптомов с другими болезнями молочных желез
В груди дисгормональные заболевания могут сосуществовать со злокачественным процессом, потому что у всех патологических изменений железистой паренхимы общее начало — пролиферация железистых клеток под влиянием неадекватной продукции половых гормонов или извращенная чувствительность к ним.
Отличить рак от доброкачественного процесса позволяет УЗИ, маммография и лучше всего — МРТ. Маммография не всегда способна визуализировать патологию в плотной — «налитой» груди, УЗИ у молодых гормонально активных женщин чувствительнее и точнее.
Мастопатия вызывает неприятные ощущения и боли, но эти симптомы непостоянны и связаны с колебаниями уровней половых гормонов в крови. Чаще встречается диффузное уплотнение, но возможно и локальное — очаговое, отличающееся от карцином чередованием плотных участков с гладкими мелкими кистами или тяжами. Плотность тканей приближается к нормальной, а на снимке МРТ выглядит как обычная паренхима с кистами и соединительнотканными узелками.
Плотность тканей приближается к нормальной, а на снимке МРТ выглядит как обычная паренхима с кистами и соединительнотканными узелками.
Фиброаденома молочной железы не болит, на ощупь мягче, с ровными стенками и чётко ограничена от остальной паренхимы.
Кисты протекают бессимптомно, отличаются довольно быстрым увеличением, плотные, но эластичные, с гладкой поверхностью, при рентгенологическом обследовании видна толстая капсула и жидкость.
Рак груди на ранней стадии: как диагностировать и лечить
Ранний рак — 0 стадия in situ и 1 стадия излечивается у 95% женщин. При 0 стадии опухоль находят только при микроскопическом исследовании подозрительного уплотнения в груди, при 1 стадии в небольшой железе можно прощупать узелок не более 2 сантиметров. Лимфоузлы не увеличены, но при 1В стадии при биопсии сторожевого лимфоузла во время операции находят скопления раковых клеток менее 2 миллиметров в диаметре.
В большинстве случаев рак обнаруживается у молодых на УЗИ, в климактерический период — на маммографии. МРТ — уточняющая диагностика при сомнительном результате УЗИ или рентгена. Часто карцинома на снимке выглядит как скопление глыбок кальция в извитых сосудах. Никакие анализы крови, в том числе на опухолевые маркеры и половые гормоны, не позволяют обнаружить или заподозрить рак.
МРТ — уточняющая диагностика при сомнительном результате УЗИ или рентгена. Часто карцинома на снимке выглядит как скопление глыбок кальция в извитых сосудах. Никакие анализы крови, в том числе на опухолевые маркеры и половые гормоны, не позволяют обнаружить или заподозрить рак.
Лечение раннего рака опирается на принадлежность клеток к определённому молекулярно-биологическому типу и немыслимо без хирургического вмешательства. От операции отказываются только при опасности её для жизни пациентки, к примеру, при тяжелом заболевании сердца, после инсульта, и у очень пожилых женщин с целым набором плохо компенсированных хронических болезней.
Объем операции — от частичной резекции до подкожной мастэктомии с пластикой. Обязательно выполняется биопсия ближайшего к железе лимфоузла, если находят единичные раковые клетки, то удаляется весь подмышечный лимфоколлектор. Здоровые лимфоузлы не удаляют.
После резекции железы обязательно проводится лучевая терапия на зону операции, её начинают после завершения курса химиотерапии, но не позже 3. 5 месяцев после операции.
5 месяцев после операции.
Профилактическую химиотерапию не проводят при раке меньше 5 миллиметров, не имеющем гистологических признаков вероятности рецидива. При люминальном А типе клеток прибегают к 5-летней гормонотерапии. При остальных биологических типах рака показана химиотерапия. Гормональные препараты назначаются дополнительно, но только при положительных рецепторах эстрогена.
Прогноз в отношении рецидива при раке in situ хуже, чем при 1 стадии, поскольку в протоках могут оставаться злокачественные клетки или карцинома одновременно развивается в разных долях молочной железы. Метастазы при 0 стадии маловероятны, чего нельзя гарантировать при раннем раке груди.
В нашей клинике органично сочетают классические и инновационные подходы к лечению раннего рака молочной железы. Наши специалисты имеют в своем арсенале самое современное оборудование, поэтому процент рецидивов заболевания стремится к нулю.
Список литературы:
- Стенина М.
 Б., Жукова Л.Г., Королева И.А., и др./ Практические рекомендации по лекарственному лечению инвазивного рака молочной железы// Злокач. Опухоли; 2016, № 4; Спецвыпуск 2.
Б., Жукова Л.Г., Королева И.А., и др./ Практические рекомендации по лекарственному лечению инвазивного рака молочной железы// Злокач. Опухоли; 2016, № 4; Спецвыпуск 2. - Glechner A., Wöckel A., Gartlehner G., et al./Sentinel lymph node dissection only versus complete axillary lymph node dissection in early invasive breast cancer: a systematic review and meta-analysis// Eur J Cancer; 2013 Mar; 49(4).
- Hussain M., Cunnick G.H./ Management of lobular carcinoma in-situ and atypical lobular hyperplasia of the breast—a review// Eur J Surg Oncol.; 2011 Apr; 37(4).
- Newman L.A./ Management of patients with locally advanced breast cancer// Curr Oncol Rep.; 2004 Jan; 6(1).
- Virnig B.A., Tuttle T.M., Shamliyan T., Kane R.L./ Ductal carcinoma in situ of the breast: a systematic review of incidence, treatment, and outcomes//J Natl Cancer Inst.; 2010 Feb 3; 102(3).
признаки, симптомы, лечение онкологии молочных желез в Европейской клинике
Рак молочных желез — одно из самых распространенных онкологических заболеваний у женщин, и в то же время одно из самых излечимых. Зачастую его можно диагностировать на ранней стадии и полностью удалить. Но даже если у женщины обнаружен рак груди четвертой стадии с метастазами, ей всё еще можно помочь. В этой статье мы поделимся важными фактами о раке молочной железы и поговорим о некоторых современных подходах к лечению.
Зачастую его можно диагностировать на ранней стадии и полностью удалить. Но даже если у женщины обнаружен рак груди четвертой стадии с метастазами, ей всё еще можно помочь. В этой статье мы поделимся важными фактами о раке молочной железы и поговорим о некоторых современных подходах к лечению.
Факт № 1. Предрасположенность к раку груди может передаваться по наследству
В большинстве случаев рак молочной железы развивается из-за мутаций, которые произошли в клетках случайно в течение жизни. Но иногда женщина получает мутации, предрасполагающие к возникновению рака груди, с рождения, они передаются по наследству от родителей. Рак, обусловленный наследственными мутациями, составляет 5–10% от всех случаев злокачественных опухолей молочных желез.
Чаще всего наследственный рак молочной железы ассоциирован с мутациями в генах BRCA1 и BRCA2. В норме белки, кодируемые этими генами, участвуют в репарации (восстановлении) поврежденной ДНК. При мутациях данная функция нарушается, и клетка с большей вероятностью превратится в раковую.
У носительниц мутаций BRCA1 и BRCA2 риск заболеть раком молочной железы к 80 годам составляет 70%. У этих женщин повышен риск развития рака груди в молодом возрасте, злокачественных опухолей сразу в обеих молочных железах. Также при данных мутациях повышен риск развития рака яичников и некоторых других злокачественных опухолей.
Вероятность развития рака молочных желез повышена и при мутациях в некоторых других генах:
- TP53 — ген, который часто называют «стражем генома». Он кодирует белок p53, который запускает в дефектных клетках апоптоз — запрограммированную клеточную смерть.
- Ген ATM кодирует белок, который восстанавливает поврежденную ДНК, или, если ее не удается восстановить, вызывает гибель клетки.
- Ген PTEN контролирует рост клеток.
- CHEK2 — ген, продукт которого участвует в репарации ДНК.
Мутации можно выявить с помощью молекулярно-генетического анализа. Женщине стоит проконсультироваться с клиническим генетиком, если рак молочной железы был диагностирован у многих ее родственниц, особенно в молодом возрасте. При генетических дефектах рекомендованы специальные меры профилактики. Например, если у женщины обнаружены дефектные гены BRCS, врач может порекомендовать профилактическую мастэктомию.
При генетических дефектах рекомендованы специальные меры профилактики. Например, если у женщины обнаружены дефектные гены BRCS, врач может порекомендовать профилактическую мастэктомию.
Факт 2. При раке молочной железы не всегда нужно удалять грудь
Операция, во время которой удаляют молочную железу, называется мастэктомией. Раньше она практиковалась довольно широко: хирурги всегда стремились перестраховаться, и удаляли всю грудь, чтобы в теле женщины наверняка не осталось раковых клеток.
Однако, как показывают исследования, зачастую достаточно удалить лишь часть молочной железы, пораженную опухолью, и провести курс адъювантной лучевой терапии. При такой тактике риск рецидива не повышается, зато удается сохранить молочную железу.
Хирург может отдать предпочтение мастэктомии, если опухоль большая относительно размеров самой молочной железы, при некоторых агрессивных формах рака, если женщине противопоказана лучевая терапия, или если она сама просит удалить грудь полностью, потому что боится рецидива.
Если вам рекомендовали выполнить мастэктомию, а вы хотели бы сохранить грудь, получите второе мнение у другого доктора, желательно, чтобы это был онкомаммолог экспертного уровня. Возможно, он посчитает, что в вашем случае можно обойтись органосохраняющим вмешательством.
Факт № 3. Лимфатические узлы тоже можно удалять не всегда
Еще один вопрос — стоит ли во время операции по поводу рака молочной железы удалять регионарные подмышечные лимфатические узлы? Раньше, решая этот вопрос, хирурги тоже стремились по возможности перестраховаться. Но зачастую удаление лимфатических узлов не проходит бесследно. После операции нарушается отток лимфы, развивается лимфедема — отек руки.
В настоящее время существует процедура, которая помогает прямо во время операции разобраться, поражены ли раковыми клетками регионарные лимфатические узлы, и стоит ли их удалять. В этом помогает биопсия сторожевого лимфоузла, или сентинель-биопсия. Во время операции хирург вводит в область злокачественной опухоли слабый радиоактивный препарат или флуоресцентный краситель. Препарат всасывается в лимфатические сосуды и перемещается с током лимфы по направлению к лимфатическим узлам. Отмечают, в какой лимфатический узел препарат попал в первую очередь, удаляют его и проводят биопсию. Если в этом «сторожевом» лимфатическом узле нет раковых клеток, значит, они не успели распространиться и в другие регионарные лимфоузлы, и их не нужно удалять.
Препарат всасывается в лимфатические сосуды и перемещается с током лимфы по направлению к лимфатическим узлам. Отмечают, в какой лимфатический узел препарат попал в первую очередь, удаляют его и проводят биопсию. Если в этом «сторожевом» лимфатическом узле нет раковых клеток, значит, они не успели распространиться и в другие регионарные лимфоузлы, и их не нужно удалять.
Факт № 4. Витамин D снижает риск рака груди
Этот факт доказан многими исследованиями. Чем выше уровень витамина D в крови у женщины, тем ниже ее риски заболеть раком молочной железы.
Например, в одном исследовании ученые наблюдали за 5000 мужчин и женщин в возрасте 55 лет и старше. У них брали анализы крови, смотрели, какие заболевания у них возникали в течение наблюдения. Оказалось, что у тех, у кого уровень витамина D в крови находился на значениях 60 нг/мл и более, риск рака молочной железы был на 80% ниже, чем у людей с уровнями витамина 20 нг/мл и менее. Когда проанализировали данные людей, у которых уровень витамина D в крови составлял от 20 до 60 нг/мл, оказалось, что риск рака обратно пропорционален уровню витамина.
Мета-анализ 2010 года показал, что люди с самыми высокими показателями 25-OH витамина D в крови страдают раком молочных желез на 45% реже, чем люди с самыми низкими показателями (Chen et al, Meta-analysis of vitamin D, calcium and the prevention of breast cancer). В систематическом обзоре 2016 года авторы приходят к выводу о том, что дефицит витамина D очень распространен среди людей с новообразованиями молочной железы, и риск рака молочной железы увеличивался со снижением уровня витамина D (Shekarriz-Foumani et al, The Correlation of Plasma 25-Hydroxyvitamin D Deficiency With Risk of Breast Neoplasms: A Systematic Review).
Проверить уровень витамина D в своей крови можно, сдав анализ.
Факт № 5. Курс «красной» химиотерапии можно перенести комфортно
Многие женщины, которым предстоит лечение по поводу рака молочной железы, сильнее всего боятся «красной» химиотерапии. Ходит много рассказов о серьезных побочных эффектах, которые она может вызывать.
«Красные» препараты — это химиопрепараты из группы антрациклинов, к которым относятся доксорубицин, эпирубицин. Такое название они получили за характерный цвет раствора. Их нередко назначают на II и III стадии рака, при распространении опухолевых клеток в регионарные лимфатические узлы. Действительно, эти препараты могут вызывать серьезные побочные эффекты, включая тошноту и рвоту, потерю аппетита, анемию, снижение иммунитета, выпадение волос, бесплодие. Но при правильном ведении пациента врач может предотвратить и купировать эти осложнения.
В Европейской клинике «красную» химиотерапию проводят под прикрытием поддерживающей терапии, для защиты волос на голове используют специальные охлаждающие шапочки.
Факт № 6. Всем женщинам после 45 лет нужно проходить скрининг
Риск заболеть раком молочной железы растет с возрастом. Около 80% случаев диагностируется у женщин старше 50 лет. Злокачественную опухоль можно обнаружить на ранней стадии, если регулярно проходить маммографию — рентгенологическое исследование молочных желез.
Так, эксперты из Американского онкологического общества (American Cancer Society) рекомендуют ежегодно проходить маммографию всем женщинам старше 45 лет. Женщины в возрасте 55 лет и старше могут проходить исследование раз в два года или, по желанию, раз в год. Скрининг нужно продолжать до тех пор, пока у женщины хорошее здоровье, и ее ожидаемая продолжительность жизни составляет 10 лет и более.
Эксперты из Российского общества онкомаммологов рекомендуют начинать маммографию с 40 лет и проходить ее раз в два года.
Факт № 7. После мастэктомии грудь можно восстановить и даже вернуть внешний вид соска
Иногда восстановить грудь можно сразу во время мастэктомии — в таких случаях женщина уже сразу просыпается после наркоза с молочными железами, которые выглядят, почти как до вмешательства. Иногда реконструктивную операцию приходится откладывать, например, если оставшихся тканей недостаточно для пластики, если предстоит курс лучевой терапии, химиотерапии — из-за них ухудшается заживление тканей, и результат может быть неудовлетворительным.
Молочную железу восстанавливают с помощью собственных тканей или искусственных имплантатов. Если оставшейся кожи не хватает, чтобы поместить под нее имплантат, в течение некоторого времени применяют экспандер. На место будущего импланта помещают мешок и постепенно заполняют его физиологическим раствором. Он постепенно растягивает кожу.
Внешний вид соска тоже можно восстановить. Его формируют из лоскута кожи, затем, для того чтобы придать соску и ареоле естественный цвет, выполняют татуаж.
Если вам предстоит мастэктомия, поговорите с лечащим врачом о том, какой метод реконструкции груди будет оптимален в вашем случае, когда его можно будет выполнить — сразу во время вмешательства по поводу злокачественной опухоли, или придется отложить на некоторое время.
Факт № 8. При раке с метастазами женщине все еще можно помочь
«При раке на поздней стадии с метастазами ничего нельзя сделать», — этот миф довольно распространен. Многие пациенты опускают руки, в то время как им все еще можно помочь.
В таких случаях для пациента важно понимать цели лечения. Ситуация, когда первичную опухоль и единичные отдаленные метастазы можно полностью удалить — к сожалению, большая редкость. Чаще всего метастазов много, они находятся в разных органах, и их невозможно полностью удалить. Рассчитывать на ремиссию не приходится, но с помощью правильного лечения можно продлить жизнь женщины, купировать боль и другие мучительные симптомы, улучшить самочувствие, повысить качество жизни.
Основные методы лечения при IV стадии рака молочных желез: химиотерапия, таргетная, гормональная терапия.
Факт № 9. Не существует двух одинаковых раков груди
На молекулярно-генетическом уровне все злокачественные опухоли разные. В каждом случае опухолевые клетки несут уникальный набор мутаций, и это может иметь большое значение при выборе оптимальной тактики лечения. Например, в 20% случаев на поверхности раковых клеток находится много молекул HER2 — белка-рецептора, который способствует их быстрому размножению. Такой рак молочной железы называется HER2-позитивным. В некоторых случаях имеется много рецепторов к женским половым гормонам — эстрогенам или прогестерону. Такие опухоли называют гормонально-позитивными. Если опухолевые клетки не обладают ни одной из этих характеристик, такой рак называется тройным негативным. С ним сложно бороться, и он отличается более негативным прогнозом.
Факт № 10. В сложных случаях врач может подобрать персонализированную терапию
В некоторых случаях бывает важно знать «молекулярно-генетический портрет» злокачественной опухоли — это помогает подобрать оптимальную схему лечения, если классические комбинации препаратов неэффективны. В Европейской клинике, благодаря сотрудничеству с ведущими зарубежными лабораториями, есть возможность провести такой молекулярно-генетический анализ. В заключении из лаборатории указаны обнаруженные мутации и оптимальные комбинации препаратов со ссылками на научные исследования.
Факт № 11. Мастопатия не повышает риск рака молочных желез
Фиброзно-кистозная мастопатия — состояние, которое в определенный момент жизни возникает примерно у половины женщин. Многие западные маммологи даже не рассматривают ее как заболевание. Мастопатия не является злокачественной опухолью и не повышает риск рака молочных желез. Зачастую такие женщины не нуждаются в каком-либо лечении. Нужно лишь ежегодно являться на осмотры к маммологу, но то же самое рекомендуется делать всем здоровым женщинам без мастопатии.
Единственное, чем может навредить фиброзно-кистозная мастопатия — из-за нее бывает сложно распознать злокачественную опухоль. Поэтому врачи должны более внимательно оценивать состояние молочных желез у таких женщин.
Рак молочной железы — причины, симптомы, диагностика и лечение, прогноз
Рак молочной железы – злокачественное новообразование молочной железы. Локальные проявления: изменение формы молочной железы, втягивание соска, морщинистость кожи, выделения из соска (часто кровянистые), прощупывание уплотнений, узелков, увеличение надключичных или подмышечных лимфоузлов. Наиболее эффективно хирургическое лечение в сочетании с лучевой или химиотерапией на ранних стадиях. На поздних стадиях отмечается метастазирование опухоли в различные органы. Прогноз лечения во многом зависит от распространенности процесса и гистологической структуры опухоли.
Общие сведения
Согласно статистическим данным ВОЗ, ежегодно во всем мире диагностируется более миллиона новых случаев развития злокачественных опухолей молочных желез. В России этот показатель достигает 50 тысяч. Каждая восьмая американка заболевает раком молочной железы. Смертность от данной патологии составляет около 50% всех заболевших. Снижению этого показателя препятствует отсутствие во многих странах организованного профилактического скрининга населения для раннего выявления злокачественных новообразований молочных желез.
Анализ методики онкоскрининга молочной железы среди населения показывает, что смертность женщин, принявших участие в профилактической программе, на 30-50 процентов ниже, чем в группах, где профилактика не проводилась. Динамическое снижение показателей смертности от злокачественных образований молочных желез отмечается в тех странах, где проводятся профилактические мероприятия (обучение женщин самоисследованию молочных желез, врачебное обследование) на общенациональном уровне. Во многих регионах России до сих пор имеет место рост заболеваемости и смертности от рака молочных желез в связи с недостаточностью охвата населения профилактическими мерами.
В настоящее время рак молочной железы подразделяется более чем на 30 форм. Наиболее распространены узловые раки (уницентрический и мультицентрический) и диффузный рак (включает отечно-инфильтративную и маститоподобную формы). К редким формам можно отнести болезнь Педжета и рак грудных желез у мужчин.
Причины РМЖ
Возникновению и развитию рака молочной железы способствуют определенные факторы:
- Пол. В подавляющем большинстве рак молочной железы встречается у женщин, возникновение злокачественных образований у мужчин встречается в 100 раз реже;
- Возраст. Чаще всего рак молочных желез развивается у женщин после 35 лет;
- Осложненный гинекологический анамнез: нарушения менструального цикла, гиперпластические и воспалительные патологии половых органов, бесплодие, расстройства лактации;
- Генетическая предрасположенность: имеющие место у близких родственников злокачественные образования, молочно-яичниковый синдром, раково-ассоциированные генодерматозы, сочетание рака молочной железы с саркомой, злокачественными опухолями легких, гортани, надпочечников;
- Эндокринные и метаболические расстройства: ожирение, метаболический синдром, сахарный диабет, хроническая артериальная гипертензия, атеросклероз, патологии печени, поджелудочной железы, иммунодефицит.
- Неспецифические канцерогенные факторы: курение, химические яды, высококалорийная несбалансированная диета, богатая углеводами и бедная белками, ионизирующая радиация, работа в несоответствии с биоритмами.
Необходимо помнить, что имеющие место факторы повышенного канцерогенного риска не обязательно приведут к развитию злокачественной опухоли молочной железы.
Классификация
Рак молочной железы классифицируется по стадиям развития.
- На I стадии опухоль не превышает 2 сантиметров в диаметре, не затрагивает окружающую железу клетчатку, метастазов нет.
- IIа стадия характеризуется опухолью 2-5 см, не проросшей в клетчатку, либо опухолью меньших размеров, но затронувшую окружающие ткани (подкожную клетчатку, иногда кожу: синдром морщинистости). Метастазы на этой стадии также отсутствуют. Опухоль приобретает 2-5 см в диаметре. Не прорастает в окружающую подкожную жировую клетчатку и кожу молочной железы. Другая разновидность — опухоль того же или меньшего размера, прорастающая подкожную жировую клетчатку и спаянная с кожей (вызывает симптомы морщинистости). Регионарные метастазы здесь отсутствуют.
- На IIб стадии появляются метастазы в регионарных лимфоузлах в подмышечной впадине. Нередко отмечают метастазирование во внутригрудные парастернальные лимфоузлы.
- Опухоль IIIа стадии имеет в диаметре более, чем 5 сантиметров, либо прорастает в располагающийся под молочной железой мышечный слой. Характерен симптом «лимонной корки», отечность, втяжение соска, иногда изъязвления на коже железы и выделения из соска. Регионарные метастазы отсутствуют.
- IIIб стадия характеризуется множественными метастазами подмышечных лимфоузлов или одиночными надключичными (либо метастазы в парастернальных и подключичных узлах).
- IV стадия — терминальная. Рак поражает всю молочную железу, прорастает в окружающие ткани, дессиминирует на кожу, проявляется обширными изъязвлениями. Так же к четвертой стадии относятся опухоли любых размеров, метастазировавшие в другие органы (а также во вторую молочную железу и лимфоузлы противоположной стороны), образования, крепко фиксированные к грудной клетке.
КТ ОГК. Массивная мягкотканная опухоль правой молочной железы (красная стрелка) с метастазом в правом легком (синяя стрелка).
Симптомы РМЖ
На ранних стадиях рак молочной железы никак себя не проявляет, при пальпации можно обнаружить плотное образование в ткани железы. Чаще всего это образование женщина замечает при самообследовании, либо оно выявляется при маммографии, УЗИ молочных желез, другими диагностическими методами в ходе профилактических мероприятий. Без соответствующего лечения опухоль прогрессирует, увеличивается, прорастает в подкожную клетчатку, кожу, в мышцы грудной клетки. Метастазы поражают регионарные лимфатические узлы. С током крови раковые клетки попадают в другие органы и ткани. Рак молочной железы наиболее часто распространяет метастазы в легкие, печень и головной мозг. Некротический распад опухоли, злокачественное поражение других органов ведет к смерти.
Осложнения
Рак молочной железы склонен к быстрому метастазированию в регионарные лимфоузлы: подмышечные, подключичные, парастернальные. Далее с током лимфы раковые клетки распространяются по надключичным, лопаточным, медиастинальным и шейным узлам. Также может поражаться лимфосистема противоположной стороны, и рак может перейти на вторую грудь. Гематогенным путем метастазы разносятся в легкие, печень, кости, головной мозг.
Диагностика
Одним из важнейших методов раннего выявления рака молочных желез является регулярное и тщательное самообследование женщин. Самообследование женщинам, входящим в группу риска по раку молочной железы, а также всем женщинам старше 35-40 лет, желательно производить каждый месяц. Первый этап – осмотр груди перед зеркалом. Выявляют деформации, заметное увеличение одной груди по сравнению с другой. Определение симптома «лимонной корки» (втяжения кожи) является показанием к немедленному обращению к маммологу.
После осмотра производят тщательное ощупывание, отмечая консистенцию железы, дискомфорт и болезненность. Надавливают на соски для выявления патологических выделений. В диагностике рака молочной железы осмотр и пальпация позволяют обнаружить в ткани железы новообразование. Инструментальные методы диагностики позволяют детально исследовать опухоль и сделать выводы о её размере, форме, степени поражения железы и окружающих тканей. при подозрении на РМЖ проводится:
МРТ молочных желез. Многоузловое объемное образование левой молочной железы.
Лечение рака молочной железы
Рак молочной железы – одно из наиболее поддающихся лечению плотных злокачественных новообразований. Небольшие опухоли, локализованные в тканях железы, удаляют, и, зачастую, случаев рецидивирования неметастазировавшего удаленного рака не отмечают.
Лечение рака молочной железы – хирургическое. Выбор операции зависит от размера опухоли, степени пораженности окружающих тканей и лимфоузлов.
- Мастэктомия. Долгое время практически всем женщинам с выявленной злокачественной опухолью молочной железы производилась радикальная мастэктомия (полное удаление железы, расположенных рядом лимфатических узлов и мышц грудной клетки, располагающихся под ней). Сейчас все чаще производят модифицированный аналог операции, когда грудные мышцы сохраняют (если они не затронуты злокачественным процессом).
- Резекция молочной железы. В случаях ранних стадия заболевания и небольших размеров опухоли в настоящее время производят частичную мастэктомию: удалению подвергается только участок железы, пораженный опухолью с небольшим количеством окружающих тканей. Частичная мастэктомия обычно сочетается с радиолучевой терапией и показывает вполне сопоставимые с радикальной операцией результаты излечения.
Удаление лимфатических узлов способствует снижению вероятности рецидивирования заболевания. После удаления их исследуют на присутствие раковых клеток. Если в удаленных во время операции лимфатических узлах обнаружены метастазы, женщины проходят курс лучевой терапии. Помимо прочего пациенткам с высоким риском попадания злокачественных клеток в кровоток назначается химиотерапевтическое лечение.
В настоящее время существует способ выявления рецепторов к эстрогену в клетках рака молочных желез. Они выявляются примерно у двух третей больных. В таких случаях есть возможность остановить развитие опухоли, применив гормонотерапию РМЖ.
Прогноз и профилактика
После оперативного удаления злокачественной опухоли молочной железы женщины находятся на учете у маммолога-онколога, регулярно наблюдаются и обследуются для выявления рецидива или метастазов в другие органы. Чаще всего метастазы выявляются в первые 3-5 лет, затем риск развития новой опухоли уменьшается.
Самой надежной мерой профилактики рака молочной железы является регулярное обследование женщин маммологом, контроль за состоянием половой системы, ежемесячное самообследование. Всем женщинам старше 35 лет необходимо сделать маммографию.
Своевременное выявление патологий половых органов, нарушений гормонального баланса, обменных заболеваний, избегание действия канцерогенных факторов способствуют снижению риска возникновения рака молочных желез.
Гормонозависимый рак молочной железы — причины, симптомы, диагностика и лечение
Гормонозависимый рак молочной железы — вариант злокачественной опухоли груди, при котором не менее 10% атипичных клеток имеют рецепторы к женским гормонам. Проявляется ограниченным или диффузным уплотнением в груди, выделениями из соска, увеличением подмышечных лимфоузлов, изменением формы молочных желез и состояния их кожных покровов, симптомами опухолевой интоксикации. Диагностируется с помощью маммографии, УЗИ грудных желез, определения онкомаркеров, цитологического исследования биоптата. Рекомендовано комбинированное лечение, включающее хирургическое удаление новообразования, лучевую, химио- и гормонотерапию.
Общие сведения
Гормонозависимая карцинома, по данным исследований в сфере маммологии, диагностируется в 30-60% случаев обнаружения рака молочной железы. Ежегодно эту патологию выявляют приблизительно у 450-900 тысяч женщин в мире. С возрастом уровень заболеваемости возрастает. Болезнь в значительной степени связана с особенностями образа жизни и питания, характерными для развитых стран. Согласно статистике, шансы заболеть гормоночувствительной неоплазией у жительниц США и Японии в 5-6 раз выше, чем у женщин, проживающих на других территориях. Однако в государствах с переходной и развивающейся экономикой из-за низкой медицинской культуры населения эту форму рака диагностируют на более поздних стадиях, что ухудшает показатели 5- и 10-летней выживаемости пациенток.
Гормонозависимый рак молочной железы
Причины гормонозависимого рака молочной железы
Гормоночувствительная карцинома груди развивается в результате сочетанного действия нескольких факторов. Основными из них являются повышенный уровень эстрогенов или дисбаланс половых гормонов, измененная иммунная реактивность и локальные воздействия на ткань молочных желез, стимулирующие усиленную пролиферативную активность железистых клеток. Риск возникновения гормонозависимой опухоли повышается при наличии следующих признаков, свидетельствующих об гиперэстрогенемии или гормональном дисбалансе:
- Раннее созревание и поздний климакс. Высокий уровень секреции эстрогенов может быть врожденной особенностью организма женщины. Обычно у таких пациенток менархе наступает до 13 лет, а климакс — после 55. При этом определенную роль играет фактор наследственности — вероятность заболевания выше у женщин с наличием гиперэстрогенемии и рака груди у близких родственниц.
- Другие гормоночувствительные новообразования. Заболеваемость гормонозависимыми неоплазиями грудных желез повышается у пациенток с маммарными кистами, фиброаденозом, фиброзно-кистозной мастопатией. Группу риска также составляют женщины с субсерозными и субмукозными миомами, кистами яичников, другими дисгормональными патологиями репродуктивной сферы.
- Нарушение месячного цикла. Гормонозависимые формы рака чаще выявляются у женщин, страдающих с альгодисменореей, нерегулярными менструациями, бесплодием. Причиной подобных расстройств является повышение или нарушение синтеза женских гормонов вследствие хронических оофоритов, аднекситов, наличия опухолей яичников или патологии гипоталамо-гипофизарной области.
Предпосылками для дисгормональных нарушений, приводящих к развитию гормонозависимых неоплазий молочных желез, являются раннее начало половой жизни, незащищенный секс при частой смене половых партнеров, частые аборты, выкидыши, внематочные беременности. Ряд специалистов считают факторами риска, приводящими к изменению гормонального фона, наступление первой беременности после 25 лет, длительное отсутствие половой жизни, неконтролируемый многолетний прием гормональных противозачаточных средств, отказ от кормления грудью, ожирение.
Существенную роль в возникновении заболевания играют локальные изменения в молочных железах, не связанные с уровнем гормонов, но сопровождающиеся повышением пролиферативной активности и нарушением дифференциации секреторной ткани. К числу последних относятся травмы груди, негормональные заболевания (послеродовые маститы, внутрипротоковый папилломатоз), воздействие повреждающих факторов окружающей среды (онкогенные химические агенты, ионизирующие излучения, активное и пассивное курение). Ситуация усугубляется при временном или постоянном снижении иммунитета вследствие физических и эмоциональных перегрузок, недостаточного отдыха, приема иммуносупрессивных препаратов.
Патогенез
Механизм развития заболевания основан на стимулирующем воздействии женских гормонов на перерожденные клетки молочных желез. В норме атипичные клеточные элементы, периодически образующиеся в железистой ткани, уничтожаются иммунной системой. Сбой иммунитета приводит к неконтролируемому размножению перерожденных клеток, которые перестают опознаваться макрофагами, T- и B-лимфоцитами. При гормонозависимом раке пролиферация малигнизированной ткани грудной железы связана со стимулирующим воздействием эстрогена и прогестинов: более чем у 10% клеток этих опухолей имеются рецепторы к гормонам. Фактически рост неоплазии подчиняется общим циклическим изменениям в организме женщины. Такой рак прогрессирует медленнее и намного реже метастазирует.
Классификация
При определении вида заболевания учитывают форму неопластического образования и стадию процесса. Соответственно, выделяют следующие виды гормонозависимого рака грудных желез:
По форме:
- Узловой — в виде плотного, хорошо ограниченного узла размерами 0,5-5,0 см и более.
- Диффузный — без четко очерченных границ (маститоподобный, рожистоподобный, панцирный).
По стадии:
- 0 стадия — опухоль локализована в пределах одной структуры (дольки или протока).
- I стадия — новообразование размерами не больше 2 см без поражения подмышечных лимфатических узлов.
- II стадия — неоплазия до 2 см с метастазами в подмышечные лимфоузлы либо размерами 2-5 см без метастазов.
- III стадия — опухоль более 5 см с метастазированием в регионарные лимфатические узлы.
- IV стадия — новообразование любых размером с выявлением метастазов в печени, легких, костях или других отдаленных органах.
Для оценки риска метастазирования и выбора объема хирургического вмешательства важную роль играет локализация опухоли. Различают рак соска и ареолы, центральной части, верхневнутренного, нижневнутреннего, верхненаружного, нижненаружного квадрантов, подмышечной области, сочетанной и неуточненной локализации.
Симптомы гормонозависимого рака молочной железы
На начальных этапах развития злокачественная гормоночувствительная неоплазия может стать случайной находкой при плановом посещении маммолога, ультразвуковом или рентгенологическом исследовании молочных желез. Женщина может обнаружить во время самообследования грудной железы узелок, уплотнение или припухлость разных размеров. По мере развития заболевания изменяются форма и очертания груди, периодически беспокоит боль, ощущение дискомфорта или распирания. Кожа над очагом шелушится, становится багровой или розовой, а подлежащие ткани за счет образования спаек втягиваются и сморщиваются. Если опухоль соединена с молочными протоками, появляются бесцветные, а со временем – желто-зеленые выделения из соска со специфическим запахом. Их интенсивность не связана с фазой месячного цикла и постепенно усиливается. Сосок часто втягивается.
Начиная со второй стадии, в области подмышечной впадины на пораженной стороне определяется припухлое уплотненное образование. Попытки подъема руки сопровождаются дискомфортом, со временем метастазы в лимфоузлы могут определяться и на противоположной стороне. Прорастание опухоли в кожу проявляется ее изъязвлением. При метастазировании появляются признаки поражения других органов и систем: желтушность кожи, кашель и кровохарканье, головные боли, нарушенная координация движений, судороги, боли в костях. На поздних этапах выражены симптомы опухолевой интоксикации, проявляющейся жалобами на потерю аппетита, резким снижением веса.
Осложнения
Осложнения при гормонозависимом варианте рака груди появляются как из-за развития злокачественного процесса, так и вследствие проводимой терапии. Наиболее грозным последствием опухоли является ее метастазирование — распространение раковых клеток по организму, причем некоторые метастазы могут оставаться в латентном состоянии до 5-10 лет. При поражении печени возникает рвота с желчью, костей — патологические переломы, головного мозга — нарушения мышления, сознания, зрения, речи, слуха, судорожные припадки. Прорастание в кожу и распад опухоли осложняются воспалительными процессами, кровотечениями, некрозом тканей.
Основными последствиями лучевой и химиотерапии становятся выпадение бровей и волос, сухость, зуд, покраснение и шелушение кожи. На фоне приема противоопухолевых препаратов возможны нарушения пищеварения, появление жалоб на тошноту и рвоту. Гормонотерапия приводит к вымыванию кальция из костей с развитием остеопороза и патологических переломов, нарушением свертывающей системы крови со склонностью к тромбообразованию. После хирургического удаления неоплазии с регионарными лимфатическими узлами возможна лимфорея, со временем нарушается лимфоотток, что приводит к лимфостазу (слоновости). Из-за возникающих психологических проблем (замкнутости, чувства собственной неполноценности, страха смерти) пациентки нуждаются в психологической и психотерапевтической помощи.
Диагностика
С учетом возможных осложнений и последствий, возникающих при позднем выявлении заболевания, особую роль приобретает комплексное обследование пациенток с обнаруженными уплотнениями в груди. Физикальные методы исследования имеют ограниченное значение и позволяют только заподозрить патологию. Для подтверждения или исключения диагноза гормонозависимого рака применяют такие инструментальные и лабораторные методы, как:
- Обзорная маммография в трех проекциях. По снимку можно определить количество узлов, их размеры, особенности и локализацию. Методика информативна даже на ранней бессимптомной стадии заболевания, поэтому широко применяется для скрининга.
- УЗИ молочной железы. Обычно оценивается состояние груди и регионарных лимфоузлов. Малигнизированные ткани отличаются измененным ультразвуковым сигналом. При необходимости метод дополняют УЗ-исследованием сосудов молочных желез.
- Пункционная аспирационная биопсия. Исследование биоптата — наиболее достоверный метод, позволяющий точно определить гистологический вид опухоли молочной железы, степень зрелости и атипии ее клеток, чувствительность к женских половым гормонам.
- Определение онкомаркеров. При диагностике гормонозависимых опухолей и их рецидивов учитывают результаты анализа крови на СА 15-3 — специфический антиген-гликопротеин, выделяемый железистыми клетками и протоками грудных желез.
- Цитология мазка из соска. В серозном или серозно-гнойном отделяемом выявляются клетки с признаками атипии. Является вспомогательным методом экспресс-исследования при наличии жалоб на выделения из молочных протоков, открывающихся на соске.
При необходимости пациентке с подозрением на гормонозависимый рак могут быть назначены прицельная маммография, дуктография, электроимпедансная маммография, сцинтиграфия молочных желез, МРТ. Томографическое исследование является методом выбора для быстрого обнаружения метастазов. Показательны изменения в общем анализе крови, которые проявляются снижением уровня гемоглобина и эритроцитов, лейкоцитозом, повышением СОЭ. Дифференциальная диагностика выполняется с различными видами доброкачественных новообразований груди. К ведению пациентки и выбору схемы лечения обычно привлекают химиотерапевта, онкохирурга, радиолога, анестезиолога-реаниматолога, терапевта.
Лечение гормонозависимого рака молочной железы
Пациенткам с чувствительными к гормонам злокачественными новообразованиями груди показана комплексная терапия. Выбор конкретной схемы зависит от возраста онкобольной, стадии заболевания, особенностей метастазирования и может включать следующие виды лечения:
- Хирургическое удаление пораженных тканей. С учетом распространенности процесса и вовлечения в него лимфатических узлов выполняют резекцию молочной железы. По объему такая операция бывает частичной (лампэктомия), в пределах квадранта (квадрантэктомия), секторальной, полной (мастэктомия), тотальной (удаление железы с лимфоузлами, грудными мышцами, сосудами, ребрами) или паллиативной (при запущенных формах рака). Вмешательство проводят с использованием скальпеля или кибер-ножа, обеспечивающего дополнительное облучение тканей гамма-лучами.
- Лучевая терапия. До операции назначается для уменьшения объема опухоли и отека окружающих ее тканей. В послеоперационном периоде применяется для предупреждения рецидива гормонозависимого рака. Радиотерапия после хирургического вмешательства прямо показана при обнаружении раковых клеток в лимфатических узлах. При неоперабельных формах заболевания она замедляет рост новообразования и позволяет продлить жизнь пациентки. Зону и терапевтическую дозу облучения рассчитывают с учетом площади распространения процесса и состояния больной.
- Химиотерапия. Направлена на уничтожение активно размножающихся клеток, уменьшение размеров неоплазии, профилактику рецидива. К химиопрепаратам чувствительна как опухолевая ткань, так и другие активно пролиферирующие клетки (костного мозга, иммунной системы, волосяных фолликулов, эпидермиса). Цитостатики обычно назначают женщинам репродуктивного возраста и пациенткам с увеличенными регионарными лимфоузлами. В пре- и постменопаузе при низком риске метастазирования этот метод не показан.
- Гормонотерапия. Поскольку этот вид рака молочных желез чувствителен к гормонам, в его лечении с хорошим эффектом применяют препараты, действующие на гормональные рецепторы клеток карциномы. Лекарственные средства, блокирующие синтез или функцию половых гормонов, рекомендованы при предоперационной подготовке к удалению опухолей размерами больше 5 см и после выполнения операции при других формах заболевания. В репродуктивном возрасте возможно проведение оофорэктомии. Применение гормонотерапии улучшает прогноз выживаемости на 25%.
Чтобы уменьшить психологические и эстетические проблемы, возникающие в связи с частичным, полным или тотальным удалением молочной железы, проводятся реконструктивно-пластические операции. Они бывают отсроченными, выполняемыми по завершении всех этапов лечения, и одномоментными, производимыми сразу же после резекции груди. Для улучшения течения послеоперационного периода пациентке показана коррекция диеты, медикаментозная профилактика осложнений (назначение препаратов кальция для предупреждения остеопороза, гепатопротекторов). При выраженных эмоциональных расстройствах оправдана консультация психиатра, назначение антидепрессантов и анксиолитиков.
Прогноз и профилактика
Прогноз гормонозависимого рака молочной железы напрямую зависит от своевременности выявления опухоли и адекватности назначенного лечения. На 0 и I стадиях десятилетняя выживаемость пациенток достигает 96-98%, на II стадии — 75-90% и далее уменьшается до 10% на IV стадии. С профилактической целью рекомендовано регулярное наблюдение у гинеколога, а после 35-40 лет — у маммолога, лечение дисгормональных заболеваний, самообследование молочных желез после каждой менструации. Важную роль в предупреждении рака играет планирование беременности, отказ от абортов и грудное вскармливание. Для выявления ранних форм заболевания эффективен скрининг с использованием маммографии (ежегодно после 45 лет), УЗИооо или термометрии молочных желез.
Наследственный рак молочной железы — причины, симптомы, диагностика и лечение, прогноз
Наследственный рак молочной железы – онкологическое заболевание, обусловленное генетической мутацией и проявляющееся повышенным риском развития злокачественных опухолей молочной железы у кровных родственников. Отличается от спорадических неоплазий более ранним началом, большим количеством двухсторонних поражений и частыми сочетаниями с новообразованиями других органов. Диагностируется с учетом семейной истории, данных молекулярно-генетического анализа и инструментальных исследований. При наличии предрасположенности проводятся регулярные осмотры, по показаниям осуществляется профилактическая мастэктомия. Лечение – операции, химиотерапия, радиотерапия.
Общие сведения
Наследственный рак молочной железы – заболевание, сопровождающееся повышением вероятности возникновения злокачественных новообразований молочной железы вследствие генетической мутации, передающейся из поколения в поколение. Является одной из наиболее распространенных наследственных форм рака. Составляет от 5 до 10% от общего количества неоплазий молочной железы. Характеризуется частым ранним началом (в возрасте до 50 лет). Распространенность двухсторонних поражений при разных мутациях колеблется от 5-20 до 60%.
При наследственном раке молочной железы существует высокая вероятность развития других опухолей, в том числе – рака яичников, эндометрия, толстого кишечника, желудка, поджелудочной железы и мочевого пузыря, а также меланомы кожи. При наличии одной близкой родственницы, страдавшей данным заболеванием, риск неоплазии увеличивается в два раза, при двух случаях рака молочной железы в семье – в пять раз. Вероятность развития новообразования еще больше возрастает, если у одной или более родственницы симптомы болезни появились в возрасте младше 50 лет. Лечение проводят специалисты в сфере онкологии и маммологии.
Наследственный рак молочной железы
Причины наследственного рака молочной железы
Специалистам известен целый ряд генетических мутаций, увеличивающих вероятность возникновения рака молочной железы. В литературе чаще всего упоминаются мутации генов-супрессоров BRCA1 и BRCA2. Связь этих генов с опухолями данного органа была достоверно установлена в 1994 году. Проведенные исследования позволили повысить уровень ранней диагностики наследственного рака молочной железы и стали основой для последующих изысканий в этой области. В последующем ученым удалось обнаружить, что перечисленные гены выявляются всего у 20-30% больных с семейными случаями рака молочной железы и рака яичников.
У остальных пациенток заболевание провоцируется другими мутациями, при этом в разных регионах планеты преобладают различные генетические аномалии. Наряду с повышенной вероятностью развития наследственного рака молочной железы дефектные гены могут увеличивать риск возникновения других злокачественных новообразований, чаще всего – уже упомянутого выше рака яичников. Несколько реже у пациенток возникают опухоли эндометрия, еще реже – неоплазии органов, не являющихся частью женской репродуктивной системы.
Существует ряд факторов риска, провоцирующих наследственный рак молочной железы у носительниц дефектного гена. В числе таких факторов – раннее менархе (частое явление при данной патологии), позднее начало климакса, отсутствие беременностей и родов, длительный прием гормональных препаратов, сахарный диабет, ожирение, гипертоническая болезнь, курение, злоупотребление алкоголем, наличие доброкачественных пролиферативных изменений ткани молочной железы и некоторых заболеваний женских половых органов.
Симптомы наследственного рака молочной железы
На ранних стадиях наследственный рак молочной железы протекает бессимптомно. Иногда первыми признаками становятся болезненность в молочных железах (при наличии мастопатии) и интенсивные боли во время менструаций. Как правило, опухоль обнаруживают до возникновения развернутой клинической картины. Возможно как самостоятельное выявление узла (случайное или в процессе самоосмотра), так и возникновение подозрений на онкологическое заболевание при проведении очередного обследования.
При прогрессировании наследственного рака молочной железы появляются выделения из соска. Увеличиваются подмышечные лимфоузлы на стороне поражения. Кожа над опухолью становится морщинистой, выявляются умбиликация и положительный «симптом площадки». В последующем наблюдаются прогрессирующая деформация органа и симптом «лимонной корки». Возможно изъязвление. На поздних стадиях наследственного рака молочной железы к проявлениям первичной неоплазии присоединяются нарушения функций различных органов, обусловленные отдаленным метастазированием, и общие симптомы онкологического заболевания: расстройства аппетита, потеря веса, гипертермия.
Отмечаются различия в течении наследственного рака молочной железы, вызываемого разными генетическими мутациями. Новообразования, выявляемые у женщин-носительниц гена BRCA1, характеризуются высокой степенью злокачественности. Рак, ассоциированный с мутациями BRCA2, протекает более благоприятно по сравнению со спорадическими случаями заболевания. Отличительной особенностью всех форм наследственного рака молочной железы является высокая вероятность возникновения контрлатеральных поражений и рецидивов опухоли в той же молочной железе после проведения органосохраняющих операций. Для сравнения: средняя частота местных рецидивных неоплазий при спорадическом раке составляет 1-1,5% в течение года. При наследственном раке молочной железы контрлатеральные новообразования выявляются у 42%, ипсилатеральные – у 49% больных.
Диагностика
Лечение наследственного рака молочной железы
Традиционно при наследственном раке молочной железы применяли стандартные схемы, составленные с учетом более высокой вероятности рецидивирования. Однако в последние годы в литературе все чаще встречаются указания на необходимость использования специальных лечебных программ, составленных с учетом чувствительности наследственного рака молочной железы, ассоциированного с различными генетическими аномалиями. Так, пациенткам с дефектом BRCA1 из-за низкой эффективности не рекомендуют назначать средства из группы таксанов. При наследственном раке молочной железы с мутацией BRCA2 успешно применяют цисплатин – препарат, не входящий в стандартную схему лечения рака молочной железы, но успешно используемый при лечении опухолей других локализаций. Для снижения частоты рецидивов даже на начальных стадиях выполняют радикальную мастэктомию, а не органосохраняющие операции.
Меры по предотвращению и своевременному выявлению наследственного рака молочной железы включают в себя отказ от вредных привычек, регулярные самоосмотры и осмотры специалиста. Основной инструментальной методикой, используемой при проведении профилактических обследований, является маммография, однако в последние годы при наличии возможностей ее все чаще заменяют ЯМР, исключающим облучение пациентки. При высоком риске развития наследственного рака молочной железы (более 25%) осуществляют профилактическую двухстороннюю мастэктомию, иногда – в сочетании с оофорэктомией.
Что такое рак груди? | Breastcancer.org
Leer esta página en español
Рак груди — это неконтролируемый рост клеток груди. Чтобы лучше понять рак груди, это помогает понять, как может развиться любой рак.
Рак возникает в результате мутаций или аномальных изменений генов, ответственных за регулирование роста клеток и поддержание их здоровья. Гены находятся в ядре каждой клетки, которое действует как «диспетчерская» каждой клетки.Обычно клетки в нашем теле замещают себя посредством упорядоченного процесса роста клеток: новые здоровые клетки заменяют собой, а старые отмирают. Но со временем мутации могут «включить» одни гены и «выключить» другие в клетке. Эта измененная клетка получает способность продолжать делиться без контроля и порядка, производя больше таких же клеток и образуя опухоль.
Опухоль может быть доброкачественной (не опасной для здоровья) или злокачественной (потенциально опасной). Доброкачественные опухоли не считаются злокачественными: их клетки по внешнему виду близки к нормальным, они медленно растут, не проникают в близлежащие ткани и не распространяются на другие части тела.Злокачественные опухоли являются злокачественными. Если не контролировать, злокачественные клетки в конечном итоге могут распространиться за пределы исходной опухоли на другие части тела.
Термин «рак груди» относится к злокачественной опухоли, которая возникла из клеток груди. Обычно рак груди начинается либо в клетках долек, которые представляют собой железы, вырабатывающие молоко, либо в протоках, каналах, по которым молоко отводится от долек к соску. Реже рак груди может начаться в стромальных тканях, которые включают жировые и волокнистые соединительные ткани груди.
Со временем раковые клетки могут проникнуть в близлежащие здоровые ткани груди и проникнуть в подмышечные лимфатические узлы, небольшие органы, которые фильтруют инородные вещества в организме. Если раковые клетки попадают в лимфатические узлы, они попадают в другие части тела. Стадия рака молочной железы — это степень распространения раковых клеток за пределы исходной опухоли (дополнительную информацию см. В разделе «Стадии рака груди» ниже).
Рак груди всегда вызван генетической аномалией («ошибкой» в генетическом материале).Однако только 5-10% случаев рака вызваны аномалиями, унаследованными от вашей матери или отца. Вместо этого 85-90% случаев рака груди вызваны генетическими аномалиями, которые возникают в результате процесса старения и «износа» жизни в целом.
Есть шаги, которые каждый человек может предпринять, чтобы помочь своему телу оставаться максимально здоровым, например, сбалансированное питание, поддержание здорового веса, отказ от курения, ограничение алкоголя и регулярные физические упражнения (узнайте, что вы можете сделать, чтобы справиться с раком груди факторы риска).Хотя они могут иметь некоторое влияние на ваш риск заболеть раком груди, они не могут устранить риск.
Рак груди не является вашей или чьей-либо виной. Чувствовать себя виноватым или говорить себе, что рак груди произошел из-за того, что сделали вы или кто-то еще, не продуктивно.
Стадии рака молочной железы
Стадия рака молочной железы определяется характеристиками рака, например размером и наличием рецепторов гормонов.Стадия рака помогает вам и вашему врачу:
- выяснить ваш прогноз, вероятный исход болезни
- выберет лучший вариант лечения для вас
- определите, могут ли определенные клинические испытания быть для вас хорошим вариантом
Стадия рака молочной железы обычно выражается числом по шкале от 0 до IV, причем стадия 0 описывает неинвазивный рак, который остается в пределах своего исходного местоположения, а стадия IV описывает инвазивный рак, распространившийся за пределы груди в другие части груди. тело.
Для получения дополнительной информации о стадиях, пожалуйста, посетите страницу «Стадии рака груди».
Была ли эта статья полезной? Да / Нет Была ли эта статья полезной?
Последнее изменение 18 мая 2018 г. в 11:20
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 12 октября 2020 г.
Что такое рак груди?
Рак молочной железы — это неконтролируемый рост аномальных клеток, которые могут развиваться в одной из нескольких областей груди, включая
- протоки, по которым молоко идет к соску
- маленькие мешочки, производящие молоко (дольки)
- негландулярная ткань.
Рак груди считается инвазивным, если раковые клетки проникли через слизистую оболочку протоков или долек.Это означает, что раковые клетки могут быть обнаружены в окружающих тканях, таких как жировая и соединительная ткани или кожа. Неинвазивный рак груди (in situ) возникает, когда раковые клетки заполняют протоки или дольки, но не распространились в окружающие ткани.
Это основные формы инвазивного рака груди:
- Инвазивная карцинома протоков — Этот вид рака груди, на который приходится три четверти случаев, развивается в молочных протоках. Он может пробить стенку протока и проникнуть в жировую ткань груди.Затем он может распространяться (метастазировать) в другие части тела через кровоток или лимфатическую систему.
- Инвазивная лобулярная карцинома — На этот тип рака груди приходится около 15% случаев. Он возникает в дольках грудного молока. Он может распространяться на жировую ткань груди и другие части тела.
- Медуллярная, муцинозная и тубулярная карциномы — Эти медленно растущие виды рака груди составляют около 8% всех случаев рака груди.
- Болезнь Педжета — это редкая форма рака груди. Он начинается в молочных протоках соска и может распространяться на темный круг вокруг соска (ареолу). У женщин, страдающих болезнью Педжета, в анамнезе обычно появляются корки, шелушение, зуд или воспаление на сосках.
- Воспалительная карцинома — это еще одна редкая форма рака груди.Это может показаться инфекцией, потому что обычно нет шишки или опухоли. Кожа красная, теплая и выглядит изъеденной, как апельсиновая корка. Воспалительная карцинома, поскольку она быстро распространяется, является наиболее агрессивным и трудно поддающимся лечению из всех видов рака груди.
Поскольку все больше женщин проходят регулярную маммографию, врачи выявляют многие неинвазивные или предраковые состояния, прежде чем они перерастут в рак. Эти условия включают
- Протоковая карцинома in situ (DCIS) — Это происходит, когда раковые клетки заполняют протоки, но не распространились через стенки в жировую ткань.Почти все женщины, которым поставлен диагноз на этой ранней стадии, могут быть излечены. Без лечения около 20% случаев DCIS приводят к инвазивному раку груди в течение 10 лет.
- Дольчатая карцинома in situ (LCIS) — Это меньшая угроза, чем DCIS. Он развивается в дольках грудного молока. LCIS не требует лечения, но увеличивает риск развития рака в других областях обеих молочных желез.
Риск развития рака груди у женщины увеличивается с возрастом; более трех из четырех случаев рака груди возникают у женщин старше 50 лет.Другие факторы риска рака груди включают
- наличие близких родственников, таких как мать, сестра или бабушка, которые болели этим заболеванием
- человек еврейского происхождения ашкенази
- перенесли облучение грудной клетки по поводу другого рака, такого как болезнь Ходжкина, особенно если облучение было получено до 30 лет.
- уже страдающие заболеванием или некоторыми другими аномалиями тканей груди
- повышенное воздействие женского гормона эстрогена — за счет первой менструации до 13 лет, наступления менопаузы после 51 года или использования заместительной эстрогеновой терапии более 5 лет
- никогда не были беременны или имели первую беременность после 30 лет
- лишний вес, особенно после менопаузы
- употребление алкоголя (риск рака удваивается при употреблении трех и более напитков в день)
- ведет малоподвижный образ жизни с небольшими регулярными физическими упражнениями.
- прошли предварительную биопсию груди
Хотя рак груди примерно в 100 раз чаще встречается у женщин, чем у мужчин, у мужчин это заболевание может развиться.
Симптомы
Симптомы рака груди включают
- уплотнение или уплотнение в груди или под мышкой
- прозрачные или кровянистые выделения из соска
- Корка или шелушение на соске
- ниппель, который больше не торчит (перевернут)
- покраснение или припухлость груди
- Ямочка на коже груди, напоминающая текстуру апельсина
- Изменение контуров груди, например, когда одна из них выше другой
- Язва или язва на коже груди, которая не заживает.
Ультразвук может подтвердить, является ли опухоль твердой опухолью или заполненной жидкостью доброкачественной кистой. Его также можно использовать для оценки любых аномальных участков, обнаруженных на маммограмме.
Хотя это обычно не выполняется, МРТ используется для оценки аномалий на маммограмме, получения более точной оценки размера рака и проверки других видов рака. МРТ также можно использовать для скрининга у женщин с высоким риском рака груди. Примеры включают:
- наличие генетической мутации гена BRCA,
- родственник первой степени носителя BRCA
- сильная семейная история рака груди
- предшествующее облучение грудной стенки в возрасте от 10 до 30 лет.
Если уплотнение твердое, врач, вероятно, порекомендует провести биопсию груди. Во время биопсии небольшое количество ткани груди удаляется и анализируется в лаборатории. Иногда ваш врач порекомендует биопсию без предварительного ультразвукового исследования или МРТ.
Биопсию груди можно сделать разными способами. К ним относятся
- Тонкоигольная аспирация, при которой тонкая игла извлекает кусочки ткани из опухоли.
- Биопсия с большой стержневой иглой, позволяющая удалять более крупные куски ткани
- стереотаксическая игольчатая биопсия, разновидность биопсии с большой стержневой иглой, при которой используется специальное оборудование для визуализации для точного определения ткани, подлежащей удалению.
- хирургическая биопсия, при которой полностью или частично удаляется опухоль груди.
Тип биопсии, который выберет ваш врач, будет зависеть от локализации опухоли, ее размера и других факторов.
Специалист, называемый патологом, исследует ткань под микроскопом и определяет, содержит ли ткань раковые клетки. Если это так, патолог может определить тип рака груди.
Патологоанатом также присвоит раку степень. Оценка показывает, насколько близко раковые клетки напоминают нормальные клетки.Более низкая степень означает, что рак растет медленнее и с меньшей вероятностью распространяется; более высокая степень означает, что рак агрессивен и может распространяться. Степень — это один из факторов, который врачи учитывают при планировании лечения. Патологоанатом также может определить, насколько быстро раковые клетки делятся.
В зависимости от типа биопсии и того, были ли удалены соседние лимфатические узлы, отчет о биопсии может включать дополнительную информацию. Например, отчет может прояснить, насколько распространился рак.
Другой важный шаг — определить, являются ли раковые клетки «гормонорецепторными» для эстрогена и прогестерона. Рецепторы позволяют определенным веществам, таким как гормоны, прикрепляться к клетке. Нормальные клетки груди имеют рецепторы как эстрогена, так и прогестерона.
Раковые клетки могут иметь оба рецептора, один рецептор или не иметь рецепторов. У женщин с раком, положительным по рецепторам гормонов, прогноз обычно лучше. Это потому, что они с большей вероятностью ответят на гормональную терапию.
Образец биопсии также должен быть проверен на наличие стимулирующего рост белка, называемого HER2. Ген HER2 говорит клетке производить белок HER2. Раки с множественными копиями гена HER2 производят слишком много HER2. Эти виды рака, называемые HER2-положительными, имеют тенденцию быстро расти и распространяться.
Такая информация помогает принимать решения о лечении. Например, женщины с HER2-положительным раком, вероятно, выиграют от лекарств, нацеленных на белок HER2.
Возможно, вам потребуются дополнительные тесты, чтобы определить, распространился ли рак.К ним относятся
- сканирование костей
- КТ (компьютерная томография)
- ПЭТ сканов. ПЭТ-сканирование ищет метаболически активные ткани. Они наиболее полезны для выявления рака, который мог распространиться на другие части тела.
Ожидаемая продолжительность
Рак груди будет продолжать расти и распространяться до тех пор, пока не будет излечен.
Профилактика
Хотя нет никаких гарантий, вы можете принять меры для предотвращения рака груди:
- Поддерживайте здоровый вес.
- Регулярно занимайтесь спортом.
- Ограничьте употребление алкоголя. (Эксперты рекомендуют не более одного напитка в день для женщин и двух напитков в день для мужчин.) Если вы будете пить, вы можете снизить риск рака груди, приняв добавку фолиевой кислоты.
- Делайте регулярные маммограммы. Эксперты расходятся во мнениях относительно того, следует ли женщинам со средним риском рака груди начинать обследование в возрасте 45 или 50 лет. Они также различаются по частоте маммографии — ежегодно или раз в 2 года.Спросите своего врача, что для вас имеет смысл.
- Женщинам, которые считают, что они подвержены высокому риску наследственного рака груди, следует подумать о том, чтобы поговорить с генетическим консультантом. Это может повлиять на тип и частоту проведения скрининга на рак груди.
Диагностика
Ваш врач спросит, есть ли у вас факторы риска рака груди, особенно если болезнь передается в вашей семье. Затем он или она осмотрит вашу грудь в поисках признаков и симптомов рака груди.К ним относятся уплотнение или утолщение в груди, инверсия сосков или выделения, отек или изменение контура груди, покраснение или ямочка на коже груди, а также увеличение лимфатических узлов под мышкой.
Если ваш врач обнаружит уплотнение или ваша маммограмма обнаружит участок с патологией ткани груди, ваш врач порекомендует дополнительные тесты на рак груди. Если вам еще не делали маммографию, это может быть следующим шагом. Но в других случаях следующим шагом является ультразвуковая или магнитно-резонансная томография (МРТ).
Некоторые женщины наследуют мутации в так называемых генах рака груди — BRCA1 и BRCA2. Эти генетические мутации подвергают их очень высокому риску развития рака груди и яичников. Этим женщинам требуется более частое обследование, часто с помощью МРТ. Некоторые женщины предпочитают удалять грудь и яичники. Это лучший способ предотвратить рак груди и яичников.
Лечение
Лечение рака груди обычно начинается с выбора типа операции. Учитываемые факторы включают:
- Тип диагностированного рака груди
- Характеристики исходного биопсийного материала
- Предпочтения пациентов
При мастэктомии удаляется вся грудь, обычно с удалением некоторых лимфатических узлов, расположенных в подмышечной впадине или подмышечной впадине.Лампэктомия удаляет только злокачественную опухоль и небольшое количество здоровой ткани вокруг нее.
Раковая ткань груди, удаленная во время операции, может быть подвергнута дальнейшему анализу. Это может включать поиск определенных молекулярных и генетических характеристик, которые иногда влияют на решения относительно дополнительной терапии. Кроме того, результаты могут предоставить информацию, имеющую отношение к риску рака у членов семьи.
После операции ваш врач может порекомендовать лучевую терапию, химиотерапию, гормональную терапию, таргетную терапию или комбинацию методов лечения.Дополнительные методы лечения снижают риск возврата или распространения рака. Лучевая терапия обычно рекомендуется после лампэктомии, чтобы уничтожить оставшиеся раковые клетки и предотвратить возвращение рака. Без лучевой терапии вероятность возвращения рака увеличивается примерно на 25%.
Необходимость химиотерапии зависит от степени распространения рака и молекулярных характеристик рака. В некоторых случаях перед операцией рекомендуется химиотерапия, чтобы уменьшить большую опухоль, чтобы ее было легче удалить.Если рак возвращается, обычно требуется химиотерапия.
Гормональная терапия обычно рекомендуется, если рак является положительным по рецепторам эстрогена. Чаще всего в этих случаях используется тамоксифен. Он блокирует эстроген из клеток рака молочной железы, положительных по рецепторам эстрогена. (Эстроген может способствовать росту раковых клеток.) Это может снизить вероятность того, что рак вернется, на 30%.
Ингибиторы ароматазы — еще одна форма гормональной терапии. Эти препараты уменьшают количество эстрогена в организме, блокируя выработку эстрогена во всех других тканях, кроме яичников.Ингибиторы ароматазы наиболее полезны для женщин в период менопаузы, потому что яичники перестают вырабатывать эстроген после менопаузы.
Лекарства, нацеленные на определенные генетические изменения и атакующие раковые клетки, называются таргетной терапией. Например, если у вас рак груди HER2-положительный, ваш врач может предложить вам трастузумаб (герцептин). Этот препарат представляет собой искусственную версию белка иммунной системы. Он прикрепляется к рецептору HER2, замедляя рост рака. Это также может стимулировать вашу иммунную систему к более сильной атаке.
Разрабатываются и другие препараты, которые помогают в лечении женщин, у которых есть генетическая особенность, которая подвергает их риску рака груди или яичников, передаваемому в семьях.
В настоящее время ведутся споры относительно лучшего лечения DCIS. Стандартной рекомендацией было удаление рака с помощью лампэктомии с последующей лучевой терапией. Однако для некоторых женщин может быть достаточно полного удаления области только с помощью лампэктомии. В случаях, когда DCIS возникает более чем в одном месте или если опухолевые клетки выглядят особенно тревожными при биопсии, врач может порекомендовать мастэктомию.Лимфатические узлы также могут быть удалены в рамках мастэктомии.
В большинстве случаев LCIS имеет более низкую вероятность прогрессирования до инвазивного рака, поэтому лечение не требуется или не требуется. Однако у женщин с этим заболеванием выше вероятность развития рака в других областях той же или другой груди. Поэтому им следует регулярно проходить маммографию и обследование груди. Чтобы снизить риск рака груди, некоторые женщины используют гормональную терапию, например тамоксифен.
На основании ваших генетических маркеров ваш врач может выбрать лекарства, которые с наибольшей вероятностью будут бороться с вашим раком.Он или она может взглянуть на генетические маркеры, чтобы определить вероятность распространения рака груди на другое место.
Когда обращаться к специалисту
Немедленно позвоните своему врачу, если вы почувствуете опухоль или аномальное уплотнение в груди. Позвоните своему врачу, если заметите
- новый перевернутый ниппель
- жидкость капает из одного ниппеля
- Припухлость груди или изменение ее контура
- покраснение или ямочка на коже груди.
Прогноз
Ранняя диагностика значительно улучшает прогноз для женщин с раком груди. Если опухоль небольшая и ограничивается грудью, более 90% женщин выживают пять лет или дольше. Однако, если болезнь распространяется по всему телу до постановки диагноза, этот показатель снижается до менее 20%.
Рак в одной груди повышает риск развития рака в другой груди выше среднего. Это верно, даже если вы все еще принимаете блокаторы эстрогенов.Обязательно проходите регулярные осмотры и маммограммы.
Узнайте больше о раке груди
Сопутствующие препараты
Справочная информация клиники Мэйо
Внешние ресурсы
Национальный институт рака (NCI)
http://www.cancer.gov/
Американское онкологическое общество (ACS)
http://www.cancer.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Рак груди | Международный фонд исследования рака,
Ткань груди состоит в основном из жира, железистой ткани (расположенной в виде долей), протоков и соединительной ткани. Ткань груди развивается в ответ на гормоны, такие как эстрогены, прогестерон, инсулин и факторы роста. Основные периоды развития — период полового созревания, беременности и кормления грудью. После менопаузы железистая ткань атрофируется. Рак молочной железы — это почти все карциномы эпителиальных клеток, выстилающих молочные протоки (каналы в груди, по которым молоко поступает к соску).Хотя рак груди может возникать у мужчин, он встречается редко (менее 1% случаев) и не включен в этот обзор.
Всего в этом отчете было проанализировано 119 исследований со всего мира, в которых участвовало более 12 миллионов женщин и более 260 000 случаев рака груди.
Заболеваемость и выживаемость
Рак груди является наиболее распространенным раком у женщин во всем мире: в 2012 году было диагностировано почти 1,7 миллиона новых случаев, что составляет около 25 процентов всех онкологических заболеваний у женщин.Показатели заболеваемости сильно различаются по всему миру: от 27 на 100 000 в Средней Африке и Восточной Азии до 92 на 100 000 в Северной Америке. Это пятая по частоте причина смерти от рака у женщин: около 522 000 смертей (6,4 процента от общего числа). Это также самая частая причина смерти от рака у женщин из регионов с более низкими индексами развития и / или доходов (14,3 процента смертей), и вторая по частоте причина смерти из регионов с более высокими индексами развития и / или доходов ( 15.4 процента смертей), после рака легких.
Риск рака груди удваивается каждые десять лет до наступления менопаузы, после чего рост замедляется. Однако рак груди чаще встречается после менопаузы. Исследования женщин, которые мигрируют из районов с низким уровнем риска в районы с высоким риском, показывают, что они принимают уровень миграции в принимающей стране в течение одного или двух поколений. Это показывает, что факторы окружающей среды играют важную роль в развитии болезни.
Общие показатели выживаемости при раке груди во всем мире различаются, но в целом они улучшились.Это связано с тем, что доступ к медицинской помощи во многих странах улучшается, и большинство случаев рака груди диагностируется на более ранней и локальной стадии. Кроме того, доступны улучшенные хирургические вмешательства и индивидуализированные схемы адъювантного лечения. Во многих странах пятилетняя выживаемость женщин с диагнозом рака груди I / II стадии (небольшие опухоли или ограниченное локальное распространение на узлы под мышкой) составляет 80–90 процентов. Для стадий III / IV (большие опухоли или более отдаленное распространение за пределы груди или отдаленных органов) выживаемость падает до 24%.Распространенность рака груди. доля женщин на 100 000 составляет 665 в Западной Европе, 745 в Северной Америке и 170 в Восточной Азии.
Статистика рака, приведенная в Третьем экспертном отчете, взята из базы данных GLOBOCAN 2012. Международное агентство по изучению рака (IARC) обновило эту статистику в сентябре 2018 года, после публикации Третьего экспертного отчета. Чтобы просмотреть самую последнюю статистику, нажмите здесь.
Факторы образа жизни и риск рака груди
В этом отчете нашего проекта постоянного обновления (CUP) — крупнейшего в мире источника научных исследований по профилактике рака и выживанию с помощью диеты, питания и физической активности — мы анализируем глобальные исследования того, как определенные факторы образа жизни влияют на риск развития рака груди.Эта веб-страница является частью Третьего экспертного отчета Всемирного фонда исследований рака / Американского института исследований рака Диета, питание, физическая активность и рак: глобальная перспектива .
Данные по пременопаузальному раку груди
Имеются веские доказательства того, что:
Есть свидетельства того, что:
- употребление некрахмалистых овощей может снизить риск эстроген-отрицательного (ER–) рака молочной железы (не указано)
- употребление продуктов, содержащих каротиноиды, может снизить риск рака груди (не указано)
- употребление молочных продуктов может снизить риск рака молочной железы в пременопаузе
- диета с высоким содержанием кальция может снизить риск пременопаузального рака груди
- физическая активность может снизить риск пременопаузального рака молочной железы
Результаты исследования рака груди в постменопаузе
Имеются веские доказательства того, что:
Имеются ограниченные свидетельства того, что:
- употребление некрахмалистых овощей может снизить риск эстроген-отрицательного (ER–) рака груди (не уточнено)
- употребление продуктов, содержащих каротиноиды, может снизить риск рака груди (не указано)
- Употребление диеты с высоким содержанием кальция может снизить риск рака груди в постменопаузе
Смотрите больше рисунков в нашем наборе инструментов.
Другие причины рака груди
В дополнение к данным о диете, питании и физической активности, описанным выше, к другим установленным причинам рака груди относятся:
Ранняя менархе (до 12 лет), поздняя естественная менопауза (после 55 лет), невынашивание детей и первая беременность старше 30 лет — все это увеличивает воздействие эстрогена и прогестерона на протяжении всей жизни и риск рака груди. Обратное также применимо: поздний менархе, ранняя менопауза, вынашивание детей и беременность до 30 лет — все это снижает риск рака груди.
Воздействие ионизирующего излучения в результате медицинского лечения, такого как рентгеновское излучение, особенно в период полового созревания, увеличивает риск рака груди даже при низких дозах.
Гормональная терапия, также известная как заместительная гормональная терапия или ЗГТ (содержащая эстроген с прогестероном или без него), увеличивает риск рака груди, и этот риск выше при приеме комбинированных препаратов эстрогена и прогестерона. Пероральные контрацептивы, содержащие как эстроген, так и прогестерон, также вызывают небольшое повышение риска рака груди у молодых женщин, только среди нынешних и недавних пользователей.
Патогенез
Ткань груди изменяется на разных этапах жизни в ответ на гормональный статус хозяина и другие воздействия окружающей среды. Поэтому возможно, что некоторые факторы риска будут иметь разное влияние на разных этапах жизни.
Гормоны играют важную роль в прогрессировании рака груди, поскольку они модулируют структуру и рост эпителиальных опухолевых клеток. Различные виды рака различаются по чувствительности к гормонам. Рак груди можно классифицировать по типу рецептора гормона; например, насколько раковые клетки имеют рецепторы гормонов эстрогена и прогестерона, которые могут влиять на рост клеток рака груди.Клетки рака груди, которые имеют рецепторы эстрогена, называются эстроген-положительными (ER +), а клетки, содержащие рецепторы прогестерона, называются прогестерон-положительными (PR +) раками. Раковые опухоли, положительные по рецепторам гормонов, являются наиболее распространенными подтипами рака груди, но варьируются в зависимости от населения (60–90 процентов). У них относительно лучший прогноз, чем у гормоно-рецепторно-отрицательных злокачественных опухолей, которые, вероятно, имеют более высокий патологический класс и могут быть более трудными для лечения. Многие виды рака молочной железы также производят гормоны, такие как факторы роста, которые действуют локально, и они могут как стимулировать, так и подавлять рост опухоли.
Семейный анамнез рака груди связан с более высоким риском заболевания: женщины, у которых есть родственник первой степени родства с раком груди, имеют почти вдвое больший риск, чем женщины без семейного анамнеза; а у женщин, имеющих более одного родственника первой степени родства, риск в три-четыре раза выше. Некоторые наследственные мутации, особенно BRCA1, BRCA2 и p53, приводят к очень высокому риску рака груди. Мутации зародышевой линии в этих генах нечасты и составляют от 2 до 5 процентов случаев.Во время канцерогенного процесса мутации и эпигенетические модификации онкогенов и генов-супрессоров опухолей могут быть приобретены раковыми клетками.
Полные ссылки и краткое изложение механизмов, лежащих в основе всех выводов, можно найти в отчете о раке груди.
Как проводилось исследование
Глобальные научные исследования в области диеты, питания, физической активности и риска рака груди систематически собирались и анализировались, а затем подвергались независимой оценке группой ведущих международных ученых, чтобы сделать выводы о том, какие из этих факторов увеличивают или уменьшают риск. развития рака груди.
Результаты опубликованы в рецензируемых журналах
Отдельные результаты этого отчета были опубликованы в рецензируемых журналах. Подробная информация о статьях и ссылки на аннотации в PubMed приведены ниже:
Углеводы, гликемический индекс, гликемическая нагрузка и риск рака груди: систематический обзор и метаанализ доза-эффект проспективных исследований. Schlesinger S, Chan DSM, Vingeliene S, Vieira AR, Abar L, Polemiti E, Stevens CAT, Greenwood DC, Aune D & Norat T.Nutr Rev.1 июня 2017 г .; 75 (6): 420-441. Аннотация
Диета по сравнению с концентрацией каротиноидов в крови и риск рака груди: систематический обзор и метаанализ проспективных исследований. Aune D, Chan DS, Vieira AR, Navarro Rosenblatt DA, Vieira R, Greenwood DC, & Norat T. Am J Clin Nutr. 2012; 96 (2): 356-73. Аннотация
Фрукты, овощи и риск рака груди: систематический обзор и метаанализ проспективных исследований. Aune D, Chan DS, Vieira AR, Rosenblatt DA, Vieira R, Greenwood DC, & Norat T.Лечение рака груди Res. 2012; 134 (2): 479-93. Аннотация
Пищевые волокна и риск рака груди: систематический обзор и метаанализ проспективных исследований. Aune D, Chan DSM, Greenwood DC, Vieira AR, Rosenblatt DAN, Vieira R & Norat T. Ann Oncol. 2012; 23 (6): 1394-402. Аннотация
Эта веб-страница представляет собой резюме.
Чтобы узнать больше, загрузите всю главу.
Рак молочной железы: виды лечения
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете о различных видах лечения, которые врачи используют для лечения людей с раком груди.Используйте меню для просмотра других страниц.
В этом разделе объясняются виды лечения, являющиеся стандартом лечения рака груди на ранней стадии и местнораспространенного рака. «Стандарт лечения» означает лучшие известные методы лечения. При принятии решения о плане лечения вам настоятельно рекомендуется рассмотреть возможность проведения клинических испытаний. Клиническое исследование — это исследование, в котором проверяется новый подход к лечению. Врачи хотят узнать, является ли новое лечение безопасным, эффективным и, возможно, лучше, чем стандартное лечение.В клинических испытаниях можно проверить новое лекарство и то, как часто его следует вводить, новую комбинацию стандартных методов лечения или новые дозы стандартных лекарств или других методов лечения. В некоторых клинических испытаниях также проверяется, что лечение меньше, чем обычно. Клинические испытания — это один из вариантов лечения и ухода на всех стадиях рака. Ваш врач может помочь вам рассмотреть все варианты лечения. Узнайте больше о клинических испытаниях в разделах «О клинических испытаниях» и «Последние исследования» этого руководства.
Обзор лечения
В области лечения рака врачи, специализирующиеся в различных областях лечения рака, таких как хирургия, радиационная онкология и медицинская онкология, работают вместе с радиологами и патологами над созданием общего плана лечения пациента, который сочетает в себе различные виды лечения. Это называется мультидисциплинарной командой. Бригады по лечению рака включают в себя множество других специалистов в области здравоохранения, таких как фельдшеры, практикующие медсестры, медсестры онкологии, социальные работники, фармацевты, консультанты, диетологи и другие.Людям старше 65 лет также может быть привлечен гериатр-онколог или гериатр. Спросите лечащего врача, какие медицинские работники будут частью вашей лечебной бригады и чем каждый из них будет заниматься. Это может измениться со временем по мере изменения ваших медицинских потребностей. Вам также следует спросить, кто будет координировать ваше лечение.
План лечения — это краткое изложение вашего рака и запланированного лечения рака. Он предназначен для предоставления базовой информации о вашей истории болезни любым врачам, которые будут заботиться о вас в течение вашей жизни.Перед началом лечения попросите у врача копию вашего плана лечения. Вы также можете предоставить своему врачу копию формы плана лечения ASCO для заполнения.
Биология и поведение рака груди влияют на план лечения. Некоторые опухоли меньше, но быстро растут, а другие больше и растут медленно. Варианты лечения и рекомендации очень индивидуальны и зависят от нескольких факторов, в том числе:
Подтип опухоли, включая статус рецепторов гормонов (ER, PR), статус HER2 и узловой статус (см. Введение)
Стадия опухоли
Геномные маркеры, такие как Oncotype DX ™ или MammaPrint ™, если применимо (см. Диагноз)
Возраст пациентки, общее состояние здоровья, менопаузальный статус и предпочтения
Наличие известных мутаций в наследственных генах рака груди, таких как BRCA1 или BRCA2
Несмотря на то, что бригада по лечению рака груди будет специально подбирать лечение для каждой пациентки, существуют некоторые общие шаги для лечения рака груди на ранней стадии и местнораспространенного рака.
Как при DCIS, так и при ранней стадии инвазивного рака груди врачи обычно рекомендуют операцию по удалению опухоли. Чтобы убедиться, что опухоль удалена полностью, хирург также удалит небольшой участок здоровой ткани вокруг опухоли, называемый краем. Хотя цель операции — удалить все видимые опухоли груди, микроскопические клетки могут остаться. В некоторых ситуациях это означает, что для удаления оставшихся раковых клеток может потребоваться еще одна операция. Есть разные способы проверки микроскопических клеток, которые обеспечат чистую границу.Также возможно присутствие микроскопических клеток за пределами груди, поэтому после операции часто рекомендуется системное лечение медикаментами, как описано ниже.
Для более крупных или быстрорастущих опухолей врачи могут рекомендовать системное лечение химиотерапией или гормональной терапией перед операцией, называемое неоадъювантной терапией. Другие виды лечения перед операцией могут иметь несколько преимуществ:
Операцию легче выполнить, потому что опухоль меньше.
Ваш врач может узнать, работают ли определенные методы лечения рака.
Вы также можете опробовать новое лечение в ходе клинических испытаний.
Если у вас есть микроскопическое отдаленное заболевание, вылечите его раньше.
Женщинам, которым, возможно, потребовалась мастэктомия, можно было бы сделать операцию по сохранению груди (лампэктомию), если опухоль достаточно уменьшилась до операции.
После операции следующим шагом в лечении рака груди на ранней стадии является снижение риска рецидива и избавление от всех оставшихся раковых клеток в организме.Эти раковые клетки не обнаруживаются с помощью текущих тестов, но считается, что они ответственны за рецидив рака, поскольку со временем они могут расти. Лечение после операции называется «адъювантной терапией». Адъювантная терапия может включать лучевую терапию, химиотерапию, таргетную терапию и / или гормональную терапию (дополнительную информацию о каждом из этих методов лечения см. Ниже).
Необходимость адъювантной терапии зависит от вероятности того, что какие-либо раковые клетки останутся в груди или теле, и от вероятности того, что конкретное лечение будет работать для лечения рака.Хотя адъювантная терапия снижает риск рецидива, она не устраняет его полностью.
Наряду с постановкой диагноза, другие инструменты могут помочь оценить прогноз и помочь вам и вашему врачу принять решение относительно адъювантной терапии. В зависимости от подтипа рака груди сюда входят тесты, которые могут предсказать риск рецидива путем тестирования опухолевой ткани (например, Oncotype Dx ™ или MammaPrint ™; см. Диагностика). Такие тесты также могут помочь вашему врачу лучше понять, поможет ли химиотерапия снизить риск рецидива.
Когда операция по удалению рака невозможна, она называется неоперабельной. Затем врач порекомендует лечить рак другими способами. Для уменьшения рака может быть назначена химиотерапия, таргетная терапия, лучевая терапия и / или гормональная терапия.
Для рецидивирующего рака варианты лечения зависят от того, как впервые лечили рак, и от характеристик рака, упомянутых выше, таких как ER, PR и HER2.
Описание распространенных видов лечения рака груди на ранней стадии и местнораспространенного рака приведено ниже.Ваш план лечения также включает лечение симптомов и побочных эффектов, что является важной частью лечения рака. Найдите время, чтобы узнать обо всех вариантах лечения, и обязательно задавайте вопросы о том, что неясно. Поговорите со своим врачом о целях каждого лечения и о том, чего вы можете ожидать от лечения. Такие разговоры называются «совместным принятием решений». Совместное принятие решений — это когда вы и ваши врачи вместе выбираете методы лечения, которые соответствуют целям вашего лечения.Совместное принятие решений особенно важно при раке груди, потому что существуют разные варианты лечения. Также важно проконсультироваться с вашей страховой компанией перед началом лечения, чтобы убедиться, что оно покрывается страховкой.
Людям старше 65 лет может быть полезно пройти гериатрическое обследование перед планированием лечения. Узнайте, что включает в себя гериатрическая оценка.
Узнайте больше о принятии решений о лечении.
Хирургия
Операция — это удаление опухоли и некоторых окружающих здоровых тканей во время операции.Хирургия также используется для исследования близлежащих подмышечных лимфатических узлов, которые находятся под рукой. Хирург-онколог — это врач, который специализируется на хирургическом лечении рака. Узнайте больше об основах хирургии рака.
Как правило, чем меньше опухоль, тем больше у пациента возможностей хирургического вмешательства. К видам хирургических вмешательств при раке груди относятся:
Лампэктомия . Это удаление опухоли и небольшого участка здоровой ткани, свободной от рака, вокруг опухоли.Большая часть груди остается. При инвазивном раке после операции часто рекомендуется лучевая терапия оставшейся ткани груди, особенно для более молодых пациентов, пациентов с опухолями, отрицательными по рецепторам гормонов, и пациентов с более крупными опухолями. Для DCIS лучевая терапия после операции может быть вариантом в зависимости от пациента, опухоли и типа операции. Лампэктомию также можно назвать операцией по сохранению груди, частичной мастэктомией, квадрантэктомией или сегментарной мастэктомией. Женщины с мутациями гена BRCA1 или BRCA2 , у которых впервые был диагностирован рак груди, могут иметь право на операцию по сохранению груди.То же самое и с женщинами с недавно диагностированным раком груди, несущими генную мутацию среднего риска, например CHEK2 или ATM . Один только ваш статус генетической мутации не должен определять, какой курс лечения может быть лучше для вас.
Мастэктомия. Это хирургическое удаление всей груди. Есть несколько видов мастэктомии. Поговорите со своим врачом о том, можно ли сохранить кожу, называемую мастэктомией с сохранением кожи, или можно ли сохранить сосок, называя мастэктомией с сохранением сосков или тотальной мастэктомией с сохранением кожи.Мастэктомия с сохранением сосков может быть вариантом лечения для некоторых женщин с мутацией гена BRCA1 или BRCA2 или для женщин с мутацией гена умеренного риска, например CHEK2 или ATM . Ваш врач также учтет, насколько велика опухоль по сравнению с размером вашей груди, чтобы определить лучший для вас тип операции.
Удаление и анализ лимфатических узлов
Раковые клетки могут быть обнаружены в подмышечных лимфатических узлах при некоторых формах рака.Важно выяснить, есть ли рак в лимфатических узлах возле груди. Эта информация используется для определения лечения и прогноза.
Биопсия сторожевого лимфатического узла . При биопсии сторожевого лимфатического узла (также называемой биопсией сторожевого лимфатического узла или SNB) хирург находит и удаляет от 1 до 3 или более лимфатических узлов из-под руки, которые получают лимфодренаж из груди. Эта процедура помогает избежать удаления большого количества лимфатических узлов с помощью диссекции подмышечных лимфатических узлов (см. Ниже) для пациентов, у которых сторожевые лимфатические узлы в большинстве своем свободны от рака.Уменьшение размера лимфатических узлов помогает снизить риск нескольких возможных побочных эффектов. Эти побочные эффекты включают отек руки, называемый лимфедемой, онемение и подвижность руки, а также проблемы с диапазоном движений плеча. Это долгосрочные проблемы, которые могут серьезно повлиять на качество жизни человека. Важно отметить, что риск лимфедемы увеличивается с увеличением количества лимфатических узлов и лимфатических сосудов, которые были удалены или повреждены во время лечения рака. Это означает, что у женщин, которым сделана биопсия сторожевого лимфатического узла, вероятность развития лимфедемы ниже, чем у женщин, перенесших диссекцию подмышечных лимфатических узлов (см. Ниже).
Чтобы найти сторожевой лимфатический узел, хирург обычно вводит краситель и / или радиоактивный индикатор позади соска или вокруг него. Укол, который может вызвать некоторый дискомфорт, длится около 15 секунд. Краситель или индикатор перемещается к лимфатическим узлам, сначала попадая в сторожевой узел. Если использовать краситель, хирург может найти лимфатический узел, когда он станет цветным. Если используется радиоактивный индикатор, он испускает излучение, которое помогает хирургу найти лимфатический узел.
Затем патолог исследует лимфатические узлы на наличие раковых клеток.Исследования показали, что если сторожевые лимфатические узлы не поражены раком, вполне вероятно, что и в остальных лимфатических узлах не будет рака. Это означает, что больше не нужно удалять лимфатические узлы. Если рак поражен только 1 или 2 сторожевыми лимфатическими узлами и вы планируете провести лампэктомию и лучевую терапию всей груди, подмышечная лимфодиссекция может не потребоваться. В целом, для большинства женщин с ранней стадией рака груди, которую можно удалить хирургическим путем, и у которых подмышечные лимфатические узлы не увеличены, биопсия сторожевого лимфатического узла является стандартом лечения.Однако в определенных ситуациях может быть целесообразным не подвергаться подмышечной хирургии. Вам следует обсудить со своим хирургом, подходит ли вам такой подход.
Диссекция подмышечных лимфатических узлов . При диссекции подмышечных лимфатических узлов хирург удаляет множество лимфатических узлов из-под руки. Затем патолог исследует их на наличие раковых клеток. Фактическое количество удаленных лимфатических узлов варьируется от человека к человеку. Подмышечная лимфодиссекция может быть не нужна всем женщинам с ранней стадией рака груди с небольшими опухолями сторожевых лимфатических узлов.Женщины, перенесшие лампэктомию и лучевую терапию с опухолью меньшего размера (менее 5 см) и не более чем 2 сторожевыми лимфатическими узлами с раком, могут избежать полной диссекции подмышечных лимфатических узлов. Это помогает снизить риск побочных эффектов и не снижает выживаемость. Если рак обнаружен в сторожевом лимфатическом узле, необходимость дополнительной операции для удаления большего количества лимфатических узлов зависит от конкретной ситуации.
Большинству людей с инвазивным раком молочной железы предстоит либо биопсия сторожевого лимфатического узла, либо диссекция подмышечного лимфатического узла.Однако эти процедуры могут быть необязательными для некоторых пациентов старше 65 лет. Это зависит от размера лимфатических узлов, стадии опухоли и общего состояния здоровья человека.
Биопсия сторожевого лимфатического узла не может быть сделана, если есть очевидные доказательства рака лимфатических узлов до операции. В этой ситуации предпочтительна полная диссекция подмышечных лимфатических узлов. Обычно лимфатические узлы не оцениваются для людей с DCIS и без инвазивного рака, поскольку риск распространения очень низок.Тем не менее, хирург может рассмотреть возможность проведения биопсии сигнального лимфатического узла пациентам с диагнозом DCIS, которые решают пройти или нуждаются в мастэктомии. Если во время мастэктомии при DCIS обнаружен инвазивный рак, что случается время от времени, необходимо будет обследовать лимфатические узлы. Однако биопсия сторожевого лимфатического узла обычно не может быть выполнена. В этой ситуации может быть рекомендовано удаление подмышечных лимфатических узлов.
Реконструктивная (пластическая) хирургия
Женщинам, перенесшим мастэктомию или лампэктомию, может потребоваться реконструкция груди.Это операция по воссозданию груди с использованием либо ткани, взятой из другой части тела, либо синтетических имплантатов. Реконструкцию обычно проводит пластический хирург. Человек может пройти реконструкцию одновременно с мастэктомией, что называется немедленной реконструкцией. Они также могут иметь это в какой-то момент в будущем, называемое отложенной реконструкцией.
Пациентам, перенесшим лампэктомию, реконструкция может быть выполнена одновременно, чтобы улучшить внешний вид груди и сделать обе груди похожими.Это называется онкопластической операцией. Многие хирурги груди могут сделать это без помощи пластического хирурга одновременно с лампэктомией. Также может быть предложено хирургическое вмешательство на здоровой груди одновременно с лампэктомией, чтобы обе груди имели одинаковый внешний вид.
Методы, описанные ниже, обычно используются для формирования новой груди.
Имплантаты. В грудном имплантате используются формы, заполненные физиологическим раствором или силиконовым гелем, для изменения формы груди. Внешняя сторона имплантата, заполненного физиологическим раствором, состоит из силикона и заполнена стерильным физиологическим раствором, который представляет собой соленую воду.Имплантаты, заполненные силиконовым гелем, заполняются силиконом вместо физиологического раствора. Считалось, что они вызывают нарушения соединительной ткани, но явных доказательств этого не найдено. Перед установкой постоянных имплантатов женщина может временно разместить расширитель тканей, который создаст карман правильного размера для имплантата. Имплантаты можно ставить выше или ниже грудной мышцы. Обсудите со своим врачом преимущества и риски силиконовых имплантатов по сравнению с солевыми. Срок службы имплантата зависит от женщины.Однако некоторым женщинам их замена не требуется. Другие важные факторы, которые следует учитывать при выборе имплантатов, включают:
Солевые имплантаты иногда «колеблются» вверху или смещаются со временем, но многие женщины не считают, что их замена достаточно утомительна.
Солевые имплантаты, как правило, отличаются от силиконовых имплантатов. На ощупь они зачастую более жесткие, чем силиконовые имплантаты.
Могут быть проблемы с грудными имплантатами.У некоторых женщин есть проблемы с формой или внешним видом. Имплантаты могут разорваться или сломаться, вызвать боль и рубцевание ткани вокруг имплантата или заразиться. Имплантаты также редко были связаны с другими типами рака, включая тип, называемый анапластической крупноклеточной лимфомой, связанной с грудным имплантатом (BIA-ALCL). Хотя эти проблемы очень необычны, поговорите со своим врачом о рисках.
Процедуры с тканевым лоскутом. Эти техники используют мышцы и ткани из других частей тела для изменения формы груди.Хирургия тканевого лоскута может быть сделана с помощью «лоскута на ножке», что означает, что ткань со спины или живота перемещается в грудную клетку без разреза кровеносных сосудов. «Свободный лоскут» означает, что кровеносные сосуды разрезаны, и хирургу необходимо прикрепить перемещенную ткань к новым кровеносным сосудам в груди. Есть несколько лоскутных процедур:
Лоскут поперечной прямой мышцы живота (TRAM). Этот метод, который может быть выполнен с использованием лоскута на ножке или свободного лоскута, использует мышцы и ткани нижней стенки желудка.
Лоскут Latissimus dorsi . Этот метод лоскута на ножке использует мышцы и ткани верхней части спины. Во время этой лоскутной процедуры часто устанавливаются имплантаты.
Лоскут перфоратора глубокой нижней эпигастральной артерии (DIEP) . Свободный лоскут DIEP берет ткань из брюшной полости, и хирург прикрепляет кровеносные сосуды к грудной стенке.
Ягодичный лоскут. Свободный ягодичный лоскут использует ткань и мышцы ягодиц для создания груди; хирург также прикрепляет кровеносные сосуды.Альтернативой может быть поперечная верхняя тонкая линия (TUG), при которой используется ткань верхней части бедра.
Поскольку кровеносные сосуды вовлекаются в процедуры лоскута, эти стратегии обычно не рекомендуются женщинам с диабетом, заболеваниями соединительной ткани или сосудов в анамнезе, а также женщинам, которые курят, так как риск проблем во время и после операции очень велик. выше.
DIEP и другие процедуры с лоскутом — это более длительные процедуры с более длительным временем восстановления.Однако внешний вид груди может быть предпочтительным, особенно если лучевая терапия является частью плана лечения.
Поговорите со своим врачом, чтобы получить дополнительную информацию о вариантах реконструкции и о направлении к пластическому хирургу. Выбирая пластического хирурга, выберите врача, который имеет опыт проведения различных реконструктивных операций, включая имплантаты и процедуры лоскута. Они могут обсудить плюсы и минусы каждой процедуры.
Наружные формы груди (протезы)
Внешний протез груди или искусственная форма груди предоставляют возможность женщинам, которые планируют отложить или не делать реконструктивную операцию.Они могут быть сделаны из силикона или мягкого материала и подходят для бюстгальтера после мастэктомии. Протезы груди могут быть изготовлены таким образом, чтобы каждая женщина могла хорошо сидеть и выглядеть естественно.
Обзор хирургических вариантов
Подводя итог, варианты хирургического лечения включают следующее:
Удаление рака груди: Лампэктомия или частичная мастэктомия, обычно с последующей лучевой терапией, если рак инвазивен. Также может быть рекомендована мастэктомия с немедленной реконструкцией или без нее.
Оценка лимфатических узлов: Биопсия сторожевого лимфатического узла и / или диссекция подмышечных лимфатических узлов.
Женщинам рекомендуется обсудить со своими врачами, какой хирургический вариант им подходит. Кроме того, поговорите со своим лечащим врачом о возможных побочных эффектах от конкретной операции, которая вам предстоит.
Более агрессивная операция, такая как мастэктомия, не всегда лучше и может вызвать больше осложнений. Комбинация лампэктомии и лучевой терапии имеет немного более высокий риск рецидива рака в той же груди или в окружающей области.Тем не менее, долгосрочное выживание женщин, выбравших лампэктомию, точно такое же, как и у женщин, перенесших мастэктомию. Даже после мастэктомии не все ткани груди могут быть удалены, и все еще существует вероятность рецидива или нового рака груди.
Женщины с очень высоким риском развития нового рака другой груди могут рассмотреть возможность двусторонней мастэктомии, то есть удаления обеих молочных желез. Сюда входят женщины с мутациями гена BRCA1 или BRCA2 и женщины с раком обеих молочных желез.Женщины с мутациями гена BRCA1 или BRCA2 должны поговорить со своим врачом о том, какой вариант хирургического вмешательства может быть лучше для них, поскольку у них повышенный риск развития рака груди в противоположной груди и развития нового рака груди в той же самой. грудь по сравнению с таковыми без этих мутаций. ASCO рекомендует, чтобы женщинам с мутацией гена BRCA1 или BRCA2 , которым проводится мастэктомия по поводу рака молочной железы, также была предложена мастэктомия со сниженным риском для противоположной груди, включая мастэктомию с сохранением соска.Это связано с тем, что выполнение мастэктомии со снижением риска на противоположной груди связано со снижением риска развития рака в этой груди. Однако не всем подойдет мастэктомия с сохранением сосков. Например, тем, у кого большая грудь и небольшой выступ сосков, сначала можно сделать уменьшение груди, чтобы соски были в лучшем положении.
Чтобы оценить риск развития рака противоположной груди и определить, подходите ли вы для уменьшения риска мастэктомии, ваш врач учтет несколько факторов:
Возраст диагноза
Семейный анамнез рака груди
Вероятность рецидива рака груди или других видов рака, которые у вас могут быть, например, рака яичников
Ваша способность проходить регулярные контрольные исследования, такие как МРТ груди, для выявления рака груди
Любые другие заболевания или состояния, которые могут у вас быть
Ожидаемая продолжительность жизни
Женщины с мутацией гена умеренного риска, например CHEK2 или ATM , также должны поговорить со своим врачом о риске развития рака груди в противоположной груди и о том, будут ли проходить мастэктомию со сниженным риском, в том числе сосков. щадящая мастэктомия, возможно, им подойдет.
Женщины с мутацией высокого риска, у которых нет двусторонней мастэктомии, должны проходить регулярный скрининг оставшейся ткани груди с ежегодной маммографией и МРТ груди для более тщательного наблюдения.
Для женщин с не очень высоким риском развития нового рака в будущем, удаление здоровой груди при двусторонней мастэктомии не предотвращает рецидив рака и не улучшает выживаемость женщины. Хотя риск заболеть новым раком в этой груди будет снижен, операция по удалению другой груди не снижает риск возврата первоначального рака.Выживаемость зависит от прогноза первичного рака. Кроме того, более обширная операция может быть связана с большим риском проблем.
Эта информация основана на рекомендациях ASCO по лечению наследственного рака груди. Обратите внимание, что эта ссылка ведет на отдельный веб-сайт ASCO.
Лучевая терапия
Лучевая терапия — это использование высокоэнергетических рентгеновских лучей или других частиц для уничтожения раковых клеток.Врач, специализирующийся на лучевой терапии для лечения рака, называется онкологом-радиологом. Есть несколько различных видов лучевой терапии:
Внешняя лучевая терапия. Это наиболее распространенный вид лучевой терапии, которую проводят вне тела человека. Это включает лучевую терапию всей груди и частичную лучевую терапию груди, а также ускоренную лучевую терапию груди, которая может длиться несколько дней вместо нескольких недель.
Интраоперационная лучевая терапия. Это когда лучевая терапия проводится с использованием зонда в операционной.
Брахитерапия. Этот вид лучевой терапии проводится путем помещения в опухоль радиоактивных источников.
Хотя результаты исследований обнадеживают, интраоперационная лучевая терапия и брахитерапия не получили широкого распространения. Если возможно, они могут быть вариантами для пациента с небольшой опухолью, которая не распространилась на лимфатические узлы.Узнайте больше об основах лучевой терапии.
Схема или расписание лучевой терапии (см. Ниже) обычно состоит из определенного количества процедур, проводимых в течение определенного периода времени, например, 5 дней в неделю в течение 3–6 недель. Лучевая терапия часто помогает снизить риск рецидива в груди. Фактически, при современной хирургии и лучевой терапии частота рецидивов в груди составляет менее 5% через 10 лет после лечения или от 6% до 7% через 20 лет. Выживаемость такая же, как при лампэктомии или мастэктомии.Если есть рак в лимфатических узлах под мышкой, лучевая терапия также может быть назначена на ту же сторону шеи или подмышку рядом с грудью или грудной стенкой.
Лучевая терапия может проводиться после или до операции:
Адъювантная лучевая терапия назначают после операции. Чаще всего его назначают после лампэктомии, а иногда и после химиотерапии. Пациенты, перенесшие мастэктомию, могут нуждаться или не нуждаться в лучевой терапии, в зависимости от особенностей опухоли.Лучевая терапия может быть рекомендована после мастэктомии, если у пациента есть более крупная опухоль, рак в лимфатических узлах, раковые клетки за пределами капсулы лимфатического узла или рак, прорастающий в кожу или грудную стенку, а также по другим причинам. .
Неоадъювантная лучевая терапия — это лучевая терапия, проводимая перед операцией для уменьшения размера большой опухоли, что облегчает ее удаление. Этот подход встречается редко и обычно рассматривается только в том случае, если опухоль не может быть удалена хирургическим путем.
ASCO рекомендует при необходимости предлагать адъювантную лучевую терапию женщинам с раком груди с мутациями BRCA1 или BRCA2 . Женщины с мутацией TP53 подвержены более высокому риску осложнений от лучевой терапии, и поэтому им следует пройти мастэктомию вместо лампэктомии и лучевой терапии. Те, у кого есть мутация ATM или другие связанные мутации, должны поговорить со своим врачом о том, подходит ли им адъювантная лучевая терапия.В настоящее время недостаточно данных, чтобы рекомендовать избегать лучевой терапии всем женщинам с мутациями ATM .
Лучевая терапия может вызывать побочные эффекты, включая усталость, отек груди, покраснение и / или изменение цвета кожи, а также боль или жжение в коже, на которую было направлено излучение, иногда с образованием пузырей или шелушений. Ваш врач может порекомендовать лекарства для местного применения для лечения некоторых из этих побочных эффектов.
Очень редко лучевая терапия может повредить небольшое количество легких, вызывая пневмонит — связанное с облучением опухание легочной ткани.Этот риск зависит от размера области, подвергшейся лучевой терапии, и со временем имеет тенденцию к заживлению.
В прошлом, благодаря более старому оборудованию и методам лучевой терапии, у женщин, которые лечились от рака груди на левой стороне тела, было небольшое повышение долгосрочного риска сердечных заболеваний. Современные методы, такие как респираторное стробирование, в котором используется технология для управления доставкой излучения во время дыхания пациента, теперь могут избавить подавляющее большинство сердца от воздействия лучевой терапии.
Вам могут быть доступны многие виды лучевой терапии с разными графиками (см. Ниже). Поговорите со своим врачом о преимуществах и недостатках каждого варианта.
График лучевой терапии
Лучевая терапия обычно проводится ежедневно в течение определенного количества недель.
После лампэктомии. Лучевая терапия после лампэктомии — это дистанционная лучевая терапия, проводимая с понедельника по пятницу в течение 3-4 недель, если рак не поражает лимфатические узлы.Если рак находится в лимфатических узлах, лучевая терапия назначается в течение 5-6 недель. Однако эта продолжительность меняется, так как более короткая продолжительность отдается женщинам, которые соответствуют критериям более короткого курса лечения. Это часто начинается с лучевой терапии всей груди, за которой следует более целенаправленное лечение того места, где опухоль была расположена в груди, для оставшегося лечения.
Эта целенаправленная часть лечения, называемая усилением, является стандартной для женщин с инвазивным раком груди, чтобы снизить риск рецидива в груди.Женщины с DCIS также могут получить повышение. Для женщин с низким риском рецидива повышение может быть необязательным. Важно обсудить этот подход к лечению со своим врачом.
После мастэктомии. Тем, кто нуждается в лучевой терапии после мастэктомии, ее обычно назначают 5 дней в неделю в течение 5–6 недель. Лучевая терапия может проводиться до или после реконструктивной хирургии. Как и в случае после лампэктомии, некоторым женщинам может быть рекомендована лучевая терапия менее 5 недель после мастэктомии.
Были изучены и используются еще более короткие схемы лечения в некоторых центрах, включая ускоренную частичную лучевую терапию груди (см. Ниже) в течение 5 дней.
Эти более короткие графики могут не подходить для женщин, которым требуется лучевая терапия после мастэктомии или лучевой терапии лимфатических узлов. Кроме того, некоторым женщинам с очень большой грудью может потребоваться более длительная лучевая терапия.
Частичное облучение груди. Частичное облучение груди (PBI) — лучевая терапия, которая проводится непосредственно на область опухоли, а не на всю грудь.Это чаще встречается после лампэктомии. Направление излучения непосредственно на область опухоли обычно сокращает время, необходимое пациентам для получения лучевой терапии. Однако только некоторые пациенты могут иметь PBI. Хотя первые результаты были многообещающими, PBI все еще изучается. Однако при определенных обстоятельствах это уже является частью повседневной помощи, в том числе для конкретных людей с раком груди на ранней стадии. Вы можете обсудить со своим онкологом-радиологом преимущества и недостатки PBI по сравнению с лучевой терапией всей груди.
PBI можно выполнить с помощью стандартной дистанционной лучевой терапии, направленной на область удаления опухоли, а не на всю грудь. PBI также может выполняться с помощью брахитерапии с использованием пластиковых катетеров или металлической палочки, временно помещаемой в грудь. Брахитерапия груди может включать короткое время лечения, от 1 дозы до 1 недели. Его также можно ввести в виде 1 дозы в операционной сразу после удаления опухоли. Эти формы направленной лучевой терапии в настоящее время используются только для пациентов с более мелкой, менее агрессивной опухолью, не имеющей лимфатических узлов.
Лучевая терапия с модуляцией интенсивности. Лучевая терапия с модуляцией интенсивности (IMRT) — это более совершенный способ проведения лучевой терапии с использованием внешнего луча для груди. Интенсивность излучения, направленного на грудь, варьируется, чтобы лучше воздействовать на опухоль, более равномерно распределяя излучение по груди. Использование IMRT снижает дозу облучения и может уменьшить возможное повреждение близлежащих органов, таких как сердце и легкие, а также снизить риски некоторых непосредственных побочных эффектов, таких как шелушение кожи во время лечения.Это может быть особенно важно для женщин со средней и большой грудью, у которых выше риск побочных эффектов, таких как шелушение и ожоги, по сравнению с женщинами с меньшей грудью. IMRT может также помочь уменьшить долгосрочное воздействие на ткань груди, такое как твердость, отек или изменение цвета, которые были обычными для старых методов лучевой терапии.
IMRT не рекомендуется всем. Поговорите со своим онкологом-радиологом, чтобы узнать больше. Для покрытия IMRT может также потребоваться специальное страховое разрешение.Перед началом лечения важно проконсультироваться с вашей медицинской страховой компанией, чтобы убедиться, что оно покрывается страховкой.
Протонная терапия. Стандартная лучевая терапия рака груди использует рентгеновские лучи, также называемые фотонной терапией, для уничтожения раковых клеток. Протонная терапия — это вид лучевой терапии с внешним облучением, в которой используются протоны, а не рентгеновские лучи. При высокой энергии протоны могут разрушать раковые клетки. Протоны обладают различными физическими свойствами, которые могут сделать лучевую терапию более целенаправленной, чем фотонная терапия, и потенциально снизить дозу облучения.Терапия также может уменьшить количество радиации, которая проходит рядом с сердцем. Исследователи изучают преимущества протонной терапии по сравнению с фотонной терапией в национальных клинических испытаниях. В настоящее время протонная терапия является экспериментальным лечением, и она не может быть широко доступна или покрыта медицинской страховкой.
Адъювантная лучевая терапия для пожилых пациентов и / или пациентов с небольшой опухолью
Недавние исследования изучали возможность отказа от лучевой терапии для женщин в возрасте 65 лет и старше с ER-положительными, отрицательными лимфатическими узлами на ранней стадии опухоли (см. Введение) или для женщин с небольшой опухолью.Важно отметить, что эти исследования показывают, что для женщин с небольшими, менее агрессивными опухолями молочной железы, которые удаляются с помощью лампэктомии, вероятность возврата рака в ту же грудь очень мала. Лечение лучевой терапией снижает риск рецидива рака молочной железы в той же самой груди еще больше по сравнению с только хирургическим вмешательством. Однако лучевая терапия не продлевает жизнь женщины.
РекомендацииНациональной комплексной онкологической сети (NCCN) продолжают рекомендовать лучевую терапию в качестве стандартного варианта после лампэктомии.Однако они отмечают, что женщины с особыми ситуациями или с опухолью низкого риска могут разумно отказаться от лучевой терапии и использовать только системную терапию (см. Ниже) после лампэктомии. Сюда входят женщины в возрасте 70 лет и старше, а также лица с заболеваниями, которые могут ограничивать продолжительность жизни в пределах 5 лет. У людей, выбравших этот вариант, будет незначительное повышение риска рецидива рака груди. Этим женщинам важно обсудить со своим врачом плюсы и минусы отказа от лучевой терапии.
Лечение с использованием лекарств
Системная терапия — это использование лекарств для уничтожения раковых клеток. Лекарства циркулируют по телу и поэтому могут достигать раковых клеток по всему телу. Системные методы лечения обычно назначаются онкологом, врачом, который специализируется на лечении рака с помощью лекарств.
Обычные способы проведения системной терапии включают внутривенный (IV) зонд, вводимый в вену с помощью иглы, инъекцию в мышцу или под кожу, или в таблетке или капсуле, которые принимаются внутрь (перорально).
Типы системной терапии, используемые при раке груди, включают:
Химиотерапия
Гормональная терапия
Таргетная терапия
Иммунотерапия
Каждый из этих методов лечения обсуждается ниже более подробно. Человек может получать 1 тип системной терапии одновременно или комбинацию системных терапий, проводимых одновременно. Их также можно назначать как часть плана лечения, который включает хирургическое вмешательство и / или лучевую терапию.Лекарства, используемые для лечения рака, постоянно оцениваются. Ваш врач может предложить клинические испытания, изучающие новые способы лечения рака груди.
Часто лучший способ узнать о лекарствах, которые могут быть назначены вам, их назначении и возможных побочных эффектах, — поговорить с врачом. Также важно сообщить своему врачу, принимаете ли вы какие-либо другие лекарства или добавки, отпускаемые по рецепту или без рецепта. Травы, добавки и другие лекарства могут взаимодействовать с лекарствами от рака.Узнайте больше о своих рецептах с помощью доступных для поиска баз данных лекарств.
Химиотерапия
Химиотерапия — это использование лекарств для уничтожения раковых клеток, обычно путем предотвращения роста, деления и образования новых клеток. Его можно назначить перед операцией, чтобы уменьшить большую опухоль, облегчить операцию и / или снизить риск рецидива, что называется неоадъювантной химиотерапией. Его также можно назначать после операции, чтобы снизить риск рецидива, так называемой адъювантной химиотерапии.
Схема или расписание химиотерапии обычно состоит из комбинации лекарств, вводимых в определенном количестве циклов в течение определенного периода времени. Химиотерапия может проводиться по разным схемам в зависимости от того, что лучше всего сработало в клинических испытаниях для этого конкретного типа режима. Его можно вводить один раз в неделю, один раз в две недели, один раз в три недели или даже один раз в четыре недели. Для лечения рака груди используется множество видов химиотерапии. Общие препараты включают:
Доцетаксел (Таксотер)
Паклитаксел (Таксол)
Доксорубицин (доступен как дженерик)
Эпирубицин (Элленс)
Пегилированный липосомальный доксорубицин (Доксил)
Капецитабин (Кселода)
Карбоплатин (доступен как дженерик)
Цисплатин (доступен как дженерик)
Циклофосфамид (доступен как дженерик)
Эрибулин (Халавен)
Фторурацил (5-FU)
Гемцитабин (Гемзар)
Иксабепилон (Иксемпра)
Метотрексат (ревматрекс, Trexall)
Паклитаксел, связанный с белком (Abraxane)
Винорелбин (Навельбин)
Пациент может получать по 1 лекарству за раз или одновременно принимать комбинацию разных лекарств.Исследования показали, что комбинации некоторых лекарств иногда более эффективны, чем отдельные лекарства для адъювантного лечения. ASCO не рекомендует регулярно добавлять химиотерапию платиной (цисплатин или карбоплатин) к химиотерапии антрациклином (доксорубицин или эпирибицин) или таксаном (паклитаксел или доцетаксел) для лечения людей с наследственными мутациями BRCA до или после операции.
Следующие препараты или их комбинации могут использоваться в качестве адъювантной терапии при ранней стадии и местно-распространенном раке груди:
AC (доксорубицин и циклофосфамид)
ЕС (эпирубицин, циклофосфамид)
AC или EC, за которыми следует T (паклитаксел или доцетаксел), или наоборот)
CAF (циклофосфамид, доксорубицин и 5-FU)
CEF (циклофосфамид, эпирубицин и 5-ФУ)
CMF (циклофосфамид, метотрексат и 5-FU)
ТАС (доцетаксел, доксорубицин и циклофосфамид)
TC (доцетаксел и циклофосфамид)
Терапия, направленная на рецептор HER2, может включать химиотерапию при HER2-положительном раке молочной железы (см. «Таргетная терапия» ниже).Примером может служить антитело трастузумаб. Комбинированные схемы лечения HER2-положительного рака груди на ранней стадии могут включать:
AC-TH (доксорубицин, циклофосфамид, паклитаксел или доцетаксел, трастузумаб)
AC-THP (доксорубицин, циклофосфамид, паклитаксел или доцетаксел, трастузумаб, пертузумаб)
TCH (паклитаксел или доцетаксел, карбоплатин, трастузумаб)
TCHP (паклитаксел или доцетаксел, карбоплатин, трастузумаб, пертузумаб)
TH (паклитаксел, трастузумаб)
Побочные эффекты химиотерапии зависят от человека, используемых лекарств, сочетания химиотерапии с другими лекарствами, а также от графика и применяемых доз.Эти побочные эффекты могут включать в себя усталость, риск заражения, тошноту и рвоту, выпадение волос, потерю аппетита, диарею, запор, онемение и покалывание, боль, раннюю менопаузу, увеличение веса и нарушение химио-мозговой или когнитивной функции. Эти побочные эффекты часто можно очень успешно предотвратить или контролировать во время лечения с помощью поддерживающих лекарств, и они обычно проходят после завершения лечения. Чтобы уменьшить выпадение волос, поговорите со своим врачом о том, применяют ли они методы холодной шапочки. В редких случаях могут возникать долгосрочные побочные эффекты, такие как повреждение сердца, необратимое повреждение нервов или вторичный рак, например лейкемия или лимфома.
Многие пациенты чувствуют себя хорошо во время химиотерапии и активно заботятся о своих семьях, работают и занимаются спортом во время лечения, хотя опыт каждого человека может быть разным. Поговорите со своим лечащим врачом о возможных побочных эффектах вашего конкретного плана химиотерапии и немедленно обратитесь за медицинской помощью, если во время химиотерапии у вас поднимется температура.
Узнайте больше об основах химиотерапии.
Гормональная терапия
Гормональная терапия, также называемая эндокринной терапией, является эффективным средством лечения большинства опухолей, которые дают положительный результат на рецепторы эстрогена или прогестерона (называемые ER-положительными или PR-положительными; см. Введение).Этот тип опухоли использует гормоны для своего роста. Блокирование гормонов может помочь предотвратить рецидив рака и смерть от рака груди, когда гормональная терапия используется сама по себе или после химиотерапии.
Гормональная терапия рака груди отличается от гормональной терапии менопаузы (МГТ). МГТ также можно назвать гормональной терапией в постменопаузе или заместительной гормональной терапией (ЗГТ). Гормональная терапия, используемая при лечении рака груди, действует как «антигормональная» или «антиэстрогенная» терапия.Они блокируют действие гормонов или снижают уровень гормонов в организме. Гормональную терапию также можно назвать эндокринной терапией. Эндокринная система в организме вырабатывает гормоны.
Гормональная терапия может быть назначена перед операцией, чтобы уменьшить опухоль, облегчить операцию и / или снизить риск рецидива. Это называется неоадъювантной гормональной терапией. Если его дают перед операцией, его обычно дают как минимум за 3-6 месяцев до операции и продолжают после операции. Его также можно назначать только после операции, чтобы снизить риск рецидива.Это называется адъювантной гормональной терапией.
Виды гормональной терапии
Тамоксифен. Тамоксифен — это лекарство, которое блокирует связывание эстрогена с клетками рака груди. Он эффективен для снижения риска рецидива рака молочной железы, риска развития рака другой груди и риска отдаленного рецидива. Тамоксифен эффективен как у женщин, переживших менопаузу, так и у тех, кто еще не прошел.
Тамоксифен — это таблетка, которую принимают внутрь каждый день в течение 5-10 лет.Для женщин в пременопаузе его можно сочетать с лекарствами, чтобы остановить выработку эстрогена яичниками. Важно обсудить с врачом любые другие лекарства или добавки, которые вы принимаете, особенно лекарства от депрессии, так как некоторые из них могут влиять на действие тамоксифена. Общие побочные эффекты тамоксифена включают приливы и сухость влагалища, выделения или кровотечение. Очень редкие риски включают рак слизистой оболочки матки, катаракту и тромбы. Однако тамоксифен может улучшить здоровье костей и уровень холестерина.
Ингибиторы ароматазы (AI). AI снижают количество эстрогена, производимого в тканях, отличных от яичников, у женщин в постменопаузе, блокируя фермент ароматазы. Этот фермент превращает слабые мужские гормоны, называемые андрогенами, в эстроген, когда яичники перестают вырабатывать эстроген во время менопаузы. Эти препараты включают анастрозол (Аримидекс), экземестан (Аромазин) и летрозол (Фемара). Все ИИ представляют собой таблетки, которые принимают ежедневно внутрь. Только женщины, пережившие менопаузу или принимающие лекарства, препятствующие выработке эстрогена яичниками (см. «Подавление яичников» ниже), могут принимать ИИ.Лечение ИИ в качестве первой гормональной терапии или после лечения тамоксифеном может быть более эффективным, чем прием только тамоксифена, для снижения риска рецидива у женщин в постменопаузе. Женщины в постменопаузе с раком груди, положительным по рецепторам гормонов, могут:
Начать гормональную терапию с ИИ. Когда ИИ является единственной гормональной терапией, она длится от 5 до 10 лет.
Начните гормональную терапию тамоксифеном, а затем, через несколько лет, переключитесь на ИИ.Когда ИА принимается после тамоксифена, препараты принимают в общей сложности от 5 до 10 лет.
Побочные эффекты ИА могут включать боль в мышцах и суставах, приливы, сухость влагалища, повышенный риск остеопороза и переломов костей и, в редких случаях, повышение уровня холестерина и истончение волос. Исследования показывают, что все ИИ работают одинаково хорошо и имеют схожие побочные эффекты. Однако женщины, у которых наблюдаются нежелательные побочные эффекты при приеме одного лекарства от ИИ, могут иметь меньше побочных эффектов с другим ИИ по неясным причинам.
Женщины, у которых не было менопаузы и которым не делаются прививки, чтобы остановить работу яичников (см. Ниже), не должны принимать ИИ, поскольку они не блокируют действие эстрогена, производимого яичниками. Часто врачи будут контролировать уровень эстрогена в крови у женщин, у которых менструальный цикл недавно прекратился, у женщин, у которых менструация прекратилась после химиотерапии, или у тех, кто перенес гистерэктомию, но их яичники все еще находятся на месте, чтобы убедиться, что яичники больше не производят эстроген .
Подавление или удаление яичников. Подавление яичников — это использование лекарств, препятствующих выработке яичниками эстрогена. Абляция яичников — это операция по удалению яичников. Эти варианты могут использоваться в дополнение к другому типу гормональной терапии для женщин, у которых не было менопаузы.
Для подавления функции яичников используются агонисты гонадотропина или лютеинизирующего рилизинг-гормона (GnRH или LHRH), которые не позволяют яичникам вырабатывать эстроген, вызывая временную менопаузу.Гозерелин (Золадекс) и леупролид (Элигард, Лупрон) являются разновидностями этих препаратов. Поскольку сами по себе они не очень эффективны для лечения рака груди, их обычно назначают в сочетании с другой гормональной терапией. Они вводятся в виде инъекций каждые 4 недели и не позволяют яичникам вырабатывать эстроген. Эффекты препаратов гонадолиберина исчезают, если лечение прекращается.
При абляции яичников используется операция по удалению яичников, чтобы остановить выработку эстрогена. Хотя это постоянно, это может быть хорошим вариантом для женщин, которые больше не хотят забеременеть, тем более, что в долгосрочной перспективе стоимость, как правило, ниже.
Гормональная терапия для женщин после менопаузы
У женщин, переживших менопаузу, которым назначена гормональная терапия, есть несколько вариантов:
Тамоксифен, от 5 до 10 лет
ИИ на 5-10 лет
Тамоксифен на 5 лет, затем ИИ на срок до 5 лет. В общей сложности это будет 10 лет гормональной терапии.
Тамоксифен в течение 2–3 лет, затем 2–8 лет ИИ, в общей сложности от 5 до 10 лет гормональной терапии.
В целом женщинам следует ожидать гормональной терапии от 5 до 10 лет. Биомаркеры опухоли и другие особенности рака также могут повлиять на то, кому рекомендуется более длительный курс гормональной терапии.
Гормональная терапия для женщин в пременопаузе
Как отмечалось выше, женщинам в пременопаузе не следует принимать препараты искусственного дыхания без подавления функции яичников, поскольку они не снижают уровень эстрогена. Варианты адъювантной гормональной терапии для женщин в пременопаузе включают следующее:
Тамоксифен на 5 лет.Затем лечение основано на их риске рецидива рака, а также на том, пережили ли они менопаузу за эти 5 лет.
Если у женщины не наступила менопауза после первых 5 лет лечения и ей рекомендуется продолжить лечение, они могут продолжать прием тамоксифена еще 5 лет, в общей сложности 10 лет тамоксифена. В качестве альтернативы женщина может начать подавление яичников и перейти на ИИ еще на 5 лет.
Если женщина переживает менопаузу в течение первых 5 лет лечения и ей рекомендуется продолжить лечение, она может продолжать прием тамоксифена еще 5 лет или перейти на ИИ еще 5 лет.В общей сложности это будет 10 лет гормональной терапии. Только женщины, которые явно находятся в постменопаузе, должны рассмотреть возможность применения ИИ.
Подавление яичников в течение 5 лет вместе с дополнительной гормональной терапией, такой как тамоксифен или ИИ, может быть рекомендовано в следующих ситуациях, в зависимости от возраста женщины и риска рецидива:
Для женщин, у которых рак груди диагностирован в очень раннем возрасте.
Для женщин с высоким риском рецидива рака.
Для женщин с раком II или III стадии, когда также рекомендуется химиотерапия. Однако теперь данные свидетельствуют о преимуществах, не зависящих от использования химиотерапии.
Для женщин с раком I или II стадии с повышенным риском рецидива, которые могут рассмотреть возможность прохождения химиотерапии.
Для женщин, которые не могут принимать тамоксифен по другим причинам, связанным со здоровьем, например, у которых в анамнезе есть тромбы, поэтому они могут принимать лекарство от AI.
Подавление функции яичников не рекомендуется в дополнение к другому типу гормональной терапии в следующих ситуациях:
Эта информация основана на рекомендациях ASCO по адъювантной эндокринной терапии для женщин с гормонально-положительным раком молочной железы . Обратите внимание, что эта ссылка ведет на другой веб-сайт ASCO.
Таргетная терапия
Таргетная терапия — это лечение, направленное на специфические гены, белки рака или тканевую среду, которая способствует росту и выживанию рака.Эти методы лечения очень целенаправленны и работают иначе, чем химиотерапия. Этот вид лечения блокирует рост и распространение раковых клеток и ограничивает повреждение здоровых клеток.
Не все опухоли имеют одинаковые мишени. Чтобы найти наиболее эффективное лечение, ваш врач может провести тесты, чтобы определить гены, белки и другие факторы в вашей опухоли. Кроме того, продолжаются исследования, чтобы узнать больше о конкретных молекулярных мишенях и новых методах лечения, направленных на них. Узнайте больше об основах целевого лечения.
Первыми одобренными методами таргетной терапии рака груди были гормональные препараты. Затем были одобрены HER2-таргетные методы лечения HER2-положительного рака груди.
HER2-таргетная терапия ( обновлено 10/2020)
трастузумаб (доступны формы биоаналога , утвержденные FDA). Этот препарат одобрен для лечения неметастатического HER2-положительного рака молочной железы. Его вводят либо в виде инфузии в вену каждые 1-3 недели, либо в виде инъекции под кожу каждые 3 недели.В настоящее время пациенты с раком молочной железы от I до III стадии (см. «Стадии») должны получать схему на основе трастузумаба, часто включающую комбинацию трастузумаба с химиотерапией, с последующим приемом адъювантного трастузумаба в течение 1 года. Пациенты, получающие трастузумаб, имеют небольшой (от 2% до 5%) риск сердечных заболеваний. Этот риск увеличивается, если у пациента есть другие факторы риска сердечных заболеваний или если он получает химиотерапию, которая одновременно увеличивает риск сердечных проблем. Эти проблемы с сердцем могут исчезнуть, и их можно лечить с помощью лекарств.
Пертузумаб (Perjeta). Этот препарат одобрен для лечения рака груди II и III стадии в сочетании с трастузумабом и химиотерапией. Его вводят в вену каждые 3 недели.
Пертузумаб, трастузумаб и гиалуронидаза – zzxf (Phesgo). Этот комбинированный препарат, который содержит пертузумаб, трастузумаб и гиалуронидазу-zzxf в одной дозе, одобрен для людей с ранней стадией HER2-положительного рака груди.Его можно назначать в сочетании с химиотерапией. Он вводится путем инъекции под кожу и может вводиться либо в лечебном центре, либо дома у медицинского работника.
Нератиниб (Нерлинкс). Этот пероральный препарат одобрен для лечения HER2-положительного рака груди на ранней стадии с повышенным риском. Его принимают в течение года, начиная с того, как пациенты закончили 1 год приема трастузумаба.
Адо-трастузумаб эмтанзин или T-DM1 (Кадсила). Это одобрено для пациентов с раком груди на ранней стадии, которые прошли лечение трастузумабом и химиотерапию паклитакселом или доцетакселом с последующим хирургическим вмешательством, и у которых рак оставался (или присутствовал) на момент операции. ASCO рекомендует, чтобы эти пациенты прошли 14 циклов T-DM1 после операции, если только рак не рецидивирует или побочные эффекты T-DM1 не станут слишком трудно контролировать. T-DM1 — это комбинация трастузумаба, связанная с очень небольшим количеством сильной химиотерапии.Это позволяет лекарству доставлять химиотерапию в раковую клетку, уменьшая при этом химиотерапию, получаемую здоровыми клетками, что обычно означает, что он вызывает меньше побочных эффектов, чем стандартная химиотерапия. T-DM1 вводится в вену каждые 3 недели.
Эта информация основана на рекомендациях ASCO «Выбор оптимальной адъювантной химиотерапии и таргетной терапии для раннего рака груди». Обратите внимание, что эта ссылка ведет на другой веб-сайт ASCO.
Поговорите со своим врачом о возможных побочных эффектах определенных лекарств и о том, как с ними бороться.
Препараты для модификации костей
Препараты, модифицирующие кости, блокируют разрушение костей и способствуют их укреплению. Их можно использовать для предотвращения рецидива рака в кости или для лечения рака, распространившегося на кости. Некоторые виды также используются в низких дозах для профилактики и лечения остеопороза. Остеопороз — это истончение костей.
Есть 2 типа препаратов, блокирующих разрушение костей:
Бисфосфонаты. Они блокируют разрушающие кость клетки, называемые остеокластами.
Деносумаб (Пролия, Ксгева). Таргетная терапия на остеокласты, называемая ингибитором лиганда RANK. Использование деносумаба для снижения риска рецидива рака груди изучается.
Людям с нераспространенным раком груди прием бисфосфонатов после лечения рака груди может помочь предотвратить рецидив. ASCO рекомендует золедроновую кислоту (Reclast, Zometa) или клодронат (несколько торговых марок) в качестве вариантов для предотвращения рецидива костной ткани женщинам, пережившим менопаузу.Клодронат доступен только за пределами США.
Другие виды таргетной терапии рака груди
У вас могут быть другие варианты таргетной терапии для лечения рака груди, в зависимости от нескольких факторов. Многие из следующих препаратов используются при запущенном или метастатическом раке груди.
Алпелисиб (Пикрай). Алпелисиб является вариантом наряду с фулвестрантом гормональной терапии для людей с гормонально-положительным метастатическим раком груди, отрицательным по HER2-рецепторам, который имеет мутацию гена PIK3CA и состояние которого ухудшилось во время или после гормональной терапии.
Лекарства, нацеленные на белок CDK4 / 6 в клетках рака молочной железы, которые могут стимулировать рост раковых клеток. Эти препараты включают абемациклиб (Верзенио), палбоциклиб (Ибранс) и рибоциклиб (Кискали). Они одобрены для женщин с ER-положительным, HER2-отрицательным распространенным или метастатическим раком груди и могут сочетаться с некоторыми видами гормональной терапии. Их также можно использовать в сочетании с фулвестрантом при эндокринно-резистентных заболеваниях второго ряда.
Лапатиниб (Tykerb). Это может быть вариант для женщин с HER2-положительным прогрессирующим или метастатическим раком груди, когда другие лекарства больше не эффективны для контроля роста рака. Его можно сочетать с химиотерапией капецитабином, гормональной терапией летрозолом или трастузумабом, направленным на HER2.
Тукатиниб (Тукиса). Тукатиниб в сочетании с химиотерапией капецитабином и трастузумабом одобрен для лечения запущенного неоперабельного или метастатического HER2-положительного рака молочной железы, включая рак, который распространился на мозг, у тех, кто уже получил 1 или более HER2-таргетных терапий.Неоперабельный означает, что операция невозможна. Тукатиниб — ингибитор тирозинкиназы, предназначенный для выключения HER2. Это пероральный препарат, который принимают два раза в день.
Сацитузумаб говитекан-хзий (Тродельвы). В 2020 году FDA одобрило использование сакитузумаба говитекан-хзий для лечения людей с метастатическим тройным отрицательным раком груди, которые уже прошли как минимум 2 лечения. Сацитузумаб говитекан-hziy представляет собой конъюгат антитело-лекарство, что означает, что антитело прикрепляется к раковой клетке, а затем доставляет противоопухолевое лекарство, которое оно несет, чтобы начать разрушать раковую клетку.Сацитузумаб говитекан-хзи вводится в вену или внутривенно в дни 1 и 8 каждого 21-дневного цикла.
Ларотректиниб (Витракви). Его можно использовать при раке груди со слиянием NTRK , который является метастатическим или не может быть удален хирургическим путем и ухудшился при других методах лечения (см. Диагностика).
Олапариб (Линпарза). Этот пероральный препарат можно использовать для пациентов с метастатическим HER2-отрицательным раком молочной железы и мутацией гена BRCA1 или BRCA2 , которые ранее получали химиотерапию.Это лекарство, называемое ингибитором PARP, которое разрушает раковые клетки, не позволяя им фиксировать повреждения клеток. У пациентов без метастатического рака груди ASCO не рекомендует использовать ингибиторы PARP для лечения пациентов с мутацией BRCA или мутацией среднего риска.
Талазопариб (Талзенна). Это может быть вариант для женщин с местнораспространенным или метастатическим HER2-отрицательным раком молочной железы и мутацией гена BRCA1 или BRCA2 .Это ингибитор PARP. У пациентов без метастатического рака груди ASCO не рекомендует использовать ингибиторы PARP для лечения пациентов с мутацией BRCA или мутацией среднего риска.
Иммунотерапия
Иммунотерапия, также называемая биологической терапией, разработана для усиления естественной защиты организма для борьбы с раком. Он использует материалы, созданные организмом или в лаборатории, для улучшения, нацеливания или восстановления функции иммунной системы.Следующие препараты используются при запущенном или метастатическом раке груди.
Атезолизумаб (Тецентрик). FDA одобрило комбинацию атезолизумаба и связанного с белком паклитаксела (см. Химиотерапия выше) для лечения местнораспространенного тройного отрицательного рака груди, который не может быть удален хирургическим путем, и метастатического тройного отрицательного рака груди. Кроме того, он одобрен только для рака груди с положительным результатом на PD-L1 (см. Диагностика).
Пембролизумаб (Кейтруда). Это тип иммунотерапии, одобренный FDA для лечения метастатического рака или рака, который не поддается хирургическому лечению. Эти опухоли также должны иметь молекулярное изменение, называемое высокой микросателлитной нестабильностью (MSI-H) или дефицитом репарации несоответствия ДНК (dMMR) (см. Диагностика).
Различные виды иммунотерапии могут вызывать разные побочные эффекты. Общие побочные эффекты включают кожную сыпь, симптомы гриппа, диарею и изменение веса. Могут возникнуть и другие серьезные, но менее распространенные побочные эффекты.Поговорите со своим врачом о возможных побочных эффектах рекомендованной вам иммунотерапии. Узнайте больше об основах иммунотерапии.
Проблемы системной терапии для пожилых пациентов
Возраст никогда не должен быть единственным фактором, определяющим варианты лечения. Системные методы лечения, такие как химиотерапия, часто эффективны как для пожилых пациентов, так и для более молодых. Однако у пожилых пациентов может быть больше побочных эффектов, влияющих на качество их жизни.
Например, у пожилых пациентов может быть более высокий риск развития сердечных заболеваний при приеме трастузумаба.Это чаще встречается у пациентов, у которых уже есть сердечные заболевания, и у тех, кто получает определенные комбинации химиотерапии.
Важно, чтобы все пациенты говорили со своими врачами о рекомендуемых вариантах системной терапии, включая преимущества и риски. Им также следует спросить о потенциальных побочных эффектах и о том, как с ними бороться.
Физические, эмоциональные и социальные последствия рака
В целом рак и его лечение вызывают физические симптомы и побочные эффекты, а также эмоциональные, социальные и финансовые последствия.Управление всеми этими эффектами называется паллиативной или поддерживающей терапией. Это важная часть вашего ухода, которая включается в лечение, направленное на замедление, остановку или устранение рака.
Паллиативная помощь направлена на улучшение вашего самочувствия во время лечения путем устранения симптомов и поддержки пациентов и их семей с другими, немедицинскими потребностями. Любой человек, независимо от возраста, типа и стадии рака, может получить такую помощь. И часто он работает лучше всего, когда его начинают сразу после диагноза рака.Люди, которые получают паллиативную помощь наряду с лечением рака, часто имеют менее серьезные симптомы, лучшее качество жизни и сообщают, что более удовлетворены лечением.
Паллиативные методы лечения широко варьируются и часто включают прием лекарств, изменение питания, техники релаксации, эмоциональную и духовную поддержку и другие методы лечения. Вы также можете получить паллиативное лечение, подобное тому, которое предназначено для избавления от рака, например химиотерапию, хирургическое вмешательство или лучевую терапию.
Исследования показали, что некоторые интегративные или дополнительные методы лечения могут быть полезны для лечения симптомов и побочных эффектов. Интегративная медицина — это комбинированное использование медицинского лечения рака вместе с дополнительными методами лечения, такими как методы психофизического лечения, натуральные продукты и / или изменение образа жизни. Однако большинство натуральных продуктов не регулируются, поэтому риск их взаимодействия с вашим лечением и причинения вреда сомнительный. ASCO соглашается с рекомендациями Общества интегративной онкологии по нескольким дополнительным возможностям, помогающим контролировать побочные эффекты во время и после лечения рака груди.К ним относятся:
Музыкальная терапия, медитация, управление стрессом и йога для уменьшения беспокойства и стресса.
Медитация, релаксация, йога, массаж и музыкальная терапия при депрессии и для улучшения других проблем с настроением.
Медитация и йога для улучшения общего качества жизни.
Акупрессура и иглоукалывание при тошноте и рвоте в результате химиотерапии.
Узнайте больше о рекомендациях по интегративной терапии для лечения побочных эффектов рака груди и его лечению, которые можно найти на другом веб-сайте ASCO.
Люди могут беспокоиться о том, может ли или как их лечение повлиять на их сексуальное здоровье и их способность иметь детей в будущем. Людям рекомендуется обсудить эти темы со своей медицинской бригадой до начала лечения.
Перед началом лечения поговорите со своим врачом о целях каждого лечения в плане лечения. Вам также следует поговорить о возможных побочных эффектах конкретного плана лечения и вариантах паллиативной помощи.
Во время лечения ваша медицинская бригада может попросить вас ответить на вопросы о ваших симптомах и побочных эффектах и описать каждую проблему.Обязательно сообщите медицинскому персоналу, если у вас возникла проблема. Это помогает медицинским работникам как можно быстрее устранять любые симптомы и побочные эффекты. Это также может помочь предотвратить более серьезные проблемы в будущем.
Узнайте больше о важности отслеживания побочных эффектов в другой части этого руководства. Узнайте больше о паллиативной помощи в отдельном разделе этого сайта.
Рецидив рака груди
Если рак возвращается после лечения ранней стадии заболевания, это называется рецидивирующим раком.При рецидиве рака груди он может появиться в следующих частях тела:
То же место, что и первоначальный рак. Это называется местным повторением.
Стенка грудной клетки или лимфатические узлы под рукой или в груди на той же стороне, что и исходный рак. Это называется региональным рецидивом.
Другое место, включая отдаленные органы, такие как кости, легкие, печень и мозг. Это называется отдаленным рецидивом или метастатическим рецидивом.Для получения дополнительной информации о метастатическом рецидиве см. Руководство по метастатическому раку молочной железы.
Когда рак груди рецидивирует, снова начнется новый цикл тестирования, чтобы узнать как можно больше о рецидиве. Тестирование может включать в себя визуализационные тесты, такие как те, что описаны в разделе «Диагностика». Кроме того, вероятно, потребуется еще одна биопсия, чтобы подтвердить рецидив рака груди и узнать об особенностях рака.
После того, как это обследование будет выполнено, вы и ваш врач обсудите варианты лечения.План лечения может включать описанные выше виды лечения, такие как хирургическое вмешательство, лучевая терапия, химиотерапия, таргетная терапия и гормональная терапия. Их можно использовать в другой комбинации или давать в разном темпе. Варианты лечения рецидивирующего рака груди зависят от следующих факторов:
Предыдущее лечение рака, впервые диагностированного
Время с момента первой диагностики
Место повторения
Характеристики опухоли, такие как статус ER, PR и HER2
Люди с рецидивирующим раком груди часто испытывают такие эмоции, как неверие или страх.Вам предлагается поговорить с медицинским персоналом об этих чувствах и спросить об услугах поддержки, которые помогут вам справиться с этим. Узнайте больше о том, как бороться с рецидивом рака.
Варианты лечения местного или регионального рецидива рака груди
Местный или региональный рецидив часто поддается лечению и лечению. Варианты лечения описаны ниже:
Для женщин с локальным рецидивом в груди после первоначального лечения лампэктомией и адъювантной лучевой терапией рекомендуемым лечением обычно является мастэктомия.С помощью этого лечения рак обычно полностью удаляется.
Для женщин с местным или региональным рецидивом грудной стенки после первоначальной мастэктомии рекомендуется хирургическое удаление рецидива с последующей лучевой терапией грудной стенки и лимфатических узлов. Однако, если лучевая терапия уже была назначена для лечения начального рака, это может быть не вариант. Обычно лучевую терапию нельзя проводить в одной и той же области в полной дозе более одного раза.Иногда перед операцией проводят системную терапию, чтобы уменьшить опухоль и облегчить ее удаление.
Другие методы лечения, используемые для уменьшения вероятности отдаленного рецидива в будущем, включают лучевую терапию, химиотерапию, гормональную терапию и таргетную терапию. Они используются в зависимости от опухоли и типа ранее полученного лечения.
Какой бы план лечения вы ни выбрали, паллиативная помощь будет иметь важное значение для облегчения симптомов и побочных эффектов.Ваш врач может предложить клинические испытания, в которых изучаются новые способы лечения этого типа рецидивирующего рака.
Следующий раздел в этом руководстве — О клинических испытаниях . Он предлагает больше информации об исследованиях, направленных на поиск лучших способов лечения людей с раком груди. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Рак груди: причины, симптомы и лечение
Позвоните нам 24/7
888.552,6760 ТЕПЕРЬ ГОВОРИТЕ ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ Звоните нам в любое время. Мы доступны 24/7 888,552,6760- Как мы лечим рак Рак, который мы лечим
- Рак молочной железы
- Колоректальный рак
- Рак легких
- Рак простаты
- Просмотреть все типы рака
- Химиотерапия
- Программа клинических испытаний
- Точная медицина
- Лучевая терапия
- Просмотреть все варианты лечения
- Диагностические процедуры
- Диагностическая визуализация
- Лабораторные тесты
- Генетическое и геномное тестирование
- Просмотреть все параметры диагностики
- Нутритивная поддержка
- Онкологическая реабилитация
- Контроль над болью
- Духовная поддержка
- Просмотреть все услуги интегративного ухода
- Наши локации
Больницы
- Атланта
- Чикаго
- Филадельфия
- Феникс
- Талса
Центры амбулаторной помощи
- Центр города Чикаго, штат Иллинойс
- Гилберт, Аризона
- Герни, Иллинойс
- Северный Феникс, Аризона
- Скоттсдейл, Аризона
- Стать пациентом Стать пациентом
- Что ожидать
- Страховая проверка
- Назначить встречу
- Второе мнение
- Путешествие в CTCA
- Иностранные пациенты
- Медицинские записи
- Условия проживания
- Удобства
- Скоординированный уход
- Кулинарные услуги
Рак груди, Поддержка, Информация, Ресурсы
Часто неприятно слышать, как наши близкие говорят нам, что все будет хорошо, и просто думать позитивно.Он может казаться пренебрежительным и равнодушным. Тем не менее, наши друзья и семья часто не намерены показывать свою поддержку, но им может быть трудно услышать, что вы боретесь, потому что они так сильно о вас заботятся. Или они могут поспешить утешить вас, думая, что будет полезно сказать вам, что все будет хорошо.
Абсолютно нормально смотреть на вещи с более оптимистической точки зрения или иметь надежду, что все станет лучше, но попытки заставить себя все время думать позитивно добавляют больше давления и стресса и могут ухудшить ваше самочувствие.Желательно позволить себе почувствовать отрицательные эмоции, а также принять положительные. Если вы попытаетесь отключить свои страхи и беспокойства, это может заставить вас держаться за них дольше.
Попробуйте сказать своим друзьям и семье, что вы цените их заботу и понимаете, что они просто стараются быть полезными, но на самом деле они окажут большую поддержку, если они просто прислушаются к вам и на минутку. Дайте им понять, что вы не просите их решить ваши проблемы, вам просто нужно выразить свои чувства.Иногда бывают плохие дни, и вам нужно дать выход.
Спросите их, могут ли они взять на себя часть вашего бремени, просто слушая, зная, что вы сделаете то же самое для них. Если они не могут, подумайте о том, чтобы поговорить со сторонним специалистом, например, с социальным работником Cancer Care . Иногда вам нужен более объективный человек, чтобы создать безопасное пространство для всех ваших чувств, как положительных, так и отрицательных.
Наш семинар Connect Education «Помощь онкологическим больным и их семьям в преодолении стрессов, связанных с уходом», может быть полезным для вас и ваших близких.
Помните, что не все семьи могут отреагировать таким образом, чтобы это было полезно. Группа поддержки может быть вам полезна как способ связаться с другими людьми, которые понимают, что вы чувствуете. Мы предлагаем группы лично, по телефону или онлайн. Вы также можете связаться с нами по телефону 800-813-HOPE (4673) и поговорить с социальным работником онкологии.





 Он позволяет получить больше количество ткани и более детально ее исследовать.
Он позволяет получить больше количество ткани и более детально ее исследовать.
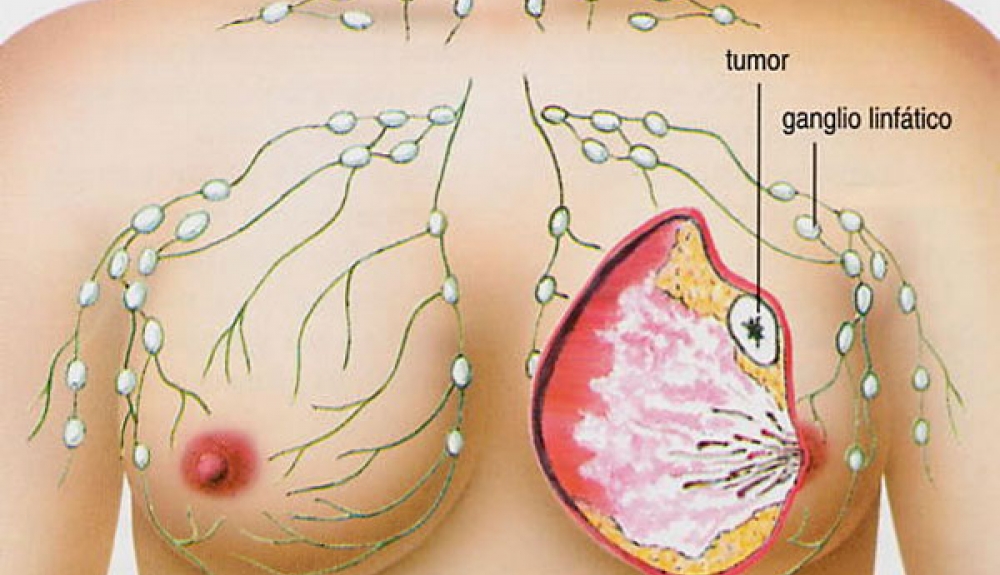
 Б., Жукова Л.Г., Королева И.А., и др./ Практические рекомендации по лекарственному лечению инвазивного рака молочной железы// Злокач. Опухоли; 2016, № 4; Спецвыпуск 2.
Б., Жукова Л.Г., Королева И.А., и др./ Практические рекомендации по лекарственному лечению инвазивного рака молочной железы// Злокач. Опухоли; 2016, № 4; Спецвыпуск 2.