Психоорганический синдром
Психоорганический синдром – симптомокомплекс, наблюдающийся при органических поражениях головного мозга. Сопровождается ухудшением памяти, снижением интеллекта и эмоциональной неустойчивостью. Отмечается снижение критики, ослабление волевых качеств, обеднение речи, ухудшение способности запоминать новые данные и активизировать ранее усвоенные. Психоорганический синдром является полиэтиологическим заболеванием, чаще проявляется в старческом возрасте. Диагноз устанавливается на основании анамнеза, клинических проявлений и данных дополнительных исследований. Лечение – симптоматическая фармакотерапия, терапия основного заболевания.
Общие сведения
Причины психоорганического синдрома
Чаще всего симптомы заболевания появляются на фоне возрастной атрофии головного мозга при старческом слабоумии и болезни Альцгеймера. Нередко патология является следствием сосудистых поражений ЦНС. Кроме того, психоорганический синдром может развиваться вследствие черепно-мозговых травм, неспецифических инфекционных заболеваний ЦНС (энцефалита, менингоэнцефалита) и специфических инфекций (нейросифилиса, туберкулеза, лептоспироза, бруцеллеза). При ВИЧ психоорганический синдром возникает в результате непосредственного вирусного поражения тканей головного мозга и вторичных инфекций, обусловленных снижением иммунитета.
При ВИЧ психоорганический синдром возникает в результате непосредственного вирусного поражения тканей головного мозга и вторичных инфекций, обусловленных снижением иммунитета.
Причиной развития психоорганического синдрома также могут стать злокачественные и доброкачественные новообразования в паренхиме головного мозга, эпилепсия и эпилептиформные припадки. Психоорганический синдром возникает при соматических и эндокринных заболеваниях, сопровождающихся нарушением обмена веществ и трофическими расстройствами в тканях головного мозга: при сахарном диабете, сердечно-сосудистых заболеваниях, почечной и печеночной недостаточности. Возможно формирование психоорганического синдрома при экзогенных интоксикациях: алкоголизме, наркомании, токсикомании, отравлении лекарственными препаратами, постоянном контакте с опасными химическими веществами в быту или на работе.
Симптомы психоорганического синдрома
Основная симптоматика психоорганического синдрома представлена триадой Вальтер-Бюэля, включающей в себя расстройства памяти, снижение интеллекта и эмоционально-волевые нарушения.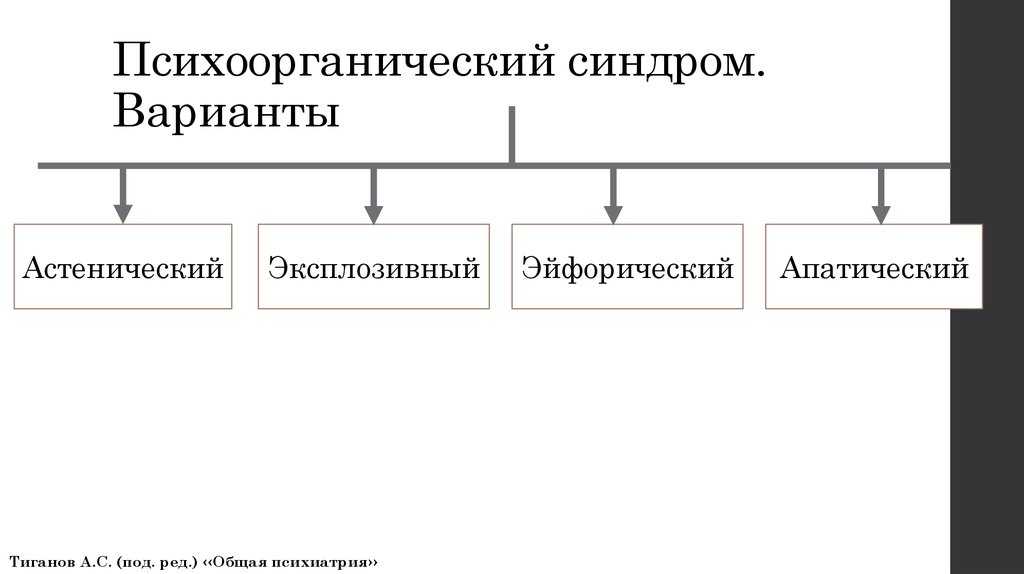 На начальном этапе наблюдаются астения, эмоциональная неустойчивость, зависимость общего состояния от погоды, снижение способности к концентрации внимания, быстрая истощаемость и снижение работоспособности. В последующем на первый план выходят расстройства памяти и интеллекта. В тяжелых случаях развивается деменция.
На начальном этапе наблюдаются астения, эмоциональная неустойчивость, зависимость общего состояния от погоды, снижение способности к концентрации внимания, быстрая истощаемость и снижение работоспособности. В последующем на первый план выходят расстройства памяти и интеллекта. В тяжелых случаях развивается деменция.
Мнестические расстройства при психоорганическом синдроме затрагивают все три вида памяти. Больные хуже запоминают новые данные, хуже удерживают их в памяти и хуже вспоминают уже усвоенные факты. Может наблюдаться дисмнезия (непропорциональность поражения разных аспектов памяти, быстрое изменение клинической картины в течение короткого временного промежутка), амнезия (полное выпадение из памяти отдельных событий) и конфабуляции (ложные воспоминания, искажение реальных фактов или их замена вымышленными событиями).
Первым проявлением интеллектуальных нарушений при психоорганическом синдроме становится снижение критики к собственному поведению и некоторая неадекватность при оценке различных событий. «Теоретическая база», способность различать плохое и хорошее при абстрагировании от конкретной ситуации сохраняется, при этом пациент, страдающий психоорганическим синдромом, в реальной жизни может проявлять черствость, бестактность, непорядочность и эгоизм по отношению к другим людям.
«Теоретическая база», способность различать плохое и хорошее при абстрагировании от конкретной ситуации сохраняется, при этом пациент, страдающий психоорганическим синдромом, в реальной жизни может проявлять черствость, бестактность, непорядочность и эгоизм по отношению к другим людям.
Круг интересов сужается, мышление становится ригидным. Снижается способность к целостной оценке обстоятельств, больной с психоорганическим синдромом рассматривает отдельные фрагменты происходящего и на основании этого формирует свое представление о ситуации. Страдает способность к различению главного и второстепенного. Изменяется речь: словарный запас уменьшается, предложения становятся простыми и короткими, при разговоре пациент часто использует вспомогательные слова и шаблонные фразы.
Аффективные нарушения при психоорганическом синдроме проявляются нарастающей эмоциональной лабильностью и снижением способности в адекватной форме демонстрировать свои эмоции с учетом обстоятельств. Эмоции больного психоорганическим синдромом приобретают взрывной характер, они внезапно возникают, бурно проявляются и быстро исчезают. Снижается «порог восприятия», пациент проявляет бурные эмоциональные реакции в ответ на незначительные события, плохо переносит длительное эмоциональное напряжение, быстро истощается.
Снижается «порог восприятия», пациент проявляет бурные эмоциональные реакции в ответ на незначительные события, плохо переносит длительное эмоциональное напряжение, быстро истощается.
Фазы психоорганического синдрома
Выделяют четыре варианта течения (они же – фазы развития психоорганического синдрома): астенический (преобладает астения), эксплозивный (превалирует дисфория), эйфорический (злобность и раздражительность сменяются эйфорией, заметными нарушениями памяти и интеллекта) и апатический (наблюдаются глубокие мнестические, волевые и интеллектуальные расстройства). Перечисленные варианты отражают объем и глубину поражения психической сферы при прогрессировании органической патологии.
Астеническая фаза психоорганического синдрома сопровождается стойкой астенией. Отмечается быстрая психическая и физическая утомляемость, эмоциональная неустойчивость, повышенная чувствительность и раздражительная слабость. Интеллектуальные и мнестические нарушения слабо выражены, отмечается незначительное снижение продуктивности при интеллектуальных нагрузках и легкие расстройства памяти в виде кратковременного забывания слов, отдельных фактов и т. п. Характерным признаком является метеозависимость, при этом тяжесть психоорганического синдрома можно оценить с учетом времени ухудшения состояния больного. Если состояние ухудшается одновременно с изменением погодных условий – это более легкий вариант, если заблаговременно – более тяжелый.
п. Характерным признаком является метеозависимость, при этом тяжесть психоорганического синдрома можно оценить с учетом времени ухудшения состояния больного. Если состояние ухудшается одновременно с изменением погодных условий – это более легкий вариант, если заблаговременно – более тяжелый.
Эксплозивная фаза психоорганического синдрома проявляется в повышенной раздражительности, гневливости, приступах агрессии и чрезмерной эмоциональной возбудимости. Неудовлетворение требований пациента или нарушение его планов провоцирует истерические реакции. Типичные для психоорганического синдрома нарушения памяти становятся более заметными. Снижаются волевые качества, способности к адаптации и контролю над собственным поведением. Нередко пациенты начинают принимать алкоголь, чтобы справиться с повышенной раздражительностью, что приводит к дальнейшему прогрессированию психоорганического синдрома, усугублению симптоматики и влечет за собой повышение доз алкоголя. Возможно быстрое развитие алкоголизма. У многих пациентов возникают сверхценные паранойяльные идеи, появляется склонность к сутяжничеству. Эйфорическая фаза психоорганического синдрома характеризуется сменой преобладающего аффекта. Настроение повышается, больные становятся благодушными. В некоторых случаях наблюдаются резкие переходы от агрессии и гнева к слезам и беспомощности. Одновременно у пациентов, страдающих психоорганическим синдромом, снижается критика к собственному состоянию, нарастают расстройства памяти и расторможенность влечений. Неблагоприятным признаком является возникновение насильственного смеха или плача. При этом больные забывают причину эмоциональной реакции, но долго сохраняют на лице бессмысленную гримасу, лишенную внутреннего наполнения.
У многих пациентов возникают сверхценные паранойяльные идеи, появляется склонность к сутяжничеству. Эйфорическая фаза психоорганического синдрома характеризуется сменой преобладающего аффекта. Настроение повышается, больные становятся благодушными. В некоторых случаях наблюдаются резкие переходы от агрессии и гнева к слезам и беспомощности. Одновременно у пациентов, страдающих психоорганическим синдромом, снижается критика к собственному состоянию, нарастают расстройства памяти и расторможенность влечений. Неблагоприятным признаком является возникновение насильственного смеха или плача. При этом больные забывают причину эмоциональной реакции, но долго сохраняют на лице бессмысленную гримасу, лишенную внутреннего наполнения.
Апатическая фаза психоорганического синдрома сопровождается утратой спонтанности и выраженными нарушениями памяти. Интеллектуальные расстройства прогрессируют. Круг интересов пациента резко сужается, он проявляет безразличие к любым изменениям, в том числе – непосредственно затрагивающим его самого и его близких людей. Сохраняется астения, насильственный смех и плач. В тяжелых случаях исходом психоорганического синдрома становится деменция.
Сохраняется астения, насильственный смех и плач. В тяжелых случаях исходом психоорганического синдрома становится деменция.
Диагностика и лечение психоорганического синдрома
Диагноз выставляют на основании анамнеза и характерных клинических проявлений. Для выявления основного заболевания, ставшего причиной развития психоорганического синдрома, больного могут направить на консультацию к неврологу, сосудистому хирургу, инфекционисту, венерологу, эндокринологу, кардиологу, гастроэнтерологу и другим специалистам. Перечень дополнительных исследований определяется изменениями со стороны различных органов и систем. Больных с подозрением на психоорганический синдром направляют на МРТ головного мозга, ЭЭГ и другие исследования.
План лечения составляют с учетом основного заболевания. Назначают ноотропы, витамины, антиоксиданты, средства для улучшения мозгового кровообращения. При необходимости применяют антипсихотики. Прогноз при психоорганическом синдроме определяется течением основной патологии. При стабильных органических поражениях головного мозга (после черепно-мозговых травм, удаления опухолей) возможна стабилизация. При прогрессирующих заболеваниях наблюдается постепенное усугубление симптоматики.
При стабильных органических поражениях головного мозга (после черепно-мозговых травм, удаления опухолей) возможна стабилизация. При прогрессирующих заболеваниях наблюдается постепенное усугубление симптоматики.
Карта сайта
Карта сайта
|
|
[Диагностическое обследование и лечение острого психоорганического синдрома]
. 2010 май;81(5):613-28; викторина 629-30.
2010 май;81(5):613-28; викторина 629-30.
doi: 10.1007/s00115-010-3013-9.
[Статья в немецкий]
C Томас 1 , М. Дриссен, В. Арольт
принадлежность
- 1 Abteilung Gerontopsychiatrie, Klinik für Psychiatrie und Psychotherapie Bethel, Evangelisches Krankenhaus Bielefeld, Gilead III, Bethesdaweg 12, 33617, Bielefeld, Deutschland. Кристин.Томас@evkb.de
- PMID: 20454878
- PMCID: PMC7095979
- DOI: 10.1007/s00115-010-3013-9
Бесплатная статья ЧВК
[Статья в немецкий]
C Томас и др. Нервенарцт.
2010 май.
Нервенарцт.
2010 май.
Бесплатная статья ЧВК
. 2010 май;81(5):613-28; викторина 629-30.
doi: 10.1007/s00115-010-3013-9.
Авторы
К Томас 1
принадлежность
- 1 Abteilung Gerontopsychiatrie, Klinik für Psychiatrie und Psychotherapie Bethel, Evangelisches Krankenhaus Bielefeld, Gilead III, Bethesdaweg 12, 33617, Bielefeld, Deutschland. Кристин Томас@evkb.de
- PMID: 20454878
- PMCID: PMC7095979
- DOI:
10.
 1007/s00115-010-3013-9
1007/s00115-010-3013-9
Абстрактный
в Английский, Немецкий
Психические расстройства, обусловленные соматическим или неврологическим заболеванием, являются основным дифференциальным диагнозом у вновь поступивших психиатрических больных, на консультациях и в амбулаторных условиях. Особенно с ростом пожилого населения делирий возникает чаще, часто из-за множества причин. Хотя известно, что его прогноз неблагоприятен, делирий слишком часто остается недиагностированным или нелеченным. Лекарственные препараты, неврологические заболевания, инфекции, а также метаболические и другие медицинские состояния должны быть исключены при дифференциальной диагностике с использованием анамнеза пациента, физического осмотра, результатов лабораторных исследований и процедур визуализации.
Organische Ursachen akuter psychiatrischer Syndrome stellen die wichtigste Differenzialdiagnose bei psychiatrischen Akutaufnahmen, im Konsiliardienst und ambulanten Notdienst dar. Gerade mit der wachsenden Gruppe älterer Patienten treten Delirien, часто multifaktoriell ausgelöst, sehr häufig auf. Trotz ihrer ungünstigen Prognose bleiben sie allerdings zu часто unerkannt und unbehandelt.
Bestätigt sich eine organische Ursache, ist die Therapie primär ursachenorientiert und erst in einem zweiten Schrittsymatisch mit antipsychotischer, antidepressiver oder sedierender Medikation. Einer iatrogenen Verursachung von Delirien sowie deren Prävention gilt ein besonderes Augenmerk, um die medizinische Qualität gerade für Ältere zu verbessern.
Цифры
См. это изображение и информацию об авторских правах в PMC
Похожие статьи
Суицидальная идея.
Хармер Б.
 , Ли С., Дуонг ТВХ, Саадабади А.
Хармер Б. и др.
2023 г., 7 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–.
2023 г., 7 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–.
PMID: 33351435
Бесплатные книги и документы.
, Ли С., Дуонг ТВХ, Саадабади А.
Хармер Б. и др.
2023 г., 7 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–.
2023 г., 7 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–.
PMID: 33351435
Бесплатные книги и документы.Психогенная амнезия.
Брна TG Jr, Wilson CC. Брна Т.Г. мл. и др. Ам семейный врач. 1990 янв; 41 (1): 229-34. Ам семейный врач. 1990. PMID: 2403726 Обзор.
[Дисфагия или дисфагия при приеме нейролептиков?].
Шомартен Н., Монвиль М., Лашо Б. Чаумартин Н. и соавт. Энцефал. 2012 г., сен; 38 (4): 351-5. doi: 10.1016/j.
 encep.2011.07.002. Epub 2011 11 октября.
Энцефал. 2012.
PMID: 22980477
Французский.
encep.2011.07.002. Epub 2011 11 октября.
Энцефал. 2012.
PMID: 22980477
Французский.Назначение контролируемых веществ: преимущества и риски.
Preuss CV, Калава А., Кинг К.С. Preuss CV и др. 2022, 21 сентября. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–. 2022, 21 сентября. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–. PMID: 30726003 Бесплатные книги и документы.
[Смерти в тунисской психиатрической больнице: одиннадцатилетнее ретроспективное исследование].
Згуеб Ю., Джомли Р., Уэртани А., Хечми С., Уанес С., Насеф Ф., Банасер А. Згуеб Ю. и др. Энцефал. 2014 окт;40(5):416-22.
 doi: 10.1016/j.encep.2014.07.007. Epub 2014 15 августа.
Энцефал. 2014.
PMID: 25132014
Французский.
doi: 10.1016/j.encep.2014.07.007. Epub 2014 15 августа.
Энцефал. 2014.
PMID: 25132014
Французский.
Посмотреть все похожие статьи
Цитируется
Немедикаментозные концепции профилактики и лечения делирия.
Томас С., Спанк Дж., Веллер С., Эшвайлер Г.В. Томас С. и др. Z Gerontol Geriatr. 2021 декабрь; 54 (8): 759-767. doi: 10.1007/s00391-021-01988-3. Epub 2021 24 ноября. Z Gerontol Geriatr. 2021. PMID: 34817684 Обзор. Немецкий.
[Лечение психотропными средствами у пациентов с деменцией и делирием: разрыв между рекомендациями руководства и практикой лечения].
Хьюэр В., Томас К. Хьюэр В.
 и др.
Z Gerontol Geriatr. 2017 Февраль; 50 (2): 106-114. doi: 10.1007/s00391-016-1176-0. Epub 2017 25 января.
Z Gerontol Geriatr. 2017.
PMID: 28124100
Обзор.
Немецкий.
и др.
Z Gerontol Geriatr. 2017 Февраль; 50 (2): 106-114. doi: 10.1007/s00391-016-1176-0. Epub 2017 25 января.
Z Gerontol Geriatr. 2017.
PMID: 28124100
Обзор.
Немецкий.[ПОМОЩЬ — Больничная программа пожилых людей — мультимодальная профилактика делирия у пожилых пациентов].
Синглер К., Томас С. Сингер К. и соавт. Терапевт (Берл). 2017 фев; 58 (2): 125-131. doi: 10.1007/s00108-016-0181-0. Терапевт (Берл). 2017. PMID: 28120023 Обзор. Немецкий.
Психиатрическая и психосоматическая консультация-связь. Обзор].
Вольф М., Арольт В., Буриан Р., Дифенбахер А. Вольф М. и др. Нервенарцт. 2013 май; 84(5):639-47; викторина 648-9. doi: 10.
 1007/s00115-013-3771-2.
Нервенарцт. 2013.
PMID: 23595917
Обзор.
Немецкий.
1007/s00115-013-3771-2.
Нервенарцт. 2013.
PMID: 23595917
Обзор.
Немецкий.
Рекомендации
- Алексопулос Биол Психиатрия. 2006;60:1304. doi: 10.1016/j.biopsych.2006.09.006. — DOI — пабмед
- Арольт Дч Эрцтебл. 1997; 94:1354.
- Арольт Нервенарт. 1995;66:347. — пабмед
- Броди Ланцет Нейрол.
 2009;8:1019. doi: 10.1016/S1474-4422(09)70240-6.
—
DOI
—
пабмед
2009;8:1019. doi: 10.1016/S1474-4422(09)70240-6.
—
DOI
—
пабмед
- Броди Ланцет Нейрол.
- Коул Дж. Ам Гериатр Соц. 2003; 51:754. doi: 10.1046/j.1365-2389.2003.51255.x. — DOI — пабмед
Типы публикаций
термины MeSH
Сильные боли в спине, депрессия и психоорганический синдром | QJM: Международный медицинский журнал
Фильтр поиска панели навигации QJM: Международный журнал медициныЭтот выпускМедицина и здоровьеКнигиЖурналыOxford Academic Мобильный телефон Введите поисковый запрос
Закрыть
Фильтр поиска панели навигации QJM: Международный журнал медициныЭтот выпускМедицина и здоровьеКнигиЖурналыOxford Academic Введите поисковый запрос
Расширенный поиск
Журнальная статья
Т. Бианда,
Бианда,
Т. Бианда
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
Р. Делли Карпини,
Р. Делли Карпини
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
М. Паньямента,
М. Пагнамента
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
К. Шмид
К. Шмид
Ищите другие работы этого автора на:
Оксфордский академический
пабмед
Google Scholar
QJM: Международный медицинский журнал , том 96, выпуск 12, декабрь 2003 г. , страницы 950–951, https://doi.org/10.1093/qjmed/hcg156
, страницы 950–951, https://doi.org/10.1093/qjmed/hcg156
Опубликовано:
01 декабря 2003 г. 9033
- Содержание статьи
- Рисунки и таблицы
- видео
- Аудио
- Дополнительные данные
Цитировать
Cite
T. Bianda, R. Delli Carpini, M. Pagnamenta, C. Schmid, Тяжелая боль в спине, депрессия и психоорганический синдром, QJM: Международный медицинский журнал , том 96, выпуск 12, декабрь 2003 г., страницы 950–951, https://doi.org/10.1093/qjmed/hcg156
Bianda, R. Delli Carpini, M. Pagnamenta, C. Schmid, Тяжелая боль в спине, депрессия и психоорганический синдром, QJM: Международный медицинский журнал , том 96, выпуск 12, декабрь 2003 г., страницы 950–951, https://doi.org/10.1093/qjmed/hcg156
Выберите формат Выберите format.ris (Mendeley, Papers, Zotero).enw (EndNote).bibtex (BibTex).txt (Medlars, RefWorks)
Закрыть
Разрешения
- Электронная почта
- Твиттер
- Подробнее
Фильтр поиска панели навигации QJM: Международный журнал медициныЭтот выпускМедицина и здоровьеКнигиЖурналыOxford Academic Мобильный телефон Введите поисковый запрос
Закрыть
Фильтр поиска панели навигации QJM: Международный журнал медициныЭтот выпускМедицина и здоровьеКнигиЖурналыOxford Academic Введите поисковый запрос
Расширенный поиск
Сэр,
Изменение психической активности является распространенным симптомом гипопитуитаризма.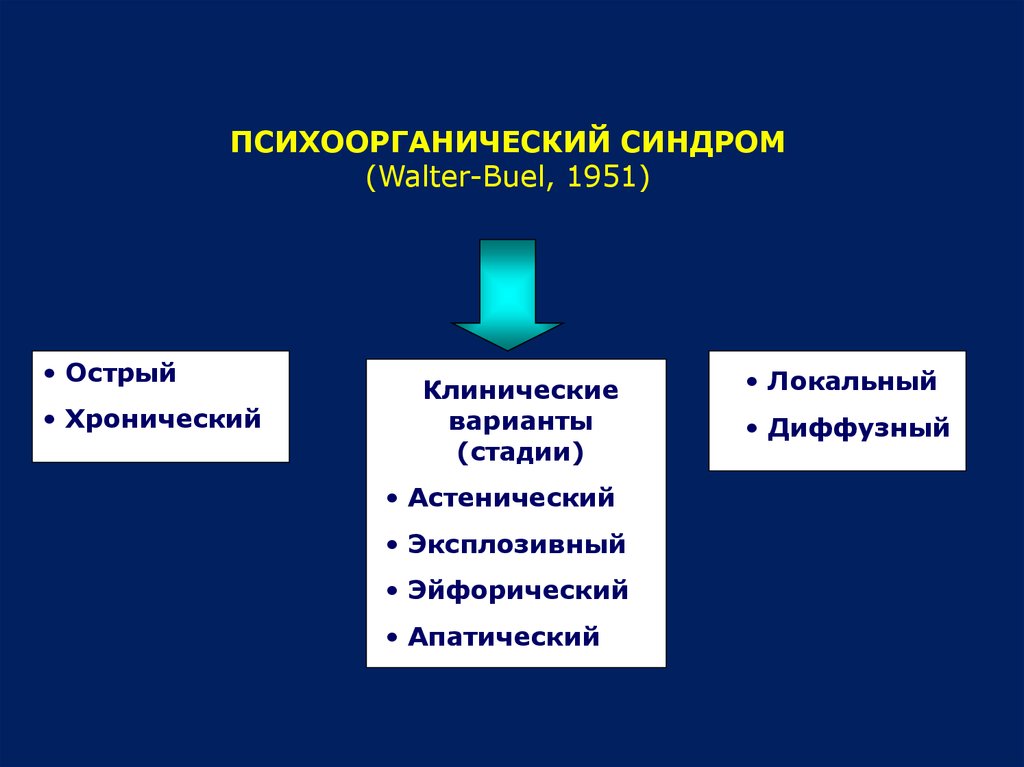 Наиболее частыми причинами приобретенного гипопитуитаризма являются опухоли гипофиза, пустое седло, инфильтративные или сосудистые нарушения или краниальная лучевая терапия. Мы описываем пациента с классической клинической картиной и лабораторными данными гипопитуитаризма, но крайне редкой этиологии.
Наиболее частыми причинами приобретенного гипопитуитаризма являются опухоли гипофиза, пустое седло, инфильтративные или сосудистые нарушения или краниальная лучевая терапия. Мы описываем пациента с классической клинической картиной и лабораторными данными гипопитуитаризма, но крайне редкой этиологии.
69-летняя женщина обратилась в клинику в мае 2000 г. в связи с прогрессирующей слабостью, депрессией и психоорганическим синдромом. В мае 1999 г. был установлен перидуральный катетер для непрерывного введения морфина (2,5 мг/день) для облегчения длительной сильной пояснично-позвоночной боли дегенеративного происхождения. С осени 1999 года пациент впал в прогрессирующее состояние общей усталости, бездеятельности, депрессии и спутанности сознания. При осмотре она была ослаблена и дезориентирована, с фазами галлюцинаций. Сердечно-легочное исследование без особенностей. Неврологически очагового дефицита нет, но глубокие сухожильные рефлексы замедлены. Были отмечены тонкая, бледная кожа и потеря внешней трети бровей (рис. 1). Диагноз при поступлении: психоорганический синдром и большая депрессия.
1). Диагноз при поступлении: психоорганический синдром и большая депрессия.
Рисунок 1.
Открыть в новой вкладкеСкачать слайд
Пациент в мае (вверху) и ноябре (внизу). Воспроизведено с разрешения пациента.
Биохимический анализ крови и гематология в норме. Люмбальная пункция показала нормальное давление; исследование прозрачной жидкости показало нормальный химический состав и отсутствие микроорганизмов. Уровни в сыворотке свободного T 4 (4,6 пмоль/л, норма 9–23 пмоль/л), общего T 3 (0,6 нмоль/л, норма 1,2–2,6 нмоль/л) и утром (08:00 ч) кортизол (116 нмоль/л, норма 170–800 нмоль/л) был низким; кортизол повышался до 543 нмоль/л через 30 мин после внутривенного введения 250 мкг кортикотропина. Базальные уровни ТТГ и АКТГ составили 0,42 мЕд/л и 5,1 пмоль/л соответственно, гонадотропины также были низкими, несмотря на постменопаузальное состояние пациентки. Инсулиноподобный фактор роста I (9нмоль/л, нормальный 16–60 нмоль/л) также был снижен, что соответствовало дефициту гормона роста и гипопитуитаризму. Пациенту назначали ацетат кортизона (37,5 мг/день), а через несколько дней добавили тироксин (сначала 0,05, затем 0,1 мг в день). Для выяснения этиологии гипофизарной недостаточности (во взрослом возрасте чаще всего обусловленной аденомами гипофиза) выполняли МРТ головного мозга и селлярной области. Однако гипофиз был нормальных размеров, без морфологических изменений. Также отсутствовали признаки злокачественных, инфекционных или гранулематозных заболеваний.
Пациенту назначали ацетат кортизона (37,5 мг/день), а через несколько дней добавили тироксин (сначала 0,05, затем 0,1 мг в день). Для выяснения этиологии гипофизарной недостаточности (во взрослом возрасте чаще всего обусловленной аденомами гипофиза) выполняли МРТ головного мозга и селлярной области. Однако гипофиз был нормальных размеров, без морфологических изменений. Также отсутствовали признаки злокачественных, инфекционных или гранулематозных заболеваний.
Связь психоневрологических симптомов и гипопитуитаризма хорошо известна. 1, 2 Заместительная терапия глюкокортикоидами и тиреоидными гормонами привела к заметному улучшению состояния больного: исчезли дебилитация и психоорганический синдром, отчетливо улучшился внешний вид и активность больного в течение 6 мес (рис. 1).
Тем временем мы поняли, что необычной особенностью нашего случая была редкая этиология гипофизарной недостаточности. Первоначальные и продолжающиеся попытки определить причину, указанную в дифференциальной диагностике гипопитуитаризма в классических учебниках и обзорных статьях 1, 2 остались безуспешными, и был рассмотрен предположительный диагноз гипофизита, хотя дополнительных аргументов в пользу такой гипотезы найти не удалось. Важная подсказка была получена из анамнеза пациента с длительной интратекальной терапией морфином. Непрерывное интратекальное введение морфина является эффективной терапией для лечения тяжелой доброкачественной боли. 3 Такое лечение обычно считается безопасным 3 , но может, помимо обезболивания, угнетать вентиляцию легких. 4 Кроме того, постоянное присутствие морфина в подоболочечном пространстве может также оказывать сильное влияние на функцию гипофиза, особенно на гонады, а также на надпочечники и ось роста, как недавно сообщалось Abs et al . 5 Несмотря на то, что причина и следствие не могут быть доказаны в случае нашего пациента, это может быть первое сообщение о связи длительного интратекального введения морфина и полной недостаточности передней доли гипофиза с классическим синдромом и разрешением после заместительной гормональной терапии.
Важная подсказка была получена из анамнеза пациента с длительной интратекальной терапией морфином. Непрерывное интратекальное введение морфина является эффективной терапией для лечения тяжелой доброкачественной боли. 3 Такое лечение обычно считается безопасным 3 , но может, помимо обезболивания, угнетать вентиляцию легких. 4 Кроме того, постоянное присутствие морфина в подоболочечном пространстве может также оказывать сильное влияние на функцию гипофиза, особенно на гонады, а также на надпочечники и ось роста, как недавно сообщалось Abs et al . 5 Несмотря на то, что причина и следствие не могут быть доказаны в случае нашего пациента, это может быть первое сообщение о связи длительного интратекального введения морфина и полной недостаточности передней доли гипофиза с классическим синдромом и разрешением после заместительной гормональной терапии.
Поэтому важно проверять функцию гипофиза у пациентов, длительно получающих интратекальное введение морфина.
1
Ламбертс С.В.Дж., де Хердер В.В., ван дер Лели А.Дж. Гипофизарная недостаточность.
Ланцет
1998;
352
:
127
–34.
2
Вэнс МЛ. Гипопитуитаризм.
N Engl J Med
1994
;
330
:
1651
–62.
3
Андерсон В.К., Берчил К.Дж. Проспективное исследование длительного интратекального морфина при лечении хронической незлокачественной боли.
Нейрохирургия
1999
;
44
:
289
–301.
4
Bailey PL, Lu JK, Pace NL, и др.

 Открыл конференцию известный врач Рошаль Леонид Михайлович. Конференция посвящена 80-летию Дроздова Эдуарда Семеновича
Открыл конференцию известный врач Рошаль Леонид Михайлович. Конференция посвящена 80-летию Дроздова Эдуарда Семеновича 1007/s00115-010-3013-9
1007/s00115-010-3013-9 , Ли С., Дуонг ТВХ, Саадабади А.
Хармер Б. и др.
2023 г., 7 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–.
2023 г., 7 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–.
PMID: 33351435
Бесплатные книги и документы.
, Ли С., Дуонг ТВХ, Саадабади А.
Хармер Б. и др.
2023 г., 7 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–.
2023 г., 7 февраля. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2023 янв.–.
PMID: 33351435
Бесплатные книги и документы. encep.2011.07.002. Epub 2011 11 октября.
Энцефал. 2012.
PMID: 22980477
Французский.
encep.2011.07.002. Epub 2011 11 октября.
Энцефал. 2012.
PMID: 22980477
Французский. doi: 10.1016/j.encep.2014.07.007. Epub 2014 15 августа.
Энцефал. 2014.
PMID: 25132014
Французский.
doi: 10.1016/j.encep.2014.07.007. Epub 2014 15 августа.
Энцефал. 2014.
PMID: 25132014
Французский. и др.
Z Gerontol Geriatr. 2017 Февраль; 50 (2): 106-114. doi: 10.1007/s00391-016-1176-0. Epub 2017 25 января.
Z Gerontol Geriatr. 2017.
PMID: 28124100
Обзор.
Немецкий.
и др.
Z Gerontol Geriatr. 2017 Февраль; 50 (2): 106-114. doi: 10.1007/s00391-016-1176-0. Epub 2017 25 января.
Z Gerontol Geriatr. 2017.
PMID: 28124100
Обзор.
Немецкий. 1007/s00115-013-3771-2.
Нервенарцт. 2013.
PMID: 23595917
Обзор.
Немецкий.
1007/s00115-013-3771-2.
Нервенарцт. 2013.
PMID: 23595917
Обзор.
Немецкий. 2009;8:1019. doi: 10.1016/S1474-4422(09)70240-6.
—
DOI
—
пабмед
2009;8:1019. doi: 10.1016/S1474-4422(09)70240-6.
—
DOI
—
пабмед