Высыпания на груди — виды с фото, причины и как лечить
Высыпания на груди у женщин возникают на фоне любого заболевания или по причине аллергической реакции. В этом случае требуется комплексное обследование и лечение. В данной статье будут рассмотрены основные причины, предполагаемые заболевания, виды сыпи и способы лечения.
Кожные покровы грудной клетки намного чувствительнее, чем на других участках тела. Проблемы с кожей появляются из-за дегенеративных изменений в организме.
Самостоятельно выяснить причину не всегда получается. Высыпания бывают неопасными для здоровья и со временем самопроизвольно исчезают, но иногда проявляются на фоне серьезных заболеваний, давая осложнения.
Причины появления
Высыпаниям подвержены люди в любом возрасте, но больше женщины и дети. Так как кожа молочных желез очень чувствительная и уязвимая, то спровоцировать появление может любой неблагоприятный фактор.
Разнообразные изменения и недомогания организма связаны с ослаблением иммунной системы.
К причинам относятся:
- Аллергические реакции. Появившееся раздражение схоже с кожными проявлениями при дерматите. Аллергию вызывают животные, растения, бытовая химия, медикаменты и т.п.
- Дерматологические заболевания. Спектр представленности широкий и варьируется от неопасной потницы до тяжелой формы псориаза.
- Инфекционные патологии. Сюда относится рецидивирующий сифилис, ветрянка, грибковые вирусы и др.
- Беременность. На первых сроках у женщины часто наблюдаются значительно отличающиеся от цвета ареол и сосков гнойнички. Такой признак беременности возникает по причине перестройки гормонов.
- Эмоциональное напряжение. Сильный стресс переходя в продолжительную депрессию, приобретает тяжелую форму. В такой период в организме человека происходит изменение гормонального фона. Результатом этого является возникновение высыпаний на груди и других частях тела.
- Болезни внутренних органов.
 Если присутствуют нарушения, то это всегда отражается на состоянии кожных покровов. Выраженные и чувствительные пустулы с параллельным расположением на спине сигнализируют о наличии таких патологий.
Если присутствуют нарушения, то это всегда отражается на состоянии кожных покровов. Выраженные и чувствительные пустулы с параллельным расположением на спине сигнализируют о наличии таких патологий. - Гинекологические расстройства и воспаления яичников, маточных труб и др.
- Синдром нарушения функционирования почек (почечная недостаточность). Наиболее опасная хроническая и острая стадия, при которой появляется специфическая желтоватая сыпь.
- Болезни эндокринной системы и желудочно-кишечного тракта.
- Гигиена. При недостатке или отсутствии должной гигиены происходит закупорка потовых желез. В результате высохший пот и жировой секрет (себум) скапливается на кожных покровах. При гипергидрозе (повышенное потоотделение) область груди постоянно влажная и если не соблюдать правила личной гигиены, то появится характерная сыпь.
Прочие факторы
Известны не только причины, но и другие факторы, провоцирующие возникновение нежелательных кожных элементов на молочных железах.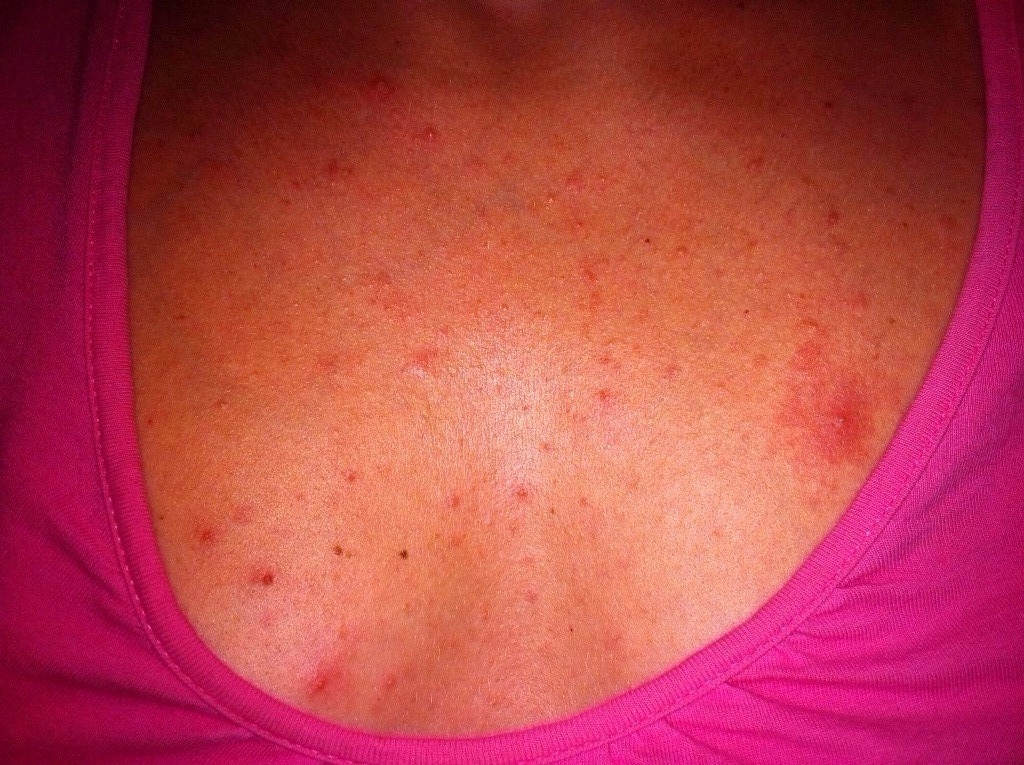
К таковым относятся:
- Нарушения терморегуляции;
- Неправильно подобранные бюстгальтеры. В основном это касается маленьких размеров, сильно сдавливающих грудь;
- Тесная одежда из синтетических материалов;
- Косметические средства по уходу за кожным покровом.
Также высыпания на груди у женщин во время месячных очень частое явление. Связано это с действием гормонов на весь организм. За 2 недели до начала менструации запускается интенсивное функционирование врожденной железы внутренней секреции (желтое тело), которая образуется каждый месяц.
Из-за чрезмерной выработки прогестерона, активизируются потовые железы. Результат – скапливание избытков кожного сала в порах.
Таким образом, причин, которые приводят к появлению высыпаний на железах множество. Чтобы выяснить и устранить причину требуется пройти весь ряд обследований, и соблюдать рекомендации врача.
Виды высыпаний
Кожная сыпь на груди у женщин по внешним признакам может отличаться. В зависимости от вида и выраженности специалисту легко выявить провоцирующее заболевание или аллергическую реакцию.
В зависимости от вида и выраженности специалисту легко выявить провоцирующее заболевание или аллергическую реакцию.
Классификация высыпаний делится на такие виды:
- Прыщи с белыми гнойничками. Белые элементы возникают на фоне нарушенного метаболизма в организме женщины;
- Алые прыщи. Закупоривание сальных протоков приводит к появлению сыпи алого оттенка на груди;
- Прыщи с гнойным содержимым. Если к воспалительному процессу присоединились патогенные микроорганизмы, то на коже появляются небольшие гнойники. Выдавливать их ни в коем случае нельзя;
- Бледно-розовые шелушащиеся пятна. Причина – проникновение грибковой инфекции;
- Очаговая мелкая сыпь. Сопровождается сильным зудом и появляется из-за чесоточного клеща.
Если до появления кожных проблем не было никаких контактов с предполагаемыми раздражителями и высыпания длительное время не проходят, то следует в срочном порядке обращаться к квалифицированному врачу-дерматологу.
Способы устранения высыпаний на груди
Изначально проводится полное обследование пациента и уже после лечение. Избавление от внешних проявлений временное, поэтому необходимо тщательно изучить и устранить внутренние расстройства. Если этого не сделать, то со временем проблемы с кожей снова появятся.
Описание симптоматики и жалоб тщательно изучается врачом и уже после назначаются препараты.
Безопасные и эффективные медикаменты, которые используются для лечения сыпи на молочных железах это:
- Хлоргексидин. Действенное антисептическое средство, устраняющее покраснения и шелушения. Используется только наружно в виде раствора для обрабатывания пораженных участков тела;
- Цинковые мази и пасты. Оказывают противовоспалительное и антибактериальное действие. Рекомендуется наносить средство тонким слоем 2 раза в день на место, где есть сыпь и накладывать неплотную повязку;
- Дерматотропное средство Клиндовит. Выпускается в форме геля только для наружного применения.

Если у пациента обнаружена аллергия на определенный раздражитель, то назначаются антигистаминные средства: Диазолин, Тавегил, Фенистил и др.
Препараты, обладающие противоаллергическим действием с осторожностью нужно принимать во время беременности.
Следует помнить, что самостоятельный прием лекарственных препаратов запрещен. При неправильном подборе аллергическая реакция усилится и спровоцирует новые осложнения.
Народные средства
Чтобы избавиться от нежелательных высыпаний, многие отдают предпочтение средствам народной медицины. Однако стоит учитывать, что это показано только при незначительных проявлениях. При тяжелых заболеваниях лучше отказаться от подобных методов лечения.
Используют такие средства:
- Алоэ. Сок этого растения подсушивает кожные элементы и выводит гнойные массы. Также обладает противомикробным действием;
- Лимонный сок. Обычным свежевыжатым соком лимона протирать пораженный участок груди 3-4 раза в день Противопоказанием является наличие микротрещин и ранок;
- Масло чайного дерева.
 Давно известно, что это средство имеет антибактериальное свойство и борется с раздражениями по всему телу. Масло должно быть натуральным и без примесей. Наносить средство на грудь не чаще 3-х раз в день. В это время желательно не надевать бюстгальтер и обтягивающие вещи;
Давно известно, что это средство имеет антибактериальное свойство и борется с раздражениями по всему телу. Масло должно быть натуральным и без примесей. Наносить средство на грудь не чаще 3-х раз в день. В это время желательно не надевать бюстгальтер и обтягивающие вещи; - Травяные отвары. Сбор трав (ромашка, чистотел, календула) способствуют заживлению ранок после сыпи, устраняет воспаление, красноту и отечность.
Заключение
Каждые неблагоприятные проявления в здоровье необходимо в срочном порядке устранять. Вовремя начатая диагностика и правильно подобранная тактика лечения поможет избавиться от высыпаний любой природы и вида.
Читайте также:
Проблемы у женщиносновные причины появления подобного симптома
Многие люди сталкивались с ситуацией, когда возникало покраснение груди и шеи. В некоторых ситуациях подобный симптом является несерьезным, например, это наблюдается при волнении из-за прилива крови, но бывают случаи, когда это указывает на наличие серьезных проблем со здоровьем.
Именно поэтому важно разобраться, почему появляются подобные отклонения от нормы.
Когда человек здоров, цвет его кожи должен быть равномерным и любые отклонения от нормы свидетельствует о наличии проблем. Часто люди не обращают внимания на подобные симптомы, пока они либо не испортят внешний вид, либо не повлияют на самочувствие.
На сегодняшний день известно огромное количество причин возникновение таких симптомов, поэтому следует обращаться к врачу. Именно специалист установит правильный диагноз и назначит эффективную методику лечения. Рассмотрим основные причины, из-за которых появляется покраснение груди и шеи.
Одна из наиболее распространенных причин возникновения красных пятен на шее и груди. Кроме этого, больные отмечают, что все чешется, вызывая тем самым еще больший дискомфорт.
Реакция возникает на следующие аллергены:
- продукты питания;
- шерсть животных;
- пальцу растений;
- косметику;
- лекарственные средства;
- химию и т.
 д.
д.
Если исключить аллерген, то проблема проходит за несколько дней. Врач назначит прием антигистаминных препаратов, например, Тавегила. Есть и местные средства, направленные как раз на удаление возникшего видимого симптома. Один из вариантов аллергического расстройства – крапивница, которая появляется из-за приема антибиотиков, при чрезмерном потоотделении, а также заболевании вирусного характера. В таком случае лицо и грудь покрываются пятнами-волдырями.
Покраснения в области шеи и декольте появляются после укусов комаров и других паразитов. В данном случае обязательно возникнет и другой симптом – зуд. Проблема исчезает через несколько дней сама собой. Есть специальные местные средства, помогающие снять зуд и ускорить выздоровление.
Развивается болезнь при попадании в организм дрожжеподобного грибка. Лечение проводится назначением противогрибковых препаратов, например, Клотримазола или Ламизила. Разбирая причины покраснений шеи, нельзя упустить и это распространенное заболевание, которое в основном возникает в межсезонье – розовый лишай.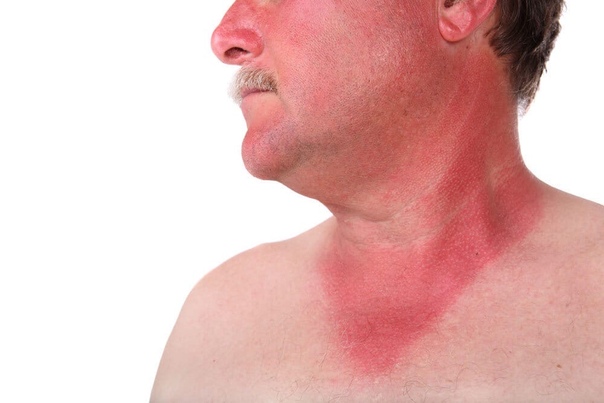
Развиться он может из-за переохлаждения или, наоборот, от перегревания, а также из-за инфекции. Кроме высыпаний, ощущается легкое недомогание и незначительное повышение температуры. Пятна имеют овальную форму. Обычно через 2-3 недели симптомы проходят самостоятельно.
Многие люди страдают оттого, что во время нервного напряжения лицо, декольте и шея покрываются пятнами красного цвета. Чаще всего страдают те, у кого есть расстройства вегетативной нервной системы.
Когда человек успокаивается, симптом исчезает самостоятельно. Вегетативные нарушения также провоцируются физическим перенапряжением или же перегреванием.
Полностью избавиться от проблемы не получится, поэтому важно избегать факторов, провоцирующих симптомы.
Это заболевание уже является достаточно серьезным и, кроме пятен, заболевшего мучает сильный зуд. Причина заключается в продуктах питания, косметике, бытовой химии, проблемах с гормонами и т.д. Чтобы назначить лечение, врач сначала определит, почему появился этот симптом.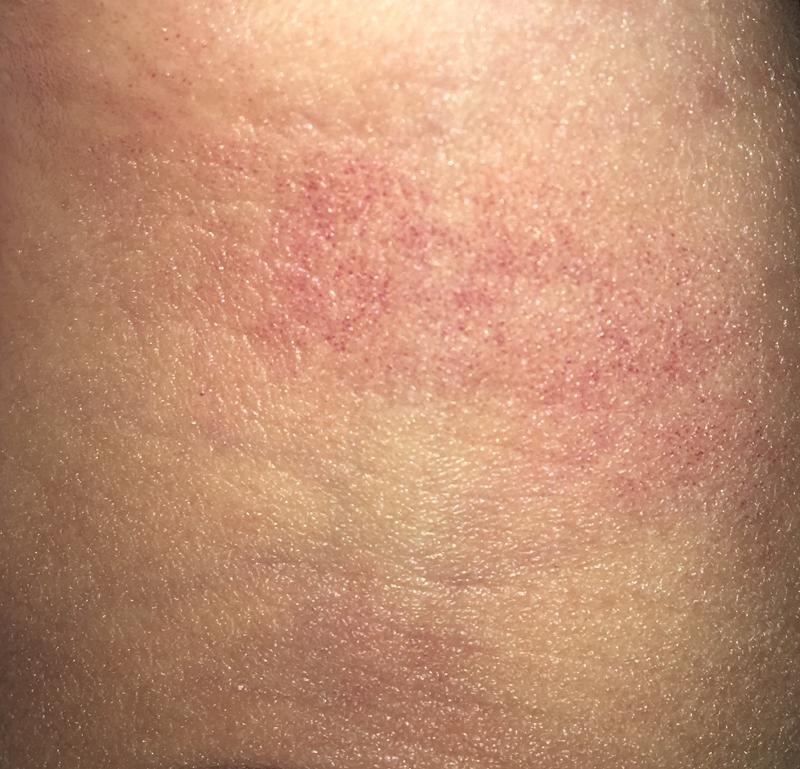
Если у человека развивается это заболевание, то в области декольте, на шее и в других частях тела возникают пятна красного цвета, которые покрыты белыми чешуйками. Причина заключается в сильном стрессе, гормональном сбое или ослабленном иммунитете. Кроме этого, стоит сказать о том, что риск развития заболевания повышается, если есть генетическая предрасположенность. Проблема достаточно серьезная и для лечения важна комплексная терапия, которая подбирается индивидуально, поэтому поход к дерматологу является обязательным.
Говоря о том, почему возникает покраснение, стоит упомянуть и такие болезни:
- корь;
- краснуха;
- ветрянка;
- скарлатина.
Пятна появляются не только на шее, но и на лице, животе, локтях и спине. В зависимости от конкретного заболевания возникают и другие симптомы. Лечение также зависит от правильного диагноза.
Гемангиома
Порой пятна, похожие на родинки, указывают на развитие в организме доброкачественной опухоли.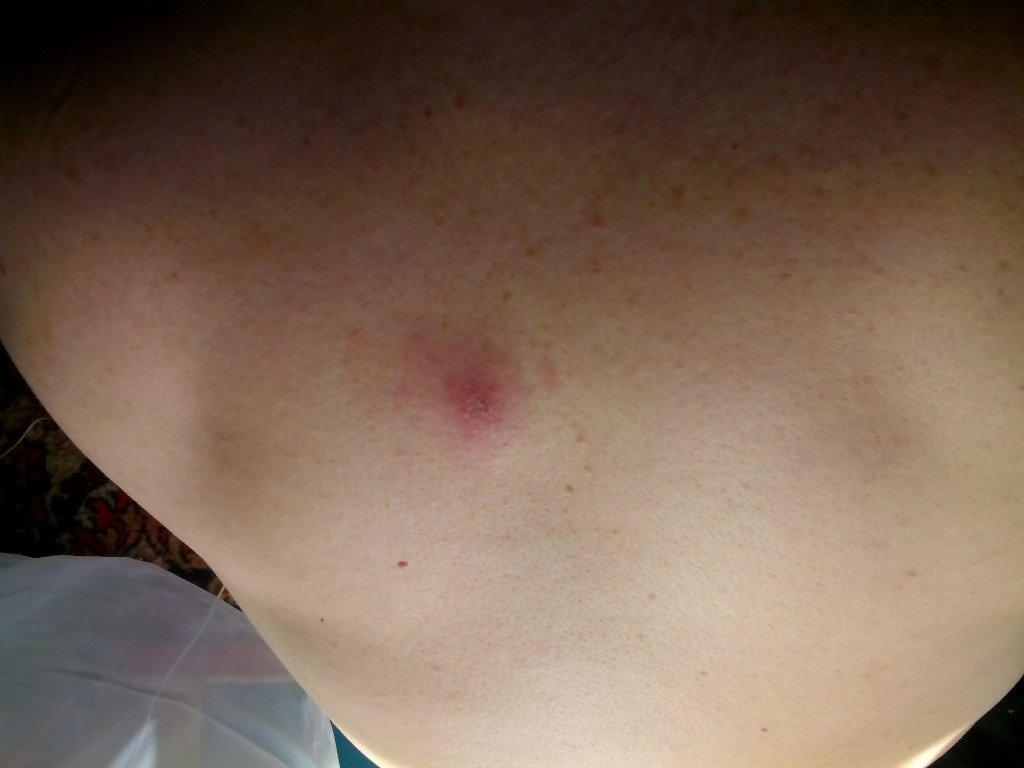 Поражение быстро распространяется, переходя на глаза, уши и нос. Стоит отметить, что подобные краснота не только портит внешний вид, но и провоцирует нарушения в работе органов чувств. После лечения болезни пятнышки удаляются лазером.
Поражение быстро распространяется, переходя на глаза, уши и нос. Стоит отметить, что подобные краснота не только портит внешний вид, но и провоцирует нарушения в работе органов чувств. После лечения болезни пятнышки удаляются лазером.
Атопический дерматит
Описывая причины, нельзя упустить заболевание, которое имеет хроническую форму и не поддается лечению.
Именно поэтому при обострении пятнышки все же могут возникать, причем они имеют шершавую поверхность и порой зудят. Чтобы облегчить состояние, врач прописывает противозудные и охлаждающие мази.
Раздражение чувствительной кожи
Встречаются люди, у которых кожа в описанных областях слишком нежная, поэтому из-за чрезмерной жары и выделения пота возникает воспаление, проявляющееся покраснением. Кроме этого, порой наблюдается зуд. Чтобы минимизировать негативное действие пота, рекомендуется использовать антисептический крем, удаляющий воспаление.
Склеродермия
Еще одно серьезное заболевание, для которого характерно поражение соединительной ткани. Возникшие пятнышки через какое-то время отекают и превращаются в бляшки, отвердевая. Лечение индивидуально и назначается только врачом.
Возникшие пятнышки через какое-то время отекают и превращаются в бляшки, отвердевая. Лечение индивидуально и назначается только врачом.
Демодекоз
Покраснение и зуд шейно-воротниковой зоны, иногда спровоцировано действием кожных клещей. Другие симптомы: жжение, различные высыпания и нагноение. Клещ живет в протоках сальных желез и волосяных фолликулах. Активно действовать он начинает, если снижен иммунитет, возникают эндокринные нарушения, а также проблемы в работе почек и ЖКТ. Лечение должно быть подобрано врачом, поскольку избавиться от демодекса непросто.
Перегрев на солнце
Солнечные лучи становятся все агрессивнее, поэтому при длительном нахождении под ними появляются пятна, которые вызывают болезненные ощущения. Чтобы облегчить состояние, следует использовать противоожоговые средства. Лучше всего предотвратить появление проблемы, используя защитные препараты.
Бывают случаи, когда именно некачественная одежда, выполненная из ненатуральных материалов, провоцирует появление зуда и дискомфорта. К тому же красители, входящие в состав некоторой одежды, также провоцируют появление красноты. Именно поэтому при выборе предметов гардероба обращайте внимание на состав материи.
К тому же красители, входящие в состав некоторой одежды, также провоцируют появление красноты. Именно поэтому при выборе предметов гардероба обращайте внимание на состав материи.
Это только наиболее распространенные причины, провоцирующие появление покраснений. Еще симптом возникает при гормональном сбое или же проблемах с обменом веществ. Кроме того, не стоит исключать наличие индивидуальных особенностей организма.
Мы представили вам основные причины появления красноты в области шеи, груди и лица. Помните, что такой симптом порой свидетельствует о развитии серьезного заболевания, поэтому важно не медлить и обратиться к врачу для установления точного диагноза.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Покраснение на груди у мужчин и женщины: причины, лечение кожи
Покраснение на груди вызывает дискомфорт. Бывает оно в форме различных высыпаний или пятен, при этом размеры их могут быть от нескольких миллиметров до 20 и больше сантиметров. Появляться покраснение может круглый год, как у мужчин, так и у женщин. Из-за чего появляются подобные явления в области грудной клетки?
Бывает оно в форме различных высыпаний или пятен, при этом размеры их могут быть от нескольких миллиметров до 20 и больше сантиметров. Появляться покраснение может круглый год, как у мужчин, так и у женщин. Из-за чего появляются подобные явления в области грудной клетки?
В зависимости от того, как ведет себя красное пятно, определяется фактор, его вызвавший.
Превалируют такие причины:
- Гормональные изменения в организме, связанные с возрастом;
- Аллергическая реакция;
- Особенности кожи, например, близко к поверхности расположены кровяные капилляры и визуально они просматриваются как красные пятна;
- Онкологическое заболевание. По статистике рак молочной железы чаще встречается у женщины и может вызывать покраснение на коже в том месте, где расположена опухоль;
- Нарушение в работе эндокринной системы;
- Бактериальная, грибковая или вирусная инфекция.
Для того чтобы точно узнать причину, нужно пройти обследование. Даже если она не столь серьезная, как онкология, лишним не будет понять, почему же появляются красные пятна?
Даже если она не столь серьезная, как онкология, лишним не будет понять, почему же появляются красные пятна?
Если проблема появилась в результате аллергии – назначаются антигистаминные препараты для внутреннего применения. Это продиктовано тем, что нужно как можно скорее блокировать выработку организмом гистамина.
При дерматологической проблеме применяются разные наружные средства: мази, кремы, гели. В случае осложнений добавляются таблетки. Выбор препаратов для устранения кожного заболевания зависит от возбудителя. Если это бактерии – назначаются антибиотики, в случае вирусной атаки – противовирусные средства.
В современном мире большинство кожных реакций вызываются аутоиммунными заболеваниями. В схему лечения аллергического дерматита входят такие лекарства:
- «Кларитин»;
- «Супрастин»;
- «Элидел»;
- «Кеналог».
Противоаллергическое средство. Лоратадин – активное вещество, которое, попадая в организм, в течение нескольких часов начинает блокаду гистамина.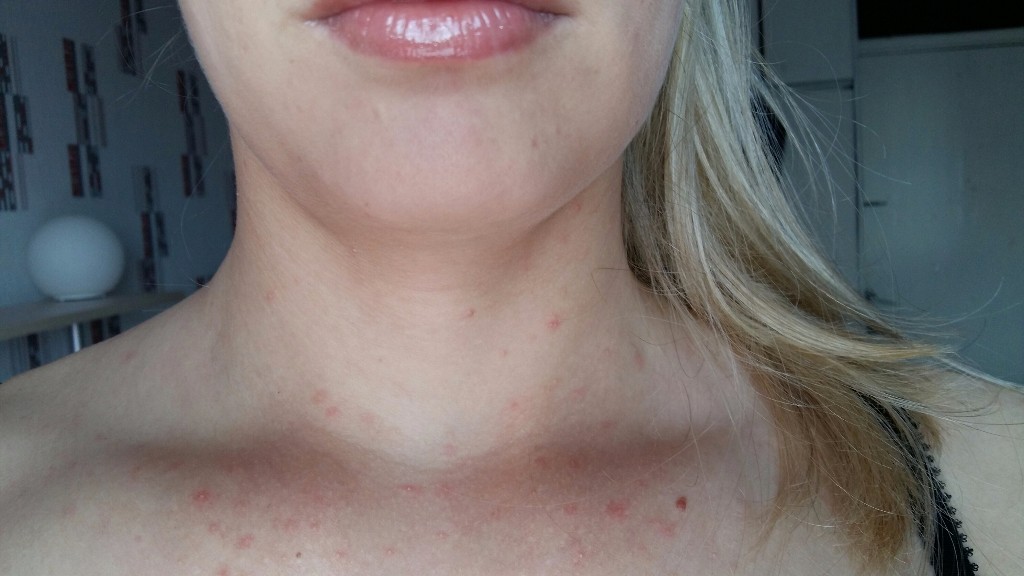 В результате все симптомы ослабевают и со временем исчезают.
В результате все симптомы ослабевают и со временем исчезают.
Если у вас покраснение в области грудной клетки вызвано аллергической реакцией, принимайте «Кларитин» по 1 таблетке в день. Для детей используйте сироп: старшим деткам, тем, кому за 12 – по две чайные ложки, младшим – одну в сутки. Курс составляет около 10 дней.
Не рекомендуется давать препарат в виде сиропа малышам до 2 лет, таблетки – до 3. Нельзя принимать препарат при непереносимости лактозы или сахарном диабете. Беременным и кормящим мамам стоит воздержаться от приема лекарства, исключение составляют случаи экстренной помощи.
Побочные явления выражаются в виде:
- головной боли;
- сонливости;
- быстрой утомляемости;
- бессонницы;
- повышения аппетита, вследствие чего появляется лишний вес;
- расстройства кишечника или желудка;
- сбои в сердечно-сосудистой системе.
Препарат действует сразу же после применения. В течение нескольких часов устраняется зуд. Постепенно исчезает покраснение.
Постепенно исчезает покраснение.
Антигистаминный препарат. Хлоропирамина гидрохлорид – активный элемент, который эффективно блокирует гистамин и уменьшает другие проявления аллергии. Устраняет покраснение, зуд и отечность.
Если аллергия стала причиной появления пятен в области грудной клетки, принимайте по 1 таблетке не больше 4 раз в день. Доза зависит от возраста, веса и тяжести последствий аллергической реакции. В первые несколько дней назначаются дозы лекарства максимально допустимые, а в последующие, когда болезнь ослабевает, принимать по 2 в сутки. Лечение длится до 10 дней.
Противопоказания:
- гиперчувствительность к составляющим препарата;
- лактация и беременность;
- острые приступы бронхиальной астмы.
Данное средство давно применяется для устранения последствий аллергии. Оно быстро прекращает действие гистамина, снимает отек Квинке, который считается осложнением при аллергии. Постепенно исчезает зуд и покраснение.
Противовоспалительное гормональное средство.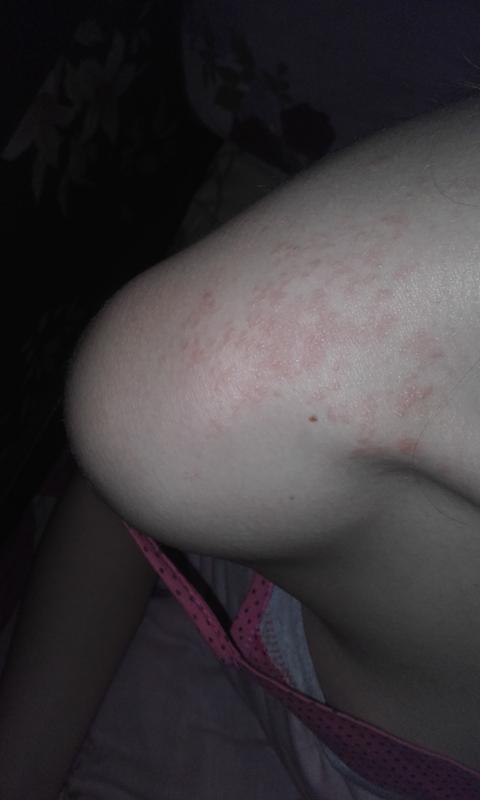 Пимекролимус – действующее вещество. Применяется при аллергическом дерматите для устранения внешнего проявления заболевания, то есть красных зудящих пятен на груди и других частях тела.
Пимекролимус – действующее вещество. Применяется при аллергическом дерматите для устранения внешнего проявления заболевания, то есть красных зудящих пятен на груди и других частях тела.
Чтобы избавиться от аллергии на коже, смазывайте покрасневшие участки 2 раза в сутки. Наносите полностью на все пятно. Лечение длится до полного исчезновения симптомов. Препарат, несмотря на то, что он гормональный, предназначен как для кратковременного использования, так и для длительного. В случае с аллергическим дерматитом достаточно 6 недель, чтобы устранить внешнюю проблему.
Для эффективного лечения нужно точно определить причину возникновения красных пятен. Мазь помогает только при атопическом дерматите, вызванным аллергической реакцией, в других случаях положительный эффект не наступит. Поэтому если через полтора месяца лечения улучшение не происходит, смените препарат и уточните диагноз.
Противопоказания к применению препарата связанные с такими факторами:
- индивидуальной непереносимостью пимекролимуса;
- инфекционным заболеванием;
- детским возрастом до 3 лет.

Побочные проявления могут проявиться в виде:
- усиления симптоматики аллергической реакции;
- чувства жжения или тепла;
- раздражения, сыпи, зуда;
- боли;
- вторичной инфекции бактериального, вирусного или грибкового характера;
- сухости кожных покровов;
- фурункулеза;
- отеков;
- нарушения пигментации в области нанесения лекарства;
- непереносимости алкоголя;
- увеличение лимфатических узлов.
Побочные проявления встречаются крайне редко, как и аллергические реакции на мазь. При регулярном применении в течение нескольких недель наступает ощутимый терапевтический эффект.
Стероидное средство для инъекций. Действующий элемент – триамцинолона ацетонид, попадая в организм, останавливает воспалительный процесс, снимает отеки, боль, зуд. Применяется препарат при сложных формах воспалений.
Доза рассчитывается относительно возраста, массы тела и сложности заболевания. Обычно она составляет 1 мл. В крайних случаях дозировка может быть изменена в сторону увеличения, максимальное количество лекарства в сутки – 2 мл. Применяется один раз, повторно делать инъекцию можно только через месяц. Вводится препарат исключительно внутримышечно.
В крайних случаях дозировка может быть изменена в сторону увеличения, максимальное количество лекарства в сутки – 2 мл. Применяется один раз, повторно делать инъекцию можно только через месяц. Вводится препарат исключительно внутримышечно.
При применении нужно соблюдать осторожность и вводить в мышцу, а не в сосуды, иначе будут гематомы, может развиться некроз тканей. Для профилактики аллергии перед сезоном цветения можно сделать 1 инъекцию. Тогда симптомы аллергической реакции беспокоить не будут круглый год.
Препарат не используется в таких случаях:
- инфекционных заболеваниях;
- язвенных состояниях желудочно-кишечного тракта;
- психических отклонениях;
- детском возрасте меньше 12 лет;
- глаукоме.
К побочным действиям относится:
- нарушения в работе сердца;
- кожные реакции в виде волдырей;
- фолликулит;
- угревая сыпь, вызванная глюкокортикоидными препаратами;
- гирсутизм;
- панкреатит;
- нарушения психики.

При хронических дерматологических проблемах, вызванных аллергией, применяются гормональные препараты, в частности «Кеналог». Он способствует выздоровлению, устраняет длительный воспалительный процесс. Положительная тенденция наблюдается уже через несколько дней после ввода лекарства.
Покраснение на груди не всегда является предвестником серьезных нарушений. Красные пятна в области грудной клетки у женщины являются поводом пройти обследование, чтобы в случае онкологии вовремя начать лечение. Но даже если краснота – это всего лишь результат аллергии, лечить ее все равно нужно.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Симптомы заболеваний, диагностика, коррекция и лечение молочных желез kvd9spb. ru. Опрелости под молочными железами: лечение зуда, сыпи, раздражения и покраснения под грудью
ru. Опрелости под молочными железами: лечение зуда, сыпи, раздражения и покраснения под грудью
Многие представительницы прекрасной половины человечества страдают от такого недуга как опрелость под грудью. Это доставляет массу дискомфорта и неудобств. Нередко к ранкам прибавляется и зуд под грудными железами у женщин, из-за которого состояние ухудшается. Почему так происходит? Поддается ли это лечению? На данные вопросы можно найти ответы в статье.
Причины и факторы риска
Перед тем, как приступать к лечению, нужно определиться, что спровоцировало появление опрелостей, на какой бы стадии заболевание ни находилось.
Причины бывают следующие:
- Повреждение кожного покрова в складках под грудью. Это может случиться из-за травмы или по другим причинам, которые не зависят от женщины.
- Пониженный иммунитет. Если защитные силы организма дают слабину, человек подвержен различным заболеваниям с большей вероятностью.
- Недавно проходило лечение от тяжелых патологических процессов.

- Хронические заболевания, которые провоцируют повышенное потоотделение. Именно из-за повышенной влажности начинается опрелость. Если не избавиться от потливости, то восстанавливать состояние молочных желез очень непросто.
- Генетическое заболевание (гипергидроз).
- Побочный эффект после приема сильных антибиотиков.
- Сахарный диабет. Такое заболевание провоцирует появление массу других не менее приятных.
- Потница. Возникает в сильную жару. Сыпь под грудью возникает именно в этот момент. Небольшие бляшки со временем превращаются в волдыри. Если не ограничивать поступление свежего воздуха и регулярно подсушивать, раздражение пройдет само по себе.
- Чесотка. Чешется под грудными железами прямо-таки нестерпимо? Значит, завелся чесоточный клещ. Это паразит, которым можно заразиться при контакте с другим носителем.
- Бактериальная инфекция. Если раздражение на коже постоянно расчесывать существует вероятность получения инфекции.
- Аллергия.
 Реакция на аллерген проявляется опрелостью под молочными железами, лечение будет предельно простым – антигистаминные препараты и исключение продукта-аллергена из рациона.
Реакция на аллерген проявляется опрелостью под молочными железами, лечение будет предельно простым – антигистаминные препараты и исключение продукта-аллергена из рациона. - Рак груди. Одним из симптоматики этого опасного недуга является возникновение мокнущей сыпи.
- Грибок. Нередко запущенная молочница приводит к появлению раздражения и покраснений на кожном покрове под бюстом. Своевременное лечение поможет избавиться от проблемы в два счета.
Какие обстоятельства влияют на ухудшение патологии:
- лишний вес,
- индивидуальное строение груди,
- большой размер бюста,
- отсутствие гигиенических процедур,
- инфицирование кожного покрова,
- неудобный бюстгальтер,
- длительные раздражения на коже под грудью,
- частое трение под молочной железой,
- нахождение в помещении, где очень тепло и душно и длительное пребывание летом на жаре,
- отсутствие воздушных ванн для молочных желез.
Стадии заболевания и симптомы
После определения диагноза врач, исходя из степени болезни, назначит терапию.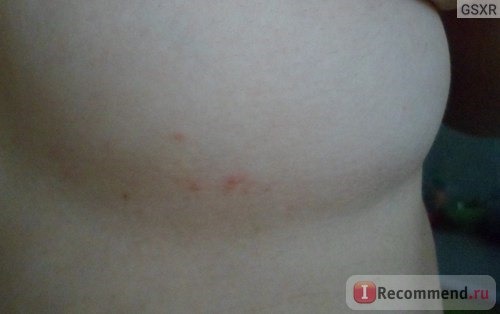 Какие этапы заболевания вообще бывают:
Какие этапы заболевания вообще бывают:
- Легкая степень. Небольшое покраснение под грудью. Также отмечается зуд и жжение, которые не причиняют пациентке сильного дискомфорта.
- Средняя степень. Уже явно видно небольшие участки эрозии. Кожа яркого насыщенного красного цвета. Чешется под грудью намного сильнее.
- Тяжелая степень. Повреждения дермы становятся многочисленными, мокнущие раны при малейшей возможности переходят в язвы. Начинается процесс гниения, который сопровождается резким дурным запахом.
Признаки:
- Покраснение дермы, раздражение под грудью.
- Образование папул.
- Кожа пересушена.
- Повышенная влажность кожи (из-за пота, к примеру).
- Зуд под грудью и жжение, которые очень неприятны.
- Боль под грудью.
- Тяжело носить нижнее белье, потому что оно сильно натирает.
- Пот отличается дурным запахом.
Опрелость под грудью лучше всего лечить на начальном этапе недуга, когда он проще всего поддается консервативной терапии.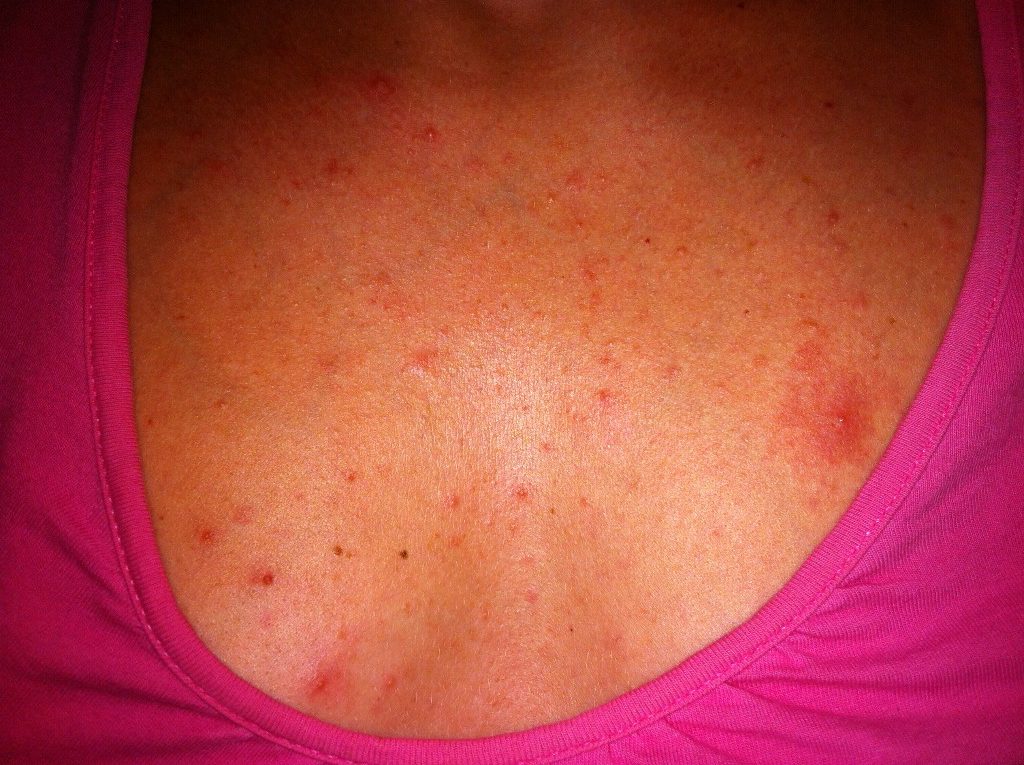 При этом не остается рубцов и шрамов. Кожный покров полностью восстанавливается.
При этом не остается рубцов и шрамов. Кожный покров полностью восстанавливается.
Диагностика
Любой опытный специалист помимо осмотра назначит другие методы исследования опрелости под грудными железами, лечение назначит только после получения данных. Нельзя слепо лечить женщину препаратами, которые применяются на последней стадии, если у нее только еще начальная.
Какие обследования может назначить дерматолог:
- Мазок из ранок. Так выявляется основной раздражитель. Позже можно будет проверить, насколько он устойчив к антибиотику.
- Анализ на мочу и кровь. Назначаются, чтобы выявить воспалительные процессы.
- Сдача крови на сахар. Основным провоцирующим фактором гипергидроза становится сахарный диабет, а не наследственность. Поэтому доктор сразу же проверит на это заболевание.
Первая помощь
Если заметна краснота под грудью после повышенного потоотделения, нужно сразу же начинать лечение.
Без рекомендации врача можно воспользоваться такими мерами:
- Тщательно вымыть область под грудью и сами молочные железы раствором с содержанием мыла.

- Обработка антисептиком, например, раствором с марганцовкой.
- Исключить возможности трения, чтобы воспаление под грудью прошло быстрее.
Правильный уход за грудью при опрелостях
Женщина должна ухаживать за своей грудью, чтобы она была в здоровом состоянии. Этот орган всегда отображает какие-то проблемы в организме. Поэтому в первую очередь решить проблему нужно с ними.
А после воспользоваться следующими правилами по уходу:
- Снизить влажность.
- Носить свободную одежду из натуральной ткани.
- Чаще мыться с применением антибактериального мыла, когда появляется краснота под грудными железами.
- Несколько раз на день обрабатывать антисептическими растворами.
- Тщательно просушивать после приема водных процедур.
- Применять тальк или детскую присыпку, когда мокнет под грудью.
- Регулярные воздушные ванны.
Медикаментозное лечение
Женщина сталкивается с раздражением под грудными железами – как лечить – задаст она первый же вопрос, ведь мало приятного в постоянном зуде, сыпи и покраснении бюста и области под ним.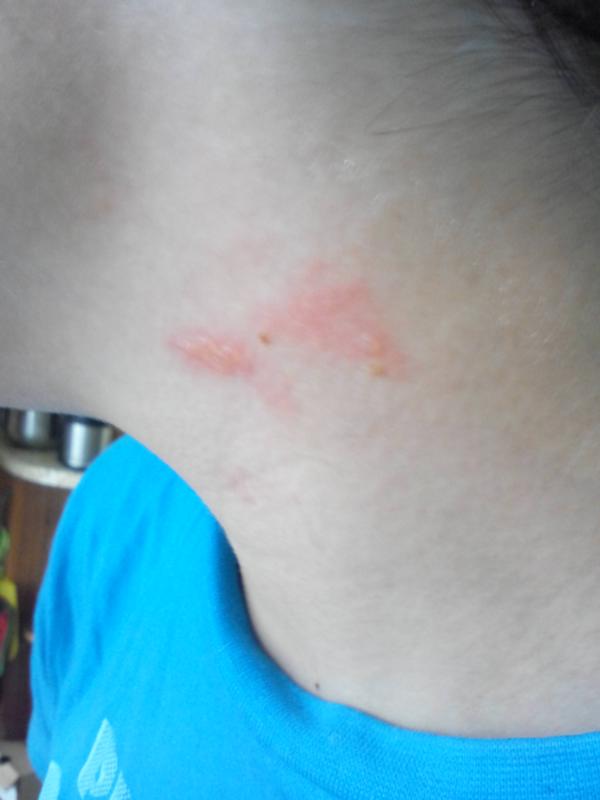
Можно применять следующие средства:
- Крема подсушивающего характера. Отличным вариантом является цинковая мазь.
- Детские средства, которые прописываются при прении.
- Лекарственные масла. Отличный эффект имеет облепиховое. Стоит копейки, доступно в любом аптечном пункте.
- Мази на основе календулы.
- Подсушивающие жидкости.
- Средства местного применения с регенерирующими свойствами.
- Когда диагностируется грибок под грудными железами, лечение заключается в приеме противогрибковых препаратов.
Народные методы
Медицина из народа всегда подскажет простые способы лечения, которые рекомендуют даже некоторые врачи для комплексной терапии:
- Масла. Чем лечить опрелости под молочными железами как не облепиховым или зверобойным маслом? Эта обязательная составляющая лечения в домашних условиях. Маслице изготавливается самостоятельно либо в готовом варианте покупается в аптеке.
- Отвары.
 Заваривать ромашку, которая обладает противомикробным действием. Обтирать таким раствором до 6 раз в день. Еще одно хорошее средство – настой тысячелистника.
Заваривать ромашку, которая обладает противомикробным действием. Обтирать таким раствором до 6 раз в день. Еще одно хорошее средство – настой тысячелистника. - Присыпки. Необязательно брать детскую. Хорошим аналогом будет мелко измельченная дубовая кора. Она не только подсушит, но и окажет заживляющий эффект.
- Ванны с перманганатом калия. Вещество добавляется буквально на кончике ножа. Процедура доится до получаса.
- Холодные компрессы. Заворачивать лед в хлопковую ткань и прикладывать к пораженному месту. Так снизится зуд и риск возникновения бактериальной инфекции.
- Кукурузный крахмал. После водных процедур тщательно просушить кожу сухим мягким полотенцем и присыпать кукурузным крахмалом.
- Уксус. Чем лечить опрелости под грудью, прибегая только к тому, что есть в каждом доме? Некоторые вещи являются аллергенами, что вызывает соответствующую реакцию на коже.
 Это происходит из-за применения некачественного стирального порошка. Избавиться от проблемы можно легко, если прополоскать одежду в растворе с уксусом.
Это происходит из-за применения некачественного стирального порошка. Избавиться от проблемы можно легко, если прополоскать одежду в растворе с уксусом.
Прогноз и возможные осложнения
Какие могут появиться осложнения:
- Появление трещин.
- Возникновение эрозий, которые впоследствии будут сильно кровоточить.
- Появление налета с неприятным запахом.
- Гниение тканей.
- Хроническая потница.
Легко избавиться от опрелостей на начальном этапе болезни. Важно вовремя диагностировать недуг и обратиться за помощью к квалифицированному специалисту.
Профилактика
Чтобы не задаваться вопросом, как избавиться от опрелости под грудью, нужно просто соблюдать такие меры профилактики:
- Отдавать предпочтение одежде, которая не стесняет движения и не натирает.
- При гипергидрозе использовать тальк.
- Регулярно ухаживать за грудью, не пропускать гигиенические процедуры.
- Вовремя дезинфицировать.

- Легкую потницу всегда нужно начинать лечить своевременно.
Опрелости всегда нужно начинать лечить на ранних стадиях, иначе последствия могут быть ужасающими. Появление эрозии, неприятного запаха гниения и других проблем можно избежать, если обратиться к врачу вовремя. На сегодняшний день существует масса медикаментов и народных способов лечения, которые помогают побороть недуг.
Видео
Как самостоятельно приготовить облепиховое масло для лечения опрелости? Об этом вы узнаете из нашего видео.
Красные пятна под грудью: причины и способы лечения
Что может означать покраснение под грудью? Разберемся в данной статье.
Состояние кожного покрова человека является показателем болезненных или патологических процессов, происходящих в организме. Новообразования или сыпь в районе груди могут указывать на развитие различных патологий, которые определяются исходя из размера, цвета и чувствительности сыпи.
Наличие красных пятен под грудью может в некоторых случаях указывать на инфекционное заболевание в тканях молочных желез, что приводит к отечности, болезненности и припухлости. Пятна легко визуализируются и пальпируются.
Опрелости: описание и причины
Под опрелостью в подгрудном пространстве понимается воспалительный процесс, локализующийся в кожных складках. Чаще всего опрелости появляются у женской части населения в жаркое время года. Именно в этот период излишек влаги скапливается под грудью, что провоцирует активное размножение патогенных микроорганизмов. Трение одежды также способно привести к образованию опрелостей.
Красные пятна под грудью возникают на фоне инфекционного, грибкового и других патологических процессов. Особенно высок риск появления опрелостей при наличии царапин, ссадин и ран. Выделяются следующие причины появления опрелости под грудью:
- Избыточная масса тела.
- Гипергидроз.
- Нарушение правил личной гигиены.
- Большой объем груди.

- Аллергическая реакция.
- Ношение неудобного нижнего белья, натирающего кожу.
- Сахарный диабет.
- Дерматологические заболевания инфекционной природы.
Патологический процесс активируется как результат небрежного просушивания кожи и плохого ее проветривания в области груди. Иногда покраснение может быть спровоцировано приемом антибиотиков.
Как выглядит?
Опрелости под грудью по внешнему виду напоминают псориаз, экзему и дерматит. Поэтому важным этапом обследования является дифференциальная диагностика. В условиях лаборатории производится забор материала для определения чувствительности возбудителей патологического процесса к антибиотикам. Далее проверяется содержание сахара в крови для исключения диабета, который часто сопровождается гипергидрозом.
Потница: факторы риска
Повышенная активность потовых желез способна привести к раздражению под грудью у представителей обоих полов. Потница характеризуется жжением и зудом, а также покраснением кожи и другими признаками. Самостоятельно потница не проходит и требует медикаментозного лечения местными средствами.
Самостоятельно потница не проходит и требует медикаментозного лечения местными средствами.
Как выглядит потничка у ребенка, все знают. Такие же пятна возникают и у женщин.
Они образуются по следующим причинам:
- Особенности строения груди женщины анатомического характера. Если доступ воздуха к груди ограничен, в подгрудной области происходит скопление пота. При гипергидрозе может произойти инфекционное поражение кожи.
- Трение во время ношения бюстгальтера. Это самая распространенная причина появления пятен. Из-за трения возникают травмы дермы, что приводит к раздражению кожи и потнице у женщин.
- Ношение ненатуральных, синтетических тканей, а также очень тесной одежды. Искусственные ткани не вентилируются, что приводит к чрезмерному потоотделению.
- Поражения кожного покрова стафилококком и стрептококком.
- Использование раздражающих кожу порошков и моющих средств.
- Некачественные средства по уходу за кожей.
В некоторых случаях потница в подгрудной области возникает вследствие сбоя в функционировании эндокринной системы и процессах обмена веществ.
Когда прогрессирует?
Красные пятна под грудью прогрессируют при следующих условиях:
- Повреждение кожного покрова.
- Высокоинтенсивные физические нагрузки.
- Прибавление массы тела.
- Повышенная температура, лихорадка.
- Пренебрежение правилами личной гигиены.
- Сахарный диабет.
- Расстройства нервной системы.
- Состояние стресса.
Как выглядит потничка, следует выяснить заранее. Она является причиной дискомфорта и требует устранения причины, которая спровоцировала данную патологию. В отсутствие лечения потница может преобразоваться в более серьезное заболевание, например экзему.
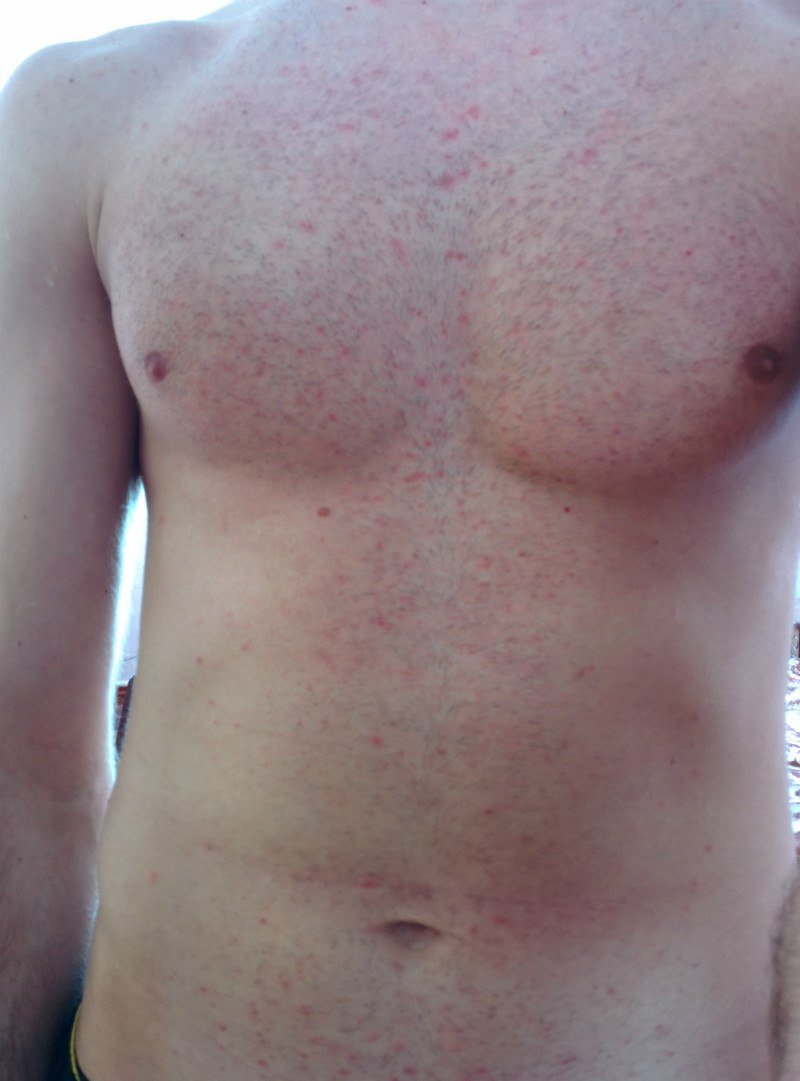
Прыщи на груди: предпосылки для появления
Медицинская практика показывает, что прыщи появляются в области груди, на спине и шее не реже, чем на лице. Однако область груди обычно скрыта от посторонних глаз, поэтому пациенты редко обращаются к дерматологам по поводу высыпаний в этой области. Многие надеются, что сыпь пройдет самостоятельно, однако это неправильный подход, так как прыщи могут сигнализировать о серьезном патологическом процессе в организме.
Существует несколько основных факторов, которые способны привести к появлению зуда под грудью и сыпи:
- Закупорка протоков, отвечающих за выведение пота и жира. В данном случае прыщи белого цвета, небольшого размера и поражают обширные площади кожи.
- Аллергическая реакция на использование парфюма или косметики, моющие средства.
- Нарушенная терморегуляция. Переохлаждение или перегрев в результате ношения одежды из синтетических материалов, которые не пропускают воздух и раздражают кожу. Прыщи при этом красного цвета. Нарушенная терморегуляция характерна для людей с избыточной массой тела.
- Нарушения гормонального баланса. Выделение кожей сала способствует естественному увлажнению эпидермиса и укреплению локального иммунитета. Изменения в гормональном фоне, спровоцированные пубертатом, менструацией, периодом вынашивания ребенка или эндокринными патологиями, приводят к нарушению баланса кожи и, соответственно, появлению гнойных прыщей под грудью.
- Эндометриоз.
 В некоторых случаях у женщин с данной патологией появляются прыщи в районе груди, однако после проведения лечения проблема устраняется.
В некоторых случаях у женщин с данной патологией появляются прыщи в районе груди, однако после проведения лечения проблема устраняется. - Частое пребывание в состоянии стресса. На нервной почве могут появляться прыщи на груди. Сыпь в данном случае проходит вместе с налаживанием эмоционального фона.
- Иммунодефицит. В данном случае любая сыпь на теле представляет серьезную опасность, так как это негативно влияет на общее состояние пациента, а также повышает риск развития сепсиса.
- Сахарный диабет. Прыщи на груди при этом появляются в случае тяжелого течения диабета в некомпенсированной форме.
- Несбалансированное питание, аллергия на отдельные продукты.
Сыпь: причины и характеристика высыпаний
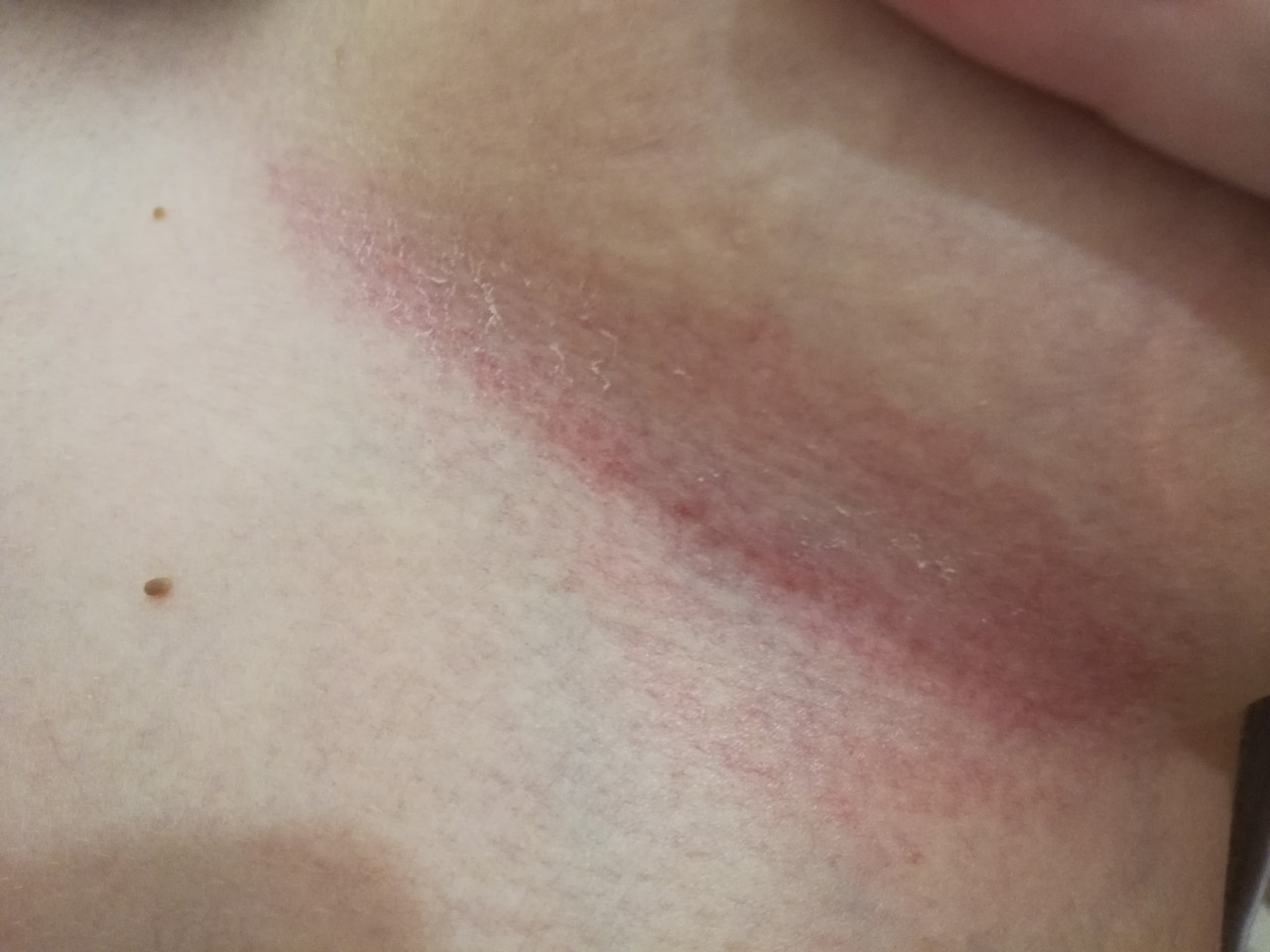
Под сыпью в районе груди понимается раздражение и покраснение кожи, сопровождающееся зудом, болезненностью и иными дискомфортными ощущениями. В некоторых случаях возможно также появление сыпи в виде волдырей и шелушения.
Причинами появления красных пятен под грудью могут быть самые разнообразные дерматологические проблемы и заболевания.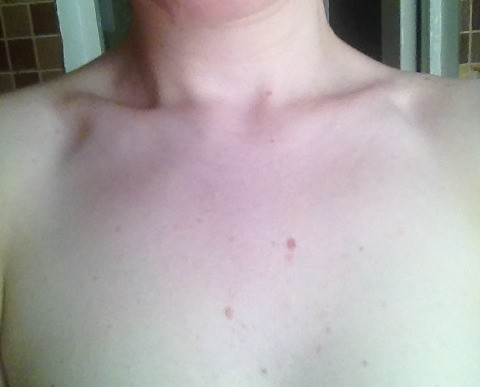 При этом характер сыпи будет отличаться в каждом отдельном случае. Основные причины появления сыпи следующие:
При этом характер сыпи будет отличаться в каждом отдельном случае. Основные причины появления сыпи следующие:
- Потница как результат повышенного потоотделения в жаркое время года. Волдыри сопровождаются зудом и образуются из-за закупорки желез, отвечающих за выработку пота. На начальном этапе сыпь представляет собой небольшие бляшки, сливающиеся со временем в волдыри. Как правило, сыпь проходит самостоятельно спустя несколько дней. Пораженную кожу нужно регулярно просушивать и проветривать. Что еще может означать сыпь под грудью?
- Дерматологический кандидоз. Представляет собой инфекцию грибковой природы. Дрожжевые грибки активируются в условиях влажности и высокой температуры. Кандидоз на коже характеризуется появлением ярко-красных пятен. Иногда пораженные участки кожи могут покрываться коркой или намокать. Если в поте пациента находится глюкоза, то процесс размножения грибка ускоряется. В группе риска находятся пациенты с сахарным диабетом.
- Чесотка. Заболевание высокой степени заразности.
 Возбудителем чесотки является особый чесоточный клещ. Паразит перемещается в верхних слоях кожи и провоцирует появление зудящей сыпи. Пятна многочисленны, имеют неровные четкие края. Наиболее часто поражению подвергаются подмышки, запястья, область паха и сосков, а также подгрудные складки.
Возбудителем чесотки является особый чесоточный клещ. Паразит перемещается в верхних слоях кожи и провоцирует появление зудящей сыпи. Пятна многочисленны, имеют неровные четкие края. Наиболее часто поражению подвергаются подмышки, запястья, область паха и сосков, а также подгрудные складки. - Бактериальное поражение. Наиболее часто появление сыпи спровоцировано золотистым стафилококком. В данном случае, кроме покраснений и зуда, появляются гнойники. Инфекция быстро поражает здоровые участки кожи.
- Аллергия. Такая сыпь под грудью может появиться при ношении некоторых искусственных материалов или при использовании агрессивных стиральных средств.
- Рак молочной железы. При прогрессировании онкопатологии речь может идти о летальном исходе. Признаками новообразования в молочной железе может стать сыпь, сопровождающаяся болезненностью и жаром. Высыпания могут поражать как одну, так и обе груди. Молочные железы требуют особого внимания со стороны женщины. Специалисты рекомендуют посещать маммолога несколько раз в год, особенно при предрасположенности к раку.

Лечение
Медикаментозное лечение предполагает использование различных препаратов для местного применения, то есть мазей, кремов и гелей. При лечении сыпи на коже препараты должны обладать выраженным антисептическим и антибактериальным эффектом. Наиболее действенными средствами для устранения сыпи в подгрудной области считаются «Фукорцин», марганец и синька метиленовая. Прежде чем начинать лечение, важно получить консультацию врача, который уточнит диагноз и и назначит подходящее средство. Кроме того, необходимо внимательно прочитать инструкцию к любому препарату, который планируется наносить на кожу, а также провести тест на чувствительность эпидермиса к его компонентам. Средство от опрелостей можно приобрести в любой аптеке.
Когда нужно быстро подсушить кожу и убрать излишек влаги, назначаются препараты и присыпки, которые также способствуют заживлению ранок. Это может быть, например, «Бепантен» или «Д-пантенол». Если сыпь сопровождается сильным зудом, назначается прием антигистаминных препаратов, как перорально, так и для местного использования. Антибактериальные средства назначаются в случаях, когда на коже появляются прыщи с гнойным содержимым.
Антибактериальные средства назначаются в случаях, когда на коже появляются прыщи с гнойным содержимым.
Цинковая мазь
Очень популярной при лечении сыпи и покраснений на коже является мазь на основе цинка. Она наносится на пораженные участки дермы до трех раз в день, подсушивает и снимает воспаления, а также способствует быстрому заживлению ранок.
Антибактериальные средства
Наиболее популярными антибактериальными мазями для кожи считаются:
- «Левомеколь». Используется при ожогах, гнойниках и глубоких повреждениях кожи. Повышает местный иммунитет.
- «Бактробан». Эффективно борется со стафилококками, а также проявляет активность в отношении штамма, резистентного к метициллину.
- «Гентаксан». Ранозаживляющий, антибактериальный препарат, устраняющий гнойники и различные повреждения кожи.
- «Банеоцин». Антибиотик, который быстро и эффективно устраняет гнойники и воспалительный процесс.
- «Фастин». Антибактериальная мазь для кожи, снимает воспаление и устраняет гной.
 Подходит для лечения ожоговых поражений кожи.
Подходит для лечения ожоговых поражений кожи. - «Метрогил» предназначен для лечения угрей и прыщей. Препарат оказывает антимикробное и антипротозойное действие.
- «Клензит». Также обладает выраженным антибактериальным эффектом и подходит для лечения сыпи и покраснений, в том числе в области под грудью.
- «Фузидерма». Снимает воспаление и оказывает антиаллергенное действие. Подходит для лечения дерматитов различного генеза.
Лечение раздражения под грудью необходимо проводить под контролем лечащего врача, выполняя все рекомендации специалиста.
Профилактика
Чтобы предотвратить появление сыпи и покраснений на груди, следует выполнять несколько профилактических правил, которые позволят защитить молочную железу от негативного воздействия:
- Ежедневный теплый душ с обработкой груди мыльной водой.
- Надевать только чистое нижнее белье.
- Не примерять бюстгальтеры на голое тело.
- Один раз в месяц проводить профилактический самоосмотр, который поможет выявить изменения на коже, покраснения, сыпь и т.
 д.
д. - Выбирать белье исходя из состава ткани и качества изделия. Правильно подбирать размер, чтобы белье не стесняло движения и не создавало трения.
- Регулярно посещать маммолога, делая это минимум дважды в год.
- При появлении первых признаков дерматологических проблем в районе груди обращаться к специалисту.
При нетяжелых поражениях кожи врач осмотрит грудь и выпишет мазь для устранения неприятных проявлений. Если налицо признаки патологического процесса, специалист назначит более тщательное обследование. Женщине нужно ответственно относиться к своей груди и понимать, что это важная часть ее репродуктивной системы, отвечающая за выработку гормонов и принимающая участие в процессе зачатия. Любые нарушения, происходящие в этой области женского тела, могут иметь последствия для всего остального организма, поэтому заниматься самолечением при обнаружении покраснения под грудью не стоит.
Покраснение на грудине у женщины при грудном вскармливании: причины появления красных пятен
Содержание статьи:
Во время грудного вскармливания женщина сталкивается с множеством новых ощущений. А также с самыми разными симптомами, которые могут быть частью патологической клинической картины. Покраснение груди при кормлении относится к категории важных признаков, к которым следует прислушиваться и при необходимости проходить дополнительную диагностику у врача.
А также с самыми разными симптомами, которые могут быть частью патологической клинической картины. Покраснение груди при кормлении относится к категории важных признаков, к которым следует прислушиваться и при необходимости проходить дополнительную диагностику у врача.
Причины и симптомы покраснения кожи
Покраснение груди перед родами и в период грудного вскармлиания является нормальным физиологическим процессом
В период вскармливания женщины могут столкнуться с физиологическими и патологическими причинами покраснения молочных желез. В первом случае состояние улучшается без посещения доктора и приема различных лекарств, во втором требуется консультация и назначение подходящей терапии. Но самостоятельно отличить патологию от естественной реакции организма бывает сложно.
Естественные причины покраснения
Некоторые женщины обнаруживают покраснение на груди еще до грудного вскармливания, сразу же после родов. Это считается одним из показателей нормы – организм готовится к предстоящему процессу, чтобы молока было достаточно.
Происходит растяжение тканей молочной железы, может появиться боль и сильная краснота. Но все это проходит через несколько дней после того как молодая мама начнет прикладывать ребенка к груди.
Боль может быть связана и с чрезмерной выработкой молока, тогда появляются дополнительные симптомы: подтекание секрета из желез, сильное набухание и покраснение. Эти признаки могут сохраняться на несколько месяцев, пока режим кормления полностью не нормализуется и грудь не привыкнет к таким процессам.
Также проблема может быть связана с неправильным прикладыванием малыша. Если во время сосания ребенок не захватывает сосок полностью так, чтобы он прижимался к небу, это причиняет дискомфорт и даже боль. Проблема иногда связана с тем, что у ребенка неправильное строение уздечки языка – она слишком короткая. Тогда технику кормления правильно выполнить не удается.
Есть и другая причина покраснений – повышенная чувствительность ареолы. В этой области находится много нервных окончаний, поэтому после кормления могут возникать следующие симптомы:
- жжение;
- тянущие ощущения;
- болезненность;
- покалывания;
- набухание и отечность;
- сильное покраснение в области сосков.

В процессе адаптации эти симптомы ослабевают и постепенно проходят. Женщина сама может помочь себе, постоянно массируя железы до первых капель молока.
Общая чувствительность организма тоже может стать проблемой покраснения желез. Сюда относятся не только физические воздействия. Стресс, эмоциональная впечатлительность, чрезмерная активность негативно сказываются на некоторых женщинах в период кормления.
Во избежание покраснения и зуда молочных желез рекомендуется регулярно принимать душ
Нужно придерживаться определенных правил, чтобы избежать ухудшения самочувствия и покраснений груди:
- хорошо отдыхать и стараться высыпаться;
- найти подходящие техники расслабления, будь то медитация или просмотр любимого сериала хотя бы 1 час в сутки;
- не заниматься активными видами спорта;
- регулярно принимать душ.
Если во время кормления возникают острые симптомы – сильная боль, температура, тошнота, — необходимо обратиться к доктору для диагностики.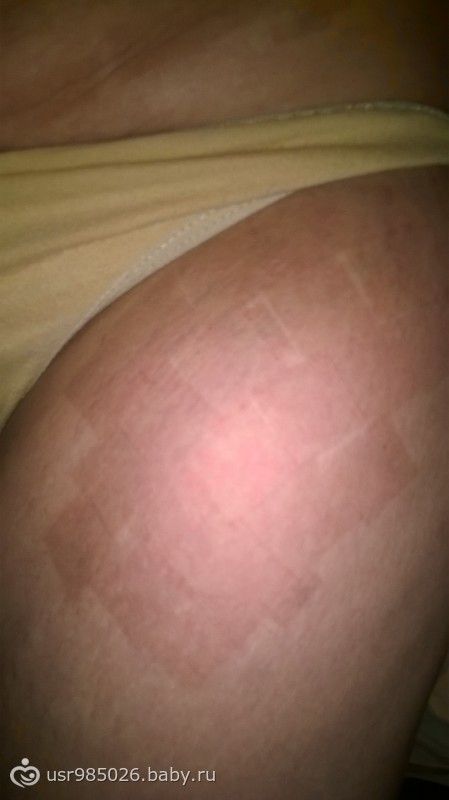 Ведь причина неприятных ощущений может быть скрыта в состояниях, провоцируемых застоем молока.
Ведь причина неприятных ощущений может быть скрыта в состояниях, провоцируемых застоем молока.
Лактостаз
Закупорка молочных протоков при лактостазе
Лактостаз – заболевание, при котором в груди застаивается молоко. Вызвано это может быть такими причинами:
- закупорка протока молочной железы;
- неправильная техника кормления;
- недостаточное высасывание молока ребенком.
Сопровождается патология краснотой, сильным жжением и болью. Могут развиваться плотные образования в дольках желез. Для точной диагностики нужно обратиться к врачу. Для предотвращения лактостаза важно каждый день обследовать грудь при кормлении.
При появлении первых симптомов лактостаза для профилактики ухудшения ситуации и развития мастита рекомендуется принимать Лактанзу — естественное средство в виде капсул, содержащее пробиотик Lc40, являющийся нормальным обитателем микрофлоры молочных желез женщины. Lc40 Лактанзы снижают боль в груди и регулируют уровень болезнетворных бактерий в молоке, что в 2 раза снижает риск развития мастита. Лактанза помогает сохранить здоровое грудное вскармливание и полезна как для матери, так и для малыша — пробиотик Lc40 на 70% снижает частоту кишечных инфекций у новорожденного.
Лактанза помогает сохранить здоровое грудное вскармливание и полезна как для матери, так и для малыша — пробиотик Lc40 на 70% снижает частоту кишечных инфекций у новорожденного.
Иногда патология обнаруживается еще до проявления симптомов: при прощупывании ощущается боль, участки кожи начинают менять оттенок, под кожей обнаруживаются маленькие уплотнения. Однако при лактостазе не повышается температура, признаки недомогания не беспокоят женщину. Осложнением этой патологии может стать мастит.
Трещины сосков
Трещины на сосках могут возникнуть при недостатке витаминов А, Е, D,С, В
Если болезненность сосредоточена в области сосков, как и покраснения, это указывает на появление трещинок. Внешне они могут быть незаметны. Спровоцировать нарушение могут следующие причины:
- недостаток важнейших витаминов – А, E, D, C, B;
- неправильная или недостаточная гигиена;
- неверная техника кормления.
Спровоцировать патологию может неправильная косметика, используемая для гигиены желез. В составе средств, которыми дезинфицируют соски перед кормлением, не должен присутствовать спирт.
В составе средств, которыми дезинфицируют соски перед кормлением, не должен присутствовать спирт.
Снизить риск развития трещин можно, смазывая сосок первой каплей молока во время кормления. Иногда причиной состояния может стать слишком нежная кожа сосочной зоны, на которую не влияют никакие методы профилактики. В этом случае женщине придется перетерпеть время, в течение которого соски огрубеют.
Мастит
Инфильтративный мастит
Очень часто мастит развивается вследствие других нарушений – трещин, застоя молока. Провоцирует его быстрое размножение патогенной флоры внутри молочных желез. Патология отличается выраженными симптомами:
- сильное покраснение и боль в молочных железах у кормящей мамы;
- ухудшение общего самочувствия;
- высокая температура – 38-38,5 градусов;
- изменение структуры груди, образование бугорков;
- постоянное сохранение болезненных ощущений.
Мастит требует серьезного лечения под постоянным контролем специалиста. Только так можно избежать более серьезных последствий, с которыми придется бороться хирургическим путем.
Только так можно избежать более серьезных последствий, с которыми придется бороться хирургическим путем.
Другие причины покраснения
Абсцесс молочной железы
Если при лактации покраснела грудная железа, а также появились дополнительные симптомы, это может быть следствием следующих патологий:
- Абсцесс груди. Развивается на фоне мастита при отсутствии лечения. В области огрубения появляется нарыв, заполненный гноем. В период абсцесса кормить ребенка нельзя.
- Гипогалактия. Характеризуется небольшой выработкой молока или полным его отсутствием. Из-за попытки сосать ребенок раздражает железу, отчего она краснеет.
Чтобы избежать всех этих нарушений, необходимо следить за техникой кормления, гигиеной, питанием, используемым бельем. Предотвратить развитие опасных состояний можно своевременным лечением.
Способы устранения лактостаза и мастита
Перед каждым кормлением рекомендуется первые капли сцеживать руками или молокоотсосом
От лактостаза, при котором появляются красные пятна на груди при ГВ, можно избавиться без медикаментов:
- чаще прикладывать ребенка к груди, чтобы он полностью высасывал молоко;
- следить за тем, чтобы подбородок ребенка касался края покрасневшей доли железы;
- перед каждым кормлением утром, в обед и вечером сцеживать первые капли руками или молокоотсосом.

При мастите лечение красноты требует комплексного подхода, перед началом лечения нужно посетить доктора. Если инфекция подтвердилась, врач назначит прием антибиотиков. Чаще всего используют окситоцин, который безопасен для кормящей мамы и хорошо переносится ребенком.
Также используют методы физиотерапии: прикладыванием холодного компресса, массажем груди. Если железа инфицирована, кормление нужно прекратить.
Облегчить болезненные ощущения, вызванные маститом, эффективно помогает аппликации из капустного листа
Параллельно матери назначают средства, уменьшающие выработку молока. Если мастит не поддается консервативной терапии, делают операцию для восстановления оттока молока из желез.
Лечить мастит можно народными средствами, если их одобрил доктор:
- компресс из капусты – лист несколько секунд держат в кипятке, затем отбивают молоточком, прикладывают к груди и носят несколько часов;
- компресс из листьев лопуха – на 15 минут растение заливают кипятком, остужают и наносят на грудь;
- компресс из ольхи и мяты – листья размачивают, затем прикладывают к груди за 20-30 минут до кормления.

Теплыми грелками и горячими компрессами со спиртом грудь лечить нельзя.
Нужно ли продолжать кормление
Если при мастите обнаружена инфекция, ГВ прекращают до момента полного выздоровления. При лактостазе, наоборот, рекомендуют кормить малыша как можно чаще, что помогает рассасыванию застойных процессов.
Сцеживание, защита сосков от трещин, регулярная гигиена и правильное питание – лучшие способы предотвращения патологий, которые приводят к покраснению молочных желез во время ГВ. Если неприятные симптомы все же появились, следует убедиться в отсутствии мастита и гнойных процессов, посетив доктора.
Покраснение шеи и груди
Замечали ли вы покраснение кожи шеи и верхней части груди, возможно, с возрастом усиливается?
Это обычное заболевание носит довольно устрашающее название Poikiloderma of Civatte.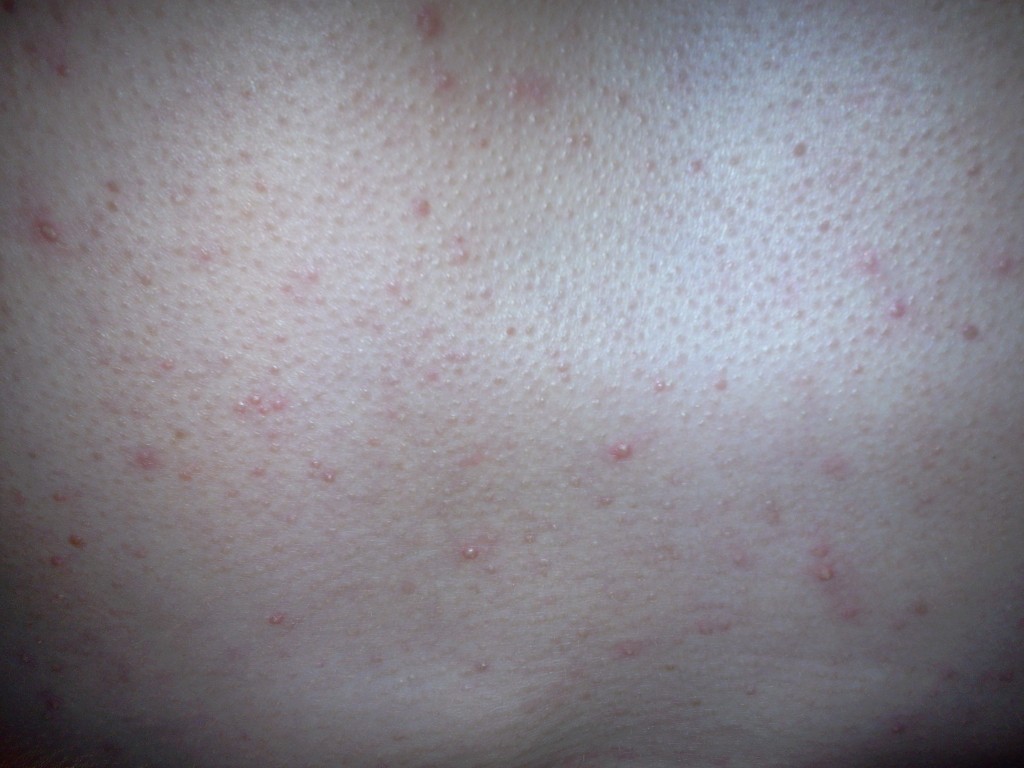 Он назван в честь французского дерматолога Ахилла Сиватта, который впервые описал его в 1923 году. Однако обычно его называют просто «покраснением шеи». Доктор Галлахер может обработать кожу лазером, чтобы улучшить внешний вид этого состояния.
Он назван в честь французского дерматолога Ахилла Сиватта, который впервые описал его в 1923 году. Однако обычно его называют просто «покраснением шеи». Доктор Галлахер может обработать кожу лазером, чтобы улучшить внешний вид этого состояния.
До
После
Симптомы
Симптомы включают потемнение или покраснение кожи, участки более светлой кожи, видимые или выступающие кровеносные сосуды и истончение кожи шеи и груди.Редко пациенты сообщают о легком ощущении жжения или зуда. Затененный участок горла ниже подбородка обычно не поражается.
Причины
Точная причина покраснения шеи не ясна, но способствующие факторы могут включать:
- Генетическая предрасположенность (чаще встречается у светлокожих взрослых)
- Старение
- Накопленное пребывание на солнце
- Гормональные изменения
- Определенные ингредиенты косметики и парфюмерии, которые могут вызывать фотосенсибилизацию.
 (Кожа становится более чувствительной к воздействию солнца, чем обычно.)
(Кожа становится более чувствительной к воздействию солнца, чем обычно.) - Пол (женщины страдают чаще, чем мужчины)
Профилактика
Как и во многих других случаях в жизни, профилактика более эффективна, чем лечение. Чтобы предотвратить или избежать ухудшения этого состояния, попробуйте:
- Не подвергать кожу воздействию солнца в часы пик (с 10:00 до 15:00).
- Носить солнцезащитную одежду.
- Использовать солнцезащитный крем. (Мы рекомендуем SPF 50+.) Вы можете посетить нашу веб-страницу с продуктами для ухода за кожей медицинского класса. Здесь вы можете ознакомиться с продуктами, доступными в нашем офисе.
- Избегайте использования духов или парфюмированного мыла на пораженной коже
Лазерное лечение для улучшения внешнего вида
Не существует чудодейственных пероральных добавок или мазей для местного применения, которые могли бы избавить вас от этого доброкачественного состояния. Однако, если вы хотите обратиться за лечением по косметическим причинам, лучшим вариантом для улучшения внешнего вида вашей кожи является лазерная хирургия.
Др.Галлахер использует V-Beam Pulse Dye Laser и Erbium Laser для улучшения внешнего вида вашей кожи. Они работают, посылая интенсивный, но мягкий луч света на пораженный участок. Это разрушает целевые сосуды и стимулирует кожу производить больше коллагена, улучшая ее текстуру. Дискомфорт и время простоя минимальны. Большинству пациентов для достижения оптимальных результатов требуется несколько процедур.
Зуд в груди: причины и способы устранения
Зуд кожи, который врачи называют зудом, является распространенным симптомом, который может поражать любую часть тела.Когда он поражает грудную клетку, это может указывать на ряд причин, включая аллергические реакции, псориаз и проблемы с почками или печенью.
В зависимости от причины зуд может оставаться в груди или затрагивать все тело. Иногда у человека может возникнуть ощущение зуда внутри груди. Зуд может возникать с сыпью или без нее.
В этой статье мы объясняем различные причины зуда в груди и обсуждаем методы лечения и домашние средства.
Контактный дерматит — это тип экземы, который возникает, когда кожа человека реагирует на определенное вещество или раздражитель.
Помимо зуда, симптомы контактного дерматита включают сыпь, жжение или покалывание, покраснение и отек.
Триггеры контактного дерматита на груди у разных людей различаются, но часто включают:
- химикаты или красители в одежде
- стиральный порошок
- листы для сушки
- ювелирные изделия, особенно никель
- косметические средства для кожи
- ароматы
люди могут попытаться предотвратить контактный дерматит, выявляя и избегая их триггеров.Актуальные стероиды и антигистаминные препараты могут помочь облегчить симптомы.
Чрезмерно сухая кожа на любом участке тела может вызвать неприятные ощущения зуда. Сухая кожа может возникнуть из-за очень холодной или жаркой погоды с низкой влажностью. Слишком частое мытье кожи или использование агрессивных химикатов также может вызвать ее высыхание.
Симптомы сухой кожи включают:
- шелушение или шелушение кожи
- трещины на коже
- серая кожа, которая может казаться пепельной у людей с более темной кожей
Людям с сухой зудящей кожей следует избегать ее расчесывания, поскольку это может вызывают разрывы кожи, что приводит к кровотечению и повышенному риску кожных инфекций.Актуальные увлажнители обычно могут уменьшить сухость кожи.
Прочтите здесь о семи домашних средствах от сухой кожи.
Укусы насекомых — очень частая причина кожного зуда. Люди не всегда могут понять, что их укусила ошибка.
Укусы клопов, комаров и других кусающих насекомых могут вызвать сильную зудящую, припухшую сыпь вокруг укуса. Эта сыпь называется крапивницей.
Если человек не прикрывает грудь во время сна, периодический зуд в этой части тела может указывать на клопов.
Узнайте больше об укусах и лечении от клопов здесь.
Опоясывающий лишай — это заболевание, которое может поражать людей, ранее перенесших ветряную оспу. Он возникает, когда вирус ветряной оспы, который бездействует в организме после ветряной оспы, повторно активируется.
Первым признаком опоясывающего лишая часто бывает жгучая или покалывающая боль, которая иногда возникает вместе с онемением или зудом. Эти симптомы, как правило, появляются только на одной стороне тела и обычно поражают стороны, спину, грудь и голову.
Через 1–5 дней у человека появится красная сыпь на пораженных участках. Еще через несколько дней это превратится в волдыри. После того, как сыпь прошла, люди могут испытывать стойкую боль, называемую постгерпетической невралгией, в тех же частях тела.
Людям, которые подозревают, что у них опоясывающий лишай, следует обратиться к врачу для диагностики и лечения.
Зуд может быть побочным эффектом приема лекарств. В этих случаях это обычно легкий побочный эффект, который не обязательно означает, что человек должен прекратить прием лекарства.
Примеры лекарств, которые, как известно врачам, вызывают кожный зуд как побочный эффект, включают лекарства для лечения высокого кровяного давления и высокого уровня холестерина.
Псориаз — это воспалительное заболевание кожи, при котором участки кожи становятся чешуйчатыми. Иногда может быть зуд.
Форма псориаза, называемая обратным псориазом, возникает в местах складок кожи, например, под мышками, под грудью и вокруг гениталий.
Лечения псориаза включают стероидные кремы и противовоспалительные препараты.
Солнечный ожог вызывает воспаление кожи и шелушение кожи. Кожа может ощущаться зудящей, болезненной и горячей. Чтобы уменьшить эти симптомы, люди могут использовать успокаивающие увлажняющие средства и прохладные ванны.
Терминальная стадия заболевания почек может вызывать кожный зуд, называемый уремическим зудом, или зуд, связанный с хроническим заболеванием почек (зуд, связанный с ХБП).
У людей с этим заболеванием зуд обычно поражает спину, голову, живот и руки, но может поражать и грудную клетку.
Если человек увеличивает время между процедурами диализа, он может заметить, что кожный зуд становится более выраженным.
Пять советов по уходу за кожей груди
Когда дело доходит до областей, на которых люди больше всего сосредотачивают свои усилия по борьбе со старением, лицо будет в первую очередь. На втором месте шея, потом грудь, а руки на четвертом месте. При этом большинство людей пренебрегают областью груди. Верхняя часть груди получает огромное количество солнечных лучей за всю жизнь, что приводит к коричневым пятнам, шероховатой текстуре, покраснению и часто является популярной областью для рака кожи.Итак, вот мои советы по уходу за этой часто открытой областью.
Носите солнцезащитный крем ежедневно
Большинство людей знают, как важно носить солнцезащитный крем 365 дней в году, поэтому они будут наносить его на лицо, используя то, что осталось на кончиках пальцев на шее, и , может быть, , немного расширяя его до грудная клетка. Но для большинства людей, если солнцезащитный крем наносится на грудь, он не является достаточной защитой, поскольку наносится недостаточно щедро.
Инструкции: Когда вы выйдете из душа, снимите верх халата, чтобы полностью обнажить верхнюю часть груди.Обильно нанесите солнцезащитный крем на все участки, которые будут подвергаться воздействию солнечного света, в зависимости от того, что вы будете носить в этот день. (Я рекомендую Daily Protection SPF 30, поскольку он обеспечивает мощную защиту от UVA / UVB лучей.)
После нанесения обильного слоя солнцезащитного крема нанесите пыль на солнцезащитный минеральный порошок, чтобы не только выровнять покраснение и коричневые пятна, но и предотвратить повреждение от ультрафиолета.
Читать: Лучшая солнцезащитная минеральная пудра для предотвращения морщин и повреждений от солнца
Почему вам следует избегать солнечных ожогов в этой чувствительной зоне
У вашей кожи есть память, и даже один действительно сильный солнечный ожог может преследовать вас годы спустя.Вот почему…
Когда мне было 19, я весь день был на пляже и больше не наносил солнцезащитный крем. (Да, в то время я на самом деле был косметологом, но осознание необходимости повторного нанесения солнцезащитного крема часто было не таким, как сегодня.) Помимо ожога, который я получил на лице, у меня также был сильный ожог , действительно, . грудь. Хотя это было не так уж плохо, чтобы у меня образовались волдыри, покраснение исчезло не менее недели. Перенесемся на 20 лет вперед, и когда я выхожу из горячего душа, из-за того, как солнечные ожоги повреждают капилляры и кровеносные сосуды, вы можете увидеть красную область , включая линии купальника от того действительно сильного солнечного ожога, который я получил 20 лет назад.Раньше покраснение длилось всего 10 минут или около того, пока температура моего тела не снизилась, но теперь, в последние пару лет, из-за старения, истончения кожи и постоянного ослабления сосудов покраснение начинает становиться более заметным. Тот один солнечный ожог, полученный много лет назад, необратимо повредил мои капилляры и внешний вид моей кожи на груди.
Получите профессиональное лечение
Большинство специалистов по уходу за кожей (например, косметологи и косметологи) проводят процедуры для кожи на груди (например, лазеры и химические пилинги), которые при выполнении в серии процедур могут помочь. удаляет покраснения и коричневые пятна и способствует более ровной и гладкой текстуре.Проконсультируйтесь со своим специалистом по уходу за кожей. Щелкните здесь, чтобы узнать больше о наших услугах по уходу за кожей, предлагаемых в наших спа.
Читать: Ты пренебрегаешь своей шеей? Попробуйте это трехэтапное лечение дома
Отшелушивайте часто
Кожа на груди, как правило, менее чувствительна, чем на шее или лице, поэтому вы можете отшелушивать чаще, чем на других участках . Выберите домашний пилинг с кислотами, которые растворяются и способствуют удалению поврежденных солнцем клеток.My Triple Berry Smoothing Peel — это пилинг в домашних условиях, и хотя я предлагаю использовать его только 2-3 раза в месяц для лица, вы определенно можете использовать его еженедельно на груди, чтобы улучшить результаты. Скраб для лица, такой как Mint Buffing Beads, можно использовать два раза в неделю на груди круговыми движениями, также рекомендуется усилить результаты кислотного или химического пилинга. Совет: нанести отшелушивающий скраб на грудь, когда вы входите в душ, намного проще, чем пытаться использовать его, находясь в раковине.
Увлажнение с антивозрастными ингредиентами
Поскольку кожа на груди страдает от сильного износа, так же как и лицо, она тоже нуждается в добавках для увеличения объема и повышения уровня антиоксидантов.Обязательно нанесите ночной увлажняющий крем на область груди, а для получения дополнительных антивозрастных эффектов используйте укрепляющую кожу сыворотку под увлажняющим кремом.
Прочтите советы по оформлению кожи для людей в возрасте 20, 30, 40, 50 и 60 лет.
Покрытие минеральной пудрой
Минеральные пудры, содержащие SPF (например, тот, который я лично использую в ColoreScience, который можно купить здесь) чрезвычайно полезны не только для дополнительной защиты от солнца, но и потому, что они слегка окрашены отличная работа, чтобы кожа выглядела более ровной.
Обязательно обращайте внимание на область груди, потому что вы хотите, чтобы область груди выглядела так же хорошо, как ваше лицо и шея. Следуя этим простым советам, вы можете быть уверены, что это действительно так. товары. Нам доверяют знаменитости, редакторы, блоггеры и одержимые уходом за кожей лица по всему миру, ее обширные знания в реальном мире и постоянные исследования — вот почему Мари Клер называет ее «самым страстным специалистом по уходу за кожей из всех, кого мы знаем.”
Уход за грудной трубкой | Уход за грудными трубками Клинические навыки сестринского ухода
По мере того, как медсестры развивают сестринские навыки в медсестринской профессии, они должны знать, как правильно ухаживать за плевральными трубками и , как менять повязку для дренажных трубок своих пациентов. Пациенты зависят от опыта медсестер, чтобы обеспечить максимально точную медицинскую помощь.
Что такое грудная трубка?
Пневматическая дренажная трубка носит много разных названий, включая дренажную трубку грудной клетки и дренаж грудной клетки.Пластиковая трубка входит в грудную клетку пациента, чтобы удалить кровь, воздух или жидкость из области сердца и легких.
Легкое состоит из двух слоев ткани, называемых плеврой, которые содержат жидкость, которая помогает легким дышать. Состояния и заболевания, такие как плевральный выпот, эмфизема, опухоли, сердечная недостаточность, гемоторакс, инфекции и пневмоторакс, могут вызывать скопление крови, воздуха или дополнительной жидкости в плевральной полости.
Пневматическая трубка помогает пациенту лучше дышать, расширяя легкие.Без использования плевральной дренажной трубки у пациентов с определенными состояниями и заболеваниями может произойти коллапс легких, если давление в груди станет слишком большим.
Как ухаживать за грудными трубками
- Медсестры несут ответственность за уход за грудными трубками своих пациентов после того, как они были правильно вставлены, чтобы плевральная дренажная система оставалась чистой и неповрежденной. Ниже приведены шаги по уходу за плевральной дренажной трубкой.
- Тщательно вымойте руки теплой водой с мылом и наденьте стерильные перчатки перед контактом с пациентом.
- Пневматическая трубка должна содержать приблизительно 6 футов трубки, которая соединяется с устройством для сбора, расположенным на несколько футов ниже груди пациента. Попросите пациента не класть тело на трубку. Медсестра должна потратить это время, чтобы проверить трубку пациента на предмет перекручивания и перегиба трубопровода. Медсестра также должна заклеить соединения трубок, чтобы воздух не выходил из трубки.
- Дренажная система имеет гидрозатвор, который работает как односторонний клапан. Медсестра должна добавить необходимое количество физиологического раствора в отдельную водную камеру пациента, следя за тем, чтобы конец трубки пациента оставался в жидкости.
- При необходимости добавьте отсасывание в дренажную систему грудной клетки, но помните, что объем отсасывания зависит от глубины солевого раствора.
- Медсестра должна отмечать уровень дренажа в конце своей смены. Также укажите цвет и количество дренажа в записях пациента.
- Дыхательный статус пациента требует частой оценки для поддержания здоровья пациента. Медсестры также должны обращать внимание на снижение шума дыхания сбоку от грудной клетки пациента.
- Для поддержания ухода за плевральной дренажной трубкой медсестры должны поощрять пациента выполнять упражнения на глубокое дыхание или кашлять.
Видео по уходу за грудной трубкой
Шаги по замене повязки на грудную трубку
- Соберите необходимые материалы, в том числе стерильные перчатки, дренажные губки, ленту (от 2 до 4 дюймов), марлевые губки 4 × 4 дюйма, ChloraPrep и марлю ксероформ 5X9 дюймов.
- Вымойте руки теплой водой с мылом и наденьте стерильные перчатки.
- Удалите старую повязку с пациента и нанесите насекомое на место дренажа на предмет кровотечения, покраснения, утечки воздуха, изменения цвета кожи, состояния швов, а также цвета и количества дренажа.
- Снимите старые перчатки и наденьте новую пару стерильных перчаток. Очистите участок с помощью ChloraPrep. Используйте антисептик, чтобы очистить первые два дюйма плевральной трубки пациента, начиная с того места, где трубка выходит из кожи. Повторите этот процесс дважды и дайте области высохнуть.
- Используйте ксероформ для создания герметичного уплотнения в месте введения плевральной дренажной трубки для пациентов, получающих травматологические услуги.
- Разделите повязку 4 × 4 и наложите ее на грудную трубку пациента. Убедитесь, что прорези не перекрываются. Нанесите две дополнительные губки 4 × 4 поверх предыдущего слоя повязки, закрывающего грудную трубку.
- Наклейте ленту на повязку. Запишите время и дату смены повязки.
- Снимите и выбросьте перчатки и тщательно вымойте руки.
Осложнения с тубусом
Осложнения, которые могут возникнуть у пациентов в результате использования дренажной трубки, включают инфекцию и образование тромбов в руке или ноге.Сгустки крови могут попасть в легкие пациента, вызывая проблемы с дыханием и боль в груди, что может быть опасным для жизни. Трубка также может протыкать органы, расположенные рядом с легкими. Пневматическая трубка также может сдвигаться с места при повороте или движении пациента.
Медсестры несут большую ответственность, когда дело касается ухода за пациентами. За плевральной трубкой пациента следует обращаться надлежащим образом, чтобы не возникло инфекций и опасных для жизни состояний. Со временем медсестры научатся легко ухаживать за плевральной дренажной трубкой.
.
 Если присутствуют нарушения, то это всегда отражается на состоянии кожных покровов. Выраженные и чувствительные пустулы с параллельным расположением на спине сигнализируют о наличии таких патологий.
Если присутствуют нарушения, то это всегда отражается на состоянии кожных покровов. Выраженные и чувствительные пустулы с параллельным расположением на спине сигнализируют о наличии таких патологий.
 Давно известно, что это средство имеет антибактериальное свойство и борется с раздражениями по всему телу. Масло должно быть натуральным и без примесей. Наносить средство на грудь не чаще 3-х раз в день. В это время желательно не надевать бюстгальтер и обтягивающие вещи;
Давно известно, что это средство имеет антибактериальное свойство и борется с раздражениями по всему телу. Масло должно быть натуральным и без примесей. Наносить средство на грудь не чаще 3-х раз в день. В это время желательно не надевать бюстгальтер и обтягивающие вещи; д.
д.

 ru. Опрелости под молочными железами: лечение зуда, сыпи, раздражения и покраснения под грудью
ru. Опрелости под молочными железами: лечение зуда, сыпи, раздражения и покраснения под грудью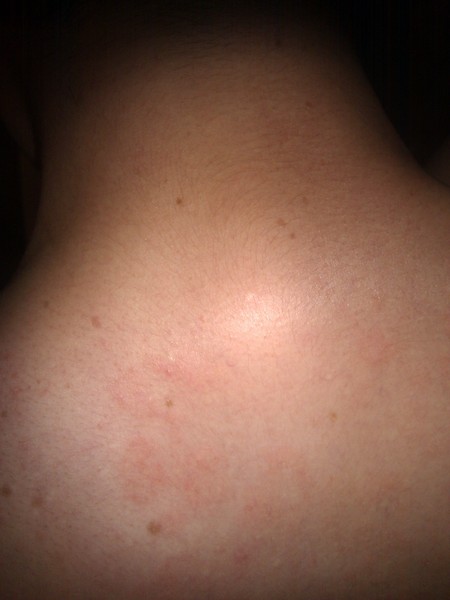
 Реакция на аллерген проявляется опрелостью под молочными железами, лечение будет предельно простым – антигистаминные препараты и исключение продукта-аллергена из рациона.
Реакция на аллерген проявляется опрелостью под молочными железами, лечение будет предельно простым – антигистаминные препараты и исключение продукта-аллергена из рациона.
 Заваривать ромашку, которая обладает противомикробным действием. Обтирать таким раствором до 6 раз в день. Еще одно хорошее средство – настой тысячелистника.
Заваривать ромашку, которая обладает противомикробным действием. Обтирать таким раствором до 6 раз в день. Еще одно хорошее средство – настой тысячелистника. Это происходит из-за применения некачественного стирального порошка. Избавиться от проблемы можно легко, если прополоскать одежду в растворе с уксусом.
Это происходит из-за применения некачественного стирального порошка. Избавиться от проблемы можно легко, если прополоскать одежду в растворе с уксусом.
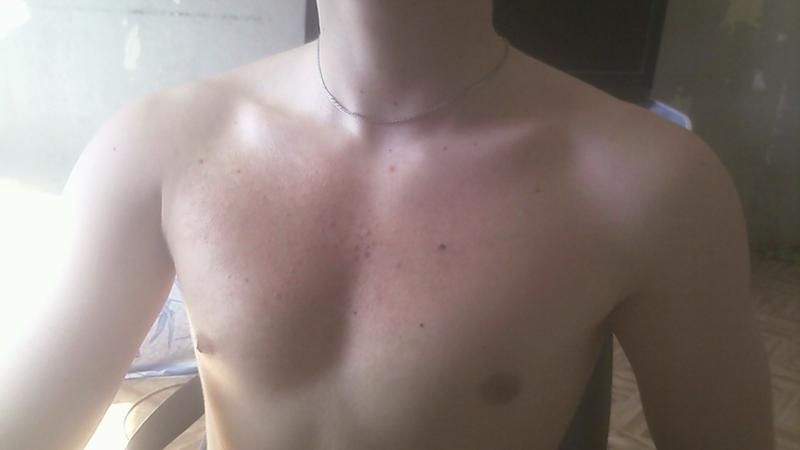
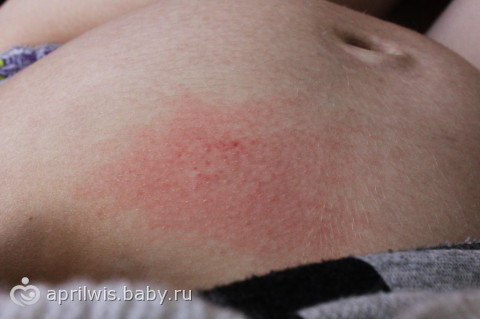 В некоторых случаях у женщин с данной патологией появляются прыщи в районе груди, однако после проведения лечения проблема устраняется.
В некоторых случаях у женщин с данной патологией появляются прыщи в районе груди, однако после проведения лечения проблема устраняется. Возбудителем чесотки является особый чесоточный клещ. Паразит перемещается в верхних слоях кожи и провоцирует появление зудящей сыпи. Пятна многочисленны, имеют неровные четкие края. Наиболее часто поражению подвергаются подмышки, запястья, область паха и сосков, а также подгрудные складки.
Возбудителем чесотки является особый чесоточный клещ. Паразит перемещается в верхних слоях кожи и провоцирует появление зудящей сыпи. Пятна многочисленны, имеют неровные четкие края. Наиболее часто поражению подвергаются подмышки, запястья, область паха и сосков, а также подгрудные складки.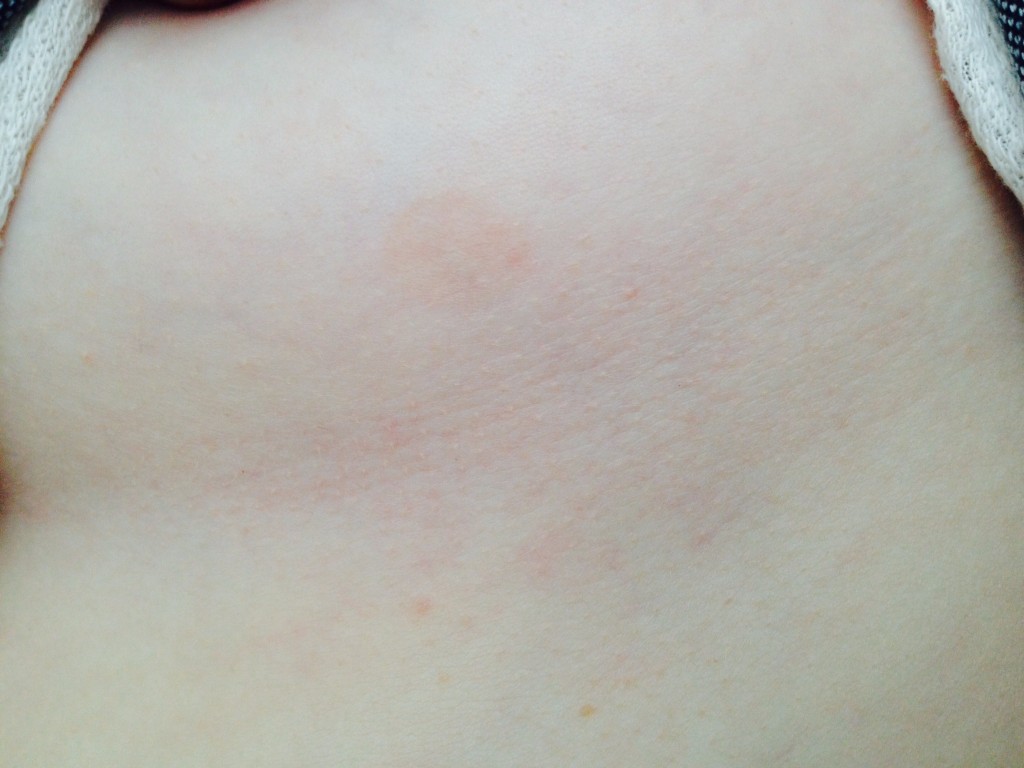
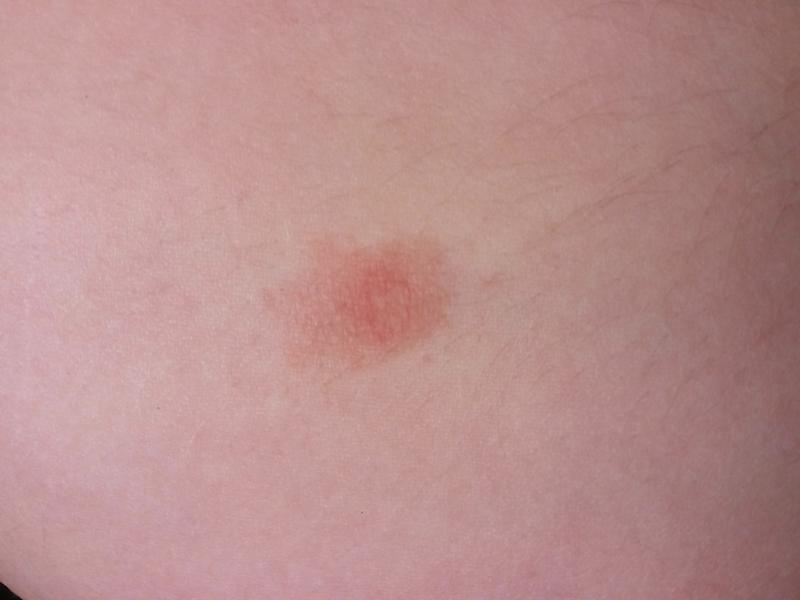 Подходит для лечения ожоговых поражений кожи.
Подходит для лечения ожоговых поражений кожи. д.
д.

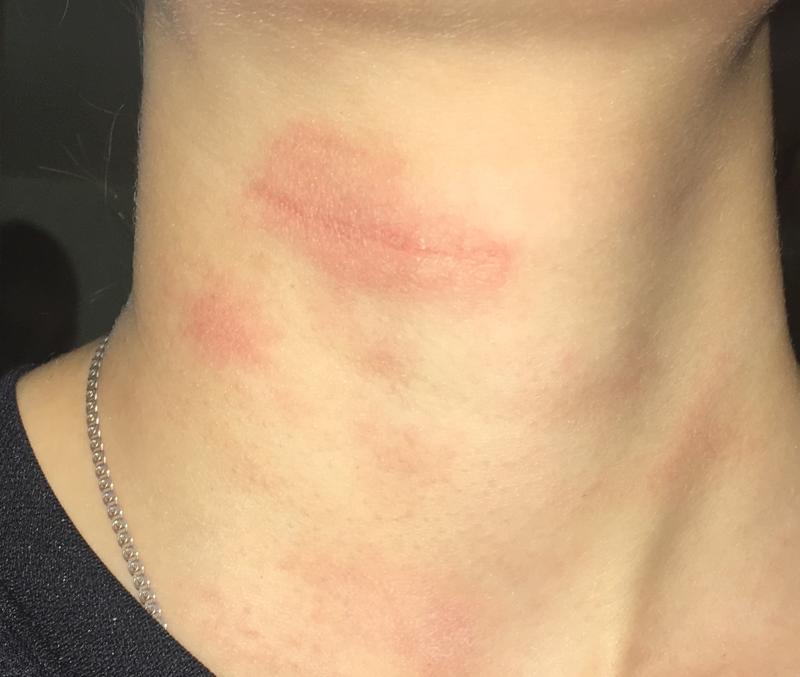
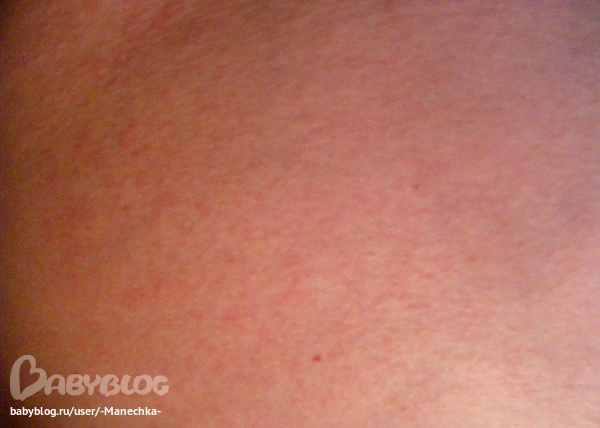 (Кожа становится более чувствительной к воздействию солнца, чем обычно.)
(Кожа становится более чувствительной к воздействию солнца, чем обычно.)