Паросмия — симптомы и причины
- Преимущества
- Врачи
- Контакты
- Лицензии
Преимущества
Новейшее, постоянно обновляемое оборудование
Беспроцентная рассрочка на все услуги
Онлайн-консультации лор-врача
Выезд лор-врача на дом
Доброжелательный и квалифицированный персонал
Круглосуточная лор-помощь
Обоняние — это способность распознавать оттенки ароматов и вообще улавливать запахи. Эта функция не является витально-важной, однако наполняет жизнь красками и дарит удовольствие от еды, парфюма, окружающей среды. А иногда даже может предупредить об опасности, например, неприятный запах испорченных продуктов, токсических веществ, дыма и т.д.
Эта функция не является витально-важной, однако наполняет жизнь красками и дарит удовольствие от еды, парфюма, окружающей среды. А иногда даже может предупредить об опасности, например, неприятный запах испорченных продуктов, токсических веществ, дыма и т.д.
В последнее время все чаще стали встречаться ситуации, когда расстраивается правильное восприятие ароматов и вкусов. В такой ситуации требуется квалифицированная помощь отоларинголога. Специалист установит диагноз и составит персонифицированную программу лечения.
Причины паросмии
Нарушения чувствительности к ароматам развиваются вследствие дисфункции обонятельного аппарата, который включает специальные рецепторы в верхней части полости носа, нервы и центры распознавания в головном мозге. Поломка на любом участке этого сложного механизма ведет к нарушениям восприятия запахов и оттенков вкуса.
Причины расстройств обоняния разнообразны. Наиболее распространенным провокатором являются инфекционно-воспалительные респираторные заболевания. Повреждающим агентом зачастую выступают вирусы, которые провоцируют отек слизистых полости носа или вызывают сбои в работе нервных рецепторов. Наиболее ярким примером считается паросмия после коронавируса. Механизм ее развития до конца неизвестен, а вот последствия ощущают на себе тысячи людей по всему миру. Дисфункция обонятельного механизма также может быть связана с хроническим заболеванием лор-органов, травмой полости носа, ожогом слизистых, хирургическим вмешательством, черепно-мозговой травмой, воспалительными и опухолевыми процессами в головном мозге.
Повреждающим агентом зачастую выступают вирусы, которые провоцируют отек слизистых полости носа или вызывают сбои в работе нервных рецепторов. Наиболее ярким примером считается паросмия после коронавируса. Механизм ее развития до конца неизвестен, а вот последствия ощущают на себе тысячи людей по всему миру. Дисфункция обонятельного механизма также может быть связана с хроническим заболеванием лор-органов, травмой полости носа, ожогом слизистых, хирургическим вмешательством, черепно-мозговой травмой, воспалительными и опухолевыми процессами в головном мозге.
Симптомы паросмии
Паросмия – это искаженное восприятие запахов. Подобные нарушения очень индивидуальны. Например, некоторые люди жалуются на постоянное ощущение какого-то специфического (чаще неприятного) запаха. Иногда беспокойство вызывает конкретный оттенок аромата, при этом возникают проблемы с его характеристикой (например, приторно-сладкий, рыбий, гнилой, химический). Встречаются жалобы на постоянное ощущение какого-то сильного запаха при условии отсутствия поблизости его источника. Человек может ощущать запах лука в комнате, в которой нет этого овоща, или будет казаться, что луковый запах исходит от всех окружающих.
Человек может ощущать запах лука в комнате, в которой нет этого овоща, или будет казаться, что луковый запах исходит от всех окружающих.
Симптомом паросмии может быть полная невосприимчивость к одним ароматам (например, запаху дыма) и гиперчувствительность — к другим (запаху рыбы, чеснока). Еще одним интересным вариантом искажения обоняния является гипертрофированное восприятие несуществующего оттенка запаха от конкретных продуктов. Чаще пациенты жалуются на субъективное ощущение аромата белковых продуктов (мяса, рыбы, молока и пр.). Например, присутствие этих продуктов поблизости (или их приготовление) сопровождается неприятным ощущением запаха гнили, прокисших продуктов и т.д. Это заставляет человека, а иногда и всю его семью, отказаться от приготовления и употребления некоторых видов еды.
Характерно, что искаженная чувствительность к запахам встречается намного реже, чем слабая или ее отсутствие. Однако пандемия коронавируса изменила такое положение вещей. Искаженная чувствительность к запахам, или паросмия, часто встречается после ковида. Причем нарушение проявляется уже после полного выздоровления.
Причем нарушение проявляется уже после полного выздоровления.
Лечение паросмии
Большинство пациентов, перенесших коронавирус, стесняются обращаться за медицинской помощью, воспринимая подобные нарушения обоняния за галлюцинации. На самом деле паросмия является медицинской проблемой и упоминается в МКБ-10 под кодом R43.1. Нарушение может быть следствием вирусной инфекции или другого серьезного заболевания, поэтому игнорировать такую жалобу не стоит. Если сам человек или его близкие замечают неадекватность в восприятии ароматов, проблему следует обсудить с врачом-отоларингологом.
Специалисты «Клиники уха, горла и носа» всегда готовы прийти на помощь. Наши отоларингологи подскажут, как лечить паросмию после ковида и других патологий. Записывайтесь на консультацию в удобное время, чтобы жить полноценной жизнью!
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
Мы работаем круглосуточно в Москве.
тел.: 8 (499) 501-15-53 (круглосуточно)
анализ симптомов при различных патологических состояниях и у беременных
Исследование обоняния входит в компетенцию оториноларинголога, однако не секрет, что в повседневной оториноларингологической практике оценка обонятельной функции нередко игнорируется. Между тем знание исходного состояния обонятельной чувствительности имеет существенное значение как для диагностики различных заболеваний, так и для клинической интерпретации изменений обоняния в процессе и после лечения патологии носа и околоносовых пазух (ОНП), а также других органов и систем.
При исследовании обоняния может возникнуть необходимость консультации больного у различных специалистов — невролога, нейрохирурга, эндокринолога, психиатра и др. В особенности это касается ситуаций, когда у пациента с отчетливым нарушением обоняния нет убедительных клинических признаков патологии носа и ОНП. В этом случае необходимо внимательно проанализировать результаты обследования с целью исключения в первую очередь объемного процесса в головном мозге.
С потенциальным риском возникновения обонятельных расстройств нередко сопряжено применение интраназальных лекарственных препаратов.
Способность человека ощущать и различать запахи представляет собой чрезвычайно сложный процесс, реализация которого обеспечивается оптимальными взаимоотношениями анатомических структур носовой полости, сбалансированной деятельностью всех уровней обонятельного анализатора, тройничного нерва, вегетативной нервной системы, обонятельных центров, которые в свою очередь связаны проводящими путями со многими эффекторными центрами промежуточного, среднего мозга, лимбической системой, гипоталамусом, ретикулярной формацией [2].
Встречаемость обонятельных нарушений, по разным данным, колеблется от 1 до 19% случаев. В большинстве случаев (13,3%) наблюдается снижение остроты обоняния, реже (5,8%) — аносмия [3]. Наиболее частыми причинами дизосмий являются респираторно-вирусная инфекция (39%), заболевания носа и околоносовых пазух (21%), последствия черепно-мозговой травмы (17%), врожденная аносмия (3%), в 18% случаев речь идет о нарушениях обоняния неустановленной этиологии, в 3% — о других причинах [4—6].
В практическом отношении различают следующие виды нарушения обоняния [7]:
1. Аносмия (неспособность пациента ощущать запахи).
2. Гипосмия (снижение способности воспринимать запахи).
3. Паросмия (искаженное восприятие запаха).
4. Фантосмия — обонятельные галлюцинации (восприятие запахов при отсутствии обонятельного стимула).
5. Обонятельная агнозия (неспособность узнавать запах).
В зависимости от механизма развития дизосмии дифференцируют такие обонятельные нарушения, как:
1. Респираторная дизосмия — обусловлена нарушением движения воздуха в обонятельной щели [8, 9].
Респираторная дизосмия — обусловлена нарушением движения воздуха в обонятельной щели [8, 9].
2. Эпителиальная дизосмия — связана с изменениями слизистой оболочки в обонятельной области. Причиной ограничения контакта пахучего вещества с рецепторными клетками нейроэпителия в этих случаях является недостаточность секрета боуменовых желез при атрофическом рините, озене, дистрофической форме склеромы [2, 8].
3. Комбинированная дизосмия — возникает при сочетании вентиляционных расстройств и изменений слизистой оболочки обонятельной области.
4. Невральная дизосмия обусловлена поражением filia olfactoriae и нередко наблюдается у больных, перенесших грипп, острую респираторную инфекцию, а также при острых и хронических синуситах, интоксикации антибиотиками, облучении слизистой оболочки обонятельной зоны по поводу опухолей носоглотки, гипофиза. При этом могут возникать разнообразные изменения нейродинамического характера — от симптомов раздражения (гиперосмия, паросмия, обонятельные галлюцинации) до выпадения (снижение, отсутствие обоняния, нарушение распознавания запахов) [2, 8, 10].
5. Центральная дизосмия возникает при патологии проводящих путей и обонятельных центров. Изолированное повреждение проводящих путей происходит главным образом при черепно-мозговой травме, в особенности затылочной и лобно-лицевой областей, внутричерепной геморрагии [2, 11, 12].
Цель настоящей работы — анализ частоты и особенностей обонятельных нарушений при различных заболеваниях носа и ОНП, при беременности, а также у больных с психическими расстройствами.
Несмотря на сравнительно большое количество исследований, посвященных этим вопросам, данные о частоте, особенностях возникновения и клинической оценке дизосмий зачастую носят противоречивый характер, что затрудняет их использование в повседневной практике.
Количественную оценку обоняния осуществляли с помощью различных разведений настойки валерианы (от 0,8 до 0,0062 — всего 8 разведений) и уксусной кислоты (от 0,8 до 0,0007 — всего 11 разведений) [8]. Регистрировали субъективные ощущения обследуемых (ощущение, узнавание запахов).
Существенное влияние на состояние обонятельной функции оказывают анатомические изменения в полости носа. В 83% случаев нарушения обоняния ассоциируются с деформацией перегородки носа [14], нарушениями внутриносовых структур в обонятельной зоне [12]. Закономерные изменения внутриносовой архитектоники наблюдаются при травматических повреждениях пирамиды наружного носа. В частности, различные деформации обонятельной щели могут быть связаны с дислокацией латеральной стенки носа. Это обстоятельство является причиной нарушения обоняния у 32,8—42,8% пациентов с деформациями наружного носа [15].
Следует подчеркнуть, что состояние обонятельной функции в этих случаях является весьма чувствительным маркером, отражающим особенности структурных нарушений в полости носа. Результаты исследований И.А. Ким [16] свидетельствуют о повышении порогов обоняния более чем у 2/3 пациентов с деформациями наружного носа. Это в одинаковой степени касалось как порогов восприятия (60,0±4,7% обследованных), так и порогов распознавания (75,4±4,1% обследованных) запахов. Отчетливые обонятельные нарушения (статистически значимое повышение порогов восприятия и распознавания) регистрировались у 31,8±4,4 и 51,8±4,8% пациентов соответственно. Изменения пороговых показателей для запахов смешанного действия были выявлены у 35,5±4,6 (восприятие) и 36,7±4,6% (распознавание) обследованных. Анализ показателей обоняния у больных с деформациями наружного носа в зависимости от степени обструкции носовой полости, обусловленной искривлением носовой перегородки, позволил констатировать статистически подтвержденное повышение порогов обоняния у лиц с более выраженными отклонениями носовой перегородки по сравнению с обследованными, у которых были выявлены небольшие девиации.
Результаты исследований И.А. Ким [16] свидетельствуют о повышении порогов обоняния более чем у 2/3 пациентов с деформациями наружного носа. Это в одинаковой степени касалось как порогов восприятия (60,0±4,7% обследованных), так и порогов распознавания (75,4±4,1% обследованных) запахов. Отчетливые обонятельные нарушения (статистически значимое повышение порогов восприятия и распознавания) регистрировались у 31,8±4,4 и 51,8±4,8% пациентов соответственно. Изменения пороговых показателей для запахов смешанного действия были выявлены у 35,5±4,6 (восприятие) и 36,7±4,6% (распознавание) обследованных. Анализ показателей обоняния у больных с деформациями наружного носа в зависимости от степени обструкции носовой полости, обусловленной искривлением носовой перегородки, позволил констатировать статистически подтвержденное повышение порогов обоняния у лиц с более выраженными отклонениями носовой перегородки по сравнению с обследованными, у которых были выявлены небольшие девиации.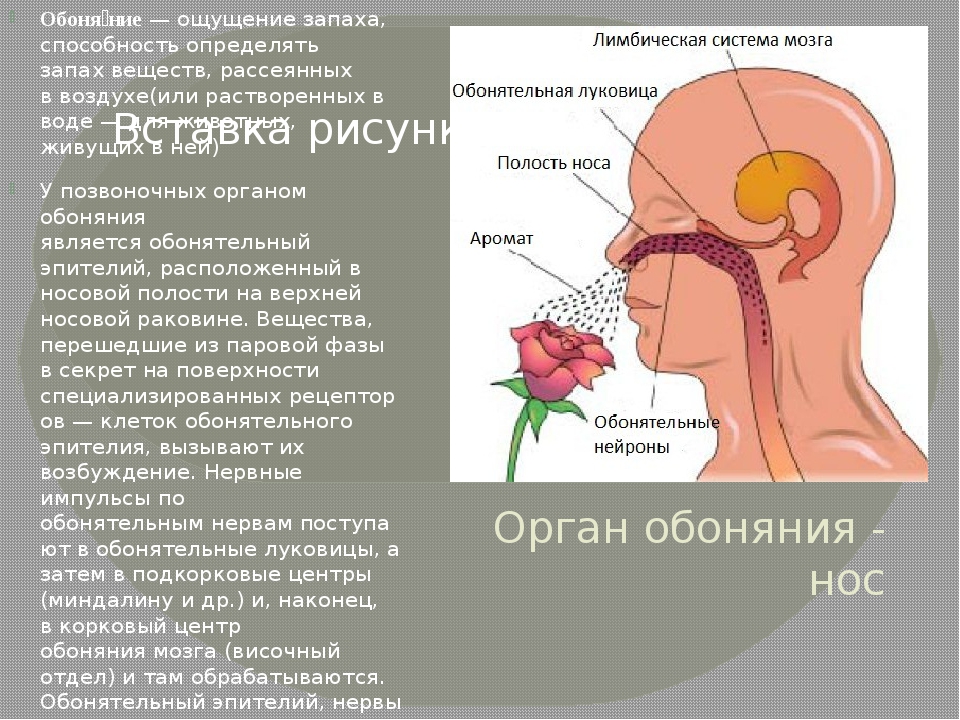
Результаты наблюдений свидетельствуют о наличии обонятельных расстройств у большинства пациентов с различными видами деформаций наружного носа, однако наиболее существенно пороги обняния были повышены у обследованных с риносколиозом. Одной из причин такой зависимости может быть высокая частота (87,0±4,0%) выраженных искривлений перегородки носа и нарушений носового дыхания в этой группе пациентов [16].
Анализируя перечисленные нарушения с точки зрения их возможной природы, следует отметить, что выявленная зависимость расстройств обоняния от степени деформации перегородки носа, выраженности назальной обструкции, а также одновременное в большинстве случаев повышение порогов восприятия и распознавания запахов различной рецепторной направленности дают основания предполагать существование у лиц с деформациями наружного носа, ассоциированных с девиациями носовой перегородки, кондуктивного типа расстройства обоняния. Вместе с тем такие нарушения внутриносовой анатомии, носового дыхания зачастую сочетаются с вторичными изменениями слизистой оболочки носа, клеток нейроэпителия, что формирует эпителиальный компонент обонятельной дисфункции [7, 8]. В этих случаях с высокой степенью вероятности можно говорить о комбинированных формах расстройств обоняния. У пациентов с посттравматическими деформациями наружного носа и выраженным увеличением порогов идентификации запахов (18,2% наблюдений) и аносмией (2,7%) нельзя исключать и такую причину обонятельной дисфункции, как последствия черепно-мозговой травмы (невральная и центральная дизосмия/аносмия).
В этих случаях с высокой степенью вероятности можно говорить о комбинированных формах расстройств обоняния. У пациентов с посттравматическими деформациями наружного носа и выраженным увеличением порогов идентификации запахов (18,2% наблюдений) и аносмией (2,7%) нельзя исключать и такую причину обонятельной дисфункции, как последствия черепно-мозговой травмы (невральная и центральная дизосмия/аносмия).
С учетом перечисленных выше обстоятельств ольфактометрию следует рассматривать в качестве важного аспекта оценки предоперационного статуса пациента. Необходимо помнить, что даже безупречно выполненное ринохирургическое вмешательство может не привести к улучшению обоняния, нарушение которого связано, например, с тяжелой травмой носо-лицевой области, выраженными дистрофическими изменениями слизистой оболочки. Кроме того, примерно у 1/3 пациентов наблюдается временное угнетение восприятия запахов, связанное с послеоперационными реактивными изменениями слизистой оболочки, которые купируются самостоятельно. Однако у некоторых больных может возникать послеоперационая аносмия, причины которой далеко не всегда поддаются объяснению [6]. В этих случаях недиагностированное перед операцией нарушение обоняния может быть источником конфликтных ситуаций и правовых коллизий, когда наличие обонятельной дисфункции связывается пациентом с перенесенной операцией. Поэтому предоперационное исследование обоняния, сопоставление полученных результатов с данными послеоперационного тестирования является серьезным аргументом в оценке эффективности ринохирургического вмешательства, вероятности возникновения/усугубления обонятельных нарушений и прогноза.
Однако у некоторых больных может возникать послеоперационая аносмия, причины которой далеко не всегда поддаются объяснению [6]. В этих случаях недиагностированное перед операцией нарушение обоняния может быть источником конфликтных ситуаций и правовых коллизий, когда наличие обонятельной дисфункции связывается пациентом с перенесенной операцией. Поэтому предоперационное исследование обоняния, сопоставление полученных результатов с данными послеоперационного тестирования является серьезным аргументом в оценке эффективности ринохирургического вмешательства, вероятности возникновения/усугубления обонятельных нарушений и прогноза.
Одной из наиболее частых причин дизосмии/аносмии являются ринит и риносинусит. По данным европейских согласительных документов по риносинуситу и назальному полипозу (European Position Paper in Rhinosinusitis and Nasal Polyposis), нарушение обоняния наряду с затруднением носового дыхания, патологическими выделениями из носа и головной болью входит в перечень наиболее частых субъективных признаков острого риносинусита. Согласно оценкам экспертов, частота обонятельной дисфункции у таких больных достигает 14—30%. Считается, что в основе нарушений обоняния в этих случаях лежат многофакторные механизмы, связанные в первую очередь с вентиляционными нарушениями, обусловленными механической обструкцией, изменениями количества и качественного состава назального секрета, а также действием воспалительных медиаторов на рецепторные клетки [17, 18].
Согласно оценкам экспертов, частота обонятельной дисфункции у таких больных достигает 14—30%. Считается, что в основе нарушений обоняния в этих случаях лежат многофакторные механизмы, связанные в первую очередь с вентиляционными нарушениями, обусловленными механической обструкцией, изменениями количества и качественного состава назального секрета, а также действием воспалительных медиаторов на рецепторные клетки [17, 18].
На основании целенаправленного обследования больных острым и хроническим риносинуситом было отмечено, что субъективные проявления обонятельной дисфункции встречались у 88,2 и 38,5% пациентов соответственно и занимали по частоте третье место после таких симптомов, как патологические выделения из носа и назальная обструкция. Повышение порогов восприятия запахов ольфакторного действия регистрировалось практически у всех больных острым и у 76,6% — хроническим синуситом, а для обонятельных стимулов смешанного действия повышение порогов восприятия отмечалось у половины обследованных. Как показали клинические наблюдения, в процессе лечения на фоне регресса таких признаков синусита, как гиперемия, отечность слизистой оболочки носа, уменьшение/отсутствие патологических выделений, нормализация реологических свойств назального секрета, отмечалось статистически подтвержденное (в два и более раза) уменьшение частоты встречаемости повышенных порогов восприятия обонятельных (ольфакторных и смешанных) стимулов [19].
Как показали клинические наблюдения, в процессе лечения на фоне регресса таких признаков синусита, как гиперемия, отечность слизистой оболочки носа, уменьшение/отсутствие патологических выделений, нормализация реологических свойств назального секрета, отмечалось статистически подтвержденное (в два и более раза) уменьшение частоты встречаемости повышенных порогов восприятия обонятельных (ольфакторных и смешанных) стимулов [19].
Таким образом, исследование обоняния позволяет оториноларингологу не только констатировать наличие одного из наиболее распространенных симптомов риносинусита, но может оказаться и достаточно полезным показателем эффективности проводимого лечения.
Выраженные изменения обонятельной функции происходят в период гестации. Патогенез обонятельных нарушений у беременных связан с развивающейся в этот период дисфункцией вегетативной нервной системы, изменением деятельности желез внутренней секреции, активности ретикуло-гипоталамо-лимбической системы, в частности структур обонятельного мозга. Как показывают клинико-экспериментальные наблюдения, с первых недель беременности здесь возникает очаг возбуждения (гестационная доминанта), который оказывает существенное влияние на состояние обонятельных центров [20—22].
Как показывают клинико-экспериментальные наблюдения, с первых недель беременности здесь возникает очаг возбуждения (гестационная доминанта), который оказывает существенное влияние на состояние обонятельных центров [20—22].
Уже в ранние сроки беременности регистрируется наибольшая активность ринэнцефальных структур (обонятельные луковицы, миндалевидные тела). С увеличением срока беременности очаг повышенного возбуждения смещается к диэнцефальным образованиям (промежуточный мозг). Такое изменение активности оказывает существенное влияние на тонус различных отделов вегетативной нервной системы [23, 24]. Раздражение гипоталамо-ринэнцефальных структур сопровождается угнетением функциональной активности обонятельного анализатора, а при повышении тонуса симпатических центров, которые расположены в гипоталамо-мезенцефальных образованиях, регистрируется обострение обонятельной чувствительности [21].
Колебания остроты обоняния зависят от сроков беременности, которые в свою очередь отличаются различной активностью нейрогуморальной регуляции. Повышение обонятельной чувствительности у 67% женщин регистрируется на ранних сроках беременности, у 17% наблюдается паросмия (искаженное восприятие запаха), у 14% — фантосмия (обонятельные галлюцинации). В поздние сроки беременности обонятельные расстройства встречаются реже и почти отсутствуют после родов [25]. По другим данным, ухудшение обоняния чаще развивается к концу беременности. В этот период происходит повышение содержания эстрогенов и ингибирование ацетилхолинэстеразы, что способствует увеличению содержания ацетилхолина в крови. Перечисленные изменения способствуют возникновению гиперемии, отека слизистой оболочки носа, развитию назальной обструкции и связанной с этими изменениями дизосмии [26].
Повышение обонятельной чувствительности у 67% женщин регистрируется на ранних сроках беременности, у 17% наблюдается паросмия (искаженное восприятие запаха), у 14% — фантосмия (обонятельные галлюцинации). В поздние сроки беременности обонятельные расстройства встречаются реже и почти отсутствуют после родов [25]. По другим данным, ухудшение обоняния чаще развивается к концу беременности. В этот период происходит повышение содержания эстрогенов и ингибирование ацетилхолинэстеразы, что способствует увеличению содержания ацетилхолина в крови. Перечисленные изменения способствуют возникновению гиперемии, отека слизистой оболочки носа, развитию назальной обструкции и связанной с этими изменениями дизосмии [26].
Результаты анкетирования свидетельствуют о значительной распространенности жалоб на нарушение обоняния, которое встречалось у 58% беременных и характеризовалось повышением остроты обоняния и снижением способности к распознаванию пахучих веществ. Субъективные проявления гипо- и гиперосмии более часто выявлялись во II триместре, а паросмии (искаженное восприятие запаха) встречались только в I триместре у 8,3% женщин [27]. По данным ольфактометрии, у большинства беременных превалировали более низкие, по сравнению с контрольной группой, пороги восприятия и распознавания запахов ольфакторного действия. Изменение остроты восприятия запахов характеризовалось понижением порогов восприятия у 66,6% обследованных во II триместре беременности и у 95,8% женщин в I и III триместрах гестации соответственно. На фоне повышенной обонятельной чувствительности выявлено нарушение идентификации предъявляемых запахов, что, как уже отмечалось, характерно для изменений, происходящих в центральных отделах обонятельного анализатора. Отчетливые нарушения распознавания запахов встречались в 10 раз чаще, чем изменение восприятия [12].
По данным ольфактометрии, у большинства беременных превалировали более низкие, по сравнению с контрольной группой, пороги восприятия и распознавания запахов ольфакторного действия. Изменение остроты восприятия запахов характеризовалось понижением порогов восприятия у 66,6% обследованных во II триместре беременности и у 95,8% женщин в I и III триместрах гестации соответственно. На фоне повышенной обонятельной чувствительности выявлено нарушение идентификации предъявляемых запахов, что, как уже отмечалось, характерно для изменений, происходящих в центральных отделах обонятельного анализатора. Отчетливые нарушения распознавания запахов встречались в 10 раз чаще, чем изменение восприятия [12].
При анализе механизмов развития дизосмий, возникающих в период беременности, следует учитывать возможную зависимость нарушений обонятельной функции не только от изменений активности центральных отделов обонятельного анализатора, но и гормонально зависимых изменений функционального состояния слизистой оболочки носа, участвующих в формировании респираторной дизосмии.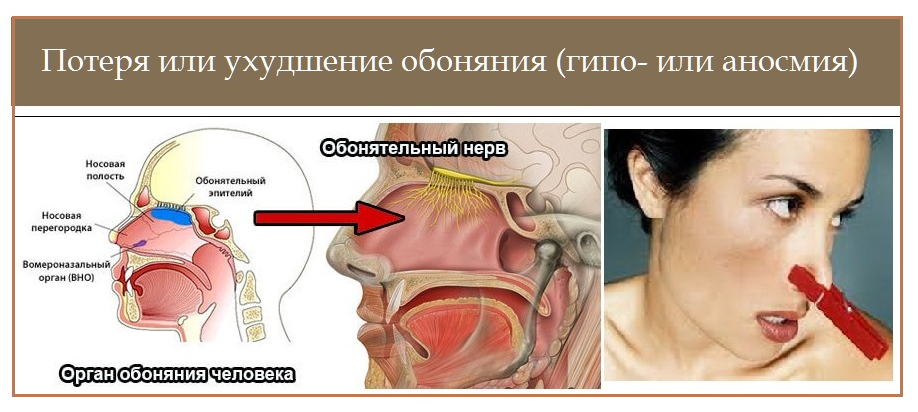 По-видимому, в период беременности преобладает комбинированный (сочетание кондуктивного и перцептивного) тип обонятельной дисфункции, с превалированием нейросенсорного компонента, проявлением которого является повышение порогов распознавания запахов различной рецепторной направленности в I и III триместрах и более выраженные кондуктивные расстройства обоняния во втором периоде гестации.
По-видимому, в период беременности преобладает комбинированный (сочетание кондуктивного и перцептивного) тип обонятельной дисфункции, с превалированием нейросенсорного компонента, проявлением которого является повышение порогов распознавания запахов различной рецепторной направленности в I и III триместрах и более выраженные кондуктивные расстройства обоняния во втором периоде гестации.
Обонятельные нарушения играют важную роль в формировании клинической картины неврологических заболеваний и психических расстройств. Отмечается, в частности, высокая (у 44% больных) частота обонятельной дисфункции при неврозах [28]. Выявлены особенности состояния обонятельного анализатора у больных эпилепсией [29]. Обонятельная дисфункция является ранним признаком болезни Паркинсона, Альцгеймера, шизофрении [30].
Повышение порогов восприятия и идентификации запахов при шизофрении может быть обусловлено недостаточностью центральных механизмов анализа этой информации, изменением строения и объема обонятельных луковиц, выявленнных с помощью МРТ [31, 32]. Больные шизофренией часто допускают, прибегая для характеристики своих ощущений к специфическим образам («твердый запах» и др.). О тяжелом течении шизофрении свидетельствует обонятельный галлюционоз Гобека, который проявляется ощущением больным дурных запахов, якобы исходящих из собственного тела, без обонятельного стимула [33].
Больные шизофренией часто допускают, прибегая для характеристики своих ощущений к специфическим образам («твердый запах» и др.). О тяжелом течении шизофрении свидетельствует обонятельный галлюционоз Гобека, который проявляется ощущением больным дурных запахов, якобы исходящих из собственного тела, без обонятельного стимула [33].
Нарушение обоняния рассматривается в качестве надежного предиктора развивающихся психозов и может использоваться при диагностике шизофрении. По данным W. Brewer и соавт. [34], обнаружение обонятельных расстройств в этих случаях позволяет начинать лечение на ранних этапах развития заболевания и осуществлять превентивную терапию.
Нередко причиной обонятельных расстройств является воздействие ряда психотропных средств, алкоголя. Различные проявления обонятельной дисфункции регистрируются у 70—100% страдающих алкогольной зависимостью, у 96% лиц, злоупотребляющих нейротропными препаратами [35]. При этом у 40—50% обследованных с алкогольной зависимостью выявляется глубокое, вплоть до аносмии, поражение обонятельного анализатора, у каждого третьего — обонятельные галлюцинации [36].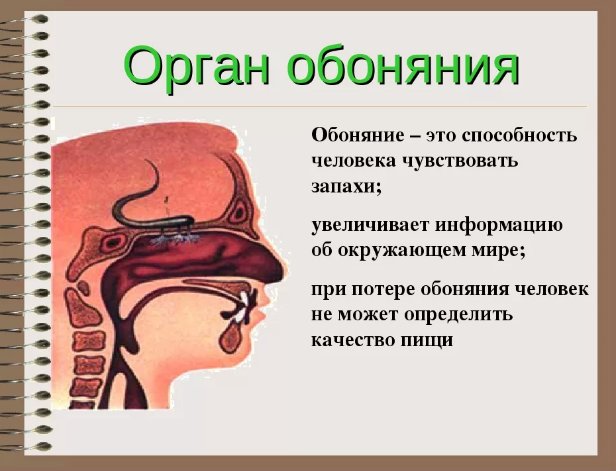 Оценка глубины изменения обонятельной функции у наркозависимых может использоваться для характеристики и степени наркотической зависимости, стадии заболевания и прогноза [37]. Обращается внимание на динамический характер обонятельных расстройств у наркологических больных, что подтверждается нормализацией функционального состояния обонятельного анализатора на фоне адекватной терапии [35, 37].
Оценка глубины изменения обонятельной функции у наркозависимых может использоваться для характеристики и степени наркотической зависимости, стадии заболевания и прогноза [37]. Обращается внимание на динамический характер обонятельных расстройств у наркологических больных, что подтверждается нормализацией функционального состояния обонятельного анализатора на фоне адекватной терапии [35, 37].
Как показали наши наблюдения [13], в структуре обонятельных расстройств у больных шизофренией преобладает частичная аносмия (81% обследованных). При этом около половины (49,0±5,0%) больных не могли идентифицировать от 1 до 3 предлагаемых обонятельных стимулов (частичная аносмия), а более трети (32,0±4,6%) — не различали 6—7 используемых при исследовании запахов (полная аносмия). Кроме этого, у 5% больных шизофренией наблюдалось иллюзорное восприятие предъявляемого запаха (паросмия) или ощущение какого-либо запаха при отсутствии обонятельной стимуляции (фантосмии). Как правило, в этих случаях больные сообщали о преследующих их запахах «гниения», «кислоты», один из таких пациентов постоянно ходил в медицинской маске.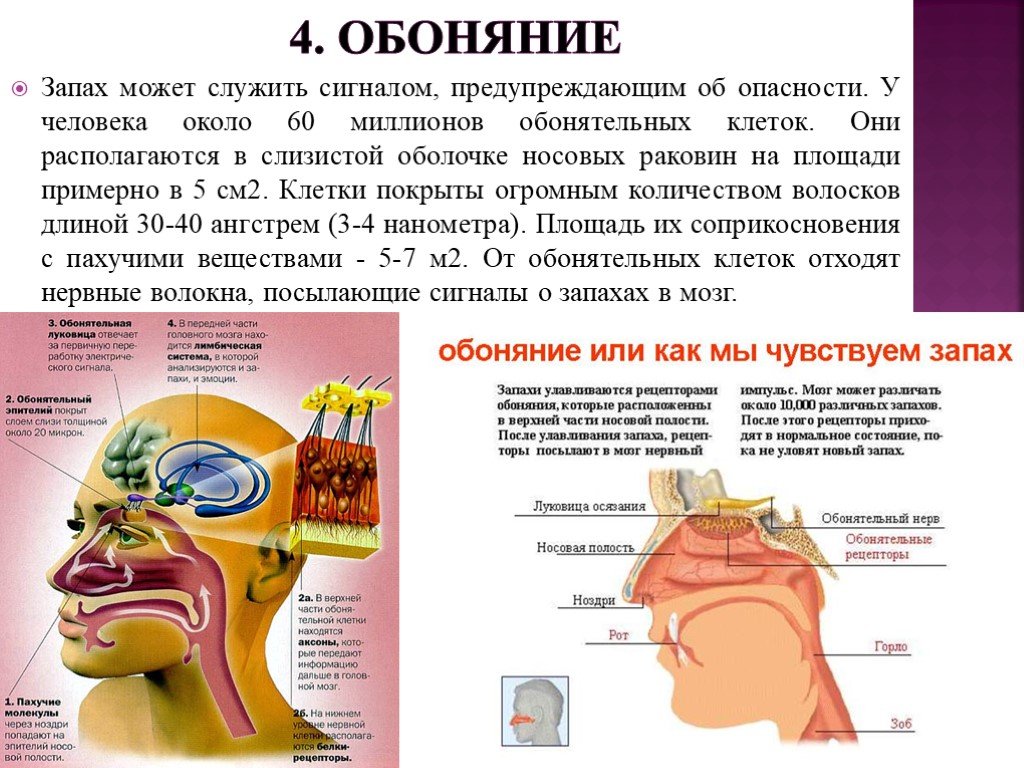 В целом, реакция больных шизофренией на обонятельную стимуляцию отличается заторможенностью и спецификой определений, используемых ими для характеристики запахов.
В целом, реакция больных шизофренией на обонятельную стимуляцию отличается заторможенностью и спецификой определений, используемых ими для характеристики запахов.
При шизофрении отмечается прогрессирование обонятельных расстройств по мере увеличения длительности психического заболевания. Стабилизация высоких пороговых показателей регистрируется у пациентов с давностью шизофрении 20 и более лет. Это коррелирует с клиническим течением заболевания, в частности с наблюдающейся на поздних этапах развития болезни стабилизацией психической симптоматики [38].
Закономерное влияние на частоту обонятельных расстройств у больных шизофренией оказывают патологические изменения в полости носа (хронический ринит, риносинусит). В этих случаях ответная реакция на обонятельный стимул регистрировалась у 76,7±5,1% обследованных (в контрольной группе в 100% случаев). При этом у больных шизофренией с патологией носа и ОНП наблюдается одновременное статистически подтвержденное повышение порогов восприятия и идентификации запахов различной рефлекторной направленности.
В известной степени повышение порогов обоняния у больных шизофренией может быть связано с продолжительным приемом психотропных средств. Обладая α-адреноблокирующим и антихолинергическими свойствами, эти препараты отрицательно влияют на функциональное состояние слизистой оболочки, что сказывается на деятельности периферического отдела обонятельного анализатора [38]. Наряду с устранением психоэмоционального напряжения, они оказывают угнетающее действие на сосудодвигательные центры, скорость передачи нервного импульса в симпатических ганглиях. Это отрицательно сказывается на активности центральных отделов обонятельного анализатора, вызывая вторичные изменения обонятельного центра и ассоциативных связей [39].
Таким образом, различные расстройства обоняния регистрируются у 86% больных шизофренией. Отличительной чертой обонятельных расстройств у таких больных является нарушение распознавания запахов, своеобразная характеристика ощущений, возникающих при обонятельной стимуляции. Еще одной важной особенностью нарушения обоняния при шизофрении является иллюзорное восприятие запахов (псевдосмия) и возникновение истинных обонятельных галлюцинаций (фантосмия). Считается, что крайне ограниченная способность распознавания запахов у большинства больных шизофренией, а также возникновение псевдо- и фантосмий является следствием нарушения сложных форм аналитико-синтетической деятельности головного мозга, обусловленного психическим расстройством [40].
Еще одной важной особенностью нарушения обоняния при шизофрении является иллюзорное восприятие запахов (псевдосмия) и возникновение истинных обонятельных галлюцинаций (фантосмия). Считается, что крайне ограниченная способность распознавания запахов у большинства больных шизофренией, а также возникновение псевдо- и фантосмий является следствием нарушения сложных форм аналитико-синтетической деятельности головного мозга, обусловленного психическим расстройством [40].
В практическом отношении необходимо помнить, что, с одной стороны, обонятельные нарушения могут быть свзаны с наличием психического заболевания, приемом психотропных препаратов. С другой стороны, при консультировании больных шизофренией результаты тестирования обонятельной функции могут учитываться при оценке выраженности психических нарушений.
В заключение следует подчеркнуть, что способность ощущать и определять запахи зависит не только от хорошей проходимости носа и беспрепятственного транспорта пахучих веществ в обонятельную зону, но и от сбалансированной деятельности всех уровней обонятельного анализатора, хеморецепторов тройничного нерва, вегетативной нервной системы, обонятельных центров.
Интерпретируя результаты исследования обонятельной функции, следует учитывать тот факт, что небольшие отклонения показателей, выходящие за пределы контрольных значений, далеко не всегда свидетельствуют о наличии патологии. Острота обоняния в значительной степени зависит от психоэмоционального состояния, возраста, пола пациента (например, у женщин пороги обоняния ниже, чем у мужчин). Однако в целом, исходя исключительно из практических соображений, исследование обоняния должно занимать важное место в перечне методов оценки функционального состояния ЛОР-органов, а его результаты должны тщательно протоколироваться в амбулаторной карте и/или истории болезни.
Нарушения обоняния (обоняния) — аносмия, фантосмия и другие
Насколько распространены расстройства обоняния?
Ваше обоняние помогает вам наслаждаться жизнью. Вы можете наслаждаться ароматами ваших любимых блюд или ароматом цветов. Ваше обоняние также является системой предупреждения, предупреждающей вас об опасных сигналах, таких как утечка газа, испорченная еда или пожар. Любая потеря обоняния может негативно сказаться на качестве вашей жизни. Это также может быть признаком более серьезных проблем со здоровьем.
Любая потеря обоняния может негативно сказаться на качестве вашей жизни. Это также может быть признаком более серьезных проблем со здоровьем.
От одного до двух процентов жителей Северной Америки сообщают о проблемах с обонянием. Проблемы с обонянием увеличиваются с возрастом, и они чаще встречаются у мужчин, чем у женщин. В одном исследовании почти четверть мужчин в возрасте 60–69 лет страдали расстройством обоняния, в то время как около 11 процентов женщин в этом возрастном диапазоне сообщили о проблеме.
Многие люди с нарушениями обоняния также замечают проблемы со своим чувством вкуса. Чтобы узнать больше о вашем чувстве вкуса и о том, как оно связано с вашим обонянием, прочитайте публикацию NIDCD о расстройствах вкуса.
Как устроено ваше обоняние?
Ваше обоняние, как и ваше чувство вкуса, является частью вашей хемосенсорной системы или химических органов чувств.
Ваша способность чувствовать запах обеспечивается специализированными сенсорными клетками, называемыми обонятельными сенсорными нейронами, которые находятся в небольшом участке ткани высоко внутри носа. Эти клетки напрямую связаны с мозгом. Каждый обонятельный нейрон имеет один рецептор запаха. Микромолекулы, выделяемые окружающими нас веществами — будь то заварка кофе или сосны в лесу — стимулируют эти рецепторы. Как только нейроны обнаруживают молекулы, они отправляют сообщения в ваш мозг, который идентифицирует запах. В окружающей среде больше запахов, чем рецепторов, и любая данная молекула может стимулировать комбинацию рецепторов, создавая уникальное представление в мозгу. Эти представления регистрируются мозгом как тот или иной запах.
Эти клетки напрямую связаны с мозгом. Каждый обонятельный нейрон имеет один рецептор запаха. Микромолекулы, выделяемые окружающими нас веществами — будь то заварка кофе или сосны в лесу — стимулируют эти рецепторы. Как только нейроны обнаруживают молекулы, они отправляют сообщения в ваш мозг, который идентифицирует запах. В окружающей среде больше запахов, чем рецепторов, и любая данная молекула может стимулировать комбинацию рецепторов, создавая уникальное представление в мозгу. Эти представления регистрируются мозгом как тот или иной запах.
Запахи достигают обонятельных сенсорных нейронов двумя путями. Первый путь лежит через ваши ноздри. Второй путь проходит через канал, соединяющий верхнюю часть горла с носом. При пережевывании пищи выделяются ароматы, которые достигают обонятельных сенсорных нейронов через второй канал. Если канал заблокирован, например, когда ваш нос заложен из-за простуды или гриппа, запахи не могут достичь сенсорных клеток, которые стимулируются запахами. В результате вы теряете большую часть своей способности наслаждаться вкусом пищи. Таким образом, ваши обоняние и вкус тесно взаимодействуют.
В результате вы теряете большую часть своей способности наслаждаться вкусом пищи. Таким образом, ваши обоняние и вкус тесно взаимодействуют.
Без обонятельных сенсорных нейронов было бы трудно различить знакомые ароматы, такие как шоколад или апельсины. Без запаха продукты, как правило, безвкусны и практически не имеют вкуса. Некоторые люди, которые обращаются к врачу, потому что считают, что потеряли чувство вкуса, с удивлением узнают, что вместо этого они потеряли обоняние.
Ваше обоняние также зависит от того, что называется здравым химическим чутьем. Это чувство включает в себя тысячи нервных окончаний, особенно на влажных поверхностях глаз, носа, рта и горла. Эти нервные окончания помогают ощущать раздражающие вещества, такие как слезоточивость лука или освежающую прохладу ментола.
Что такое расстройства обоняния?
У людей с нарушениями обоняния либо ухудшается обоняние, либо изменяется восприятие запахов.
- Гипосмия [high-POSE-mee-ah] — это снижение способности различать запахи.

- Аносмия [а-НОС-ми-а] — это полная неспособность различать запахи. В редких случаях человек может родиться без обоняния, что называется врожденной аносмией.
- Паросмия [pahr-OZE-mee-ah] — это изменение нормального восприятия запахов, например, когда запах чего-то знакомого искажается или когда что-то, что обычно пахло приятно, теперь пахнет отвратительно.
- Фантосмия [fan-TOES-mee-ah] — это ощущение запаха, которого нет.
Что вызывает нарушение обоняния?
Нарушения обоняния имеют множество причин, причем некоторые из них более очевидны, чем другие. Большинство людей, у которых развивается расстройство обоняния, недавно перенесли болезнь или травму. Распространенными причинами нарушения обоняния являются:
- Старение
- Синусит и другие инфекции верхних дыхательных путей
- Курение
- Новообразования в носовых полостях
- Травма головы
- Гормональные нарушения
- Проблемы с зубами
- Воздействие некоторых химических веществ, таких как инсектициды и растворители
- Многочисленные лекарства, в том числе некоторые распространенные антибиотики и антигистаминные препараты
- Облучение для лечения рака головы и шеи
- Состояния, поражающие нервную систему, такие как болезнь Паркинсона или болезнь Альцгеймера.

Как диагностируются и лечатся нарушения обоняния?
Нарушения обоняния и вкуса лечит отоларинголог, врач, специализирующийся на заболеваниях уха, носа, горла, головы и шеи (иногда его называют ЛОР). Точная оценка расстройства обоняния будет включать, среди прочего, физическое обследование ушей, носа и горла; обзор истории вашего здоровья, например, воздействие токсичных химических веществ или травмы; и тест на запах под наблюдением медицинского работника.
Существует два распространенных способа проверки запаха. Некоторые тесты предназначены для измерения наименьшего количества запаха, которое человек может обнаружить. Другой распространенный тест состоит из бумажного буклета со страницами, содержащими крошечные шарики, наполненные специфическим запахом. Людей просят поцарапать каждую страницу и определить запах. Если они не могут почувствовать запах или неправильно его идентифицируют, это может указывать на расстройство обоняния или нарушение обонятельной способности.
Врачебный диагноз важен для выявления и лечения основной причины возможного нарушения обоняния. Если ваша проблема вызвана лекарствами, поговорите со своим врачом, чтобы узнать, может ли снижение дозировки или изменение лекарства уменьшить его влияние на ваше обоняние. Если носовые обструкции, такие как полипы, ограничивают поток воздуха в вашем носу, вам может потребоваться операция по их удалению и восстановлению обоняния.
Некоторые люди восстанавливают способность чувствовать запахи, когда выздоравливают от болезни, вызвавшей потерю обоняния. У некоторых людей обоняние восстанавливается спонтанно, без видимой причины. Если ваше расстройство обоняния не может быть успешно вылечено, вы можете обратиться за консультацией, чтобы помочь вам приспособиться.
Являются ли нарушения обоняния серьезными?
Как и все ваши чувства, ваше обоняние играет важную роль в вашей жизни. Ваше обоняние часто служит первым предупредительным сигналом, предупреждая вас о дыме от костра, испорченной пище, запахе утечки природного газа или опасных испарениях.
При ухудшении обоняния некоторые люди меняют свои привычки в еде. Некоторые могут есть слишком мало и терять вес, в то время как другие могут есть слишком много и набирать вес. Поскольку еда становится менее приятной, вы можете использовать слишком много соли для улучшения вкуса. Это может быть проблемой, если у вас есть или вы подвержены риску определенных заболеваний, таких как высокое кровяное давление или заболевание почек. В тяжелых случаях потеря обоняния может привести к депрессии.
Проблемы с химическим восприятием могут быть признаком других серьезных заболеваний. Нарушение обоняния может быть ранним признаком болезни Паркинсона, болезни Альцгеймера или рассеянного склероза. Это также может быть связано с другими заболеваниями, такими как ожирение, диабет, гипертония и недоедание. Если вы испытываете расстройство обоняния, поговорите со своим врачом.
Какие исследования проводятся в отношении нарушений обоняния?
NIDCD поддерживает фундаментальные и клинические исследования нарушений обоняния и вкуса в своих лабораториях в Бетесде, штат Мэриленд, а также в университетах и центрах хемосенсорных исследований по всей стране. Эти хемосенсорные ученые изучают, как:
Эти хемосенсорные ученые изучают, как:
- Способствует регенерации сенсорных нервных клеток.
- Понимание влияния окружающей среды (например, паров бензина, химикатов, экстремальных значений влажности и температуры) на обоняние и вкус.
- Предотвращает влияние старения на запах и вкус.
- Разработать новые диагностические тесты на нарушения вкуса и обоняния.
- Понять взаимосвязь между нарушениями обоняния и изменениями в питании и предпочтениях в еде у пожилых людей или людей с хроническими заболеваниями.
Где я могу найти дополнительную информацию о нарушениях обоняния?
NIDCD поддерживает каталог организаций, которые предоставляют информацию о нормальных и нарушенных процессах слуха, равновесия, вкуса, обоняния, голоса, речи и языка. Чтобы найти организации, располагающие информацией конкретно о нарушениях обоняния, нажмите «Вкус и запах» в списке «Поиск по темам».
Центр обмена информацией NIDCD
1 Communication Avenue
Bethesda, MD 20892-3456
Бесплатный телефонный номер: (800) 241-1044
Бесплатный номер для телетайпа: (800) 241-1055
Электронная почта: nidcdinfo@nidcd. nih.gov
nih.gov
Аносмия: симптомы, причины и лечение
Написано by Hedy Marks
- Основы обоняния
- Причины аносмии
- Симптомы аносмии
- Диагностика аносмии
- Лечение аносмии
Большинство из нас воспринимают наше обоняние как должное. Но задумывались ли вы когда-нибудь о том, что было бы, если бы вы не могли что-то почувствовать? Полная потеря обоняния называется аносмией (an-OHZ-me-uh). Без вашего обоняния еда будет иметь другой вкус, вы не сможете учуять запах цветка, и вы можете оказаться в опасной ситуации по незнанию. Например, без способности обнаруживать запахи вы не почувствуете запах утечки газа, дыма от костра или кислого молока.
Из-за расстройств вкуса и обоняния сотни тысяч американцев ежегодно обращаются к врачу. К счастью, для большинства людей аносмия — это временное неудобство, вызванное сильной заложенностью носа из-за простуды. Как только простуда проходит, к человеку возвращается обоняние. Это также может быть симптомом COVID-19.
Это также может быть симптомом COVID-19.
Но у некоторых людей, в том числе у многих пожилых, потеря обоняния может сохраняться. Кроме того, аносмия может быть признаком более серьезного заболевания. Любые постоянные проблемы с обонянием должны быть проверены врачом.
Обоняние человека управляется определенными процессами. Во-первых, молекула, высвобождаемая из вещества (например, аромата цветка), должна стимулировать особые нервные клетки (называемые обонятельными клетками), расположенные высоко в носу. Затем эти нервные клетки отправляют информацию в мозг, где определяется специфический запах. Все, что мешает этим процессам, например, заложенность носа, заложенность носа или повреждение самих нервных клеток, может привести к потере обоняния.
Обоняние также влияет на нашу способность ощущать вкус. Без обоняния наши вкусовые рецепторы могут различать только несколько вкусов, и это может повлиять на качество вашей жизни.
Заложенность носа из-за простуды, аллергии, синусита или плохого качества воздуха является наиболее распространенной причиной аносмии. Другие причины аносмии включают:
Другие причины аносмии включают:
- Носовые полипы — небольшие доброкачественные новообразования в носу и придаточных пазухах, блокирующие носовой ход.
- Повреждение носа и обонятельных нервов в результате операции или травмы головы.
- Воздействие токсичных химических веществ, таких как пестициды или растворители.
- Определенные лекарства, включая антибиотики, антидепрессанты, противовоспалительные препараты, сердечные препараты и другие.
- Злоупотребление кокаином.
- Старость. Как зрение и слух, ваше обоняние может ослабевать с возрастом. На самом деле, обоняние человека наиболее остро в возрасте от 30 до 60 лет и начинает ухудшаться после 60 лет. нарушения.
- Лучевая терапия рака головы и шеи.
Очевидным признаком аносмии является потеря обоняния. Некоторые люди с аносмией замечают изменение запаха вещей. Например, привычные вещи начинают терять запах.
Если вы испытываете потерю обоняния, которую вы не можете связать с простудой или аллергией или которая не проходит через неделю или две, сообщите об этом своему врачу. Ваш врач может заглянуть внутрь вашего носа с помощью специального инструмента, чтобы увидеть, не влияет ли полип или опухоль на вашу способность чувствовать запах или присутствует ли инфекция.
Ваш врач может заглянуть внутрь вашего носа с помощью специального инструмента, чтобы увидеть, не влияет ли полип или опухоль на вашу способность чувствовать запах или присутствует ли инфекция.
Для определения причины аносмии может потребоваться дальнейшее обследование у врача, который специализируется на заболеваниях носа и околоносовых пазух — оториноларинголога (ЛОР или отоларинголога). Может потребоваться компьютерная томография, чтобы врач мог лучше осмотреть область.
Если причиной аносмии является заложенность носа из-за простуды или аллергии, лечение обычно не требуется, и проблема исчезнет сама по себе. Кратковременное использование безрецептурных противозастойных средств может открыть ваши носовые проходы, чтобы вам стало легче дышать. Однако, если заложенность усиливается или не проходит через несколько дней, обратитесь к врачу. У вас может быть инфекция, и вам нужны антибиотики, или виновато другое заболевание.
При наличии полипа или новообразования может потребоваться хирургическое вмешательство для устранения обструкции и восстановления обоняния.



