Миома матки
Миома маткиГАУЗ СО ГКБ №40Новости здравоохранения
Вернуться назад
Миома матки (ММ, лейомиома, фибромиома) — самая распространенная доброкачественная опухоль у женщин. Причем наблюдается тенденция к омоложению заболевания, и в настоящее время ММ возникает у 20-40% женщин репродуктивного возраста. С учетом позднего планирования беременности в современной популяции эта патология не только приводит к существенному снижению качества жизни, но и наступает (нарушает?) на репродуктивные планы семьи. Во многих странах ММ — главная причина гистерэктомия (50-70% случаев удаления матки в России), в связи с чем акушерами – гинекологами принята не выжидательная тактика, а технология «менеджмента миомы», предполагающая раннее выявление и профилактику роста узлов.
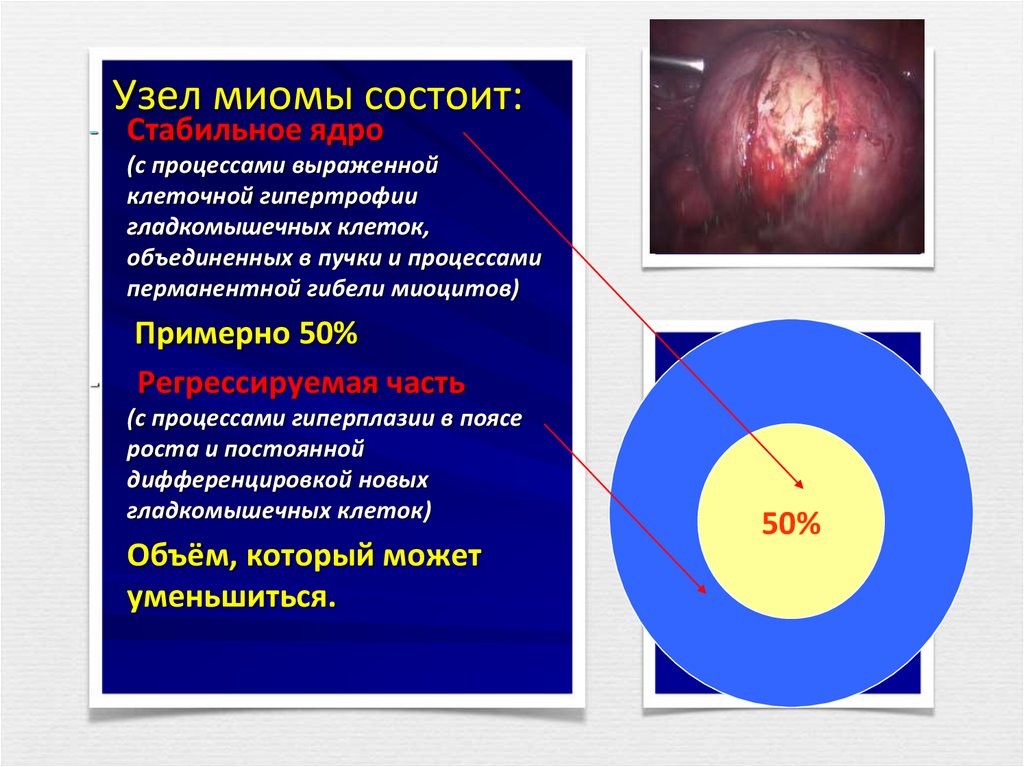
Миома матки – доброкачественная моноклональная хорошо отграниченная капсулированная опухоль, происходящая из гладкомышечных клеток тела или шейки матки.
Классификация
Традиционная (согласно международной классификации болезней – МКБ-10) классификация разделяет узлы по локализации на 3 вида:
- субмикозная (подслизистая) – D25.0
- интерстициальная (интрамуральная) — D25.1
- субсерозная — D25.2
В 2011 году, Международной федерацией акушерства и гинекологии (The International Federation of Gynecology and Obstetrics, FIGO) была опубликована классификация, описывающая восемь типов миом, включая гибридный класс новообразований (смесь двух типов миом)
Данная классификационная система позволяет клиницисту отделить лейомиому, деформирующую полость матки, от других её форм, так как именно подслизистые миоматозные узлы чаще вызывают аномальные маточные кровотечения.
Гистологическому исследованию в обязательном порядке подвергаются все удаленные узлы с целью подтверждения доброкачественности процесса, что предполагает соотнесение со следующими гистологическими вариантами лейомиом: обычная ММ (зрелая доброкачественная опухоль), клеточная, причудливая миома, лейомиобластома (эпителиоидная лейомиома), внутрисосудистый лейомиоматоз, пролиферирующая миома и лейомиома с явлениями миосаркомы (малигнизирующаяся).
Саркома (злокачественная опухоль тела матки) – выявляется среди 0.5 – 0.7% женщин с ММ, имеет определенные клинические и лабораторно – инструментальные характеристики, заставляющие заподозрить атипический рост.
Клинические проявления
Миома матки длительное время может протекать без выраженных клинических проявлений. Симптомы миомы матки могут быть изолированными или в различных сочетаниях, включая маточные кровотечения, боль, нарушения функции смежных органов, бесплодие, нередко сочетаясь с гиперплазией эндометрия, мелкокистозными изменениями яичников, дисгормональными заболеваниями молочных желез.
Маточные кровотечения, наблюдаемые у 70 % больных, являются наиболее частой причиной оперативного вмешательства при ММ. Болевой синдром у каждой третьей больной проявляется вторичной дисменорреей (менструальные боли), постоянной ноющей болью при быстром росте узла, сдавлении соседних органов. При субсерозной корпоральной миоме на широком основании симптомы могут отсутствовать несмотря на значительное увеличение размеров матки.
Диагностика
Осмотр гинекологом и сбор анамнеза позволяют предположить избыточную пролиферацию, однако пальпация не всегда даёт полное представление о локализации и числе миоматозных узлов. Основным методом скрининга и первичной диагностики является ультразвуковое исследование (УЗИ). Эхография предоставляет возможность не только топической диагностики миоматозных узлов, но и их структуры, дифференциации с другой патологией миометрия (аденомиоз, саркома и т.д.), а также оценку динамики роста узла.
КТ и МРТ позволяют с высоким разрешением не только определять соотношение органов малого таза, костных структур и сосудов таза, полости матки и миом, что помогает правильному выбору тактики, объема оперативного лечения.
Консервативное лечение
Тактика ведения больных с ММ включает наблюдение и мониторинг, медикаментозную терапию, различные методы хирургического воздействия и использования новых миниинвазивных подходов, для каждой пациентки разрабатывают индивидуальную тактику ведения.
Методы лечения миомы матки можно классифицировать следующим образом:
1. Группы препаратов медикаментозной терапии:
1.1. Агонисты и антагонисты гонадотропного рилизинг-гормона (ГнРГ).
1.2. Внутриматочная система с левоноргестрелом.
1.3. Селективные блокаторы прогестероноВвых рецепторов. 3.4. Экспериментальные и перспективные медикаментозные методы.
При выборе медикаментозного лечения врач руководствуется оценкой клинических проявлений, динамикой роста узлов, возрастом пациентки, репродуктивными планами пациентки. Чаще всего медикаментозная терапия несет периоперационный характер, усиливая уменьшение и отграничение узла при операции и закрепляя отсутствие роста миом в дальнейшем.
Большинству больных миомой матки необходимо хирургическое лечение. Показаниями к оперативному лечению являются:
- Обильные менструальные кровотечения, приводящие к анемии,
- Подслизистое, перешеечное и межсвязочное расположение узла,
- Хроническая тазовая боль, снижающая качество жизни, нарушение нормального функционирования соседних органов
- Большой размер опухоли (узлы более 40 мм)
- Быстрый рост опухоли,
- Рост ММ в постменопаузе
- Бесплодие, при отсутствии других причин.

Как правило, хирургическое лечение выполняют в плановом порядке в первую фазу менструального цикла.
2. Малоинвазивные (не требующие наркоза) органосохраняющие методы лечения миомы матки:
2.1. Рентгенваскулярная билатеральная эмВболизация маточных артерий – метод, основанный на окклюзии маточных артерий с помощью суспензионного эмболизирующего вещества – поливинилового спирта. Снижение трофики миоматозного узла приводит к необратимому его регрессу.
2.2. Фокусированная ультразвуковая аблация узла – технология деструкции ткани высокоинтенсивным сфокусированным ультразвуком под контролем МРТ. Данному подлежат пациентки с единственным узлом по передней стенке без ожирения и спаечного процесса.
2.3. Радиоволновая абляция, криодеструкция и другие экспериментальные методы – используются реже.
Хирургическое лечение
Наиболее часто пациенткам с ММ предлагаются те или иные хирургические методы:
3. Виды хирургических вмешательств:
3. 1. Радикальный – связанный с удалением матки — единственный, приводящий к полному излечению, хирургический способ: тотальная гистерэктомия (с шейкой матки) или субтотальная гистерэктомия (удаление только тела матки).
1. Радикальный – связанный с удалением матки — единственный, приводящий к полному излечению, хирургический способ: тотальная гистерэктомия (с шейкой матки) или субтотальная гистерэктомия (удаление только тела матки).
Доступ выбирается оперирующия гинекологом в зависимости от размера, локализации, сопутствующей патологии, технического оснащения и степени квалификации специалиста.
- лапаротомия – используется разрез по Пфанненштилю или нижнесрединная лапаротомия.
- Лапароскопическая гистерэктомия – удаление через 2 или 3 небольшие (до 1 см) троакарные отверстия.
- Лапароскопически ассистируемая гистерэктомия (тотальная и субтотальная) – сочетание лапароскопического и вагинального доступов
- Вагинальная (влагалищная) гистерэктомия – является перспективным направлением современной оперативной гинекологии, сочетая в себе преимущества радикальной хирургии и искусства эстетической минимизации доступа. Пациентки после влагалищной гистерэктомии имеют меньшую кровопотерю, менее выраженный болевой синдром, минимальные риски формирования спаечной болезни, раннюю активизацию, отсутствие повреждения кожных покровов, быстрое восстановление трудоспособности.
 Подобные операции нередко совмещают с коррекцией опущения тазового дна.
Подобные операции нередко совмещают с коррекцией опущения тазового дна.
Несмотря на то, что тотальная гистерэктомия является радикальной операцией, ее не следует рекомендовать женщинам молодого возраста, а также тем, кто желает сохранить матку или репродуктивную функцию. При наличии показаний к хирургическому лечению этим категориям больных выполняют органосохраняющие операции – миомэктомии, направленные на удаление узла или узлов:
3.2. Консервативная миомэктомия:
Лапароскопическая миомэктомия – имеет преимущества небольших разрезов брюшной стенки, однако приемлимость этого доступа для возможного вынашивания беременности в дальнейшем, во многом, определяется топографией узлов.
- Лапаротомная миомэктомия – как и все органосохраняющие операции требует периоперационной медикаментозной поддержки
- Гистероскопическая миомэктомия / резекция миомы – операция в отношении субмукозных миом небольших размеров, проводимая под внутривенным наркозом.
- Вагинальная миомэктомия – при шеечной, перешеечной и других видах низко – расположенных миом.

Практически каждый из этих методов имеет свою нишу в лечении миомы матки, свои преимущества и недостатки, показания и противопоказания. Приемлимость метода в той или иной ситуации определяется врачом индивидуально.
Реабилитация после операций
После органосохраняющих операций пациентке нужно помнить о необходимости регулярного ультразвукового исследования, наблюдения гинеколога с целью профилактики и\или ранней диагностики рецидивирующего роста миом.
После органо-уносящих операций, убедившись в доброкачественности процесса, пациентка вместе с врачом обсуждает необходимость поддерживающей гормональной терапии. Следует подчеркнуть, что подобные операции напрямую не влияют качество жизни, в том числе сексуальной.
Профилактика
Возможна ли профилактика миомы матки?
По – видимому, возможна. Кроме общих рекомендаций по соблюдению рационального режима жизни, играет роль исключение абортов, своевременная коррекция гормональных нарушений, адекватное лечение гинекологических заболеваний. Существует и специфическая профилактика. Это своевременная реализация репродуктивных функций. Необходимо сохранять первую беременность, особенно у молодых женщин с так называемой «наследственной миомой». Следует избегать чрезмерного ультрафиолетового облучения, повышенных температурных воздействий, особенно после 30 лет.
Существует и специфическая профилактика. Это своевременная реализация репродуктивных функций. Необходимо сохранять первую беременность, особенно у молодых женщин с так называемой «наследственной миомой». Следует избегать чрезмерного ультрафиолетового облучения, повышенных температурных воздействий, особенно после 30 лет.
В заключение необходимо подчеркнуть, что миома матки является результатом соматической мутации клеток миометрия вследствие многочисленных повреждающих факторов. Поэтому в основе профилактики должны превалировать здоровый образ жизни и сохранение репродуктивного здоровья.
Рождающийся миоматозный узел. Что такое Рождающийся миоматозный узел?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рождающийся миоматозный узел — это осложнение субмукозной лейомиомы, при котором подвижная опухоль изгоняется из маточной полости через цервикальный канал во влагалище. Проявляется острой схваткообразной болью внизу живота, распиранием и тяжестью во влагалище, интенсивным кровотечением, нарастающей слабостью, головокружением, бледностью кожи, холодным потом, падением давления, учащением ЧСС, субфебрилитетом. Диагностируется с помощью гинекологического осмотра, УЗИ органов малого таза. Лечение только хирургическое с проведением консервативной миомэктомии, гистерэктомии, надвлагалищной ампутации матки и придатков.
МКБ-10
D25.0 Подслизистая лейомиома матки
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение рождающегося миоматозного узла
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Рождение (экспульсия) миоматозного узла — сравнительно нечастое осложнение, возникающее у 1-1,5% пациенток с подслизистым расположением миомы. Патология чаще выявляется у 25-40-летних женщин, которые занимаются тяжелым физическим трудом или спортом. Актуальность своевременной диагностики рождающихся узлов обусловлена высоким риском возникновения последствий, представляющих опасность для жизни больной. Экспульсия субмукозной лейомиомы без развития острой хирургической симптоматики также возможна после плановой эмболизации артерий матки. В подобных ситуациях изгнание деваскуляризированной опухоли обычно проходит без осложнений и рассматривается как благоприятный результат ЭМА.
Патология чаще выявляется у 25-40-летних женщин, которые занимаются тяжелым физическим трудом или спортом. Актуальность своевременной диагностики рождающихся узлов обусловлена высоким риском возникновения последствий, представляющих опасность для жизни больной. Экспульсия субмукозной лейомиомы без развития острой хирургической симптоматики также возможна после плановой эмболизации артерий матки. В подобных ситуациях изгнание деваскуляризированной опухоли обычно проходит без осложнений и рассматривается как благоприятный результат ЭМА.
Рождающийся миоматозный узел
Причины
Выход субмукозной миомы в цервикальный канал и далее во влагалище чаще всего сопряжен с повышением внутрибрюшного давления. Изгнание узла может спровоцировать поднятие тяжестей, физические нагрузки, выполнение физических упражнений для укрепления нижней части брюшного пресса. В редких случаях рождение миоматозного образования происходит после интенсивного секса с бурным оргазмом. Существует ряд предпосылок, повышающих риск осложнения подслизистой лейомиомы рождающимся узлом:
Существует ряд предпосылок, повышающих риск осложнения подслизистой лейомиомы рождающимся узлом:
- Анатомические особенности опухоли. Более вероятно выпадение подвижной миоматозной опухоли, имеющей тонкую ножку и расположенной в нижней части матки или шейке. Рефлекторные сокращения миометрия, направленные на изгнание объемного образования, становятся более сильными при увеличении размеров растущего узла, который воспринимается маткой как чужеродное тело.
- Открытие цервикального канала. Рождающиеся узлы чаще диагностируются при овуляции и месячных. В это время шеечный канал приоткрывается для прохождения сперматозоидов или выделения отторгнувшегося эндометрия, что упрощает выпадение миомы. Ситуация усугубляется повышением тонуса миометрия и усилением его сократительной активности на фоне гипопрогестеронемии.
Патогенез
Механизм рождения лейомиомы несколько напоминает процессы, которые происходят в первом периоде родов. Рождающийся миоматозный узел под влиянием сокращений миометрия, усиленных повышением давления в брюшной полости, вклинивается во внутренний маточный зев.
Симптомы
Осложнение зачастую возникает остро после физической нагрузки. Пациентка жалуется на интенсивную («кинжальную») боль внизу живота, подобную родовым схваткам. В области гениталий появляется чувство тяжести и распирания. Обычно наблюдается массивное кровотечение. Быстро нарастает общеклиническая симптоматика: женщина испытывает выраженную слабость, головокружение, ощущает сердцебиение, кожные покровы становятся бледными, покрываются холодным липким потом. Характерно падение артериального давления и учащение пульса.
Осложнения
Длительное непрекращающееся кровотечение при рождении миомы способно спровоцировать развитие геморрагического шока, реже – ДВС-синдрома. Из-за ущемления ножки родившегося миоматозного узла в цервикальном канале может начаться некроз опухоли с последующим воспалением. Тяжелым осложнением экспульсии опухоли является выворот матки с инфицированием ее оболочек. После хирургического удаления лейомиомы часто возникают инфекционно-воспалительные заболевания: эндометрит, эндоцервицит, сальпингит, аднексит, тазовый перитонит. Серьезное отдаленное последствие рождения миоматозного образования — бесплодие.
Диагностика
Постановка диагноза у пациенток с диагностированной субмукозной миомой обычно не представляет затруднений. Женщинам с характерной клиникой рождающегося узла при отсутствии анамнестических данных о наличии опухоли проводится обследование, позволяющее быстро выявить лейомиому и установить этап ее рождения. Экспресс-диагностика включает такие методы, как:
Экспресс-диагностика включает такие методы, как:
- Гинекологическое исследование. При бимануальной пальпации матка увеличена в размерах, резко болезненна. Во время влагалищного исследования шейка сглажена, цервикальный канал расширен, в нем пальпируется опухолевидное образование мягкой или плотноватой консистенции. При осмотре в зеркалах видны обильные кровянистые выделения из шейки. Нижний полюс рождающегося узла в зависимости от состояния кровообращения может выглядеть белесоватым либо багрово-синюшным.
- УЗИ тазовых органов. Эхографическим признаком экспульсии миомы является увеличение матки преимущественно в переднезаднем размере. УЗИ малого таза, дополненное допплерографией, позволяет выявить в шеечном канале миоматозный узел с участками разной эхогенности, кистозными включениями, нарушенным кровоснабжением. Патологические изменения кровотока также наблюдаются в прилежащих участках мышечного слоя. Внутриматочно могут обнаруживаться неосложненные лейомиомы.
В общем анализе крови определяются изменения, характерные для острой хирургической патологии, — ускорение СОЭ, повышение уровня лейкоцитов преимущественно за счет нейтрофилеза с увеличением относительного содержания палочкоядерных форм. С учетом остроты симптоматики и необходимости быстрого проведения хирургического вмешательства другие специальные исследования (пункция заднего свода влагалища, диагностическая лапароскопия) осуществляются только при наличии обоснованных сомнений в диагнозе.
С учетом остроты симптоматики и необходимости быстрого проведения хирургического вмешательства другие специальные исследования (пункция заднего свода влагалища, диагностическая лапароскопия) осуществляются только при наличии обоснованных сомнений в диагнозе.
Рождающийся узел дифференцируют с шеечной и другими формами внематочной беременности, самопроизвольным выкидышем, апоплексией яичника, острыми воспалительными заболеваниями тазовых органов (тубоовариальным абсцессом, пиосальпинксом), альгодисменореей, полипом цервикального канала, раком шейки матки с распадом, саркомой матки. Пациентке рекомендован осмотр хирурга, по показаниям — консультация онколога.
Лечение рождающегося миоматозного узла
Выжидательная тактика недопустима. Женщину с рождающейся миомой экстренно госпитализируют в отделение гинекологии. Единственный метод лечения — лапароскопическая или лапаротомическая операция с обязательным удалением подслизистого узла. На этапе предоперационной подготовки назначают ингибиторы фибринолиза, инфузионную терапию для возмещения кровопотери и стабилизации гемодинамики, наркотические анальгетики, антибиотики.
- Отсечение рождающегося узла. Консервативная миомэктомия влагалищным доступом показана женщинам репродуктивного возраста, планирующим деторождение, при неосложненном течении патологии. После низведения подслизистой лейомиомы и пересечения ее ножки маточная полость тщательно выскабливается, выполняется контрольная гистероскопия.
- Радикальные вмешательства. Гистерэктомия и надвлагалищная ампутация матки с придатками — операции выбора при некрозе рождающейся миомы, длительном вывороте матки, невозможности ее вправления при недавно возникшем осложнении. Риск органосохраняющих операций в таких случаях оправдан только у пациенток молодого возраста.

Прогноз и профилактика
При правильной постановке диагноза и проведении операции в соответствующем объеме прогноз у больных с рождающимися узлами благоприятный. Профилактика направлена на раннюю диагностику субмукозной лейомиомы, ее плановое адекватное консервативное или оперативное лечение (миомэктомию, надвлагалищную ампутацию матки, эмболизацию маточных артерий). Для своевременного обнаружения миоматозного образования женщинам рекомендовано ежегодное прохождение профосмотра у акушера-гинеколога и трансвагинальное УЗИ. Во избежание возможных гинекологических и акушерских осложнений после операции по поводу рождающейся миомы в течение первого года УЗ-контроль осуществляют каждые 3 месяца, в последующем — дважды в год. Планирование гестации допускается не ранее чем через полгода после удаления узла.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении рождающегося миоматозного узла.
Источники
- Миома матки: диагностика, лечение и реабилитация.
 Клинические рекомендации (протокол лечения). – 2015.
Клинические рекомендации (протокол лечения). – 2015. - Миома матки: современные подходы к органосохраняющему лечению: учебное пособие/ Сахаутдинова И.В., Кулешова Т.П., Хайбуллина А.Р., Зулкарнеева Э.М.,МуслимоваС.Ю., Таюпова И.М. – 2014.
- Гинекология. Национальное руководство/ Кулаков В.И., Савельева Г.М. – 2009.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Mayo Clinic Minute: узнайте о вариантах лечения миомы матки
By
Деб Бальцер
Миома матки — это доброкачественная опухоль, растущая в стенке матки. До 80% тех, кто рождается с маткой, могут иметь эти доброкачественные массы мышц в матке.
До 80% тех, кто рождается с маткой, могут иметь эти доброкачественные массы мышц в матке.
Хотя миомы обычно доброкачественные, они могут вызывать проблемы с репродуктивной функцией, такие как бесплодие или невынашивание беременности, затрудненный менструальный цикл и боль.
Доктор Мишель Луи, хирург-гинеколог и специалист по миоме из клиники Майо, говорит, что важно знать о различных подходах к лечению миомы, чтобы вы могли быть уверены, что вам предоставлены все варианты, чтобы выбрать лучший для вас.
Смотреть: The Mayo Clinic Minute
Журналисты: Видео вещательного качества (1:33) находится в загрузках в конце этого поста.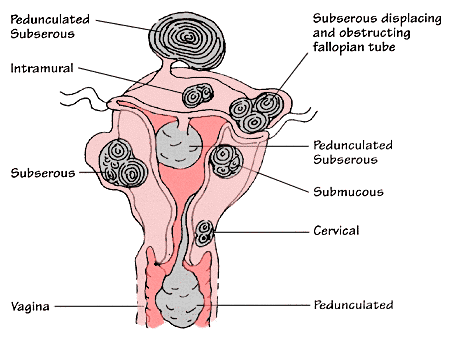 Пожалуйста, «любезно предоставлено новостной сетью клиники Мэйо». Прочитайте сценарий.
Пожалуйста, «любезно предоставлено новостной сетью клиники Мэйо». Прочитайте сценарий.
Они нередки и могут быть безвредными, но у некоторых миома матки может повлиять на качество жизни.
«Миомы матки могут вызывать преимущественно две группы симптомов. Одна из них — симптомы кровотечения, когда у человека наблюдаются очень обильные или продолжительные менструации», — говорит доктор Луи.
«Вторая категория симптомов, наиболее часто встречающихся у людей с миомами, называется «симптомами объема», — говорит доктор Луи. или они могут давить на окружающие органы, такие как мочевой пузырь или толстая кишка».0005
Лечение может зависеть от размера и расположения миомы. Нехирургические варианты могут включать мониторинг миомы, если она не вызывает неприятных симптомов, или лекарства для уменьшения миомы.
«Самым традиционным методом лечения является операция, называемая миомэктомия. Ее проводит ваш гинеколог или специалист по миоме. Это процедура, при которой мы делаем разрез в матке, чтобы удалить миому, а затем сшиваем матку, чтобы сохранить ее для будущая беременность», — говорит она.
Новые минимально инвазивные варианты включают радиочастотную абляцию миомы и эмболизацию миомы матки, которые позволяют большинству пациентов вернуться домой в тот же день с более коротким временем восстановления. Доступны различные хирургические варианты, но сообщение № 1, которое доктор Луи хочет, чтобы пациенты знаю: «Помощь доступна, и мы можем помочь им достичь более высокого качества жизни. Им не нужно страдать от симптомов, связанных с миомой».
В целях безопасности пациентов, персонала и посетителей в клинике Мэйо действуют строгие правила ношения масок. Любой, кто показан без маски, либо был записан до COVID-19или зарегистрированы в отделении ухода за больными, где соблюдались социальное дистанцирование и другие протоколы безопасности.
Статьи по теме
Клиника Майо Вопросы и ответы: афроамериканцы и здоровье сердца
УВАЖАЕМАЯ КЛИНИКА МЭЙО! Я афроамериканка в возрасте 40 лет. Недавно я прошла обследование у женщины, и мне сказали, что мне также следует . ..
..
Синтия Вайс • 27 апреля 2023 г.
Миома матки | Office on Women’s Health
Миомы — это мышечные опухоли, которые растут в стенке матки (матки). Миомы почти всегда доброкачественные (не раковые). Не у всех женщин с миомой есть симптомы. Женщинам, у которых есть симптомы, часто трудно жить с миомой. У некоторых отмечаются боли и обильные менструальные кровотечения. Лечение миомы матки зависит от ваших симптомов.
Что такое миомы?
Миомы — это мышечные опухоли, которые растут в стенке матки (матки). Другой медицинский термин для обозначения миомы — лейомиома (лейе-о-мейе-ОН-мух) или просто «миома». Миомы почти всегда доброкачественные (не раковые). Миомы могут расти как одна опухоль, или их может быть много в матке. Они могут быть маленькими, как семечко яблока, или большими, как грейпфрут. В исключительных случаях они могут стать очень большими.
Зачем женщинам знать о миомах?
Примерно от 20 до 80 процентов женщин заболевают миомами к тому времени, когда они достигают возраста 50 лет. Миомы чаще всего встречаются у женщин в возрасте от 40 до 50 лет. Не у всех женщин с миомой есть симптомы. Женщинам, у которых есть симптомы, часто трудно жить с миомой. У некоторых отмечаются боли и обильные менструальные кровотечения. Фибромы также могут оказывать давление на мочевой пузырь, вызывая частое мочеиспускание, или на прямую кишку, вызывая ректальное давление. Если миомы становятся очень большими, они могут привести к увеличению живота (области желудка), что делает женщину похожей на беременную.
Миомы чаще всего встречаются у женщин в возрасте от 40 до 50 лет. Не у всех женщин с миомой есть симптомы. Женщинам, у которых есть симптомы, часто трудно жить с миомой. У некоторых отмечаются боли и обильные менструальные кровотечения. Фибромы также могут оказывать давление на мочевой пузырь, вызывая частое мочеиспускание, или на прямую кишку, вызывая ректальное давление. Если миомы становятся очень большими, они могут привести к увеличению живота (области желудка), что делает женщину похожей на беременную.
Кто болеет миомой?
Существуют факторы, повышающие риск развития миомы у женщин.
- Возраст. Фибромы становятся более распространенными с возрастом у женщин, особенно в возрасте 30–40 лет в период менопаузы. После менопаузы миомы обычно уменьшаются.
- Семейный анамнез. Наличие члена семьи с миомой увеличивает риск. Если у матери женщины были миомы, риск их возникновения у нее примерно в три раза выше, чем в среднем.

- Этническое происхождение. У афроамериканок вероятность развития миомы выше, чем у белых женщин.
- Ожирение. Женщины с избыточным весом подвержены более высокому риску развития миомы. Для очень тяжелых женщин риск в два-три раза выше среднего.
- Пищевые привычки. Потребление большого количества красного мяса (например, говядины) и ветчины связано с повышенным риском развития миомы. Употребление большого количества зеленых овощей защищает женщин от развития миомы.
Где могут расти миомы?
Большинство миом растут в стенке матки. Врачи делят их на три группы в зависимости от того, где они растут:
- Подслизистые (sub-myoo-KOH-zuhl) миомы прорастают в полость матки.
- Интрамуральная (ihn-truh-MYOOR-uhl) миомы растут в стенке матки.
- Субсерозные (sub-suh-roh-zuhl) миомы растут снаружи матки.

Некоторые миомы растут на ножках, вырастающих с поверхности матки или в полость матки. Они могут выглядеть как грибы. Их называют на ножке (pih-DUHN-kyoo-lay-ted) миомы.
Каковы симптомы миомы?
Большинство миомы не вызывают никаких симптомов, но у некоторых женщин с миомой могут быть:
- Сильное кровотечение (которое может быть достаточно сильным, чтобы вызвать анемию) или болезненные менструации
- Ощущение распирания в области таза (нижняя часть живота)
- Увеличение нижней части живота
- Частое мочеиспускание
- Боль во время секса
- Боль в пояснице
- Осложнения во время беременности и родов, включая шестикратное повышение риска кесарева сечения
- Репродуктивные проблемы, такие как бесплодие, которое встречается очень редко
Что вызывает миомы?
Никто точно не знает, что вызывает миомы. Исследователи считают, что роль может играть более одного фактора. Этими факторами могут быть:
Этими факторами могут быть:
- Гормональные (зависит от уровней эстрогена и прогестерона)
- Генетический (передается по наследству)
Поскольку никто точно не знает, что вызывает миомы, мы также не знаем, что заставляет их расти или уменьшаться. Мы знаем, что они находятся под гормональным контролем — как эстрогеном, так и прогестероном. Они быстро растут во время беременности, когда уровень гормонов высок. Они уменьшаются, когда используются антигормональные препараты. Они также перестают расти или уменьшаться, когда женщина достигает менопаузы.
Могут ли миомы превратиться в рак?
Миомы почти всегда доброкачественные (не раковые). Редко (менее одного случая на 1000) возникает раковая миома. это называется лейомиосаркома. (leye-oh-meye-oh-sar-KOH-muh) Врачи считают, что эти виды рака не возникают из уже существующей миомы. Наличие миомы не увеличивает риск развития раковой миомы. Наличие миомы также не увеличивает шансы женщины получить другие формы рака в матке.
Что, если я забеременею и у меня появятся миомы?
У женщин с миомой чаще возникают проблемы во время беременности и родов. Это не значит, что будут проблемы. У большинства женщин с миомой беременность протекает нормально. Наиболее распространенные проблемы, наблюдаемые у женщин с миомой:
- Кесарево сечение. Риск необходимости кесарева сечения в шесть раз выше для женщин с миомой.
- Тазовое предлежание ребенка. Ребенок находится в неудобном положении для родов через естественные родовые пути.
- Труд не продвигается.
- Отслойка плаценты. Плацента отслаивается от стенки матки перед родами. Когда это происходит, плод не получает достаточного количества кислорода.
- Преждевременные роды.
Поговорите со своим акушером, если у вас есть миома и вы забеременели. Все акушеры имеют опыт работы с миомой и беременностью. Большинству женщин, у которых есть миомы и которые забеременели, не нужно посещать акушера, который занимается беременностями с высоким риском.
Как точно узнать, что у меня миома?
Ваш врач может обнаружить, что у вас миома, когда вы посещаете ее или его для регулярного гинекологического осмотра, чтобы проверить вашу матку, яичники и влагалище. Врач может нащупать миому своими пальцами во время обычного гинекологического осмотра в виде (обычно безболезненной) припухлости или образования на матке. Часто врач описывает, насколько малы или велики миомы, сравнивая их размер с размером вашей матки, если бы вы были беременны. Например, вам могут сказать, что из-за миомы ваша матка увеличилась до размеров, которые были бы, если бы вы были на 16-й неделе беременности. Или фиброму можно сравнить с фруктами, орехами или мячом, таким как виноград или апельсин, желудь или грецкий орех, мячом для гольфа или волейболом.
Ваш врач может провести визуализирующие обследования, чтобы подтвердить наличие у вас миомы. Это тесты, которые создают «картину» внутри вашего тела без хирургического вмешательства. Эти тесты могут включать:
- Ультразвук — использует звуковые волны для создания изображения.
 Ультразвуковой датчик можно поместить на живот или во влагалище, чтобы сделать снимок.
Ультразвуковой датчик можно поместить на живот или во влагалище, чтобы сделать снимок. - Магнитно-резонансная томография (МРТ) – для получения изображения используются магниты и радиоволны
- Рентгеновские лучи — использует форму излучения, чтобы заглянуть внутрь тела и создать изображение
- Сканирование кошки (КТ) — делает множество рентгеновских снимков тела под разными углами для получения более полного изображения
- Гистеросальпингограмма (hiss-tur-oh-sal-PIN-juh-gram) (HSG) или соногистерограмма (soh-noh-HISS-tur-oh-gram) — ГСГ включает введение рентгеновского красителя в матки и сделать рентгеновские снимки. Соногистерограмма включает в себя введение воды в матку и получение ультразвуковых изображений.
Вам также может понадобиться операция, чтобы точно знать, есть ли у вас миома. Для этого существует два типа операции:
- Лапароскопия (lap-ar-OSS-koh-pee) – Врач вводит длинный тонкий эндоскоп в крошечный разрез, сделанный в пупке или рядом с ним.
 Прицел имеет яркий свет и камеру. Это позволяет врачу во время процедуры видеть матку и другие органы на мониторе. Картинки тоже можно сделать.
Прицел имеет яркий свет и камеру. Это позволяет врачу во время процедуры видеть матку и другие органы на мониторе. Картинки тоже можно сделать. - Гистероскопия (hiss-tur-OSS-koh-pee) – Врач проводит длинный тонкий эндоскоп со светом через влагалище и шейку матки в матку. Разрез не нужен. Врач может заглянуть внутрь матки на наличие миомы и других проблем, таких как полипы. Камера также может быть использована с прицелом.
Какие вопросы я должен задать своему врачу, если у меня миома?
- Сколько у меня миом?
- Какого размера мои миомы?
- Где расположены мои миомы (наружная поверхность, внутренняя поверхность или в стенке матки)?
- Могу ли я ожидать, что миома (миомы) увеличится?
- Насколько быстро они выросли (если о них уже было известно)?
- Как узнать, увеличиваются ли миомы?
- Какие проблемы могут вызывать миомы?
- Какие тесты или визуализирующие исследования лучше всего подходят для отслеживания роста моей миомы?
- Какие у меня есть варианты лечения, если моя(ые) миома(ы) станет проблемой?
- Что вы думаете о лечении миомы с помощью гистерэктомии по сравнению с другими видами лечения?
Второе мнение всегда полезно, если ваш врач не полностью ответил на ваши вопросы или вам кажется, что он не отвечает вашим потребностям.
Как лечат миомы?
Большинство женщин с миомой не имеют никаких симптомов. Для женщин, у которых есть симптомы, есть методы лечения, которые могут помочь. Поговорите со своим врачом о наилучшем способе лечения миомы. Он или она рассмотрит множество вещей, прежде чем помочь вам выбрать лечение. Некоторые из этих вещей включают в себя:
- Независимо от того, есть ли у вас симптомы миомы
- Если вы хотите забеременеть в будущем
- Размер миомы
- Расположение миомы
- Ваш возраст и насколько вы близки к менопаузе
Если у вас есть миома, но нет никаких симптомов, возможно, вам не требуется лечение. Во время регулярных осмотров врач проверит, не выросли ли они.
Лекарства
Если у вас миома и легкие симптомы, врач может порекомендовать вам принимать лекарства. Безрецептурные препараты, такие как ибупрофен или ацетаминофен, можно использовать при легкой боли. Если у вас обильное кровотечение во время менструации, прием добавок железа может уберечь вас от анемии или исправить ее, если у вас уже есть анемия.
Некоторые препараты, обычно используемые для контроля над рождаемостью, могут быть назначены для контроля симптомов миомы. Низкие дозы противозачаточных таблеток не вызывают роста миомы и могут помочь остановить сильное кровотечение. То же самое относится и к прогестероноподобным инъекциям (например, Депо-Провера®). ВМС (внутриматочная спираль) под названием Мирена® содержит небольшое количество прогестероноподобного препарата, который можно использовать для остановки сильного кровотечения, а также для контроля над рождаемостью.
Другими препаратами, используемыми для лечения миомы, являются «агонисты гонадотропин-высвобождающего гормона» (аГнРГ). Наиболее часто используется Lupron®. Эти препараты, вводимые в виде инъекций, назального спрея или имплантированные, могут уменьшить размер миомы. Иногда их используют перед операцией, чтобы облегчить удаление миомы. Побочные эффекты ГнРГ могут включать приливы, депрессию, бессонницу, снижение полового влечения и боль в суставах. Большинство женщин довольно хорошо переносят ГнРГ. У большинства женщин не бывает менструации при приеме ГнРГ. Это может быть большим облегчением для женщин, у которых сильное кровотечение. Он также позволяет женщинам с анемией восстановить нормальный анализ крови. ГнРГ могут вызывать истончение костей, поэтому их использование обычно ограничивается шестью месяцами или меньше. Эти лекарства также очень дороги, и некоторые страховые компании покрывают лишь часть стоимости или не покрывают ее вообще. ГнРГ предлагают временное облегчение симптомов миомы; после того, как вы перестанете принимать лекарства, миомы часто быстро вырастают снова.
Большинство женщин довольно хорошо переносят ГнРГ. У большинства женщин не бывает менструации при приеме ГнРГ. Это может быть большим облегчением для женщин, у которых сильное кровотечение. Он также позволяет женщинам с анемией восстановить нормальный анализ крови. ГнРГ могут вызывать истончение костей, поэтому их использование обычно ограничивается шестью месяцами или меньше. Эти лекарства также очень дороги, и некоторые страховые компании покрывают лишь часть стоимости или не покрывают ее вообще. ГнРГ предлагают временное облегчение симптомов миомы; после того, как вы перестанете принимать лекарства, миомы часто быстро вырастают снова.
Хирургия
Если у вас есть миомы с умеренными или тяжелыми симптомами, хирургическое вмешательство может быть лучшим способом их лечения. Вот варианты:
- Миомэктомия (мейе-о-мэк-тух-ми) — Операция по удалению миомы без удаления здоровой ткани матки. Это лучше всего подходит для женщин, которые хотят иметь детей после лечения миомы или хотят сохранить матку по другим причинам.
 Вы можете забеременеть после миомэктомии. Но если ваши миомы были внедрены глубоко в матку, вам может потребоваться кесарево сечение. Миомэктомия может быть выполнена разными способами. Это может быть серьезная операция (с разрезом брюшной полости) или лапароскопия или гистероскопия. Тип хирургического вмешательства зависит от типа, размера и расположения миомы. После миомэктомии могут вырасти новые миомы, что впоследствии вызовет проблемы. Все возможные риски хирургического вмешательства справедливы и для миомэктомии. Риски зависят от того, насколько обширна операция.
Вы можете забеременеть после миомэктомии. Но если ваши миомы были внедрены глубоко в матку, вам может потребоваться кесарево сечение. Миомэктомия может быть выполнена разными способами. Это может быть серьезная операция (с разрезом брюшной полости) или лапароскопия или гистероскопия. Тип хирургического вмешательства зависит от типа, размера и расположения миомы. После миомэктомии могут вырасти новые миомы, что впоследствии вызовет проблемы. Все возможные риски хирургического вмешательства справедливы и для миомэктомии. Риски зависят от того, насколько обширна операция. - Гистерэктомия (hiss-tur-EK-tuh-mee) – Операция по удалению матки. Эта операция является единственным надежным способом лечения миомы матки. Миомы матки являются наиболее частой причиной проведения гистерэктомии. Эта операция используется, когда у женщины большие миомы, если у нее сильное кровотечение, близкая или прошедшая менопауза или она не хочет иметь детей. Если миомы большие, женщине может потребоваться гистерэктомия, при которой разрезают брюшную полость и удаляют матку.
 Если миомы меньше, врач может добраться до матки через влагалище, вместо того, чтобы делать разрез в брюшной полости. В некоторых случаях гистерэктомия может быть выполнена через лапароскоп. Удаление яичников и шейки матки во время гистерэктомии обычно необязательно. Женщины, у которых не удалены яичники, не вступают в менопаузу во время гистерэктомии. Гистерэктомия является серьезной операцией. Хотя гистерэктомия обычно довольно безопасна, она сопряжена со значительным риском осложнений. Восстановление после гистерэктомии обычно занимает несколько недель.
Если миомы меньше, врач может добраться до матки через влагалище, вместо того, чтобы делать разрез в брюшной полости. В некоторых случаях гистерэктомия может быть выполнена через лапароскоп. Удаление яичников и шейки матки во время гистерэктомии обычно необязательно. Женщины, у которых не удалены яичники, не вступают в менопаузу во время гистерэктомии. Гистерэктомия является серьезной операцией. Хотя гистерэктомия обычно довольно безопасна, она сопряжена со значительным риском осложнений. Восстановление после гистерэктомии обычно занимает несколько недель. - Абляция эндометрия (en-doh-MEE-tree-uhl uh-BLAY-shuhn) – Выстилка матки удаляется или разрушается для остановки очень сильного кровотечения. Это можно сделать с помощью лазера, проволочных петель, кипящей воды, электрического тока, микроволн, замораживания и других методов. Эта процедура обычно считается малой операцией. Это можно сделать амбулаторно или даже в кабинете врача. Осложнения могут возникнуть, но не характерны для большинства методов.
 Большинство людей быстро выздоравливают. Около половины женщин, перенесших эту процедуру, больше не имеют менструальных кровотечений. Примерно у трех из 10 женщин кровотечение намного легче. Но женщина не может иметь детей после этой операции.
Большинство людей быстро выздоравливают. Около половины женщин, перенесших эту процедуру, больше не имеют менструальных кровотечений. Примерно у трех из 10 женщин кровотечение намного легче. Но женщина не может иметь детей после этой операции. - Миолиз (meye-OL-uh-siss) – Игла вводится в миому, как правило, под лапароскопическим контролем, и для разрушения миомы используется электрический ток или замораживание.
- Эмболизация миомы матки (UFE) или Эмболизация маточной артерии (ОАЭ) — тонкая трубка вводится в кровеносные сосуды, снабжающие кровью миому. Затем в кровеносные сосуды вводят крошечные частицы пластика или геля. Это блокирует кровоснабжение миомы, вызывая ее сокращение. UFE может быть амбулаторной или стационарной процедурой. Осложнения, включая раннюю менопаузу, встречаются редко, но могут возникнуть. Исследования показывают, что миомы вряд ли вырастут после UFE, но необходимы более долгосрочные исследования.
 Не все миомы можно лечить с помощью УФЭ. Лучшими кандидатами на UFE являются женщины, которые:
Не все миомы можно лечить с помощью УФЭ. Лучшими кандидатами на UFE являются женщины, которые:- Имеют фибромы, вызывающие сильное кровотечение
- Имеют миомы, которые вызывают боль или давят на мочевой пузырь или прямую кишку
- Не хочу делать гистерэктомию
- Не хочу иметь детей в будущем
Какие новые методы лечения миомы матки доступны?
Следующие методы еще не являются стандартными методами лечения, поэтому ваш врач может их не предлагать или медицинская страховка может не покрывать их.
- Радиочастотная абляция использует тепло для разрушения фиброзной ткани, не повреждая окружающие нормальные ткани матки. Миомы остаются внутри матки, но уменьшаются в размерах. Большинство женщин отправляются домой в тот же день и могут вернуться к нормальной деятельности в течение нескольких дней.
- Антигормональные препараты могут облегчать симптомы без побочных эффектов истончения костей.

Дополнительная информация о миоме матки
Для получения дополнительной информации о миоме матки звоните на сайт womenshealth.gov по телефону 1-800-9.94-9662 (TDD: 888-220-5446) или свяжитесь со следующими организациями:
- Американский колледж акушеров и гинекологов
Телефон: 202-638-5577 - Центр миомы матки
Телефон: 800-722-5520 - Национальный институт детского здоровья и развития человека, NIH, HHS
Телефон: 800-370-2943 (TDD: 888-320-6942)
Управление по охране здоровья женщин благодарит за медицинский обзор:
- Стив Айзингер, доктор медицинских наук, F.A.C.O.G., профессор семейной медицины, профессор акушерства и гинекологии, Школа медицины и стоматологии Рочестерского университета
Все материалы, содержащиеся на этих страницах, не защищены авторскими правами и могут быть скопированы, воспроизведены или продублированы без разрешения Управления по охране здоровья женщин Министерства здравоохранения и социальных служб США.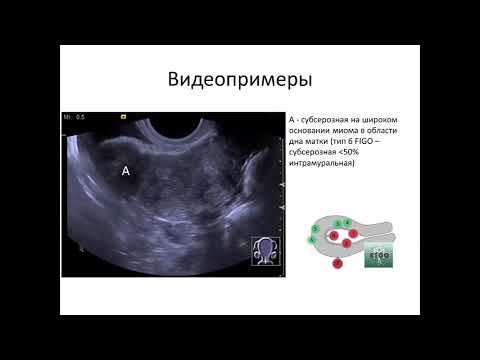


 Подобные операции нередко совмещают с коррекцией опущения тазового дна.
Подобные операции нередко совмещают с коррекцией опущения тазового дна.

 Клинические рекомендации (протокол лечения). – 2015.
Клинические рекомендации (протокол лечения). – 2015.

 Ультразвуковой датчик можно поместить на живот или во влагалище, чтобы сделать снимок.
Ультразвуковой датчик можно поместить на живот или во влагалище, чтобы сделать снимок. Прицел имеет яркий свет и камеру. Это позволяет врачу во время процедуры видеть матку и другие органы на мониторе. Картинки тоже можно сделать.
Прицел имеет яркий свет и камеру. Это позволяет врачу во время процедуры видеть матку и другие органы на мониторе. Картинки тоже можно сделать.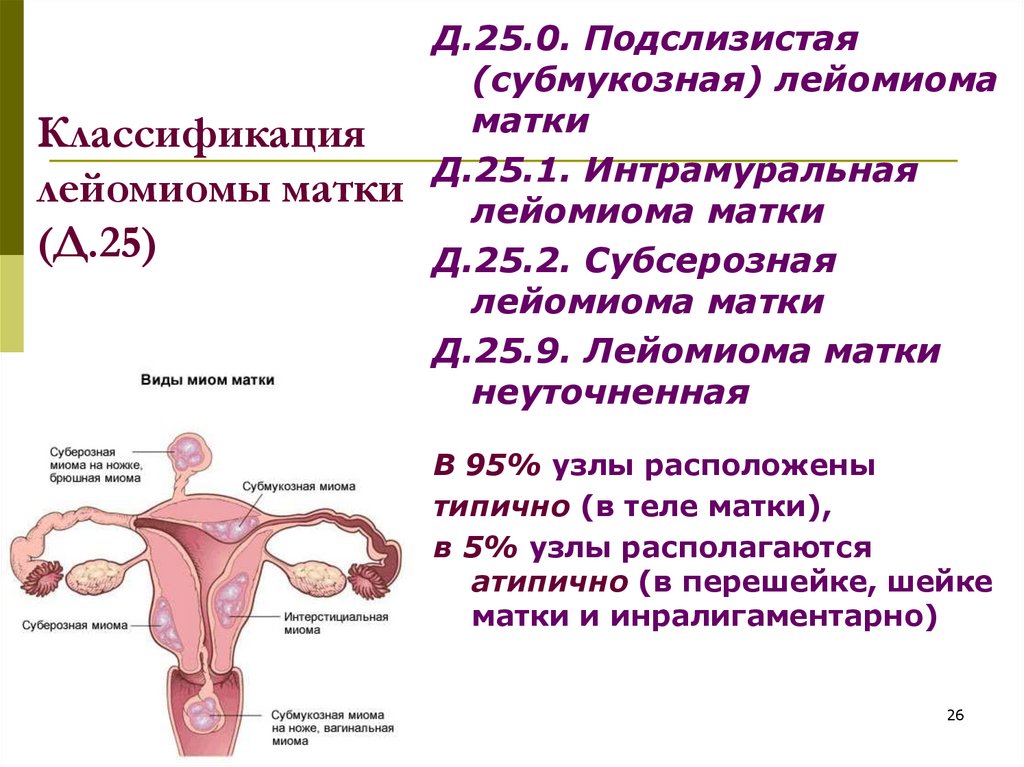 Вы можете забеременеть после миомэктомии. Но если ваши миомы были внедрены глубоко в матку, вам может потребоваться кесарево сечение. Миомэктомия может быть выполнена разными способами. Это может быть серьезная операция (с разрезом брюшной полости) или лапароскопия или гистероскопия. Тип хирургического вмешательства зависит от типа, размера и расположения миомы. После миомэктомии могут вырасти новые миомы, что впоследствии вызовет проблемы. Все возможные риски хирургического вмешательства справедливы и для миомэктомии. Риски зависят от того, насколько обширна операция.
Вы можете забеременеть после миомэктомии. Но если ваши миомы были внедрены глубоко в матку, вам может потребоваться кесарево сечение. Миомэктомия может быть выполнена разными способами. Это может быть серьезная операция (с разрезом брюшной полости) или лапароскопия или гистероскопия. Тип хирургического вмешательства зависит от типа, размера и расположения миомы. После миомэктомии могут вырасти новые миомы, что впоследствии вызовет проблемы. Все возможные риски хирургического вмешательства справедливы и для миомэктомии. Риски зависят от того, насколько обширна операция. Если миомы меньше, врач может добраться до матки через влагалище, вместо того, чтобы делать разрез в брюшной полости. В некоторых случаях гистерэктомия может быть выполнена через лапароскоп. Удаление яичников и шейки матки во время гистерэктомии обычно необязательно. Женщины, у которых не удалены яичники, не вступают в менопаузу во время гистерэктомии. Гистерэктомия является серьезной операцией. Хотя гистерэктомия обычно довольно безопасна, она сопряжена со значительным риском осложнений. Восстановление после гистерэктомии обычно занимает несколько недель.
Если миомы меньше, врач может добраться до матки через влагалище, вместо того, чтобы делать разрез в брюшной полости. В некоторых случаях гистерэктомия может быть выполнена через лапароскоп. Удаление яичников и шейки матки во время гистерэктомии обычно необязательно. Женщины, у которых не удалены яичники, не вступают в менопаузу во время гистерэктомии. Гистерэктомия является серьезной операцией. Хотя гистерэктомия обычно довольно безопасна, она сопряжена со значительным риском осложнений. Восстановление после гистерэктомии обычно занимает несколько недель. Большинство людей быстро выздоравливают. Около половины женщин, перенесших эту процедуру, больше не имеют менструальных кровотечений. Примерно у трех из 10 женщин кровотечение намного легче. Но женщина не может иметь детей после этой операции.
Большинство людей быстро выздоравливают. Около половины женщин, перенесших эту процедуру, больше не имеют менструальных кровотечений. Примерно у трех из 10 женщин кровотечение намного легче. Но женщина не может иметь детей после этой операции. Не все миомы можно лечить с помощью УФЭ. Лучшими кандидатами на UFE являются женщины, которые:
Не все миомы можно лечить с помощью УФЭ. Лучшими кандидатами на UFE являются женщины, которые:
